Заболевания крови — Американская Медицинская Клиника
Главная/Медицинский справочник/Заболевания крови
Заболевания крови — большой и разнородный класс болезней, который связан с различными сбоями в работе или строении клеток крови — эритроцитов, тромбоцитов или лейкоцитов, чрезмерным увеличением или уменьшением их количества, проблемами плазмы крови. Все заболевания крови чрезвычайно опасны для жизни и здоровья больного. Несвоевременное обращение к врачу может привести к невозможности полного излечения и даже смерти.
Виды и симптомы заболеваний крови
Все заболевания системы крови разделяют по 4 категориям, в зависимости от поражения тромбоцитов, эритроцитов, лейкоцитов и плазмы. Помимо этого, их симптомы не специфичны и большинство из них в различной мере свойственны всем категория заболевания.
Виды заболеваний крови:
-
Аномалии тромбоцитов
Причины: ВИЧ, гепатит, герпес и его осложнения, инфекционный мононуклеоз.

Симптомы: появление на руках, ногах и теле синяков, нарушение свертываемости крови, беспричинные кровотечения из носа и ротовой полости.
-
Аномалии эритроцитов
Анемия — заболевание, которое связано с низким содержанием в крови гемоглобина
Причины: недостаток железа и витамина B12, также может развиться в связи с обильным кровотечением
Симптомы: бледность кожи и слизистых, общая слабость, головная боль, ухудшение аппетита, чувство нехватки воздуха, частое сердцебиение.
-
Аномалии плазмы
Гемофилия — неизлечимое заболевание, которое связано с несвертываемостью крови. Страдают только мужчины.
Причины: наследственность, генетическая предрасположенность.
Симптомы: частые беспричинные кровотечения, которые сложно остановить из-за крайне низкой свертываемости крови, синяки и кровоподтеки на теле.

-
Аномалии лейкоцитов
Лейкемия (лейкоз, рак крови) — широкая группа онкологических заболеваний крови. Изначально возникает в костном мозге, именно он отвечает за выработку клеток крови. В результате постоянного неконтролируемого деления раковой клетки и подавления ею роста и развития здоровых, образуется злокачественная опухоль.
Причины точно неизвестны. Предположительно курение, воздействие радиации, длительный контакт с рядом химических веществ, химиотерапия, синдром Дауна или наследственность.
Общие симптомы: увеличение лимфоузлов, снижение иммунитета, повышенная температура, нарушение сознания, боли в суставах, нарушение свертываемости крови, тяжесть в боку, которая связана с увеличением печени или селезенки.
Диагностика и лечение заболеваний крови
Для установления диагноза проводятся различные анализы крови на заболевания:
- общий анализ крови — изучается клеточный состав крови;
- миелограмма — изучается клеточный состав пункции костного мозга;
- иммуногистохимия в тяжелых случаях — метод высокой точности, которые позволяет выявить природу злокачественных опухолей;
- анализ по иммуногематологии с целью определить отношение антител к эритроцитам в крови;
-
установление группы и резус фактора, для этого также используются соответствующие анализы.

Каждое заболевание крови требует особого подхода и определенной системы лечения. После проведения всех необходимых анализов врач составит индивидуальную терапию. Основные методы лечения болезней крови — это химио- и радиотерапии и трансплантация костного мозга (алогенная и аутологическая).
Смотрите также:
Редкие заболевания крови | Клиника Рассвет
Редкие (орфанные) заболевания крови характеризуются поражением ее компонентов, качественными и количественными нарушениями ее состава. Такие болезни могут быть острыми и хроническими, передаваться по наследству или возникать вследствие новой мутации.
Редкие заболевания крови делятся на две категории: миелопролиферативные и лимфопролиферативные.
Возникновение миелопролиферативных заболеваний связано с избыточным продуцированием костным мозгом компонентов крови — эритроцитов (переносят кислород к тканям и органам), тромбоцитов (отвечают за свертываемость крови) или определенных типов лейкоцитов (участвуют в защите организма от инфекций).
Редкие заболевания крови трудно диагностировать, поскольку их симптомы часто схожи с клиническими проявлениями других заболеваний.
К редким миелопролиферативным заболеваниям относятся истинная полицитемия, миелофиброз, эссенциальная тромбоцитемия, эозинофилия, мастоцитоз, гистиоцитоз, пароксизмальная ночная гемоглобинурия.
Возникновение лимфопролиферативных заболеваний связано с избыточным продуцированием лимфоцитов (клетки иммунной системы, разновидность лейкоцитов, содержатся в лимфатических узлах, селезенке и тимусе) или изменением их функций. Эти заболевания входят в группу онкологических патологий, обычно диагностируются у людей с ослабленной иммунной системой.
К редким лимфопролиферативным заболеваниям относятся волосатоклеточный лейкоз и T-клеточный лейкоз из больших гранулярных лимфоцитов.
Заболевания крови, в том числе редкие синдромы и болезни диагностирует и лечит врач-гематолог. Диагностика таких патологий включает расширенные лабораторные исследования, биопсию костного мозга и гистологическое исследование биопсийного материала. Лечение направлено на нормализацию функции кроветворения (или уничтожение лейкозных (бластных) клеток в организме пациента), предупреждение прогрессирования и различных осложнений заболевания.
Редкие заболевания крови, которые диагностируют и лечат врачи клиники РассветПреимущества лечения редких заболеваний крови в клинике Рассвет
 Эти патологические изменения или необъяснимые неспецифические симптомы и резкое ухудшение самочувствия должны насторожить пациента и лечащего врача, который обязан направить его на консультацию к гематологу.
Эти патологические изменения или необъяснимые неспецифические симптомы и резкое ухудшение самочувствия должны насторожить пациента и лечащего врача, который обязан направить его на консультацию к гематологу.Гематологи клиники Рассвет проводят диагностику и лечение распространенных заболеваний и редких болезней и синдромов, вызванных нарушениями синтеза и переработки компонентов крови, врожденными и приобретенными аномалиями, костномозговыми и внекостномозговыми неопластическими процессами. Нашими врачами накоплен большой опыт выявления и лечения сложнодиагностируемых гематологических заболеваний, основанный на доказанных подходах, использующихся во всем мире.
Заболевания крови
Это патологическое состояние, которое характеризуется пониженным уровнем эритроцитов и/или гемоглобина в крови, из-за чего ухудшается передача кислорода в ткани и возникает гипоксия (кислородное голодание тканей). При легких формах анемии симптомами могут являться: общая слабость, утомляемость, снижение концентрации внимания.
- Железодефицитная анемия — это уменьшение количества и размеров эритроцитов, которое наблюдается в результате недостатка железа для образования гемоглобина.
Гемоглобин — это белок, который содержится в эритроцитах и переносит кислород в ткани. Если изменение эритроцитов становится значительным, у человека возникают жалобы. Главные причины анемии у взрослых: кровотечения, нарушение всасывания железа в ЖКТ и недостаток железосодержащей пищи. Кровопотери могут происходить из-за обильной менструации или из-за язв в желудке или кишечнике. Беременные и женщины после родов могут страдать железодефицитной анемией из-за повышенного потребления железа плодом и кровопотерь в родах. Уменьшение всасывания железа в желудочно-кишечном тракте может возникать при хроническом гастрите, после операций на желудке или кишечнике, целиакии (непереносимость глютена).
- Фолиеводефицитная анемия — патология крови, обусловленная недостатком фолиевой кислоты.
Диагностика основана на клинической картине заболевания, изменениях в общем анализе крови, который выявляет сниженное количество эритроцитов и гемоглобина, определяют цветной показатель (эта анемия относится к нормохромным) и содержание белка в сыворотке крови (понижен). B12-дефицитная анемия (пернициозная) — заболевание, обусловленное нарушением кроветворения из-за недостатка в организме витамина B12. Костный мозг и ткани нервной системы особенно чувствительны к дефициту этого витамина.
- Гемолитические анемии – это группа заболеваний, характеризующихся патологически интенсивным разрушением эритроцитов, повышенным образованием продуктов их распада, а также реактивным усилением эритропоэза.
Все гемолитические анемии принято делить на две основные группы: наследственные и приобретенные.
- Апластическая анемия
Характеризуется угнетением кроветворной функции костного мозга и проявляется недостаточным образованием эритроцитов, лейкоцитов и тромбоцитов (пангемоцитопенией) или только одних эритроцитов (парциальная гипопластическая анемия)
Болезни крови: виды и профилактика
Классификация заболеваний крови имеет условный характер и подразумевает деление на виды в зависимости от доминирующего процесса патологии и последствий.
Заболевания крови
Под общим понятием анемии, которую фиксирует медкнижка, подразумевается группа заболеваний, обусловленных пониженным уровнем гемоглобина. Деление на разновидности происходит на основании причин, вызвавших нарушение состава крови. Гемолитические анемии, вызванные генетическими наследственными дефектами, лечению не поддаются. Приобретенные гемолитические анемии вызваны чаще всего вредным воздействием различных факторов окружающей среды, а потому излечимы.
Онкологические болезни крови (гемобластозы), которые периодический профосмотр не выявит, подразделяют на два вида. При лейкозах начинается поражение костного мозга, что приводит к изменению структуры крови. При лимфомах нарушаются функции и строение лимфоцитов, а изменения строения костного мозга начинаются на финальной стадии заболевания.
Нарушения свертываемости крови классифицируют в зависимости от того, какие клеточные структуры или процессы свертывающей системы крови дали сбой. Исходя из специфики нарушений в составе крови, кроме данных видов, выделяют еще и другие варианты патологий.
Диагностика заболеваний крови возможна на уровне простых анализов, просто сделать УЗИ и получить ответ не получится. Болезни крови могут иметь вирусное, инфекционное, наследственное или хроническое происхождение. К аутоиммунным болезням относятся те, при которых иммунная система начинает уничтожать собственные клетки.
Терапия заболеваний крови включает целый комплекс мер по обеспечению восстановления функций системы кроветворения. Терапевтические методы отличаются для каждого вида заболеваний.
Профилактика заболеваний крови
Профилактика патологий крови в первую очередь включает в себя ведение здорового образа жизни, что подтверждает также и водительская комиссия. Правильный и сбалансированный рацион питания, прием необходимых витаминов, профилактика переохлаждения и перегрева тела помогут избежать приобретенных заболеваний крови.
Кроме того, одной из важных мер предотвращения болезней крови является ограничение вредного воздействия на человека окружающей среды. Сюда можно отнести и вредное воздействие химических веществ, ионизирующее излучение, различные стрессовые ситуации.
Сюда можно отнести и вредное воздействие химических веществ, ионизирующее излучение, различные стрессовые ситуации.
Большую роль в профилактике играет забота о своем здоровье. Важно своевременно начинать лечение инфекционных заболеваний и паразитарных болезней, позаботиться о диагностике и терапии болезней, сопровождающихся кровотечениями.
Для профилактики возникновения сложных заболеваний крови и возможных осложнений важно не заниматься самолечением. При появлении настораживающих симптомов необходимо обращаться за врачебной помощью. Не стоит пренебрегать регулярными медицинскими осмотрами и периодически сдавать общий анализ крови.
О заболеваниях крови с доктором Марикен Росс | Regionaalhaigla
О заболеваниях крови с доктором Марикен Росс
29.05.2020В новом эпизоде мы беседуем с заведующей и главным врачом центра гематологии доктором Марикен Росс.
Что представляют собой заболевания крови, насколько они распространены и каковы прогнозы?
В целом заболевания крови можно разделить на две группы: опухолевые, или онкологические, и доброкачественные диагнозы. К последним относятся нарушения функции или репродукции клеток, например нарушение свертываемости крови.
К последним относятся нарушения функции или репродукции клеток, например нарушение свертываемости крови.
Гематологические заболевания обычны редки. Хотя в качестве сопутствующих их может быть довольно много, частота отдельных таких заболеваний не больше, чем редких.
Какие группы риска наиболее подвержены заболеваниям крови?
В случае опухолевого заболевания крови риск повышается с возрастом. В то же время есть отдельные заболевания, которые чаще встречаются у детей и молодежи. Таким образом, нельзя с уверенностью говорить, что заболевания крови являются болезнью лишь пожилых людей, хотя их больше.
Какие заболевания крови – онкологические?
В принципе, их две группы: лейкемия, или рак крови, и лимфома, или рак лимфатических узлов. В обеих группах есть очень агрессивные формы и варианты со спокойным хроническим течением, которое не очень мешает жить.
Как человеку понять, что он болен раком крови, и с какими симптомами ему следует обращаться к врачу?
Этот вопрос нам часто задают, и, к сожалению, на него нет определенного ответа, потому что заболевания крови не сопровождаются какими-то конкретными, специфическими жалобами. Симптомы варьируются: кто-то немного утомлен, кто-то потеет по ночам, у кого-то повышается температура. Но такие проблемы могут быть у каждого.
Симптомы варьируются: кто-то немного утомлен, кто-то потеет по ночам, у кого-то повышается температура. Но такие проблемы могут быть у каждого.
Если же это случай лейкемии или лимфомы в острой форме, то изменения самочувствия происходят относительно быстро, в зависимости от того, что не так с кровью. В случае лимфомы прежде всего появляются заметные узлы, которые человек сам чувствует. Лейкемия, например, может приводить к тяжелой анемии, т.е. дефициту красных кровяных телец, вызывать одышку и усталость. Из-за ослабления иммунитета может подняться температура и возникнуть проблемы со свертываемостью крови. Это чрезвычайные ситуации, заставляющие человека обратиться к врачу.
Можно ли обнаружить заболевания крови в ходе рутинного анализа крови?
Значительное число пациентов с хронической лейкемией как раз и попадает к нам по результатам рутинного анализа крови, а не с жалобами. Если анализы показывают повышенное количество определенного типа клеток, это может быть признаком хронического заболевания крови или опухолевого заболевания.
С точки зрения скрининга, следует ли рекомендовать людям регулярно делать анализ крови?
В качестве скринингового теста мы не будем его определять и в будущем, но я рекомендую время от времени делать обычный анализ крови. Стоит ходить к врачу по гигиене труда, на гинекологические обследования, к семейному врачу. Обычные действия, которым нужно следовать. С возрастом риски всех видов болезней также возрастают, и по крайней мере раз в два-три года стоит показываться семейному врачу, который, в свою очередь, решает, нужен ли и какой анализ крови.
По поводу большинства онкологических заболеваний говорят, что благодаря медицинским достижениям многие диагнозы поддаются лечению, и продолжительность жизни растет. Как это отражается на заболеваниях крови?
С заболеваниями крови происходит то же самое, и я осмелюсь сказать, что даже несколько активнее, потому что от онкологических заболеваний крови со временем стало удаваться излечивать лучше, чем от онкологических.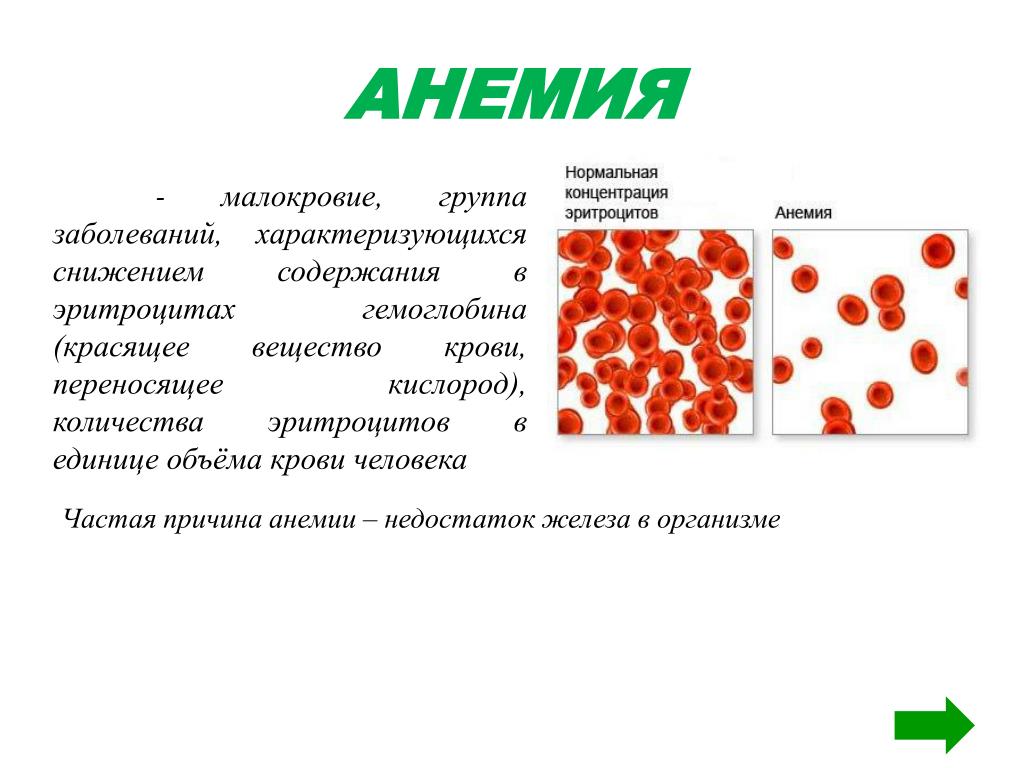 К сожалению, есть группа болезней, от которых мы не можем и в ближайшее время не сможем вылечить. Но есть и истории успеха. Один из ярких примеров – миелоидный лейкоз, который в прошлом почти всегда заканчивался смертью.
К сожалению, есть группа болезней, от которых мы не можем и в ближайшее время не сможем вылечить. Но есть и истории успеха. Один из ярких примеров – миелоидный лейкоз, который в прошлом почти всегда заканчивался смертью.
Благодаря прорыву в медицине, что нашло отражении и в эстонских СМИ, на рынке появились первые целевые пероральные лекарства. В Эстонию, например, пришел Glivec, который оказался чудо-средством. Добавились и аналогичные препараты. Пациенты принимают дома таблетки и живут десятилетиями без серьезных проблем со здоровьем. Хотя мы не можем вылечить это заболевание полностью, с ним легче жить, чем с каким-нибудь другим.
Если же говорить о заболеваниях, которые мы можем вылечить, то здесь играет роль возраст и состояние пациента, в котором он к нам поступает. Так или иначе, вылечить молодого человека без сопутствующих заболеваний легче. Например, при лимфоме Ходжкина вероятность выздоровления у молодых пациентов составляет 85–90%, в то время как в других случаях куративный, или оздоровительный эффект, – 50–60%.
В каких случаях необходима пересадка костного мозга?
Пересадку костного мозга можно разделить на две категории. Первая – это аутологичная трансплантация, при которой клетки забираются у самого пациента, замораживаются и позже размораживаются для трансплантации. Аутологичная трансплантация проводится и у нас, и в Клинике Тартуского университета. Во втором случае собственные клетки пациента не помогают, и мы должны обратиться к донору. Этим занимается только Клиника Тартуского университета.
В Эстонии гораздо больше трансплантаций собственных клеток, чем трансплантаций от донора. В прошлом году процедура была проведена 43 пациентам, у большинства из которых были заболевания крови, но добавились и другие показания. Например, мы пересадили собственные клетки пациенту с ревматологическим заболеванием и другому пациенту с рассеянным склерозом. Ожидается, что в ближайшие годы эта процедура будет применяться все шире.
При многих пересадках органов донор орган утрачивает, но не при пересадке костного мозга. Какие риски может нести с собой трансплантация костного мозга или она может быть так же распространена, как донорство крови?
Какие риски может нести с собой трансплантация костного мозга или она может быть так же распространена, как донорство крови?
Я определенно призываю всех подумать о том, чтобы по возможности через центры сдачи крови присоединиться к Всемирному регистру доноров костного мозга, с которым мы связаны через Финский Красный Крест.
На самом деле процедура не страшная, потому что, действительно, в отличие от донорства органов, ничего безвозвратно не забирается. Сегодня мы берем стволовые клетки, которые необходимы для кроветворения, из крови. Когда мы начинали проводить эту процедуру, то клетки забирались из костного мозга. Основным местом кроветворения у взрослого человека является таз, гребни костей бедра. Мы регулярно выполняем эту процедуру пациентам, нуждающимся в биопсии костного мозга по диагностическим причинам. Это немного неприятная процедура под местной анестезией, когда в кости малого таза делается несколько отверстий и костный мозг забирается механически. Для восстановления необходимо принимать витамины и железо, потому что кроветворение ослаблено и нуждается в поддержке.
Если же говорить о наиболее распространенном методе сбора необходимых клеток из периферической крови, то это совсем не страшно. Донор должен дома сделать инъекцию, которая будет продвигать необходимые клетки из костного мозга в кровь, и, когда их станет достаточно, ему введут катетер для афереза. Он побольше канюли и вставляется в большой кровеносный сосуд для подключения донора к аппарату, через который пропускается кровь и в котором по одной отбираются необходимые клетки. Остальная кровь возвращается донору, и единственное, что остается после процедуры, – это небольшой след от укола и усталость, которая пройдет через пару дней. Ничего другого процедура не предусматривает, и нет никаких рисков для вашего собственного костного мозга или угрозы серьезного истощения кроветворения.
Вы упомянули о международной сети. Находят ли клетки жителей Эстонии применение в других странах и наоборот?
Так оно и есть. Мы никогда не смогли бы удовлетворить потребности нашей страны силами только наших собственных доноров, то же самое относится и к другим странам. Очень большие страны могут похвастаться наличием большой доли внутренних доноров, но они также зависят от генотипов и регистров других стран. Это, безусловно, глобальное сотрудничество, а не внутренняя деятельность.
Очень большие страны могут похвастаться наличием большой доли внутренних доноров, но они также зависят от генотипов и регистров других стран. Это, безусловно, глобальное сотрудничество, а не внутренняя деятельность.
Кровь можно сдавать довольно часто. Есть ли ограничения при донорстве костного мозга, как часто это можно делать, и существуют ли у вас требования к возрасту, здоровью и массе тела донора?
Да, у нас тоже, как и к донорам органов, существуют строгие требования. Донор проходит полное медицинское обследование по поводу опухолевых, ревматологических и инфекционных заболеваний. Он должен быть абсолютно здоров, чтобы отдать клетки и не подвергать опасности здоровье пациента- реципиента. Есть и возрастные требования.
Генетический профиль подходящих доноров фиксируется в регистре, а совместимость с реципиентом по группе крови не имеет значения. Чтобы избежать отторжения, важен одинаковый генетический профиль крови.
В случае донорства органов пациентам приходится ждать довольно долго. Какова очередь на получение донорского костного мозга?
Очереди у нас как таковой нет. Необходимость в донорской трансплантации возникает, как правило, у пациентов с острым лейкозом. Такой диагноз требует незамедлительных действий, потому что болезнь недолго удается удерживать под контролем, а трансплантация эффективна только на стабильной стадии. Таким образом, с момента постановки диагноза у нас есть два-три месяца. Если к нам поступает пациент с острым лейкозом, которому в рамках плана лечения необходима пересадка клеток крови от донора, мы немедленно отправляем его анализы крови с первым курсом лечения в Тарту. Там определяется профиль его кровяных клеток, и пациент там же отправляется на консультацию. Параллельно с лечением начинается поиск донора, и скорость его нахождения зависит от сложности генетического профиля пациента. Обычно ответ приходит за два месяца, и мы успеваем провести пациенту первый курс лечения, увидеть его эффективность и переносимость. Если эффект хороший и донор найден, мы через два-три месяца приступаем к пересадке. Так что речь не идет о таком долгом ожидании, как при пересадке органов.
Существуют ли генетические или связанные с образом жизни факторы риска, способствующие развитию рака крови? Когда-то в СМИ говорили, что радиация вызывает рак крови, и те, кто участвовал в ликвидации аварии в Чернобыле, имеют более высокую вероятность заболеть.
Такие разговоры были. Мы точно знаем, что пациенты, у которых уже есть опухоль и которые получили лучевую терапию, имеют более высокий риск развития заболевания крови, прежде всего лейкемии. Особенно в случае, если облучение захватило те кости, в которых вырабатываются клетки крови, например кости таза. И пройденная ранее химиотерапия может в более позднем возрасте способствовать заболеванию крови.
О Чернобыле много говорили, но, насколько мне известно, в Эстонии не смогли доказать, что после аварии возросло число заболеваний крови. Тем не менее, другие страны тоже проводили исследования, и некоторые взаимосвязи были выявлены. В частности, люди, пережившие катастрофу на 10–12 лет, имели высокий риск развития хронического лейкоза. В настоящее время мы не знаем, ограничивается ли эта связь одним заболеванием или могут быть и другие.
Существует ли также генетический риск, то есть ли связь с заболеваниями близких родственников?
Не у всех. У части гематологических заболеваний таких связей нет. Однако существует генетическая связь у отдельных заболеваний, например у лимфомы Ходжкина, при которой у братьев и сестер пациента риск по сравнению с общей популяцией повышен. Однако, учитывая, что в Эстонии ежегодно диагностируется с десяток лимфом Ходжкина, риск для населения в целом незначителен. И даже если мы увеличим этот риск в 1,5 раза, то для братьев и сестер, тем не менее, это небольшая вероятность.
В целом, однако, гематологические заболевания не имеют такой связи, в отличие, например, от рака молочной железы, где семейные связи очень четко прослеживаются.
Считается, что лишний вес, курение и алкоголь во многом способствуют образованию опухолей. Есть ли такая связь у болезней крови?
Не в такой степени, как при онкологических заболеваниях, когда курение повышает риск развития рака легких, а солярий увеличивает риск развития рака кожи. У заболеваний системы кроветворения такого связующего фактора нет. В целом, однако, стоит иметь в виду, что, чем меньше сопутствующих заболеваний и чем лучше общее состояние, тем эффективнее мы можем помочь. В отличие от онкологических заболеваний, здесь хирурги не могут ничего вырезать, и важно общее состояние.
Саркастически можно сказать, что ВИЧ как заболевание образа жизни – вот значительный фактор риска появления лимфомы. Из-за нашего эпидемиологического статуса по ВИЧ мы в Эстонии это волей-неволей видим.
Есть ли что-то профилактическое, что человек может сделать, чтобы предотвратить новообразования в крови и вообще улучшить общее состояние крови? Может быть, что-то специфическое съесть?
Обычно мы, если необходимо, прописываем и восполняем ресурсы витамина В12, фолиевой кислоты и железа. Если мы диагностируем дефицит витамина В12, обычно это расстройство всасывания, которое вызывает необходимость в последующем восполнении. Дефицит фолиевой кислоты и железа зависит от диеты или других сопутствующих проблем.
Часто мы видим женщин с тяжелой железодефицитной анемией, нуждающихся в железозамещающей терапии, особенно на фоне тяжелых менструаций. Эволюционно женщины были или беременны, или кормили грудью, и менструации не были частым гостем. На нынешнем этапе эволюции, когда менструация затягивается и цикл сокращается, кровопотеря довольно высока, и некоторым может требоваться восполнение дефицита железа практически до менопаузы. Это современная проблема, и ее необходимо решать осознанно.
Заболевания системы крови — виды, диагностика и лечение |
Кровь представляет собой жидкую ткань организма человека, которая состоит из жидкой части – плазма и форменных элементов – эритроциты, лейкоциты и тромбоциты. Большинство патологических состояний развиваются вследствие неправильного развития форменных элементов в красном костном мозгу. Врач гематолог в ходе консультации, дополнительного лабораторного исследования, определяет, какой именно росток кроветворения приводит к патологическому процессу. Затем он назначает соответствующее адекватное лечение.
Основные виды гематологических заболеваний
В зависимости от того, какая часть системы кроветворения поражена, выделяют такие виды патологий:
- Патология эритроцитарного ростка – анемии (малокровие, вследствие снижения количества эритроцитов), эритремия (патологическое увеличение количества красных кровяных телец), изменения формы и размера эритроцитов (анизоцитоз при серпновидноклеточной анемии).
- Патологический процесс лейкоцитарного ростка – лейкоцитопения (уменьшение лейкоцитов, вследствие воздействия различных повреждающих факторов), лейкоз (опухолевое заболевание, при котором происходит неконтролируемое развитие дефектных, патологических форм лейкоцитов), нарушение соотношения основных видов лейкоцитов.
- Нарушения созревания тромбоцитов – тромбоцитопения (уменьшение их количества под действием различных причинных факторов), нарушение функциональной активности тромбоцитов, приводящее к развитию нарушения процесса свертывания, мелких кровоизлияний.
Самым грозным заболеванием является лейкоз (рак крови, белокровие, лейкемия), эта патология требует ранней диагностики, начала адекватного лечения. В тяжелых случаях, при неэффективности химиотерапии (применение препаратов, подавляющих рост опухолевых клеток) выполняется трансплантация (пересадка) красного костного мозга. Очень часто такая патология бывает врожденной, поэтому гематолог при беременности может определять изменения у плода, затем после рождения ребенка, детский врач определяется с дальнейшей диагностикой и лечением. При диагнозе тяжелой патологии на сроке беременности до 12 недель, становится вопрос о ее искусственном прерывании по медицинским показаниям.
Диагностика
Консультация гематолога, на основании жалоб, характерных клинических проявлений заболевания, помогает определиться с дальнейшей лечебно-диагностической тактикой. Гематолог в Ростове-на-Дону проводит диагностику патологии с помощью нескольких основных методик лабораторного исследования:
- Клиническое исследование крови – позволяет определиться с общими нарушениями, выполняется подсчет форменных элементов, определение уровня гемоглобина (белок, отвечающий за транспорт кислорода).
- Лейкоцитарная формула – определение соотношения различных видов лейкоцитов (нейтрофилы, моноциты, эозинофилы, лимфоциты) к их общему числу. С помощью этого исследования есть возможность предварительно оценить состояние лейкоцитарного ростка кроветворения. Дополнительно может проводится подсчет тромбоцитов в исследуемом мазке.
- Исследование костного мозга – для его проведения проводится пункция (прокол) специальной иглой грудины и взятие небольшого количества красного костного мозга, который затем исследуется, определяется количество и соотношение дозревающих форменных элементов. Это основной метод диагностики, позволяющий определить патологию.
- Биохимический анализ – в плазме крови определяются специфические вещества (маркеры), которые указывают на характер патологического процесса.
Для дополнительного определения структурных изменений в организме проводится инструментальное исследование – рентгенография, УЗИ, компьютерная или магнитно-резонансная томография.
Лечение
Терапия заболеваний крови является консервативной, которая применяет различные лекарственные средства и компоненты крови для переливания. Консультация гематолога на этапе лечения позволяет контролировать его эффективность.
Болезни крови: классификация, симптомы и лечение
Кровеносная система – одна из главных, она регулирует все функции нашего организма
Болезни крови всегда протекали тяжело, с трудом поддаваясь лечению. Но сегодня новейшие технологии и препараты помогают многим больным справляться с недугами.
Основа основ
Легенды с древности приписывали человеческой крови мистические свойства. Некоторые до сих пор верят, что судьба человека обусловлена группой крови. Кровь всегда символизировала поток жизни. Древние считали, что она может сделать землю более плодородной, поскольку содержит в себе крупицы небесной энергии.
Одной из функций крови является транспортная. Различные вещества, такие как кислород, гормоны, ферменты, распространяются по организму, поддерживая жизненные процессы. Сердце взрослого человека за день может перекачивать десять тысяч литров крови. При этом один удар сердца выталкивает в артерию около 130 миллиграммов.
Есть мнение, что кровь по своему химическому составу напоминает морскую воду. Она состоит из жидкой части – плазмы, содержащей преимущественно воду (около 94%) с растворенными в ней веществами, и форменных элементов крови – эритроцитов, лейкоцитов и кровяных пластинок, или тромбоцитов.
Виды заболеваний крови
Исходя из ее состава становится ясно, почему все болезни крови классифицируются на четыре категории, выделяемые в зависимости от поражения компонентов – тромбоцитов, эритроцитов, плазмы и лейкоцитов.
Такие болезни крови, как полицитемия и анемия, вызываются аномалиями эритроцитов. Тромбоцитопения же возникает в связи с аномалией тромбоцитов, лейкоз и лейкопения ассоциируется с нарушением количества лейкоцитов.
В связи с аномалиями плазмы возникает целая группа заболеваний крови, в числе которых – гемофилия А и агаммаглобулинемия. Лучевая болезнь тоже приводит к болезням крови.
Анемия – одно из часто встречающихся заболеваний, связанное со снижением в крови уровня эритроцитов. Болезнь возникает по разным причинам. Это может быть снижение уровня гемоглобина либо продукции эритроцитов, при котором процесс разрушения клеток выходит за рамки нормальности. Еще одна причина – утрата большого количества эритроцитов из-за сильного кровотечения.
Еще одно заболевание крови – полицитемия, проявление которой связано с избыточным уровнем эритроцитов. Причины возникновения полицитемии ученым неизвестны. Сама же болезнь характеризуется, помимо ненормального повышения уровня эритроцитов, ростом количества тромбоцитов и лейкоцитов.
Гемофилия – наследственное заболевание, связанное с нарушением процесса свертываняи крови. При этом возникают кровоизлияния в суставы, мышцы и внутренние органы, как спонтанные, так и в результате травмы или хирургического вмешательства.
Агаммаглобулинемия – это наследственная недостаточность гамма-глобулинов (сывороточных белков плазмы) в крови. Проявляется склонностью к бактериальным заболеваниям – отит, пневмония, менингит, пиодермия и др. – и развитию септических состояний.
Лейкоз, известный и как «лейкемия», – это не одно заболевание, а целая группа болезней, которая связана с трансформацией клеток крови в злокачественные образования. Несмотря на развитие медицины, объяснить причину лейкоза ученые пока не могут. Во время острой формы лейкоза болезнь протекает крайне тяжело, требуется безотлагательное медицинское вмешательство. Хроническая форма лейкоза менее опасна для жизни пациента, само заболевание протекает медленно, и при необходимой терапии больной может прожить много лет.
Тревожные симптомы
Как распознать у себя заболевания крови? Часто люди с подобными болезнями жалуются на утомляемость, головокружение, одышку, сердечные перебои и потерю аппетита. При остро возникшем кровотечении внезапно появляются резкая слабость и головокружение вплоть до обморока. Такие жалобы обычно являются проявлениями анемий.
Многие заболевания крови идут рука об руку с лихорадкой. Невысокая температура наблюдается при анемиях, умеренная и высокая бывает при лейкозах. Также больные часто жалуются на зуд кожи и на потерю аппетита, сопровождающуюся заметным похуданием.
Для В12-дефицитной анемии люди ощущают жжение кончика языка, встречается извращение вкуса – больные охотно едят мел, землю и уголь. Страдает и обоняние: люди испытывают удовольствие от вдыхания паров бензина и веществ с неприятным для здорового человека запахом.
При болезнях крови пациенты могут жаловаться на высыпания на коже, кровотечения из носа, желудочно-кишечного тракта и легких.
Случаются боли в костях при надавливании или поколачивании – такими болями обычно сопровождаются лейкозы. Нередко при заболеваниях крови в патологический процесс вовлекается селезёнка – возникают боли в левом подреберье, а при вовлечении печени – в правом подреберье. Еще один настораживающий симптом – увеличенные и болезненные лимфатические узлы.
Все перечисленные симптомы – серьезный повод обратиться к врачу для обследования.
Лечение
Различные болезни крови требуют специфичных подходов. В каждом случае врач определяет свои методы оказания помощи больному.
Так, лечение больных острым лейкозом нужно начинать сразу после подтверждения диагноза – при отсутствии терапии заболевание развивается очень быстро. Терапия должна проводиться в гематологическом стационаре, имеющем соответствующее оснащение.
Основное лечение острого лейкоза – химиотерапия. Кроме нее, используют целый ряд методов: переливание компонентов крови, профилактику инфекционных осложнений, уменьшение проявлений интоксикации и многое другое.
Новейшие технологии пересадки кроветворных стволовых клеток используются при самых разных заболеваниях крови – лимфомах, множественной миеломе, лейкозах. Методика пересадки стволовых клеток позволяет достичь отличных результатов. В ходе лечения устраняется главная причина заболевания – больные клетки иммунной системы, уничтожающие здоровые ткани организма. Затем пациенту производят трансплантацию заранее заготовленных кроветворных стволовых клеток, полученных из костного мозга или крови. После введения стволовых клеток восстанавливается здоровая иммунная система больного. В результате у людей, которым не помогали никакие лекарства, наблюдается значительное улучшение качества жизни.
Народные рецепты вам в помощь!
Несмотря на появление новых препаратов, использующихся для нормализации состава крови, по-прежнему широко применяются народные методы лечения болезней крови. Многие из них не оказывают побочных эффектов и не влияют на состояние печени.
Например, для лечения анемии и лейкоза разработано немало народных рецептов, применение которых способно улучшить состояние больных.
Сок корнеплодов
На терке нужно натереть редьку, морковь и свеклу, отжать получившийся сок и слить его в прозрачную стеклянную бутыль в равном объеме. Бутыль нужно обмазать обычным тестом, но не герметично, позволяя настаивающейся в ней жидкости выпариваться. После этого нужно включить духовку на слабый огонь, разогреть ее и поставить туда бутыль на три часа, чтобы сок корнеплодов как следует прогрелся. Средство можно применять при малокровии. Курс лечения составляет три месяца, жидкость принимается трижды в день по столовой ложке перед едой.
Чудодейственный шиповник
В лечении анемии помогают плоды шиповника. Пять столовых ложек сухих плодов нужно измельчить, залить литром воды и прокипятить на огне около десяти минут. Затем емкость с жидкостью укутать в одеяло и настаивать до утра, а потом пить теплым либо холодным вместо чая. Настой шиповника очищает кровеносную систему, помогает при малокровии, заболеваниях почек и мочевого пузыря.
Антоновка и сало
Зеленые яблоки сорта «антоновка» надо мелко нашинковать и положить в свиное несоленое сало. Получившуюся смесь – перемешать и поставить на небольшой огонь в духовку для томления. Потом взять двенадцать желтков домашних яиц, растереть со стаканом сахара до однородной массы, натереть туда 400 грамм горького черного шоколада, используя мелкую терку. Массу смешать со смесью печеных в сале яблок и поставить в холодильник. Смесь нужно ежедневно принимать перед едой три раза в день, намазав на хлеб и запивая молоком. Это средство не только помогает быстро излечить малокровие, но и хорошо влияет на состояние легких и даже излечивает от легких форм туберкулеза. Словом, позволяет вывести человека из истощенного состояния.
Корень аира, настоянный на коньяке
Это средство помогает при лейкозах. Нужно залить коньяком смесь из 200 грамм корня аира болотного и полкило меда, перемешать и дать смеси настояться в течение двух недель в темном месте. Принимать по столовой ложке за час до еды три раза в день. Эффект будет лучше, если запивать средство чаем из травы душицы.
Типы, симптомы и лечение заболеваний крови
Заболевания крови могут влиять на любой из трех основных компонентов крови:
- Красные кровяные тельца, доставляющие кислород к тканям организма
- Белые кровяные тельца, борющиеся с инфекциями
- Тромбоциты , которые способствуют свертыванию крови
Заболевания крови также могут влиять на жидкую часть крови, называемую плазмой.
Лечение и прогноз при заболеваниях крови различаются в зависимости от состояния крови и его степени тяжести.
Заболевания крови, влияющие на эритроциты
Заболевания крови, влияющие на эритроциты, включают:
Анемия : У людей с анемией низкое количество эритроцитов. Легкая анемия часто протекает бессимптомно. Более тяжелая анемия может вызвать усталость, бледность кожи и одышку при физической нагрузке.
Железодефицитная анемия: Железо необходимо организму для выработки красных кровяных телец. Низкое потребление железа и потеря крови из-за менструации являются наиболее частыми причинами железодефицитной анемии.Это также может быть вызвано потерей крови из желудочно-кишечного тракта из-за язвы или рака. Лечение включает в себя железные таблетки или, в редких случаях, переливание крови.
Анемия хронического заболевания: Люди с хроническим заболеванием почек или другими хроническими заболеваниями склонны к развитию анемии. Анемия при хроническом заболевании обычно не требует лечения. Некоторым людям с этой формой анемии могут потребоваться инъекции синтетического гормона эпоэтина альфа (эпоген или прокрит) для стимуляции выработки клеток крови или переливания крови.
Продолжение
Пагубная анемия (дефицит B12): Состояние, при котором организм не может усваивать достаточное количество B12 с пищей. Это может быть вызвано ослабленной слизистой оболочкой желудка или аутоиммунным заболеванием. Помимо анемии, в конечном итоге может произойти повреждение нервов (невропатия). Высокие дозы B12 предотвращают долгосрочные проблемы.
Апластическая анемия: У людей с апластической анемией костный мозг не производит достаточного количества кровяных телец, включая эритроциты.Это может быть вызвано множеством заболеваний, включая гепатит, вирус Эпштейна-Барра или ВИЧ, — побочным эффектом лекарства, химиотерапевтическими препаратами или беременностью. Для лечения апластической анемии могут потребоваться лекарства, переливание крови и даже трансплантация костного мозга.
Аутоиммунная гемолитическая анемия: У людей с этим заболеванием сверхактивная иммунная система разрушает собственные эритроциты организма, вызывая анемию. Для остановки этого процесса могут потребоваться лекарства, подавляющие иммунную систему, такие как преднизон.
Продолжение
Талассемия: Это генетическая форма анемии, которая в основном поражает людей средиземноморского происхождения. У большинства людей симптомы отсутствуют и лечение не требуется. Другим может потребоваться регулярное переливание крови для облегчения симптомов анемии.
Продолжение
Серповидноклеточная анемия : генетическое заболевание, которое поражает в основном людей, чьи семьи происходят из Африки, Южной или Центральной Америки, Карибских островов, Индии, Саудовской Аравии и стран Средиземноморья, включая Турцию, Грецию и Италию. .При серповидно-клеточной анемии эритроциты липкие и жесткие. Они могут блокировать кровоток. Может возникнуть сильная боль и повреждение органов.
Истинная полицитемия: В организме вырабатывается слишком много клеток крови по неизвестной причине. Избыток эритроцитов обычно не вызывает проблем, но у некоторых людей может вызвать образование тромбов.
Малярия: Укус комара переносит паразита в кровь человека, где он заражает эритроциты. Периодически красные кровяные тельца разрываются, вызывая лихорадку, озноб и повреждение органов.Эта инфекция крови наиболее распространена в некоторых частях Африки, но также может быть обнаружена в других тропических и субтропических регионах по всему миру; тем, кто едет в пораженные районы, следует принять профилактические меры.
Заболевания крови, влияющие на лейкоциты
Заболевания крови, влияющие на лейкоциты, включают:
Продолжение
Лимфома : Форма рака крови, развивающаяся в лимфатической системе. При лимфоме лейкоцит становится злокачественным, ненормально размножаясь и распространяясь.Лимфома Ходжкина и неходжкинская лимфома — две основные группы лимфом. Лечение химиотерапией и / или лучевой терапией часто может продлить жизнь с лимфомой, а иногда и вылечить ее.
Лейкемия : Форма рака крови, при которой лейкоцит становится злокачественным и размножается в костном мозге. Лейкемия может быть острой (быстрой и тяжелой) или хронической (медленно прогрессирующей). Химиотерапия и / или трансплантация стволовых клеток (трансплантация костного мозга) могут использоваться для лечения лейкемии и могут привести к излечению.
Множественная миелома: Рак крови, при котором лейкоцит, называемый плазматической клеткой, становится злокачественным. Плазматические клетки размножаются и выделяют повреждающие вещества, которые в конечном итоге вызывают повреждение органов. Множественная миелома неизлечима, но трансплантация стволовых клеток и / или химиотерапия могут позволить многим людям жить с этим заболеванием годами.
Миелодиспластический синдром: Семейство раковых заболеваний крови, поражающих костный мозг. Миелодиспластический синдром часто прогрессирует очень медленно, но может внезапно перейти в тяжелую лейкемию.Лечение может включать переливание крови, химиотерапию и трансплантацию стволовых клеток.
Заболевания крови, влияющие на тромбоциты
Заболевания крови, влияющие на тромбоциты, включают:
Тромбоцитопения : Низкое количество тромбоцитов в крови; многочисленные состояния вызывают тромбоцитопению, но большинство из них не приводит к аномальному кровотечению.
Идиопатическая тромбоцитопеническая пурпура: Состояние, вызывающее постоянно низкое количество тромбоцитов в крови по неизвестной причине; Обычно симптомы отсутствуют, но могут возникнуть аномальные синяки, небольшие красные пятна на коже (петехии) или аномальное кровотечение.
Гепарин -индуцированная тромбоцитопения: Низкое количество тромбоцитов, вызванное реакцией на гепарин, разбавитель крови, который назначают многим госпитализированным людям для предотвращения образования тромбов
Тромботическая тромбоцитопеническая пурпура : Редкое заболевание крови, вызывающее образование небольших сгустков крови в кровеносных сосудах по всему телу; тромбоциты расходуются в процессе, вызывая низкое количество тромбоцитов.
Эссенциальный тромбоцитоз (первичная тромбоцитемия): Организм производит слишком много тромбоцитов по неизвестной причине; тромбоциты не работают должным образом, что приводит к чрезмерному свертыванию, кровотечению или и тому, и другому.
Заболевания крови, влияющие на плазму крови
Заболевания крови, влияющие на плазму крови, включают:
Продолжение
Гемофилия : Генетический дефицит определенных белков, которые способствуют свертыванию крови; Существует несколько форм гемофилии, степень тяжести которых варьируется от легкой до опасной для жизни.
Болезнь фон Виллебранда : фактор фон Виллебранда — это белок в крови, который способствует свертыванию крови. При болезни фон Виллебранда организм либо вырабатывает слишком мало белка, либо вырабатывает белок, который не работает должным образом.Состояние передается по наследству, но у большинства людей с болезнью Виллебранда нет симптомов, и они не знают, что у них есть. У некоторых людей с болезнью фон Виллебранда будет сильное кровотечение после травмы или во время операции.
Состояние гиперкоагуляции (состояние гиперкоагуляции): Склонность крови к слишком легкому свертыванию; большинство пораженных людей имеют лишь незначительную избыточную тенденцию к свертыванию и могут никогда не быть диагностированы. У некоторых людей на протяжении всей жизни возникают повторяющиеся эпизоды свертывания крови, что требует ежедневного приема разжижающих кровь лекарств.
Тромбоз глубоких вен: Сгусток крови в глубокой вене, обычно в ноге; тромбоз глубоких вен может смещаться и перемещаться через сердце в легкие, вызывая тромбоэмболию легочной артерии.
Диссеминированное внутрисосудистое свертывание (ДВС): Состояние, при котором одновременно возникают крошечные сгустки крови и участки кровотечения по всему телу; тяжелые инфекции, хирургическое вмешательство или осложнения беременности — это состояния, которые могут привести к ДВС-синдрому.
Порфирия | NIDDK
На этой странице:
Что такое порфирии?
Порфирии — редкие заболевания, поражающие главным образом кожу или нервную систему.Эти расстройства обычно передаются по наследству, то есть вызваны генными мутациями, передаваемыми от родителей к детям.
Если у вас порфирия, клетки не могут превратить химические вещества в вашем теле, называемые порфиринами и предшественниками порфиринов, в гем, вещество, придающее крови красный цвет. Когда эти химические вещества накапливаются в вашем теле, они вызывают болезнь. В зависимости от типа порфирии, порфирины или их предшественники могут накапливаться в печени или костном мозге. Костный мозг — это губчатая ткань в большинстве ваших костей.
Какие бывают виды порфирии?
Эксперты часто делят порфирии на две группы — острые порфирии и кожные порфирии — в зависимости от того, поражают ли они в первую очередь нервную систему или кожу.
Острые порфирии
Четыре типа острой порфирии поражают нервную систему. Два из этих типов также могут повлиять на кожу. Симптомы острого порфирия развиваются в течение нескольких часов или дней и длятся дни или недели.
Таблица 1. Типы острой порфирии| Тип острой порфирии | Пораженные части тела | Где накапливаются порфирины или предшественники порфиринов |
|---|---|---|
| острая интермиттирующая порфирия | нервная система | печень |
| порфирия пестрая | нервная система и кожа | печень |
| копропорфирия наследственная | нервная система и кожа | печень |
| порфирия с дефицитом дегидратазы дельта-аминолевулиновой кислоты (ALA) | нервная система | печень |
Кожные порфирии
Четыре типа кожных порфирий поражают только кожу и вызывают хронические или продолжительные симптомы.У людей с кожной порфирией могут развиться кожные симптомы, такие как образование пузырей или боль, после того, как их кожа подверглась воздействию солнечного света.
Таблица 2. Типы симпатичной порфирии| Тип кожной порфирии | Пораженные части тела | Где накапливаются порфирины |
|---|---|---|
| поздняя кожная порфирия | скин | печень |
| протопорфирии: эритропоэтическая протопорфирия и Х-сцепленная протопорфирия | скин | костный мозг |
| врожденная эритропоэтическая порфирия | скин | костный мозг |
| гепатоэритропоэтическая порфирия | скин | печень |
Насколько распространены порфирии?
Порфирии — редкие заболевания.Исследования показывают, что все типы порфирии в сочетании поражают менее 200000 человек в Соединенных Штатах. 1
Наиболее распространенным типом острой порфирии является острая перемежающаяся порфирия.
Самым распространенным типом кожной порфирии — и наиболее распространенным типом порфирии в целом — является поздняя кожная порфирия, которой страдают от 5 до 10 человек на каждые 100 000 человек. 2
Самый распространенный тип порфирии у детей — кожная порфирия, называемая эритропоэтической протопорфирией. 3
Кто более подвержен порфирии?
Острая порфирия чаще встречается у женщин, чем у мужчин, и часто начинается у людей в возрасте от 15 до 45 лет. 4
Среди видов кожной порфирии поздняя кожная порфирия чаще всего развивается у людей старше 40 лет, обычно у мужчин. 2 Симптомы других типов кожной порфирии часто проявляются в раннем детстве.
Каковы осложнения порфирии?
Различные типы порфирии могут вызывать разные осложнения.
Проблемы с печенью
Некоторые виды порфирии могут вызывать проблемы с печенью. Острая порфирия увеличивает вероятность развития рака печени. Поздняя кожная порфирия может повредить печень и увеличить вероятность развития цирроза и рака печени. У некоторых людей с протопорфирией также развивается повреждение печени и цирроз, и до 5 процентов людей с протопорфирией развивают печеночную недостаточность. 5
У людей с протопорфирией желчь переносит дополнительные порфирины из печени в желчный пузырь, что может привести к образованию желчных камней, состоящих из порфиринов.
Анемия
Два типа кожной порфирии, врожденная эритропоэтическая порфирия и, реже, гепатоэритропоэтическая порфирия, могут вызывать тяжелую анемию. Эти заболевания также могут вызывать увеличение селезенки, что может усугубить анемию.
Высокое кровяное давление и проблемы с почками
Люди с острой порфирией имеют повышенный шанс развития высокого кровяного давления и хронического заболевания почек, которое может привести к почечной недостаточности.
Каковы симптомы порфирии?
Острые порфирии
Симптомы острой порфирии могут быть легкими или тяжелыми, продолжаться несколько дней или недель.Время, когда возникают симптомы, называют приступами. Без раннего лечения симптомы приступа могут стать более серьезными и даже опасными для жизни. Симптомы могут включать:
- боль в животе, спине или руках и ногах
- пищеварительные симптомы, такие как запор, тошнота и рвота
- психических изменений, таких как тревога, спутанность сознания, галлюцинации и судороги
- проблемы с нервами, контролирующими движения, которые могут вызывать мышечную слабость, паралич и проблемы с дыханием
- симптомы мочеиспускания, такие как темная или красновато-коричневая моча, задержка мочи или недержание мочи
- волдыри на коже при воздействии солнечных лучей для людей с разнородной порфирией или наследственной копропорфирией
У большинства людей с острой порфирией бывает только один или несколько приступов в течение жизни. 6 Среди людей, у которых после одного приступа диагностирована острая порфирия, около 3-5 процентов будут иметь четыре или более приступов в год. 7
Факторы, которые могут увеличить вероятность возникновения острых приступов порфирии или усугубить приступы, включают женские половые гормоны, особенно прогестерон; определенные лекарства; пониженное потребление углеводов; употребление алкоголя; и курение.
Кожные порфирии
У людей с поздней кожной порфирией, врожденной эритропоэтической порфирией или гепатоэритропоэтической порфирией на участках кожи, подверженных воздействию солнечного света, могут развиваться такие симптомы, как
- блистеры
- хрупкая кожа, которая легко ранится и медленно заживает
- Инфекция волдырей или ран
- рубцы или изменение цвета кожи
Протопорфирии — эритропоэтическая протопорфирия и Х-сцепленная протопорфирия — обычно не вызывают волдырей.Вместо этого на коже, подвергшейся воздействию солнечного света, могут развиться такие симптомы, как
.- боль, жжение, покалывание или покалывание
- покраснение
- отек
Что вызывает порфирии?
Большинство типов порфирии вызываются генными мутациями. Некоторые типы порфирии возникают в результате наследования генной мутации от одного родителя, в то время как другие типы возникают в результате наследования двух генных мутаций, по одной от каждого родителя.
Многие люди с генными мутациями, вызывающими острую порфирию, никогда не заболевают.У людей, у которых есть эти генные мутации, факторы, которые увеличивают вероятность развития острых приступов порфирии или усугубляют приступы, включают:
- женские половые гормоны, особенно прогестерон
- некоторые лекарства, включая гормональные противозачаточные средства и определенные типы антибиотиков, анестетиков и противосудорожных средств — лекарства, предназначенные для лечения судорог
- снижение потребления углеводов из-за голодания, диеты, болезни или бариатрической хирургии
- употребление алкоголя, особенно запоя, которое в Руководящих принципах по питанию для американцев на 2015–2020 годы определяется как выпивка четырех или более порций в течение примерно 2 часов для женщин и употребление пяти или более порций в течение примерно 2 часов для мужчин
- курение
Самый распространенный тип порфирии, поздняя кожная порфирия, чаще всего приобретается, что означает, что причиной этого состояния могут быть факторы, отличные от унаследованных генов.Эти факторы могут включать
- Накопление железа в организме, которое может быть вызвано генными мутациями, которые могут привести к гемохроматозу
- употребление сильного алкоголя, которое в Диетических рекомендациях для американцев на 2015–2020 годы определяется как 15 или более порций в неделю для мужчин и 8 или более порций в неделю для женщин
- курение
- вирусных инфекций, таких как гепатит С и ВИЧ-инфекции
- принимает эстроген, который содержится в таких лекарствах, как противозачаточные таблетки и заместительная гормональная терапия
В некоторых случаях наследственная мутация гена играет роль в возникновении поздней кожной порфирии вместе с одним или несколькими факторами, перечисленными выше.
Как врачи диагностируют порфирии?
Ваш врач спросит о вашей истории болезни и симптомах и проведет медицинский осмотр. Если врач подозревает, что у вас порфирия, он или она назначит анализы для диагностики заболевания.
Тесты на порфирию
Тесты на порфирию определяют количество порфиринов и предшественников порфиринов в крови, моче или стуле и используются для выявления порфирии и наблюдения за заболеванием. Чтобы определить, какой у вас тип порфирии, может потребоваться дополнительное обследование.
Генетические тесты
Генетические тесты проверяют генные мутации, вызывающие порфирии. Тест может помочь подтвердить диагноз и определить, какая у вас мутация гена.
Если у вас есть мутация, ваш врач может порекомендовать пройти тестирование на ту же мутацию у членов вашей семьи. Если вы или члены вашей семьи подумываете о генетическом тестировании, вы можете рассмотреть вопрос о генетическом консультировании. Генетическое консультирование может помочь вам и вашей семье понять, как результаты анализов могут повлиять на вашу жизнь.
Как врачи лечат порфирии?
Лечение порфирии будет зависеть от того, какой у вас тип порфирии и насколько серьезны ваши симптомы.
Острые порфирии
Чаще всего врачи лечат приступы порфирии в стационаре. Лечение может включать в себя лекарства, которые обычно облегчают симптомы через 3 или 4 дня. 4
Чтобы предотвратить приступы в будущем, ваш врач может порекомендовать
- избегать приема лекарств, небезопасных для людей с порфирией.Поговорите со своим врачом, прежде чем принимать какие-либо лекарства, отпускаемые без рецепта или по рецепту, диетические добавки, дополнительные или альтернативные лекарства, такие как лекарственные травы или ботанические препараты.
- придерживаться сбалансированной диеты и избегать голодания или экстремальных диет.
- отказ от курения.
- избегать сильного употребления алкоголя. Специалисты рекомендуют не более одного напитка в день для женщин и не более двух напитков в день для мужчин. 8
- лекарств, которые помогут снизить количество атак в будущем.Некоторые лекарства, назначаемые для уменьшения количества приступов, могут быть дорогостоящими. Поговорите со своим врачом о вашем страховом покрытии.
В редких случаях врачи могут порекомендовать пересадку печени. Врачи рекомендуют пересадку печени только в том случае, если у человека повторялись тяжелые приступы и другие методы лечения не помогли.
Если у вас острая порфирия, вызывающая кожные симптомы, лечение может включать защиту кожи от солнечного света.
Кожные порфирии
Если у вас кожная порфирия любого типа, ваш врач порекомендует меры по защите кожи от солнечного света.Врачи могут назначать разные методы лечения разных типов кожной порфирии.
- Врачи обычно лечат позднюю кожную порфирию либо с помощью флеботомии, которая обычно включает в себя забор примерно пинты крови каждые 2 недели до тех пор, пока уровень железа в организме не снизится, либо с помощью лекарств. 9 Во время лечения врачи назначат регулярные анализы крови для проверки уровня железа и порфирина. При лечении у большинства людей наступает ремиссия, то есть у них исчезают симптомы после того, как их кожа подвергается воздействию солнечного света, а уровень порфирина возвращается к норме.Чтобы помочь людям войти в ремиссию и остаться в ней, врачи также рекомендуют избегать или устранять факторы, которые могут вызвать позднюю кожную порфирию.
- При эритропоэтической протопорфирии врачи могут прописать лекарство, позволяющее больным проводить больше времени на солнечном свете без боли.
- Некоторым детям с врожденной эритропоэтической порфирией и тяжелыми симптомами врачи могут порекомендовать трансплантацию костного мозга с использованием здоровых стволовых клеток от донора.
Как врачи предотвращают и лечат осложнения порфирии?
В зависимости от типа порфирии ваш врач может порекомендовать меры по предотвращению или лечению осложнений.
Проблемы с печенью
При поздней кожной порфирии лечение болезни может помочь предотвратить проблемы с печенью.
Поздняя кожная порфирия и острая порфирия могут повысить риск развития рака печени.В зависимости от вашего риска ваш врач может порекомендовать анализы крови и ультразвук или другой тип визуализации для проверки на рак печени. Обнаружение рака на ранней стадии увеличивает шансы на его излечение.
Людям с протопорфирией врачи могут порекомендовать защищать печень, избегая употребления алкоголя и делая вакцины против гепатита А и гепатита В. Если протопорфирия приводит к печеночной недостаточности, вам может потребоваться пересадка печени. В некоторых случаях врачи могут также порекомендовать пересадку костного мозга, которая может вылечить протопорфирию и предотвратить повреждение новой печени.
Если протопорфирия приводит к образованию камней в желчном пузыре, лечение обычно включает операцию по удалению желчного пузыря.
Анемия
Людям с врожденной эритропоэтической порфирией или гепатоэритропоэтической порфирией, у которых развивается тяжелая анемия, может потребоваться лечение с помощью переливания крови. В некоторых случаях врачи также могут порекомендовать операцию по удалению увеличенной селезенки, которая может помочь в лечении анемии.
Высокое кровяное давление и проблемы с почками
Если у вас острая порфирия, врач может проверить наличие таких осложнений, как высокое кровяное давление и хроническое заболевание почек, которые могут привести к почечной недостаточности.Ваш врач может назначить лекарства для снижения артериального давления и порекомендовать меры по лечению хронического заболевания почек или методы лечения почечной недостаточности.
Как порфирии влияют на прием пищи, диету и питание?
Если у вас острая порфирия, ваш врач может порекомендовать сбалансированную диету, в которой от 60 до 70 процентов ваших калорий поступает из углеводов. 8 Снижение потребления углеводов и калорий, даже на короткое время, может вызвать острый приступ порфирии. Поговорите со своим врачом или диетологом, прежде чем менять свой рацион, чтобы попытаться похудеть.Они могут помочь вам спланировать безопасную диету для постепенного похудения.
Люди с кожными порфириями, которым необходимо избегать солнечного света, могут иметь более низкий уровень витамина D. Врачи могут рекомендовать добавки витамина D для лечения низкого уровня витамина D.
Клинические испытания порфирии
NIDDK проводит и поддерживает клинические испытания при многих заболеваниях и состояниях, включая заболевания печени. Испытания направлены на поиск новых способов предотвращения, обнаружения или лечения заболеваний и улучшения качества жизни.
Какие клинические испытания порфирии?
Клинические испытания — и другие виды клинических исследований — являются частью медицинских исследований, в которых участвуют такие люди, как вы. Когда вы добровольно принимаете участие в клиническом исследовании, вы помогаете врачам и исследователям больше узнать о болезнях и улучшить медицинское обслуживание людей в будущем.
Исследователи изучают многие аспекты порфирии, такие как новые методы лечения для предотвращения приступов острой порфирии или облегчения симптомов кожной порфирии.Узнайте, подходят ли вам клинические исследования.
Какие клинические исследования порфирии ищут участников?
Вы можете найти клинические исследования порфирии на сайте www.ClinicalTrials.gov. В дополнение к поиску исследований, финансируемых из федерального бюджета, вы можете расширить или сузить область поиска, включив в нее клинические исследования, проводимые отраслью, университетами и отдельными лицами; однако NIH не рассматривает эти исследования и не может гарантировать их безопасность. Прежде чем участвовать в клиническом исследовании, всегда консультируйтесь со своим врачом.
Как исследования, финансируемые NIDDK и NIH, способствуют пониманию порфирии?
NIDDK и NIH поддержали множество исследовательских проектов по изучению порфирии, в том числе Консорциум Porphyrias Сети клинических исследований редких заболеваний, инициативу Управления исследований редких заболеваний Национального центра развития трансляционных наук. Консорциум Porphyrias проводит исследования, чтобы углубить наше понимание порфирий и улучшить диагностику и лечение.
Список литературы
[1] Рамануджам В.С., Андерсон К.Э. Диагностика порфирии — часть 1: краткий обзор порфирии. Текущие протоколы в генетике человека . 2015; 86: 17.20.1–17.20.26. DOI: 10.1002 / 0471142905.hg1720s86
[2] Бисселл Д.М., Андерсон К.Е., Бонковски Х.Л. Порфирия. Медицинский журнал Новой Англии . 2017; 377 (9): 862–872. DOI: 10.1056 / NEJMra1608634
[3] Балвани М., Блумер Дж., Десник Р.; Консорциум Porphyrias спонсируемой NIH сети клинических исследований редких заболеваний.Эритропоэтическая протопорфирия, аутосомно-рецессивная. В: Адам М. П., Ардингер Х. Х., Пагон Р. А. и др., Ред. GeneReviews [Интернет]. Вашингтонский университет, Сиэтл; 1993–2020 гг. Обновлено 7 сентября 2017 г. По состоянию на 6 августа 2020 г. www.ncbi.nlm.nih.gov/books/NBK100826
[4] Бисселл Д.М., Ван Б. Острая печеночная порфирия. Журнал клинической и трансляционной гепатологии . 2015; 3 (1): 17–26. DOI: 10.14218 / JCTH.2014.00039
[5] Balwani M, Naik H, Anderson KE, et al.Клиническая, биохимическая и генетическая характеристика североамериканских пациентов с эритропоэтической протопорфирией и Х-сцепленной протопорфирией. Дерматология JAMA . 2017; 153 (8): 789–796. DOI: 10.1001 / jamadermatol.2017.1557
[6] Штейн П.Е., Бадминтон Миннесота, Рис округ Колумбия. Обновленный обзор острых порфирий. Британский гематологический журнал . 2017; 176 (4): 527–538. DOI: 10.1111 / bjh.14459
[7] Старейшина Г., Харпер П., Бадминтон М., Сандберг С., Дейбах Дж. Распространенность наследственных порфирий в Европе. Журнал наследственных метаболических заболеваний . 2013. 36 (5): 849–857. DOI: 10.1007 / s10545-012-9544-4
[8] Ван Б., Рудник С., Ценгия Б., Бонковски HL. Острые порфирии печени: обзор и недавние успехи. Связь с гепатологами . 2018; 3 (2): 193–206. DOI: 10.1002 / hep4.1297
[9] Сингал АК. Поздняя кожная порфирия: недавнее обновление. Молекулярная генетика и метаболизм . 2019; 128 (3): 271–281. DOI: 10.1016 / j.ymgme.2019.01.004
Анемия при хронической болезни почек
На этой странице:
Что такое анемия?
Анемия — это состояние, при котором в вашей крови уровень эритроцитов или гемоглобина ниже нормы.Гемоглобин — это богатый железом белок, который позволяет эритроцитам переносить кислород из легких в остальную часть тела. При меньшем количестве эритроцитов или гемоглобина ваши ткани и органы, такие как сердце и мозг, могут не получать достаточно кислорода для нормальной работы.
Как анемия связана с хронической болезнью почек?
Анемия — частое осложнение хронической болезни почек (ХБП). ХБП означает, что ваши почки повреждены и не могут фильтровать кровь должным образом. Это повреждение может привести к накоплению в вашем теле шлаков и жидкости.ХБП также может вызывать другие проблемы со здоровьем.
Анемия реже встречается при раннем заболевании почек и часто ухудшается по мере прогрессирования заболевания почек и большей потери функции почек.
Есть ли у анемии при ХБП другое название?
Анемия при ХБП также называется почечной анемией.
Насколько распространена анемия при ХБП?
Анемия часто встречается у людей с ХБП, особенно у людей с более поздними стадиями заболевания почек. Более 37 миллионов взрослых американцев могут иметь ХБП, 1 , и, по оценкам, более 1 из каждых 7 человек с заболеванием почек страдает анемией. 2
Большинство людей с почечной недостаточностью, когда поражение почек настолько развито, что менее 15 процентов почек работают нормально, также страдают анемией. 3
Кто более подвержен анемии при ХБП?
Риск развития анемии возрастает по мере обострения заболевания почек.
Люди с ХБП, у которых также есть диабет, подвержены большему риску анемии, имеют тенденцию к более раннему развитию анемии и часто имеют более тяжелую анемию, чем люди с ХБП, у которых нет диабета. 4 Люди старше 60 лет также чаще болеют анемией при ХБП. 5
Каковы осложнения анемии у человека с ХБП?
У людей с ХБП тяжелая анемия может увеличить вероятность развития проблем с сердцем, потому что сердце получает меньше кислорода, чем обычно, и усерднее работает, чтобы перекачивать достаточно красных кровяных телец к органам и тканям. Люди с ХБП и анемией также могут подвергаться повышенному риску осложнений из-за инсульта.
Каковы симптомы анемии у человека с ХБП?
Анемия, связанная с ХБП, обычно развивается медленно и может вызывать незначительные симптомы или вообще не вызывать их на ранних стадиях заболевания почек.
Симптомы анемии при ХБП могут включать
- усталость или усталость
- одышка
- необычно бледная кожа
- слабость
- ломота в теле
- боль в груди
- головокружение
- обморок
- быстрое или нерегулярное сердцебиение
- головные боли
- проблемы со сном
- проблемы концентрации
Немедленно обратитесь за помощью
Если боль в груди не проходит, обратитесь за неотложной медицинской помощью, позвонив по номеру 911.
Если у вас затрудненное дыхание или одышка, немедленно обратитесь за медицинской помощью.
Что вызывает анемию при ХБП?
Анемия у людей с ХБП часто имеет несколько причин.
Когда ваши почки повреждены, они вырабатывают меньше эритропоэтина (ЭПО), гормона, который сигнализирует вашему костному мозгу — губчатой ткани в большинстве ваших костей — вырабатывать красные кровяные тельца.При меньшем количестве ЭПО ваше тело производит меньше красных кровяных телец, и меньше кислорода доставляется вашим органам и тканям.
Помимо того, что ваше тело вырабатывает меньше эритроцитов, эритроциты людей с анемией и ХБП, как правило, живут в кровотоке более короткое время, чем обычно, в результате чего клетки крови умирают быстрее, чем они могут быть заменены.
Люди с анемией и ХБП могут иметь низкий уровень питательных веществ, таких как железо, витамин B12 и фолиевая кислота, которые необходимы для выработки здоровых эритроцитов.
Другие причины анемии, связанные с ХБП, включают
- кровопотеря, особенно если вы лечитесь диализом по поводу почечной недостаточности
- инфекция
- воспаление
- недоедание, состояние, которое возникает, когда организм не получает достаточного количества питательных веществ
Как медицинские работники диагностируют анемию при ХБП?
Медицинские работники используют вашу историю болезни, медицинский осмотр и анализы крови для диагностики анемии при ХБП.
История болезни
Ваш лечащий врач запишет вашу историю болезни и может спросить о
- ваши симптомы
- текущие и прошлые медицинские состояния
- лекарств, отпускаемых по рецепту и без рецепта
- история вашей семьи
Физический осмотр
Во время медицинского осмотра ваш лечащий врач может
- проверьте артериальное давление
- проверьте свой пульс
- осматривать свое тело, в том числе проверять изменения цвета кожи, сыпи или синяков
Анализы крови
Медицинские работники используют анализы крови для выявления признаков анемии или других проблем со здоровьем.Ваш лечащий врач возьмет у вас образец крови и отправит его в лабораторию для анализа.
Анализ кровипозволяет проверить многие части и особенности вашей крови, включая анализ
.- количество эритроцитов
- средний размер эритроцитов
- количество гемоглобина в крови и красных кровяных тельцах
- количество развивающихся красных кровяных телец, называемых ретикулоцитами, в вашей крови
Некоторые из этих и других анализов крови могут быть объединены в тест, который называется полным анализом крови или CBC.
Ваш лечащий врач может также использовать анализы крови, чтобы проверить количество железа в крови и его запасы в организме. Эти тесты могут измерить
- ферритин, белок, запасающий железо в клетках вашего тела
- трансферрин, белок в крови, несущий железо
Медицинские работники также иногда используют анализы крови для проверки на низкий уровень фолиевой кислоты и витамина B12.
Если результаты анализа крови предполагают, что у вас анемия, но причина неизвестна, ваш лечащий врач может провести дополнительные тесты для поиска причины или направить вас к гематологу, специалисту в области здравоохранения, который занимается лечением заболеваний крови.
Как медицинские работники лечат анемию при ХБП?
Медицинские работники сначала лечат любые основные состояния, которые могут вызывать анемию, например, дефицит железа или витаминов. Если у вас легкая анемия и у вас мало симптомов, возможно, сначала вам не понадобится лечение.
Лечение анемии может облегчить симптомы и улучшить качество жизни.
Ваш лечащий врач может направить вас к гематологу или нефрологу, специалисту в области здравоохранения, который лечит людей с проблемами почек или связанными с ними заболеваниями.
Утюг
Если в вашем организме недостаточно железа, ваш лечащий врач может назначить добавки железа в виде таблеток или внутривенной (IV) инфузии. Если вы находитесь на диализе, вам могут назначить внутривенное введение препаратов железа во время диализного лечения. Добавки железа помогают организму вырабатывать здоровые эритроциты.
Витамины
Ваш лечащий врач может попросить вас принять витаминные добавки, такие как витамин B12 или фолиевая кислота, которые необходимы для выработки здоровых клеток крови, если вашему организму не хватает этих витаминов.
Лекарства
Ваш лечащий врач может назначить средство, стимулирующее эритропоэз (ЭСС), для лечения вашей анемии. ESAs посылают сигнал в ваш костный мозг, чтобы произвести больше красных кровяных телец.
Если вы находитесь на гемодиализе, вам могут вводить внутривенно или подкожно ЭСС во время диализного лечения. Если вы находитесь на перитонеальном диализе или не получаете диализ, ваш лечащий врач может назначить ЭСС в виде уколов и может научить вас делать эти уколы дома.
Ваш лечащий врач может прописать вам добавки железа, чтобы помочь ЭСС работать лучше или уменьшить необходимое вам количество ЭСС.
ЭСС могут облегчить симптомы и помочь избежать переливания крови, но это лечение подходит не всем с ХБП и анемией. Поговорите со своим лечащим врачом о рисках и преимуществах ЭСС, а также о том, подходит ли вам лекарство.
Переливания крови
В некоторых случаях медицинские работники могут использовать переливание крови для лечения тяжелой анемии при ХБП.Переливание крови может быстро увеличить количество эритроцитов в организме и временно облегчить симптомы анемии.
Медицинские работники могут ограничивать или избегать переливания крови, поскольку они могут иногда приводить к другим проблемам со здоровьем, в том числе
- со временем в организме могут вырабатываться антитела, которые повреждают или разрушают клетки донорской крови и могут отсрочить или снизить вероятность трансплантации почки в будущем
- Железо из переливаемых эритроцитов может накапливаться в организме и повреждать органы, что называется перегрузкой железом или гемохроматозом
Могу ли я предотвратить анемию при ХБП?
Возможно, вы не сможете предотвратить анемию, но лечение болезни почек может помочь отсрочить развитие анемии или предотвратить ее ухудшение.
Как еда, диета и питание влияют на анемию при ХБП?
Возможно, вам придется изменить режим питания, чтобы справиться с анемией и ХБП. Вместе со своим врачом или диетологом разработайте план питания, включающий в себя продукты, которые вам нравятся, при сохранении здоровья почек и управлении анемией.
Если вашему организму не хватает железа, витамина B12 или фолиевой кислоты, ваш лечащий врач или диетолог может посоветовать вам добавить в свой рацион больше продуктов с этими питательными веществами. Однако некоторые из этих продуктов содержат большое количество белка, натрия или фосфора, которые людям с ХБП может потребоваться ограничить. Поговорите со своим лечащим врачом или диетологом, прежде чем вносить какие-либо изменения в свой рацион.
Клинические испытания анемии в CKD
NIDDK проводит и поддерживает клинические испытания при многих заболеваниях и состояниях, включая заболевания почек.Испытания направлены на поиск новых способов предотвращения, обнаружения или лечения заболеваний и улучшения качества жизни.
Какие клинические испытания анемии при ХБП?
Клинические испытания — и другие виды клинических исследований — являются частью медицинских исследований, в которых участвуют такие люди, как вы. Когда вы добровольно принимаете участие в клиническом исследовании, вы помогаете медицинским работникам и исследователям больше узнать о болезнях и улучшаете медицинское обслуживание людей в будущем.
Исследователи изучают многие аспекты анемии при ХБП, например
- взаимосвязь между микробиомом кишечника и анемией при ХБП
- новых методов лечения анемии у людей с ХБП
- повышение безопасности и эффективности лечения анемии у людей с ХБП
- оптимальный целевой уровень гемоглобина для людей с ХБП
Узнайте, подходят ли вам клинические исследования.
Посмотрите видео, в котором директор NIDDK доктор Гриффин П. Роджерс объясняет важность участия в клинических испытаниях.
Какие клинические исследования анемии при ХБП ищут участников?
Вы можете просмотреть отфильтрованный список открытых и набираемых клинических исследований анемии при ХБП на сайте
www.ClinicalTrials.gov. Вы можете расширить или сузить список, включив в него клинические исследования, проведенные отраслью, университетами и отдельными лицами; однако NIH не рассматривает эти исследования и не может гарантировать их безопасность.Прежде чем участвовать в клиническом исследовании, всегда консультируйтесь со своим лечащим врачом.
Список литературы
[1] Хроническая болезнь почек в США, 2019. Центры по контролю и профилактике заболеваний. Министерство здравоохранения и социальных служб США, Центры по контролю и профилактике заболеваний; 2019. По состоянию на 6 июля 2020 г. www.cdc.gov/kidneydisease/pdf/2019_National-Chronic-Kidney-Disease-Fact-Sheet.pdf (PDF, 1,55 МБ)
[2] Штауфер М.Э., Фан Т. Распространенность анемии при хронической болезни почек в США. PLoS One. 2014; 9 (1): e84943. DOI: 10.1371 / journal.pone.0084943. Опубликовано 2 января 2014 г. Проверено 6 июля 2020 г. www.ncbi.nlm.nih.gov/pmc/articles/PMC3879360
[3] Babitt JL, Lin HY. Механизмы анемии при ХБП. Журнал Американского общества нефрологов. 2012; 23 (10): 1631–1634. DOI: 10.1681 / ASN.2011111078
[4] Fishbane S, Spinowitz B. Обновленная информация об анемии при ESRD и ранних стадиях CKD: Core curriculum 2018. American Journal of Kidney Diseases. 2018; 71 (3): 423–435. DOI: 10.1053 / j.ajkd.2017.09.026
[5] Лерма Э.В. Анемия при хронических заболеваниях и почечной недостаточности. Medscape. Обновлено 27 ноября 2018 г. Проверено 6 июля 2020 г. https://emedicine.medscape.com/article/1389854-overview
типов болезней крови | Онкология и гематология Нью-Гэмпшира
Типы болезней крови
Гематологи диагностируют и лечат множество различных заболеваний крови. Некоторые из них являются доброкачественными (не злокачественными), а другие — видами рака крови.Они могут включать один или несколько из трех основных типов клеток крови (эритроциты, лейкоциты и тромбоциты). Они также могут включать белки крови, участвующие в свертывании. Не каждое заболевание крови требует лечения. Это список некоторых из наиболее распространенных заболеваний крови, которые лечат гематологи.
Заболевания красных кровяных телец — Дефицит или аномалии красных кровяных телец.
Анемия — Дефицит эритроцитов, часто вызывающий слабость и бледность.Есть много потенциальных причин анемии.
Апластическая анемия — Тип анемии, возникающий, когда костный мозг не может производить достаточное количество всех трех типов клеток крови: эритроцитов, лейкоцитов и тромбоцитов. Aplastic Anemia & MDS International Foundation, Inc. — хороший ресурс, чтобы узнать больше об этом заболевании.
Серповидно-клеточная анемия — наследственное заболевание крови, при котором клетки крови имеют серповидную (или С-образную) форму и блокируют кровоток. Скопления серповидных клеток блокируют кровоток к конечностям и органам и могут вызвать боль, серьезную инфекцию и повреждение органов.Американская ассоциация серповидно-клеточной анемии, некоммерческая организация, предоставляющая широкий спектр услуг тем людям и семьям, которые страдают серповидно-клеточной анемией, серповидно-клеточной анемией или вариантами заболевания.
Талассемия — наследственное заболевание крови, поражающее гемоглобин, молекулу, переносящую кислород. На сайте About Thalassemia (входит в Фонд Cooley’s Anemia Foundation) пациенты могут найти общую информацию о различных типах талассемии.
Заболевания белых кровяных телец — (отклонения в производстве лейкоцитов)
Миелофиброз — хроническое заболевание, проявляющееся волокнистым материалом в костном мозге, анемией и увеличением селезенки.Также известна как агногенная миелоидная метаплазия.
Миелома — рак плазматических клеток, разновидность лейкоцитов. Дополнительную информацию можно найти в Международном фонде миеломы.
Миелодисплазия — Группа заболеваний, при которых костный мозг не функционирует должным образом и не производит достаточного количества нормальных клеток крови. Фонд миелодиспластических синдромов (МДС) занимается профилактикой, лечением и изучением миелодиспластических синдромов.
Лейкемия — Группа заболеваний, при которых лейкоциты бесконтрольно растут.Эти заболевания классифицируются в зависимости от того, насколько быстро болезнь растет и типа пораженных клеток.
Лимфома — опухоль, возникающая в лимфатических узлах или другой лимфоидной ткани.
Общество лейкемии и лимфомы предлагает дополнительную информацию о лейкемии, лимфоме и других заболеваниях крови.
Заболевания тромбоцитов — (обычно дефицит тромбоцитов, приводящий к легким синякам и чрезмерному кровотечению)
Иммунная тромбоцитопеническая пурпура (ИТП) — клинический синдром, при котором пониженное количество тромбоцитов вызывает кровотечение и легкое образование синяков.ITP Science включает информацию о диагностике ИТП, целях лечения, а также полезную информацию для пациентов, которым недавно был поставлен диагноз расстройства.
Эссенциальный тромбоцитоз — Заболевание, при котором происходит избыточное производство тромбоцитов, которое может приводить как к свертыванию крови, так и к кровотечению.
Нарушения свертывания крови — Проблемы, влияющие на способность свертывания крови, приводящие к чрезмерному кровотечению или чрезмерному свертыванию. На сайте «Факторы коагуляции» представлены статьи и новости о нарушениях свертывания крови, а также имеется справочник по вопросам здоровья и информация о клинических испытаниях пациентов с нарушениями свертывания крови.
Гемофилия — нарушение свертываемости крови, вызванное нарушением одного из факторов свертывания крови. Национальный фонд гемофилии, специализирующийся на трех основных стратегических инициативах: поддержка и продвижение исследований; санитарное просвещение и обучение; и пропаганда и общественные работы.
Болезнь фон Виллебранда — наследственное заболевание, при котором наблюдается дефицит фактора фон Виллебранда, который влияет на функцию тромбоцитов. Это часто приводит к сильному кровотечению.
Состояния гиперкоагуляции — Это наследственные или приобретенные аномалии, которые увеличивают риск развития тромба у человека. Примеры включают лейденские мутации фактора V, дефицит протеина C и волчаночный антикоагулянт.
Гемохроматоз — Заболевание, при котором пациенты поглощают дополнительное количество железа из своего ежедневного рациона и с течением времени. Избыток железа может накапливаться в таких органах, как сердце, печень и поджелудочная железа. Если не лечить, это может привести к диабету, сердечным заболеваниям и печеночной недостаточности.Институт заболеваний железа предоставляет информацию о нарушениях, связанных с железом, а также профилактику, публикации, рекомендации по диете и многое другое.
Доброкачественные заболевания крови: симптомы и лечение
Область гематологии охватывает широкий спектр заболеваний. Некоторые из этих заболеваний являются доброкачественными, что означает, что они полностью исчезают после терапии или не вызывают симптомов и не влияют на общую продолжительность жизни. Некоторые из них носят хронический характер и сохраняются на протяжении всей жизни, но, опять же, не влияют на продолжительность жизни.Вот некоторые примеры этих доброкачественных заболеваний:
- Анемия, вызванная хроническим заболеванием
- Железодефицитная анемия
- Аутоиммунная гемолитическая анемия, иммуноопосредованное заболевание, вызывающее пониженное количество эритроцитов
- Идиопатическая тромбоцитопеническая пурпура (ИТП), иммуноопосредованное заболевание, вызывающее низкое количество тромбоцитов
- Низкие показатели крови (количество лейкоцитов, количество эритроцитов или количество тромбоцитов) из-за лекарственной реакции, например, гепарин-индуцированной тромбоцитопении
- Низкие показатели крови не из-за приема лекарств, а из-за основных заболеваний, например, анемии при хроническом заболевании или низкого количества тромбоцитов вследствие заболевания печени
- Талассемия (легкая)
- Гемофилия (легкая)
- Болезнь фон Виллебранда
- Сгустки крови (не опасные для жизни)
- Моноклональная гаммопатия неопределенной значимости (MGUS), заболевание плазматических клеток, вызывающее аномальные белки в крови)
Другие нарушения со стороны крови являются более серьезными, поскольку они могут вызывать хронические заболевания или опасны для жизни:
Информация о раке: классификация гематологических заболеваний
Другой способ классифицировать гематологическое заболевание — наследственное или приобретенное.Например, гемофилия, некоторые нарушения свертывания крови, талассемия и серповидно-клеточная анемия являются наследственными состояниями, тогда как большинство других заболеваний, перечисленных выше, являются приобретенными. Унаследованные заболевания крови обычно диагностируются в детстве, но если человек поражен легкой степенью, такой диагноз не может быть поставлен, пока он / она не достигнет совершеннолетия. Например, ненормальный лабораторный результат может быть обнаружен во время операции при скрининговых тестах — анемия или нарушение свертывания крови. Их необходимо оценить, чтобы убедиться, что пациент не подвергается повышенному риску для операции.
Каковы симптомы?
Симптомы гематологического заболевания зависят от многих факторов. Симптомы зависят от того, какой тип клеток поражен и насколько велико или низко их количество. Это определяется с помощью общего анализа крови («CBC»). При анемии наблюдается низкое количество красных кровяных телец и, следовательно, снижение количества кислорода, поступающего в ткани. Симптомы включают: крайнюю утомляемость, головокружение, потерю концентрации, шум в ухе, одышку при физической нагрузке и учащенное сердцебиение. У пациентов с нарушением функции сердца анемия может вызвать застойную сердечную недостаточность.Низкое количество тромбоцитов или тромбоцитопения может привести к появлению синяков, красных пятен на нижних конечностях, носовых кровотечений, кровотечений изо рта и десен, а также крови в моче или стуле. Низкое количество лейкоцитов (лейкопения или нейтропения) может вызвать повторные бактериальные инфекции.
Когда конкретный показатель крови снижен незначительно, это может не вызывать никаких симптомов. Тем не менее, отклонение от нормы может быть маркером основного заболевания костного мозга или другого заболевания и, следовательно, должно быть исследовано.Например, у пациента с заболеванием печени может быть большая селезенка и низкие показатели крови, особенно тромбоцитопения. Количество тромбоцитов обычно недостаточно низкое, чтобы вызвать серьезное кровотечение, но это должно вызвать исследование, почему увеличена селезенка, будь то цирроз печени или портальная гипертензия, болезнь Гоше, инфекция или лимфома.
Другие системные заболевания влияют на метаболизм железа, вызывая хронические анемии (известные как анемия хронических заболеваний).Они также могут подавлять деятельность костного мозга, как при системной красной волчанке и других хронических воспалительных состояниях. В этих условиях признаки и симптомы основного заболевания обычно более выражены, чем те, которые связаны с низкими показателями крови.
Унаследованные нарушения гемоглобина, такие как талассемия и серповидно-клеточная анемия, вызывают ряд осложнений от легких до тяжелых. При серповидно-клеточной анемии мелкие кровеносные сосуды иногда блокируются деформированными эритроцитами (серповидная форма).У пациентов часто возникают периодические приступы боли, обычно в конечностях и спине, но иногда и в животе. Хотя боль может быть вызвана инфекцией, операцией, погодными изменениями и даже эмоциональным стрессом, мы обычно не знаем, что вызывает конкретный болевой кризис. Независимо от причины, серповидно-клеточная боль и другие осложнения выводят из строя и приводят к частой госпитализации.
Подобно тому, как наследственные или приобретенные нарушения могут вызывать чрезмерное кровотечение, другие наследственные и приобретенные дефекты вызывают аномальное или чрезмерное свертывание крови.Система свертывания включает несколько важных естественных ингибиторов свертывания, которые, если они недостаточны или дисфункциональны, приводят к образованию сгустка крови. Если сгусток находится в венах прямо под поверхностью кожи, это называется поверхностным тромбофлебитом. Если это в системе глубоких вен конечностей, диагноз — тромбоз глубоких вен или «ТГВ». Это приводит к болезненному отеку конечности (обычно ноги), связанному с покраснением и повышением температуры кожи.Если сгусток крови не лечить немедленно препаратами, разжижающими кровь, возрастает вероятность того, что часть сгустка оторвется и поднимется через правую часть сердца в легкие. Это известно как тромбоэмболия легочной артерии. Симптомы включают внезапную резкую боль в груди, одышку, головокружение, учащенное сердцебиение и кашель (иногда кашель с кровью). Если эмбол массивный, может произойти внезапный сердечно-сосудистый коллапс и смерть.
Наш механизм свертывания крови имеет тенденцию становиться более активным по мере того, как мы становимся старше, увеличивая шансы на ТГВ.Обычно есть какое-то отягчающее событие, которое увеличивает риск тромбоза. Это может включать хирургическое вмешательство, длительную неподвижность (постельный режим, длительные поездки на автомобиле или самолете), курение и эстрогены (оральные контрацептивы, заместительная гормональная терапия). Когда эти факторы отсутствуют или когда у молодого пациента наблюдается необъяснимый ТГВ, подозревается наследственная тенденция к тромбозу (тромбофилия). Это подозрение дополнительно подкрепляется положительным семейным анамнезом тромбов, частыми выкидышами в анамнезе или тромбом, возникающим в необычном месте, например, в кровеносных сосудах брюшной полости, венозных каналах головного мозга или кровеносных сосудах в глазу. .В этих обстоятельствах показано лабораторное обследование, чтобы попытаться идентифицировать дефект в одном или нескольких белках, ингибирующих коагуляцию.
Как диагностируется?
Гематолог использует медицинский осмотр, историю болезни пациента и лабораторные исследования для оценки гематологических заболеваний. Независимо от того, являются ли показатели крови слишком высокими или слишком низкими, одна из наиболее распространенных диагностических дилемм — это отделение вторичного или «реактивного» явления от первичного гематологического состояния или состояния костного мозга.Для этого часто требуется биопсия костного мозга. Обычно это включает исследование хромосом (цитогенетика) и исследование поверхностных белков или рецепторов на клетках костного мозга (проточная цитометрия). Последний является очень чувствительным тестом для исключения лимфопролиферативного заболевания, такого как хронический лимфолейкоз или лимфома. Другое специализированное тестирование необходимо, чтобы исключить гемолиз или быстрое разрушение или разрушение красных кровяных телец. Еще требуется дальнейшее тестирование для выявления проблем с органами (почки, печень, легкие, щитовидная железа), заболеваний соединительной ткани (красная волчанка, ревматоидный артрит) и рака, все из которых могут иметь косвенное влияние на костный мозг или кровь. .
Диагностика нарушений свертывания крови может быть относительно простой или сложной задачей. Нередко у пациента наблюдаются симптомы кровотечения, но даже после тщательного обследования никаких отклонений выявить невозможно. Это может расстраивать как пациента, так и врача, особенно при принятии решения о том, безопасно ли продолжать операцию. Тот же сценарий применим к нарушениям чрезмерного свертывания крови, когда у пациентов есть несколько эпизодов тромбоза, но после обширного тестирования не обнаруживается никаких конкретных дефектов.Несмотря на эти трудности, коагуляционная медицина является областью интенсивных исследований, и только за последнее десятилетие был достигнут значительный прогресс.
Какие варианты лечения?
Лечение различается в зависимости от типа заболевания и может включать простое наблюдение, использование стероидов и других иммуномодулирующих методов лечения, переливание крови или поддержку фактора свертывания крови, добавление факторов роста, комплексную химиотерапию и трансплантацию костного мозга. (См. Лейкоз, миелодисплазию, лимфому, трансплантацию костного мозга для получения дополнительной информации.)
Анемия
При хронической анемии лечат основное заболевание (инфекция, артрит, болезнь сердца, легких или почек), часто улучшая течение анемии. Если это невозможно и симптомы у пациента вызывают анемия, может потребоваться переливание эритроцитов. Рекомбинантный человеческий эритропоэтин можно вводить еженедельно или раз в две недели и обычно на неопределенный срок. Эритропоэтины также полезны при других типах анемии, при которых наблюдается недостаточное производство эритроцитов в костном мозге, таких как анемия, вызванная химиотерапией, миелодиспластический синдром и апластическая анемия.Они особенно полезны при анемии, вызванной заболеванием почек, которое вызвано недостаточной выработкой эритропоэтина в некоторых специализированных клетках почек.
Если причиной является недостаточность питания, могут быть назначены пероральные таблетки железа, инъекции витамина B12 или пероральная фолиевая кислота.
Для пациентов с анемией, вызванной аутоантителами против собственных эритроцитов (аутоиммунная гемолитическая анемия), стероиды подавляют иммунную систему и препятствуют разрушению эритроцитов. Пероральный прием преднизона в умеренно высоких дозах обычно помогает замедлить процесс и повысить уровень гемоглобина.Однако прием стероидов нельзя продолжать бесконечно, не вызывая долгосрочных побочных эффектов, таких как остеопороз. Большинство пациентов отвечает, но при рецидиве иногда используются другие агенты, такие как внутривенный иммуноглобулин (ВВИГ), циклофосфамид или циклоспорин. В некоторых случаях может потребоваться удаление селезенки.
Серповидно-клеточная анемия часто трудно поддается лечению. Если можно выявить первопричину серповидноклеточного кризиса (например, инфекцию), своевременное лечение уменьшит тяжесть или продолжительность кризиса.Для купирования приступа сильной боли требуются сильнодействующие обезболивающие наркотические средства. Переливания часто назначают при тяжелой анемии, которая нарушает нормальную функцию сердца и легких, или когда пациенты собираются в хирургическое вмешательство. Они также используются у детей и взрослых, перенесших инсульт, поскольку было продемонстрировано, что регулярное переливание или обменное переливание крови предотвращает повторение инсульта у пациентов с серповидно-клеточной анемией. К сожалению, хроническое переливание крови приводит к проблемам с перегрузкой железом, что приводит к отложению железа в печени, сердце и других местах, что вызывает проблемы с этими органами.Мы можем использовать десфериоксамин или деферасирокс (Exjade ™), чтобы избежать этих проблем. Другое лекарство, гидроксимочевина, снижает частоту и тяжесть серповидно-клеточных кризов.
Тромбоцитопения (низкое количество тромбоцитов)
В отличие от анемии, не существует агента, который надежно увеличивает количество тромбоцитов в условиях недостаточной продукции тромбоцитов в костном мозге. Однако даже относительно небольшое количество тромбоцитов может не потребовать лечения, поскольку оно не вызывает опасного для жизни кровотечения.У пациентов с заболеваниями костного мозга, которые приводят к очень низкому количеству тромбоцитов, или если тяжелая тромбоцитопения и кровотечение возникают после химиотерапии, необходимо проводить переливание тромбоцитов, чтобы уменьшить риск кровотечения или остановить кровотечение. Поскольку перелитые тромбоциты не задерживаются в кровотоке (в среднем 3-4 дня), а антитела к тромбоцитам могут развиваться при многократном контакте с перелитыми или «чужеродными» клетками, переливание тромбоцитов используется только на короткое время, чтобы увидеть пациента в течение периода самый высокий риск.
У пациентов с аутоантителами против тромбоцитов может развиться тяжелая тромбоцитопения (идиопатическая тромбоцитопеническая пурпура или ИТП). Это требует терапии, чтобы прервать разрушение тромбоцитов или подавить иммунную систему. Первое лечение обычно состоит из стероидов, но успешно применялись и другие методы лечения, такие как внутривенное введение иммуноглобулина (ВВИГ), анти-резус-антитела (WinRhoSD) и ритуксимаб (Ритуксан). Спленэктомия применяется в отдельных случаях, что приводит к длительным периодам ремиссии заболевания.Для ИТП разрабатываются новые агенты, и мы участвуем в клинических испытаниях новых лекарств.
Другим заболеванием, вызывающим тяжелую тромбоцитопению, является тромботическая тромбоцитопеническая пурпура или ТТП. ТТП — это острое заболевание, поражающее многие системы органов. ТТП вызывает агрегацию тромбоцитов и затрудняет кровоток в мелких артериальных сосудах. Это приводит к неврологической дисфункции и дисфункции почек, а также к типу анемии, называемой микроангиопатической гемолитической анемией. ТТП лечится путем замены собственной плазмы пациента на новую плазму.Плазмаферез обычно доступен только в специализированных центрах, которые имеют современное оборудование и обученный персонал, необходимый для безопасного и быстрого выполнения этой процедуры.
Миелопролиферативные заболевания — истинная полицитемия, эссенциальная тромбоцитемия и первичный миелофиброз
Миелопролиферативные заболевания приводят к перепроизводству клеток крови. Из-за пагубного воздействия большого количества клеток крови всех типов лечение направлено на снижение их количества.Истинная полицитемия лечится с помощью флеботомии — простого метода, который включает в себя удаление единиц крови через определенные промежутки времени. Это поддерживает количество эритроцитов (гематокрит) в пределах нормы, снижая риск инсульта или сердечного приступа.
При эссенциальной тромбоцитемии и в некоторых случаях истинной полицитемии необходимо снизить высокое количество тромбоцитов, также для предотвращения инсульта, сердечного приступа или опасного для жизни свертывания крови. Оптимальное количество тромбоцитов в этой ситуации неизвестно, в основном потому, что степень активации тромбоцитов и, следовательно, повышенный потенциал свертывания крови, невозможно измерить рутинно.Однако обычно количество 600 000 / л (нормальное: 150 000 — 450 000 / л) используется в качестве порогового значения для начала терапии миелопролиферативных заболеваний. Если у пациента наблюдается опасное для жизни тромботическое событие, количество тромбоцитов можно очень быстро снизить механическими средствами (тромбоцитоферез). В противном случае используются лекарства: гидроксимочевина или анагрелид (Agrylin ™). Оба этих препарата подавляют клетки костного мозга, которые производят тромбоциты (мегакариоциты) и продукцию тромбоцитов, хотя гидроксимочевина оказывает более глобальное влияние на функцию костного мозга.
Нарушения свертывания крови (чрезмерное кровотечение или свертывание)
Тяжелые наследственные нарушения свертываемости крови обычно выявляются в детстве, когда родители наблюдают обильное кровотечение легкой степени или без очевидной причины. Если диагноз — гемофилия, терапия направлена на восполнение отсутствующего фактора свертывания крови. При наличии ряда доступных сегодня концентратов фактора VIII и IX, очищенных из плазмы человека или полученных молекулярными методами (рекомбинантными методами), это относительно простой процесс.Однако следует принять во внимание несколько предостережений. Во-первых, дозировка должна быть правильно рассчитана и адаптирована к типу кровотечения. Во-вторых, пациентов или их родителей необходимо научить вводить фактор дома, поскольку быстрое введение после кровотечения в сустав или мягкие ткани ограничивает общий объем кровотечения и предотвращает дальнейшее повреждение тканей. В-третьих, у некоторых пациентов вырабатываются ингибиторы (антитела) к введенному продукту фактора. Это значительно усложняет лечение эпизода кровотечения, поскольку антитело действует, чтобы немедленно нейтрализовать активность переливаемого фактора.В таких случаях для лечения кровотечения используются другие типы продуктов фактора, которые обходят блокировку, налагаемую ингибитором. В-четвертых, лечение пациентов с гемофилией должно осуществляться только гематологами и хирургами, хорошо разбирающимися в заболевании и его осложнениях и знакомыми с широким ассортиментом доступных препаратов факторов свертывания крови.
При легких формах гемофилии и при большинстве типов болезни фон Виллебранда заболевание часто не диагностируется до достижения взрослого возраста, когда пациент проходит предоперационную оценку для плановой операции, которая показывает аномальное время свертывания крови.Обычно операция должна быть отложена, а патология должна быть оценена гематологом. Если обнаруживается основная патология, пациенту вводят тестовую дозу DDAVP (десмопрессина), которая вызывает повышение уровня фактора VIII или фактора фон Виллебранда. Если продемонстрировано достаточное увеличение, то это средство можно использовать для поддержки гемостаза во время небольшой хирургической процедуры. В противном случае или если это серьезная операция (кардиохирургия или операция на головном мозге), FVIII или концентраты фактора фон Виллебранда следует вводить непосредственно перед процедурой и продолжать в течение нескольких дней после нее.
Некоторые тромботические заболевания (свертываемость крови) также передаются по наследству, но обычно проявляются только в более зрелом возрасте. Некоторые сгустки крови могут образовываться спонтанно и без очевидной причины, но более распространенным является тип сгустка крови, который развивается после операции или длительных периодов неподвижности. Независимо от того, в какой обстановке, лечение — это антикоагулянтная терапия. После определенных видов хирургических вмешательств, таких как ортопедические процедуры на нижних конечностях или операции на позвоночнике, очень высок риск послеоперационного тромбоза.Многочисленные клинические испытания продемонстрировали пользу профилактической антикоагуляции для снижения частоты тромботических событий. Используют либо гепарин, либо варфарин, начиная с того момента, как это возможно, после операции и до тех пор, пока пациент не окажется в амбулаторных условиях.
Антикоагулянты также используются для лечения уже образовавшегося тромба. Терапия включает внутривенное введение гепарина с последующим пероральным приемом варфарина (кумадина). При неосложненном тромбозе пациент может самостоятельно принимать лекарства дома.Обычно антикоагулянтная терапия продолжается от 3 до 6 месяцев. Пациенты, у которых есть рецидивирующие эпизоды тромбоза, особенно легочной эмболии, или у которых есть лабораторные маркеры тромбофилии, обычно получают более длительные, а иногда и неопределенные периоды лечения.
Область гематологии включает широкий спектр заболеваний крови и костного мозга. Поскольку проблемы в других органах часто влияют на кровь, решение о том, является ли аномалия крови вторичной по отношению к какой-либо другой болезни или первичным заболеванием само по себе, может быть очень сложной и иногда неразрешимой проблемой.Для постановки правильного диагноза и принятия рациональных решений в отношении лечения часто требуются сложные лабораторные тесты коагуляции и гематологии, а также участие других медицинских специалистов.
Текущие фундаментальные научные и клинические исследования в области гематологии улучшили наше понимание патофизиологии крови и болезней свертывания крови и улучшили наши диагностические инструменты. Такие исследования обещают новые терапевтические агенты для лечения наших пациентов, улучшающие их общий исход и качество жизни.
болезнь крови | Типы, причины и симптомы
Болезнь крови , любое заболевание крови, связанное с эритроцитами (эритроцитами), лейкоцитами (лейкоцитами) или тромбоцитами (тромбоцитами) или тканями, в которых эти элементы образуются — костный мозг, лимфатические узлы, и селезенка — или кровотечение и свертывание крови.
Британская викторина
44 вопроса из самых популярных викторин «Британника» о здоровье и медицине
Что вы знаете об анатомии человека? Как насчет медицинских условий? Мозг? Вам нужно будет много знать, чтобы ответить на 44 самых сложных вопроса из самых популярных викторин Britannica о здоровье и медицине.
Задолго до того, как стали известны природа и состав крови, заболеванию крови приписывали множество симптомов. Эритроциты не распознавались до 17 века, и прошло еще 100 лет, прежде чем был описан один из типов белых кровяных телец, лимфоциты и свертывание крови (коагуляция). В 19 веке были открыты другие формы лейкоцитов, выделен ряд заболеваний крови и кроветворных органов.Морфологические изменения — изменения формы и структуры — которые происходят в крови во время болезни, а также признаки и симптомы различных заболеваний крови были описаны в 19 веке и в первой четверти 20 века. В последующие годы начал развиваться более физиологический подход, связанный с механизмами, лежащими в основе развития болезни крови, и способами, с помощью которых могут быть исправлены отклонения.
Некоторые особенности медицинского осмотра особенно важны при диагностике заболеваний крови.К ним относятся отмечать наличие или отсутствие бледности или, наоборот, избытка цвета; желтуха, красный язык и увеличение сердца, печени, селезенки или лимфатических узлов; маленькие пурпурные пятна или более крупные синяки на коже; и нежность костей.
Поскольку кровь циркулирует по всему телу и несет как питательные вещества, так и продукты жизнедеятельности, ее исследование может быть важным для выявления наличия болезни. Исследование крови можно разделить на две категории: анализ плазмы (неклеточная часть крови) и исследование клеток крови.Исследование плазмы включает определение белков плазмы, сахара в крови (глюкозы), солей (электролитов), липидов, ферментов, мочевины и различных гормонов. Такие измерения также полезны для идентификации заболеваний, которые не классифицируются как болезни крови, например диабета, заболевания почек и заболевания щитовидной железы. Для определения статуса свертывания крови могут проводиться специальные исследования плазмы или ее компонентов. Лабораторные исследования клеток крови, особенно ценные для диагностики заболеваний, включают (1) определение количества и характеристик эритроцитов (т.е. наличие анемии или полицитемии), (2) изучение количества и пропорций типов лейкоцитов и (3) подсчет тромбоцитов в крови и исследование процесса свертывания крови. Микроскопическое исследование пленок крови, высушенных на предметных стеклах и окрашенных анилиновыми красителями, позволяет наблюдать изменения размера и цвета и другие аномалии отдельных эритроцитов, а также позволяет исследовать лейкоциты и тромбоциты. Иногда необходимо исследовать костный мозг или лимфатический узел под микроскопом, а рентгенологические исследования могут потребоваться для обнаружения увеличения органа или лимфатического узла или костных аномалий.В более необычных случаях могут потребоваться дополнительные исследования — например, специальные серологические (связанные с сывороткой) или биохимические процедуры или различные измерения с использованием радиоактивных изотопов для определения органа или количественного определения объема крови.
Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишитесь сейчасНарушения, влияющие на эритроциты
Количество красных кровяных телец (эритроцитов) у нормальных людей зависит от возраста и пола, а также от внешних условий, в первую очередь от атмосферного давления.На уровне моря средний человек имеет 5,4 миллиона эритроцитов на кубический миллиметр крови. С физиологической точки зрения важно количество гемоглобина в крови, поскольку этот железосодержащий белок необходим для транспортировки кислорода из легких в ткани. Эритроциты несут в среднем 16 граммов гемоглобина на 100 миллилитров крови. Если такую кровь центрифугировать так, чтобы эритроциты были упакованы в специальную пробирку, известную как гематокрит, обнаруживается, что в среднем они занимают 47 процентов объема крови.У средней женщины нормальные показатели ниже этого (количество эритроцитов 4,8 миллиона; гемоглобин 14 граммов; объем упакованных эритроцитов 42 процента). У новорожденного эти значения выше, но снижаются в течение первых нескольких недель постнатальной жизни до уровней ниже, чем у нормальной женщины; после этого они постепенно поднимаются. Различия в мужской и женской крови начинают проявляться примерно в период полового созревания.
Красные клетки образуются в костных полостях центральных костей скелета взрослого человека (черепа, позвоночника, ребер, грудины, тазовых костей).У здорового человека производство эритроцитов (эритропоэз) настолько хорошо приспособлено к разрушению эритроцитов, что уровни эритроцитов и гемоглобина остаются постоянными. Скорость производства эритроцитов костным мозгом обычно контролируется механизмом физиологической обратной связи, аналогичным термостатическому контролю температуры в комнате. Этот механизм запускается снижением содержания кислорода в тканях (гипоксия) и действует за счет действия гормона эритропоэтина, в образовании которого почки играют важную роль.Высвобождается эритропоэтин, который стимулирует дальнейший эритропоэз. Когда потребности в кислороде удовлетворяются, производство эритропоэтина и эритроцитов снижается.
При заболевании, а также в определенных ситуациях, когда происходят физиологические изменения, количество гемоглобина может снижаться ниже нормального уровня, состояние, известное как анемия, или может повышаться выше нормы, что приводит к полицитемии (также называемой эритроцитозом) .
Заболевания клеток крови | Педиатрия
Заболевания крови или болезни крови — это состояния, которые влияют на различные части крови вашего ребенка, в том числе:
- Лейкоциты
- Эритроциты
- Тромбоциты
- Плазма
- Гемоглобин [HEE-muh-gloh-bin]
Часто болезни крови вызваны другим заболеванием.Лечение этого состояния может помочь при заболевании крови вашего ребенка. Заболевания крови представляют собой серьезную медицинскую проблему, и их нельзя оставлять без лечения. Заболевания крови часто обнаруживаются при рождении при скрининге.
Одно из самых распространенных заболеваний крови называется анемией [э-э-э-э-э-э]. Есть много видов анемии. Если у вашего ребенка анемия, у него недостаточно эритроцитов или гемоглобина, чтобы переносить кислород по телу. Гемоглобин — это белок крови, который помогает клеткам перемещать кислород.
Некоторые типы анемии включают:
- Дефицит железа [ди-фиш-ун-сее] анемия , состояние, вызванное недостатком железа в рационе вашего ребенка.
- Megaloblastic [MEG-uh-luh-BLAST-ik] анемия, состояние, при котором ваш ребенок заболевает анемией, потому что его костный мозг (где образуются клетки крови) не производит достаточного количества клеток. Клетки становятся слишком большими, имеют неправильную форму или формируются не полностью.
- Гемолитическая [hee-moh-LIT-ik] анемия, состояние, при котором клетки крови вашего ребенка разрушаются быстрее, чем вырабатываются в костном мозге.
- Серповидно-клеточная анемия, заболевание крови, при котором ребенок наследует болезнь крови от своих родителей. Дети с серповидно-клеточной анемией не производят кровь с достаточным количеством гемоглобина, который является частью клетки, которая помогает крови перемещать кислород по телу.
- Апластическая [uh-PLAS-tik] анемия, состояние, при котором костный мозг вашего ребенка не вырабатывает достаточное количество клеток крови. У детей с этим заболеванием меньше эритроцитов, лейкоцитов и тромбоцитов.Их органы не получают достаточно кислорода, у них повышенный риск заражения и повышенный риск кровотечения.
Другие виды болезней и болезней крови включают:
- Лейкемия [loo-KEE-mee-uh], тип рака, который возникает в клетках крови. Лейкоз — это рак, который чаще всего встречается у детей. Рак начинается в костном мозге, а затем распространяется с кровью в другие части тела.



