Болезнь Крона | Лечение Болезни Крона в Москве
Что такое болезнь Крона?
Болезнь Крона – тяжелое хроническое заболевание желудочно-кишечного тракта (ЖКТ), которое поражает его слизистые оболочки. Болезнь Крона относится к хроническим воспалительным заболеваниям кишечника и может поражать любой отдел ЖКТ от ротовой полости до прямой кишки, но чаще всего поражается конечный отдел тонкой кишки (подвздошная кишка) и/или толстая кишка (ободочная и прямая кишка).
Болезнь Крона может начаться в любом возрасте, но чаще всего возникает в период от 15 до 35 лет, с одинаковой частотой у мужчин и у женщин. Заболевание может обостряться много раз в течение всей жизни, при этом период между обострениями может быть достаточно длительным, не сопровождаясь никакими симптомами.
Почему развивается болезнь Крона?
В настоящее время большинство исследователей склоняется к аутоиммунному характеру заболевания: иммунная система людей с генетической предрасположенностью к болезни Крона начинает атаковать собственные клетки слизистой оболочки кишечника, вызывая в них неинфекционное воспаление.
Симптомы и осложнения болезни Крона
Наиболее распространенными являются следующие симптомы: спазмы, боли в животе (обычно коликообразные, особенно в нижних отделах живота, часто усиливающиеся после еды), диарея (понос) с примесью крови и слизи, вздутие живота, повышение температуры, потеря веса. Не все пациенты испытывают все эти симптомы, некоторые не испытывают ни одного из них, а на первый план выходят признаки поражения перианальной области: боль в заднем проходе или выделения из него, поражения кожи в области заднего прохода. Иногда ведущими являются внекишечные симптомы: боли в суставах, образование язв в ротовой полости, заболевания кожи и глаз, воспаления печени и желчных протоков.
Болезнь Крона часто осложняется кишечной непроходимостью из-за образования стриктур (сужений участка кишки), формированием кишечных свищей, как внутренних (в брюшную полость), так и наружных (чрезкожных), парапроктитом (воспалением клетчатки, окружающей прямую кишку), абсцессами прямой кишки, анальной трещиной.
Длительность и степень распространенности воспалительного процесса повышает риск развития злокачественных образований кишечника. Риск возрастает примерно через 8–10 лет после возникновения воспалительного заболевания кишечника и доходит до 15-20% через 30 лет.
Какие методы диагностики болезни Крона используют врачи ЕМС?
Заболевание сложно диагностировать, так как симптомы болезни Крона имеют много общего с другими заболеваниями кишечника. Болезнь Крона следует отличать от заболеваний с аналогичной симптоматикой — язвенного колита, синдрома раздраженной толстой кишки, дивертикулита, рака толстой кишки, кишечных инфекций, глистных инвазий, аппендицита и др. заболеваний кишечника.
Для подтверждения диагноза врач может назначить следующие исследования:
Колоноскопия — эндоскопический метод диагностики заболеваний толстой кишки. Гибкий эластичный зонд с камерой (эндоскоп) вводится через задний проход внутрь прямой, затем толстой кишки, что позволяет изучить их состояние практически на всём протяжении (около 2 метров) и, при необходимости, взять образцы ткани для проведения биопсии.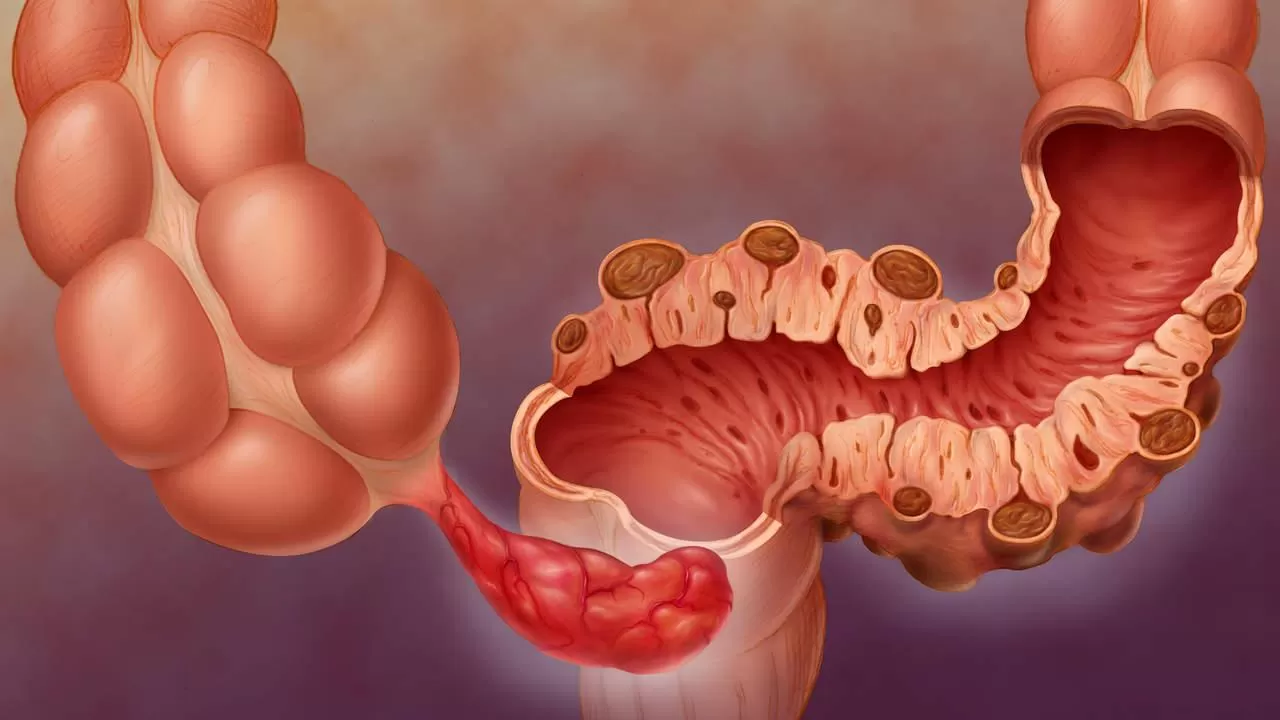 Полученный материал отправляется на гистологическое исследование.
Полученный материал отправляется на гистологическое исследование.
Виртуальная колоноскопия (компьютерная колонография, КТ-колонография): неинвазивная процедура, которая использует рентгеновское излучение для послойного сканирования брюшной полости, в результате врач получает объемное представление о состоянии просвета толстой кишки.
Гастроскопия: через рот/нос в желудок вводится гастроскоп, что позволяет детально изучить состояние пищевода, желудка и двенадцатиперстной кишки.
Анализ кала на скрытую кровь: наличие крови в стуле может свидетельствовать о наличии язвенного поражения ЖКТ.
МРТ (магнитно-резонансная томография): детальная визуализация органов и тканей достигается с помощью магнитного поля без лучевой нагрузки на пациента. Этот тест особенно эффективен для поиска свищей в анальной области (МРТ таза) и тонком кишечнике (МРТ-энтерография).
УЗИ органов брюшной полости, забрюшинного пространства, малого таза.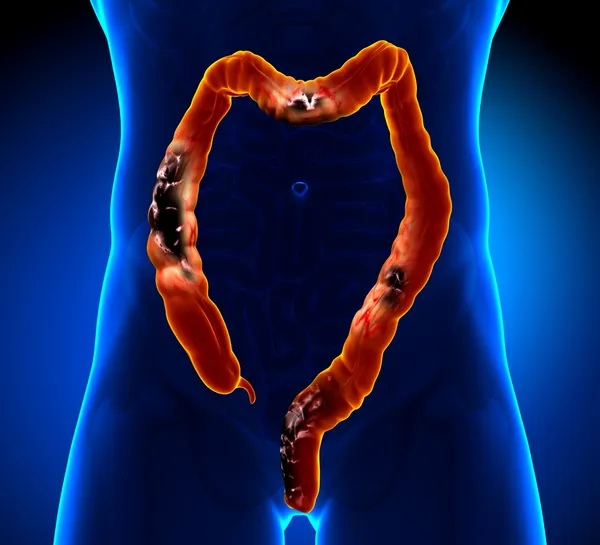
Ирригография, рентгенологический метод исследования состояния толстой кишки, при котором в кишечник вводится рентгеноконтрастное вещество. Позволяет оценить очертания, внутренний размер кишки, способность к растяжению, «дефекты наполнения» — повреждения стенки кишечника (язвы, дивертикулы, полипы, опухоли).
Анализ кала бактериологический — для исключения ОКИ при остром начале заболевания.
Анализы крови: общий, биохимический (обязательно С-реактивный белок, железо, витамин В12).
Анализ мочи.
Какие возможности лечения болезни Крона используют врачи в ЕМС?
Лечение болезни Крона и других воспалительных заболеваний кишечника проводится совместно врачом-колопроктологом и гастроэнтерологом.
Специфического лечения болезни Крона не существует. Большинство пациентов с болезнью Крона нуждаются в пожизненной терапии. Заболевание протекает с обострениями, поэтому задача лекарственной терапии — снять острые проявления болезни и вывести пациента в длительную ремиссию.
Для снятия воспаления, облегчения симптомов, увеличения безрецидивного периода и предупреждения осложнений применяются гормональные препараты (кортикостероиды), иммунодепрессанты (препараты, подавляющие иммунитет), противовоспалительные препараты, а также антибиотики для профилактики и лечения гнойных осложнений. Обязательно выполнение рекомендаций по диете.
При тяжелом течении болезни Крона могут быть назначены биологические препараты нового поколения — так называемые моноклональные антитела (иммунодепрессанты по механизму действия).
Хирургическое лечение используется лишь в том случае, если все другие методы не дали какого-либо результата и болезнь прогрессирует, сопровождается осложнениями, а также если заболевание приводит к задержке физического развития. Обычно это резекция (удаление) воспаленного участка кишечника. В некоторых случаях врач принимает решение о формировании илеостомы (хирургически созданного отверстия в брюшной стенке, выводящего содержимое кишечника наружу), чтобы исключить часть кишки из пищеварения и дать возможность слизистой оболочке восстановиться.
Операция не излечивает болезнь Крона, так как не устраняет причину ее развития, но она часто приводит к длительному облегчению симптомов болезни, снижает или устраняет необходимость в постоянном использовании лекарств и позволяет пациентам чувствовать себя гораздо лучше и вести нормальный образ жизни.
Современная тактика хирургического лечения болезни Крона в ЕМС направлена на выполнение ограниченных резекций, а при возможности — проведение органосохраняющих операций (стриктуропластика, дилатация (расширение) стриктур). Объем операции зависит от распространенности патологического процесса, наличия осложнений и общего состояния пациента.
Показаниями к экстренной операции служат кишечные кровотечения и перфорация тонкой кишки в брюшную полость.
Помощь пациентам с перианальными поражениями (в области промежности и заднего прохода)
Перианальные поражения развиваются у 25-50% пациентов, страдающих болезнью Крона, и чаще встречаются при поражении толстой кишки. При неосложненных формах анальных трещин и бессимптомных свищей проводится консервативная терапия. Особого внимания требуют острые гнойные поражения, которые требуют срочного хирургического лечения.
В Клинике колопроктологии ЕМС при хирургическом лечении параректальных свищей проводится установка дренажей-сетонов (тонкий силиконовый или латексный дренаж, который не дает свищу закрыться) для обеспечения постоянного оттока из инфицированной полости гнойника. Это позволяет снизить частоту рецидивов и значительно облегчить физическое состояние пациента.
При тяжелом поражении перианальной области при сложных перианальных свищах, часто приводящих к развитию гнойных осложнений, решается вопрос о формировании илеостомы для того, чтобы выключить толстую кишку из процесса пищеварения.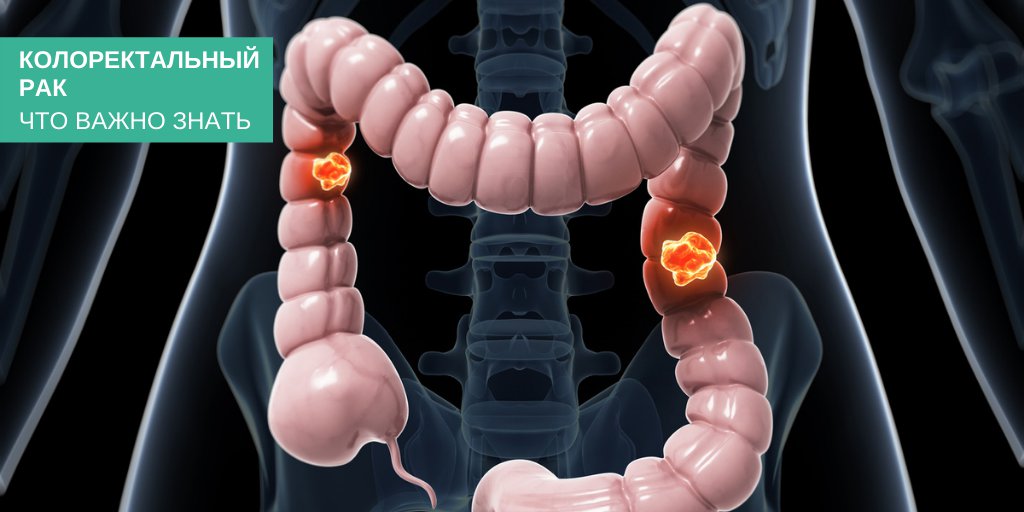
Жизнь с болезнью Крона: что требуется от пациента?
Вне периодов обострения (когда симптомы болезни отсутствуют) следует наблюдаться у гастроэнтеролога и колопроктолога, соблюдая предписанный врачом график посещения клиники, при этом можно вести активный образ жизни.
Принимайте лекарства в соответствии с рекомендациями врача. Извещайте врача о побочных эффектах принимаемых вами лекарств. Избегайте приема нестероидных противовоспалительных препаратов (таких, как ибупрофен, кетопрофен, диклофенак, ацетилсалициловая кислота).
Придерживайтесь рекомендаций врача по диете, избегайте жирной пищи, а также продуктов, раздражающих ЖКТ, в т.ч. кофе и алкогольных напитков.
Если вы курите, эту привычку рекомендуется бросить: курение усугубляет симптомы заболевания.
Даже в безрецидивный период следует быть внимательным к любым отклонениям в состоянии здоровья, о малейших изменениях в самочувствии следует сообщать лечащему врачу.
В каких случаях нужно незамедлительно обратиться к колопроктологу?
Срочно обратитесь к врачу, если
-
возникла острая боль в животе;
-
обнаруживается не связанно с дефекацией выделение стула через свищи в области заднего прохода и промежности;
-
частота дефекаций увеличивается, стул приобретает темный цвет;
-
наблюдается выделение крови из прямой кишки;
-
появляется вздутие живота, в том числе ассиметричное;
-
появляется озноб, повышается температура тела.

симптомы, стадии, прогноз, лечение, метастазы
Стадии рака толстой кишки
Стадия рака – важный показатель, от которого в первую очередь зависит тактика лечения и прогноз для пациента. При колоректальном раке выделяют 4 основные стадии:
- Первая стадия – самая ранняя. Такая опухоль находится в слизистой оболочке и не прорастает глубоко в стенку кишки.
- Рак 2 стадии прорастает глубже, иногда через всю стенку кишки.
- При раке толстой кишки 3 стадии опухолевые клетки проникают в близлежащие по отношению к опухоли (регионарные) лимфоузлы.
- При 4 стадии обнаруживаются отдаленные метастазы, например, в печени, костях, головном мозге. Развиваются осложнения в виде канцероматоза брюшины и асцита: раковые клетки «расползаются» по поверхности брюшины, в животе скапливается жидкость. Это ухудшает состояние пациента, прогноз.
Признаки рака толстой кишки
На начальных стадиях симптомы зачастую отсутствуют. Из-за этого заболевание нередко диагностируется на поздних стадиях, ухудшается прогноз. Первые симптомы рака толстой кишки неспецифичны, они очень похожи на проявления других болезней, из-за этого многие пациенты не обращаются вовремя к врачу:
Из-за этого заболевание нередко диагностируется на поздних стадиях, ухудшается прогноз. Первые симптомы рака толстой кишки неспецифичны, они очень похожи на проявления других болезней, из-за этого многие пациенты не обращаются вовремя к врачу:
- Изменение частоты и характера стула, запоры, диарея. Этот симптом должен насторожить, если он сохраняется в течение четырех недель и дольше.
- Примесь крови в стуле, кровотечение из прямой кишки.
- После посещения туалета сохраняется чувство, что кишечник опорожнен не полностью.
- Боли, дискомфорт в животе, чувство тяжести, повышенное газообразование.
- Снижение веса без видимой причины.
- Постоянная слабость, повышенная утомляемость.
При раке толстой кишки 4 стадии возникают различные симптомы, связанные с метастазами. Состояние значительно ухудшается при развитии кишечной непроходимости, канцероматоза брюшины и асцита.
Методы диагностики.
 Скрининг.
Скрининг.Основной метод диагностики рака толстой кишки – колоноскопия. Она представляет собой эндоскопическое исследование, в ходе которого в кишечник через задний проход вводят инструмент в виде тонкой гибкой трубки с видеокамерой на конце. Во время колоноскопии можно обнаружить патологически измененные участки слизистой и провести биопсию – получить фрагмент измененной ткани для исследования под микроскопом.
Оценить степень распространения рака и выявить метастазы помогают такие методы диагностики, как КТ, МРТ, ПЭТ-сканирование, рентгенография костей, позвоночника, грудной клетки, УЗИ брюшной полости, рентгенография кишечника с контрастом.
Современные методы лечения
При инвазивных опухолях чаще всего прибегают к колэктомии – удалению всей или части кишки. Хирург должен убрать опухоль с захватом вышележащего и нижележащего неизмененных участков. Оставшиеся концы соединяют – накладывают анастомоз. Если это невозможно, формируют колостому – отверстие на коже для отхождения каловых масс. Чаще всего колостома накладывается временно, позже ее закрывают. Но иногда ее приходится оставлять навсегда.
Если это невозможно, формируют колостому – отверстие на коже для отхождения каловых масс. Чаще всего колостома накладывается временно, позже ее закрывают. Но иногда ее приходится оставлять навсегда.
Если удаление рака толстой кишки невозможно, но опухоль перекрывает просвет кишечника и приводит к кишечной непроходимости, выполняют паллиативное вмешательство. В просвет кишки устанавливают стент – каркас с сетчатой стенкой, который восстанавливает проходимость.
Если в других органах выявлены единичные метастазы, иногда их также можно удалить хирургически.
Химиотерапия при раке толстой кишки
Химиопрепараты при злокачественных опухолях кишечника помогают решать разные задачи:
- Уменьшить размеры опухоли до операции. Такую химиотерапию называют неоадъювантной.
- Уничтожить раковые клетки, которые могли остаться в теле пациента, и снизить риск рецидива после операции. Это – адъювантная химиотерапия.
- При распространенном неоперабельном раке химиопрепараты помогают бороться с симптомами и увеличить продолжительность жизни.

Лучевая терапия Лучевую терапию чаще всего применяют перед хирургическим вмешательством для сокращения размеров опухоли. Ее назначают отдельно или в сочетании с химиотерапией.
Таргетные препараты
Таргетная терапия – один из наиболее современных методов лечения онкозаболеваний. Обычно ее применяют на поздних стадиях. При раке толстой кишки назначают такие препараты, как регорафениб, рамуцирумаб, панитумумаб, цетуксимаб, бевацизумаб. Их можно сочетать с химиопрепаратами.
Иммунотерапия
Опухолевые клетки используют специфические молекулы – контрольные точки – для того, чтобы подавить активность иммунной системы. Созданы препараты, которые называются ингибиторами контрольных точек. Они устраняют блок иммунной системы, в результате она снова начинает атаковать опухолевые клетки. При раке прямой кишки применяют такие ингибиторы контрольных точек, как ниволумаб, пембролизумаб. Их назначают для лечения прогрессирующих опухолей на поздних стадиях.
Прогноз выживаемости при раке толстой кишки
Прогноз определяется показателем пятилетней выживаемости, который, в свою очередь, зависит от стадии:
- На первой стадии рак толстой кишки лечится довольно успешно, пятилетняя выживаемость максимальна и составляет 92%.
- На второй стадии – 63–87%, в зависимости от того, насколько сильно успел распространиться рак.
- На 3 стадии – 53–69%.
- Сколько живут с раком толстой кишки 4 стадии? Вероятность остаться в живых спустя 5 лет после того, как установлен диагноз, составляет 11%. Шансы невысокие, но методы лечения совершенствуются. Даже если ремиссия невозможна, врачи постараются максимально продлить жизнь пациента.
В какой клинике можно получить эффективное лечение?
Практически все современные виды лечения доступны в России, и мы знаем, где вам смогут помочь. Среди партнеров Центра Комплексной Медицины – лучшие онкологические клиники столицы.
Как развивается рак кишечника?
2019. 09.27
09.27
Хотя у кого-то может развиться рак толстой кишки и прямой кишки, он наиболее распространен у людей старше 50 лет. Рак является наиболее распространенным в развитых, стабильных экономиках. Это цена, которую платят за быстрое развитие технологий, которые по мере улучшения качества жизни делают людей менее мобильными и страдают ожирением. Вредные привычки питания (красное мясо, особенно при приготовлении при высоких температурах, избыток животного жира в пище, недостаток пищи, богатой растительной клетчаткой) также негативно влияют на состояние кишечника и способствуют его патологическим процессам. Хотя большинство людей считают, что их генетический код несет в себе риск развития рака кишечника, только менее 10% всех видов рака могут быть объяснены генетическими аномалиями.
На самом деле, ученые считают, что на наш образ жизни больше влияет рак:
Диеты с высоким содержанием красного и обработанного мяса
ожирение
курение
Отсутствие физической активности
Потребление алкоголя
Рак кишечника обычно начинается как «полип».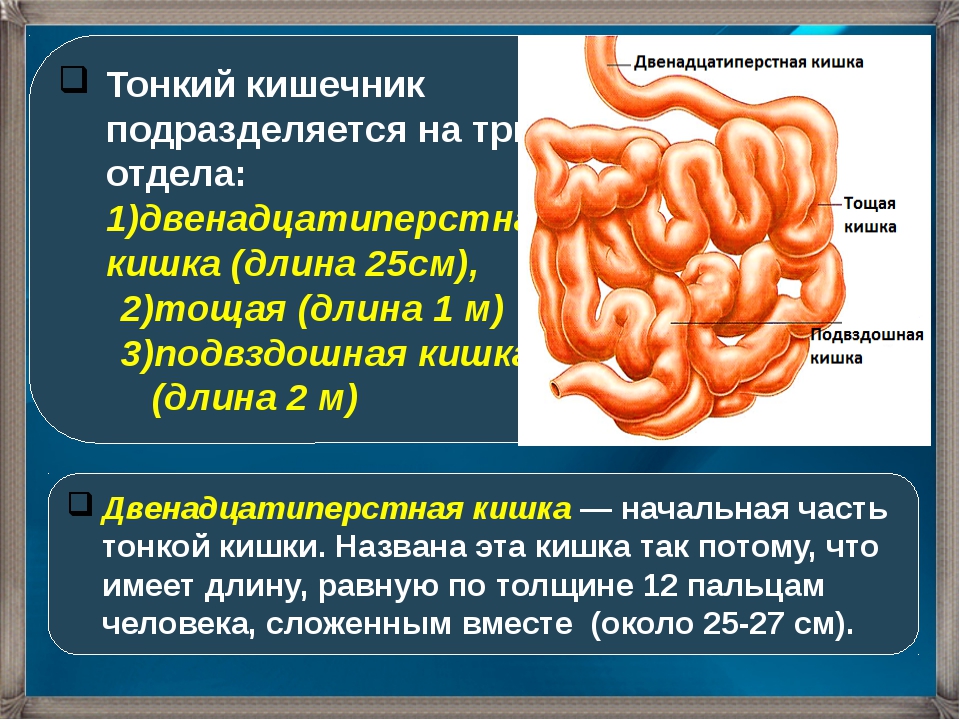 Полипы представляют собой небольшие наросты на внутренних стенках толстой кишки (толстой кишки и прямой кишки). Люди обычно их не чувствуют. Полипы часто не достигают сантиметра, но могут вырасти до нескольких сантиметров. Некоторые люди выращивают только один полип, в то время как другие выращивают несколько полипов. Полипы чаще встречаются у пожилых людей. Полипы вызваны избытком клеток. Клетки слизистой оболочки кишечника постоянно обновляются, но любой измененный ген может заставить слизистые клетки размножаться еще быстрее и без повторного роста. Хотя большинство полипов толстой кишки не становятся раком, практически все виды рака толстой кишки и прямой кишки начинаются с этих опухолей. Первоначально они развиваются как доброкачественные структуры, а затем частично превращаются в злокачественные новообразования.
Полипы представляют собой небольшие наросты на внутренних стенках толстой кишки (толстой кишки и прямой кишки). Люди обычно их не чувствуют. Полипы часто не достигают сантиметра, но могут вырасти до нескольких сантиметров. Некоторые люди выращивают только один полип, в то время как другие выращивают несколько полипов. Полипы чаще встречаются у пожилых людей. Полипы вызваны избытком клеток. Клетки слизистой оболочки кишечника постоянно обновляются, но любой измененный ген может заставить слизистые клетки размножаться еще быстрее и без повторного роста. Хотя большинство полипов толстой кишки не становятся раком, практически все виды рака толстой кишки и прямой кишки начинаются с этих опухолей. Первоначально они развиваются как доброкачественные структуры, а затем частично превращаются в злокачественные новообразования.
Рак также может развиваться из аномальных клеток толстой кишки или прямой кишки, которые вызывают определенные воспалительные заболевания кишечника, такие как болезнь Крона или язвенный колит.
Большинство опухолей толстой кишки и прямой кишки являются «тихими». Они растут медленно и часто не вызывают никаких симптомов. Симптомы начинают появляться по мере значительного прогрессирования заболевания.
Каковы симптомы рака толстой кишки и прямой кишки?
Рак толстой кишки является коварным, потому что он практически невидим на ранних стадиях и может быть случайно обнаружен при отсутствии симптомов или игнорируемых симптомах, и его следует проверить на риск или необычные расстройства кишечника. Врачи могут сделать много исследований, чтобы помочь диагностировать рак кишечника и полипы на ранней стадии. Это:
• Ректоскопия / сигмоидоскопия. Это амбулаторная процедура, используемая для исследования прямой кишки и самой последней части толстой кишки. Использование короткого узкого хирургического инструмента с источником света. При осмотре пациент лежит боком в сложенном положении. Специалист осматривает внутреннюю стенку нижней ободочной кишки. Только прямая кишка может быть просмотрена с помощью ректоскопа. Сигмоидоскоп немного длиннее, и можно увидеть не только прямую кишку, но и прямую кишку. Если обнаружены поражения слизистой оболочки кишечника, эти инструменты могут быть использованы, чтобы взять кусок ткани для исследования.
Сигмоидоскоп немного длиннее, и можно увидеть не только прямую кишку, но и прямую кишку. Если обнаружены поражения слизистой оболочки кишечника, эти инструменты могут быть использованы, чтобы взять кусок ткани для исследования.
• Колоноскопия — аналогично описанной выше процедуре с использованием длинного гибкого инструмента, позволяющего просматривать всю толстую кишку. Эта процедура занимает около 30-40 минут. Во время колоноскопии весь кишечник должен быть полностью пустым. Перед процедурой необходимо очистить кишечник с помощью слабительных средств. Процедура выполняется, когда пациент лежит на боку. При отсутствии анальгезии эта процедура несколько неудобна, но в последнее время она проводится под полной анестезией, так что пациент не испытывает никаких неприятных ощущений. В клинике Kilda эта процедура проводится амбулаторно, и пациенты возвращаются домой после этого.
Компьютерная томография (КТ) является одним из методов рентгенологического исследования, которое включает в себя множество снимков грудной клетки, живота или других областей тела. Фотографические изображения поступают на компьютер, который дает точное представление о местонахождении внутренних органов. Рекомендуется не пить и не есть за несколько часов до теста. Если исследование проводится с использованием контрастного вещества (специального красителя), необходимо принять специальную жидкость за несколько часов до исследования, чтобы обеспечить качество получаемых рентгеновских изображений. Непосредственно перед тестом в прямую кишку вводится трубка, через которую вводится контрастное вещество. Это не приятная процедура, но она обеспечивает качество рентгеновских лучей. Когда пациенту удобно лежать на КТ-столе, начинается обследование. Процедура сканирования не является болезненной, но пациенту нужно около получаса, чтобы бездействовать необходимое количество фотографий. Вы можете вернуться домой сразу после осмотра.
Фотографические изображения поступают на компьютер, который дает точное представление о местонахождении внутренних органов. Рекомендуется не пить и не есть за несколько часов до теста. Если исследование проводится с использованием контрастного вещества (специального красителя), необходимо принять специальную жидкость за несколько часов до исследования, чтобы обеспечить качество получаемых рентгеновских изображений. Непосредственно перед тестом в прямую кишку вводится трубка, через которую вводится контрастное вещество. Это не приятная процедура, но она обеспечивает качество рентгеновских лучей. Когда пациенту удобно лежать на КТ-столе, начинается обследование. Процедура сканирования не является болезненной, но пациенту нужно около получаса, чтобы бездействовать необходимое количество фотографий. Вы можете вернуться домой сразу после осмотра.
Симптомы рака кишечника:
Самым ранним признаком рака толстой кишки может быть кровотечение. Часто опухоли не кровоточат очень хорошо, и признаки кровотечения обнаруживаются только в химических анализах кала. Это называется скрытым кровотечением, что означает, что оно не всегда видно невооруженным глазом. Когда опухоли растут до больших размеров, они могут изменить частоту испражнений или консистенцию стула и вызвать кишечную непроходимость. По мере развития процесса развиваются симптомы:
Это называется скрытым кровотечением, что означает, что оно не всегда видно невооруженным глазом. Когда опухоли растут до больших размеров, они могут изменить частоту испражнений или консистенцию стула и вызвать кишечную непроходимость. По мере развития процесса развиваются симптомы:
Длительное движение кишечника (например, запор или диарея).
Уже невооруженным глазом видна кровь на стуле
Боли в животе, ощущение сытости в кишечнике
Необъяснимая потеря веса
анемия
Постоянная усталость
Что происходит, если обнаружен полип кишечника?
Полипы, поэтому правило удаляется и отправляется в лабораторию для микроскопического анализа. Микроскопический тип полипа может быть использован для определения интервала последующей колоноскопии.
Как лечится рак толстой кишки и прямой кишки?
Большинство полипов толстой кишки могут быть удалены с помощью обычной колоноскопии и исследованы под микроскопом. Большие опухоли удаляются во время операции. Если рак обнаружен на ранних стадиях, операция может вылечить болезнь. Прогрессирующий колоректальный рак лечится различными способами, в зависимости от его локализации и степени распространения. Лечение включает хирургическое вмешательство, лучевую терапию, химиотерапию и таргетную терапию.
Если рак обнаружен на ранних стадиях, операция может вылечить болезнь. Прогрессирующий колоректальный рак лечится различными способами, в зависимости от его локализации и степени распространения. Лечение включает хирургическое вмешательство, лучевую терапию, химиотерапию и таргетную терапию.
Лица с высоким риском старше 50 лет рекомендуются для скрининга колоректального рака: один раз в год анализ кала является простым тестом на скрытое кровотечение. Колоноскопия должна выполняться, если результаты анализов кала не соответствуют норме.
Болезни кишечника — статьи о гастроэнтерологии
Метеоризм
Метеоризм – это состояние, связанное с повышенным газообразованием и накоплением газов в ЖКТ. Возникает и при нормальном функционировании человеческого организма, а может быть симптомом серьезных заболеваний, связанных как с анатомическими отклонениями, так и с нарушением работы эндокринной системы или инфекциями. Метеоризм лечится, как правило, изменением образа жизни и правильной диетой.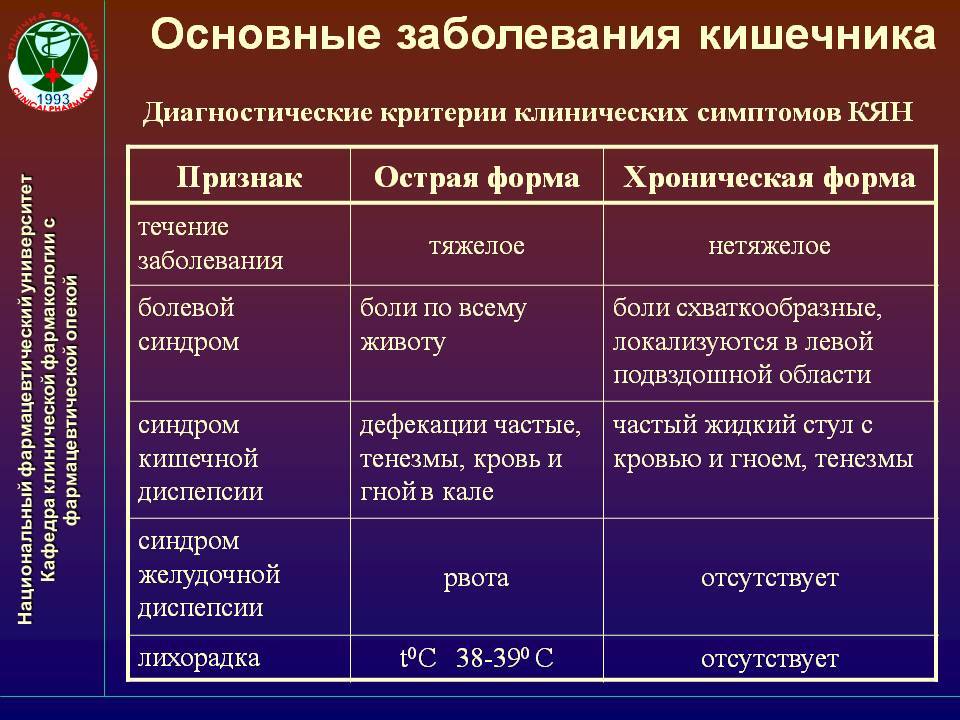 Метеоризм вызванный заболеванием перестает проявлять себя при лечении патологии вызвавшей его.
Метеоризм вызванный заболеванием перестает проявлять себя при лечении патологии вызвавшей его.
Вздутие живота
Вздутие живота — это неприятное ощущение, связанное со скоплением газов в пищеварительном тракте. Оно может быть вызвано потреблением продуктов, вызывающих метеоризм, или иметь более серьезный источник — болезни органов пищеварения. В случае частого вздутия, причина которого неясна, следует обратиться к врачу.
Язвенный колит
Болезнь: язвенный колит
Причины: инфекции, аутоиммунные расстройства, генетическая предрасположенность
Какие органы поражает: толстый кишечник
Симптомы: острые и тянущие боли в животе, примеси крови и слизи в каловых массах, диарея, потеря аппетита
Осложнения: прободение язв кишечника, перитонит, сильное кровотечение из толстой кишки, появление злокачественных новообразований на месте изъязвлений, гнойные воспаления близлежащих тканей
Врач: гастроэнтеролог
Лечение: прием лекарств (глюкокортикостероидов, нестероидных противовоспалительных средств, иммуносупрессоров и др. ), соблюдение диеты, хирургическое вмешательство
), соблюдение диеты, хирургическое вмешательство
Профилактика: отказ от курения и алкоголя, сбалансированное питание, контроль веса, умеренные физические нагрузки.
Гастроэнтерит
Знакомое почти каждому заболевание желудочно-кишечного тракта может быть как самостоятельной болезнью, так и симптомом другой, более серьёзной патологии.
Энтероколит
Что такое энтероколит? Общее название воспалительных заболеваний тонкого и толстого отделов кишечника. Можно сказать, что это не диагноз, а группа болезней.
Неспецифический язвенный колит (НЯК)
Тяжёлое заболевание неизвестной этиологии. Предполагается, что это аутоиммунная проблема. Полностью избавиться от неё пока что позволяет лишь хирургическая операция.
Полипы кишечника
Полипы на стенках кишечника редко выдают себя симптомами, но со временем способны превратиться в злокачественные новообразования. Поэтому при обнаружении полипов лучше избавиться от них.
Болезнь Крона
Болезнь Крона — довольно редкий диагноз, отчасти потому, что узнать ее бывает непросто. Причина заболевания — неправильная работа собственного иммунитета, атакующего желудочно-кишечный тракт, что приводит к хроническому воспалению. Говорить о болезни могут: слабость, периодические, непроходящие боли в животе, тошнота, повышенная температура и язвочки во рту.
Причина заболевания — неправильная работа собственного иммунитета, атакующего желудочно-кишечный тракт, что приводит к хроническому воспалению. Говорить о болезни могут: слабость, периодические, непроходящие боли в животе, тошнота, повышенная температура и язвочки во рту.
Колит кишечника у взрослых
Боли, урчание, вздутие живота и ощущение переполненности кишечника могут говорить о колите. Такие симптомы лучше не игнорировать. Ведь невылеченный колит иногда становится причиной тяжелых осложнений, например, язв. К счастью, колит можно вылечить, если вовремя обратиться к врачу и скорректировать питание.
Боль в животе: возможные причины
Проблемы с кишечником – очень деликатная тема, широко обсуждать которую не принято.
Диарея путешественников
Диарея или, проще говоря, понос, поджидает нас, прежде всего, в слаборазвитых странах с низким уровнем гигиены.
Синдром раздраженного кишечника
Синдром раздраженного кишечника — состояние, связанное с периодическими болями в животе, нарушениями стула, вздутием живота. Расстройство может возникать спонтанно, с определенной частотой, причиняя большой дискомфорт. Это состояние можно и нужно контролировать, лечить, применять профилактические меры. Ниже — подробная информация о его причинах, симптомах и лечении.
Кишечная непроходимость
Кишечная непроходимость — состояние, при котором серьезно нарушается или полностью прекращается продвижение пищи по кишечнику.
Дивертикулез толстой кишки
Дивертикулез толстой кишки — это заболевание, при котором в стенке кишки образуются небольшие, размером до одного-двух сантиметров мешковидные выпячивания (дивертикулы).
Газообразование: причины и последствия
Повышенное газообразование — это очень деликатная проблема, о которой не принято рассказывать даже самым близким, да и к врачу с ней обращаются редко. При этом метеоризм может стать причиной дискомфорта и сопровождать серьезные заболевания желудочно-кишечного тракта.
Когда кишечник требует внимания
Раздражительность окружающих способна надолго испортить нам настроение. Но гораздо хуже, когда раздражается собственный кишечник и вместо слаженной работы выдает боль, нарушения стула и вздутие живота, настигающие в самые неожиданные моменты.
Подготовка к исследованиям кишечника
Чем лучше будет очищен кишечник, тем больше информации удастся получить при исследовании, причем наилучшую очистку обеспечивают правильно поставленные клизмы.
Партнерский материал
Вздутый живот: хождение по мукам
Метеоризм – один из тех неприятных симптомов, который ощутимо портит жизнь, но кажется чем-то смешным и малоприличным.
Партнерский материал
Неочевидная связь мозга и кишечника: как это влияет на здоровье
Тело человека удивительно. Даже самые стойкие люди со стальными нервами могут быть внешне невозмутимыми, но испытывать чувство, что живот свело или скрутило от стресса. В основе этого ощущения лежит работа огромной сети нейронов, расположенных в кишечнике.
Партнерский материал
Само не пройдет: что делать если живот постоянно бунтует
Проблемы с пищеварением — боли в животе, спазмы, метеоризм, нарушения стула – по статистическим данным встречаются у 15% населения. Цифра внушительная, однако еще удивительнее то, что две трети пациентов, страдающих от функциональных кишечных расстройств, не обращаются за медицинской помощью, стараясь (чаще безуспешно) справиться с трудностями самостоятельно. Поэтому, скорее всего, действительное количество людей, страдающих синдромом раздраженного кишечника, гораздо больше.
Партнерский материал
Средство от поноса
Лето (особенно если проводить отпуск в жарких странах) по праву считается сезоном солнечных ожогов, тепловых ударов и пищевых отравлений. Так что широкополую шляпу, солнцезащитный крем и средство от поноса стоит приобрести заранее. И лучше, если все они будут современными.
Партнерский материал
Сколько стоит здоровое пищеварение, или правда о микробах
Пробиотики – это полезные бактерии, которые восстанавливают, нормализуют и поддерживают состав кишечной микрофлоры. Наиболее известными пробиотическими культурами являются бифидо- и лактобактерии, они составляют до 90% кишечной микрофлоры. В аптеках представлен широкий спектр средств на основе пробиотиков. Но какой пробиотик выбрать?
Рак толстой кишки – Лечение в Киеве – Симптомы и диагностика
Рак толстой кишки
Рак толстой кишки – опухоль, образующаяся в слизистой оболочке толстого кишечника. Опухоль толстой кишки развивается относительно медленно, поэтому при своевременном обращении к специалистам, шансы излечиться полностью очень высоки.
Злокачественные новообразования кишечника, в том числе рак толстой кишки, в медицинской терминологии именуют общим названием «колоректальный рак».
Среди рисков рака толстой кишки – метастазирование в другие органы и системы организма, что требует полного обследования. По статистике, раком толстой кишки чаще болеют люди старшей возрастной группы – 60-80 лет.
Лечение
Лечение рака толстой кишки требует комплексного подхода. В борьбе со злокачественной опухолью применяется сочетанное лечение, состоящее из нескольких методов (хирургия, химиотерапия, лучевая терапия, радиохирургия КиберНож для лечения единичных и множественных метастазов).
Тактика лечения заболевания для каждого пациента разрабатывается индивидуально, исходя из стадии патологического процесса, результатов диагностических исследований, показателей общего состояния здоровья пациента, наличия у него сопутствующих заболеваний и др. Решение об этапности лечения, применении того или иного метода принимается всей командой специалистов – в ходе заседания междисциплинарного консилиума.
Основным методом лечения опухоли толстой кишки является хирургическая операция, во время которой оперативным путем удаляется весь объем новообразования. Хирургия опухолей кишечника выполняется самым современным в мире методом – лапароскопией.
Такая операция не требует больших разрезов, не сопровождается значительными кровопотерями, несет меньше рисков для пациента, по сравнению с традиционной полостной хирургией, и позволяет значительно сократить период послеоперационного восстановления. Опухоль удаляется при помощи специального инструмента (лапароскопа), оборудованного видеокамерой, который вводится в брюшную полость через небольшие проколы на теле.
Современная противоопухолевая терапия
Следующим этапом лечения рака толстой кишки может применяться лучевая терапия, при которой для уничтожения раковых клеток используется высокодозное ионизирующее излучение. Лучевое лечение опухолей осуществляется на современном линейном ускорителе Elekta с функцией IMRT (моделирование по интенсивности подачи дозы излучения). Данная технология позволяет доставлять высокие дозы облучения точно в границы опухоли, при этом здоровые ткани, органы и структуры организма вблизи новообразования максимально защищены от воздействия радиации.
Химиотерапия является одной из важных составляющих комплексного лечения большинства онкологических заболеваний, применяется данный метод и в терапии рака толстой кишки. Пациентам доступно лечение новейшими препаратами химио-, таргетной, горомональной и иммунотерапии злокачественных заболеваний, в соответствии с принятыми в мире протоколами лечения.
Для терапии метастазов рака толстой кишки (единичных и множественных), а также в случае первичного новообразования небольшого размера, может применяться дистанционная радиохирургия на системе КиберНож (CyberKnife). Радиохирургия на системе КиберНож проводится без крови, разрезов и анестезии, не требует госпитализации пациента и составляет всего один-два сеанса, длительностью в среднем 20-30 минут каждый.
Радиохирургия КиберНож применяется в лечении большого числе онкологических заболеваний. Это безболезненная процедура, которая позволяет обойтись без хирургического вмешательства, анестезии и реабилитационного периода. После сеанса лечения пациенты возвращаются к обычному распорядку своего дня.
Диагностика
Диагностируют рак толстой кишки после проведения физикального, эндоскопического, рентгенологического исследований.
Физикальная диагностика – физический осмотр, который осуществляется непосредственно врачом. Сюда входит пальпация, перкуссия, аускультация.
Эндоскопия – этот метод исследования позволяет оценить состояние толстой кишки, обнаружить предраковое состояние или новообразование на всех стадиях развития. Эндоскопические исследования кишечника проводятся с помощью видеоэндоскопического оборудования OLYMPUS и PENTAX.
Диагностику толстой кишки осуществляют с видеоэндоскопа с микрокамерой, изображение с которой подается непосредственно на экран. Процедура проводится исключительно с обезболиванием.
В некоторых случаях может потребоваться проведение колоноскопии, глубокого исследования кишечника, которое осуществляется с введением анестезии. В ходе данного исследования врач также может осуществить биопсию (забор образца тканей новообразования), для последующего гистологического исследования с целью определения доброкачественности или злокачественности опухоли, стадии рака, типа раковых клеток их реакции на химиотерапевтические препараты и т.д.
В диагностике рака толстой кишки применяются также инструментальные методы – УЗИ, МРТ и КТ, которые позволяют в том числе определить пределы распространения патологического процесса.
Симптомы
Основная проблема диагностирования рака толстой кишки на ранних стадиях заключается в том, что новообразование себя ничем не проявляет. Симптомы возникают уже тогда, когда опухоль значительно увеличивается в размере.
Основные симптомы рака толстой кишки:
- появляются боли, характеризующиеся продолжительностью, которые можно описать как «тупые», «тянущие», «ноющие»
- прожилки крови в каловых массах
- кровотечение из прямой кишки
- анемия
- тошнота
- рвота
- ощутимая потеря веса
- вздутие живота
- регулярные запоры
- нет аппетита
- бледная кожа лица
- ощущение хронической усталости
- боли при дефекации
Важно помнить! Перечисленные выше один или несколько симптомов не обязательно сигнализируют о раке толстой кишки, однако это не повод откладывать визит к врачу. Необходимо обратиться за помощью к специалистам, лучше – онкологического профиля, чтобы развеять все сомнения относительно злокачественности заболевания.
Причины
Злокачественные опухоли толстой кишки могут возникнуть под воздействием следующих факторов:
- наследственность
- болезни толстой кишки: болезнь Крона, неспецифический язвенный колит
- несбалансированный рацион – мало овощей и много жирных и мучных блюд
- частые запоры
- полипы кишечника
- прием противовоспалительных препаратов
Опухоли толстой кишки: типы новообразований
Эту злокачественную опухоль принято классифицировать по следующим параметрам:
- по формам роста: экзофитная опухоль появляется в просвете кишечника. Рост эндофитной направлен в стенку кишки. Блюдцеобразная характеризуется тем, что ее рост направлен в толщу и просвет толстой кишки.
- по типам образующих клеток: аденокарцинома, коллоидный рак, недифференцированный рак, перстневидноклеточный рак.
Злокачественные опухоли толстой кишки имеют четыре стадии развития. Согласно международной классификации TNM выделяют следующие стадии заболевания:
- 1 стадия – опухоль не больше 3 см и ограничена подслизистым слоем кишки и слизистой оболочкой.
- 2 стадия – размер опухоли не превышает половину размера кишки. Новообразование ограничено пределами стенки кишки. Лимфоузлы чистые, без метастазов.
- 3 стадия – опухоль превышает размером половину толстой кишки, но не выходит за ее границы. Метастазы в отдельных случая могут появляться в регионарных лимфоузлах.
- 4 стадия – опухоль увеличена в размерах, затрагивает соседние органы, метастазы в лимфатических узлах.
Определить стадию развития злокачественной опухоли в толстой кишке врач может после проведения всех назначенных обследований. В данном случае, лучше обратится за медицинской помощью сразу после обнаружения у себя первых симптомов.
Не откладывайте заботу о своем здоровье – звоните к нам прямо сейчас!
Заболевания толстого кишечника | Санаторий имени 30-летия Победы
Функция толстого кишечника состоит в выведении остатков пищи из организма. Поэтому заболевание толстой кишки может повлечь за собой нарушение всего процесса пищеварения.
Воспалительные заболевания толстого кишечника
К ним относятся воспаления всего кишечного тракта или отдельных его частей. Проявлениями воспалительного процесса могут стать такие болезни как язвенный колит и болезнь Крона. Они могут протекать достаточно болезненно и привести к опасным для жизни осложнениям.
Заболевания опухолевого характера
К ним относятся такие болезни как диффузный полипоз, рак, злокачественные лимфомы, гемангиомы. Они, как правило, протекают гораздо мучительней для больного. В данном случае происходят нарушения в работе обмена веществ, функциях половых органов, замедление роста, истощение и слабость.
Симптомы воспалительных заболеваний толстого кишечника
- кровотечения из прямой кишки через задний проход;
- тянущая боль и спазмы в животе;
- диарея с кровью;
- боли в левой части живота;
- беспричинное уменьшение массы и веса тела;
- усталость;
- обезвоживание.
Для опухолевых заболеваний толстого кишечника характерны такие симптомы как:
- анемия;
- изменения формы или размера кала;
- запоры, поносы, вздутия живота;
- смесь крови со слизью в кале;
- заметный глазу рельеф округлой формы.
Причины заболеваний толстого кишечника
К причинам данного заболевания можно отнести достаточно большое количество недугов. Среди них выделяют:
- вирусы;
- наследственные заболевания;
- глисты;
- неправильное питание;
- радиация;
- аллергия;
- нарушение состояний слизистой оболочки;
- стрессовые состояния;
- избыток белка или углевода в организме человека;
- гибель полезных бактерий, которые участвуют в обмене веществ.
Методы лечения
Методы лечения заболеваний толстой кишки достаточно разнообразны. К лечению следует приступать на начальных стадиях, когда болезнь еще не вступила в полную силу. На запущенных стадиях в лечении помогут только хирургические вмешательства или медицинские препараты. Если обнаружились какие-нибудь симптомы из вышеперечисленных, то рекомендуется предпринять следующие меры для предотвращения дальнейшего развития болезни.
Прежде всего, необходимо пересмотреть весь рацион питания. Диета при заболевании толстого кишечника должна быть максимально сбалансированной. Ни в коем случае нельзя употреблять жирное и сладкое. Это приведет слизистую всей пищеварительной системы в возбужденное состояние.
В повседневное меню рекомендуется внести больше вареных блюд и приготовленных на пару. Пить следует компоты из клюквы и брусники. Именно эти ягоды способствуют активной работе полезных бактерий. С десертами лучше воздержаться.
Рекомендуется принимать витамины. Возможно, именно их нехватка отразилась на заболеваниях толстого кишечника. Не следует принимать препараты без рецепта врача, некоторые из них могут усугубить ситуацию.
При беспокоящих недомоганиях настоятельно рекомендуется обратиться к специалисту. Не стоит запускать болезнь до необратимого состояния.
В рамках общетерапевтической программы в санатории 30 лет Победы проводится лечение заболеваний толстого кишечника.
Рак кишечника – затаившийся враг. Какие симптомы должны насторожить? | ЗДОРОВЬЕ
Мы привыкли, что наш организм обычно даёт нам знать о том или ином заболевании. Простыл? Покраснело горло и заложило нос. Это, конечно, самый простой пример. Есть и такие недуги, которые поначалу никак не проявляются и оттого опаснее вдвойне. Одно из таких заболеваний – рак толстой кишки.
Что приводит к заболеванию и как защитить своё здоровье? Разбираемся вместе с заместителем главного врача по хирургической помощи, онкологом-хирургом высшей категории ГБУЗ ПК «Пермский краевой онкологический диспансер» Михаилом Денисовым.
Болезнь наступаетИрина Вервильская, корреспондент «АиФ-Прикамье»: Как часто в Прикамье болеют раком кишечника?
Михаил Денисов: Рак толстой кишки занимает третье место по заболеваемости злокачественными новообразованиями и четвёртое в структуре смертности. В 2020 году в мире такой диагноз поставили 943 000 человек, умерли от этого недуга 491 000. В 2019 году в Прикамье выявили 750 первичных случаев рака толстой кишки. Это 11,6% от всех онкозаболеваний. Средний возраст, в котором ставят такой диагноз, – 67 лет. 98 % пациентов старше 50 лет. Уровень заболеваемости за 10 лет вырос на 30%.
– Сложно ли диагностировать заболевание?– Нет. Толстая кишка «удобный» орган для диагностики. Главное своевременно этим заняться. Рак толстой кишки в 90% случаев возникает на фоне полипов. С момента формирования полипа до перерождения его в злокачественную опухоль может пройти до 10 лет. Задача скрининга (система первичного обследования) – выявить и удалить полипы (это снижает риск заболеть на 32%, вероятность смерти от рака толстой кишки — на 50%), обнаружить ранние формы рака и начать лечение. Основные методы скрининга: исследование кала на скрытую кровь иммунохимическим методом (людям в возрасте 49-73 лет следует делать это 1 раз в 3 года) и колоноскопия (проводится по назначению врача при подозрении на рак). Другие методы диагностики: виртуальная или компьютерная колонография, ирригоскопия, капсульная эндоскопия.
Важно выявить заболевание на ранней стадии. Фото: АиФ/ Кирилл Романов– Выявить болезнь несложно. Почему же ситуация ухудшается?
– Подавляющее большинство пациентов поступает в стационар с прогрессирующими формами рака. Одна из причин запоздалого выявления опухоли – большой интервал между первыми её проявлениями и началом лечения. Несмотря на достаточно яркие симптомы заболевания (примесь крови в каловых массах, боли в животе, нарушение опорожнения кишечника) более половины пациентов обращаются к врачу только через полгода или позже. А 22% – приходят спустя год или более. Причины кроются, во-первых, в недостаточной осведомлённости населения о симптомах заболевания, во-вторых, в попытках самолечения, в-третьих, в недоверии к врачам поликлиник. Также стоит учесть, что много времени проходит от первого обращения к врачу до выявления онкозаболевания. По данным Государственного научного центра колопроктологии Минздрава РФ, лишь у 5,2% пациента опухоль диагностируют в течение двухнедельного обследования, у 28,3% процесс занимает от 6-12 месяцев, почти у 32,5% — более года.
– В чём причина?– Основная причина длительного выявления опухоли – недостаточная онконастороженность врачей, которые не выполняют элементарные диагностические мероприятия. В их числе: пальцевое исследование, ректороманоскопия, ирригоскопия, колоноскопия. Также необходима биопсия опухоли с целью морфологического подтверждения диагноза. Для диагностики степени развития болезни и выявления возможных метастазов применяют ультразвуковое исследование органов брюшной полости, забрюшинного пространства и малого таза, компьютерную и магнитно-резонансную томографию, позитронно-эмиссионную томографию. Все вышеперечисленные методы обследования доступны для жителей Пермского края.
– Какие преимущества даёт выявление опухоли на ранней стадии?
– Это позволяет по максимуму применить арсенал малоинвазивных технологий и ускорит реабилитацию. Лечение ранних форм рака не требует дорогостоящих видов лечения (химио- и лучевой терапии).
Первые звоночки– Что приводит к заболеванию?
– Непродуманная диета, высокое содержание в рационе красного мяса и животного жира (они ускоряют рост кишечных бактерий, вырабатывающих канцерогены), употребление алкоголя, избыточная масса тела, воспалительные заболевания толстой кишки. У пациентов с язвенным колитом в 2,4 раза выше риск заболеваемости раком толстой кишки. При болезни Крона в 18-40 раз выше риск развития рака тонкой кишки и лимфомы.
Фото: pixabay.com/ Причиной заболевания может стать непродуманная диета.Также среди факторов риска: наследственные формы колоректального рака, Линч синдром, Х синдром, семейный аденоматозный полипоз (в 3-5 раз повышает риск развития у кровных родственников), полипы толстой кишки (в зависимости от размеров, срока развития, разновидности, морфологической структуры являются предраковым заболеванием и требуют обязательного удаления).
– Каковы первые тревожные симптомы?– К сожалению, на ранней стадии заболевание никак себя не проявляет. Симптомы появляются, когда опухоль достигла определённых размеров и привела к сужению просвета кишечника, поражению сосудов, нервных окончаний, сдавливанию соседних органов. Это: дискомфорт и боли в животе, расстройство дефекации, примесь крови в каловых массах, запоры. Затем, при дальнейшем развитии болезни, приходят: общая слабость, плохой аппетит, отвращение к пище, похудение. Появление метастазов сопровождают симптомы, характерные для поражения определённых органов, чаще это печень и лёгкие.
– К кому обратиться, если эти симптомы есть?
– Диагностикой и лечением этой патологии занимаются врачи терапевты, онкологи и коло-проктологи поликлиник и стационаров.
– Как часто следует проходить обследования для профилактики?
– В профилактических целях всему населению необходимо после 50 лет проходить скрининговое обследование 1 раз в 3-5 лет, если есть родственники с колоректальным раком — каждые 3-5 лет начиная с 35 лет. Пациенты, которые страдают язвенным колитом более 10 лет, нуждаются в резекции (удаление части органа, пораженного болезнью. – Авт.) толстой кишки и ежегодной колоноскопии с биопсией. Людям с семейным полипозом необходимы: исследование кишки каждые 6 месяцев и резекция повреждённых тканей. Если нет клинических проявлений болезни, скрининг показан людям в возрасте 50-75 лет.
Путь к здоровью– Какой образ жизни вести, чтобы себя обезопасить?
– Любой вид физической активности приводит к снижению риска заболеваемости раком толстой кишки. Если говорить о питании, полезны цельнозерновые и молочные продукты, еда с пищевыми волокнами, фрукты, некрахмалистые овощи. Кстати, у вегетарианцев рак кишки бывает реже. В некоторых исследованиях отмечено влияние аспирина и препаратов кальция на снижение заболеваемости. Отказ от курения в 5 раз уменьшает риск развития колоректального рака.
Любой вид физической активности приводит к снижению риска заболеваемости раком толстой кишки. Фото: pixabay.com– Часто ли удается побороть болезнь и вернуться к обычному образу жизни?
– Прогноз при раке толстой кишки относительно благоприятен. Есть такой показатель, как 5-летняя выживаемость (выявляется процент пациентов, которые жили как минимум 5 лет после того, как у них обнаружили рак толстой кишки). В Пермском крае он колеблется в пределах 45-60%.
– В чём залог успешного лечения?– Успех лечения зависит от стадии опухоли. Чем выше стадия (всего их 5: 0-1-2-3-4), тем затратнее лечение и хуже результаты. Колоректальный рак на начальной стадии успешно лечится хирургическим удалением первичной опухоли с применением малоинвазивных (оперативное вмешательство через точечные проколы тканей или естественные физиологические отверстия.– Авт.) технологий и пятилетняя выживаемость при этом составляет 90%.
– Какие меры необходимы, чтобы исправить суитацию в Прикамье?
– Это более активная пропаганда здорового образа жизни, внедрение скрининговых мероприятий. Необходимо расширять компетенцию врачей первичного звена, увеличивать число специалистов и кабинетов для эндоскопических исследований.
Признаки и симптомы рака прямой кишки
Симптомы колоректального рака могут быть незначительными или отсутствовать на ранних стадиях заболевания, хотя могут быть некоторые ранние предупреждающие признаки. Симптомы колоректального рака могут не развиться до тех пор, пока болезнь не перейдет во 2 стадию или выше. Регулярные скрининговые тесты на рак толстой или прямой кишки, особенно с колоноскопией, рекомендуются как часть плана здравоохранения для лиц старше 50 лет или лиц моложе 50 лет, которые относятся к группе высокого риска или имеют семейный анамнез заболевания или других видов рака. .Поговорите со своим врачом о том, когда вам следует начать регулярный скрининг на колоректальный рак.
Для диагностики рака прямой кишки можно использовать несколько тестов. Эти тесты могут включать колоноскопию или другие эндоскопические процедуры, тесты стула или другие лабораторные тесты, или МРТ, компьютерную томографию или ПЭТ / КТ-сканирование. Во многих случаях может потребоваться биопсия. Эти визуализационные и лабораторные тесты также могут использоваться для отслеживания размера опухолей и отслеживания реакции на лечение.
Ранние признаки колоректального рака
Большинство видов рака толстой или прямой кишки развиваются из полипов, поэтому скрининг с целью их обнаружения и удаления, когда они впервые образуются, помогает предотвратить их перерастание в рак.
Если колоректальный рак на ранней стадии действительно вызывает симптомы, ранние предупреждающие признаки могут включать внезапную потерю веса и / или узкий ленточный стул. К другим распространенным ранним признакам колоректального рака относятся:
- Ректальное кровотечение яркого или темно-красного цвета
- Табуреты узкие
- Тенезмы — ощущение, что вам нужно опорожнить кишечник, но ничего не выходит.
- Анемия, вызванная дефицитом железа
- Постоянные боли в животе
- Необъяснимая потеря веса
Хотя эти симптомы могут быть вызваны другими, менее серьезными заболеваниями, такими как геморрой, язвы и болезнь Крона, их следует обсудить с врачом.Кровь в стуле, даже если она появляется периодически, никогда не следует игнорировать.
Местные симптомы колоректального рака
Местные симптомы — это симптомы, которые поражают только толстую и / или прямую кишку и не распространились на отдаленные органы. Общие местные симптомы включают:
- Запор
- Диарея
- Чередование диареи и запора или другие изменения кишечника
- Ректальное кровотечение или кровь в стуле
- Вздутие живота, спазмы или дискомфорт
- Ощущение, что кишечник не опорожняется полностью
- Табуреты тоньше обычных
Если вы испытываете эти возможные симптомы колоректального рака в течение длительного периода времени, важно, чтобы вы посетили врача.
Системные симптомы колоректального рака
Симптомы системного колоректального рака могут поражать не только пищеварительный тракт, но и все ваше тело. Общие системные симптомы колоректального рака включают:
Симптомы рака толстой кишки
Во время 1 стадии рака толстой кишки не могло развиться никаких явных признаков или симптомов. По мере развития симптомов они могут варьироваться в зависимости от размера опухоли и ее расположения в толстой кишке. Ранние симптомы могут поражать только толстую кишку и приводить к изменениям в работе кишечника.По мере роста рака он может распространяться, вызывая системные симптомы, влияющие на все ваше тело, такие как усталость и потеря веса. Некоторые изменения в привычках кишечника, которые можно рассматривать как признаки рака толстой кишки, включают:
- Изменение частоты опорожнения кишечника
- Запор
- Изменение консистенции стула (жидкий или водянистый стул)
- Кровь в стуле (в виде ярко-красных пятен или темного смолистого стула)
- Ректальное кровотечение
- Боль в животе, вздутие живота или спазмы
- Постоянное ощущение, что вы не можете полностью опорожнить кишечник
Симптомы рака прямой кишки
Симптомы рака прямой кишки могут быть аналогичны симптомам других заболеваний кишечника, таких как язвенный колит или болезнь Крона.Но хотя симптомы воспалительного заболевания кишечника могут ослабевать в периоды ремиссии, симптомы рака прямой кишки могут быть более серьезными и стойкими по мере развития рака. Опухоли в прямой кишке могут изменить консистенцию, форму или частоту испражнений. Симптомы могут усиливаться и становиться более серьезными, поскольку рак распространяется по прямой кишке или, возможно, в толстую кишку. Признаки рака прямой кишки, связанные с привычкой кишечника, могут включать:
- Диарея
- Запор
- Неспособность полностью опорожнить кишечник
- Кровавый стул
- Изменение размера или формы табуретов
Симптомы метастатического колоректального рака
Пациенты с метастатическим колоректальным раком не всегда могут заметить симптомы до постановки диагноза.Симптомы метастатического колоректального рака могут зависеть от размера опухоли или опухолей и от того, где рак распространился за пределы толстой или прямой кишки. Например:
Если поражены кости , симптомы могут включать боль, переломы, запор и / или высокий уровень кальция.
Если поражены легкие , симптомы могут включать одышку, затрудненное дыхание, кашель, боль и / или усталость.
Если поражена печень , симптомы могут включать тошноту, усталость, отек ног и рук, увеличение обхвата живота и / или желтуху.
Если поражены лимфатические узлы брюшной полости , это может вызвать вздутие живота, вздутие живота и / или потерю аппетита.
Если поражен головной и / или спинной мозг , симптомы могут включать боль, спутанность сознания, потерю памяти, головную боль, нечеткость или двоение в глазах, затруднение речи и / или судороги.
Получите совет и помощь специалиста
Чтобы понять, когда симптомы являются признаком чего-то серьезного, либо диагностировать заболевание, либо подтвердить предыдущий диагноз, требуется опыт специалистов, прошедших подготовку и имеющих опыт лечения колоректального рака.В Центрах лечения рака Америки® (CTCA) наши специалисты по колоректальному раку лечат все стадии заболевания.
Следующая тема: Какие бывают типы колоректального рака?
Воспалительное заболевание кишечника (ВЗК) у детей
Насколько распространено ВЗК?
Более трех миллионов американцев страдают ВЗК. Хотя у детей часто диагностируют ВЗК в подростковом возрасте, ВЗК можно диагностировать в любом возрасте. Вероятность постановки диагноза высока как для мальчиков, так и для девочек.
Риск развития ВЗК составляет от пяти до 30 процентов, если у вас есть родственник первой степени родства (родитель, брат, сестра или ребенок) с этим заболеванием.ВЗК поражает людей любого этнического происхождения.
В чем разница между болезнью Крона и язвенным колитом?
Болезнь Крона может поражать любой отдел желудочно-кишечного тракта. Это касается рта и ануса, и влияет на всю толщину стенки кишечника. Болезнь Крона чаще всего поражает последнюю часть тонкой кишки (подвздошную кишку) и толстую кишку. У людей с болезнью Крона может быть воспаление, которое может «пропускать» или оставлять нормальные участки между участками пораженного кишечника.
Язвенный колит поражает в основном толстую кишку. Обычно он поражает прямую кишку и может поражать все области до толстой кишки. Если поражается вся толстая кишка, это называется панколитом. Язвенный колит поражает только слизистую (первый слой) кишечника (а не всю толщину стенки кишечника). Он не «пропускает» области.
Пациенты с язвенным колитом и пациенты с болезнью Крона, поражающей толстую кишку, имеют больший риск заболеть раком толстой кишки.Этот риск со временем растет, если кишечник не заживает лечением.
Что вызывает ВЗК?
Мы думаем, что IBD вызывается «идеальным штормом» воздействия вещей в окружающей среде. Это происходит у человека, у которого уже есть определенный риск ВЗК в зависимости от его генов. Вы или ваш ребенок ничего не могли бы сделать, чтобы предотвратить ВЗК. Считается, что следующие триггеры играют роль в развитии язвенного колита и болезни Крона:
Возможные триггеры:
- Генетика (унаследованные гены): Определенные гены, с которыми вы родились, например семейные черты, могут повысить вероятность того, что вы заразитесь ВЗК.
- Окружающая среда: что-то, с чем вы сталкиваетесь на протяжении всей жизни, например, еда, лекарства, инфекции или токсины. Исследования показали, что некоторые части западной диеты (продукты с высокой степенью обработки) и многократный прием антибиотиков в молодом возрасте могут повысить риск развития ВЗК.
- Высокоактивная иммунная система: иммунная система пациента реагирует ненадлежащим образом. Например, он интерпретирует полезные бактерии как вредные и атакует их. Это может вызвать воспаление и привести к нежелательным желудочно-кишечным симптомам, перечисленным ниже.
- Дисбаланс хороших и плохих бактерий: Бактерии, находящиеся в кишечнике, не сбалансированы.
Каковы симптомы?
У детей с язвенным колитом и болезнью Крона много схожих симптомов, в том числе:
- Слабый, водянистый или частый стул (диарея)
- Кровь в дефекации
- Боль в животе
- Снижение аппетита
- Похудание
- Лихорадка
- Усталость
- Боль в суставах
- Слабый рост
Хотя некоторые симптомы могут быть похожи на другие болезни, ВЗК является хроническим или долгосрочным заболеванием.Сама по себе она не разрешается.
Язвенный колит и болезнь Крона имеют периоды, когда симптомы болезни проходят (ремиссия). У них также бывают периоды, когда симптомы становятся более серьезными (обострение). Симптомы, типы и степень тяжести уникальны для каждого человека. Обычно симптомы, которые у вашего ребенка были при постановке диагноза, аналогичны симптомам, которые могут возникнуть у вашего ребенка во время обострения.
Как диагностируется ВЗК?
Поскольку болезнь Крона и язвенный колит имеют много общих симптомов, может быть трудно определить, от какого состояния страдает ребенок.ВЗК иногда ошибочно принимают за синдром раздраженного кишечника (ВЗК), который также имеет многие из тех же симптомов. Для диагностики этих заболеваний требуется несколько тестов:
Анализы крови для проверки таких состояний, как анемия (низкий уровень гемоглобина), низкий уровень белка в крови (альбумин) или признаки воспаления где-либо в организме (повышенный С-реактивный белок, скорость оседания или количество лейкоцитов (WBC)).
Исследования стула для проверки на наличие инфекции, крови в стуле или маркеров воспаления в кишечнике.
Визуализация: специальные виды исследований брюшной полости, такие как КТ-энтерография (CTE) или МР-энтерография (MRE) для выявления воспаления, отека или сужения кишечника. Они также проверяют области живота за пределами кишечника на предмет осложнений ВЗК. MRE имеет то преимущество, что для съемки используются магниты, а не излучение.
Эндоскопия верхних отделов и колоноскопия (осмотр кишечника с помощью гибкой трубки и камеры) с биопсией для дальнейшего исследования образца ткани под микроскопом.Мы считаем верхнюю эндоскопию и колоноскопию необходимыми тестами для диагностики ВЗК.
Капсульная эндоскопия: проглатывание или установка видеокапсулы во время верхней эндоскопии для осмотра слизистой оболочки тонкой кишки.
Как лечится ВЗК?
Есть несколько важных целей лечения, в том числе:
- Улучшение симптомов и поддержание пациента в ремиссии (практически без симптомов) в течение длительного периода времени
- Исцеление слизистой оболочки кишечника и предотвращение повреждения или осложнений кишечника
- Восстановление нормального роста и развития
- Восстановление качества жизни
Для достижения этих целей нам нужно думать обо всех аспектах здоровья, таких как диета, лекарства, а также эмоциональное и физическое благополучие.Большинству пациентов требуется лекарство в той или иной форме. Это помогает контролировать отек и раздражение (язвы) как при язвенном колите, так и при болезни Крона. Есть несколько типов лекарств, которые используются для снятия отека и раздражения. Мы выбираем лекарства в зависимости от того, где находится болезнь, и от степени раздражения. Во многих случаях лекарства помогают контролировать заболевание, и в этом нет необходимости в хирургическом вмешательстве.
Из-за воспаления при ВЗК кишечник не может выполнять свою работу по расщеплению пищи и всасыванию питательных веществ.Это может стать причиной плохого роста, плохого набора веса и плохого питания. В нашу команду по ВЗК входят диетологи, которые являются экспертами в области питания. Они работают с вами и вашим ребенком над созданием индивидуального плана питания, который гарантирует, что ваш ребенок будет получать разнообразную пищу, достаточное количество калорий и питательных веществ для поддержки роста и развития.
Одним из видов диетической терапии, который может быть полезен некоторым пациентам с болезнью Крона, является терапия эксклюзивным энтеральным питанием (EEN). EEN — это процедура, при которой вы получаете почти все свои диетические потребности из питательного напитка или коктейля.Пациенты, которые могут стать хорошим кандидатом на EEN, получат поддержку от наших опытных диетологов по ВЗК.
Хирургия — важная часть эффективного лечения ВЗК для некоторых пациентов. Хирургическое вмешательство может быть рекомендовано, когда одно лекарство не может контролировать симптомы, излечить кишечник или обратить вспять повреждение кишечника. Операция по поводу болезни Крона может помочь избавиться от постоянных симптомов или исправить проблемы. Это не лекарство от болезни Крона. Это связано с тем, что воспаление кишечника может вернуться в другие части оставшегося кишечного тракта.Язвенный колит можно лечить, удаляя толстую кишку (колэктомия) и создавая мешочек из тонкой кишки (J-pouch), чтобы у пациентов был стул со дна. Cincinnati Children’s уникальна тем, что здесь работает группа детских колоректальных хирургов со специальными знаниями в области кишечной и ректальной хирургии. Хирурги нашего Колоректального центра имеют опыт выполнения малоинвазивных (лапароскопических) операций детям и подросткам с ВЗК.
Что такое вспышки?
Дети с ВЗК могут месяцами или годами не иметь никаких симптомов.Иногда симптомы могут появиться снова. Это называется вспышкой. Это может произойти, даже если вы усердно работаете, чтобы контролировать свое состояние с помощью диеты и лекарств.
Вспышка может включать некоторые или все симптомы, которые были у вашего ребенка на момент постановки диагноза.
Как управлять факелами?
Некоторые вещи могут вызвать вспышку, в том числе:
- Непринятие лекарств от ВЗК в соответствии с указаниями
- Прием лекарств, таких как антибиотики или НПВП (ибупрофен, напроксен или аспирин)
- Инфекция желудочно-кишечного тракта
- Сезонные изменения
- Пребывание в состоянии сильного стресса, изменяющего режим питания и приема лекарств, что приводит к повреждению кишечника
Ваша реакция на обострение может повлиять на тяжесть симптомов и их продолжительность.Может помочь следующее:
- Поговорите с врачом вашего ребенка. Обратитесь к врачу вашего ребенка при первых признаках серьезных симптомов. Врач может порекомендовать анализы крови или кала и / или короткий курс новых лекарств для лечения обострения. Врач также может помочь выяснить, почему произошла обострение, и нужно ли внести какие-либо изменения в план лечения вашего ребенка.
- Помогите вашему ребенку оставаться гидратированным, хорошо отдохнувшим и активным. Гидратация всегда важна для детей с ВЗК, особенно для тех, кто страдает диареей.Предлагайте водные и спортивные напитки с электролитами (низкокалорийные). Избегайте напитков с высоким содержанием сахара, таких как газированные напитки или сок, поскольку они могут ухудшить симптомы. Старайтесь выпивать не менее 64 унций жидкости в день.
- Поддерживайте полноценное питание. Легко усваиваемые продукты могут помочь кишечнику вашего ребенка восстановиться во время обострения (см. Дневная диета). Врач вашего ребенка может порекомендовать вам коктейль в это время.
- Будьте осторожны с обезболивающими. Некоторые безрецептурные обезболивающие могут усугубить симптомы ВЗК.Если у вашего ребенка боли в суставах во время обострения, попробуйте тепловую терапию, легкий массаж и отдых вместо противовоспалительных препаратов, таких как ибупрофен (Motrin, Advil).
- Снимает раздражение кожи и язвы. Если у вашего ребенка частый понос во время обострения, держите нижнюю (анальную) область чистой и сухой. Мазь на основе оксида цинка может защитить кожу, если она еще не повреждена. Если кожа повреждена, обратитесь за помощью к лечащему врачу.
- Соблюдайте гигиену полости рта. Чистка зубов нитью и чистка зубов помогают предотвратить болезненные язвы во рту во время обострения.Если у вашего ребенка язва во рту, которая не заживает в течение 10–14 дней, обратитесь за помощью к врачу.
Долгосрочная перспектива для пациентов с ВЗК
Нет лекарств от ВЗК. Большинство детей с ВЗК могут контролировать свое заболевание с помощью лекарств, изменения образа жизни и, в некоторых случаях, хирургического вмешательства. Наша цель — чтобы ваш ребенок чувствовал себя нормально и вылечил кишечник. Однако жить с ВЗК не всегда легко, особенно при обострении симптомов. Родители должны знать о возможных эмоциональных проблемах и физических осложнениях, с которыми сталкиваются дети с ВЗК.
Эмоциональные опасения / Поддержка
Несколько причин, по которым дети с ВЗК испытывают эмоциональные трудности:
- Разочарование из-за проблем с устранением симптомов
- Не в состоянии поддерживать нормальный вес из-за симптомов или приема лекарств
- Не быть похожим на «всех остальных»
- Смущение по поводу таких симптомов, как частая диарея
Родители могут поддерживать своих детей несколькими способами. Они могут помочь им выразить свои чувства и побудить их по возможности участвовать во всех обычных делах или в детстве.Они также могут помочь им найти способы справиться с этой деятельностью с помощью вспышки. Если эмоциональные проблемы не исчезнут, вам может помочь лицензированный консультант по психическому здоровью.
Наш центр тесно сотрудничает с нашим отделом поведенческой медицины и клинической психологии (BMCP). Наши психологи могут помочь семьям, которые приспосабливаются к хроническим заболеваниям. Они могут помочь решить некоторые из более сложных ситуаций, которые могут возникнуть из-за этого нового диагноза ВЗК. Они могут помочь вам и вашему ребенку понять эмоциональные реакции, чтобы с ними можно было хорошо справиться.Любой на ранних этапах понимания хронической болезни может почувствовать себя подавленным и бессильным. Им могут пригодиться навыки обучения, связанные с ведением болезни.
Если вы заинтересованы в дополнительной поддержке и помощи квалифицированного специалиста по психическому здоровью, поговорите со своей медицинской бригадой. Вы можете запросить направление в Отдел поведенческой медицины и клинической психологии через медсестру и врача.
Физические осложнения
Родители должны обратиться за медицинской помощью для своего ребенка при первых признаках серьезных физических осложнений, таких как новая сильная боль в животе, обострение крови в стуле, постоянная рвота или рвота зеленым или коричневым материалом, сильная усталость или одышка или необъяснимая лихорадка.Пищеварительные осложнения, связанные с ВЗК, могут включать:
- Стриктура: сужение кишечника (рубец), которое может вызвать непроходимость кишечника и привести к сильной тошноте, рвоте или боли после еды.
- Абсцесс: скопление инфицированного гноя в области живота или прямой кишки.
- Свищи: аномальный канал в ректальной области или между кишечником и другими органами.
- Трещины: разрывы заднего прохода, вызывающие зуд, боль или кровотечение.
- Язвы пищеварительного тракта.
- Недоедание
Непищеварительные осложнения, связанные с ВЗК, могут включать:
- Воспаление, боль, зуд или покраснение глаз
- Язвы во рту
- Боль и / или отек в суставах
- Язвы, шишки и сыпь на коже
- Камни в почках
- Болезнь печени
Эти осложнения могут быть вызваны ВЗК, побочным эффектом лекарств вашего ребенка или другим, не связанным с этим заболеванием.Раннее распознавание и лечение очень важны. Ведение журнала любых симптомов, которые испытывает ваш ребенок, может помочь вам определить, когда может начаться осложнение.
Воспалительное заболевание кишечника | Симптомы и лечение
Хотя эти состояния и методы лечения схожи, между ними есть различия. Например:
- Воспаление при язвенном колите, как правило, происходит только на внутренней оболочке кишечника (желудочно-кишечный тракт), тогда как воспаление при болезни Крона может распространяться по всей стенке кишечника.
- Язвенный колит поражает только толстую и прямую кишку, тогда как болезнь Крона может поражать любую часть кишечника.
Однако примерно 1 из 20 человек с воспалительным заболеванием кишечника (ВЗК), поражающим только толстую кишку, не может быть классифицирован как страдающий болезнью Крона или язвенным колитом, поскольку у них есть некоторые признаки обоих состояний. Иногда это называют неопределенным колитом.
Узнайте больше о кишечнике (желудочно-кишечном тракте) и о том, как он работает, в нашей брошюре «Пищеварительная система».
Насколько распространено воспалительное заболевание кишечника?
- Язвенный колит — наиболее распространенный вид воспалительного заболевания кишечника. Им страдает примерно 1 из 400 человек в Великобритании. Болезнь Крона поражает примерно 1 из 700 человек в Великобритании.
- ВЗК может впервые появиться в любом возрасте, но наиболее распространенный возраст составляет 15–30 лет. Существует второй меньший пиковый возраст появления симптомов между 50-70 годами.
- Болезнь Крона более вероятна у людей с сильным семейным анамнезом (пораженный родственник первой степени родства, т. Е. Родитель, брат или сестра) и у курящих людей.
- Инфекции (особенно инфекции верхних дыхательных путей и кишечника), вызванные приемом нестероидных противовоспалительных препаратов (НПВП), также могут усугубить симптомы.
Причины воспалительного заболевания кишечника
Точная причина неизвестна, но, похоже, существует комбинация генетических факторов и факторов окружающей среды. Кажется, что иммунная система организма запускается такими факторами, как бактерии или вирусы, которые вызывают воспаление в стенке кишечника (кишечника).
Симптомы воспалительного заболевания кишечника
Симптомы очень различаются в зависимости от степени тяжести и пораженной части кишечника.Симптомы также имеют тенденцию проходить периоды, когда они более тяжелые (рецидивы), и периоды, когда они гораздо менее тяжелые (ремиссии). Симптомы могут включать:
- Боль и спазмы в животе (животе).
- Понос (может быть с кровью).
- Срочно нужно открыть кишечник.
- Высокая температура (лихорадка).
- Похудание.
- Потеря аппетита.
Однако симптомы очень разнообразны, особенно у людей с болезнью Крона, которая может поражать любую часть кишечника (кишечник).
Как диагностируется воспалительное заболевание?
Если ваши симптомы указывают на возможность воспалительного заболевания, вам потребуются определенные анализы, которые будут включать:
- Анализы крови, включая полный анализ крови для проверки на анемию и анализ крови для проверки любых признаков воспаления. Основные тесты на воспаление называются скоростью оседания эритроцитов (СОЭ) и С-реактивным белком (СРБ).
- Анализ стула, чтобы проверить, нет ли инфекции в кишечнике.
- Сканирование, например компьютерная томография или МРТ.
- Ригмоидоскопия или колоноскопия для осмотра слизистой оболочки толстой кишки (толстой кишки) и взятия биопсии.
Какие методы лечения воспалительного заболевания кишечника?
Диета
Изменения в диете могут помочь уменьшить симптомы. Рекомендации по питанию будут зависеть от ваших симптомов, и важно убедиться, что вы получаете достаточно энергии и питательных веществ из своего рациона. Поэтому очень важно обсудить любые диетические рекомендации со своим врачом или диетологом.Этот диетический совет может включать в себя сокращение количества клетчатки в вашем рационе и регулярное употребление небольшого количества пищи.
Диета с низким содержанием остатков также может использоваться при ВЗК. Это очень ограниченная диета с меньшим количеством клетчатки. Эта диета может помочь уменьшить такие симптомы, как диарея и боль, но требует наблюдения диетолога. Вам нужно будет принимать витаминные добавки, потому что диета с низким содержанием остатков не содержит всех необходимых вам питательных веществ.
Управление стрессом
Стресс может усугубить ваши симптомы, поэтому очень важно научиться справляться со стрессом.Способы, которыми мы справляемся со стрессом, варьируются от человека к человеку, но помогут медитация и регулярные упражнения. См. Также отдельную брошюру «Управление стрессом». Также может быть полезно присоединиться к местной группе поддержки, чтобы вы могли поделиться своими чувствами с другими и узнать несколько советов, которые помогут вам справиться с симптомами.
Лекарства
Вам часто нужно принимать одно или несколько лекарств, чтобы помочь контролировать воспаление в кишечнике (кишечнике). Лекарства могут использоваться для контроля симптомов, когда они плохи, а также для поддержания здоровья и снижения риска обострения, когда симптомы находятся под контролем.Лекарства, используемые для лечения ВЗК, включают:
- аминосалицилаты — например, месалазин, бальсалазид натрия и олсалазин натрия.
- Лекарства, влияющие на иммунный ответ — например, азатиоприн, меркаптопурин или метотрексат.
- Биологическая терапия — например, инфликсимаб, адалимумаб и голимумаб. Эти лекарства называются моноклональными антителами. Обычно они предназначены для людей с тяжелым заболеванием, не поддающимся лечению другими видами лечения, такими как стероиды и лекарства, подавляющие иммунный ответ.Их следует использовать под наблюдением специалиста.
- Кортикостероиды могут использоваться при тяжелых симптомах (рецидивы), но не должны использоваться для поддержания ремиссии.
- Могут потребоваться и другие лекарства для снятия боли и изменения привычки кишечника (диарея или запор).
См. Отдельную брошюру «Аминосалицилаты». Это одна из групп лекарств, используемых для лечения ВЗК. Эти лекарства по-прежнему используются у людей с обострениями болезни Крона, но стали менее широко применяться для поддержания ремиссии после того, как обострение было достигнуто.
Дополнительную информацию о методах лечения, включая последние рекомендации, можно найти в наших отдельных брошюрах «Болезнь Крона и язвенный колит».
Хирургия
Язвенный колит поражает только толстую и прямую кишку, поэтому операция по удалению толстой кишки (тотальная колэктомия) вылечит это состояние. Однако не всем больным язвенным колитом нужно удалять кишечник.
Хотя при болезни Крона может потребоваться операция, она не вылечит болезнь Крона и может вызвать больше проблем.
Если полностью удаляются толстая и прямая кишки (проктоколэктомия), то тонкая кишка (подвздошная кишка) может быть соединена непосредственно с вашим задним ходом (илеоанальный анастомоз) или соединена с отверстием в передней части стенки живота (илеостомия). Подробнее читайте в отдельной брошюре под названием «Диетическое лечение стомы».
Есть ли осложнения воспалительного заболевания кишечника?
Осложнения кишечника могут быть серьезными и включать:
- Формирование стомы (илеостомия или колостомия) — это может потребоваться после операции по удалению части кишечника.
- Стойкая кровопотеря, вызывающая анемию.
- Разрыв стенки кишечника (перфорация).
- Сужение кишечника, вызывающее непроходимость (стриктуру), чаще встречается при болезни Крона.
- Изъязвления и аномальные ходы (свищи) вокруг заднего прохода (ануса).
- Сильное расширение толстой кишки (ободочной кишки). Это называется токсическим мегаколоном и чаще встречается при язвенном колите, чем при болезни Крона.
- Значительно снижено всасывание пищи из кишечника (недоедание).
- Повышенный риск рака кишечника (особенно язвенного колита).
ВЗК также может вызывать проблемы, затрагивающие другие части тела, например, артрит, кожные заболевания, воспаление глаз, проблемы с печенью и потерю костной массы.
Каковы перспективы?
- Перспективы (прогнозы) для людей с ВЗК очень изменчивы. Более серьезные симптомы связаны с худшим прогнозом.
- Более чем половине людей с болезнью Крона требуется операция в течение 10 лет после постановки диагноза.Однако примерно у 1 из 3 человек с болезнью Крона будут менее серьезные симптомы.
- Язвенный колит — это пожизненное заболевание с непредсказуемыми рецидивами и ремиссиями. Однако операция по удалению толстой кишки (колэктомия) вылечит язвенный колит.
Проблемы с кишечником — симптомы, причины, лечение
Проблемы с кишечником включают ряд различных заболеваний или аномалий, поражающих желудочно-кишечный тракт. К ним относятся кишечная непроходимость, структурные аномалии кишечника, целиакия, дивертикулит, воспалительное заболевание кишечника (язвенный колит и болезнь Крона), инфекции, опухоли и синдром раздраженного кишечника.Симптомы проблем с кишечником включают боль и спазмы в животе, газы, вздутие живота, невозможность дефекации или отхождения газов, ректальное кровотечение, жидкий и водянистый стул, запор, диарею, рвоту и потерю веса.
Прохождение пищевых остатков и продуктов жизнедеятельности через кишечник может быть прервано или остановлено наличием непроходимости кишечника. Причина блокировки может быть механической, что означает наличие физического препятствия. Источники механической обструкции включают рубцовую ткань, спайки, инородные тела, камни в желчном пузыре, ущемление грыжи, опухоли, фекальную закупорку и заворот кишечника.Илеус, нарушение моторики кишечника, является еще одним типом непроходимости. Причины кишечной непроходимости включают дисбаланс электролитов, гастроэнтерит (воспаление или инфекцию желудка и кишечника), аппендицит, хирургические осложнения и закупорку брыжеечной артерии, которая снабжает кровью брюшную полость.
Проблемы с кишечником также могут возникать в результате проблем во время внутриутробного развития плода. Например, мальротация или нарушение правильного вращения кишечника в утробе матери может вызвать закупорку или перекручивание.Мальротация также может привести к неполному прикреплению брыжейки, которая обеспечивает размещение кишечника в брюшной полости, тем самым ослабляя или иным образом дестабилизируя кишечник. Инвагинация, при которой одна часть кишечника разрушается и превращается в соседнюю, является еще одной анатомической проблемой. Операция на кишечнике, при которой удаляется часть кишечника, может привести к нарушению всасывания питательных веществ — состоянию, которое называется синдромом короткой кишки.
Другие состояния, поражающие кишечник, возникают в результате воспаления, разрыва или изъязвления, а также инфекции.К ним относятся дивертикулярная болезнь, воспалительное заболевание кишечника и синдром раздраженного кишечника.
Проблемы с кишечником обычно не являются экстренной ситуацией, но стойкая диарея, частый симптом, может привести к серьезному обезвоживанию или другим серьезным симптомам. Немедленно обратитесь за медицинской помощью (позвоните 911) в случае серьезных симптомов, таких как сильная боль в животе, невозможность отхождения стула или газов или рвота кровью.
Воспалительное заболевание кишечника | Лабораторные тесты онлайн
Источники, использованные в текущем обзоре
(30 апреля 2011 г.).Диагностика и лечение ВЗК. Американский фонд Крона и колита. Доступно в Интернете по адресу http://www.ccfa.org/resources/diagnosing-and-managing-ibd.html. Дата обращения 03.08.2016.
Персонал клиники Мэйо. (2014 г., 13 августа). Болезнь Крона. Клиника Майо. Доступно в Интернете по адресу http://www.mayoclinic.org/diseases-conditions/crohns-disease/basics/definition/con-20032061. Дата обращения 03.08.2016.
Ghazi, L.J., et al. (Обновлено в феврале 2015 г.). Болезнь Крона. Medscape. Доступно на сайте http: // emedicine.medscape.com/article/172940-overview. Дата обращения 03.08.2016.
Персонал клиники Мэйо. (18 февраля 2015 г.). Воспалительное заболевание кишечника (ВЗК). Клиника Майо. Доступно в Интернете по адресу http://www.mayoclinic.org/diseases-conditions/inflamasted-bowel disease / basics / definition / con-20034908. Дата обращения 03.08.2016.
(31 марта 2015 г.). Эпидемиология ВЗК. Центры по контролю и профилактике заболеваний. Доступно в Интернете по адресу http://www.cdc.gov/ibd/ibd-epidemiology.htm. Дата обращения 03.08.2016.
Фассон, М., и другие. (18 ноября 2015 г.). Язвенный колит. Medscape. Доступно в Интернете по адресу http://emedicine.medscape.com/article/183084-overview. Дата обращения 03.08.2016.
(© 2016). Информационный бюллетень — О хирургии ВЗК. Американский фонд Крона и колита. Доступно в Интернете по адресу http://www.ccfa.org/news/for-the-media/media-kit/fact-sheet-about-surgery-for.html. Дата обращения 03.08.2016.
Уолфиш, А. Э. и Компаньони, Р. А. С. (обзор, январь 2016 г.). Болезнь Крона. Руководство Merck Professional Version.Доступно в Интернете по адресу http://www.merckmanuals.com/professional/gastrointestinal-disorders/inflamasted-bowel-disease-ibd/crohn-disease. Дата обращения 03.08.2016.
Уолфиш, А. Э. и Компаньони, Р. А. С. (обзор, январь 2016 г.). Обзор воспалительного заболевания кишечника. Руководство Merck Professional Version. Доступно в Интернете по адресу http://www.merckmanuals.com/professional/gastrointestinal-disorders/inflamasted-bowel-disease-ibd/overview-of-inflamasted-bowel-disease. Дата обращения 03.08.2016.
Уолфиш, А.E. и Companioni, R.A.C. (обзор, январь 2016 г.). Язвенный колит. Руководство Merck Professional Version. Доступно в Интернете по адресу http://www.merckmanuals.com/professional/gastrointestinal-disorders/inflamasted-bowel-disease-ibd/overview-of-inflamasted-bowel-disease. Дата обращения 03.08.2016.
(пересмотрена 20 января 2016 г.). Факторы риска колоректального рака. Американское онкологическое общество. Доступно в Интернете по адресу http://www.cancer.org/cancer/colonandrectumcancer/detailedguide/colorectal-cancer-risk-factors. Дата обращения 03.08.2016.
Мицуяма и др. (21 января 2016). Маркеры антител в диагностике воспалительных заболеваний кишечника. Всемирный журнал гастроэнтерологии. Доступно на сайте http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4716040/. Дата обращения 03.08.2016.
Rowe, W. (Обновлено 17 июня 2016 г.). Воспалительное заболевание кишечника. Ссылка на Medscape. Доступно в Интернете по адресу http://emedicine.medscape.com/article/179037-overview. Дата обращения 03.08.2016.
Rowe, W. (Обновлено 17 июня 2016 г.). Лечение и лечение воспалительных заболеваний кишечника.Ссылка на Medscape. Доступно в Интернете по адресу http://emedicine.medscape.com/article/179037-treatment#d11. Дата обращения 03.08.2016.
(июль 2016 г.). Воспалительное заболевание кишечника — ВЗК. ARUP Consult. Доступно в Интернете по адресу http://www.arupconsult.com/Topics/IBD.html. Дата обращения 03.08.2016.
Sandborn WJ. Оценка и лечение болезни Крона: инструмент для принятия клинических решений. Гастроэнтерология 2014; 147: 702-705. Доступно в Интернете по адресу http://campaigns.gastro.org/algorithms/IBDCarePathway/#a. По состоянию на сентябрь 2016 г.
Американская гастроэнтерологическая ассоциация. Фемистокл Дассопулос, Рассел Коэн, Эллен Шерл, Рональд Шварц, Лоуренс Косински и Мигель Регейро. Выявление, оценка и начальное лечение язвенного колита: путь клинического лечения. Доступно в Интернете по адресу http://campaigns.gastro.org/algorithms/UlcerativeColitis/. По состоянию на сентябрь 2016 г.
Источники, использованные в предыдущих обзорах
Thomas, Clayton L., Editor (1997). Циклопедический медицинский словарь Табера.Компания F.A. Davis, Филадельфия, Пенсильвания [18-е издание].
Botoman, V. et. al. (1 января 1998 г.). Лечение воспалительного заболевания кишечника. Американский семейный врач [Он-лайн информация]. Доступно в Интернете по адресу http://www.aafp.org/afp/980101ap/botoman.html.
(обновлено 2000 г.). Воспалительное заболевание кишечника. Familydoctor.org [Он-лайн информация]. Доступно в Интернете по адресу http://familydoctor.org/x1895.xml.
(© 2004). Воспалительное заболевание кишечника. Руководство ARUP по клиническим лабораторным исследованиям [он-лайн информация].Доступно в Интернете по адресу http://www.aruplab.com/guides/clt/tests/clt_a16b.jsp#2034332.
(© 2004). Дифференциальный профиль воспалительного заболевания кишечника. Руководство ARUP по клиническим лабораторным исследованиям [он-лайн информация]. Доступно в Интернете по адресу http://www.aruplab.com/guides/ug/tests/0050567.jsp.
Персонал клиники Мэйо (7 ноября 2003 г.). Воспалительное заболевание кишечника. MayoClinic.com [Он-лайн информация]. Доступно в Интернете по адресу http://www.mayoclinic.com/invoke.cfm?id=DS00104.
(© 1995-2004).Язвенный колит. Руководство Merck, разд. 3, гл. 31 [Он-лайн информация]. Доступно в Интернете по адресу http://www.merck.com/mrkshared/mmanual/section3/chapter31/31c.jsp.
(© 1995-2004). Болезнь Крона. Руководство Merck, разд. 3, гл. 31 [Он-лайн информация]. Доступно в Интернете по адресу http://www.merck.com/mrkshared/mmanual/section3/chapter31/31b.jsp.
(© Корпорация Microsoft 1993-2003). Кишечник. Энциклопедия Microsoft® Encarta® 2004 [Программное обеспечение].
Кларк, В. и Дюфур, Д.Р., Редакторы (2006). Современная практика клинической химии, AACC Press, Вашингтон, округ Колумбия. Стр 305.
Ву, А. (2006). Клиническое руководство по лабораторным исследованиям Титца, четвертое издание. Сондерс Эльзевир, Сент-Луис, Миссури. С. 966-967.
(© 2008). О болезни Крона. Американский фонд Крона и колита [он-лайн информация]. Доступно в Интернете по адресу http://www.ccfa.org/info/about/Crohns. Доступно 30 июля 2008 г.
(© 2008). О язвенном колите и проктите. Американский фонд Крона и колита [он-лайн информация].Доступно в Интернете по адресу http://www.ccfa.org/info/about/ucp. Доступно 30 июля 2008 г.
(© 2008). Как диагностируется ВЗК. Американский фонд Крона и колита [он-лайн информация]. Доступно в Интернете по адресу http://www.ccfa.org/info/about/diagnose. Доступно 30 июля 2008 г.
Персонал клиники Мэйо (9 мая 2008 г.). Язвенный колит. MayoClinic.com [Он-лайн информация]. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ulcerativecolitis.html. Доступно 30 июля 2008 г.
Лихтенштейн, Г.(28 июля 2006 г.). Клиническая направленность — Проблемы диагностики язвенного колита и болезни Крона CME. Medscape from Гастроэнтерология [Он-лайн информация]. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/540595. Доступно 30 июля 2008 г.
Velayos, F. (17 октября 2007 г.). Диагностические соображения при ВЗК. Medscape from Гастроэнтерология [Он-лайн информация]. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/563389. Доступно 30 июля 2008 г.
Тарган, С.и Карп, Л. (20 июля 2007 г.). Диагностика, оценка и классификация воспалительных заболеваний кишечника: современный подход. Medscape from Текущее мнение в гастроэнтерологии [Он-лайн информация]. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/559319. Доступно 30 июля 2008 г.
(© 2008). Американский фонд Крона и колита. Новые разработки в фундаментальных исследованиях ВБК. Доступно в Интернете по адресу http://www.ccfa.org/about/news/trendsinbasicresearch. По состоянию на октябрь 2008 г.
(9 сентября 2008 г.) Boggs, W. Уровень кальпротектина в стуле позволяет прогнозировать рецидив воспалительного процесса в кишечнике. Reuters Health Information через Фонд Крона и Колита Америки. Доступно в Интернете по адресу http://www.ccfa.org/reuters/calprotectin. По состоянию на октябрь 2008 г.
(30 апреля 2011 г.). Диагностика и лечение ВЗК. Американский фонд Крона и колита [он-лайн информация]. Доступно в Интернете по адресу http://www.ccfa.org/resources/diagnosing-and-managing-ibd.html. По состоянию на август 2012 г.
Rowe, W. (Обновлено 26 октября 2011 г.). Воспалительное заболевание кишечника. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/179037-overview. По состоянию на август 2012 г.
Henderson, P. et al. (2 августа 2012 г.). Диагностическая точность фекального кальпротектина при исследовании подозрений на воспалительное заболевание кишечника у детей. Medscape Today Новости от Американский журнал гастроэнтерологии. 2012; 107 (6): 941-949. [Он-лайн информация].Доступно в Интернете по адресу http://www.medscape.com/viewarticle/766411. По состоянию на август 2012 г.
Manz, M. et al. (10 апреля 2012 г.). Значение фекального кальпротектина в оценке пациентов с абдоминальным дискомфортом, обсервационное исследование. Medscape Today Новости от BMC Gastroenterol . 2012; 12 (5). [Он-лайн информация]. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/761448. По состоянию на август 2012 г.
Benevento, G. et al. (31 декабря 2010 г.). Диагностика и оценка болезни Крона: настоящее и будущее.Medscape Today Новости от Эксперт Rev Gastroenterol Hepatol . v4 (6): 757-766. [Он-лайн информация]. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/734492. По состоянию на август 2012 г.
(© 1995–2012). Кальпротектин. Клиника Мэйо Медицинские лаборатории Мэйо [Он-лайн информация]. Доступно в Интернете по адресу http://www.mayomedicallaboratories.com/test-catalog/print/91597. По состоянию на август 2012 г.
(© 1995–2012). Обнаружение лактоферрина. Клиника Мэйо Медицинские лаборатории Мэйо [Он-лайн информация].Доступно в Интернете по адресу http://www.mayomedicallaboratories.com/test-catalog/Overview/91560. По состоянию на август 2012 г.
(© 1995–2012). Антитела к Saccharomyces cerevisiae, IgG, сыворотка. Клиника Мэйо Медицинские лаборатории Мэйо [Он-лайн информация]. Доступно в Интернете по адресу http://www.mayomedicallaboratories.com/test-catalog/print/83023. По состоянию на август 2012 г.
Тебо, А. (2012 март). Воспалительное заболевание кишечника — ВЗК. ARUP Consult [Он-лайн информация]. Доступно в Интернете по адресу http: //www.arupconsult.com / Topics / IBD.html. По состоянию на август 2012 г.
(2003) Carrocio F, et al. Диагностическая точность анализа фекального кальпротектина в различении органических причин хронической диареи от синдрома раздраженного кишечника: проспективное исследование у взрослых и детей. Клиническая химия 49: 6 861–867. Доступно в Интернете по адресу http://www.clinchem.org/content/49/6/861.full.pdf+html. По состоянию на сентябрь 2012 г.
(16 июня 2011 г.) Rangasamy P, et al. Болезнь Крона. Справочная статья Medscape. Доступно на сайте http: // emedicine.medscape.com/article/172940-overview. По состоянию на сентябрь 2012 г.
(21 мая 2012 г.) Basson M, et al. Язвенный колит. Справочная статья Medscape. Доступно в Интернете по адресу http://emedicine.medscape.com/article/183084-overview. По состоянию на сентябрь 2012 г.
Воспалительное заболевание кишечника: неизлечимо, но поддается лечению
Доктор Адам Чейфец — эксперт, который ставит себя на место своих пациентов и точно понимает, через что они проходят.Почему? Поскольку он не только руководит Центром воспалительных заболеваний кишечника в Медицинском центре Beth Israel Deaconess, он также сам живет с одной из форм этого заболевания.
Почти 20 лет назад Шейфецу, который был резидентом по вызову на ночлег, беспокоили сильные боли в животе, и ему сделали рентгеновский снимок, который показал непроходимость тонкой кишки. После нескольких подобных эпизодов у него диагностировали болезнь Крона.
Сегодня Шейфец сочетает свой личный опыт, профессиональные знания и текущие исследования, чтобы помочь людям с ВЗК управлять своим заболеванием и повышать качество их жизни.Победитель в 2015 году в Новой Англии премии Американского гуманитарного фонда Крона и колита в 2015 году, Чейфец говорит: «Несмотря на то, что ВЗК является хроническим заболеванием, оно поддается лечению».
Болезнь Крона и язвенный колит
ВЗК — это широкий термин, обозначающий состояния, при которых желудочно-кишечный тракт (ЖКТ) воспаляется из-за аномального иммунного ответа, вызывая боль и множество других симптомов. Болезнь Крона и язвенный колит — две основные формы ВЗК.
Болезнь Крона — хроническое заболевание, характеризующееся воспалением в любом месте желудочно-кишечного тракта , которое может приводить к таким симптомам, как боль в животе, тошнота, рвота, диарея, кишечное кровотечение и потеря веса. Чаще всего поражается место пересечения тонкой и толстой кишки.
«Симптомы болезни Крона могут быть похожи на симптомы других болезней», — говорит Шейфец. «Сбор анамнеза и физикальное обследование, а также дополнительные тесты, такие как визуализирующие тесты, анализы крови и эндоскопические исследования с биопсией ткани, — вот некоторые из инструментов, используемых для постановки точного диагноза.”
Язвенный колит характеризуется хроническим воспалением толстой кишки, сопровождающимся, в тяжелых случаях, язвами на слизистой оболочке толстой кишки. Обычно это проявляется ректальным кровотечением и диареей. Самый точный способ диагностировать язвенный колит — исследовать толстую кишку с помощью оптоволоконного эндоскопа, вставленного в прямую кишку. Сигмоидоскопия исследует нижнюю треть толстой кишки; колоноскопия исследует всю толстую кишку.
Болезнь Крона и язвенный колит чаще всего диагностируются у людей в возрасте от 20 до 30 лет, хотя они могут развиться в любом возрасте, как у детей, так и у взрослых.
Врачи и пациенты, партнеры по лечению ВЗК
«Врачи и пациенты должны работать вместе, чтобы разработать план лечения, с целями контроля симптомов и воспаления, восстановления нормального самочувствия пациента, поддержания его самочувствия и сведения к минимуму побочных эффектов лекарств», — говорит Шейфец.
С 1997 года, когда Шейфецу впервые поставили диагноз, для лечения ВЗК были разработаны новые мощные лекарства, называемые биологическими препаратами. Биопрепараты — это препараты для лечения живых организмов, которые блокируют действие определенных белков или рецепторов воспаления.Они созданы, чтобы помочь восстановить способность организма бороться с болезнью.
«Двадцать лет назад частичный ответ на лекарства или зависимость от стероидов часто было нормой», — говорит Шейфец. «В настоящее время одобрено шесть биологических методов лечения ВЗК. Их доступность оказала огромное влияние на лечение ВЗК и других иммуноопосредованных заболеваний. Теперь мы обсуждаем полную клиническую ремиссию и даже заживление кишечника, чтобы не было воспаления.Я говорю своим пациентам, что моя цель — заставить их чувствовать себя так хорошо, чтобы они забыли, что у них ВЗК ».
Ключом к успеху всех лекарств является их прием в соответствии с предписаниями. Несоблюдение назначенных лекарств может привести к обострениям болезни.
Взгляд в будущее
Cheifetz изучает, как использовать эти новые лекарства еще более эффективно. Он глубоко привержен исследованиям, направленным на улучшение вариантов лечения, и в настоящее время сосредоточен на использовании терапевтического мониторинга лекарств для оптимизации противовоспалительной терапии для лечения пациентов с диагнозом ВЗК.Он и его коллеги были первыми, кто продемонстрировал улучшение результатов при проактивном терапевтическом мониторинге лекарств с двумя препаратами (инфликсимаб и адалимумаб) по сравнению со стандартом лечения
. Узнайте больше о Центре воспалительных заболеваний кишечника BIDMC.Симптомы, причины и лечение воспалительного заболевания кишечника (ВЗК)
ВЗК или воспалительное заболевание кишечника — это хроническое заболевание, которое вызывает воспаление в желудочно-кишечном тракте. Это означает, что ваше тело реагирует на различные триггерные события, вызывая хаос в кишечнике, вызывая множество симптомов, которые могут быть разными для всех.
ВЗК — это классификация двух различных типов воспаления ЖКТ: болезни Крона и язвенного колита. Хотя оба эти состояния могут вызывать похожие симптомы, они очень разные. Давайте подробнее рассмотрим разницу между болезнью Крона и язвенным колитом.
Болезнь Крона.Болезнь Крона может поражать любую часть желудочно-кишечного тракта от рта до заднего прохода и может возникать в различных областях пищеварительного тракта.
Некоторые из наиболее распространенных симптомов воспаления, вызванного болезнью Крона, включают сильную диарею, боль в животе, лихорадку и утомляемость. Эти симптомы могут быть легкими у одних или тяжелыми у других и могут со временем меняться у каждого человека. У некоторых людей также могут наступать периоды ремиссии, когда они вообще не испытывают никаких симптомов.
Причина болезни Крона неизвестна, но считается, что вирус или бактерия могут вызвать болезнь Крона. Это также чаще встречается у людей, у которых есть семейный анамнез этого состояния.У большинства людей болезнь Крона диагностируется в возрасте до 30 лет.
Язвенный колит.Хотя болезнь Крона может поражать любую часть желудочно-кишечного тракта, язвенный колит возникает, когда воспаляется слизистая оболочка толстой (или толстой) или прямой кишки. Когда возникает воспаление, на слизистой оболочке толстой кишки образуются небольшие язвы.
Воспаление толстой и / или прямой кишки может привести к частому опорожнению кишечника, а язвы могут вызвать кровотечение или гной.Язвенный колит также может вызывать боль в животе, лихорадку, потерю веса и жидкий стул, а также другие симптомы.
Язвенный колит обычно диагностируется до 35 лет, но может возникнуть в любое время. Это прогрессирующее заболевание, которое может ухудшаться с возрастом и, как считается, развивается из-за сверхактивной иммунной системы.


