Инфекционно — воспалительные заболевания органов малого таза
Инфекционные заболевания, передаваемые половым путем, представляют собой медицинскую, социальную и психологическую проблему в современном обществе. К ним относятся:
- Папилломавирусная инфекция.
- Урогенитальный хламидиоз.
- Урогенитальный трихомониаз
- Генитальный герпес
- Микоплазменная инфекция
Эти инфекции могут передаваться от матери ребенку во время беременности, родов, вызывая патологию беременности, плода и новорожденного, пневмонию новорожденных и низкий вес при рождении, поэтому, своевременное выявление, профилактика и лечение ИППП являются важными аспектами охраны здоровья населения.
Часто эти инфекции могут протекать бессимптомно или с невыраженными симптомами, при этом они могут вызывать тяжелые осложнения, такие как: как уретрит, простатит, пиелонефрит, артрит, послеродовый эндометрит, бесплодие, внематочную беременность. Инфицирование вирусом папилломы человека увеличивает вероятность развития рака шейки матки, являющегося второй ведущей причиной смерти у женщин во всем мире от онкологических заболеваний.
Возможные симптомы инфекций, передающихся половым путем:
- выделения из половых путей (от молочного цвета, творожистых до жёлто-зелёных пенистых выделений)
- зуд, жжение
- отечность тканей влагалища и вульвы (наружных половых органов)
- высыпания на наружных половых органах в виде пузырьков, которые в дальнейшем вскрываются с образованием эрозий
- пальцеобразные или бородавчатые разрастания единичные, множественные и сливные (в виде цветной капусты) образования
- диспареуния (дискомфорт или болезненность в области наружных половых органов и малого таза, возникающие при половых контактах)
- дизурия (дискомфорт или болезненность при мочеиспускании)
Выбор тактики и метода лечения определяет врач по результатам обследования пациентки.
Цервициты и вагиниты
Наиболее частыми проблемами женского здоровья являются воспалительные заболевания влагалища и шейки матки — вагинит и цервицит, которые приобретают хронический характер и приводят к частым обострениям, создают дискомфорт в повседневной жизни, снижают качество сексуальной и социальной жизни и могут приводить к серьезным осложнениям (бесплодие, внутриутробное инфицирование плода, воспалительные заболевания органов малого таза, хроническая тазовая боль, послеродовые осложнения) и др.
У женщин в постменопаузе вагинит и цервицит возникают вследствие низкого уровня женских половых гормонов, снижения количества лактобактерий и активации на этом фоне условно-патогенных микроорганизмов.
Воспаление бывает специфическим, когда возбудителями являются инфекции, передающиеся половым путем (хламидии, генитальные микоплазмы, трихомонады, гонококки) и неспецифическим, когда на фоне некоторых заболеваний и снижения иммунитета, условно-патогенные микроорганизмы (кишечная палочка, стафилококки, стрептококки, бактероиды, гарднереллы) вызывают воспаление.
СИМПТОМЫ
Из клинических симптомов вагинита отмечается покраснение наружных половых органов, преддверия и стенок влагалища, обильные патологические выделения, с запахом или без, зуд и чувство «жжения» во влагалище. Нередко встречается боль во время полового акта. Воспаление часто носит хронический характер с частыми обострениями, например, после менструации или смены полового партнера. Цервицит часто сочетается с воспалением влагалища, но необходимо помнить, что цервицит чаще всего протекает бессимптомно и только обследование у гинеколога может выявить признаки воспаления в шейке матки.
ОСЛОЖНЕНИЯ
Вагинит и цервицит является частой причиной осложнений беременности (хориоамнионит, преждевременный разрыв оболочек плодного пузыря, преждевременные роды и низкий вес плода). Другим, весьма важным, осложнением вагинита и цервицита является развитие воспалительных заболеваний малого таза (эндометрит, сальпингоофарит) за счет восходящего пути инфицирования, развитие спаечного процесса в малом тазу и бесплодие.
ДИАГНОСТИКА
- измерение вагинального рН (кислотности), который является самым простым и недорогим методом «экспресс»-диагностики патологии нижних отделов женской репродуктивной системы
- мазок из шейки матки и влагалища по Граму
- исследование методом ПЦР на возбудители ИППП
- исследование методом ПЦР условно-патогенных микроорганизмов (Фемофлор-16)
- бактериологический посев на микрофлору и определение чувствительности к антибиотикам и бактериофагам
ЛЕЧЕНИЕ
В «Клинике женского здоровья» есть возможность получить все современные методы лечения воспалительных заболеваний нижних отделов половых путей:
- назначение антибактериальной терапии в соответствие с международными стандартами после предварительного обследования
- назначение бактериофаготерапии в случае резистентности к антибиотикам и частого рецидивирования инфекций
- коррекция и устранение факторов, которые способствуют развитию воспаления: нарушение гормонального фона, снижение иммунитета
- физиотерапия – низкоинтенсивная лазерная терапия с использованием лазерного излучения с разными длинами волн (нами разработан и запатентован новый метод лечения фоновых и предраковых заболеваний шейки матки)
Воспалительные заболевания половых органов у девочек
Виды воспалений гениталий у девочек
Воспалительные болезни половых органов у девочек в подростковом и детском возрасте составляют более 50% всех обращений к доктору.
Воспалительные заболевания гениталий у девочек:
- Вульвит (воспалительный процесс вульвы (вульва — наружные гениталии: большие и малые половые губы, клитор, преддверие влагалища)
- Вульвовагинит (сочетание вульвита с воспалением влагалища)
- Сальпингит (воспалительный процесс маточных труб)
- Сальпингоофорит (воспалительный процесс яичников и маточных труб)
По распространенности этих заболеваний среди девочек до 9 лет лидируют вульвиты и вульвовагиниты. Их диагностируют в 60-70% всех случаях. Это связано с физиологическими особенностями организма ребенка.
У новорожденной малышки влагалище абсолютно чистое. Однако спустя 12 часов после родов слизистую заселяют бактерии, среди которых большинство – лактобациллы. Они защищают слизистую от вредных бактерий. Но к 20–му дню жизни из организма малышки выводятся эстрогены и прогестерон, а вместе с ними исчезают лактобациллы. На их месте появляется кокковая и бациллярная флора, которая сохраняется у девочек до 9 лет.
Поэтому от вульвовагинитов больше всего страдают девочки до 9 лет. После этого возраста количество случаев выявления заболевания уменьшается до 40%.
Классификация вульвовагинитов
Заболевание может быть:
- Острым (длится до 4 недель).
- Подострым (процесс может протекать до 12 недель).
- Хроническим.
В зависимости от причины развития вульвовагинита выделяют:
- Инфекционный
- Неинфекционный
Если заболевание вызвано поступившими извне микробами, вульвовагинит называется первичным. Если развивается на фоне других инфекций – вторичным.
Причины развития вульвитов и вульвовагинитов
Среди специфических возбудителей развития заболеваний – инфекции, которые передаются половым путем, дифтерийная и туберкулезная палочки, грибы.
Провоцирующие факторы вульвовагинитов и вульвитов:
- Плохое соблюдение гигиены и санитарно-гигиенических норм
- Паразитарные заболевания, которые вызваны проникновением в организм гельминтозов
- Попадание в организм кишечной микрофлоры
- Аллергия
Причины сальпингита и сальпингоофорита
Эти заболевания достаточно редко встречаются у маленьких девочек и девушек, которые не ведут половую жизнь, так как вероятность инфицирования извне минимальная. В большинстве таких ситуаций заражение происходит из-за передачи инфекции через кровь от воспаленного внутреннего органа к яичникам и маточным трубам.
Среди основных причин заболевания:
- Воспаления в толстом и тонком кишечнике.
- Острый гнойный аппендицит.
- Другие различные воспаления в организме.
- Хроническая инфекция.
Если девушка начала вести интимную жизнь, заражение может происходить восходящим путем.
Симптомы воспалительных заболеваний гениталий
При развитии в организме такой патологии у девочки появляются выделения. Из-за жжения и зуда вульвы ребенок постоянно расчесывает половые органы, что приводит к образованию сначала к образованию мелкоточечных кровоизлияний, а в дальнейшем может привести к появлению язв и кровянисто-гнойным выделениям.
Ухудшается общее состояние ребенка: нарушается сон, пропадает аппетит, изменяется настроение.
Лечение воспалений половых органов у девочки
Для эффективного лечения очень важно выявить причину развития болезни. В зависимости от нее схема может отличаться.
Поставить диагноз помогают результаты микроскопического и микробиологического анализов с определением чувствительности к антибактериальным средствам. Исследование выполняется путем взятия у девочки мазка из половых путей.
Дополнительно врач может назначить ПЦР-диагностику – анализ на ИППП, а также анализ крови (общий и клинический).
После выявления возбудителя врач-гинеколог подбирает препараты, которые действуют на возбудителя в конкретном случае.
Если заболевания вызвано грибами рода Кандида, обычно назначают антимикотические лекарства. Если возбудитель трихомонада – эффективны метронидазол и его аналоги.
При присутствии в организме гонококков специалист проводит терапию антибактериальными препаратами.
Если диагностирован атопический вульвит (вызванный аллергией), доктор назначает диету, при которой ребенку не рекомендовано употреблять в пищу морепродукты, яйца, цитрусовые, шоколадные и медовые сладости, некоторые виды ягод и орехов.
Соблюдение диеты рекомендовано параллельно прохождению лечения антигистаминными препаратами.
Если заболевание вызвано попаданием во влагалище инородного тела, необходимо удалить этот предмет, а затем промыть влагалище с помощью катетера антисептиком.
В случае развития болезни из-за гельминтозов терапию нужно начать с приема антигельминтозных препаратов.
При вторичных вульвовагинитов обязательно проведение терапии одновременно с лечением сопутствующей патологии.
Устранить зуд и жжение при воспалительных заболеваниях у девочек хорошо помогают орошения половых органов, примочки и сидячие ванночки с дезинфицирующими средствами на основе трав или антисептиками.
При рецидивах заболевания показано применение эстрогенов в виде кремов.
Осложнения воспалительных заболеваний гениталий
Отсутствие терапии или неэффективное лечение могут привести к:
- Циститу (воспалительному процессу мочевого пузыря).
- Спайкам малых половых губ. В определенных случаях только хирургическое лечение может решить такую проблему.
- Рубцам в местах язвочек.
- Имбибиции – появлению синюшного оттенка вульвы. Обычно такое осложнение развивается при хронической форме заболевания и может сохраняться на всю жизнь.
Профилактика воспалительных заболеваний у девочек
Избежать развития вульвовагинитов может помочь соблюдение интимной гигиены у девочек.
Рекомендовано:
- Иметь личные предметы гигиены (мыло, мочалку, полотенце и т.
 д.)
д.) - Тщательно промывать промежность после посещения туалета. Важно делать это в направлении «спереди-назад». Когда девочка маленькая, подмывание должна проводить мама, а к 3-4 годам желательно обучить дочку следить за интимной гигиеной самостоятельно.
- Менять нижнее белье ежедневно (у малышей – памперсов, после каждого загрязнения).
- Стирать нижнее белье гипоаллергенным порошком, дополнительно прополаскивая.
- Носить хлопчатобумажное нижнее белье.
- Использовать рН-нейтральное мыло (не чаще 1 раза в день) или специальные средства для интимной гигиены.
- При необходимости вовремя проводить борьбу с гильментозами.
Не рекомендовано:
- Использование аромамасел и присыпок.
Большую роль в профилактике специфических вульвовагинитов играют половое воспитание, своевременное и правильное информирование девушек о венерических заболеваниях и соблюдение интимной гигиены.
Преимущества обращения в ЕМС
- Специалисты с опытом работы в ведущих клиниках мира.

- Современные протоколы диагностики и лечения.
- Многопрофильная клиника: при необходимости к процессу обследования и терапии подключается нужный детский специалист: эндокринолог, терапевт и др.
Заболевания вульвы
Заболевания вульвы
Поражения и болезни вульвы многообразны. К ним относят дематозы: атопический дерматит, атрофические изменения на фоне гипоэстрогенного состояния, нейродермит, аллергический контактный дерматит, интертриго (механический дерматоз), псориаз, склерозирующий лишай, красный плоский лишай и другие; кисты вульвы, вестибулярный папилломатоз, доброкачественные опухоли вульвы, системные болезни, инфекции вульвы и другие. Все перечисленные заболевания сопровождаются гиперемией (покраснение) и зудом, жжением, но поставить правильный диагноз возможно только при осмотре у врача и иногда использовании дополнительного метода — вульвоскопии.
Лечение и осмотр дерматозов включают в себя консультацию двух специалистов — врача гинеколога и врача дерматолога.
Рассмотрим каждое заболевание в отдельности.
Атопический дерматит вульвы
— это самый частый вид дерматита. Страдает около 20% населения. Обычно возникает у девочек раннего возраста, имеющих отегощенную каким — либо атопическим расстройством (бронхиальной астмой, аллергическими реакциями, сенной лихорадкой, крапивницей) наследственность или страдающим им. Атопический дерматит склонен к рецидивам и сопровождается сильным зудом. Заболевание стало понятным недавно, когда у страдающих ею обнаружили наследственный дефект ороговения, повышающий проницаемость эпидермиса и приводящий к его сухости. В мелкие трещины пересохшего эпидермиса легко проникают аллергены, раздражающие вещества и патогенные микроорганизмы. Мыло или гигиенические средства, усиливая повреждение барьерной функции эпидермиса, способствуют проникновению в его дефекты других раздражающих веществ и аллергенов. Атопический дерматит возникает в результате сложного взаимодействия радражающих и аллергенных химических веществ или лекарственных средств на фоне наследственного иммунодефицитного состояния, в части случаев на фоне наследственного дефекта барьерной функции эпидермиса, инфекции кожи, грибковые, бактериальные, протозойные или вирусные, приводят к обострениям атопического дерматита за счет прямого действия и дополнительной аллергизации. Наиболее часто вызывает и поддерживает обострения атопического дерматита Staphylococcus aureus.
Основные симптомы атопического дерматита — «зуд — расчесы — зуд» и мокнутие (влажность), приводят к резкому утолщению кожи с нарушением пигментации и появлению сыпи. Расчесы становятся входными воротами вторичной инфекции. Нередко причиной обострения является — щелочное мыло и средства личной гигиены, входящие в их состав ароматизаторы и даже влажные гигиенические салфетки. Изменения кожи зависят от давности процесса. Чаще всего поражаются большие половые губы, несколько реже малые или внутренняя поверхность бедер и межягодичная складка.
Наиболее часто вызывает и поддерживает обострения атопического дерматита Staphylococcus aureus.
Основные симптомы атопического дерматита — «зуд — расчесы — зуд» и мокнутие (влажность), приводят к резкому утолщению кожи с нарушением пигментации и появлению сыпи. Расчесы становятся входными воротами вторичной инфекции. Нередко причиной обострения является — щелочное мыло и средства личной гигиены, входящие в их состав ароматизаторы и даже влажные гигиенические салфетки. Изменения кожи зависят от давности процесса. Чаще всего поражаются большие половые губы, несколько реже малые или внутренняя поверхность бедер и межягодичная складка.
В лечении в первую очередь необходимо устранить причины и пусковые факторы дерматита.
Нейродермит вульвы
— это заболевание, является переходом от атопического дерматита, к которому приводит порочный круг «зуд — расчесы — зуд». Синонимы нейродермита вульвы — «простой хронический лишай», «гиперпластическая дистрофия», «чешуйчатая гиперплазия». Изменения кожи происходят такие же, как и при атопическом дерматите, но важными пусковыми механизмами является психическое перенапряжение. Самый характерный симптом нейродермита вульвы является упорный зуд, часто на протяжении многих лет, усиливающийся в тепле, во время менструации и под воздействием стрессовых факторов. Расчесывание носит привычный, почти навязчивый характер. Кожа вульвы утолщается, становится более или менее пигментированной, процесс постоянно распространяется на паховые складки и бедро. Лечение многогранно и сложно. Наблюдаются частые рецидивы.
Изменения кожи происходят такие же, как и при атопическом дерматите, но важными пусковыми механизмами является психическое перенапряжение. Самый характерный симптом нейродермита вульвы является упорный зуд, часто на протяжении многих лет, усиливающийся в тепле, во время менструации и под воздействием стрессовых факторов. Расчесывание носит привычный, почти навязчивый характер. Кожа вульвы утолщается, становится более или менее пигментированной, процесс постоянно распространяется на паховые складки и бедро. Лечение многогранно и сложно. Наблюдаются частые рецидивы.
Атрофические изменения на фоне гипоэстрогенного состояния
Сопровождаются падением уровня гормона эстрогена в крови, вследствие наступления естественной менопаузы и других состояний: удаление яичников, резецирование яичников, дисфункция яичников, применение антиэстрогенов, избирательное подавление эстрогенных рецепторов.
До менархе (становления менструального цикла, половое созревание) и в период вскармливания грудью уровень эстрогенов относительно низок. Это приводит к истончению и сухости эпителия вульвы и влагалища с ослаблением его барьерной функции, предрасполагающим к раздражению и инфекции.
Это приводит к истончению и сухости эпителия вульвы и влагалища с ослаблением его барьерной функции, предрасполагающим к раздражению и инфекции.
Атрофический вульвовагинит, так называется данное заболевание, сопровождается симптомами, как жжение и зуд, болезненность вульвы, затруднения при мочеиспускании ,связанное с учащением и болезненностью, появление боли во время полового акта. Эпителий вульвы и влагалища истончается и становится бледным. Иногда отмечается сужение входа во влагалище, трещины и кровоизлияния. В тяжелых случаях появляются обильные выделения с неприятным запахом.
Лечение включает в себя гормональную терапию и при присоединении вторичной инфекции антибактериальную.
Контактный дерматит вульвы
— это воспаление кожи, вызванное экзогенным раздражающим веществом. Важно отличить простой контактный дерматит от аллергического дерматита. И тот, и другой может иметь острое, подострое и хроническое течение. Возникает контактный дерматит вульвы в результате постоянного прямого, не связанного с иммунными механизмами химического или физического повреждения кожи. Причины его многообразны, например, воздействие мочи, испражнений. Предрасполагает к нему низкий уровень эстрогенов, сопутствующие заболевания кожи, инфекция, травма — все, что ослабляет барьерную функцию эпителия и делает кожу более чувствительной к повреждающим воздействиям. Однако, повторный контакт с химическими средствами приводит к развитию истинного аллергического контактного дерматита.
Контактный дерматит вульвы — заболевание очень распространенное. Беспокоит повышенная чувствительность кожи, зуд и жжение вульвы. Больные нередко прибегают к самолечению противогрибковыми препаратами, противозудным или анестезирующими мазями, накладывая их уже на воспаленную кожу, а медицинские работники, к которым обращаются данные пациенты, уже затрудняются установить причину контактного дерматита. Поэтому обращаться к врачу следует при первых появившихся беспокойствах, чтобы врач мог выявить причину и назначить правильное лечение. Итак, самые частые причины простого контактного дерматита вульвы: мыло и его заменители, недержание мочи и кала, потливость, выделения из влагалища, раздражение прокладками и нижним бельем.
Причины его многообразны, например, воздействие мочи, испражнений. Предрасполагает к нему низкий уровень эстрогенов, сопутствующие заболевания кожи, инфекция, травма — все, что ослабляет барьерную функцию эпителия и делает кожу более чувствительной к повреждающим воздействиям. Однако, повторный контакт с химическими средствами приводит к развитию истинного аллергического контактного дерматита.
Контактный дерматит вульвы — заболевание очень распространенное. Беспокоит повышенная чувствительность кожи, зуд и жжение вульвы. Больные нередко прибегают к самолечению противогрибковыми препаратами, противозудным или анестезирующими мазями, накладывая их уже на воспаленную кожу, а медицинские работники, к которым обращаются данные пациенты, уже затрудняются установить причину контактного дерматита. Поэтому обращаться к врачу следует при первых появившихся беспокойствах, чтобы врач мог выявить причину и назначить правильное лечение. Итак, самые частые причины простого контактного дерматита вульвы: мыло и его заменители, недержание мочи и кала, потливость, выделения из влагалища, раздражение прокладками и нижним бельем.
Лечение поэтапное, с исключением причины заболевания.
Аллергический контактный дерматит вульвы
Представляет собой выраженную аллергическую реакцию на небольшие количества какого-либо химического вещества.
Аллергичекий контактный дерматит вульвы как правило начинается остро, в отличии простого контактного дерматита. Зуд и жжение возникают внезапно. Иногда больная сама указывает причину. Зуд может сочетаться с жжением. Причиной может служить какой-либо радражающий фактор: высокощелочные или сильно ароматизированные сорта мыла и его заменители, сильно ароматизированные прокладки и другие аллергены, перечень возможных аллергенов весьма велик. Нередко к моменту обращения заболевание принимает подострую или хроническую фазу течения. Тяжелая острая воспалительная реакция сопровождается гиперемией (покраснением), образованием везикул (пузырьков), и даже пузырей, мокнутием (влажность), расчесами с кровянистыми или желтыми корками, иногда присоединяется вторичная инфекция.
Лечение основывается на разных методах, но в первую очередь исключение главного —аллергена, в ином случае оно безуспешно.
Интертригинозный дерматит вульвы
— это воспаление кожи в складках, вызванное трением, воздействием тепла, потливостью, скоплением влагой под одеждой. Заболевание особо распространенное у женщин с глубокими кожными складками.
Основная его причина — это трение соприкасающихся поверхностей кожи и их мацерация потом в тепле. Воспаленные мокнущие поверхности легко инфицируются бактериями и грибами рода Candida (называемой в народе «молочницей»). Предрасполагают к заболеванию увлажнение, тесно прилегающая одежда из синтетических волокон, недержание мочи и кала. Особенно часто страдают интертригинозным дерматитом вульвы больные с ожирением и сахарным диабетом, в частности пожилые люди, у которых ожирение сочетается с неподвижностью и недержанием кала и мочи.
Для такого дерматита характерны в бедренно — половых и паховых складках, и нависающей складке внизу живота, и на коже под молочными железами повышенная чувствительность кожи, жжение, выраженный в той или иной степени неприятный запах. Кожа во всех этих складках подвергается постоянному трению. Нельзя данный вид дерматита путать с псориазом, склероатрофическим лишаем, доброкачественной семейной пузырчаткой.
Кожа во всех этих складках подвергается постоянному трению. Нельзя данный вид дерматита путать с псориазом, склероатрофическим лишаем, доброкачественной семейной пузырчаткой.
Лечение комплексное, при присоединении вторичной инфекции показана и антибактериальная терапия.
Псориаз вульвы
— хронический наследственно обусловленный дерматоз, для которого характерны красноватые папулы и бляшки, покрытые плотно прикрепленными серебристо-белыми чешуйками. Псориазом страдает 2% населения. Поражение вульвы при нем наблюдается нередко, но во многих случаях остается нераспознанным, так как больные и врачи не замечают его. Обращаясь к дерматологам, больные не предъявляют соответствующих жалоб.
Провокатором псориаза вульвы являются мелкие травмы (трение, расчесы), инфекции (бактериальная или грибковая), химические раздражители (косметические средства), некоторые лекарственные препараты. Психическое перенапряжение ослабляет барьерную функцию эпидермиса (кожи). Высыпания псориаза на месте расчесов вследствие зуда, сопровождающего депрессию и тревогу. Способствует проявлению псориаза и колебанию уровня гормонов. Наиболее часто псориаз вульвы возникает в периоде полового созревания и в менопаузе. Провоцирует его развитие употребления алкоголя и курение. Высыпаниям псориаза вульвы способствует в основном травматизация кожи. Основное беспокойство при псориазе это зуд той или иной интенсивности. Он приводит к расчесам, которые в свою очередь приводят к жжению и боли.
Способствует проявлению псориаза и колебанию уровня гормонов. Наиболее часто псориаз вульвы возникает в периоде полового созревания и в менопаузе. Провоцирует его развитие употребления алкоголя и курение. Высыпаниям псориаза вульвы способствует в основном травматизация кожи. Основное беспокойство при псориазе это зуд той или иной интенсивности. Он приводит к расчесам, которые в свою очередь приводят к жжению и боли.
Лечение псориаза вульвы сложно и состоит из местной терапии и системной.
Склероатрофичесский лишай вульвы
Один из хронических воспалительных дерматозов, наиболее часто поражающих вульву.
Для него характерно, в том числе и на вульве истончение и депигментация кожи и образование рубцов, беспокойство на зуд, жжение, реже боль. Склероатрофический лишай приводит к деформации вульвы и обусловленным его функциональным нарушениям. Распространенность данного заболевания неизвестна, так как заболевание не всегда сопровождается жалобами, вследствие чего часть больных к врачам не обращается. Склероатрофический лишай встречается в любом возрасте , от 6 месяцев до глубокой старости, но преимущественно между 40 и 70 годами. Причины и развитие обусловлено множеством факторов: наследственных, относящихся к клеточному иммунитету (Т и В-лимфоциты) и аутоиммунных, гормональных, инфекционных, местных. Отмечена его связь с определенными антигенами HLA II класса, антителами к некоторым тканевым антигенам и аутоиммунными расстройствами. Роль гормональных факторов подтверждается тем, что заболевание чаще начинается на фоне дефицита эстрогенов — в детстве или постменопаузе. Предполагается, но не доказаны расстройства метаболизма андрогенов. Однако этиологическая роль гормонов пока не доказана. Развитие склероатрофического лишая связывают и с патогенными микроорганизмами, особенно спирохетой Borrelia burgdorferi, но истинным возбудителем заболевания она, по — видимому не является. Не подтверждена роль и других микроорганизмов. Однако сомнений в важном значении местных воздействий, от расчесов до радиоактивного облучения, как пусковых факторов нет.
Склероатрофический лишай встречается в любом возрасте , от 6 месяцев до глубокой старости, но преимущественно между 40 и 70 годами. Причины и развитие обусловлено множеством факторов: наследственных, относящихся к клеточному иммунитету (Т и В-лимфоциты) и аутоиммунных, гормональных, инфекционных, местных. Отмечена его связь с определенными антигенами HLA II класса, антителами к некоторым тканевым антигенам и аутоиммунными расстройствами. Роль гормональных факторов подтверждается тем, что заболевание чаще начинается на фоне дефицита эстрогенов — в детстве или постменопаузе. Предполагается, но не доказаны расстройства метаболизма андрогенов. Однако этиологическая роль гормонов пока не доказана. Развитие склероатрофического лишая связывают и с патогенными микроорганизмами, особенно спирохетой Borrelia burgdorferi, но истинным возбудителем заболевания она, по — видимому не является. Не подтверждена роль и других микроорганизмов. Однако сомнений в важном значении местных воздействий, от расчесов до радиоактивного облучения, как пусковых факторов нет. Клиническая картина разнообразна. Типичные жалобы на зуд или его сочетание с саднящей болью, повышенной чувствительностью кожи, затруднение мочеиспускания, связанное с учащением и болезненностью, появление боли во время полового акта.
В 20% случаев очаги склероатрофического лишая имеются на других участках кожи, обычно на шее, в подмышечных областях, на молочных железах. Слизистая влагалища не поражается. Изредка наблюдается поражение слизистой рта.
Клиническая картина разнообразна. Типичные жалобы на зуд или его сочетание с саднящей болью, повышенной чувствительностью кожи, затруднение мочеиспускания, связанное с учащением и болезненностью, появление боли во время полового акта.
В 20% случаев очаги склероатрофического лишая имеются на других участках кожи, обычно на шее, в подмышечных областях, на молочных железах. Слизистая влагалища не поражается. Изредка наблюдается поражение слизистой рта.
Лечение включает местную и общую терапии.
Красный плоский лишай вульвы
Относительно распространенный дерматоз и мукозит (воспалительный процесс полости рта), опосредованный механизмами клеточного иммунитета. Обычно поражается кожа и слизистая полости рта, в 25% случаев только слизистые. Поражению слизистой рта у женщин в 57% случаев сопутствует поражение вульвы и влагалища. Истинная распространенность неизвестна, так как он нередко остается недиагностированным. Даже у больных с поражением слизистой рта и кожи половые органы осматривают не всегда. Синонимы: эрозивный красный плоский лишай, десквамативный воспалительный вагинит, вульвовагинально — десневой синдром.
Синонимы: эрозивный красный плоский лишай, десквамативный воспалительный вагинит, вульвовагинально — десневой синдром.
Клинические варианты:
- Классический — зудящие многоугольные папулы и бляшки на запястьях и лодыжках, на лобке и половых губах, но не сопровождаются атрофией и образованием рубцов;
- Вульвовагинально — десневой синдром — эрозивное поражение слизистых рта, вульвы, конъюктивы и пищевода с атрофией и образованием рубцов.
Повреждения могут быть и на волосистой части головы, и на ногтях, глазах, слизистых рта, носа, пищевода, гортани, мочевого пузыря, заднего прохода. В большинстве случаев заболевание развивается в возрасте 30-60 лет и сопровождается разнообразными жалобами. Наиболее распространенные из них: болезненность при дотрагивании и боль, и зуд по отдельности и в сочетании. Однако жалобы, даже при характерных изменениях бывают не всегда. Иногда может присоединяться зуд, который проявляется по-разному в зависимости от формы.
Картина изменений вульвы зависит от варианта заболевания. В большинстве случаев имеются эрозии красного цвета с фестончатыми «кружевными» белесоватыми краями. Поверхность их часто блестящая, стекловидная. Но могут наблюдаться фиолетовые с шелушением мелкие папулы и бляшки, локализующиеся на лобке, больших половых губах, бедрах. Расчесы способствуют распространению высыпаний и сопровождаются вторичными изменениями. При данных картинах вульва со временем и несвоевременном лечении утрачивает нормальное строение. Нередко поражению вульвы и влагалища предшествует поражение других участков кожи и слизистых. Диагноз ставится на основании клинической картины и данных биопсии.
В большинстве случаев заболевание развивается в возрасте 30-60 лет и сопровождается разнообразными жалобами. Наиболее распространенные из них: болезненность при дотрагивании и боль, и зуд по отдельности и в сочетании. Однако жалобы, даже при характерных изменениях бывают не всегда. Иногда может присоединяться зуд, который проявляется по-разному в зависимости от формы.
Картина изменений вульвы зависит от варианта заболевания. В большинстве случаев имеются эрозии красного цвета с фестончатыми «кружевными» белесоватыми краями. Поверхность их часто блестящая, стекловидная. Но могут наблюдаться фиолетовые с шелушением мелкие папулы и бляшки, локализующиеся на лобке, больших половых губах, бедрах. Расчесы способствуют распространению высыпаний и сопровождаются вторичными изменениями. При данных картинах вульва со временем и несвоевременном лечении утрачивает нормальное строение. Нередко поражению вульвы и влагалища предшествует поражение других участков кожи и слизистых. Диагноз ставится на основании клинической картины и данных биопсии. Иногда красному плоскому лишаю сопутствует склероатрофический лишай.
Иногда красному плоскому лишаю сопутствует склероатрофический лишай.
Лечение включает местную и общую системные терапии.
Кисты вульвы
На вульве можно иногда обнаружить кисты разных размеров и разного происхождения, которые появляются в результате воспаления или травмы.
Кисты бартолиновых желез можно увидеть невооруженным взглядом.
Клиническая картина воспалительного процесса бартолиновой железы и ее выводного протока находится в зависимости от анатомического строения. Бартолиновая железа находится глубоко в толще мышц промежности. Из нее выходит несколько мелких выводных протоков, сливающихся в ампулу, из которой выходит затем главный выводной проток большой длины, но суживающийся по направлению к своему наружному отверстию. Выводной проток железы поражается чаще, чем сама она. К заболеваниям бартолиновой железы и ее протока — бартолинитам — относятся: каналикулит, абсцесс бартолиниевой железы, киста бартолиниевой железы, редко эндометриоз.
По всей поверхности половых губ, чаще между зоной оволосения и малыми губами, наблюдаются небольшие сальные ретенционные кисты. Они содержат желтоватое содержимое. Беспокоит как правило только зуд. Часто при осмотре в кольпоскоп обнаруживаются мелкие эрозивные поверхности. Иногда кисты встречаются больших размеров.
Они содержат желтоватое содержимое. Беспокоит как правило только зуд. Часто при осмотре в кольпоскоп обнаруживаются мелкие эрозивные поверхности. Иногда кисты встречаются больших размеров.
Лечение консервативное, в запущенных случаях оперативное.
Вестибулярный папилломатоз
Представляет собой собирательный термин, в клиническом отношении включающий типичные мелкие острые кондиломы, обусловленные папилломавирусной инфекцией и микропапилломы (псевдокандиломы), ассоциация которых с папилломавирусной инфекцией отсутствует. Часто бывает бессимптомным, обнаруживается случайно, хотя иногда сопровождается белями, болями и жжением вульвы, проявлением боли во время полового акта.
Лечение назначается при беспокойствах. В зависимости от ситуации иногда требуется биопсия с последующим хирургическим лечением. Подход индивидуальный. Основная тактика при данном заболевании наблюдение у врача гинеколога.
Доброкачественные опухоли вульвы
Опухоли вульвы разнообразны, требуют хирургического лечения с последующим гистологическим исследованием.
Системные болезни
Наиболее выраженные изменения на вульве наблюдаются при болезни Бехчета и болезни Крона.
Инфекции вульвы
Это различные воспалительные заболевания, симптомы и кольпоскопическая картина которых зависит от вида возбудителя. К инфекциям вульвы относят генитальный герпес, хламидиоз, уреаплазмоз, кондиломы, контагиозный моллюск, микозы, чесотка, энтеробиоз, педикулез, фурункулез, донованоз, сифилис, туберкулез, венерическая гранулема, вирус папилломы человека.
Лечение зависит от вида возбудителя.
Воспалительные заболевания женских половых органов
Каждая вторая пациентка, обратившаяся за помощью к нашим гинекологам, страдала тем или иным воспалением женских половых органов. Среди них встречались и юные девушки, и те, кто давно перешагнул «бальзаковский возраст», но больше всего было молодых, сексуально активных женщин – ведь именно женские половые органы являются основной «мишенью» заболеваний (инфекций), передающихся половым путём.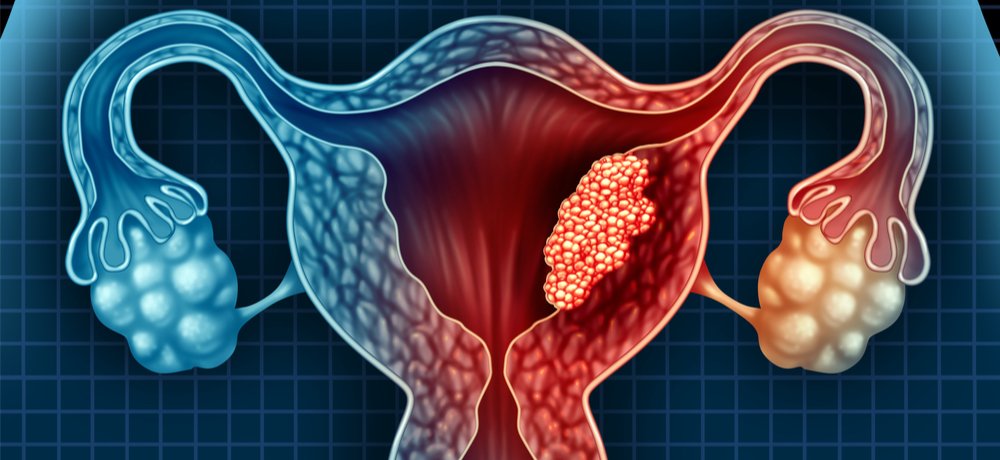 А многие из этих заболеваний проявляются именно в форме более или менее выраженного воспалительного процесса.
А многие из этих заболеваний проявляются именно в форме более или менее выраженного воспалительного процесса.
Заболевания женских половых органов
Но эти болезни – не единственная причина воспалений, поражающих женские половые органы. Для внедрения микробов нужны некие «ворота» на коже или слизистой оболочке женских половых органов, например, нарушение их целостности, которое может возникнуть по тем или иным причинам. Это и грубо совершаемый половой акт, и чрезмерно длительное нахождение во влагалище противозачаточного колпачка, и травмы при эпиляции, и потёртости тесной одеждой.
К сожалению, не исключены и такие ситуации, когда инфекция заносится в женские половые органы при оперативном или диагностическом вмешательстве, выполненном ненадлежащим образом. А самые выраженные воспаления, часто приводящие и к летальному исходу, возникают при «криминальных» абортах.
Но в любом случае, обязательно рядом будет и второй предрасполагающий фактор возникновения воспалительных заболеваний – снижение общей резистентности (сопротивляемости) организма. Такое состояние обычно возникает при длительных болезнях, после перенесенных вирусных и бактериальных инфекций, заболеваниях эндокринной системы (диабет, ожирение), а также в менопаузе. Достаточно часто воспаления возникают тогда, когда женские половые органы имеют отклонения от нормы: опущение стенок влагалища, зияние половой щели и т.п. Способствуют их возникновению и отсутствие возможности соблюдения личной гигиены, плохие условия труда и быта.
Такое состояние обычно возникает при длительных болезнях, после перенесенных вирусных и бактериальных инфекций, заболеваниях эндокринной системы (диабет, ожирение), а также в менопаузе. Достаточно часто воспаления возникают тогда, когда женские половые органы имеют отклонения от нормы: опущение стенок влагалища, зияние половой щели и т.п. Способствуют их возникновению и отсутствие возможности соблюдения личной гигиены, плохие условия труда и быта.
Воспаления поражают как наружные, так и внутренние женские половые органы. И названия болезней параллельны названиям отделов этих органов: в наружных развиваются уретрит, вульвовагинит и бартолинит, во внутренних – цервицит, эндоцервицит, эндометрит и сальпингоофорит, а при распространении воспаления на тазовую брюшину – и пельвиоперитонит.
Для проведения успешного лечения необходимо выяснить, сделав лабораторный анализ, каким возбудителем вызван воспалительный процесс. Но иногда, уже по характеру выделений, обычно сопровождающих воспаление женских половых органов, можно с определённой уверенностью предположить вид микроорганизма. Так обильные белые выделения с творожистыми хлопьями говорят о кандидозе (молочнице), а густые гнойные выделения светло-жёлтого или желто-зелёного цвета – о кокковой флоре (в том числе и о гонорее). А вот при гарднереллёзе выделения чаще прозрачные, с неприятным «рыбным» запахом.
Так обильные белые выделения с творожистыми хлопьями говорят о кандидозе (молочнице), а густые гнойные выделения светло-жёлтого или желто-зелёного цвета – о кокковой флоре (в том числе и о гонорее). А вот при гарднереллёзе выделения чаще прозрачные, с неприятным «рыбным» запахом.
Поздно начатое, и особенно некомпетентное и неадекватное лечение воспалений женских половых органов, проведённое без учёта индивидуальных особенностей пациентки, может привести к хронизации болезни, сформировать различные виды бесплодия, провоцировать внематочную беременность.
Помните, что многие, если не большинство воспалений, поражающих женские половые органы, могут достаточно долго протекать без ярких внешних проявлений. И только регулярные, не реже двух раз в год, посещения врача-гинеколога помогут и своевременно выявить эти опасные болезни, и быстро и эффективно вылечится от них.
Крауроз МедФарм Уссурийск
Крауроз наружных пол органов у женщин – заболевание,
которое связано с хроническим процессом атрофии тканей
вульвы, вызванной склеротическими, атрофическими и
дистрофическими изменениями многослойного плоского эпителия.
В основном болезнь встречается у представительниц женского
пола старше 40 лет – в период менопаузы и климакса.
Крауроз вульвы достаточно неприятное заболевание, при котором поражается промежность. И если раньше считалось, что данная патология является прерогативой пожилых женщин, то на сегодняшний день доказано, что болезнь может развиться у женщин репродуктивного возраста и даже девушек-подростков. Но не следует отчаиваться, конечно, избавиться от заболевания навсегда невозможно, но вполне реально приостановить процесс и облегчить его признаки.
Что такое крауроз вульвы?
Крауроз вульвы считается предраковым заболеванием. По своей сути – это патологический процесс, который характеризуется прогрессирующей атрофией наружных половых органов с дальнейшим развитием склеротических процессов («сморщиванием» половых губ и клитора, облитерацией влагалища), а также признаками нейроэндокринных и психоэмоциональных расстройств.
Атрофия вульвы проявляется в виде сглаживания и потери складчатости, снижения эластичности, сухости и легкой ранимости (достаточно легко и быстро возникают трещины, ссадины, язвы). Кроме того, вульва приобретает белесоватый или желтоватый оттенок. При дальнейшем прогрессировании заболевания вульва деформируются, клитор и половые губы сглаживаются, происходит сужение входа во влагалище и зачастую мочеиспускательного канала. Все перечисленные процессы придают кожным и слизистым покровам вульвы сходство со смятым пергаментным листком.
Кроме того, вульва приобретает белесоватый или желтоватый оттенок. При дальнейшем прогрессировании заболевания вульва деформируются, клитор и половые губы сглаживаются, происходит сужение входа во влагалище и зачастую мочеиспускательного канала. Все перечисленные процессы придают кожным и слизистым покровам вульвы сходство со смятым пергаментным листком.
Причины и предрасполагающие факторы заболевания
Развитие крауроза вульвы в основном связано с нейроэндокринными нарушениями. Чаще всего данная патология встречается пре- и постменопаузальном периодах, когда снижается и прекращается выработка эстрогенов. Также причиной заболевания в репродуктивном возрасте может стать недостаточная деятельность (гипофункция) коры надпочечников, яичников или щитовидной железы. Удаление яичников в молодом возрасте зачастую приводит к возникновению крауроза вульвы. Кроме того, развитие заболевания нередко связывают с ожирением или сахарным диабетом. Не отрицается роль и инфекций, в частности длительно персистирующих в организме вируса папиломмы человека или простого герпеса. Нередко причиной развития патологии являются хронические воспалительные процессы органов малого таза (эндометрит, аднексит). К факторам риска развития заболевания относятся многочисленные аборты, гормональные контрацептивы (приводят к нарушению гормонального фона), частые спринцевания и использование различных гелей и мазей с противозачаточным эффектом. Все это не только подавляет нормальную микрофлору влагалища и вульвы, но и ведет к ожогам слизистой оболочки.
Нередко причиной развития патологии являются хронические воспалительные процессы органов малого таза (эндометрит, аднексит). К факторам риска развития заболевания относятся многочисленные аборты, гормональные контрацептивы (приводят к нарушению гормонального фона), частые спринцевания и использование различных гелей и мазей с противозачаточным эффектом. Все это не только подавляет нормальную микрофлору влагалища и вульвы, но и ведет к ожогам слизистой оболочки.
Механизм развития крауроза вульвы
В тканях промежности имеется множество нервных окончаний, сальных желез и кровеносных сосудов, которые функционируют под влиянием половых гормонов. При недостатке эстрогенов в первую очередь «сдают» нервные окончания, что клинически проявляется в виде сильнейшего зуда, усиливающегося в ночное время, при перегревании и физической нагрузке. Затем в процесс включаются сосуды и капилляры, кровь в них течет медленно, застаивается, в результате чего образуются микротромбы. Вследствие последнего сальные железы прекращают выделять секрет, что приводит к высыханию слизистых. Возникает замкнутый круг, сухость провоцирует зуд и жжение, что становятся невыносимыми и женщина расчесывает вульву. Травмы (трещины и ссадины) в результате расчесов моментально инсеминируются патологической микрофлорой и длительно не заживают.
Возникает замкнутый круг, сухость провоцирует зуд и жжение, что становятся невыносимыми и женщина расчесывает вульву. Травмы (трещины и ссадины) в результате расчесов моментально инсеминируются патологической микрофлорой и длительно не заживают.
Симптомы крауроза вульвы
Основным симптомом заболевания является постоянный зуд вульвы. Нестерпимое жжение промежности приводит к нарушению нервной системы (эмоциональная неустойчивость, депрессия, раздражительность, плохой сон или бессонница). Нередко наблюдаются сосудистые расстройства (повышение артериального давления) изменяются углеводный и жировой обмены, возникает недостаток витамина А. Заболевание характеризуется длительностью и постоянно прогрессируют. Для крауроза вульвы типичны диспареуния (боль при половом акте), болезненность мочеиспускания и дефекации. Жалобы на боль появляются при наличии трещин, изъязвлений и воспалительных процессов. Все перечисленные симптомы ведут к снижению трудоспособности.
Лечение крауроза вульвы
Лечение заболевания очень трудный процесс. В первую очередь назначают диету с ограничением, а желательно с исключением острых блюд, кофе, крепкого чая, алкоголя и курения. Также проводят терапию сопутствующих экстрагенитальных и гинекологических заболеваний (молочница, трихомоноз, бактериальные процессы). Огромное значение имеет местное лечение. Вульву обрабатывают оливковым или персиковым маслом, а водные процедуры не рекомендуются. При наличии признаков воспаления хорошо зарекомендовали себя кортикостероидные мази (гидрокортизоновая, преднизолоновая, фторокортовая и другие).
В первую очередь назначают диету с ограничением, а желательно с исключением острых блюд, кофе, крепкого чая, алкоголя и курения. Также проводят терапию сопутствующих экстрагенитальных и гинекологических заболеваний (молочница, трихомоноз, бактериальные процессы). Огромное значение имеет местное лечение. Вульву обрабатывают оливковым или персиковым маслом, а водные процедуры не рекомендуются. При наличии признаков воспаления хорошо зарекомендовали себя кортикостероидные мази (гидрокортизоновая, преднизолоновая, фторокортовая и другие).
При выраженной гипофункции яичников назначаются эстрогены (предпочтительно эстриол) в таблетках курсами по 2 – 3 недели с 7 – 10 дневным перерывом. Эффективны в лечении заболевания и антигистаминные препараты (супрастин, пипольфен, димедрол), витамины А и С, седативные средства (настойка пустырника или валерианы).
Но не стоит заниматься самолечением, обязательно обратитесь на прием к врачу гинекологу нашей клиники и вы пройдете необходимое обследование и лечение, которое подойдет именно Вам.
Женское обрезание: 200 млн операций, несмотря на запрет
- Ева Онтиверос
- Би-би-си
Автор фото, Getty Images
Около 200 млн девочек и женщин, живущих сейчас на Земле, подверглись чрезвычайно болезненной процедуре женского обрезания (FGM), свидетельствуют данные ООН.
Хотя большинство женщин, перенесших эту калечащую операцию, живут в основном в странах Африки и Ближнего Востока, есть данные о случаях женского обрезания в странах Азии и Латинской Америки. В том числе такие операции проводились в Западной Европе, Северной Америке, Австралии и Новой Зеландии, заявляет ООН. Почти все эти случаи связаны с жизнью закрытых этнических групп и общин иммигрантов из стран Африки.
ООН призывает положить конец этой практике. 6 февраля объявлен днем нетерпимости к женскому обрезанию.
Женское обрезание может стать причиной серьезных проблем со здоровьем, в том числе и психических проблем. Женщины, подвергшиеся этой процедуре, сталкиваются с тяжелыми негативными последствиями калечащей операции на протяжении почти всей жизни.
«Мне сделали обрезание, когда мне было 11 лет», — рассказывает Бишара Шейх Хамо из Кении.
«Бабушка мне сказала, что обрезание обязательно для каждой девочки, это делает нас чистыми», — рассказывает Бишара. Однако ей не сказали, что из-за женского обрезания у нее будут нарушения менструального цикла, заболевание мочевого пузыря, высокая подверженность рецидивирующим инфекциям, а также что она сможет родить только с помощью кесарева сечения.
Сегодня она выступает против женского обрезания и принимает активное участие в кампаниях против этой практики в ее стране.
Что такое женское обрезание?
Автор фото, Getty Images
Подпись к фото,По данным ООН, даже в Испании в зоне риска находятся 18 тысяч девочек — преимущественно из семей иммигрантов
Женским обрезанием называют проводимое без медицинских показаний частичное или полное удаление внешних женских гениталий (головки клитора, больших и малых половых губ).
В мировом медицинском и правозащитном сообществах термин «женское обрезание» не используется c 1980-х годов. Обычно эту операцию называют «нанесением увечий женским гениталиям» и «калечащей операцией на женских половых органах».
Омния Ибрагим, блогер из Египта, перенесла эту операцию и говорит, что для нее это было очень болезненным опытом. По ее словам, такая операция очень негативно влияет на личную жизнь и на самоощущение женщины.
«Ты как кусок льда. Ты ничего не чувствуешь, ты не любишь, и у тебя нет желания», — говорит она.
По словам Омнии, она страдает от тяжелых психологических последствий этой операции всю взрослую жизнь. Она говорит, что «тело связано с сексом, а секс — это грех». «Для меня мое тело стало проклятием», — говорит она.
«Я привыкла спрашивать себя: действительно ли ненавижу секс, потому что меня учили бояться этого, или я действительно к нему безразлична?» -говорит Омния.
Подпись к фото,Бишара пытается защитить других женщин от калечащей операции
По словам Бишары, кроме нее в «операционной» были еще четыре девочки, которым также должны были сделать обрезание.
«Мне завязали повязку на глаза. Связали мне руки за спиной. Мои ноги были раздвинуты, и они сделали разметку для операции», — говорит она.
«Через несколько минут я почувствовала острую боль. Я кричала, орала, но никто не слышал меня. Я попыталась освободиться, но меня крепко держали за ноги», — вспоминает Бишара.
По ее словам, это было душераздирающее воспоминание.
«Это одна из самых жестоких медицинских процедур, и очень негигиеничная. Они использовали одни и те же лезвия, делая операцию нескольким девочкам», — говорит Бишара.
Единственное обезболивающее и заживляющее средство — травы. «Они связали мне ноги, как козленку, и стали натирать меня травами. Затем то же самое сделали и с другой девочкой, и со следующей», — рассказывает Бишара.
Хотя женское обрезание запрещено во многих странах, эту операцию продолжают делать в некоторых регионах Африки, Азии и Ближнего Востока. А также в других странах, где живут общины иммигрантов из стран, где практикуется подобная операция.
Для просмотра этого контента вам надо включить JavaScript или использовать другой браузер
Подпись к видео,Женское обрезание. Что это?
Четыре типа женского обрезания
Тип I. Клитородектомия. Предполагает полное или частичное удаление клитора.
Тип II. Удаление клитора и малых половых губ.
Тип III. Инфибуляция. Операция, при которой отрезаются либо малые половые губы, либо большие, затем плоть сшивается, таким образом закрывается клитор, отверстие уретры и вход во влагалище. Оставляется только небольшое отверстие для мочеиспускания.
Эта практика особенно болезненна и опасна в связи с высоким риском возникновения инфекционного заражения. Фактически часто происходит так, что при такой операции оставляется слишком маленькое отверстие, из-за чего становится невозможен половой акт, также может возникнуть много сложностей при родах, которые будут угрожать как здоровью матери, так и ребенка.
Тип IV. В эту группу объединяются все другие калечащие практики: прокалывание, выскабливание и прижигание клитора или области гениталий.
Зачем делают эту операцию?
Автор фото, Getty Images
Подпись к фото,Женщины из народа Масаи (Кения) протестуют против запрета женского обрезания. Они считают, что девушки, которым не смогут сделать эту операцию из-за запрета, не смогут найти мужа
Чаще всего в качестве причины проведения операции называются некие социальные нормы, религиозные убеждения, неправильные представления о гигиене. Это также считается одним из способов сохранить девственность и условием для заключения брака в некоторых культурах.
Иногда женское обрезание становится своеобразным обрядом инициации — вступлением во взрослую жизнь. В ряде стран девушке почти нереально выйти замуж, если ей не сделали эту операцию.
Хотя никакого положительного влияния на здоровье и гигиену такая операция не оказывает, однако в регионах, где практикуется женское обрезание, женщина, не подвергшаяся операции, считается нездоровой, нечистой и неподходящей для брака.
Часто женщинам проводят эту операцию против их воли. Подавляющее большинство врачей во всем мире сходятся во мнении, что эта операция по сути является насилием в отношении женщин и нарушением прав женщин. Кроме того, если принять во внимание, что часто такая операция проводится еще в детском возрасте, то ее можно считать насилием в отношении детей.
Где практикуется женское обрезание?
Поскольку эта тема является фактически табуированной, многие женщины не хотят говорить открыто о том, что они подверглись операции.
Юрист Шарлотта Праудман говорит, что по этой причине число женщин, подвергшихся операции, почти невозможно определить. Также сложность в ведении статистики связана с тем, что в тех странах, где делают эту операцию, девочки часто не посещают школу. Также они еще недостаточно взрослые, чтобы заявить о насилии.
Представленная выше карта была составлена исследовательской организацией The Woman Stats Project на основе данных, которые им самим удалось собрать, а также на основе статистики, представленной ООН и ЮНИСЕФ.
По данным ООН, большая часть операций по женскому обрезанию проводится в 30 странах Африки и Ближнего Востока. Также женское обрезание практикуется в некоторых странах Азии и Латинской Америки. Случаи проведения операции в странах Западной Европы, Северной Америки, Австралии, Новой Зеландии крайне редки и чаще всего относится к небольшим этническим группам или группам иммигрантов из стран, где практикуется обрезание.
Женское обрезание запрещено в Британии. Недавно виновной в нарушении закона была признана живущая в Британии уроженка Уганды, которая позволила сделать обрезание своей трехлетней дочери. Приговор женщине будет вынесен 8 марта.
Во многих странах, где практикуется женское обрезание, под запретом даже обсуждение это темы. Иногда это связано с боязнью услышать критику со стороны «чужих».
В тех странах, где женское обрезание запрещено, эта тема также табуирована, но уже из-за страха подвергнуться преследованию со стороны правоохранительных органов.
Фонд «Правовая инициатива по России» в 2016 году опубликовал доклад, в котором говорилось, что в дагестанских селах продолжают активно практиковать женское обрезание. По данным фонда, процедура женского обрезания сохранилась в основном в труднодоступных поселениях горных и равнинных районов Дагестана.
Как говорили авторы доклада, операции в основном проводятся в кустарных условиях и часто приводят к серьезным психологическим проблемам у девочек и женщин.
При подготовке исследования правозащитники столкнулись с целым рядом трудностей, главной из которых было нежелание местных жителей говорить на эту тему.
Опущение, выпадение половых органов — Акушерство и гинекология — Отделения
Пролапс гениталий — это патологический процесс, при котором наблюдается опущение или выпадение внутренних женских половых органов (влагалища, матки, придатков). Это заболевание развивается, как правило, постепенно. Зачастую женщина не обращает внимание на первые признаки ослабления связок и мышц или стесняется обращаться к гинекологу со своими подозрениями. Из-за пролапса половых органов могут возникать вторичные заболевания, нарушается кровообращение во всех органах, занимающих тазовое пространство. Женщина не может вести нормальную половую и социальную жизнь.
Из-за пролапса половых органов могут возникать вторичные заболевания, нарушается кровообращение во всех органах, занимающих тазовое пространство. Женщина не может вести нормальную половую и социальную жизнь.
Пролапс влагалища и других половых органов возникает чаще всего после трудных родов. Чем больше у женщины рождается детей, тем выше вероятность опущения или выпадения гениталий. В группе риска находятся пациентки, рожавшие 2-х и более малышей. Но спровоцировать пролапс гениталий могут и следующие факторы:
- гормональные сбои;
- ожирение;
- работа, связанная с поднятием тяжестей;
- физическое переутомление;
- анатомические нарушения расположения внутренних половых органов и связочного аппарата;
- гинекологические операции;
- хронические запоры;
- врожденная слабость мышц тазового дна;
- наследственные аномалии;
- климакс;
- потеря веса за короткий промежуток времени;
- хронический кашель.

Толчком к развитию пролапса гениталий могут стать тяжелые роды, но первые симптомы патологии не всегда заметны. Женщина может отмечать нарушения мочеиспускания, дискомфорт во время полового акта, незначительное подтекание мочи в момент смеха или физического напряжения.
При преимущественном пролапсе стенок влагалища пациентки отмечают следующие нарушения:
- чувство неполного опорожнения прямой кишки или мочевого пузыря;
- частые позывы к мочеиспусканию;
- боли в пояснице, крестце;
- ощущение тяжести, постороннего предмета в промежности;
- недержание мочи при кашле, чихании, смехе, половом акте.
Все эти патологические признаки могут появляться в довольно молодом возрасте, до 25–30 лет. Вопреки распространенному мнению, пролапс гениталий начальной стадии встречается даже у молодых женщин, поэтому не стоит откладывать в дальний ящик поход к доктору и борьбу с выпадением женских половых органов.
Выпадение влагалища после родов возникает вследствие перерастяжения мышц, разрыва промежности или некачественного ушивания тканей половых органов. Во время родов часто возникают подобные повреждения, особенно при рождении крупного плода. При полном выпадении половых органов проводится операция с ушиванием выпавших стенок влагалища. Методика операции подбирается с учетом степени пролапса, сопутствующих заболеваний и возраста пациентки.
Во время родов часто возникают подобные повреждения, особенно при рождении крупного плода. При полном выпадении половых органов проводится операция с ушиванием выпавших стенок влагалища. Методика операции подбирается с учетом степени пролапса, сопутствующих заболеваний и возраста пациентки.
Пролапс влагалища и матки — это не только эстетическая проблема для женщины. Помимо недержания мочи, болей в пояснице, данное заболевание может провоцировать развитие инфекционных осложнений. Когда половые органы смещаются и опускаются во влагалище, то их легко инфицировать во время купания, половой близости.
Частые инфекционно-воспалительные процессы способствует ослаблению иммунитета, развитию патологических изменений слизистой оболочки влагалища и матки. При инфицировании половых органов воспалительный процесс часто перекидывается на мочевой пузырь или почки, значительно нарушая качество жизни женщины.
Лечение пролапса гениталий
Пролапс гениталий развивается постепенно. Если женщина вовремя обратится за помощью к специалистам, то болезнь можно лечить с использованием современных консервативных методик.
Если женщина вовремя обратится за помощью к специалистам, то болезнь можно лечить с использованием современных консервативных методик.
Вумбилдинг предполагает проведение комплекса упражнений с использованием специальных тренажеров, вагинальных шариков и инновационных методик. Занятия должны быть регулярными, только в этом случае можно добиться укрепления мышц тазового дна и устранения симптомов пролапса гениталий.
На начальной стадии опущения и выпадения половых органов можно скорректировать болезнь посредством пессария — маточного кольца, фиксирующего шейку и тело матки в анатомическом положении.
Лазерные методы лечения пролапса гениталий
С помощью лазерного оборудования нового поколения пролапс гениталий в начальной стадии устраняется посредством использования лазерных установок. Особой популярностью пользуется эрбиевый лазер. Он способен повышать кровообращение, запускать механизм образования нового коллагена, усиливать питание в клетках половых органов.
Пролапс влагалища ухудшает качество жизни женщины, приводит к отдалению пациентки от близких и друзей, снижает ее самооценку. Эрбиевые лазеры компании Fotona открыли широкие возможности для решения деликатных женских проблем. Уникальные технологии IncontiLase и IntimaLase активно внедряются в работу гинекологов и не без основания
- лечение с помощью эрбиевого лазера — это максимально комфортная и безопасная процедура, которая проходит без кровопотери и боли;
- запатентованные методики коррекции пролапса и выпадения женских половых органов позволяют в максимально короткие сроки улучшить самочувствие пациенток и значительно уменьшить выраженность патологии;
- операция занимает 20–30 минут, сразу после нее женщина отправляется домой;
- отсутствует длительный восстановительный период;
- лазер сам по себе обладает противовоспалительным действие, поэтому риск развития инфекционных осложнений после коррекции пролапса минимален;
- лазерное лечение укрепляет влагалищные стенки, делает их более эластичными, решает проблему большого влагалища, которая встречается в той или иной степени у большинства женщин после рождение 2–3 ребенка;
- эрбиевые лазеры благотворно влияют на качество половой жизни женщины и ее полового партнера, позволяют почувствовать себя увереннее;
- лазер не оставляет рубцов на шейке матки и не может провоцировать возникновение затруднений при последующих естественных родах.

Выбор наиболее подходящей методики лечения зависит от множества факторов. В любом случае пролапс гениталий требует консультации гинеколога, профессионального осмотра и проведения комплекса исследований. Преимущество использования лазерных технологий заключается в том, что их можно применять независимо от возраста женщины. Коррекция пролапса лазерным методом эффективна на начальной стадии опущения половых органов. В этот период данная патология легко устраняется без хирургического вмешательства и сложных операций. Поэтому так важно обращаться к специалистам при появлении первых неприятных симптомов.
изображений, деталей, функций и проблем
Источник изображения
© 2015 WebMD, LLC. Все права защищены.
Влагалище представляет собой эластичный мышечный канал с мягкой, гибкой подкладкой, обеспечивающей смазку и ощущения. Влагалище соединяет матку с внешним миром. Вульва и половые губы образуют вход, а шейка матки выступает во влагалище, образуя внутренний конец.
Влагалище принимает половой член во время полового акта, а также служит каналом для менструальных выделений из матки.Во время родов ребенок проходит через влагалище (родовые пути).
Девственная плева представляет собой тонкую тканевую оболочку, которая окружает и сужает вход во влагалище. Она может быть порвана или разорвана половым актом или физическими упражнениями.
Состояние влагалища
- Вагинит: воспаление влагалища, обычно в результате дрожжевой инфекции или чрезмерного бактериального роста. Типичные симптомы — зуд, выделения и изменение запаха. Вагинит лечится антибиотиками или противогрибковыми препаратами.
- Вагинизм: Непроизвольный спазм мышц влагалища во время полового акта. Эмоциональное расстройство из-за секса или заболеваний может быть причиной. В зависимости от причины его можно лечить с помощью лекарств, консультирования или других видов терапии.
- Остроконечные кондиломы: Остроконечные кондиломы могут поражать вульву, влагалище и шейку матки.
 С помощью лечения можно удалить вагинальные бородавки, вызванные вирусом папилломы человека (ВПЧ).
С помощью лечения можно удалить вагинальные бородавки, вызванные вирусом папилломы человека (ВПЧ). - Трихомониаз: Заражение влагалища микроскопическим паразитом, называемым трихомонадой.Трихомониаз передается половым путем и легко поддается лечению.
- Бактериальный вагиноз (БВ): нарушение баланса здоровых бактерий во влагалище, часто вызывающее запах и выделения. Спринцевание или секс с новым партнером могут вызвать БВ. БВ лечится антибиотиками.
- Вирус простого герпеса (ВПГ): Вирус герпеса может инфицировать вульву, влагалище и шейку матки, вызывая небольшие болезненные повторяющиеся волдыри и язвы. Отсутствие заметных симптомов также является обычным явлением. Вирус передается половым путем.Это можно вылечить, но нельзя вылечить.
- Гонорея: Эта бактериальная инфекция, передающаяся половым путем, чаще всего поражает шейку матки. В половине случаев симптомы отсутствуют, но могут возникать выделения из влагалища и зуд. Это может вызвать воспалительные заболевания органов малого таза и бесплодие.
 Лечится антибиотиками.
Лечится антибиотиками. - Хламидиоз: бактерия Chlamydia trachomatis вызывает эту инфекцию, передающуюся половым путем. Только половина женщин будут иметь симптомы, которые могут включать выделения из влагалища или боль во влагалище или животе.Это может вызвать воспалительные заболевания органов малого таза и бесплодие. Хламидиоз лечится антибиотиками.
- Рак влагалища: Рак влагалища встречается крайне редко. Симптомами являются аномальные вагинальные кровотечения или выделения.
- Выпадение влагалища: из-за ослабления мышц таза (обычно после родов) прямая кишка, матка или мочевой пузырь давят на влагалище. В тяжелых случаях влагалище выступает за пределы тела.
Схема, функции, камеры, расположение в теле
Источник изображения
© 2014 WebMD, LLC.Все права защищены.
Палаты сердца
Сердце — это мышечный орган размером с кулак, расположенный сразу за грудиной и немного слева от нее. Сердце перекачивает кровь через сеть артерий и вен, называемую сердечно-сосудистой системой.
Сердце состоит из четырех камер:
- Правое предсердие получает кровь из вен и перекачивает ее в правый желудочек.
- Правый желудочек получает кровь из правого предсердия и перекачивает ее в легкие, где она насыщается кислородом.
- Левое предсердие получает насыщенную кислородом кровь из легких и перекачивает ее в левый желудочек.
- Левый желудочек (самая сильная камера) перекачивает богатую кислородом кровь к остальным частям тела. Сильные сокращения левого желудочка создают наше кровяное давление.
Коронарные артерии проходят вдоль поверхности сердца и снабжают сердечную мышцу богатой кислородом кровью. Паутина нервной ткани также проходит через сердце, проводя сложные сигналы, управляющие сокращением и расслаблением.Сердце окружает мешок, называемый перикардом.
Заболевания сердца
- Ишемическая болезнь сердца: с годами холестериновые бляшки могут сужать артерии, кровоснабжающие сердце. Суженные артерии подвержены более высокому риску полной закупорки из-за внезапного сгустка крови (такая закупорка называется сердечным приступом).

- Стабильная стенокардия: суженные коронарные артерии вызывают предсказуемую боль в груди или дискомфорт при физической нагрузке. Блокировка мешает сердцу получать дополнительный кислород, необходимый для напряженной деятельности.Симптомы обычно проходят после отдыха.
- Нестабильная стенокардия: боль или дискомфорт в груди, которые появились впервые, усиливаются или возникают в состоянии покоя. Это чрезвычайная ситуация, поскольку она может предшествовать сердечному приступу, серьезному нарушению сердечного ритма или остановке сердца.
- Инфаркт миокарда (сердечный приступ): коронарная артерия внезапно заблокирована. Из-за недостатка кислорода часть сердечной мышцы умирает.
- Аритмия (аритмия): нарушение сердечного ритма из-за изменений в проведении электрических импульсов через сердце.Некоторые аритмии доброкачественные, другие опасны для жизни.
- Застойная сердечная недостаточность: сердце либо слишком слабое, либо слишком жесткое, чтобы эффективно перекачивать кровь по телу.
 Распространенные симптомы — одышка и отек ног.
Распространенные симптомы — одышка и отек ног. - Кардиомиопатия: заболевание сердечной мышцы, при котором сердце ненормально увеличено, утолщено и / или жестко. В результате снижается способность сердца перекачивать кровь.
- Миокардит: воспаление сердечной мышцы, чаще всего вызванное вирусной инфекцией.
- Перикардит: воспаление внутренней оболочки сердца (перикарда). Распространенными причинами являются вирусные инфекции, почечная недостаточность и аутоиммунные заболевания.
- Выпот в перикард: жидкость между внутренней оболочкой сердца (перикардом) и самим сердцем. Часто это связано с перикардитом.
- Фибрилляция предсердий: аномальные электрические импульсы в предсердиях вызывают нерегулярное сердцебиение. Фибрилляция предсердий — одна из самых распространенных аритмий.
- Тромбоэмболия легочной артерии: обычно сгусток крови проходит через сердце в легкие.
- Заболевание сердечного клапана: Есть четыре сердечных клапана, каждый из которых может вызвать проблемы. В тяжелых случаях заболевание клапана может вызвать застойную сердечную недостаточность.
- Шум в сердце: необычный звук, слышимый при прослушивании сердца с помощью стетоскопа. Некоторые шумы в сердце доброкачественные; другие предполагают болезнь сердца.
- Эндокардит: воспаление внутренней оболочки или сердечных клапанов. Обычно эндокардит возникает из-за серьезной инфекции сердечных клапанов.
- Пролапс митрального клапана: митральный клапан немного сдвигается назад после того, как кровь прошла через клапан.
- Внезапная сердечная смерть: смерть, вызванная внезапной сердечной недостаточностью (остановка сердца).
- Остановка сердца: внезапная потеря функции сердца.
Анатомия, брюшная полость и таз, женские наружные гениталии — StatPearls
Введение
Женские наружные гениталии интересны тем, что они состоят как из мочевыводящих путей, так и из репродуктивных структур. Эти структуры вместе подпадают под термин вульва. Определение «вульвы» — это покрытие или обертывание.При внешнем осмотре наружных половых органов самки кажется, что они покрыты кожными складками или покрыты кожными складками. Эти кожные складки называются большими и малыми половыми губами. И большие, и малые половые губы являются частью вульвы. Компонентами всей вульвы являются лобковая кость, большие половые губы, малые половые губы, клитор, уретра, преддверие вульвы, вестибулярные луковицы, бартолиновые железы, железы Скина и отверстие влагалища. Наружные женские гениталии служат для размножения и мочеиспускания.
Структура и функции
Вульва
Вульва — это общий термин, который описывает все структуры, из которых состоят наружные гениталии женщины. Компонентами вульвы являются лобковая кость, большие половые губы, малые половые губы, клитор, вестибулярные луковицы, преддверие вульвы, бартолиновые железы, железы Скина, уретра и отверстие влагалища.
Mons Pubis
Лобковая кость — это тканевый холмик, состоящий из жира, расположенный непосредственно перед лобковыми костями.Этот холмик ткани заметен у женщин и обычно покрыт лобковыми волосами. Лобковая кость служит источником амортизации во время полового акта. Лобковая кость также содержит сальные железы, которые выделяют феромоны, чтобы вызвать сексуальное влечение.
Большие половые губы
Слово «большие половые губы» означает большие губы. Большие половые губы — это выделяющаяся пара кожных кожных складок, которые образуют боковые продольные границы щелей вульвы. Большие половые губы образуют складки, покрывающие малые половые губы, клитор, преддверие вульвы, вестибулярные луковицы, бартолиновые железы, железы Скина, уретру и отверстие влагалища.Передняя часть складок больших половых губ сливается, образуя переднюю губную комиссуру непосредственно под лобковой костью. В то время как задняя часть больших половых губ сливается, образуя заднюю губную комиссуру. Большие половые губы наполняются кровью и кажутся отечными во время сексуального возбуждения.
Малые половые губы
«Малые половые губы» определяются как меньшие губы. Малые половые губы — это пара небольших кожных складок, которые начинаются от клитора и простираются вниз.Передние складки малых половых губ окружают клитор, образуя капюшон клитора и уздечку клитора. Затем малые половые губы наклонно опускаются вниз, образуя границы преддверия вульвы. В конце концов, задние концы малых половых губ заканчиваются, поскольку они соединяются вместе кожной складкой, называемой уздечкой малых половых губ. Малые половые губы будут окружать преддверие вульвы и оканчиваться между большими половыми губами и преддверием вульвы. При половом возбуждении малые половые губы наливаются кровью и становятся отечными.
Клитор
Клитор (который гомологичен головке полового члена у мужчин) — это половой орган у женщин, который функционирует как орган чувств. Клитор можно разделить на головку клитора и тело клитора. Нижележащая ткань, из которой состоит клитор, — это пещеристое тело. Пещеристое тело — это тип эректильной ткани, которая сливается вместе и выступает наружу вульвы, как головка клитора. Находясь проксимально, два отдельных конца ткани образуют ножку клитора (ножки клитора) и тело клитора.Головка клитора — единственная видимая часть клитора. Головка клитора сильно иннервируется нервами и перфузируется многими кровеносными сосудами. Подсчитано, что головка клитора иннервируется примерно восемью тысячами нервных окончаний. Поскольку головка клитора настолько сильно иннервируется, она поднимается и наполняется кровью во время сексуального возбуждения и стимуляции.
Вестибулярные луковицы
Вестибулярные луковицы (гомологичные луковице полового члена у мужчин) представляют собой структуры, образованные из ткани губчатого тела.Это тип эректильной ткани, тесно связанной с клитором. Луковицы преддверия — это две луковицы эректильной ткани, которые начинаются близко к нижней стороне тела клитора. Затем вестибулярные луковицы доходят до уретры и влагалища на медальном крае ножки клитора. В конце концов вестибулярные луковицы расщепляются и окружают боковую границу уретры и влагалища. Считается, что вестибулярные луковицы тесно связаны с клитором. Во время сексуального возбуждения вестибулярные луковицы наполняются кровью.Затем набухание крови оказывает давление на пещеристое тело клитора и ножку клитора. Считается, что это давление на клитор вызывает приятные ощущения во время сексуального возбуждения.
Вестибюль вульвы
Область между малыми половыми губами — это преддверие вульвы. Это гладкая поверхность, которая начинается вверху чуть ниже клитора и заканчивается внизу у задней спайки малых половых губ. Преддверие вульвы содержит отверстие для уретры и влагалища.Границы преддверия вульвы образуются от края малых половых губ. Между преддверием вульвы и малыми половыми губами проходит граница, называемая линиями Харта. Линии Харта определяют переход от преддверия вульвы к малым половым губам. Это изменение внешнего вида кожи видно по более гладкому переходному виду кожи преддверия вульвы к внешнему виду вульвы малых половых губ.
Бартолиновые железы
Бартолиновые железы, также известные как большие вестибулярные железы (гомологичны бульбоуретральным железам у мужчин), представляют собой две железы размером с горошину, расположенные немного латеральнее и кзади от входа во влагалище.Эти две железы выделяют слизеподобное вещество во влагалище и в пределах малых половых губ. Эта слизь действует как смазка, уменьшающая трение во время полового акта, и увлажняет вульву.
Гланды Скина
Гланды Скина, которые также известны как малые вестибулярные железы (аналог предстательной железы у мужчин), представляют собой две железы, расположенные по обе стороны от уретры. Считается, что эти железы выделяют вещество, смазывающее отверстие уретры.Также считается, что это вещество действует как противомикробное средство. Этот противомикробный препарат используется для предотвращения инфекций мочевыводящих путей. Функция железы Скина до конца не изучена, но считается, что она является источником женской эякуляции во время сексуального возбуждения.
Уретра
Уретра представляет собой продолжение трубки от мочевого пузыря к внешней стороне тела. Назначение уретры — выведение мочи. Уретра у женщин открывается в пределах преддверия вульвы, расположенного ниже клитора, но выше входа во влагалище.
Влагалище
Влагалище представляет собой эластичную мышечную трубку, соединенную с шейкой матки проксимально и выходящую на внешнюю поверхность через преддверие вульвы. Дистальное отверстие влагалища обычно частично покрыто мембраной, называемой девственной плеврой. Отверстие влагалища расположено кзади от отверстия уретры. Функция влагалища — для полового акта и родов. Во время полового акта влагалище действует как резервуар для спермы, которая собирается перед тем, как сперма поднимется в шейку матки и направится к матке и фаллопиевым трубам.Кроме того, влагалище также выступает в качестве оттока при менструации.
Эмбриология
Во время эмбриологии плод начинается с недифференцированных гонад. Гонады разовьются в яички или яичники. Гонады формируются в семенники под влиянием гена SRY, но без гена SRY гонады по умолчанию превращаются в яичники. Яичники — это доминирующий орган у женщин, который вырабатывает и выделяет половые гормоны у женщин. Тека-клетки и клетки гранулезы в яичниках вырабатывают половые гормоны у женщин.Клетки теки производят андрогены, а клетки гранулезы принимают андроген и превращают его в эстроген. Эстроген оказывает доминирующее влияние на развитие женских наружных половых органов.
Женские наружные половые органы развиваются из многих дефектных структур, таких как генитальный бугорок, урогенитальный синус, урогенитальные складки и вздутие / складки губной мошонки. Генитальные бугорки будут дифференцироваться на головку клитора и вестибулярные луковицы у женщин, в то время как эквивалент у мужчин — это головка полового члена, кавернозное тело и губчатое тело.Мочеполовая пазуха разовьется в бартолиновые железы, железы Скина и уретру у женщин. У мужчин мочеполовая пазуха образует бульбоуретральные и предстательные железы. Большие половые губы образуются у женщин из складок губной мошонки, а у мужчин — из мошонки. Наконец, у женщин урогенитальные складки образуют малые половые губы, а у мужчин — вентральную часть полового члена. Причина того, что эти стандартные структуры дифференцируются на женские наружные гениталии, а не на мужские, связана с влиянием эстрогена.Если бы эти структуры находились под влиянием тестостерона, они бы превратились в мужские наружные гениталии.
Кровоснабжение и лимфатика
Артериальная
Внутренняя половая артерия обеспечивает кровоснабжение большей части наружных женских гениталий. Внутренняя половая артерия — это ветвь внутренней подвздошной артерии. Как только половая артерия ответвляется от внутренней подвздошной артерии, она спускается к наружным гениталиям. Тогда внутренняя половая артерия станет основным источником крови для женских наружных половых органов.В большие половые губы также поступала кровь из поверхностной наружной половой артерии. Поверхностная наружная половая артерия является притоком бедренной артерии.
Венозный
Венозный отток наружных женских гениталий осуществляется через наружные и внутренние половые вены. Внешняя половая вена будет стекать по направлению к большой подкожной вене. Подкожная вена будет стекать обратно в бедренную вену. По мере того, как бедренная вена проходит вверх по паховой связке, она становится внешней подвздошной веной.В то время как внутренняя половая вена отводится обратно во внутреннюю подвздошную вену. И внешняя, и внутренняя подвздошные вены поднимаются вверх и сливаются, образуя общие подвздошные вены. Общие подвздошные вены с обеих сторон тела поднимаются примерно до уровня четвертого поясничного позвонка. На уровне четвертого поясничного позвонка общие подвздошные вены сливаются, отводя венозную кровь обратно в нижнюю полую вену. Нижняя полая вена поднимется к сердцу. Достигнув сердца, нижняя полая вена отводит венозную кровь обратно в правое предсердие.
Лимфатический
Лимфодренаж наружных женских гениталий идет к поверхностным паховым лимфатическим узлам, за исключением клитора. Лимфа из клитора будет стекать в глубокие паховые лимфатические узлы. Лимфа из поверхностных и глубоких паховых лимфатических узлов будет подниматься вверх к общим подвздошным лимфатическим узлам. Вся эта лимфа поднимается по направлению к отдаленной части грудного протока, называемой цистерной хили. Попав в цистерну хили, лимфа будет стекать в грудной проток и подниматься вверх к углу, образованному левой подключичной веной и левой внутренней яремной веной.Вся лимфа из наружных женских гениталий будет стекать обратно в центральную систему кровообращения через грудной проток. [1]
Нервы
Моторная, сенсорная и симпатическая нервная иннервация наружных женских гениталий берут начало от полового нерва. Половой нерв состоит из второго, третьего и четвертого крестцовых корешков спинного мозга. Половой нерв войдет в таз через малое седалищное отверстие. Пройдя через малое седалищное отверстие, половой нерв продвигается по половому каналу к седалищным шипам.Затем половой нерв окружает седалищный отдел позвоночника и образует ветви, которые иннервируют промежность и наружные гениталии. Половой нерв будет разветвляться на три основные ветви: спинной нерв для клитора, промежностный нерв для наружных половых органов и нижний ректальный нерв. Спинной нерв клитора обеспечивает афферентную часть для эрекции клитора. Помимо спинного нерва клитора, пещеристая ткань клитора иннервируется кавернозными нервами маточно-влагалищного сплетения.Что касается ветви промежностного нерва, она будет обеспечивать чувствительность к наружным гениталиям через задние губные нервы. Промежностный нерв также отдает ветвь, которая обеспечивает двигательную иннервацию внешнего сфинктера уретры. Промежностный нерв также отдает мышечные нервные ветви, которые иннервируют мышцы промежности. Этими мышцами являются луковично-губчатая, седалищно-кавернозная, поднимающая задний проход (подвздошно-копчиковая, лобково-копчиковая и пуборектальная мышцы) и пубовагинальные мышцы. Наконец, нижний ректальный нерв обеспечивает иннервацию перианальной кожи и внешнего анального сфинктера.Большие половые губы также получали дополнительную иннервацию от передних губных нервов (ветвей подвздошно-пахового нерва). Лобковая кость также получает дополнительную сенсорную иннервацию от генитофеморального нерва.
Во время родов анестезируют половой нерв. Ориентиром для введения анестетика являются седалищные шипы. Врач пальпирует седалищный отдел позвоночника изнутри влагалищного канала. Затем анестетик будет введен в седалищный отдел позвоночника, чтобы заблокировать сенсорную территорию полового нерва; это может быть сделано для уменьшения болевых ощущений во время родов, для онемения промежности перед эпизиотомией или для облегчения синдромов хронической тазовой боли.
Мышцы
Многие мышцы воздействуют на наружные женские гениталии, формируя и поддерживая промежность или тазовое дно.
Луковично-губчатая мышца
Ишиокавернозная мышца
Глубокая поперечная мышца промежности
Поверхностная поперечная мышца промежности
- Леватор заднего прохода
Подвздошно-копчиковая мышца
Лонно-копчиковая мышца
Пуборектальная мышца
Пубовагинальная мышца
Копчиковая мышца
9002Копчиковая мышца
0
Промежуточная часть тела сфинктер
Физиологические варианты
Женские наружные гениталии сильно различаются.Форма, размер и цвет лобковой кости, клитора, больших половых губ, малых половых губ и отверстия влагалища у разных женщин различаются. Причина вариаций связана с влиянием эстрогена во время развития. Если эстрогена больше, эти структуры становятся больше и толще. В то время как недостаток эстрогена может привести к тому, что внешние гениталии станут тоньше и меньше. Например, лобковая кость находится под сильным влиянием эстрогена. Лобковая кость больше у женщин с большим количеством эстрогена по сравнению с менее заметной лобковой костью у женщин с меньшим эстрогеном.Что касается структуры с наибольшими вариациями женских наружных половых органов, это большие и малые половые губы. Большие и малые половые губы, как правило, представляют собой структуры, которые сильно различаются по размеру, цвету и длине при сравнении женщин. У некоторых самок губные складки визуально более заметны. У некоторых женщин клитор и капюшон клитора могут быть больше и более заметными визуально. Хотя многие из этих структур могут сильно различаться. В целом функциональность этих конструкций не изменилась.[2]
Эти изменения в женских наружных гениталиях могут быть вызваны старением, а также недостатком эстрогена. Во время менопаузы у женщин начинает снижаться выработка эстрогена. Это снижение уровня эстрогена вызывает атрофию женских наружных половых органов. [3] [4]
Хирургические аспекты
В хирургии знание анатомии женских наружных половых органов имеет решающее значение, когда речь идет о восстановлении, реконструкции или предотвращении нежелательных дефектов половых органов.Некоторые распространенные процедуры, выполняемые с женскими внешними гениталиями, — это эпизиотомия, лабиопластика и вагинопластика.
Эпизиотомия
При эпизиотомии отверстие влагалища увеличивается за счет разреза, который делается либо по средней линии, либо сбоку во время родов, что может привести к разрыву и повреждению отверстия влагалища. Если разрез выполняется по средней линии, целью разреза будет тело промежности. В то время как боковая эпизиотомия нацелена на поперечную мышцу промежности.Причина выполнения эпизиотомии заключается в том, что разрез можно легко восстановить и сократить время заживления, в отличие от разорванного влагалищного отверстия, которое потенциально может затронуть мышцы промежности и прямую кишку. Восстановление разорванного влагалищного отверстия из-за крупных родов имеет более длительное время заживления. Эпизиотомия — это процедура, которая помогает при естественных родах крупных потомков и предотвращает разрыв влагалища в другие структуры промежности. [5] [6]
Лабиопластика
Лабиопластика — это хирургическая процедура, при которой особое внимание уделяется изменению размера и формы больших и малых половых губ.Показания к лабиопластике включают несколько причин, таких как врожденные дефекты, старение, рак и косметические средства. Цель этой процедуры — создать более желаемый вид губных складок. [7] [8] [9]
Вагинопластика
Вагинопластика — это хирургическая процедура, используемая для реконструкции или конструирования влагалища. Вагинопластика необходима по нескольким причинам, таким как пролапс тазовых органов, врожденные дефекты, новообразования, изменение пола и косметика. Цель вагинопластики — хирургическим путем сделать влагалище желательным для пациентки.[9] [10]
Клиническая значимость
Анатомия женских наружных половых органов имеет жизненно важное значение в клинических условиях. Важность этой анатомии выходит на первый план при диагностике различных заболеваний и поражений женских половых органов. Кроме того, знание женских половых органов важно, когда речь идет о процедурах с участием вульвы.
Мочевыводящие пути
Катетер Фолея : Одна из распространенных процедур, обычно выполняемых в здравоохранении, — это катетеризация женской уретры.Эта процедура включает введение гибкой трубки в уретру и ее фиксацию с помощью баллона, заполненного физиологическим раствором. Эта процедура проводится для облегчения выведения мочи из мочевого пузыря. Этот метод может использоваться для сбора мочи для наблюдения за количеством произведенной мочи или для сбора мочи, используемой для анализа других патологий.
Инфекция мочевыводящих путей : Одной из распространенных патологий, поражающих уретру, является инфекция мочевыводящих путей (ИМП).При инфекциях мочевыводящих путей пациент обычно жалуется на дизурию, учащенное мочеиспускание, зловонное мочеиспускание и мутную мочу. Это заболевание обычно поражает женщин, поскольку их уретра короче уретры мужчин. Короткая уретра у женщин позволяет бактериям легче подниматься по уретре, а анатомическое расположение уретры, влагалища и заднего прохода допускает перекрестное заражение вагинальными и анальными бактериями в уретру. Наиболее распространенной бактериологической этиологией инфекций мочевыводящих путей являются грамотрицательные палочки, наиболее распространенными бактериями являются Escherichia coli .
Инфекции, передающиеся половым путем
Haemophilus ducreyi : Инфекция в области вульвы может проявляться в виде сыпи или язвенного поражения. Одной из бактерий, которые проявляются в виде язвенного поражения, является Haemophilus ducreyi (шанкроид). Эти бактерии вызывают болезненные язвенные поражения, описанные как имеющие неровные неровные края с экссудативным дренажом. Это состояние также проявляется паховой лимфаденопатией. Лечение этой инфекции — цефалоспорины третьего поколения, макролиды или фторхинолоны.
Klebsiella granulomatis : Инфекция бактериями Klebsiella granulomatis вызывает поражения, подобные Haemophilus ducreyi . Но главное отличие состоит в том, что эти поражения выглядят как безболезненные, мясистые красные язвы, кровоточащие при прикосновении, и отсутствуют паховая аденопатия. Для лечения этого состояния используются макролиды, тетрациклины, фторхинолоны или бактрим.
Chlamydia trachomatis : Заражение хламидиозом является распространенной инфекцией, передающейся половым путем.У большинства людей эта инфекция протекает бессимптомно, но у некоторых людей может проявляться цервицит, уретрит и выделения из влагалища. У женщин опасным осложнением этой инфекции является воспалительное заболевание органов малого таза и перигепатит. Интересно, что хламидиоз обычно коинфицирован с Neisseria gonorrhoeae . Поскольку эти две бактерии обычно вызывают инфекцию вместе, лечение хламидиозом осуществляется тетрациклинами или макролидами, а при гонорее — цефалоспоринами третьего поколения.
Neisseria gonorrhoeae : Инфекция, вызванная Neisseria gonorrhea , проявляется аналогично хламидиозу, но обычно протекает бессимптомно.Но инфекция может проявляться уретритом, цервицитом и гнойными выделениями из влагалища. Осложнением этой инфекции опасаются воспалительные заболевания органов малого таза и перигепатит. Лечение гонореи такое же, как и от хламидиоза, поскольку эти две бактерии обычно вызывают коинфекции. Лечение — тетрациклины или макролиды от хламидиоза и цефалоспорины третьего поколения от гонореи.
Treponema pallidum : Сифилис возникает в результате Treponema pallidum .Эта инфекция обычно проявляется в начальной стадии в виде безболезненного шанкра. Если болезнь не лечить, она перейдет во вторичную стадию. На вторичной стадии это проявляется в виде лихорадки, обширных пятнисто-папулезных кожных высыпаний на ладонях и подошвах, распространенной лимфаденопатии (патогномоничный эпитрохлеарный узел) и поражений половых органов, похожих на остроконечные кондиломы (большие кондиломы — имеют более округлую поверхность по сравнению с острыми кондиломами). . Если на вторичной стадии по-прежнему не будет лечения, инфекция перейдет в третичную стадию.Третичная стадия вызывает некротические поражения, называемые гуммами, неврологические симптомы, такие как спинная мышца, зрачки Аргайл Робертсон, и общий парез, сердечные симптомы, такие как аортит. Лечение сифилиса — пенициллин.
Вирус простого герпеса 1 и 2 : Генитальный герпес возникает из-за инфекции вирусом простого герпеса 1 и 2 (ВПГ 1 и 2), причем ВПГ 2 наиболее распространен в области гениталий. Эта инфекция проявляется эпизодами болезненных везикулярных поражений.Эти поражения могут сопровождать конституциональные симптомы. К сожалению, это состояние хроническое и неизлечимое. Но инфицированные пациенты могут принимать ацикловир, чтобы уменьшить обострения и уменьшить вирусную нагрузку.
Вирус папилломы человека : Генитальная бородавка — это заболевание, которое проявляется в виде поражений, напоминающих цветную капусту, в области гениталий, называемых острыми кондиломами. Это поражение вызвано инфекцией, вызванной вирусом папилломы человека (ВПЧ). Вирус папилломы человека представлен многими вирусными штаммами, но штаммы HPV6 и HPV11 являются штаммами, вызывающими остроконечные кондиломы.Определяющим признаком остроконечных кондилом являются койлоциты по гистологии. К счастью, это состояние обычно проходит само по себе. У некоторых людей иммунная система не выводит вирус должным образом, что приводит к хроническим остроконечным кондиломам и может прогрессировать до рака.
Вирус иммунодефицита человека : Инфекция вирусом иммунодефицита человека (ВИЧ) — это инфекция, которая может возникнуть в результате незащищенного полового акта или передачи продуктов, передающихся с кровью.Эта инфекция обычно протекает бессимптомно в течение нескольких лет, но она медленно разрушает и уменьшает количество Т-хелперных лимфоцитов. Как только Т-хелперные лимфоциты уменьшаются до уровня ниже 200 клеток / мм3, заболевание переходит в синдром приобретенного иммунодефицита (СПИД). СПИД представляет собой множество различных заболеваний, но наиболее частым проявлением является инфицирование оппортунистическими инфекциями. К сожалению, от ВИЧ-СПИДа нет излечимого лечения. Есть много поддерживающих лекарств, чтобы продлить прогрессирование болезни.
Гепатит B и C : Гепатит — это воспаление печени. Гепатиты B и C — это вирусы, которые могут передаваться во время полового акта. У большинства людей симптомы отсутствуют. Основная проблема этой инфекции — прогрессирование цирроза печени и гепатоцеллюлярной карциномы. Гепатит B можно предотвратить с помощью вакцинации, но вакцинация против гепатита C отсутствует. Единственная профилактика гепатита C — это барьерная защита во время полового акта и отказ от продуктов, передающихся с кровью, от инфицированных людей.Существуют варианты лечения гепатита B и C, но обычно это поддерживающие препараты, замедляющие прогрессирование заболевания. К сожалению, настоящего лекарства от этих двух болезней не существует.
Патология вульвы
Бартолиновая киста и абсцесс : Бартолиновые железы — это железы, вырабатывающие секреты для смазывания вульвы и влагалища. Эта железа может закупориться и образовать кисту, содержащую скопление лубриканта. Если киста инфицирована, она превращается в абсцесс.Это заболевание чаще встречается у женщин репродуктивного возраста. Бартолиновая киста / абсцесс представляет собой припухлость, расположенную заднебоковой по отношению к отверстию влагалища. Эта инфекция может быть результатом заражения Escherichia coli , Chlamydia trachomatis и Neisseria gonorrhoeae .
Склеротический лишай : Область вульвы — это чувствительная область, которая может быть подвержена раздражениям. При склеротическом лишае вульва постоянно раздражается, что приводит к зуду.Этот зуд заставляет пациента чесаться, и со временем травма от царапин приведет к лихенификации (утолщению) кожи вульвы. Склеротический лишай — это истончение эпидермиса и утолщение / фиброз дермы. Он выглядит как белая пергаментная бумага, похожая на поражения. Это состояние поражает женщин препубертатного и постменопаузального возраста с повышенным риском рака вульвы. Лечение — местные стероиды.
Простой хронический лишай : При хроническом простом лишайнике область вульвы подвергается гиперплазии эпителия.Это состояние проявляется в виде толстой кожистой кожи вульвы из-за хронического расчесывания и трения. Это состояние не связано с повышенным риском рака.
Неперфорированная девственная плева : У женщин полового созревания, которые достигают возраста менархе, но не имеют менструаций, называется первичной аменореей. Одна из причин первичной аменореи — неперфорированная девственная плева. У этих женщин ежемесячные боли и давление в нижней части живота возникают, но не выделяются менструальные выделения. При физикальном осмотре из влагалища выявляется круглая выпуклая масса синего коричневого цвета.Масса, выступающая из влагалища, представляет собой скопление продуктов менструального цикла, которые застревают из-за неперфорированной девственной плевы. Лечением этого состояния является надрез и дренирование новообразования.
Новообразование
Карцинома вульвы : Рак области вульвы встречается редко. Наиболее распространенным раком, поражающим область вульвы, является плоскоклеточный рак. Это злокачественное новообразование может быть связано с трансформацией лейкоплакии или инфекцией, вызванной ВПЧ16 или ВПЧ18.Склеротический лишай также может прогрессировать до рака вульвы. Биопсия может подтвердить диагноз.
Экстрамаммарная болезнь Педжета : болезнь Педжета вульвы обычно является разновидностью карциномы in situ. Это состояние проявляется в виде шелушащихся бляшек, корок, зуда, язв и эритемы. Но нет риска основных злокачественных новообразований.
Прочие вопросы
Поскольку развитие женских наружных половых органов зависит от гормонов. На область вульвы могут влиять эндокринные состояния.Эндокринная система — это система, которая влияет / контролирует секрецию гормонов. Если есть дефект в эндокринной системе, у мужчин могут появиться женские наружные половые органы. Одним из примеров мужчин с женскими внешними гениталиями является «синдром нечувствительности к андрогенам» (AIS). В AIS рецепторы андрогенов нечувствительны к андрогенам. Нечувствительность этих рецепторов делает их невосприимчивыми к тестостерону и андрогенам. Тогда внешние гениталии по умолчанию превратятся в женские наружные гениталии.[11] В то время как женщины могут подвергнуться вирилизации, если наблюдается избыток андрогенов, например, при «врожденной гиперплазии надпочечников» (ВГК). При ХАГ наблюдается нарушение выработки надпочечниками альдостерона и кортизола, что приводит к тому, что все предшественники альдостерона и кортизола шунтируются на производство андрогенов в надпочечниках. Избыток андрогенов влияет на женские половые органы, делая их более мужественными. Клитор становится больше (клиторомегалия) и срастается большие половые губы.Слияние больших половых губ сделает их более похожими на мошонку. [12]
Дополнительное образование / вопросы для повторения
Рисунок
Связки матки, мезосальпинкс, мезоварий, яичниковая артерия, яичниковая вена, подвесная связка, маточная труба, яичник, широкая связка, круглая связка, связка яичника, связка кардинально-связочного аппарата, связка матки. Предоставил иллюстрацию Бекки Палмер (подробнее …)
Рисунок
Внешние органы влагалища, наружные половые органы женщины, малые половые губы раздвинуты.Предоставлено Gray’s Anatomy Plates
Ссылки
- 1.
- Curry SL, Wharton JT, Rutledge F. Положительные лимфатические узлы при плоскоклеточном раке вульвы. Gynecol Oncol. 1980 Февраль; 9 (1): 63-7. [PubMed: 7353802]
- 2.
- McQuillan SK, Jayasinghe Y, Grover SR. Проверка направления к специалистам по поводу внешнего вида губ в Королевской детской больнице: 2000-2012 гг. J Педиатр детского здоровья. 2018 Апрель; 54 (4): 439-442. [PubMed: 29330890]
- 3.
- Патни Р.Мочеполовой синдром менопаузы. J Здоровье среднего возраста. 2019 июль-сентябрь; 10 (3): 111-113. [Бесплатная статья PMC: PMC6767958] [PubMed: 31579156]
- 4.
- Барджон К., Махди Х. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 25 февраля 2021 г. Эпизиотомия. [PubMed: 31536281]
- 5.
- Боррман М.Дж., Дэвис Д., Портеус А., Лим Б. Эффекты программы профилактики тяжелых травм промежности в австралийской больнице третичного уровня: обсервационное исследование. Рождение женщины. Июль 2020; 33 (4): e371-e376.[PubMed: 31537498]
- 6.
- Апельсины CM, Систи А., Систи Г. Методы уменьшения малых половых губ: всесторонний обзор литературы. Эстет Сург Дж. 2015 Май; 35 (4): 419-31. [PubMed: 259]
- 7.
- Херсант Б., Джаббур С., Ноэль В., Бенадиба Л., Ла Падула С., СидАхмед-Мези М., Менинго Дж. Увеличение больших половых губ в сочетании с минимальной резекцией малых половых губ: безопасный и глобальный подход к внешним женским гениталиям. Ann Plast Surg. 2018 Апрель; 80 (4): 323-327. [PubMed: 29461295]
- 8.
- Acimi S, Bessahraoui M, Acimi MA, Abderrahmane N, Debbous L. Вагинопластика и создание малых половых губ у детей с нарушениями полового развития. Int Urol Nephrol. 2019 Март; 51 (3): 395-399. [PubMed: 30547360]
- 9.
- Learner HI, Creighton SM, Wood D. Увеличивающая вагинопластика со слизистой оболочкой щеки для хирургической ревизии постреконструктивного стеноза влагалища: серия случаев. J Pediatr Urol. 2019 Авг; 15 (4): 402.e1-402.e7. [PubMed: 31351946]
- 10.
- Негасси Д.Синдром нечувствительности к андрогенам: история болезни. Эфиоп Мед Дж. 2007 Июль; 45 (3): 307-12. [PubMed: 18330332]
- 11.
- Chormanski D, Muzio MR. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 19 ноября 2020 г. Дефицит C 17 гидроксилазы. [PubMed: 31536251]
Репродуктивная система: факты, функции и заболевания
По данным клиники Кливленда, репродуктивная система представляет собой совокупность внутренних и внешних органов — как у мужчин, так и у женщин — которые работают вместе с целью воспроизводства потомства.Из-за своей жизненно важной роли в выживании вида многие ученые утверждают, что репродуктивная система является одной из самых важных систем всего организма.
Как работают репродуктивные системы
Мужская репродуктивная система состоит из двух основных частей: семенников, в которых производится сперма, и полового члена, согласно руководствам Merck. Пенис и уретра принадлежат как к мочевой, так и к репродуктивной системам у мужчин. Яички находятся во внешнем мешочке, известном как мошонка, где они обычно немного ниже температуры тела, что способствует выработке спермы.
По данным клиники Кливленда, внешние структуры женской репродуктивной системы включают клитор, малые половые губы, большие половые губы и бартолиновые железы. Основные внутренние органы женской репродуктивной системы включают влагалище и матку, которые служат вместилищем спермы, и яичники, которые производят яйцеклетки женщины. Влагалище прикрепляется к матке через шейку матки, а маточные трубы соединяют матку с яичниками. В ответ на гормональные изменения одна яйцеклетка или яйцеклетка — или несколько в случае многоплодных родов — высвобождаются и отправляются по фаллопиевой трубе во время овуляции.Если яйцеклетка не оплодотворена, она выводится во время менструации.
Женская репродуктивная система. (Изображение предоставлено Национальным институтом здравоохранения)Оплодотворение происходит, если сперматозоид попадает в маточную трубу и зарывается в яйцеклетку. Хотя оплодотворение обычно происходит в яйцеводах, оно также может происходить в самой матке. Затем яйцо имплантируется в слизистую оболочку матки, где начинается процесс эмбриогенеза (в котором формируется эмбрион) и морфогенеза (в котором начинает формироваться плод).Когда плод становится достаточно зрелым, чтобы выжить вне матки, шейка матки расширяется, и сокращения матки продвигают его через родовые пути.
Изменения в репродуктивной системе
Около 49,5 процента населения мира составляют женщины, поэтому, по данным Всемирного банка, мужчин на планете немного больше, чем женщин. Пол человека определяется его репродуктивной системой, но не всегда все так просто. Некоторые люди рождаются с частями мужской и женской репродуктивной системы или неполными репродуктивными органами того или иного пола.Те, у кого есть как мужская, так и женская репродуктивная часть, считаются интерсексуальными. Иногда детей называют мужчинами или женщинами, в зависимости от того, насколько полноценна или функциональна одна половая репродуктивная система над другой. Затем удаляются другие органы.
Сегодня многие родители предпочитают оставить оба набора репродуктивных органов нетронутыми, чтобы позволить ребенку решить оставить или удалить различные части, когда он станет старше. По данным Интерсекс-общества Северной Америки, ребенок рождается с атипичными гениталиями примерно в 1 из 1 500–2 000 рождений.
Самки, рожденные без всей репродуктивной системы, помечаются как имеющие синдром Майера-Рокитански-Кустера-Хаузера. По данным Центра здоровья молодых женщин, это происходит у одной из 5000 родов женского пола.
Болезни женской репродуктивной системы
Многие части мужской и женской репродуктивной системы могут быть поражены раком. По данным Американского онкологического общества, у женщин рак может поражать матку, яичники, молочную железу и шейку матки, а также другие органы.
Многие эксперты наблюдали то, что они называют «эффектом Анджелины Джоли», когда женщины принимают активные меры, удаляя грудь и внутренние репродуктивные органы, если у них в семейном анамнезе был рак до появления признаков болезни. «Благодаря более качественному генетическому тестированию и скринингу мы увидели ряд женщин, которые проявляют большую активность в отношении своего репродуктивного здоровья», — сказала д-р Шана Винго, специализирующаяся на гинекологической онкологии в Arizona Oncology.
Рак яичников , как правило, имеет худший исход, чем другие гинекологические виды рака, отмечает Росс, потому что он обычно не диагностируется до тех пор, пока не достигнет значительного прогрессирования.«Не существует стандартного скрининга на рак яичников, поэтому его очень сложно выявить на ранней стадии».
По данным Национального института рака, в настоящее время изучаются тесты для выявления рака яичников, а также рака маточной трубы и первичного рака брюшины.
Для выявления рака шейки матки используются два теста . По словам доктора Папаниколау, тест Папаниколау позволяет выявлять клеточные изменения в шейке матки, называемые цитологией, в то время как тест на генитальный вирус папилломы человека (ВПЧ) выявляет наличие инфекции ВПЧ высокого риска, штаммов, которые связаны с раком шейки матки.Чарльз Дубин, акушер-гинеколог из Санта-Моники, Калифорния,
Недавнее исследование, опубликованное Cancer Cytopathology, показало, что скрининг только на ВПЧ пропускает больше рака шейки матки у женщин, чем только Пап-тест или совместное тестирование, на основе примерно 8,6 миллиона женщин. в возрасте от 30 до 65 лет. Показатель выявления рака при совместном тестировании увеличился примерно в три раза по сравнению с одним только ВПЧ.
Текущие руководящие принципы рекомендуют женщинам сначала начинать проходить мазок Папаниколау самостоятельно, когда им исполняется 21 год, и повторять каждые три года, если тест является нормальным, до 30 лет.Тест Пап-плюс-ВПЧ, или совместное тестирование, рекомендуется женщинам в возрасте от 30 до 65 лет, а если оба теста отрицательны, повторять каждые пять лет, независимо от того, были ли они вакцинированы против ВПЧ. «Однако есть убедительные научные доказательства того, что совместное тестирование каждые три года пропускает меньше случаев рака и предраковых состояний, чем совместное пятилетнее тестирование», — отметил Дубин.
Хотя генитальный ВПЧ обычно ассоциируется с женщинами, это наиболее распространенная инфекция, передаваемая половым путем. Большинство сексуально активных людей в Соединенных Штатах — мужчин и женщин — в какой-то момент жизни будут заражены ВПЧ, но у большинства не будет никаких симптомов.У небольшой части женщин это может привести к раку шейки матки и остроконечным кондиломам; По данным NIH, у мужчин он может вызывать рак полового члена и анального канала, а также генитальные бородавки.
У обоих полов может развиться заболеваний, передающихся половым путем , включая генитальный герпес, гонорею и сифилис, по данным Национального института здоровья (NIH). ВИЧ / СПИД, заболевание иммунной системы, передается не только половым путем; сексуальная активность — один из способов распространения вируса ВИЧ.
У женщин сильные менструальные спазмы или дисменорея — наиболее распространенное заболевание репродуктивной системы, которое возникает во время месячных у женщин, по словам доктора Шерил Росс, акушера-гинеколога и специалиста по женскому здоровью в Providence Saint John’s Health. Центр.
«Сильная боль перед менструацией или во время нее может длиться от одного до семи дней и нарушить ваш обычный распорядок дня в школе, на работе и в обществе», — отмечает Росс. Диагноз ставится на основании истории болезни пациента и гинекологического осмотра.Лучшее лечение включает в себя лекарства, которые блокируют действие простагландинов, включая ибупрофен и напроксен. Росс отметил, что противозачаточные таблетки также хорошо помогают при лечении дисменореи, уменьшая кровоток.
Другим распространенным заболеванием женской репродуктивной системы является вагинальная дрожжевая инфекция , которая вызывается дрожжевым грибком во влагалище. По данным WebMD, большинство из них можно успешно лечить безрецептурными лекарствами.
Эндометриоз — это состояние, при котором эндометрий обычно выстилает внутреннюю часть матки и попадает за пределы матки, чаще всего в яичники, кишечник или ткань, выстилающую ваш таз.По данным клиники Майо, ткань эндометрия застревает, вызывая боль.
Воспалительное заболевание тазовых органов может включать инфекцию любого из женских репродуктивных органов, включая матку и яичники. По данным NIH, венерические заболевания, такие как гонорея и хламидиоз, являются типичными причинами воспалительных заболеваний органов малого таза. «Любая из этих ИППП может вызвать серьезные и потенциально долгосрочные репродуктивные проблемы, включая хроническую тазовую боль и бесплодие», — сказал Росс.
Мужская репродуктивная система (Изображение предоставлено Национальным институтом здравоохранения)Заболевания мужской репродуктивной системы
Из мужских заболеваний репродуктивной системы наиболее распространен рак простаты, но мужчины также могут страдать от яичек и рак полового члена, по данным Американского онкологического общества.
Лечение рака простаты зависит от возраста, тяжести заболевания и других состояний здоровья пациента. По данным клиники Кливленда, обычными методами лечения рака простаты являются хирургическое вмешательство, лучевая терапия, бдительное ожидание и гормональное лечение.
Эректильная дисфункция — это распространенное заболевание, которым страдает каждый десятый мужчина на длительной основе, отметили в клинике Кливленда. Это может быть связано с сосудистыми заболеваниями, неврологическими расстройствами, такими как рассеянный склероз, травмами и психологическими эпизодами.
Простатит , по данным клиники Мэйо, обычно вызывает отек или воспаление предстательной железы и может вызывать болезненное или затрудненное мочеиспускание и эякуляцию. Почти половина всех мужчин испытывают симптомы простатита в какой-то момент своей жизни.
Определение и лечение бесплодия
Бесплодие определяется как неспособность пары зачать ребенка после одного года незащищенного полового акта. По данным клиники Мэйо, это может быть вызвано заболеванием одного партнера или сочетанием обстоятельств.
У мужчин бесплодие — это состояние, при котором они не производят сперматозоидов (азооспермия) или слишком мало сперматозоидов (олигоспермия), либо их сперматозоиды являются ненормальными или умирают, не успев достичь яйцеклетки. Причины варьируются от хромосомных дефектов до гормонального дисбаланса и опухолей.Факторы образа жизни, такие как употребление наркотиков и алкоголя, также могут играть роль. По данным клиники Майо, в редких случаях бесплодие у мужчин вызывается наследственным заболеванием, например кистозным фиброзом.
У женщин бесплодие определяется как нарушение репродуктивной системы, которое препятствует способности организма к овуляции, зачатию или вынашиванию ребенка до срока.
Репродуктивные заболевания лечатся разными специалистами. У женщин многие проблемы лечат акушеры / гинекологи, а у мужчин урологи занимаются многими нарушениями репродуктивной системы.Есть также специалисты по бесплодию, которые лечат пары, которые не могут зачать ребенка, и эндокринологи, которые лечат гормональные нарушения.
Дополнительный отчет Алины Брэдфорд, автора Live Science.
Примечание редактора: Если вам нужна дополнительная информация по этой теме, мы рекомендуем следующую книгу:
Системы человеческого тела
- Система кровообращения: факты, функции и заболевания
- Пищеварительная система: факты, Функции и заболевания
- Эндокринная система: факты, функции и заболевания
- Иммунная система: болезни, нарушения и функции
- Лимфатическая система: факты, функции и заболевания
- Мышечная система: факты, функции и заболевания
- Нервная система: факты, Функции и заболевания
- Дыхательная система: факты, функции и заболевания
- Скелетная система: факты, функции и заболевания
- Кожа: факты, заболевания и состояния
- Мочевыделительная система: факты, функции и заболевания
Части человеческого тела
- Мочевой пузырь: факты, функции и заболевание
- Человеческий мозг: факты, анатомия и картирование Project
- Толстая кишка (Large Intesti ne): Факты, функции и заболевания
- Уши: факты, функции и заболевания
- Пищевод: факты, функции и заболевания
- Как работает человеческий глаз
- Желчный пузырь: функции, проблемы и здоровое питание
- Сердце человека: анатомия, Функции и факты
- Почки: факты, функции и заболевания
- Печень: функции, отказы и заболевания
- Легкие: факты, функции и заболевания
- Нос: факты, функции и заболевания
- Поджелудочная железа: функция, расположение и заболевания
- Тонкий кишечник: функция, длина и проблемы
- Селезенка: функция, расположение и проблемы
- Желудок: факты, функции и заболевания
- Язык: факты, функции и заболевания
Дополнительные ресурсы
Женская репродуктивная система
Женская репродуктивная система — это хорошо скоординированная группа внутренних и внешних органов, предназначенная для подготовки и поддержания нормальной беременности.
Erics Photography / Getty Images
Наружные репродуктивные органы
Вульва (от латинского «покрытие») состоит из внешних женских половых органов, которые включают лобок, большие половые губы, малые половые губы, клитор, вестибулярные луковицы, отверстие влагалища, а также бартолиновые железы и вестибулярные железы Скина.
Mons Pubis
Лобковая кость, также известная как лобковая бугорка, представляет собой массу жировой ткани, окружающей лобковую кость.Он содержит секретирующие жир железы, которые выделяют вещества, называемые феромонами, которые участвуют в сексуальном влечении.
Большие половые губы
Большие половые губы (в переводе с латыни «большие губы») — это структуры, которые окружают и защищают другие внешние репродуктивные органы. Каждая губная «губа» имеет две поверхности: внешнюю пигментированную поверхность, покрытую лобковыми волосами, и внутреннюю гладкую поверхность, населенную секретирующими масло сальными фолликулами.
Малые половые губы
Малые половые губы (лат. «Маленькие губы») — это более мелкие структуры, расположенные внутри больших половых губ.Они также выполняют защитную функцию, окружая и закрывая отверстие влагалища и мочеиспускательного канала (уретру).
Клитор
Две малые половые губы «губы» встречаются у клитора, небольшого и чувствительного обилия, сопоставимого с пенисом у мужчин. Он покрыт кожной складкой, называемой крайней плотью, которая соответствует крайней плоти у мужчин.
Как и в случае с пенисом, клитор может стать эрегированным при стимуляции. Стимуляция клитора — ключевой компонент сексуального возбуждения у женщин.
Вестибулярные луковицы
Вестибулярные луковицы представляют собой две удлиненные массы эректильной ткани, расположенные по обе стороны от входа во влагалище. Во время сексуального возбуждения луковицы наполняются кровью, вызывая эрекцию.
Кровь внутри эректильной ткани выделяется во время оргазма, когда она возвращается в систему кровообращения.
Бартолиновые и мозговые железы
Бартолиновые железы — это две железы размером с горошину, расположенные рядом с входом во влагалище, роль которых заключается в выделении слизи для смазывания влагалища во время секса.Скинские железы выполняют ту же функцию, но расположены позади стенки влагалища около нижнего конца уретры.
Внутренние репродуктивные органы
Женские внутренние репродуктивные органы состоят из влагалища, шейки матки, матки, маточных труб и яичников.
Вагина
Влагалище — это эластичный, но мускулистый канал, расположенный между уретрой и прямой кишкой, длиной примерно от 3,5 до 4 дюймов. Верхняя часть влагалища соединяется с шейкой матки, а нижняя часть открывается наружу.
Во время полового акта влагалище удлиняется, расширяется и наполняется кровью, поскольку оно готовится к проникновению. Влагалище также служит проходом для цервикальной слизи, менструальной жидкости и других выделений. Во время родов ребенок выталкивается из матки через влагалищный канал.
шейка матки
Шейка матки — это нижняя часть матки, которая соединяет матку с влагалищем. Это небольшая трубчатая структура, которая защищает матку от инфекции и облегчает отхождение спермы во время полового акта.Большую часть месяца наружное отверстие покрыто густой липкой слизью, неприветливой для бактерий.
Примерно во время овуляции слизь разжижается и образует водянистые нити (так называемые спиннбаркейт), которые облегчают проникновение сперматозоидов в матку. Когда наступает беременность, слизь затвердевает и образует цервикальную пробку, которая закрывает цервикальный канал и защищает развивающийся плод до момента родов.
Матка
Матка, также известная как матка, представляет собой полый орган грушевидной формы, встречающийся у женщин.Расположенный между мочевым пузырем и прямой кишкой, нижний конец матки открывается в шейку матки, которая затем открывается во влагалище. Матка выполняет множество важных функций в репродуктивном процессе, наиболее важной из которых является размещение развивающегося плода.
Во время нормального менструального цикла слизистая оболочка матки, называемая эндометрием, утолщается от крови при подготовке к беременности. Если беременность не наступит, во время менструации слизистая оболочка выпадет.
Фаллопиевы трубы
Фаллопиевы трубы — это две длинные тонкие трубы, которые соединяются с каждой стороной матки.На других концах есть несколько длинных полос, называемых фимбриями, которые соединяются с яичниками.
Во время овуляции фимбрии начнут пульсировать вперед и назад, направляя яйцеклетку в маточную трубу. Попав внутрь трубки, крошечные волоски, называемые ресничками, продвигают яйцеклетку к матке. Оплодотворение обычно происходит в маточной трубе, когда яйцеклетка встречает сперматозоид.
Яичники
Яичники — это пара желез размером и формой с миндаль, в которых хранятся яйца и вырабатывается гормон эстроген.Яичники удерживаются на месте несколькими связками по обе стороны от матки.
В нормальном менструальном цикле яичники выделяют яйцеклетки каждые 28 дней или около того, каждый из которых имеет потенциал для оплодотворения и беременности. Процесс высвобождения яйцеклетки (яйцеклетки) называется овуляцией.
Менструальный цикл
В течение детородного возраста в организме женщины обычно происходит ряд ежемесячных гормональных изменений, которые вызывают развитие яйцеклетки в яичнике, поскольку матка готовится к потенциальной беременности.
Если беременность не наступит, слизистая оболочка и яйцеклетка будут удалены из менструального цикла. В случае наступления беременности репродуктивная система будет поддерживать беременность в течение девяти месяцев беременности.
Средний менструальный цикл составляет около 28 дней и происходит поэтапно. Циклы управляются четырьмя основными гормонами:
.Фолликулярная фаза
Во время фолликулярной фазы ФСГ и ЛГ высвобождаются из мозга и перемещаются с кровотоком в яичники.Гормоны будут стимулировать около 20 яиц в яичниках, каждое из которых заключено в оболочку, называемую фолликулом.
Высвобождение ФСГ и ЛГ также вызывает повышение уровня эстрогена. В определенный момент концентрация эстрогена в крови отключит производство ФСГ. Это ограничивает количество созревающих фолликулов.
В конце концов, один фолликул будет доминировать, и все остальные фолликулы перестанут расти и умирать.
Овуляторная фаза
Овуляторная фаза начинается примерно через 14 дней после начала фолликулярной фазы.Поскольку повышение уровня эстрогена вызывает остановку производства ФСГ, это также вызывает повышение уровня ЛГ. Всплеск ЛГ заставит доминирующий фолликул наконец высвободить свою яйцеклетку. Это называется овуляцией.
Когда яйцо будет выпущено, оно будет захвачено фимбриями и начнет двигаться по одной из двух фаллопиевых труб.
Лютеиновая фаза
Лютеиновая фаза начинается, когда пустой фолликул превращается в новую структуру, называемую желтым телом, роль которой заключается в выработке прогестерона.Прогестерон — это гормон, который подготавливает матку к оплодотворению яйцеклетки.
Если происходит оплодотворение, яйцеклетка имплантируется в стенку матки, что приводит к беременности. В противном случае слизистая оболочка эндометрия разрушится и исчезнет во время менструации, и начнется новый менструальный цикл.
Женская репродуктивная система (для подростков)
Что такое репродукция?
Размножение — это процесс, с помощью которого организмы делают больше организмов похожими на самих себя.Но даже несмотря на то, что репродуктивная система важна для поддержания жизни вида, в отличие от других систем организма, не обязательно поддерживать жизнь индивидуума.
В репродуктивном процессе человека участвуют два типа половых клеток, или гамет, (GAH-meetz). Мужская гамета, или сперматозоид, и женская гамета, яйцеклетка или яйцеклетка, встречаются в репродуктивной системе самки. Когда сперма оплодотворяет (встречает) яйцеклетку, эта оплодотворенная яйцеклетка называется зиготой (произносится: ZYE-коза).Зигота превращается в эмбрион и превращается в плод.
И мужская репродуктивная система, и женская репродуктивная система необходимы для воспроизводства.
Люди, как и другие организмы, передают некоторые характеристики себя следующему поколению. Мы делаем это через наши гены, особые носители человеческих качеств. Гены, передаваемые родителями, делают их детей похожими на других в семье, но также и делают каждого ребенка уникальным.Эти гены происходят из мужской спермы и женской яйцеклетки.
Что такое женская репродуктивная система?
Внешняя часть женских репродуктивных органов называется vulva , что означает покрытие. Расположенная между ног, вульва закрывает вход во влагалище и другие репродуктивные органы внутри тела.
Мясистая область, расположенная чуть выше верхней части влагалищного отверстия, называется лобковой мышцей. Две пары кожных лоскутов, называемых labia (что означает губы), окружают вход во влагалище.Клитор , небольшой сенсорный орган, расположен ближе к передней части вульвы, где соединяются складки половых губ. Между половыми губами находятся отверстия для уретры , (канал, по которому моча из мочевого пузыря выходит за пределы тела) и влагалища. Когда девочки становятся половозрелыми, внешние половые губы и лобковая часть покрываются лобковыми волосами.
Внутренние репродуктивные органы женщины — влагалище, матка, маточные трубы и яичники.
Влагалище представляет собой мускулистую полую трубку, которая проходит от входа во влагалище к матке.Благодаря мускулистым стенкам влагалище может расширяться и сжиматься. Эта способность становиться шире или уже позволяет влагалищу вмещать что-то тонкое, как тампон, и такое же широкое, как ребенок. Мускульные стенки влагалища выстланы слизистыми оболочками, которые защищают влагалище и защищают его от влаги.
Влагалище служит трем целям:
- Это то место, где половой член вводится во время полового акта.
- Это путь (родовые пути), по которому ребенок покидает тело женщины во время родов.
- Это путь, по которому менструальная кровь покидает организм во время менструации.
Очень тонкий кусок похожей на кожу ткани, девственная плева частично закрывает отверстие влагалища. Девственная плева часто бывает разной от женщины к женщине. Большинство женщин обнаруживают, что их девственная плева растянулась или разорвалась после первого сексуального опыта, и девственная плева может немного кровоточить (обычно это вызывает небольшую боль, если вообще вызывает ее). Однако у некоторых женщин, имевших половые контакты, девственные плевы практически не изменились.А у некоторых женщин девственная плева растянулась еще до полового акта.
Влагалище соединяется с маткой , или маткой, в шейке матки (что означает шею). У шейки матки крепкие толстые стенки. Отверстие шейки матки очень маленькое (не шире соломинки), поэтому тампон никогда не может потеряться в теле девушки. Во время родов шейка матки может расшириться, чтобы позволить ребенку пройти.
Матка имеет форму перевернутой груши с толстой оболочкой и мускулистыми стенками — на самом деле матка содержит одни из самых сильных мышц женского тела.Эти мышцы могут расширяться и сокращаться, чтобы приспособиться к растущему плоду, а затем помогают вытолкнуть ребенка во время родов. Когда женщина не беременна, матка имеет длину всего около 3 дюймов (7,5 сантиметров) и ширину 2 дюйма (5 сантиметров).
В верхних углах матки маточные трубы соединяют матку с яичниками. Яичники — это два органа овальной формы, которые расположены вверху справа и слева от матки. Они производят, хранят и выпускают яйца в маточные трубы в процессе, называемом овуляцией (произносится: ав-ю-ЛАЙ-шун).
Есть две маточные трубы (произносится: фу-ло-пи-ун), каждая из которых прикреплена к одной стороне матки. Внутри каждой трубки есть крошечный проход не шире швейной иглы. На другом конце каждой фаллопиевой трубы есть бахромчатая область, похожая на воронку. Эта бахромчатая область обвивает яичник, но не прикрепляется к нему полностью. Когда яйцеклетка выскакивает из яичника, она попадает в маточную трубу. Как только яйцо оказывается в фаллопиевой трубе, крошечные волоски на слизистой оболочке трубы помогают протолкнуть его по узкому проходу к матке.
Яичники (произносится: OH-vuh-reez) также являются частью эндокринной системы, потому что они производят женский пол
гормоны, такие как эстроген (произносится: ESS-truh-jun) и прогестерон (произносится: pro-JESS-tuh-rone).Как работает женская репродуктивная система?
Женская репродуктивная система позволяет женщине:
- производить яйца (яйцеклетки)
- иметь половой акт
- защищает и питает оплодотворенное яйцо, пока оно полностью не разовьется
- родить
Половое размножение не могло бы произойти без половых органов, называемых гонадами .Большинство людей считают гонады мужскими яичками. Но у обоих полов есть гонады: у женщин гонады — это яичники, которые производят женские гаметы (яйца). Мужские половые железы производят мужские гаметы (сперму).
Когда рождается девочка, ее яичники содержат сотни тысяч яйцеклеток, которые остаются неактивными до начала полового созревания. В период полового созревания гипофиз (в центральной части мозга) начинает вырабатывать гормоны, которые стимулируют яичники вырабатывать женские половые гормоны, включая эстроген.Секреция этих гормонов заставляет девушку развиваться в половозрелую женщину.
К концу полового созревания девочки начинают выделять яйцеклетки в рамках месячного периода, называемого менструальным циклом. Примерно раз в месяц во время овуляции яичник отправляет крошечную яйцеклетку в одну из маточных труб.
Если яйцеклетка не оплодотворяется спермой, находящейся в фаллопиевой трубе, яйцеклетка покидает тело примерно через 2 недели через матку — это менструация. Кровь и ткани внутренней оболочки матки объединяются, образуя менструальный цикл, который у большинства девочек длится от 3 до 5 дней.Первый период у девочек называется менархе (произносится: MEH-nar-kee).
Женщины и девушки часто испытывают некоторый дискомфорт в дни, предшествующие менструации. Предменструальный синдром (ПМС) включает в себя как физические, так и эмоциональные симптомы, которые у многих девушек и женщин появляются прямо перед менструацией, например:
ПМС обычно достигает своего пика в течение 7 дней до начала менструации и исчезает после ее начала.
Многие девочки также испытывают спазмы в животе в течение первых нескольких дней менструации, вызванные простагландинами, химическими веществами в организме, которые заставляют сокращаться гладкие мышцы матки.Эти непроизвольные сокращения могут быть тупыми, резкими и интенсивными.
От менархе у девочки может пройти до 2 лет, прежде чем менструальный цикл станет регулярным. За это время ее тело приспосабливается к выработке гормонов полового созревания. В среднем месячный цикл для взрослой женщины составляет 28 дней, но колеблется от 23 до 35 дней.
Что происходит, если яйцо оплодотворяется?
Если женщина и мужчина вступают в половую связь в течение нескольких дней после овуляции самки, может произойти оплодотворение.Когда мужчина эякулирует (когда сперма выходит из полового члена), небольшое количество спермы откладывается во влагалище. Миллионы сперматозоидов находятся в этом небольшом количестве спермы, и они «плывут» вверх из влагалища через шейку матки и матку, чтобы встретить яйцеклетку в маточной трубе. Для оплодотворения яйцеклетки требуется всего один сперматозоид.
Примерно через 5-6 дней после того, как сперматозоид оплодотворяет яйцеклетку, оплодотворенная яйцеклетка (произносится: зигота) стала многоклеточной бластоцистой. Бластоциста (произносится: BLAS-tuh-sist) размером с булавочную головку, и это полый шар клеток с жидкостью внутри.Бластоциста проникает в слизистую оболочку матки, называемую эндометрием . Гормон эстроген заставляет эндометрий (произносится: en-doh-MEE-tree-um) становиться густым и богатым кровью. Прогестерон, еще один гормон, выделяемый яичниками, поддерживает густоту эндометрия кровью, так что бластоциста может прикрепляться к матке и поглощать из нее питательные вещества. Этот процесс называется имплантацией .
По мере того, как клетки бластоцисты получают питание, начинается следующий этап развития.На эмбриональной стадии внутренние клетки образуют уплощенную круглую форму, называемую эмбриональным диском, из которого развивается ребенок. Внешние клетки становятся тонкими оболочками, которые образуются вокруг ребенка. Клетки умножаются тысячи раз и перемещаются в новые положения, чтобы в конечном итоге стать эмбрионом (произносится: EM-bree-oh).
Примерно через 8 недель зародыш размером с малину, но почти все его части — мозг и нервы, сердце и кровь, желудок и кишечник, мышцы и кожа — сформировались.
На стадии плода, которая длится от 9 недель после оплодотворения до рождения, развитие продолжается по мере того, как клетки размножаются, перемещаются и изменяются. Плод (произносится: FEE-tis) плавает в околоплодных водах (произносится: am-nee-AH-tik) внутри амниотического мешка. Плод получает кислород и питание из крови матери через плаценту (произносится: плюх-СЕН-тух). Эта дискообразная структура прилипает к внутренней выстилке матки и соединяется с плодом через пуповину (произносится: um-BIL-ih-kul) шнур .Амниотическая жидкость и мембрана защищают плод от ударов и толчков на теле матери.
Беременность длится в среднем 280 дней — около 9 месяцев. Когда ребенок готов к рождению, его голова давит на шейку матки, которая начинает расслабляться и расширяться, чтобы подготовиться к тому, чтобы ребенок прошел во влагалище и прошел через него. Слизь образовала пробку в шейке матки, которая теперь распадается. Он и околоплодные воды выходят через влагалище, когда у матери выходит вода.
Когда начинаются схватки, стенки матки сокращаются, поскольку они стимулируются гормоном гипофиза окситоцином (произносится: ahk-see-TOE-sin).Из-за сокращений шейка матки расширяется и начинает открываться. После нескольких часов такого расширения шейка матки расширяется (открывается) настолько, что ребенок может пройти через нее. Ребенка выталкивают из матки через шейку матки и по родовым путям. Голова ребенка обычно стоит на первом месте. Пуповина выходит вместе с малышом. После родов его зажимают и разрезают близко к пупку.
Последняя стадия процесса родов включает выход плаценты, которая в этот момент называется последом.После того, как она отделилась от внутренней оболочки матки, сокращения матки выталкивают ее вместе с оболочками и жидкостями.
Женская репродуктивная система | Женские половые органы
Где находится женская репродуктивная система?
Матка и яичники
Органы женской репродуктивной системы находятся как внутри, так и за пределами женского тела. Органы внутри тела находятся в тазу, который является самой нижней частью полости тела над ногами.
К внутренним органам тела относятся:
- Влагалище — область между нижней частью матки (шейкой матки) и внешней стороной тела. Влагалище принимает пенис во время полового акта и является проходом для родов.
- Матка (матка) — полый орган грушевидной формы, являющийся домом для развивающегося плода. Матка делится на две части: шейку матки, которая является нижней частью, которая открывается во влагалище, и основное тело матки, называемое телом.Корпус может легко расшириться, чтобы вместить развивающегося ребенка. Канал, проходящий через шейку матки, позволяет сперматозоидам входить и выходить менструальной крови.
- Яичники — маленькие железы овальной формы, расположенные по обе стороны от матки. Яичники производят яйца (яйцеклетка — это одно яйцо, яйцеклетка означает несколько яиц). Яичники также вырабатывают основные женские половые гормоны, которые выбрасываются в кровоток.
- Маточные (фаллопиевы) трубы — узкие трубы, которые прикрепляются к верхней части матки.Они служат туннелями, по которым яйцеклетки проходят от яичников к матке. Оплодотворение яйцеклетки спермой (зачатие) обычно происходит в маточных трубах. Затем оплодотворенная яйцеклетка перемещается в матку, где имплантируется в слизистую оболочку стенки матки.
Наружные (внешние) структуры женской репродуктивной системы сгруппированы вместе в области, называемой вульвой. Они расположены сразу за входом во влагалище. Сюда входят такие структуры, как половые губы, клитор и ряд желез.Грудь также может считаться частью женской репродуктивной системы и расположена на груди.
Вульва состоит из:
- половых губ — кожные лоскуты или складки по обе стороны от отверстия влагалища. Эти кожные складки состоят из двух слоев. Наружные, называемые большими половыми губами, после полового созревания покрываются лобковыми волосами. Внутренние складки не имеют волосяного покрова и называются малыми половыми губами.
- Лобковая кость — жировая выпуклость над половыми губами, которая после полового созревания покрывается волосами.
- Влагалищное отверстие (проход) — вход во влагалище.
- Отверстие уретры (проход) — конец трубки, по которой моча выводится из мочевого пузыря наружу (уретра).
- Клитор — кусок ткани в верхней части половых губ. Он наполняется кровью во время сексуального возбуждения (как пенис у мужчины, но намного меньше). Клитор очень чувствителен и является основным источником сексуального удовольствия женщины.
- Бартолиновые железы (или вестибулярные железы) — железы по обе стороны от отверстия влагалища.Они производят липкое вещество для увлажнения (смазки) влагалища во время полового акта.
Что делает женская репродуктивная система?
Основная функция женской репродуктивной системы — производить яйцеклетки (яйцеклетки) для оплодотворения, а также обеспечивать пространство и условия для развития ребенка. Для того, чтобы это произошло, женская репродуктивная система также имеет структуры, необходимые для того, чтобы сперма мужчины могла встречаться с яйцеклеткой женщины.
Женская репродуктивная система вырабатывает собственные гормоны, которые помогают контролировать месячный цикл женщины.Эти гормоны вызывают развитие яйцеклеток и их высвобождение в месячном цикле. Этот процесс называется овуляцией. Если одна из этих яйцеклеток оплодотворяется мужской спермой, это приводит к беременности. Гормоны также создают в утробе (матке) правильные условия для развития плода и блокируют овуляцию во время беременности.
Как работает женская репродуктивная система?
Активность женской репродуктивной системы контролируется гормонами, выделяемыми как мозгом, так и яичниками.Комбинация всех этих гормонов дает женщинам репродуктивный цикл.
Продолжительность репродуктивного (или менструального) цикла обычно составляет 24-35 дней. За это время яйцеклетка (яйцеклетка) развивается и созревает. В то же время слизистая оболочка матки (матки) подготавливается для приема оплодотворенной яйцеклетки. Если оплодотворенная яйцеклетка не имплантируется в матку, слизистая оболочка матки выпадает и выходит из тела. Это кровотечение, известное как менструация.Традиционно первый день кровотечения называют первым днем репродуктивного цикла. Ключевым событием цикла является овуляция. Это выход зрелой яйцеклетки из одного из яичников. Обычно это происходит примерно на 14-й день 28-дневного цикла.
Есть пять основных гормонов, контролирующих репродуктивный цикл. Три вырабатываются в головном мозге, а два других — в яичниках.
- Гонадотропин-рилизинг-гормон (ГнРГ) вырабатывается частью мозга, называемой гипоталамусом.ГнРГ перемещается в другую часть мозга, где контролирует высвобождение фолликулостимулирующего гормона (ФСГ) и лютеинизирующего гормона (ЛГ).
- ФСГ выделяется частью мозга, называемой передней долей гипофиза. ФСГ переносится кровотоком в яичники. Здесь он стимулирует рост незрелых яиц (яйцеклеток).
- LH также выделяется передней долей гипофиза и перемещается в яичники. ЛГ вызывает овуляцию и способствует образованию особой группы клеток, называемой желтым телом.
- Эстроген вырабатывается растущими яйцеклетками и желтым телом. В умеренных количествах эстроген помогает контролировать уровни ГнРГ, ФСГ и ЛГ. Это помогает предотвратить развитие слишком большого количества яйцеклеток. Эстроген также помогает развивать и поддерживать многие женские репродуктивные структуры.
- Прогестерон в основном выделяется желтым телом. Он работает с эстрогеном для утолщения слизистой оболочки матки, готовой к имплантации оплодотворенной яйцеклетки.Это также помогает подготовить грудь к выделению молока. Высокий уровень прогестерона контролирует уровни ГнРГ, ФСГ и ЛГ.
В течение последних нескольких дней цикла в яичниках начинают развиваться около 20 маленьких незрелых яйцеклеток. Это продолжается на протяжении всего менструального цикла. ФСГ и ЛГ способствуют росту этих яйцеклеток. По мере роста яйцеклетки также начинают выделять все большее количество эстрогена. Количество продуцируемого эстрогена снижает количество высвобождаемого ФСГ. Это помогает предотвратить одновременный рост слишком большого количества яйцеклеток.В конце концов одна яйцеклетка перерастает остальные.
Пока это происходит в яичниках, вырабатываемый эстроген также вызывает утолщение слизистой оболочки матки.
Следующим этапом цикла является выпуск зрелой яйцеклетки из яичников в маточные трубы. К этому моменту цикла уровень эстрогена высок. Раньше средний уровень эстрогена снижал количество высвобождаемого ФСГ и ЛГ. Теперь этот высокий уровень эстрогена является сигналом к высвобождению большего количества ФСГ и ЛГ.ЛГ заставляет яйцеклетку прорваться через внешний слой яичника. Обычно яйцеклетка попадает в маточные трубы.
Когда яйцеклетка покидает яичник, оставшиеся клетки становятся желтым телом. Эта особая группа клеток способна вырабатывать несколько различных гормонов, включая прогестерон и эстроген. Эти гормоны способствуют росту и созреванию слизистой оболочки матки.
Дальнейшие действия зависят от того, оплодотворена ли яйцеклетка спермой. Если яйцеклетка оплодотворена, желтое тело продолжает вырабатывать гормоны.Другой гормон, называемый хорионическим гонадотропином человека (ХГЧ), останавливает разрушение желтого тела. Клетки, покрывающие эмбрион, производят ХГЧ.

 д.)
д.)


 С помощью лечения можно удалить вагинальные бородавки, вызванные вирусом папилломы человека (ВПЧ).
С помощью лечения можно удалить вагинальные бородавки, вызванные вирусом папилломы человека (ВПЧ). Лечится антибиотиками.
Лечится антибиотиками.
 Распространенные симптомы — одышка и отек ног.
Распространенные симптомы — одышка и отек ног.