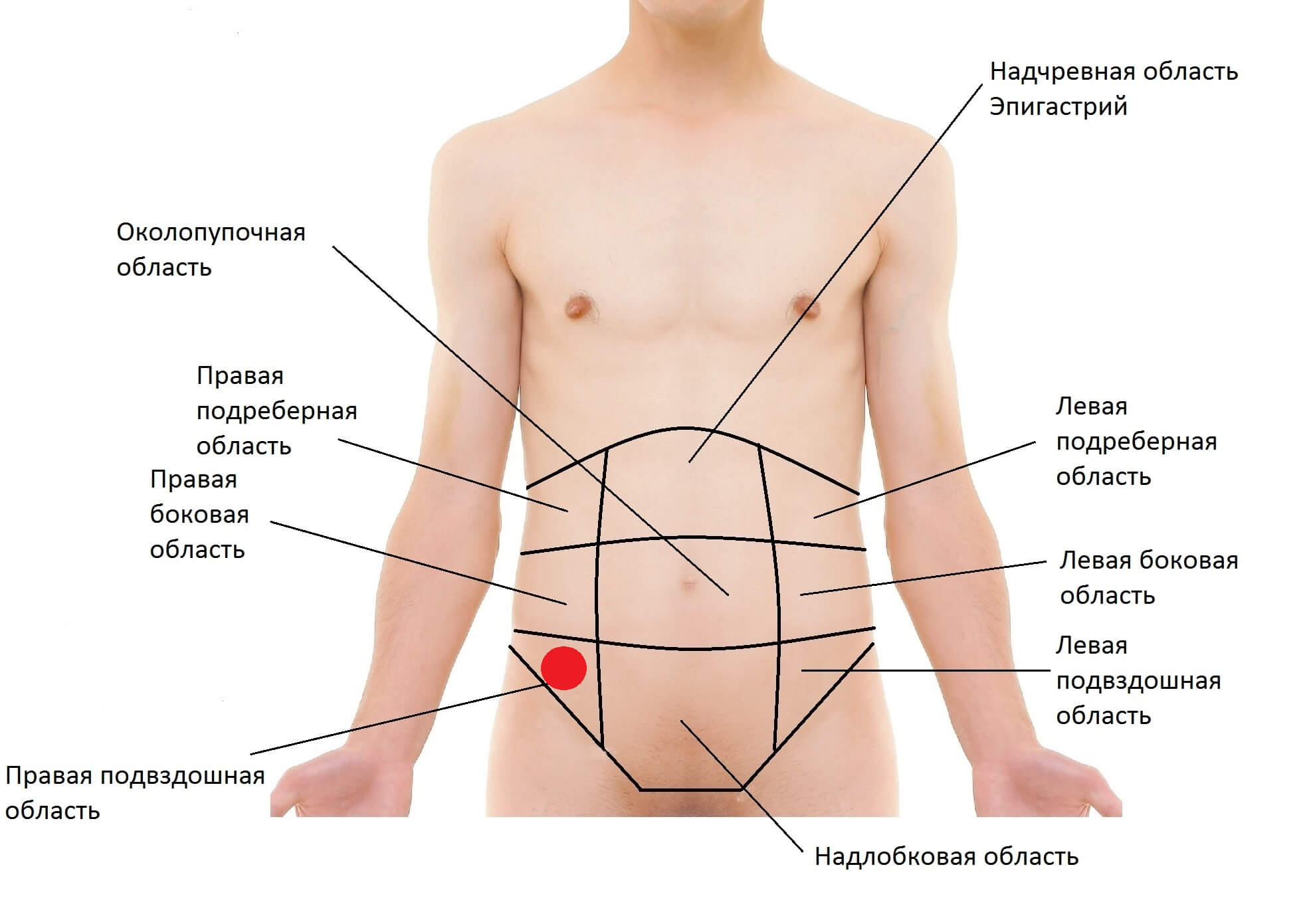
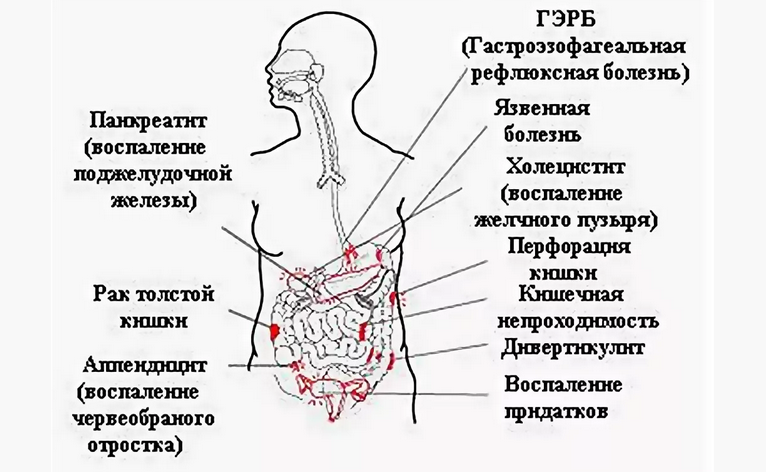
Причины боли в паху слева
Боль в паху слева свидетельствует о патологиях внутренних органов. Болезнь может быть связана с нарушениями желудочно-кишечного тракта, с органами малого таза и даже с опорно-двигательным аппаратом. Неприятные ощущения сопровождаются и другими симптомами. Среди них тошнота, рвота, повышением температуры, упадок сил, нарушения со стороны сердечнососудистой системы и другие.
На боль в левом бедре и пазу влияет множество причин. Среди них наследственность, воспалительные процессы, внутренние травмы и кровотечения, беременность и другие. Чтобы диагностировать болезнь даже на ранней стадии обратитесь за квалифицированной медицинской помощью в КДС Клиник. Обследования проводятся на современном оборудовании с применением инновационных технологий. Чтобы быть здоровым и не запустить болезнь, как можно скорее пройдите комплексную диагностику организма.
Причины боли внизу паха слева у женщин
На появление болей в паху слева влияет множество факторов.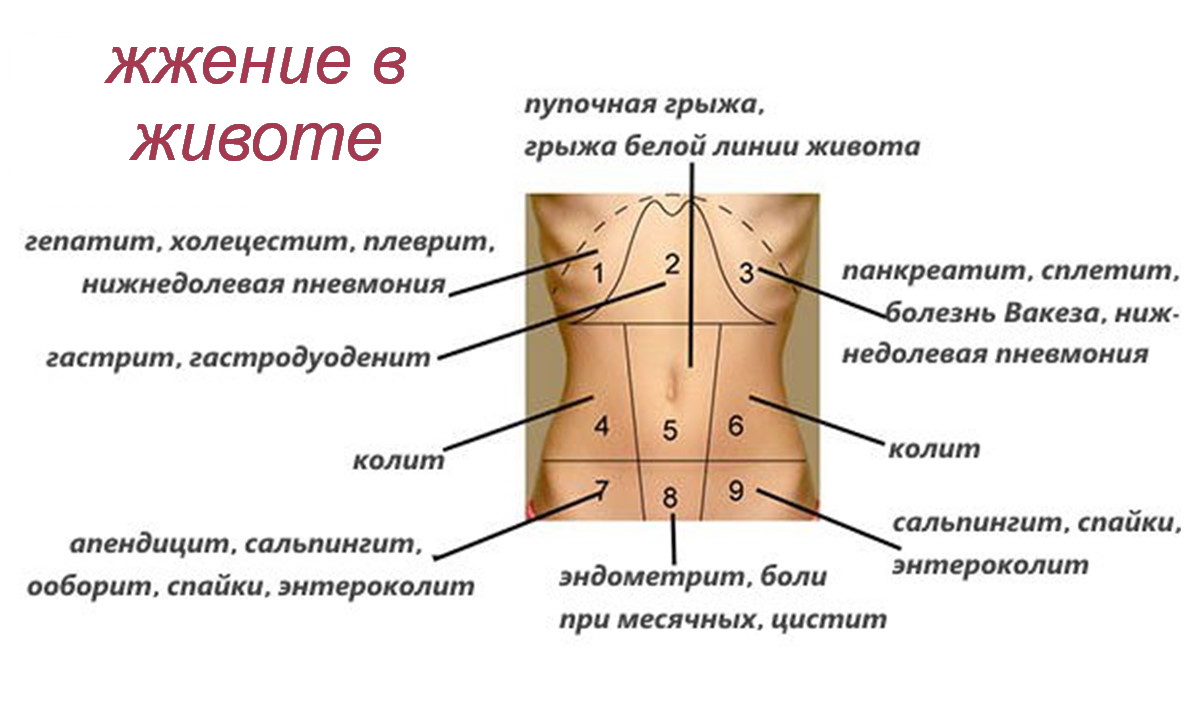
- Болезни селезенки. Боль в левом бедре и паху – это главный симптом при болезнях селезенки. Болезненные ощущения разливаются по всему организму. Болезнь характеризуется повышением температуры до сорока градусов, ознобом и головокружением. Если симптомы не прекращаются долгое время, то речь идет об абсцессе селезенки. Он вскрылся в брюшную полость, поэтому боль в паху слева у женщины интенсивно усиливается.Если неприятные болезненные ощущения сопровождаются тошнотой, рвотой, помутнениями перед глазами и слабостью, то у пациента наблюдается воспалительный процесс селезенки. Болезнь вызвана неправильным оттоком крови.

- Доброкачественные или злокачественные новообразования. При лимфолейкозе и миелолейкозе боль усиливается с каждым днем. На ранних стадиях болезни симптомы отсутствуют. В связи с ростом опухоли появляется боль внизу живота слева в паху. Особенно сильные ощущения проявляются после приема пищи, при движении и при нажатии на низ живота.
- Нарушение работы тонкого кишечника. При нарушении работы тонкого кишечника болит левый бок в паху. Также появляются сопутствующие симптомы. Среди них расстройства желудочно-кишечного тракта, понос или запор. Слышны резкие звуки кишечного тракта, которые свидетельствуют о патологиях внутренних органов. Во рту больного ощущается специфический кислый привкус. Боли можно сравнить со схваткообразными. Они появляются так зваными приступами и со временем утихают.

- Нарушения работы толстого кишечника. При повреждении толстого кишечника появляется резкая боль в левом паху. В начальной стадии больного беспокоит газообразование, запор, вздутие живота, и схваткообразные приступы. В некоторых случаях диагноз сопровождается повышением температуры. В запущенных ситуациях появляется кал с кровью. Речь идет о микробах в микрофлоре слизистой оболочки.
- Синдром раздраженного кишечника. При синдроме раздраженного кишечника болит в паху слева у женщин и у мужчин. После испражнения ощущается сильная боль в желудке, которая сопровождается рвотой. Кал жидкий с примесями слизи.
- Менструация. У женщин боль проявляется при ходьбе боли в левом паху. Особенно частым этот симптом является при менструации. Происходят гормональные изменения, яичники перегружены, поэтому такая реакция внутренних органов вполне нормальна.

- Заворот кишок.
- Гормональные изменения. При гормональных изменениях возможно появление режущих кинжальных болей внизу живота. Они не проходят даже после принятия обезболивающих препаратов.
- Аднексит.
- Воспаление матки. Среди сопутствующих признаков – повышенная температура, кровянистые выделения из влагалища, нарушенный менструальный цикл, частое мочеиспускание.
- Воспаление яичников. Острая боль в тазу проявляется при пальпации. Усиливается при ходьбе и движениях.
- Эндометриоз. Развивается при гормональном сбое. Наругается обмен веществ, менструальный цикл. Возможны выделения из влагалища и частое мочеиспускание.
- Разрыв яичника. Сопровождается высокой температурой, бледностью лица, тянущими болями внизу живота, слабостью, рвотой и кровянистыми выделениями.

- Внематочная беременность. Когда плод прикреплен к яичнику или к фаллопиевой трубе, то речь идет о внематочной беременности. Диагноз крайне опасен и может быть чреват негативными последствиями.
- Угроза выкидыша. При беременности частые боли могут свидетельствовать об угрозе выкидыша. Если неприятные ощущения беспокоят Вас на протяжении нескольких дней, то обратитесь к гинекологу и сделайте ультразвуковую диагностику.
Диагностика болей в паху слева
Для предотвращения развития болезни при появлении жалоб стоит посетить медицинского эксперта в учреждении КДС Клиник. Специалисты осмотрят Вас в любое удобное время. При таких жалобах пациента направляют на сдачу анализов, на ультразвуковую диагностику и на осмотр гинеколога. Для записи на прием позвоните по номеру 8 (495) 374-03-53.
Боль в ягодице
Боль в ягодице нередко появляется в результате защемления седалищного нерва грушевидной мышцей – группой мышечных волокон, начинающихся в области крестца внутри таза и крепящихся нижним сухожильным концом к бедренной кости.
Врачи «Клиники Остеомед» г. Санкт-Петербург практически ежедневно наблюдают проявления синдрома грушевидной мышцы, поскольку поясничный остеохондроз – самая часто встречающаяся проблема позвоночника у больных, независимо от их пола или возраста. И хотя сама по себе боль в ягодице не опасна, она сигнализирует о других нарушениях, которые нуждаются в незамедлительной коррекции. Опытные специалисты проводят осмотры и консультируют больных по этому поводу после предварительной записи на прием.
Причины возникновения синдрома грушевидной мышцы
Боль в ягодице возникает при ишиасе – раздражении седалищного нерва, что чаще всего наблюдается при пояснично-крестцовом остеохондрозе и его последствиях – протрузии диска, грыже диска или разрастании остеофитов в телах позвонков, а также при спондилезе и спондилолистезе. Внезапно возникающая болезненность вызывает рефлекторный спазм грушевидной мышцы, а именно в ее толще или под ней проходит седалищный нерв, который образован волокнами спинномозговых нервов, исходящих из позвоночного канала.
Внезапно возникающая болезненность вызывает рефлекторный спазм грушевидной мышцы, а именно в ее толще или под ней проходит седалищный нерв, который образован волокнами спинномозговых нервов, исходящих из позвоночного канала.
Таким образом, боль в ягодице может иметь два источника – компрессия корешков спинномозговых нервов у позвоночника и сдавливание ствола седалищного нерва грушевидной мышцей. Среди других причин синдрома грушевидной мышцы можно отметить:
- Травму грушевидной мышцы – при падении на ягодицы происходит ее ушиб, образование гематомы, болевой спазм – все это способствует раздражению седалищного нерва в ее толще;
- Последствия травмы – повреждение заживает, но мышечные волокна в зоне ушиба замещаются соединительнотканным рубцом, который сдавливает седалищный нерв – и снова формируется болевой синдром;
- Воспаление – миозит грушевидной мышцы – также может стать причиной боли в ягодице;
-
Новообразования, туберкулез кости, остеомиелит, артрит или артроз тазобедренного сустава могут вызвать реактивное воспаление грушевидной мышцы и боль.

Боль часто имеет односторонний характер, но иногда поражаются обе стороны. При этом она достаточно выражена, иррадиирует на заднюю поверхность бедра, голень и стопу. Нарушений чувствительности кожи на ноге обычно не выявляется, иногда может быть легкое покалывание. Но больной старается беречь ногу, ему неудобно сидеть на больной стороне – как правило, человек держит ногу в приподнятом положении и не способен сесть ровно.
Диагностика при синдроме грушевидной мышцы
Кроме осмотра, проверки сухожильных рефлексов, осанки и походки, врач назначает пациенту инструментальные методы исследования. Среди них наиболее информативной считается рентгенография позвоночника в области поясницы, а также сочленений крестца с тазовыми костями. Кроме того, исчерпывающие результаты можно получить при магнитно-резонансном сканировании поясничного отдела и крестцовой зоны. Радиоизотопное сканирование применяется в случае подозрения на онкологический процесс или инфекцию в области грушевидной мышцы и близлежащих органов.
Четким подтверждением синдрома грушевидной мышцы является диагностическое введение раствора анестетика в мышцу, что можно сделать под контролем рентгена или компьютерной томографии. Если болевой синдром после инъекции исчезает, то диагноз ставится без сомнений.
Лечение синдрома грушевидной мышцы
Лечение при боли в ягодице консервативное и комплексное. Необходимо применение медикаментозной терапии, в которую входят:
- Противовоспалительные препараты нестероидного ряда – диклофенак, индометацин, ибупрофен и другие;
- Сильный болевой синдром может быть снижен приемом или введением анальгетиков;
- Миорелаксанты применяются в случае выраженного спазма мышцы;
- Препараты, улучшающие микроциркуляцию – помогают снизить степень воспаления.
Кроме лекарственной терапии с успехом используются локальные методики воздействия:
- Мануальная терапия – специальные приемы позволяют восстановить эластичность грушевидной мышцы;
- Лечебная физкультура – необходима для лучшего снятия спазма, растяжения грушевидной мышцы, ее разработки и укрепления;
- Физиотерапия – помогает улучшить трофику, снять спазм, вывести молочную кислоту и другие продукты патологического обмена веществ;
-
Иглоукалывание, введение ботокса и другие методики.

Как различить опасные виды боли в животе
Врач разобрал каждый из видов боли в животе и рассказал, что с ними делать
«Несколько дней временами болит живот. Боли нечастые и несильные. Не бежать же за каждым чихом к врачу. Как понять, что состояние требует консультации врача и какого профиля? Это же зависит от причины боли», — Оксана Горбаль.
Отвечает Наталья Гордиенко, терапевт высшей категории:
Если болит периодически, то это уже повод разобраться в причине недомогания. Начинать стоит с семейного врача. Но, безусловно, предварительно оценить свое состояние можно попробовать самостоятельно: в зависимости не только от дислокации болевых ощущений, но и их характера. Он определяется следующим образом. Лягте на спину, положите ладонь на живот и медленно, глубоко надавливайте на него пальцами. Запомните, в каком месте нажатие вызывает наибольший дискомфорт. Прислушайтесь к боли, она может быть: распирающая (словно вас надувают), тупая, сжимающая, ноющая, острая и кинжальная.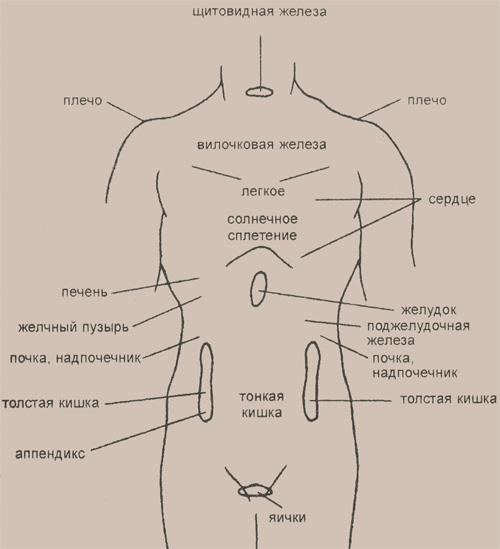 Отличие двух последних в том, что в первом — словно удар током, во втором — ножа. Отметьте, усиливается ли боль при кашле, ходьбе, наклоне, есть ли тошнота, расстройство стула (запор или диарея), повышение температуры, отдает ли боль еще куда-то.
Отличие двух последних в том, что в первом — словно удар током, во втором — ножа. Отметьте, усиливается ли боль при кашле, ходьбе, наклоне, есть ли тошнота, расстройство стула (запор или диарея), повышение температуры, отдает ли боль еще куда-то.
Вспомните начало боли и ее метаморфозы. Скажем, она могла появиться: вдруг, после стресса, переохлаждения, физнагрузки. Быть сразу острой или усилиться потом, быть в одном месте или перейти в другое. Вспомните, сколько времени с тех пор прошло.
ЧИТАЙТЕ ТАКЖЕ
Если боль под ложечкой, тупая или острая, распирающая или ноющая (она может отдавать за грудину там, где пищевод), то не исключено, что причина — гастрит или язвенная болезнь желудка. В пользу этого предположения будут говорить рвота при усилении болей, метеоризм. Такая боль не зависит от физнагрузки, но может появиться после употребления острых, кислых продуктов, крепкого кофе или сильных стрессов в недалеком прошлом.
Обратите внимание, что указанная дислокация и характер боли могут быть вызваны состояниями, совершенно не гастроэнтерологического порядка: инфаркт миокарда, особенно при наличии тошноты и рвоты, а также — воспаление легких. Если рвота цвета кофейной гущи — немедленно звоните 103: у вас открылось кровотечение. Или если боль отдает в левую руку — это может означать острую проблему с сердцем.
Если рвота цвета кофейной гущи — немедленно звоните 103: у вас открылось кровотечение. Или если боль отдает в левую руку — это может означать острую проблему с сердцем.
Если приступ боли без указанных «спецэффектов», приложите теплую грелку на больное место, выпейте небольшими глотками стакан горячей воды или некрепкого чая. И в ближайшие часы обратитесь к гастроэнтерологу.
Резкая, сжимающая боль в правом подреберье (может отдавать в поясницу справа), скорее всего, вызвана холециститом или печеночной коликой. Сопутствующие симптомы — повышение температуры, горечь во рту, рвота желчью (при этом после нее наступает облегчение), а также — тяжесть, тошнота, вздутие. Как правило, такого рода боль возникает после употребления острой или жирной пищи, после тряски в транспорте, занятий аэробикой, мытья полов головой вниз или при сексе. Так себя проявляет также инфаркт миокарда. При этом боль локализуется в районе желчного пузыря, но отдает в правое плечо, под правую лопатку или правую половину грудной клетки. Первая помощь: принять препарат на основе дротаверина или папаверина (дротаверин, но-шпа, но-х-ша, параверин, спазоверин, папазол, андипал) — это снимет спазм, и любой ферментативный препарат (мезим, панкреазим, панкреатин) — это ускорит переваривание пищи и облегчит нагрузку на желчный пузырь. Если есть подозрения на инфаркт, вызывайте неотложку, как и если боль не прошла в течение 40 минут. Прошла — в ближайшие дни вы обязаны попасть на прием к гепатологу или гастроэнтерологу для исключения желчекаменной болезни.
Первая помощь: принять препарат на основе дротаверина или папаверина (дротаверин, но-шпа, но-х-ша, параверин, спазоверин, папазол, андипал) — это снимет спазм, и любой ферментативный препарат (мезим, панкреазим, панкреатин) — это ускорит переваривание пищи и облегчит нагрузку на желчный пузырь. Если есть подозрения на инфаркт, вызывайте неотложку, как и если боль не прошла в течение 40 минут. Прошла — в ближайшие дни вы обязаны попасть на прием к гепатологу или гастроэнтерологу для исключения желчекаменной болезни.
ЧИТАЙТЕ ТАКЖЕ
Резкая (не дольше часа) или несильная, тупая, иногда распирающая (длительная) боль в правом подреберье может означать дискинезию желчевыводящих путей (желчь не поступает нормально в двенадцатиперстную кишку). Отдает в таком случае боль, как правило, в поясницу справа. Такие боли могут сопровождаться диареей или запором, потерей аппетита и либидо, бессонницей, нарушениями менструального цикла. Как правило, такая боль возникает после ссор, волнений, употребления жирной пищи. Проявлять себя подобным образом могут гепатиты А или В, реже — гепатит С (он чреват циррозом печени).
Проявлять себя подобным образом могут гепатиты А или В, реже — гепатит С (он чреват циррозом печени).
Первая помощь аналогична действиям при подозрении на холецистит или печеночную колику.
Ноющая (со временем усиливающаяся и, как правило, отдающая во все органы выше талии и в поясницу) боль в левом подреберье может означать острый панкреатит. Сопутствующие симптомы: странный привкус во рту, рвота без облегчения, головная боль и вздутие живота, вызванные интоксикацией из-за неполноценного переваривания пищи. У тех, кто имеет проблемы с сердечно-сосудистой системой, возможно повышение давления. Возникает такая боль чаще всего после употребления жирной или острой пищи, алкоголя. Внутреннее кровотечение при язве желудка и/или двенадцатиперстной кишки проявляет себя аналогичным образом. Потому этот вид боли требует вызова скорой помощи.
Причиной боли около пупка (боль внезапная, резкая, схваткообразная, сильная) может быть кишечная колика или гастродуоденит (воспаление двенадцатиперстной кишки). Часто это состояние сопровождается ознобом, слабостью, повышенным газообразованием. Возникает после употребления пищи, богатой клетчаткой (все виды капусты, морковь, свекла, все виды бобовых), крепкого кофе и продуктов, содержащих какао (шоколад, какао, конфеты). Еще одна возможная причина таких болей — воспаление лимфоузлов в кишечнике. При такой боли стоит принять спазмолитик. Колика проходит через минут 15—20. Но если есть газообразование, то спазмолитик не поможет, а наоборот, усугубит состояние. Можете дополнительно помочь себе, мягко вызвав послабление стула. Для этого подогрейте стакан желчегонной минералки («Поляна Купель», «Лужанская», «Поляна Квасова»). Выпейте не спеша — за 2—3 минуты.
Часто это состояние сопровождается ознобом, слабостью, повышенным газообразованием. Возникает после употребления пищи, богатой клетчаткой (все виды капусты, морковь, свекла, все виды бобовых), крепкого кофе и продуктов, содержащих какао (шоколад, какао, конфеты). Еще одна возможная причина таких болей — воспаление лимфоузлов в кишечнике. При такой боли стоит принять спазмолитик. Колика проходит через минут 15—20. Но если есть газообразование, то спазмолитик не поможет, а наоборот, усугубит состояние. Можете дополнительно помочь себе, мягко вызвав послабление стула. Для этого подогрейте стакан желчегонной минералки («Поляна Купель», «Лужанская», «Поляна Квасова»). Выпейте не спеша — за 2—3 минуты.
Если боль не проходит, примите обезболивающее, которое оказывает наименьшее раздражающее действие на слизистую ЖКТ: темпалгин, ибупрофен, нимесулид. Сильная режущая (накатывает волнами) боль на уровне талии (отдает в поясницу или промежность) может быть вызвана отхождением камня из почки или почечной коликой. Как правило, присутствует учащенное мочеиспускание. Возникает такая боль чаще всего после резкого похудения или бесконтрольным приемом мочегонных препаратов и «травок». Так проявляет себя также аднексит (воспаление яичников), остеохондроз (особенно если боль отдает в поясницу), аппендицит. Не пейте спазмолитики — не помогут, обезболивающие — могут замаскировать истинный источник боли, что затруднит диагностику. Сразу взывайте неотложку.
Как правило, присутствует учащенное мочеиспускание. Возникает такая боль чаще всего после резкого похудения или бесконтрольным приемом мочегонных препаратов и «травок». Так проявляет себя также аднексит (воспаление яичников), остеохондроз (особенно если боль отдает в поясницу), аппендицит. Не пейте спазмолитики — не помогут, обезболивающие — могут замаскировать истинный источник боли, что затруднит диагностику. Сразу взывайте неотложку.
Боль внизу справа (ноющая тупая, вначале в области солнечного сплетения) может быть вызвана аппендицитом, почечной коликой или дебютом гастрита. Сразу вызывайте скорую: обезболивающие могут замаскировать разрыв аппендикса, что затруднит диагностику. Точной причины возникновения боли нет.
Боль в левой нижней части живота: причины, симптомы
Левая нижняя часть живота представляет собой сложную структуру, содержащую несколько искусно связанных органов.
В левой нижней части живота вы найдете левую почку, левый мочеточник, толстую кишку, мочевой пузырь, кровеносные сосуды и нервы. У женщин вы обнаружите левую маточную трубу и яичник. Сложное расположение делает его предрасположенным к воспалениям, непроходимости или травмам.
У женщин вы обнаружите левую маточную трубу и яичник. Сложное расположение делает его предрасположенным к воспалениям, непроходимости или травмам.
Боль в левом нижнем квадранте
Левая нижняя часть живота — это последняя часть толстой кишки, а у женщин — левый яичник.Небольшой дискомфорт в этой области обычно не вызывает беспокойства. Он заживет и заставит вас чувствовать себя комфортно.
Если у вас возникло беспокойство, связанное с несчастным случаем или травмой, немедленно обратитесь в местную службу экстренной помощи. Аналогичным образом обратитесь за неотложной медицинской помощью, если вы чувствуете давление или боль в груди.
Немедленно обратитесь в службу неотложной помощи или в отделение неотложной помощи, если у вас есть:
- Лихорадка
- Вздутие живота
- Кровавый стул
- Тошнота и рвота
- Потеря веса
- Желтуха
Причины боли в нижней левой части живота
Причины боли в левой нижней части живота могут быть разными: одни могут быть простой болью, а другие — серьезными, как в случае инфекции.
Без лишних слов, вот восемь наиболее частых причин боли в левой нижней части живота.
1. Запор
Первой и наиболее частой причиной боли в животе слева является запор. Запор возникает, когда человек испытывает затруднения при дефекации или испражнения нерегулярны. Когда стул медленно движется через ЖКТ или не может быть выведен из прямой кишки, он вызывает боль в толстой кишке, расположенной в нижнем левом углу живота. Распространенными причинами запора являются обезвоживание, неправильное питание и отсутствие физических упражнений.
2. Камни в почках
Накопление кальция в почках вызывает образование камней в почках. У всех нас есть две почки, расположенные слева и справа от живота. Но когда в левой почке происходит накопление кальция (камни в почках), это может вызвать боль в левой нижней части живота. Человек может не осознавать, что у него камень в почках, пока он не вызовет серьезных проблем, таких как кровь в моче или боли при мочеиспускании.
3. Внутреннее препятствие
Кишечная непроходимость — это состояние, при котором пищевые вещества не могут проходить через пищеварительный тракт при попадании в организм.Эта закупорка может представлять серьезную угрозу, поскольку может привести к частым болям при мочеиспускании, дефекации в нижней левой части живота; Другие эффекты — тошнота и рвота. Кишечные закупорки чаще встречаются у пожилых людей и обычно вызваны другими заболеваниями, такими как дивертикулит или рак толстой кишки.
4. Газ
Можно ли глотать воздух? да. Когда человек глотает воздух во время еды или во время естественного процесса пищеварения, газ часто попадает в пищеварительный тракт.Это возможно, если вы переедаете, жуете жвачку, а также часто курите. Газ в брюшной полости обычно не является проблемой и проходит через прямую кишку или пищевод, но может вызвать дискомфорт, когда застревает в пищеварительном тракте.
Это может быть вызвано:
- глотает больше воздуха, чем обычно
- переедает
- курит
- жевательная резинка
- не может полностью переваривать некоторые продукты
- потребляет продукты, выделяющие газ
Регулярное употребление газа не опасно. Но обратитесь к врачу, если у вас есть следующие симптомы:
Но обратитесь к врачу, если у вас есть следующие симптомы:
- рвота
- диарея
- запор
- потеря веса
- изжога
- кровь в стуле
5. Непереносимость лактозы
Непереносимость лактозы — это просто состояние, при котором у людей возникают проблемы с перевариванием молока и молочных продуктов, таких как сыр и йогурт. Это вызвано дефицитом пищеварительного фермента — лактазы. Лактаза — это пищеварительный фермент, который способствует свертыванию и расщеплению лактозы в молоке.Когда это происходит, возникает боль в животе, сопровождающаяся отрыжкой, вздутием живота, диареей и спазмами желудка.
6. Несварение желудка
Расстройство желудка возникает, когда после еды накапливается кислота. Кислота может накапливаться из-за переедания, слишком быстрого приема пищи, чрезмерного употребления острой и жирной пищи, а в других случаях может быть вызвано приемом лекарств. Боль в животе, ощущение жжения, дискомфорт, изжога, вздутие живота или газы являются признаками несварения желудка.
Симптомы включают:
- изжога
- ощущение вздутия живота
- отхождение газов
- тошнота или рвота
При ухудшении признаков несварения желудка проконсультируйтесь с врачом.
7. Синдром раздраженного кишечника
Синдром раздраженного кишечника (СРК) — стойкое желудочно-кишечное заболевание, которое можно диагностировать только тогда, когда исключены другие возможные причины симптомов человека. Причина синдрома раздраженного кишечника до конца не изучена, но диагноз часто ставится путем исключения возможных признаков синдрома кишечника. Симптомы СРК включали кишечное расстройство, вызывающее боль в животе, диарею и запор.
8.Дивертикулит
Дивертикулит развивается при инфицировании и воспалении дивертикулов кишечной стенки. Он развивается в уязвимых участках толстой кишки, известной как толстая кишка, и встречается в основном у взрослых. Количество дивертикулов увеличивается с возрастом. Из-за этого дивертикулит чаще болеют пожилые люди, а молодые люди тоже могут им заболеть.
Из-за этого дивертикулит чаще болеют пожилые люди, а молодые люди тоже могут им заболеть.
Симптомы включают:
- лихорадка
- тошнота
- рвота
- болезненность живота
9.Грыжа
Грыжа — это результат проталкивания внутреннего органа или дополнительной части тела через плоть или ткани, окружающие ее. При некоторых грыжах может вырасти шишка или выпуклость.
Другие симптомы могут включать:
- Увеличивается размер выпуклости
- Развивается боль в этом месте
- Боль при подъеме
- Тупая боль
- Чувство полноты
Последние мысли
Боль в животе может быть вызвана несколькими причинами, но наиболее частыми причинами являются причины, упомянутые выше.Если вы заметили постоянные боли, вам следует обратиться к врачу для уточнения диагноза и лечения.
Первичный аппендагит сальника в сравнении с дивертикулитом толстой кишки
Abstract
ЦЕЛЬ: изучить клинические характеристики первичного сальникового аппендагита левого отдела и сравнить их с таковыми при дивертикулите левой толстой кишки.
МЕТОДЫ: Мы ретроспективно проанализировали истории болезни и рентгенологические изображения пациентов, у которых была левосторонняя острая абдоминальная боль и которым была проведена компьютерная томография (КТ), показывающая радиологические признаки левого первичного сальникового аппендагита (ПЭА) или острый дивертикулит левой толстой кишки (ACD) в период с января 2001 г. по декабрь 2011 г.В исследование были включены 53 последовательных пациента. Мы также сравнили клинические характеристики, лабораторные данные, лечение и клинические результаты левой ПЭА с таковыми для левой ACD.
РЕЗУЛЬТАТЫ: У 28 и 25 пациентов были диагностированы симптоматические левые ПЭА и АКД, соответственно. Пациенты с левой ПЭА имели очаговую болезненность живота в левом нижнем квадранте (82,1%). При КТ-исследовании у большинства (89,3%) пациентов с левым ПЭА была обнаружена овальная жировая масса с гипертенуированным кольцевым признаком.В случаях левой ACD пациенты имели более диффузную болезненность живота по всей левой стороне (52,0% против 14,3%; P = 0,003). Пациенты с левой ACD имели лихорадку и болезненность восстановления чаще, чем пациенты с левой PEA (40,0% против 7,1%, P = 0,004; 52,0% против 14,3%, P = 0,003, соответственно). Лабораторные отклонения, такие как лейкоцитоз, также чаще наблюдались при левой ACD (52,0% против 15.4%, P = 0,006).
Пациенты с левой ACD имели лихорадку и болезненность восстановления чаще, чем пациенты с левой PEA (40,0% против 7,1%, P = 0,004; 52,0% против 14,3%, P = 0,003, соответственно). Лабораторные отклонения, такие как лейкоцитоз, также чаще наблюдались при левой ACD (52,0% против 15.4%, P = 0,006).
ЗАКЛЮЧЕНИЕ: Если пациенты имеют левостороннюю локализованную боль в животе без сопутствующих симптомов или лабораторных отклонений, клиницисты должны подозревать диагноз ПЭА и рассмотреть возможность проведения компьютерной томографии.
Ключевые слова: Острый живот, Дифференциальный диагноз, придаток сальника, дивертикулит толстой кишки, мультидетекторная компьютерная томография
Основной наконечник: Клинические симптомы первичного сальникового аппендагита (ПЭА) и острого дивертикулита толстой кишки (ACD) у пациентов схожи при левосторонней боли в животе.В нашем исследовании пациенты с ПЭА имели хорошо локализованную болезненность живота, тогда как пациенты с ACD имели слегка диффузную болезненность живота. Пациенты с ACD чаще демонстрировали лихорадку, болезненность восстановления и лейкоцитоз, чем пациенты с PEA. Когда пациенты имеют хорошо локализованную болезненность живота без связанных системных проявлений или лабораторных отклонений, клиницисты должны подозревать диагноз ПЭА и рассмотреть возможность компьютерной томографии (КТ). Характерные результаты компьютерной томографии ПЭА могут позволить клиницистам точно диагностировать заболевание.
Пациенты с ACD чаще демонстрировали лихорадку, болезненность восстановления и лейкоцитоз, чем пациенты с PEA. Когда пациенты имеют хорошо локализованную болезненность живота без связанных системных проявлений или лабораторных отклонений, клиницисты должны подозревать диагноз ПЭА и рассмотреть возможность компьютерной томографии (КТ). Характерные результаты компьютерной томографии ПЭА могут позволить клиницистам точно диагностировать заболевание.
ВВЕДЕНИЕ
Сальниковые придатки представляют собой небольшие мешочки брюшины, заполненные жиром и небольшими сосудами, которые выступают из серозной поверхности толстой кишки [1-4]. Первичный сальниковый аппендагит (ПЭА) — это воспаление сальникового придатка, вызванное перекрутом или спонтанным тромбозом дренирующей вены придатка [5–9].
ПЭА — редкая причина локальной боли в животе у здоровых в остальном пациентов. Единственным клиническим признаком ПЭА является очаговая боль и болезненность в животе без патогномоничных лабораторных исследований. Клинически его часто принимают за дивертикулит или аппендицит, и его можно лечить антибактериальной терапией или даже хирургическим вмешательством.
Клинически его часто принимают за дивертикулит или аппендицит, и его можно лечить антибактериальной терапией или даже хирургическим вмешательством.
Исторически диагноз ПЭА ставился при диагностической лапаротомии, выполняемой по поводу предполагаемого аппендицита или дивертикулита с осложнениями [7,8,10,11]. Благодаря достижениям в радиологических методах, таких как ультразвуковое исследование или компьютерная томография (КТ), ПЭА можно отличить до операции благодаря характерным рентгенологическим данным, и он уже все чаще диагностируется [8,12].
Дивертикулит — это заболевание, которое чаще всего путают с ПЭА у пациента с локальной болью в животе. В Южной Корее дивертикулит гораздо реже встречается в левой ободочной кишке, а ПЭА довольно часто встречается в левой ободочной кишке; оба заболевания левой толстой кишки по-прежнему трудно дифференцировать.
Учитывая, что ПЭА является доброкачественным и самоограничивающимся состоянием, признание этого диагноза важно для клиницистов, чтобы избежать ненужных госпитализаций, антибактериальной терапии, хирургических вмешательств и чрезмерного использования медицинских ресурсов [7,10,13]. Тем не менее, случаи ПЭА все еще нечасты и часто могут быть пропущены даже после визуализационных исследований [8,10].
Тем не менее, случаи ПЭА все еще нечасты и часто могут быть пропущены даже после визуализационных исследований [8,10].
Нет предыдущих исследований, специально разработанных для сравнения клинических характеристик левой ПЭА с таковыми при остром дивертикулите левой толстой кишки (ACD). Настоящее исследование было проведено для описания клинических характеристик и характерных результатов компьютерной томографии левой ПЭА и сравнения их с таковыми для левой ACD.
МАТЕРИАЛЫ И МЕТОДЫ
Это исследование проводилось на пациентах с острой левосторонней болью в животе и диагнозом левой ПЭА или левой ACD по результатам компьютерной томографии в больнице Университета Коньяна с января 2001 года по декабрь 2011 года.
Мы ретроспективно проанализировали истории болезни и КТ-изображения исследуемых пациентов после получения одобрения наблюдательного совета учреждения в отношении клинических характеристик, предполагаемого диагноза перед визуализационными исследованиями, лабораторных данных, рентгенологических результатов и лечения. Если данные для конкретных выводов отсутствовали, они не включались в окончательный анализ.
Если данные для конкретных выводов отсутствовали, они не включались в окончательный анализ.
Все официальные компьютерные томограммы были ретроспективно просмотрены двумя радиологами, чтобы определить, соответствуют ли результаты визуализации ПЭА или ACD.Мы выбрали пациентов, которым два радиолога поставили одинаковый диагноз. Диагноз ПЭА был основан на характерных данных КТ, как показано ниже [10,11,14-16]: (1) жировая масса яйцеклетки; (2) гипертенуированный кольцевой знак; (3) непропорциональное скручивание жира; (4) утолщение стенки кишечника с компрессией или без нее; (5) центральная гиперплотная точка / линия; и (6) дольчатый вид. Диагноз ACD был основан на результатах КТ, таких как наличие воспаленных дивертикулов или утолщения стенки толстой кишки более 4 мм [7,16-18].
Левая ободочная кишка была определена как сегмент ободочной кишки под изгибом селезенки, который включал нисходящую и сигмовидную ободочную кишку. Размер ПЭА был наибольшим диаметром по рентгенологическим данным. Формы были овальными, полукруглыми и треугольными.
Формы были овальными, полукруглыми и треугольными.
Мы оценили рецидивы симптомов у пациентов с ПЭА, просмотрев записи последующих посещений. Один пациент с ПЭА был потерян для последующего наблюдения.
Статистический анализ
Статистический анализ был выполнен с помощью SPSS, версия Windows 18.0 (SPSS Inc., Чикаго, Иллинойс, США), используя критерий χ 2 и точный критерий Фишера. Средние значения сравнивались с помощью теста t . Значение P менее 0,05 считалось значимым.
РЕЗУЛЬТАТЫ
Клинические характеристики пациентов с левым первичным сальниковым аппендагитом
Было 28 последовательных пациентов, у которых в отчетах КТ была диагностирована оставшаяся ПЭА, и их клинические характеристики показаны в таблице. Средний возраст (среднее ± стандартное отклонение) составлял 45 лет.0 ± 11,6 лет (диапазон от 24 до 65 лет), и они чаще встречались у мужчин (соотношение мужчин и женщин = 16:12). У всех пациентов возникли внезапные боли в животе. У двух пациентов (7,1%) наблюдалась тошнота и рвота, а у двух пациентов (7,1%) была температура до 38,3 ° C. Болезненность живота локализовалась в левом нижнем (82,1%) и левом верхнем (3,6%) квадранте. Болезненность рикошета была обнаружена только у четырех пациентов (14,3%), а у одного пациента (3,6%) обнаружилось пальпируемое образование. Предположительный клинический диагноз после анамнеза и медицинского осмотра был ACD (57.1%), ПЭА (25,0%), острый гастрит (7,1%), камень мочеточника (3,6%), запор (3,6%) и острый аппендицит (3,6%) (таблица).
У двух пациентов (7,1%) наблюдалась тошнота и рвота, а у двух пациентов (7,1%) была температура до 38,3 ° C. Болезненность живота локализовалась в левом нижнем (82,1%) и левом верхнем (3,6%) квадранте. Болезненность рикошета была обнаружена только у четырех пациентов (14,3%), а у одного пациента (3,6%) обнаружилось пальпируемое образование. Предположительный клинический диагноз после анамнеза и медицинского осмотра был ACD (57.1%), ПЭА (25,0%), острый гастрит (7,1%), камень мочеточника (3,6%), запор (3,6%) и острый аппендицит (3,6%) (таблица).
Таблица 1
Клиническая характеристика пациентов с первичным сальниковым аппендагитом слева и острым дивертикулитом левой толстой кишки n (%)
| Lt.PEA ( n = 28) | n = 25) | P -значение | |
| Средний возраст (лет) | 45. 0 ± 11,6 0 ± 11,6 | 58,8 ± 16,3 | 0,001 |
| Пол (мужской / женский) | 16/12 | 15/10 | 0,833 |
| Индекс массы тела (кг / м 2 ) | 24,8 ± 3,3 | 24,9 ± 3,0 | 0,921 |
| Основное заболевание (+) | 6 (21,4) | 10 (40,0) | 0,142 |
| Алкоголь (+) | 13 (52,0) | 0.884 | |
| Курение (+) | 11 (39,3) | 8 (32,0) | 0,581 |
| Внезапное начало боли в животе (+) | 28 (100,0) | 25 (100,035) | NA|
| Продолжительность боли (г) | 3,8 ± 5,3 | 4,6 ± 4,1 | 0,537 |
| Тошнота (+) | 2 (7,1) | 2 (8,0) | 1,00 |
| Рвота (+) | 2 (7. 1) 1) | 2 (8,0) | 1,00 |
| Диарея (+) | 0 (0,0) | 3 (12,0) | 0,098 |
| Лихорадка (+) | 2 (7,135) 10 (40,0) | 0,004 | |
| Местоположение болезненности живота | 0,003 | ||
| Фокус | 24 (85,7) | 12 (48,0) | нижний квадрант (82,1)11 (44.0) |
| Левый верхний квадрант | 1 (3,6) | 1 (4,0) | |
| Диффузный | 4 (14,3) | 13 (52,0) | |
| Нежность отскока | (+) 4 (14,3) | 13 (52,0) | 0,003 |
| Пальпируемая масса (+) | 1 (3,6) | 0 (0,0) | 1,00 |
Таблица 2
Предварительная диагностика исследования изображений n (%)
| Оттиск | Lt. PEA ( n = 28) PEA ( n = 28) | Lt. ACD ( n = 25) | |
| PEA | 7 (25,0) | 0 (0,0) | |
| 15 (60,0) | |||
| Воспалительное заболевание органов малого таза | 0 (0,0) | 1 (4,0) | |
| Камень в мочеточнике | 1 (3,6) | 0 (0,0) | 2 (7,1) | 0 (0.0) |
| Запор | 1 (3,6) | 1 (4,0) | |
| Аппендицит | 1 (3,6) | 1 (4,0) | |
| Ишемический колит | 0,02351 (4,0) | ||
| Рак | 0 (0,0) | 1 (4,0) | |
| Перитонит | 0 (0,0) | 2 (8,0) | |
| Энтерит (колит) | 0,0)3 (12,0) |
Лабораторные и рентгенологические данные пациентов с первичным сальниковым аппендагитом слева
Повышенное количество лейкоцитов (WBC) до 10000 / мм 3 было отмечено у четырех из 26 пациентов (15. 4%). Скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ) были увеличены у двух из 13 пациентов (15,4%) и одного из 14 пациентов (7,1%) соответственно. Всем пациентам была выполнена компьютерная томография, средний размер ПЭА составил 2,3 ± 0,6 см (диапазон 1,0–3,7 см). Чаще всего он обнаруживался в нисходящей ободочной кишке (64,3%), сигмовидной кишке (25,0%) и сигмовидно-нисходящем соединении (10,7%) именно в этом порядке. Характерные результаты КТ (рисунок) были продемонстрированы у всех пациентов; яйцевидная жировая масса обнаружена у всех пациентов (100%), гипертенуированный кольцевой признак выявлен у 25 пациентов (89.3%), непропорциональное образование жировых отложений было отмечено у 4 пациентов (14,3%), утолщение стенки кишечника с компрессией или без нее наблюдалось у 6 пациентов (21,4%), а центральная гиперплотная точка / линия (рисунок) была обнаружена у 5 пациентов (17,9%). %) (Стол ). Мы провели контрольную компьютерную томографию у пяти пациентов в период от 1 до 3 недель, и они показали разрешение воспаления.
4%). Скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ) были увеличены у двух из 13 пациентов (15,4%) и одного из 14 пациентов (7,1%) соответственно. Всем пациентам была выполнена компьютерная томография, средний размер ПЭА составил 2,3 ± 0,6 см (диапазон 1,0–3,7 см). Чаще всего он обнаруживался в нисходящей ободочной кишке (64,3%), сигмовидной кишке (25,0%) и сигмовидно-нисходящем соединении (10,7%) именно в этом порядке. Характерные результаты КТ (рисунок) были продемонстрированы у всех пациентов; яйцевидная жировая масса обнаружена у всех пациентов (100%), гипертенуированный кольцевой признак выявлен у 25 пациентов (89.3%), непропорциональное образование жировых отложений было отмечено у 4 пациентов (14,3%), утолщение стенки кишечника с компрессией или без нее наблюдалось у 6 пациентов (21,4%), а центральная гиперплотная точка / линия (рисунок) была обнаружена у 5 пациентов (17,9%). %) (Стол ). Мы провели контрольную компьютерную томографию у пяти пациентов в период от 1 до 3 недель, и они показали разрешение воспаления.
Изображение компьютерной томографии 31-летнего мужчины с острой болью в левом нижнем квадранте. A: 31-летний мужчина с острой болью в левом нижнем квадранте.Отмечается овальная жировая масса с гиператтенуированным кольцом и окружающим воспалением, прилегающим к сигмовидной кишке (стрелка). Поражение соответствует участку болезненности и характерно для первичного сальникового аппендагита. B: 48-летняя женщина с болью в левом нижнем квадранте. Показана овальная жировая аттенуированная масса с центральной областью высокой аттенюации внутри воспаленного сальникового отростка в дистальном отделе нисходящей ободочной кишки (стрелка).
Таблица 3
Характеристики компьютерной томографии первичного левого сальникового отростка n (%)
| Характеристики | Значение | ||
| Расположение | |||
| сигмовидно-нисходящее соединение | 3 (10,7) | ||
| сигмовидная кишка | 7 (25,0) | ||
| Размер (мм) | 2,3 ± 0,6 | 3||
| 22 (78,6) | |||
| Полукруглый | 4 (14,3) | ||
| Треугольный | 2 (7,1) | ||
| Компьютерная томография | 9033|||
| 28 (100.0) | |||
| Гиператенуированный кольцевой знак | 25 (89,3) | ||
| Непропорциональное скручивание жира | 4 (14,3) | ||
| Утолщение стенки кишечника ± компрессия | se | 902,4 / линия | 5 (17,9) |
| Дольчатый вид | 0 (0,0) |
Лечение и клинические результаты пациентов с первичным сальниковым аппендагитом левого края
Хирургическое вмешательство не потребовалось ни в одном из случаев.Двадцать два пациента (78,6%) были госпитализированы, а средняя продолжительность пребывания в больнице составила 5,4 ± 5,0 дня (диапазон 0-24 дня). Двадцать два пациента (78,6%) получали терапию антибиотиками, а 6 пациентов (21,4%) лечились консервативно с гидратацией и умеренными анальгетиками. Продолжительность антибактериальной терапии составила 10,5 ± 8,4 дня (диапазон 3–28 дней) (таблица). Все пациенты прошли клиническое наблюдение, кроме одного. Ни у одного пациента не было симптомов рецидива в течение периода наблюдения (диапазон от 21 дня до 105 мес.).
Таблица 4
Лечение и клинические результаты пациентов с первичным левосторонним сальниковым аппендагитом и острым левосторонним дивертикулитом ободочной кишки
| Lt.PEA ( n = 28) | Lt. ACD ( n = 25) | P -значение | |
| (100,0) | 0,014 | ||
| Лечение | 0,474 | ||
| Антибиотики | 22 (78,6) | 22 (88,0) | |
| 3 (12,0) | |||
| Продолжительность пребывания в больнице (г) | 5,4 ± 5,0 | 10,2 ± 4,0 | <0,001 |
| Продолжительность боли в животе (г) | 3,3 ± 2,9 | 5,6 ± 3,6 | 0,012 |
| Продолжительность болезненности живота (г) | 3,3 ± 1,9 | 7,2 ± 3,8 | <0,001 |
| Продолжительность антибактериальной терапии (г) | 8,410,5 ± 235 16.5 ± 12,6 | 0,045 |
Клинические характеристики, лабораторные данные и лечение пациентов с острым дивертикулитом левой толстой кишки
За период исследования у 25 пациентов была диагностирована левая ACD. Средний возраст составлял 58,8 ± 16,3 года (диапазон от 16 до 86 лет), из них 60,0% (15/25) составляли мужчины. Основным симптомом было внезапное появление локальной боли в животе. Тошнота возникла у двух пациентов (8,0%), рвота у двух пациентов (8,0%) и лихорадка у десяти пациентов (40%).0%). Болезненность в животе была слегка распространена по левой стороне живота (52,0%), а определенная болезненность отскока присутствовала у тринадцати пациентов (52,0%) (таблица). Лабораторные тесты показали, что лейкоциты, СОЭ и СРБ были увеличены у тринадцати из 25 пациентов (52,0%), у девяти из 12 пациентов (75,0%) и пятнадцати из 20 пациентов (75,0%) соответственно. Все пациенты были госпитализированы, средний срок госпитализации составил 10,2 ± 4,0 дня (диапазон 4-20 дней). Все, за исключением трех пациентов, получали антибиотики (88.0%), а средняя продолжительность антибактериальной терапии составила 16,2 ± 12,6 дня (диапазон 6–60 дней) (таблица).
Сравнение клинических характеристик и лабораторных данных: первичный сальниковый аппендагит левого отдела и острый дивертикулит левого толстого кишечника
Средний возраст пациентов с ПЭА был на 13,8 лет моложе, чем у пациентов с ACD (45,0 ± 11,6 лет против 58,8 ± 16,3 года, P = 0,001). Не было значительных различий по полу, индексу массы тела и основному заболеванию. У всех пациентов появилась внезапная боль в животе, но расположение болезненности было разным.При ПЭА боль была более локализованной (85,7% против 48,0%, P = 0,003) в области левого нижнего квадранта (LLQ) (82,1%), тогда как боль была слегка диффузной по всей левой стороне живота. в ACD (14,3% против 52,0%, P = 0,003). Лихорадка и болезненность отскока чаще отмечались при ACD, и это было статистически значимым (7,1% против 40,0%, P = 0,004; 14,3% против 52,0%, P = 0,003; соответственно) (Таблица) .WBC, СОЭ и СРБ чаще повышались при ACD, что значительно отличалось от таковых при PEA (15,4% против 52,0%, P = 0,006; 15,4% против 75,0%, P = 0,003; 7,1% против 75,0%, P <0,001; соответственно).
Сравнение методов лечения и клинических результатов: первичный левый сальниковый аппендагит и острый левый дивертикулит толстой кишки
Средняя продолжительность пребывания в больнице была примерно на пять дней короче (5.4 ± 5,0 дня против 10,2 ± 4,0 дня, P <0,001), а средняя продолжительность антибактериальной терапии была на 6 дней короче (10,5 ± 8,4 дня против 16,5 ± 12,6 дня, P <0,05) в PEA, чем в ACD (таблица). Пациенты с ПЭА испытали уменьшение боли в животе и болезненности в среднем через 3,3 дня, но при ACD боль и болезненность в животе исчезли более чем через 5 дней после лечения. Продолжительность боли была меньше при ПЭА, чем при АКД (3,3 ± 2,9 дня против 5.6 ± 3,6 д, Р = 0,012; 3,3 ± 1,9 дня против 7,2 ± 3,8 дня, P <0,001; соответственно) (таблица).
ОБСУЖДЕНИЕ
Сальниковые придатки, впервые описанные в 1543 г. Везалием, представляют собой небольшие (1-2 см толщиной, 0,5-5,0 см длиной) мешочки из заполненных жиром, покрытых серозной оболочкой структур, присутствующих на внешней поверхности толстой кишки [1 -4]. Не было обнаружено, что эти придатки демонстрируют какие-либо физиологические функции, но предполагается, что они служат защитными подушками во время перистальтики или обеспечивают защитный механизм против местного воспаления, такого как воспаление большого сальника [2,9,13].
PEA, впервые представленный Dockerty et al [6], представляет собой ишемическое воспалительное состояние сальниковых придатков без воспаления соседних органов. Каждый сальниковый отросток имеет одну или две небольшие питающие артерии из прямой кишки и небольшую дренажную вену с узкой ножкой [2,9,14,19,20]. Эти придатки подвержены перекручиванию из-за их формы на ножке с чрезмерной подвижностью и ограниченным кровоснабжением [2,5,9]. ПЭА обычно возникает в результате перекрута сальниковых придатков, что может привести к ишемии или спонтанному венозному тромбозу дренирующей вены [5-9].
ПЭА может возникать в любом возрасте (зарегистрированный диапазон от 12 до 82 лет [13]) с пиком заболеваемости в четвертом-пятом десятилетии, причем мужчины страдают немного больше, чем женщины [3,5,7,12,19, 20]. В текущем исследовании средний возраст пациентов с ПЭА составлял 45 лет, и наблюдалось небольшое преобладание мужчин (16 мужчин, против , 12 женщин). Они были моложе пациентов с ACD, и это согласуется с результатами предыдущих исследований [12].
Пациенты с ПЭА чаще всего проявляют внезапное начало боли в животе над пораженным участком, чаще в LLQ, имитирующем острый сигмовидный дивертикулит [3,15,19,20].Обычно у них нет лихорадки, тошноты или рвоты [2,7,8,19]. У большинства пациентов при физикальном обследовании выявляется хорошо локализованная болезненность живота, также часто выявляется болезненность отскока [8,21]. Образование пальпируется у 10-30% пациентов [22]. В настоящем исследовании все пациенты с ПЭА показали внезапное начало боли в животе, и болезненность была хорошо локализована в области LLQ. Болезненность отскока была обнаружена только у 14,3%, а ощутимая масса отмечена у 3,6%. При ACD у пациентов также внезапно возникала боль в животе, но болезненность была диффузно распределена по левой стороне живота.У них чаще наблюдались тошнота, рвота, лихорадка и болезненность при отскоке, что хорошо соответствовало показателям более раннего исследования [19].
В ПЭА нет патогномоничных диагностических лабораторных данных. Уровни лейкоцитов и СОЭ в норме или лишь умеренно повышены [3,7,8,19]. В текущем исследовании уровни лейкоцитов, СОЭ и СРБ у пациентов с ПЭА были повышены только у 7-15% пациентов. У пациентов с ACD чаще отмечалось повышение лейкоцитов, СОЭ и СРБ.
Нормальные сальниковые придатки обычно не идентифицируются при КТ без окружающей внутрибрюшинной жидкости, такой как асцит или гемоперитонеум [3].Эти придатки обычно имеют жировые отложения, но они немного увеличиваются при воспалении [2,7]. В прошлом ПЭА диагностировали случайно при лапаротомии [7,8,10], но в настоящее время возможно поставить правильный диагноз с помощью патогномоничных рентгенологических данных перед операцией.
ПЭА может возникать на любом сегменте толстой кишки. Наиболее часто вовлеченными участками ПЭА являются сигмовидная кишка [3,15] и нисходящая ободочная кишка, за которой следует слепая кишка [15,19], где они имеют более удлиненные сальниковые придатки [23].Характерная КТ-находка ПЭА — яйцевидное жировое поражение с гипертенуированным кольцом, окруженное воспалительными изменениями [9-11,14-16,24]. Центральная точка с высокой степенью ослабления внутри воспаленного придатка была обнаружена у 42,9% Ng et al [14] и у 54% Singh et al [15]. Это может быть связано с тромбированием сосуда в сальниковых придатках [8,10,11,14-16,25] или фиброзными перегородками [26]. Кроме того, PEA может появиться дольчатой, когда поражены два или более смежных сальникового придатка, лежащих в непосредственной близости [8,14,26], что может помочь дифференцировать PEA от инфаркта сальника [14].В настоящем исследовании яйцевидная жировая масса с гипертенуированным кольцевым знаком была обнаружена у большинства пациентов с ПЭА (89,3%), что аналогично предыдущим исследованиям [8-10,14,15,23]. Тем не менее, мы не обнаружили на снимках КТ каких-либо дольчатых видимых ПЭА.
Обычным предполагаемым клиническим диагнозом для пациентов с ПЭА до радиологических вмешательств был дивертикулит или аппендицит. Mollà et al [26] сообщили, что у 7,1% пациентов, обследованных с целью исключения дивертикулита сигмовидной кишки, были рентгенологические признаки ПЭА.Rao и др. [10] сообщили, что среди одиннадцати ПЭА, обнаруженных при компьютерной томографии, у семи пациентов изначально был ошибочно диагностирован дивертикулит или аппендицит. В текущем исследовании дивертикулит составлял 57,1% предполагаемого диагноза у пациентов с ПЭА. Только 25,0% пациентов подозревались на наличие ПЭА, большинство из которых были сделаны после 2005 года, когда врачи начали распознавать это заболевание.
Раннее рентгенологическое обследование с помощью компьютерной томографии брюшной полости помогло дифференцировать ПЭА от других заболеваний, требующих антибактериальной терапии или хирургического вмешательства [26].С увеличением использования КТ для оценки острого живота, частота ПЭА, вероятно, также увеличится [8,11,12]. В настоящем исследовании только четырем пациентам был поставлен диагноз ПЭА до 2005 года, а остальным был поставлен диагноз после 2005 года.
ПЭА — доброкачественное и самоограничивающееся состояние, выздоровление которого наступает менее чем за 10 дней без антибактериальной терапии или хирургического вмешательства [7, 10,13,23,26]. В целом, пациенты с ПЭА могут лечиться консервативно с помощью пероральных противовоспалительных препаратов [7,8].Однако Sand et al [3] показали частоту рецидивов ПЭА 40%. Они считали, что консервативное лечение может приводить к тенденции к рецидивам, и в рецидивирующих случаях может потребоваться хирургическое вмешательство [3,12]. В текущем исследовании большинство пациентов (78,6%) с ПЭА получали антибактериальную терапию из-за возможности более серьезного диагноза. В течение периода наблюдения рецидивов отмечено не было, даже в случаях, когда лечение велось консервативно. Последующая компьютерная томография пяти пациентов показала разрешение ПЭА.
Никакие предыдущие исследования не были специально разработаны для сравнения клинических характеристик пациентов с левосторонней болью в животе. Однако у этого исследования есть некоторые ограничения, такие как относительно небольшая серия, ретроспективный анализ и отсутствие патологического подтверждения ПЭА. Необходимы дальнейшие проспективные, более масштабные и сравнительные исследования левого ПЭА и левого ACD.
В заключение, клинические симптомы левой ПЭА и левой ACD очень похожи, поскольку у обоих типов пациентов наблюдается левосторонняя боль в животе.Хотя ПЭА встречается редко, если у пациента имеется хорошо локализованная болезненность живота без сопутствующей лихорадки, отскока болезненности или лабораторных отклонений, мы должны подозревать, что диагноз ПЭА и ранняя компьютерная томография должны быть выполнены. ПЭА может показать характерные результаты КТ, которые могут позволить клиницистам правильно поставить диагноз и избежать ненужной госпитализации, антибактериальной терапии или даже хирургического вмешательства.
Когда обращаться к врачу по поводу боли в животе
Боль в животе — относительно распространенный симптом, который часто не требует лечения.Но боль в животе может быть симптомом серьезного состояния, которое может потребовать медицинской помощи, а в некоторых случаях даже неотложной помощи.
Universal Images Group / Getty ImagesТипы и источники боли в животе
Брюшная полость включает пищеварительный тракт, который включает пищевод, желудок, тонкий и толстый кишечник. Кроме того, боли в животе могут вызывать заболевания аппендикса, почек, печени, желчного пузыря и поджелудочной железы.
В большинстве случаев боль в животе не является сильной и обычно проходит после небольшого лечения, если оно вообще проводится.
Например:
- Расстройство желудка может вызывать боль в течение часа или двух, пока ваше пищеварение не нормализуется.
- Спазмы в животе могут быть связаны с вздутием живота и газами.
- Общая боль, доставляющая дискомфорт, но не особенно сильная, чаще всего возникает из-за несварения желудка.
Многие из этих состояний легко поддаются лечению безрецептурными антацидами или другими лекарствами.
С другой стороны, боль в животе, локализованная в определенном месте, резкая, постоянная или усиливающаяся, может сигнализировать о более серьезной проблеме.Обычно это хорошая идея, чтобы проверить это.
Боль, которая исходит от груди и кажется изжогой, может быть сердечным приступом. Это особенно верно, если у вас простреливающая боль в руке, одышка и / или головокружение. В этом случае немедленно обратитесь за медицинской помощью. Не ждите.
Когда звонить своему поставщику медицинских услуг
Как правило, любой абдоминальный симптом должен быть проверен врачом, если вы испытываете один или несколько из следующих симптомов:
- Тупая боль, продолжающаяся более недели
- Сильная боль, которая не проходит в течение 24-48 часов
- Боль, которая усиливается и либо становится более сильной, либо возникает часто
- Боль, сопровождающаяся вздутием живота, длящаяся более двух дней
- Боль, сопровождающаяся необъяснимым похуданием
- Боль, сопровождающаяся диареей, длящаяся более пяти дней
- Боль, сопровождающаяся повышением температуры тела
- Боль, сопровождающаяся жжением или болезненными ощущениями при мочеиспускании
Когда обращаться за неотложной помощью
Никогда нельзя игнорировать более сильную боль в животе.Обратитесь в ближайшее отделение неотложной помощи или позвоните по номеру 911, если у вас есть какие-либо из этих симптомов:
- Постоянная тошнота и рвота
- Боль, сопровождающаяся невозможностью опорожнения кишечника (особенно при рвоте)
- Боль в животе при рвоте кровью
- Обильное или постоянное кровотечение из кишечника
- Боль в желудке, сопровождающаяся одышкой или затрудненным дыханием
- Сильная и внезапная боль
- Сильная болезненность при прикосновении к животу
- Кожа с желтым оттенком
- Вздутие живота
- Боль во время беременности (или при подозрении на беременность)
Слово от Verywell
Боль в животе — распространенный симптом, который может быть вызван чем-то таким простым, как желудочный вирус, или таким серьезным, как разрыв аневризмы аорты.Не рискуйте, если что-то кажется вам неправильным или ощущается «иначе», чем ваша обычная боль в животе. Проверь это.
Часто задаваемые вопросы
Что вызывает боль внизу живота?
Боль внизу живота может быть вызвана различными причинами. Вот некоторые из наиболее распространенных из них:
- Синдром раздраженного кишечника, который вызывает боль в нижней части живота, но иногда и во всем животе
- Запор, который обычно вызывает боль в нижней левой части живота, но может также возникать в нижней части живота. средний
- Аппендицит, который сначала вызывает боль вокруг пупка, которая затем переходит в нижнюю правую часть живота
- Дивертикулит, который вызывает боль в левой нижней части живота, но может возникать по всему животу
Как снять боль в животе?
Лечение боли в животе зависит от причины, но есть несколько общих приемов, которые можно предпринять дома при легкой боли в животе.Пейте воду и прозрачные жидкости и избегайте твердой пищи в течение нескольких часов. Если у вас рвота, подождите не менее шести часов, прежде чем съесть небольшой мягкий прием пищи, и избегайте молочных продуктов, цитрусовых, жирной пищи, помидоров, кофеина и алкоголя.
Что вызывает боль в животе при кашле или чихании?
Одной из основных причин боли при кашле, чихании, наклонах или поднятии тяжестей является грыжа. Если боль внезапно усиливается или вы видите вздутие живота, обратитесь за медицинской помощью для постановки правильного диагноза.
Острая боль в животе | Информация для пациентов | JAMA
Острая боль в животе возникает внезапно, может сохраняться в течение нескольких часов или дней и может быть вызвана различными состояниями или заболеваниями. Этот тип боли в животе является распространенной жалобой на физическое состояние и побудил более 7 миллионов обращений в отделения неотложной помощи в США в прошлом году. Иногда боль в животе возникает из-за запора или переедания и проходит без лечения.Однако в других случаях боль может быть предупреждающим признаком чего-то более серьезного. Сопутствующие симптомы тошноты, рвоты или лихорадки вместе с определенными физическими показаниями (см. Ниже) предполагают проблемы с брюшной полостью, которые могут потребовать хирургического лечения. Именно такую ситуацию врачи часто называют острым животом . Есть также особые и дополнительные проблемы, когда боль в животе возникает у младенцев, детей, женщин и пожилых людей.
Номер JAMA от 11 октября 2006 г. включает статью об использовании обезболивающих и о том, как они могут повлиять на оценку пациентов с острой болью в животе.
Показания острого живота
Боль в животе
Охрана (сокращение мышц брюшного пресса и дискомфорт при нажатии врача на живот)
Жесткость (твердость) мышц живота
Отскок и болезненность усиление сильной боли и дискомфорта, когда врач резко прекращает нажимать на локализованную область живота)
Лейкоцитоз (увеличение количества лейкоцитов)
Диагностические тесты для оценки боли в животе
Лабораторные исследования образцов крови и мочи
Рентген грудной клетки и брюшной полости
УЗИ (оценка органов брюшной полости с помощью звуковых волн)
Компьютерная томография (x -лучевой метод с использованием компьютерного программирования для получения подробных изображений)
Эндоскопия (трубка, вводимая в рот для осмотра верхних отделов желудочно-кишечного тракта или вводимая в прямую кишку для осмотра нижних отделов желудочно-кишечного тракта)
Ангиография (краситель исследования основных кровеносных сосудов)
Радионуклидное сканирование (вводимые красители, определяющие источники кишечного кровотечения)
Боль сильная, периодическая или постоянная (длится более 6 часов)
Боль усиливается и мешает вам есть или двигаться
Ваш живот опух и болезненен
боль связана с невозможностью мочеиспускания, опорожнения кишечника или отхождения газов
Боль сопровождается одышкой, головокружением, рвотой или высокой температурой
Боль распространяется в грудь, шею или плечо
У вас рвота кровью
У вас вагинальное кровотечение, а также боль
Вы обнаружили кровь в стуле или моче
Чтобы найти эту и предыдущие страницы пациентов JAMA, перейдите в указатель страниц пациентов на веб-сайте JAMA по адресу http: // www.jama.com. Многие из них доступны на английском и испанском языках.
Источники: Американский колледж хирургов, Американская академия семейных врачей
.Страница пациента JAMA является государственной службой JAMA . Информация и рекомендации, представленные на этой странице, в большинстве случаев подходят, но не заменяют медицинский диагноз. Для получения конкретной информации о вашем личном состоянии здоровья, JAMA предлагает вам проконсультироваться с врачом.Врачи и другие медицинские работники могут делать некоммерческие фотокопии этой страницы для передачи пациентам. Чтобы приобрести массовые переиздания, звоните по телефону 203 / 259-8724.
ТЕМА: БОЛЬ
Болезненный живот у собак — симптомы, причины, диагностика, лечение, выздоровление, лечение, стоимость
Ветеринар начнет диагностический анализ с того, что спросит вас о недавнем анамнезе поведения вашей собаки. Будьте готовы описать любые симптомы или признаки отклонения от нормы, которые вызвали у вас недавнее беспокойство.Вас могут спросить подробности о рационе вашего питомца; Например, если вы кормите своего питомца столовым кормом, это важная информация, которую должен знать ветеринар. Другие факты, которые будут полезны при диагностике болезненного живота, — это подробности недавних путешествий, советы о возможном воздействии токсинов и подсказки относительно недавней травмы или травмы. Ветеринару также необходимо знать, был ли ваш питомец стерилизован или, если нет, есть ли вероятность беременности.
Ветеринар может выбрать общий анализ крови, химический профиль и анализ мочи.Информация, полученная в результате этих тестов, может оказаться важной частью диагностики.
Медицинский осмотр будет включать проверку слизистых оболочек, прослушивание легких на предмет звуков, таких как ненормальное потрескивание, и проверку сердца на качество пульса.