Кожные инфекции — довольно частое явление у детей.
Большинство детей хотя бы раз в жизни переносили инфекции кожи. Данная патология является основной причиной обращений детей в поликлинику к дерматологам.
Кожные инфекции — довольно частое явление у детей, особенно у новорожденных детей и грудных. К наиболее часто встречающимся инфекциям относят пиодермию (до 60% дерматозов у детей), рожистое воспаление, импетиго, везикулопустулез. Также к часто поражающим кожные покровы в детском возрасте инфекциям относятся контагиозный моллюск, вирусные бородавки, грибковые поражения (микозы) и герпетические высыпания.
При правильном лечении кожные инфекции проходят бесследно, именно поэтому родителям так важно знать симптомы заболеваний кожи. В статье мы постараемся привести описание ряда возможных инфекций кожи у детей и возможностей борьбы с ними.
Пиодермия — инфекционное заболевание кожных покровов, вызываемое стрептококками, стафилококками, пневмококками, кишечными палочками и другими возбудителями.
К разновидностям пиодермии являются импетиго и везикулопустулез. Импетиго — инфекционное заболевание кожных покровов, характеризующееся образованием пузырьково-гнойничковых высыпаний. Возбудителями импетиго являются стрептококки и стафилококки. У детей наиболее часто поражаются открытые части тела: голень, кисти, лицо. Начинается кожная инфекция у ребенка с появления красных болезненных пятен, которые затем покрываются мелкими пузырьками с гнойным содержимым. Через некоторое время пузырьки прорываются, гнойное содержимое вытекает с последующим образованием корочек. Терапия импетиго, как и любой другой пиодермии, подразумевает обработку пораженной кожи дезинфицирующими растворами с последующим нанесением мази с антибиотиком. Термином везикулопустулез — чаще всего обозначают кожную инфекцию (пиодермию) у грудничков. Предшествует заболеванию запущенная (инфицированная) потница. Характеризуется везикулопустулез мелкими множественными высыпаниями с мутным содержимым. Высыпания обычно локализуются на ягодицах, в паху, в складках кожи, передней поверхности живота, шее, волосистой части головы.
Импетиго — инфекционное заболевание кожных покровов, характеризующееся образованием пузырьково-гнойничковых высыпаний. Возбудителями импетиго являются стрептококки и стафилококки. У детей наиболее часто поражаются открытые части тела: голень, кисти, лицо. Начинается кожная инфекция у ребенка с появления красных болезненных пятен, которые затем покрываются мелкими пузырьками с гнойным содержимым. Через некоторое время пузырьки прорываются, гнойное содержимое вытекает с последующим образованием корочек. Терапия импетиго, как и любой другой пиодермии, подразумевает обработку пораженной кожи дезинфицирующими растворами с последующим нанесением мази с антибиотиком. Термином везикулопустулез — чаще всего обозначают кожную инфекцию (пиодермию) у грудничков. Предшествует заболеванию запущенная (инфицированная) потница. Характеризуется везикулопустулез мелкими множественными высыпаниями с мутным содержимым. Высыпания обычно локализуются на ягодицах, в паху, в складках кожи, передней поверхности живота, шее, волосистой части головы.
Еще одной разновидностью инфекции кожи у детей является рожистое воспаление (рожа)
Контагиозный моллюск представляет собой доброкачественную, склонную к саморазрешению инфекцию кожи, вызывающуюся поксвирусами.
Заболевание редко поражает детей до 1 года, а наиболее часто встречается в возрасте 2–5 лет. Заражение происходит при контакте с больным. Инкубационный период варьирует от 2 недель до 6 месяцев. Группами риска являются дети младшего возраста, дети, которые плавают или принимают ванны вместе, а также лица с иммунодефицитными состояниями. Инфекция проявляется образованием множественных полушаровидных жемчужного или телесного цвета папул с центральным углублением, возникающих на туловище или в местах сгибов. Размеры элементов варьируют от 1 до 10 мм. Высыпания могут существовать несколько месяцев и даже лет. Разрешение (вскрытие шаровидных образований с последующим заживлением ранки) может наступить спонтанно, нередко ему предшествует воспаление. Но чаще приходится прибегать к специализированной помощи в удалении моллюсков из-за опасности их дальнейшего распространения. Терапия осуществляется деструктивными методами: физическая деструкция, крио- и лазеро-терапия. Поскольку данное состояние является доброкачественным и склонно к саморазрешению, лечение не является обязательным, однако в пользу его проведения свидетельствуют ускоренное разрешение процесса на фоне лечения, снижение выраженности симптомов и риска распространения инфекции, а также предотвращение образования шрамов.
Вирусные бородавки представляют собой доброкачественные эпителиальные разрастания, вызванные папилломовирусом человека. Инфекция встречается часто, особенно у детей и подростков. У здоровых людей выздоровление происходит спонтанно, у лиц с иммунодефицитными состояниями процесс может носить распространённый и персистирующий характер. Клинические проявления зависят от локализации, наиболее часто поражаются ладони и подошвы. Типы вирусных бородавок.
- Простые бородавки — гладкие телесного цвета папулы, постепенно увеличивающиеся с развитием характерных гиперкератотических наслоений на поверхности, могут возникать вторично в местах поражений.
- Мозаичные бородавки — возникают как группа маленьких отдельных плотно сгруппированных бородавок, часто резистентны к терапии.
- Плоские бородавки — разрозненные папулы с уплощенной вершиной, расположенные обычно на лице, руках или ногах.

Хотя в большинстве случаев бородавки разрешаются самостоятельно в течение 2 лет, отдельные элементы могут персистировать длительное время, увеличиваться и становиться болезненными, в связи с чем рекомендуется проведение терапии.
Салициловую кислоту следует рассматривать как препарат выбора в лечении вирусных бородавок. Она используется местно в составе кремов, мазей, гелей и коллоидов, при этом концентрация активного компонента варьирует от 11% до 50%. Салициловая кислота эффективно растворяет гиперкератотические массы, но раздражает здоровую кожу.
Крио- и лазеро- терапия: достаточно болезненные (хотя и эффективные) методы лечения у детей из-за сопутствующих процессу боли, отёка и образования волдырей. После агрессивной криотерапии и лазеротерапии могут оставаться рубцовые изменения кожи.
Другие методы: хотя карандаши с нитратом серебра и препараты формальдегида также применяются в терапии вирусных бородавок, данные об эффективности и безопасности их использования у детей ограничены.
Микозы — кожные заболевания у детей и взрослых, которые вызываются грибковой инфекцией. Чаще всего встречаются кератомикозы (разноцветный или отрубевидный лишай), которые поражают сально-волосяные фолликулы и себорейные дерматиты. Распространены также кандидозы — заболевания, которые вызываются дрожжеподобными грибками, проявляющиеся в виде стоматита, отечности губ, воспалений уголков рта. Дерматофитии — поражение кожи, которое чаще всего представляет собой грибковую инфекцию стоп. Лечение микозов проводят различными системными противогрибковыми препаратами в сочетании с активным местным лечением.
Простой герпес — вирусное заболевание кожи у детей и взрослых, которое вызывает образование пузырьков на коже и слизистой в области рта и носа, реже на других участках лица и тела. Лечение специфическими противовирусными препаратами (как местными, так и системными) на основе ацикловира.
Существует более ста видов кожных болезней у детей.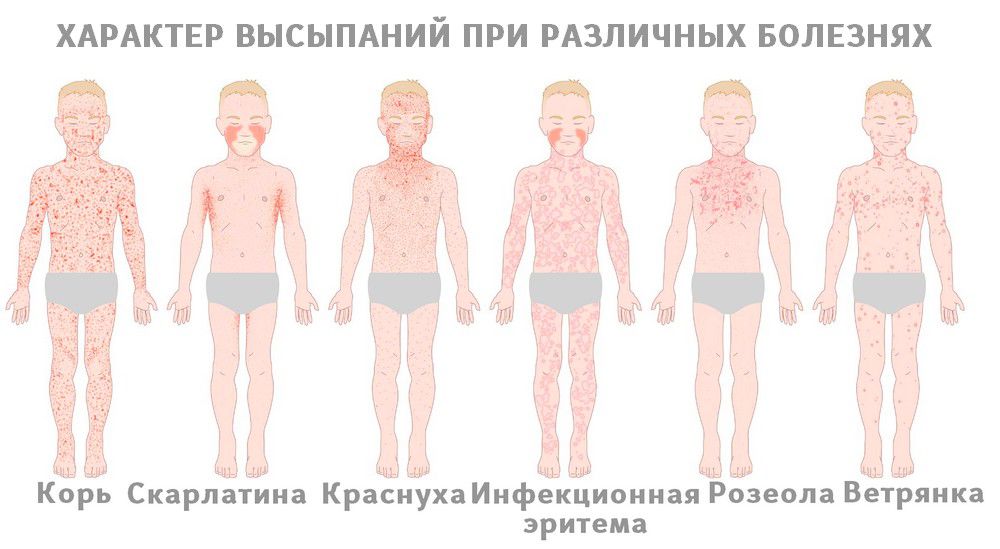 При всем разнообразии симптомов, часто их проявления схожи между собой. Поэтому так важно поставить правильный диагноз, что под силу только опытному специалисту. Нельзя полагаться на интуицию и заниматься самолечением ребенка. При любых сомнительных высыпаниях на коже — обратитесь к врачу!
При всем разнообразии симптомов, часто их проявления схожи между собой. Поэтому так важно поставить правильный диагноз, что под силу только опытному специалисту. Нельзя полагаться на интуицию и заниматься самолечением ребенка. При любых сомнительных высыпаниях на коже — обратитесь к врачу!
Детская дерматология
В настоящее время в мире насчитывается свыше двадцати тысяч форм заболеваний кожи, почти половину из которых составляютдерматозы. В детском возрасте одно из главных мест занимают аллергические заболевания кожи или так называемые аллергодерматозы, частота которых по разным данным составляет от 50 до 80% и неуклонно повышается.
Виды кожных заболеваний у детейСамые распространенные дерматологические заболевания, характерные для детского возраста, можно разделить на восемь основных групп.
В первую группу входят дистрофические заболевания кожи. Как правило, это наследственные заболевания, примером которых может служить акродерматити буллезный эпидермолиз.
Как правило, это наследственные заболевания, примером которых может служить акродерматити буллезный эпидермолиз.
Ко второй группе относятся бактериальные кожные заболевания (пиодермии). К ним относятся стафилодермия, стрептодермия, пузырчатка и омфалит. Особенно часто в детских коллективах встречают импетиго (одну из форм стрептодермии).
Третья группа представлена вирусными заболеваниями кожи. Чаще всего это герпетическая инфекция, возбудителями которой являются вирусы двух типов простого герпеса. Легко передается от ребенка к ребенку, контагиозна.
К четвертой группе относятся аллергические заболевания. Чаще встречается атопическийдерматит, проявляющийся в повышенной чувствительности кожи в случае контакта с различными аллергенами. Также известна крапивница, вызывающая появление волдырей с сильным зудом.
В пятую группу входят новообразования на коже, такие, какродинкии папилломы,бородавкии т. д. Ни в коем случае нельзя самим удалять появившуюся бородавку или родинку, это может сделать лишь врач, с помощью прижигания или криодеструкции.
д. Ни в коем случае нельзя самим удалять появившуюся бородавку или родинку, это может сделать лишь врач, с помощью прижигания или криодеструкции.
К шестой группе относятся грибковые заболевания кожи. Самыми распространенными являются трихофилия, фавус, кандидоз, дерматозооноз, микроспория, лишай.
В седьмую группу входят различные поражения ногтей. Это может происходить как из-за грибковых инфекций, так и из-за заболеваний внутренних органов, нарушения обмена веществ, нехватки минералов и витаминов.
К восьмой группе, последней относится поражение волос. Видов этих заболеваний достаточно много, к примеру, у некоторых детей встречается аллопеция (общее облысение), у других – гипертрихоз (обратная ситуация – чрезмерное оволосение туловища и конечностей). Нередко возникают острые гнойные воспаления в области волосяной сумки и волосяного основания, а также сальных желез и окружающих тканей. В детских коллективах нередко фиксируется педикулез (гниды, вши).
Кожные болезни у детей отличаются от недугов у взрослых по своим проявлениям. О наличии дерматологического заболевания у ребенка сигнализируют различные высыпания. Они могут проявляться в виде пятен и сыпи, папул и бугорков, узелков и волдырей, гнойничков и пузырьков, чешуек, ссадин, рубцов, язв и т.д.
При обнаружении у ребенка тех или иных симптомов кожных заболеваний, следует немедленно записаться на приемк детскому дерматологу.
Перед первым посещением врача не нужно пользоваться противоаллергическими и наружными лекарственными средствами, поскольку это приведет к искажению картины заболевания!
Детский дерматолог поставит точный диагноз и назначит индивидуальную схему терапии для каждого ребенка, а также проконтролирует процесс дальнейшего лечения и реабилитации!
распространенные симптомы болезней и возможное лечение
Детские кожные заболевания весьма разнообразны, однако многие из них имеют схожие симптомы, и иногда постановка правильного диагноза является сложной задачей даже для опытных специалистов. Именно поэтому нельзя полагаться на собственную интуицию и заниматься самолечением. Причины кожных заболеваний разнообразны — проявления острых и хронических инфекционных болезней, аутоиммунные состояния, наследственность, изменения нервной системы, гипо- и гипервитаминозы, паразитарные поражения кожи и другие. Как лечить кожные заболевания? Это зависит от диагноза, точно определяющего вид кожной болезни, а иногда и совокупность нескольких дерматозов.
Именно поэтому нельзя полагаться на собственную интуицию и заниматься самолечением. Причины кожных заболеваний разнообразны — проявления острых и хронических инфекционных болезней, аутоиммунные состояния, наследственность, изменения нервной системы, гипо- и гипервитаминозы, паразитарные поражения кожи и другие. Как лечить кожные заболевания? Это зависит от диагноза, точно определяющего вид кожной болезни, а иногда и совокупность нескольких дерматозов.
При попытке описать все многообразие и структуру заболеваний такого сложного и самого большого человеческого органа, как кожа, становится очевидным, что единой принятой классификации в современной дерматологии до сих пор не существует. Поэтому мы постараемся систематизировать все детские дерматозы, разделив их на две большие группы: кожные поражения и высыпания инфекционного и неинфекционного характера. В каждой группе выделим ряд разделов в соответствии с доминирующей причиной того или иного кожного заболевания. Нижеприведенная классификация не претендует на полноту и построена в интересах данной статьи, при этом она призвана дать обзор ключевых детских дерматологических заболеваний.
Кожные высыпания и поражения инфекционного происхождения у детей
Выделим в этой группе несколько разделов:
- сыпь при острых вирусных и бактериальных инфекционных заболеваниях;
- пиодермии, или гнойничковые заболевания кожи при инфицировании стрептококками, стафилококками и другими;
- микозы, или поражения участков кожного покрова патогенными грибами;
- хронические инфекционные заболевания кожи, вызываемые микобактериями и боррелиями — туберкулез, клещевой бруцеллез (болезнь Лайма) и лепра.
На некоторых из них остановимся подробнее, другие рассматривать не будем по причине их редкости и специфичности.
Экзантемы острого инфекционного происхождения
Кожные высыпания, или сыпи, врачи именуют экзантемами (древнегр. exanthema). Итак, в дерматологии различают шесть инфекционных болезней детской кожи. Они классифицированы в медицине в соответствии с установленной нумерацией:
- Корь (РНК-вирус рода морбилливирусов).
- Скарлатина (бета-гемолитический стрептококк группы А).

- Краснуха (тогавирус).
- Ветряная оспа, инфекционный мононуклеоз (вирусы герпеса 3, 4-го типов), энтеровирусы Коксаки и ECHO.
- Инфекционная эритема (парвовирус В19).
- Детская розеола — внезапная экзантема, или трехдневная лихорадка (вирусы герпеса 6, 7-го типов).
Дифференциация указанных так называемых первичных экзантем — тех, которые появились не в результате предыдущих высыпаний на коже или ее повреждений, — представлена ниже в двух таблицах — по картине сыпи можно предварительно постановить тот или иной диагноз (см. табл. 1 и 2)
Таблица 1. Клиническая картина инфекционных болезней с сыпью.
1 Продром — период заболевания между инкубацией инфекции и непосредственно самой болезнью.
Таблица 2. Картина экзантемы и ее локализация.
Хотя вышеперечисленные острые инфекционные заболевания сопровождаются экзантемами — сыпью, все же они могут проявляться и при хронических инфекциях, и при неинфекционных заболеваниях кожи. При этом в случаях с различными инфекциями экзантемы проявляются по-разному: при одних (корь, ветрянка, скарлатина и так далее) они обязательно присутствуют и выражены, при других (краснуха, мононуклеоз и другие) — проявляются не всегда.
При этом в случаях с различными инфекциями экзантемы проявляются по-разному: при одних (корь, ветрянка, скарлатина и так далее) они обязательно присутствуют и выражены, при других (краснуха, мононуклеоз и другие) — проявляются не всегда.
Гнойничковые заболевания кожи у детей
Гнойничковые поражения кожного покрова у детей, или пиодермии, являются очень частым явлением в детской дерматологии. Почти все они вызываются стафилококками и стрептококками, сопутствующими жизнедеятельности детей практически повсюду — в воздухе, домашней пыли, речной воде, песочнице, на одежде и коже. Достаточно небольшого повреждения кожи — ссадины, царапины, микротравмы, трещины, — и бактерии без труда проникают внутрь эпидермиса. Если у ребенка сильный иммунитет, то, вероятно, ничего не произойдет, но при гиповитаминозе, переохлаждении, переутомлении, нарушениях функционирования сальных и потовых желез, эндокринной системы следует ожидать тех или иных проявлений пиодермии, а именно:
- Фолликулита, гнойничкового воспаления волосяной воронки или всего фолликула.

- Фурункулеза, локального гнойно-некротического воспаления волосяного фолликула и окружающей ткани, которое может приобрести хронический характер.
- Карбункула, багрово-красного, горячего при прикосновении, гнойно-некротического воспаления целой группы волосяных фолликулов с расположением в коже и подкожной клетчатке, имеющего несколько гнойно-некротических стержней.
- Гидраденита, гнойного воспаления потовых желез, часто в подмышечных впадинах.
- Импетиго, поверхностных, легко вскрывающихся пузырьково-гнойничковых высыпаний с воспалительным венчиком, локализованных преимущественно на лице и открытых участках конечностей.
- Сухой стрептодермии, поверхностных розоватых шелушащихся округлых пятен, покрывающихся мелкопластинчатыми чешуйками, проявляющихся чаще всего на лице, но также на коже спины, ягодиц, рук и ног и оставляющих после себя временную депигментацию кожи.
- Эктимы, глубокого язвенного воспаления кожи размером до нескольких сантиметров с возвышающимися краями и гнойным мягким дном, покрытым сухой коркой.

При лечении вышеизложенных кожных заболеваний у детей, помимо специфической антибактериальной терапии, почти всегда показаны процедуры УВЧ и УФО, а также лазеротерапия. Гнойничковые заболевания кожи делят на три основные группы в зависимости от возбудителя: стафилодермии, стрептодермии и стрептостафилодермии, — которые, в свою очередь, подразделяются на поверхностные и глубокие формы.
Наиболее частые микозы у детей
Поражения участков кожного покрова патогенными грибами классифицируются на основе рода и вида грибов, а также по локализации — например, принадлежности к таким придаткам кожи, как ногти и волосы, и по глубине и широте поражения кожных тканей и их ответной реакции на патогенные грибки. Таким образом, в детской дерматологии различают:
- Кератомикозы, где центральное место занимает отрубевидный, или разноцветный, лишай, который вызывается грибом Malassezia furfur (Pityrosporum ovale)[1]. Изначально он локализуется в сально-волосяных фолликулах в форме желтовато-бурых точек, которые вначале сливаются и образуют сантиметровые четко очерченные пятна, а затем пятна повторяют этап роста точек и превращаются в крупные очаги поражения кожи — размером с ладонь.

- Дерматофитии в виде микозов стоп (Trichophyton mentagrophytes, Trichophyton rubrum), эпидермофитии (Epidermophyton floccosum), микроспории (Microsporum canis, Microsporum ferrugineum), трихофитии (Trichophyton violaceum, Trichophyton tonsurans, Trichophyton mentagrophytes, Trichophyton verrucosum), фавусов (Trichophyton schoenleinii).
- Кандидоз, который вызывается дрожжеподобными грибами Саndida albicans, чем и обусловлено данное название заболевания кожи и слизистых оболочек, часто проявляется в виде стоматита, воспалений углов рта, отечности губ. При слабой иммунной системе у детей может развиться в хроническую генерализованную форму с проявлением в виде гранулем в разных частях тела.
- Глубокие микозы в виде бластомикозов (Blastomyces dermatitidis, Clenosporella loboi), споротрихозов (Sporotrichum schenckii) и хромомикозов (Hormodendron) — в России встречаются достаточно редко, но имеют тенденцию к учащению.
- Псевдомикозы в виде эритразмы (Corynebacterium minutissimum) или актиномикоза (Actinomyces israelii), возбудителями которых являются и не грибы, и не бактерии, а микроорганизмы, занимающие промежуточное положение между ними, детская кожа поражается ими крайне редко.

Лечение каждого вида микоза основывается на тщательной диагностике и сугубо индивидуально, но, само собой, требует применения специфических противогрибковых препаратов.
Вирусные дерматозы у детей
Хотя некоторые острые вирусные заболевания, вызывающие кожные высыпания у детей, были рассмотрены выше, здесь кратко остановимся на некоторых наиболее частых проявлениях вирусов семейства Herpesviridae, то есть герпеса, разумеется, за исключением тех из них, которые не приводят к поражению центральной нервной системы.
- Простой герпес, вызывающий пузырьковые образования на слизистой и коже в области рта и носа, относится к первому из восьми типов герпеса (Herpes simplex virus 1, или HSV-1), хотя иногда поражения могут вызываться вирусом второго типа (HSV-2). Его рецидивирующая форма, называемая герпетиформной экземой Капоши, встречается у детей, больных атопическим дерматитом или экземой, и проявляется повышением температуры до 39–40°С и высыпанием пузырьков в пораженных местах кожи.

- Бородавки, которые подразделяются на обычные, или вульгарные, подошвенные, плоские и остроконечные. Они вызываются вирусом папилломы человека (Human Papillomavirus, или HPV), у детей встречаются плоские (HPV-3), обычные (HPV-2,3) и реже — подошвенные бородавки (HPV-1,2,4). Заболевание передается прямым кожным контактом при наличии микротравм кожи, но только при сниженном клеточном иммунитете.
Иногда иммунитет справляется с этим вирусом самостоятельно и бородавки проходят, как и появились, иногда требуется соответствующее квалифицированное лечение у дерматолога. В любом случае заговорами у бабок и колдунов, прикладыванием жаб и лягушек этот вирус не вылечить. В ряде случаев может потребоваться комплексное длительное лечение или даже хирургическое вмешательство.
Поражения кожи неинфекционного происхождения у детей
В группе детских кожных заболеваний неинфекционного происхождения мы также выделим несколько разделов.
- Поражения кожи паразитарного характера, вызываемые насекомыми и другими паразитами.

- Аллергодерматозы у детей на фоне пищевой, медикаментозной и другой непереносимости, сывороточной болезни, интоксикации, а также аллергия неустановленного происхождения.
- Кожные высыпания у детей на фоне изменений нервной системы.
- Болезни сальных и потовых желез у детей.
- Гипо- и гипервитаминозы.
- Поражения соединительной ткани у детей в результате системных заболеваний (дерматомиозита ювенального, красной волчанки, склеродермии линейной и других).
- Наследственные заболевания кожи у детей (ихтиоз, кератодермия, буллезный эпидермолиз, болезнь Реклингхаузена).
Итак, рассмотрим заболевания избирательно и иллюстративно.
Паразитарные поражения кожи у детей
Наиболее распространенные детские паразитарные заболевания кожного покрова вызываются вшами и клещами. Риск заболеваемости ими значительно повышается после поступления детей в детские дошкольные заведения, школы, спортивные секции, детские лагеря и другие регулярно действующие крупные социальные группы. Приведем некоторые заболевания.
Приведем некоторые заболевания.
- Педикулез. Вызывается головной (Pediculus Humanus Capitis), платяной (Pediculus Humanus Corporis) или лобковой (Phthirus Pubis) вошью и проявляется в виде зуда различной интенсивности от укусов насекомых (в зависимости от разновидности паразита), которые питаются кровью своего хозяина, откладывая и приклеивая яйца к волосам или складкам одежды. Распространено заблуждение, что вшами можно заразиться от животных, — это не так, поскольку эти паразиты могут жить исключительно на теле человека.
- Чесотка. Вызывается внутрикожным паразитирующим чесоточным клещом Sarcoptes scabiei hominis черепахообразной формы и проявляется за счет проделывания самками этого паразита в эпидермисе ходов и вентиляционных отверстий для доступа кислорода к отложенным в коже личинкам, которые затем выбираются на ее поверхность.
- Демодикоз. Обусловлен наличием в устьях волосяных фолликул клещей угревой железницы Demodex folliculorum.
 Вероятно, что само заболевание вызывают не данные паразиты, а микроорганизмы, которые они заносят в более глубокие отделы фолликулов и сальных желез, что сопровождается появлением розовых угрей и гранулем. Это предположение основано на том, что клещи Demodex folliculorum нередко обнаруживаются на абсолютно здоровой или излишне жирной коже[2].
Вероятно, что само заболевание вызывают не данные паразиты, а микроорганизмы, которые они заносят в более глубокие отделы фолликулов и сальных желез, что сопровождается появлением розовых угрей и гранулем. Это предположение основано на том, что клещи Demodex folliculorum нередко обнаруживаются на абсолютно здоровой или излишне жирной коже[2]. - Лейшманиоз кожный. Вызывается простейшими одноклеточными жгутиковыми микроорганизмами лейшманиями (Leishmania tropica). Это редкое для России, «импортное» заболевание, которое привозится отдыхающими в странах Средиземноморья, Ближнего и Среднего Востока, Средней Азии и Закавказье, им можно заразиться от больного человека, мелких грызунов и москитов. Единственным «утешением» при этом заболевании является тот факт, что после излечения у детей, как правило, остается стойкий иммунитет на всю жизнь[3].
Лечение указанных видов поражений кожи специфично и значительно разнится как по срокам, так и по характеру применения тех или иных лекарственных средств.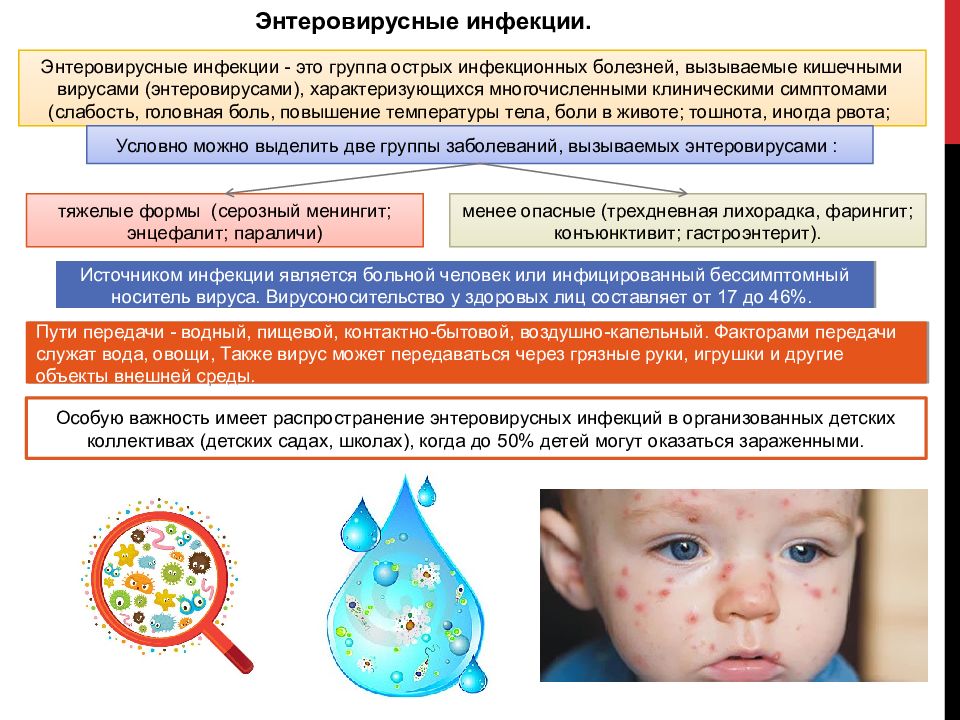
Аллергическая сыпь у детей
Аллергодерматозы различной природы встречаются в нашем обществе все чаще и чаще, этому способствует множество причин, среди которых:
- наследственность;
- инфекционные заболевания;
- патологически стерильные условия быта или разведение грязи и сырости в квартире;
- неправильное питание с множеством искусственных добавок;
- регулярный контакт с различными химическими соединениями: бытовой химией, косметикой, парфюмерией, выхлопными газами и прочим;
- заболевания желудочно-кишечного тракта, печени, эндокринной, иммунной и нервной систем.
Приведем несколько наиболее распространенных причин возникновения аллергической сыпи у детей.
- Контактный дерматит бывает химической (например, соприкосновение с бытовой химией), физической (перепады температур, механическое и лучевое воздействие и прочее) и биологической природы (фотодерматит — когда аллергены активируются под воздействием солнечного света).
 Если контакт с раздражителями не повторяется регулярно, то такие дерматиты либо проходят самостоятельно, либо после применения местных лекарственных средств.
Если контакт с раздражителями не повторяется регулярно, то такие дерматиты либо проходят самостоятельно, либо после применения местных лекарственных средств. - Атопический дерматит (АтД). Сегодня проявление симптомов этого заболевания в возрастной период до семи лет может достигать 80%[4], конечно, это не означает, что четверо из пяти детей больны им в хронической форме. Наследственность имеет решающую роль в развитии этого заболевания: при обоюдном здоровье родителей риск болезни ребенка составляет 10–20%, если этим заболеванием страдает один из родителей — вероятность заболевания ребенка доходит до 45–55%, если и мать, и отец столкнулись с АтД, риск появления болезни у детей увеличивается до 60–80%[5]. В дерматологии выделяется три фазы развития заболевания: младенческая — до двух лет, детская — от двух до 13 лет, подростковая и взрослая — старше 13 лет[6]. Клиническая картина в этих возрастных категориях несколько отличается, однако постоянным симптомом является приступообразный зуд.
 Лечение АтД обычно очень длительное.
Лечение АтД обычно очень длительное. - Токсидермия. Ее отличие от контактного дерматита заключается в получении раздражителя не через кожу, а посредством вдоха, через желудочно-кишечный тракт или путем введения лекарственных средств. Лечение основано на удалении раздражителя из организма.
- Крапивница характеризуется высыпанием зудящих и жгущих волдырей на поверхности кожи или слизистой оболочке. Причинами болезни могут выступать природные раздражители (растения, насекомые), а также холод или солнечный свет, пищевые продукты или лекарства. Лечение направлено в первую очередь на устранение антигена.
- Синдром Лайелла — это тяжелое токсическое заболевание с кожной аллергической реакцией на лекарственные препараты: на сульфаниламиды и антибиотики (преимущественно), противосудорожные, противовоспалительные и противотуберкулезные средства. Выражается образованием обширных пузырей, эрозий на коже и слизистых оболочках, в отслойке и некрозе эпидермиса.
 Лечится исключительно стационарно.
Лечится исключительно стационарно. - Экзема — хроническое рецидивирующее заболевание, сопровождающееся зудом, жжением, сыпью, причинами которого могут быть как разнообразные внешние, так и внутренние факторы. В развитии экземы ключевую роль играет генетическая расположенность к аллергии.
Сильное кожное воспаление и зуд приводят к расчесам, нарушающим защитные свойства кожи и открывающим «входные ворота» для бактериальной или грибковой инфекции. После ее присоединения течение заболевания ухудшается, лечение затрудняется. Поскольку до визита к врачу бывает сложно разобраться, появилась ли вторичная инфекция, в аптечке хорошо иметь комбинированный препарат, способный воздействовать и на воспаление и зуд, и на инфекцию. Такое средство обычно содержит антибиотик и противогрибковый агент местного действия, а также какой-либо глюкокортикостероид (например, естественный человеческий гидрокортизон), который может быстро купировать воспаление и зуд.
Кожные высыпания у детей на фоне изменений нервной системы
Неинфекционным заболеваниям кожи, как правило, свойственно несколько причин возникновения, но в данной группе превалирует нейрогенная природа болезней.
- Кожный зуд, или ощущение потребности в расчесывании кожи, — предположительно, видоизмененное чувство боли, сопровождающееся слабым раздражением нервных рецепторов на коже, или результат биологических ядов при укусах насекомых, при подъеме на большую высоту и раздражении барорецепторов. Механизм зуда не изучен до конца, но он может быть и навязчивой идеей, и объективной потребностью успокоить рецепторы.
- Нейродермит и Лишай Видаля — хроническое воспалительное заболевание кожи с выраженными покраснениями и утолщениями кожного покрова и склонностью к образованию папул (узелков) на его поверхности. Диффузный (нелокализованный) нейродермит почти невозможно отличить от атопического дерматита, особенно на заключительной стадии последнего.
- Детская почесуха, или пруриго, или строфулюс, обычно развивается у детей в возрасте от полугода до пяти лет и является следствием аллергического статуса родителей. Проявляется в форме ярко-розовых отечных элементов в виде уртикария (как при крапивнице), трансформирующихся в зудящие «узелки» (папулы) с «сумочками» (везикулами) на вершине.
 Толчком к ее появлению часто становится введение прикорма или перевод ребенка на искусственное вскармливание, также причиной могут стать появление глистов, развитие заболеваний желудочно-кишечного тракта, прием лекарственных средств.
Толчком к ее появлению часто становится введение прикорма или перевод ребенка на искусственное вскармливание, также причиной могут стать появление глистов, развитие заболеваний желудочно-кишечного тракта, прием лекарственных средств. - Псориаз — хроническое кожное заболевание нейрогенного и аутоиммунного характера, проявляющееся в форме равномерной папулообразной сыпи, которая постепенно сливается в плоские крупные красно-розовые бляшки, покрывающиеся рыхлыми серебристо-белыми чешуйками. Отдельные виды псориаза, хотя и редко, но все же встречаются у детей.
Болезни сальных и потовых желез у детей
Среди заболеваний придатков кожи, к которым относятся сальные железы, волосы и ногти, особо следует выделить четыре.
- Себорея, или расстройство салообразования, которое заключается в изменении химического состава кожного сала и сопровождается усиленной или пониженной функцией сальных желез, обычно проявляется в период полового созревания, а также при неправильных питании и гигиене, различных заболеваниях.
 При сухой себорее ее возбудителем может являться Pityrosporum ovale.
При сухой себорее ее возбудителем может являться Pityrosporum ovale. - Угри обыкновенные, или акне, чаще всего являются логическим развитием себореи и имеют хронический гнойно-воспалительный характер воспаления сальных желез. Механизм их возникновения заключается в закупорке протоков сальных желез, в результате чего застоявшееся сало начинает разлагаться и питать различные, преимущественно кокковые бактерии, образуя багрово-синюшные узлы с черными точками. Несвоевременное лечение приводит после самопроизвольного вскрытия угрей к образованию рубцов.
- Потница возникает при гиперфункции потовых желез, перегревании или при неправильной гигиене и проявляется в высыпании розово-красных миллиметровых узелков и пятен на шее, вверху грудной клетки, внизу живота и в естественных кожных складках. В целом это безобидное заболевание, вылечиваемое устранением дефектов гигиены, при помощи различных средств, например настоев лечебных трав, но при затяжном характере может служить благоприятной основой для стафилококковых и стрептококковых инфекций.

- Гипергидроз, в отличие от потницы, не выражается высыпаниями и возникает на фоне эмоциональных нагрузок, системных заболеваний (таких как туберкулез, ревматизм), плоскостопии и прочих, обычно проявляется в виде ладонно-подошвенного и гипергидроза крупных складок. Один из методов лечения состоит в поочередном принятии горячих и холодных ванночек с отварами из буквицы лекарственной, листьев грецкого ореха, шалфея, череды, ромашки и дубовой коры, а также в присыпании пудрой с оксидом цинка, уротропином, тальком, жжеными квасцами и лимонной эссенцией.
Итак, дерматологические болезни бывают инфекционного и неинфекционного характера. Но и во втором случае возможно присоединение инфекции. Иными словами, любой дерматит может быть осложнен вторичной инфекцией через попадание вредоносных агентов на поврежденную расчесами кожу.
*** Материал не является публичной офертой. Информация о стоимости приведена для ознакомления и актуальна на декабрь 2020 года.
Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.
Инфекционные болезни кожи детей в Запорожье
Причиной многих кожных заболеваний в детском возрасте может стать распространение патогенной микрофлоры. Инфекционные заболевания кожи распространены в младенческом, детском и подростковом возрасте.
Детский дерматолог «Оксфорд Медикал» поможет в лечении этих патологий юным пациентам в Запорожье, предоставив компетентную консультацию их родителям, проведя детальную диагностику и назначив продуктивный курс лечения.
Самыми распространенными заболеваниями кожи инфекционного происхождения у детей являются корь, краснуха, ветрянка.
ПРИЧИНЫ И СИМПТОМЫ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ КОЖИ ДЕТЕЙ
Краснуху вызывает вирус, стремительно прогрессирующий в организме на протяжении 5-10 дней. Этой болезни чаще подвержены дети в возрасте от полугода до двух лет. Симптомами этого заболевания являются:
Симптомами этого заболевания являются:
- повышенная температура тела;
- образование легкой сыпи розового цвета по всему телу;
- жар.
В тяжелых случаях и при высокой температуре болезнь сопровождается судорогами.
Причиной кори также является вирус, инкубационный период которого составляет 8-12 суток. В этот период повышается температура, начинается озноб, глаза ребенка становятся красными от притока крови, появляется сильный кашель. Сначала в области лица, а позже – по всему телу, появляются высыпания мелкого формата и ярко-красного цвета. Позже на внутренней поверхности щек образуются белые пятна.
Ветрянка вызывается разновидностью вируса герпеса, имеет острое течение и сопровождается высокой температурой с ознобом. Заражение происходит от больных детей и вирусоносителей. Чаще всего ветрянкой поражаются группы детей при совместном пребывании в детсаду или на прогулках во дворе. Переболевшие дети остаются вирусоносителями и в 97% всех эпизодов вырабатывается стойкий иммунитет на всю жизнь..gif) Симптомами этой болезни являются:
Симптомами этой болезни являются:
- капризность и неспокойное поведение;
- увеличение температуры тела до 40 градусов;
- увеличение в объемах лимфатических узлов;
- потеря аппетита;
- высыпания красного цвета.
Впоследствии сыпь, размером с комариный укус, постепенно увеличивается в диаметре и внутри ее образуется жидкость мутного цвета. Ребенка мучат сильные расчесы, зуд, болезненные ощущения.
ДИАГНОСТИКА И ЛЕЧЕНИЕ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ КОЖИ
Кроме того, врачам отделения детской дерматологии приходится сталкиваться и с другими заболеваниями этой категории – скарлатиной, гнойничковыми патологиями, дерматофитиями, герпесами, микозами.
Современное диагностическое оснащение МЦ «Оксфорд Медикал» в Запорожье позволяет своевременно и со стопроцентной точностью установить диагноз и идентифицировать болезнь и ее возбудителя.
Опытные детские дерматологи «Оксфорд Медикал» для этого используются данные клинического осмотра, анамнеза и результаты лабораторных исследований крови на иммуноглобулин, общий анализ крови и другие обследования.
В лечебных целях назначаются медикаментозные средства, призванные снять зуд, отечность и болезненность. Одновременно с тем необходимы антиаллергенные препараты, средства повышения иммунитета и противовирусные средства.
Врач может назначить физиотерапевтические процедуры в целях повышения динамики выздоровления и укрепления организма в восстановительный период.
Всех юных пациентов отделения детской дерматологии ожидают внимательные, а главное, — компетентные и опытные врачи, проявляющие индивидуальный подход к каждому ребенку. Они учитывают физиологические особенности детей, интенсивность развития болезни, ее течение и симптомы.
Чтобы пройти результативный курс лечения ребенка от инфекционных болезней кожи, необходимо обратиться к врачу-дерматологу детского отделения дерматологии МЦ «Оксфорд Медикал». Сделать это можно, записавшись на прием по телефону в Запорожье: 233 7 233
БОЛЕЗНИ КОЖИ У ДЕТЕЙ ПЕРВОГО ГОДА ЖИЗНИ: ВОПРОСЫ ДИАГНОСТИКИ | Суворова К.
 Н.
Н.Ведение новорожденных и детей грудного возраста, страдающих кожными болезнями, требует от врача-дерматовекеролога точных решений и оперативных действий, эффективность которых во многом зависят от правильной и своевременной диагностики. Детская дерматовенерология в настоящее время оказалась для дерматовенерологов не только чрезвычайно ответственной, но и самой сложной областью. Несмотря на то, что в лечении детей с кожной патологией принимают участие врачи разных специальностей, не удается достичь удолетворительных результатов в плане снижения уровня заболевания и повышения эффективности лечебно профилактической помощи. Особенно велико число диагностических ошибок. Детская дерматология тесно связана с профилактикой наследственной патологии, так как рождение больного ребенка побуждает родственников обратиться к врачу для определения генетического прогноза. Повышение уровня профессиональной нозологической диагностики является начальным и необходимым условием для развития лечебной, профилактической и медикогенетической помощи. Предлагаются краткие обзоры по вопросам диагностики, лечения, профилактики и реабилитации детей, страдающих кожными и венерическими болезнями.
Ведение новорожденных и детей грудного возраста, страдающих кожными болезнями, требует от врача-дерматовекеролога точных решений и оперативных действий, эффективность которых во многом зависят от правильной и своевременной диагностики. Детская дерматовенерология в настоящее время оказалась для дерматовенерологов не только чрезвычайно ответственной, но и самой сложной областью. Несмотря на то, что в лечении детей с кожной патологией принимают участие врачи разных специальностей, не удается достичь удолетворительных результатов в плане снижения уровня заболевания и повышения эффективности лечебно профилактической помощи. Особенно велико число диагностических ошибок. Детская дерматология тесно связана с профилактикой наследственной патологии, так как рождение больного ребенка побуждает родственников обратиться к врачу для определения генетического прогноза. Повышение уровня профессиональной нозологической диагностики является начальным и необходимым условием для развития лечебной, профилактической и медикогенетической помощи. Предлагаются краткие обзоры по вопросам диагностики, лечения, профилактики и реабилитации детей, страдающих кожными и венерическими болезнями.
To cure neonates and babies who suffer from
skin diseases requires that dermatovenerologist should take
accurate decisions and make prompt actions whose efficiency
largely depends on correct and timely diagnosis. Pediatric
dermatovenereology has proved to be not only a highly crucial but
the most chalenging area for dermatovenereologysts. Despite rhe
fact that physicians of various disciplines participate in the
treatment of infants with skin abnormalities, there are no
saticfactory results in reducing incidence rates and enhancing
therapeutical and preventive care.
There are a great deal of diagnostic errors. Pediatric
dermatovenereology is closely associated with the prevention of
hereditary pathology as the birth of an ill baby makes his
relatives to visit a doctor to determine a genetic prognosis. To
enhance the level of professional nosological diagnosis is a
primary and essential condition for the development of
therapeutical, prophylactic, and medical and genetic care.
Brief reviews on 1) diagnosis, 2) treatment, prevention,
rehabilitation of infants, with skin and venereal diseases are
proposed.
Кафедра
дерматовенерологии (зав. — доктор
мед. наук проф. К. Н. Суворова)
Российской медицинской академии
последипломного образования.
Prof. K.N. Suvorova, MD, Head of the Department of
Dermatovenerology, Russian Medical Academy of Postgraduate
Training
Введение
У детей первого
года жизни различные поражения
кожи обнаруживаются чаще, чем в
других возрастных группах.
Патология кожи в этот период
отличается выраженной специфичностью
нозологического профиля и
необычностью клинических
проявлений дерматозов, известных и
у взрослых, но манифестирующих
иначе. Врач-дерматовенеролог
должен знать об особых состояниях
кожи у новорожденных, о
специфических подходах к лечению
дерматозов, особенностях организма
ребенка грудного возраста,
определяющих его реакции на
медикаменты или способствующих
утяжелению и хронизации дерматозов
и развитию типичных для этого
возраста осложнений. В первые
месяцы жизни могут возникать
внезапно тяжелые и остро
протекающие дерматозы, когда
срочно необходимы установление
точного диагноза и ургентная
помощь, оказать которую можно лишь
совместными усилиями педиатров и
дерматологов. Могут встретиться
вторичные поражения кожи при
врожденных дефектах метаболизма и
других полиорганных синдромах с
дебютом в младенческом возрасте;
дерматолог, имея адекватное
представление о таких болезнях,
должен своевременно направить
ребенка к педиатру и другому специалисту
в соответствии со своими
диагностическими предположениями.
С другой стороны, часто самые
обычные поражения кожи впервые
обнаруживает врач-педиатр,
постоянно наблюдающий ребенка. В
таких случаях он должен уметь
заподозрить кожнуюболезнь и
направить ребенка к дерматологу.
Задача педиатра — выявление и
лечение внутренних заболеваний,
способствующих обострению или
торпидному течению дерматоза, а
дерматовенеролог обязан правильно
диагностировать кожные и
венерические болезни, в каком бы
возрасте они ни встречались, на
основе профессионального знания
семиотики дерматозов и болезней,
передающихся половым путем, и
умения использовать специальные
методы нозологического
распознавания.
Зная основные этиологические и
патогенетические методы лечения
дерматозов, дерматовенеролог
должен определять этапность
терапии, использовать разные
варианты специального лечения
разнообразными топическими
средствами, осуществлять
реабилитацию. Согласно
профессионально-должностным
требованиям к специалисту детскую
дерматовенерологию должен знать
каждый дерматовенеролог, так как
отдельной специальности по этой
дисциплине нет. На практике этот
раздел, особенно патологии кожи у
детей первого года жизни,
оказывается самым трудным для
дерматовенеролога. На основе опыта
кафедры дерматовенерологии
Российской медицинской академии
последипломного образования и
детского отделения Московской
клинической
кожно-венерологической больницы №
14 мы предлагаем обсудить некоторые
относящиеся к этой области вопросы.
Таблица 1. Диагностика дерматозов у детей грудного возраста и вспомогательные исследование
| Основные методы | Дополнительные мероприятия |
| Осмотр и клинико-морфологический анализ высыпных элементов и технические приемы: | Патоморфологические исследования кожного биоптата: |
| Пробы на потоотделение | Гистологические |
| Осмотр под лампой Вуда | Ультраструктурные |
| Прочие | Иммунофлюросцентные |
| Сбор
анамнеза : опрос родственников и лиц ухащивающих за ребенком | Цитологические анализ отпечатков |
| Осмотр кровных родственников обследование контактировавших лиц | Гемограмма |
| Микроскопическое и культуральное исследование материала с очагов поражения | Анализ мочи: |
| Комплекс серологических реакций на сифилис | Общий |
| Клиническая оценка общего состояния | По Ничипоренко |
| Рентгенография костей при врожденном сифилисе, пороках развития , пролиферативных заболеваниях | Анализ
кала: На копрологию На гельминты На дисбактерикоз |
| Биохимические исследования крови | |
| Паракоагуляционные тесты | |
| Иммунограмма (Т-лимфоциты
и их субпопуляции, ИРИ, В-клетки, lgG,
lgM, lgA; циркулирующий иммунный
комплекс, комплементарная
активность крови, активность
фагоцитоза ) Уровень lgE общий и аллергенспецифических антител(РАСТ; определение преципитирующих lgG-антител) Специальные биохимические, кариологические, иммунологические анализы при подозрительных клинических синдромах с дермопатиями Определение чувствительности флоры из кожных поражений к антимикробным средствам |
ПРИНЦИПЫ ДИАГНОСТИКИ И МЕТОДЫ ОБСЛЕДОВАНИЯ
Главная причина диагностических ошибок — недооценка информативности данных, которые можно получить с помощью клинико-морфологического анализа поражений кожи, являющегося специфическим диагностическим методом дерматологии. Дерматологическое обследование состоит в первую очередь из визуального осмотра с детальной интерпретацией первичных и вторичных высыпных элементов, дополняемого простыми тестами для выявления ряда симптомов (Ни-кольского, Унны — Дарье, симптомы псориатической триады, зоны расшатанных волос и др.) и такими несложными техническимив приемами, как граттаж, диаскопия, осмотр под лампой Вуда, микроскопия волос, исследование функций кожных желез, анализ рисунка гребешковой кожи и т.д. Под лампой Вуда можно не только увидеть зеленое свечение волос при микроспории, которая обнаруживается у некоторых детей уже в 3-месячном возрасте, или красную флюоресценцию пузырной жидкости при врожденной эритропоэтиче-ской порфирии, но и рассмотреть незаметные при обычном освещении слабые воспалительные и дисхро-мические пятна, идентификация которых чрезвычайно важна для ранней диагностики факоматозов, так как белые пятна и пигментации на первом году жизни могут быть единственными видимыми признаками этих грозных заболеваний. Жизненно важными могут оказаться и результаты проб на потоотделение, выявляющих ангидроз, который без соответствующей коррекции приведет к тяжелым нарушениям терморегуляции, фебрильным судорогам и еще более печальным последствиям невыявленных пороков развития, сопровождающихся гипоплазией или нарушениями функции потовых желез. Микроскопическое исследование стержня волос позволяет достоверно диагностировать синдром Нетертона и множество других заболеваний, характеризующихся врожденными аномалиями волос, часть которых ассоциирована с иммунными и психическими нарушениями.
Таблица 2. Изменеия и поражения кожи у новорожденных детей раннего грудного возраста.
| Физиологические и переходные состояния у новорожденных | Патологические прцессы |
| Первородная смазка* | Токсическая эритема новорожденных* |
| «Колыбельный чепец»(остатки смазки на голове)* | Переходящие отеки* |
| Физиологический катар кожи* | Сосудистые измененияцвета типа арлекина* |
| Физиологическое шелушение* | Склередема* |
| Сальный ихтиоз* | Склерема* |
| Лануго-первичные волосы* | Адипонекроз новорожденных* |
| Желтая линия живота* | Младенческий себорейный дерматит |
| Телеангиэктазии новорожденных* | Врожденные генодерматозы |
| Гипергидроз новорожденных* | Опрелости |
| Милиария неосложненная | Пеленочный дерматит |
| Перениальный дерматит | |
| Милиария осложненная | |
| Везикулопустулез | |
| Пиококковый пемфигоид | |
| Эксофолитативный дерматит Риттера |
Примечания. Звездочкой отмечены специфические для неонтанального периода состояния и болезни кожа
Таблица 3. Проявление гормонального криза.
| Кожные | Другие |
| Повышенное салоотделение | Нагрубание молочных желез |
| Гнейс | Десквамативный вульвовагинит |
| Милиумы-ретеционные сальные кисты | Гидроцеле |
| Очаговые пигментации | Простатит |
| Снижения резистентности к липофильной флоре | Гиперемия и отечность кожи наружных гениталий |
В отсутствие таких структурных
аномалий при дифференциальной
диагностике не следует забывать о
сифилитической алопеции.
Дополнительную информацию для
ранней диагностики
диспластических гено-дерматозов и
наследственных нарушений
кератиниза-ции даст осмотр
гребешковой кожи ладоней и подошв.
При этом могут быть выявлены не
только аномалии флексорных складок
в виде дисморфогенетиче-ских стигм,
но и патогенетические признаки
нарушения формирования
папиллярных узоров, включенные в
ядро синдрома при некоторых
пороках развития. Характерная
высокая интенсивность
дополнительных складок на
гребешковой коже в первые месяцы
часто является единственным
признаком вульгарного
ауто-сомно-доминантного ихтиоза,
тогда как явное шелушение
возникает к концу года или позже.
Симптом лакированных подушечек на
кончиках пальцев, почти лишенных
эпидермальных гребней, что
особенно ярко проявляется в первые
месяцы жизни, характерен для
пластинчатого ихтиоза, грубые
деформации флексорных складок
типичны для заболеваний,
сопровождающихся внутриутробным
формированием грубых и стягивающих
гиперкератотических слоев. Уже во
второй половине первого года жизни
может отчетливо наблюдаться
исчезновение папиллярных узоров
после разрешения пузырей, что
является важным признаком,
позволяющим дифференцировать
дистрофический бул-лезный эпидермолиз от других
типов и определять прогноз. В ряде
случаев приходится прибегнуть к
ви-тропрессии и воспользоваться
пуговчатым зондом, так как на
первом году у детей, заболевших
туберкулезом, может возникать не
только узловатая эритема, но и в
редких случаях острый
диссеминированный милиар-ный туберкулез
кожи. Посредством витропресии можно обнаружить характерные
желтовато-коричневые мелкие пятна
в случае саркоидоза, различия в
цвете при диаскопии позволят
дифференцировать сосудистые пятна
и кровоизлияния,
дипигментированные пятна и
анемический невус. Приемом
граттажа дерматолог должен
пользоваться постоянно для
выявления не только феноменов
Ауспитца, но и скрытого шелушения
при различных дерматозах, а также
пурпуры, серозных колодцев,
акантолиза. Сбор анамнеза и
осмотр родственников составляют
следующий этап обследования.
Анамнез часто малоинформативен,
пациент еще не может предъявлять
жалоб, а родители не всегда
внимательно фиксируют динамику
заболевания. Тем важнее именно в
этом возрасте полнота
кли-нико-морфологического анализа
и обследование семьи. При осмотре
кровных родственников можно
получить необходимые данные для
подтверждения или исключения
менделирующего дерматоза. Что
касается мультифакториальных
дерматозов, генеалогические
сведения важны для их научного
изучения, но не имеют практической
диагностической ценности, так как в
момент осмотра у родственника
может быть ремиссия, а
анамнестические указания неточны,
кроме того, отсутствует такой
альтернативный признак, как разный
тип наследования при моногенных
болезнях. Осмотр родственников и
других лиц, тесно контактирующих с
ребенком, в большей степени
необходим при выявлении
инфекционного или паразитарного
дерматоза как для
подтверждения диагноза, так и для
назначения эффективных
лечебно-профилактических
мероприятий, однако особая
необходимость обследования матери
возникает при подозрении на
бленнорею, сифилитическую
пузырчатку, диффузную инфильтрацию
Гохзингера, остеохондрит,
коризу или другие
поражения, которые могут быть
связаны с болезнями, передающимися
половым путем. Из числа лабораторных
исследований для установления
диагноза при подозрительной
клинической картине обязательны
анализы, подтверждающие кандидоз
или другие грибковые поражения,
чесотку, венерические болезни.
Пиодермии обычно диагностируются
клинически, но следует иметь в виду
и другие бактериальные дерматозы.
Например, если импетиго при
адекватном лечении не заживает в
течение недели, надо обязательно
выполнить исследования для
исключения дифтерии кожи. Патоморфологическое
исследование кожи проводится в
исключительных случаях, оно
показано при опухолях, саркоидозе,
лимфомах, иглистом
ихтиозе Курта- Маклина,
для дифференциальной диагностики
нозологических форм буллезного
эпидермолиза.
Можно выполнить простой цитологический
анализ мазков-отпечатков с
эрозии и дна пузыря. У детей с
недержанием пигмента в содержимом
пузыря обнаруживается 50%
эозинофилов. Других показаний мало,
так как герпетиформный дерматит с
ранним дебютом в конце первого года
жизни исключительно редок, а
ювенильный пемфигоид
и семейная пузырчатка Хейли-Хейли
развиваются позже. Можно выявить
различия между стафилококковым
синдромом обожженной кожи и
синдромом Лайелла: при первом
пузыри возникают в зернистом слое
эпидермиса, при втором — в
ба-зальном слое, хотя диагноз
обычно ставится на основании
клинической картины.Следует
подчеркнуть важность рентгенологического
исследования длинных трубчатых
костей в первые 3 мес жизни, когда
может быть выявлен остеохон-дрит,
относящийся (при 11-111 степени) к
достоверным признакам раннего
врожденного сифилиса, что особенно
существенно, когда другие его
признаки — висцеральные поражения,
даже множественные очаги диффузной
инфильтрации кожи —
интерпретируются неправильно и не
сделаны серологические анализы.
Рентгенографию костей следует
назначать при появлении
клинических признаков мастоцитоза
или болезни Абта — Леттерера — Сиве
для установления формы или
распространенности поражений.
Важное диагностическое значение
имеет рентгенография челюстей при
подозрении на синдром Криста —
Сименса.
Таблица 4. Особо опасные дерматозы или их эпизоды у новорожденных и младенцев
| Инфекции | Эпидемическая пузырчатка новорожденных |
| Стафилококковый синдром обоженной кожи(эксфолиативный дерматит новорожденных Риттера фон Риттерсгайна) | |
| Гангренозная рожа | |
| Гангренозная эктима | |
| Генерализованный хронический кандидоз | |
| Герпетиформная экзема Капоши | |
| Детский папулезный акродерматит(синдром Джанотти-Крости) | |
| Имунные болезни и токсические реакции | Синдром Стивенса-Джонсона |
| Синдром Лайелла-токсический эпидермальный некролизис | |
| Плазмаассоциированный дефект фагоцитоза (десквамативная эритродермия Лейнера) | |
| Эксфолиативные эритодермии любой этиологии(токсические, медикаментозные, лимфобластические) | |
| Наследственные болезни | Атопическая эритодермия Хилла |
| Врожденные моногенные дерматозы с генерализованным воспалительным, буллезными, кератотическими поржениями кожи | |
| Энтеропатический акродерматит | |
| Болезни неизвестной этиологии | Склерема новорожденных |
| Склередема новорожденных | |
| Мастоцитоз системный (кожно-висцеральный) |
Перечисленным практически
исчерпывается круг основных
исследований, необходимых для
установления нозологического
диагноза. Однако для оценки тяжести
состояния, наличия фоновых
нарушений и ин-теркуррентных
заболеваний требуется ряд
лабораторных анализов, минимальный перечень которых
приводится в табл. 1.
К дополнительным
исследованиям относятся и
некоторые этиологически значимые
мероприятия (исследование биоптата
кожи, специальные анализы при
вторичных дермопатиях) в силу
редкой потребности или
недоступности в условиях
кожно-венерологической больницы
или поликлиники. Следует обратить
внимание на необходимость частого
повторения анализов мочи при
микробных дерматозах и атопическом
дерматите в связи с опасностью
развития острого пи-огенного
нефрита и мембранодеструктивных
процессов, контроля иммунограммы
при проведении
имму-нокорригирующей терапии,
определения пептидных молекул
средней массы и других показателей
эндогенной интоксикации у детей с
осложненным атопиче-ским
дерматитом и другими тяжелыми
дерматозами. Высокий уровень
эндотоксикоза отражается также в
мезенхимальных, печеночных и
паракоагуляционных тестах,
протеино- и гемограмме. Может
срочно потребоваться исследование
крови на сахар во время лечения
глюкокортикостероидами больных
тяжелыми дерматозами, возможны
гипогликемия и гипоталамиче-ская
недостаточность у
тяжелобольных детей, в том числе с
ранним врожденным сифилисом.
Таблица 5. Болезни с буллезными высыпаниями.
| Инфекции и интоксикации | Моногенные дерматозы и болезни неизвестной этиологии |
| Сифилитическая пузырчатка | Буллезная ихтиозиформная эритродермия |
| Пиококковый пемфигоид | Недержание пигмента |
| Стафилококковый синдром обоженной кожи | Энтеропатический акродерматит |
| Синдром Дайелла | Врожденная эритропоэтическая порфирия |
| Синдром
Стивенса-Джонсона (герпесассоциированный и другие варианты) | Наследственный буллезный эпидермолиз |
| Фиксированная лекарственная сыпь | Буллезные формы мастоцитоза |
| Герпетиформный дерматит |
ВОЗРАСТНАЯ ДИНАМИКА КОЖНОЙ ПАТОЛОГИИ НА ПЕРВОМ ГОДУ ЖИЗНИ
Краткие сведения
по этому вопросу могут помочь в
диагностике дерматозов у
новорожденных и детей грудного
возраста. Принято говорить об
ати-пичности высыпаний у детей
первого года, заболевших псориазом,
атоническим дерматитом, чесоткой,
микозами и т.д. В действительности
они кажутся ати-пичными только
врачу, привыкшему к врослым
пациентам. Более выраженный
экссудативный компонент поражений,
мелкие высыпные элементы,
особенности локализации,
обусловленные свойствами кожи в
этом возрасте и эндогенными
факторами, — именно это типично для
маленьких пациентов, так же как
возрастная динамика картины
болезни и нозологического профиля
патологии. Большое диагностическое
значение имеют возраст на момент
начала заболевания и появления
возрастзависимых симптомов. Не
только начало, но и
продолжительность, а также вообще
возможность возникновения
некоторых дерматозов ограничены
определенными сроками. Например,
болезнь Лейнера и младенческий
себорейный дерматит наблюдаются
только в первую четверть года,
тогда как начало атонического
дерматита чаще приходится на
возраст 3 мес. При рождении на коже
могут быть только проявления так
называемых врожденных болезней,
которые начинают формироваться в
период внутриутробного развития. К
ним относятся некоторые
генодерматозы и редкие случаи
трансплацентарно полученных
инфекций. Другие болезни
проявляются позже, через несколько
часов, дней, недель, а иногда во
второй половине или в конце первого
года жизни. Принято разделять
патологию и особые состояния
неонатального периода. Ряд
перечисленных в табл. 2 изменений наблюдается
только в это время, подчас в течение
всего нескольких дней (токсическая
эритема) или недель (склередема,
скле-рема), другие разрешаются
дольше (адипонекрод,
те-леангиэктазии), третьи будут
продолжаться всю жизнь
(генодерматозы), инфекционные,
ирритатив-ные, травматические
поражения могут встретиться в
любом возрасте, но нередко в другой
форме.
На 1 — 2-й неделе жизни у
новорожденного начинаются
проявления гормонального криза (табл. 3), которые могут
продолжаться до 3 мес, пока не
элиминируются метаболиты
фетоплацентарных гормонов.
При правильном уходе и исключении у
ребенка и кормящей матери лекарств
и продуктов, метаболизм которых
связан с реакцией глюкуронизации
(сульфа-ниламидные препараты,
хлоралгидрат, кофеин, алкоголь),
проявления гормонального криза
постепенно исчезают без лечения.
Возникающие иногда осложнения в
основном связаны с неадекватными
лечебными воздействиями и отказом
от купания ребенка, что
способствует развитию микробных
поражений кожи. В конце 1-го месяца у
многих детей возникают проявления
младенческого себорейного
дерматита на участках кожи с
повышенным салоотделением, в
первую очередь на голове в области
гнейса, за ушами и впереди них, на
надбровных дугах, где на фоне
эритемы видны скопления жирных
желтых чешуек.
Эритема-тозно-сквамозные очаги
могут появляться также в паховых,
бедренных складках, на шее. С
окончанием гормонального криза все
себорейные проявления исчезают, но
могут сохраняться нелеченные
микробные осложнения.
У новорожденных и детей раннего
грудного возраста нередки
поражения, названные
стафилококковой и кандидозной
флорой, колонизирующей покровные
ткани, еще не заселенные защитной
флорой. Они особенно опасны при
недостаточности иммунитета и
наличии входных ворот, прежде всего
инфицированной пупочной ранки. У
новорожденных часто возникают
дрожжевой стоматит, иногда
интертригинозный кандидоз складок,
кандидоз гладкой кожи,
псевдопустулезный дерматит
туловища, кандидозный
вульвова-гинит, баланопостит.
Протоки потовых желез часто
инфицируются стафилококковой
флорой, возникает перипорит
(везикулопустулез), чему
способствуют ги-пергидроз
новорожденных и потница,
перегревание, плохой уход. При
более глубоком воспалении потовых
желез развиваются множественные
абсцессы (псевдофурункулез), они
редко появляются в неонатальном
периоде и более свойственны детям 3
— 7 мес. Специфической формой
стафилодермии в неонатальном
периоде является эпидемическая
пузырчатка новорожденных,
возникающая на 3 — 5-й день после
рождения или в первые 2 нед в виде
множественных фликтен, оставляющих
эрозии с обрывками покрышек бех
корок. В отличие от сифилитической
пузырчатки, которая может
появиться в это же время
преимущественно на ладонях и
подошвах, пиококковый пемфигоид
новорожденных в основном поражает
кожу туловища и очень редко — ладони
и подошвы. Реже встречается в раннем возрасте
стрептококковая инфекция в виде
рожистого воспаления,
распространяющегося в основном от
пупка и протекающего тяжело, или в
виде папулезно-эрозивной
стрептодермии (сифилоподобно-го
папулезного импетиго). Сходство с
сифилитическими высыпаниями
усматривают в появлении крупных
плотных папул, которые, однако,
после вскрытия на их поверхности
фликтен быстрее эрозируются и
окружены венчиком отслоившегося
эпителия, а главное — не
сопровождаются другими
клиническими и лабораторными
признаками сифилиса. Поскольку
папулезно-эрозивная стрептодермия
поражает кожу ягодиц и прилежацих
участков, многие отождествляют ее с
пеленочным дерматитом.
Другие считают пеленочный дерматит
и опрелости травматическим
поражением, которое часто
инфицируется стрептококковой,
кандидозной и иной флорой
(стрептококковые и кандидозные
опрелости). Характерным признаком
пеленочного дерматита является
запах аммиака (аммиачный дерматит).
У новорожденных пеленочный
дерматит бывает редко, наиболее
часто обнаруживается в 2-месячном
возрасте, хотя может наблюдаться у
детей от 2 нед до 8-9 мес и относиться
к типичным болезням грудного
возраста. С пеленочным и себорейным
дерматитами нередко сочетается
перианальный дерматит, который
может возникнуть в первые дни жизни
или со 2-й недели и, согласно
литературным данным, продолжается 7
— 8 нед (однако мы наблюдали его и
позже, даже у детей старше 1 года,
страдающих атопическим дерматитом
и кишечным дисбактериозом).
Во второй половине первого года
жизни более часто наблюдаются
другие формы стрептодермии:
буллезное и околоногтевое
импетиго, интергинозная
стрептодермия в заушных и других
складках, позже
эритематозно-сквамозная
стрептодермия, а у ослабленных
больных детей при плохом уходе —
эктима. Появляются вирусные
заболевания, чаще всего
контаги-озный моллюск, реже —
герпетические инфекции. Все виды
микробных поражений кожи могут
осложнять течение атопического
дерматита, самого частого
заболевания второй половины
первого года жизни. Аллергические
дерматиты наблюдаются редко, зато
довольно часты простые контактные
дерматиты, возникающие в
результате раздражающего действия
средств для ухода, содержащих
детергенты и дезинфектанты, слюны,
памперсов. Более заметными
становятся поражения кожи после
инсоляции у больных пигментной
ксеродермой, эритропоэтической
порфирией, врожденной
телеангиэктатической эритемой с
нанизмом (синдром Блюма).
Проявляются наследственные
пойкилодермиче-ские и
телеангиэктатические синдромы и
факомато-зы, наследственные
ладонно-подошвенные керато-дермии,
атрофирующий волосяной кератоз,
который часто принимают за
«диатез», дистрофии стержня
волоса, врожденная пахионихия,
вариабельная эрит-рокератодермия.
Когда ребенок начинает ползать и
стоять, появляются впервые или
усиливаются пузырные поражения при
некоторых эпидермолитических
типах буллезного эпидермолиза. Во
второй половине первого года более
отчетливыми становятся вторичные
повреждения при буллезном
эпидермолизе (ми-лиумподобные
эпидермальные кисты, рубцы,
изменения ногтей), наличие или
интенсивность которых позволяют с
определенной достоверностью
дифференцировать его
многочисленные нозологические
формы (более 20 заболеваний). При
некоторых болезнях в течение года
последовательно появляются разные
возраст зависимые признаки и
стадии развития клинической
картины.
При синдроме Блоха — Сульибергера
линейные буллезные поражения,
возникающие в первые дни и недели
на фоне эрите-матозной и уртикарной
экзантемы, уже в первые месяцы
сменяются гипертрофической
стадией с бородавчатыми и
лихеноид-ными высыпаниями, а после 6
мес формируются симптомы
пигментной и атрофической стадий.
Между 6-м и 7-м месяцем становится
патогномоничной картина
герпетиформного буллезного
эпидермолиза Доулинга — Мера, часто
возникающей, но редко
распознающейся нозологической
формы. В первые дни у
новорожденного обнаруживаются
пузыри на пальцах рук и ног, затем
на ладонях и подошвах, со 2-го месяца
— вспышки высыпания везикул на лице
и в подчелюстной области, между 2-м и
6-м месяцем отмечается появление
пузырей несколько прокси-мальнее
ладоней и подошв, а после 6 мес,
распространяясь на коже
конечностей, пузыри образуют
отчетливые герпетиформ-ные
группировки с центральным
заживлением, что является важным
дифференциально-диагностическим
признаком, весьма ярким и в
последующие годы, когда
герпетиформная сыпь появляется и
на туловище.
Высокая диагностическая ценность
возрастзави-симых симптомов и
динамики появления и частоты
разных групп болезней обусловлена
тем, что они не только дополняют
картину болезни и число
положительно учитываемых
признаков, но и могут играть роль
отрицательных признаков,
достоверно исключающих тот или
иной предполагаемый диагноз.
ТЯЖЕЛЫЕ, ОПАСНЫЕ И ОСТРЫЕ ПРОЦЕССЫ
Всегда необходимо
помнить, что у детей грудного
возраста могут возникнуть тяжелые
заболевания кожи, порой с
молниеносной динамикой, прогноз
которых для жизни при
несвоевременной медицинской
помощи оказывается неопределенным.
Они бывают связаны с инфекцией или
интоксикацией, необычной реакцией
организма, иммуными нарушениями
или генетическими дефектами.
Наиболее известные и значимые
заболевания представлены в табл. 4.
Склередема и склерема,
развивающиеся на 1-й неделе жизни,
иногда со 2 — 3-го дня, и
проявляющиеся отеком подкожной
клетчатки, имеют некоторое
сходство, однако прогноз их
различен. Склере-дема
рассматривается как холодовая
травма новорожденных на фоне ряда
нарушений и заболеваний ребенка
или матери, среди комплекса
лечебных мероприятий важным
является согревание. Склерема,
развивающаяся у недоношенных,
ослабленных, истощенных и
обезвоженных детей, может привести
к летальному исходу, в ее лечении
используют
глюко-кортикостероидные гормоны и
симптоматические средства.
Пиококковый пемфигоид и рожа
протекают у новорожденных особенно
тяжело на фоне омфалита, пупочного
сепсиса. Злокачественным вариантом
пио-коккового
пемфигоида считали эксфолиативный
дерматит новорожденных, описанный
Риттером в 1878 г. Сейчас его
отождествляют со стафилококковым
синдромом обожженной кожи, который
может возникать и в более старшем
возрасте, но у новорожденных на 1-й
неделе жизни протекает особенно
тяжело, сопровождаясь высокой
температурой и интоксикацией.
Начинаясь с трещин и покраснения
кожи около пупка и рта, внезапного
высыпания крупных поверхностных
пузырей, поражение за несколько
часов приобретает характер
генерализованной гиперемии с
отечностью, эрозиями, с отслоением
эпидермиса, напоминающим ожог, с
положительным симптомом
Никольского. Причину этого острого
токсического поражения кожи
связывают с воздействием
эпидер-молизинов, выделяемых
золотистыми стафилококками II
фаговой группы, и наличием активной
фокальной инфекции в верхних
отделах респираторного тракта или
в других органах. Поражение кожи
быстро купируется системным
введением антибиотиков. Болезнь
Лейнера начинается после
З-недельного возраста, протекает
остро и тяжело, проявляясь
распространенной эритемой и
десквамацией, диареей, выраженной
гипотрофией. Причиной заболевания
считают врожденную иммунную
недостаточность, сопровождающуюся
снижением опсонической активности
сыворотки против дрожжеподобных
грибов, нарушением фагоцитоза,
дефицитом компонента 5 комплемента.
В анализах кала у больных
обнаруживают стафилококки,
грамотрицательную флору,
дрожжеподобные грибы. После 3-го
месяца жизни это заболевание не
встречается. Токсический
эпи-дермальный некролизис и
синдром Стивенса — Джонсона
наблюдаются в любом возрасте, но, в
отличие от стафилококкового
синдрома обожженной кожи, у детей
первого года жизни бывают реже, чем
у взрослых, хотя описаны случаи
синдрома Лайелла даже у
новорожденных. Он может развиться
уже через 2 дня
после приема лекарства, вызвавшего
специфическую аутоиммунную
реакцию против эпидермоцитов, хотя
средние сроки составляют около 2
нед. Опасность и тяжесть этого
заболевания связаны не только с
внутренним мультисистемным
поражением, широким вовлечением
слизистых оболочек (при
стафилококковом синдроме
обожженной кожи они не поражены), но
и с возможностью сепсиса, так как
эрозии заселяются золотистым
стафилококком и грамотрицатель-ной
флорой.
Имеют тенденцию осложняться
вторичной инфекцией и другие
буллезные заболевания, при этом
возникает риск пиогенных поражений
почек или других органов, однако
частота и тяжесть осложнений
различны. Для оценки прогноза и
раннего начала адекватных
мероприятий необходимо иметь
четкое представление о
заболеваниях, перечисленных в табл 5.
Заключение
Достоверное нозологическое распознавание кожных болезней у новорожденных и детей грудного возраста необходимо осуществлять в самые короткие сроки. Эту возможность обеспечивает визуальная доступность органа при условии профессионального выполнения клинико-морфологического анализа высыпных элементов, правильной оценки возрастза-висимой симптоматики, конкретной дифференциальной диагностики в рамках нозологического профиля каждого возрастного отрезка, знания возрастной эволю-тивной динамики кожной патологии.
Литература:
1 . Ф.А. Зверькова.
Болезни кожи детей раннего
возраста. Санкт-Петербург. — Сотис.
-1994 — 235 с.
2. К.Н. Суворова, А.А.
Антоньев, Н.П. Кузнецова, И.О. Малова.
Кожные и венерические болезни у
детей. .Иркутск, — Изд-во Иркутского
унив-та. -1995.
3. Ю.К. Скрипкин, Г.Я.
Шарапова. Кожные и венерические
болезни. — М.: — Медицина. -1972.
4. Ю.К. Скрипкин, Ф.А.
Зверькова, Г.Я. Шарапова, А.А.
Студницин. Руководство по детской
дерматовенерологии. — А.; Медицина.-
1983.
Вирусные заболевания кожи | NEO
Вирусные заболевания кожи возникают при воздействии определённых типов вирусов.
К наиболее часто встречающимся заболеваниям относят:
- Вирусные бородавки (кондиломы, папилломы — вирусная инфекция)
- Дерматиты (аллергический, себорейный, периоральный, экзема)
- Угревая сыпь (акне, прыщи, угри)
- Герпетические инфекции
- Опоясывающий лишай
Вирусные бородавки — одно из наиболее распространённых заболеваний кожи. Возникает при внедрении вируса папилломы в клетки кожи человека. На месте внедрения появляются разрастания в виде узелков. Вирус может попасть на кожу при тесном контакте с больным человеком (рукопожатие) или при контакте с предметами, которыми он пользовался (посуда, гаджеты и т.д). Инкубационный период длится от 2 до 6 месяцев.
В зависимости от того, какой тип вируса вызвал бородавку, она может иметь разную форму, цвет и размещение на теле. Существуют несколько видов вирусных бородавок:
- Плоские бородавки
- Подошвенные бородавки
- Вульгарные бородавки
- Нитевидные бородавки
Лечение бородавок в Медицинском Центре «НЕО»
В настоящее время единственным радикальным методом является удаление имеющихся разрастаний с помощью лекарственных средств или физического воздействия. Применяются следующие методы:
- Криодеструкция (аппликации жидким азотом)
- Электрокоагуляция
- Лазерокоагуляция
- Химиодеструкция (аппликации лекарственных препаратов)
Все вышеперечисленные методы могут применяться как монотерапия так и в сочетании между собой.
Контагиозный моллюск — вирусное заболевание кожи, вызываемое одним из вирусов группы оспы. Наиболее часто заболевают дети в возрасте от одного года до 10 лет. Путь заражения контагиозным моллюском — контактный. Угрозу представляет не только инфицированный человек, но и предметы быта. У взрослых возможен половой путь инфицирования при локализации высыпаний на коже половых органов. Инкубационный период от 2 недель до 6 месяцев.
Радиоволновая хирургия
Механическое удаление
Криодиструкция
Запись на прием
Герпетическая инфекция — заболевание кожи, вызванное вирусом простого герпеса I типа. Инфицирование происходит воздушно-капельным и контактно-бытовым путём от инфицированных больных и бессимптомных вирусоносителей. Инкубационный период длится от 2 до 14 дней.
Чаще всего поражается слизистая ротовой полости, кожа лица, туловища и верхних конечностей. Появляются высыпания в виде пузырьков с прозрачным содержимым, чаще болезненных при пальпации. Вирус простого герпеса I типа сохраняется в организме на протяжении всей жизни. Под влиянием провоцирующих факторов (переохлаждение, стрессы, хронические заболевания и т.п.), заболевание может принять рецидивирующее течение.
Методы лечения:
- Противовирусные препараты
- Иммуномодуляторы
- Противогерпетическая вакцина
Опоясывающий лишай — заболевание кожи, вызванное вирусом Varicella zoster (семейство герпесвирусов). Вирус передаётся воздушно-капельным путём. Заражение происходит от человека, который болен опоясывающим лишаем или ветряной оспой.
При первом контакте с вирусом, чаще в раннем детстве, развивается клиническая картина ветряной оспы. После выздоровления вирус остаётся в организме, скрываясь от нервных окончаний. Активация вируса может произойти через несколько десятков лет, под влиянием провоцирующих факторов (сквозняки, переохлаждения, стрессовые ситуации и т.п.)
На коже туловища или коже лица, по ходу иннервации данного нерва появляются резко болезненные сгруппированные пузырьки с прозрачным содержимым. Болезненность может сохраняться длительное время после исчезновения высыпаний.
Опоясывающим лишаем болеют, как и ветряной оспой, один раз в жизни, рецидивов не бывает. Исключение составляют только ВИЧ-инфицированные и пациенты с иммунодефицитами.
Лечение опоясывающего лишая, как и другие вирусные заболевания кожи, должно проводиться только под наблюдением врача!
Записаться на прием к опытному дерматологу центра «НЕО» можно по телефону (383) 239-33-08 или с помощью онлайн-сервиса.
Запись на прием
Инфекции кожи — ПроМедицина Уфа
Инфекции кожи делят на бактериальные, вирусные, грибковые и паразитарные. К ним относятся такие заболевания, как: чесотка, бородавки, герпес, грибковые заболевания, лишаи и т.д.
Для развития болезни недостаточно только возбудителя инфекции. Для его активной деятельности и размножения необходимы определенные условия, например, ослабление иммунной системы. Если человек обладает сильным иммунитетом, заболевания может и не быть.
Причины
Инфекция — одна из ведущих причин кожных заболеваний. Инфекция размножается, вызывая воспалительную реакцию. Кроме того, любая инфекция выделяет в организм токсины, которые и нарушают работу органов-фильтров. Токсины, выделяемые инфекциями, являются первичными и агрессивными аллергенами. Наличие инфекций в организме значительно повышает аллергическую компоненту. Органы, ответственные за дезинтоксикацию (печень, почки, лимфатическая система) при огромном количестве токсинов перестанут справляться со своей работой, полноценно выполнять свои функции. По сути, кожные болезни – это патологический путь чрескожного выведения токсинов из организма.
Виды кожных инфекций и их симптомы
Чесотка — характерным признаком является зуд в ночное время, который не дает уснуть и очень раздражает. Также чесотку можно распознать по небольшим чешущимся прыщикам и серой линии, отходящей от них – это ход клеща.
Бородавки. По сути, они представляет собой доброкачественную опухоль, причиной которой становится вирус папилломы человека (ПВЧ). Бородавки бывают нескольких видов: обычные, остроконечные кондиломы, подошвенные, плоские и старческие. Это заболевание очень распространено.Представляют собой кожные новообразования, чаще небольшие. Хотя иногда могут сливаться и разрастаться до внушительных размеров.
Герпес. В данном случае идет речь о герпесе 1-го типа. Существуют также другие типы вирусов герпеса, но они уже не относятся к кожным заболеваниям, а больше воздействуют на внутренние органы.
Итак, вирус герпеса 1-го типа (или вирус простого герпеса) – это инфекция, которая живет практически в каждом из нас. По статистике 9 из 10 человек на земле заражены герпесом. Первые симптомы: на губах или около носа можно увидеть маленькие язвочки. В первые часы кожа начинает припухать и немного болит, доставляя дискомфорт. Симптомы обострившегося вируса герпеса, помимо кожных проявлений, могут напоминать обычную простуду – слабость, жар и пр.
Грибковые заболевания. Грибков, которые, попадая на кожу, волосы и ногти человека, вызывают их изменение, огромное количество. Заразиться грибковой инфекцией можно, как и другими кожными заболеваниями, при контакте с носителем (в том числе и животными), при пользовании общими предметами гигиены, обуви, а также в банях и бассейнах, то есть там, где тепло и сыро, особенно если присутствуют механические повреждения кожи.
Симптомами грибковых заболеваний могут стать: зуд, жжение, покраснение, шелушение, мокнутие, трещины, отслаивание чешуек, образование круглых бляшек с шелушащимся приподнятым ободком, изменение цвета и текстуры ногтя, появление четко ограниченных очагов на волосистой поверхности кожи, в которой волосы становятся тусклыми, ломкими и, в конце концов, выпадают, появление черных пятен, сильная себорея или перхоть.
Лишаи. Это заболевания, которые также могут вызываться вирусными микроорганизмами и грибами. К инфекционным разновидностям относятся стригущий, розовый, разноцветный (или отрубевидный). Общим признаком этих заболеваний является сыпь в виде шелушащихся бляшек измененного цвета и совершенно различного размера, вызывающих зуд.
Многоформная экссудативная эритема. Инфекционное заболевание с острым течением. Сезонная форма развивается чаще весной или осенью. Вызывается инфекцией на фоне простудных факторов.
Токсикоаллергическая форма возникает в связи с интоксикацией организма медикаментами или после вакцинации (чаще у детей).
Обе формы характеризуются кожными высыпаниями в виде розоватых пятен или слегка возвышающихся папулл. По их середине могут появляться пузырьки, наполненные серозным, а иногда, кровянистым содержимым. Заболевание также сопровождается общим недомоганием, лихорадкой. Нередко ощущается боль в горле и суставах.
Остиофолликулит или стафилококковое импетиго. Возбудителем чаще является золотистый стафилококк. Основной причиной болезни является нарушение правил гигиены, повышенная потливость. Характеризуется появлением на коже небольших полукруглых высыпаний, заполненных гнойным содержимым. Их размер – примерно, с булавочную головку. По центру гнойника находится волосок.
Сопровождается болезненными ощущениями в области дислокации высыпаний. При отсутствии адекватного лечения, инфекция может распространиться вглубь эпидермиса, провоцируя развитие фолликулита, появление фурункулов.
Пиодермии. Широкая группа гнойничковых заболеваний, возбудителем которых являются бактерии: стрептококки, стафилококки и патогенные грибки.
Основным симптомом являются фолликулы, появляющиеся преимущественно на коже лица, спины, груди, подмышками и коже головы. Если своевременно не обратиться за помощью к врачу, велик риск развития сепсиса – состояния, опасного для жизни.
Актиномикоз. Бактериальное заболевание кожи с хроническим течением.
Основным симптомом является появление под кожей плотного бугристого новообразования (инфильтрата), который состоит из нескольких слившихся вместе узелков. Кожа на этом участке приобретает синюшно-красноватый оттенок. С развитием заболевания инфильтрат прорывается, образуя свищи из которых выделяется гнойное содержимое.
Молочница или дрожжевой стоматит – часто диагностируется у новорожденных или ослабленных детей. Характеризуется появлением белой пленочки (налета) на слизистой ротовой полости.
Диагностика
В диагностике болезней кожи особенно важно обнаружить скрытые инфекции, которые лишают иммунную систему возможности нормально функционировать. Также оценивается состояние внутренних органов, нарушение работы которых может вызывать кожные заболевания.
Поэтому обследование при кожных заболеваниях состоит из тщательно выверенного списка анализов и обследования у врачей другой специализации (например, косметолог-дерматолог), которые призваны не просто обнаружить заболевания кожи (часто это можно сделать и невооруженным глазом), а выявить истинные причины всех имеющихся в организме расстройств. При таком системном подходе проведенного лечения бывает достаточно, чтобы избавить пациента от болезни кожи надолго, а часто и на всю жизнь.
Лечение
Терапия инфекционных заболеваний проводится комплексно. Условно все лечение делится на несколько этапов, которые зависят от установленного диагноза и индивидуальных особенностей организма каждого пациента.
Применяют различные методики лечения: медикаментозные препараты, в том числе, антибиотики разных групп. Также используют гомеопатические средства, методы фито и физиотерапии. В определенных случаях эффективны процедуры криотерапии. В зависимости от заболевания, может понадобиться ультрафиолетовое облучение крови. Кроме того, назначают препараты, улучшающие работу внутренних органов, усиливающие иммунную систему.
Для наружного применения используют определенные мази, гели, болтушки и кремы. В качестве дополнительного лечения используют эффективные народные средства.
Лечение обычно проводится амбулаторно, хотя в особенно тяжелых случаях больному показано направление в стационар.
От А до Я: инфекция, кожа (для родителей)
Может также называться: инфекция кожи, целлюлит, стафилококковая инфекция, бактериальная инфекция кожи, вирусная инфекция кожи
Кожная инфекция — это состояние, в которое проникают бактерии или другие микробы. кожа через рану и распространение, вызывая боль, отек и изменение цвета.
Дополнительная информация
В большинстве случаев кожные инфекции вызываются бактериями, такими как стафилококки (стафилококки) и стрептококки (стрептококки). В некоторых случаях могут быть задействованы другие микробы — вирусы, грибки или паразиты.Многие здоровые люди переносят бактерии и другие микробы на коже, в носу и во рту, не заболевая. Но когда кожа порезана, поцарапана или проколота, микробы могут попасть в рану и вызвать инфекции, которые могут привести к другим проблемам со здоровьем.
Общие кожные инфекции, вызываемые бактериями, включают стафилококковые инфекции, целлюлит, фурункулы, карбункулы и импетиго. К распространенным вирусным кожным инфекциям относятся бородавки и простой герпес. Стопа спортсмена и стригущий лишай — это кожные инфекции, вызываемые грибками.Симптомы зависят от типа инфекции. Общие симптомы кожных инфекций включают покраснение, волдыри, сыпь, раздражение, лихорадку и вытекание гноя или жидкости из инфицированной кожи.
Состояния, которые вызывают разрывы кожи и позволяют микробам проникать, такие как экзема и прыщи, могут повысить риск заражения кожи. Другие причины включают ветряную оспу, укусы поцарапанных насекомых, укусы животных и колотые раны. Лечение зависит от типа инфекции и часто включает применение таблеток или жидкости с антибиотиками (при бактериальных инфекциях), а также кремов или лосьонов, наносимых непосредственно на кожу.
Помните
Большинство кожных инфекций проходят, не вызывая никаких осложнений. Однако в некоторых случаях они могут привести к более серьезным проблемам со здоровьем, поэтому при появлении симптомов инфекции всегда следует обращаться к врачу. Кожные инфекции часто можно предотвратить, хорошо промывая раны водой с мылом и применяя мазь с антибиотиком.
Все словарные статьи от А до Я регулярно проверяются медицинскими экспертами KidsHealth.
Распространенные заболевания кожи у детей — условия и лечение
Что такое стригущий лишай (опоясывающий лишай) у детей?
Стригущий лишай — это тип кожной инфекции, вызываемой грибком.Это похоже на красную кожную сыпь, которая образует кольцо вокруг нормальной кожи. Есть несколько видов стригущего лишая.
Что вызывает стригущий лишай у ребенка?
Инфекция стригущего лишая не вызвана настоящим червем. Это вызвано грибками на коже, волосах и ногтях, называемыми дерматофитами. Различные типы дерматофитов поражают разные части тела. Они вызывают разные типы симптомов.
Какие дети подвержены риску развития стригущего лишая?
Дети могут подвергаться риску развития стригущего лишая, если они:
- Пользовались общими ванными комнатами или раздевалками
- Занимались контактными видами спорта, такими как борьба
- Живите в теплом климате
- Общались с другими детьми или домашними животными, у которых есть стригущий лишай
- У вас слабая иммунная система из-за болезни или приема лекарств.
- Плохая гигиена.
- Недоедает.
. Каковы симптомы стригущего лишая у ребенка?
Симптомы стригущего лишая зависят от того, какая часть тела поражена.Ниже перечислены наиболее распространенные типы стригущего лишая.
Стопа спортсменаЭта проблема в основном затрагивает мальчиков и мужчин подросткового возраста. Обычно это не влияет на детей до полового созревания. Такие вещи, как потоотделение, плохая сушка ног после купания или купания, ношение тесных носков и обуви и теплая погода, могут сыграть свою роль в этой проблеме. Симптомы могут включать:
- Отбеливание кожи между пальцами ног
- Масштабирование ступней
- Зудящая сыпь на ступнях
- Волдыри на ступнях
Эта проблема также чаще встречается у мужчин .Чаще бывает в теплую погоду. У самок встречается очень редко. Симптомы зуда у спортсмена могут включать:
- Красные кольцеобразные пятна в области паха
- Зуд в области паха
- Боль в области паха
Обычно не затрагивает мошонку.
Стригущий лишай кожи головыСтригущий лишай кожи головы очень заразен, особенно среди детей. Это происходит в основном у детей в возрасте от 2 до 10 лет. У взрослых такое случается редко.Симптомы могут включать:
- Красная чешуйчатая сыпь на коже головы
- Зуд кожи головы
- Выпадение волос на коже головы
- Сыпь на других участках тела
Тяжелые случаи стригущего лишая на коже черепа также могут перерасти в керион. Керион — это толстая, заполненная гноем область на коже черепа. Это также может вызвать жар. Это может быть вызвано чрезмерно активной реакцией иммунной системы или аллергической реакцией на грибок. Это может вызвать сыпь на других участках тела и болезненность лимфатических узлов на шее.
Инфекция ногтейЭтот тип стригущего лишая приводит к утолщению и деформации ногтей. Эта проблема чаще поражает ногти на ногах, чем на руках. Это происходит чаще у подростков и взрослых, чем у маленьких детей. Симптомы могут включать утолщение кончиков ногтей и пожелтение ногтей.
- Утолщение кончиков ногтей
- Желтый цвет ногтей
Эта кожная инфекция представляет собой кольцевидную сыпь, которая появляется на любом участке тела или лица.Это случается у людей любого возраста, но чаще встречается у детей. Это также более распространено в более теплом климате. Симптомы могут включать:
- Красная кольцеобразная сыпь с приподнятыми краями
- Середина сыпи может стать менее красной по мере роста поражения
- Зуд пораженной области
Стригущий лишай может выглядеть как многие кожные проблемы. Убедитесь, что ваш ребенок видит своего врача для диагностики.
Как диагностируется стригущий лишай?
Стригущий лишай обычно диагностируется на основании истории болезни и физического осмотра вашего ребенка.Стригущий лишай уникален. Это упрощает диагностику с помощью физического осмотра. Кроме того, лечащий врач вашего ребенка может назначить посев или соскоб с кожи сыпи для подтверждения диагноза.
Как лечится стригущий лишай у ребенка?
Грибы могут жить на коже неограниченное время, поэтому стригущий лишай, скорее всего, вернется. Возможно, потребуется повторить лечение. Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка. Это также будет зависеть от степени тяжести состояния.Лечение стригущего лишая кожи головы может включать:
- Противогрибковые препараты, принимаемые внутрь в течение четырех-восьми недель. Некоторым детям может потребоваться более длительное лечение.
- Специальный шампунь для избавления от грибка. Шампуни не могут заменить пероральные лекарства, но вы можете использовать шампунь в дополнение к ним.
Если у вашего ребенка керион, вторичная язва (абсцесс) или бактериальная инфекция, врач может назначить дополнительные лекарства, чтобы уменьшить отек. Они могут включать стероиды.
Лечение стригущего лишая тела, паха и стопы обычно представляет собой противогрибковый крем или таблетки для приема внутрь. Продолжительность лечения зависит от расположения стригущего лишая.
Стригущий лишай ногтей бывает трудно вылечить. Обычно его лечат противогрибковыми препаратами, принимаемыми внутрь.
Хорошее мытье рук имеет решающее значение для лечения стригущего лишая. Вытирайте руки не менее 20 секунд до и после лечения стригущего лишая вашего ребенка. Также научите ребенка, как и когда мыть руки.
Если стригущий лишай животного, его тоже нужно лечить.
Какие возможные осложнения стригущего лишая у ребенка?
Стригущий лишай редко вызывает серьезные осложнения.
Что я могу сделать, чтобы предотвратить стригущий лишай у моего ребенка?
Стригущий лишай можно предотвратить с помощью:
- Соблюдение правил гигиены
- Частое мытье рук
- Не носить чужие головные уборы или одежду
- Держать ноги сухими
- Держаться подальше от тех, у кого есть стригущий лишай
Когда мне следует звонить в детский сад медицинская организация?
Большинство типов стригущего лишая можно лечить с помощью лекарств, отпускаемых без рецепта.Но стригущий лишай кожи головы и ногтей требует приема внутрь противогрибковых препаратов. Это лекарство должно быть назначено вашим лечащим врачом. Если вы не уверены, есть ли у вашего ребенка стригущий лишай или у него ослабленная иммунная система, позвоните врачу вашего ребенка.
кожных инфекций | Riley Children’s Health
Кожные инфекции | Райли Детское ЗдоровьеПохоже, ваш браузер устарел! Для максимального удобства пользователей обновите браузер до более современного, например Chrome или Edge.
- Обновления COVID-19: правила для посетителей, вакцины и многое другое
Меры безопасности при охране здоровья детей Райли
Мы делаем все возможное, чтобы наши помещения оставались безопасными для пациентов, родителей и опекунов. Ознакомьтесь с мерами безопасности, политикой в отношении масок и инструкциями по посещению.
Вакцины против COVID-19
Вакцина от COVID-19 доступна любому человеку от 12 лет и старше.Люди моложе 18 лет должны получить вакцину Pfizer. Чтобы записаться на прием, позвоните по телефону 211 или посетите веб-сайт ourshot.in.gov . Несколько пунктов вакцинации COVID-19 также предлагают приемы без выходных. Просмотр полной информации .
- Обновления COVID-19: Políticas para visitantes, vacunas y más
Medidas de seguridad en Riley Children’s Health
Estamos acceptando medidas reflexivas para garantizar que nuestros espacios sigan siendo seguros para los pacientes, los padres y los cuidadores.Vea las medidas de seguridad, la política de uso de mascarillas y las directrices de visitas.
Vacunas против COVID-19
La vacuna contra la COVID-19 является доступным para cualquier persona mayor de 12 años. Las personas menores de 18 años deben recibir la vacuna de Pfizer. Для программирования у вас есть все, что вам нужно, 211 или посетить страницу ourshot.in.gov. Varios centros de vacunación contra la COVID-19 atienden sin cita previa.Vea todos los detalles.
Меню Поиск
Кожные инфекции — обычное детское заболевание. Кожная инфекция может произойти на любом участке тела, в том числе во рту или вокруг него. Бактерии, вирусы, грибки и дрожжи могут вызывать кожные инфекции.
Симптомы кожных инфекций зависят от конкретного типа состояния. Они могут включать:
- Красная, зудящая кожа
- Сыпь
- Воспаление и отек
- Лихорадка
- Болезненные высыпания и выпуклые шишки
Существует много различных типов кожных инфекций, в том числе:
- Бактериальные кожные инфекции. Бактериальные кожные инфекции включают:
- Целлюлит. Поражает поверхность кожи и подлежащие ткани в любой области тела. Часто это начинается с пореза или царапины.
- Импетиго. Образует волдыри или шелушение на лице, шее, руках и в области подгузников у детей.
- Паронихия. Это бактериальная инфекция кожи вокруг ногтя.
- Грибковые инфекции кожи. Грибковые кожные инфекции включают:
- Паронихия. Это грибковая инфекция кожи вокруг ногтя.
- Инфекции опоясывающего лишая. Эти инфекции вызываются дерматофитами (плесневыми грибами), которые живут на мертвых тканях кожи, ногтей, волос и кожи головы. Опоясывающий лишай растет в теплой, влажной среде, которая может возникнуть, когда дети потеют или остаются мокрыми в течение длительного периода времени. Инфекции опоясывающего лишая включают:
- Стопа спортсмена. Это влияет на подошвы стоп, кожу между пальцами ног и ногтями на ногах.
- Джок чешется. Поражает кожу паха и бедер.
- Стригущий лишай. Это может заразить кожу любого участка тела, ногтей и волосистой части головы. Сыпь часто имеет округлый вид.
- Вирусные кожные инфекции. К вирусным инфекциям кожи относятся:
- Герпес. Это вирус, вызывающий язвы вокруг рта, носа и лица.
- Контагиозный моллюск. Это заразная кожная инфекция, похожая на бородавку, которая обычно проходит сама по себе, но иногда требует лечения.
- Бородавки. Бородавки — это небольшие неровные бугорки, вызванные вирусом папилломы человека (ВПЧ).
- Дрожжевые кожные инфекции. Типы дрожжевой инфекции включают:
- Опрелостей. Это происходит в виде красных выступов на ягодицах и гениталиях у детей, которые носят подгузники.
- Паронихия. Это грибковая инфекция кожи вокруг ногтя.
- Дрозд. Это кандидозная инфекция полости рта и горла.
- Многоформная эритема. Это сыпь в форме яблока, возникающая в результате инфекции. Он может быть бактериальным, грибковым, вирусным или дрожжевым.
Диагностика кожных инфекций
Если у вашего ребенка появляются признаки кожной инфекции, детский дерматолог может провести следующие обследования для постановки диагноза:
- Физический осмотр. Врач осмотрит тело вашего ребенка на предмет видимых высыпаний или кожных раздражений.
- Культура кожи. Ватный тампон используется для взятия образца из открытой кожной сыпи или язвы. Затем образец отправляется в лабораторию, где материал помещается в чашку для культивирования, чтобы увидеть, растут ли бактерии, грибки или вирусы. Это определяет конкретный микроб, вызывающий кожную инфекцию.
- Биопсия. Удален образец кожи с пораженного участка
Лечение
Процедуры
Лекарства часто назначают для лечения кожных инфекций.Типы лекарств, используемых для лечения кожных инфекций, включают:
- Противогрибковые препараты. Это могут быть пероральные препараты или кремы для местного применения, которые борются с грибковыми инфекциями.
- Антибиотики . Это лекарство борется с бактериальными инфекциями и выпускается в пероральной и местной формах.
- Противовирусные препараты. Эти лекарства лечат вирусы, вызывающие такие инфекции, как контагиозный моллюск и герпес.
Большинство кожных инфекций хорошо поддаются лечению и проходят в течение нескольких недель.
Ключевые моменты, о которых следует помнить
Ключевые моменты, которые следует запомнить
- Кожные инфекции — обычное детское заболевание.
- Бактерии, грибки, вирусы и дрожжи могут вызывать кожные инфекции.
- Сыпь — симптом многих кожных инфекций.
- Имеются лекарства для лечения многих кожных инфекций.
- Большинство кожных инфекций проходят в течение нескольких недель.
Службы поддержки и ресурсы
Службы поддержки и ресурсы
MedlinePlusУзнайте больше о грибковых инфекциях на этом онлайн-ресурсе, предоставленном U.С. Национальная медицинская библиотека.
+ Разверните, чтобы просмотреть все службы поддержки
Локации
Местонахождение
Местонахождение
В дополнение к нашей основной больнице в Академическом медицинском центре в Индианаполисе, штат Индиана, у нас есть удобные места, чтобы лучше обслуживать наши сообщества по всему штату.
Отсортируйте 3 учреждения , предлагающие Лечение кожных инфекций , указав свой город или почтовый индекс ниже.
Посмотреть все объекты
Отделения, занимающиеся лечением этого состояния
© 2021 Больница Райли для детей при Университете штата Индиана
Health
Услуги для взрослых можно получить по телефону iuhealth.org
Общая информация
317.944.5000Связаться с Райли в IU Health
© 2021 Детская больница Райли при Университете штата Индиана
. Здравоохранение
. Услуги для взрослых: iuhealth.org
Инфекционные болезни у детей — NHS
Ветряная оспа Симптомы появляются через 1-3 недели после заражения.
Инфекционный период: Самый заразный период — 1-2 дня до появления сыпи, но она продолжает оставаться заразной до тех пор, пока все волдыри не покроются коркой.
Кредит:
Ветряная оспа — легкое инфекционное заболевание, которым через какое-то время заражается большинство детей. Начинается с плохого самочувствия, сыпи и, как правило, повышения температуры тела.
Появляются пятна, которые становятся красными и превращаются в пузыри, заполненные жидкостью, в течение дня или двух.Со временем они высыхают, образуя струпья, которые отпадают.
Пятна сначала появляются на груди, спине, голове или шее, а затем распространяются. Они не оставляют шрамов, если только они не сильно заражены или не сорваны.
Что делатьВам не нужно обращаться к терапевту или в отделение неотложной и неотложной помощи (A&E), если вы не уверены, что это ветряная оспа, или ваш ребенок очень плохо или плохо себя чувствует.
- Дайте ребенку много пить.
- Используйте рекомендованную дозу парацетамола для снятия лихорадки или дискомфорта.
- Ибупрофен не рекомендуется детям, больным ветряной оспой, поскольку в редких случаях он может вызвать кожные осложнения.
- Принятие ванны, ношение свободной удобной одежды и использование лосьона от каламина могут помочь уменьшить зуд.
- Постарайтесь отговорить или отвлечь ребенка от царапин, так как это увеличит риск образования рубцов. Короткие ногти помогут.
- Сообщите школе или детскому саду вашего ребенка, что они больны, на случай, если другие дети окажутся в группе риска.
Держите ребенка подальше от беременных или пытающихся забеременеть.
Если ваш ребенок контактировал с беременной женщиной незадолго до того, как она заболела, сообщите ей о ветряной оспе и предложите ей обратиться к терапевту или акушерке.
У женщин, никогда не болевших ветряной оспой, заболевание во время беременности может вызвать выкидыш или ребенок может родиться с ветрянкой.
Узнайте больше о ветряной оспе
См. Наглядное руководство по сыпи у младенцев и детей
Корь Симптомы появляются через 7–12 дней после заражения.
Инфекционный период: Примерно от 4 дней до появления сыпи до 4 дней после ее исчезновения.
- Корь начинается с сильной простуды и кашля с воспаленными слезящимися глазами.
- Вашему ребенку будет постепенно ухудшаться самочувствие, повышаться температура.
- Сыпь появляется на третьи-четвертые сутки. Пятна красные, слегка приподнятые. Они могут быть пятнистыми, но не зудящими. Сыпь начинается за ушами и распространяется на лицо и шею, затем по всему телу.
- Заболевание обычно длится около недели.
Корь намного опаснее ветряной оспы, немецкой кори или эпидемического паротита. Лучше всего это предотвратить с помощью вакцинации MMR. Серьезные осложнения включают пневмонию и смерть.
Что делать- Убедитесь, что ваш ребенок много отдыхает и много пьёт. Теплые напитки облегчат кашель.
- Дайте им парацетамол или ибупрофен, чтобы снять жар и снять дискомфорт.
- Если веки покрылись коркой, осторожно промойте их теплой водой.
- Если у вашего ребенка проблемы с дыханием, судороги, сильный кашель или сонливость, немедленно обратитесь за медицинской помощью.
Узнайте больше о кори
Свинка Симптомы появляются через 14-25 дней после заражения.
Инфекционный период: Примерно от 6 дней до отека на лице до примерно 5 дней после.
- Общее недомогание.
- Высокая температура.
- Боль и припухлость на стороне лица (перед ухом) и под подбородком. Отек обычно начинается с одной стороны, а затем с другой, хотя и не всегда.
- Дискомфорт при жевании.
Лицо вашего ребенка вернется к нормальному размеру примерно через неделю.
Свинка редко поражает яички мальчиков. Чаще это случается у взрослых мужчин, больных паротитом.
Если вы считаете, что яички вашего ребенка опухшие или болезненные, обратитесь к терапевту.
Что делать- Дайте ребенку парацетамол или ибупрофен, чтобы облегчить боль в опухших железах. Проверьте правильность дозировки на упаковке.
- Давайте ребенку много пить, но не фруктовые соки, так как они вызывают выделение слюны, что может усугубить боль вашего ребенка.
- Нет необходимости посещать терапевта, если у вашего ребенка нет других симптомов, таких как сильная головная боль, рвота, сыпь или опухшие яички у мальчиков.
- Свинка можно предотвратить с помощью вакцины MMR.
Узнайте больше о паротите
Болезнь пощечины щеки (также известная как пятая болезнь или парвовирус B19) Симптомы появляются через 1–20 дней после заражения.
Инфекционный период: За несколько дней до появления сыпи. Когда появляется сыпь, дети перестают быть заразными.
- Начинается с лихорадки и выделений из носа.
- На щеках появляется ярко-красная сыпь, похожая на след от пощечины.
- В течение следующих 2–4 дней кружевная сыпь распространяется на туловище и конечности.
- У детей с заболеваниями крови, такими как сфероцитоз или серповидноклеточная анемия, может развиться анемия. Им следует обратиться за медицинской помощью.
- Убедитесь, что ваш ребенок отдыхает и пьет много жидкости.
- Дайте им парацетамол или ибупрофен, чтобы снять дискомфорт и жар.
Беременным женщинам или женщинам, планирующим беременность, следует как можно скорее обратиться к своему терапевту или акушерке, если они вступят в контакт с инфекцией или у них появится сыпь.
Узнать больше о синдроме пощечины
Немецкая корь (краснуха) Симптомы появляются через 15–20 дней после заражения.
Инфекционный период: От 1 недели до появления симптомов до 4 дней после появления сыпи.
- Начинается как легкая простуда.
- Через день-2 появляется сыпь сначала на лице, потом на теле.Пятна плоские, на светлой коже бледно-розовые.
- Могут опухать железы в задней части шеи.
- Ваш ребенок обычно не чувствует себя плохо.
Трудно точно диагностировать краснуху.
Что делать- Дайте ребенку много пить.
- Дайте им парацетамол или ибупрофен, чтобы снять дискомфорт или жар.
- Краснуху можно предотвратить с помощью вакцины MMR.
Держите их подальше от людей, находящихся на ранних сроках беременности (до 4 месяцев) или пытающихся забеременеть.
Если ваш ребенок контактировал с беременными женщинами до того, как вы узнали о болезни, вы должны сообщить об этом женщинам, так как им нужно будет обратиться к своему терапевту.
Узнать больше о краснухе
Коклюш Симптомы появляются через 6–21 день после заражения.
Инфекционный период: От первых признаков болезни до примерно 3 недель после начала кашля. Если назначен антибиотик, инфекционный период будет продолжаться до 5 дней после начала лечения.
Антибиотики необходимо вводить на ранней стадии заболевания для улучшения симптомов.
Симптомы- Симптомы похожи на простуду и кашель, при этом кашель постепенно ухудшается.
- Примерно через 2 недели начинаются приступы кашля. Они утомляют и затрудняют дыхание.
- Дети младшего возраста (младше 6 месяцев) страдают гораздо более серьезно, и у них могут быть приступы задержки дыхания или посинения даже до того, как у них разовьется кашель.
- У вашего ребенка может подавиться рвота.
- Иногда, но не всегда, ребенок дышит после кашля, когда он втягивает воздух.
- Приступы кашля могут продолжаться от нескольких недель до 3 месяцев.
- Коклюш лучше всего предотвратить с помощью вакцинации.
- Если у вашего ребенка кашель, который усиливается, а не уменьшается, и у него начинаются более продолжительные приступы кашля, обратитесь к терапевту.
- Коклюш можно предотвратить с помощью детских прививок.
- Для других детей важно знать, есть ли у вашего ребенка коклюш. Избегайте контакта с младенцами, которые больше всего подвержены риску серьезных осложнений.
Подробнее о коклюше
Лихорадка и кожные высыпания (заразные болезни) | От Tiny Tot к малышу
У многих детей одновременно появляется лихорадка и сыпь (прыщи или красные пятна, или и то, и другое).Это могло быть признаком инфекции. Большинство этих инфекций вызываются вирусами и длятся несколько дней. Они проходят сами по себе и не имеют долгосрочных последствий.
Наиболее частыми инфекциями являются розеола и болезнь рук, ящура. Еще есть пятая болезнь и скарлатина, но у детей младше двух лет они возникают редко.
Благодаря программам вакцинации корь и краснуха сейчас очень редки. Ветряная оспа также становится все менее распространенной из-за недавнего внедрения вакцины.
Розеола
Службы по уходу за детьми обычно имеют четкую политику в отношении содержания детей дома в случае болезни. Прочтите эти правила или узнайте у поставщика услуг по уходу за детьми, может ли ваш ребенок посещать детский сад.
Розеола характеризуется высокой лихорадкой, которая прекращается через 3-5 дней. Затем появляются маленькие розовые пятна на лице, шее и туловище. К моменту появления пятен или покраснений ребенок почти зажил.
Розеола вызывается вирусом. Часто встречается у детей от 3 до 24 месяцев.
Мы не знаем, как это распространяется. Вакцины для предотвращения этого нет, но она не очень заразна. Когда станет лучше, ребенок, вероятно, будет защищен на всю жизнь.
В большинстве случаев общее состояние ребенка во время болезни хорошее.
Что делать?
Не существует лечения розеолы.
Вы можете дать своему ребенку парацетамол, если он плохо себя чувствует и у него жар. Вы также можете использовать ибупрофен, если ей больше 6 месяцев.
Ее не нужно помещать в карантин.Она может вернуться к своим обычным занятиям, как только почувствует себя лучше.
Болезни рук, ног и рта
Болезни рук, ног и рта — еще один тип вирусной инфекции. Обычно это происходит летом и обычно поражает маленьких детей.
Может вызывать жар, дискомфорт и небольшие болезненные язвы во рту. Маленькие красные прыщики или маленькие волдыри могут появиться на руках и ногах, а иногда и на остальном теле.
Заболевания рук, ног и рта, как правило, не являются серьезными.
Что делать?
От этой инфекции нет лечения, которое может длиться от 7 до 10 дней.
Бактериальный менингит
Детей вакцинируют против трех основных бактерий, вызывающих менингит: менингококка, пневмококка и Hæmophilus influenzæ . В результате эти инфекции сейчас редки. Иногда они возникают, потому что вакцины не охватывают все штаммы бактерий.
Дети, заболевшие менингитом, быстро заболевают.У них жар, боль и головная боль. Они могут стать раздражительными и очень сонными. На теле могут появиться красные или синие пятна.
Дети с бактериальным менингитом выглядят очень больными, и родители сразу же захотят обратиться к врачу.
Вирусный менингит
Менингит вызывают различные вирусы. Специфического лечения нет. Обычно это не опасно и обычно проходит, не вызывая каких-либо длительных эффектов.
Что делать, если у вашего ребенка жар и сыпь
Обычно наличие сыпи (т.е.э., прыщики или красные пятна на коже) при лихорадке не свидетельствует о серьезном заболевании. Обычно лучше учитывать общее состояние ребенка, а не наличие сыпи или температуру.
Внимательно следите за общим состоянием, поведением и другими симптомами вашего ребенка. Для ребенка с лихорадкой нормально, что ему нужно больше обниматься, и он меньше голоден, чем обычно. Свяжитесь с Info-Santé или своим врачом, если у вашего ребенка сыпь и он лихорадит более 72 часов.
Канадское педиатрическое общество имеет веб-сайт для родителей, на котором можно найти дополнительную информацию об этих заразных заболеваниях и вакцинации: www.caringforkids.cps.ca/handouts/illities-index.
Импетиго: все, что вам нужно знать
Защитите себя и других
Люди могут получить импетиго более одного раза. Импетиго не защищает человека от его повторного появления в будущем. Хотя вакцины для предотвращения импетиго не существует, есть вещи, которые люди могут сделать, чтобы защитить себя и других.
Уход за ранамиДержите язвы, вызванные импетиго, закрытыми, чтобы предотвратить распространение стрептококковой инфекции группы А среди других.Если у вас чесотка, лечение этой инфекции также поможет предотвратить импетиго.
Хороший уход за раной — лучший способ предотвратить бактериальные инфекции кожи, включая импетиго:
- Очистите все мелкие порезы и травмы, повреждающие кожу (например, волдыри и царапины), с мылом и водой.
- Очистите и закройте дренирующиеся или открытые раны чистыми сухими повязками, пока они не заживут.
- Обратитесь к врачу при проколе и других глубоких или серьезных ранах.
- Если у вас открытая рана или активная инфекция, не проводите время в:
- Гидромассажные ванны
- Бассейны
- Естественные водоемы (e.г., озера, реки, океаны)
Соответствующая личная гигиена и частое мытье тела и волос с мылом и чистой проточной водой важны для предотвращения импетиго.
Лучший способ предотвратить заражение или распространение стрептококковой инфекции группы А — это часто мыть руки. Это особенно важно после кашля или чихания. Чтобы предотвратить заражение стрептококком группы А, вам необходимо:
- При кашле или чихании прикрывайте рот и нос салфеткой.
- Положите использованные салфетки в корзину для мусора.
- Кашляйте или чихайте в верхнюю часть рукава или локоть, а не в руки, если у вас нет платка.
- Часто мойте руки водой с мылом в течение не менее 20 секунд.
- Используйте средство для рук на спиртовой основе, если мыло и вода недоступны.
Каждому, у кого импетиго, следует стирать одежду, постельное белье и полотенца каждый день. Эти элементы не следует передавать кому-либо еще. После стирки эти вещи безопасны для использования другими людьми.
АнтибиотикиЛюди с диагнозом импетиго могут вернуться на работу, в школу или детский сад, если они:
- Начато лечение антибиотиками
- Держать все язвы на открытых участках кожи закрытыми
Используйте рецепт в точности так, как говорит врач.
После заживления язв человек с импетиго обычно не может передать бактерии другим.
Проблемы с кожей у детей
Бывают ли у детей проблемы с кожей?
Проблемы с кожей у детей охватывают почти два десятилетия от рождения до подросткового возраста.Будут обсуждены несколько распространенных кожных заболеваний у детей, включая: пеленочный дерматит, атопический дерматит, бородавки и угри.
Что такое пеленочный дерматит?
Пеленочный дерматит, или, как его еще называют, пеленочная сыпь, — это не диагноз, а, скорее, категория кожных заболеваний, поражающих область подгузника. Выделяют четыре типа пеленочного дерматита, в том числе:
- Раздражающий контактный дерматит.
- Разрастание дрожжей ( Candida albicans ).
- Аллергический контактный дерматит.
- Воспалительные заболевания кожи, такие как себорейный дерматит.
Самым распространенным типом пеленочного дерматита является раздражающий контактный дерматит, связанный с воздействием на кожу мочи или кала (или того и другого) в течение длительного периода времени. Раздражающий контактный дерматит обычно проявляется в виде ярко-красных, иногда слегка припухлых или даже пузырчатых пятен в области подгузников. Длительный контактный дерматит, вызывающий раздражение, может увеличить риск инфицирования пораженного участка.
Первичное лечение и профилактика раздражающего контактного дерматита включает частую смену подгузников для предотвращения длительного контакта с влагой, а также защитные кремы и мази, чаще всего содержащие оксид цинка. Мягкая стероидная мазь или крем для местного применения также могут быть очень полезны для более быстрого уменьшения воспаления.
Следующим по распространенности типом пеленочного дерматита является чрезмерный рост дрожжевых грибков, чаще всего Candida albicans . Теплая, влажная и часто раздражающая среда подгузника делает кожу более склонной к чрезмерному росту дрожжевых грибков.Это состояние обычно развивается на фоне раздражающего контактного дерматита.
Обычно это проявляется в виде ярко-красных шишек, пятен, а иногда и гноя на коже и в ее складках. Состояние можно лечить с помощью безрецептурного местного противогрибкового крема, такого как клотримазол (Mycelex®), микостатин (Nystatin®), или лекарствами, отпускаемыми по рецепту. Защитный крем, часто содержащий оксид цинка, также рекомендуется для лечения и предотвращения этого состояния кожи. Если также присутствует раздражающий контактный дерматит, иногда назначают дополнительный мягкий местный стероид.Если это состояние лечить только местными стероидами, дрожжевая инфекция может усугубиться.
В редких случаях возникает аллергический контактный дерматит. Это состояние обычно связано с компонентом самого подгузника, таким как резинка или клей, ароматизатор или консерванты в детских салфетках. Симптомы включают покраснение и отек с зудом, который продолжает повторяться в той же области, например, возле липкой ленты подгузника или вокруг ноги, где в подгузнике есть резинка.
Лечение аллергического контактного дерматита очень похоже на лечение раздражающего контактного дерматита: барьерные кремы и мази, чаще всего содержащие оксид цинка, или мягкие местные стероидные мази при необходимости.
Чтобы предотвратить аллергический контактный дерматит, необходимо определить материал, вызывающий проблему, и избегать ее.
Себорейный дерматит, широко известный как колыбель у младенцев и перхоть у детей старшего возраста и взрослых, также может быть причиной пеленочного дерматита. Это состояние также влияет на другие участки тела, такие как кожа головы, лицо, шея, а также складки кожи. Лечение включает в себя местные противогрибковые кремы и часто осторожное использование мягких местных стероидов.
Стероиды для местного применения требуют очень осторожного использования, особенно в области подгузников, чтобы предотвратить возможные побочные эффекты, такие как истончение кожи и растяжки.Эти эффекты можно предотвратить, используя местные стероиды низкой активности, такие как гидрокортизон от 1 до 2,5 процентов, и применяя местные стероиды в умеренных количествах на пораженные участки только два раза в день по мере необходимости, но не дольше двух недель за раз.
Что такое атопический дерматит?
Атопический дерматит или экзема — это кожное заболевание, которое может возникнуть в любой момент жизни. Он часто начинается в раннем детстве и может не уменьшаться до раннего взросления. Более половины младенцев с атопическим дерматитом вырастают из этого состояния к 2 годам, хотя многие взрослые по-прежнему будут иметь чувствительную кожу, а у некоторых продолжаются обострения на протяжении всей жизни.
Атопический дерматит — это хроническое заболевание, что означает, что его нельзя вылечить, но его можно лечить и контролировать под надлежащим руководством врача.
Заболевание чаще всего встречается в семьях, страдающих сезонной аллергией и астмой. Хотя пищевая аллергия чаще встречается у детей с атопическим дерматитом, пищевые продукты редко становятся причиной обострений атопического дерматита.
Атопический дерматит может ухудшиться при контакте кожи с раздражающими веществами, такими как слюна; жесткое мыло; и колючая, плотно прилегающая одежда.Также может способствовать трение, особенно когда пораженные дети начинают ползать.
Каковы симптомы атопического дерматита?
У младенцев:
- Красные, очень зудящие сухие участки кожи.
- Сыпь на щеках, которая часто начинается в возрасте от 2 до 6 месяцев.
- Сыпь сочится при расчесывании.
Симптомы могут ухудшиться, если ребенок почесал сыпь и отверстия на коже могут инфицироваться.
В подростковом и раннем взрослом возрасте:
- Красная чешуйчатая сыпь на сгибах рук, локтей, запястий и колен, а иногда и на ступнях, лодыжках и шее.
- Утолщенные отметины на коже.
- Кожная сыпь может кровоточить и покрыться коркой после расчесывания.
Как лечится атопический дерматит?
Нежный уход за кожей с мягким мылом, короткие ежедневные ванны и большое количество увлажняющего крема — лучший способ предотвратить обострения атопического дерматита. Увлажняющие средства, содержащие керамиды, помогают восстановить кожный барьер и особенно полезны. Во время обострения лечение направлено на уменьшение сильного зуда и воспаления на коже и лечение инфекции, если она разовьется.В его состав входят стероидные кремы для местного применения и пероральные антигистаминные препараты. Лечение будет зависеть от возраста ребенка и тяжести симптомов. Следуйте инструкциям вашего врача по использованию лекарств.
Чтобы помочь своему ребенку, вы также можете:
- Избегайте длительных горячих ванн, поскольку они могут высушить кожу. Рекомендуются короткие ежедневные ванны в теплой воде.
- Наносите увлажняющий крем с керамидами сразу после ванны или душа. Этот шаг поможет удержать влагу в коже.
- Используйте увлажняющие кремы часто, по крайней мере, два раза в день. Густые кремы работают лучше, чем лосьоны.
- Поддерживайте как можно более постоянную температуру в помещении. Перепады температуры и влажности в помещении могут привести к сушке кожи.
- Держите ребенка одетым в хлопок. Шерсть, шелк и искусственные ткани, например полиэстер, могут вызывать раздражение кожи.
- Используйте мягкое хозяйственное мыло без ароматизаторов и красителей и убедитесь, что одежда хорошо вымыта.
- Следите за кожными инфекциями, которые более вероятны при экземе.Если вы заметили инфекцию, обратитесь к своему врачу.
- Не трите и не расчесывайте сыпь.
Если атопический дерматит тяжелый, может потребоваться прием пероральных препаратов. Если открытые раны возникли в результате сильного зуда, можно использовать антибиотики местного действия (мупироцин, Бактробан®). Иногда для лечения инфекции требуется пероральный антибиотик. Если эти методы лечения неэффективны, детям старшего возраста может быть рекомендована альтернативная терапия, такая как фототерапия (светотерапия).
Что такое бородавки?
Бородавки возникают в результате заражения вирусом и часто встречаются у детей всех возрастов. Бородавки обычно выглядят как твердые шишки на пальцах, руках и ногах.
Контагиозный моллюск — инфекция аналогичного типа, вызываемая другим вирусом. Он вызывает гладкие шишки розового или телесного цвета, которые могут появиться на любом участке тела. Они не вредны и обычно проходят сами по себе через пару лет, но лечение может помочь им исчезнуть быстрее.
Что вызывает бородавки?
Обычные и плоские бородавки вызываются вирусом папилломы человека (ВПЧ), а бородавки контагиозного моллюска вызываются вирусом оспы. Бородавки обычно передаются при прямом контакте. Также можно подхватить вирус во влажной среде, например, в душевых и раздевалках.
Как лечат бородавки?
К сожалению, не существует антивирусных препаратов, нацеленных на сам вирус. Вместо этого доступное лечение нацелено на кожу, в которой живет вирус.
Средства, отпускаемые без рецепта, включают жидкие и пленочные препараты, содержащие салициловую кислоту, которая смягчает аномальные клетки кожи и растворяет их. Более высокий процент салициловой кислоты (от 20 до 40 процентов) наиболее эффективен.
Безрецептурные средства от бородавок очень эффективны при лечении бородавок, но их следует применять ежедневно. Сначала замочите бородавку в теплой воде, чтобы смягчить кожу. Затем аккуратно подпилите утолщенную кожу одноразовой доской для эмори. Выбросьте использованную часть, чтобы не заразить кожу повторно.Нанесите лекарство и накройте повязкой (замените повязку, если она намокнет). Повторяйте ежедневно. Для полного исчезновения бородавок обычно требуются недели или месяцы лечения.
В кабинете дерматолога лечение бородавок будет зависеть от возраста ребенка, количества и расположения бородавок, а также от решения пациента и родителей. Варианты лечения бородавок врачом включают:
- Заморозка бородавки жидким азотом (криотерапия).
- Уничтожение бородавки химическими препаратами (препаратами трихлоруксусной кислоты или кантаридина).
- Выжигание бородавки электричеством или лазером (например, лампой-вспышкой или лазером CO2).
- Введение в бородавку дрожжевых препаратов для стимуляции иммунной системы.
- Циметидин внутрь (Тагамет®) может быть назначен вместе с одним из вышеуказанных методов. Было показано, что он усиливает иммунную систему и улучшает иммунный ответ на инфекцию вируса бородавки. Циметидин обычно используется в течение двух-трех месяцев.
- Имиквимод (Алдара®) — это крем, который может быть назначен, чтобы помочь иммунной системе вашего организма бороться с бородавками.
К методам лечения контагиозного моллюска врачом относятся:
- Третиноин для местного применения (Retin-A®) или гель Дифферин®, отпускаемый без рецепта.
- Уничтожение бородавки химическими препаратами (препаратами трихлоруксусной кислоты или кантаридина).
- Заморозка бородавки жидким азотом (криотерапия).
- Соскабливание бородавки (выскабливание).
Важно отметить, что эти процедуры лечения бородавок часто необходимо повторять каждые 3-4 недели, пока бородавка не исчезнет.Отдельные поражения моллюском обычно можно вылечить за меньшее количество процедур.
Все эти методы лечения могут вызвать рубцы и / или волдыри, поэтому очень важно тщательно ухаживать за раной на протяжении всего процесса заживления.
Как предотвратить появление бородавок?
Можно предпринять определенные меры предосторожности, чтобы снизить вероятность образования бородавок, в том числе:
- Ношение резиновых сандалий или обуви в общественных душевых или плавательных бассейнах.
- Избегать прямого физического контакта с теми, у кого есть видимые бородавки.
- Соблюдайте правила гигиены.
Что такое прыщи?
Угри — одна из самых распространенных кожных проблем. Акне чаще всего встречается во время гормонального всплеска в подростковом возрасте, но также встречается у 20 процентов взрослых. Хотя с возрастом она обычно улучшается, лечение акне у подростков обычно проходит.
Что вызывает прыщи?
Плохая гигиена, неправильное питание и стресс могут усугубить акне, но не являются их причиной.
Акне возникает, когда крошечные волосяные фолликулы или поры закупориваются масляными выделениями (кожным салом) сальных желез кожи, а также кератином (кожным белком).Это препятствие известно как черная голова или белая голова. Эти закупоренные фолликулы могут превратиться в опухшие, красные, болезненные гнойные шишки или более крупные кисты или узелки, которые могут вызвать временное или постоянное рубцевание.
Каких продуктов следует избегать, чтобы уменьшить прыщи?
Если прыщи расположены преимущественно вокруг линии роста волос, они могут быть связаны с такими продуктами для волос, как кондиционер, гели для волос, мусс для волос, масла и жиры. Этот тип прыщей можно уменьшить, ограничив количество продуктов для волос и убрав волосы с лица.
Следует избегать использования комедогенных (блокирующих поры) увлажняющих средств или косметики. Попробуйте перейти на некомедогенный увлажняющий крем и / или косметику на водной основе.
Обезжиренное молоко — единственный продукт, который вызывает прыщи.
Как лечить прыщи?
Легкие угри могут улучшиться с помощью безрецептурных очищающих средств, содержащих перекись бензоила или низкий процент салициловой кислоты, или с помощью геля Differin®, который представляет собой мягкий крем с витамином А (ретиноид), который теперь доступен без рецепта.Если использование этих продуктов не поможет избавиться от прыщей в течение 8–12 недель, возможно, потребуется обратиться к дерматологу. Важно не ждать слишком долго, прежде чем обращаться за лечением, чтобы избежать ненужных рубцов.
Назначенное лечение акне будет зависеть от возраста пациента, типа кожи и, что наиболее важно, от степени тяжести акне. Местные ретиноиды (Retin-A®, Differin®) являются основой лечения и помогают предотвратить закупорку пор, которые развиваются в акне. Схема местного применения часто включает промывание прыщей, содержащее перекись бензоила, а иногда и антибиотик местного действия.Переход на мягкое очищающее средство без мыла полезно, если другие предписанные средства от прыщей вызывают чрезмерную сухость или легкое раздражение.
В зависимости от возраста пациента и типа акне пероральный антибиотик (миноциклин, доксициклин или эритромицин) может быть полезным.
Важно, чтобы пациент следовал назначенному лечению в течение как минимум 8–12 недель, прежде чем рассматривать вопрос о смене терапии. Во время повторного посещения дерматолога повторная оценка может определить, нужно ли изменять план лечения.
Другими полезными лекарствами являются пероральные противозачаточные таблетки для женщин, особенно когда они сообщают о вспышках прыщей во время менструального цикла. Если у человека есть серьезные рубцовые прыщи или если агрессивная стандартная терапия не помогает избавиться от угрей, может потребоваться пероральный ретиноид (Аккутан®). Если это дозируется и контролируется надлежащим образом, это безопасный вариант лечения и единственное лечение, которое может привести к необратимому излечению.
.








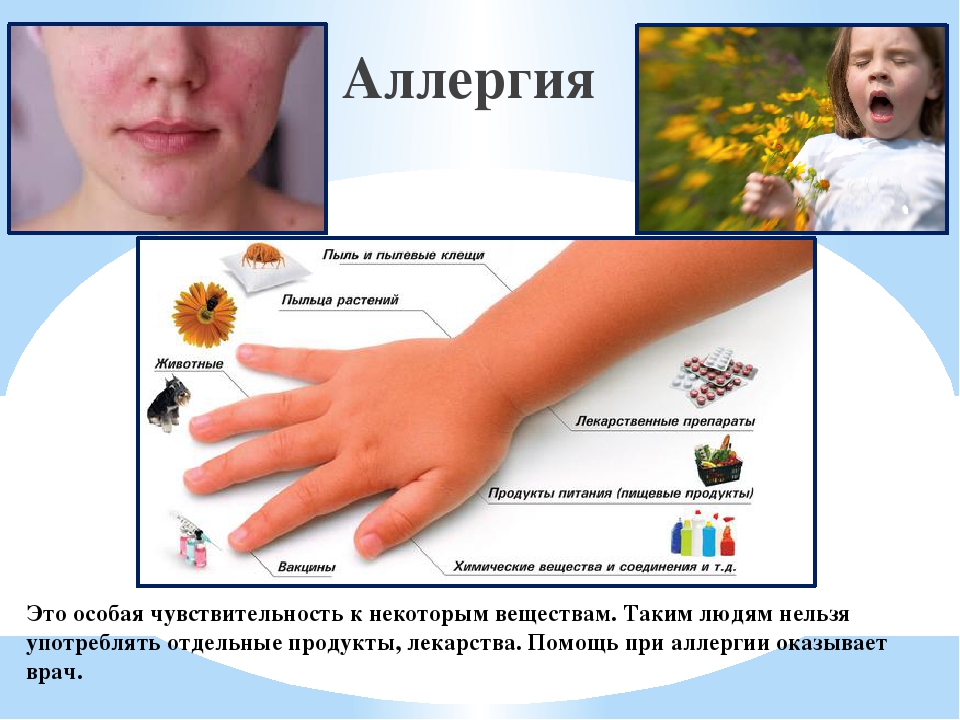 Вероятно, что само заболевание вызывают не данные паразиты, а микроорганизмы, которые они заносят в более глубокие отделы фолликулов и сальных желез, что сопровождается появлением розовых угрей и гранулем. Это предположение основано на том, что клещи Demodex folliculorum нередко обнаруживаются на абсолютно здоровой или излишне жирной коже[2].
Вероятно, что само заболевание вызывают не данные паразиты, а микроорганизмы, которые они заносят в более глубокие отделы фолликулов и сальных желез, что сопровождается появлением розовых угрей и гранулем. Это предположение основано на том, что клещи Demodex folliculorum нередко обнаруживаются на абсолютно здоровой или излишне жирной коже[2]. Если контакт с раздражителями не повторяется регулярно, то такие дерматиты либо проходят самостоятельно, либо после применения местных лекарственных средств.
Если контакт с раздражителями не повторяется регулярно, то такие дерматиты либо проходят самостоятельно, либо после применения местных лекарственных средств. Лечение АтД обычно очень длительное.
Лечение АтД обычно очень длительное. Лечится исключительно стационарно.
Лечится исключительно стационарно. Толчком к ее появлению часто становится введение прикорма или перевод ребенка на искусственное вскармливание, также причиной могут стать появление глистов, развитие заболеваний желудочно-кишечного тракта, прием лекарственных средств.
Толчком к ее появлению часто становится введение прикорма или перевод ребенка на искусственное вскармливание, также причиной могут стать появление глистов, развитие заболеваний желудочно-кишечного тракта, прием лекарственных средств. При сухой себорее ее возбудителем может являться Pityrosporum ovale.
При сухой себорее ее возбудителем может являться Pityrosporum ovale.