Переел. Как помочь себе после застолья
Праздник для всей страны или семейное застолье — трудно удержаться от того, чтобы не попробовать все! Частенько изобилие разной еды сказывается на пищеварительной системе не лучшим образом. Что же делать?
Нередко после праздничного застолья болит живот, колет в боку, разлаживается работа кишечника. В принципе мы все примерно знаем, что с этим делать. При запорах — пить больше воды, пару дней есть больше овощей и отварную свеклу. При поносе — посидеть на отварном рисе или овсяном киселе, принимая безрецептурные средства типа активированного угля, энтеросгеля или смекты. При несильных болях в животе принимаем безрецептурные препараты. Сильная или непроходящая боль в животе – повод для обращения к врачу.
Если есть ощущение переполнения желудка — пару-тройку дней питаемся простой пищей без изысков — овсяной кашей, рисовой кашей, картофельным пюре, бульоном из филе грудки индейки. Вроде бы все логично: раз переели, перегрузили желудочно-кишечный тракт, надо сделать разгрузку.
Когда привычные приемы не помогают…
Как быть, если, несмотря на принятые меры, дискомфорт, периодические боли и другие пугающие явления не проходят? Без визита к терапевту или гастроэнтерологу не обойтись! От переедания может случиться гастрит (воспаление желудка), гастродуоденит (воспаление желудка и двенадцатиперстной кишки), энтерит или колит (воспаление тонкого или толстого кишечника). Особенно высок риск обострения, если у вас уже имеется хронический гастрит или дуоденит.
Самым опасным заболеванием, связанным с желудочно — кишечным трактом является панкреатит — острое воспаление поджелудочной железы. В случае развития острого панкреатита обязательна госпитализация в стационар, лечение бывает долгим.
Для постановки диагноза и выбора лечения у врача придется сделать некоторые анализы, возможно, сделать УЗИ брюшной полости. Большинство лабораторных тестов делаются 1-2 рабочих дня. Чтобы не терять время, можно сдать анализы еще до приема у врача.
С чего начать?
Стоит исключить самое опасное — воспаление поджелудочной железы. Два лабораторных теста служат маркерами нарушения функции поджелудочной железы:
- Амилаза панкреатическая — фермент, который переваривает углеводы из пищи. Ее уровень в крови становится выше нормы чаще всего как следствие острого панкреатита или при обострении хронического. Поэтому тест назначается, когда есть подозрение на воспаление и повреждение клеток поджелудочной железы.
- Липаза — фермент поджелудочной железы, отвечающий за расщепление жиров. Как правило, этот анализ назначают вместе с тестом на панкреатическую амилазу: повышение обоих параметров может быть признаком острого панкреатита.
А если несварение?
Поели — и живот вздувается, бурлит, начинаются боли и диарея…
Тест Панкреатическая эластаза 1 в кале покажет, достаточно ли пищеварительных ферментов выделяет поджелудочная железа. Для него надо самостоятельно собрать материал в стерильный пластиковый контейнер, который продается в любой аптеке. Главное — немного (до 1/3 объема контейнера) и из разных участков фекалий, собранных на анализ.
Для него надо самостоятельно собрать материал в стерильный пластиковый контейнер, который продается в любой аптеке. Главное — немного (до 1/3 объема контейнера) и из разных участков фекалий, собранных на анализ.
Многоликий гастрит
Переедание может спровоцировать обострение гастрита. Как правило, его первопричина — бактерия Хеликобактер Пилори. Поэтому для полноценной диагностики хеликобактерного гастрита стоит сделать один из двух лабораторных тестов.
- Тест Антитела к Helicobacter pylori, IgG покажет, присутствует ли бактерия в организме. Заразиться ей можно от грязных рук и плохо вымытой посуды. Источник инфекции – больной человек, и около 50% людей в мире – носители хеликобактера. Антитела — защитные белки иммунной системы — появляются в крови через 3-4 недели после заражения. Для теста сдайте кровь с утра натощак или через 3 часа после небольшого перекуса.
- 13С уреазный дыхательный тест — неинвазивный, быстрый и недорогой способ понять, если у вас Хеликобактер пилори.

Не занимайтесь самолечением, сдавайте анализы и обращайтесь к гастроэнтерологу вовремя! Так вы минимизируете опасные последствия переедания.
Поделиться статьей:
чем опасно, что делать после и какие могут быть последствия переедания?
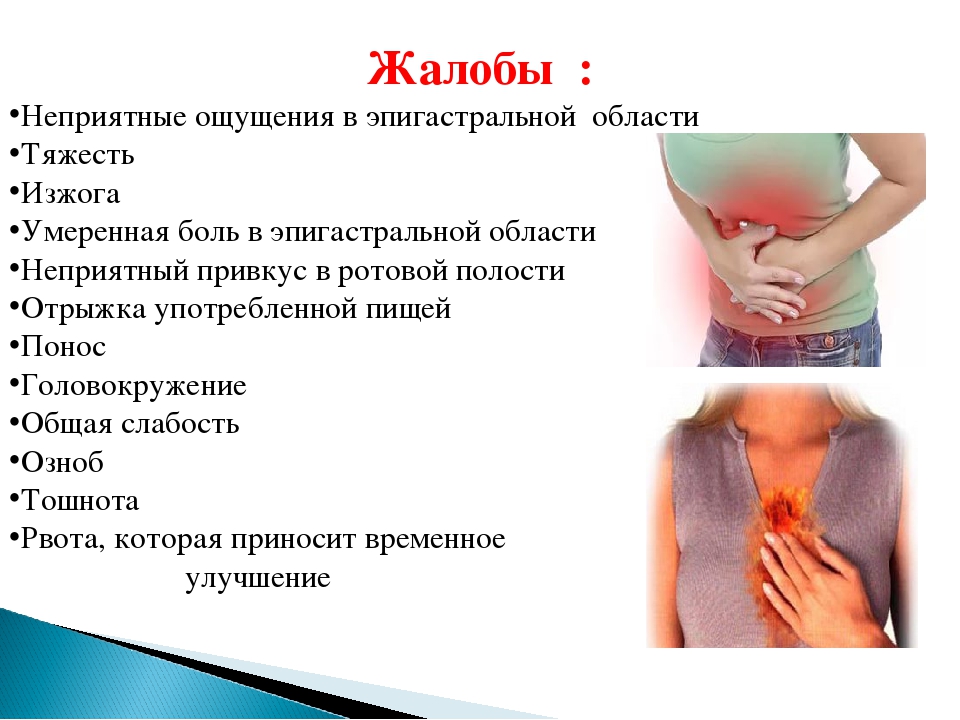
Пожалуй, каждому из нас случалось переедать и испытывать неприятные последствия невоздержанности в еде — тяжесть и даже боль в желудке, вздутие и метеоризм, тошноту и изжогу. Все это результат перегрузки пищеварительной системы, которой трудно справиться с некоторыми продуктами или избыточным количеством пищи. Как помочь себе в такой ситуации?
Все это результат перегрузки пищеварительной системы, которой трудно справиться с некоторыми продуктами или избыточным количеством пищи. Как помочь себе в такой ситуации?
Причины и симптомы переедания
Почему мы едим больше, чем требуется?
Очень часто люди переедают во время праздников и в гостях: сложно отказать хозяевам, которые то и дело подкладывают в тарелку различные вкусности, — никому не хочется показаться невежливым, отвергая угощение. Впрочем, увидев стол, уставленный аппетитными закусками, многие и сами теряют чувство меры, ведь хочется попробовать все блюда. Особенно если трапеза сопровождается «возлияниями» — алкоголь разжигает аппетит и не дает вовремя ощутить чувство насыщения.
Переедание также может быть вызвано стрессом. Люди в состоянии постоянного нервного напряжения склонны «заедать» плохое настроение: еда, особенно сладкая и жирная, на время дарит нам чувство комфорта и спокойствия.
Еще одна причина переедания — нерегулярное питание и строгие диеты. Если вы пренебрегаете завтраком и обедаете кофе с печеньем, то к ужину у вас непременно разыграется волчий аппетит. А если есть очень быстро, мозг не успеет среагировать и послать сигнал насыщения. Вы обнаружите, что переели лишь тогда, когда будет слишком поздно. Примерно то же самое случается с тем, кто старается следовать жестким диетам, которые могут привести к срыву: за один прием пищи человек пытается «компенсировать» месяц ограничений.
Если вы пренебрегаете завтраком и обедаете кофе с печеньем, то к ужину у вас непременно разыграется волчий аппетит. А если есть очень быстро, мозг не успеет среагировать и послать сигнал насыщения. Вы обнаружите, что переели лишь тогда, когда будет слишком поздно. Примерно то же самое случается с тем, кто старается следовать жестким диетам, которые могут привести к срыву: за один прием пищи человек пытается «компенсировать» месяц ограничений.
Кстати, симптомы, сопровождающие затрудненное пищеварение, могут возникать не только от переедания. Даже умеренное употребление некоторых тяжелых для желудка продуктов может вызывать дискомфорт. К ним относятся любые животные жиры (от сала до сливочного масла) и блюда с их высоким содержанием (например, жирный крем), картошка фри и другие приготовленные во фритюре продукты, острые специи и соусы, раздражающие желудок и пищевод.
Переедание практически всегда сопровождается чувством тяжести в верхней части живота, метеоризмом, отрыжкой и неприятным привкусом во рту, изжогой, затрудненным дыханием, «бурлением» в желудке, расстройством пищеварения или запорами. Как правило, на следующий день после переедания все это проходит. Но бесследно ли?
Как правило, на следующий день после переедания все это проходит. Но бесследно ли?
Опасны ли последствия переедания?
Регулярное переедание вовсе не безобидно. Самым очевидным результатом такого режима питания являются лишний вес и ожирение. Российские врачи заявляют, что в нашей стране начинается настоящая эпидемия ожирения — из года в год количество людей с лишним весом растет, причем во всех категориях населения, от подростков до пенсионеров. В прошлом году диагноз «ожирение» услышали почти два миллиона россиян. И это лишь те, кто обращался к врачам. Большинство же считает лишний вес чем-то нормальным или как минимум неизбежным. При этом около трети наших соотечественников страдает от лишнего веса, а доля людей с критическим ожирением за последние семь лет выросла в 2,5 раза[1].
Ожирение чревато массой серьезных проблем со здоровьем. Американские врачи из Центра по контролю и профилактике заболеваний установили связь ожирения с 13 разновидностями онкологических заболеваний[2]. Лишний вес создает экстремальную нагрузку на опорно-двигательный аппарат и приводит к заболеваниям суставов и позвоночника. Тучные люди чаще страдают сердечно-сосудистыми заболеваниями, сбоями в работе эндокринной системы, нарушениями липидного обмена, диабетом и гипертонией. Как сообщает ВОЗ, каждый год в мире 2,8 миллиона человек умирает из-за болезней, так или иначе связанных с ожирением[3].
Лишний вес создает экстремальную нагрузку на опорно-двигательный аппарат и приводит к заболеваниям суставов и позвоночника. Тучные люди чаще страдают сердечно-сосудистыми заболеваниями, сбоями в работе эндокринной системы, нарушениями липидного обмена, диабетом и гипертонией. Как сообщает ВОЗ, каждый год в мире 2,8 миллиона человек умирает из-за болезней, так или иначе связанных с ожирением[3].
Обратите внимание
Психологи отмечают, что лишний вес ведет к снижению самооценки и комплексам, постоянным переживаниям из-за своей внешности, а это может довести до невроза и даже депрессии.
Но одним ожирением проблемы не ограничиваются. Переедание вредит печени и поджелудочной железе, заставляет их работать в авральном режиме. При регулярном переедании работа этих органов нарушается, и они не могут выполнять свои функции нормально даже в те дни, когда вы едите умеренно.
И, конечно, невоздержанность в еде сказывается на состоянии желудка. Будучи весьма эластичным органом, он от регулярного переполнения растягивается, и с каждой обильной трапезой для насыщения вам будет требоваться все больше пищи. Естественный объем желудка составляет примерно 500 миллилитров, но у людей, склонных к перееданию, может увеличиваться до четырех литров! При такой ситуации нормальная порция еды уже не может вызвать чувство насыщения — переедание становится нормой.
Будучи весьма эластичным органом, он от регулярного переполнения растягивается, и с каждой обильной трапезой для насыщения вам будет требоваться все больше пищи. Естественный объем желудка составляет примерно 500 миллилитров, но у людей, склонных к перееданию, может увеличиваться до четырех литров! При такой ситуации нормальная порция еды уже не может вызвать чувство насыщения — переедание становится нормой.
Что делать, если съели лишнее
Даже если вы съели слишком много, ситуацию можно исправить. Существует несколько методов, которые позволяют снять симптомы переедания и облегчить пищеварение.
Самый простой и доступный — прогулка. Конечно, бежать в спортзал после плотного обеда не стоит (вы лишь усугубите ситуацию), но ходьба в спокойном темпе — хороший способ улучшить перистальтику и кровоснабжение всех органов. Это поможет желудку быстрее справиться с огромными объемами пищи. Даже если вас одолевает сонливость, старайтесь как минимум три–четыре часа сохранять вертикальное положение. Если вы ляжете, перистальтика кишечника ухудшится.
Если вы ляжете, перистальтика кишечника ухудшится.
Поскольку при переедании нашему организму сложно выработать достаточное количество ферментов, могут возникнуть диспепсия, метеоризм, диарея. В таком случае способны помочь ферментные препараты, назначенные вашим лечащим врачом. Обычно их нужно принимать во время еды. Пищеварительные ферменты в таких средствах по действию ничем не отличаются от наших собственных. Своевременный прием подобных препаратов снижает нагрузку на органы пищеварения, смягчает последствия переедания — изжогу, тошноту, тяжесть в желудке. Но не занимайтесь самолечением: у ферментных препаратов есть противопоказания и, прежде чем покупать их, нужно посоветоваться со специалистом.
Сразу после обеда постарайтесь не пить, а если вас мучает жажда, отдайте предпочтение не очень горячему чаю с мятой или ромашкой. Они немного улучшают пищеварение. Не сдерживайте отрыжку: скопление в желудке воздуха существенно затрудняет его работу.
Учтите, что среди народных методов есть и такие, которые не только не помогут, но и навредят. Например, в XIX веке дижестивы (спиртные «лечебные» напитки) рекламировались как средство для улучшения пищеварения, но никаких научных подтверждений этому не было. Ни в коем случае не стоит пить крепкий алкоголь «для улучшения пищеварения», даже если в состав входят экстракты целебных трав — их действие полностью нивелируется. На деле алкоголь раздражает пищевод и желудок и дополнительно нагружает печень, которая при переедании и без того работает на пределе возможностей.
Например, в XIX веке дижестивы (спиртные «лечебные» напитки) рекламировались как средство для улучшения пищеварения, но никаких научных подтверждений этому не было. Ни в коем случае не стоит пить крепкий алкоголь «для улучшения пищеварения», даже если в состав входят экстракты целебных трав — их действие полностью нивелируется. На деле алкоголь раздражает пищевод и желудок и дополнительно нагружает печень, которая при переедании и без того работает на пределе возможностей.
Также очень опасно искусственно вызывать рвоту: вы можете повредить гортань и пищевод. Не говоря уж о том, что привычка таким образом бороться с перееданием — это первый шаг к булимии.
Для профилактики переедания нужно придерживаться принципов дробного питания и есть понемногу, но каждые три–четыре часа. Если вы склонны «заедать» печали, обращайте внимание на свое настроение: короткая прогулка или разговор с другом помогут справиться с тревогой и стрессом лучше, чем пара бутербродов. Старайтесь питаться разнообразно: сложно избежать переедания при виде праздничного стола с большим количеством различной вкусной еды, когда придерживаешься ограниченного и однотипного рациона.
Ферменты для улучшения пищеварения
Как мы уже говорили выше, для пищеварения нужны ферменты — особые вещества, которые вырабатываются в нашем организме. Они расщепляют соединения, которые содержатся в пище, на отдельные элементы. В желудке работают пепсины, которые заняты расщеплением белковых соединений. В кишечнике в дело вступают амилаза, протеаза, липаза и некоторые другие ферменты, завершающие процесс расщепления, который начался в желудке. Именно здесь происходит окончательная обработка пищи и всасывание полезных веществ.
При переедании организм не всегда в состоянии переварить пищу в полном объеме. Именно поэтому врачи часто назначают препараты панкреатина пациентам, испытывающим при переедании метеоризм, диарею, другие симптомы диспепсии. Панкреатин содержит все необходимые ферменты, которые в норме вырабатываются в поджелудочной железе.
Долгое время такие препараты выпускались в форме таблеток, однако ферменты в агрессивной кислотной среде инактивируются и в кишечник попадает лишь малая их часть. Поэтому ферменты последнего поколения все чаще выпускаются в желатиновых капсулах с микрогранулами, которые покрыты кислотоустойчивой оболочкой. Они растворяются только в кишечнике и действуют эффективнее.
Поэтому ферменты последнего поколения все чаще выпускаются в желатиновых капсулах с микрогранулами, которые покрыты кислотоустойчивой оболочкой. Они растворяются только в кишечнике и действуют эффективнее.
Сегодня, имея доступ ко всем достижениям фармацевтической промышленности, нет никакой необходимости прибегать к непроверенным «бабушкиным» методам борьбы с последствиями переедания и терпеть дискомфорт. Просто посоветуйтесь со своим врачом и попросите его подобрать вам подходящий ферментный препарат. Но, когда переедание носит регулярный характер, задумайтесь о лечении — организации рационального питания, снижении веса и, если вы склонны есть слишком много в периоды стрессов, о психотерапии.
Что делать после переедания? Даём советы, как облегчить страдания.
Самый надежный способ справиться с последствиями праздничных застолий, которые являются колоссальным стрессом для пищеварительной системы, – это не допустить переедания. Легко сказать, но трудно сделать! Как быть, если вы уже чувствуете, что переели? Журнал Cosmopolitan после консультаций с гастроэнтерологами предлагает следующий план спасательных операций по смягчению участи пострадавшего организма.
Легко сказать, но трудно сделать! Как быть, если вы уже чувствуете, что переели? Журнал Cosmopolitan после консультаций с гастроэнтерологами предлагает следующий план спасательных операций по смягчению участи пострадавшего организма.
5 МИНУТ СПУСТЯ
Когда кажется, что уже больше ничего не влезет, но вы съедаете еще один кусочек, и чувствуете, что этот кусочек может выскочить обратно, тогда надо сказать себе «стоп», отложить столовые приборы и выйти из-за стола.
Вы уже нанесли своему организму сокрушительный удар, все «прелести» которого вам еще предстоит испытать. А пока, если есть возможность, следует ослабить ремень или переодеться в более свободную одежду.
Чем больше вы стеснены в движениях, тем более неудобно и напряженно вы будете себя чувствовать, что усугубит мучения пищеварительной системы.
В это время не стоит пить много воды – от этого вы почувствуете еще бóльшую переполненность организма. А вот медленное попивание теплого чая с мятой поможет расслабиться желудочно-кишечному тракту, в том числе кардиальному сфинктеру между желудком и пищеводом, нормальная работа которого приведет к отрыжке из желудка лишнего воздуха, проглоченного с едой. После избавления от избыточного воздуха вы почувствуете себя уже не таким «вздутым». (И помните что, всякий раз, когда на входе или выходе из ЖКТ происходит выпуск воздуха или газов, в нем освобождается место, что помогает еде двигаться по предназначенному ей пути).
А вот медленное попивание теплого чая с мятой поможет расслабиться желудочно-кишечному тракту, в том числе кардиальному сфинктеру между желудком и пищеводом, нормальная работа которого приведет к отрыжке из желудка лишнего воздуха, проглоченного с едой. После избавления от избыточного воздуха вы почувствуете себя уже не таким «вздутым». (И помните что, всякий раз, когда на входе или выходе из ЖКТ происходит выпуск воздуха или газов, в нем освобождается место, что помогает еде двигаться по предназначенному ей пути).
Если же вы предпочитаете кофе, то чашка кофе также поможет работе пищеварительной системы, и вы почувствуете себя менее «нашпигованным» праздничными яствами.
15 МИНУТ СПУСТЯ
В это время очень хочется лечь, но ложиться не стоит – в горизонтальном положении на желудок оказывается бóльшее давление, а желудочный сок может попасть в пищевод и вызвать изжогу.
При болях в животе рекомендуется принять безрецептурное средство от повышенного газообразования (типа эспумизана), антацид (типа алмагеля) для снижения выработки желудочного сока, который при переедании производится в избыточном количестве, или ранитидин, который успокоит желудок и смягчит раздражение пищеварительной системы от злоупотребления едой и напитками (в том числе алкоголем).
30 МИНУТ СПУСТЯ
Хотя, скорее всего, вы все еще чувствуете себя безумно объевшимся, самое время отправиться на короткую прогулку. Ходьба стимулирует работу ЖКТ. Когда вы сидите и не двигаетесь, то работа вашего ЖКТ также не отличается высокой активностью.
1-2 ЧАСА СПУСТЯ
Все еще не время спать, но и нельзя подвергать организм серьезным физическим нагрузкам. Рекомендуются легкие растяжки или упражнения из йоги, которые помогут выпустить избыточные газы из организма. Но при этом важно избегать положений, в которых голова находится ниже живота или на живот оказывается давление, т.к. это может вызвать кислотный рефлюкс.
2-3 ЧАСА СПУСТЯ
В это время почти вся еда, если не вся, переместилась из желудка вниз по ЖКТ, что снижает риск кислотного рефлюкса, и теперь можно принять горизонтальное положение.
НА СЛЕДУЮЩИЙ ДЕНЬ
Самая главная задача на следующий день после переедания – вернуться к обычным, «непраздничным» нагрузкам на пищеварительную систему. Вместо того, чтобы взяться с утра за недоеденный торт, лучше принять здоровый завтрак из цельных ингредиентов, содержащих здоровые жиры, белок, а также овощи и фрукты.
Даже если вы чувствуете, что «после вчерашнего» ваша одежда стала слегка тесновата, не следует резко ограничивать себя в калориях и пропускать регулярные приемы пищи, но при этом лучше отдавать предпочтение легкой еде. Резкое ограничение в еде вызовет сильный аппетит и может подтолкнуть вас в новую пропасть переедания.
На следующий день полезно дать организму какую-то физическую нагрузку, хотя бы минимальную – например, отправиться в поход по магазинам за праздничными покупками. Положительные эмоции помогут вам пережить день «после вчерашнего». А в конце дня прислушайтесь к своему организму и почувствуйте – он вас умоляет не переедать во время следующего праздника!
5 признаков того, что ваш живот болит ненормально
Фото thesun. co.uk
co.uk
Боли в животе часто воспринимают как безвредную проблему, вызванную перееданием, но иногда она может быть признаком чего-то гораздо более серьезного.
Врач общей практики и клинический директор Patient.info Сара Джарвис рассказала о шести типах боли в животе, которые никогда не стоит игнорировать. Итак, если болит живот — не стоит забывать о:
- Боль, сопровождающаяся кровью в моче — рак кишечника
Это один из признаков, что у вас может быть это заболевание. Если вы его обнаружите, сразу же записывайтесь на прием к врачу общей практики.
Но прежде чем волноваться, убедитесь, что это действительно кровь. Если вы едите свеклу, лакрицу или ежевику — они могут окрасить стул в красный цвет.
- Острая боль — аппендицит или язва желудка
Внезапная, очень сильная боль, скорее всего будет означать, что происходит что-то серьезное, поэтому стоит быстро проверить здоровье у специалиста.
- Боли в животе сопровождаются ощущением тошноты — кантариаз или пищевое отравление
Кантариаз — болезнь, которая происходит из-за заглатывания с пищей личинок мучных хрущаков. Жуки могут содержаться в хлебных злаках и овсяные хлопьях.
- Живот болит плюс необъяснимаяпотеря веса — рак
Неожиданная потеря иногда может быть воплощением мечты, но если вы не пытаетесь активно сбросить вес, резкое снижение массы тела — чрезвычайно тревожный признак, что в организме не все в порядке.
- Длительные боли в животе — расстройство желудка
Расстройство желудка обычно вызывает жгучую боль в верхней части живота, часто сопровождается вздутием живота, отрыжкой и плохим самочувствием. Фармацевт в аптеке должен стать в этой ситуации вашим первым помощником.
Если у вас есть какой-либо из этих симптомов, и тем более если он повторяется неоднократно, необходимо обращаться к врачу.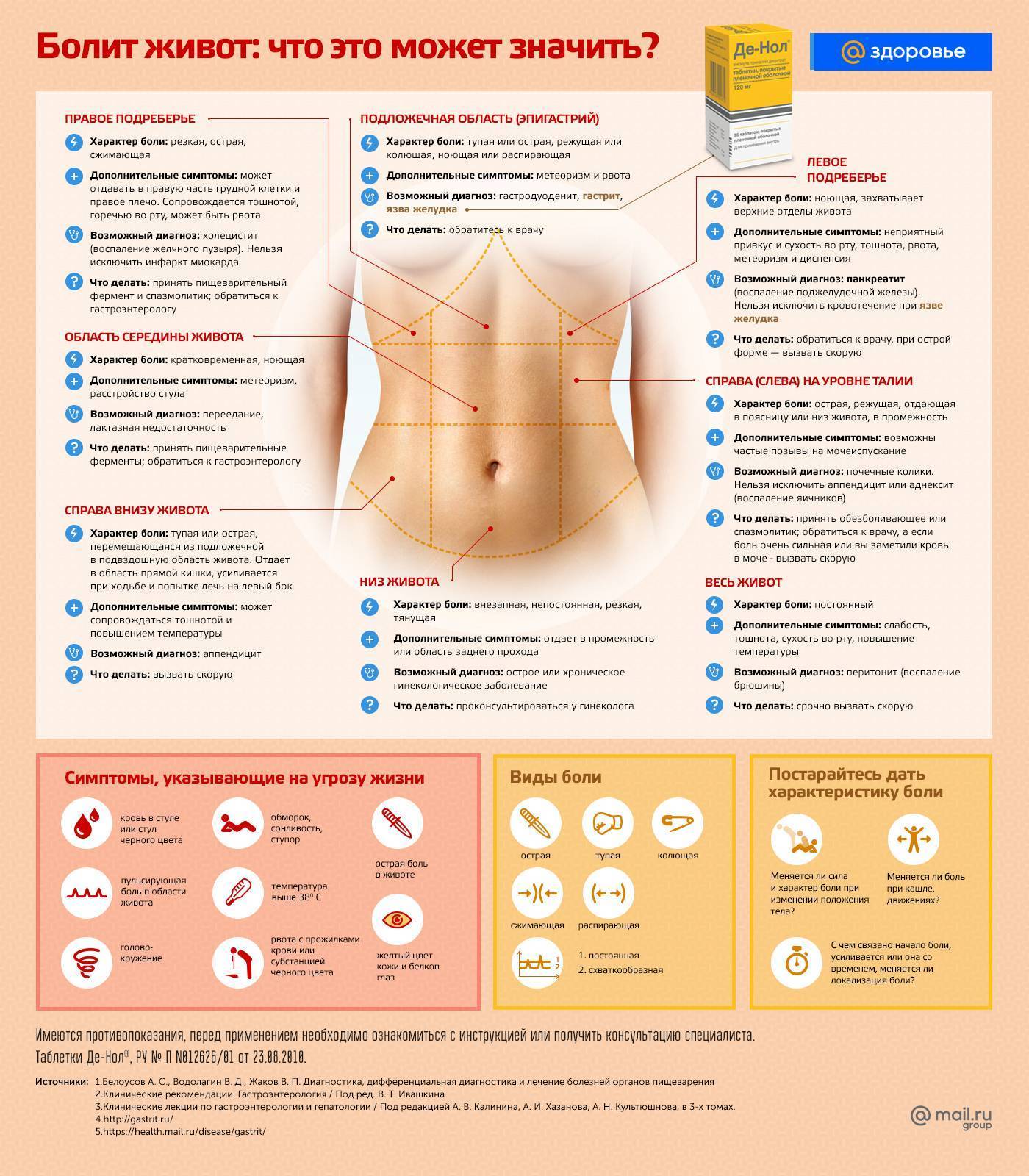 Выявление проблемы на ранней стадии дает гораздо больше шансов побороть недуг, сообщает онлайн-газета The Sun Online.
Выявление проблемы на ранней стадии дает гораздо больше шансов побороть недуг, сообщает онлайн-газета The Sun Online.
Читайте также: 12 мифов о здоровье: какие таблетки и процедуры вам не нужны.
Переедание: как помочь себе и чего ни в коем случае нельзя делать
С перееданием, наверняка, сталкивался каждый. Вкусная еда, алкоголь, приятная компания или, наоборот, стресс — причин съесть больше нормы может быть много. Как помочь своему организму справиться с этой неприятностью, сейчас расскажем.
1. Заварить травяной, зеленый или обычный черный чай и выпить – но не более 150 мл, чтобы не растянуть желудок еще сильнее. Сахар и мед добавлять не стоит, а вот ложечка лимонного сока, листок лимона или кусочек имбирного корня будет кстати: они ускорят пищеварение.
2. Вместо чая можно приготовить стимулирующий пищеварение напиток. Растворите в стакане питьевой воды 1 ст.л. натурального яблочного уксуса. Можно добавить 0,5 ст.л. натурального меда. Такое питье стимулирует выработку желудочного сока, избавляет от спазмов желудка и кишечника.
3. При боли в желудке можно принять таблетки типа панкреатина, мезима, фестала. Ферменты облегчают пищеварение, ускоряя процесс расщепления жиров, углеводов, белков. Важный нюанс: постоянно пить такие таблетки нельзя. В этом случае организм прекратит самостоятельно синтезировать ферменты, и проблемы с пищеварением станут постоянными.
4. Попробуйте пожевать жвачку. Ферменты из слюны, которая выделится во время процесса жевания, помогут ускорить расщепление пищи.
5. Отправляйтесь гулять: свежий воздух и движение ускорят обмен веществ. Во время прогулки глубоко дышите, время от времени делайте наклоны в стороны, чтобы помочь пище продвинуться в пищеводе. Гуляйте размеренно, нельзя резко наклоняться, прыгать, чтобы не навредить переполненному желудку и не вызвать заворот кишок.
Чего делать нельзя
- Пить много воды. От воды желудок еще больше растянется, а значит, велик риск травмирования нежных слизистых желудка.
- Принимать алкоголь. Он может спровоцировать вторичное обжорство, то есть усугубит проблему.
- Лечь спать, не решив проблему. Заснуть с набитым желудком — вредно для организма. Брожение, гниение, интоксикация гарантированы.
После того как первые симптомы переедания сняты, нужно сжать ладонь в кулак и погладить живот по часовой стрелке вокруг пупка. Описывайте достаточной большой круг, включая низ живота и пространство сантиметров на 7-8 выше пупка. Сильно давить ни в коем случае нельзя. Поглаживания улучшат пищеварения, стимулируют перистальтику, реально помогая продвижению пищевого комка по кишечнику.
Еда после переедания
Читай также: Как узнать свою диету по группе крови
Когда у вас вновь проснется голод — значит, пища переварилась. Для первого приема пищи после такого стресса для организма, как переедание не допустима ни жирная, ни соленая, ни копченая, ни вообще тяжелая пища. Идеальна в этом случае — каша, богатая клетчаткой.
Гречка, овсянка – вот что поможет восстановить работу ЖКТ. Очень хорошо добавить в кашу отруби, чтобы очистить кишечник быстрее. Размер порции не может быть больше 250-300 граммов.
Что принимать после переедания: ферменты или прокинетики? | Вялов С.С.
В статье приводятся данные о дифференцировании симптомов, объединенных под популярным термином «переедание». Показано, что средством выбора для лечения симптомов «переедания» может являться многоцелевая терапия препаратом Иберогаст, обладающим одновременно прокинетическим и спазмолитическим действием.
В нашей стране весьма распространено самостоятельное лечение нарушений пищеварения. Чаще всего пациентов беспокоят эпизодические ощущения тяжести и переполненности в животе, распирание, раннее насыщение после погрешностей в питании. По статистике, с целью улучшения самочувствия, т. е. симптоматического лечения, как правило, применяют препараты панкреатических ферментов. Анализируя ситуацию, мы сталкиваемся с противоречием: панкреатические ферменты используются в лечении хронического панкреатита, а тяжесть и переполненность после обильного приема пищи являются симптомами диспепсии. Хронический панкреатит не сопровождается симптомами диспепсии. Также сравнивая статистику по заболеваемости хроническим панкреатитом с количеством принимаемых пациентами ферментных препаратов, мы с легкостью можем обнаружить, что ферментов продается намного больше, чем зарегистрировано больных с секреторной недостаточностью поджелудочной железы. Таким образом, большая часть использования ферментов приходится на самостоятельное лечение симптомов диспепсии, реально не связанных с хроническим панкреатитом.Переваривание пищи в желудочно-кишечном тракте
В нашем организме все подчинено определенным правилам, в т. ч. и процессы переваривания пищи. Когда мы потребляем пищу, то сначала небольшое количество времени пережевываем ее, после чего проглатываем. Буквально за пару секунд пища попадает через пищевод в желудок. В обычном состоянии желудок сокращен, однако при поступлении в него пищи его верхние отделы начинают медленно растягиваться. Этот процесс называется аккомодацией желудка. Пища постепенно накапливается и маленькими порциями начинает поступать в нижние отделы желудка, где продолжает измельчаться и перемешиваться за счет сокращений желудка, а по мере готовности к дальнейшему перевариванию поступает в двенадцатиперстную кишку. Процесс переваривания пищи в желудке занимает от одного до нескольких часов. Далее в двенадцатиперстной кишке жиры из пищи эмульгируются желчью, подготавливая организм к их перевариванию. Затем происходит обработка ферментами поджелудочной железы, начинается расщепление жиров и других компонентов пищи [1, 2].Механизм действия панкреатических ферментов
Используя для лечения нарушений пищеварения препараты ферментов, содержащие в первую очередь липазу (для переваривания жиров), мы компенсируем нарушенную внешнесекреторную или пищеварительную функцию поджелудочной железы. Дополнительной целью использования ферментов может быть временная компенсация нарушения их доставки в двенадцатиперстную кишку.
Все панкреатические ферменты инактивируются пепсином и соляной кислотой желудочного сока. Поэтому лекарственные средства, содержащие пищеварительные ферменты, заключаются в кислотоустойчивую кишечнорастворимую капсулу. Это предотвращает их раннее высвобождение и, соответственно, разрушение. Именно по причине кислотоустойчивой кишечнорастворимой оболочки панкреатические ферменты активируются и начинают «работать» только в двенадцатиперстной кишке. Они не оказывают действия в желудке, поскольку не высвобождаются в нем из капсулы. А если бы мы использовали ферменты без капсулы, они разрушились бы желудочным соком. Высвобождение ферментов в желудке чревато банальным отсутствием эффекта и разрушением препарата [3, 4].
При хронических заболеваниях поджелудочной железы стандартами лечения предусматривается также одновременное назначение ингибиторов протонной помпы для снижения желудочной секреции. Такая рекомендация преследует две цели: уменьшение стимулирующего действия желудочного сока на поджелудочную железу и уменьшение разрушения панкреатических ферментов.
Показаниями для терапии ферментами служат тяжелые заболевания с нарушением внешнесекреторной функции железы, такие как хронический панкреатит, муковисцидоз, удаление поджелудочной железы, рак поджелудочной железы, сужение протоков железы. Для симптоматической терапии ферменты могут быть использованы при стеаторее (жидкий, жирный, зловонный кал), частичном или тотальном удалении желудка, после удаления желчного пузыря, при сужении желчевыводящих путей, некоторых видах гепатитов [5].
Следует отметить, что панкреатические ферменты в качестве симптоматической терапии диспепсии не решают основной проблемы заболевания. При заболеваниях, сопровождающихся диспепсией, используются препараты, восстанавливающие сокращения, тонус и моторику желудка, двенадцатиперстной кишки, панкреатических и желчевыводящих путей, т. е. спазмолитики и прокинетики.
Пищеварительные ферменты противопоказаны при остром панкреатите и обострении хронического панкреатита.
Хронический панкреатит: симптомы и лечение
Проявления хронического панкреатита радикально отличаются от симптомов диспепсии, которую мы часто испытываем после погрешностей в диете и при которой чаще всего используются препараты ферментов. Острый панкреатит является госпитальным заболеванием и выходит за рамки обсуждаемой тематики, поэтому в данной статье мы не будем касаться острых состояний. Однако рецидивирующие, повторяющиеся эпизоды острого панкреатита могут приводить к развитию хронического панкреатита.Под хроническим панкреатитом мы понимаем прогрессирующие воспалительные изменения поджелудочной железы в результате повреждения ее структуры. Эти изменения приводят к пищеварительной и гормональной недостаточности. Хронический панкреатит может протекать без клинических проявлений в течение длительного периода времени. Также он может проявляться симптомами панкреатической недостаточности без болей. При хроническом панкреатите определяемые в анализе крови показатели поражения поджелудочной железы (амилаза и липаза) обычно не превышают нормальных значений. Хронический панкреатит сопровождается двумя основными симптомами: болями в животе и панкреатической недостаточностью [6].
Типичная локализация болей в животе при хроническом панкреатите — в верхней части живота, эпигастрии, боли часто отдают в спину, реже сопровождаются тошнотой и рвотой, частично облегчаются при наклоне вперед. Панкреатические боли возникают или усиливаются через 15–30 мин после еды и в начале заболевания носят приступообразный характер, при прогрессировании заболевания становятся длительными. Панкреатические боли иногда бывают весьма разнообразными.
Болевой синдром при хроническом панкреатите возникает вследствие повышения давления в протоках внутри поджелудочной железы, разрушения ее клеток и нарушения питания железы. Основой лечения панкреатических болей является назначение спазмолитиков и анальгетиков.
Панкреатическая недостаточность связана с недостаточной выработкой пищеварительных ферментов, в основном протеаз и липаз. Пациенты с недостаточностью секреции полностью или частично лишены способности переваривать жиры и белок. Однако значимые для самочувствия нарушения пищеварения возникают, когда потеряно более 90% функции железы, т. е. сопутствуют только тяжелым случаям хронического панкреатита. Ключевым проявлением ферментативной недостаточности является стеаторея: жидкий, рыхлый, жирный, зловонный стул, который плохо смывается с унитаза (рис. 1а). Иногда встречается нарушение всасывания жирорастворимых витаминов (A, D, E, K), проявляющееся соответствующими симптомами авитаминоза. Вследствие нарушения переваривания пищи пациенты с хроническим панкреатитом быстро теряют вес и с большим трудом его набирают [7].
Сегодня главным методом, подтверждающим наличие нарушений панкреатической секреции, является определение панкреатической эластазы в кале. По причине повреждения клеток поджелудочной железы снижается общее количество выделяемых ферментов. Анализ показывает уровень естественной секреции, на его результаты не влияет прием медикаментов [8].
Основной целью лечения секреторной недостаточности при хроническом панкреатите является заместительная терапия, приводящая к нормализации стула и набору веса (табл. 1). У пациентов с полным отсутствием секреции поджелудочной железы достаточно замещения всего 10% секреции для прекращения стеатореи, т. е. около 100 тыс. Ед/сут. Рекомендуется использовать 40 тыс. Ед на 3 основных приема пищи и по 10 тыс. Ед на перекусы. При этом нет необходимости в строгом соблюдении диеты [9].
Поскольку подобный вид стула (стеаторея) также может быть связан с различными причинами (колит и др.), препараты панкреатических ферментов назначаются пациенту после получения результатов анализа кала, в котором обнаружено значительное снижение панкреатической эластазы.
Симптомы функциональной и ситуационной диспепсии («переедания») и их лечение
Симптомы диспепсии встречаются на порядок чаще, чем симптомы хронического панкреатита. По разным статистическим данным, в развитых странах от 28 до 35% людей страдают диспепсией.Под функциональной диспепсией мы понимаем следующие регулярно повторяющиеся симптомы: переполненность после приема пищи, тяжесть в животе после еды, раннее чувство насыщения, жжение в эпигастрии или изжога, а также дискомфорт и боли в эпигастрии. Причем симптомы диспепсии часто сопровождают и синдром раздраженного кишечника в связи с общими этапами в развитии этих заболеваний. Ключевым диагностическим критерием диспепсии являются результаты гастроскопии.
В механизме развития симптомов диспепсии ключевую роль играют нарушения тонуса и моторики желудка. У 40% пациентов с диспепсией нарушается расслабление верхних отделов желудка, у 35% развивается задержка опорожнения желудка, у 35% пациентов возникает повышенная чувствительность желудка (рис. 1б) [10, 11].
Таким образом, лечение назначается с учетом механизма развития диспепсии. При любом варианте диспепсии — с преобладанием болей или с преобладанием тяжести и переполненности — для лечения используются прокинетики (табл. 1).
Прокинетики обеспечивают нормальное расслабление верхних отделов желудка при поступлении пищи и его опорожнение при переваривании, поэтому играют ключевую роль в лечении таких симптомов, как тяжесть в эпигастрии, чувство переполненности, раннее чувство насыщения, даже болевой синдром. Важно понимать, что прием прокинетиков при диспепсии должен предшествовать приему пищи! Это продиктовано тем, что препарат должен поступить в организм и начать действовать, чтобы к моменту приема пищи был сформирован его эффект. Прием прокинетиков после приема пищи на порядок менее эффективен ввиду замедления всасывания лекарства [12].
При переедании возможное нарушение пищеварения не связано с нарушением функции поджелудочной железы,
со снижением выработки ферментов, а обычно вызвано длительной задержкой пищи в желудке. Таким образом, переедание и связанные с ним симптомы являются одним из вариантов функционального нарушения пищеварения —
так называемой «ситуационной» диспепсии. Поэтому нет необходимости использовать ферменты. Для лечения переедания нужны лекарства, восстанавливающие нормальные сокращения желудка и препятствующие задержке в нем пищи, т. е. прокинетики.
Выбор прокинетика
На сегодняшний день арсенал прокинетиков не очень широк. С 1960-х гг. применяются метоклопрамид и домперидон, каждый со своими особенностями и недостатками.Метоклопрамид блокирует дофаминовые рецепторы, ослабляет чувствительность висцеральных нервов, через парасимпатическую нервную систему оказывает влияние на тонус и двигательную активность верхнего отдела желудочно-кишечного тракта, а именно повышает тонус желудка и ускоряет его опорожнение. Однако метоклопрамид проникает через гематоэнцефалический барьер, с чем связаны возможная сонливость, раздражительность, заторможенность после приема препарата, а также высокий риск экстрапирамидных нарушений. В западных странах метоклопрамид применяется в основном при химиотерапии онкологических больных для коррекции тошноты и рвоты. В нашей стране метоклопрамид традиционно является препаратом «скорой помощи» и, безусловно, не подходит для лечения симптомов диспепсии [13].
Домперидон также блокирует дофаминовые рецепторы, но не проникает через гематоэнцефалический барьер, что позволяет более широко использовать данный препарат. Однако исследования по безопасности, в т. ч. американский мета-анализ, включающий 17 плацебо-контролируемых исследований, выявил кардиотоксичность домперидона [14]. Впоследствии был изучен механизм этого явления. Оказалось, что домперидон блокирует калиевые каналы в сердечной мышце, что приводит к удлинению интервала QT на кардиограмме и риску развития аритмии. По этой причине не рекомендуется использовать домперидон в детском и пожилом возрасте, применять его совместно с другими препаратами, удлиняющими интервал QT или проходящими метаболизм через те же ферменты цитохрома в печени. Согласно европейским рекомендациям, домперидон следует назначать в дозах не более 30 мг в сутки и не более 1 нед. Основными показаниями к использованию домперидона являются тошнота и рвота [14].
Тримебутин — особенный препарат, преимущественно действующий на периферические опиатные рецепторы, по аналогии с наркотическими анальгетиками. Инструкция по применению препарата в западных странах отличается от отечественной инструкции. В исследованиях тримебутин показал себя как неконкурентный спазмолитик. Его взаимодействие с опиатными рецепторами оказывает местное обезболивающее действие, аналогичное действию лидокаина. Вопреки утвержденной отечественной инструкции по применению, в ряде исследований было установлено, что на фоне приема препарата сократительная активность желудка снижается, т. е. он не обладает прокинетическим эффектом [15, 16]. Клинические данные подтверждают эффективность тримебутина преимущественно в отношении нижних отделов кишечника. При синдроме раздраженного кишечника было проведено 18 двойных слепых исследований, в 11 из которых эффект тримебутина был сопоставим с эффектом плацебо, а в 3 исследованиях — с эффектом спазмолитика мебеверина. Превышение рекомендуемых дозировок за счет неизбирательного действия препарата может приводить к появлению побочных эффектов со стороны центральной нервной и сердечно-сосудистой систем. Исходя из указанных особенностей, тримебутин показан преимущественно для восстановления моторики кишечника, в ограниченном числе случаев может быть рекомендован при симптомах диспепсии, переедании, хроническом панкреатите или заболеваниях пищевода и желудка [15–17].
Иберогаст® — относительно новый для нашей страны препарат. В западных странах он доступен уже в течение более 50 лет. Иберогаст® представляет собой комбинацию лекарственных растений в специально подобранном соотношении. С немецкой педантичностью во множестве исследований был изучен механизм действия препарата Иберогаст® — он взаимодействует с серотониновыми рецепторами 4 и 5 типов, а также с мускариновыми и ацетилхолиновыми рецепторами 3 типа. За счет этого Иберогаст® восстанавливает нарушенный тонус и моторику верхних отделов пищеварительного тракта [18].
На основании множества клинических исследований при функциональной диспепсии препарату присвоен наивысший класс доказательности — 1А, при очень высокой безопасности и отсутствии значимых побочных эффектов.
Использование препарата Иберогаст® при симптомах диспепсии позволяет достичь одновременно нескольких целей за счет оптимального сочетания нескольких лекарственных растений в одном препарате. Каждое из содержащихся в препарате лекарственных растений имеет изученное действие при диспепсии, поскольку традиционно используется в медицине.
Такой подход к лечению получил название многоцелевой терапии, сочетающей одновременное лечение нескольких нарушений. При диспепсии Иберогаст® обладает стабилизирующим действием на гладкую мускулатуру, т. е. тонизирует расслабленные мышечные клетки и уменьшает избыточный тонус сокращенных мышечных клеток. Это приводит к адекватному расслаблению верхних отделов желудка при поступлении пищи, восстановлению и усилению сокращений нижних отделов желудка при переваривании, а также к нормализации транзита содержимого по кишечнику. Иберогаст® также уменьшает возбуждение раздраженных нервных волокон желудка и снижает повышенную чувствительность желудка при диспепсии [19–21]. Именно поэтому применение препарата Иберогаст® для лечения симптомов «переедания» обладает направленным патогенетическим действием и позволяет облегчить состояние пациента.
Эффект пищеварительных ферментов при диспепсии
Исходя из механизма развития симптомов диспепсии, ключевое значение имеют нарушение расслабления верхних отделов желудка в соответствии с объемом поступившей пищи и нарушение опорожнения желудка. Таким образом, пища при диспепсии поступает в желудок, который не может координировать свои сокращения и тонус. Это приводит к избыточному растяжению верхних отделов желудка и формирует чувство тяжести и переполненности в эпигастрии, особенно при погрешности в диете. При сопутствующем замедлении опорожнения желудка содержимое может оставаться в нем в течение 4–6 ч, усиливая тяжесть и переполненность, провоцируя болевые ощущения.Использование в качестве симптоматического лечения «по требованию» препаратов пищеварительных ферментов, исходя из механизма их действия, может носить лишь психотерапевтический характер и предположительно имеет только эффект плацебо. Действительно, пациенты сообщают, что облегчение после приема ферментов иногда может наступать уже через 15–30–60 мин после принятия таблетки.
Однако мы понимаем, что реальный механизм действия ферментов другой и не позволяет оказать действие непосредственно после приема (рис. 2). Как упоминалось выше, пищеварительные ферменты инактивируются кислой средой желудочного сока. Для предотвращения этого их упаковывают в кислотоустойчивую кишечнорастворимую оболочку. Их действие может начаться только после высвобождения из капсулы. Капсула или таблетка, содержащая пищеварительные ферменты, после поступления в желудок может находиться в нем длительное время и не оказывать действия. Для развития эффекта она должна уйти в кишечник, что произойдет лишь через пару часов.
При нарушении пищеварения содержимое дольше задерживается в желудке, вызывая симп-
томы диспепсии, и только после естественного опорожнения желудка пища попадает в двенадцатиперстную кишку. При этом панкреатические ферменты начинают работать, только выйдя желудка в двенадцатиперстную кишку. Но в двенадцатиперстной кишке пища обрабатывается желчью и подвергается воздействию собственных панкреатических ферментов. В этот же период времени начинается высвобождение дополнительных ферментов, полученных при приеме препарата. Следует отметить, что при диспепсии нет нарушений секреции собственных панкреатических ферментов. И если у пациента нет симптомов хронического панкреатита, а именно характерных нарушений стула, то принимать ферменты нет необходимости.
На основании этого можно сделать вывод о нецелесообразности применения панкреатических ферментов при симптомах диспепсии. Принимать ферменты после погрешностей в питании малоэффективно, а с точки зрения механизма развития симптомов — бессмысленно. Выручает то, что они безвредны.
Рекомендации
Экспертный совет ведущих российских специалистов в области гастроэнтерологии на очередном заседании обсудил тактику лечения функциональных нарушений,в т. ч. диспепсии. По решению совета было определено, что в лечебной тактике предпочтение следует отдавать препаратам, обладающим многоцелевым (мультитаргетным) эффектом, т. е. влияющим на несколько звеньев этих заболеваний или оказывающим благоприятное действие в случае сочетанной патологии. Среди препаратов многоцелевой
терапии важное место в арсенале врача занимает Иберогаст,® содержащий в своем составе 9 лекарственных растений. Именно это сочетание нескольких компонентов препарата обеспечивает его множественное действие и выраженный терапевтический эффект [22].
Выводы
Симптомы «переедания» после погрешностей в диете (тяжесть, переполненность, дискомфорт в эпигастрии) соответствуют типичной картине диспепсии. Основой развития диспепсии является нарушение тонуса и моторики желудка.Для лечения симптомов диспепсии следует использовать прокинетики, восстанавливающие естественное расслабление желудка при поступлении в него пищи и ускоряющие опорожнение желудка при переваривании пищи. Средством выбора для лечения симптомов «переедания» может являться многоцелевая терапия препаратом Иберогаст®, обладающим одновременно прокинетическим и спазмолитическим действием, а также уменьшающим гиперчувствительность желудка.
Панкреатические ферменты показаны только при наличии подтвержденной секреторной недостаточности поджелудочной железы. Следует избегать избыточного назначения панкреатических ферментов.
.
КАК ПРИВЕСТИ СЕБЯ В ФОРМУ ПОСЛЕ ДЛИТЕЛЬНОГО ПЕРЕЕДАНИЯ. СОВЕТЫ ГАСТРОЭНТЕРОЛОГА
Если вы чувствуете, что переели, важно быстро вернуть состояние организма из режима «стресса» в режим «нормальной работы». Ведь при переедании перегружается не только желудочно-кишечный тракт, но и гепатобилиарная система (печень, желчевыводящие протоки, желчный пузырь). При поступлении избыточного количества «вредной» еды, которая больше всего нам нравится (как правило, это многокомпонентные блюда: например, голубцы, подливы с мукой и разнообразные салаты с майонезом), пищеварительная система не в состоянии выполнить качественно свою работу. Если такое переедание продолжается дольше одного дня, еда залегает в кишечнике и не переваривается.
Почему происходит перегрузка?
Каждый отдел в пищеварительном тракте выполняет свою задачу. Например, желудок и двенадцатиперстная кишка отвечают, в основном, за белковую пищу, они её расщепляют, чтобы потом в тонком кишечнике она отдала свои ценные микроэлементы и компоненты организму. Желчный пузырь и печень отвечают за переваривание жиров. А поджелудочная железа – за углеводы. Конечно, функции этих органов значительно шире в переваривании ценных компонентов, но в целом, каждый орган имеет свою ключевую функцию. И когда поступает привычное для нас количество пищи, организм работает «по цепочке»: после того, как, например, желудок выполнил свою задачу, он может отдохнуть, а работать начинает следующий отдел.
Когда же пища поступает беспрерывно, работа идет постоянно, желудочно-кишечный тракт изнемогает, со временем не находит ресурса для выполнения качественного выполнения своей работы и не довыполняет её на 25-50%. Если при этом есть еще сопутствующие хронические заболевания, бессилие приходит быстрее. В результате, большая часть пищи переходит из одного отдела в другой только частично переваренной. В конце она попадает в толстый кишечник не полностью обработанной.
Толстый кишечник – очень важная часть желудочно-кишечного тракта, отвечающая не только за надлежащую очистку организма, но и за выработку необходимых витаминов (в частности витаминов группы В), ряда ферментов, соединений, необходимых для здоровой жизнедеятельности. Когда в него попадает необработанная пища, он не может выделить из неё все полезные элементы, а также – не способен продвигать её с привычной скоростью, и движение масс по кишечнику тормозится. Необработанные пищевые массы начинают «бродить» в щелочной среде кишечника. Это приводит к вздутию и нарушению микробиоценоза (соотношения количества полезных и вредных бактерий). Патогенные бактерии (грибки и условно-патогенная флора) впоследствии приводят к нарушению целостности стенок кишечника и попаданию токсичных элементов в кровь, что вызывает развитие воспалительного процесса в организме. Таким образом, систематическое переедание приводит к необратимым изменениям.
Что делать после переедания?
Ответ – помочь организму вернуть форму самостоятельно. Для этого в следующие после переедания дни, прежде всего, необходимо выпивать не менее 1,5 литра обычной (негазированной) воды. Если вы переели жирной пищей, добавьте в воду сок лимона (половина лимона на 1 литр воды). Если злоупотребляли углеводной едой, вода должна быть с медом или имбирем (1 ст. ложка мёда и 1 ст. ложка натертого сырого имбиря на 1,5 литра воды). Если же пища была белковой, понадобится вода с куркумой (1 ст. ложка куркумы на 1 литр воды) или с огурцом (1 средний огурец порезать на 0,5 литра воды). Обычная вода, без добавок тоже будет вспомогательной. Ведь организм сначала нужно очистить от непереваренной пищи, дать клеткам воды, которую они недополучили во время плохой работы кишечника, а также повысить отток лимфы (много лимфатических узлов размещены как раз вблизи толстого кишечника).
Также на следующий после переедания день не стоит устраивать разгрузку, лучше придерживаться нормального питания. Как уже отмечалось, все непереваренные остатки еды находятся в кишечнике, а разгрузочный день только замедлит их выведение.
Чтобы помочь кишечнику быстрее восстановиться, необходимо ввести в рацион клетчатку. Она содержится в основном в овощах (в частности, в кабачках, брокколи, в цветной, белокочанной и пекинской капустах, в помидорах, огурцах, всех видах салата, сельдерее, тыкве, а также в свекле и моркови). Клетчатка выступит в роли пребиотика – питания для микрофлоры толстого кишечника, необходимого для формирования целостной микрофлоры и хорошей моторной функции желудочно-кишечного тракта. Также, клетчатка создаст дополнительный объем, который при взаимодействии с рецепторами толстого кишечника выведет остатки непереваренной пищи из организма. Добавление к овощам любого растительного масла усилит эту функцию дополнительным выбросом желчи и ускорит очистку стенок кишечника от слизи.
Что можно есть?
Хотя бы на несколько дней необходимо исключить из рациона глютенсодержащие продукты (изделия из пшеницы (хлеб, манная крупа, макаронные изделия, кус-кус, булгур), блюда с панировкой, продукты, содержащие пищевые добавки Е150, E160, E411, E471, колбасные изделия, чипсы, картофель-фри, пиво, бульонные кубики, какао, растворимый кофе, продукты с сахаром, сладости, молоко (кроме кисломолочной продукции).
Питание должно состоять из белков, жиров и углеводов в такой пропорции: 30%, 10%, 60%. Из них белки – это белое мясо, рыба, творог (жирностью от 5% до 9%). Их необходимо употреблять по 250 г в день. Жиры – исключительно растительные масла (кроме подсолнечного): оливковое, виноградных косточек, льняное, горчичное, шиповника, расторопши. И в рационе должно быть до 25-30 г в день. Углеводы – овощи (включая картофель) и фрукты – от 500 г в день. Не забывайте также выпивать минимум по 1,5 литра чистой воды в день. Такая диета в течение нескольких дней ликвидирует все функциональные расстройства и очистит организм. А если будете соблюдать такой рацион постоянно, организм вас отблагодарит.
В общем, после переедания следует формировать рацион следующих дней в соответствии с количеством вредных веществ, поступивших в него накануне. Например, если вы переели жирных блюд, особенно животного происхождения (холодец, мясные подливки, майонез, много сливочного масла, шкварки и т.п.), то кроме добавления в последующие дни в рацион растительного масла (которое будет стимулировать желчеотделение), переходите на вегетарианскую диету с использованием в качестве белков бобов, чечевицы, булгура и творога (5-9%). Также добавьте в рацион фрукты (но не более 300 г в день).
Если вы переели белковой пищи (мяса, бобов, сыра, яиц), в последующие дни насядьте на крупы (кроме манки и пшена), овощи, овощные супы с добавлением сливочного масла (до 20 г в день).
Если же организм перегрузился простыми углеводами (пампушками, хлебом, сладостями), тогда отдых нужно дать поджелудочной железе и двенадцатиперстной кишке, введя в рацион крупы, не животные белки (бобовые), рыбу (жирную или красную), творог и наземные овощи (не картофель, свеклу, морковь). Фрукты исключаем вообще, вместе со сладкими напитками и алкоголем. Зато обязательно вводим кисломолочные продукты (от 300 г в день).
Молоко и кисломолочные продукты
Молочные продукты подразделяются на, собственно, молочные и кисломолочные. И первые, и вторые являются полезными для организма. Однако после переедания, особенно животными жирами и простыми углеводами, в рацион нужно ввести кисломолочные продукты: кефир, йогурт, ряженку, различные закваски, творог. Именно они благодаря содержанию полезных бактерий позволят восстановить необходимый баланс микрофлоры толстого кишечника.
Чрезвычайной пользой среди кисломолочных продуктов отличается кефир. Он содержит грандиозную базу лактобактерий и других микроорганизмов, таких как: Lactobacillus acidophilus, Bifidobacterium bifidum, Streptococcus thermophilus, Lactobacillus delbrueckii subsp. bulgaricus, Lactobacillus helveticus, Lactobacillus kefiranofaciens, Lactococcus lactis. Все эти микроорганизмы живут в нашем кишечнике. Именно они отвечают за расщепление углеводов, овощей, ускоряют моторику желудочно-кишечного тракта и, как следствие, выводят токсичные вещества. Большинство из них входит в состав пробиотиков. Зато в кефире у них многокомпонентный состав. Исследования доказали, что на фоне употребления Lactobacillus acidophilus в составе пробиотических препаратов уменьшается уровень холестерина в крови. А регулярное употребление кефира снижает количество жира в печени, то есть приводит к регрессии так называемой жировой инфильтрации печени, что является очень сложной патологией. Итак, кефир, однозначно, занимает первое место среди напитков, которые очищают организм и способствуют восстановлению микрофлоры кишечника.
В производстве же ряженки используют Streptococcus thermophilus, который поглощает и перерабатывает лактозу и поэтому применяется при лактазной недостаточности. Его подкисляющее действие способно остановить брожение в кишечнике, обеспечивая бактерицидный эффект от патогенных микроорганизмов. Он также способен синтезировать и выделять полисахариды, что делает этот продукт не только пробиотиком, но и пребиотики (питанием для микрофлоры, источником дальнейшего восстановления и роста).
Творог полезен не только своей пробиотической активностью, но и мочегонным эффектом. В условиях стресса организм накапливает воду. Это приводит к отекам не только внешним (лицо, ноги), но и более опасным – внутренним, которые давят на органы и мешают им хорошо восстановиться и начать полноценно работать. Кроме этого, творог содержит легкоусвояемый белок, который после излишнего потребления продуктов животного происхождения даст ценные микроэлементы организму и не вызовет защитную реакцию после переедания в виде белкового неусвоения. Еще творог содержит очень ценные для организма витамины В1, В2, РР, С, и кальций.
Касательно йогуртов. Они бывают разными. Есть йогурты с лактобактериями, есть с бифидо-, а есть со спорами бактерий, которые имеют тонизирующий эффект для организма и помогают ему самостоятельно восстановить силы. Важно не ошибиться с выбором нужного вида йогурта, так как не все бактерии одинаково полезны. А бесконтрольное употребление определенного вида бактерий может привести к гиперфункции кишечника.
Например, Bifidobacterium animalis является полезной при запорах, улучшает моторику пищеварительного канала и позволяет не только быстро очистить толстый кишечник от плохих бактерий, но и научить его в дальнейшем самостоятельно бороться с условно-патогенной флорой. Lactobacillus casei imunitass позволяют повысить иммунитет кишечника, а при регулярном применении защитят его стенки в случае праздничных перееданий.
Отдавайте предпочтение йогуртам собственного приготовления или без содержания красителей и консервантов. И употребляйте не более 500 г йогурта в день, время от времени делая перерывы: через месяц ежедневного употребления йогурта с одним типом бактерий необходимо сделать перерыв.
Боль от переедания: 4 способа остановить боль в желудке после еды
Переедание.
Большинство из нас делало это в какой-то момент, даже с самыми лучшими намерениями не делать этого.
Иногда праздничная еда настолько вкусна, что мы не можем остановиться, или десертный стол слишком заманчив, чтобы его игнорировать.
Сейчас вы чувствуете вздутие живота, но не отчаивайтесь: время от времени переусердствуйте, это не испортит ваше здоровье, но может нанести серьезный ущерб вашей пищеварительной системе.
Переедание и ваше пищеварение
Средний желудок обычно вмещает одну или две чашки еды.Когда мы переедаем, мы можем потреблять вдвое больше или даже больше. Чтобы освободить место для этой дополнительной еды, ваш желудок растягивается, как воздушный шар. Если вы часто переедаете, ваш желудок легко расширяется (что не очень хорошо, если вы не склонны к соревнованиям в еде). Большинство людей будут чувствовать дискомфорт, когда их живот будет растянут сверх нормы.
Это чувство может сохраняться в зависимости от того, что вы ели. Пища с высоким содержанием жира и клетчатки переваривается дольше. Итак, если вы перекусили жареной пищей, ожидайте, что боли в желудке сохранятся.
По мере того, как пища задерживается в вашем животе, она может начать давить на диафрагму, заставляя вас дышать неглубоко. Это также может вызвать обратное проникновение пищеварительной жидкости в пищевод. Когда это произойдет, вы можете испытать изжогу, не имеющую отношения к вашему сердцу, или кислый кислый вкус во рту.
Вот четыре совета, которые помогут избежать этих симптомов.
Притормозить. Когда вы едите, и ваш желудок растягивается, гормоны сигнализируют вашему мозгу, что вы сыты.Если вы едите слишком быстро, вы переедаете к тому времени, когда ваше тело получит сигнал о насыщении. Кроме того, постарайтесь прислушаться к своему телу, когда почувствуете себя полностью.
Двигайтесь. Если вы перекусили, сделайте легкую прогулку, чтобы стимулировать процессы в вашем организме, которые продвигают пищу по желудочно-кишечному тракту. Однако не бегайте и не перенапрягайтесь. Если вы будете слишком много работать, кровь будет течь к ногам, а не к желудку, и пищеварение замедлится.
Не дремать. Хотя быстрая дневная сонливость после обильной еды кажется хорошей идеей, это не так. Если вы ложитесь с набитым желудком, пища будет легче перемещаться по пищеварительному тракту, а не вниз. Лежание может усугубить изжогу, вызванную перееданием.
Избегайте пузырей. Вам когда-нибудь предлагали стакан содовой, чтобы успокоить желудок? Просто сказать нет. Газированные напитки усиливают ощущение вздутия живота и добавляют больше газов, которые необходимо удалить вашему телу.
Боль в животе во время праздников? Опасности переедания
21 декабря 2017 г.
Наступил праздничный сезон, и вы можете запланировать веселый день, состоящий в том, чтобы поесть любимую еду для комфорта, но переедание может привести к боли в животе и некоторым другим опасностям.Даже если вы планируете потратиться всего на несколько дней, переедание может нанести ущерб вашему физическому и эмоциональному здоровью. Вот несколько проблем, которые могут возникнуть в результате переедания.
Дискомфорт в животе
После обильных праздничных обедов люди могут испытывать боль в животе и дискомфорт от переедания. Ослабление ремня и расстегивание пуговицы может помочь, но чрезмерное переедание может вызвать скрытые опасности для вашей пищеварительной системы.
Когда вы переедаете, мышцы живота растягиваются и раздуваются, чтобы принять дополнительную пищу.Мало того, что растяжение и чувство чрезмерной сытости вызывают дискомфорт, переедание также может препятствовать расщеплению пищи и ее правильному перевариванию.
Недостаточное пищеварение может привести к множеству проблем, включая изжогу и кислотный рефлюкс, рвоту и тошноту. Большое количество непереваренной пищи в желудке также может привести к его разрыву. В редких случаях разрыв желудка может быть невероятно опасным.
Проблемы с газом и толстым кишечником
Во время расщепления большинства продуктов в толстой кишке накапливается газ.Возникновение газа — нормальный процесс. Однако, если вы переедаете, в толстой кишке может скопиться чрезмерное количество газов, что приведет к вздутию живота, метеоризму и сильному дискомфорту.
Употребление большого количества сладких или крахмалистых продуктов также может увеличить риск запора. Переедание снижает способность вашего организма выводить отходы, вызывая дальнейшее вздутие живота и дискомфорт в желудке и толстой кишке.
Эмоциональное расстройство
Хотя это удивительно, переедание также может повлиять на ваше эмоциональное здоровье.
Чрезмерное употребление пищи может вызвать гормональный и электролитный дисбаланс, который влияет на ваше настроение. Вы можете чувствовать грусть, депрессию, одиночество и разочарование после переедания во время больших праздничных обедов.
После праздников это эмоциональное расстройство может продолжаться. Вы можете снова почувствовать сильное желание переесть, чтобы почувствовать себя эмоционально лучше. Эмоциональное питание может привести к длительной схеме нездорового питания и эмоциональных переживаний, которые будут сопровождать вас в течение всей жизни.
Если вы продолжите этот образ переедания, вы также можете подвергнуться риску увеличения веса, сердечных заболеваний, высокого кровяного давления и других заболеваний, которые могут стать опасными.
Вы должны получить удовольствие от праздничных обедов, но важно заранее знать потенциальную опасность переедания. Если вы испытываете боль в животе, кислотный рефлюкс или более серьезные проблемы, обратитесь к гастроэнтерологу техасского консультанта по заболеваниям пищеварительной системы.
Техасские консультанты по заболеваниям пищеварительной системы | Боль в животе | https: // www.tddctx.com/
Вернуться к статьям
Что делать после переедания
ИЗОБРАЖЕНИЙ ПРЕДОСТАВЛЕНЫ:
1) Гетти
2) Гетти
3) Гетти
4) Гетти
5) Гетти
6) Гетти
7) Гетти
8) Гетти
9) Гетти
10) Гетти
11) Гетти
12) Гетти
ИСТОЧНИКОВ:
Академия питания и диетологии: «5 цельнозерновых продуктов для здоровья вашей семьи.«
Американский совет по физическим упражнениям: «7 способов перестать переедать раз и навсегда».
Университет Бригама Янга: «В исследовании BYU говорится, что упражнения могут снизить мотивацию к еде».
CDC: «Как использовать фрукты и овощи, чтобы контролировать свой вес».
Клиника Кливленда: «Почувствуйте вздутие живота? 5 странных причин боли в желудке».
Consumer Reports : «Ешьте медленно, чтобы похудеть».
Digital Trends: «Лучшие приложения для планирования питания на 2019 год.«
Harvard Health Publishing: «Внимательное питание».
HelpGuide.org: «Компульсивное переедание».
Международный журнал поведенческого питания и физической активности: «Планирование питания связано с разнообразием пищи, качеством диеты и состоянием массы тела у большой выборки взрослых французов».
Журнал Академии питания и диетологии: «Более медленное питание снижает потребление энергии у людей с нормальным весом, но не у людей с избыточным весом / ожирением.”
Журнал экспериментальной социальной психологии : «Непропорционально? Роль остатков еды в аффектах и поведении, связанных с приемом пищи ».
Клиника Мэйо: «Питание и физические упражнения: 5 советов, которые помогут сделать тренировки максимально эффективными», «Расстройство переедания».
Национальный институт диабета, болезней органов пищеварения и почек: «Достаточно для вас: о порциях пищи».
Piedmont Healthcare: «10 советов для здоровья кишечника», «5 вещей, которые нужно сделать после обильной еды.”
Медицинский университет Мичиганского университета: «4 способа избавиться от дискомфорта в области пищеварения после обильной еды».
Отзыв от Christine Микстас, РД, ЛД 27 мая 2021 г.
Как быстро почувствовать себя лучше после переедания 2020
Если вы считаете, что вы или кто-то, кого вы любите, боретесь с расстройством пищевого поведения и нуждаетесь в помощи, обратитесь в службу поддержки Национальной ассоциации расстройств пищевого поведения (NEDA) по телефону 800-931-2237.
В кризисных ситуациях отправьте текстовое сообщение «NEDA» на номер 741741, чтобы связаться с обученным волонтером в Crisis Text Line.
Может быть, сегодня День Благодарения. Или вы только что вернулись с ужина, отпраздновав большое повышение по службе (поздравляю!). Или тот новый рецепт пасты, который вы приготовили, только что вам понравился. проклятие. хорошо. что вам пришлось вернуться на трети. Какой бы ни была причина, вы съели больше, чем мог выдержать ваш желудок, и теперь вы чувствуете себя очень вздутым и неудобно.
Первое, что нужно знать? «Переедание — это совершенно нормально — мы все время от времени делаем это», — говорит Вероника Гарнетт, доктор медицинских наук. И это не обязательно плохо.«Нет ничего плохого в том, чтобы есть сверх комфортной полноты. Вы должны исключить из этого суждение. Это не хорошо или плохо, правильно или неправильно», — объясняет она. На самом деле, в такой праздник, как День Благодарения, есть культурное ожидание, что вы переедете. Другими словами, не ругайте себя за это, к?
Также полезно понять , почему вы испытываете боль и вздутие живота. По сути, сочетание пищи, жидкостей, проглоченного воздуха и газов, являющихся побочными продуктами пищеварения, может сделать ваш желудок, мышцы живота и тонкий кишечник максимально растянутыми.Понятно, что это вызывает боль.
Этот контент импортирован из {embed-name}. Вы можете найти тот же контент в другом формате или найти дополнительную информацию на их веб-сайте.
После того, как вы прошли точку комфортного насыщения, вы уже не сможете отменить его. Тем не менее, вы можете начать чувствовать себя лучше как физически, так и морально, воспользовавшись некоторыми из следующих советов. А не ___ ли нам?
Сразу после того, как вы закончите есть …Первый шаг к тому, чтобы почувствовать себя лучше, когда вы чувствуете наполненность AF, — это правильно подумать.Это означает, что нужно бросить вызов любым мыслям о вине или стыде, которые могут возникнуть из-за того, что вы едите больше, чем то, что вам нравится.
По словам Гарнетта, один из самых простых способов сделать это — подумать о том, как бы вы разговаривали с другом в одном и том же месте. Вы бы никогда не сказали ей, что она не умеет переедать, так что не говорите себе такие вещи.
Также полезно быть добрым и сострадательным по отношению к себе, если вы действительно попали в спираль стыда. Придумайте обнадеживающие мысли, такие как «Я по-прежнему хороший человек» или «Я буду в порядке», — предлагает Кристина Джонсон, MS, RDN.
Как только вы почувствуете, что находитесь в лучшем положении, просто расслабьтесь. «Ничего не пей, ничего не делай, просто посиди и немного расслабься и постарайся настроиться на свое тело и увидеть, что ему нужно», — говорит Гарнетт.
Пять минут спустя …
Хорошо, теперь, когда вы позволили всему уладиться, вы, вероятно, захотите переодеться в удобную одежду, если вы носите что-то тесное или неудобное. «Чем больше вы ограничены, тем более неудобно и менее расслабленно вы будете себя чувствовать, а это означает, что ваша желудочно-кишечная система будет испытывать еще больший стресс», — объясняет доктор.Лиза Ганджу, доктор медицинских наук, гастроэнтеролог и доцент медицины в Медицинском центре Лангоне Нью-Йоркского университета.
Думаете, один-два стакана воды помогут все смыть? Возможно, ты захочешь воздержаться от этого. Питьевая вода только добавит объема вашему желудку и ухудшит ваше самочувствие, говорит Рабиа де Латур, доктор медицины, гастроэнтеролог, доцент медицины в NYU Langone Health и директор эндоскопического отделения больничного центра Bellevue.
Лучше потягивать мятный чай, если вы в настроении что-нибудь выпить.Это может помочь расслабить пищеварительный тракт, в том числе сфинктер пищевода, что позволяет отрыгнуть весь воздух, застрявший в желудке, и вы не почувствуете такое вздутие живота. Кроме того, каждый раз, когда вы отрыгиваете или выделяете газы, вы стимулируете пищеварение, заставляя двигаться всю пищу в вашем организме. Теплая температура чая также успокаивает пищеварительную систему.
15 минут спустя …
Вместо того, чтобы пересаживаться с праздничного стола на ближайшую кушетку, чтобы вздремнуть, постарайтесь оставаться в вертикальном положении. Лежание может оказывать давление на желудок и вызывать попадание желудочного сока в пищевод, что вызывает изжогу.Хотя вы можете полностью освоиться. Фактически, Джонсон рекомендует немного откинуться назад, чтобы снять напряжение с живота.
Это как раз то время, когда вы хотите отвлечься, — говорит Гарнетт. Посмотрите телевизор, позвоните другу, пролистайте грамм — все, что отвлечет вас от боли, которую вы чувствуете. По ее словам, отвлечение внимания также может быть очень полезным, если у вас все еще есть негативные мысли и эмоции по поводу переедания.
Если вы действительно испытываете боль до такой степени, что не можете отвлечься или устроиться поудобнее, подумайте о приеме безрецептурного противогазового препарата, такого как Gas-X, — говорит доктор.Ганджху. Он нейтрализует пузырьки газа в пищеварительном тракте, чтобы уменьшить вздутие живота. Вы также можете попробовать антациды, такие как маалокс или миланта, чтобы уменьшить дополнительное производство кислоты, которое происходит при переедании, или пепто-бисмол или зантак, которые успокаивают желудок и успокаивают раздражение. Но опять же, это только при сильной боли в животе. В противном случае просто переждите и знайте, что дискомфорт со временем пройдет.
И еще кое-что: если вы подумываете о приеме слабительного, ПОЖАЛУЙСТА, не надо.«Вы ничего не можете предпринять, чтобы ускорить процесс, и это безопасно», — предупреждает доктор Ганджху. «Пища будет опорожняться из вашего желудка со своей скоростью, при этом более жирным, острым и более сложным продуктам требуется больше времени для переваривания. Дайте ему время, и оно пройдет ».
Через 30 минут …
Устали сидеть на диване? Подумайте, поможет ли вам немного физическая активность почувствовать себя лучше. (Если вас просто стошнит от одной мысли, что вырвет, не надо). Но если вы готовы прогуляться по кварталу, сделайте это.Ходьба стимулирует подвижность желудочно-кишечного тракта, то есть помогает быстрее перемещать пищу по вашему телу, что = вы быстрее чувствуете себя лучше.
Когда вы вернетесь, побалуйте себя массажем живота. «Это как помочь ребенку отрыгнуть», — объясняет доктор Ганджху. Кроме того, «Когда вы расслаблены, ваш желудочно-кишечный тракт расслаблен. Так что почти все, что расслабляет, поможет вам почувствовать себя лучше», — говорит она. два часа спустя …
Еще не время для сна (извините!). Если вы все еще чувствуете себя плохо, попробуйте сделать легкую растяжку или восстановительную йогу.Как и массаж живота, это поможет успокоить нервную систему, что облегчит переваривание пищи, — объясняет Джонсон.
Попробуйте сесть на пол и скручиваться в пояснице, принимая позу ребенка, или лягте на спину и мягко прижмите колени к груди. Если это вызывает у вас тошноту или кислотный рефлюкс, просто попробуйте глубоко вдохнуть.
О, и определенно не делайте перевернутых поз или поз, которые опускают голову ниже живота или сжимают его, что может вызвать кислотный рефлюкс и еще больше расстроить желудок.
Два-три часа спустя …
Теперь, когда большая часть съеденной вами пищи, если не вся она, вероятно, вышла из вашего желудка, что снижает риск кислотного рефлюкса, наконец-то стало прохладно снять груз и лечь горизонтально. Ура!
Через пять-шесть часов …
На этом этапе вы должны чувствовать себя waaay лучше. Сейчас самое важное — есть, как обычно. Не беспокойтесь о том, чтобы съесть небольшую порцию еды, чтобы компенсировать ту, которую вы съели ранее, или что-то в этом роде.По словам Джонсона, это может вызвать нездоровый цикл лишений. Вместо этого Гарнетт рекомендует прислушиваться к сигналам голода вашего тела и думать о том, что вы хотите поесть.
А идея «есть чисто», чтобы «вернуться на правильный путь»? «Это токсичные послания диетической культуры», — говорит Гарнетт. «Не прислушивайтесь к своему внутреннему суждению о том, что вам следует и не следует есть. Спросите себя, чего вы хотите», — говорит она. Если вы хотите получить кусок тыквенного пирога, это круто.
На следующий день …
На следующий день после обильного обеда просто продолжайте есть, как обычно, и продолжайте проявлять доброту к себе, — говорит Джонсон. Если вы все еще чувствуете вздутие живота, наденьте другую удобную одежду.
Сейчас также хорошее время поразмышлять о том, почему вы ели не до тех пор, пока не насытились, — говорит Гарнетт. Подумайте, был ли какой-то спусковой крючок, был ли это напряженный рабочий день или разговор с семьей заставил вас переесть. Если у вас есть диетолог, терапевт или друг, с которым вы можете это обсудить, постарайтесь обсудить это вместе.
Итог? Переедание — это не катастрофа. Просто будьте добры к себе, нежны к своему телу, и через несколько часов вам станет лучше.
Элизабет Наринс Старший редактор по фитнесу и здоровью Элизабет Наринс — писатель из Бруклина, штат Нью-Йорк, бывший старший редактор Cosmopolitan.com, где она писала о фитнесе, здоровье и многом другом.Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Как избавиться от боли в животе после еды
Вы когда-нибудь ели так много, что у вас болит живот? Или, может быть, вы съели что-то особенное, что вызывает проблемы с животом. Мы все были там. По большей части, боль в животе после переедания — это нормально и со временем пройдет. Но если вам нужно избавиться от расстройства желудка, которое просто невозможно успокоить, мы поможем вам.
Почему у вас болит живот после еды
Есть несколько причин, по которым ваш желудок может болеть после еды. Если вы ели больше, чем обычно, возможно, вам будет больно, потому что там слишком много еды. С другой стороны, ваш желудок может чувствовать себя «выключенным» из-за того, что вы ели продукты, которые ему не подходят. Острая, крахмалистая или особенно декадентская пища может вызывать у некоторых людей дискомфорт в желудке, потому что эти продукты часто приводят к вздутию живота или скоплению газов внутри желудка.
Как избавиться от дискомфорта в желудке
Если вы чувствуете себя некомфортно из-за газа, диареи или несварения желудка, есть несколько вещей, которые вы можете сделать, чтобы найти некоторое облегчение.Быстрый и надежный метод — принять Пепто Бисмол. При правильном применении Пепто Бисмол снимает дискомфорт с помощью белков, которые повышают вязкость защитного слоя в верхних отделах желудочно-кишечного тракта, чтобы помочь вам почувствовать себя лучше. Другие способы борьбы со вздутием живота — это питьевая вода, сходить в туалет или переждать. Если вы хотите проявлять инициативу, вы можете обратить внимание на продукты, на которые ваше тело плохо реагирует, и внести изменения в свой рацион, чтобы избежать их.
Что делать, если это больше, чем расстройство желудка
Если вы продолжаете испытывать дискомфорт в желудке чаще, чем нет, вы замечаете, что ваше тело плохо реагирует на определенные продукты, или вы внезапно сильно заболели после еды, это хорошая идея обратиться к врачу.У вас может быть пищевая непереносимость или вы заразились пищевым заболеванием. Когда дело доходит до вашего желудка, лучше перестраховаться, чем сожалеть.
Чем больше вы знаете о своем теле и о том, как оно реагирует на пищу, тем лучше вы сможете избежать дискомфорта при пищеварении. Но жизнь случается, и уберечь свой желудок от всего невозможно. Всякий раз, когда возникает расстройство желудка, вы можете доверять Pepto Bismol, чтобы облегчить его.
Острое массивное расширение желудка и переедание
Обедание — или переедание — определяется как съедание большого количества пищи за один раз и ощущение, будто вы не можете контролировать количество потребляемой пищи.Расстройство переедания часто диагностируется, когда переедание происходит не реже одного раза в неделю в течение трех месяцев.
Многие люди считают переедание относительно доброкачественным расстройством пищевого поведения, особенно по сравнению с сильным ограничением питания при анорексии или очищении организма при булимии. А некоторые даже считают, что отдельные эпизоды переедания не вредны.
Но эти предположения не обязательно верны. Среди других проблем со здоровьем редким последствием переедания может быть острое массивное расширение желудка, состояние, которое вызывает сильное вздутие живота.Если быстро не справиться, состояние может привести к летальному исходу. Важно понимать это состояние, чтобы полностью осознавать влияние неупорядоченного питания, такого как переедание.
Определение острой массивной дилатации желудка
Чтобы понять острую массивную дилатацию желудка, может быть полезно определить ключевые термины, связанные с этим заболеванием:
- Расширение желудка означает увеличение или раздувание желудка
- Ишемия означает отсутствие кровотока
- Некроз означает «гибель», как и гибель клеток
- Перфорация означает «разрыв», как правило, в тканях тела
Иногда живот может стать настолько большим, что занимает область живота от диафрагмы до таза и с левой стороны тела до правой.
Острое массивное расширение желудка происходит при сильном вздутии или увеличении желудка.
Хотя это состояние встречается редко, оно встречается в нескольких различных сценариях. Это может быть послеоперационное осложнение после абдоминальной хирургии и иногда наблюдается у пациентов с такими расстройствами, как нервная анорексия, нервная булимия, психогенная полифагия (сильное желание есть) или травмы.
Состояние опасно, поскольку может вызвать ишемию, некроз и перфорацию желудка.В большинстве случаев острой массивной дилатации желудка необходимо хирургическое вмешательство для предотвращения или лечения осложнений. Ранняя диагностика с помощью быстрой желудочной декомпрессии позволяет избежать ненужного хирургического вмешательства.
Примеры случаев
Хотя доступная литература ограничена, приведенные ниже примеры случаев иллюстрируют неожиданную тяжесть острого массивного расширения желудка. В этих примерах эпизод переедания пошел не так, и возникла острая необходимость в медицинской помощи.
Нервная анорексия
Опубликованная история болезни содержит подробную информацию о человеке с нервной анорексией в анамнезе. Авторы исследования описывают 26-летнюю женщину, которая обратилась в отделение неотложной помощи Массачусетской больницы общего профиля с симптомами, включая боль в животе и тошноту. Ее не рвало в течение двух часов. Ее вес был в пределах низкого нормального ИМТ, и ее описывали как худощавую.
Сначала она не сообщала об отсутствии каких-либо значительных отклонений от нормы в еде, предшествовавших появлению боли.Но в конце концов она раскрыла прошлую историю нервной анорексии, включая переедание и очищение, которые произошли в ее подростковом возрасте. Она сказала, что провела четыре года без переедания, но затем продолжила одночасовое переедание, предшествующее этой презентации, вызванное алкогольным опьянением и стрессом.
Медицинское вмешательство показало, что содержимое ее желудка включает примерно два галлона частично переваренной пищи. Она страдала от острой дилатации желудка с некрозом, который может быть фатальным, если не поставить точный и быстрый диагноз и не лечить.
Содержимое желудка удалено хирургическим путем. Женщина оставалась в больнице в течение пяти дней, и ей приходилось соблюдать жидкую диету даже после выписки. В конце концов, она вернулась к обычной диете и с тех пор не сообщала о проблемах.
Однако, если бы в приемную в ночь эпизода переедания у нее было , а не , ее результат мог бы быть плачевным. Авторы исследования отметили в своем отчете, что раннее хирургическое вмешательство имеет решающее значение для предотвращения летальных осложнений.Взаимодействие с другими людьми
Переедание и чрезмерные упражнения
Другой случай описывает 28-летнюю женщину, которая обратилась в отделение неотложной помощи с внезапным дискомфортом в животе и болью. Причина появления симптомов при поступлении не сообщалась. Ее вес был в диапазоне ИМТ от нормального до низкого.
Женщина страдала от сильного расширения живота. Ее положили в больницу и поместили в реанимацию. Медицинское обследование выявило большое количество непереваренной пищи, которую необходимо было удалить хирургическим путем.
В конце концов, пациент с детства обнаружил в анамнезе расстройство пищевого поведения. Эпизоды запоя часто сопровождались компенсирующим поведением, включая ограничение в еде и чрезмерные упражнения. На момент госпитализации она испытывала ежедневные переедания (с очищением), вызванные стрессом на работе.
Женщина была выписана через 13 дней после ее первого поступления в больницу. Она продолжила психиатрическое лечение, начатое в больнице. Авторы отчета отмечают, что в аналогичных условиях некоторые пациенты не выздоравливают и, к сожалению, умирают.Они подтверждают серьезность этого состояния, а также важность адекватной диагностики и немедленного хирургического вмешательства.
Отсутствие расстройства пищевого поведения
В 2016 году медицинские эксперты опубликовали отчет о 17-летнем мужчине, у которого в анамнезе не было расстройства пищевого поведения. Молодой человек обратился в больницу с болью и вздутием живота, а также с периодом рвоты без рвоты. . Сообщается, что он постился около 24 часов в религиозных целях. Затем он устроил запойный ужин накануне вечером, прежде чем он оказался в неотложной медицинской помощи на следующий вечер.
Его описывали как «здорового мальчика», не считая проблем с брюшной полостью. Но он страдал от острой дилатации желудка с ишемией и некрозом стенки желудка. Потребовалось медицинское вмешательство для удаления из брюшной полости около пяти литров свободной жидкости и непереваренной пищи.
Этот эпизод мог привести к летальному исходу, если бы пациенту не было своевременно оказано медицинское вмешательство. Авторы тематического исследования отмечают, что это состояние может возникнуть даже у тех, у кого нет диагноза расстройства пищевого поведения.Взаимодействие с другими людьми
Эти случаи — лишь некоторые из них, о которых сообщалось в медицинской литературе. Но это лишь некоторые из многих причин, по которым переедание опасно, даже если речь идет о единственном эпизоде. Они также служат важным напоминанием о том, что медицинское вмешательство является ключом к правильному ведению, а в некоторых случаях и к выживанию.
Причины и факторы риска
Необходимы дополнительные исследования, чтобы прояснить риски и причины острого расширения желудка. Человек любого веса может быть подвержен острому массивному расширению желудка.Хотя есть некоторые факторы, которые могут увеличить риск возникновения этого состояния.
Как указано, переедание и неконтролируемое переедание подвергают вас риску. Сообщалось о более высокой вероятности возникновения у тех, кто в настоящее время страдает или имел в анамнезе расстройство пищевого поведения, по сравнению с теми, у кого этого не было. Люди, которые переедают, должны быть осторожны с режимами голодания и переедания, которые сопровождаются болями в животе.
Предупреждающие признаки острой массивной дилатации желудка
Ключевые симптомы, на которые следует обратить внимание, включают:
- Тошнота
- Рвота
- Невозможность рвоты
- Вздутие / вздутие живота
- Внезапное появление боли в животе
Если вы заметили какой-либо из этих симптомов, немедленная медицинская помощь и лечение могут иметь решающее значение.При подозрении на массивное расширение желудка может потребоваться хирургическое вмешательство, чтобы избежать более серьезных осложнений, включая некроз, перфорацию, шок и смерть.
Слово Verywell
Нередко случаются эпизоды, когда вы едите немного больше, чем ожидали. Иногда это может вызвать легкий дискомфорт. Но переедание — эпизод, когда переедание выходит из-под контроля — другое дело и может быть серьезным. Переедание может иметь внезапные и серьезные последствия.
Если вы переедаете или у вас есть любимый человек, который переедает, примите меры, чтобы получить помощь. Вы можете помочь спасти жизнь, зная об этом редком, но потенциально смертельном состоянии. К счастью, существуют эффективные методы лечения компульсивного переедания.
Как облегчить желудок после слишком большого количества еды
Излишне баловаться? Попробуйте чашку чая.
Кредит изображения: Maya23K / iStock / GettyImages
Будь то искушение семейным праздничным ужином, специальным ужином в любимом ресторане или дополнительной порцией вкусной еды, перенасыщенный желудок сделает несколько часов несчастными.
Пока вы ждете, пока ваша пищеварительная система сработает и переваривает пищу, вы можете предпринять несколько простых шагов, чтобы облегчить дискомфорт в желудке.
Ослабьте вещи вверх
Когда ваш желудок растягивается из-за переизбытка еды и питья, вы можете уменьшить давление, удалив все, что сжимает ваш живот снаружи. Удалите все, что сжимает вокруг вашей середины, например, пояс, обтягивающие брюки или корректирующее белье.Если возможно, переоденьтесь в удобные брюки, ночную рубашку или другую свободную одежду, пока не почувствуете себя лучше.
Выпустить газ
Когда вы съедаете большую порцию еды, вы обычно также проглатываете довольно много воздуха. Так что, если вы чувствуете желание отрыгнуть, продолжайте и сделайте это — при условии, что вы находитесь в ситуации, когда это не будет смущающей социальной ошибкой.
Если газ выходит из желудка, это помогает снизить внутреннее давление и снизить дискомфортное растяжение.Легче всего отрыгнуть, когда вы находитесь в вертикальном положении, поскольку газ имеет тенденцию подниматься к верхней части живота, откуда вы можете легко выпустить его через пищевод.
Идти гулять
Хотя вам, вероятно, захочется припарковаться на диване или вздремнуть после переедания, вы, вероятно, почувствуете себя намного лучше, если вместо этого отправитесь на приятную долгую прогулку. Ходьба помогает быстрее выводить пищу из желудка и выводить ее через кишечник. Это также помогает облегчить изжогу, которая часто сопровождает дискомфорт в желудке, когда вы переедаете.Ходьба предлагает дополнительное преимущество, помогая снизить ожидаемое повышение уровня сахара в крови и триглицеридов, которое происходит после еды.
Сделайте перерыв в застолье
Когда вы набились до дискомфорта в желудке, пора сделать перерыв в еде и питье хотя бы на несколько часов. Это даст вашему желудку возможность опустошиться. Время, необходимое для полного опорожнения желудка, значительно увеличивается, если вы съели большое количество жирной пищи.
Также лучше воздержаться от курения и жевательной резинки, чтобы не глотать воздух, что еще больше раздувает и без того раздутый живот. Когда вы снова захотите поесть, попробуйте употреблять легкие нежирные блюда, например небольшую тарелку прозрачного супа и чашку чая или кофе.
Подумайте о пищеварительной помощи
Вы можете рассмотреть возможность получения безрецептурного средства для пищеварения, если дискомфорт не проходит, несмотря на попытки принять другие меры. Может помочь жевательная пара таблеток антацида, особенно если вы испытываете изжогу или дискомфорт в желудке.
Продукты, содержащие субсалицилат висмута (Kaopectate, Pepto-Bismol), утверждают, что снимают различные симптомы пищеварения, которые могут беспокоить вас после переедания, включая несварение, изжогу и расстройство желудка. Противогазовые продукты, содержащие симетикон (Gas-X, Mylanta Gas), особенно полезны, если вы страдаете от сильного газообразования и отрыжки, а также дискомфорта в желудке.