Объемные образования яичников
На детородный возраст приходится примерно две трети объемных образований яичников. Доброкачественными являются 80-85% этих образований. До 45 лет только 1 из 15 объемных образований яичников оказывается злокачественным.Проявления объемных образований яичников в большинстве случаев неспецифичны и стерты. Чаще всего это увеличение живота, боль, неприятные ощущения или чувство тяжести внизу живота, нарушения мочеиспускания или дефекации.
Опухолеподобные поражения яичников
К функциональным кистам яичников относятся фолликулярные кисты, кисты желтого тела и текалютеиновые кисты. Все они не являются опухолями и подлежат в большинстве случаев консервативному лечению. Эпидемиология функциональных кист изучена плохо. Чаще других встречаются фолликулярные кисты. Их диаметр редко превышает 8 см. Обнаруживают их, как правило, случайно. Реже первыми проявлениями оказываются острая боль в животе и симптомы раздражения брюшины, свидетельствующие о разрыве кисты.
Кисты желтого тела встречаются реже, чем фолликулярные кисты яичников. Этот диагноз ставится в том случае, если диаметр желтого тела превышает 3 см. До появления чувствительных методов диагностики беременности был описан синдром, симулирующий внематочную беременность. Для него характерны боль внизу живота, задержка менструации, одностороннее объемное образование придатков матки (киста желтого тела). При разрыве кисты желтого тела, так называемой апоплексии яичника, возникает внутрибрюшинное кровотечение, требующее экстренной операции. Риск разрыва выше у больных, получающих антикоагулянты. Чаще разрываются кисты правого яичника, в большинстве случаев это происходит на 20-26 день менструального цикла, нередко во время полового сношения.
Самыми редкими среди функциональных кист яичников являются текалютеиновые кисты. Они обычно возникают во время беременности, чаще бывают двусторонними. Текалютеиновые кисты обнаруживаются у 25% больных пузырным заносом и у 10% больных хориокарциномой. Они также наблюдаются при многоплодной беременности, сахарном диабете, несовместимости матери и плода по антигенам системы Rh, индукции овуляции кломифеном, хорионическим гонадотропином, менотропином, а также при применении аналогов гонадолиберина. Текалютеиновые кисты могут быть довольно большими (до 30 см в диаметре) и многокамерными. Обычно они самостоятельно подвергаются обратному развитию.
Они также наблюдаются при многоплодной беременности, сахарном диабете, несовместимости матери и плода по антигенам системы Rh, индукции овуляции кломифеном, хорионическим гонадотропином, менотропином, а также при применении аналогов гонадолиберина. Текалютеиновые кисты могут быть довольно большими (до 30 см в диаметре) и многокамерными. Обычно они самостоятельно подвергаются обратному развитию.
Монофазные комбинированные оральные контрацептивы значительно снижают риск функциональных кист яичников. Курение увеличивает риск возникновения функциональных кист вдвое. Яичники нередко поражаются при эндометриозе. Эндометриоидные кисты яичников («шоколадные» кисты) могут достигать 6-8 см в диаметре. Они не подвергаются обратному развитию.Раньше при обнаружении двустороннего увеличения яичников и множественных кист сразу ставился диагноз синдрома поликистозных яичников. Сегодня его ставят только при сочетании гиперандрогении и хронической ановуляции после исключения гиперпролактинемии, опухолей и неклассических форм врожденной гиперплазии коры надпочечников, а внешний вид яичников является лишь одним из симптомов заболевания.
Хламидиоз — информационный бюллетень центра по контролю и профилактике заболеваний
Хламидиоз — это распространенное заболевание, передающееся половым путем (ЗППП), которое легко поддается лечению. При отсутствии лечения хламидиоз может затруднить наступление беременности у женщины.
Что такое хламидиоз?
Хламидиоз(https://www.cdc.gov/std/chlamydia/default.htm) — распространенное заболевание, передающееся половым путем; им могут заразиться и мужчины, и женщины. Оно может наносить серьезный, постоянный вред женской репродуктивной системе, что впоследствии может затруднить или сделать невозможным наступление беременности у женщины. Хламидиоз также может явиться причиной потенциально угрожающей жизни внематочной беременности (беременности вне полости матки).
Как передается хламидиоз?
Вы можете заразиться хламидиозом посредством сексуального контакта (вагинального, анального или орального) с кем-либо, кто инфицирован хламидиозом.
Если ваш партнер — мужчина, вы можете заразиться хламидиозом, даже если эякуляция (семяизвержение) не происходит.
Если у вас ранее был хламидиоз, который вы излечили, вы все равно можете заразиться. Это может произойти, если вы занимаетесь незащищенным сексом с человеком, зараженным хламидиозом.
Если вы беременны, ваш ребенок может заразиться от вас во время рождения(https://www.cdc.gov/std/pregnancy/stdfact-pregnancy.htm).
Как я могу снизить риск заражения хламидиозом?
Единственный способ избежать ЗППП — не заниматься вагинальным, анальным или оральным сексом.
Если вы сексуально активны, то для снижения вероятности заражения хламидиозом:
- поддерживайте длительные взаимные моногамные отношения с партнером, который прошел обследование и у которого результаты анализов на ЗППП отрицательны;
- правильно(https://www.cdc.gov/condomeffectiveness/male-condom-use.html) используйте латексные презервативы каждый раз, когда вы занимаетесь сексом.

Существует ли риск того, что я заражусь хламидиозом?
Любой человек может заразиться хламидиозом во время незащищенного вагинального, анального или орального секса. Однако наибольшему риску заболевания хламидиозом подвергается сексуально активная молодежь. Это происходит в силу моделей поведения и биологических факторов, присущих молодым людям. Гомосексуалисты, бисексуалы и другие мужчины, занимающиеся сексом с мужчинами, также рискуют заразиться хламидиозом, поскольку он передается во время орального и анального секса.
Честно и открыто поговорите на эту тему со своим врачом. Спросите, нужно ли вам пройти обследование на хламидиоз или другое ЗППП. Если вы — сексуально активная женщина моложе25 лет, вам следует проверяться на хламидиоз каждый год. Если вам более 25 лет и у вас есть такие факторы риска, как новый сексуальный партнер, несколько партнеров или сексуальный партнер с ЗППП, вам следует проверяться на хламидиоз каждый год. Гомосексуалисты, бисексуалы и другие мужчины, занимающиеся сексом с мужчинами, а также беременные женщины тоже должны проверяться на хламидиоз.
Я беременна. Как хламидиоз отразится на моем ребенке?
Если вы беременны и у вас хламидиоз, вы можете заразить своего ребенка во время родов. Это может привести к инфекции глаз или пневмонии у вашего новорожденного. Наличие хламидиоза также повысит вероятность преждевременных родов.
Если вы беременны, вам следует сдать анализ на хламидии при первом пренатальном посещении врача. Анализы и лечение являются наилучшими способами предотвращения проблем со здоровьем.
Как я узнаю, что у меня хламидиоз?
У большинства людей, страдающих хламидиозом, нет никаких симптомов. Если у вас есть симптомы, они могут никак не проявляться в течение нескольких недель после того, как у вас был секс с инфицированным партнером. Даже тогда, когда хламидиоз не вызывает никаких симптомов, он может привести к повреждению репродуктивной системы.
Женщины с симптомами могут заметить:
- необычные выделения из влагалища;
- жжение во время мочеиспускания.

Симптомы у мужчин могут включать:
- выделения из полового члена;
- ощущение жжения при мочеиспускании;
- боль и отек одного или обоих яичек (хотя это встречается реже).
Мужчины и женщины также могут заразиться хламидиозом прямой кишки. Это происходит при рецептивном анальном сексе, либо путем распространения с другого зараженного места (например, влагалища). Хотя эти инфекции часто не вызывают никаких симптомов, они могут вызвать:
- боль в прямой кишке,
- выделения,
- кровотечения.
Вам следует обратиться к врачу, если вы заметили какой-либо из этих симптомов или если у вашего партнера есть ЗППП или симптомы ЗППП. Симптомы ЗППП могут включать необычную боль, неприятно пахнущие выделения, жжение при мочеиспускании или кровотечение в периоды между месячными.
Как мой врач узнает, есть ли у меня хламидиоз?
Для диагностики хламидиоза существуют лабораторные тесты. Ваш лечащий врач может попросить вас сдать мочу или может взять мазок из влагалища с помощью ватного тампона (или попросит вас сделать это) для проверки на хламидиоз.
Можно ли вылечить хламидиоз?
Да, при правильном лечении хламидиоз можно вылечить. Важно, чтобы для излечения имеющейся у вас инфекции вы принимали все предписанные вашим врачом лекарственные средства. Правильный прием лекарств вылечит от инфекции и может понизить вероятность осложнений в будущем. Не следует передавать препараты для лечения хламидиоза кому-либо еще.
Часто происходит повторное заражение хламидиозом. Вы должны еще раз провериться примерно через три месяца после окончания лечения, даже если ваш(-и) партнер(-ы) также прошел(-ли) лечение.
Я лечился(-ась) от хламидиоза. Когда мне можно снова вступать в половые контакты?
Вы не должны заниматься сексом до того, пока вы и ваш(-и) партнер(-ы) не завершите курс лечения. Если врач назначит однократную дозу лекарства, следует подождать семь дней после приема этого лекарства, прежде чем возобновить занятия сексом. Если врач назначит прием лекарства в течение семи дней, то следует подождать, пока вы не примете все дозы, прежде чем возобновить занятия сексом.
Что произойдет, если я не буду лечиться?
Первоначальный вред, причиняемый хламидиозом, часто остается незамеченным. Однако хламидиоз может привести к серьезным проблемам со здоровьем.
У женщин при отсутствии лечения хламидиоз может распространиться на полость матки и фаллопиевы трубы (трубы, по которым оплодотворенные яйцеклетки попадают из яичников в матку), что может вызвать воспалительное заболевание органов малого таза (ВЗОМТ).(https://www.cdc.gov/std/pid/stdfact-pid.htm) Как правило, ВЗОМТ протекают бессимптомно, однако некоторые женщины могут испытывать боль в животе и тазу. Даже если он не вызывает симптомов изначально, ВЗОМТ может наносить постоянный вред вашей репродуктивной системе. ВЗОМТ может привести к долговременной боли в области таза, неспособности забеременеть(https://www.cdc.gov/std/infertility) и смертельно опасной внематочной беременности(https://www.cdc.gov/std/pregnancy/stdfact-pregnancy.htm) (беременности вне матки).
У мужчин редко возникают проблемы со здоровьем в связи с хламидиозом. Иногда инфекция распространяется на канал, по которому сперма движется от яичек, вызывая боль и повышение температуры. В редких случаях хламидиоз может помешать мужчине иметь детей.
Иногда инфекция распространяется на канал, по которому сперма движется от яичек, вызывая боль и повышение температуры. В редких случаях хламидиоз может помешать мужчине иметь детей.
При отсутствии лечения хламидиоз может также повысить риск получения или передачи вируса иммунодефицита человека (ВИЧ), который вызывает СПИД.
Рак яичников — симптомы, признаки и стадии у женщин, лечение заболевания
Рак яичников: симптомы, причины, меры предосторожности
Приблизительно 1 из 75 женщин слышит диагноз «рак яичников». Национальная коалиция США по борьбе с раком яичников сообщает, что у женщин в возрасте от 35 до 74 лет рак яичников является пятой самой частой причиной смерти из-за онкологического заболевания.
Учитывая к каким серьезным последствиям могут привести поздние стадии рака яичников, профилактика (физические упражнения, диета, обследование) и осведомленность о симптомах и признаках рака очень важны.
Каковы первые признаки рака яичников? На ранних стадиях рак может не показывать никаких признаков. Более поздние стадии могут иметь «неспецифические симптомы», которые могут указывать на наличие множества заболеваний. Симптомы рака яичников включают в себя боль в тазовой области, вздутие живота, запор, учащенное мочеиспускание и другие.
Более 90% женщин, у которых диагностика и лечение рака яичников происходит на ранних стадиях, живут еще как минимум 5 лет. Курс лечения может включать в себя химио- и лучевую терапии, а также хирургическую операцию. Естественные способы лечения (здоровое питание, отдых, отсутствие стресса) также могут ускорить процесс выздоровления и ослабить побочные действия терапии.
Что такое рак яичников?
Рак яичников — это заболевание, наблюдаемое только у женщин. Оно возникает, когда злокачественные (раковые) клетки формируются внутри или на яичниках. Яичники — это два миндалевидных органа, расположенные по обеим сторонам матки. Они хранят и выпускают яйцеклетки, а также производят женские гормоны, включая эстроген и прогестерон.
Они хранят и выпускают яйцеклетки, а также производят женские гормоны, включая эстроген и прогестерон.
В яичниках присутствуют три вида клеток, каждый из которых может развиться в раковую опухоль. Тип клетки, где началось развитие рака, определяет тип рака яичников в целом.
- Эпителиальные опухоли (наиболее распространенный тип, около 90% случаев) покрывают наружную поверхность яичников. Эти опухоли могут быть нераковыми, они не всегда приводят к возникновению заболевания. Пограничный эпителиальный рак яичников (включает в себя атипичную пролиферативную серозную карциному и атипичную пролиферативную муцинозную карциному) часто появляется у молодых женщин. Это медленно растущий рак, который обычно не представляет угрозы для жизни.
- Опухоли зародышевых клеток начинаются с клеток, которые производят яйцеклетки. К ним относятся менее 2% случаев. Приблизительно 9 из 10 пациенток в этим видом рака живут еще как минимум 5 лет с момента постановки диагноза.

- Стромальные опухоли формируются из структурных клеток ткани, которая удерживает яичники вместе, они также производят женские гормоны. К ним относится 1% случаев. Стромальные опухоли обычно диагностируются раньше, чем другие виды. Этот вид рака, как правило, появляется у женщин в более пожилом возрасте и вызывает аномальные вагинальные кровотечения.
Симптомы и признаки
Сперва симптомы рака яичников могут быть слабыми и неопределенными, но с развитием болезни они становятся более ярко выраженными.
К самым распространенным симптомам рака яичников относятся:
- Вздутие живота
- Боль в области таза, чувство сдавленности в животе
- Учащенное мочеиспускание или чувство, что Вам срочно необходимо в туалет
- Проблемы с питанием, быстрое насыщение, потеря аппетита, иногда потеря веса
- Усталость
- Проблемы с пищеварением, в том числе запоры, газы, расстройство кишечника, изжога
- Боль в спине
- Боль во время полового акта
- Нерегулярные менструации
- В зависимости от типа опухолей, на лице и теле может увеличиться рост волос
Какие же первые признаки рака? У каждой женщины они могут быть разные, в зависимости от типа рака, стадии и области распространения. Чаще всего, первыми заметными признаками являются вздутие живота, дискомфорт в тазовой области, быстрое чувство насыщения, проблемы с мочеиспусканием и необъяснимые изменения в работе кишечника.
Чаще всего, первыми заметными признаками являются вздутие живота, дискомфорт в тазовой области, быстрое чувство насыщения, проблемы с мочеиспусканием и необъяснимые изменения в работе кишечника.
Что насчет боли? Боль в животе, тазу обычно становится интенсивнее с течением времени. Сперва она слабая, ее часто путают с менструальными болями или болью в животе, но через несколько месяцев она усиливается.
Гранулезоклеточная опухоль (ГКО), редкий вид опухоли в стромальных клетках, может иметь ряд дополнительных симптомов:
- Аномальные вагинальные кровотечения
- Гиперплазия эндометрия (утолщение матки, вызывающее кровотечения)
- Боль в груди
- Непривычные вагинальные кровотечения
- Признаки повышенного тестостерона (появление мужских особенностей, например, волос на лице)
- У девочек препупертатного периода наблюдается раннее начало полового созревания (70-80%) и появление мужских особенностей
Причины и факторы риска
Все виды рака развиваются, когда аномальные клетки в организме начинают бесконтрольный рост, как правило, формируя опухоли и иногда распространяясь в другие части тела. Недавнее исследование предполагает, что многие случаи возникновения рака яичников берут свое начало в фаллопиевых трубах, по которым яйцеклетки двигаются из яичников в матку.
Недавнее исследование предполагает, что многие случаи возникновения рака яичников берут свое начало в фаллопиевых трубах, по которым яйцеклетки двигаются из яичников в матку.
Метастазирование — это термин, обозначающий распространение раковых клеток через кровь и лимфу в другие части тела. Иногда раковые клетки могут появиться в яичниках, если они попали туда (метастазировали) из других частей тела, например, груди или толстой кишки. В этом случае речь идет не о раке яичников, так как исходное место злокачественного новообразования и определяет тип рака. Рак яичников может распространяться на пищеварительную систему или тазовую область.
Выявлен ряд факторов риска, которые могут увеличить риск развития эпителиального рака яичников (исследования говорят о маловероятном увеличении риска развития опухолей зародышевых клеток и стромальных опухолей). Несмотря на то, что некоторые особенности могут способствовать возникновению рака, до конца неизвестно, почему у некоторых женщин он все-таки появляется, а у некоторых — нет.
Факторы риска развития рака яичников включают в себя:
- Генетическую предрасположенность
- Рак молочно железы, яичников или толстой кишки в личном или семейном анамнезе
- Возраст старше 40 лет. Большинство случаев рака яичников диагностируется у женщин в возрасте 50-60 лет, однако и более молодые женщины нередко ему подвержены
- Бесплодие
- Ожирение
- Курение и злоупотребление алкоголем
- Появление детей после 35 лет, отсутствие детей
- Прием заместительной гормональной терапии (включая эстрогены) после менопаузы
- Раннее начало менструаций или начало менопаузы в более позднем возрасте
- Воздействие определенных химических веществ и токсинов, включая тальк, который часто содержится в гигиенических салфетках, диафрагмах и презервативах
Существует ли связь между кистами и раком яичников? Кисты, небольшие, около 3 см в диаметре, появляются относительно часто (у женщин с синдромом поликистозных яичников), они в большинстве случаев доброкачественные (нераковые). Однако, если у женщины образуется киста больше 6 см, она сохраняется на протяжении нескольких менструальных циклов, или она развивается в детском возрасте или после менопаузы (когда кисты появляются реже), их необходимо обследовать. Эти типы кист называют «аномальными», они могут не быть злокачественными, но в некоторых случаях могут повлиять на развитие рака яичников.
Однако, если у женщины образуется киста больше 6 см, она сохраняется на протяжении нескольких менструальных циклов, или она развивается в детском возрасте или после менопаузы (когда кисты появляются реже), их необходимо обследовать. Эти типы кист называют «аномальными», они могут не быть злокачественными, но в некоторых случаях могут повлиять на развитие рака яичников.
Стадирование и диагностика
Американское онкологическое общество полагает, что ежегодно в США диагностируется около 22 280 новых случаев рака яичников, при этом 14 240 женщин умирают от этого заболевания. Женщины, начавшие незамедлительное лечение заболевания на ранних стадиях, имеют намного больше шансов на выздоровление. Но, к сожалению, лишь в 20% случаев диагностики рак находится на I или II стадиях. На более поздних стадиях (III и выше) выживаемость составляет лишь 28%.
Определение стадии зависит о того, насколько сильно развилось и распространилось заболевание по организму. Понятие «формы» также используется для описания поведения клеток и агрессивности их роста. Ранние стадии обычно поддаются лечению хирургическим путем или химиотерапией. Более поздние стадии требуют более агрессивного лечения и регулярного последующего обследования.
Понятие «формы» также используется для описания поведения клеток и агрессивности их роста. Ранние стадии обычно поддаются лечению хирургическим путем или химиотерапией. Более поздние стадии требуют более агрессивного лечения и регулярного последующего обследования.
- Стадии рака яичников обозначаются римскими цифрами от I (1) до IV (4). I стадия, самая ранняя, указывает на то, что рак ограничен яичниками. Последняя IV стадия говорит о том, что рак распространился в другие части тела. (6)
- К другим факторам, определяющим стадию заболевания, относятся: размер опухоли (Т), распространился ли рак на лимфатические узлы (N), наличие метастаз в более отдаленных участках (М). Цифры и буквы, приписываемые к Т, N и М, говорят о том, насколько агрессивным является рак яичников.
- Например, рак яичников «I стадии, ТI, N0, М0» означает, что рак ограничен яичником (или яичниками) или фаллопиевой трубой (трубами), не распространился на лимфатические узлы (N0) или более отдаленные участки организма (М0).

- Рак яичников «IVB, любого T, любого N, M1b» говорит о том, что рак распространился на внутреннюю часть селезенки или печени, лимфатические узлы, отличных от забрюшинных лимфатических узлов, и/или на другие органы и ткани за пределами брюшной полости, например, легкие и кости.
Как выявить рак яичников на ранней стадии?
При ежегодной диагностике гинеколог должен тщательно обследовать женщину на наличие каких-либо отклонений. Если они были обнаружены, необходимо провести дополнительные тесты для диагностики и исключения рака яичников, среди них трансвагинальное ультразвуковое исследование и/или анализ крови на онкомаркер под названием СА-125.
- Для обследования пациентки с раком яичников врач может использовать ряд тестов и методов диагностики, включая, осмотр органов малого таза, наружных половых органов (влагалища, шейки матки), визуализационные исследования (УЗИ, КТ), сканирование и анализы крови, которые помогут оценить общее состояние организма и обнаружить онкомаркеры.

- Оценка СА-125 проводиться на образце крови, при этом измеряется концентрация СА-125. СА-125 — это белок, который производят раковые клетки и иногда воспаленные нераковые клетки. У женщин может наблюдаться повышенный уровень СА-125, не связанный с раком, поэтому данный анализ нельзя использовать как единственный способ диагностики заболевания.
- В случае назначения удаления яичника врач может поставить диагноз «рак яичника» в зависимости от состояния здоровья пациентки.
- Один только ПАП-тест не может установить наличие рака яичников. ПАП-тест направлен на обследование шейки матки, он не покажет, что есть рак яичников. Однако он может показать наличие отклонений, стоит отметить, что у пациенток с раком яичников ПАП-тест может быть в пределах нормы.
Как выявить рак яичников на ранней стадии?
Традиционное лечение
Рак яичников обычно диагностируется и лечится гинекологом (специализируется на репродуктивном здоровье женщин) или онкологом (специализируется на лечение онкологических заболеваний). Они используют следующие методы лечения:
Они используют следующие методы лечения:
- Химиотерапия: нацелена на клетки, которые быстро растут и делятся. Стандартное лечения рака яичников включает в себя операцию по удалению опухоли (или максимально возможного ее участка) с последующими шестью курсами химиотерапии. К сожалению, химиотерапия убивает и здоровые клетки, вызывая появление побочных эффектов (тошноты, расстройства желудка, диареи, потери волос, снижение иммунитета, усталости и анемии).
- Гормональная терапия: позволяет уменьшить опухоли путем снижения производства гормонов, способствующих ее росту.
- Лучевая терапия: способствует уменьшению опухоли.
- Таргетная лекарственная терапия или иммунотерапия: обычно используется для лечения более поздних стадий рака и направлена на определенные виды клеток.
- Операция: большинству женщин с раком яичников назначается операция как минимум один раз. Иногда во время лечения требуется несколько операций.
- Лекарства: препараты, включающие ингибиторы ангиогенеза и таргетная терапия могут быть назначены в дополнение к химиотерапии или самостоятельно.
 В настоящее время разрабатываются новые типы препаратов, направленные на уменьшение опухолей. Такие лекарства включают в себя препараты Авастин и Совенифиб.
В настоящее время разрабатываются новые типы препаратов, направленные на уменьшение опухолей. Такие лекарства включают в себя препараты Авастин и Совенифиб.
Природные способы ускорить лечение
Ниже приведены советы, которые помогут сделать процесс лечения более комфортным и эффективным:
1. Питайтесь правильно
Существуют доказательства того, что женщины, придерживающиеся здорового питания, богатого растительной пищей и антиоксидантами, менее подвержены развитию рака яичников (и других видов рака), а также легче переносят терапию. Исследование, известное как Шведская маммографическая когорта, показало, что потребление большего количества овощей (≥3 порции в день, по сравнению с <1 порцией в день) снижает риск развития рака яичников на 39%.
Старайтесь есть не менее 2½ тарелок разнообразных фруктов и овощей в день. Овощи, содержащие флавоноиды-антиоксиданты, особенно эффективны против рака яичников.
Мы рекомендуем включить в рацион следующие противораковые продукты:
- Листовая зелень, например капуста кале и шпинат
- Морские водоросли
- Свежие травы и приправы, например, куркума, имбирь, базилик, петрушка или орегано
- Свежий чеснок
- Цитрусовые, ягоды, яблоки, груши, киви, кокосы, финики и инжир
- Грибы, морковь, свекла, томаты, сладкий перец, артишоки, бамия, зеленый горошек, кабачки, брюссельская капуста, репа, сладкий картофель
- Овощи семейства Крестоцветных, например, брокколи и цветная капуста
- Органическое мясо скота свободного выгула
- Рыба, пойманная в свободных водах, например, лосось, скумбрия или сельдь
- Зеленый чай
- Какао
- Оливковое и кокосовое масло
- Авокадо
- Бобовые и фасоль, например, черная фасоль, чечевица, нут или адзуки
- Орехи, например, миндаль или грецкие орехи, семена льна и чиа
- Зерновые, например, киноа, коричневый рис, гречневая крупа, овес
Чтобы избежать воспаления, проблем с пищеварением и поддержать общее здоровье организма, мы советуем воздержаться от потребления следующих продуктов: фабричного красного мяса (говядины, свинины, телятины) и мясных полуфабрикатов (сосисок, колбасы, мясных деликатесов), продуктов и напитков с добавлением сахара, рафинированного растительного масла, жареных продуктов, фастфуда и гидрогенизированных жиров.
Питательные продукты также способствуют поддержанию нормального веса. Лишний вес и ожирение связаны с высоким риском развития рака яичников и других видов рака, например, толстой кишки. Полезная пища, хороший сон и регулярные занятия спортом способствуют потере лишнего веса.
2. Чаще отдыхайте
Принять диагноз «рак яичников» всегда очень тяжело, особенно, если болезнь находится на поздней стадии и требует агрессивного лечения. Постарайтесь включить в свою жизнь занятия, снимающие стресс. Возможно, Вам требуется выделить час на дневной сон, чтобы снять усталость и набраться сил, или ложиться спать раньше (ночью следует спать не менее 8 часов). Попробуйте также уделить время йоге, медитации, прогулкам на свежем воздухе, чтению, массажу или акупунктуре. Отсутствие стресса и забота о себе поможет укрепить иммунитет, который понадобиться, чтобы победить рак.
3. Избегайте появления тошноты, запоров и расстройств желудка
Если во время лечения Вы испытываете тошноту, вздутие живота, потерю аппетита или запор, то Вам могут помочь следующие советы:
- Потребляйте достаточно клетчатки, но имейте ввиду, что избыточное количество может лишь усугубить симптомы.
 В среднем в сутки необходимо около 20-30 граммов пищевых волокон, корректируйте потребляемое количество, ориентируясь на собственное самочувствие.
В среднем в сутки необходимо около 20-30 граммов пищевых волокон, корректируйте потребляемое количество, ориентируясь на собственное самочувствие. - Потребляйте достаточное количество воды. Избегайте обезвоживания во время физических нагрузок, болезни или жаркой, влажной погоды.
- Ограничьте или исключите потребление алкоголя и кофеина, они могут усугубить проблемы с желудочно-кишечным трактом.
- Избегайте потребления объемных порций с большим количеством жира. Интервалы между приемами пищи облегчат переваривание.
- При запорах старайтесь употреблять продукты и напитки, которые являются природными слабительными (например, сок чернослива, подорожник, алоэ вера, семена чиа и льна, масло льна, листовая зелень, комбуча, кефир и кокосовая вода). Также могут быть полезны пищевые добавки с магнием и клетчаткой.
- При тошноте выпейте имбирный травяной чай или воспользуйтесь эфирным маслом имбиря. Распылите эфирное масло перечной мяты или лимона, гуляйте на свежем воздухе, чаще проветривайте помещения, попробуйте медитацию и иглоукалывание.

- Если боль в тазовой области вызывает дискомфорт, попробуйте природные болеутоляющие средства. Хиропрактика, физиотерапия, растяжка и теплые ванны также помогут расслабить мышцы. Перед приемом каких-либо препаратов или добавок обязательно проконсультируйтесь с Вашим лечащим врачом.
Профилактика
1. Проходите ежегодное обследование у гинеколога
На данный момент не существует точного метода диагностики ранних стадий рака яичников. Поэтому многие специалисты настоятельно рекомендуют ежегодно проходить ректальное и вагинальное обследование органов малого таза. Специалисту следует знать Вашу историю болезни и факторы риска, которым Вы можете быть подвержены. Если у Вашей семьи были случаи заболевания раком яичников или молочных желез, поговорите об этом с доктором.
2. Обратите внимание на генетическое обследование
Если врач полагает, что пациент может находитЬся в группе повышенного риска возникновения рака яичников (с учетом ряда факторов), он может назначить консультацию у генетика, который проведет анализы на наличие генетических мутаций. Некоторые генные мутации могут увеличить риск развития онкологических заболеваний яичников и груди, но лишь небольшой процент рака яичников вызван наследственными мутациями генов.
Некоторые генные мутации могут увеличить риск развития онкологических заболеваний яичников и груди, но лишь небольшой процент рака яичников вызван наследственными мутациями генов.
Гены, которые увеличивают риск возникновения рака яичников, называются ген рака молочной железы 1 (BRCA1) и ген рака молочной железы 2 (BRCA2). Генные мутации, связанные с синдромом Линча, также могут увеличить риск возникновения рака яичников. Если у женщины обнаружены генные мутации, которые могут провести к раку яичников, ей может быть предложена операция по их удалению, чтобы предотвратить развитие заболевания. Безусловно, стоит взвешивать все «за» и «против» подобного решения в каждом случае индивидуально.
3. Избегайте влияния токсинов, например, талька
В целом, результаты исследований, касающихся химического воздействия и риска развития рака яичников, оказались неоднозначными. Некоторые исследования обнаружили, что воздействие талька, химического соединения, который может попасть в яичники через влагалище, матку и фаллопиевы трубы, может в некоторой степени увеличить риск развития рака яичников. Тальк (минерал, содержащий магний, силикон и кислород) часто используется во многих продуктах, которыми пользуются женщины, например, детская присыпка, косметика, гигиенические салфетки, мыло, лосьоны и женские гигиенические средства.
Тальк (минерал, содержащий магний, силикон и кислород) часто используется во многих продуктах, которыми пользуются женщины, например, детская присыпка, косметика, гигиенические салфетки, мыло, лосьоны и женские гигиенические средства.
Одно исследование, опубликованное в журнале «Эпидемиология», обнаружило, что воздействие талька на область гениталий увеличивает риск возникновения рака яичников на 33% (подобные результаты не были замечены при воздействии вещества на другие части тела). Перед покупкой любого продукта, содержащего тальк, ищите на упаковке надпись «тальковый порошок» или «косметический тальк». Остановите свой выбор на продуктах, не содержащих тальк, особенно если Вы его используете в области гениталий или таза. Вы также можете попробовать домашние продукты для очищения и защиты кожи, например, пищевую соду, кукурузный крахмал, кокосовое масло, масло ши, оксид цинка без наночастиц и масло витамина Е.
4. Кормите грудью после рождения ребенка
Грудное вскармливание может снизить риск развития рака яичников. Специалисты полагают, что кормление грудью может оказывать положительное воздействие на гормоны в период после беременности, кроме того, это очень полезно и для Вашего малыша.
Специалисты полагают, что кормление грудью может оказывать положительное воздействие на гормоны в период после беременности, кроме того, это очень полезно и для Вашего малыша.
Некоторые врачи не рекомендуют использовать противозачаточные таблетки постоянно, однако исследования обнаружили, что оральные контрацептивы могут снизить риск развития рака яичников. Гистерэктомия (хирургическое удаление матки, но не яичников) также может снизить риск развития рака яичников на 30%. Однако стоит отметить, что данная операция назначается в исключительных случаях.
5. Ограничьте потребление алкоголя и откажитесь от курения
Исследования обнаружили, что люди, злоупотребляющие алкоголем или курением, чаще страдают различными видами рака по сравнению с теми, кто ограничивает алкоголь и не курит. Женщинам стоит потреблять не более одного бокала алкоголя в день. Чтобы бросить курить, Вы можете обратиться за помощью к врачу, попробовать различные препараты или мобильные приложения, помогающие отказаться от вредных привычек.
Откажитесь от вредных привычек
Меры предосторожности
Если Вы страдаете какими-либо симптомами рака яичников (боль в тазовой области, боль во время полового акта, вздутие живота, нерегулярные менструации) в течение нескольких недель, обязательно обратитесь к врачу. Прислушайтесь к себе и отметьте те симптомы, с которыми Вы сталкиваетесь более 12 раз в месяц или которые Вы никогда не испытывали раньше. Подобная внимательность особенно важна, если Вы находитесь в группе риска.
Если симптомы сохраняются даже после лечения, обратитесь к другому специалисту, чтобы получить второе мнение и исключить рак. Имейте ввиду, что симптомы рака яичников могут также быть связаны со множеством других заболеваний. Боль и дискомфорт не обязательно указывают на рак, поэтому не паникуйте, просто обратитесь к врачу за консультацией.
Финальные выводы
- Рак яичников появляется, когда злокачественные (раковые) клетки образуются внутри или на поверхности яичников, двух миндалевидных органов, расположенных по обе стороны от матки.
 В них содержатся яйцеклетки и производятся женские гормоны, в том числе эстроген и прогестерон.
В них содержатся яйцеклетки и производятся женские гормоны, в том числе эстроген и прогестерон. - Не каждая женщина испытывает признаки рака на ранних стадиях заболевания. К симптомам рака яичников относятся: вздутие живота, боль в тазовой области, быстрая насыщаемость, частое мочеиспускание, нерегулярные менструации, запор, боль во время полового акта.
- Факторы риска развития рака яичников включают в себя присутствие рака в семейном анамнезе, генетические мутации, возраст старше 40 лет, ожирение, курение, заместительная гормональная терапия, появление детей после 35 лет, воздействие некоторых химических веществ, например, талька.
- К методам лечения рака яичников относят химиотерапию, лучевую терапию, иммуннотерапию и/или операцию.
7 способов предотвратить развитие рака яичников и справиться с побочными эффектами лечения:
- Правильное питание
- Отдых
- Борьба с тошнотой и расстройством кишечника
- Ежегодное обследование у гинеколога
- Кормление грудью
- Исключение воздействия токсинов
- Ограничение потребления алкоголя и табака
Оставьте свою заявку на нашем сайте, и мы с Вами свяжемся.
Киста яичников. Советы гинеколога Андрея Карачёва
Киста яичников – одно из самых распространенных гинекологических заболеваний, с которым сталкиваются как девочки-подростки, так и женщины в молодом и пожилом возрасте. Я, врач–гинеколог частного медицинского центра «Линия жизни» Андрей Карачёв, расскажу о том, как и почему возникают кисты яичников, как распознается и лечится такое заболевание, почему важно как можно скорее обратиться за помощью к специалисту и не пытаться поставить себе диагноз самостоятельно.
Диагностируется киста яичников довольно часто и во всех случаях классифицируется как опухоль. Она может быть как доброкачественной, так и злокачественной. Доброкачественные новообразования чаще встречаются у подростков и молодых женщин, они составляют около 65% от общего количества опухолей яичников. Злокачественные новообразования же диагностируется преимущественно у пациентов после наступления климакса. Связано это, как правило, с возрастными гормональными изменениями в организме женщины, из-за которых нарушаются функции яичников. Поэтому после наступления менопаузы женщинам необходимо регулярно проходить гинекологическое обследование. Ведь чем раньше будет выявлена опухоль, тем больше шансов, что лечение окажется эффективным.
Связано это, как правило, с возрастными гормональными изменениями в организме женщины, из-за которых нарушаются функции яичников. Поэтому после наступления менопаузы женщинам необходимо регулярно проходить гинекологическое обследование. Ведь чем раньше будет выявлена опухоль, тем больше шансов, что лечение окажется эффективным.
Большинство женщин, у которых диагностируется киста яичников, начинают паниковать. Однако я считаю, что делать этого ни в коем случае не следует. На этом этапе важно проконсультироваться с врачом, чтобы понять, каким будет лечение, и необходимо ли оно вообще.
Что такое киста и почему она возникает?
Киста представляет собой образование, внутри которого содержится жидкость или ткань. Кисты могут быть различного размера, от 1-2 см до 20 сантиметров и более. Их можно разделить на две основные группы – доброкачественные и злокачественные.
Доброкачественные опухоли в большинстве случаев является ретенционными ( киста желтого тела , фолликулярная киста). Фолликулярная киста встречается практически у каждой женщины, она образуется при созревании яйцеклетки, если в организме произошел какой-то сбой. Как правило, такое новообразование содержит внутри жидкость и исчезает через несколько менструальных циклов без лечения. В некоторых случаях на месте раскрывшегося фолликула образуется лютеиновая киста, которую часто называют кистой желтого тела. Формируется она после овуляции и часто возникает у женщин во время беременности. Желтое тело – поставщик прогестерона, который отвечает за нормальное развитие плода. Поэтому даже если лютеиновая киста достигает значительных размеров, это не считается серьезной патологией. Если киста остается, то особых проблем женщине она не доставляет, хотя в некоторых случаях может вызывать задержку в менструальном цикле.
Фолликулярная киста встречается практически у каждой женщины, она образуется при созревании яйцеклетки, если в организме произошел какой-то сбой. Как правило, такое новообразование содержит внутри жидкость и исчезает через несколько менструальных циклов без лечения. В некоторых случаях на месте раскрывшегося фолликула образуется лютеиновая киста, которую часто называют кистой желтого тела. Формируется она после овуляции и часто возникает у женщин во время беременности. Желтое тело – поставщик прогестерона, который отвечает за нормальное развитие плода. Поэтому даже если лютеиновая киста достигает значительных размеров, это не считается серьезной патологией. Если киста остается, то особых проблем женщине она не доставляет, хотя в некоторых случаях может вызывать задержку в менструальном цикле.
Наименее изученной является параовариальная киста, так как до сих пор неизвестны причины, по которым она образуется. Не исключено, что на образование опухоли могут влиять неблагоприятная экологическая обстановка, прерывание беременности, перенесенные венерические заболевания. Параовариальные новообразования являются самыми крупными и могут достигать в диаметре 20-30 см.
Параовариальные новообразования являются самыми крупными и могут достигать в диаметре 20-30 см.
Эндометриодная киста встречается у пациенток чаще всего. Это капсульное новообразование, с содержанием в ней отторгшегося эпителия самой капсулы и старая кровь. Причина образования данных кисты достаточно плохо изучена. В большинстве случаев эндометриодная опухоль сопровождается бесплодием.
Исследования показывают, что в основе образования ретенционных опухолей лежат гормональные нарушения в организме. К сопутствующим факторам, способные спровоцировать развитие патологии, относятся вредные привычки, секс во время менструации, резкая смена рациона питания, в том числе и переход на различные виды диет. Нарушения гормонального фона также способствуют развитию злокачественных новообразований. К факторам риска в этом случае относятся сахарный диабет, ожирения, заболевания щитовидной железы.
Как диагностируется опухоль яичников?
При фолликулярной и лютеиновой кисте болевые ощущения обычно отсутствуют. Эндометриодные и параовариальные опухоли часто сопровождаются болью в нижней части живота, нарушениями менструального цикла. Косвенно на наличие таких новообразований могут указывать проблемы с мочеиспусканием и дефекацией. Болевые симптомы, общее ухудшение самочувствия, резкая потеря в весе – типичные признаки злокачественной опухоли яичников.
Эндометриодные и параовариальные опухоли часто сопровождаются болью в нижней части живота, нарушениями менструального цикла. Косвенно на наличие таких новообразований могут указывать проблемы с мочеиспусканием и дефекацией. Болевые симптомы, общее ухудшение самочувствия, резкая потеря в весе – типичные признаки злокачественной опухоли яичников.
На начальных стадиях, когда размеры кисты незначительные, выявить ее можно лишь при плановом обследовании у гинеколога. Наличие новообразования обязательно подтверждается УЗИ. Тип опухоли определяется при помощи маркеров, и если речь идет о злокачественном новообразовании, то дополнительно назначается консультация у онколога.
Что нужно знать: все без исключения пациенты, у которых диагностируется опухоль яичников, проходят дополнительное обследование. Это может быть не только УЗИ, но и компьютерная томография, которая позволяет более точно определить расположение кисты. При подозрении на злокачественную опухоль может применяться новая методика обследования, которая заключается в измерении скорости кровотока в опухолевидном образовании. Если она превышает определенные показатели, то велика вероятность, что это все-таки рак. Ну и, естественно, по-прежнему самым точным методом диагностики является взятие тканей опухоли на исследование.
Если она превышает определенные показатели, то велика вероятность, что это все-таки рак. Ну и, естественно, по-прежнему самым точным методом диагностики является взятие тканей опухоли на исследование.
В Иркутской области все женщины с опухолью яичников в обязательном порядке проходят обследование у онколога. Если диагноз подтверждается, то часто он сопровождается назначением гастроскопии, УЗИ органов брюшной полости. Делается это для того, чтобы исключить возможность распространения метастазов. Если они отсутствуют, то пациент оперируется в обычной городской больнице.
Варианты лечения опухолей яичников
Если у пациентов диагностируется эндометриодные и параовариальные опухоли, а также злокачественные новообразования, то единственный способ их лечения – хирургическое вмешательство.
Запомните пожалуйста, что при ретенционных опухолях поводов для паники нет, если их размеры не превышают 7-8 см. В остальных же случаях целесообразно рассмотреть вопрос о хирургическом вмешательстве. Современная медицина ориентирована на органосохраняющие операции, поэтому киста яичников в 90% случаев удаляется методом лапароскопии, который считается малоинвазивным и позволяет свести к минимуму побочные эффекты. Конечно, все зависит от опыта и квалификации хирурга, но к полостным операциям сегодня обычно прибегают в исключительных случаях, когда речь идет об опухоли более 10-15 см, которая развилась достаточно быстро. Такая операция выполняется и в случае, когда нет возможности сохранить яичники. При лапароскопии этот орган сохраняется, поэтому для женщин такой метод лечения я считаю настоящим спасением. Лапароскопия может быть выполнена при диагностировании фолликулярной или же лютеиновой кисты. В этом случае удаляется лишь само новообразование, а яичник не затрагивается и полностью сохраняет свои функции.
Современная медицина ориентирована на органосохраняющие операции, поэтому киста яичников в 90% случаев удаляется методом лапароскопии, который считается малоинвазивным и позволяет свести к минимуму побочные эффекты. Конечно, все зависит от опыта и квалификации хирурга, но к полостным операциям сегодня обычно прибегают в исключительных случаях, когда речь идет об опухоли более 10-15 см, которая развилась достаточно быстро. Такая операция выполняется и в случае, когда нет возможности сохранить яичники. При лапароскопии этот орган сохраняется, поэтому для женщин такой метод лечения я считаю настоящим спасением. Лапароскопия может быть выполнена при диагностировании фолликулярной или же лютеиновой кисты. В этом случае удаляется лишь само новообразование, а яичник не затрагивается и полностью сохраняет свои функции.
В чем преимущества такой операции? Она проводится в день поступления пациента в клинику, после чего он еще сутки остается под наблюдением врачей, спокойно отходит от наркоза и ни о чем не беспокоится. На следующий день ему выполняется перевязка, назначается курс лечения, который при необходимости может включать обезболивающие препараты. Затем пациент отправляется домой. Через 5-7 дней мы снова ждем его в клинике, чтобы обсудить результаты гистологического исследования тканей опухоли и пройти гинекологический осмотр. Дальше уже все зависимости от результатов гистологического заключения.
На следующий день ему выполняется перевязка, назначается курс лечения, который при необходимости может включать обезболивающие препараты. Затем пациент отправляется домой. Через 5-7 дней мы снова ждем его в клинике, чтобы обсудить результаты гистологического исследования тканей опухоли и пройти гинекологический осмотр. Дальше уже все зависимости от результатов гистологического заключения.
Если у вас возникли проблемы с яичниками, я прошу – ни в коем случае не ищите информацию в интернете и не ставьте сами себе диагноз. В этом случае стоит как можно скорее обратиться к гинекологу, а еще лучше – к хирургу-гинекологу, который знает, что можно оперировать, а что нельзя. Такой специалист расскажет, в каких условиях будет проводиться операция, есть ли возможность сохранения яичника, и почему. Также он определит, нужна ли консультация онколога. Я готов вам оказать такую помощь и дать разъяснения не только по такому распространенному заболеванию, как опухоль яичников, но и рассказать о других, не менее серьезных, гинекологических заболеваниях.
Хочу отметить, что лечение в частном медицинском центре имеет свои преимущества. Пациент имеет возможность оперативно пройти обследование и намного быстрее получить медицинскую помощь, чем государственной больнице. Из частной клиники пациентов также выписывают намного быстрее, что избавляет их от чувства страха перед необходимостью нахождения в медицинских учреждениях. В частном центре всем предоставляются современные комфортабельные палаты с ограниченным контактом с другими пациентами, что очень часто также положительно влияет на лечение и общее эмоциональное состояние человека.
Если вы столкнулись с опухолью яичников, то я жду вас на консультации в частном медицинском центре «Линия жизни». Как специалист я готов ответить на ваши вопросы и подобрать наиболее эффективный способ лечения гинекологических заболеваний.
Киста яичника: виды, методы диагностики, операция по удалению
Классификация кист яичников в зависимости от их строения и способа образования:
1.
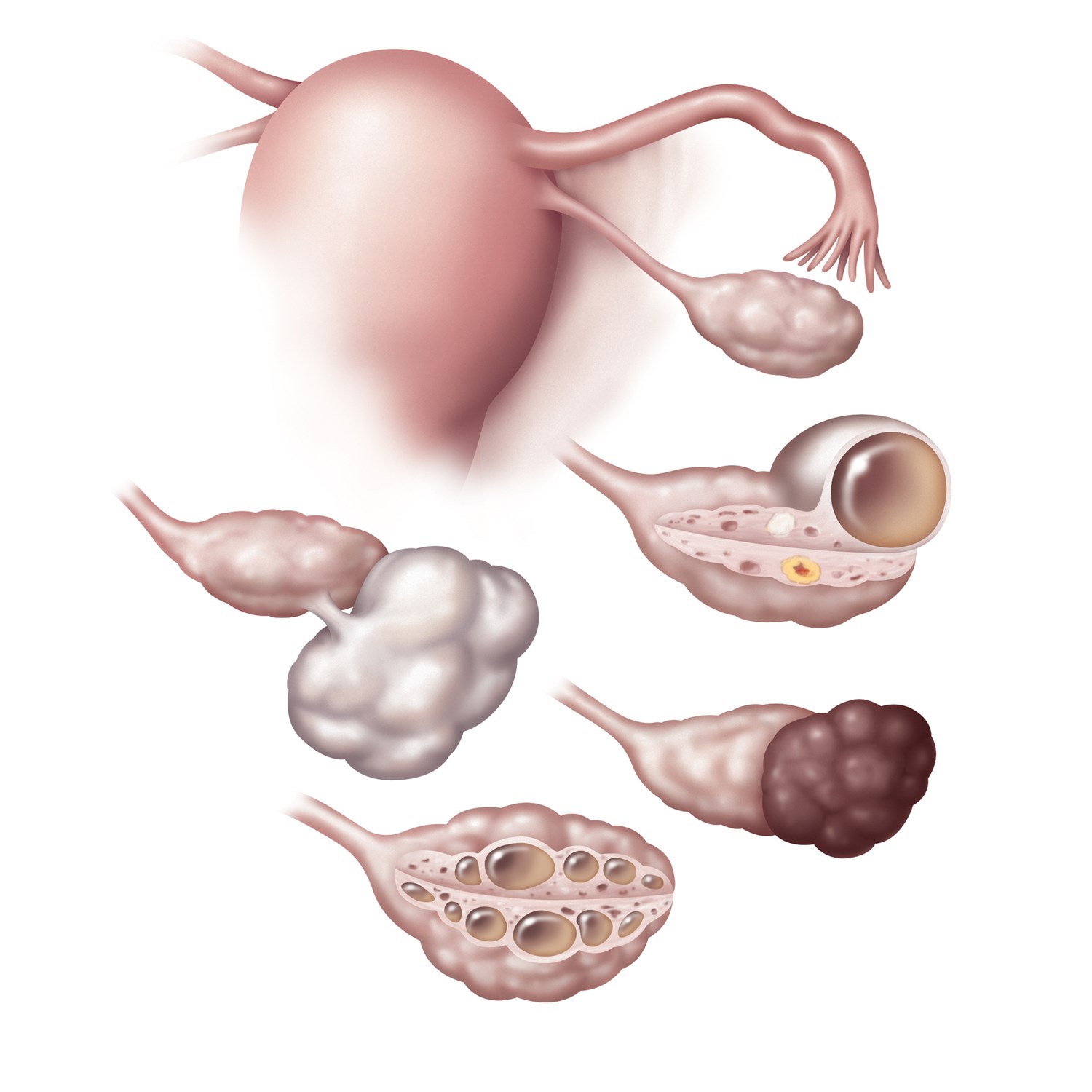 Фолликулярная (функциональная) киста яичника
Фолликулярная (функциональная) киста яичникаОбразуется из фолликулов, имеет гладкие стенки, ровную поверхность, полость которой заполнена жидкостью. Размер её обычно не больше 8 см в диаметре. Причиной возникновения кисты считают дисбаланс гормонов, поэтому чаще всего ее диагностируют при половом созревании или климаксе. Небольшие кисты (до 4 см) могут развиваться бессимптомно и в течение 3 менструальных циклов бесследно исчезать.
При образованиях большего размера (6-10 см) появляются следующие симптомы:
- нарушение цикличности регул,
- длительные болезненные регулы с обильными выделениями,
- кровянистые выделения между менструациями и после полового акта.
- беспокоят боли внизу живота, которые усиливаются во 2-ю фазу менструального цикла, после активных и резких движений (кувырке, наклоне, резком повороте), после секса,
- часто пациентки жалуются на ощущение тяжести, чувства распирания в паховой области.

2. Киста желтого тела
Образуется в 2-ую фазу менструального цикла из желтого тела, которое вовремя не исчезает. Когда лопается фолликул и новая яйцеклетка опускается, на этом месте возникает желтое тело. Если же в данном цикле оплодотворение не происходит, то желтое тело исчезает само по себе, из-за прекращения доступа крови. Однако, при нарушении кровотока это же желтое тело может образовать кисты, которые по размерам не превышают 8 см, их полость заполняется жидкостью желтовато-красного цвета. Чаще всего данное образование появляется из-за нарушения гормонального фона и кровообращения в придатках.
Факторы, способствующие образованию кисты желтого тела:
- воспаление в придатках,
- неполноценное питание или голодание,
- физические нагрузки и длительные стрессы,
- искусственное прерывание беременности,
- гормональная контрацепция,
- подготовка к экстракорпоральному оплодотворению (ЭКО).

Симптоматика при этой кисте слабо выражена: (незначительная болезненность, чувство тяжести и дискомфорта в животе со стороны образования, задержки менструаций или, наоборот, затяжные менструации). Зачастую такие кисты развиваются в течение 2-3 месяцев, после чего самопроизвольно исчезают.
3. Параовариальная киста яичника
Образуется она из рудиментарного образования – параовария (яичникового придатка), между листками широкой маточной связки, яичником и трубой. Располагается обычно сбоку или над маткой. Анатомически — это однокамерное образование тугоэластической консистенции с полостью, в которой содержится прозрачная жидкость, содержащая много белка и небольшое количество муцина. Содержимое это постепенно накапливается, формируя тонкостенный «мешок» с гладкими стенками. Форма кисты овальная или круглая, размер её бывает от маленького до большого, в редких случаях достигая размеров головы новорожденного. Развитие такой кисты приходится обычно на 3-4 декады жизни женщины (период зрелости). Встречается параовариальная киста в 8-16% случаев всех выявленных кист.
Встречается параовариальная киста в 8-16% случаев всех выявленных кист.
Чаще развитие её бессимптомно. Однако, у некоторых пациенток выявляются периодические тянущие боли в пояснице, внизу живота, нарушается цикл регул, бесплодие. Подобная симптоматика появляется при размере кисты более 5 см. При дальнейшем росте образования боли носят распирающий, ноющий характер с локализацией этих ощущений в латеральных областях живота, захватывают поясницу и крестец. Связи с менструальным циклом или с периодом созревания яйцеклетки не выявляется. Как правило, возникновение боли пациентки связывают с физической нагрузкой.
4. Муцинозная киста яичника
Это доброкачественная опухоль с бугристой поверхностью и многокамерной полостью, в которой находится слизь. Основные признаки, отличающие её от других видов кист — это быстрый темп роста и гигантские размеры (до 30см). Чаще всего такие кисты встречаются у женщин старше 45 лет, так как основной причиной являются гормональные сбои, которые возникают в период климакса.
Характерные симптомы кисты муцинозного вида: боли ноющего характера в области лона, увеличение живота в объеме из-за быстрого роста кисты, постоянные позывы к мочеиспусканию, постоянное чувство полного кишечника, частые запоры.
5. Дермоидная киста яичника
Также относится к доброкачественным опухолям. Частота их выявления составляет 15-20% случаев всех кист яичников. Вначале она имеет круглую форму, которая потом меняется на овальную форму с гладкими стенками. Содержимое её представлено различными клетками и тканями организма (кости, волосы, зубы, хрящи, мышцы, жировая или нервная ткань, др.). Величина диаметра кисты может быть больше 15 см.
К факторам риска относятся гормональные всплески, поэтому развивается данная киста чаще всего у женщин при климаксе и в момент полового созревания.
Клинические проявления дермоидной кисты яичника связаны с достижением ею больших размеров (15 см и более). К таковым относятся: ощущения распирания и тяжести, болезненность внизу живота, иногда увеличение живота в размерах, а в дальнейшем учащением мочеиспускания, нарушениями функции кишечника (запорами или диареей).
Дермоидная киста яичника не вызывает гормональных изменений и нарушения менструальной функции.
6. Эндометриоидная киста
Является одной из форм генитального эндометриоза. Относят её к псевдокистам, так как стенка её не имеет секретирующего эпителия, как у истинных кист, а формируется из эндометрия. Эндометрий – это ткань, которая в норме выстилает только полость матки, а при эндометриозе происходит занос клеток эндометрия в другие органы, в том числе яичники. Считается, что это происходит при различных хирургических вмешательствах на матке. Но некоторые специалисты выдвигают ещё один возможный способ заноса клеток эндометрия в яичники и брюшную полость: с помощью ретроградного тока менструальной крови по маточным трубам, чему способствуют значительная физическая нагрузка, половые акты во время менструаций, значительная ширина маточных труб, плохой отток менструальной крови при узком канале шейки матки. Клетки эндометрия, попавшие в брюшную полость, в трубы и яичники, имплантируются в эти ткани. Они не являются атипическими, но являются гормонозависимыми и поэтому имеют способность разрастаться при определенных условиях и, к тому же, циклически во время регул проявляют менструальноподобную реакцию, т.е. кровоточат. В результате образуется эндометриоидный островок, внутри которого накапливается темная жидкость — кровь, не нашедшая выхода. Образуется киста. Благодаря цвету своего содержимого, эти кисты называются ещё «шоколадными».Диаметр образования может варьироваться от 1 до 10 см.
Они не являются атипическими, но являются гормонозависимыми и поэтому имеют способность разрастаться при определенных условиях и, к тому же, циклически во время регул проявляют менструальноподобную реакцию, т.е. кровоточат. В результате образуется эндометриоидный островок, внутри которого накапливается темная жидкость — кровь, не нашедшая выхода. Образуется киста. Благодаря цвету своего содержимого, эти кисты называются ещё «шоколадными».Диаметр образования может варьироваться от 1 до 10 см.
Способствуют эндометриозу вообще, и развитию «шоколадных» кист в том числе, следующие факторы:
- нарушения в иммунной системе,
- гормональные нарушения (избыток эстрогена и пролактина, недостаток прогестерона и андрогенов, дисфункция других эндокринных органов — щитовидной железы и коры надпочечников),
- операции (в том числе аборты) и травмы живота,
- перенесенные стрессы,
- воспалительные заболевания женской половой сферы,
- другие соматические заболевания и нарушения обмена.

В некоторых случаях эндометриоидная киста протекает бессимптомно, но может проявляться болью внизу живота, в пояснично-крестцовой области. Нарушается менструальный цикл: сами месячные удлиняются и становятся более обильными, появляются мажущие межменструальные выделения. Женщина может страдать бесплодием.
Большие кисты, сдавливая окружающие органы малого таза, могут способствовать нарушению мочеиспускания, запорам, вздутию живота. При длительном существовании «шоколадные» кисты могут осложняться разрывом, нагноением и формированием спаечного процесса.
7. Поликистоз яичников.
При этом синдроме в яичниках появляется не одно, а множество полостей небольших размеров.
Главная причина возникновения данного заболевания — инсулинорезистентность организма (нарушение восприятия инсулина и усваивания глюкозы). В результате повышается инсулин, а его избыток негативно воздействует на яичники. Впоследствии это приводит к повышенной выработке андрогенов (мужские гормоны), которые нарушают созревание фолликулов, в результате остается много неразорвавшихся полостей.
Впоследствии это приводит к повышенной выработке андрогенов (мужские гормоны), которые нарушают созревание фолликулов, в результате остается много неразорвавшихся полостей.
Факторы риска образования поликистоза:
- Раннее или же позднее половое созревание.
- Позднее или раннее наступление климакса.
- Различные сбои менструального цикла.
- Прерывание беременности, выкидыши, бесплодие.
- Воспалительные процессы органов малого таза.
- Нарушение гормонального фона под действием эндокринных заболеваний или применения гормональных медицинских препаратов.
- Нерегулярные половые акты.
- Избыточная или недостаточная масса тела.
- Заболевание сахарным диабетом.
- Генетическая предрасположенность.
- Длительные стрессы.
- Сильная физическая нагрузка.
Поликистоз бывает: первичный (истинный) и вторичный.

- Первичный поликистоз.
Он обычно возникает в период полового созревания. Нарушенный баланс гормонов у девочек-подростков приводит к позднему наступлению менструаций или они могут вообще отсутствовать. Момент становления нормального менструального цикла проходит со сбоями, наблюдается олигоменоррея (скудные выделения при менструации) или аменоррея (отсуствие менструации), что свидетельствует об ановуляции (яйцеклетка не выходит из яичников).
- Вторичный поликистоз.
Заболевание свойственно женщинам старшего возраста, с повышенным весом и высокими показателями инсулина.
Наиболее часто поликистоз проявляется бесплодием, кроме того приводит к следующим изменениям: оволосение на любых участках тела; изменение скелета и мускулатуры по мужскому типу; развитие подкожной клетчатки на животе; изменения в голосовом аппарате. Это симптомы гиперандрогении имеют различную степень выраженности у разных пациенток.
Такое состояние требует динамического наблюдения за пациенткой, так как гормональный спектр женщин с поликистозом способствует пролиферативным процессам в миометрии, что является риском в плане развития рака матки.
Осложнения кисты яичника
Малигнизация кисты яичника.
Кисты яичников изначально имеют доброкачественную природу. Чаще всего эти образования протекают бессимптомно и со временем рассасываются сами по себе, однако иногда киста сохраняется дольше положенного срока, вызывая боль и кровотечения, и может перерасти в злокачественные новообразования.
Предрасположенность кисты яичника к перерождению в злокачественное образование определяется видом опухоли:
-
1.Самыми благоприятными в плане прогноза являются фолликулярные и кисты желтого тела (лютеиновые), которые чаще всего рассасываются самостоятельно, особенно, если назначается консервативная гормональная терапия.
-
2.
 При наличии дермоидной кисты вероятность малигнизации (озлокачествления) очень низкая. Ее опасность заключается в больших размерах образования, которое в дальнейшем может давить на окружающие органы.
При наличии дермоидной кисты вероятность малигнизации (озлокачествления) очень низкая. Ее опасность заключается в больших размерах образования, которое в дальнейшем может давить на окружающие органы.
-
3.Серозные и муцинозные кисты часто имеют гигантские размеры и в большинстве случаев быстро перерождаются в злокачественную опухоль.
Рак яичников диагностируется преимущественно у пациенток в менопаузе. В большинстве случаев при отсутствии своевременной терапии женщины обращаются за медицинской помощью, когда опухоль вызывает болевые ощущения.
В онкологической практике для определения кист и опухолей применяется анализ на онкомаркеры. Наиболее распространенным онкомаркером является СА-125, а также НЕ4 и индекс ROMA Окончательный диагноз, как правило, устанавливается по результатам биопсии опухоли.
Наличие онкологического образования можно заподозрить, если присутствуют следующие симптомы
- 1.
 Изменение общего состояния: повышенная утомляемость и слабость.
Изменение общего состояния: повышенная утомляемость и слабость. - 2. Появление дискомфорта внизу живота.
- 3. Прощупывание плотного бугристого образования в проекции придатков.
- 4. Зачастую в начале процесса могут возникать явления диспепсии, такие как вздутие и болезненность живота, тошнота, отрыжка и потеря аппетита.
- 5. Вечером температура тела может повышаться до 38 градусов.
Диагностика кисты яичника
- 1. Клинический анализ крови указывает на наличие воспаления (увеличение показателей СОЭ и лейкоцитов) и анемии (снижение гемоглобина).
- 2. Ультразвуковое обследование (УЗИ) органов малого таза. Данный метод обследования позволяет визуализировать кисту яичника и определить ее место локализации.
-
3. Диагностическая лапароскопия. В полость малого таза вводится камера, которая позволяет увидеть кисту, а также по возможности взять биопсию (кусочек ткани яичника для гистологического исследования).
 Гистологическое исследование способствует установке окончательного диагноза.
Гистологическое исследование способствует установке окончательного диагноза. - 4. Пункция кисты яичника под контролем УЗИ. С помощью тонкой иглы прокалывается передняя стенка брюшной полости, далее игла вводится в капсулу кисты яичника, из нее берется жидкость для исследования, что позволит определить вид и тип этого образования.
Методы лечения кисты яичника
Консервативное лечение кист
Чаще всего проводится в период менопаузы у женщин, когда пациентка уже не планирует беременеть. Такая же тактика применяется при только что выявленных кистах небольшого диаметра (до 10 сантиметров).
При обнаружении кисты яичника, лечение заключается в выжидательной тактике в течение 3 месяцев, с учетом того, что большинство образований в яичниках на протяжении нескольких менструальных циклов способны подвергаться обратному развитию (саморассасыванию). При этом следует выполнять динамическое наблюдение по УЗИ для контроля размеров образования. Если положительная динамика отсутствует, проводится противовоспалительная и гормональная терапия.
Если положительная динамика отсутствует, проводится противовоспалительная и гормональная терапия.
Лечение кисты яичника гормональными препаратами (прогестерон или его аналоги) нацелено на снижение уровня эстрогенов в организме пациентки и создания условий для препятствия овуляции. Это позволяет запустить процессы, которые будут способствовать обратному развитию кисты и предотвращать образование новой кисты.
Так же гормональную терапию можно дополнить приемом витаминов (фолиевой и аскорбиновой кислоты и витамина Е) и общеукрепляющих препаратов. Стимулирование иммунной системы может спровоцировать защитные реакции, которые будут направлены на предотвращение развития заболевания. Если на фоне гормональной терапии не наблюдают положительный эффект, или происходит увеличение кист в размерах, то показано оперативное лечение.
Подход к выбору объема оперативного вмешательства и доступа к месту операции сугубо индивидуален. Решение принимается по результатам обследования и обсуждается с пациенткой до операции, однако во время операции возможны коррективы.
Решение принимается по результатам обследования и обсуждается с пациенткой до операции, однако во время операции возможны коррективы.
Показания к операции:
- Любое образование, существующее в яичнике более 3-х месяцев, не исчезнувшее без лечения или на фоне гормональной терапии.
- Образования в яичниках, обнаруженные в менопаузу.
- Осложнения кисты: нагноение, кровоизлияние, разрыв её, а также перекрут ножки.
- Злокачественный процесс.
- заболевания, связанные с плохой свертываемостью крови;
- сердечно-сосудистые и неврологические заболевания в острой стадии;
- инфекции мочеполовой системы;
- внутренние кровотечения;
- запущенные стадии ожирения;
- поражение легких;
- проблемы с постоянным вздутием кишечника;
- свищи.

Методы проведения операции по удалению кист яичника
Лапароскопическое удаление кисты яичника
Лапароскопия предполагает удаление кисты с помощью 3-4 небольших надрезов кожи на животе (1-2см). Сначала производится ревизия всех органов брюшной полости, затем диагностика самого образования; киста изучается на предмет перекрута или разрыва, после чего при необходимости она подвергается удалению. Вся процедура проходит под наркозом, длительность составляет от 20 минут до часа.
Данная операция проводится с использованием специального прибора — лапароскопа. Он оснащен линзами, видеокамерой и системой увеличения, что позволяет получить достаточно четкое изображение внутренних органов на специальном мониторе.
Виды лапароскопических операций:
- Вылущивание капсулы кисты с сохранением неизмененной ткани яичника. Это вмешательство называется цистэктомия.
- Резекция яичника. При этом вмешательстве удаляется часть яичника вместе с кистой.

- Удаление образования и яичника полностью называется овариэктомией. Труба при этом сохраняется.
- Аднексэктомия подразумевает удаление яичника с патологическим образованием и маточной трубы со стороны поражения.
Послеоперационный период
Начинать вставать после операции рекомендуется с первого дня. Очень важно, чтобы в послеоперационный период было достаточно движений. Это является профилактикой послеоперационных осложнений. Пища должна употребляться в жидком виде. Длительность пребывания в стационаре обычно 1-2 дня и зависит от объема хирургического вмешательства и общего состояния пациентки.
Обычно трудоспособность восстанавливается на 10-14-й день после операции. Полное восстановление организма в домашнем режиме происходит в течение 1 месяца, затем женщина может вернуться к полноценной трудовой деятельности. Лапаротомия — это полостная операция.
Доступ к яичникам осуществляется через разрез на передней брюшной стенке. При этом виде хирургического вмешательства яичник может быть удален частично или полностью. Во время полостной операции необходим общий наркоз. Послеоперационный период восстановления после лапаротомии длится не менее 2-х недель.
При этом виде хирургического вмешательства яичник может быть удален частично или полностью. Во время полостной операции необходим общий наркоз. Послеоперационный период восстановления после лапаротомии длится не менее 2-х недель.
Показаниями к данному виду операции являются: ожирение, осложненная киста яичника с гнойным воспалительным компонентом и кровотечением, подозрение на злокачественный процесс.
Оперативное лечение заболеваний яичников — это серьезное вмешательство для женского организма. Поэтому динамическое наблюдение врача-гинеколога и проведение планового ультразвукового исследования через 1, 3, 6 месяцев , а затем 1 раз в полгода необходимы. Если женщина оперирована в детородном периоде, то обычно применяется гормональная терапия с целью восстановления функции яичников.
После хирургического вмешательства планировать беременность рекомендуется не ранее, чем через 3-4 менструальных цикла.
Лечение эндометриоза у женщин в Самаре.
 Цены
ЦеныЭндометриоз относится к гормонозависимым заболеваниям. Для него характерно патологическое разрастание эндометрия за пределы матки, например, в яичники, кишечник, мочевой пузырь и другие органы. Симптомы болезни и тяжесть течения зависят от места локализации процесса.
Большую опасность несут осложнения, провоцируемые эндометриозом. Сюда относятся перитонит, развитие воспалений и бесплодие. Первые симптомы чаще всего возникают у женщин в возрасте от 25 до 35 лет. На ранних стадиях болезнь хорошо лечится.
Важно! Это хроническое заболевание, влияющее на организм в целом. Если у ваших близких родственников по женской линии был диагностирован эндометриоз, вы относитесь к группе риска.
Пройти комплексное обследование и получить качественное лечение приглашает наша клиника Ситилаб.
Симптомы
Симптомы эндометриоза можно разделить на три группы: основные, менее типичные, редкие.
Основные признаки заболевания:
- Регулярные боли в нижней части живота.
- Боли во время месячных.
- Боли во время полового акта.
- Сложности с зачатием, вплоть до бесплодия.
Менее типичные:
- Коричневые или кровянистые выделения между менструациями.
- Кровь после полового контакта.
- Боли при мочеиспускании или дефекации.
- Выделения крови из ануса.
- Повышение количества эритроцитов в моче.
Редкие:
- Образование на коже узлов.
- Кровохарканье.
- Непроходимость кишечника.
- Водянка почек.
Болезненные ощущения при эндометриозе могут носить временный характер. Некоторые женщины вообще не испытывают никакого дискомфорта на протяжение многих лет. Перечисленные симптомы характерны для многих других патологий, именно поэтому, для постановки точного диагноза, мы приглашаем вас пройти комплексное обследование в клинике Ситилаб.
Причины
Специалисты до сих пор спорят о причинах развития эндометриоза. На сегодняшний день выделяют несколько основных теорий о его происхождении:
- Нарушение иммунитета и его способности разрушать чужеродные ткани.
- Сбой выработки гормонов в организме.
- Генетическая предрасположенность и т.п.
Диагностика
Постановка диагноза начинается с визуального осмотра и сбора анамнеза. Далее пациентке могут назначить:
- УЗИ.
- МРТ.
- Лапароскопию и забор ткани для микроскопического исследования.
Лечение эндометриоза у женщин
Лекарства для терапии эндометриоза подбираются индивидуально для каждой пациентки с учетом противопоказаний и тяжести болезни. Лечение комплексное и включает следующие этапы:
- Прием гормональных препаратов. Оральные контрацептивы позволяют снять боль и замедлить или полностью остановить прогрессирование эндометриоза. Также возможна установка внутриматочной системы с левоноргестрелом.

- Прием препаратов агонистов гонадотропин-рилизинг-гормона. Это эффективные средства, но принимать их дольше 6 месяцев не рекомендуется из-за большого количества побочных эффектов.
- Назначение обезболивающих. Требуются не всем женщинам. При необходимости предпочтение отдается нестероидным противовоспалительным лекарствам. Принимать обезболивающие нужно при возникновении болей.
- Применение рефлексотерапии. Многим женщинам помогает акупунктура, лазеропунктура, электрическая нейростимуляция и т.п.
Огромное значение в терапии эндометриоза играет образ жизни пациентки. В обязательном порядке в рацион включают витамины, кальций, рыбий жир. Занятия физкультурой также помогают снять выраженность болевого синдрома при эндометриозе.
Если гормональная терапия оказывается неэффективной и болезнь продолжает прогрессировать, женщине рекомендуют операцию. В обязательном порядке хирургическое вмешательство проводится пациенткам с поражением кишечника, мочевого пузыря и других органов. Операция может быть радикальной или консервативной. Все зависит от состояния женщины и сложности патологии.
Операция может быть радикальной или консервативной. Все зависит от состояния женщины и сложности патологии.
На сегодняшний день возможно проведение следующих видов операций:
- Лапаротомия. Применяется в тяжелых случаях. При этом разрез делается на передней брюшной стенке.
- Лапароскопия. Доступ к очагам поражения осуществляется через небольшие разрезы с применением специального оборудования.
Лечение эндометриоза в Самаре в клинике Ситилаб
Пройти комплексное обследование и получить консультацию квалифицированного гинеколога приглашает клиника Ситилаб. У нас вы можете:
- Пройти первичный осмотр и получить консультацию доктора.
- Пройти дополнительные обследования, что позволит поставить точный диагноз и подобрать эффективный курс терапии.
- Получить квалифицированное лечение.
Лечащий врач будет сопровождать вас на всех этапах терапии. Лечение эндометриоза в клинике Ситилаб осуществляется с применением современных технологий и оборудования. Методика подбирается индивидуально для каждой пациентки, что позволяет получить качественный результат и избежать осложнений в процессе. Если вам необходимо лечение эндометриоза, цена на услугу будет озвучена вам нашими консультантами. Также вы можете ознакомиться с прайсом на сайте.
Методика подбирается индивидуально для каждой пациентки, что позволяет получить качественный результат и избежать осложнений в процессе. Если вам необходимо лечение эндометриоза, цена на услугу будет озвучена вам нашими консультантами. Также вы можете ознакомиться с прайсом на сайте.
УЗИ органов малого таза в Перми
Наши преимущества
Обращаясь в клинику «Альфа-Центр Здоровья», Вы получите:
- Быстрое обследование. Пациенты проходят на процедуры строго по записи, поэтому Вам не придется ждать своей очереди и возвращаться в клинику за результатом. Специалисты вносят все данные в медицинскую карту сразу после исследования.
- Точные результаты. Для проведения УЗИ органов малого таза у женщин и мужчин мы используем надежное и современное оборудование экспертного класса General Electric.
 Это обеспечивает четкое и качественное изображение, а опыт и квалификация врачей позволяет точно интерпретировать полученные данные.
Это обеспечивает четкое и качественное изображение, а опыт и квалификация врачей позволяет точно интерпретировать полученные данные. - Экономию бюджета. «Альфа-Центр Здоровья» всегда предлагает доступные цены на услуги. Мы регулярно проводим акции и делаем скидки.
- Комплексные услуги.После получения результатов Вы можете записаться на прием к профильному врачу. Все манипуляции по диагностике и терапии заболеваний могут проводиться в стенах одного центра.
Показания к УЗИ органов малого таза
У женщин- Боли в области яичников и матки
- Нарушения менструального цикла
- Боли в нижних отделах живота
- Подозрения на внематочную беременность
- Боли в промежности и пояснице
- Плановый осмотр при беременности
- Боли при менструации
- Кровянистые выделения неясного происхождения
- Профилактическое обследование
- Боли и/или напряжение при мочеиспускании
- Выделения из уретры
- Частые ночные позывы к мочеиспусканию
- Нарушения потенции
- Постоянное ощущение полного мочевого пузыря
- Боли в мошонке, паху, промежности
- Профилактическое обследование
Особенности проведения УЗИ
Трансабдоминальное ультразвуковое исследование. Пациент раздевается до пояса, ложится на кушетку на спину. Врач наносит на живот специальный гель, усиливающий проводимость ультразвука и начинает перемещать по коже датчик, который выводит на монитор информацию о состоянии органов . Трансабдоминальное УЗИ назначается с целью диагностики болезней органов женской репродуктивной системы, контроля за терапией патологий, определения срока беременности и оценки развития плода.
Пациент раздевается до пояса, ложится на кушетку на спину. Врач наносит на живот специальный гель, усиливающий проводимость ультразвука и начинает перемещать по коже датчик, который выводит на монитор информацию о состоянии органов . Трансабдоминальное УЗИ назначается с целью диагностики болезней органов женской репродуктивной системы, контроля за терапией патологий, определения срока беременности и оценки развития плода.
Трансректальное ультразвуковое исследование. Пациент раздевается до пояса, ложится на кушетку на бок. Для проведения обследования используется более тонкий датчик по сравнению с трансвагинальным аппаратом при УЗИ органов малого таза. Врач надевает на датчик презерватив и вводит в прямую кишку. Этот способ используется для обследования пациенток, которые еще не живут половой жизнью, в случае недостатка данных, полученных при абдоминальной диагностике, и при подозрении на серьезные патологии.
Трансвагинальное ультразвуковое исследование. Женщина раздевается до пояса, ложится на кушетку на спину и сгибает ноги в коленях. При проведении исследования врач вводит во влагалище специальный датчик, предварительно надев на него презерватив, покрытый гелем. Он одновременно облегчает введение датчика, служит проводником ультразвука и обеспечивает гигиеничность. Это наиболее информативное исследование, так как датчик размещается максимально близко к изучаемым органам.
Женщина раздевается до пояса, ложится на кушетку на спину и сгибает ноги в коленях. При проведении исследования врач вводит во влагалище специальный датчик, предварительно надев на него презерватив, покрытый гелем. Он одновременно облегчает введение датчика, служит проводником ультразвука и обеспечивает гигиеничность. Это наиболее информативное исследование, так как датчик размещается максимально близко к изучаемым органам.
Выбор метода УЗИ
УЗИ таза у женщин назначается после тщательного осмотра врача-гинеколога. Вид исследования будет зависеть от характера жалоб пациентки и некоторых других факторов. В любом случае исследование органов малого таза при помощи УЗИ – это максимально безопасная процедура, которая не доставляет существенного дискомфорта.
Подготовка к УЗИ
Точность результатов УЗИ во многом зависит от того, насколько правильно пациентка подготовилась к исследованию. Рекомендуем Вам ознакомиться с основными правилами подготовки женщин к УЗИ органов малого таза.
Подготовка к трансабдоминальному ультразвуковому исследованию
• За 1–2 ч до процедуры нужно выпить достаточное количество жидкости (кроме газированных напитков): для такого исследования необходимо, чтобы мочевой пузырь был полный.
• За 2–3 дня до УЗИ можно принимать активированный уголь или другие сорбенты, назначенные врачом. Это помогает вывести из кишечника газы и повысить точность и информативность исследования.
• За 3 дня до процедуры нужно исключить из своего рациона продукты, которые вызывают повышенное газообразование. К ним относят сдобную выпечку, черный хлеб, капусту, бобовые, сырые фрукты и овощи, газированные и алкогольные напитки.
Подготовка к трансректальному ультразвуковому исследованию
• За 6–8 часов до проведения УЗИ следует очистить прямую кишку при помощи клизмы.
Подготовка к трансвагинальному ультразвуковому исследованию
• Для точности трансвагинального УЗИ малого таза у женщин необходимо, чтобы мочевой пузырь и кишечник были пустыми. Для этого достаточно сделать 1–2 очистительные клизмы накануне процедуры и посетить туалет непосредственно перед ультразвуковым исследованием.
Для этого достаточно сделать 1–2 очистительные клизмы накануне процедуры и посетить туалет непосредственно перед ультразвуковым исследованием.
В некоторых случаях врач может рекомендовать дополнительные меры по подготовке к ультразвуковому исследованию.
Получить дополнительную информацию о подготовке к УЗИ органов малого таза и узнать цену исследования можно у консультантов нашего call-центра. Они подберут для Вас максимально удобное время для посещения врача и проведения исследований.
Неменструальная тазовая боль у женщин
Тазовая боль — это широкий термин, используемый для описания боли, ощущаемой ниже пупка и над ногами. Хотя менструальная боль в области таза часто встречается у женщин детородного возраста, боль, локализованная в этой области, также может указывать на наличие других заболеваний. Боль в области таза может быть острой (внезапной и сильной) или хронической (прерывистой или постоянной и продолжительной) и может возникать по неизвестной причине. Хроническая тазовая боль диагностируется, когда тазовая боль длится более шести месяцев.Тазовая боль, которая не проходит во время менструации, должна быть оценена врачом. Чтобы определить причину тазовой боли, могут быть назначены диагностические тесты, включая, помимо прочего, УЗИ, анализ крови, компьютерную томографию, МРТ, рентген, лапароскопическую операцию или колоноскопию.
Хроническая тазовая боль диагностируется, когда тазовая боль длится более шести месяцев.Тазовая боль, которая не проходит во время менструации, должна быть оценена врачом. Чтобы определить причину тазовой боли, могут быть назначены диагностические тесты, включая, помимо прочего, УЗИ, анализ крови, компьютерную томографию, МРТ, рентген, лапароскопическую операцию или колоноскопию.
- Синдром раздраженного кишечника (СРК) может вызывать боль в животе, спазмы, вздутие живота, диарею и / или запор. Лечение включает изменение диеты и прием лекарств.
- Инфекция мочевыводящих путей (ИМП) может развиться при попадании бактерий в мочевыводящие пути.Симптомы включают частое мочеиспускание, ощущение переполненного мочевого пузыря после мочеиспускания, лихорадку, тошноту, рвоту и боль в области таза. ИМП может распространиться на почки, вызывая серьезную инфекцию.
- Интерстициальный цистит (IC) вызывается воспалением мочевого пузыря.
 Симптомы включают частое мочеиспускание, давление в мочевом пузыре, болезненное мочеиспускание и болезненный половой акт.
Симптомы включают частое мочеиспускание, давление в мочевом пузыре, болезненное мочеиспускание и болезненный половой акт. - Аппендицит обычно проявляется острой болью в правом нижнем углу живота и часто сопровождается рвотой и лихорадкой.Неотложная помощь необходима, поскольку аппендицит может привести к разрыву аппендикса, который может быстро распространить инфекцию по всему телу.
- Камни в почках развиваются, когда соли и минералы, обычно выводимые во время мочеиспускания, застревают в мочевом пузыре, почках или мочевыводящих путях. Боль в области таза обычно сильная, моча может содержать кровь. При подозрении на камень в почках следует обратиться за медицинской помощью.
- Кисты яичников развиваются, когда фолликул не открывается для выхода яйцеклетки; это заставляет фолликул наполняться жидкостью и набухать.Хотя кисты яичников обычно рассасываются сами по себе, они могут вызывать боль в области таза, давление, отек и вздутие живота.
 Если киста яичника лопается или перекручивается, может возникнуть внезапная и сильная боль.
Если киста яичника лопается или перекручивается, может возникнуть внезапная и сильная боль. - Миома матки — это доброкачественные опухоли, которые растут на стенке матки. Симптомы включают давление в животе, боль в пояснице, обильные месячные, болезненный половой акт или бесплодие.
- Эндометриоз возникает, когда ткань матки разрастается за пределами матки в других частях тела, включая, помимо прочего, яичники, маточные трубы, мочевой пузырь или кишечник.Боль в области таза и бесплодие — общие симптомы.
- Mittelschmerz или болезненная овуляция может произойти во время овуляции, в середине месячного цикла. Яичник выделяет яйцеклетку вместе с жидкостью и кровью, которые могут вызвать раздражение. Боль может возникать с обеих сторон живота и может переходить в другую сторону.
- Синдром тазовой заложенности возникает, когда кровь отступает в венах брюшной полости, вызывая отек и боль.
 Боль часто ослабевает в положении лежа и усиливается в положении стоя или сидя.
Боль часто ослабевает в положении лежа и усиливается в положении стоя или сидя. - Воспалительные заболевания органов малого таза (ВЗОМТ) — основная причина бесплодия у женщин. Осложнения венерических заболеваний вызывают ВЗОМТ. Симптомы включают боль в области таза, лихорадку, выделения из влагалища, болезненный половой акт и болезненное мочеиспускание. В тяжелых случаях может произойти повреждение матки, яичников или фаллопиевых труб. В качестве лечения обычно используются антибиотики.
- Заболевания, передающиеся половым путем (ЗППП) , такие как хламидиоз или гонорея, могут вызывать боль при мочеиспускании.Другие симптомы включают боль в области таза, выделения из влагалища и кровотечение между менструациями.
- Воспаление нервов , расположенных в области таза, может вызывать боль и может быть результатом травмы.
- Выпадение тазового органа возникает, когда мочевой пузырь или матка опускаются в нижнее положение в области живота.
 Часто давление на стенку влагалища вызывает боль в области таза.
Часто давление на стенку влагалища вызывает боль в области таза. - Выкидыш может вызвать спазмы и боль в области таза и живота.При подозрении на беременность следует обратиться за неотложной помощью.
- Внематочная беременность развивается, когда эмбрион имплантируется в маточные трубы, а не в матку. Симптомы включают резкую боль, вагинальное кровотечение, тошноту или головокружение. При подозрении на внематочную беременность следует немедленно обратиться за медицинской помощью.
- Болезненный половой акт может быть вызван сухостью влагалища или инфекциями. Медицинский работник может помочь определить причину и возможные варианты лечения.
- Рак репродуктивного тракта может вызывать боль в области таза. Симптомы включают, помимо прочего, вздутие живота, потерю веса, кровотечение между менструациями и кровотечение после менопаузы.
- Операция в области живота может вызвать боль или инфекцию.
 Рубцовая ткань и спайки часто образуются внутри тела после операции и могут вызывать сращение органов, что приводит к тазовой боли.
Рубцовая ткань и спайки часто образуются внутри тела после операции и могут вызывать сращение органов, что приводит к тазовой боли. - Хроническая тазовая боль диагностируется, когда тазовая боль длится более шести месяцев.Хроническая тазовая боль может мешать повседневной деятельности.
Рак яичников имеет ранние признаки,
РОЧЕСТЕР, Миннесота — Результаты исследования, проведенного в Медицинском центре Олмстеда и клинике Мэйо, в котором анализируются симптомы, записанные в медицинских картах пациентов с раком яичников, и позволяют предположить, что рак яичников, который долгое время считался бессимптомным до тех пор, пока не разовьется поздняя стадия рака, на самом деле имеет ранние симптомы, в том числе мочевыводящие пути. недержание мочи и боли в животе. «Рак яичников называют« тихим убийцей », — говорит Барбара Йон, доктор медицины, директор по исследованиям в Olmsted Medical Center и ведущий исследователь исследования. «Теперь мы знаем, что симптомы есть, но похоже, что женщины игнорируют их, а врачи не осознают потенциальную срочность оценки симптомов».
«Теперь мы знаем, что симптомы есть, но похоже, что женщины игнорируют их, а врачи не осознают потенциальную срочность оценки симптомов».
Наиболее частым симптомом, обнаруженным в записях 107 исследованных пациенток с раком яичников, была спастическая боль в животе. Боль в животе и позывы к мочеиспусканию, учащенное мочеиспускание или недержание мочи были наиболее часто документированными симптомами у женщин с I и II стадиями рака яичников на ранних стадиях.У пациентов с раком III и IV стадий наиболее часто документированными симптомами были более поздние стадии, боль в животе и увеличенный обхват живота. Менее 25 процентов симптомов можно считать уникальными для рака яичников или непосредственно связанными с репродуктивными органами малого таза: маткой, маточными трубами, шейкой матки и яичниками. В ходе исследования были обнаружены следующие факторы, связанные с более длительным сроком диагностики рака яичников у пациентов: задержка обращения женщин за медицинской помощью, проблемы с системой здравоохранения, конкурирующие медицинские условия, отказ врачей от дальнейшего наблюдения и женщины, не возвращающиеся для последующего наблюдения. .
.
Брижит Барретт, доктор медицины, гинеколог из клиники Майо и исследователь, обнаружила, что общность симптомов утечки мочи среди пациентов с раком яичников особенно интересна. «Меня удивило недержание мочи, потому что о нем нечасто сообщают», — говорит она. «Внезапное или заметное изменение мочеиспускания было симптомом. Таким образом, проблемы с недержанием мочи, которые развиваются в течение всего нескольких недель, — это то, на что следует обратить внимание.»
Трудность дифференциации симптомов боли в животе и недержания мочи как предикторов рака яичников заключается в множестве различных заболеваний или состояний, на которые могут указывать эти симптомы. «Многие симптомы чаще встречаются при других состояниях, таких как синдром раздраженного кишечника или рак толстой кишки», — говорит д-р Зев.
Искать рак яичников — это все равно что искать зебру в конном поле. «Кто-то может пойти к врачу с вздутием живота, и обычно врач исследует обычные вещи», — говорит д-р./pain-or-cramps-in-stomach-184391834-7dd87ed11114431faf42945dfbe52ef3.jpg) Заколка.
Заколка.
«Это похоже на то, когда кто-то попадает в отделение неотложной помощи с головной болью. В большинстве случаев это не инсульт. Но это следует учитывать».
В связи с тем, что симптомы, выявленные в этом исследовании, могут указывать на многие состояния, доктор. Зевок и Барретт предполагают, что женщины и их врачи особенно внимательно относятся к недержанию мочи и болям в животе, которые не проходят при лечении. «Когда женщина обращается к врачу с этими абдоминальными, мочевыделительными или тазовыми симптомами, а тесты на наиболее частые причины отрицательны, обследование необходимо продолжить», — говорит доктор.Зевать. «Следует рассмотреть вопрос о раке яичников. Если симптомы сохраняются и нет ясной причины, вам нужно искать дальше». Как минимум, симптомы требуют обследования органов малого таза с УЗИ и анализа крови на рак яичников, если они не исчезнут или у них нет другого очень четкого диагноза в течение нескольких недель, а не месяцев, согласны доктора. Зевота и заколка.
Зевота и заколка.
Еще одним препятствием на пути к раннему выявлению рака яичников является то, что рак почти полностью развивается внутри тела.«Диагноз настолько сложен, потому что в брюшной полости есть место, а яичник может расти, образовывать большую массу и прогрессировать, даже не замечая пациента», — говорит доктор Барретт. «Вы не можете почувствовать это снаружи — это внутри, и у нас, в медицинском сообществе, нет никаких скрининговых тестов специально на рак яичников».
Доктора Зевок и Барретт указывают на то, что симптом боли в животе, скорее всего, возникает из-за давления со стороны опухоли или жидкости в брюшной полости, вызванной наличием опухоли.Недержание мочи, скорее всего, связано с давлением опухоли на мочевой пузырь и повышением давления в брюшной полости, что приводит к потере мочи.
Доктор Зевон объясняет, что на основе данных, собранных в этом исследовании, исследователи не могут сделать вывод о том, повлияет ли выявление симптомов пациентки на ранней стадии прогрессирования рака яичников на излечимость ее рака. Предыдущие исследования рассматривали этот вопрос.
Предыдущие исследования рассматривали этот вопрос.
«Мы знаем, что если рак яичников обнаружен на более ранней стадии, выживаемость составляет около 90 процентов; мы знаем, что ранняя стадия может иметь значение», — говорит д-р.Зевать. Однако доктор Барретт отмечает, что рак яичников может прогрессировать от стадии к стадии в течение нескольких месяцев, что делает его гораздо более агрессивным, чем злокачественные новообразования, такие как рак груди.
Рак яичников встречается у 1 из 70 женщин.
###
Это исследование было опубликовано в октябрьском выпуске Mayo Clinic Proceedings, http://www.mayo.edu/proceedings. В число авторов исследования входят доктор Йон, доктор Барретт и Питер Воллан, доктор философии, Медицинский центр Олмстеда.
Чтобы получить последние выпуски новостей из клиники Мэйо, посетите сайт www.mayoclinic.org/news. MayoClinic.com (www.mayoclinic.com) доступен как ресурс для историй о вашем здоровье.
Журнал
Труды клиники Мэйо
Заявление об ограничении ответственности: AAAS и EurekAlert! не несут ответственности за точность выпусков новостей, размещенных на EurekAlert! участвующими учреждениями или для использования любой информации через систему EurekAlert.
Доброкачественная киста яичника
Киста яичника — это заполненный жидкостью мешок, который формируется в яичнике. Кисты яичников встречаются часто, и в подавляющем большинстве случаев они доброкачественные (доброкачественные). Они различаются по размеру и могут располагаться на разных участках яичника; наиболее распространенный тип развивается, когда фолликул, производящий яйцеклетку, не разрывается и не высвобождает яйцеклетку, а вместо этого набухает жидкостью и образует фолликулярную кисту.
Кисты часто исчезают сами по себе без лечения, но в некоторых случаях может потребоваться хирургическое удаление.В редких случаях перекрученная или разорванная киста может вызвать серьезные осложнения, требующие неотложной операции.
В Johns Hopkins наши врачи являются экспертами в диагностике и лечении кист яичников. Хотя кисты яичников в основном доброкачественные и безвредные, бывают случаи, когда они могут быть злокачественными или опасными для будущей фертильности женщины. Вот почему так важно пройти обследование у специалиста по кистам яичников в Johns Hopkins.
Вот почему так важно пройти обследование у специалиста по кистам яичников в Johns Hopkins.
Симптомы могут включать:
- Во многих случаях кисты яичников не вызывают никаких симптомов.
- Легкая боль в животе.
- Вздутие живота или ощущение распирания или давления.
- Боль во время полового акта.
- Нарушения менструального цикла, включая отсутствие менструального кровотечения (аменорея), сильное кровотечение (меноррагия) и болезненные периоды (дисменорея).
- Необычный рост волос на лице и теле, вызванный повышенной выработкой маскулинизирующих гормонов (гирсутизм).
- Внезапная резкая боль в животе, жар и тошнота, если киста перекручивается или разрывается.
- Редко, болезненное, частое мочеиспускание или задержка мочи, если киста давит на мочевой пузырь.
Если вы испытываете какие-либо симптомы кисты яичников, обратитесь к гинекологу. Если вам поставили диагноз киста яичника и вы испытываете внезапную резкую боль в животе, жар или рвоту, немедленно обратитесь к врачу .
Диагностика кисты яичника
Для диагностики кисты яичника необходимо гинекологическое обследование. Если обнаружено уплотнение или образование в яичнике, необходимы дальнейшие анализы, чтобы исключить возможность рака яичников.
Ваш врач может провести один или несколько тестов для диагностики доброкачественной кисты яичника:
- Тазовое обследование
Часто кисты яичников обнаруживаются во время обычного гинекологического осмотра. Но поскольку гинекологический осмотр не может поставить окончательный диагноз, следующим шагом будет проведение вагинальной сонограммы. - Вагинальная сонограмма
Этот визуализирующий тест позволяет врачу получить наиболее точное изображение яичника и кисты. Тест выполняется путем введения небольшого инструмента во влагалище, который затем отражает звуковые волны от матки, маточных труб и яичников, формируя изображение на мониторе.Это изображение позволяет врачу точно определить размер кисты и, что не менее важно, увидеть ее изнутри и определить, является ли она твердой или заполненной жидкостью. Хотя вагинальная сонограмма определяет наличие кисты, она не может определить, доброкачественная она или злокачественная. Поэтому, если сонограмма обнаруживает кисту, следующим шагом может быть хирургическое удаление кисты, чтобы выяснить, является ли она злокачественной или доброкачественной. - Лапароскопия
Эта минимально инвазивная хирургическая процедура позволяет вашему врачу увидеть и удалить кисту, сделав небольшой разрез в брюшной полости, а не длинный разрез.Лапароскоп, тонкий телескоп с подсветкой, вводится через небольшой разрез в брюшную полость. Небольшие инструменты, помещенные рядом с лобковой костью, позволяют врачу удалить кисту.
Лечение кисты яичников
Кисты яичников часто исчезают без лечения. Операция по удалению кисты может потребоваться при подозрении на рак, если киста не проходит или вызывает симптомы. Во многих случаях его можно удалить, не повредив яичник, но иногда яичник приходится удалять.В редких случаях киста яичника может быть дренирована во время лапароскопии.
Ваш врач может порекомендовать гормональную терапию для предотвращения будущих кист яичников.
9 возможных причин, почему вы чувствуете боль в тазу
Если вы мужчина или женщина, которые испытывают боль в области ниже пупка и выше бедер, то у вас есть так называемая «тазовая боль»
Так что со мной не так?
Боль в области таза может быть признаком проблем с мочевыводящими путями, репродуктивными органами или пищеварительным трактом.И хотя некоторые из причин боли в тазу не вызывают опасений, другие вызывают достаточно серьезную озабоченность, чтобы потребовать скорейшего посещения больницы или специалиста [1].
Итак, теперь просмотрите следующий список, чтобы выбрать свои симптомы, чтобы вы могли получить приблизительное представление о том, что может быть причиной боли в тазу:
Номер 1: ИМП (инфекция мочевыводящих путей)
Это очень распространенная бактериальная инфекция в мочевых путях.Это связано с крошечными микробами, которые невозможно обнаружить без медицинского микроскопа. Следует отметить: хотя большинство инфекций мочевыводящих путей вызываются бактериями, некоторые из них вызываются грибами, а в редких случаях — вирусами. Обратите внимание на боль в тазовой кости и вокруг нее; и боль в середине таза. Другие симптомы ИМП включают:
• Требуется как можно более быстрое мочеиспускание
• Чувство боли или жжения во время мочеиспускания
• Моча с сильным запахом, кровью или мутностью
• Лихорадка
• Если инфекция находится в почках, вы почувствуете боль в спине и бока [1].
Номер 2: ИППП (инфекции, передаваемые половым путем)
Хламидиоз и гонорея (которые в основном поражают молодых людей) — это бактериальные инфекции, которые передаются во время половых отношений. Хотя у большого процента людей симптомы отсутствуют, мужчины могут испытывать боль в яичках, а женщины — в тазу, особенно при дефекации или мочеиспускании [1].
Другие симптомы хламидиоза включают:
• Выделения из полового члена или влагалища
• Болезненный секс
• Отек или болезненность яичек (у мужчин)
• Кровотечение, боль или выделения из прямой кишки
• Гной в моче
• Жжение или боль во время мочеиспускания
• Более частое мочеиспускание [1].
Другие симптомы гонореи включают:
• Аномальные выделения из влагалища (женщины)
• Кровотечение между менструациями (женщины)
• Кровотечение, боль или выделения из прямой кишки [1].
Номер 3: Грыжа
Это состояние описывает болезненную или болезненную выпуклость. Это происходит, когда ткань или орган выталкивается из-за слабого участка в мышцах бедра, груди или живота. Обычно она исчезает, когда вы ложитесь, и, если вы не ложитесь, вы сможете вернуть выпуклость на место.Боль усиливается, когда вы что-то поднимаете, наклоняетесь, смеетесь или кашляете [1].
Другие симптомы включают:
• Давление или слабость в области грыжи
• Чувство тяжести в месте выпуклости
• Отек и боль вокруг яичек (у мужчин) [1].
Номер 4: Аппендицит
Аппендикс представляет собой узкую сумку в форме пальца, которая выступает из толстой кишки. Аппендицит возникает внезапно, и боль может быть очень сильной, так как аппендикс воспаляется и заполняется гноем.Как правило, боль сосредоточена в правом нижнем углу живота. Однако он также может начинаться вокруг пупка и переходить в правую нижнюю часть живота. Чихание, кашель или глубокое дыхание усиливают боль [1].
Другие симптомы включают:
• Вздутие живота
• Дискомфорт в желудке
• Потеря аппетита
• Чувство болезни
• Рвота
• Диарея или запор
• Низкая температура [1].
Номер 5: СРК (синдром раздраженного кишечника)
Это состояние описывает различные симптомы, такие как боль и спазмы, исходящие из кишечника.(Примечание: это не воспалительное заболевание, которое вызывает хроническое воспаление во всем пищеварительном тракте). Больные СРК обычно обнаруживают, что после дефекации судороги и боль не так сильны [1].
Другие симптомы раздраженного кишечника включают:
• Слизь в стуле
• Запор
• Диарея
• Отхождение газов
• Вздутие живота [1].
Номер 6: Инфекция почек или камни в почках
Инфекция почек
Инфекция почек может возникнуть, если бактерии попадут в почки.Когда это происходит, вы можете испытывать боль в паху, нижней части живота, боку и спине. Примечание: возможно одновременное инфицирование почек и камни в почках [1].
Другие симптомы почечнокаменной болезни:
• Озноб
• Лихорадка
• Тошнота
• Рвота
• Боль или чувство жжения при мочеиспускании
• Более частая потребность в мочеиспускании, чем обычно
• Зловонная или мутная моча
• Кровь в моче. (Это может быть коричневый, красный или розовый цвет) [1].
Камни в почках
Камни в почках (которые обычно более распространены у мужчин) образуются из-за минералов, таких как мочевая кислота или кальций, которые скапливаются в моче и образуют твердые породы. В большинстве случаев камни в почках вызывают симптомы только тогда, когда они начинают перемещаться по маленьким трубочкам, по которым моча транспортируется между почками и мочевым пузырем (мочеточниками). Поскольку последние жесткие и маленькие, они не могут расширяться, чтобы камни могли пройти, и это вызывает боль.Более того, трубки вызывают реакцию и зажимают камень, пытаясь выдавить его, вызывая болезненный спазм. Кроме того, если камень препятствует оттоку мочи, он может вызвать сильную боль, если попадает в почки. Как правило, боль начинается в спине и боках, однако может распространяться на пах и нижнюю часть живота. Кроме того, вы можете почувствовать некоторую боль при мочеиспускании [1].
Номер 7: Цистит
Это состояние описывает воспаленный мочевой пузырь, который вызывает давление или боль в нижней части живота и тазу.В большинстве случаев это происходит из-за инфекции мочевыводящих путей [1].
К другим симптомам относятся:
• субфебрильная температура
• моча с сильным запахом или мутная
• кровь в моче
• способность мочиться только небольшими порциями
• боль или чувство жжения во время мочеиспускания
• Сильный позыв к мочеиспусканию [1].
Номер 8: Рубцовидная ткань
Также известные как спайки, они относятся к полосам ткани, которые похожи на рубцовую ткань. Их функция — соединение тканей и органов брюшной полости.Как правило, они образуются после операции на брюшной полости. Хотя симптомы этих спаек не всегда неизбежны, когда они возникают, чаще всего сообщается о боли в области живота. Кроме того, хотя эти спайки обычно не вызывают проблем, если кишечник слипается и блокируется, может возникнуть сильная боль в животе и другие симптомы [1]. К ним относятся:
• Громкий звук из кишечника
• Запор
• Вздутие живота
• Плохое самочувствие
• Рвота [1].
Номер 9: Захват полового нерва
Этот нерв вызывает чувство в уретре, анусе и гениталиях. Кроме того, если вы перенесли операцию, получили травму или произошел какой-либо рост, это может вызвать давление на половой нерв в той области, где он выходит или входит в таз. Нервная боль возникает из-за защемления полового нерва. Это вызывает ощущение сильной ноющей боли или поражения электрическим током в гениталиях. Оно улучшается в положении лежа или вставая и обостряется в положении сидя [1].
К другим симптомам относятся:
• Эректильная дисфункция (у мужчин)
• Онемение вульвы (у женщин)
• Онемение мошонки и полового члена (у мужчин)
• Боль во время дефекации
• Запор
• Срочный или частая потребность в мочеиспускании
• затрудненное начало мочеиспускания [1].
Для получения более подробной информации о мужской тазовой боли, посетите: Мужская тазовая боль
Для получения более подробной информации о женской тазовой боли, пожалуйста, посетите: Женская тазовая боль
Список литературы
[1].Клиника Мэйо (2020).
https://www.mayoclinic.org/
6 признаков и симптомов рака яичников
Темы: Риски, признаки и симптомы рака, рак яичников
12 декабря 2018
6 признаков и симптомов рака яичников, которые должна знать каждая женщина:
- Изменения аппетита
- Вздутие живота или увеличение обхвата живота
- Частое мочеиспускание
- Изменения менструации
- Дискомфорт в тазу
- Низкое энергопотребление
Сентябрь — месяц осведомленности о раке яичников, поэтому сейчас хорошее время, чтобы узнать больше о раннем обнаружении и спасении жизней.Около 22 000 женщин в США ежегодно диагностируют рак яичников. Хотя примерно половина всех случаев происходит у женщин в возрасте 63 лет и старше, все женщины сталкиваются с определенным риском развития этого заболевания. Определенные факторы риска, включая избыточный вес и семейный анамнез рака яичников, могут увеличить ваши шансы на постановку диагноза. Клинические испытания по исследованию рака яичников продолжаются, но для пациентов по-прежнему полезно знать о раннем обнаружении рака яичников.
Только у 19% женщин диагностируется ранняя стадия этого заболевания.Это связано с тем, что многие симптомы рака яичников также могут указывать на менее серьезные проблемы со здоровьем. Однако, если вы замечаете какие-либо из этих симптомов более 12 дней в месяц и они для вас новы, пора посетить гинеколога для осмотра:
1. Изменения аппетита
Некоторые женщины с раком яичников замечают, что у них внезапно возникают проблемы с приемом пищи или они очень быстро наедаются. Если вы не можете объяснить эти изменения своего аппетита из-за стресса или других известных проблем с желудком, вам следует записаться на прием к врачу.
2. Вздутие живота или увеличение обхвата живота
Вздутие живота может быть частым признаком ПМС или употребления большого количества соли. Однако если у вас внезапно увеличился размер живота, это также может сигнализировать о проблеме со здоровьем яичников. У вас может быть или не быть боли вместе с вздутием живота, даже если это симптом рака яичников.
3. Частое мочеиспускание
Женщины с раком яичников также могут заметить, что им внезапно приходится чаще пользоваться туалетом.Поскольку ваш мочевой пузырь и яичники расположены близко друг к другу, состояние ваших мочевыводящих путей может зависеть от состояния яичников. Вы также можете заметить, что вам нужно срочно ходить в ванную комнату.
4. Изменения менструации
Изменение цикла менструации может быть связано со здоровьем яичников. Если у вас пременопаузальный период, и внезапно у вас возникли более болезненные периоды или нерегулярный цикл, вам следует назначить медицинский осмотр своему врачу. Это особенно верно, если вы не можете поддерживать регулярный и безболезненный цикл даже во время перорального контроля над рождаемостью.Точно так же, если вы в постменопаузе и у вас неожиданное кровотечение, вам следует пойти на осмотр к гинекологу.
5. Дискомфорт в тазу
Исследования рака показывают, что боль в области таза и бедер и вокруг них может быть еще одним признаком рака яичников. Если у вас есть дискомфорт, который нельзя объяснить судорогами или запором, это может быть признаком того, что вам следует проверить состояние яичников.
6. Низкое потребление энергии
Общий недостаток энергии, который нельзя исправить с помощью диеты или упражнений, также может быть признаком рака.Если вы безуспешно пытались принимать витамины, больше спать и другие традиционные средства, стоит сходить к врачу, чтобы узнать, что происходит.
Раннее выявление — ключ к победе над раком яичников. Чем раньше он будет выявлен, тем раньше можно будет начать лечение. Если вы заметили какие-либо из этих признаков в течение длительного периода времени или их невозможно объяснить, как можно скорее обратитесь к врачу.
Первоначально опубликовано в сентябре 2017 г. Обновлено в декабре 2018 г.
Что вызывает хроническую тазовую боль? -Обновление здоровья
Испытывали ли вы тазовую боль более шести месяцев? Хотя может быть очень сложно определить точную причину вашего состояния, вот некоторые из возможных причин, среди многих других, почему у вас это и сопутствующие симптомы.
Эндометриоз
Когда внутренняя оболочка матки развивается ненормально, это приводит к состоянию, известному как эндометриоз.Его симптомы включают боль в области таза и судороги. Также может возникать дискомфорт во время секса, овуляции или дефекации. В менструальный период также может наблюдаться ректальное кровотечение.
Другие симптомы включают боль в пояснице, дискомфорт при мочеиспускании, вздутие живота и кровянистые выделения между менструациями.
Интерстициальный цистит
Это состояние связано с воспалением мочевого пузыря и обычно поражает женщин в возрасте от 30 до 40 лет. Симптомы включают частые позывы к мочеиспусканию, дискомфорт во время мочеиспускания и болезненный половой акт.
Инфекция мочевыводящих путей (ИМП)
Когда бактерии проникают в мочевыводящие пути, включая уретру, мочевой пузырь и почки, это приводит к инфекции. ИМП обычно поражает женщин больше, чем мужчин. Его симптомы включают частые позывы к мочеиспусканию, жжение во время мочеиспускания, наличие крови в моче, мутную мочу и боль в пояснице.
Синдром раздраженного кишечника
Тазовая боль иногда вызвана кишечными расстройствами, а не только репродуктивными органами; среди них синдром раздраженного кишечника (СРК).Симптомы СРК включают запор или диарею, вздутие живота и метеоризм.
Миома матки
Когда доброкачественные опухоли растут на стенках матки, это может привести к болезненному состоянию, известному как миома матки. Другие симптомы включают обильные менструации, частые позывы к мочеиспусканию, геморрой, запор и менструальные спазмы.
Архив
- Март, 2020
- фев, 2020
- янв, 2020
- декабрь, 2019
- ноя, 2019
- октябрь, 2019
- сен, 2019
- августа 2019
- июл, 2019
- июн, 2019
- мая, 2019
- Апрель, 2019
- мар, 2019
- фев, 2019
- янв, 2019
- декабрь 2018
- ноя, 2018
- октябрь, 2018
- сен, 2018
- августа 2018
- июл, 2018
- июн, 2018
- мая, 2018
- Апрель, 2018
- мар, 2018
- фев, 2018
- янв, 2018
- декабрь, 2017
- ноя, 2017
- Октябрь, 2017
- сен, 2017
- августа, 2017
- июл, 2017
- июн, 2017
Воспалительное заболевание тазовых органов: что нужно знать
Воспалительное заболевание тазовых органов (ВЗОМТ) — это инфекция репродуктивных органов женщины, включая матку, маточные трубы, яичники и шейку матки.Это может быть вызвано определенными типами бактерий, обычно бактериями, передающимися половым путем, но ВЗОМТ также может быть вызвано бактериями других инфекций, не передающихся половым путем. Если не лечить, ВЗОМТ может вызвать проблемы с фертильностью и длительную боль в области таза. Воспалительные заболевания тазовых органов являются обычным явлением, ежегодно диагностируется более миллиона случаев.
Многие женщины не знают, что у них ВЗОМТ, потому что у них нет признаков или симптомов. Если есть симптомы, они могут варьироваться от легких до тяжелых.
Признаки и симптомы включают:
- Боль внизу живота
- Лихорадка или озноб
- Выделения из влагалища с неприятным запахом
- Болезненный секс
- Боль при мочеиспускании
- Крайнее истощение
- Нерегулярные менструации
- Боль в правом верхнем углу живота (редко)
ВЗОМТ может развиваться быстро с сильной болью и лихорадкой (особенно если вызвано гонореей).
Воспалительное заболевание органов малого таза вызывается бактериями, перемещающимися из влагалища или шейки матки в репродуктивные органы.Хотя многие различные типы бактерий могут вызывать ВЗОМТ, обычно это вызвано инфекцией, вызванной гонореей и хламидиозом. PID также может быть вызван нормальными бактериями, попадающими в репродуктивные органы. Иногда это может произойти из-за спринцевания.
Нет тестов для PID. Если вы подозреваете, что у вас воспалительное заболевание органов малого таза, важно обратиться к врачу, который поставит диагноз ВЗОМТ на основе вашей истории болезни, физического осмотра и других результатов анализов.
Если у вас болит нижняя часть живота, врач или медсестра проверит:
- Необычные выделения из влагалища или шейки матки
- Абсцесс около яичников или маточных труб
- Нежность или боль в репродуктивных органах
Чтобы исключить другие состояния, которые могут быть похожи на ВЗОМТ, ваш врач может выполнить другие тесты, в том числе:
- Тесты на ИППП, особенно на гонорею и хламидиоз
- Анализы на другие инфекции или состояния, которые могут вызывать боль в области таза, например инфекция мочевыводящих путей
- Ультразвук или другой визуализирующий тест для выявления признаков ВЗОМТ во внутренних органах
Один из способов предотвратить воспалительные заболевания органов малого таза — пройти обследование на венерические заболевания, так как ВЗОМТ часто вызывается хламидиозом или гонореей.Поскольку большинство людей с этими ЗППП не часто испытывают симптомы, тестирование — лучший способ узнать, присутствует ли инфекция. И хламидиоз, и гонорею легко лечить антибиотиками.
Воздержитесь от спринцевания — эта практика признана вредной для здоровья влагалища. Спринцевание может не только вызвать раздражение и инфекции, оно может продвинуть вредные бактерии глубже в репродуктивные органы и увеличить риск ВЗОМТ.
Если вы испытываете боль внизу живота, изменение выделений из влагалища, нерегулярные периоды или кровотечение между менструациями, обратитесь к врачу.Ваш врач расскажет вам о вашей истории болезни и проведет ряд диагностических тестов, чтобы определить, есть ли у вас ВЗОМТ.
Если вам поставили диагноз ВЗОМТ, ваш врач назначит антибиотики для лечения инфекции. Как и в случае со всеми антибиотиками, обязательно принимайте полную дозу, даже если симптомы исчезнут.
Если вы страдаете от симптомов, связанных с ВЗОМТ, Advanced Gynecology здесь для вас.




 В настоящее время разрабатываются новые типы препаратов, направленные на уменьшение опухолей. Такие лекарства включают в себя препараты Авастин и Совенифиб.
В настоящее время разрабатываются новые типы препаратов, направленные на уменьшение опухолей. Такие лекарства включают в себя препараты Авастин и Совенифиб. В среднем в сутки необходимо около 20-30 граммов пищевых волокон, корректируйте потребляемое количество, ориентируясь на собственное самочувствие.
В среднем в сутки необходимо около 20-30 граммов пищевых волокон, корректируйте потребляемое количество, ориентируясь на собственное самочувствие.
 В них содержатся яйцеклетки и производятся женские гормоны, в том числе эстроген и прогестерон.
В них содержатся яйцеклетки и производятся женские гормоны, в том числе эстроген и прогестерон.

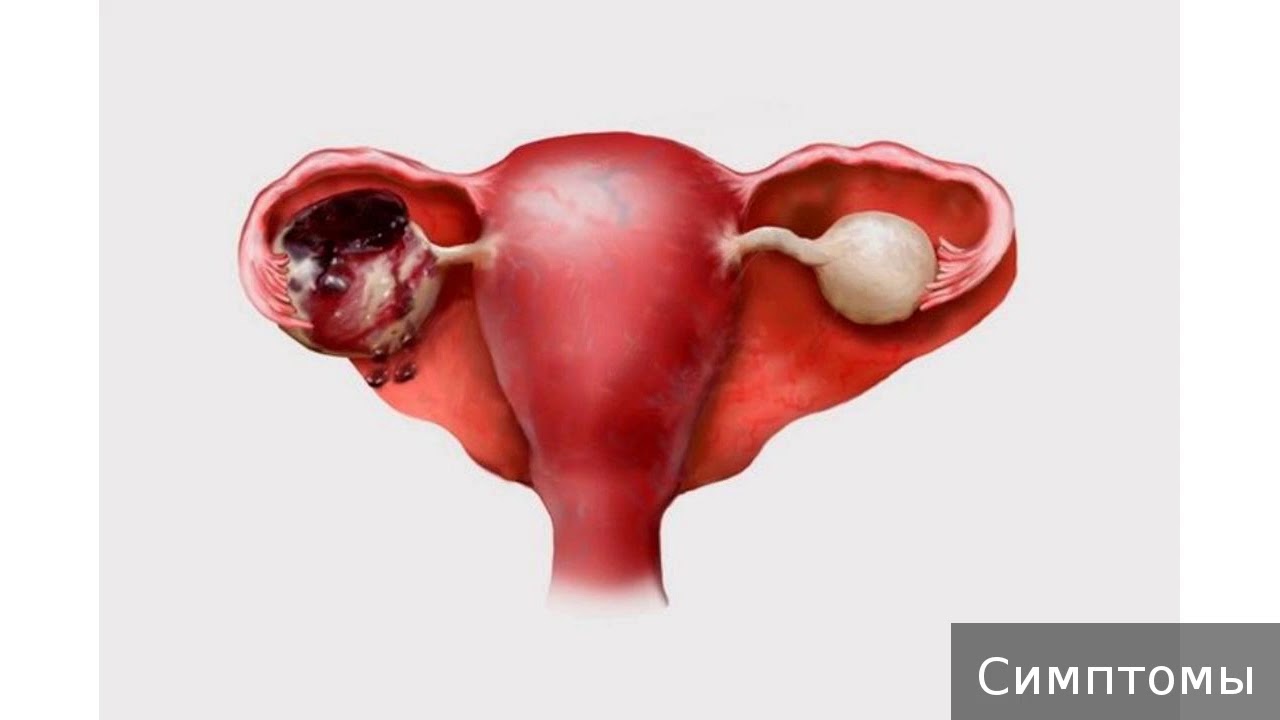 При наличии дермоидной кисты вероятность малигнизации (озлокачествления) очень низкая. Ее опасность заключается в больших размерах образования, которое в дальнейшем может давить на окружающие органы.
При наличии дермоидной кисты вероятность малигнизации (озлокачествления) очень низкая. Ее опасность заключается в больших размерах образования, которое в дальнейшем может давить на окружающие органы.
 Гистологическое исследование способствует установке окончательного диагноза.
Гистологическое исследование способствует установке окончательного диагноза. 


 Это обеспечивает четкое и качественное изображение, а опыт и квалификация врачей позволяет точно интерпретировать полученные данные.
Это обеспечивает четкое и качественное изображение, а опыт и квалификация врачей позволяет точно интерпретировать полученные данные. Симптомы включают частое мочеиспускание, давление в мочевом пузыре, болезненное мочеиспускание и болезненный половой акт.
Симптомы включают частое мочеиспускание, давление в мочевом пузыре, болезненное мочеиспускание и болезненный половой акт. Боль часто ослабевает в положении лежа и усиливается в положении стоя или сидя.
Боль часто ослабевает в положении лежа и усиливается в положении стоя или сидя. Часто давление на стенку влагалища вызывает боль в области таза.
Часто давление на стенку влагалища вызывает боль в области таза. Рубцовая ткань и спайки часто образуются внутри тела после операции и могут вызывать сращение органов, что приводит к тазовой боли.
Рубцовая ткань и спайки часто образуются внутри тела после операции и могут вызывать сращение органов, что приводит к тазовой боли.