Ильинская больница :: Компетенция :: Хирургическое лечение заболеваний пищевода
Изжога, икота, хрипота, нарушение глотания, боль во время акта глотания, отрыгивание пищи, регулярные бронхиты и пневмонии – характерные симптомы заболеваний пищевода. Если у вас присутствуют такие симптомы — необходимо обратиться к врачу общей практики или гастроэнтерологу и пройти обследование.
Золотой стандарт диагностики заболеваний пищевода – эндоскопическое исследование. Эндоскоп – тонкий и гибкий инструмент, на конце которого находится миниатюрная видеокамера высокого разрешения и источник света. Эндоскоп безболезненно проводится через рот в просвет пищевода и желудка и дает возможность оценить повреждение их слизистой оболочки, состояние пищеводного сфинктера, положение желудка относительно диафрагмы. В Ильинской больнице используется самое современное эндоскопическое оборудование, в том числе трансназальные эндоскопы диаметром 5,8 мм. Такой эндоскоп проводится не через рот, как все привыкли, а через нос. Это очень комфортно для пациента, так как манипуляция не затрагивает рефлекторные зоны, которые вызывают рвотный рефлекс, перед введением эндоскопа носовой ход анестезируется. В Ильинской больнице эндоскопическое исследование может выполняться под седацией. В амбулаторных условиях анестезиологи проводят внутривенную анестезию — пациенту делают специальный внутривенный укол, он засыпает, и врачи спокойно могут выполнять любые диагностические манипуляции. Эндоскопическое исследование под седацией максимально комфортно для пациента.
- Малоинвазивная хирургия.
Большинство оперативных вмешательств на пищеводе хирурги Ильинской больницы выполняют без внешних разрезов с помощью эндоскопической техники. Через инструментальный канал эндоскопа проводятся микроминиатюрные хирургические инструменты, с помощью которых хирург осуществляет деликатные манипуляции на тканях пищевода, пищеводного сфинктера, желудка. Травма и кровопотеря при эндоскопических операциях минимальны, пациент возвращается к обычной жизни в самые короткие сроки. Ряд патологий пищевода требует выполнения торакоскопических или лапароскопических операций – через три разреза, размером около 10 мм, в грудную или брюшную полость вводятся жесткий эндоскоп с камерой и хирургические манипуляторы. Операция выполняется минимально травматично. Кроме того, хирурги Ильинской больницы проводят гибридные операции, с одновременным использованием эндоскопа в просвете пищевода и лапароскопической/торакоскопической техники.
- Гастроэзофагеальная рефлюксная болезнь.
ГЭРБ в первую очередь проявляется изогой. Из-за неполного закрытия нижнего пищеводного сфинктера соляная кислота забрасывается из желудка в пищевод. Распространенная причина ГЭРБ — грыжа пищеводного отверстия диафрагмы. Через пищеводное отверстие желудок мигрирует выше диафрагмы, из-за этого сфинктер функционирует неполноценно. Пациентам с грыжей пищеводного отверстия диафрагмы хирурги Ильинской больницы выполняют малотравматичную лапароскопическую операцию.
- Ахалазия кардии.
При ахалазии мышечные циркулярные волокна, из которых состоит нижний пищеводный сфинктер, пропускающий пищу в желудок, не расслабляются или расслабляются с трудом. Пища не имеет возможности свободно поступать в желудок. Она скапливается в пищеводе, вызывая его патологическое расширение. При 4 стадии ахалазии объем пищевода может превышать объем желудка — таким пациентам может помочь только экстирпация пищевода. Пациентам с 1, 2 и 3 стадиями ахалазии хирурги Ильинской больницы выполняют малоинвазивную эндоскопическую операцию — пероральную эзофагокардиомиотомию.
- Дивертикулы пищевода.
Дивертикул – это выпячивание слизистой в грудном или брюшном отделе пищевода, возникающее из-за избыточного давления во время акта глотания. Наиболее частая причина возникновения дивертикулов –ахалазия. Перфорация дивертикула может вызвать развитие медиастенита и смерть. Хирурги Ильинской больницы выполняют малотравматичные лапароскопические и торакоскопические операции, восстанавливающие стенку пищевода и ликвидирующие дивертикул. Узнать больше.
- Дивертикул Ценкера.
Дивертикул Ценкера – выпячивание слизистой оболочки в начальном отделе пищевода – глоточно-пищеводном переходе. Хирурги Ильинской больницы проводят щадящую нетравматичную эндоскопическую операцию, ликвидирующую дивертикул.
- Кровотечение из варикозно расширенных вен пищевода.
Главная причина варикозного расширения вен пищевода — портальная гипертензия и нарушение сброса крови из вен пищевода в систему воротной вены, возникающие из-за цирроза печени. Расширенные вены выбухают в просвет пищевода, их стенка растягивается и истончается. В результате эрозии или травмы стенки вены жесткой пищей возникает кровотечение. Хирурги Ильинской больницы используют наиболее современный эндоскопический метод остановки кровотечений из вен пищевода — эндоскопическое лигирование.
Наиболее частой причиной возникновения рака пищевода является осложнённая гастроэзофагиальная рефлюксная болезнь. Для лечения раннего рака, который локализован в пределах слизистой пищевода, хирурги Ильинской больницы выполняют современную высокотехнологичную операцию — эндоскопическую диссекцию в подслизистом слое. Если рак находится на более поздней стадии, выполняется малоинвазивная торако-лапароскопическая операция. Узнать больше.
- Доброкачественные опухоли пищевода.
Наибольшую угрозу представляют гастроинтестинальные стромальные опухоли пищевода. Хирургического лечения также требуют липомы, лейомиомы и дупликационной кисты. Если размер доброкачественной опухоли небольшой, хирурги Ильинской больницы выполняют современную малотравматичную операцию — эндоскопическую подслизистую туннельную резекцию. При опухолях большого размера проводится торакоскопическое удаление опухоли.
- Разрыв пищевода.
Основная причина разрыва пищевода – неукротимая рвота, вызванная приемом алкоголя или другой интоксикацией. Основная угроза – смерть от потери крови. Пациентам с разрывом всех слоёв стенки пищевода хирурги Ильинской больницы выполняют малоинвазивную эндоскопическую манипуляцию — установку вакуумно-аспирационной системы. Это новейшая методика, не требующая внешних разрезов.
ihospital.ru
ХИРУРГИЯ ПИЩЕВОДА
ХИРУРГИЯ ПИЩЕВОДА
В книге авторы, обладающие значительным опытом разнообразных операций на пищеводе, осветили наиболее оптимальные пути достиже-ния благоприятных результатов хирургического лечения практически всех заболеваний и повреждений пищевода. Наряду со сведениями по анатомии и физиологии подробно рассмотрены показания и противопо-казания к консервативному и оперативному видам лечения. Описана так-тика различных операций на пищеводе. Книга снабжена большим количеством иллюстраций.
Для хирургов.
Оглавление
Предисловие 8
Введение 9
Часть первая
ЗАБОЛЕВАНИЯ ПИЩЕВОДА
Глава 1. К истории хирургии пищевода 12
Глава 2. Анатомо-физиологический очерк 22
Глава 3. Методы исследования пищевода 31
Глава 4. Врожденные пороки развития пищевода 34
Глава 5. Повреждения пищевода 38
Глава 6. Инородные тела пищевода 40
Глава 7. Ожоги и рубцовые сужения пищевода 42
Глава 8. Нервно-мышечные заболевания пищевода 63
Глава 9. Грыжи пищеводного отверстия диафрагмы и рефлюкс-эзофагит 80
Глава 10. Дивертикулы пищевода 94
Глава П. Приобретенные свищи пищевода 101
Глава 12. Доброкачественные опухоли и кисты пищевода 107
Глава 13. Рак пищевода 111
Глава 14. Заболевания оперированного и искусственного пищевода 124
Часть вторая
ТЕХНИКА ОПЕРАЦИЙ НА ПИЩЕВОДЕ
(атлас)
Глава 15. Техника операций на пищеводе 136
-
Местная эзофагопластика 136
-
Субтотальная пластика пищевода тонкой кишкой . . . . 138
-
Шунтирующая суб- и тотальная пластика пищевода толс
|
той кишкой |
154 |
|
15.4. Внутриплевральная пластика пищевода толстой кишкой |
177 |
|
5 |
15. 5. Проксимальная резекция желудка с резекцией нижней
трети пищевода из брюшной полости 190
sinref.ru
конспект лекций. ЛЕКЦИЯ № 1. Заболевания пищевода ()
Публикуется с разрешения правообладателя ЛА «Научная книга»
ЛЕКЦИЯ № 1. Заболевания пищевода
Краткие анатомо-физиологические характеристики. Различают три отдела пищевода – шейный, грудной и брюшной. Общая длина его в среднем равна 25 см. Пищевод фиксирован лишь в шейном отделе и в области диафрагмы, остальные его отделы довольно подвижны как в вертикальном, так и в боковых направлениях. Он имеет три сужения: в начальном отделе, на уровне бифуркации трахеи и при переходе через диафрагму.
Кровоснабжение шейного отдела пищевода осуществляется ветвями нижних щитовидных артерий, в средней трети – из бронхиальных и непарных, идущих непосредственно из аорты, мелких пищеводных артерий, и внизу – из пищеводных ветвей левой желудочной артерии и диафрагмальных артерий.
В области пищевода имеются венозные анастомозы между воротной веной печени и верхней полой веной.
Физиологическая функция пищевода складывается главным образом из произвольного и непроизвольного актов.
Методы исследования. Кроме общепринятых клинических методов, при патологии пищевода применяют специальные методы исследования: рентгеноскопию, рентгенографию, рентгенокинематографию, эзофагоскопию, пневмомедиастенографию.
Для получения исчерпывающих данных, касающихся пищевода, рентгенологическое исследование целесообразно проводить в следующем порядке:
1) обзорная рентгеноскопия области шеи, органов грудной клетки и брюшной полости;
2) исследование с 1 – 2 глотками жидкой бариевой взвеси области кардии и рельефа слизистой оболочки желудка;
3) исследование глотки и пищевода с жидкой бариевой взвесью;
4) исследование «пневморельефа» – двойное контрастирование пищевода;
5) исследование контуров перистальтики стенок пищевода с густой бариевой взвесью;
6) исследование рельефа слизистой оболочки пищевода.
При эзофагоскопии можно осмотреть всю слизистую пищевода, а также кардиальный и субкардиальный отделы желудка, установить источник кровотечения, наличие дивертикулов, опухоли, взять участок опухоли для биопсии, с помощью фотоаппарата-насадки можно получить черно-белые и цветные фотографии.
Классификация заболеваний пищевода
1. Пороки развития. К ним относятся атрезия, врожденное сужение, врожденное идиопатическое расширение, кардиальная недостаточность (или халазия), удвоение пищевода, неопущение желудка.
2. Инородные тела пищевода.
3. Функциональные заболевания пищевода (ахалазия пищевода, кардиоспазм, дискинезия пищевода – эзофагоспазм).
4. Дивертикулы пищевода.
5. Ожоги пищевода.
6. Доброкачественные опухоли и кисты пищевода.
7. Рак пищевода.
В подавляющем большинстве наблюдений пороки развития проявляются и диагностируются в детском возрасте, и поэтому они являются уделом детских хирургов.
Функциональные заболевания
Функциональные заболевания пищевода по патофизиологическому субстрату включают разнообразные поражения пищевода и его сфинктерных механизмов и проявляются своеобразной клинической и рентгенологической картиной. Общий клинический симптом данных заболеваний пищевода – дисфагия.
При кардиоспазме в момент глотания и расслабления пищеводной трубки выпадает важная функция раскрытия кардии.
Кардиоспазм разделяют на три стадии: первая – непостоянный спазм кардии, вторая – гипертоническая и третья – атоническая.
При многолетнем течении кардиоспазм не склонен переходить в рубцовый стеноз кардии, если болезнь не осложняется химическими или термическими повреждениями (алкоголь, острые, соленые, кислые блюда, горячая пища и др.), а также значительными надрывами стенки пищевода при кардиодилятации.
Эту категорию больных лечат при помощи металлического кардиодилятатора типа Штарка или пневматического дилятатора Лечение кардиоспазма с помощью кардиодилятатора дает удовлетворительные отдаленные результаты, но требует повторных подкрепляющих сеансов.
Предложен ряд способов оперативного лечения кардиоспазма: кардиогастропластика, кардиоментопластика и др. Наибольшее распространение получила операция Б. В. Петровского – пластика кардии лоскутом диафрагмы на ножке.
Дивертикулы пищевода
Ограниченное расширение просвета пищевода в виде мешковидного выпячивания его стенки.
В основе классификации дивертикулов лежат их локализация и механизм возникновения.
В ранней стадии образования дивертикула характерных симптомов не наблюдается. Затем по мере увеличения дивертикула (II – III стадия) появляется характерная клиническая картина: вследствие быстрого заполнения дивертикула пищей сдавливается пищевод и наступает дисфагия. Чтобы проглотить пищу, больные давят на шею, наклоняют голову в разные стороны, делают рвотные движения и т. д. Когда мешок опорожняется, наступает заметное улучшение, больной снова может проглотить пищу. Однако часть пищи остается в дивертикуле, застаивается и разлагается, изо рта появляется зловонный запах, наблюдаются диспепсические явления.
Диагноз дивертикула ставят на основании клинической картины и главным образом рентгенологического исследования. Дополнительные данные дает эзофагоскопия.
Радикальный метод лечения дивертикулов – хирургический. Операции подлежат дивертикулы II и III стадии и особенно осложненные.
Инородные тела
Чаще всего инородные тела попадают в пищевод случайно, при поспешной еде. В подавляющем большинстве это различные кости, зубные протезы и другие предметы. Клиническая картина заболевания зависит от величины, формы и характера инородного тела, от уровня его нахождения и длительности пребывания в пищеводе, степени повреждения пищевода.
Наиболее простым, доступным и совершенно безопасным диагностическим методом является рентгенологическое исследование пищевода – бесконтрастная рентгенография и исследование с контрастированием.
Там, где возможно, применяют эзофагоскопию, во время которой через эзофагоскоп можно удалить инородное тело из пищевода.
При безрезультатных попытках удаления инородного тела через эзофагоскоп необходимо применять эзофаготомию.
Ожоги пищеварительного тракта
Ожоги пищеварительного тракта кислотами и щелочами являются тяжелой патологией, о чем свидетельствует высокая летальность (10 – 20 %). В результате приема внутрь едких веществ поражаются не только пищевод и желудок, но и нарушаются функция и структура печени, почек, надпочечников и других органов вследствие нейротрофических расстройств и интоксикации за счет резорбции яда, всасывания продуктов распада тканей, присоединения гнойной инфекции.
В клиническом течении ожогов выделяют три периода: острый, малосимптомный (восстановительный) и период исходов.
Острый период, как правило, в течение 10 дней проявляется выраженным болевым синдромом, дисфагией, токсемией, повышенной температурой, расстройствами функций внутренних органов.
Малосимптомный (восстановительный) период наступает после ликвидации острого болевого синдрома и уменьшения дисфагических расстройств к концу 2 – 3-й недели с момента ожога. Но это период мнимого восстановления.
Период исходов характеризуется развитием стойких последствий ожога и отравления в виде рубцовых сужений пищевода, постнекротического цирроза печени, хронического эзофагита, медиастинита, хронической пневмонии, обострения туберкулезного процесса, стойких функциональных расстройств внутренних органов.
Бытовые ожоги глотки и пищевода различными химическими веществами встречаются довольно часто. Отравления кислотами и щелочами бывают как у детей, так и у взрослых. Больные нуждаются в неотложной медицинской помощи и соответствующем лечении.
Для этого в первые часы после отравления желудок обильно промывают теплой водой (5 – 8 л).
При отравлении кислотами (уксусной, соляной, серной и др.) для нейтрализации можно применять 2%-ный раствор обычной пищевой соды, жженую магнезию. При отравлении щелочами (едким натром, каустической содой) – раствор столового уксуса, разведенного наполовину водой, 1%-ный раствор лимонной кислоты.
В течение нескольких дней (3 – 4) следует назначать наркотические препараты. При нарушении сердечной деятельности вводят кофеин, кордиамин.
Не рекомендуется вызывать рвотный рефлекс, а если он появляется, его необходимо подавить. На область желудка кладут пузырь со льдом.
Лечебные мероприятия проводят с учетом тяжести отравления и общего состояния больного.
Для борьбы с обезвоживанием организма и для сохранения белкового баланса внутривенно вводят 5%-ный раствор глюкозы на изотоническом растворе NaCl (2 – 3 л), полиглюкин, кровь, плазму, кровезаменители. Больному назначают полноценную диету, богатую витаминами. Рекомендуют сливочное масло, рыбий жир, молоко, сливки, сырые яйца, оливковое масло.
Для того чтобы предупредить развитие вторичной инфекции в полости рта, глотки и пищевода, назначают большие дозы антибиотиков. Необходим уход за полостью рта и глоткой, для чего при отравлениях кислотами назначают щелочные полоскания, при отравлениях щелочами – 2%-ный раствор борной кислоты.
После того как общие явления интоксикации проходят, и острый воспалительный процесс стихает, продолжают дальнейшее лечение. В более легких случаях ожогов бужирование пищевода или дренирование его просвета трубками целесообразно начинать на 4 – 6-й, в тяжелых – на 8 – 10-й день.
При наступлении сужения пищевода больных необходимо оперировать. Прежде чем приступить к операции, хирург обязан знать, какая часть пищевода поражена, на каком протяжении наступило рубцовое сужение, и нет ли поражения желудка, так как от этого зависит выбор оперативного вмешательства.
Успех операции образования искусственного пищевода зависит не только от локализации и протяжения рубцового сужения, но и от анатомических особенностей сосудов, питающих отрезок кишки, из которой образуется искусственный пищевод.
Образование искусственного пищевода является многоэтапной операцией и состоит из следующих моментов:
1) образования желудочного свища для временного питания больного;
2) мобилизации и проведения кишки к шейной части пищевода;
3) соединения подведенной кишки с пищеводом;
4) образования анастомоза между желудком и кишкой с одновременным закрытием желудочного свища.
Пищевод относится к органам, весьма часто поражаемым раком, поэтому проблема рака пищевода находится в центре внимания отечественных хирургов.
Один из наиболее ранних и главных симптомов рака пищевода – дисфагия (нарушение глотания). Она связана с направлением роста опухоли: при экзофитном росте опухоли дисфагия появляется сравнительно быстрее, чем при эндофитном. При собирании анамнеза обращает на себя внимание тот факт, что появившееся расстройство глотания медленно, но неуклонно прогрессирует.
В начале заболевания у большинства больных общее состояние остается удовлетворительным, хотя у некоторых к моменту появления дисфагии обнаруживается потеря веса.
К другим первичным местным симптомам рака пищевода относятся боль и неприятные ощущения, возникающие за грудиной при проглатывании пищи. Это объясняется травмированием воспаленной стенки пищевода около опухоли и спазмом. К ранним местным признакам относят также чувство полноты за грудиной при глотании горячей пищи.
При прорастании и сдавлении опухолью возвратного нерва появляется охриплость голоса, свидетельствующая о запущенной стадии рака и локализации его в верхнем отделе пищевода. Общий симптом рака пищевода различных локализаций – истощение и прогрессирующее похудание.
В поздних стадиях развития опухоли, особенно при наличии метастазов, в крови отмечаются выраженная анемия, лейкопения, сдвиг лейкоцитной формулы влево, а также токсическая зернистость нейтрофилов.
В ранней диагностике рака пищевода решающее место принадлежит рентгенологическому исследованию. Наличие спазма на определенном участке пищевода заставляет подозревать наличие патологического процесса и обязывает к повторным рентгенологическим исследованиям.
По данным рентгенологического исследования можно судить о протяженности поражения и локализации опухоли по отношению к стенкам пищевода. При неясных случаях показано тщательное эзофагоскопическое исследование.
Общепризнанным методом хирургического лечения рака пищевода является широко применяемая в хирургии резекция пищевода.
Противопоказания к радикальному хирургическому лечению рака пищевода:
1) отдаленные метастазы в шейные и надключичные лимфатические узлы;
2) вовлечение в раковый процесс бронха, возвратного и диафрагмального нервов, ствола симпатического нерва;
3) декомпенсация сердечно-сосудистой деятельности в связи с органическими заболеваниями сердца и гипертонической болезнью.
Для доступа к кардиальному отделу желудка и нижнему отделу пищевода в настоящее время применяют следующие способы: плевральный, чресплеврально-брюшинный, брюшинный, чрезбрюшинно-плевральный. Если опухоль распространилась на дно желудка, для обходного анастомоза используют петлю тонкой кишки.
kartaslov.ru
Хирургия пищевода руководство для врачей. Черноусов А.Ф
Введение
Реконструктивная хирургия при доброкачественных и злокачествен ных заболеваниях, а также различных травмах пищевода до настоящего времени остается одной из труднейших глав хирургии пищеварительного тракта. Врожденная непроходимость, грыжи пищеводного отверстия диа фрагмы, пептические и ожоговые рубцовые стриктуры, нейромышечные заболевания в далеко зашедших стадиях, доброкачественные и злокачест венные опухоли, дивертикулы и свищи, химические и механические трав мы, болезни оперированного и искусственного пищевода часто требуют проведения сложных реконструктивных операций, к сожалению, не всег да эффективных.
Предметом продолжающихся дискуссий по наиболее сложной про блеме эзофагопластики являются в основном следующие вопросы: 1) ус тановление правильных показаний к операции; 2) доступ к различным отделам пищевода; 3) необходимость и объем резекции пищевода; 4) выбор органа для формирования искусственного пищевода; 5) этапность эзофагопластики; 6) расположение трансплантата и способы фор мирования пищеводных анастомозов; 7) предоперационная подготовка и послеоперационное ведение, реабилитация больных.
Основные методы замещения пищевода были предложены достаточ но давно: кожным лоскутом [Bircher E., 1894]; желудочной трубкой [Depage, 1901; Beck, Carrel, 1905; Kirsch, 1911; Гальперн Я.О., Jiano J., 1912]; целым желудком [Kirschner M., 1920; Carrel, 1922]; тонкой [Roux С, 1906] или толстой кишкой [Kelling G., 1911; Vulliet H., 1911].
Вопросы оперативного лечения больных с различными заболевания ми и травмами пищевода плодотворно разрабатывались выдающимися отечественными и зарубежными хирургами — В.А.Басовым, В.Д.Добромысловым, П.А.Герценом, С.С.Юдиным, А.Г.Савиных, Б.В.Петровским, В.А.Казанским, К.П.Сапожковым, А.Н.Бакулевым, П.И.Андросовым, Б.А.Петровым, Е.Л.Березовым А.А.Русановым, А.А.Шалимовым, С.Roux, E.Bircher, H.Vulliet, W.Kummel, D.Gavriliu, H.Akijama, M.Orringer, R.Postlethwait и другими. Наиболее значительный вклад в становление хирур гии пищевода в нашей стране внесен школой П.А.Герцена — Б.В.Пет ровского и их многочисленными учениками.
Тем не менее, как показали материалы Всесоюзной конференции «Пластика пищевода», состоявшейся в Москве в 1991 г., ряд аспектов данной проблемы остаются нерешенными.
Суб- и тотальная тощекишечная эзофагопластика сейчас применяет ся ограниченно ввиду общепризнанных недостатков тонкой кишки как пластического материала, в основном из-за неблагоприятных особеннос тей ее ангиоархитектоники. Довольно значительное распространение во всем мире получила операция замещения сравнительно небольших резе цированных участков или посттравматических дефектов пищевода сво-
studfile.net
Повреждения пищевода.
Травматические повреждения (наружные и внутренние)
Ожоги и их последствия
Травматические повреждения.
Классификация:
Внутренние (закрытые) — повреждения со стороны слизистой оболочки
Наружные (открытые), со стороны соединительнотканной оболочки или брюшины. Как правило, сопровождаются повреждением кожных покровов тела при ранениях шеи, грудной клетки и живота.
Этиология.
Ятрогенные диагностические и лечебные мероприятия (эзофагоскопия, бужирование, кардиодилатация и назогастральная интубация ЖКТ), трахеостомия, интубация трахеи.
Травма пищевода во время операций на органах грудной клетки, шеи и живота.
Инородные тела.
Заболевания пищевода, ведущие к перфорации его стенки (опухоли, язвы, химические ожоги и т.п.).
Разрывы пищевода чаще всего происходят после рвоты (75% случаев), напряжения и кашля: синдром Мэллори-Вейс — разрыв слизистой оболочки пищевода, что проявляется кровотечением после сильного приступа рвоты. Хирургическое вмешательство требуется в 10% случаев; спонтанный разрыв пищевода (синдром Бурхаве) обычно происходит выше места перехода пищевода в желудок. Диагноз потверждается присутствием воздуха в левом средостении. Показано немедленное хирургическое вмешательство.
Ранения шеи, грудной клетки, живота, нанесенные холодным или огнестрельным оружием.
Разрывы пищевода при закрытых повреждениях тела.
Различают полные и неполные повреждения пищевода. Неполное повреждение — разрыв в пределах одной или нескольких оболочек, но не всей толщи органа. Полное повреждение — на всю глубину стенки органа. При локализации в шейном отделе развивается около- или запищеводная гнойно-некротическая флегмона шеи; в грудном отделе — медиастенит, а при повреждениях плевры — плеврит, перикарда — перикардит, в брюшном отделе — перитонит.
Клиника.
Боль по ходу пищевода.
Ощущение инородного тела в пищеводе.
Гиперсаливация.
Кровавая рвота.
Подкожная эмфизема.
Выделение слюны через рану.
Диагностика.
Рентгенологическое исследование: обзорная рентгенография — эмфизема средостения или клетчатки шеи, гидропневмоторакс, пневмоперитонеум. Контрастная рентгенография (на спине, боку, на животе) — определение размера дефекта и его локализацию.
Эзофагоскопия жестким эзофагоскопом под наркозом.
Лечение.
Консервативное: полное исключение энтерального питания, медикаментозная коррекция нарушений гомеостаза, антибиотикотерапия направленного действия.
Хирургическое: задача хирургического лечение — устранение дефекта.
Радикальные операции: устранение дефекта в стенке пищевода и дренирование околопищеводной клетчатки тем или иным доступом.
Паллиативные операции: в зависимости от уровня повреждения выполняют дренирование флегмоны: в шейном и верхнегрудном отделах до уровня Th5-Th5 — шейная боковая медиастинотомия. В нижней трети грудного отдела пищевода — нижняя трансабдоминальная медиастинотомия по Савиных. Гастростомия выполняется в послеоперационном периоде для облегчения питания больного.
Инородные тела пищевода.
Общее:
Причины попадания инородных тел в пищевод: непреднамеренные (случайного проглатывание), преднамеренные (у психически больных).
Уровень задержки инородного тела: острые инородные тела застревают в начальном отделе пищевода, крупные и без острых углов предметы -в местах физиологических сужений.
Причины способствующие задержке инородного тела: спазм мускулатуры пищевода, в ответ на раздражение слизистой оболочки инородным телом и патологические изменения стенки (опухоли, дивертикулы, стриктуры).
Ранняя перфорация стенки возможна при попадании острых инородных тел. Некрозы, пролежни и поздняя перфорация стенки при больших инородных телах без острых углов.
Клиника:
Чувство страха.
Боль постоянная или при глотании, локализующаяся: в горле, в области яремной ямки, за грудиной.
Дисфагия обусловлена спазмом мускулатуры пищевода и воспалительным отеком его слизистой оболочки.
Регургитация, вплоть до полной непроходимости пищевода.
Осложнения:
Кровотечение из поврежденных сосудов различной степени выраженности.
Травматический эзофагит и перфорация стенки вследствие длительного пребывания инородного тела.
Диагностика:
Жалобы
Инструментальные методы: многоосевое рентгенологическое исследование рентгенконтрастных инородных тел позволяет уточнить диагноз и определить их расположение; эзофагоскопия показана во всех случаях, так как дает возможность не только верифицировать инородное тело, но и удалить его.
Лечение:
Консервативное: удаление тела с помощью жесткого эзофагоскопа
Хирургическое: эзофагостомия, удаление инородного тела, зашивание стенки пищевода. Показания: перфорация стенки, кровотечение, неудачная попытка эндоскопического удаления.
Химические ожоги пищевода.
Едкие вещества (щелочи и кислоты) вызывают тяжелые ожоги пищевода. Часты суицидальные попытки среди взрослых и несчастные случаи у детей, связанные с приемом уксусной эссенции, щелочей или детергентов (например, хлорной извести). Наиболее опасные крепкие щелочи, применяемые в быту. Меньшим повреждающим действием обладают аммиакосодержащие моющие, отбеливающие и дезинфицирующие вещества, некоторые медикаментозные средства. Кислоты вызывают больше повреждений в желудке, чем в пищеводе. Раннее появление ожогов полости рта (или их отсутствие) и наличие дисфагии не отражает степени повреждения пищевода. Оценка степени повреждения требует срочного проведения эндоскопии. При лечении ожогов пищевода рекомендуют немедленно назначать кортикостероиды и антибиотики широкого спектра действия. У выживших возможно развитие стриктур и карциномы пищевода в отдаленных сроках.
Этиология.
Случайный или преднамеренный (с суицидальной целью прием внутрь концентрированных кислот (уксусная эссенция, аккумуляторные электролит) или щелочек (нашатырный спирт, каустическая сода).
studfile.net
основные симптомы, лечение, причины болезней
Пищевод — это анатомическая трубка для связи полости рта с желудком и транспорта пищи. Имеет слизистую оболочку, «смазывающую» своим секретом проходящее содержимое, мышечный слой.
С верхнего и нижнего конца мышцы образуют сфинктеры (жомы) для «запирания» транспортного коридора. Совместно с кардиальным отделом желудка они предотвращают при нормальной работе обратный заброс (рефлюкс).
Механизм глотания осуществляется пассивно, независимо от воли человека. Но все функции пищевода находятся под постоянным контролем нервных волокон парасимпатической системы, гормонов. Болезни пищевода нарушают отработанные связи, затрудняют доставку питательных веществ, поэтому наносят существенный урон всей системе пищеварения.
Классификация заболеваний пищевода
Весь список заболеваний пищевода делится на группы в зависимости от характера патологии:
- врожденные аномалии развития — болезни выявляются в детском возрасте, включают отсутствие пищевода и удвоение, атрезию, стенозы, совместные фистулы с трахеей, укорочение и расширение, дивертикулы, кистозные образования;
- функциональные нарушения (нейромускулярные дисфункции) — паралич, атония, кардиоспазм, ахалазия;
- воспалительные поражения — эзофагиты и их последствия, пептическая язва, стенозы — неспецифические и специфические при туберкулезе, сифилисе;
- сосудистые — варикоз вен пищевода, ангиома, геморрагический ангиоматоз;
- опухоли доброкачественные и злокачественные, предраковые заболевания;
- травматические повреждения, включая наружные и внутренние, ожоги и их последствия, попадание инородных тел.
В структуре болезней пищевода 60% приходится на опухоли, 10,8% — на функциональные нарушения, дивертикулы, рубцы после ожогов, только 0,4% — эзофагиты.
Причины
Причины патологии пищевода различают в зависимости от главного фактора воздействия. Врожденные — связаны с нарушением закладки трубки и разделения ее на трахею и пищевод, вызвано патологией наследственности, осложненной беременностью матери, болезнями материнского организма, образуются на этапе эмбрионального развития плода.
Механические — вызываются проглатыванием острых предметов детьми, взрослыми случайно или с суицидальной целью, рыбьих костей, сухих и жестких корок, недостаточным пережевыванием пищи при еде наспех или отсутствии хороших зубных протезов в пожилом возрасте.

Предметы, которые чаще всего проглатываются маленькими детьми
Химические — включают частое злоупотребление алкоголем (отравления суррогатами, уксусной кислотой, техническими жидкостями), острыми блюдами, солеными и маринованными продуктами, крепким кофе и шоколадом, получение дозы никотина при курении и вдыхании дыма от табака, употребление медикаментов раздражающего действия.
Инфекционные — в пищевод попадает инфекция при заглатывании выделений из гайморовых пазух при хроническом воспалении, из небных миндалин, невылеченных кариозных зубов. Термические — одинаковое действие оказывают как чрезмерно горячие блюда, так и слишком холодные.
Симптомы болезней пищевода
Заболевания пищевода имеют общие клинические симптомы, по которым врач судит о локализации поражения. Разберем основные проявления, их механизм возникновения. Изжога — ощущение жжения за грудиной, иррадиирует в шею. Вызывается попаданием кислого содержимого на слизистую оболочку кардиального отдела из желудка.
Пациенты отмечают «накатывание горячей волны» из верхней части живота. Уменьшается после питья воды, проглатывания слюны, приема препаратов, нейтрализующих соляную кислоту желудочного сока. Сопровождает дисфункции, эзофагиты, гастроэзофагеальную рефлюксную болезнь (ГЭРБ).

Изжога усиливается после переедания, при наклоне вперед, если человек принимает лежачее положение
Одинофагия — так называется проявление болезненности за грудиной при проглатывании пищи. Симптом вызван повреждением поверхности внутренней оболочки. Его необходимо отличать от болезненных спастических сокращений мышц пищевода. Наблюдается при инфекционных эзофагитах (герпетическом и грибковом), раке, изъязвлении, химических ожогах. Боль становится постоянной, мучительной для больного.
Характер болевых ощущений меняется в течение суток, пациенты затрудняются с описанием симптома.
Боли при спазме мышц являются признаком нарушенной моторики. Возникают как сразу после приема пищи, так и самостоятельно (спонтанно). Интенсивность и постоянство болевых ощущений приводит пациентов к отказу от еды, страху, тяжелой депрессии, изменению психики.
Регургитация (отрыжка) — вызывается обратным поступлением пищевого комка в ротовую полость. Она не сопровождается сокращением мышц диафрагмы, как при рвоте, сопровождает изжогу.
Наблюдается при сужении пищеводной трубки в связи со спазмом, рубцами, дивертикулах.
Если вызвана желудочно-пищеводным рефлюксом из-за слабости сфинктера, пациент чувствует кислый или горький привкус. Опасность регургитации заключается в большом риске попадания частичек пищи в трахею и бронхи. У больных возникает тяжелый кашель с приступом удушья. В дальнейшем не исключается развитие аспирационной пневмонии.
Дисфагия — трудности при проглатывании пищи особенно сухой, богатой клетчаткой. У некоторых пациентов возникает парадоксальный признак — жидкая пища проходит с большим трудом, чем твердая.
Симптомы заболеваний пищевода имеют свои особенности при каждой патологии. К перечисленным прибавляются: длительная икота, повышенное слюновыделение, гнилостный запах. Мы рассмотрим их на примере наиболее распространенных болезней.

Дифференциальной диагностикой занимаются только квалифицированные специалисты
Основные заболевания
Далее рассмотрены основные патологические состояния, их патогенез, симптомы и особенности протекания.
Ахалазия кардии
Заболевание еще называется «кардиоспазмом». Причина неизвестна. В патогенезе обращают внимание на нарушенную связь мышц пищевода и дисфункцию нервной регуляции.
В детском возрасте выявлено недоразвитие нервного аппарата пищеводной трубки. В результате задерживается раскрытие нижнего сфинктера и пищевого комка.
Пациенты жалуются на чувство тяжести за грудиной и в эпигастрии, распирание, срыгивание. Проталкивать пищу помогает запивание еды водой. Симптомы непостоянны.
Возникают после проглатывания продуктов, содержащих значительную массу клетчатки. Иногда сухая пища вызывает менее болезненную реакцию, чем жидкость. Боли за грудиной при кардиоспазме очень похожи на стенокардию, поэтому пациентам среднего и пожилого возраста проводят проверку ЭКГ.
Дискинезия
Функциональные расстройства мышечного тонуса пищевода проявляются в виде дискинезии. Она сопутствует органическому поражению, сопровождает эзофагиты, язвы, но возможна без каких-либо анатомических повреждений. Неэффективная моторика проявляется нарушенным процессом транспорта пищи. Причина — изменение регулирующей роли нервной системы.
Такие признаки, как отрыжка воздухом, изжога, непостоянные загрудинные боли в этом случае возникают у лиц, страдающих неврозами. Сами пациенты указывают на связь самочувствия с перенесенными стрессами.
Описание симптоматики сопровождается яркими образными выражениями: «что-то дергается в горле», чувством комка. Помогает массаж рефлексогенной зоны, общеукрепляющие процедуры, четкий режим отдыха и работы.
Читайте также:
Гастроэзофагеальная рефлюксная болезнь
Другое название заболевания — «рефлюкс-эзофагит». Хроническое воспаление слизистой пищевода вызывается забрасыванием пищи с желудочным соком обратным путем из желудка.
Основной причиной считают слабость нижнего пищеводного сфинктера из-за воздействия острой пищи, кофеина, никотина, поражения блуждающего нерва. Наблюдается при диафрагмальной грыже, язве желудка, холецистите. Провоцируется беременностью.
Различают:
- пищеводные проявления — изжога, отрыжка, трудность при глотании, одинофагия, рвота, икота;
- внепищеводные — склонность к частым простудам, болезням бронхов и легких, стоматиты, ЛОР-заболевания, кариес, анемия.
Грыжа пищеводного отверстия диафрагмы
Болезнь вызвана смещением нижнего отдела пищевода (возможно и части желудка, кишечных петель) сквозь расширенное кольцо мышц диафрагмы из полости живота в грудную. Причиной является растяжение соединительно-тканных структур мышечного аппарата диафрагмы, повышение давления внутри брюшной полости (при асците), воспалительные болезни пищевода.
Встречается у 0,5% взрослых людей. Важно, что в половине случаев заболевание протекает без симптоматики. Главные проявления не отличаются от общих пищеводных признаков, но особое значение имеют загрудинные боли. В отличие от сердечных они провоцируются едой, наклонами вперед, лежачим положением пациента. Облегчение наступает после рвоты, отрыжки.
Эзофагиты
Эзофагиты встречаются довольно редко. Они сопутствуют другим поражениям пищевода и желудка, травмам, гиповитаминозам, железодефицитным состояниям. Заболевание считается острым, если длится до 3 месяцев. Более полугодичные проявления относят к хроническому течению. Промежуточные сроки называют подострыми.
Специфическое воспаление имеет место при сифилисе, туберкулезе, грибковой инфекции. Проявляется всеми приведенными выше пищеводными симптомами. При регургитации или рвоте типично обнаружение только что съеденной пищи. Характерна связь загрудинных болей с питанием.
Дивертикул пищевода
Дивертикулы представляют собой мешотчатые образования внутри стенки пищевода. По происхождению могут быть пульсионными (вызваны повышенным внутренним давлением) и тракционными (при рубцовых изменениях пищевода и соседних лимфоузлов).
Выпячивание стенки способно достигнуть значительных размеров и сдавливая трубку нарушать прохождение пищи. Проявляется:
- постепенным усилением дисфагии;
- гнилостным запахом изо рта от разложения застрявшей в дивертикуле пищи;
- отрыжкой воздухом и пищей;
- припухлостью на шее сразу после начала еды и невозможностью дальнейшего глотания до момента опорожнения дивертикула.
Пищевод Барретта
Заболевание считается предраковым, поскольку вызвано изменением клеток внутреннего слоя пищевода (метаплазией). Типичный клеточный состав заменяется участками кишечного эпителия. Точная причина не установлена, но прослеживается связь с длительным воспалительным процессом при эзофагите, рефлюксной болезни, диафрагмальной грыже.
Любые болезни пищевода могут стать провоцирующим фактором для пищевода Барретта при отсутствии лечения.
Пациенты жалуются:
- на устойчивые боли в горле и за грудиной;
- охриплость голоса;
- отрыжку кислым содержимым;
- изжогу;
- постоянный кашель.
Доброкачественные опухоли
Доброкачественные новообразования пищевода возникают из эпителиальных и других клеток стенки. Они растут медленно, длительно не проявляются. Наиболее частыми являются лейомиомы и кисты.
Главная симптоматика начинает беспокоить пациентов при значительном росте опухоли и затруднениях при глотании пищи. Характерно ощущение инородного тела, вызывающего тошноту и рвоту.
Злокачественные новообразования
К раковой опухоли пищевода могут привести любые приведенные выше причины. Начальный период длится до двух лет и протекает без симптомов. Первыми признаками являются нарушения при прохождении пищи, что вызывается довольно большими размерами опухоли.
Дисфагия нарастает постепенно: сначала пациент не может глотать жесткую пищу, затем возникают трудности при питании жидкими блюдами, усиленное слюновыделение. Появляются общие признаки интоксикации: слабость, отсутствие аппетита, похудение.
Боли за грудиной значительно усиливаются при глотании, иногда отдают в спину. Постоянными, мучительными они становятся в тяжелой стадии болезни. Алкоголизм и курение повышает риск рака пищевода в 12 раз.
Ранения пищевода
Ожоги и травмы пищевода встречаются при несчастных случаях, ошибочном употреблении кислот или щелочей, технических жидкостей в состоянии алкогольного опьянения или с целью самоубийства. Дети без присмотра проглатывают острые предметы.
Химический ожог вызывает некротические изменения в стенке. От степени глубины повреждения зависит состояние больного. При выраженном быстром некрозе пациент находится в шоке, одновременно наблюдаются признаки внутреннего кровотечения. Глотание невозможно. Отечность тканей вызывает полную непроходимость просвета.
Травматическое повреждение способно возникнуть при использовании эндоскопических методов в диагностике других заболеваний. Ранения пищевода необходимо исключить в случаях травматизации органов грудной клетки.
Пороки развития
Аномалии пищевода вызваны нарушениями в развитии плода в первом триместре беременности. В этот срок закладывается, а затем делится общая трубка пищевода и трахеи. Поэтому пороки часто связаны. Обнаруживаются в раннем детстве. Сразу после начала кормления выявляют атрезию пищевода: ребенок задыхается из-за попадания молока в дыхательные пути.
Часто пороки пищевода сопутствуют дефектам развития других органов и систем.
Диагностика
Заболевания пищевода невозможно выявить только на основании клинических признаков. Современные условия позволяют провести точное обследование. Имеет значение комплекс полученной информации.
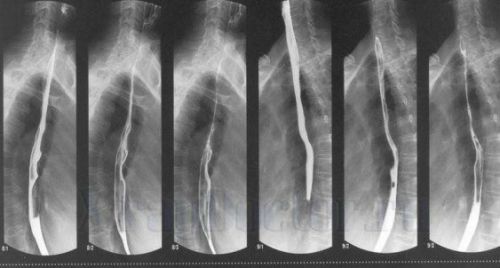
Рентгенолог в заключении приводит данные исходя из результатов серии снимков в косой проекции
Рентгеноскопия с приемом внутрь контрастного вещества и серией снимков помогает сделать заключение при производстве рентгенограмм в косых проекциях. Вид спереди и сзади не дает возможности рассмотреть пищевод, поскольку он закрывается тенью средостения.
Метод важен в диагностике диафрагмальной грыжи, определении локализации, величины просвета, наличия дефектов наполнения, сужений при дивертикулах, опухолях, кардиоспазме. По направлению движения контраста можно подтвердить гастроэзофагеальный рефлюкс.
В ходе исследования пациенту меняют положение с вертикального на горизонтальное. Кардиоспазм подтверждается картиной сужения сфинктера и расширения в верхних отделах.
Эзофагоскопия — метод, позволяющий визуально осмотреть все отделы пищевода. При необходимости фиброгастроскопом выполняют прицельную биопсию, удаляют инородные тела. Оценивается состояние слизистой (наличие воспаления, язв, опухоли), сфинктеров, величина просвета и проходимость, назначается при любой дисфагии.
Биопсия — способ прижизненной ранней диагностики опухоли, метаплазии эпителия. Специалисты цитологи изучают морфологическую картину изменений, степень перерождения, вид опухоли.
Суточная pH-метрия — применяется для регистрации роли заброса кислоты в нижние отделы пищевода в патологии. Специальным pH-зондом фиксируются показатели кислотно-щелочного баланса в течение суток. Компьютерная и магниторезонансная томография — используются при подозрении на опухоль, увеличение лимфатических узлов.
Эзофаготонокимография — включает одновременное использование нескольких приборов (кимографа, капсул Марея, датчиков давления, ЭКГ). Применяется для изучения моторики пищевода при функциональных нарушениях. Выявляет участки нарушения тонуса.
Функциональное тестирование — имеет значение в выявлении гастроэзофагеального рефлюкса. Применяют стандартные наборы, помогающие контролировать кислотность, давление внутри пищевода. Радиоизотопная методика — необходима для диагностики опухоли, используется изотоп 32R, который накапливается в пораженных клетках, затем виден при сканировании.
Своевременная диагностика позволяет не только выявить патологию, но и определить, как лечить конкретное заболевание.
Лечение
Выбор тактики лечения при болезнях пищевода индивидуален для каждого конкретного случая. Общим является необходимость поддержки нормального психического состояния пациентов, поскольку нарушение глотания резко изменяет настроение, вызывает тяжелую депрессию, суицидальные попытки.

Значительная роль отводится диете
При сильных болях и изжоге на фоне эзофагита применяется голодание сроком не более двух дней. Затем переходят на щадящее питание. Пациенту рекомендовано кормление по 6 раз в день, малыми порциями. Блюда должны содержать достаточно белка, витаминов, углеводов, сниженное количество жиров.
Используют перетертые прокрученные через мясорубку мясные добавки, полужидкие каши. Молочные продукты применяют в зависимости от сопутствующих поражений желудка. Бульоны и супы не должны содержать раздражающих веществ, приправ. При эзофагитах, язвах рекомендуется холодное питье.
Овощи и фрукты разрешают после снятия воспаления, сначала в протертом виде. Готовят паровые запеканки, омлет. Пациенту категорически запрещены: алкогольные напитки, крепкий кофе и какао, цитрусовые, острые и жареные блюда с коркой, свежая выпечка, жирные кулинарные изделия.
Изменение режима требует исключения курения, перехода на работу без профессиональных вредностей, тяжелой физической нагрузки. Рекомендуется спать с приподнятым головным концом кровати.
Медикаментозное лечение
С целью успокоения больному назначаются седативные средства. При кардиоспазме применяют препараты спазмолитики, приступы снимаются нитратами, группой антагонистов кальция. Нарушение моторики сфинктеров лечат препаратами с антихолинэстеразным действием.
При повышенной кислотности обязательны антациды (Маалокс, Фосфалюгель). Алмагель-А с анестезином применяется для местного обезболивания. При рефлюкс-эзофагите показаны препараты, способствующие блокированию H2-гистаминовых рецепторов (Фамотидин, Ранитидин), улучшающие состояние сфинктера (Цизаприд, Церукал).
Метаплазия Барретта требует аналогичных препаратов для борьбы с причиной, но используются большие дозировки
При всех состояниях назначаются антибиотики и противовоспалительные препараты для борьбы с инфицированием. Специфические эзофагиты лечатся противотуберкулезными средствами, антисифилитическими препаратами.
При раке пищевода медикаменты с цитостатическим действием входят в комбинированное лечение в сочетании с лучевой терапией.
Шоковое состояние при ожоге пищевода лечат в реанимационном отделении внутривенным введением Реополиглюкина, сердечно-сосудистых средств. Обязательно назначаются антибиотики для предупреждения воспаления легких. При анемии показано переливание кровезаменителей.
Хирургические способы
Оперативное лечение назначается пациентам с ахалазией в случае невозможности медикаментозно подействовать на сфинктер. Производятся рассечение мышц или курс процедур кардиодилатации специальным баллоном. Введение зонда с раздувающимся баллоном для сдавливания вен применяется при пищеводном варикозном кровотечении.
Дивертикулы пищевода лечат только оперативно, если они имеют большие размеры и нарушают проходимость. При грыже пищеводного отдела диафрагмы делают операцию фундопликации (формируют искусственный клапан), укрепляют мышечное кольцо пластикой ткани. В случае рака пищевода удаляют опухоль и полностью или частично — пищевод с лимфоузлами. Одновременно используют цитостатики и лучевую терапию.
Врожденные аномалии оперируют в раннем детском возрасте, поскольку необходимо создать условия для питания ребенка. Обычно вмешательство заключается в двух этапах: сначала создают стому (выход) желудка на поверхность живота, затем, спустя несколько месяцев, проводят пластику пищевода, соединяют его концы между собой, с желудком.
При ожогах особого внимания заслуживает техника бужирования для растягивания рубцов. Метод применяется также в послеоперационном периоде для предотвращения стеноза. Пациенту под местным обезболиванием вставляют плотные резиновые зонды (бужи) разного размера, начиная с небольшого диаметра. Одновременно применяются все лекарственные препараты для улучшения эластичности мышц.
Народные советы
Человеку при проблемах с пищеводом приходится всю жизнь придерживаться диеты и режима питания. Лечение народными средствами показано вне обострения. Оно не заменяет лекарственных препаратов. Помогают сборы трав с противовоспалительным действием, снимающие спазм, защищающие слизистую пищевода и желудка.

Использование лекарственных трав лучше обсудить с врачом
В фитотерапии рекомендуются:
- трава зверобоя, тысячелистника, чистотела;
- цветки ромашки, календулы;
- листья подорожника;
- семена, корни и листья лесного дягиля;
- плоды шиповника.
Для защиты поверхности пищевода и желудка применяют отвар из семян льна, овса. Чтобы снять упорную икоту, смазывают горло маслом душицы, делают с ним ингаляции.
Профилактика
Предупредить заболевания пищевода можно, если:
- соблюдать правильный режим питания;
- не допускать переедания и периодов голода;
- соблюдать правила безопасности при работе с токсическими веществами;
- будущим матерям больше думать о здоровье потомства.
Признаки поражения пищевода начинаются с незначительных симптомов, которые в дальнейшем перерастают в тяжелые формы расстройств. Поэтому не стоит пытаться лечиться самостоятельно. Раннее обращение к врачу помогает своевременно пройти обследование, избежать проблем, приостановить заболевание с помощью диеты.
vrbiz.ru
ПИЩЕВОД — хирургия ПИЩЕВОДА
Хирургия пищевода
Анатомия пищевода
Пищевод — это часть желудочно-кишечного тракта между глоткой и желудком. Пищевод представляет собой сплющенную в переднезаднем направлении полую мышечную трубку, по которой пища из глотки поступает в желудок.
Стенка пищевода состоит из слизистой оболочки, подслизистого слоя, мышечной оболочки и адвентициальной оболочки. Брюшной отдел пищевода покрыт серозной оболочкой. Мышечная оболочка состоит из двух слоев: наружного продольного и внутреннего циркулярного.
Пищевод принято делить на три отдела: шейный, грудной, брюшной). Длина пищевода у взрослого человека составляет в около 25 см.
Шейный отдел пищевода имеет протяженность 5-6см. Справа и слева от пищевода расположены доли щитовидной железы.
Грудной отдел пищевода имеет протяженность 17-19 см.
Брюшной отдел в длину от 2 до 4 см. В зоне пищеводно-желудочного перехода просвет пищевода закрыт и открывается только при прохождении пищи.
Необходимо отметить две особенности лимфатической системы пищевода:
- Первая — крупные лимфатические коллекторы расположены продольно вдоль всего пищевода в подслизистом слое.
- Вторая — нередко отводящие лимфатические сосуды, минуя регионарные лимфатические узлы, впадают в левые желудочные или паракардиальные лимфатические узлы, либо — непосредственно в грудной лимфатический проток.
Наиболее часто при резекции грудного отдела пищевода хирург вынужденно контактирует с грудным протоком, что сопряжено с риском ранения как основного ствола, так и впадающих в него ветвей. Это требует перевязки протока на протяжении выше и ниже места ранения.
Актуальные болезни пищевода
Наиболее частыми патологиями пищевода являются следующие заболевания и синдромы:
Гастроэзофагеальная рефлюксная болезнь или (ГЭРБ) — хроническое рецидивирующее заболевание пищевода, вызываемое самопроизвольным, регулярно повторяющимся забросом в пищевод желудочного и кишечного содержимого, что приводит к поражению нижнего отдела пищевода.
Синдром Барретта (пищевод Барретта — Barrett’s syndrome, CELLO, ) — одно из серьёзных осложнений ГЭРБ. Синдром Барретта – это состояние пищевода, при котором в эпителиальной выстилке слизистой оболочки пищевода обнаруживается нехарактерный для нормы цилиндрический эпителий вместо плоского многослойного. Метаплазия клеток нижней части пищевода рассматривается, как состояние, вызванное хроническим кислотным повреждением, эзофагит, и не является очерченным заболеванием. Пищевод Барретта обнаруживается примерно у 10 % пациентов, обратившихся по поводу изжоги от гастроэзофагеального рефлюкса, а в общей популяции — у 1 % населения. Пищевод Барретта рассматривается, как предраковое состояние и ассоциируется с повышением риска частоты развития рака кардиоэзофагеальной зоны, аденокарциномы нижней трети пищевода (рака пищевода). Современная технология RFA – радиочастотная абляция (radiofrequency ablation) слизистой пищевода позволяет эффективно излечивать синдром Барретта.
Рак пищевода – это крайне опасное онкологическое заболевание пищевода. Рак пищевода является самым частым из заболеваний этого органа — составляя 80–90 % всех заболеваний пищевода. В структуре заболеваемости злокачественными опухолями рак пищевода занимает 6-е место в мире. Показатели смертности от рака пищевода близки к показателям заболеваемости в связи с исключительно неблагоприятным прогнозом заболевания. 5-летняя популяционная выживаемость больных раком пищевода колеблется от 5% в Европе до 10% в США и не имеет тенденции к улучшению. Рак пищевода сложно диагностировать и более 80% пациентов обращаются за медицинской помощью на III-IV стадии заболевания. Для успешного лечения огромное значение имеют программы ранней диагностики рака пищевода.
(495) 506-61-01 — где лучше оперировать пищевод
ЗАПРОС в КЛИНИКУ
www.rusmedserv.com
