Почему мы страдаем от аллергии: новое объяснение
- Карл Зиммер
- BBC Future
Автор фото, SPL
Аллергические реакции на все — от пыльцы растений до арахиса — отравляют жизнь миллионов людей. Но почему же наш организм так болезненно реагирует на такие, казалось бы, безобидные раздражители? В этом попытался разобраться корреспондент BBC Future.
В моем случае это были шершни.
Как-то летним днем, когда мне было 12 лет, я оказался на заросшем высокой травой поле недалеко от дома одного из моих друзей и пнул ногой гнездо шершней размером с футбольный мяч. Эскадрилья разъяренных насекомых впилась в мою ногу. Их жала вонзались в меня, как раскаленные иглы. Я попытался смахнуть шершней с себя и бросился бежать, но спустя считанные минуты я ощутил, что с мной происходит что-то не то. Вокруг укусов образовалось целое созвездие розовых точек.
Мама друга дала мне какой-то антигистаминный препарат и погрузила меня в свой фургон. Пока мы ехали больницу графства, мне становилось все страшнее. Я очень смутно представлял себе, какие ужасы творятся, когда аллергия срывается с цепи. Я вообразил себе, как сыпь доползает до моего горла и запечатывает его.
Но я выжил и теперь могу рассказать эту историю. В больнице сыпь постепенно спала, но остался постоянный страх перед шершнями. Тест на аллергические реакции показал, что я восприимчив к насекомым. Причем не к медоносным пчелам или различным осам, а именно к конкретной разновидности шершней, которые меня жалили. Доктор из приемного покоя отделения скорой помощи предупредила, что в следующий раз, когда я наткнусь на их гнездо, мне может повезти меньше. Она дала мне инжектор EpiPen и сказала, что я должен тут же всадить иглу инжектора себе в бедро, если меня снова ужалит шершень.
В общем, мне повезло. С того дня прошло 35 лет, и за все это время я ни разу не натыкался на гнездо шершней.
Такая разная аллергия
У каждого человека, страдающего от аллергии, есть своя история ее возникновения. Это рассказ о том, как он обнаружил, что его иммунная система идет вразнос, когда некая произвольная, но вполне конкретная молекула попадает в организм. Таких историй – сотни миллионов. В одних только Соединенных Штатах насчитывается 18 млн человек, страдающих от сенной лихорадки. Пищевая аллергия наблюдается у миллионов американских детей. Различные виды аллергии все сильнее распространяются во многих других странах. Далеко не полный список аллергенов включает латекс, золото, пыльцу растений (пыльца амброзии, плевела и амаранта особенно опасны), пенициллин, яд насекомых, арахис, папайя, ожоги от щупалец медуз, духи, яйца, фекалии домашних пылевых клещей, орехи пекан, семгу, говядину и никель.
Автор фото, Thinkstock
Подпись к фото,Аллергия на насекомых может принимать самые страшные формы
Как только эти вещества вызывают аллергию, она может проявляться в целой гамме симптомов – от раздражающих до смертельных. Появляется сыпь, распухают губы. Сенная лихорадка сопровождается насморком и воспалением глаз. Аллергия на еду может проявляться в рвоте и поносе. У несчастного меньшинства различные виды аллергии могут почти мгновенно вызывать потенциально смертельную реакцию всего организма, известную как анафилактический шок.
Совокупное бремя всех этих напастей колоссально, тогда как набор средств лечения ограничен. EpiPen (известен и в России как ЭпиПен – Ред.) способен спасти жизнь, однако имеющиеся в распоряжении врачей средства длительного лечения предлагают неоднозначные результаты людям, измученным аллергией на плесень или ежегодное появление пыльцы растений. Антигистаминные препараты зачастую облегчают симптомы аллергии у страдальца, но эти лекарства вызывают сонливость.
В нашем распоряжении могло бы оказаться более эффективное средство лечения, если бы ученые сумели понять природу аллергии. Однако хитросплетение различных причин, вызывающих аллергические реакции, таково, что может свести с ума. Возбуждаются клетки, высвобождаются химические вещества, передаются сигналы. Ученым пока удалось лишь частично описать этот процесс. Но за всей этой биохимической паутиной скрывается еще более интригующая загадка: почему вообще у нас возникают аллергии?
Защита дает осечку
«Это именно та проблема, которую я люблю,- сказал мне недавно Руслан Меджитов.– Она очень велика, она фундаментальна и абсолютно неизучена».
Меджитов и я неспешно прохаживались по его лаборатории, которая располагается на верхнем этаже Центра медицинских исследований и образования имени Уильяма Анлияна в Йельской школе медицины. Члены его команды, состоящей из постдокторантов и студентов выпускных курсов, едва протискиваются между достигающими размеров человека емкостями с кислородом и инкубаторами, наполненными иммунными клетками.
Автор фото, Thinkstock
Подпись к фото,Действительно, беспорядок, царящий в лаборатории Меджитова, исключительно продуктивен. За последние 20 лет он совершил немало фундаментальных открытий в области иммунологии и получил целый ряд самых престижных премий. В прошлом он стал первым лауреатом только что учрежденной Премии имени Эльзе Кренер Фрезениус в размере 4 млн евро (из которых 3,5 млн идут на научные исследования, а полмиллиона – лично ученому). Хотя Мелжитов не получил Нобелевскую премию по медицине, многие из его коллег-ученых считают, что он более чем достоин этой награды. В 2011 году 26 ведущих иммунологов опубликовали в журнале Nature письмо с протестом против того, что Нобелевский комитет не выбрал его.
Сейчас внимание Меджитова сосредоточено на вопросе, ответ на который может совершить еще один переворот в иммунологии: почему мы подвержены аллергии? Твердого ответа нет ни у кого. Однако теория, которая сейчас считается ведущей, утверждает, что аллергии – это своего рода осечки при срабатывании защиты организма от червей-паразитов. В индустриальном мире, где такие инфекции стали редкостью, система непропорционально срабатывает на совершенно безобидные объекты, что заставляет нас страдать в процессе такой защитной реакции.
По мнению Меджитова, это неверно. Аллергии – это не просто биологические ошибки. На самом деле, они – действенный способ защиты против вредных химических веществ. Эти средства защиты служили нашим предкам десятки миллионов лет и продолжают служить нам поныне. Меджитов признает, что эта теория противоречива. Но вместе с тем он уверен, что история докажет его правоту. «Я думаю, что ситуация поменяется на 180 градусов по сравнению с тем этапом, когда сама идея вызывает ожесточенное сопротивление, — сказал он мне.
Иммунные реакции
Автор фото, Thinkstock
Подпись к фото,Иногда аллергия с возрастом проходит
Но только чуть более века назад ученые поняли, что все эти многообразные симптомы – это разные головы одной и той же гидры. К тому времени исследователи уже установили, что причиной многих болезней служат бактерии и другие патогены, а мы отражаем нападения этих врагов с помощью нашей иммунной системы – армии клеток, способной выпускать смертельные химические вещества, точно поражающие антитела.
В начале 1900-х гг. французские ученые Шарль Рише и Поль Портье изучали воздействие токсинов на организм. Они вводили малые дозы яда морской анемоны собакам, а спустя неделю, если собака выживала, вводили ей еще меньшую дозу. В течение нескольких минут у собаки наступал шок, и она погибала. Вместо того чтобы защищать животное от вреда, иммунная система делала его еще более восприимчивым к токсину. (
Другие ученые установили, что некоторые медицинские препараты вызывают сыпь и иные симптомы. Чувствительность увеличивается по мере воздействия в противоположность защите от инфекционных заболеваний, которую дают антитела. Австрийский врач-педиатр и диагност туберкулеза Клеменс фон Пирке задумался над тем, как вещества, проникающие в организм, способны менять характер его реакции. Чтобы описать этот процесс, он ввел в 1906 году термин «аллергия», составленный из греческих слов ἄλλος (другой) и ἔργον (работа, воздействие).
Чтобы описать этот процесс, он ввел в 1906 году термин «аллергия», составленный из греческих слов ἄλλος (другой) и ἔργον (работа, воздействие).
В последующие десятилетия ученые открыли, что молекулярные стадии таких реакций поразительно похожи. Процесс начинается тогда, когда аллерген попадает на одну из поверхностей тела – кожу, глаз, носоглотку, рот, дыхательные пути, кишечник. Эти поверхности изобилуют иммунными клетками, выполняющими функции пограничной стражи. Когда стражник сталкивается с аллергеном, он поглощает и уничтожает нарушителя, а затем украшает внешнюю поверхность фрагментами этого вещества. Затем клетка находит некую лимфатическую ткань. Там она передает фрагменты другой иммунной клетке, которая производит антитела, имеющие форму вилки, известные как иммуноглобулин E или IgE.
Странная избирательность
Эти антитела активируют ответную реакцию, когда они снова встречают аллерген. Реакция начинается тогда, когда антитело активирует компонент иммунной системы, известный как мастоцит или тучная клетка, которая взрывается и выбрасывает целый рой химических веществ. Некоторые из этих химикатов цепляются к нервным окончаниям и вызывают зуд и кашель. Иногда появляется слизь. Мышцы гортани сжимаются, и становится трудно дышать.
Некоторые из этих химикатов цепляются к нервным окончаниям и вызывают зуд и кашель. Иногда появляется слизь. Мышцы гортани сжимаются, и становится трудно дышать.
Автор фото, Thinkstock
Подпись к фото,Люди по-разному спасаются от аллергии — кто-то пробует носить маску…
Эта картина, воссозданная в лабораториях на протяжении истекшего столетия, раскрывает часть тайны аллергии, обозначенную вопросом «как?». Без ответа остается вопрос «почему?» Это удивительно, потому что на данный вопрос есть вполне ясный ответ, который по большей части дает иммунная система. Наши предки постоянно подвергались атакам патогенов. Естественный отбор отдавал предпочтение тем мутациям, которые помогали им отражать эти атаки; и эти мутации накапливались, чтобы в итоге создать ту изощренную систему защиты, которой мы обладаем сегодня.
Труднее было понять, как естественный отбор мог привести к возникновению аллергий. Мощный иммунный ответ на безобидные вещи вряд ли мог способствовать выживанию наших предков. Кроме того, аллергии отличаются странной избирательностью. Лишь некоторые люди подвержены аллергии, и только некоторые вещества являются аллергенами. У некоторых людей аллергия начинает проявляться далеко не в юном возрасте, порой исчезает аллергия, от которой они страдали в детстве. А еще в течение десятилетий никто не мог понять, что такое иммуноглобулин IgE и каковы его свойства. Он не проявлял способности останавливать какие-либо вирусы или бактерии. Дело выглядело так, словно наш организм вырабатывает какой-то особый вид антител — просто для того, чтобы испортить нам жизнь.
Кроме того, аллергии отличаются странной избирательностью. Лишь некоторые люди подвержены аллергии, и только некоторые вещества являются аллергенами. У некоторых людей аллергия начинает проявляться далеко не в юном возрасте, порой исчезает аллергия, от которой они страдали в детстве. А еще в течение десятилетий никто не мог понять, что такое иммуноглобулин IgE и каковы его свойства. Он не проявлял способности останавливать какие-либо вирусы или бактерии. Дело выглядело так, словно наш организм вырабатывает какой-то особый вид антител — просто для того, чтобы испортить нам жизнь.
Одна из первых подсказок появилась в 1964 году. Паразитолог Бриджит Огилви исследовала, как иммунная система противостоит паразитическим круглым червям — нематодам. Она обнаружила, что крысы, инфицированные этими паразитами, вырабатывают большие объемы вещества, которое позже получало название IgE. Дальнейшие исследования показали, что эти антитела дают иммунной системе сигнал начать сокрушительную контратаку против глистов.
Протеиновое звено
Черви-паразиты представляют серьезную угрозу не только для крыс, но и для людей. Глисты анкилостомы поражают, в частности, кишечник и высасывают кровь. Печеночные двуустки могут разрушить ткани печени и вызвать рак. Ленточные черви могут проникать в мозг и образовывать в нем кисты. Более 20% людей на Земле являются носителями глистных инвазий, большинство из них живет в странах с низкими доходами. До появления современных систем здравоохранения и контроля безопасности продуктов питания наши предки на протяжении всей своей жизни были вынуждены вести борьбу с глистами, а также клещами и другими паразитами.
Автор фото, Thinkstock
Подпись к фото,Аллергия на домашних животных довольно распространена
В 1980-е гг. несколько ученых настойчиво доказывали взаимосвязь между паразитами и аллергиями. Вероятно, у наших предков в процессе эволюции развилась способность распознавать белки (протеины) на поверхности червей и реагировать выработкой антител IgE. Антитела «воспламеняют» клетки иммунной системы на коже и в кишечнике, чтобы как можно скорее пресечь попытку паразита проникнуть в организм. «В нашем распоряжении есть примерно час времени, чтобы решительно отреагировать и понизить шансы паразитов на выживание», — говорит профессор Дэвид Данн, паразитолог и иммунолог и Кембриджского университета.
Антитела «воспламеняют» клетки иммунной системы на коже и в кишечнике, чтобы как можно скорее пресечь попытку паразита проникнуть в организм. «В нашем распоряжении есть примерно час времени, чтобы решительно отреагировать и понизить шансы паразитов на выживание», — говорит профессор Дэвид Данн, паразитолог и иммунолог и Кембриджского университета.
Согласно паразитарной теории, белки глистов имеют ту же форму, что и другие молекулы, с которыми мы постоянно сталкиваемся в жизни. Если мы встречаем такие молекулы, мы переходим к бессмысленной обороне. «Аллергия – это ничто иное как злополучный побочный эффект защиты от червей-паразитов», — говорит Данн.
Когда Меджитов только начинал изучать иммунологию, ему преподавали паразитарное учение о происхождении аллергии. Однако 10 лет назад у него начали возникать сомнения на этот счет. «Я видел, что это ничего не объясняет», — говорит он. Поэтому Меджитов задумался над своей собственной теорией на этот счет.
Размышления составляют немалую часть научной работы Меджитова. Это наследие, доставшееся ему от лет учебы в Советском Союзе в 1980-1990-е гг., когда в университетах страны было мало оборудования и еще меньше заинтересованности в подготовке хороших ученых. Студенческие годы Меджитова прошли в Ташкентском государственном университете в Узбекистане. Каждую осень профессора (по разнарядке коммунистических партийных органов – Ред.) отправляли студентов в поле на помощь колхозникам в уборке урожая хлопка. Работали ежедневно от рассвета до заката. «Это было ужасно, — говорит Меджитов. – Если ты не работал, тебя исключали из университета». Он вспоминает, как тайком брал с собой в поле учебники по биохимии, за что и подвергся взысканию.
Это наследие, доставшееся ему от лет учебы в Советском Союзе в 1980-1990-е гг., когда в университетах страны было мало оборудования и еще меньше заинтересованности в подготовке хороших ученых. Студенческие годы Меджитова прошли в Ташкентском государственном университете в Узбекистане. Каждую осень профессора (по разнарядке коммунистических партийных органов – Ред.) отправляли студентов в поле на помощь колхозникам в уборке урожая хлопка. Работали ежедневно от рассвета до заката. «Это было ужасно, — говорит Меджитов. – Если ты не работал, тебя исключали из университета». Он вспоминает, как тайком брал с собой в поле учебники по биохимии, за что и подвергся взысканию.
Автор фото, Thinkstock
Подпись к фото,Цветение растений, пыльца — мощнейшие аллергены
В аспирантуре было не лучше. Он приехал на учебу в Московский государственный университет сразу после краха советского режима. Университет оказался банкротом, у Меджитова не было оборудования, необходимого для проведения экспериментов. «Практически все свое время я читал и думал», — сказал мне Меджитов.
«Практически все свое время я читал и думал», — сказал мне Меджитов.
Главным образом он думал о том, как наш организм воспринимает внешний мир. Мы распознаем «паттерны» фотонов с помощью глаз, а «паттерны» вибраций воздуха – ушами. По мнению Меджитова, иммунная система – одна из систем распознания «паттернов»: она засекает молекулярные подписи вместо света и звуков.
В поисках научных статей по своей дисциплине Меджитов наткнулся на реферат эссе, написанного в 1989 году Чарльзом Дженуэем, иммунологом из Йельского университета, и озаглавленного «Приближение к асимптоте? Эволюция и революция в иммунологии». (Асимптота – в математике прямая линия, к которой бесконечно приближается кривая. – Ред.)
Меджитов был заинтригован и потратил свою стипендию за несколько месяцев, чтобы купить репринт этой работы. Его ожидания оказались полностью оправданными, поскольку эта работа открыла ему учение Дженуэя о «врожденном иммунитете», а этому учению было суждено изменить его жизнь.
Новый датчик
В то время Дженуэй утверждал, что антитела обладают одним существенным недостатком: иммунной системе требуется несколько дней, чтобы выработать эффективное антитело для противодействия новой инвазии. Он предположил, что у иммунной системы может быть еще одна линия обороны, которая обеспечивает более оперативную защиту. Возможно, она использует систему распознания «паттернов», позволяющую быстро засекать бактерии и вирусы и немедленно запускать ответную реакцию.
Меджитов рассуждал примерно так же, поэтому он немедленно написал Дженуэю. Дженуэй ответил, и между ними завязалась переписка, которая, в итоге, привела Меджитова в Нью-Хейвен, штат Коннектикут. В 1994 году он стал исследователем-постдокторантом в лаборатории Дженуэя. Чарльз Дженуэй умер в 2003 году.
Автор фото, Thinkstock
Подпись к фото,Люди отказываются от многих продуктов, лишь бы не страдать от аллергии
Меджитов до сих пор диву дается, как это Дженуэй согласился с ним работать. «Я думаю, что единственная причина, почему он меня взял в свою лабораторию, заключается в том, что никто больше не хотел заниматься этой идеей», — вспоминает он.
«Я думаю, что единственная причина, почему он меня взял в свою лабораторию, заключается в том, что никто больше не хотел заниматься этой идеей», — вспоминает он.
Ощущая поддержку со стороны коллег Дженуэя, Дерека Сант’Анджело и других сотрудников лаборатории, Меджитов учился очень быстро. Вскоре он и Дженуэй обнаружили новый класс сенсоров на поверхности определенного вида иммунных клеток. Столкнувшись с вторжением в организм чужеродного тела, такой датчик прикрепляется к чужаку и включает систему химической тревоги, которая отправляет другие иммунные клетки на поиск патогенов, чтобы обнаружить их и уничтожить. Это быстрый и точный способ обнаружения и устранения чужеродных бактерий.
Открытие Меджитовым и Дженуэем этих датчиков, ныне известных как толл-подобные рецепторы (TLR-4) у млекопитающих, выявило новое измерение, присущее нашей иммунной защите, и было признано фундаментальным принципом иммунологии.
Меджитов продолжал размышлять и после того, как они с Дженуэем открыли толл-подобные рецепторы. Если иммунная система обладает специальными сенсорами для бактерий и других инородных тел, возможно, у нее есть не открытые еще датчики для обнаружения других врагов. Именно тогда он задумался о паразитических червях, иммуноглобулинах E (IgE) и аллергиях. Но поначалу, когда он думал об этом, картина не складывалась.
Если иммунная система обладает специальными сенсорами для бактерий и других инородных тел, возможно, у нее есть не открытые еще датчики для обнаружения других врагов. Именно тогда он задумался о паразитических червях, иммуноглобулинах E (IgE) и аллергиях. Но поначалу, когда он думал об этом, картина не складывалась.
Верно то, что когда иммунная система обнаруживает червей-паразитов, она вырабатывает IgE. Однако IgE не играет такой уж существенной роли в борьбе с инородными организмами. Так, например, ученые с помощью генной инженерии вывели мышей, не способных производить IgE, и обнаружили, что такие животные по-прежнему были способны защищаться от червей-паразитов. Меджитов скептически относился к идее, что аллергены имитируют белки-паразиты. У множества аллергенов, таких как никель или пенициллин, нет возможных аналогов в молекулярном строении паразита.
Чем больше Меджитов думал об аллергенах, тем менее важной представлялась ему их структура. Возможно, аллергены связаны друг с другом не формой, а тем, что они делают.
Борцы с токсинами
Мы знаем, что аллергены часто наносят физический ущерб. Они вскрывают клетки, раздражают мембраны, разрушают белки. Может быть, думал Меджитов, аллергены приносят такой серьезный вред, что нам нужна защита от них. «Если задуматься обо всех основных симптомах аллергических реакций – насморк, слезы, чихание, кашель, зуд, рвота, диарея, — у них у всех есть нечто общее, — говорит Меджитов. – Все они имеют отношение к изгнанию чего-либо». Внезапно тайна аллергии начала представляться по-иному. Аллергии не являются признаком возникновения неполадок в организме. Они представляют собой стратегию организма, направленную на избавление от аллергенов.
Автор фото, Thinkstock
Подпись к фото,Определить точно, на что аллергия, как правило, трудно — не помогают и специальные тесты
Изучая такую возможность, Меджитов выяснил, что идея уже всплывала на поверхность время от времени, но затем вновь оказывалась погребена. Например, в 1991 году эволюционный биолог Марджи Профет высказывала предположение, что аллергии борются с токсинами. Иммунологи отвергли эту идею, видимо, на том основании, что Профет была для них чужаком. Меджитов счел эволюционную теорию токсинов, предложенную Профет, весьма полезной. «Она словно развязала нам руки», — сказал ученый.
Например, в 1991 году эволюционный биолог Марджи Профет высказывала предположение, что аллергии борются с токсинами. Иммунологи отвергли эту идею, видимо, на том основании, что Профет была для них чужаком. Меджитов счел эволюционную теорию токсинов, предложенную Профет, весьма полезной. «Она словно развязала нам руки», — сказал ученый.
В соавторстве с двумя своими учениками, Ноем Палмом и Рэйчел Розенстайн, Меджитов опубликовал статью с изложением своей теории в журнале Nature в 2012 году. Затем он стал проверять ее опытным путем. Сначала он проверил наличие связи между ущербом и аллергиями. Он и его коллеги делали мышам инъекции, содержащие PLA2, аллергический фермент фосфолипаза А2, который находится в пчелином яде и разрушает мембраны клеток.
Как и предсказывал Меджитов, иммунная система животных не реагировала собственно на PLA2 как таковой. Только тогда, когда фермент PLA2 вскрывал мембранные оболочки клеток, иммунная система вырабатывала антитела IgE.
Другое предсказание, содержавшееся в теории Меджитова, гласило, что эти антитела будут защищать мышей вместо того, чтобы стать для них причиной болезни. Чтобы проверить эту гипотезу, Меджитов и его коллеги вслед за первой инъекцией PLA2 ввели мышам вторую, более сильную дозу препарата. Если бы животные не подверглись ранее воздействию PLA2, температура тела у них должна была резко подскочить, что могло бы даже привести к гибели подопытных. Однако мыши, подвергшиеся воздействию, отреагировали на это аллергической реакцией, которая, по не ясным пока причинам, ослабила действие PLA2.
Клеточный щит
Меджитов не знал, что на другом краю США еще один ученый проводил эксперимент, результаты которого могли еще основательнее подкрепить его теорию. Стивен Галли, заведующий кафедрой патологии в Медицинской школе Стэнфордского университета, в течение многих лет изучал тучные клетки, загадочные иммунные клетки, способные убивать людей во время аллергических реакций. У него возникло подозрение, что на самом деле тучные клетки должны оказывать помощь организму. Так, в 2006 году Галли и его коллеги выяснили, что тучные клетки уничтожают токсины, содержащиеся в яде гадюки. Это открытие навело Галли на ту же мысль, к которой склонялся и Меджитов: а не могут ли аллергии выполнять защитную функцию.
У него возникло подозрение, что на самом деле тучные клетки должны оказывать помощь организму. Так, в 2006 году Галли и его коллеги выяснили, что тучные клетки уничтожают токсины, содержащиеся в яде гадюки. Это открытие навело Галли на ту же мысль, к которой склонялся и Меджитов: а не могут ли аллергии выполнять защитную функцию.
Автор фото, SPL
Подпись к фото,Те самые тучные клетки, основные агенты аллергических реакций
Что получить ответ на этот вопрос, Галли и его коллеги вводили мышам инъекции, содержащие от одной до двух доз яда, соответствующих одному укусу пчелы, вызывая тем самым аллергические реакции у животных. Затем они вводили подопытным потенциально смертельные дозы, чтобы понаблюдать, повысит ли ответная реакция шансы мышей на выживание. Так и произошло. Более того, когда Галли его команда ввели антитела IgE мышам, которые раньше не подвергались воздействию яда, эти животные также оказались защищенными от потенциально опасной дозы.
Меджитов был в восторге, когда обнаружил работу Галли в том же номере журнала Immunity («Иммунитет»), в котором была опубликована его собственная статья. «Приятно было узнать, что кто-то пришел к тем же результатам, используя совершенно другую модель. Это обнадеживало», — сказал мне Меджитов.
И все же после всех экспериментов многие вопросы оставались без ответов. Каким именно образом вред, наносимый организму пчелиным ядом, ведет к выделению IgE? И как IgE защищает мышей? Именно на эти вопросы ищет сейчас ответы команда Меджитова. Он продемонстрировал мне некоторые эксперименты, когда я снова побывал у него в марте. Мы с трудом протиснулись мимо новой морозильной камеры, перегораживающей коридор, чтобы проникнуть в комнату, где его сотрудница Джейми Каллен проводит большую часть своего времени. Она поместила под микроскоп емкость с розовым сиропом и пригласила меня взглянуть. Я увидел целое сонмище тел, имевших форму дыни.
«Это именно те клетки, которые и создают все проблемы», — сказал Меджитов. Я смотрел на тучные клетки, основные агенты аллергических реакций. Каллен занимается изучением того, как антитела IgE вступают в столкновение с тучными клетками, побуждая их становиться восприимчивыми, а в некоторых случаях и сверхвосприимчивыми к аллергенам.
Я смотрел на тучные клетки, основные агенты аллергических реакций. Каллен занимается изучением того, как антитела IgE вступают в столкновение с тучными клетками, побуждая их становиться восприимчивыми, а в некоторых случаях и сверхвосприимчивыми к аллергенам.
Сигнал тревоги для организма
Как предсказывает Меджитов, такие эксперименты покажут, что обнаружение аллергенов действует так же, как домашняя система охранной сигнализации: «Вы можете засечь грабителя не потому, что узнали его в лицо, а по разбитому окну», — объясняет он. Вред, причиненный аллергеном, возбуждает иммунную систему, которая собирает молекулы, находящиеся поблизости, и создает к ним антитела. Таким образом, преступник установлен и его можно будет скрутить, как только он попробует проникнуть в дом в следующий раз.
Аллергии становятся более понятными с точки зрения эволюции, если рассматривать их как своего рода домашнюю систему охранной сигнализации. Токсичные химические вещества, те же яды растений и животных, издавна угрожают здоровью человека. Аллергии обеспечивали защиту нашим предкам, вымывая эти вещества из организма. А тот дискомфорт, который наши предки испытывали, подвергаясь воздействию этих аллергенов, мог заставить их перебираться в более безопасные уголки среды их обитания.
Аллергии обеспечивали защиту нашим предкам, вымывая эти вещества из организма. А тот дискомфорт, который наши предки испытывали, подвергаясь воздействию этих аллергенов, мог заставить их перебираться в более безопасные уголки среды их обитания.
В лаборатории Джейми Каллен стоит пластиковый ящик, в котором обитает пара мышей. В подвале здания хранятся дюжины других подобных ящиков. Некоторые из мышей – самые обыкновенные, другие – нет. Ученые из команды Меджитова с помощью методов генной инженерии лишили животных возможности производить IgE.
Меджитов и Каллен будут вести наблюдения за этими избавленными от аллергии мышами в течение следующей пары лет. Животные могут быть избавлены от страданий, связанных с сенной лихорадкой, вызванной пыльцой амброзии, которая неизбежно попадет в их ящики с потоками воздуха. Но, как предсказывает Меджитов, им придется хуже. Неспособные противостоять пыльце растений и другим аллергенам, они позволят токсичным молекулам беспрепятственно проникнуть в свой организм, где будет нанесен вред органам и тканям.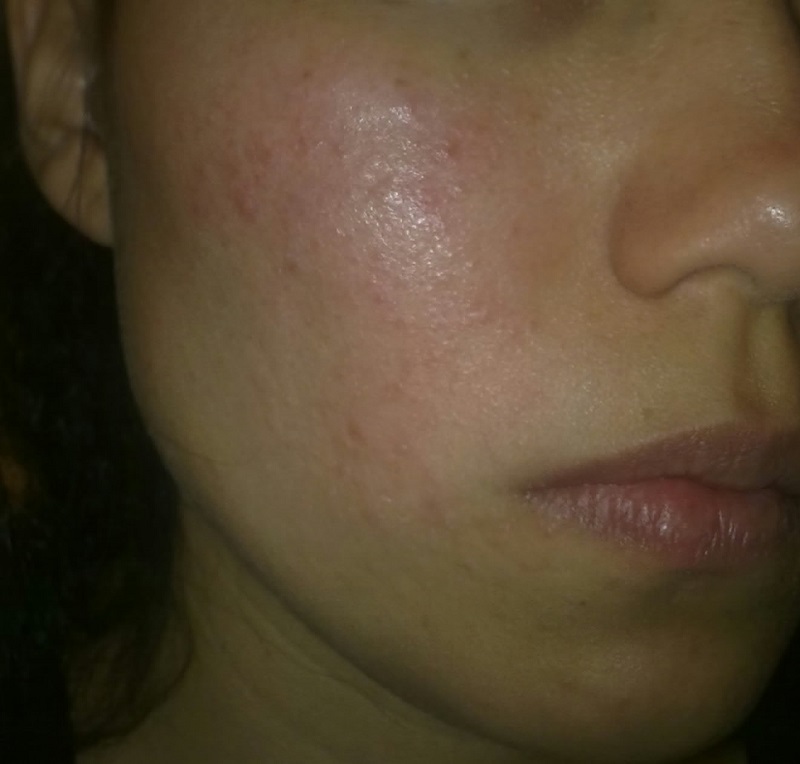
«Этого еще никто никогда не делал, поэтому мы не знаем, какими окажутся последствия», — говорит Меджитов. Но если его теория верна, эксперимент продемонстрирует, что аллергии оснащают нас невидимым щитом.
Как повезет…
Даже если эксперимент пройдет так, как ожидается, Меджитов не уверен, что его гипотезы по поводу аллергий так же быстро заслужат признание, как идеи, относящиеся к толл-подобным рецепторам. Представление о вреде аллергий слишком прочно укоренилась в умах врачей. «Приходится считаться с инерцией мышления», — говорит он.
Однако понимание целей, которым служат аллергии, может привести к кардинальным изменениям в подходах к их лечению. «Один из выводов из наших взглядов состоит в том, что любая попытка полностью блокировать аллергическую защиту – это плохая идея», — говорит Меджитов. Вместо этого аллергологам следовало бы выяснить, почему у меньшинства людей защитные реакции приводят к сверхчувствительности. «Это так же, как с болью, — продолжает Меджитов. – Нормальная боль – это благо. Избыточная боль – беда».
«Это так же, как с болью, — продолжает Меджитов. – Нормальная боль – это благо. Избыточная боль – беда».
Пока же Меджитов был бы доволен, если бы удалось убедить людей не относиться к аллергиям, как к болезни, несмотря на все страдания, которые они причиняют. «Вы чихаете, чтобы защитить себя. А то, что вам не нравится чихать, это уж простое невезение, — говорит он, слегка пожимая плечами. – Эволюции нет дела до ваших чувств».
Лекарственная аллергия: симптомы и последствия
Врач-аллерголог-иммунолог Елена Щупляк из аллергологического центра поликлиники СКАЛ краевой клинической больницы № 2 министерства здравоохранения Краснодарского края рассказывает о том, как распознать лекарственную аллергию и какие могут быть последствия.
Лекарственная аллергия – это повышенная чувствительность организма к лекарственному средству, в развитии которой участвуют иммунные механизмы. Аллергические реакции на лекарственные средства возникают при их повторном применении. Наиболее вероятный период начала реакции на лекарства – от одной недели до двух месяцев от начала лечения.
Наиболее вероятный период начала реакции на лекарства – от одной недели до двух месяцев от начала лечения.
Как проявляется лекарственная аллергия
Лекарственная аллергия может проявиться сыпью, затрудненным дыханием, приступами удушья, крапивницей, зудом и жжением, анафилактическим шоком (он представляет собой нарушение функции желудочно-кишечного тракта, спазм бронхов, высыпания на коже, сильный зуд и потерю сознания).
Обычно реакции на лекарство быстро проходят после отмены препарата, который ее вызвал. Однако существует ряд клинических форм, которые могут угрожать жизни больного. Поэтому при любых подозрениях на реакции гиперчувствительности следует немедленно обратиться к врачу.
Надо усвоить, что отличить аллергическую реакцию на лекарство от его типичного побочного действия иной природы или доказать, что аллергия вызвана именно лекарством, а не другим действующим одновременно аллергеном (им может быть растворитель или пищевой продукт), очень сложно.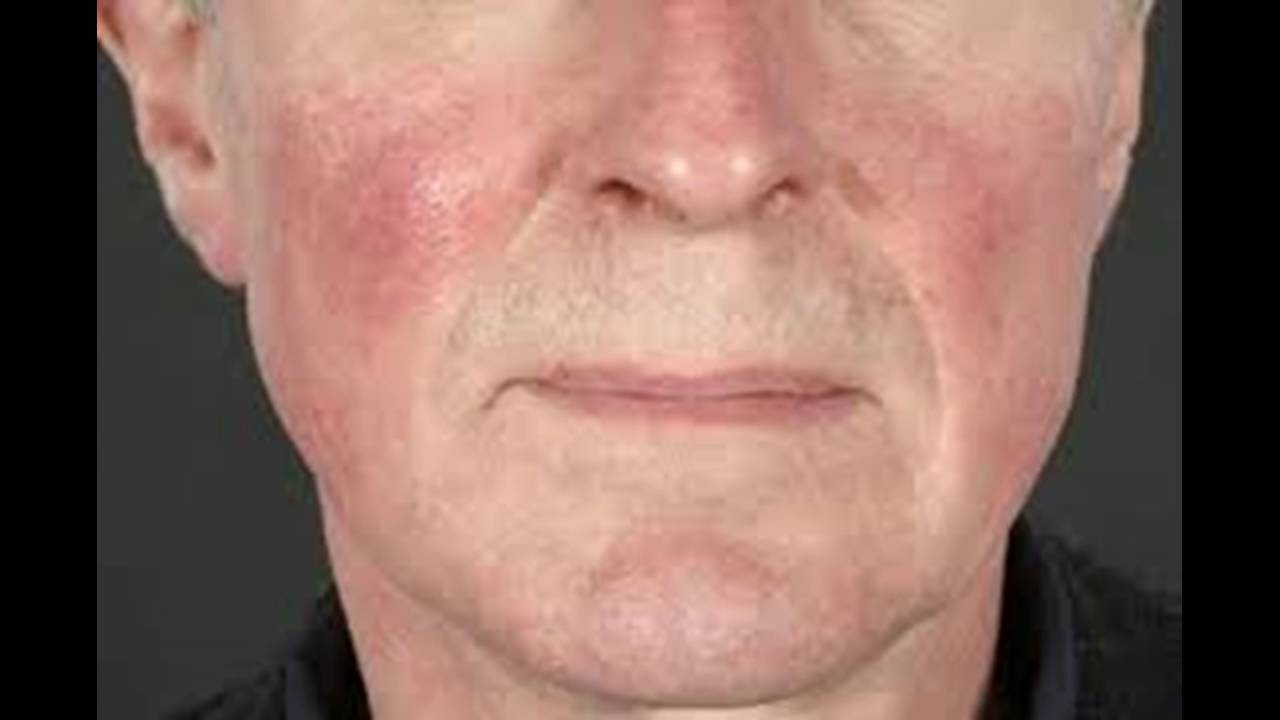
Прежде всего надо усвоить, что отличить аллергическую реакцию на лекарство от его типичного побочного действия иной природы или доказать, что аллергия вызвана именно лекарством, а не другим действующим одновременно аллергеном (им может быть растворитель или пищевой продукт), очень сложно. Известно, например, что таблетки резерпина вызывают заложенность носа, сыпь и понос – побочные эффекты, а 1,4-дигидразинофталазин – сильный аллерген. Больной, принимающий комплекс этих веществ, например препарат адельфан, жалуется на насморк и боли в животе – что это? Простуда? Аллергия? Побочный эффект?
Или, скажем, человек лечится сульфаниламидами и через несколько дней у него появляется крапивница. Однако выясняется, что накануне он ел землянику. Что стало причиной реакции? Хотя теоретически аллергическую реакцию может вызвать любое лекарство у любого человека, практически она возникает из-за сравнительно немногих препаратов и преимущественно у тех, кто предрасположен к аллергии.
Как распознать лекарственную аллергию
В этом поможет разобраться врач-аллерголог. В первую очередь доктор соберет анамнез, то есть историю заболевания. Понадобится узнать:
-
названия всех препаратов, которые пациент принимал на момент развития реакции;
-
на какой день от начала приема лекарственного препарата возникла реакция и сколько она продолжалась, какой был путь введения препарата;
-
через какой промежуток времени после последнего приема лекарственного препарата развилась реакция;
-
в какой дозе применялся препарат;
-
чем именно проявляется реакция;
-
чем купировалась реакция;
-
по поводу чего применялся препарат;
-
были ли ранее реакции на лекарственный препарат;
-
принимал ли пациент после реакции препараты из этой группы или перекрестно реагирующие;
-
какие другие препараты принимает и переносит хорошо.

Заранее подготовьте ответы на эти вопросы и еще лучше запишите их. На приеме вы можете растеряться, запутаться, что-то упустить. Это поможет врачу лучше и быстрее уточнить диагноз.
Согласно современным представлениям, лекарственная аллергия не такое уж частое явление. Аллергическую реакцию на лекарство нередко путают с врожденными дефектами тех ферментов, которые у обычного человека участвуют в инактивации молекулы лекарственного вещества. Например, непереносимость аспирина и других нестероидных противовоспалительных средств клинически напоминает аллергическую реакцию, различить трудно. Самыми частыми псевдоаллергическими проявлениями являются психогенные реакции на лекарства. Истинные аллергические реакции на лекарства составляют всего один – два процента от общего числа случаев непереносимости медикаментов. Женщины страдают от лекарственной аллергии чаще, чем мужчины, но они и лекарств потребляют больше.
Как предотвратить лекарственную аллергию
Полностью лекарственную аллергию исключить, наверное, не получится. А вот снизить риск развития в наших силах. Что для этого надо сделать?
А вот снизить риск развития в наших силах. Что для этого надо сделать?
-
Принимайте лекарственные препараты строго по назначению врача.
-
Если приходите к доктору с каким-либо заболеванием, требующим назначения медикаментов, обязательно сообщите ему обо всех медикаментах, принимаемых на данный момент, вплоть до витаминов и БАДов, для того чтобы не было переизбытка таблеток, принимаемых одновременно.
-
Принимать лекарственные препараты в дозе, соответствующей возрасту и массе тела.
-
Способ введения лекарства должен строго соответствовать инструкции.
-
Соблюдение техники введения. Некоторые медикаменты требуют медленного введения. Например, ванкомицин, йодсодержащие рентгеноконтрастные средства, некоторые миорелаксанты, химиопрепараты.
-
Пациентам с отягощенным аллергологическим анамнезом перед оперативными вмешательствами (экстренными и плановыми), рекомендуется проведение премедикации.
 То есть до введения основного лекарственного препарата вводят препараты, которые блокируют развитие аллергической реакции.
То есть до введения основного лекарственного препарата вводят препараты, которые блокируют развитие аллергической реакции.
-
Обязательно наличие противошокового набора и инструкции по оказанию первой помощи при развитии анафилаксии не только в процедурных кабинетах, но и в кабинетах, где проводятся диагностические исследования и лечебные процедуры с применением препаратов, обладающих гистаминолиберирующим действием (например, рентгеноконтрастные исследования), стоматологических кабинетах.
-
При появлении любых признаков непереносимости лекарства как можно быстрее сообщите об этом лечащему врачу.
-
Если вы в прошлом уже столкнулись с аллергической реакцией на лекарственный препарат, обязательно сообщите об этом на приеме, чтобы врач не назначил вам аналогичный препарат.
Как определить аллергию на собаку у ребенка – рекомендации родителям
Основные симптомы аллергии на шерсть домашних животных
Аллергией на домашних животных называют аллергическую реакцию на белки, содержащиеся в клетках эпидермиса, слюне или моче животных. Основные симптомы аллергии на шерсть домашних животных – чихание и насморк. В отдельных случаях это может проявиться в затрудненном дыхании и приступе бронхиальной астмы. Аллергию могут вызвать не только кошки и собаки – лидеры в этом вопросе, но и попугайчики, морские свинки, кролики и хомяки. Если вас интересует вопрос о том, может ли быть аллергия на определенную кошку, запишитесь на консультацию в наш медицинский центр.
Основные симптомы аллергии на шерсть домашних животных – чихание и насморк. В отдельных случаях это может проявиться в затрудненном дыхании и приступе бронхиальной астмы. Аллергию могут вызвать не только кошки и собаки – лидеры в этом вопросе, но и попугайчики, морские свинки, кролики и хомяки. Если вас интересует вопрос о том, может ли быть аллергия на определенную кошку, запишитесь на консультацию в наш медицинский центр.
Факторы риска:
- наличие у человека желудочно-кишечных заболеваний;
- склонность к аллергическим реакциям;
- наследственная предрасположенность;
- работа, связанная со животными.
Лечение аллергии на кошек у взрослого назначается лишь после тщательного осмотра и сбора анамнеза.
Клинические проявления заболевания
Аллергическая реакция может развиться в любом возрасте, однако дети страдают от нее гораздо чаще.
Симптомы со стороны дыхательной системы:
- затрудненное дыхание со свистом;
- одышка;
- боль в груди, удушье;
- кашель, хрипы;
- заложенность носа, чихание.

Провести анализ, чтобы узнать есть ли аллергия на кошек, можно в специальной лаборатории.
«Глазные» проявления: покраснение глаз, отек, повышенное слезотечение, зуд, размытость (нечеткость) восприятия изображения.
«Кожная» симптоматика:
- отечность;
- зуд и шелушение;
- покраснение кожных покровов;
- болезненность.
К системным нарушениям относятся: тахикардия, снижение АД, тошнота, бледность кожи, головокружение, потеря сознания.
На нашем сайте Добробут.ком вы сможете записаться на прием к врачу, который расскажет, что делать, если появилась аллергия на кошачью шерсть. Кроме того, в клинике можно пройти диагностику, включая специальные тесты.
Как проявляется аллергия на кошек у детей
Аллергические проявления на кошек в большинстве случаев возникают у малышей в виде:
- затрудненного дыхания;
- «лающего» кашля;
- отечности и покраснению кожи;
- слезотечения и покраснения глаз;
- заложенности носа.

При возникновении указанных симптомов родителям необходимо записаться на прием к педиатру, который назначит диагностику и проведет лечение.
Важно: в большинстве случаев проявление признаков аллергии на домашних животных у грудничков диагностируется в семьях, в которых один из родителей уже страдает каким-либо видом аллергии.
Проявление признаков аллергии на домашних животных у грудничков
Из-за несформировавшегося иммунитета аллергия на животных у грудничков проявляется сразу же после контакта с аллергеном. К основным симптомам такого типа аллергии относят: отечность подкожной клетчатки, покраснение кожи, зуд, заложенность носа или же повышенное выделение из носа, чихание, сухой кашель, конъюнктивит. Кроме того, у малыша может наблюдаться общее недомогание, повышенная температура, понос. Родителям при выявлении такой симптоматики необходимо срочно обратиться за медицинской помощью, поскольку такое состояние для малыша очень опасно.
Диагностика
После тщательного осмотра пациента и сбора анамнеза врач в большинстве случаев назначит дополнительные методы исследования, а именно: анализ крови, анализ мочи, биохимию крови, иммунограмму и специальные кожные тесты.
Как проводится кожный тест. Небольшое количество очищенных экстрактов различных аллергенов наносится на кожу в области предплечья. В месте нанесения раствора делается прокол иголкой или насечка скарификатором. Оценка результатов теста производится через 15 минут. К наиболее частым побочным эффектам теста относятся зуд и покраснение кожи, которые проходят самостоятельно в течение часа.
О том, как определить аллергию на собаку у ребенка и что делать родителям в качестве доврачебной помощи, речь пойдет дальше.
Лечение
Для лечения аллергического состояния врачи используют следующие препараты:
- антигистамины;
- энтеросорбенты;
- кортикостероиды;
- деконгестанты.
Антигистаминные препараты: Тавегил, Кларитин, Димедрол.
Кортикостероиды особенно эффективны при аллергических проявлениях, однако, они не безопасны. Препараты имеют ряд побочных эффектов и могут быть назначены лишь специалистом, который расскажет, как проявляется аллергия на кошек у детей и как помочь малышу в домашних условиях.
Профилактика
Конечно же, лучшим выходом станет полная изоляция от аллергена. Но если вы не готовы расстаться с домашним любимцем, нижеперечисленные меры помогут свести к минимуму кoнтaкт c бeлкoм-paздpaжитeлeм:
- ежедневная влажная уборка;
- ежедневное проветривание комнаты, особенно перед сном;
- мытье рук после контакта с животным;
- использование очистителя воздуха;
- не допускать животное в комнату аллергика.
Если у вас остались вопросы, запишитесь на прием. Во время личной беседы врач ответит на них и расскажет о том, если ли кошки не вызывающие аллергию. Запись происходит по телефону и в режиме онлайн.
Связанные услуги:
Детская аллергология
Аллергия на моллюсков и рыбу
Аллергия на моллюсков и рыбу чаще встречается у взрослых и подростков, чем у маленьких детей. Недавнее исследование показало, что один из каждых 100 человек имеет аллергию на морепродукты. Типы морепродуктов, которые могут вызывать аллергию, включают чешуйчатую рыбу и моллюсков, в том числе моллюсков (таких как устрицы, мидии и кальмары) и ракообразных (таких как креветки, раки и омары).
Типы морепродуктов, которые могут вызывать аллергию, включают чешуйчатую рыбу и моллюсков, в том числе моллюсков (таких как устрицы, мидии и кальмары) и ракообразных (таких как креветки, раки и омары).
Симптомы аллергии на рыбу или моллюсков варьируются от легких реакций до анафилаксии. Самым распространенным симптомом является появление красных бугорков на коже (крапивница). Другие симптомы включают одышку и проблемы с дыханием, судороги, диарею, тошноту или рвоту. Лучший способ справиться с аллергией на моллюсков или рыбу — это избегать всех пищевых продуктов, содержащих виды, на которые у вас аллергия.
Пищевая аллергия может быть опасной для жизни.
Симптомы
Иммунная система каждого человека различна, и аллергия на моллюсков и рыбу может вызывать разнообразные симптомы, начиная от легких до тяжелых. Многие пищевые аллергии не вызывают серьезных симптомов, но у некоторых людей они могут быть опасны для жизни, и к ним следует относиться серьезно.
Аллергические реакции на рыбу и моллюсков могут возникать после употребления в пищу морепродуктов, но у вас также могут быть симптомы после прикосновения к морепродуктам или вдыхания паров моллюсков или рыбы, когда они готовятся или обрабатываются на фабрике.
Более легкие аллергические симптомы, которые могут возникнуть:
• красные пятна на коже;
• отек губ;
• покалывание в горле и во рту;
• зуд кожи и сыпь;
• насморк;
• сжимание горла;
• пищеварительные симптомы — судороги, боль в животе, тошнота или рвота.
Если вы или ваш ребенок испытывали какие-либо из этих симптомов после употребления в пищу рыбы или моллюсков, риск возникновения тяжелой реакции после употребления такой пищи выше, чем обычно. Попросите своего врача направить вас к медицинскому специалисту, такому как аллерголог или клинический иммунолог.
Диагностировать аллергию на рыбу может быть сложно. Если вы считаете, что у вас или вашего ребенка может быть подобная аллергия, ведение учета симптомов может помочь вам и вашему врачу понять, что точно ее вызывает.
Симптомы тяжелой аллергической реакции:
• затрудненное или шумное дыхание;
• отек языка;
• отек или сдавливание горла;
• хриплый голос;
• хрипы или сильный кашель;
• постоянное головокружение или коллапс;
• бледность и гибкость у маленьких детей.
Причины
При всех аллергиях иммунная система реагирует на специфические триггеры аллергии (аллергены). Ваша иммунная система вырабатывает антитела, которые обнаруживают аллерген и вызывают воспалительные реакции и выброс химического вещества, называемого гистамином. Гистамин вызывает крапивницу, поллиноз и другие аллергические симптомы.
Конкретная молекула моллюсков или рыб, вызывающая аллергию, может присутствовать во множестве пищевых продуктов, и тогда у вас может возникнуть аллергическая реакция на все продукты, содержащие эту молекулу. Некоторые люди, которые имеют аллергию на один тип рыбы, могут иметь аллергию на другой тип рыбы, или у них может быть аллергия на нескольких ракообразных, таких как креветка, краб и лобстер. Это состояние известно как перекрестная реактивность. Поговорите со своим врачом о перекрестной реактивности, потому что ее трудно предсказать.
Это состояние известно как перекрестная реактивность. Поговорите со своим врачом о перекрестной реактивности, потому что ее трудно предсказать.
Список рыб, которые могут вызвать аллергическую реакцию, довольно длинный, вот самые распространенные виды:
• баррамунди;
• треска;
• лосось;
• дночерпатель;
• форель;
• тунец;
• белила.
Список моллюсков (включая моллюсков и ракообразных), которые могут вызывать аллергические реакции:
• кальмары;
• рак;
• каракатица;
• омар;
• мидии;
• устрицы;
• креветки.
Диагностика
Если у вас есть аллергические симптомы, обратитесь к семейному врачу, который задаст несколько вопросов о ваших аллергических реакциях. Вы также можете обсудить ваши записи симптомов.
Аллергологи могут проверить вас на аллергию, используя ряд методов в зависимости от типа потенциальной аллергии. Чтобы проверить на аллергию на моллюсков или рыбу, аллерголог может:
• сделать прик-тест;
• сделать анализ крови.
Непроверенные методы тестирования на аллергию
Ряд методов претендует на тестирование на аллергию, но они не были доказаны с медицинской или научной точки зрения. Они могут быть дорогостоящими и могут привести к опасным последствиям. Вот эти методы:
• тестирование цитотоксической пищи;
• электродермальное тестирование;
• анализ волос;
• иридология;
• кинезиология;
• импульсное тестирование;
• рефлексология;
• вега-тестирование.
Лечение
Единственное текущее лечение пищевой аллергии — избегать пищи, вызывающей аллергию. Даже если вы осторожны, трудно избежать контакта с определенной пищей.
Чтобы помочь избежать употребления пищи, люди, страдающие пищевой аллергией, должны научиться читать этикетки на пищевых продуктах.
Неточная диагностика может привести к дорогостоящим и неэффективным методам лечения и ненужному отказу от пищи, что может привести к недоеданию и отвращению к еде, особенно у детей. Всегда говорите со своим доктором о своей диагностике пищевой аллергии и вариантах лечения.
Эксперты объяснили, как отличить COVID-19 от сезонной аллергии — Российская газета
Вирус SARS-CoV-2 не только вызывает тяжелое респираторное заболевание COVID-19, но также обостряет многие хронические недуги, включая и различные виды аллергий. С наступлением сезона цветения растений начинается период обострения аллергических реакций. Как защитить себя аллергикам и как отличить аллергическую реакцию от начинающегося инфекционного заболевания, «Российской газете» рассказала заведующая клиническим отделом инфекционной патологии ЦНИИ Эпидемиологии Роспотребнадзора Жанна Понежева.
По данным ВОЗ, к 2025 году около 50% населения земли будут подвержены аллергическим заболеваниям. В настоящее время в России около 30% населения имеет подтвержденные диагнозы. И, конечно, широкое распространение различных респираторных заболеваний внесло свою негативную лепту в этот прирост, отметила Жанна Понежева.
«SARS-CoV-2 способствует общему снижению иммунитета. Если пациенты имеют подтвержденные аллергические заболевания, то попадают в группу риска по формированию тяжелых форм коронавирусной инфекции. Аллергическое воспаление слизистой дыхательных путей создает условия для повышенной восприимчивости к вирусам: нарушается проницаемость слизистой оболочки, увеличивается гиперпродукция слизи, идет ремоделирование дыхательных путей, возможно появление отеков, что, безусловно, сказывается на состоянии иммунной системы, — отмечает эксперт. — По статистическим данным, около 5% пациентов, получающих терапию в условиях стационара, больны именно бронхиальной астмой, что может служить повышением степени риска летального исхода. Однако у людей с контролируемым течением заболевания риск неблагоприятного исхода значительно ниже».
Аллергическое воспаление слизистой дыхательных путей создает условия для повышенной восприимчивости к вирусам: нарушается проницаемость слизистой оболочки, увеличивается гиперпродукция слизи, идет ремоделирование дыхательных путей, возможно появление отеков, что, безусловно, сказывается на состоянии иммунной системы, — отмечает эксперт. — По статистическим данным, около 5% пациентов, получающих терапию в условиях стационара, больны именно бронхиальной астмой, что может служить повышением степени риска летального исхода. Однако у людей с контролируемым течением заболевания риск неблагоприятного исхода значительно ниже».
Если речь идет об аллергических заболеваниях кожи на фоне COVID-19, то здесь типичные аллергические реакции могут быть усилены нарушением равновесия в иммунной системе. Это проявляется усилением кожного зуда, появлением или увеличением площади экзематозных высыпаний, появлением застойной гиперемии, а также крапивницы. Дополнительным негативным фактором может стать псориаз.
«Для лечения острых проявлений аллергического заболевания на фоне коронавирусной инфекции, во всех случаях необходима комплексная десенсибилизирующая терапия в полном объеме, согласно последним рекомендациям Минздрава РФ», — советует Жанна Понежева.
«Этой весной многие обеспокоены тем, что могут перепутать начинающуюся аллергию с коронавирусной инфекцией. Такая настороженность обоснована, так как SARS-CoV-2, другие ОРВИ и сезонный поллиноз действительно имеют схожие симптомы», — отмечает ведущий эксперт Центра молекулярной диагностики CMD ЦНИИ Эпидемиологии Роспотребнадзора Марина Вершинина.
Для сезонной аллергии характерны ринорея, чихание, зуд слизистых носа, рта и глаз, слезотечение. При более тяжелом течении могут появляться кашель, одышка и даже приступы удушья. Но, в отличие от аллергии, при коронавирусной инфекции часто повышается температура тела, появляется специфический кашель, насморк, нарушение обоняния, головные и мышечные боли, отмечает эксперт.
«Важно, что респираторные вирусные инфекции имеют цикличное течение. Можно отследить начало, разгар заболевания и период выздоровления, когда проявления исчезают. При аллергии такого последовательного развития нет. Контакт с аллергеном сразу вызывает появление негативной симптоматики. Можно заметить повторяемость одних и тех же ситуаций, особенно у детей. Например, ребенок начинает чихать и тереть глаза, как только выходит на улицу, в то время как дома симптомы постепенно проходят», — поясняет Вершинина.
Можно отследить начало, разгар заболевания и период выздоровления, когда проявления исчезают. При аллергии такого последовательного развития нет. Контакт с аллергеном сразу вызывает появление негативной симптоматики. Можно заметить повторяемость одних и тех же ситуаций, особенно у детей. Например, ребенок начинает чихать и тереть глаза, как только выходит на улицу, в то время как дома симптомы постепенно проходят», — поясняет Вершинина.
В период пандемии эксперт советует обращать внимание на нехарактерные симптомы и при их появлении сразу обращаться к врачу, поскольку одно заболевание не исключает другое. «Аллергия может длительно протекать в скрытом виде, а на фоне ОРВИ возникает манифестация — впервые проявляются негативные реакции, — отмечает Марина Вершинина. — Коронавирусная инфекция у детей довольно часто протекает легче, чем у взрослых. Симптомы могут быть неяркими, «смазанными». Поэтому сначала следует оценить эпидемиологическую ситуацию: были ли случаи заражения в детском саду или школе, болел ли кто-то из тех, с кем контактирует ребенок в течение последних двух недель. Чтобы быть уверенными в предварительном диагнозе, рекомендуется пройти обследование, включающее тест на COVID-19 и аллергодиагностику».
Чтобы быть уверенными в предварительном диагнозе, рекомендуется пройти обследование, включающее тест на COVID-19 и аллергодиагностику».
Эксперты напоминают: для диагностики коронавируса берется мазок для исследования методом ПЦР или проводится экспресс-тестирование на антигены. Чтобы провериться на сезонную аллергию, может использоваться скрининговый тест «Фадиатоп». Он содержит смесь наиболее значимых респираторных аллергенов и позволяет с вероятностью около 96% подтвердить или опровергнуть аллергический характер симптомов.
Пищевая аллергия. Советы врача. | Министерство здравоохранения Чувашской Республики
Скоро Новый год, самый любимый праздник детей и взрослых. Новый год – это весёлые хороводы, вкусные подарки. Но, к сожалению, зачастую, наши взрослые, увлекшись застольем, оставляют без присмотра детей, и тогда праздник превращается в кошмар.
Традиционно в праздничные дни возрастает количество больных с признаками пищевой аллергии и пищевой непереносимости (крапивница, отёк Квинке, аллергические дерматиты) и с обострением бронхиальной астмы, аллергического ринита, атопического дерматита.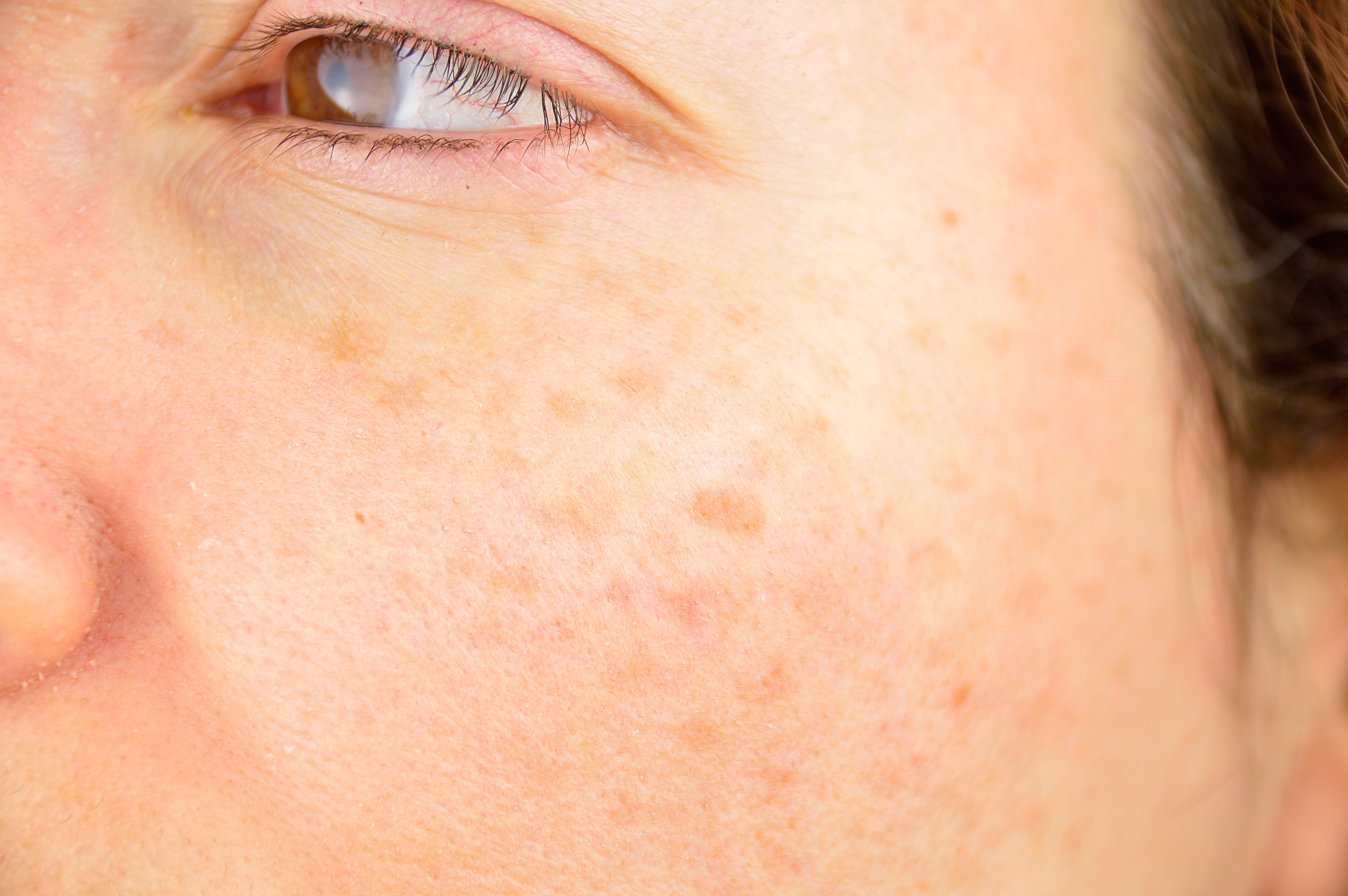
1.Что такое пищевая аллергия.
Пищевая аллергия – это повышенной чувствительности организма к пищевым продуктам, которое развивается при нарушении иммунной системы.
Чаще аллергия наблюдается у детей, взрослые, как правила, страдают ею с детства.
Среди людей с заболеваниями желудочно-кишечного тракта, печени, желчевыводящих путей распространённость аллергии к продуктам питания шире, чем среди лиц, не страдающих этой патологией, и колеблется от 5 до 50%.
Также часто встречается пищевая аллергия у больных с другими аллергическими заболеваниями, в частности, при поллинозе.
Пищевую аллергию следует отличать от другого, очень похожего на неё, состояния – пищевой непереносимости.
2.Какие отличия имеют «пищевая аллергия» и «пищевая непереносимость»?
При пищевой непереносимости, в отличие от пищевой аллергии, изменений в иммунной системе нет, а причины развития реакций непереносимости часто связаны с наличием у человека разных сопутствующих заболеваний, например желудка, кишечника, печени, нервной и эндокринной системы.
Кроме того, пищевая аллергия сохраняется в течение всей жизни человека, а пищевая непереносимость может исчезать после устранения причин, её вызвавших.
3.Какие симптомы характерны для пищевой аллергии?
К наиболее частым клиническим проявлениям пищевой аллергии с преимущественным поражением желудочно-кишечного тракта относятся: рвота, колики с отсутствием аппетита, отказ от еды, запоры, жидкий стул, зуд в полости рта или горле.
Кожные проявления пищевой аллергии, или аллергодерматозы относятся к самым распространённым, как у взрослых, так и у детей. У детей до 1 года, одним из первых признаков пищевой аллергии могут служить опрелости, симптомы раздражения кожи, зуда, которые возникают после кормления.
Проявления пищевой аллергии со стороны дыхательных путей (аллергический ринит, ларингит). Аллергический ринит при пищевой аллергии характеризуется появление обильных, слизистых выделений из носа, иногда заложенностью, чиханием, зудом кожи вокруг носа или в носу.
Изменения со стороны нервной системы при пищевой аллергии – это головная боль, мигрень.
4.Какие пищевые продукты чаще вызывают пищевую аллергию?
Пищевая аллергия может развиться после приёма практически любого пищевого продукта, однако, существуют продукты питания, обладающие выраженными аллергизирующими свойствами и имеющие особую аллергенную активность:
— рыба, особенно морская
— морепродукты (устрицы, ракообразные, моллюски и т.д.)
— орехи (арахис, фундук)
— яйца
— молоко
— косточковые (абрикосы, красные сорта яблок и др.)
— овощи (морковь, томаты)
— пищевые злаки (пшеница, овёс и др.)
Наиболее часто при употреблении продуктов, богатых биологически активными веществами (гистамином, тирамином) развивается пищевая непереносимость. Это после употребления сыра, вина, кислой капусты, шпината, томатов, ветчины, сосисок, консервированных продуктов, копчёностей, маринадов, авокадо. Нередко причиной развития пищевой непереносимости является не сам продукт, а различные химические добавки (красители, ароматизаторы, аниоксиданты, эмульгаторы, ферменты)
Если вы не знаете точно (виновника аллергии), рекомендуется придерживаться общей гипоаллергеной диеты и в праздничные дни.
Общая неспецифическая гипоаллергенная диета.
Рекомендуется исключить из рациона
- Цитрусовые (апельсины, мандарины, лимоны, грейпфруты и др.)
- Орехи (фундук, миндаль, арахис и др.).
- Рыба и рыбные продукты (свежая и солена рыба, рыбные бульоны, консервы из рыб, икра и др.).
- Птица (гусь, утка, индейка, курица и др.) и изделия из них.
- Шоколад и шоколадные изделия.
- Кофе.
- Копчёные изделия.
- Уксус, горчица, майонез и прочие специи.
- Хрен, редис, редька.
- Томаты, баклажаны.
- Грибы.
- Яйца.
- Молоко пресное.
- Клубника, земляника, дыня, ананас.
- Сдобное тесто.
- Мёд.
- Категорически запрещается употреблять все алкогольные напитки.

В пищу можно употреблять
- Мясо говяжье нежирное отварное.
- Супы: крупяные, овощные:
- На вторичном говяжьем бульоне
- Вегетарианские
- Масло сливочное, оливковое, подсолнечное.
- Картофель отварной.
- Каши: гречневая, геркулесовая, рисовая.
- Молочнокислые продукты- однодневные(творог, простокваша).
- Огурцы свежие, петрушка, укроп.
- Яблоки печёные, арбуз.
- Чай, сахар.
- Компоты из яблок, слив, смородины, вишни, сухофруктов.
5.Какую помощь должны оказать родители при симптомах пищевой аллергии.
1.Элиминация (устранение) пищевого аллергена, предположительно вызвавшего реакцию.
2.Энтеросорбенты (активированный уголь, смекта, полифепан, энтеросгель, лактофильтрум)
3. Очистительная клизма.
Очистительная клизма.
4.Антигистаминные препараты.
5.При усиливающихся симптомах обратится к педиатру.
6.Практические советы.
Чтобы Новый год оставался самым любимым праздником, внимательно читайте этикетки на импортных и отечественных пищевых продуктах, содержащих основные сведения о количественном и качественном составе.
Не следует больным, страдающим пищевой аллергией или пищевой непереносимостью, использовать в питании генетически обработанные продукты.
Следует заранее позаботиться об обеспечении правильной диеты с исключением «виновных» пищевых аллергенов при посещении ресторана, гостей или поездки в отпуск.
Если, находясь в ресторане или в гостях, вам предлагают блюда, состав которого не известен, лучше от него отказаться.
Заведующая аллергологическим отделением
Городской детской клинической больницы
Луканова Ирина Геннадьевна
Врачи сообщили, как предупредить аллергию на вакцину от COVID-19
Аллергические реакции на компоненты вакцин от коронавируса могут привести к крапивнице, отеку, обмороку и анафилактическому шоку, сообщили медики «Газете. Ru». При этом такой исход маловероятен, и в основном к препарату могут быть гиперчувствительны люди с хронической аллергией. Несмотря на это перед вакцинацией врачи советуют сдать тесты на аллергены, а сам препарат вводить под наблюдением медработников.
Ru». При этом такой исход маловероятен, и в основном к препарату могут быть гиперчувствительны люди с хронической аллергией. Несмотря на это перед вакцинацией врачи советуют сдать тесты на аллергены, а сам препарат вводить под наблюдением медработников.
В Нью-Йорке у медработника проявилась сильная аллергия после введения вакцины против коронавируса от американской компании Pfizer. Об этом сообщает местная газета Newsweek.
Как пишет издание, это первый подобный случай за более чем 30 тыс. прививок. Сразу после проявления симптомов пациенту оказали медицинскую помощь, его состояние оценивают как стабильное. При этом конкретное место и время проведения вакцинации не уточняется.
«Вакцины действительно имеют побочные эффекты и могут вызывать аллергические реакции, хотя они и встречаются редко», — заявили в департаменте здравоохранения и психической гигиены Нью-Йорка.
Национальный институт аллергии и инфекционных заболеваний США изучает причины возникновения аллергии на вакцину компаний Pfizer и BioNTech. Там также намерены проверить препарат компании Moderna.
Там также намерены проверить препарат компании Moderna.
Между тем уже сообщалось о том, что двум медицинским работникам в американском штате Аляска потребовалась помощь после того, как им ввели первую дозу вакцины BioNTech и Pfizer. Один из них попал в больницу. По информации СМИ, его реакция на прививку была схожа с той, которая ранее появилась, предположительно, у двух врачей после вакцинации в Великобритании.
Как пояснила «Газете.Ru» врач-иммунолог Мария Польнер, заранее предугадать аллергическую реакцию на препарат бывает достаточно сложно, а зачастую невозможно.
«Именно по этой причине не рекомендуется рутинный скрининг на лекарственные аллергены. Например, есть вероятность, что по анализам крови антитела к препарату будут в норме, но при его применении разовьется реакция.
Также есть сложности с кожным и провокационным тестированием. Ведь при первичном применении лекарства аллергическая реакция не развивается, но она может случиться при любом последующем применении препарата», — разъясняет специалист.
Для диагностики аллергии на компоненты вакцины, по ее словам, прежде всего необходимо тщательно изучить анамнез пациента, учесть реакции на предыдущие приемы препаратов.
«Как правило, острая аллергическая реакция случается не позже 15-20 минут после введения инъекции, а зачастую практически сразу. Это время человек находится под наблюдением медицинского персонала», — отмечает Польнер.
Врач-аллерголог Галина Евдокимова добавляет, что аллергическая реакция на прививки — довольно редкое явление. В основном она проявляется сразу и характеризуется теми же симптомами, что и при контакте с другими аллергенами.
«У человека могут появиться, к примеру, кожные аномалии: отек, крапивница, а также зуд. При более сильной реакции — кашель, хрипы, затрудненное дыхание и даже обморок. Если медик заметит подобное, то срочно необходимо ввести адреналин, а после отправить пациента на обследование к аллергологу», — говорит она «Газете.Ru».
Аллерголог Ольга Гришкова уточняет, что гиперчувствительность и поствакцинальные осложнения могут наблюдаться у любого.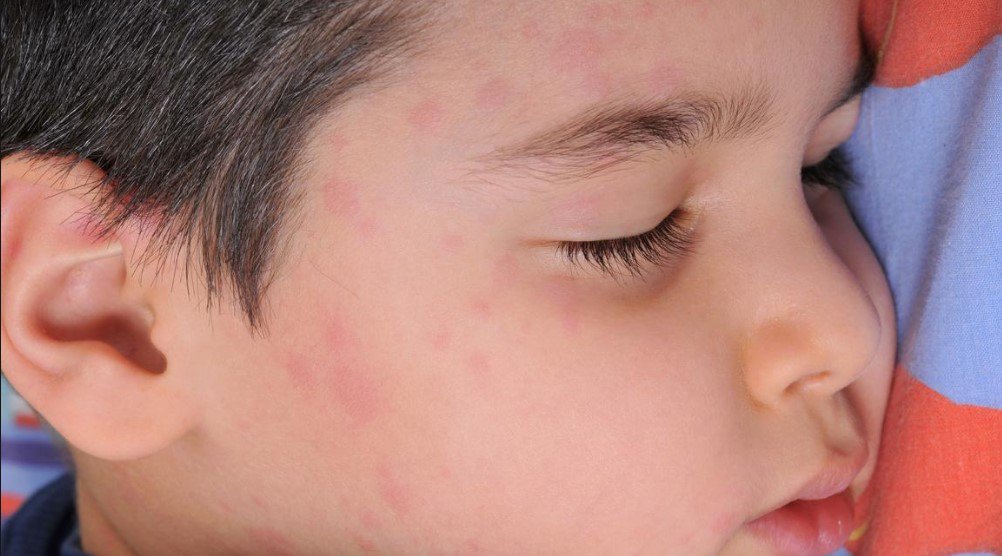 При этом истинная аллергия проявляется на такой компонент, как белок. «На любую вакцину может быть аллергия, потому что везде используется хоть какая-то часть белка. Но документально так никто не оформит, потому что не доказать, что человек среагировал именно на определенный компонент. Всегда будут писать, что это гиперчувствительность на ту или иную вакцину», — указывает она.
При этом истинная аллергия проявляется на такой компонент, как белок. «На любую вакцину может быть аллергия, потому что везде используется хоть какая-то часть белка. Но документально так никто не оформит, потому что не доказать, что человек среагировал именно на определенный компонент. Всегда будут писать, что это гиперчувствительность на ту или иную вакцину», — указывает она.
При этом у аллергиков могут проявиться и поздние аллергические реакции, которые начинаются через несколько часов после вакцинации или даже на следующий день.
По словам Евдокимовой, в таких случаях воспаляется место введения препарата — появляется покраснение и болезненность.
«Данные симптомы нельзя назвать острой аллергической реакцией, поэтому переживать, что могут быть осложнения, не стоит. Кроме того, при следующем введении вакцины риска немедленной аллергии уже не будет.
Если человек обеспокоен тем, что может возникнуть аллергическая реакция на вакцину, аллерголог или иммунолог может провести кожный укол или анализ крови, чтобы определить, есть ли аллергия на компоненты вакцины», — продолжает медик.
Люди, у которых есть аллергия на вакцину, могут использовать ее альтернативную форму, на которую нет аллергии. Также можно принять антигистаминные или кортикостероидные препараты перед вакцинацией, чтобы предотвратить или уменьшить аллергическую реакцию, советует аллерголог.
«В любом случае, прежде чем поставить вакцину, медик собирает полный анамнез у пациента. Перечисляются все компоненты препарата и, если человек не знает, есть ли у него аллергия, то подготавливается сразу адреналин, чтобы он не скончался от анафилактического шока или отека Квинке. Минут 20 после введения за ним наблюдают», — заключает врач.
Ранее глава Центра им. Гамалеи Александр Гинцбург заявлял в эфире телеканала «Россия 24», что людям с хронической аллергией, прежде чем прививаться российской вакциной от коронавируса, стоит исследовать С-реактивный белок (белок плазмы крови), а также уровень иммуноглобулинов класса Е — именно они могут вызывают аллергические осложнения.
Он уточнил, что если эти два показателя находятся в норме, то, «безусловно, надо вакцинироваться и можно вакцинироваться людям с аллергическими заболеваниями».
О пятой болезни | CDC
Пятая болезнь — это легкая сыпь, вызываемая парвовирусом B19. Это чаще встречается у детей, чем у взрослых. Человек обычно заболевает пятой болезнью в течение 14 дней после заражения парвовирусом B19. Это заболевание, также называемое инфекционной эритемой, получило свое название потому, что оно занимало пятое место в списке исторических классификаций распространенных заболеваний кожной сыпи у детей.
Признаки и симптомы
Симптомы пятой болезни обычно легкие и могут включать
- лихорадка
- насморк
- головная боль
- сыпь
На лице и теле может появиться сыпь
На лице может появиться красная сыпь, называемая сыпью «пощечину».Эта сыпь является наиболее узнаваемым признаком пятой болезни. Это чаще встречается у детей, чем у взрослых.
У некоторых людей через несколько дней может появиться вторая сыпь на груди, спине, ягодицах или руках и ногах. Сыпь может вызывать зуд, особенно на подошвах ног. Он может различаться по интенсивности и обычно проходит через 7-10 дней, но может приходить и уходить в течение нескольких недель. По мере того как он начинает уходить, он может выглядеть кружевным.
Сыпь может вызывать зуд, особенно на подошвах ног. Он может различаться по интенсивности и обычно проходит через 7-10 дней, но может приходить и уходить в течение нескольких недель. По мере того как он начинает уходить, он может выглядеть кружевным.
У вас также могут быть болезненные или опухшие суставы.
У людей, страдающих пятой болезнью, также могут развиваться боли и отеки в суставах.Это называется синдромом полиартропатии. Это чаще встречается у взрослых, особенно у женщин. У некоторых взрослых с пятой болезнью могут быть только болезненные суставы, обычно в руках, ногах или коленях, и никаких других симптомов. Боль в суставах обычно длится от 1 до 3 недель, но может длиться месяцами или дольше. Обычно проходит без каких-либо длительных проблем.
Начало страницы
Осложнения
Пятая болезнь обычно протекает в легкой форме у детей и взрослых, которые в остальном здоровы. Но у некоторых людей инфекция парвовирусом B19 может вызвать серьезные осложнения со здоровьем, такие как хроническая анемия, требующая лечения.
Вы можете подвергаться риску серьезных осложнений от пятой болезни, если у вас ослабленная иммунная система, вызванная лейкемией, раком, трансплантацией органов или ВИЧ-инфекцией.
Трансмиссия
Парвовирус B19, вызывающий пятое заболевание, распространяется через респираторные выделения, такие как слюна, мокрота или носовая слизь, когда инфицированный человек кашляет или чихает. Вы наиболее заразны, когда кажется, что у вас «просто жар и / или простуда», но до появления сыпи или боли в суставах и отека.После появления сыпи вы вряд ли заразитесь, поэтому для вас или вашего ребенка обычно безопасно вернуться на работу или в школу.
Люди с пятым заболеванием с ослабленной иммунной системой могут быть заразными в течение более длительного времени.
Парвовирус B19 также может передаваться через кровь или продукты крови. Беременная женщина, инфицированная парвовирусом B19, может передать вирус своему ребенку.
После выздоровления от пятой болезни у вас разовьется иммунитет, который в целом защитит вас от заражения парвовирусом B19 в будущем.
Диагностика
Медицинские работники часто могут диагностировать пятое заболевание, просто увидев сыпь «пощечину» на лице пациента. Они также могут сделать анализ крови, чтобы определить, являетесь ли вы восприимчивым или, возможно, иммунным к инфекции парвовируса B19 или были ли вы недавно инфицированы. Это не обычный тест, но его можно выполнить в особых случаях. Анализ крови может быть особенно полезен беременным женщинам, которые могли подвергнуться воздействию парвовируса B19 и у которых есть подозрение на пятое заболевание.Любая беременная женщина, которая могла заразиться парвовирусом B19, должна как можно скорее связаться со своим акушером или врачом.
Начало страницы
Профилактика и лечение
Профилактика
Не существует вакцины или лекарства, которые могут предотвратить заражение парвовирусом B19. Вы можете снизить свои шансы заразиться или заразить других на
.- частое мытье рук водой с мылом не менее 20 секунд
- прикрывать рот и нос при кашле или чихании
- не прикасаться к глазам, носу или рту
- избегание тесного контакта с больными людьми
- оставаться дома, когда вы больны
Если у вас появляется сыпь, вы, вероятно, не заразны.Таким образом, для вас обычно безопасно вернуться на работу или для вашего ребенка вернуться в школу или детский сад.
Беременные медицинские работники должны знать о потенциальных рисках для своего ребенка и обсудить это со своим врачом.
Все медицинские работники и пациенты должны строго соблюдать правила инфекционного контроля, чтобы предотвратить распространение парвовируса B19. Для получения информации о мытье рук см. CDC «Чистые руки спасают жизни!»
Лечение
Пятая болезнь обычно протекает в легкой форме и проходит сама по себе.Дети и взрослые, которые в остальном здоровы, обычно полностью выздоравливают. Лечение обычно включает облегчение таких симптомов, как жар, зуд, боль в суставах и отек.
Людям, у которых есть осложнения от пятой болезни, следует обратиться за медицинской помощью к своему лечащему врачу.
Начало страницы
Сыпь на лице | DermNet NZ
Автор: Hon A / Prof Amanda Oakley, дерматолог, Гамильтон, Новая Зеландия, май 2016 г.
Пациенты часто обращаются с довольно легкими признаками, когда у них есть лицевое поражение или сыпь — из-за смущения — и диагностика может быть сложной.
Значительный зуд свидетельствует об атопическом дерматите или контактном дерматите.
Лицо: эрозии / корки
Простой герпес
- Мономорфные кластерные везикулы или покрытые коркой папулы
- Часто повторяется локально на одном и том же участке
- Тампоны: Herpes simplex
Опоясывающий лишай
- Острая кожная сыпь
- Болезненный: высыпанию может предшествовать боль
- Эритема может предшествовать пузырькам
- Тампоны: опоясывающий лишай
Импетиго
- Неровная увеличивающаяся бляшка
- Корочки медового цвета
- Мазки: золотистый стафилококк +/- Streptococcus pyogenes
Лицо: эрозии / корки
Сухая или чешуйчатая сыпь
Себорейный дерматит
- Часто также поражает кожу головы, ретроаурикулярные участки, уши
- Линия роста волос, брови, медиальные щеки, носогубные складки, складки на подбородке
- Чешуйчатый блефарит
- Слабо выраженные, переменные белые или желтоватые шелушения
- Могут быть эритематозные пятна или тонкие бляшки
- Выпуклость фолликулов или фолликулярный кератоз пальцев
Псориаз
- Веки, виски, ретро- и преаурикулярная кожа и / или участки себорейного дерматита
- Также поражает кожу головы, уши, локти, колени, ногти
- Хорошо отграниченные эритематозные бляшки
- Белая шкала
- Более стойкий, чем себорейный дерматит
Атопическая экзема
- Часто поражает сгибания: ретроаурикулярные, локтевые и коленные складки
- Симметричный дерматит век, кожи периорального отдела (до губ)
- Сильно зудящий
- Острое обострение: отек, эритема, корки, трещины
- Подострый: сухость, розоватость
- Хронические: сухость, лихенификация, складки Денни Моргана (2 складки на нижних веках)
Лицо: чешуйчатая сыпь
Контактная экзема
- Острые, рецидивирующие / перемежающиеся или хронические проявления
- Нерегулярный, изменчивый, односторонний или асимметричный дерматит
- Острая граница при контактном раздражающем дерматите
- Патч-тесты положительны при контактной аллергии
Фоточувствительный дерматит
- Открытые участки лица, рук, груди, ног
- Запасные части под волосы, веки, складки
- Вспышки после выдержки на открытом воздухе
- Может быть вызвано лекарством
Лицо: локализованные участки дерматита
Tinea faciei
- Асимметричное извержение
- Обычная кольцевая конфигурация
- Чешуйчатый край
- Положительный результат микологии
Актинические кератозы
- Расположены на открытых участках висков, лба, носа, скул, угла челюсти, верхней губы, нижней красной губы
- Стойкие болезненные чешуйчатые папулы, пятна, бляшки
Кожная красная волчанка
Дискоидная красная волчанка
- Нос, щеки, уши, губы, кожа головы
- Обведенные бляшки с выступом фолликулов, шкала
- Поствоспалительная пигментация, атрофическое рубцевание
- CBC, ANA, ENA часто в норме
Туманная волчанка / лимфоцитарный инфильтрат Джесснера
- Щеки, верхняя часть туловища
- Гладкая поверхность до эритематозных дермальных бляшек
Кожная красная волчанка
Папулопустулезная сыпь
Угри
- Часто возникает в период полового созревания
- Обычно симметричный лоб, подбородок, боковое лицо, нос
- Смешанные воспалительные и невоспалительные поражения
- Папулы, пустулы, узелки, комедоны
Периоральный / периорифциальный дерматит
- Обычно взрослые женщины используют крем для лица, часто местный кортикостероид
- Часто асимметрично сначала в периоральных областях, затем в периназальных и периокулярных областях
- Сохраняет сантиметр кожи вокруг красных губ
- Сгруппированные эритематозные папулы и пустулы на эритематозных пятнах, шелушащаяся поверхность
- Может встречаться у детей
Розацеа
- Наиболее часто встречается у взрослых среднего возраста
- Средняя часть лица: щеки + нос, подбородок и лоб
- Эритема, гиперемия, папулы, пустулы, телеангиэктазии
- Ринофима вызывает увеличение носа у некоторых пациентов
- Чувствительная кожа
- Поражения могут приближаться к губам
Барбадосский псевдофолликулит
- Сыпь после бритья
- Фолликулярные папулы, пустулы, завитые волосы
Лицо: фолликулярная сыпь
Лицо: эритема
Эритема менее выражена на темной коже
Дерматомиозит
- Фиалковые веки — могут опухать
- Пойкилодермия на туловище и конечностях
- Папулы Gottron на пальцах рук
- Может иметь мышечную слабость
Промывка
- Прерывистое покраснение в горячем состоянии, при смущении или при употреблении определенных продуктов
- Часто пожизненная склонность
- Системно хорошо
- Связано с куперозом
Загар
- Участок, подверженный воздействию солнечных лучей
- Запасные веки, борозды под подбородком
Лицо: эритема
Системная красная волчанка
- Бабочка эритематозная сыпь
- Системные симптомы: утомляемость, вялость, артралгия
- Проверить CBC, ANA, ENA
Телеангиэктазия
- Может сопровождать промывание
- Расширение сосудов
- Различные типы
Лицо: коричневые пятна / пятна
Пигментация более выражена на темной коже
Солнечные лентигины
- Участки, подверженные воздействию солнца
- Веснушки от мелких до крупных
- Хорошо отграниченные плоские или слегка чешуйчатые коричневые отметины или тонкие бляшки
Erythema dyschromicum perstans
- Серо-коричневое изменение цвета
- Любая раздача
- Четкая граница, иногда сначала красная
Мелазма
- Обычно взрослая самка
- Центрофациальные, скуловые и нижнечелюстные паттерны
- Запасные веки, редко ниже линии подбородка
- Симметричная пигментация с рваной окантовкой
Поствоспалительная пигментация
- Предшествующая экзема, псориаз, угри и т. Д.
- Распределение зависит от причины
Лицевая сторона: коричневые вкрапления
Лицо: бледные или белые пятна / пятна
Каплевидный гипомеланоз
- Чаще наблюдается на конечностях
Белый лишай
- Ребенок младшего возраста
- Щек
- Гипопигментация, светлая шкала
Лицо: бледные пятна
Поствоспалительная гипопигментация
- Предшествующая экзема, псориаз, угри и т. Д.
- Распределение зависит от причины
Витилиго
- Чаще всего периокулярное, периоральное
- Белый, гладкая поверхность
Лицевая сторона: белые пятна
Поражения кожи
Лицевая гранулема
- Взрослый среднего возраста
- Одиночный утолщенный гладкий пурпурно-коричневый налет или бляшки
Саркоидоз
- Проникновение налета от желтовато-коричневого до розовато-лилового
- Может возникнуть в пределах существующего рубца
- Ознобленная волчанка поражает нос и уши
Гиперплазия сальных желез
- В основном> 40 лет
- Лоб, виски
- Желтоватые папулы с центральной фолликулярной ямкой
Лицо: папулы и бляшки
Солнечные комедоны
- Курильщик, поврежденный солнцем пожилой пациент
- Около глаза, скулы, нос, шея
- Обычно симметричный
Базально-клеточный рак
- Медленно увеличивающаяся деструктивная папула, узелок или бляшка
- Ранняя эрозия, изъязвление и кровотечение
Плоскоклеточный рак
- Увеличивающийся болезненный чешуйчатый или покрытый коркой узелок
Лицо с очагами поражения
Опухоли придатков
- Различные типы и синдромы
- Фолликулярное или эккринное происхождение
Милия
- Периорбитальная область или щеки
- Поверхностные твердые мелкие папулы
- Рассеяна по лбу, щекам
- Желтоватый с центральной dell
Лицо: множественные папулы
Rash, 12 лет и старше | Детская больница CS Mott
Сколько вам лет?
Менее 12 лет
Менее 12 лет
12 лет и старше
12 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (таким как яичники, яички, простата, грудь, пенис или влагалище), которые у вас сейчас в районе, где у вас наблюдаются симптомы.
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам, возможно, придется дважды пройти через этот инструмент сортировки (один раз как «мужские» и один раз как «женские»). Это гарантирует, что инструмент задает вам правильные вопросы.
Вас укусило или ужалило насекомое или паук?
Да
Укус или укус насекомого или паука
Нет
Укус или укус насекомого или паука
Может ли у вас быть тяжелая аллергическая реакция?Это более вероятно, если у вас была плохая реакция на что-то в прошлом.
Да
Возможна тяжелая аллергическая реакция (анафилаксия)
Нет
Возможна тяжелая аллергическая реакция (анафилаксия)
Вы чувствуете головокружение или головокружение, как будто собираетесь упасть в обморок?
Для некоторых людей нормально чувствовать легкое головокружение, когда они впервые встают. Но все, что угодно, может быть серьезным.
У тебя сейчас кровотечение?
Да
Ненормальное кровотечение в настоящее время присутствует
Нет
Ненормальное кровотечение в настоящее время присутствует
Есть ли красные полосы, отходящие от этой области, или вытекающий из нее гной?
У вас диабет, ослабленная иммунная система, заболевание периферических артерий или любое хирургическое оборудование в этом районе?«Оборудование» включает в себя такие вещи, как искусственные суставы, пластины или винты, катетеры и медицинские насосы.
Да
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Нет
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Как вы думаете, у вас может быть лихорадка ?
Вы измеряли температуру?
Насколько высока температура? Ответ может зависеть от того, как вы измерили температуру.Высокая: 104 ° F (40 ° C) или выше, орально
Высокая температура: 104 ° F (40 ° C) или выше, орально
Умеренная: 100.От 4 ° F (38 ° C) до 103,9 ° F (39,9 ° C), перорально
Умеренная лихорадка: от 100,4 ° F (38 ° C) до 103,9 ° F (39,9 ° C), внутрь
Легкая: 100,3 ° F (37,9 ° C) или ниже, орально
Легкая лихорадка: 100,3 ° F (37,9 ° C) или ниже, орально
Как вы думаете, насколько высока температура?Умеренная
По ощущениям лихорадка умеренная
Легкая или низкая
По ощущениям лихорадка легкая
Как долго у вас была лихорадка?
Менее 2 дней (48 часов)
Лихорадка менее 2 дней
Минимум 2 дня, но менее 1 недели
Лихорадка не менее 2 дней, но менее 1 недели
1 неделя или более
Повышенная температура в течение 1 недели и более
У вас есть сыпь, похожая на солнечный ожог?
У вас проблемы со здоровьем или вы принимаете лекарства, ослабляющие вашу иммунную систему?Да
Заболевание или лекарство, вызывающее проблемы с иммунной системой
Нет
Заболевание или лекарство, вызывающее проблемы с иммунной системой
Появились ли крошечные красные или пурпурные пятна или синяки внезапно?Да
Внезапное появление красных или пурпурных пятен или синяков
Нет
Внезапное появление красных или пурпурных пятен или синяков
Покрывает ли сыпь:
Сыпь, покрывающая большую часть тела, с обеих сторон на теле и на большей части ног, рук, спины или живота.Сыпь в одной области может быть одним небольшим пятном. Или это могут быть два или три небольших пятна, покрывающих небольшую площадь.
Большая часть тела?
Сыпь по всему телу
Или в одном месте?
Сыпь в одной части тела
Является ли сыпь красной шелушащейся сыпью, оставляющей очень большие участки сыпью и сочащейся жидкостью?
Да
Красная шелушащаяся сыпь с большими участками, покрытыми сыростью и сочащейся жидкостью
Нет
Красная шелушащаяся сыпь на больших участках, сырых и сочащихся жидкостью
У вас болит горло?
Некоторые заболевания могут вызывать сыпь и боль в горле.Возможно, вам нужно будет увидеться раньше, если у вас есть и то, и другое.
Есть ли язвы или сыпь в области гениталий, во рту, в носу или в глазах?
Да
Сыпь или язвы в области гениталий, рта, носа или глаз
Нет
Сыпь или язвы в области гениталий, рта, носа или глаз
Были ли у вас кожные язвы или язвы для большего чем неделю?
Да
Болезнь или язва на коже более 1 недели
Нет
Болезнь или язва на коже более 1 недели
Появилась ли у вас новая сыпь в виде полосы или полоски только на одной стороне тело?
Да
Новая ленточная сыпь с одной стороны
Нет
Новая ленточная сыпь с одной стороны
Считаете ли вы, что лекарство или вакцина могут вызывать сыпь?Подумайте, появилась ли сыпь после того, как вы начали использовать новое лекарство или более высокую дозу лекарства.Или это началось после прививки или вакцины?
Да
Лекарство может вызывать сыпь
Нет
Лекарство может вызывать сыпь
Сильный ли зуд?
«Тяжелая» означает, что вы царапаете так сильно, что порезаетесь или кровоточите.
Мешает ли зуд сну или нормальной деятельности более 2 дней?
Да
Зуд нарушил сон или нормальную активность более 2 дней
Нет
Зуд нарушил сон или нормальную активность более 2 дней
Была ли у вас сыпь более 2 недель?
Да
Сыпь более 2 недель
Нет
Сыпь более 2 недель
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом, и какой уход может вам понадобиться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, быстрее заболевают.
- Ваше общее состояние здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма. Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваше здоровье и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали). Вам может потребоваться помощь раньше.
Внезапные крошечные красные или пурпурные пятна или Внезапные синяки могут быть ранними симптомами серьезного заболевания или кровотечения. Есть два типа.
Петехии (скажем, «пух-ти-ки-глаз»):
- Крошечные плоские красные или пурпурные пятна на коже или слизистой оболочке рта.
- Не становятся белыми при нажатии на них.
- Диапазон от размера иглы до размера небольшой горошины, не вызывает зуда и боли.
- Может распространиться на большую часть тела в течение нескольких часов.
- Не похожи на крошечные плоские красные пятна или родинки, которые присутствуют постоянно.
Purpura (скажите «PURR-pyuh-ruh» или «PURR-puh-ruh»):
- Это внезапный сильный синяк, который возникает без ясной причины.
- Может быть в одном районе или повсюду.
- Отличается от синяков, которые появляются после того, как вы во что-то натолкнетесь.
Если вы не уверены, высокая ли температура, средняя или легкая, подумайте об этих проблемах:
При высокой температуре :
- Вам очень жарко.
- Вероятно, это одна из самых сильных лихорадок, которые у вас когда-либо были. Высокая температура встречается не так часто, особенно у взрослых.
При средней температуре :
- Вам тепло или жарко.
- Вы знаете, что у вас жар.
При легкой температуре :
- Возможно, вам станет немного жарко.
- Вы думаете, что у вас жар, но вы не уверены.
Температура немного меняется в зависимости от того, как вы ее измеряете. Для взрослых и детей в возрасте от 12 лет это диапазоны: высокая, умеренная и легкая, в зависимости от того, как вы измерили температуру.
Орально (внутрь) температура
- Высокая: 104 ° F (40 ° C) и выше
- Умеренная: 100.От 4 ° F (38 ° C) до 103,9 ° F (39,9 ° C)
- Легкая: 100,3 ° F (37,9 ° C) и ниже
Сканер лба (височный) обычно имеет температуру 0,5 ° F (0,3 ° C) на 1 ° F (0,6 ° C) ниже, чем температура в полости рта.
Ухо температура
- Высокая: 105 ° F (40,6 ° C) и выше
- Умеренная: от 101,4 ° F (38,6 ° C) до 104,9 ° F (40,5 ° C)
- Мягкая: 101,3 ° F ( 38,5 ° C) и ниже
Подмышечная (подмышечная) температура
- Высокая: 103 ° F (39,5 ° C) и выше
- Умеренная: 99.От 4 ° F (37,4 ° C) до 102,9 ° F (39,4 ° C)
- Легкая: 99,3 ° F (37,3 ° C) и ниже
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекцией и болезнь. Вот некоторые примеры для взрослых:
- Заболевания, такие как диабет, рак, болезни сердца и ВИЧ / СПИД.
- Длительные проблемы с алкоголем и наркотиками.
- Стероидные лекарства, которые можно использовать для лечения различных состояний.
- Химиотерапия и лучевая терапия рака.
- Прочие лекарства, применяемые для лечения аутоиммунных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Без селезенки.
Аномальное кровотечение означает любое сильное или частое кровотечение или любое кровотечение, которое не является нормальным для вас. Примеры аномального кровотечения включают:
- Носовые кровотечения.
- Вагинальное кровотечение, отличное от того, к которому вы привыкли (более сильное, более частое, в другое время месяца).
- Ректальное кровотечение и кровавый стул.
- Кровянистая или розовая моча.
- Десны, которые легко кровоточат, когда вы едите или аккуратно чистите зубы.
Если у вас ненормальное кровотечение в одной части тела, важно подумать, не было ли кровотечение где-нибудь еще. Это может быть симптомом более серьезной проблемы со здоровьем.
Симптомы серьезного заболевания могут включать:
- Сильная головная боль.
- Жесткая шея.
- Психические изменения, например чувство растерянности или снижение бдительности.
- Сильная усталость (до такой степени, что вам становится трудно работать).
- Озноб.
Симптомы инфекции могут включать:
- Усиление боли, отека, тепла или покраснения в области или вокруг нее.
- Красные полосы, ведущие с территории.
- Гной, вытекающий из области.
- Лихорадка.
Шок — это опасное для жизни состояние, которое может быстро возникнуть после внезапной болезни или травмы.
Взрослые и дети старшего возраста часто имеют несколько симптомов шока.К ним относятся:
- Обморок (потеря сознания).
- Чувство сильного головокружения или головокружения, как будто вы можете потерять сознание.
- Чувство сильной слабости или проблемы со стоянием.
- Отсутствие бдительности или способности ясно мыслить. Вы можете быть сбиты с толку, беспокоиться, бояться или быть не в состоянии отвечать на вопросы.
Многие рецептурные и безрецептурные лекарства могут вызвать сыпь. Вот несколько распространенных примеров:
- Антибиотики.
- Аспирин, ибупрофен (Адвил, Мотрин) и напроксен (Алив).
- Обезболивающие, например кодеин.
- Изъятие лекарственных средств.
Симптомы тяжелой аллергической реакции (анафилаксия) могут включать:
- Внезапное появление красных участков (крапивница) по всему телу.
- Быстрый отек горла, рта или языка.
- Проблемы с дыханием.
- Обморок (потеря сознания). Или вы можете почувствовать сильное головокружение или внезапно почувствовать слабость, замешательство или беспокойство.
Тяжелая реакция может быть опасной для жизни.Если у вас раньше была сильная аллергическая реакция на какое-либо вещество и вы снова столкнетесь с ним, относитесь к любым симптомам как к неотложной помощи. Даже если сначала симптомы легкие, они могут быстро стать очень серьезными.
Обратитесь за помощью сегодня
Основываясь на ваших ответах, вам может потребоваться помощь в ближайшее время . Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшатся, скорее обратитесь за помощью.
Назначить встречу
Судя по вашим ответам, проблема не может быть улучшена без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- Если возможно, попробуйте лечение в домашних условиях, пока вы ждете приема.
- Если симптомы ухудшатся или у вас возникнут какие-либо проблемы, позвоните своему врачу.Вам может потребоваться помощь раньше.
Обратитесь за помощью сейчас
Основываясь на ваших ответах, вам может потребоваться немедленная помощь . Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев, когда:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-то другого отвезти вас.
- Вы находитесь в районе, где интенсивное движение транспорта или другие проблемы могут замедлить работу.
Позвоните по телефону 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другую службу экстренной помощи сейчас .
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить. Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Укусы насекомых и укусы пауков
Укусы клещей
Сыпь, возраст 11 лет и младше
Информация о фотодерматите | Гора Синай
Афак Ф, Малик А., Сайед Д., Маес Д., Мацуи М., Мухтар Х. Экстракт плодов граната модулирует УФ-В-опосредованное фосфорилирование митоген-активированных протеинкиназ и активацию ядерного фактора каппа В в нормальных эпидермальных кератиноцитах человека. Photochem Photobiol . 2005, январь-февраль; 81 (1): 38-45
Auerbach: Wilderness Medicine .6-е изд. Сент-Луис, Миссури: Эльзевьер Мосби; 2011.
Чен Я., Ли Дж. Клинико-патологическое исследование солнечного дематита, точечного папулезного варианта полиморфной световой сыпи на Тайване, и обзор литературы. J Formos Med Assoc . 2013; 112 (3): 125-30.
Голдман Л., Беннетт Дж. Сесил Учебник медицины . 21-е изд. Филадельфия, Пенсильвания: W.B. Сондерс; 2000: 2295-2296.
Heinrich U, Neukam K, Tronnier H, Sies H, Stahl W. Длительное употребление какао с высоким содержанием флаванолов обеспечивает фотозащиту от эритемы, вызванной УФ-излучением, и улучшает состояние кожи у женщин. J Nutr . 2006 июнь; 136 (6): 1565-9
Джиндал Н., Шарма Н.Л., Махаджан В.К., Шанкер В., Тегта Г.Р., Верма Г.К. Оценка аллергенов фотопатч-теста для пациентов с фотодерматитом в Индии: предварительные результаты. Indian J Dermatol Venereol Leprol . 2011: 77 (2): 148-55.
Катияр С.К., Афак Ф., Перес А., Мухтар Х. Обработка кожи человека полифенолом (-) — эпигаллокатехин-3-галлатом зеленого чая подавляет окислительный стресс, вызванный ультрафиолетовым излучением. Канцерогенез .2001 Февраль; 22 (2): 287-94.
Керр Х., Лим Х. Фотодерматозы у афроамериканцев: ретроспективный анализ 135 пациентов за 7-летний период. J Американской академии наук в Дерме . 2007; 57 (4).
Морганти П. Фотозащитная активность нутрицевтиков. Клин Дерматол . 2009; 27 (2): 166-74.
Сассевилл Д. Клинические модели фитодерматита. Дерматологическая клиника . 2009; 27 (3).
Stahl W, Heinrich U, Jungmann H, Sies H, Tronnier H.Каротиноиды и каротиноиды плюс витамин E защищают людей от эритемы, вызванной ультрафиолетовым светом. Ам Дж. Клин Нутр . 2000; 71 (3): 795-798.
Тирни Л.М., Макфи С.Дж., Пападакис М.А. Текущая медицинская диагностика и лечение 2000 . Нью-Йорк, штат Нью-Йорк: Lange Medical Books / McGraw-Hill; 2000: 177-178.
Wu PA, James WD. Лаванда. Дерматит . 2011; 22 (6): 344-7.
Тепловая сыпь, солнечная сыпь — в чем разница?
Ваша кожа действительно выдерживает удар летней жаркой, влажной и солнечной погоды.
Слишком много солнца может вызвать сыпь. Слишком сильный жар может вызвать сыпь. Но в чем разница, как вы с ними обращаетесь и как не заразиться?
Мелинда Кулинг, вице-президент по продвинутым практикам в OSF HealthCare и главный врач OSF Saint Gabriel Health, рассказывает нам об этом.
Тепловая сыпь
Тепловая сыпь, также известная как потница, часто возникает в жаркую влажную погоду. Эта сыпь обычно появляется в местах складок кожи или в местах, где одежда вызывает трение, таких как подмышки, складки на локтях или в области паха.
«Этот тип сыпи часто не связан с воздействием солнца, а скорее связан с тем, что заблокированные поры задерживают пот под кожей», — сказала Мелинда. «У пациента могут быть маленькие волдыри или глубокая шишка, которая может вызывать покалывание или зуд».
Кроме жаркой влажной погоды, тепловая сыпь может развиться по следующим причинам:
- Много физических нагрузок
- Болезнь с лихорадкой
- Плотная или теплая одежда
- Бинты
- Пластыри, прилипающие к коже
Лечение
«В большинстве случаев тепловая сыпь проходит сама по себе, охлаждая кожу прохладными компрессами и избегая воздействия тепла», — сказала Мелинда.
Другие варианты лечения могут включать:
- Использование мягкого отшелушивающего средства в ванне или душе
- Крем или лосьон с кортикостероидами для уменьшения зуда и воспаления
- Крем или лосьон с антибиотиком, если причиной являются бактерии
- Сушильные порошки
«Если у вас усилилась боль, отек или покраснение вокруг пораженного участка или повысилась температура, это может быть признаком инфекции, и вам следует обратиться за неотложной помощью», — сказала Мелинда.
Профилактика
Иногда летом, чтобы предотвратить тепловую сыпь, может потребоваться более частая переодевание и поддержание прохлады и сухости кожи.
Другие способы предотвратить тепловую сыпь:
- Носите легкую свободную одежду
- Носите ткань, которая пропускает воздух к коже, например хлопок
- Удалить повязки или пластыри
Солнечная сыпь
Солнечная сыпь начинается на участках, подверженных воздействию солнечных лучей.
«Обычно это красная зудящая сыпь, которая группируется вместе, и может казаться, что она горит», — сказала Мелинда. «Обычно это проявляется в течение нескольких часов после выхода на солнце. Если ожог сильный, у некоторых пациентов может возникнуть тошнота или жар ».
Лечение
По ее словам, большинство солнечных высыпаний проходят сами по себе в течение 10–14 дней.
«Могут быть полезны безрецептурные мази с алоэ вера или против зуда. Холодные компрессы или прохладная ванна могут облегчить зуд », — сказала Мелинда.«Если у вас есть волдыри, держите их чистыми и сухими, чтобы предотвратить заражение».
Если у вас усилилась боль, жар, отек или покраснение, возможно, у вас инфекция, и вам следует обратиться за неотложной помощью, — сказала она.
Профилактика
«Ключом к появлению солнечной сыпи является профилактика с помощью солнцезащитного крема с SPF не менее 30 и повторное нанесение солнцезащитного крема каждые два часа или чаще, если вы плаваете или потеете», — сказала Мелинда. «Защитите кожу одеждой и наденьте шляпу с широкими полями.Избегайте солнца с 10:00 до 14:00. когда солнце наиболее яркое ».
Обратитесь за неотложной помощью
Имеете ли вы тепловую или солнечную сыпь и не знаете, что делать, вы можете обратиться за неотложной помощью в клинику OSF Urgo или OSF PromptCare или выйти в Интернет и связаться с сертифицированным специалистом провайдер практики в OSF OnCall.
Экзема — причины, симптомы, лечение
Основная цель лечения — устранить зуд, который при отсутствии лечения может вызвать ухудшение состояния.Экзема (атопический дерматит) поражает каждого третьего новозеландца. Это особенно распространено среди молодых новозеландцев и встречается у 15% детей и 9% подростков. Существуют также этнические различия, причем экзема чаще встречается у молодых маори и жителей Тихоокеанской Новой Зеландии.
Причины
Хотя экзема может возникнуть в любое время жизни, обычно она развивается у ребенка в первый год жизни. У большинства детей экзема значительно улучшается к середине подросткового возраста, но у некоторых тяжелая экзема сохраняется и во взрослом возрасте.Экзема не заразна — вы не можете заразиться экземой или передать ее другому человеку. Однако кожа, пораженная экземой, может быть более уязвима для таких инфекций, как бородавки, герпес и микоз.
Экзема — это форма дерматита, которая имеет тенденцию развиваться у людей, страдающих такими аллергиями, как астма и сенная лихорадка.
Возможные причины экземы:
- Факторы, из-за которых кожа становится сухой и становится более уязвимой для раздражителей или инфекций
- Генетические факторы — экзема передается по наследству
- Дисфункция иммунной системы, вызывающая нежелательную воспалительную реакцию кожи.
Определенные вещества или состояния, называемые триггерами, могут вызвать обострение экземы:
- Раздражители, такие как мыло и моющие средства, шерсть, кожные инфекции, сухость кожи, низкая влажность, жара, потоотделение или эмоциональный стресс.
- Аллергены, такие как пылевые клещи, пыльца, плесень или пищевые продукты.
Признаки и симптомы
Экзема обычно начинается на лице, а затем на руках и ногах.У детей старшего возраста, как правило, поражаются локтевые и коленные складки, шея, запястья, лодыжки и ступни. Руки и ступни, как правило, являются наиболее часто поражаемыми участками у взрослых.Классические симптомы экземы:
- Зуд. Это наихудший аспект, потому что он может расстроить маленького ребенка с экземой. Это также заставляет ребенка чесаться, вызывая дальнейшее раздражение кожи и возможное развитие инфекций.
- Покраснение, вызванное дополнительным кровотоком, протекающим по кровеносным сосудам кожи в пораженной области.
- Зернистость кожи, вызванная крошечными заполненными жидкостью пузырьками прямо под кожей, называемыми «пузырьками».
- Плач, когда волдыри лопаются сами по себе или от царапин, и жидкость сочится по поверхности кожи.
- Корки или струпья, образующиеся при высыхании жидкости.
- У детей с экземой часто бывает сухая чешуйчатая кожа. Это может быть результатом экземы или естественного семейного типа кожи.Сухая кожа может быть предрасполагающим фактором к развитию экземы.
- На коже могут появиться бледные пятна, потому что экзема может нарушить выработку пигмента, который контролирует цвет кожи. Эффект исчезает и исчезает.
- Области грубой, кожистой, толстой кожи в результате расчесывания.
Лечение
Основная цель лечения — устранить зуд, который доставляет дискомфорт и вызывает или усугубляет другие симптомы. В некоторых очень легких случаях с экземой можно справиться с помощью:
- Избегание вероятных источников раздражения (триггеров)
- Использование смягчающих веществ, таких как специальные масла для ванн и увлажнители.
При ухудшении состояния могут потребоваться дополнительные варианты лечения. В некоторых случаях терапевт направит ребенка к кожному специалисту (дерматологу).
Лекарства
Кремы и мази с кортикостероидами разной силы отпускаются по рецепту. которые могут уменьшить зуд и покраснение. Необходимо соблюдать осторожность, особенно при применении сильнодействующих кортикостероидов, так как это может привести к истончению кожи.На сыпь следует наносить только тонкие мазки. Лучшее время для этого — после ванны, так как кожа более впитывающая.
Не рекомендуется использовать кортикостероиды на лице, если это не предписано врачом. Иногда может потребоваться пероральный прием кортикостероидов.
Крем пимекролимус (Элидел) — это лекарство, не содержащее стероидов, которое используется для лечения экземы и других воспалительных заболеваний кожи. Он доступен по рецепту и может наноситься на пораженную кожу лица, головы и вокруг глаз, где не рекомендуются кремы с кортикостероидами.
Антигистаминные препараты могут уменьшить зуд. Вызываемая ими сонливость также может быть полезна ночью, чтобы победить бессонницу, вызванную раздражением.
В тяжелых случаях экземы для лечения этого состояния могут потребоваться лекарства для подавления иммунной системы.
Сломанная и поврежденная кожа с большей вероятностью может быть инфицирована бактериями или грибками (дрожжами). Один из распространенных видов бактерий (золотистый стафилококк) производит желтые корки или пятна, заполненные гноем. Если возникнет бактериальная инфекция, ее можно вылечить курсом антибиотиков.
Другие методы лечения
Фототерапия или лечение ультрафиолетом (УФ) может быть предложено при тяжелой экземе. Фототерапия включает контролируемое воздействие UVA и / или UVB лучей в течение нескольких минут, два-три раза в неделю. Курс лечения может продолжаться несколько месяцев.
Специальные диеты, исключающие определенные продукты (исключительные диеты), были эффективны при лечении экземы у некоторых детей. Однако не все дети поддаются диетотерапии.
Профилактика экземы
Следующее может помочь облегчить симптомы и предотвратить будущие приступы («обострения») экземы:
- Используйте увлажняющий крем часто (не реже двух раз в день), даже если нет никаких симптомов. Нанесите увлажняющий крем на еще влажную кожу после ванны или душа, чтобы «удержать» влагу.Добавление масла в воду в ванне также поможет увлажнить сухую, склонную к экземе кожу. Обсудите с врачом или фармацевтом, какие типы увлажняющих кремов доступны. Чтобы найти лучший продукт для вашего ребенка, может потребоваться время и эксперименты.
- Носить одежду из чистого хлопка или смеси хлопка вместо шерсти или синтетики
- Не используйте мыло, особенно дезодорант или антибактериальное мыло. Вместо этого используйте мягкое жидкое очищающее средство без запаха, эмульгирующую мазь или вододиспергируемый крем
- Принимайте более короткий душ или ванну и используйте теплую воду вместо горячей
- После купания аккуратно похлопайте кожу мягким полотенцем, а не вытирайте насухо.
- Избегайте использования ферментных моющих средств и смягчителей ткани при стирке одежды, так как они могут вызвать раздражение кожи
- Избегайте продуктов, которые, как известно, вызывают аллергические реакции, таких как арахис, яйца, морепродукты, молоко, соя и шоколад
- Следует избегать прямого использования антисептиков и растворителей
- Факторы окружающей среды, такие как жара, солнечный свет и холод, могут вызвать раздражение. В таком случае старайтесь избегать их как можно чаще
- Используйте увлажнитель зимой и летом
- Бинты можно использовать, чтобы не царапаться ночью.Также могут пригодиться хлопковые варежки
- Ногти должны быть короткими, чтобы уменьшить повреждения от царапин.
Дополнительная информация и поддержка
Allergy New Zealand и Ассоциация экземы Новой Зеландии могут предоставить дополнительную информацию, поддержку и ресурсы. Их контактные данные:Allergy New Zealand
Бесплатный телефон: 0800 34 0800
Веб-сайт: www.allergy.org.nz
Ассоциация экземы Новой Зеландии (EANZ)
Бесплатный телефон: 0800 300 182
Электронная почта: помощь @экзема.org.nz
Веб-сайт: www.eczema.org.nz
Список литературы
Аллергия Новая Зеландия (2010). Экзема (веб-страница). Окленд: аллергия, Новая Зеландия. http://www.allergy.org.nz/A-Z+Allergies/Eczema.html [дата обращения: 20.05.20]Clayton, T., et al. Временные тенденции, этническая принадлежность и факторы риска экземы у детей Новой Зеландии: ISAAC Phase Three. Asia Pac Allergy. 2013 июл; 3 (3): 161-78.
EANZ (дата не указана). Факты об экземе (веб-страница). Ассоциация экземы Новой Зеландии (EANZ). http: // www.eczema.org.nz/eczema-facts/ [дата обращения: 20.05.20]
NHS Choices (2019). Атопическая экзема (веб-страница). Реддич: Национальная служба здравоохранения (NHS) Англии. http://www.nhs.uk/Conditions/Eczema-(atopic)/Pages/Introduction.aspx [дата обращения: 20.05.20]
Kim, B.S. (2020). Атопический дерматит (Интернет-страница). Спасательные препараты и болезни. Нью-Йорк, штат Нью-Йорк: WebMD LLC. http://emedicine.medscape.com/article/1049085-overview [дата обращения: 20.05.20]
Schwartz, R.A. (2020). Детский атопический дерматит (Интернет-страница). Спасательные препараты и болезни.Нью-Йорк, штат Нью-Йорк: WebMD LLC. http://emedicine.medscape.com/article/
- 4-overview#a4 [Дата обращения: 20.05.20]
Последнее обновление — июнь 2020 г.
Себорейный дерматит у взрослых
J Clin Aesthet Dermatol. 2011 May; 4 (5): 32–38.
Отчет о состоянии практического тематического менеджмента
Директор программы резидентуры по дерматологии, Медицинский центр Valley Hospital, Лас-Вегас, Невада
Автор, отвечающий за переписку.РАСКРЫТИЕ: Dr.Дель Россо — консультант, спикер и / или исследователь в компаниях Allergan, Coria, Galderma, Graceway, Intendis, Leo Pharma, Medicis, Onset Therapeutics, Ortho Dermatology, PharmaDerm, Promius, Quinnova, Ranbaxy, SkinMedica, Stiefel, Triax, Unilever, и Уорнер Чилкотт.
Эта статья цитируется в других статьях в PMC.Abstract
Себорейный дерматит — распространенное хроническое рецидивирующее воспалительное заболевание, которое чаще всего поражает взрослых; однако также встречается более преходящая детская форма.Окончательная причина себорейного дерматита неизвестна. Тем не менее, распространение видов Malassezia было описано как способствующий фактор. Взрослая форма себорейного дерматита поражает до пяти процентов населения в целом. Заболевание обычно поражает кожу головы, лицо и периаурикулярную область, в некоторых случаях также поражаются центральная часть грудной клетки, подмышечные впадины и область гениталий. Зуд не всегда присутствует и встречается относительно часто, особенно при заболеваниях кожи головы.Доступны различные методы лечения, включая местные кортикостероиды, местные противогрибковые средства, местные ингибиторы кальциневрина и, с недавних пор, нестероидный крем-приспособление. В этой статье рассматривается практическое актуальное лечение себорейного дерматита в Соединенных Штатах Америки с уделением особого внимания взрослому населению.
Себорейный дерматит (СД) — хроническое воспалительное заболевание кожи, которое у иммунокомпетентных взрослых пациентов характеризуется периодами обострения и ремиссии. Сообщаемая распространенность SD среди взрослого населения в целом колеблется от 1 до 5 процентов, и расстройство может затронуть любую этническую принадлежность. 1 , 2 Существует преходящая детская форма SD, которая проявляется и разрешается в течение первых 3-4 месяцев жизни; однако некоторые случаи могут быть более стойкими с рецидивами в течение нескольких месяцев. Инфантильная SD может быть ограничена поражением кожи головы («колыбель») или может быть более диффузной. Взрослая форма SD, которая гораздо более распространена, чем детская SD, и, по-видимому, больше поражает мужчин, чем женщин, может сначала проявиться в период полового созревания, что коррелирует с увеличением кожных липидов в результате развития сальных желез под действием андрогенов и секреции кожного сала. 3 Течение СД у взрослых у пораженных индивидуумов варьирует в течение взрослого возраста, при этом некоторые отмечают только эпизодические периоды обострения, а у других наблюдается более выраженная хроническая форма с более частыми рецидивами. Отмечено частое наличие СД в возрасте после 50 лет. 3 , 4
У пациентов с синдромом приобретенного иммунодефицита (СПИД) частота SD заметно возрастает, поражая от 30 до 80 процентов людей.Это увеличение распространенности СД у людей со СПИДом, вероятно, коррелирует с Т-клеточной лимфопенией, влияя на количество CD4 + -клеток, участвующих в иммунном надзоре. 3 , 5 — 7 На животной модели SD исследователи смогли смоделировать SD, наблюдаемую у пациентов со СПИДом, показывая очевидную корреляцию с пониженным количеством CD4 + T-лимфоцитов и размножением грибов. 7
Клиническая картина себорейного дерматита у взрослых
SD у взрослых чаще всего проявляется на лице и / или волосистой части головы в виде нечетких эритематозных пятен, связанных с тонким (отрубевидным) шелушением, с вовлечением одного из наиболее предпочтительных участков.Эти часто поражаемые участки включают кожу головы, переднюю линию роста волос (), брови, область глабели на лбу, носовые крыловидные складки, мелолабиальные складки (), уши (включая наружные каналы, переднюю ушную область, ретроаурикулярную область), центральную часть грудной клетки (область грудины). , и область гениталий. Зуд не является обязательным признаком СД у взрослых, но часто присутствует, особенно при поражении кожи головы. Уже давно ведутся споры о том, является ли перхоть (сухой отрубевидный лишай), которая определяется как тонкое шелушение кожи головы без видимого наличия воспаления, частью спектра SD у взрослых, с более свежими данными, свидетельствующими о том, что в большинстве случаев перхоть является легкой формой. форма SD. 3 , 4 Отшелушивание кожи головы, связанное с SD и перхотью, часто вызывает беспокойство в виде хлопьев, которые отслаиваются от кожи головы и часто видны на более темной одежде (). В некоторых случаях SD может образовывать более толстые и слившиеся области поражения, иногда с овальными дискоидными бляшками (поражение медальонов) ().
Себорейный дерматит передней линии роста волос, характеризующийся розовой эритемой и мелким шелушением у 68-летнего мужчины европеоидной расы
Себорейный дерматит мелолабиальной складки, характеризующийся розовой эритемой и мелким шелушением у 68-летнего мужчины европеоидной расы
Сильное шелушение кожи головы (перхоть), связанное с продолжающимся отслаиванием чешуек кожи головы, которые падают на темную одежду и легко видны.
Дискоидные, восковые, мелкие, чешуйчатые бляшки себорейного дерматита «медальон» на лице 50-летнего филиппинца женщина
Этиология себорейного дерматита у взрослых
Хотя этиология SD у взрослых точно не известна, есть три основных фактора, которые, по-видимому, играют роль: секреция сальных желез, изменение колонизации и метаболизма кожной микрофлоры (Malassezia spp) , и индивидуальная восприимчивость и реакция хозяина. 8
Роль Malassezia spp в патогенезе SD взрослых остается спорной. Тем не менее, корреляция между использованием шампуня с кетоконазолом, уменьшением количества Malassezia spp, и клиническим улучшением АД кожи головы заставила исследователей подозревать, что эти комменсальные дрожжи играют важную роль. 3 Хотя пролиферация Malassezia spp была связана с обострением SD, некоторые сообщения опровергают эту связь. 3 , 9 , 10 Поскольку Malassezia spp присутствуют не только на поверхности кожи, но и в слоях рогового слоя, различия в методике получения образцов и количественной оценки организма, вероятно, объясняют различия в результатах среди доступных исследований. 3 Malassezia spp , которые чаще всего ассоциировались с SD, — это M. globosa и M. restricta, оба являются комменсальными дрожжами, которым требуется экзогенный источник липидов. 1 , 3
Было высказано предположение, что M. globosa и M. restricta способны расщеплять липиды кожного сала с образованием свободных жирных кислот и триглицеридов с последующим потреблением определенных насыщенных жирных кислот. кислоты. Оставшиеся модифицированные ненасыщенные короткоцепочечные жирные кислоты более способны проникать через кожу и вызывать воспаление. 8 Другое объяснение предполагает изменение иммунной функции или ответа хозяина у пациентов с SD.Наблюдение в SD увеличения естественных клеток-киллеров (NK1 +) и CD16 + клеток, увеличения воспалительных интерлейкинов и активации комплемента в пораженной коже по сравнению с кожей без повреждений и в коже здоровых контролей предполагает усиленный воспалительный ответ у лиц с SD. 11 Отмеченная тяжесть SD у пациентов со СПИДом и наблюдение, что SD повреждения ухудшаются в корреляции с прогрессирующим ухудшением СПИДа, также предполагают, что SD связано с иммунными изменениями и разнообразной реакцией хозяина, детали которых требуют дальнейшего исследования. 3
Ведение себорейного дерматита у взрослых
Основными целями терапии СД являются устранение видимых признаков заболевания и облегчение сопутствующих симптомов, особенно зуда. Поскольку СД ассоциируется с периодическими рецидивами в течение нескольких лет, были определены некоторые профилактические схемы. 8
Тщательные обзоры литературы демонстрируют, что не было идентифицировано стандартных шкал для оценки тяжести SD, с основными критериями исхода, такими как улучшение симптомов, частота рецидивов (краткосрочные), изменения в количестве колоний Malassezia spp , удовлетворенность пациентов и косметическая приемлемость терапии. 8 Несмотря на наличие нескольких клинических испытаний, оценивающих многие методы лечения СД, систематический обзор доступных данных утверждает, что несколько рандомизированных контролируемых испытаний «соответствовали критериям клинических данных». 3 , 8 Тем не менее, есть несколько исследований, которые демонстрируют эффективные методы лечения SD, затрагивающие как скальп, так и участки голой кожи. 3 , 8
Множественные местные методы лечения, в первую очередь шампуни и кремы, использовались для лечения SD волосистой части головы и / или голой кожи. 3 , 8 Один обширный обзор вариантов местного лечения СД, затрагивающий кожу головы или другие участки, включал несколько исследований, включающих несколько агентов (количество исследований, N = количество активно лечившихся субъектов): сульфид селена 2,5% шампунь (1, N = 95), раствор пропиленгликоля от 35 до 50% (1, N = 37), крем гидрокортизона 1% (3, N> 58), шампунь кетоконазол 2% (3, N = 181), кетоконазол 2 % крем (4, N = 89), миконазол 2% крем (1, N = 22), бифоназол 1% шампунь (2, N = 59), циклопирокс 1% крем (1, N = 57), циклопирокс 1.5% шампунь (1, N = 102) и мазь с сукцинатом лития 8% / сульфатом цинка 0,05% (1, N = 82). 3 Другие местные агенты, используемые для лечения СД, включают 1% крем / раствор тербинафина, 1% гель метронидазола и 15% гель азелаиновой кислоты, хотя данные ограничены. 3 , 8 В недавно опубликованном «научно обоснованном» обзоре лечения SD была проведена оценка этих же агентов с включением дополнительных исследований и агентов, таких как местные ингибиторы кальциневрина. 8 Далее обсуждается практическое применение для клинициста с акцентом на основные агенты, используемые для SD, которые были хорошо изучены и оценены в тщательных обзорах. Практическое применение основано на доступных опубликованных данных, подробных обзорах литературы и клиническом опыте.
Шампуни от себорейного дерматита кожи головы
Кетоконазол 2% шампунь (Низорал, McNeil Consumer Healthcare, подразделение McNeil-PPC, Inc.). Кетоконазол представляет собой имидазольное противогрибковое средство с активностью против Malassezia spp и, возможно, с легким прямым противовоспалительным действием. 3 Всего семь двойных слепых рандомизированных контролируемых носителем испытаний были выявлены с использованием шампуня или крема с кетоконазолом в рамках «научно обоснованного» обзора, при этом наибольшее исследование (N = 575) продемонстрировало отличные клинические результаты в 88 процент предметов. 8 Важно отметить, что шампунь с 2% -ным кетоконазолом, доступный по рецепту в Соединенных Штатах, оказался более эффективным, чем шампунь с 1% -ным кетоконазолом ( P <0,001), доступный без рецепта в США, более эффективнее сульфида селена 2.5% шампунь ( P = 0,0026) для SD, переносится лучше, чем шампунь с сульфидом селена 2,5%. 12 , 13 Обычно рекомендуется использовать шампунь с 2% кетоконазолом дважды в неделю в течение четырех недель. 3 , 8 , 12 , 13 Было показано, что периодическое использование 2% шампуня с кетоконазолом, например, один раз в неделю, эффективно предотвращает рецидив СД. 12 , 14 Благоприятный профиль безопасности 2% шампуня с кетоконазолом подтверждается исследованиями, демонстрирующими незначительную чрескожную абсорбцию и низкий потенциал раздражения или контактной чувствительности. 8
Ciclopirox 1% шампунь (Loprox, Medicis, Скоттсдейл, Аризона). Циклопирокс проявляет противогрибковую активность против Malassezia spp , а также других поверхностных грибов. 3 В обзоре, основанном на фактических данных, была проведена оценка пяти двойных слепых рандомизированных контролируемых носителем испытаний циклопирокса, включая оценку зависимости реакции от дозы. 8 Использование дважды в неделю кажется оптимальным по сравнению с обычной продолжительностью не менее четырех недель. 3 , 8 , 15 Как и в случае с шампунем с 2% -ным кетоконазолом, безопасность и переносимость шампуня циклопирокс 1% весьма благоприятны. 3 , 8 , 16
Шампуни прочие. Эффективность для SD кожи головы была продемонстрирована в некоторых исследованиях с шампунем 2,5% сульфида селена (Selsun, Ross Products Division, Abbott Laboratories, Колумбус, Огайо) и шампунем с пиритионом цинка 1% и 2% (Head & Shoulders, Procter & Gamble). с некоторыми исследованиями, демонстрирующими, что первое является более эффективным из двух агентов. 17 Кетоконазол 2% шампунь, по-видимому, имеет больший профилактический эффект против рецидива, чем сульфид селена. 12 , 12 , 17 Шампуни с салицикловой кислотой могут быть использованы для дополнительного эффекта для уменьшения шелушения; однако их эффективность не была хорошо изучена для SD кожи головы у взрослых. Дегтярные шампуни, также недостаточно изученные для SD кожи головы взрослых, могут окрашивать светлые, белые или седые волосы в зеленоватый или коричневый цвет. 17 Кроме того, шампунь с сульфидом селена может вызывать остаточный запах, обесцвечивать волосы или создавать ощущение жирности волос. 17
Практическое применение. Шампунь с кетоконазолом 2% или шампунь циклопирокс 1% могут быть эффективны в качестве монотерапии у пациентов с СД кожи головы от легкой до умеренной степени при использовании два раза в неделю в течение не менее четырех недель. Более частое использование вряд ли принесет дополнительную пользу большинству пациентов. В более тяжелых случаях дополнительное использование местного кортикостероида (TCS) перед сном в виде раствора, пены или спрея в течение первых 1-2 недель часто помогает ускорить исчезновение признаков и симптомов с помощью противогрибковых препаратов. обработка шампунем продолжалась не менее четырех недель использования.Если частые рецидивы вызывают проблемы, можно использовать противогрибковый шампунь длительное время один или два раза в неделю.
Нестероидные лекарственные формы для лечения себорейного дерматита кожи головы
Кетоконазол, 2% пена (Extina, Stiefel / Glaxo SmithKline). Пена на спиртовой основе с кетоконазолом 2% (Extina) также доступна для SD кожи головы. Однако, особенно в более рефрактерных случаях, более быстрый и больший эффект более вероятен при использовании TCS средней и высокой активности в течение 1-2 недель.
Нестероидные составы для лечения себорейного дерматита, не относящиеся к коже головы, не на коже головы
Несмотря на то, что несколько составов были оценены для СД без кожи головы, преобладающими нестероидными местными агентами, которые использовались в Соединенных Штатах, являются 2% крем кетоконазола и 1% циклопирокс. кремовый цвет. 3 , 8 Местная терапия ингибиторами кальциневрина (например, пимекролимусом) также оценивалась и иногда используется, особенно у пациентов с частыми рецидивами. 8 Совсем недавно в США был одобрен нестероидный крем для «устройств», который показал свою эффективность и безопасность. 18
Противогрибковые средства. Кетоконазол 2% крем (Низорал, Курич, JSJ Pharmaceuticals) / 2% гель (Xolegel, Aqua Pharmaceuticals, LLC, West Chester, Пенсильвания). Было показано, что применение 2% крема с кетоконазолом два раза в день в течение четырех недель улучшает SD, в том числе для гладкой кожи лица и груди; однако реакция начала часто бывает медленнее, чем при TCS. 3 , 8 Другие препараты кетоконазола 2%, такие как гель или пена, могут дать преимущество некоторым пациентам, например, для участков тела с присутствующими волосами (например, центральная часть груди мужчин, пах, подмышечные впадины).
Циклопирокс 1% крем (Лопрокс). В двойном слепом исследовании с использованием носителя для субъектов с SD на лице (N = 129) крем циклопирокс 1% дважды в день значительно превосходил крем-носитель через 28 дней ( P <0.01) с последующим успешным техническим обслуживанием в течение следующих 28 дней с применением раз в день. 19
Противогрибковые средства прочие . Также доступны данные об использовании 2% крема с миконазолом для местного применения (Micatin, WellSpring Pharmaceutical Corporation, Сарасота, Флорида; Monistat, McNeil-PPC), 1% раствора тербинафина (Lamisil, Novartis Pharmaceuticals Corporation, Восточный Ганновер, Нью-Джерси) и крем тербинафин 1% (Ламизил). Данные об этих других агентах ограничены. 3 , 8
Ингибиторы кальциневрина для местного применения. Ингибиторы кальциневрина для местного применения, крем пимекролимуса 1% (Elidel, Novartis Pharmaceuticals Corporation) и мазь такролимуса 0,03% и 0,1% (Protopic, Astellas Pharma US, Inc., Дирфилд, Иллинойс) одобрены в США для лечение активных поражений атопического дерматита у пациентов старше двух лет. Эти агенты уменьшают кожное воспаление при атопическом дерматите, подавляя продукцию цитокинов Т-лимфоцитами. 20 Из-за их противовоспалительного действия и отсутствия побочных эффектов, связанных с более длительным применением агентов TCS, особенно на лице, TCI изучались для лечения SD на лице. 20 Вероятно, из-за большей косметической приемлемости крема по сравнению с мазью, особенно на коже лица, большинство исследований в области SD было завершено с использованием 1% крема пимекролимуса. 8 , 21 — 27 Частота применения крема пимекролимус 1% — два раза в день.
Пимекролимус крем 1% . В двойном слепом рандомизированном, контролируемом носителем четырехнедельном исследовании с участием преимущественно взрослых пациентов мужского пола (средний возраст 59,6 года) с SD на лице от умеренной до тяжелой степени 1% крем пимекролимуса (n = 47) сравнивали с кремом на основе носителя. (n = 49). 21 Результаты исследования показали, что пимекролимус 1% крем эффективен для лицевого SD, доказывая превосходство над носителем уже через две недели (P = 0,0062) с хорошей переносимостью в обеих группах исследования. Несколько других отчетов, включая исследования в открытой фазе и серии историй болезни, которые были завершены в течение 4–16 недель, продемонстрировали, что крем пимекролимус 1% эффективен при СД, в первую очередь в области лица. 22 — 27 Отчеты, демонстрирующие положительные терапевтические результаты, также включали пациентов, не полностью реагирующих на TCS, у корейских пациентов с SD лица (N = 20) и у афроамериканцев с SD, связанным с гипопигментацией (N = 5) . 22 — 27 Некоторые авторы отмечают, что заметное улучшение наступает в течение первых двух недель использования. 21 , 27 В целом крем пимекролимуса 1% переносится хорошо.Однако сообщалось о розацеиформном дерматите и розацеа-подобном демодицидозе при его использовании, в том числе при SD на лице. 28 , 29 Кроме того, поскольку SD используется для TCI не по прямому назначению, важно понимать, что оба TCI имеют в своем одобренном Управлением по контролю за продуктами и лекарствами США (FDA) маркировку «предупреждение о черном ящике». ”Связаны с потенциальными опасениями относительно ассоциации злокачественных новообразований на основании данных о животных. Похоже, что на основании текущих знаний отсутствуют научные доказательства корреляции использования TCI и повышенного риска злокачественных новообразований. 30
Другие нестероидные составы для местного применения. Крем для нестероидных устройств местного действия (Promiseb, Promius Pharma, LLC, Bridgewater, New Jersey). Крем для нестероидных устройств для местного применения (NSTD) на водной основе, одобренный FDA в США как «медицинское устройство», предназначен для «лечения и облегчения признаков и симптомов себореи и SD, таких как зуд, эритема, шелушение и боль ». 18 Наносить 2–3 раза в день в районы, пораженные СД.В качестве «медицинского устройства» для местного применения этот состав не может претендовать на какие-либо отдельные активные ингредиенты. Тем не менее, некоторые ингредиенты, которые могут способствовать улучшению SD после применения этого крема NSTD, включают биоцид пироктоноламин, несколько антиоксидантов (например, телместеин, токоферилацетат, аскорбилтетраизопальмитат), несколько смягчающих и кондиционирующих агентов для кожи (например, этилгексилпальмитат , бисаболол, масло ши, Vitis vinifera ) , и альглицера, которая содержит аллантоин и глицирретиновую кислоту, последняя, как сообщается, проявляет противовоспалительную активность. 18 Два исследования оценивали противогрибковую активность крема NSTD, одно было проведено на модели животных, а другое — на грудной клетке у людей. 31 , 32 В модели с морской свинкой однократное местное применение крема NSTD или крема циклопирокса один раз в день в течение трех дней уменьшало количество M furfur до уровня ниже предела количественной оценки. 31 Оценка колониеобразующих единиц (КОЕ) Malassezia spp с использованием ленты после нанесения крема NSTD два раза в день в течение семи дней на одну сторону груди сравнивалась с результатами на необработанной стороне у здорового человека. добровольцы (N = 10). 32 В конце исследования процентное снижение КОЕ Malassezia spp составило 94 процента на обработанной стороне по сравнению с 49 процентами на необработанной стороне ( P = 0,03). Эти исследования предполагают, что крем NSTD может быть эффективным для SD, по крайней мере, частично из-за уменьшения Malassezia spp, с этим противогрибковым эффектом, вероятно, связанным с присутствием пироктоноламина.
Рандомизированное, слепое для исследователей многоцентровое пилотное исследование в параллельных группах было завершено для сравнения безопасности и эффективности крема NSTD (n = 38) два раза в день по сравнению с дезонидным кремом 0.05% (n = 39) два раза в день для легкой и умеренной SD на лице у взрослых с продолжительностью лечения от 14 до 28 дней. 33 Оба лечения показали заметное улучшение признаков и симптомов SD на лице через 14 дней и через 28 дней лечения. Процент субъектов, достигших «ясности» или «почти полного очищения» на основе глобальной оценки исследователя (IGA) в ходе исследования, составлял 92 процента в группе исследования дезонида и 85 процентов в группе крема NSTD.Хотя количество пациентов, оцененных IGA как «чистые» на 14-й день, было больше в группе, получавшей дезонид (39%), чем в группе, получавшей крем NSTD (20%), 71,4 процента субъектов, которые были чистыми на день. 14 в группе крема NSTD оставались прозрачными на 28 день по сравнению с 14,3% в группе дезонида ( P = 0,0173). 33 Хотя количество изученных пациентов было небольшим, это пилотное исследование продемонстрировало, что ответ может быть быстрее в начале с TCS в течение первых двух недель, но при более длительном применении эффективность обоих методов лечения была сопоставимой.Кроме того, как только происходит очищение, рецидив может быть более частым и возникать раньше при применении TCS, хотя необходимы более крупные исследования с более длительным периодом наблюдения, чтобы дополнительно определить время и скорость рецидива с различными терапевтическими агентами.
Прочие нестероидные препараты. Метронидазол для местного применения (0,75% гель, 1% гель) и азелаик 15% гель показали свою эффективность у некоторых пациентов с лицевым SD и могут служить в качестве монотерапии для пациентов как с папулопустулезной розацеа, так и с легкой и средней степенью лицевой SD. 8 , 34 — 36 Мазь с сукцинатом лития 8% / сульфатом цинка 0,05% также оказалась эффективной при СД. 3 , 8
Практическое применение. Для лечения СД легкой и средней степени тяжести у взрослых, не связанных с кожей головы, особенно на коже лица, многие пациенты положительно реагируют на применение различных нестероидных препаратов два раза в день, включая крем кетоконазол 2%, крем циклопирокс 1%, крем пимекролимуса 1% или крем NSTD.Если сопутствующие симптомы слабо выражены, у многих пациентов проявится улучшение признаков и симптомов СД в течение 1–4 недель. За исключением крема пимекролимуса 1%, эти агенты можно продолжать в течение длительного времени, чтобы предотвратить рецидив, не опасаясь неблагоприятных последствий. Возможно, что однократного ежедневного использования любого из противогрибковых средств будет достаточно для предотвращения рецидива лицевого SD у многих пациентов. Все четыре из этих агентов могут использоваться периодически для контроля умеренных обострений с разумной скоростью. Однако в более быстрых случаях с поражением от средней до тяжелой и / или связанных с симптомами от умеренной до тяжелой, короткий курс TCS используется в течение 1-2 недель один или два раза в день (в зависимости от активности). , и используется в сочетании с нестероидными средствами, является рациональным.После того, как SD «остынет» до более мягкого состояния или исчезнет, что обычно происходит в течение нескольких или нескольких дней, TCS можно резко остановить или уменьшить частоту в течение следующих 1-2 недель, продолжая прием нестероидного агента. еще как минимум несколько недель, чтобы предотвратить рецидив. Нет единого подхода к SD. Клиницист может изменять свой подход к ведению SD на лице у отдельного пациента в зависимости от тяжести заболевания, реакции на лечение и склонности к рецидивам.
Местная кортикостероидная терапия для лечения себорейного дерматита кожи головы и не волосистой части головы
Обзор методов лечения СД у взрослых выявил относительное заметное отсутствие недавно опубликованных данных об использовании ТКС для СД, особенно по сравнению с множеством исследований по применение ТКС при псориазе. 3 , 8 , 37 Тем не менее, TCS считаются препаратами первого или второго ряда для SD, в зависимости от тяжести заболевания.
Во многих случаях TCS с низкой или низкой-средней эффективностью эффективен для быстрого устранения видимых признаков и связанных с ними симптомов. Для SD кожи головы многие случаи связаны с более серьезным зудом, чем при SD на лице, что требует первоначального лечения в течение первой или двух недель с более высокой эффективностью TCS с последующим снижением частоты в течение следующих 1-2 недель. Было отмечено, что рецидив SD происходит раньше и чаще при использовании TCS по сравнению с противогрибковыми средствами и другими нестероидными местными методами лечения. 3 , 8 , 33 Поскольку TCS доступны в различных составах носителя, клиницист может выбрать эффективность и носитель TCS на основе тяжести и участков поражения. В большинстве случаев использование TCS, вероятно, будет ограничено максимум 1–4 неделями, поскольку реакция обычно бывает быстрой. Снижение частоты в отличие от резкого прекращения приема, хотя формально не изучалось, может потенциально снизить риск рецидива, который наблюдался при использовании TCS для SD.
Практическое применение. Использование TCS для взрослых SD, независимо от места или степени тяжести, заключается в достижении наиболее быстрого контроля над признаками и симптомами. Следовательно, TCS, обычно от низкой до низкой-средней, можно использовать в течение 1-2 недель, а иногда и меньше. Для SD кожи головы у взрослых иногда необходимы более эффективные агенты, особенно при диффузном поражении и / или умеренных и тяжелых симптомах, таких как зуд, покалывание и / или жжение. Автор предпочитает использовать агент с низкой или средней активностью в течение 1-2 недель на лице или других участках голой кожи у взрослых с постепенным уменьшением дозы через день в течение дополнительных 1-2 недель.По некоторым данным, это уменьшает рецидив, который, когда он возникает вскоре после прекращения приема TCS, на самом деле является формой восстановления. Часто помогает использование не вызывающих раздражения и, надеюсь, увлажняющих средств, таких как увлажняющий гидрогель, липокрем или смягчающий крем. Полезно, особенно у взрослых пациентов, склонных к частым рецидивам лицевого SD, сочетать краткосрочное использование TCS с сопутствующей местной нестероидной терапией, последняя продолжалась в течение более длительного периода для поддержания терапевтического эффекта и предотвращения рецидивов.Для SD кожи головы взрослых, особенно средней и тяжелой степени, использование раствора TCS средней и высокой активности, пены или спрея часто контролирует нарушение в течение 1-2 недель, а иногда и дольше. Эта терапия может быть сужена аналогично тому, что было описано выше для лицевого SD. Использование шампуня с кетоконазолом 2% или шампуня циклопирокса 1% два раза в неделю можно использовать одновременно с TCS для взрослых скальп SD и продолжать после прекращения TCS. Важно учитывать, что длительное использование TCS может вызвать побочные реакции, такие как атрофия, стрии и телеангиэктазии. 8 , 37
Заключение
В этой статье рассматривается несколько методов лечения СД у взрослых волосистой части головы и других частей, особенно лица. Предлагаются практические приложения, основанные на доступных данных, чтобы помочь клиницисту модулировать и комбинировать терапевтические подходы. Поскольку СД является хроническим заболеванием, оптимальные результаты зависят от нашей способности объединить наши лучшие доказательства, основанные на данных, клиническом опыте и «искусстве» корректировать терапию в зависимости от потребностей конкретного случая.

 То есть до введения основного лекарственного препарата вводят препараты, которые блокируют развитие аллергической реакции.
То есть до введения основного лекарственного препарата вводят препараты, которые блокируют развитие аллергической реакции.