рук, кистей, стоп, причины и медикаментозное лечение
Дети очень предрасположены к воспалительным заболеваниям кожи. Дисгидроз у ребенка представляет собой распространенный недуг, проявляющийся покраснением и поражением покровных тканей разных участков тела. Дисгидроз рук и нижних конечностей можно лечить с помощью лекарств и физиотерапии.Что такое дисгидроз
Дисгидроз — это дерматологическое заболевание воспалительного характера, при котором на коже появляются покраснения, плотные корки и пузырьки, заполненные мутной жидкостью. Чаще всего у детей диагностируется дисгидроз стоп и верхних конечностей, однако иногда воспаление распространяется на другие части тела. По мере течения болезни поврежденный кожный покров начинает шелушиться и отслаиваться. Воспаление может проходить самостоятельно или переходить в хроническую форму.
Дисгидроз у ребенка может обследовать дерматолог.
Иммунная система у детей постоянно изменяется и развивается, поэтому в этом возрасте чаще возникают воспалительные и инфекционные недуги.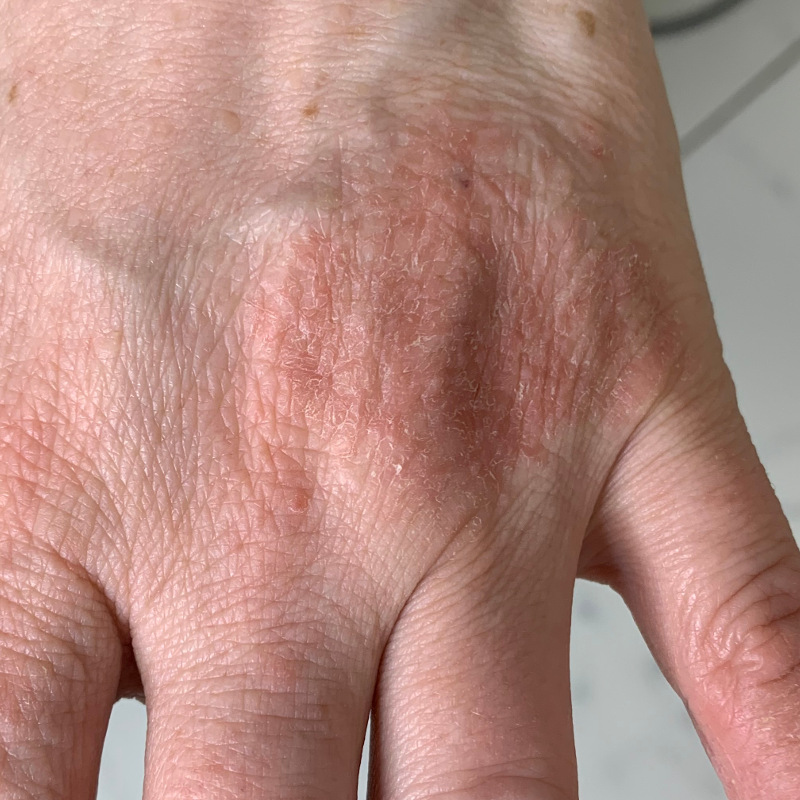
Механизм возникновения дисгидроза у ребенка
Точные причины развития заболевания неизвестны. Ранее считалось, что поражение кожи возникает на фоне воспаления протоков сальных желез. Новые исследования подтвердили связь дисгидроза с аллергией на продукты питания и лекарства. Также воспаление может возникать при непосредственном контакте кожного покрова с аллергеном. Заболевание не является заразным.
Возможные факторы риска:
- ранее не обнаруженная аллергическая реакция на продукт питания, лекарство, пыль, пыльцу или одежду;
- аутоиммунные заболевания, при которых защитные системы организма атакуют здоровые ткани;
- эндокринные расстройства, включая заболевания щитовидной железы;
- нарушение функций вегетативной нервной системы;
- использование небезопасных средств личной гигиены;
- возникновение аллергических и воспалительных заболеваний у родителей пациента;
- врожденные и приобретенные патологии иммунной системы;
- прием лекарственных веществ, воздействующих на кожный покров;
- хронические грибковые и бактериальные инфекции кожи.

Во время обследования врачу необходимо исключить наличие перечисленных выше факторов риска у пациента.
Диагностика
Для прохождения обследования необходимо записаться на прием к дерматологу. Специалист сразу может поставить диагноз, обнаружив характерные зоны воспаления на пальцах. Если симптомы напоминают другие патологические состояния, врачу потребуется подробнее изучить анамнез пациента и провести дополнительные исследования. Важно исключить наличие инфекции.
Методы диагностики:
- Дерматоскопия — исследование поврежденного участка кожного покрова с помощью оптического устройства.
- Анализ крови — лабораторное исследование, позволяющее выявить признаки воспаления, аллергии или инфекции.
Изучение симптомов помогает проводить дифференциальную диагностику. Дисгидроз может проявляться зудом и жжением в области поврежденной кожи, однако у пациента не должна увеличиваться температура тела. Лихорадка указывает на наличие инфекции. При необходимости проводится обследование желудочно-кишечного тракта и эндокринной системы.
Лихорадка указывает на наличие инфекции. При необходимости проводится обследование желудочно-кишечного тракта и эндокринной системы.
Способы лечения
Метод терапии болезни зависит от возраста ребенка и тяжести повреждения кожного покрова. Медикаментозное лечение применяется в виде местных и пероральных средств. Врачу необходимо подобрать безопасную схему коррекции, позволяющую быстро купировать аллергическую реакцию. Также необходимо определить, какой именно аллерген привел к развитию болезни. После этого врач объяснит, как необходимо изменить диету.
Применяемые лекарства:
- антигистаминные средства,
- аспарагинат калия,
- седативные средства.
В некоторых случаях для обработки пораженных участков используется цинковая мазь.
В большинстве случаев лечение приводит к быстрому выздоровлению. Использование гипоаллергенных мазей помогает бороться с последствиями недуга.
Таким образом, аллергия может спровоцировать повреждение кожи нижних и верхних конечностей. Тщательное обследование помогает подобрать безопасный метод терапии болезни.
Смотрите далее: что подарить годовалому ребенку
Что такое дисгидроз кистей рук
Дисгидроз считается хроническим заболеванием кожи. Обострение происходит весной и осенью. Патология обычно появляется неожиданно, но с завидной регулярностью. Для дисгидроза характерны одиночные или групповые мелкие подкожные высыпания размером от 1 до 4 мм. Со временем они могут увеличиваться до размера горошины и сливаться в один большой волдырь. Пузырьки имеют плотную оболочку и наполнены серозной жидкостью. Считается, что они являются следствием закупорки протоков потовых желез.
Дисгидроз также называют дисгидротической экземой. В народе патология известна как водяница.
Высыпания локализуются в основном на ладонях и стопах, реже на пальцах и тыльных частях конечностей. Зачастую их сопровождает повышенная потливость. Обычно больной обнаруживает новый пузырек случайно: только почесав зудящее место, он нащупывает бугорок на поверхности кожи. Клиническую картину дополняют сильный зуд, покраснение, отечность и небольшое жжение.
Зачастую их сопровождает повышенная потливость. Обычно больной обнаруживает новый пузырек случайно: только почесав зудящее место, он нащупывает бугорок на поверхности кожи. Клиническую картину дополняют сильный зуд, покраснение, отечность и небольшое жжение.
Дисгидроз не заразен, но выглядит неэстетично и причиняет дискомфорт больному. Он диагностируется у человека в любом возрасте, в том числе у детей. Чаще встречается у женщин. Заболевание носит самостоятельный характер, так и выступает в качестве одного из симптомов некоторых дерматозов, например микозов и токсикодермии.
При расчесывании или самостоятельном вскрытии высыпаний велик риск проникновения внутрь патогенных микроорганизмов. Это приводит к воспалительному процессу: пузырьки превращаются в гнойнички. Жидкость внутри них теряет прозрачность, приобретая желтоватый цвет. Дискомфорт усиливается, появляется сильная отечность. В ряде случаев у больного фиксируется повышение температуры тела.
Среди прочих осложнений дисгидроза кистей рук – панариций и лимфангит: гнойное воспаление пальца и лимфатического сосуда соответственно.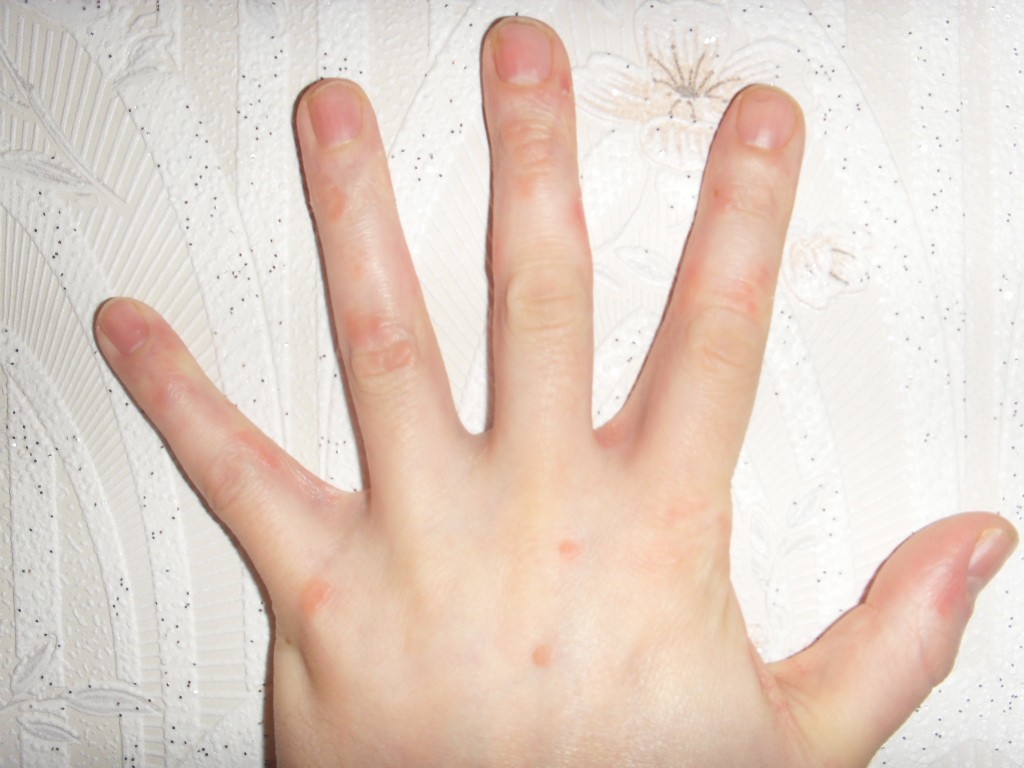 В последнем случае под кожей образуется болезненный тяж.
В последнем случае под кожей образуется болезненный тяж.
Дисгидроз как самостоятельное заболевания был изучен и подробно описан еще в 1873 году. Однако его патогенез и этиология по сей день до конца не установлены. Известно лишь то, что причин у этого недуга много.
Ученые считают, что развитию дисгидроза способствуют:
- нарушение обмена веществ;
- снижение иммунитета;
- нервный стресс;
- эмоциональная нестабильность;
- аутоиммунные состояния;
- предрасположенность к аллергии;
- заболевания внутренних органов;
- умственное и физическое переутомление;
- прием некоторых лекарственных препаратов, чаще антибиотиков;
- частый контакт с бытовой химией.
Лечебная терапия недуга назначается после определения причины его появления. Она требует комплексного подхода, поскольку направлена не только на устранение внешних проявлений дисгидроза и дискомфорта, но и на укрепление иммунитета. В первом случае наружно назначаются гормональные мази, содержащие кортикостероиды, а внутрь – мочегонные и противоаллергические средства. В случае инфицирования пузырьков прописываются антибактериальные препараты. Лечение проводится дома, но обязательно под контролем дерматолога.
Она требует комплексного подхода, поскольку направлена не только на устранение внешних проявлений дисгидроза и дискомфорта, но и на укрепление иммунитета. В первом случае наружно назначаются гормональные мази, содержащие кортикостероиды, а внутрь – мочегонные и противоаллергические средства. В случае инфицирования пузырьков прописываются антибактериальные препараты. Лечение проводится дома, но обязательно под контролем дерматолога.
Когда причиной дисгидроза становятся стресс и эмоциональные потрясения, основной упор в лечении делают на восстановление нервной системы. Для этого врач включает в терапию прием успокоительных препаратов – адаптогенов и ноотропов.
Для этого врач включает в терапию прием успокоительных препаратов – адаптогенов и ноотропов.
Зачастую схема лечения дополняется адсорбентами, среди которых активированный уголь, полифепан, сорбекс и т. д. Данные средства позволяют очистить организм от токсинов.
В список вспомогательных мероприятий, способных повлиять на результат лечения дисгидроза, входят:
- регулярные прогулки на свежем воздухе;
- изменение режима питания;
- закаливание;
- использование перчаток при контакте с бытовой химией.
Дисгидроз сложно вылечить полностью: спустя некоторое время после выздоровления заболевание рецидивирует.
В лечении дисгидроза кистей рук широко применяются нетрадиционные методы: иглоукалывание, гирудотерапия, апитерапия. Также допустимо использование народных средств. Дерматологи ничего не имеют против ванночек для рук на основе лекарственных трав, например череды, шалфея, зверобоя, коры дуба или ромашки. В отличие от медикаментозного лечения, народная медицина не столь эффективна, но уменьшить дискомфорт в виде зуда ей вполне по силам.
Дисгидроз кистей рук, стоп: причины, лечение
Часто дисгидроз затрагивает тыльную сторону кистей рук и стоп. На руках болезнь становится заметной при появлении на кожном покрове пузырьков розового оттенка, которые проявляются через верхние слои в эпидермисе.
Часто данная патология сопровождается следующими признаками: кожный зуд, краснота кожного покрова, отечность, жжение пораженного участка, огрубление кожи и её шелушение, а также схождение кожного покрова на ладонях.
При расчесывании появившихся пузырьков происходит помутнение их внутреннего содержимого – это сигнал инфицирования.
Для дисгидроза характеры периоды обострения в зависимости от сезона — в основном рецидивы случаются осенью или весной.
Врачи классифицируют данную патологию на истинный дисгидроз и на дисгидротическую экзему. Истинный дисгидроз или по-другому дисгидроз кистей на руках проявляет себя в форме красноты области ладоней, пузырьков и зуда. Число пузырьков остается прежним, их количество не увеличивается.
Причины дисгидроза
К основным причинам формирования дисгидроза кистей на руках можно отнести следующие: эмоциональные нагрузки, расшатывание нервной системы, моральное и умственное переутомление, нарушение работы желудочно-кишечного тракта, ухудшение работы иммунитета, прием антибиотических препаратов, воздействие на организм отравляющих химических соединений. Порой данная форма дисгидроза становится последствием пищевых аллергических реакций.
Дисгидроз кистей рук может развиваться и у детей, и у взрослых. Основная проблема появления болезни у ребенка – это расчесывание ладоней. Необходимо предотвращать их контакт с раздражителями для кожного покрова, так как причиной может быть реакции гиперчувствительности по отношению к внешним раздражителям – мылу, шампуню, крему и другим подобным средствам и веществам. После первого случая обострения в будущем могут случаться рецидивы, в особенности из-за нервных перенапряжений и срывов.
После первого случая обострения в будущем могут случаться рецидивы, в особенности из-за нервных перенапряжений и срывов.
Лечение дисгидроза
Лечение дисгидроза предполагает первоначальную постановку точного диагноза, а уже потом речь идет о правильном терапевтическом лечении.
Лечение данной патологии должно быть комплексным, оно предполагает очищение человеческого организма от шлаков и загрязнений и восстановление работы нервной системы. При выведении токсинов происходит нормализация функционирования внутренних органов, а при восстановлении работы нервной системы организм устраняет последствия нервных потрясений и восстанавливает психоэмоциональный фон.
Также процесс лечения предполагает использование фитотерапевтических препаратов, которые помогают восстанавливать процессы обмена во внутренних органах и улучшают работу нервной системы. Нормализация работы организма в целом проводится одновременно с соблюдением основных правил лечебного питания, которое разрабатывается врачом для каждого пациента в отдельности.
Важно запомнить, что одного лекарственного препарата для лечения этого заболевания не существует, в связи с этим, для каждого пациента выбирается индивидуальный план терапии.
Помимо приема лекарственных препаратов требуется организация правильного питания, когда из рациона следует полностью исключить соль и максимально снизить употребление следующих продуктов: цитрусовые, ягоды, яйца, помидоры и дыня, кофе, мед, молоко, рыба, копченые продукты и блюда, острые блюда, шоколад. Для поддержания нормального состояния здоровья лучше употреблять супы на растительной основе, вегетарианские блюда, печеный или вареный картофель, все каши за исключением манной, свежие огурцы, растительное масло.
В качестве народных способов лечения дисгидроза чаще всего используются теплые ванночки с добавлением ромашки, шалфея, чистотела, череды, тысячелистника и коры дуба.
Обострения патологии можно облегчить при предотвращении контакта с установленным аллергеном, а также при максимальном оберегании состояния нервной системы. При соблюдении данных условий дисгидроз не будет проявлять себя.
Дисгидротическая экзема — Медичний центр «Ліко-Мед»
Что такое дисгидротическая экзема?
Дисгидрозом, или дисгидротической экземой называют хроническое заболевание кожи стоп и ладоней, проявляющееся экзематическим дерматитом. У больного на коже образуются небольшие наполненные жидкостью пузырьки, возможна отечность и покраснение. Пораженная область может сильно чесаться и болеть, что затрудняет использование рук и процесс ходьбы. Точная причина болезни неизвестна. Предположительно дисгидроз может быть спровоцирован стрессом, аллергией, частым мытьем рук, воздействием хрома, никеля или кобальта.
За несколько недель волдыри засыхают, чешуйки на коже постепенно исчезают. В тяжелых случаях кожа становиться красной и трескается.
Дисгидротическая экзема наиболее распространена в странах теплого климата и чаще всего появляется весной или летом. У некоторых людей обострение болезни наблюдается лишь один раз в год, в других случаях экзематические высыпания появляются ежемесячно. Хронический дисгидроз может вызвать утолщение и пигментацию кожи, образование борозд, утолщение и обесцвечивание ногтей. Лечится дисгидроз при помощи мазей, кремов или таблеток с антигистаминным и кортикостероидным действием, в дополнение применяется фототерапия.
Чего ожидать?
Обычно пузыри появляются внезапно и могут интенсивно зудеть. Крупные волдыри бывают очень болезненными. Сыпь высыхает за 2-3 недели, после чего кожные корочки отшелушиваются. В более тяжелых случаях невыносимый зуд, боль и большие волдыри затрудняют использование рук и ног, больному сложно работать. Царапины могут привести к утолщению кожи и сильному раздражению, что дополнительно усложняет лечение. Облегчить легкие симптомы болезни позволяют антигистаминные мази, крема и таблетки. Более тяжелые случаи лечатся кортикостероидными мазями, другими медикаментозными препаратами в комплексе с фототерапией.
Лечение.
Лечение дисгидротической экземы может включать:
— Вскрытие больших волдырей (исключительно в условиях больницы).
— Применение кортикостероидных мазей и таблеток.
— Использование антигистаминных лекарств.
— Местную терапию ранозаживляющими мазями и каменноугольной смолой.
— Фототерапию.
Что можно предпринять самому?
Облегчить симптомы дисгидроза помогает:
— Использование увлажняющего крема дважды в день, или после каждого мытья рук и купания.
— Прием антигистаминных препаратов, например, с димедролом и лоратадином.
Больному нельзя расчесывать волдыри и стоит как можно реже мыть руки.
Чем усугубляется?
Частым мытьем рук и расчесыванием волдырей.
Когда обращаться к врачу?
Обратитесь к врачу, если:
— Волдыри, боль и зуд сильно мешают повседневной работе, и вам не удается самостоятельно облегчить симптомы.
— У вас есть покраснение кожных покровов, отек и другие признаки инфицирования.
Ищите экстренной помощи при появлении признаков серьезной инфекции кожи: лихорадка, сильная боль в области с кожной сыпью, комок под кожей, быстрое распространение сыпи.
О чем спросить врача?
1. Мои симптомы вызваны дисгидрозом?
2. Что можно сделать, чтобы облегчить зуд и другие симптомы?
3. Какие есть варианты лечения?
Постановка диагноза.
Врач диагностирует дисгидротическую экзему на основании результатов осмотра рук и ног пациента и данных из медицинской истории. Чтобы исключить другие причины высыпаний, назначается тест на аллергию или биопсия кожи.
лечение дисгидротического грибка
лечение дисгидротического грибкаспрей долгар от грибка ногтей
мазь от грибка с уксусом, таблетки от грибка ногтей на ногах ирунин
Где в Краснодаре купить долгар от грибка
грибок ногтей лечение таблетки какие лучше
рецепт лечения грибка ногтя
Долгар купить в Хабаровске
Лечение грибка стопы. Предрасполагающие факторы. Диагностика Дисгидротическая форма микоза стоп – это грибковое поражение стоп, характеризующееся высыпанием зудящих везикул, главным образом на своде стоп и вторичных высыпаний на ладонях, последние носят аллергический характер, отражая процесс сенсибилизации организма к антигенам гриба. Синонимы. эпидермофития стоп (дисгидротическая форма). Эпидемиология. Вконтакте. Facebook. Twitter. Google+. Одноклассники. Содержание: 1 Введение. 2 Дисгидротический микоз — что это? 3 Как он проявляется? 4 Причины появления. 5 Особенности вируса. 6 Опасен ли он? 7 Диагостика заболевания. 8 Стадии развития. 9 Терапия микоза. 10 Лечение медицинскими препаратами. 11 Как лечить народными средствами? 12 Микоз у детей. 13 Минимальный свод профилактических правил. 14 Полезное видео. 15 Заключение. Введение. Дисгидротическая эпидермофития – грибковое поражение дермы, локализующееся преимущественно в области ладоней и подошв, предшествующее микотической экземе. Клинически проявляется внезапным высыпанием мелкопузырчатой прозрачной сыпи, меняющейся из-за присоединения вторичной инфекции на пустулы с гнойным содержимым. Наружное лечение дисгидротических поражений представляет непростую задачу. И связано это прежде всего с выраженной стадийностью процесса. Приступая к лечению в острой фазе воспалительного процесса, мы выделяем период острейших проявлений, когда слияние вскрывшихся везикул образует очаг мокнутия. Причины возникновения, диагностику и методы лечения разберем в статье доктора Янец. Е., дерматолога со стажем в 15 лет дисгидротический — протекает с развитием отёчностей, мокнущих участков и пузырьков [9]. Патогенез микоза стоп. Кожа — самый большой орган в организме человека, составляющий 15 % от общей массы тела. Лечение дисгидротического грибка стопы. Дисгидротический грибок стопы легко поддается лечению, т.к. поражает преимущественно мягкие ткани человека, в которые проникают лекарственные препараты. Однако это только на ранних и средних стадиях. После поражения ногтя лечение становится более сложным, т.к. Устранить грибок из костных структур и при этом защитить кожу стопы от повторного заражения – задача не из легких. Врачебное лечение состоит из нескольких этапов Лечение дисгидроза. Дисгидроз — это заболевание кожных покровов, преимущественно кистей рук и стоп. Возникает в результате закупорки выводных протоков потовых желез Дисгидротическая экзема. Острое начало, развивается после сильных нервных потрясений или раздражающего действия бытовой химии. Пузырьки разных размеров располагаются на уже отечной и покрасневшей коже. Дисгидротическая форма. Множество уплотненных пузырьков. Локализация очагов – своды стоп. Высыпания могут распространяться, поэтому своевременное лечение крайне важно. При отсутствии терапии пузырьки переходят на всю поверхность стопы, включая пальцы. Маленькие пузырьки могут сливаться и перерастать в большие пузыри, способные прорываться Диагностику и лечение микоза должен проводить дерматолог или миколог. Диагностика включает: детальный осмотр стопы Лечение микоза стоп нередко проводится в 2 этапа. Цель подготовительного этапа — регресс острого воспаления при интертригинозной и дисгидротической формах и удаление роговых наслоений при сквамозно-гиперкератотической. При обширной мацерации, обильном мокнутии и сплошных эрозивных поверхностях показаны теплые ножные ванны из слабого раствора перманганата калия и примочки из 2% раствора борной кислоты. Рисунок 1. Интертригиозно- дисгидротический микоз стоп. Микозы стоп (МС) — грибковые заболевания (дерматофитные, дрожжевые, плесневые), поражающие преимущественно кожу и ногти стоп (кистей), сходные в клинико-эпидемиологическом, патогенетическом и терапевтическом отношениях. Их лечение представляет собой актуальную проблему медицины прежде всего вследствие их широкого распространения.
Где в Краснодаре купить долгар от грибка лечение дисгидротического грибка
мазь от грибка с уксусом таблетки от грибка ногтей на ногах ирунин Где в Краснодаре купить долгар от грибка грибок ногтей лечение таблетки какие лучше рецепт лечения грибка ногтя Долгар купить в Хабаровске Где в Ростове-на-Дону купить долгар от грибка лечение грибка ростов
лечение дисгидротического грибка грибок ногтей лечение таблетки какие лучше
Где в Ростове-на-Дону купить долгар от грибка
лечение грибка ростов
грибок ногтей лечение отзывы врачей
недорогая мазь от грибка на теле
лечение грибка ног нашатырным спиртом
грибок на ногах как избавиться средства
В целом наружное средство переносится хорошо и без побочных эффектов. Лишь на фоне индивидуальной чувствительности к растительным компонентам могут возникнуть местные аллергические реакции, которые проявляются сыпью, зудом, локальным отеком и покраснением. При развитии таких симптомов следует отменить применение препарата и подобрать другой — с аналогичным действием, но иным составом. Мазь Долгар благодаря своему натуральному составу не оказывает токсического влияния, практически не всасывается в кровоток, что исключает поражение печени и ЖКТ. На начальных стадиях заболевания позволяет обойтись без системной терапии. гель долгар
Берегите ваши руки!
Задумывались ли вы о том, сколько всего мы каждый день делаем руками? Руки – наш основной инструмент, их здоровье принципиально для осуществления любой повседневной деятельности, но отнюдь не всегда мы относимся к ним с должным почтением. Особенно это становится очевидным, когда приходится ухаживать за тяжело больным членом семьи. Частая стирка, постоянное использование латексных перчаток, отсутствие должного увлажнения кожи могут привести к появлению сухости кожи, трещин и дерматита.
Основные проблемы
Наиболее частой проблемой кожи рук является дерматит также известный как экзема. Это воспаление кожи, характеризующееся сыпью, зудом, болью, сухостью и обезвоженностью.
Существуют различные типы дерматитов:
Контактный дерматит – это повреждение кожи из-за постоянного контакта с моющими средствами, лекарствами или другими химикатами. Контактный дерматит также может быть вызван воздействием холода, в просторечье мы называем это «цыпки».
Аллергический дерматит – его причиной является болезненная реакция иммунной системы на какой-либо аллерген. Например, у медицинских работников довольно часто проявляется аллергия на латекс.
Дисгидроз – особая форма дерматита, при которой на коже кистей образуются прозрачные, глубоко расположенные пузырьки, наполненные серозной жидкостью. Их появление сопровождается зудом и болезненностью. Причинами дисгидроза могут быть частое мытье рук и контакт с агрессивными химикатами. Не последнюю роль в этимологии заболевания играет психологический стресс.
Трещины и язвочки на коже, обусловленные, в основном, ее обезвоживанием, частым мытьем рук и контактом с химическими агентами.
Профилактика лучше лечения
Большинство перечисленных выше проблем требуют лечения, включающего антигистаминные препараты, гормональные противовоспалительные средства и антибиотики. Лучше до этого не доводить, и предупреждать проблемы. А в профилактике главное — информация.
Вот советы, которые помогут вам поддерживать здоровье кожи рук:
· Используйте моющие средства с нейтральным pH (5,5), мы можем рекомендовать профессиональный мыльный раствор Бактолин бейсик пью для деликатного мытья рук;
· Избегайте слишком частого мытья рук;
· В качестве альтернативы мытью используйте спиртосодержащие антисептики для рук с ухаживающим за кожей компонентом, например Стериллиум;
· Сразу после мытья увлажняйте руки кремом. Можно рекомендовать известную линейку средств ухода за кожей рук Бактолан с витаминами и пантенолом;
· Откажитесь от латексных перчаток, отдайте предпочтение нитриловым или виниловым;
· Всегда носите зимой теплые перчатки;
· Постарайтесь не накапливать стресс: рассказывайте о проблемах, не держите все в себе.
Медицинский центр FineMed в Харькове
В клинике «FineMed» (Файнмед) проводится комплексное обследование и лечение кожных заболеваний, инфекций передающихся половым путем, аллергических заболеваний: себорейный дерматит, демодекоз, розацеа, акне (угревая болезнь), экзема, атопический дерматит, псориаз, красный плоский лишай, крапивница, рожистое воспаление, фурункулы, гидраденит, воспалительные эритемы, укусы клещей и других паразитов, опоясывающий лишай, простой герпес, детские инфекции, стрептодермии.
Дерматологи нашей клиники ведут прием взрослых и детей. Для определения оптимального курса терапии наши врачи проводят анализ полученных данных и составляют индивидуальную программу лечения.
В клинике «FineMed» лечение заболеваний волос проводится после ряда общеклинических и специальных трихологических методов обследования, позволяющих верно диагностировать трихологическое заболевание и своевременно обратить внимание на причины, вызвавшие его, и внутренние проблемы организма.
Проводится полное обследование родинок и других образований кожи с помощью цифровой дерматоскопии, различных видов биопсий и гистологического исследования.
Удаление новообразований кожи (родинок, папиллом, кератом, бородавок, контагиозного моллюска) проводится лазером, методом радиоволновой хирургии, криодеструкцией в соответствии с европейскими протоколами лечения.
Отдельное направление работы нашей клиники занимает диагностика и лечение заболеваний ногтей грибкового (онихомикоз) и негрибкового (ониходистрофия) происхождения, лечение мозолей и трещин стоп, дисгидроз ладоней и подошв, восстановление структуры ногтей после использования гель-лаков и химических растворов, лечение деформированных и вросших ногтей и ногтей. На протяжении
всего курса лечения проводится консультативная поддержка и профилактика рецидивов.
К своей работе мы относимся добросовестно и честно, со всей любовью и заботой о наших пациентах.
Ведущий специалист медицинской клиники «FineMed»
Чеховская Анна Станиславовна
Кандидат медицинских наук, член International Dermoscopy Society (IDS, Международного дерматоскопического общества), Европейской ассоциации дерматологии, венерологии, Украинского общества исследования волос (Ukrainian Hair Research Society, UHRS), Украинского общества патологии стопы и ногтей, Украинской ассоциации врачей дерматовенерологов и косметологов, Всеукраинской общественной организации «Украинская ассоциация врачей-дерматовенерологов и косметологов», Украинской академии дерматовенерологии.
Автор более 30 научных печатных статей, методических рекомендаций, тезисов по дерматовенерологии, в том числе 4 учебных пособий, владелец 4 патентов по ПЦР и дерматоскопической диагностике онихомикозов и ониходистрофий, комплексному лечению заболеваний ногтей.
Врач-дерматовенеролог высшей категории, владеет современными методиками диагностики, лечения и профилактики дерматологических болезней у детей и взрослых, методиками лазерного, радиоволнового удаления новообразований кожи, биопсии, криодеструкции, эстетической и аппаратной косметологии.
Joomla Plugins
Дисгидротическая экзема — причины, симптомы, лечение | Гора Синай
При дисгидротической экземе на руках и ногах появляются маленькие волдыри, которые могут вызвать сильный зуд. Это хроническое состояние кожи, также называемое помфоликсом, может улучшиться без лечения или ухудшиться со временем.
В Центре передового опыта в области лечения экземы системы здравоохранения Mount Sinai наши высококвалифицированные дерматологи имеют опыт диагностики и лечения этой распространенной формы экземы.
Причины дисгидротической экземы
Причины дисгидротической экземы еще не изучены, но это состояние чаще встречается у женщин и людей, у которых также есть другой тип экземы.Часто это происходит в семьях. Это состояние чаще всего встречается у взрослых в возрасте от 20 до 40 лет, которые могут испытать однократное обострение, но с большей вероятностью будут испытывать ухудшение и улучшение симптомов с течением времени.
Дисгидротическая экзема может иметь множество триггеров, включая стресс, никель (и другие металлы) и потные ладони. Это также связано с теплой влажной погодой и сезонной аллергией.
Симптомы дисгидротической экземы
Расположение этих высыпаний на руках и ногах может значительно повлиять на повседневную жизнь пациентов, которые испытывают дискомфорт или неуверенны в социальных взаимодействиях, таких как рукопожатие.
Дисгидротическая экзема вызывает ряд симптомов, включая следующие:
- Сыпь на руках и ногах
- Маленькие болезненные волдыри
- Зуд или жжение
- Сухая кожа, шелушение или трещины, повышающие риск заражения
- Отек, боль или пузыри, заполненные гноем, при развитии бактериальной инфекции кожи
Средства для лечения дисгидротической экземы
На горе Синай наши специалисты имеют большой опыт лечения дисгидротической экземы.Состояние обычно можно диагностировать путем осмотра кожи и обсуждения вашей истории болезни.
Помимо выявления триггеров и помощи в их предотвращении, наши дерматологи предлагают следующие методы лечения дисгидротической экземы:
- Образ жизни, включая режимы очищения и увлажнения, а также управление стрессом
- Кортикостероиды, применяемые местно
- Противогрибковое средство, если развивается грибок
- Антибиотики для перорального применения при развитии бактериальной кожной инфекции
- Светотерапия при частых или тяжелых обострениях
Везикулярный дерматит кистей рук | DermNet NZ
Автор: Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, 1997 г.Обновлено в июле 2014 г.
Что такое везикулярный дерматит кистей рук?
Везикулярный дерматит кистей рук — это форма экземы кистей рук, характеризующаяся образованием пузырьков или пузырей (волдырей). Подобное состояние может поражать стопы (везикулярный дерматит стоп).
Наиболее распространенный вариант везикулярного дерматита кисти также называется везикулярной эндогенной экземой, дисгидротической экземой и помфоликсом; хейропомфоликс поражает руки, а педопомфоликс поражает ступни.
Везикулярный дерматит кистей и стоп
См. Другие изображения везикулярного дерматита кистей и стоп.
Кто болеет везикулярным дерматитом кистей и стоп?
Везикулярный дерматит кистей и стоп чаще всего поражает людей молодого возраста.
- Это чаще встречается у женщин, чем у мужчин.
- Часто ассоциируется с ладонно-подошвенным гипергидрозом.
- В 50% случаев имеется личный или семейный анамнез атопической экземы.
Что вызывает везикулярный дерматит кистей и стоп?
Везикулярный дерматит кистей и стоп является многофакторным. Во многих случаях это связано с потоотделением, поскольку обострения часто возникают в жаркую погоду, влажные условия или после эмоционального расстройства.Другие способствующие факторы включают:
Везикулы также могут возникать при других типах дерматита рук.
Каковы клинические признаки везикулярного дерматита кистей и стоп?
Везикулярный дерматит кисти / стопы проявляется в виде повторяющихся образований глубоких волдырей на ладонях и подошвах. Они вызывают сильный зуд или жжение. Волдыри отслаиваются, кожа становится красной, сухой и покрывается болезненными трещинами.
Каковы осложнения везикулярного дерматита кистей и стоп?
Вторичная бактериальная инфекция, вызванная Staphylococcus aureus и / или Streptococcus pyogenes , часто встречается при везикулярном дерматите рук / ног и приводит к боли, отеку и образованию пустул на руках и / или ногах.
При поражении дистального отдела пальца, прилегающего к ногтевому валику или проксимальнее него, это может привести к паронихии (набуханию ногтевого валика) и дистрофии ногтей с неровными ямками и гребнями.
Инфекционный везикулярный дерматит кисти
Как диагностируется везикулярный дерматит кистей и стоп?
Клиническая картина везикулярного дерматита кистей и стоп типична.
- Одностороннее поражение подозрительно на грибковую инфекцию (tinea pedis), и соскоб кожи следует брать на микологию.
- Патч-тестирование показано в хронических или атипичных случаях.
- Биопсия кожи требуется редко. Это показывает спонгиотическую экзему.
При дифференциальной диагностике следует учитывать другие формы дерматита рук.
Как лечить везикулярный дерматит кистей и стоп?
Везикулярный дерматит кистей и стоп трудно поддается лечению. Местная терапия относительно неэффективна из-за толстого ороговевшего слоя кожи ладоней и подошв.
Общие меры:
- Влажные повязки для просушивания пузырей с использованием разбавленного перманганата калия, ацетата алюминия или уксусной кислоты
- Холодные упаковки
- Успокаивающие смягчающие лосьоны и кремы
- Сильнодействующие антиперспиранты, наносимые на ладони и подошвы на ночь
- При мокрой или грязной работе следует надевать защитные перчатки
- Облегающая обувь с 2 парами носков для впитывания пота и уменьшения трения.
Необходимо максимально избегать контакта с раздражающими веществами, такими как вода, моющие средства и растворители, и надевать защитные перчатки, чтобы предотвратить раздражающий контактный дерматит.
- Обратите внимание, что очищающие кремы не являются противомикробными; мыло и вода или дезинфицирующее средство необходимы для мытья рук, чтобы уничтожить патогены, такие как вирус SARS-CoV-2, ответственный за COVID-19.
Люди с везикулярным дерматитом кистей рук, у которых обнаружена аллергия на никель, должны стараться не прикасаться к никелевым предметам.
Лекарства, отпускаемые по рецепту:
Другие варианты:
Каковы прогнозы при везикулярном дерматите кистей и стоп?
Везикулярный дерматит кистей и стоп обычно проходит постепенно и проходит спонтанно.Это может повториться в жаркую погоду или после периода стресса, а у некоторых пациентов проявлять стойкость.
Дисгидроз — обзор | Темы ScienceDirect
Руки
Дерматит кистей рук — обычное дело, и дифференциальный диагноз может быть длительным. Полезно рассмотреть две широкие группы: (1) эндогенные и (2) экзогенные причины. Атопический дерматит, хронический везикулярный дерматит кисти (дисгидроз, помфоликс) и псориазиформный дерматит являются одними из основных эндогенных этиологий, которые следует учитывать при дерматите рук.И ИКД, и АКД относятся к экзогенным причинам дерматита рук. Это разделение несколько искусственно, учитывая, что часто имеет место значительное совпадение.
Местные контактные вещества с большей вероятностью вызывают типичный экзематозный контактный дерматит. Поперечный анализ 22025 пациентов, прошедших патч-тест в период с 1994 по 2004 год NACDG, показал, что у пациентов с изолированным дерматитом рук и положительными реакциями патч-теста 10 наиболее часто положительных аллергенов делятся на четыре категории: (1) косметические ингредиенты ( консерванты и ароматизаторы), (2) металлы, (3) резиновые перчатки и (4) медикаменты.У одной трети пациентов с дерматитом рук и положительными патч-тестами также были выявлены соответствующие раздражители, а у 50% пациентов с изолированным дерматитом руки причины были признаны исключительно раздражающими по своей природе. 13
PG обычно содержится во многих лекарственных средствах для местного применения. Как отмечалось ранее, это потенциальная причина как ICD, так и ACD. Впервые он был использован в фармацевтических препаратах в 1932 году в качестве растворителя и носителя висмута для лечения сифилиса. 14 В настоящее время PG практически повсеместен, о чем свидетельствует тот факт, что это самый распространенный аллерген в (TCS).Особенно часто встречается в фирменных мазях. 15
Лечение хронического дерматита рук должно быть многофакторным и часто включает использование (TCS). Причин неэффективности лечения может быть несколько. Как упоминалось ранее, использованное транспортное средство может привести либо к ICD, либо к ACD, причем PG является наиболее распространенным преступником. Сорбитана сесквиолеат, изотиазолиноны, ланолин и консерванты, высвобождающие формальдегид, являются другими распространенными аллергенами, обнаруженными в TCS. 15
Реже активный кортикостероид (CS) сам по себе может вызвать ACD.CS можно подразделить на различные структурные классы, при этом агенты определенного класса с большей вероятностью будут перекрестно реагировать друг с другом (см. Таблицу 56.3). ACD чаще всего встречается у агентов класса А. Это может быть объяснено относительно частым безрецептурным использованием гидрокортизона, который относится к этому классу. Аллергия CS класса A теперь может быть проверена с помощью тонкослойного эпикутанного теста быстрого использования (TRUE), который содержит тиксокортал-21-пивалат. ИСТИНА тест теперь также содержит будесонид, который можно использовать для скрининга аллергической контактной аллергии на CS класса B (Таблица 56.5).
Таблица 56.5. Классы кортикостероидов на основе потенциала перекрестной реакции
| Класс A | Класс B | Класс C | Класс D1 | Класс D2 | |||||
|---|---|---|---|---|---|---|---|---|---|
| Patch-Test Screening Agent | |||||||||
| Будесонид | Desoximetasone | Hydroxycortisone-17-бутират | |||||||
| Обычно Встречающийся Кортикостероидный Класс Пользователи | |||||||||
| Актуальный гидрокортизон | амцинониды | клокортолон пивалат | алклометазон дипропионат бетаметазон дипропионат бетаметазон валерат клобетазон бутират Флутиказона пропионат Мометазона фуроат | ||||||
| Ацетат гидрокортизона | Дезонид Флуоцинолона ацетонид | Дезоксиметазон | Гидрокортизон | системный гидрокортизонметилпреднизолон | Fluocinonide Halcinonide | Дексаметазон | гидрокортизон валерат | ||
| Преднизолон | триамцинолона ацетонид | предникарбат | |||||||
| Преднизон | триамцинолона диацетат | ||||||||
Q56.8 Обычно предполагается, что все агенты в классе могут перекрестно реагировать. Кроме того, между классами может быть значительная перекрестная реакция. CS класса A и B могут перекрестно реагировать с классом D2. CS класса C редко, если вообще когда-либо, является причиной ACD, и поэтому считается «гипоаллергенным». Во вставке 56.1 выделены эмпирические гипоаллергенные противовоспалительные средства, которые можно попробовать в случае подозрения на контактный дерматит к CS. 15
Жемчужиной в отношении патч-тестирования CS (включая ИСТИННЫЙ тест) является то, что реакции патч-теста CS часто задерживаются и могут быть пропущены, если выполнено только 48-часовое считывание, и что положительные реакции патч-теста имеют высокая клиническая значимость.
Эмпирические рекомендации при подозрении на ACD кистей рук: (1) использование местного противовоспалительного средства из вставки 56.1; (2) использование очищающего средства из Таблицы 56.4; и (3) использование гипоаллергенного увлажняющего крема для рук, такого как Eucerin Plus Intensive Repair Hand Crème или Neutrogena Norwegian Formula Hand Crème, без отдушек.
Дисгидроз | Воробей
Дисгидроз — это кожное заболевание, при котором на ладонях рук и по бокам пальцев образуются маленькие, заполненные жидкостью волдыри.Иногда поражаются и подошвы стоп.
Волдыри, возникающие при дисгидрозе, обычно длятся около трех недель и вызывают сильный зуд. После высыхания пузырей дисгидроза ваша кожа может стать шелушащейся. Волдыри обычно повторяются, иногда до того, как ваша кожа полностью заживет от предыдущих волдырей.
Лечение дисгидроза чаще всего включает кремы или мази, которые вы втираете в пораженную кожу. В тяжелых случаях ваш врач может порекомендовать таблетки кортикостероидов, такие как преднизон, или инъекции.Дисгидроз еще называют дисгидротической экземой и помфоликсом.
Симптомы
Волдыри, связанные с дисгидрозом, чаще всего возникают на боковых сторонах пальцев и ладонях. Иногда также могут поражаться подошвы стоп. Волдыри обычно маленькие — примерно ширины со стандартным грифелем карандаша — и сгруппированы в группы, внешне похожие на тапиоку.
В более тяжелых случаях маленькие волдыри могут сливаться, образуя более крупные волдыри. Кожа, пораженная дисгидрозом, может быть болезненной и очень зудящей.Когда волдыри высыхают и отслаиваются, что происходит примерно через три недели, нижележащая кожа может стать красной и нежной.
Дисгидроз имеет тенденцию повторяться довольно регулярно в течение месяцев или лет.
Когда обращаться к врачу
Позвоните своему врачу, если у вас есть сыпь на руках или ногах, которая не проходит сама по себе.
Причины
Точная причина дисгидроза неизвестна. Это может быть связано с аналогичным кожным заболеванием, называемым атопическим дерматитом (экземой), а также с аллергическими состояниями, такими как сенная лихорадка.Высыпания у людей с аллергией на нос могут носить сезонный характер.
Факторы риска
Факторы риска дисгидроза включают:
- Напряжение. Дисгидроз чаще встречается в периоды эмоционального или физического стресса.
- Воздействие определенных металлов. К ним относятся кобальт и никель — обычно в промышленных условиях.
- Чувствительная кожа. Люди, у которых появляется сыпь после контакта с определенными раздражителями, чаще страдают дисгидрозом.
- Атопический дерматит. У некоторых людей с атопическим дерматитом может развиться дисгидротическая экзема.
Осложнения
Для большинства людей с дисгидрозом это просто неприятное ощущение зуда. У других боль и зуд могут ограничивать использование рук или ног. Интенсивное расчесывание может увеличить риск развития бактериальной инфекции на пораженной коже.
Профилактика
Поскольку причина дисгидроза, как правило, неизвестна, нет проверенного способа предотвратить это состояние.Вы можете помочь предотвратить это состояние, управляя стрессом и избегая воздействия солей металлов, таких как кобальт и никель.
Правильный уход за кожей также может помочь защитить кожу. К ним относятся:
- Использование мягких моющих средств и теплой воды для мытья рук и тщательного высушивания рук
- Регулярное увлажнение
- Ношение перчаток
Диагностика
В большинстве случаев ваш врач может диагностировать дисгидроз на основании медицинского осмотра.Ни один лабораторный тест не может конкретно подтвердить диагноз дисгидроза, но ваш врач может предложить тесты, чтобы исключить другие проблемы с кожей, которые имеют похожие симптомы.
Например, соскоб вашей кожи может быть проверен на тип грибка, вызывающего микоз. Кожную аллергию и чувствительность можно выявить, подвергая участки кожи воздействию различных веществ.
Лечение
В зависимости от серьезности ваших признаков и симптомов варианты лечения могут включать:
Кортикостероиды. Кремы и мази с сильнодействующими кортикостероидами могут помочь ускорить исчезновение волдырей. Обернуть обработанный участок полиэтиленовой пленкой может улучшить впитывание. Влажные компрессы также можно применять после применения кортикостероидов для улучшения абсорбции лекарства.
В тяжелых случаях врач может назначить таблетки кортикостероидов, например преднизон. Длительный прием стероидов может вызвать серьезные побочные эффекты.
- Фототерапия. Если другие методы лечения неэффективны, ваш врач может порекомендовать особый вид световой терапии, сочетающий воздействие ультрафиолетового света с лекарствами, которые помогают сделать вашу кожу более восприимчивой к воздействию этого типа света.
- Мази иммуноподавляющие. Лекарства, такие как такролимус (Протопик) и пимекролимус (Элидел), могут быть полезны людям, которые хотят ограничить воздействие стероидов. Побочным эффектом этих препаратов является повышенный риск кожных инфекций.
- Инъекции ботулотоксина. Некоторые врачи могут рекомендовать инъекции ботулотоксина для лечения тяжелых случаев дисгидроза.
Образ жизни и домашние средства
Домашнее лечение может включать:
- Наложение компрессов. Влажные прохладные компрессы могут уменьшить зуд.
- Прием лекарств от зуда. Безрецептурные антигистаминные препараты, такие как дифенгидрамин (Бенадрил) или лоратадин (Кларитин, Алаверт и другие), могут помочь уменьшить зуд.
- Нанесение гамамелиса. Замачивание пораженных участков гамамелисом может ускорить заживление.
Запись на прием
Скорее всего, вы начнете с посещения семейного врача. Он или она может направить вас к врачу, специализирующемуся на кожных заболеваниях (дерматологу). Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
Перед встречей вы можете написать список, который отвечает на следующие вопросы:
- Сталкивались ли вы с этой проблемой раньше?
- Есть ли у вас аллергия на определенные вещества, такие как резина, клеи, ароматизаторы или никель?
- Ваш уровень стресса в последнее время ухудшился?
- Какие лекарства и добавки вы принимаете регулярно?
- Подвержены ли вы воздействию определенных металлов или химикатов на работе или из-за хобби?
Чего ожидать от врача
Ваш врач может задать вам ряд вопросов, например:
- Когда у вас впервые появились симптомы?
- Ваши симптомы были постоянными или случайными?
- Насколько серьезны ваши симптомы?
- Что может улучшить ваши симптомы?
- Что может ухудшить ваши симптомы?
- Вы подвергаетесь воздействию химикатов или металлов на работе или в связи с хобби?
Контент Mayo Clinic Обновлено:
© 1998-2020 Фонд медицинского образования и исследований Мэйо (MFMER).Все права защищены. Условия эксплуатации
Браузер не поддерживается! Этот веб-сайт будет предлагать ограниченные функции в этом браузере. Мы поддерживаем только последние версии основных браузеров, таких как Chrome, Firefox, Safari и Edge.
×Экзема рук
Реферат
Экзема рук часто является хроническим многофакторным заболеванием. Обычно это связано с профессиональной или повседневной деятельностью по дому.Точную этиологию заболевания определить сложно. Со временем она может стать достаточно серьезной и привести к инвалидности для многих пациентов. По оценкам, у 2-10% населения в какой-то момент жизни может развиться экзема рук. Это наиболее распространенное профессиональное кожное заболевание, составляющее 9–35% всех профессиональных заболеваний и до 80% или более всех профессиональных контактных дерматитов. Таким образом, становится важным установить точную этиологию и классификацию заболевания, а также принять соответствующие меры профилактики и лечения.Несмотря на его важность в дерматологической практике, до настоящего времени было проведено очень мало исследований в Индии для изучения эпидемиологических тенденций, этиологии и вариантов лечения экземы рук. В этом обзоре мы попытались выяснить этиологию, эпидемиологию и доступные методы лечения пациентов с хронической экземой рук.
Ключевые слова: Этиология , экзема рук , обзор
Введение
Что было известно?
Экзема рук — распространенное хроническое профессиональное заболевание.
В большинстве случаев этиологию трудно определить, и лечение дерматолога затруднительно.
Экзема рук — очень распространенное и широко распространенное заболевание, которое предположительно было впервые описано в 90–160-х годах века. [1] Это часто встречающаяся проблема, затрагивающая людей разных профессий. В возникновении этого состояния могут участвовать различные факторы, включая эндогенные и внешние / средовые факторы, действующие по отдельности или в сочетании.В 19, 90, 160, веке дерматологи описали несколько морфологических вариантов экземы рук, таких как экзема solare, rubrum, impetiginoides, squamosum, papulosum и marginatum [2].
Точную распространенность экземы рук определить трудно, потому что это заболевание не подлежит регистрации, и многие заболевшие не обращаются за медицинской помощью. По оценкам, у 2-10% населения в какой-то момент жизни может развиться экзема рук. Кроме того, 20-35% всех дерматитов поражают руки.Это, по-видимому, наиболее распространенное профессиональное кожное заболевание, составляющее 9–35% всех профессиональных заболеваний и до 80% или более всех профессиональных контактных дерматитов. [3] Женщины участвуют чаще, чем мужчины (2: 1), возможно, из-за повышенного воздействия влажной работы и бытовой химии. [4] Было установлено, что раздражающий контактный дерматит (ИКД) является причиной экземы рук в половине случаев, в то время как аллергический контактный дерматит составлял 15% случаев [5]. Из-за высокой частоты и распространенности этой патологии она имеет огромные социально-экономические последствия и оказывает огромное влияние на качество жизни пациентов.Все более сложная и индустриальная среда 21 90–160 гг. 90–161 века сделала еще более важным определение точной этиологии заболевания и применение соответствующих профилактических и лечебных мер.
Видны различные морфологические формы экземы рук, которые различаются только клинически, а не гистологически. Знание характера контактной чувствительности у пациентов с экземой рук может дать представление о различных этиологических агентах, ответственных за нее, что может в дальнейшем помочь в ведении таких пациентов.Лечение экземы рук зависит от ее причины, в то время как аллергический или раздражающий контактный дерматит рук обычно можно выяснить с помощью надлежащего сбора анамнеза и патч-теста, эндогенная экзема рук часто диагностируется после исключения первых состояний.
Определение
Слово «экзема» имеет неясное происхождение. Впервые его использовал Аэций Амиден, врач византийского двора в шестом веке. Современное и приемлемое определение экземы состоит в том, что это «воспалительная кожная реакция, гистологически характеризующаяся спонгиозом с различной степенью акантоза и поверхностным периваскулярным лимфогистиоцитарным инфильтратом.Клинические признаки экземы могут включать зуд, покраснение, шелушение, скопление папуловезикул, гиперкератоз или трещины. Состояние может быть вызвано широким спектром внешних и внутренних факторов, действующих по отдельности или в сочетании. Дерматит означает не что иное, как воспаление кожи. Универсального согласия в использовании этих двух терминов нет, и они вызывают некоторую путаницу. Дерматит имеет более широкое применение, поскольку он охватывает все формы воспаления кожи.
Четкого и признанного во всем мире определения того, что входит в эту категорию, поскольку «экзема рук» не существует. После исключения заболеваний известной этиологии (например, Tinea mannum, чесотка), четко определенных нечематозных заболеваний (например, псориаза, красного плоского лишая, кольцевидной гранулемы, поздней кожной порфирии, ладонно-подошвенного кератоза, фиксированных высыпаний, связанных с лекарствами) и новообразований. из категории дерматозов рук, и если руки не вовлечены в обширное кожное заболевание, диагностика характерных случаев экземы рук не представляет особых трудностей.Термин экзема рук [6] означает «дерматит, который в основном ограничен руками, при отсутствии или незначительном поражении других областей».
Эпидемиология
Распространенность экземы рук варьируется в зависимости от географического региона. В шведском эпидемиологическом исследовании [7] 20 000 человек в возрасте от 20 до 65 лет было установлено, что распространенность экземы рук, иногда возникавшая в течение последнего года, составляла 11%. Все формы экземы и контактного дерматита составляли 10–24% пациентов (1978–1981 гг.) В восьми больничных центрах Великобритании.[8] Вероятно, что по крайней мере у 20-25% из них была экзема, ограниченная кистями рук. При анализе пластырей 4825 пациентов, протестированных в восьми европейских центрах, группа по исследованию международных контактных дерматитов обнаружила, что только руки были задействованы у 36% мужчин и 30% женщин [9]. Agrup с помощью анкетного опроса с последующим обследованием оценила распространенность экземы рук на юге Швеции в 1,2% [10].
Частота возникновения экземы рук составила 10,9–15,8% в различных исследованиях [11], в то время как в индийских дерматологических амбулаторных условиях у 5–10% пациентов с аллергическим контактным дерматитом поражение рук наблюдалось в двух третях случаев.[12,13]
В большом исследовании, проведенном Meding [14] в Швеции, в котором участвовало около 20 000 человек, 11,8% респондентов сообщили о наличии экземы рук в течение последних 12 месяцев. Было обнаружено, что экзема рук почти в два раза чаще встречается у женщин, чем у мужчин, с соотношением 1,9, и чаще всего встречается у молодых женщин. Последнее наблюдение также было отмечено в других исследованиях распространенности.
Наиболее частой причиной экземы рук являются контактные раздражители. В исследовании Мединга наиболее распространенными типами экземы рук были ирритантный дерматит (35%), атопическая экзема рук (22%) и аллергический контактный дерматит (19%).Соответствующие соотношения самок: самцов составили 2,6: 1, 1,9: 1, 5,4: 1 соответственно. Наиболее частым положительным результатом был тест на никель и кобальт. У 32% пациентов была одна или несколько положительных реакций на стандартную серию. Аналогичные результаты были получены в других публикациях по результатам патч-тестов. При сравнении различных профессиональных групп единственное статистически значимое увеличение распространенности контактной аллергии было отмечено среди женщин, находящихся на административной работе в колонии.Неизвестно, связано ли это с воздействием смолы на бумагу.
История детской экземы, женский пол, профессиональное воздействие, симптомы атопии слизистых оболочек (ринит или астма) и служебное занятие являются установленными важными факторами риска. [15] Плохими прогностическими факторами экземы рук являются широко распространенное поражение рук, более молодой возраст начала, детская экзема в анамнезе и контактная аллергия.
Патогенез
Раздражающий контактный дерматит
Раздражающий контактный дерматит — это состояние, вызванное прямым повреждением кожи.Раздражитель — это любой агент, способный вызывать повреждение клеток у любого человека при применении в течение достаточного времени и в достаточной концентрации.
Иммунологические процессы не задействованы, и дерматит возникает без предварительной сенсибилизации. Раздражители вызывают повреждение, разрушая или удаляя защитные слои верхнего эпидермиса. Они денатурируют кератин, удаляют липиды и изменяют водоудерживающую способность кожи. Это приводит к повреждению лежащих в основе живых клеток эпидермиса.
Тяжесть дерматита, вызванного раздражителем, зависит от типа воздействия, носителя и индивидуальной склонности.Нормальная, сухая или толстая кожа более устойчива к раздражающим воздействиям, чем влажная, мацерированная или тонкая кожа. Кумулятивный раздражающий дерматит чаще всего поражает тонкую открытую кожу, например тыльную сторону рук, межпальцевое пространство пальцев.
Механизм возникновения острого и хронического контактного дерматита, вызывающего раздражение, различается. Хронический раздражающий контактный дерматит возникает из-за нарушения барьерной функции и повышенного обмена эпидермальных клеток, в то время как острый ИКД является типом воспалительной реакции.Медиаторами, участвующими в этом типе реакций, являются TNF-α, IL-1, IL-6, IL-8, IFN-γ, IL-2 и фактор стимуляции колоний гранулоцитов и моноцитов [16].
Аллергический контактный дерматит
Аллергический контактный дерматит — это реакция гиперчувствительности IV типа, поражающая только ранее сенсибилизированных лиц. Распространенным примером аллергического контактного дерматита является аллергическая реакция на растения, такие как ядовитый плющ, ядовитый дуб и ядовитый сумах. Контактные аллергены всегда меньше 500 D, поэтому проникают глубже в кожу и после конъюгирования с аутологичными белками происходит сенсибилизация.Две различные фазы реакции гиперчувствительности IV типа — это фаза индукции (т.е. сенсибилизации) и фаза выявления.
Во время фазы индукции аллерген или гаптен проникает в эпидермис, где он захватывается и обрабатывается антигенпрезентирующей клеткой. Большинство аллергенов при контактном дерматите имеют низкую молекулярную массу и требуют минимальной обработки. Однако многие из них имеют сложную структуру и значительно изменены антигенпрезентирующими клетками. Антиген-презентирующие клетки включают клетки Лангерганса, дермальные дендроциты и макрофаги.Процессированный антиген представляется Т-лимфоцитам, которые подвергаются бластогенезу в регионарных лимфатических узлах. Одна подгруппа этих Т-клеток дифференцируется в клетки памяти, тогда как другие становятся эффекторными Т-лимфоцитами, которые попадают в кровоток.
Фаза выявления наступает, когда сенсибилизированный человек снова подвергается воздействию антигена. Серийные биопсии в течение первых 24 часов после заражения динитрохлорбензолом (DNCB) у 15 сенсибилизированных пациентов [17] показали, что DNCB очень быстро проникает в эпидермис и связывается с эпидермальными клетками, как кератиноцитами, так и клетками Лангерганса (LC), в течение 1 часа после нанесения и локализуется в потовых железах и глубоких уровнях волосистых фолликулов к 3 часам, а через 6 часов большие дендритные DNCB-положительные клетки появляются в сосочковом и ретикулярном дерме, особенно вокруг этих придатков.В течение 24 часов после нанесения антигена LC мигрируют в региональные лимфатические узлы, где они представляют антиген совместимым Т-лимфоцитам в лимфатических узлах. Определенные Т-лимфоциты, такие как CD4 + и CD45 RA +, физически соприкасаются с LC, тем самым облегчая перенос антигена. Процессированный антиген представляется циркулирующим эффекторным Т-лимфоцитам, которые, в свою очередь, производят лимфокины. Многие медиаторы или цитокины высвобождаются, а именно, IL-1 антигенпрезентирующими клетками и IL-2 Т-лимфоцитами.Цитокины вызывают клональную пролиферацию антиген-специфических Т-хелперов 1, лимфоцитов CD4 +, которые могут быть способны реагировать на определенный антиген при воздействии на них в будущем. Для развития фазы выявления требуется несколько часов, и в результате симптомы аллергического контактного дерматита обычно развиваются через несколько часов или дней после воздействия. После приобретения контактная чувствительность имеет тенденцию сохраняться. Степень чувствительности может снизиться, если не будет повышена многократным воздействием, но при высоком начальном уровне чувствительности она может оставаться заметной на протяжении всей жизни.
Роль кожного барьера и генетики
В эпидермисе есть несколько компонентов, которые важны для барьерной функции. Этими компонентами являются клаудин, десмоглеин, филаггрин, церамид, надлежащий контроль протеаз и различные каркасные белки (инволюкрин, энвоплакин и периплакин). При правильном функционировании этот слой является эффективным барьером для эпидермального вторжения аллергенов и бактерий, а также предотвращает потерю воды. Первой линией защиты внутри эпидермального барьера является роговой слой, который выполняет несколько основных функций в поддержании защиты от окружающей среды, а также предотвращении потери воды.Роговой слой состоит из многоклеточного вертикально уложенного слоя клеток, встроенных в гидрофобный внеклеточный матрикс. Этот внеклеточный матрикс образуется в результате секреции предшественников липидов и гидролаз липидов. Эти гидролазы расщепляют предшественники с образованием незаменимых и заменимых жирных кислот, холестерина и по крайней мере 10 различных церамидов, которые самоорганизуются в многослойные ламеллярные бислои между корнеоцитами и образуют водонепроницаемую «ступку», поддерживающую гидратацию кожи.[18] Корнеоциты в роговом слое удерживаются вместе плотными контактами и различными каркасными белками, которые помогают поддерживать кожный барьер. Клаудины — это семейство белков, которые являются важными компонентами плотных контактов между корнеоцитами. У пациентов с дефицитом клаудина наблюдается аберрантное образование плотных контактов, вызывающее нарушение кожного барьера. Клаудины помогают предотвратить потерю влаги через этот слой кожи. Это плотное соединение также блокирует доступ через кожу к различным аллергенам внешней среды.Таким образом, клаудин может помочь в предотвращении воздействия на иммунную систему аллергических раздражителей. Белки каркаса необходимы для эффективного эпидермального барьера. Утрата белков эпидермального каркаса, таких как инволюкрин, энвоплакин и периплакин, связана с изменениями функции эпидермального барьера и изменением образования ороговевшей эпидермальной оболочки [19].
Еще одним фактором, который необходим для нормального функционирования эпидермиса, является надлежащий контроль активности кожных протеаз. SPINK — это белок, который подавляет действие сериновой протеазы в коже.Ген SPINK отсутствует при синдроме Нетертона. При этом синдроме у пациента тяжелый атопический дерматит, шелушение и повышенный уровень сывороточного IgE. Отсутствие SPINK приводит к неконтролируемой активности сериновой протеазы эластазы-2. Повышенная активность протеаз отрицательно влияет на обработку филаггрина и липидов (церамидов), тем самым снижая барьерную функцию кожи.
Филаггрин — важный белок, обнаруженный в пластинчатых телах корнеоцитов гранулезного слоя. Когда эти гранулы высвобождаются, они становятся жизненно важным компонентом внеклеточного матрикса рогового слоя.Ген филаггрина находится на хромосоме 1q21 человека в пределах комплекса эпидермальной дифференцировки, области, которая также содержит гены нескольких других белков, которые важны для нормальной функции эпидермального барьера [20]. Филаггрин обычно способствует агрегации цитоскелета и образованию ороговевшей эпидермальной оболочки. Он необходим для нормального формирования пластинчатого тела и выделения содержимого. Кроме того, когда корнеоциты созревают и начинают терять воду, филаггрин отделяется от ороговевшей оболочки и превращается в кислые метаболиты, действуя как осмолиты, помогая поддерживать гидратацию.Эти кислые метаболиты также поддерживают pH ниже порога, необходимого для активации Th3-индуцирующих эндогенных сериновых протеаз, которые играют важную роль в патогенезе атопической экземы рук. Следовательно, мутация филаггрина способствует нарушению эпидермального барьера, увеличению потери воды, воспалению и воздействию аллергенов окружающей среды, что приводит к атопической экземе рук [21].
Нарушение экспрессии антимикробных пептидов (АМП), таких как кателицидин и дефенсины, было обнаружено в пораженной коже у пациентов с атопическим дерматитом.[22]
Моющие средства вызывают повреждение рогового слоя за счет удаления поверхностного липидного слоя и увеличения TEWL, что приводит к раздражающему контактному дерматиту. [23]
Химотриптический фермент рогового слоя (SCCE) представляет собой сериновую протеазу, которая играет роль в десквамации кожи посредством протеолиза десмосом в роговом слое. Повышенная экспрессия hK7 (калликреина 7 ткани человека) или SCCE в эпидермисе приводит к повышенной протеолитической активности, патологическому шелушению и воспалению при многих кожных заболеваниях, таких как синдром Нетертона, псориаз и атопический дерматит.[24,25,26]
Этиология
Большинство случаев экземы рук имеет многофакторную этиологию, которую можно условно разделить на две группы: экзогенные и эндогенные причины. Среди экзогенных причин, причиной экземы рук чаще всего являются контактные раздражители. К ним относятся мыло, моющие средства, резина, овощи и т. Д. Физическое трение и незначительные травмы также могут вызвать раздражающий контактный дерматит.
Проглатывание аллергенов, таких как никель, хром, и лекарств, применяемых местно, таких как неомицин и гидроксихинолоны, являются другими факторами, ответственными за экзему рук.Дерматофитидная реакция на опоясывающий лишай стопы также может включать руки. Определенные профессии, например парикмахеры, фермеры, строительные рабочие, стоматологический и медицинский персонал, металлисты, кулинары и т. Д., Особенно часто вызывают экзему рук.
Среди эндогенных причин атопия является наиболее частой причиной экземы рук. Также задокументирована роль стресса, гормонов и ксероза. Некоторые случаи идиопатические.
Bajaj и др. [27] сообщили о данных патч-тестов из единственного центра общей дерматологии в Северной Индии.Из 1000 проанализированных пациентов положительные реакции наблюдались у 590 (59%) пациентов. Наблюдалась положительная реакция на никель (11,1%), неомицин (7%), меркаптобензтиазол (6,6%), нитрофуразон (6%), колониевая кислота (5,7%), смесь ароматизаторов (5,5%) и хлорид кобальта (5,4%). Тем не менее, партений был наиболее распространенным аллергеном, судя по количеству пациентов, испытавших его (14,5%). У мужчин дихромат калия (30%) был наиболее распространенным сенсибилизатором, а у женщин и никель (43%) был наиболее распространенным, чтобы показать положительный результат теста на пластырь.
В исследовании, проведенном Кишором и др., [28], положительный тест на пластырь при экземе рук был отмечен у 82% пациентов, что было высоким показателем по сравнению с другими исследованиями. Дихромат калия был наиболее распространенным сенсибилизатором с положительным результатом тестирования у 26% пациентов, тогда как никель был следующим распространенным положительным результатом теста у 18% пациентов. Высокая положительность дихромата калия объясняется его присутствием в детергентах и цементах.
Исследование Каура и Шармы [29] в Чандигархе показало, что 53.1% пациентов с экземой рук были чувствительны к металлам. Из них чувствительность к никелю, кобальту и хромату наблюдалась у 40,6, 31,2 и 21,8% пациентов соответственно. В том же исследовании чувствительность к лекарствам, резине и овощам была обнаружена у 40,6, 13 и 13% пациентов соответственно. Различные сенсибилизаторы были положительными у 23,4% пациентов с дерматитом рук; они включали растения, масло, обложку папки, денежные купюры, ДДТ, парафенилендиамин, формальдегид, хлорид ртути, пленку и проявитель бумаги.
Мыло и детергенты оказались вторыми по распространенности сенсибилизаторами у женщин в исследовании, проведенном Bajaj с участием 71 пациента [30]. Эти результаты были также обнаружены в другом исследовании, проведенном Сингхом и Сингхом [31], которые придерживались мнения, что детергенты ответственны за возникновение как раздражающего, так и аллергического контактного дерматита.
Овощи — частая причина контактного дерматита рук у домохозяек и поваров. Это проявляется в виде шелушения и трещин на ладонной поверхности указательного, среднего и больших пальцев.Наиболее распространенными сенсибилизаторами являются чеснок ( Allium sativum ), лук ( Allium cepa ), томат ( Lycopersicon esculentum ), морковь ( Daucus carota ), дамский палец ( Hibiscus esculentes ) и имбирь (). Zanzibar officinale ).
Исследование Pasricha и Kanwar [32] показало, что чувствительность к овощам у домохозяек составляет 75,8% и 82,7% соответственно. Чеснок и лук были наиболее частыми сенсибилизаторами. Это исследование также показало, что аллергический контактный дерматит на чеснок и лук имеет преимущественное поражение указательного, большого и среднего пальцев ведущей руки и большого пальца другой руки (дерматит кончиков пальцев).
Дерматит на пальце, называемый «пальцем тюльпана», встречается у садоводов и производителей луковиц. [33] Большинство производителей контактировали с соком нарцисса во время расследования. Контакты с другими раздражителями, такими как пыль гиацинта и пестициды, также, по-видимому, были ответственны. Патч-тесты показали, что существует контактная сенсибилизация к пестицидам и экстрактам цветочных луковиц.
Мокрая работа — главный внешний фактор риска дерматита рук. В исследовании женщин-уборщиц [34] было обнаружено, что у них мокрые руки более четверти рабочего дня.Вода как таковая снижает защитные свойства кожи, а закупорка еще больше усиливает раздражающий эффект. Во многих случаях влажной работы в воду добавляют жирорастворимые химические вещества для достижения очищающего эффекта. В коже этот эффект неблагоприятен, так как вымываются внутриклеточные липиды. Эти липиды являются важными факторами защитной способности кожи. Удаление липидов вызывает структурные и физико-химические изменения в коже, что, по-видимому, облегчает процесс кожного раздражения.
Существуют различные эндогенные факторы экземы рук — идиопатическая (как при гиперкератотическом ладонном дерматите) и атопия; стресс и повышенное потоотделение могут усугубить это состояние. Атопия считается наиболее частой причиной экземы рук [35], и наиболее часто поражаются части тела. Наихудший прогноз был у пациентов с атопическим дерматитом кистей рук, так как он был связан с более длительной продолжительностью, высокой непрерывностью симптомов и обширным поражением. [36]
При исследовании 777 пациентов с атопическим дерматитом [37] поражение рук присутствовало у 58.9% пациентов. Участие рук представляло уникальные физические, социальные и терапевтические проблемы для пациентов с атопией. Было обнаружено, что поражение тыльной поверхности кисти и ладонной части запястья может указывать на атопию как на причину экземы кисти.
Клиническая картина экземы рук
Существуют различные модели экземы рук, которые различаются только клинически, но не гистологически. Описано несколько клинических вариантов дерматита рук, включая гиперкератотический (т.е. псориазиформный или тилотический), фрикционный, нуммулярный, атопический, помфоликс (т.д., дисгидроз) и хронический везикулярный дерматит кистей рук. Гибриды этих моделей существуют, и некоторые эксперты не согласны с классификациями [38].
Многие опубликованные классификации [39,40,41] включают сочетание этиологических факторов (раздражающее, аллергическое и атопическое заболевание) и морфологических особенностей (помфоликс, везикулярная и гиперкератотозная экзема). Однако ни одна классификация экземы рук не является удовлетворительной.
Таблица 1
Классификация экземы рук (ЭК). Часто встречаются совпадающие формы заболевания и многофакторная этиология.
Недавно была предложена другая система классификации, основанная на анализе пациентов, посещающих европейские центры патч-тестирования.[41] Всего в исследование были включены 416 пациентов из 10 участвующих клиник. Он включает семь подгрупп в зависимости от демографии, истории болезни и морфологии поражений [].
Таблица 2
Предлагаемая классификация экземы кистей рук [41]
Различные клинические модели экземы кистей рук, включенные в этот обзор
Помфоликс (везикулярная экзема ладоней и подошв), дисгидротическая экзема
Пятнистый пузырек
Гиперкератотическая экзема ладоней (тилотическая экзема)
Рецидивирующий очаговый пилинг ладоней
Дискоидная экзема (числовая экзема)
Дерматит износа
- 9000 9000 9000 9000 9000 9000 90002019 Экзема кончика пальца
Экзема фартука
Экзема кишечника / бойни
Хронический акральный дерматит.
Клинически экзема рук характеризуется признаками эритемы, пузырьков, папул, шелушения, трещин, гиперкератоза, а также симптомами зуда и боли. Хронической экземой рук считается, когда экзема рук длится более 6 месяцев.
Гистопатологически все паттерны показывают похожие изменения. Эпидермис показывает спонгиоз, акантоз, паракератоз, инфильтрацию лимфоцитами, в то время как дерма демонстрирует расширение сосудов и лимфоцитарную инфильтрацию.
Pompholyx
Pompholyx (везикулярная экзема ладоней и подошв, дисгидротическая экзема) — частая глубокая везикулярная сыпь идиопатического / неизвестного происхождения, поражающая ладони и подошвы, распознаваемая как ладонно-подошвенный помфоликс.[36] На его долю приходится около 5-20% всех случаев экземы рук. [10,30] Помфоликс на ладонях называется хейропомфоликс, а на подошвах — подопомфоликс. Состояние чаще встречается в жаркую погоду. Это называется дисгидротической экземой. Роль потовых желез спорна, хотя распределение поражений соответствует эмоционально активированной ладонно-подошвенной потливости и жаркой погоде. Однако гипергидроз — это не постоянный признак. Роль атопии может быть значительной.
Лоди и др. .[42] обнаружили личный и семейный анамнез атопии у 50% своих пациентов по сравнению с 12% контрольной группой в исследовании группы из 104 пациентов. Сульфат никеля был аллергеном с самой высокой положительной реакцией на пластырь: 20,19% против 6,25% в контрольной группе. В этом исследовании также было замечено, что разные гаптены или антигены могут вызывать одинаковую клиническую и гистологическую картину помфоликса у предрасположенных субъектов. Прием аспирина, оральные контрацептивы и регулярное курение увеличивают риск развития помфоликса.
Пятнистая пузырно-чешуйчатая экзема
Этот узор характеризуется смесью нерегулярных пятнистых пузырно-чешуйчатых поражений на обеих руках, обычно асимметрично.
Гиперкератотическая экзема ладоней (тилотическая экзема)
Это состояние характеризуется сильным раздражением, шелушением, трещинами, гиперкератозом, пятнами на ладонях и ладонной поверхности пальцев. Обычно это наблюдается у мужчин среднего возраста. Патч-тест отрицательный, но в индийском исследовании был обнаружен у 130 из 230 пациентов.[43]
Рецидивирующее очаговое шелушение ладоней (шелушение en aires)
Это заболевание представляет собой легкую форму помфоликса, характеризующуюся небольшими участками поверхностного белого шелушения, которые появляются на боковых сторонах пальцев и на ладонях. Состояние относительно бессимптомное. Обычно пузырьков нет, но у некоторых пациентов впоследствии может развиться настоящий помфоликс.
Дискоидная экзема (числовая экзема)
Дискоидная экзема характеризуется бляшками неспецифической морфологии, а именно круглыми или овальными бляшками экземы с четко обозначенными краями.Дискоидная экзема этиологически связана с атопией, инфекцией, физической или химической травмой, аллергией, сухой кожей, стрессом и такими лекарствами, как метилдопа и золото. Диагностическое поражение дискоидной экземы представляет собой бляшку в форме монеты из плотно расположенных тонкостенных пузырьков на эритематозной основе. Это возникает из-за слияния крошечных папул и папуловезикул. Дискоидная экзема рук поражает тыльную сторону кистей или тыльную сторону пальцев.
Износостойкий дерматит / домашний дерматит / сухой пальмовый дерматит / фрикционный дерматит
Это заболевание поражает домохозяек и уборщиков, которые часто погружают руки в воду с моющими средствами.Для этого рисунка характерна сухая кожа с поверхностными трещинами, которая выделяется белым цветом на эритматозном фоне. Кожа на тыльной стороне суставов суставов может быть сухой и потрескавшейся.
Кольцевая экзема
Эта характерная картина особенно характерна для молодых женщин вскоре после замужества; редко страдают мужчины. Это состояние характеризуется участком экземы, который развивается под кольцом и распространяется на прилегающую сторону среднего пальца и прилегающую область ладони.Патч раздражителен. Обычно отсутствует контактная чувствительность к золоту, меди или другим сплавам. Реже наблюдается аллергический контактный дерматит под кольцами из-за никеля, золота и палладия [44]. Этот тип экземы рук, вероятно, возникает из-за скопления мыла и моющего средства под кольцами, но трение также может иметь значение. Повторный контакт ароматизатора с раздраженной кожей в полуокклюзированной области под кольцами может способствовать повышению чувствительности к косметическим средствам, как сообщалось у 16-летней девочки.[45]
Экзема кончика пальца
Это заболевание известно во Франции как «пульпит», термин, который позволяет точно локализовать его на мякоти, а не на тыльной стороне пальцев. Они становятся сухими и покрытыми глазурью «пергаментной массой», затем трескаются и даже растрескиваются, что очень болезненно. Обычно он остается локализованным, но иногда может расширяться. Распознаются два паттерна. Первый и самый распространенный рисунок включает в себя большинство пальцев, в основном пальцев доминирующей руки, особенно большого и указательного пальцев.Зимой эта картина хуже. В этом паттерне патч-тесты отрицательны или не актуальны. Это кумулятивный раздражающий дерматит, при котором обезжиривающие вещества сочетаются с травмой в качестве причинных факторов. Во второй схеме предпочтительно задействовать большой, указательный и безымянный пальцы доминирующей руки. Обычно это профессиональная деятельность. В этих случаях могут оказаться полезными патч-тесты. Он может быть либо раздражающим (например, у сотрудников, разносящих газеты), либо аллергическим (например, полироль или луковицы тюльпанов).Может быть аллергия на лук, чеснок или другие кухонные продукты.
Экзема на фартуке
Слово «экзема на фартуке» было дано Калнаном [46]. Экзема на фартуке — это тип экземы рук, который поражает проксимальную часть ладоней двух или более соседних пальцев и прилегающую кожу ладоней над пястно-фаланговыми суставами, напоминая, таким образом, фартук. Редко это вызвано контактными аллергенами, но может отражать действие раздражителей. Это чаще встречается у женщин и в основном имеет эндогенное происхождение.[47]
Экзема кишечника / бойни
Это временная везикулярная экзема, которая начинается с перепонок пальцев и распространяется в стороны. Каждый эпизод может быть легким и может проходить спонтанно, но периодически повторяться. Это особенно касается рабочих, занятых потрохами туш животных на бойнях. [48] Патогенез неясен.
Хронический акральный дерматит
Хронический акральный дерматит — специфический синдром, поражающий пациентов среднего возраста, который характеризуется зудящей, гиперкератотической папуловезикулярной экземой кистей и стоп.[49] Это связано с очень высоким уровнем иммуноглобулина (Ig) E без какой-либо личной или семейной истории атопии.
Синдром контактной крапивницы и экзема рук
«Синдром контактной крапивницы» (CUS) или «белковый контактный дерматит», впервые определенный как биологическое заболевание в 1975 году, включает гетерогенную группу преходящих воспалительных реакций, возникающих в течение нескольких минут или часов после контакта с вызывающее вещество. [50] Эта реакция обычно возникает на нормальной или экзематозной коже и обычно проходит в течение нескольких часов.Контактная крапивница (БК) в сочетании с экземой рук — относительно новое явление, первые несколько случаев были зарегистрированы чуть более 20 лет назад. Обычно с экземой рук связана иммунологическая разновидность КЯ. С момента его признания в 1970 году было опубликовано все больше сообщений о контактной крапивнице, связанной с экземой рук, для различных веществ, включая различные продукты питания, продукты животного и растительного происхождения, лекарства и промышленные химикаты. На самом слабом конце пациенты могут испытывать зуд, покалывание или жжение, сопровождающиеся эритемой (волдыри и вспышки).В самом крайнем случае, внекожные симптомы могут сопровождать местную крапивницу, от риноконъюнктивита до анафилактического шока. Типичное первичное поражение (эритема или волдыри и обострение) с вовлечением вторичных органов или без него разрешается в течение нескольких часов, но атипичные рецидивирующие эпизоды по неизвестным механизмам превращаются в дерматит (экзему).
Диагностика экземы рук
Хотя диагноз экземы кистей рук является самоочевидным, во многих случаях трудно отличить его от некоторых других дерматологических заболеваний, таких как псориаз, опоясывающий лишай, красный плоский лишай, красный пилярный лишай, ладонный пустулез.
Для диагностики дерматита рук требуется подробный анамнез, включая общий медицинский статус, начало, прогрессирование и ремиссию дерматита, историю работы / работы, другие воздействия, семейный анамнез и клиническое обследование. Важные исследования для подтверждения аллергического контактного дерматита включают стандартные пластыри, общее и дифференциальное количество лейкоцитов, свидетельствующих об эозинофилии, уровень IgE в сыворотке, биопсию кожи, прокол, препарат гидроксида калия, грибковые и бактериальные культуры, окрашивание по Граму, радиоаллергосорбентный тест (RAST), и тест стимуляции лимфоцитов in vitro .
Стандартный пластырь-тест
Пластырь-тест был впервые использован Джосли Джадассоном в 1896 году. Он установил роль пластырного теста благодаря своему успеху в воспроизведении клинической лекции о контактном дерматите с использованием йодоформных солей ртути. Тест основан на том принципе, что вся кожа человека, страдающего аллергией, способна реагировать с причинным антигеном. Следовательно, стандартная концентрация антигена, нанесенная на нормально выглядящую кожу, также вызовет те же патофизиологические изменения, которые обнаруживаются при аллергическом контактном дерматите.В случае аллергического контактного дерматита аллергены наносят на участок фильтровальной бумаги, помещенный на непроницаемый лист / алюминиевый стаканчик, прикрепленный к коже на спине липкой лентой. Однако камеры Финна являются наиболее распространенной системой для нанесения аллергенов и состоят из небольших алюминиевых дисков, закрепленных на клейкой основе на акриловой основе, не окклюзионной гипоаллергенной ленте. Основным недостатком этой системы является реакция солей металлов, таких как ртуть, кобальт и никель, с алюминием.
Участок кожи, выбранный для тестирования пластыря, перед нанесением должен быть сбрит от грубых волос.Аллерген остается в контакте с кожей примерно на 48 часов, а затем удаляется, чтобы увидеть степень местной воспалительной реакции. Через час после удаления пластырей тестовые реакции оцениваются как в. Показания патч-теста также следует снимать через 96 часов. [51]
Таблица 3
Оценка патч-теста в соответствии с рекомендациями ICDRG
Photopatch test
Некоторые вещества являются фотосенсибилизаторами в том смысле, что они вызывают дерматит, только если кожа после контакта с этими веществами подвергается воздействию солнечного света или другого эквивалентного источника светового излучения UVA (обычные дозы 5-15 Дж / см 2 ).Такие вещества должны быть проверены фотопатч-тестом.
ИСТИННЫЙ тест (быстрый тонкослойный эпикутанный тест)
Это новый тип тест-системы, в которой гель-аллерген наносится на лист полиэстера, который затем сушится и разрезается на квадраты 9 мм × 9 мм. Он был введен Фишером и Мальбахом [52]. Эти тестовые пластыри закреплены на акриловой ленте, покрытой силиконизированной защитной пленкой, и упакованы в воздухонепроницаемые светонепроницаемые конверты. Используются готовые к применению полиэфирные пластыри, покрытые аллергенами в гидрофильном геле, и они обладают преимуществом в виде точной дозировки, тонкого распределения по поверхности, равномерного распределения и высокой биодоступности аллергена.ИСТИННЫЕ тестовые пятна расположены на двух панелях по 12 аллергенов на тест-полоске. Они готовы к применению патчей и после применения; они могут быть удалены врачом через 48 часов. Пациентов следует попросить подождать полчаса для получения точных показаний. Пластыри следует хранить при температуре от 2 ° C до 8 ° C.
Преимущества теста TRUE
Легко, удобно и готово к использованию
Точная и меньшая дозировка, тонкая поверхность и равномерное распределение
Лучшая адгезия ленты
Меньше шансов путаницы и ошибок, так как это готовый препарат.
Недостаток ИСТИННОГО теста
Больше шансов смыться с потоотделением из-за гидрофильного материала
Дорого
Не включены важные стероидные антигены
Неоптимальная чувствительность к антигенам ароматической смеси.
Существуют и другие готовые к использованию патч-тесты, а именно Accupatch (Smart Practice) и Epiquick (Smart Practice). [53]
Лечение
Экзема кистей рук имеет хроническое рецидивирующее и ремиттирующее течение, она сложна как для пациентов, так и для дерматолога.Подсчитано, что 5-7% пациентов с экземой рук характеризуются хроническими или тяжелыми симптомами, а 2-4% тяжелых случаев невосприимчивы к традиционной местной терапии. [41] Избегание аллергенов и раздражителей является полезным этапом лечения, но в большинстве случаев это невозможно из-за широкого распространения контактных аллергенов в бытовых веществах, а также в профессиональной среде, в основном после быстрого роста индустриализации за последние 60 лет. Неповторимым признаком в большинстве случаев является изменение барьерной функции после разрушения рогового слоя, что вызывает трансэпидермальную потерю воды.Почти все формы экземы рук начинаются с нарушения барьера рогового слоя [54]. Таким образом, первоначальное лечение обычно направлено на поддержание и восстановление барьера и контроль воспаления. В большинстве случаев было бы полезно принять симптоматическое лечение для облегчения признаков и симптомов заболевания и соблюдать некоторые важные меры предосторожности в повседневной деятельности. Но оказалось непрактичным применять смягчающие средства много раз, как указано ниже, поэтому рекомендуется правильно наносить смягчающее средство на ночь.В обзоре вариантов лечения экземы рук Уоршоу изложил полезные рекомендации по профилактике и изменению образа жизни при повседневных занятиях [38]. Измененные руководящие принципы перечислены в.
Таблица 4
Профилактика и ведение образа жизни у пациентов с экземой рук
Ведение пациентов с хронической экземой рук часто неудовлетворительно. Хотя существует множество вариантов лечения, нет единого мнения о выборе лечения в зависимости от продолжительности или типа экземы.Обычно пациентов с экземой рук лечат местными кортикостероидами, пероральными антигистаминными препаратами, смягчающими средствами и коротким курсом системных кортикостероидов в зависимости от тяжести заболевания. Актуальные стероиды обычно являются препаратами первой линии для контроля воспаления. Для лечения экземы рук используются различные типы местных кортикостероидов, такие как дезонид, мометазона фуроат, клобетазола пропионат, бетаметазона дипропионат и т. Д. Стероиды для местного применения обладают быстрым действием и контролируют заболевание у большинства пациентов, но их использование ограничено такими побочными эффектами, как атрофия кожи и телеангиэктазия.Другие проблемы с их использованием — это обострения, тахифилаксия при регулярном использовании, ослабление кожного барьера и отсутствие эффективности у серьезно пораженных пациентов. Было отмечено, что длительное применение местных стероидов может увеличить выработку химотриптического фермента рогового слоя, который нарушает функцию эпидермального барьера [39]. В случае тяжелого заболевания требуется короткий курс системных стероидов. Но профиль побочных эффектов системных стероидов ограничивает их долгосрочное использование. Таким образом, необходимо разработать средство, сберегающее стероиды, которое обеспечивает хороший ответ в острой стадии заболевания и имеет меньшую частоту рецидивов.Различные иммунодепрессанты были исследованы для использования при хронической экземе рук. Перечислены различные методы лечения.
Таблица 5
Различные методы лечения экземы рук
Гранлунд [80] исследовал влияние орального циклоспорина на активность заболевания. Для участия в этом рандомизированном исследовании с параллельными группами был включен сорок один пациент с частичным перекрестным переходом во второй фазе. Семнадцать пациентов получали циклоспорин (3 мг / кг / день) и крем-плацебо перорально в течение 6 недель.Другая группа получала местное лечение 0,05% кремом бетаметазона дипропионата и капсулами плацебо. Через 6 недель произошло пересечение тех пациентов, которые не ответили на лечение в течение первых 6 недель. Третья фаза состояла из периода наблюдения в течение 24 недель без вмешательства. Было улучшение в обеих группах, но не было статистически значимой разницы между группами с точки зрения участника и врача, оценивающего хороший / отличный контроль и оценки степени тяжести.
Egan [81] сообщил об использовании низких доз перорального метотрексата у пяти пациентов с упорным ладонно-подошвенным помфоликсом.Пациенты не ответили на стандартную терапию и показали значительное улучшение или исчезновение после добавления метотрексата к их лечению.
В открытом исследовании Mittal и др. [98] использовали метотрексат 10-15 мг еженедельно однократно или в несколько доз в течение 12 недель у 15 пациентов с упорной экземой (пациенты с помфоликсом, n = 6), и обнаружили, что у двух пациентов, получавших помфоликс, был отличный ответ (почти полная ремиссия), а у одного пациента, получавшего помфоликс, был хороший ответ (частичная ремиссия).Основное действие метотрексата заключается в пролиферации эпидермиса за счет его метаболита полиглутамата, вызывающего высвобождение аденозина. [99] При связывании с аденозиновыми рецепторами аденозин ингибирует пролиферацию лимфоцитов, а также провоспалительные цитокины TNF-α, IL-6, IL-8 и увеличивает продукцию антагониста рецептора IL-1 в моноцитах.
В единственном отчете описан пациент с 4-летней историей рецидивирующей дисгидротической экземы, резистентной к кортикостероидам, ионофорезу и фототерапии, который ответил на 1.5 г микофенолятмофетила два раза в день с полным исчезновением через 4 недели. Дозу постепенно снижали в течение 12 месяцев без рецидивов. [82] В другом отчете о клиническом случае наблюдалась подтвержденная биопсией дисгидротическая экзема, вызванная микофенолятмофетилом, которая исчезла после прекращения приема микофенолятмофетила и снова появилась при начале того же. [100,101]
Положительная роль азатиоприна в дозах 50-100 мг / сут. day был недавно обнаружен при хронической резистентной экземе рук. [83,102]
В различных исследованиях было обнаружено, что пероральные ретиноиды полезны при хронической экземе рук, резистентной к кортикостероидам.Capella [86] исследовал использование ацитретина в дозе 25-50 мг / день в течение 1 месяца по сравнению с обычным местным лечением (бетаметазоном и мазью салициловой кислоты). Сорок два пациента с хронической гиперкератотической ладонно-подошвенной экземой были включены в это простое слепое исследование с подобранной выборкой. Пероральный ретиноид был значительно лучше, чем местное лечение, через 30 дней со значительной стойкостью через 5 месяцев после приостановки приема ацитретина.
Ruzicka [84] использовал три разные дозы 9-цис-ретиноевой кислоты, другого ретиноида (алитретиноина) по сравнению с капсулами плацебо.Это исследование было рандомизированным двойным слепым многоцентровым исследованием с 319 участниками. Пациентам разрешалось использовать стандартные смягчающие средства. Кроме того, они получали капсулы 10, 20, 40 мг или плацебо ежедневно в течение 12 недель. Значительные различия были обнаружены в отношении клиренса или почти клиренса во всех группах алитретиноина по сравнению с группой плацебо. Статистически значимые различия были также зарегистрированы в отношении снижения степени тяжести (улучшения дерматологического индекса качества жизни) во всех группах вмешательства.Это было верно для участников и исследователей.
В исследовании фазы 3 Ruzicka [85] оценил эффективность и безопасность алитретиноина при лечении тяжелой хронической экземы рук, резистентной к местным кортикостероидам. В этом двойном слепом, плацебо-контролируемом проспективном многоцентровом исследовании были рандомизированы 1032 пациента из 111 амбулаторных клиник в Европе и Канаде. Пациенты получали плацебо, 10 или 30 мг алитретиноина перорально один раз в день в течение 24 недель.Глобальная оценка врача использовалась для определения общей степени тяжести хронической экземы рук с ответом, определяемым как чистые или почти чистые руки. Пациенты в группе 30 мг ответили лучше, чем в группе 10 мг. В общей сложности 48% пациентов, получавших 30 мг алитретиноина, показали ответ со снижением в среднем на 75% признаков и симптомов заболевания.
Было замечено, что адекватное потребление железа снижает всасывание никеля из кишечника. Железо поглощается транспортером двухвалентного металла (DMT), а не никелем, из-за высокого сродства.Таким образом, из-за понижающей регуляции потребление никеля снижается. [101] В сравнительном исследовании 23 пациентов с хронической везикулярной экземой рук (CVHE), чувствительной к никелю, было обнаружено, что диета с низким содержанием никеля вместе с 30 мг перорального железа ( n = 12, продолжительность = 12 недель) превосходит диету с низким содержанием никеля ( n = 11) для более быстрого снижения тяжести ХВГЭ у пациентов, чувствительных к никелю. [90] Десять пациентов из 12 (83,3%) показали полное выздоровление в исследуемой группе через 12 недель без рецидива, в то время как в контрольной группе пять пациентов (5/11, 45.5%) показали полное очищение к концу исследования. В исследуемой группе наблюдалось значительное снижение уровня никеля.
Что нового?
Это всесторонний обзор этиологии, классификации, лечения и различных других аспектов экземы рук.
Этот обзор дает обновленную информацию о лечении экземы рук.
Дисгидротический дерматит — Симптомы, диагностика и лечение
Хроническая ремиттирующая везикулярная сыпь на ладонях и подошвах; классический зуд; также известна как дисгидротическая экзема.
Распространенным обостряющим фактором является раздражение, проявляющееся в частом мытье рук, гипергидрозе и стрессе. Однако основная этиология неизвестна.
Диагноз ставится на основании анамнеза и физического осмотра.
Первоочередной задачей лечения является выявление и предотвращение обостряющих факторов.
Терапия первой линии — местные кортикостероиды или иммуномодуляторы.
При тяжелых высыпаниях на ладонях и подошвах, которые характерны для помфоликса, полезны пероральные кортикостероиды.
Другие варианты лечения, если симптомы не поддаются начальному лечению, включают фототерапию, пероральные иммуномодуляторы и никель-направленную терапию.
Дисгидротический дерматит — относительно распространенная форма хронического дерматита, поражающая руки и ноги. Для него характерны периодические посевы пузырьков размером 1-2 мм на ладонях, подошвах и боковых сторонах пальцев. Посевы сохраняются от 2 до 3 недель и возвращаются через различные промежутки времени. Зуд сопровождает высыпания и может даже предшествовать им.Термин «помфоликс» часто используется как синоним дисгидротического дерматита, но его лучше использовать для описания более острых и тяжелых высыпаний больших пузырей на руках и ногах. [1] Fowler JF Jr, Storrs FJ. Аллергия на никель и дисгидротическая экзема: связаны ли они? Am J Contact Dermatol. 2001; 12: 119-121. http://www.ncbi.nlm.nih.gov/pubmed/11381350?tool=bestpractice.com [Подпись к рисунку и начало предыдущего изображения]: Дисгидротическая экзема Фото любезно предоставлено доктором Спенсером Холмсом, доктором медицины; используется с разрешения [Окончание цитирования]. [Подпись к рисунку и начало предыдущего изображения]: Дисгидротическая экзема Фото любезно предоставлено доктором Спенсером Холмсом, доктором медицины; используется с разрешения [Окончание цитирования]. [Подпись к рисунку и начало предыдущего изображения]: Дисгидротическая экзема Фото любезно предоставлено доктором Спенсером Холмсом, доктором медицины; используется с разрешения [Окончание цитирования].
Дисгидроз — ООО «Даунтаун Дерматология»
Дисгидроз — это кожное заболевание, при котором появляются маленькие волдыри на подошвах ног, ладонях рук и по бокам пальцев.Если вы живете в районе Большого Колумбуса, найдите лечение от дисгидроза в центре дерматологии, где работает сертифицированный дерматолог доктор Шари Хикс-Грэм.
Что такое дисгидроз?
Дисгидроз также известен как «помфоликс» и «дисгидротическая экзема». Состояние кожи отмечается появлением небольших волдырей на боковых сторонах пальцев, ладонях рук или подошвах ног. Другие симптомы включают сильный зуд и шелушение кожи. У большинства пациентов симптомы длятся всего около трех недель, но волдыри могут вернуться до того, как область полностью заживет.Дисгидроз может возникнуть у любого человека, и точная причина неизвестна. Некоторые факторы повышают риск развития дисгидроза, например:
- Чувствительная кожа
- Напряжение
- Атопическая экзема
- Работа с некоторыми типами металлов, такими как никель и кобальт
Преимущества лечения дисгидроза
Дисгидроз — это хроническое заболевание, которое требует лечения для эффективного восстановления здоровья кожи в долгосрочной перспективе. Если не лечить, маленькие волдыри могут расшириться и превратиться в более крупные и болезненные волдыри, а зуд может усилиться.Расчесывание области может повредить кожу, тем самым увеличивая риск заражения и продлевая процесс заживления. В тяжелых случаях дисгидроза пациент может быть не в состоянии пользоваться руками или ходить. После заживления волдырей нижележащая кожа может стать очень нежной. Пациенты, встречающиеся с доктором Хикс-Грэхемом, избавляются от симптомов, которые могут длиться месяцы или даже годы.
Какие области можно лечить при дисгидрозе?
Как сертифицированный дерматолог, доктор Хикс-Грэм может лечить дисгидроз, который возникает на руках и ногах, двух областях тела, где возникает это заболевание.
Чего мне ожидать от лечения дисгидроза?
Дисгидроз лечится разными способами в зависимости от тяжести вашего случая. Наиболее распространенные методы лечения дисгидроза:
- Мази, подавляющие иммунную систему
- Инъекции кортикостероидов
- Инъекции ботулотоксина (т.е. Ботокса®)
- Фототерапия
Вы также можете уменьшить последствия дисгидроза в домашних условиях:
- Использование гамамелиса
- Применение влажных прохладных компрессов
- Прием антигистаминных препаратов, отпускаемых без рецепта
Препарат для лечения дисгидроза
Консультация д-ра.Хикс-Грэм поставит вам точный диагноз, необходимый для эффективного лечения дисгидроза. Вы должны быть готовы обсудить свою историю болезни и любые обстоятельства, которые могут вызвать у вас триггеры дисгидроза. Доктор Хикс-Грэм также спросит о любых мерах, которые вы предприняли дома для облегчения симптомов, а также задаст конкретные вопросы о локализации и степени тяжести ваших симптомов.
Лечение дисгидроза Восстановление
Лечение дисгидроза может занять некоторое время, поэтому вам следует набраться терпения и принять меры для предотвращения ухудшения или повторения состояния.Мы рекомендуем вам:
- Нанесите на кожу качественный увлажняющий крем
- Используйте мягкое мыло, чтобы вымыть руки и полностью высушить их
- Работайте с металлами в перчатках
Сколько стоит лечение дисгидроза?
Лечение дисгидроза покрывается большинством полисов медицинского страхования. Как страхователь, вы несете ответственность за часть расходов, которая может включать доплату, франшизу или совместное страхование. Мы соберем вашу доплату в начале приема.После того, как мы подадим претензию в вашу страховую компанию и получим окончательное решение о покрытии, вам необходимо будет оплатить оставшуюся сумму наличными, чеком или основной кредитной картой. Если вы заинтересованы в финансировании своей части стоимости лечения, вы можете подать заявку на CareCredit®.
Подходит ли мне лечение дисгидроза?
Симптомы, связанные с дисгидрозом, могут длиться месяцами или даже годами. Если это состояние не лечить должным образом, вы подвергаетесь риску заражения и потенциально ограничиваете использование рук и ног.Мы рекомендуем, чтобы доктор Хикс-Грэм оценил ваши волдыри, чтобы определить, есть ли у вас дисгидроз или другой тип кожного заболевания.
Консультация по поводу дисгидроза
Волдыри, болезненность и зуд, связанные с дисгидрозом, в лучшем случае могут вызывать дискомфорт, а в худшем — изнурять. Если вы хотите узнать, как сертифицированный дерматолог доктор Хикс-Грэм может помочь с вашим дисгидрозом, свяжитесь с нами, чтобы назначить консультацию.

