Абсцесс [Abscess, Incision And Drainage]
Абсцесс ( иногда называемый » нарыв «) возникает , когда бактерии попадают под кожу и начинают размножаться . В полости абсцесса образуется гной , так как организм реагирует на наличие бактерий . Возникновение абсцесса может быть связано с укусом насекомого, вросшим волосом, закупоркой сальной железы, наличием угрей, кисты или колотой раны.
Для лечения Вашего абсцесса потребовалось сделать надрез для удаления гноя. Если полость абсцесса велика , то мог быть введен марлевый тампон . Во время следующего визита этот тампон необходимо будет извлечь и , возможно , заменить другим . При лечение простого абсцесса антибиотики не требуются , если только инфекция не распространилась на кожу вокруг раны ( это называется » панникулит » (cellulitis)).
Заживление раны займет приблизительно одну — две недели в зависимости от размера абсцесса. Здоровая ткань будет нарастать со дна и краев раны, пока рана не затянется.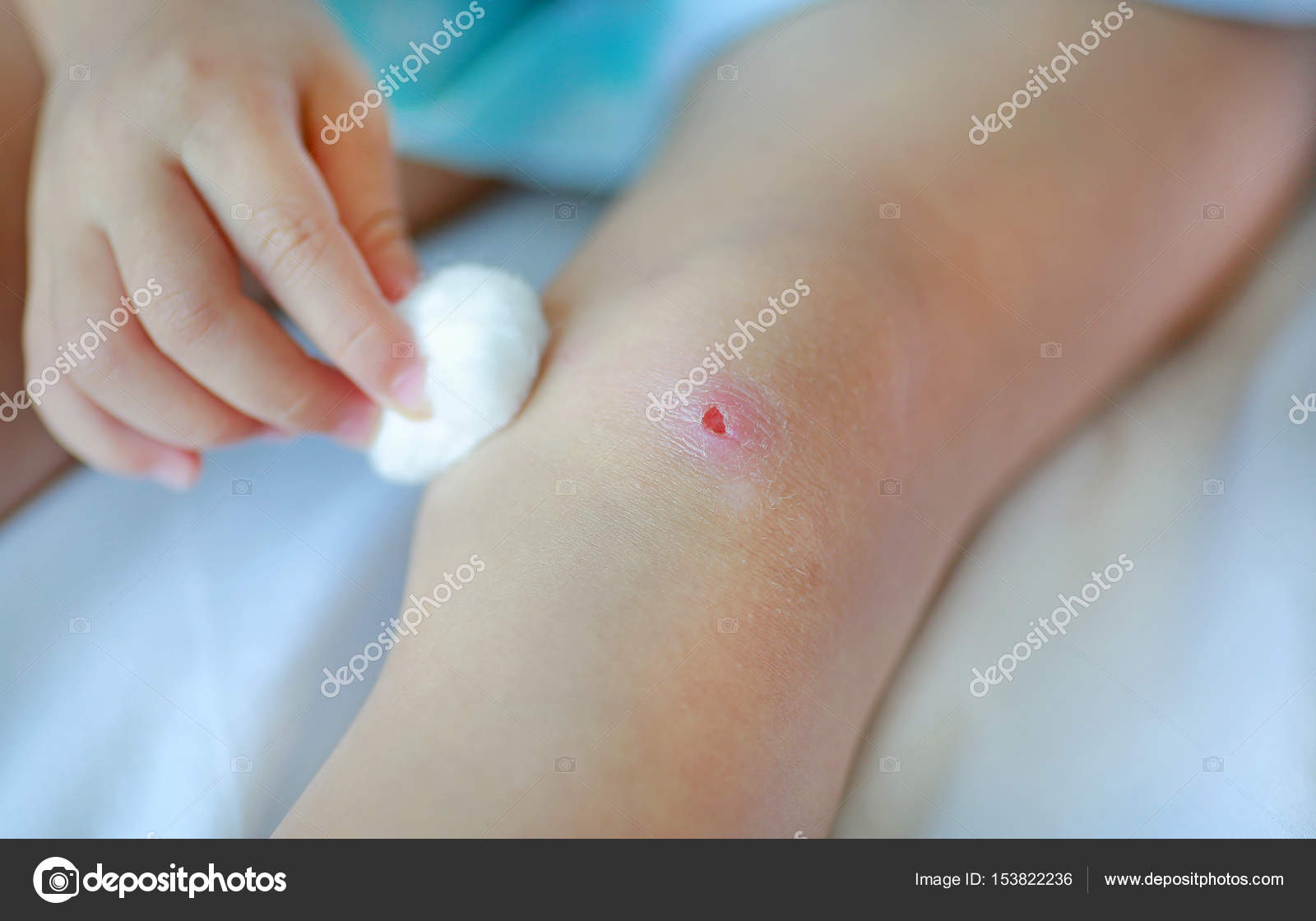
Домашний Уход
В течение первых двух дней из раны может выделяться жидкость . Закрывайте рану чистой сухой повязкой . Если повязка пропитается кровью или гноем , смените ее .
Если в полость абсцесса был введен марлевый тампон , то Вам могли рекомендовать извлечь его самостоятельно . Это можно сделать в душе . После удаления тампона необходимо промывать область абсцесса под душем или в ванне 3-4 раза в день , пока рана не затянется .
Если Вам выписали антибиотики, принимайте их в соответствии с назначением врача, пока они не закончатся .
Можно принимать ацетаминофен (Tylenol) или ибупрофен (Motrin, Advil), чтобы снизить боль , если не было прописано других обезболивающих препаратов . [ ПРИМЕЧАНИЕ. При наличии заболеваний печени , а также при перенесенной язве желудка проконсультируйтесь с врачом , перед тем как принимать эти препараты .]
Обратитесь к врачу для ПОСЛЕДУЮЩЕГО НАБЛЮДЕНИЯ в соответствии с указаниями нашего персонала .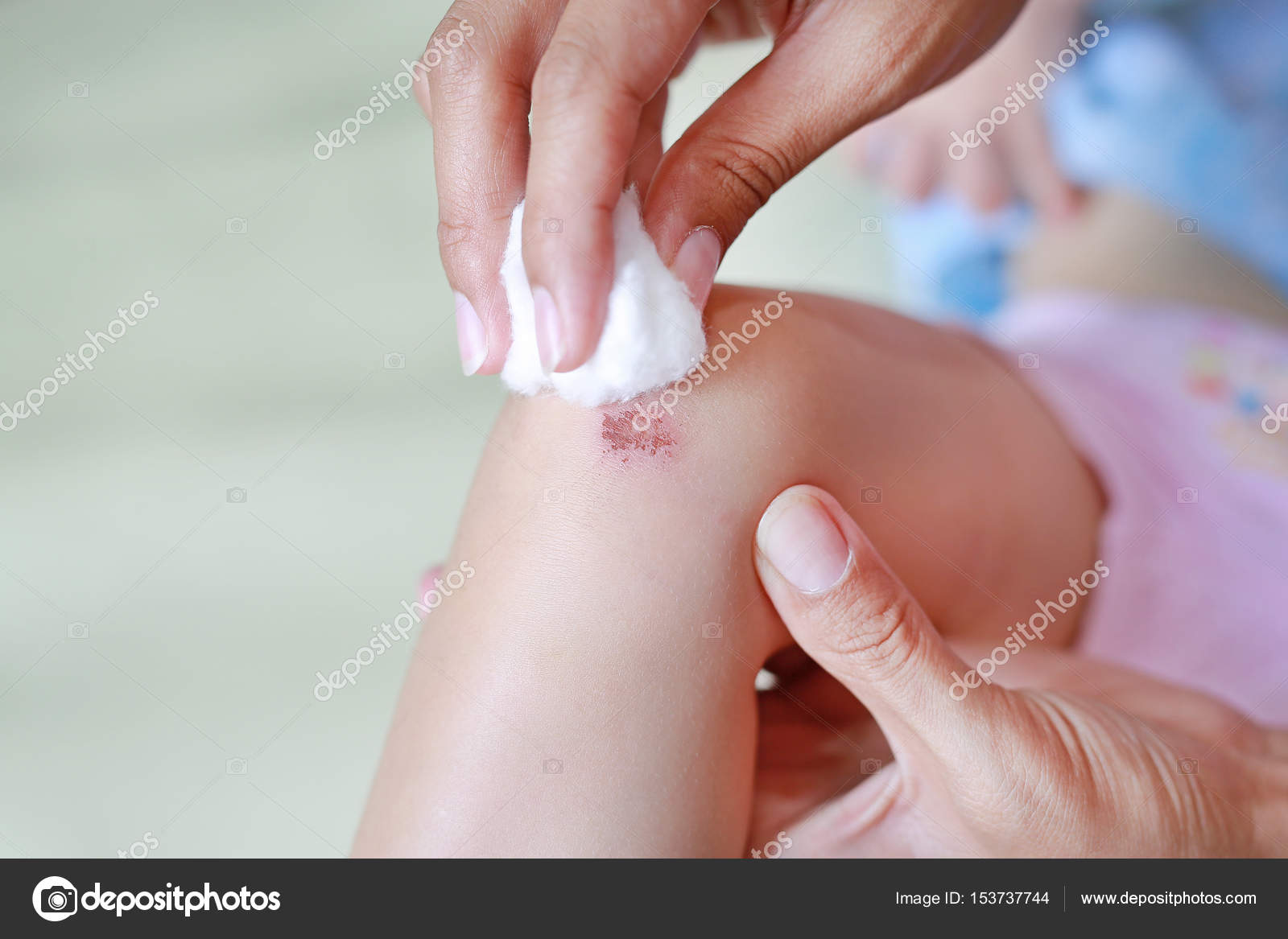 Если в полость раны был введен марлевый тампон, его необходимо удалить через 1-2 дня. Каждый день осматривайте рану, чтобы не пропустить признаки усиления инфекции , перечисленные далее .
Если в полость раны был введен марлевый тампон, его необходимо удалить через 1-2 дня. Каждый день осматривайте рану, чтобы не пропустить признаки усиления инфекции , перечисленные далее .
Незамедлительно Обратитесь За Медицинской Помощью
при любом из перечисленных ниже признаков:
усиливающееся покраснение или опухание ;
красные полосы на коже , расходящиеся от раны ;
усиливающаяся боль или опухание в области раны;
продолжающееся выделение гноя спустя два дня после вскрытия абсцесса;
При температуре 100.4єF (38єC) или выше или в соответствии с рекомендациями врача.
Разбитые коленки. Лечим правильно, чтобы не оказаться в больнице | Здоровье ребенка | Здоровье
Наш эксперт – врач-травматолог-ортопед, заведующий отделением травматологии и ортопедии частной клиники Дмитрий Савицкий.
:max_bytes(150000):strip_icc()/image-56a72b075f9b58b7d0e78389.jpg) Ведь можно просто оступиться. Или случайно напороться на ржавый гвоздь. Или вдруг кто-то случайно толкнёт. Даже небольшая рана может быть опасна, так как, если туда попадёт загрязнение, дело может кончиться столбняком или сепсисом. Поэтому запомните, как действовать в таком случае. Место повреждения требуется:
Ведь можно просто оступиться. Или случайно напороться на ржавый гвоздь. Или вдруг кто-то случайно толкнёт. Даже небольшая рана может быть опасна, так как, если туда попадёт загрязнение, дело может кончиться столбняком или сепсисом. Поэтому запомните, как действовать в таком случае. Место повреждения требуется:Осмотреть. Если рана небольшая, с ней можно справиться своими силами. Но если она глубокая, или в длину превышает 2 см, или имеет рваные края, то лучше обратиться в больницу или травмпункт. Возможно, понадобится накладывать шов. Также обратиться за профессиональной помощью необходимо, если из раны идёт ярко-алая кровь и в течение четверти часа она не останавливается (это могут быть признаки опасного артериального кровотечения). Поехать в больницу стоит и тогда, когда рана расположена на лице или другом открытом месте – ведь, заживая самостоятельно, она может оставить на память о себе грубый шрам. Лучше уж пусть врач её аккуратно зашьёт или хотя бы скрепит края специальным пластырем.
Промыть. Чтобы очистить от попавшей туда грязи. Для этого нужно промыть рану прохладной кипячёной водой. Загрязнённую кожу вокруг раны можно помыть тёплой водой с мылом, избегая попадания мыла на повреждённую поверхность. Но если рана очень сильно загрязнена или получена ржавым гвоздём или другим грязным предметом, нужно всё-таки показаться врачу и на всякий случай сделать прививку от столбняка (если с момента последней вакцинации прошло более 10 лет).
Продезинфицировать. Это не лишняя предосторожность, а насущная необходимость. Сделать так нужно для того, чтобы к ране не присоединилась инфекция, и она дальше нормально заживала. Для этого требуется обработать рану антисептиком. Жалеть средство не нужно – надо смело лить его на рану прямо из бутылки.
Остановить кровь. Если рана большая, понадобятся жгут и давящая повязка, а если не очень значительная, достаточно просто приложить к ней чистую салфетку и надавить на это место пальцем и немного подержать. Также остановить кровь помогут лист крапивы или подорожника (сначала их нужно немного отбить кухонным молоточком или хотя бы пожевать). Лист крапивы надо прикладывать нижней стороной к больному месту.
Также остановить кровь помогут лист крапивы или подорожника (сначала их нужно немного отбить кухонным молоточком или хотя бы пожевать). Лист крапивы надо прикладывать нижней стороной к больному месту.
Закрыть. Рану следует аккуратно промокнуть стерильной марлевой повязкой, после чего закрыть чистой салфеткой. Повязку нужно накладывать аккуратно и плотно, чтобы не сползала. Но не переусердствуйте: слишком тугое бинтование вызывает нарушение кровообращения и отёк мягких тканей. Для лучшей фиксации поверх повязки можно надеть эластичный сетчатый бинт. В отличие от раны ссадина заживёт лучше и быстрее на свежем воздухе, если её оставить открытой. Но если ссадина имеет значительный размер, необходимо всё-таки наложить повязку.
Чтобы ранка заживала, ей требуется покой. Конечно, ни в коем случае её нельзя травмировать, отдирать корочки – они должны самостоятельно отпасть. Но если ранка расположена в области сустава, который постоянно приходится нагружать, то при движении корочка будет трескаться.
Менять повязки. Обычные повязки меняют 1–2 раза в день. Делать это нужно очень осторожно, ни в коем случае не рывком, чтобы не травмировать рану. Если повязка прилипла, её можно размочить, налив сверху раствор перекиси водорода или просто кипячёную воду.
Наносить гели и мази. Пока рана влажная, на неё можно наносить средства для заживления только в виде геля или спрея – жирная мазь лишь помешает процессу.
Смотрите также:
Антибиотики и антисептики для лечения хирургических ран, заживающих вторичным натяжением
Что такое «хирургические раны, заживающие вторичным натяжением»?
Это хирургические раны, которые оставляют открытыми для заживления в результате роста новой ткани, а не закрывают обычным способом с помощью швов или других методов, когда концы раны сводят вместе. Обычно этот метод (заживления раны вторичным натяжением) используют при высоком риске инфекции или большой потере тканей в области раны. Подобным образом часто лечат хронические раны в складке между ягодицами (пилонидальные синусы/пазухи) и некоторые виды абсцессов.
Зачем антибиотики и антиспетики используют в лечении хирургических ран, заживающих вторичным натяжением?
Одна из причин, по которым рану оставляют заживать вторичным натяжением после операции, это предполагаемый высокий риск развития инфекции в ране. Если рана уже инфицирована, антибиотики или антисептики применяют, чтобы уничтожить или замедлить рост микроорганизмов, вызывающих инфекцию, и предотвратить дальнейшее развитие и распространение инфекции. Также они могут способствовать заживлению раны. Даже если рана явно не инфицирована, в ней обычно присутствуют популяции микроорганизмов. Считают, что заживление пойдет лучше, если сократить число этих популяций микроорганизмов с помощью антибактериальных средств. Однако, нет четкой взаимосвязи между инфекцией и популяциями микроорганизмов в ранах и заживлением раны.
Если рана уже инфицирована, антибиотики или антисептики применяют, чтобы уничтожить или замедлить рост микроорганизмов, вызывающих инфекцию, и предотвратить дальнейшее развитие и распространение инфекции. Также они могут способствовать заживлению раны. Даже если рана явно не инфицирована, в ней обычно присутствуют популяции микроорганизмов. Считают, что заживление пойдет лучше, если сократить число этих популяций микроорганизмов с помощью антибактериальных средств. Однако, нет четкой взаимосвязи между инфекцией и популяциями микроорганизмов в ранах и заживлением раны.
Что мы нашли
В ноябре 2015 года мы провели поиск максимально возможного числа рандомизированных контролируемых исследований, рассматривающих использование антибиотиков и антисептиков у участников с хирургическими ранами, заживающими вторичным натяжением. Мы обнаружили 11 исследований, в которых приняли участие 886 человек. Во всех исследованиях рассматривали различные сравнения. Были включены несколько различных типов ран.
В большинстве исследований сравнивали различные виды антибактериального лечения с лечением, не обладающим антибактериальной активностью, а в четырех исследованиях сравнивали различные виды антибактериального лечения. Хотя в некоторых клинических испытаниях полагали, что один из видов лечения может быть лучше, чем другой, эти доказательства были ограничены размером исследований, способами их проведения и представления результатов. Число участников во всех исследованиях было низким, а в некоторых случаях даже очень низким. Во многих исследованиях отсутствовала важная информация о том, каким образом они проводились, что не позволяет говорить о правдивости их результатов. Чтобы выяснить эффекты антимикробного лечения хирургических ран, заживающих вторичным натяжением, необходимо больше исследований лучшего качества.
Данные актуальны по ноябрь 2015 года.
Типы ран и способы их обработки
Острая травматическая рана.
В зависимости от вида и обстоятельств несчастного случая, так называемые «травматические раны» сильно различаются по степени повреждения тканей.
Начиная от неглубоких поражений кожных покровов до сложных ран, которые могут затрагивать сухожилия, мышцы, нервные волокна, кровеносные сосуды, кости или внутренние органы. Иногда кожа остается целой, а поврежденными оказываются подкожные ткани и кости. Это называется «закрытой раной», в отличие от «открытой раны».
Большая рана или маленькая, серьезная или не очень серьезная – чем эффективнее была оказана первая помощь, тем больше шансов на ее успешное излечение.
Есть два вида лечения раны, а именно: предварительное и назначенное врачом. К предварительному лечению ран относятся все меры по оказанию первой помощи. В зависимости от степени серьезности раны, назначенное или первичное лечение раны проводиться хирургами в поликлиниках или в стационарах.
В зависимости от характера полученной раны, человек, оказывающий первую помощь, может столкнуться с самыми разнообразными ситуациями, каждая из которых требует соответствующего реагирования. Оказание первой помощи при ссадинах, царапинах или порезах на коже иногда может иметь форму назначенного лечения.
Общепринятые правила и рекомендации по обработке ран
При обработке ран желательно следовать следующим правилам и рекомендациям:
— Оказывая первую помощь, по возможности усадите или уложите пострадавшего, при этом пораженная часть тела должна находиться в максимальном покое.
— Чтобы избежать возможного заражения или инфицирования, не трогайте раны и кожу вокруг них голыми руками (пользуйтесь одноразовыми перчатками).
— Как только вы обнаружили рану, её необходимо закрыть стерильной салфеткой и зафиксировать бинтом (например, воспользоваться аптечкой для оказания первой помощи), чтобы защитить рану от попадания пыли и возможного заражения микробами. Если у вас под рукой не оказалось стерильного перевязочного материала, используйте обычную сухую материю, которую, по возможности, необходимо прогладить (и таким образом продезинфицировать пострадавшего).
Если у вас под рукой не оказалось стерильного перевязочного материала, используйте обычную сухую материю, которую, по возможности, необходимо прогладить (и таким образом продезинфицировать пострадавшего).
— Необходимо как можно быстрее остановить кровотечение (см. раздел «Гемостаз»).
В чрезвычайных ситуациях есть неписанное правило: остановить кровотечение важнее, нежели избежать попадания инфекции!!!
— При обработке ран вам не следует по собственному усмотрению использовать такие лекарственные средства, как порошки, аэрозоли или масла, так как это может затруднить доступ к ранам, а также привести к необходимости их болезненной обработки.
— Если в рану попали инородные тела, удалять их должен врач.
Если из раны выступает инородное тело, его необходимо фиксировать перед транспортировкой пострадавшего (см. раздел «Инородные тела») бинтом к повязке.
— Раны должны получить медицинское лечение в течение первых 6-ти часов.
Рекомендация 1:
В принципе, даже самая маленькая ранка может привести к столбняку. Именно поэтому мы настоятельно рекомендуем провести соответствующую вакцинацию.
Рекомендация 2:
За исключением небольших царапин и ссадин на коже и порезов, раны должен осматривать и обрабатывать врач.
Целью оказания первой помощи является недопущение дальнейшего попадания в рану агрессивных веществ и микроорганизмов.
Ссадины и царапины на коже.
Ссадины и царапины на коже образуются, когда кожа трется о грубую поверхность.
Например, это может произойти при падении.
При этом удаляются поверхностные слои кожной ткани, одновременно повреждаются мельчайшие кровеносные сосуды, которые располагаются в сосочковом слое кожи. В результате образуется точечное кровотечение и экссудация.
Большие ссадины и царапины на коже сопровождаются весьма болезненными ощущениями, так как обнажается большое количество нервных окончаний. Если в рану попадают патогенные микроорганизмы и заражают ее, лечение раны может быть затруднено.
В общем, ссадины и царапины на коже довольно быстро излечиваются и не оставляют шрамов, так как подкожные ткани остаются нетронутыми.
В случае небольших и лишь слегка загрязненных ран, достаточно их промыть под водой из крана, произвести антисептическую обработку и наложить пластырную повязку, не прилипающую к ране.
В случае более загрязненных ран, их необходимо промыть более тщательно.
В зависимости от локализации и размера раны, есть несколько способов сделать это. Для ран на руке, пальцах или ногах, хороший результат дает принятие антисептических ванночек. Если у вас ссадины или царапины на колене, локте или на туловище, рекомендуем осторожно наложить на рану влажную марлевую повязку или ткань. После того, как вы высушили рану, можно приступить к ее антисептической обработке.
После того, как вы высушили рану, можно приступить к ее антисептической обработке.
Обычные перевязочные материалы обычно прилипают к кровоточащим ссадинам и царапинам на коже. В этом случае предпочтительнее использовать перевязочные материалы и пластыри, которые не будут прилипать к ране. Такие (атравматические) перевязочные материалы необходимо менять по возможности ежедневно.
Современные раневые повязки, более приспособленные для оказания первой помощи благодаря своим гидроактивным свойствам, образуют и поддерживают влажную среду на раневой поверхности. В результате они активно способствуют процессу заживления. В этом случае нет необходимости менять пластырь каждый день. Вы экономите время и избегаете болевых ощущений.
В случае больших (размером с ладонь) повреждений тканей или сильно загрязненных ссадин или царапин на коже, вам необходимо обратиться к врачу, который удалит остатки грязи или инородных тел из раны и произведет ее антисептическую обработку.
Порезы
Порез фаланги пальца.
В домашних условиях, порезы чаще всего случаются в результате неосторожного обращения с острыми предметами, такими как ножи или осколки стекла.
Для этих порезов характерны ровные края раны, без повреждения соседних участков кожи и достаточно сильное кровотечение.
Часто это выглядит очень опасным, но в результате кровотечения из раны вымываются остатки грязи и болезнетворные микроорганизмы. Поэтому небольшие раны обычно залечиваются без каких-либо проблем. Порезы ножом, которым до этого резали мясо, представляют большую угрозу, так как на ноже скапливается большое количество патогенных микроорганизмов.
Столь же опасными являются глубокие порезы суставов и пальцев. В этих случаях существует риск повреждения нервных волокон или сухожилий.
Обработка небольших поверхностных порезов:
— Не останавливайте сразу кровотечение, чтобы смыть остатки грязи и патогенных микроорганизмов.
— Произведите антисептическую обработку раны.
— Наложите на рану подходящий, лучше бактерицидный пластырь.
— Остановите чрезмерное кровотечение при помощи внешнего сдавления.
Чтобы этого добиться, приложите сложенную марлевую повязку или скрученный марлевый бинт к ране и с силой удерживайте какое-то время
Обработка больших по размеру и более глубоких порезов:
— Обязательно сходите на прием к врачу!
— Порезы пальцев, которые сопровождаются онемением и затрудненным движением, также должны быть осмотрены врачом. Порезы ножом или другими острыми предметами, которыми до этого резалось мясо, также требуют осмотра у врача.
— С порезами лица также необходимо обратиться к врачу, чтобы предотвратить образование шрамов.
Как правило, порезы достаточно легко поддаются лечению. Зачастую нет даже необходимости накладывать швы. Вместо этого, врач использует специальные пластырные полоски, при помощи которых он стягивает рану.
Вместо этого, врач использует специальные пластырные полоски, при помощи которых он стягивает рану.
Колотые раны
Колотые раны могут быть нанесены острым стеклом и содержать осколки стекла.
Колотые раны наносятся предметами с острыми краями. Причиной небольших колотых ран, с которыми мы нередко сталкиваемся в повседневной жизни, обычно являются: гвозди, иголки, ножницы, ножи или куски битого стекла.
Иногда источник колотой раны остается в самой ране.
Его необходимо удалить в процессе оказания первой помощи, или позднее во время визита к врачу.
Снаружи колотые раны обычно выглядят довольно безопасными, но при этом они могут быть достаточно глубокими.
При получении колотой раны есть риск повреждения нервных волокон и сухожилий, а также внутренних органов. Это может также сопровождаться внутренним кровотечением. Также существует повышенный риск занесения инфекции, даже при незначительных колотых ранах, например, вызванных шипами или занозами, так как патогенные микроорганизмы проникают в ткани вместе с инородным телом.
Удалите небольшие занозы, застрявшие под кожей, при помощи пинцета. Затем продезинфицируйте рану и наложите на нее пластырь или стерильную раневую повязку.
Инородные тела и занозы не следует удалять самостоятельно, если вы не в состоянии определить, насколько глубоко они проникли под кожу. Можно повредить кровеносные сосуды и спровоцировать кровотечение.
В качестве меры по оказанию первой помощи вы можете замотать область раны с застрявшими в ней инородными телами чистой тканью.
За исключением небольших заноз, с целью лечения других ран нужно незамедлительно обратиться к врачу.
Вам следует обратиться к врачу, если вы не смогли полностью удалить занозу, или если у вас произошло воспаление тканей.
Так как остатки инородного тела можно будет впоследствии локализовать при помощи рентгена, возьмите кусочки этого инородного тела с собой, чтобы показать их врачу.
Размозженные раны, рваные раны и зияющие раны.
Раздробленные и зияющие раны обычно наносятся тупыми предметами, а рваные раны – нестандартными острыми предметами.
Зияющие раны обычно образуются на частях тела с минимальным расстоянием от кожного покрова до костей, например, на голове или большеберцовой кости.
Размозженные, рваные и зияющие раны обычно имеют не ровные, а рваные края. В местах таких ран, как правило, кожа меняет свой цвет и образуется гематома. Это вызывается кровоизлиянием в соседние ткани. В случае рваных ран соседние ткани обычно не подвергаются таким сильным повреждениям.
Все три типа ран имеют одно общее свойство:
высокий риск попадания инфекции через рваные края раны. Риск попадания инфекции выше в случае рваных ран, так как объекты, которыми наносятся эти раны, как правило, являются сильно загрязненными.
Обработку и лечение все характерных, более или менее серьезных, размозженных и зияющих ран должен проводить врач. Самостоятельно можно обрабатывать лишь небольшие поверхностные раздробленные и зияющие раны, или не слишком рваные раны. Произведите антисептическую обработку раны и наложите бактерицидный пластырь.
Укушенные раны
Укусы животных связаны с высоким риском для здоровья человека.
Результатом может оказаться не только серьезное повреждение мягких тканей. Укус может сопровождаться попаданием высоко патогенных микроорганизмов вместе со слюной животного.
В тех местах, где появились бешеные животные (о чем предупреждают официальные источники информации), существует повышенный риск быть укушенным собакой, реже кошкой. Чаще всего бешенством страдают дикие животные, особенно лисы и барсуки, которых люди могут безбоязненно подпустить к себе. Не каждый укус бешеного животного автоматически означает, что укушенный человек заразится бешенством. Если это все-таки произошло, и если не предпринять необходимых мер, у человека появляются следующие симптомы: непреодолимые приступы судороги и удушье.
Раны от укусов животных и раны от укусов других людей должны обрабатываться и лечиться только врачом.
В качестве первой помощи вы можете наложить стерильную марлевую повязку, чтобы остановить кровотечение.
Если наблюдается сильное кровотечение, можно использовать давящую повязку.
Наложите на рану стерильную марлевую повязку и зафиксируйте ее марлевым бинтом. Затем наложите стандартную повязку для оказания первой помощи поверх марлевого бинта, приложив определенное усилие. В случае необходимости, еще раз оберните наложенные повязки марлевым бинтом.
За некоторыми исключениями (укусы в область лица ребенка), на такие раны от укусов швы не накладываются. Они обрабатываются антисептиками в открытом виде. Ваш врач сам решит, какие способы лечения будут наиболее адекватными. Вам также следует обсудить с врачом риск заражения бешенством и необходимость соответствующей вакцинации.
Если вас укусило животное, предположительно страдающее бешенством, вам незамедлительно необходимо пройти вакцинацию. В принципе, можно провести превентивное лечение антибиотиками, а если защита от столбняка окажется недостаточной, необходимо пройти соответствующую вакцинацию.
Дети подвержены укусам бешеных животных в гораздо большей степени, так как они еще не в состоянии адекватно оценить поведение животного. В результате, оказываясь вблизи животного, дети часто просто забывают, что оно может укусить или оцарапать. Поэтому взрослые обязаны научить своих детей правилам поведения в присутствии животных.
Признаки воспаления раны
Как узнать, что рана воспалилась?
Когда патогенные микроорганизмы проникают в рану, начинается воспаление.
О начавшемся в ране воспалении говорит следующее:
покраснение, припухлость, повышение температуры и болевые ощущения.
Чтобы быть более точными, характерными признаками воспаления раны являются следующие признаки:
— края раны отекают и утолщаются;
— область вокруг раны начинает постепенно краснеть и воспаляться;
— на ране образуется желтый или гнойный налет;
— надпвливание на рану становится все более болезненным;
— иногда дело доходит до повышения температуры и озноба.
Раневая инфекция может не распространиться дальше самой раны. Однако она может перейти на глубжележащие ткани и лимфатические сосуды.
Когда в лимфатических сосудах происходит воспалительная реакция, вокруг раны образуется красная полоса. На руке она может распространяться до подмышечной области, а на ноге она может достичь области паха. В просторечье эта инфекция ошибочно называется заражением крови. Однако правильным названием этого процесса будет воспаление лимфатических сосудов (лимфангит) или узлов(лимфаденит), то есть воспаление одного или нескольких лимфатических сосудов, вызванное проникновением патогенных микроорганизмов в лимфатические капилляры. Данный процесс может регрессировать под воздействием медикаментозного лечения. Если случилось подобная травма или повреждение, самое большое внимание должно быть уделено правильному лечению образовавшейся раны. Выбор правильного лечения позволит избежать попадания инфекции.
Если вы сомневаетесь по поводу действий, которые необходимо предпринять, обратитесь за консультацией к врачу.
Адреса консультационных центров «Пауль Хартманн»:
1. г. Ижевск, ул. Кирова, 109, тел. (3412) 43-00-55
Режим работы: 8.00 — 23.00 без обеда и выходных
2. г. Ижевск, ул. Лихвинцева, 46, тел. (3412) 52-44-79
Режим работы: 8.00 — 24.00 без обеда и выходных
Назад в раздел
виды, стадии и методы лечения
Заболевания, влияющие на скорость заживления царапин и ссадинЕсли первая помощь при ссадинах оказана грамотно, заживление обычно протекает без осложнений. Но бывают ситуации, когда царапина на руке, лице или теле долго не затягивается — выглядит воспаленной на протяжении более 3-5 дней, является болезненной на ощупь, кровоточит, из нее выделяется сукровица, гной. Приводить к таким осложнениям могут некоторые заболевания:
- экзема;
- псориаз;
- сахарный диабет;
- онкология.
Также замечено, что современные средства, например, крема, заживляющие раны и ссадины, не всегда оказывают ожидаемый эффект, если у пациента низкий уровень гемоглобина в крови, сильно ослаблена иммунная система после ранее перенесенного заболевания, нехватка витаминов и микроэлементов, истощение.
Лечение и обработка ссадин и царапин на руке, теле или лице
Чем быстрее будет оказана первая помощь, тем ниже риск проникновения микробов в рану. Необходимо:
- Промыть поврежденную кожу холодной кипяченой водой с детским или антибактериальным мылом.
- Промокнуть ссадину стерильной марлевой салфеткой.
- Нанести ранозаживляющий крем на руку, тело или лицо.
- Наложить стерильный тампон, зафиксировать его бинтом. Также можно заклеить царапину бактерицидным пластырем.
Если рана или царапина долгое время не затягивается, болит, нужно проконсультироваться с врачом по поводу приема антибиотиков. В некоторых ситуациях пациенту назначают сдачу лабораторных анализов, чтобы установить истинную причину медленного заживления ссадины на лице, конечности, туловище.
Чтобы ускорить заживление царапин и ссадин, важно выполнять все врачебные рекомендации, своевременно менять стерильную повязку, снизить физическую активность. Также имеет смысл применять специальные ранозаживляющие кремы, оказывающие регенерирующее действие, например, «Бепантен Плюс».
Входящий в состав средства провитамин В5 доказал свою эффективность при заживлении ссадин, раздражениях кожи, трещинах, легких ожогах, хронических язвах. Антисептик хлоргексидин в креме «Бепантен Плюс» отвечает за уничтожение бактерий, обычно имеющихся на коже или попадающих на нее в результате загрязнения раны.
Особенности заживления ссадин на лицеНе зная, как быстро вылечить царапины на лице, некоторые начинают маскировать дефект кожи с помощью косметических средств — пудры, тонального крема, всевозможных корректоров. Поступать так врачи не рекомендуют, особенно в первые дни после получения травмы. Компоненты, входящие в состав косметики, могут замедлять процесс регенерации кожи, не дают применяемым ранозаживляющим кремам действовать в полную силу.
Необходимо дождаться, пока ссадина на лице покроется тонким струпом, и только после этого прибегать к тональным основам.
Подходы к лечению гнойно — воспалительных заболеваний крупных суставов
Уважаемые посетители нашего сайта! Данная статья посвящена хирургическому лечению гнойно–воспалительных заболеваний суставов, осложненных деструкцией костной ткани (остеомиелитом), гнойным осложнениям эндопротезирования.
Данная группа заболеваний является серьезной, не решенной окончательно проблемой современной ортопедии. Единые стандарты лечения данной патологии отсутствуют. Подходы к лечению базируются на личном опыте отдельных авторов и клиник. Мы бы хотели осветить принципиальные моменты диагностики данной группы заболеваний и поделиться личным опытом их лечения.
Частота встречаемости септических артритов составляет от 2 до 10 случаев на 100 000 населения. Преобладает поражение коленного сустава (до 55%), затем следуют тазобедренный и голеностопный суставы. Страдают подобными заболеваниями преимущественно дети и пожилые люди.
Каковы предпосылки развития гнойных артритов? Это травмы области суставов, дегенеративные и ревматоидные заболевания суставов, выполнение инъекций в области сустава, артроскопических вмешательств, эндопротезирование сустава в анамнезе, гнойно-воспалительные заболевания, трофические язвы дистальных отделов конечностей, инфекции, передающиеся половым путем, системный прием препаратов глюкокортикоидов.
Клиническая картина заболевания. Проявления заболевания достаточно отчетливы при поражении суставов, близко расположенных к коже (локтевой, коленный, голеностопный). Это отек тканей в области сустава, местное покраснение и повышение температуры кожи. При поражении крупных, глубоко лежащих суставов, таких как плечевой и тазобедренный, местные изменения могут быть не выражены, и пациента будет беспокоить только боль в области сустава. Повышение температуры тела также может появиться не сразу. На представленной ниже фотографии типичная клиническая картина артрита коленного сустава: контуры правого коленного сустава сглажены, сустав увеличен в объеме.
Лабораторная диагностика заболевания. В объем обследования пациента с подозрением на гнойный процесс обязательно должны входить клинический анализ крови с подсчетом лейкоцитарной формулы и скорости оседания эритроцитов, анализ крови на С-реактивный белок. Среди лабораторных показателей хочется отдельно остановиться на уровне прокальцитонина. Прокальцитониновый тест в настоящее время является наиболее объективным методом определения генерализации бактериального инфекционного процесса. Динамическое повышение данного показателя в анализах крови пациента является показателем распространения гнойного процесса за пределы сустава, развития сепсиса.
Инструментальная диагностика: — рентгенография пораженного сустава; — спиральная компьютерная томография сустава; -пункция сустава с последующими микроскопией и посевами отделяемого для определения инфекционного агента и его чувствительности к антибиотикам. Данная манипуляция должна быть выполнена до начала антибиотикотерапии.
Лечение. При лечении гнойно – воспалительных заболеваний суставов нашей задачей является скорейшее купирование воспалительного процесса и, по возможности, сохранение функции сустава. По данным различных авторов, при гнойном процессе в суставе, суставной хрящ поражается на 4 – 6 сутки от начала заболевания и окончательно отмирает на 4-й неделе заболевания, после чего эффективность сохраняющих сустав операций резко снижается. При отсутствии признаков поражения костной ткани в настоящее время предпочтение отдается операциям, сохраняющим сустав. При поражении поверхностно расположенных суставов на ранних стадиях заболевания возможно использование пункционных методов и антибиотикотерапии широкого спектра действия. При неэффективности пункционных методов в течение 48 часов от начала заболевания рекомендовано выполнение дренирования сустава. В идеале – к этому склоняется большинство современных авторов – использование артроскопических методик.
Наш личный опыт: лечение септического артрита голеностопного сустава у 19-летнего пациента путем 3-х недельного проточно – промывного дренирования. Промывная система была установлена через доступы до 2-х см. Результат лечения – полное купирование воспалительного процесса, выздоровление пациента. За два года последующего наблюдения рецидива заболевания не отмечено. При распространении гнойного процесса на костную ткань выполняется удаление нежизнеспособных тканей и стабилизация области сустава с помощью аппарата наружной фиксации. В результате воспалительный процесс купируется и формируется артродез пораженного сустава, т. е сращение между костями, формирующими сустав, что обеспечивает в последующем адекватную опорную функции конечности.
Личный опыт: Пациентка, 81 год, поступила в клинику с болями в области тазобедренного сустава, беспокоившими в течение 4х месяцев, после падения с высоты роста. В течение недели перед поступлением в клинику боли неуклонно нарастали, нарушилась опорная функция конечности. Повышения температуры тела не отмечала, постоянно принимала противовоспалительные препараты (мовалис) в больших дозах.
Рентгенограмма при поступлении.
Определяются зоны деструкции в теле подвздошной кости, в головке бедренной кости.
При пункции тазобедренного сустава – густое гнойное содержимое.
В экстренном порядке пациентка прооперирована: вскрыт сустав, санирован очаг остеомиелита, удалена головка бедренной кости, сустав фиксирован стержневым внеочаговым аппаратом. Установлена система проточно–промывного дренирования. В течение 6ти недель пациентке проводилась терапия антибиотиками широкого спектра действия. На фоне лечения купированы боли в области тазобедренного сустава, в клинико–лабораторных тестах – снижение показателей воспалительного ответа.
Аппарат внешней фиксации демонтирован через 8 недель после операции. Тазобедренный сустав фиксирован ортопедическим фиксатором. Через 3 месяца после операции фиксатор снят. Пациентка самостоятельно ходит с полной нагрузкой на оперированную ногу. Воспалительный процесс купирован.
Результаты спиральной компьютерной томографии костей таза пациентки через 3 месяца после операции.
Определяются признаки формирования сращения между бедренной костью и телом подвздошной кости. Данное сращение обеспечивает в будущем адекватную опорную функцию конечности.
В настоящее время серьезной проблемой современной ортопедии являются гнойные осложнения эндопротезирования. По данным ЦИТО за 2012 год в России выполнено 80 000 эндопротезирований крупных суставов. Соотношение первичных и ревизионных эндопротезирований составило 9:1. Частота осложнений при первичном эндопротезировании крупных суставов составила 2,4%. Из них 40,6% это инфекционные осложнений. Частота осложнений при ревизионном эндопротезировании составила 12,9%. Из них 51,4% — инфекционные осложнения.
При ранних глубоких нагноениях после эндопротезирования тазобедренного сустава возможно сохранение эндопротеза. Хроническая инфекция области эндопротеза и деструктивный остеомиелит у взрослых, развившийся на фоне септического артрита являются показаниями для радикальной хирургической санации, удаления компонентов эндопротеза, некротизированных участков костной ткани.
Подходы к выполнению операций при нагноениях эндопротезов разнятся. Мы в своей практике используем артикулирующие спейсеры (временные «заменители» протеза) — индивидуально изготавливаемые из костного цемента с добавлением антибиотиков. Использование данных приспособлений позволяет сохранить длину конечности, обеспечить ходьбу с опорой на оперированную ногу, улучшить качество жизни пациента в послеоперационном периоде, облегчает последующее реэндопротезирование.
Клинический пример: Пациентка 65 лет. В анамнезе тотальное эндопротезирование тазобедренного сустава, выполненное заграницей в 2002 году. Динамического наблюдения за суставом не осуществлялось. В течение последних двух лет с 2012 года беспокоят периодические боли в области тазобедренного сустава. С сентября 2013 года, в течение 3х месяцев отмечает постепенное усиление болей. За две недели до поступления в клинику на дому осуществлялся массаж области сустава, иглорефлексотерапия. После курса указанных процедур отмечено резкое усиления болей, подъем температуры тела до 39 градусов.
Рентгенограммы пациентки при поступлении.
Определяются признаки деструкции вертлюжного компонента протеза, признаки деструкции костной ткани по ходу бедренного компонента протеза.
При пункции сустава получено густое гнойное содержимое Выполнено вскрытие полости сустава, удаление компонентов эндопротеза, радикальная обработка очага остеомиелита. При ревизии выявлено гнойное расплавление проксимального отдела бедренной кости. Установлен артикулирующий спейсер.
Рентгенограмма пациентки после операции.
Модель проксимального отдела бедра сформирована из костного цемента с антибиотиками, армирована проксимальным бедренным стержнем.
Послеоперационное течение гладкое. Воспалительный процесс купирован. Планируется выполнение реэндопротезирования. Данный клинический пример ярко демонстрирует необходимость своевременного обращения к специалисту травматологу – ортопеду и недопустимость выполнения физиотерапевтических процедур без предварительной адекватной диагностики причины болей в области суставов.
Специалисты Ортоцентра владеют всеми методами оперативного лечения гнойно – воспалительных заболеваний суставов и готовы прийти к Вам на помощь.
Обработка ран у ребенка — блог медицинского центра ОН Клиник
Что делать, если у ребенка рана, как ее обрабатывать и когда нужно идти к врачу – расскажем в этой статье.
Детский возраст – это время любопытства, которое сопровождается травмами, падениями, ссадинами и ранами. Некоторые из ран не опасны и требуют обычной обработки в домашних условиях, другие нуждаются в серьезном лечении.
Какие бывают раны
Рана – это повреждение ткани, которое характеризуется нарушением целостности кожи или слизистых оболочек. Рана сопровождается болью и кровотечением.
Первый признак – боль. Она возникает из-за повреждения местных нервных окончаний, в дальнейшем – из-за отека, который давит на нерв и раздражает его. При этом боль может распространяться не только по поверхности раны, но и по ходу поврежденного нерва.
Второй обязательный признак раны – кровотечение. Оно возникает в результате повреждения капилляров, вен или артерий. Кровотечение может быть слабым и капельным, например, при небольшом порезе, и сильным при повреждении целостности вены и артерии.
Третий признак раны – зияние. Однако зияние появляется только при глубоких ранах, например, при ссадинах его нет. Зияние – расхождение краев раны по сторонам от оси пореза. При сильном зиянии обычно рану зашивают.
Существует множество разновидностей ран. Для человека в бытовых условиях необходимо знать несколько классификаций. Первая базируется на том, есть ли в ране инфекция. Раны могут быть асептическими, загрязненными и инфицированными.
Асептическая рана – это чистое повреждение кожных покровов. Обычно это операционные раны, которые выполняются для того, чтобы проникнуть к внутренним органам. У детей чаще всего возникают загрязненные раны. Это значит, что в область повреждения кожи попали микробы. Сначала это относительно безопасные раны: местные защитные механизмы сдерживают развитие микроорганизмов. Если не обработать загрязненную рану, она становится инфицированной: развивается инфекционный процесс, который сопровождается воспалением, сильными болями и нагноением. Инфицированная рана может вызвать сильную реакцию у организма ребенка: повышается температура тела, появляется озноб, сонливость и апатия.
По характеру повреждения бывают следующие раны:
- колотые – они возникают при проколе узким и колющим предметом, например, при падении ребенка на гвоздь. Обычно колотая рана слабо кровоточит и болит. Внешне может показаться, что это безопасная рана, но это не так: нередко повреждаются крупные сосуды, нервы и даже заносится инфекция;
- резаные – возникают при контакте с острым продолговатым предметом: ножом, бритвой, острыми ножницами, осколком стекла и бумагой. При резаной ране ткани обычно повреждаются незначительно. Рана сильно кровоточит, болит умеренно;
- рубленые раны возникают при повреждении тяжелым острым предметом, например, топором. Обычно кровотечение умеренное, но рана сильно болит и зияет. Может привести к тяжелому состоянию;
- ушибленная рана появляется при ударе тупым предметом или падении на асфальт. Чаще всего ушибленная рана располагается на голове, локтях и коленях. Края раны при ушибе неровные, пропитанные кровью. Слабо кровоточит и умеренно болит.
Также существуют укушенные раны, которые возникают при укусе животными или другими детьми. Сложность этой раны в том, что она в большинстве случаев содержит инфекцию из ротовой полости животного. Таким образом передается бешенство, яд насекомых и змей, гнилостная инфекция.
Раневой процесс состоит из нескольких стадий:
- В первые секунды после повреждения кожи рефлекторно сужаются местные сосуды и вырабатываются биологически активные вещества – тромбоциты, которые прилипают к области раны и закрывают поврежденный сосуд. Включается система свертывания крови, которая останавливает кровотечение. У здорового ребенка кровотечение останавливается самостоятельно в течение 15 минут.
- Воспаление. Продолжается 3 дня с момента ранения. Воспаление проявляется болью, покраснением и местным повышением температуры. Также на ране в течение двух часов появляется отек в виде опухоли.
- Спустя 2–4 часа после ранения в область повреждения мигрируют лейкоциты. Они поглощают чужеродные частички и очищают рану от микроорганизмов.
- Фаза заживления. Начинается спустя 3–5 дней после ранения. К поврежденным тканям прибывают биоактивные вещества, которые восстанавливают ткань сосудов и кожи.
- Фаза эпителизации. Начинается спустя 2 недели после ранения. След от раны становится бледным, формируется рубец. Фаза эпителизации может задерживаться, если в ране присутствуют бактерии.
Алгоритм обработки ран
Что делать, если ребенок упал, порезался или ударился:
- Убедитесь, что находитесь в безопасности: вы отогнали собаку, убрали нож, выключили бензопилу, убрали осколки стекла.
- Обычно в ситуации ранения ребенок испуган: болью или фактом пореза. Успокойте его и скажите, что ничего страшного не произошло. Дайте ему почувствовать себя защищенным.
- Перед обработкой раны сначала вымойте свои руки с мылом.
- Освободите место ранения от одежды: закатайте рукав рубашки, поднимите футболку или штанину. Осмотрите рану. Старайтесь не трогать рану грязными руками.
- При повреждении капилляров кровотечение незначительно. Промойте рану теплой водой, нанесите перекись водорода и перевяжите марлевой повязкой.
- Аккуратно очистите рану от осколков и грязи под теплой водой. Для этого используйте ватные тампоны или марлю, смоченные в дезинфекционном средстве.
- Проведите дезинфекцию раны. Обычно дома всегда есть спиртовой раствор йода, одеколон, перекись водорода, спирт или крепкие напитки. Спирт разведите с водой, чтобы не обжечь рану. Если рана обширная, спирт и йод применять нельзя, они приведут к химическому ожогу и рана будет заживляться медленнее.
- Наложите стерильный материал на рану и перебинтуйте ее. Бинтовать нужно так, чтобы повязка прикрывала место ранения. Она не должна быть тугой или слишком мягкой.
Что делать, если у ребенка сильное кровотечение:
- Оцените силу кровотечения. Если рана сильно кровоточит темной или алой кровью, бьет струей и выбросы крови синхронны с ударами сердца, кровотечение нужно остановить любой ценой.
- Вызовите скорую помощь. Один человек оказывает доврачебную помощь, второй вызывает бригаду. Обратите внимание, что если рана проникающая, то есть в тело воткнута отвертка или нож, вынимать самостоятельно предмет нельзя. Обязательно дождитесь скорую помощь.
- Найдите в сумке или домашней аптечке салфетку или любую другую ткань, которую можно приложить к ране.
- Если ранение на конечностях, положите ребенка на спину и приподнимите поврежденную конечность выше уровня сердца, согните их в локте или колене. Это временно неудобно, но замедляет ток крови.
- Наложите жгут. Если его нет, используйте ремень, галстук, подтяжку или провод. Под жгут нужно подложить салфетку или тряпочку, чтобы не травмировать кожу. При артериальных кровотечениях жгут накладывается выше места ранения, при венозных кровотечениях накладывается давящая повязка на ранение. Отметьте время наложения жгута, запишите его ручкой или фломастером (но не красного цвета) на коже возле жгута. Помните, что летом максимальное время наложения жгута 90 минут, зимой – 60 минут. Если спустя это время скорая не приехала, а вы еще не добрались до больницы, аккуратно ослабьте жгут, чтобы ткани конечности получили кровь, при этом прижмите место кровотечения марлей. Если повязка пропиталась кровью, снова зажмите жгут до полной остановки крови и запишите новое время на коже.
Не рекомендуется давать ребенку обезболивающие средства. Это мешает тем, что у каждого препарата есть срок действия и врачам нужно пересчитывать дозы нового обезболивающего или ждать окончания действия предыдущего, чтобы избежать передозировки. Но если без обезболивания не обойтись, запишите время и название препарата, который вы дали ребенку. Сохраните пустые ампулы лекарств и отдайте их бригаде скорой помощи, чтобы они знали, что именно вы давали пострадавшему.
Обработка ссадин у детей
Как правильно обработать ссадины у детей:
- Вымойте свои руки.
- Очистите кожу вокруг раны от грязи, пыли, осколков и других предметов.
- Продезинфицируйте рану: ссадину можно обработать следующими средствами: мазью с оксидом цинка, кремом с бензалкония хлоридом, кремом с декспантенолом, хлоргексидином, метиловым синим, перекисью водорода, зеленкой и 5% раствором йода.
- Обычно при ссадинах возникают слабые капиллярные кровотечения. К поврежденной коже достаточно приложить сухую салфетку или марлю.
Что делать, если рана долго не заживает
Рана может долго не заживать. Это происходит из-за нескольких факторов: кожа после ранения не очищена, осложнен кровоток из-за воспаления или нарушен механизм регенерации. Из-за этого возникают осложнения:
- серома – это скопление воспалительной жидкости (экссудата) в полости раны. Чаще всего серомы возникают, если в ране осталась грязь, микроорганизмы или инородные тела;
- раневая гематома. Она появляется из-за того, что после ранения кровотечение остановилось не полностью, и капли крови постепенно пропитывали окружающую ткань. Также гематомы возникают вследствие заболеваний, при которых нарушается свертывание крови;
- омертвение мягких тканей. Возникает из-за сильного и массивного повреждения ткани или перерезания сосудов. Ранние признаки некроза: в первые дни после ранения кожа бледная, имеет синеватый оттенок и холодная на ощупь;
- малигнизация – это процесс, когда клетки ткани приобретают признаки опухоли. Малигнизация возникает при хронически незаживающей ране.
Кроме того, рана может долго не заживать при плохом иммунитете, сахарном диабете, долговременном приеме глюкокортикоидов и авитаминозе. Единственный правильный вариант – обратиться к хирургу: в домашних условиях невозможно оценить состояние раны и оказать правильную медицинскую помощь.
Когда нужно обратиться к врачу
Чтобы обезопасить ребенка от осложнений, нужно знать, в каких ситуациях обращаться к врачу:
- если спустя 15 минут рана не перестала кровоточить даже при применении давящей повязки;
- если за пределами раны кожа начала неметь, охлаждаться, приобретать бледный или синеватый оттенок;
- если вы не уверены, что рана полностью очищена от осколков, ржавчины, грязи и других инородных предметов;
- если ранение произошло на шее;
- если ребенка укусило животное;
- рана не заживает в течение 10 дней.
К тревожным признакам также относится: повышение температуры тела ребенка, увеличение отека, усиление болей, появление чувства жжения и сильное покраснение раны.
Рана – это повреждение тканей, которое нуждается в первой помощи. Однако если обработать рану согласно алгоритму, уже спустя 10–15 минут останавливается кровь, а к концу дня или на следующий день боль уходит. Главное при ранении у ребенка – не поддаваться эмоциям, успокоить ребенка, действовать быстро и вызвать скорую помощь или обратиться к врачу.
Рейтинг статьи:
4.67 из 5 на основе 6 оценок
Задайте свой вопрос травматологу
«ОН Клиник»
Инфекция раны
Это симптом вашего ребенка?
- Признаки раневой инфекции включают гной, распространяющееся покраснение, усиление боли или отека и лихорадку
- Разрыв кожи (рана) указывает на признаки инфекции
- Включает инфицированные порезы, царапины, зашитые раны, колотые раны и раны животных укусы
- Наиболее загрязненные раны инфицированы через 24–72 часа
Симптомы раневых инфекций
- Гной. Из раны вытекает гной или мутная жидкость.
- Прыщ. На ране образовалась прыщик или желтая корочка.
- Мягкая корка. Струп увеличился в размерах.
- Красная площадь. Вокруг раны усиливается покраснение.
- Красная полоса . Красная полоса распространяется от раны к сердцу.
- Больше боли. Рана стала очень болезненной.
- Еще набухание .Боль или припухлость усиливаются через 48 часов после повреждения.
- Вздутие узла. Лимфатический узел, дренирующий этот участок кожи, может стать большим и болезненным.
- Лихорадка. Возникает лихорадка.
- Рана не заживала в течение 10 дней после травмы.
Когда обращаться за раневой инфекцией
Позвоните 911 сейчас
- Не двигается или слишком слаб, чтобы стоять
- Вы считаете, что у вашего ребенка опасная для жизни ситуация
Позвоните врачу или обратитесь за помощью сейчас
- Возникла лихорадка
- Красная полоса идет от раны
- Распространение покраснения вокруг раны
- Сильная боль в ране
- Любая рана на лице с признаками инфекции
- Никаких прививок от столбняка
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что вашего ребенка нужно видеть, и проблема срочно
Обратиться к врачу в течение 24 часов
- Гной или мутный дренаж из раны
- Рана становится более болезненной или болезненной через 2 дня
- Последняя прививка от столбняка была более 5 лет назад
- Вы считаете, что вашему ребенку необходимо видно, но проблема не срочна
Обратиться к врачу в рабочее время
- Прыщ в месте, где шов (или скоба) проходит через кожу. номер
- У вас есть другие вопросы или проблемы
Самостоятельное лечение на дому
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при легком покраснении раны
- Что следует знать о нормальном заживлении:
- Розовая или красная кожа на краю раны — это нормально.
- Чаще всего зашивается рана.
- Также нормально, что он опухает в течение нескольких дней.
- Рана вашего ребенка не инфицирована, если краснота не распространяется или боль не усиливается.
- Вот несколько советов по уходу, которые могут помочь.
- Теплая влажная ткань или теплая влажная ткань:
- При покраснении или других признаках раннего заражения используйте тепло.
- Открытые порезы или царапины. Замочите в теплой воде. Также можно положить на рану теплую влажную ткань. Делайте это по 10 минут 3 раза в день. Используйте теплый раствор соленой воды. Вы можете сделать свое собственное. Положите 2 чайные ложки (10 мл) поваренной соли в литр (литр) теплой воды.
- Закрытые или наложенные швы . Положите на рану грелку.Вы также можете использовать теплую влажную мочалку. Делайте это по 10 минут 3 раза в день.
- Меры предосторожности при зашивании ран . Не кладите на рану ничего влажного в течение первых 24 часов. Через 24 часа можно принять кратковременный душ. Никогда не замачивайте рану до снятия всех швов.
- Мазь с антибиотиком:
- Используйте мазь с антибиотиком (например, полиспорин).
- Рецепт не требуется.
- Наносить на рану 3 раза в день.
- Если это место может стать грязным, закройте его повязкой (например, пластырем).
- Лекарство от боли:
- Чтобы облегчить боль, дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил).
- Используйте по мере необходимости.
- Лекарство от лихорадки:
- При лихорадке выше 102 ° F (39 ° C) дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил).
- Примечание. Температура ниже 102 ° F (39 ° C) важна для борьбы с инфекциями.
- Для всех лихорадок: держите ребенка хорошо гидратированным. Дайте побольше холодной жидкости.
- Чего ожидать:
- Обычно пик боли и отека приходится на 2-й день.
- Любое покраснение должно исчезнуть к 4-му дню.
- Полное заживление должно произойти к 10-му дню.
- Вернуться в школу :
- При истинных раневых инфекциях ребенок может вернуться после того, как спадет температура.Ваш ребенок также должен принимать антибиотики внутрь в течение 24 часов.
- При небольшом покраснении вокруг раны ребенку не нужно оставаться дома.
- Позвоните своему врачу, если:
- Рана становится более болезненной
- Покраснение начинает распространяться
- Появляется гной или жар
- Вы думаете, что вашему ребенку нужно осматривать
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Заявление об ограничении ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 30.05.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Септический артрит: симптомы, диагностика и лечение
Септический артрит также известен как инфекционный артрит и обычно вызывается бактериями.Это также может быть вызвано вирусом или грибком. Это воспаление сустава, вызванное инфекцией. Обычно септический артрит поражает один большой сустав тела, например колено или бедро. Реже септический артрит может поражать несколько суставов.
Что вызывает септический артрит?
Септический артрит обычно вызывается бактериями, которые распространяются с током крови из другой части тела. Это также может быть вызвано бактериальной инфекцией из открытой раны или отверстия после хирургической процедуры, такой как операция на колене.
У взрослых и детей к распространенным бактериям, вызывающим острый септический артрит, относятся стафилококк и стрептококк. Среди молодых, сексуально активных взрослых neisseria gonorrhoeae является наиболее частым возбудителем этого состояния. Эти инородные захватчики попадают в кровоток и заражают сустав, вызывая воспаление и боль.
Другие инфекции, например, вызванные вирусами и грибками, также могут вызывать артрит. Вирусы включают:
- Гепатиты A, B и C
- Парвовирус B19
- ВИЧ (вирус СПИДа)
- HTLV-1
- Аденовирус
- Вирусы Коксаки
- 0005 вирусов паротита
Грибы, которые могут вызывать артрит, включают гистоплазму, кокцидиомицеты и бластомицеты.Эти инфекции обычно развиваются медленнее, чем бактериальные.
Кто подвержен риску септического артрита?
Септический артрит чаще всего развивается у маленьких детей и пожилых людей. Люди с открытыми ранами также подвержены более высокому риску септического артрита. Кроме того, люди с ослабленной иммунной системой и люди с ранее существовавшими заболеваниями, такими как рак, диабет, внутривенное употребление наркотиков и иммунодефицитные расстройства, имеют более высокий риск септического артрита. Кроме того, ранее поврежденные суставы имеют повышенную вероятность инфицирования.
Каковы симптомы септического артрита?
Симптомы септического артрита обычно быстро проявляются в виде сильной боли, отека суставов и лихорадки. Симптомы септического артрита могут включать:
- Озноб
- Усталость и общую слабость
- Лихорадку
- Неспособность двигать конечностью с инфицированным суставом
- Сильная боль в пораженном суставе, особенно при движении
- Отек (увеличение жидкости в суставе сустав)
- Тепло (сустав красный и теплый на ощупь из-за повышенного кровотока)
Как диагностируется септический артрит?
Процедура, называемая артроцентез, обычно используется для точного диагноза септического артрита.Эта процедура включает в себя хирургический прокол сустава для взятия образца суставной жидкости, известной как синовиальная жидкость. Обычно эта жидкость стерильна и действует как смазка.
Во время артроцентеза в пораженный сустав вводится игла для сбора жидкости из сустава. Образец жидкости отправляется в лабораторию для оценки. Лаборатория выполнит подсчет лейкоцитов в жидкости, который обычно очень высокий. Лаборатория также попытается культивировать бактерии или другие организмы. Это поможет врачу определить, присутствует ли инфекция и какой организм ее вызывает.
Рентген обычно делают для выявления повреждений суставов. Анализы крови также можно использовать для контроля воспаления. МРТ-сканирование чувствительно при оценке разрушения суставов, но менее полезно на ранних стадиях. Также можно сдать анализы крови, чтобы обнаружить и контролировать воспаление.
Как лечить септический артрит?
Лечение септического артрита включает использование комбинации мощных антибиотиков, а также дренирование инфицированной синовиальной жидкости из сустава.Вполне вероятно, что антибиотики будут введены немедленно, чтобы избежать распространения инфекции. Даются внутривенные (IV) антибиотики, обычно требующие госпитализации для начального лечения. Однако лечение может быть продолжено в амбулаторных условиях дома с помощью службы медсестер на дому.
Первоначально эмпирические антибиотики выбираются для лечения широкого спектра инфекций. Если бактерии можно идентифицировать, используются антибиотики, специфичные для этого организма.Для полного уничтожения инфекционных агентов может потребоваться от четырех до шести недель лечения антибиотиками.
Слита ли зараженная жидкость?
Дренаж зараженной области имеет решающее значение для быстрого избавления от инфекции. Дренаж осуществляется путем удаления жидкости с помощью иглы и шприца. Часто дренирование происходит ежедневно или при многократных хирургических вмешательствах. Точный метод зависит от места стыка.
С помощью артроскопии врач может промыть сустав и удалить инфицированную ткань.Если дренирование не может быть выполнено с помощью аспирации сустава или артроскопии, часто требуется открытая операция на суставе для дренирования сустава. Если скопление жидкости значительно, дренаж оставляют на месте, чтобы удалить лишнюю жидкость, которая может скопиться после операции.
Гной: типы, причины, лечение, профилактика
Гной — это густая жидкость, которая образуется в результате воспалительной реакции организма на инфекцию. Он состоит из скопления дегенерирующих лейкоцитов, мертвых или живых бактерий (или других микроорганизмов) и остатков тканей.Гной обычно непрозрачного бело-желтого цвета, но может иметь коричневый или даже зеленый оттенок. Обычно он не имеет запаха, хотя некоторые виды бактерий выделяют гной с неприятным запахом.
Медицинский термин для обозначения гноя — гнойный экссудат. Его также иногда называют гнойным дренажом, а жидкость иногда называют ликвором.
Небольшое количество гноя, например, из прыщей, обычно не является поводом для беспокойства, но гной на месте раны, хирургического разреза или глубокого внутреннего расположения может потребовать медицинского вмешательства.Лечение гнойных инфекций может включать прием антибиотиков, дренажные процедуры или хирургическое удаление инфицированных тканей.
Гной — это густое белое вещество, которое обычно является признаком инфекции. Медицинский термин для обозначения гноя — гнойный экссудат. Его также иногда называют гнойным дренажом; жидкость иногда называют ликером пури.
Функция
Гной — это признак того, что ваше тело начало бороться с инфекцией, посылая в эту область клетки, борющиеся с инфекцией.
Гной часто является частью абсцесса, скоплением гноя в полости, образовавшейся в результате разрушения инфицированных тканей. Абсцессы могут возникать непосредственно под кожей или в любом месте тела и обычно возникают в результате проникновения бактерий, таких как Streptococcus или Staphylococcus aureus , в ткани, например, через небольшое отверстие в коже.
Грибок или паразиты также могут привести к абсцессам. Как только бактерии или другие микроорганизмы начинают размножаться, они выделяют токсины, разрушающие клетки.Это вызывает иммунный ответ, при котором лейкоциты (белые кровяные тельца) направляются к месту, чтобы убить и поглотить бактерии и разрушить мертвые ткани. Во время этого процесса белые кровяные тельца также разрушаются и умирают, образуя гной.
Типы
Гной может быть виден на поверхности кожи или образовываться внутри как осложнение инфекции или травмы.
Кожная инфекция
Типы кожных заболеваний, характеризующихся гноем на поверхности кожи или непосредственно под ней, включают:
- Угри: Поры, забитые маслом и мусором, образуют прыщи или гнойнички на поверхности кожи, содержащие гной.
- Фолликулит: Маленькие прыщики из инфицированных волосяных фолликулов
- Фурункулы или фурункулы: Болезненные узелковые образования на инфицированных волосяных фолликулах, которые обычно вызываются Staphylococcus aureus
- Карбункулы: Группа связанных фурункулов
- Поверхностная инфекция области хирургического вмешательства (SSI): SSI находится только на уровне кожи, где вдоль разреза может образовываться гной, который при прикосновении может стать красным и болезненным.
- Травматические раны: Гной и желтая корка на месте раны, вызванные травмой или физической травмой, могут сопровождаться болью или отеком.
Внутренняя инфекция
Гнойные абсцессы могут образовываться внутри, например, во рту или рядом с внутренними органами. Это может быть результатом хирургического осложнения, травмы или невылеченной бактериальной или грибковой инфекции. Существует множество типов внутренних абсцессов и состояний, которые могут привести к гною, в том числе:
- Абсцесс зуба : Зубная инфекция в корне зуба или рядом с ним
- Deep SSI: Инфекция может возникать внутри мышц и других тканей или может образоваться в органе или зоне операции
- Перитонзиллярный абсцесс : Пятна гноя в задней части глотки или за миндалинами могут образовываться как симптом ангины или ангины
- Эмпиема : скопление гноя в плевральной полости между легкими и грудной стенкой, которое может быть осложнением бактериальной пневмонии или хирургии легких
- Абсцесс головного мозга : Редкий гнойный отек мозга, который может быть вызван бактериальной или грибковой инфекцией
- Септический артрит : серьезная инфекция суставов, которая может образоваться после того, как бактерии попадают в сустав через кровоток
Причины
Проколы, царапины, царапины или другие отверстия на коже могут позволить бактериям, живущим на коже, проникнуть в организм и вызвать инфекцию.Сюда входят хирургические разрезы. Также могут быть глубокие внутренние инфекции с гноем, возникающие после операций, травм или болезней.
Существуют определенные факторы и основные состояния, которые могут подвергнуть вас риску инфекций и гнойных осложнений на ране:
- Плохая гигиена, например, не мыть руки перед прикосновением к ране
- Диабет
- Пожилой возраст
- Курение
- Тяжелое ожирение
- Нарушение иммунной системы, ВИЧ-инфекция или рак
- Лекарства, снижающие активность иммунной системы, такие как кортикостероиды или иммунодепрессанты
- Паралич или ограниченная подвижность
- Низкая температура тела
- Длительные операции и госпитализация
- Действия в чрезвычайных ситуациях
У людей с ослабленной иммунной системой гной может никогда не образовываться в инфицированной области, но большинство обнаружит, что инфекция приводит к выделениям из этой области, а также к возможности покраснения, боли или болезненности, отека и лихорадки.
Лечение
Большинство ИОХВ и кожных ран лечат пероральными антибиотиками или мазями. Антибиотики важны, потому что они помогают организму быстрее заживать и могут предотвратить обострение инфекции.
Лаура Портер / ВеривеллВаш врач может собрать дренаж из раны и отправить его в лабораторию, чтобы определить, какой тип бактерий вызывает инфекцию. Этот процесс, называемый тестом на культивирование и чувствительность , может использоваться для определения того, к какому антибиотику чувствительны бактерии и которые могут убить бактерии наиболее эффективно.
В случае послеоперационного гноя ваш врач может порекомендовать специальную программу ухода за разрезом и, возможно, захочет увидеть ваш разрез, чтобы убедиться, что нет основной проблемы.
В некоторых случаях для устранения инфекции может потребоваться процедура дренирования абсцесса для удаления гноя или хирургическая обработка раны (удаление мертвой ткани).
В случае сепсиса, опасного и опасного для жизни состояния, при котором инфекция попадает в кровоток и может распространяться по всему телу, потребуется госпитализация.
Профилактика
Есть простые вещи, которые вы можете сделать, чтобы снизить риск развития гнойной инфекции:
- Осторожно промыть порезы и другие раны водой с мылом
- Следуйте инструкциям врача после операции или госпитализации при травмах
- Тщательно и регулярно мойте руки
- Не выдавливайте гной из прыщей или фурункулов. Вместо этого аккуратно прикладывайте теплый компресс несколько раз в день
- Не делитесь полотенцами или бритвами
- Соблюдайте здоровую сбалансированную диету
- Будьте бдительны в отношении контроля уровня сахара в крови, если у вас диабет
- Бросить курить
Агрессивная очистка инфицированной кожи может принести больше вреда, чем пользы, потому что раздраженная рана легче инфицируется, а также будет более нежной или даже болезненной.То же самое касается таких поражений, как прыщи или фурункулы. Относитесь к любому состоянию кожи так же бережно, как к задней части ребенка.
Подготовка к операции
По данным Центров по контролю и профилактике заболеваний, от 1% до 3% людей, перенесших операции, заболевают инфекцией. Есть шаги, которые вы можете предпринять до и после любой процедуры, чтобы снизить риск SSI.
Перед операциейНочью перед операцией вымойте все тело с мылом в ванне или душе.
Не бриться рядом с местом проведения операции, так как это может вызвать раздражение кожи и повысить предрасположенность к инфекции. (Ваш врач может использовать электрическую машинку для стрижки волос непосредственно перед операцией, чтобы очистить область от волос.)
Семья или друзья должны всегда мыть руки перед посещением и не прикасаться к ране, если только они не заботятся о вашей ране
Следуйте инструкциям по уходу за раной во время и после выписки из больницы
Всегда мойте руки до и после ухода за раной
Большинство хирургических инфекций происходит в течение месяца.В течение этого времени ежедневно проверяйте свой разрез на наличие признаков инфекции.
Не трите разрез, не смазывайте его мазью с антибиотиком и не очищайте спиртом или перекисью, если это не рекомендовано вашим врачом.
Держите разрез сухим и закройте его чистой повязкой. Вы можете оставить его непокрытым, но если дренаж протекает с участка, он может испачкать одежду и создать больший беспорядок, чем необходимо. В общем, делайте то, что рекомендовано в ваших инструкциях по уходу за разрезом после операции, если вам не указано иное.
Когда звонить врачу
Всегда обращайтесь к врачу, если вы видите гной, особенно после физической травмы или операции, или у вас есть покраснение или боль в ране, поскольку все это признаки инфекции.
Хирургический разрез с гноем нельзя игнорировать, но многие виды дренажа являются нормальным явлением. Прозрачная жидкость или жидкость с оттенком крови, которая в основном прозрачная, считается нормой, если из раны не выходит большое количество.
Если у вас мутный или бело-желтый дренаж, его следует незамедлительно осмотреть врач.Это не означает, что крошечное пятнышко белого дренажа должно привести к вызову службы экстренной помощи в 2 часа ночи, но нельзя игнорировать гной в течение нескольких дней. Игнорирование инфекции может привести к серьезным проблемам, более длительному выздоровлению и большему количеству рубцов. Вызов вашего врача или хирурга должен быть приоритетом.
Если у вас есть рана или хирургический разрез и вы испытываете какие-либо симптомы гриппа, даже без гноя, обратитесь за неотложной медицинской помощью. Нелеченные инфекции могут подвергнуть вас риску серьезных или даже опасных для жизни состояний, таких как сепсис, и их нельзя игнорировать.
Предупреждающие знаки
Обратитесь за неотложной медицинской помощью, если у вас есть какие-либо из следующих симптомов ИОХВ или сепсиса:
- Покраснение и боль в области раны или операции
- Мутный дренаж из раны или разреза
- Лихорадка
- Замешательство или дезориентация
- Одышка
- Высокая частота пульса
- Дрожь
- Сильная боль или дискомфорт или
- Липкая или потная кожа
Слово от Verywell
Одна из самых важных вещей, которые вы можете сделать, чтобы избежать заражения гноем, — это часто мыть руки.Это очень важно до и после ухода за неровностями кожи, разрезами или ранами. Если предотвратить инфекцию уже слишком поздно, следуйте указаниям врача, чтобы ускорить заживление и свести к минимуму повреждение тканей и осложнения.
Если у вас есть рана, выделите время, чтобы очистить ее надлежащим образом, регулярно проверяйте рану на наличие каких-либо признаков инфекции и при необходимости защищайте ее.
Обзор лечения инфекций коленного сустава
Серьезной проблемой могут быть инфекции коленного сустава.Симптомы инфекции включают покраснение, отек и лихорадку. Лечение инфекции колена зависит от типа и локализации инфекции. Наиболее серьезные инфекции возникают внутри коленного сустава, где иммунной системе организма трудно бороться с инфекцией.
Септик
Септический сустав означает, что в суставную щель попала инфекция. Нормальный сустав — это место соединения двух костей. Кости покрыты хрящом, а суставное пространство определяется тканевой оболочкой, называемой синовиальной оболочкой.Синовиальная оболочка вырабатывает жидкость, называемую синовиальной жидкостью, которая смазывает суставную щель. Эта синовиальная жидкость имеет слабую иммунную защиту, и когда инфекция проникает в это пространство, ее трудно лечить.
Бактерии могут попасть в сустав при проникающем ранении или через кровоток. Когда сустав инфицирован, типичные симптомы включают отек, тепло и боль при любом движении сустава.
Большинству людей с гнойным суставом требуется операция по очистке коленного сустава, хотя в некоторых случаях можно лечить гнойный сустав с помощью только антибиотиков.Подходящее лечение в наибольшей степени зависит от того, какие именно бактерии инфицировали сустав.
Если не лечить септический сустав, он может привести к серьезным осложнениям, включая остеомиелит (инфекцию костей), эрозию костей, фиброзный анкилоз (уплотнение соединительной ткани), сепсис и даже смерть.
Инфекция после операции
Каждый раз, когда проводится хирургическая процедура, есть вероятность развития инфекции. Инфекции после большинства хирургических вмешательств на колене, включая артроскопию коленного сустава, редки, но все же возникают.Инфекции особенно опасны после реконструктивной хирургии колена, такой как реконструкция ПКС, из-за наличия тканевых трансплантатов. Даже в этом случае риск крайне низок.
Согласно исследованию, опубликованному в медицинском журнале Sports Health, из 1850 реконструкций ПКС, включенных в исследование, только у семи (0,37 процента) возникла послеоперационная инфекция.
Инфекции после операции имеют те же симптомы, что и септический сустав, и часто требуют повторной хирургической процедуры для устранения инфекции.Если хирургическая процедура включает в себя размещение тканевого трансплантата или любого инородного материала (винты, имплантаты и т. Д.), Их, возможно, в конечном итоге придется удалить, чтобы вылечить инфекцию.
Замена инфицированного коленного сустава
Операция по замене коленного сустава — очень успешная процедура, которая чаще всего снимает боль и позволяет пациентам возобновить многие виды деятельности. К сожалению, возможны риски замены сустава, и одним из самых серьезных является инфекция замены коленного сустава.Взаимодействие с другими людьми
Согласно исследованию, проведенному в 2012 году во Франции, инфекция встречается от одного до трех процентов операций по замене коленного сустава и является основной причиной повторных операций на коленном суставе.
Инфекции, вызванные заменой коленного сустава, обычно делятся на ранние (в течение 6 недель с момента операции) и поздние инфекции. В некоторых случаях ранние инфекции можно вылечить, очистив замену хирургическим путем и назначив лечение антибиотиками.
Поздние инфекции и некоторые тяжелые ранние инфекции требуют более агрессивного лечения.Это включает удаление имплантатов для замены, после чего следует период времени введения антибиотиков без имплантатов в суставе с последующей ревизионной заменой коленного сустава.
Бурсальная инфекция
Коленный бурсит может вызвать отек над коленной чашечкой. Сумка колена расположена не в суставе, а перед суставом. Если есть ссадина или порез, бурса коленной чашечки может инфицироваться. Типичные симптомы включают боль, покраснение и увеличивающийся отек над коленной чашечкой.
При раннем выявлении бурсит коленной чашечки может поддаваться лечению антибиотиками. В более запущенных случаях может потребоваться дренирование сумки через иглу или хирургический разрез.
Целлюлит
Целлюлит — это состояние, которое возникает, когда инфекция попадает в глубокие слои кожи. Целлюлит обычно вызывает покраснение и отек ног. Часто возникает травма, такая как порез, царапина или укус насекомого, из-за которой инфекция проникает в глубокие слои кожи.
В других ситуациях предшествующей травмы нет. У большинства пациентов с целлюлитом без предшествующей травмы есть какой-то тип иммунодефицита, такой как диабет, который позволил развиться инфекции.
Важно распознать признаки и симптомы целлюлита на ранней стадии, и это состояние обычно лечится антибиотиками. У пациентов, у которых симптомы сохраняются, есть вероятность обострения инфекции и даже ее распространения через кровоток.Если это произойдет, это может быть потенциально опасным для жизни.
Позвоните своему врачу или обратитесь в ближайшее отделение неотложной помощи, если у вас появятся симптомы целлюлита, включая красные полосы, вызванные местной кожной инфекцией, а также повышенное тепло, боль, отек, лихорадку, выделения жидкости или гноя.
Слово Verywell
Инфекция колена — серьезная проблема, требующая быстрого и часто агрессивного лечения. Инфекции, распространяющиеся внутри коленного сустава, почти всегда требуют хирургического лечения, а иногда инфекции вокруг сустава могут потребовать хирургического вмешательства.
При подозрении на инфекцию важно обратиться за медицинской помощью на раннем этапе. Прогноз и сроки выздоровления, как правило, улучшаются, если эти проблемы диагностировать и лечить как можно раньше.
Как лечить поцарапанные колени в домашних условиях
Поцарапанные колени — это детский обряд посвящения. Однако независимо от того, насколько распространены эти незначительные травмы, родители обязательно должны беспокоиться о том, как правильно их лечить.
Хорошая новость заключается в том, что в большинстве случаев родители могут безопасно лечить небольшие царапины, порезы и синяки в домашних условиях.Однако, чтобы избежать заражения или других осложнений, вы должны внимательно следить за раной.
Действия по лечению царапины на коленеПолучил ли ваш ребенок царапину при падении с велосипеда или споткнувшись о тротуар, эти травмы почти всегда возникают на открытом воздухе. Это увеличивает присутствие микробов и вероятность заражения, поэтому тщательно мойте руки перед началом лечения. Также не прикасайтесь маленькими ручками к открытой ране.
После того, как вы тщательно вымыли руки, HealthyChildren.org рекомендует следовать этим шагам для лечения:
- Приложите прямое давление, чтобы остановить кровотечение, используя марлю или чистую ткань.
- Осторожно промойте рану проточной водой с мылом в течение пяти минут.
- При необходимости используйте чистую тряпку для мытья посуды, чтобы стереть грязь или мусор с раны.
- После очистки дайте участку полностью высохнуть или промокните стерильной марлей.
- Нанести на рану антибактериальную мазь и накрыть повязкой или сухой марлей.
Меняйте повязку ежедневно, каждый раз проверяя наличие признаков инфекции. Также можно использовать жидкую повязку по типу кожи. Этот продукт водонепроницаем, обеспечивает более полную герметичность и может прослужить несколько дней. Это может ускорить заживление и предотвратить инфекцию лучше, чем пластырь.
Когда вам следует обратиться к врачу по поводу поцарапанного колена?Обращение за медицинской помощью в следующих случаях:
- Если у вашего ребенка царапина, которая сильно кровоточит, или если кровотечение не прекращается через 10 минут
- Если грязь или мусор остаются в царапине после 15 минут промывки под проточной водой
- Если царапина покрывает большую площадь или если потеря кожи глубокая
- Если вашему ребенку не делали прививку от столбняка
- Если вашему ребенку меньше 1 года
Если вы считаете, что вашему ребенку требуется медицинская помощь, обратитесь к семейному врачу или в учреждение неотложной помощи.
Следите за признаками инфекцииБольшинство колен с кожей заживают в течение одной-двух недель. Однако, если вы заметили какие-либо признаки инфекции, обратитесь к семейному врачу.
HealthyChildren.org рекомендует обратиться за медицинской помощью, если рана опухает, становится красной или горячей, появляются выделения или неприятный запах.
Если у вашего ребенка поднялась температура, это также может указывать на наличие инфекции.
Как уменьшить рубцы от царапины на коленеВ зависимости от местоположения и серьезности травмы вашего ребенка порезы и царапины могут образовывать рубцы в процессе заживления.
По данным Американской академии дерматологии (AAD), вы можете минимизировать появление рубцов, увлажняя рану вазелином. Если вы держите область в чистоте, AAD сообщает, что использовать антибактериальную мазь не нужно.
После заживления раны обязательно защитите ее от солнца, так как воздействие ультрафиолета может усилить рубцы на срок до шести месяцев. Обильно нанесите солнцезащитный крем широкого спектра действия с рейтингом SPF 30 или выше и часто наносите его повторно для достижения наилучших результатов.
Если у вас есть вопросы или опасения по поводу поцарапанного колена вашего ребенка или другой травмы, обратитесь к своему семейному врачу.
Revere Health Orem Family Medicine занимается комплексным медицинским обслуживанием пациентов всех возрастов и предоставляет тщательное и своевременное медицинское обслуживание всей семье на всех этапах жизни.
Источники:
«Порез, царапина или синяк». HealthyChildren.org.
https: //www.healthychildren.org / English / tips-tools / Symptom-checker / Pages / Symptomviewer.aspx? симптом = Cut,% 20Scrape,% 20or% 20Bruise
«Порезы, царапины и лечение рубцов: часто задаваемые вопросы для родителей». HealthyChildren.org.
https://www.healthychildren.org/English/health-issues/injuries-emergencies/Pages/Treating-Cuts.aspx
«Правильный уход за раной: как уменьшить шрам». Американская академия дерматологии (AAD).
https://www.aad.org/public/skin-hair-nails/injured-skin/wound-care
Септический артрит | Johns Hopkins Medicine
Что такое септический артрит?
Септический артрит — это инфекция суставной (синовиальной) жидкости и суставных тканей.У детей встречается чаще, чем у взрослых. Инфекция обычно достигает суставов через кровоток. В некоторых случаях суставы могут инфицироваться в результате инъекции, хирургического вмешательства или травмы.
Что вызывает септический артрит?
Различные типы бактерий, вирусов и грибков могут инфицировать сустав. Типы, которые могут вызвать септический артрит, включают:
- Стафилококки. Это обычные бактерии, которые часто вызывают кожные инфекции.
- Haemophilus influenzae. Это бактерии, которые могут инфицировать гортань, трахею и бронхи.
- Грамотрицательные палочки. Это группа бактерий, в которую входит кишечная палочка.
- Стрептококки. Это группа бактерий, которые могут вызывать самые разные заболевания.
- Гонококки. Это бактерия, вызывающая гонорею.
- Вирусов. Вирусы, такие как ВИЧ, могут инфицировать суставы людей любого возраста.
Самый распространенный тип бактерий, вызывающих септический артрит, называется золотистым стафилококком.Он также известен как S. aureus. Бактерии могут попадать в организм разными путями, например:
- Сломанная кость, проходящая через кожу (открытый перелом)
- Инфекция, которая распространяется из другого места на теле, например кожи или половых органов
- Инфицированная рана
- Посторонний предмет, проникающий сквозь кожу
- Травма с разрывом кожи
Кто подвержен риску септического артрита?
Факторы риска септического артрита включают:
- Системная инфекция, передающаяся через кровь
- Внутривенное употребление наркотиков
- Остеоартроз
- Септический артрит в анамнезе
- Ревматоидный артрит
Другие факторы, которые могут увеличить риск септического артрита, включают:
- Алкоголизм
- Диабет
- ВИЧ
- Заболевания легких или печени
- Старость
- Подавленная иммунная система
Каковы симптомы септического артрита?
Наиболее распространенными суставами, поражаемыми септическим артритом, являются колено, бедро, плечо, локоть, запястье и палец.Чаще всего поражается только один сустав. Симптомы могут проявляться у каждого человека по-разному, но к общим симптомам относятся:
- Лихорадка
- Боль в суставах
- Припухлость сустава
Симптомы септического артрита могут быть похожи на другие заболевания. Обязательно обратитесь к своему врачу для диагностики.
Как диагностируется септический артрит?
Ранняя диагностика септического артрита важна. Это необходимо для предотвращения необратимого повреждения сустава.Процесс начинается с истории болезни и медицинского осмотра. Также могут быть выполнены тесты, например:
- Удаление суставной жидкости. Это делается для проверки лейкоцитов и бактерий.
- Анализы крови. Это сделано для поиска бактерий.
- Анализы мокроты, спинномозговой жидкости и мочи. Это делается для поиска бактерий и источника инфекции.
Как лечится септический артрит?
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья.Это также будет зависеть от степени тяжести состояния.
Септический артрит часто требует немедленного лечения антибиотиками. Это может улучшить симптомы в течение 48 часов. Некоторые инфекции, вызванные грибками, нуждаются в лечении противогрибковыми препаратами. Вирусные инфекции лекарствами не лечат.
Из сустава может вытекать жидкость, называемая гноем. Скопление гноя может повредить сустав. Гной выводится с помощью иглы, трубки или хирургического вмешательства. Не исключено, что в процессе лечения может потребоваться несколько раз слить гной из сустава.Другое лечение может включать:
- Лекарства от боли и лихорадки
- Физиотерапия для поддержания мышечной силы
- Шина на сустав для снятия боли
Каковы осложнения септического артрита?
Септический артрит может разрушить суставной хрящ. Это может привести к необратимому повреждению сустава.
Когда мне следует позвонить в медицинское учреждение провайдер?
Если ваши симптомы ухудшатся или у вас появятся новые симптомы, сообщите об этом своему лечащему врачу.
Основные сведения о септическом артрите
- Септический артрит — это инфекция суставной (синовиальной) жидкости и суставных тканей.
- Различные типы бактерий, вирусов и грибков могут инфицировать сустав.
- Симптомы включают жар, боль в суставах, отек, покраснение и тепло.
- Чтобы снизить риск повреждения суставов, необходимо быстрое лечение антибиотиками.
- Другие методы лечения включают лекарства от боли и лихорадки, дренирование сустава, физиотерапию и наложение шины.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты.Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться с вашим лечащим врачом, если у вас возникнут вопросы.
Целлюлит — лучший канал здоровья
Целлюлит — это бактериальная инфекция кожи и подкожных тканей (непосредственно под кожей). Наиболее распространенными бактериями являются золотистый стафилококк, (золотой стафилококк) и бета-гемолитический стрептококк группы А. Эти бактерии проникают в поврежденную или нормальную кожу и могут легко распространяться на ткани под кожей. Для лечения инфекции вам потребуются антибиотики.Целлюлит может поражать практически любую часть тела. Чаще всего это происходит на голенях и в местах, где кожа повреждена или воспалена. У любого человека в любом возрасте может развиться целлюлит. Однако вы подвергаетесь повышенному риску, если курите, страдаете диабетом или плохим кровообращением.
До появления антибиотиков целлюлит был смертельным. После введения пенициллина большинство людей полностью выздоравливает в течение недели.
Симптомы целлюлита
Диапазон симптомов может варьироваться от легкого до тяжелого и может включать:- покраснение кожи
- тепло
- припухлость
- болезненность или боль в области кожи
- мокнутие или желтизну прозрачная жидкость или гной.
Осложнения целлюлита
Инфекция может распространиться на остальные части тела. Лимфатические узлы могут увеличиваться в размерах и проявляться в виде болезненной шишки в паху и подмышечной впадине. У вас также может быть жар, пот и рвота.Причины целлюлита
Целлюлит обычно возникает на участках кожи, которые были повреждены или воспалены по другим причинам, включая:- травмы, такие как укус насекомого, ожог, ссадина или порез
- хирургическая рана
- кожные проблемы, такие как как экзема, псориаз, чесотка или акне
- инородный предмет в коже, например металл или стекло.
Диагностика целлюлита
Тесты могут включать:- мазок, взятый с пораженной кожи и отправленный в лабораторию для исследования. Для получения результата может потребоваться несколько дней, и ваш врач будет проинформирован о результатах
- других анализов, таких как анализы крови и рентген.
Лечение целлюлита
Антибиотики используются для лечения инфекции. Пероральные антибиотики могут быть адекватными, но тяжелобольным людям потребуется внутривенное введение антибиотиков для контроля и предотвращения дальнейшего распространения инфекции.Это лечение проводится в больнице, а иногда и дома у местного врача или медсестры.По мере ослабления инфекции вы сможете перейти с внутривенных на пероральные антибиотики, которые можно будет принимать дома в течение от недели до 10 дней. Большинство людей реагируют на антибиотики через два-три дня и начинают показывать улучшение.
В редких случаях целлюлит может прогрессировать до серьезного заболевания, распространяясь на более глубокие ткани. В дополнение к антибиотикам широкого спектра действия иногда требуется хирургическое вмешательство.
Уход за собой дома
Рекомендации включают:- Больше отдыхайте. Это дает вашему организму шанс бороться с инфекцией.
- Поднимите пораженную часть тела как можно выше. Это облегчит боль, поможет оттекать и уменьшит отек.
- Примите обезболивающие, например парацетамол. Проверьте этикетку, чтобы узнать, сколько принимать и как часто. Боль утихает, как только инфекция начинает улучшаться.
- Если вас не госпитализируют, вам потребуется повторный прием к врачу в течение дня или двух, чтобы убедиться, что целлюлит улучшается.
