Как быстро вылечить фурункул и карбункул в домашних условиях
Воспалительные процессы на коже могут иметь различные причины, характер и внешний вид. В местах трения одежды с телом могут появиться фурункулы или карбункулы. Эти гнойные поражения обладают сильным болевым ощущением и требуют незамедлительной помощи. Одним из лучших способов терапии такого кожного заболевания является обработка места поражения аппаратами «Солнышко».
Как отличить фурункул от карбункула?
Фурункул – это гнойное воспаление, которое образуется вокруг корня волоса. На коже появляется покраснение, накапливается гной. Чирей может иметь диаметр 0,5-3 см. Частое образование таких кожных поражений называется фурункулезом.
Карбункул – это воспаление сразу нескольких волосяных луковиц. Поражение затрагивает сальную железу и даже подкожную клетчатку. Карбункул относится к более серьезному заболеванию. Внешне такое поражение представляет собой образование очага с множеством головок. Лечение карбункула выполняется сложение, чем устранения последствий фурункулов.
Главным отличие фурункула от карбункула является площадь поражения. В первом случае очаг небольшой и состоит из воспаления вокруг одной волосяной луковицы. При карбункуле ухудшается общее самочувствие, появляется температура и мышечная боль. Улучшить состояние и ускорить процесс восстановления нормальной структуры кожи можно с помощью аппаратов «Солнышко». Для лечения карбункула подходят модели ОУФв-02 и ОУФ-10-2, обладающие бактерицидным действием.
Внимание: Специалисты установили, что фурункулезу больше подвержены подростки мужского пола. Карбункулы чаще появляются у мужчин среднего и пожилого возраста. Провоцирует заболевание ношение тесной одежды, плохая гигиена и снижение иммунитета. В группе риска люди, страдающие сахарным диабетом и другими хроническими заболеваниями.
Очаги обоих видов кожных заболеваний, о которых идет речь в этой статье, образуются на частях тела, имеющих волосяные луковицы, соприкасаются с одеждой или подвергаются трению с другими участками тела:
- лицо и шея;
- подмышки;
- сгибы ног;
- области паха.

Существуют несколько вариантов лечения фурункула в домашних условиях. Можно использовать средства народной медицины, специальные мази из аптеки и аппаратную обработку пораженного участка.
Основные причины появления фурункулов
Главной причиной образования чирьев является патогенная деятельность болезнетворных бактерий из рода стафилококков. Особенно сильно в такой работе «преуспел» золотистый стафилококк. Эти бактерии присутствуют в организме человека, но иммунитет с ними легко справляется. При снижении защитных функций, а также появления внешних благоприятных факторов (повреждения кожи из-за трения об одежду), риск появления поражений существенно возрастает.
Чтобы ответить на вопрос, как избавиться от фурункула, важно исключить факторы его образования:
- Внешние. Натирание кожи одеждой, обувью или другими частями тела, растирание порезов и прыщиков.
- Внутренние. Снижение защитных функций организма. Из-за ослабления иммунитета бактерии стафилококка начинают активно размножаться, вызывая воспалительные процессы.

К провоцирующим фактором фурункулеза относятся физическое и психологическое истощение организма, авитаминоз, онкологические заболевания, СПИД и прием некоторых антидепрессантов.
Как определить фурункул? Признаки и симптомы заболевания
Специфические признаки образования фурункул:
- Локализация. Проблема проявляется только в тех местах тела, где есть волосы. Особенно часто это приходится на подмышки, подбородок, шею и половые органы. Здесь создается благотворная для микроорганизмов среда, вызванная увеличенной потливостью.
- Гной в месте воспаления. В центре поражения образуется твердый однородный стержень из гнойной массы.
- Воспаление вокруг места поражения. Покраснение занимает несколько сантиметров вокруг гнойной головки.
- Болевые ощущения в области поражения. Особенно, если место продолжает подвергаться трению или контактами с другими частями тела.
- Температура более 38 градусов. Часто появление фурункула сопровождается слабостью и головной болью.

Этапы развития поражения
Образование фурункула проходит несколько стадий. Основными из них являются:
- Поражение кожи. Вокруг волоска образуется отек, провоцирующий зуд и подергивания.
- Нагноение. Через сутки в месте поражения начинает образовываться гнойная головка. Этот процесс часто сопровождается повышенной температурой и некрозом тканей вокруг чирья.
- Заживление. После прорыва фурункула и выхода гноя начинается заживление раны. Состояние пациента улучшается.
Средства от фурункулов, которые сегодня можно приобрести в аптеках, позволяют ускорить процесс выхода гноя и заживления раны.
Чем опасен «простой» чирей?
Фурункулы и карбункулы – это гнойные заболевания, которые могут привести к появлению сепсиса. Поэтому специалисты советуют не заниматься самолечением, а сразу при появлении симптомов такого заболевания обратиться за профессиональной помощью. Если этого не сделать, в скором времени пациент может столкнуться с заражением крови.
Опасность фурункулов заключается в риске проникновения инфекции в головной мозг. Особенно опасно, если фурункул появился на лице или шее. То есть там, где проходят вены, снабжающие мозг кровью. Ученые установили, что одной из причин менингита как раз и является фурункулез. Также сильные кожные поражения с образованием гноя повышают риск образования тромбоза и другие опасные заболевания.
Особенности протекания заболевания у детей и беременных
Образование фурункула при беременности влияет на здоровье не только женщины, но и плода. Риск увеличивается еще и потому, что при вынашивании ребенка у женщины изменяется гормональный фон. Что сказывается и на нормальной работе иммунитета. Специалисты установили связь фурункулеза и мастита.
Что сказывается и на нормальной работе иммунитета. Специалисты установили связь фурункулеза и мастита.
Образования сильных кожных поражений опасны во время всего периода беременности. Но наиболее большие проблемы это заболевание оказывает на первых неделях, повышается риск инфицирования плодных оболочек.
Лечение фурункулов аппаратами «Солнышко»
Аппараты «Солнышко» оказывают антибактериальную обработку пораженного участка. В конструкцию таких приборов входят УФ-лампы. Они излучают спектр, который разрушает РНК бактерий. Обработка фурункула аппаратом «Солнышко» приводит к облегчению симптомов и ускорению процесса заживления пораженного участка.
Кроме противовоспалительных действий, с помощью таких устройств проводят общеукрепляющие действия. Аппараты «Солнышко» используются для восстановления различных травм, заболеваний ротовой полости и острых респираторных инфекций.
Наиболее популярные модели аппаратов «Солнышко»:
- ОУФК-01. Кварцевый прибор, мощность которого специально разработана для возможности лечения детей.

- ОУФБ-04. Устройство с бактерицидным эффектом. Лампы излучают спектр, который обладает сильным разрушительным эффектом для микробов различного типа. Может использоваться для лечения и профилактики заболеваний детей от 3 лет.
- ОУФв-02. Универсальный прибор. Обладает широким спектром действий. Может использоваться для лечения и профилактики заболеваний детей от 3 лет.
Профилактика заболевания
Если человек подвержен фурункулезу, то ему необходимо регулярно проводить профилактические действия. Лучшим решением будет укрепление иммунитета. Для этого необходимо два раза в год проводить курс витаминных комплексов. Желательно регулярно гулять на свежем воздухе и разнообразить свой пищевой рацион. Увеличить в нем количество овощей и фруктов.
Чтобы снизить риск образования чирьев, важно уделить больше внимание гигиене. Необходимо исключить образование среды, которая провоцирует деятельность бактерий стафилококков.
Проводить профилактику фурункула можно и с помощью аппаратов «Солнышко».
Как лечить фурункул, чтобы не заработать заражение крови
Стремление расковырять неэстетичный фурункул стоило жизни многим известным людям. Тому же Жозефу Игнасу Гильотену, которому приписывают изобретение гильотины. Или великому русскому композитору Александру Скрябину. Но не будем о нехорошем раньше времени.
Что такое фурункул
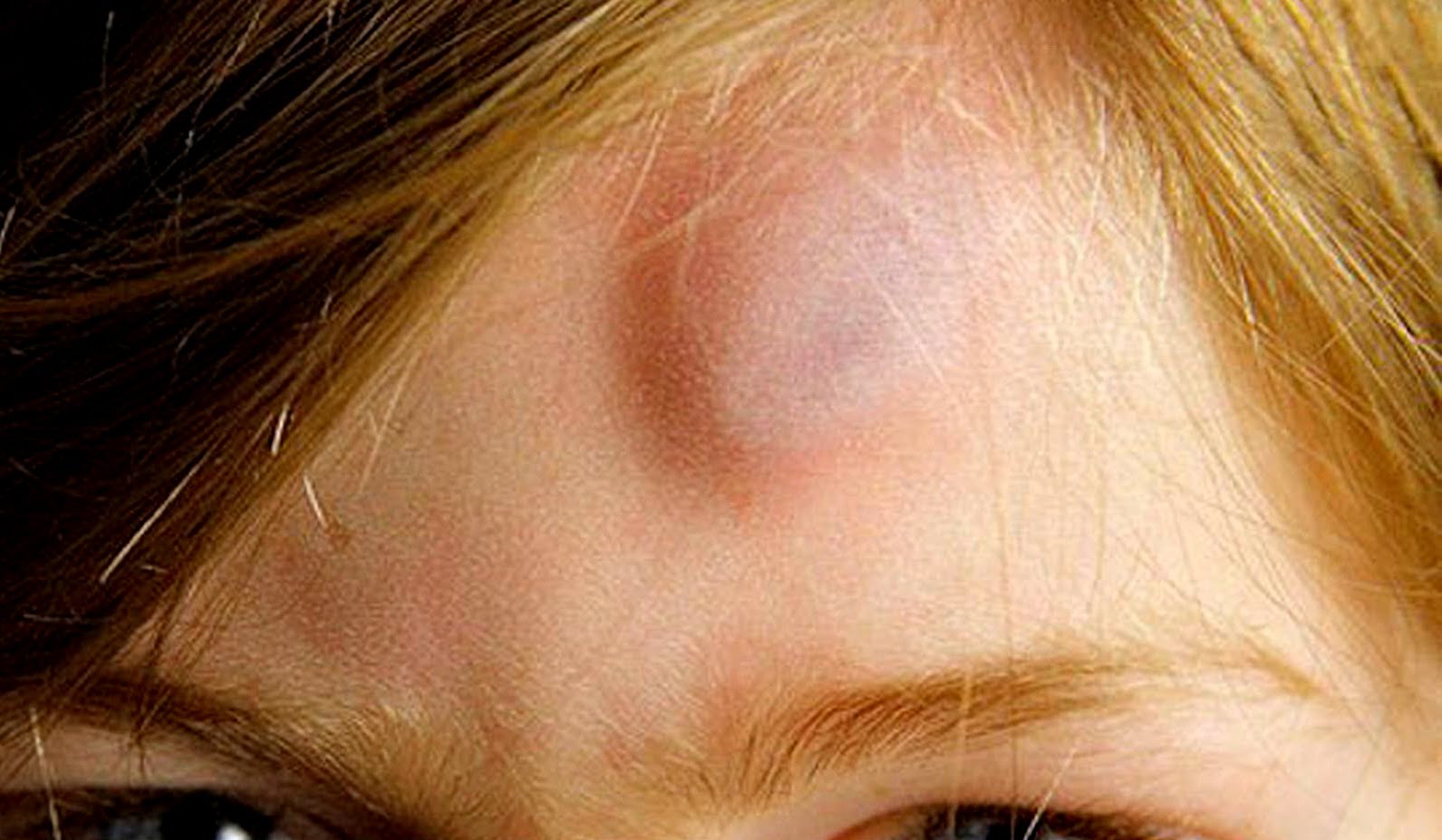
Фурункулами или чирьями называют плотные округлые гнойники-нарывы, иногда вздувающиеся на поверхности кожи.
Выглядит это малоприятно. Примерно вот так (возможны варианты других размеров и степени покраснения эпидермиса вокруг):
medicalnewstoday.comОщущается ещё неприятнее. В отличие от обычного прыщика, с которым поначалу можно спутать развивающийся нарыв, чирей болит, а кожа рядом с ним выглядит воспалённой и нередко имеет повышенную температуру. И в целом это логично, если понимать, откуда взялась гадость.
Почему появляются фурункулы
Во всём виноваты бактерии , точнее стафилококки. Они обитают на коже каждого из нас и в большинстве случаев не доставляют особых хлопот. Однако при определённых условиях возможно нарушение мирного договора.
При травмах, механических повреждениях (например, постоянном трении) или снижении кожного иммунитета (его вызывают самые разные причины: от авитаминоза до диабета) стафилококки могут проникнуть под кожу. В частности, в волосяной фолликул — мешочек, из которого растут волоски.
Воспаление развивается в волосяном фолликуле, поэтому в центре фурункула всегда находится волос.
В ответ на агрессию организм отправляет в тот же мешочек лейкоциты — белые кровяные тельца, чья задача — поглотить и переварить обнаглевших микробов. Уничтожая заразу, лейкоциты гибнут сами — так образуется гной.
Умирая, защитники выделяют вещества, вызывающие местную воспалительную реакцию. Поэтому кожа вокруг поля боя отекает, краснеет и становится горячей.
Покраснение и болезненность сохраняются до тех пор, пока фурункул не вскроется и не опорожнится. Стадии этого процесса выглядят примерно так:
Чем опасен фурункул
Волосяной мешочек тесно связан с кровеносными сосудами. Если неосторожно повредить их (например, пытаясь выдавить гной из недозревшего фурункула, где лейкоциты ещё не одержали победу над микробами), — бактерии могут попасть в кровоток. А это чревато заражением крови.
Вместе с кровью микробы попадают во внутренние органы, из-за чего те начинают сбоить.
Особенно опасны в этом плане фурункулы на лице, шее или волосистой части головы. Инфекция быстро попадает в мозг и может привести к менингиту, тромбозу вен мозга и иным крайне неприятным состояниям.
Как лечить фурункул в домашних условиях
Лучше — никак. Если у вас появился фурункул, наиболее продуманным решением станет поход к врачу — терапевту, дерматологу или хирургу. Специалист осмотрит нарыв, оценит его расположение и размеры, проанализирует ваше состояние здоровья и по результатам даст рекомендации, как лучше всего лечить фурункул конкретно вам. Вот эти рекомендации и надо будет прилежно выполнять дома.
Вот эти рекомендации и надо будет прилежно выполнять дома.
Если же вы пока не попали к врачу, домашнее лечение может заключаться только в следующем :
- Используйте тёплые компрессы. Они помогут уменьшить боль и ускорят созревание фурункула. Аккуратно накладывайте марлю, смоченную тёплой водой, 3–4 раза в день на 15 минут.
- Наносите на фурункул антисептические мази с вытягивающим эффектом: ихтиоловую, гепариновую, синтомициновую (какую именно выбрать, лучше посоветоваться с медиком)
Ни в коем случае не вскрывайте нарыв иглой и не выдавливайте гной!
- Если фурункул вскрылся самостоятельно, тщательно промойте ранку антибактериальным мылом, затем обработайте любым антисептиком — можно на спиртовой основе. Нанесите мазь с местным антибактериальным эффектом, например левомеколь или тетрациклиновую, и наложите повязку. 2–3 раза в день промывайте ранку тёплой водой и прикладывайте тёплые компрессы до заживления.

Когда надо срочно обратиться к врачу
Если у вас, помимо фурункула, наблюдается хотя бы один из следующих симптомов, немедленно обращайтесь за медицинской помощью:
- Лихорадка (подъём температуры тела выше 38,5 °С).
- Увеличение лимфатических узлов.
- Кожа вокруг фурункула отчётливо красная и горячая, а диаметр воспаления превышает 2–3 см и растёт.
- Боль становится слишком сильной, вы не можете о ней забыть.
- Появляются новые фурункулы.
Эти симптомы говорят о том, что инфекция попала в кровь. Чтобы последствия не стали плачевными, необходимо как можно быстрее начать приём антибиотиков. Подобрать их может только врач.
Также особого медицинского внимания требуют люди, у которых фурункул развивается на фоне диабета, проблем с сердечно-сосудистой системой, железодефицитной анемии, любых неполадок в иммунной системе или же приёма подавляющих иммунитет препаратов. В этом случае защитных сил организма может не хватить, чтобы самостоятельно победить инфекцию. Поэтому вам, скорее всего, понадобится дополнительная терапия.
Поэтому вам, скорее всего, понадобится дополнительная терапия.
Читайте также
причины и симптомы, диагностика, лечение и профилактика
Причины образования фурункула
Основными причинами образования фурункулов является снижение иммунитета и нарушение обмена веществ. Патология может развиться и в результате получения механических травм, в которые проникает стафилококк. Переохлаждение организма, а также наследственная предрасположенность – факторы, способствующие развитию гнойной инфекции.
Симптомы
Фурункул развивается постепенно, проходя три стадии: образование инфильтрата, нагноение и отторжение гнойного стержня, заживление. На первой стадии ощущается покалывание, жжение, пульсация. Участок постепенно краснеет, становится более плотным и слегка приподнимается над кожей.
В центре конусообразного воспаленного участка просматривается верхняя часть гнойной капсулы – пустула. На четвертые сутки гнойник приобретает максимальный размер – от одного до трех см в диаметре. После «созревания» пустула вскрывается (как правило, самопроизвольно или от случайного прикосновения), и гной выходит на поверхность. Капсула отделяется при легком надавливании на соседние участки кожи либо «выталкивается» специальными препаратами.
После «созревания» пустула вскрывается (как правило, самопроизвольно или от случайного прикосновения), и гной выходит на поверхность. Капсула отделяется при легком надавливании на соседние участки кожи либо «выталкивается» специальными препаратами.
Если фурункулы появляются в нескольких местах или после заживления одного гнойника быстро образуется следующий, то необходимо провести комплексную диагностику, чтобы выявить причину заболевания.
Лечение фурункула
Для лечения фурункулеза применяется антибактериальная терапия (инъекции антибиотиков в окружающие гнойник ткани), УФ-облучение, физиотерапия, инъекции витаминов, введение в рацион фруктов, богатых содержанием витамина С. На фурункул накладываются повязки с мазью (в период созревания), а после отторжения пустулы рана обрабатывается антисептическими растворами. Комплексное лечение дает хорошие результаты.
Предупреждение
При правильном лечении осложнений не возникает. Но если больной пытается выдавить или вскрыть невызревший фурункул либо принимает горячие ванны, посещает сауну, последствия могут быть серьёзными – инфекция распространится по организму. В таком случае потребуется длительное стационарное лечение. Особенно опасно травмировать гнойники, которые локализованы вблизи лимфатических узлов, – в этом случае стремительно развивается лимфаденит (не менее опасное заболевание, чем заражение крови).
В таком случае потребуется длительное стационарное лечение. Особенно опасно травмировать гнойники, которые локализованы вблизи лимфатических узлов, – в этом случае стремительно развивается лимфаденит (не менее опасное заболевание, чем заражение крови).
Даже если появился только один фурункул, обязательно обратитесь к дерматологу!
В нашей клинике эффективно лечат фурункулез и его осложнения. Мы проведем диагностику, установим причину заболевания, назначим адекватное лечение и предотвратим образование шрамов на месте нарыва.
причины, симптомы, диагностика и лечение
Попадание в волосяной мешочек кожного покрова стафилококковых бактерий может стать причиной серьезного воспаления. Скопление гноя с некрозом тканей, захватившее область поражения вместе с сальными железами и клетчаткой называют фурункулом, а само заболевание – фурункулезом. Его появление достаточно болезненно, а развитие сравнительно быстротечно. Чтобы избежать заражения кожи и распространения воспалительного процесса на здоровые ткани, при первых признаках патологии стоит обратиться за медицинской помощью.
Причины
Воспалительному процессу и нагноению тканей способствуют:
- несоблюдение требований личной гигиены или ее ненадлежащее качество;
- постоянное трение одежды о кожные покровы;
- ссадины и повреждения, открывающие доступ для бактерий к подкожному слою;
- интенсивная работа сальных и потовых желез;
- гиповитаминоз;
- нарушения в обмене веществ.
Большинство фурункулов образуются на участках кожных покровов с волосяными мешочками. Часто они появляются на шее, лице, тыльной стороне кистей рук, в области поясницы. На начальной стадии воспаление дает о себе знать появлением характерного красного бугорка, который возвышается над поверхностью кожи. Спустя 3-4 дня возникает гнойная головка. Позже фурункул прорывается под воздействием увеличения объемов гнойного секрета или механического воздействия. На месте разрыва кожи заметен стержень – так называемые некротические ткани.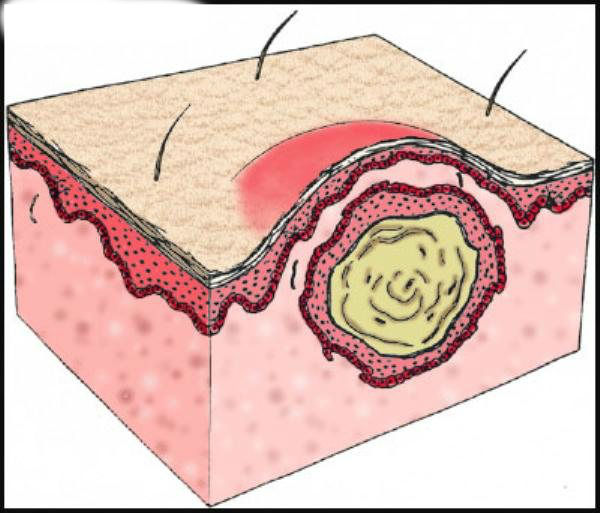 Спустя 2-3 суток после разрыва стержень вместе с остатком гнойного содержимого отторгается, и рана начинает заживать.
Спустя 2-3 суток после разрыва стержень вместе с остатком гнойного содержимого отторгается, и рана начинает заживать.
У вас появились симптомы фурункула и фурункулеза?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Виды
В зависимости от места локализации и особенностей развития различают общий и местный фурункулез.
- Местный тип заболевания возникает на ограниченном участке кожи. Его причина – неверное лечение одного высыпания или нарушение санитарных требований в вопросах ухода за кожным покровом.
- Общий фурункулез захватывает значительную площадь кожи и отличается многочисленными высыпаниями. Чаще он возникает на фоне ослабления организма, нарушений в работе иммунной системы, длительных хронических заболеваний или в период ремиссии, при анемии или нарушениях в работе нервной системы.
Течение фурункулеза может быть острым или хроническим. В первом случае воспаления возникают одновременно или с небольшим временным промежутком, а заболевание дает о себе знать повышением температуры тела, головной болью и чувством слабости. Хроническая форма фурункулеза развивается при длительном физическом переутомлении, при перегреве или переохлаждении организма, а также на фоне ослабления иммунитета. Вне зависимости от вида заболевания при появлении симптомов фурункулеза стоит как можно раньше обратиться к дерматологу для уточнения причин фурункула и выработки эффективной тактики ее лечения.
В первом случае воспаления возникают одновременно или с небольшим временным промежутком, а заболевание дает о себе знать повышением температуры тела, головной болью и чувством слабости. Хроническая форма фурункулеза развивается при длительном физическом переутомлении, при перегреве или переохлаждении организма, а также на фоне ослабления иммунитета. Вне зависимости от вида заболевания при появлении симптомов фурункулеза стоит как можно раньше обратиться к дерматологу для уточнения причин фурункула и выработки эффективной тактики ее лечения.
Способы диагностики
Точно установить развитие фурункула можно уже при внешнем осмотре пациента. Дополнительные сведения о заболевании дадут результаты клинического и биохимического анализа крови, а также культуральная диагностика для выявления типа бактериальной инфекции. Последний метод позволит подобрать эффективные антибиотические препараты, которые помогут уничтожить возбудителя и снизить риск рецидива заболевания.
Лечение
Основной способ лечения фурункулеза – употребление наружных средств местного действия, снимающих воспалительный процесс и болевой синдром. Курс базируется на последовательном приеме антибиотиков, антисептических и обезболивающих препаратов. Если существует вероятность развития абсцесса, возможно хирургическое вскрытие фурункула с извлечением его содержимого и обработкой места воспаления. Возможно применение УВЧ-терапии, которая демонстрирует высокую эффективность на любом этапе развития заболевания.
Курс базируется на последовательном приеме антибиотиков, антисептических и обезболивающих препаратов. Если существует вероятность развития абсцесса, возможно хирургическое вскрытие фурункула с извлечением его содержимого и обработкой места воспаления. Возможно применение УВЧ-терапии, которая демонстрирует высокую эффективность на любом этапе развития заболевания.
Обратите внимание: категорически недопустимо заниматься самолечением, а также пытаться самостоятельно вскрыть фурункул для извлечения его содержимого. Кроме того, важно чаще менять одежду и постельное белье, строго соблюдать правила личной гигиены, но ограничить воздействие сырой воды на область поражения.
Методы профилактики
Снизить риск инфицирования стафилококковыми бактериями и развития фурункулеза можно, если:
- следить за чистотой тела, регулярно принимать душ;
- тщательно обрабатывать травмы и порезы;
- вести здоровый образ жизни;
- регулярно заниматься спортом;
- разнообразить рацион, делая акцент на продуктах с повышенным содержанием витаминов.

Кроме того, важно своевременно лечить возникающие заболевания внутренних органов, а также одеваться по сезону, не допуская перегрева или переохлаждения тела.
Лечение фурункулеза в АО «Медицина» (клиника академика Ройтберга)
Квалифицированные терапевты и дерматологи АО «Медицина» (клиника академика Ройтберга) в ЦАО Москвы готовы к приему и осмотру пациентов с подозрением на фурункулез. Для подтверждения диагноза рекомендуется пройти комплексное обследование в собственном лабораторном центре. Лечение назначается в индивидуальном порядке, а его ход и результаты строго контролируются специалистами. Каждому клиенту гарантировано тактичное и внимательное отношение, конфиденциальность личной информации, а также комфорт и безопасность во время диагностических и лечебных процедур.
Как самостоятельно вскрыть фурункул?
Дерматологи категорически не рекомендуют самостоятельно пытаться справиться с воспалением, желая выдавить гнойное содержимое и стержень фурункула в домашних условиях. Это опасно вторичным инфицированием, распространением воспалительного процесса на здоровые ткани, образованием новых участков воспаления и заражением крови. Решение о вскрытии фурункула принимает только хирург профильного медицинского заведения, и только он имеет право на проведение подобных манипуляций.
Это опасно вторичным инфицированием, распространением воспалительного процесса на здоровые ткани, образованием новых участков воспаления и заражением крови. Решение о вскрытии фурункула принимает только хирург профильного медицинского заведения, и только он имеет право на проведение подобных манипуляций.
Как выглядит фурункул?
Фурункул представляет собой заметное на поверхности кожи уплотнение или красный бугорок с гнойной головкой. При прикосновении к его поверхности ощущается сравнительно сильная боль, кожа вокруг заметно воспалена, ее температура повышена. Наиболее частые места развития – затылок, тыльная сторона рук, поясница, лицо. Высыпание может носить одиночный или массовый характер, его симптомы не зависят от количества точек воспаления.
Почему появляются фурункулы?
Точно ответить на этот вопрос можно только после тщательной диагностики фурункула. В числе наиболее вероятных причин – инфицирование волосяного мешочка кожного покрова бактериями стафилококка на фоне авитаминоза, нарушение правил личной гигиены, ношение слишком тесной одежды, некачественная антисептическая обработка ссадин и травмы кожи. Также заболевание может вызвать интенсивная работа сальных и потовых желез, секрет которых является благоприятной средой для бактерий.
В числе наиболее вероятных причин – инфицирование волосяного мешочка кожного покрова бактериями стафилококка на фоне авитаминоза, нарушение правил личной гигиены, ношение слишком тесной одежды, некачественная антисептическая обработка ссадин и травмы кожи. Также заболевание может вызвать интенсивная работа сальных и потовых желез, секрет которых является благоприятной средой для бактерий.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
Фурункул: описание болезни, причины, симптомы, стоимость лечения в Москве
Фурункул, также называемый чирей, – это гнойничковое заболевание кожи, при котором происходит воспаление волосяного фолликула, затрагивающее также мягкие ткани и сальную железу. Оно сопровождается образованием гноя и некротических масс. Проблема эта не такая безобидная, как может показаться на первый взгляд. Она способна провоцировать тяжелые осложнения, которые представляют угрозу для жизни. Проблема является серьёзной.
Проблема является серьёзной.
Фурункулы – проблема, достаточно распространенная, и порядка 17% всех больных в дерматологических стационарах проходят лечение именно из-за нее. На сегодняшний день отмечается значительное увеличение числа пациентов, страдающих от фурункулов, образовывающихся в области носа и непосредственно в носовой полости. Повышает риск поражения носа вазомоторный ринит.
Болезнь чаще поражает взрослых, но может столкнуться с фурункулом и ребёнок. У мужчин фурункулы образуются в несколько раз чаще, чем у женщин. Пик заболеваемости приходится на осенний и весенний периоды, когда иммунитет ослабевает наиболее сильно. Фурункулёз симптомы и лечение имеет чётки.
Возбудитель болезни
Появление нагноения фурункула происходит преимущественно по причине проникновения в волосяной фолликул стафилококков. В норме они присутствуют на поверхности кожи в обычной микрофлоре и не представляют опасности. Если же стафилококки проникают в волосяной фолликул, то развивается воспалительное заболевание.
Однако для того чтобы бактерия могла навредить, должно иметь место снижение активности иммунной системы. Когда иммунитет не может полноценно сдерживать развитие и размножение болезнетворных агентов, они начинают стремительно увеличиваться в количестве, нарушают нормальную микрофлору кожи и проникают в поры и волосяные фолликулы, провоцируя появление нагноения.
Фурункул симптомы и лечение имеет характерные из-за основного возбудителя нагноения.
Особенности, повышающие риск развития фурункулов
Замечено, что при ряде особенностей кожи или неправильном отношении к ней вероятность развития фурункулов значительно повышается. Людям, которые имеют такие свойства, надо с особым вниманием относиться к своему здоровью и принимать меры по предотвращению снижения активности иммунитета. Особенности, предрасполагающие к появлению фурункулов, достаточно разнообразны.
1. Повышенное выделение пота. Соли в его составе агрессивно влияют на кожу и вызывают нарушение ее защитных свойств, из-за чего для возбудителя болезни создаются благоприятные условия.
2. Наличие кожных болезней, при которых образуются трещины или расчесы. Такие повреждения являются входными воротами для инфекции, позволяя возбудителю обойти сразу несколько защитных механизмов в организме. Фурункул, причины которого связаны с этим, обычно не одиночный.
3. Постоянное раздражение кожи выделениями из носа или ушей, если имеют место хронический ринит или отит. При этом на ткани все время воздействуют болезнетворные бактерии, в конечном итоге приводя к снижению защиты.
4. Частые царапины, потертости и ссадины. При этом стафилококк легко проникает через повреждение в область волосяного фолликула и провоцирует развитие фурункула.
5. Использование не качественных косметических средств.
6. Нарушение правил личной гигиены. Если кожа регулярно не очищается, то в местах максимального трения (чаще в области воротника) появляется раздражение кожи, которое создает благоприятные условия для возбудителя заболевания. В результате этого для болезнетворных бактерий возникают идеальные условия для проникновения в ткани.
В результате этого для болезнетворных бактерий возникают идеальные условия для проникновения в ткани.
7. Нарушение естественной защиты кожи на фоне постоянного действия раздражителей по причине профессиональной деятельности. Особенно опасно воздействие смазочных материалов и пыли.
При наличии таких предпосылок к появлению фурункулов следует обращать особое внимание на состояние кожи. Важно при появлении повреждений сразу же обрабатывать их антисептиком и защищать повязкой или лейкопластырем. Если начал образовываться гнойник, нужна врачебная помощь.
Причины появления фурункулов
В качестве основных причин для появления фурункулов выделяют падение иммунитета и гормональные нарушения в организме. В зависимости от того какая из них имеет место, определяется и тактика лечения – с применением гормональных препаратов или без них.
В норме иммунная система является непреодолимым барьером для возбудителя нагноения и может противостоять стафилококкам, не пропуская их с поверхности кожи в ткани, в том числе и в волосяные фолликулы. При нарушении защитных сил организма они перестают активно сопротивляться болезнетворным агентам, а иногда и просто не принимают их за опасность и не предпринимают даже слабых попыток к уничтожению стафилококка. Такое обычно бывает, если человек недавно перенес сильное вирусное заболевание, которое привело к серьезной потере сил организмом. Становятся причиной ослабления иммунитета также сильное местное или общее переохлаждение и прием антидепрессантов в течение длительного времени.
При нарушении защитных сил организма они перестают активно сопротивляться болезнетворным агентам, а иногда и просто не принимают их за опасность и не предпринимают даже слабых попыток к уничтожению стафилококка. Такое обычно бывает, если человек недавно перенес сильное вирусное заболевание, которое привело к серьезной потере сил организмом. Становятся причиной ослабления иммунитета также сильное местное или общее переохлаждение и прием антидепрессантов в течение длительного времени.
Гормональный фактор также может вызывать появление фурункулов. В такой ситуации фурункул, как правило, является осложнением сахарного диабета. Из-за нарушения кровообращения ткани перестают получать достаточное питание, и возникает их голодание, которое приводит к утрате нужной активности естественной защиты кожи. В результате возбудитель заболевания может практически беспрепятственно проникнуть в волосяной фолликул и вызвать воспаление.
Фурункул на теле причины лечение которого определи врачом, может быть устранён полностью.
Стадии формирования
Фурункул имеет три стадии развития. Обращаться за медицинской помощью следует уже на первом этапе образования гнойника.
1. Стадия инфильтрата. В этот момент нагноение только начинает развиваться. Инфильтрат образуется вокруг волоска, фолликул которого поражен стафилококком. Появляются уплотнение и отечность тканей. Участок покраснения в диаметре имеет от 1 см до 3 см. Часто больной жалуется на покалывание в области воспаления, значительно усиливающееся в момент прикосновения к инфильтрату. Боль вначале умеренная, постепенно нарастающая.
2. Стадия гнойно-некротического процесса. Развивается на 3-4 день от начала воспаления. В центре фурункула появляется стержень, который состоит из отмерших клеток и густого гноя. Верхний конец стержня виден над кожей и выглядит как белый гнойничок. В момент, когда натяжение кожи над стержнем становится слишком сильным, она расходится, выходит капля гноя и происходит отхождение гнойно-некротических масс, после чего полость фурункула полностью очищается.
3. Стадия заживления. Когда фурункул небольшой, после зарастания раны, оставшейся от него, шрамов не образуется. При крупном нарыве от раны бывает небольшой ровный шрам, который проходит со временем.
Осложнения болезни чаще всего развиваются на ее второй стадии, если гнойно-некротические массы по какой-то причине не могут выйти наружу. Также привести к крайне опасным последствиям может попытка выдавить фурункул.
ᐈ Как вылечить фурункул (чирей)? ~【Киев】
Лечение фурункула
Тактика лечения фурункула определяется клиническим случаем. При легких проявлениях оно может ограничиваться применением местных препаратов и проведением физиотерапевтических процедур. При необходимости консервативная терапия дополняется назначением антибиотиков. В сложных случаях для вскрытия гнойника проводится удаление фурункула хирургом.
Во время лечения следует тщательно соблюдать правила личной гигиены, не прикасаться грязными руками к очагу воспаления, чаще менять постельное белье и одежду, ограничивать действие сырой воды на зону поражения. Категорически запрещается пытаться выдавливать или прокалывать гнойник.
Категорически запрещается пытаться выдавливать или прокалывать гнойник.
В легких случаях лечение ограничивается назначением физиотерапевтических процедур (УВЧ, сухое тепло) на стадии созревания и наложением повязок с мазями, которые ускоряют вскрытие гнойной полости. При фурункулах на лице применяют ускоряющие вскрытие гнойника кератолитические средства. После его самопроизвольного дренирования применяют антибактериальные, противовоспалительные и ранозаживляющие мази. При плохом отхождении гноя назначают протеолитические ферменты.
При неосложненных фурункулах допустимо применение некоторых народных средств для ускорения созревания нарыва. Для этого могут использоваться компрессы из картофеля или алоэ. Их применяют только по согласованию с врачом. После вскрытия гнойника лучше принимать назначенные специалистом препараты.
Антибиотики с учетом чувствительности возбудителя назначаются при больших или множественных гнойниках, появлении нарывов на лице, частых рецидивах, возникновении признаков распространяющейся флегмоны, риске развития эндокардита и других осложнениях. Системное лечение антибактериальными препаратами назначается больным с патологиями иммунной системы.
Системное лечение антибактериальными препаратами назначается больным с патологиями иммунной системы.
При частом возникновении гнойников и множественных фурункулах рекомендуется лечение выявленных хронических заболеваний. Курс терапии в таких случаях назначает профильный специалист. При необходимости рекомендуют прием иммуномодуляторов, иногда — аутогемотерапию, ультрафиолетовое и лазерное облучение крови (УФОК и ВЛОК). Некоторым больным прописывают введение стафилококковой вакцины или анатоксина, прием гамма-глобулина.
При неэффективности консервативной терапии рекомендуют хирургическое лечение. Оно проводится при помощи классических способов или лазером.
Операции выполняют под местной анестезией. После вскрытия гнойника удаляют гнойный экссудат и участки некроза. Ткани обрабатывают антибиотиками или антисептиками. При необходимости проводят дренирование. На рану накладывают стерильную повязку с антибактериальной мазью.
При применении лазерной технологии необходимости в применении местной анестезии нет. Такой метод дает дополнительный обеззараживающий эффект, бескровный и не оставляет после себя рубцов. Благодаря лазеру ткани заживают быстрее.
Такой метод дает дополнительный обеззараживающий эффект, бескровный и не оставляет после себя рубцов. Благодаря лазеру ткани заживают быстрее.
Оптимальный метод для удаления фурункула выбирает врач. После операции больному назначают медикаментозную терапию и проводят перевязки.
Как избавиться от фурункула — Комиинформ
Фото предоставлено рекламодателем
Новое образование на коже под названием фурункул часто доставляет множество проблем. Потому крайне важно знать, как избавиться от фурункула в домашних условиях. Гнойник всегда появляется внезапно, за пару часов. После этого недуг доставляет человеку много бед – болезненный участок сильно воспаляется и затем болит, а также тревожит фактически при любом движении. В данной небольшой статье мы поговорим о природе этой болячки, причинах ее появления, а также эффективных способах ее устранения.
Популярное в народе название данной болячки — чирий. Однако врачами оно не употребляется. Медицинское наименование болезни — фурункулез. Фурункул — гнойный небольшой стержень, который находится под кожей. При этом сверху можно увидеть только небольшую часть мертвых кожных клеток. Фурункулы частенько путают с обычными прыщами, ведь у них аналогичные размеры, около 3 мм, а также гнойный оттенок. Тем не менее чирий гораздо более болезнен. Вокруг последнего образуется целое красноватое кольцо.
Местом появления гнойника может быть практически все тело человека. Наиболее часто недуг может проявляться на ягодицах и шее, в области подмышек и на паху. Как правило, эти болячки появляются в осеннюю или зимнюю пору года, когда недостаточно солнечного света.
Причины появленияИз-за чего появляются фурункулы? Как правило, виновато слишком большое число плохих бактерий. Данные опасные бактерии попадают в фолликул волос с легкостью вызывают воспаление, после чего и образуется гной. Если организм человека здоров, то количество этих бактерий в нем находится в норме. Они крайне быстро размножаются только в момент заболевания.
Если организм человека здоров, то количество этих бактерий в нем находится в норме. Они крайне быстро размножаются только в момент заболевания.
Среди причин возникновения гнойников отметить можно такие:
- Постоянное нарушение правил личной гигиены. Если человек очень плохо относится к собственной чистоте, количество опасных бактерий может начать быстро расти и легко превзойти по числу полезные. Плохой уход за кожей, а также слишком редкое мытье всего тела или рук – одна из главных причин возникновения данной болячки.
- Гнойнички образуются на местах, где все время влажно. Гнойнички могут появляться после переохлаждения или перегрева всего организма.
- Снижение иммунитета. Из-за различных болезней иммунитет сильно ослабляется. Вместе с этим существенно уменьшается способность бороться с разнообразными опасными бактериями. Фурункулез часто тревожит больных сахарным диабетом, СПИДом, или же раком.
- Гнойники могут образоваться из-за недугов ЖКТ, при различных гормональных недугах.

Ключевой виновник проявления таких болячек — бактериальная инфекция. Последняя способна сохранять баланс или начать быстро развиваться. Здесь все зависит от эффективности иммунитета человека.
Как вылечить проблемуЧтобы устранить гнойничок воспользоваться можно одним из двух вариантов:
- Консервативное лечение.
- Оперативное лечение.
Первый способ — пациенту необходимо следить за своей гигиеной, а также регулярно смазывать больное место борным спиртом. При высокой температуре, рекомендуется курс специальных антибиотиков. Для более быстрого вскрытия чирия можно прикладывать к нему теплую повязку.
Второй вариант, или же так называемое оперативное лечение — вскрытие гнойника профессиональным врачом. После полного выхода из болезненной ранки ключевого виновника гноения – стержня, больное место обязательно тщательно промывается, на него сверху накладывается небольшая повязка с мазью Вишневского. Дабы инфекция точно не смогла распространиться, свежую ранку необходимо регулярно смазывать Эзитромициновой мазью. Также можно применять Левомеколь. Эти средства помогут затянуть поврежденную кожу полностью. Если чирий был очень крупным и его устранение происходило сложно, может понадобится посещение так называемого перевязочного кабинета.
Дабы инфекция точно не смогла распространиться, свежую ранку необходимо регулярно смазывать Эзитромициновой мазью. Также можно применять Левомеколь. Эти средства помогут затянуть поврежденную кожу полностью. Если чирий был очень крупным и его устранение происходило сложно, может понадобится посещение так называемого перевязочного кабинета.
Когда организм очень слаб, или же фурункулы крупные и болезненные, назначают полноценный курс иммунотерапии. Врач может назначить и определенные вакцины. В очень редких случаях, когда чирии перешли в так называемую множественную форму, может потребоваться настоящие переливание крови и полноценный курс антибиотиков.
Чтобы не доводить фурункул до такого состояния, необходимо сразу после возникновения непонятного бугорка проводить специальные меры профилактики. Любой недуг намного легче вылечить именно на ранних этапах.
Народные методыВажно понимать, что лечить гнойники самостоятельно можно не всегда, так как не все они поддаются таким мерам. К тому же, болезнь можно запустить, а это может негативно повлиять на человеческий организм. Потому полагаться на судьбу здесь не стоит, рекомендуется все-таки сходить к врачу.
К тому же, болезнь можно запустить, а это может негативно повлиять на человеческий организм. Потому полагаться на судьбу здесь не стоит, рекомендуется все-таки сходить к врачу.
Однако если вы решили действовать своими силами, важно знать, что народные способы действенными будут лишь при таких нюансах:
- Размеры фурункула не более 3 мм.
- Фурункул одиночный, на теле нет больше таких образований.
- Нет осложнений и высокой температуры.
- Данная болячка проявилась впервые.
- У вас достаточно крепкое здоровье.
Только при наличии выше описанных условий, можно рискнуть и попробовать устранить фурункул своими силами. Среди самых популярных народных способов выделить можно следующие:
- Камфорное масло и печеный лук. Запеките в обычной духовке хорошо очищенный лук натрите его мелко на терке. Добавьте хорошо нагретое камфорное масло. Данную смесь надо наложить на болезненное место. Лук легко выведет гной, а сам стержень можно просто вытащить обычным пинцетом.
- Медовая лепешка. Вам потребуется приготовить специальную медовую лепешку. Для этого смешайте мед с мукой до формирования достаточно тугого теста. Сделайте небольшую лепешку и осторожно приложите ее к болячке. Закрепите лепешку бинтом, хорошо смоченным в водке. После этого оберните больное место пищевой пленкой.
- Картофель. Данный овощ является известным вытягивателем самых разных болячек. Просто натрите его на терке, чтобы получить кашицу, а затем приложите к больному месту. Можно также обернуть болячку теплой тканью или пленкой.
- Ржаной хлеб. Высокая эффективность данного метода доказана временем. При его использовании болячка проходит практически сразу. Покраснение постепенно пройдет, если пожевать кусок хлеба, посолить его и осторожно приложить к небольшой ранке, обернув больное место специальной пищевой пленкой. Соль сразу разъест кожу, а черный хлеб с легкостью впитает весь гной.
- Лист алоэ. Это достаточно эффективный вариант для борьбы против фурункула. Необходимо просто посыпать гнойник столовой содой и приложить к ранке поперечными разрезами лист растения. Обернуть пленкой. Фурункул вскроется. Если же нет, то необходимо просто повторить данную процедуру.
Таким образом, лечить фурункул желательно с помощью профессионального врача. Однако если проблема не очень большая, можно всегда воспользоваться эффективными народными методами. Главное помнить о том, что в большинстве случаев рисковать не стоит, и лучше сразу же посетить врача, который, как минимум осмотрит больное место и даст необходимые медицинские рекомендации по лечению фурункула.
Источник: https://kak-izbavitsya.online/kak-lechit-furunkul.html
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ.
На правах рекламы
22.09.2019
Синдром ущемления подколенной артерии — Симптомы и причины
Обзор
Синдром ущемления подколенной артерии (ПАЭС) — это необычное состояние, при котором неправильно расположенная или увеличенная икроножная мышца давит на главную артерию за коленом (подколенную артерию). Артерия застревает, затрудняя приток крови к голени и стопе.
Синдром ущемления подколенной артерии наиболее распространен среди спортсменов.
Лечение синдрома ущемления подколенной артерии в клинике Мэйо
Симптомы
Основным симптомом синдрома ущемления подколенной артерии (ПАЭС) является боль или спазмы в задней части голени (голени), возникающие во время физических упражнений и исчезающие после отдыха. Другие признаки и симптомы могут включать:
- Холодные ноги после тренировки
- Покалывание или жжение в икре (парестезия)
- Онемение в области икр
Если соседняя вена (подколенная вена) также захватывается икроножной мышцей, у вас может быть:
- Ощущение тяжести в ноге
- Спазмы голени по ночам
- Отек в области икр
- Изменение цвета кожи вокруг икроножной мышцы
- Сгустки крови в голени (тромбоз глубоких вен)
Симптомы обычно поражают молодых, в остальном здоровых людей в возрасте до 40 лет.
Когда обращаться к врачу
Обратитесь к врачу, если у вас возникли боли в ногах, особенно если у вас спазмы в икроножных мышцах или ступнях во время активности, которые проходят после отдыха.
Причины
Синдром ущемления подколенной артерии (ПАЭС) вызывается аномальной икроножной мышцей, обычно икроножной мышцей.
Заболевание может возникать с рождения (врожденное) или развиваться позже (приобретенное).При врожденной форме икроножная мышца или близлежащая артерия располагаются ненормально, пока ребенок растет в утробе матери. У людей с приобретенной формой PAES икроножная мышца больше нормы (увеличена).
Аномальная икроножная мышца давит на главную артерию за коленом (подколенную артерию), уменьшая приток крови к голени. Отсутствие кровотока приводит к боли и спазмам в задней части голени во время физической активности.
Факторы риска
Синдром ущемления подколенной артерии (ПАЭС) встречается редко.Следующие вещи увеличивают риск заболевания.
- Младший возраст. Заболевание чаще всего встречается у людей в возрасте от 20 до 20 лет. Это редко диагностируется у лиц старше 40 лет.
- Мужчина. PAES может возникнуть у кого угодно, но гораздо чаще встречается у молодых людей.
- Активная физическая активность. Бегуны, велосипедисты и спортсмены, которые пытаются быстро нарастить мышцы с помощью силовых тренировок или высокоинтенсивных круговых тренировок, подвергаются наибольшему риску.
Осложнения
Длительное давление на подколенную артерию может вызвать ее сужение (стеноз), вызывая боль и спазмы при небольшой активности, например при ходьбе.
В тяжелых случаях или при невыявленном диагнозе нервы и мышцы ног могут быть повреждены. Тромбы могут образоваться в голени (тромбоз глубоких вен). Спортсмены старшего возраста с признаками и симптомами синдрома ущемления подколенной артерии должны быть проверены на наличие подколенной аневризмы, которая часто встречается у пожилых мужчин.
Изменение цвета ног и плохое кровообращение
Что такое изменение цвета ног?
Венозный застойный дерматит, обычно называемый обесцвечиванием ног, возникает из-за проблем с венами, расположенными на ступнях или голенях. Изменение цвета ног может происходить у людей с нарушением кровообращения.
Если ваши вены не работают на полную мощность, кровь не возвращается обратно в ваше сердце, как положено.Клапаны, расположенные в ваших ногах, подталкивают кровь вверх к вашему сердцу, но при наличии других опасных состояний для здоровья клапаны могут с трудом работать на полную мощность.
Причины
Каковы причины обесцвечивания ног?
У вас может быть повышенный риск обесцвечивания ног, если вы:
- Старше 50
- Полные
- Имеют длительные периоды неподвижности
- У вас нет лечения варикозного расширения вен.Это узловатые расширенные вены на ногах и ступнях, которые, как правило, доброкачественны, но вызывают косметические отклонения на поверхности кожи.
- У вас тромб в ноге. Они представляют опасность для здоровья, если неправильно образуются в ваших венах и могут препятствовать нормальному кровотоку.
- У вас высокое кровяное давление, когда сила давления крови на стенки ваших кровеносных сосудов постоянно слишком высока.
- Есть больное сердце
- Почечная недостаточность
- Многократно беременны
- Перенесли ранее операцию или значительную травму в этой области
В оставшейся части статьи мы сосредоточимся на изменении цвета ног, вызванном сосудистыми нарушениями в ногах.Национальные институты здоровья составили наглядное руководство по шести состояниям, которые способствуют обесцвечиванию кожи, с которыми можно ознакомиться здесь.
Изменение цвета ног, вызванное сосудистым заболеванием
Изменение цвета ног обычно является признаком того, что вы страдаете сосудистым заболеванием, которое еще не было диагностировано. Сосудистое заболевание — это заболевание, которое поражает кровеносные сосуды (вены и артерии) и капилляры, расположенные глубже поверхностного уровня тела.
Хроническая венозная недостаточность (ХВН) — это когда клапаны и вены в ногах становятся слабыми, что снижает их способность возвращать кровь к сердцу. Когда в ваших венах не хватает места, чтобы удерживать лишнюю кровь и жидкость, они проникают в окружающие ткани, что приводит к обесцвечиванию ног и лодыжек.
Средство для лечения обесцвечивания ног
Пошаговое руководство по лечению обесцвечивания ног
Изменение цвета ног распространяется намного глубже, чем поверхностное варикозное расширение вен.Если вы начинаете замечать изменения тона, цвета или текстуры кожи вокруг лодыжек и голеней, это может указывать на основное сосудистое заболевание.
Если вы заметили какой-либо из перечисленных ниже симптомов, вам следует обратиться за медицинской помощью. Если вы не испытываете сильной боли или дискомфорта, первым шагом является запись на прием к лечащему врачу. При необходимости они могут направить вас к специалисту по заболеваниям вен.
Диагностика
Помимо изменения цвета кожи, вы можете столкнуться с другими симптомами, включая:
- Отек в непосредственной близости
- Зуд
- Пульсирующий
- Чешуйчатые и твердые язвы
- Выпадение волос на голенях и щиколотках
- Кожица утолщенная
- Варикозное расширение вен или сосудистых звездочек
Если ваш врач считает, что обесцвечивание вашей ноги вызвано сосудистым заболеванием, он будет использовать ультразвуковые технологии для определения любых аномалий кровотока, прежде чем приступить к лечению.
Варианты лечения
Вы и ваш врач выберете для вас лучший вариант лечения в зависимости от вашего возраста, истории болезни и текущих симптомов. Две распространенные формы лечения включают радиочастотную абляцию и склеротерапию.
- Радиочастотная абляция — это малоинвазивная процедура. Ваш врач вставит катетер в область пораженных вен и с помощью радиочастотной энергии нагреет вены до низкой температуры. Эта процедура направляет кровь к более здоровым сосудам и редко вызывает послеоперационную боль.
- Склеротерапия похожа на радиочастотную абляцию, но использует склерозирующий химический раствор для изменения направления кровотока вместо катетера и радиочастоты.
Если ваше состояние не является тяжелым, ваш врач может обойти перечисленные выше варианты лечения. Вместо этого рекомендуется надевать компрессионные чулки, держать пораженную ногу выше уровня бедер (для увеличения притока крови к сердцу) и регулярно заниматься спортом.
Прогноз
Поскольку изменение цвета ног может быть связано со многими сосудистыми заболеваниями, прогноз варьируется от пациента к пациенту.
Изменение цвета — это не только косметическая проблема, но и показатель более серьезного риска для вашего здоровья. Если лечение проводится вовремя, большинство пациентов могут ожидать, что проблема будет решена в течение недель или месяцев.
Что произойдет, если не лечить длительное обесцвечивание ног?Игнорирование изменения цвета ног, вызванного сосудистым заболеванием, может повлиять не только на вашу кожу.
При невылеченной венозной недостаточности мягкие ткани вокруг вен в нижних отделах ног могут затвердеть.Ваша кожа может затвердеть, утолщаться и высохнуть, что приведет к боли и дискомфорту.
Хроническая венозная недостаточность: лечение, симптомы и причины
Обзор
Варикозное расширение вен и хроническая венозная недостаточность и лечение, Дуглас Джозеф, DOЧто такое хроническая венозная недостаточность (ХВН)?
Хроническая венозная недостаточность (ХВН) — это состояние, которое возникает, когда венозная стенка и / или клапаны в венах ног не работают эффективно, что затрудняет возврат крови из ног к сердцу.CVI заставляет кровь «скапливаться» или собираться в этих венах, и это накопление называется застоем.
Клапан внутри вены
Что вызывает хроническую венозную недостаточность?
Вены возвращают кровь к сердцу от всех органов тела. Чтобы достичь сердца, кровь должна течь вверх по венам на ногах. Мышцы голени и ступни должны сокращаться при каждом шаге, чтобы сжимать вены и выталкивать кровь вверх. Чтобы кровь продолжала течь вверх, а не назад, в вены есть односторонние клапаны.
Хроническая венозная недостаточность возникает, когда эти клапаны повреждаются, что позволяет крови течь назад. Повреждение клапана может произойти в результате старения, длительного сидения или стояния или сочетания старения и ограниченной подвижности. Когда вены и клапаны ослаблены до такой степени, что кровоток становится затруднительным, кровяное давление в венах остается повышенным в течение длительного периода времени, что приводит к ХВН.
ХВН чаще всего возникает в результате сгустка крови в глубоких венах ног, болезни, известной как тромбоз глубоких вен (ТГВ).ХВН также возникает в результате опухолей таза и сосудистых мальформаций, а иногда возникает по неизвестным причинам. Неспособность клапанов в венах ног удерживать кровь против силы тяжести приводит к медленному оттоку крови из вен, что приводит к опуханию ног.
Хроническая венозная недостаточность, развивающаяся в результате ТГВ, также известна как посттромботический синдром. У 30 процентов людей с ТГВ разовьется эта проблема в течение 10 лет после постановки диагноза.
Кто страдает хронической венозной недостаточностью?
По оценкам, 40 процентов людей в Соединенных Штатах имеют ХВН.Это чаще встречается у людей старше 50 лет и чаще у женщин, чем у мужчин.
Симптомы и причины
Каковы симптомы хронической венозной недостаточности?
Серьезность ХВН и сложность лечения возрастают по мере прогрессирования болезни.Вот почему очень важно обратиться к врачу, если у вас есть какие-либо симптомы ХВН. Проблема не исчезнет, если вы подождете, и чем раньше она будет диагностирована и начата лечение, тем выше ваши шансы предотвратить серьезные осложнения.
- Отек в голенях и лодыжках, особенно после длительного стояния
- Боль или усталость в ногах
- Новое варикозное расширение вен
- Кожаная кожа на ногах
- Отслаивание или зуд кожи на ногах или ступнях
- Застойные язвы (или язвы венозного застоя)
Если ХВН не лечить, давление и отек увеличиваются до тех пор, пока мельчайшие кровеносные сосуды в ногах (капилляры) не лопаются.Когда это происходит, вышележащая кожа приобретает красновато-коричневый цвет и очень чувствительна к повреждению при ударах или царапинах.
По крайней мере, лопнувшие капилляры могут вызвать локальное воспаление тканей и повреждение внутренних тканей. В худшем случае это приводит к язвам, открытым язвам на поверхности кожи. Эти язвы с венозным застоем трудно поддаются лечению и могут инфицироваться. Когда инфекция не контролируется, она может распространиться на окружающие ткани — состояние, известное как целлюлит.
CVI часто ассоциируется с варикозным расширением вен, которые представляют собой скрученные расширенные вены, расположенные близко к поверхности кожи.Они могут возникать практически где угодно, но чаще всего возникают в ногах.
Диагностика и тесты
Как диагностируется ХВН?
Чтобы диагностировать ХВН, ваш врач соберет полную историю болезни и проведет физический осмотр. Во время медицинского осмотра врач внимательно осмотрит ваши ноги.Для проверки кровообращения в ногах можно использовать тест, называемый сосудистым или дуплексным ультразвуком. Во время ультразвукового исследования сосудов датчик (небольшое ручное устройство) помещается на кожу над исследуемой веной. Преобразователь излучает звуковые волны, которые отражаются от вены. Эти звуковые волны записываются, и изображение судна создается и отображается на мониторе.
Ведение и лечение
Как лечить или лечить хроническую венозную недостаточность?
Как и любое другое заболевание, ХВН лучше всего поддается лечению на самых ранних стадиях.Специалисты по сосудистой медицине или сосудистой хирургии обычно рекомендуют комбинацию лечения для людей с ХВН. Некоторые из основных стратегий лечения включают:
- Избегайте длительного стояния или сидения : Если вам предстоит долгая поездка и вы будете долго сидеть, сгибайте и разгибайте ноги, ступни и лодыжки примерно 10 раз каждые 30 минут, чтобы кровь продолжала течь внутрь. вены ног. Если вам нужно стоять в течение длительного времени, делайте частые перерывы, чтобы сесть и приподнять ноги.
- Регулярно выполняйте упражнения. Ходьба особенно полезна.
- Похудейте , если у вас избыточный вес.
- Поднимите ноги сидя и лежа, поднимая ноги выше уровня сердца.
- Носить компрессионные чулки.
- Принимайте антибиотики по мере необходимости для лечения кожных инфекций.
- Соблюдайте гигиену кожи.
Цели лечения — уменьшить скопление крови и предотвратить язвы на ногах.
Компрессионные чулки
Наиболее консервативный подход — носить правильно подогнанный поддерживающий шланг (также называемый компрессионными чулками). Компрессионные чулки можно купить в некоторых аптеках и магазинах медицинских товаров, они бывают разных стилей, в том числе ниже колен, выше колен и колготок. Они также бывают в различных формах сжатия от 8 до 10 мм рт. Ст., До 40–50 мм рт. Ст. Ваш врач может порекомендовать вам компрессию, которая подходит именно вам. Вам понадобится рецепт на любые чулки с компрессией более 20 мм рт.
Если вы носите компрессионные чулки, обязательно снимайте их в конце дня, чтобы вымыть и высушить их, а также очистить и проверить кожу. Убедитесь, что чулки подходят по размеру, чтобы не было сбиваний. Плохо сидящие эластичные чулки могут ухудшить ваше состояние, блокируя кровоток в том месте, где они скопились.
Некоторые исследования показали, что сочетание эластичных носков с лекарствами, отпускаемыми по рецепту, для улучшения кровотока очень эффективно, когда только носки не контролируют симптомы.
Антибиотики
Антибиотики могут быть назначены для лечения кожных инфекций, связанных с ХВН, но необходимо лечить основное заболевание, чтобы предотвратить рецидив. Более глубокие инфекции и язвы также можно лечить антибиотиками.
Другие лекарства
Если у вас посттромботический синдром, врач может назначить лекарство для предотвращения образования дополнительных тромбов.
Специальная лечебная повязка, известная как Unna Boot, сочетает в себе многослойную компрессию с покрытием на рану на основе геля на основе оксида цинка, которое образует полужесткую повязку.Доступны и другие многослойные компрессионные системы, которые часто используются в сочетании с местными средствами для ухода за ранами.
Некоторые пациенты обнаружили пользу от растительной диетической добавки Vena-Stat, которая содержит производное экстракта конского каштана. Имейте в виду, что травяные препараты не следует использовать вместо лекарств, отпускаемых по рецепту, и их следует использовать с осторожностью, поскольку они могут взаимодействовать с лекарствами, отпускаемыми по рецепту. Пожалуйста, спросите своего врача или фармацевта о возможных лекарственных взаимодействиях.
Уход за кожей
Важно соблюдать правила гигиены кожи. Держите кожу увлажненной, чтобы она не трескалась и не шелушилась. Если кожа не повреждена и не вытекает жидкость, но воспалена, врач может порекомендовать крем против зуда, например крем, содержащий гидрокортизон; крем, содержащий оксид цинка для защиты кожи; или противогрибковый крем для предотвращения грибковых инфекций.
Кожу, по которой течет жидкость, обрабатывают влажными компрессами. Если у вас есть язвы на ногах, врач покажет вам, как накладывать многослойные компрессионные повязки для защиты кожи и поддержания кровотока.
Нехирургическое лечение
Нехирургические методы лечения включают склеротерапию и эндовенозную термическую абляцию.
Склеротерапия включает инъекцию раствора непосредственно в сосудистые звездочки или небольшие варикозные вены, что приводит к их разрушению и исчезновению. Для достижения желаемых результатов обычно требуется несколько процедур склеротерапии. Склеротерапия проста, относительно недорога и может проводиться в кабинете врача. Склеротерапия может устранить боль и дискомфорт в этих венах и помогает предотвратить такие осложнения, как венозное кровотечение и изъязвление.Это также часто выполняется по косметическим причинам.
Эндовенозная термическая абляция — это новый метод, который использует лазер или высокочастотные радиоволны для создания сильного локального тепла в пораженной вене. Технология различается для каждого источника энергии, но обе формы местного тепла закрывают целевой сосуд. Эта процедура закрывает проблемные вены, но оставляет их на месте, поэтому кровотечение и синяки минимальны. По сравнению с перевязкой и зачисткой, эндовенозная термическая абляция приводит к уменьшению боли и более быстрому возвращению к нормальной деятельности с аналогичными косметическими результатами.
Хирургическое лечение
Когда необходимо хирургическое лечение?
Для менее чем 10 процентов пациентов, которым требуется хирургическое лечение, варианты включают перевязку и удаление вен, микроразрез / амбулаторную флебэктомию и шунтирование. Вот краткий обзор каждого из этих методов. Ваш врач может порекомендовать вам наиболее подходящее лечение.
Лигирование и стриппинг часто проводят в сочетании.Перевязка вен — это процедура, при которой сосудистый хирург перерезает проблемные вены и перевязывает их. Большинство пациентов выздоравливают через несколько дней и могут вернуться к своей обычной деятельности. Стриппинг — это хирургическое удаление более крупных вен через два небольших разреза. Зачистка — более обширная процедура, для восстановления которой может потребоваться до 10 дней. Обычно в течение нескольких недель после операции появляются синяки.
Микроразрез / амбулаторная флебэктомия — это минимально инвазивная процедура, при которой над венами делаются небольшие надрезы или проколы иглой, а для удаления проблемных вен используется крючок для флебэктомии.
Шунтирование вены на ноге похоже на операцию шунтирования сердца, только в другом месте. Он включает в себя использование части здоровой вены, пересаженной из другого места вашего тела, для перенаправления крови вокруг вены, пораженной ХВН. Шунтирование используется для лечения ХВН в верхней части бедра и только в самых тяжелых случаях, когда никакие другие методы лечения не эффективны.
Каковы факторы риска хронической венозной недостаточности?
Если у вас есть факторы риска ХВН, у вас больше шансов заболеть этим заболеванием, чем у других людей.Наиболее важные факторы риска:
- Тромбоз глубоких вен (ТГВ)
- Варикозное расширение вен или варикозное расширение вен в семейном анамнезе
- Ожирение
- Беременность
- Бездействие
- Курение
- Длительное нахождение в положении стоя или сидя
- Женский пол
- Возраст старше 50 лет
Профилактика
Можно ли предотвратить хроническую венозную недостаточность?
Чтобы снизить риск развития ХВН, следуйте этим рекомендациям:
- Соблюдайте здоровую сбалансированную диету.
- Бросить курить.
- Регулярно выполняйте физические упражнения.
- Избегайте ношения ограничительной одежды, такой как узкие пояса или ремни.
- Похудейте, если у вас избыточный вес.
- Избегайте длительного сидения или стояния.
Ресурсы
Доктора различаются по качеству из-за разной подготовки и опыта; больницы различаются по количеству доступных услуг.Чем сложнее ваша медицинская проблема, тем сильнее становятся эти различия в качестве и тем больше они имеют значение.
Очевидно, что врач и больница, которые вы выберете для комплексного специализированного медицинского обслуживания, будут иметь прямое влияние на то, насколько хорошо вы себя чувствуете. Чтобы помочь вам сделать этот выбор, ознакомьтесь с результатами нашего Института сердца, сосудов и торакальной системы семьи Миллер.
Cleveland Clinic Heart, Vascular & Thoracic Institute Специалисты и хирурги сосудистой медицины
Выбор врача для лечения сосудистого заболевания зависит от того, на каком этапе диагностики и лечения вы находитесь.Следующие отделения и отделения Института сердца, сосудов и торакальной хирургии лечат пациентов со всеми типами сосудистых заболеваний, включая нарушения свертывания крови:
Секция сосудистой медицины: для оценки, лечения или интервенционных процедур для лечения сосудистых заболеваний. Кроме того, неинвазивная лаборатория включает в себя современное компьютерное оборудование для визуализации, которое помогает диагностировать сосудистые заболевания без дополнительного дискомфорта для пациента. Позвоните на прием в сосудистую медицину по бесплатному телефону 800-223-2273, добавочный 44420 или запишитесь на прием через Интернет.
Отделение сосудистой хирургии: хирургическая оценка хирургического лечения сосудистых заболеваний, в том числе заболеваний аорты, периферических артерий и вен. Позвоните на прием в сосудистую хирургию по бесплатному телефону 800-223-2273, добавочный 44508 или запишитесь на прием через Интернет.
Вы также можете воспользоваться консультацией MyConsult о втором мнении через Интернет.
Институт сердца, сосудов и грудной клетки также имеет специализированные центры и клиники для лечения определенных групп пациентов:
Узнайте больше об экспертах, специализирующихся на диагностике и лечении сосудистых и артериальных заболеваний.
Контакт
Если вам нужна дополнительная информация, нажмите здесь, чтобы связаться с нами, поговорите в чате с медсестрой или позвоните медсестре по ресурсам и информации Института сердечно-сосудистых заболеваний и торакальной хирургии Миллера по телефону 216.445.9288 или по бесплатному телефону 866.289.6911. Будем рады вам помочь.
Стать пациентом
Варианты лечения
Дополнительную информацию о вариантах лечения сосудов можно найти по телефону:
Руководства по лечению
Диагностические тесты
Диагностические тесты используются для диагностики аномального сердцебиения и определения наиболее эффективного метода лечения.
Веб-чаты
Наши веб-чаты и видеочаты дают пациентам и посетителям еще одну возможность задать вопросы и пообщаться с нашими врачами.
ВидеоИнтерактивные инструменты
Ссылки на ресурсы
* В новом окне браузера откроется эта ссылка. Включение ссылок на другие веб-сайты не означает одобрения материалов на этих веб-сайтах или какой-либо связи с их операторами.
Почему стоит выбрать клинику Кливленда для лечения?
Наши результаты говорят сами за себя.Ознакомьтесь с нашими фактами и цифрами, и если у вас возникнут вопросы, не стесняйтесь их задавать.
Переломы позвоночника, переломы позвоночника, переломы позвонков, компрессионные переломы Mayfield Brain & Spine Цинциннати, Огайо
Обзор
Переломы позвоночника разные чем сломанная рука или нога. Перелом или вывих позвонка может привести к защемлению костных фрагментов и повредить спинномозговые нервы или спинной мозг.Большинство переломов позвоночника происходит в результате автомобильных аварий, падения, выстрелы или занятия спортом. Травмы могут варьироваться от относительно легких растяжений связок и мышц, к переломам и вывихам костных позвонков, к изнурительному повреждению спинного мозга. В зависимости от от того, насколько серьезна ваша травма, вы можете испытать боль, трудности при ходьбе или неспособность двигаться ваши руки или ноги (паралич). Много переломов лечить консервативным лечением; каким бы серьезным ни был переломы могут потребовать хирургического вмешательства для корректировки кости.
Позвоночник и спинной мозг
Чтобы понять переломы позвоночника, полезно понять, как работает ваш позвоночник (см. Анатомия Позвоночник). Ваш позвоночник состоит из 33 костей, называемых позвонки, которые обеспечивают основную опору для ваше тело, позволяющее вам стоять, сгибаться, и крутить. В середине каждого позвонка находится полое пространство, называемое позвоночным каналом, которое обеспечивает защитное пространство для спинного мозга (Рис.1). Спинной мозг служит информационным супер-шоссе, передавая сообщения между мозг и тело. Разветвляются спинномозговые нервы спинной мозг, проходит между позвонками, чтобы иннервировать все части вашего тела.
Рисунок 1. Позвонки состоят из 3 основных частей. Корпус (фиолетовый) — это опорная поверхность и насадка для диска. Позвоночная дуга (чирок) образует позвоночный канал через которым управляет спинной мозг. Процессы (бежевый) возникают от позвоночной дуги для формирования фасеточных суставов и процессы для прикрепления мышц и связок.Что такое переломы позвоночника?
Травмы позвоночника могут варьироваться от относительно легкие растяжения связок и мышц (например, хлыстовая), переломам и вывихам костных позвонков, до истощающего позвоночника травмы пуповины. Переломы и вывихи позвоночника может защемить, сдавить и даже разорвать позвоночник шнур. Лечение переломов позвоночника зависит от от типа перелома и степени нестабильности.
ХлыстХлыст — распространенная травма шеи. вызвано гиперэкстензией или быстрой спиной и четвертое движение головы — чаще всего в автокатастрофа.Дергающееся движение напрягает мышцы и связки шеи и может привести к вздутию дисков. Хлыст может привести к головным болям, ригидным мышцам или шее боль. Важно, чтобы врач осмотрел травмы позвоночника осторожно. Хлыст бывает разным чем перелом позвоночника или травма спинного мозга и симптомы обычно улучшаются при консервативном лечение. | Спинальный нестабильностьНестабильность позвоночника — чрезмерное движение между позвонками из-за растяжения или разорванные связки и сломанная кость.Аномальный скольжение и растирание движения могут вызвать боль и повредить спинномозговые нервы или спинной мозг. Стабильные переломы обычно поддаются лечению с фиксацией и отдыхом. Нестабильные переломы обычно требуется операция по выравниванию костей и предотвратить повреждение спинного мозга или нервов. |
Переломы могут возникнуть в любом месте позвоночник. От пяти до десяти процентов приходится на шейный (шейный) отдел.Шестьдесят четыре процента происходят в грудопоясничной (поясничной) области, часто в T12-L1.
Существует множество классификаций при переломах. В общем, выпадают переломы позвоночника на три категории:
Переломы : при большем давлении положить на кость, чем она может стоять, она будет сломать. Самый распространенный тип перелома позвоночника компрессионный перелом тела позвонка (рис. 2).Внезапная нисходящая сила разбивается и рушится тело позвонков. Если сила велика достаточно, это может отправить фрагменты кости в спинномозговой канал, называемый взрывным переломом.
Рисунок 2. (Слева) Нормальный позвоночник. При компрессионном переломе (справа) внезапный нисходящий сила разрушает тело позвонка (стрелка).Люди, страдающие остеопорозом, опухолями, и некоторые формы рака, ослабляющие кости склонны к компрессионным переломам позвоночника (VCF).Перелом имеет форму клина. коллапс позвонка. Несколько VCF могут вызвать прогиб позвоночника, называемый кифоз.
Вывихи : когда связки и / или диски, соединяющие два позвонка вместе растянуты или разорваны, кости могут выходят из выравнивания (рис. 3). Например, при быстром движении верхней части тела вперед против ремня безопасности разрывает позвонок и растягивает связки.Вывихнутый позвонок может вызвать нестабильность и сдавление спинного мозга. Обычно они требуют стабилизационной хирургии или скоба.
Рисунок 3. При вывихе растягиваются связки или разорванный (стрелки), позволяющий выйти позвонку вне выравнивания.перелом-вывих : возникают, когда кость сломана, а связки разорваны (рис. 4). Эти переломы обычно нестабильны, имеют тенденцию быть очень изнурительными и часто восстанавливаются хирургическим путем.
Рисунок 4. При переломе-вывихе и кость, и связки разорваны (стрелки).
Какие симптомы?
Симптомы перелома позвоночника варьируются в зависимости от степени тяжести и местоположения травмы. Они включают боль в спине или шее, онемение, покалывание, мышечный спазм, слабость, изменения кишечника / мочевого пузыря и паралич. Паралич потеря движения в руках или ногах и может указывать на травму спинного мозга.Не все переломы вызывают травмы спинного мозга и редко спинномозговой шнур полностью разорван.
Что такое причины?
ДТП (45%), падения (20%), спорт (15%), акты насилия (15%) и прочее деятельность (5%) является основной причиной спинномозговой переломы. Заболевания, такие как остеопороз и опухоли позвоночника также способствуют переломам.
Кто подвергается воздействию?
- 80% пациентов в возрасте 18-25 лет
- Мужчины в 4 раза чаще получают травмы. перелом позвоночника, чем у женщин
Как ставится диагноз?
В большинстве случаев травмы позвоночника, парамедики доставят вас в отделение неотложной помощи (ER).Первый врач, который встретится с вами в приемной. специалист по неотложной медицине, член травматологической бригады. В зависимости от вашего травм, вызовут других специалистов оцените свое состояние. Врачи оценят ваше дыхание и проведите физический осмотр позвоночник. Позвоночник держится в шее или спине держаться до тех пор, пока не будут проведены соответствующие диагностические тесты. завершенный.
Рентгеновский снимок В тесте используются рентгеновские лучи чтобы увидеть костные позвонки в позвоночнике и можете сообщить своему врачу, если у кого-то из них обнаружатся переломы.Специальные рентгеновские снимки сгибания и разгибания могут быть приняты для обнаружения любых ненормальных движений.
Компьютерная томография (КТ) — это безопасный неинвазивный тест, в котором используется рентгеновский снимок. луч и компьютер для создания двухмерных изображений вашего позвоночника. Это может или не может быть выполнено с красителем (контрастным веществом), введенным в ваш кровоток. Это особенно полезно для просмотра изменения костных структур.
Магнитно-резонансная томография (МРТ) сканирование — это неинвазивный тест, в котором используется магнитный полевые и радиочастотные волны, чтобы дать подробную вид на мягкие ткани позвоночника.В отличие от Рентген, нервы и диски хорошо видны. Это может или не может выполняться с красителем (контраст агент), введенный в ваш кровоток. МРТ полезно при оценке повреждения мягких тканей связки и диски, а также оценка спинного мозга травма, повреждение.
Что лечение доступно?
Начало лечения перелома с обезболиванием и стабилизацией для предотвращения дальнейшая травма.Другие травмы тела (например, грудная клетка) может присутствовать и нуждаться в лечении также. В зависимости от типа перелома и его стабильность, фиксация и / или хирургическое вмешательство могут быть нужно.
Подтяжки & Ортопедия выполняет три задачи: 1) поддерживает выравнивание позвоночника; 2) обездвиживает ваш позвоночник во время заживления; и 3) контролирует боль с помощью ограничение движения. Устойчивые переломы могут быть только требуется стабилизация скобами, такими как жесткий воротник (Майами J) при переломах шейки матки, шейно-грудной ортез (Минерва) для верхних переломы спины или грудопояснично-крестцовый ортез (TLSO) при переломах поясницы.После 8 до Через 12 недель корсет обычно прекращается. Нестабильные переломы или вывихи шеи могут требуется вытяжение, чтобы выровнять позвоночник в правильное положение. Кольцо с нимбом и скоба жилета может потребоваться.
Instrumentation & Fusion — это хирургические процедуры для лечения нестабильных переломов. Фьюжн — это соединение двух позвонков с костный трансплантат, скрепленный с оборудованием, таким в виде пластин, стержней, крючков, транспедикулярных винтов или кейджей.Цель костного трансплантата — соединить позвонки. сверху и снизу, чтобы сформировать цельный кусок кости. На создание может уйти несколько месяцев или больше. прочный сплав.
Вертебропластика и кифопластика — это выполняемые минимально инвазивные процедуры для лечения компрессионных переломов, обычно вызываемых остеопорозом и опухолями позвоночника. В вертебропластике, костный цемент вводится через полую иглу в сломанное тело позвонка.В кифопластике сначала вставляется баллон и надувается до растяните сжатый позвонок перед пломбированием пространство с костным цементом.
Клинические испытания
Клинические испытания — это исследования, в которых новые лечение — лекарства, диагностика, процедуры, вакцины и другие методы лечения — проверены на людях чтобы убедиться, что они безопасны и эффективны. Ты можешь найти информация о текущих клинических исследованиях, включая их право на участие, протокол и участие местоположения, в Интернете по адресу: Национальные институты Здоровье (NIH) в клинических испытаниях.gov и Centerwatch.com.
Источники и ссылки
Если у вас есть дополнительные вопросы, свяжитесь с Mayfield Brain & Spine по телефону 800-325-7787 или 513-221-1100.
Ссылки
Spineuniverse.com
Spine-health.com
Глоссарий
костный трансплантат : кость собрана от себя (аутотрансплантат) или от другого (аллотрансплантат) с целью закрепления или устранения дефекта.
fusion : соединить вместе две отдельные кости в одну для обеспечения устойчивости.
кифопластика : минимально инвазивная процедура, используемая для лечения компрессии позвоночника переломы путем надувания баллона для восстановления высота кости, затем вводят костный цемент в тело позвонка.
спинной мозг : часть центральная нервная система закрыта и защищена позвонками позвоночника; ведет сообщения, или импульсы, туда и обратно между вашим мозгом и тело, чтобы контролировать ощущения и движения.
нестабильность позвоночника : отклонение от нормы движение между двумя позвонками, которое может вызвать боль или повреждение спинного мозга и нервов.
компрессионный перелом позвонка (VCF): перелом тела позвонка позвоночник, вызывая его коллапс и образование клиновидной формы. уродство.
вертебропластика : минимально инвазивная процедура, используемая для лечения компрессии позвоночника переломы путем введения костного цемента в тело позвонка.
хлыстовая : травма связки и мышцы шеи в результате от быстрого ускорения или замедления (как в автокатастрофе).
обновлено> 9.2018
рассмотрено> Michael Kachmann, MD, Mayfield Clinic, Цинциннати, Огайо
Сертифицированная медицинская информация Mayfield материалов написаны и разработаны клиникой Mayfield Clinic. Мы соблюдаем стандарт HONcode в отношении достоверной информации о здоровье.Эта информация не предназначена для замены медицинских рекомендаций вашего поставщика медицинских услуг.
Симптомы и лечение боли в хвостовой кости (кокцигодиния)
Боль в копчике, технически называемая кокцигодинией, может возникнуть в результате падения или другой травмы самой нижней части позвоночника. Такая травма может вызвать ушиб надкостницы (соединительной ткани, окружающей кость), вызывая боль. Падение на копчик также может привести к перелому, вывиху кости (в крестцово-копчиковом суставе, где копчик и крестец соединяются) или и того, и другого.Каким бы ни был исход травмы, обезболивание травмированного копчика может быть затруднено.
На самом деле, поскольку сидение — основное занятие для большинства из нас, которое напрямую влияет на копчик — может быть очень неудобным при кокцигодинии, это состояние печально известно тем, что ухудшает качество жизни.
Причины
Иногда кокцигодиния возникает в результате травмы копчика, но есть и другие причины.
Проблемы с копчиковой костью, которые могут привести к кокцигодинии, могут включать травмы (включая, помимо прочего, падения, как обсуждалось выше), дегенерацию диска в крестцово-копчиковой области (определено выше) и / или межкопковых суставов (суставы между крошечными кусочками кости, которые вместе составляют копчик), костные шпоры на копчике (так называемая копчиковая спикула), инфекция в кости (так называемый остеомиелит) или опухоль на кости.Взаимодействие с другими людьми
Роды — еще одна возможная причина кокцигодинии (у матери).
Симптомы, имитирующие окцигодинию, могут быть результатом отраженной боли, то есть боли, исходящей от органов, в которых присутствуют нарушения. Примеры могут включать состояния или проблемы в сигмовидной кишке, мочеполовой системе и / или прямой кишке.
Мало того, боль в области копчика иногда может быть связана с проблемами, возникающими в соседних структурах, на них или в них. Примеры включают проблемы в пояснично-крестцовой области позвоночника, проблемы крестца и крестцово-подвздошных суставов, синдром грушевидной мышцы, заболевания тазовых органов, геморрой и многое другое.
Наконец, ваша кокцигодиния может быть случаем «по неизвестной причине». Обзор исследований 2012 года утверждает, что 30% кокцигодинии являются идиопатическими; Другими словами, причину боли в копчике найти не удалось.
Гипермобильная хвостовая кость
С учетом сказанного, гипермобильность копчика (гипермобильность означает склонность кости к подвывиху) является наиболее частым медицинским признаком, связанным с болью в копчике. Гргич утверждает, что у 70% пациентов с кокцигодинией наблюдались признаки избыточного движения этой кости при проведении динамического рентгена.
Наряду с травмой (как упоминалось выше), перегрузка копчика во время движения, а также в неподвижном состоянии может вызвать гипермобильный (и болезненный) копчик. Действия и состояния, которые могут предрасполагать вас к перегрузке копчика, включают ожирение и / или длительное сидение (статическая перегрузка), а также езда на велосипеде, гребля или верховая езда (динамическая перегрузка).
В своем исследовании 2014 года, опубликованном в журнале Ochsner Journal , исследователи утверждают, что ожирение и принадлежность к женщине являются двумя факторами риска возникновения боли в копчике.Взаимодействие с другими людьми
Симптомы кокцигодинии
Симптомы кокцигодинии включают дискомфорт и боль в основании позвоночника (именно здесь расположена копчиковая кость, особенно когда вы сидите. Это также может включать боль в пояснице и / или бедрах. Вы можете почувствовать стреляющую боль вниз. твои ноги тоже.
Интенсивность кокцигодинии варьируется от человека к человеку. В некоторых случаях тяжесть боли при кокцигодинии может со временем усилиться, но во многих случаях может исчезнуть сама по себе.
Как я упоминал ранее, кокцигодиния может серьезно подорвать ваш образ жизни. Это может испортить хороший ночной сон и нарушить вашу способность выполнять действия, при которых необходимо сидеть и / или наклоняться.
Это означает, что то, что вы обычно делаете — и, возможно, принимаете как должное, — например, работа за компьютером или вождение, может стать слишком болезненным. Дело в том, что когда вы кладете вес на копчиковую кость, даже если поверхность под вами представляет собой мягкую подушку или стул, ваша боль может усилиться.Вы также можете столкнуться с трудностями при вставании из сидячего положения.
Диагностика
Врачи обычно диагностируют кокцигодинию, изучая историю болезни, выполняя физический осмотр (который включает пальпацию области) и выполняя стандартные и динамические рентгеновские снимки. Скорее всего, ваш врач попросит вас сесть и / или покататься на велосипеде, чтобы попытаться воспроизвести вашу боль и симптомы.
Диагноз кокцигодинии иногда можно подтвердить с помощью инъекции. В этом случае местный анестетик вводится в определенное место или места в области копчика, откуда, в зависимости от того, что вы говорите о своих симптомах и результатах вашего физического осмотра, а также рентгеновских снимков и, возможно, МРТ (дополнительную информацию см. ниже), ваш врач подозревает, что причина боли.
Исследования на МРТ
В большинстве случаев МРТ не используется в процессе диагностики. Но в 2012 году французские исследователи обнаружили, что МРТ может предоставить детали, которые можно использовать для определения причины болезненности копчика. Их исследование показало, что, когда известно относительное состояние подвижности копчика, МРТ может помочь в дальнейшем. нарисуйте картину того, что происходит. Например, в исследовании из 172 проверенных случаев у 105 был подвижный копчик. Из них у большинства были обнаружены аномальные диски; у 67 пациентов с ригидным (неподвижным) копчиком аномальные особенности были обнаружены в нижней части кости, называемой кончиком.
Лечение и обезболивание
Как и в случае с большинством проблем с позвоночником, лечение делится на два основных типа: консервативное (неинвазивное) и хирургическое (также называемое инвазивным). Операция по поводу боли в копчике называется копцигэктомией. Это может быть как частичное, так и полное удаление копчика; эта операция обычно применяется в тех случаях, когда все остальное было испробовано безуспешно. Вообще говоря, результаты в лучшем случае обычно умеренные, и, сделав операцию, вы рискуете столкнуться с осложнениями.
Консервативное лечение боли в копчике включает отдых, прием лекарств, таких как НПВП (особенно вначале), сидение на подушке с вырезом посередине (часто в шутку называемой «подушкой-крикуном») и физиотерапию. Когда вы находитесь в хронической фазе травмы, физиотерапевтическое лечение может включать в себя практические методы повышения гибкости тазового дна, особенно мышцы, поднимающей задний проход, которая, в свою очередь, может освободить копчик, если он застрял.
Вышеупомянутые исследователи, чье исследование 2014 года было опубликовано в Ochsner Journal , говорят, что многопрофильный подход к лечению, как правило, работает лучше всего.Они также говорят, что безоперационное лечение работает примерно в 90% случаев.
Ваш врач может порекомендовать сделать инъекцию стероидов или местного анестетика, чтобы облегчить боль. Иногда при кокцигодинии используется процедура обезболивания, известная как радиочастотная абляция, но обычно это не рекомендуется.
Tend Skin Раствор для ухода за кожей от некрасивых бритвенных ударов, вросших волос и ожогов от бритвы, флакон на 8 жидких унций: Beauty
Боретесь с проблемами вросших волос? Устали от шишек после бритья и депиляции воском?
Любой, кому приходилось брить какую-либо часть своего тела, в какой-то момент сталкивался с вросшими волосами.
Если оставить его в покое, он останется красным, опухшим и раздраженным. Если вы попытаетесь выщипать их, вы можете еще больше вызвать раздражение своей нежной кожи — и, возможно, вы даже не сможете удалить сами волосы!
Больше никаких болезненных решений… Уникальная формула Tend Skin создана специально для бережного обращения с нежными участками кожи как мужчин, так и женщин. Использовать его просто и легко — просто очистите и высушите пораженный участок и нанесите тонкий слой Tend Skin Solution 1-2 раза в день.Он гарантированно уменьшает появление вросших волос, неровностей от бритвы и минимизирует появление покраснений, особенно после бритья и эпиляции воском.
Не верите нам? Попробуй сам!
Меры предосторожности:
Не переусердствуйте, особенно после восковой эпиляции, электролиза или лазерной эпиляции, которые являются «хирургическими» процедурами; ткань «рвется» или «сжигается» во время этих процедур. Сырые ткани подвержены покалыванию, когда с ними соприкасается почти что-либо.
Важно отметить, что перед нанесением продукта кожа должна быть сухой. Увлажняющий крем можно наносить после высыхания Tend Skin Liquid, обычно через 5-10 секунд.
Важные советы:
- Нанесите тонкий слой Tend Skin Solution после бритья и высушивания кожи.
- Оставьте продукт на коже.Не вытирайте.
- Увлажняющий крем можно наносить после его высыхания, обычно через 5-10 секунд.
Что такое зеленые бутылочные мухи? | Определите зеленых бутылок
Как контролировать и удалять зеленые бутылочные мухи
Научное название
Люцилия сериката
Внешний вид
Как они выглядят?- Размер: Зеленые бутылочные мухи по размеру похожи на комнатных мух.
- Цвет: Они кажутся металлически-зелеными с участками медно-зеленого цвета.
- Крылья: Имеют четкие крылья с коричневатыми жилками на крыльях.
- Глаза: большие сложные глаза красноватого цвета.
- Тело: черные ноги и усики
Как я получил зеленую бутылочную муху?
Открытые двери, треснувшие оконные рамы и дыры в сетках позволяют зеленым бутылочным мухам проникать в дома. Попав внутрь, они могут загрязнить пищу и отложить яйца в отходах и влажном мусоре. Они едят из грязной посуды и мусорных баков, но съедят практически любые оставленные на открытом воздухе съедобные предметы.
Зеленые бутылочные мухи откладывают яйца в разлагающихся тканях, которыми питаются личинки после вылупления. Вот почему вредители часто роятся рядом и развиваются в мертвых животных в пустотах стен, подпольях, чердаках и гаражах. Вне домов предпочтительными участками развития зеленых бутылочек являются мусорные баки, рассыпанный мусор и фекалии животных.
Насколько опасны зеленые бутылочные мухи?
Передача болезниНесмотря на то, что зеленая бутылочная муха неприглядна и доставляет неудобства, она также представляет собой потенциальную угрозу для здоровья человека, поскольку эти вредители передают болезни, такие как дизентерия и сальмонеллез, через заражение пищевых продуктов.Симптомы могут варьироваться от легких судорог до сильной диареи, рвоты, головной боли, слабости и лихорадки.
Кормушки для мусораЗеленые бутылочные мухи классифицируются как питатели нечистот, которые развиваются и питаются мертвыми животными, фекалиями, мусором и разлагающимся растительным материалом. Из-за антисанитарной среды обитания они могут переносить патогенные бактерии, которые могут передаваться людям и животным путем механической передачи. Снаружи они обычно встречаются на собачьих фекалиях и являются одной из многих причин, почему так важно собирать собачьи экскременты.
Как избавиться от зеленой бутылочной мухи?
Профилактика и борьба с зеленой бутылочной мухой могут включать как внешние, так и внутренние процедуры.
Сначала обратитесь за помощью к своему специалисту по борьбе с вредителями . Ваш специалист по борьбе с вредителями точно определит вредного организма-вредителя, проведет инспекцию, а затем разработает комплексный план борьбы с вредителями (IPM) для решения проблемы. Ключевые компоненты плана IPM зеленой бутылки включают:
- Идентификация — поскольку не все мухи имеют одинаковое поведение и среду обитания, важно правильно идентифицировать насекомое-нарушитель, чтобы можно было внедрить эффективную и действенную программу IPM.
- Инспекция — инспекция вашего специалиста по борьбе с вредителями предоставит информацию и наблюдения, необходимые для разработки надлежащего плана IPM
- Санитария — содержите собственность в чистоте и избавьтесь от всех источников, которые обеспечивают зеленым бутылочным мухам подходящую среду для развития.
- Исключение — закрыть и отремонтировать экраны, отверстия, щели и любые другие входы, которые зеленые бутылочные мухи могут использовать для входа в дом или могут позволить животным входить в здание.
- Ловушки — Световые ловушки для привлечения и отлова мух.
- Химические вещества — Химические продукты для обработки мест отдыха мух и использования химических наживок для мух, остаточных инсектицидов и аэрозольных продуктов в местах, где мухи активны.
Размножение и жизненный цикл
Зеленые бутылочные мухи завершают свой жизненный цикл за короткое время, но на этот период влияют такие факторы, как качество их источника пищи, сезонность, температура и влажность.Взрослая самка мухи откладывает до 200 яиц, которые вылупляются и становятся личинками через 1-3 дня. Примерно через 3-10 дней полностью развитые личинки покидают место своего развития и зарываются в почву. Развитие куколки занимает примерно 6-14 дней, после чего взрослые особи вылупляются и начинают питаться нектаром растений, тушкой или мусором. Самка мухи откладывает яйца примерно через 2 недели после того, как покидает стадию куколки. Зеленые бутылочные мухи обычно завершают 3 или 4 поколения в год, и больше в более теплых регионах их ареалов.Одна самка зеленой бутылочной мухи за свою жизнь откладывает около 2000-3000 яиц
Признаки заражения зеленой бутылочной мухой
Наиболее частыми признаками афалины являются либо сами взрослые особи, либо их личинки. Взрослых особей можно увидеть отдыхающими на поверхности или гудящими вокруг потенциальных источников пищи для откладывания яиц. Можно наблюдать за личинками, когда они выползают из племенного материала для окукливания.
Если большое количество зеленых бутылочных мух обнаруживается внутри строения, они обычно размножаются внутри дома или в непосредственной близости от дома.Примерами таких мест размножения могут быть мертвая мышь или белка на чердаке или в стене, а также мертвая птица или другое животное в дымоходе.
Распределение
Зеленая бутылочная муха встречается по всему миру, но чаще встречается в Северном полушарии.