Лечение остеохондроза в Москве – цены на комплексное лечение в сети клиник МЕДСИ
Болезнь может поражать разные отделы позвоночника и протекает в несколько стадий. От этих двух факторов зависит, какие симптомы проявятся у конкретного человека.
Стадия 1
Из-за высокой или неравномерной нагрузки на спину прежде всего страдает межпозвонковый диск. В его центральной части – пульпозном ядре – происходит обезвоживание ткани. Высота диска уменьшается, он начинает хуже амортизировать, хуже сглаживает нагрузки. Часть диска, окружающая пульпозное ядро (фиброзная часть), травмируется, на ней появляются трещины.
В этот период симптомы отсутствуют или проявляются только от действия сильных триггеров. От долгого нахождения в одной позе или активного движения (резкий поворот, наклон) может возникать дискомфорт в спине.
Стадия 2
Высота дисков продолжает уменьшаться.
Возникают симптомы:
- Ощутимый дискомфорт при действии обычных бытовых «провокаторов»: например дискомфорт, затекание спины после сна
- Болевые ощущения при нагрузках на спину: например, когда приходится нести тяжелую сумку на одном плече
- Быстрая усталость мышц спины
Стадия 3
Трещины в фиброзном кольце увеличиваются, через них может выходить часть ткани пульпозного ядра (это называется протрузией межпозвонковых дисков). Избыточная подвижность позвонков вызывает травмы и воспаление окружающих тканей. Из-за уменьшения расстояния между позвонками сдавливаются нервные корешки, которые идут от спинного мозга к органам и тканям. Развивается артроз суставов, соединяющих позвонки.
Симптомы на этой стадии усугубляются. Возникают:
Возникают:
- Скованность
- Ограничение амплитуды движений
- Боль в пораженных отделах позвоночника, в том числе в покое и без провоцирующих факторов
- Покалывание, онемение в конечностях
Стадия 4
Патология передается на тела позвонков. На них начинают расти костные выросты – остеофиты. Эти костные образования вызывают травмы, воспаление окружающих тканей, дополнительно сдавливают нервные корешки, уменьшают подвижность позвоночника.
К перечисленным выше симптомам присоединяются выраженные ограничения подвижности позвоночника. Все симптомы, как правило, усиливаются, из-за сдавливания корешков могут развиваться парезы (частичные параличи) конечностей.
Лечение остеохондроза в Воронеже — Медицинский центр «Артромед»
С остеохондрозом сталкивается каждый восьмой взрослый житель Земли. Заболевание, влияющее на все сферы человеческой жизнедеятельности, сложно поддается лечению и оставляет после себя массу неприятных последствий. Чтобы замедлить дегенеративный процесс и снять болевой симптом, понадобится грамотная диагностика, своевременное лечение и правильная профилактика.
Заболевание, влияющее на все сферы человеческой жизнедеятельности, сложно поддается лечению и оставляет после себя массу неприятных последствий. Чтобы замедлить дегенеративный процесс и снять болевой симптом, понадобится грамотная диагностика, своевременное лечение и правильная профилактика.
Виды остеохондроза по локализации
Остеохондроз бывает нескольких видов. Каждому из них характерны определенные особенности.
|
Поражаемый участок |
Особенности |
Симптомы |
|
Шейно-воротниковая зона |
Один из самых распространенных и опасных видов. При отсутствии должного лечения приводит к нарушению мозгового кровоснабжения, что негативно сказывается на работе нервной и сердечно-сосудистой системы. |
|
|
Грудной отдел |
Возникает из-за длительного пребывания в сидячем положении. Часто маскируется под заболевания печени, сердца или желудочно-кишечного тракта. Выявить эту патологию можно лишь при условии комплексного и всестороннего обследования. Только в этом случае можно рассчитывать на качественное лечение грудного остеохондроза. |
Симптомы болезни проявляются тогда, когда сама находится на 2-3 стадии. |
|
Пояснично-крестцовый отдел |
Чаще всего лечение поясничного остеохондроза начинают тогда, когда дегенеративные изменения достигают 2 стадии. К этому времени фиброзное кольцо в межпозвоночных дисках уже разорвано. Также в пораженной области могут формироваться протрузии и костные разрастания. |
|
|
Остеоартроз плечевого сустава |
Сопровождается ущемлением нервных пучков. |
|
|
Остеоартроз коленного сустава |
Возникает на фоне остеохондроза позвоночника. Сопровождается разрушением хрящевой ткани и сужением сосудов, питающих суставную капсулу. При отсутствии своевременного лечения вызывает необратимые процессы в коленях. |
|
|
Остеоартроз тазобедренного сустава |
Сопровождается дегенеративными изменениями в хрящевой ткани подвижных соединений бедра, нарушением кровообращения и потерей синовиальной жидкости. |
|
Болевой синдром при остеохондрозе может быть как постоянным, так и периодическим – то есть возникать при нагрузках или длительном пребывании в одной позе и исчезать после приема обезболивающих препаратов или смены положения. Что касается локализации, нередки случаи, когда болезнь поражает одновременно несколько отделов.
Стадии остеохондроза
Методы лечения остеохондроза зависят не только от симптоматики, но и от стадии развития патологии – 1, 2, 3 или 4. Рассмотрим каждую из них.1 стадия
Проявляется чрезмерным сжатием или растяжением межпозвоночного диска. Ткани, расположенные в пульпозном ядре, начинают обезвоживаться. Это приводит к уменьшению диска, недостаточно хорошей амортизации и неполноценному сглаживанию нагрузок. Пациент ощущает скованность в движениях и боль в разных участках позвоночника. Если не принять лечебные меры, происходит повреждение фиброзной части диска, специальной ткани, окружающей пульпозное ядро.
2 стадия
На этой стадии фиброзное кольцо покрывается трещинами, а расстояние между позвонками пораженного отдела позвоночника значительно уменьшается. Это приводит к ущемлению спинномозговых нервов, полному разрыву диска и развитию воспалительного процесса. Среди популярных жалоб – ощутимый дискомфорт, сопровождающийся онемением конечности, шеи и даже лица.
Характеризуется дальнейшим смещением позвонков, разрушением дисков и повреждением мышц и сосудов. Кроме этого в позвоночнике начинают образовываться грыжи, из-за которых человек испытывает боль в затылочной зоне и частые головокружения.
4 стадияНа этом этапе остеохондроза происходит разрастание костной ткани, вызывающее защемление нервных окончаний. Больной отмечает скованность движений и боль в соседних суставах. А самое главное, разрушенные диски и студенистые ядра постепенно замещаются рубцовой тканью. В данном случае речь идет о дегенеративном восстановлении целостности позвоночника.
Причины развития остеохондроза
Пациенты, поступившие на лечение шейного остеохондроза позвоночника в нашу клинику, часто спрашивают о причинах патологии. Прогрессированию этого и других видов заболевания способствует целый ряд факторов. Приведем лишь основные:
- Наследственность;
- Ожирение;
- Травмы и болезни спины, стоп и нижних конечностей;
- Неправильное или неполноценное питание;
- Возрастные изменения;
- Заболевания, вызывающие нарушение минерального обмена;
- Профессиональная деятельность, связанная с большими нагрузками на спину и длительным пребыванием в одной позе;
- Тяжелые виды спорта;
- Вредные привычки;
- Ношение шпилек и неудобной обуви;
- Стрессы;
- Беременность.

Осложнения остеохондроза
Чаще всего осложнения остеохондроза затрагивают поясничный и шейный отделы позвоночника, ведь они больше всего подвергаются нагрузке. Но это не значит, что для других частей тела болезнь пройдет незаметно. Осложнения могут иметь самые разные проявления, но в большинстве случаев речь идет о следующих проблемах:
- Стенокардия;
- Постоянные головные боли и мигрени;
- Хронический стеноз – нередко приводит к инвалидизации;
- Ухудшение слуха и зрения – вплоть до полной потери;
- Снижение уровня чувствительности;
- Заболевания желудочно-кишечного тракта и мочеполовой системы;
- Грыжи;
- Чувство слабости, из-за которого человек не может сосредоточиться и заниматься умственным и физическим трудом;
- Вегетососудистая дистония;
- Скачки артериального давления;
- Нарушение работы вестибулярного аппарата;
- Серьезные патологии сердечно-сосудистой системы – вплоть до летального исхода;
- Нарушения памяти;
- Спондилез – выступание дисков позвоночника.

Избежать осложнений поможет только правильное и своевременное обращение к врачу. Специалисты медицинского центра «Артромед» сделают все возможное, чтобы лечение остеохондроза в Воронеже прошло максимально быстро и эффективно, но, даже победив болезнь, пациенты обязаны следовать всем рекомендациям лечащего врача и регулярно проходить профилактические осмотры.
Диагностика остеохондроза
Диагностика остеохондроза предполагает проведение всестороннего обследования, результаты которого позволяют собрать полный анамнез, определить все симптомы и выявить сопутствующие заболевания. Прием в нашем центре начинается с первичного осмотра пациента и изучения жалоб. Врач уточняет характер и локализацию боли, выясняет, когда именно она появилась, и что могло спровоцировать данное состояние. Кроме этого обязательно учитывается еще несколько факторов:
- Возраст больного, уровень его активности и образ жизни;
- Состояние здоровья и кожных покровов;
- Уровень чувствительности;
- Характер движений;
- Присутствие асимметрии;
- Положение тела;
- Усиление боли при надавливании.

Иногда для постановки диагноза может понадобиться дополнительное обследование – МРТ, КТ и рентген спинного мозга, сдача анализов и т. д.
«Артромед» — лечение всех видов остеохондроза
Лечение шейного, поясничного и грудного остеохондроза в Воронеже – это комплексный процесс, включающий в себя несколько современных и эффективных методик.
Медикаментозная терапия
Заключается в приеме противовоспалительных лекарств, антидепрессантов, средств для улучшения циркуляции крови и миорелаксантов.
Лечебные блокады
Ставятся в болевые точки, эпидуральную область, спазмированные мышцы и между межпозвонковыми суставами. Проводятся с применением местных анестетиков и кортикостероидных препаратов. Блокады мгновенно купируют боль и снимают спазмы мышц. А главное, после того, как препарат прекращает свое действие, интенсивность боли заметно снижается.
Массаж
Основывается на воздействии на пораженные суставы и мышцы специальными движениями. Процедура, выполняемая квалифицированным специалистом, позволяет снизить мышечный тонус, восстановить подвижность суставов и улучшить состояние тканей. Методика и сила воздействия подбираются в индивидуальном порядке .
Процедура, выполняемая квалифицированным специалистом, позволяет снизить мышечный тонус, восстановить подвижность суставов и улучшить состояние тканей. Методика и сила воздействия подбираются в индивидуальном порядке .
Иглоукалывание
Используется для работы с особыми точками, способным улучшить деятельность головного мозга. В результате такого влияния организм начинает активную выработку гормонов, способствующих устранению воспаления и снятию дискомфорта. В клинике «Артромед» курс иглоукалывания при остеохондрозе проводится во время восстановительного периода и комплексной терапии.
ЛФК
Назначается при любых дегенеративно-дистрофических патологиях опорного аппарата. При выборе упражнений обязательно учитываются признаки заболевания и особенности его протекания. Так, если у пациента наблюдаются сильные боли, характерные для острой фазы, то перед проведением лечебной физкультуры нужно купировать этот синдром. Упражнения при этом должны быть статическими и низкоамплитудными. Если же у больного легкая форма заболевания, стоит подобрать более подвижный комплекс.
Если же у больного легкая форма заболевания, стоит подобрать более подвижный комплекс.
Коррекция рациона
Важная составляющая комплексного лечения, обеспечивающая получение длительного положительного эффекта. Пациентам с остеохондрозом рекомендуется соблюдать диету с преобладанием минералов и белковой пищи.
Что касается вмешательств хирургического характера, его применяют только в особых случаях. Чаще всего речь идет о:
- Грыжах, не поддающихся медикаментозной терапии;
- Активно развивающемся парезе;
- Параличе;
- Нестерпимой боли.
Во время декомпрессивной операции хирург освобождает диск от новообразований. Если есть возможность, все действия выполняются через небольшой разрез.
С помощью эффективных методов лечения, используемых специалистами медицинского центра «Артромед», вы сможете избежать хирургических вмешательств, быстро избавиться от боли и восстановить подвижность. Схема лечения остеохондроза разрабатывается индивидуально с учетом всех особенностей пациента. Чтобы проконсультироваться со специалистом и записаться на прием, оставьте онлайн-заявку или позвоните нам по номеру телефона
Схема лечения остеохондроза разрабатывается индивидуально с учетом всех особенностей пациента. Чтобы проконсультироваться со специалистом и записаться на прием, оставьте онлайн-заявку или позвоните нам по номеру телефонаНомер для записи и консультаций:
+7 (473) 210-03-21 Заказать звонок
Запишитесь на удобное время онлайн!
Запись онлайн
Лечение шейного остеохондроза в Екатеринбурге без операции
Остеохондроз шейного отдела — хроническое заболевание позвоночника, возникающее в результате нарушения питания тканей и разрушения его структуры.
По данным ВОЗ, от этого заболевания в 80% страдают жители индустриальных городов.
Первые признаки недуга могут быть диагностированы уже в 20 лет. С возрастом проявляются более серьезные повреждения.
Особенности заболевания
Мышечный каркас шеи развит слабо относительно других отделов спины. Поэтому, из-за физиологических особенностей, даже незначительная нагрузка на шейную часть может приводить к смещению позвонков. Это нарушает ток крови, движение нервных импульсов в этой части и полноценное кровенаполнение головного мозга.
Поэтому, из-за физиологических особенностей, даже незначительная нагрузка на шейную часть может приводить к смещению позвонков. Это нарушает ток крови, движение нервных импульсов в этой части и полноценное кровенаполнение головного мозга.
В итоге заболевание, которое начинается с проявлений дискомфорта в шее, незначительной скованности в шее, неприятной тяжести в затылке или ощущения мурашек в кончиках пальцев, может перерасти в нарушение координации, ухудшение зрения, слуха и к более серьезным последствиям, в том числе и привести к нарушению кровоснабжения головного мозга.
Симптомы шейного остеохондроза
- боль разной степени интенсивности, которая усиливается при долгом пребывании в одной позе
- слабость, онемение и покалывание в руках
- скованность шеи при поворотах головы
- головокружение
- ощущение кома в горле и затруднение глотания
В зависимости от природы нарушения, симптомы остеохондроза могут отличаться:
- Корешковый синдром провоцирует сильные, жгучие, пульсирующие боли в шейном отделе, отдающие в руку или плечо.
 Сдавливание нервных окончаний может спровоцировать головокружения, ограничение движений языка, нарушение обоняния, сложности с дыханием, чувства “комка” в горле. Боль усиливается при физическом и эмоциональном напряжении.
Сдавливание нервных окончаний может спровоцировать головокружения, ограничение движений языка, нарушение обоняния, сложности с дыханием, чувства “комка” в горле. Боль усиливается при физическом и эмоциональном напряжении.
- Синдром позвоночной артерии проявляется в острых, пульсирующих головных болях с локализацией в затылке и висках.
- Вертебральный синдром ведет к появлению жгучих болей и чувства скованности в шее. Часто этот синдром появляются при чихании, кашле, при поворотах головы.
- Кардиальный — проявляется болью в груди, похожей на сердечный приступ длящийся несколько часов. Приступы боли сопровождаются повышением давления, аритмией.
Лечение шейного остеохондроза в Екатеринбурге
Лечение остеохондроза шейного отдела в Екатеринбурге можно пройти в центре профилактики и реабилитации «Эволайф». Комплексная терапия проводится безоперационным консервативным методом и работает на устранение синдрома и причин, вызвавших заболевание. Если вы вовремя начнете лечение, при помощи грамотной терапии сможете навсегда избавиться от остеохондроза. Некоторые виды и методы лечения представлены ниже.
Если вы вовремя начнете лечение, при помощи грамотной терапии сможете навсегда избавиться от остеохондроза. Некоторые виды и методы лечения представлены ниже.
Консультация специалиста по лечению заболеваний позвоночника позволит точно поставить диагноз и назначить эффективную схему лечения.
Вытяжение (тракция) шейного отдела позвоночника в двух плоскостях с точечным воздействием на проблемную зону создает необходимые условия для восстановления структур диска.
Акустическая ударная волна улучшает кровообращение в пораженных тканях, активизирует процессы их заживления, разрушает микрокристаллы солей.
Ультразвуковые волны оказывают механическое и термическое воздействие на ткани, активизируя обменные процессы в клетках и повышая иммунные способности организма.
Применение свойств электрического тока для борьбы с различными патологиями шейного отдела позвоночника.
Кратковременное воздействие экстремальным холодом является современный эффективным методом лечения болезней позвоночника и суставов, позволяющим активировать обменные процессы в пораженном участке тела.
Магнитотерапия при лечении заболеваний позвоночника и суставов
Магнитотерапия — это метод физиотерапевтического лечения с применением магнитного поля. Лечение магнитотерапией – процедура безболезненная и эффективная. Благодаря ей улучшается локальный кровоток в тканях, также она способствует выведению из очага заболевания продуктов распада клеток и снятию отеков. Улучшение микроциркуляции крови стимулирует и увеличивает процессы регенерации в пораженных тканях и суставах.
Применение магнитотерапии при остеохандрозе препятствует дальнейшему развитию заболевания и разрушению пораженных тканей. Способствует расслаблению мышц спины и восстановлению подвижности в межпозвонковых суставах.
Способствует расслаблению мышц спины и восстановлению подвижности в межпозвонковых суставах.
Магнитотерапия при шейном остеохондрозе помогает устранить головокружение, боль в затылке и увеличить общую работоспособность.
Положительные эффекты от магнитотерапии
- Улучшаются обменные процессы в тканях, что способствует их полноценному питанию и восстановлению.
- Устраняется воспаление и связанный с ним отек около суставных тканей.
- Локально расширяются сосуды и улучшается кровоснабжение.
- Снимается боль.
Эффект от магнитотерапии, которая всегда проводится курсами, наблюдается уже за довольно короткий промежуток времени с момента начала курса: спадают неприятные болезненные ощущения, пациенты начинают чувствовать себя лучше, к поврежденным суставам вновь возвращается подвижность.
Показания к применению
- Воспаление суставов (артриты).
- Воспалении около суставных тканей (периартриты).
- Остеоартрозы.
- Ревматоидные артриты с поражением коленных суставов.
- Ушибы локтей, коленей и т.п.
- Подпяточный бурсит.
Также специалисты “Команды позвоночника” с помощью магнитотерапии, в качестве дополнительного лечения, помогут вам справится со следующими проблемами:
- С внутрисуставными и обычными переломами.
- При лечении болей в суставах, возникших в следствии их травмирования, при этом эффективно снимая отечность и значительно уменьшая риск возникновения артроза.
- При лечении воспаления связок, сухожилий и бурситов.
Противопоказания
В числе противопоказаний, не допускающих лечение с помощью магнитотерапии можно отметить следующие:
- Беременность в период вынашивания.
- Сердечно-сосудистые заболевания – ишемические болезни сердца, недавно перенесенный инфмаркт миокарда, нарушение мердечного ритма и т.п.
- Плохая свертываемость крови и склонность к кровотечению.
- Подозрение на опухоли (злокачественные или доброкачественные).
- Наличие гнойно-воспалительных заболеваний.
- Заболевания мозга – эпилепсия и другие психические расстройства.
- Гипотония – выраженное снижение артериального давления.
- Наличие у больного имлантированных электрических устройств, например, электрокардиостимулятора.
Магнитотерапия является одной из наиболее щадящих для человеческого тела физиотерапевтических процедур. Несмотря на действенность и эффективность процедуры, её не рекомендуется применять без предварительного осмотра и консультации у специалиста. Именно поэтому для прохождения курса магнитотерапии под наблюдением опытных специалистов вам лучше обратиться в наш Медицинский центр “Команда позвоночника”
В зависимости от тяжести заболевания курс магнитотерапии предполагает от 10 до 30 сеансов, 1 – 2 раза в день.
Обращайтесь к профессионалам
Медицинский центр “Команда позвоночника” гарантирует высокое качество предоставляемых медицинских услуг и доступные цены. Наши филиалы в Екатеринбурге находятся по 3 адресам:
- ул. Кировградская, д. 20;
- ул. Шейнкмана, д. 134А;
- ул. Юлиуса Фучика, д. 13.
Приезжайте, мы будем рады вернуть вам ваше здоровье!
Скидка 10%
при записи через сайт
Лечение остеохондроза
- Главная
- Медицинская деятельность
- Лечение остеохондроза
Физиотерапия при остеохондрозе в зависимости от состояния больного применяется как в комплексе с медикаментозной терапией, так и самостоятельно. При остеохондрозе применяют следующие виды физиотерапии: Лазеротерапия, Детензор – терапия, Электротерапия, Ударно-волновая терапия, Магнитотерапия, Грязелечение и Бальнеотерапия, Ультразвуковая терапия, Ультрафиолетовое облучение (УФО). После успешного снятия обострения показаны массаж и лечебная физкультура.
УФО: под воздействием УФО в коже образуется витамин D, который помогает усваиваться кальцию. Метод проводится с помощью облучателей, которые обладают бактерицидным, противовоспалительным и болеутоляющим действием.
Ультразвуковая терапия и ультрафонофорез:при ультразвуковой терапии на организм осуществляется воздействие высокочастотными звуками (от 20 кГц и более). Благодаря своему воздействию метод снимает боли различной локализации. Этот метод сочетают с введением противовоспалительных и обезболивающих лекарственных средств (ультрафонофорез) для лучшего их проникновения в пораженные ткани.
Ударно-волновая терапия: метод заключается в передаче акустической волны на болезненный участок тела. Этот вид: устраняет боль, улучшает микроциркуляцию, улучшает обмен веществ.
Детензор-терапия: метод заключается в вытяжении позвоночника при помощи массы тела больного.
Лазеротерапия: метод оказывает оздоровляющий эффект при помощи гелий-неоновых лазеров. Благодаря активизации биоэлектрических процессов в тканях нервной системы, лазеротерапия обладает противовоспалительными и обезболивающими свойствами. Излучение лазером проводится по ходу воспаленных спиномозговых корешков. При остеохондрозе применяют воздействие на околопозвоночные зоны пораженного отдела позвоночника.
Электротерапия: Электротерапия оказывает на организм многогранное воздействие: устраняет боль и дискомфортные ощущения, улучшает питание и трофику поражённых тканей. Очень эффективным лечебным действием обладают импульсные токи. Их механизм воздействия на организм определяется влиянием на нервные рецепторы. Низкочастотные импульсы способствуют угасанию острой боли и назначаются как средство первой помощи при выраженном болевом синдроме. Используются следующие виды токов: диадинамотерапия (ДДТ), амплипульстерапия (СМТ), интерференцтерапия, чрезкожная электрическая нейростимуляция (ЧЭНС), электрическое поле УВЧ.
Магнитотерапия: Физиолечение при остеохондрозе включает в себя применение магнитотерапии, которая оказывает противоотёчное, противовоспалительное, спазмолитическое действие. Индукторы располагаются на пораженный отдел позвоночника и конечности.
Бальнеотерапия и Грязелечение: бальнеотерапия при остеохондрозе заключается в использовании минеральных вод (местные и общие ванны, бассейны, души) с целью лечения и реабилитации. Минеральные вещества во время процедуры проникают через кожу и действуют на рецепторы и нервные центры.
При лечении грязями воздействие на организм происходит под влиянием температуры и химического состава целебной грязи. Грязи применяют в виде аппликаций. Бальнеотерапия стимулирует обмен веществ, улучшает кровообращение и снимает воспаление и боль. Комбинированные методы физиотерапии: наиболее часто назначают комбинированные методы физиотерапии остеохондроза. Например, при сильных болях используют диадинамотерапию и электрофорез (диадинамофорез) с применением новокаина. Для одномоментного воздействия на биологические активные точки применяют метод иглорефлексо-лазеропунктуры. Действие его заключается в активации точек акупунктурными иглами и лазерным излучением. Грязелечение часто используют с электротерапией (электрофорез с грязевым раствором, индуктотермия с грязью, гальваногрязелечение).
Лечение суставов
Все заболевания суставов можно разделить на две основные группы – это поражения суставов, которые возникают из-за нарушений обменных процессов, и воспаления суставов. Разумеется, в каждом случае лечение суставов проходит по своей особой программе.
Лечение суставов, будь то артрит, артроз, ревматизм или другой недуг, обязательно должно быть комплексным, а главная задача, на решение которой направлено лечение – это устранение причины заболевания, и, следовательно, болезненных симптомов. Лечение современными методиками направлено на устранение или максимальное уменьшение боли, признаков локального или общего воспаления, восстановление пораженных суставов. Комплексное лечение обычно начинается с лекарственной терапии. Пациенту назначают обезболивающие и противовоспалительные средства, препараты, способствующие восстановлению суставного хряща, укреплению иммунной системы. Лечение суставов на этом этапе позволяет снять болевые симптомы. Нередко оно включает внутрисуставное введение лекарств, чтобы лечебное вещество в нужной концентрации попало непосредственно в полость больного сустава. Благодаря этому повышается эффективность медикаментозного лечения. Далее, когда основные симптомы острой стадии благополучно устранены, лечение продолжается с помощью комплекса физиотерапевтических процедур, упражнений лечебной физкультуры, массажа. В частности, лечение суставов физиотерапевтическими методами сегодня нашло очень широкое применение. Так, в ЕМНЦ применяют импульсные токи (ДДТ, СМТ), магнитотерапию, КВЧ-терапию, лазеротерапию, электрофорез с лекарственными веществами, ультразвук и ультрафонофорез. При стихании обострения подключаются бальнеотерапия (различные виды ванн) и грязелечение. Назначается лечебная физкультура и массаж.
Лечение боли в спине
Причин у этих болей множество. В первую очередь мучительная боль может появиться по причине грыжи (выпячивания) межпозвонкового диска, остеохондроза, патологии нервной системы. Чаще всего боли в спине появляются у тех людей, которые длительно находятся в одном и том же положении.
И все же самая частая причина — недостаток двигательной активности! Это уменьшает кровоток в связках, суставах и межпозвонковых дисках, из-за чего образующие их хрящи начинают разрушаться. Именно ослабление связочного аппарата и является причиной всех заболеваний позвоночника. При появлении боли нужно сразу же обращаться к врачу, который определит ее причину, поставит правильный диагноз и назначит лечение. Для того чтобы снизить риск появления болей в спине, надо больше двигаться, следить за весом и делать хотя бы минимальную гимнастику (достаточно 15 минут в день). Правильное питание также очень важно — ведь это один из ключей к хорошему здоровью и долголетию, а позвоночнику нужны белки для поддержания гибкости и кальций — для прочности. Кальций в больших количествах содержится в твердом сыре, печени, орехах, твороге, яйцах, а белок — в мясе и молочных продуктах. Кости и связки позвоночника нуждаются и в микроэлементах: фосфоре (его много в отрубях, горохе, рыбе), магнии и марганце (они содержатся в морской рыбе, луке, картошке), а также в жирных кислотах — их источником являются грецкие орехи, жирная морская рыба и оливковое масло.
При обострении болей в спине лечение начинается с лекарственных средств — обычно это обезболивающие препараты, мочегонные и лекарства, которые снимают судорожные спазмы мышц. Однако лекарств без побочных действий не бывает, они применяются только ограниченное время, и самое главное — не устраняют причину болей в спине и не предупреждают рецидив заболевания. В остром периоде применяют также такие методы лечения, как вытяжение, а также ношение воротников и корсетов, что позволяет разгрузить больной отдел позвоночника.
Помимо средств неотложной помощи — лекарственных препаратов, снимающих мышечные спазмы и боли, важнейшим средством лечения остеохондроза являются физиотерапия, которая помогает уменьшить боли в остром периоде заболевания, улучшить кровообращение в тканях, предупредить нарушения питания связок, мышц и суставов и предотвратить двигательные расстройства.
Современная физиотерапия — это раздел медицины, обладающий мощным арсеналом средств лечения, в нем выделяют два больших блока — лечебную физкультуру с массажем и электролечение. Лечебный массаж — это один из самых эффективных методов лечения остеохондроза и болей в спине, так как он улучшает кровообращение в глубоких тканях и ликвидирует мышечные блоки («зажимы»), которые являются основной причиной сильных болей.
Одним из самых эффективных методов электролечения считается лекарственный электрофорез — это средство адресной доставки лекарственных препаратов к больному органу, улучшающее кровоснабжение в тканях. Выраженным обезболивающим, спазмолитическим и трофическим действием обладают импульсные токи – ДДТ, СМТ. Также для лечения болей в спине используется лазер, магнитолазер. Этот метод позволяет быстро снять отек, сопутствующий воспалению, и соответственно, боль, возникающую в отечных и сдавленных тканях. Магнитотерапия применяется в виде постоянного или переменного магнитных полей, она также способна быстро купировать отек и болевой синдром. Эффективны токи Д’арсонваля — это «озонированные» токи, применяемые для снятия болезненных мышечных спазмов, ультразвуковые колебания высокой частоты, которые устраняют воспаление и помогают рассасываться рубцам, повышая эластичность тканей. Особая роль в физиотерапии принадлежит лечебной физкультуре. Ее важность часто недооценивают, а ведь без полноценного мышечного корсета невозможно излечение от болей в спине и профилактика рецидивов остеохондроза. Особое значение лечебная физкультура приобретает при травмах и в послеоперационном периоде. Её использование поможет предупредить возобновление болей в спине, которые возникают из-за так называемых «двигательных стереотипов». Например, у офисного работника, который проводит весь рабочий день, сидя за компьютером, или у продавца, основная нагрузка у которого приходится на ноги. Очень эффективным способом борьбы с «двигательными автоматизмами» может стать и обычная оздоровительная гимнастика,йога, пилатес и другие виды упражнений.
Лечение боли в шее
Боль может быть вызвана различными причинами, начиная от спазма мышц и заканчивая грыжами межпозвонковых дисков в шейном отделе позвоночника. Если боль в шее появилась однажды (в связи с резким поворотом головы, неудобной позой во время сна), то, скорее всего, она, пройдет сама собой через несколько дней. Чтобы уменьшить болевые ощущения, вам нужно лишь снизить статическую нагрузку на мышцы шеи (не держать голову наклоненной в течение длительного промежутка времени), не увлекаться чрезмерными физическими нагрузками, не делать резких движений шеей.
Если же боль в шее носит постоянный или часто повторяющийся характер, сопровождается головной болью, онемением верхних конечностей, необходимо пройти полноценное обследование.
Физиотерапия боли в шее направлена на купирование болевого синдрома, улучшение кровообращения и микроциркуляции в пораженном сегменте, оказание противовоспалительного и противоотечного действия, устранение метаболических и дистрофических нарушений, уменьшение двигательных расстройств. Физические факторы используются на этапах стационарного лечения и амбулаторно, после выписки больного из стационара, а также в ранней послеоперационной реабилитации. В остром периоде: через 4-5 дней (по мере стихания остроты процесса) назначаются – лазеротерапия, импульсные токи (СМТ, ДДТ, интерференционные токи), магнитотерапия, УФО сегментарной зоны, дарсонвализация шейно – воротниковой зоны позвоночника и затылочной области головы, электрофорез веществ местноанестизирующего, ганглиоблокирующего действия на зоны болей
В подостром периоде:применяют ультрафонофорез с лекарственными веществами, магнитотерапию, электрофорез лекарственных препаратов, электромагнитные поля СВЧ (СМВ, ДМВ), лазерную терапию.
В стадии ремиссии: подключают теплолечение, в том числе озокерит и грязелечение на шейно-воротниковую зону, бальнеолечение (йодобромные, скипидарные ванны, ванны с лавром, бишофитные), подводный душ–массаж, массаж лечебный.
Лечение боли в пояснице
Ощущение боли внизу спины появляется из-за дисбаланса мышечно-связочного аппарата. При этом происходит микротравматизация мягких тканей, вследствие чего в избытке высвобождаются химические раздражители (медиаторы боли). Они обусловливают мышечный спазм и развитие боли в спине. Происхождение люмбалгии связано в основном с остеохондрозом, который локализован в области поясницы. Люмбалгию характеризует ноющая боль внизу спины с умеренно или Травматические факторы люмбалгии: физическое переутомление систематическое или чрезмерное физическое усилие; резкие движения; постоянная работа в «нефизиологической» или длительное пребывание в неудобной позе; ушиб поясницы, переохлаждение, простуда и др. Программа лечения боли в пояснице включает следующие основные моменты: 1)Постельный режим в течение восьми — десяти дней. Постель при этом должна быть ровной и твердой. «Отдых» на такой поверхности позволяет мышцам спины расслабиться. 2)Медикаментозное лечение люмбаго предполагает прием успокаивающих и обезболивающих препаратов и использование новокаиновых блокад (при сильной нарастающей боли). Из методов физиотерапии можно использовать электрофорез анальгетиков, импульсные токи, УФО сегментарных зон. В острый период пациенту могут назначить нестероидные противовоспалительные средства в виде таблеток, инъекций, свечей или мазей, которые снимают мышечный спазм. Разогревающие крема можно использовать только в период реабилитации (на третий день обострения). В остром периоде они могут спровоцировать отек и усилить боль. 3)После устранения острой боли лечение люмбаго продолжают с помощью ЛФК, массажа и мануальной терапии. Основная задача на данном этапе – укрепить мышечный корсет и уменьшить сжатие нервных корешков. Специальные упражнения при люмбаго способствуют нормализации обмена веществ, улучшают кровообращение и питание межпозвоночных дисков, позволяют снять мышечное напряжение, увеличить межпозвоночное пространство и разгрузить позвоночник. Дополнительно на этапе ремиссии назначают иглорефлексотерапию, гидромассаж, минеральные ванны, грязелечение и другие физиопроцедуры (см. Лечение болей в спине). Благодаря этому улучшается кровообращение, обеспечивается противовоспалительный и рассасывающий эффект.
Лечение бронхиальной астмы
Физиотерапию применяют как для купирования приступов бронхиальной астмы, так и в межприступном периоде, а также для ее профилактики при предастме. Для купирования приступов бронхиальной астмы применяют ингаляции бронхолитических и противовоспалительных (ингаляционные стероидные гормоны) средств как через ингаляторы-небулайзеры, так и индивидуальные аэрозольные баллончики. После купирования приступа и в межприступном периоде необходимо проводить ингаляции лекарственных средств, разжижающих мокроту, с целью более свободного ее удаления. С целью стимуляции нарушенной глюкокортикоидной функции надпочечников, а также воздействия на воспалительный процесс и измененную реактивность бронхов назначают электромагнитотерапию. В зависимости от особенностей течения бронхиальной астмы и сопутствующих заболеваний воздействия могут ограничиваться только областью надпочечников или же включать и область легких. Применяют индуктотермию с легким ощущением тепла на область надпочечников. Назначают электромагнитные волны (ДМВ), электрическое поле УВЧ, магнитотерапию на область нижних и средних отделов легких с охватом проекции надпочечников. В тех случаях, когда явления бронхоспазма выражены нерезко, но имеются плевральные наслоения, показано применение ультразвука. При выраженном бронхоспазме, когда одного воздействия ультразвука недостаточно, проводят фонофорез гидрокортизона на область грудной клетки. Больным бронхиальной астмой с нервно-психическим вариантом преимущественно легкого течения показано применение электросна. Для подавления аллергической реактивности и улучшения функционального состояния нервной системы больным в качестве вспомогательных средств назначают электрофорез кальция, магния или брома, ультрафиолетовое эритемное облучение передней и задней поверхности грудной клетки. Больным бронхиальной астмой при отсутствии активного воспалительного процесса показано лечение «сухими» углекислыми ваннами. Больным в фазе затухающего обострения и ремиссии бронхиальной астмы с успехом назначают лечебную гимнастику с акцентом на дыхательные индивидуально подобранные упражнения, занятия в бассейне (температура воды 37-38°С), а также различные виды лечебного массажа. После стихания обострения больным с нетяжелым течением заболевания показано лечение в галокамере (спелеокамере).
Лечение хронического бронхита
Методом выбора при лечении болезней органов дыхания и хронического бронхита, в частности, является ингаляционная терапия. При помощи ингаляторов вводятся лекарственные препараты – антибактериальные препараты, бронхолитики, муколитики, отхаркивающие травы и др.. Одновременно с медикаментозной терапией назначаются физиотерапевтические процедуры (УФО грудной клетки, ультразвук, индуктотермия, УВЧ, магнитотерапия, магнитолазеротерапия и др.), массаж грудной клетки, дыхательная гимнастика.
Из физиотерапевтических процедур также назначается бальнеолечение (лечебные ванны и души). Эффективны углекислые (водные и «сухие») ванны. Нормобарическая гипокситерапия (лечение «горным воздухом») — позволяет не только существенно уменьшить частоту и выраженность приступов одышки за счет перестройки гемодинамики и газообмена, а также снижения чувствительности рецепторов бронхов и облегчения эвакуации мокроты, но и снизить суммарную дозу бронхолитиков. Кроме того, доказано, что после прохождения курса гипокситерапии снижается восприимчивость больных к респираторным вирусным инфекциям, что является немаловажным условием продления ремиссии заболевания. Спелеотерапия или галотерапия (лечение природным или искусственно созданным микроклиматом соляных пещер и шахт). Лечение в природных соляных, а также в искусственно созданных спелеоклиматических кабинетах (галотерапия) позволяет стимулировать мукоцилиарный транспорт, стимулирует систему местного бронхолегочного иммунитета, обеспечивает бактерицидный, противовоспалительный, муколитическии, бронхоспазмолитический эффекты. Этот вид терапии показан больным с легкой и средней степенью тяжести течения заболевания. Иглорефлексотерапия назначается при наличии бронхоспастического синдрома. Наиболее общим принципом применения рефлексотерапии следует признать сочетание в одном назначении воздействия на точки общего, центрального и сегментарного действия. Аэрофитотерапия (ароматерапия) — лечение путем насыщения воздуха парами эфирных масел. Способствует снижению восприимчивости больных к ОРВИ, улучшает психоэмоциональное состояние больных.
Физиотерапия после переломов
Физиотерапия после перелома играет решающую роль как в предупреждении осложнений после перелома, так и в полном и скором функциональном восстановлении. Важную роль в излечении больного играет правильно проводимая реабилитация физиотерапевтическими средствами. Ее следует проводить одновременно с хирургическими и ортопедическими мероприятиями и осуществлять до полного излечения. Начинать физиотерапию следует уже на 2–5 день после травмы. В первый период (первые 10 дней после травмы) после репозиции и иммобилизации в клинической картине преобладают боли, отек и спазм мышц. Для обезболивания, ликвидации отека, рассасывания кровоизлияний и ускорения регенерации кости применяют следующие методы физиотерапии. 1.Интерференционные токи. Они действует болеутоляюще, ускоряют рассасывание отека и гематом и быстро регулируют нарушенные трофические процессы 2.Ультрафиолетовые эритемные облучения в сегментарной зоне или на симметричной непораженной конечности. 3.Электрофорез брома в виде гальванического воротника или трусов по Щербаку – рекомендуется для больных с резко выраженным болевым синдромом и повышенной раздражительностью.
Облучение лампой соллюкс или Минина, всего 5–6 сеансов (если невозможно применить указанные выше методы). 5.Лечебная гимнастика: ее начинают на 3-й день после травмы в виде упражнений для симметричной непораженной конечности и небольших подвижных суставов, расположенных ниже перелома; Второй период охватывает в среднем время от 10-го до 30-45-го дня после травмы, т.е. образования соединительнотканной и первичной костной мозоли. Цель физиотерапии – стимулировать ее образование и предупредить функциональные нарушения (тугоподвижность суставов, атрофию мышц и др.). Применяются следующие методы. 1.Интерференционные токи постоянной частоты.
Электрическое поле УВЧ – электроды располагаются поперечно в области перелома. 3.Общие (субэритемные дозы) или местные (эритемные дозы) ультрафиолетовые облучения, а в летние месяцы – воздушные и солнечные ванны. 4.Лечебный массаж (сначала симметрично здоровой конечности, а затем пораженной, выше и ниже места перелома) и лечебная физкультура. Третий период охватывает в среднем время от 30-го дня до 2,5 месяца после травмы, когда происходит окончательное образование костной мозоли. Главная цель физиотерапии – улучшить трофику тканей и предупредить появление осложнений (мышечной атрофии, тугоподвижности суставов, контрактур и др.). Этому помогают интерференционные токи, электрофорез 5%-ного раствора кальция хлорида на пораженной конечности или в виде гальванического воротника, ультрафиолетовое облучение, электростимуляция, грязевые аппликации, массаж, лечебная физкультура. Лучшее действие оказывает подводная гимнастика; упражнения (активные и пассивные движения пораженной конечностью) проводятся осторожно, без причинения боли, при постепенно нарастающей дозировке. Проводится и гигиеническая гимнастика, которая направлена на устранение последствий травмы, как, например, атрофии мышц, контрактур и пр. Применяются активные движения с нагрузкой, трудотерапия, игры и др.
Физиотерапевтическое лечение
Физиотерапия (от греч. physis – природа и терапия), раздел медицины, изучающий лечебные свойства физических факторов и разрабатывающий методы их применения с лечебно-профилактической целью. В современной физиотерапии применяют магнитные, электрические и электромагнитные поля низких, высоких, ультравысоких и сверхвысоких частот, искусственные световые излучения (от инфракрасного до ультрафиолетового и монохроматического когерентного), механические колебания (от инфразвуковых до ультразвуковых) и др. Физические факторы воздействовали на человека на протяжении всей его эволюции, поэтому физиотерапевтические процедуры оказывают на организм большее физиологическое влияние, чем многие лекарственные средства. Физиотерапевтическое лечение может применяться как самостоятельно, так и в комплексе с лекарственной терапией, мануальной терапией, массажем, лечебной физкультурой. Многообразие факторов и методик, применяемых в физиотерапии, определяет возможности индивидуального воздействия на организм и направленного влияния на патологический процесс без отрицательного побочного эффекта. Применение физиотерапии возможно практически во всех областях медицины: отоларингологии, гастроэнтерологии, гинекологии, урологии, пульмонологии, ортопедии и травматологии, неврологии, хирургии, кардиологии и других. В ЕМНЦ имеется достаточно широкий спектр физиотерапевтического лечения, а именно грязелечение, водолечение (различные минеральные и ароматические ванны, подводный душ-массаж), магнитотерапия, лазеротерапия, различные виды токов (гальванический, импульсные, высокой частоты), электромагнитные волны УВЧ, СВЧ, КВЧ, ингаляции лекарственных трав, галотерапия, аппарат вибротракции, кабинет лечебной физкультуры, штат квалифицированных массажистов. Также в отделении физических методов лечения проводятся лечебные методики иглорефлексотерапии, электростимуляции при различных неврологических заболеваниях. Всё физиотерапевтическое лечение назначается врачом-физиотерапевтом отделения с учётом заболевания и общего состояния пациента.
Реабилитация
Медицинская реабилитация — это комплекс лечебных и профилактических мероприятий, который направлен на максимально возможное восстановление утраченных способностей пациента после различных заболеваний. Реабилитация также направлена на восстановление мышечной силы пациента, а также предупреждение повторного заболевания или возникновения осложнений. Сегодня медицинская реабилитация – это не просто назначение каких-либо упражнений после выписки из больницы или курс физиотерапии в конце стационарного периода. Реабилитация – это комплекс мероприятий, которые включают в себя участие врачей разных сфер – физиотерапевтов, массажистов, психологов, логопедов и других. В итоге, именно комплексная реабилитация позволяет пациенту выздороветь полностью, а не частично. Успех лечения зависит как от правильно установленного диагноза, так и от оптимально подобранного и проведенного лечения, а также правильной и своевременной реабилитации пациента. Реабилитация имеет одну единственную цель – по возможности максимально полное восстановление утраченных функций у пациента, исходя из имеющихся последствий травмы или заболевания, и проведенного лечения. В зависимости от области применения, реабилитация может быть: Ортопедическая– она проводится после травм и операций по поводу заболеваний костно-мышечной системы, переломах, пороках развития позвоночника и нарушениях осанки. Неврологическая и нейрохирургическая – это один из серьезных видов реабилитации, так как в ее проведении участвует самое большое число специалистов – неврологи, физиотерапевты, массажисты, психологи и психиатры, логопеды, трудотерапевты и др. Эта реабилитация требуется после травм и операций на нервной системе (головном, спинном мозге), при заболеваниях периферической нервной системы (нервных пучках), инсультах, парезах и параличах. Кардиологическая реабилитация – реабилитация после острого инфаркта, при заболеваниях сердца и сосудов. Целью реабилитации является быстрая регенерация мышц при их атрофиях, связанных с длительной гиподинамией, с целью восстановления силы и тонуса конечности, восстановление полного объема движений в суставах после иммобилизации (после переломов), ускорения регенерации ткани хрящей, улучшение трофики тканей органов и костей, увеличение подвижности при спайках в брюшной полости после полостных операций, повышение общего тонуса пациента и улучшения психоэмоционального состояния, снятие болей и отеков после травм суставов, восстановление физической активности после инсультов, парезов и параличей, а также в послеоперационном периоде у пациентов после операций связанных с заболеваниями и травмами опорно-двигательного аппарата (после травм, переломов, ушибов и растяжений). Стоит отметить, что сам процесс реабилитации основан на стимуляции собственных возможностей организма пациента под внешним воздействием. Физические упражнения, современная аппаратура помогают стимулировать местный и общий иммунитет, улучшать процессы репарации тканей, восстанавливать крово — и лимфообращение.
К методам медицинской реабилитации относятся следующие методы: лечебная гимнастика, массаж, кинезитерапия, физиотерапевтическое лечение, мануальная терапия, электромиостимуляция (она заключается в улучшении проведения нервных импульсов к скелетным мышцам), психологическая помощь, логопедическая помощь. Стоит отметить, что одним из ключевых моментов в любой реабилитации являются физиотерапевтические методы, которые направлены на восстановление утраченных функций и стимулирование движений у пациента, ускорение репаративных процессов в тканях и органах, особенно в опорно-двигательном аппарате, нервной системе и системе кровообращения. Одним из преимуществ физиотерапевтических методов является то, что при этом не используются медикаменты, а, значит, и нет риска аллергических реакций и побочных эффектов, не развивается лекарственная зависимость, и используемые методы лечебного воздействия, как правило, не инвазивны. Правильно подобранный комплекс реабилитационной программы поможет пациенту максимально быстро восстановиться после перенесенной болезни, травмы или операции, вернет ему ощущение свободы движений и возможность общения с окружающими людьми без каких-либо ограничений.
Иглоукалывание при остеохондрозе. Клиника Синай у метро Добрынинская в Москве
Описание
Остеохондроз является серьезным заболеванием, лечение которого нельзя откладывать. Учитывая осложнения и степень развития остеохондроза, подбирают вид оздоровления. Лечение любой болезни может происходить не только классическими методами, но и нетрадиционными. Сюда относят иглорефлексотерапию.
Иглотерапия при остеохондрозе шейного, грудного или поясничного отдела одобрена многими специалистами и имеет большое количество положительных отзывов от пациентов. Главной задачей акупунктуры является расслабление мышц и укрепление здоровья.
Суть такой методики – раздражение иглами специальных точек на теле человека. Каждый внутренний орган имеет свою проекцию. Воздействие игл способствует контролю над работой всего организма. Иглотерапия имеет некоторые плюсы:
-
Отсутствует аллергическая реакция.
-
Процедура может проводиться почти в любом возрасте.
-
Человек отмечает улучшение состояния сразу после первого сеанса.
Давайте рассмотрим более подробно, что же происходит в организме, когда иглы воздействуют на активные точки:
-
Вырабатываются эндогенные опиаты (эндорфин, энкефалин). При попадании в кровь они оказывают воздействие на болевой очаг, вызывая появление анальгезирующего эффекта. Небольшое количество выделяемого серотонина способно повысить настроение. Это играет важную роль, если человека долго испытывал боль.
-
Лечение остеохондроза иглотерапией способствует нормализации кровообращения. Кроме этого, снижается отечность спинномозговых нервов, улучшаются регенеративные свойства хрящевых тканей.
-
Иглорефлексотерапия вызывает седативный эффект, в результате чего повышается эффективность медикаментозных средств, которые показаны пациенту для лечения заболевания. Уменьшается спазм паравертебральных мышц, усиливающих болезненные ощущения.
Почему развивается остеохондроз
Полный список причин, по которым возникает это заболевание, весьма большой. Он состоит из отдельных факторов или их совокупности, в результате чего смещаются межпозвоночные диски. Чаще всего развитие остеохондроза происходит по следующим причинам:
-
Наследственный фактор. При наличии у матери или отца остеохондроза повышается риск развития болезни у их ребенка.
-
Тяжелые физические нагрузки, превышение допустимых санитарных норм для рабочих.
-
Длительное и регулярное пребывание в одном положении. Диагностируют остеохондроз у людей с сидячей работой.
-
Болезни спины, из-за которых искривляется позвоночник.
-
Наличие авитаминоза и гиповитаминоза.
-
Травмирование спины.
-
Инфекционное заболевание.
-
Врожденный дефект позвоночника, в результате чего быстро стираются межпозвоночные диски.
-
При естественном старении организма.
-
Ожирение.
-
Постоянное нахождение в стрессовом состоянии.
-
Частое переохлаждение организма.
Как распознать остеохондроз
Для своевременного обращения к специалисту нашей клиники необходимо знать симптомы, по которым можно распознать остеохондроз. На ранней стадии медикаменты в комплексе с иглотерапией окажут максимально положительный эффект.
Признаки остеохондроза шейного отдела. В шейном отделе позвонки расположены в непосредственной близости друг с другом. При этом мышечный каркас развит недостаточно. При шейном остеохондрозе смещаются позвонки, защемляются нервные окончания, сосуды, у человека появляется боль. Также, к симптомам относят:
-
Головная боль.
-
Головокружение.
-
Простреливающие боли, которые могут передаваться на пальцы рук.
-
Болезненность в руках, в груди, в сердце. Можно спутать со стенокардией.
-
Онемение и покалывание в руках и языке.
Признаки остеохондроза грудного отдела. В грудном отделе позвоночника остеохондроз развивается реже, чем в шейном. Главной причиной развития является сколиоз. Диагностирование такого вида заболевания затрудняется из-за локализации болезненных ощущений:
-
Боль в груди. Боль усиливается при движении или наклонах.
-
Боль в сердце, печени, желудке.
-
Онемение и покалывания в область груди.
Признаки остеохондроза поясничного отдела. Это наиболее распространенная форма заболевания. Среди симптомов выделяют:
-
Боль в области поясницы.
-
Боль в ногах.
-
Онемение и покалывания в половых органах, в ногах
-
Ограничивается подвижность.
-
Нарушается половая функция.
Какие плюсы у иглотерапии при остеохондрозе
1. Процедура показана даже при обострении заболевания, в результате чего быстро купируется боль.
2. Исчезает отечность спинномозговых нервов.
3. Нормализуется сон.
4. Укрепляется иммунная система.
5. Расслабление и отдых мышечных тканей.
6. Устранение спазмов, головной боли.
7. Замедление прогрессирования болезни.
8. Восстановление двигательной активности.
9. Стабилизация концентрации гормонов в крови.
10. Активизация восстановительных процессов в хрящевых тканях.
Противопоказания к проведению иглорефлексотерапии при остеохондрозе
Иглотерапия при остеохондрозе – это не универсальный метод лечения, так как воздействие на гормональную и сосудистую систему может спровоцировать ряд негативных последствий для других органов. Тем более, при наличии какой-либо патологии. Поэтому есть список противопоказаний к иглорефлексотерапии при остеохондрозе:
-
Инфекционное заболевание. Хронический очаг инфекции есть почти у каждого человека, но не у всех начинается их обострение. Проведение иглоукалывания может вызвать пробуждение спящей болезни, когда начнет проявляться сразу острая ее стадия.
-
Беременность. При незначительном отклонении от необходимой точки повышается риск начала преждевременных родов.
-
Опухоль. Иглоукалывание способно спровоцировать увеличение скорости ненормального деления клеток.
-
Возрастной показатель. К проведению иглотерапии при остеохондрозе не допускаются дети младше трех лет и люди, возраст которых превышает 75 лет.
-
Болезни крови, кожи. Если у пациента нарушена свертываемость крови или на коже присутствует гнойное образование, использовать иглы запрещено.
Побочная реакция
Иглорефлексотерапия при остеохондрозе — это весьма безопасный метод, но иглы воздействуют на нервную систему, поэтому может возникнуть нехарактерная реакция. Существует ряд побочных эффектов, появление которых связано с непрофессиональными действиями врача:
-
Сильные болезненные ощущения при введении иглы.
-
Образовывается гематома в том месте, где введена игла.
-
Проникновение инфекции, если рефлексотерапевт использует необработанные иглы.
Как подготовиться к процедуре
Иглотерапия при остеохондрозе будет эффективной, если ее проводит профессиональный и опытный врач, и если пациент правильно подготавливается к процедуре. Иглоукалывание не проводится после тренировки и физической нагрузки, плотного обеда, курса в/в уколов.
Перед иглотерапией употребляется легкая пища в небольшом количестве минимально за полчаса. Пациента укладывают в удобное положение, чтобы получить максимальный эффект. На протяжении всего курса иглотерапии нельзя употреблять спиртное, пряную и острую пищу, заниматься сексом. Перед первой процедурой иглоукалывания пациент должен уведомить лечащего врача о том, какие медикаменты он принимает.
Какие правила соблюдаются врачом при иглоукалывании
Акупунктура является очень ценным методом лечения, особенно функциональных расстройств. Эту процедуру в медицинском центре Синай проводят врачи с очень большим опытом. Пациенту необходимо помнить, что обратившись к неквалифицированному врачу, иглотерапия при остеохондрозе может быть не только бесполезной, но и опасной.
Кроме этого, в такой ситуации повышен риск проникновения инфекции и развития воспалительного процесса, если не используются одноразовые иглы или одни и те же иглы используются для лечения сразу двух и более пациентов.
Для максимально эффективного лечения остеохондроза иглоукалыванием врачом соблюдаются следующие важные правила:
1. Правильно поставить диагноз. Это происходит с помощью современных методов обследования. К примеру, сдача анализа крови, ультразвуковое исследование, магнитно-резонансная томография, традиционная китайская диагностика.
2. Точно знать анатомию и расположение всех акупунктурных точек, для опытного и квалифицированного специалиста это не является проблемой. Большинство точек непосредственно соединены с определенными анатомическими ориентирами. То есть с теми местами, где выходят нервы, сосуды, определенные участки мышц, сухожилий. Также это делается при помощи специального прибора.
3. Умение сочетать акупунктурные точки. При беспорядочном воздействии на точки не произойдет улучшения состояния и излечения от заболевания. При каждом сеансе учитываются определенные законы и правила акупунктуры. Вот поэтому лечение остеохондроза иглоукалыванием должен проводить врач после длительного и полноценного обучения.
Какие еще заболевания можно вылечить иглоукалыванием
Процедура широко популярна не только при лечении остеохондроза, но и других заболеваний. К примеру:
-
Болезни нервной системы. С помощью игл происходит снятие мышечного тонуса, улучшение питания связок, сухожилий, ускорение проведения нервных импульсов по волокнам.
-
Другие болезни опорно-двигательного аппарата. Процедура показана, как часть комплексного лечения, чтобы облегчить боль.
-
При бессоннице, нарушенном сне.
-
При ожирении и нарушенном обмене веществ.
-
При эндокринных заболеваниях и гормональных нарушениях.
-
При заболеваниях печени и желудочно-кишечного тракта.
Как проходит сеанс иглотерапии
Процедура проводится в отдельном кабинете. Важная роль отведена тишине и комфортной температуре воздуха в помещении. Пациента укладывают в удобное положение, просят расслабиться.
Во время первого сеанса, в большинстве случаев, врач воздействует на точки общего действия. На дальнейших сеансах иглы вводят в локальные точки. Пациент постоянно контактирует со специалистом, уведомляет обо всех ощущениях.
Среднее количество сеансов – 10. При более тяжелом случае количество процедур увеличивается, при этом увеличивается и промежуток между ними.
Врач использует тонкие одноразовые стерильные металлические иглы, у которых закруглены концы. В результате этого, ткани не прокалываются, а раздвигаются. Длительность одной процедуры около 60 минут.
Точка в диаметре всего 1-2 миллиметра, попадание точно в точку практически безболезненно. При работе иглой врач вызывает предусмотренные ощущения, которые могут быть болезненными и неприятными. Однако при появлении сильной боли, необходимо сразу уведомить об этом врача. Такое может случиться при задевании иглой нерва или сухожилия. Также, во время сеанса иглотерапии при остеохондрозе есть вероятность появления сонливости, жжения, зуда в том месте, где вводится игла, покалывания и онемения. Когда сеанс окончен, такие ощущения исчезают.
Остеохондроз лечение | Лечение остеохондроза Харьков
Остеохондроз позвоночника: лечение и группа риска
Остеохондроз – хроническое заболевание, которое поражает ткани позвоночника и приводит к постепенному разрушению межпозвоночных дисков, связочного аппарата, тел позвонков, суставов. При его развитии нарушается кровообращение, обменные процессы в позвоночнике, межпозвонковые диски сужаются, теряют эластичность и подвижность. Чаще всего проявляется у людей старше 35 лет, хотя в последнее время участились случаи обращения к врачу пациентов подросткового возраста. Это связано с резким ограничением физической активности людей.
Лечение остеохондроза: Харьков доверяет профессионалам Fortis
Развитие осложнений поможет предотвратить своевременное лечение остеохондроза. Харьков за квалифицированной помощью обращается в медицинские оздоровительные центры. Пациентов центра Фортис ожидает ряд преимуществ:
- Команда высококвалифицированных врачей, профессиональных реабилитологов, тренеров с опытом работы, имеющих соответствующие международные сертификаты.
- Комплексный подход. Для лечения используется кинезитерапия, лечебно-диагностические тренажеры David, кроссоверы, профилактор Евминова, физиопроцедуры. Закрепить полученный результат лечения помогут оздоровительные групповые занятия: йога, пилатес, ЛФК при остеохондрозе. Эти оздоровительные направления способствуют устранению основных причин болезни, скорому восстановлению
- Инновационный подход. Мы постоянно развиваемся, совершенствуем оборудование, вводим в практику современные методики, новые программы.
Лечение остеохондроза в Харькове безоперационным способом – важный аспект приоритетного направления работы МОЦ Фортис.
Остеохондроз: причины развития болезни
Остеохондроз – очень распространенное заболевание. Встречается как у людей старшего возраста, так и у подростков, хорошо физически натренированных и малоактивных людей.
Его развитию могут способствовать:
- механические травмы;
- чрезмерная нагрузка во время тренировок;
- наследственная предрасположенность;
- переизбыток веса;
- искривление осанки;
- плоскостопие;
- малоподвижный образ жизни;
- гормональные нарушения.
Остеохондроз: симптомы и лечение
Неприятные болевые ощущения, возникающие с некоторой периодичностью, которые усиливаются при движении, кашле, чихании, ходьбе и ограничении подвижности, являются первыми признаками того, что развивается остеохондроз позвоночника. Симптомы и особенности клинической картины зависят от локализации процесса (шейный, грудной или поясничный отделы позвоночника) и осложнений.
Заболевание межпозвонковых дисков шейного отдела приводит к изменению кровообращения головного и спинного мозга, появлению грыж. Основные проявления данной формы болезни:
- боль в шее;
- головокружение, головные боли;
- онемение рук;
- ухудшения зрения, слуха.
При локализации заболевания в грудном отделе осложнения проявляются:
- болью в груди, межлопаточном пространстве;
- болевыми ощущениями и чувством сжатия при дыхании
Первыми симптомами его проявления в поясничном отделе являются неприятные ощущения при наклонах. На поздних стадиях появляются:
- боль в пояснице;
- онемение нижних конечностей;
- нарушение функций органов таза.
Курс лечения и ЛФК при остеохондрозе
Лечение остеохондроза в Харькове требует системного подхода. На начальном этапе необходимо устранить или уменьшить боль. Этого можно достичь, используя массаж, медикаментозную, мануальную терапии, нося корсет. К сожалению, лекарственными препаратами невозможно достичь полного выздоровления. Они служат для уменьшения боли, отека, мышечного спазма, которые возникают в ответ на боль.
А в дальнейшем для профилактики возникновения рецидивов пациенту показаны регулярные занятия ЛФК. При остеохондрозе терапия включает специальные упражнения, которые укрепляют мышцы спины, способствуют формированию мышечного корсета. Регулярные занятия ЛФК при остеохондрозе позволяют улучшить обмен веществ и циркуляцию кровообращения тканей.
В нашем центре проводится лечение остеохондроза с использованием самых современных методов, в том числе инновационных тренажеров David, кинезиотерапии, профилактора Евминова и др.
Прямо сейчас вы можете оставить онлайн-заявку для записи на приём или позвонить нам для уточнения деталей по телефону. На сайте вы можете ознакомиться с перечнем предоставляемых услуг и ценами на них
Современные методы лечения шейного остеохондроза
Современный малоподвижный образ жизни становится причиной того, что такое распространенное заболевание, как шейный остеохондроз, активно омолаживается. На него все чаще жалуются «айтишники», водители и прочие представители «сидячих» профессий. По словам врачей, на шейный остеохондроз жалуются даже 17-летние подростки. Как правило, это те, кто активно пользуется смартфоном.
Дело в том, что в зависимости от наклона гаджета позвоночник человека испытывает нагрузку от 12 до 27 кг.Чем больше времени человек находится в таком положении, тем быстрее изнашиваются межпозвонковые диски, появляются боли в шее и спине, а затем и остеохондроз. Врачам настоятельно рекомендуется начать лечение немедленно при появлении первых симптомов, иначе последствия пренебрежительного отношения к своему здоровью могут быть необратимыми.
Что это за заболевание — шейный остеохондроз?
Среди всех отделов позвоночника самым подвижным является шейный. У него семь позвонков, которые соединены эластичными межпозвоночными дисками.Каждый диск имеет фиброзное кольцо с пульпозным ядром внутри.
Нарушение обмена веществ в нем может свидетельствовать о появлении остеохондроза, при котором межпозвонковый диск теряет прочность и эластичность. Позже под воздействием закачек фиброзное кольцо высовывается, на нем появляются трещины.
В шейном отделе есть множество нервных каналов и кровеносных сосудов, снабжающих мозг, а позвонки тесно прилегают друг к другу. Таким образом, даже умеренная деформация одного из позвонков приводит к сдавливанию нервных структур и сосудов.
Какие симптомы шейного остеохондроза и чем они опасны?
Первые признаки заболевания проявляются в виде ощущения напряжения и покалывания в мышцах шеи, болевых ощущений, которые могут отдавать в затылок, лопатки, руки. Когда из-за остеохондроза нарушается мозговое кровообращение, появляются мигрени, вегетососудистые заболевания, гипертония. Также болезнь плохо влияет на сердечно-сосудистую и дыхательную системы, ухудшается общая координация, слух и зрение.
Если вовремя не начать лечение, шейный остеохондроз может вызвать протрузию межпозвонков, грыжу и синдром позвоночной артерии.
Диагностика остеохондроза шейки матки
Диагностика и лечение остеохондроза шейного отдела позвоночника проводят узкоспециализированные специалисты — ортопеды-травматологи и неврологи, специализирующиеся в области вертебрологии. В первую очередь врач определяет выраженность симптомов заболевания.Также определяются возможные причины возникновения — вредные условия труда, повадки пациента, наличие травм.
При необходимости пациенту рекомендуется дополнительное обследование:
Рентгенография показывает степень нестабильности тел позвонков шейного отдела.
МРТ выявляет образование протрузий, грыжи межпозвонковых дисков и состояние мягких тканей.
УЗИ головы и сосудов шейки матки (допплерография) рекомендуется при нарушениях мозгового кровообращения, мигрени.Это обследование позволяет определить состояние позвоночных артерий, вен, а также наличие патологической извитости и петель сосудов. Также УЗИ дает возможность увидеть нарушения проходимости сосудов. Все эти обследования в комплексе позволяют увидеть общую картину состояния шейного отдела позвоночника, чтобы правильно поставить диагноз и назначить наиболее эффективное лечение и дальнейшую реабилитацию для закрепления длительного результата.
Особенности лечения шейного остеохондроза
Лечение направлено на улучшение кровоснабжения головного мозга и тканей, окружающих шейный отдел позвоночника, увеличение подвижности заблокированных сегментов шейного отдела позвоночника, уменьшение болевого синдрома и миотонического синдрома.
Для достижения поставленных целей используются различные методы:
Массаж в сочетании с легкой ортопедической коррекцией для улучшения кровотока в шейном отделе позвоночника.
Метод короткого рычага для коррекции позвоночника.Этот нетравматичный метод эффективно устраняет функциональные блоки и восстанавливает подвижность сегментов.
Ударно-волновая терапия для улучшения обменных процессов, обновления клеток и участков пораженных тканей, устранения мышечных спазмов.
Карбокситерапия (лечебное действие углекислого газа на ткани позвоночника и суставов).
Физиотерапевтические методы лечения (электротерапия и магнитотерапия).
Медикаментозное лечение (блокады, мультизональные и другие инъекции) в сочетании с вышеуказанными методами.Лекарства используются только в отдельных случаях, для снятия острого состояния при миотоническом (отек мягких тканей) и болевом синдроме.
ЛФК при шейном остеохондрозе
В лечении заболеваний все большую популярность приобретает лечебная физкультура. Применяется не только в состоянии ремиссии, но и как профилактика шейного остеохондроза. Физические упражнения улучшают кровообращение, укрепляют мышечный корсет, устраняют ограничения подвижности позвонков, увеличивают объем движений, восстанавливают нервно-мышечные связи.
Эффективных результатов помогает добиться терапия по финско-немецкой методике Давида, которая проводится в Институте вертебрологии и реабилитации. В ходе комплексного компьютерного тестирования определяется уязвимость шейного отдела позвоночника, асимметрия в шейном отделе, преобладание или отсутствие развития мышечной системы. На основе этих показателей рассчитывается возможная нагрузка и разрабатывается индивидуальная программа тренировок на инновационных медицинских тренажерах.Для лечения и закрепления результата нужно проходить курс из 24 занятий два раза в год. Результаты тренировок на тренажерах обычно видны после 5-6 занятий.
Самолечение — это не вариант
Признаки шейного остеохондроза часто игнорируются или занимаются самолечением. Между тем это может привести к серьезным осложнениям. Особенно рискуют люди при самолечении или применении травматических мануальных приемов и физических манипуляций, которые не просто не лечатся, а могут еще больше усугубить болезнь.Лечение шейного остеохондроза лучше всего доверить квалифицированным специалистам, которые подберут для вас щадящие, современные и эффективные методы, исключающие возможность травмирования пораженного шейного отдела позвоночника.
Институт вертебрологии и реабилитации уже 17 лет является лидером в области лечения позвоночника. Более чем в 95% случаев пациенты института избавляются от заболеваний позвоночника без операции.
Рассмотрение подходов, медикаментозная и поддерживающая терапия, хирургическая терапия
Автор
Маниш Кумар Варшней, MBBS, MRCS Доцент кафедры ортопедии, Медицинский колледж леди Хардиндж и ассоциированные больницы, Индия
Раскрытие: Ничего не разглашать.
Соавтор (ы)
Шах Алам Хан, MBBS, MS, MRCS (Edin), MCh (Orth), FRCS Адъюнкт-профессор кафедры ортопедии Всеиндийского института медицинских наук, Индия
Раскрытие: Ничего не разглашать.
Ашок Кумар, старший ординатор MBBS , отделение ортопедии, Всеиндийский институт медицинских наук, Индия
Раскрытие информации: раскрывать нечего.
Прашант Инна, MBBS, MS, DNB Консультант по детской ортопедической хирургии, Манипальные больницы Бангалора и больницы доктора Малати Манипал, Индия
Прашант Инна, MBBS, MS, DNB является членом следующих медицинских обществ: Медицинский совет Индия, Индийская ортопедическая ассоциация, Национальная академия медицинских наук (Индия)
Раскрытие: Ничего не разглашать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Ian D Dickey, MD, FRCSC, LMCC Хирург-ортопед, Colorado Limb Consultants, Денверская клиника конечностей из группы риска; Медицинский директор, Денверская сеть саркомы Сары Кэннон; Штатный хирург отделения ортопедии пресвитерианской больницы / больницы Святого Луки; Адъюнкт-профессор кафедры химической и биологической инженерии, Университет штата Мэн
Ян Д. Дики, доктор медицины, FRCSC, LMCC является членом следующих медицинских обществ: Канадская ортопедическая ассоциация, Общество хирургов-ортопедов штата Мэн, Ассоциация выпускников клиники Майо, Опухоль опорно-двигательного аппарата Общество, Ортопедическое общество Новой Англии, Королевский колледж хирургов Канады
Раскрытие информации: Получен гонорар от компании Stryker Orthopaedics за консультацию; Получал гонорары от Cadence за выступления и преподавание; Получил грант / средства на исследования от Wright Medical для исследований; Получал гонорары от Angiotech за выступления и преподавание; Получал гонорары от Ферринга за выступления и преподавание.
Главный редактор
Харрис Геллман, MD Хирург-консультант, Центр рук Броварда; Добровольный клинический профессор ортопедической хирургии и пластической хирургии, кафедры ортопедической хирургии и хирургии, Университет Майами, Медицинская школа Леонарда Миллера; Клинический профессор хирургии, Юго-восточная медицинская школа Нова
Харрис Геллман, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии медицинской акупунктуры, Американской академии хирургов-ортопедов, Американской ортопедической ассоциации, Американского общества хирургии кисти, Арканзас Медицинское общество, Медицинская ассоциация Флориды, Ортопедическое общество Флориды
Раскрытие информации: раскрывать нечего.
Программа реабилитации, проблемы со здоровьем / осложнения, хирургическое вмешательство
Автор
Хасан Ахмад Хасан Аль-Шатури, доктор медицины, доктор философии, MHPE , доцент кафедры нейрохирургии, Университет Суэцкого канала; Со-директор Центра исследований и разработок в области медицинского образования и здравоохранения Больница Суэцкого канала
Раскрытие информации: раскрывать нечего.
Соавтор (ы)
Айман Али Галхом, доктор медицинских наук Лектор (ассоциированный профессор), кафедра нейрохирургии, медицинский факультет Университета Суэцкого канала, Египет
Айман Али Галхом, доктор медицинских наук, доктор философии является членом следующих медицинских обществ: Конгресс неврологических хирургов
Раскрытие информации: раскрывать нечего.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Патрик М. Фой, доктор медицины Директор Центра копчиковой боли, профессор физической медицины и реабилитации, Медицинская школа Рутгерса, Нью-Джерси; Со-директор Общества опорно-двигательного аппарата, содиректор клиники боли в спине, Университетская больница
Патрик М. Фой, доктор медицины, является членом следующих медицинских обществ: Американская академия физической медицины и реабилитации
Раскрытие информации: раскрывать нечего.
Главный редактор
Дин Х. Хоммер, доктор медицины Главный врач, Армейский медицинский центр Уильяма Бомонта
Дин Х. Хоммер, доктор медицины, является членом следующих медицинских обществ: Американской академии медицины боли, Американской академии физической медицины и реабилитации, Американской ассоциации врачей. Нервно-мышечная и электродиагностическая медицина, Американский колледж руководителей здравоохранения, Американская ассоциация врачей-лидеров, Американское общество региональной анестезии и медицины боли
Раскрытие информации: не раскрывать.
Дополнительные участники
Curtis W. Slipman, MD Директор Центра позвоночника Пенсильванского университета; Доцент кафедры физической медицины и реабилитации Медицинского центра Пенсильванского университета
Кертис Слипман, доктор медицины, является членом следующих медицинских обществ: Американской академии физической медицины и реабилитации, Ассоциации академических физиотерапевтов, Международной ассоциации по изучению Боль, Североамериканское общество позвоночника
Раскрытие информации: нечего раскрывать.
Благодарности
Редакция хотела бы поблагодарить Франклина К. Вагнера, младшего, доктора медицины, бывшего руководителя отделения хирургии позвоночника и спинного мозга, бывшего профессора кафедры нейрохирургии Иллинойского университета в Чикагском медицинском колледже за его предыдущую связь с этой статьей.
Шейный спондилез и боль в шее
BMJ. 2007 10 марта; 334 (7592): 527–531.
, консультант-ревматологАллан И. Биндер
Госпиталь Листер, Восточный и Северный Хартфордшир NHS Trust, Стивенидж, Хартфордшир SG1 4AB
Листер Госпиталь, Восточный и Северный Хартфордшир NHS Trust, Стивенидж, Хартфордшир, SG1 9000 другими статьями в PMC.
- Дополнительные материалы
[дополнительно: Ссылки]
GUID: 296DB0F5-23DB-41EB-8E6B-9E9869CA5064
GUID: 9338E631-BE64-4AE3-9DB2-BDCCCDD41F8B
Большинство пациентов с болью в шее страдают «неспецифической (простой) болью в шее», когда симптомы имеют постуральную или механическую основу. Этиологические факторы плохо изучены ( w1 ) и обычно многофакторны, включая плохую осанку, беспокойство, депрессию, напряжение шеи, а также занятия спортом или профессиональную деятельность. w2 Боль в шее после хлыстовой травмы также попадает в эту категорию при условии отсутствия костной травмы или неврологического дефицита. w3 Когда проявляются механические факторы, состояние часто называют «шейным спондилезом», хотя этот термин часто применяется ко всем неспецифическим болям в шее. Механические и дегенеративные факторы чаще присутствуют при хронической боли в шее.
При шейном спондилезе дегенеративные изменения начинаются в межпозвонковых дисках с образованием остеофитов и поражением соседних структур мягких тканей.Однако многие люди старше 30 показывают аналогичные аномалии на простых рентгенограммах шейного отдела позвоночника, поэтому границу между нормальным старением и болезнью трудно определить. w4 Даже тяжелые дегенеративные изменения часто протекают бессимптомно, но могут привести к боли в шее, скованности или неврологическим осложнениям.
Я сконцентрируюсь на диагностике шейного спондилеза и имеющихся данных для различных методов лечения. Я также упомяну некоторые практические меры, которые считаются важными, но еще не изучены.Особые состояния, такие как фибромиалгия, пролапс диска и хлыстовая травма, не рассматриваются, хотя некоторые пациенты с этими состояниями могли быть включены в терапевтические исследования.
Сводные баллы
Диагноз шейного спондилеза обычно основывается на клинических симптомах
Пациентам требуется подробное неврологическое обследование верхних и нижних конечностей, поскольку дегенерация шейки матки часто протекает бессимптомно, но может приводить к боли, миелопатии или радикулопатии
Симптомы «красного флага» указывают на небольшое количество пациентов, которым требуется магнитно-резонансная томография, анализы крови и другие исследования.
Лучшее лечение — упражнения, манипуляции и мобилизация или их комбинации
Радикулопатия имеет хороший прогноз и может реагировать на консервативные меры
Результаты хирургии шеи по поводу миелопатии или трудноизлечимой боли часто разочаровывают
Источники данных и критерии отбора
Я искал Chirolar (теперь Mantis), Bioethicsline, Cinahl, Текущее содержание и Medline для них апевтические варианты лечения механической боли в шее при подготовке и обновлении статьи для Clinical Evidence . 1 Обзор основан на этой статье.
У кого болит шея?
Около двух третей населения в какой-то момент своей жизни испытывают боли в шее, w5 w6 , а наиболее высокая распространенность — в среднем возрасте. В общем врачебном обследовании взрослых в Соединенном Королевстве 25% женщин и 20% мужчин сообщили о текущей боли в шее. w7 В норвежском опросе 10 000 взрослых 34% респондентов испытывали боль в шее в предыдущем году. w8 После болей в спине боль в шее является наиболее частой причиной обращения к врачам со стороны опорно-двигательного аппарата во всем мире.В Великобритании около 15% физиотерапевтических процедур в больницах и в Канаде 30% обращений к хиропрактикам связаны с болью в шее. w9 w10 Эпидемиологические исследования боли в шее в основном основаны на анкетировании или опросах населения и могут давать завышенную оценку частоты заболевания. Несмотря на эти методологические трудности, они действительно предоставляют доказательства того, что боль в шее ложится тяжелым бременем на людей, работодателей и медицинские службы.
Какова естественная история боли в шее?
Исход боли в шее зависит от первопричины, но острая боль в шее обычно проходит в течение нескольких дней или недель, хотя может повторяться или стать хронической (продолжительностью более трех месяцев).Опрос 7669 взрослых в Великобритании показал, что 18% из них испытывали боль в шее на момент опроса, а половина из них (58% пациентов с симптомами ответили) все еще испытывали боль, когда их спросили год спустя. w11 Если боль становится хронической, исход становится непредсказуемым, а прогноз и факторы, влияющие на него, сильно различаются. w1 Сообщения о важности таких факторов, как возраст, пол, род занятий, психологические факторы и результаты радиологического исследования, противоречивы, w1 w2 , но качество большинства исследований низкое.Три недавних исследования (1535 пациентов) w11 – w13 показали, что лучшими предикторами неблагоприятного исхода через год после обращения с болью в шее были тяжесть исходной боли и сопутствующая боль в спине. По крайней мере, у 10% пострадавших людей развивается хроническая боль в шее, w5 , хотя в некоторых исследованиях этот показатель намного выше. w11 w13 В некоторых отраслях на заболевания шеи приходится столько же свободного времени, сколько на боли в пояснице. w14 Боль в шее вызывает тяжелую инвалидность у 5% больных. w6
Как диагностируется шейный спондилез?
Шейный спондилез обычно диагностируется только на основании клинических данных (вставка 1). Хотя боль преимущественно в шейном отделе, она может относиться к обширной области и обычно усиливается при движении шеи. Неврологические изменения всегда следует искать в верхних и нижних конечностях, но объективные изменения возникают только тогда, когда спондилез осложняется миелопатией или радикулопатией, или когда возникают несвязанные причины, такие как пролапс диска, обструкция грудного выхода, болезнь плечевого сплетения, злокачественное новообразование или первичное неврологическое заболевание. настоящее время.
Вставка 1 Признаки шейного спондилеза
Симптомы
Боль в шейке матки, усиливающаяся при движении
Ориентированная боль (затылок, между лопатками, верхние конечности)
Ретро-или височная боль От C1 до C2)
Ригидность шейки матки — обратимая или необратимая
Неопределенное онемение, покалывание или слабость в верхних конечностях
Головокружение
- Нарушение равновесия мигрень, «псевдостенокардия» w15
Признаки
Плохо локализованная болезненность
Ограниченный диапазон движений (сгибание вперед, разгибание назад, боковое сгибание и вращение в обе стороны)
Незначительные неврологические изменения, такие как перевернутые супинаторные рефлексы (если они не осложнены миелопатией или раком). дикулопатия)
Вставка 2 Дифференциальный диагноз шейного спондилеза
Другие неспецифические боли в шее — острая деформация шеи, постуральная боль в шее или хлыстовая травма
Фибромиалгия и психогенная боль в шее
— пролапс диска или диффузный идиопатический гиперостоз скелетаВоспалительное заболевание — ревматоидный артрит, анкилозирующий спондилит или ревматическая полимиалгия
Болезни обмена веществ — болезнь Педжета, остеопороза или остеопороза
, остеопороз, остеопороза tuberculosisЗлокачественные новообразования — первичные опухоли, вторичные отложения или миелома
Какие состояния необходимо отличать от шейного спондилеза?
Во вставке 2 показаны наиболее важные дифференциальные диагнозы.Другие неспецифические синдромы боли в шее нелегко отличить от шейного спондилеза, но такие состояния, как хлыстовая травма, имеют другую динамику, что может сильно повлиять на исход. Фибромиалгия и связанные с ней состояния вызывают более разнообразные симптомы с заметными болезненными «триггерами» вокруг суставов, нарушением сна и психологическими отклонениями. Другие дифференциальные диагнозы обычно предполагаются симптомами «красного флажка» (вставка 3), которые указывают на необходимость дальнейшего исследования. Воспалительные изменения, связанные с ревматоидным артритом, влияют на атланто-осевой сустав и верхний шейный отдел позвоночника, где дегенеративные изменения встречаются редко, и у пациентов с артритом может потребоваться определить, вызвана ли боль в шее артритом или сопутствующим шейным спондилезом.Выпадение межпозвоночного диска, другие механические повреждения или первичное неврологическое заболевание могут вызвать объективные неврологические отклонения и вызвать дальнейшее исследование.
Вставка 3 «Красные флажки» и состояния, которые они могут предполагать
Злокачественные новообразования, инфекции или воспаления
Лихорадка, ночная потливость
Неожиданная потеря веса
История воспалительного артрита, злокачественности, инфекции , туберкулез, ВИЧ-инфекция, лекарственная зависимость или иммуносупрессия
Мучительная боль
Неустранимая ночная боль
Цервикальная лимфаденопатия
Мое нежность 926 нарушение или неуклюжие руки, или и то, и другое
Объективный неврологический дефицит — признаки верхних мотонейронов в ногах и признаки нижних мотонейронов в руках
Внезапное начало у молодого пациента предполагает пролапс диска
Другое
В анамнезе тяжелая о Стеопороз
История операций на шее
Приступы падения, особенно при движении шеи, предполагают сосудистое заболевание
Неизлечимая или усиливающаяся боль
Как обследовать пациентов с подозрением на шейный спондилез?
Большинство пациентов не нуждаются в дальнейшем обследовании, и диагноз ставится только на основании клинических данных.Обычные рентгенограммы шейного отдела позвоночника могут показать утрату нормального шейного лордоза, предполагая мышечный спазм, но большинство других признаков дегенеративного заболевания (рис. 1) обнаруживаются у бессимптомных людей w4 и плохо коррелируют с клиническими симптомами. Магнитно-резонансная томография шейного отдела позвоночника является методом выбора при подозрении на более серьезную патологию, поскольку она дает подробную информацию о спинном мозге, костях, дисках и структурах мягких тканей (рис. 2). Однако нормальные люди могут показать важные патологические отклонения на изображениях, w16 , поэтому результаты сканирования необходимо интерпретировать с осторожностью.Пациентам, которые страдают системным заболеванием или имеют симптомы, указывающие на более серьезную патологию (вставка 3), могут потребоваться дополнительные исследования, такие как общий анализ крови, скорость оседания эритроцитов, C-реактивный белок, электрофорез белков, а иногда и электродиагностические исследования для исключения других патологий. У пациентов с ревматоидным артритом рентгенограммы шеи при сгибании и разгибании покажут, присутствует ли тяжелый атланто-аксиальный подвывих, но для определения тяжести воспалительных и дегенеративных изменений может потребоваться магнитно-резонансная томография.
Рис. 1 Косая рентгенограмма шейного отдела позвоночника у пациента с шейным спондилезом, показывающая потерю высоты диска, передний остеофитоз и сужение отверстия
Рис. 2 Магнитно-резонансная томография шейного отдела позвоночника, показывающая потерю высота диска и сигнал от нескольких дисков с мультисегментарными спондилотическими стержнями. Протрузия диска C5 / 6 приводит к сдавлению шейного отдела спинного мозга, что свидетельствует о связанных миелопатических изменениях.
Каковы осложнения?
Шейный спондилез может осложняться миелопатией или радикулопатией, хотя пролапс шейного диска, плексопатия, заболевание двигательных нейронов или другие заболевания могут вызывать аналогичные симптомы 2 ; Для исключения других диагнозов могут потребоваться магнитно-резонансная томография, электродиагностические тесты и другие исследования.Неврологические осложнения могут возникать при установленном шейном спондилезе или могут быть характерным признаком заболевания.
Миелопатия вызывает неуклюжесть рук или нарушение походки, или и то, и другое в результате сенсорной атаксии или спастического парапареза нижних конечностей, при этом дисфункция мочевого пузыря является поздним симптомом. Осмотр верхних конечностей может показать повышение тонуса с «защемлением» пронатора (C6 / C7) или повышенным тонусом сгибателей пальцев (C8). Истощение и фасцикуляция двуглавой мышцы (C5 / C6) или трицепса (C7) — случайные признаки.В нижних конечностях обычно наблюдается повышение тонуса со спастичностью, но с небольшой истинной слабостью. Характерны сухожильные рефлексы с уменьшенными или даже перевернутыми бицепсами или супинаторными рывками (сгибание пальцев вместо нормального двуглавого или супинаторного рывка) и усилением трицепсов, рывков пальцев и всех рефлексов нижних конечностей с восходящими подошвенными ответами. Положительный признак Хоффмана (сгибание концевой фаланги большого пальца, а также второй и третьей фаланг других пальцев при щелчке одним из кончиков среднего пальца) и клонус голеностопного сустава также являются частыми находками.Сенсорные изменения различаются, но имеют тенденцию влиять на вибрацию и чувство положения суставов в руках больше, чем в ногах.
Радикулопатия (сдавление нервных корешков) из-за шейного спондилеза обычно возникает на уровнях от C5 до C7, хотя могут быть затронуты и более высокие уровни. Неврологические признаки распределяются по сегментам в верхней конечности, при этом сенсорные симптомы (стреляющие боли, онемение, гиперестезия) встречаются чаще, чем слабость. Рефлексы обычно снижаются на соответствующем уровне (бицепс (C5 / 6), супинатор (C5 / 6) или трицепс (C7)).На рисунке 3 показано дерматомное распределение шейных и верхних грудных нервов.
Рис. 3 Дерматомное распределение шейных и верхних грудных нервов
Как лечить шейный спондилез?
Большинство механических болей в шее поддается консервативным мерам, но оптимальное лечение неосложненной боли в шее еще не установлено. Некоторые виды лечения были оценены в высококачественных рандомизированных исследованиях, но я представлю наилучшие доступные доказательства для наиболее часто используемых.
Прагматические (неизученные) меры
В настоящее время невозможно дать сбалансированный взгляд на лечение боли в шее, обсуждая только методы лечения, основанные на доказательствах. Некоторым пациентам могут быть полезны советы по управлению стрессом и осанке по поводу повседневной деятельности, работы и хобби. Пациентам следует рекомендовать использовать на ночь только одну подушку. При сильной боли широко используются анальгетики и противовоспалительные средства, несмотря на отсутствие доказательств их эффективности. Трициклические антидепрессанты в низких дозах, такие как амитриптилин 10-30 мг на ночь, могут быть более эффективными.Йога, пилатес и техника Александра улучшают осанку шеи, но их ценность при лечении боли в шее сомнительна.
Как лечить острую боль в шее, чтобы предотвратить хроническую инвалидность?
Большинство исследований раннего лечения острой боли в шее проводится на пациентах с хлыстовой травмой, и неясно, можно ли обобщить данные на нетравматические причины. В двух систематических обзорах небольших исследований низкого качества рассматривалась острая боль в шее, не вызванная хлыстовой травмой, и были обнаружены ограниченные доказательства пользы от манипуляции или мобилизационной терапии. 3 , 4 Не существует доказательств эффективности нестероидных противовоспалительных средств или анальгетиков. Доказательства того, что миорелаксанты снимают боль больше, чем плацебо, слабы, а частота побочных эффектов, таких как сонливость, высока. Исследования раннего лечения хлыстовой травмы предоставляют умеренные доказательства того, что ранняя мобилизационная физиотерапия w17-w20 и совет «действовать как обычно» w21 более эффективны, чем иммобилизация и менее активные методы лечения в ускорении выздоровления и сокращении хронической инвалидности.Меньше доказательств в пользу режима домашних упражнений, терапии импульсным электромагнитным полем w22 , w23 и мультимодальной терапии. w24
Как лечить хронический шейный спондилез?
Рандомизированные контролируемые испытания, выявленные систематическими обзорами 1 , 5 , 6 , 7 , 8 предоставляют умеренные доказательства того, что различные режимы упражнений — с использованием проприоцептивных, укрепляющих, выносливых или координационных упражнений — более эффективны чем обычная помощь (анальгетики, нестероидные противовоспалительные препараты или миорелаксанты) 9 w25 или управление стрессом, 10 , 11 , хотя не все исследования показали, что упражнения полезны. 12 Одно рандомизированное контролируемое испытание показало, что упражнения плюс инфракрасное тепло не более эффективны, чем чрескожная электрическая стимуляция нервов плюс тепло, в облегчении боли через шесть недель и шесть месяцев, хотя оба они были лучше, чем одно тепло. w26
Рандомизированные контролируемые испытания, включенные в систематические обзоры мануального лечения (мобилизационная физиотерапия или манипуляция) 1 , 4 , 5 , 13 , 14 , 15 , 16 предоставляют ограниченные доказательства того, что мобилизационная физиотерапия 17 , 18 и манипуляция 17 более эффективны при хронической боли в шее, чем менее активные методы лечения (медикаментозное лечение, образование, консультирование).Однако иногда манипуляции были связаны с серьезными неврологическими осложнениями (около 5-10 на 10 миллионов манипуляций). w27
Мобилизация, манипуляции и упражнения кажутся одинаково эффективными. 19 , 20 w28 Исследование, сравнивающее комбинацию упражнений и манипуляций только с любым из этих методов, показало, что комбинация была более эффективной через три месяца, 21 , но не было замечено никаких различий по сравнению с одними упражнениями через один и два года. 22 Однако другое прагматическое исследование не обнаружило преимуществ в течение шести недель или шести месяцев добавления мануальной терапии (63% пациентов проходили мобилизационную физиотерапию) или тепла (коротковолновая диатермия) к упражнениям и советам. 23
Систематические обзоры слабых рандомизированных контролируемых исследований не предоставили убедительных доказательств эффективности иглоукалывания 24 или тракции 25 по сравнению с рядом других методов лечения пациентов с хронической болью в шее.Добавление психотерапевтических техник, таких как когнитивно-поведенческая терапия, также мало что дало одному только физическому или механическому лечению. 26
Как лечить шейный спондилез, осложненный неврологической патологией?
Большинству пациентов с неврологическими отклонениями на ранней стадии потребуется магнитно-резонансная томография шейного отдела позвоночника, особенно если у них прогрессирующая миелопатия, радикулопатия или непреодолимая боль. Также необходимо рассмотреть возможность нейрохирургического вмешательства, но результаты декомпрессивной хирургии часто неутешительны, особенно при миелопатии, осложняющей шейный спондилез.Хотя прогрессирование неврологического дефицита может быть замедлено хирургическим вмешательством, утраченная функция может не восстановиться или симптомы могут прогрессировать позже. Плохой исход после операции может отражать необратимое повреждение шейного канатика (см. Рис. 2) или нарушение кровоснабжения спинного мозга.
Радикулопатия обычно имеет благоприятный исход, поэтому консервативные методы лечения набирают популярность, особенно для пациентов с сопутствующими заболеваниями или пациентов, которые не подходят для общей анестезии, но являются неврологически стабильными.Лишь в нескольких небольших рандомизированных контролируемых испытаниях низкого качества оценивали цервикальную эпидуральную анестезию 27 и другие консервативные меры 28 для лечения этого состояния. Два небольших исследования, в которых сравнивали эпидуральную инъекцию с плацебо, показали, что эпидуральные инъекции несколько более эффективны, w29 w30 , но разница не была значительной. Эпидуральная инъекция в шейную область более инвазивна, чем в поясничной области, и ее следует рассматривать у пациентов с тяжелой неизлечимой болью или радикулопатией только в том случае, если хирургическое вмешательство невозможно. 27 В одном рандомизированном контролируемом исследовании пациентов с шейной радикулопатией хирургическое вмешательство сравнивалось с физиотерапией или иммобилизацией. В то время как в хирургической группе боль была меньше через три-четыре месяца, через один год различий между тремя группами лечения не наблюдалось. 29
Что изменилось и что нужно делать?
Недавно более качественные рандомизированные контролируемые исследования показали, что упражнения, мобилизационная физиотерапия и манипуляции более эффективны, чем менее активные методы лечения, хотя их относительная экономическая эффективность не изучалась. 10 , 19 , 21 Одно высококачественное исследование 21 , 22 предложило дополнительные преимущества объединения упражнений с мобилизацией или манипуляциями; этот подход был поддержан группой Кокрановского обзора 8 , 15 и требует дальнейшего изучения.
Многие широко используемые методы лечения, включая анальгетики, противовоспалительные средства, трициклические антидепрессанты, стратегии улучшения осанки и управление стрессом, широко используются, но не изучались.Другие методы, такие как иглоукалывание, тракция, электротерапия и психотерапия, имеют неопределенную ценность и требуют дальнейшего изучения.
Отсутствие согласованности в дизайне исследования, изученных популяциях, показателях результатов и продолжительности последующего наблюдения затрудняет сравнение исследований. Использование нескольких вмешательств в одном исследовании также усложняет этот анализ. Большие хорошо спланированные рандомизированные исследования с использованием стандартизированных протоколов исследований необходимы для выяснения эффективности и рентабельности отдельных методов лечения.
Примечания
Конкурирующие интересы: Не объявлены.
Список литературы
2. Binder AI. Шейные болевые синдромы. В: Isenberg DA, Maddison PJ, Woo P, Glass DN, Breedveld FC, ред. Оксфордский учебник ревматологии. 3-е изд. Оксфорд: Оксфордские медицинские публикации, 2004: 1185-95.
3. Vernon HT, Humphreys BK, Hagino CA. Систематический обзор консервативных методов лечения острой боли в шее, не вызванной хлыстовой травмой. J. Manipulative Physiol Ther 2005; 28: 443-8. [PubMed] [Google Scholar] 4.Канадская ассоциация хиропрактиков, Канадская федерация регулирующих советов хиропрактики, Инициатива по разработке клинических рекомендаций, Комитет по разработке руководств (GDC). Руководство по клинической практике хиропрактики: научно обоснованное лечение боли в шее у взрослых, не вызванной хлыстовой травмой. Журнал J Can Chiropr Assoc 2005; 49: 158-209. [Бесплатная статья PMC] [PubMed] [Google Scholar] 5. Акер П.Д., Гросс А.Р., Голдсмит С.Х., Пелосо П. Консервативное лечение механической боли в шее: систематический обзор и метаанализ.BMJ 1996; 313: 1291-6. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Филадельфия Группа. Основанные на фактах клинические рекомендации по избранным реабилитационным вмешательствам при боли в шее. Phys Ther 2001; 81: 1701-17. [PubMed] [Google Scholar] 7. Сариг-Бахат Х. Доказательства в пользу лечебной физкультуры при механических заболеваниях шеи. Man Ther 2003; 8: 10-20. [PubMed] [Google Scholar] 8. Kay TM, Gross A, Goldsmith C, Santaguida PL, Hoving J, Brontfort G и др., Cervical Overview Group. Упражнения при механических нарушениях шеи.Кокрановская база данных Syst Rev 2005; (3): CD004250. [PubMed] 9. Ylinen J, Takala E, Nykanen M, Hakknen A, Malkia E, Pohjolainen T. и др. Активная тренировка мышц шеи при лечении хронической боли в шее у женщин: рандомизированное контролируемое исследование. JAMA 2003; 289: 2509-16. [PubMed] [Google Scholar] 10. Waling K, Sundelin G, Ahlgren C, Jarvholm B. Ощущаемая боль до и после трех программ упражнений — контролируемое клиническое испытание женщин с трапециевидной миалгией, связанной с работой. Боль 2000; 85: 201-7. [PubMed] [Google Scholar] 11.Waling K, Jaörvholm B, Sundelin G. Влияние тренировки на трапециевидную миалгию у женщин: интервенционное исследование с 3-летним периодом наблюдения. Spine 2002; 27: 789-96. [PubMed] [Google Scholar] 12. Вильянен М., Мальмиваара А., Уитти Дж., Тинне М., Палмроос П., Лайппала П. Эффективность динамической тренировки мышц, тренировки релаксации или обычной активности при хронической боли в шее: рандомизированное контролируемое исследование. BMJ 2003; 327: 475-7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Гурвиц Е.Л., Акер П.Д., Адамс А.Х., Микер В.К., Шекель П.Г.Манипуляция и мобилизация шейного отдела позвоночника: систематический обзор литературы. Spine 1996; 21: 1746-60. [PubMed] [Google Scholar] 14. Бронфорт Г., Хаас М., Эванс Р.Л., Бутер Л.М. Эффективность спинальной манипуляции и мобилизации при боли в пояснице и шее: систематический обзор и обобщение лучших доказательств. Spine J 2004; 4: 335-56. [PubMed] [Google Scholar] 15. Гросс А.К., Ховинг Дж.Л., Хейнс Т.А., Голдсмит С.Х., Кей Т., Акер П. и др., Cervical Overview Group. Манипуляция и мобилизация при механических заболеваниях шеи.Кокрановская база данных Syst Rev 2004; (1): CD004249. [PubMed]16. Одуней Ф. Спинальные манипуляции при хронической боли в шее. В кн .: Базиан Лтд., Ред. STEER: Краткие и своевременные обзоры 2004; 4 (4). Bazian Ltd и Уэссекский институт исследований и развития здравоохранения Саутгемптонского университета.
17. Koes BW, Bouter LM, van Mameren H, Essers AH, Vestegen GM, Hofhuizen DM, et al. Рандомизированное клиническое испытание манипулятивной терапии и физиотерапии при стойких жалобах на спину и шею: результаты наблюдения в течение одного года.BMJ 1992; 304: 601-5. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18. Ховинг Дж., Коэс Б., де Вет Х., ван дер Вильдт Д.А., Ассендельфт В.Дж., ван Мамерен Х. и др. Мануальная терапия, физиотерапия или постоянный уход терапевта за пациентами с болью в шее. Рандомизированное контролируемое исследование. Энн Интерн Мед 2002; 136: 713-22. [PubMed] [Google Scholar] 19. Джордан А., Бендикс Т., Нильсен Х., Хансен Э.Р., ведущий Д., Винкель А. Интенсивные тренировки, физиотерапия или манипуляции для пациентов с хронической болью в шее. Проспективное слепое рандомизированное клиническое исследование.Spine 1998; 23: 311-9. [PubMed] [Google Scholar] 20. Hurwitz EL, Morgenstern H, Harber P, Kominski GF, Yu F, Adams AH. Рандомизированное исследование хиропрактических манипуляций и мобилизации пациентов с болью в шее: клинические результаты исследования боли в шее UCLA. Am J Public Health 2002; 92: 1634-41. [Бесплатная статья PMC] [PubMed] [Google Scholar] 21. Bronfort G, Evans R, Nelson B, Aker PD, Goldsmith CH, Vernon H. Рандомизированное клиническое испытание упражнений и манипуляций с позвоночником для пациентов с хронической болью в шее.Spine 2001; 26: 788-97. [PubMed] [Google Scholar] 22. Эванс Р., Бронфорт Дж., Нельсон Б., Голдсмит СН. Двухлетнее наблюдение за рандомизированным клиническим испытанием манипуляций на позвоночнике и двух типов упражнений для пациентов с хронической болью в шее. Spine 2002; 27: 2383-9. [PubMed] [Google Scholar] 23. Дзедзич К., Хилл Дж., Льюис М., Сим Дж., Дэниэлс Дж., Хэй Э.М. Эффективность мануальной терапии или импульсной коротковолновой диатермии в дополнение к советам и упражнениям при заболеваниях шеи: прагматичное рандомизированное контролируемое исследование в клиниках физиотерапии.Arthritis Care Res 2005; 53: 214-22. [PubMed] [Google Scholar] 24. White AR, Ernst E. Систематический обзор рандомизированных контролируемых испытаний иглоукалывания при боли в шее. Ревматология 1999; 38: 143-7. [PubMed] [Google Scholar] 25. Ван дер Хейден Г.Дж., Бюрскенс А.Дж., Коэс Б.В., Ассендельфт В.Дж., де Вет ХК, Боутер Л.М. Эффективность вытяжения при боли в спине и шее: систематический слепой обзор методов рандомизированных клинических исследований. Phys Ther 1995; 75: 93-104. [PubMed] [Google Scholar] 26. Карьялайнен К., Мальмиваара А., Ван Тулдер М., Ройн Р., Яухианен М., Хурри Х. и др.Междисциплинарная биопсихосоциальная реабилитация при боли в шее и плече у взрослых трудоспособного возраста. Кокрановская база данных Syst Rev 2002; (3): CD002194. [PubMed] 27. Босвелл М.В., Хансен Х.С., Трескот А.М., Хирш Я. Эпидуральные стероиды в лечении хронической боли в спине и радикулопатии. Врач боли 2003; 6: 319-34. [PubMed] [Google Scholar] 28. Fouyas IP, Statham PF, Sandercock PA. Кокрановский обзор роли хирургии при шейной спондилотической радикуломиелопатии. Spine 2002; 27: 736-47. [PubMed] [Google Scholar] 29.Persson LC, Carlsson CA, Carlsson JY. Длительная шейная корешковая боль, купируемая с помощью хирургического вмешательства, физиотерапии или шейного воротника: проспективное рандомизированное исследование. Spine 1997; 22: 751-8. [PubMed] [Google Scholar]Шейный спондилез — болезни и состояния
Лечение шейного спондилеза направлено на облегчение симптомов боли и предотвращение необратимого повреждения нервов.
Обезболивающее
Обезболивающие, отпускаемые без рецепта
Нестероидные противовоспалительные препараты (НПВП) считаются наиболее эффективными обезболивающими при симптомах шейного спондилеза.Некоторые часто используемые НПВП включают:
- диклофенак
- ибупрофен
- напроксен
Если один НПВП не помогает при боли, вам следует попробовать альтернативный.
Однако НПВП могут не подходить, если у вас астма, высокое кровяное давление, заболевание печени, сердечное заболевание или язвенная болезнь желудка в анамнезе. В этих обстоятельствах обычно более подходит парацетамол. Ваш фармацевт или терапевт может посоветовать вам.
Кодеин
Если ваша боль более сильная, ваш терапевт может прописать легкое опиатное болеутоляющее, называемое кодеином.Его часто принимают в сочетании с НПВП или парацетамолом.
Распространенным побочным эффектом приема кодеина является запор. Чтобы предотвратить запор, пейте много воды и ешьте продукты с высоким содержанием клетчатки, такие как цельнозерновой хлеб, коричневый рис, макаронные изделия, овес, бобы, горох, чечевицу, зерна, семена, фрукты и овощи.
Кодеин может быть неподходящим для многих людей, особенно при длительном приеме. Ваш терапевт может посоветовать, безопасно ли вам принимать кодеин.
Обычно не рекомендуется людям с проблемами дыхания (например, астмой) или травмами головы, особенно с повышенным давлением в черепе.
Миорелаксанты
Если вы испытываете спазмы, когда мышцы шеи внезапно неконтролируемо напрягаются, ваш терапевт может назначить короткий курс миорелаксанта, такого как диазепам.
Миорелаксанты — это седативные средства, вызывающие головокружение и сонливость. Если вам прописали диазепам, не садитесь за руль. Также не следует употреблять алкоголь, так как лекарство может усилить его действие.
Миорелаксанты не следует принимать непрерывно дольше недели или 10 дней за раз.
Амитриптилин
Если боль не проходит более месяца и не дает эффекта от обезболивающих, ваш терапевт может прописать вам лекарство под названием амитриптилин.
Амитриптилин изначально был разработан для лечения депрессии, но врачи обнаружили, что небольшие дозы также полезны при лечении нервной боли. При приеме амитриптилина могут возникнуть некоторые побочные эффекты, в том числе:
- сонливость
- сухость во рту
- затуманенное зрение
- запор
- затрудненное мочеиспускание
Не садитесь за руль, если амитриптилин вызывает сонливость.Амитриптилин не следует принимать людям с сердечными заболеваниями в анамнезе.
Габапентин
Габапентин (или аналогичное лекарство, называемое прегабалином) также может быть прописано вашим терапевтом для облегчения боли в руке или игл и игл, вызванных раздражением нервных корешков.
У некоторых людей могут возникать побочные эффекты, которые исчезают после прекращения приема лекарства, например кожная сыпь или шаткость. Габапентин необходимо принимать регулярно в течение как минимум двух недель, прежде чем будет оценена какая-либо польза.
Укол обезболивающего
Если ваша излучающая боль в руке особенно сильна и не проходит, может быть вариант «инъекции трансфораминального корешка нерва», когда стероидные препараты вводятся в шею, где нервы выходят из позвоночника. Это может временно уменьшить воспаление нервного корешка и уменьшить боль.
Побочные эффекты включают головную боль, временное онемение в этой области и, в редких случаях, травму спинного мозга (паралич конечностей).
Ваш терапевт направит вас в клинику боли, если вы захотите изучить этот вариант.
Физические упражнения и изменения образа жизни
Вы можете рассмотреть:
- выполнение аэробных упражнений с малой нагрузкой, например плавание или ходьба
- использовать одну твердую подушку на ночь, чтобы уменьшить нагрузку на шею
- коррекция осанки при стоянии и сидении
Не рекомендуется длительное использование шейного бандажа или ошейника, так как это может усугубить ваши симптомы. Не носите бандаж дольше недели, если только ваш терапевт специально не посоветует вам это сделать.
Хирургия
Операция обычно рекомендуется при лечении шейного спондилеза, только если:
- есть явные доказательства того, что нерв защемлен диском или костью (шейная радикулопатия) или ваш спинной мозг сдавлен (шейная миелопатия)
- имеется основное повреждение вашей нервной системы, которое может усугубиться, если операция не будет выполнена
Операция также может быть рекомендована, если у вас постоянная боль, которая не поддается лечению другими методами.
Важно подчеркнуть, что хирургическое вмешательство часто не приводит к полному излечению от симптомов. Это может только предотвратить ухудшение симптомов.
Тип используемой операции будет зависеть от основной причины вашей боли или повреждения нервов. Хирургические методы, которые могут быть использованы, включают:
- Передняя дискэктомия шейки матки — используется, когда диск или остеофит (кусок дополнительной кости) давят на нерв. Хирург сделает разрез на передней части шеи и удалит проблемный диск или кусок кости.Эта процедура приводит к сращиванию сустава диска. Некоторые хирурги вставляют костный заменитель, чтобы стимулировать сращение, и иногда кладут металлическую пластину на диск, если происходит смещение одного позвонка на другой.
- Шейная ламинэктомия. Хирург сделает небольшой разрез на задней части шеи и удалит кусочки кости, которые давят на спинной мозг. Подобный подход известен как ламинопластика, когда кости раскрываются, чтобы расширить пространство, но не удаляются.
- Протезирование межпозвоночного диска — этот относительно новый хирургический метод включает удаление изношенного диска в позвоночнике и замену его искусственным диском. Результаты этого метода были многообещающими, но, поскольку он все еще нов, нет никаких доказательств того, насколько хорошо он работает в долгосрочной перспективе или возникнут ли какие-либо осложнения.
Большинство людей могут выписаться из больницы в течение трех-четырех дней, но может пройти до восьми недель, прежде чем вы сможете вернуться к нормальной деятельности.Это может повлиять на вашу занятость в зависимости от того, чем вы занимаетесь.
Многим людям рекомендуется сначала вернуться на работу на неполный рабочий день, хотя вам следует обсудить это со своим работодателем до операции.
Осложнения операции
Как и все хирургические процедуры, операция на шейном отделе позвоночника сопряжена с некоторым риском осложнений, в том числе:
- редкие осложнения, связанные с общим наркозом, такие как сердечный приступ, тромб в легком (тромбоэмболия легочной артерии) или тяжелая аллергическая реакция (анафилаксия)
- некоторые легкие затруднения глотания (дисфагия) — обычно проходят в течение нескольких месяцев
- хриплый голос — это редкое осложнение, но когда оно возникает, оно может быть постоянным
- паралич (неспособность двигать одной или несколькими частями тела), который может возникнуть, если после операции есть кровотечение в позвоночный канал или нарушено кровоснабжение спинномозговых нервов
- Инфекция раны после операции, которая обычно не является серьезной и поддается лечению антибиотиками (более глубокая инфекция позвоночника более серьезна, но очень редко)
- Повреждение нервов, которое возникает в редких случаях — это может привести к стойкому чувству онемения и «иголкам»
Если будет решено, что операция принесет вам пользу, ваш консультант обсудит с вами риски и преимущества.
Шейный спондилез | Боль в шее | Симптомы и лечение
Что такое шея
Задняя часть шеи включает шейный отдел позвоночника, а также мышцы и связки, которые его окружают и поддерживают. Шейный отдел позвоночника состоит из семи костей, называемых позвонками. Первые два немного отличаются от остальных, поскольку они прикрепляют позвоночник к черепу и позволяют голове поворачиваться из стороны в сторону. Пять нижних шейных позвонков имеют примерно цилиндрическую форму — немного напоминают маленькие консервные банки — с костными выступами.
Боковые стороны позвонков соединены мелкими фасеточными суставами. Между каждым позвонком находится «диск». Диски состоят из жесткого волокнистого внешнего слоя и более мягкой гелеобразной внутренней части. Диски действуют как амортизаторы и позволяют позвоночнику быть гибким.
Крепкие связки прикрепляются к соседним позвонкам, обеспечивая дополнительную поддержку и силу. Различные мышцы, прикрепленные к позвоночнику, позволяют позвоночнику по-разному сгибаться и двигаться. (Мышцы и большинство связок не показаны на схеме для ясности.)
Спинной мозг, содержащий нервную ткань, передающую сообщения в мозг и из него, защищен позвоночником. Нервы спинного мозга выходят между позвонками на шее, чтобы принимать и принимать сообщения в шею и руки. Главный кровеносный сосуд, называемый позвоночной артерией, также проходит вдоль позвонков, чтобы нести кровь к задней (задней) части мозга.
Шейный отдел позвоночника
Часть позвоночника, вид сбоку
Что такое шейный спондилез?
Шейный спондилез — это возрастная дегенерация («износ») костей (позвонков) и дисков шеи.В какой-то степени у всех нас с возрастом развивается дегенерация позвонков и дисков. Обычно это начинается примерно после 30 лет.
Одной из особенностей дегенерации является то, что по краям позвонков часто образуются небольшие шероховатые участки кости, называемые остеофитами. Также с годами диски становятся тоньше. Эта дегенерация — нормальный процесс старения, который можно сравнить с появлением «морщин на позвоночнике». У многих людей дегенерация не вызывает никаких симптомов.Например, обычная рентгенография шеи покажет эти особенности (остеофиты и истончение диска) у многих людей, у которых нет никаких симптомов.
Однако у некоторых людей близлежащие мышцы, связки или нервы могут раздражаться или давить на дегенеративные изменения. Итак, шейный спондилез часто не вызывает проблем, но может быть причиной боли в шее, особенно у пожилых людей.
Каковы симптомы шейного спондилеза?
Если симптомы развиваются, они могут быть от легких до тяжелых.Симптомы могут включать:
- Боль в шее:
- Боль может распространяться на плечи и основание черепа. Движение шеи может усилить боль.
- Боль иногда распространяется от руки к руке или пальцам. Это вызвано раздражением нерва, идущего к руке от спинного мозга на шее.
- Боль имеет тенденцию приходить и уходить, время от времени обостряясь. У вас может возникнуть обострение боли после непривычного использования шеи или при растяжении шейной мышцы или связки.
- Однако обострение часто развивается без видимой причины. У некоторых людей развивается хроническая (стойкая) боль.
- Некоторая скованность в шее, особенно после ночного отдыха.
- Могут возникнуть головные боли. Головные боли часто начинаются в затылке чуть выше шеи и переходят сверху ко лбу.
- Вы можете образовывать «булавки и иглы» в части руки или кисти. Этот симптом вызван раздражением спинномозгового нерва, когда он покидает костную (позвоночную) область.Тем не менее, сообщите врачу, если потеря чувствительности (онемение) или слабость развивается в какой-либо части кисти или руки. Эти симптомы предполагают большее давление на нерв. Это называется шейной радикулопатией.
- Реже неуклюжесть руки, проблемы с ходьбой или проблемы с функцией мочевого пузыря возникают, когда давление изношенной кости (позвонка) или диска повреждает спинной мозг. Это называется шейной миелопатией. Опять же, важно сообщить об этих симптомах врачу.
Примечание. Цервикальная радикулопатия и шейная миелопатия рассматриваются далее в этой брошюре.Следующий раздел касается шейного спондилеза без радикулопатии или миелопатии .
Какие методы лечения шейного спондилеза без радикулопатии или миелопатии?
Делайте упражнения для шеи и оставайтесь активными
Старайтесь, чтобы шея двигалась как можно более нормально. Во время обострения боль может быть довольно сильной, и вам может потребоваться отдых в течение дня или около того. Однако осторожно тренируйте шею, как только сможете. Не позволяйте ему застыть.Постепенно старайтесь увеличивать амплитуду движений шеи. Каждые несколько часов аккуратно двигайте шеей в каждом направлении. Делайте это несколько раз в день.
По возможности продолжайте обычную деятельность. Вы не повредите шею, двигая ею.
Лекарства
Часто помогают обезболивающие.
- Парацетамола в полной дозе часто бывает достаточно. Для взрослого — это две таблетки по 500 мг четыре раза в день.
- Противовоспалительные обезболивающие . Некоторые люди считают, что они действуют лучше, чем парацетамол. Их можно использовать отдельно или в сочетании с парацетамолом. В их состав входит ибупрофен, который можно купить в аптеке или получить по рецепту. Другие типы, такие как диклофенак или напроксен, требуют рецепта. Некоторые люди с язвой желудка, астмой, высоким кровяным давлением, почечной или сердечной недостаточностью могут быть не в состоянии принимать противовоспалительные обезболивающие.
- Более сильное обезболивающее , такое как кодеин, является вариантом, если противовоспалительные средства не подходят или плохо работают.Кодеин часто принимают в дополнение к парацетамолу. Запор — частый побочный эффект от кодеина. Чтобы предотвратить запор, нужно много пить и есть продукты, богатые клетчаткой.
- Трициклический антидепрессант в низких дозах, такой как амитриптилин, иногда используется при стойкой (хронической) боли в шее. Доза амитриптилина, применяемого при боли, составляет 10-30 мг на ночь. В более высоких дозах для лечения депрессии используются трициклические антидепрессанты. Однако было обнаружено, что в более низких дозах они помогают облегчить определенные виды боли, включая боль в шее.
Если симптомы не улучшаются в течение недели или около того, вас могут направить к физиотерапевту, который поможет облегчить боль и посоветовать конкретные упражнения для шеи.
Физиотерапевт может посоветовать различные виды лечения. К ним относятся вытяжение, нагревание, холод, манипуляции и т. Д. Ценность каждого из этих методов лечения сомнительна, поскольку результаты исследований, посвященных тому, какие методы лечения работают лучше всего, могут быть противоречивыми.
Однако часто наиболее полезными являются советы физиотерапевта по упражнениям для шеи, которые можно выполнять дома.Обычно врач порекомендует обезболивающие и легкие упражнения для шеи.
Другие виды лечения
Некоторые другие методы лечения, которые можно порекомендовать, включают:
- Хорошая осанка может помочь. Убедитесь, что ваше положение сидя на работе или за компьютером не является плохим (то есть не с наклоненной вперед головой и согнутой спиной). Сядьте прямо. Йога, пилатес и техника Александра улучшают осанку шеи; однако их ценность при лечении боли в шее сомнительна.
- Твердая поддерживающая подушка , кажется, помогает некоторым людям во время сна. Старайтесь не использовать более одной подушки.
Лечение может быть различным, и вам следует вернуться к врачу:
- Если боль усиливается или усиливается.
- Если развиваются другие симптомы, такие как потеря чувствительности (онемение), слабость или постоянные булавки и иглы в части руки, как описано ранее.
- Если у вас возникли проблемы с ходьбой или мочеиспусканием.Эти симптомы снова указывают на то, что шейная миелопатия может развиваться как осложнение шейного спондилеза.
- Если у вас появляется головокружение или потеря сознания при повороте головы или сгибании шеи. Это может указывать на то, что позвоночная артерия, снабжающая мозг, ущемляется дегенеративными изменениями в позвоночнике.
Если боль становится хронической, можно попробовать другие обезболивающие. Например, вас могут направить в клинику по лечению боли, и вам могут предложить программу лечения боли, которая поможет вам контролировать боль и жить с ней.
Хроническая боль в шее также иногда связана с тревогой и депрессией, которые также могут нуждаться в лечении.
Шейная радикулопатия и шейная миелопатия
Шейный спондилез — это возрастная дегенерация («износ») костей (позвонков) и дисков шеи. Он может прогрессировать, вызывая шейную радикулопатию или шейную миелопатию (описано ниже). В большинстве случаев этого не происходит. Однако может быть полезно знать о симптомах, которые указывают на то, что они могут иметь место, особенно потому, что некоторые из них могут развиваться медленно.Обратитесь к врачу, если вы подозреваете, что у вас развиваются шейная радикулопатия или шейная миелопатия.
Шейная радикулопатия
Это происходит, когда корешок нерва сдавливается или повреждается, когда он выходит из спинного мозга в шейной (шейной) области. Хотя есть и другие причины радикулопатии, шейный спондилез — частая причина.
Дегенеративные изменения суставов вокруг позвонков и образование остеофитов приводят к образованию участков сужения, которые могут защемить нерв.Другая причина — выпадение межпозвоночного диска. Иногда это называют «проскальзывающим диском», хотя на самом деле диск не проскальзывает. Происходит то, что часть внутренней более мягкой области диска выпячивается (выпадает) из-за слабости во внешней более твердой части диска. Это давит на нерв, проходящий между позвонками (см. Диаграмму).
Шейный позвонок
Симптомы радикулопатии, помимо боли в шее, включают потерю чувствительности (онемение), боль и слабость в частях руки, снабжаемых нервом.Эти другие симптомы могут быть основными симптомами, а не болью в шее. Могут быть стреляющие боли в руке. Симптомы обычно усиливаются в одной руке, но могут влиять на обе. Боль может быть достаточно сильной, чтобы не уснуть. Обычно поражаются нижние шейные позвонки, вызывающие эти симптомы на руках. Однако при поражении верхних позвонков боль и онемение возникают в спине и сбоку.
Ваш врач может заподозрить радикулопатию, если у вас есть типичные симптомы.Осмотр врача может показать изменения в ощущениях, силе и сухожильных рефлексах в областях руки, снабжаемых пораженным нервом. После этого вас могут направить к специалисту для проведения дальнейших анализов. Они могут включать в себя МРТ, которое покажет, давят ли нервные корешки.
Лечение будет зависеть от степени давления и повреждения. Во многих случаях симптомы со временем проходят. Может помочь курс физиотерапии или использование шейного воротника в течение определенного периода. Однако в некоторых ситуациях может быть рекомендовано хирургическое вмешательство, направленное на уменьшение давления на нерв.В зависимости от причины это может быть операция на диске или на самом позвонке.
Цервикальная миелопатия
Это происходит при сдавливании или повреждении самого спинного мозга. Опять же, шейный спондилез является частой причиной этого состояния, поскольку дегенеративные изменения позвонка могут сузить канал, через который проходит спинной мозг. Выпадение шейного диска также может вызвать миелопатию, если выпадение происходит в центральный канал позвонка. Это может произойти внезапно или развиваться с течением времени.Существует множество других редких причин миелопатии шейки матки. Например, опухоль или инфекция, поражающая этот отдел спинного мозга.
Поскольку спинной мозг состоит из групп нервных волокон, передающих сообщения в мозг от остальной части тела, давление на эти нервы в области шеи может вызывать симптомы со стороны нескольких частей тела.
Симптомы шейной миелопатии могут включать:
- Затруднения при ходьбе. Например, ноги могут казаться скованными и неуклюжими.
- Изменение ощущения рук. Например, вам может быть трудно чувствовать и распознавать предметы обычным образом, и вы можете иметь тенденцию ронять предметы.
- Проблемы с мочевым пузырем. Например, у вас могут возникнуть проблемы с опорожнением мочевого пузыря или недержание мочи.
Осмотр врача может показать изменения чувствительности, силы и сухожильных рефлексов ног и рук. Скорее всего, вас направят к специалисту для дальнейших анализов, обычно на МРТ.Это покажет, как поражен спинной мозг и поможет ли какое-либо хирургическое лечение для снятия давления.
Радикулопатия шейки матки: безоперационное лечение боли в шее и корешковых симптомов
1. Радхакришнан К., Litchy WJ, О’Фаллон ВМ, Курляндия LT. Эпидемиология шейной радикулопатии. Популяционное исследование, проведенное в Рочестере, штат Миннесота, с 1976 по 1990 год. Brain . 1994; 117 (часть 2): 325–335 ….
2.Левин MJ, Альберт Т.Дж., Смит, доктор медицины. Шейная радикулопатия: диагностика и консервативное лечение. J Am Acad Orthop Surg . 1996. 4 (6): 305–316.
3. Ри Дж. М., Юн Т, Рев К.Д. Шейная радикулопатия. J Am Acad Orthop Surg . 2007. 15 (8): 486–494.
4. Polston DW. Шейная радикулопатия. Neurol Clin . 2007. 25 (2): 373–385.
5. Bussières AE, Тейлор Дж. А., Петерсон К.Практические рекомендации по диагностической визуализации при жалобах на опорно-двигательный аппарат у взрослых — научно обоснованный подход — часть 3: заболевания позвоночника. J. Manipulative Physiol Ther . 2008. 31 (1): 33–88.
6. Lees F, Тернер JW. Естественное течение и прогноз шейного спондилеза. Br Med J . 1963; 2 (5373): 1607–1610.
7. Saal JS, Зааль JA, Юрт Э.Ф. Безоперационное лечение грыжи шейного межпозвонкового диска с радикулопатией. Позвоночник . 1996. 21 (16): 1877–1883.
8. Хейнс Т., Брутто А, Берни SJ, Голдсмит CH, Перри Л. Информирование пациентов о боли в шее с радикулопатией или без нее. Кокрановская база данных Syst Rev . 2009 (1): CD005106.
9. Нейлор Дж. Р., Mulley GP. Хирургические ошейники: обзор их назначения и использования. Br J Ревматол . 1991. 30 (4): 282–284.
10. Суизи Р.Л., Суизи А.М., Уорнер К.Эффективность тракционной терапии шейки матки в домашних условиях. Am J Phys Med Rehabil . 1999. 78 (1): 30–32.
11. Грэм Н., Брутто А, Голдсмит CH, и другие. Механическое вытяжение при боли в шее с радикулопатией или без нее. Кокрановская база данных Sys Rev . 2008; (3): CD006408.
12. Дейо Р.А. Медикаментозная терапия при болях в спине. Какие препараты каким пациентам помогают? Позвоночник . 1996. 21 (24): 2840–2849.
13.Айзенберг Э, Макникол Э, Carr DB. Опиоиды при невропатической боли. Кокрановская база данных Sys Rev . 2006; (3): CD006146.
14. Айзенберг Э., Макникол ЭД, Carr DB. Эффективность и безопасность опиоидных агонистов при лечении невропатической боли незлокачественного происхождения: систематический обзор и метаанализ рандомизированных контролируемых исследований. JAMA . 2005. 293 (24): 3043–3052.
15. Саарто Т, Wiffen PJ. Антидепрессанты при невропатической боли. Кокрановская база данных Sys Rev . 2007; (4): CD005454.
16. Холлингсхед Дж., Дюмке Р.М., Корнблат DR. Трамадол от невропатической боли. Кокрановская база данных Sys Rev . 2006; (3): CD003726.
17. Hurwitz EL, Акер П.Д., Адамс AH, Микер WC, Shekelle PG. Манипуляция и мобилизация шейного отдела позвоночника. Систематический обзор литературы. Позвоночник . 1996. 21 (15): 1746–1759.
18. Ханелин М. Мануальная терапия при острой грыже шейного межпозвонкового диска. Динамическая хиропрактика . 1999; 17 (25)
19. Мэлоун Д.Г., Болдуин Н.Г., Томечек Ф.Дж., и другие. Осложнения мануальной терапии шейного отдела позвоночника: 5-летнее ретроспективное исследование в одногрупповой практике. Нейрохирург Фокус . 2002; 13 (6): ecp1.
20. Vallée JN, Фейди А, Карлье Р.Ю., Мутшлер C, Mompoint D, Валле CA.Хроническая шейная радикулопатия: введение кортикостероидов через перирадикулярный боковой доступ. Радиология . 2001. 218 (3): 886–892.
21. Kolstad F, Лейвсет G, Nygaard OP. Инъекции трансфораминальных стероидов в лечении шейной радикулопатии. Перспективное исследование результатов. Acta Neurochir (Вена) . 2005. 147 (10): 1065–1070.
22. Андерберг Л., Аннерц М, Перссон Л, Брандт Л, Савеланд Х.Инъекции трансфораминальных стероидов для лечения радикулопатии шейки матки: проспективное и рандомизированное исследование. Eur Spine J . 2007. 16 (3): 321–328.
23. Ма DJ, Гилула Л.А., Рев К.Д. Осложнения экстрафораминальной блокады шейного нерва под рентгеноскопическим контролем. Анализ 1036 инъекций. J Bone Joint Surg Am . 2005. 87 (5): 1025–1030.
24. Carragee EJ, Гурвиц Э.Л., Ченг Я, и другие.Лечение боли в шее: инъекции и хирургические вмешательства: результаты Десятилетия костей и суставов 2000–2010 гг. Целевой группой по боли в шее и ее ассоциированным заболеваниям. Позвоночник . 2008. 33 (4 доп.): S153–169.
25. Альберт Т.Дж., Murrell SE. Хирургическое лечение шейной радикулопатии. J Am Acad Orthop Surg .



 Болевые ощущения проявляются в основном в ночное время и отдают в шею и пораженную руку. Человек старается прижать больную конечность к груди и как можно меньше нею двигать. Это приводит к утрате мышечной активности и развитию атрофии мышц.
Болевые ощущения проявляются в основном в ночное время и отдают в шею и пораженную руку. Человек старается прижать больную конечность к груди и как можно меньше нею двигать. Это приводит к утрате мышечной активности и развитию атрофии мышц.

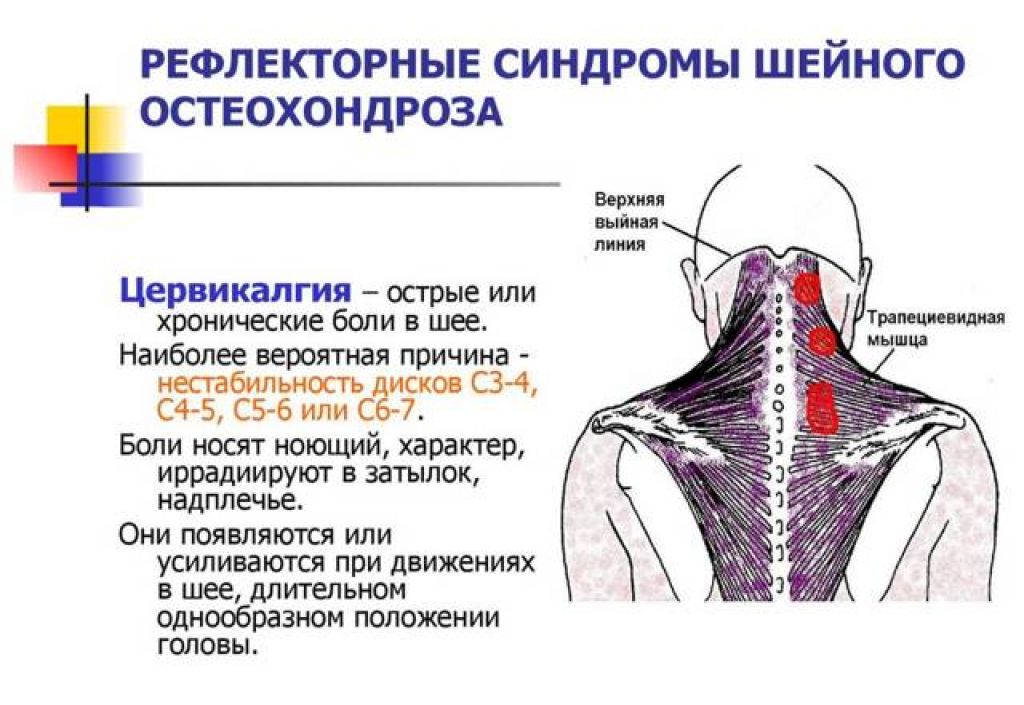

 Сдавливание нервных окончаний может спровоцировать головокружения, ограничение движений языка, нарушение обоняния, сложности с дыханием, чувства “комка” в горле. Боль усиливается при физическом и эмоциональном напряжении.
Сдавливание нервных окончаний может спровоцировать головокружения, ограничение движений языка, нарушение обоняния, сложности с дыханием, чувства “комка” в горле. Боль усиливается при физическом и эмоциональном напряжении.