Лимфоаденопатии у детей | Детский Клинико Диагностический центр в Домодедово
07.10.2014
Большаков Игорь Викторович, хирург-ортопед
Хирургические аспекты лимфоаденопатии у детей
Лимфоаденопатия – это увеличение лимфоузлов, как единичных, так и нескольких групп при различных заболеваниях. Обычно родители приходят к детскому хирургу с жалобами, что у ребенка появились какие-то «шишечки» на затылке, в подчелюстной области, шейной, подмышечных, паховых и других областях. Эти образования периодически увеличиваются, что вызывает справедливое беспокойство у матери. При первом же осмотре доктором выясняется, что это лимфатические узлы различной локализации. Главной задачей педиатра и детского хирурга является разъяснение того, что у ребенка лимфоузлы являются органами иммунной системы, где наряду с другими органами (селезенка, тимус, небные миндалины) происходит выработка иммунных клеток – лимфоцитов. Предназначением последних является защита организма от возбудителей различных инфекций, аллергенов.
При осмотре здоровых детей можно пальпировать отдельные группы лимфоузлов, которые обычно расположены в подчелюстных, шейных, подмышечных и паховых областях. Размеры их варьируют от 0,3 – 0,5 см в период новорожденности до 1,5 см в более старшем возрасте. В норме лимфоузлы мягко-эластической консистенции, подвижные, безболезненные.
Увеличение лимфоузлов происходит за счет активизации лимфоцитов в узле в ответ на внешний фактор, который приводит к лимфоаденопатии. Среди причин лимфоаденопатии можно выделить местную и распространенную инфекции, заболевания соединительной ткани и онкологический компонент. Обычно лимфоаденопатии наблюдаются на фоне стафилококковой и стрептококковой инфекции (бактериальный компонент) при таких заболеваниях как ангина, тонзиллит, риносинуит, отит. Встречается лимфоаденопатия туберкулезной этиологии. Увеличение лимфоузлов на фоне вирусной инфекции наблюдаются при ОРВИ, ветряной оспе, краснухе, болезни кошачей царапины, инфекционном мононуклеозе.
Для выявления причины лимфоаденопатии педиатром и хирургом необходим тщательный сбор анамнеза (выявление болезней ЛОР-органов, полости рта, кожи, контактов с больными, а также контактов с насекомыми, домашними животными).
Наряду с общим осмотром необходимо обратить внимание на состояние периферических лимфоузлов, их размеры, локализацию, консистенцию, подвижность, болезненность, цвет кожи над лимфоузлом, наличие флюктуации. Дополнительно пациентам с лимфоаденопатией рекомендуется проведение лабораторных методов исследования: развернутый общий анализ крови, общий анализ мочи, биохимический анализ крови, серологические тесты на ЦМВ, токсоплазмоз, ВИЧ. Проведение кожных проб на туберкулез, посева из носа и зева на флору и чувствительность к антибиотикам, рентгенография брюшной полости, УЗИ или КТ органов брюшной полости для выявления сплено-гепатомегалии, проведение пункции или биопсии лимфоузла.
Описанное выше обследование не является обязательным для всех детей с лимфоаденопатией. В 90 – 95% случаев последняя является следствием неспецифического процесса (на фоне банального бактериального или вирусного компонента). Грамотное лечение (устранение причины, вызывающей лимфоадленопатию) приводит к нормализации лимфатических узлов течение 1,5 – 2 месяцев. Длительное течение лимфоаденопатии, тем более после санации очагов инфекции является показанием к применению расширенного обследования.
Детским хирургам приходится заниматься лимфоаденопатиями при наличии острого гнойного процесса, возникающего в одном или нескольких лимфатических узлах. Наличие проявлений интоксикации детского организма, местных признаков в виде боли, отека, гиперемии, флюктуации является показанием к оперативному вмешательству. Гнойный лимфоузел вскрывается и дренируется для санации с последующим назначением антибиотиков, десенсибилизирующих и иммуностимулирующих средств, что приводит к выздоровлению ребенка.
В итоге можно заключить, что в большинстве случаев лимфоаденопатии обусловлены неспецифическими (доброкачественными) процессами. Своевременное выявление причин лимфоаденопатии на всех уровнях диагностики поможет выявить группу риска больных детей, нуждающихся в помощи онколога.
Возврат к списку
Воспалился лимфоузел: как лечить
Воспалился лимфоузел. Как лечить в домашних условиях? Как избавиться от боли? Эти вопросы весьма актуальны. А что вы знаете о лимфоузлах? Они защищают организм каждого из нас от инфекции, не допуская к лимфе вредные вещества. Визуально они совершенно незаметны, лишь на ощупь имеют форму небольших круглых образований, находящихся на различных участках тела человека. Как распознать воспаление лимфоузлов? Как бороться с проблемой? Именно об этом мы и поговорим в рамках данного материала.
Симптоматика
О воспалительном процессе говорят следующие симптомы, которые просто невозможно оставить без должного внимания:
- увеличение в диаметре лимфатических узлов;
- повышение температуры тела;
- образование уплотнений, иногда гнойных, в местах лимфатической системы;
- головные боли, общее недомогание;
- сложности при поворотах шеи, тянущая боль постоянного характера;
- слабость, вялость.
Лимфаденит довольно трудно не заметить. Первым тревожным симптомом является значительное увеличение в диаметре узлов, чаще всего в области шеи, таза или подмышечных впадин. Сразу хочется акцентировать внимание на воспаление узлов без болевых ощущений. Многие не обращают должного внимания на такие изменения, считая переживания совершенно беспочвенными. Действительно, довольно часто специалисты после проведенного обследования диагностируют более активную работу лимфатического узла по сравнению с другими, что и приводит к такому эффекту. Зачастую воспалительный эффект наблюдается сразу после болезни, простуды, но по мере восстановления организма симптомы устраняются. В том случае, когда симптомы начали носить долговременный характер, необходимо срочно обратиться за помощью к специалисту.
Зачастую воспалительный эффект наблюдается сразу после болезни, простуды, но по мере восстановления организма симптомы устраняются. В том случае, когда симптомы начали носить долговременный характер, необходимо срочно обратиться за помощью к специалисту.
Медицинская диагностика
В случае первичного обращения в медицинское учреждение врач должен провести осмотр воспаленной области. Скорее всего, пациент жалуется на болевые ощущения, и то, что лимфоузел опух. Лечить его самостоятельно категорические запрещено, только врач может помочь побороть проблему без последствий и осложнения. Кроме того, специалист должен изучить историю болезней своего пациента, познакомиться со спецификой их течения. Это позволит понять и оценить клиническую картину. После этого чаще всего назначают анализ крови, который поможет выявить основные причины воспаления. Для того чтобы исключить опухоль, пациента отправляют на рентген, являющийся обязательным этапом исследования. В последнее время популярна компьютерная томография. Услуга довольно дорогостоящая, требует использования современного оборудования, но именно она позволяет врачу поставить правильный диагноз. Соответственно, лечение будет максимально эффективным и оперативным.
Услуга довольно дорогостоящая, требует использования современного оборудования, но именно она позволяет врачу поставить правильный диагноз. Соответственно, лечение будет максимально эффективным и оперативным.
Если перечисленные методы не позволили поставить диагноз, назначают биопсию лимфатических узлов.
Причины
Для того чтобы назначить наиболее адекватное лечение и предотвратить рецидив, важно разобраться в том, что привело к проблеме. На самом деле причины воспаления лимфатических узлов могут быть довольно разнообразными, но чаще всего они развиваются на фоне других болезней. На данный момент известно две формы лимфаденита: неспецифический и специфический. Давайте разберемся в этих понятиях.
Неспецифический лимфаденит
Итак, он является следствием воспалительных процессов в человеческом организме, возникших в результате воздействия вредоносных бактерий, таких как стафилококк, стрептококк. Эти микроорганизмы опасны тем, что негативно сказываются на внутренних органах только при определенных факторах. Чаще всего неспецифический лимфаденит поражает область шеи. Он является весьма распространенной проблемой в наши дни.
Чаще всего неспецифический лимфаденит поражает область шеи. Он является весьма распространенной проблемой в наши дни.
Специфический лимфаденит
Он связан с воздействием на человеческий организм более опасных инфекционных заболеваний, например, туберкулеза или СПИДА. Главное и принципиальное отличие заключается в огромном уроне, который заболевание наносит организму. Недуг может стать следствием следующих патологий:
- Абсцесс зуба — инфекция, локализующаяся в области корня зуба. Он может стать следствием недолеченного кариеса или любого другого заболевания зубов или десен. Вызвать абсцесс способна и механическая травма или инфекция, попавшая во время лечения.
- Аллергия — чувствительность организма к внешним раздражителям.
- Ангина — острое заболевание, сопровождающееся воспалением небных миндалин. Возбудителями являются бактерии, прежде всего, стафилококк, менингококк.
- ОРВИ — в данном случае зачастую воспаляются лимфатические узлы нескольких групп одновременно.
 У взрослых в случае острого респираторного заболевания лимфоузлы воспаляются всегда, а в случае с детьми воспаление носит настолько незначительный характер, что диагностировать его порой довольно трудно.
У взрослых в случае острого респираторного заболевания лимфоузлы воспаляются всегда, а в случае с детьми воспаление носит настолько незначительный характер, что диагностировать его порой довольно трудно. - ВИЧ или СПИД — вирусное заболевание, поражающее в первую очередь иммунную систему организма человека. Оно провоцирует воспаление лимфоузлов заушной и затылочной области.
Мы постарались привести наиболее распространенные заболевания, следствием которого и становится воспаление лимфатических узлов.
К какому специалисту обратиться?
Впервые столкнувшись с таким недугом, многие действительно не знают, с чего начать. Все предельно просто — начните с визита к узкому специалисту, который проведет необходимый осмотр и назначит необходимые анализы и обследования для того, чтобы поставить точный диагноз и назначить адекватное лечение. Учитывая то, что причины лимфоденита могут быть различными, то и обращаться в каждом конкретном случае придется к разным врачам.
Так, скажем, если лимфатические узлы воспалились в челюстной области, следует немедленно записаться на прием к стоматологу, ведь, скорее всего, подобная ситуация связана с воспалительным процессом в ротовой полости или в зубных лунках. Никто, кроме стоматолога, не поможет в разрешении данной проблемы. Если узлы увеличились в размере в паховой области, целесообразно обратиться к урологу в случае с мужчинами и к гинекологу — с женщинами. Врач-отоларинголог поможет справиться с воспалением в шейной области.
Методы борьбы
Как лечить лимфоузел? Этим вопросом обеспокоены все те, кто столкнулся с подобной проблемой. Воспаление сковывает движения, приводит к слабости, сонливости, ограничивает активность каждого человека, поэтуму требует быстрого вмешательства специалистов. Главное правило — ни в коем случае не занимайтесь самолечением. Диагностировать заболевание и назначить лечение может только врач по итогам проведенного осмотра, обследования, результатов сданных анализов.
Давайте более подробно рассмотрим основные виды лимфаденита и методы борьбы, а критерием станет область локализации воспаления.
Ушная область
Чаще всего воспаляются лимфатические узлы именно в этой области, что подтверждено многочисленными исследованиям. Как лечить лимфоузлы за ухом? Мало кто знает о том, что спровоцировать воспаление способны не только вредоносные бактерии и микроорганизмы или холод, но и пирсинг, татуировки. Именно поэтому необходимо быть предельно внимательными и бдительными в выборе современных косметических процедур. Сами лимфоузлы могут воспалиться как за одним, так и за обоими ушами. Чаще всего специалист после проведенного осмотра и исключения серьезных и опасных заболеваний назначает теплые компрессы, позволяющие снять воспалительный процесс, и йодную сеточку — рецепт наших бабушек и прабабушек, демонстрирующий неплохую эффективность. Если у вас воспалится лимфоузел, как лечить в домашних условиях? Если лечащий врач не возражает, можно попробовать старые проверенные годами способы. Усилить эффект можно курсом антибиотиков и физиотерапией. Хирургическое вмешательство — экстренная мера, к которой прибегают довольно редко.
Усилить эффект можно курсом антибиотиков и физиотерапией. Хирургическое вмешательство — экстренная мера, к которой прибегают довольно редко.
Шейная область
С наступлением весны, первыми лучами солнца многие торопятся избавиться от курток и шапок, сменив их на легкие ветровки. Это огромная ошибка, ведь довольно часто от весеннего ветерка и воспаляются лимфоузлы. Как быть в этом случае? Как лечить лимфоузлы на шее у взрослого? Воспаление в этой области причиняет массу дискомфорта человеку, именно поэтому так важно как можно быстрее устранить его.
Только специалист может подобрать и назначить адекватное лечение, но мы хотим поделиться с вами некоторыми общеизвестными приемами. Если лимфаденит связан с поражением инфекцией, назначается курс антибиотиков. В случае обнаружения герпетической инфекции в качестве дополнительной терапии назначают противовирусные препараты, чаще всего «Виферон», «Циклоферон». Если болят лимфоузы на шее, как лечить? Можно попробовать местные компрессы, вымоченные в растворе «Димексида». Для того чтобы помочь организму побороть инфекцию и восстановиться, обязательно используйте иммуностимуляторы. Как быть, если воспалился лимфоузел под мышкой? Чем лечить его? В этом случае вам пригодятся рекомендации, данные для борьбы с воспалением в шейной области.
Для того чтобы помочь организму побороть инфекцию и восстановиться, обязательно используйте иммуностимуляторы. Как быть, если воспалился лимфоузел под мышкой? Чем лечить его? В этом случае вам пригодятся рекомендации, данные для борьбы с воспалением в шейной области.
Челюстная локализация недуга
Врачи всего мира категорически запрещают бороться с данной проблемой в домашних условиях, прибегая пусть и к самым эффективным методам народной медицины. Если вы не знаете, чем лечить лимфоузлы под челюстью, в первую очередь обратитесь за помощью в медицинское учреждение для того, чтобы поставить правильный диагноз и назначить адекватное лечение. Если воспаление вызвано с кариесом, поражением десен, после визита к стоматологу удастся избавиться от первых симптомов проблемы. Если причиной лимфаденита является поражение бактериями, добиться желаемого результата удастся только комплексным методом с помощью антибиотиков и физиотерапии. В исключительных случаях назначают операцию.
Паховая область
Это довольно неприятная патология, сопровождающаяся болезненными ощущениями. Как лечить лимфоузлы у мужчин и женщин в паховой области? Борьба с воспалением в этой зоне мало чем отличается от всех перечисленных. Специалист назначает обследование, анализы, по итогам которых ставит диагноз. Лечение заключается в курсе антибиотиков, противовирусных препаратов, а также иммуностимуляторов. Хирургическое вмешательство назначается в случае нагноения узловых соединений — это крайняя и вынужденная мера, которую стараются всеми возможными способами предотвратить.
Как лечить лимфоузлы у мужчин и женщин в паховой области? Борьба с воспалением в этой зоне мало чем отличается от всех перечисленных. Специалист назначает обследование, анализы, по итогам которых ставит диагноз. Лечение заключается в курсе антибиотиков, противовирусных препаратов, а также иммуностимуляторов. Хирургическое вмешательство назначается в случае нагноения узловых соединений — это крайняя и вынужденная мера, которую стараются всеми возможными способами предотвратить.
Лечение детей
Воспалился лимфоузел на шее ребенка? Как лечить, чтобы поскорее избавиться от патологии? Состояние малыша ослоняется тем, что он сам не может передать все свои ощущения, о проблеме могут свидетельствовать беспокойство, плач, увеличение в размере лимфатических узлов, отечность. Врачи едины во мнении о том, что антибиотики для лечения детей — крайняя необходимость, они нарушают нормальную работу микрофлоры детского кишечника, стимулируя развитие осложнений. Но как помочь крохе? Как облегчить его состояние?
Медикаментозное лечение представлено антибиотиками пенициллиновой группы («Амоксиклав», «Флемоксин», «Орациллин») в сопровождении противоаллергических средств и иммуностимуляторов. Но многие специалисты настоятельно рекомендуют отказаться от агрессивного медикаментозного лечения в пользу физиотерапии.
Но многие специалисты настоятельно рекомендуют отказаться от агрессивного медикаментозного лечения в пользу физиотерапии.
УВЧ-терапия
Ультравысокочастотная терапия показала свою эффективность в борьбе с лимфаденитом. На организм больного воздействуют магнитным полем высокой частоты, длина волны достигает от 1 до 10 метров. Это современная альтернатива компрессам, обеспечивающая тепловой эффект. В результате сосуды расширяются, лейкоциты направляются к лимфатическим узлам, снимая воспаление.
Народная медицина
В том случае, кода возбудителями лимфаденита стала простуда или грипп, компрессы и отвары станут отличным вариантом для лечения, особенно детей. Но в данном случае следует быть предельно осторожными, обязательно проконсультироваться со специалистами, ведь самолечение способно привести к необратимым последствиям. Наиболее эффективными средствами народной медицины принято считать:
- Сушеную эхинацею и перечную мяту. Для приготовления чудо-средства необходимо 4 столовые ложки эхинацеи залить 1,5 стаканами кипятка, раствор прокипятить в течение 10-15 минут.
 После этого добавить четверть стакана мяты, снять отвар с огня, отсудить и процедить. Детишкам до трех лет следует давать средство по четверти чайной ложки 3 раза в день, для деток постарше можно увеличить дозировку до чайной ложки.
После этого добавить четверть стакана мяты, снять отвар с огня, отсудить и процедить. Детишкам до трех лет следует давать средство по четверти чайной ложки 3 раза в день, для деток постарше можно увеличить дозировку до чайной ложки. - Травяной компресс — столовую ложку измельченного лесного ореха, зверобоя и тысячелистника необходимо залить стаканом холодной воды, после чего поставить смесь на огонь и довести до кипения. После этого снимите средство с огня, остудите его, процедите. Компресс из марли, пропитанной отваром, необходимо прикладывать перед сном к воспаленной области. Курс терапии — три недели.
Подводим итоги
В рамках данного материала мы поговорили о том, как лечить увеличенные лимфоузлы, рассмотрели наиболее эффективные способы и распространенные случаи. Главное — запомнить, что данное заболевание требует правильной и своевременной диагностики и адекватного лечения. Только комплексный подход принесет ожидаемый результат. Если вы не знаете, как лечить лимфоузел, никогда ранее не сталкивались с подобной проблемой, не стоит верить советам и рекомендациям знакомых. Обратитесь за экстренной помощью к квалифицированному специалисту. Самолечение может привести к необратимым последствиям.
Обратитесь за экстренной помощью к квалифицированному специалисту. Самолечение может привести к необратимым последствиям.
Как лечить лимфоузлы под мышками
Лимфатическая система отвечает за устойчивый иммунитет и борется с инфекционными заболеваниями.
Почему воспаляются лимфоузлы под мышками?
Воспаление лимфоузлов называют лимфадентитом. Чаще всего лифмоузлы воспаляются из-за стафилококков, стрептококков и кишечной палочки. Если в организме накапливается слишком много бактерий, и лимфатическая система уже не может с ними справиться, ее узлы накапливают болезнетворные микроорганизмы и воспаляются.
Подмышечные лимфоузлы воспаляются из-за самых разных причин. Например, при заболевании молочных желез, во время простуды, инфекционных или онкологических заболеваний. Факторами также могут быть фурункулез, усиленная работа потовых желез, простуды и респираторные заболевания, аллергии, интоксикации.
Иногда воспаляется один лимфоузел, иногда воспаляются лимфоузлы по всему телу. Порой они увеличиваются настолько, что становятся чувствительными и болезненными. Те, которые проявляются в подмышечных впадинах ноют, краснеют и опухают. Воспаление может сопровождаться слабостью в теле, тошнотой, рвотой, сонливостью и головной болью.
Как лечить воспаленные лимфоузлы?
Для того, чтобы снять воспаление лимфоузлов, нужно выяснить, из-за чего они изменили свой размер и вылечить эту причину. Например, простуду или инфекционное заболевание.
Лечение при лимфадентите включает в себя компрессы с ихтиоловой мазью и димексидом, физиотерапевтические процедуры, антибактериальные препараты. Больному назначают постельный режим и запрещают любую активность.
Больному назначают постельный режим и запрещают любую активность.
Если лимфоузлы периодически воспаляются в подмышках, нужно повышать иммунитет. Это можно сделать с помощью народной медицины. Популярный лайфхак — пить
Подойдет настойка или свежевыжатый сок алоэ. Девяносто миллилитров сока нужно смешать с тремя ложками жидкого меда и тремя ложками красного вина. Тщательно перемешать и поставить в сухое темное место на двое суток. Получившуюся настойку можно принимать каждое утро по одной чайной ложке.
Воспаленные лимфоузлы лечит настойка календулы. Нужно измельчить сухие цветки, залить их кипятком и дать настояться около десяти-пятнадцати минут. Получившийся настой принимают до пяти раз в день перед едой. Курс длится десять суток.
При лечении лимфаденита используют чеснок. Две измельченные головки заливают одним литром кипящей воды и настаивают шесть-восемь часов. Принимают по чайной ложке перед едой до четырех раз в сутки в течение пяти дней.
Принимают по чайной ложке перед едой до четырех раз в сутки в течение пяти дней.
При воспаленных лимфоузлах советуют пить свекольный сок — по 100-120 мл натощак в течение недели. Если вам не нравится его вкус, сок можно разбавить морковным.
Для того, чтобы лимфоузлы приняли нормальную форму, понадобится смесь трав — зверобой, омела, тысячелистник и листья грецкого ореха. Их нужно залить горячей водой и дать настояться, затем остудить и поставить в холодильник. Каждый вечер смачивать в отваре ткань и прикладывать к воспаленным местам.
Лимфедема и инфекция | Breastcancer.org
Leer esta página en español
Инфекция вызывает особую озабоченность после удаления каких-либо лимфатических узлов, независимо от того, были ли у вас когда-либо симптомы лимфедемы. Это связано с двумя ключевыми функциями, которые эти лимфатические узлы играют в руке, руке и верхней части тела.
1. Лимфатические узлы заботятся о «чужеродных захватчиках» из определенных областей тела и сигнализируют организму о запуске иммунного ответа.
Лимфатические узлы заботятся о «чужеродных захватчиках» из определенных областей тела и сигнализируют организму о запуске иммунного ответа.

2. Лимфатические узлы фильтруют бактерии и токсины, поэтому они не могут попасть в кровь. В случае с этим порезанным пальцем лимфа пытается унести бактерии и мусор из ткани пальца, но некоторые лимфатические узлы и сосуды, которые у вас были раньше, отсутствуют, чтобы отфильтровать их. Оставшиеся узлы и сосуды могут не успевать за всей лимфой, которую необходимо фильтровать.Затем бактерии могут начать размножаться в лимфе. Поскольку лимфа богата питательными веществами, она обеспечивает отличную среду для размножения бактерий.
Чем больше лимфатических узлов было удалено или повреждено, тем сложнее вашей лимфатической системе справиться с травмой. Порезы или даже небольшие порезы на коже, которые иногда даже не видны невооруженным глазом, могут инфицироваться, вызывая такие местные симптомы, как покраснение, болезненность и тепло. В некоторых случаях эти симптомы могут распространяться от исходной травмы вверх по руке или верхней части тела.Распространяющаяся сыпь, теплая и нежная, указывает на целлюлит, серьезную бактериальную инфекцию кожи и подлежащих тканей. Целлюлит требует немедленной медицинской помощи и лечения антибиотиками. При отсутствии лечения целлюлит имеет тенденцию к быстрому распространению и даже может стать опасным для жизни. Если вы не можете сразу же обратиться к врачу, обратитесь в ближайшее отделение неотложной помощи.
Целлюлит требует немедленной медицинской помощи и лечения антибиотиками. При отсутствии лечения целлюлит имеет тенденцию к быстрому распространению и даже может стать опасным для жизни. Если вы не можете сразу же обратиться к врачу, обратитесь в ближайшее отделение неотложной помощи.
Что делать, если вы заметили порез или трещину на коже
Для многих женщин инфекция является спусковым крючком для их первого приступа лимфедемы.Если вы заметили порез или трещину на коже в любом месте кисти, руки, груди или верхней части тела на стороне операции — независимо от того, насколько они незначительны — обязательно:
- Вымойте это место водой с мылом.
- Нанесите безрецептурную мазь с антибиотиком, например Неоспорин, Полиспорин, Бактробан или аналогичные препараты в магазинах.
- Накройте чистую сухую повязку и регулярно меняйте ее, поддерживая чистоту и накрывайте пораженный участок до тех пор, пока он не заживет.
- Ежедневно проверяйте наличие признаков инфекции, таких как покраснение, отек, повышение температуры или болезненность в этой области, озноб, лихорадка и / или усталость.
 Вы можете почувствовать себя плохо — почти как при гриппе — еще до того, как заметите какие-либо изменения на коже.
Вы можете почувствовать себя плохо — почти как при гриппе — еще до того, как заметите какие-либо изменения на коже. - Позвоните своему врачу, если вы подозреваете, что у вас инфекция.
Примечание: Если вы получили порез, это не означает, что он обязательно заразится или у вас разовьется лимфедема. Просто руководствуйтесь здравым смыслом, чтобы снизить риск заражения, и быстро примите меры, если появятся какие-либо симптомы.
Если у вас развилась инфекция или рецидивирующие инфекции
Любую инфекцию следует немедленно лечить антибиотиками, независимо от того, перешла ли она в целлюлит или нет.Ваш врач может порекомендовать вам отдохнуть в постели и приподнять пораженный участок. Если у вас уже есть лимфедема, вы можете продолжать носить компрессионный рукав, если это не слишком болезненно. (Если область воспалена и болезненна, вам может потребоваться перерыв, пока симптомы не улучшатся — обратитесь к врачу за дополнительными рекомендациями. ) Любое массирование области с помощью ручного лимфатического дренажа следует прекратить до тех пор, пока инфекция не исчезнет.
) Любое массирование области с помощью ручного лимфатического дренажа следует прекратить до тех пор, пока инфекция не исчезнет.
Обычно ваш врач должен будет увидеть вас в течение нескольких дней, чтобы убедиться, что антибиотик подействует.Симптомы инфекции должны исчезнуть в течение нескольких дней, хотя вам, вероятно, придется продолжать прием лекарства дольше. Если ваша инфекция не поддается лечению, вам может потребоваться госпитализация для внутривенного введения антибиотиков, что означает, что лекарство доставляется прямо в ваш кровоток через капельницу или порт. Просто убедитесь, что капельница не вставлена в руку или руку на той стороне вашего тела, где есть инфекция.
Сообщите терапевту по лимфедеме, что вы заразились.Он или она может следить за вами на предмет каких-либо признаков лимфедемы, если вам никогда не ставили диагноз, или на предмет обострения симптомов, если она у вас уже есть. Поскольку инфекция может вызвать лимфедему, важно быстро принять меры при развитии симптомов.
Некоторые люди продолжают страдать от рецидивирующих инфекций. Если это случилось с вами, спросите своего врача о том, чтобы получить запас антибиотиков для экстренной помощи при первых признаках проблемы. Если у вас стойкая лимфедема и частые инфекции, возможно, вам придется принимать антибиотики всякий раз, когда вы получаете порез или трещину на коже.Ваш врач может порекомендовать регулярно принимать низкие дозы антибиотика в качестве профилактической меры, даже без каких-либо признаков травмы или ассоциированной инфекции. Или вам может потребоваться принять антибиотик только перед любой медицинской процедурой, которая может привести к проникновению посторонних бактерий в ваше тело, например, стоматологические или хирургические процедуры. Ваш врач лучше всех знает, что вам подходит.
Если у вас были проблемы с инфекцией, и вы планируете поездку или длительное пребывание за городом, обратитесь к врачу. Он или она может посоветовать вам взять с собой рецепт на антибиотики или лекарства.
Еще одним важным шагом является усиление вашего текущего плана лечения, — советует Николь Стаут, MPT, CLT-LANA, старший руководитель практики реабилитационных услуг в Kaiser Permanente, Среднеатлантический регион. «Что касается моих пациентов, я обнаружил, что, когда мы находим способы управлять их лимфедемой более последовательно, у них, как правило, меньше инфекций. Это может означать более постоянную перевязку или сдавливание в ночное время или более сильное сдавливание в течение дня ».
Обязательно ознакомьтесь со всеми инструкциями по защите кожи и соблюдайте их.См. Раздел «Снижение риска лимфедемы и обострений лимфедемы» для получения дополнительной информации.
Эта статья была полезной? Да / Нет Эта статья была полезной?
Последнее изменение 5 августа 2020 г., 10:36
Рекомендации для кистей и рук после диссекции подмышечных лимфатических узлов
В этой информации описывается, как предотвратить инфекцию и уменьшить отек кисти и руки после операции по удалению подмышечных лимфатических узлов. Следование этим рекомендациям может помочь предотвратить лимфедему.
Следование этим рекомендациям может помочь предотвратить лимфедему.
О вашей лимфатической системе
Рисунок 1. Нормальный лимфодренаж.
Ваша лимфатическая система имеет 2 рабочих места:
- Помогает бороться с инфекцией.
- Помогает отводить жидкость из участков вашего тела.
Ваша лимфатическая система состоит из лимфатических узлов, лимфатических сосудов и лимфатической жидкости (см. Рисунок 1).
- Лимфатические узлы — это небольшие бобовидные железы, расположенные вдоль лимфатических сосудов. Лимфатические узлы фильтруют лимфатическую жидкость, удаляя бактерии, вирусы, раковые клетки и другие отходы.
- Лимфатические сосуды — это крошечные трубки, подобные кровеносным сосудам, по которым жидкость поступает в лимфатические узлы и из них.
- Лимфатическая жидкость — это прозрачная жидкость, которая проходит через вашу лимфатическую систему.
 Он содержит клетки, которые помогают бороться с инфекциями и другими заболеваниями.
Он содержит клетки, которые помогают бороться с инфекциями и другими заболеваниями.
Подмышечные лимфатические узлы — это группа лимфатических узлов в подмышечной впадине (подмышечной впадине), которые отводят лимфатическую жидкость из груди и руки. У всех разное количество подмышечных лимфатических узлов. Диссекция подмышечных лимфатических узлов — это операция по удалению группы подмышечных лимфатических узлов.
Вернуться наверхО лимфедеме
Иногда удаление лимфатических узлов может затруднить отток лимфатической системы. Если это произойдет, лимфатическая жидкость может накапливаться в том месте, где были удалены лимфатические узлы.Эта лишняя жидкость вызывает отек, называемый лимфедемой.
Лимфедема может развиться в руке, кисти, груди или туловище на стороне поражения (стороне, где были удалены лимфатические узлы).
Признаки лимфедемы
Лимфедема может развиваться внезапно или постепенно. Это может произойти через несколько месяцев или лет после операции.
Обратите внимание на следующие признаки лимфедемы в пораженной руке, кисти, груди и туловище:
- Чувство тяжести, ломоты или боли
- Ощущение стянутости кожи
- Меньше гибкости
- Набухание
- Изменения кожи, такие как уплотнение или точечная коррозия (кожа, которая остается вдавленной после нажатия на нее)
Если у вас опухоль, вы можете заметить, что:
- Вены на пораженной руке менее заметны, чем на другой руке.
- Кольца на пораженном пальце (пальцах) более тугие или не подходят.
- Рукав рубашки на пораженной стороне кажется более узким, чем обычно.
Если у вас есть признаки лимфедемы или вы не уверены, обратитесь к своему врачу.
Вернуться наверхСнижение риска развития лимфедемы
Важно предотвратить инфекцию и отек, чтобы снизить риск развития лимфедемы.
Профилактика инфекций
У вас больше шансов получить лимфедему, если вы заразите пораженную руку.Это связано с тем, что ваше тело вырабатывает дополнительные лейкоциты и лимфатическую жидкость для борьбы с инфекцией, и эта лишняя жидкость может не стекать должным образом.
Следуйте этим рекомендациям, чтобы снизить риск заражения.
- Будьте осторожны, чтобы не обгореть. Используйте крем для загара с SPF не менее 30. Часто наносите его повторно.
- Используйте репеллент от насекомых, чтобы избежать укусов и укусов насекомых.
- Используйте лосьон или крем ежедневно, чтобы защитить кожу пораженной руки и кисти.
- Не обрезайте кутикулу на пораженной руке. Вместо этого аккуратно отодвиньте их назад палочкой для кутикулы.
- Надевайте защитные перчатки при работе на дворе или в саду, мытье посуды или чистке с агрессивным моющим средством или металлической мочалкой.
- При шитье надевайте наперсток.
- Будьте осторожны, если бреетесь под пораженной рукой. Подумайте об использовании электрической бритвы. Если вы получили порез во время бритья, позаботьтесь о нем, следуя приведенным ниже инструкциям.
Если вы заметили какие-либо признаки инфекции (такие как покраснение, отек, кожа, которая теплее, чем обычно, или болезненность), позвоните своему врачу.
Уход за порезами и царапинами
- Вымойте это место водой с мылом.
- Нанесите мазь с антибиотиком, например Бацитрацин ® или Неоспорин ® .
- Накройте область повязкой, например пластырем ® .
Уход за ожогами
- Приложите к пораженному участку холодный компресс или промойте его прохладной водопроводной водой примерно на 10 минут.
- Вымойте это место водой с мылом.
- Накройте пораженную область повязкой, например пластырем.
- Предотвращение отеков
Сразу после операции
Небольшая припухлость после операции — это нормально. Эта опухоль может длиться до 6 недель. Часто это временно и постепенно пройдет. Вы также можете почувствовать боль или другие ощущения, такие как покалывание и покалывание после операции. Следуйте этим рекомендациям, чтобы снять отек после операции.
- Делайте упражнения 5 раз в день.Если ваш лечащий врач сказал вам делать их более или менее часто, следуйте его инструкциям.
- Продолжайте выполнять упражнения, пока не вернетесь к нормальному диапазону движений плеч и рук. Это может занять от 4 до 6 недель после операции.
- Если вы чувствуете растяжение в груди или под мышкой, может быть полезно продолжать выполнять упражнения на растяжку еще дольше.
- Если через 4–6 недель у вас не вернется нормальный объем движений, позвоните своему врачу.
В долгосрочной перспективе
Выполнение следующих действий может помочь снизить риск развития лимфедемы.
- Попросите медицинских работников использовать вашу здоровую руку для заборов крови, инъекций (уколов), внутривенных (IV) линий и измерения артериального давления.
- В некоторых ситуациях, если кровь не может быть взята из здоровой руки, можно использовать пораженную руку. Ваш лечащий врач может обсудить это с вами.
- Если нельзя сделать инъекцию в здоровую руку, ягодицы, бедро или живот (живот), можно сделать инъекцию в пораженную руку.
- Если ваше кровяное давление нельзя измерить с помощью здоровой руки, можно использовать поврежденную руку.
- Если лимфатические узлы были удалены с обеих сторон вашего тела, поговорите со своим лечащим врачом о том, какую руку лучше всего использовать.
- Оставайтесь на таком уровне или работайте безопасно, чтобы поддерживать здоровую массу тела.
- Используйте здоровую руку или обе руки для переноски тяжелых пакетов, пока не восстановите силы на пораженной стороне.
- Регулярно делайте упражнения и растягивайте мышцы. Поговорите со своим врачом или медсестрой о том, какие упражнения подходят вам.
- Когда вы снова начнете делать упражнения и активность, наращивайте их медленно и постепенно. Если вы чувствуете дискомфорт, остановитесь и сделайте перерыв. Упражнения не должны вызывать боли.
- Проконсультируйтесь с лечащим врачом перед тем, как начать выполнять какие-либо изнурительные упражнения, такие как поднятие тяжестей или игра в теннис.
- Не носите тесные или тяжелые украшения или одежду с тугой резинкой, оставляющей следы.Эти вещи могут привести к отеку.
- Не используйте грелки или горячие компрессы на пораженной руке, плече или туловище.
- Если у вас появилась опухоль на руке или кисти, запишите, когда она появилась. Если через неделю он не проходит, позвоните своему врачу.
Когда звонить вашему поставщику медицинских услуг
Позвоните своему врачу, если:
- Любая часть руки, кисти, груди или туловища на стороне поражения:
- Горячо
- Красный
- Больно
- Более опухший
- У вас температура 101 ° F (38.3 ° C) или выше
- Вы выполняете упражнения в соответствии с инструкциями врача, но через 4–6 недель ваш нормальный диапазон движений не восстанавливается.
- У вас опухоль, которая не проходит через 1 неделю.
Абсцесс лимфатических узлов, вызванный Francisella tularensis — редкий дифференциальный диагноз опухоли шейных лимфатических узлов: клинический случай | Journal of Medical Case Reports
В организме человека расположено около 600 лимфатических узлов, среди которых в здоровых условиях пальпируются поднижнечелюстная, подмышечная или паховая области [7].Шейная лимфаденопатия как патологическое состояние — это симптом, который часто появляется как у взрослых, так и у детей, при этом до 45% детей демонстрируют пальпируемую лимфаденопатию [8]. Причины этого отека могут варьироваться от злокачественных до доброкачественных. В то время как большинство опухолей лимфатических узлов у детей вызывается инфекциями, частота лимфаденопатий, вызванных злокачественными новообразованиями, увеличивается с возрастом [9]. Средние шансы указаны от 1,03 до 1,05 для каждого 10-летнего увеличения [9, 10]. Описано, что основными бактериальными возбудителями гнойного аденита шейки матки являются инфекции, вызываемые S.aureus и стрептококки группы А [11, 12]. Другие патогены, такие как типичные или атипичные микобактерии, Bartonella henselae или F. tularensis , встречаются реже, но никогда не должны игнорироваться при дифференциальной диагностике.
При клиническом осмотре лимфатические узлы в области шеи более 1 см считаются увеличенными, за исключением ягуло-желудочных узлов; здесь за нормальный размер принимается 1,5 см [13, 14]. Признаки воспаления, боль при надавливании на узлы и недостаточная подвижность в подполье являются дополнительными патологическими маркерами, которые не видны в здоровых условиях.В частности, недостаточная подвижность является прогностическим маркером разрыва капсулы узла при злокачественных процессах. Дополнительные так называемые злокачественные B-симптомы, такие как лихорадка, потеря веса или ночная потливость, часто присутствуют одновременно [15].
Первый алгоритм структурной оценки пациентов с лимфаденопатией был предложен в 1978 году Гринфилдом и Джорданом [16]. Хотя эти предложения неоднократно подвергались критике, базовые элементы все еще используются в рабочих процессах экзаменов сегодня.В диагностической процедуре первым шагом всегда должен быть подробный анамнез. Практикующие часто получают первые подсказки о причине отека. После анамнеза необходимо провести клиническое обследование. Особое внимание следует уделять видимым внеротовым или внутриротовым изменениям, таким как рубцы (типичные для инфекций Bartonella ), кариес или злокачественные образования. С помощью этих методов можно поставить более половины диагнозов [17]. Анализ крови (по крайней мере, анализ крови, С-реактивный белок, прокальцитонин / интерлейкин-6) завершает эти начальные этапы.
Медицинское УЗИ шеи по-прежнему остается методом выбора для инструментального исследования, особенно поверхностных шейных лимфатических узлов. Ультразвук широко доступен и не имеет ионизирующего излучения. Это может быть лучше других методов визуализации в дифференциации метастатических и неметастатических узлов с помощью допплеровской сонографии [18]. К недостаткам можно отнести небольшую глубину проникновения и большие различия в качестве, обусловленные опытом исследователей. Для обнаружения глубоких шейных узлов, например, заглоточного пространства, всегда следует проводить компьютерную томографию.Это первый выбор для обследования и последующего наблюдения за метастатическими узлами в шее [19]. Это также метод выбора для определения точной локализации увеличенных узлов и их отношения к окружающим структурам. Магнитно-резонансная томография (МРТ) как безрадиационный метод обеспечивает высокое контрастное разрешение мягких тканей для морфологической оценки лимфатических узлов и их взаимоотношений. Диффузионно-взвешенная визуализация позволяет отличить доброкачественные лимфатические узлы от злокачественных лимфатических узлов [20]. Из-за его ограниченной доступности и высокой цены его не следует использовать в качестве стандартного алгоритма диагностики, за исключением обследования детей.
Гистопатологическая оценка прогресса должна использоваться в качестве диагностики при сохраняющихся патологиях лимфатических узлов. Открытая эксцизионная биопсия лимфатических узлов считается золотым стандартом, особенно при диагностике злокачественной лимфомы [21]. Такие методы, как тонкоигольная аспирация или биопсия с использованием режущей иглы, менее инвазивны, требуют меньше времени и могут выполняться под местной анестезией. Благодаря достижениям в иммуногистохимических и цитопатологических методах их точность увеличилась за последние несколько лет, но так и не достигла точности удаления, особенно в увеличенных лимфатических узлах, демонстрирующих неоднородную картину заболевания [22].При диагностике метастазов лимфатических узлов или при исследовании глубоко расположенных лимфатических узлов в непосредственной близости от жизненно важных структур, таких как зрелые кровеносные сосуды и нервы, иссеченная биопсия должна оставаться методом выбора [23].
При заболевании туляремией пригодны все вышеперечисленные методы диагностики. Подробный анамнез часто выявляет контакты с животными в прошлом или пациентов, которые были фермерами или охотниками, находившимися в тесном контакте с дикими животными. Шрамы на лице, во рту или волосах могут быть видны как входные ворота при язвенно-желтой форме в дополнение к массивному отеку лимфатических узлов в области шеи.Косвенные методы диагностики, такие как скрининг сыворотки, не являются точными, особенно в первые 2 недели после первичной инфекции. Следовательно, ранняя диагностика должна выполняться путем прямой идентификации патогена с использованием молекулярно-биологических методов, таких как иммуноферментный анализ (ELISA), или различных методов ПЦР, таких как обратная транскриптаза (RT) -PCR или даже 16S rDNA PCR, которая показывает более низкую чувствительность по сравнению с традиционной ОТ-ПЦР [24]. Материал для исследования может быть взят из мазков с язвенного поражения.Увеличенные лимфатические узлы или «таяния» в лимфатических узлах следует проиллюстрировать ультразвуковым исследованием. Дополнительная компьютерная томография может использоваться для более детальной локализации гнойных лимфатических узлов или эмпием, особенно до возможного дренирования. Это вмешательство всегда должно сочетаться с прямым подтверждением идентификации возбудителя.
Биопсия сторожевого лимфатического узла: что следует знать онкологическим больным Онкологический центр Андерсона
Мы часто слышим о лимфатических узлах, когда говорим о том, как распространяется рак.Это потому, что, когда рак начинает распространяться, он часто сначала попадает в лимфатические узлы.
При лечении рака груди и меланомы, а также — все чаще — рака головы и шеи и гинекологического рака, врачи используют диагностический метод, называемый биопсией сторожевого лимфатического узла, при котором исследуются лимфатические узлы пациента, чтобы определить, распространился ли рак и какой тип заболевания. необходимо лечение рака. В MD Anderson наши врачи часто используют биопсию дозорных лимфатических узлов, потому что во многих случаях они помогают лучше выявлять рак.Фактически, около 20-30% пациентов с «отрицательными узлами» имеют заболевание в их лимфатических узлах, даже несмотря на то, что компьютерная томография и / или ультразвуковые исследования показывают, что лимфатические узлы отрицательны или не содержат заболевания.
Мы поговорили с хирургом головы и шеи Стивеном Лаем, доктором медицины, чтобы узнать больше.
Что такое биопсия сторожевого лимфатического узла?
Сторожевые лимфатические узлы являются важной частью иммунной системы и содержат клетки, которые контролируют чужеродные вещества, такие как бактерии, вирусы и рак.Картирование сторожевых лимфатических узлов помогает идентифицировать лимфатические узлы, которые подвергаются наибольшему риску сдерживания рака.
Биопсия сигнального лимфатического узла (SLNB) — это хирургический подход для выявления и удаления сигнального лимфатического узла, чтобы определить, распространился ли рак, и если да, то как далеко.
В большинстве случаев отрицательный результат биопсии сигнального лимфатического узла означает, что рак не распространился. Положительный результат биопсии означает, что в лимфатическом узле обнаружен рак. Это могло быть в других лимфатических узлах и даже в других органах.
Что происходит во время биопсии сторожевого лимфатического узла?
Хирург вводит маркер, называемый радиоактивным индикатором, вокруг места опухоли. Радиоактивный индикатор проходит через лимфатическую систему — путь или сеть лимфатических каналов и узлов. Это позволяет хирургу сначала увидеть, какие лимфатические узлы дренируются из опухоли, и определить сторожевой лимфатический узел.
Затем хирург делает небольшой разрез на коже и определяет лимфатический узел для удаления. Патолог изучает лимфатический узел, чтобы определить, есть ли в нем рак.
Каковы преимущества биопсии сторожевого лимфатического узла?
Этот метод использует меньший разрез и может предотвратить необходимость более инвазивного хирургического вмешательства. Это может сократить время послеоперационного восстановления и снизить риск побочных эффектов, таких как лимфедема, отек, вызванный удалением большего количества лимфатических узлов.
Биопсия сторожевого лимфатического узла часто выполняется амбулаторно, и пациенты, как правило, могут покинуть больницу в тот же день, если им не будет проведена дополнительная операция.
Каковы риски биопсии сторожевого лимфатического узла?
Риски очень низкие, за исключением очень низкой вероятности — от 2 до 4% — того, что сторожевой лимфатический узел не удастся идентифицировать.
Некоторых пациентов беспокоит использование радиоактивных индикаторов для обнаружения сторожевого лимфатического узла. Хотя индикатор радиоактивен, он выделяет частицу с очень низкой энергией. О серьезных побочных реакциях не сообщалось, и единственной отрицательной реакцией были редкие эпизоды кратковременной боли во время инъекции.
Пациенты, которым сделана биопсия сторожевого лимфатического узла, также могут страдать от лимфедемы, но с меньшей вероятностью, чем пациенты, перенесшие открытую операцию.
Расскажите мне о достижениях в использовании биопсии дозорных лимфатических узлов, чтобы помочь большему количеству больных раком.
Биопсия сторожевого лимфатического узла хорошо зарекомендовала себя при лечении меланомы и рака груди. Он также более широко используется в Европе для лечения рака полости рта на ранних стадиях и все чаще используется в США.S. I завершил клинические испытания фазы III, в результате которых Управление по санитарному надзору за качеством пищевых продуктов и медикаментов одобрило новый радиоактивный индикатор для использования у пациентов с раком полости рта. Сейчас я возглавляю попытку начать клиническое испытание фазы III, сравнивающее биопсию сторожевого лимфатического узла с более традиционной техникой, называемой выборной диссекцией шеи у пациентов с раком полости рта на ранней стадии. Кроме того, Майкл Фрумовиц, доктор медицины, недавно завершил клинические испытания фазы III с использованием нового типа красителя для обнаружения сторожевых лимфатических узлов у пациентов с раком шейки матки и матки.Эти достижения помогают нам узнать больше о самом раке, уменьшая при этом побочные эффекты для пациентов.
Биопсия сторожевого лимфатического узла — это индивидуальная операция. Операция адаптирована к индивидуальному пациенту и направлена на лимфатические узлы, наиболее подверженные раку. Это помогает пациентам быстрее вернуться к повседневной жизни. Все дело в эффективном и точном обнаружении рака, чтобы помочь пациентам сохранить качество жизни.
Запишитесь на прием в MD Anderson онлайн или позвонив по телефону 1-877-632-6789.
Биопсия лимфатического узла — Брадентон, Флорида
Почти каждый ощупывал свою шею и в какой-то момент заметил опухоль или опухоль. Одна из наиболее частых причин образования опухоли — увеличение лимфатических узлов. Частая причина увеличения лимфатических узлов — инфекция. Инфекция может быть вирусом, например, простудой, или бактериальной инфекцией. В зависимости от предполагаемой причины, тяжести симптомов и результатов физического осмотра пациента, пациентам может потребоваться биопсия или разрез и дренирование пораженной опухоли.В лимфатической системе находится часть иммунной системы, которая помогает избавить организм от инфекций и рака. Однако во время активной инфекции и некоторых видов рака лимфатические узлы и опухоль становятся болезненными и даже спонтанно истощаются. Если вы заметили отек шеи, важно поговорить с врачом, чтобы вылечить потенциальные инфекции и, возможно, предотвратить рак.
У пациентов с простудой и воспалением лимфатических узлов на шее они обычно проходят спонтанно без какого-либо специального лечения.Пациентам с большими эритематозными участками шеи, которые могут быть инфицированы, может потребоваться разрез и дренирование. Однако пациентам с большими увеличенными лимфатическими узлами без очевидной причины может потребоваться анализ крови и визуализация, чтобы определить основную причину увеличения лимфатических узлов. Однако, если тесты не дали результатов, биопсия лимфатического узла может помочь определить основную проблему.
Сама биопсия может варьироваться от относительно простой до чрезвычайно сложной.Самая простая биопсия — это пункционная биопсия. В этом случае кожа анестезируется местной анестезией, и небольшая игла вводится в проблемную область. Цель состоит в том, чтобы получить достаточно ткани для просмотра под микроскопом и постановки диагноза. Это не форма лечения. Для единичных новообразований или лимфатических узлов, которым необходима клеточная структура для постановки диагноза, или когда пункционная биопсия не подходит, после соответствующей анестезии пациента делают небольшой разрез над проблемной областью.Это может быть выполнено под общей или местной анестезией, в зависимости от пациента. Либо весь лимфатический узел, либо его часть скелетируется, иссекается, а затем отправляется на патологию. Наконец, если рак подтвержден, пациенту может потребоваться рассечение лимфатических узлов в определенной области шеи. Это может быть обширная и сложная процедура, требующая нескольких дней пребывания в больнице.
Независимо от причины биопсии важно, чтобы хирург был знаком с этой процедурой, поскольку в шее есть важные структуры, требующие особого внимания во избежание повреждения нервов.Хирургическая клиника Флориды и доктор Дженна Казил находятся в Брадентоне, штат Флорида, и разработали тщательные и точные методы, обеспечивающие защиту важных структур во время биопсии лимфатических узлов. Доктор Казил — опытный хирург в Брадентоне, сдавший сложные экзамены, чтобы получить сертификат по общей хирургии. Доверьтесь хирургу и обращайтесь в Хирургическую клинику Флориды по всем хирургическим вопросам. Свяжитесь с клиникой сегодня, чтобы записаться на прием.
СвязанныеЛечение и ведение лимфаденита: врачебная помощь, консультации
Автор
Элизабет Партридж, доктор медицинских наук, магистр медицины Ассистент клинического профессора педиатрии, отделение детских инфекционных заболеваний, аллергии и иммунологии, медицинский директор больничной эпидемиологии и профилактики инфекций, Детская больница Калифорнийского университета в Дэвисе, Медицинский центр Калифорнийского университета в Дэвисе
Элизабет Партридж, MD, MPH, MS является членом следующих медицинских обществ: Американская академия педиатрии, Американская медицинская ассоциация, Калифорнийская медицинская ассоциация, Калифорнийская ассоциация инфекционных заболеваний, Американское общество инфекционных заболеваний, Общество педиатрических инфекционных болезней, Общество эпидемиологии здравоохранения Америки.
Раскрытие информации: раскрывать нечего.
Соавтор (ы)
Декан А. Блумберг, доктор медицины Адъюнкт-профессор педиатрии и руководитель отделения детских инфекционных заболеваний Детской больницы Дэвиса Калифорнийского университета
Декан А. Блумберг, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американского общества по микробиологии, Американское общество тропической медицины и гигиены, Калифорнийская медицинская ассоциация, Американское общество инфекционных болезней, Общество педиатрических инфекционных болезней, Медицинское общество долины Сьерра-Сакраменто
Раскрытие информации: Получен грант / средства на исследования от Novartis для исследователя клинических исследований; Полученные гонорары за выступление, выплаченные университету, а не самостоятельно от Merck, за выступление и преподавание; Полученные гонорары за выступление за выступления и преподавание выплачивались университету, а не самостоятельно от санофи пастер.
Специальная редакционная коллегия
Мэри Л. Виндл, PharmD Адъюнкт-профессор фармацевтического колледжа Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: нечего раскрывать.
Ларри Лютвик, доктор медицины, FACP Главный редактор, ID Cases; Модератор Программы мониторинга возникающих заболеваний; Адъюнкт-профессор медицины Государственного университета Нью-Йорка Медицинский колледж Нижнего штата
Ларри Лютвик, доктор медицины, FACP является членом следующих медицинских обществ: Американской ассоциации содействия развитию науки, Американской ассоциации изучения заболеваний печени, Американской Колледж врачей, Американская федерация клинических исследований, Американское общество микробиологов, Американское общество инфекционных заболеваний, Общество инфекционных болезней Нью-Йорка, Международное общество инфекционных болезней, Нью-Йоркская академия наук, Общество практикующих врачей-практиков по делам ветеранов
Раскрытие: нечего раскрывать.
Главный редактор
Рассел Стил, доктор медицины Профессор-клиницист, Медицинский факультет Тулейнского университета; Врач-штатный врач, Ochsner Clinic Foundation
Рассел Стил, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американской ассоциации иммунологов, Американского педиатрического общества, Американского общества микробиологии, Американского общества инфекционных болезней, Медицинского центра штата Луизиана. Общество, Общество детских инфекционных болезней, Общество педиатрических исследований, Южная медицинская ассоциация
Раскрытие: Ничего не нужно раскрывать.
Дополнительные участники
Гэри Дж. Ноэль, доктор медицины Профессор кафедры педиатрии медицинского колледжа Вейл Корнелл; Педиатр, Пресвитерианская больница Нью-Йорка
Гэри Дж. Ноэль, доктор медицинских наук, является членом следующих медицинских обществ: Общество педиатрических инфекционных болезней
Раскрытие информации: не подлежит разглашению.
Благодарности
Авторы и редакторы Medscape Reference выражают признательность предыдущему автору, Ульфату Шейху, доктору медицины, магистра здравоохранения, за вклад в разработку и написание этой статьи.
Лимфома — Диагностика, оценка и лечение
Лимфома — это рак, который развивается в лейкоцитах лимфатической системы. Симптомы могут включать увеличение лимфатических узлов, необъяснимую потерю веса, усталость, ночную потливость и одышку, кашель или затрудненное дыхание.
Ваш врач проведет медицинский осмотр и может назначить анализы крови или биопсию лимфатических узлов, чтобы оценить ваше состояние. Если диагностирована лимфома, аспирация и биопсия костного мозга, люмбальная пункция, рентген грудной клетки, компьютерная томография тела, ПЭТ, сканирование костей, МРТ тела или УЗИ брюшной полости могут использоваться для поиска увеличенных лимфатических узлов по всему телу и определения наличия лимфомы. распространять.Лечение зависит от типа и стадии лимфомы, а также от вашего возраста и общего состояния здоровья. Некоторые типы лимфомы могут потребовать только наблюдения, в то время как другие могут потребовать химиотерапии, лучевой терапии, радиоиммунотерапии, биологической терапии или трансплантации стволовых клеток.
Что такое лимфома?
Лимфома — это рак, который развивается в лейкоцитах (лимфоцитах) лимфатической системы, которая является частью иммунной системы организма.
Лимфатическая система включает сеть небольших каналов, похожих на кровеносные сосуды, по которым циркулирует жидкость (называемая лимфой), лимфатические узлы (также называемые железами), костный мозг и несколько органов, включая селезенку, все из которых состоят из лимфоцитов.
Существует два основных типа лимфомы: Ходжкина (HL) и неходжкинская (NHL), каждый из которых имеет несколько подтипов. Лимфома Ходжкина, также известная как болезнь Ходжкина, встречается гораздо реже, чем неходжкинская лимфома.
Индивидуальные лимфомы различаются по тому, как они ведут себя, распространяются и реагируют на лечение. Тип лимфомы определяется путем исследования некоторых раковых клеток под микроскопом. Когда присутствует аномальная клетка, называемая клеткой Рида-Штернберга, лимфома классифицируется как Ходжкина.Когда его нет, рак классифицируется как неходжкинский.
Симптомы лимфомы могут включать:
- увеличенные лимфатические узлы в области шеи, подмышек или паха
- необъяснимая потеря веса
- лихорадка
- обливание ночного пота
- зуд генерализованный
- усталость
- потеря аппетита
- кашель или затрудненное дыхание
- Боль в животе, груди или костях
- Вздутие живота
- чувство сытости после небольшого количества еды
- Одышка или кашель
начало страницы
Как диагностируется и оценивается лимфома?
Ваш основной врач сначала спросит вас о вашей истории болезни и симптомах, а затем проведет медицинский осмотр.Ваш врач может также назначить один или несколько из следующих тестов.
Анализы крови: Количество лейкоцитов, тромбоцитов и эритроцитов может снизиться, когда лимфома распространяется на костный мозг. Результаты анализа крови помогают определить, как функционируют печень и почки.
Биопсия лимфатического узла: Процедура, при которой часть или весь лимфатический узел удаляется хирургическим путем, чтобы его можно было исследовать под микроскопом на предмет наличия клеток лимфомы.Иногда для постановки диагноза бывает достаточно игольной биопсии. Другие лабораторные тесты могут быть выполнены на образце биопсии, включая молекулярно-генетические тесты.
Аспирация и биопсия костного мозга: Хирургическая процедура, при которой тонкая полая игла вводится в бедренную кость для удаления небольшого количества жидкого костного мозга, чтобы его можно было проанализировать под микроскопом. Эта процедура обычно выполняется после диагностики лимфомы, чтобы определить, распространилась ли болезнь на костный мозг. См. Страницу «Биопсия» для получения дополнительной информации.
Люмбальная пункция (спинномозговая пункция) : Минимально инвазивный тест, который включает удаление небольшого количества спинномозговой жидкости (CSF) — жидкости, окружающей головной и спинной мозг, — чтобы ее можно было проанализировать на наличие клетки лимфомы. Этот тест обычно выполняется только при определенных типах лимфомы или если у пациента есть симптомы, указывающие на то, что лимфома достигла головного мозга.
Рентген грудной клетки : Рентген грудной клетки используется для поиска увеличенных лимфатических узлов.
КТ тела : КТ тела используется для обнаружения увеличенных лимфатических узлов или органов и аномалий в области живота, таза, груди, головы и шеи.
В некоторых случаях КТ может использоваться для точного наведения биопсийной иглы в подозрительную область, чтобы можно было взять образец ткани и исследовать его под микроскопом. Эта процедура называется игольной биопсией под контролем КТ .
ПЭТ-сканирование : ПЭТ-сканирование, в котором используется небольшое количество радиоактивного материала, может помочь показать, является ли увеличенный лимфатический узел злокачественным, и выявить раковые клетки по всему телу, которые могут быть не видны на компьютерной томографии. сканировать.Некоторым пациентам с лимфомой после лечения проводится ПЭТ-сканирование, чтобы определить, реагирует ли рак на лечение. ПЭТ-сканирование сочетается с компьютерной томографией или МРТ для получения детальных изображений тела.
Сканирование костей : При сканировании костей радиоактивный изотоп под названием технеций-99m вводится в вену и перемещается к поврежденным участкам кости. Этот тест обычно выполняется, если у пациента возникает боль в костях или другие тесты предполагают, что лимфома переместилась в кость.
MRI : МРТ помогает обнаружить лимфому, распространившуюся на спинной или головной мозг. Это может быть полезно и для других частей тела, например, для области головы и шеи.
УЗИ брюшной полости : УЗИ брюшной полости можно использовать для исследования увеличенных лимфатических узлов, особенно в области живота. Ультразвук также используется для визуализации органов брюшной полости и почек, которые могут быть поражены увеличенными лимфатическими узлами.
Женщины должны всегда сообщать своему врачу или рентгенологу, если есть вероятность, что они беременны. Для беременных с лимфомой можно использовать МРТ и УЗИ для определения стадии заболевания, одновременно защищая плод от вредного излучения. См. Страницу «Безопасность» для получения дополнительной информации о беременности и радиации.
начало страницы
Как лечится лимфома?
Варианты лечения зависят от типа и стадии лимфомы, возраста и общего состояния здоровья пациента.Для некоторых типов лимфомы, если болезнь запущена, но медленно растет (вялотекущая), выжидательный подход может быть вариантом. Когда требуется лечение лимфомы, можно использовать один или несколько из следующих методов лечения.
Химиотерапия: Химиотерапия, используемая отдельно или в сочетании с лучевой терапией, является одним из основных методов лечения лимфомы. Он включает в себя использование лекарств, убивающих рак, которые вводятся перорально или инъекционно.
Профилактика ЦНС, при которой химиотерапия вводится в позвоночник через люмбальную пункцию , может использоваться для лечения определенных типов неходжкинской лимфомы, которые распространились на мозг или имеют высокий риск такого распространения.Кроме того, для снятия отека и воспаления можно использовать стероидные препараты.
Лучевая терапия : Лучевая терапия использует высокоэнергетическое излучение для уменьшения размеров опухолей и уничтожения раковых клеток. Пациентов с лимфомой можно лечить с помощью внешней лучевой терапии , при которой пучки высокоэнергетических рентгеновских лучей генерируются аппаратом вне пациента и направляются на опухоль и раковые лимфатические узлы. Внешняя лучевая терапия может использоваться отдельно или в сочетании с химиотерапией.
Терапия с использованием моноклональных антител (также называемая таргетной терапией): Это лечение с использованием лабораторных молекул, называемых моноклональными антителами, которые созданы для распознавания и связывания с поверхностью раковых клеток. Моноклональные антитела имитируют вырабатываемые естественным путем в организме антитела, которые атакуют инородные вещества, такие как бактерии и вирусы. Моноклональные антитела можно комбинировать с химиотерапевтическим препаратом или радиоактивным материалом, позволяя антителу доставлять прямую дозу агента, убивающего рак, к раковой клетке.
Два распространенных моноклональных антитела, используемых при лимфоме:
- Ритуксимаб®, моноклональное антитело, предназначенное для поиска и фиксации белкового рецептора (CD20), обнаруженного на определенном типе лимфоцитов (В-клетки), который вызывает гибель клетки лимфомы. Это лечение используется для многих пациентов с «В-клеточной» лимфомой и может сочетаться с химиотерапией и / или лучевой терапией.
- Брентуксимаб ведотин (Adcetris®), который сочетает в себе химиотерапевтический препарат с моноклональным антителом, которое прикрепляется к определенной молекуле (CD30) на поверхности клеток болезни Ходжкина и некоторых других типов лимфомы.
Радиоиммунотерапия (также называемая терапией радиоактивными моноклональными антителами) : Эта терапия сочетает моноклональные антитела с радиоактивным материалом, таким как иттрий-90, с ибритумомабом тиуксетаном (Зевалин®). Радиоактивно меченное моноклональное антитело перемещается и связывается с раковыми клетками, позволяя доставить высокую дозу излучения непосредственно к опухоли.
Биологическая терапия : Это лечение включает в себя натуральные или лабораторные вещества, предназначенные для усиления, направления или восстановления естественной защиты организма от рака или для вмешательства в определенные биологические пути в клетках лимфомы.Интерферон — это один из видов биологической терапии, который влияет на деление раковых клеток и может замедлить рост опухоли. Леналидомид и ибрутиниб являются примерами агентов, которые нарушают метаболические пути в клетках лимфомы.
Трансплантация стволовых клеток: При этом лечении больной костный мозг заменяется собственными здоровыми стволовыми клетками пациента (называемыми аутологичными) или стволовыми клетками донора (называемыми аллогенными), чтобы способствовать росту нового костного мозга. Трансплантация стволовых клеток может быть вариантом, если лимфома возвращается после лечения.Пациенты, перенесшие трансплантацию стволовых клеток, могут сначала получить внешнее лучевое облучение всего тела вместе с высокодозной химиотерапией, чтобы устранить как можно больше лимфомных клеток по всему телу.
начало страницы
Эта страница была просмотрена 15 июня 2020 г.
.
 У взрослых в случае острого респираторного заболевания лимфоузлы воспаляются всегда, а в случае с детьми воспаление носит настолько незначительный характер, что диагностировать его порой довольно трудно.
У взрослых в случае острого респираторного заболевания лимфоузлы воспаляются всегда, а в случае с детьми воспаление носит настолько незначительный характер, что диагностировать его порой довольно трудно.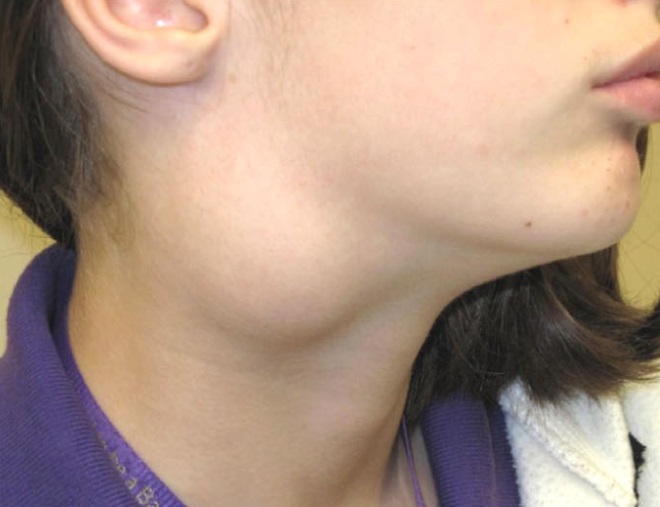 После этого добавить четверть стакана мяты, снять отвар с огня, отсудить и процедить. Детишкам до трех лет следует давать средство по четверти чайной ложки 3 раза в день, для деток постарше можно увеличить дозировку до чайной ложки.
После этого добавить четверть стакана мяты, снять отвар с огня, отсудить и процедить. Детишкам до трех лет следует давать средство по четверти чайной ложки 3 раза в день, для деток постарше можно увеличить дозировку до чайной ложки. Вы можете почувствовать себя плохо — почти как при гриппе — еще до того, как заметите какие-либо изменения на коже.
Вы можете почувствовать себя плохо — почти как при гриппе — еще до того, как заметите какие-либо изменения на коже. Он содержит клетки, которые помогают бороться с инфекциями и другими заболеваниями.
Он содержит клетки, которые помогают бороться с инфекциями и другими заболеваниями.