Тромбоз и тромбофелия нижних конечностей, причины, симптомы, лечение
Что такое тромбофелит и тромбоз
Часто меня спрашивают о такой проблеме как закупорка вен, что понимается под таким понятием. Дело в том, что под таким просты, обиходным словом чаще всего подразумевается такое опасное осложнение как тромбоз. Итак, вена у нас в ноге имеет несколько оболочек. Внутренняя оболочка вен представлена тонким слоем тонких сосудов. Этот слой тонких сосудов называется эндотелия и питается этот слой с помощью кислорода движущейся крови. Только движущаяся кровь, отдавая и забирая кислород, питает эту оболочку. Если движение крови по вене заканчивается, и кровь не движется или движется хаотично то вверх, то вниз, в этом случае возникают явления, которые могут приводить к гипоксии внутренней оболочки стенки вены, то есть нарушается нормальный обмен кислорода. И это приводит к развитию воспалительных явлений. Воспаление в стенке вены, возникающая из-за налипания на нее различных форменных элементов, плохого питания самой стенки вены, кислородного голодания вызывает и запускает реакцию тромбо образования.
Симптомы тромбоза вен нижних конечностей
Итак, этот процесс может идти очень долго и внешне проявляет себя покраснением на кожи, резким уплотнением самой кожи и болезненностью. Таким образом, если Вы увидели красное пятно на ноге, то это может, к сожалению, означать начало процесса воспаления или закупорки вены. И это и есть то начало воспалительного процесса, которое формируется венозным застоем .По правде сказать, что не только сама венозная емкость формирует склонность человека к тромбозу, очень часто тромботические изменения наблюдаются при высоком холестерине.
Тромбофилия нижних конечностей — причина в наследственности
Еще один важный элемент, который нужно учитывать при образовании тромба это наследственные дефекты в самой структуер крови. Такие наследственные дефекты называются и входят в понятие тромбофилии. Тромбо от слова «тромб» и «филия «от слова любить, по-гречески, люблю тромбы. Вот как эта ситуация возникает у человека и проявляет она совершенно спонтанно иногда, иногда просто при ударе, при травме ноги, иногда довольно в молодом возрасте 27-30 лет у человека начинается спонтанно сворачиваться кровь в глубоких венах и формирует сгусток, который очень быстро захватывают другие участки здоровых вен. Именно из-за тромбофилий, не диагностированных тромбофилий диагностируются довольно тяжёлых, достаточно опасных для жизни осложнений таких как тромбоболия у пациентов. К сожалению тромбофилию выявить очень сложно, но если у Вас в наследственности, если у Вас в роду были такие случаи то помните, Вы можете оказаться носителем дефективного гена, который приводит к склонности, высокой склонности тромб образований.
Лечение тромбоза и тромбофилии нижних конечностей
Подходы к лечению варикозной болезни и её осложнениям в виде закупорки вен, необходимо подразделить на две группы: это лечение местное с помощью противовоспалительных мазей, таких как бутадиеновая мазь, адвантан эмульсия или вольтарен гель и с помощью таких простых вещей, как лёд на воспалённый участок тела, на зону закупорки вен или тромбофлебита, который можно прикладывать по 15-20 минут через 2-2,5 часа в течение 5-6 дней, даже такие простые мероприятия, как лёд, противовоспалительные мази, тупое эластичное бинтование этого места, помогают нам ликвидировать эту проблему, сделать её менее опасной и более контролируемой в течение 3-4 дней, а дальше необходимо разбираться с причинами этого тромбофлебита.
Здесь не обойтись без консультации, необходимо проверить глубокие подкожные вены и выяснить почему же всё-таки кровь свернулась в этой вене и привела к образованию воспалительного фильтрата в виде закупорки вен или тромбофлебита, именно узнавая детали этой проблемы, мы можем подобрать нашим пациентам нужный мало травматичный вид лечения лазеротерапию или лечение с помощью радиочастотной энергии, а также склеротерапию.
Предыдущая статья
Закупорка вен на ногах
Текущая статья
Тромбоз нижних конечностей
Следующая статья
Почему болят колени?
«Винные» пятна на коже — диагностика и лечение
У людей, страдающих этим заболеванием, образуется не сосудистая сеточка, а сплошное бордовое или красное пятно. Такие сосуды просто не способны сужаться, они переполнены кровью, из-за чего и придают коже характерные бордовые и красно-фиолетовые тона. Стоит отметить, что эта проблема отнюдь нередка — на тысячу новорожденных трое малышей появляются на свет с «винными» пятнами.
В раннем возрасте такие образования выглядят плоскими, розовыми, красными или пурпурными. Чаще всего они располагаются на лице и шее, но могут находиться на любых других участках кожи и слизистой. «Винные» пятна растут вместе с ребенком. Со временем они меняют цвет, утолщаются, а на поверхности появляются темные узелки. К сожалению, «винные пятна» никогда не исчезают сами по себе, они остаются с человеком на всю жизнь.
Со временем они меняют цвет, утолщаются, а на поверхности появляются темные узелки. К сожалению, «винные пятна» никогда не исчезают сами по себе, они остаются с человеком на всю жизнь.
Почему появляются «винные» пятна?
Пока медицина не дала точного ответа, почему возникают врожденные «винные» пятна. Но можно выделить некоторые факторы, провоцирующие их образование:
- Проникновение токсинов в организм женщины во время беременности;
- Неустойчивый уровень прогестинов эстрогенов у женщины во время вынашивания малыша;
- Некоторые инфекции мочевыделительной системы;
- Влияние различных излучений на организм будущей матери.
Какую опасность несут в себе «винные» пятна?
«Винные» пятна, особенно те, которые находятся на лице, безусловно, в первую очередь ведут к психологическим и социальным трудностям. У ребенка с подобным образованием развивается заниженная самооценка, в дальнейшем он может испытывать серьезные проблемы в общении.
Между тем, «винные» пятна не так невинны, как кажется, они могут нести большую опасность:
- Если пятно расположено на виске, лбу или веках, оно может спровоцировать развитие глаукомы (болезни повышенного давления глаза). При этом существует высокий риск полной потери зрения;
- Иногда в кожа в районе пятен может стать значительно толще и тем самым затруднить движения суставов рук и ног, а если пятно находится на щеке, даже мешать пережевывать пищу;
- С возрастом поверхность «винных» пятен становится неровной, на ней появляются темно-красные узелки, состоящие из расширенных сосудов — ангиомы. Они легко травмируются, кровоточат и плохо заживают;
- Иногда винные пятна свидетельствуют о наличии определённых генетических заболеваний, требующих внимания и соответствующего лечения.

Как избавиться от «винных» пятен?
Важно понимать, что на коже одного и того же человека могут существовать несколько форм невуса самого разнообразного происхождения. Если вам проводили манипуляцию по поводу удаления одного «винного» пятна, то остальные образования на теле могут иметь другое происхождение, они должны быть изучены отдельно.
При обращении по поводу невусного образования процесс диагностики начинается с осмотра. Врач фиксирует размеры пятна, его форму, точно описывает расположение винных пятен, участие в процессе волосяных фолликулов и многое другое. Если возникают сложности в диагностике – проводится ряд дополнительных исследований.
Методы лечения «винных» пятен
В прошлом для лечения «винных пятен» применялись такие методы как рентгенотерапия, криотерапия и склерозирование. Они не только не давали результата, но и оставляли рубцы и шрамы.
Лазеротерапия — самый эффективный способ лечения этой кожной патологии. В клинике «Альтермед» используются последние разработки в медицинской технике, основанные на принципе избирательного воздействия луча лазера на сосуды. В итоге, окружающие ткани вокруг пятна остаются неповрежденными, отсутствует риск появления рубцов, ожогов и других осложнений, кожа в районе невуса приобретает нормальный цвет.
Для полного избавления от «винного» пятна необходимо несколько процедур. Результат зависит от его размера: чем пятно больше, тем ниже процент результативности, т.е. кожа только осветляется. Между тем, во время сеанса улучшается питание тканей, микроциркуляция крови, увеличивается насыщаемость кислородом. Особо стоит отметить, что, как подтвердили научные и клинические исследования, количество осложнений и сроки лечения с использованием лазерного света уменьшаются на 30%.
Особо стоит отметить, что, как подтвердили научные и клинические исследования, количество осложнений и сроки лечения с использованием лазерного света уменьшаются на 30%.
Если Вы столкнулись с такой неприятной проблемой, как «винные» пятна, не стоит затягивать, ведь чем раньше начать лечение, тем оно будет эффективнее. В клинике «Альтермед» мы поможем решить этот вопрос максимально быстро и результативно: высококвалифицированные специалисты при помощи новейшего медицинского оборудования творят настоящие чудеса!
Болевшие ковидом рассказывают о необычных симптомах 5 ноября 2020 г. — Общество — Новости Санкт-Петербурга
автор фото Сергей Михайличенко / «Фонтанка.ру» / архивПоделитьсяПереболевшие ковидом рассказывают о самых разных симптомах, которые испытывали во время болезни: странной хрипотце в голосе, вплоть до полной его потери, отеках и судорогах, выпадении волос, обильном потоотделении. В Роспотребнадзоре на днях назвали еще один новый необычный симптом — заложенность ушей.
Полностью материал читайте на сайте Доктор Питер.
Тихая гипоксемия
Тихая, молчаливая или, как ее еще называют, «счастливая» гипоксия. Человек живет, как ни в чем не бывало — ни одышки, ни высокой температуры, только ощущение легкого недомогания, а сатурация уже 70, зафиксированы случаи, когда она падала до 50. Человек может прожить в таком состоянии, не чувствуя недостатка кислорода, 3–4 дня. Потом реанимация, интубация, высокий риск летального исхода.
Феномен тихой гипоксии ученые объясняют тем, что у некоторых может не накапливаться то же количество диоксида углерода, как у тех, кто испытывает проблемы с дыханием. А именно по уровню диоксида углерода в крови мозг понимает, что есть трудности с дыханием.
«Ковидные пятна», сыпь и зуд
Еще в апреле врачи отмечали, что у пациентов с подтвержденным COVID-19 появляются высыпания на руках и животе. «Мы видим у большинства поступивших к нам больных кожные проявления, о которых не так много писалось. Высыпания достаточно разнообразны», — говорил тогда главный врач больницы в Коммунарке Денис Проценко.
Высыпания достаточно разнообразны», — говорил тогда главный врач больницы в Коммунарке Денис Проценко.
Обычно это красные пятна или точки на разных участках тела, похожие на крапивницу. Нередко высыпания сопровождаются зудом.
«Именно так у меня ковид протекал — в виде красных пятен. Пневмония была всего 10% поражения, зато ударил по коже», — рассказывает одна из переболевших.
«Мучилась, мазалась, загремела в больницу, — делится своим опытом другая пациентка. — Сыпь и зуд не снимались даже в стационаре. Врач сказал: просто жить и ждать, они пройдут, когда вирус закончит атаковать. Так и случилось: одним днем исчезла сыпь и пропал зуд, кожа довольно быстро очистилась».
До недавнего времени считалось, что «ковидные пальцы» синюшного цвета больше свойственны детям и подросткам и встречаются достаточно редко. Но с наступлением осени стало понятно, что проблема эта общая. У пациентов с COVID-19 наблюдается воспаление пальцев ног, похожее на обморожение. Пальцы приобретают фиолетовый цвет. Такое состояние может длиться месяцами и обычно проходит само. На 29-м конгрессе Европейской академии дерматологии и венерологии этой теме было посвящено отдельное исследование, оказалось, что такое проявление вируса встречается как у тяжелых больных, так и у молодых пациентов с бессимптомным протеканием болезни. Вероятно, оно связано с локальной воспалительной реакцией на инфекцию либо с проявлением закупорки сосудов.
Пальцы приобретают фиолетовый цвет. Такое состояние может длиться месяцами и обычно проходит само. На 29-м конгрессе Европейской академии дерматологии и венерологии этой теме было посвящено отдельное исследование, оказалось, что такое проявление вируса встречается как у тяжелых больных, так и у молодых пациентов с бессимптомным протеканием болезни. Вероятно, оно связано с локальной воспалительной реакцией на инфекцию либо с проявлением закупорки сосудов.
Паралич
Первые свидетельства того, что коронавирус может проявляться параличом, появились еще в марте. У кого-то парализует лицевые мышцы или дыхательную систему, у кого-то паралич доходит до нижних конечностей. Потерю двигательных реакций врачи объясняют тем, что у некоторых пациентов антитела к коронавирусу начинают бороться против собственной ткани в оболочках нервов. Это приводит к воспалению периферийных нервов и последующему параличу.
А вот что пишут люди, описывая «парализующие симптомы» ковида:
«Ноги не ходят, левая сторона тела немеет».
«Ох, это мой муж проходил. Он чашку не мог держать месяц. Рука онемела».
«Сковывает мышцы лица. Бывает тяжесть в ногах, скованность в коленях. Но день ото дня — по-разному. Слабость сильная сейчас в руках — тяжело поднимать сковородки и кастрюли. Помогают умеренные физические упражнения (йога), ходьба, витамины В в уколах, обезболивающие».
«Парализовало полностью, включая лицо. Помогло время. Но было страшно, отнимались руки, ноги, на лице словно глиняная маска, ночью парализовало полностью, спать невозможно было. Мышцы сильно сводило, пальцы скрюченные были. Невролог сказала, что воспаление центральной нервной системы».
«Мне невролог сказала, что у нее много таких пациентов (это во Франции). Особенно первая волна в марте-апреле вызвала такую побочку, а потом вирус немного мутировал».
Ковид плохо пахнет
Исследователи выяснили, что коронавирус вмешивается в центральную нервную систему и поражает нейроны обонятельных луковиц. В результате чего в мозг поступает некорректная информация, когда человек начинает ощущать вкусы и запахи в извращенном варианте. Как правило, возвращается нормальное восприятие за несколько недель. Люди описывают целую палитру самых экзотических ароматов. Кто-то даже называет это «запахом ковида».
В результате чего в мозг поступает некорректная информация, когда человек начинает ощущать вкусы и запахи в извращенном варианте. Как правило, возвращается нормальное восприятие за несколько недель. Люди описывают целую палитру самых экзотических ароматов. Кто-то даже называет это «запахом ковида».
«У меня обоняние вернулось, но в носу стоит стойкий запах гноя, как при гайморите».
«А у меня обоняние не пропадало, но вот этот противный то ли вкус, то ли запах в глотке периодически появлялся. То ли химический, то ли тухлый. При ухудшении состояния обычно».
«У мужа периодически возникают обонятельные галлюцинации. Появляется запах затхлости в помещении. Или, как он говорит, «запах деда». Это спустя 3 месяца после болезни. А во время болезни 2 дня подряд он просто задыхался от запаха якобы сдохших крыс».
«У меня тоже обоняние не пропадало, наоборот, остро чувствовала все запахи, с 5 утра все, что с улицы шло, чувствовала и просыпалась. И тошнота. Поэтому до последнего думала, что не ковид. А оказался он».
Поэтому до последнего думала, что не ковид. А оказался он».
Читайте также: Минздрав объяснил, как отличить COVID-19 от других инфекций, а ковидную сыпь — от крапивницы
Резкое ухудшение зрения, конъюнктивит
«Ковид — это сплошной спецэффект», — говорят те, у кого вирус стал причиной резкого ухудшения зрения. «Фокус стал расплывчатым, и в глазах черные ворсинки появились, до этого проблем не было с глазами и зрением», — описывают свои ощущения очевидцы.
«Мой муж переболел где-то за полгода очень тяжело. Так он спустя месяц почти совсем ослеп. Один глаз полностью, другой наполовину. Путем долгих поисков, он оказался в неврологии, и только там они нашли, что у него ушел витамин В12. Нет совсем. Стали колоть В12 и кортизон. Один глаз восстановился полностью, другой на 30%».
Кроме того, люди часто жалуются на яркие вспышки в глазах. «Сначала левый глаз начал «сверкать», особенно в темноте, прямо как лазерная точка проскакивает при повороте головы влево, и одновременно появились мушки, бегающие перед глазом, причем правый глаз нормальный. Сверкание ушло через пару дней, мушки погасли. Почти месяц спустя то же самое внезапно появилось и на правом глазу и начало проходить, как и на левом. Всё это не отразилось на зрении: ни болей, ни рези, ничего. Сейчас слабые мушки на обоих глазах, не обращаешь внимания — смотреть не мешают, считаю, что постепенно ослабляются».
Сверкание ушло через пару дней, мушки погасли. Почти месяц спустя то же самое внезапно появилось и на правом глазу и начало проходить, как и на левом. Всё это не отразилось на зрении: ни болей, ни рези, ничего. Сейчас слабые мушки на обоих глазах, не обращаешь внимания — смотреть не мешают, считаю, что постепенно ослабляются».
Стоматит и увеличение лифмоузлов
Во время обострения почти любого вирусного заболевания лимфоузлы увеличиваются. Но вот увеличение челюстных и шейных узлов — одна из частых жалоб заболевших ковидом. Хотя об этом симптоме не упоминают в описании болезни.
Вот что рассказывают об этом симптоме сами переболевшие:
«На первой неделе болезни на шее больно было дотрагиваться и горло, как при фарингите. Была на капельницах 21 день. В конце 4-й недели все повторилось: лимфоузлы + горло».
«В начале болезни один из симптомов — стоматит и увеличенные шейные лимфоузлы».
«Все происходило мгновенно: сегодня прекрасно, а завтра не могу повернуть шею, глотнуть — от боли звезды в глазах! Через день — даже следов нет никаких. Вот сегодня как раз второй день после очередной фазы воспаления — все чисто!»
Вот сегодня как раз второй день после очередной фазы воспаления — все чисто!»
«Пожар» в легких
Ощущения жжения по всему телу — у одних в руках, у других в легких, в районе солнечного сплетения, отмечает большинство постковидников. Для некоторых это был единственный симптом в начале болезни. Свои ощущения люди сравнивают с «приливом кипятка», говоря, что по артериям словно «течет горячий воск». Однозначного объяснения этому симптому нет. Пациентам остается делиться опытом друг с другом, гадая о причинах странного жжения.
«У меня было ощущение, что дышу очень горячим воздухом, это было в остром периоде, в марте-апреле».
«Очень сильное жжение было, спать ночами не могла. Терапевт сказал пить лекарство от изжоги, но это была не изжога. Два дня назад была у пульмонолога, сказал, что это воспаление альвеол в бронхах».
«У нас с мужем в марте были эти симптомы (у мужа подтверждённый ковид, у меня нет), жжение и давление в груди, как синяк, — нам объясняли, что это воспаление в мышечных тканях грудной клетки. Но это гипотеза, конечно же».
Но это гипотеза, конечно же».
Острая боль в животе, диарея
Коронавирус часто сопровождается нарушением пищеварения. Бывает, боль в животе, диарея или, наоборот, запор какое-то время остаются единственными симптомами, вводя человека в заблуждение, который думает, что чем-то отравился или разыгралась язва желудка.
Об этом рассказывают и сами переболевшие ковидом:
«У меня ковид начался с живота и диареи. Температура повысилась через неделю».
«Началось все с температуры, рвоты, поноса, ужас какой-то, сутки лежала, боялась шевелиться, всё плыло и кружилось. Врач пришёл, ничего не понял, ковид не ковид, сказал: ещё два дня, и на КТ вам надо, если температура не спадёт. Оказалось, что 36% легких повреждено».
Считается, что нарушение стула происходит из-за того, что вирус влияет на микрофлору кишечника. Исследователи говорят о поражении вирусом клеток эпителия кишечника. Ковид проникает внутрь при помощи ангиотензин-превращающего фермента 2 (АПФ 2), которого в клетках ЖКТ почти в 100 раз больше, чем в легких или носоглотке. По данным китайских медиков из больницы Медицинского университета Биньчьжоу, организм людей с изначально слабым иммунитетом и кишечником хуже справляется с инфекцией, а люди с диареей и тошнотой выздоравливают дольше.
По данным китайских медиков из больницы Медицинского университета Биньчьжоу, организм людей с изначально слабым иммунитетом и кишечником хуже справляется с инфекцией, а люди с диареей и тошнотой выздоравливают дольше.
Ирина Фигурина
© Доктор Питер
Кожные проявления при коронавирусе
13.05.2020
Кожа лучше всего отображает состояние процессов, происходящих в организме человека, и является своеобразным индикатором состояния организма. При многих заболеваниях внутренних органов существуют характерные кожные проявления. Высыпания могут быть симптомом заражения вирусами, грибами, бактериями и аллергии. Сыпь может появляться на всем теле, иногда она приносит сильнейший дискомфорт (зуд, боль, жжение, стягивание, покалывание), иногда проходит безболезненно. Высыпания различаются местом локализации, оттенком, скоростью появления, наполнением, ощущениями, текстурой, стадиями развития и т. д. Некоторые виды кожной сыпи являются не специфичными и могут проявиться по разным причинам. Только специалист может точно поставить диагноз, собрав анамнез и проведя необходимые лабораторные и инструментальные исследования.
д. Некоторые виды кожной сыпи являются не специфичными и могут проявиться по разным причинам. Только специалист может точно поставить диагноз, собрав анамнез и проведя необходимые лабораторные и инструментальные исследования.
Многие вирусные инфекции имеют те или иные кожные проявления, например, корь, ветрянка и другие. Как правило, они не требуют какой-то дополнительной терапии. То есть вирусная инфекция заканчивается и симптомы исчезают сами собой. Не исключение и коронавирус.
Симптомы новой коронавирусной инфекции могут проявляться практически во всем организме, в том числе и на коже. Последние данные показывают, что коронавирус на коже человека проявляется высыпаниями, покраснениями, псевдообморожением. Сыпь на коже при наличии данной инфекции может появляться у людей любого возраста, но чаще с подобным явлением сталкиваются молодые пациенты.
Кожную сыпь и проявления сетчатого сосудистого рисунка на поверхности кожи назвали возможными симптомами COVID-19. Об этом рассказал завкафедрой пульмонологии Сеченовского университета, профессор, врач-пульмонолог Сергей Авдеев, передает «Московский комсомолец». Главный врач больницы в Коммунарке Денис Проценко рассказал о малоизвестном симптоме, который есть у большинства пациентов, — сыпи на руках и животе.
Об этом рассказал завкафедрой пульмонологии Сеченовского университета, профессор, врач-пульмонолог Сергей Авдеев, передает «Московский комсомолец». Главный врач больницы в Коммунарке Денис Проценко рассказал о малоизвестном симптоме, который есть у большинства пациентов, — сыпи на руках и животе.
Французские врачи назвали новые симптомы коронавируса, которые связаны с болезнями кожи. Об этом пишет Le Figaro со ссылкой на исследование Национального союза дерматологов-венерологов (SNDV).
Медики утверждают, что в некоторых случаях инфицированные коронавирусом жаловались на внезапное появление болезненных покраснений, крапивницу и псевдообморожения. Такие выводы были сделаны на основе опроса около 400 врачей, которые имели дело с больными коронавирусом. Симптомы, как правило, маскируются под обычные эритемы (красные пятна), под сосудистые изменения, были также уведомления о сетчатом рисунке, который стимулирует поражения на коже, о ярко-красном и синюшном цвете застоев пальцев кистей и стоп.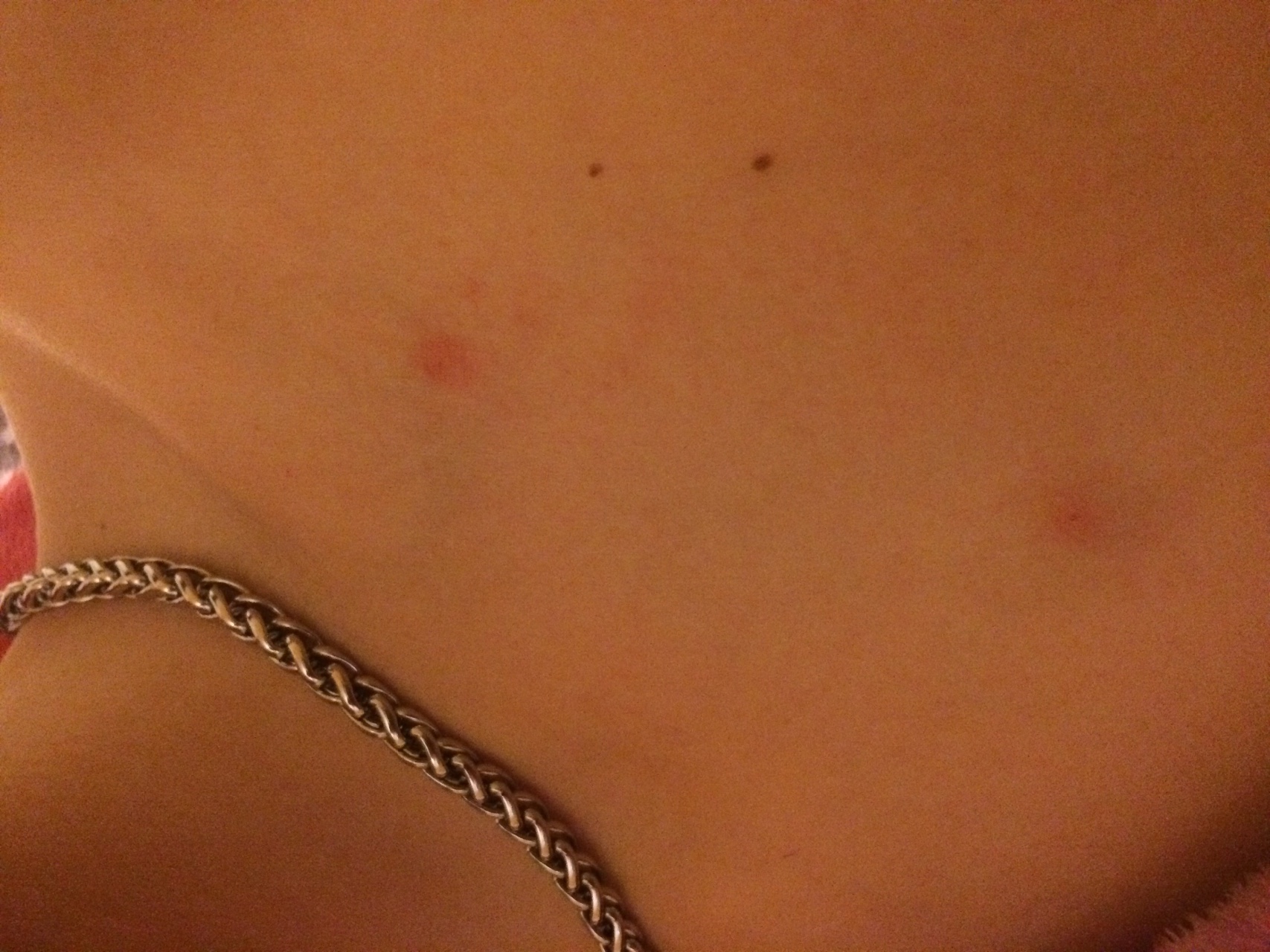 Это все симптомы, которые сопровождают любую вирусную инфекцию.
Это все симптомы, которые сопровождают любую вирусную инфекцию.
Испанские исследователи из академии дерматологии разделили кожные проявления коронавирусной инфекции на пять типов.
Данные, которые учёные собирали две недели, исследуя 375 больных, опубликованы в журнале British Journal of Dermatology. Каждый случай проиллюстрирован фотографиями.
В самой встречаемой группе (47% случаев) наблюдалась пятнисто-папулёзная сыпь в виде небольших красных папул. Также у таких пациентов могла присутствовать пурпура. Сыпь держалась на протяжении 8,6 дня и появлялась у более тяжелобольных пациентов. В 57% случаев высыпание вызывало зуд.
Далее идут больные с покраснениями на коже (19%), напоминающими обморожение, а также пузыри и гнойники на пальцах рук и ног. Они сохранялись в течение 12,7 дня и фиксировались в основном среди более молодых больных при лёгком течении болезни.
К третьей группе относятся пациенты с уртикарными высыпаниями, похожими на крапивницу (19%).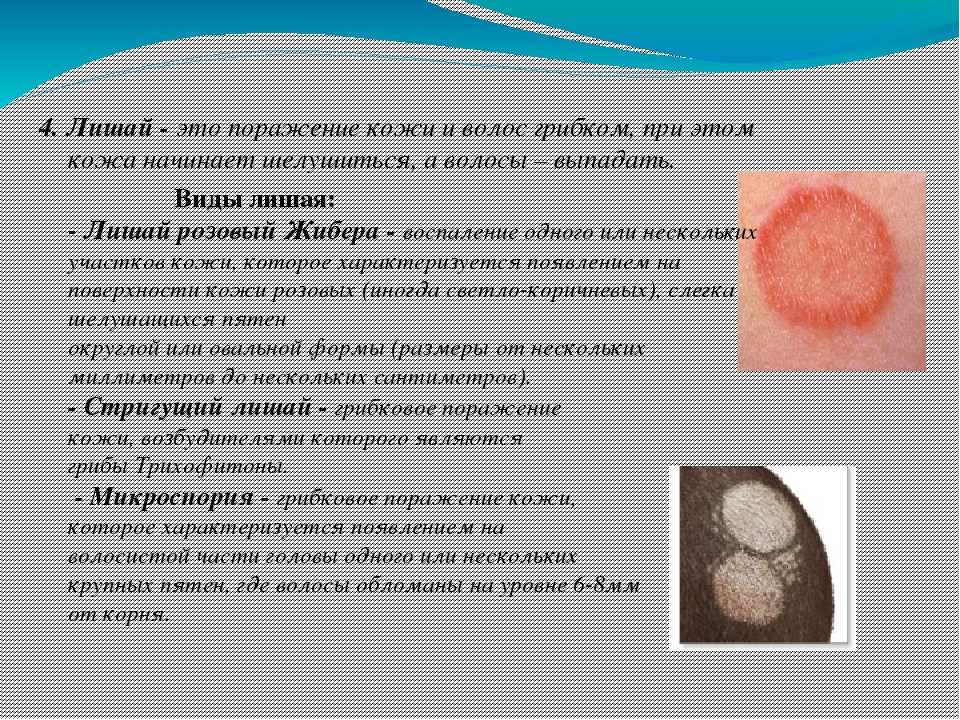 Они появлялись на туловище и иногда на ладонях тяжелобольных и в 92% случаев вызывали зуд.
Они появлялись на туловище и иногда на ладонях тяжелобольных и в 92% случаев вызывали зуд.
Некоторые пациенты (9%) имели везикулярную (пузырьковую) сыпь, напоминающую небольшие волдыри. Она появлялась на туловище и вызывала зуд в 68% случаев. К таким относились больные среднего возраста при тяжёлом проявлении болезни. Сыпь сохранялась в течение примерно десяти дней.
Самая малочисленная группа (6%) имела ливедо — явление, похожее на сетчатый рисунок на коже, а также некроз, то есть преждевременное отмирание кожной ткани. Подобное проявление было у пожилых пациентов с тяжёлым течением болезни.
При появлении сыпи неясного происхождения необходимо своевременно обратиться к врачу. Промедление может привести не только к осложнениям и к неправильному самостоятельному подбору лечения, но и к заражению членов семьи и друзей в случае, если болезнь окажется заразной.
По информации БУЗ РА «Кожно-венерологический диспансер»
Просмотров: 53715Сыпь COVID-19 | Сыпь может быть симптомом коронавируса
Начало COVID-19 может быть связано с появлением различных видов повреждений кожи. Они напоминают папулы, узелки, везикулы, экскориации (ссадины), чешуйки, язвы, некоторые имеют форму пятен, уплотнений или сетки. Сыпь может возникать у людей, которые переносят COVID-19 бессимптомно. У 21% пациентов дерматоз был единственным симптомом инфекции SARS-CoV-2. В то же время, 17% пациентов сообщали о кожной сыпи как первом проявлении болезни.
Они напоминают папулы, узелки, везикулы, экскориации (ссадины), чешуйки, язвы, некоторые имеют форму пятен, уплотнений или сетки. Сыпь может возникать у людей, которые переносят COVID-19 бессимптомно. У 21% пациентов дерматоз был единственным симптомом инфекции SARS-CoV-2. В то же время, 17% пациентов сообщали о кожной сыпи как первом проявлении болезни.
Частоту появления кожных симптомов COVID-19 определить сложно. Также неизвестна связь между некоторыми кожными симптомами и тяжестью заболевания. Кроме того, нельзя исключать, что у некоторых пациентов поражения кожи могут быть проявлением реакции на многочисленные методы лечения COVID-19.
Содержание:
1.Сыпь при Covid-19 — где она появляется?
2. Как выглядит сыпь при COVID-19?
3. Поражение кожи и диагностика COVID-19
4. Сыпь при коронавирусе — когда она возникает и как долго длится?
5. Сыпь как проявление детского воспалительного мультисистемного синдрома (англ. PIMS) после COVID-19 у детей
6. «Коронавирусные пальцы»
«Коронавирусные пальцы»
7. COVID-19 и ветрянка — чем отличается сыпь?
8. Лечение сыпи при COVID-19
Сыпь при Covid-19 — где она появляется?Поражение кожи часто является реакцией организма на вирусные инфекции. Однако, в случае с COVID-19, врачей удивляет разнообразие высыпаний на коже, времени их появления и расположения.
Поражение кожи, связанные с COVID-19, возникают на различных частях тела, например, вокруг рта, на коже туловища, конечностей, ног и рук. Они не всегда сопровождаются зудом.
Как выглядит сыпь при COVID-19?Высыпания, связанные с Covid-19, разнообразны и похожи на поражения кожи, характерные для других вирусных заболеваний, согласно результатам исследования, проведенного специалистами в Испании. Они отмечали, что изменения со стороны кожи не коррелировали с тяжестью инфекции: некоторые сопровождались бессимптомным течением COVID-19, другие — тяжелыми формами инфекции.
Отмечали пять разновидностей сыпи:
• Несимметричные пятна, похожие на результат обморожения, на руках и ногах, иногда сопровождались болезненностью и зудом. В основном встречались у молодых пациентов с легким течением болезни, появлялись на поздних стадиях и продолжались примерно 12 дней. Зарегистрированы в 19% случаев.
В основном встречались у молодых пациентов с легким течением болезни, появлялись на поздних стадиях и продолжались примерно 12 дней. Зарегистрированы в 19% случаев.
• Очаговые высыпания в виде маленьких пузырьков, которые могут вызывать зуд, расположенные на теле и верхних и нижних конечностях. Возникали во время появления каких-либо других симптомов и отмечались в 9% случаев у пациентов среднего возраста; сохранялись в течение 10 дней.
• Очаговые высыпания, похожие на крапивницу, белого или розового цвета, часто с зудом. Отмечались в 19% случаев, в основном на теле, но случались и на ладонях.
• Макулопапулезные высыпания в виде небольших плоских или выпуклых пузырьков, которые наблюдались в 47% случаев. Эти высыпания сохранялись около недели и появлялись одновременно с другими симптомами, однако чаще всего сопровождались тяжелым течением болезни.
• Появление на коже сосудистой красно-синей сетки или признаков некроза кожи наблюдали у 6% пациентов, преимущественно пожилого возраста с тяжелым течением болезни.
В то же время специалисты отмечают, что сыпь может иметь различное происхождение, и ее трудно классифицировать, не имея соответствующего опыта и знаний.
В случае возникновения каких-либо кожных симптомов специалисты-дерматологи Медикавер с многолетним стажем и большим опытом диагностики различных поражений кожи всегда готовы прийти вам на помощь!
Поражение кожи и диагностика COVID-19Диагностика дерматологических изменений, вызванных COVID-19 заключается, в первую очередь, в исключении других возможных причин высыпаний, таких, как, например, аллергия.
Для этого может потребоваться ряд исследований, что позволит определить, связана ли сыпь с инфекцией SARS-CoV-2, или это реакция организма на определенные медицинские препараты, или же проявление инфекции другими возбудителями.
Если нажатие пальцем на фиолетово-красные поражения кожи не вызывает их исчезновения, — это сигнал тревоги, который свидетельствует о необходимости обратиться за медицинской помощью с целью исключения инфекции вирусом SARS-CoV-2.
В клиниках Медикавер вы можете получить профессиональную консультацию врача-дерматолога и пройти все необходимые обследования для установления точного диагноза, а также получить советы по эффективному лечению в соответствии с современными международными клиническими рекомендациями.
Сыпь при коронавирусе — когда она возникает и как долго длится?Первые симптомы COVID-19 могут возникать примерно через 5-6 дней после заражения, иногда этот период удлиняется до 14 дней. Однако, сыпь может быть как первым симптом, да и единственным признаком COVID-19.
В зависимости от типа поражений кожи и степени их выраженности, они продолжаются от нескольких дней до нескольких недель.
Сыпь на коже может сопровождаться другими системными симптомами, характерными для COVID-19. К ним относятся:
• лихорадка
• постоянный кашель
• одышка, проблемы с дыханием,
• усталость
• озноб
• головокружение
• потеря обоняния и вкуса.
Вирусные заболевания являются распространенной причиной поражения кожи у детей. Сыпь, вызванная SARS-Cov-2, может появиться на коже ребенка до 2-4 недель после заражения и указывать на развитие детского воспалительного мультисистемного синдрома, связанного с SARS-CoV-2.
PIMS с мультиформным воспалительным синдромом у детей иногда возникает после инфекции COVID-19, порой даже после бессимптомного ее течения. Чаще всего PIMS встречается у школьников в возрасте около 9 лет.
В случае детей, поражения кожи, вызванные инфекцией SARS-CoV-2, могут иметь вид красноватых папул, напоминать другие вирусные экзантемы. Папулы могут появляться на лице и спине, а в течение 3-5 дней они исчезать спонтанно.
По поводу любой сыпи у детей следует проконсультироваться с педиатром. До установления точного диагноза и исключения связи с COVID-19 дети не должны контактировать с другими людьми, особенно пожилыми, которые имеют склонность к тяжелому течению коронавирусной инфекции аж до летальных исходов.
Поражение кожи в виде так называемых «коронавирусных пальцев» чаще диагностируют у молодых людей, подростков и детей. Они имеют форму красных пятен, везикул и даже язв, сопровождающихся отеком кожи пальцев и межпальцевых промежутков.
COVID-19 и ветрянка — чем отличается сыпь?Папуло-везикулярные высыпания при COVID-19 и ветрянке очень похожи друг на друга. Они отличаются возрастом больных и локализацией поражений кожи.
При инфекции SARS-CoV-2 поражения кожи чаще встречаются у взрослых со средним возрастом 60 лет. Однако, одной из главных клинических особенностей является локализация поражений в области туловища, элементы имеют диффузный характер, им свойственно отсутствие зуда.
Сыпь появляется через 3 дня после появления симптомов COVID-19 и спонтанно исчезает через 8 дней, не оставляя следов, тогда как при ветрянке сыпь может иметь двуфазное течение и длиться до 2 недель.
Лечение сыпи при COVID-19Сыпь при инфекции SARS-CoV-2 не требует специфических медицинских процедур.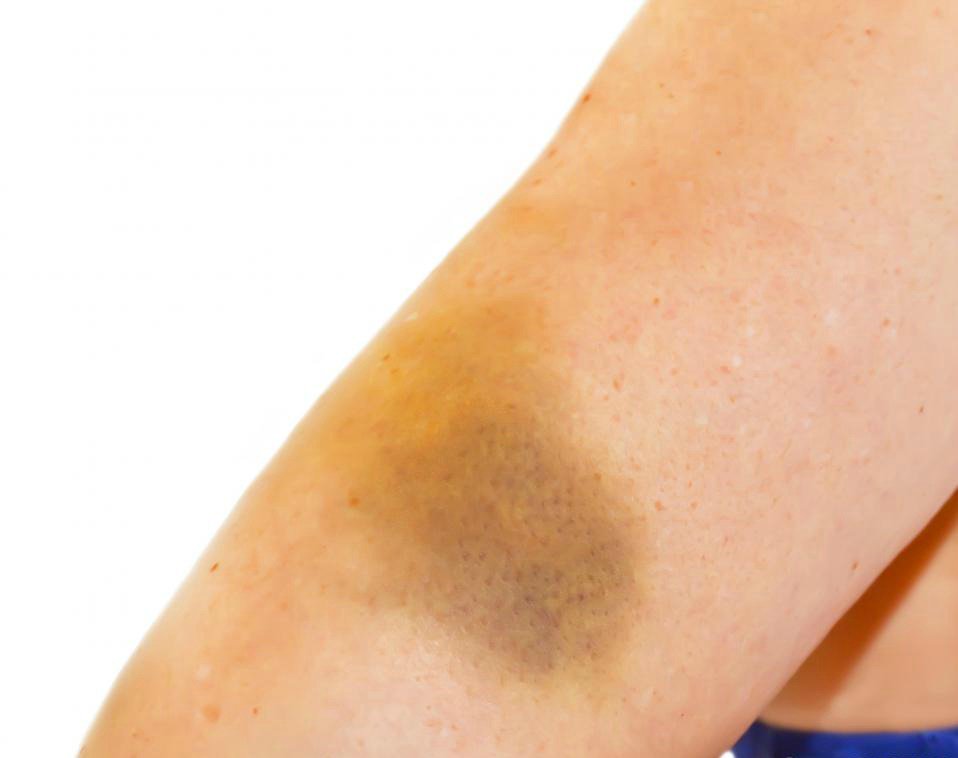 Клинические данные показывают, что достаточно просто наблюдать за ее течением и применять симптоматическое лечение при необходимости. Полезны антигистаминные препараты, которые снимают зуд и отек кожи. Пациенты с легким течением могут применять их дома.
Клинические данные показывают, что достаточно просто наблюдать за ее течением и применять симптоматическое лечение при необходимости. Полезны антигистаминные препараты, которые снимают зуд и отек кожи. Пациенты с легким течением могут применять их дома.
В случае серьезных и значительных поражений кожи рекомендуется системное лечение с применением кортикостероидов под наблюдением врача.
Розовый лишай: лечение, причины, симптомы
Практически любой человек помнит, как в детстве, когда направляешься к уличному пушистому котенку, чтобы погладить, слышишь грозное: «Не трогай! Подхватишь лишай». Однако передается он не только при контакте с животным. Распространенная его разновидность розовый лишай.
Что такое розовый лишай и как его распознать? Это кожное заболевание, относится к инфекционно-аллергическим. Его также называют болезнью Жибера, именем того, кто впервые описал его у человека. Розеола шелушащаяся — одно из названий данного заболевания.
Симптомы
Проявляется болезнь в виде пятен на коже. Сначала появляются несколько так называемых материнских образований размером около 5 см. Затем в течение недели по телу рассыпается большое количество подобных пятнышек, меньших размеров. Наиболее уязвимыми являются живот, плечи и бедра. На лице и шее высыпания встречаются редко.
Все пятна, как материнские, так и «детки» имеют одинаковый вид: розовое или с желтоватым оттенком округлой формы, шелушащееся внутри с гладким ободком. Часто помимо пятен эта болезнь больше никак себя не проявляет. Поэтому, как только на теле обнаружились какие-либо характерные образования, нужно немедленно обращаться для диагностирования розового лишая в специальную клинику.
Иногда в пораженных местах появляется зуд, увеличиваются лимфоузлы на шее и подбородке. Если иммунитет человека сильно ослаблен, появляется сильная усталость, повышение температуры или общая интоксикация всего организма. Бывают случаи, когда внешнее проявление отличается от обычного: на коже появляются волдыри или узелки белого цвета.
Способы заражения
На сегодняшний день единого мнения о способах заражения нет. Есть предположение, что источник недуга − вирус герпеса и риску заражения болезнью Жибера подвергаются прежде всего люди с низким иммунитетом, те, кто недавно перенес вирусные инфекции, простуды, кто часто переохлаждается. У женщин и детей риск заражения значительно выше, чем у мужчин. Наблюдения показывают, что этой инфекцией практически не заражаются люди старше 40 лет и младенцы.
Заразно ли данное заболевание? На этот вопрос нет однозначного ответа. Бытует мнение, что оно может передаваться при тактильном контакте или воздушно-капельным путем. Обязательное условие для того, чтобы человек заразился — присутствие провоцирующего фактора. На практике было отмечено, что передача данного вируса от одного человека к другому происходит нечасто.
Лечение
Определить чем именно заразился человек, может только квалифицированный специалист. Сначала проводится визуальный осмотр.
 Однако этого недостаточно. Данный вид недуга внешне очень напоминает псориаз, краснуху или сифилитическую розеолу. Для точной диагностики и назначения правильного лечения лишая в клинике назначают анализ крови и мочи, берут соскоб, пациент проходит специальный тест.
Однако этого недостаточно. Данный вид недуга внешне очень напоминает псориаз, краснуху или сифилитическую розеолу. Для точной диагностики и назначения правильного лечения лишая в клинике назначают анализ крови и мочи, берут соскоб, пациент проходит специальный тест.Болезнь Жибера не требует особо сложного лечения. Заболевание проходит через шесть-девять недель. Пятна постепенно бледнеют и перестают шелушиться. Какое-то время на коже остаются следы, но и они со временем пропадают. Для облегчения проявления симптомов, врач назначает лечение: для снятия зуда – антигистаминные препараты, для уменьшения шелушения – различные мази. Прописываются так же поливитаминные комплексы для повышения иммунитета больного.
Помимо медикаментозного лечения розового лишая, назначают гипоаллергенную диету. Из рациона исключаются все продукты, которые могут вызывать аллергические реакции: цитрусовые, яйца, фрукты красного цвета, шоколад, кофе, алкоголь, мед, орехи.
Также необходимо исключить физические нагрузки, сдачу экзаменов, ограничить общение, чтобы меньше попадать в стрессовые ситуации, стараться носить одежду из натуральных тканей, мыться только под душем мягкими моющими средствами. Также запрещено подвергать пораженные участки кожи воздействию прямых солнечных лучей, так как это увеличивает процесс шелушения и, соответственно, препятствует выздоровлению. Любое самолечение может привести к нежелательным последствиям, поэтому необходима консультация специалиста.
Также запрещено подвергать пораженные участки кожи воздействию прямых солнечных лучей, так как это увеличивает процесс шелушения и, соответственно, препятствует выздоровлению. Любое самолечение может привести к нежелательным последствиям, поэтому необходима консультация специалиста.
Как избежать заражения
В связи с тем, что природа возникновения болезни Жибера досконально не изучена, отсутствуют и методы предотвращения данного заболевания. Основная рекомендация – следить за состоянием иммунной системы, так как именно она поможет избежать заражения.
Осложнения
Сам недуг в большинстве случаев проходит бесследно. Однако иногда возникают осложнения в виде экземы, стафилококка или стрептококка, может развиться кольцевидный лишай, который довольно часто переходит в хроническую форму и даже через несколько лет может произойти рецидив. Тогда лечение производится антибиотиками. Для предотвращения подобных проблем мы настоятельно рекомендуем пройти комплексное лечение в нашей клинике.
Не забывайте о своем здоровье и здоровье своей семьи!
Читайте также:
Дерматозы беременных
Стоимость: от 1500 рубЗаписаться
Беременность прекрасное время для любой женщины, особенно когда это запланированное и желанное событие в жизни семейной пары. К сожалению, далеко не всегда в силу различных обстоятельств беременность наступает естественным путем – в таких случаях современная медицина предлагает различные процедуры вспомогательных репродуктивных технологий. Это делает отношение женщины к такому естественному для нее процессу еще более трепетным. И здесь, нередко, сюрпризы может преподнести наша кожа. Целый ряд кожных заболеваний может обостряться при беременности. Вместе с тем, традиционно назначаемые лекарственные препараты имеют ограничения к применению в такой ситуации. И здесь важно, чтобы специалист имел опыт лечения подобных ситуаций.
Наша Клиника в некотором роде уникальна, так как многолетний опыт ведения женщин с кожными заболеваниями при беременности имеет не только главный врач, на протяжении 15 лет являющийся консультантом в НИИ акушерства и гинекологии имени Д.О. Отта, но и другие специалисты, являющиеся сотрудниками кафедры кожных болезней Первого медицинского университета им. академика И.П.Павлова.
Теперь попробуем объяснить причины возникновения и обозначить наиболее распространенные кожные болезни при беременности.
Во время беременности основной причиной поражения кожи считаются изменения в иммунной системе беременной. Патологические процессы могут проявляться обострением хронических заболеваний кожи или появлением специфических, ассоциированных с беременностью дерматозов, так называемых, «дерматозов беременных».
Изменения на коже весьма многообразны как по проявлениям, так и по механизмам развития. Условно их можно разделить на 3 группы:
I. Стигмы беременности:
Хлоазма — наиболее известная из них. В качестве механизма развития предполагаются различные функциональные эндокринно-обменные сдвиги на фоне беременности. Проявляется коричневатыми пятнами неопределенных очертаний, чаще симметричными, на коже щек, лба, подбородка, шеи без субъективных ощущений. Хлоазма может возникать в разные сроки гестации, усиливаясь по мере ее развития и бесследно исчезая вскоре после родов. Но при последующих беременностях хлоазма возникает вновь. Воздействие солнечных лучей усиливает выраженность пятен.
Меланоз беременных — изменения на коже в виде гиперпигментации в области сосков, гениталий, белой линии живота также без субъективных ощущений или воспалительных явлений. После родов эти нарушения исчезают. Хлоазма и меланоз обычно не требуют специального лечения и спонтанно регрессируют после родов.
II. Болезни кожи, относительно часто регистрируемые при беременности:
К этой группе относятся разнообразные изменения и заболевания кожи, часто сопровождающие беременность, а также некоторые распространенные дерматозы, течение которых в период гестации обычно усугубляется. Главным механизмом является изменение гормональных соотношений в организме беременной. Это, в свою очередь, влияет на функциональные возможности иммунной и нервной систем, состояние желудочно-кишечного тракта, почек, сердечно-сосудистую деятельность, водно-солевой обмен и др.
К этой группе относятся: гипергидроз
- гипертрихоз
- ладонно-подошвенные телеангиэктазии
- эритема ладоней
- алопеция – выпадение волос
- ониходистрофии – изменения ногтевых пластинок
Большинство этих и других состояний, как правило, после родов исчезает. Лечение их при необходимости симптоматическое.
Течение и выраженность симптомов других кожных заболеваний также изменяется во время беременности. К ним в первую очередь относятся экзема, атопический дерматит, псориаз, красный плоский лишай, акне, герпетиформный дерматит Дюринга. Во время беременности они часто обостряются, причем обострения, как правило, более выражены, протекают тяжелее, чем до гестации. Иногда, наоборот, в ходе беременности наступает ремиссия, которая продолжается вплоть до родов, после чего возникает очередное обострение. Коррекция обострений данных дерматозов во время беременности очень затруднительна. Многие медикаменты, применяемые в обычных условиях, влияют на развитие плода. Поэтому ведущим методом становится наружная симптоматическая терапия
III. Собственно дерматозы беременных
Четыре кожных заболевания, характерные для беременности, пемфигоид беременных, полиморфный дерматоз беременных, атопический дерматит беременных, и холестаз беременных можно отличить по клинической картине, гистопатологии, риску осложнений у плода. Только пемфигоид беременных и внутрипеченочный холестаз беременных связаны с существенным риском для плода. Поскольку для всех этих дерматозов характерен зуд, необходима тщательная оценка любой беременности, сопровождающейся зудом.
Пемфигоид беременных, ранее известный как герпес беременных, является самым редким из кожных нарушений при беременности и представляет собой аутоиммунное заболевание. Клинически проявляется в виде папул и бляшек, трансформирующихся в везикулобуллезные элементы, локализованных в области пупка с распространением на грудь, спину и конечности. Пемфигоид обычно проходит спонтанно в течение нескольких месяцев после родов. Как правило, наблюдается рецидив дерматоза в течение последующих беременностей с более ранним появлением дерматоза и большей тяжестью по сравнению с предыдущей беременностью. Лечение должно быть направлено на уменьшение зуда и образования пузырей. В легких случаях эффективны топические кортикостероиды и антигистаминные препараты. При тяжелом течении пемфигоида целесообразно использовать системные кортикостероиды.
Полиморфный дерматоз беременных (PEP) — является доброкачественным, зудящим воспалительным заболеванием. Он обычно наблюдается в конце третьего триместра или непосредственно после родов при первой беременности. Уртикарные папулы и бляшки появляются сначала на животе, и в отличие от пемфигоида беременных, не поражают область пупка. Сыпь обычно распространяется на бедра и ягодицы, и редко может иметь распространенный характер. Высыпания с четкими границами регрессируют спонтанно в течение 4-6 недель без связи с лечением. Лечение PEP базируется на купировании симптомов с использованием топических кортикостероидов и антигистаминных препаратов. Если сыпь становится генерализованной, может быть использован короткий курс системных кортикостероидов.
Атопический дерматит беременных (AEP) — является наиболее распространенным заболеванием кожи у беременных. AEP это доброкачественное заболевание, характеризующееся зудящей экзематозной или папулезной сыпью. Две трети случаев AEP характеризуются экзематозными изменениями кожи с локализацией в атопических областях тела, таких как шея и сгибательные поверхности конечностей. Остальные случаи характеризуются папулезной сыпью в области живота и конечностей. Поражения обычно хорошо поддаются лечению и спонтанно разрешаются после родов. Однако, AEP скорее всего, повторится при последующих беременностях. На плод дерматоз существенно не влияет, но имеется повышенный риск развития атопического дерматита у младенца.
Внутрипеченочный холестаз беременных (ICP) — характеризуется зудом с острым началом, который часто начинается на ладонях и подошвах, а затем генерализуется. На коже имеются в основном вторичные поражения, такие как экскориации, но могут быть и папулы. В 10% развивается желтуха вследствие сопутствующего внепеченочного холестаза. После родов зуд проходит в течение нескольких недель. Существует риск рецидива при последующих беременностях. Диагностика ICP важна, т.к.существует риск осложнений как для матери, так и для плода.
Лечение направлено на нормализацию уровня желчных кислот в сыворотке крови с целью уменьшить риск для плода и на контроль симптомов у матери. Рекомендуется лечение урсодезоксихолевой кислотой (УДХК). Могут использоваться другие препараты, уменьшающие зуд, такие как антигистаминные препараты, дексаметазон. Лечение беременных с дерматозами представляет большие сложности, особенно в I триместре беременности. При выявлении дерматоза у беременной необходимо ее совместное ведение дерматологом, акушером-гинекологом. Лечение дерматозов у беременных требует дифференцированного подхода к терапии, с учетом срока беременности, обострения заболевания и распространенности процесса.
Клиника располагает достаточной лабораторной базой и всем необходимым набором аппаратуры для диагностики и лечения таких состояний как дерматозы беременных.
пятен на ногах раздражают — но от них можно избавиться
Пришло лето, и хотя солнце может светить не постоянно, вы, вероятно, надеваете свой любимый наряд для жаркой погоды, когда он действительно появится. Это означает вероятность того, что ваши нижние конечности вырвутся наружу, и, возможно, вы задаетесь вопросом, как бороться с появившимися пятнами на ногах.
Когда дело доходит до этого косметолога, есть несколько различных типов пятен, с которыми вы можете иметь дело: пятна типа прыщей, сыпь после бритья или тепловая сыпь или темные пятна.
Интересно то, что эти разные типы пятен возникают на ваших ногах точно так же, как и на остальном теле. Но обтягивающая потная одежда (мы смотрим на вас, леггинсы), вытаскивание ног на солнце, в то же время не проявляя особого внимания с SPF и некоторыми методами удаления волос, может только усугубить ситуацию.
Чтобы разобраться в этой теме, WH обратился к двум экспертам по коже, чтобы выяснить, что вызывает эти различные типы пятен на ваших ногах и как с ними бороться.
Почему у меня появляются прыщи на ногах?
«Пигментация и прыщи на ногах имеют те же причины, что и все остальные участки нашей кожи», — говорит доктор Рауль Четто, консультант по коже ZO Skin Health.
Доктор Росс Перри, медицинский директор Cosmedics UK, объясняет: «Пятна типа прыщей на ногах могут возникнуть, когда волосяные фолликулы забиты излишками кожного жира, грязью и другим мусором. Масло в нашей коже сохраняет ее увлажненной и гладкой, и нам необходимо очищать и отшелушивать область ног, чтобы она выглядела свежей.Когда происходит большое скопление, это может привести к появлению пятен типа прыщей.
‘Коричневые пятна на ногах обычно возникают, когда кожа производит или содержит больше меланина, чем окружающая кожа. Меланин — это то, что придает вашей коже цвет, а это означает, что чем больше у вас меланина, тем темнее ваша кожа. Веснушки и темные пятна означают, что в этих областях больше меланина. Избыток солнца — частая причина появления коричневых пятен, и есть вероятность, что это из-за повреждения солнцем ».
Доктор Четто отмечает, что: «Это также область, которая обычно подвергается воздействию солнца (ультрафиолетового излучения) и не защищается регулярно солнцезащитным кремом.
Отшелушивающие перчатки для тела AMELIORATE
AMELIORATE amazon.co.uk9,50 фунтов стерлингов
С помощью этой удобной отшелушивающей рукавицы ежедневно нежно очищайте кожу в душе.
Страсть к натуральному лосьону с алоэ вера 200 мл
страсть к естественности boots.com7,50 фунтов стерлингов
Держите кожу увлажненной, не забивая поры, пользуясь легкими лосьонами с алоэ вера, подобными этому.
OxeDerm Body Care Wash 100 мл / 3,4 жидких унций с 2% салициловой кислотой
Окседерм amazon.co.uk11,97 фунтов стерлингов
Избегайте пятен с помощью геля для тела с салициловой кислотой, очищающего поры, подобного этому.
NATIO WELLNESS СКРАБ ДЛЯ ТЕЛА (450 г)
Natio lookfantastic.com12,00 фунтов стерлингов
Шероховатый скраб поможет с легкостью очистить тусклую, омертвевшую кожу.
Акнецид 5% гель перекись бензоила 30 г
Акнецид superdrug.com4,50 фунтов стерлингов
Крем с перекисью водорода сотрет даже самые стойкие пятна.
Средство для удаления волос Philips Lumea Prestige IPL
Philips johnlewis.com325,00 фунтов стерлингов
Если после бритья появляются красные пятна, переходите с бритв на лазер.
Гликолевый лосьон для тела
Содержит гликолевую кислоту AHA, она будет отшелушивать в течение дня, делая кожу более яркой и меньше забитых пор.
La Roche-Posay Anthelios Body Lotion SPF50 + 250 мл
La Roche-Posay lookfantastic.com16,50 фунтов стерлингов
Если ваша проблема связана с солнечными пятнами и пигментацией, обязательно нанесите SPF 50, если ноги голые, даже в пасмурные дни.
‘В этой конкретной области это усугубляется прямой травмой, вызванной бритьем и удалением волос, которые могут разрушить [волосяной фолликул] с воспалением, блокирующим поры, что приводит к образованию пятен. Пятна пигментации часто возникают в результате поствоспалительного процесса в виде прыщей, а также травм кожи в результате бритья ».
Как избавиться от прыщей на ногах?Поскольку прыщи на ногах — это то же самое, что и прыщи, которые возникают где-либо еще, то способы их лечения во многом такие же.
«Масло должно быть уменьшено, воспаление должно быть подавлено, и, что наиболее важно, здесь следует пересмотреть метод удаления волос, поскольку механическая травма кожи и волосяного фолликула играет важную роль», — говорит д-р Четто. Он рекомендует попробовать лазерную эпиляцию.
Доктор Перри рекомендует использовать очищающее средство с салициловой или гликолевой кислотой. «Салициловая кислота — это маслорастворимая кислота, которая при лечении угрей проникает глубже, чем любая другая кислота.
Гликолевая кислота состоит из крошечных молекул углеводов, которые разрушают верхний слой клеток кожи, а также способствуют распаду кожного сала — кожного масла, которое может способствовать образованию черных точек.При прыщах на ногах легкой и средней степени тяжести можно также попробовать перекись бензоила ».
Он добавляет, что вам следует «сохранять ноги увлажненными, используя увлажняющий крем и SPF, которые не содержат масла. Кроме того, старайтесь избегать слишком долгого ношения обтягивающей одежды, особенно если вы занимаетесь спортом, поскольку это не поможет с выделением масла и пота. Сведите к минимуму пребывание на солнце и всегда используйте высокий SPF не менее 30 ».
От чего появляются красные пятна на ногах?«Фолликулит — наиболее распространенная проблема кожи, вызывающая появление красных точек на ногах и других частях тела», — говорит доктор Перри.Он объясняет, что: «это вызвано воспалением волосяных фолликулов и возникает, когда на кожу воздействуют раздражающие химические вещества и методы бритья.
Удары от бритвы могут быть вызваны трением бритвой и вросшими волосами. Вросшие волосы возникают, когда волосы врастают в кожу, а не наружу, и могут вызывать прыщи на коже.
‘Бритвенные пятна обычно проходят сами по себе через несколько дней. Однако вы также можете попытаться сократить частоту бритья, использовать хороший увлажняющий крем с успокаивающими ингредиентами, такими как алоэ вера или масло ши, и регулярно отшелушивать область ног, чтобы разблокировать волосяные фолликулы », — предлагает он.
МАСЛО ШИ (120 мл)
‘Тепловая сыпь на ногах, как правило, возникает, когда потовые протоки заблокированы, так как пот не может выйти на поверхность кожи и испаряться, а затем застревает в ловушке, что приводит к появлению небольших красных выступающих шишек.
«Этот тип тепловой сыпи обычно проходит сам по себе, но для уменьшения симптомов вы можете попробовать принять прохладный душ и использовать лосьон с каламином, крем с гидрокортизоном или крем после загара, содержащий алоэ вера, для лечения зуда и жжения», — добавляет Доктор Перри.
Как избавиться от пятен на ногах?
Запаситесь следующими типами продуктов и ингредиентов:
- Очищающее средство с салициловой или гликолевой кислотой для использования несколько раз в неделю и мягкое очищающее средство без отдушек для использования в период между
- Для лечения прыщей вы можете попробовать продукт с перекисью бензоила
- Скраб для тела (доктор Перри рекомендует избегать использования сильно ароматизированных скрабов, если у вас чувствительная кожа)
- Получите увлажняющий крем с алоэ вера, каламином или кремом с гидрокортизоном от типичных высыпаний на ногах
- SPF: это предотвратит потемнение пятна от потемнения
«Обычно пятна на ногах не вызывают особого беспокойства, однако иногда кожные заболевания могут стать более серьезными, и если вы обеспокоены, в первую очередь обратитесь за советом к терапевту», — советует доктор Перри.
Если вас беспокоят темные пятна, он предлагает проконсультироваться с дерматологом, «они могут обсудить лазерное лечение, в зависимости от причины ваших темных пятен. Вам может потребоваться несколько процедур, чтобы увидеть улучшение, и их можно использовать в сочетании с местной осветляющей терапией ».
И если вас беспокоят прыщи на ногах, доктор Четто рекомендует «избегать использования увлажняющих средств и средств для бритья с высоким содержанием белка и липидов, поскольку они нарушают кожный барьер и могут закупорить поры».’
Эми Лоуренсон Участник WH Эми Лоуренсон — авторитетный журналист о здоровье и красоте с более чем 13-летним опытом работы в таких изданиях, как ELLE, Women’s Health и Byrdie.Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на пианино.io
Красные пятна на коже: изображения, причины, лечение
5. Контактный дерматит, вызванный растениями
Онлайн-вопрос дерматолога
Мужчина 30 лет. Красные пятна появились через несколько дней после работы У меня во дворе. Они на моей левой ноге, руке и пальцах. Кажется, им стало хуже, и они покрываются волдырями. Впервые они появились 4-5 дней назад, в четверг или пятницу. Я лечил их гидрокортизоном 1% и Занфелем. Также принимали Бенадрил.
Ответ
Основываясь на информации и изображениях вашей ноги и истории болезни, это выглядит как Контактный дерматит , вызываемый растениями: чаще всего вызывается примулой или хризантемой. Зудящая сыпь, красные полосы с волдырями — обычное явление. Лечебное средство: Избегайте вызывающего растения. Используйте крем с кортизоном, как вы делаете, два раза в день в течение недели. Если не станет лучше, обратитесь к врачу.
Спросите дерматолога и получите душевное спокойствие сегодня
6.Лейкоцитокластический васкулит
Онлайн вопрос дерматолога
Моему мужу 48 лет. только что заметил крошечные красные точки (не бугорки) на нижней части голени / икры обеих ног, примерно на 6 дюймов ниже колен и на 1 дюйм выше щиколотки. Он на грани простуды или инфекции носовых пазух. Сильный кашель, заложенность головы и грудной клетки с прозрачной слизью. Это был его первый раз, когда он принял Musonex DM.
Ответить
Спасибо за изображения ног и историю.Похоже, это может быть Лейкоцитокластический васкулит , воспаление мелких кровеносных сосудов на коже. Типичные красные пятна, которые появляются на ступнях, лодыжках и голенях, иногда могут распространяться до бедер и даже туловища. Этот тип реакции обычно вызван предыдущей инфекцией или новым лекарством. Поднятие ног и использование компрессионных чулок может быть полезным. Лечение основной инфекции или удаление вызывающего это лекарственного препарата, конечно, может помочь быстрее очистить поражения.Если в течение 1-2 недель улучшения не наблюдается, если поражения должны распространяться или если присутствуют боли в животе, я рекомендую вам лично обратиться к дерматологу для анализа крови и, возможно, биопсии кожи, если необходимо, плана лечения.
Спросите дерматолога и получите душевное спокойствие сегодня
7. Ангиома (вишня)
Онлайн-вопрос дерматолога
Впервые заметил это пару месяцев назад после того, как порезал бритвой, и он сильно кровоточил.С тех пор он увеличился в размерах и вызывает болезненные ощущения. В прошлом у меня был плоскоклеточный рак, и мне интересно, может ли это быть злокачественным новообразованием.
Ответ
Спасибо за отправку вашего дела. Основываясь на информации и изображениях вашего желудка, возможно, это Ангиома . Ангиома — это небольшое доброкачественное разрастание мелких кровеносных сосудов. Очень часто встречается у взрослых. Может появиться несколько таких образований разного размера.Обычно красный цвет, но они также могут быть темно-красными, синими или фиолетовыми. Безвреден. Лечение не требуется, кроме как по косметическим причинам. Если становится темнее, появляется боль или дискомфорт, я рекомендую обратиться к дерматологу.
Спросите дерматолога и получите душевное спокойствие сегодня
Ушибы и пятна крови под кожей
Обзор темы
Синяки
Синяки возникают, когда мелкие кровеносные сосуды под кожей разрываются или разрываются, чаще всего в результате удара или падения.Кровь просачивается в ткани под кожей и приобретает черно-синий цвет. По мере заживления синяков (ушибов), обычно в течение 2–4 недель, они часто меняют цвет, в том числе пурпурно-черный, красновато-синий или желтовато-зеленый. Иногда область синяка распространяется вниз по телу в направлении силы тяжести. Синяк на ноге обычно заживает дольше, чем синяк на лице или руках.
Большинство синяков не вызывают беспокойства и проходят сами по себе. Домашнее лечение может ускорить заживление и уменьшить отек и болезненность, которые часто сопровождают синяки, вызванные травмой.Но сильные синяки, отек и боль, которые начинаются в течение 30 минут после травмы, могут означать более серьезную проблему, такую как сильное растяжение связок или перелом.
Если у вас легко появляется синяк, вы можете даже не вспомнить, что стало причиной синяка. Легкое появление синяков не означает, что у вас серьезные проблемы со здоровьем, особенно если синяки минимальны или появляются только время от времени.
- Пожилые люди часто легко получают синяки из-за незначительных травм, особенно травм предплечий, кистей, ног и ступней.С возрастом кожа становится менее эластичной и тонкой, потому что под кожей становится меньше жира. Амортизирующий эффект кожи уменьшается по мере уменьшения подкожного жира. Эти изменения, наряду с повреждением кожи от воздействия солнца, вызывают легкое разрушение кровеносных сосудов. При разрыве кровеносных сосудов возникает синяк.
- У женщин синяки возникают чаще, чем у мужчин, особенно в результате незначительных травм бедер, ягодиц и предплечий.
- Склонность к синякам иногда передается по наследству.
Иногда после травмы кровь собирается и скапливается под кожей (гематома), делая кожу губчатой, эластичной и бугристой. Обычный синяк более обширен и может не ощущаться как плотная шишка. Гематома обычно не вызывает беспокойства. Это не то же самое, что сгусток крови в вене, и он не вызывает образование тромбов.
Синяки, которые не кажутся вызванными случайной травмой, могут быть вызваны неправильным обращением. Важно учитывать эту возможность, особенно если синяки невозможно объяснить, или если объяснения меняются или не соответствуют травме.Сообщите об этом типе синяков и обратитесь за помощью, чтобы предотвратить дальнейшее насилие.
Пятна крови
Пятна крови под кожей могут быть пурпурой или петехиями. Пурпура может выглядеть как синяк, но она не вызвана травмой, как большинство обычных синяков. Петехии не похожи на синяки. Это крошечные плоские красные или пурпурные пятна на коже, но они отличаются от крошечных плоских красных пятен или родинок (гемангиом), которые присутствуют постоянно.
Внезапные необъяснимые кровоподтеки или пятна крови под кожей или внезапное учащение синяков могут быть вызваны: нанесение синяка или лечение медицинской проблемы, вызвавшей синяк.
Если кожа повреждена над синяком, обязательно обратите внимание на признаки кожной инфекции.
Проверьте свои симптомы
У вас под кожей синяки или пятна крови?
Если синяк быстро распространяется, нужно попытаться остановить кровотечение под кожей. Оберните область (не слишком туго) эластичной повязкой, например, обертыванием Ace, и держите ее, пока не обратитесь к врачу. Вы также можете оказывать прямое давление на эту область в течение 15 минут за раз.
Да
Синяки или пятна крови под кожей
Нет
Синяки или пятна крови под кожей
Сколько вам лет?
Менее 3 лет
Менее 3 лет
3 года и старше
3 года и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, семенникам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас наблюдаются симптомы.
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам, возможно, придется дважды пройти через этот инструмент сортировки (один раз как «мужские» и один раз как «женские»). Это гарантирует, что инструмент задает вам правильные вопросы.
Уменьшилась ли ваша бдительность или осведомленность, а также способность думать и реагировать?
Да
Пониженный уровень сознания
Нет
Пониженный уровень сознания
Есть ли красные полосы, отходящие от этой области, или вытекающий из нее гной?
У вас диабет, ослабленная иммунная система, заболевание периферических артерий или какое-либо хирургическое оборудование в этом районе?«Оборудование» включает в себя такие вещи, как искусственные суставы, пластины или винты, катетеры и медицинские насосы.
Да
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Нет
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Как вы думаете, у вас может быть лихорадка ?
Вы чувствуете головокружение или головокружение, как будто собираетесь упасть в обморок?
Для некоторых людей нормально чувствовать легкое головокружение, когда они впервые встают. Но все, что угодно, может быть серьезным.
У тебя сейчас кровотечение?
Да
Ненормальное кровотечение в настоящее время присутствует
Нет
Ненормальное кровотечение в настоящее время присутствует
Как вы думаете, кровоподтеки могли быть вызваны жестоким обращением?
Да
Синяки могли быть вызваны жестоким обращением
Нет
Синяки могли быть вызваны жестоким обращением
Увеличилось ли количество или размер синяков или пятен крови по непонятной причине?
Да
Необъяснимое увеличение размера или количества синяков или пятен крови
Нет
Необъяснимое увеличение размера или количества синяков или пятен крови
Быстро ли увеличивалось количество синяков или кровяных пятен?
Да
Быстрое увеличение количества или размера синяков или пятен крови
Нет
Быстрое увеличение количества или размера синяков или пятен крови
Принимаете ли вы лекарство, влияющее на способность крови к свертыванию?Сюда могут входить антикоагулянты и нестероидные противовоспалительные препараты (НПВП), такие как аспирин и ибупрофен.Эти лекарства могут вызвать кровотечение и затруднить его остановку.
Да
Лекарства могут вызывать синяки
Нет
Лекарства могут вызывать синяки
Были ли синяки вызваны травмой?
Да
Ушибы в результате травмы
Нет
Ушибы в результате травмы
Появился ли большой болезненный и очень опухший синяк в течение 30 минут после травмы?
Да
Синяки в течение 30 минут после травмы
Нет
Синяки в течение 30 минут после травмы
Были ли у вас синяки или пятна крови более 2 недель?
Да
Синяки или пятна крови более 2 недель
Нет
Синяки или пятна крови более 2 недель
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом и какой вид ухода вам может потребоваться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, быстрее заболевают.
- Общее состояние вашего здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма. Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваши привычки в отношении здоровья и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали). Вам может потребоваться помощь раньше.
Шок — это опасное для жизни состояние, которое может быстро возникнуть после внезапной болезни или травмы.
Взрослые и дети старшего возраста часто имеют несколько симптомов шока. К ним относятся:
- Обморок (потеря сознания).
- Чувство сильного головокружения или головокружения, как будто вы можете потерять сознание.
- Чувство сильной слабости или проблемы со стоянием.
- Отсутствие бдительности или способности ясно мыслить. Вы можете быть сбиты с толку, беспокоиться, бояться или быть не в состоянии отвечать на вопросы.
Шок — это опасное для жизни состояние, которое может возникнуть быстро после внезапной болезни или травмы.
Младенцы и маленькие дети часто имеют несколько симптомов шока. К ним относятся:
- Обморок (потеря сознания).
- Сильная сонливость или трудности с пробуждением.
- Не отвечает, когда к нему прикасаются или говорят.
- Дыхание намного быстрее обычного.
- Действующий запутался. Ребенок может не знать, где он находится.
Аномальное кровотечение означает любое сильное или частое кровотечение или любое кровотечение, которое не является нормальным для вас. Примеры аномального кровотечения включают:
- Носовые кровотечения.
- Вагинальное кровотечение, отличное от того, к которому вы привыкли (более сильное, более частое, в другое время месяца).
- Ректальное кровотечение и кровавый стул.
- Моча с кровью или розовым цветом.
- Десны, которые легко кровоточат, когда вы едите или аккуратно чистите зубы.
Если у вас ненормальное кровотечение в одной части тела, важно подумать, не было ли кровотечение где-нибудь еще. Это может быть симптомом более серьезной проблемы со здоровьем.
Многие лекарства, отпускаемые по рецепту и без рецепта, могут снизить способность крови к свертыванию и вызвать синяки или кровотечение под кожей.Вот несколько примеров:
- Аспирин и другие лекарства (называемые разжижителями крови), предотвращающие образование тромбов. Кроме того, прием лекарств, отпускаемых без рецепта, с разбавителем крови может увеличить риск синяков и кровотечений.
- Лекарства, применяемые для лечения рака.
- Нестероидные противовоспалительные препараты (НПВП), такие как аспирин и ибупрофен (например, Адвил или Мотрин).
- Стероиды, такие как преднизон.
Симптомы инфекции могут включать:
- Усиление боли, отека, тепла или покраснения в области или вокруг нее.
- Красные полосы, ведущие из зоны.
- Гной, вытекающий из области.
- Лихорадка.
Симптомы серьезного заболевания могут включать:
- Сильная головная боль.
- Жесткая шея.
- Психические изменения, например чувство растерянности или снижение бдительности.
- Сильная усталость (до такой степени, что вам становится трудно функционировать).
- Озноб.
Симптомы серьезного заболевания у ребенка могут включать следующее:
- Ребенок вялый и гибкий, как тряпичная кукла.
- Ребенок не реагирует на прикосновения, прикосновения или разговоры.
- Младенца трудно разбудить.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями. Вот некоторые примеры для взрослых:
- Заболевания, такие как диабет, рак, болезни сердца и ВИЧ / СПИД.
- Длительные проблемы с алкоголем и наркотиками.
- Стероидные лекарства, которые можно использовать для лечения различных состояний.
- Химиотерапия и лучевая терапия рака.
- Другие лекарства, применяемые для лечения аутоиммунных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Без селезенки.
Позвоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другие службы экстренной помощи сейчас .
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить.Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Обратитесь за помощью сегодня
Основываясь на ваших ответах, вам может потребоваться помощь в ближайшее время . Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшатся, скорее обратитесь за помощью.
Обратитесь за медицинской помощью сейчас
Основываясь на ваших ответах, вам может потребоваться немедленная помощь . Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев, когда:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-нибудь отвезти вас.
- Вы находитесь в районе, где интенсивное движение транспорта или другие проблемы могут замедлить работу.
Назначьте встречу
Судя по вашим ответам, проблема не может быть улучшена без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- Если возможно, попробуйте лечение в домашних условиях, пока вы ждете приема.
- Если симптомы ухудшатся или у вас возникнут какие-либо проблемы, позвоните своему врачу. Вам может потребоваться помощь раньше.
Домашнее лечение
Если ваш синяк не требует осмотра врачом, вы можете использовать домашнее лечение, чтобы облегчить боль, отек и скованность.
- Отдохните и защитите место ушиба.
- Ice уменьшит боль и отек. Немедленно приложите лед или холодные компрессы, чтобы предотвратить или минимизировать отек. Прикладывайте лед или холодный компресс на 10-20 минут 3 или более раз в день.
- В течение первых 48 часов после травмы избегайте вещей, которые могут усилить отек, таких как горячий душ, горячие ванны, горячие компрессы или алкогольные напитки.
- Через 48–72 часа, если отек исчез, приложите тепло и начните легкие упражнения с помощью влажного тепла, чтобы восстановить и сохранить гибкость. Некоторые специалисты рекомендуют чередовать горячие и холодные процедуры.
- Сжатие , или наложение места ушиба эластичной повязкой (например, бинтом Ace), поможет уменьшить отек.Не заворачивайте его слишком плотно, так как это может вызвать еще больший отек под пораженным участком. Ослабьте повязку, если она становится слишком тугой. Признаки того, что повязка слишком тугая, включают онемение, покалывание, усиление боли, прохладу или припухлость в области под повязкой. Поговорите со своим врачом, если считаете, что вам нужно использовать обертывание дольше 48-72 часов. Может присутствовать более серьезная проблема.
- Поднимите место ушиба на подушках, прикладывая лед, а также в любое время, когда вы сидите или лежите.Старайтесь держать область на уровне сердца или выше, чтобы уменьшить отек.
- Слегка помассируйте или потрите область, чтобы облегчить боль и улучшить кровоток. Не массируйте место ушиба, если это причиняет боль.
- Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- Если врач прописал вам обезболивающее, примите его согласно предписаниям.
- Если вы не принимаете рецептурные обезболивающие, узнайте у врача, можно ли вам принимать лекарства, отпускаемые без рецепта.
- При желании нанесите натуральный продукт прямо на синяк.
- Не курите и не используйте другие табачные изделия. Курение замедляет заживление, поскольку снижает кровоснабжение и замедляет восстановление тканей. Дополнительную информацию см. В разделе «Бросить курить».
Симптомы, на которые следует обратить внимание при лечении в домашних условиях
Позвоните своему врачу, если во время домашнего лечения произойдет одно из следующих событий:
- Синяк держится дольше 2 недель.
- Развиваются признаки кожной инфекции.
- Симптомы становятся более серьезными или частыми.
- Появляются новые симптомы.
Профилактика
Синяки не всегда можно предотвратить, но в большинстве случаев синяки не являются поводом для беспокойства.
- Если вы принимаете аспирин, другие нестероидные противовоспалительные препараты (НПВП) или разжижающие кровь лекарства (антикоагулянты), регулярно посещайте врача, чтобы он или она мог контролировать дозировку ваших лекарств и вносить необходимые изменения или корректировки. .
- Ешьте разнообразные продукты, чтобы избежать диетического дефицита. Недостаток витаминов C, K или B12 или фолиевой кислоты может повлиять на свертываемость крови. Включите ежедневный выбор:
- Цельнозерновой и обогащенный хлеб, крупы и зерновые продукты.
- Овощи.
- Фрукты.
- Молоко, сыр и йогурт.
- Мясо, птица, рыба, яйца, сушеные бобы и горох, а также тофу.
- Не принимайте пищевые добавки, которые могут усилить синяки, особенно если вы принимаете разжижающие кровь лекарства.Пищевые добавки, которые могут усилить синяки, включают рыбий жир, витамин Е, чеснок, имбирь и гинкго билоба.
Синяки часто являются первым признаком жестокого обращения. Вы можете предотвратить дальнейшие злоупотребления, сообщив о них и обратившись за помощью.
- Если вы подозреваете насилие, позвоните в местное агентство по защите детей или взрослых, в полицию, священнослужители или к специалисту в области здравоохранения (например, к врачу, медсестре или консультанту).
- Обратитесь за помощью, если вы или кто-то из ваших знакомых стали жертвой домашнего насилия.
- Обратитесь за помощью, если вам сложно контролировать свой гнев на ребенка, который находится у вас на попечении.
Подготовка к встрече
Чтобы подготовиться к встрече, см. Тему Как использовать встречу с максимальной пользой.
Вы можете помочь своему врачу диагностировать и лечить ваше состояние, подготовившись ответить на следующие вопросы:
- Есть ли у вас в личном или семейном анамнезе нарушения свертываемости крови или легкие синяки?
- Принимаете ли вы какие-либо лекарства, отпускаемые по рецепту или без рецепта? Возьмите с собой на прием полный список ваших лекарств.
- Принимаете ли вы какие-либо витамины или пищевые добавки? Опишите свою диету.
- Были ли у вас недавно травмы или переливание крови?
- Были ли у вас кровотечения из носа, кровоточивость десен, кровь в моче, необычные или неожиданные обильные менструальные выделения или лихорадка?
- Были ли у вас какие-либо болезни или изменения в вашем здоровье в последнее время?
- Вы недавно выезжали за пределы страны или в сельскую местность?
- Есть ли у вас риски для здоровья?
Кредиты
Текущий по состоянию на: 26 февраля 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Уильям Х.Блахд-младший, доктор медицины, FACEP — неотложная медицина
Адам Хусни, доктор медицины, семейная медицина
Кэтлин Ромито, доктор медицины, семейная медицина
По состоянию на: 26 февраля 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Уильям Х. Блахд младший, доктор медицины, FACEP — неотложная медицина и Адам Хусни, доктор медицины — семейная медицина и Кэтлин Ромито, доктор медицины — семейная медицина
Причины, симптомы, диагностика и лечение
Обзор
Что такое волосяной кератоз?
Волосный кератоз — доброкачественное (не опасное) заболевание кожи, которое выглядит как небольшие шишки.Если у вас это заболевание, вы можете заметить небольшие безболезненные бугорки на коже вокруг волосяных фолликулов. Эти шишки могут быть красного, коричневого или белого цвета, а также могут быть телесного цвета. Вы можете услышать волосяной кератоз, называемый КП или даже «куриной кожей» из-за его вида, напоминающего гусиную шкуру.
Это настолько распространено, что многие дерматологи считают его типом кожи, а не заболеванием. Волосный кератоз чаще всего встречается в семьях с историей экземы, аллергии и астмы.Приблизительно от 50 до 80% подростков и 40% взрослых в какой-то момент жизни разовьются эти шишки. Обычно эти шишки появляются на плечах, но они также могут появляться на щеках, ногах или ягодицах.
У кого, скорее всего, разовьется волосяной кератоз?
Волосный кератоз обычно чаще встречается у молодых людей и часто ухудшается в период полового созревания. Особенно часто это заболевание разовьется у младенцев и подростков. Волосный кератоз связан с определенными генетическими особенностями, которые могут повысить вероятность его развития в течение жизни.
Вероятность развития волосяного кератоза выше, если у вас есть:
- Светлая или светлая кожа.
- Определенные кожные заболевания, такие как экзема или вульгарный ихтиоз (генетическое заболевание, при котором омертвевшие клетки кожи выглядят как рыбья чешуя).
- Астма (хроническое заболевание, вызывающее проблемы с дыханием из-за воспаленных дыхательных путей).
- Более высокая масса тела (ожирение или избыточный вес).
Симптомы и причины
Что вызывает волосяной кератоз?
Шишки, которые вы видите при волосяном кератозе, на самом деле представляют собой скопления мертвых клеток кожи.Эти шишки иногда ошибочно принимают за скопления мелких прыщиков. Неровности волосяного кератоза возникают, когда омертвевшие клетки кожи закупоривают (блокируют) поры, а не отслаиваются. Поры — это отверстия в коже, через которые проходят волосы (волосяные фолликулы).
Медицинские работники не знают, почему одни люди страдают волосяным кератозом, а другие нет. Это может быть генетический фактор — это означает, что ваши гены могут повлиять на ваши шансы на развитие этого состояния.
Если у вас кожное заболевание, например экзема, у вас больше шансов получить волосяной кератоз.Экзема — это распространенное хроническое заболевание кожи, при котором на коже появляются красные зудящие пятна, которые со временем появляются и исчезают.
Заразен ли волосяной кератоз?
Волосный кератоз не заразен. Из множества возможных типов кожных бугорков и новообразований волосяной кератоз является безвредным.
Каковы наиболее распространенные симптомы волосяного кератоза?
Основной особенностью волосяного кератоза, которую вы заметите, будут группы крошечных, грубых, иногда обесцвеченных шишек на коже.Большинство людей заметят появление шишек, но у них не будет никаких симптомов, связанных с ними. Если вы испытываете симптомы волосяного кератоза, они могут включать:
- Зудящая или сухая кожа, особенно на тыльной стороне рук, ног или ягодиц.
- Раздражение шишек, из-за чего они становятся более красными и заметными. Это называется фрикционным лихеноидным дерматитом.
- Шероховатая кожа, напоминающая наждачную бумагу, в местах появления неровностей.
- Ухудшение неровностей при более сухом воздухе (например, в зимние месяцы).
Некоторые из этих симптомов, например зуд и сухость кожи, могут быть вызваны другими заболеваниями. У вас могут быть похожие симптомы, связанные с экземой, псориазом, аллергией или грибковыми инфекциями. Если вас беспокоят симптомы или они сохраняются, рекомендуется проконсультироваться с врачом.
Диагностика и тесты
Как диагностируется волосяной кератоз?
Ваш лечащий врач обычно диагностирует волосяной кератоз при простом физическом осмотре кожи в местах образования шишек.Медицинское обследование обычно не требуется для диагностики этого состояния. Если ваш врач не уверен, что это волосяной кератоз, для завершения вашего диагноза могут быть проведены дополнительные тесты. Эти другие тесты могут включать взятие крошечного образца вашей кожи, чтобы исключить другие кожные заболевания.
Расположение и характеристики прыщиков могут помочь вам определить, есть ли у вас волосяной кератоз.
Расположение
Шишки волосистого кератоза чаще всего появляются на руках, особенно на предплечьях.Они также могут появиться на щеках, ногах (верхних или нижних) или ягодицах.
Характеристики
То, как выглядят и ощущаются любые неровности на коже, может многое сказать вам о том, что может их вызывать. Бугорки волосистого кератоза:
- Безболезненно : Если вы чувствуете дискомфорт или боль при нажатии на неровность кожи, вероятно, это не волосяной кератоз.
- Зуд или сухость : Эти бугорки и кожа вокруг них могут вызывать зуд или сухость.
- Шероховатая : Проведение руками по этим неровностям может казаться грубым на ощупь, как наждачная бумага.
- Обесцвеченный : неровности могут казаться телесными, красными, белыми, коричневыми или даже темно-коричневыми или черными (в зависимости от естественного цвета вашей кожи).
Нужно ли мне обращаться к специалисту для диагностики волосяного кератоза?
В большинстве случаев вы можете обратиться к семейному врачу для диагностики волосяного кератоза. Некоторые люди могут обратиться к дерматологу к специалисту по коже для лечения волосяного кератоза.
Ведение и лечение
Каковы распространенные методы лечения волосяного кератоза?
Поскольку волосяной кератоз не опасен, лечить его обычно не нужно.У некоторых людей неровности проходят сами по себе или становятся менее заметными примерно к 30 годам. Вы также можете заметить, что неровности проходят летом и становятся заметными только зимой.
Если вас беспокоят шишки, лечение увлажняющими кремами, кремами и нежный уход за кожей могут облегчить симптомы.
Лечебные процедуры, которые может порекомендовать ваш лечащий врач, могут включать:
Увлажняющие лосьоны, отпускаемые без рецепта
Сухая кожа может усугубить волосяной кератоз.Нанесение безрецептурного увлажняющего крема сохраняет кожу увлажненной, сводя к минимуму и смягчая неровности. Применяйте несколько раз в день, особенно после душа, пока ваша кожа еще влажная. Увлажняющие средства с лактатом аммония и альфа-гидроксильными кислотами, такие как крем Am-Lactin или CeraVe SA, являются лучшим выбором для грубой, неровной кожи и людей с волосяным кератом.
Лечебные кремы
Ваш лечащий врач может сказать вам, подходят ли вам увлажняющие средства, отпускаемые по рецепту.Ингредиенты мочевина и альфа-гидроксикислоты иногда могут улучшить внешний вид волосяного кератоза. Кремы с лечебным витамином A, такие как Retin-A, могут помочь уменьшить накопление омертвевших клеток кожи, вызывающих кератоз. Будьте осторожны, не используйте слишком много. Чрезмерное употребление этих лечебных кремов может вызвать раздражение кожи.
Отшелушивающий
Используйте мочалку, чтобы аккуратно очистить пораженные участки кожи, когда вы принимаете душ или ванну. Не теряйте слишком сильно. Скрабирование может вызвать раздражение кожи и усугубить симптомы.
Лазерное лечение
Лечение лазером может предложить дерматолог. Эти процедуры могут помочь уменьшить покраснение, связанное с волосяным кератозом.
Бережный уход за кожей
У большинства людей наблюдается улучшение состояния волосяного кератоза, когда они меняют свой распорядок дня, чтобы избежать пересыхания кожи. Изменения могут включать:
- Принимайте более короткий душ (15 минут или меньше).
- Использование теплой воды в ванне или душе вместо горячей.
- Использование увлажнителя, который поможет увлажнить кожу.
- Ежедневное использование увлажняющих кремов.
Имейте в виду, что лечение волосяного кератоза носит временный характер. Вам нужно будет продолжить лечение, чтобы увидеть дальнейшие улучшения. Некоторые люди не видят никакой пользы от лечения. К счастью, волосяной кератоз не вреден, а только раздражает. Это не приводит к длительному повреждению кожи.
Жить с
Записка из клиники Кливленда
Волосный кератоз часто является временным заболеванием кожи, которое со временем проходит.Обычно это не вызывает никаких симптомов, но если вы испытываете дискомфорт, например, зуд или сухость кожи, обратитесь к своему врачу. Есть способы лечения волосяного кератоза. Поговорите со своим врачом о лучших способах ухода за кожей.
Как избавиться от пятен на ногах
У всех нас иногда появляются пятна на лице или шее, но как насчет ног? Если вас беспокоят пятна на ногах, это руководство для вас.
Будь то прыщи на бедрах, красные точки на икрах или непонятные прыщи на голенях, мы всегда готовы помочь.
Что такое прыщи?
Acne — или acne vulgaris , если использовать его медицинское название — это состояние, при котором волосяные фолликулы на коже блокируются, и над блокированным фолликулом появляется красный прыщик.
Эти волосяные фолликулы забиваются омертвевшими клетками кожи, грязью и кожным салом (маслом).
Угри — очень распространенное явление. Фактически, около 95% людей в возрасте от 11 до 30 в той или иной степени страдают от прыщей. 1
Наиболее часто встречается у подростков.Однако угри могут поражать людей любого возраста.
Кроме того, хотя чаще всего появляются прыщи на лице, шее, груди и спине, они могут появиться практически на любом участке тела. Прыщи на ногах — не редкость.
Хотя прыщи на ногах вызваны закупоркой фолликулов, они не связаны с гигиеной. Известно, что триггерами являются генетические факторы, стресс и гормоны. 2
Бактерии и клетки кожи закупоривают поры изнутри, независимо от того, сколько раз вы моете кожу.Фактически, мытье более двух раз в день может просто ухудшить состояние кожи и усугубить акне.
Пятна и прыщи — это одно и то же?
Термины «пятна» и «угри» часто используются как синонимы.
Пятна могут относиться к любому небольшому красному круглому пятну на коже, тогда как прыщи относятся к определенному состоянию кожи acne vulgaris , которое вызывает появление пятен.
Как избавиться от прыщей и пятен на ногах
Оставьте их в покое
Старайтесь не царапать и не трогать пятна на ногах.Обычно они уезжают в свое время и вносят небольшие изменения в образ жизни (как показано ниже).
Увлажняющий
После бритья попробуйте увлажнить эту область мягким для кожи лосьоном, который содержит успокаивающие ингредиенты, такие как алоэ вера. Увлажнение кожи смягчает кожу и успокаивает грубые участки.
Вы откроете для себя десятки кремов, масел и лосьонов в нашем ассортименте средств для лечения кожных заболеваний, которые созданы с использованием натуральных ингредиентов, которые не вредят коже.
Кисть
Минимизируйте вросшие волосы, ежедневно отшелушивая ноги мочалкой, сухой щеткой или банной перчаткой.
Это поможет избавиться от волосков, которые начали врастать в вашу кожу, а также отлично улучшает кровообращение.
Используйте химический эксфолиант
Это может показаться немного страшным, но расслабьтесь!
Использование геля для душа или сыворотки с такими ингредиентами, как салициловая кислота или гликолевая кислота, может помочь удалить мертвые клетки кожи, которые скрываются на поверхности нашей кожи, помочь очистить поры и сохранить кожу чистой. 15
Поменяйте стиральный порошок
Замените используемый стиральный порошок на порошок, предназначенный для нежной кожи или младенцев. Это снижает риск атопического контактного дерматита и других кожных реакций.
Поменяйте ткань
Сведите к минимуму использование плотных синтетических тканей в пользу дышащего свободного хлопка на нижней половине, чтобы кожа на ногах могла дышать и предотвратить потоотделение и трение, вызывающие появление пятен.
Не бриться
Чтобы не раздражать кожу, избегайте бритья, пока пятна не заживут.
Душ после тренировки
Это может показаться очевидным, но попробуйте принять душ сразу после тренировки. Пот, остающийся на коже, может блокировать поры и способствовать возникновению таких проблем с кожей, как пятна на тыльной стороне ног.
Признаком чего могут быть прыщи на ногах?
Если какие-либо пятна на ногах стали особенно воспаленными, вы можете посетить местную аптеку, чтобы найти крем для местного применения, который поможет облегчить боль и отек.6 Ни одно из вышеперечисленных методов лечения не имело никакого эффекта? Возможно, пришло время посетить вашего терапевта.
Менее распространенные причины пятен на ногах, которые следует исключить, включают: 16
- Диабет
- Гнойный гидраденит
- Стазис
- Абсцессы
- Доброкачественные опухоли
Сводка
- Отшелушивание, сухая чистка кожи щеткой и демонстрация после тренировки могут уменьшить появление прыщей на ногах
- Переход на свободную одежду из хлопка и использование мягкого моющего средства поможет очистить пятна на ногах
- Поговорите со своим терапевтом, если пятна на ногах не исчезают, воспалены или болезненны.
Типы прыщей и пятен на ногах
1.Волосный кератоз
Если у вас есть маленькие красные пятна на бедрах или плечах, это может быть волосяной кератоз.
1. Волосный кератоз
Они могут появиться где угодно на ноге, но чаще всего встречаются на икрах, голенях и бедрах. Они не болят.
Эти точки могут иметь цвет от бледно-красного до пурпурного, с равномерным рисунком и могут казаться слегка приподнятыми, как будто у вас «мурашки по коже». Волосный кератоз также известен как «куриная кожа», поскольку считается, что он напоминает кожу ощипанной курицы. 3
Волосный кератоз — распространенное и безвредное заболевание, вызванное накоплением кератина внутри волосяных фолликулов.
2. Пустулы
Это пугающее название означает просто «прыщи» или «пятна».
2. Пустулы
Это небольшая красная приподнятая шишка, которую вы получаете, когда сальная железа на вашей коже забивается жиром и омертвевшими клетками кожи. Прыщи на бедрах — обычное явление.
Пустулы могут быть болезненными. Они появляются неравномерно в любом месте на ноге и могут содержать желтую «головку» гноя, которая может лопнуть. 4
3. Крапивница
Ульи приподняты, красные зудящие прыщики на коже.
3. Крапивница
Обычно они длятся от нескольких часов (до нескольких дней) в одном конкретном месте на теле, включая ноги.
Они вызываются гистаминовой реакцией кожи и включают пищу, пыльцу, стресс и тепло. 5
4. Фолликулит
Фолликулит — это воспалительное заболевание, часто встречающееся в ногах.
4. Фолликулит
Это вызвано бактериальной или грибковой инфекцией волосяных фолликулов, в результате чего вокруг каждого волоса образуются небольшие воспаленные бугорки.
Бактерии могут попадать на кожу во время бритья или из бассейнов и гидромассажных ванн. 6
5. Вросшие волосы
Вросшие волосы — это волосы, которые врастают в кожу, а не через фолликулы.
5. Вросшие волосы
Они вызывают небольшие бугорки, которые могут содержать гной.Волосы могут быть видны под кожей.
Вросшие волосы могут инфицироваться, становиться болезненными, красными и опухшими.
6. Черные точки
Черные точки — это волосяные фолликулы, заблокированные грязью, жиром и омертвевшими клетками кожи.
6. Черные точки
Они выглядят темными после пребывания на воздухе.
Черные точки могут появиться на любом участке тела, где есть волосяной фолликул и выделяющая масло железа. Черные точки на ногах или руках встречаются реже, чем на лице, но все же случаются.
7. Укусы насекомых
Красные пятна на голенях, особенно летом, могут быть укусами.
7. Укусы насекомых
Такие существа, как комары, мухи, клещи, клещи, клопы, блохи и даже пауки, способны оставлять красные пятна на ваших голенях и лодыжках.
Если у вас на ноге скопление маленьких красных шишек, которые могут вызывать зуд, это может быть укус насекомого. 7
8. Аллергический контактный дерматит
Шишки на ногах могут быть вызваны кожной реакцией.
8. Аллергический контактный дерматит
Группы больших сухих пятен на ногах могут быть сыпью, вызванной аллергеном. Аллергический контактный дерматит может вызывать появление волдырей, сухих и зудящих участков, которые становятся красными на светлой коже и коричневыми на более темной коже. 8
Аллергический контактный дерматит проявляется неравномерно. Это вызвано раздражителем, который напрямую контактировал с вашей кожей.
9. Псориаз
Красные чешуйчатые пятна на ногах с небольшими красными пятнами могут быть вызваны псориазом.
9. Псориаз
Это когда ваше тело чрезмерно производит клетки кожи в определенных областях, что приводит к шелушащемуся нарастанию клеток пятнами.
Пятна, вызванные псориазом, обычно бывают сухими, шелушащимися или твердыми, часто встречаются на коленях и лодыжках и могут вызывать зуд. 9
10. Чесотка
Чесотка — это инфекционное заболевание кожи, вызываемое крошечными клещами, откладывающими яйца в вашей коже.
10. Чесотка
Звучит устрашающе, но чесотка на самом деле довольно распространена и не представляет серьезной опасности, хотя может вызывать сильный зуд и приподнятые красные пятна и требует безрецептурного лечения. 10
Резюме
- Пятна на ногах могут быть вызваны различными факторами — прыщами, аллергией или бритьем
- Пятна и прыщи на ногах обычно возникают из-за пор, заблокированных потом и грязью
- Поднятые или похожие на сыпь следы на ногах могут быть причиной аллергии
Что вызывает прыщи и пятна на ногах?
Ожог после бритья или бритвы
Причиной появления болезненных красных шишек на ногах может быть рутинное бритье.Крошечные черные пятна на ногах (или «клубничные ножки») появляются в результате бритья.
Сыпь после бритья, также известная как ожог бритвой, обычно возникает сразу после бритья или когда волосы начинают снова расти. Контрольные признаки ожога бритвой включают зуд, воспаление верхнего слоя кожи и красные шишки, которые выглядят как маленькие прыщики, у которых нет заполненной гноем «головы».
Ожог бритвой часто встречается на ногах и на линии бикини.
Потение
Потоотделение может вызвать появление прыщей на ногах.Это связано с тем, что пот, который не смывается быстро, вызывает закупорку пор.
Прыщи, вызванные потоотделением, обычно появляются на бедрах и в области ягодиц.
Тепло
Тепловая сыпь, также известная как потница, когда потовые железы блокируются потом, который больше не может испаряться, может вызвать сыпь в виде скоплений маленьких красных пятен на ногах. 11 Влажная ткань, лосьон от каламина или таблетки против гистамина — все это возможные средства от тепловой сыпи.
Обтягивающая одежда
Облегающая одежда, такая как колготки, леггинсы, узкие джинсы и даже высокие ботинки, из-за трения может привести к появлению пятен на ногах. Термин для этих типов пятен — acne Mechanica , которые могут быть вызваны давлением, трением, трением, сдавливанием или растяжением. 12
Натирание кожи на коже
Как и в случае трения об одежду, натирание кожи, например внутренней поверхности бедер, может привести к образованию пятен. 13
Стиральный порошок
Химические вещества, содержащиеся во многих распространенных порошках и гелях для стирки, могут вызывать пятна или сыпь при аллергическом контактном дерматите. Раздражение кожи и пятна в паху или на линии бикини обычно возникают из-за слишком агрессивного для вашей кожи моющего средства.
Пищевая аллергия
Пищевая аллергия или непереносимость могут вызвать покраснение, зуд и отек в виде пятен на коже, в том числе на ногах.Молочные продукты, орехи, соя и пшеница — общие виновники. 14
Состав, подобранный вручную: Есть ли у вас пищевая аллергия?
Рекомендации в этой статье предназначены только для информации и не заменяют собой медицинскую помощь. Пожалуйста, проконсультируйтесь с вашим терапевтом или врачом, прежде чем пробовать какие-либо добавки, методы лечения или лечебные средства. Пищевые добавки не должны заменять разнообразное и сбалансированное питание и здоровый образ жизни.
Последнее обновление : 2 июня 2021 г.
Варикозная экзема — NHS
Варикозная экзема, также известная как венозная, гравитационная или застойная экзема, представляет собой долговременное заболевание кожи, поражающее голени.Часто встречается у людей с варикозным расширением вен.
Варикозная экзема, как правило, является долговременной проблемой. Тем не менее, существуют методы лечения, которые помогают держать его под контролем.
Симптомы варикозной экземы
Кредит:
Как и все виды экземы, пораженная кожа становится:
- зуд и опухоль
- сухой и слоеный
- чешуйчатый или твердый
На светлой коже он выглядит красным или коричневым.На более темной коже он имеет тенденцию выглядеть темно-коричневым, пурпурным или серым, и его труднее увидеть.
Могут быть периоды, когда эти симптомы улучшаются, и периоды, когда они становятся более серьезными.
Ваши ноги могут опухать, особенно в конце дня или после длительного стояния. Варикозное расширение вен (опухшие и расширенные вены) часто видны на ногах.
У некоторых людей есть и другие симптомы, например:
- изменение цвета кожи
- нежная и плотная кожа, которая со временем может стать твердой (липодерматосклероз)
- маленькие белые рубцы (атрофи бланш)
- боль
- Экзема, поражающая другие части тела
Если не лечить варикозную экзему, могут развиться язвы на ногах.Это стойкие раны, которые образуются там, где повреждена кожа.
Когда обращаться за медицинской помощью
Обратитесь к терапевту, если у вас есть симптомы варикозной экземы. Ваш врач часто сможет поставить диагноз, просто посмотрев на вашу кожу.
Врач общей практики также задаст вам вопросы, чтобы определить, есть ли у вас проблемы с кровотоком в венах ног, поскольку это основная причина варикозной экземы.
Чтобы помочь поставить диагноз, врач общей практики может захотеть узнать, были ли у вас когда-либо заболевания, например:
- варикозное расширение вен — опухшие и расширенные вены
- ТГВ (тромбоз глубоких вен) — сгусток крови в венах ног
- Язвы на ногах — участки поврежденной кожи, заживление которых занимает несколько недель
- целлюлит — инфекция более глубоких слоев кожи и подлежащих тканей
- Операция или травма ноги
Врач общей практики может также проверить пульс на ваших стопах и провести тест на индекс лодыжечно-плечевого давления (ABPI), чтобы определить, подходят ли вам компрессионные чулки.
Тест ABPI включает сравнение показаний артериального давления, снятых на лодыжках и плечах. Значительная разница в показаниях указывает на проблему с кровотоком в артериях — в этом случае компрессионные чулки могут быть небезопасными.
Направление к специалисту
Вас могут направить к специалисту больницы для проведения дополнительных анализов. Вы можете обратиться к врачу или хирургу, специализирующемуся на заболеваниях кровеносных сосудов (сосудистый специалист), или к врачу, специализирующемуся на кожных заболеваниях (дерматолог), если:
- у вас варикозное расширение вен и изменения кожи, такие как варикозная экзема, липодерматосклероз (твердая, стянутая кожа) или язвы на ногах в анамнезе
- у вас очень плохой кровоток в ногах
- Ваши симптомы не улучшаются, несмотря на лечение
- Возможно, у вас контактный дерматит
Причины варикозной экземы
Варикозная экзема обычно возникает из-за повышенного давления в венах ног.
Когда маленькие клапаны в венах перестают работать должным образом, крови становится трудно вытолкнуть вверх против силы тяжести, и она может течь назад.
Это увеличивает давление в венах, из-за чего жидкость может просачиваться в окружающие ткани. Считается, что варикозная экзема может развиться в результате реакции иммунной системы на эту жидкость.
Варикозная экзема чаще встречается у людей с варикозным расширением вен, поскольку это также часто является признаком того, что вены ног не работают должным образом.
У некоторых людей заболевание развивается без очевидной причины, хотя есть некоторые факторы, которые увеличивают вероятность этого, в том числе:
- пол — варикозная экзема чаще встречается у женщин
- ожирение — это может увеличить давление в венах ног
- беременность — это также может увеличить давление в венах ног
- Отсутствие возможности двигаться в течение длительного периода времени — это может повлиять на кровообращение в венах ног
- ранее имел ТГВ (тромбоз глубоких вен) — сгустки крови, которые образуются в венах ног и могут повредить клапаны в ваших венах
- с возрастом — с возрастом людям становится все труднее передвигаться, что может повлиять на их кровообращение
Лечение варикозной экземы
Для большинства людей лечение включает комбинацию:
- Меры самопомощи, включая способы улучшения кровообращения, такие как поддержание активности и частое поднятие ног
- смягчающие средства — увлажняющие средства, наносимые на кожу, чтобы предотвратить ее высыхание
- Кортикостероиды для местного применения — мази или кремы, наносимые на кожу для лечения экземы и облегчения симптомов Компрессионные чулки
- — специально разработанные чулки, которые обычно носят каждый день, они плотно сжимают ваши ноги в области ступни и лодыжки и становятся более свободными по мере продвижения по ноге, помогая улучшить кровообращение
Если эти методы лечения не помогают, терапевт может направить вас к кожному специалисту (дерматологу) в случае, если у ваших симптомов есть другая причина или если они обеспокоены, у вас также может быть контактный дерматит.
Если у вас варикозное расширение вен, вас могут направить к врачу или хирургу, специализирующемуся на состояниях, затрагивающих кровеносные сосуды (сосудистый специалист), который расскажет вам о вариантах лечения варикозного расширения вен.
Узнайте больше о лечении варикозной экземы.
Другие виды экземы
Экзема — это название группы кожных заболеваний, вызывающих сухость и раздражение кожи. Другие типы экземы включают:
- атопическая экзема (также называемая атопическим дерматитом) — наиболее распространенный вид экземы
- контактный дерматит — тип экземы, возникающий при контакте с определенным веществом
- дискоидная экзема — долгосрочный тип экземы, проявляющийся в виде круглых или овальных пятен на коже
Последняя проверка страницы: 25 октября 2019 г.
Срок следующей проверки: 25 октября 2022 г.
Волнистый кератоз: как избавиться от куриной кожи, красных шишек на руках
Настоящий разговор: Сколько я себя помню, у меня были неровные руки.Несмотря на то, что я перепробовала все процедуры под солнцем — на самом деле, я даже попробовала солнце — мой красный, пятнистый кератоз pilaris (или «куриная кожа», как моя бабушка так мило называет это) мучил мои молодые годы. Я носил кардиганы в школе круглый год, я методично покрыл тыльную сторону рук аэрозолем для ног Салли Хансен и десять лет удивлялся, почему каждый мальчик, с которым я встречался, настаивал на том, чтобы пеленать меня в одеяла, пока я не понял, что они приняли мой КП за вечные мурашки по коже.
«Волосный кератоз — это скопление кератина — белка волос — в порах, которое закупоривает и блокирует открытие растущих волосяных фолликулов», — рассказывает дерматолог Дорис Дэй Allure .«В результате там, где должны быть волосы, образуются небольшие неровности».
Подробнее
Body & Mind GuideСимптомы, варианты лечения и личный опыт при различных физических, психических состояниях и проблемах со здоровьем.
ArrowДаже сейчас я все еще боюсь летних месяцев, когда мне придется обнажить руки и отказаться от удобных рукавов. Поэтому вместо того, чтобы тратить еще один сезон на ненависть к моей коже из-за КП, я решила обратиться к профессионалам, чтобы узнать, как именно искоренить волосяной кератоз раз и навсегда.
1. Поймите, что «вылечить» волосяной кератоз невозможно.
«Вы не можете искоренить волосяной кератоз», — говорит Дэй. (От редакции: облом.) «Это генетическое заболевание, при котором по какой-то причине фолликулы на внешних руках и бедрах закупориваются и не расслаиваются естественным образом», — объясняет она. Но это не значит, что вам следует выбежать и купить мочалку. «Раньше мы думали, что если вы достаточно отшелушиваете, то сможете отменить КП», — говорит Дэй. «Но отшелушивание может действительно раздражать неровности и усугублять их.»
2. Начните с химических отшелушивающих средств.
» Постоянного решения проблемы нет, но вы можете на время избавиться от шишек с помощью средств гликолевой и молочной кислоты, которые уменьшат накопление и заставят вашу кожу чувствовать себя лучше. «мягче», — говорит Кеннет Бир, дерматолог из Палм-Бич. Нам нравится комплекс «Обновляющий скраб для тела и крем» от Skinfix, а также скраб для тела KP Duty с химическим и физическим отшелушиванием от Dermadoctor.
3. Включите очищающую щетку в свой распорядок дня.
Попробуйте заменить скраб для тела щеточкой для лица Clarisonic и очищающим средством с салициловой кислотой, например, Neutrogena Pink Grapefruit Body Wash, который содержит 2 процента салициловой кислоты для проникновения в фолликулы и ромашку, чтобы успокоить кожу.
4. Нанесите лосьон.
После душа Дэй рекомендует нанести лосьон для тела AmLactin с 12-процентным содержанием молочной кислоты. «Молочная кислота отлично подходит для КП, потому что со временем она ослабляет клетки и мягко отшелушивает кожу», — говорит она. «Это также увлажнитель, что означает, что он добавит влаги и минимизирует раздражение.«Обязательно наносите его каждый день, и вы заметите более гладкую кожу в течение недели или двух, — отмечает она.
Еще один отличный вариант — крем SkinMedica AHA-BHA, содержащий молочную, яблочную и гликолевую кислоты, а также витамин С, алоэ вера и успокаивающее масло сквалана.
5. Посетите дерматолога.
Если домашние процедуры по-прежнему не помогают, запишитесь на прием к врачу. «Ваш дерматолог может значительно улучшить внешний вид от кератоза волосяного покрова с помощью всего нескольких лазерных процедур в офисе, которые помогают отшелушивать самые глубокие слои вашей кожи », — говорит Дэй.
Все продукты, представленные на Allure, выбираются нашими редакторами независимо. Однако, когда вы покупаете что-либо через наши розничные ссылки, мы можем получать партнерскую комиссию.
Подробнее о неровностях кожи:
Прочитано? Узнайте, что заставляет этого человека, страдающего кистозными угрями, чувствовать себя уверенно:
Следите за Allure в Instagram и Twitter или подпишитесь на нашу новостную рассылку , чтобы быть в курсе всех новостей красоты .

