Синдром раздраженного кишечника (СРК) — лечение, цены и запись на консультацию врача отделения гастроэнтерологии «ИАКИ» ЦАО
Синдром раздраженного кишечника (СРК) — состояние функционального расстройства кишечника, имеющее биопсихосоциальный характер, характеризуемое хронической абдоминальной болью, дискомфортом, вздутием живота и нарушениями в работе кишечника в отсутствие каких-либо органических причин.
ИНСТИТУТ АЛЛЕРГОЛОГИИ И КЛИНИЧЕСКОЙ ИММУНОЛОГИИ располагает:
- спектром услуг для точной диагностики заболеваний
- специальными программами лечения
- консультации проводят врачи, имеющие ученые степени.
При выявлении сопутствующих заболеваний проводятся консультации со специалистами смежных областей (оториноларингологи, эндокринологи, неврологи, гастроэнтерологи, дерматовенерологи), консилиумы с Докторами медицинских наук.
Симптомы
Главная задача — исключить заболевания, которые имеют похожую картину и могут стать опасными для здоровья и жизни!
Болевые ощущения в области живота:
- Приступообразные боли в животе без четкой локализации (чаще усиливаются после еды или перед актом дефекации).

- Вздутие, напряженность или тяжесть в животе.
Симптомы ухудшаются после еды (становятся более выраженными).
Диспепсические симптомы
- Диарея. учащенное опорожнение кишечника, более 3 раз в сутки. Стул жидкий, водянистый.
- Констипации (запоры), редкий стул, один раз в 3-5 дней. Кал твердый, рагментированный (“овечий кал”).
- Ощущение неполного опорожнения кишечника. После самопроизвольной дефекации сохраняется чувство распирания в брюшной полости.
- Выделение слизи из заднего прохода.
Негастроэнтерологические симптомы СРК:
- головные боли;
- учащенное мочеиспускание, ночные мочеиспускания, чувство недостаточного опорожнения мочевого пузыря;
- нарушение сна;
- у женщин – болезненность во время полового акта.
Классификация
- Синдром раздраженного кишечника (СРК)с констипацией (запор)
- Синдром раздраженного кишечника (СРК)с диареей
- Неклассифицированный тип
Причины
Причины синдрома раздраженного кишечника до конца не выяснены.
Пусковым механизмом факторами для развития СРК могут стать:
- психологически тяжелые, стрессовые состояния.
- смена режима питания, в том числе из-за поездки в другие регионы;
- кишечные инфекции;
- оперативное вмешательство;
- прием лекарственных препаратов (антибиотиков и т.д.).
Диагностика
ИНСТИТУТ АЛЛЕРГОЛОГИИ И КЛИНИЧЕСКОЙ ИММУНОЛОГИИ располагает фундаментальной базой, позволяющей провести весь комплекс диагностических и лечебных мероприятий, соответствующих уровню международных стандартов. Многие из лечебно-диагностических методов разработаны сотрудниками нашего Института.
Диагноз устанавливается на основании клинической картины и анамнеза пациента, физикального исследования, лабораторной диагностики, эндоскопии (гастроскопия), проведение биопсии и др. исследований.
При необходимости консультативную помощь Вам могут оказать смежные специалисты, опытные врачи, разрабатывающие новые методы диагностики и лечения в этих направлениях медицины.
- Общий анализ крови.
- Общий анализ мочи.
- Биохимический анализ крови.
- Гормональное обследование.
- Исследование кала.
- Комплексное ультразвуковое исследование внутренних органов
- Эндоскопия.
Могут проводиться другие исследования в соответствии с клинической картиной.
Лечение
- Пробиотики.
- Спазмолитики.
- Препараты для нормализации моторики пищеварительного тракта.
- Пробиотики.
- Гастроэнтеропротекторы.
- Диетотерапия.
- Психотерапия.
Внимание!
Подбор лекарственной терапии должен производиться индивидуально с учетом тяжести течения заболевания, наличия сопутствующих заболеваний, возраста пациента и риска возможных побочных эффектов.
Просим Вас не заниматься самолечением на основании данных сети Интернет!
Телефон отделения: +7 (495) 695-56-95
Информационный блок для пациентов
Профилактические мероприятия
- Отказ от нездоровых привычек.

- Своевременная диагностика и лечение инфекционных заболеваний.
- Мероприятия по восстановлению иммунитета.
- Коррекция жизненного стиля (избегайте переезды или командировки в период обострения, соблюдайте рацион питания).
Диета при хроническом гастрите
Данная диета носит рекомендательный характер, подбор диеты должен производиться индивидуально!
Избегайте проблемных продуктов! Не употребляйте продукты, вызывающие у вас обострение симптомов СРК!
К ним могут относиться:
- алкоголь,
- шоколад,
- жирные блюда
- напитки, содержащие кофеин (чай, кофе),
- овощи с высоким содержанием эфирным масел (редька, чеснок, лук, редис, репа и др.) и грибы;
- лекарства, содержащие кофеин,
- молочные продукты,
- продукты, содержащие сахарозаменители.
 , таких как сорбитол и продуктов, которые могут их содержать (жевательные резинки, некоторые напитки, продукты для диабетиков и некоторые продукты для похудения).
, таких как сорбитол и продуктов, которые могут их содержать (жевательные резинки, некоторые напитки, продукты для диабетиков и некоторые продукты для похудения).
Рекомендовано включить в рацион питания:
1.Отварное, запечённое или тушеное постное мясо (индейка, телятина, курица и т. д.)
2. Нежирные сорта рыбы (карп, хек и т. д.).
3. Тушеные овощи.
4. Нежирные кефир, ряженка, молоко, простокваша, сыр, творог и йогурты.
Прием пищи должен быть регулярным! Пейте достаточное количество жидкости!
Спаечная болезнь — диагностика, лечение и причины образования спаек в брюшной полости
Спаечная болезнь — это понятие, употребляемое для обозначения патологических состояний, связанных с образованием спаек в брюшной полости при ряде заболеваний: травматических повреждениях внутренних органов, в том числе и оперативная травма. В большинстве случаев спаечная болезнь является неизбежным браком именно хирургии, а не хирурга.
Цены на услуги
Первичный приём гинеколога + УЗИ (оценка жалоб, сбор анамнеза, осмотр на гинекологическом кресле, УЗИ малого таза, консультация)
Первичный прием – обращение к врачу конкретной специальности в первый раз.
Повторный приём гинеколога
За исключением повторного приема у врачей: Блациос Н.Д., Джашиашвили М.Д.
Записаться на приемДля понимания возникновения спаек брюшины необходимо знать строение брюшины: гистологическое строение брюшины довольно сложно, она включает ряд морфологически разных слоев, неоднородного строения. Самым поверхностным слоем является мезотелий — в физиологических условиях происходит непрерывная смена клеток мезотелия. В брюшной полости всегда имеется жидкость, которая выделяется в определенных участках брюшины путем ультрафильтрации из сосудов.
Благодаря движениям диафрагмы и перистальтики жидкость свободно передвигается в брюшной полости и попадает в участки брюшины, где она всасывается. Наличие жидкости в брюшной полости в значительной степени облегчает перистальтические движения кишечника и устраняет трение между серозными оболочками органов брюшной полости.
Наличие жидкости в брюшной полости в значительной степени облегчает перистальтические движения кишечника и устраняет трение между серозными оболочками органов брюшной полости.
Причины возникновения спаечной болезни:
- Причины, ведущие к склеиванию листков брюшины.
- Причины, ведущие к припаиванию сальника к участкам поврежденной брюшины.
- Выпадение фибрина, который выпадая на брюшине постепенно превращается в соединительнотканные тяжи.
- Многочисленные спайки.
Все эти причины ведут к образованию плоскостных или тяжевых спаек, которые могут быть причиной развития острой кишечной непроходимости. Все эти причины дают повод к развитию спаечной болезни, которая иногда протекает с клиникой ОКН. Некоторые авторы трактуют спаечную болезнь как обязательное присутствие ОКН, но это не так. Основной причиной образования спаек является травма брюшины.
С первой минуты на месте повреждения брюшины появляются серозно-фибринозный экссудат, в котором находятся различные клеточные элементы. Из экссудата выпадет фибрин, и поврежденная поверхность брюшины покрывается фибрином. В концу 2-х суток на брюшине можно наблюдать нежные фиброзные образования. При соприкосновении поврежденных участков брюшины происходит их склеивание за счет нитей фибрина. Однако в дальнейшем, при неглубоком повреждении брюшины подобные отложения фибрина могут подвергаться рассасыванию и склеившиеся поверхности под влиянием перистальтики могут разойтись. Если повреждение брюшины было более глубоким, захватывало слои глубже пограничной мембраны, то заживление брюшины происходит по типу вторичного натяжения.
Из экссудата выпадет фибрин, и поврежденная поверхность брюшины покрывается фибрином. В концу 2-х суток на брюшине можно наблюдать нежные фиброзные образования. При соприкосновении поврежденных участков брюшины происходит их склеивание за счет нитей фибрина. Однако в дальнейшем, при неглубоком повреждении брюшины подобные отложения фибрина могут подвергаться рассасыванию и склеившиеся поверхности под влиянием перистальтики могут разойтись. Если повреждение брюшины было более глубоким, захватывало слои глубже пограничной мембраны, то заживление брюшины происходит по типу вторичного натяжения.
В этих случаях на поверхности дефекта брюшины образуется хорошо васкуляризованная грануляционная ткань, между нитями фибрина появляются коллагеновые волокна, располагающиеся соответственно направлению натяжения. В спайках появляются многочисленные анастомозы венозных сосудов и нервные волокна. Возникшие таким образом спайки рассасыванию не подвергаются. Особенно мощные спайки образуютсяч при повреждении париетального и висцерального листков брюшины и контакте раневых поверхностей. После операционной травмы серозные поверхности с поврежденным мезотелиальным слоем в ряде случае могут прилежать одна к другой, а возникающие послеоперационный парез кишечника поддерживает непосредственное соприкосновение этих поверхностей, что дает возможность в течение 2-3 суток спокойно развиваться процессу развития спаек. Возникшие на 3-е сутки перистальтические движения кишок уже не в состоянии разъединить склеившиеся поверхности и спайки становятся стойкими и прочными.
После операционной травмы серозные поверхности с поврежденным мезотелиальным слоем в ряде случае могут прилежать одна к другой, а возникающие послеоперационный парез кишечника поддерживает непосредственное соприкосновение этих поверхностей, что дает возможность в течение 2-3 суток спокойно развиваться процессу развития спаек. Возникшие на 3-е сутки перистальтические движения кишок уже не в состоянии разъединить склеившиеся поверхности и спайки становятся стойкими и прочными.
Спайки и сращения в брюшной полости могут развиваться и в результате воспальтельных процессов в брюшной полости. Одной из основных причин здесь является острый гнойный перитонит. Хронический воспалительный процесс — туберкулез, также может вызывать спаечный процесс. При остром гнойном перитоните в брюшной полости скапливается гной, париетальная брюшина (и особенно висцеральная) резко обухает, делается отечной, поэтому мезотелий брюшины даже при действии небольшой травмы легко слущивается, обнажается глубжележащие слои брюшины.
Наличие воспалительного процесса в брюшной полости ведет к прекращению перистальтики, благодаря чему участки кишечных петель могут длительное время соприкосаться между собой и тем самым создавать условия для склеивания. Кроме того откладывающийся фибрин также может вызывать склеивание. Большой сальник (полицейский брюшной полости) припаивается к воспаленной брюшине петель, вызывая в дальнейшем образование тяжевых спаек.
Сальник опутывает кишечные петли, что ведет к образованию конгломератов кишечных петель. Чаще всего при острых перитонитах спайки образуются в нижних отделах, так как экссудат скапливается именно там. В большинстве случаев, после разлитого гнойного перитонита наблюдается склеивание петель тонкой кишки между собой.
Хронический туберкулезный перитонит: могут возникать тяжевые и плсокостные спайки, иногда образуются целые конгломераты кишок, которые трудно поддаются разъединению. В образование спаек большую роль играет сальник, который спаивается с туберкулезными бугорками на серозе кишечника, возникающие различного рода конгломераты кишечных петель дают повод к развитию ОКН, и при туберкулезном перитоните хирург иногда вынужден проводить хирургическое вмешательство по экстренным показаниям.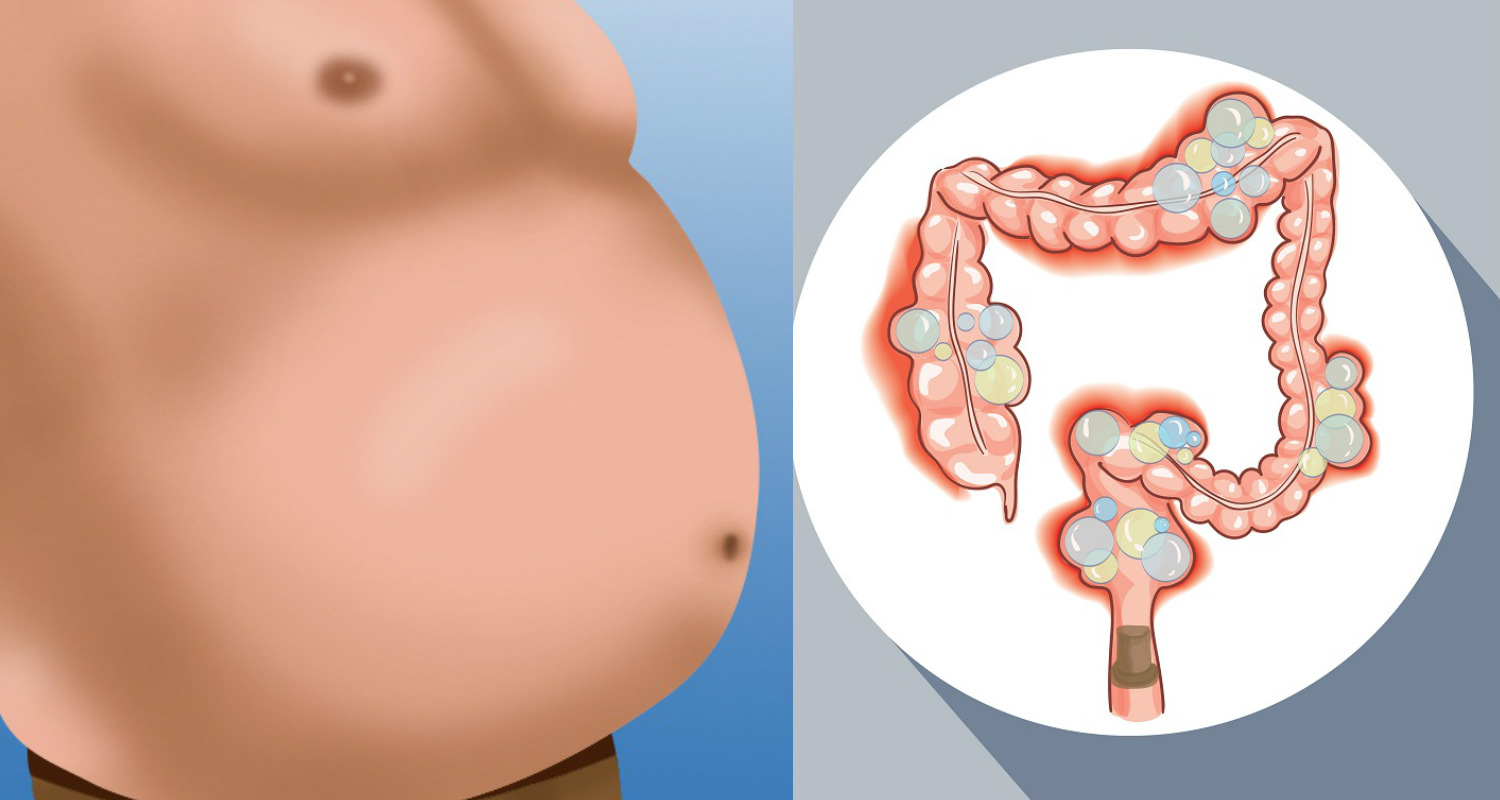
Наличие инородных тел в брюшной полости. Даже лечебные препараты усиливали образование спаек. Определенное значение имеет попадание мельчайшего порошка талька, который попадая на брюшины ведет к образованию гранулем на брюшине. В этом случае тальк оказывает не только механическое, но и химическое воздействие — в этих местах возникает асептический воспалительный процесс, имеющий хронический пролиферативный характер.
Экспериментальные исследования показали, что после внесения талька в брюшную полость в ней развиваются широкие плоскостные спайки между сальником и париетальной брюшиной, и плоские спайки между петлями тонкой кишки.
Хирурги должны всегда об этом помнить, так как в большинстве хирургических клиник при надевании перчаток широко пользуются тальком: никогда нельзя одевать перчатки вблизи операционного поля, надо менять перчатки когда они рвуются.
При наложении лигатур на сосуды, кишку и др остается шовный материал, который является также инородным телом. Особенно в этом отношении нежелателен кетгут, вместо применяют капрон, лавсан.
Особенно в этом отношении нежелателен кетгут, вместо применяют капрон, лавсан.
Вызывает повышение образования спаек введение в брюшную полость лекарственных средств. Раньше широко использовалась методика оставления микроирригатора в брюшной полости для введения антибиотиков. Однако сейчас это считается не вполне целесообразным: вокруг микроирригатора через 1-2 суток образуется слипание брюшины и образование канала, и антибиотики не попадают в брюшную полость. Тем более что воздействие антибиотиков на объект идет путем всасывания его в кровь, а затем уже воздействия. Местное введение антибиотиков — это спорный момент.
По мнению большинства хирургов спайки, возникшие после глубокой травмы брюшинных покровов вероятно всего не рассасываются, а происходит их перестройка. Спайки, возникающие на фоне острого воспалительного процесса в каком-либо участке брюшной полости у ряда лиц подвергаются обратному развитию.
О возможности рассасывания воспалительных спаек говорит факт рассасывания аппендикулярного инфильтрата. Если в период острого воспалительного процесса инфильтрированный сальник спаивается на большом протяжении с аппендиксом и прилежащими петлями кишок, то после рассасывания инфильтрата часто остаются очень небольшие спайки сальника с отростком, а все остальные спайки рассасываются.
Если в период острого воспалительного процесса инфильтрированный сальник спаивается на большом протяжении с аппендиксом и прилежащими петлями кишок, то после рассасывания инфильтрата часто остаются очень небольшие спайки сальника с отростком, а все остальные спайки рассасываются.
Из этих наблюдений сделали вывод, что в ближайший период после выздоровления от гнойного перитонита, есть смысл применять различные физиотерапевтические процедуры, вызывающие рассасывание спаек. Применение этих процедур в более позднем периоде, когда уже спайки сформированы будет малообосновано.
Спаечный процесс развивается главным образом после операций, производимых в нижних отделах брюшной полости, и после аппендэктомий, что по всей видимости следует объяснить большей частотой этой операции. Чаще всего спаечный процесс после лапаротомии развивается у больных в возрасте 20-30 лет, поэтому показания к оперативному вмешательству в этом возрасте, особенно у женщин, должны ставиться весьма обоснованно. Напрасно, прозведенная аппендэктомия в этом возрасте, может дать развитие спаечной болезни. Поэтому профилактические аппендэктомии являются не обоснованными.
Напрасно, прозведенная аппендэктомия в этом возрасте, может дать развитие спаечной болезни. Поэтому профилактические аппендэктомии являются не обоснованными.
Развитие спаечной болезни в значительной степени зависит и от конституции организма. В некоторых случаях после одной лапаротомии развивается значительное количество спаек, в других случаях после ряда лапаротомий спайки не образуются.
Масштабы спаечного процесса могут быть разными: от тотального до образования отдельных тяжей, фиксированных в двух точках. Как правило, спаечный процесс больше выражен в зоне операции. Часто петли кишок припаиваются к послеоперационному рубцу, или фиксируются к стенкам послеоперационного грыжевого мешка.
Поэтому когда идет операция по поводу вентральной послеоперационной грыжи, особенно ущемленной, то здесь очень легко при раскрытии грыжевого мешка повредить раздутые петли кишок.
Записаться на приемКлиника спаечной болезни
Образовавшиеся в брюшной полости спайки, независимо от причины их возникновения вызывают расстройство нормальной кишечной перистальтики, что приводит к затруднению опорожнения содержимого кишечных петель, обусловливает появление болевых ощущений в животе, возникновение запоров. Вздутие кишечных петель создает натяжение фиксированного сальника, что также дает повод к появлению болей. При натяжении спаек, имеющиеся в них нервы, также могут способствовать усилению болей. Иногда спайки создают перетяжку кишечной петли, и вызывают ОКН. Благодаря тому, что спаечный процесс может располагаться в различных участках брюшной полости, то вовлекаться в нее могут различные органы.
Вздутие кишечных петель создает натяжение фиксированного сальника, что также дает повод к появлению болей. При натяжении спаек, имеющиеся в них нервы, также могут способствовать усилению болей. Иногда спайки создают перетяжку кишечной петли, и вызывают ОКН. Благодаря тому, что спаечный процесс может располагаться в различных участках брюшной полости, то вовлекаться в нее могут различные органы.
Учитывая жалобы больных можно выделить две клинические формы спаечной болезни:
- Спаечная болезнь с болевым синдромом в брюшной полости.
- Спаечная болезнь с периодически повторяющимися приступами ОКН.
Болевые ощущения при спаечной болезни зависят с одной стороны от раздражения нервного аппарата кишечных петель, а с другой стороны раздражения нервных элементов. При спаечной болезни у больных могут наблюдаться боли в различных участках живота, в зависимости от локализации спаек, но основной жалобой больного будут боли в животе. В этой группе можно встретить больных с относительно спокойным течением этого заболевания — в анамнезе у них имеются указания на 1-2 лапаротомию.
В этой группе можно встретить больных с относительно спокойным течением этого заболевания — в анамнезе у них имеются указания на 1-2 лапаротомию.
Многие больные начинают агграивароть из-за привыкания к наркотическим препаратам. Боли в животе могут быть небольшими, ноющего характера, в большинстве случаев это боли постоянные, иногда периодически усиливаются. Усиливаются боли часто при физическом напряжении, при погрешностях в диете.
Усиление болевого синдрома заставляет больных прибегать к применению грелок, после чего боли уменьшаются, проходят совсем. Наряду с болями в животе у больных появляются диспептические явления: тошнота, запоры, вздутие и др. Больные такого типа не теряют трудоспособность, но постоянно ноющие боли заставляют их часто обращаться в поликлинику. Назначение физиотерапевтических процедур в виде диатермии, ионофореза улучшает состояние, снижает болевой синдром. Больным можно применять ГБО, серные грязевые ванны, что приносит не некоторое время облегчение.
У ряда больных на фоне постоянных болей в животе периодически появляются сильные болевые приступы, требующие введения наркотиков. Во время таких приступов больные попадают в стационары, где подвергаются новой лапаротомии. Появление сильных болевых приступов бывает связано с большим физическим напряжением больного или с употреблением большого количества пищи, после нервных расстройств.
Больные при часто повторяющихся приступах болей становятся раздраженными, у них развивается психастения, теряют в весе, снижается аппетит, нередко делаются наркоманами. Часто эти пациенты резки, грубы, трудоспособность их как правило снижена. Контакт с таким больным довольно труден. При объективном исследовании определяют несколько послеоперациооных рубцов, при пальпации вне приступа живот мягкий, как правило, безболезненный; во время болевого приступа в отдельных отделах живота определяется резкая болезненность, может быть напряжение мышц. Различные обезболивающие, физиопроцедуры дают лишь временное облегчение.
Сальник иногда спаивается с послеоперационным рубцом на передней брюшной стенке и это нередко привиодт к болевым ощущениям. Натяжение сальника, прикрепленного к рубцу значительно усиливает боли при разгибании тела кзади. Если больного попросить нагнуться вперед то боли уменьшаются. При наличии положительного симптомы натяжения сальника больные подлежат оперативному вмешательству, цели которого — отсечение большого сальника и его резекция.
При спаечной болезни с периодически повторяющимися приступами ОКН наряду с болями в животе и запорами наблюдается приступы острой кишечной непроходимости с типичной клинической симптоматикой: схваткообразные боли в животе, рвота, нарушение отхождения газов, вздутие живота, на брюшной стенке — послеоперационные рубцы, при пальпации определяется некоторое напряжение мышц живота, болезненность в местах вздутия (П. Н. Напалков говорил: «кишка стоит колом»). Больные при этих состояниях возбуждены, определяется симптом Валя, при легком толчке выявляется шум плеска — симптом Склярова.
Перистальтику кишок из-за наличия рубцов на брюшной стенке обычно наблюдать не удается. Печеночная тупость может быть оттеснена раздутыми кишечными петлями. При аускультации определяется кишечные шумы различной интонации. При исследовании прямой кишки ничего типичного может и не быть: иногда ампулла может быть раздута, иногда спавшейся (симптом обуховской больницы появляется довольно поздно).
При рентгеновском исследовании определяются чаши Клойбера, при выраженном спаечном процессе чаши Клойбера не перемещаются в различных положениях — симптом фиксации. У подобного рода больных довольно часто явления непроходимости купируются после применения обычных мероприятий: грелка, очистительная клизма, но если мы не можем исключить полностью ОКН, нам необходимо пронаблюдать больного в динамике — рентгенологически проследить пассаж бариевой взвеси по ЖКТ. Обычно при поступлении больного с неясной клиникой ОКН больным делается обзорная рентгенограмма брюшной полости и после этого они выпивают около 200 мл бариевой взвеси и с интервалом в 3 часа больным выполняется рентгенограмма брюшной полости. Для ускорения продвижения бария иногда взвесь делают на очень холодной воде (так как холодная вода усиливает перистальтику).
Для ускорения продвижения бария иногда взвесь делают на очень холодной воде (так как холодная вода усиливает перистальтику).
У подобного рода больных часто явления непроходимости удается купировать и их выписывают, а через несколько дней они опять могут поступать. Такую непроходимость часто трактуют как динамическую кишечную непроходимость спастического характера. Применение седативных препаратов устраняет спазм кишки, тем самым восстанавливает ее проходимость. По данным многих авторов консервативное лечение у данной группы больных ликвидирует симптомы непроходимости в 75% случаев. Оперативное вмешательство при этом виде непроходимости без применения консервативных мероприятий будет ошибкой хирурга. Вместе с тем хирург стоит перед сложной задачей — нет ли в данном случае механической непроходимости, которая не ликвидируется консервативными мероприятиями. Здесь помогает исследование с барией.
Для ликвидации механической непроходимости необходимо оперативное вмешательство. Чем раньше применяется вмешательство тем лучше прогноз. Всегда надо помнить о возможности развития механической кишечной непроходимости при спаечной болезни. Для ликвидации механической кишечной непроходимости используется экстренное хирургическое вмешательство объем которого различен ( в зависимости от объема некроза кишки).
Чем раньше применяется вмешательство тем лучше прогноз. Всегда надо помнить о возможности развития механической кишечной непроходимости при спаечной болезни. Для ликвидации механической кишечной непроходимости используется экстренное хирургическое вмешательство объем которого различен ( в зависимости от объема некроза кишки).
Дифференциальная диагностика механической и динамической кишечнойц непроходимости удается с обязательным применением рентгеновского исследования.
Клиника спаечной болезни при туберкулезном перитоните: как правило страдают молодые люди; больные могут прощупывать конгломераты кишок, во время приступа можно слышать громкую перистальтику, наступлению болей нередко прешествует травма живота, или резкое мышечное напряжение. Клиническая картина во время приступа напоминае острую кишечную непроходимость с характерными схваткообразными болями и другой симптоматикой. Некоторое несоответствие между имеющимися явлениями непроходимости с явно выраженным нарушением функции, и отсутствием перистальтики могут помочь в диагностике. Существенную помощь для распознавания оказывает присутствие в животе опухолевого образования с гладкой поверхностью и фиброзного осумкованного хронического перитонита — но не всегда это бывает.
Существенную помощь для распознавания оказывает присутствие в животе опухолевого образования с гладкой поверхностью и фиброзного осумкованного хронического перитонита — но не всегда это бывает.
Лабораторные данные не дают ничего патогномоничного для спаечной болезни: может быть ускорена СОЭ, при появлении болевого приступа может появиться лейкоцитоз, то же может наблюдаться при развитии острой кишечной непроходимости. Для установления диагноза спаечная болезнь необходимо провести рентгенологическое обследование ЖКТ, так как наличие лапаротомий в анамнезе еще не говорит о наличии спаек в брюшной полости. Лапароскопия до недавнего времени была противопоказана, так как велика опасность повреждения, но современные эндоскописты применяют лапароскопию при спаечной болезни.
Рентгенодиагностика основывается на обнаружении в полипозиционном исследовании различного рода деформаций, необычной фиксации, сращений с брюшной стенкой, изучают состояние рельефа слизистой, эластичность стенок кишок, особенно в зоне деформации: складки слизистой, хотя и деформируются, но в отличие от опухолевого процесса не обрываются. Для спаечного процесса не характерна ригидность стенки кишки которая характерна для злокачественной опухоли.
Для спаечного процесса не характерна ригидность стенки кишки которая характерна для злокачественной опухоли.
Консервативное лечение спаечной болезни: обычно спаечная болезнь имеет хроническое течение, лишь периодически дает приступы — обострение болей. Поэтому консервативное лечение в ремиссии видоизменяется при появлении болевого приступа. Болевой приступ при некоторой задержке газов можно купировать очистительной клизмой, тепло на живот, ведение спазмолитиков. В условиях стационара положительный эффект оказывает перидуральная блокада тримекаинов. Раньше широко применяли поясничные блокады по Вишневскому, однако
При наличии запоров рекомендуется употреблять пищу которая усиливает перистальтику кишок, но не слишком. Если запоры продолжаются следуем применять легкие слабительные, необходим регулярный прием пищи. Не следует употреблять пищу от которой может быть резкой вздутие живота — соевая пища, большое количество капусты, молока и т. д. Следует периодически применять физиотерапевтические процедуры — диатермию солнечного сплетения, парафиновые или озокеритовые аппликации на живот, ионофорез, можно рекомендовать грязелечение. Физиотерапевтические процедуры должны обязательно сочетаться с режимом питания. При несоблюдении пищевого режима физиотерапевтические процедуры малоэффективны. Следует избегать тяжелой физической работы, напряжения мышц усиливает боль. Соблюдая режим питания, следя за регулярным опорожнением кишечника, периодически применяя физиотерапевтические процедуры больные со спаечной болезнь могут жить сносно достаточно долго. Но нарушение такого режима жизни сразу же ведет к обострению спаечнойболезни.
Физиотерапевтические процедуры должны обязательно сочетаться с режимом питания. При несоблюдении пищевого режима физиотерапевтические процедуры малоэффективны. Следует избегать тяжелой физической работы, напряжения мышц усиливает боль. Соблюдая режим питания, следя за регулярным опорожнением кишечника, периодически применяя физиотерапевтические процедуры больные со спаечной болезнь могут жить сносно достаточно долго. Но нарушение такого режима жизни сразу же ведет к обострению спаечнойболезни.
Оперативное лечение спаечной болезни
Лечение является весьма трудной задачей — никогда нельзя быть уверенным в том, что лапаротомия, произведенная при спаечной болезни будет последней для больного и ликвидирует процесс, вызвавший спаечный процесс. Поэтому всегда стоит продумать целесообразность той или иной операции, составить четкий план на основании клинического обследования. Лишь в экстренных случаях надо отказаться от этой схемы. Вопрос о припаянности петель тонкой кишки к рубцу остается открытым. Поэтому при лапаротомии старый рубец иссекать не следует — разрез делают отступив от рубца на 2-3 см.
Поэтому при лапаротомии старый рубец иссекать не следует — разрез делают отступив от рубца на 2-3 см.
При разделении спаек кишок целесообразно использовать гидравлическую препаровку новокаином. Десерозированные участки стенок кишок необходимо тщательно ушивать. Припаянные участки сальника пересекать между наложенными лигатурами. В тех случаях, когда кишечные петли образуют очень спаенные конгломераты, и разделить их не представляется возможным необходимо наложить обходной анастомоз между приводящим отделом кишки и отводящим (как бы шунитровать), поскольку разделение этого конгломерата займет массу времени, а во-вторых вызовет дополнительную травму брюшину. Перед решением о плановом оперативном вмешательстве больные требуют качественного рентгенологического обследования. Во время операция освобождение кишечных петель из спаек довольно сложная задача, на которую по мнению Нобля уходит около 90% времени операции. В 1937 году Ноблем была предложена операция, которая получила названии энтеропликации кишки по Ноблю.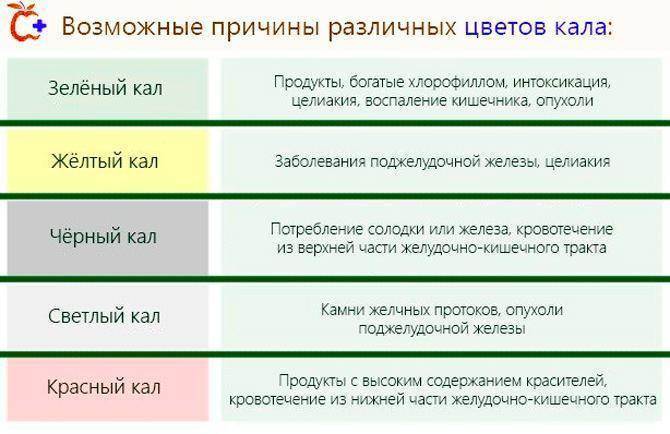
Сущность операции заключается в том, что после разделения спаек петли кишок укладывались горизонтально или вертикально и в зоне брыжеечного края сшивались между собой непрерывной нитью. Таким образом петли кишок были фиксированы в определенном положении, в дальнейшем они срастались между собой. Рецидивы кишечной непроходимости наблюдались после операции — 12-15%, поэтому к этой операции относились осторожно. Кроме того сшивание кишечных петель отнимает много времени, затем петли начинают хуже перистальтировать.
В 1960 году данный принцип операции был модифицирован Чальдсом и Филлипсом, которые предложили производить энтеропликацию не путем сшивания кишечных петель, а путем прошивания длинной иглой брыжейки тонкой кишки. Операция этим способом дает лучшую перистальтику, и дает более легкий послеоперационный период. Кроме того на эту операцию затрачивают меньше времени.
В 1956 году Уайтом и в 1960 году Дедером была предложена фиксация петель кишок эластичной трубкой, введеной в просвет кишки путем энтеростомии. Дедерер предлагал выполнять микрогастростому, через которую вводил на все протяжение тонкой кишки длинную трубку со множеством отверстий. Этот метод очень не плох в связи с тем что трубка являлась каркасом для петель кишок и петли были фиксированы и срастались в функционально выгодном положении. Но вскрытие полости желудка (Дедерер) или кишки (Уайтом) было неблагоприятно в отношении инфицирования брюшной полости. Однако при операциях по поводу кишечной непроходимости трубку проводят трансназально доводя ее практически до илеоцекального угла.
Трубка фиксируется к крылу носа, в дальнейшем по этой трубке не период пареза кишок отводят содержимое кишечника, в эту трубку можно вводить питательные вещества. Но в основном ее удаляют через несколько дней после операции, после надежного восстановления перистальтики, так как долгое удаление кишечного содержимого может вызвать электролитные
Профилактика
Профилактика спаечной болезни заключается в своевременной выполнении хирургического вмешательства при острых заболеваниях органов брюшной полости, без грубых действий, без остановления тампонов (существуют показания для установки тампонов — не остановленное кровотечение, при раскрытии гнойника в брюшной полости), используют трубки из арективных материалов. Важное значение имеет санация брюшной полости, которую нужно проводить с помощью электроотсоса, щадящими способами и лишь в труднодоступных местах осушают тампонами.
После перенесенного перитонита больной должен длительного находится под наблюдением хирурга. Очень рано после операции необходимо стимулировать перистальтику кишок этому способствуют постановка перидурального катетера, ГБО, прозерин, гипертонические клизмы. Для предотвращения возникновения спаек предложено введение антикоагулянтов, новокаина, преднизолона с новокаином. Доказано положительное влияние внутрибрюшного влияния фибринолизина с гидрокортизоном. Однако все эти методы не надежны. Экспертиза нетрудоспособности. Спаечная болезнь снижает трудоспособность, вызывая у них какую либо инвалидизацию. После операции больных направляют на ВТЭК. Чаще снижение трудоспособности позволяет определить им 3 группу инвалидности. Больные должные переводится на работу с физическим напряжением. Травмы живота у больных со спаечной болезнь могут нередко приводить к разрыву кишок так как петли кишок фиксированы и не могут перемещаться при прямом ударе.
Врачи
Все врачиМиома матки симптомы
Миома маткиМиома матки — доброкачественная гормоно-зависимая опухоль мышечного слоя матки.
Разница между фибромиомой и миомой матки заключается в следующем: фибромиома матки, это когда в структуре преобладают волокна соединительной ткани. Миома матки, когда в структуре преобладают мышечные клетки.
Миома матки причины возникновенияФормирование миоматозного узла происходит следующим образом. Можно предполагать, что в ходе менструальных циклов происходит накопление гладкомышечных дефектных клеток,у которых нарушена способность к саморазрушению. На эти клетки воздействуют различные повреждающие факторы. Повреждающими факторами могут выступать: недостаток питания, обусловленный спазмом артерий во время менструации, воспалительный процесс, травматическое воздействие при выскабливаниях матки.
С каждым менструальным циклом количество повреждённых клеток становится все больше и больше. Часть клеток рано или поздно удаляется из мышечной стенки матки, из других начинают формироваться зачатки миоматозных узлов способных к росту.
Предрасполагающие факторы к возникновению миомы матки1. Наследственность (если у мамы миома матки, то дочери с 20 лет необходимо 1р/год проводить УЗИ органов малого таза.)
2. Отсутствие родов и периода кормления грудью к 30 годам.
3. Аборты.
4. Неадекватная контрацепция (использование только презерватива).
5. Острые и хронические заболевания воспалительные заболевания яичников, матки.
6. Хронические тонзиллиты.
7. Частые выскабливания полости матки.
8. Длительные стрессы.
Виды миомы маткиМиома матки делится на виды по расположению узла :
1. Миома матки располагается в теле матки (корпоральная).
2. Миома матки в области перешейка матки (перешеечная).
3. Миома матки в шейке (шеечная).
Миома матки так же делится на виды по росту:
1. Субсерозная миома матки — узел расположен под поверхностным слоем матки и растет в сторону брюшной полости.
2. Субмукозная миома матки расположена под внутренним слизистым слоем матки и растет в полость матки.
3. Интралигаментарная (межсвязочная) миома матки – узел миомы распложен между широкими связками матки.
4. Интерстициальная миома матки – располагается в середине мышечного слоя матки.
Миома матки симптомы
Симптомы миомы маткиСимптомы и признаки миомы матки зависят от расположения, размеров, скорости роста миоматозного узла. Первые симптомы миомы матки у большинства женщин развиваются в 35-40 лет, что связано со снижением выработки половых гормонов яичниками.
Основные симптомы миомы матки:
1) Увеличение продолжительности менструации, более обильные менструальные кровотечения (меноррагии).
2) Появление маточных кровотечений в середине цикла (метроррагии).
3) Боли внизу живота которые могут отдавать в поясницу или в ноги. Боли в животе при миоме матки, как правило, ноющие, слабые, но возможно появление сильной острой боли при перекруте ножки узла, сдавлении им нервных сплетений. Иногда боль появляется во время полового акта (чаще при сочетании миомы матки с аденомиозом).
4) Учащенное мочеиспускание – появляется, если миома матки растет в сторону мочевого пузыря и сдавливает его.
5) Со стороны других органов: боли в области сердца, чувство приливов жара, слабость, раздражительность.
6) Анемия из-за длительных, обильных маточных кровотечений. Проявляться анемия у женщин, страдающих миомой матки, может постоянными головными болями, головокружениями, слабостью, бледностью кожных покровов.
Миома матки и беременностьПри миоматозных узлах небольших размеров, которые расположены в толще стенки матки (в среднем до 3-4 см) и не деформируют полость матки, или расположены снаружи, т.е. имеют субсерозную локализацию ,беременность при прочих удовлетворительных условиях может наступить. С узлами такой локализации можно планировать беременность. В дальнейшем возможны проблемы, связанные с вынашиванием, однако, их частота невелика.
При наличии узла на тонкой ножке, во время беременности есть высокий риск его перекрута, что приводит к необходимости оперативного вмешательства и возможному прерыванию беременности. Во время подготовки к беременности такие узлы нужно удалить.
Если миома матки расположена в области маточных труб или же в области шейки матки, возникает препятствие на пути сперматозоида и беременность невозможна. Миома матки во время беременности также может создавать некоторые трудности. Субмукозная (подслизистая) миома матки, которая растет в просвет матки, затрудняет рост эмбриона и нередко становится причиной выкидыша. Миоматозный узел в области шейки матки затрудняет роды через естественные родовые пути, так как создает препятствие для прохождения плода. Кроме того, особый гормональный фон женщины ,на протяжении беременности, нередко способствует росту миоматозного узла, в связи с этим беременная женщина должна постоянно быть под наблюдением акушера-гинеколога.
Методы диагностики миомы матки1) При гинекологическом обследовании на кресле гинеколог обнаруживает увеличенную в размерах матку, в некоторых случаях, отдельный узел миомы.
2) УЗИ матки на 5-7 день менструального цикла .Во время исследования обнаруживается увеличение размеров матки, а также узел миомы матки даже на ранних этапах развития заболевания, когда размеры миомы не превышают 1 см в диаметре.Является основным методом диагностики миомы матки.
3) Гистероскопия-исследование, позволяющее врачу увидеть полость матки, взять биопсию эндометрия. Метод очень ценен при субмукозной локализации миоматозного узла.
4) Магнитно-резонансная томография(МРТ)
5) Гистерография – введение в полость матки контрастного вещества с последующей рентгенографией матки.Метод используется при затруднениях в диагностике миомы матки.
В клинике ведется прием по полису добровольного медицинского страхования (ДМС). Посмотреть список страховых компаний.
Мочекаменная болезнь: причины, симптомы и лечение
Мочекаменная болезнь (уролитиаз) — хроническое заболевание, характеризующееся нарушением обмена веществ с образованием в почках и мочевых путях камней, формирующихся из составных частей мочи. Это одно из наиболее распространенных заболеваний почек и мочевыводящих путей. Мочекаменная болезнь (МКБ) диагностируется в 32-40% случаев из всей урологической патологии, и занимает второе место после инфекционно-воспалительных заболеваний.
МКБ выявляется в любом возрасте, однако, наиболее часто, в трудоспособном (20-55 лет). В детском и старческом возрасте — очень редки случаи первичного обнаружения. Мужчины болеют в 3 раза чаще, чем женщины, но коралловидные камни чаще всего обнаруживаются у женщин (до 70%). В большинстве случаев камни образуются в одной из почек, но в 9-17% случаев мочекаменная болезнь имеет двусторонний характер.
ПРИЧИНЫ МОЧЕКАМЕННОЙ БОЛЕЗНИВ настоящее время не существует единой теории причин развития уролитиаза. Мочекаменная болезнь является полифакторным заболеванием, имеет сложные, многообразные механизмы развития и различные химические формы. Основным механизмом заболевания принято считать врожденный — нарушение обмена веществ, что приводит к образованию нерастворимых солей, которые формируются в камни. Однако, даже если и есть врожденная предрасположенность к мочекаменной болезни, она не разовьется, если не будет предрасполагающих факторов.
По химическому составу мочевые камни подразделяют на оксалаты, фосфаты, ураты, карбонаты, реже встречаются цистиновые, ксантиновые, белковые, холестериновые камни. Число камнеобразующих минералов не превышает трех, другие минералы могут обнаруживаться к виде примесей. В состав камней входят также органические вещества. Камни, как правило, имеют слоистое строение; могут быть одиночными и множественными.
В ОСНОВЕ ОБРАЗОВАНИЯ МОЧЕВЫХ КАМНЕЙ ЛЕЖАТ СЛЕДУЮЩИЕ МЕТАБОЛИЧЕСКИЕ НАРУШЕНИЯ:
- гиперурикемия (повышение уровня мочевой кислоты в крови)
- гиперурикурия (повышение уровня мочевой кислоты в моче)
- гипероксалурия (повышение уровня оксалатных солей в моче)
- гиперкальциурия (повышение уровня солей кальция в моче)
- гиперфосфатурия (повышение уровня фосфатных солей в моче)
- изменение кислотности мочи
В возникновении указанных метаболических сдвигов одни авторы отдают предпочтение воздействиям внешней среды (экзогенным факторам), другие — эндогенным причинам, хотя нередко наблюдается их взаимодействие.
ЭКЗОГЕННЫЕ ПРИЧИНЫ УРОЛИТИАЗА:- климат
- геологическая структура почвы
- химический состав воды и флоры
- пищевой и питьевой режим
- условия быта (однообразный, малоподвижный образ жизни и отдыха)
- условия труда (вредные производства, горячие цеха, тяжелый физический труд и др).
Пищевой и питьевой режимы населения — общая калорийность пищи, злоупотребление животным белком, солью, продуктами, содержащими в большом количестве кальций, щавелевую и аскорбиновую кислоты, недостаток в организме витаминов А и группы В — играют значительную роль в развитии МКБ.
ЭНДОГЕННЫЕ ПРИЧИНЫ УРОЛИТИАЗА:- инфекции как мочевых путей, так и вне мочевой системы (ангина, фурункулез, остеомиелит, сальпингоофорит)
- заболевания обмена веществ (подагра, гиперпаратиреоз)
- дефицит, отсутствие или гиперактивность ряда ферментов
- тяжелые травмы или заболевания, связанные с длительной иммобилизацией больного
- заболевания пищеварительного тракта, печени и желчных путей
- наследственная предрасположенность к мочекаменной болезни
- определенную роль в генезе уролитиаза играют такие факторы как пол и возраст: мужчины болеют в 3 раза чаще, чем женщины
Наряду с общими причинами эндогенного и экзогенного характера при образовании мочевых камней неоспоримое значение имеют и местные изменения мочевыводящих путей (аномалии развития, дополнительные сосуды, сужения и др.), вызывающие нарушение их функции.
Камни почки бывают одиночными и множественными (до 5000 камней). Величина камней самая различная — от 1 мм., до гигантских — более 10 см. и массой до 1000 г.
КЛИНИЧЕСКАЯ КАРТИНАЗаболевание может протекать бессимптомно, проявляться болями различной интенсивности в поясничной области или почечной коликой.
НАИБОЛЕЕ ХАРАКТЕРНЫМИ СИМПТОМАМИ МОЧЕКАМЕННОЙ БОЛЕЗНИ ЯВЛЯЮТСЯ:
Боль в поясничной области — может быть постоянной или периодической, тупой либо острой. Интенсивность, локализация и иррадиация боли зависят от местонахождения и размера камня, степени и остроты обструкции, а также индивидуальных структурных особенностей мочевых путей.
Большие камни лоханки и коралловидные камни почки малоподвижны и вызывают тупые боли, чаще постоянные, в поясничной области. Для мочекаменной болезни характерна связь болей с движением, тряской, ездой, тяжелой физической нагрузкой.
Почечная колика (ПК) – приступ острых болей в поясничной области, вызванный обструкцией верхних мочевыводящих путей. Как правило, возникновение ПК связано с миграцией камней из чашечки или лоханки почки в мочеточник. Механизм возникновения ПК: в результате нарушения оттока мочи, повышается внутрилоханочное давление, что приводит к нарушению микроциркуляции в почке, венозному застою и раздражению рецепторов чувствительных нервов ворот и фиброзной капсулы почки, следствием чего является возникновение характерного приступа боли.
Частота возникновения ПК в популяции составляет 1-12%, причем большая половина случаев приходится на мужскую половину населения. Следует отметить, что 13% случаев от общего числа больных с почечной коликой приходится на другие заболевания почек и мочеточника (опухоли, туберкулез, гидронефроз, уровазальный конфликт, ретроперитонеальный фиброз) и связано с отхождением сгустков крови, гноя, слизи, закрывающих просвет мочевых путей. Колика, возникающая при почечной патологии является одной из наиболее сильных видов боли, требующая оказания первой помощи, неотложной диагностики и лечения.
ПК возникает внезапно после езды, тряски, обильного приема жидкости, алкоголя. Боли имеют настолько сильный характер, что пациенты мечутся по помещению, постоянно меняя местоположение и позу, что обычно им не приносит облегчения. Такое характерное поведение больного часто позволяет установить диагноз «на расстоянии». Боль может отдавать в паховую область, половые органы (мошонка, половой член, во влагалище и половые губы), может усиливаться при мочеиспускании.
ЗОНА ИРРАДИАЦИИ БОЛИ ПРИ ПОЧЕЧНОЙ КОЛИКЕИз общих симптомов на первый план выходят симптомы интоксикации: тошнота, рвота, не приносящая облегчения; из-за пареза кишечника возникает затруднение отхождения газов. В зависимости от локализации обструкции, могут возникнуть ложные позывы на дефекацию и мочеиспускание. Может повышаться температура тела до субфебрильных цифр (37.1 – 37.5° С), снижаться частота сержечных сокращений и незначительно повышаться артериальное давление. Моча может приобрести розовый или красный цвет при повреждении камнем стенки мочеточника или полости почки. Боли продолжаются иногда несколько часов и даже дней, периодически стихая.
САМОСТОЯТЕЛЬНОЕ ОТХОЖДЕНИЕ КАМНЯКрайне редко — обтурационная анурия (при единственной почке и двухсторонних камнях мочеточника). У детей ни один из указанных симптомов не являются типичными для мочекаменной болезни. Для ПК у детей характерна локализация боли в области пупка с рвотой. Дети обычно беспокойны и плаксивы.
ДИАГНОСТИКА МКБПроявления мочекаменной болезни могут напоминать симптомы других болезней органов брюшной полости и забрюшинного пространства. Вот почему врачу-урологу в первую очередь необходимо исключить такие проявления острого живота, как острый аппендицит, маточную и внематочную беременность, желчнокаменную болезнь, язвенную болезнь и др., что необходимо иногда сделать вместе с врачами других специальностей. Исходя из этого, определение диагноза МКБ может быть и трудным и продолжительным, и включает в себя следующие процедуры:
1. Осмотр врачом-урологом, выяснение подробного анамнеза с целью максимального понимания этиопатогенеза заболевания и коррекции метаболических и других нарушений для профилактики заболевания и метафилактики рецидивов. Важными моментами этого этапа являются выяснение:
- рода деятельности
- времени начала и характера течения мочекаменной болезни
- предыдущего лечения
- семейного анамнеза
- стиля питания
- наличия в анамнезе болезни Крона, операций на кишечнике или метаболических нарушений
- лекарственного анамнеза
- наличие саркоидоза
- наличие и характер течения мочевой инфекции
- наличия аномалий мочеполовых органов и операций на мочевыводящих путях
- наличия в анамнезе травм и иммобилизации
2. Визуализацию конкремента:
- УЗИ почек, верхних и нижних мочевыводящих путей
Камень н\3 правого мочеточника
Камень в\3 мочеточника
- выполнение обзорной и экскреторной урографии или спиральной компьютерной томографии
Обзорная урография – камень правой почки
Эксреторная урография – конкремент в\3 левого мочеточника, блокированная левая почка
ДВУСТОРОННИЙ НЕФРОЛИТИАЗ
3. Клинический анализ крови, мочи, рН мочи. Биохимическое исследование крови и мочи.
4. Посев мочи на микрофлору и определение чувствительности ее к антибиотикам.
5. При необходимости выполняются нагрузочные пробы с кальцием (дифференциальная диагностика гиперкальциурии) и хлоридом аммония (диагностика почечно-канальциевого ацидоза), исследование паратгормона.
6. Анализ камня (при его наличии).
7. Биохимические и радиоизотопные исследований функции почек.
8. Ретроградая уретеропиелография, уретеропиелоскопия, пневмопиелография.
Антеградная уретеропиелография – конкремент пиелоуретерального сегмента слева.
9. Исследование камней по томографической плотности (используется для прогноза эффективности литотрипсии и предупреждения возможных осложнений).
ОСЛОЖНЕНИЯ МОЧЕКАМЕННОЙ БОЛЕЗНИДлительное стояние камня без тенденции к самоотхождению приводит к прогрессирующему угнетению функции мочевых путей и самой почки, вплоть до ее (почки) гибели
Самыми частыми осложнениями мочекаменной болезни являются:
- Хронический воспалительный процесс в месте нахождения камня и самой почки (пиелонефрит, цистит), который, при неблагоприятных условиях (переохлаждение, ОРЗ), может обостриться (острый пиелонефрит, острый цистит)
- В свою очередь острый пиелонефрит может осложняться паранефритом, формированием гнойничков в почке (апостематозный пиелонефрит), карбункула или абсцесса почки, некрозом почечных сосочков и в итоге — к сепсису (лихорадка), что является показанием к оперативному вмешательству
- Пионефроз – представляет собой терминальную стадию гнойно-деструктивного пиелонефрита. Пионефротическая почка представляет собой орган, подвергшийся гнойному расплавлению, состоящий из отдельных полостей, заполненных гноем, мочой и продуктами тканевого распада
- Хронический пиелонефрит приводит к быстро прогрессирующей хронической почечной недостаточности и, в конечном итоге, к нефросклерозу
- Острая почечная недостаточность встречается крайне редко вследствии обтурационной анурии при единственной почке или двухсторонних камнях мочеточника
- Анемия вследствии хронической кровопотери (гематурии) и нарушении кроветворной функции почек
Ввиду того, что причины возникновения мочекаменной болезни не выяснены до конца, удаление камня из почки и мочевыводящих путей еще не означает выздоровления пациента. Общие принципы лечения мочекаменной болезни включают 2 основных направления: разрушение и/или элиминация конкремента и коррекция метаболических нарушений. Дополнительные методы лечения включают: улучшение микроциркуляции в почках, адекватный питьевой режим, санацию мочевых путей от имеющейся инфекции и резидуальных камней, диетотерапию, физиотерапию и санаторно-курортное лечение.
После установления диагноза, определения размеров конкремента, его локализации, оценки состояния проходимости мочевых путей и функции почек, а так же с учетом сопутствующих заболеваний и ранее проводившегося лечения можно приступать к выбору оптимального метода лечения для избавления пациента от имеющегося камня.
МЕТОДЫ ЭЛИМИНАЦИИ КОНКРЕМЕНТА:- консервативные методы лечения, способствующих отхождению камня при небольших конкрементах
- симптоматическое лечение, которое чаще всего применяется при почечной колике
- оперативное удаление камня или удаление почки с камнем
- лекарственный литолиз
- «местный» литолиз
- инструментальное удаление спустившихся в мочеточник камней
- чрескожное удаление камней почек путем экстракции (литолапоксии) или контактной литотрипсии
- уретеролитолапоксия, контактная уретеролитотрипсия
- дистанционная литотрипсия (ДЛТ)
Все вышеперечисленные методы лечения мочекаменной болезни не носят конкурентный характер и не исключают друг друга, а в ряде случаев являются взаимодополняющими. Однако можно сказать, что разработка и внедрение дистанционной литотрипсии (ДЛТ), создание высококачесвенной эндоскопической техники и аппаратуры явились революционными событиями в урологии в конце ХХ столетия. Именно благодаря этим эпохальным событиям было положено начало малоивазивной и малотравматичной урологии, которое сегодня с огромным успехом развивается во всех областях медицины и достигло своего эпогея, связанного с созданием и широким внедрением робототехники и телекоммуникационных систем.
Появившиеся малоинвазивные и малотравматичные методы лечения мочекаменной болезни коренным образом изменили менталитет целого поколения урологов, отличительной особенностью сегодняшней сути которого является то, что независимо от размеров и локализации камня, а так же от его «поведения» пациент должен и может быть от него избавлен! И это правильно, поскольку даже мелкие, асимптомно находящиеся в чашечках камни должны быть элиминированы, поскольку всегда существует риск их роста и развития хронического пиелонефрита.
В настоящее время для лечения мочекаменной болезни наиболее широко используется дистанционная литотрипсия (ДЛТ), перкутанная нефролитотрипсия (-лапаксия) (ПНЛ), уретерореноскопия (УРС), благодаря чему число открытых операций сведено до минимума, а в большинстве клиник Западной Европы – до нуля.
ДИСТАНЦИОННАЯ ЛИТОТРИПСИЯ (ДЛТ).Ученый Л.А. Юткин в 60-х годах 20 века разработал теорию электрогидравлического эффекта, на котором и основана методика дистанционной ударноволновой литотрипсии. Вне организма человека генерируются ударные волны, которые фокусируются на камне с давлением, достигающем 1600 бар, эти удары и разрушают камни
Впервые дистанционная ударно-волновая литотрипсия была выполнена в феврале 1980 г. в урологической клинике Мюнхенского университета профессором Сh. Chaussy. За прошедшие четверть века методика прочно вошла в повседневную практику и стала методом выбора при лечении различных форм нефролитиаза. Уже в 1984 г. первый серийный литотриптер НМ−3 фирмы “Дорнье” (Германия) был использован в 170 центрах литотрипсии в 20 странах мира.
DORNIER HM-3
Позднее сотрудниками урологической клиники Мюнхенского университета было объявлено об успешном применении дистанционной ударно-волновой литотрипсии на аппаратах этой фирмы у тысяч больных. В 1986 г. в Мадриде, на IV Всемирном конгрессе по эндоурологии и экстракорпоральной литотрипсии, сообщалось о 180 аппаратах фирмы “Дорнье”, на которых было выполнено более 120 тысяч литотрипсий.
DORNIER HM-4
DORNIER MPL — 9000
К середине 80-х годов наряду с литотриптерами “Дорнье”, появились более совершенные аппараты нового поколения, выпускаемые другими фирмами: “Сонолит-4000” фирмы “Техномед” (Франция), “Литостар” и “Литостар-плюс” фирмы “Сименс” (Германия), “Эдап−ЛП−01” и “Эдан−ЛТ−02” фирмы “Эдап” (Франция), “Триптер−XI” фирмы “Дирекс” (США, Израиль) и др. Для генерации ударной волны в современных аппаратах используются разные принципы: электрогидравлический, электромагнитный, пьезоэлектрический и др.
Литотриптер разрушает камень с помощью сфокусированных, высокой интенсивности акустических импульсов. Действуя на неоднородную структуру камня, сложные поля напряжения вызывают появление трещин и разрушают камень.
Для локации и фокусировки используется рентгеновское изображение, усиленное на многих моделях литотриптеров ультразвуковым наведением. Дистанционная ударно-волновая литотрипсия настолько малоинвазивна, что применяется амбулаторно (Лопаткин Н.А. и соавт., 1990, Бещлиев Д.А., Дзеранов Н.К., 1992, Трапезникова М.Ф. и соавт., 1992.). В настоящее время многими авторами доказаны преимущества метода не только перед открытой операцией, но и перед чрескожной пункционной нефролитотрипсией (Рамадан Салахеддин, 1992, Степанов В.Л. и соавт., 1993).
ЧРЕСКОЖНАЯ НЕФРОЛИТОЛАПАКСИЯ (ЧНЛ)С того времени, как Goodwin и соавт. впервые осуществили пункцию почки в 1955 г., а Harris и соавт. использовали бронхоскоп для проведения нефроскопии в 1975 г., быстрое развитие новых технологий привело к радикальному усовершенствованию эндоурологических методов лечения. В настоящее время ЧНЛ является минимально инвазивной хирургической операцией по удалению конкрементов почек и стала малотравматичной альтернативой открытой операции на почке.
Стандартная перкутанная нефролитолапаксия проводится под общим наркозом и занимает от 40мин до 4 часов (в зависимости от расположения, размера и строения камня). Хирург делает небольшой разрез, примерно 0,5 — 1,3 см в длину в поясничной области пациента. Далее непосредственно в почечную лоханку вводится игла. Точность манипуляции обеспечивается рентгенологическим и ультразвуковым способами. Затем производится постепенное расширение пункционного хода до нужного размера, позволяющего установить нефроскоп, через который проводится оптическая визуализация полости почки, также по нефроскопу вводится ультразвуковой или лазерной зонд для дробления крупных камней почек. Кусочки камней извлекаются и после окончания удаления устанавливается нефростомическая трубка для дренирования почки в первые сутки после операции. В некоторых случаях устанавливается мочеточниковый стент.
Укладка пациента
Манипуляции проводятся через прокол кожи поясничной области (без разрезов), через который в почку вводится нефроскоп.
Создание доступа к полостной системе почки
Метод позволяет удалять почечные камни средних и больших (коралловидные камни, занимающие всю полость почки) размеров.
ПЕРКУТАННАЯ НЕФРОЛИТОЛАПАКСИЯ
Послеоперационное ведение
После проведения стандартной ЧНЛ пациент остается в больнице еще на 5-6 дней. За это время проведятся дополнительные исследования для выявления остаточных камней. При их наличии, не ранее, чем через 2-3 дня после первой операции, проводится повторная нефроскопия через установленный нефростомический дренаж. При полном удалении камней, нефростомическая трубка извлекается и пациент выписывается.
Результаты
Эффективность ЧНЛ при удалении почечных камней — более 98% , при удалении камней из мочеточников – 88%.
Уретерореноскопия. Контактная литотрипсия
Уретерореноскопия это эндоскопический осмотр верхних мочевых путей, проводится путем введения эндоскопа (уретрореноскопа) через уретру, мочевой пузырь и устья мочеточников в полость почки. Современные жесткие и гибкие уретерореноскопы очень тонкие (средний диаметр 7.5 F). Кроме того, для выпрямления мочеточника, в начале исследования в него вводится страховая струна, благодаря чему исследование проводится без дополнительного расширения мочеточников. Страховая струна облегчает проведение уретерореноскопа и позволяет в конце операции установить мочеточниковый стент. Благодаря такой технике проведения исследования полностью исключается травмирование мочевых путей.
Рисунок. Проведение струны безопасности по мочеточнику мимо камня.
Показания
- Камни нижней трети мочеточника
- Камни средней и верхней трети мочеточника более 1 см
- Камни лоханки и чашечек почки менее 15 мм в диаметре
- Камни дивертикулов чашечек
Уретерореноскопия является не только диагностической методикой. После обнаружения камня, под контролем зрения, через эндоскоп к нему подводится зонд литотриптора и осуществляется дробление
Рисунок. Фрагментация камня с помощью гольмиевого лазера
Крупные фрагменты камня затем захватываются корзинкой или щипцами и удаляются.
Рисунок. Удаление фрагментов конкремента из мочеточника
Для удаления камней из средней и нижней чашечек почки, используются гибкие уретероскопы, требующие предварительной установки специальных кожухов (длинные полые трубки). Операция завершается установкой мочеточникового стента (обычно на 7-14 дней) и уретрального катетера на 1 сутки. На 2 сутки после операции пациент выписывается домой. Возможно проведение операции в амбулаторных условиях
Консервативное лечение
При медикаментозном лечении мочекаменной болезни врач ставит перед собой следующие цели:
- профилактика рецидива камнеобразования
- профилактика роста самого конкремента (если он уже существует)
- растворение камней (литолиз)
При мочекаменной болезни возможно ступенчатое лечение: при неэффективности диетотерапии необходимо дополнительно назначать медикаментозные средства. Один курс лечения, как правило, составляет 1 месяц. В зависимости от результатов обследования лечение может быть возобновлено.
Для лечения мочекислых камней используются следующие лекарственные средства:
- Аллопуринол (Аллупол, Пуринол) — до 1 месяца
- Блемарен — 1-3 месяца
- Пиридоксин (витамин B6) — до 1 месяца
- Магния оксид или аспарагинат — до 1 месяца
- Гипотиазид — до 1 месяца
- Блемарен — до 1 месяца
- Антибактериальное лечение — при наличии инфекции
- Магния оксид или аспарагинат — до 1 месяца
- Гипотиазид — до 1 месяца
- Фитопрепараты (экстракты растений) — до 1 месяца
- Борная кислота — до 1 месяца
- Метионин — до 1 месяца
- Аскорбиновая кислота (витамин С) — до 6 месяцев
- Пеницилламин — до 6 месяцев
- Блемарен — до 6 месяцев
Профилактика и метафилактика мочекаменной болезни
Профилактическая терапия, направленная на коррекцию нарушения обмена веществ, назначается по показаниям на оасновании данных обследования больного. Количество курсов лечения в течение года устанавливается индивидуально под врачебным и лабораторным контролем. Без профилактики в течение 5 лет у половины больных, которые избавились от камней одним из способов лечения, мочевые камни образуются вновь. Обучение пациента и собственно профилактику лучше всего начинать сразу после самопроизвольного отхождения или хирургического удаления камня
ОБРАЗ ЖИЗНИ:- фитнес и спорт (особенно для профессий с низкой физической активностью), однако следует избегать чрезмернй нагрузки у нетренированных людей
- избегать употребления алкоголя
- избегать эмоциональных стрессов
- уролитиаз часто обнаруживается у тучных пациентов. Снижение веса путем уменьшения употребления калорийной пищи уменьшают риск заболевания
- Показано всем больным мочекаменной болезнью. У пациентов с плотностью мочи менее 1,015 г/л. камни образуются гораздо реже. Активный диурез способствует отхождению мелких фрагментов и песка. Оптимальным диурез считается при наличии 1,5 л. мочи в сутки, но у больных мочекаменной болезнью он должен быть более 2-х литров в сутки.
- Показания: камни кальция оксалата.
- Большее употребление кальция снижает экскрецию оксалата.
- Показания: камни кальция оксалата
- Следует употреблять овощи, фрукты, избегая тех, что богаты оксалатом
- Употребление витамина С до 4 г. в день может иметь место без риска образования конкрементов. Более высокие дозы способствуют эндогенному метаболизму аскорбиновой кислоты в щавелевую кислоту. При этом увеличивается экскреция щавелевой кислоты почками
- Животный белок считается одним из важных факторов риска образования камней. Избыточное употребление может увеличивать экскрецию кальция и оксалата и снижать экскрецию цитрата и рН мочи
- Показания: камни кальция оксалата
- Рекомендуется принимать примерно 1г/кг. веса белка в сутки
- Показанием для назначения тиазидов является гиперкальциурия
- Препараты: гипотиазид, трихлортиазид, индопамид
ПОБОЧНЫЕ ЭФФЕКТЫ:
- маскируют нормокальциемический гиперпаратиреоз
- развитие диабета и подагры
- эректильная дисфункция
- Существует два типа ортофосфатов: кислые и нейтральные. Они снижают абсорбцию кальция и кальция экскрецию также хорошо, как и снижают костную реабсорбцию [64]. Дополнительно к этому они повышают экскрецию пирофосфата и цитрата, что увеличивает ингибиторную активность мочи. Показания: гиперкальциурия
ОСЛОЖНЕНИЯ:
- диарея
- спазмы в животе
- тошнота и рвота
Ортофосфаты могут быть как альтернатива тиазидам. Используются для лечения в отдельных случаях, но не могут быть рекомендованы как средство первой линии. Их нельзя назначать при камнях, сочетающихся с инфекцией мочевыводящего тракта.
ЩЕЛОЧНОЙ ЦИТРАТ:Механизм действия:
- снижает суперсатурацию оксалата кальция и фосфата кальция
- ингибирует процесс кристаллизации, роста и аггрегации камня
- снижает суперсатурацию мочевой кислоты
ПОКАЗАНИЯ: КАЛЬЦИЕВЫЕ КАМНИ, ГИПОЦИТРАТУРИЯ
Магний:
- Показания: кальциевые оксалатные камни с или без гипомагниурии
ПОБОЧНЫЕ ЭФФЕКТЫ:
- диарея
- расстройства ЦНС
- усталость
- сонливость
НЕЛЬЗЯ ИСПОЛЬЗОВАТЬ МАГНИЕВЫЕ СОЛИ БЕЗ ИСПОЛЬЗОВАНИЯ ЦИТРАТА
Гликозаминогликаны:
Механизм действия — ингибиторы роста кристаллов кальция оксалата.
Показания: кальциевые оксалатные камни
Возможности нашей клиники позволяют проводить на современном уровне лечение такой распространенной урологической патологии как мочекаменная болезнь. Крепкое здоровье человека не определяется количеством камней в организме. Скорее наоборот. На смену времени собирать камни должно прийти время избавления от них. Способов много. Проводимая нами в амбулаторных условиях экстракорпоральная ударно-волновая литотрипсия, а также малотравматичные операции на почках и мочеточниках с помощью тонкого эндоскопического инструмента позволяют раздробить и полностью удалить камни из мочевых путей, что дает возможность пациенту вернуться к полноценной жизни в рекордно короткие сроки после операции, без внешних признаков оперативного вмешательства.
Р.П.ФЕДОРИШИН
КАНДИДАТ МЕДИЦИНСКИХ НАУК, ВРАЧ-УРОЛОГ ВЫСШЕЙ КАТЕГОРИИ
Синдром раздраженного кишечника: симптомы, лечение и профилактика
Синдром раздраженного кишечника (СРК) — распространенное заболевание у американцев. По данным Национального института диабета, болезней пищеварительной системы и почек, каждый пятый мужчина и женщина страдает СРК (что не то же самое, что воспалительное заболевание кишечника). Женщины в два раза чаще страдают этим расстройством, чем мужчины. Половина всех случаев диагностируется в возрасте до тридцати пяти лет.
Несмотря на высокую распространенность среди населения, многое остается неизвестным о СРК.Частично это связано с тем, что пораженная область желудочно-кишечного тракта (ЖКТ) очень динамична. Желудочно-кишечный тракт состоит из желудка, тонкой кишки и толстой кишки (также известной как толстая кишка). Он находится под влиянием иммунной и нервной систем и содержит сотни различных типов бактерий, которые помогают пищеварению.
Пациенты с СРК имеют ряд симптомов, включая боль в животе и изменения в привычках кишечника — запор или диарею, — сказал доктор Дэвид Худесман, гастроэнтеролог и профессор медицины в Медицинском центре Лангоне при Нью-Йоркском университете в Нью-Йорке.«Причина неясна, но это функциональное расстройство», что означает, что оно нарушает функцию кишечника, хотя по результатам тестов организм кажется нормальным, — сказал он.
Согласно статье Я.А., опубликованной в 2016 году, существует четыре подтипа СРК. McKenzie и др., Опубликованные в Journal of Human Nutrition and Dietetics:
- IBS-D с преобладанием диареи
- IBS-C с преобладанием запора
- IBS-M одновременно с диареей и запором
- IBS-U не указано ,.
Симптомы и причины
Обычно пища перемещается по пищеварительной системе за счет мышечных сокращений в кишечнике. По данным клиники Мэйо, у людей с СРК схватки больше не координируются — они могут длиться слишком долго или недостаточно долго. Любая крайность влияет на дефекацию и может привести к неприятным и болезненным симптомам.
По данным клиники Майо, преобладающими симптомами являются спазмы и боли в животе, вздутие живота, газы и проблемы с дефекацией (диарея или запор).Симптомы часто различаются у разных людей. Стресс и изменения уровня гормонов, например, во время менструации, могут усугубить симптомы у предрасположенных людей.
Ученые не знают точную причину СРК, но существует несколько возможностей, сказал Худесман. По его словам, триггеры обычно включают факторы окружающей среды, диету, стресс и беспокойство или кишечные бактерии. Это может включать пищевую аллергию или непереносимость, например, неспособность перерабатывать глютен. По словам Маккензи и др., До девяти из 10 тех, кто страдает СРК, сообщают, что определенные продукты вызывают усиление симптомов.Те, кто это делает, должны сначала определить, страдают ли они пищевой аллергией или непереносимостью, поскольку нет убедительных доказательств того, что иммунная система, которая работает с аллергией, связана с симптомами СРК.
СРК, скорее всего, также имеет генетический компонент. Исследование, опубликованное в апреле в Американском журнале гастроэнтерологии, расширило предыдущие исследования, показавшие, что расстройство «группируется в семьях». Ученые опросили семьи людей с СРК и сравнили их с контрольной группой.Они обнаружили, что около половины людей, страдающих СРК, имели родственников с этим расстройством, по сравнению с 27 процентами здоровых людей.
Другие исследования показывают, что аномальные уровни химического вещества, называемого серотонином, в желудочно-кишечном тракте могут вызывать СРК. Хотя серотонин обычно считается химическим веществом мозга, по данным Национального института здоровья (NIH), до 95 процентов его можно найти в желудочно-кишечном тракте. Обычно серотонин выводится из пищеварительной системы, но у людей с СРК он накапливается, вызывая характерные симптомы болезни.
Осложнения
СРК не вызывает необратимого повреждения желудочно-кишечного тракта и не приводит к более серьезным заболеваниям, таким как рак, согласно NIH. Однако это может резко повлиять на качество жизни. Например, симптомы, связанные с расстройством, могут затруднять посещение социальных мероприятий или отсутствие дома в течение длительного периода времени.
Более того, многие люди с СРК профессионально страдают из-за пропущенных рабочих дней. По данным клиники Майо, люди с СРК в три раза чаще получают больничные.Либидо может снизиться из-за дискомфорта и боли, связанных с СРК.
Эти симптомы могут в конечном итоге привести к депрессии.
Диагностика и тесты
Диагностика СРК обычно основывается на отрицательных результатах других тестов, так как не существует специального теста на это заболевание. Примеры тестов, которые могут быть выполнены, включают образец кала, анализ крови и колоноскопию (в которых трубка с маленькой камерой, прикрепленной к концу, вставляется в задний проход).
Другие тесты, такие как компьютерная томография, ультразвук и эндоскопия, также могут использоваться для исключения других заболеваний, по словам Акрама Алашари, хирурга неотложной помощи.Люди, страдающие СРК, нередко подвергаются ненужным хирургическим процедурам.
Включая симптомы, описанные ранее, для диагностики расстройства используются следующие критерии, известные как Римские критерии: боль в животе через 12 недель в году, исчезновение боли после дефекации, изменение характеристик дефекации при дефекации. появляется боль и позывы на дефекацию.
Пациентам, у которых наблюдаются не кишечные симптомы, такие как кровотечение, потеря веса или рецидивирующая лихорадка, следует обратиться к врачу.По словам Худесмана, пациентам с кровью в стуле, постоянной диареей или постоянной болью следует обратиться к гастроэнтерологу.
Лечение и лекарства
Лекарства от СРК нет, но добавки и лекарства, отпускаемые по рецепту, могут помочь. «Во многом это лечит симптомы», — сказал Худесман.
Лекарства, отпускаемые по рецепту или без рецепта, могут лечить боль, диарею или запор. Алосетрон (продается под торговой маркой Lotronex) и любипростон (Amitiza) являются двумя лекарственными средствами, специально предназначенными для лечения СРК.Первый воздействует на нервные рецепторы в желудочно-кишечном тракте, чтобы замедлить схватки и облегчить симптомы диареи; однако из-за серьезных побочных эффектов он одобрен только для тяжелых случаев. Lubiprostone увеличивает жидкость в кишечнике, чтобы облегчить запор. Оба препарата одобрены только для женщин.
Корректировка диеты, например ограничение продуктов с высоким содержанием газа и включение клетчатки, может улучшить системы. Например, по словам Худесмана, некоторым людям помогает диета FODMAP (сокращение от Fermentable Oligo-, DiO, Mono-scharides And Polyols), которая ограничивает потребление короткоцепочечных углеводов, таких как пшеничный хлеб или злаки.
Согласно Маккензи и др., Около двух третей тех, кто страдает СРК, испытывают улучшение при изменении диеты. Эти изменения обычно включают сокращение употребления алкоголя и кофеина, а также молочных, острой и жирной пищи, при постепенном употреблении большего количества жидкости без кофеина и алкоголя (слишком быстрое увеличение потребления может усилить симптомы СРК) и употребление большего количества клетчатки (например, семян льна и свежих овощей. и фрукты). Пробиотики, которые не содержат других ингредиентов, которые могут усилить симптомы СРК, также можно пробовать по одному в течение как минимум четырех недель, чтобы увидеть, работает ли конкретный пробиотик или нет.
Исследователи также предлагают придерживаться регулярного режима питания (завтрак, обед и ужин с перекусами по мере необходимости), находить время, чтобы сесть, чтобы поесть, тщательно пережевывать всю пищу и не есть поздно вечером, потенциально может уменьшить симптомы СРК.
Несколько альтернативных методов лечения находятся в стадии изучения, но исследования, показывающие эффективность этих методов лечения, ограничены. Примеры исследуемых областей включают травы, масло перечной мяты, пробиотики, иглоукалывание и гипноз.Гипнотерапия обычно используется при СРК, и, по данным Национального центра дополнительной и альтернативной медицины, некоторые исследования показывают, что она может улучшить симптомы депрессии и тревоги.
Дополнительный отчет штатного писателя Тани Льюис и соавтора Рэйчел Росс
Дополнительные ресурсы
Как справиться с кишечными газами
Метеоризм — это кишечные газы из прямой кишки; это и нормально, и необходимо. В то время как все это делают, обсуждение этого является социальным табу, и родители учат детей с раннего возраста сдавать газ в частном порядке.Многие люди находят метеоризм забавным, но избыток газа — не шутка; его удерживание может вызвать спазмы желудка, боли в животе, головокружение и головные боли. Наряду с физическими симптомами многие люди с избытком газа изолируют себя от общества, опасаясь, что они случайно выпустят газ на глазах у других. В таблице 1 представлены факты о газе; некоторые могут вас удивить.
Таблица 1. Факты о газе
â – º Здоровые люди пропускают газ от 10 до 22 раз в день; мужчины и женщины выделяют газы примерно одинаковое количество раз в день.
â – º Кишечный газ представляет собой смесь 5 газов, но только 1% газа отвечает за запахи. Нет никакой связи между запахом газа и его звуком.
â – º Мужчины производят больше газов, чем женщины, потому что мужчины, как правило, крупнее. Метеоризм у мужчин составляет примерно полстакана за один случай; женщина отмеряет около одной трети стакана.
â – º Женщины производят больше дурно пахнущего газа, чем мужчины.
â – º Газ выделяется одним из трех способов: при отрыжке, из прямой кишки или путем всасывания в кровоток и выдоха из легких.
Причины появления газов
Есть 2 основные причины появления газов в кишечнике: заглатывание воздуха и бактерии, переваривающие пищу. Большинство людей удивляются, узнав, что мы глотаем воздух. Мы автоматически заглатываем до 2 литров воздуха каждый день, обычно во время еды и питья. Когда мы жуем жевательную резинку или пьем через трубочку, мы также проглатываем много воздуха. Когда мы выпиваем полный стакан воды, мы проглатываем более 1 стакана воздуха. Быстрое питание, переедание или ощущение стресса увеличивает количество проглатываемого воздуха.Мы отрыгиваем около 50% этого воздуха, а остальная часть проходит через кишечник и выходит из прямой кишки.
Наш организм не может полностью переваривать определенные сахара и углеводы. Когда бактерии в толстой кишке переваривают эти продукты, они выделяют газ. Фасоль — хорошо известный пример пищи, которая бросает вызов нашему пищеварению; они печально известные производители газа. Некоторые из наших самых здоровых продуктов (фрукты, овощи, бобы и злаки) также являются одними из самых газообразующих. Кроме того, до 30% взрослых имеют проблемы с перевариванием сахара, называемого лактозой, который содержится в молоке и других молочных продуктах.Бактерии в толстой кишке также питаются непереваренной лактозой, выделяя газ.
Лекарства, такие как антибиотики, могут изменить количество или типы бактерий в нашем организме, что может привести к избыточному газу. Избыток газа связан с более чем 75 лекарствами, в том числе широко используемыми безрецептурными болеутоляющими, антидепрессантами, кальциевыми добавками, препаратами, снижающими уровень холестерина, и препаратами, заменяющими гормоны.
Что я могу сделать?
Многие люди ошибочно полагают, что они производят избыточный газ, хотя на самом деле это не так.Первый шаг — вести дневник в течение 2 недель, отмечая, сколько раз вы выделяли газы каждый день. Если у вас есть партнер по постели, он может сказать вам, выделяется ли у вас газ во время сна. Когда мы спим, мы выделяем газ, вырабатываемый бактериями, но не газ из проглоченного воздуха. Если ваше дневное количество меньше 20, значит, у вас нормальная добыча газа. Если вы производите избыточный газ, есть несколько вещей, которые могут помочь.
• Уменьшите потребление даже нескольких продуктов, выделяющих газ (см. Таблицу 2). Хотя это может помочь, большинство людей с большей вероятностью будут жить с избытком газа, чем придерживаться строгих диет.Мясо, рыба, орехи и ягоды не выделяют много газа.
• Избегайте искусственных подсластителей сорбита и маннита, содержащихся в диетических продуктах и продуктах без сахара; они могут выделять избыточный газ.
• Поскольку у вас могут быть проблемы с перевариванием лактозы и вы не знаете об этом, подумайте о безлактозной диете в течение 2 недель и посмотрите, имеет ли это значение. Не обязательно отказываться от всех молочных продуктов; ищите этикетки без лактозы.
• Существует несколько безрецептурных продуктов, в том числе Beano, добавки с лактазой (например, Lactaid), симетикон (например, Gas-X, Mylanta) и таблетки с активированным углем.Некоторые агенты нацелены на газ в желудке, а другие — на газ из пищевых продуктов. Каждый агент работает по-своему, и ваш местный фармацевт может порекомендовать то, которое может вам помочь.
• Спросите своего фармацевта, могут ли какие-либо из ваших лекарств вызывать газы. Если да, спросите своего врача, можно ли использовать другой тип лекарств. Не прекращайте прием каких-либо лекарств без одобрения врача.
• Ешьте меньше, но чаще, ешьте медленно. Избегайте газированных напитков и пива. Не пейте через трубочку.
• Если вы чувствуете стресс, велика вероятность, что вы глотаете больше воздуха. Обсудите свой стресс со своим врачом; лечение вашего стресса уменьшит газы.
• Если вы носите зубные протезы, убедитесь, что они подходят правильно. Люди с плохо подогнанными протезами глотают больше воздуха.
• Если вас беспокоит запах, вам могут помочь изменения в диете. Продукты, связанные с сильным запахом газа, — это брокколи, цветная капуста, капуста, брюссельская капуста и пиво. Несколько компаний производят продукты, помогающие уменьшить запахи газа.Трусы из углеродного волокна поглощают почти все запахи газа. Подушечки из углерода также полезны, они поглощают от 55% до 77% запахов. Подушки, содержащие углерод, наименее эффективны.
Таблица 2. Продукты для производства газа
â – ºФасоль, яйца, жареные и жирные продукты
â – ºНапитки: газированные напитки, морсы, пиво, красное вино
â – ºДневник: молоко и продукты, приготовленные из молоко (например, сыр) и упакованные продукты, содержащие лактозу, такие как хлеб, хлопья и салат
â – º Фрукты: абрикосы, бананы, дыни, персики, груши, чернослив, сырые яблоки
â – º Зерновые: Пшеница и пшеничные отруби
â – º Овощи: артишоки, спаржа, брокколи, брюссельская капуста, капуста, цветная капуста, огурцы, зеленый перец, лук, горох, редис, сырой картофель
Поговорите со своим врачом
Многие пациенты стесняются упоминать избыток газов своим врачам.Не надо! Как правило, избыток газов сам по себе не связан с серьезным заболеванием, но если у вас также есть боль в животе, диарея или запор, рвота, потеря веса, изжога или ректальное кровотечение, как можно скорее обратитесь к врачу. Когда присутствуют эти другие симптомы, избыток газов и спазмы могут быть связаны с более серьезным заболеванием, таким как воспалительное заболевание кишечника, болезнь Крона или язвенный колит. Ваш врач, скорее всего, направит вас к специалисту, называемому гастроэнтерологом, — врачу, специализирующемуся на пищеварительной системе.
Д-р Занни — психолог и консультант по системам здравоохранения из Александрии, штат Вирджиния.
5 основных проблем с пищеварением, влияющих на мужчин
Июнь — Месяц мужского здоровья, и мы хотим привлечь внимание к желудочно-кишечным заболеваниям, от которых страдает большое количество мужчин.
Отрыжка, вздутие живота и метеоризм
Отрыжка, вздутие живота и метеоризм возникают при скоплении проглоченного воздуха в желудке. Воздух может либо выбрасываться наружу, либо выходить из желудка в тонкий кишечник, а затем выводиться в виде ректального газа (газов).
Все мы глотаем воздух во время еды. Наиболее частые причины чрезмерного глотания:
- Сосание леденцов или жевательной резинки
- Напитки газированные, такие как газированные напитки или пиво
- Беспокойство
- Плохо подогнанные протезы
- Хроническая постназальная «капля»
Чтобы уменьшить симптомы, пациенты должны исключить газированные напитки, такие как газированные напитки и пиво; такие продукты, как цветная капуста, брокколи, капуста, бобы и отруби; молоко и другие молочные продукты.Можно использовать лактаидное молоко или немолочное молоко, такое как соевое или миндальное молоко. Следует избегать жевания резинки и сосания леденцов. Следует избегать жевательной резинки без сахара и леденцов, поскольку они могут содержать маннит или сорбит в качестве подсластителей, которые могут вызвать метеоризм. Чтобы исключить только потенциально вызывающие симптомы продукты, не приводя к заметным диетическим ограничениям, пациенты должны исключать продукты один за другим и вести дневник симптомов.
Кислотный рефлюкс и ГЭРБ
Гастроэзофагеальный рефлюкс — это физическое состояние, при котором кислота из желудка течет обратно вверх в пищевод.Люди будут испытывать симптомы изжоги, когда чрезмерное количество кислоты попадет в пищевод. Однако частая изжога (два или более раз в неделю), прилипание пищи, кровь или потеря веса могут быть связаны с более серьезной проблемой, известной как гастроэзофагеальная рефлюксная болезнь или ГЭРБ.
Во многих случаях врачи считают, что нечастую изжогу можно контролировать путем изменения образа жизни и правильного использования безрецептурных лекарств.
Модификации образа жизни:
- Избегайте продуктов и напитков, вызывающих изжогу: шоколада, кофе, перечной мяты, жирной или острой пищи, томатных продуктов и алкогольных напитков.
- Бросьте курить. Табак подавляет слюну, которая является основным буфером организма. Табак также может стимулировать выработку кислоты в желудке и расслаблять мышцы между пищеводом и желудком, вызывая кислотный рефлюкс.
- Уменьшите вес, если он слишком тяжелый.
- Не ешьте за 2-3 часа до сна.
- При нечастых приступах изжоги примите безрецептурный антацид или блокатор h3, некоторые из которых теперь доступны без рецепта.
Запор
Для многих людей запор означает чрезмерное натуживание при дефекации, выделение небольшого твердого стула или ощущение, что кишечник не полностью опорожнен.Запор чаще всего возникает, когда отходы (кал), образующиеся после переваривания пищи, движутся слишком медленно (медленный транзит), проходя через пищеварительный тракт. Обезвоживание, изменение диеты и активности, а также некоторые лекарства — частые причины медленного прохождения стула. Когда стул движется медленно, из стула впитывается слишком много воды, и он становится твердым и сухим.
Существует несколько вариантов лечения запора.
- Увеличение потребления жидкости и клетчатки
- Овощи, фрукты (особенно чернослив), цельнозерновой хлеб и крупы с высоким содержанием клетчатки
- Отруби — хотя могут вызывать чрезмерное газообразование и вздутие живота.
Для хорошей работы клетчатку следует запивать большим количеством жидкости.
Слабительные средства и размягчители стула иногда необходимы, если изменений в диете недостаточно. Большинство слабительных безопасны для длительного использования при правильном применении.
При нарушении стула обычно применяют клизмы с водопроводной водой. Если клизмы не работают, практикующему врачу может потребоваться удалить стул вручную с помощью пальца в перчатке. Затем человека иногда просят выпить раствор, содержащий растворенные соли и полиэтиленгликоль, который очищает пищеварительный тракт.
Пептические язвы
«Язва» — это открытая рана. Слово «пептический» означает, что причиной проблемы является кислота. Два наиболее распространенных типа язвенной болезни называются «язвой желудка» и «язвой двенадцатиперстной кишки». Эти названия относятся к месту обнаружения язвы. Язвы желудка расположены в желудке, а язвы двенадцатиперстной кишки — в начале тонкой кишки, известной как двенадцатиперстная кишка. У человека может быть одновременно язвенная болезнь желудка и двенадцатиперстной кишки.
Двумя наиболее важными причинами язвы являются инфекция, вызванная вирусом Helicobacter pylori и группой лекарств, известных как НПВП.
- Helicobacter pylori (также называемая H. pylori или «HP») — это бактерия, обитающая в желудке инфицированных людей.
- НПВП ( N on- S teroidal A nti- I n воспалительные коврики D ) представляют собой группу лекарств, обычно используемых для лечения боли.
Способ лечения язв зависит от ряда особенностей.Почти все пептические язвы лечат ингибитором протонной помпы (ИПП). ИПП — это мощные препараты, блокирующие кислоту, которые можно принимать в виде таблеток или вводить внутривенно. Иногда язвы двенадцатиперстной кишки (не язвы желудка) лечат блокаторами h3. Блокаторы h3 — еще один вид препаратов, снижающих кислотность. Если человек инфицирован H. pylori , эту инфекцию необходимо лечить. Очень важно получить полную дозу антибиотиков. Не менее важно убедиться, что инфекция исчезла.
Большинство язв можно вылечить, и они заживают.
Рак толстой кишки
Колоректальный рак (толстая кишка) — это заболевание, при котором злокачественные (раковые) клетки образуются во внутренней оболочке толстой или прямой кишки. Большинство видов рака прямой и толстой кишки возникают из-за доброкачественных образований, похожих на бородавки, на внутренней оболочке толстой или прямой кишки, называемых полипами. Не все полипы могут перерасти в рак. Те, у которых есть потенциал, называются аденомами. В большинстве случаев аденома перерастает в рак более 10 лет.Вот почему некоторые тесты по профилактике рака толстой кишки эффективны, даже если проводятся с 10-летним интервалом. Этот 10-летний интервал в некоторых случаях слишком велик, например, у людей с язвенным колитом или колитом Крона, а также у людей с сильным семейным анамнезом колоректального рака или аденом.
Предпочтительный тест для профилактики колоректального рака: колоноскопия
Колоноскопия каждые 10 лет является предпочтительным тестом для профилактики колоректального рака. Для людей с нормальным риском Американский колледж гастроэнтерологии рекомендует начать колоноскопию в возрасте 50 лет и в возрасте 45 лет для афроамериканцев.
Информация в этой статье взята с веб-сайта Американского колледжа гастроэнтерологии: https://gi.org/
Страдаете ли вы каким-либо из перечисленных здесь состояний? Дайте нам знать.
Специалисты по здоровью пищеварительной системы, штат Пенсильвания, готовы помочь, если вы или кто-то из ваших знакомых хотели бы получить дополнительную информацию или если у вас возникли какие-либо симптомы со стороны пищеварительной системы и вы хотите продолжить обследование. Звоните нам по телефону 336-768-6211 или заполните форму ниже.
Вздутие живота — о IBS
«Я чувствую себя беременной» или даже «Я выгляжу беременной» — частые жалобы пациентов, страдающих вздутием живота или вздутием живота. Вздутие живота — частый симптом синдрома раздраженного кишечника (СРК), особенно у женщин, хотя в большинстве случаев это скорее неприятность, чем самый серьезный аспект заболевания. Однако вздутие живота может быть единственным симптомом для некоторых людей.
Симптомы
Описание вздутия живота, данное больными, на удивление последовательное.Пациенты сообщают, что их живот относительно плоский по утрам, но в течение дня становится все более раздутым. К вечеру тесную одежду, например джинсы, нужно заменить на свободную. Некоторые говорят, что их живот увеличивается на глазах, и, конечно же, быстрое начало всего за несколько минут не является чем-то необычным. Вздутие имеет тенденцию уменьшаться после того, как вы ложитесь или в течение ночи.
Прием пищи, по-видимому, вызывает симптомы, и пациенты могут отказаться от еды в течение дня, если вечером желателен плоский живот, например, для участия в общественных мероприятиях.Многие женщины сообщают об увеличении вздутия живота за неделю до менструации.
Причины
Пациенты и врачи предполагают, что избыток газов в кишечнике вызывает вздутие живота. Однако несколько методов измерения объема газа в брюшной полости не подтвердили эту точку зрения. Тем не менее, пищевые наполнители, такие как клетчатка, вызывающая газообразование, часто ухудшают симптомы. В настоящее время причина должна оставаться неизвестной.
Лечение или ведение
Не было доказано, что терапия дает определенную пользу, и поэтому рекомендации, которые даются пациенту, должны быть индивидуальным мнением врача.Факторы питания и образа жизни, вероятно, в долгосрочной перспективе с наибольшей вероятностью помогут избавиться от вздутия живота. Попробуйте следующее:
Ешьте небольшими порциями. Не избегайте приема пищи в течение дня, а затем обильного ужина. Избегайте поспешного приема пищи, лучше выделите 30 минут, чтобы поесть, чтобы «переварить» еду. Уменьшите потребление жира. Может помочь разнообразная диета с низким содержанием насыщенных жиров.
Уменьшите потребление волокна. За исключением случаев запора (см. Ниже), не добавляйте в свой рацион избыток отрубей, фруктов или клетчатки, поскольку эти продукты могут вызвать вздутие живота.Рекомендуется разумное потребление пищевых волокон.
Избегайте запоров. Вздутие живота часто усиливается при сильном запоре, и регулярное опорожнение кишечника может помочь уменьшить его. Совершенно очевидно, что существует проблема предотвращения запора при одновременном снижении потребления отрубей и наполнителей. Тем не менее, если немного поэкспериментировать, можно найти золотую середину.
Регулярно выполняйте физические упражнения. Упражнения улучшают работу кишечника и рекомендуются. Помимо официальных тренировок, движение в рабочее время может быть важным.На многих работах нужно сидеть много, если не весь день. Длительные периоды в этой позе могут усугубить вздутие живота, могут помочь регулярные перерывы, чтобы «размять ноги» и, возможно, живот.
Резюме
Диета и образ жизни могут помочь уменьшить вздутие живота, хотя для полного излечения этого симптома, возможно, требуется слишком многого. Эти советы в сочетании с советом вашего личного врача и лекарствами, которые он может прописать, могут, по крайней мере, сделать вздутие живота более терпимым и, следовательно, меньшим вмешательством в другие виды деятельности.
Дивертикулярная болезнь — болезни и состояния
Варианты лечения дивертикулярной болезни и дивертикулита зависят от степени тяжести ваших симптомов.
Дивертикулярная болезнь
Большинство случаев дивертикулярной болезни можно лечить дома.
Для облегчения симптомов рекомендуется отпускаемое без рецепта обезболивающее парацетамол.
Обезболивающие, известные как нестероидные противовоспалительные препараты (НПВП), такие как аспирин и ибупрофен, не рекомендуются, поскольку они могут вызвать расстройство желудка и увеличить риск внутреннего кровотечения.
Диета с высоким содержанием клетчатки на первых порах может помочь контролировать симптомы. Некоторые люди заметят улучшение через несколько дней, хотя может потребоваться около месяца, чтобы полностью ощутить преимущества. Прочтите дополнительные советы по использованию диеты для улучшения симптомов дивертикулярной болезни.
Если у вас запор, вам могут дать слабительное, способствующее формированию объема. Это может вызвать метеоризм (ветер) и вздутие живота. Пейте много жидкости, чтобы предотвратить нарушение работы пищеварительной системы.
Тяжелое или постоянное ректальное кровотечение происходит примерно в 1 из 20 случаев дивертикулярной болезни.Это может произойти, если кровеносные сосуды в толстой кишке (толстой кишке) ослаблены дивертикулами, что делает их уязвимыми для повреждения. Кровотечение обычно безболезненно, но потеря слишком большого количества крови может быть потенциально серьезной и может потребовать переливания крови.
Признаки сильного кровотечения (помимо количества крови) включают:
- сильное головокружение
- спутанность сознания
- бледная липкая кожа
- одышка
Если вы подозреваете, что у вас (или у кого-то из ваших опекунов) сильное кровотечение, немедленно обратитесь за медицинской помощью.Немедленно обратитесь к своему терапевту. Если это невозможно, позвоните в службу NHS 24 111 или в местную службу в нерабочее время.
Дивертикулит
Лечение на дому
Дивертикулит легкой степени можно лечить дома. Ваш терапевт пропишет антибиотики от инфекции, а вам следует принять парацетамол от боли. Важно пройти полный курс лечения антибиотиками, даже если вы чувствуете себя лучше.
Некоторые типы антибиотиков, применяемые для лечения дивертикулита, могут вызывать у некоторых людей побочные эффекты, включая рвоту и диарею.
Ваш терапевт может порекомендовать вам придерживаться жидкой диеты в течение нескольких дней, пока ваши симптомы не улучшатся. Это потому, что попытка переваривать твердую пищу может ухудшить ваши симптомы. Вы можете постепенно вводить твердую пищу в течение следующих 2-3 дней.
В течение 3-4 дней восстановления рекомендуется диета с низким содержанием клетчатки, пока вы не вернетесь к профилактической диете с высоким содержанием клетчатки. Это сделано для того, чтобы уменьшить количество фекалий (фекалий), с которыми приходится иметь дело вашей толстой кишке, когда она воспалена.
Если вам ранее не ставили диагноз дивертикулярная болезнь, ваш терапевт может направить вас на обследование, такое как колоноскопия или КТ-колонография, после того, как симптомы исчезнут.
Лечение в больнице
Если у вас более тяжелый дивертикулит, вам, возможно, придется обратиться в больницу, особенно если:
- Невозможно контролировать вашу боль с помощью парацетамола
- Вы не можете пить достаточно жидкости, чтобы поддерживать себя гидратированным
- Вы не можете принимать антибиотики внутрь
- Ваше общее самочувствие плохое
- у вас ослабленная иммунная система
- Ваш терапевт подозревает осложнения
- Ваши симптомы не улучшаются после двух дней лечения дома
Если вас госпитализируют для лечения, вы, скорее всего, получите инъекции антибиотиков и будете поддерживать водный баланс и питание с помощью внутривенной капельницы (трубки, непосредственно подсоединенной к вашей вене).Большинство людей начинают выздоравливать в течение 2–3 дней.
Хирургия
В прошлом хирургическое вмешательство рекомендовалось как профилактическая мера для людей, у которых было 2 эпизода дивертикулита, в качестве меры предосторожности для предотвращения осложнений.
Это уже не так, поскольку исследования показали, что в большинстве случаев риски серьезных осложнений после операции (по оценкам, примерно 1 из 100) обычно перевешивают преимущества.
Однако есть исключения из этого, например:
- , если в анамнезе есть серьезные осложнения, вызванные дивертикулитом
- , если у вас симптомы дивертикулярной болезни с раннего возраста (считается, что чем дольше вы живете с дивертикулярной болезнью, тем выше ваши шансы на серьезное осложнение)
- , если у вас ослабленная иммунная система или вы более уязвимы для инфекций
Если рассматривается операция, внимательно обсудите преимущества и риски с лечащим врачом.
В редких случаях тяжелый эпизод дивертикулита можно вылечить только с помощью экстренной хирургии. Это когда в кишечнике образовалась дыра (перфорация). Это случается редко, но вызывает очень сильную боль в животе, требующую неотложной помощи в больнице.
Колэктомия
Операция по поводу дивертикулита заключается в удалении пораженного участка толстой кишки. Это называется колэктомией. Эту операцию можно выполнить двумя способами:
- открытая колэктомия — хирург делает большой разрез (разрез) в брюшной полости (желудке) и удаляет часть толстой кишки
- лапароскопическая колэктомия — тип «хирургии замочной скважины», при которой хирург делает несколько небольших разрезов в брюшной полости и использует специальные инструменты, управляемые камерой, для удаления части толстой кишки.
Открытая колэктомия и лапароскопическая колэктомия считаются одинаково эффективными при лечении дивертикулита и имеют одинаковый риск осложнений.Люди, перенесшие лапароскопическую колэктомию, как правило, быстрее восстанавливаются и меньше болеют после операции.
Экстренная операция при перфорации кишечника с большей вероятностью будет открытой и может привести к образованию стомы (см. Ниже).
Операция на стоме (с сумкой)
В некоторых случаях хирург может решить, что ваша толстая кишка нуждается в заживлении, прежде чем ее можно будет снова прикрепить, или что слишком большая часть толстой кишки была удалена, чтобы сделать ее возможным.
В таких случаях хирургия стомы позволяет удалить отходы из организма, не задействуя всю толстую кишку.Это называется «иметь мешок», так как мешок приклеивается к коже на животе, и фекалии (фекалии) собираются в нем.
При операции на стоме хирург проделывает в брюшной полости небольшое отверстие, известное как стома. Эту процедуру можно провести двумя способами:
- Илеостомия — стома создается в правой части живота. Тонкая кишка отделена от толстой кишки и соединена со стомой, а остальная часть толстой кишки запечатана.Вам нужно будет носить мешочек, прикрепленный к стоме, для сбора отходов (фекалий).
- Колостома — когда в нижней части живота делается стома, удаляется часть толстой кишки и соединяется со стомой. Как и при илеостомии, вам нужно будет носить мешочек для сбора отходов.
В большинстве случаев стома носит временный характер и может быть удалена после восстановления толстой кишки после операции. Это будет зависеть от ситуации, когда вам делали операцию.Если это была экстренная операция, вам может потребоваться несколько месяцев на восстановление перед операцией по удалению стомы.
Если дивертикулит поражен большой частью толстой кишки и ее необходимо удалить, или если у вас есть несколько других состояний, при которых существует риск серьезного хирургического вмешательства, вам может потребоваться постоянная илеостомия или колостомия.
Результаты операции
В целом плановая (несрочная) операция обычно бывает успешной, хотя не во всех случаях приводит к полному излечению.После операции примерно у 1 из 12 человек будут повторяться симптомы дивертикулярной болезни и дивертикулита.
В экстренных ситуациях вероятность успеха зависит от того, насколько вы плохо себя чувствуете, когда вам требуется операция.
Это газовая боль или проблема с сердцем?
Газы выделяются от 10 до 20 раз в день — это нормально. В то же время понятно, что беспокоиться, если вы чувствуете боль в груди после еды. В конце концов, если это газ, разве вы не должны ощущать его кишечником, а не сердцем?
Хотя вы можете просто ощущать газовую боль в груди, эта боль также может указывать на серьезную проблему с сердцем.Узнайте, как определить, нужно ли вам или близкому человеку обратиться за медицинской помощью.
Обратите внимание: если после прочтения этой статьи вы все еще не уверены, испытываете ли вы газовую боль или проблемы с сердцем, не рискуйте и обратитесь в ближайшее отделение неотложной помощи.
Узнай, когда это газВы можете почувствовать боль в груди, если в желудке или в левой части толстой кишки скопился газ. Газы могут попасть в пищеварительный тракт, если вы проглотите слишком много воздуха.Есть и другие причины, связанные с едой, по которым вы можете ощущать газовую боль возле груди. В их числе:
- Пищевая непереносимость может расстраивать вашу пищеварительную систему и вызывать скопление газов.
- Искусственные подсластители могут вызывать симптомы расстройства пищеварения, включая газовые боли.
- Углекислый газ в газированных напитках, например газированные напитки, может вызвать ощущение пузырей воздуха в груди.
- Употребление большого количества продуктов, богатых клетчаткой, может привести к тому, что в кишечнике будет слишком много клетчатки, что приведет к продолжительному выделению газов.
- Пищевое отравление может вызвать газовую боль возле сердца, а также жар, тошноту или рвоту, диарею или кровь в стуле.
Помимо еды и питья, у вас может быть заболевание, вызывающее газовые боли.
- Изжога или несварение желудка могут вызвать попадание желудочного сока в пищевод и вызвать резкую боль в груди от отрыжки.
- Кислотный рефлюкс, также известный как гастроэзофагеальная рефлюксная болезнь (ГЭРБ), может вызвать попадание воздуха в пищевод.Это чувство может вызвать беспокойство, которое затем приводит к кратковременному учащенному сердцебиению.
- Заболевание желчного пузыря может вызывать боли в груди из-за избытка газов. Из-за этой проблемы вы также испытаете потерю аппетита, тошноту, озноб и бледный стул.
- Воспалительное заболевание кишечника (ВЗК) может вызвать скопление газов в пищеварительной системе. Помимо чрезмерного метеоризма, болезнь Крона и язвенный колит могут вызывать боль в животе, диарею или запор и тошноту.
Обратитесь к своему основному лечащему врачу, если вы считаете, что боретесь с одним или несколькими из этих состояний.Они смогут заказать множество тестов, которые помогут определить причину ваших проблем.
Распознавать признаки газаЕсть заметные различия между ощущением газа и сердечного приступа. Когда это газ, вы, вероятно, получите следующее:
- Вздутие живота
- отрыжка
- Узловатый живот
- Пропуск газа через зад
- Быстрые, резкие боли, которые внезапно приходят и заканчиваются
Если это изжога, это произойдет вскоре после еды или может разбудить вас через пару часов.Вы почувствуете, как жгучая желудочная кислота поднимается из желудка в горло. Вы, вероятно, тоже почувствуете во рту что-то кислое.
Прием антацидов — одно из лучших домашних средств от боли в груди из-за газов.
Распознать признаки сердечного приступаЕсли вы чувствуете боль или жжение в области груди, это может быть больше, чем просто газ. Проверьте, не проявляются ли какие-либо из следующих симптомов наряду с сильными газовыми болями. В таком случае вам немедленно потребуется медицинская помощь при сердечном приступе.
Вот признаки сердечного приступа:
- Холодный пот
- Учащенное сердцебиение и учащенное сердцебиение
- Тяжесть, давящая или давящая боль в груди
- Легкомысленность
- Тошнота или рвота
- Боль в одной или обеих руках
- Боль в левом плече
- Боль в шее или спине
- Боль в животе
- Боль в горле или челюсти
- Одышка
- Внезапная и необъяснимая утомляемость
- Беспокойство необъяснимого характера
- Слабость
Хотите узнать больше о здоровье своего сердца? Примите участие в нашей бесплатной онлайн-оценке сердечного риска сегодня.
Заболевания и лечение толстой кишки
Толстая кишка, также известная как толстая кишка или толстая кишка, начинается в области чуть ниже правой талии и продолжается от тонкой кишки до брюшной полости. Основная функция толстой кишки — поглощать воду из оставшейся неудобоваримой пищи и выводить ненужные отходы из организма.
Многие заболевания могут поражать толстую или толстую кишку, в том числе:
Признаки и симптомы заболеваний толстой кишки
Типы симптомов, которые могут возникать при заболевании толстой кишки, зависят от того, какая часть толстой кишки поражена.Эти симптомы могут варьироваться от легких до тяжелых, а также приходить и уходить с периодами обострений. Кроме того, проблемы с кишечником могут сопровождать другие симптомы, которые могут различаться в зависимости от основного заболевания, расстройства или состояния.
Некоторые из наиболее распространенных симптомов заболеваний толстой кишки включают:
- Боль в животе
- Вздутие, вздутие или вздутие живота
- Стул с кровью (кровь может быть красной, черной или дегтеобразной по текстуре)
- Запор
- Диарея
- Усталость
- Лихорадка и озноб
- Газ
- Неспособность испражняться или отводить газы
- Тошнота с рвотой или без нее
При расстройстве толстой кишки могут присутствовать и другие симптомы, которые могут повлиять на общее состояние здоровья и самочувствие пациента, например:
- Беспокойство
- Депрессия
- Потеря аппетита
- Недоедание
- Состояние кожи и волос
- Необъяснимая потеря веса
- Слабость (упадок сил)
Диагностика заболеваний толстой кишки
Для того, чтобы определить, какой тип расстройства толстой кишки у пациента или степень тяжести заболевания, ваш врач сначала соберет полную историю болезни и проведет физическое обследование.Диагностические тесты также могут использоваться для помощи в разработке плана лечения вашего состояния и могут включать:
- Бариевая клизма. Также известна как серия с более низким GI; в толстую кишку вводится раствор бария и делается рентген.
- Бариевая ласточка. Также известен как серия верхнего GI; раствор бария используется для покрытия внутренней оболочки пищевода, желудка и первой части тонкой кишки, а также проводятся рентгеновские снимки.
- Анализы крови
- Дыхательные пробы с лактозой. безопасный, простой и неинвазивный метод оценки абсорбции. В тесте используется питательное вещество, содержащее радиоактивный материал, который измеряется в выдыхаемом воздухе.
- Колоноскопия: Тонкая гибкая трубка, называемая колоноскопом, используется для исследования внутренней оболочки толстой кишки. Этот тест помогает обнаружить язвы, полипы толстой кишки, опухоли, а также области воспаления или кровотечения. Могут быть взяты образцы тканей (биопсия) и удалены аномальные новообразования. Этот тест также можно использовать в качестве скринингового теста на рак или предраковые образования (полипы) в толстой или прямой кишке.
- Малоинвазивное тестирование. Для постановки диагноза доступны анализы крови. Иммунохимический тест кала (FIT) — это новая версия анализа кала на скрытую кровь (FOBT), который обнаруживает мельчайшие следы крови в стуле.
- Капсульная эндоскопия может быть выполнена для обеспечения улучшенного обзора нижних отделов пищеварительного тракта, который может быть не виден при традиционной колоноскопии.
- Ригмоидоскопия: Процедура, используемая для осмотра внутренней части прямой кишки и области толстой кишки, ближайшей к прямой кишке.
- Визуальные тесты . Рентген, компьютерная томография (КТ), МРТ, ПЭТ
- МРТ
- Радионуклеотидная визуализация: обычно используется при дивертикулите и при обнаружении желудочно-кишечного кровотечения. В вену вводят радиоактивное вещество. При кишечном кровотечении радиоактивное вещество вместе с кровью попадет в кишечник.
- Ультразвук: Подходит для обнаружения опухолей толстой кишки.
Лечение заболеваний толстой кишки
В некоторых случаях ваш врач может предложить несколько простых мер, чтобы определить, исчезнут ли ваши симптомы, например:
- Не курить
- Избегайте продуктов, вызывающих симптомы
- Упражнение
- Увеличение количества пищевых волокон
- Поддержание здорового веса
- Лекарства (т. Е. Лекарства, отпускаемые без рецепта или по рецепту)
Некоторые состояния, такие как инфекция C difficile , будут лечиться в сотрудничестве с другими клиницистами Summa, включая наших колоректальных хирургов и специалистов по инфекционным заболеваниям.
В качестве расширенной лечебной меры ваш специалист может порекомендовать операцию.


