Заброс желчи в желудок — советы гастроэнтеролога
Содержание статьи
Заброс желчи в желудок — состояние, которое сопровождается неприятными симптомами. Явление может быть спровоцировано физиологическими факторами или же быть следствием некоторых болезней.
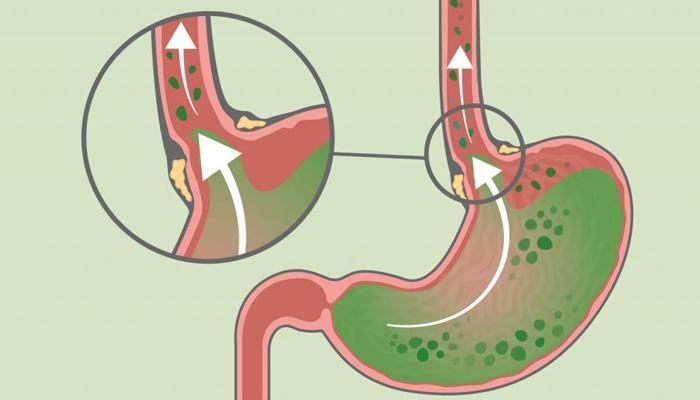

Как возникает заброс?
Желчь представляет собой вещество, которое вырабатывается печенью, характеризуется специфическим неприятным запахом, горьковатым привкусом, имеет свойство накапливаться в желчном пузыре. Она необходима для нормального течения пищеварительного процесса.
В момент, когда верхнее отделение кишечника наполняется едой, начинается процесс пищеварения, нужное количество желчи выделяется из печени в ДПК с целью дальнейшего расщепления жиров, активации сокращения гладких мышц, нейтрализации пепсина, усиления производства гормонов и слизи.
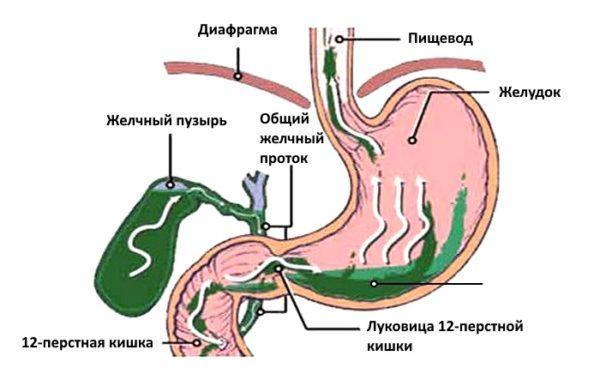

Желчь попадает в кишечный просвет по специальным путям. В нем она и должна оставаться. Но при некоторых нарушениях в организме происходит обратный процесс, когда желчь поступает в пищевод или желудок, нередко заброс вещества достигает самой ротовой полости.
Причины
Причины попадания желчи в желудок у мужчин и женщин могут быть разные. Одни объясняются физиологией и не считаются патологией, другие же провоцируются заболеваниями и требуют лечения.
Физиологические
Доктора утверждают, что заброс желчного вещества в желудок происходит время от времени у каждого десятого человека с хорошим здоровьем. Обычно это случается ночью. Если кислотность сока остается в пределах нормы, значит, данное явление не относится к патологии.
Спровоцировать попадание желчи в желудок способно следующее:
- переедание, особенно перед сном;
- употребление большого количества жирной, жареной и острой пищи либо несвежей;
- активное занятие физическими нагрузками;
- совершение резкого движения;
- питье во время еды в большом объеме;
- похмельный синдром;
- вынашивание ребенка, который на поздних сроках беременности оказывает давление на внутренние органы будущей мамы;
- произвольный прием спазмолитиков;
- стрессы.

Чтобы избежать заброса, достаточно исключить провоцирующие факторы, перечисленные выше. Больше никакого лечения не требуется.
Патологические
Состояние, когда желчь начинает скапливаться в желудочной полости, нередко становится следствием или симптомом следующих заболеваний:
- язвы ЖКТ;
- гастрита;
- камней в желчном пузыре;
- холестаза, который характеризуется застоем желчи;
- дуоденостаза, то есть непроходимости ДПК;
- холецистита, протекающего в острой форме;
- опухолей злокачественного характера;
- спазмов желчного пузыря;
- дискинезии печени;
- дуоденита, который сопровождается отечностью слизистой оболочки ДПК;
- дефицита защитной слизи;
- сбоя моторики тонкого кишечника.
Люди, которые проходили оперативное вмешательство по удалению желчного пузыря, устранению язвы в ЖКТ, часто страдают забросом желчи в желудок. Еще с такой патологией сталкиваются больные, имеющие врожденный дефект сфинктера желчных путей, дистрофию гладких мышц.
Симптомы
Заброс желчи в пищевод и желудок не имеет какой-то специфической клинической картиной. Признаки схожи с симптомами многих других болезней пищеварительных органов.
Пациенты жалуются на следующие проявления:
- тошнота;
- рвота с примесями желчи;
- изжога;
- болевые ощущения и спазмы в области желудка;
- повышенное газообразование;
- отрыжка с неприятным запахом;
- срыгивание веществом с высокой кислотностью;
- желтоватый налет на языке;
- ощущение горечи во рту.
Симптоматика довольно неприятная, поэтому заставляет пациентов обращаться к докторам.
Диагностика
Для выявления скопления желчи в желудке используют следующие методы:
- Анализ крови. Проводят общее и биохимическое исследование. Они помогают обнаруживать развитие воспалительного процесса, сгущение желчи, сбои в функционировании печени.
- ФГДС (фиброгастродуоденоскопия) с забором материала для дальнейшего проведения гистологии. Если у пациента есть нарушения, исследование покажет избыток скопившейся слизи, сильный выброс секреторной жидкости, воспаление, активность хеликобактера. Врач сможет определить, насколько повреждена слизистая оболочка, и как распространилась патология.
- Тест на обнаружение возбудителя.
- рН-метрии, помогающие установить степень кислотности желудка.


Дополнительно могут назначить рентгеновское или ультразвуковое исследование. Выявлением и лечением заброса желчи в двенадцатиперстной кишке и желудке, занимается узкий специалист — гастроэнтеролог.
Лечение заболевания
Тактика терапии определяется в зависимости от причины появления патологии, степени ее развития, общего состояния здоровья человека.
Медикаменты
Лекарственные препараты назначаются для устранения неприятных симптомов. Легче всего они справляются с физиологическими нарушениями, когда заброс возникает редко, а проходит быстро. Медикаменты используют при хроническом течении патологического процесса.
Для лечения заброса желчи применяют следующие группы средств:
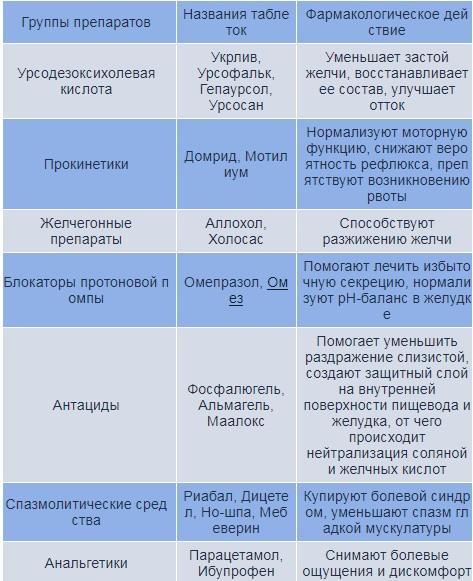
- Ингибиторы протонной помпы. Нормализуют среду в желудке, уменьшая производство соляной кислоты. К ним можно отнести «Омепразол», «Пантопразол».
- Прокинетики. Держат под контролем моторную деятельность органов пищеварения, обеспечивают нормальное движение желчи. Это такие препараты как «Мотилиум», «Мотилак».
- Антациды. Помогают нейтрализовать кислотность в желудке. Популярные средства: «Алмагель», «Фосфалюгель».
- Гепатопротекторы. Помогают разжижать желчь в желудке, улучшить ее состав. К этой группе относят «Урсофальк», «Урсосан».
- Спазмолитики. Устраняют боль в ЖКТ. Сюда можно отнести «Но-Шпу», «Дротаверин».
- Желчегонные препараты. Провоцируют усиление выработки желчи, ее выведение в двенадцатиперстную кишку. Это такие средства как «Хофитол», «Холосас».

Дополнительно врач может порекомендовать использовать адсорбенты, которые принимают участие в нормализации процесса выделения желчи. Наиболее распространенные из них — таблетки активированного угля.
Питание
Диета при забросе желчи в желудок играет огромную роль. Пациенту придется наладить собственный рацион, иначе положительных результатов в лечении добиться не удастся.
Главные правила питания для пациентов:
- убирать из меню жирную, жареную, острую еду;
- снизить до минимума потребление соли;
- готовить пищу путем варки, тушения, запекания или на пару;
- отрегулировать питьевой режим, выпивая в сутки 1,5–2 л;
- принимать пищу дробным способом, то есть есть часто, но по небольшой порции.
В течение часа после приема пищи не делать резких движений, не выполнять физические упражнения.
В рационе не должно быть мучных изделий, копченостей, колбас, жирного мяса, маргарина, шоколада, грибов, фастфуда. Из напитков следует отказаться от крепкого черного чая и газированных соков.
В меню можно включить овощи и фрукты, только не кислые, а также каши, нежирные сорта рыбы и мяса, яйца, растительное масло, кисломолочные продукты, некрепкий чай.
Оперативное вмешательство
Лечить заброс желчи в желудок хирургическим путем следует в случае, если другими способами избавиться от проблемы не получается, присутствует тяжелая форма болезни. Для этого проводят фундопластику, с помощью которой удается добиться следующего эффекта:
- укрепить сфинктер;
- увеличить его тонус;
- обеспечить движение желчи в одну сторону.
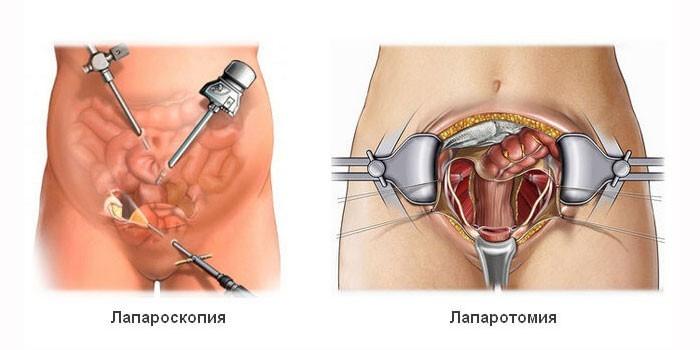

Перед операцией назначается обследование больного. Затем доктор выбирает один из двух методов вмешательства — открытый или лапароскопический. В первом случае доступ к области поражения получают путем разреза брюшной стенки, а во втором — с помощью двух небольших проколов, через которые вводят эндоскоп.
Лапароскопия является малотравматичной операцией, поэтому ее предпочитают больше всего. К тому же после нее организм восстанавливается намного быстрее, чем после открытого вмешательства.
Если сфинктер восстановить не удается, удалять его не приходится. В этом случае врачи назначают операцию по созданию нового органа путем сшивания тканей сфинктера и части желудка.
Народные приемы
В качестве дополнения в домашних условиях врачи не запрещают использовать средства нетрадиционной медицины. Но перед их применением важно проконсультироваться с доктором. Самолечением заниматься нельзя.
Хорошо помогает при забросе желчи отвар, приготовленный из льняных семян. Готовится он так:
- смешать 1 ст.л. семечек с 200 мл воды;
- поставить емкость на огонь и подогреть до 60 градусов;
- варить еще 15 минут;
- оставить для настаивания на пару часов.
Пить дважды в сутки по 15 мл. Средство устраняет воспалительный процесс, снижает выраженность симптомов.

Отлично справляется с устранением признаков гастрального рефлюкса домашний настой на основе корня солодки. Он обволакивает стенки желудка, борется с воспалением. Процесс приготовления:
- 10 г измельченного растения залить стаканом кипятка;
- емкость поставить на водяную баню и держать в течение 20 минут;
- дать настояться 3 часа.
Принимать раз в 4 часа натощак. Разовая дозировка — 30 мл.
Простым и эффективным методом избавления от повышенной кислотности в желудке является использование пищевой соды. Достаточно принять 0,5 ч.л., запив большим объемом воды. Приступ изжоги исчезает в течение нескольких минут.
Профилактика
Для предупреждения выброса желчи в желудок гастроэнтерологи советуют выполнять такие рекомендации:
- соблюдать правила здорового питания;
- не экспериментировать с жесткими диетами и голоданием;
- придерживаться нормального режима дня;
- не переедать;
- не есть на ночь;
- заниматься умеренными физическими нагрузками;
- вовремя лечить патологии пищеварительной системы.
Таким образом, выброс желчи у взрослых — состояние, сопровождающееся неприятными синдромами. Возникает вследствие безопасных физиологических причин или из-за развития патологий. Чтобы обнаружить и вылечить заболевание, требуется обращение к гастроэнтерологу.
лечение после удаления желчного пузыря
Желчный рефлюкс вызывается гастритом желчного типа. Это хроническое заболевание доставляет массу неудобств пациентам, часто начинающим самостоятельное лечение без обследований. Это делать запрещено, поскольку болезнь в запущенной форме может вызывать осложнения, терапия которых длится долго и непросто. Правильная диагностика позволит исследовать тип заболевания и подобрать методы лечения после удаления желчного пузыря, холецистэктомии.


Какие особенности у желчного гастрита?
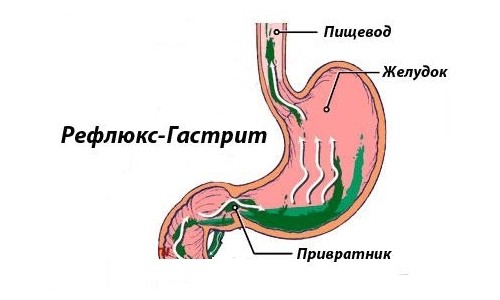
Желчный гастрит сопровождается всегда хроническим воспалением с дистрофическими изменениями в слизистых желудка. Это происходит из-за желчного рефлюкса. Именно поэтому болезнь называют химико-токсическим гастрит-рефлюксом категории С. При такой патологии содержимое двенадцатиперстной кишки забрасывается в желудочный тракт, при этом среда в желудке меняется.
Если организм функционирует нормально, то в желудке присутствует кислая среда, а в кишечном тракте – щелочная. Клапаном между отделами является мышечный сфинктер, который называют привратником. Он пропускает пищу, которая переварена на половину, из полости желудка в двенадцатиперстную кишку, не допуская обратного процесса.
Иногда происходит нарушение запирания клапаном, при этом масса смешивается с желчью, которую скапливает желчный пузырь, и ферментами и происходит обратный заброс, рефлюкс. Слизистые оболочки в желудочном тракте уязвимы к разъеданию желчи, что вызывает билиарный гастрит. Высота распространения рефлюкса бывает дуоденогастральной, дуоденогастроэзофагооральной или дуоденогастроэзофагельной.
Почему возникает обратный заброс?
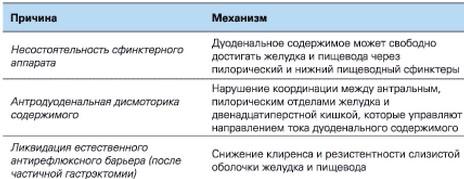
Дуоденогастральный рефлюкс происходит при сбое в смыкании привратника, при этом растет давление в полости двенадцатиперстной кишки, а также дуоденостаз становится хроническим. Обычно такой сбой вызывается изменениями в анатомии при операциях. Это может быть после удаления желчного пузыря, гастроэнтеростомия, желудочная резекция или ваготомия. При этом верхние отделы пищеварительного тракта поражены язвами пептического типа, диспепсией функционального типа, раздражением кишечника.
Другие виды обратного заброса обуславливают изменения в сокращениях сфинктера и его тонусе. При этих патологиях причины ищут в диафрагмальных грыжах, опухолях, болезнях эндокринной системы, когда нарушены соединительные ткани. Иногда виной становится застой желчи. Этиология болезни часто зависит от приема лекарств нестероидного действия. Также провоцирует обратный заброс спиртное и вредная еда, множество животных жиров и слишком острая еда.

Рефлюкс в желудок вызывает проникновение агрессивной массы, содержащей желчь, энзимы панкреатического типа, дуоденальный сок и лизолицетин. Когда эта смесь раздражает слизистые желудка, при этом эпителиальный слой меняется от некробиотических и дистрофических изменений.
При совместном воздействии желудочного сока и рефлюксовой смеси усиливается поражение здоровых тканей, поскольку в рефлюксате присутствует соляная кислота. Хронические процессы провоцируют атрофические изменения в тканях, дисплазию и пролиферативные процессы. Эта совокупность приводит к развитию рака в желудке.
Как проявляется заболевание?
Желчный гастрит проявляется как диспепсия пищеварительного процесса и периодические боли. После еды ощущения у пациента усиливаются. Если патология протекает бессимптомно, то явных симптомов не будет, как и у других билиарных патологий. Исходя из понижения или повышения кислотности в желудке, симптоматика может существенно различаться.
Типичные симптомы желчного гастрита:
- тяжесть в животе и переполненность желудка;
- вздутие и метеоризм в животе;
- боли тупого и ноющего характера;
- образование в углах губ язв;
- горечь во рту и отрыжка, неприятный привкус;
- проблемы со стулом – запоры и поносы;
- рвота с выделением желчи;
- анемия разного вида;
- снижение массы тела и отсутствие аппетита.
Гастрит при повышенной кислотности в желудке характеризуется изжогой и отрыжкой с кислотой, болями с ноющим характером под ложечкой. Гастрит при пониженной кислотности в животе выражается как тяжесть и отрыжка воздухом, вздутие живота и отсутствие аппетита.
Виды используемой диагностики
Для определения желчного рефлюкса необходимо пройти ряд инструментальных обследований:
- диагностика на ультразвуковом оборудовании;
- прохождение ФЭГДС;
- ежедневный мониторинг кислоты в желудке;
- гастродуоденоскопия;
- рентген в нескольких позициях;
- забор биоматериала на гистологические исследования в ходе фиброгастроскопии.
Какие клинические проявления у желчного гастрита?
Проведение гастродуоденоскопии позволяет выявить все характерные признаки желчного рефлюкса. Отмечается гиперемия очагового типа, отеки слизистой в желудке, преобладание желтого пигмента в содержании желудка, незакрытый клапан привратника. На биопсии слизистых тканей устанавливается гиперплазия в слое ямочного эпителия, отмирание части тканей, отечность эпителиальных пластин, развитие атрофии тканей.
Установить степень и высоту поражения желчным гастритом можно при эндоскопическом исследовании, а также на регулярном отслеживании кислотности состава желудка. В течение суток замеряются выбросы желчи щелочного, кислотного или смешанного типа. Для подтверждения данных проводится рентген в нескольких позициях пациента, в ходе которого определяют регургитацию бария в желудок из двенадцатиперстной кишки.
Лечение
Обнаруженный у пациента желчный гастрит лечение требуется комплексное. Начинают его с изменения питания пациента и применения лекарственных средств. Терапия направляется на устранение обратного заброса, снижения агрессивности рефлюксата, улучшения секрета, выделяемого желудком, регенерации больных тканей. Необходимо поддержать тонус сфинктера и очистить желудок.


Медикаменты
Комплексное лечение лекарственными средствами подразумевает курсы приема следующих препаратов:
| № | Полезная информация |
|---|---|
| 1 | Контралок, Париет и Нексиум для снижения синтеза соляной кислоты |
| 2 | средства для трансформации желчи в водорастворимые её формы |
| 3 | Цизаприд и Мотилиум для снятия обратного заброса пищевых масс |
| 4 | Урсофальк и Урсолив с содержанием урсодезоксихолевой кислоты для снижения концентрации желчи |
| 5 | лактулоза и лекарства с бифидумбактериями для улучшения кишечной микрофлоры |
| 6 | Маалокс и Фосфалюгель для связки желчи с лизолицетином |
| 7 | Сукральфат, цитопротектор, способствующий улучшению выработки гидрокарбонатов и муцина |
| 8 | Метоклопрамид для стабильной моторики в кишечном и желудочном тракте |
| 9 | комплекс витаминов и минералов |
| 10 | репаранты для регенерации пораженных слизистых тканей |
Лечение народными средствами
При лечении домашними средствами часто пациенты выбирают рецепты народной медицины. Наиболее проверенными являются отвары картофеля, сок сельдерея, сироп одуванчика, фито-сборы. Если болезнь в тяжелой форме, то смысла принимать травяные отвары нет, нужно делать операцию. При наличии обратного заброса при желчном рефлюксе настойки трав облегчают состояние. Каждое растение должно проверяться на наличие аллергии.
- цветки одуванчиков с сахаром перекладываются слоями в емкости, полученный сироп принимается в три приема, можно добавить ромашку;
- отвар картофеля, который промывают, но не чистят. В кожуре находится основная часть полезных веществ. Картошка варится в течение часа, мелкопорезанная. Отвар принимается несколько раз в день;
- сок сырого картофеля из тертых корнеплодов. Масса отжимается, сок выпивается несколько раз в день;
- сельдерей выжимается и принимается в виде сока по столовой ложке;
- травяной сбор из зверобоя и мяты, тысячелистника. Заваривается в термосе, принимается в течение дня мелкими глотками.
Правильное питание пациентов с желчным гастритом
Изменение состава рациона и графика питания является одним из основных элементов терапии желчного гастрита. Употребление пищи должно быть не менее пяти приемов, но с ограниченным объемом порции. По консистенции еда должна быть мягкой, продукты перетертые. Это важно для облегчения усвоения полезных веществ. Также должна быть комфортная температура, исключаются слишком горячие и ледяные блюда. Врач разрабатывает диету исходя из степени агрессивности химического состава желчи.

Гастрит желчного типа рекомендует употребление еды в вареном виде, перетертой или перекрученной блендером или мясорубкой. Необходимо регулярно употреблять минеральную воду с определенным количеством минералов.
В меню вводится большой объем овощных культур и свежих фруктов, кисломолочных продуктов и цельного нежирного молока. Исключаются хлеб из пшеничной или ржаной муки, копчености и жареные блюда, жирные, острые и слишком соленые продукты. Необходимо перестать есть майонез, соусы и маринады, сладости и кондитерские изделия. Под строгим запретом спиртное и табак.
Заключение
Желчный гастрит у пациента представляет опасность, особенно в хронической форме. Запускать заболевание нельзя, поскольку возможно ухудшение состояния больного и развитие осложнений. Лечение заключается в соблюдении диетического питания, курса приема лекарственных средств и выполнении утренней гимнастики. После удаления желчного пузыря и при проблемах в билиарной системе человек меняет питание до конца жизни.
YouTube responded with an error: Daily Limit Exceeded. The quota will be reset at midnight Pacific Time (PT). You may monitor your quota usage and adjust limits in the API Console: https://console.developers.google.com/apis/api/youtube.googleapis.com/quotas?project=726317716695
Как жить без желчного пузыря. Советы гастроэнтеролога
Сегодня малотравматичные и быстрые операции по удалению желчного пузыря получили широкое распространение во всем мире. Однако последствия хирургического вмешательства нередко вызывают проблемы со здоровьем.Часто пациентов беспокоит вопрос, как жить без желчного пузыря.
Ниже публикую свои ответы на вопросы корреспондента «ЗОЖ» Юлии Кирилловой, которой я рассказала об особенностях перестройки организма, лишенного одного из звеньев пищеварительной системы, и преодолении проблем, с ней связанных.
Чем плохо, если желчный пузырь удаляют, чтобы освободить организм от желчных камней?
Конечно, избавиться от желчнокаменной болезни наиболее простым способом – мечта и пациента, и гастроэнтеролога. Но при этом надо предусматривать все возможные последствия такого шага.
Ведь еще на стадии подготовки к операции и при ее проведении возникает опасность недооценки множества факторов. Это диагностические ошибки, когда за камни принимают более мягкие сгустки желчи — сладж, а удаление желчного пузыря вообще без камней неизбежно влечет осложнения.
Возможность повреждения желчных протоков, которая не зависит иногда даже от искусности хирурга, может потребовать повторной операции и длительной реабилитации. Кроме того, незамеченные камни могут остаться в протоках и стать причиной острого холангита (воспаления протоков) и механической желтухи.
Вырабатываемая печенью желчь поступает в желчный пузырь, где концентрируется, и оттуда следует в 12-перстную кишку, участвуя в переваривании жиров и белков пищи. Лишенная в результате холецистоэктомии – операции по ликвидации естественного хранилища желчи (желчного пузыря) c камнями — регулярность движения желчи нарушается. И теперь желчь участвует не только в пищеварении, но может забрасываться в желудок, обжигая слизистую, грозя гастритом, эзофагитом, желчными поносами.
За анатомическими изменениями следуют биохимические. И функциональные сбои ЖКТ – наиболее распространенные.
Расскажите об этих нарушениях подробнее
Образование и выведение желчи происходит в новых анатомических условиях. Адаптация к ним в случае успешной операции занимает около года.
Но нередко после операции обостряются существовавшие до нее болезни (дуоденит, язва, рефлюкс-эзофагит, синдром раздраженного кишечника) и хронический билиарный панкреатит – состояние поджелудочной железы, больше всего страдающей при наличии камней и нарушении функции в желчном пузыре.
Из-за потери пузырного резервуара, вырабатываемая печенью желчь в большом количестве (до 1,5 литра в сутки) сразу же попадает в протоки. Давление в них увеличивается, возникает воспаление, а с ним – боль и диспепсия (понос). К тому же патологически повышен тонус сфинктера Одди – гладкой кольцевой мышцы, которая управляет поступлением желчи в 12-перстную кишку. Словом, хронический панкреатит, считайте, обеспечен, а с ним – нарушение ферментативной активности поджелудочной железы, переваривания пищи и обмена веществ.
И как вы предлагаете спасаться от всех этих неприятностей?
Все дело в том, что удаление желчного пузыря от появления новых камней не защищает, т.е. желчнокаменная болезнь сохраняется. Ведь печень продолжает продуцировать все ту же «камнеобразующую» желчь. И регуляторы тока желчи – система желчных протоков и сфинктеров могут обнаруживать свою недостаточность спазмами и болевыми приступами в животе.
При этом в течение 1-3-6 месяцев необходимо проводить:
- биохимические исследования крови для определения сахара крови,
- рентген или гастроскопию желудка (по показаниям),
- УЗИ поджелудочной железы и желчных протоков,
- копрологический анализ кала (на переваривание пищи),
- современное лабораторное исследование Эластазы панкреатической в кале. Простейший диагностический тест, разработанный отечественными учеными биофака МГУ указывает на ферментативную недостаточность поджелудочной железы (менее 200 мкг) и требует длительной заместительной ферментной терапии.
Каким образом можно исправить операционные последствия?
Если операция прошла успешно и отсутствуют хронические заболевания ЖКТ, то специфическое лечение после удаления желчного пузыря не нужно.
Чтобы желчь не застаивалась в протоках, вполне достаточно регулярно питаться, небольшими порциями, пить достаточно чистой воды между едой, периодически заваривать шиповник в виде чая.
Есть надо понемногу, но часто (6-7 раз в день), не забывая, что каждая трапеза способствует активному выбросу желчи в 12-перстную кишку. Щадящая диета с отварными, протертыми блюдами рекомендуется только в первый месяц после операции с ограничением (но не исключением!) жиров. Возвращение к нормальному рациону должно произойти в течение 3-6 месяцев. Это залог успешной адаптации. Полноценное питание включает достаточное количество белков (мясо, рыба, сыр, творог) и углеводов (белый хлеб, каши, фрукты, овощи).
Очень полезны богатые клетчаткой салаты. Например, простейшие: из шинкованой и отжатой капусты и томатов (1:1) или измельченной на крупной терке моркови и репы (поровну) с добавкой салата, заправленных сметаной или растительным маслом.
Отличное подспорье для нормализации стула и улучшения качества желчи – добавление в любое блюдо пшеничных отрубей. Их можно принимать и отдельно, залив 200 г кипятка 2-3 столовые ложки, дать настояться не менее 2 часов (или в течение ночи) и принимать — сначала по 1 ч. ложке в каждый прием пищи, запивая водой или добавляя их к пище.
Дробное питание надо сочетать с частым питьем чистой воды. Между едой стоит выпивать по стакану воды. Относительно минеральной воды единого мнения у гастроэнтерологов нет. Я полагаю, что не помешает слабоминерализованная негазированная щелочная вода (вроде «Белинска киселка» из Славакии, Донат из Словении, Славяновская, Боржоми, Ессентуки №4 20-дневным курсом через 6 месяцев после операции.
Что скажете о лекарствах?
Самое распространенное среди назначений – улучшающая качество желчи и работу печеночных клеток урсодезоксихолиевая кислота (по 250-500 мг на ночь). Хенотерапия («хено» означает желчь) – лечение желчными кислотами животных и птиц обычно предполагает использование Урсосана и Урсофалька, положительное действие оказывает отечественный препарат
Для связывания желчных излишков в кишечном тракте (особенно при поносах) обычно прописывают сорбенты — активированный уголь (по 5-10 таблеток на ночь), смекту (по 1 пакетику 1-3 раза в день), Гевискон, а также обладающие сорбирующими свойствами нейтрализующие соляную кислоту антацидные препараты Маалокс, Альмагель, Фосфалюгель. Универсальным сорбентом является семя льна. Суточная норма -1-2 ч. ложки на стакан горячей воды при послаблении и 3-4 ч. ложки при задержке стула, выдержанные примерно 8-10 часов.
При спазмах гладкой мускулатуры сфинктера Одди человека преследует боль. Проблему расслабления решают с помощью спазмолитиков. Хорошо зарекомендовали себя в этом отношении Дюспаталин (по 200 мг 2 раза в день курсом 10 дней) и Дицетел (по 1 таблетке 3 раза в день 3-6 недель, Одестон по 1 табл. 3 раза в день перед едой (снимает боли, является мягким желчегонным).
При появлении поносов, метеоризма, или запоров, что часто сопровождается нарушением микрофлоры кишечника назначаются кишечные антипептики (Интетрикс или Эрцефурил по 1 капсуле 3 раза в день после еды 5-7 дней, Фуразалидон
Если же для лечения требуются противовоспалительные и спазмолитические средства одновременно, используют целебную силу растений. Скажем, 3 ст. ложки цветов ромашки заваривают 0,5 л кипятка и, выдержав 15 минут на водяной бане, пьют по 1/3 стакана 3 раза в день с добавкой пары ст. ложек меда.
Кажется, пора уже поговорить о растительных средствах лечения
Их великое множество и не только аптечных, вроде желчегонных чаев, сиропа шиповника холосас, экстракта кукурузных рыльцев, но особенно — рецептов фитотерпевтов и народных целителей.
При расстройстве желудка:
От послабления выручают богатые пищевыми волокнами ягоды черемухи (3 части) и черники (2 части).
Залив на 20 минут 2 ст. ложки смеси сорбентов с вяжущим вкусом, пьют настой по ¼ стакана натощак утром и между приемами пищи. Аналогичным эффектом обладает 30-минутный настой 2 ч. ложек соплодий ольхи (2 части) и корневища змеевика (1 часть), залитых стаканом кипятка. Эту порцию пьют в три приема.
При стойких запорах:
До и после операции помогает варенье из провернутых через мясорубку кураги, чернослива, инжира по 300 г с добавкой александрийского листа-сены (50 г) и меда (200 г). Варенье едят по 1 ч. ложке за ужином или в течение дня 1-3 раза с чаем или запивая водой.
Обезболивающий и сорбирующий сбор:
В своей многолетней практике при всех нарушениях, связанных с ликвидацией желчного пузыря, я обычно прописываю оптимально составленный и весьма эффективный сбор владимирского травника С.И. Михальченко. В него входят растения с обезболивающим и сорбирующими свойствами — корни лопуха, листья шалфея и подорожника, побеги черники, травы спорыш, мята, череда и зверобой, цветы календулы и ромашки. Берут поровну – 50-100г.
Хранят снадобье в холодильнике, перед употреблением разогревают, добавляя горячей воды.
Курс 3-4 месяца 10 дней прием и 2 дня перерыв.
При панкреатите:
В случае осложнения в виде панкреатита — верного спутника желчнокаменной болезни, я прописываю сбор Михальченко, содержащий травы с противовоспалительным и спазмолитическим действием (ромашка, календула, череда, зверобой, подорожник, зверобой), сорбирующими и вяжущими свойствами (черника, шалфей). В его составе – соцветия ромашки и календулы, травы череда, зверобой, спорыш, лист шалфея и подорожника, побеги черники, корни лопуха.
После двухдневного перерыва – продолжение курса 1 – 3 месяца.
Хранят настой в холодильнике.
Желчегонный сбор:
А вот с желчегонными сборами и травами нужно быть осторожно. Интерес представляет барбарис обыкновенный, обладающий желчегонным, противовоспалительным, обезболивающим действием, спазмолитическим и применяется при желчнокаменной и мочекаменной болезни, постхолецистэктомическом синдроме, хроническом панкреатите.
Препараты: Настой листьев барбариса 10 г на 200 мл горячей воды, закрыть крышкой и нагреть в кипящей водяной бане 15 минут, охлаждают 45 минут при комнатной температуре, оставшееся сырье отжимают. Объем полученного настоя доводят кипяченой водой до 200 мл.
Прием: По 1 столовой ложке 3-4 раза в день за 15 минут до еды в течение месяца, перерыв 2 недели возможно повторный курс (до 3-4 месяцев).
Берберин бисульфат в таблетках по 0,005 г 2-3 раза в день перед едой в течение месяца. Повторный курс через 10 дней перерыва. Противопоказаний нет. После основного курса не более 2 курсов.
Как жить без желчного пузыря, возможна ли физическая нагрузка?
Через месяц-полтора после операции пора приступать к упражнениям. Лучше всего начинать с пешеходных прогулок, 30-40-минутная ходьба на свежем воздухе препятствует застою желчи и улучшает кислородную насыщаемость организма. А через несколько дней можно делать легкую зарядку. После 2-3-минут ходьбы выполняют упражнения в положении лежа или стоя, повторяя 4-6 раз. 
- Лежа на спине, ноги прямые, руки вдоль туловища. На выдохе согните ногу, максимально приближая ее к животу, на вдохе — выпрямите. Тоже другой ногой.
- Лежа на спине, руки на поясе, на выдохе поднимите и отведите прямую ногу в сторону, на вдохе – опустите. Тоже другой ногой.
- Лежа на спине, ноги согнуты, руки вдоль туловища. На вдохе скользя пятками по полу, медленно вытянуть ноги, на выдохе— так же медленно согнуть их.
- Лежа на боку, ноги прямые, одна рука—на поясе, другая—за головой. На выдохе согните лежащую сверху ногу, на вдохе разогните. То же повернувшись на другой бок.
- Стоя, ноги на ширине плеч, кисти к плечам делайте круговые движения локтями по 8—10 раз вперед и назад. Дыхание произвольное.
- Стоя, ноги на ширине плеч, руки на поясе. На вдохе отведите локти назад, на выдохе вернитесь в исходное положение. 6—8 раз. Или поворачивайте корпус вправо-влево, разводя руки в стороны.
Наклоны, подъем ног и корпуса из положения лежа, другие упражнения на пресс разрешены не раньше, чем спустя полгода после операции и при хорошем самочувствии. А тяжелая физическая нагрузка, особенно связанная с напряжением мышц живота, может быть доступна только через год во избежание образования послеоперационной грыжи.
Вопросы по статье задавайте в комментариях, хотите обратиться лично и конфиденциально — наверху кнопка «Задать вопрос». Первичная консультация — бесплатно.
Здоровья вам, дорогие читатели!
Заброс желчи после удаления желудка
В медицине существует понятие «гастродуоденальный рефлюкс». Таким термином обозначают заброс желчи в желудок. Опасность патологии заключается в возможном развитии осложнений на органы пищеварительного тракта. По результатам исследований была выявлена взаимосвязь рефлюкса и рака.
Содержание статьи:
Как происходит выброс желчи
За выработку желчи в человеческом организме отвечают клетки печени, а за хранение этой жидкости отвечает желчный пузырь. В норме из него она должна сразу поступать в двенадцатиперстную кишку. Специальный сфинктер, называемый привратником, мешает попаданию содержимого обратно в желудок. Механизм выброса желчи:
- Если у пациента есть проблемы с желудочно-кишечным трактом, работа привратника нарушается.
- Это способствует обратному попаданию желчи. Все происходит из-за внутриполостного давления, которое повышается внутри 12-перстной кишки.
- Под действием агрессивных желчных кислот возникают симптомы, характерные для гастродуоденального рефлюкса.

Чем опасна желчь в желудке
Подобное состояние иногда возникает даже у людей, не имеющих проблем со здоровьем, но не чаще 1 раза за 2-3 недели.
Чаще такое происходит из-за употребления некачественной пищи.
Здесь нет причин волноваться. Только постоянный застой желчи в желудке требует консультации врача. Регулярное появление горечи во рту и кислой отрыжки могут указывать на такую патологию.
Рефлюкс опасен, поскольку слизистая желудка испытывает раздражающее действие желчных кислот. Сначала из-за этого на оболочке органа появляются ожоги, которые с течением времени вызывают развитие язв и полное разъедание стенок. Когда в желудке много желчи, без лечения могут развиваться:
- острый гастрит;
- язвенная болезнь;
- онкология органов пищеварительного тракта.
Почему желчь попадает в желудок
Гастродуоденальный рефлюкс возникает после резекции желчного пузыря. Другим фактором риска является повышение давления в 12-перстной кишке или ослабление сфинктера. Конкретные причины выброса желчи в желудок:
- повреждение органов ЖКТ при операции;
- ожирение;
- беременность;
- непроходимость желчных протоков;
- холецистит;
- хронический дуоденит;
- заболевания печени, включая гепатит;
- сон на левом боку после переедания на ночь;
- травма живота с повреждением мышц пищеварительного тракта;
- прием медикаментов, включая спазмолитики и миорелаксанты;
- онкологические заболевания;
- курение;
- занятия спортом после еды.
Симптомы
Стенки желудка под действием желчных кислот лишаются защитной слизи. На ранней стадии это проявляется изжогой и сильной жаждой. Пациенты говорят о боли в животе без определенной локализации. Болевой синдром имеет разную интенсивность. Другие характерные симптомы гастродуоденального рефлюкса:
- Ощущение горечи в горле и во рту. Особенно ярко проявляется, когда человек голоден, т. е. на пустой желудок.
- Частая тяжесть в проекции печени (правом подреберье). Самые неприятные симптомы чувствуются в области пупка.
- Кислая отрыжка. Появляется из-за обилия газов, которые выделяются с желчью.
- Ощущение распирания в животе. Мучает человека сразу по окончании приема пищи.
- Приступы рвоты. Она всегда содержит примеси желчи. Таким способом организм пытается очистить желудок.

Как лечить заброс желчи
Для подтверждения диагноза назначают ФГДС (фиброгастродуоденоскопию) и УЗИ брюшной полости. Основное направление терапии – устранение причины возникшей патологии. Только воздействуя на корень проблемы, можно справиться с попаданием желчи в желудок. Врачи принимают меры по уменьшению симптомов патологии и восстановлению нормального пищеварения. Основные методы лечения:
- Прием лекарственных препаратов. Их обязательно назначают всем пациентам с обратным выбросом желчи.
- Соблюдение диеты. Тоже является обязательной частью лечения для всех больных гастродуоденальным рефлюксом.
- Оперативное вмешательство. Проводится, когда с рефлюксом не удается справиться при помощи медикаментозной терапии.
Препараты, нейтрализующие желчь
Все назначаемые лекарства направлены на то, чтобы уменьшить симптомы рефлюкса. Таблетки имеют разный механизм действия, но способствуют нормализации оттока желчи. Основные медикаменты:
- Прокинетики: Итомед, Мотилиум, Церукал. Медикаменты ускоряют эвакуацию желчи из желудка и улучшают работу привратника. Вследствие этого биологическая жидкость быстрее возвращается в 12-перстную кишку.
- Препараты, содержащие урсодезоксихолевую кислоту: Урсофальк, Урсосан. Делают желчные ферменты водорастворимыми. Это помогает снизить агрессивное влияние на слизистую оболочку желудка. Дополнительно такие препараты справляются с отрыжкой.
- Ингибиторы протонной помпы: Париет, Нексиум, Омепразол. Снижают кислотность там, где расположен привратник. Это уменьшает риск гастродуоденального рефлюкса. Такие лекарства чаще используют при заболеваниях, связанных с повышенной кислотностью, например, при гастрите.
- Антациды: Альмагель, Маалокс. Действуют по принципу препаратов предыдущей группы: снижают количество желудочного сока, но действуют медленнее.
- Гепатопротекторы: Де-Нол, Вентер, Ребамипид. Улучшают работу печени, снижая риск обратного выброса желчи.
- Энтеросорбенты: Активированный уголь, Смекта. Помогают очистить кишечник.

Диетотерапия
Соблюдение дробного питания необходимо, чтобы разгрузить пищеварительную систему. Для этого из рациона исключают следующие продукты:
- жареное, жирное, копченое;
- маринованные овощи;
- острые специи и приправы.
Питаться нужно маленькими порциями – по 150-200 г. Между приемами пищи должны быть равные промежутки времени, не более 3-4 ч.
Питаться лучше в одно и то же время суток, а готовить блюда на пару, отваривать, тушить или запекать.
Рацион должен включать:
- крупяные каши;
- свежие фрукты;
- молочнокислые продукты;
- брокколи;
- сливочное масло;
- рыбу;
- нежирную говядину, кролика, телятину;
- омлет и яйца всмятку;
- некислые ягоды;
- мармелад;
- настой шиповника;
- овощные соки;
- кисель;
- чай из цикория.
Оперативное вмешательство
Радикальные методы лечения показаны при сдавливании 12-перстной кишки. Это может быть грыжа или опухоль. Операцию чаще проводят малотравматичными методами. Основные виды вмешательства:
- Лапароскопия. Это малоинвазивная операция, которую проводят через несколько проколов в брюшной стенке. Через них вводят камеру и инструменты. Реабилитация проходит быстро, а на коже почти не остается следов.
- Лапаротомия. При такой операции на брюшной стенке делают большой разрез. Вмешательство назначается, если нужно удалить участок ЖКТ значительного размера. После такой операции чаще возникают осложнения, а восстановление занимает больше времени.

Лечение заброса желчи в желудок народными средствами
Методы нетрадиционной медицины могут быть только дополнением к официальной терапии. Если пациент начал использовать народные средства, то применять их нужно на протяжении всего курса основного лечения. Примеры эффективных рецептов:
- Смешать по 1 ст. л. сухого чабреца, бессмертника, зверобоя и подорожника. Залить 1 л кипятка 2 ст. л. сбора трав, перелить в термос, оставить на 1-2 ч. Перед приемом процедить. Пить по 0,5 ст. 3 раза/сут.
- Залить чашкой крутого кипятка 1 ст. л. сухих корней одуванчика. Перелить в небольшую кастрюлю, томить на маленьком огне 5-10 мин. Настаивать напиток 2 ч. Принимать по 2 ст. л. каждый раз перед едой.
- Засыпать в стакан с чистой водой 1 ст. л. семян льна. Перелить в кастрюлю, после закипания томить на минимальном огне 15 мин. Оставить на 1-2 ч. Каждый раз перед едой принимать по 1 ст. л.
Профилактика
Чтобы предотвратить скопление желчи в желудке, врачи советуют придерживаться правил здорового образа жизни. Для этого нужно:
- отказаться от вредной пищи, включая фастфуд и полуфабрикаты;
- ежедневно употреблять свежие овощи, фрукты или ягоды;
- не давать организму физическую нагрузку сразу после еды;
- наблюдаться у врача при наличии болезней ЖКТ.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Источник: vrachmedik.ru
Читайте также

