Инфекции в гинекологии — причины, симптомы и лечение
Гинекологические болезни и их причины
Факторы формирования гинекологических инфекций у женщин многочисленны. Можно выделить три группы факторов.
Первая группа касается проникновения болезнетворных агентов во влагалище представительницы слабого пола. Туда патогенные структуры могут попасть несколькими путями:
- Половой путь. Генильные и оральные контакты без презерватива крайне опасны. Не зря многие гинекологические патологии называются заболеваниями, передающимися половым путем. Для справедливости нужно отметить: ими страдают и мужчины.
- Восходящий способ проникновения агентов. Возможна транспортировка патогенных микроорганизмов из уретры во влагалище.
- Нисходящий путь. Если имеет место внутриматочная инфекция или поражение яичников, бактерии и вирусы могут транспортироваться в нижележащие отделы репродуктивной системы.
- Контактный способ. При прикосновении к слизистым оболочкам органов грязными руками.
- Также возможно передвижение агентов с током крови и лимфы. Порой определить источник заражения не так просто. Речь может идти об отдаленном источнике поражения (в том числе больное горло, кариозные зубы и т.д.).
Вторая группа факторов касается развития иммунодефицита. Здесь кроется ответ на вопрос: почему заражены многие, но болеют далеко не все. Все дело как раз в иммунитете. Если защитная система ослаблена, вирусы и бактерии поднимаются в полный рост и наращивают активность. Среди причин иммунодефицита выделяют:
- Частый бесконтрольный прием антибактериальных фармацевтических средств. Антибиотики назначают только по строгим показаниям. Самостоятельный прием таких лекарств нужно исключить.
- Бесконтрольное употребление препаратов на основе эстрогена. Оральные контрацептивы принимаются без назначения врача, порой и без соблюдения дозировки. Это опасная практика, которая ведет прямиком к проблемам с репродуктивной системой. Ослабевает местный и общий иммунитет, наступают гормональные нарушения. Это прямая дорога к стабильному иммунодефициту, который трудно скорректировать.
- Злоупотребление алкоголем. Алкогольные напитки в больших количествах угнетают выработку Т-лимфоцитов и лейкоцитов (белых кровяных телец). Это доказанный факт. Максимально допустимое количество алкоголя в сутки составляет не более 30-50 мл. Только качественное красное вино.
- Табакокурение. Также доказано, что организм представительниц слабого пола реагирует на табак и вредные смолы в разы острее, чем организм мужской. «Бонусом» к ослабленному иммунитету идет раннее нарушение фертильности: у курящих женщин менопауза наступает на 3-6 лет раньше физиологического срока.
- Частые острые респираторные заболевания любого типа и характера. Как вирусные, так и бактериальные. Это огромный пласт воспалительных патологий. Сюда входят воспаления верхних дыхательных путей, нижних дыхательных путей, банальные простуды и т.д. Но если они повторяются систематически или текут в хронической фазе — это фактор развития дефицита иммунитета.
- Наличие в анамнезе источников хронического поражения вирусами и бактериями. Особенно опасны кариозные полости, больное горло (тонзиллит) и другие. Как уже было сказано, лимфогенным и гематогенным путями возможна транспортировка болезнетворных агентов.
Наконец, третья группа причин развития инфекций половых органов у женщин — это триггерные факторы. Они непосредственно обуславливают начало болезни:
- Сексуальный контакт. Основной путь проникновения бактерий и вирусов в органы репродуктивной системы. Опасны не только незащищенный, но и защищенные сексуальные контакты, потому нужно соблюдать предельную осторожность.
- Травмы органов. Опасность может нести даже небольшая царапина. Поскольку анатомические структуры богато кровоснабжаются, поражение развивается стремительно.
- Возможно начало заболевания в случае проведения диагностических мероприятий при недостаточной обработке инструментария или травмировании анатомических структур.
Обычно инфекционные болезни формируются при сочетании нескольких групп причин, что делает их полиэтиологическими.
Однако среди них выделяют наиболее распространенные симптомы, наблюдающиеся при большинстве заболеваний гинекологической сферы.Гинекологические проблемы у женщин встречаются довольно часто. При этом количество женщин с жалобами на заболевания половых органов с каждым годом значительно возрастает. Это связано с различными факторами как внутренней, так и внешней среды женского организма.
Все причины гинекологических заболеваний классифицируются условно на внутренние и внешние.
К внешним факторам относят:
- частые или периодические, но достаточно сильные стрессовые реакции на внешние раздражители;
- ухудшающаяся экологическая обстановка, которая наблюдается в больших городах;
- раннее начало половой жизни;
- частая смена половых партнеров;
- несоблюдение правил гигиены и в результате этого частое развитие инфекционных заболеваний;
- инфекционные заболевания как риск возникновения симптомов гинекологического заболевания;
- бесконтрольный и частый прием антибиотиков.
К внутренним факторам относят:
- патологии развития женских половых органов, например, удвоение влагалища или наличие двурогой матки;
- неправильное расположение внутренних половых органов;
- гормональные заболевания;
- самопроизвольные выкидыши или аборты, при которых были произведены медицинские вмешательства, в частности, выскабливание полости матки.
Первая группа заболеваний, вызванная различными инфекциями, чаще всего диагностируется в результате следующих причин:
- ИППП — инфекции, передающиеся половым путем. Особое место среди них отводится гонореи, трихомониазу, кандидозу, или молочнице, хламидиозу;
- заболевания гнойно-воспалительного характера. Здесь выделяют часто встречающиеся заболевания: кольпиты, эндометриты, аднекситы, цервициты, пельвитоперитониты, вульвиты и другие заболевания.
Среди причин, вызвавших заболевания данной группы, выделяют специфические микроорганизмы, вызывающие ИППП, и неспецифические, куда относят все остальные заболевания. Такие заболевания передаются как половым путем, так и появиться в результате разнесения по крови из других систем и органов.
Симптомы гинекологических заболеваний первой группы в основном представляют из себя жалобы на наличие белей, гнойные выделения из половых путей, болезненность при половом акте и мочеиспускании, зуд и жжение в области гениталий, а также возможность наличия эрозий и язв на женских половых органах.
Развитию воспалительных процессов способствуют любые инфекции, заболевания, аборты, роды, переохлаждение, манипуляции оперативного и диагностического характера (выскабливание матки, зондирование полости матки, гистероскопия, гидротубации, гистеросальпингография и др.), несоблюдение личной гигиены, неумеренный прием антибиотиков. Распространению инфекции может также способствовать наличие внутриматочной спирали (ВМС).
При ее использовании риск развития воспалительных процессов увеличивается в 4-5 раз. Таким же свойством, распространения инфекции, обладает и неправильное применение внутривлагалищных тампонов.
Вторая группа гинекологических заболеваний, возникающих в результате различных нарушений гормонального фона или эндокринной системы
В основном появляются следующие симптомы: нарушения менструального цикла, отсутствие месячных или аменорея, уменьшение или увеличение менструального цикла, месячные могут стать скудными или же, наоборот, обильными, могут появляться кровянистые выделения вне месячных. Помимо этого в результате гормональных нарушений могут возникнуть дисфункциональные маточные кровотечения, то есть месячные у женщины становятся ациклическими и нерегулярными.
К третьей группе гинекологических заболеваний относят опухолевые процессы
Причем не обязательно, чтобы эти процессы были злокачественными. Сюда же относятся и кистозные образования в яичниках, и миома матки, и изменения шейки матки, такие как псевдоэрозии, эрозии и язвенные изменения. Среди признаков в третьей группе заболеваний женщины чаще всего отмечают болезненность во время полового акта или кровотечения из половых путей после интимной близости, кровотечения, не связанные с менструациями.
Однако несмотря на специфические симптомы гинекологических заболеваний, встречаются и такие, которые либо долгое время никак себя не проявляют, либо признаки настолько неспецифические, что длительное время женщину могут лечить вовсе не от гинекологического заболевания.Лечение заболеваний гинекологической сферы — дело сложное и ответственное.
В результате неграмотного лечения могут развиться эндометрит, бесплодие или раковая опухоль.
Любые гинекологические заболевания и их симптомы требуют скорейшего обращения к врачу с целью постановки правильного диагноза и назначения необходимого лечения. Это даст возможность восстановить функции половой сферы и получать от интимной близости только удовольствие без боязни развития кровотечения или болезненных ощущений.Именно поэтому нужно проходить медицинские профилактические осмотры у акушера-гинеколога.
Обычно достаточно прохождения и сдачи всех необходимых анализов 1-2 раза в год в зависимости от наличия жалоб и самочувствия. Если же у женщины есть проблемы гинекологического характера, тогда посещать гинеколога ей необходимо чаще, по индивидуальной договоренности с ним.
Самые распространенные женские болезни
Вагинальный кандидоз


Вагинальный кандидоз или попросту — молочница Начинает наш список «Женские болезни», наверное, самое распространенное женское заболевание — вагинальный кандидоз или, как чаще его называют, молочница.
Молочница – это гинекологическое заболевание, вызванное грибковой микрофлорой, а именно дрожжевыми грибами рода Candida.
Вагинальный кандидоз поражает слизистую оболочку и кожный покров женских половых органов.
Вагинальный кандидоз проявляется чаще всего, если иммунитет сильно ослаблен, а ваш организм измучен болезнями, диетами, нервным истощением и т.д.
Эта женская болезнь может появиться после длительного приема антибактериальных препаратов, переохлаждения, гормональных сбоев, наличия анемии и сахарного диабета.
Страдают молочницей и женщины в период беременности и менопаузы. Самыми неприятными признаками вагинального кандидоза является зуд, творожистые выделения и кисловатый запах.
При отсутствии лечения грибок может поразить не только женские половые органы, но и распространиться на кишечник, мочевой пузырь и даже почки.
Эрозия шейки матки
Вторым заболеванием в списке «Самые распространенные женские болезни» стала эрозия шейки матки.
Эта женская болезнь очень опасна, ведь она на ранних сроках не дает о себе знать какими – то особенными симптомами, разве что может немного болеть живот и выделения намного обильнее, чем обычно.
Такие женские болезни может определить только доктор, поэтому только посетив гинеколога вы сможете узнать, есть ли у вас эрозия шейки матки.
Как комментируют врачи вовремя осмотра, шейка матки должна иметь нежно-розовый цвет, а эпителий должен быть гладким.
Шеечный канал имеет более яркий розовый цвет эпителия. Из-за выхода цилиндрического эпителия на внешнюю поверхность матки и образуется эрозия шейки матки.
Причины возникновения эрозии могут быть самые разные. Это может быть механическое повреждение шейки матки, инфекции половой системы, травма, полученная вовремя родов, дисгормональные факторы.
Эрозия шейки матки очень коварная женская болезнь, ведь она может при отсутствии лечения перерасти в рак.
Эндометриоз
Гинекологическое заболевание эндометриоз – достаточно серьезная болезнь, при которой происходит разрастание тканей матки вне внутреннего эндометрия.
Такие женские болезни, как эндометриоз, вызывают сбой менструального цикла, месячные не только дольше, но и очень болезненные.
Кроме того, при эндометриозе даже между менструациями могут появляться кровянистые выделения, болит живот и возникают боли во время близости.
Очаги эндометриоза могут появляться не только в половых органах (генитальный эндометриоз), но и за их пределами, например в кишечнике (экстрагенитальный эндометриоз).
Эндометриоз может спровоцировать бесплодие, ведь с его появлением в области малого таза образуется много спаек. Лечат эндометриоз как медикаментозно, так и с помощью хирургического вмешательства.
Киста яичников
Далее в нашем списке «Самые распространенные женские болезни» следует киста яичников.
Киста на яичниках – гинекологическое заболевание, представляющее собой доброкачественное образование жидкой или плотной консистенции.
Такое гинекологическое заболевание, как киста яичников может возникать по разным причинам, например, из-за гормонального сбоя.
Происхождение доброкачественной кисты яичников и определяет ее дальнейшую судьбу, то есть, киста рассосется сама, или вам назначат хирургическое удаление этого образования.
За кистой яичников необходимо наблюдать, систематически посещая кабинет гинеколога.
Такие женские болезни могут перерасти в злокачественную опухоль. Киста яичников характеризуется ноющей болью внизу живота.
Также будут боли в спине и может нарушиться менструальный цикл. Удалять кисту на яичниках лучше не спешить, если она не растет, ведь можно повредить целостность яичника.
В зрелом возрасте с кистой чаще всего удаляют и яичник во избежание онкологических заболеваний.
Нарушение менструального цикла
В самые распространенные женские болезни попало и нарушение менструального цикла.
Казалось бы, что здесь может быть не так. Может! Если менструальный цикл нарушен, месячные могут идти не 3 -7 дней, а, например, две недели.
Вызвать сбой менструального цикла могут инфекции, патологии яичников, эндокринные болезни, снижение иммунитета, неврологические заболевания и т.д.
Чтобы вылечить нарушение менструального цикла, лечат причину, спровоцировавшую этот сбой.
В список «Самые распространенные женские болезни» также попали такие гинекологические заболевания, как:
- Дисплазия шейки матки
- Хламидиоз
- Воспаление придатков или аднексит
- Кольпит
- Миома матки
- Бесплодие
- Гиперплазия эндометрия
- Рак молочной железы
- Аденомиоз
- Бактериальный вагиноз
- Аменорея
- Вульвит
- Мастит
- Сальпингит
- Апоплексия яичника
- Вульвовагинит
- Поликистоз яичников
- Фиброма матки
- Эндометрит
- Мастопатия
- Менопауза
- Метроэндометрит
- Цервицит
- Фиброзно-кистозная
- мастопатия
- Сальпингоофорит
- Рак яичников
- Постменопауза
- Оофорит
- Рак шейки матки
Конечно же, мы назвали не все гинекологические болезни женщин. И как видите, женские болезни, которые мы описали более подробно, действительно опасны.
Женское здоровье не безгранично. Не ленитесь посещать гинеколога хотя бы раз в полгода, чтобы предотвратить возникновение гинекологических заболеваний на ранних стадиях.
Будьте здоровы!
Симптомы гинекологических болезней
Гинекологические инфекции у женщин список и симптомы:
- Кандидоз. Поражение грибками рода Кандида развивается часто. Имеет и другое название — молочница.
- Гонорея. Провоцируется гонококками, особыми бактериями. Гонорея протекает тяжело, часто вызывает спаечные процессы в малом тазу. Это чревато снижением фертильности и проблемами с репродуктивной системой вообще.
- Хламидиоз. Вызывается хламидиями.
- Микоплазмоз. Микоплазмы — гетерогенная группа патогенных микроорганизмов. Включают в себя в том числе уреаплазмы.
- Герднереллез. Гарднереллы обитают во влагалище практически каждой женщины. Поражение этими организмами также называется дисбактериозом влагалища.
- Трихомониаз.
- Герпес генитальный. Провоцируется штаммом второго типа. Лечится крайне сложно.
- Папилломатоз. Всего насчитывается более 500 штаммов вируса папилломы человека. Однако лечение однотипное.
Симптоматика также весьма схожа при разных болезнях. Выделяют следующие общие проявления:
- Боли внизу живота. Отдают в лобковую зону, пах, бедра, почки и ягодицы. Боль усиливается при мочеиспускании, физических нагрузках, перемене положения тела, при сексуальном контакте. Интенсивность болевого синдрома разнится от случая к случаю: чем интенсивнее процесс, тем сильнее ощущения.
- Жжение и зуд при мочеиспускании.
- Нарушения менструального цикла. Он становится чрезмерно длинным или коротким, возможны задержки. Имеет стремительный характер: выделения обильны, присутствует сильная боль, что нехарактерно для нормального течения процесса.
- Выделения из половых ходов. Классический симптом инфекционных заболеваний гинекологического профиля. Выделения разнятся от случая к случаю. При гонорее, поражениях герпетического характера, поражениях стафилококками и стрептококками они бурые, с неприятным гнилостным запахом, обильны. При гарднереллезе прозрачные или серые с характерным рыбным запахом. Остальные описанные заболевания проявляются светлыми выделениями без запаха.
- Нарушения мочеиспускания. Наиболее часто — поллакиурия. Частые непродуктивные позывы к посещению туалетной комнаты.
- При вторичном вовлечении в процесс мочеотделительной системы развиваются симптомы со стороны почек или мочевого пузыря (возможен цистит, уретрит, либо пиелонефрит).
Куда активнее проявляется папилломатоз. Помимо уже указанных симптомов формируются видимые образования на стенках влагалища и вульвы. При глубоком их залегании могут быть не видны без специализированного исследования. Различны по формам. Часто свисают на длинной ножке. Кондиломы (разновидность папиллом) формируют целые очаги розоватых остроконечных новообразований. Удаляются они только хирургическим путем.
Инфекционные заболевания по гинекологии множественны. Представлены лишь наиболее распространенные.
Все заболевания гинекологического профиля делятся на 3 группы по причине, спровоцировавшей то или иное заболевание. К первой группе относятся заболевания, связанные с развитием инфекции в организме женщины. Вторая группа включает в себя патологию эндокринной системы и нарушение гормонального фона организма женщины. К третьей группе относятся заболевания с развитием гиперпластических или дистрофических изменений, опухолевым процессом.
Встречаются симптомы, которые встречаются при любом заболевании из каждой группы.
Симптомы гинекологических заболеваний — это специфичные признаки, присутствующие при заболеваниях только половой сферы. К ним относят:
- бели — патологические выделения белесоватого цвета, как правило, их количество зависит от активности процесса.
- кровотечения, возникающие вне менструаций, при этом они могут возникать как в середине менструального цикла, так до или после нее. Кровотечения бывают очень сильными, а бывают мажущими или совершенно незначительными. Кровотечения могут появляться сразу после полового акта. Все эти симптомы непременно должны стать условием обязательного посещения гинеколога;
- зуд или жжение в районе половых органов. Они могут проявляться в различной степени. Жжение бывает незначительным, доставляющим лишь небольшой дискомфорт. А бывает нестерпимым и мучительным, когда женщина наносит себе серьезные повреждения, пытаясь зуд снять;
- неприятные ощущения при половом акте, вплоть до болей и невозможности из-за этого заниматься сексом;
- возникновение дискомфорта или болей во время мочеиспускания;
- в результате гинекологических заболеваний в некоторых случаях на половых органах женщины можно обнаружить эрозии или язвы, что свидетельствует о наличии у нее заболеваний гинекологического характера;
- еще одним симптомом, характерным для заболеваний половых органов, являются боли внизу живота, они бывают самого разнообразного характера, например, распирающие, тянущие или давящие;
- в результате гинекологических болезней может возникнуть невынашиваемая беременность или вторничное бесплодие, многочисленные выкидыши.
Диагностика
Диагностировать болезни не так сложно, куда сложнее их вылечить. Проблемами указанного профиля занимаются гинекологи в тандеме с дерматовенерологами. На первичном приме проводится устный опрос пациенток на предмет жалоб, их давности и характера. Обязательно врач собирает анамнез.
Основная роль отводится лабораторным диагностическим мероприятиям. Требуется проведение следующих обследований:
- ПЦР-диагностика. Позволяет выявить типичного вирусного возбудителя в структурах органов репродуктивной системы. Используется мазок из влагалища и цервикального канала.
- ИФА. Схожая методика обнаружения вирусных структур. Биоматериал исследуется на предмет наличия специфических иммуноглобулинов разных типов.
- Серологические исследования. Используются для дифференциальной диагностики бактериальных поражений.
- Общий анализ крови. Дает классическую картину воспалительного процесса с повышением концентрации лейкоцитов, высокой скоростью оседания эритроцитов.
- Бактериологический посев мазка на питательные среды. Дает возможность определиться с чувствительностью к антибиотикам.
- УЗИ.
Визуальная оценка также может сообщить врачу многое. Обязателен общий анализ мочи и мазок из уретры.
Лечение
Применяются препараты разных фармацевтических групп:
- Антибиотики, в том числе противогрибковые, противопротозойные и противовирусные средства, в зависимости от типа возбудителя.
- Противовоспалительные нестероидного происхождения.
- Кортикостероиды.
- Спазмолитики.
- Диуретики при поражении почек и циститах.
- Антисептические растворы для обработки влагалища (спринцевания).
Конкретные наименования лекарств подбираются специалистом. Самолечение категорически запрещено. Все лекарства могут быть использованы в форме растворов, суппозиторием (свечей), а также таблеток для перорального приема.
Папилломы лечатся криодеструкцией. Остроконечные кондиломы иссекаются хирургическим путем.
Гинекологические вирусные и бактериальные болезни множественны по своему характеру, но все они, так или иначе, похожи. Самостоятельно сделать нельзя ничего. Велик риск усугубить состояние и осложнить дальнейшую терапию. Требуется помощь грамотного специалиста по гинекологии или дерматовенерологии.
Инфекции в гинекологии — причины, симптомы и лечение
Причины
Факторы формирования гинекологических инфекций у женщин многочисленны. Можно выделить три группы факторов.
Первая группа касается проникновения болезнетворных агентов во влагалище представительницы слабого пола. Туда патогенные структуры могут попасть несколькими путями:
- Половой путь. Генильные и оральные контакты без презерватива крайне опасны. Не зря многие гинекологические патологии называются заболеваниями, передающимися половым путем. Для справедливости нужно отметить: ими страдают и мужчины.
- Восходящий способ проникновения агентов. Возможна транспортировка патогенных микроорганизмов из уретры во влагалище.
- Нисходящий путь. Если имеет место внутриматочная инфекция или поражение яичников, бактерии и вирусы могут транспортироваться в нижележащие отделы репродуктивной системы.
- Контактный способ. При прикосновении к слизистым оболочкам органов грязными руками.
- Также возможно передвижение агентов с током крови и лимфы. Порой определить источник заражения не так просто. Речь может идти об отдаленном источнике поражения (в том числе больное горло, кариозные зубы и т.д.).
Вторая группа факторов касается развития иммунодефицита. Здесь кроется ответ на вопрос: почему заражены многие, но болеют далеко не все. Все дело как раз в иммунитете. Если защитная система ослаблена, вирусы и бактерии поднимаются в полный рост и наращивают активность. Среди причин иммунодефицита выделяют:
- Частый бесконтрольный прием антибактериальных фармацевтических средств. Антибиотики назначают только по строгим показаниям. Самостоятельный прием таких лекарств нужно исключить.
- Бесконтрольное употребление препаратов на основе эстрогена. Оральные контрацептивы принимаются без назначения врача, порой и без соблюдения дозировки. Это опасная практика, которая ведет прямиком к проблемам с репродуктивной системой. Ослабевает местный и общий иммунитет, наступают гормональные нарушения. Это прямая дорога к стабильному иммунодефициту, который трудно скорректировать.
- Злоупотребление алкоголем. Алкогольные напитки в больших количествах угнетают выработку Т-лимфоцитов и лейкоцитов (белых кровяных телец). Это доказанный факт. Максимально допустимое количество алкоголя в сутки составляет не более 30-50 мл. Только качественное красное вино.
- Табакокурение. Также доказано, что организм представительниц слабого пола реагирует на табак и вредные смолы в разы острее, чем организм мужской. «Бонусом» к ослабленному иммунитету идет раннее нарушение фертильности: у курящих женщин менопауза наступает на 3-6 лет раньше физиологического срока.
- Частые острые респираторные заболевания любого типа и характера. Как вирусные, так и бактериальные. Это огромный пласт воспалительных патологий. Сюда входят воспаления верхних дыхательных путей, нижних дыхательных путей, банальные простуды и т.д. Но если они повторяются систематически или текут в хронической фазе — это фактор развития дефицита иммунитета.
- Наличие в анамнезе источников хронического поражения вирусами и бактериями. Особенно опасны кариозные полости, больное горло (тонзиллит) и другие. Как уже было сказано, лимфогенным и гематогенным путями возможна транспортировка болезнетворных агентов.
Наконец, третья группа причин развития инфекций половых органов у женщин — это триггерные факторы. Они непосредственно обуславливают начало болезни:
- Сексуальный контакт. Основной путь проникновения бактерий и вирусов в органы репродуктивной системы. Опасны не только незащищенный, но и защищенные сексуальные контакты, потому нужно соблюдать предельную осторожность.
- Травмы органов. Опасность может нести даже небольшая царапина. Поскольку анатомические структуры богато кровоснабжаются, поражение развивается стремительно.
- Возможно начало заболевания в случае проведения диагностических мероприятий при недостаточной обработке инструментария или травмировании анатомических структур.
Обычно инфекционные болезни формируются при сочетании нескольких групп причин, что делает их полиэтиологическими.
МИКРОСКОПИЧЕСКАЯ ХАРАКТЕРИСТИКА БИОЦЕНОЗА ВЛАГАЛИЩА (Кира Е.Ф.,1995)
1. Нормоценоз, характеризующийся доминированием лактобактерий, отсутствием грамотрицательной микрофлоры, спор, мицелия, псевдогифов, наличием единичных лейкоцитов и «чистых» эпителиальных клеток соответственно фазе менструального цикла. Подобная картина отражает типичное состояние нормального биотопа влагалища.
2. Промежуточный тип биоценоза влагалища, характеризующийся умеренным или незначительным количеством лактобактерий, наличием грамположительных кокков, грамотрицательных палочек; обнаруживаются лейкоциты, моноциты, макрофаги, эпителиальные клетки. Является пограничным типом, часто наблюдается у здоровых женщин, редко сопровождается субъективными жалобами и клиническими проявлениями.
3. Дисбиоз влагалища, выражающийся в значительном уменьшении или полном отсутствии лактобацилл, обильной полиморфной грамотрицательной и грамположительной палочковой и кокковой микрофлорой, наличием ключевых клеток, вариабельным количеством лейкоцитов, отсутствием или незавершенностью фагоцитоза. Соответствует микробиологической картине бактериального вагиноза.
4. Вагинит — полимикробная картина мазка, большое количество лейкоцитов, макрофагов, эпителиальных клеток, наличие выраженного фагоцитоза, морфологический пейзаж воспалительного процесса. Соответствует неспецифическому вагиниту. При обнаружении гонококков, трихомонад, мицелия, псевдогифов, спор выставляется соответствующий этиологический диагноз.
Предложенная классификация достаточно проста и информативна, так как сочетает в себе микробиологическую интерпретацию влагалищного мазка, характеристику клинической картины и соответствующую конкретную нозологическую форму.
Трихомонадный вульвовагинит.
Возбудители трихомониаза – влагалищные трихомонады (Trichomonas vaginalis) – относятся к царству Protozoa, классу жгутиковых Flagella, семейству Trichomonodidae, роду Trichomonas, являются единственным патогенным видом трихомонад человека. Вызываемые ими поражения, как правило, ограничены мочеполовыми органами.
Благодаря наличию ундулирующей мембраны и жгутиков трихомонады активно подвижны. В определенных условиях они образуют псевдоподии, обеспечивающие амебовидное движение. Пластичность цитоплазмы позволяет трихомонаде настолько изменять свою форму, что она способна внедряться в межклеточное пространство.
Таким образом, трихомонады могут существовать не только в жгутиковой (вегетативной), но и в амебовидной форме. Микроорганизмы могут существовать только внутри человеческого организма, попадая во внешнюю среду, они моментально погибают. Для размножения им необходимы анаэробные условия, рН среды 5,5-7,5 и температуре
Этиология. Выделяют три формы урогенитальных трихомонад: почкующуюся, грушевидную и амебовидную. Трихомонады поражают только плоский эпителий (ВОЗ, 1984). Трихомонады не образуют токсинов.
Пути инфицирования: Мочеполовой трихомониаз представляет собой инфекцию, передающуюся половым путем, неполовой путь передачи практического значения не имеет (ВОЗ, 1984).
Половой путь – доминирующий,
Интранатальный – заражение девочек в процессе родов из половых путей матери
Непрямой половой (через перчатки, предметы туалета)
Бытовой
Однако в сперме, моче и воде возбудитель остается жизнеспособным в течение 24 часов. У больных или у тех, кто перенес эту инфекцию, вырабатываются сывороточные и секреторные антитела, которые указывают на возбудителя, но иммунитета на трихомонадную инфекцию не развивается.
Симптомы
Гинекологические инфекции у женщин список и симптомы:
- Кандидоз. Поражение грибками рода Кандида развивается часто. Имеет и другое название — молочница.
- Гонорея. Провоцируется гонококками, особыми бактериями. Гонорея протекает тяжело, часто вызывает спаечные процессы в малом тазу. Это чревато снижением фертильности и проблемами с репродуктивной системой вообще.
- Хламидиоз. Вызывается хламидиями.
- Микоплазмоз. Микоплазмы — гетерогенная группа патогенных микроорганизмов. Включают в себя в том числе уреаплазмы.
- Герднереллез. Гарднереллы обитают во влагалище практически каждой женщины. Поражение этими организмами также называется дисбактериозом влагалища.
- Трихомониаз.
- Герпес генитальный. Провоцируется штаммом второго типа. Лечится крайне сложно.
- Папилломатоз. Всего насчитывается более 500 штаммов вируса папилломы человека. Однако лечение однотипное.
Симптоматика также весьма схожа при разных болезнях. Выделяют следующие общие проявления:
- Боли внизу живота. Отдают в лобковую зону, пах, бедра, почки и ягодицы. Боль усиливается при мочеиспускании, физических нагрузках, перемене положения тела, при сексуальном контакте. Интенсивность болевого синдрома разнится от случая к случаю: чем интенсивнее процесс, тем сильнее ощущения.
- Жжение и зуд при мочеиспускании.
- Нарушения менструального цикла. Он становится чрезмерно длинным или коротким, возможны задержки. Имеет стремительный характер: выделения обильны, присутствует сильная боль, что нехарактерно для нормального течения процесса.
- Выделения из половых ходов. Классический симптом инфекционных заболеваний гинекологического профиля. Выделения разнятся от случая к случаю. При гонорее, поражениях герпетического характера, поражениях стафилококками и стрептококками они бурые, с неприятным гнилостным запахом, обильны. При гарднереллезе прозрачные или серые с характерным рыбным запахом. Остальные описанные заболевания проявляются светлыми выделениями без запаха.
- Нарушения мочеиспускания. Наиболее часто — поллакиурия. Частые непродуктивные позывы к посещению туалетной комнаты.
- При вторичном вовлечении в процесс мочеотделительной системы развиваются симптомы со стороны почек или мочевого пузыря (возможен цистит, уретрит, либо пиелонефрит).
Куда активнее проявляется папилломатоз. Помимо уже указанных симптомов формируются видимые образования на стенках влагалища и вульвы. При глубоком их залегании могут быть не видны без специализированного исследования. Различны по формам. Часто свисают на длинной ножке. Кондиломы (разновидность папиллом) формируют целые очаги розоватых остроконечных новообразований. Удаляются они только хирургическим путем.
Инфекционные заболевания по гинекологии множественны. Представлены лишь наиболее распространенные.
Диагностика
Диагностировать болезни не так сложно, куда сложнее их вылечить. Проблемами указанного профиля занимаются гинекологи в тандеме с дерматовенерологами. На первичном приме проводится устный опрос пациенток на предмет жалоб, их давности и характера. Обязательно врач собирает анамнез.
Основная роль отводится лабораторным диагностическим мероприятиям. Требуется проведение следующих обследований:
- ПЦР-диагностика. Позволяет выявить типичного вирусного возбудителя в структурах органов репродуктивной системы. Используется мазок из влагалища и цервикального канала.
- ИФА. Схожая методика обнаружения вирусных структур. Биоматериал исследуется на предмет наличия специфических иммуноглобулинов разных типов.
- Серологические исследования. Используются для дифференциальной диагностики бактериальных поражений.
- Общий анализ крови. Дает классическую картину воспалительного процесса с повышением концентрации лейкоцитов, высокой скоростью оседания эритроцитов.
- Бактериологический посев мазка на питательные среды. Дает возможность определиться с чувствительностью к антибиотикам.
- УЗИ.
Визуальная оценка также может сообщить врачу многое. Обязателен общий анализ мочи и мазок из уретры.
Это инфекционное заболевание слизистой оболочки влагалища, обусловленное дрожжеподобными грибами.
дрожжевые грибы рода Candida-150 видов;
20 видов описаны как возбудители инфекции;
8 видов относятся к истинным возбудителям ВВК;
4 вида являются клинически значимыми:C. albicans ( 70 – 80%) C.glabrata ( 15 –30%)C.krusei (7 – 10%) C.tropicalis (1-3%)
Характеристика грибов рода Candida
Это условно-патогенные микроорганизмы
Благоприятная температура роста 21- 37°С
Благоприятная среда pH 6,0 – 6,5
Тропизм к тканям, богатым гликогеном
Продуцируют протеолитические и липолитические ферменты
Факторами, предрасполагающими к росту грибов во влагалище, являются глюкозурия, сахарный диабет, беременность, ожирение, лечение антибиотиками, стероидами (гормональные контрацептивы) или иммунодепрессантами, ношение тесно облегающего нижнего белья. Вместе с тем, особенности протирания ануса после дефекации, использование гигиенических прокладок, вид ткани, диета, стресс не влияют на частоту грибкового вульвовагинита.
Половая передача возможна, но не является основным путём передачи инфекции.
Лечение и профилактика: важные этапы для здоровья
Применяются препараты разных фармацевтических групп:
- Антибиотики, в том числе противогрибковые, противопротозойные и противовирусные средства, в зависимости от типа возбудителя.
- Противовоспалительные нестероидного происхождения.
- Кортикостероиды.
- Спазмолитики.
- Диуретики при поражении почек и циститах.
- Антисептические растворы для обработки влагалища (спринцевания).
Конкретные наименования лекарств подбираются специалистом. Самолечение категорически запрещено. Все лекарства могут быть использованы в форме растворов, суппозиторием (свечей), а также таблеток для перорального приема.
Папилломы лечатся криодеструкцией. Остроконечные кондиломы иссекаются хирургическим путем.
Гинекологические вирусные и бактериальные болезни множественны по своему характеру, но все они, так или иначе, похожи. Самостоятельно сделать нельзя ничего. Велик риск усугубить состояние и осложнить дальнейшую терапию. Требуется помощь грамотного специалиста по гинекологии или дерматовенерологии.
Лечение острых и хронических форм проводится индивидуально, оно зависит от возбудителя, стадии поражения, локализации инфекции. Препараты и процедуры может назначить только врач-гинеколог, который предварительно проведет детальное обследование, включающее выяснение группы бактерий. Запишитесь к лучшим специалистам, получите бесплатную медицинскую консультацию http://45плюс.рф/registration/
Самолечение – не только малоэффективное мероприятие, но и достаточно опасное. Самостоятельный прием антибиотиков способен видоизменить микроорганизм, сделать его устойчивым к терапии. Любая ошибочная схема чревата серьезными последствиями для женского организма. Это также касается всевозможных народных средств.
Профилактика женских воспалительных заболеваний заключается в соблюдении гигиены, принципов особого ухода во время менструаций, правильного, полноценного питания, укрепляющего иммунитет. Также следует вести упорядоченную половую жизнь, избегать случайных контактов.
Лечение гинекологических заболеваний и инфекций в Красноярске.
Под женскими воспалительными заболеваниями понимаются болезни, поражающие половые органы женщины в следствии инфицирования. Чаще всего врачи диагностируют воспалительные гинекологические заболевания: кандидоз, также известный как молочница, герпес, трихомоноз, вагинит, дисбактериоз влагалища. Именно такого рода недуги представляют собой самые распространенные причины обращения к гинекологу. Более того, с каждым днем количество представительниц прекрасного пола, нуждающихся во врачебной помощи, неуклонно растет.
Очень важно вовремя заметить первые симптомы и забить тревогу, в противном случае велика вероятность возникновения серьезных проблем с репродуктивной системой. Речь идет о невозможности забеременеть и выносить ребенка, развитии злокачественных опухолей, возникновении внематочной беременности, нарушении менструального цикла и гормонального фона.
Классификация гинекологических болезней
Специалисты классифицируют заболевания по вызвавшим их возбудителям, по месту локализации, по давности и выраженности симптомов. При этом воспалительные процессы, ставшие результатом родов, аборта или операций, относятся к отдельной группе.
- По характеру воспаления могут быть острыми, подострыми, хроническими и обострениями хронических заболеваний. Острое течение процесса возникает впервые и сопровождается яркими клиническими проявлениями. Подострое также беспокоит женщину в первый раз, однако выражено не так явно. Хроническое течение длится более четырех недель. Жалобы от пациентки на протяжении этого времени, как правило, отсутствуют и появляются лишь при обострении хронического процесса.
- По месту поражения женские заболевания делятся на два типа — поражения верхнего и нижнего отделов гениталий. Поражения верхнего отдела объединяют следующие болезни: воспаление яичников и маточных труб, эндометрит, пельвиоперитонит, параметрит, тубоовариальный абсцесс. К поражениям нижнего отдела относится вагинальное воспаление, уретрит, воспаление большой железы преддверия влагалища и слизистой шейки матки.
- По виду возбудителя заболевания в гинекологии могут быть специфическими и неспецифическими. Специфические воспаления вызваны инфекциями, передающимися половым путем. К ним относят ВИЧ, гонорею, герпес, трихомониаз, гонококк, трихомонаду, хламидиоз и другие. Иногда в качестве возбудителей могут выступать сразу несколько инфекций. Неспецифические воспаления вызваны эндогенной флорой, которая активизируется, если в организме произошли сбои: кишечной палочкой, стрептококком, стафилококком. В последние несколько лет все больше проблем доставляют женщинам вирусы и простейшие грибы, которые в обычном состоянии являются частью нормальной микрофлоры влагалища. Как таковой разницы между специфическими и неспецифическими заболеваниями нет, зато есть общее правило — приступить к лечению сразу после появление первых симптомов.
Лечение гинекологических заболеваний
Некоторые юные девушки и взрослые женщины допускают серьезную ошибку, выбирая метод лечения самостоятельно, или ориентируясь на советы подруг, которые столкнулись с похожей проблемой. Так как двух одинаковых людей не бывает, схема лечения гинекологических заболеваний всегда назначается врачом индивидуально, с расчетом на микробов, вызвавших воспаление. При этом гинеколог обращает внимание на возможные аллергические реакции, состояние иммунитета, хронические заболевания. Это обеспечивает правильный выбор медикаментов, которые не вызовут обратной реакции и отторжения у организма.
Помимо прочего, не стоит забывать о неприятной особенности заболеваний, протекающих в хронической форме — они довольно плохо поддаются лечению и избавиться от них окончательно можно лишь при помощи высококвалифицированного специалиста. В противном случае неизбежны рецидивы и осложнения, которые подчас намного страшнее самой болезни.
На сегодняшний день при выборе лечения врачи обращаются к внутривенным антибиотикам, специальным противовоспалительным препаратам, физиотерапевтическим мероприятиям и биостимуляторам. Физиотерапия в лечении гинекологических болезней и воспалений играет незаменимую роль. Это объясняется ощутимым положительным эффектом тепла, света, электрических и магнитных волн: они помогают избавиться от застойных явлений, поднять мышечный тонус, улучшить микроциркуляцию лимфы и крови, привести в норму процессы биоэнергетического характера. Некоторые физиотерапевтические методы обладают также прямым антибактериальным действием.
Причины
Женское здоровье постоянно подвергается воздействию множества негативных факторов. Свою роль играет и идущая быстрыми темпами урбанизация, и плохая экологическая обстановка, и прием антибиотиков без назначения врача. В конечном итоге микрофлора влагалища меняется, приобретая новые, патогенные свойства. Ее представители выступают в качестве возбудителей внушительного перечня болезней, а защитная система половых органов перестает функционировать на должном уровне, теряя способность бороться с урогенитальными инфекциями. Свою лепту вносит и ослабленный иммунитет, который также отказывается охранять организм от инфекций.
Любые гинекологические заболевания и операции, аборты и существенное переохлаждение, неправильный прием медикаментов и несоблюдение правил гигиены тоже могут вызвать воспаление. Опасность операций состоит в том, что хирург рискует повредить ткани, тем самым снизив их окислительно-восстановительный потенциал. Для организма это значит появление подходящих условий для ускоренного развития патогенной флоры. Даже операции, от которых нельзя отказаться в определенных ситуациях (гистерэктомия и кесарево сечение) чреваты занесением вредных бактерий во внутренние органы через инструменты и перчатки.
Поголовное распространение гинекологических болезней обусловлено помимо прочего сексуальной революцией и новым стандартом отношений между мужчиной и женщиной, которые могут иметь одновременно несколько половых партнеров. Таким образом, проникновение микробов в гениталии часто осуществляется половым путем. Ситуация осложняется, если с помощью сперматозоидов или трихомонад инфекция оказывается в матке, яичниках и маточных трубах. Происходит это следующим образом: бактерии фактически прикрепляются к сперматозоидам и двигаются вместе с ними. Кроме того, инфекция, вызывающая гинекологические заболевания, может передаваться с токами лимфы и крови. К сожалению, женщины слишком поздно обращают внимание на проблему из-за слабо выраженных симптомов. Это приводит к тому, что воспаление принимает хронический характер и плохо поддается лечению.
Иногда медикаменты могут играть прямо противоположную роль, не облегчая состояние пациентки, а усугубляя его. Виной тому неправильный подбор антибиотиков, которые нарушают микрофлору влагалища, способствуя возникновению дисбаланса. Это, в свою очередь, становится причиной регулярных рецидивов и повторных воспалений. Также активный прием антибиотиков многократно увеличивает количество микроорганизмов, против которых применяемые препараты бессильны. Это создает сильную зависимость от таблеток, ведь в следующий раз для избавления от инфекции пациентке приходится значительно увеличить дозу сильнодействующих антибиотиков. В результате неграмотное использование медикаментов образует замкнутый круг, разорвать который не представляется возможным без помощи высококвалифицированного врача.
В отдельных случаях женские заболевания объясняются не только проникновением в организм инфекции. Иногда катализатором могут послужить аутоиммунные нарушения, травмы, химическое воздействие.
В клинике уделяется особое внимание выявлению причин гинекологических заболеваний. Лишь после серии анализов, призванных обнаружить инфекции, назначается медикаментозное лечение, которое нацелено исключительно на источник воспаления. После того, как инфекция будет устранена, врач направляет все силы на исправление дисфункций, появившихся в результате заражения. Помимо антибиотиков используются лекарственные средства, предназначенные для восстановления микрофлоры и укрепления иммунитета.
Симптомы, которые сопровождают гинекологические болезни, могут быть самыми разными. Интенсивность их проявления также зависит от индивидуальных особенностей пациентки. Обычно к врачам обращаются со следующими жалобами:
- Болезненные ощущения и чувство жжения во время мочеиспускания.
- Сильный зуд в области промежности.
- Частые позывы в туалет.
- Невозможность полового акта из-за болей и существенное снижение либидо в связи с нарушением гормонального фона.
- Специфические выделения, сопровождающиеся неприятным запахом.
Признаки того, что организм функционирует неправильно и внутренние тазовые органы поражены инфекцией, нередко появляются после окончания менструации. Обычно женщину мучают боли внизу живота, лихорадка, высокая температура, рвотные позывы, нетипичные выделения. При гинекологическом заболевании кандидозе (молочнице) они имеют творожистую консистенцию и выглядят как белые хлопья. Если женщина страдает от гарднереллеза, выделения по-прежнему присутствуют, однако они прозрачные и имеют так называемый «рыбный» запах. О гонорее или активации эндогенной флоры свидетельствуют густые выделения, окрашенные в желто-зеленый или желто-белый цвет. В случае острого воспаления возникают припухлости и покраснения, температура заметно вырастает, появляются болевые ощущения. Вместе с тем, воспаленный орган не выполняет свои функции, реакции всего организма также меняются. Если пациентка сдает анализ крови, он показывает очевидный лейкоцитоз и ускорение СОЭ.
Как уже упоминалось выше, выраженность симптомов зависит от причины гинекологической болезни и типа возбудителя. Ослабленный иммунитет и степень поражения органа оказывают свое влияние на самочувствие. Только высококвалифицированный врач может поставить диагноз и назначить лечение. Специалисты клиники предупреждают, что самостоятельные попытки понять природу возникшей симптоматики почти наверняка не дадут ожидаемого результата.
Диагностика воспалительных заболеваний гинекологии
Для того чтобы поставить точный диагноз, необходимо составить как можно более полную клиническую картину болезни. С этой целью врач фиксирует симптомы, проводит общий осмотр и берет материал на анализ. Одного мазка недостаточно, чтобы уверенно говорить о наличии того или иного заболевания, так как мазок не отображает различные половые инфекции, поэтому используется комплекс диагностических методов. Окончательной целью является определение флоры и чувствительности конкретного возбудителя к медицинским препаратам.
Кроме того, важно понять, насколько сильно нарушена микроциркуляция, и какое количество эритроцитов, тромбоцитов находится в крови пациентки. Полезную информацию обеспечат данные о фагоцитарной активности лейкоцитов. Для установления специфической этиологии болезни врачи обращаются к серологическим и иммуноферментным методам. В случае необходимости специалисты могут прибегнуть к УЗИ и компьютерной томографии органов малого таза.
Первостепенную важность имеет стопроцентная достоверность диагноза. Для определения гинекологического заболевания проводится множество лабораторных анализов, среди которых ПРЦ и микробиологический посев. Данные методы позволяют выявить даже специфические возбудители — вирусы, хламидии, микоплазмы. Только после того, как врачу будет ясна клиническая картина болезни, разрабатывается эффективная схема лечения.
Обратитесь к специалистам при первых признаках недомогания, так как воспалительные процессы нельзя игнорировать (даже в том случае, если они локализованы во влагалище и не доставляют очевидных неудобств). Любая инфекция, поразившая яичники, матку или маточные трубы, при отсутствии подходящего лечения может привести к бесплодию.
Последствия невылеченных болезней
Игнорирование появившихся симптомов или недоведенное до конца лечение может обернуться самыми страшными последствиями для женщины. Хронические гинекологические заболевания нередко являются первопричиной нестабильного эмоционального состояния и снижения качества сексуальной жизни. Стоит помнить и о реальной опасности дисфункции репродуктивной системы, то есть — невозможности зачать и родить ребенка. Какими бы ни были последствия болезней, они всегда меняют жизнь женщины к худшему. Например, невылеченные вагиниты в десятки раз увеличивают вероятность выкидыша, ранних родов, преждевременного излития околоплодных вод, заражения малыша, в то время как он еще находится в материнской утробе. После родов велика опасность абсолютного нарушения микрофлоры влагалища, а значит, развития сепсиса, метроэндометрита, перитонита. Более того, инфицирование плода способно повлечь за собой широкий спектр самых разных воспалительных процессов, которые скажутся на иммунитете малыша и микрофлоре его кишечника. Согласно медицинской статистике, хламидиоз, герпес и микоплазмоз заслуженно занимают первое место в списке причин инфекционно-воспалительных болезней у новорожденных.
Ниже мы расскажем об опасных осложнениях некоторых гинекологических болезней.
- Последствия хламидийной инфекции. Данная инфекция диагностируется у семидесяти процентов женщин, страдающих от воспаления. Эта цифра получена в результате десятилетних медицинских исследований и должна призвать каждую пациентку серьезнее относиться к своему здоровью. Хламидийная инфекция передается половым путем и обычно поражает уретру, парауретральные ходы, маточные трубы, протоки бартолиниевых желез, цервикальный канал, а при генерализованной форме — печень суставы и глаза. «Зловредность» недуга заключается в отсутствии ярко выраженных симптомов — женщина не чувствует, что с организмом происходит что-то неладное, в то время как недуг принимает хроническую форму. В конечном итоге невылеченный хламидиоз в большинстве случаев заканчивается трубным бесплодием или неспособностью выносить малыша. Если женщине все-таки удалось забеременеть, велик риск инфицирования плода, что практически всегда влечет за собой различные патологии легких, глаз, горла и других органов младенца. К сожалению, выявить данное гинекологическое заболевание в мазке невозможно в 9 из 10 случаев, поэтому, при лечении гинекологических болезней, в клинике используются более эффективные диагностические методы — особые сыворотки, ИФА, ПЦР.
- Последствия герпеса. Герпес, который не был обнаружен и вылечен вовремя, чрезвычайно опасен как для матери, так и для малыша. Нередко у плода начинаются отклонения в развитии, развиваются разного рода патологии. Будущая мать может столкнуться с выкидышем на ранних сроках, преждевременными родами и появлением плацентарной недостаточности. Игнорировать подобные угрозы не следует, так как с каждым годом случаи внутриутробного инфицирования ребенка герпесом увеличиваются в геометрической прогрессии. Самое страшное развитие событий может повлечь за собой смерть малыша. Именно поэтому огромное значение имеет обследование обоих родителей на гинекологические болезни на этапе планирования беременности. Только здоровые родители способны родить здорового ребенка.
- Последствия цитомегаловируса. Заражение ребенка в период внутриутробного развития чревато нешуточными последствиями. Как правило, врачи настоятельно рекомендуют прервать беременность, так как вероятность возникновения различных уродств составляет 50%.
- Последствия вируса папилломы человека. Специалисты утверждают, что иногда болезнь способна стать причиной раковых образований, которые довольно сложно вылечить окончательно.
Вирусные заболевания в гинекологии — Гинекологический центр «Здоровая Женщина»
Одними из распространенных заболеваний в сфере гинекологии являются вирусные инфекции.
Вирусные инфекции проявляются прежде всего локальным воспалительным процессом, в ходе исследования которого выясняется его вирусная природа.
К распространенным вирусным инфекциям гинекологи относят:
— вирус простого герпеса
— вирус папилломы человека (ВПЧ)
— вирусы гепатита В, С
— СПИД.
Как правило, заболевания вирусной природы вызывают локальное воспаление в организме. При этом вирус поражает сами клетки организма, так как не имеют своего клеточного строения.
В гинекологии вирусные заболевания относят к заболеваниям, передающимся половым путем. Проявляются прежде всего у женщин, затрагивая репродуктивные органы.
Первое время протекают без симптомов, и, если не обратить внимание на незначительные изменения в организме, могу быстро перейти в хроническую или острую форму.
Сложность лечения вирусных заболеваний в том, что, в отличие от бактериальных инфекций, сложно диагностируются, тяжело поддаются лечению, особенно в хронической форме.
При отсутствии необходимой помощи со стороны врачей могут привести к тяжелым последствиям:
— бесплодие
— угроза выкидыша
— изменения в структуре органов
— аномалии развития у плода и др.
Вирус герпеса.
Локализуется в области шейки матки женщины, может передаваться не только от человека с уже имеющимися симптомами, но и от простого носителя вируса.
Симптомы вируса простого герпеса:
— влагалищные выделения
— жжение и зуд в области наружных половых органов
— появление небольших пузырьков, которые как правило и являются поводом обращения к гинекологу.
Лечение вируса герпеса подразумевает комплекс мероприятий, направленных на укрепление иммунитета и блокировку размножения вируса.
Папилломавирусные инфекции.
Основным симптомом ВПЧ является появление папиллом в районе наружных половых органов. Иногда диагностируется наличие папиллом во влагалище, на шейке матки.
Крайне важно диагностировать вид ВПЧ, насчитывающий около 100 разновидностей, так как ряд вирусов может способствовать перерождению здоровых клеток в злокачественные.
Для контроля здоровья необходимо ежегодно сдавать анализы на ВПЧ.
При наличии вируса лечение сводится к контролю уровня активности вируса, а папилломы удаляют.
Цитомегаловирусная инфекция.
Цитомегаловирус схож с вирусом герпеса человека, заражение происходит через слизистые, слюну.
Симптомы активности цитомегаловируса:
— общее недомогание
— лихорадка
— мышечная слабость
— увеличение лимфатических узлов
Опасность наличия цитомегаловируса пр беременности заключается в том, что он приводит к серьёзным паталогиям плода, поэтому беременность в таком случае прерывают, а женщине прописывается программа лечения, направленная на устранение вируса.
Синдром приобретенного иммунодефицита (СПИД)
На сегодняшний день заболевание не излечимо, считается одним из самых опасных в мире.
ВИЧ содержится в крови, лимфатических узлах, слюне, моче, молоке, костном мозге человека, передается половым путем или через кровь.
Опасность заболевания состоит в отсутствии симптомов на фоне быстрого поражения организма вирусом, когда ВИЧ переходит в стадию СПИД, и человек становится абсолютно беззащитным к любой инфекции за счет пораженной иммунной системы.
При общей сложности лечения вирусных заболеваний в гинекологии обязательно регулярное обследование у гинеколога, а также соблюдение профилактических мер, среди которых: барьерные средства контрацепции, разборчивость при выборе партнеров, соблюдение средств гигиены.
Профилактика гинекологических болезней
Как не болеть гинекологическими заболеваниями
Почему все же надо ходить к гинекологу – моя версия
Так получилось, что большинство женщин не любит ходить к гинекологу, и откладывают этот визит до последнего и это вполне объяснимо. Для похода к врачу нужна мотивация, что-то должно тревожить и отвлекать от повседневной активности, ведь значение профилактики в полной мере может ощутить только врач, которые ежедневно видит последствия запущенных заболеваний.
Репродуктивная система женщины, в отличие от мужской, существует в циклическом процессе, который останавливается только во время беременности и после менопаузы. Все остальное время в организме женщины не прекращаются процессы, направленные на подготовку к очередной беременности, то есть каждый день у женщины разный гормональный фон и активно протекают процессы в половых органах, чего не происходит у мужчин.
Очевидно что, активно использующийся автомобиль ломается чаще, чем тот, который стоит в гараже, поэтому женская репродуктивная система больше подвержена различным нарушениям и требует более частого контроля со стороны врача.
Женщин условно можно разделить на две группы – те, у которых с самого начала менструаций все нормально и нет никаких проблем с гинекологией, и на тех, у кого проблемы начинаются уже с подросткового периода и они их решают на протяжении всего репродуктивного периода.
Подавляющее большинство гинекологических проблем и заболевания у женщин из первой группы – приобретенные, то есть их появление можно предотвратить.
Ниже в таблице я представлю наглядный пример:
| Заболевания и состояния | Некоторые причины заболеваний, которые можно избежать | Как избежать |
| Нарушения менструального цикла | Стрессы, недосыпания, диеты с резким похудением, избыточный вес, усиленные занятия спортом, злоупотребление алкоголем и наркотиками | Не испытывать организм на прочность |
| Эрозия (эктопия) шейки матки | Очень ранее начало половой жизни до 18 лет | Может просто чуть-чуть подождать? |
| Инфекции, воспаления | Незащищенные половые акты, нарушения личной гигиены | «Хороший человек» не означает, что без инфекций. Используйте презерватив или вдвоем сдайте анализы. |
| Эндометриоз | Одна из возможных причин – половые акты и активные занятия спортом во время менструации. | Четко воздерживаться от подобной активности во время менструации, принимать контрацептивы (уменьшает объем и длительность менструации) |
| Миома матки | Предполагаемые причины: частые менструации, перенесенные воспаления,аборты, выскабливания,длительное воздержание от беременности. | Прием контрацептивов (нет циклических процессов), избегать повреждения матки. Беременеть и рожать чаще. |
| Аденомиоз | Аборты, выскабливания, воспаления, операции на матке | Избегать абортов, выскабливаний, воспалений и операций – прием гормональных контрацептивов. |
| Полипы | Одна из предполагаемых причин: хронический воспалительный процесс | Избегать воспалений. |
| Функциональные кисты яичников,разрывы кист яичников | Однократный сбой в работе репродуктивной системы, воспаления. | Избегать воспаления, принимать контрацептивы (нет циклических процессов в яичниках – нет кист) |
| Болезненные менструации | Нарушения синтеза веществ, регулирующих сокращение матки, а также эндометриоз, воспаления, миома матки и др. гинекологические заболевания | Прием контрацептивов (устраняет нарушения в синтезе веществ). Лечение других заболеваний |
| Внематочная беременность | Перенесенные воспаления придатков, внутриматочная спираль, операции в брюшной полости, курение | Избегать воспалений, операций и не курить, прием контрацептивов снижает риск. |
| Бесплодие | Перенесенные воспаления, аборты, операции | Избегать воспалений, абортов и операций |
| Рак эндометрия, рак яичника, Рак толстой кишки | Сам факт наличия циклического менструального цикла. Не использование контрацептивов | Прием гормональных контрацептивов длительно. |
| Рак шейки матки | Вирус папилломы человека | Прививка до начала половой жизни. Регулярный осмотр у гинеколога. |
Еще одна таблица и далее все обсудим:
Гинекологические операции, которых можно избежать:
| Операция | Как избежать |
| Ампутация матки по поводу миомы матки | Прием гормональных контрацептивов, регулярный осмотр у гинеколога. |
| Разрыв кисты яичника (апоплексии) | Прием гормональных контрацептивов |
| Внематочная беременность (удаление маточной трубы) | Прием гормональных контрацептивов, избегать инфекций и воспалений |
| Выскабливания по поводу полипов | Прием гормональных контрацептивов, избегать воспалений |
| Лапароскопия в лечении бесплодия (восстановление маточных труб, лечение эндометриоза) | Избегать воспалений и операций, Прием гормональных контрацептивов |
Итак, исходя из данных таблиц, можно выделить три фактора, которые могут защитить от гинекологических заболеваний:
- Прием гормональных контрацептивов между беременностями
- Регулярный осмотр у гинеколога
- Избегать инфекций и воспалений
Гормональные контрацептивы – полезные эффекты.
Изучив представленные выше таблицы, у вас может сложиться впечатление, что я предаю слишком большое значение приему гормональных контрацептивов. У большинства женщин отношение к ним очень негативное. Однако представленные данные не являются моей теорией, а просто отражают результаты больших клинических исследований, которые в сове время провела Всемирная Организация Здравоохранения (ВОЗ).
Сравнив две большие группы женщин различных возрастов, которые принимали и не принимали гормональные контрацептивы на протяжении 5 лет, была установлена существенная разница в частоте гинекологических заболеваний между женщинами из этих дух групп. Оказалось, что длительный прием контрацептивов обеспечивает профилактику большинства гинекологических заболеваний. Вот почему в представленных таблицах довольно часто встречается указание на прием гормональных контрацептивов.
В целом не странно, что во всем мире количество женщин, использующих гормональную контрацепцию, достигает 40-60%, а в России в целом гормональную контрацепцию используют 3-4% женщин и только в крупных городах этот процент достигает 15-20%.
Стало очевидным, что между беременностями циклические процессы репродуктивной системы должны быть подавлены, так как именно в постоянном повторении этих процессов «вхолостую» и лежит причина формирования нарушений, приводящих к развитию гинекологических заболеваний. Гормональная контрацепция обеспечивает именно это временно подавление цикличности, которое обеспечивает покой репродуктивной системы между беременностями. Не случайно последние предложение ВОЗ по приему гормональной контрацепции указывают на необходимость длительного приема контрацепции по, так называемой, продленной схеме, то есть по несколько пачек препарата подряд без перерывов на менструацию. Именно в такой схеме было выявлено еще больше положительных эффектов контрацепции.
Возникает вопрос – можно ли защитить себя от гинекологических заболеваний не используя гормональную контрацепцию? Можно, но для этого необходимо чаще, чем это принять в современных условиях, реализовывать репродуктивную функцию.
Вспомните, еще 100 лет назад практически все семьи были многодетными, а сейчас в среднем в семье рождается 2 ребенка, то есть большую часть жизни женщина проводит вне беременности и грудного вскармливания. Именно поэтому возникла необходимость искусственно ограничить функционирование репродуктивной системы, чтобы она длительно не работала «вхолостую».
Важно понимать, что репродуктивная система была дана женщине не для того, чтобы она ежемесячно менструировала. Возросшая социальная активность женщины все больше отодвигает на задний план реализацию репродуктивной функции и женщина привыкает к тому, что менструация в ее жизни это такое же нормальное явление, как дыхание и пищеварение, хотя на самом деле это не так. Менструация это реакция организма на отсутствие беременности, а не очистительная функция.
Задумайтесь, в чем биологическая целесообразность устраивать женщине ежемесячный «праздник» в виде предменструального синдрома, болей в животе и кровотечений. Кроме этого известно, что именно перед менструацией происходит обострение всех хронических заболеваний.
В целом можно еще долго приводить доводы, доказывая, что многократные менструации не есть физиологическая норма для женщины, и что несмотря ни на что, женский организм требует его использования по назначению. Очевидно, что современная женщина не может реализовывать программу жизни так, как это было сто лет назад.
Многие женщины в современном мире доказали, что их способности намного шире и выходят за рамки только деторождения. Поэтому для современной женщины, которая сознательно ограничивает себя в деторождении, наилучшим вариантом предохранить себя от формирования гинекологических заболеваний и нивелировать плохое самочувствие во время менструации могут гормональные контрацептивы. Они как бы консервируют репродуктивную функцию до момента, когда она потребуется.
Безусловно, ситуация с переносимостью контрацепции не идеальна, у кого-то могут быть даже противопоказания к ее использованию, а кто-то очень плохо переносит все препараты, но надо помнить, что исключения есть всегда и невозможно создать средство, которое бы подошло всем.
Современные препараты с каждым новым поколением переносятся все лучше и лучше, побочные эффекты встречаются реже. Препарат практически всегда можно подобрать так, что вы даже не будете замечать, что вы принимает контрацепцию. Кроме этого, для созданы новые формы введения препаратов – влагалищное кольцо и пластырь, которые еще больше упрощают прием контрацепции.
Основываясь на личной практике, могу сказать, что те мои пациентки, которые стали принимать гормональную контрацепцию (мы подобрали ее, чтобы она хорошо переносилась) стали приходили только плановые осмотры и никаких гинекологических проблем у них не обнаруживалось.
Регулярный осмотр у гинеколога
Многие серьезные гинекологические заболевания начинают себя проявлять только в запущенной стадии. Миомы, аденомиоз, кисты яичников, патология шейки матки и ряд других заболеваний – в самом начале своего развития бессимптомны. Лечить же эти заболевания проще всего и эффективнее, в самом начале их развития.
Современная гинекология обладает возможностями вылечить большинство заболеваний без радикальных операций или других агрессивных вмешательств, если эти заболевания выявлены в начальной стадии.
Вот очень наглядный пример: ежегодно только в России производится около 800 тысяч ампутаций маток по поводу миомы матки. Это заболевание очень успешно и лечится и контролируется в начальной стадии своего развития, то есть если бы женщины регулярно (хотя бы 1 раз в год) проходили осмотр у гинеколога и делали ли бы 1 раз в год УЗИ – удаления матки по поводу этого заболевания были бы единичными. Ведь большинство пациенток с миомами годами не получают консультацию гинеколога и обращаются только тогда, когда сталкивается с проблемой обильных менструаций или увеличенная матка не начинает прощупываться через живот.
И маленькая киста яичника, небольшой миоматозный узел или легкая дисплазия шейки матки– все эти состояния никак себя не проявляют. Вы никаким способом не сможете самостоятельно обнаружить у себя эти изменения, но эти изменения, обнаруженные вовремя врачом, могут кардинально изменить вашу судьбу. Киста не вырастет до тех размеров, когда придется удалять весь яичник, большой миоматозный узел не поставит вопрос об операции или дорогостоящей эмболизации, а дисплазия шейки матки не сформируется в рак.
Посмотрите на те причины, из-за которых вы не ходите к гинекологу годами и оцените их существенность, в сравнении с последствиями, к которым это может привести.
- Нет времени, я все время работаю – визит к гинекологу в худшем случае займет у вас полдня и эти полдня надо выкроить 1 раз в год – это возможно всегда
- Я боюсь идти, так как это больно, неприятно и унизительно – всегда можно найти альтернативную клинику или врача или на крайний случай потерпеть особенности «российской медицины», но разве эти страхи и неприятности во время осмотра смогут сравниться с тем, что в случае случившегося заболевания к гинекологу придется ходить намного чаще или даже лечь в стационар на операцию?
- Я боюсь идти, так как у меня обязательно что-нибудь найдут. Безусловно, у нас в стране, особенно в частной медицине, есть такой «перекос» в сторону поиска несуществующих заболеваний. Но пусть даже найдут больше – вы всегда сможете перепроверить эти данные у другого врача, получить второе мнение. Зато точно не пропустят те изменения, которые могут в дальнейшем привести к серьезным последствиям. Ведь так можно «добояться» до ситуации, когда страх станет обоснованным.
- Меня ничего не волнует, я себя прекрасно чувствую, месячные регулярные, выделений нет – зачем проверяться? Еще раз повторю, что некоторые заболевания в самом начале себя никак не проявляют. К примеру, серьезные изменения шейки матки или крупная эндометриодная киста яичника совершенно бессимптомны – цикл будет регулярным и выделения будут в норме и самочувствие будет отличным. Проявят себе эти заболевания на очень запущенной стадии, когда лечение будет долгим, тяжелым и дорогим и не всегда с хорошим прогнозом.
Какими бы ни были причины, из-за которых вы откладываете визит к гинекологу, они не смогут сравниться с той пользой, которую дает профилактический осмотр. Уверенность, что у вас все в порядке с гинекологией вам может дать только осмотр у врача. Сами вы не можете осмотреть и оценить все органы репродуктивной системы.
Просто возьмите себе за правило один раз в год проходить осмотр у гинеколога и УЗИ. Это как техосмотр для автомобиля – если вы его проходите регулярно, то всегда можете быть уверены, что автомобиль вас в пути не подведет, а вовремя замененные детали не приведут к более серьезным поломкам и дорогостоящему ремонту.
Инфекции и воспаления
Вот с этой проблемой справиться очень трудно, так как в большей степени эта проблема затрагивает межличностные отношения. Практически каждая женщина знает, что половая жизнь может приносить не только удовольствие, но и риск заражения инфекциями, передающимися половым путем. Все знают, что единственным способом защиты от инфекций является презерватив, но используется он не всегда.
Почему?
- У нас как-то не принято показывать друг другу справки об отсутствии инфекций перед тем, как начинать жить половой жизнью без презерватива. На фоне чувств и расположения к человеку отсутствие инфекций воспринимается, как само собой разумеющееся, а просьба сдать анализы, может вызвать недоумение.
- Страсть – она ослепляет и в этот момент ни один из партнеров не думает о последствиях.
- Кто-то принципиального не использует презерватив, так как им просто не нравится его использовать и в отношении возможного заражения полагаются на «авось».
- Алкогольное или другое опьянение часто является причиной вступления в половую связь без предохранения.
Как решить эту проблему – каждый решает самостоятельно, так как универсального рецепта нет. Человек существо нерациональное, подверженное страстям и безрассудным и необдуманным до конца поступкам, часто полагающийся на случай и везение.
Инфекции это не только стыдно, противно и неприятно, многие инфекции оставляют серьезные проблемы для здоровья, значение которых можно будет ощутить позже. Так, к примеру, хламидиоз часто приводит к развитию спаечного процесса в малом тазу инарушению проходимости маточных труб, что в последствии может проявиться в виде бесплодия или внематочной беременности.
Перенесенные, плохо вылеченные или вообще не вылеченные инфекции являются одной из ведущих причин формирования целого ряда гинекологических заболеваний. Зная и понимая это, довольно просто сделать выбор: простая и надежная профилактика в виде использования презерватива или проверки партнера на инфекции или лечение последствий перенесенных инфекций.
Что касается второй группы женщин, напомню, это те, у которых с самого начала становления менструаций появляются проблемы, очень важно сразу же начинать их решать.
К примеру, месячные не установились, ходят, как хотят, происходит увеличение веса и т.д. Не редко, женщины не обращают должного внимания на эту проблему, а начинают ее решать только тогда, когда беременность не наступает, или когда состояние начинает ухудшать качество жизни. На самом деле все подобные нарушения очень хорошо поддаются лечению, если оно начинается вовремя.
Таким образом, можно очень эффективно оградить себя от большинства гинекологических проблем следуя простой формуле:
- Регулярный осмотр у гинеколога + УЗИ (не реже 1-го раза в год)
- Принимать гормональные контрацептивы между беременностями или полноценно выполнять репродуктивную функцию
- Избегать инфекций и воспалений, а в случае их возникновения проводить качественное и полноценное лечение.
- Если гинекологические проблемы начинаются – не откладывать их лечение надолго.
Профилактика гинекологических заболеваний — медицинский центр «Академия здоровья» в Москве
Так получилось, что большинство женщин не любит ходить к гинекологу, и откладывают этот визит до последнего и это вполне объяснимо. Для похода к врачу нужна мотивация, что-то должно тревожить и отвлекать от повседневной активности, ведь значение профилактики в полной мере может ощутить только врач, которые ежедневно видит последствия запущенных заболеваний.
Главной причиной появления воспалительных гинекологических заболеваний является инфекция, передающаяся в большинстве случаев половым путем. Венерические заболевания также сопровождаются воспалительными процессами. Главным защитником нашего организма является тщательный выбор сексуального партнера и желательно одного и надолго, а также всем известный презерватив, который к тому же защищает женщин от нежелательной беременности. Следует обязательно знать, что венерические заболевания передаются по наследству от матери к ребенку.
Одним из типичных причин развития хронических воспалительных заболеваний является нарушение нормальной микрофлоры влагалища или иными словами бактериальный вагиноз. Появляться он может вследствие частого приема антибиотиков, спринцеваний с антисептиками или антибиотиками, использование свечей и кремов с спермицидами. Таким образом принимать вышеперечисленные препараты следует только под четким руководством врача и по его рекомендации.
Позаботьтесь о том, чтобы ваша иммунная система была в полном порядке. Ведь именно вследствие ее ослабления в наш организм начинают вторгаться различные вирусы и болезнетворные бактерии.
Воспалительные заболевания могут возникать вследствие анемии, резкого повышения массы тела, хронические инфекции, декомпенсированного сахарного диабета.
Достаточно частым явлением воспалительных заболеваний половой сферы у женщин является последствия аборта. Даже не смотря на то, что прерывание беременности производится в медицинских учреждениях, где соблюдаются все санитарные нормы, риск инфицирования все – таки присутствует.
Причиной гинекологических инфекций является и неграмотность девушек и женщин.
Болезни мочеполовой системы женщины опасны не только бесплодием. Они чреваты онкологическими новообразованиями.
Основу профилактики гинекологических заболеваний составляют
- упорядоченная половая жизнь,
- забота о своём здоровье,
- сбалансированное и разнообразное питание,
- поддержание гармоничного, спокойного состояния (стрессоустойчивость),
- регулярное наблюдение и консультация специалиста,
- сдача мазков на микроскопию и инфекций, передаваемых половым путем,
- своевременное лечение инфекционных и прочих заболеваний,
- охрану здоровья, начиная с периода внутриутробного развития,
- своевременное лечение последствий родовых травм,
- отказ от вредных привычек,
- ведение здорового образа жизни (в том числе, закаливание),
- соблюдение правил общей и личной гигиены,
- гигиена половой жизни и половых органов.
Систематические и масштабные осмотры женщин врачом-гинекологом ведут не только к ранней диагностике, они занимают ведущее место при профилактике гинекологических заболеваний.
Гинекологические грибковые заболевания у женщин. Диагностика

Грибковые инфекции в женских половых органах – это очень распространенная гинекологическая проблема. Если верить статистическим данным, то с ними встречается три четверти женщин. Гинекологические грибковые заболевания у женщин, довольно серьезная проблема, так как такие заболевания могут привести даже к бесплодию. Но самая главная опасность заключается в том, что грибок может спровоцировать развитие других заболеваний внутренних органов. Для того чтобы побороть грибок, нужно правильно и своевременно начать лечение.
Откуда в женский организм проникает грибок?
Гинекологические грибковые заболевания вызываются грибком рода Candida. Он является часть микрофлоры у женщин.
Но если на него начнут оказывать давление различные неблагоприятные факторы, которые ослабят иммунную систему, то грибок начнет очень быстро и бесконтрольно расти. Постепенно он поразит половые органы и слизистые оболочки ЖКТ. Читайте еще: Как сдать анализ на грибок: виды грибков, как берут анализы.
Неблагоприятные факторы, которые провоцируют рост грибка:
- Пожилой возраст;
- Сахарный диабет;
- Венерические заболевания;
- Прием антибиотиков, гормональных препаратов;
- Травмы половых органов;
- Инфекционные заболевания в хронической форме;
- Хирургические вмешательства.
Грибок также может передаться женщине во время секса с мужчиной, у которого присутствует грибковое поражение полового члена.
Гинекологические грибковые заболевания
У женщин грибок Candida вызывает урогенитальный кандидоз или же, если говорить просто, молочницу. Но если же колония грибков будет поражать вульву, то в таком случае возникнет вульвовагинит или вагинит. Эти гинекологические грибковые заболевания доставляют женщинам массу хлопот, так как протекают они с сильным зудом, жжением и выделениями.
Симптоматика урогенитального кандидоза:
- Болезненность при половом акте;
- Обильные творожистые выделения из влагалища;
- Зуд и жжение во влагалище.
Молочница – это коварное заболевание. Если уж она перейдет в хроническую стадию, то перед каждой менструацией у женщины может возникать обострение.
Симптоматика кандидозного вульвовагинита и вагинита
- Увеличивается количество выделений из влагалища;
- Появляется неприятный запах, который имеет свойство усиливаться после секса;
- Выделения имеют белый цвет и «бляшки9raquo;;
- Зуд усиливается после секса, а также при воздействии тепла;
- Жжение наружных половых органов;
- Слизистая оболочка половых органов становится более чувствительной к моче и воде.
Гинекологические грибковые заболевания могут вызвать различные осложнения. У женщин грибок может легко проникнуть в органы мочеполовой системы.
Это может спровоцировать развитие воспалительных заболеваний, а также привести к бесплодию. Очаги воспаления, как правило, образуются в фаллопиевых трубах, матке и яичниках. Грибковые инфекции могут вызвать развитие кольпита, эрозии, эндометрита, бартолинита.
Лечение грибковых заболеваний у женщин

У женщин грибковые заболевания полностью вылечить довольно трудно. Лечение обязательно должно быть комплексным. Начать нужно с применения местных и системных противогрибковых препаратов.
Врачи рекомендуют принимать внутрь «Дифлазон9raquo;, «Флюкостат9raquo;, «Микофлюкан9raquo;. Местно назначать вагинальные суппозитории – «Ливарол9raquo;, «Йодоксид9raquo;. Хороший эффект дает применения крема «Клотримазол9raquo;.
Далее необходимо заняться восстановлением нормальной микрофлоры влагалища. Как только закончится противогрибковая терапия, нужно начать принимать внутрь препараты, которые содержат лактобактерии, а во влагалище ставить тампоны или свечи с теми же лактобактериями.
Необходимо обязательно заняться своей иммунной системой. Ведь грибковая инфекция возникает в том случае, если защитные силы организма снизились. По этой причине рекомендовано употреблять поливитаминные комплексы.
Профилактика возникновения гинекологических грибковых заболеваний
- Постарайтесь снизить до минимума спринцевания, а лучше вообще не используйте эту процедуру;
- Избегайте стрессовых ситуаций;
- Не надевайте слишком тесное белье;
- Не носите синтетическое белье;
- Сбалансированное питание;
- Каждые 6 месяцев ходите на прием к гинекологу;
- Интимная гигиена должна быть на очень высоком уровне;
- Не принимайте слишком горячие ванны;
- Исключите случайные половые контакты;
- Не используйте прокладки с сильными ароматизаторами.
Откуда берется грибковая инфекция?
Грибки рода Candida являются неотъемлемой частью микрофлоры женского организма. Но под действием неблагоприятных факторов, ослабляющих иммунную систему, грибок начинает неконтролируемо размножаться, заражая слизистые оболочки ЖКТ и женские половые органы.
К таким неблагоприятным факторам относятся:
- Болезни эндокринной системы (ожирение, сахарный диабет, гипотиреоз)
- Нарушение обмена веществ
- Прием медицинских препаратов (антибиотики. цитостатики, противозачаточные гормональные средства)
- Беременность
- Пожилой возраст
- Венерические заболевания (трихомониаз. уреаплазмоз, хламидиоз)
- Хронические инфекционные заболевания
- Травмы
- Хирургические вмешательства
В некоторых случаях грибок может передаваться при половом контакте с мужчиной, имеющим кандидозное поражение полового члена.
Лечение гинекологических грибковых заболеваний комплексное включает следующие этапы:
- Применение местных, локальных и системных антигрибковых препаратов, таких как полижинакс. нистатин. кандид. Хороший эффект дают препараты флюконазола для приема внутрь (флюкостат, микофлюкан, дифлазон, флуконазол и др.). Для местного применения используются вагинальные суппозитории йодоксид, ливарол, вагинальные таблетки или крем клотримазол и др.
- Восстановление естественной микрофлоры влагалища. После окончания противогрибкового лечения для восстановления нормальной микрофлоры применяются тампоны или свечи с лактобактериями, прием внутрь препаратов с лактобактериями.
- Общеукрепляющие мероприятия. Поскольку появление грибковой инфекции указывает на снижение защитных свойств иммунитета, необходимо направить усилие на их укрепление. С этой целью показан прием поливитаминов в высоким содержанием аскорбиновой кислоты, витаминов А и Е.
Осложнения грибковых инфекций
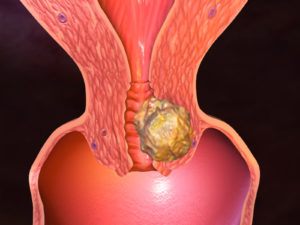
Грибковые инфекции могут проникать во внутренние органы мочеполовой системы, вызывая различные заболевания этой сферы вплоть до бесплодия.
Очаги инфекции могут образоваться в матке, яичниках, фаллопиевых трубах. Грибковые половые инфекции становятся причиной таких заболеваний как кольпит, эндометрит, бартолинит, эрозия шейки матки.
Таким образом, гинекологические грибковые заболевания у женщин являются серьезной угрозой здоровью, если их не лечить.
Профилактика грибковых заболеваний
Следующие рекомендации помогут предотвратить бесконтрольное размножение грибков Candida, и, следовательно, развитие гинекологических грибковых заболеваний:
- Избегать спринцеваний
- Не носить тесное нижнее белье, особенно из ненатуральных тканей
- Как можно реже пользоваться тампонами и прокладками с ароматизаторами
- Избегать приема горячих ванн
- Следить за интимной гигиеной
- Не находиться в мокром купальнике
- Избегать случайных половых контактов
- Питаться сбалансировано
- Избегать стрессов
- Регулярно проходить профилактический осмотр у гинеколога.
Симптоматика и лечение грибка влагалища
- Что представляет собой заболевание?
- Причины возникновения
- Признаки поражения
- Способы диагностики
- Методика лечения
Лечение грибка влагалища представляет собой курс комплексной терапии, направленной на устранение характерной симптоматики, доставляющей немало проблем пациентке, а также на борьбу с болезнетворными возбудителями рассматриваемого недуга. В большинстве случаев к ним относятся дрожжевидные грибы рода Candida.
Что представляет собой заболевание?
Грибковое поражение влагалища (кандидоз) представляет собой гинекологическое заболевание инфекционно-воспалительного характера, затрагивающее слизистые оболочки. Патология имеет широкое распространение.
Согласно статистическим данным, с ней сталкивается до девяноста процентов представительниц прекрасного пола. Это объясняется тем, что грибки Candida, присутствующие в организме каждого человека, могут длительное время пребывать там, никак себя не проявляя, однако под влиянием определенных факторов и при благоприятных обстоятельствах они начинают свою патологическую деятельность.
Таким образом, риск заболеть влагалищным грибком есть у каждой женщины. Поэтому особенно важно знать, как выявить данный недуг на ранних стадиях и как правильно его лечить.
Причины возникновения

Основным фактором, провоцирующим возникновение и развитие заболевания, является определенного рода грибковая инфекция, попадающая в женский организм. Однако существует ряд факторов, провоцирующих и стимулирующих данный процесс. К ним относятся:
- Нарушения в работе иммунной системы.
- Сахарный диабет и другие эндокринные заболевания. Гипотиреоз. Гормональные сбои.
- Стрессовые ситуации. Умственное и физическое переутомление.
- Перенесенные тяжелые инфекционные заболевания.
- Общая интоксикация организма.
- Общее ослабление иммунитета.
- Недавно перенесенное хирургическое вмешательство.
- Чрезмерные физические нагрузки и психологическое перенапряжение.
- Нарушения влагалищной микрофлоры.
- Определенные гинекологические заболевания.
- Длительное лечение антибиотиками, бесконтрольный прием ряда лекарственных препаратов, вызывающих изменения в микрофлоре и работе иммунной системы организма.
- Длительное применение местных антибактериальных средств наружного воздействия.
- Продолжительное и бесконтрольное употребление гормональных контрацептивов, внутриматочные контрацептивы.
- Ношение тесного, утягивающего, синтетического нижнего белья.
- Туберкулез.
- Пренебрежение правилами интимной гигиены.
- Неправильное питание, злоупотребление алкогольными напитками.
- Беременность.
- Склонность к аллергическим реакциям.
- Наличие венерических заболеваний.
- Травматические повреждения слизистой оболочки влагалища.
- Частые и продолжительные спринцевания (особенно с применением антибактериальных растворов).
- Переохлаждение организма.
Признаки поражения
Для данного заболевания характерны весьма специфические признаки и симптомы, позволяющие определить его даже на ранних стадиях развития. К ним принято относить следующие:
- Болевые ощущения в районе половых органов.
- Чувство зуда и жжения в области влагалища.
- Тврожистые влагалищные выделения белого цвета, обладающие неприятным, специфическим запахом.
- Отечность слизистой оболочки.
- Частые позывы к мочеиспусканию.
- Ощущение дискомфорта в области интимной зоны.
- Неприятные ощущения во время полового акта.
- Затрудненное мочеиспускание, болевые ощущение и чувство жжения во время данного процесса.
- Появление характерного белого налета на слизистой влагалищной оболочке.
- Расстройства сна, бессонница.
- Повышенная сухость во влагалище.
- Раздражение половых органов во время контакта с мочой.
Следует подчеркнуть, что влагалищные грибковые поражения не только в значительной степени снижают качество жизни женщины и доставляют множество неприятных ощущений, но и могут привести к серьезным инфекционным поражениям организма.
Особенно опасно данное заболевание во время беременности, поскольку болезнетворный грибок вполне способен привести к прерыванию беременности или же внутриутробному инфицированию плода.
Поэтому, обнаружив хотя бы несколько из вышеперечисленных признаков, следует обратиться за консультацией к врачу-гинекологу. Чем на более ранних сроках начать лечить инфекционное заболевание, тем проще и быстрее будет от него избавиться с наименьшим ущербом для организма!
Способы диагностики
Данное заболевание определяется в ходе гинекологического осмотра, на основе изучения симптоматики, общей клинической картины, результатов анамнеза. Для уточнения диагноза и определения типа грибковых возбудителей пациентке назначаются следующие исследования:
- Взятия мазка влагалищного содержимого.
- Анализ мазка.
- Бактериологический посев.
- Проведение тестов на определение чувствительности к воздействию антимикозной терапии.
- Анализ мочи.
- Проведение исследований бактериальной флоры влагалищных выделений.
- Иммунофлюоресценция.
- ПЦР – диагностика.
- Проведение специального тестирования с КОН для выявления наличия определенных болезнетворных бактерий, а также мицелии и псевдомицелии.
- Цитологический анализ.
В зависимости от результатов проведенных исследований, специалистом разрабатывается курс лечения, который будет максимально безопасным и эффективным в каждом случае. При этом учитывается тип возбудителя, стадия заболевания, возраст и общее состояние здоровья пациентки.
Лечение молочницы у женщин препаратами
Оздоравливать влагалищную микрофлору необходимо под контролем врача. Самостоятельное лечение может быстро убрать симптомы, но грибок Кандида затаится и в будущем даст рецидивы.
Если установлена связь болезни с приёмом антибиотиков, их отменяют. Дальнейшие действия определяются стадией течения молочницы.
От легкого кандидоза назначают препараты местного действия – это фунгицидные свечи и мази:
Также врач может порекомендовать однократный приём таблетки Флуконазола в дозировке 150 мг. При хроническом микозе Флуконазол и его аналоги принимают еженедельно по 100 мг. Лечение длится от нескольких недель до нескольких месяцев.
Если грибки рецидивируют регулярно, женщине рекомендуется пройти обследование у эндокринолога и других специалистов и удостовериться в отсутствии хронических патологий.
В обязательном порядке принимаются меры по укреплению иммунитета, и разрабатывается курс терапии для полового партнера.
Выбор препаратов остается за лечащим врачом, поскольку случаи генитальной молочницы всегда индивидуальны. Кроме противогрибковых средств для лечения грибка влагалища могут быть назначены курсы иммунотерапии, фитотерапии и витаминизации организма.
Во время лечения будет полезно воздержание от интимной жизни (в любых формах) и усиление гигиены.
Для поддержания микрофлоры кишечника женщинам назначают витамины группы B и пребиотики – Бон-Санте, Нормазе, Лактусан, Дюфалак и пр.
В плане диеты гинеколог может порекомендовать отказ от пряностей, соленой и маринованной пищи, сладостей и жирных блюд. Предпочтение отдается свежим овощам, фруктам и зелени и кисломолочным изделиям. Ежедневное меню должно быть рациональным.
Народные средства против дисбактериоза влагалища

Вывести грибок Candida из влагалища можно, создав ему условия для гибели.
- Возбудители микоза не любят щелочную среду, поэтому можно воспользоваться 1 л кипяченой воды, 50 каплями йода и 1 ложкой пищевой соды. Раствор выливают в теплую ванну и принимают процедуру перед сном. Длится такое лечение 10 дней.
- Как лекарство против молочницы отлично показывают себя квасцы. 2 ложки аптечных квасцов разводят 1 л воды и держат на плите до закипания. Теплый раствор используют для подмываний и спринцеваний.
- В лечении влагалищного грибка народными средствами широкое применение находят лекарственные травы с антисептическими свойствами – календула, шалфей, ромашка и др. Отвары готовят из 1 ложки любой травы и 200 г воды. Читайте еще: Грибок кожи головы — симптомы и лечение с фото.
- Сложные сборы делают из нескольких компонентов. Например, кору дуба, шалфей и тысячелистник берут поровну и заливают 1 л кипятка. Настаивают средство 4 – 5 часов. Используют напар для спринцеваний, гигиены наружных гениталий и для тампонов.
- Высокими антибактериальными свойствами обладает зверобой. Избавиться от молочницы поможет спринцевание настоем зверобоя. 2 ложки измельченной травы необходимо обдать стаканчиком кипятка и настоять под крышкой пару часов.
- Для разнообразия травы можно чередовать эвкалиптовыми листьями. 4 – 5 ложек аптечных листьев доводят до кипения в 1 л воды. Отвар настаивают 30 минут и фильтруют от гущи.
- Избавиться от влагалищного кандидоза поможет и масло чайного дерева. 1 – 2 капельки препарата разводят в стакане воды и совершают туалет наружных половых органов. Спринцевание делают в позиции «полулёжа», заливая раствор вглубь влагалища. Через 3 минуты встают на ноги, вытираются и надевают белье. Процедуры принимают утром и вечером на протяжении 5 дней.
