Как лечить вирусный гепатит правильно. Инфекционные болезни
Вирусный гепатит – болезнь тяжелая. Но не так страшен гепатит, как цирроз печени, к которому в подавляющем большинстве случаев он приводит. Нормальные клетки печени замещаются соединительной тканью, орган перестает функционировать, и наступает состояние, несовместимое с жизнью.
Как не допустить развития цирроза? Когда следует начинать лечение, чтобы не упустить драгоценное время? На эти и другие вопросы отвечает кандидат биологических наук, член Европейской ассоциации по изучению печени, руководитель гепатологического научного центра ГЕПАТИТ РУМедицинского центра «Клиника на Садовом» Белла Леонидовна Лурье.
— Неужели человек, которому поставили диагноз «вирусный гепатит» обречен?
Ни в коем случае. Во-первых, это заболевание лечится. Во-вторых, с вирусным гепатитом можно жить, страшен лишь цирроз. Но он развивается не вдруг и не сразу. Для его возникновения требуется время.

Точную цифру никто не назовет. Все очень индивидуально. Сколько времени есть у пациента в запасе, зависит от многих факторов — возраста, пола, генотипа вируса, длительности заболевания, но, в первую очередь, от того, как далеко зашел процесс, и от наличия генетической склонности в фиброзообразованию.
— Как узнать, насколько далеко зашел процесс?
По степени фиброза печени. Еще не так давно оценить этот параметр можно было только с помощью биопсии. Под местной анестезией из печени специальной пункционной иглой брался маленький кусочек печени (биоптат) и исследовался под микроскопом. Минусы этого метода очевидны: субъективность оценки результата; низкая точность — изучение очень небольшого участка ткани, который не всегда соответствует реальному состоянию печени в целом; физический и психологический дискомфорт пациента; болезненность и опасность процедуры.
— Неприятная процедура!
Да, это так. К счастью, сейчас появилась новая методика — эластометрия на аппарате FibroSkan. Она позволяет в течение 5—10 минут установить степень фиброза печени по эластичности (плотности) печеночной ткани, не травмируя пациента. Это исследование гораздо точнее биопсии, поскольку исследуется не маленький кусочек, а значительные области печени. Исключен субъективный фактор — результат анализируется прибором без участия исследователя, а простота и комфортность обследования делает эту процедуру такой же доступной, как обследование с помощью УЗИ.
— А как узнать, есть ли у человека генетическая склонность к фиброзообразованию?
Для этого нужно сдать анализ на иммуногенетические маркеры, ассоциированные с повышенным риском цирроза, к ним относятся полиморфизмы генов иммунорегуляторных белков, цитокинов и факторов фиброгенеза.
До того, как появилась эта методика, склонность к фиброзообразованию оценивали так: если у человека были в роду родственники с циррозом, значит, склонность к быстрому образованию цирроза есть. Если не было – значит, нет.
— А сейчас можно просто сдать кровь и все узнать?
Именно. Основываясь на результатах этого обследования можно прогнозировать риск развития цирроза и более точно определять тактику ведения больных с вирусной инфекцией.
— Белла Леонидовна, расскажите о тактике ведения больных с вирусным гепатитом.
Когда человек сталкивается с проблемой вирусного гепатита, у него вместе с врачом возникает вопрос: когда начинать лечение? Дело в том, что от вирусного гепатита не существует сладкой таблетки, которую выпил – и все прошло. Лечение достаточно тяжелое, длительное, дорогостоящее, с побочными действиями. Если человек готов начинать борьбу с болезнью незамедлительно – отлично. Но если на данный момент у него нет для этого возможностей, например, ему сначала нужно подлечить другие болезни, собрать деньги на лекарства, сделать карьеру или он планирует завести ребенка – в этом случае, очень важно понять, насколько опасна такая задержка? Не приведет ли она к циррозу? А для этого, как я уже говорила, нужно оценить, в каком состоянии находится печень, и выяснить есть ли у пациента генетическая склонность к фиброзообразованию. Это очень важная информация к размышлению для принятия вовремя жизненно важного решения.
— Какие могут быть варианты?
Люди с вирусным гепатитом обращаются к врачу на разных стадиях болезни. Если сильно повезет, вирус выявляется в самом начале заболевания при случайном обследовании. Предположим, у пациента ранняя стадия болезни, эластометрия показала, что в печени фиброза нет, иммуногенетические маркеры оценили риск цирроза как низкий. Значит, прогноз хороший, необходимости в срочном лечении пока нет. Другое дело, когда человек узнает о болезни, когда изменения в печени уже необратимы. Тут никакие дополнительные исследования ни к чему – время упущено.
Чаще всего к нам обращаются пациенты, у которых патологический процесс уже начался, но еще не достиг опасной черты. В этом случае врачебный вердикт прост – необходимо срочно начинать лечение. А по-человечески врачу приходится считаться с жизненными обстоятельствами пациента. Вдруг у него сейчас другие планы на жизнь или нет средств? В этом случае нужно оценить все риски и правильно спланировать лечение. В первую очередь, учитывается, насколько человек далеко или близко к циррозу. Если близко, значит, надо немедленно принимать решение, лечиться хотя бы самыми минимальными средствами, самыми простыми отечественными препаратами, потому что здесь речь идет о борьбе за жизнь. Нельзя откладывать лечение и в том случае, если высокий риск быстрого формирования цирроза связан с наследственными факторами предрасположенности к нему.
— Допустим, у человека в крови нашли вирус гепатита С. Ему бы пойти к врачу, но он чувствует себя отлично и лечиться не собирается, по русскому обычаю, рассчитывая на авось…
Это его выбор и его решение. Но это крайне опасное решение. Потому что все изменения, которые происходят при гепатите, происходят очень медленно и становятся заметны в одночасье, когда исправить ничего нельзя. Пока человек чувствует себя хорошо – все исправимо, обратимо. Ситуацию можно повернуть вспять с любого момента, пока это не цирроз. Когда граница перейдена – все. Обратного пути нет. Не допустить цирроза – в этом цель лечения. И если правильно спланировать лечение, эта цель достижима.
В результате лечения вирусного гепатита достигается устойчивая ремиссия, т е. остановка патологического процесса. Ее надо поддерживать и контролировать. И тогда можно жить ближайшие 50 лет с нормальной здоровой печенью.
medportal.ru
Гепатит Б / В — симптомы, профилактика, как лечить гепатит б
Вирусный гепатит Б – это инфекционное заболевание печени, широко распространенное в мире. Его опасность заключается в том, что поражение печени, вызванное вирусом, может привести к тяжелым последствиям – циррозу и раку.
В случае, когда лечение пациента с диагнозом вирусный гепатит Б было назначено не своевременно или не было назначено вовсе, развитие болезни приводит к разрушению печени, причем не заметно для пациента. Именно по этой причине необходимо своевременно обратиться к специалисту гепатологу.
Чем раньше начато лечение гепатита Б / В, тем лучше его прогноз и выше вероятность сохранить здоровую печень на долгие годы.
Симптомы гепатита В
- усталость, повышенная утомляемость
- тяжесть в правом подреберье
- тошнота, потеря аппетита
- желтуха, желтый цвет кожи и пожелтение склеры глаза
- светлый цвет кала
- темный цвет мочи
- боли в суставах
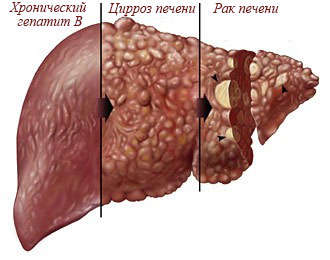
Рис.1 — Стадии развития хронического гепатита В
На сегодняшний день нет противовирусных препаратов, которые могли бы гарантировать выздоровление и полное удаление вируса из организма. Однако, терапия, дающая возможность сохранить здоровье печени надолго, существует и уже сейчас помогает миллионам пациентов с вирусом гепатита В. Подробнее о лечении гепатита Б / В и контроле над вирусом
Формы вирусного гепатита Б
Вирус гепатита В поражает печень в острой или хронической форме. При острой форме заболевания в течение 6 месяцев после заражения появляются характерные симптомы — желтизна кожи, тошнота, темная моча, повышенная утомляемость, температура, абдоминальные боли. Иногда острое течение вирусного гепатита В приводит к развитию печеночной недостаточности со смертельным исходом. У 15-20 % острый вирусный гепатит переходит в хроническую, бессимптомную форму, 30% из них — с прогрессирующим течением, из них в 70% случаев приводящим к циррозу печени в течение 2—5 лет. Гепатит В является высоким риском смерти от цирроза и гепатоцеллюлярной карциномы (рака печени).
Как можно заразиться вирусным гепатитом Б?
Гепатит В может попасть в кровь при различных медицинских манипуляциях — хирургических операциях, переливании крови, лечении зубов. Также заразиться можно при пирсинге, нанесении татуировок, при введении наркотиков внутривенно, а также половым путем. Вероятность заражения от полового партнера составляет 30%. Кроме того, возможно заражение ребенка от инфицированной матери во время беременности и родов.
Обследования на вирус гепатита Б
Поскольку хронический вирусный гепатит В протекает бессимптомно, диагностика возможна только лабораторными методами. Основной показатель наличия вируса – антитела к поверхностному антигену – HbsAg.
Для острого гепатита характерно наличие антител класса IgM к ядерному антигену – anti-HBcor IgM, маркер высокого уровня активности и заразности вируса – HBeAg. Главным показателем опасности вируса является вирусная нагрузка, которая определяется методом ПЦР с количественной оценкой концентрации вируса в мл крови – HBV-ДНК.
Для опредения в крови вируса гепатита В необходимо сдать три анализа :
- HBsAg — показывает наличие или отсутствие вируса в настоящее время;
- Анти-HBcor – показывает наличие или отсутствие вируса в прошлом;
- Анти-HBs – показывает наличие или отсутствие защитных антител.
- Стоимость комплексного обследования — 1850 руб.
Запишитесь на бесплатную консультацию для назначения обследования и возможности вакцинации. АНОНИМНО.
Пройти обследование вы можете:- с 9:00 до 17:30 по будням
- с 9:00 до 15:00 в субботу
Запишитесь по телефону
+7 (495) 255-10-60
Без выходных с 9:00 до 21:00
Возможен ли бытовой путь передачи вируса гепатита В?
Контактно-бытовым путем вирус гепатита В не передается. Для окружающих пациент не опасен. Подробнее о том как передается гепатит В (Б)
Насколько заразен вирус гепатита В?
Вирус гепатита В очень заразен. Кроме того, он устойчив во внешней среде и может сохраняться в ней в течении целой недели.
Гепатитом В болеет более 2 миллионов человек в мире, а носителей вируса около 350 миллионов. 1 миллион человек ежегодно погибает от этого заболевания. Острый вирусный гепатит В отмечается у 4 миллионов человек в год.
В развитых странах болеет в основном взрослое население. Дети до 9 лет защищены прививкой, которую им делают по закону в первые часы после рождения.
Что происходит после проникновения вируса гепатита В в кровь?
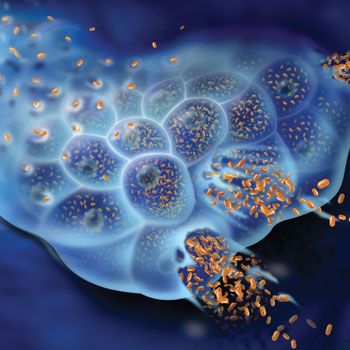
Вирус гепатита В попадает в печень, внутрь печеночных клеток (гепатоцитов), и начинает там размножаться. Это приводит к гибели гепатоцитов, повреждению тканей печени и, при отсутствии своевременного лечения, циррозу.
Как протекает гепатит В?
Гепатит В может быть острым и хроническим.
Острый гепатит наступает через короткое время после заражения (до 6 месяцев) и проявляется чаще всего выраженными симптомами: температурой, ознобом, тошнотой, желтухой. Он продолжается 6-8 недель и может закончится либо выздоровлением с формированием естественного иммунитета, либо переходом гепатита в хроническую форму. При этом хроническая форма может быть как неактивной, без размножения вируса, так и активной.
В первом случае противовирусное лечение не требуется, но необходим контроль заболевания, во втором случае может возникнуть необходимость в противовирусных препаратах.
Хронический гепатит В остается пожизненным диагнозом
Течение хронического гепатита В и его исход зависят от скорости прогрессирования заболевания. Более чем в половине случаев болезнь прогрессирует очень медленно, а риск развития цирроза и рака печени довольно низок.
При активно прогрессирующем заболевании, риск развития цирроза и рака печени составляет около 20 %, однако при злоупотреблении алкоголем он намного выше.
Поскольку оценить характер течения и опасность прогрессирования гепатита Б может только специалист, во избежании необратимых последствий необходимо, как можно раньше, обращаться к гепатологу для уточнения тактики лечения и контроля над вирусным гепатитом В.
Когда появляются первые признаки гепатита B?
Инкубационный (скрытый) период составляет от 3-х недель до 6 месяцев. Симптомы появляются у 70 % заболевших, чаще всего это усталость, повышенная утомляемость, желтуха, темная моча, светлый кал, боли в суставах.
Что может сопровождать вирусный гепатит В?
Для вирусного гепатита В также характерны внепеченочные проявления – поражения сосудов, почек, боли в суставах.
Какие анализы подтверждает наличие вирусного гепатита В?
HbsAg — положительный. Лабораторные маркеры вирусного гепатита В появляются в среднем через 4 недели после заражения. Кроме того в крови значительно увеличиваются биохимические показатели АЛТ и АСТ, при желтушной форме также повышается билирубин.
Как протекает острый вирусный гепатит В?
Острый вирусный гепатит В может иметь одну из трех форм: безжелтушную форму, желтушную с признаками холестаза и затяжную форму.
При безшелтушной форме характерно легкое течение заболевания с невысокими биохимическими показателями.
Желтушная форма сопровождается желтухой, интоксикацией, выраженными биохимическими изменениями показателей крови.
При холестатической форме острого гепатита Б значительно выражены признаки функционального поражения печени.
Вирус гепатита D / Д – возможная опасная сочетанная инфекция
Вирус гепатита В может сопровождаться вирусом гепатита D (Д, дельта-вирус) , который практически всегда вызывает в печени необратимые изменения (цирроз), поэтому во всех случаях выявления гепатита Б необходимо проводить исследование на вирус гепатита D.
Какие обследования надо делать при остром вирусном гепатите В?
К лабораторным маркерам вирусного гепатита В относятся следующие: HBsAg, anti-HBcor JgM, anti-HBcor JgG, HBeAg, anti-HBe, anti-HBs и HBV-ДНК.
Разные сочетания этих маркеров дают различную информацию, в том числе о давности заболевания, активности вируса, возможном выздоровлении. Анализы на гепатит В.
Отдельно необходимо провести оценку состояния печени. Для этого выполняют биохимический анализ крови с показателями АЛТ, АСТ, ГГТП, щелочная фосфатаза, общий белок и белковые фракции, билирубин, Также проводится УЗИ органов брюшной полости.
Какими препаратами лечат острый вирусный гепатит В?
При остром вирусном гепатите В противовирусные препараты не назначаются. Лечение направлено на детоксикацию и восстановление печени.
Каких результатов лечения вирусного гепатита В можно ожидать?
Большинство пациентов с острым вирусным гепатитом В выздоравливает. Если острый вирусный гепатит переходит в хроническую форму, полное выздоровление происходит крайне редко. Современные препараты позволяют рассчитывать на полное выздоровления в 10-15% случаев.
Как правило целью лечения хронического вирусного гепатита В является снижение вирусной нагрузки и предотвращение перехода гепатита в цирроз или рак печени.
Какие препараты используются для лечения хронического вирусного гепатита В?
В настоящее время нет противовирусных препаратов для лечение гепатита В, которые могут обеспечить полное удаление вируса. Поэтому существующие в мире противовирусные препараты – аналоги нуклеозидов (нуклеотидов) применяются с целью подавить репликацию вируса, чтобы остановить или замедлить развитие цирроза, сократить риск рака печени и увеличить продолжительность и качество жизни пациентов с вирусным гепатитом В. К таким препаратам относятся энтекавир, тенофовир и другие препараты. В ряде случаев назначается альфа-интерферон.
В настоящее время идет разработка нового препарата – МЕРКЛЮДЕКС.
Выбор схемы терапии проводит квалифицированный гепатолог в зависимости от результатов полного обследования. Обследование позволяет установить не только степень поражения печени, но и активность и агрессивность вируса у конкретного человека.
Кому может быть назначена противовирусная терапия при гепатите В.
Для назначения противовирусной терапии необходимы серьезные основания. Поводом для начала терапии является высокий уровень ДНК HBV в крови, повышенная активность печеночных ферментов и умеренно или сильно выраженный фиброз (больше F2 по шкале МЕТАВИР).
Длительность терапии не может быть меньше, чем 5 лет. Иногда курс лечения назначается пожизненно, если степень поражения печени близка к циррозу, или цирроз уже сформирован. Противовирусные препараты представляют собой таблетки, которые хорошо переносятся и редко вызывают лекарственную устойчивость. Препараты обладают противофиброзным действием (обратное развитие фиброза).
Решение о назначении терапии должен принимать врач-гепатолог после соответствующего обследования. По рекомендациям Европейской ассоциации по изучению печени, все пациенты с циррозом печени должны получать лечение независимо от уровня виремии, также как и пациенты с семейным анамнезом по раку печени и циррозу.
Пациентам с уровнем виремии больше 20 000 МЕ в мл крови и АЛТ в 2 раза превышающим норму лечение назначается независимо от степени фиброза.
Пожизненный контроль при лечении
Если оснований для применения противовирусной терапии гепатита Б нет, то необходим регулярный контроль, не реже 1 раза в год. Под контролем должна быть вирусная нагрузка и состояние печени по биохимическим данным и степени фиброза
Побочные действия препаратов
Препараты интерферона имеют выраженные побочные действия (см. лечение вирусного гепатита С). Однако, преимуществом этой схемы лечения является ограниченный по срокам курс лечения (1 год).
Аналоги нуклеозоидов выраженными побочными действиями не обладают. Крайне редко отмечается головная боль.
Заразна ли кровь пациента, прошедшего курс противовирусной терапии?
После курса терапии противовирусными препаратами вирус сохраняется в организме, поэтому кровь пациента заразна.
Как нельзя лечить вирусный гепатит В?
В последнее время появилось много рекламных предложений чудодейственных, или так называемых «народных» средств для лечения гепатита В. Они якобы активизируют иммунную систему, восстанавливают печень и способны удалить вирус из организма. Однако никакими методами доказательной медицины эффективность этих средств не подтверждена.
К сожалению, препаратов, позволяющих быстро и гарантированно получить выздоровление, не существует и в ближайшее время не ожидается. Однако, при правильном и вовремя начатом лечении сохранить здоровье печени удается в подавляющем большинстве случаев. Подробнее о лечении гепатита В
Как можно защититься от гепатита В?
Для профилактики гепатита В в мире уже больше 20 лет делают прививки. Вакцина вводится в мышцу плеча по стандартной схеме: после первой вакцинации через месяц вторая и через 5 месяцев после этого – третья.
Есть ли у вакцины побочные действия?
Крайне редко (примерно в 2 % случаев) возможно легкое повышение температуры.
Нужно ли специальное обследование для того, чтобы сделать прививку?
Прежде, чем вакцинироваться, необходимо пройти вирусологическое обследование, (анализы для прививки) подтверждающее отсутствие вируса не только в данный момент, но и в прошлом: HBsAg, anti-HBcor, anti-HBs.
Только при отрицательных значениях этих лабораторных показателей можно делать прививку.
Через полгода после вакцинации необходимо оценить результат прививки, сделав анализ anti-HBs количественный. Если титр составляет больше 100 МЕ/мл, можно считать себя защищенным от гепатита В.
Иммунитет сохраняется от 5 до 8 лет.
Кому нужно делать прививку от гепатита Б?
Всем. Учитывая легкость заражения, необходимость в вакцинации является актуальной для всех. По закону, согласно нормативным документам Минздрава, всем новорожденным делают первую прививку в течение 12 часов после рождения, вторую – в один месяц, третью – в шесть месяцев.
Детям, рожденным от инфицированной матери, прививку делают по особой схеме.
Гепатит В / Б (Видеоуроки)
www.gepatit.ru
классификация, диагностика, симптомы и лечение
Вирусный гепатит – это воспаление печени, вызванное гепатовирусами. Передается инфекция через кровь, половым путем, а также через немытые руки (алиментарный способ передачи). Гепатит бывает нескольких типов в соответствии с обозначениями возбудителей болезни. Симптомы, тяжесть протекания, вероятность успешного лечения зависят от типа вируса, а также от своевременного обращения за помощью.
Классификация и виды вирусных гепатитов
Существует 6 видов возбудителей гепатита:
- Вирус А вызывает болезнь Боткина, называемую в обиходе желтухой. Развивается через 1-7 недель после заражения. Её легко обнаружить и вылечить.
- Гепатиты B, D. Гепатит D появляется только у больных формой B. От них можно защититься вакцинацией, а если все-таки заражение произошло – есть 3% вероятности хронической формы.
- Вирусный гепатит C. Опасная форма, часто провоцирует осложнения и переходит в хроническую.
- E-вирус похож на A. Опасен для беременных в 3 триместре из-за почти 100% риска потери ребёнка.
- G – редкий, по проявлениям похож на тип C.
На сегодня самыми опасными считаются гепатит В и С. Первый – из-за быстрого течения, второй, наоборот, из-за длительного скрытого периода.
Пути передачи: таблица
| Вирусные гепатиты | Где обнаруживается возбудитель | Как можно заразиться |
| A, E | В слюне, фекалиях больного. | Бытовым путём, при оральном сексуальном контакте. |
| B (и сопутствующий ему D), C, G | Кровь, другие жидкости (слюна, сперма). | Через кровь (переливание, использование нестерильного шприца при инъекциях), при сексуальном контакте. Возможно внутриутробное заражение ребёнка от матери. |
Признаки и формы вирусных гепатитов
Симптомы вирусного гепатита и степень их выраженности зависит от формы заболевания. Их всего две – острая и хроническая.
Острая
При острой форме симптомы появляются внезапно, быстро нарастают. Состояние человека резко ухудшается, у него желтеет кожа, проявляются признаки отравления (тошнота, рвота, диарея, отсутствие аппетита). Желтуха развивается из-за повышения в крови билирубина – основного желчного пигмента. Отмечается увеличение печени из-за воспаления, что вызывает растяжение капсулы органа. Из-за этого появляется боль в правом боку под рёбрами.
В большинстве случаев клиническую картину дополняют слабость и лихорадка. Температура тела при всех видах вирусного острого гепатита повышается до 38,5°C и выше.
Хроническая
Если не избавиться от острой желтухи в течение 6 месяцев, она переходит в хроническую форму гепатита. Возможна и самостоятельная хронизация.
При вирусном хроническом гепатите болезнь сначала развивается постепенно. Человек чувствует неполадки только в период обострений. В остальном для этой формы гепатита характерны системные патологии, вызванные длительным нарушением обмена веществ. У больного темнеет моча, а кал сереет до полного обесцвечивания. К желтухе добавляется кожный зуд из-за повышенной кислотности крови, обилия желчных пигментов в ней.
Если кровообращение в печени затруднено, на животе возникает «голова Медузы» – варикозное расширение подкожных вен. Возможно присоединение гормональных нарушений: у женщин заметно оволосение, а у мужчин увеличиваются грудные железы.
От хронического гепатита нельзя избавиться навсегда, но можно добиться устойчивой ремиссии. Острую форму можно вылечить без последствий для больного.
Методы диагностики
Заподозрить патологию печени можно, если:
- Человек сам заметил ухудшение собственного состояния, обратился за помощью к терапевту или гастроэнтерологу.
- Во время ежегодной диспансеризации врач обнаружил пожелтение кожных покровов, рыбный запах изо рта пациента и другие визуальные признаки болезни.
- При сдаче анализа крови для других целей выявлено повышение уровня билирубина и других печеночных ферментов в крови.
Диагноз не ставится только на основании осмотра – потребуется сдать несколько анализов и пройти обследования. Диагностика гепатита включает и другие процедуры.
Биохимический и общий анализ крови
Общее обследование выявит повышенную кислотность плазмы. Биохимическое покажет повышенный уровень желчных пигментов с одновременным снижением выработки ферментов печени.
Вирусные маркеры
При прохождении этих тестов в биологическом материале ищут антитела к разным типам вируса. Для определения уровня антител к гепатитам A и E на анализ берут частички кала. Выявить наличие антител к типам B, C, D и G можно в крови больного.
Инструментальные методы
Эти способы исследований нужны не для выявления типа вируса, а для получения точных сведений о состоянии больного органа. Инструментальная диагностика включает:
- Ультразвуковое исследование. С его помощью определяется наличие рубцов в органе, его размеры, общая площадь затронутого воспалением участка. Разновидностью УЗИ является допплерография, нацеленная на получение информации о скорости кровотока в венах печени.
- Компьютерная и магнитно-резонансная томография – высокотехнологичные обследования, которые дают полную информацию о внешнем виде печени, ее состоянии, наличии или отсутствии рубцовой ткани.
Дополнительно врач может назначить эластометрию или фибросканирование (получение информации о количестве соединительной ткани), а также малоинвазивные хирургические методы. В число последних входит биопсия – забор нескольких клеток печени на исследование в лабораторных условиях.
 Вирусные гепатиты — распространенные и опасные инфекционные заболевания печени. Из всех форм вирусных гепатитов гепатит А встречается наиболее часто.
Вирусные гепатиты — распространенные и опасные инфекционные заболевания печени. Из всех форм вирусных гепатитов гепатит А встречается наиболее часто.Биопсию назначают, чтобы исключить другие патологии – онкологические процессы, кисты.
Экспресс-тесты для домашнего пользования
Если у человека нет желания проходить медицинские обследования в лабораторных условиях, о наличии антител к вирусам гепатита может сказать экспресс-тест. Для обследования потребуется капля крови. С помощью экспресс-теста выявляется наличие или отсутствие вирусных гепатитов C и B.
Когда необходима противовирусная терапия
Без противовирусных препаратов не справиться при острой форме гепатитов B, C и G. Такое же лечение потребуется при обострении хронической формы этих болезней.
Типы A и E нуждаются только в симптоматическом лечении, противовирусная терапия используется редко. Врач назначает этот способ лечения в качестве вспомогательной меры при тяжёлом течении вирусного процесса.
Лечение вирусного гепатита
Избавиться от болезни можно только с помощью комплексных мер. Врач разрабатывает индивидуальную программу лечения в зависимости от тяжести состояния и сопутствующих патологий. В схему терапии включают специальную диету. Во время лечения и после его завершения человеку нельзя употреблять алкоголь, жареную и жирную еду, сдобную выпечку, газированные напитки и кофе, грибы. Если диагностирована хроническая форма гепатита, диеты придётся придерживаться до конца жизни.
Противовирусная терапия
Для лечения вирусного гепатита у взрослых и у детей используются препараты интерферона. Приём ведётся до тех пор, пока в крови больного перестанут обнаруживаться антитела к гепатиту. Только повторное исследование на вирусные маркеры может сказать о том, что болезнь вылечена. Если прекратить приём интерферона после исчезновения симптомов, вирус возобновит свою активность, приведя к рецидиву.
Гепатопротекторы
Это группа препаратов, которые защищают клетки печени от негативного воздействия, ускоряют вывод токсинов и способствуют восстановлению органа. Примеры гепатопротекторов – Эссенциале форте, Лив 52, Гептрал.
Витамины
Людям с печёночными проблемами показан приём витаминов группы B, кальция и магния. В тяжёлых случаях врач назначает курс капельниц, в остальных помогут витамины в таблетках.
Народные средства
Существуют рецепты народной медицины, способствующие очищению печени. Они включают:
- Употребление сока некоторых растений – тыквы, квашеной капусты. Необходимо выпивать по половине стакана сока 2-3 раза в день за полчаса до еды.
- Использование отваров артишока, расторопши. На ложку сухой травы потребуется 1 стакан кипятка. Заварить сырье, дать настояться полчаса, принимать по полстакана 3 раза в день за 15 минут до еды.
Применять их нужно с осторожностью и при отсутствии противопоказаний. Лучше всего проконсультироваться по поводу домашних методов у лечащего врача.
Осложнения и исходы вирусных гепатитов
При вирусном гепатите высок риск осложнений. Переход острой формы в хроническую возможен при отсутствии лечения или его неэффективности на протяжении полугода.
Печёночная недостаточность развивается из-за вовлечения в воспалительный процесс большого количества гепатоцитов. Оставшиеся здоровые клетки печени не справляются с нагрузкой, в крови у человека падает уровень ферментов. Снижается усвояемость пищи, что приводит к физическому и нервному истощению.
Цирроз или фиброз печени – патология, при которой уничтоженные гепатоциты замещаются рубцами. Соединительная ткань не выполняет функций печёночной. Поэтому прогрессирующий фиброз приводит к полной дисфункции органа и летальному исходу.
 Вирусные гепатиты часто приводят к серьезным и опасным осложнениям, а их лечение не только длительное, но и дорогое.
Вирусные гепатиты часто приводят к серьезным и опасным осложнениям, а их лечение не только длительное, но и дорогое.Рак – злокачественное новообразование, которое может развиться на фоне воспалительного процесса. Для него характерно отсутствие явных симптомов на первой и второй стадиях. Лечить более поздние стадии, если они сочетаются с воспалительным процессом в печени, очень тяжело, высок риск летального исхода.
На появление осложнений влияет не только срок болезни, но и тип вируса. Чаще всего осложнения провоцируют гепатиты B и C. A и E практически не вызывают последствий при правильном лечении.
Как защитить себя от заражения
Вирусный гепатит передаётся от человека к человеку. Некоторые типы этой болезни очень опасны, поэтому от них лучше всего защищаться, чтобы не допускать заражения.
Неспецифические меры
Главное правило защиты от любой болезни – соблюдение личной гигиены. Особенно это касается вирусных инфекций типов A и E. Нужно чаще мыть руки, особенно перед едой и после посещения туалета, не трогать ими слизистые рта и глаз.
Важные ограничения:
- Не купаться в незнакомых водоёмах.
- Не позволять никому пользоваться вашими полотенцами, зубной щёткой, другими личными вещами.
- При наличии в доме больного с гепатитом по типу A или E выделить ему отдельную посуду. Мыть ее отдельно от приборов других членов семьи.
У вирусов B, C, G другие способы передачи. Предотвратить заражение ими можно, если:
- Делать все медицинские и косметические манипуляции с помощью стерильных инструментов. Маникюр, пирсинг, забор крови на анализ должны осуществляться только одноразовыми или тщательно простерилизованными иглами.
- Воздержаться от случайных сексуальных связей без презерватива.
- Использовать средства индивидуальной защиты при работе рядом с больными. Подобное правило касается не только медработников, но и обслуживающего персонала больниц, поликлиник и других медицинских учреждений.
Вакцинопрофилактика
С помощью вакцинации от гепатита Б можно уменьшить риск заражения этим вирусом на много лет. Всем новорожденным ставят такие прививки еще в роддоме. От гепатита А тоже есть вакцина, но она назначается не всем.
Вирусный гепатит – опасное заболевание, которое существует в нескольких формах, может передаваться от человека к человеку разными путями. Неспецифические меры защиты и вакцинация минимизируют риск заражения, но не исключают его полностью. При подозрении на гепатит необходимо обратиться за медицинской помощью, чтобы была возможность вылечиться без осложнений.
Yuliia Yevtiekhova
04.08.2018
15 мин. на чтение
Меня зовут Юлия и я врач-терапевт. В свободное от работы время я направляю свои знания и опыт на более широкую аудиторию: пишу медицинские статьи для пациентов..
Задать вопросДипломЗапись на прием
- Черенков, В. Г. Клиническая онкология: учеб. пособие для системы последиплом. образования врачей / В. Г. Черенков. – Изд. 3-е, испр. и доп. – М.: МК, 2010. – 434 с.: ил., табл.
- Ильченко А.А. Болезни желчного пузыря и желчных путей: Руководство для врачей. — 2-е изд., перераб. и доп. — М.: ООО «Издательство «Медицинское информационное агентство», 2011. — 880 с: ил.
- Тухтаева Н. С. Биохимия билиарного сладжа: Диссертация на соискание ученой степени кандидата медицинских наук / Институт гастроэнтерологии АН Республики Таджикистан. Душанбе, 2005
- Литовский, И. А. Желчнокаменная болезнь, холециститы и некоторые ассоциированные с ними заболевания (вопросы патогенеза, диагностики, лечения) / И. А. Литовский, А. В. Гордиенко. — Санкт-Петербург: СпецЛит, 2019. — 358 с.
- Диетология / Под ред. А. Ю. Барановского — Изд. 5-е – СПб.: Питер, 2017. — 1104 с.: ил. — (Серия «Спутник врача»)
- Подымова, С.Д. Болезни печени: Руководство для врачей / С.Д. Подымова. — Изд. 5-е, перераб. и доп. — Москва: ООО «Медицинское информационное агентство», 2018. — 984 с.: ил.
- Шифф, Юджин Р. Введение в гепатологию / Юджин Р. Шифф, Майкл Ф. Соррел, Уиллис С. Мэддрей; пер. с англ. под ред. В. Т. Ивашкина, А.О. Буеверова, М.В. Маевской. – М.: ГЭОТАР-Медиа, 2011. – 704 с. – (Серия «Болезни печени по Шиффу»).
- Радченко, В.Г. Основы клинической гепатологии. Заболевания печени и билиарной системы. – СПб.: «Издательство Диалект»; М.: «Издательство БИНОМ», – 2005. – 864 с.: ил.
- Гастроэнтерология: Справочник / Под ред. А.Ю. Барановского. – СПб.: Питер, 2011. – 512 с.: ил. – (Серия «Национальная медицинская библиотека»).
- Лутай, А.В. Диагностика, дифференциальная диагностика и лечение заболеваний органов пищеварения: Учебное пособие / А.В. Лутай, И.Е. Мишина, А.А. Гудухин, Л.Я. Корнилов, С.Л. Архипова, Р.Б. Орлов, О.Н. Алеутская. – Иваново, 2008. – 156 с.
- Ахмедов, В.А. Практическая гастроэнтерология: Руководство для врачей. – Москва: ООО «Медицинское информационное агентство», 2011. – 416 с.
- Внутренние болезни: гастроэнтерология: Учебное пособие для аудиторной работы студентов 6 курса по специальности 060101 – лечебное дело / сост.: Николаева Л.В., Хендогина В.Т., Путинцева И.В. – Красноярск: тип. КрасГМУ, 2010. – 175 с.
- Радиология (лучевая диагностика и лучевая терапия). Под ред. М.Н. Ткаченко. – К.: Книга-плюс, 2013. – 744 с.
- Илларионов, В.Е., Симоненко, В.Б. Современные методы физиотерапии: Руководство для врачей общей практики (семейных врачей). – М.: ОАО «Издательство «Медицина», 2007. – 176 с.: ил.
- Шифф, Юджин Р. Алкогольные, лекарственные, генетические и метаболические заболевания / Юджин Р. Шифф, Майкл Ф. Соррел, Уиллис С. Мэддрей: пер. с англ. под ред. Н. А. Мухина, Д.Т. Абдурахманова, Э.З. Бурневича, Т.Н. Лопаткиной, Е.Л. Танащук. – М.: ГЭОТАР-Медиа, 2011. – 480 с. – (Серия «Болезни печени по Шиффу»).
- Шифф, Юджин Р. Цирроз печени и его осложнения. Трансплантация печени / Юджин Р. Шифф, Майкл Ф. Соррел, Уиллис С. Мэддрей: пер. с англ. под ред. В.Т. Ивашкина, С.В. Готье, Я.Г. Мойсюка, М.В. Маевской. – М.: ГЭОТАР-Медиа, 201й. – 592 с. – (Серия «Болезни печени по Шиффу»).
- Патологическая физиология: Учебник для студентов мед. вузов / Н.Н. Зайко, Ю.В. Быць, А.В. Атаман и др.; Под ред. Н.Н. Зайко и Ю.В. Быця. – 3-е изд., перераб. и доп. – К.: «Логос», 1996. – 644 с.; ил.128.
- Фролов В.А., Дроздова Г.А., Казанская Т.А., Билибин Д.П. Демуров Е.А. Патологическая физиология. – М.: ОАО «Издательство «Экономика», 1999. – 616 с.
- Михайлов, В.В. Основы патологической физиологии: Руководство для врачей. – М.: Медицина, 2001. – 704 с.
- Внутренняя медицина: Учебник в 3 т. – Т. 1 / Е.Н. Амосова, О. Я. Бабак, В.Н. Зайцева и др.; Под ред. проф. Е.Н. Амосовоой. – К.: Медицина, 2008. – 1064 с. + 10 с. цв. вкл.
- Гайворонский, И.В., Ничипорук, Г.И. Функциональная анатомия органов пищеварительной системы (строение, кровоснабжение, иннервация, лимфоотток). Учебное пособие. – СПб.: Элби-СПб, 2008. – 76 с.
- Хирургические болезни: Учебник. / Под ред. М. И. Кузина. – М.: ГЭОТАР-Медиа, 2018. – 992 с.
- Хирургические болезни. Руководство по обследованию больного: Учебное пособие / Черноусов А.Ф. и др. – М.: Практическая медицина, 2016. – 288 с.
- Alexander J.F., Lischner M.N., Galambos J.T. Natural history of alcoholic hepatitis. 2. The longterm prognosis // Amer. J. Gastroenterol. – 1971. – Vol. 56. – P. 515-525
- Дерябина Н. В., Айламазян Э. К., Воинов В. А. Холестатический гепатоз беременных: патогенез, клиника, лечение // Ж. акуш. и жен. болезн. 2003. №1.
- Pazzi P., Scagliarini R., Sighinolfi D. et al. Nonsteroidal antiinflammatory drug use and gallstone disease prevalence: a case-control study // Amer. J. Gastroenterol. – 1998. – Vol. 93. – P. 1420–1424.
- Мараховский Ю.Х. Желчнокаменная болезнь: на пути к диагностике ранних стадий // Рос. журн. гастроэнтерол., гепатол., колопроктол. – 1994. – T. IV, № 4. – С. 6–25.
- Higashijima H., Ichimiya H., Nakano T. et al. Deconjugation of bilirubin accelerates coprecipitation of cholesterol, fatty acids, and mucin in human bile–in vitro study // J. Gastroenterol. – 1996. – Vol. 31. – P. 828–835
- Шерлок Ш., Дули Дж. Заболевания печени и желчных путей: Пер. с англ. / Под ред. З.Г. Апросиной, Н.А. Мухина. – М.: ГЕОТАР Медицина, 1999. – 860 с.
- Дадвани С.А., Ветшев П.С., Шулутко А.М., Прудков М.И. Желчнокаменная болезнь. – М.: Изд. дом «Видар-М», 2000. – 150 с.
- Яковенко Э.П., Григорьев П.Я. Хронические заболевания печени: диагностика и лечение // Рус. мед. жур. – 2003. – Т. 11. – № 5. – С. 291.
- Садов, Алексей Чистка печени и почек. Современные и традиционные методы. – СПб: Питер, 2012. – 160 с.: ил.
- Никитин И.Г., Кузнецов С.Л., Сторожаков Г.И., Петренко Н.В. Отдаленные результаты интерферонотерапии острого HCV-гепатита. // Росс. журн. гастроэнтерологии, гепатологии, колопроктологии. – 1999, т. IX, № 1. – с. 50-53.
gepatolog.info
симптомы, причины, диагностика, лечение, способы передачи. Профилактика гепатита А.
Вирусный гепатит А – симптомы, профилактика, лечение. Как передается гепатит А? Гепатит С – это заболевание, поражающее печень. Эта болезнь вызывается вирусом. Он передается от человека к человеку через кровь. Заражение может произойти разными путями, например, при внутривенном введении наркотиков или половой связи.Статьи по теме
Автор статьи:
Шабанова Анна Александровна
- Терапевт
- Гастроэнтеролог
- Специалист по РДТ (разгрузочной диетической терапии)
Просмотров: 34045
Время на чтение: 5 мин.
Гепатит А (или болезнь Боткина). Возбудитель – вирусной этиологии, который относят к семейству Picornaviridae. Основной способ распространения: фекально-оральный. В большинстве случаев заражение происходит через контакт с инфицированными жидкостями, продуктами питания или предметами личной гигиены носителей вируса гепатита А. Следует отметить, что экскременты и слизистые выделения больных в инкубационном периоде также опасны для здорового человека.
Вирус гепатита А весьма устойчив к перепадам температур (до 20 С) в течение двух лет, сохраняет вирулентность при повышении температуры до 60 С в течение четырех часов,длительно сохраняется в окружающей среде. Но восприимчив к обеззараживающим веществам, содержащим хлор
Заболевание гепатитом А
Внедрение вируса гепатита А в организм человека происходит через слизистые покровы ЖКТ. Гематогенно он проникает в печень, где находит максимально благоприятные условия для дальнейшего размножения и распространения. В результате поражения гепатоцитов и ухудшения проницаемости мембранных оболочек увеличивается активность ферментов (аминотрансфераз и др.).
При сильной печеночной недостаточности медики нередко отмечают значительное уменьшение ее размеров. Гистологически обнаруживается обширные некротические изменения паренхимы, пролиферация клеток и т.д.,однако такие формы ГА ,к счастью,чрезвычайно редки.
Вирус гепатита А можно обнаружить в крови и фекалиях пациента уже к концу инкубационного периода, он прекращает генерироваться в организме под активным воздействием иммунных реакций при остром циклическом течении заболевания уже в первые дни желтушного периода
Инкубационный период при гепатите А занимает от 15 до 45 дней, чаще от 20 до 30. Вирусный гепатит может принимать желтушную, безжелтушную и субклиническую форму. Также выделяют острое (до 2 месяцев), затяжное (до 6 месяцев).Хроническое течение заболевания для ГА не доказано. Начало острое с преджелтушного этапа, занимающего, в среднем,от 2-х дней до недели.
Этот период также характеризуется продромальными явлениями:кратковременный подъём температуры тела, снижение аппетита, тошнота, рвотные позывы, тянущие боли в области печени,задержка стула,увеличение печени и незначительное-селезёнки,может появиться потемнение мочи и осветление кала.
В желтушной стадии появляется и в течение 2-3 дней нарастает желтуха, иногда сопровождаемая зудом кожных покровов,но явления интоксикации в типичных случаях идут на убыль.. Выздоровление характеризуется постепенным уходом желтухи и нормализацией самочувствия,но увеличение размеров печени и повышение активности трансаминаз могут держаться до 3-6 мес., и лишь к этому времени следует отнести истинное выздоровление от этой инфекции.
Лечение гепатита А
Особую значимость с первых дней болезни приобретает соблюдение постельного режима и особой щадящей диеты (стол №5). Гепатопротекторы. Больному рекомендуется обильное питье до 3 литров в сутки в виде растворов глюкозы,сладкого чая или щелочесодержащей минеральной воды.
Строгий постельный режим чрезмерно важен для пациентов с тяжелой формой гепатита А уже при первых проявлениях симптомов заболевания. Следует также максимально ограничить физические нагрузки, их возобновление возможно только спустя полгода с момента выписки из больницы и под контролем врачей, опирающихся на данные биохимических параметров пациента.
Рацион должен отличаться нормальной калорийностью (2500 – 3000 ккал в день), изобиловать белками, сложными углеводами и легкоперевариваемыми жирами (это не относится к свиному, говяжьему или бараньему жиру). См. калькулятор калорий.
Для ускорения метаболических процессов организма назначается сбалансированная витаминотерапия. В первые дни заболевания целесообразны энтеросорбенты(энтеродез,энтеросгель и др.)
Терапия при диагностировании легких форм заболевания ограничивается вышеуказанными мероприятиями.
При гепатите А средней и высокой тяжести дополнительно необходимо проведение противоинтоксикационной терапии: введение 5% растворов глюкозы, Рингера-Локка (5-10%), альбумина, белковых гидролизатов, гемодеза, сорбитола, реополиглюкина и т.д. Эффективное лечебное воздействие окажет медикаментозный препарат на основе ферментов – «Цитохром С», он активизирует окислительно-восстановительные реакции организма. Дозировка препарата рассчитывается индивидуально и может достигать от 40 до 100 мг.
При низкой эффективности дезинтоксикационной терапии вирусного гепатита А врачами дополнительно предписывается применение кортикостероидов.Это ответственное решение принимается в тех редких при ГА случаях, когда заболевание протекает с угрозой печёночной энцефалопатии.
В ещё более редких при ГА случаях развития энцефалопатии необходимо увеличить количество вводимых медикаментозных кортикостероидных веществ от 100 до 250 мг в день (внутримышечно или внутривенно), дополнительно назначаются ингибиторы протеолитических ферментов, таких как трасилол, контрикал (10000-30000 ЕД). Необходимо также увеличение объемов растворов, которые вводятся в организм пациента путем инфузии для дезинтоксикации.
Симптомы гипергидратации требуют привлечения в терапевтические мероприятия мочегонных препаратов: этакриновой кислоты, верошпирона, фуросемида и т.д.
Необходимой мерой при этом является подавление кишечной микрофлоры с помощью веществ, принимаемых внутрь: неомицин (1 г 4 раза в сутки), канамицин (0,5 г 4 раза в сутки). Пациентам также рекомендуется ежедневное проведение клизм со слабым раствором натрия гидрокарбоната (2%).
Как уже упоминалось выше, излечение после гепатита А наступает постепенно, немного ускорить этот процесс можно, пройдя восстановительный курс процедур в санатории, обязательным условием при этом является контроль лечащего врача за состоянием пациента.
Независимо от тяжести, ГА способствует поражению желчевыводящих путей (холециститы и др.). Для их предотвращения и улучшения процессов восстановления печени целесообразно, начиная с желтушного периода и весь период остаточных явлений(3-6 мес.) применять УДХК в дозе 10-12 мг/кг в сутки.
Профилактика гепатита А
- Контроль очага болезни в течение 45 дней, проведение мер по его дезинфекции.
- Изоляция на условиях карантина пациента с диагностированным гепатитом А.
- Срочное обследование и при отсутствии иммунитета вакцинация против ГА всех контактных лиц.
- После выздоровления обязательное отслеживание состояния пациента в условиях диспансера в течение 6 мес.
- Осуществление мер по предотвращению распространения вируса гепатита А фекально-оральным путем за счет соблюдения санитарно-эпидемиологических норм.
- Пропаганда здорового образа жизни среди населения, распространение информации об особенностях гепатита А и путях его предотвращения.
vseopecheni.ru
можно ли избавиться от болезни полностью и навсегда
Гепатит С — инфекционное заболевание, вызываемое вирусом. Поражаются клетки печени, происходит их атрофия и замещение соединительной тканью. Болезнь прогрессирует довольно быстро.
Лечить гепатит С нужно обязательно. Для этого существуют специальные схемы, основанные на комбинации противовирусных средств и интерферонов. Лечение длительное и составляет 6-12 месяцев. В последние годы разрабатываются новые препараты, позволяющие сократить длительность терапии.
1
Показания к лечению
В пяти процентах случаев гепатит С излечивается самостоятельно — если у человека нет других заболеваний, подавляющих иммунную систему. Вирус в крови не определяется, остаются лишь специфические антитела. В таких случаях лечения не требуется.

Если же ПЦР-диагностика указывает на наличие HCV (вируса гепатита С) в крови, это является показанием к началу специфической противовирусной терапии. Необходимость лечения зависит от следующих факторов:
- возраст и пол;
- давность заболевания;
- уровень вирусной нагрузки и генотип вируса;
- степень фиброза печени.
Методы лечения назначаются с учетом этих факторов. Для лечения гепатита С требуется затратить немало средств, поэтому бесплатно получить терапию человек может только по очереди. Если же он не хочет ждать, придется проходить курс противовирусной терапии за свои деньги.

Можно ли навсегда вылечить хронический гепатит В, С?
2
Специфическая терапия
Основным и наиболее эффективным методом лечения гепатита С на сегодняшний день остается прием интерферона в сочетании с противовирусным препаратом рибавирином. Эта схема дает положительные результаты при любом вирусном генотипе.
Генотип — это разновидность вируса гепатита С, каждая из которых имеет отличительные характеристики. Заболевания, вызванные разными генотипами, протекают по-разному. Всего известно три таких разновидности:
- 1 генотип;
- 2 генотип;
- 3 генотип.

Наиболее чувствителен к специфической терапии 3 генотип вируса, менее восприимчивым является 1 генотип.
Стандартная схема противовирусной терапии включает:
- введение интерферона раз в три дня или раз в неделю;
- ежедневный прием рибавирина.
Интерферон имеет две разновидности:
- короткого действия, который требуется вводить каждые три дня;
- длительного действия, или пегилированный интерферон — его используют раз в неделю.
Дозировки препаратов рассчитываются в зависимости от массы тела пациента. Первые 2-3 инъекции делают в стационаре, затем продолжают лечение в домашних условиях.

Для комбинированной схемы лечения имеются противопоказания. Нельзя применять эти препараты:
- у детей младше трех лет;
- у беременных женщин;
- у людей с гипертиреозом;
- у людей, подвергавшихся пересадке органов;
- при индивидуальной непереносимости препаратов;
- при наличии декомпенсированной патологии внутренних органов;
- при низком иммунном статусе.
У беременных женщин препараты вызывают пороки развития плода. После окончания терапии до наступления беременности нужно выждать не менее полугода. Во время беременности лечить гепатит С можно только растительными гепатопротекторами.

Чем опасен гепатит С: характеристика болезни
3
Побочные эффекты
Лечение интерфероном и рибавирином переносится пациентами по-разному. Существуют побочные эффекты, которые бывают настолько выраженными, что человек отказывается от лечения.
Таблица. Возможные побочные эффекты специфической противовирусной терапии.
| Побочный эффект | Причина | Контроль и коррекция |
| Гриппоподобный синдром — развивается после первой инъекции интерферона, у большинства пациентов проходит после второго введения препарата | Введение препарата стимулирует выработку антител | При высокой температуре принимать жаропонижающие средства, употреблять больше жидкости |
| Бессонница — может развиваться с первых дней лечения | Вызвана интоксикацией организма из-за массивной гибели вирусов | Рекомендуется сообщить о бессоннице лечащему врачу. Для улучшения состояния нужно соблюдать режим дня, сбалансированную диету, перед сном пить отвар пустырника или мелиссы |
| Раздражительность, депрессивное состояние — беспокоит все время приема препаратов | Специфический побочный эффект пегилированных интерферонов | Рекомендуется прием антидепрессантов и успокоительных средств |
| Одышка | Результат сочетанного действия препаратов | О появлении одышки сообщить лечащему врачу. Избегать тяжелых физических нагрузок |
| Анемия | Побочный эффект рибавирина | Раз в месяц контролировать общий анализ крови, принимать препараты железа |
| Дисфункция щитовидной железы | Пегилированный интерферон вызывает снижение или повышение функции железы | Раз в месяц контроль тиреоидных гормонов |
Побочные эффекты терапии развиваются не у каждого человека. Даже если они появляются, то проходят в течение нескольких недель.
Продолжительность курса противовирусной терапии зависит от генотипа:
- при первом генотипе лечение продолжается в течение 48 недель;
- при втором и третьем — 24 недели.
Если человеку противопоказана комбинированная терапия, ему назначают лечение только пегинтроном. В этом случае длительность курса составляет 18 месяцев.
За границей разработаны новые препараты, которые на данный момент находятся в стадии клинических испытаний и в России не зарегистрированы официально как средство лечения гепатита С. Таких препаратов три:
- Софосбувир;
- Даклатасвир;
- Ледипасвир.

Данные лекарства имеют минимум побочных эффектов. Наиболее частые нежелательные действия — тошнота и головокружение. Проведенные исследования на добровольцах показали, что препараты эффективны в 98% случаев по отношению ко всем генотипам. Положительные результаты обнаруживались уже после 12 недель применения.

Гепатоспленомегалия у детей и взрослых: причины, как лечить
4
Дополнительные методы
Обязательным компонентом лечения гепатита С является прием гепатопротекторов. Эти препараты способствуют регенерации поврежденных клеток печени и повышают их защитные свойства. Гепатопротекторы имеют природное или синтетическое происхождение.
Препараты природного происхождения в своей основе имеют экстракты артишока, бессмертника, расторопши, солянки холмовой:
- Карсил;
- Легалон;
- Хофитол;
- Прогепар.

Синтетические гепатопротекторы изготовлены на основе эссенциальных фосфолипидов или аминокислот:
- Эссливер;
- Эссенциале;
- Фосфоглив;
- Гепа-мерц;
- Гептрал.
Принимать эти препараты нужно курсом не менее трех месяцев, затем делать такой же перерыв и снова повторять курс. Хороший эффект оказывают препараты на основе урсодезоксихолевой кислоты — Урсосан, Урсофальк, Эксхол. Прием этих препаратов нормализует уровень билирубина и печеночных трансаминаз, уменьшает выраженность первых признаков цирроза печени. Рекомендуется пациентам с выраженным кожным зудом.
В последние годы появились новые противовирусные препараты, которые обладают большой эффективностью в отношении 1 генотипа вируса. Их добавляют к комбинированной схеме лечения, и такая терапия называется тройной. Таких препаратов два — Телапревир и Боцепревир, они разрешены к применению в России. Тройная терапия имеет некоторые особенности:
- используется только у пациентов с первым генотипом;
- разрешены к применению у пациентов с циррозом печени;
- Боцепревир добавляют с 4-ой недели курса, Телапревир — с 12-й недели;
- на фоне приема этих препаратов возможно усиление побочных эффектов;
- применяются только в комплексе с рибавирином и интерфероном.

5
Гемосорбция
Экстракорпоральная гемосорбция — еще один дополнительный метод, позволяющий лечить гепатит С более эффективно. Метод представляет собой разновидность плазмафереза. Суть его заключается в очищении крови от вирусных частиц и токсинов.
Показания для проведения гемосорбции следующие:
- активный воспалительный процесс в печени;
- увеличение печени и селезенки;
- недостаточная эффективность специфической терапии;
- выраженные внепеченочные симптомы гепатита.
Гемосорбция проводится строго в условиях круглосуточного стационара. Оказывает следующие положительные эффекты:
- очищение крови и снижение уровня вирусной нагрузки;
- устранение кожного зуда;
- облегчение болевого синдрома;
- снижение побочных эффектов от препаратов.

6
Диета
Всем пациентам с гепатитом назначается лечебная диета №5. Она направлена на разгрузку печени, снижение активности воспалительного процесса и обеспечение организма необходимыми питательными веществами. Принципы лечебного питания следующие:
- полный отказ от алкоголя;
- употребление достаточного количества жидкости;
- частые и небольшие по объему приемы пищи;
- ограничение сладкого;
- исключение жирной, жареной, консервированной пищи;
- ежедневное употребление овощей, фруктов, орехов.
Обязательно назначается адекватная физическая нагрузка. Уровень ее должен соответствовать возрасту пациента, выраженности патологического процесса, наличию сопутствующих заболеваний.

Лечить гепатит С народными средствами неэффективно и небезопасно. Единственное, что может вылечить болезнь — это противовирусные препараты. Самолечение приводит к ухудшению патологического процесса и развитию осложнений.
7
Оценка эффективности терапии
На фоне проводимого лечения необходимо оценивать его эффективность. В случае стандартной комбинированной терапии оценка эффективности проводится на четвертой неделе приема препаратов. Она заключается в определении нескольких критериев:
- вирусологический — исчезновение РНК HCV из крови;
- биохимический — нормализация печеночных трансаминаз;
- морфологический — уменьшение степени фиброза печеночной ткани.

На основании вирусологического критерия выделяют несколько типов ответа на терапию.
| Тип ответа | Описание |
| Быстрый вирусологический ответ | РНК HCV отсутствует в крови через 4 недели после начала терапии |
| Ранний вирусологический ответ | РНК HCV обнаруживается через 4 недели, но отсутствует через 12-24 недели |
| Отсутствие вирусологического ответа | РНК HCV определяется через 24 недели терапии |
Устойчивый вирусологический ответ — основной критерий эффективности противовирусной терапии. Стойкое отсутствие РНК HCV в крови говорит об излечении гепатита. Наибольшие шансы на получение такого результата имеют следующие группы людей:
- лица европейской расы;
- женщины;
- возраст менее 40 лет;
- отсутствие ожирения;
- отсутствие признаков цирроза печени.
При получении стойкого вирусологического ответа человека регулярно обследуют и на протяжении многих лет вирус в крови не обнаруживается. Рецидивирование заболевания встречается крайне редко — в 2% случаев. У большинства пациентов заболевание навсегда отступает. С учетом всех вышеописанных показателей, можно сделать выводы:
- гепатит С излечим;
- при условии эффективности терапии можно полностью избавиться от вируса в крови;
- рецидивы наблюдаются очень редко.

8
Заключение
Лечить гепатит С нужно при наличии соответствующих показаний. Существует несколько методик лечения у взрослых, каждая из них имеет определенные особенности. Курс лечения в зависимости от выбранных препаратов занимает от трех до восемнадцати месяцев. При получении стойкого вирусологического ответа на протяжении нескольких лет можно считать, что человек полностью излечился от хронического гепатита.
zdorpechen.com
Вирусный гепатит — что это, причины, виды, чем опасен
Вирусный гепатит – это прежде всего воспалительное заболевание печени. Название происходит от изначально греческого названия печени hepar. Это один из самых важных органов организма, выполняющих функцию очистки крови.
Железа большая по размерам (от 1.5 до 2 кг) и способна к полной регенерации при наличии 25% работающего объема.
Как и любой орган, печень восприимчива к воздействию на нее вирусов, которые могут вызвать воспаление (иммунный ответ). Особенно опасно острое воспаление, которое и представляет собой вирусный гепатит. Такое воспаление опасно осложнениями.
Справочно. ВОЗ квалифицирует такое воспаление как очень опасное заболевание. Смертность от гепатита сравнима со смертностью от туберкулеза, малярии и ВИЧ.
Содержание статьи
Что такое гепатит
Гепатитами называют воспалительные процессы, поражающие печеночную строму и паренхиму. По происхождению гепатиты могут быть инфекционными и неинфекционными, а также специфическими и неспецифическими.
Неинфекционные типы неспецифических гепатитов чаще всего носят реактивный характер и развиваются на фоне хронических панкреатитов, острых холециститов, язвенной болезни желудка и двенадцатиперстной кишки.
Специфические неинфекционные гепатиты, как правило, обусловлены приемом гепатотоксических лекарственных средств (токсикоаллергический или лекарственный гепатит). Также такие гепатиты могут быть обусловлены хроническими алкогольными поражениями печени.
Неспецифические типы инфекционных гепатитов могут быть проявлением других заболеваний, возбудитель которых обладает тропностью к тканям печени. Неспецифические инфекционные гепатиты могут развиваться на фоне инфекционного мононуклеоза, псевдотуберкулеза, аденовирусной инфекции и т.д.
Справочно. В отдельную группу патологий печени инфекционного характера выносятся специфические типы вирусных гепатитов, вызываемые дезоксирибонуклеиносодержащими и рибонуклеиносодержащими вирусами и проявляющиеся инфильтративно-дегенеративными поражениями печеночных тканей.
Вирусный гепатит – этиология
На данный момент, известно десять специфических вирусов, способствующих развитию гепатитов.
Из них наиболее значимыми и часто встречаемыми являются вирусный гепатит В, А, Е и С.
По длительности инфекционного процесса вирусные гепатиты разделяют на острые и хронические.
Справочно. По механизмам заражения выделяют формы вирусных гепатитов (ВГ) с фекально-оральными (типы А и Е) и ВГ с гемоконтактными (сывороточными) (типы В и С) механизмами передачи возбудителя.
Основными симптомами вирусных гепатитов считаются:
- интоксикация;
- застой желчи;
- желтушный оттенок кожных покровов и слизистых;
- зуд кожи;
- гепатомегалия;
- потемнение мочи и осветление кала.
Код вирусный гепатит МКБ10:
- В15 для вирусных гепатитов А;
- В15.0 для ВГ А, сопровождающихся развитием печеночных ком;
- В15.9 для ВГ А, не сопровождающихся формированием печеночных ком;
- В17.2 для ВГ Е;
- В17.1 острых вирусных гепатитов С.
Острые вирусные гепатиты В кодируются как В16. Далее, указывается дополнительный код заболевания:
- 0 – острых вирусных гепатитов с дельта-агентами и формированием печеночных ком;
- 1- для острых вирусных гепатитов с присоединением Д-агентов (дельта-агенты), но без формирования печеночных ком;
- 2- для ВГ без присоединения Д-агентов, но с развитием печеночных ком;
- 9- для ВГ В, протекающих без присоединения Д-агентов и без печеночных ком.
Лечение вирусного гепатита назначается индивидуально и зависит от типов и тяжести ВГ.
Инфекционные (вирусные) гепатиты А
Справочно. Острые вирусные гепатиты А, также называемые болезнью Боткина или эпидемическими гепатитами, относятся к инфекционным патологиям, отличающимся фекально-оральными путями заражения.
 Течение ВГ А носит преимущественно доброкачественный характер.
Течение ВГ А носит преимущественно доброкачественный характер.
Возбудители острых ВГ А (НАV) относятся к роду гепатовирусов из семейства пикорнавирусов.
Вирусы гепатита А отличаются низким уровнем цитопатогенности к печеночным клеткам. В связи с этим, выраженные дегенеративные процессы в печеночных тканях у пациентов с данным заболеванием практически не встречаются.
Внимание. Из всех гепатитных вирусов, НАV отличается наибольшими показателями устойчивости к факторам окружающей среды.
Данный вирус может сохранять высокую активность в течении:
- четырнадцати-двадцати дней при условиях комнатной температуры;
- двух-трех месяцев при температуре около четырех градусов;
- нескольких лет при температуре 20 градусов;
- пяти минут во время кипячения;
- пятнадцати минут во время обработки раствором хлорамина;
- десяти часов при температуре шестьдесят градусов.
Также вирус отличается устойчивостью к обработке кислотами и жирорастворителями.
Справочно. Инактивация вируса происходит под воздействием ультрафиолетового облучения, обработки формалином, раствором 70% этанола, проведении автоклавирования, дезинфекции четвертичными аммониевыми соединениями.
Источником вирусов является только больной человек. Выделение возбудителей в окружающую среду осуществляется с желчью и фекалиями.
Наибольшую эпидемическую опасность представляют больные с безжелтушными типами заболевания. Такие пациенты не госпитализируются (поскольку пациент не знает о том, что он болен) и могут инфицировать окружающих.
У пациентов с классическими желтушными формами болезни вирус в максимальном количестве выделяется в окружающую среду в конце периода инкубации и на протяжении преджелтушных периодов. После появления желтухи количество выделяемого пациентом вируса резко уменьшается.
Справочно. Заразиться вирусным гепатитом А можно водным, пищевым или бытовым путями. Наиболее крупные, массовые вспышки острого вирусного гепатита А чаще всего связаны с заражением водоемов (водные вспышки).
Для пациентов детского возраста важную роль играют бытовые механизмы заражения возбудителем через грязные руки, игрушки и т.д.
Вирус острого гепатита А не способен преодолевать плацентарный барьер (трансплацентарная передача вируса не зарегистрирована) и не проникает в грудное молоко. В связи с этим, женщина с гепатитом А может продолжать кормить грудью при строгом соблюдении правил гигиены.
Восприимчивость к ВГ А высокая, среди всех возрастных групп населения.
Наибольшая заболеваемость вирусным гепатитом А регистрируется среди пациентов молодого и зрелого возраста.
Профилактика заболевания включает в себя применение специфических инактивированных вакцин, использование только очищенной воды, тщательное мытье продуктов, соблюдение правил личной гигиены, государственного контроля за качеством питьевой воды и т.д.
Начало болезни носит острый характер. Пациентов беспокоит повышенная температура тела, лихорадочные и интоксикационные симптомы (головные боли, приступы слабости, миалгии и суставные боли т.д.), диспепсические расстройства (сниженный аппетит, появление тошноты, рвота, горечь во рту, отрыжка, абдоминальные боли, появление запора или поноса и т.д.).
Внимание. Вирусный гепатит А у детей часто протекает в безжелтушных формах. Также у детей часто отмечаются интенсивные абдоминальные боли, имитирующие симптоматику острого живота (аппендициты, желчные колики и т.д.).
Также может отмечаться катаральная симптоматика (появление болей в горле, легкой заложенности носа и т.д.).
Безжелтушный период может длиться от двух до четырнадцати (чаще от трех до семи) дней. В конце данного периода отмечается потемнение цвета мочи, а также осветление стула. Также может отмечаться появление сильного зуда кожи и увеличение печени.
С появлением желтушности кожи и слизистых состояние больных значительно улучшается.
Вирусный гепатит Е
ВГ Е – это острые вирусные патологи печени с фекально-оральными путями инфицирования. Для данного заболевания характерно цикличное течение и частое возникновение ОПЭ (острейшие печеночные энцефалопатии) беременных.
Важно. Источник вируса ВГ Е – больной с острыми формами инфекционного процесса. Выделение вирусных частиц с фекалиями отмечается за семь дней до появления клинической симптоматики болезни и в течении первых семи дней болезни.
 Заражение вирусным гепатитом Е реализуется преимущественно через водные вспышки. В редчайших случаях встречаются заражения при гемотрансфузиях.
Заражение вирусным гепатитом Е реализуется преимущественно через водные вспышки. В редчайших случаях встречаются заражения при гемотрансфузиях.
В 3-ем триместре беременности возможна трансплацентарная передача вирусов.
У детей вирусные гепатиты Е регистрируются крайне редко. Наиболее часто заболевание встречается у пациентов с 15-ти до 40-ка лет.
Профилактика заболевания включает в себя:
- соблюдение правил личной гигиены,
- термическое обрабатывание продуктов,
- контроль качества питьевой воды,
- использование специфической иммуноглобулиновой профилактики в эндемичных районах и др.
Справочно. Чаще всего болезнь протекает в безжелтушных формах. У большинства пациентов заболевание начинается с лихорадки, развития диспепсических нарушений и потемнения мочи.
Длительность периода желтухи может составлять от трех суток до месяца.
В редких случаях возможно развитие фульминантного некроза печени. Тяжелее всего заболевание протекает у беременных в 3-ем триместре.
Острые гепатиты В
Справочно. Острый ВГ В – это вирусные инфекции с гемоконтактными, половыми и вертикальными путями заражения.
Заболевание характеризуется:
- цикличностью течения инфекционно-воспалительного процесса,
- развитием паренхиматозных гепатитов,
- развитием желтушного синдрома и, в некоторых случаях, хронизацией воспалительных процессов в печени.
Источник вируса ВГ В – пациенты с активными формами болезни.
В активной фазе болезни вирусные частицы могут находиться в крови больного, желчи, семенной жидкости, вагинальном секрете, слезах, пуповинной крови и т.д.
Наибольшую эпидемическую опасность в распространении заболевания представляют кровь и сперма больных. В некоторых случаях, рассматривается риск заражения через слюну больного.
Внимание. Вирусный гепатит В передается контактными (чужие зубные щетки, бритвенные станки и т.д.), половыми, трансплацентарными (от матери к плоду) и артифициальными (во время трансплантации, переливании и т.д.) путями.
Отмечается высокий риск инфицирования при выполнении в нелицензированных салонах процедур пирсинга, татуировок, татуажа и т.д.
Если острый ВГ В развивается у женщины в 3-ем триместре беременности, существует максимально высокий риск развития инфекции у плода.
Вирусный гепатит В – профилактика
 Согласно приказам по вирусному гепатиту, профилактика заболевания включает в себя проведение тщательного отбора доноров, обследование медицинских сотрудников, соблюдение правил индивидуальной безопасности при работах с кровью, проведение санитарно-просветительных работ среди населения и т.д.
Согласно приказам по вирусному гепатиту, профилактика заболевания включает в себя проведение тщательного отбора доноров, обследование медицинских сотрудников, соблюдение правил индивидуальной безопасности при работах с кровью, проведение санитарно-просветительных работ среди населения и т.д.
Индивидуальная профилактика включает использование презервативов при половых актах, соблюдение правил личной гигиены (применение личных лезвий для бритвы, мочалок, щеток и т.д.).
Симптоматика заболевания
Клиническая картина инфекционного процесса включает в себя преджелтушные, желтушные периоды и реконвалесценцию.
Внимание. Преджелтушный период может длиться до пяти недель.
Симптоматика болезни проявляется:
- слабостью,
- утомляемостью,
- вялостью,
- сниженным аппетитом,
- горечью во рту,
- абдоминальным болевым синдромом,
- расстройством стула и т.д.
Также могут отмечаться сыпь, лихорадочная симптоматика, суставные боли.
До появления желтушности отмечается гепатомегалия, потемнение мочи и осветление стула.
После появления желтухи состояние пациентов резко ухудшается.
Справочно. Диагностика вирусного гепатита В заключается в выполнении биохимических анализов (уровни аланиаминотрансферазы и аспартатаминотрансферазы), а также определение маркеров инфекции.
ВГ D (дельта-агенты)
 Данный тип заболеваний включает в себя вирусные гепатиты с контактными путями заражения. Активное распространение вирусных частиц возможно только при условии наличия у пациента гепатита В.
Данный тип заболеваний включает в себя вирусные гепатиты с контактными путями заражения. Активное распространение вирусных частиц возможно только при условии наличия у пациента гепатита В.
Присоединение дельта-агента сопровождается тяжелым течением инфекции и плохим прогнозом на выздоровление.
Основными источниками заболевания являются пациенты с хроническими ВГ В в комплексе с Д-агентами.
Справочно. Передача вирусных частиц осуществляется преимущественно парентерально, то есть при контактах с кровью.
Также возможен половой путь передачи инфекции и трансплацентарное инфицирование.
Симптоматика болезни схожа с клинической картиной гепатита В, однако при присоединении дельта-агента отмечается тяжелое течение инфекции.
Острые и хронические вирусные гепатиты С
Справочно. К гепатитам С относят инфекционные патологии печени, сопровождающиеся контактной передачей вируса и протекающие циклично, с частой хронизацией заболевания, цирротическими осложнениями и формированием гепатоцеллюлярных карцином.
 Единственными источниками вирусных частиц ВГ С являются больные с гепатитами С.
Единственными источниками вирусных частиц ВГ С являются больные с гепатитами С.
Передача вирусных частиц может осуществляться половыми, трансплацентарными способами, при переливании крови и т.д.
Естественный уровень восприимчивости пациентов к возбудителям гепатита С высокий, однако риски инфицирования в большей степени определяются инфицирующей дозировкой (количеством вируса, поступившим в организм).
Чаще всего (около восьмидесяти процентов), гепатит С протекает в безжелтушно. Острые формы ВГ регистрируются крайне редко. Как правило, при плановом обследовании доноров.
Внимание. Первыми симптомами заболевания являются астеновегетативная симптоматика. Пациентов беспокоит выраженная вялость, слабость, быстрая утомляемость. Как правило, пациентов беспокоят расстройства диспепсического характера.
Отмечается появление тошноты, рвоты, вздутия живота, тупых болей в абдоминальной области, расстройства стула (запоры или поносы), снижение аппетита.
Может отмечаться зуд кожных покровов, боли в суставах (артралгическая симптоматика).
Острые формы гепатита С обычно протекают в легких или среднетяжелых формах. Фульминантные гепатиты регистрируются крайне редко (как правило, у пациентов с ВИЧ или сопутствующими патологиями печени).
При развитии хронических форм ВГ возможно прогрессирование поражения печени и развитие тяжелых форм цирроза.
Необходимо отметить, что для гепатитов С (чаще при хронизации инфекционно-воспалительных процессов) характерно частое появление внепеченочной симптоматики.
У таких пациентов могут отмечаться:
- смешанные криоглобулинемии;
- появление красного плоского лишая;
- развитие ревматоидной симптоматики;
- мезангокапиллярные гломерулонефриты;
- поздние кожные формы порфирии;
- идиопатические тромбоцитопении;
- тиреоидиты;
- развитие синдрома Шегрена;
- В-клеточные формы лимфом и т.д.
Вирусные гепатиты G
 К указанным заболеваниям относят инфекции, вызываемые парентеральным возбудителем гепатита G и характеризующиеся бессимптомным течением.
К указанным заболеваниям относят инфекции, вызываемые парентеральным возбудителем гепатита G и характеризующиеся бессимптомным течением.
Возбудитель данного типа ВГ относится к группе флавивирусов.
Основной причиной возникновения данного типа острых вирусных гепатитов являются гемотрансфузии (передача вирусов поисходит через кровь).
Также зарегистрированы случаи трансплацентарной передачи вируса (от матери к плоду) и полового инфицирования (большое количество вируса содержится в семенной жидкости).
Справочно. Необходимо отметить интересную взаимосвязь вирусного гепатита G и ВИЧ инфекции. При проведении анализа смертности пациентов от ВИЧ было обнаружено, что среди пациентов с ВИЧ без гепатита G – показатель смертности выше. В связи с этим, была выдвинута теория о том, что вирус данного типа гепатита способен блокировать доступ возбудителей ВИЧ в клетки.
Течение ВГ G, как правило, носит острый характер. Хронизация воспалительного процесса в печени регистрируется крайне редко.
Диагностирование данного типа заболевания выполняется при помощи методов амплификаций с проведением обратных транскрипций (RТ-PCR).
Справочно. Специфического лечения не разработано. В связи с этим, лечение проводится по протоколу терапии острых вирусных гепатитов В или С. Наибольшая чувствительность возбудителя отмечается к препаратам интерферонов и рибавирина.
Класс ВГ ни А ни G
Данный тип ВГ включает группу острых патологий инфекционного генеза, сопровождающихся появлением клинической симптоматики поражения печеночных тканей, при отсутствии специфических маркеров вирусных гепатитов наиболее распространенных типов.
Возбудителями данного типа инфекции считаются вирусные частицы ТТV (вирусы, передающиеся во время переливаний крови) и SEN.
Оба типа относятся к ВГ с парентеральными путями инфицирования . Основной причиной заболевания являются гемотрансфузии.
В редких случаях, возбудители данного типа заболевания могут распространяться фекально-орально.
Распространенность данного типа гепатита различная. В европейских странах она не превышает шестнадцати процентов, в странах Африки – от сорока до восьмидесяти процентов, в Шотландии – около сорока пяти процентов и т.д.
Справочно. В большинстве случаев, вирус ТТV регистрируют у пациентов с клинической картиной фульминантного (молниеносного) гепатита или цирроза печени неустановленного генеза. Других специфических отличий течения данного типа ВГ на данный момент не выявлено.
Диагностика TTV и SEN проводится путем ПЦР. Специфические тест-системы для определения иммуноглобулинов класса М и G к данному типу вирусов острых гепатитов на данный момент отсутствуют.
Специфических методов лечения данного типа гепатита не разработано.
klinikanz.ru
современные препараты и народные средства
Гепатитом называется заболевание, поражающее ткань печени. Сопровождается клиническими проявлениями, изменениями показателей биохимического анализа крови. В зависимости от провоцирующих факторов, различают инфекционный, токсический, аутоиммунный, лучевой тип. При отсутствии лечения возникает жизнеугрожающее состояние – печеночная недостаточность. Поэтому перед врачами встает вопрос, как лечить и предупредить гепатит В.
О чем я узнаю? Содержание статьи…
Что такое гепатит Б?
Гепатит В относится к группе инфекционных патологий, потому что возбудитель принадлежит к семейству гепаднавирусов. Отличительная черта вируса – стабильное сохранение целостности внешней оболочки и функций вне зависимости от физического, химического воздействия. Инактивация вирулентности (способности заражать) возникает после обработки в автоклаве.
Как передается гепатит В?
Рассматривают два механизма передачи:
| Парентеральный (через кровь) | Непарентаральный (контактный путь) |
| 1. Через иглу нестерильного шприца. Подвержены этому способу заражения люди с наркотической зависимостью. 2. Переливание необработанной крови, что было актуально во времена первых гемотрансфузий. В современной медицине введены меры проверки, фильтрации донорской крови, поэтому риск заразиться снизился до 0,001%. 3. Во время операций, иных инвазивных вмешательствах, где многоразовые инструменты контактируют с кровью. Инфицирование происходит в том случае, если медицинский персонал не соблюдает правила стерилизации. 4. Некоторые виды косметологических процедур – маникюр, пирсинг, нанесение татуировки. | 1. При сексуальном контакте с носителем вируса. По статистике гепатит выявляется у 60% людей, которые постоянно меняют половых партнеров. 2. При совместном использовании с больным бытовых предметов – одноразовые бритвы, зубная щетка, маникюрные инструменты. 3. Во время поцелуя при условии наличия микротрещин на языке или деснах больного. 4. При тяжелой форме вирусные клетки передаются младенцу во время родов.
|
Группу риска по парентеральным гепатитам составляют медицинские работники из-за постоянных контактов с инфицированными.
Как лечить гепатит В?
При подозрении на заражение требуется незамедлительно обратиться к врачу. На основании лабораторных данных он подтвердит инфицирование, определит, как эффективнее лечить.
На начальных этапах болезни пациентов лечат детоксикационными процедурами. Для этого рекомендуется пить много воды, отказаться от интенсивных физических нагрузок, поскольку они способны вызвать серьезные осложнения, ухудшить соматическое состояние организма. Запущенные формы гепатита лечат медикаментозно.
Медикаментозная терапия
Схема лечения направлена на борьбу с вирусом, замедление его размножения, восстановление клеток печени, корректировку иммунной системы. Состоит из следующих фармакологических групп:
- противовирусные – Ламевудин, Адефовир;
- препараты интерферона;
- иммуномодуляторы;
- гепатопротекторы;
- поливитаминные комплексы для усиления защитных функций.
По завершении терапии у пациентов вирус сохраняется в неактивном состоянии (вылечить полностью гепатит b невозможно), что требует проходить обязательные регулярные медицинские комиссии. При снижении иммунитета – обратный переход в активную фазу.
Подбор препаратов, дозировки происходит индивидуально. Все назначения устанавливает лечащий врач после комплексного медицинского обследования, подтверждения окончательного диагноза.
Народные средства
Лечить инфекционную форму гепатита следует специализированными препаратами. Самолечение в большинстве случаев повышает риск развития осложнений, ставящих жизнь под угрозу.
Средства народной медицины применимы в качестве натуральных иммуномодуляторов, но только после разрешения лечащего врача.
Диета
Правильное питание и поддержание питьевого режима – вот, как советуют врачи лечить хронический гепатит. Вода способна выводить продукты метаболизма, снизить нагрузку на печень, предотвратить развитие интоксикации. Существует несколько правил, которых стоит придерживаться:
- Дробное питание. Количество приемов пищи в сутки должно от пяти и более.
- Избегать «праздничных» столов. Богатый блюдами стол вызывает переедание, наносит вред здоровью.
- Спиртные напитки полностью исключаются.
- Еду предпочтительнее запекать, варить, готовить на пару. Из рациона следует убрать:
- копчености;
- острые и жареные блюда;
- жирные сорта мяса, рыбы;
- мороженое;
- газированные напитки;
- сало.
- Добавить в меню кисломолочные продукты, крупы, постные сорта рыбы и мяса, растительное масло, яичный белок.
Диету составляет специалист на основании индивидуальных особенностей, стадии болезни.
Профилактика гепатита В
Профилактика бывает специфической и неспецифической. Они объединены общими задачами – уменьшить количество носителей, предупредить новые случаи инфицирования.
| Неспецифический подход | Специфические мероприятия |
| · соблюдать правила личной гигиены; · тщательно мыть свежие фрукты, овощи перед едой; · поддерживать сексуальную связь с одним половым партнером; · воздерживаться от орального, анального сексуального контакта; · лечить наркотические, токсические болезни; · вести здоровый образ жизни. | Вакцинация – безвредная и результативная мера. При попадании в организм она запускает образование иммунитета, который противостоит вирусу. Активность сохраняется до 6 лет с момента иммунизации.
|
Виды вакцин
В зависимости от действующих компонентов вакцины от гепатита:
- моновакцины, состоящие из антигена HBsAg;
- поливакцины, включающие антигены нескольких болезней.
Выбор осуществляется на основе этапа вакцинации. Фармакологические компании предлагают множество препаратов, но их объединяет схожий принцип действия – формирование искусственного иммунитета. Поэтому их не запрещено комбинировать.
Российские вакцины – Комбиотех, Регевак, Бубо-Кок, Бубо-М.
Импортные аналоги:
- бельгийские – Инфарикс, Энджерикс;
- корейские – Эувакс В;
- израильские – Sci-B-Vac;
- США – Н-В-VAX II;
- индийские – Шанвак-В.
Схема вакцинации
Действующий на территории России график прививок был составлен в 1982 году. На его основании утвержден перечень дат, когда проводится иммунизация у детей:
- первые сутки после появления на свет;
- при достижении возраста 1 месяц;
- на момент 6 месяцев.
Чтобы организм сформировал стойкий иммунитет, требуется трехкратное введение антигенов. Если ребенок находится в группе риска, когда мать – носитель вируса гепатита, схема видоизменяется:
| Порядковый номер вакцины | Время, когда делают прививку от гепатита |
| Первая | Первые 24 часа с обязательным дополнительным введением антител к гепатиту В. В результате у ребенка формируется пассивная форма иммунной защиты. Она призвана охранять детский организм до момента, пока не синтезируются собственные антитела. |
| Вторая | Через месяц. |
| Третья | Через 2 месяца. |
| Четвертая | Через 1 год. |
Искусственно созданный иммунитет активен 10 лет, но отмечаются временные колебания под влиянием индивидуальных особенностей.
Для взрослых применимы три вида схем:
- Стандартная, состоящая из 3 инъекций, где вторая и третья проводится через 1 и 6 месяцев после первичной;
- Ускоренная – 4 прививки с интервалом 1, 2, 12 месяцев;
- Экстренная – 4 прививки с интервалом 7, 21 день и 12 месяцев.
Соблюдение правил и дат иммунизации формирует стойкую, эффективную защиту для взрослого.
Можно ли лечить гепатит В в домашних условиях?
Больного с острой формой гепатита В требуется незамедлительно поместить в инфекционное отделение. После проведенных лабораторных и инструментальных исследований он начнет получать специализированное лечение.
После выписки родственники спрашивают лечащего врача, как правильно лечить гепатит В в домашних условиях. Для этого нужно:
- соблюдать правила здорового образа;
- пересмотреть стиль питания;
- не пропускать прием лекарств;
- лечить сопутствующие соматические заболевания;
- посещать плановые медосмотры.
В отношении вирусного гепатита существует простое правило – чем раньше начать его лечить, тем больше шансов у человека продлить жизнь. Только комплексное воздействие способно сохранить физическую и эмоциональную активность.
progepatity.ru
