Лейкопения | Причины, симптомы и лечение лейкопении
Лечение лейкопении
Больного помещают в отдельную палату (изолятор). При общении с больным персоналу необходимо тщательно соблюдать меры асептики и антисептики (ношение лицевых масок, мытье рук с антисептиками и т. д.).
В большинстве случаев лейкопении и агранулоцитоза в специфическом лечении нет необходимости. Основные профилактические и лечебные мероприятия сводятся к предупреждению инфекции, лечению уже возникших инфекционных осложнений и основного заболевания, приведшего к лейкопении. Ошибочными следует считать предпринимаемые для лечения лейкопении переливания цельной крови или эритроцитарной массы, лейкоцитарной взвеси, назначение глюкокортикоидных гормонов. Последние можно применять только в рамках лечения основного заболевания, приведшего к развитию лейкопении, например системной красной волчанки, ревматоидного артрита, некоторых форм острых лейкозов, аутоиммунной лейкопении и т. д. Следует иметь в виду, что назначение глюкокортикоидов в условиях агранулоцитоза резко повышает риск развития инфекционных осложнений. В зависимости от основного заболевания (например, при апластической анемии, синдроме Фелти, аутоиммунном агранулоцитозе) для лечения лейкопении могут быть применены спленэктомия, иммуносупрессивная терапия (циклоспорин, циклофосфамид, азатиоприн, метотрексат и др.).
При дефиците фолатов, витамина В12 показано назначение витамина В12, фолиевой кислоты в дозе до 1 мг/сут, лейковорина по 15 мг в сутки. При лекарственном нехимиотерапевтическом агранулоцитозе обязательна отмена препарата, который мог его вызвать.
Особенности лечения инфекционных осложнений
Основной метод борьбы с осложнениями, обусловленными нейтропенией, — проведение мероприятий, направленных на профилактику и терапию инфекции. Больные в состоянии агранулоцитоза в случае присоединения инфекционных осложнений нуждаются в помещении в изолированные палаты. В большинстве случаев источником инфекции, прежде всего бактериальной и грибковой этиологии, служит ЖКТ, поэтому при развитии агранулоцитоза проводят деконтаминацию кишечника. С этой целью применяют антибактериальные препараты, чувствительные в отношении грамотрицательной флоры (ципрофлоксацин), триметоприм/сульфаметоксазол. Последний также обладает активностью в отношении пневмоцистной инфекции.
В отсутствие бактериальной инфекции с профилактической целью антибиотики не назначают. При появлении признаков инфекции немедленно начинают эмпирическую антибактериальную терапию, которая затем может быть изменена с учетом клинически выявленного очага инфекции и/или микробиологически подтверждённых возбудителей. Отсроченное назначение антибиотиков в условиях агранулоцитоза, особенно при грамотрицательной инфекции, значительно повышает смертность от сепсиса и септического шока.
Лечение сепсиса и септического шока проводят по принятым правилам. При септическом шоке для осуществления инвазивного мониторинга даже при наличии тромбоцитопении после переливания концентрата тромбоцитов катетеризируют лучевую или бедренную артерию, в обязательном порядке — центральную вену. Для проведения инвазивного мониторинга у этих больных, несмотря на лейкопению, может быть применена катетеризация легочной артерии с помощью катетера Сван-Ганса, транспульмональная термодилюция с помощью специального артериального катетера.
У 16% больных, умерших от септического шока, в состоянии агранулоцитоза обнаруживают массивные кровоизлияния в надпочечники, у подавляющего большинства больных, получавших глюкокортикоидные гормоны в курсах химиотерапии, при септическом шоке выявляют относительную надпочечниковую недостаточность. Следовательно, включение в терапию септического шока малых доз (250-300 мг в сутки) гидрокортизона патогенетически оправдано.
 [74], [75], [76], [77], [78], [79], [80], [81], [82], [83], [84]
[74], [75], [76], [77], [78], [79], [80], [81], [82], [83], [84]
Особенности респираторной терапии
Успехи респираторной терапии при ОДН у больных в состоянии лейкопении связаны, прежде всего, с использованием неинвазивной вентиляции лёгких. Она позволяет избежать интубации трахеи у трети больных, у которых течение агранулоцитоза осложнилось развитием ОДН.
При интубации трахеи и переводе больного на ИВЛ рекомендовано выполнение ранней (в первые 3-4 дня) трахеостомии, что особенно важно при наличии у больного сопутствующего геморрагического синдрома вследствие тромбоцитопении.
 [85], [86], [87], [88], [89], [90], [91], [92]
[85], [86], [87], [88], [89], [90], [91], [92]
Особенности нутритивной поддержки
Лейкопения не является противопоказанием к энтеральному питанию. Больным в агранулоцитозе назначают щадящую диету без консервированных продуктов, избытка клетчатки. Как и у больных без лейкопении, энтеральное питание предупреждает транслокацию микрофлоры из кишечника, развитие дисбактериоза, повышает защитные свойства слизистой оболочки, снижая риск возникновения вторичных инфекционных осложнений. Помимо общепринятых показаний к переводу больных на полное парентеральное питание, у больных в агранулоцитозе его назначают при выраженном мукозите, некротической энтеропатии, клостридиальном энтероколите.
Важен вопрос о доступе для проведения энтерального питания. При выраженных мукозите, эзофагите, которые нередко возникают у больных в агранулоцитозе, энтеральное питание может осуществляться через назогастральный зонд, а при сопутствующем гастропарезе, который возникает после курсов химиотерапии, особенно с использованием винкристина, метотрексата, при сепсисе — через назоинтестинальный зонд. При длительно сохраняющемся мукозите, эзофагите метод выбора для проведения энтерального питания — гастростомия. В ряде случаев после курсов химиотерапии (особенно с метотрексатом) мукозит, саливация, снижение кашлевого рефлекса бывают столь выражены, что для разобщения дыхательных путей и предупреждения аспирации больным даже без признаков дыхательной недостаточности выполняют трахеостомию. Применение колониестимулирующих факторов.
Продолжительность и глубина лейкопении может быть уменьшена с помощью применения КСФ, в частности Г-КСФ. Эффективность и показания к применению КСФ различны в зависимости от причины развития агранулоцитоза и состояния больного.
В онкологии показания к назначению КСФ для профилактики лейкопении и при возникновении фебрильной лейкопении зависят от состояния больного, его возраста, интенсивности проводимой химиотерапии, нозологии и стадии основного заболевания.
При лекарственном агранулоцитозе применение КСФ может укоротить продолжительность лекарственного агранулоцитоза в среднем на 3-4 дня Г-КСФ или гранулоцитарно-макрофагальный КСФ (ГМ-КСФ, филграстим, молграмостим) назначают в дозе 5 мкг/кг в сутки до повышения уровня гранулоцитов (лейкоцитов) выше 1,5-2х109/л. Однако Г-КСФ не может быть рекомендован для рутинного использования при лекарственном агранулоцитозе, поскольку наряду с данными, подтверждающими эффективность данного ЛС, имеются и результаты неудовлетворительного его применения при лекарственном агранулоцитозе. Применение переливаний концентрата гранулоцитов.
Тяжесть инфекционных осложнений в период агранулоцитоза можно уменьшить переливанием концентрата гранулоцитов. Концентрат гранулоцитов, в отличие от концентрата лейкоцитов и лейковзвеси, получают после специальной подготовки доноров. Донорам за 12 ч до сбора гранулоцитов назначают глюкокортикоидные гормоны (обычно 8 мг дексаметазона) и 5-10 мкг/кг Г-КСФ подкожно, после чего выполняют аферез гранулоцитов на специальных автоматических фракционаторах крови. Такой режим позволяет собрать от одного донора до (70-80)х10
 [93], [94], [95], [96], [97]
[93], [94], [95], [96], [97]это серьезно: как распознать и вылечить опасную болезнь крови?
Болезни крови всегда серьезно воздействуют на организм. Одна из них – лейкопения. Это заболевание связано с пониженным содержанием лейкоцитов в крови. При этой болезни количество кровяных телец уменьшается до 1000-4000 на один миллилитр, в то время как норма составляет от 5000 до 8000. Чем опасна лейкопения и как ее лечат?
Причины возникновения заболевания
Лейкопения может возникнуть по самым разным причинам. Чаще всего ее вызывают такие болезни, как, например, аплазия костного мозга, острый лейкоз, метастазы в костный мозг, миелодиспластические синдромы. Другие недуги, при которых может возникнуть лейкопения, — это анемия, ОРВИ, грипп, малярия, полиомиелит, тиф, сепсис, анафилактический шок, системные поражения соединительных тканей, цирроз печени. Вызывать болезнь также способно неправильное регулирование образования лейкоцитов, поврежденный костный мозг, пораженные вирусами или инфекциями гемопоэтические клетки мозга, стволовые клетки или дефицит необходимых для создания белых кровяных клеток веществ, таких как витамины группы В, медь, железо и фолиевая кислота.
Как проявляется лейкопения?
Это заболевание не слишком ярко
выражено на начальной стадии. Больные жалуются на постоянную головную боль, общую слабость, утомляемость и головокружения. Такие симптомы не вызывают серьезных опасений, поэтому многие не придают им должного значения. Болезнь развивается, отчего начинают появляться мигрени, лихорадка, озноб, учащенный пульс и нервное напряжение. При лейкопении также могут иметь место язвы и эрозии в желудочно-кишечном тракте, воспаления во рту, инфекции крови и пневмония. Если заболевание сопровождает грипп или другие инфекции, то способны увеличиваться лимфатические узлы и селезенка. При появлении таких симптомов паниковать не стоит, но обратиться за помощью врача нужно незамедлительно.
Лечение лейкопении
На данный момент врачам известно множество препаратов, которые стимулируют производство организмом белых кровяных телец. При лейкопении назначают не только медикаменты, но и определенное питание. В рационе должны быть овощи и фрукты, свежая зелень, кисломолочная продукция, гречневая, рисовая и овсяная каши. Хорошо употреблять продукты с большим количеством белка, такие как курятина, крольчатина и телятина. Стимулируют кроветворение и грецкие орехи, не повредит употребление гречишного или цветочного меда, а также прополиса. Можно обратиться за помощью и к народным рецептам. Лучшее средство, помогающее забыть, что такое лейкопения, — это отвар овса из 40 граммов неочищенной крупы и 400 миллилитров теплой воды. Пятнадцать минут проваривайте овес на минимальном огне, настаивайте около двенадцати часов, после чего процедите и пейте трижды в день по 100 миллилитров. Желательно не делать отвар про запас, а каждый день готовить свежую порцию. Есть и десерт, от которого отступает лейкопения. Это мед с цветочной пыльцой. На часть меда возьмите две части пыльцы, смешайте и выдержите три дня. Каждый день съедайте чайную ложку сладкого лекарства со стаканом молока.
При таком заболевании как лейкопения симптомы довольно разнообразны
Лейкопения – это заболевание, которое характеризуется уменьшением количества в крови лейкоцитов (белых кровяных телец) ниже 4000 – 5000. Когда она возникает, то в значительной мере возрастает риск заразиться каким-либо инфекционным заболеванием, а уже имеющиеся патологические процессы с большим трудом поддаются лечению.
В начале такого заболевания, как лейкопения, симптомы выражены довольно слабо и проявляются головными болями, утомляемостью, слабостью, незначительными головокружениями. Очень часто им не уделяется должного внимания, и заболевание продолжает развиваться, ослабляя организм. На этой стадии лейкопения выявляется чаще всего случайно, при проведении анализа крови по какой-либо причине. Это в большей мере относится к тем случаям, когда число лейкоцитов снижается одинаково во всех имеющихся фракциях.
По мере того как прогрессирует лейкопения, симптомы становятся более выраженными и разнообразными. Среди них: повышенная температура и озноб, частый пульс, увеличение миндалин и селезенки, а так же разнообразные признаки присоединившихся инфекций. В некоторых случаях происходит очень быстрое развитие такого заболевания, как лейкопения, симптомы при этом могут проявляться следующие: пневмония, сепсис, воспаления в ротовой полости и толстом кишечнике, а иногда и слабый шок.
Лейкопения может быть перераспределительной и абсолютной. Обе эти разновидности требуют особого внимания и продолжительного лечения. Кроме этого, лейкопении бывают органическими и функциональными.
Причин возникновения этой болезни огромное множество. Оно нередко сопровождает такие заболевания, как малярия, краснуха, грипп, туберкулез, корь, тиф, сепсис и т.д. Лейкопения может возникнуть из-за повреждения костного мозга различными химическими препаратами. Спровоцировать ее могут миелофиброз и ионизирующее облучение. В некоторых случаях это заболевание развивается на фоне голодания и крайнего истощения организма. Не стоит забывать, что предрасположенность к нему может передаваться по наследству.
Иногда во время курса терапии антибиотиков или некоторых других препаратов возникает легкая транзиторная лейкопения. В большинстве случаев это не требует отмены лекарств или снижения их дозы, а после окончания курса количество белых кровяных телец быстро приходит в норму.
К сожалению, в настоящее время лейкопения у детей не редкость. В этом случае, чем раньше выявлено заболевание, тем лучше. Ведь по мере его развития организм становится все более незащищенным, а для ребенка это очень опасно. Увеличение числа пациентов с таким диагнозом, в том числе и детей, многие специалисты объясняют тем, что на человека постоянно воздействуют источники различных излучений, появляются новые лекарства и различные химические соединения, которые широко используются большинством населения.
Если у вас выявлена лейкопения, симптомы которой почти не беспокоят, не следует откладывать обращение к специалисту. Чем раньше начато лечение, тем благоприятнее прогноз. Самым частым последствием развития лейкопении можно считать снижение иммунитета, что весьма опасно, так как человека постоянно окружают патогенные инфекции и вирусы. Современные методы лечения позволяют кардинально улучшить ситуацию, но следует быть готовым к тому, что течение его окажется довольно продолжительным.
Если на фоне лейкопении появляется какие-либо признаки инфекции, это можно считать экстренной ситуацией, если даже самочувствие вполне удовлетворительно. В этом случае следует немедленно обратиться в больницу, к своему лечащему врачу. Возможно, вам назначат необходимые препараты и направят для консультации к онкологу. Этого не следует пугаться. Таким образом вероятнее всего удастся быстрее привести количество белых кровяных телец к норме.
Лейкопения причины возникновения у взрослых лечение

Leucopenia в переводе с латинского означает лейкопения — патология, спровоцированная сбоем в процессе кроветворения лейкоцитов. Заболевание развивается при чрезмерном приёме некоторых медикаментов, после химиотерапии. Для постановки диагноза назначаются лабораторные и инструментальные методы исследования. Терапия проводится в условиях стационара.

Функции белых клеток
Чтобы выяснить причины возникновения лейкопении, необходимо рассмотреть функции лейкоцитов, их строение. Белые клетки разной формы быстро перемещаются по сосудам. Их функция заключается в защите организма от инородных клеток, которые могут спровоцировать инфекционный процесс.

Существует несколько видов белых клеток. Гранулоциты с сегментированным ядром появляются в костном мозге. Макрофаги обезвреживают бактерии, способствуют повышению защитных сил человеческого организма. В норме в 1 литре крови содержится 4−8.8 млрд лейкоцитов.
У взрослого человека количество лейкоцитов не изменяется с возрастом. У новорожденного ребенка норма лейкоцитов составляет 6,5−13,8. Когда иммунитет детского организма способен самостоятельно противостоять разным инфекциям, тогда значение показателя приближается к норме у взрослых.
При существенном понижении количества белых клеток ставится диагноз лейкопения. Состояние может быть спровоцировано проявлением инфекционной патологии. В редких случаях лейкопения является самостоятельным заболеванием.
Классификация болезни

Современные медики считают лейкопению синдромом, который является одной из главных составляющих серьёзной патологии кровеносной системы — агранулоцитоз с кодом по МКБ D 70. Лейкопении подвержены лица старше 60 лет. Генез синдрома неясный, но установлено, что снижается концентрация гранулоцитов. Развивается гранулоцитопения, понижается уровень нейтрофилов. Подобные процессы способствуют прогрессированию нейтропении, снижению защитных сил организма.
Часто пациенты путают лейкопению с нейтропенией, называя их лейконейтропенией. В сущности, нейтропения — вид лейкопении, который приводит к повышению восприимчивости к инфекциям и грибкам. Признаки и терапия каждого синдрома схожи между собой. Лейкопения с нейтропенией могут привести к развитию онкозаболевания, вирусного гепатита, СПИДа. Синдромы считаются наиболее опасными для детей, так как провоцируют лейкоз.
Причины и признаки патологии
К основным факторам, которые провоцируют болезнь, относятся: наследственность, острый авитаминоз, неправильное питание, опухоли с метастазами, поражение костного мозга после облучения, бесконтрольный приём цитостатиков. Типичных признаков болезни нет, так как они характерны для инфекции.
С учётом степени тяжести лейкопении инфекция выявляется в 25% случаев уже в течение первых 7 дней. Первичная активность характерна для грибковой инфекции, вируса герпеса, цитомегаловируса. Основные симптомы болезни:
- высокая температура тела;
- лихорадка;
- озноб;
- слабость;
- частое сердцебиение.

Внешние признаки синдрома проявляются в виде истощения, опухания желез, увеличения миндалин. Особенность протекания лейкопении связана с присоединением вторичной инфекции. В таком случае повышается риск развития общего сепсиса. Процесс может сопровождаться пневмонией.
Для лейкопении, которая спровоцирована облучением и химиотерапией, имеет следующие характерные признаки:
- отёк слизистой ротовой полости;
- язвенно-некротический стоматиты;
- диарея.
Виды и степени синдрома
Лейкопения протекает в двух формах: острая и хроническая. В первом случае процесс длится до трёх месяцев. Хроническая форма протекает более 3-х месяцев. Виды синдрома:

- Относительная. Патология проявляется скоплением белых кровяных клеток в сосудах, что наблюдается при анафилактическом шоке.
- Иммунная. Болезнь возникает из-за бесконтрольного приёма антибиотиков, противовоспалительных и антибактериальных средств. Если иммунная лейкопения вторичная, тогда повышается риск возникновения тяжёлых заболеваний.
- Идиопатическая либо невинная. Характеризуется бессимптомным и стабильным течением. Нарушения в костном мозге отсутствуют. Заболевание протекает без изменений состава крови.
Чтобы поставить диагноз, нужно знать, какие бывают стадии. На первом этапе наблюдается нарушенный синтез нейтрофилов в костном мозге. Вторичная стадия связана с факторами, угнетающими кроветворение.
Симптомы лейкопении и лечение зависят от степени тяжести синдрома:
- Лёгкая. Не сопровождается осложнениями.
- Средняя. Существует низкий риск развития инфекционного процесса.
- Тяжёлая. Проявляются последствия синдрома.
Отдельно выделяется транзиторная лейкопения. Она выявляется у грудничков. К причинам её развития относится прямое воздействие антител матери, проникнувших в организм малыша во время внутриутробного периода. Чаще заболевание исчезает самостоятельно.
Диагностика и лечение
Чтобы выявить лейконейтропению любой формы и степени, проводится комплексное обследование. Выраженная форма сочетается с тромбоцитопенией и анемией, поэтому для подтверждения синдрома назначаются лабораторные исследования. Для выявления незрелых бластных клеток проводится анализ крови. Другие методики:

- трепанобиопсия;
- пункция;
- биохимический анализ крови.
Для проведения дифференциальной диагностики назначается пункция костного мозга. Чтобы установить механизм развития болезни, проводится трепанобиопсия. Если диагноз подтверждается, пациент госпитализируется. Все контакты с окружающими исключаются, чтобы предупредить инфицирование.
Цель лечения — регулирование содержания лейкоцитов и устранение имеющейся клинической картины. Можно лечить пациента следующими методами:

- Устранение факторов, которые отрицательно влияют на уровень лейкоцитов. Если симптоматика спровоцирована антибиотиками либо противовирусными средствами, показана их отмена.
- Применение препаратов с целью профилактики инфекционных осложнений.
- Переливание лейкоцитарной массы.
- Приём глюкокортикостероидов.
- Медикаментозная стимуляция процесса образования белых клеток.
- Вывод токсинов.
- Диета.
Особое внимание уделяется методам обработки продуктов. Нельзя употреблять в пищу фрукты и сырые овощи. Если заболевание сопровождается стоматитом, приготавливается пища из протёртых продуктов. При некротическом поражении кишечника запрещено употреблять продукты с клетчаткой.
Устранение симптомов
Если пациент находится в тяжёлом состоянии, подаётся пища через зонд. Он вставляется эндоназальным путём. Инфекционное заражение требует приёма медикаментов, которые не воздействуют на костный мозг. Одновременно принимаются витамины, средства, стимулирующие иммунитет.
При дисфункции селезёнки показано её удаление. Если синдром сопровождается нежелательными иммунными реакциями организма, назначаются иммуносупрессивные средства:

По рекомендации врача можно использовать мумие. Для приготовления отвара потребуется 0,2 г мумие и литр воды. Лечение длится 10 дней.
Осложнения и профилактика

Продолжительная лейкоцитопения провоцирует риск возникновения онкологических и СПИДа. При этом может диагностироваться алейкия — стойкое поражение мозга. Такое осложнение приводит к опасному и выраженному изменению состава крови. На фоне лейкопении развивается сепсис. Низкий иммунитет приводит к тяжёлому течению болезни.
Повышается вероятность летального исхода. Отрицательный прогноз наблюдается при сепсисе. Смертность при осложнениях синдрома, возникших в процессе терапии онкологии, колеблется в пределах 4−30%. Для снижения вероятности развития болезни необходимо соблюдать следующие профилактические рекомендации:
- Избегать воздействия ионизирующей радиации.
- Отказ от самостоятельного приема психотропных и гормональных средств, антибиотиков, «голодных» диет.
- Соблюдение правил гигиены для предупреждения опасных инфекционных патологий.
Лейкопения считается опасным для жизни и здоровья заболеванием, которое приводит к резкому снижению иммунитета. При этом утяжеляется течение сопутствующих патологий.
Лейкопения, нейтропения, агранулоцитоз, гранулоцитопения – это тяжелый синдром, при котором наблюдается снижение количества белых телец в крови. Симптомы и лечение лейкопении разнятся в зависимости от причины, вызвавшей нарушение формулы крови.
Лейкоциты выполняют защитные функции
Лейкопения – что это такое?
Нейтропения – это общее снижение показателей лейкоцитов в крови ниже 1,5х109/л. Агрануцитоз является более тяжелой формой заболевания. Количество белых клеток в этом случае составляет не более 0,5х109/л, в тяжелых случаях диагностируют полное отсутствие лейкоцитов.
По МКБ 10 синдрому присвоены коды от D70 до D72.9 в зависимости от этиологии заболевания. Тяжелые формы патологии встречаются у 1 пациента из 100 тыс. человек, врожденные – 1 на 300 тыс.
Норма белых телец в крови человека
Функция белых клеток крови – это защита организма от воздействия патогенной флоры, контроль над ростом собственной микрофлоры, ограничение перемещения патогенов из очага воспаления в прочие ткани. Количество белых кровяных телец зависит от возраста пациента.
Физиологическая норма для различных групп пациентов в анализе крови:
- у взрослых, у детей от года и до 16 лет – более 1500;
- у новорожденного – первые-третьи сутки – более 1000;
- у грудничка первого года жизни – более 1000.
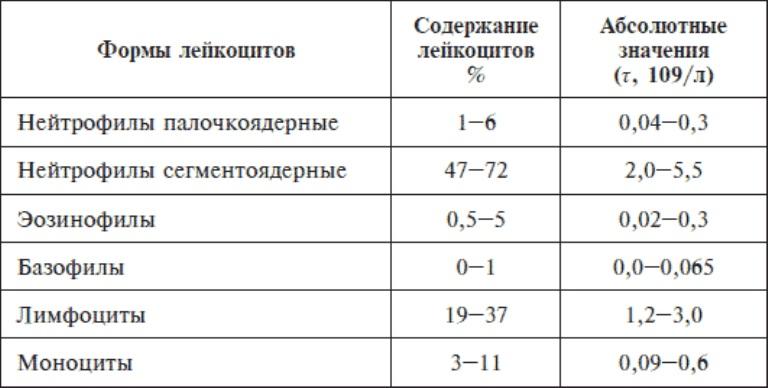
Форма лейкоцитов и их содержание в крови
Методика обработки биологического материала может варьироваться в зависимости от оснащенности лаборатории. Но на бланке указываются нормальные значения показателей. Поэтому сверить результаты достаточно просто.
Причины заболевания
Пониженные лейкоциты не всегда свидетельствуют о развитии нейтропении. У ребенка младшего возраста это может быть физиологической нормой и не требовать коррекции.
Причины низкого уровня лейкоцитов патологического генеза:
- Врождённые формы лейкопении – нарушения в генной структуре.
- При раке – использование агрессивных форм лечения – токсических препаратов для химиотерапии, облучения.
- Апластическая анемия – вторичное приобретенное нарушение кроветворения.
- Дефицит витамина В12, фолиевой кислоты, меди, метаболические расстройства, связанные с обменом и накоплением гликогена.
- Инфекционные заболевания, ОРВИ грибковые инвазии, аутоиммунные процессы, поражение простейшими микроорганизмами, протекающие в тяжелой форме. При бактериальной инфекции, вызванной вирусами Эпштейна-Барра, цитомегаловирусом, ВИЧ, гепатитом, парвовирусом В19, вирусом краснухи показатели лейкоцитов крови будут меньше нормы.
- Использование некоторых лекарственных препаратов при терапии воспалительных и инфекционных процессов, антидепрессантов, средств для лечения кардиопатологий.
- Отравление солями тяжелых металлов, соединениями мышьяка, ртути, золота.
- Туберкулез в острой стадии.
- Длительный контакт с пестицидами, инсектицидами, опасными химическими соединениями.
Вирус Эпштейна-Барра снижает уровень лейкоцитов в крови
Нейтрофилы образуются в костном мозге. Негативные воздействия на эту структуру приводят к гибели молодых активно делящихся клеток. При лейкопении, резвившейся на фоне апластической анемии, продукция белых телец не нарушена, но они неполноценны и неспособны к делению.
Лейкопения при паразитических инвазиях возникает из-за гибели лейкоцитов в селезёнке. При ВИЧ вирусе поражаются все клетки костного мозга, снижается их активность. Итогом является пониженное число продукции нейтрофилов.
Симптомы пониженных лейкоцитов
Нейтропения не обладает выраженной симптоматикой. О снижении уровня белых телец свидетельствует присоединение бактериальной, вирусной или грибковой инфекции как осложнение основного заболевания.
Скорость снижения количества лейкоцитов способствует увеличению риска развития инфекционных осложнений. При вялотекущей, хронической нейтропении вероятность присоединения бактериальных патогенов ниже, чем при остром, транзиторном падении уровня белых телец.
Повышение температуры тела часто является единственным диагностическим признаком лейкопении. Если пациент в составе комплексного лечения получает кортикостероидные препараты, то этот симптом может отсутствовать.

Повышенная температура основной признак лейкопении
У пациентов наблюдается лихорадочное состояние. При этом очаг инфекционного или бактериального поражения не обнаруживают. Микробиологическими способами в 25% случаев доказать наличие патогенной флоры не представляется возможным.
Нейтропению на фоне агрессивного лечения раковых заболеваний отличают от инфекционного процесса по специфической симптоматике.
Признаки лейкопении после химиотерапии, лечения цитостатиками:
- увеличение печени;
- стоматиты с образованием афт и изъязвлений;
- отечность слизистой ротовой полости;
- энтероколиты, в том числе и некроз участков кишечника;
- черный стул, боли в эпигастрии, повышенное газообразование при поражении системы ЖКТ;
- появление грибковой флоры;
- в тяжелых случаях – сепсис, септический шок;
- парапроктит;
- у женщин – нарушение менструального цикла, увеличение количества крови выделяющейся в течение менструации, нерегулярность месячных, склонность к маточным кровотечениям.
Виды лейкопении
В основу классификации нейтропении положены длительность синдрома относительно его начала, наличие и тяжесть возможных осложнений.
По времени появления первых симптомов различают:
- врождённая патология;
- приобретенная.
По длительности:
- острый процесс – длится не более 3 месяцев;
- хроническая форма – снижение уровня белых телец наблюдается более 2 месяцев.
По наличию осложнений – чем ниже показатели лейкоцитов в крови, тем выше вероятность развития тяжелых осложнений и летального исхода.
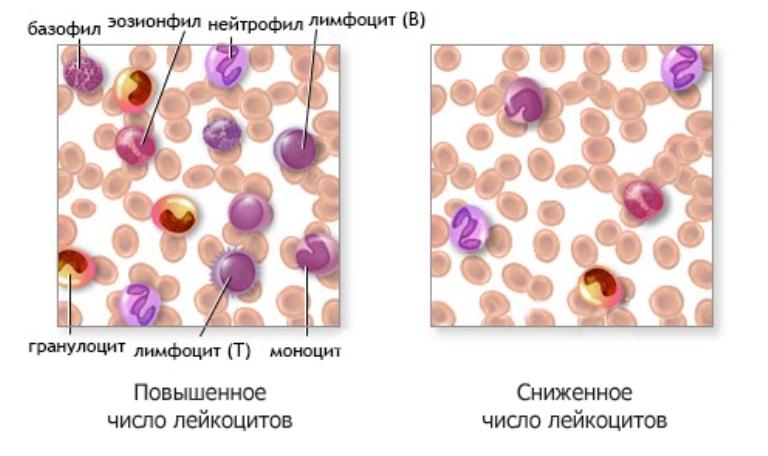
Чем ниже уровень белых телец, тем выше шанс развития тяжелых заболеваний
Классификация лейкопении по этиологии патологического процесса и заболевания, провоцирующие это состояние:
- Нарушение продукции белых телец в косном мозге – происходит при генетических заболеваниях, опухолевых процессах, дефиците витаминов, применении некоторых лекарственных препаратов, при анапластической анемии.
- Высокая степень разрушения лейкоцитов в тканях – развивается при аутоиммунных и вирусных заболеваниях, при лечении цитостатиками и препаратами химиотерапии, прохождение гемодиализа или использование аппарата ИВЛ.
Степени заболевания
Степень патологического процесса определяется по результатам анализа крови.
Таблица. Степени выраженности синдрома в зависимости от количества белых телец в анализе крови.
| Количество нейтрофилов | Степень нейтропении | Вероятность развития бактериальных осложнений |
| 1–1,5*109/л | Легкая | Минимальная |
| 0,5–1×109/л | Средняя | Средняя |
| Менее 0,5×109/л | Тяжелая | Высокая |
Диагностика
Диагностические мероприятия начинают с исследования крови. При этом подсчитывают абсолютное количества нейтрофилов. Дополнительно определяют число эритроцитов и тромбоцитов. Изменение показателя нейтрофилов одновременно с изменением количества красных кровяных телец свидетельствует об онкопатологии крови.
Для определения механизма развития синдрома проводят забор костного мозга. Это позволяет выяснить, на каком этапе происходит гибель нейтрофилов – снижение выработки в костном мозгу, высокая скорость разрушения в крови.
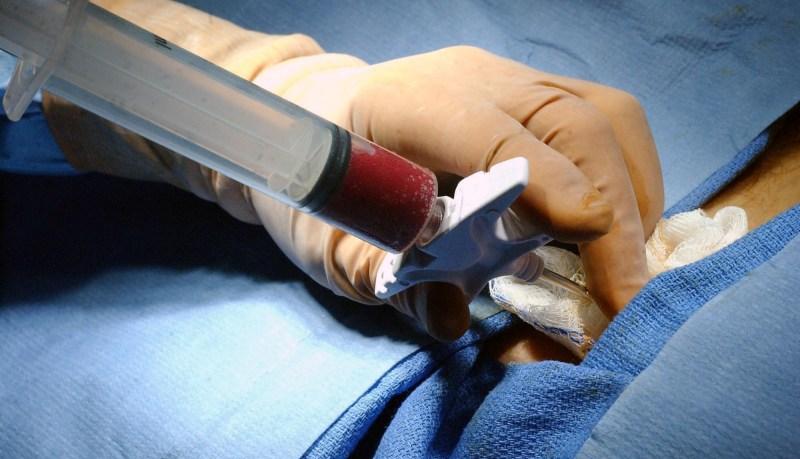
Для определения механизмов заболевания может понадобиться забор костного мозга
При синдроме неясного генеза назначают следующие исследования:
- определение ревматоидного фактора;
- наличие антинуклеарных и антигранулоцитарных антител;
- проведение печёночных проб;
- определение дефицита цианокобаламина в крови.
Особое внимание врач должен обратить на лекарственные препараты, которые пациент принимает на постоянной основе.
Лечение лейкопении в домашних условиях
Быстро повысить содержание белых телец в домашних условиях не получится. Согласно протоколам ВОЗ пациент подлежит экстренной госпитализации в стерильный бокс. Персонал должен соблюдать правила асептики.
Препараты при нехватке лейкоцитов
Что делать и какие лекарства принимать?
Дополнительно при низких лейкоцитах используют 2 группы препаратов:
- Стимуляторы иммунных и обменных процессов в клетке.
- Метилурацил – 4 раза в день по 500 мг в таблетированной форме, 2–3 раза в день для суппозиториев. Из побочных эффектов – только изжога, головная боль, частные позывы в туалет.
- Лейкоген – назначают при нетяжелой форме заболевания в составе комплексной терапии. Принимают по 1 таблетке 4 раза в день, дети – 3 раза в день. Курс составляет не менее 1 месяца. Из побочных эффектов – только аллергические реакции.
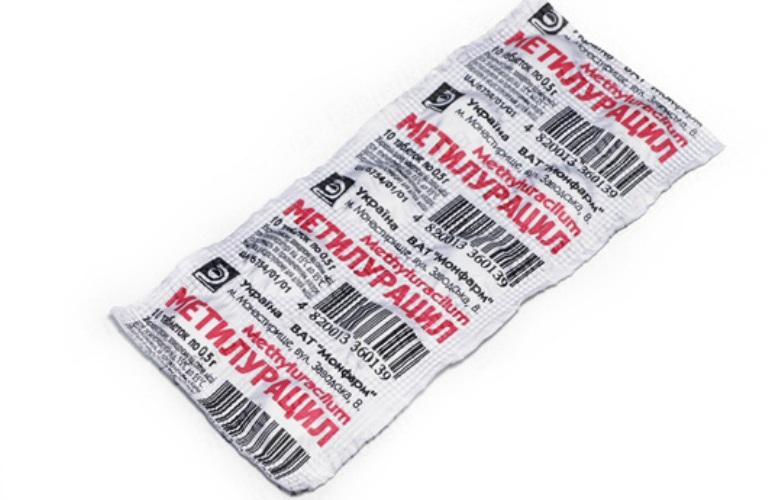
Метилурацил — средство при пониженных лейкоцитах в крови
- Стимуляторы продукции белых телец в костном мозге:
- Нейпоген – препарат для лечения тяжелой формы заболевания. Применяется на фоне и по окончании химиотерапии, при ВИЧ-инфекции, врожденных формах, при неэффективности прочих методов лечения. Выпускается в виде раствора для внутривенных инфузий. Длительность терапии определяет врач, опираясь на результаты анализов крови. В течение 2 суток после последней инфузии уровень белых телец не должен снижаться.
- Лейкомакс – препарат стимулирует продукцию белых телец в костном мозге. Показан при тяжелых иммунных расстройствах, ВИЧ, герпесе на фоне СПИДа. При лейкопении назначают при неэффективности прочего лечения. Раствор вводится подкожно. Длительность курса терапии зависит от количества лейкоцитов в анализе крови.
Народные средства при дефиците белых телец
Рецепты из народных травников являются дополнительным способом лечения. Заменять ими средства официальной медицины опасно для здоровья.
Полынь и прополис
Трава полыни, настойка прополиса на спирту являются препаратами официальной медицины.
Рецепт из расчета на 1 прием:
- Одну чайную ложку растительного сырья залить 1 стаканом кипящей воды.
- Закутать и оставить до полного остывания.
- В холодный отвар добавить 15 капель настойки прополиса.
- Принимать перед едой.

Отвар из полыни и прополиса помогает нормализовать уровень лейкоцитов в крови
Овсяный отвар
Для изготовления лекарственного отвара требуется цельный неочищенный овес.
Рецепт:
- Две столовые ложки зерен овса залить 0,5 л воды. Томить на малом огне 15 минут.
- Закутать и остудить.
- Принимать по полстакана 3 раза в день.

Для отвара нужен цельный овес
Отвар шиповника
Шиповник приобретайте в аптеках. Не собирайте у дорог или в черте города.
Рецепт:
- Истолочь сухие ягоды в мелкую крошку.
- Чайную ложку измельченного сырья залить 1 стаканом кипятка. Томить 15 минут на огне.
- Закутать и оставить настаиваться.
- Принимать по 2 столовые ложки отвара 3 раза вдень.

Перед приготовлением отвара шиповник нужно измельчить
Питание при лейкопении
Специализированной диеты при низких показателях белых телец в крови не существует. Пациент должен придерживаться принципов здорового питания.
Не следует употреблять в пищу тяжелые, жирные продукты, злоупотреблять специями. Алкоголь, кроме небольшого количества красного вина – под категорическим запретом.
В рационе должны присутствовать овощи в любом виде, кроме жареных. Картофель придется ограничить. Прочие продукты растительного происхождения (бобовые, корнеплоды, капусту, ягоды, фрукты) без ограничений.

При лейкопении нужно употреблять больше овощей
Кисломолочные продукты, творог, нежирные сорта сыра – их потребление не ограничено. Жирное мясо следует заменить индейкой или курицей. Доказан хороший клинический эффект при употреблении морепродуктов, икры.
Чем опасна лейкопения?
Лейкопения – опасный синдром. Лейкоциты являются защитником, сторожевой клеткой организма. Низкий уровень белых телец делает организм беззащитным перед вирусами, патогенной флорой, грибковыми инфекциями и последствия не заставят себя ждать.
Профилактика недостатка лейкоцитов
Профилактику лейкопении, спровоцированной химиотерапией, не проводят. В остальных случаях общие рекомендации сводятся к качественному лечению инфекционных и вирусных заболеваний, соблюдению правил здорового питания.
Врачи, в том числе Комаровский настоятельно советуют вести активный образ жизни, гулять на свежем воздухе при любой погоде.
Оцените статью 



 (2 оценок, средняя 5,00 из 5)
(2 оценок, средняя 5,00 из 5)
Лейкопения — состояние организма, при котором в крови существенно понижен уровень лейкоцитов. Встречается этот симптом редко, но при этом может сопровождать целый ряд различных заболеваний. В большинстве случаев лейкопения носит временный характер, однако, если анализ систематически показывает пониженные лейкоциты, это может говорить о тяжелых, порой смертельных, заболеваниях. Когда стоит пройти обследование и как справиться с патологией, разбирался MedAboutMe.
Чем опасны пониженные лейкоциты

Лейкоциты — это общее название белых кровяных телец, в число которых входят нейтрофилы, базофилы, эозинофилы, лимфоциты и моноциты. Все эти клетки отвечают за выявление и уничтожение чужеродных элементов (антигенов), защиту организма от различных инфекций и патологических процессов.
В зависимости от типа антигена в крови изменяется уровень лейкоцитов разного типа. Так, при вирусной и бактериальной инфекции, аллергических реакциях и прочем лейкоцитарные формулы крови будут разными. В некоторых случаях лейкопения является следствием именно активности инфекции. Например, при вирусных заболеваниях часто наблюдается нейтропения — пониженный уровень нейтрофилов. В норме количество лейкоцитов в крови со временем восстанавливается. Однако в некоторых случаях лейкопения носит патологический характер.
Диагноз ставится уже в том случае, если уровень белых кровяных телец упал ниже 4,0 млрд клеток/л. Но при этом показателе у человека еще не проявляются симптомы болезни. Если же количество клеток крови продолжает снижаться, это представляет серьезную угрозу для здоровья, ведь организм по сути лишается естественной защиты. Любой контакт с инфекционными агентами может привести к болезни. А если лейкоцитов в крови недостаточно даже для того, чтобы держать инфекцию под контролем, любая незначительная болезнь может привести к тяжелым осложнениям, генерализованному поражению и даже смерти.
Причины понижения лейкоцитов
Белые кровяные клетки продуцируются в костном мозге и живут в среднем около 2 недель. Поэтому патологически низкий уровень лейкоцитов может говорить о таких серьезных проблемах:
- Поражения костного мозга, при котором он просто не вырабатывает новые клетки.
- Слишком быстрое разрушение лейкоцитов. В этом случае новые клетки не могут компенсировать дефицит белых кровяных телец.
- Различные нарушения в циркуляции лейкоцитов.
Лейкопения в некоторых случаях может быть отдельным заболеванием, однако чаще всего она говорит о той или иной болезни или патологическом воздействии на организм. Анализы показывают пониженные лейкоциты в таких случаях:
- Поражения костного мозга, в том числе онкологические заболевания, гипопластическая анемия.
- Туберкулез.
- Аутоиммунные заболевания: красная волчанка, тиреоидит.
- Вирусные инфекции: гепатиты, вирус Эпштейна — Барр и другие.
- Генетические патологии (в этом случае лейкопения врожденная).
- Последствия радиоактивного облучения, причем патология наблюдается как на фоне лучевой болезни, так и как осложнение лучевой терапии.
- Последствия химиотерапии.
- Прием некоторых медикаментов: антидепрессантов, ртутных диуретиков, антигистаминных лекарств, цитостатиков и прочего. В этом случае у пациента диагностируется именно нейтропения.
- Резкая потеря массы тела.
- Последствия строгих диет, в результате которых в организме возникает дефицит железа, меди, витаминов группы В, в том числе фолиевой кислоты.
Признаки низкого уровня лейкоцитов
Лейкопения проявляется в зависимости от ее степени. Небольшое понижение уровня белых кровяных клеток может проходить бессимптомно, а слишком низкие лейкоциты в крови приведут к существенному ухудшению самочувствия.
Для людей с лейкопенией характерны такие симптомы:
- Озноб.
- Повышение температуры тела.
- Тахикардия.
- Одышка.
- Повышенная потливость.
- Головные боли.
- Выраженная слабость, потеря сил.
- Бледность.
- Общее истощение организма.
С понижением лейкоцитов состояние человека усугубляется. В частности, появляются признаки плохой иммунной защиты:
- Язвочки на слизистых рта, кровоточивость десен.
- Увеличение миндалин.
- Увеличение селезенки.
- Обострение хронических болезней, в частности, на слизистых может возникать герпетическая сыпь, проявляются инфекции дыхательных путей (фарингит, тонзиллит, пневмония).
- Кожные инфекции, грибковые поражения.
- Поражение желудочно-кишечного тракта. Может проявляться обострение язвы желудка и двенадцатиперстной кишки.
Если уровень лейкоцитов критически падает, организм перестает противостоять инфекциям, опасными для него становятся даже самые простые ОРВИ. Для подтверждения диагноза человеку нужно обязательно сдать развернутый анализ крови с лейкограммой.
Лечение болезни крови лейкопении
Если лейкопения является следствием перенесенных инфекций, лейкоциты в крови быстро приходят в норму. При такой форме заболевания очень важно укреплять иммунитет — полноценно питаться, не переохлаждаться, избегать контакта с больными людьми, в периоды эпидемий воздержаться от посещения людных мест. Это поможет организму быстрее восстановить защитные механизмы и прийти в норму.
Если же лейкопения вызвана более серьезными проблемами со здоровьем, а уровень лейкоцитов существенно понижен, больному потребуется специальное лечение. Основная терапия будет заключаться в устранении причины лейкопении — лечении основного заболевания. Кроме этого, потребуются такие меры:
- Обеспечение безопасных условий для больного. В тяжелых случаях пациенты помещаются в специальные стерильные боксы, общение с другими людьми ограничивается.
- Переливания крови (лейкоцитарной массы).
- Назначение курса медикаментов, которые способствуют образованию лейкоцитов. Например, различные лекарства, улучшающие метаболические процессы.
- Дезинтоксикационное лечение, направленное на уменьшение интоксикации организма.
- Назначение антибактериальных лекарств. Связано это с тем, что для человека с лейкопенией опасность могут представлять даже условно-патогенные бактерии, входящие в естественную микрофлору. А активизация таких микробов, как, например, золотистый стафилококк, на фоне низкого уровня лейкоцитов может привести к сепсису.
Лейкопения. Лечение заболевания.
Лейкопения – состояние, которое указывает на пониженное количество в крови человека лейкоцитов. Данный недуг – признак некоторых патологических заболеваний и процессов. Также он может свидетельствовать о наличии отдельного синдрома, который и вызывает постоянное или периодическое снижение количества лейкоцитов. Если у вас обнаружена лейкопения, лечение следует начинать на самых ранних стадиях ее развития, так как довольно часто такое явление появляется при онкологических заболеваниях. Ведь лечение злокачественных опухолей сопровождается процедурой химиотерапии, которая и воздействует на белые кровяные клетки (лейкоциты).
Лейкопения. Лечение
Лечащим врачом, в первую очередь, назначаются фармацевтические препараты, предназначенные для стимуляции лейкоза. Это могут быть лекарства, стимулирующие метаболические процессы (метилурацил, пентоксил, лейкоген) или медикаменты, воспроизводящие колониестимулирующие факторы (ленограстим, саграмостим, филграстим и др).
Очень важно, в первую очередь, направить все силы на лечение лейкопении, появившейся вследствие нарушения работы костного мозга. Довольно часто у женщин наблюдается лейкопения шейки матки, данная проблема также требует к себе немало внимания.
При тяжелых формах болезни назначаются лекарственные препараты, полученные методами генной инженерии. К ним относятся «Филграстим», «Ленограстим», «Молграмостим», «Лейкомакс». Данные лекарства оказывают стимулирующее действие на формирование лимфоцитов и гранулоцитов, чаще всего они назначаются больным раком. Также воспользоваться ими можно, если на фоне какого-либо серьезного инфекционного заболевания возникает лейкопения.
Лечение данного недуга должно проводиться под контролем врача.
Причины появления
- Сбои в регуляции лейкопоэза
- Дефекты стволовых клеток, передающиеся на генном уровне, провоцирующие нарушения в их пролиферации и дифференциации.
- Нехватка веществ, важных для пролиферации и созревания лейкоцитов. Это фолиевая кислота, витамин В1, В12, медь и железо.
- Раковая опухоль метастазирует в мозг, в результате чего происходит сокращение лейкопоэтической ткани.
- Воздействие химических веществ (бензол, толуол, мышьяк), ионизирующей радиации и других различных разрушающих факторов.
- Поражение токсинами и бактериальными вирусами гомопоэтических клеток головного мозга.
- Повреждения стволовых клеток (иммунное).
Симптомы
При лейкопении наблюдаются признаки ослабления организма. В результате различные инфекции развиваются довольно быстро, вызывая повышение температуры, озноб, головную боль, учащенный пульс и беспокойство. Нередко можно заметить воспалительные процессы в полости рта, также появляются небольшие язвочки в кишечнике, пневмония и инфекция крови. При низком содержании белых кровяных телец может появиться опухание желез, увеличение селезенки и миндалин.
Если вышеперечисленные признаки говорят о том, что у вас может быть лейкопения, лечение необходимо проводить только по назначению врача.
Наряду с медикаментозным лечением, избавиться от этого недуга можно с помощью домашних настоев и отваров.
Лейкопения лечение: народная медицина
- Неочищенный овес (2 ложки) залейте горячей водой (2 стакана), поставьте на плиту и кипятите в течение 15 минут. Настаивайте 12 часов, а затем процедите. 3 раза в день принимайте настой по ½ стакана (перед едой). Ежедневно готовьте свежий отвар. Курс лечения – 30 дней.
- Сухой измельченный донник (2 ложки) залейте холодной водой (1.5 стакана). Оставьте средство настаиваться на 4 часа, процедите. 3 раза в сутки пейте холодный настой по ¼ стакана. Курс – 30 дней.
- В литр молока всыпьте 2 стакана зерен овса, закипятите и поварите средство 20 минут, периодически помешивая. Ежедневно рекомендуется выпивать не менее 0.5 литров отвара в день.
Лейкопения: причины и лечение заболевания
Для данного заболевания характерно пониженное количество лейкоцитов, и обычно и обычно лейкопения имеет симптоматическое течение. Данное заболевание представляет собой гематологический временный признак, типичный для множественных патологических заболеваний и процессов. Значительно реже лейкопения наблюдается в виде отдельного синдрома, который проявляется в виде постоянного или периодического снижения лейкоцитов в крови.
Лейкопенических состояний немало, и на лейкопении приходится большая доля. Преимущественно они выражены снижением нейтрофилов. Инфекционный процесс у пациентов, имеющих состояние лейкопении, отличается рядом своих особенностей.
Известно, что заболевания является скоротечным. Так, от первых симптомов возникновения инфекции и до развития у пациента тяжелого сепсиса требуется всего лишь несколько часов. Если возникает септический шок, в состоянии агранулоцитоза около трети больных испытывают лихорадку за сутки до возникновения артериальной гипотензии. При этом исход септического шока пациентов с гемобластозами и в состоянии агранулоцитоза отмечен в два раза быстрее, по сравнению с пациентами, не имеющими лейкопении.
При агранулоцитозе инфекционные осложнения нередко вызываются возбудителями, встречающимися у пациентов без лейкопении. Если состояние лейкопении длительное, отмечается развитие миоклостридиального спонтанного некроза. Он проявляется в виде мышечных болей, молниеносного сепсиса, септического шока.
Симптомы лейкопении
У лейкопении не имеется специфических проявлений, ее течение в основном бессимптомное. Заболевание себя проявляет, когда имеет место присоединение инфекционных осложнений. В свою очередь, риск их возникновения обусловлен длительностью и глубиной лейкопении. При лейкопении нередко первым и единственным признаком инфекции является лихорадка. Кроме того, в десяти процентах случаев она появляется, как следствие неинфекционного процесса. Например, это может быть реакция на некоторые препараты, и прочее.
Когда развивается лейкопения причины неизвестны, отсутствуют, но врач всегда принимает во внимание возможность данного состояния, и с учетом этого назначается обследование и терапия. Установлено, что если пациент получает глюкортикоидные гормоны, инфекционный процесс может развиваться без температуры.
В состоянии лейкопении почти у всех пациентов выявляется лихорадка, очаг инфекции которой неизвестен. В состоянии лейкопении инфицирование происходит, как правило, из-за влияния эндогенной флоры, которая колонизована в очаге инфекции. Следует отличать от лейкопении нейтропению, которая наблюдается при цитостатической болезни, развивающейся на фоне химиотерапии. Цитостатическая болезнь возникает, когда гибнут клетки кожи, эпителия ЖКТ, кишечника. Нередко цитостатическая болезнь проявляется поражением печени, в этом случае обнаруживается:
- Инфекционные поражения
- Тромбоцитопения
- Язвенный стоматит
- Геморрагический синдром
- Кишечный синдром
- Анемия
Причины развития лейкопении
Для возникновения лейкопении имеется немало причин, и если форма лейкопении является врожденной, то причиной считается определенный генетический дефект. Известно, что передача генетического дефекта происходит аутосомно-доминантно, либо аутосомно-рецидивно. Кроме того, при диагностировании лейкопении причины представлены и другими спорадическими случаями заболевания. Если пациент страдает онкологической болезнью, в том числе, и онкогематологической, причиной лейкопении может стать курс химиотерапии, назначенной больному. Также подобное влияние может оказывать лучевое лечение.
Еще одна причина — апластическая анемия, то есть, аплазия кроветворения. Нередко среди причин, спровоцировавших лейкопению, называют метаболические расстройства, дефицит фолиевой кислоты, нехватку витамина В12. Нередко в качестве причины выступает определенное инфекционное заболевание, малярия, тяжелый сепсис, цитомегаловирус, протозойная и грибковая инфекции. Если в клинической практике используются не химиотерапевтические препараты, проводится интенсивная терапия, может возникнуть агранулоцитоз, тяжелая нейтропения.
