Что такое аденокарцинома пищевода?
Рак пищевода (РП) находится в 10-ке самых распространенных видов злокачественных опухолей, причем наибольшие показатели заболеваемости регистрируют в развитых странах. Основное число пациентов – мужчины за 50 лет, у молодых людей рак пищевода встречается крайне редко. По причине отсутствия специфических симптомов на первых стадиях болезни, диагностируют карциному пищевода у 70% людей на 3-4 стадии.
Разделяют два вида данного заболевания, которые поражают человеческий организм в равных количествах, то есть 50/50 — это плоскоклеточный рак и аденокарцинома. В данной статье мы рассмотрим аденокарциному пищевода и узнаем причины его появления, симптомы опухоли, стадии развития, способы диагностики и лечения.
Пищевод представляет собой мышечный канал длиной 25 см, который соединяет глотку и желудок. В нем происходит первый этап переваривания еды. Различают три отдела: шейный, грудной и абдоминальный (брюшной). Стенки этого органа состоят из нескольких оболочек: слизистой, подслизистой, мышечного слоя и наружной адвентиции.
Аденокарцинома пищевода, которую еще называют железистым раком, поражает подслизистую оболочку. Чаще это происходит в нижнем отделе. Постепенно опухоль прорастает глубже в мышечный слой, а затем выходит за пределы органа. Эта стадия представляет большую опасность из-за соседства пищевода с аортой, бронхами, трахеей, верхней полой веной, перикардом.
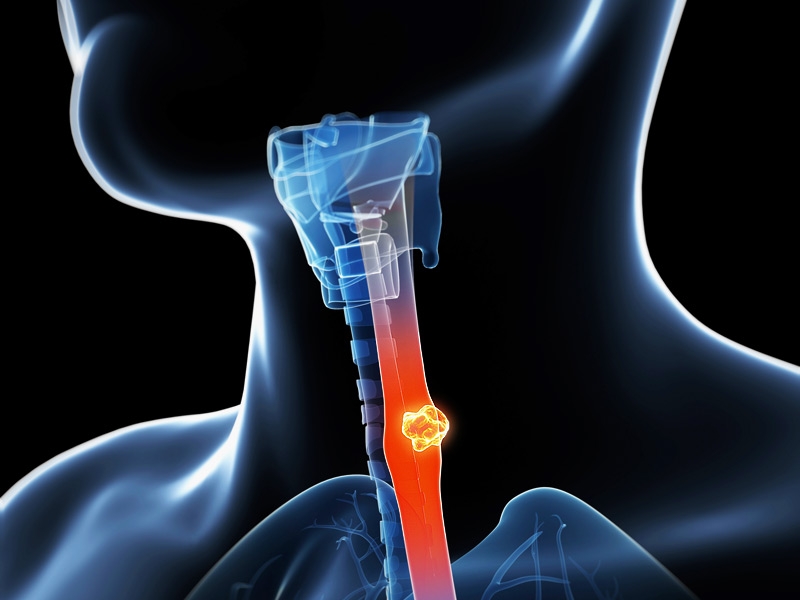
Железистый рак
Аденокарцинома может расти экзофитно (то есть в полости пищевода) или эндофитно (прорастая из слизистой оболочки в другие слои и обхватывая пищевод вокруг). Не редко встречаются и смешанные типы.
Опухоли нижнего отдела чаще растут вверх по пищеводу, нежели в сторону желудка. Метастазирует рак пищевода лимфогенно и гематогенно, поражая легкие и печень, реже – кости. По статистике, уже на первых стадиях болезни у 40-80% пациентов наблюдаются метастазы в прилегающих лимфоузлах, так как пищевод имеет богатую лимфатическую сеть. Отдаленные поражения находят в половине случаев.
Преимущественно встречается первичная опухоль пищевода, и лишь в 3% случаются метастатические поражения от рака груди, мозга, легких, шеи, желудка и других органов.
Причины возникновения аденокарциномы пищевода
Распространенной причиной аденокарциномы пищевода является болезнь под названием пищевод Баррета. Это явление, при котором нормальные клетки оболочки пищевода замещаются цилиндрическими, характерными для желудка или кишечника. Доказано, что у половины людей с такой патологией со временем образовывается рак.
Другие предраковые заболевания:
- полипы и язвы;
- тилоз. Это генетическое заболевание, при котором структура слизистой пищевода отличается от нормальной. Это может стать причиной мутаций в ней;
- дивертикулы;
- синдром Пламмера-Винсона, который характеризуется постоянным воспалительным процессом в пищеводе. Он вызывает РП в 10% случаев;
- гастроэзофагеальная рефлюксная болезнь. У людей с таким недугом происходят выбросы кислоты из желудка в пищевод, из-за чего велика вероятность развития аденокарциномы;
- папиллома вирус;
- ахалазия. Такое нарушение моторики пищевода увеличивает риск возникновения злокачественных образований в 15 раз;
- ожоговые стриктуры. Ожоговые травмы пищевода, вызванные химикатами, твердой пищей или инородными предметами, могут дать о себе знать даже спустя 10-20 лет.
Онкология пищевода может быть следствием таких факторов:
- курение. Эта вредная привычка способствует появлению рака, особенно, если у человека есть какие-то хронические болезни пищевода. Из-за курения мужчины в 3 раза чаще болеют РП, чем женщины;
- неправильное питание. Является причиной недостатка витаминов и микроэлементов в организме. Слишком горячая, острая, твердая пища наносит вред пищеводу. Также засоленная и минерализированная вода, в сочетании с курением и алкоголем могут стать причиной различных нарушений.
- ожирение. Избыточный вес оказывает давление на пищевод, плюс переедание и неправильное питание – эти факторы приводят к рефлюксной болезни, она – к пищеводу Баррета, что в свою очередь – к РП.
Для профилактики аденокарциномы необходимо отказаться от вредных привычек, питаться полезной едой и заниматься физическими упражнениями.
Симптомы опухоли пищевода
Первым тревожным признаком РП является дисфагия (перекрытие трети или половины пищевода). Вначале она проявляется в трудности проглатывания твердой пищи, затем становится тяжело глотать даже кашу и жидкость. Когда опухоль достигает больших размеров и сдавливает пищевод – развивается последняя степень дисфагии – полное перекрытие пищевода.
Симптомы аденокарциномы пищевода это:
- болевые ощущения, тяжесть и дискомфорт за грудиной;
- отрыжка, срыгивание пищи;
- боль во время глотания;
- тошнота и рвота.
- изжога;
- повышенное слюноотделение;
- неприятный запах изо рта.
Появление этих симптомов уже говорит о запущенности процесса.
Признаки распространения опухоли за пределы пищевода:
- охриплость или изменение голоса;
- брадикардия;
- увеличенные лимфоузлы;
- сильный кашель;
- отдышка;
- внутренние кровотечения (проявляются в виде рвоты с кровью или темным стулом).
К общим симптомам рака относятся: слабость, большая потеря веса, анемия, повышенная температура тела.
Стадии аденокарциномы пищевода
Выделяют 4 стадии онкологического процесса:
- 1 стадия — новообразование небольшого размера (до 3 см) находится в слизистой оболочке пищевода, не проникающее в слой мышц;
- 2 стадия — аденокарцинома прорастает в мышечный слой и сужает пищевод. Диаметр ее составляет около 5 см. На второй стадии возможно возникновение региональных метастаз в лимфатических узлах;
- 3 стадия характеризуется опухолью, которая проросла сквозь внешний слой пищевода и прилегающую жировую ткань или серозную оболочку. Она имеет множественные метастазы в лимфоузлах. Отдаленных поражений пока нет;
- аденокарцинома пищевода 4 степени имеет большой размер. Наблюдаются обширные поражения пищевода и соседних тканей. Прослеживаются отдаленные поражения в органах и лимфатических узлах.
Как видите, эта форма рака развивается очень быстро, поэтому лечение аденокарциномы пищевода необходимо начинать как можно раньше.
Диагностика заболевания
Первичная диагностика аденокарциномы пищевода включает:
- опрос больного (жалобы, семейный анамнез и т.д.) и внешний осмотр;
- ренгенологическое исследование с применением контрастного вещества. Эта процедура позволит выявить наличие поражения, его размер и степень сдавливания пищевода;
- ФЭГДС. С помощью эндоскопа, который вводят через рот до желудка можно точнее рассмотреть поверхность внутренних органов, определить распространенность аденокарциномы в глотке, гортани и желудке, а также в региональных лимфоузлах. Одновременно берут материал разных участков пищевода для последующего исследования в лаборатории и определения типа опухоли.
Для уточнения диагноза назначают:
- УЗИ томография. Такое исследование направленно на выявление метастаз в шейной зоне, брюшной полости и забрюшинном пространстве. Также можно увидеть такие органы, как печень и почки;
- по показаниям проводят компьютерную или магниторезонансную томографию (например, если результаты УЗИ были спорными). Эти методы показывают даже самые мелкие патологии. Можно вывить поражения в отдаленных органах и лимфатических узлах;
- трахеобронхоскопия. Используется для исследования трахеи и бронхов;
- иногда проводят торакоскопию и лапороскопию. Это методы, при которых через разрез в коже вводятся специальные инструменты с видеокамерой. При торакоскопии изучают плевральную полость, а при лапароскопии – брюшную.
Если пациенту будет назначена операция, то нужно пройти целый ряд анализов: кардиографию, анализ свертываемости крови, УЗИ сосудов, исследование дыхания и другие тесты для оценки функционального состояния главных систем организма.
Информативное видео
Лечение аденокарциномы пищевода
Есть несколько методов лечения опухоли пищевода:
- Хирургический. Операция на пищеводе при раке проводится всегда, когда есть возможность, так как этот метод самый эффективный. Зачастую делают субтотальную резекцию пищевода, которая подразумевает удаление целого отдела этого органа вместе с прилегающей клетчаткой и опухолью, отступая от нее не менее 5 см. Одновременно выполняют лимфодиссекцию (удаляют региональные трахеобронхиальные, абдоминальные и средостенные лимфоузлы). Во время операции проводят пластику пищевода желудком. В редких случаях (например, при опухолях или язвах желудка) для пластики используют часть толстого или тонкого кишечника. Иногда выполняют полное удаление пищевода, с последующей пластикой из желудка и участка кишки.
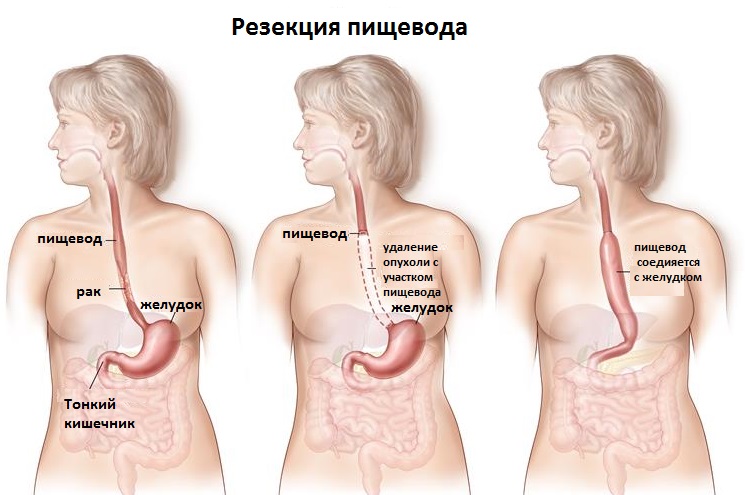
Резекция
- Химиотерапия. Назначается как самостоятельный метод лечения, так и в дополнение к хирургическому (до или после операции). При аденокарциноме обычно проводят несколько курсов до резекции, и несколько – после. Предоперационная химия позволяет уменьшить опухоль и симптомы дисфагии.
- Облучение. Применяют для больных, которым резекция противопоказана или в комплексе с резекцией и химией. Лучевая терапия, проведенная на ранних стадиях, может лишь незначительно увеличить продолжительность жизни больного. По разным данным совмещение облучений с химиопрепаратами не продлевают жизнь пациента, в других случаях – улучшения заметны.
Химиолучевая терапия применяется при нерезектабельном раке (например, когда прослеживаются отдаленные метастазы или множественные региональные поражения).
При выраженной дисфагии, когда опухоль перекрывает пищевод, человеку необходимо провести лечение, направленное на восстановление нормального питания. Для этого используют операцию по наложению гастростромы или стенирования (установление трубки, которая расширяет просвет пищевода), также возможно проведение лазерной коагуляции опухоли, что позволяет уничтожить ее клетки и освободить пищевод.
Прогноз жизни при аденокарциноме пищевода
Вовремя диагностированная опухоль пищевода хорошо поддается лечению. 5-летняя выживаемость для первой стадии после операции составляет 80-100%. Беда в том, что на 1 стадии опухоль обнаруживают редко. Поэтому общий показатель 5-летней выживаемости равен 10%. Для 2 стадии показатель составляет 30-40%, для 3 – до 10%. Пациенты с 4 стадией живут не больше года.
Для выявления рака на ранних стадиях людям, которые находятся в зоне риска (с рефлюксной болезнью, пищеводом Баррета, вирусом папилломы и др.) необходимо проходить регулярное обследование. Оно включает эндоскопическое исследование и биопсию раз в год. Если по результатам анализов выявлена дисплазия, то назначают паллиативное лечение или операцию.
Питание при раке пищевода должно включать в себя побольше белка. Это отварное, нежирное мясо, яйца, молочные продукты, орехи. Нужно кушать жидкие каши, супы и пюре, вареные овощи. Порции должны быть маленькими, переедать нельзя. Для больных, которые не могут питаться самостоятельно, предусмотрено зондовое искусственное питание.
Информативное видео:
Будьте здоровы!
znat.su
Аденокарцинома пищевода: прогноз, симптомы, причины
Возникает аденокарцинома пищевода в результате воздействия на организм человека различных канцерогенных факторов, которые провоцируют метаплазию эпителия слизистой органа и приводят к озлокачествлению его клеток. При этом пациент предъявляет жалобы на боль и дискомфорт за грудиной, признаки диспепсии и нарушение общего самочувствия. Выявить заболевание можно с помощью фиброгастродуоденоскопии или магнитно-резонансной томографии.

Заболевание преимущественно поражает мужчин в возрасте до 40 лет.
Причины развития
Спровоцировать аденокарциному пищевода может воздействие на организм человека таких факторов:
- курение;
- употребление алкоголя;
- неправильное питание;
- частые стрессы;
- гормональный дисбаланс;
- заражение Хеликобактер пилори;
- длительная интоксикация;
- плохая экология;
- контакт с тяжелыми металлами;
- перенесенные оперативные вмешательства;
- травмы и ожоги;
- ожирение;
- малоактивный образ жизни;
- нарушение моторики органа;
- наследственная предрасположенность;
- сбой иммунной защиты;
- заражение онкогенными вирусами;
- наличие очага хронической бактериальной инфекции;
- эзофагиальный рефлюкс;
- полипы и язвы;
- дивертикулы слизистой оболочки;
- длительный воспалительный процесс.
 Пищевод Барретта — это такое состояние, при котором слизистая оболочка покрывается непривычным эпителием.
Пищевод Барретта — это такое состояние, при котором слизистая оболочка покрывается непривычным эпителием.Под воздействием этих и других факторов на пищевод происходит изменение нормальной гистологической структуры его клеточных элементов. В результате слизистая органа покрывается нетипичным для него эпителием, который присутствует в кишечнике или желудке. Такое заболевание называется пищевод Баретта и является предраковым состоянием. Через некоторое время без необходимого лечения патология перерастает в аденокарциному.
Вернуться к оглавлениюОсновные симптомы
При аденокарциноме пищевода у человека возникают такие характерные клинические признаки:
- боль за грудиной;
- тяжесть и дискомфорт при глотании пищи;
- отрыжка;
- тошнота и рвота;
- потеря аппетита;
- изжога;выраженное слюноотделение;
- неприятный запах изо рта;
- осиплость голоса;
- увеличение размеров регионарных лимфоузлов;
- кашель;
- нарушение работы сердца;
- кровотечения из пищевода.
 Злокачественное новообразование увеличиваясь в размерах мешает проходимости пищи в желудок.
Злокачественное новообразование увеличиваясь в размерах мешает проходимости пищи в желудок.Выраженность симптоматики зависит от стадии патологического процесса. Сначала новообразование имеет небольшие размеры и находится на слизистой органа, не вызывая никаких симптомов. При прорастании в мышечный слой опухоль вызывает сужение органа и нарушение проталкивания пищи по нему. Начальный этап метастазирования связан с прорастанием атипичных клеток в лимфатические узлы и их увеличением. Распространение рака на другие органы провоцирует их поражение, нарушение функции и является состоянием, угрожающим жизни.
Вернуться к оглавлениюМетоды диагностики
Заподозрить наличие аденокарциномы можно по присутствию у пациента характерных для этого заболевания жалоб. Также проводится рентгенографическое исследование с предварительным введением контрастного вещества. Показана фиброгастродуоденоскопия, ультразвуковое исследование и магнитно-резонансная томография. Для исключения поражения легких проводится трахеобронхоскопия. Важно сдать общий и биохимический анализ крови и пройти исследование на онкомаркеры. После подтверждения наличия опухоли выполняется биопсия с взятием гистологического материала для цитологии и определения типа клеток.
Вернуться к оглавлениюКак лечат?
Основным методом терапии при аденокарциноме пищевода является оперативное вмешательство. Его выполнение заключается в субтотальной резекции органа, то есть в удалении с оставлением культи около 5 сантиметров. Также необходимо иссечь регионарные лимфатические узлы. При начальной стадии рака возможно проведение эндоскопической процедуры с удалением пораженной слизистой оболочки органа. После проведения операции выполняется химиотерапия, которая замедляет рост и развитие раковых клеток. Ее можно делать и до манипуляции для уменьшения размеров новообразования. Облучение проводится при отсутствии возможности выполнить хирургическое вмешательство. Кроме этого, показано симптоматическое лечение для улучшения качества жизни пациента и устранения боли, дисфагии или других неприятных проявлений болезни.
Вернуться к оглавлениюПрогнозы для жизни
 От своевременного обнаружения зависят прогнозы для жизни: так, рак 4-й степени не лечится и влечет за собой летальный исход.
От своевременного обнаружения зависят прогнозы для жизни: так, рак 4-й степени не лечится и влечет за собой летальный исход.При выявлении аденокарциномы пищевода на первой стадии лечение с удалением злокачественного конгломерата является полностью эффективным. В случае присутствия метастазов прогноз на выживание несколько уменьшается и связан с особенностями распространения атипичных клеток и качеством выполнения хирургической манипуляции. Если рак обнаружен на последней стадии, то терапия для таких пациентов является неэффективной и они живут только несколько месяцев. Выживаемость при аденокарциноме 3 стадии составляет только 10%.
Вернуться к оглавлениюРак пищевода чаще возникает у курильщиков.
Профилактические рекомендации
Предотвратить заболевание можно, устранив воздействие на организм человека канцерогенных факторов, которые вызывает метаплазию клеток органа. В случае развития пищевода Баретта необходимо каждый месяц проходить исследование у онколога, что позволит своевременно выявить, когда возникла аденокарцинома пищевода, и лечить патологию на ранних стадиях.
infoonkolog.ru
Рак пищевода — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 10 июня 2019; проверки требуют 3 правки. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 10 июня 2019; проверки требуют 3 правки.
Рак пищевода — онкологическое заболевание пищевода, составляет значительную часть от всех заболеваний этого органа. Основными симптомами этого заболевания являются: прогрессивное нарушение глотания (сначала твёрдой пищи, потом жидкой) и непреднамеренное снижение массы тела. По состоянию на 2012 год рак пищевода был восьмым наиболее распространенным онкологическим заболеванием в мире с 456 000 новых случаев заболевания в течение года.[1] У мужчин рак пищевода встречается примерно в 3 раза чаще, чем у женщин.[2]
К основным факторам риска, которые могут вызвать возникновение рака пищевода, относятся:
- Постоянный приём горячей, грубой и плохо пережёванной пищи
- Употребление спиртных напитков
- Частое употребление горячих напитков (чай, кофе)[3]
- Курение
- Пищевод Барретта
- Эзофагиты
- Дивертикулит
- Термические и химические ожоги пищевода, сопровождающиеся образованием рубцов
- Лейкоплакии
Встречаются 3 типа рака пищевода:
- Экзофитный (узловой, грибовидный, папилломатозный — рост в просвет органа)
- Эндофитный (язвенный)
- Инфильтративный склерозирующий (циркулярная форма)
Чаще всего (97—99 % случаев) обнаруживают плоскоклеточный рак с ороговением и без ороговения. Также встречаются железистые формы рака пищевода и опухоли, происходящие из дистопированного эпителия. Редко обнаруживают также недифференцированный рак.
Метастазирование рака пищевода обусловлено развитой лимфатической сетью пищевода. Метастазы распространяются на прилежащие лимфатические сосуды, а затем и лимфатические узлы. Рак шейного отдела пищевода метастазирует в глубокие шейные лимфатические узлы, рак верхнегрудного и среднегрудного отделов пищевода поражает метастазами параэзофагеальные, трахеобронхиальные и задние средостенные лимфоузлы; рак нижнегрудного и брюшного отделов распространяется в поддиафрагменные, параэзофагеальные, паракардиальные лимфатические узлы, а также в лимфоузлы вдоль малой кривизны желудка и левой желудочной артерии. Кроме того, встречаются метастазы в лимфоузлы малого сальника, вдоль левой желудочной артерии и в шейные и надключичные лимфоузлы.
Отдалённые метастазы поражают печень, лёгкие, костную систему.
Согласно TNM-классификации:
Т — первичная опухоль
- Тх — недостаточно информации для оценки первичной опухоли
- Т0 — первичная опухоль не обнаружена
- Tis — carcinoma in situ.
- T1 — опухоль прорастает стенку пищевода вплоть до подслизистого слоя
- Т2 — опухоль прорастает стенку пищевода до мышечного слоя
- Т3 — опухоль прорастает стенку пищевода до адвентиции.
- Т4 — опухолевый процесс распространяется на соседние органы
N — регионарные лимфатические узлы
- Nх — недостаточно данных для оценки регионарных лимфатических узлов
- N0 — метастазы в регионарные лимфоузлы не обнаружены
- N1 — обнаруживаются метастазы в регионарные лимфоузлы
М — отдаленные метастазы
- Мх — недостаточно информации для определения отдаленных метастазов
- М0 — отдалённые метастазы не обнаружены
- М1 — обнаруживаются отдалённые метастазы
В соответствии с отечественной классификацией рак пищевода делится на 4 стадии:
- 1 стадия — небольшое новообразование поражает слизистую оболочку и подслизистую основу стенки пищевода, но не сужают просвет пищевода и не прорастают его мышечный слой. Метастазы отсутствуют (T1N0M0)
- 2 стадия — опухолевые массы проникают в мышечную оболочку пищевода и сужают просвет, но за пределы органа не выходят. В регионарных лимфоузлах обнаруживаются единичные метастазы (2А-стадия: T2N0M0, T3N0M0; 2Б-стадия: T1N1M0, T2N1M0)
- III стадия — в опухолевый процесс вовлечены все слои стенки пищевода, а также околопищеводная клетчатка или серозная оболочка, но соседние органы не задеты. В регионарных лимфоузлах обнаруживаются многочисленные метастазы (T3N1M0, T4 любая N M0)
- IV стадия — рак поражает все слои стенки пищевода и распространяется на соседние органы. Метастазы обнаруживаются в регионарных и отдалённых лимфоузлах (любая T, любая N, M1)
Клинические симптомы рака пищевода можно разделить на три группы: первичные или местные симптомы, обусловленные поражением стенок пищевода; вторичные симптомы, возникающие в результате распространения опухолевого процесса на соседние органы и ткани; общие симптомы, обусловленные интоксикацией и нарушением питания.
К первичным симптомам относятся дисфагия, боли за грудиной, ощущение полноты за грудиной, срыгивание пищей (регургитация), усиленная саливация. Практически все эти симптомы свидетельствуют о достаточно большом распространении патологического процесса по пищеводу.
Типичные симптомы рака пищевода обусловлены феноменом обтурации. Наиболее ярким из них является дисфагия — затруднение прохождения пищи по пищеводу. Дисфагия обусловлена сужением просвета органа растущей опухолью (механическая дисфагия), но иногда она зависит от спазма в вышележащих отделах пищевода (рефлекторная дисфагия).
В большинстве случаев дисфагия нарастает постепенно. Вначале появляются едва заметные задержки при прохождении по пищеводу твёрдой пищи. Больной как бы ощущает твёрдый пищевой комок, продвигающийся по пищеводу. Сужение прогрессирует, и вскоре больной вынужден запивать твёрдую пищу глотком воды или отказываться от приёма вторых блюд. В дальнейшем через несколько недель или месяцев перестаёт проходить полужидкая пища, а затем и жидкость. Такое последовательное развитие дисфагии наблюдается не всегда. Иногда в результате распада опухоли или медикаментозного лечения проходимость пищевода частично или полностью восстанавливается. Улучшение состояния длится недолго, и вскоре дисфагия вновь начинает прогрессировать.
- Отказ от курения и приема алкоголя
- Употребление в пищу овощей (согласно статистическим данным Национального Института Рака (США) употребление в пищу капусты, брокколи, брюссельской капусты коррелирует с уменьшением частоты возникновения рака пищевода)
- Умеренное употребление кофе статистически коррелирует с уменьшением частоты возникновения рака пищевода
- Осторожное употребление чрезмерно горячих напитков — чая и кофе[4].
- ↑ World cancer report 2014. — Lyon, France. — 630 pages с. — ISBN 9789283204299, 9283204298.
- ↑ World cancer report 2014. — Lyon, France. — 630 pages с. — ISBN 9789283204299, 9283204298.
- ↑ Farhad Islami, Hossein Poustchi, Akram Pourshams, Masoud Khoshnia, Abdolsamad Gharavi. A prospective study of tea drinking temperature and risk of esophageal squamous cell carcinoma (англ.) // International Journal of Cancer. — Vol. 0, iss. 0. — ISSN 1097-0215. — DOI:10.1002/ijc.32220.
- ↑ Carcinogenicity of drinking coffee, mate, and very hot beverages — The Lancet Oncology
ru.wikipedia.org
Аденокарцинома пищевода
Что такое аденокарцинома пищевода?
Разделяют два вида данного заболевания, которые поражают человеческий организм в равных количествах, то есть 50/50 — это плоскоклеточный рак и аденокарцинома. В данной статье мы рассмотрим аденокарциному пищевода и узнаем причины его появления, симптомы опухоли, стадии развития, способы диагностики и лечения.
Пищевод представляет собой мышечный канал длиной 25 см, который соединяет глотку и желудок. В нем происходит первый этап переваривания еды. Различают три отдела: шейный, грудной и абдоминальный (брюшной). Стенки этого органа состоят из нескольких оболочек: слизистой, подслизистой, мышечного слоя и наружной адвентиции.
Аденокарцинома пищевода, которую еще называют железистым раком, поражает подслизистую оболочку. Чаще это происходит в нижнем отделе. Постепенно опухоль прорастает глубже в мышечный слой, а затем выходит за пределы органа. Эта стадия представляет большую опасность из-за соседства пищевода с аортой, бронхами, трахеей, верхней полой веной, перикардом.
Железистый рак
Аденокарцинома может расти экзофитно (то есть в полости пищевода) или эндофитно (прорастая из слизистой оболочки в другие слои и обхватывая пищевод вокруг). Не редко встречаются и смешанные типы.
Опухоли нижнего отдела чаще растут вверх по пищеводу, нежели в сторону желудка. Метастазирует рак пищевода лимфогенно и гематогенно, поражая легкие и печень, реже – кости. По статистике, уже на первых стадиях болезни у 40-80% пациентов наблюдаются метастазы в прилегающих лимфоузлах, так как пищевод имеет богатую лимфатическую сеть. Отдаленные поражения находят в половине случаев.
Преимущественно встречается первичная опухоль пищевода, и лишь в 3% случаются метастатические поражения от рака груди, мозга, легких, шеи, желудка и других органов.
Причины возникновения аденокарциномы пищевода
Распространенной причиной аденокарциномы пищевода является болезнь под названием пищевод Баррета. Это явление, при котором нормальные клетки оболочки пищевода замещаются цилиндрическими, характерными для желудка или кишечника. Доказано, что у половины людей с такой патологией со временем образовывается рак.
Другие предраковые заболевания:
- полипы и язвы;
- тилоз. Это генетическое заболевание, при котором структура слизистой пищевода отличается от нормальной. Это может стать причиной мутаций в ней;
- дивертикулы;
- синдром Пламмера-Винсона, который характеризуется постоянным воспалительным процессом в пищеводе. Он вызывает РП в 10% случаев;
- гастроэзофагеальная рефлюксная болезнь. У людей с таким недугом происходят выбросы кислоты из желудка в пищевод, из-за чего велика вероятность развития аденокарциномы;
- папиллома вирус;
- ахалазия. Такое нарушение моторики пищевода увеличивает риск возникновения злокачественных образований в 15 раз;
- ожоговые стриктуры. Ожоговые травмы пищевода, вызванные химикатами, твердой пищей или инородными предметами, могут дать о себе знать даже спустя 10-20 лет.
Онкология пищевода может быть следствием таких факторов:
- курение. Эта вредная привычка способствует появлению рака, особенно, если у человека есть какие-то хронические болезни пищевода. Из-за курения мужчины в 3 раза чаще болеют РП, чем женщины;
- неправильное питание. Является причиной недостатка витаминов и микроэлементов в организме. Слишком горячая, острая, твердая пища наносит вред пищеводу. Также засоленная и минерализированная вода, в сочетании с курением и алкоголем могут стать причиной различных нарушений.
- ожирение. Избыточный вес оказывает давление на пищевод, плюс переедание и неправильное питание – эти факторы приводят к рефлюксной болезни, она – к пищеводу Баррета, что в свою очередь – к РП.
Для профилактики аденокарциномы необходимо отказаться от вредных привычек, питаться полезной едой и заниматься физическими упражнениями.
Симптомы опухоли пищевода
Первым тревожным признаком РП является дисфагия (перекрытие трети или половины пищевода). Вначале она проявляется в трудности проглатывания твердой пищи, затем становится тяжело глотать даже кашу и жидкость. Когда опухоль достигает больших размеров и сдавливает пищевод – развивается последняя степень дисфагии – полное перекрытие пищевода.
Симптомы аденокарциномы пищевода это:
- болевые ощущения, тяжесть и дискомфорт за грудиной;
- отрыжка, срыгивание пищи;
- боль во время глотания;
- тошнота и рвота.
- изжога;
- повышенное слюноотделение;
- неприятный запах изо рта.
Появление этих симптомов уже говорит о запущенности процесса.
Признаки распространения опухоли за пределы пищевода:
- охриплость или изменение голоса;
- брадикардия;
- увеличенные лимфоузлы;
- сильный кашель;
- отдышка;
- внутренние кровотечения (проявляются в виде рвоты с кровью или темным стулом).
К общим симптомам рака относятся: слабость, большая потеря веса, анемия, повышенная температура тела.
Стадии аденокарциномы пищевода
Выделяют 4 стадии онкологического процесса:
- 1 стадия — новообразование небольшого размера (до 3 см) находится в слизистой оболочке пищевода, не проникающее в слой мышц;
- 2 стадия — аденокарцинома прорастает в мышечный слой и сужает пищевод. Диаметр ее составляет около 5 см. На второй стадии возможно возникновение региональных метастаз в лимфатических узлах;
- 3 стадия характеризуется опухолью, которая проросла сквозь внешний слой пищевода и прилегающую жировую ткань или серозную оболочку. Она имеет множественные метастазы в лимфоузлах. Отдаленных поражений пока нет;
- аденокарцинома пищевода 4 степени имеет большой размер. Наблюдаются обширные поражения пищевода и соседних тканей. Прослеживаются отдаленные поражения в органах и лимфатических узлах.
Как видите, эта форма рака развивается очень быстро, поэтому лечение аденокарциномы пищевода необходимо начинать как можно раньше.
Диагностика заболевания
Первичная диагностика аденокарциномы пищевода включает:
- опрос больного (жалобы, семейный анамнез и т.д.) и внешний осмотр;
- ренгенологическое исследование с применением контрастного вещества. Эта процедура позволит выявить наличие поражения, его размер и степень сдавливания пищевода;
- ФЭГДС. С помощью эндоскопа, который вводят через рот до желудка можно точнее рассмотреть поверхность внутренних органов, определить распространенность аденокарциномы в глотке, гортани и желудке, а также в региональных лимфоузлах. Одновременно берут материал разных участков пищевода для последующего исследования в лаборатории и определения типа опухоли.
Для уточнения диагноза назначают:
- УЗИ томография. Такое исследование направленно на выявление метастаз в шейной зоне, брюшной полости и забрюшинном пространстве. Также можно увидеть такие органы, как печень и почки;
- по показаниям проводят компьютерную или магниторезонансную томографию (например, если результаты УЗИ были спорными). Эти методы показывают даже самые мелкие патологии. Можно вывить поражения в отдаленных органах и лимфатических узлах;
- трахеобронхоскопия. Используется для исследования трахеи и бронхов;
- иногда проводят торакоскопию и лапороскопию. Это методы, при которых через разрез в коже вводятся специальные инструменты с видеокамерой. При торакоскопии изучают плевральную полость, а при лапароскопии – брюшную.
Если пациенту будет назначена операция, то нужно пройти целый ряд анализов: кардиографию, анализ свертываемости крови, УЗИ сосудов, исследование дыхания и другие тесты для оценки функционального состояния главных систем организма.
Информативное видео
Лечение аденокарциномы пищевода
Есть несколько методов лечения опухоли пищевода:
- Хирургический. Операция на пищеводе при раке проводится всегда, когда есть возможность, так как этот метод самый эффективный. Зачастую делают субтотальную резекцию пищевода, которая подразумевает удаление целого отдела этого органа вместе с прилегающей клетчаткой и опухолью, отступая от нее не менее 5 см. Одновременно выполняют лимфодиссекцию (удаляют региональные трахеобронхиальные, абдоминальные и средостенные лимфоузлы). Во время операции проводят пластику пищевода желудком. В редких случаях (например, при опухолях или язвах желудка) для пластики используют часть толстого или тонкого кишечника. Иногда выполняют полное удаление пищевода, с последующей пластикой из желудка и участка кишки.
Для опухолей первой стадии. Когда они затрагивают только слизистую оболочку, применяют метод эндоскопической резекции, то есть удаление с помощью эндоскопа. 5-летняя выживаемость составляет от 80 до 100%. Но для рака 2 и 3 стадии только лишь хирургическое лечение не даст должных результатов. Поэтому его совмещают с химиотерапией и облучением.
Резекция
- Химиотерапия. Назначается как самостоятельный метод лечения, так и в дополнение к хирургическому (до или после операции). При аденокарциноме обычно проводят несколько курсов до резекции, и несколько – после. Предоперационная химия позволяет уменьшить опухоль и симптомы дисфагии.
- Облучение. Применяют для больных, которым резекция противопоказана или в комплексе с резекцией и химией. Лучевая терапия, проведенная на ранних стадиях, может лишь незначительно увеличить продолжительность жизни больного. По разным данным совмещение облучений с химиопрепаратами не продлевают жизнь пациента, в других случаях – улучшения заметны.
Химиолучевая терапия применяется при нерезектабельном раке (например, когда прослеживаются отдаленные метастазы или множественные региональные поражения).
При выраженной дисфагии, когда опухоль перекрывает пищевод, человеку необходимо провести лечение, направленное на восстановление нормального питания. Для этого используют операцию по наложению гастростромы или стенирования (установление трубки, которая расширяет просвет пищевода), также возможно проведение лазерной коагуляции опухоли, что позволяет уничтожить ее клетки и освободить пищевод.
Прогноз жизни при аденокарциноме пищевода
Вовремя диагностированная опухоль пищевода хорошо поддается лечению. 5-летняя выживаемость для первой стадии после операции составляет 80-100%. Беда в том, что на 1 стадии опухоль обнаруживают редко. Поэтому общий показатель 5-летней выживаемости равен 10%. Для 2 стадии показатель составляет 30-40%, для 3 – до 10%. Пациенты с 4 стадией живут не больше года.
Для выявления рака на ранних стадиях людям, которые находятся в зоне риска (с рефлюксной болезнью, пищеводом Баррета, вирусом папилломы и др.) необходимо проходить регулярное обследование. Оно включает эндоскопическое исследование и биопсию раз в год. Если по результатам анализов выявлена дисплазия, то назначают паллиативное лечение или операцию.
Питание при раке пищевода должно включать в себя побольше белка. Это отварное, нежирное мясо, яйца, молочные продукты, орехи. Нужно кушать жидкие каши, супы и пюре, вареные овощи. Порции должны быть маленькими, переедать нельзя. Для больных, которые не могут питаться самостоятельно, предусмотрено зондовое искусственное питание.
Информативное видео:
Будьте здоровы!
onkolog-24.ru
стадии, симптомы и методы лечения
Агрессивные злокачественные образования, к которым относится рак пищевода, занимают ведущие позиции в структуре смертности населения России. Запущенная опухоль пищевода имеет неблагоприятный прогноз – в течение первого года с момента диагностики погибает до 60% онкобольных. Прогноз при раке, обнаруженном на ранней стадии, более оптимистичный. Представлять, как проявляется заболевание, какие симптомы отличают его разновидности, необходимо для своевременного обращения к врачу.

Что такое «рак пищевода»
Раковая опухоль – злокачественное перерождение клеток органа. Под натиском опухоли нормальные клетки погибают, а раковые быстро делятся и растут. Поражённая ткань неспособна выполнять свои функции. С током крови злокачественные клетки разносятся по всему телу. Там, где они прижились, возникает новая опухоль. Карцинома пищевода образуется из эпителиальных клеток, выстилающих внутренность полых мышечных органов.
Хирурги разделяют пищеводную трубку на шейный, грудной, брюшной отдел. Вероятность обнаружения опухоли пищевода:
- в шейном отделе – 4-9%;
- в грудном отделе – 20-45%;
- в брюшном отделе – 20-60%;
- в зоне кардиального сфинктера – 20%.
Риск возникновения рака пищевода и желудка повышается после 60 лет. Также наблюдается половой диморфизм в локализации и распространении злокачественных онкозаболеваний. У женщин начинается в брюшном (нижнем) отделе и расползается к верхней (грудной) части. Для мужчин характерно образование рака в области кардиального сфинктера и нижней трети пищевода. Отмечено, что мужчины болеют страшным недугом в 6-7 раз чаще женщин.
Опухоль в пищеводе способна расти внутрь, сужая просвет органа. Может распространяться по стенке пищевода, переходя на окружающие ткани. При этом поражаются другие жизненно важные органы – сердце, лёгкие, трахея. Этот процесс называется метастазирование.
Злокачественное поражение пищеводной трубки имеет определённую географию распространения. Повышенный процент заболеваемости регистрируют на востоке и севере страны – в республике Тыва, Хакасии, на севере Красноярского края, где проживают коренные сибирские народы. Объясняется явление специфическими пищевыми традициями – обжигающе горячий чай, мороженая рыба или мясо – строганина.
Виды заболевания
Классификация рака пищевода производится по типу распространения новообразований, изменению структур клеток, размеру вовлечения тканей в процесс, степени ороговения клеток.

По распространению опухоли в органе рассматривают:
- экзофитный тип роста, когда опухоль прорастает на поверхности слизистого слоя и выпячивается внутрь органа, иногда полностью закрывая его просвет;
- эндофитный, при котором опухоль находится под слизистым слоем, значительно утолщая стенки пищевода, увеличивая его диаметр;
- агрессивные смешанные опухоли, поражающие слизистый и мышечный слои органа, приводят к быстрому разрушению пищеводного канала.
Экзофитный тип рака чаще обнаруживают на ранней стадии, он явно заявляет о себе нарушением глотания и прохождения пищи.
По структуре изменения клеток
Различают злокачественные мутации тканей желёз и эпителиальных клеток слизистой пищевода.
Аденокарцинома
В прилежащих к желудку отделах пищевода есть некоторое количество желёз, продуцирующих слизь. Злокачественное перерождение железистой ткани нижнего отдела называется аденокарцинома пищевода. Железистые мутировавшие клетки сохраняют свои функции и могут выделять некоторое количество слизи. Такой тип перерождения ткани сложнее поддаётся диагностике и лечению.
Карцинома
Плоскоклеточный рак образуется из эпителиальных клеток слизистой оболочки. По-другому обозначается карциномой. Эпителий выстилает внутренности полых мышечных органов. Клетки эпителия на гистологическом срезе при просмотре в микроскоп плоской формы, лежат в несколько слоёв. Плоскоклеточный тип – наиболее распространённая форма рака пищевода (до 90%). В свою очередь, плоскоклеточный вид канцера может быть:
- Плоскоклеточный неороговевающий рак пищевода вызывает бурный неконтролируемый рост клеток слизистой. Опухоль имеет кольцевидный, опоясывающий вид. Глотание сильно затруднено из-за сужения просвета органа. Наблюдается повышенное слюноотделение и воспалённое состояние слизистой. Располагается, как правило, в нижней трети пищевода.
- Рак с ороговением характеризуется уплотнением эпителия, потерей клетками эластичности. Поверхность сухая, покрыта чешуйками эпителия, может подвергаться эрозиям и трещинам. Агрессивный вид опухоли, имеет тенденцию к прорастанию в окружающие ткани. Ороговевший слой клеток часто обнаруживают в гортани. Так как раковые клетки стремительно делятся, опухоль быстро растёт. Плотный роговой слой не пускает её в просвет пищевода, разросшиеся клетки перекидываются на близлежащие органы и поражают их. Особенно страдают лимфатические узлы, в них обнаруживают множественные очаги метастазирования.

Если неороговевающий рак нарушает функции глотания, то ороговевающий тип болезни вызывает глубокое патологическое изменение клеточных структур и скорое разрушение органа.
Классификация по TNM
Международная классификация, принятая врачами-онкологами, позволяет определить параметры опухоли:
- T – tumor, или опухоль на латыни, обозначает размер новообразования, объём, который оно занимает в органе;
- N – nodus, или узел, определяет степень, число поражённых лимфатических узлов;
- M – metastasis, или наличие метастазов в других органах.
Рядом с латинскими буквами проставляются цифры, они указывают стадию рака пищевода. Всего врачи различают стадии развития онкологии от 0 до 4:
- 0 стадия отличается маленьким размером опухоли, чёткой локализацией и благоприятным прогнозом после лечения. Новообразование не распространяется по организму, «сидит» на своём месте. Можно вылечить человека без последствий и рецидивов, если распознать онкозаболевание на нулевой стадии;
- на 1 стадии опухоль имеет значительные размеры, но нет метастазов в лимфоузлы и другие органы. Выявить недуг на ранних стадиях означает благоприятный прогноз для пациента;
- на 2 стадии опухоль начинает проявлять агрессивность. Она увеличивается в размерах, вовлекает в процесс окружающие ткани и близлежащие лимфоузлы. Первые яркие клинические признаки рака проявляются на 2 стадии. Основная масса больных обращается за лечением в данной фазе канцерогенеза;
- рак пищевода 3 степени характеризуется ещё большим ростом опухоли. Она активно прорастает в окружающие органы и ткани, поражены метастазами многие лимфоузлы. Излечить болезнь на 3 стадии уже нельзя. Жить с раком пищевода такой степени можно дольше, если проходить лечение и прибегать к помощи паллиативной медицины. Продолжительность жизни — от года до 6 лет;
- 4 стадия рака, или терминальная, означает, что опухоль достигла огромных размеров, метастазы проникли в отдалённые органы и лимфоузлы. 4 степень с метастазами также неизлечима, но возможно введение процесса в ремиссию для продления жизни пациента до 3 лет. При четвёртой стадии рака пищевода без поддерживающего лечения живут не более года.
Чем раньше проверить пищевод на наличие рака, тем меньше печальных последствий и серьёзных осложнений ожидает человека.
Какие ещё новообразования могут обнаружить в пищеводе
Помимо злокачественных мутаций клеток, в пищеводном канале находят доброкачественные опухоли. Они могут достигать больших размеров, снижать качество жизни, мешать работе органа. Отличие от рака – чёткие границы новообразования, отсутствие метастазирования, после хирургического удаления опухоли новых очагов перерождения клеток в организме не возникает.

Опухоль Абрикосова в пищеводе является редко диагностируемым новообразованием. Преимущественно обнаруживается у женщин (в 3 раза чаще, чем у мужчин). Образуется в ротовой полости, гортани, пищеводе. Состоит из мутировавших клеток мышечного слоя или из миелиновой оболочки нервных волокон. Имеет размеры до 7 см, протекает бессимптомно. Осложнения отмечают при кровоточивости эрозий опухоли.
Киста пищевода является эмбриональной аномалией развития, то есть закладывается в период внутриутробного созревания плода. Образуется в результате закупорки желёз. Имеет жидкое содержимое в тонкостенном мешочке из фиброзной или мышечной ткани. Редко перерастает в злокачественную форму. Клиническая картина соответствует эзофагиту – затруднённое глотание, возможное изъязвление, гиперемия пищевода.
Дупликационная киста пищевода – формируется как аномалия развития плода, выявляется на 1 году жизни младенца. Размеры и формы кист разнообразные, располагаются как на слизистой пищевода, так и в толще стенок. Проявляется нарушением дыхания, глотания, рвотой, болью. Питание в нормальном режиме невозможно, когда киста сильно увеличена в размерах и перекрывает просвет пищеводного канала.
Достоверно отличить доброкачественные образования от злокачественной опухоли возможно только путём аппаратного и гистологического исследования.
Симптомы эзофагеального рака
Симптомы рака пищевода зависят от стадии недуга, пола, возраста больного, сопутствующих заболеваний. Симптомы у женщин связаны с преимущественной локализацией опухоли в верхнем отделе пищевода. Рак на ранней стадии у женщин проявляется следующим образом:
- первые симптомы выражены в затруднении глотания, ощущении кома в горле;
- голос становится хриплым;
- икота, изжога, отрыжка, усиленное отделение слюны;
- болезненные спазмы пищевода, боль за грудиной;
- жжение пищевода во время приёма пищи, больной переходит на жидкую протёртую пищу;
- горло першит, саднит, появляется кашель;
- налёт на языке, неприятный запах изо рта.

У мужчин на ранней стадии канцера пищеводной трубки наблюдается:
- проглоченная пища отрыгивается обратно из-за закупорки просвета нижней трети пищевода;
- тошнота, рвота;
- застой еды в пищеводе;
- боли в животе, районе солнечного сплетения;
- икота, кашель, отрыжка, изжога, выделение слюны;
- нарушение работы сердца.
По мере роста опухоли и прогрессирования заболевания проявляются общие для всех признаки:
- больной не может нормально поесть, постоянно голоден, что приводит к сильной потере веса, упадку сил, слабости;
- приступы удушья, нестабильный сердечный ритм, сильная одышка;
- анемия вследствие скрытого кровотечения, кал тёмного цвета;
- увеличение лимфатических узлов;
- сильные нестерпимые боли в груди, животе;
- набухание надключичной ямки;
- небольшое повышение температуры тела;
- нервозность, апатия, депрессия.

Больной крайне истощен, постоянно хочет спать, утомляется от выполнения простых действий. Слизистые бледные, кожа вялая, дыхание тяжёлое.
Причины онкологического недуга
Причины рака пищевода, приводящие к необратимому перерождению здоровых клеток, до конца не установлены. Выделен комплекс предрасполагающих факторов:
- ожирение любой степени вызывает повышение внутрибрюшного давления, заброс кислого содержимого желудка в пищевод. Хронический ожог слизистой пищевода соляной кислотой приводит к воспалению, атрофии и мутации клеток;
- другая причина возникновения рака пищевода и желудка – увлечение голоданием, диетами по цвету продукта, «кремлёвскими» и прочими;
- чрезмерное присутствие в рационе копчёных, острых, маринованных, жареных блюд;
- употребление очень горячей пищи, напитков;
- твёрдая, грубая пища, повреждающая стенки пищевода;
- пристрастие к спиртному, табаку – ведущий фактор риска;
- плохое питание, недостаток белков, витаминов, минералов;
- лекарства от изжоги – ингибиторы протонного насоса;
- наследование гена, предрасполагающего к раку;
- химический ожог пищевода щелочами, кислотами;
- папилломавирус, обнаруженный в крови;
- хроническое отравление тяжёлыми металлами;
- радиационное поражение органов пищеварения.
Преобладание мужчин в статистике заболеваемости раком пищевода врачи объясняют тягой сильного пола к сигаретам и алкоголю. Любителям горячего чая следует пересмотреть свои привычки, пока не поздно.
Диагностика
Своевременная диагностика рака пищевода позволяет узнать нахождение и размер новообразования, процент поражения органа и лимфоузлов, наличие метастазов. Чтобы достоверно выявить рак пищевода, применяется следующая диагностика:
- рентген с контрастным веществом покажет месторасположение опухоли, её форму и размер;
- УЗИ определит размеры озлокачествления, степень поражения лимфоидной ткани;
- диагностическая лапароскопия прояснит величину метастазов в других органах. Трубка лапароскопа внедряется через прокол брюшной стенки, выводит на экран визуальные данные. Берётся биоптат для гистологии;
- бронхоскопия проводится при подозрении на поражение органов дыхания – гортани, трахеи, бронхов, легочной ткани;
- эзофагогастродуоденоскопия проверяет состояние пищевода, желудка, 12-перстной кишки. Взятый биологический материал подвергается микроскопии;
- томография с применением эндоскопа — новая методика, дающая информацию о структуре опухоли на глубину до 2 мм. Позитронно-эмиссионную томографию проводят с помощью введения раствора радиоактивной глюкозы, которая задерживается в поражённых раком клетках. Таким способом диагностируются опухоли от 5 мм.

Параллельно назначаются лабораторные исследования: общий анализ крови и мочи, биохимический анализ крови, определение онкомаркеров в крови. Важным условием постановки диагноза является гистологическое исследование взятых образцов ткани.
Лечение онкологического заболевания
Лечение рака пищевода разрабатывается на базе данных всестороннего обследования. Основные методы лечения:
- химиотерапия при раке пищевода заключается в инъекции лекарств, уничтожающих опухолевые клетки. Проводят больным со 2 стадии. Рост опухоли тормозится, деление клеток останавливается. Лекарства для химиотерапии (Фарморубицин, Митомицин, Блеомицин) вводятся внутривенно, либо необходимо принимать их внутрь;
- лучевая терапия показана в неоперабельных случаях или послеоперационном периоде. Лучи воздействуют только на больные клетки, не затрагивая здоровые. Число очагов поражения заметно снижается. Курс лечения подходит как метод поддерживающей терапии;
- операция проводится открытым доступом. Пищевод удаляют полностью или частично. Заменяют поражённый участок тканями кишечника. Подвергнутые метастазам лимфоузлы вырезают. Иногда удаляется прилегающая к пищеводу часть желудка. Если опухоль находится в грудном отделе, применяют зондирование через брюшную стенку. При небольшой опухоли возможна эндоскопическая малоинвазивная операция. Противопоказаниями к операции являются возраст старше 70 лет, множественные метастазы, заболевания сердца, почек, сосудов.
Оптимальный эффект при лечении рака пищевода достигается комбинацией методов. Лучевая и химическая терапия проводятся как до, так и после операции. Дополняется лечение строгой диетой. Протёртая жидкая пища принимается маленькими порциями 8-10 раз в день. Рацион должен быть полноценным по белкам, витаминам, минералам, жирам, углеводам. Категорически запрещены: курение, алкоголь, копчёная, острая, жирная еда.

Профилактика опухолей пищевода
Профилактика рака пищевода борется с условиями, провоцирующими развитие болезни. К предупреждающим мерам относят:
- отказ от курения, алкоголя;
- ежегодное профилактическое наблюдение у врача;
- сбалансированное полноценное питание;
- исключение обжигающе горячих, травмирующих пищевод блюд и напитков;
- устранение изжоги путём смены образа жизни;
- снижение веса;
- использование защитных средств на вредном производстве.
Последствием пренебрежительного отношения к здоровью становятся неизлечимые заболевания. Рак пищевода можно предупредить или вылечить на ранней стадии. Современные методы лечения продлевают жизнь людям с терминальной стадией болезни.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
gastrot.ru
Стадии рака пищевода
Любой человек, услышавший от специалиста диагноз онкология, первым делом придёт в ужас и потеряет самообладание. Первым, что необходимо сделать — это выяснять у лечащего врача стадию развития патологического процесса и степень его злокачественности. Такое поведение является наиболее правильным, ведь именно эти факторы обуславливают дальнейшие прогнозы и определяют выбор наиболее подходящего в каждом конкретном случае лечения, которое всегда бывает длительным и мучительным.
Гистологическая диагностика рака пищевода в 95% случаев выявляет плоскоклеточные новообразования с более-менее спокойным течением. Все они имеют различную степень дифференцировки, знание которой необходимо ведущим онкологам для назначения адекватного лечения, способного если не избавить человека полностью от этого недуга, то хотя бы значительно продлить ему жизнь с сохранением уровня качества.
Стадии развития болезни
В современной медицине принято различать по типу дифференциации следующие степени рака пищевода (морфологического развития аномальных клеток):
- Высокодифференцированный. Строение аномальных клеточных структур, соответствующих данной степени опухолевого новообразования, фактически не имеет каких-либо отличий от нормальных. Такие новообразования характеризует низкая агрессивность, замедленный рост и редкие прорастания в регионарные лимфоузлы, благодаря чему они легче всего поддаются полному излечению. Но в то же самое отмечается их высокое коварство – они могут длительное время протекать совершенно бессимптомно и проявиться только на последних этапах, когда результативность терапевтических мероприятий значительно снижается, а прогнозы к выздоровлению пациента становятся неблагоприятными.
- Умеренно дифференцированный рак пищевода. Злокачественное новообразование, имеющее только отдалённые морфологические признаки сходства с нормальными тканевыми структурами. Они легче поддаются диагностике, так как мутировавшие клетки постоянно бесконтрольно делятся и имеют специфическое строение. Также их выявлению способствует повышенное выделение в кровь антигена SCCA. Именно благодаря высокой концентрации маркеров возможно раннее обнаружение патологического состояния и проведение своевременной терапии.
- Низкодифференцированный. Данный тип опухолевых структур состоит из неспецифических веретенообразных клеток, полностью по своему строению напоминающих таковые при саркоме. Они характеризуются ярко выраженным полиморфизм (разнородностью морфологических признаков) и атипией. Для клеточных структур низкой дифференциации характерно ускоренное деление, провоцирующее их быструю мутацию и высокий потенциал злокачественности.
- Реже диагностируется недифференцированный рак пищевода (аденокарцинома). Данная патология относится специалистами к одной из самых агрессивных разновидностей злокачественных новообразований органов ЖКТ, так как начинает активно метастазировать имплантационным (контактным или тканевым), гематогенным (через кровеносное русло) и/или лимфогенным путями очень рано.
Важно! От степени дифференцировки раковых новообразований зависит скорость их распространения по организму, что оказывает непосредственное влияние на благоприятность прогнозов проводимых лечебных мероприятий. Помимо этого такое разграничение опухолей по степени злокачественности даёт специалистам возможность подобрать наиболее действенный в каждом конкретном случае протокол лечения.
Стадии рака пищевода
В современной медицинской практике выделяется 4 стадии рака пищевода и предраковый этап развития недуга, на котором определить наличие патологического мутирования клеточных структур практически невозможно.
Зародившееся в плоском эпителии и не диагностированное своевременно аномальное новообразование прогрессирует следующим образом:
- 1-й этап озлокачествления, протекающий в пищеводном канале, характеризуется отсутствием явных клинических проявлений, но в то же самое время в начальном органе ЖКТ пациента выявляются определённые диагностические признаки, свидетельствующие о развитии в нём злокачественных изменений. «Взбесившиеся» клетки можно обнаружить в любом отделе пищевода, но исключительно слизистом его слое. Опухолевая структура чётко очерчена и не оказывает влияния на продвижение проглоченной человеком пищи, так как не сужает просвет пищеводного канала, поэтому признаки рака пищевода на ранней стадии минимальны. Появляется только негативная симптоматика стеноза, заключающаяся в появлении у онкобольного постоянной необходимости запивать водой твёрдые и сухие кусочки еды.
- Рак пищевода 2 стадии характеризуется прорастанием аномальных клеточных структур сквозь подслизистый слой пищеводной трубки, что приводит к заметному её сужению и появлению у больного человека определённых трудностей с глотательным рефлексом. Также на этом этапе начинается процесс метастазирования, который пока поражает только регионарные лимфатические узлы. Несмотря на произошедшие в развитии новообразования патологические изменения, оно остаётся операбельным, и для продления жизни пациента с сохранением её качества бывает достаточно резекции пищеводного канала и удаления, поражённых онкологией лимфоузлов
- Раковая опухоль пищевода 3 стадии. Злокачественные структуры прорастают в мышечный слой верхнего отдела ЖКТ, его внутренняя полость стенозируется (претерпевает значительное сужение) и появляются отдалённые метастазы в одном или нескольких внутренних органах. Опухоль, практически полностью охватившая пищевод, приводит к значительным проблемам в глотательном рефлексе – онкобольной с трудом проглатывает даже жидкую пищу.
- Рак пищевода 4 стадии считается самым опасным и не поддающимся излечению. На данном этапе новообразование не только выходит за пределы пищеварительного органа и поражает метастазами практически весь организм, но и начинает разлагаться, что провоцирует появление у человека сильной раковой интоксикации. Пищеводный канал полностью теряет свою проходимость и начинает загнивать, что приводит к кахексии (сильному истощению) и появлению мучительных болей.
Важно! Успешно вылечить раковую опухоль пищеводного канала можно исключительно на начальных этапах и то только с помощью специально подобранного квалифицированным специалистом медикаментозного протокола лечения. Нередко появляющиеся в интернете рассказы о том, что человек успешно победил рак пищевода, имеющий 3 степень развития, народными или гомеопатическими средствами относятся к разряду фантастики и публикуются на мошеннических сайтах с целью выкачивания из безнадёжно больных людей денег.
TNM классификация
Ключевым моментом в постановке правильного диагноза при онкологии, поразившей пищеводный канал, считается определение стадии рака пищевода. В современной международной клинической практике онкологов применяется TNM классификация, где для обозначения степени злокачественного процесса и облегчения выбора адекватного лечения, а также прогнозирования его результатов, используют следующие обозначения:
- Т – tumor (опухоль):
- Т0 — новообразование не выявлено;
- ТX — обнаружена первичная опухоль, которая не может быть полностью оценена по клиническим показаниям;
- Тis — (in situ) хорошо развитая карцинома, для излечения которой требуется операция. При раке пищевода, находящемся на данном этапе развития, хирургическое вмешательство будет результативным только в том случае, если одновременно с ним назначаются химиотерапия и лучевая терапия;
- T1 — опухоль инфильтрирует слизистую и подслизистый слой стенки пищевода;
- Т2 — опухоль инфильтрирует мышечную оболочку стенки пищевода;
- Т3 — опухоль инфильтрирует все слои стенки пищевода, включая адвентицию;
- Т4 — опухоль распространяется на соседние структуры средостения: Т4а — опухоль поражает плевру, перикард и/или диафрагму, Т4b — опухоль распространяется на другие соседние структуры: аорту, тела позвонков или трахею.
- N – nodulus (узел):
- NX региональные лимфатические узлы не могут быть оценены
- N0 – метастазы отсутствуют;
- N1- метастазы в 1-2 региональных лимфатических узлах;
- N2 — метастазы в 3-6 региональных лимфатических узлах;
- N3 – метастазы в 7 и более региональных лимфатических узлах
- M – metastasis (метастазы):
- M0 – находящиеся в отдалении внутренние органы не поражены прорастанием в них злокачественных клеточных структур;
- M1 – отдалённые метастазы в почках, печени, лёгких или костях и костном (головном) мозге присутствуют.
Для информации! Применявшиеся ранее в градации стадии рака пищевода данные об отдалённом метастазировании (обозначение MX, указывающее на отсутствие сведений о прорастании метастазов в дальние органы) в современной клинической практике исключены в силу своей нецелесообразности.
Дополнительно ведущие онкологи применяют такие параметры классификации TNM, как G, gradus, или степень злокачественности, где цифрой 1 обозначается плоскоклеточный рак, а 2 и 3 – железистый (аденокарцинома). То есть, если сказать проще, при помощи этих критериев лечащий врач легко может понять степень злокачественности диагностированного новообразования. Вторым дополнительным показателем является значение P(1-4), где цифрой обозначается степень дифференцировки (прорастания) клеточных структур, то есть определяется их местоположение – в пределах слизистого, подслизистого, мышечного или серозного (с выходом за пределы пищевода) слоёв.
Степень дифференцировки опухоли:
- GX – степень дифференцировки не определена;
- G1 – высокодифференцированная опухоль;
- G2 – умеренно дифференцированная опухоль;
- G3 – низкодифференцированная опухоль;
- G4 – недифференцированная опухоль.
Согласно применяемой в современной онкологической практике классификации TNM, онкобольному могут быть поставлены различные диагнозы, раковой опухоли пищеводного канала. На примере это выглядит следующим образом – T2N1M0G1P2 (плоскоклеточное новообразование небольшого участка пищеводного канала, проросшее в подслизистый слой, с поражением одного регионарного лимфоузла) или T4N2M1G3P4 (аденокарцинома всей поверхности начального органа ЖКТ, вышедшая за его пределы и сопровождающаяся появлением злокачественных очагов в нескольких регионарных лимфоузлах и отдалённых тканях).
Градация новообразований по стадиям
Вышеперечисленные обозначения очень удобны, так как с их помощью можно достаточно легко детально охарактеризовать карциному пищеводного канала. Но данная классификация опухолей пищевода имеет один недостаток – она не даёт необходимой специалистам при выборе метода лечения информации о тяжести протекания недуга, имеющей непосредственную связь с возможностями терапии. Именно поэтому практикующими онкологами используется и дополнительная клиническая классификация, поясняющая стадию развития карциномы.
В ней применяются следующие цифровые обозначения:
- 1 стадия рака пищевода. Начало процесса изменения в подвергнутых поражению клеточных структурах генной памяти. Клинические проявления на данном этапе практически отсутствуют, а выявленное новообразование можно излечить полностью.
- 2 стадия или промоция. При диагностировании недуга такой степени отмечается количественный рост «взбесившихся» клеток, у которых изменилась генная память. Негативная симптоматика на этом этапе приобретает более выраженный характер.
- 3 стадия рака пищевода. Прогрессия злокачественного процесса. Она характеризуется активацией роста аномальных клеточных структур и появлением мучительных для человека проявлений болезни.
- 4 стадия. Начало рецидивирования карциномы и отдалённого её метастазирования. Опухолевые структуры на данном этапе становятся неоперабельными, а для облегчения тяжёлого состояния онкобольного, у которого выявлен рак пищевода с метастазами, применяется исключительно паллиативное лечение. Оно не является радикальным и только немного продлевает жизнь человека с незначительным улучшением её качества.
Стадии рака пищевода могут определяться по данным первичного осмотра, проведённого по его показаниям инструментального исследования, и полученным результатам гистологического анализа биоматериала, взятого во время оперативного вмешательства.
Проводимое лечение относительно каждой стадии заболевания
Для выбора способа терапии при появлении и активном развитии в пищеварительном канале раковой опухоли, специалисты ориентируются на общее самочувствие человека, стадию развития патологического состояния и степень распространённости по организму злокачественного процесса. Для лечебных мероприятий могут быть назначены оперативное вмешательство, радио- и химиотерапия по отдельности или в определённых комбинациях, подбираемых после проведения диагностики и оценки состояния онкобольного.
В зависимости от стадии развития в начальном органе ЖКТ онкологического процесса, возможны следующие терапевтические варианты:
- Полноценное лечение, приводящее к полному выздоровлению, возможно только на первой стадии. Самый благоприятный прогноз даёт оперативное вмешательство, одновременно с которым назначаются курсы химии и облучения, особенно если злокачественная опухолевая структура локализована на внешней, а не на внутренней стороне пищеводной трубки. В этом случае протокол лечения предусматривает только операцию по удалению части поражённого органа. Чаще всего используют эндоскопическую резекцию, после которой, для предупреждения рецидива, проводят курсы радио- и химиотерапии.
- Протокол лечения на второй стадии опирается на общее состояние здоровья пациента и тип новообразования. При аденокарциноме и удовлетворительном самочувствии человека терапевтические мероприятия проводятся посредством радикального удаления карциномы с применением перед операцией и после неё курсов медикаментозного лечения. При развитии в пищеводном канале плоскоклеточной формы ракового новообразования, методом выбора становится сочетанная химиорадиация, после которой проводится оперативное вмешательство.
- Все терапевтические мероприятия на третьей стадии проводятся исключительно в условиях стационара, где ведущий онколог может постоянно отслеживать любые изменения в состоянии человека. Протокол лечения на этом этапе развития болезни практически такой же, как и на второй стадии, небольшие отличия в курсах и схемах лечения могут быть только по медицинским показаниям.
- На терминальной (последней, необратимой) стадии патологическое состояние переходит в разряд неоперабельных, поэтому хирургическое вмешательство, а так же химия и облучение, применяются исключительно в паллиативных целях, для облегчения мучительного состояния человека путём устранения негативных проявлений тяжёлой симптоматики и сдерживания активного роста злокачественного новообразования.
Адекватных вариантов терапии онкоопухолей достаточно много, специалисту необходимо только правильно подобрать и сочетать между собой наиболее подходящие в каждом конкретном случае процедуры. Лечебные мероприятия, подобранные правильно, практически в 70% случаев даёт онкобольным шанс вернуться к привычной, полноценной жизни, без присутствия в ней длительных периодов мучительного состояния, связанного с появлением непереносимых болей.
Прогноз и продолжительность жизни на каждой стадии развития заболевания
Исход этой опасной болезни, до сих пор считающейся чумой современности, имеет непосредственную взаимосвязь с тем, сколько времени она продолжает прогрессировать и насколько адекватно проводились терапевтические мероприятия. На начальных (I и II) этапах развития в пищеводном канале онкологического процесса прогноз практически всегда благоприятный, так как карцинома в это время достаточно легко поддаётся полному излечению. Последний же этап болезни полностью неоперабелен и неизлечим, вследствие чего у онкобольных с такой стадией раковой опухоли не остаётся шансов на продление жизни.
Прогноз и продолжительность жизни человека с карциномой пищеводного канала непосредственно зависит от выявленной у него степени рака пищевода.
Всего их существует пять:
- 0 стадия патологического состояния характеризуется локализацией опухоли непосредственно в верхних слоях эпителиальной ткани. Такое злокачественное новообразование может быть полностью излечено при условии своевременного его выявления и проведении курса адекватной терапии.
- 1 стадия. На этом этапе происходит постепенное расширение границ опухолевой структуры, но она ещё не способна прорастать в другие органы и лимфоузлы, поэтому прогноз болезни более-менее благоприятный – полное выздоровление отмечается у 90% пациентов.
- 2 стадия. Патологический процесс начинает активно прогрессировать, причём не только в первичном очаге поражения, но и в регионарных лимфатических узлах. Прогнозы жизни в это время значительно ухудшаются, и к полному выздоровлению приходит не более половины онкобольных.
- 3 стадия. На этом этапе развития недуга специалисты при помощи адекватного лечения могут дать шансы на выздоровление не более, чем 10% пациентов с карциномой пищеводного канала. На этом этапе отмечается высокая смертность даже в случае отсутствия отдалённого метастазирования. Такая опасная тенденция связана с тем, что онкологический процесс уже взял над организмом человека полную власть и будет, несмотря ни на что, активно прогрессировать.
- 4 стадия. Она является терминальной, то есть последней и неизлечимой. Если у пациента диагностируют данный этап развития патологического состояния, даже при отсутствии отдалённых метастазов, жить ему остаётся не более нескольких месяцев.
Важно! По мнению ведущих специалистов, раковые опухоли пищеводного канала можно полностью искоренить только в том случае, если они находятся на ранних этапах своего развития. Длительный и более-менее благоприятный прогноз жизни при раке пищевода 4 стадии нереален. Ведущими онкологами полностью исключается такая возможность, так как если даже удастся полностью уничтожить первичную опухоль, оставшиеся в отдалённых органах и лимфоузлах метастазы «съедят» человека заживо.
Будьте здоровы!
znat.su
Рак пищевода | Компетентно о здоровье на iLive
Лечение рака пищевода
Лечение рака пищевода зависит от стадии опухолевого роста, размера, локализации и пожеланий пациента (многие воздерживаются от агрессивного лечения).
Общие принципы лечения рака пищевода
У пациентов с 0,1 и На стадиями заболевания хороший результат достигается хирургической резекцией; химио- и лучевая терапия не требуются. При IIb и III стадиях только хирургического лечения недостаточно из-за низкой выживаемости; эффективность операции и выживание увеличиваются при дооперационном (дополнение) использовании лучевой и химиотерапии с целью уменьшения объема опухоли до резекции. Паллиативное комбинированное лечение рака пищевода, включающее лучевую и химиотерапию, показано пациентам, отказавшимся от хирургического лечения или имеющим противопоказания. Эффективность только лучевой или химиотерапии очень небольшая. Пациенты с заболеванием IV стадии нуждаются только в паллиативной терапии и не требуют хирургического лечения.
Стадии рака пищевода
Стадия | Опухоль (максимальная инвазия) | Метастазы в регионарные лимфатические узлы | Отдаленные метастазы |
0 | Tis | N0 | М0 |
I | T1 | N0 | М0 |
IIа, b | T2 или Т3 | N0 | М0 |
III | Т3 или T4 | N1 | М0 |
IV | Любая T | Любой N | М1 |
1 Классификация TNM: Tis — карцинома in situ; T1 — собственная пластинка или подслизистая оболочка; Т2 — собственно мышечный слой; ТЗ — адвентиция; Т4 — смежные структуры. N0 — нет; N1 — имеются. М0 — нет; М1 — имеются.
После лечения пациентам показаны ск-рининговые повторные эндоскопическое и КТ-исследования шеи, груди и брюшной полости каждые 6 месяцев в течение 3 лет, а затем 1 раз в год.
Пациенты с пищеводом Берретта нуждаются в интенсивном долговременном лечении пищеводно-желудочной рефлюксной болезни и эндоскопическом наблюдении для контроля злокачественного перерождения в интервале от 3 до 12 месяцев в зависимости от степени метаплазии.
Хирургическое лечение рака пищевода
Для лечения требуется резекция единым блоком с удалением всей опухоли на уровне неизмененных тканей дистальнее и проксимальнее опухоли, а также всех потенциально пораженных лимфатических узлов и частично проксимального отдела желудка, содержащего дистальныи путь лимфатического оттока. Операция требует дополнительной мобилизации желудка кверху с формированием эзофагогастро-анастомоза, мобилизации тонкой или толстой кишки. Пилоропластика обеспечивает обязательное дренирование желудка, так как удаление пищевода обязательно сопровождается двусторонней ваготомией. Такое обширное хирургическое вмешательство плохо переносится пациентами старше 75 лет, особенно с сопутствующей основной сердечной или легочной патологией [фракция выброса менее 40%, или FE^ (принудительный объем выдоха за 1 секунду)
Осложнения операции включают недостаточность анастомоза, свищи и стриктуры, билиарный желудочно-пищеводный рефлюкс и демпинг-синдром. Жгучая боль за грудиной из-за рефлюкса желчи после дистальной эзофагэктомии может быть более выраженной, чем обычные симптомы дисфагии, и потребовать реконструктивной операции с еюностомией по Ру для отведения желчи. Интерпозиция сегмента тонкой или толстой кишки в полость груди может вызвать нарушение кровоснабжения, перекрут, ишемию и гангрену кишки.
Наружная лучевая терапия
Лучевая терапия обычно используется в комбинации с химиотерапией у пациентов при сомнительной эффективности хирургического лечения, а также при сопутствующей патологии. Лучевая терапия является противопоказанием у пациентов с трахеоэзофагеальными свищами, так как сморщивание опухоли приводит к увеличению свища. Точно так же у пациентов с прорастанием опухолью сосудов при ее сморщивании может развиться массивное кровотечение. На ранних этапах лучевой терапии отек может привести к ухудшению проходимости пищевода, дисфагии и боли при глотании. Эта проблема может потребовать дилатации пищевода или предварительного наложения чрескожной гастростомы для кормления. Другие побочные эффекты лучевой терапии включают тошноту, рвоту, анорексию, недомогание, эзофагит, избыточную продукцию в пищеводе слизи, ксеростомию (сухость во рту), стриктуры, лучевой пнев-монит, радиационный перикардит, миокардит и миелит (воспаление спинного мозга).
 [21], [22], [23], [24], [25], [26]
[21], [22], [23], [24], [25], [26]
Химиотерапия
Опухоли плохо чувствительны только к химиотерапии. Эффект (определенный как уменьшение размеров опухоли на >50 %) наблюдается в 10-40 %, но в целом эффективность незначительная (небольшое сжатие опухоли) и временная. Различий в эффективности препаратов не отмечается.
Обычно используются в комбинации цисплатин и 5-флюороурацил. В то же время несколько других препаратов, включая митомицин, доксорубицин, виндесин, блеомицин и метотрексат, также являются достаточно активными при плоскоклеточной карциноме.
 [27], [28], [29], [30], [31], [32], [33], [34]
[27], [28], [29], [30], [31], [32], [33], [34]
Паллиативное лечение рака пищевода
Паллиативное лечение рака пищевода направлено на редукцию эзофагеальной обструкции, достаточной для перорального питания. Жалобы при эзофагеальной обструкции могут быть существенными и касаться саливации и рецидивирущей аспирации. Варианты лечения включают процедуры дилатации (бужирование), пероральную постановку стентов, лучевую терапию, лазерную фотокоагуляцию и фотодинамическую терапию. В некоторых случаях требуется цервикальная эзофагостомия с выведением еюностомы для питания.
Эффективность дилатации пищевода сохраняется немногим больше нескольких дней. Гибкая металлическая петля для стентирования более эффективна для поддержания проходимости пищевода. Могут использоваться некоторые покрытые пластмассой модели для закрытия трахеоэзофагеальных свищей, а некоторые модели с клапаном, предотвращающие рефлюкс в случае необходимости размещения стента вблизи нижнего пищеводного сфинктера.
Эндоскопическая лазерная коагуляция может быть эффективной при дисфагии, так как она прожигает через опухоль центральный канал и может быть повторена при необходимости. Фотодинамическая терапия предусматривает введение порфимера натрия, производного гематопорфирина, который захватывается тканями и действует как оптический сенсибилизатор. При активации лазерным лучом, направленным на опухоль, это вещество выделяет цитотоксический синглетный кислород, который разрушает клетки опухоли. Пациенты, получающие это лечение, должны избегать пребывания на солнце до 6 недель после лечения, так как кожа также становится чувствительной к свету.
Поддерживающее лечение рака пищевода
Пищевая поддержка энтеральным или парентеральным питанием увеличивает устойчивость и выполнимость всех методов лечения. Эндоскопическая или хирургическая интубация для кормления обеспечивает более долгосрочное питание в случае обструкции пищевода.
Поскольку почти все случаи рака пищевода являются фатальными, забота в конце жизни должна быть направлена на стремление уменьшить проявления заболевания, особенно это касается боли и неспособности проглатывать слюну. В определенный момент большинство пациентов нуждаются в значительных дозах опиатов. Пациентам необходимо посоветовать в ходе болезни принять распорядительные решения и сделать записи своих пожелании в случае запущенности процесса.
ilive.com.ua
