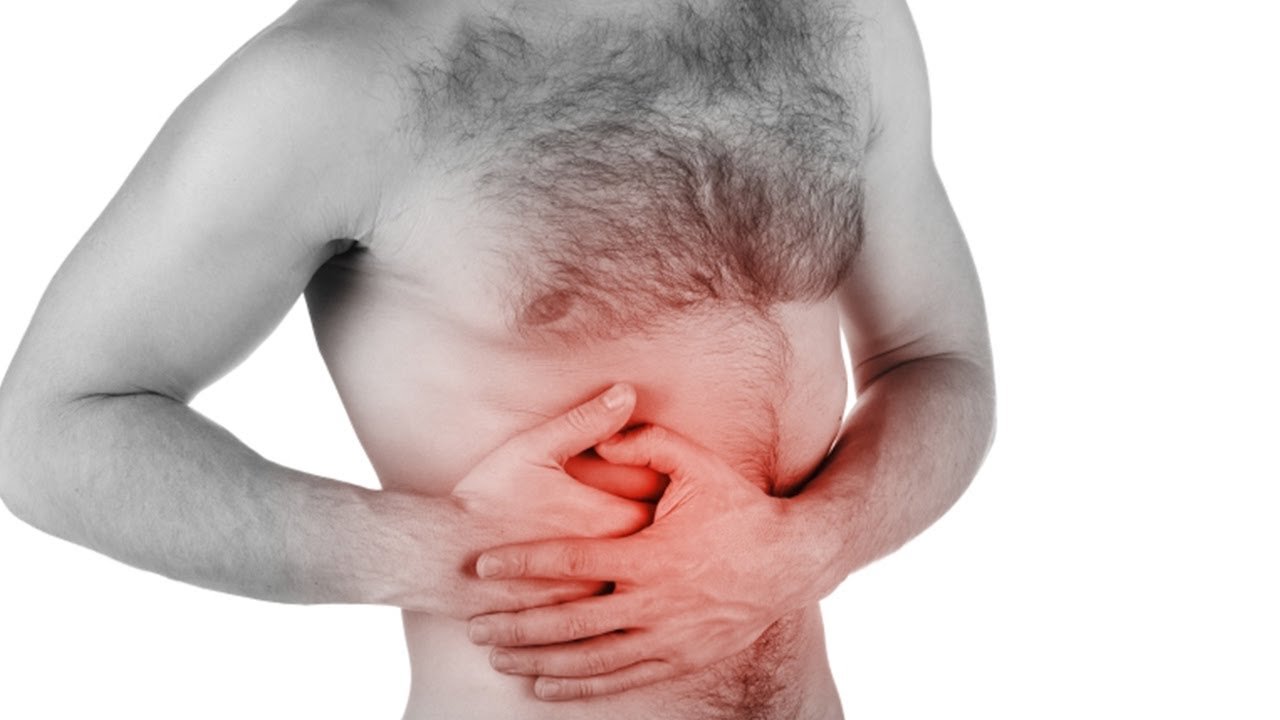
Причины боли в правом боку
Боль в правом боку, в зависимости от расположения, характера и интенсивности может свидетельствовать о целом ряде воспалительных и инфекционных процессов в организме человека. Нередко сопровождается дополнительной симптоматикой. Требует детальной диагностики. Однако, встречаются боли в правом боку которые не несут опасности. Это может быть:
- Временное расстройство желудка. Ощущается в нижней части живота. Если не прекращается на протяжении длительного периода, стоит обратиться к врачу.
- Менструация. Симптоматические боли, которыми характеризуются менструации, очень часто сопровождаются болезненными ощущениями в правом боку.
- Метеоризм. Одним из сопровождающих элементов метеоризма могут служить боли с правой стороны тела.
По характеру боли различают следующие виды:
- Острая. Болевой процесс, который возник внезапно может сигнализировать на признаки печеночной колики при наличии желчнокаменной болезни.

- Тупая. Тупая боль говорит о хроническом характере заболевания. Такая боль развивается не сразу и медленно. Чтобы предотвратить осложнения, необходимо придерживаться образа жизни, предписанного врачом.
- Ноющая. Вид боли которая носит ноющий характер также говорит о хронических воспалительных процессах. может быть связан с воспалением слизистой оболочки тонкого кишечника или жёлчного пузыря.
- Колющая. Как правило, такая боль сигнализирует о спазме кишечника. Если болевые ощущения возникают имеют постоянный характер, нужно обратиться к врачу.
- Резкая. Обычно резкая боль указывает на обострение воспалительного процесса. Зачастую сигнализирует о необходимости пройти диагностику на гастрит, язву желудка.

Для того чтобы узнать причину боли в правом боку необходимо точно определить область болевых ощущений. Боль в правом боку, в зависимости от расположения может свидетельствовать о следующих патологиях:
- Боль под рёбрами. Так как с правой стороны находятся печень и жёлчный пузырь, то воспалительные процессы в этих органах могут вызвать боль под рёбрами.
- Боль в средней части живота. Может свидетельствовать о развитии колита — воспалительного заболевания толстого кишечника.
- Боль в нижней части живота. Говорит про возможное воспаление аппендикса — аппендицит, развитие инфекции в яичниках, у женщин — оофорит, аднексит; воспаление слепой кишки, а также из-за грыжи в паху — у мужчин.
- Боль в области пупка. Может сигнализировать об энтерите — воспалении тонкой кишки.
- Боль в правом боку сзади. Таким образом может проявляться плеврит — воспаление плевры, оболочки которая покрывает отделы грудной клетки и лёгких.

Помните, для того чтобы обнаружить причину боли в правом боку, необходимо обратиться к врачу. Во время осмотра и прощупывания области болевых ощущений, специалистом проводится изучение характера и интенсивности бои, локализации, собирается история болезней которые перенёс пациент, изучается дополнительной симптоматика. Следующим этапом диагностики могут быть:
- рентгенография;
- УЗИ органов малого таза;
- УЗИ брюшной полости;
- исследование почек;
- общий и биохимический анализы крови.
Боль в правом боку и одышка
Функциональная диагностика и УЗИ
Дудин
Михаил Михайлович
Максим Викторович Ведущий врач УЗ диагностики
Юлия Викторовна Акушер-гинеколог, гинеколог-эндокринолог, врач УЗ диагностики
Фроловская
Людмила Викторовна
Евгения Васильевна Врач УЗД
Кирилл Сергеевич Хирург-маммолог, врач УЗД, рентгенолог
Муртазалиева
Айна Абдулаевна
Кивасев
Станислав Александрович
Валентин Александрович Рентгенолог
Басарболиев
Алексей Викторович
Валерия Сергеевна Рентгенолог
Андрей Андреевич Рентгенолог
Крысанова
Александра Владимировна
Васильева
Юлия Николаевна
Шульц
Евгений Игоревич
Звездина
Дарья Максимовна
Андрианова
Вера Николаевна
Гончар
Анна Павловна
Терапия
Горбачева
Елена Владимировна
Карданова
Ольга Дмитриевна
Шашкова
Татьяна Валерьевна
 диагностики
диагностикиКомиссаренко
Ирина Арсеньевна
Кускунова
Евгения Александровна
Михейкина
Ирина Васильевна
Ахкямова
Мария Альбертовна
Физиотерапия
Родина
Елена Вячеславовна
Хан
Иннокентий Евгеньевич
Кардиология
Горбачева
Елена Владимировна
Карданова
Ольга Дмитриевна
Шашкова
Татьяна Валерьевна
 диагностики
диагностикиКомиссаренко
Ирина Арсеньевна
Ветрова
Зарема Давлетовна
Андреев
Дмитрий Александрович
Сапожникова
Ольга Алексеевна
Аудиология и слухопротезирование
Паукова
Марина Владимировна
Колтышева
Екатерина Борисовна
Левина
Юлия Викторовна
Неврология и мануальная терапия
Замерград
Максим Валерьевич
Небожин
Александр Иванович
Иванова
Татьяна Андреевна
Екушева
Евгения Викторовна
Толстенева
Александра Игоревна
Новиков
Сергей Александрович
Лабораторные услуги
Дерматология и трихология
Захарова
Наталья Викторовна
Шуляк
Ирина Степановна
Массаж
Ермуш
Станислав Геннадьевич
Эндокринология
Бахтеева
Ирина Владимировна
Аллергология-иммунология
Козулина
Ирина Евгеньевна
Стационар
Гнелица
Николай Викторович
Добролюбов
Евгений Евгеньевич
Цыба
Николай Александрович
Антоненко
Дмитрий Валерьевич
Сагалович
Михаил Абрамович
Флебология
Даньков
Дмитрий Васильевич
Косметология
Захарова
Наталья Викторовна
Шуляк
Ирина Степановна
Гепатология
Комиссаренко
Ирина Арсеньевна
Мухамеджанова
Эльвира Равиловна
Гинекология
Душкина
Ирина Александровна
Горский
Сергей Леонидович
Егорова
Елена Анатольевна
Афанасьев
Максим Станиславович
Баранова
Юлия Викторовна
Фроловская
Людмила Викторовна
Проктология
Мормышев
Вячеслав Николаевич
Бабаджанян
Арутюн Радионович
Педиатрия
Варенкова
Ольга Владимировна
Поддо
Галина Николаевна
Небожин
Александр Иванович
Маркина
Елена Александровна
Строк
Ирина Викторовна
Болучевский
Дмитрий Николаевич
Фроловская
Людмила Викторовна
Малышева
Ольга Дмитриевна
Шафоростова
Екатерина Васильевна
Толстенева
Александра Игоревна
Маргиева
Диана Анатольевна
Цибиков
Илья Владимирович
Криворотько
Михаил Сергеевич
Верещагин
Лев Владиславович
Кибизова
Лаура Георгиевна
Щербакова
Елена Михайловна
Эндоскопия
Мардачев
Олег Александрович
Хайдурова
Татьяна Константиновна
Бабаджанян
Арутюн Радионович
Центр травматологии и ортопедии
ЛОР (оториноларингология)
Боклин
Андрей Кузьмич
Варенкова
Ольга Владимировна
Марковская
Наталья Геннадьевна
Харина
Дарья Всеволодовна
Мирошниченко
Андрей Петрович
Коршунова
Наталья Александровна
Малышева
Ольга Дмитриевна
Джафарова
Марьям Зауровна
Гастроэнтерология
Комиссаренко
Ирина Арсеньевна
Мухамеджанова
Эльвира Равиловна
Урология-андрология
Долженок
Андрей Николаевич
Болучевский
Дмитрий Николаевич
Маргиева
Диана Анатольевна
Шамов
Денис Алексеевич
Шарунов
Вячеслав Викторович
Стоматология. Терапия
Терапия
Орлова
Елизавета Сергеевна
Бабкина
Екатерина Сергеевна
Сизова
Елизавета Игоревна
Хирургия
Трофимова
Ольга Викторовна
Туманов
Андрей Борисович
Кипарисов
Владислав Борисович
Терехин
Алексей Алексеевич
Психотерапия
Поддо
Галина Николаевна
Офтальмология
Миронкова
Елена Александровна
Паршунина
Ольга Алексеевна
 лазерный хирург
лазерный хирургВерещагин
Лев Владиславович
Кибизова
Лаура Георгиевна
Щербакова
Елена Михайловна
Центр головокружения и нарушения равновесия
Паукова
Марина Владимировна
Замерград
Максим Валерьевич
Колтышева
Екатерина Борисовна
Мельников
Олег Анатольевич
Иванова
Татьяна Андреевна
Травматология и ортопедия
Герасимов
Денис Олегович
Цибиков
Илья Владимирович
Криворотько
Михаил Сергеевич
Николаев
Антон Валерьевич
Загородний
Николай Васильевич
Шнайдер
Лев Сергеевич
МРТ Ingenia 3. 0T
0T
Кивасев
Станислав Александрович
Нечаев
Валентин Александрович
Басарболиев
Алексей Викторович
Тихонова
Валерия Сергеевна
Мухин
Андрей Андреевич
Крысанова
Александра Владимировна
Васильева
Юлия Николаевна
Шульц
Евгений Игоревич
Звездина
Дарья Максимовна
Компьютерная томография
Кивасев
Станислав Александрович
Нечаев
Валентин Александрович
Басарболиев
Алексей Викторович
Тихонова
Валерия Сергеевна
Мухин
Андрей Андреевич
Крысанова
Александра Владимировна
Васильева
Юлия Николаевна
Шульц
Евгений Игоревич
Звездина
Дарья Максимовна
Маммография
Кивасев
Станислав Александрович
Крысанова
Александра Владимировна
Басаков
Кирилл Сергеевич
Муртазалиева
Айна Абдулаевна
Гончар
Анна Павловна
Денситометрия
Кивасев
Станислав Александрович
Нечаев
Валентин Александрович
Басарболиев
Алексей Викторович
Тихонова
Валерия Сергеевна
Мухин
Андрей Андреевич
Звездина
Дарья Максимовна
Нефрология
Маркина
Елена Александровна
Центр нефрологии
Детская стоматология
Орлова
Елизавета Сергеевна
Стоматология. Хирургия
Хирургия
Кулиш
Александр Александрович
Стоматология. Ортопедия
Богословский
Владимир Александрович
Захарченко
Александр Валериевич
Диагностика COVID-19
Маммология
Басаков
Кирилл Сергеевич
Муртазалиева
Айна Абдулаевна
Запиров
Гаджимурад Магомедович
Online-консультация врача от 1490 ₽
Паукова
Марина Владимировна
Варенкова
Ольга Владимировна
Карданова
Ольга Дмитриевна
Марковская
Наталья Геннадьевна
Шашкова
Татьяна Валерьевна
 диагностики
диагностикиПоддо
Галина Николаевна
Комиссаренко
Ирина Арсеньевна
Иванова
Татьяна Андреевна
Маркина
Елена Александровна
Бахтеева
Ирина Владимировна
Строк
Ирина Викторовна
Коршунова
Наталья Александровна
Малышева
Ольга Дмитриевна
Туманов
Андрей Борисович
Герасимов
Денис Олегович
Толстенева
Александра Игоревна
Цибиков
Илья Владимирович
Депозитная система
Служба помощи на дому
Слащева
Ольга Михайловна
Коршунова
Наталья Александровна
Ахкямова
Мария Альбертовна
Медицинские справки
Стоматология.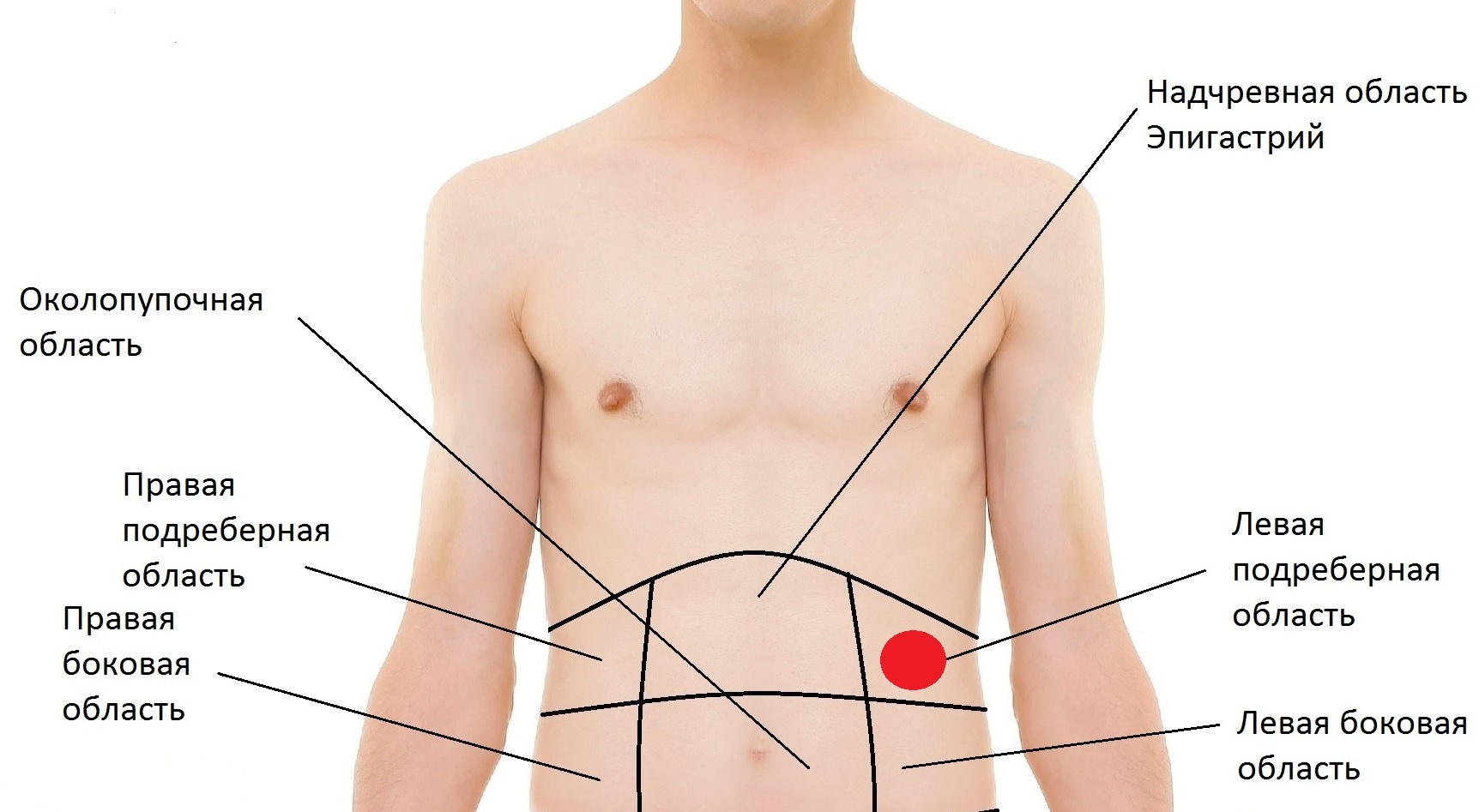 Имплантология
Имплантология
Кулиш
Александр Александрович
МРТ открытого типа
Кивасев
Станислав Александрович
Нечаев
Валентин Александрович
Басарболиев
Алексей Викторович
Тихонова
Валерия Сергеевна
Мухин
Андрей Андреевич
Крысанова
Александра Владимировна
Васильева
Юлия Николаевна
Шульц
Евгений Игоревич
Звездина
Дарья Максимовна
Центр маммологии
Стоматология. Ортодонтия
Ортодонтия
Шафоростова
Екатерина Васильевна
Ревматология
Ушакова
Мария Анатольевна
Старовойтова
Майя Николаевна
Вакцинация от COVID-19
Центр алгологии
Лечение болей под ребрами при остеохондрозе в Москве в клинике Тибет
- Высокие результаты, отсутствие побочных эффектов
- Лечение без таблеток и операций
- Первичная консультация врача БЕСПЛАТНО
Записаться
Боль под ребрами может возникать эпизодически, но даже в этом случае лучше пройти диагностику. Если же она возникает регулярно или имеет хронический характер, нужно устранить ее причину. Это может быть заболевание внутренних органов или позвоночника.
Если же она возникает регулярно или имеет хронический характер, нужно устранить ее причину. Это может быть заболевание внутренних органов или позвоночника.
В том и другом случае лечение болей под ребрами в клиниках «Тибет» в Москве и в Санкт-Петербурге дает позитивные результаты более чем в 90% случаев и позволяет достичь долговременного эффекта.
Результаты достигаются благодаря комбинированному, комплексному воздействию лечебными процедурами и фитотерапией на причину болевых симптомов.
Перейти Пройди тест и получи БОНУС — скидку на лечение в нашей клиникеТибетская медицина о боли под ребрами
Боль в правом подреберье указывает на дисбаланс регулирующей системы Желчь (Мхрис-па), а колющая боль под ребрами обычно сообщает о дисбалансе системы Рлунг (Ветер). Боль при гастрите обычно относят к расстройствам системы Бад-кан (Слизь), часто с нервным компонентом.
Более редкий случай – боль под ребрами из-за совместного расстройства систем Рлунг и Бад-кан и нарушения нейрогормональной регуляции, например, на фоне мигреней или вегетососудистой дистонии.
В зависимости от характера расстройства, врач проводит то или иное лечение для восстановления баланса организма. В результате исчезает не только боль, но и весь комплекс сопутствующих симптомов. Это дает лучшее соотношение цены и эффективности лечебного курса.
Для этого врач клиники «Тибет» использует иглоукалывание, моксотерапию, точечный массаж или иные методы. Фармацевтические обезболивающие препараты наша клиника не применяет, поскольку они не воздействуют на причину заболевания.
Желчекаменная болезнь, холецистит
Эти болезни относятся к расстройствам системы Желчь (Мхрис-па). Для них характерна ноющая боль в правом подреберье. Обычно она возникает или обостряется после употребления алкоголя или жирной пищи, которая нагружает печень. Возможные сопутствующие симптомы – горечь во рту, тошнота, изжога.
Возможные сопутствующие симптомы – горечь во рту, тошнота, изжога.
При печеночной колике боль под ребрами справа может отдавать в правую лопатку, сопровождаться рвотой, пожелтением кожи и другими симптомами желтухи. В этом случае требуется экстренная помощь и госпитализация. При хроническом характере болей хорошо помогает тибетская фитотерапия и лечебные сеансы в клинике «Тибет».
Панкреатит
Боль под ребрами слева бывает связана с воспалением поджелудочной железы. Обычно она возникает или усиливается после жирной пищи. В тибетской медицине панкреатит эффективно лечится фитотерапией и иглоукалыванием как совместное расстройство систем Желчь-Слизь.
Увеличение печени
Увеличение печени вызывает растяжение мышечной капсулы, из-за этого возникает боль и тяжесть в правом подреберье. Если боль возникла после физических нагрузок, она связана с увеличением объема крови в печени. При хронических заболеваниях ее причина – увеличение печени (например, при гепатите). Помогают тибетские фитопрепараты направленного противовоспалительного действия, иглоукалывание.
Помогают тибетские фитопрепараты направленного противовоспалительного действия, иглоукалывание.
Увеличение селезенки
Тупая или ноющая боль и тяжесть в левом подреберье бывает вызвана увеличением селезенки. В этом случае она часто сопровождается вздутием живота, запором, возможны признаки желтухи. Это заболевание также лечится методами тибетской медицины.
Остеохондроз
Боли в ребрах при остеохондрозе возникают из-за того, что в позвоночнике сдавливается нервный корешок. Боль распространяется по ходу нервов, которые отходят от спинного мозга. Остеохондроз позвоночных дисков в шейно-грудном отделе приводит к тому, что они усыхают и сплющиваются. Отростки соседних позвонков сближаются и наезжают друг на друга. При этом они как клещи сдавливают корешки нервов, которые отходят от спинного мозга к ребрам. Так возникает боль в ребрах.
Если это заболевание развивается в поясничном отделе, возникает односторонняя боль под ребрами в спине, справа или слева. Она может возникнуть остро или иметь ноющий, постоянный характер, усиливаясь при движениях, физических нагрузках. Точный диагноз врач определяет с помощью пальпации и МРТ. Заболевание хорошо лечится методами восточной медицины в клиниках «Тибет» в Москве и в Санкт-Петербурге.
Она может возникнуть остро или иметь ноющий, постоянный характер, усиливаясь при движениях, физических нагрузках. Точный диагноз врач определяет с помощью пальпации и МРТ. Заболевание хорошо лечится методами восточной медицины в клиниках «Тибет» в Москве и в Санкт-Петербурге.
Вегето-сосудистая дистония
Это заболевание относится к расстройствам системы Рлунг. Для него характерно большое количество симптомов, включая головокружения, потливость, скачки давления, нарушения обмена веществ, сердечного ритма. Одним из симптомов могут быть колющие боли под ребрами.
Болезнь почек или иные причины
Боль под ребрами сзади бывает признаком болезни почек. Такие заболевания также лечатся методами восточной медицины. Главное условие для этого – точность диагноза. Поэтому прежде чем приступить к лечению болей врач проводит диагностику. После этого он устраняет заболевание на уровне его причины.
Как воспользоваться услугой Записаться или позвонитьБесплатная консультация Опрос, осмотр, пульсовая диагностика от 30 минут
Диагностика УЗИ, МРТ, Лабораторные исследования (по назначению)
Лечение Индивидуальный
план
Кто занимается лечением
данного заболевания
Холецистит
Роль желчи в физиологии пищеварения:
- разбавляет пищу, обработанную желудочным соком, меняет желудочное пищеварение на кишечное;
- стимулирует перистальтику тонкого отдела кишечника;
- активизирует выработку физиологической слизи, выполняющей защитную функцию в кишечнике;
- нейтрализует билирубин, холестерин и ряд других веществ;
- запускает пищеварительные ферменты.

В настоящее время холециститом страдает 10-20% взрослого населения, и это заболевание имеет тенденцию к дальнейшему росту. Связано это с малоподвижным образом жизни, характером питания (избыточное употребление богатой животными жирами пищей — жирное мясо, яйца, масло), ростом эндокринных нарушений (ожирение, сахарный диабет).
Основные причины возникновения:
- врожденные аномалии развития желчного пузыря, беременность, опущение органов брюшной полости;
- дискинезия желчевыводящих путей;
- желчнокаменная болезнь;
- наличие глистной инвазии — аскаридоз, лямблиоз, стронгилоидоз, описторхоз;
- алкоголизм, ожирение, обилие жирной, острой пищи в рационе, нарушение диеты.
Основные жалобы и симптомы при холецистите:
- наличие тупой боли справа, выше талии, отзывающейся в лопатке, пояснице, руке;
- отсутствие аппетита;
- нарушение пищеварения;
- бесконечная тошнота;
- отрыжка горьким;
- нарушение газообразования;
- появление озноба;
- признаки желтухи на кожных покровах.

- расстройство пищеварения, рвота, тошнота, отсутствие аппетита
- тупые болевые ощущения справа под ребрами, отдающие в спину, лопатку;
- горечь во рту, отрыжка горечью;
- тяжесть в правом подреберье.
Лечение:
- диетотерапия;
- антибиотикотерапия;
- симптоматическое лечение. Иммуностимулирующие, антигистаминные, седативные препараты, желчегонные препараты, гепатопротекторы;
- физиотерапии в периоде ремиссии — электрофорез, диатермия, грязелечение, индуктотермия.
Оперативное лечение назначается при острой форме холецистита. В отличие от острого аппендицита, решение о проведении хирургической манипуляции принимается не сразу. Доктора несколько дней могут наблюдать за его состоянием, сделать биохимический анализ содержимого желчного пузыря, провести УЗИ, взять кровь на анализ, и только при выяснении полной картины развития болезни принимается итоговое решение. Чаще всего именно каменная болезнь становится причиной холецистэктомии. При несвоевременном лечении болезни разрушаются стенки желчного пузыря, и нарушается процесс пищеварения. Операция может проводиться двумя способами: лапароскопия и открытая холецистэктомия.
Чаще всего именно каменная болезнь становится причиной холецистэктомии. При несвоевременном лечении болезни разрушаются стенки желчного пузыря, и нарушается процесс пищеварения. Операция может проводиться двумя способами: лапароскопия и открытая холецистэктомия.
Целью операции при холецистите является удаление воспалительного очага, т.е. желчного пузыря, как первоисточника заболевания. При этом необходимо убедиться в полной проходимости желчных протоков, устранить препятствия и обеспечить свободное прохождение желчи в кишечник.
Ком в правом боку под ребром — Вопрос терапевту
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.
Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 71 направлению: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.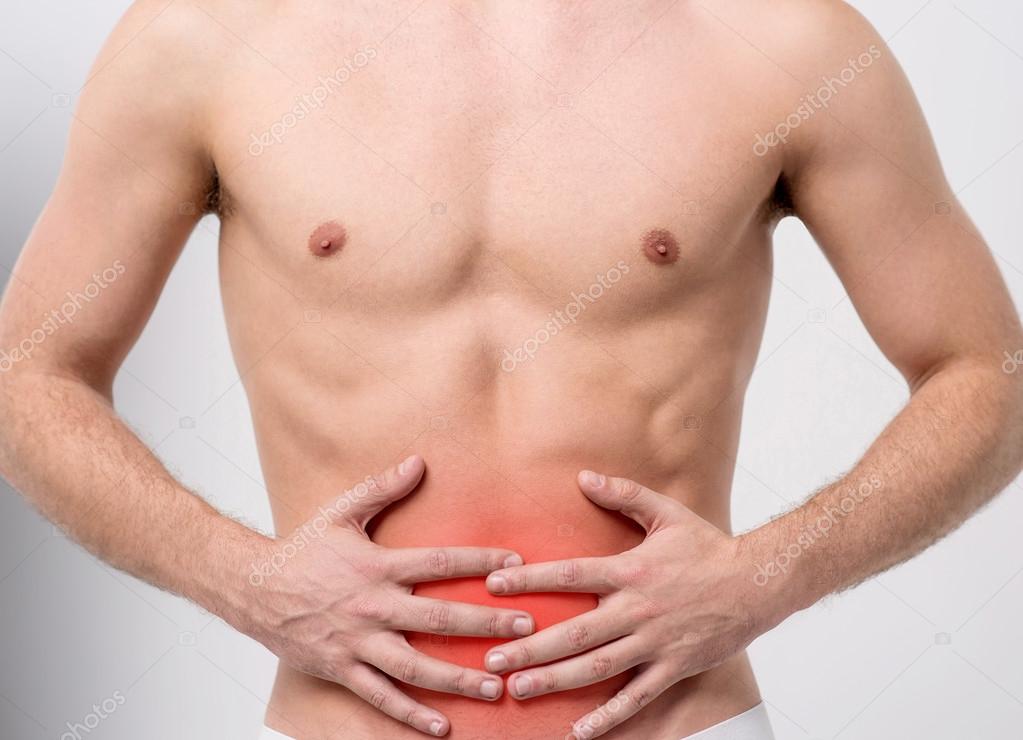
Мы отвечаем на 97.18% вопросов.
Оставайтесь с нами и будьте здоровы!
Вопрос от: Катя — Клиника Здоровье 365 г. Екатеринбург
Вопрос Гастроэнтерологу
Вопрос от Катя
Вопрос: Здравствуйте доктор.У меня такая ситуация: в 2010 году была беременность и роды, все прошло отлично, никаких жалоб.Летом 2011 года на фоне соблюдения диеты ( т.к. я кормила ребенка грудью и ничего лишнего не позволяла) начали беспокоить боли справа под ребром тупого характера (не сильные), язык обложен белым налетом. Заподозрили аппендицит путем анализов-исключили. с детства ДЖВП, ВСД. Боли продолжились. назначили лечение- отвар ромашки, тримедат, мотилиум, креон-10 000, хилак форте + диета 5 стола. Пролечилась, боли не прошли.Сделали фгдс — заключение: гастродуоденит, дуоденогастральный рефлюкс. Узи брюшной полости: печень- норма, желчный пузырь — перегиб в верхней трети, стенки уплотнены.Желчь образует осадок и взвесь в виде хлопьев. Поджелудочная железа- размер норма, контуры ровные, паренхима умеренно повышенной эхогенности, вирсунгов проток не расширен. патологии почек и мочевого пузыря нет.-Заключение: диффузные изменения ПЖ.Кровь на биохимию: все показатели в норме ( аст алт и т.д.), не близки к максимальным.Общий анализ крови -норма. анализ кала- немного непереваренной клетчатки.Лечение: санпраз, фосфалюгель,мотилиум, микразим, гепабене + диета 5 стола. Пролечилась, боли стали пореже, но все же остались. после этого было назначено лечение: денол, бускопан, омез. Боли сохраняются. Далее: линекс, хилак форте, энтерофурил, фамотидит.- 1 неделя. Боли сохраняются. повторно узи: печень:-норма Желчный пузырь: размеры-норма, стенки не уплотнены, не утолщенены, конкрементов нет, содержимое однородное. холедок 0,3 (до 0,6) Поджелудочная железа размеры-норма, контуры ровные,четкие, структура однародная, эхогенность-незначительно повышена, вирсунгов проток не расширен 0,1 (до 0,3)новообразования и кисты не выявлены. селезенка -норма.
Поджелудочная железа- размер норма, контуры ровные, паренхима умеренно повышенной эхогенности, вирсунгов проток не расширен. патологии почек и мочевого пузыря нет.-Заключение: диффузные изменения ПЖ.Кровь на биохимию: все показатели в норме ( аст алт и т.д.), не близки к максимальным.Общий анализ крови -норма. анализ кала- немного непереваренной клетчатки.Лечение: санпраз, фосфалюгель,мотилиум, микразим, гепабене + диета 5 стола. Пролечилась, боли стали пореже, но все же остались. после этого было назначено лечение: денол, бускопан, омез. Боли сохраняются. Далее: линекс, хилак форте, энтерофурил, фамотидит.- 1 неделя. Боли сохраняются. повторно узи: печень:-норма Желчный пузырь: размеры-норма, стенки не уплотнены, не утолщенены, конкрементов нет, содержимое однородное. холедок 0,3 (до 0,6) Поджелудочная железа размеры-норма, контуры ровные,четкие, структура однародная, эхогенность-незначительно повышена, вирсунгов проток не расширен 0,1 (до 0,3)новообразования и кисты не выявлены. селезенка -норма. заключение: перегиб верхней трети тела и шейки ЖП. Содержимое однородное,гомогенное. наличия хлопьевидного осадка не выявлено. Боли продолжают беспокоить. Решила расслабиться, не пить таблетки, отклонилась от диеты. Боли не усилились. Появился частый стул ( до 4 раз в день ) оформленный, количество небольшое. После стула боли сразу проходят. Назначили колоноскопию — результат никаких патологий не выявлено. изменился характер боли: они стали не тупыми, а покалывающими под ребром в правом боку или ниже справа в животе (тоже в боку) ( 3-4 раза в день) после стула становится легче. Ночью сплю хорошо, ничего не беспокоит, днем побаливает. С физической нагрузкой не связанно ( маленький ребенок, приходится и побегать и на руки поднять )после еды как будто становится полегче. Стул оформленный 1-2 раза в день. сделано еще одно узи: печень- норма желчный пузырь- норма поджелудочная железа: размер-норма, акустическая плотность перенхимы: умеренно повышенная с признаками неоднородности. вирсунгов проток 2 мм (до 4 мм) Заключение: хронический панкреатит — умеренные признаки.
заключение: перегиб верхней трети тела и шейки ЖП. Содержимое однородное,гомогенное. наличия хлопьевидного осадка не выявлено. Боли продолжают беспокоить. Решила расслабиться, не пить таблетки, отклонилась от диеты. Боли не усилились. Появился частый стул ( до 4 раз в день ) оформленный, количество небольшое. После стула боли сразу проходят. Назначили колоноскопию — результат никаких патологий не выявлено. изменился характер боли: они стали не тупыми, а покалывающими под ребром в правом боку или ниже справа в животе (тоже в боку) ( 3-4 раза в день) после стула становится легче. Ночью сплю хорошо, ничего не беспокоит, днем побаливает. С физической нагрузкой не связанно ( маленький ребенок, приходится и побегать и на руки поднять )после еды как будто становится полегче. Стул оформленный 1-2 раза в день. сделано еще одно узи: печень- норма желчный пузырь- норма поджелудочная железа: размер-норма, акустическая плотность перенхимы: умеренно повышенная с признаками неоднородности. вирсунгов проток 2 мм (до 4 мм) Заключение: хронический панкреатит — умеренные признаки. язык обложен белым налетом. назначено лечение: энзистал, бускопан, квамател + диета 5 стола. Прошла неделя лечения. Характер болей не изменился, может стало чуть-чуть пореже болеть. Скажите пожалуйста панкреатит ли это? диагноз поставили по результату узи ( анализы в норме ) и какие еще обследования пройти, чтоб найти причину и устранить боль. Болею год, очень устала физически и эмоционально. у меня двое детей, младшей всего 1,6 года.
язык обложен белым налетом. назначено лечение: энзистал, бускопан, квамател + диета 5 стола. Прошла неделя лечения. Характер болей не изменился, может стало чуть-чуть пореже болеть. Скажите пожалуйста панкреатит ли это? диагноз поставили по результату узи ( анализы в норме ) и какие еще обследования пройти, чтоб найти причину и устранить боль. Болею год, очень устала физически и эмоционально. у меня двое детей, младшей всего 1,6 года.
Ответ:
Здравствуйте, Катя.
Не очень похоже на панкреатит, Вы не описали связь боли с приемом пищи, похоже на дисфункцию сфинктера Одди. Необходимо сделать БХ крови(если не было выполнено) на липазу, амилазу панкреатическую, щелочную фосфатазу, ЛДГ, СРП количественный , анализ кала на микробиоценоз методом газово-жидкостной хроматографии, после чего встретиться.
С уважением, гастроэнтеролог Лариса Эдуардовна Кожевникова.
Назад
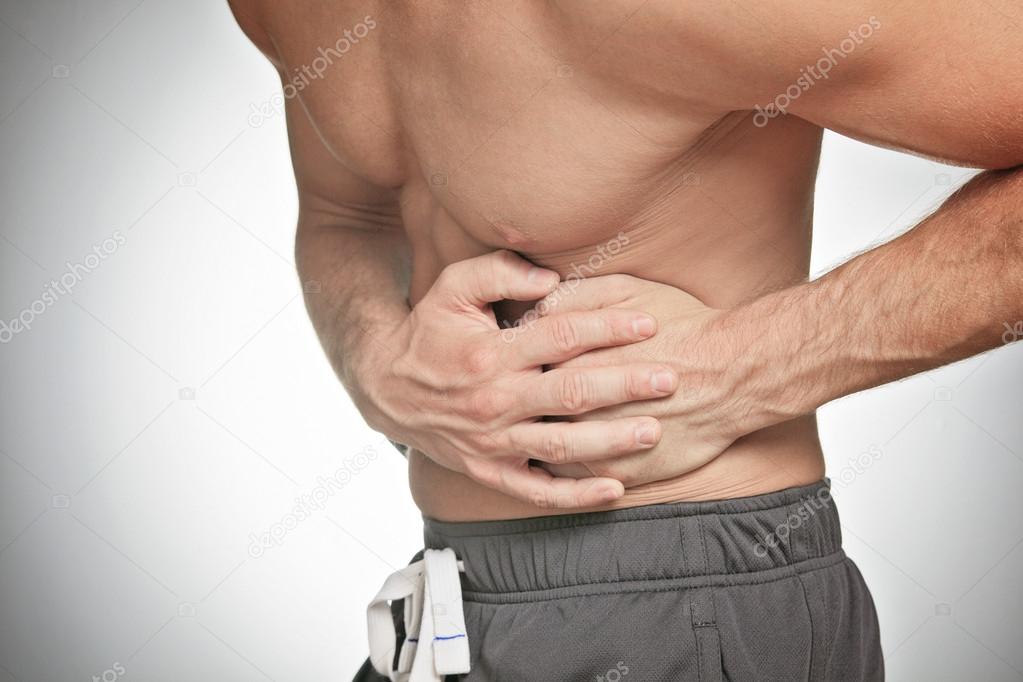
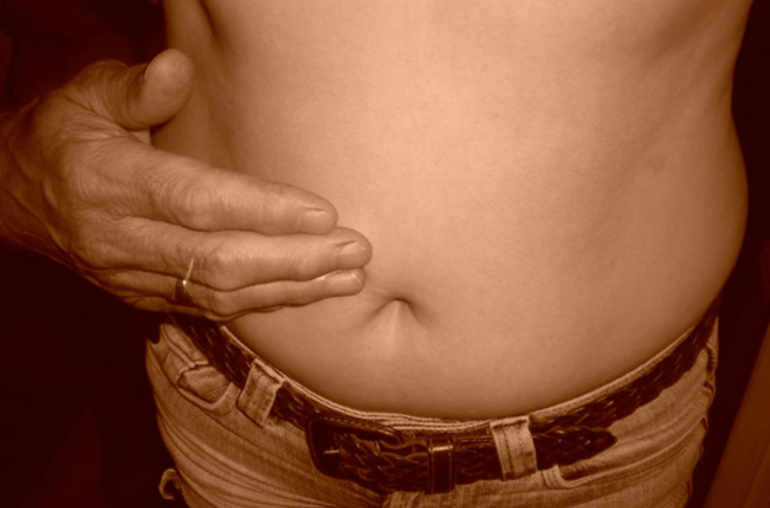
Колет в правом боку под ребром при вдохе, при беге, после еды: что это может быть
Когда колет в правом боку под ребром, люди обычно думают, что это так о себе дает знать печень. На самом же деле подобным симптомом чаще проявляются заболевания других органов, а печень болит редко, даже при серьезном разрушении ткани. Поэтому стоит разобраться, чем может быть вызвано покалывание в правом подреберье, что делать в домашних условиях и к какому врачу обращаться, если болит бок.
На самом же деле подобным симптомом чаще проявляются заболевания других органов, а печень болит редко, даже при серьезном разрушении ткани. Поэтому стоит разобраться, чем может быть вызвано покалывание в правом подреберье, что делать в домашних условиях и к какому врачу обращаться, если болит бок.
Оглавление: Что может колоть в правом подреберье Заболевания печени, при которых колет справа под ребрами Болезни желчного пузыря, сопровождающиеся болью в правом боку Другие причины покалывания в правом боку под ребром Как определить причину покалывания в правом подреберье К какому врачу обращаться Что делать в домашних условиях
Что может колоть в правом подреберье
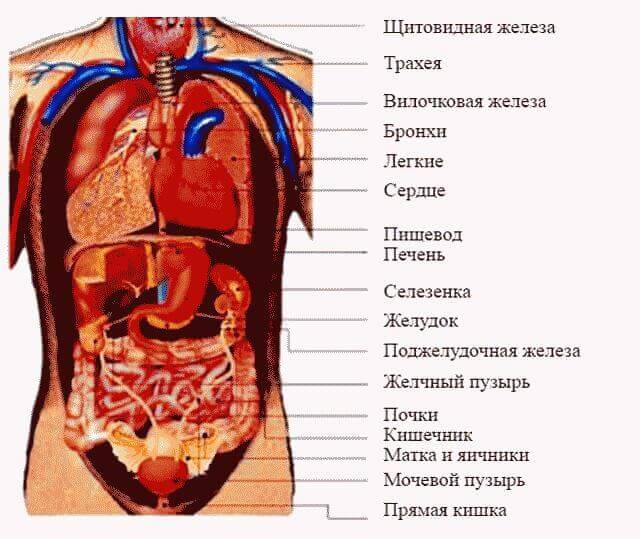
В правом подреберье расположены многие органы пищеварительной системы:
- Печень.
- Желчевыводящие пути и желчный пузырь.
- Поджелудочная железа (головка органа).
- Часть двенадцатиперстной кишки.

- Ободочная кишка (ее печеночный угол).
Помимо этого, в правое подреберье может подниматься и аппендикулярный отросток слепой кишки (такое размещение отростка считается аномальным), а также верхний полюс правой почки. При заболеваниях любого из указанных органов может возникнуть интенсивное или не очень покалывание в правом боку.
Если у человека воспалено правое легкое и плевра, болезненные ощущения могут появляться в правом подреберье, хотя само легкое расположено выше. Точно также не стоит забывать и о многочисленных нервных образованиях, которые отходят от позвоночника и идут к ребрам. При воспалении или защемлении этих нервов может колоть в правом боку сверху и по ходу реберных дуг.
Заболевания печени, при которых колет справа под ребрами
Печень – это орган, не имеющий в своей толще нервных окончаний. Если в печеночной паренхиме происходят какие-то патологические изменения, больной об этом даже не догадывается – ничего не болит. Из-за этой особенности такие опасные заболевания, как хронический гепатит В или С могут протекать абсолютно бессимптомно вплоть до того момента, пока не возникнет цирроз. Нервные окончания присутствуют только в капсуле, которая покрывает орган. При ее растяжении, которое происходит на фоне увеличения размеров печени, и возможно появление неприятных ощущений. В каких ситуациях может увеличиваться и покалывать печень?
Из-за этой особенности такие опасные заболевания, как хронический гепатит В или С могут протекать абсолютно бессимптомно вплоть до того момента, пока не возникнет цирроз. Нервные окончания присутствуют только в капсуле, которая покрывает орган. При ее растяжении, которое происходит на фоне увеличения размеров печени, и возможно появление неприятных ощущений. В каких ситуациях может увеличиваться и покалывать печень?
Самая частая причина – бег, быстрая ходьба. При таких физических нагрузках печень чрезмерно наполняется кровью, то есть набухает, отсюда и неприятное покалывание. Подобная картина характерна и для сердечной недостаточности, при которой сердце не может перекачивать кровь и она застаивается в ногах, печени и других органах. Однако в отличие от первого примера, сердечная недостаточность приводит к тому, что печень постоянно переполнена кровью, поэтому дискомфорт в правом подреберье присутствует практически всегда. Натяжение капсул печени возможно и при других заболеваниях – остром гепатите, алкогольной интоксикации, опухолях паренхимы органа, а также поражении паразитами (например, эхинококкозом).
Натяжение капсул печени возможно и при других заболеваниях – остром гепатите, алкогольной интоксикации, опухолях паренхимы органа, а также поражении паразитами (например, эхинококкозом).
Болезни желчного пузыря, сопровождающиеся болью в правом боку
Желчный пузырь является хранилищем желчи, которая синтезируется печенью. Желчь принимает непосредственное участие в процессе пищеварения. Когда человек ест, желчный пузырь сокращается и выплескивает свое содержимое в желчный проток, который несет желчь в кишечник. В желчном пузыре довольно часто формируются камни. Это заболевание называют желчнокаменной болезнью. Камни могут практически полностью заполнять орган, поэтому при его сокращении возникает резкая колющая или режущая боль в правом подреберье. Но если камни мелкие и их мало, это еще хуже, поскольку они могут забивать выход из желчного пузыря или же закупоривать желчевыводящий проток. При этом развивается желчная колика – сильнейший болевой приступ.
При воспалении желчного пузыря (холецистите), которое бывает острым или хроническим, также возникает боль в правом боку. При остром течении патологии она интенсивная и нарастающая. При хроническом варианте патологии – умеренной интенсивности, переходящая. Основным фактором, провоцирующим колющую боль при холецистите, является прием жирной пищи.
Другие причины покалывания в правом боку под ребром
В правом подреберье может колоть при различных заболеваниях:
- Хроническом панкреатите, особенно когда воспалительный процесс локализуется в области головки поджелудочной железы (в ней часто формируются кисты).
- Новообразованиях головки поджелудочной железы (при этой болезни покалывание возникает по двум причинам – во-первых, растягивается капсула органа, во-вторых передавливается желчевыводящий проток и возникает застой желчи).
- Воспалении или язве двенадцатиперстной кишки.
- Сужении, деформации, воспалении большого дуоденального сосочка, через который в кишечник попадает панкреатический секрет и желчь.

- Воспалении ободочной кишки, скоплении в ней газов.
- Аппендиците, если аппендикс расположен атипично.
- Воспалении правого легкого.
- Диафрагмальной грыже.
- Воспалении межреберных нервов.
- Травмах ребер, печени.
- Защемлении нервных корешков при остеохондрозе и позвоночных грыжах.
- Воспалении или опухоли правой почки.
Как определить причину покалывания в правом подреберье
Чтобы хоть как-то сориентироваться в том, почему колет правый бок, необходимо:
- Подумать, нет ли связи между появлением неприятных ощущений в боку и употреблением пищи, алкоголя. Если такая связь есть, то, скорее всего, колет из-за заболеваний пищеварительных органов.
- Осмотреть кожу и глаза, вспомнить, каким был утренний кал и моча. Если есть желтизна кожного покрова и белков глаз, а также, если кал обесцвечен, а моча, наоборот, слишком темная, проблемы могут быть с желчным пузырем.
- Оценить в целом свое самочувствие – нет ли тошноты, запора, поноса, повышения температуры тела.
 Указанные симптомы говорят в пользу воспалительных процессов в кишечнике, печени, поджелудочной железе.
Указанные симптомы говорят в пользу воспалительных процессов в кишечнике, печени, поджелудочной железе. - Вспомнить, не появилось ли покалывание в правом подреберье во время физической нагрузки, после неудачных наклонов, поворотов, падений или ударов, не меняется ли интенсивность боли при смене положения тела. Если связь между покалыванием и двигательной активностью прослеживается, следует искать причину неприятных ощущений среди заболеваний позвоночника и нервов.
Важно
Если колющая боль появилась после падения или удара в область правого подреберья, возможен сильный ушиб печени, трещины и переломы нижних ребер.
К какому врачу обращаться
Болезни, при которых может болеть в правом подреберье, лечат врачи разных специальностей: гастроэнтерологи, хирурги, невропатологи, кардиологи, гепатологи. Поэтому, чтобы не гадать, к кому же идти, лучше сразу обратиться к терапевту – врачу широкого профиля, который разбирается во многих недугах и может поставить предварительный диагноз на основании результатом опроса и осмотра пациента.
Для установления более точного диагноза может потребоваться инструментально-лабораторное обследование, включающее:
Важно
Если же покалывание под нижним ребром возникло внезапно и болевые ощущения долго не проходят, имеют нарастающий характер, необходимо самостоятельно ехать в больницу или вызвать скорую помощь. Так могут манифестировать хирургические заболевания, требующие экстренного хирургического вмешательства, – аппендицит, острый панкреатит и холецистит.
Что делать в домашних условиях
Если покалывание возникает периодически после еды, желательно проследить за своим питанием и разобраться, на какие именно продуты организм так реагирует. Возможно, стоит посидеть немного на диете, и все пройдет. Кроме того, необходимо обязательно найти время на визит к гастроэнтерологу.
Важно
При острой боли в животе принимать обезболивающие препараты до врачебного осмотра нельзя. Самолечение может «смазать» проявления заболевания и врач не сможет правильно и своевременно его диагностировать.
Кроме того, нельзя использовать для облегчения боли грелки и горячие компрессы. При воспалительном процессе в желчном пузыре или поджелудочной железе, тепло не помогает, а, наоборот, ускоряет прогрессирование патологических изменений в указанных органах.
Пить ферментные препараты, спазмолитики, обезболивающие препараты можно только тем больным, которые точно знают свой диагноз и соответственно причину покалывания в правом подреберье. Например, при остром панкреатите ферменты не применяются, а при хроническом воспалении поджелудочной железы – они показаны. Но человеку далекому от медицины такие тонкости вряд ли известны, поэтому, занимаясь самолечением, он может сильно навредить своему здоровью.
Если правый бок начал колоть во время физических нагрузок, стоит остановиться наклониться немного вперед, как будто поддерживая печень и в таком положении отдохнуть какое-то время. Боль должна пройти. Если не проходит – обязательно к врачу.
Боль в правом подреберье, связанная с воспалением или защемлением нервов, может лечиться в домашних условиях – с помощью противовоспалительных препаратов (их применяют наружно и внутрь), витаминов и лечебной физкультуры. Однако для этого, опять-таки, должен быть поставлен диагноз и даны назначения невропатологом.
Однако для этого, опять-таки, должен быть поставлен диагноз и даны назначения невропатологом.
Зубкова Ольга Сергеевна, медицинский обозреватель, врач-эпидемиолог
19,005 просмотров всего, 7 просмотров сегодня
Загрузка…Отчет о болезни женщины с асцитом и болью в ребрах, успешно вылеченной блокадой межреберных нервов
История болезни женщины с асцитом и болями в ребрах, успешно вылеченная с помощью блокады межреберных нервов
В анамнезе пациентка с болью в ребрах вследствие асцита
Я осмотрел в клинике пациентку со склерозом печени, который у нее был вторичным по отношению к гепатиту B. Несмотря на противовирусную терапию и другие методы лечения, у нее развился очень тяжелый асцит, проявляющийся в виде большого объема кислой жидкости в ее брюшной полости.Это привело к сильному набуханию живота от жидкости и в ее тканях, чтобы удерживать жидкость, включая обширные отеки, особенно в нижних конечностях.
Женщину особенно беспокоила боль, исходящая от 9-12 ребра с правой стороны. Она описала, как у нее возникли острые колющие боли в этой области, начиная с боковой части нижней правой грудной клетки, с болями, похожими на электрошок, и стреляющими вперед. Также она постоянно испытывала тупую жгучую боль.
Результаты обследования при боли в ребрах, связанной с асцитом
При осмотре у этой женщины был обширный отек нижних конечностей.У нее также был заметно увеличенный живот из-за асцита, и она была желтой от желтухи, вызванной склерозом печени.
При осмотре правых нижних ребер было обнаружено усиление боли от укола булавкой (гипералгезия) и боли от легкого прикосновения (аллодиния). Поставлен диагноз межреберная невралгия.
Лечение боли в ребрах, связанной с асцитом — блокады межреберных нервов
К сожалению, с точки зрения лечения, учитывая ее тяжелое заболевание печени, большинство лекарств, которые мы хотели использовать для облегчения ее межреберной невралгии, были противопоказаны, поскольку при таком заболевании печени эти лекарства не метаболизируются и не выводятся, что приводит к потенциальным побочным эффектам. использовать.
использовать.
Поэтому я решил сделать серию блокад межреберных нервов. Женщине проведена блокада межреберных нервов под рентгенологическим контролем. На кожу нижних 4 ребер справа введено небольшое количество местного анестетика.
Очень тонкая игла была введена под ребро, чтобы прилегать к межреберному нерву на 9-м, 10-м, 11-м и 12-м ребрах. Затем вокруг нервов вводили небольшое количество местного анестетика длительного действия и кортизон.
Женщина была осмотрена через 5 недель, и мне было очень приятно увидеть, что боль полностью исчезла.Наблюдение состоится через 3-4 месяца.
Как справиться с болями во время беременности
Для многих женщин физиологические изменения, происходящие во время беременности, могут сопровождаться физическим дискомфортом и даже сильной болью. Иногда у нас есть хорошее объяснение симптомов, а иногда нет. Вот руководство по наиболее частым болям и болям, а также о том, когда вам следует позвонить своему врачу.
Спазмы в первом триместре
В течение первых нескольких недель беременности многие женщины испытывают диффузные спазмы, которые ощущаются как начало менструального цикла.Нет необходимости беспокоиться об этом дискомфорте или звонить своему врачу, если только с ним не связано кровотечение или если боль не острая и постоянная с одной или другой стороны. Эти нормальные спазмы, вероятно, являются результатом раннего роста матки. Даже кровянистые выделения и односторонняя боль могут быть следствием нормальных физиологических изменений, но также могут быть признаками внематочной или трубной беременности. Если у вас положительный тест на беременность и вы испытываете боль с одной или другой стороны, особенно сопровождающуюся кровотечением, вам следует позвонить своему врачу.
Боль в связках во втором триместре
Во втором триместре боль с одной или обеих сторон нижней части живота, отдающая в пах, вероятно, является результатом растяжения связок, поддерживающих матку в тазу. Растяжение этих круглых связок, особенно вызванное такими резкими движениями, как кашель или чихание, может быть довольно сильным. Быстрое вставание или переворачивание в постели также может растянуть эти связки и вызвать боль. Сохранение силы основных мышц живота и недопущение резких движений поможет минимизировать дискомфорт от боли в круглых связках.Боль справа, связанная с такими симптомами, как тошнота, рвота или жар, может быть аппендицитом, о чем следует сообщить врачу.
Растяжение этих круглых связок, особенно вызванное такими резкими движениями, как кашель или чихание, может быть довольно сильным. Быстрое вставание или переворачивание в постели также может растянуть эти связки и вызвать боль. Сохранение силы основных мышц живота и недопущение резких движений поможет минимизировать дискомфорт от боли в круглых связках.Боль справа, связанная с такими симптомами, как тошнота, рвота или жар, может быть аппендицитом, о чем следует сообщить врачу.
Нервная боль в третьем триместре
Сдавливание нервов может вызвать несколько типов боли во время беременности.
Синдром запястного канала, возникающий в результате отека тканей вокруг нервов, которые входят в руку, может вызывать онемение и покалывание в одной или обеих руках, особенно по утрам. Этот симптом обычно сохраняется на протяжении всей беременности, и требуется некоторое время, чтобы симптомы исчезли после родов.Это может помочь носить бандаж для запястья, чтобы держать запястье в нейтральном положении и минимизировать давление на нервы.
Ишиас, боль, которая распространяется от ягодиц вниз по задней части ноги, — еще одна распространенная боль, вызванная сдавлением нерва во время беременности. Чаще всего встречается к концу беременности и может быть прерывистым. Считается, что это вызвано тем, что голова ребенка давит на нервы в этой области. Эта боль может быть изнурительной, а в тяжелых случаях может привести к потере подвижности. Существует ряд упражнений на растяжку, которые могут быть полезны, и для многих женщин очень полезна физиотерапия.
Другая распространенная нервная боль в третьем триместре возникает на брюшной стенке, обычно в правой или левой верхней части живота, чуть ниже ребер, и ощущается как жжение или уколы булавкой. Эта боль обычно возникает из-за того, что растущая матка сдавливает нервы к коже. Некоторые позиции делают это лучше, некоторые — хуже, но, к сожалению, ничего не поделаешь. Боль, возникающая в верхней части живота, посередине или справа, которая кажется более глубокой и сильной, может указывать на проблему с вашей печенью или желчным пузырем, и о ней следует сообщить врачу.
Некоторые женщины также испытывают такое же покалывание или жгучую боль на небольшом участке кожи на передней или внутренней поверхности бедра. Это происходит из-за сдавления кожного нерва и обычно происходит только с одной стороны. Хотя это не опасно, это может быть очень надоедливым. Хотя нет никакого способа исправить это, вы можете найти позы, которые облегчат дискомфорт.
Изжога
Почти все знают, что изжога не имеет ничего общего с сердцем. Многие мужчины и небеременные женщины страдают изжогой, которая на самом деле возникает из-за попадания желудочной кислоты в нижний отдел пищевода или рефлюкса.
Гормоны беременности ослабляют мышцу или сфинктер между желудком и пищеводом, что способствует более легкому оттоку кислоты в нижнюю часть пищевода. По мере развития беременности давление матки на живот усугубляет эту проблему. Помимо боли, у некоторых женщин возникает рвота, связанная с рефлюксом, которую можно спутать с возвращением утреннего недомогания.
Может помочь не лежать ночью полностью горизонтально и подпереть изголовье кровати. Использование антацида, такого как Tums, может быть всем, что вам нужно для борьбы с изжогой, а Tums обеспечивает кальций, который важен при беременности.Иногда такой антацид, как жидкий гевискон, работает лучше, потому что он плавает поверх содержимого желудка, омывая нижнюю часть пищевода. Когда эти меры не работают, может быть полезно использование чего-то вроде пепцида или зантака, потому что они уменьшают выработку кислоты в желудке. Постоянная боль в верхней части живота, ниже грудины или справа, которая не проходит при приеме антацидов, может быть признаком серьезных проблем с печенью в третьем триместре, и вам следует обратиться к врачу.
Rib Pain — милвудширопрактик.ком
Я хочу поговорить с вами о боли в ребрах. Время от времени все будут сгибаться или скручиваться не в ту сторону, и в итоге у вас начинает болеть грудь, и вы чувствуете, что кто-то воткнул что-то острое в вашу грудь. Теперь эта боль, которую вы испытываете, может охватывать грудную клетку спереди назад или сзади вперед, а иногда, когда вы дышите очень глубоко, она становится еще острее! Скручивание верхней части тела может только усугубить ситуацию. В нашем офисе ребро не двигается должным образом по разным причинам.Ребра в середине спины плотно прикреплены к позвонкам, и что происходит, если позвонок перестает двигаться должным образом, они становятся опухшими … происходит то, что нерв проходит прямо вокруг грудной клетки, может раздражаться, и именно здесь вы заставьте боль стрелять вокруг ваших ребер. Когда у вас возникают проблемы, которые проникают в среднюю часть спины, боль может передаваться по всей передней части спины, и именно здесь вы получаете боль в ребрах. Иногда требуется корректировка ребра, что мы, безусловно, можем сделать, а также можем отрегулировать сам позвоночник, что также очень часто.
Люди всегда задаются вопросом, что еще они могут сделать, чтобы облегчить боли в ребрах. Первое, что вам нужно запомнить, это того, чего нельзя делать. Так что по возможности избегайте скручивания. Если в вашей работе много скручивающих движений, вы знаете, что это может быть трудно для вас, и вы понимаете, почему эти проблемы могут быть болезненными и могут длиться дольше, чем вам хотелось бы. Если ваша работа — подбирать багаж или что-то в этом роде, и вы вертитесь вместе с ним — ну, очевидно, вы понимаете, что это будет для вас проблематично.Когда вы должны скручиваться, больше поворачивайтесь ногами, а не скручивайте и напрягайте плечи и верхнюю часть тела.
Второе упражнение, которое мы рекомендуем делать людям, — это просто начать с руками по бокам. Повернув ладони к потолку, медленно поднимите руки в стороны, делая очень глубокий вдох…. Поднимите руки вверх, пока ладони не коснутся друг друга, держите локти прямо, насколько это возможно. Затем медленно опустите руки на выдохе, пока руки опускаются.Я рекомендую делать это примерно 50 раз в день … поэтому, когда с вами случаются эти проблемы, убедитесь, что вы привыкли … выполните это упражнение и положите на него немного льда или примите противовоспалительные средства. Лед и противовоспалительные средства временно уменьшат опухоль, чтобы вы хотя бы почувствовали себя немного лучше. Шляпа — это все на сегодня, береги себя и удачного дня!
Можете ли вы отличить боль в груди от стенокардии?
Колющие, колющие или другие острые, хорошо локализованные и преходящие боли в груди обычно не связаны со стенокардией.Это могло произойти из-за несварения желудка или мышечного спазма.
Д-р Пиюш Джайн, заведующий отделением профилактической кардиологии Института сердца Fortis-Escorts, Нью-Дели, расскажет о различиях. Дискомфорт в груди / боль в груди, также известная как стенокардия, является основным симптомом сердечного заболевания. Стенокардия возникает, когда сердечная мышца не получает достаточно кислорода из-за критического сужения коронарных артерий, кровоснабжающих сердце. Это заставляет ваше сердце жаждать крови. И этот крик проявляется болью в груди.Однако боль в груди не является стенокардией.
КАК СКАЗАТЬ
Другое ощущение: Классическая стенокардия проявляется прогрессирующей стесненностью в средней части грудной клетки, обычно описываемой как полоса вокруг груди или груз в центре груди. Реже возникает давление или сдавливание. Некоторые могут также жаловаться на удушье, удушье или одышку. Дискомфорт рассеянный и глубокий, лучше всего описанный как сжатие кулака над грудиной.
Читайте также: Большой холод криотерапии обернулся трагедией; убит 24-летнего в камере в Лас-Вегасе
Колющие, колющие или другие острые, хорошо локализованные и преходящие боли в груди редко возникают из-за стенокардии.Это могло произойти из-за несварения желудка или мышечного спазма. Беспокойство может вызвать тупую, постоянную боль вокруг левого соска, чередующуюся с приступами резких колющих ударов, которые продолжаются несколько секунд. Но к болезням сердца это не имеет никакого отношения.
У него есть триггеры: Обычно стенокардия имеет регулярный характер и вызывается физической нагрузкой. Это стабильная стенокардия. Он вызывается физическими нагрузками, развивается постепенно и прогрессивно нарастает по мере продолжения активности.Стенокардия также может усугубляться эмоциональным стрессом и возбуждением. Это связано с тем, что внезапно вашей сердечной мышце требуется больший кровоток, чем может быть доставлен через закупоренную артерию. По той же причине стенокардия может легче проявляться утром вскоре после пробуждения. Покой снимает приступ стенокардии в течение нескольких минут. Стабильная стенокардия редко сохраняется дольше 30 минут.
Триггер — важный способ декодирования стенокардии. Почему? Потому что иногда дискомфорт или боль могут локализоваться в местах облучения, таких как внутренняя часть левой руки, плечи, нижняя челюсть, зубы, шея или верхняя часть спины, без боли в груди.Также могут быть другие эквиваленты стенокардии, такие как одышка, тошнота, отрыжка, изжога, потливость и головокружение при физических нагрузках. Чаще встречается у пожилых людей и диабетиков, соотношение физических нагрузок помогает обнаружить у них стенокардию. Помимо активности, тяжелая пища, воздействие холода и сигаретного дыма, по-видимому, также провоцируют стенокардию.
Имейте в виду, что по мере развития закупорки коронарной артерии боли в груди могут возникать легче, чаще и могут длиться дольше, чем раньше.Боли могут сохраняться, несмотря на покой, или даже возникать во время покоя или сна. Это называется нестабильной стенокардией.
Также прочтите: От сердечных заболеваний до диабета, а теперь и от артрита — быть толстым — нехорошо
Нитроглицерин помогает: Стабильная стенокардия обычно проходит в течение 10 минут, если держать таблетку нитроглицерина под языком. Боль в груди, которая проходит более чем через 10 минут, не является стенокардией или нестабильной стенокардией. Нестабильная стенокардия требует госпитализации и мер по минимизации риска сердечного приступа.Иногда боль в груди из-за воспаления или спазма пищевода может быть уменьшена с помощью нитроглицерина; но этот вид боли вызывает ощущение жжения и может усиливаться от еды и в положении лежа и облегчается молоком, антацидами или даже легкой физической нагрузкой.
ЭТО АНЖИНА ИЛИ СЕРДЕЧНАЯ АТАКА?
Сердечный приступ возникает, когда полностью прекращается кровоток по коронарной артерии, заставляя сердце кричать от боли. Обычно по характеру боли в груди при инфаркте очень похожи на ангины.Но вот как определить разницу между ними и немедленно принять меры.
» Сильная боль или дискомфорт в груди, усиливающаяся или продолжающаяся более 20 минут.
» Боль или дискомфорт, сопровождающиеся сильной слабостью, тошнотой, обильным потоотделением, головокружением или обмороком.
» Боль или дискомфорт, которые не проходят даже после приема нескольких (> 3) таблеток нитроглицерина.
Боль в верхней части спины — B-cure
Грудной отдел позвоночника также называют верхним или средним отделом спины.Он разработан для обеспечения устойчивости, чтобы закрепить грудную клетку и защитить жизненно важные внутренние органы в груди. Боль в верхней части спины обычно возникает из-за неправильной осанки, чрезмерной нагрузки на мышцы или травмы.
Верхняя часть спины — это область между основанием шеи и нижней частью грудной клетки. Верхнюю часть спины составляют 12 костей, которые врачи называют грудным отделом позвоночника. Первая кость верхней части спины начинается у основания шеи, а кость 12 -я заканчивается чуть ниже грудной клетки.Боль в верхней части спины может появиться где угодно между этими костями.
Большинство людей описывают боль в этой области как ощущение жжения или тяги в определенном месте, которое может быть местом травмы или напряжения.
B-Cure Laser — это мощное, но безопасное и простое в использовании устройство для уменьшения боли в верхней части спины, не выходя из дома.
Распространенные причины боли в верхней части спины
- Восстановление мышц и плохая осанка
- Чрезмерное использование мышц
- Травматическое повреждение — дисфункция сустава
- Грыжа межпозвоночного диска
- защемление нерва
- Остеоартроз
- Миофасциальная боль
- Спинальная инфекция
- Рак легкого
Симптомы
Симптомы боли в верхней части спины у каждого человека разные.Некоторые из тех, кто страдает, почувствуют легкую боль, которая пройдет через несколько дней, но у других она может усилиться и нарушить распорядок дня.
Острая боль — во многих случаях пациенты будут ощущать резкую боль, как укол ножа, или жжение в области верхней части спины. Обычно эта резкая боль поражает одно место и не распространяется на окружающую область.
Скованность — в случаях, когда резкая или регулярная боль не лечится и продолжает усиливаться, это может привести к нарушению подвижности мышц верхней части спины или суставов.
Проекция боли — боль в верхней части спины, возникающая в результате повреждения нерва или воспаления, может распространяться и распространяться на руку, грудь или живот. Проецируемая боль обычно ощущается на одной стороне тела, и те, кто страдает от этого вида проекции, могут чувствовать покалывание, слабость или онемение в этой области.
Если боль в спине становится сильной, это может повлиять на способность больного выполнять обычные действия, такие как поднятие предметов среднего и тяжелого веса, бросание мяча или даже просто удобное сидение.
Если боль в спине развивается без травм или травм, большинство людей могут лечить боль самостоятельно следующими способами:
Отдых и изменение движений — в случае, если боль усиливается при выполнении определенных действий или движений, рекомендуется воздержаться от выполнения этих болезненных движений и отдохнуть. После отдыха и ослабления боли рекомендуется вернуться к действию — осторожно. Имейте в виду, что слишком долгий отдых может вызвать ослабление мышц, что может вызвать дополнительную боль.
Безрецептурные кремы и лекарства — существует широкий ассортимент безрецептурных кремов и лекарств для снятия боли. Однако важно проверить побочные эффекты некоторых из этих лекарств, и важно помнить, что большинство лекарств, отпускаемых без рецепта, лечат боль, а не источник проблемы.
Массаж — многие считают, что массаж может облегчить боль в спине. Даже если результаты носят временный характер, хороший массаж может помочь расслабить напряженные мышцы и улучшить приток крови к больным участкам.
Лечение боли в спине
Если боль в спине продолжается после отдыха, многие люди обращаются к целому ряду медицинских методов лечения, чтобы облегчить боль и попытаться решить проблему, от которой они страдают. Предлагаемые процедуры включают:
- Физиотерапия
- Лекарства, отпускаемые по рецепту
- Инъекции
- Электротерапия
- Хирургия
- Домашнее лечение с B-Cure
B-Cure Laser обеспечивает революционную лазерную терапию, предлагая мощность некоторых профессиональных лазеров, используемых в клиниках, в легком портативном устройстве, которым можно пользоваться, не выходя из дома.
Лечение безопасно, эффективно и может обеспечить длительное облегчение боли.
Восстановительная силаB-Cure Laser обеспечивается передовой лазерной технологией.
Лазер B-Cure должен находиться в контакте с кожей, позволяя энергии фотонов проникать в ткани. Это стимулирует организм вырабатывать аденозинтрифосфат, также известный как АТФ, который переносит энергию внутри клеток. АТФ взаимодействует с различными биомолекулами внутри клеток, способствуя нормальному функционированию клеток и улучшая естественные процессы организма.
Пациенты восстанавливаются после травм мышц, скелета и нервов, поскольку клетки быстрее восстанавливаются и лучше функционируют.
Исследования доказали, что использование лазера B-Cure при болезненных состояниях колена дает клеткам больше энергии для выполнения своих функций.
Лечебные эффекты НИЛИ (лазерной фототерапии) включают:
- Повышенное производство АТФ (аденозинтрифосфата)
- Повышение клеточного метаболизма
- Повышение выработки коллагена
- Увеличение производства ферментов
- Повышенный синтез белка
- Улучшение кровообращения
- Улучшение лимфотока и дренажа
- Снижение воспаления
Все это усиливает естественную целительную силу организма, устраняет первопричины боли и обеспечивает быстрое облегчение.
B-Cure Laser уникален тем, что его луч покрывает поверхность 4,5 см, что позволяет легко, эффективно и быстро лечить широкий спектр болезненных состояний.
Лазер B-Cure теперь доступен для домашнего использования и оказался клинически эффективным и безопасным. Лечение не имеет известных побочных эффектов и является неинвазивным методом лечения многих типов ортопедических заболеваний.
B-Cure Laser безопасен для всех возрастов и не требует защитных очков во время использования.
Каковы преимущества B-Cure Laser?
- Может уменьшить хроническую боль
- Неинвазивное и безоперационное лечение
- Подходит для всех возрастов
- Побочные эффекты отсутствуют
- Клинически подтверждено многими исследованиями
- Легко и безопасно для домашнего использования
Опухоль Панкоста
Опухоль Панкоста формируется в самом верху любого легкого. Обычно это немелкоклеточный рак легких. Из-за своего расположения они часто поражают прилегающие ткани.
Опухоли Панкоста образуют аномальный участок ткани над верхушкой легкого и в основном затрагивают структуры грудной стенки, а не подлежащую ткань легкого. Они могут поражать такие области, как лимфатические узлы, нервы, ребра и позвоночник.
Причины опухоли Панкоста
Факторы риска почти всех видов рака легких схожи. К ним относятся следующие:
- Курение
- Воздействие вторичного дыма
- Длительное воздействие асбеста
- Воздействие промышленных элементов (таких как хром или никель)
Симптомы опухоли Панкоста
Хотя опухоль Панкоста является опухолью легких, она редко вызывает симптомы, которые обычно связаны с легкими (например, кашель или боль в груди).
Первым симптомом обычно является боль в плече, внутренней части лопаток или и в том, и в другом месте.
Боль может позже распространиться на внутреннюю сторону руки, локоть, а также на мизинец и безымянный палец.
Сопутствующая боль сильная и постоянная, для ее облегчения часто требуются наркотические обезболивающие. Пострадавшему обычно необходимо поддерживать локоть пораженной руки в противоположной руке, чтобы ослабить напряжение в плече и плече.
Кисть, предплечье и предплечье могут ослабевать, мышцы дегенерировать или сокращаться из-за неиспользования, или у них может появиться ощущение покалывания, покалывания или ползания по коже.
Если опухоль распространяется на определенные нервы, на одной стороне лица может развиться синдром Хорнера. Синдром Горнера характеризуется опущенным веком, отсутствием потоотделения на пораженной стороне лица и сужением зрачка.
Примерно у 25% людей с опухолью Панкоста компрессия спинного мозга и паралич нижней половины тела развиваются, когда опухоль распространяется в отверстие между двумя позвонками.
Обследования и тесты опухоли Панкоста
Обследования и тесты, которые могут использоваться для диагностики опухоли Панкоста, включают:
- Рентген грудной клетки
- На ранних стадиях опухоли Панкоста трудно обнаружить на рентгеновских снимках грудной клетки, потому что верхняя часть легкого расположена в области тела, которую трудно четко визуализировать на рентгеновском снимке.Тени, лежащие над легкими, делают изображение на рентгеновском снимке нечетким. Многие пациенты обращаются за консультацией к хирургам-ортопедам и / или неврологам до того, как будет поставлен окончательный диагноз.
- Рентген грудной клетки может выявить что угодно, от асимметрии верхушки легких в виде небольшого однородного участка ткани на верхушке одного легкого до большой массы, в зависимости от стадии, когда опухоль впервые диагностирована. .
- Простая рентгенограмма грудной клетки может показать, что опухоль поразила одно или несколько ребер или частей позвонков.На рентгеновском снимке может быть видно разрушение костей задних ребер.
- КТ грудной клетки: КТ помогает определить, проникла ли опухоль в такие области, как трахея (дыхательное горло) или пищевод (пищевод). Контрастное КТ-сканирование с помощью введенного радиоактивного красителя, видимого на снимке, полезно для оценки того, затронула ли опухоль кровеносные сосуды под ключицей.
- МРТ грудной клетки: результаты МРТ более точны, чем КТ, в определении степени роста опухоли.МРТ также может лучше оценить инвазию опухоли в близлежащие области.
- Артериограмма или венограмма: для этого теста в близлежащие кровеносные сосуды вводят жидкость, чтобы они были обнаружены на рентгеновском снимке. В редких случаях опухоль Панкоста поражает артерию или вену под ключицей.
- Бронхоскопия (с использованием трубчатого прибора с подсветкой для исследования дыхательных путей легкого) помогает оценить трахеальную и бронхиальную полости. Однако, поскольку большинство опухолей Панкоста формируются на периферии легкого, бронхоскопия обычно не помогает врачу поставить диагноз.
- Биопсия: это взятие образца ткани для исследования под микроскопом. После пункционной биопсии врач может поставить диагноз 95% людей с опухолью Панкоста на основании результатов биопсии с помощью рентгеновского снимка или компьютерной томографии, чтобы помочь врачу.
- Хотя более 90% пациентов могут быть правильно диагностированы только на основании клинических и радиологических данных (рентген грудной клетки, КТ, МРТ), для подтверждения может потребоваться открытая биопсия опухоли через разрез над ключицей.Прежде чем приступить к лечению опухоли Панкоста, важен точный диагноз. Результаты игольной биопсии также полезны для определения типа клеток до лечения. Несмотря на то, что поставить диагноз относительно просто, биопсия ткани практически всегда необходима.
Тесты для определения распространения
- Среди других соображений при первоначальной оценке обычно рекомендуется КТ или МРТ головного мозга, поскольку распространено распространение на мозг на расстоянии, и для определения лечения необходима их диагностика. .
Медиастиноскопия: эта процедура выполняется для определения степени распространения опухоли на близлежащие области. Это процедура, при которой трубка вводится за грудиной через небольшой разрез в самой нижней части шеи. В этой области берут образцы лимфатических узлов для поиска раковых клеток.
Позитронно-эмиссионная томография (ПЭТ) (метод ядерной визуализации, используемый для просмотра функций тела) может помочь идентифицировать пораженные лимфатические узлы и отдаленное распространение рака. - Сканирование костей может использоваться, чтобы увидеть, распространился ли рак на кости.
Лечение опухоли Панкоста
Медицинское обслуживание играет большую роль в лечении опухолей Панкоста. Если рак распространился, требуется медицинское лечение для уменьшения симптомов без устранения основной причины.
Лекарства от опухолей Панкоста
Стандарт лечения людей с опухолью Панкоста — химиотерапия и лучевая терапия с последующим удалением опухоли и части грудной стенки, если она поражена или если ее удаление облегчает операцию.Цель химиотерапии и облучения — уменьшить опухоль и предотвратить распространение рака через лимфатические узлы. Интервал от двух до четырех недель после химиотерапии и облучения позволяет процедурам достичь максимального эффекта. Через четыре недели все пациенты проходят повторную оценку для операции. Если рак не распространился на отдаленные участки тела, скорее всего, будет предложено хирургическое вмешательство.
Операция по поводу опухоли Панкоста
Перед операцией врач тщательно оценивает и определяет стадию рака.Во время операции врач обычно удаляет часть грудной стенки и часть легкого. Выживаемость, связанная с этой процедурой, обычно составляет от 30% до 50% через пять лет.
Людям с опухолями Панкоста, которые напрямую поражают покрытие легкого и грудную стенку, как правило, следует проводить операцию, если:
- Рак не распространился на отдаленные части тела.
- Сердце и легкие пациента достаточно здоровы, чтобы можно было провести операцию.
- Нет свидетельств значительного увеличения лимфатических узлов.
Внешний вид пациента зависит от состояния лимфатических узлов. Иногда люди с сильной болью, у которых есть опухоли, которые не могут быть удалены, могут выборочно рассматриваться для паллиативной хирургии для уменьшения боли.
Предотвращение опухоли Панкоста
Самым важным профилактическим шагом является отказ от употребления табачных изделий. Отказ от табака также снижает риск рака легких.
Принятие мер по снижению воздействия вредных веществ в окружающей среде (таких как асбест) также может снизить риск развития рака легких.
Перспективы опухоли Панкоста
В прошлом опухоли Панкоста считались неоперабельными и неизлечимыми из-за их относительной недоступности и обширного поражения близлежащих тканей и структур. Однако недавние исследования показали, что у некоторых людей опухоль полностью перестает расти и боль исчезает. Кроме того, повысилась выживаемость.
Исследования показывают, что лучевая и химиотерапия — перед операцией — в дозах, достаточно сильных, чтобы уменьшить опухоль:
- Уменьшить вероятность того, что опухоль вырастет снова
- Предотвратить рост опухолевых клеток в других частях тела
- Увеличить шанс на выживание по сравнению с лучевой терапией, химиотерапией или только хирургическим вмешательством
Болезнь Бехчета — Симптомы — NHS
Болезнь Бехчета может вызывать широкий спектр симптомов, но редко у человека, страдающего этим заболеванием, проявляются все сразу.
Большинство людей испытывают времена, когда симптомы улучшаются (ремиссия), и времена, когда они ухудшаются (обострения или рецидивы).
Язвы во рту
Почти у каждого человека с болезнью Бехчета развиваются язвы во рту. Язвы выглядят так же, как обычные язвы во рту, но могут быть более многочисленными и болезненными. Чаще всего они развиваются на языке, губах, деснах и внутренней стороне щек.
Язвы обычно заживают в течение пары недель, не оставляя рубцов, хотя часто они возвращаются.
Язвы половых органов
Как и язвы во рту, рецидивирующие язвы половых органов также являются частым симптомом болезни Бехчета.
У мужчин язвы обычно появляются на мошонке. У женщин они обычно появляются на шейке матки (шейке матки), вульве или влагалище. Однако генитальные язвы могут появиться в любом месте паха, в том числе на половом члене.
Язвы на половых органах обычно болезненны и оставляют рубцы примерно в половине случаев. Мужчины также могут испытывать воспаление (отек) яичек, а женщины могут обнаружить, что язвы делают занятие сексом болезненным.
Язвы половых органов, вызванные болезнью Бехчета, не заразны и не могут передаваться половым путем.
Поражения кожи
У многих людей с болезнью Бехчета также возникают кожные поражения. Поражение — это любой тип необычного роста или аномалии, развивающийся на вашей коже, например шишка или обесцвеченный участок кожи.
Кожные поражения, которые могут возникать при болезни Бехчета, включают красные болезненные опухоли на ногах, называемые узловатой эритемой, и более распространенные прыщи, похожие на прыщи, называемые псевдофолликулитом.
Поражения кожи часто заживают в течение 14 дней, хотя могут часто возвращаться. Узловатая эритема может привести к необратимому обесцвечиванию участков кожи.
Воспаление суставов
Болезнь Бехчета поражает суставы примерно у 1 из 2 человек с этим заболеванием, вызывая симптомы артрита, такие как боль, скованность, отек, тепло и болезненность.
Чаще всего поражаются колени, лодыжки, запястья и мелкие суставы рук.
В отличие от некоторых состояний, поражающих суставы, необратимое повреждение суставов при болезни Бехчета встречается редко, и симптомы обычно можно успешно контролировать.
Воспаление глаз
Воспаление глаз — еще один частый симптом болезни Бехчета, встречающийся примерно в 7 из 10 случаев. Часто развивается очень внезапно.
Воспаление часто поражает увеальный тракт, который представляет собой группу связанных структур внутри глаза.Иногда могут поражаться оба глаза одновременно.
Воспаление увеального тракта, известное как увеит, может вызывать следующие симптомы:
- болезненные красные глаза
- плавающие точки (точки, которые перемещаются по полю зрения)
- помутнение зрения
В наиболее тяжелых случаях при болезни Бехчета воспаление глаз может привести к необратимой потере зрения. Однако это гораздо менее вероятно при своевременном и надлежащем лечении.
Чувствительная кожа
У некоторых людей с болезнью Бехчета кожа особенно чувствительна к травмам или раздражениям.Это известно как патергия.
Например, если уколоть кожу человека с патологией, используется игла, в течение 1-2 дней образуется большая красная шишка, непропорциональная первоначальному уколу иглой.
Желудочно-кишечные симптомы
Болезнь Бехчета может вызывать воспаление желудка и кишечника, которое может вызывать такие симптомы, как:
Иногда воспаление может вызвать повреждение кишечника и кровотечение.Наличие крови в фекалиях — возможный симптом воспаления внутренней оболочки кишечника.
Сгустки крови
Воспаление оболочки кровеносных сосудов, связанное с болезнью Бехчета, иногда может вызывать образование тромбов.
Одним из наиболее распространенных типов тромбов, поражающих людей с болезнью Бехчета, является тромбоз глубоких вен (ТГВ), при котором тромб образуется в одной из глубоких вен тела, обычно в ногах.
Симптомы ТГВ включают:
- боль, отек и болезненность в одной из ваших ног (обычно в голени)
- сильная боль в пораженной области
- теплая кожа в области сгустка
- покраснение вашего кожа, особенно на тыльной стороне ноги ниже колена
ТГВ требует немедленной медицинской помощи. Если вы подозреваете ТГВ, немедленно обратитесь в ближайшее отделение неотложной помощи (A&E).
У людей с болезнью Бехчета необходимо тщательное обследование, чтобы определить, безопасно ли использовать разжижающие кровь препараты для лечения этого осложнения.Лечение воспаления обычно более эффективно.
Церебральный венозный тромбоз
Менее распространенным типом тромба, связанным с болезнью Бехчета, является церебральный венозный тромбоз (ЦВТ). Это происходит, когда тромб образуется внутри кровеносных сосудов, которые проходят через каналы, расположенные между внешним и внутренним слоями вашего мозга.
Сгусток крови может повысить давление внутри черепа, а также привести к нарушению кровоснабжения головного мозга (инсульту).
Симптомы вариатора включают:
- сильную головную боль — это описывалось как пульсирующая, пронзительная, полоса боли или как очень сильная боль, которая внезапно появляется из ниоткуда
- невнятная речь
- припадки (подходит )
- потеря слуха
- двоение в глазах
- симптомы инсульта, такие как мышечная слабость или паралич — но, в отличие от большинства инсультов, могут быть затронуты обе стороны тела
CVT требует неотложной медицинской помощи.Если вы подозреваете инсульт, немедленно наберите 999 и вызовите скорую помощь.
Аневризмы
Воспаление кровеносных сосудов может привести к ослаблению стенок кровеносных сосудов. Это заставляет стенки выпирать наружу в результате кровяного давления. Выпуклость известна как аневризма.
Аневризмы обычно не вызывают каких-либо заметных симптомов, если только стенка кровеносного сосуда не становится настолько слабой, что увеличивается или разрывается. Это может оказывать давление на близлежащие области и иногда может привести к внутреннему кровотечению или дисфункции органов.
Симптомы разрыва аневризмы могут различаться в зависимости от того, в какой части тела аневризма развилась. Возможные симптомы включают:
Воспаление нервной системы
Воспаление центральной нервной системы (ЦНС) вызывает наиболее серьезные симптомы, связанные с болезнью Бехчета.
Симптомы воспаления ЦНС обычно быстро развиваются в течение нескольких дней и могут включать:
- головную боль
- двоение в глазах
- потерю равновесия
- судороги (припадки)
- частичный паралич с одной стороны тело
- изменения поведения или личности
Общие симптомы
Люди с болезнью Бехчета также часто испытывают более общие симптомы в результате этого состояния, включая периоды крайней физической или психической усталости (утомляемости).





 Указанные симптомы говорят в пользу воспалительных процессов в кишечнике, печени, поджелудочной железе.
Указанные симптомы говорят в пользу воспалительных процессов в кишечнике, печени, поджелудочной железе.