ВОЗ: грудное вскармливание можно продолжать и после заражения коронавирусом, и после вакцинации
Согласно данным исследований, вирус SARS-CoV-2, вызывающий эту болезнь, не был обнаружен в грудном молоке. Вакцинация матери также не представляет никакой угрозы младенцу.
Более того, отмечают специалисты ВОЗ, в материнском молоке после иммунизации были обнаружены антитела к коронавирусу, которые, наоборот, могут защитить ребенка от заболевания. В ВОЗ призывают кормящих матерей сделать прививку и продолжать грудное вскармливание.
«Как мать, кормившая грудью всех своих троих детей, я не понаслышке знаю, что грудное молоко – один из лучших источников питания для младенцев, даже тех, у чьих матерей подтвердилось заражение COVID-19. Если инфицированная мать принимает соответствующие меры предосторожности, она может кормить ребенка грудью», – говорит директор Отдела страновых стратегий и систем здравоохранения Европейского регионального бюро ВОЗ Наташа Аццопарди-Мускат.
Если инфицированная мать принимает соответствующие меры предосторожности, она может кормить ребенка грудью
«Грудное молоко содержит антитела и другие иммунологические элементы, которые могут защитить ребенка от респираторных заболеваний. Все больше фактов подтверждают важность грудного вскармливания для роста, развития и здоровья ребенка, оно также помогает избежать ожирения и неинфекционных заболеваний в более позднем возрасте», – добавляет она.
Эксперты ВОЗ рекомендуют кормящим матерям, заразившимся COVID-19, надевать во время кормления маску, тщательно мыть руки с мылом перед тем, как прикоснуться к ребенку, а также регулярно дезинфицировать поверхности, к которым они прикасаются.
В Европейском регионе ВОЗ, в который входят в том числе страны постсоветского пространства, показатели грудного вскармливания – самые низкие в мире. Лишь 13 процентов младенцев в Европе получают в течение первых шести месяцев жизни исключительно материнское молоко. Кроме того, в регионе полный курс вакцинации прошла пока только треть всего взрослого населения.
Кроме того, в регионе полный курс вакцинации прошла пока только треть всего взрослого населения.
Кормление грудью и применение лекарственных препаратов
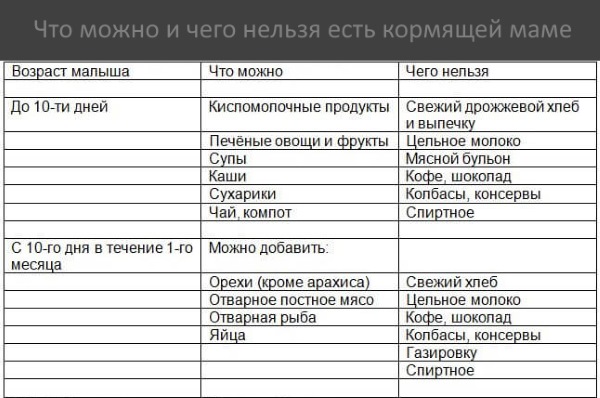
Вот и позади роды, забылась родовая боль, лактация налажена и вот в любой момент перед молодой мамой может возникнуть новая проблема: как повлияет лекарство на новорожденного малыша при кормлении грудью. К сожалению не каждая мама может похвастаться отменным здоровьем и возникает необходимость принимать лекарства.
Степень неблагоприятного влияния лекарства на организм новорожденного определяется следующими факторами:
- токсичностью препарата;
- истинным количеством лекарства, поступившим в организм ребенка;
- особенностью влияния препарата на незрелые органы ребенка;
- длительностью выведения лекарства из организма ребенка;
- длительностью приема лекарства кормящей мамой;
- индивидуальной чувствительностью ребенка к данному препарату;
-
риском развития аллергических реакций.

Из наиболее часто применяемых лекарств большинство не относится к очень токсичным препаратам, вызывающим значимое токсичное действие на органы и ткани. Поэтому считается, что во многих случаях при медикаментозном лечении кормление грудью может быть продолжено.
Если женщина совмещает кормление грудью и лечение, то может быть полезен подбор оптимальной схемы чередования приема препарата и кормлений. Нужно так принимать лекарство, чтобы время кормления не приходилось на период его максимальной концентрации в крови.
Применяя лекарство, женщина в период кормления грудью должна знать, что побочные эффекты, вызываемые данным препаратом, могут возникнуть и у ребенка.
Если риск неблагоприятного воздействия лекарства на организм ребенка высок, то на время лечения нужно прекратить кормление грудью, но продолжить сцеживание молока для поддержания лактации. После окончания курса лечения необходимо возобновить кормление грудью. Считается, что после курса несовместимых с кормлением грудью антибиотиков можно кормить через 24 часа после последнего приема препарата. А при применении ряда радиоактивных средств радиоактивность молока может сохраняться от 3 дней до 2 недель.
Считается, что после курса несовместимых с кормлением грудью антибиотиков можно кормить через 24 часа после последнего приема препарата. А при применении ряда радиоактивных средств радиоактивность молока может сохраняться от 3 дней до 2 недель.
Особенности применения различных групп лекарств при кормлении грудью
Лекарства, противопоказанные при кормлении грудью:
Цитостатики и радиоактивные препараты (лекарства, применяемые для лечения опухолей и аутоиммунных заболеваний, ревматоидного артрита ). Эти лекарства значительно подавляют иммунитет и деление клеток. При необходимости приема этих препаратов кормление грудью прекращают.
Антибиотики применяют для лечения различных инфекционно-воспалительных заболеваний. Пенициллины, цефалоспорины, макролиды, аминогликозиды обычно не противопоказаны при кормлении грудью. Эти антибиотики проникают в молоко в небольших количествах, поэтому токсичность их для ребенка низкая.
Макролиды (эритромицин, сумамед, вильпрофен и др.) хорошо проникают в молоко, но их применение при кормлении грудью возможно. Имеется потенциальный риск развития осложнений, связанных с возникновением аллергических реакций, нарушением нормальной флоры кишечника (диарея), размножением грибков (кандидоз – молочница). Для профилактики дисбактериоза рекомендуется назначение ребенку пробиотиков (Бифидум Бактерин, Линекс). При возникновении аллергической реакции у ребенка следует прекратить прием данного антибиотика или временно прекратить кормление грудью.
Тетрациклины, сульфаниламиды (Бактрим, Бисептол и др.), Метронидазол, Клиндамицин, Линкомицин, Ципрофлоксацин проникают в молоко, и вероятность развития отрицательных реакций высока. Поэтому применение этих лекарств при кормлении грудью противопоказано.
Побочное действие тетрациклинов – задержка роста ребенка, нарушение развития костной ткани и зубной эмали ребенка. Побочное действие Клиндамицина – риск желудочно-кишечных кровотечении; а Левомицетина – токсическое поражение костного мозга, влияние на сердечно-сосудистую систему.
Антигипертензивные средства применяют при гипертонии.
При кормлении грудью с осторожностью можно применять такие лекарства: Дибазол, Допегит, Верапамил.
Противопоказаны при кормлении грудью: Кордафлекс, ингибиторы АПФ (Энап, Капотен), Диазоксид, Резерпин.
Применение при аллергии антигистаминных средств при кормлении грудью возможно. Желательно применять Цетиризин, Лоратадин. Не желательно применение лекарств 1-го поколения (Супрастин, Тавегил), которые могут вызывать сонливость у ребенка. Противопоказано применение при кормлении грудью Эриуса.
Антитиреоидные препараты при кормлении грудью
Антитиреоидные препараты применяются при заболеваниях щитовидной железы, протекающих с повышением ее функции. Эти лекарства применяют при кормлении грудью с осторожностью, контролируя состояние ребенка. Они подавляют функцию щитовидной железы ребенка.
Сальбутамол, тербуталин, фенотерол разрешены к применению при кормлении грудью. Необходимо следить за состоянием ребенка, поскольку их побочное действие – возбуждение, учащение сердечного ритма.
Необходимо следить за состоянием ребенка, поскольку их побочное действие – возбуждение, учащение сердечного ритма.
Гормоны (преднизолон, дексаметазон, гидрокортизон) применяют при аутоиммунных заболеваниях (ревматоидный артрит, системные болезни соединительной ткани, аутоиммунный гепатит и др., при недостаточности функции надпочечников) обычно не противопоказаны при кормлении грудью.
Однако при необходимости лечения ими более 10 дней вопрос о продолжении грудного вскармливания решается индивидуально. Если женщина нуждается в длительном гормональном лечении в высокой дозе, кормление грудью следует прекратить.
Парацетамол не противопоказан при кормлении грудью, если применяется в обычной дозе (по 1 таблетке до 3-4 раза в сутки, не более 2-3 дней). Превышения дозы и длительного применения парацетамола следует избегать, поскольку побочным действием препарата является токсичное воздействие на печень и кровь.
Контрацептивы при кормлении грудью
При кормлении грудью разрешены препараты с содержанием прогестерона. Остальные лекарства противопоказаны при кормлении грудью.
Остальные лекарства противопоказаны при кормлении грудью.
Отхаркивающие препараты при кормлении грудью
- Амброксол, Бромгексин, АЦЦ можно применять при кормлении грудью.
- Пре- и пробиотики (Линекс, Хилак форте и др.) совместимы с грудным вскармливанием.
Следует отметить что в нашем Центре Матери и Ребенка все применяемые лекарственные препараты являются безопасными для здоровья малыша и матери. Мы стараемся минимизировать назначение лекарственных препаратов, лишь в самом крайнем случае назначаются препараты противопоказанные при грудном вскармливании. И самая главная рекомендация не назначать лекарства самостоятельно в особенности кормящим мамочкам!Здоровья Вам и Вашим Малышам!
Врач акушер гинеколог Нугманова М. К.
Проверила зав. род. домом №2 Маркашова М. Ю.
Врачи назвали «железные» основания медотвода от прививки против COVID-19 :: Общество :: РБК
Пищевая аллергия (например, на клубнику или мед), аллергия на пыльцу или пыль не являются противопоказанием к вакцинации, сообщил РБК врач — аллерголог-иммунолог Владимир Болибок. По его словам, российские вакцины от коронавируса гипоаллергенны, потому что их компоненты не перекрещиваются с пищевыми продуктами, пыльцой, плесенью или бытовой пылью. «В них нет антибиотиков, консервантов, компонентов куриных яиц, дрожжей, липополисахаридов бактерий, то есть того, что бывает в других вакцинах и может вызывать перекрестную аллергию», — объясняет он. Не является противопоказанием к вакцинации и крапивница (дерматит аллергического происхождения), говорила ранее главный внештатный специалист по терапии Министерства здравоохранения России Оксана Драпкина.
По его словам, российские вакцины от коронавируса гипоаллергенны, потому что их компоненты не перекрещиваются с пищевыми продуктами, пыльцой, плесенью или бытовой пылью. «В них нет антибиотиков, консервантов, компонентов куриных яиц, дрожжей, липополисахаридов бактерий, то есть того, что бывает в других вакцинах и может вызывать перекрестную аллергию», — объясняет он. Не является противопоказанием к вакцинации и крапивница (дерматит аллергического происхождения), говорила ранее главный внештатный специалист по терапии Министерства здравоохранения России Оксана Драпкина.
Что говорят производители вакцин и Минздрав о противопоказаниях из-за аллергии:
- «ГамКовидВак» («Спутник V»): тяжелые аллергические реакции в анамнезе, гиперчувствительность к какому-либо компоненту вакцины или вакцине, содержащей аналогичные компоненты; при введении второго компонента — тяжелые поствакцинальные осложнения на первый компонент вакцины.
- «Ковивак»: серьезная поствакцинальная реакция или осложнение на любую предыдущую вакцину в анамнезе, отягощенный аллергологический анамнез (анафилактический шок, отек Квинке, полиморфная экссудативная экзема, гиперчувствительность или аллергические реакции на введение вакцин в анамнезе, аллергические реакции на компоненты вакцины.

- «ЭпиВакКорона»: гиперчувствительность к компонентам препарата (гидроокиси алюминия и другим), тяжелые формы аллергических заболеваний, реакция или поствакцинальное осложнение на предыдущее введение вакцины.
Источники: инструкции к вакцинам «ГамКовидВак» («Спутник V»), «Ковивак», «ЭпиВакКорона», рекомендации Минздрава.
Читайте на РБК Pro
Второе серьезное противопоказание — если человек сталкивался с серьезной реакцией на ранее введенные вакцины. Такая реакция может выражаться в виде высокой и продолжительной температуры, покраснения и отека на месте инъекции размером более 8 см.
VideoВ целом небольшое повышение температуры нередко сопровождает вакцинацию и может не являться противопоказанием к прививкам в будущем, объясняет Кондрахин. Имеет значение только действительно высокая температура, выше 40°С. Кроме того, по его словам, далеко не всегда вакцина расценивается как причина температуры. «Сильная общая реакция — это повышение температуры тела выше 40°С в поствакцинальном периоде. При этом связанное с прививкой повышение температуры возникает в срок до трех дней после прививки инактивированными препаратами и в период с пятого по 15-й день с момента введения живой вакцины. Лихорадка вне этих сроков не связана с прививкой», — рассказал терапевт.
Имеет значение только действительно высокая температура, выше 40°С. Кроме того, по его словам, далеко не всегда вакцина расценивается как причина температуры. «Сильная общая реакция — это повышение температуры тела выше 40°С в поствакцинальном периоде. При этом связанное с прививкой повышение температуры возникает в срок до трех дней после прививки инактивированными препаратами и в период с пятого по 15-й день с момента введения живой вакцины. Лихорадка вне этих сроков не связана с прививкой», — рассказал терапевт.
По его словам, к тяжелым побочным явлениям, иногда возникающим вследствие вакцин, относят коллаптоидные реакции (проявления сосудистой недостаточности, которые по патогенезу и клиническим признакам напоминают шок. — РБК) и фебрильные, то есть вызванные резким скачком температуры тела, судороги.
Противопоказанием является и аллергическая реакция на предыдущее введение этой же вакцины, говорит врач — аллерголог-иммунолог Владимир Болибок.
«Например, детишек вакцинируем АКДС, если возникла какая-нибудь реакция (чаще всего коклюшный компонент вызывает реакцию), то в следующий раз ребенка вакцинируют любой другой вакциной без коклюшного компонента», — приводит пример эксперт. В случае с вакциной от коронавирусной инфекции нужно смотреть, на какие прививки и их компоненты у человека уже была аллергическая реакция раньше, и анализировать каждый конкретный случай, считает он.
В случае с вакциной от коронавирусной инфекции нужно смотреть, на какие прививки и их компоненты у человека уже была аллергическая реакция раньше, и анализировать каждый конкретный случай, считает он.
В каждом случае, когда у людей были реакции на другие вакцины, нужно разбираться отдельно, согласен Кондрахин. «В некоторых случаях лучше все же прививку сделать, потому что человеку будет тяжело перенести новую коронавирусную инфекцию», — предупреждает терапевт.
По словам руководителя временного ковидного госпиталя при клинической больнице «РЖД-Медицина» им. Н.А. Семашко профессора Заура Шугушева, официально утвержденные противопоказания Минздрава не меняются. «Тяжелые аллергические реакции, такие как анафилактический шок, тяжелые системные заболевания, но не заболевания, протекающие в легкой форме», — рассказал РБК Шугушев.
Клиника «Рассвет» отмечает в рекомендациях относительно прививки от COVID-19, что анафилактический шок на другие вакцины в прошлом предполагает увеличение интервала наблюдения за таким пациентом со стандартных 30 минут до 2 часов.
Временные противопоказания к вакцинации
Рекомендации Минздрава, в которых говорится о противопоказании для тех, у кого обострение хронического заболевания или острая фаза инфекционных заболеваний, врачи относят к временным, поясняет профессор, заведующий лабораторией вакцинопрофилактики и иммунотерапии аллергических заболеваний ФГБНУ НИИ вакцин и сывороток им. И. Мечникова РАМН Михаил Костинов.
«Они даются на две-четыре недели и связаны с обострением любого заболевания у человека. После того как он оклемается, через неделю-две можно проводить вакцинацию. И еще, если у человека сейчас есть респираторное заболевание, через две-четыре недели после него можно делать вакцину», — говорит Костинов. Абсолютным противопоказанием для вакцинации от COVID-19 Костинов называет только «выраженную аллергию» в виде анафилактического шока на введение первой дозы такой же вакцины.
После того как он оклемается, через неделю-две можно проводить вакцинацию. И еще, если у человека сейчас есть респираторное заболевание, через две-четыре недели после него можно делать вакцину», — говорит Костинов. Абсолютным противопоказанием для вакцинации от COVID-19 Костинов называет только «выраженную аллергию» в виде анафилактического шока на введение первой дозы такой же вакцины.
Что говорят производители вакцин и Минздрав о временных противопоказаниях:
- «ГамКовидВак» («Спутник V»). Острые инфекционные и неинфекционные заболевания, обострения хронических заболеваний — вакцинацию проводят через две-четыре недели после выздоровления или ремиссии. При нетяжелых ОРВИ, инфекционных заболеваниях ЖКТ вакцинацию проводят после нормализации температуры.
- «Ковивак». Острые лихорадочные состояния, острые инфекционные и неинфекционные заболевания. При ОРВИ легкого течения вакцинацию можно проводить после нормализации температуры и/или исчезновения острых симптомов заболевания.
 При хронических заболеваниях вакцинацию проводят в период ремиссии по согласованию с лечащим врачом.
При хронических заболеваниях вакцинацию проводят в период ремиссии по согласованию с лечащим врачом. - «ЭпиВакКорона». Острые инфекционные и неинфекционные заболевания, хронические заболевания в стадии обострения — прививки не ранее чем через месяц после выздоровления или ремиссии. При нетяжелых ОРВИ, инфекционных заболеваниях ЖКТ вакцинацию проводят после нормализации температуры.
Источники: инструкции к вакцинам «ГамКовидВак» («Спутник V»), «Ковивак», «ЭпиВакКорона», рекомендации Минздрава.
Само по себе хроническое заболевание — это не противопоказание, а вот его обострение в какой-то период — это противопоказание, согласна главврач клиники «Твой доктор» Татьяна Романенко. К категории пациентов со временным отводом от прививки можно отнести и тех, кто переболел коронавирусной инфекцией в последние шесть месяцев, а также тех, кто недавно перенес хирургическое вмешательство, считает терапевт Кондрахин.
Глава ВОЗ заявил о победе новых штаммов коронавируса в гонке с вакцинамиВременный медицинский отвод от вакцинации также могут получить люди, которые хотят посоветоваться с узким специалистом насчет того, можно ли им делать прививку от COVID-19, говорит аллерголог Болибок. Так, например, если ранее были аллергии на прививки, то вопрос нужно решать вместе с врачом-аллергологом.
Так, например, если ранее были аллергии на прививки, то вопрос нужно решать вместе с врачом-аллергологом.
«Пациент может перед осмотром сказать, что у него была реакция на предыдущее введение такой-то вакцины. А терапевт, который проводит осмотр пациента перед вакцинацией, может дать временный медотвод на конкретный срок, пока специалист подтвердит или не подтвердит это решение», — говорит Болибок.
Как временный отвод от прививки можно рассматривать и противопоказания, которые касаются пациентов с хроническими заболеваниями, таким людям прививки нужно обсуждать со своими лечащими врачами, говорит врач-терапевт Альбина Стрельченко.
«Большая часть хронических заболеваний не является противопоказанием для вакцинации. Например, заболевание сердечно-сосудистое, человек страдает артериальной гипертензией, ему подобрана правильно терапия, он все соблюдает, почему бы его не привить? Никаких противопоказаний нет», — говорит она. То же самое относится к диабету, если человек соблюдает предписания лечащего врача.
Однако в некоторых случаях все же придется обращаться к профильным специалистам. «Если, например, системные заболевания, как ревматоидный артрит, люди на гормонах, постоянное изменение дозировки, — тут, конечно, только узкий специалист. Нужно смотреть, у кого что, решение зависит от серьезности заболевания, степени его тяжести — единого шаблона для всех нет», — уверена Стрельченко. То же самое относится к онкологическим заболеваниям, консультировать в этом случае может только онколог.
Беременность и грудное вскармливание
Период грудного вскармливания ребенка и беременность были обозначены как противопоказания в инструкциях ко всем трем российским вакцинам векторной «ГамКовидВак», пептидной «ЭпиВакКорона» и инактивированой вакцине «Ковивак», следует из данных Государственного реестра лекарственных средств.
Однако 6 июля были опубликованы последние рекомендации Минздрава (.pdf) относительно вакцинации от COVID-19. В документе больше не говорится, что беременность является противопоказанием для применения препарата «ГамКовидВак» («Спутник V»), этот пункт исключили из списка противопоказаний.
Прививать беременных женщин рекомендуется после 22-й недели, следует из четвертой версии методических рекомендаций (.pdf) Минздрава по организации медпомощи при коронавирусной инфекции беременным и новорожденным, также опубликованных 6 июля. Для непривитых беременных, заболевших COVID-19, выше частота преждевременных родов, риск развития внезапного критического состояния. Если у женщины есть какие-либо хронические заболевания или ожирение, повышается шанс развития тяжелого течения COVID-19.
Клинические данные по применению препарата «Спутник V» у женщин, кормящих грудью, пока отсутствуют, поэтому исключить риск для младенцев на грудном вскармливании нельзя.
Минздрав допустил применение «Ковид-глобулина» у беременныхПри беременности женщины берут справку от акушера-гинеколога, у которого они состоят на учете, и предоставляют эту справку работодателю или в поликлинику, пояснила РБК терапевт Альбина Стрельченко.
Как получить справку о медицинском отводе
Чтобы начать свое путешествие за справкой о медицинском отводе от вакцинации, стоит обратиться к терапевту, утверждает Андрей Кондрахин. «Если у человека была аллергическая реакция, то у него, как правило, уже есть справка. Если этой справки нет, то на основании выписки, которая есть в истории болезни, терапевт делает свое заключение», — поясняет врач.
ВОЗ рассказала о грудном вскармливании во время эпидемии COVID-19
Вирус COVID-19 не был обнаружен в грудном молоке, однако кормящим матерям необходимо помнить о рисках, связанных с пандемией, и соблюдать определенные правила при кормлении грудью, — сообщили в Европейском офисе ВОЗ по профилактике неинфекционных заболеваний и борьбе с ними.
«Грудное молоко является лучшим источником питания для младенцев, в том числе младенцев, чьи матери подтвердили или подозревали коронавирусную инфекцию. Пока зараженная мать принимает надлежащие меры предосторожности, она может кормить грудью своего ребенка», — говорится в документе.
В ВОЗ напоминают, что грудное молоко содержит антитела и другие иммунологические преимущества, которые могут помочь защитить новорожденного от респираторных заболеваний. Важно сохранение грудного вскармливания и для роста, развития и здоровья ребенка, а также для того, чтобы помочь ему избежать ожирения и неинфекционных заболеваний в дальнейшей жизни.
«На сегодняшний день вирус, вызывающий COVID-19, не был обнаружен в грудном молоке. Однако, поскольку болезнь является новой, это утверждение основано на ограниченных исследованиях», — говорится в документе.
В недавнем исследовании, проведенном в Ухане, исследователи собрали и протестировали образцы грудного молока (при первой лактации) от шести женщин, которые перенесли COVID-19 во время беременности — все образцы дали отрицательный результат на вирус.
Однако для подтверждения этих результатов необходимы дополнительные исследования, — подчеркивается в сообщении ВОЗ.
По-видимому, основной риск передачи исходит из дыхательных путей инфицированной матери. Важно, что опыт, полученный до сих пор, показывает, что течение болезни COVID-19 обычно не тяжелое у младенцев и детей младшего возраста.
ВОЗ всегда традиционно рекомендовала тесный контакт с матерью и раннее, исключительно грудное вскармливание — по крайней мере, в течение первых шести месяцев жизни новорожденного. В том случае, если у матери есть COVID-19, ей, по сообщению ВОЗ, «рекомендуется прикасаться к ребенку и держать его, безопасно кормить грудью с соблюдением правил гигиены дыхания, держать ребенка на коже и делить комнату с ребенком».
Что касается младенцев старше шести месяцев, по рекомендации ВОЗ «матери должны кормить грудью и давать ребенку питательную и полезную пищу в возрасте до двух лет и даже позже».
Грудное вскармливание при болезни матери.

09.10.2013
Мама заболела! Кошмар! Бабушки несутся на помощь, пытаются оградить малыша от заразы и дать больной спокойно выздоравливать.
Однако, благие побуждения и незнание физиологии, зачастую, приводят к отрицательным результатам.
Очень важно: если кормящая мама заболела, необходимо подобрать лекарственные препараты, совместимы с грудным вскармливанием*, и продолжать кормить ребенка грудью!!!
Противопоказаниями к грудному вскармливанию являются следующие болезни матери:
- эклампсия, сильные кровотечения во время родов и в послеродовом периоде,
- открытая форма туберкулеза,
- состояние выраженной декомпенсации при хронических заболеваниях сердца, легких, почек, печени,
- а также гипертиреоз,
- острые психические заболевания,
- особо опасные инфекции (тиф, холера и др.
 ),
), - герпетические высыпания на соске молочной железы (до их долечивания),
- ВИЧ-инфицирование.
При таких заболеваниях кормящей матери как краснуха, ветряная оспа, корь, эпидемический паротит, цитомегаловирусная инфекция, простой герпес, острые кишечные и острые респираторно-вирусные инфекции, если они протекают без выраженной интоксикации, кормление грудью при соблюдении правил общей гигиены не противопоказано.
Наличие гепатита В и С у женщин в настоящее время не является противопоказанием к грудному вскармливанию, однако, кормление осуществляют через специальные силиконовые накладки. При остром гепатите А у матери кормление грудью запрещается.
А если мы имеем дело с банальными простудами, гриппами или маститами, то прерывание грудного вскармливания на время болезни НЕ полезно ни для матери, ни для ребенка.
Почему?
Потому что к тому моменту, когда у мамы возникают проявления болезни, ребенок уже может быть заражен. Он находится в состоянии «предболезни», но имеет возможность не заболеть или перенести болезнь в легкой/скрытой форме.
Он находится в состоянии «предболезни», но имеет возможность не заболеть или перенести болезнь в легкой/скрытой форме.
Для этого необходимо помочь иммунной системе малыша и сберечь ресурсы организма для борьбы с инфекцией. Что может помочь иммунной системе – иммуноглобулины грудного молока, а так же огромное количество витаминов и других биологически-активных веществ из молока.
Как сохранить ресурсы организма – обеспечить ребенка самой легкоусвояемой пищей (это грудное молоко), которая будет экономить энергоресурсы, уменьшить стрессовые ситуации (отсутствие мамы рядом, невозможность привычно сосать грудь, появление нового человека в доме для ухода за малышом), беречь тепло (избежать длительных прогулок в холодное время года). Вывод: основная помощь организму ребенка – это сохранение привычного ритма грудного вскармливания и привычного контакта с мамой.
Если мы решаем прервать грудное вскармливание на время болезни, то ребенка приходится переводить на искусственную смесь. Чем это НЕ полезно для ребенка:
Чем это НЕ полезно для ребенка:
- Ребенок лишается иммуноглобулинов маминого молока и множества биоактивных веществ
- Повышается нагрузка на ЖКТ, т.к. смесь это трудноперевариваемый продукт, к которому должен адаптироваться организм
- Повышается риск аллергии и, соответственно, снижается устойчивость организма к инфекциям
- Ребенок лишается привычного сосания и питания, а вместе с этим и необходимого контакта с мамой – это психологический стресс для малыша, ослабляющий ресурсы организма
- Зачастую при сосании сосок у ребенка формируется механизм неправильного сосания, который препятствует в дальнейшем возвращению к грудному вскармливанию
Чем НЕ полезно для мамы прерывание грудного вскармливания на время болезни:
Изменением ритма и качества опорожнения груди, что в свою очередь может спровоцировать лактостаз, а потом и мастит (особенно, если у мамы бактериальная инфекция).
Во время болезни, грудь необходимо очень качественно опустошать, иногда давать ребенку сосать даже чаще чем обычно и из разных положений. При этом, многие дети сами учащают ритм прикладываний на время болезней (маминой и/или своей) – они как бы «повисают» на груди на пару дней. А бабушки в это время могут помочь маме по дому, позаботиться о гигиене и малыша.
Обычно безопасны, используемые в средних дозах короткие курсы парацетамола, ибупрофена; большинство противокашлевых лекарств; антибиотики — ампициллин и другие пенициллины, эритромицин. Однако, в инструкции к этим препаратам Вы, скорее всего, найдете противопоказание – грудное вскармливание. Это связано с тем, что производитель должен проводить исследования по влиянию лекарственного препарата на ребенка через грудное молоко. Поскольку это очень дорого и не каждая фарм-компания может провести такие исследования, производители вынуждены писать предостережение. Исследования зарубежных компаний показывают, что выше перечисленные препараты практически не проникают в грудное молоко (либо за счет очень большого размера молекул, либо за счет сильного связывания с белками крови) и не могут навредить ребенку.
В большинстве случаев при заболевании мамы грудное вскармливание ребенка должно продолжаться. И в каждой конкретной ситуации мама должна оценить риски перевода ребенка на искусственное вскармливание и сопоставить их с рисками приема лекарственного препарата.
Вместе с тем во время приёма лекарств кормящей матерью, необходимо внимательное наблюдение за ребенком с целью своевременного обнаружения возможных побочных эффектов.
Будьте здоровы.
Возврат к списку
Лекарства от температуры при грудном вскармливании: что выбрать
pexels. com
com
Рассказывает акушер-гинеколог ГК «Мать и дитя» Анна Королева.
На что жалуемся?
Прежде чем определять, какие жаропонижающие можно при ГВ, необходимо разобраться в причинах плохого самочувствия.
Повышение температуры может быть связано с целым рядом заболеваний и состояний: возникновением послеродовых осложнений (в первый месяц жизни малыша), развитием мастита, ОРВИ, обострением хронических заболеваний почек и т. д.
Помните, что кормящим мамам запрещен прием аспирина.
Ацетилсалициловая кислота, входящая в его состав, оказывает нежелательное воздействие на маленьких детей: может провоцировать нарушение функции тромбоцитов и вызывать кровотечения1.
При применении у детей младше 15 лет при наличии повышенной температуры, вызванной вирусными заболеваниями, может развиться синдром Рейе2.
Есть ли риск?
Выбирая, что пить от температуры, кормящие женщины часто впадают в крайности: терпят плохое самочувствие, ограничиваются травяным чаем, морсом из брусники, обтираниями, лишь бы не принимать лекарства.
Важно помнить: действительно, при приеме лекарственных препаратов часть активных веществ попадает в грудное молоко. Но дозировка их мала и в большинстве случаев не может представлять реальную угрозу для малыша.
Концентрация лекарственных веществ в молоке зависит и от срока лактации: в неонатальный период она выше, чем в зрелом молоке3. Это связано с физиологическими особенностями процесса: в первые 4–10 дней после родов между альвеолярными клетками сохраняются большие промежутки – это и обеспечивает более легкий доступ компонентов лекарства (а также иммуноглобулинов, лимфоцитов и разных белков матери) в молоко.
При повышении температуры до субфебрильной (менее 38°) применение жаропонижающих средств не рекомендуется.
Что делать с ГВ, если маме назначены лекарства?
Это зависит от нескольких факторов:
- какие препараты вам назначены,
- есть ли для них альтернатива,
- как долго будет длиться прием,
- как соотносятся потенциальный риск для здоровья ребенка и преимущества от сохранения грудного вскармливания.

pexels.com
Ограничение ГВ или полный отказ от него чаще связаны с необходимостью постоянного или длительного приема медикаментов, которым нет безопасной альтернативы.
В случае краткосрочного приема важно убедиться, что рекомендованное лекарство от температуры при грудном вскармливании допустимо.
Если вопрос о совместимости терапии с ГВ пока не решен, безопаснее воспользоваться молокоотсосом и использовать для кормления молоко, сцеженное до начала приема препаратов.
Зона безопасности
Немного расслабиться, изучая, что можно от температуры при грудном вскармливании, удастся по достижении малышом 6 месяцев. В этом возрасте организм ребенка уже способен эффективно выводить малые дозы лекарственных веществ, попавших к нему с молоком матери.
Кроме того, у женщин, практикующих грудное вскармливание год и более, вырабатывается меньшее количество молока. Соответственно, доза препарата, которая может быть передана ребенку, снижается.
Ибупрофен для мамы и малыша
Наиболее популярные лекарства от температуры при грудном вскармливании — ибупрофен и парацетамол. Специалисты независимого исследовательского центра и сети клиник Mayo Clinic отмечают, что при исследованиях ибупрофена не было выявлено каких-либо специфических проблем, которые могут повлиять на недоношенных детей. Адекватного апробирования на кормящих женщинах не проводилось. Поэтому важно сопоставлять целесообразность применения Ибупрофена с рисками для ребенка на ГВ4.
При инфекциях ЛОР-органов чаще всего применяются нестероидные лекарственные препараты. К ним относится и ибупрофен5. Национальный медицинский исследовательский Центр Здоровья Детей напоминает, что его следует принимать через 1–2 часа после еды, запивая большим количеством воды. При передозировке препарата – немедленно обратиться к врачу.
Что держать в аптечке
Специалисты6 составили список, какие жаропонижающие можно при грудном вскармливании маме. В списке приведено активное действующее вещество и препараты на его основе:
В списке приведено активное действующее вещество и препараты на его основе:
При боли, жаре, инфекциях дыхательных путей
Источники1. https://www.mayoclinic.org/drugs-supplements/aspirin-and-omeprazole-oral-route/before-using/drg-20312492
2. https://www.vidal.ru/drugs/aspirin__1962
3. https://www.infantrisk.com/content/drug-entry-human-milk
4. https://www.mayoclinic.org/drugs-supplements/ibuprofen-lysine-intravenous-route/before-using/drg-20069199
5. http://nczd.ru/nesteroidnye-protivovospalitelnye-preparaty/
6. https://www.mayoclinic.org/healthy-lifestyle/infant-and-toddler-health/in-depth/breastfeeding-and-medications/art-20043975
Читайте также:
Что можно есть кормящей матери? Объясняет диетолог Елена Мотова
Как кормили грудью на Руси 50, 100 и 200 лет назад: 8 картин
Стоит ли беспокоиться о качестве своего грудного молока?
Смотрите интересный ролик:
Во время загрузки произошла ошибка.
Грудное вскармливание — Все о родах — Оренбургский областной перинатальный центр
Поэтому если Вас беспокоит нехватка молока, попробуйте кормить малыша чаще (10-12 раз в сутки). Следите за тем, чтобы он был правильно приложен к груди. И будьте готовы к тому, что результат станет заметен не сразу: с момента изменения режима питания должно пройти четыре-семь дней, прежде чем начнет вырабатываться больше молока.
Можно ли кормить грудью после кесарева сечения?
Да. Все делается точно так же. Единственная разница: молоко иногда появляется несколько позже, и при прикладывании ребенка Вам, возможно, потребуется больше помощи со стороны медицинского персонала. Главное — найти такое положение, в котором ребенок мог бы сосать, не причиняя Вам боли и неудобства. К примеру, малыша можно «перекинуть» через плечо или кормить лежа и т.п. Вариантов множество.
Какие еще проблемы могут возникать, и как их решать?
Грудное вскармливание — это навык, и для того, чтобы данным навыком овладеть, требуется время. Не все получится сразу, могут возникнуть сложности. Не пугайтесь и не сдавайтесь! Практически все возникающие в процессе кормления грудью проблемы довольно легко разрешимы. Например:
Не все получится сразу, могут возникнуть сложности. Не пугайтесь и не сдавайтесь! Практически все возникающие в процессе кормления грудью проблемы довольно легко разрешимы. Например:
Болезненные или травмированные соски — следствие неправильного прикладывания ребенка к груди. Не нужно в этом случае прекращать кормление. Промойте соски теплой водой и дайте им высохнуть. Прикладывайте ребенка к той груди, которая меньше раздражена. Попробуйте различные позиции для кормления. Заживлению способствует также нанесение капельки грудного молока на сосок до и после кормления.
Нагрубание — болезненное переполнение груди молоком. Такое может происходить в течение двух-трех дней после родов, когда начинается выработка молока. Частое кормление и, при необходимости, сцеживание помогут Вам справиться с этой проблемой.
Как правильно кормить грудью?
Займите удобное положение сидя или лежа. Поднесите ребенка к груди так, чтобы его голова и тело находились в одной плоскости. Ребенок должен быть обращен лицом к груди; носик его расположен напротив соска. Ребенок должен быть обращен лицом к груди; носик его расположен напротив соска. |
|
|
При желании можно поддерживать грудь снизу всей рукой или положить четыре пальца под грудь на грудную клетку, а пятый, большой, – сверху. Коснитесь соском губ ребенка, и, когда ребенок широко раскроет рот, позвольте ему взять грудь в рот, плотно прижав его тело к себе (подносите ребенка к груди, а не грудь к ребенку!). |
|
|
Если ребенок правильно приложен к груди, он захватывает ртом не только сосок, но и большую часть ореолы (темного пятна вокруг соска) с расположенной под ней тканью. При этом: • подбородок ребенка касается груди; • его рот широко раскрыт; • его нижняя губа вывернута наружу; • можно видеть большую часть ореолы над верхней губой, а не под нижней. • вы не испытываете никаких неприятных ощущений в груди. |
Чем кормить новорожденного?
В разные времена на этот вопрос давались разные ответы. Однако последние рекомендации российских и зарубежных специалистов — неонатологов, педиатров, диетологов — еще раз доказывают: новое — это хорошо забытое старое. Научные исследования подтвердили, что лучшая пища для ребенка — материнское молоко. Оно содержит все питательные вещества, необходимые младенцу в первые шесть месяцев жизни.
Возможно, сведения, изложенные в этом буклете, несколько расходятся с Вашими представлениями о кормлении ребенка. Не торопитесь делать выводы. Дочитайте до конца! Буклет предостав¬ляет в Ваше распоряжение ту информацию, которая поможет Вам принять верное решение.
Чем грудное вскармлиание хорошо для ребенка?
Грудное молоко содержит в оптимальной комбинации все белки, жиры и углеводы, витамины, воду и минеральные вещества, необходимые ребенку. В отличие от смесей, оно усваивается полностью и обеспечивает иммунитет новорожденному.
Дети, получающие грудное молоко, реже простужаются, реже страдают от отита и инфекций, от диареи (поноса) и аллергии, чем дети, вскармливаемые искусственно. Грудное вскармливание дает малышу ощущение близости к матери, теплоты и комфорта.
Чем грудное вскармливание хорошо для матери?
Грудное вскармливание помогает установить близость с малышом. Прикладывание к груди сразу после родов способствует сокращению матки, своевременному отделению плаценты, предотвращению кровотечения.
Женщина, кормящая грудью, подвергается меньшему риску возникновения анемии (малокровия), остеопороза, рака яични¬ков (придатков) и молочных желез. При соблюдении ряда условий естественное вскармливание также помогает предотв¬ратить новую беременность. Этот метод планирования семьи носит название лактационной аменореи (МЛА), и подробнее о нем Вам расскажет Ваш акушер-гинеколог или педиатр.
Что такое есественное (исключительное грудное) вскармливание?
Естественное вскармливание предполагает кормление ребенка в первые месяцы жизни только грудным молоком. Никакой воды, никакого сока, никакого прикорма. В течение первых шести месяцев жизни здоровый ребенок не нуждается ни в какой другой пище, кроме материнского молока.
Никакой воды, никакого сока, никакого прикорма. В течение первых шести месяцев жизни здоровый ребенок не нуждается ни в какой другой пище, кроме материнского молока.
Какой особый уход за грудью требуется в период кормления?
Практически никакого. Если Вы ежедневно принимаете душ, то перед началом и после кормления соски мыть не следует. Мыло и дезинфицирующие средства могут высушить их и сделать болезненными. Не нужно так же смазывать соски раствором бриллиантовой зелени (зеленкой) или мазью. Хорошо после кормления оставлять на сосках немного молока. Ваше молоко содержит различные антибактериальные вещества, а потому является самым надежным гигиеническим средством.
Когда нужно начинать кормить грудью? Как часто прикладывать ребенка к груди?
Начинать кормить грудью следует в первый час после родов. Сначала грудь выделяет необходимое ребенку молозиво, которое очень питательно и богато витаминами и антителами. Молозиво — первая природная прививка новорожденному от инфекций. Даже в одной капельке молозива содержится все, что нужно новорожденному. Через два-три дня начинает вырабатываться молоко. Кормите ребенка по его требованию, но с перерывом днем не более трех часов и ночью не более пяти. Прикладывайте ребенка к груди часто. Чем чаще малыш сосет, тем больше молока вырабатывается у матери. Если ребенок набирает в весе не менее 500 граммов в месяц и мочится не менее шести-восьми раз в сутки, значит, он получает достаточно молока.
Даже в одной капельке молозива содержится все, что нужно новорожденному. Через два-три дня начинает вырабатываться молоко. Кормите ребенка по его требованию, но с перерывом днем не более трех часов и ночью не более пяти. Прикладывайте ребенка к груди часто. Чем чаще малыш сосет, тем больше молока вырабатывается у матери. Если ребенок набирает в весе не менее 500 граммов в месяц и мочится не менее шести-восьми раз в сутки, значит, он получает достаточно молока.
Как должна питаться кормящая женщина?
Широко распространен миф о том, что кормящие грудью женщины нуждаются в особой пище. На самом деле Ваш организм может вырабатывать многосоставное грудное молоко из так называемых «простых» продуктов: хлеба, картофеля, моркови, яблок. Главное, чтобы пища кормящей мамы была разнообразной. В ежедневный рацион желательно включить мясо, рыбу, бобовые, овощи, фрукты, кисломолочные продукты. Забудьте разговоры о «запретных продуктах». Есть можно все при условии, что ни у Вас, ни у отца ребенка нет аллергии на какой-то конкретный продукт (в этом случае Ваша чувствительность может передаться ребенку). Забудьте также рассказы о «нервном» или «жидком» молоке, якобы являющемся последствием плохого питания матери. Исследования доказывают, что даже при очень скудном питании в молоке может лишь незначительно снижаться содержание жира и некоторых витаминов. Количество же белков остается неизменным. В любом случае не очень жирное молоко лучше самого «хорошего» прикорма!
Забудьте также рассказы о «нервном» или «жидком» молоке, якобы являющемся последствием плохого питания матери. Исследования доказывают, что даже при очень скудном питании в молоке может лишь незначительно снижаться содержание жира и некоторых витаминов. Количество же белков остается неизменным. В любом случае не очень жирное молоко лучше самого «хорошего» прикорма!
Препятствует ли выход на работу или учебу продолжению грудного вскармливания?
Нет. Молоко сцеживается и может храниться при комнатной температуре в течение восьми часов, в холодильнике — три дня, а в морозильной камере при температуре -180C — до трех месяцев. Качество при этом не теряется.
Существует несколько способов сцеживания молока: вручную, молокоотсосом, молокоотсосом-шприцем, «теплой бутылкой». Более подробно об этих способах Вам расскажет Ваша патронажная сестра или другой подготовленный специалист. Методику сцеживания молока полезно освоить всем матерям, чтобы ослабить ощущение давления при переполнении или нагрубании груди. Кроме того, Вы всегда сможете оставить свое молоко для ребенка, если Вам по какой-то причине придется с ним на время разлучиться.
Кроме того, Вы всегда сможете оставить свое молоко для ребенка, если Вам по какой-то причине придется с ним на время разлучиться.
Важно!!! Специалисты союза педиатров России и Российская ассоциация специалистов перинатальной медицины разработали общедоступное видеопособие о грудном вскармливании — (смотреть)
Следует ли кормить ребенка грудью при лихорадке?
Никто не любит болеть. Но для молодой мамы это еще более проблематично, так как ей приходится кормить грудью своего малыша.По мнению специалистов, кормить ребенка во время лихорадки безопасно. Шансы передать лихорадку ребенку при грудном вскармливании очень малы. Фактически, ваше грудное молоко содержит антитела, которые организм вырабатывает для борьбы с инфекцией. Эти же антитела могут помочь и вашему ребенку. На самом деле, вероятность того, что ваш ребенок заразится от вас, выше, чем от грудного молока.
Лекарства при грудном вскармливании
Так же, как и во время беременности, вы должны внимательно относиться к лекарствам, которые вы принимаете.
 Говорят, что парацетамол и ибупрофен обычно безопасны, но не следует принимать ибупрофен, если у них астма или язва. Также не следует принимать аспирин, так как он может нанести вред вашему ребенку при прохождении через грудное молоко.
Говорят, что парацетамол и ибупрофен обычно безопасны, но не следует принимать ибупрофен, если у них астма или язва. Также не следует принимать аспирин, так как он может нанести вред вашему ребенку при прохождении через грудное молоко. Если температура не проходит в течение трех дней, лучше вместе с ребенком посетить врача. Попросите врача прописать вам лекарства, которые не причинят вреда ребенку.Если ваш врач просит вас не кормить ребенка во время приема лекарств, вы можете сцеживать молоко и слить его.
Накачать и слить означает сцеживать грудь, а затем слить это молоко. Это важно сделать, если вам не разрешено кормить грудью, так как это помогает поддерживать количество молока для кормления ребенка в будущем.
Вы можете давать ребенку молочную смесь после консультации с врачом. Иногда разрешается покормить ребенка непосредственно перед приемом лекарств. Спросите своего врача, применимо ли это в вашем случае.
Приговор
Итак, если вам специально не сказали не кормить ребенка грудью, продолжайте это делать. Отказ от грудного вскармливания может привести к увеличению груди, что может вызвать мастит и ухудшить температуру.
Отказ от грудного вскармливания может привести к увеличению груди, что может вызвать мастит и ухудшить температуру.
Прекращение грудного вскармливания на более длительный период также может снизить выработку грудного молока, что может затруднить жизнь вашего ребенка.
Меры предосторожности для снижения риска передачи лихорадки ребенку
— Часто мойте или продезинфицируйте руки, особенно перед тем, как брать ребенка и кормить грудью.
— Прикрывайте нос и рот во время кашля и чихания.
— Выбросьте использованные салфетки прямо в мусорный ящик.
— Не трогайте пустышку вашего ребенка.
— Не целуйте ребенка, когда он болен.
Лекарства от кашля и простуды во время кормления грудью
В этой статье используются категории риска лактации доктора Хейла. Каждому лекарству присваивается рейтинг от самого безопасного (L1) до опасного (L5). Вы можете найти более подробную информацию об этой рейтинговой системе внизу этой страницы.
Ищете краткий список безопасных лекарств при грудном вскармливании? Попробуйте наш 1-страничный флаер .
В этой статье
Антибиотики и стероиды, отпускаемые по рецепту
Боль и жар
Кашель и заложенность груди
Аллергия и заложенность носовых пазух
Снотворные
Спрей назальный
Травяные и пищевые добавки
Ищете информацию о других лекарствах?
Объяснение категорий риска лактации
Антибиотики и стероиды, отпускаемые по рецептуАнтибиотики только по рецепту (обычно L1-L2) : В общем, кормление грудью во время короткого курса (<14 дней антибиотиков) безопасно.Эти лекарства обычно переходят в молоко в приемлемых количествах. Некоторые младенцы могут быть чувствительны даже к небольшим количествам в желудочно-кишечном тракте, вызывая диарею. Если подходит возраст, можно использовать пробиотики или йогурт с живыми культурами, чтобы свести к минимуму расстройство желудочно-кишечного тракта (для вас тоже, мама!). Общие названия: пенициллины, цефалоспорины, азитромицин
Стероиды только по рецепту (обычно L2) : Краткосрочные курсы пероральных или инъекционных стероидов вряд ли повлияют на младенцев, находящихся на грудном вскармливании.Дозы, применяемые при респираторных инфекциях, не требуют прерывания грудного вскармливания. Распространенные названия: метилпреднизолон (пакет доз Medrol, SoluMedrol), преднизон, преднизолон, будесонид (Pulmicort), триамцинолон (Kenalog)
Pain & Fever (анальгетики и жаропонижающие)Ибупрофен (L1): Перенос ибупрофена с грудным молоком хорошо изучен, поскольку он часто используется при послеродовой боли. Очень мало этого лекарства попадает в молоко (около 0.6% от материнской дозы). Кроме того, этот препарат назначают непосредственно младенцам в гораздо более высоких дозах, чем эта. 2 Ибупрофен является предпочтительным анальгетиком для кормящих матерей . Не превышайте 3,2 грамма в день. Распространенные торговые наименования: Адвил, Нуприн, Мотрин.
Ацетаминофен (L1): Ацетаминофен совместим с грудным вскармливанием, так как только небольшие количества выделяются в грудное молоко. Его дают непосредственно младенцам в дозах, намного больших, чем они получали бы случайно с грудным молоком.Ацетаминофен обычно входит в состав комбинированных продуктов. Не превышайте 4 грамма в день. Обычное торговое название: Тайленол.
Напроксен (L3) : Напроксен менее изучен, чем другие препараты того же класса. Он выделяется с грудным молоком, но, по-видимому, не в количествах, которые могли бы нанести вред младенцу. Однако для выведения напроксена из организма требуется больше времени, чем для других НПВП, и он имеет больший потенциал для повреждения сердечно-сосудистой системы, почек и желудочно-кишечного тракта младенца в случае передозировки.Кратковременное (менее 2 недель) послеродовое применение напроксена, нечастое или эпизодическое применение должно быть совместимо с грудным вскармливанием. Не превышайте 1 грамм в день. Распространенные торговые наименования: Напрокс, Напросин, Алеве.
Аспирин (L2) : Хотя аспирин выделяется в грудное молоко в небольших количествах, он может вызвать проблемы с кровотечением у младенцев и увеличивает риск синдрома Рейе (повреждение печени, связанное с использованием аспирина для лечения некоторых вирусных заболеваний. у детей).Использование «детского аспирина (81 мг в день)» вряд ли увеличит риск этих проблем. Аспирин не должен быть препаратом первого выбора для снятия боли у кормящих матерей. Однако преимущества его уникальной фармакологии могут перевесить риски для женщин с определенными заболеваниями, такими как ревматическая лихорадка и после сердечных приступов. Решение об использовании аспирина следует принимать под руководством врача. Распространенное торговое название: Bayer.
* Некоторые комбинированные лекарства от головной боли или облегчения менструального цикла, содержащие аспирин или ацетаминофен, такие как экседрин или мидол, содержат кофеин.См. наше обсуждение кофеина для получения дополнительной информации.
Кашель и заложенность грудиБензокаин (L2): обезболивающее. Временно снимает боли, связанные с зудом, болью в горле. Нет никаких адекватных и хорошо контролируемых исследований или сообщений о случаях у кормящих женщин. Из-за его низкой пероральной абсорбции после применения концентрации в крови матери, вероятно, слишком низки, чтобы вызвать какие-либо значительные клинические эффекты у грудного ребенка.Бензокаиновые капли от кашля или леденцы (с ментолом или без него) — отличный выбор для облегчения кашля у кормящих матерей. Распространенные торговые наименования: Cepacol.
Ментол (L3): обезболивающее. Обычно используется для местных анальгетиков и снятия боли в горле. Только минимальное количество ментола попадет в грудное молоко. Побочные эффекты грудного вскармливания для младенцев маловероятны из-за низкой относительной дозы и метаболизма первого прохождения. Нет адекватных и хорошо контролируемых исследований у кормящих женщин.Ментоловые капли от кашля, пастилки и / или растирание груди — отличный выбор для облегчения кашля у кормящих матерей. Распространенные торговые наименования: Halls, Ricola, Luden’s, Vick’s
.Guaifenesin (L2): это отхаркивающее средство, используемое для разжижения секреции дыхательных путей. Не подавляет кашель. Низкая эффективность отхаркивающих средств в целом свидетельствует о том, что они не могут служить достаточным основанием для использования кормящими матерями. Однако неблагоприятные эффекты для младенцев не описаны.Распространенные торговые наименования: Робитуссин, Муцинекс
.Мед (L3). Согласно исследованию 2014 года, мед более эффективен при лечении симптомов кашля у детей, чем плацебо и дифенгидрамин, но менее эффективен, чем декстрометорфан. 3 Однако необходимо рассмотреть возможность проведения дополнительных исследований на взрослых. Мед никогда не следует употреблять младенцам.
Декстрометорфан (L3): это противокашлевое средство, которое, по-видимому, работает за счет повышения порога кашля в мозге.Это самое безопасное из противокашлевых средств, и маловероятно, что он попадет в молоко. Наблюдайте за младенцами, находящимися на грудном вскармливании, на предмет сонливости или плохого кормления. Распространенные торговые наименования: ДМ, Бенилин, Дельсим, Робитуссин ДМ.
Бензонатат требуется рецепт (Избегать по возможности, L4): Ненаркотическое средство от кашля. Имеются минимальные фармакокинетические данные по этому продукту и нет данных о переносе в грудное молоко. Ожидается, что передача молока будет низкой или средней в зависимости от размера лекарства. Бензонатат — очень опасный продукт, когда его принимает непосредственно ребенок.Из-за потенциальной серьезной токсичности при относительно низких дозах этого лекарства следует избегать в период лактации. Распространенные торговые наименования: Tesselon Perles
.Кодеин Требуется рецепт (L3): Хотя препараты, содержащие кодеин, больше не продаются без рецепта, они используются для лечения боли и кашля. Кодеин может вызвать угнетение дыхания при приеме в высоких дозах. Хотя были отдельные случаи угнетения дыхания у грудных детей, вероятно, безопасно употреблять в умеренных количествах (<150 мг в день) во время грудного вскармливания.В общем, если мать вялость, ей следует подождать до кормления грудью, пока она не станет бодрствовать, после чего уровень кодеина будет ниже. Распространенные торговые наименования комбинированных продуктов: Cheratussin AC, Tuzistra XR, Robitussin AC, Vanacof, Tylenol # 3, Tylenol # 4
. Аллергия и заложенность носовых пазухДифенгидрамин (L2): антигистаминный препарат. Дифенгидрамин — это антигистаминный препарат, который часто используется при лечении кашля, простуды, придаточных пазух носа и аллергии.Он также является основным компонентом многих снотворных, в том числе «ночных» версий лекарств от простуды, а также таблеток от укачивания. Хотя в грудном молоке его уровень низкий, это лекарство может вызывать седативный эффект и поэтому не идеально подходит для кормящих матерей. Если вы принимаете седативные препараты, убедитесь, что у вас есть помощь в уходе за младенцем. На рынке есть много неседативных антигистаминных препаратов, которые, вероятно, являются лучшим выбором. К ним относятся цетиризин (Зиртек-L2), лоратадин (Кларитин, Алаверт-L1) и фексофенадин (Аллегра-L2).Существуют некоторые неофициальные данные о том, что дифенгидрамин может подавлять выработку молока, но эта модель не подтверждается медицинской литературой. Распространенные торговые наименования: Бенадрил, Тайленол ПМ.
Хлорфенирамин (L3) и бромфенирамин (L3): антигистаминные препараты. Эти лекарства похожи на дифенгидрамин, но у них меньше исследований по безопасности грудного молока. Они обладают сильным успокаивающим действием и не рекомендуются. Если вы принимаете седативные препараты, убедитесь, что у вас есть помощь в уходе за младенцем.Упомянутые выше неседативные антигистаминные препараты по-прежнему являются лучшим выбором. Распространенные торговые наименования: Aller-Chlor, C.P.M., Chlor-Phen, Chlor-Trimeton Allergy, Teldrin HBP.
Псевдоэфедрин без рецепта, но хранится в аптеке (L3): противоотечное средство. Псевдоэфедрин — это адренергическое соединение, используемое в качестве противоотечного средства для носа. Не обладает антигистаминными свойствами. В небольшом количестве выделяется с грудным молоком. С этим продуктом следует проявлять осторожность, так как он может снизить выработку молока у некоторых матерей на поздней стадии лактации (матери, кормящие грудью младенцев старше 8 месяцев).Псевдоэфедрин обычно встречается в комбинированных продуктах. Отличной альтернативой может быть назальное противозастойное средство, такое как оксиметазолин (Африн-L3, обсуждаемый ниже). Общие торговые наименования: Судафед, Кларитин-D.
Фенилэфрин (L3): противоотечное средство. Фенилэфрин — это противозастойное средство, которое обычно добавляют в холодные смеси и назальные спреи при простуде, гриппе и заложенности. Об уровнях в молоке не сообщалось, но эксперименты показали, что оно плохо всасывается при пероральном введении у младенцев.Отличной альтернативой может быть назальное противозастойное средство, такое как оксиметазолин (Африн-L3, обсуждаемый ниже). Распространенные торговые наименования: Неофрин, Неосинефрин, Викс Синекс Назал.
Спящий режимДифенгидрамин (L2): антигистаминный препарат. Дифенгидрамин — это антигистаминный препарат, который часто используется при лечении кашля, простуды, придаточных пазух носа и аллергии. Используется для высушивания выделений. Седативный эффект — нежелательный побочный эффект при использовании его в качестве лекарства от аллергии, но он может быть полезным для улучшения сна.Если вы принимаете седативные препараты, убедитесь, что у вас есть помощь в уходе за младенцем. Существуют некоторые неофициальные данные о том, что дифенгидрамин может подавлять выработку молока, но эта модель не подтверждается медицинской литературой. Распространенные торговые наименования: Бенадрил, Тайленол ПМ.
Доксиламин (L3) : Это еще один седативный антигистамин, похожий на дифенгидрамин, который чаще используется из-за его седативных свойств. Нет достоверных исследований о том, какое количество этого препарата попадает в грудное молоко.У младенцев, подвергшихся воздействию доксиламина, есть сообщения о седативном действии, апноэ и парадоксальной стимуляции ЦНС. Если вы принимаете седативные препараты, такие как дифенгидрамин, обязательно получите поддержку в уходе за младенцем. Будьте осторожны с этим лекарством. Распространенное торговое наименование: Unisom
.Мелатонин (L3) : Мелатонин — это нормальный гормон, секретируемый шишковидной железой головного мозга человека, в основном в ночное время. Он может вызывать у людей сонный характер или быть результатом сна; доказательства не ясны.Он определенно попадает в грудное молоко, и некоторые эксперты считают, что он отвечает за то, что заставляет мозг новорожденного сбрасывать свои циркадные часы на часы матери, сообщая новорожденному время дня. Эффект перорального приема мелатонина на новорожденных неизвестен, но до сих пор не сообщалось о побочных реакциях.
Спреи назальныеНазальное орошение физиологическим раствором (L1) : Использование соленой воды для орошения носа и носовых пазух — это практика, насчитывающая тысячи лет.В современных аптеках физиологический раствор доступен в виде спреев для носа и полосканий для носа, а также в пакетиках с минералами для домашнего восстановления. Исследования показали, что полоскание носовых пазух очень эффективно облегчает симптомы хронического риносинусита. 4 Орошение солевым раствором — наиболее безопасное лечение риносинусита у беременных или кормящих матерей. Распространенные торговые названия: Средство для полоскания носовых пазух, Солевой раствор, Ocean
.Оксиметазолин (L3) : Назальное противозастойное средство. Это противозастойное средство выпускается в нескольких формах, которые действуют от 4 до 12 часов. Нет хороших исследований безопасности оксиметазолина во время грудного вскармливания, однако ожидается, что очень мало его попадет в молоко, потому что он вводится местно и плохо всасывается. По этой причине оксиметазолин, вероятно, является лучшим выбором, чем пероральные системные деконгестанты, такие как псевдоэфедрин, во время грудного вскармливания. Оксиметазолин следует использовать только кратковременно, не более 3 дней, чтобы избежать застойных явлений.Распространенное торговое наименование: Африн.
Триамцинолон (L3) : Назальный стероид. Это первый стероидный назальный спрей, отпускаемый без рецепта, который продается в Соединенных Штатах. Триамцинолон можно использовать в течение более длительных периодов времени, не вызывая застоя при отскоке. Когда мать использует этот продукт назально, риск для грудного ребенка практически отсутствует. Пероральные и местные формы (только по рецепту) заслуживают большей осторожности при их использовании. Общее торговое название: Kenalog shot, Nasacort.1
.Флутиказон (L3): назальный стероид.Типичный стероид в основном используется интраназально при аллергическом рините и через ингаляцию при астме. При ограниченной пероральной и системной биодоступности маловероятно, что уровни молока будут клинически значимыми, даже при довольно высоких дозах. О каких-либо эффектах у детей грудного вскармливания не сообщалось. Распространенные торговые наименования: Флоназ.
Мометазон (L3): назальный стероид. В первую очередь предназначен для интраназального и местного применения. Считается стероидом средней активности. Крайне маловероятно, что мометазон будет выделяться с грудным молоком в клинически значимых уровнях после местного или интраназального введения.Не сообщалось о проблемах со здоровьем при употреблении молока. Обычные торговые наименования: Nasonex.
Травы и пищевые добавкиЦинк пищевая добавка (L2). Цинк можно использовать местно или внутрь, и обычно он не опасен при грудном вскармливании ребенка старшего возраста. Однако дозы цинка в средствах от простуды могут превышать безопасные. Не существует общепринятого стандарта для слишком большого количества, но рекомендуемая суточная доза цинка из всех источников (включая пищу) составляет 12 мг в день для кормящей женщины. Дозы широко продаваемых цинковых добавок часто варьируются от 8-25 мг каждые 3-4 часа. С этими продуктами общее ежедневное потребление цинка может легко стать чрезмерным. Соли цинка для лечения простуды могут иметь негативные последствия для грудных детей в первые недели жизни. Таким образом, следует избегать чрезмерного приема цинка кормящим матерям в течение первого месяца после родов. Местное применение оксида цинка (например, солнцезащитного крема) не абсорбируется и безопасно при грудном вскармливании.Распространенные торговые наименования: Galzin, Airborne, Orazinc, Zicam
.Витамин C пищевая добавка (L1). Витамин С часто рекламируют от холодных боев. Хотя его эффективность при лечении простуды не подтверждена, прием добавок во время грудного вскармливания, вероятно, не вреден. Даже высокие уровни материнского потребления привели лишь к незначительному увеличению уровней в грудном молоке. 5 Распространенные торговые наименования: Airborne, Emergen-C, Cenolate, Celin, Cemill
Эхинацея травяная добавка (L3).- трава, которая, как было доказано, оказывает значительное противокашлевое действие при приеме в виде пероральной добавки. 6 Хотя прием эхинацеи во время грудного вскармливания, вероятно, безопасен, значительных исследований, показывающих влияние потребления эхинацеи на грудное вскармливание младенцев или выработку молока, не проводилось.
Ищете информацию о других лекарствах?Приложение MommyMeds предоставляет новейшие знания о различных лекарствах для безопасного использования кормящими матерями.Наша разнообразная команда специалистов собралась вместе, чтобы разработать простой в использовании ресурс, доступный для матерей, в отношении риска лактации, связанного с употреблением наркотиков. Поддержите наши исследования в области лекарств для грудного вскармливания, загрузив приложение сегодня.
(Информацию о других заболеваниях см. В наших разделах по жалобам прыщей и GI .)
Объяснение категорий риска лактацииDrs. Томас Хейл и Кайтлин Крутч провели обширное исследование воздействия лекарств на материнское молоко.Они присвоили каждому лекарству оценку от самого безопасного (L1) до опасного (L5).
L1 Самый безопасный : Обширные доказательства, подтверждающие отсутствие неблагоприятного воздействия на младенца
L2 Безопаснее : ограниченные доказательства без увеличения неблагоприятных воздействий на младенца
L3 Вероятно, безопасно : Нет исследований, но мнение экспертов указывает на безопасность. Возможен риск для младенца, поэтому необходимо проводить дополнительную оценку для рассмотрения индивидуальных ситуаций.
L4 Возможно опасно : Положительное свидетельство или экспертное заключение о риске для грудного ребенка или молочной продуктивности.
L5 Опасно : Значительный и документально подтвержденный риск для младенца.
Малаика Шинвари
Кайтлин Крутч, PharmD, MBA, BCPS
Адаптировано из предыдущих статей InfantRisk, написанных Джеймсом Эбби, доктором медицины, Эрикой Андерсон, MS4, Томасом В. Хейлом, доктором философии, и Терезой Бейкер, доктором медицины.
Список литературы
1. Хейл, Томас Райт. Лекарства Хейла и материнское молоко, 2021: Руководство по лактационной фармакологии .Издательство Springer, 2021.
2. Уолш П., Ротенберг С.Дж., Банг Х. Безопасность ибупрофена у младенцев младше шести месяцев: ретроспективное когортное исследование. Леонг С., изд. PLOS ONE . 2018; 13 (6): e0199493. DOI: 10.1371 / journal.pone.0199493
3.Findlay, Jw, et al. «Псевдоэфедрин и трипролидин в плазме и грудном молоке кормящих матерей». Британский журнал клинической фармакологии , т. 18, нет. 6, 1984, стр. 901–906., DOI: 10.1111 / j.1365-2125.1984.tb02562.x.
4. Ахиллес Н., Мосгес Р. Орошение носа физиологическим раствором при симптомах острого и хронического риносинусита. Текущие отчеты об аллергии и астме. , апрель 2013 г .; 13 (2): 229-235.
5. Фунг Е.Б., Ричи Л.Д., Вудхаус Л.Р., Рол Р., Кинг Дж. Всасывание цинка у женщин во время беременности и кормления грудью: продольное исследование. Am J Clin Nutr 1997; 66 (1): 80-88.
6. Barth, Anders, et al. «Противокашлевой эффект фиксированной комбинации экстрактов Justicia Adhatoda, Echinacea Purpurea и Eleutherococcus Senticosus у пациентов с острой инфекцией верхних дыхательных путей: сравнительное, рандомизированное, двойное слепое, плацебо-контролируемое исследование.”Фитомедицина, т. 22, нет. 13, 2015, стр. 1195–1200., DOI: 10.1016 / j.phymed.2015.10.001.
Следует ли кормить ребенка грудью при простуде и лихорадке?
Последнее обновление
У многих матерей часто возникают вопросы или опасения по поводу болезни / болезни и кормления грудью. Понятно, что это может стать источником сильного беспокойства и привести к множеству вопросов о том, как лучше всего двигаться вперед для вашего здоровья и здоровья вашего ребенка.В следующей статье будет предпринята попытка ответить на некоторые из этих вопросов и опасений, даны более конкретные рекомендации по ситуациям, в которых допустимо кормить грудью, и перечислены меры предосторожности, которые необходимо предпринять, чтобы свести к минимуму риск заражения вашего ребенка от контакта.
Видео: Кормление грудью при простуде или лихорадке — это безопасно?
Безопасно ли кормить грудью при простуде или лихорадке?
В общем, да — кормить детей грудью безопасно, даже если у вас есть общие заболевания, такие как боль в горле, кашель, простуда, жар и т.п.Однако, хотя кормление грудью не передаёт распространенные заболевания, возможно, что тесный телесный контакт с вашим ребенком может распространить вашу болезнь. Таким образом, полезно проявлять осторожность во время тяжелых заболеваний, хотя некоторые антитела в грудном молоке могут помочь защитить вашего ребенка от заражения.
Зачем кормить грудью, даже если у вас простуда или жар?
В большинстве случаев вполне допустимо кормить ребенка грудью, если у вас простуда, жар или другая инфекция.
Ниже приведены некоторые из причин, по которым грудное вскармливание приемлемо, даже если вы больны:
1. Предотвратить раннее отлучение от груди
Если вы прекратите грудное вскармливание из-за болезни, это может привести к тому, что ваш ребенок с меньшей вероятностью будет принимать грудное вскармливание в будущем, поскольку он станет более привычным к его отсутствию. Хотя это не обязательно, но есть вероятность, и раннее отлучение от груди может быть плохим для некоторых детей, особенно в течение первого года жизни.
2.Повышенный иммунитет
Грудное молоко содержит антитела, которые помогают вашему ребенку развить более сильный иммунитет к распространенным инфекциям. Из-за наличия антител и того факта, что у вас обычно развиваются инфекции за несколько дней до появления симптомов, у вашего ребенка низкий риск развития признаков инфекции, передаваемой от матери, а если они и появляются, то часто очень легкие.
3. Снижение риска мастита
Мастит возникает, когда недостаток грудного вскармливания вызывает скопление молока в груди, что может привести к воспалению и даже инфекции.Продолжение грудного вскармливания во время болезни снижает риск этого и гарантирует, что у вас будет достаточно еды для вашего ребенка.
4. Обеспечение комфорта
Данные показывают, что как у ребенка, так и у матери грудное вскармливание высвобождает окситоцин, который может привести к повышению уровня счастья и комфорта, а также к снижению стресса. Грудное вскармливание также может уменьшить депрессию у матерей и детей, и в целом продолжение контакта во время болезни будет полезно для физического и эмоционального здоровья вашего ребенка.
5. Источник гидратации
Грудное вскармливание очень важно для поддержания водного баланса вашего ребенка, а если у него легкое заболевание, гидратация может стать очень важной. Во время болезни матери должны пить как можно больше жидкости, чтобы поддерживать водный баланс своего ребенка, чтобы они также могли поддерживать водный баланс своего ребенка.
6. Обеспечение нормального снабжения грудным молоком
Прекращение грудного вскармливания во время болезни или инфекции может снизить количество грудного молока в целом. Это может быть непросто для вашего ребенка, так как вам придется восстанавливаться после недостатка молока и, возможно, придется заменить молочную смесь.
7. Больше усваиваемых питательных веществ
Грудное вскармливание обеспечивает ребенку легкоусвояемые питательные вещества, чем те, которые содержатся в других продуктах питания или молоке. Грудное вскармливание также способствует более легкому усвоению этих питательных веществ, чему может препятствовать отсутствие грудного вскармливания.
Когда избегать грудного вскармливания?
Хотя обычно рекомендуется продолжать грудное вскармливание, даже если вы больны, в некоторых ситуациях это противоречит рекомендациям большинства врачей.К ним относятся такие заболевания, как ВИЧ, сепсис и HLTV-1. Это все болезни, которые могут напрямую передаваться ребенку через грудное молоко матери.
Даже в случае пищевого отравления важно продолжать грудное вскармливание. Как правило, пока симптомы ограничиваются желудочно-кишечным трактом (например, рвота или диарея), риск передачи инфекции вашему ребенку отсутствует. Если пищевое отравление перерастает в сепсис, к этому времени бактерии обычно попадают в кровоток, и следует избегать грудного вскармливания.Однако это случается очень редко. Обратитесь к врачу, если вы беспокоитесь о риске пищевого отравления для вашего ребенка.
Безопасно ли принимать лекарства во время кормления грудью?
Иногда безопасно принимать лекарства во время кормления грудью, такие как парацетамол и ибупрофен, хотя вам следует проконсультироваться с врачом, поскольку это зависит от лекарства. Однако в целом вам следует избегать большинства лекарств, отпускаемых без рецепта, и соблюдать осторожность при приеме антибиотиков (обратитесь к врачу за конкретными рекомендациями, если вам прописали антибиотик).
Большинство болезней проходят в течение нескольких дней без лекарств, поэтому вам следует по возможности избегать приема лекарств. Если вы все же принимаете лекарства, сначала убедитесь, что они безопасны для вас, но затем также проверьте, является ли это лекарством короткого действия (действует менее шести часов) или лекарством длительного действия. В целом, для кормящих и кормящих матерей препараты короткого действия, как правило, намного более эффективны и имеют меньше побочных эффектов.
Есть ли побочные эффекты лекарств на вашего ребенка?
Некоторые лекарства могут оказывать побочное действие на вашего ребенка как при непосредственном введении, так и при передаче ребенку через грудное молоко.Эти побочные эффекты будут варьироваться в зависимости от лекарства и того, как ваш ребенок получает дозу этого лекарства. Вам следует проконсультироваться с врачом, прежде чем принимать какие-либо лекарства, которые, по вашему мнению, могут нанести вред вашему ребенку.
Следует ли вам сообщить своему врачу, что вы кормите грудью?
Да, вам следует сообщить своему врачу, если вы кормите грудью. Хотя грудное вскармливание, как правило, безопасно, когда вы больны, некоторые лекарства, прописанные вашему врачу, могут быть очень вредными для вашего ребенка при передаче с грудным молоком.Всегда следите за тем, чтобы ваш уход и кормление грудью были частью разговора, когда речь идет о лечении вашего заболевания.
Домашние средства для кормящих мам, страдающих простудой или лихорадкой
Некоторые часто используемые домашние средства для кормящих мам, страдающих простудой или лихорадкой, включают:
- Использование соленой воды или яблочного уксуса и полоскания горла может помочь облегчить боль в горле и кашель.
- Используйте леденцы с глюконатом цинка, но не в чрезмерных количествах, так как они могут мешать усвоению или использованию других минералов в организме.
- Убедитесь, что вы много отдыхаете.
- Избегайте препаратов длительного действия и используйте вместо них препараты короткого действия.
- Попробуйте использовать назальный спрей, чтобы уменьшить заложенность носа.
- Сырой, приготовленный или добавка чеснока может помочь (хотя, по возможности, лучше всего сырой).
- Эхинацея, например, через чай, часто является эффективной добавкой для матерей, поскольку она безопасна для кормления грудью. Черный чай или горячий лимонад также могут быть весьма полезными и не имеют побочных эффектов.
- Некоторые матери могут попробовать кору скользкого вяза, чтобы облегчить симптомы боли в горле и кашля.
- Попробуйте пить чай из пажитника, который может облегчить некоторые симптомы заложенности груди и кашля.
- Принимайте горячую ванну и старайтесь оставаться как можно более чистым.
- Посыпание пищи кайенским перцем или добавление небольшого количества (менее чайной ложки) в воду или питье может уменьшить заложенность головы.
- Нанесите каплю эфирных масел, таких как масло эвкалипта или мяты перечной, на ватный диск или салфетку и приложите ее к носу, чтобы облегчить глубокое дыхание.
- Дополнительный витамин С — будь то продукты питания, добавки или соки — очень полезен для организма при кормлении грудью.
- Убедитесь, что вы пьете много воды, чтобы избежать обезвоживания.
Меры предосторожности
Ниже приведены некоторые дополнительные меры предосторожности, которые следует соблюдать во время болезни, чтобы предотвратить передачу болезни своему ребенку:
- Не кладите соску или ложку ребенка в рот, пока не предложите ее ребенку. Это может привести к передаче микробов вашему ребенку.
- Ограничьте личный контакт, так как это самый простой путь передачи инфекции. Избегайте кашля и чихания в непосредственной близости от ребенка.
- Всегда прикрывайте нос или используйте салфетку при кашле или чихании, независимо от того, где вы находитесь. Эти микробы легко передаются детям.
- Обязательно пейте много жидкости, пока вы больны, чтобы избежать обезвоживания и поддерживать достаточный запас грудного молока. Это также поможет сохранить ваш ребенок увлажненным через грудное молоко.
- Мойте руки как можно чаще и всегда делайте это перед кормлением ребенка грудью. Хорошо использовать мыло и горячую воду, а в некоторых случаях также можно использовать дезинфицирующее средство.
- По возможности старайтесь держаться от ребенка на безопасном расстоянии. В этом случае наденьте защитную одежду, чтобы уменьшить контакт кожи с кожей, и вымойте руки.
- По возможности используйте молокоотсос, хотя это не является обязательным требованием. Просто необходимо максимально избегать тесного контакта и распространения микробов.
- Держите увлажнитель воздуха в комнате, где вы и ваш ребенок спите ночью. Это поможет снизить риск распространения микробов.
- Также носите воздушную маску, когда находитесь рядом с ребенком, например, во время кормления грудью. Это также поможет снизить распространение микробов.
Хотя кажется, что кормление грудью при лихорадке, простуде или связанных с ним заболеваниях может стать причиной серьезного беспокойства, это не так. Риск для вашего ребенка, когда вы заболели, в основном возникает из-за тесного контакта между вами и вашим ребенком, а не из-за самого кормления грудью.Есть много причин для продолжения грудного вскармливания, даже если вы больны, поскольку отсутствие продолжения грудного вскармливания может быть плохо как для матери, так и для ребенка, особенно в течение первого года жизни ребенка. Вы должны принять определенные меры предосторожности во время болезни, чтобы ваш ребенок не заболел от вас, и даже использовать определенные домашние средства, но, безусловно, нет никакого риска при грудном вскармливании с распространенными заболеваниями. Следует избегать приема некоторых лекарств, а если у вас есть дополнительные вопросы или опасения, вам следует проконсультироваться с врачом.
Также читайте: Боль в сосках — причины, симптомы и лечение
вопросов по грудному вскармливанию
Это симптом вашего ребенка?
Темы для кормления грудью
Если ваш ребенок здоров, пропустите раздел «Что делать». Чтобы получить совет, перейдите непосредственно к номеру темы, относящейся к вашему вопросу:
- Как часто нужно кормить, чтобы увеличить количество молока
- Продолжительность кормлений для увеличения количества молока
- Продолжительность кормлений после подачи молока составляет
- Признаки достаточного количества молока (Достаточно ли у меня молока?)
- Как увеличить количество молока
- Дополнительное молоко
- Когда вводить бутылочку
- Дополнительная вода
- Сильное нагрубание (генерализованный отек и боль) обеих грудей
- Закупорка молочных протоков (1 или более болезненных уплотнений в груди)
- Больные или потрескавшиеся соски
- Лекарства матери
- Курение или употребление табака матерью
- Диета матери
- Больные младенцы
- Больная мать (с болезнью)
- Нормальный стул в течение первых недель жизни
- Нормальный нечастый стул с грудным молоком после 1 месяца жизни
- Подтекает грудное молоко
- Вит amin D для ребенка, находящегося на грудном вскармливании
- Хранение сцеженного молока
- Отрыжка
- Слив молока, вызывающий отрывание, кашель или удушье
- Злаки и другие твердые продукты (детское питание)
- Когда звонить своему врачу
Эксперты-рецензенты:
Майя Буник, М.D., Лизбет Габриэльски, Р.Н., и Марианна Нейферт, доктор медицины, специалисты по грудному вскармливанию
Когда обращаться по вопросам грудного вскармливания
Позвоните в службу 911 сейчас
- Не могу проснуться
- Не двигается или очень слаб
- Вы считаете, что вашему ребенку угрожает опасность для жизни
Позвоните врачу или обратитесь за медицинской помощью сейчас
- Возраст менее 1 месяца и выглядит или ведет себя ненормально
- Подозрение на обезвоживание. Отсутствие мочи более 8 часов, темная моча, отсутствие стула в течение 24 часов, очень сухость во рту и отсутствие слез.
- Не кормит грудью или принимает очень мало в течение более 8 часов
- Выглядит темно-желтым или оранжевым
- Лихорадка у ребенка младше 12 недель. Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что вашего ребенка нужно осмотреть, и проблема является неотложной
Связаться с врачом в течение 24 часов
- Кажется, что к 5-му дню он не набирает вес
- Желтый потрепанный стул меньше 3-х в сутки.Исключение: до 5 дней жизни, когда приходит молоко, это может быть нормальным явлением. Также после 4-х недельного возраста может быть нормально.
- День 2-4 жизни и отсутствие стула более 24 часов
- Мокрые подгузники — менее 6 в день. Исключение: до 5 дней жизни при поступлении молока.
- День 2-4 жизни и отсутствие мочи более 8 часов
- У матери есть признаки инфекции груди (красная болезненная припухлость на груди). Исключение: локализованное нагрубание.
- Вы думаете, что ваш ребенок нуждается в осмотре, но проблема не является срочной.
Обратитесь к врачу в рабочее время
- Голод после кормления.Причина: требуется проверка веса.
- Требуется формула в течение первого месяца. Причина: не ладится грудное вскармливание.
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
- Вопрос о грудном вскармливании о здоровом ребенке
Отделение неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, звоните 911.
Рекомендации по уходу за грудным вскармливанием
- Как часто кормить, чтобы получать молоко:
- Каждые 1,5–3 часа в течение первого месяца (8–12 раз в день).
- В течение дня разбудите ребенка, если с момента последнего кормления прошло более 3 часов.
- Ночью разбудите ребенка, если прошло более 4 часов без кормления.
- После 1 месяца дайте ребенку спать дольше. Если ваш ребенок хорошо набирает вес, кормите его по требованию и не просыпайтесь для кормления.
- Продолжительность кормлений для увеличения количества молока:
- Предлагайте обе груди при каждом кормлении
- Медсестра 10 минут на первой груди.Затем покормите вторую грудь в течение 15 минут, если ваш ребенок активно сосет.
- При каждом кормлении меняйте грудь, которую вы начинаете.
- Стимулировать ребенка брать вторую грудь — это нормально.
- Продолжительность кормлений после подачи молока: (не позднее 8-го дня)
- На первой груди дайте ребенку сосать до 20 минут. Причина: получить жирное и калорийное заднее молоко.
- Вы можете сказать, что ваш ребенок закончил, когда сосание замедлится.Ваша грудь должна быть мягкой. Затем предложите вторую грудь, если вашему ребенку это интересно.
- При каждом кормлении меняйте грудь, которую вы начинаете.
- Признаки хорошего запаса молока: (Достаточно ли грудного молока у вашего ребенка?)
- Стул: 3 или более желтых испорченных стула в день. Исключение: 1 или 2 могут быть нормальными при поступлении молока. Стул должен начать увеличиваться к 5-му дню жизни. Для получения дополнительной информации см. Совет по уходу № 15 о стульях для кормления грудью.Осторожно: после того, как появилось молоко, нечастый стул — это ненормально. Однако это может стать нормальным после 4-недельного возраста.
- Моча: 6 или более влажных подгузников в день. Исключение: 3 влажных подгузника в день могут быть нормальными, пока идет молоко. Количество влажных подгузников должно начать увеличиваться к 5-му дню жизни. Примечание: если вы не уверены, что подгузник намок, положите салфетку в подгузник.
- Сытость (отсутствие голода) после кормления
- Грудь ощущается полной перед кормлением и мягкой после кормления
- Очень важно, чтобы ваш ребенок был зажат справа.Таким образом, она сможет получить достаточно молока. Посмотрите и прислушайтесь к регулярному глотанию. Это показывает, что в вашем молоке снизился уровень. Ослабление — это выпуск грудного молока в молочные протоки непосредственно перед кормлением. Это начинается через 2–3 недели кормления грудью. Сначала процесс сосания молока может занять от 60 до 90 секунд, прежде чем он начнется.
- Как увеличить количество молока:
- Достаточный сон (дополнительный сон), снижение стресса (попросите о помощи), расслабленная обстановка, хорошее потребление жидкости
- Пейте достаточно жидкости, чтобы моча оставалась бледно-желтой.
- Обычно это означает употребление не менее 2 литров (2 литров) жидкости в день.
- Увеличьте частоту кормления грудью. Ограничьте использование соски.
- Прокачивайте грудь в течение 10 минут после каждого кормления. Делайте это в течение нескольких дней (обратитесь к консультанту по грудному вскармливанию). Двусторонние электрические молокоотсосы дают наилучшие результаты.
- Дополнительная смесь:
- Не предлагайте ребенку бутылочки со смесью до 3–4 недель. Причина: это помешает выработке хорошего молока.
- Вы должны кормить ребенка грудью каждые 2 часа (от начала до начала). Причина: чтобы ваш ребенок мог получить молозиво после рождения.
- Есть исключения. Медицинские показания для предотвращения обезвоживания или тяжелой желтухи включают следующее:
- Отсутствует молоко (3-4 день) и ваш ребенок очень голоден (особенно недоношенные)
- Недостаточно мокрых или грязных подгузников или
- Ваш ребенок вполне здоров. желтуха. Причина: предотвращает обезвоживание.
- После каждого кормления грудью в течение 1 или 2 дней давайте сцеженное грудное молоко или смесь.Давайте 1 унцию (30 мл) за раз. Также обратитесь к врачу вашего ребенка в течение 24 часов для проверки веса.
- Когда вводить бутылочку:
- Когда вашему ребенку 4 недели, и если он хорошо сосет, предложите бутылочку сцеженного грудного молока (30 мл). Делайте это один раз в день. Это позволяет ему привыкнуть к бутылочке и соске.
- Если вы будете ждать слишком долго (например, 8 недель), многие дети откажутся от кормления из бутылочки.
- Как только ваш ребенок примет кормление из бутылочки, используйте его не реже одного раза в 3 дня.Это гарантирует, что он продолжит их принимать.
- Приемка из бутылочки позволяет вам оставить ребенка с няней. Это также важно, если вы планируете вернуться на работу вне дома.
- Вы можете использовать смесь или сцеженное грудное молоко, которое было охлаждено или заморожено.
- Дополнительная вода:
- Никогда не давайте дополнительную воду младенцам младше 6 месяцев. Причина: слишком много воды может вызвать приступ.
- Не нужно. Причина: грудное молоко на 88% содержит воду.
- Если ваш ребенок получает достаточно грудного молока, дополнительные жидкости не нужны. Они могут снизить интерес и способность ребенка кормить грудью.
- Набухание (общий отек и боль обеих грудей):
- Набухание обычно начинается через 2 или 3 дня после рождения ребенка.
- Также можно начинать в любое время, когда грудь не опорожняется регулярно.
- Чаще кормите ребенка грудью. Не используйте пустышки.
- Удалите немного молока перед кормлением ребенка.Ручная экспрессия или кратковременное использование молокоотсоса.
- Осторожно сжимайте ареолу пальцами в начале каждого кормления. Это смягчит ареолу и поможет вашему ребенку захватить грудь. Выделение молока не произойдет, если ваш ребенок только прижимается к соску.
- Накачивайте грудь, когда она болит или когда кормление не помогает избавиться от дискомфорта. Также делайте сцеживание, когда вам необходимо пропустить кормление.
- Используйте холодный компресс на груди между кормлениями. Хорошо подойдут холодные листья капусты или пакет замороженного горошка.
- Позвоните своему врачу или консультанту по грудному вскармливанию, если: Не лучше после 24 часов лечения.
- Заблокированные молочные протоки (нежная шишка в груди):
- Вызвано тем, что грудь не опорожняется полностью
- Цель лечения: открыть закупоренные молочные протоки
- Чаще кормите ребенка грудью. Не используйте пустышки.
- Перед каждым сеансом грудного вскармливания нагревайте комок груди в течение 5 минут. Сделайте это с горячим душем, горячей ванной или грелкой.
- Во время кормления или сцеживания массируйте опухшие участки по направлению к соску.
- Попробуйте разные положения грудного вскармливания, которые могут лучше дренировать пораженный участок (протоки).
- Позвоните своему врачу, если:
- Шишка становится красной и очень болезненной
- Возникает лихорадка
- Не лучше после 24 часов лечения
- Ваш ребенок начинает болеть
- Болят или потрескались соски:
- Чаще всего из-за трения из-за отсутствия фиксации справа.Также может быть из-за неареолярного захвата груди.
- Очищайте теплой водой один раз в день. Не используйте мыло, которое сушит кожу.
- При воспалении сосков нанесите покрытие и смажьте сосок и ареолу грудным молоком.
- При трещинах сосков после кормления используйте 100% ланолин. Рецепт не требуется. Исключение: у матери аллергия на шерсть. Подушечки из гидрогеля также хороши для заживления.
- Помогите ребенку захватить как можно большую часть ареолы. Сделайте это, сдавив ареолу.Правильная фиксация должна предотвратить травму сосков.
- Не позволяйте груди выниматься изо рта ребенка. Во время кормления поддерживайте грудь снизу.
- Начинайте кормление с наименее болезненной стороны.
- Ограничьте кормление до 10 минут на больной стороне.
- Не отрывайте ребенка от соска, пока он не ослабит хватку. Вы можете сломать пломбу, поместив палец в рот между деснами.
- Позвоните своему врачу, если: Не лучше после 24 часов лечения.
- Лекарства для матери:
- Лучше всего принимать лекарство в конце кормления. Причина: он выйдет из вашего организма к следующему кормлению.
- Наиболее распространенные лекарства безопасны. Примерами являются пенициллины, эритромицин, цефалоспорины, размягчители стула, капли от кашля, капли для носа, капли для глаз и кремы для кожи.
- Обезболивающие: парацетамол (например, тайленол) и ибупрофен (например, адвил) безопасны. Аспирин (325 мг) применять нельзя.Причина: риск кровотечения. Детский аспирин (81 мг в день) безопасен для матерей, которым он нужен при проблемах со здоровьем.
- Не используйте противозастойные средства. Они могут снизить выработку молока у некоторых матерей. Пример — Судафед.
- Не принимайте сульфамидные препараты (Септра и Бактрим) в течение первого месяца. С ними все в порядке после того, как ребенку исполнится 4 недели.
- Лекарства от аллергии для лечения симптомов аллергии можно принимать во время грудного вскармливания. Предпочтительны лекарства от аллергии длительного действия (такие как Zyrtec). Их можно давать по мере необходимости один раз в день перед сном.Не используйте комбинированные продукты с противоотечными средствами.
- Противозачаточные таблетки могут уменьшить объем молока. Перед началом убедитесь, что у вас стабильный запас молока (6 недель и более). Если вы решили использовать противозачаточные средства, сначала проконсультируйтесь с врачом.
- По поводу всех остальных лекарств позвоните своему врачу или посетите веб-сайт LactMed (указанный ниже).
- LactMed — это веб-сайт, посвященный лекарствам / кормлению грудью. В нем содержится информация о безопасности лекарств во время кормления грудью. Это в Toxnet.Toxnet — это сайт токсикологических данных Национальной медицинской библиотеки.
- Информационный центр по вопросам младенческого риска. Предоставляет актуальную информацию об использовании лекарств во время беременности и кормления грудью. Они отвечают на звонки с понедельника по пятницу с 8 до 17 часов по центральному времени. 1-806-352-2519. Веб-сайт в Центре рисков для младенцев.
- Курение матери или употребление табака:
- Лучше не употреблять табак. Но если вам необходимо курить, вы также можете кормить грудью. Как правило, польза от кормления вашего ребенка молоком перевешивает риски, связанные с табаком.
- Никотин и его побочные продукты попадают в грудное молоко. Это может привести к ухудшению сна и учащению пульса. Это также может вызвать жидкий стул. Чрезмерное употребление табака (более ½ пачки в день) может снизить количество молока. Это также может повлиять на разочарование.
- Средства для отказа от курения создают для ребенка, находящегося на грудном вскармливании, не больше проблем, чем курение. Используйте по назначению.
- Если вы курите, не курите рядом с ребенком.
- Диета матери:
- Продукты питания: придерживайтесь разнообразной и сбалансированной диеты.Не следует есть или не есть никаких специальных продуктов. Влияние на ребенка продуктов в рационе матери переоценено. Еда, съеденная в умеренных количествах, чаще всего не вызывает никаких эффектов.
- Мед: мед безопасен для кормящих мам. Также безопасно использовать для лечения кашля у матери. Ботулизм не передается с грудным молоком.
- Кофеин: кофеин содержится в кофе, чае и безалкогольных напитках. Из-за слишком большого количества кофеина ваш ребенок может плохо спать.Это также может вызвать повышенный плач или даже диарею. Ограничьте количество напитков с кофеином до двух порций по 8 унций (240 мл) в день.
- Алкоголь: Лучше не употреблять алкоголь во время грудного вскармливания. Слишком много алкоголя может вызвать сонливость у ребенка. Это также может повлиять на уровень выработки молока. Если вам необходимо выпить, ограничьтесь время от времени выпивкой пива или вина. Макс: не более 1 в день. Покормите ребенка перед тем, как пить. Подождите не менее 2 часов, прежде чем снова кормить грудью.
- Больные младенцы:
- Не прекращайте кормление грудью из-за рвоты, срыгивания, диареи, кашля или желтухи.См. Руководство по уходу за этим симптомом.
- По возможности продолжайте кормить грудью.
- Мать больна (острая болезнь):
- Продолжайте кормить грудью, даже если у вас жар.
- Причина: в грудном молоке содержатся ваши антитела. Они могут защитить вашего ребенка от полномасштабной инфекции.
- Постарайтесь предотвратить распространение инфекции, тщательно вымыв руки. Делайте это после сморкания (при простуде) или после стула (при диарее).
- У матери мало заболеваний, при которых кормление грудью не рекомендуется.Некоторые из них — СПИД, сыпь простого герпеса (пузыри с лихорадкой) на соске / ареоле, злоупотребление наркотиками и туберкулез. Поговорите со своим врачом.
- Волдыри от лихорадки на рту мамы. Лихорадочные пузыри (герпес) на губах вызваны вирусом герпеса. Герпес может вызвать серьезные инфекции у маленьких детей. Можно безопасно продолжать кормление грудью, если они на губах вашей (мамы). Но избегайте целовать и прикасаться к ребенку, пока волдыри полностью не высохнут.
- Стул на грудном вскармливании в первые недели жизни:
- Стул из мекония темно-зеленовато-черный, толстый и липкий.Они проходят в течение первых 2 дней жизни.
- Стул переходный (смесь мекония и молочного стула) зеленовато-коричневый и рыхлый. Они переходят с 3-го по 4-й день жизни. При поступлении грудного молока младенцы испражняются примерно один раз в день. Обычно это происходит с 1-го по 4-й день. К 5-му дню черный или темно-зеленый стул не является нормальным. Ваш ребенок должен быть осмотрен, чтобы убедиться, что он получает достаточно молока.
- Нормальный стул для грудного молока без какого-либо мекония наблюдается с 5-го дня.Стул жидкий, горчичного цвета и может содержать семенные частицы. Нормальный стул при грудном вскармливании также может быть зеленым (из-за желчи) или иметь водяное кольцо вокруг него, особенно в течение первого месяца. Причина: скоростной транспорт. Нормальный стул при грудном вскармливании жидкий (часто жидкий и жидкий). Стул желтый, но иногда может быть зеленым. Зеленый цвет от желчи. Жидкий стул может даже окаймляться водяным кольцом. Это нормально.
- Нормальный размер стула составляет примерно от половины до 1 столовой ложки (от 8 до 15 мл).
- Количество стульев: Количество стульев является лучшим показателем того, сколько грудного молока получает ребенок.На 2-й и 3-й день жизни у ребенка должно быть 1-2 стула в день. К 4-му или 5-му дню жизни у ребенка должно быть 3 или более дефекаций грудного молока в день. После установления грудного вскармливания у младенцев обычно бывает от 4 до 1 стула в день после каждого кормления в течение первого месяца жизни.
- Если младенцы на грудном вскармливании получают какую-либо смесь, их стул становится зеленее. Они также становятся более частыми, более сформированными и пахучими.
- Диарея . Стул на грудном вскармливании изменился на настоящую диарею, если:
- В них есть кровь или слизь
- Плохой запах или их количество резко возросло
- Ваш ребенок плохо питается, ведет себя плохо или у него жар
- Нормально Нечасто Стул на грудном вскармливании после 1 месяца жизни:
- В возрасте от 4 до 8 недель у некоторых детей, находящихся на грудном вскармливании, стул становится нормальным и редким.
- У них может быть 1 большой мягкий стул каждые 4–7 дней.
- Причина: полное всасывание грудного молока.
- Чем дольше они обходятся без табурета, тем больший объем пропускается.
- Нет боли или плача при дефекации.
- Протекание грудного молока:
- Протекание молока — распространенная проблема, с которой кормящие матери сталкиваются в течение первых месяцев. Обычно утечка уменьшается, когда предложение начинает сравняться со спросом. Устанавливается баланс между тем, что пьет ребенок, и тем, что делает грудь.Вот что вы можете сделать:
- Соблюдайте режим регулярного кормления. Старайтесь не пропускать и не откладывать кормления. Причина: больше утечек молока из переполненной груди.
- Используйте прокладки для бюстгальтера. Вы можете использовать прокладки, которые можно выбросить, или моющиеся прокладки. Чаще меняйте подушечки, чтобы соски оставались сухими.
- Рубашки с рисунком лучше скрывают молочные пятна.
- Если этот совет не помог, обратитесь за дополнительными советами к консультанту по грудному вскармливанию.
- Витамин D для младенцев:
- Грудное молоко содержит все необходимые витамины и минералы, кроме витамина D.
- Витамин D. Начиная с первой недели жизни всем детям, находящимся на грудном вскармливании, необходим витамин D. Доза составляет 400 МЕ в день. (Комитет AAP по питанию, 2009 г.). Вы можете использовать отдельные капли витамина D. Или вы можете использовать капли Vitamin ADC в дозе 1 мл в день. (Рецепт не требуется).
- Вашему ребенку нужны капли витамина D, пока он не выпьет достаточно коровьего молока или смеси. Это не менее 32 унций (1000 мл) молока или смеси в день. Каждые 250 мл (8 унций) содержат 100 МЕ витамина D.
- Хранение грудного молока:
- Свежевыпущенное грудное молоко можно хранить при комнатной температуре в течение 6 часов.
- Свежее сцеженное грудное молоко можно хранить в холодильнике 5 дней.
- Замороженное грудное молоко можно хранить 6 месяцев в холодильнике с морозильной камерой. Не храните молоко на дверных (боковых) полках морозильной камеры. В морозильной камере молоко можно хранить до 12 месяцев. Если мороженое сильно заморожено, температура подходящая.
- Чтобы разморозить замороженное молоко, поместите пакет с грудным молоком в холодильник.На оттаивание потребуется несколько часов.
- Для более быстрого размораживания поместите его в кастрюлю с теплой водой. Делайте это, пока он не нагреется до температуры, которая нравится вашему ребенку. Никогда не разогревайте его в микроволновой печи или кипящей воде. Это разрушило бы защитные антитела.
- После размораживания грудное молоко можно безопасно хранить в холодильнике в течение 24 часов. Не замораживать повторно.
- После кормления ребенка вылейте остатки молока из бутылочки. Это молоко следует выбросить через 1 час.
- Отрыжка:
- Вам не нужно отрыгивать ребенка.Отрыжка — вариант, но не обязательный.
- Это не вредно, если ребенок не отрыгивает.
- Отрыжка может уменьшить срыгивание, но не уменьшает плач.
- Отрыжка может происходить дважды за кормление, один раз в середине и один раз в конце.
- Если ребенок не отрыгивает после 1 минуты похлопывания, ее можно остановить.
- Выпадение молока, которое вызывает отрывание, кашель или удушье:
- Иногда прилив молока будет больше, чем ваш ребенок может справиться.
- Ваш ребенок оторвется от груди. Она может плакать, кашлять или даже подавиться.
- Прекратите кормление и дайте ребенку выздороветь.
- Подождите, пока не прекратится распыление, прежде чем снова приложить ее к груди.
- Может помочь частая пауза и отрыжка.
- Профилактика: гиперактивная депрессия часто возникает у матерей, которые часто сцеживают молоко. Итак, закончите одну сторону полностью. Затем прокачивайте только другую сторону, чтобы избавиться от боли.
- Злаки и другие твердые продукты (детское питание):
- Младенцам на грудном вскармливании следует начинать с детского питания в 6 месяцев.Первым детским питанием могут быть крупы и / или фрукты.
- Запуск раньше 6 месяцев не требуется. Начиная с 6 месяцев, кормление становится более беспорядочным и продолжительным. Раннее употребление твердых веществ также может вызвать рвоту.
- Твердая пища не увеличивает сон в ночное время у младенцев, находящихся на грудном вскармливании.
- Осторожно: не рекомендуется откладывать прием твердой пищи после достижения 9-месячного возраста. Задержка может привести к тому, что ваш ребенок откажется от твердой пищи.
- Позвоните своему врачу, если:
- У вашего ребенка проблемы с захватом груди
- У вашего ребенка нет сильного сосания
- Ваш ребенок голоден после большинства кормлений
- Ваш ребенок не ведет себя нормально
- Грудное вскармливание болезненно
- Вы считаете, что вашему ребенку нужно показаться
- У вас есть другие вопросы о грудном вскармливании
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Последняя редакция: 19.10.2021
Последняя редакция: 30.09.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Путешествия и грудное вскармливание — Глава 7 — Желтая книга 2020 | Здоровье путешественников
Эрика Х. Ансти, Кэтрин Шили
Медицинская подготовка путешественника, кормящего грудью, лишь незначительно отличается от подготовки других путешественников и частично зависит от того, будут ли мать и ребенок разделены или вместе во время путешествия.Большинству матерей следует посоветовать продолжать кормить грудью своих младенцев на протяжении всего путешествия. Перед отъездом матери могут составить список местных ресурсов по грудному вскармливанию в пункте назначения, чтобы иметь под рукой. Клиницисты и путешественники могут использовать Инструмент «Найти консультанта по грудному вскармливанию» (www.ilca.org/why-ibclc/falc), чтобы найти контактную информацию экспертов по месту их назначения. Клиницисты и путешественники могут использовать интерактивную карту La Leche League International (www.llli.org/get-help), чтобы найти конкретное местоположение и контактную информацию руководителей групп поддержки грудного вскармливания и групп по всему миру.
ПУТЕШЕСТВИЯ С РЕБЕНКОМ НА ГРУДНОМ КОРМЛЕНИИ
Грудное вскармливание дает уникальные преимущества матерям и детям, путешествующим вместе. Медицинские работники должны четко объяснять кормящим матерям важность продолжения грудного вскармливания во время путешествия. Первые 6 месяцев жизни рекомендуется исключительно грудное вскармливание. Это особенно важно во время путешествий, потому что исключительно грудное вскармливание означает кормление только грудным молоком, без других продуктов или напитков, что потенциально защищает младенцев от заражения и патогенов через пищу или жидкости.Кроме того, кормление только грудью защищает младенцев от потенциального заражения из контейнеров (бутылочек, чашек, посуды).
Младенцы, находящиеся на грудном вскармливании, не нуждаются в добавлении воды даже в условиях сильной жары. Грудное вскармливание защищает детей от боли в евстахиевой трубе и ее коллапса во время авиаперелетов, особенно во время подъема и спуска, позволяя им стабилизировать и постепенно выравнивать внутреннее и внешнее давление воздуха.
Частые и неограниченные возможности кормления грудью обеспечивают достаточное количество молока у матери, а также идеальное питание и гидратацию ребенка.Матери, которые обеспокоены грудным вскармливанием вдали от дома, могут чувствовать себя более комфортно, кормя ребенка грудью в тканевой переноске. Во многих странах мира кормление грудью в общественных местах более широко практикуется, чем в Соединенных Штатах. Федеральное законодательство США защищает право матерей и детей на грудное вскармливание везде, где им иным образом разрешено находиться, находясь на федеральной собственности, включая таможенные зоны США, посольства и консульства за рубежом.
ПУТЕШЕСТВИЯ БЕЗ грудного вскармливания
Перед отъездом кормящая мать, путешествующая без грудного младенца или ребенка, может пожелать сцеживать и хранить запас молока для кормления грудного ребенка или ребенка во время ее отсутствия.Создание запаса пищи в ее отсутствие требует времени и терпения, и наиболее успешно, если начинать ее постепенно, за много недель до отъезда матери. Количество молока у матери может уменьшиться, если она не сцеживает молоко вдали от грудного ребенка, но это не должно быть причиной для прекращения грудного вскармливания. Клиницисты должны помочь матерям определить лучший курс грудного вскармливания на основе множества факторов, включая количество времени, которое у нее есть на подготовку к поездке, гибкость ее времени во время путешествия, ее варианты сцеживания и хранения молока во время путешествия, продолжительность о ее путешествии и ее пункте назначения.Мать, которая возвращается к грудному младенцу или ребенку, может продолжать грудное вскармливание и, при необходимости, добавлять добавки по мере необходимости, пока ее запас молока не вернется к прежнему уровню. Часто после того, как мать возвращается из путешествия, ее грудной младенец или ребенок помогает довести количество молока до прежнего уровня. Однако грудным младенцам или детям, разлученным со своей матерью на длительное время, могут возникнуть трудности с переходом обратно к грудному вскармливанию. Поддержка кормящего ребенка может быть полезна, если мать испытывает проблемы с грудным вскармливанием после воссоединения со своим младенцем или ребенком.
ГРУДНЫЙ НАСОС БЕЗОПАСНОСТЬ
Матери, которые планируют использовать электрический молокоотсос во время путешествия, могут нуждаться в адаптере электрического тока и преобразователе и должны иметь запасной вариант, включая информацию о методах сцеживания руками (подробные инструкции по сцеживанию рук доступны по адресу https: // Healthychildren. org / English / age-stage / baby / кормление грудью / Pages / Hand-Expressing-Milk.aspx) или ручной насос. Матери, использующие молокоотсос, должны обязательно соблюдать надлежащие инструкции по чистке молокоотсоса (www.cdc.gov/healthywater/hygiene/healthychildcare/infantfeeding/breastpump.html), чтобы минимизировать возможное заражение. Соответствующее руководство по чистке предметов для кормления грудных детей, таких как бутылочки и соски, кольца и крышки, которые идут с ними, доступно на сайте www.cdc.gov/healthywater/hygiene/healthychildcare/infantfeeding/cleansanitize.html. Лучше всего мыть руки (www.cdc.gov/handwashing/when-how-handwashing.html) водой с мылом перед сцеживанием и обращением с сцеженным молоком, но если безопасная вода недоступна немедленно, дезинфицирующее средство для рук на спиртовой основе, содержащее: можно использовать не менее 60% спирта.Если чистка деталей насоса между использованием невозможна, матери должны принести дополнительные комплекты деталей насоса (например, фланцы, мембраны, клапаны, соединители) для использования до тех пор, пока не станет возможна тщательная очистка использованных деталей. Матери могут также подумать о том, чтобы упаковать набор для чистки деталей молокоотсоса, включая щетку для чистки, мыло для посуды и переносную сушилку или сетчатый мешок, чтобы вешать предметы для сушки на воздухе.
САМОЛЕТ
Рентгеновские лучи, используемые при обследованиях в аэропорту, не влияют на грудное вскармливание, грудное молоко или процесс лактации.Управление по санитарному надзору за качеством пищевых продуктов и медикаментов заявляет, что нет никаких известных побочных эффектов от приема пищи, напитков или использования лекарств, проверенных с помощью рентгена. Авиакомпании обычно рассматривают молокоотсосы как личные вещи, которые нужно брать с собой на борт, например портативные компьютеры, сумки и сумки для подгузников.
Перед отъездом люди, которые будут путешествовать по воздуху и планируют брать с собой сцеженное молоко во время путешествия, должны тщательно спланировать, как они будут перевозить сцеженное молоко. Правила безопасности в аэропортах для пассажиров, перевозящих сцеженное молоко, различаются в разных странах и могут быть изменены.В США сцеженное молоко и соответствующие продукты для кормления грудных детей и младенцев не подпадают под действие правил Управления транспортной безопасности (TSA), ограничивающих количество других жидкостей и гелей. Освобождение от питания для младенцев и детей позволяет пассажирам иметь при себе все сцеженное молоко, лед, пакеты с гелем (замороженные или незамороженные) и другие аксессуары, необходимые для перевозки сцеженного молока через контрольно-пропускные пункты аэропорта и на борту самолетов, независимо от того, является ли ребенок, кормящий грудью, также путешествия.В начале процесса проверки путешественники должны сообщить об этом сотруднику TSA и отделить сцеженное молоко и сопутствующие принадлежности от жидкостей, гелей и аэрозолей, объем каждого из которых ограничен 3,4 унциями (100 мл), в соответствии с Правилом TSA для жидкостей (доступно на www.tsa.gov/travel/security-screening/liquids-rule). Путешественники могут обнаружить, что наличие соответствующих правил TSA для сцеженного молока (доступно на сайте www.tsa.gov/travel/special-procedures/traveling-children) облегчает процесс проверки.
Путешественникам, перевозящим сцеженное молоко в зарегистрированном багаже, следует ознакомиться с инструкциями по хранению холодильных упаковок в разделе «Правильное обращение и хранение грудного молока» на веб-сайте CDC (www.cdc.gov/breastfeeding/recommendations/handling_breastmilk.htm). Сгущенное молоко считается пищей для индивидуального использования и не считается биологической опасностью. Правила Международного управления воздушного транспорта в отношении перевозки биологических веществ категории B (UN 3373) не применяются к сцеженному молоку. Путешественники, отправляющие замороженное молоко, должны соблюдать правила перевозки других замороженных продуктов и жидкостей.Путешественникам, планирующим отправить замороженное молоко, возможно, потребуется взять с собой такие принадлежности, как пакеты для хранения молока, холодильники, транспортировочные коробки, этикетки, упаковочную ленту, закрывающиеся пакеты, газетные или коричневые пакеты для обеда для упаковки замороженного молока, а также перчатки или щипцы для работы с сухим льдом. Некоторые перевозчики предоставляют опции с регулируемой температурой, которые можно использовать для перевозки сцеженного молока. Путешественникам следует заранее убедиться, что транспортировка сцеженного молока будет соответствовать таможенным правилам, поскольку они могут различаться в зависимости от страны.Сгущенное молоко не нужно декларировать на таможне США по возвращении в США.
ИММУНИЗАЦИИ И ЛЕКАРСТВА
Практически во всех ситуациях врачи могут и должны подбирать для кормящей матери вакцины и лекарства, совместимые с грудным вскармливанием. В большинстве случаев неуместно рекомендовать матерям отлучать от груди для вакцинации или отказываться от вакцинации из-за статуса грудного вскармливания.
Грудное вскармливание и лактация не влияют на рекомендации по дозировке для матери или ребенка какой-либо иммунизации или лекарств; детям всегда требуется собственная иммунизация или лекарства, независимо от дозы для матери.В отсутствие документально подтвержденного риска для кормящего ребенка определенного материнского лекарства известные риски прекращения грудного вскармливания обычно перевешивают теоретический риск воздействия при грудном вскармливании.
Прививки
Кормящие матери и дети должны быть вакцинированы в соответствии с обычным рекомендованным графиком. Введение большинства живых и инактивированных вакцин не влияет на грудное вскармливание, грудное молоко или процесс лактации. Только две вакцины, вакцина против оспы и желтой лихорадки, требуют особого внимания.Профилактическая вакцина против оспы противопоказана к применению кормящим матерям.
ВАКЦИНА ОТ ЖЕЛТОЙ ЛИХОРАДКИ
Грудное вскармливание — мера предосторожности при введении вакцины против желтой лихорадки. Сообщалось о трех случаях неврологического заболевания, связанного с вакциной против желтой лихорадки (YEL-AND), у младенцев, вскармливаемых исключительно грудью, матери которых были вакцинированы вакциной против желтой лихорадки. Всем трем младенцам был поставлен диагноз энцефалит, и они были в возрасте <1 месяца на момент контакта.
До тех пор, пока не будут получены данные конкретных исследований, следует избегать применения вакцины против желтой лихорадки кормящим женщинам.Однако, когда кормящим матерям необходимо поехать в район, эндемичный по желтой лихорадке, этим женщинам следует пройти вакцинацию. Хотя данных нет, некоторые эксперты рекомендуют кормящим грудью женщинам, получившим вакцину против желтой лихорадки, временно приостановить грудное вскармливание, сцеживать молоко и отказываться от него в течение как минимум 2 недель после вакцинации, прежде чем возобновить грудное вскармливание (дополнительную информацию см. В главе 4, Желтая лихорадка).
Лекарства
Согласно клиническому отчету Американской академии педиатрии (AAP) за 2013 год: перенос лекарственных и терапевтических средств в грудное молоко, многим матерям необоснованно рекомендуют прекращать грудное вскармливание или избегать приема основных лекарств из-за опасений неблагоприятных последствий для их младенцев.В рекомендациях AAP по предоставлению точной информации матерям (www.aap.org/en-us/advocacy-and-policy/aap-health-initiatives/Breastfeeding/Pages/Medications-and-Breastfeeding.aspx) указывается, что обычно в этом нет необходимости. потому что лишь небольшая часть лекарств противопоказана кормящим матерям или связана с неблагоприятным воздействием на их младенцев. База данных Национального института здравоохранения с информацией о лекарствах и лактации (LactMed) — это онлайн-база данных клинической информации о лекарствах и грудном вскармливании, которая обновляется ежемесячно (https: // toxnet.nlm.nih.gov/newtoxnet/lactmed.htm). Он предоставляет информацию об уровнях веществ в грудном молоке, уровнях в детской крови, потенциальном воздействии на грудных детей и на саму лактацию, а также об альтернативных лекарствах, которые следует учитывать. Справочник по фармацевтическим препаратам «Лекарства и материнское молоко» обновляется каждые 2 года и содержит всесторонний обзор совместимости или воздействия примерно 1100 лекарств, вакцин, трав и химических веществ на грудное вскармливание, а также включает категории риска, фармакологические свойства, взаимодействия с другими препаратами. препараты и подходящие альтернативы.Онлайн-версия «Лекарства и материнское молоко» теперь доступна по подписке, регулярно обновляется и доступна для печати.
ЖИВОТНЫЕ
Поскольку хлорохин и мефлохин могут безопасно назначаться младенцам, оба считаются совместимыми с грудным вскармливанием. Большинство экспертов считают краткосрочное использование доксициклина совместимым с грудным вскармливанием. Примахин можно применять кормящим матерям и детям с нормальным уровнем G6PD. Мать и младенец должны быть проверены на дефицит G6PD перед тем, как примахин будет введен кормящей матери.Поскольку данных о безопасности профилактики атоваквон-прогуанилом у младенцев с массой тела <11 фунтов (5 кг) пока нет, CDC не рекомендует применять ее для профилактики малярии у кормящих грудью женщин с массой тела <5 кг (см. Главу 4, Малярия, для дополнительной информации).
Количество противомалярийных препаратов, передаваемых с грудным молоком, недостаточно для защиты ребенка от малярии. Кормящий ребенок нуждается в собственном противомалярийном препарате.
ЛЕЧЕНИЕ ОТ ДИАРЕИ ПУТЕШЕСТВЕННИКОВ
Исключительное грудное вскармливание защищает младенцев от диареи путешественников.Грудное вскармливание — идеальная регидратационная терапия. Детям, у которых есть подозрение на диарею путешественников, следует чаще кормить грудью. Детям в этой ситуации нельзя предлагать другие жидкости или продукты, заменяющие грудное вскармливание. Кормящим матерям с диареей путешественников следует по возможности продолжать грудное вскармливание и увеличить потребление жидкости. Организмы, вызывающие диарею путешественников, не проникают через грудное молоко. Кормящим матерям следует внимательно проверять этикетки на безрецептурных противодиарейных препаратах, чтобы избежать использования соединений субсалицилата висмута, которые могут привести к передаче салицилата ребенку через грудное молоко.Фторхинолоны и макролиды, которые обычно используются для лечения диареи путешественников, выделяются с грудным молоком. Решение об использовании антибиотиков, таких как фторхинолоны и макролиды, кормящим матерям следует принимать после консультации с лечащим врачом ребенка. Большинство экспертов считают краткосрочное применение азитромицина совместимым с грудным вскармливанием. Использование солей для пероральной регидратации кормящими матерями и их детьми полностью совместимо с грудным вскармливанием.
ОСОБОЕ РАССМОТРЕНИЕ: ЗИКАВИРУС
CDC призывает матерей, инфицированных вирусом Зика, проживающих в районах, где продолжается передача вируса Зика, или путешествующих в эти районы, кормить грудью своих младенцев.Данные свидетельствуют о том, что преимущества грудного вскармливания перевешивают риски передачи вируса Зика через грудное молоко. Обновленная информация доступна на сайте www.cdc.gov/pregnancy/zika/testing-follow-up/zika-in-infants-children.html.
БИБЛИОГРАФИЯ
- Комитет протокола Академии медицины грудного вскармливания (ABM). Клинический протокол ABM № 8: информация о хранении грудного молока для использования в домашних условиях для доношенных детей, пересмотрена в 2017 г. Breastfeed Med. 2017 сентябрь; 12 (7): 390–5. Доступно по адресу: http: // online.liebertpub.com/doi/full/10.1089/bfm.2017.29047.aje
- Fleming-Dutra KE, Nelson JM, Fischer M, Staples JE, Karwowski MP, Mead P, et al. Обновление: временные руководящие принципы для медицинских работников, осуществляющих уход за младенцами и детьми с возможной инфекцией вируса Зика — США, февраль 2016 г. MMWR Morb Mortal Wkly Rep, 26 февраля 2016 г .; 65 (7): 182–7.
- Хейл Т.В., Роу Х. Лекарства и материнское молоко, 2017. Нью-Йорк: Springer Publishing Company, LLC; 2017.
- Kuhn S, Twele-Montecinos L, MacDonald J, Webster P, Law B.Отчет о клиническом случае: вероятная передача вакцинного штамма вируса желтой лихорадки младенцу через грудное молоко. CMAJ. 2011 8 марта; 183 (4): e243–5.
- Сачдев Х.П., Кришна Дж., Пури Р.К., Сатьянараяна Л., Кумар С. Водные добавки для младенцев, вскармливаемых исключительно грудью, летом в тропиках. Ланцет. 1991 20 апреля; 337 (8747): 929–33.
- Раздел по грудному вскармливанию. Грудное вскармливание и употребление грудного молока. Педиатрия. 2012 Март; 129 (3): e827–41.
- Скобы Дж. Э., Гершман М., Фишер М.Вакцина против желтой лихорадки: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep., 30 июля 2010 г .; 59 (RR-7): 1–27.
- CDC. Рекомендации по путешествиям для семей с медсестрой [цитировано 1 апреля 2019 г.]. Доступно по адресу: https://www.cdc.gov/nutrition/infantandtoddlernutrition/breastfeeding/travel-recommendations.html.
Мастит при грудном вскармливании | HealthLink BC
Обзор темы
Что такое мастит?
Мастит — это воспаление груди, обычно вызываемое инфекцией.Это может случиться с любой женщиной, хотя мастит чаще всего встречается в течение первых 6 месяцев грудного вскармливания. Это может привести к тому, что молодая мать будет чувствовать себя очень уставшей и измученной. Добавьте болезнь к требованиям ухода за новорожденным, и многие женщины вообще откажутся от грудного вскармливания. Но вы можете продолжать кормить ребенка грудью. Фактически, грудное вскармливание обычно помогает избавиться от инфекции, и кормление грудью не повредит вашему ребенку.
Хотя мастит может быть неприятным и болезненным, он обычно легко излечивается с помощью лекарств.
Что вызывает мастит?
Мастит чаще всего возникает, когда бактерии попадают в грудь через соски. Это может произойти, если у кормящей матери треснул или болит сосок.
Длительные перерывы между кормлением грудью или неспособность полностью опорожнить грудь также могут способствовать маститу. Использование различных техник грудного вскармливания и обеспечение правильного захвата ребенка во время кормления поможет опорожнить грудь и избежать трещин на сосках. Просмотрите слайд-шоу о захвате груди, чтобы узнать, как заставить ребенка прикладываться к груди.
Каковы симптомы?
Мастит обычно начинается с болезненной области одной груди. Он может быть красным или теплым на ощупь, или и тем, и другим. У вас также может быть жар, озноб и ломота в теле.
Признаки обострения мастита включают опухшие болезненные лимфатические узлы в подмышечной впадине рядом с инфицированной грудью, учащенное сердцебиение и усиливающиеся симптомы гриппа. Мастит может привести к абсцессу груди, который ощущается как твердое болезненное уплотнение.
Что увеличивает риск заболевания маститом?
У вас больше шансов заболеть маститом во время кормления грудью, если:
- У вас ранее был мастит.
- Вы откладываете или пропускаете сеансы грудного вскармливания или сцеживания. Если вы не опорожняете грудь регулярно или полностью, она набухает или становится слишком полной, что может привести к маститу.
- У вас есть трещины или раздражение сосков, что может быть вызвано неправильным положением или плохим захватом.
Кормящие матери могут заболеть маститом в любое время, но особенно в первые 2 месяца жизни ребенка. Через 2 месяца режим кормления ребенка становится более регулярным, что помогает предотвратить мастит.
Как диагностируется мастит?
Ваш врач может определить, есть ли у вас мастит, поговорив с вами о ваших симптомах и осмотрев вас. Тестирование обычно не требуется.
Как лечится?
Антибиотики обычно излечивают мастит. Если ваш врач прописывает антибиотики, принимайте их в соответствии с указаниями. Не прекращайте их принимать только потому, что вам лучше. Вам необходимо пройти полный курс приема таблеток. Антибиотики не причинят вреда ребенку. Если сначала лечение не сработает, ваш врач может отправить образец вашего грудного молока в лабораторию, чтобы определить тип бактерий, вызывающих инфекцию.
Вы можете улучшить свое самочувствие, больше отдыхая, выпивая больше жидкости и прикладывая теплые или холодные компрессы к болезненной груди.
Перед тем, как кормить ребенка грудью, накройте пораженную грудь теплой влажной тканью на 15 минут. Делайте это как минимум 3 раза в день. Это увеличивает приток молока в грудь. Массаж пораженной груди также может увеличить приток молока.
Вы можете безопасно принимать ацетаминофен (например, тайленол) от боли или жара. Будьте осторожны с лекарствами.Прочтите и следуйте всем инструкциям на этикетке.
Грудное вскармливание из пораженной груди безопасно для вашего ребенка. Если начинать с пораженной груди слишком болезненно, попробуйте сначала кормить ребенка здоровой грудью. Затем, когда молоко вытечет, начните кормить грудью из пораженной груди. Если ваши соски слишком потрескавшиеся и болезненные для кормления из этой груди, сцеживайте молоко вручную или используйте молокоотсос, чтобы опорожнить грудь. Попробуйте это каждый раз, когда вы не можете кормить грудью.
Сейчас хорошее время подумать о том, чтобы обратиться за помощью к консультанту по грудному вскармливанию.Этот человек — обычно медсестра — специализируется на помощи женщинам в период грудного вскармливания. Вы можете кормить грудью более эффективно, без боли и предотвратить мастит в будущем, если не забываете менять позу и следить за тем, чтобы ребенок правильно прикладывал грудь.
Обязательно лечитесь от мастита. Несвоевременное лечение может привести к образованию абсцесса груди, который будет сложнее лечить.
Симптомы
Симптомы мастита чаще всего появляются в течение 4–6 недель после родов.
Если у вас мастит, вы можете сначала заметить:
- Болезненный участок на одной груди.Он может быть покрасневшим, теплым на ощупь или и тем, и другим.
- Озноб, боли и симптомы гриппа.
- Лихорадка.
Эти начальные симптомы могут появиться после устранения закупорки молочного протока.
Когда звонить
Позвоните своему врачу сейчас , если у вас есть:
- Усиливающаяся боль в одной области груди.
- Усиливающееся покраснение в одной области груди или красные полосы, отходящие от области груди.
- Вытекание гноя из соска или другой области груди.
- Температура 38,3 ° C (101 ° F) или выше.
Позвоните своему врачу сегодня , если у вас есть:
- Опухшие железы (лимфатические узлы) в области шеи или подмышек.
- Температура ниже 38,3 ° C (101 ° F).
Позвоните своему врачу, если у вас есть другие проблемы с грудью, такие как потрескавшиеся и кровоточащие соски или волдыри на сосках, которые не проходят при лечении в домашних условиях.
Абсцесс груди
В некоторых случаях симптомы мастита ухудшаются, и в инфицированной области груди образуется гнойный карман (абсцесс).Симптомы абсцесса груди включают:
- Твердое и болезненное уплотнение в груди.
- Покраснение на груди.
- Обострение гриппоподобных симптомов.
Молочница
Молочница (грибковая инфекция) может появиться во рту вашего ребенка и распространиться на соски и грудные протоки. Если у вас есть симптомы мастита, которые не проходят, несмотря на лечение, боль в области сосков во время и после кормления грудью, резкая боль в груди между кормлениями или соски, которые выглядят очень розовыми, возможно, у вас грибковая инфекция.Это состояние также может начаться с внезапной боли или жжения, когда грудное вскармливание проходит нормально.
Если у вас есть симптомы дрожжевой инфекции, необходимо проверить соски и рот ребенка на наличие молочницы. Лечение молочницы требует лечения и вас, и вашего ребенка, даже если у вашего ребенка нет симптомов. Для получения дополнительной информации см. Тему Молочница.
Обследования и анализы
Ваш врач обычно может диагностировать мастит на основании ваших симптомов и осмотра пораженной груди.Тесты обычно не нужны. Но они могут быть сделаны для подтверждения диагноза или для помощи в лечении других проблем, которые могут развиться.
Посев грудного молока
Если у вас инфекция, которая не проходит при лечении, ваш врач может провести посев грудного молока. Чтобы получить образец для посева, выжмите небольшой образец молока из пораженной груди на стерильный тампон. Результаты посева помогут вашему врачу подтвердить диагноз и определить конкретные бактерии, вызывающие инфекцию.
В некоторых случаях для излечения инфекции груди требуется более одного курса антибиотиков. Если вы не ответили на лечение антибиотиками, результаты посева могут быть использованы для определения наиболее эффективного антибиотика для вас.
Абсцесс
Иногда на покрасневшем участке груди образуется гнойный карман (абсцесс). Если абсцесс слишком глубокий, чтобы его можно было исследовать, прикоснувшись к нему, врач может использовать ультразвуковое исследование груди для его исследования. Ультразвук также можно использовать для ввода иглы в абсцесс, из которого необходимо удалить жидкость.Посев жидкости абсцесса обычно делается для выявления возбудителя инфекции.
Обзор лечения
Мастит не пройдет без лечения. Если у вас есть симптомы мастита, вам, возможно, придется позвонить своему врачу сегодня же. Своевременное лечение помогает предотвратить быстрое обострение инфекции и обычно улучшает симптомы примерно через 2 дня.
Лечение мастита
Лечение мастита обычно включает:
- Пероральные антибиотики для уничтожения бактерий, вызывающих инфекцию.
- Регулярное опорожнение груди путем кормления грудью или сцеживания грудного молока. Адекватное опорожнение пораженной груди помогает предотвратить накопление большего количества бактерий в груди и может сократить продолжительность инфекции.
Вы можете безопасно продолжать кормить ребенка грудью или сцеживать грудное молоко для кормления ребенка во время болезни и лечения. Ваш ребенок — самая эффективная помпа для опорожнения груди. Ваше грудное молоко безопасно для вашего ребенка, потому что любые бактерии в вашем молоке будут уничтожены пищеварительными соками ребенка.
- Перед тем, как кормить ребенка грудью, накройте пораженную грудь теплой влажной тканью на 15 минут. Делайте это как минимум 3 раза в день. Это увеличивает приток молока в грудь. Массаж пораженной груди также может увеличить приток молока.
- Если возможно, продолжайте грудное вскармливание с обеих сторон. В идеале начинать с пораженной стороны — очень важно полностью опорожнить грудь. Если начинать с пораженной груди слишком болезненно, попробуйте сначала кормить ребенка здоровой грудью.Затем, когда молоко вытечет, кормите пораженную грудь, пока она не станет мягкой. Вернитесь к здоровой груди и кормите грудью, пока ребенок не закончит.
- Выкачайте молоко из пораженной груди или сцеживайте молоко из пораженной груди, если боль мешает вам кормить грудью. Боль в сосках может быть вызвана тем, что ребенок цепляется за больные соски. Дополнительную информацию о сцеживании или сцеживании грудного молока см. В разделе «Грудное вскармливание».
- Ваш ребенок может казаться неохотно сосать вашу болезненную грудь. Это не потому, что у вашего молока странный вкус, а, скорее, потому, что ваша грудь ощущается иначе, и вашему ребенку труднее кормить грудью.Попробуйте сначала сцеживать немного молока. Это смягчит грудь, и вашему ребенку будет легче ее захватить.
Лечение абсцесса груди
Если у вас мастит из-за закупорки протока и вы откладываете лечение, инфекция груди может перерасти в абсцесс. Лечение абсцесса включает:
- Дренирование абсцесса. Заживление абсцесса может занять от 5 до 7 дней.
- Пероральное лечение антибиотиками для уничтожения бактерий, вызывающих инфекцию. (Антибиотики вводятся внутривенно только в редких случаях тяжелой инфекции.)
- Хорошо и регулярно опорожняйте грудь путем кормления грудью или сцеживания, что необходимо для поддержания хорошего количества молока.
Большинство женщин могут продолжать кормить грудью пораженной груди, пока нарыв не заживает. С одобрения врача вы можете прикрыть область абсцесса легкой марлевой повязкой во время кормления грудью.
Если вам посоветовали прекратить кормление грудью из пораженной груди во время заживления абсцесса, вы можете продолжить кормление из здоровой груди.Не забывайте регулярно сцеживать или сцеживать молоко из инфицированной груди.
Дополнительную информацию о сцеживании или сцеживании грудного молока см. В разделе «Грудное вскармливание».
Домашнее лечение
С момента начала грудного вскармливания до отлучения ребенка от груди примите меры по предотвращению мастита. Например, узнайте о различных методах кормления грудью, чтобы знать, как полностью опорожнить грудь. Неполное опорожнение груди во время кормления грудью или слишком длительные перерывы между кормлениями могут привести к маститу.Просмотрите слайд-шоу о захвате груди, чтобы узнать, как заставить ребенка прикладываться к груди.
Если у вас есть симптомы мастита, вам может потребоваться немедленно позвонить своему врачу. Несвоевременное лечение может привести к формированию абсцесса в пораженной груди. Тяжелая инфекция может потребовать внутривенного введения антибиотиков в больнице.
Грудное вскармливание при мастите
Продолжение кормления ребенка грудью и осторожность, чтобы полностью опорожнить грудь, наряду с лечением пероральными антибиотиками, поможет сократить продолжительность инфекции.
Вы можете безопасно продолжать кормить ребенка грудью или сцеживать грудное молоко, чтобы кормить ребенка во время болезни и лечения. Ваш ребенок — самая эффективная помпа для опорожнения груди. Ваше грудное молоко безопасно для вашего ребенка, потому что любые бактерии в вашем молоке будут уничтожены пищеварительными соками ребенка.
- Перед тем, как кормить ребенка грудью, накройте пораженную грудь теплой влажной тканью на 15 минут. Делайте это как минимум 3 раза в день. Это увеличивает приток молока в грудь.Массаж пораженной груди также может увеличить приток молока.
- Если возможно, продолжайте грудное вскармливание с обеих сторон. В идеале начинать с пораженной стороны — очень важно полностью опорожнить грудь. Если начинать с пораженной груди слишком болезненно, попробуйте сначала кормить ребенка здоровой грудью. Затем, когда молоко вытечет, кормите пораженную грудь, пока она не станет мягкой. Вернитесь к здоровой груди и кормите грудью, пока ребенок не закончит.
- Выкачайте молоко из пораженной груди или сцеживайте молоко из пораженной груди, если боль мешает вам кормить грудью.Боль в сосках может быть вызвана тем, что ребенок цепляется за больные соски. Дополнительную информацию о сцеживании или сцеживании грудного молока см. В разделе «Грудное вскармливание».
- Вы можете попробовать нанести на соски крем на основе ланолина.
- Если вы используете прокладки для кормления, часто меняйте их, чтобы они были сухими и чистыми.
Меры самопомощи при мастите
Помимо приема назначенных вам антибиотиков и продолжения грудного вскармливания или сцеживания грудного молока, вы можете предпринять другие шаги, чтобы почувствовать себя лучше, пока мастит не пройдет.
- Принимайте ацетаминофен (например, тайленол), чтобы облегчить боль, жар или дискомфорт. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- Отдыхайте как можно больше.
- Приложите к пораженной груди пакет со льдом или теплый компресс, чтобы уменьшить боль. Если вы используете пакет со льдом, кладите лед за пределы бюстгальтера или одежды. Не кладите лед прямо на голую кожу.
- Пейте больше жидкости.
- Если ваша грудь очень наполнена (набухла), сцедите или сцедите небольшое количество грудного молока перед кормлением грудью.Это сделает вашу грудь менее наполненной, и вашему ребенку будет легче захватить ее.
- Если из инфицированной груди вытекает гной, осторожно промойте сосок и дайте ему высохнуть, прежде чем снова надеть бюстгальтер. Одноразовая прокладка для груди, помещенная в чашку бюстгальтера, может поглотить дренаж.
Большинство женщин могут успешно продолжать грудное вскармливание во время инфекции груди. Если мастит затрудняет продолжение грудного вскармливания во время лечения инфекции, помните, что необходимо регулярно опорожнять грудь.Не стесняйтесь поговорить со своим врачом или консультантом по грудному вскармливанию за дополнительной помощью и поддержкой.
Ссылки
Консультации по другим работам
- Betzold CM (2007). Обновленная информация о распознавании и лечении воспаления лактационной груди. Журнал акушерства и женского здоровья, 52 (6): 595–605.
- Диксон Дж. М., Бандред, штат Нью-Джерси (2010). Лечение заболеваний протоковой системы и инфекций. В JR Harris et al., Eds., Diseases of the Breast, 4 ed., Pp.42–51. Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Лоуренс Р.М., Лоуренс Р.А. (2009). Грудь и физиология лактации. В RK Creasy et al., Eds., Creasy and Resnik’s Maternal-Fetal Medicine, 6-е изд., Стр. 125–142. Филадельфия: Сондерс Эльзевьер.
- Poggi SBH (2013). Послеродовое кровотечение и ненормальный послеродовой период. В AH DeCherney et al., Eds., Current Diagnosis and Treatment Obstetrics and Gynecology, 11-е изд., Стр. 349–368. Нью-Йорк: Макгроу-Хилл.
Кредиты
Дата адаптации: 24.07.2020
Адаптировано: HealthLink BC
Адаптация проверена: HealthLink BC
Дата адаптации: 24.07.2020
Адаптировано: HealthLink BC
Адаптация Проверено: HealthLink BC
Мастит при грудном вскармливании | Мичиган Медицина
Обзор темы
Что такое мастит?
Мастит — это воспаление груди, обычно вызываемое инфекцией.Это может случиться с любой женщиной, хотя мастит чаще всего встречается в течение первых 6 месяцев грудного вскармливания. Это может привести к тому, что молодая мать будет чувствовать себя очень уставшей и измученной. Добавьте болезнь к требованиям ухода за новорожденным, и многие женщины вообще откажутся от грудного вскармливания. Но вы можете продолжать кормить ребенка грудью. Фактически, грудное вскармливание обычно помогает избавиться от инфекции, и кормление грудью не повредит вашему ребенку.
Хотя мастит может быть неприятным и болезненным, он обычно легко излечивается с помощью лекарств.
Что вызывает мастит?
Мастит чаще всего возникает, когда бактерии попадают в грудь через соски. Это может произойти, если у кормящей матери треснул или болит сосок.
Длительные перерывы между кормлением грудью или неспособность полностью опорожнить грудь также могут способствовать маститу. Использование различных техник грудного вскармливания и обеспечение правильного захвата ребенка во время кормления поможет опорожнить грудь и избежать трещин на сосках. Просмотрите слайд-шоу о захвате груди, чтобы узнать, как заставить ребенка прикладываться к груди.
Каковы симптомы?
Мастит обычно начинается с болезненной области одной груди. Он может быть красным или теплым на ощупь, или и тем, и другим. У вас также может быть жар, озноб и ломота в теле.
Признаки обострения мастита включают опухшие болезненные лимфатические узлы в подмышечной впадине рядом с инфицированной грудью, учащенное сердцебиение и усиливающиеся симптомы гриппа. Мастит может привести к абсцессу груди, который ощущается как твердое болезненное уплотнение.
Что увеличивает риск заболевания маститом?
У вас больше шансов заболеть маститом во время кормления грудью, если:
- У вас ранее был мастит.
- Вы откладываете или пропускаете сеансы кормления грудью или сцеживания. Если вы не опорожняете грудь регулярно или полностью, она набухает или становится слишком полной, что может привести к маститу.
- У вас есть трещины или раздражение сосков, что может быть вызвано неправильным положением или плохим захватом.
Кормящие матери могут заболеть маститом в любое время, но особенно в первые 2 месяца жизни ребенка. Через 2 месяца режим кормления ребенка становится более регулярным, что помогает предотвратить мастит.
Как диагностируется мастит?
Ваш врач может определить, есть ли у вас мастит, поговорив с вами о ваших симптомах и осмотрев вас. Тестирование обычно не требуется.
Как лечится?
Антибиотики обычно помогают вылечить мастит. Если ваш врач прописывает антибиотики, принимайте их в соответствии с указаниями. Не прекращайте их принимать только потому, что вам лучше. Вам необходимо пройти полный курс приема таблеток. Антибиотики не причинят вреда ребенку. Если сначала лечение не сработает, ваш врач может отправить образец вашего грудного молока в лабораторию, чтобы определить тип бактерий, вызывающих инфекцию.
Вы можете улучшить свое самочувствие, больше отдыхая, выпивая больше жидкости и прикладывая теплые или холодные компрессы к болезненной груди.
Перед тем, как кормить ребенка грудью, положите теплую влажную мочалку на пораженную грудь примерно на 15 минут. Делайте это как минимум 3 раза в день. Это увеличивает приток молока в грудь. Массаж пораженной груди также может увеличить приток молока.
Вы можете безопасно принимать ацетаминофен (например, тайленол) от боли или жара. Вы можете принимать ибупрофен (например, Адвил) вместе с парацетамолом, чтобы уменьшить воспаление.Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Грудное вскармливание из пораженной груди безопасно для вашего ребенка. Если начинать с пораженной груди слишком болезненно, попробуйте сначала кормить ребенка здоровой грудью. Затем, когда молоко вытечет, начните кормить грудью из пораженной груди. Если ваши соски слишком потрескавшиеся и болезненные для кормления из этой груди, сцеживайте молоко вручную или используйте молокоотсос, чтобы опорожнить грудь. Попробуйте это каждый раз, когда вы не можете кормить грудью.
Сейчас хорошее время подумать о том, чтобы обратиться за помощью к консультанту по грудному вскармливанию. Этот человек — обычно медсестра — специализируется на помощи женщинам в период грудного вскармливания. Вы можете кормить грудью более эффективно, без боли и предотвратить мастит в будущем, если не забываете менять позу и следить за тем, чтобы ребенок правильно прикладывал грудь.
Обязательно лечитесь от мастита. Несвоевременное лечение может привести к образованию абсцесса груди, который будет сложнее лечить.
Симптомы
Симптомы мастита чаще всего появляются в течение 4-6 недель после родов.
Если у вас мастит, вы можете сначала заметить:
- Болезненный участок на одной груди. Он может быть покрасневшим, теплым на ощупь или и тем, и другим.
- Озноб, боли и симптомы гриппа.
- Лихорадка.
Эти начальные симптомы могут появиться после устранения закупорки молочного протока.
Когда звонить
Позвоните своему врачу сейчас , если у вас:
- Усиливающаяся боль в одной области груди.
- Усиливающееся покраснение в одной области груди или красные полосы, отходящие от области груди.
- Вытекание гноя из соска или другой области груди.
- Температура 101 ° F (38,5 ° C) или выше.
Позвоните своему врачу сегодня , если у вас:
- Опухшие железы (лимфатические узлы) в области шеи или подмышек.
- Температура ниже 101 ° F (38,5 ° C).
Позвоните своему врачу, если у вас есть другие проблемы с грудью, такие как потрескавшиеся и кровоточащие соски или волдыри на сосках, которые не проходят при лечении в домашних условиях.
Абсцесс груди
В некоторых случаях симптомы мастита ухудшаются, и в инфицированной области груди образуется гнойный карман (абсцесс). Симптомы абсцесса груди включают:
- Твердое и болезненное уплотнение в груди.
- Покраснение на груди.
- Обострение гриппоподобных симптомов.
Молочница
Дрозд (грибковая инфекция) может возникнуть во рту вашего ребенка и распространиться на соски и грудные протоки.Если у вас есть симптомы мастита, которые не проходят, несмотря на лечение, боль в области сосков во время и после кормления грудью, резкая боль в груди между кормлениями или соски, которые выглядят очень розовыми, возможно, у вас грибковая инфекция. Это состояние также может начаться с внезапной боли или жжения, когда грудное вскармливание проходит нормально.
Если у вас есть симптомы дрожжевой инфекции, необходимо проверить соски и рот ребенка на наличие молочницы. Лечение молочницы требует лечения и вас, и вашего ребенка, даже если у вашего ребенка нет симптомов.Для получения дополнительной информации см. Тему Молочница.
Обследования и анализы
Ваш врач обычно может диагностировать мастит на основании ваших симптомов и осмотра пораженной груди. Тесты обычно не нужны. Но они могут быть сделаны для подтверждения диагноза или для помощи в лечении других проблем, которые могут развиться.
Посев грудного молока
Если у вас инфекция, которая не проходит при лечении, ваш врач может провести посев грудного молока. Чтобы получить образец для посева, выжмите небольшой образец молока из пораженной груди на стерильный тампон.Результаты посева помогут вашему врачу подтвердить диагноз и определить конкретные бактерии, вызывающие инфекцию.
В некоторых случаях для излечения инфекции груди требуется более одного курса антибиотиков. Если вы не ответили на лечение антибиотиками, результаты посева могут быть использованы для определения наиболее эффективного антибиотика для вас.
Абсцесс
Иногда на покрасневшем участке груди образуется гнойный карман (абсцесс). Если абсцесс слишком глубокий, чтобы его можно было исследовать, прикоснувшись к нему, врач может использовать ультразвуковое исследование груди для его исследования.Ультразвук также можно использовать для ввода иглы в абсцесс, из которого необходимо удалить жидкость. Посев жидкости абсцесса обычно делается для выявления возбудителя инфекции.
Обзор лечения
Мастит не пройдет без лечения. Если у вас есть симптомы мастита, вам, возможно, придется позвонить своему врачу сегодня же. Своевременное лечение помогает предотвратить быстрое обострение инфекции и обычно улучшает симптомы примерно через 2 дня.
Лечение мастита
Лечение мастита обычно включает:
- Пероральные антибиотики для уничтожения бактерий, вызывающих инфекцию.
- Регулярное опорожнение груди путем кормления грудью или сцеживания грудного молока. Адекватное опорожнение пораженной груди помогает предотвратить накопление большего количества бактерий в груди и может сократить продолжительность инфекции.
Вы можете безопасно продолжать кормить ребенка грудью или сцеживать грудное молоко для кормления ребенка во время болезни и лечения. Ваш ребенок — самая эффективная помпа для опорожнения груди. Ваше грудное молоко безопасно для вашего ребенка, потому что любые бактерии в вашем молоке будут уничтожены пищеварительными соками ребенка.
- Перед тем, как кормить ребенка грудью, положите теплую влажную мочалку на пораженную грудь примерно на 15 минут. Делайте это как минимум 3 раза в день. Это увеличивает приток молока в грудь. Массаж пораженной груди также может увеличить приток молока.
- Если возможно, продолжайте грудное вскармливание с обеих сторон. В идеале начинать с пораженной стороны — очень важно полностью опорожнить грудь. Если начинать с пораженной груди слишком болезненно, попробуйте сначала кормить ребенка здоровой грудью.Затем, когда молоко вытечет, кормите пораженную грудь, пока она не станет мягкой. Вернитесь к здоровой груди и кормите грудью, пока ребенок не закончит.
- Выкачайте молоко из пораженной груди или сцеживайте молоко из пораженной груди, если боль мешает вам кормить грудью. Боль в сосках может быть вызвана тем, что ребенок цепляется за больные соски. Дополнительную информацию о сцеживании или сцеживании грудного молока см. В разделе «Грудное вскармливание».
- Ваш ребенок может неохотно сосать вашу болезненную грудь.Это не потому, что у вашего молока странный вкус, а, скорее, потому, что ваша грудь ощущается иначе, и вашему ребенку труднее кормить грудью. Попробуйте сначала сцеживать немного молока. Это смягчит грудь, и вашему ребенку будет легче ее захватить.
Лечение абсцесса груди
Если у вас мастит из-за закупорки протока и вы откладываете лечение, инфекция груди может перерасти в абсцесс. Лечение абсцесса включает:
- Дренирование абсцесса.Заживление абсцесса может занять от 5 до 7 дней.
- Пероральное лечение антибиотиками для уничтожения бактерий, вызывающих инфекцию. (Антибиотики вводятся внутривенно только в редких случаях тяжелой инфекции.)
- Регулярное и хорошее опорожнение груди путем кормления грудью или сцеживания, что важно для поддержания хорошего количества молока.
Большинство женщин могут продолжать кормить грудью пораженной груди, пока нарыв не заживает. С одобрения врача вы можете прикрыть область абсцесса легкой марлевой повязкой во время кормления грудью.
Если вам посоветовали прекратить кормление грудью из пораженной груди во время заживления абсцесса, вы можете продолжить кормление из здоровой груди. Не забывайте регулярно сцеживать или сцеживать молоко из инфицированной груди.
Дополнительную информацию о сцеживании или сцеживании грудного молока см. В разделе «Грудное вскармливание».
Домашнее лечение
С момента начала грудного вскармливания до отлучения ребенка от груди примите меры по предотвращению мастита. Например, узнайте о различных методах кормления грудью, чтобы знать, как полностью опорожнить грудь.Неполное опорожнение груди во время кормления грудью или слишком длительные перерывы между кормлениями могут привести к маститу. Просмотрите слайд-шоу о захвате груди, чтобы узнать, как заставить ребенка прикладываться к груди.
Если у вас есть симптомы мастита, вам может потребоваться немедленно позвонить своему врачу. Несвоевременное лечение может привести к формированию абсцесса в пораженной груди. Тяжелая инфекция может потребовать внутривенного введения антибиотиков в больнице.
Грудное вскармливание при мастите
Продолжение кормления ребенка грудью и осторожность, чтобы полностью опорожнить грудь, наряду с лечением пероральными антибиотиками, поможет сократить продолжительность инфекции.
Вы можете безопасно продолжать кормить ребенка грудью или сцеживать грудное молоко для кормления ребенка во время болезни и лечения. Ваш ребенок — самая эффективная помпа для опорожнения груди. Ваше грудное молоко безопасно для вашего ребенка, потому что любые бактерии в вашем молоке будут уничтожены пищеварительными соками ребенка.
- Перед тем, как кормить ребенка грудью, положите теплую влажную мочалку на пораженную грудь примерно на 15 минут. Делайте это как минимум 3 раза в день.Это увеличивает приток молока в грудь. Массаж пораженной груди также может увеличить приток молока.
- Если возможно, продолжайте грудное вскармливание с обеих сторон. В идеале начинать с пораженной стороны — очень важно полностью опорожнить грудь. Если начинать с пораженной груди слишком болезненно, попробуйте сначала кормить ребенка здоровой грудью. Затем, когда молоко вытечет, кормите пораженную грудь, пока она не станет мягкой. Вернитесь к здоровой груди и кормите грудью, пока ребенок не закончит.
- Выкачайте молоко из пораженной груди или сцеживайте молоко из пораженной груди, если боль мешает вам кормить грудью. Боль в сосках может быть вызвана тем, что ребенок цепляется за больные соски. Дополнительную информацию о сцеживании или сцеживании грудного молока см. В разделе «Грудное вскармливание».
- Вы можете попробовать нанести на соски крем на основе ланолина.
- Если вы используете прокладки для кормления, часто меняйте их, чтобы они были сухими и чистыми.
Меры самообслуживания при мастите
Помимо приема назначенных вам антибиотиков и продолжения грудного вскармливания или сцеживания грудного молока, вы можете предпринять другие шаги, чтобы почувствовать себя лучше, пока мастит не пройдет.
- Принимайте ацетаминофен (например, тайленол), чтобы облегчить боль, жар или дискомфорт. Вы можете принимать ибупрофен (например, Адвил) вместе с парацетамолом, чтобы уменьшить воспаление, если это необходимо. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- Отдыхайте как можно больше.
- Приложите к пораженной груди пакет со льдом или теплый компресс, чтобы уменьшить боль. Если вы используете пакет со льдом, кладите лед за пределы бюстгальтера или одежды. Не кладите лед прямо на голую кожу.
- Пейте больше жидкости.
- Если ваша грудь очень наполнена (набухла), сцедите или сцедите небольшое количество грудного молока перед кормлением грудью. Это сделает вашу грудь менее наполненной, и вашему ребенку будет легче захватить ее.
- Если из инфицированной груди вытекает гной, осторожно промойте сосок и дайте ему высохнуть, прежде чем снова надеть бюстгальтер. Одноразовая прокладка для груди, помещенная в чашку бюстгальтера, может поглотить дренаж.
Большинство женщин могут успешно продолжать грудное вскармливание во время инфекции груди.Если мастит затрудняет продолжение грудного вскармливания во время лечения инфекции, помните, что необходимо регулярно опорожнять грудь. Не стесняйтесь поговорить со своим врачом или консультантом по грудному вскармливанию за дополнительной помощью и поддержкой.
Ссылки
Консультации по другим работам
- Бецольд CM (2007). Обновленная информация о распознавании и лечении воспаления лактационной груди.Журнал акушерства и женского здоровья, 52 (6): 595–605.
- Диксон Дж. М., Бандред, штат Нью-Джерси (2010). Лечение заболеваний протоковой системы и инфекций. В JR Harris et al., Eds., Diseases of the Breast, 4 ed., Pp. 42–51. Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Лоуренс Р.М., Лоуренс Р.А. (2009). Грудь и физиология лактации. В RK Creasy et al., Eds., Creasy and Resnik’s Maternal-Fetal Medicine, 6-е изд., Стр. 125–142. Филадельфия: Сондерс Эльзевьер.
- Poggi SBH (2013). Послеродовое кровотечение и ненормальный послеродовой период. В AH DeCherney et al., Eds., Current Diagnosis and Treatment Obstetrics and Gynecology, 11-е изд., Стр. 349–368. Нью-Йорк: Макгроу-Хилл.
Кредиты
Текущий по состоянию на: 8 октября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Сара Маршалл, доктор медицины — Семейная медицина
Адам Хусни, доктор медицины — Семейная медицина
Кэтлин Ромито, доктор медицины — Семейная медицина
Киртли Джонс, доктор медицины — акушерство и гинекология
По состоянию на 8 октября 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Сара Маршалл, доктор медицины, семейная медицина, Адам Хусни, доктор медицины, семейная медицина, Кэтлин Ромито, врач, семейная медицина, Киртли Джонс, доктор медицины, акушерство и гинекология,
.


 При хронических заболеваниях вакцинацию проводят в период ремиссии по согласованию с лечащим врачом.
При хронических заболеваниях вакцинацию проводят в период ремиссии по согласованию с лечащим врачом. ),
),