Физиологический раствор — Большая Энциклопедия Нефти и Газа, статья, страница 1
Физиологический раствор
Cтраница 1
Физиологические растворы, таким образом, должны иметь вполне определенный ионный состав. [1]
Физиологический раствор, применяемый в лечебной практике для внутривенного вливания, представляет собой 0 9 % — ный раствор хлористого натрия. Сколько необходимо соли и воды для приготовления 2 кг такого раствора. [2]
Гепаринизированный физиологический раствор, которым заполнен катетер, передает давление на наружный ( экстракорпоральный) чувствительный элемент датчика через трех-позиционный запорный кран. Кран используется для промывки катетера и взятия крови. [4]
Физиологический раствор поваренной соли подкожно до 3 л в сутки. [5]
Физиологический раствор хлорида натрия
 Точно так же раствор глюкозы, бромида натрия и другие растворы, предназначенные для этой же цели, должны быть изотоничными с кровью. Осмотическое давление крови равно примерно 8 ат, значит осмотическое давление всех растворов для внутривенного вливания должно быть равно 8 ат.
[6]
Точно так же раствор глюкозы, бромида натрия и другие растворы, предназначенные для этой же цели, должны быть изотоничными с кровью. Осмотическое давление крови равно примерно 8 ат, значит осмотическое давление всех растворов для внутривенного вливания должно быть равно 8 ат.
[6]Большинство физиологических растворов и кровезамещающих жидкостей для обеспечения лучшего питания клеток и создания необходимого окислительно-восстановительного потенциала обычно содержат глюкозу, а также некоторые высокомолекулярные соединения. [7]
В физиологических растворах АТФ и АДФ в значительной мере ионизованы ( гл. Эти реакции катализируются любым из многих ферментов, которые в то же время катализируют эндоэнергетическую биохимическую реакцию так, что энергия, высвобождающаяся при превращении АТФ в АДФ или АМФ, расходуется в эндоэнергетической реакции, обусловливая ее протекание. Это позволяет утверждать, что рассматриваемые реакции относятся к наиболее важным из всех химических реакций, протекающих в человеческом организме.
[8]
Это позволяет утверждать, что рассматриваемые реакции относятся к наиболее важным из всех химических реакций, протекающих в человеческом организме.
[8]
Все эти физиологические растворы являются эквшшбрирован-ньши растворами. Все они по солевому составу воспроизводят состав крови. Кровь по своему солевому количественному и качественному составу сходна с морской водой. Молекулярные соотношения здесь приблизительно такие же, как и у морской воды, хотя абсолютные концентрации могут и не совпадать. [9]
Краска, физиологический раствор и другие растворы, предназначающиеся для внутривенного введения, должны готовиться на воде, дистиллированной не более чем за 24 часа перед употреблением, чтобы избегнуть реакции на воду или на соль, и должны быть тщательно стерилизованы кипячением или в автоклаве. [10]
Нецелесообразно введение физиологического раствора и кровозамещающих растворов.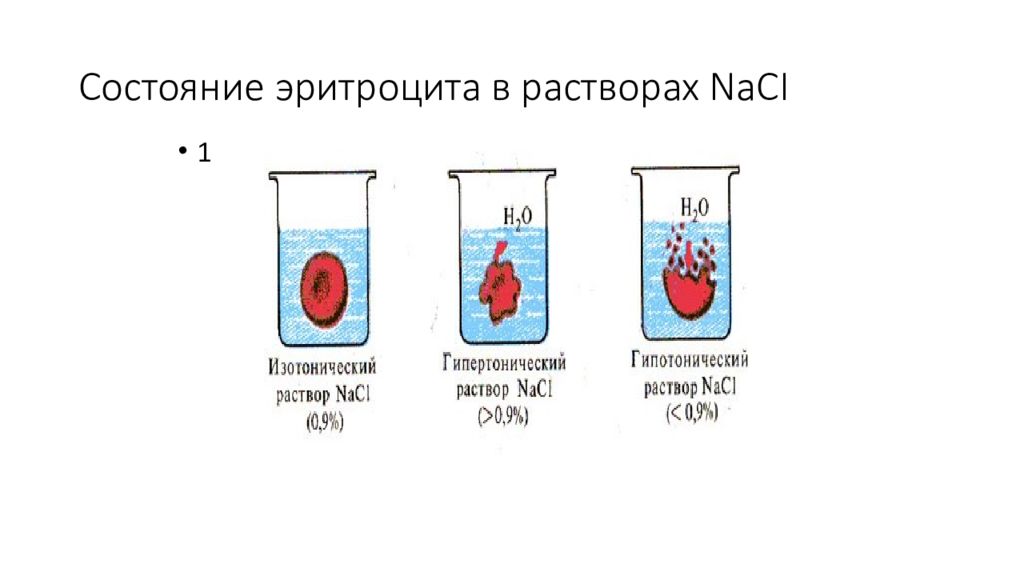 [11]
[11]
Нецелесообразно введение физиологического раствора и кровозамещающих растворов. [12]
Большим достоинством физиологического раствора является возможность прекрасно видеть детали глазного дна, благодаря чему нетрудно убедиться в том, прилегла ли сетчатка или нет. Эта процедура обладает и недостатком: жидкость пройдет через большой разрыв сетчатки и поэтому повышение давления будет длиться только несколько часов после операции. [13]
Его называют физиологическим раствором. Растворы неэлектролитов изотоничны сыворотке крови при более высоких молярных концентрациях; так, например, 5 4 % ( 0 3 грамм-молекулы в 1 л) раствор глюкозы оказывается изотоничным плазме крови. [14]
Его называют физиологическим раствором. Растворы неэлектролитов изотоничны сыворотке крови при более высоких молярных концентрациях; так, например, 5 4 % — ный ( 0 3 грамм-молекулы в 1 л) раствор глюкозы оказывается изотоничным плазме крови.
Страницы: 1 2 3 4
Более солный и вязкий физиологический раствор повышает кровоток в сосудах
Ток в сосудах потерявшего много крови больного можно усилить, если вместо обычного физраствора использовать раствор очень солёный, да ещё с добавлением загустителей, применяемых в пищевой промышленности для приготовления желе. Как ни странно, увеличение вязкости приводит именно к повышению кровотока – таким неожиданным образом реагируют на изменение параметра сами сосуды.
Древние врачи считали, что крови в нашем организме содержится в избытке. Отчасти именно поэтому кровопускание стало распространенным способом лечения практически всех болезней. Современные трансфузиологи не разделяют мнения своих средневековых коллег, ведь для них одна из первоочередных задач – как раз восстановление нормального объема кровотока.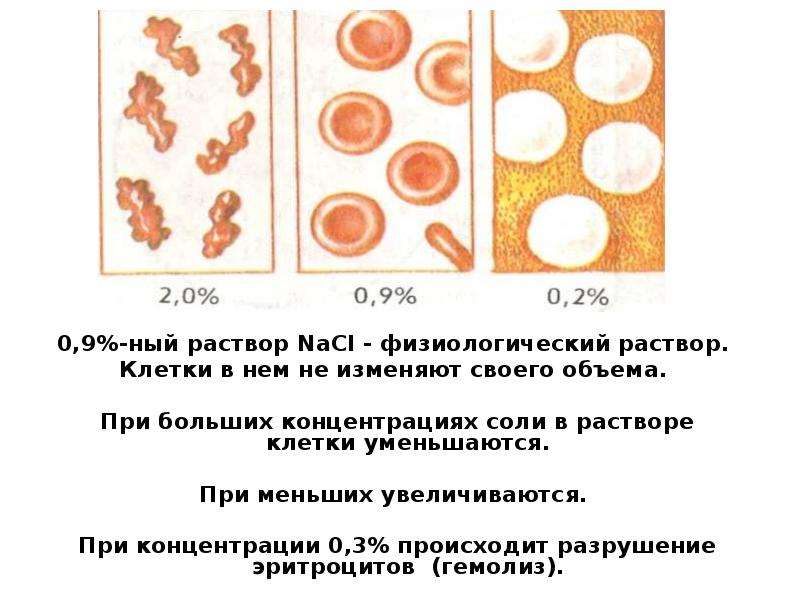
К сожалению, прибегать к их помощи приходится очень и очень часто: это и внутренние кровотечения при автомобильных авариях, и колоссальные потери жидкости при обширных ожогах, и повреждение крупных сосудов во время самых обычных хирургических операций – как ни странно, несмотря на развитие медицинских технологий, это до сих пор отнюдь не редкость.
В этой уже давно развивающейся и, на первый взгляд, достаточно простой области медицины существует немало проблем. Ключевой и до конца не разрешенный вопрос – что же всё-таки переливать страдающим от кровопотери пациентам?
Маркос Интаглиетта и его коллеги из Университета Калифорнии в Сан-Диего вместо традиционного физиологического раствора с концентрацией соли менее 1%
предлагают использовать насыщенный раствор NaCl с добавлением веществ, повышающих вязкость, — hextend’а или альгината.
Физиологический раствор
раствор, осмотическое давление которого равно осмотическому давлению крови.
Эти компоненты десятилетиями используются в пищевой промышленности для производства желе, студней и мармелада.
Интаглиетта предлагает изменить сразу оба показателя, позволяющих суррогату хотя бы в чём-то заменить настоящую кровь, – его осмотичность и вязкость.
Чтобы прийти к этому, необходимо было учесть более чем столетний опыт трансфузиологии. Уже больше трехсот лет для ученых и врачей не секрет, что организму не просто необходима кровь. Нашему телу в целом и каждому органу в частности нужен строго определенный её объем, резкое уменьшение которого чревато не только тяжелыми состояниями, но и смертью.
До относительно недавнего времени считалось, что это происходит из-за нехватки питательных веществ и кислорода, из-за снижения числа эритроцитов, несущих газ от лёгких к остальным тканями организма. Именно поэтому проводилось переливание цельной крови, содержащей как растворенные белки, так и многочисленные клетки, в первую очередь – красные кровяные тельца.
Однако позднее было показано, что основная причина гибели людей – не нехватка кислорода, а так называемый гиповолемический шок, вызванный снижением общего объема крови и заключающийся в нарушении работы сердца. Именно поэтому основная идея экстренной трансфузиологии в быстром восполнении объема крови. В критической ситуации проблема газообмена отходит на второй план.
Осмотическое и онкотическое давление
Осмотическое давление – сила, действующая на полупроницаемую мембрану, разделяющую два раствора с разной концентрацией растворенных веществ и направленная от более разбавленного к более концентрированному раствору. Осмотическое…
Казалось бы, всё просто – нужно лишь «долить» до нужного объема физраствор и кровоснабжение стабилизируется. Этот подход не учитывает второго важного фактора, так называемого онкотического давления – аналога давления осмотического, но в применении к высокомолекулярным соединениям наподобие белков. Несмотря на то, что в человеческом организме онкотическое давление составляет меньше процента от осмотического, его роль очень велика, поскольку капилляры для белков непроницаемы.
Несмотря на то, что в человеческом организме онкотическое давление составляет меньше процента от осмотического, его роль очень велика, поскольку капилляры для белков непроницаемы.
Для компенсации этого эффекта врачи стали добавлять в физраствор различные высокомолекулярные соединения, в первую очередь – сложные сахара, которые удерживали воду.
Однако эффект оказался «слишком хорош» – широко используемое с целью выравнивания онкотического давления вещество реополиглюкин не только удерживает воду, но и значительно облегчает кровоток через капилляры.
И вот здесь учёные вновь вспомнили о вязкости.
Альгинат натрия
является продуктом переработки бурых морских водорослей и представляет собой блок-полимер D-маннуроновой и L-гулуроновой кислот.
Раньше этот параметр исследовали лишь в аспекте свертывания по принципу «высокая вязкость – большая вероятность тромбообразования, низкая – большая вероятность кровотечения». Но влиять на «текучесть» крови оказалось не так-то просто, ведь это не простая ньютоновская жидкость, и учесть многообразные эффекты от миллиардов клеток и разных растворенных веществ очень сложно.
Но влиять на «текучесть» крови оказалось не так-то просто, ведь это не простая ньютоновская жидкость, и учесть многообразные эффекты от миллиардов клеток и разных растворенных веществ очень сложно.
Важность вязкости ещё более возрастает, если учесть, что она влияет на скорость кровотока крови не только как параметр в физических уравнениях, но и как фактор, влияющий на работу живого организма. Оказывается, артериолы – мелкие артерии, непосредственно предшествующие капиллярам, способны реагировать на изменения вязкости. А это, в свою очередь, влияет на давление.
В результате – очередной, необъяснимый с точки зрения неживой природы феномен жизни. Загустив кровь, мы, казалось бы, должны получить замедление кровотока и ухудшение кровоснабжения тканей, но этого не происходит – артериолы расширяются, а в результате кровоснабжение тканей поддерживается на должном уровне.
Этим обстоятельством и решил воспользоваться Интаглиетта, добавив к переливаемому хомячкам раствору хлорида натрия Hextend.
В результате этот «физиологический желатин» улучшил кровоток через артериолы на 40%, а вместе с альгинатом – на все 55%.
Правда, сделано всё было «не по канонам» – вместо физраствора, осмотическое давление которого по определению равно таковому в крови, учёный взял насыщенный гиперосмотический раствор, не используемый в клинической практике. Он исходил из предпосылки, что избыток поваренной соли внесет дополнительный вклад, «вытягивая» воду из тканей. А уж как повлияет избыток NaCl на хомячков, он решил проверить на практике. Как оказалось, организмы грызунов с успехом справились с большим количеством соли – животные не пострадали от глобального разрушения клеток.
Из-за оригинальности и даже некоторой спорности подхода внедрения этого метода в клиническую практику ещё предстоит подождать. Однако возможности, которые при этом открываются, заставляют надеяться, что работа в этом направлении будет продолжена. В любом случае работа – прекрасный пример эволюции мысли в медицине, более подробно с которым можно ознакомиться на страницах журнала Resuscitation.
Физиологический раствор — Справочник химика 21
Физиологический раствор, применяемый в лечебной практике для внутривенного вливания, представляет собой 0,9%-ный раствор хлористого натрия. Сколько необходимо соли и воды для приготовления 2 кг такого раствора [c.46]Какая масса хлорида натрия необходима для приготовления 5 л физиологического раствора (р=1,01 г/см ) [c.294]
Определите молярную концентрацию физиологического раствора, если его плотность равна 1,01 г/см . [c.294]
Осмотическое давление крови, лимфы и тканевых жидкостей человека равно 7,7 атм при 37° С. Физиологические растворы должны быть изотоническими, т. е. изотоничными крови. Таким, например, является 0,15М (0,9%) раствор КаС1. У лягушек осмотическое давление меньше у морских животных больше. В тканях растений осмотическое давление составляет 5—20 атм, а у растений в пустынях доходит до 170 атм.
 [c.138]
[c.138]Кровь, лимфа и другие тканевые жидкости чело- века и животных имеют осмотическое давление 0,8 МПа. Такое же давление имеет 0,9%-ный раствор хлорида натрия. Относительно крови он являет- ся изотоническим и не вызывает каких-либо изменений в клетках. Такой раствор называется физиологическим. Физиологический раствор часто служит основой для лекарственных препаратов, вводимых в организм инъекцией. [c.71]
Хлорид натрия содержится во всех тканях нашего организма. При больших потерях крови и болезнях, приводящих к обезвоживанию организма, вводится физиологический раствор — 0,9-процентный раствор хлорида натрия. [c.131]
Осмотическое давление крови при нормальной температуре человеческого тела равно 8 атм. Вычислить концентрацию (в весовых процентах) физиологического раствора хлористого натрия, изотоничного с кровью человека (степень диссоциации Na l принять равной 100%). [c.87]
В организм человека и животных можно вводить в больших количествах только изотонические растворы. Такие растворы вводят иногда больным по нескольку литров в сутки, например после тяжелых операций для возмещения потерь жидкости с кровью. При хирургических операциях извлеченные из брюшной полости петли кишок предохраняют от высыхания, обкладывая их марлевыми салфетками, смоченными физиологическим раствором. [c.28]
Такие растворы вводят иногда больным по нескольку литров в сутки, например после тяжелых операций для возмещения потерь жидкости с кровью. При хирургических операциях извлеченные из брюшной полости петли кишок предохраняют от высыхания, обкладывая их марлевыми салфетками, смоченными физиологическим раствором. [c.28]
Рассчитайте осмотическое давление физиологического раствора— 0,86%-НОГО раствора Na l при 37° С. Степень диссоциации Na l принять за 1. [c.50]
Интересный пример сочетания диализа и ультрафильтрации — аппарат искусственная почка , предназначенный для временной замены функции почек ири острой почечной недостаточности. Аппарат оперативным путем подключают к системе кровообращения больного кровь под давлением, создаваемым пульсирующим насосом ( искусственное сердце ), протекает в узком зазоре между двумя мембранами, омываемыми снаружи физиологическим раствором. Благодаря большой рабочей площади мембран ( 15 000 см ) из крови сравнительно быстро (3—4 ч) удаляются шлаки — продукты обмена и распада тканей (мочевина, креатинин, ионы калия и др. ). [c.26]
). [c.26]
В тех случаях, когда глаза подвергаются раздражающему действию ядовитых газов, нужно промыть их 2 %-ным раствором борной кислоты или 1 %-ным раствором протаргола. При попадании в глаза этилированного бензина необходимо тотчас же промыть пх физиологическим раствором или чистой водой. При всяком засорении глаз надо обращаться к врачу, не пытаясь самому удалять инородные тела. [c.279]
При некоторых заболеваниях в кровь вводят 0,85-про-цептный раствор поваренной соли, называемый физиологическим раствором. Вычислите а) сколько воды и соли нужно взять для получения 5 кг физиологического раствора б) сколько соли вводится в организм при вливании 400 г физиологического раствора. [c.22]
Хлорид натрия Na l — поваренная соль. Имеет важное значение в жизни человека. Na и С1 — главные ионы жидкостей человеческого организма 0,9%-ный раствор Na l, называемый физиологическим раствором, широко используется для выравнивания и поддержания нормального осмотического давления в организме. Na l служит важнейшим исходным сырьем для получения хлора, соляной кислоты, гидроксида натрия и других веществ. [c.173]
Na l служит важнейшим исходным сырьем для получения хлора, соляной кислоты, гидроксида натрия и других веществ. [c.173]
Чистая культура определенного вида бактерий может быть получена двумя способами 1) разбавлением стерильным физиологическим раствором до тех пор, пока в одном миллилитре раствора не останется одна клетка, которая при внесении в питательную среду даст чистую культуру одного вида 2) изолированием [c.287]
Кровь, лимфа, тканевые жидкости человека представляют собой водные растворы молекул и ионов многих веществ. Их суммарное осмотическое давление при 37° С составляет 7,7 атм. Такое же давление создает и 0,9%-ный (0,15 М) раствор Na l, являющийся, следовательно, изотоничным крови. Его называют чаще физиологическим раствором, хотя этот термин в настоящее время признается неудачным. Это объясняется тем, что в состав крови входит не только Na l, но и ряд других солей и белков, представляющих собой таклосмотически активные вещества. Поэтому более физиологическими будут растворы, включающие соли и белки в пропорциях, соответствующих их содержанию в крови человека. Указанные растворы находят применение в хирургии в качестве кровоза-менителей. [c.26]
Поэтому более физиологическими будут растворы, включающие соли и белки в пропорциях, соответствующих их содержанию в крови человека. Указанные растворы находят применение в хирургии в качестве кровоза-менителей. [c.26]
Какова концентрация (масс, доли, %) физиологического раствора поваренной соли, применяемого для подкожного вливания, если этот раствор изотоничен с осмотическим давлением крови, равным 8,104-10 Па при нормальной температуре человеческого тела 37° С Кажущуюся степень диссоциации поваренной соли принять равной единице. [c.86]
Осмотическое давление может достигать больших значений. Так, при 273,15 К для одномолярных растворов я = 22,0-10 Па, для растворов, содержащих 1 моль вещества в 22,4 л, л = = 1,01-10 Па. Растворы с одинаковым осмотическим давлением называются изотоническими (изоосмотическими). К числу их относятся различные кровезаменители и физиологические растворы, [c.214]
Когда в организм в терапевтических целях надо ввести водные растворы, они должны быть изотоничны с плазмой крови. Осмотическое давление жидкостей организма человека равно давлению в 0,86%-ном растворе хлорида натрия (так называемый физиологический раствор). Осмотическое давление в организме поддерживается постоянным за счет работы почек, удаляющих избыток воды или солей. [c.253]
Явление осмоса играет очень важную роль в жизнедеятельности животных и растений. Оболочки клеток представляют собой перепонки, легко проницаемые для воды, но почти непроницаемые для веществ, растворенных в клеточном соке. Поэтому пресноводные рыбы не могут жить в соленой воде (где 28 атм), а морские рыбы — в пресной. Этим же объясняется и то, что когда мы ныряем в реке, открыть глаза больно, в то время как в море, где концентрация солей выше и приближается к концентрации солей в клетках роговицы, эта боль ощущается гораздо слабее. Физиологический раствор (0,9%-ный водный раствор Na l) на человека и теплокровных животных оказывает благотворное действие, так как его осмотическое давление (- 7 атм) и солевой состав близки к осмотическому давлению и солевому составу плазмы крови. [c.161]
Нами было обнаружено, что гиалуронидаза не сорбируется на хитине, в то же время хитин сорбирует балластные вещества из препарата, ЧТО приводит к увеличению удельной активности фермента. Перед использованием хитин отмывали 0.1 М уксусной кислотой (pH 2.9), затем физиологическим раствором (ФР). Активность гиалу- [c.96]
В физиологических экспериментах и клинической практике широко используется физиологический раствор Тироде, который имеет состав (в г на 1 л воды) 8,0 хлорида натрия, 0,2 хлорида калия, [c.51]
ИЗОТОНИЧЕСКИЕ РАСТВОРЫ — ра створы с одинаковым осмотическим давлением. Обычно И. р. называют такие, осмотическое давление которых равно осмотическому давлению крови или внутриклеточной жидкости живых организмов. Поэтому растворы, вводимые в живой организм в лечебных целях, должны быть изотоническими по отношению к этим объектам. И. р., приближающиеся по своим свойствам к сыворотке крови или другим биологическим жидкостям, называются физиологическими растворами. В состав И. р., используемых в качестве кровезаменителей, вводят различные химические вещества (Na l, K l, a la, NaH Oa, [c.105]
К этому методу близок метод вивидиализа (вивидиффузии) для прижизненного определения в крови низкомолекулярных составных частей. Для проведения анализа в концы перерезанного кровеносного сосуда вставляют стеклянные канюли, разветвленные части которых соединены между собой трубками из полупроницаемого материала, и всю систему помещают в сосуд, заполняемый физиологическим раствором соли или водой. Таким путем было найдено, что в крови помимо свободной глюкозы находятся свободные аминокислоты. [c.421]
Примерно на том же принципе основано прижизненное определение низкомолекулярных составных частей крови методом вивидиализа (вивидиф-фузия по Абелю). В концы перерезанного кровеносного сосуда вставляются стеклянные канюли, разветвленные части которой соединяются между собой трубочками из коллодия, и вся система погружается в сосуд, заполняемый физиологическим раствором Na l или водой (рис. 37). Было установлено, что аминокислоты в крови, так же как и глюкоза, могут находиться в свободном состоянии. [c.119]
Согласно методическому письму Медицинская помощь при укусах ядовитых змей (Ашхабад, 1970), утвержденному Минздравом Туркменской ССР, противозмеиная сыворотка вводится внутримышечно по Без-редко, со всеми предосторожностями, в количестве, за-висяидем от тяжести интоксикации. При легкой степени отравления подкожно вводится 10—20 мл специфической противозмеиной сыворотки (500—100 АЕ), при средней тяжести — 30—40 мл, при тяжелой — до 70— 80 мл. Б отдельных случаях, когда место укуса расположено очень близко от кровеносных сосудов или укус нанесен в область лица, шеи, сыворотку вводят даже внутривенно с большой осторожностью. При появлении признаков анафилактической реакции (бледность кожных покровов, обильное потоотделение, рвота, затемнение сознания) введение сыворотки необходимо прекратить и начать вводить противошоковые препараты и средства, стимулирующие сердечную деятельность. Подкожно инъецируется в зависимости от возраста больного 0,3—1 мл адреналина (1 1000) или 0,2—1 мл эфедрина (5%). Внутривенно вводится 2—8 мл 0,5% раствора новокаина 20—40 мл раствора глюкозы очень медленно, лучше капельным путем, физиологический раствор с добавлением 0,3—0,5 мл адреналина внутримышечно инъецируется 1 % раствор димедрола. [c.201]
В другую пробирку наливают 13 мл физиологического раствора (0,9%) хлорида натрия и 2—3 капли того же индикатора, затем по каплям добавляют к данцому раствору [c.115]
Фармакокинетика при курении и внутривенном введении носит сходный характер. При КУРЕНИИ 3—10 мг героина-основания, два пациеита, каждый по три различных дозы) и ВНУТРИВЕННОМ ВВЕДЕНИИ (3—20 мг героина гидрохлорида в 2 мл физиологического раствора, два пациента, каждый по три различных дозы) максимальная концентрация в плазме для ДАМ, 6-МЛМ и морфина достигается в интервале от 2 до 5 мин (25). Значения максимальных кштентраций при КУРЕНИИ изменяются в интервале (нг/мл) ДАМ [c.26]
Для внутривенного введения (ВВВ) используется раствор кокаина гидрохлорида в воде нли физиологическом растворе. Начало действия через 0,5-2 мин. Для дозы 100 мг получены следующие значения (п — 3) [24] максимальная концентрация кокаина в плазме достигается через 5 мин и составляет в среднем 1390 нг/мл (интервал 1080—1820 нг/мл), через 5—6 ч концентрация снижается до примерно 50 нг/мл. Метаболит БЭ появляется в плазме через 5 мим, достигает через 60 мии максимального уровня 800 нг/мл и затем сохраняет это значение в течение 2—4 ч. В результате последующего медлен-н ого уменьшения концентрация БЭ в плазме через 24 ч после ВВВ составляет в средием 100 нг/мл (интервал 90-160 мкг/мл). [c.86]
Внутриартернальное введение. Интракаротидная инъекция яда (0,5—1 мг/кг) в 7 случаях из 15 приводила к развитию гипертензии с последующим стойким и прогрессирующим падением артериального давления (рис. 28, Б). В остальных случаях изменения носили такой же характер, как и при внутривенном введении. Контрольные инъекции равных объемов физиологического раствора показали, что изменения артериального давления не связаны с методом введения. В первые минуты после интракаротидного введения яда средние значения, приведенные в табл. 23, не отличались от исходных. Следует отметить, что при обоих вариантах изменений давления сердечный ритм практически не изменен. [c.143]
В результате проведенных опытов мы установили способность кортизона нейтрализовать смертельное действие яда щитомордника. Действие препаратов Думекс АЮ и Кортизон Руссель оказалось идентичным. В контроле кортизон заменяли физиологическим раствором. Мышам подкожно инъецировали смесь яда и кортизона, которую предварительно в течение часа инкубировали в термостате при 37°. [c.216]
К первой группе относятся многочисленные разновидности методик определения всасывания веществ в опытах in vitro с вырезанными кусочками кожи. Они отличаются относительной простотой кусочками кожи покрывают отверстия стеклянных сосудов, вещество наносят на поверхность кожи, снизу омываемую физиологическим раствором или другой жидкостью, в которой через разные промежутки времени можно количественно определять содержание вещества. [c.26]
Сравнение физиологического раствора с растворами с более низким содержанием хлора при трансплантации почек
В чем суть проблемы?
Людям с почечной недостаточностью возможно проведение пересадки почек для замены функции собственных почек. Во время операции по пересадке почки пациентам внутривенно получают растворы для поддержания гидратации организма. Поддержание хорошей гидратации помогает пересаженной почке лучше работать после операции. Выбор жидкостей, вводимых во время и после операции, может влиять на то, как трансплантант будет работать после операции и на кислотно-щелочной баланс крови пациента.
Физиологический раствор — это раствор, который обычно вводится во время операции. Он содержит высокий уровень хлора. Введение физраствора пациенту, которому трансплантируют почки, может увеличить кислотный уровень крови по сравнению с пациентами, получившими растворы с меньшим содержанием хлора. Высокий уровень кислотности в крови может быть ассоциирован с повышенным уровнем калия в крови, что опасно для сердца и часто требует диализа для коррекции.
Что мы сделали?
Мы провели систематический обзор для решения вопроса о том, изменяют ли раннюю функцию почек жидкости с более низкой концентрацией хлора по сравнению с обычным физраствором во время операции по трансплантации почки, а также определить число пациентов с высоким уровнем калия в крови и кислотным уровнем крови после операции. Мы включили исследования, опубликованные до 26 ноября 2015 года.
Что мы нашли?
Мы нашли шесть исследований, включающих в общем 477 реципиентов почечного трансплантанта. Большинству этих пациентов была проведена трансплантация почки от живого донора. В целом, качество исследований было низким, основная проблема заключалась в небольшом количестве исследований и небольшом размере исследований. В большинстве исследований не было никакой информации об источнике финансирования.
По сравнению с обычным физраствором, растворы, содержащие меньше хлора, во время операции по трансплантации привели к снижению уровня кислотности в крови, но не повлияли на работу трансплантанта после операции, или на число пациентов с высоким уровнем калия в крови. В исследованиях не сообщалось о вредных эффектах для пациентов. В группе пациентов, получавших растворы с более низким содержанием хлора, у одного пациента трансплантация прошла неудачно и один пациент отказался от трансплантации. В группе пациентов, получавших физраствор, трансплантация прошла неудачно у четырех пациентов, и два пациента отказались от трансплантации. Однако, вероятно, это неполная картина вредных эффектов.
Влияние различных концентраций солевых и коллоидных кровезамещающих растворов на некоторые показатели окислительно-антиокислительной системы крови доноров в модельных экспериментах in vitro
Л.П. Рыбакова
ФГУ «Российский НИИ гематологии и трансфузиологии» ФМБА России, г. Санкт-Петербург
Трансфузиология № 3, 2011
В модельных экспериментах in vitro проведено исследование некоторых показателей окислительно — антиокислительной системы крови доноров в зависимости от концентрации вводимых солевых (физиологический раствор, мафусол) и коллоидных (полиоксидин, полиоксифумарин) кровезамещающих растворов. В качестве показателя перекисного окисления липидов определяли содержание малонового диальдегида (МДА). О состоянии антиокислительной системы судили по активности ферментов — супероксиддисмутазы (СОД) и каталазы (КАТ). Найдено пороговое соотношение кровь/кровезаменитель, превышение которого приводит к дисбалансу состояния окислительно-антиокислительной системы. Проведено сопоставление оптимальных соотношений кровь/кровезаменитель, полученных в эксперименте in vitro, с используемыми дозами кровезамещающих растворов в клинике.
Ключевые слова: кровезамещающие растворы, окислительно-антиокислительная система, малоновый диальдегид, супероксиддисмутаза, каталаза.
Инфузионная терапия является важной составляющей комплексного лечения ряда заболеваний, включая хирургические вмешательства. Применение инфузионных средств способно улучшить реологические свойства крови,устранить электролитные нарушения, эндотоксикоз, восполнить энергетические и, как следствие, пластические потребности организма. Положительный эффект использования кровезаменителей отмечен при лечении ожогового шока, перитонита, в послеоперационной терапии больных раком пищевода и кардии, в комплексной терапии острого коронарного синдрома и т.д. В частности, включение в программу инфузионной терапии средств, содержащих фумарат натрия, позволяет активно влиять на метаболические процессы, что приводит к улучшению функционального состояния органов и тканей и, как следствие, нормализации сердечного ритма, снижению частоты послеоперационных осложненийи летальности. Учитывая тот факт, что всякое инфузионное средство, введенное в кровоток, прежде всего, оказываетвлияние на метаболизм клеток крови, товполне правомочной является попыткавыяснить, каково же влияние кровезаменителей на функциональную активность клеток крови в экспериментах in vitro. Подобные исследования проводились в отношении изучения влияния гемодинамических противошоковых кровезаменителей на тромбоцитарный и коагуляционный гемостаз. При сравнительной оценке результатов in vitro и in vivo достоверных изменений всех показателей коагуляционного звена гемостаза не было выявлено.
В настоящей работе сочли целесообразным выяснить, каково влияние солевых и коллоидных кровезаменителей на показатели окислительно-антиокислительной системы крови доноров в зависимости от соотношения кровь/кровезаменитель в модельных экспериментах invitro, а также попытаться выявить пороговое значение кровь/кровезаменитель, за пределами которой наблюдается сбой в её функционировании. Окислительно-антиокислительная система крови является неспецифической защитой в случае её сбалансированности в организме. Однако дисбаланс в области окислительно-восстановительных процессов может способствовать развитию патологии.
Материалы и методы
Проведены экспериментальные сравнительные исследования влияния инфузионных средств: 0,9 % хлористого натрия (физиологический раствор), мафусола,полиоксидина и полиоксифумарина на показатели окислительно-антиокислительной системы крови доноров in vitro.
Кровь 10 доноров на гемоконсерванте СРДА была проинкубирована с разными объемами кровезаменителей в течение 1 часа при 37°С. Исследованы соотношения кровь/кровезаменитель — 1 : 0,01; 1 : 0,05;1 : 0,1; 1 : 0,2 и 1 : 0,4. После инкубации плазму отделяли центрифугированием при 3000 об/мин в течение 10 мин. Контролем служила плазма доноров, выделенная идентичным способом, без добавления кровезаменителя.
О состоянии окисления липидов клеток крови доноров судили по содержанию вторичного продукта пероксидации липидов — МДА в плазме. Определение проводили колориметрическим методом по реакции с 2-тиобарбитуровой кислотой.О состоянии антиоксидантной системы судили по активности первичной защиты — ферментов СОД и КАТ. Активность суммарной СОД (КФ 1.15.1.1) плазмы оценивали по степени торможения реакции окисления кверцетина. Активность КАТ (КФ 1.11.1.6) определяли на основании способности КАТ разлагать перекись водорода (h3O2), о чем судили по величине неутилизированной h3O2, образующей стойкий окрашенный комплекс с солями молибдата аммония. Статистическая обработка материала проведена по общепринятому методу Стьюдента-Фишера.
Результаты и обсуждение
Результаты проведенных модельных экспериментов in vitro по влиянию солевых и коллоидных кровезаменителей на некоторые показатели окислительно-антиокислительной системы представлены в табл. 1 и 2.
Таблица 1
Показатели окислительно-антиокислительной системы в плазме доноров после инкубации с солевыми кровезаменителями (М±m)
Физиологический раствор Мафусол
| Соотно- шение кровь/ Кровезаменитель | МДА мк/ моль/л | СОД усл.ед. Акт. | КАТ усл.ед. Акт. | Соотношение СОД/ КАТ | Соотношение кровь/ Кровезаменитель | МДА мк/ моль/л | СОД усл.ед. Акт. | КАТ усл.ед. Акт. | Соотношение СОД/ КАТ |
| Норма- плазма Донора | 11,0±0,9 | 39±2 | 1,9±0,2 | 22 | Норма- плазма Донора | 11,0±0,9 | 39±2 | 1,9±0,2 | 22 |
| 01:00,05 | 10,4±0,7 | 39±4 | 4,6±0,2 | 8,5 | 01:00,05 | 9,0±1,0 | 31±5 | 3,7±0,3* | 8,4 |
| 01:00,10 | 9,5±0,9 | 40±3 | 3,6±0,3* | 11 | 01:00,10 | 10,9±0,4 | 37±2 | 3,4±0,5* | 10,9 |
| 01:00,20 | 9,8±0,6 | 40±2 | 2,7±0,2* | 15 | 01:00,20 | 9,1±0,7 | 32±4 | 3,2±0,6* | 9,4 |
| 01:00,40 | 7,4±0,3* | 38±4 | 3,1±0,3* | 12 | 01:00,40 | 6,7±0,2* | 31±5 | 2,5±0,3* | 12,4 |
* достоверное изменение по сравнению с нормой.
Из данных табл. 1 следует, что наиболее лабильной при инкубации крови и солевых кровезаменителей является активность КАТ, причем изменения наступают даже в тех случаях, когда отклонения от нормы показателей перекисного окисления липидов еще незначительны (соотношение кровь/кровезаменитель1 : 0,05; 1 : 0,1; 1 : 0,2). При соотношении1 : 0,4 содержание МДА снижается на 30-40%. Если исходить из того, что в среднем объем циркулирующей крови в организме человека 5 л, то исследуемые соотношения кровезаменителей составляют 250,500, 1000 и 2000 мл на организм человека. Полученные экспериментальные результаты свидетельствуют о том, что первые 3 разведения как физиологическим раствором, так и мафусолом не приводят к значительным изменениям окислительной активности: содержание МДА снижается по сравнению с нормой на 5-14%. Дальнейшее увеличение обоих кровезамещающих средств (≈2000 мл на организм) приводит к снижению содержания МДА на 33 и 39% соответственно, что может существенно отражаться на состоянии защитных свойств организма. Дисбаланс СОД/КАТ выражен в меньшей степени. Представленные данные можно использовать как косвенные сведения о возможных пороговых дозах применения солевых кровезаменителей, а именно в среднем в пределах 1000 мл при однократном введении в сутки. Результаты согласуются с клиническими исследованиями по профилактике послеоперационных гнойно-воспалительных осложнений при радикальных операциях по поводу рака пищевода, в которых наиболее оптимальной дозой мафусола является 800-1200мл/сут.
При инкубации крови с коллоидными кровезаменителями — полиоксидином и полиоксифумарином снижение содержания МДА в среднем на 30% происходитуже при соотношении 1 : 0,2 (табл. 2), тоесть введение на организменном уровне предполагает использование данных кровезамещающих средств в объеме менее 500 мл в сутки. Антиоксидантная система оказывается достаточно реактивной при еще меньшем разведении: при соотношении кровь/полиоксифумарин — 1 : 0,1 значительно возрастает активность СОД на фоне снижения активности КАД, что может приводить к усилению пероксидазных процессов на клеточном уровне и дестабилизации мембраны эритроцитов. Данная гипотеза требует тщательного изучения.
Таблица 2
Показатели окислительно-антиокислительной системы в плазме доноров после инкубации с коллоидными кровезаменителями (М±m)
Полиоксидин Полиоксифумарин
| Соотно- шение кровь/ Кровезаменитель | МДА мк/ моль/л | СОД усл.ед. Акт. | КАТ усл.ед. Акт. | Соотношение СОД/ КАТ | Соотношение кровь/ Кровезаменитель | МДА мк/ моль/л | СОД усл.ед. Акт. | КАТ усл.ед. Акт. | Соотношение СОД/ КАТ |
| Норма- плазма Донора | 11,0±0,9 | 39±2 | 1,9±0,2 | 22 | Норма- плазма Донора | 11,0±0,9 | 39±2 | 1,9±0,2 | 22 |
| 01:00,01 | 9,3±0,7 | 41±3 | 2,6±0,5 | 16 | 01:00,01 | 9,1±0,8 | 42±2 | 2,7±0,4 | 16 |
| 01:00,05 | 9,5±0,8 | 45±2 | 1,5±0,2 | 30 | 01:00,05 | 9,1±0,7 | 40±3 | 2,1±0,3 | 19 |
| 01:00,10 | 9,5±0,6 | 43±4 | 1,3±0,3 | 33 | 01:00,10 | 9,5±0,4 | 52±4* | 1,3±0,4 | 40 |
| 01:00,20 | 7,3±0,4* | 37±3 | 1,7±0,2 | 22 | 01:00,20 | 8,0±0,2* | 50±3* | 1,3±0,3 | 38 |
* достоверное изменение по сравнению с нормой.
В клинике при лечении термической травмы полиоксифумарин назначали внутривенно капельно в дозе 15-20 мл/кг веса, что соответствует полученнымв работе экспериментальным данным invitro, а именно используемые дозы не приводят к развитию дестабилизации окислительно-антиокислительной системы (соотношение кровь/кровезаменитель неболее 1 : 0,05).
Заключение
На основании проведенного исследования можно заключить, что данные, полученные в эксперименте in vitro, позволяют судить о возможных пороговых дозах как солевых, так и коллоидных кровезаменителей, превышение которых способно дестабилизировать состояние окислительно-антиокислительной системы. Пороговые дозы солевых и коллоидных кровезаменителей различны. Рекомендуемые к применению в клинике дозы как солевых, так и коллоидных кровезаменителей адекватны и не способны вызывать окислительный стресс или дисбаланс окислительно-антиокислительной системы.
Что такое плазмаферез? Опасен ли плазмаферез, противопоказания, как делается
Еще десять лет назад плазмаферез считался исключительно медицинской процедурой и назначался только при определенных заболеваниях. Сегодня его предлагают на каждом углу и называют «чисткой крови». С помощью плазмафереза нас обещают омолодить, избавить от «шлаков» и, вообще, «очистить на глубоком клеточном уровне».
Для чего, на самом деле, нужен плазмаферез? Насколько эта процедура универсальна? Насколько безопасна? На эти другие вопросы отвечает Кузьмин Юрий Александрович, врач-анестезиолог высшей квалификационной категории, специалист по плазмаферезу.
Заблуждение 1. Плазмаферез – это чистка крови от шлаков
К нам часто звонят с вопросом: «Вы чистите кровь?». Я в таких случаях отвечаю: «Я не занимаюсь очисткой крови, я делаю медицинскую процедуру – плазмаферез». Это, во-первых. Во-вторых, понятия «шлаки» в медицине не существует. И чистить от них кровь, как минимум странно.
Что же такое плазмаферез?
Эта методика основана на фильтрации плазмы (жидкой части крови пациента) через специальную мембрану. Мембрана имеет определенный калибр отверстий, и слишком большие белковые молекулы, которые содержат на себе токсические вещества или воспалительные элементы, остаются в фильтре.
Их можно увидеть?
Да. При каждой процедуре я показываю пациенту фильтр «до» (девственно белый) и «после», чтобы реально увидеть то, что на нем осело.
Заблуждение 2. Плазмаферез простейшая процедура, которую можно делать даже в обеденный перерыв
Юрий Александрович, расскажите, пожалуйста, как проводят плазмаферез.
Для проведения плазмафереза используется специальный аппарат – я работаю на Гемос-ПФ. Он является базовым аппаратом МЧС для оказания помощи при чрезвычайных ситуациях.
Пациент ложится на кушетку, в вену на его руке врач устанавливает пластиковый катетер, через который будет осуществляться забор крови.
Задействуется только одна вена?
Существуют разные методики: в каких-то задействуется одна вена, в каких-то – две, допустим, периферическая и центральная. Методика мембранного плазмафереза, которую провожу я, задействует только одну вену. Как говорят медики – это минимальная инвазия.
Катетер поставлен – что дальше?
Дальше кровь пациента «прогоняется» через аппарат.
Вся?
Возвращается то количество крови, которое забирается. У каждого человека свой объем крови. Поэтому количество крови, которое «прогоняется» за один сеанс, для каждого пациента врач рассчитывает индивидуально с учетом клинического анализа крови, массы тела и роста. Существует компьютерная программа для такого расчета.
Сколько по времени длится процедура?
Около часа. В течение этого времени идет мониторирование состояния пациента: измеряется артериальное давление, частота дыхания, пульс и насыщение крови кислородом. То есть пациент находится не только под контролем врача, но и под контролем аппаратуры.
Плазмаферез можно делать амбулаторно?
Да.
Прямо в обеденный перерыв?
Плазмаферез не настолько простая процедура, чтобы проводить ее в обеденный перерыв. Это не укол: укололи — и пошел. Люди по разному переносят плазмаферез, поэтому есть определенный период времени после процедуры (от получаса до часа), в течение которого я наблюдаю за состоянием пациента. Если все показатели стабильны – человек может идти домой.
Заблуждение 3. Плазмаферез опасен
Давайте поговорим про безопасность плазмафереза, а то сейчас пошли страшилки-пугалки, что от этого люди умирают…
Синдром Турчинского, так его назвали журналисты.
Да!
Наверное, я вас разочарую – плазмаферез тут ни при чем. Владимир Турчинский умер совсем от другого. У него были гормональные проблемы, которые привели к тромбозу и инфаркту. Скажу больше, плазмаферез является профилактикой тромбоза и инфаркта, поскольку в ходе процедуры удаляется «густая» часть плазмы, в результате кровь разжижается, кровообращение становится гораздо лучше.
То есть синдром Турчинского…
— это миф.
И все-таки давайте остановимся на безопасности плазмафереза.
-
Во-первых, при проведении этой процедуры используются одноразовые медицинские инструменты. Я при каждом пациенте раскрываю одноразовый комплект и показываю, что это все конкретно для него.
-
Во-вторых, еще раз заострю ваше внимание на том, что плазмаферез – это не конвейер, когда врач подключил аппарат и ушел. Я постоянно общаюсь с пациентом во время процедуры и после, контролирую его самочувствие. Поскольку у меня стаж работы в реанимации больше тридцати лет, я серьезно подхожу к таким вещам.
-
В-третьих, плазмаферез не вызывает никаких неприятных ощущений, потому что весь процесс идет в физиологическом режиме работы сердца. В систолу определенный объем крови изгоняется из сердца, в диастолу идет расслабление — кровь возвращается. При плазмаферезе сохраняются все характеристики нормального кровотока.
-
В-четвертых, в ходе процедуры не применяются никакие медикаменты, только физиологический раствор для промывания магистралей, по которым протекает кровь, чтобы она не сворачивалась. Более того, если пациент «перекормлен» гормональными лекарствами, то они включаются в белковые комплексы плазмы и тоже оседают на фильтре. То есть мы убираем лишние гормоны, которые пациент применял в ходе лечения.
При плазмаферезе используется донорская плазма? Многие этого боятся.
Нет. Мембранный плазмаферез, который делаем мы в Скандинавской центре здоровья, не подразумевает использования донорской плазмы. Видимо, вы имеете в виду каскадный плазмаферез, при котором забирается от 400 до 800 мл плазмы и замещается кровезаменителями. Эту методику я не использую.
У мембранного плазмафереза есть противопоказания?
Абсолютное противопоказание — язвенная болезнь желудка с кровотечением. Нестабильность системы свертывания крови является относительным противопоказанием. Кроме того, я не буду настаивать на проведении плазмафереза пациенту, у которого слабо развита периферическая венозная сеть.
Вену сложно найти?
Да, по этой причине.
Заблуждение 4. Плазмаферез универсален, он помогает от всех болезней
Сейчас в сети много рекламных объявлений, в которых говорится, что плазмаферез необходим всем жителям мегаполиса, что он помогает бороться с отрицательным влиянием на организм стресса и плохой экологии. А еще с его помощью можно омолодиться. Это так?
Вы шутите? Плазмаферез – медицинская процедура, которая дополняет основное лечение заболевания. Назначить ее может только врач, если для этого есть показания. Делать плазмаферез всем подряд бессмысленно.
В каких случаях врач может назначить плазмаферез?
Его назначают в качестве дополнительного метода при некоторых заболеваниях в тех случаях, когда основное лечение было малоэффективным.
Юрий Александрович, а можно конкретнее? При каких, например, кожных заболеваниях рекомендуется плазмаферез?
При неэффективности медикаментозной терапии плазмаферез применяется при аллергических дерматитах, фурункулезе, псориазе и т.п.
Любые кожные заболевания – это проблема не одного дня. Эффект от лечения наступает не сразу. Чаще всего в терапии кожных заболеваний переходят от простых методов – имеются в виду мази, препараты – к более сложным. Одним из следующих этапов при неэффективности «таблеточной» терапии является плазмаферез – способ, когда непосредственно из крови удаляются факторы, вызывающие проявления болезни.
Сколько нужно сеансов, чтобы состояние кожи улучшилось? Одного достаточно?
Количество процедур, которое потребуется пациенту, врач рассчитывает индивидуально в зависимости от болезни, ее длительности, общего самочувствия. По статистическим данным, которыми я располагаю, при кожных заболеваниях в среднем необходимо от 5 до 7 процедур. Хотя при аллергических дерматитах эффект бывает заметен уже после 1-2 сеансов.
Давайте представим такую ситуацию: человек прочитал статью про плазмаферез, решил, что он ему необходим, и пришел к вам.
Сначала я пообщаюсь с пациентом – для этого и существует первичная консультация врача, проводящего плазмаферез, выясняю, что у него за заболевание, как он лечился, почему не было положительного эффекта. Затем мы вместе распланируем тактику дальнейших действий: либо стоит начать с обычного лечения у дерматолога, либо, если возможности медикаментозного лечения исчерпаны и дерматолог рекомендует, делать плазмаферез.
А если человек пришел к вам не лечиться, а «почиститься» и помолодеть?
Плазмаферез – не волшебство, а «чистая» кровь – не показатель здоровья. Я считаю, что для того чтобы хорошо себя чувствовать нужен не плазмаферез, а здоровый образ жизни
Урок биологии «Значение крови и ее состав». 8-й класс
По программе И.Н. Пономаревой.
Учебник: Биология Человек. А.Г. Драгомилов, Р.Д. Маш.
Тип урока:
1. по основной дидактической цели-изучение нового материала;
2. по способу проведение и этапам учебного процесса-комбинированный.
Методы урока:
1. по характеру познавательной деятельности: объяснительно-иллюстрированный, проблемно-поисковый.
2. по виду источника знаний: словесно-наглядный.
3. по форме совместной деятельности учителя и учащихся: рассказ, беседа
Цель: Углубить значение о внутренней среде организма и о гомеостазе; разъяснить механизм свёртывания крови; продолжить развитие навыков микроскопирования.
Дидактические задачи:
Знать:
1) Состав внутренней среды организма
2) Состав крови и её функции
3) Механизм свёртывания крови
Уметь:
1) Называть составные компоненты внутренней среды организма человека
2) Определять под микроскопом, рисункам клетки крови: эритроциты, лейкоциты, тромбоциты
3) Указывать функции кровяных клеток
4) Характеризовать составные компоненты плазмы крови
5) Устанавливать взаимосвязь между строением и функциями кровяных клеток
6) Разъяснять значение анализа крови, как средство диагностики заболеваний. Обосновывать своё мнение.
Развивающие задачи:
1) Умение выполнять задания, руководясь методическим инструктажем.
2) Извлекать необходимую информацию из источников знаний.
3) Умение делать выводы после просмотра слайдов по теме “Кровь”
4) Умение заполнять схемы
5) Анализировать и оценивать информацию
6) Развивать творческие способности у учащихся
Воспитательные задачи:
1) Патриотизм на жизнедеятельности И.И. Мечникова
2) Формирование здорового образа жизни: человек должен следить за составом своей крови, употреблять пищу, богатую белком и железом, избегать потерю крови и обезвоживание.
3) Создавать условия для формирования самооценки личности.
Требование к уровню подготовки обучающихся:
Узнавать:
- клетки крови под микроскопом, рисунки
Описывать:
- функции клеток крови;
- механизм свёртывания крови;
- функцию составных компонентов плазмы крови;
- признаки малокровия, гемофилии
Сравнивать:
- молодой и зрелый эритроцит человека;
- эритроциты человека и лягушки;
- количество эритроцитов у новорождённых и взрослых людей.
Понятия:
Плазма крови, эритроциты, лейкоциты, тромбоциты, гомеостаз, фагоциты, фибриногены, свёртывание крови, тромбопластин, нейтрофилы, эозинофилы, базофилы, моноциты, лимфоциты, изотонический, гипертонический, гипотонический растворы, физиологический раствор.
Оборудование:
1) Таблица “Кровь”
2) Электронный диск “Кирилл и Мефодий”, тема “Кровь”
3) Цельная кровь человека ( отцентрифугированная и простая) .
4) Микроскопы
5) Микропрепараты: кровь человека и лягушки.
6) Сырой картофель в дистиллированной воде и солёной
7) Физиологический раствор
8) 2 мантии красного цвета, белый халат, воздушные шарики
9) Портреты И.И. Мечникова и А. Левенгука
10) Пластилин красного и белого цвета
11) Презентации обучающихся.
Этапы урока
1. Актуализация опорных знаний.
Учитель:
Клод Бернар: “Я первый стал настаивать на той идее, что для животных есть собственно 2 среды: одна среда – внешняя, в которой помещён организм, а другая среда – внутренняя, в которой живут элементы тканей.
Заполните таблицу.
“Компоненты внутренней среды и их местонахождение в организме”. Смотри приложение №1.
2.Изучение нового материала
Учитель:
Мефистофель, предлагая Фаусту подписать союз с “нечистой силой”, говорил: “Кровь, надо знать, совсем особый сок”. В этих словах отражается мистическое верование в кровь в нечто таинственное.
За кровью признавали могучую и исключительную силу: кровь скрепляли священные клятвы; жрецы заставляли своих деревянных идолов “плакать кровью”; древние греки приносили кровь в жертву своим богам.
Некоторые философы Древней Греции считали кровь носителем души. Древнегреческий врач Гиппократ назначал душевнобольным кровь здоровых людей. Он думал, что в крови здоровых людей – здоровая душа.
Действительно, кровь – самая удивительная ткань нашего организма. Подвижность крови – важнейшие условия жизни организма. Как нельзя себе представить государство без транспортных линей связи, так нельзя понять существование человека или животного без движения крови по сосудам, когда во все органы и ткани разносится кислород, вода, белки и другие вещества. С развитием науки человеческий разум всё глубже проникает во многие тайны крови.
Итак, общее количество крови в организме человека равно 7% его веса, по объёму это около 5-6 литров у взрослого человека и около 3 литров у подростков.
Какие функции выполняет кровь?
Ученик: Демонстрирует опорный конспект и объясняет функции крови. Смотри приложение №2
В это время учитель делает дополнения по электронному диску “Кровь”.
Учитель: Из чего состоит кровь? Демонстрирует отцентрифугированную кровь, где видны 2 чётко отличающиеся друг от друга слоя.
Верхний слой – слегка желтоватая полупрозрачная жидкость – плазма крови и нижний слой – осадок тёмно-красного цвета, который образован форменными элементами – клетками крови: лейкоцитами, тромбоцитами и эритроцитами.
Своеобразие крови заключается в том, что она представляет собой соединительную ткань, клетки которой взвешены в жидком промежуточном веществе – плазме. Кроме того, в ней не происходит размножение клеток. Выполнение старых, отмирающих клеток крови новыми осуществляется благодаря кроветворению, происходящему в красном костном мозгу, которых заполняет пространство между костными перекладинами губчатого вещества всех костей. Например, разрушение состарившихся и повреждённых эритроцитов происходит в печени и селезёнке. Общий объём его у взрослого равен 1500 см3.
В плазму крови входит множество простых и сложных веществ. 90% плазмы составляет вода, и только 10% её приходится на сухой остаток. Но как разнообразен его состав! Здесь и сложнейшие белки (альбумины, глобулины и фибриноген), жиры и углеводы, металлы и галоиды – все элементы таблицы Менделеева, соли, щёлочи и кислоты, различные газы, витамины, ферменты, гормоны и пр.
Каждое из этих веществ имеет определённое важное значение.
Ученик с короной “Белки” — “Строительный материал” нашего организма. Они участвуют в процессах свёртывания крови, поддерживают постоянство реакции крови (слабощелочная), образует иммуноглобулины, антитела, участвующие в защитных реакциях организма. Высокомолекулярные белки, не проникающие через стенки кровеносных капилляров, удерживают в плазме определённое количество воды, что важно для уравновешенного распределения жидкости между кровью и тканями. Наличие белков в плазме обеспечивает вязкость крови, постоянство её давления сосудов, препятствует оседанию эритроцитов.
Ученик с короной “жиры и углеводы” - источники энергии. Соли, щёлочи и кислоты поддерживают постоянство внутренней среды, изменения которой опасно для жизни. Ферменты, витамины и гормоны обеспечивают правильный обмен веществ в организме, его рост, развитие и взаимное влияние органов и систем.
Учитель: Суммарная концентрация минеральных солей, белков, глюкозы, мочевины и других веществ, растворённых в плазме, создаёт осмотическое давление.
Явление осмоса возникает везде, где имеются 2 раствора различной концентрации, разделённые полунепроницаемой мембраной, через которую легко проходит растворитель (вода), но не проходят молекулы растворенного вещества. В этих условиях растворитель движется в сторону раствора с большой концентрацией растворённого вещества.
Благодаря соматическому давлению происходит проникновение жидкости через клеточные оболочки, что обеспечивает обмен воды между кровью и тканями. Постоянство осмотического давления крови имеет важное значение для жизнедеятельности клеток организма. Мембраны многих клеток, в том числе и клеток крови, тоже являются полупроницаемыми. Поэтому при помещении эритроцитов в растворы с различной концентрацией солей, а, следовательно, и с разным осмотическим давлением в них происходят серьёзные изменения.
Солевой раствор, имеющий такое же осмотическое давление, как плазма крови, называют изотоническим раствором. Для человека изотоничен 0,9% раствор поваренной соли.
Солевой раствор, осмотическое давление которого выше, чем осмотическое давление плазмы крови, называются гипертоническим; если осмотическое давление ниже, чем в плазме крови, то такой раствор называется гипотоническим.
Гипертонический раствор (10% NaCl) – применяют при лечении гнойных ран. Если на рану наложить повязку с гипертоническим раствором, то жидкость из раны будет выходить наружу, на повязку, поскольку концентрация солей в ней выше, чем внутри раны. При этом жидкость будет увлекать за собой гной, микробы, отмершие частицы тканей, и в результате рана очиститься и заживёт.
Поскольку растворитель движется всегда в сторону раствора с более высоким осмотическим давлением, то при погружении эритроцитов в гипотонический раствор вода, по закону осмоса, интенсивно начинает проникать внутрь клеток. Эритроциты набухают, их оболочки разрываются, и содержимое поступает в раствор.
Для нормальной деятельности организма важно не только количественное содержание солей в плазме крови. Чрезвычайно важен и качественный состав этих солей. Сердце, например, остановится, если из протекающей через него жидкости полностью исключить соли кальция, то же произойдёт при избытке солей калия. Растворы, которые по своему качественному составу и концентрации солей соответствуют составу плазмы, называют физиологическими растворами. Они различны для разных животных. Такие жидкости используются для поддержания жизнедеятельности изолированных от тела органов, а также как заменители крови при кровопотерях.
Учитель.
Задание: Доказать, что нарушение постоянства солевого состава плазмы крови разбавлением её дистиллированной водой приводит к гибели эритроцитов.
Опыт можно поставить демонстрационно. В 2 пробирки наливают одинаковое количество крови. К одной пробе приливают дистиллированную воду, к другой – физиологический раствор (0,9% — ный раствор NaCl) . Учащиеся должны заметить, что пробирка, в которой к крови прилит физиологический раствор, осталась непрозрачной. Следовательно, форменные элементы крови сохранились, остались в взвеси. В пробирке, где к крови была прилита дистиллированная вода, жидкость стала прозрачной. Содержимое пробирки более не является взвесью, стала раствором. Значит, форменные элементы здесь, прежде всего эритроциты, разрушились, а гемоглобин перешёл в раствор.
Запись опыта можно оформить в виде таблицы. Смотри приложение №3.
Значение постоянства солевого состава плазмы крови.
Причины разрушения эритроцитов при давлении крови воды можно объяснить так. Эритроциты имеют полупроницаемую мембрану, она пропускает молекулы воды, но плохо пропускает ионы солей и другие вещества. В эритроцитах и плазме крови процент воды приблизительно равен, поэтому за определённую единицу времени в эритроцит из плазмы попадает примерно столько же молекул воды, сколько уходит из эритроцита в плазму. При разбавлении крови водой молекулы воды вне эритроцитов становятся больше, чем внутри. Вследствие этого увеличивается и число молекул воды, проникающих в эритроцит. Он разбухает, мембрана его растягивается, клетка теряет гемоглобин. Он переходит в плазму. Разрушение эритроцитов крови в организме человека может произойти под влиянием разных веществ, например яда гадюки. Оказавшись в плазме, гемоглобин быстро теряется: он легко проходит через стенки сосудов, выводится из организма почками, разрушается тканями печени.
Нарушение состава плазмы, как и любое другое нарушение постоянства состава внутренней среды, возможно лишь в относительно небольших пределах. Благодаря нервной и гуморальной саморегуляции отклонение от норм вызывает в организме изменения, восстанавливающие норму. Значительные изменения постоянства состава внутренней среды приводят к заболеванию, а иногда даже являются причиной смерти.
Ученик в красной мантии и короной “эритроцит” с воздушными шариками в руках:
Всё, что содержится в крови, всё, что несёт она по сосудам, предназначено для клеток нашего тела. Они отбирают из неё всё необходимое и используют на собственные нужды. Только кислородосодержащее вещество должно оказаться нетронутым. Ведь если оно будет оседать в тканях, разрушаться там и использоваться на нужды организма, трудно станет транспортировать кислород.
Поначалу природа пошла на создание очень крупных молекул, молекулярный вес которых в два, о то и в десять миллионов раз больше тома водорода, самого лёгкого вещества. Такие белки не способны проходить сквозь клеточные мембраны, “застревая” даже в довольно крупных порах; вот почему они по долгу сохранялись в крови и могли многократно использоваться. Для высших животных было найдено более оригинальное решение. Природа снабдила их гемоглобином, молекулярный вес которого лишь в 16 тысяч раз больше чем у атома водорода, но, чтобы гемоглобин не достался окружающим тканям, поместила его, как в контейнеры, внутрь специальных, циркулирующих вместе с кровью клеток – эритроцитов.
Эритроциты большинства животных круглые, хотя иногда их форма почему-то меняется, становится овальной. Среди млекопитающих такими уродами являются верблюды и ламы. Зачем в конструкцию эритроцита этих животных понадобилось вводить столь значительные изменения, пока точно неизвестно.
Поначалу эритроциты были большие, громоздкие. У протея, реликтовой пещерной амфибии их диаметр 35-58 микрон. У большинства амфибий они значительно меньше, однако их объём достигает 1100 кубических микрон. Это оказалось неудобно. Ведь чем больше клетка, тем относительно меньше её поверхность, в обе стороны которого должен проходить кислород. На единицу поверхности приходится слишком много гемоглобина, что мешает его полноценному использованию. Убедившись в этом, природа пошла на пути уменьшения размеров эритроцитов до 150 кубических микрон для птиц и до 70 для млекопитающих. У человека их диаметр равен 8 микронам, а объём 8 кубическим микронам.
Эритроциты многих млекопитающих ещё мельче, у коз едва достигают 4, а у кабарги 2,5 микрона. Почему именно у коз такие мелкие эритроциты, понять нетрудно. Предки домашних коз были горными животными и жили в сильно разряженной атмосфере. Недаром количество эритроцитов у них огромно, 14,5 миллиона в каждом кубическом миллиметре крови, тогда как у таких животных, как амфибий, интенсивность обмена веществ которых невелика, всего 40-170 тысяч эритроцитов.
В погоне за уменьшением объёма красные кровяные клетки позвоночных животных превратились в плоские диски. Так максимально сократился путь диффундирующих в глубь эритроцита молекул кислорода. У человека, кроме того, в центре диска с обеих сторон есть вдавления, что позволило ещё больше сократить объём клетки, увеличив размер её поверхности.
Транспортировать гемоглобин в специальной таре внутри эритроцита очень удобно, но добра без худа не бывает. Эритроцит – живая клетка и сам потребляет для своего дыхания массу кислорода. Природа не терпит расточительства. Ей немало пришлось поломать голову, чтобы придумать, как сократить ненужные расходы.
Самая важная часть любой клетки – ядро. Если его тихонечко удалить, а такие ультрамикроскопические операции учёные умеют делать, то безъядерная клетка, хотя и не гибнет, всё же становится нежизнеспособной, прекращает свои основные функции, резко сокращает обмен веществ. Вот это и решила использовать природа, она лишила взрослые эритроциты млекопитающих их ядер. Основная функция эритроцитов – была контейнерами для гемоглобина – функция пассивная, и пострадать она не могла, а сокращение обмена веществ было только на руку, так как при этом сильно уменьшается расход кислорода.
Учитель: из пластилина красного цвета слепите эритроцит.
Ученик в белом халате и короной “лейкоцит”:
Кровь не только транспортное средство. Она выполняет и другие важные функции. Передвигаясь по сосудам тела, кровь в лёгких и кишечнике почти что непосредственно соприкасается с внешней средой. И лёгкие, и особенно кишечник, бесспорно, грязные места организма. Не удивительно, что здесь в кровь очень легко проникнуть микробам. Да и почему бы им не проникать? Кровь – чудесная питательная среда, притом богатая кислородом. Если не поставить тут же при входе, бдительных и неумолимых стражей, дорога жизни организма стала бы дорогой его смерти.
Стражи нашлись без труда. Ещё на заре возникновения жизни все клетки организма были способны захватывать и переваривать частички органических веществ. Почти в то же время организмы обзавелись подвижными клетками, очень напоминающих современных амёб. Они не сидели сложа руки, ожидая, когда ток жидкости принесёт им что-нибудь вкусненькое, а проводили жизнь в постоянных поисках хлеба насущного. Эти бродячие клетки-охотники, с самого начала включившиеся в борьбу с попавшими в организм микробами, получили название лейкоцитов.
Лейкоциты – самые крупные клетки человеческой крови. Их размер колеблется от 8 до 20 микрон. Эти одетые в белые халаты санитары нашего организма ещё длительное время принимали участие в пищеварительных процессах. Они выполняют эту функцию даже у современных амфибий. Не удивительно, что у низших животных их очень много. У рыб в 1 кубическом миллиметре крови их бывает до 80 тысяч, в десять раз больше, чем у здорового человека.
Чтобы успешно бороться с патогенными микробами, необходимо очень много лейкоцитов. Организм производит их в огромных количествах. Учёным не удалось пока выяснить продолжительность их жизни. Да вряд ли она может быть точно установлена. Ведь лейкоциты – солдаты и, видимо, никогда не доживают до старости, а гибнут на войне, в схватках за наше здоровье. Вероятно, поэтому у различных животных и в различных условиях опыта получались очень пёстрые цифры – от 23 минут до 15 дней. Более точно было удалось установить лишь срок жизни для лимфоцитов – одной из разновидностей крохотных санитаров. Он равняется 10-12 часам, то есть за сутки организм не меньше двух раз полностью обновляет состав лимфоцитов.
Лейкоциты способны не только странствовать внутри кровяного русла, но при надобности его легко покидают, углубляясь в ткани, навстречу попавшим туда микроорганизмам. Пожирая опасных для организма микробов, лейкоциты отравляются их сильнодействующими токсинами и гибнут, но не сдаются. Волна за волной сплошной стеной они на болезнетворный очаг, пока сопротивление врага не будет сломлено. Каждый лейкоцит может проглотить до 20 микроорганизмов.
Массами выползают лейкоциты на поверхность слизистых оболочек, где всегда много микроорганизмов. Только в ротовую полость человека – 250 тысяч ежеминутно. За сутки здесь гибнет 1/80 часть всех наших лейкоцитов.
Лейкоциты борются не только с микробами. Им поручена ещё одна важная функция: уничтожать все поврежденные, износившиеся клетки. В тканях организма они постоянно ведут демонтаж, расчищая места для строительства новых клеток тела, а молодые лейкоциты принимают участие и в самом строительстве, во всяком случае, в строительстве костей, соединительной ткани и мышц.
Безусловно, одним лейкоцитам не удалось бы отстоять организм от проникающих в него микробов. В крови любого животного много различных веществ, которые способны склеивать, убивать и растворять попавших в кровеносную систему микробов, превращать в нерастворимые вещества и обезвреживать выделяемый ими токсин. Некоторые из этих защитных веществ мы получаем по наследству от родителей, другие учимся вырабатывать сами в борьбе с окружающими нас бесчисленными врагами.
Учитель: Задание: из пластилина белого цвета слепите лейкоцит.
Ученик в розовой мантии и короной “тромбоцит”:
Как ни внимательно контрольные приборы – барорецепторы следят за состоянием кровяного давления, всегда возможна авария. Ещё чаще беда приходит со стороны. Любая, даже самая незначительная, рана разрушит сотни, тысячи сосудов, и через эти пробоины сейчас же хлынут наружу воды внутреннего океана.
Создавая для каждого животного индивидуальный океан, природе пришлось озаботиться организацией аварийно спасательной службы на случай разрушения его берегов. Поначалу эта служба была не очень надёжной. Поэтому для низших существ природа предусмотрела возможность значительного обмеления внутренних водоёмов. Потеря 30 процентов крови для человека смертельна, японский жук легко переносит потерю 50 процентов гемолимфы.
Если судно в море получает пробоину, команда старается заткнуть образовавшуюся дыру любым подсобным материалом. Природа в изобилии снабдила кровь собственными заплатками. Это специальные веретенообразные клетки – тромбоциты. По своим размерам они ничтожно малы, всего 2-4 микрона. Заткнуть такой крохотной затычкой сколько-нибудь значительною дыру было бы невозможно, если бы тромбоциты не обладали способностью слипаться под воздействием тромбокиназы. Этим ферментом природа богато снабдила ткани, окружающие сосуды, и другие места, больше всего подверженные травмам. При малейшем повреждении тканей тромбокиназа выделяется наружу, входит в соприкосновение с кровью, и тромбоциты немедленно начинают слипаться, образуя комочек, а кровь несёт ему всё новый и новый строительный материал, ведь в каждом кубическом миллиметре крови их содержится 150-400 тысяч штук.
Сами по себе тромбоциты большой пробки образовать не могут. Затычка получается с помощью выпадения нитей особого белка – фибрина, который в виде фибриногена постоянно присутствует в крови. В образованной сети из волокон фибрина застывают комочки слипшихся тромбоцитов, эритроцитов, лейкоцитов. Проходят считанные минуты, и образуется значительная пробка. Если повреждён не очень крупный сосуд и давление крови в нём не настолько велико, чтобы вытолкнуть пробку, утечка будет ликвидирована.
Вряд ли рентабельно, чтобы дежурная аварийная служба потребляла много энергии, а значит и кислорода. Перед тромбоцитами стоит единственная задача – слипнуться в минуту опасности. Функция пассивная, не требует значительных затрат энергии, значит, незачем потреблять кислород, пока всё в организме спокойно, и природа с ними так же, как с эритроцитами. Она лишила их ядер и тем самым, сократив уровень обмена веществ, сильно снизила расход кислорода.
Совершенно очевидно, что хорошо налаженная аварийная служба крови необходима, но она, к сожалению, грозит организму страшной опасностью. Что, если по тем или иным причинам аварийная служба начнёт не вовремя работать? Такие неуместные действия приведут к серьёзной аварии. Кровь в сосудах свернётся и закупорит их. Поэтому кровь имеет вторую аварийную службу – антисвёртывающую систему. Она следит, чтобы в крови не было тромбина, взаимодействие которого с фибриногеном приводит к выпадению нитей фибрина. Как только фибрин появляется, антисвёртывающая система немедленно его инактивирует.
Вторая аварийная служба работает очень активно. Если в кровь лягушки ввести значительную дозу тромбина, ничего страшного не произойдёт, он тут же будет обезврежен. Зато если теперь взять у этой лягушки кровь, окажется, что она потеряла способность свёртываться.
Первая аварийная система работает автоматически, второй командует мозг. Без его указания система работать не будет. Если у лягушки сначала разрушить командный пункт, находящийся в продолговатом мозге, а потом ввести тромбин, кровь мгновенно свернётся. Аварийная служба наготове, но не кому подать сигнал тревоги.
Кроме перечисленных выше аварийных служб, кровь имеет ещё и бригаду капитального ремонта. Когда кровеносная система повреждена, важно не только быстрое образование тромба, необходимо так же его своевременное удаление. Пока порванный сосуд заткнут пробкой, она мешает заживлению раны. Ремонтная бригада, восстанавливая целостность тканей, понемножку растворяет и рассасывает тромб.
Многочисленные сторожевые, контрольные и аварийные службы надёжно охраняют воды нашего внутреннего океана от всяких неожиданностей, обеспечивая очень высокую надёжность движения его волн и неизменность их состава.
Учитель: Объяснение механизма свёртывания крови.
Свёртывание крови
Тромбопластин + Са2+ + протромбин = тромбин
Тромбин + фибриноген = фибрин
Тромбопластин – белок-фермент, образуется при разрушении тромбоцитов.
Са2+ — ионы кальция, присутствующие в плазме крови.
Протромбин – не активный белок-фермент плазмы крови.
Тромбин — активный белок-фермент.
Фибриноген – белок, растворённый в плазме крови.
Фибрин – волокна белка, нерастворимые в плазме крови (тромб)
В течение всего урока обучающиеся заполняют таблицу “Клетки крови”, а потом сравнивают с эталонной таблицей. Проверяют друг у друга, выставляют оценку, исходя из критериев, предлагаемых учителем. Смотри приложение №4.
Практическая часть урока.
Учитель: Задание №1
Исследовать кровь под микроскопом. Описать эритроциты. Определить, может ли эта кровь принадлежать человеку.
Учащимся для анализа предлагают кровь лягушки.
В ходе беседы учащиеся отвечают на вопросы:
1.Какую окраску имею эритроциты?
Ответ: Цитоплазма розовая, ядро окрашено ядерными красками в синий цвет. Окрашивание даёт возможность не только лучше различить клеточные структуры, но и узнать их химические свойства.
2. Какой величины эритроциты?
Ответ: Довольно крупные, однако, в поле зрения их немного.
3.Может ли эта кровь принадлежать человеку?
Ответ: Не может. Человек относится к млекопитающим, а эритроциты млекопитающих ядра не имеют.
Учитель: Задание №2
Сравните эритроциты человека и лягушки.
При сравнении отмечают следующее. Эритроциты человека значительно мельче эритроцитов лягушки. В поле зрения микроскопа эритроцитов человека значительно больше, чем эритроцитов лягушки. Отсутствия ядра повышает полезную ёмкость эритроцита. Из этих сопоставлений делают вывод, что кровь человека способна связывать больше кислорода, чем кровь лягушки.
Учитель:
Внесите информацию в таблицу. Смотри приложение №5.
3.Закрепление изученного материала:
1. По медицинскому бланку “Анализ крови” смотри приложение №6, дать характеристику состава крови:
а) Количество гемоглобина
б) Количество эритроцитов
в) Количество лейкоцитов
г) РОЭ и СОЭ
д) Лейкоцитарную формулу
е) Поставить диагноз состояния здоровья человека
2. Работа по вариантам:
1.Вариант: тестовая работа по 5 вопросам с выбором от одного до нескольких вопросов.
2.Вариант: выбрать предложения, в которых допущены ошибки и исправить эти ошибки.
Вариант 1
1.Где вырабатываются эритроциты?
а) печень
б) красный костный мозг
в) селезёнка
2.Где разрушаются эритроциты?
а) печень
б) красный костный мозг
в) селезёнка
3.Где образуются лейкоциты?
а) печень
б) красный костный мозг
в) селезёнка
г) лимфатические узлы
4.Какие форменные элементы крови имеют в клетках ядро?
а) эритроциты
б) лейкоциты
в) тромбоциты
5. Какие форменные элементы крови участвуют в её свёртывании?
а) эритроциты
б) тромбоциты
в) лейкоциты
Вариант 2
Найдите предложения, в которых допущены ошибки и исправьте их:
1.Внутренняя среда организма — это кровь, лимфа, тканевая жидкость.
2. Эритроциты – это красные кровяные клетки, имеющие ядро.
3. Лейкоциты участвуют в защитных реакциях организма, имеют амёбовидную форму и ядро.
4. Тромбоциты имеют ядро.
5. Эритроциты разрушаются в красном костном мозге.
Задания для логического мышления:
1.Концентрация солей физиологического раствора, заменяющего иногда в опытах кровь, разная для холоднокровных (0,65%) и теплокровных (0,95%) . Чем вы можете объяснить такое различие?
2.Если прилить в кровь чистую воду, то клетки крови лопаются; если поместить их в концентрированный раствор соли, то сморщиваются. Почему этого не происходит, если человек выпьет много воды и съест много соли?
3.При сохранении тканей живыми в не организма их помещают не в воду, а в физиологический раствор, содержащий 0,9% поваренной соли. Объясните, почему необходимо так делать?
4.Эритроциты человека в 3 раза меньше эритроцитов лягушки, но их в 1мм3 в 13 раз больше у человека, чем у лягушки. Как вы можете объяснить этот факт?
5.Болезнетворные микробы, попавшие в какой-нибудь орган, могут проникнуть в лимфу. Если бы микробы попали из неё в кровь, то это привело бы к общему заражению организма. Однако этого не происходит. Почему?
6.В 1 мм3 крови козы находится 10 млн эритроцитов размером 0,007; в крови лягушки 1 мм3 – 400 000 эритроцитов размером 0,02. Чья кровь – человека, лягушки или козы – перенесёт в единицу времени больше кислорода? Почему?
7.При быстром восхождении на гору у здоровых туристов развивается “горная болезнь” — одышка, сердцебиение, головокружение, слабость. Эти признаки при частых тренировках со временем проходят. Предположите, какие изменения происходят при этом в крови человека?
4. Домашнее задание
п.13,14. Знать записи в тетради, работа №50,51 стр. 35 – рабочая тетрадь №1, авторы: Р.Д. Маш и А.Г. Драгомилов
Творческое задание для учащихся:
“Иммунная память”,
“Работа Э. Дженнера и Л. Пастера при изучении иммунитета”.
“Вирусные заболевания человека”.
Рефлексия: Ребята, поднимите руки те, кому было комфортно и уютно сегодня на уроке.
- Как вы считаете, достигли мы цели урока?
- Что вам понравилось больше всего на уроке?
- Что бы вам хотелось изменить в ходе урока?
0,9% NaCl (физиологический раствор) — Может, все-таки не все так нормально?
Abstract
Инфузия кристаллоидов широко применяется в лечении пациентов для замещения объема и реанимации. В Соединенных Штатах предпочтительным кристаллоидом часто является физиологический раствор. Хирурги и анестезиологи уже давно предпочитают буферные растворы, такие как лактат Рингера и Plasma-Lyte A. Физиологический раствор — это раствор, наиболее широко используемый в медицине и педиатрии, а также в гематологии и трансфузиологии.Однако растет беспокойство по поводу того, что физиологический раствор более токсичен, чем сбалансированные забуференные кристаллоиды, такие как Plasma-Lyte и Lactated Ringer. Физиологический раствор — единственный раствор, рекомендуемый для промывания, введения и утилизации эритроцитов в США, но Plasma-Lyte A также одобрен FDA для этих целей. Лактат Рингера традиционно избегали в этих приложениях из-за опасений по поводу свертывания крови, но существующие исследования показывают, что это вряд ли проблема. В моделях на животных и клинических исследованиях в различных условиях физиологический раствор может вызывать метаболический ацидоз, изменения функции сосудов и почек, а также боль в животе по сравнению со сбалансированными кристаллоидами.Одно рандомизированное исследование предполагает, что в очень малых объемах (2 литра или меньше) физиологический раствор не более токсичен, чем другие кристаллоиды. Последние данные свидетельствуют о том, что физиологический раствор вызывает значительно больший гемолиз in vitro, чем , чем Plasma-Lyte A и аналогичные растворы при кратковременном хранении (24 часа) после мытья или интраоперационного восстановления. В настоящее время имеется множество данных, вызывающих озабоченность по поводу того, является ли физиологический раствор самым безопасным раствором для замены при инфузионной терапии, промывании и спасении эритроцитов, аферезе и других подобных применениях.В США Plasma-Lyte A также одобрен FDA для использования с компонентами крови и, вероятно, является более безопасным решением для этих целей. Единственный его недостаток — более высокая стоимость. Необходимы дополнительные исследования безопасности физиологического раствора практически для всех текущих клинических применений. Похоже, что в ближайшие годы от нормального физиологического раствора в конечном итоге откажутся в пользу более безопасных, более физиологических кристаллоидных растворов.
Ключевые слова: реанимация, гемолиз, кристаллоид, физиологический раствор, переливание
ВВЕДЕНИЕ
Использование кристаллоидов как для замещения объема, так и для реанимации широко распространено в медицинской практике.Однако выбор кристаллоидов весьма разнообразен и не имеет четкой доказательной базы. В США и Европе 0,9% NaCl, называемый «физиологический раствор», является наиболее широко используемым кристаллоидом, особенно в медицинской и педиатрической практике [1], но многие хирурги, анестезиологи и реаниматологи предпочитают «сбалансированные растворы» с буферной емкостью, такой как как лактат Рингера или Plasma-Lyte A. [2, 3] В трансфузионной медицине обычно используется физиологический раствор, и это единственный раствор, рекомендованный AABB как совместимый с компонентами крови.Нормальный физиологический раствор неизменно является раствором, используемым для начальных внутривенных инфузий и промывки / восстановления эритроцитов и промывки тромбоцитов в США. Общепринято считать, что содержащие кальций буферные растворы, такие как лактат Рингера, не следует использовать из-за потенциального риска свертывания в цитратном антикоагулированном компоненте крови, хотя это оспаривается. [4-6] Plasma-Lyte A, a забуференный кристаллоид одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) как пригодный для использования с компонентами крови, но редко, если вообще, используется для этого указания на этикетке.(личный опыт) Немного дороже. FDA считает, что физиологический раствор и Plasma-Lyte A одинаково эффективны и безопасны для введения и разбавления перелитых компонентов крови в соответствии с вкладышами в упаковку. отображает биохимический состав физиологического раствора и других распространенных кристаллоидных растворов, используемых в США.
Таблица 1
Характеристики типичных кристаллоидных растворов
| Физиологический раствор | Лактат Рингера | Plasma-Lyte A | Типичная сыворотка / плазма здорового человека | |
|---|---|---|---|---|
| pH (типичный) | 5.5 | 6,6 | 7,4 | 7,4 |
| Осмолярность (мосмоль / л) | 308 | 273 | 294 | 285 |
| Натрий (мэкв / л) | 154 | 130 | 140 | 140 |
| Хлорид (мэкв / л) | 154 | 109 | 98 | 104 |
| Кальций (мэкв / л) | 0 | 3 | 0 | 2.3 |
| Калий (мэкв / л) | 0 | 4 | 5 | 4 |
| Магний (мэкв / л) | 0 | 0 | 3 | 1.5 |
| Лактат (мэкв / л) | 0 | 28 | 0 | Незначительный |
| Глюконат (мэкв / л) | 0 | 0 | 23 | Незначительный |
| Ацетат (мЭкв / л) | 0 | 0 | 27 | Незначительная |
В последние годы безопасность физиологического раствора ставилась под сомнение в различных условиях, особенно для тяжелобольных пациентов и для краткосрочного хранения эритроциты, в том числе промывание.Предварительные данные показывают, что физиологический раствор вызывает значительно более высокий уровень гемолиза, чем Plasma-Lyte A после промывки и кратковременного хранения (24 часа или меньше). (М. Рафаи, отправлено в печать). [7] Это может быть важно, поскольку теперь считается, что даже низкий уровень гемолиза может увеличить риск повреждения жизненно важных органов, васкулопатии и предрасположенности к внутрибольничной инфекции. [8-11] Уровни гемолиза, которые ранее не вызывали особого беспокойства. такие как 50-100 мг / дл бесклеточного гемоглобина, которые считаются безвредными и часто присутствуют в переливаемых эритроцитах, могут быть вредными и заслуживают дальнейшего изучения.Еще более серьезную проблему для многих клинических применений, таких как реанимация и аферез, вызывает то, что инфузии большого объема физиологического раствора могут вызвать гиперхлоремический метаболический ацидоз, который может ухудшить функцию почек. [1-3, 12, 13] Этот обзор будет посвящен литературе по риски, связанные с нормальным физиологическим раствором, а также предложить программу исследований для выяснения того, действительно ли физиологический раствор является, как долго считалось, лучшим решением для введения компонентов крови и промывки клеток перед переливанием.
Исторические соображения
Тестирование, которое требовалось для разрешения использования физиологического раствора с компонентами крови, нелегко обнаружить, и оно кажется потерянным в тумане времени.Предположительно, наиболее важным критерием было отсутствие макроскопического гемолиза. Исследования проводились на здоровых животных, которые могут не иметь отношения к тяжелобольным людям. Кроме того, уже давно ведутся споры об использовании коллоидов (например, альбумина, гетакрахмала) по сравнению с кристаллоидами для замещения объема у тяжелобольных или травмированных пациентов. Никакого реального консенсуса не существует, хотя тенденция отхода от коллоидов и кристаллоидов к использованию компонентов крови была одобрена американскими хирургами-травматологами и врачами интенсивной терапии, вернувшимися с наших зарубежных войн.Это подтверждается данными наблюдений, демонстрирующими уменьшение отека и улучшение выживаемости у молодых здоровых мужчин, серьезно раненных в бою и реанимированных с помощью компонентов крови, а не традиционных больших объемов кристаллоидов [14].
Многие тяжелобольные пациенты не нуждаются в эритроцитах, тромбоцитах и плазме и не получают их, но получают значительное количество кристаллоидов в течение нескольких дней или недель в отделении интенсивной терапии. Какая жидкость наиболее эффективна и безопасна? Мнения сильно различаются, и данные рандомизированных исследований, включающих более 2 литров общей инфузии, отсутствуют.В одном доступном рандомизированном исследовании не было обнаружено значительных различий в клинических исходах с таким объемом кристаллоидов [15]. Некоторые анестезиологи в США даже не хранят физиологический раствор в операционной, поскольку они предпочитают буферные растворы, такие как лактат Рингера и Plasma-Lyte A, а также аналогичные растворы, такие как Hartmann, предпочтительнее в Европе и в других странах. (личное общение) Недавно был проведен обзор исследований, сравнивающих забуференный кристаллоид и нормальный физиологический раствор.[12] Был сделан вывод, что растворы с ацетатным буфером физиологически превосходят физиологический раствор, но ключевые клинические вопросы эффективности и безопасности остаются нерешенными. В частности, относительное благоприятное или пагубное влияние этих реанимационных жидкостей на функцию почек остается неубедительным. Хорошо известная склонность к развитию метаболического ацидоза при приеме физиологического раствора является серьезным недостатком, вероятно, из-за гиперхлоремического и более умеренного гипернатремического содержания физиологического раствора.В целом риски введения жидкости могли быть недооценены [16].
Модели на животных
Идея о том, что сбалансированные забуференные кристаллоидные растворы могут превосходить по эффективности и безопасности физиологический раствор, появилась сравнительно недавно и рассматривалась лишь на нескольких моделях животных. У крыс с экспериментальным геморрагическим шоком, реанимированных с помощью физиологического раствора или Plasma-Lyte (кристаллоид с ацетатным и глюконатным буфером), крысы, получавшие Plasma-Lyte, имели лучший почечный кровоток и оксигенацию, меньше ацидоз, но не было различий в показателях воспаления и окислительный стресс.[17] Та же группа использовала эту модель, чтобы продемонстрировать улучшение почечного кровотока и уменьшение ацидоза с помощью комбинации гидроксиэтилкрахмала и забуференного кристаллоида по сравнению с гидроксиэтилкрахмалом и физиологическим раствором. [18] Подобные результаты наблюдались на другой модели реанимации геморрагического шока на крысах, где Plasma-Lyte производил более быструю коррекцию нарушений кислотно-щелочного баланса и меньшее повреждение кишечника по сравнению с лактатом Рингера или физиологическим раствором [19].
В модели реанимации сепсиса на крысах (перевязка слепой кишки и пункция) Plasma-Lyte вызывал меньший ацидоз, лучшую функцию почек и улучшенную выживаемость по сравнению с физиологическим раствором.[20] В контрольной группе здоровых животных, у которых не было сепсиса, не было различий в почечных исходах или выживаемости между двумя кристаллоидными растворами. В модели перитонеального сепсиса у овец животные, реанимированные физиологическим раствором, имели более тяжелый ацидоз и более низкий сердечный выброс, меньшую микроциркуляторную перфузию и меньшую оксигенацию мышц по сравнению с животными, получавшими аналогичные объемы Lactated Ringer’s или Plasma-Lyte. Выживаемость была выше у тех, кто получал лактат Рингера, по сравнению с животными, получавшими физиологический раствор.[21]
In vitro Исследования биосовместимости нормального физиологического раствора по сравнению с другими кристаллоидными растворамиДавняя практика в банках крови в США заключается в использовании только физиологического раствора для введения, разбавления или промывки эритроцитов и тромбоциты. Это верно, несмотря на то, что Plasma-Lyte A, более физиологический кристаллоид, одобрен FDA на совместимость с компонентами крови для переливания. Кроме того, многочисленные опубликованные исследования теперь демонстрируют, что другой давно запрещенный забуференный кристаллоид, лактат Рингера, не вызывает свертывания крови или гемолиза, как это долгое время считалось общепринятым.[4-6] Помимо более низкой стоимости, непонятно, почему сообщество специалистов по трансфузиологии / банкам крови в США настаивает на использовании продукта, который с большей вероятностью вызывает метаболический ацидоз (физиологический раствор), чем потенциально более безопасные растворы (например, Plasma-Lyte). A; лактат Рингера), один из которых одобрен FDA для биосовместимости.
Этот традиционный подход вызывает особую озабоченность, поскольку в настоящее время имеется множество данных, свидетельствующих о том, что физиологический раствор более токсичен, как in vitro, , так и in vivo , с точки зрения повреждения тканей и гемолиза эритроцитов.Например, промывание солевым раствором эритроцитов у реципиентов экстракорпоральной оксигенации неонатальной мембраны приводит к усилению гемолиза по сравнению с немытыми эритроцитами. [22] Последние предварительные данные in vitro демонстрируют, что промывание физиологическим раствором связано с почти удвоением гемолиза в течение первых 24 часов после промывания по сравнению с Plasma-Lyte A (Refaai, представлен для публикации и реферат). [7] Для использования в интраоперационных спасательных операциях с промывкой перед инфузией буферный раствор, содержащий маннит, аденин и фосфат, приводил к меньшей дисфункции эритроцитов и гемолизу, чем физиологический раствор.[23] Внеклеточный гемоглобин в плазме был в четыре раза выше с нормальным физиологическим раствором после четырех часов хранения и достиг уровней (30 мг / дл), связанных с повреждением органов у пациентов с серповидно-клеточной анемией и другими гемолитическими расстройствами. [8-11] Аналогичные результаты в пользу забуференных промывочных растворов были получены в спасенной крови, промытой гемофильтрационным раствором с бикарбонатным буфером, по сравнению с нормальным физиологическим раствором. [24]
Уроки можно извлечь из методов, используемых для сбора других клеток крови и тканей.Нормальный физиологический раствор никогда не используется при обработке периферической крови человека или гемопоэтических стволовых клеток костного мозга для клинической трансплантации в США. Вся обработка выполняется с помощью Plasma-Lyte A из-за опасений по поводу влияния на жизнеспособность стволовых клеток кислого, гиперосмолярного, небуферированного физиологического раствора. Нормальный физиологический раствор давал худшие результаты по сравнению со всеми другими протестированными консервирующими растворами при использовании для хранения мезенхимальных стволовых клеток пуповины человека для трансплантации. [25] Точно так же трансплантаты подкожной вены человека испытывали повышенное повреждение трансплантата, снижение жизнеспособности и повышенную дисфункцию эндотелиальных клеток при хранении в течение двух часов в физиологическом растворе, и это повреждение было смягчено использованием забуференных кристаллоидных растворов, включая Plasma-Lyte A.[26]
Наконец, в предварительном отчете, краткосрочное воздействие in vitro на серповидных эритроцитов нормальным физиологическим раствором по сравнению с фосфатно-солевым буфером привело к поразительно худшим характеристикам микрососудов в микрожидкостных реологических анализах. [27] Авторы сомневаются, следует ли избегать использования физиологического раствора в качестве реанимационной жидкости при осложнениях серповидно-клеточной анемии, таких как вазоокклюзионные эпизоды и острый грудной синдром. Можно ли воспроизвести такие результаты с одобренным FDA буферным кристаллоидным раствором, таким как Plasma-Lyte или лактат Рингера, будет представлять большой интерес и является важной областью будущих исследований.
Инфузия физиологического раствора здоровым добровольцам
В ряде исследований сравнивали инфузии физиологического раствора с забуференными кристаллоидами у здоровых субъектов. На протяжении десятилетий было известно, что инфузия физиологического раствора изменяет респираторную функцию у здоровых субъектов, с повышенным сопротивлением малых дыхательных путей, повышением ангиопоэтина-2 (показатель воспаления) и усилением интерстициального отека легких по данным УЗИ легких [28]. В этом случае вводили 100 мл / мин физиологического раствора для общей болюсной дозы 30 мл / кг и сравнивали с инфузией альбумина или 5% глюкозы в рандомизированном двойном слепом исследовании.Эти побочные эффекты физиологического раствора не наблюдались при использовании 4% альбумина или 5% раствора глюкозы.
В последовательном рандомизированном исследовании одночасовых внутривенных инфузий 50 мл / кг физиологического раствора по сравнению с лактатом Рингера здоровым молодым субъектам, нормальный физиологический раствор приводил к снижению pH, субъективным психическим изменениям, дискомфорту в животе и задержкам первого мочеиспускания после инфузии. [29] В аналогичном исследовании сравнивали инфузии двух литров физиологического раствора и Plasma-Lyte A в течение 1 часа и измеряли кровоток в почечной артерии и перфузию коркового вещества почек с помощью МРТ.[30] По сравнению с Plasma-Lyte A, физиологический раствор приводил к снижению кровотока в почечных артериях и перфузии коры головного мозга, гиперхлоридемии и большему увеличению внесосудистого объема крови (последнее указывает на повышенную проницаемость сосудов).
Наконец, физиологический раствор сравнивали с Plasma-Lyte A в качестве предварительной обработки перед внутривенным введением пропофола, чтобы определить влияние жидкостей на боль в месте инфузии, связанную с пропофолом, в слепом рандомизированном исследовании. Нормальный физиологический раствор усиливал боль, тогда как Plasma-Lyte A уменьшал боль от инфузии пропофола дозозависимым образом.[31] Это открытие согласуется с другими данными, демонстрирующими сосудистую дисфункцию и воспаление после инфузии физиологического раствора по сравнению с забуференными кристаллоидами.
Эффекты инфузии физиологического раствора у пациентов, подвергающихся серьезным хирургическим вмешательствам
Инфузия кристаллоидов в умеренных количествах является рутинной практикой почти для всех хирургических пациентов, подвергающихся серьезным процедурам. Введенные объемы кристаллоидов больше при процедурах, связанных со значительным кровотечением. Несколько рандомизированных исследований показали, что физиологический раствор приводит к значительно более серьезным метаболическим нарушениям, чем забуференные кристаллоиды, такие как Plasma-Lyte, особенно к метаболическому ацидозу.[32-34] В одном рандомизированном исследовании Plasma-Lyte 148 по сравнению с физиологическим раствором в кардиохирургии не было различий в дренировании плевральной дренажной трубки, но реципиенты Plasma-Lyte получали больше переливаний. [35]
В ряде рандомизированных исследований сравнивали физиологический раствор с забуференными кристаллоидами при трансплантации почек. Например, метаболический ацидоз, тяжелая гипотензия, требующая поддержки норэпинефрином, и гиперхлоридемия значительно чаще встречались у пациентов, получавших физиологический раствор, по сравнению с пациентами, получавшими кристаллоид с ацетатным буфером (Elomel Isoton) [36, 37], хотя никаких различий в диуреза или почках не было. функции не наблюдались.Метаанализ подтвердил ухудшение метаболического ацидоза при приеме физиологического раствора по сравнению с забуференными жидкостями, а также продемонстрировал незначительную тенденцию к более высокой потере трансплантата и острому отторжению у пациентов, получавших физиологический раствор [38]. Наконец, недавнее исследование показало значительно более высокую частоту гиперкалиемии, требующей лечения физиологическим раствором, по сравнению с забуференными жидкостями. [39] Таким образом, не существует окончательных доказательств того, что использование буферных кристаллоидных растворов приводит к меньшему повреждению почек или дисфункции / потере трансплантата, чем физиологический раствор, но эти данные указывают на более серьезные метаболические нарушения и предполагают возможность увеличения сосудистой дисфункции при использовании физиологического раствора. Инфузия тяжелобольным пациентам
Критически больные пациенты часто получают много литров кристаллоидной жидкости во время пребывания в больнице, поэтому относительная эффективность и безопасность физиологического раствора, наиболее часто вводимого раствора, имеет особое значение для этих реципиентов.
В небольшом (n = 23) ретроспективном исследовании пациентов с диабетическим кетоацидозом, получавших только Plasma-Lyte 148 по сравнению с физиологическим раствором, пациенты, получавшие Plasma-Lyte 148, имели более быстрое разрешение ацидоза, более высокое среднее артериальное давление и улучшение диурез, чем у пациентов, получавших только физиологический раствор. [40] В исследовании до и после вмешательства использование раствора Хартманна или Plasma-Lyte 148 в период вмешательства сравнивалось с физиологическим раствором в течение контрольного периода в общей сложности около 1500 австралийских пациентов интенсивной терапии.Эта замена забуференного кристаллоида нормальным физиологическим раствором была связана со статистически значимым снижением сывороточного креатинина, острым повреждением почек и потребностью в заместительной почечной терапии (10% против 6,3%), но без изменений в смертности или продолжительности пребывания в ОИТ [41]. ] В крупнейшем рандомизированном исследовании, проведенном на сегодняшний день, у 2278 пациентов, получавших Plasma-Lyte 148 или физиологический раствор, не было значительных различий в потребностях в заместительной почечной терапии (была небольшая тенденция в пользу нормального физиологического раствора) и незначительная, не значимая тенденция (p = 0.4) для более низкой смертности у реципиентов Plasma-Lyte 148 (7,6% против 8,6%). [15] Основными ограничениями этого исследования были (1) статус низкого риска у вовлеченных пациентов (например, низкий уровень смертности — большинство пациентов были послеоперационными пациентами) и (2) умеренные дозы инфузии кристаллоидов (приблизительно 2 литра). [ 42] В настоящее время проводится ряд дополнительных рандомизированных испытаний. [43, 44]
В исследовании с участием пациентов с травмами Plasma-Lyte A вызывал меньше ацидемии и гиперхлоридемии по сравнению с физиологическим раствором.[34] Это исследование не оценивало клинические исходы. Небольшая группа пациентов в этом исследовании продемонстрировала лучшие тромбоэластографические параметры (K и альфа-угол) у пациентов с травмой, получавших Plasma-Lyte A, по сравнению с физиологическим раствором [45].
В очень большом наблюдательном исследовании, основанном на данных нескольких больниц, пациенты с сепсисом в отделениях интенсивной терапии получали в среднем от 5 до 7 литров физиологического раствора или забуференных кристаллоидов. Смертность была снижена у тех, кто получал забуференные кристаллоиды (ОР 0.86; ДИ 0,78, 0,94). Смертность постепенно снижалась по мере увеличения доли забуференных кристаллоидов. [46]
Резюме
Имеются обширные данные in vitro , модели на животных и клинические данные, демонстрирующие, что инфузии физиологического раствора вносят вклад в нежелательные метаболические изменения, включая гиперхлоремический метаболический ацидоз, гиперкалиемию и нарушение функции почек. Для объемной реанимации тяжелобольных пациентов не существует убедительных причин для использования физиологического раствора в качестве первого выбора.
Что касается использования in vitro , то на эритроциты отрицательно влияет кратковременное воздействие физиологического раствора, включая усиление гемолиза по сравнению с забуференными растворами, такими как Plasma-Lyte A. В повестку дня будущих исследований в области трансфузионной медицины может быть включено изучение того, действительно ли физиологический раствор или ненормальный раствор способствует гемолизу и клеточной дисфункции после переливания пациентам. Гемолиз, даже при низких уровнях, может быть вредным для пациентов. [8-11] Для отмывки эритроцитов и их спасения или во время любого воздействия, которое может составлять около 24 часов ex vivo , физиологический раствор уступает Plasma-Lyte A .Для этих целей кажется оправданной замена Plasma-Lyte A на физиологический раствор.
0,9% NaCl (физиологический раствор) — Может, все-таки не все так нормально?
Abstract
Инфузия кристаллоидов широко применяется в лечении пациентов для замещения объема и реанимации. В Соединенных Штатах предпочтительным кристаллоидом часто является физиологический раствор. Хирурги и анестезиологи уже давно предпочитают буферные растворы, такие как лактат Рингера и Plasma-Lyte A. Физиологический раствор — это раствор, наиболее широко используемый в медицине и педиатрии, а также в гематологии и трансфузиологии.Однако растет беспокойство по поводу того, что физиологический раствор более токсичен, чем сбалансированные забуференные кристаллоиды, такие как Plasma-Lyte и Lactated Ringer. Физиологический раствор — единственный раствор, рекомендуемый для промывания, введения и утилизации эритроцитов в США, но Plasma-Lyte A также одобрен FDA для этих целей. Лактат Рингера традиционно избегали в этих приложениях из-за опасений по поводу свертывания крови, но существующие исследования показывают, что это вряд ли проблема. В моделях на животных и клинических исследованиях в различных условиях физиологический раствор может вызывать метаболический ацидоз, изменения функции сосудов и почек, а также боль в животе по сравнению со сбалансированными кристаллоидами.Одно рандомизированное исследование предполагает, что в очень малых объемах (2 литра или меньше) физиологический раствор не более токсичен, чем другие кристаллоиды. Последние данные свидетельствуют о том, что физиологический раствор вызывает значительно больший гемолиз in vitro, чем , чем Plasma-Lyte A и аналогичные растворы при кратковременном хранении (24 часа) после мытья или интраоперационного восстановления. В настоящее время имеется множество данных, вызывающих озабоченность по поводу того, является ли физиологический раствор самым безопасным раствором для замены при инфузионной терапии, промывании и спасении эритроцитов, аферезе и других подобных применениях.В США Plasma-Lyte A также одобрен FDA для использования с компонентами крови и, вероятно, является более безопасным решением для этих целей. Единственный его недостаток — более высокая стоимость. Необходимы дополнительные исследования безопасности физиологического раствора практически для всех текущих клинических применений. Похоже, что в ближайшие годы от нормального физиологического раствора в конечном итоге откажутся в пользу более безопасных, более физиологических кристаллоидных растворов.
Ключевые слова: реанимация, гемолиз, кристаллоид, физиологический раствор, переливание
ВВЕДЕНИЕ
Использование кристаллоидов как для замещения объема, так и для реанимации широко распространено в медицинской практике.Однако выбор кристаллоидов весьма разнообразен и не имеет четкой доказательной базы. В США и Европе 0,9% NaCl, называемый «физиологический раствор», является наиболее широко используемым кристаллоидом, особенно в медицинской и педиатрической практике [1], но многие хирурги, анестезиологи и реаниматологи предпочитают «сбалансированные растворы» с буферной емкостью, такой как как лактат Рингера или Plasma-Lyte A. [2, 3] В трансфузионной медицине обычно используется физиологический раствор, и это единственный раствор, рекомендованный AABB как совместимый с компонентами крови.Нормальный физиологический раствор неизменно является раствором, используемым для начальных внутривенных инфузий и промывки / восстановления эритроцитов и промывки тромбоцитов в США. Общепринято считать, что содержащие кальций буферные растворы, такие как лактат Рингера, не следует использовать из-за потенциального риска свертывания в цитратном антикоагулированном компоненте крови, хотя это оспаривается. [4-6] Plasma-Lyte A, a забуференный кристаллоид одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) как пригодный для использования с компонентами крови, но редко, если вообще, используется для этого указания на этикетке.(личный опыт) Немного дороже. FDA считает, что физиологический раствор и Plasma-Lyte A одинаково эффективны и безопасны для введения и разбавления перелитых компонентов крови в соответствии с вкладышами в упаковку. отображает биохимический состав физиологического раствора и других распространенных кристаллоидных растворов, используемых в США.
Таблица 1
Характеристики типичных кристаллоидных растворов
| Физиологический раствор | Лактат Рингера | Plasma-Lyte A | Типичная сыворотка / плазма здорового человека | |
|---|---|---|---|---|
| pH (типичный) | 5.5 | 6,6 | 7,4 | 7,4 |
| Осмолярность (мосмоль / л) | 308 | 273 | 294 | 285 |
| Натрий (мэкв / л) | 154 | 130 | 140 | 140 |
| Хлорид (мэкв / л) | 154 | 109 | 98 | 104 |
| Кальций (мэкв / л) | 0 | 3 | 0 | 2.3 |
| Калий (мэкв / л) | 0 | 4 | 5 | 4 |
| Магний (мэкв / л) | 0 | 0 | 3 | 1.5 |
| Лактат (мэкв / л) | 0 | 28 | 0 | Незначительный |
| Глюконат (мэкв / л) | 0 | 0 | 23 | Незначительный |
| Ацетат (мЭкв / л) | 0 | 0 | 27 | Незначительная |
В последние годы безопасность физиологического раствора ставилась под сомнение в различных условиях, особенно для тяжелобольных пациентов и для краткосрочного хранения эритроциты, в том числе промывание.Предварительные данные показывают, что физиологический раствор вызывает значительно более высокий уровень гемолиза, чем Plasma-Lyte A после промывки и кратковременного хранения (24 часа или меньше). (М. Рафаи, отправлено в печать). [7] Это может быть важно, поскольку теперь считается, что даже низкий уровень гемолиза может увеличить риск повреждения жизненно важных органов, васкулопатии и предрасположенности к внутрибольничной инфекции. [8-11] Уровни гемолиза, которые ранее не вызывали особого беспокойства. такие как 50-100 мг / дл бесклеточного гемоглобина, которые считаются безвредными и часто присутствуют в переливаемых эритроцитах, могут быть вредными и заслуживают дальнейшего изучения.Еще более серьезную проблему для многих клинических применений, таких как реанимация и аферез, вызывает то, что инфузии большого объема физиологического раствора могут вызвать гиперхлоремический метаболический ацидоз, который может ухудшить функцию почек. [1-3, 12, 13] Этот обзор будет посвящен литературе по риски, связанные с нормальным физиологическим раствором, а также предложить программу исследований для выяснения того, действительно ли физиологический раствор является, как долго считалось, лучшим решением для введения компонентов крови и промывки клеток перед переливанием.
Исторические соображения
Тестирование, которое требовалось для разрешения использования физиологического раствора с компонентами крови, нелегко обнаружить, и оно кажется потерянным в тумане времени.Предположительно, наиболее важным критерием было отсутствие макроскопического гемолиза. Исследования проводились на здоровых животных, которые могут не иметь отношения к тяжелобольным людям. Кроме того, уже давно ведутся споры об использовании коллоидов (например, альбумина, гетакрахмала) по сравнению с кристаллоидами для замещения объема у тяжелобольных или травмированных пациентов. Никакого реального консенсуса не существует, хотя тенденция отхода от коллоидов и кристаллоидов к использованию компонентов крови была одобрена американскими хирургами-травматологами и врачами интенсивной терапии, вернувшимися с наших зарубежных войн.Это подтверждается данными наблюдений, демонстрирующими уменьшение отека и улучшение выживаемости у молодых здоровых мужчин, серьезно раненных в бою и реанимированных с помощью компонентов крови, а не традиционных больших объемов кристаллоидов [14].
Многие тяжелобольные пациенты не нуждаются в эритроцитах, тромбоцитах и плазме и не получают их, но получают значительное количество кристаллоидов в течение нескольких дней или недель в отделении интенсивной терапии. Какая жидкость наиболее эффективна и безопасна? Мнения сильно различаются, и данные рандомизированных исследований, включающих более 2 литров общей инфузии, отсутствуют.В одном доступном рандомизированном исследовании не было обнаружено значительных различий в клинических исходах с таким объемом кристаллоидов [15]. Некоторые анестезиологи в США даже не хранят физиологический раствор в операционной, поскольку они предпочитают буферные растворы, такие как лактат Рингера и Plasma-Lyte A, а также аналогичные растворы, такие как Hartmann, предпочтительнее в Европе и в других странах. (личное общение) Недавно был проведен обзор исследований, сравнивающих забуференный кристаллоид и нормальный физиологический раствор.[12] Был сделан вывод, что растворы с ацетатным буфером физиологически превосходят физиологический раствор, но ключевые клинические вопросы эффективности и безопасности остаются нерешенными. В частности, относительное благоприятное или пагубное влияние этих реанимационных жидкостей на функцию почек остается неубедительным. Хорошо известная склонность к развитию метаболического ацидоза при приеме физиологического раствора является серьезным недостатком, вероятно, из-за гиперхлоремического и более умеренного гипернатремического содержания физиологического раствора.В целом риски введения жидкости могли быть недооценены [16].
Модели на животных
Идея о том, что сбалансированные забуференные кристаллоидные растворы могут превосходить по эффективности и безопасности физиологический раствор, появилась сравнительно недавно и рассматривалась лишь на нескольких моделях животных. У крыс с экспериментальным геморрагическим шоком, реанимированных с помощью физиологического раствора или Plasma-Lyte (кристаллоид с ацетатным и глюконатным буфером), крысы, получавшие Plasma-Lyte, имели лучший почечный кровоток и оксигенацию, меньше ацидоз, но не было различий в показателях воспаления и окислительный стресс.[17] Та же группа использовала эту модель, чтобы продемонстрировать улучшение почечного кровотока и уменьшение ацидоза с помощью комбинации гидроксиэтилкрахмала и забуференного кристаллоида по сравнению с гидроксиэтилкрахмалом и физиологическим раствором. [18] Подобные результаты наблюдались на другой модели реанимации геморрагического шока на крысах, где Plasma-Lyte производил более быструю коррекцию нарушений кислотно-щелочного баланса и меньшее повреждение кишечника по сравнению с лактатом Рингера или физиологическим раствором [19].
В модели реанимации сепсиса на крысах (перевязка слепой кишки и пункция) Plasma-Lyte вызывал меньший ацидоз, лучшую функцию почек и улучшенную выживаемость по сравнению с физиологическим раствором.[20] В контрольной группе здоровых животных, у которых не было сепсиса, не было различий в почечных исходах или выживаемости между двумя кристаллоидными растворами. В модели перитонеального сепсиса у овец животные, реанимированные физиологическим раствором, имели более тяжелый ацидоз и более низкий сердечный выброс, меньшую микроциркуляторную перфузию и меньшую оксигенацию мышц по сравнению с животными, получавшими аналогичные объемы Lactated Ringer’s или Plasma-Lyte. Выживаемость была выше у тех, кто получал лактат Рингера, по сравнению с животными, получавшими физиологический раствор.[21]
In vitro Исследования биосовместимости нормального физиологического раствора по сравнению с другими кристаллоидными растворамиДавняя практика в банках крови в США заключается в использовании только физиологического раствора для введения, разбавления или промывки эритроцитов и тромбоциты. Это верно, несмотря на то, что Plasma-Lyte A, более физиологический кристаллоид, одобрен FDA на совместимость с компонентами крови для переливания. Кроме того, многочисленные опубликованные исследования теперь демонстрируют, что другой давно запрещенный забуференный кристаллоид, лактат Рингера, не вызывает свертывания крови или гемолиза, как это долгое время считалось общепринятым.[4-6] Помимо более низкой стоимости, непонятно, почему сообщество специалистов по трансфузиологии / банкам крови в США настаивает на использовании продукта, который с большей вероятностью вызывает метаболический ацидоз (физиологический раствор), чем потенциально более безопасные растворы (например, Plasma-Lyte). A; лактат Рингера), один из которых одобрен FDA для биосовместимости.
Этот традиционный подход вызывает особую озабоченность, поскольку в настоящее время имеется множество данных, свидетельствующих о том, что физиологический раствор более токсичен, как in vitro, , так и in vivo , с точки зрения повреждения тканей и гемолиза эритроцитов.Например, промывание солевым раствором эритроцитов у реципиентов экстракорпоральной оксигенации неонатальной мембраны приводит к усилению гемолиза по сравнению с немытыми эритроцитами. [22] Последние предварительные данные in vitro демонстрируют, что промывание физиологическим раствором связано с почти удвоением гемолиза в течение первых 24 часов после промывания по сравнению с Plasma-Lyte A (Refaai, представлен для публикации и реферат). [7] Для использования в интраоперационных спасательных операциях с промывкой перед инфузией буферный раствор, содержащий маннит, аденин и фосфат, приводил к меньшей дисфункции эритроцитов и гемолизу, чем физиологический раствор.[23] Внеклеточный гемоглобин в плазме был в четыре раза выше с нормальным физиологическим раствором после четырех часов хранения и достиг уровней (30 мг / дл), связанных с повреждением органов у пациентов с серповидно-клеточной анемией и другими гемолитическими расстройствами. [8-11] Аналогичные результаты в пользу забуференных промывочных растворов были получены в спасенной крови, промытой гемофильтрационным раствором с бикарбонатным буфером, по сравнению с нормальным физиологическим раствором. [24]
Уроки можно извлечь из методов, используемых для сбора других клеток крови и тканей.Нормальный физиологический раствор никогда не используется при обработке периферической крови человека или гемопоэтических стволовых клеток костного мозга для клинической трансплантации в США. Вся обработка выполняется с помощью Plasma-Lyte A из-за опасений по поводу влияния на жизнеспособность стволовых клеток кислого, гиперосмолярного, небуферированного физиологического раствора. Нормальный физиологический раствор давал худшие результаты по сравнению со всеми другими протестированными консервирующими растворами при использовании для хранения мезенхимальных стволовых клеток пуповины человека для трансплантации. [25] Точно так же трансплантаты подкожной вены человека испытывали повышенное повреждение трансплантата, снижение жизнеспособности и повышенную дисфункцию эндотелиальных клеток при хранении в течение двух часов в физиологическом растворе, и это повреждение было смягчено использованием забуференных кристаллоидных растворов, включая Plasma-Lyte A.[26]
Наконец, в предварительном отчете, краткосрочное воздействие in vitro на серповидных эритроцитов нормальным физиологическим раствором по сравнению с фосфатно-солевым буфером привело к поразительно худшим характеристикам микрососудов в микрожидкостных реологических анализах. [27] Авторы сомневаются, следует ли избегать использования физиологического раствора в качестве реанимационной жидкости при осложнениях серповидно-клеточной анемии, таких как вазоокклюзионные эпизоды и острый грудной синдром. Можно ли воспроизвести такие результаты с одобренным FDA буферным кристаллоидным раствором, таким как Plasma-Lyte или лактат Рингера, будет представлять большой интерес и является важной областью будущих исследований.
Инфузия физиологического раствора здоровым добровольцам
В ряде исследований сравнивали инфузии физиологического раствора с забуференными кристаллоидами у здоровых субъектов. На протяжении десятилетий было известно, что инфузия физиологического раствора изменяет респираторную функцию у здоровых субъектов, с повышенным сопротивлением малых дыхательных путей, повышением ангиопоэтина-2 (показатель воспаления) и усилением интерстициального отека легких по данным УЗИ легких [28]. В этом случае вводили 100 мл / мин физиологического раствора для общей болюсной дозы 30 мл / кг и сравнивали с инфузией альбумина или 5% глюкозы в рандомизированном двойном слепом исследовании.Эти побочные эффекты физиологического раствора не наблюдались при использовании 4% альбумина или 5% раствора глюкозы.
В последовательном рандомизированном исследовании одночасовых внутривенных инфузий 50 мл / кг физиологического раствора по сравнению с лактатом Рингера здоровым молодым субъектам, нормальный физиологический раствор приводил к снижению pH, субъективным психическим изменениям, дискомфорту в животе и задержкам первого мочеиспускания после инфузии. [29] В аналогичном исследовании сравнивали инфузии двух литров физиологического раствора и Plasma-Lyte A в течение 1 часа и измеряли кровоток в почечной артерии и перфузию коркового вещества почек с помощью МРТ.[30] По сравнению с Plasma-Lyte A, физиологический раствор приводил к снижению кровотока в почечных артериях и перфузии коры головного мозга, гиперхлоридемии и большему увеличению внесосудистого объема крови (последнее указывает на повышенную проницаемость сосудов).
Наконец, физиологический раствор сравнивали с Plasma-Lyte A в качестве предварительной обработки перед внутривенным введением пропофола, чтобы определить влияние жидкостей на боль в месте инфузии, связанную с пропофолом, в слепом рандомизированном исследовании. Нормальный физиологический раствор усиливал боль, тогда как Plasma-Lyte A уменьшал боль от инфузии пропофола дозозависимым образом.[31] Это открытие согласуется с другими данными, демонстрирующими сосудистую дисфункцию и воспаление после инфузии физиологического раствора по сравнению с забуференными кристаллоидами.
Эффекты инфузии физиологического раствора у пациентов, подвергающихся серьезным хирургическим вмешательствам
Инфузия кристаллоидов в умеренных количествах является рутинной практикой почти для всех хирургических пациентов, подвергающихся серьезным процедурам. Введенные объемы кристаллоидов больше при процедурах, связанных со значительным кровотечением. Несколько рандомизированных исследований показали, что физиологический раствор приводит к значительно более серьезным метаболическим нарушениям, чем забуференные кристаллоиды, такие как Plasma-Lyte, особенно к метаболическому ацидозу.[32-34] В одном рандомизированном исследовании Plasma-Lyte 148 по сравнению с физиологическим раствором в кардиохирургии не было различий в дренировании плевральной дренажной трубки, но реципиенты Plasma-Lyte получали больше переливаний. [35]
В ряде рандомизированных исследований сравнивали физиологический раствор с забуференными кристаллоидами при трансплантации почек. Например, метаболический ацидоз, тяжелая гипотензия, требующая поддержки норэпинефрином, и гиперхлоридемия значительно чаще встречались у пациентов, получавших физиологический раствор, по сравнению с пациентами, получавшими кристаллоид с ацетатным буфером (Elomel Isoton) [36, 37], хотя никаких различий в диуреза или почках не было. функции не наблюдались.Метаанализ подтвердил ухудшение метаболического ацидоза при приеме физиологического раствора по сравнению с забуференными жидкостями, а также продемонстрировал незначительную тенденцию к более высокой потере трансплантата и острому отторжению у пациентов, получавших физиологический раствор [38]. Наконец, недавнее исследование показало значительно более высокую частоту гиперкалиемии, требующей лечения физиологическим раствором, по сравнению с забуференными жидкостями. [39] Таким образом, не существует окончательных доказательств того, что использование буферных кристаллоидных растворов приводит к меньшему повреждению почек или дисфункции / потере трансплантата, чем физиологический раствор, но эти данные указывают на более серьезные метаболические нарушения и предполагают возможность увеличения сосудистой дисфункции при использовании физиологического раствора. Инфузия тяжелобольным пациентам
Критически больные пациенты часто получают много литров кристаллоидной жидкости во время пребывания в больнице, поэтому относительная эффективность и безопасность физиологического раствора, наиболее часто вводимого раствора, имеет особое значение для этих реципиентов.
В небольшом (n = 23) ретроспективном исследовании пациентов с диабетическим кетоацидозом, получавших только Plasma-Lyte 148 по сравнению с физиологическим раствором, пациенты, получавшие Plasma-Lyte 148, имели более быстрое разрешение ацидоза, более высокое среднее артериальное давление и улучшение диурез, чем у пациентов, получавших только физиологический раствор. [40] В исследовании до и после вмешательства использование раствора Хартманна или Plasma-Lyte 148 в период вмешательства сравнивалось с физиологическим раствором в течение контрольного периода в общей сложности около 1500 австралийских пациентов интенсивной терапии.Эта замена забуференного кристаллоида нормальным физиологическим раствором была связана со статистически значимым снижением сывороточного креатинина, острым повреждением почек и потребностью в заместительной почечной терапии (10% против 6,3%), но без изменений в смертности или продолжительности пребывания в ОИТ [41]. ] В крупнейшем рандомизированном исследовании, проведенном на сегодняшний день, у 2278 пациентов, получавших Plasma-Lyte 148 или физиологический раствор, не было значительных различий в потребностях в заместительной почечной терапии (была небольшая тенденция в пользу нормального физиологического раствора) и незначительная, не значимая тенденция (p = 0.4) для более низкой смертности у реципиентов Plasma-Lyte 148 (7,6% против 8,6%). [15] Основными ограничениями этого исследования были (1) статус низкого риска у вовлеченных пациентов (например, низкий уровень смертности — большинство пациентов были послеоперационными пациентами) и (2) умеренные дозы инфузии кристаллоидов (приблизительно 2 литра). [ 42] В настоящее время проводится ряд дополнительных рандомизированных испытаний. [43, 44]
В исследовании с участием пациентов с травмами Plasma-Lyte A вызывал меньше ацидемии и гиперхлоридемии по сравнению с физиологическим раствором.[34] Это исследование не оценивало клинические исходы. Небольшая группа пациентов в этом исследовании продемонстрировала лучшие тромбоэластографические параметры (K и альфа-угол) у пациентов с травмой, получавших Plasma-Lyte A, по сравнению с физиологическим раствором [45].
В очень большом наблюдательном исследовании, основанном на данных нескольких больниц, пациенты с сепсисом в отделениях интенсивной терапии получали в среднем от 5 до 7 литров физиологического раствора или забуференных кристаллоидов. Смертность была снижена у тех, кто получал забуференные кристаллоиды (ОР 0.86; ДИ 0,78, 0,94). Смертность постепенно снижалась по мере увеличения доли забуференных кристаллоидов. [46]
Резюме
Имеются обширные данные in vitro , модели на животных и клинические данные, демонстрирующие, что инфузии физиологического раствора вносят вклад в нежелательные метаболические изменения, включая гиперхлоремический метаболический ацидоз, гиперкалиемию и нарушение функции почек. Для объемной реанимации тяжелобольных пациентов не существует убедительных причин для использования физиологического раствора в качестве первого выбора.
Что касается использования in vitro , то на эритроциты отрицательно влияет кратковременное воздействие физиологического раствора, включая усиление гемолиза по сравнению с забуференными растворами, такими как Plasma-Lyte A. В повестку дня будущих исследований в области трансфузионной медицины может быть включено изучение того, действительно ли физиологический раствор или ненормальный раствор способствует гемолизу и клеточной дисфункции после переливания пациентам. Гемолиз, даже при низких уровнях, может быть вредным для пациентов. [8-11] Для отмывки эритроцитов и их спасения или во время любого воздействия, которое может составлять около 24 часов ex vivo , физиологический раствор уступает Plasma-Lyte A .Для этих целей кажется оправданной замена Plasma-Lyte A на физиологический раствор.
Почему физиологический раствор используется вместо воды для внутривенных вливаний?
Физиологический раствор, также называемый физиологическим раствором, представляет собой водный раствор хлорида натрия. Это наиболее часто используемая жидкость для внутривенного введения. Он используется с первых десятилетий XIX века, и только в Соединенных Штатах ежегодно используется более 200 миллионов литров.
Хотя большая часть вашего тела, примерно на 60%, состоит из воды, одну воду нельзя вводить непосредственно в кровь, так как это может вызвать растворение основных электролитов в крови.
Прямая инъекция воды в кровоток также приведет к осмотическому эффекту в клетках крови.
Клетки крови, в основном солевые, будут притягивать воду, заставляя их быстро расширяться до точки разрыва клеточной мембраны. Это приведет к тому, что содержимое клеток выльется в плазму. Обширное повреждение большого процента клеток тела может привести к смерти.
Небольшое количество воды, введенное непосредственно в кровь, не причинит длительного вреда. В основном, чем больше воды вводится в кровь, тем больше количество поврежденных клеток.
Клетки, в частности красные кровяные тельца, отвечают за транспортировку кислорода и минералов к органам. Их повреждение приводит к тому, что органы тела не получают достаточно кислорода и энергии для правильного функционирования. Содержимое клеток, попавшее в плазму крови, также может причинить вред, поскольку нарушит баланс концентрации в крови.
Чтобы избежать вреда, причиняемого простой дистиллированной водой клеткам крови, воду смешивают с раствором натрия и хлора примерно такой же концентрации, как и в плазме крови.Эффект заключается в том, что раствор делится между циркулирующим объемом и жидкостью, содержащейся в клетках, тем самым становясь частью циркулирующего объема без неблагоприятного воздействия на клетки крови.
Физиологический раствор специально разработан для соответствия электролитам, присутствующим в плазме крови, поэтому он вызывает меньший осмотический эффект по сравнению с другими внутривенными жидкостями. Он содержит ионы натрия и хлора в качестве электролитов.
FDA одобрило различные первичные показания для использования физиологического раствора, а именно:
• Умеренное истощение натрия в крови
• Лечение метаболического алкалоза в случае потери жидкости
• Замещение внеклеточной жидкости в случае таких состояний, как обезвоживание, сепсис, гиповолемия и кровотечение
Также соленая вода используется в различных процедурах, таких как гемодиализ.
Как действует соленая вода?
Физиологический раствор — это раствор, наполненный электролитами и гидрофильными молекулами. Он в основном используется из-за его изотоничности по сравнению с сывороткой плазмы.
Наши кровяные тельца залиты плазмой. Плазма в основном состоит из ионов натрия и хлора. Ионы натрия являются основными электролитами в соленой воде и необходимы для распределения воды и других электролитов. Ионы хлора способствуют связыванию углекислого газа с кислородом.
Вода составляет около двух третей веса человека. Это также играет жизненно важную роль в эффективности использования соленой воды в лечении. Его распределение зависит от концентрации электролитов в различных отсеках.
Основная функция соленой воды — увеличивать внутрисосудистый объем, не нарушая концентрацию ионов в крови и не вызывая значительных перемещений жидкости между внутрисосудистым, внутриклеточным и межклеточным пространством.
Восстанавливая уровень воды в организме, соленая вода помогает при лечении таких симптомов, как головокружение и другие симптомы, связанные с обезвоживанием.
Его высокая концентрация электролита также подзаряжает организм в случае потери электролита. Это обычное явление после употребления большого количества алкоголя и у пациентов, которые не могут получать электролиты из внешних источников.
Внутривенная соленая вода используется не только для лечения, но и для других целей. Например, его используют спортсмены для ускорения процесса регидратации. Некоторые люди также предпочитают использовать соленую воду, чтобы ускорить выздоровление от похмелья, потому что она содержит электролиты и воду, теряемые в процессе выведения алкоголя.
При внутривенной инъекции соленой воды требуется постоянный мониторинг, чтобы убедиться, что раствор обеспечивает необходимое количество жидкости и минералов.
Состояние, требующее тщательного наблюдения при внутривенном введении жидкостей
Если вы страдаете сердечным заболеванием, инъекции физиологического раствора могут вызвать гипергидратацию. При таком состоянии следует внимательно следить за количеством жидкости, вводимой внутривенно в кровоток.
Вода соленая для лечебных целей
Соленая вода также является важным компонентом внутривенной терапии, поскольку она не только помогает при лечении упомянутых здесь симптомов, но также используется для приема лекарств в экстренных случаях.
Заключение
Запрещается использовать дистиллированную воду в качестве жидкости для внутривенного введения. С другой стороны, соленая вода имеет широкий спектр применения. Если вы готовы начать вести здоровый образ жизни или начать терапию, запишитесь на прием к нам. Мы здесь, чтобы служить вам. Мы также ответим на любые ваши вопросы.
Деоксигенация красных кровяных телец, вызванная физиологическим раствором, исследованная оптическим пинцетом в сочетании с методом микро-Рамана
Использование физиологического раствора для промывки эритроцитов и лечения тяжелобольных пациентов — обычная медицинская практика в больницах.Оптический пинцет в сочетании с рамановской спектроскопией — это аналитический инструмент, используемый для исследования динамики отдельных ячеек, что позволяет получить молекулярный отпечаток ячейки путем оптического захвата ячейки в фокусе лазера. В этом исследовании влияние физиологического раствора на отдельные эритроциты человека сравнивалось с воздействием плазмы крови с помощью спектроскопии рамановского пинцета. Основные спектральные вариации частот маркеров на 1209 см −1 , 1222 см −1 , 1544 см −1 и 1561 см −1 рамановского спектра обработанные клетки подразумевают, что переход гемоглобина в деоксигенированное состояние происходит, когда 0.Используется 9% физиологический раствор. Это может привести к серьезным последствиям при переливании крови. Результаты, полученные из анализа главных компонентов, также показали четкую дифференциацию между эритроцитами, разведенными в физиологическом растворе, и эритроцитами, разведенными в плазме. В будущих исследованиях будут предприняты усилия, чтобы связать статус деоксигенации эритроцитов с различными заболеваниями человека.
Эта статья в открытом доступе
Подождите, пока мы загрузим ваш контент… Что-то пошло не так. Попробуй еще раз?Нормальный физиологический раствор против сбалансированного раствора
Автор: Hayder Aledan, MD, FASN
Введение и справочная информация
В этом обсуждении сообществ сравнивались результаты двух рандомизированных клинических испытаний (SMART и SALT-ed), опубликованных в Медицинском журнале Новой Англии, в которых сравнивались эффекты физиологического раствора и «сбалансированного решения» в профилактике ОПП.Изотонический солевой раствор (0,9% NS) является основным кристаллоидным раствором, используемым для реанимации пациентов с гиповолемией в критическом или некритическом состоянии. Исследование SMART, в котором 7942 пациента в интенсивной терапии были рандомизированы либо на 0,9% NS, либо на более сбалансированный препарат электролитной жидкости (Lactated Ringers или Plasma-Lyte A), показало более высокий уровень совокупной смертности от любой причины, новой заместительной почечной терапии или постоянного лечения. Нарушение функции почек у пациентов, которых реанимировали изотоническим физиологическим раствором, по сравнению со сбалансированными кристаллоидами.Абсолютное снижение риска значительного неблагоприятного события со стороны почек составило 1,1% (15,4% против 14,3%), 0,8% для смертности (11,1% против 10,3%). Основываясь на этих результатах, должны ли мы изменить нашу стратегию лечения для использования изотонического раствора в начальной реанимации пациентов с гиповолемией?
Участникисообществ выделили много разных моментов при принятии решения об изменении ухода за пациентами и обсудили, действительно ли эти результаты «изменили правила игры».
Является ли 0,9% NS при Na 154 мэкв / л изотоническим или гипертоническим по отношению к плазме?
Один литр 0.9% физиологический раствор имеет [Na] (и Cl) 154 мэкв / л, поэтому конечная осмоляльность составляет 308 мОсм. Но это такая же осмолярность, как и содержание воды в крови. Измеренная осмоляльность крови ниже, поскольку имеется 7% твердая фаза крови, не содержащая NaCl. Таким образом, литр крови — это 70 мл твердых веществ и 930 мл воды. В водной фазе [Na] 154 мэкв / л содержит 154X0,93 = 143 мэкв / л, что является конечной концентрацией при смешивании до литра с 70 мл твердого вещества. 0,9 физиологический раствор считается «изотоническим».
Что считается причиной нежелательных явлений, наблюдаемых при приеме изотонического раствора?
Считается, что основная проблема, связанная с изотоническим физиологическим раствором, связана с высокой концентрацией Cl по сравнению с концентрацией Cl в плазме, причем первый заметно отличается от крови пациента. Избыточная концентрация Cl может снизить перфузию почек, вызывая сужение сосудов почек и, таким образом, приводя к острому повреждению почек. Он также вызывает метаболический ацидоз без анионной щели и может также вызывать воспаление, гипертензию, все из которых могут увеличить смертность.
Каковы относительные меры предосторожности при использовании сбалансированных кристаллоидов?
Относительная гипотоничность сбалансированных кристаллоидов (276 мОсм) может повышать внутричерепное давление, поэтому используйте его с осторожностью у пациентов с черепно-мозговой травмой и у пациентов с гиперкалиемией.
Выводы
Использование сбалансированных растворов было связано с более низкой частотой серьезных нежелательных явлений со стороны почек и смерти у пациентов с гиповолемией по сравнению с изотоническим солевым раствором.Эта разница, хотя и небольшая, может быть оправдана, поскольку разница в стоимости между двумя решениями минимальна. Воздействие на заболеваемость и смертность может быть более значительным у пациентов с сепсисом, у которых часто требуется реанимация большого объема.
Прочтите все обсуждение здесь
Что в пакете для капельниц?
Внутривенные (IV) солевые растворы невероятно распространены в здравоохранении. Они используются для лечения обезвоживания, промывания ран, введения разбавленных лекарств и поддержки пациентов во время операций, диализа и химиотерапии.Но действительно ли они полезны для нас?
Физиологический раствор — это комбинация хлорида натрия и воды с концентрацией 9 граммов соли на литр (0,9% раствор). Его обычно называют физиологическим раствором, хотя его также можно назвать изотоническим солевым раствором. Это потому, что это «физиологически нормально», хотя и не совсем похоже на кровь. Однако его можно использовать как в более высоких, так и в более низких концентрациях.
Исследователей беспокоило количество хлорида натрия в физиологическом растворе — один пакет физиологического раствора содержит столько же натрия, сколько двадцать пакетов картофельных чипсов.Хотя физиологический раствор назначают примерно 80 процентам госпитализированных пациентов, это не единственное решение. Врачи разработали сбалансированные жидкости, которые больше напоминают химический состав и электролитный баланс здоровой крови.
В недавнем исследовании, опубликованном в Медицинском журнале Новой Англии, исследователи проверили эффективность внутривенного солевого раствора и сбалансированных жидкостей в Университете Вандербильта. Более года они использовали физиологический раствор в четные месяцы и сбалансированные жидкости в нечетные месяцы.В отношении сбалансированных жидкостей врачи могли выбирать между препаратом Рингера с лактатом или Plasma-Lyte-A. По сравнению с физиологическим раствором в эти растворы добавлены электролиты и меньше натрия. В этом исследовании врачи чаще выбирали лактацию Рингера.
Пациенты, принимавшие участие в этом исследовании, наблюдались в течение 30 дней. Исследование показало, что выбранное решение было наиболее важным для пациентов в критическом состоянии, особенно для тех, кто был госпитализирован в отделение интенсивной терапии (ОИТ). Пациенты интенсивной терапии реже получали травмы почек, нуждались в диализе или умирали по сравнению с пациентами, которые вместо этого получали физиологический раствор.
Статистически разница между двумя группами была небольшой, но значимой. Абсолютная разница составила 1,1 процента. В этом исследовании у 1139 пациентов из 7942, получавших сбалансированную жидкость, было одно из вышеупомянутых осложнений. Из 7860 человек, получавших физиологический раствор, осложнения наблюдались у 1211 человек.
Эта разница может показаться тривиальной, но если ее экстраполировать в более крупном масштабе, она станет гораздо более значительной. Например, 1,1 процента из 30 миллионов пациентов составят 330 000 пациентов.И это не случайная цифра; ежегодно госпитализируются около 30 миллионов человек. Как видите, это небольшое изменение может оказать большое влияние на благополучие сотен тысяч людей.
Хорошая новость заключается в том, что сбалансированные жидкости стоят примерно столько же за единицу, что и физиологический раствор, и они легко доступны. Большинство поставщиков уже производят оба типа, поэтому переход на сбалансированные жидкости не является трудным и дорогостоящим для медицинских работников.
Важно отметить, что врачи не тестировали сбалансированные жидкости на всех пациентах.Пациенты с черепно-мозговой травмой были исключены из исследования, поскольку сбалансированные жидкости могли потенциально повлиять на отек, который имеет решающее значение для контроля у этих пациентов.
Возможно, в исследовании оставалось место для предвзятости. Он не был ослепленным — врачи, медсестры и пациенты знали, какие решения они получают, что могло повлиять на результаты. Это было ограничено одной больницей, хотя в настоящее время они работают над исследованиями в других странах. И исследователи не предоставили статистической разбивки по влиянию решений на различные осложнения; вместо этого проблемы с почками и смерть были классифицированы вместе, хотя они очень, очень разные.
После исследования Vanderbilt решил навсегда перейти на сбалансированные жидкости. Другие врачи тоже видят в этом пользу. Для тех, кто все еще не уверен, скоро появятся еще два крупномасштабных исследования — из Бразилии и Австралии, — которые могут дать больше информации.
Источники
https://en.wikipedia.org/wiki/Saline_(medicine)
https://www.statnews.com/2018/02/27/iv-bag-saline-patients-hospitals /
https: // www.webmd.com/a-to-z-guides/news/20180227/how-much-salt-is-in-an-iv-more-than-you-may-need
Использование, дозировка, побочные эффекты, взаимодействия, Предупреждение
ПРЕДУПРЕЖДЕНИЯ
3% и 5% раствор хлорида натрия для инъекций, USP является сильно гипертоническим и может вызвать повреждение вен.
3% и 5% раствор хлорида натрия, USP следует использовать с большой осторожностью, если вообще использовать, у пациентов с застойной сердечной недостаточностью, тяжелой почечной недостаточностью и в клинических состояниях, при которых существует отек с задержкой натрия.
У пациентов с пониженной функцией почек администрация 3% и 5% натрия хлорида инъекции, USP может привести к задержке натрия.
МЕРЫ ПРЕДОСТОРОЖНОСТИ
Клиническая оценка и периодические лабораторные исследования необходимы для отслеживания изменений баланса жидкости, концентраций электролитов и кислотно-щелочного баланса во время длительной парентеральной терапии или всякий раз, когда состояние пациента требует такой оценки.
Следует проявлять осторожность при введении 3% и 5% раствора хлорида натрия для инъекций, USP, пациентам, получающим кортикостероиды или кортикотропин.
Беременность: тератогенное действие
Категория беременности C. Исследования репродукции животных не проводились с 3% и 5% хлорида натрия для инъекций, USP. Также не известно, были ли 3% и 5% раствор хлорида натрия для инъекций, USP может нанести вред плоду при введении беременной женщине или может повлиять на способность к воспроизводству. 3% и 5% хлорид натрия Инъекции USP следует вводить беременной женщине только в случае крайней необходимости.
Использование в педиатрии
Безопасность и эффективность 3% и 5% инъекций хлорида натрия, USP у педиатрических пациентов, не были установлены адекватными и хорошо контролируемыми исследованиями, однако использование растворов хлорида натрия в педиатрической популяции упоминается в медицинской литературе.Предупреждения, меры предосторожности и побочные реакции, указанные в копии этикетки, должны соблюдаться в педиатрической популяции.
Для гериатрических больных
Клинические исследования 3% и 5% раствора хлорида натрия для инъекций, USP, не включали достаточное количество испытуемых в возрасте 65 лет и старше, чтобы определить, отвечают ли они в отличие от более молодых людей. Другой зарегистрированный клинический опыт не дал выявили различия в ответах пожилых и молодых пациентов.В общем, выбор дозы для пожилого пациента должен быть осторожным, обычно начиная с нижнего предела диапазона дозирования, отражая большую частоту снижения функции печени, почек или сердца и сопутствующего заболевания или медикаментозная терапия.
