«Тактика выбора препаратов группы нестероидных противовоспалительных средств (НПВС)»
20 июля 2016 года в ОАО «Клинико – диагностическом центре «Евромедсервис» проведена Врачебная конференция на тему: «Тактика выбора препаратов группы нестероидных противовоспалительных средств (НПВС)»
Докладчик: врач-травматолог-ортопед Кузьмина Ю.О.Краткое содержание доклада: в современной практике с заболеваниями, сопровождающимися отёчно-болевым и воспалительным синдромами, может встретиться практически каждый врач. Для лечения данных состояний во всём мире наиболее широко применяются препараты группы нестероидных противовоспалительных средств (НПВС). К данной группе отнесены многочисленные препараты, объединённые по принципу общности эффектов, наблюдаемых от их применения.
Основные эффекты препаратов данной группы:
- противовоспалительный;
- анальгетический;
- жаропонижающий;
- антиагрегационный;
- иммуносупрессивный.

НПВС с выраженным противовоспалительным эффектом:
Индометацин, диклофенак (ортофен, вольтарен, наклофен), мелоксикам (мовалис, амелотекс), Фенилбутазон (бутадион), пироксикам, аспирин, ибупрофен (нурофен, бруфен, ибалгин, некст, миг).
Менее выражен противовоспалительный эффект у препаратов:
Целекоксиб (целебрекс), нимесулид (найз, нимесил), парацетамол.
НПВС с наиболее выраженным анальгетическим эффектом:
Диклофенак, лорноксикам (ксефокам), кеторолак (кеторол), кетопрофен (кетонал), метамизол (анальгин), ибупрофен, напроксен.
НПВС с наиболее выраженным жаропонижающим эффектом:
Парацетамол, ибупрофен, напроксен, аспирин.
Антиагрегационным действием в различной степени обладают все НПВС, но наиболее — аспирин.
Следует помнить, что все препараты группы НПВС в той или иной степени обладают иммуносупрессивным эффектом, но наиболее выраженным — индометацин, фенилбутазон, напроксен, ибупрофен.
Основные показания к применению препаратов группы НПВС:
- Ревматические заболевания:ревматизм (ревматическая лихорадка), ревматоидный артрит, подагрический и псориатический артриты, анкилозирующий спондилит (болезнь Бехтерева), синдром Рейтера. При больших коллагенозах (СКВ, склеродермия и другие) НПВС часто малоэффективны.
- Неревматические заболевания опорно-двигательного аппарата: остеоартроз, миозит, тендовагинит, травма. Чаще используются местные формы НПВС.
- Неврологические заболевания: невралгия, радикулит, ишиас, люмбаго.
- Почечная, печеночная колика.
- Болевой синдром различной этиологии, в том числе, головная и зубная боль, послеоперационные боли.
- Лихорадка (как правило, при температуре тела выше 38,5°С).
- Профилактика артериальных тромбозов.
- Дисменорея — для купирования болевого синдрома, связанного с повышением тонуса матки вследствие гиперпродукции ПГ-F2a.

Препараты данной группы имеют определенные, и часто довольно выраженные побочные эффекты.
- Гастродуоденопатия.
- Нефротоксичность. Факторы риска: возраст старше 65 лет, цирроз печени, предшествующая почечная патология, снижение объема циркулирующей крови, длительный прием НПВС, сопутствующий прием диуретиков.
- Гематотоксичность. (Чаще всего — метамизол, фенилбутазон).
- Коагулопатия.
- Гепатотоксичность. (Чаще всего — метамизол, фенилбутазон).
- Реакции гиперчувствительности (аллергия). (Чаще всего — метамизол, фенилбутазон).
- Бронхоспазм. (Чаще всего — аспирин).
- Пролонгация беременности и замедление родов. При необходимости приема препаратов группы НПВС, наиболее безопасными (но не перед родами!) являются небольшие дозы аспирина.
Препараты группы НПВС, при одновременном приеме с препаратами других групп, могут вступать во взаимодействие.
 Наиболее известными и частыми из таких взаимодействий являются:
Наиболее известными и частыми из таких взаимодействий являются:- Усиление действия непрямых антикоагулянтов.
- Усиление действия пероральных гипогликемических средств.
- Ослабление эффекта антигипертензивных препаратов и диуретиков.
- Повышение токсичности антибиотиков-аминогликозидов.
- Повышение токсичности дигоксина.
- Алюминийсодержащие антациды (альмагель, маалокс и другие) ослабляют всасывание
- Глюкокортикоиды и «медленно действующие» (базисные) противовоспалительные средства (препараты золота, аминохинолины) усиливают противовоспалительное действие НПВС.
- Наркотические анальгетики и седативные препараты усиливают анальгетическое действие НПВС.
- Фенилбутазон (бутадион) — усиление выведения мочевой кислоты.

В зависимости от поставленных задач и характера заболевания, врач может назначить препараты данной группы в форме различных лекарственных форм — таблетки, растворимые таблетки ил гранулы, капсулы, инъекции, гель, мазь, сироп и т.д.
В ОАО «Клинико-диагностическом центре «Евромедсервис» придается огромное значение составлению индивидуального плана лечения для каждого пациента. Препараты группы НПВС рекомендовано применять только назначению врача. При назначении препаратов врачи объясняют необходимость их приема, ожидаемые эффекты, возможные побочные эффекты. Пациенту объясняется форма применения лекарственного препарата (таблетка, гель или другое.), кратность применения (сколько раз в день) и длительность применения (например, 3 дня подряд или 1 раз в неделю).

Мовалис® стал лучшим среди инъекционных селективных нестероидных противовоспалительных препаратов (НПВП)
Противовоспалительный препарат Мовалис® (Movalis®) компании «Берингер Ингельхайм» занял первое место в номинации «Препарат выбора среди инъекционных селективных НПВП ежегодной премии Russian Pharma Awards®.
Организатором Russian Pharma Awards® выступает ведущий сайт для врачей «Доктор на работе». Начиная с 2012 года, премия получает признание профессионального сообщества и принимает сотни заявок на участие. В этом году темой премии стало «Повышение качества жизни пациентов».Лучшие препараты ведущих мировых фармацевтических компаний были выбраны голосованием более чем 500 000 практикующих врачей в 22 номинациях, а также отдельное внимание было уделено «Компании года» и «Лучшим медицинским представителям».
Мовалис® — это нестероидный противовоспалительный препарат, относящийся к производным эноловой кислоты и оказывающий противовоспалительное, анальгетическое и антипиретическое действие. Назначается при остеоартрите, ревматоидном артрите, анкилозирующем спондилите и других воспалительных и дегенеративных заболеваниях костно-мышечной системы.
Назначается при остеоартрите, ревматоидном артрите, анкилозирующем спондилите и других воспалительных и дегенеративных заболеваниях костно-мышечной системы.
«Это большая честь для «Берингер Ингельхайм» — удостоиться победы в такой уважаемой премии, как Russian Pharma Awards. Для нашей компании лечение воспалительных заболеваний центральной нервной системы – одно из ключевых направлений исследования и разработок. И это крайне важно, что препарат Мовалис® был признан лучшим в своей категории. Улучшение здоровья и качества жизни пациентов – глобальная миссия «Берингер Ингельхайм». Мы намерены делать все, от нас зависящее, для того, чтобы наши препараты выбирали врачи и пациенты», – отмечает Михал Чуха, Директор департамента маркетинга рецептурных препаратов BI в России.
О компании «Берингер Ингельхайм»
Фармацевтическая компания «Берингер Ингельхайм», в основе работы которой лежит научно-исследовательская деятельность, стремится к улучшению здоровья людей и животных. Основное внимание при разработке препаратов для медицинского применения уделяется заболеваниям, для которых пока не существует удовлетворительных методов терапии. Компания сконцентрирована на разработке инновационных лекарственных препаратов, которые могут продлить жизнь пациентов. В области создания препаратов для животных «Берингер Ингельхайм» фокусируется на профилактике.
Основное внимание при разработке препаратов для медицинского применения уделяется заболеваниям, для которых пока не существует удовлетворительных методов терапии. Компания сконцентрирована на разработке инновационных лекарственных препаратов, которые могут продлить жизнь пациентов. В области создания препаратов для животных «Берингер Ингельхайм» фокусируется на профилактике.
«Берингер Ингельхайм» является семейной компанией с момента основания в 1885 году и входит в число 20 крупнейших компаний фармацевтической отрасли. Около 50 000 сотрудников ежедневно создают ценности через инновации в трех подразделениях бизнеса: рецептурном, ветеринарном и биофармацевтическом. В 2018 году чистый объем продаж «Берингер Ингельхайм» составил около 17,5 миллиардов евро. Расходы на R&D в размере почти 3,2 млрд. евро составили 18,1% от чистого объема продаж.
Являясь семейной компанией, «Берингер Ингельхайм» планирует свою деятельность на несколько поколений вперед и ориентируется на долгосрочный успех. Поэтому компания стремится к органичному росту за счет собственных ресурсов и одновременно открыта к партнерским отношениям и стратегическим союзам в области исследований. Независимо от направления деятельности, «Берингер Ингельхайм» осознает свою ответственность перед людьми и окружающей средой.
Поэтому компания стремится к органичному росту за счет собственных ресурсов и одновременно открыта к партнерским отношениям и стратегическим союзам в области исследований. Независимо от направления деятельности, «Берингер Ингельхайм» осознает свою ответственность перед людьми и окружающей средой.
Более подробную информацию можно найти на официальном сайте компании www.boehringer-ingelheim.ru или в ежегодном отчете: http://annualreport.boehringer-ingelheim.com.
НПВП для местного применения: рациональный выбор при суставной и мышечной боли
Пройти тестrel=»nofollow»>
Квитчатая Анна Ивановна — кандидат медицинских наук, доцент кафедры общей фармации и безопасности лекарств Института повышения квалификации специалистов фармации, Национальный фармацевтический университет, ХарьковЯкущенко Виктория Анатольевна — кандидат фармацевтических наук, доцент кафедры общей фармации и безопасности лекарств Института повышения квалификации специалистов фармации, Национальный фармацевтический университет, Харьков
Губченко Татьяна Дмитриевна — кандидат фармацевтических наук, доцент кафедры общей фармации и безопасности лекарств Института повышения квалификации специалистов фармации, Национальный фармацевтический университет, Харьков
Костно-мышечная патология привлекает все большее внимание мировой научной общественности в связи с ее широкой распространенностью. ВОЗ сообщает, что боль в суставах отмечают у 30% населения. По распространенности заболевания суставов и позвоночника занимают 4-е место, пропустив вперед только патологию кровообращения, дыхания и пищеварения. Пожалуй, самым частым симптомом, вынуждающим пациента обращаться в аптеку за помощью, является суставная боль. Особую актуальность заболевания суставов приобретают в связи с увеличением продолжительности жизни человека. Согласно эпидемиологическим исследованиям патология суставов у лиц в возрасте старше 40 лет отмечается в 50% случаев, а старше 70 лет — у 90% населения. Боль в пояснице в какой-то момент своей жизни испытывают около 80% всех жителей планеты (Urquhart D.M. et al., 2008). А в ходе опросов, проведенных в США, выяснилось, что у 26% из более 31 тыс. взрослых американцев в течение последних 3 мес отмечали боль в спине, а 13,8% беспокоила боль в шее (Deyo R.A. et al., 2006).
ВОЗ сообщает, что боль в суставах отмечают у 30% населения. По распространенности заболевания суставов и позвоночника занимают 4-е место, пропустив вперед только патологию кровообращения, дыхания и пищеварения. Пожалуй, самым частым симптомом, вынуждающим пациента обращаться в аптеку за помощью, является суставная боль. Особую актуальность заболевания суставов приобретают в связи с увеличением продолжительности жизни человека. Согласно эпидемиологическим исследованиям патология суставов у лиц в возрасте старше 40 лет отмечается в 50% случаев, а старше 70 лет — у 90% населения. Боль в пояснице в какой-то момент своей жизни испытывают около 80% всех жителей планеты (Urquhart D.M. et al., 2008). А в ходе опросов, проведенных в США, выяснилось, что у 26% из более 31 тыс. взрослых американцев в течение последних 3 мес отмечали боль в спине, а 13,8% беспокоила боль в шее (Deyo R.A. et al., 2006).
А того, с какой частотой и скольких из нас беспокоят мышечная боль, вызванная физическими нагрузками, растяжения связок и вывихи — и вовсе, вероятно, не сосчитать. Так, исследователи установили, что из всех травм опорно-двигательного аппарата около 30–50% случаев — травмы сухожилий и связок, где большую долю составляют травмы лодыжки — примерно 1 травма на 10 тыс. человек в день (Katcherian D.A., 1994; Maffulli N. et al., 2003). В США это около 2 млн травм в год и 20% всех спортивных травм (Beynnon B.D. et al., 2001; Woods C. et al., 2003). И хотя в общем у мужчин растяжения лодыжек отмечают не реже, чем у женщин, тем не менее эта частота зависит от возраста: у мужчин такие растяжения выявляют чаще в возрасте 15–24 лет, тогда как у представительниц женской половины человечества — чаще в возрасте старше 30 лет (Waterman B.R. et al., 2011).
Так, исследователи установили, что из всех травм опорно-двигательного аппарата около 30–50% случаев — травмы сухожилий и связок, где большую долю составляют травмы лодыжки — примерно 1 травма на 10 тыс. человек в день (Katcherian D.A., 1994; Maffulli N. et al., 2003). В США это около 2 млн травм в год и 20% всех спортивных травм (Beynnon B.D. et al., 2001; Woods C. et al., 2003). И хотя в общем у мужчин растяжения лодыжек отмечают не реже, чем у женщин, тем не менее эта частота зависит от возраста: у мужчин такие растяжения выявляют чаще в возрасте 15–24 лет, тогда как у представительниц женской половины человечества — чаще в возрасте старше 30 лет (Waterman B.R. et al., 2011).
Другие проблемы, с которыми молодые люди обращаются в аптеку или к врачу, представлены ушибами и болью в мышцах (как результат интенсивных спортивных нагрузок), а также болью в спине из-за поднятия чрезмерных тяжестей. Последняя особенно беспокоит мужчин, которые порой взваливают на свои плечи в прямом смысле непосильный груз. В США провоцируемая поднятием тяжестей и перенапряжением мышц и связок боль в пояснице составляет большую долю (65%) всех травм, полученных в домашних условиях. При этом ее пик приходится на возраст 25–29 лет (Waterman B.R., Schoenfeld A.J., 2011). Эта боль скручивает, не позволяя разогнуться и заставляя почти неделю (а если точнее, то 5,5 дня) проваляться «на больничном» (Stranjalis G. et al., 2004).
В США провоцируемая поднятием тяжестей и перенапряжением мышц и связок боль в пояснице составляет большую долю (65%) всех травм, полученных в домашних условиях. При этом ее пик приходится на возраст 25–29 лет (Waterman B.R., Schoenfeld A.J., 2011). Эта боль скручивает, не позволяя разогнуться и заставляя почти неделю (а если точнее, то 5,5 дня) проваляться «на больничном» (Stranjalis G. et al., 2004).
Ниже рассмотрены наиболее частые причины суставно-мышечной боли.
Миозит — общее название заболеваний, характеризующихся как воспалительное поражение скелетных мышц различного происхождения, различной симптоматики и течения заболевания.
Миалгия, или мышечная боль, — синдром, возникающий при различных травматических повреждениях мышц, физических нагрузках или перегрузках, проявляющийся при надавливании на мышцы или при движении. Миалгия может быть также и проявлением инфекционных или ревматических заболеваний. Она не является самостоятельным заболеванием — это проявление дисфункции мышечной системы. Характер мышечной боли весьма разнообразен. Миалгия может проявляться ноющей тупой или ломящей болью, приступообразной стреляющей, возникающей в любое время суток. Она может характеризоваться медленным нарастанием и таким же угасанием, носить постоянный характер или проявляться эпизодически при воздействии провоцирующих факторов (переохлаждение, переутомление, неосторожное движение, травмы и т.д.). Хроническая суставная и мышечная боль — тягостное ощущение, не позволяющее человеку нормально спать или бодрствовать, не отпускающее сознание на протяжении длительного времени, искажающее действительность и тем самым ухудшающее качество его жизни (Насонов Е.Л., 2008).
Характер мышечной боли весьма разнообразен. Миалгия может проявляться ноющей тупой или ломящей болью, приступообразной стреляющей, возникающей в любое время суток. Она может характеризоваться медленным нарастанием и таким же угасанием, носить постоянный характер или проявляться эпизодически при воздействии провоцирующих факторов (переохлаждение, переутомление, неосторожное движение, травмы и т.д.). Хроническая суставная и мышечная боль — тягостное ощущение, не позволяющее человеку нормально спать или бодрствовать, не отпускающее сознание на протяжении длительного времени, искажающее действительность и тем самым ухудшающее качество его жизни (Насонов Е.Л., 2008).
Фиброзит — клинический синдром, характеризующийся диффузной или локальной болью в мягких тканях вне суставов, наличием в определенных зонах болевых точек, выявленных при пальпации, а также повышенной утомляемостью, специфическим нарушением сна и неврологическими нарушениями. Фиброзиты выявляют при системных заболеваниях соединительной ткани (ревматоидный артрит, анкилозирующий спондилоартрит, системная склеродермия) и некоторых инфекционных заболеваниях (гонорея, бруцеллез), имеющих в основном воспалительный генез. Часто фиброзиты развиваются самостоятельно (тендовагиниты, апоневрозиты, лигоментиты, перимиозиты). В этих случаях поражение фиброзной ткани носит дегенеративный характер. Один из видов фиброзитов — дегенеративно-дистрофический тендовагинит — обусловлен в основном хронической микротравматизацией, поражает оболочки сухожилий мышц, прикрепляющихся в области стоп и кистей.
Часто фиброзиты развиваются самостоятельно (тендовагиниты, апоневрозиты, лигоментиты, перимиозиты). В этих случаях поражение фиброзной ткани носит дегенеративный характер. Один из видов фиброзитов — дегенеративно-дистрофический тендовагинит — обусловлен в основном хронической микротравматизацией, поражает оболочки сухожилий мышц, прикрепляющихся в области стоп и кистей.
Ишиас — это боль, связанная с поражением или раздражением седалищного нерва — самого крупного нерва в организме. Этот нерв образуется путем слияния последних двух поясничных нервных корешков и первых трех крестцовых корешков. Седалищный нерв простирает как двигательные, так и чувствительные ветви к нижней конечности.
Люмба́го (от лат. lumbus — поясница) — острая боль (прострел) в нижней части спины (пояснице) независимо от причин ее возникновения и характера проявления. Часто путают с радикулитом. В основном причинами люмбаго являются перенапряжение поясничной области, поясничные грыжи, смещение позвонков или же врожденные аномалии позвонков. Причинами сильного внезапного люмбаго, которое может возникнуть у человека во время наклона или поднятия тяжести, обычно являются либо выпадение межпозвоночного диска, либо значительное напряжение мышц и связок спины.
Причинами сильного внезапного люмбаго, которое может возникнуть у человека во время наклона или поднятия тяжести, обычно являются либо выпадение межпозвоночного диска, либо значительное напряжение мышц и связок спины.
Синовит (synovitis) — заболевание синовиальной оболочки воспалительного характера, приводящее к образованию экссудата в суставе. Причиной возникновения данного заболевания могут послужить травма, острый ревматизм, воспалительные процессы в соседних участках, инфекционные болезни. Экссудат — мутная, богатая белком и клетками гематогенной и гистогенной природы жидкость, выходящая из мелких кровеносных сосудов и капилляров в окружающие ткани и полости тела при воспалении. Содержит белок, лейкоциты, эритроциты, минеральные вещества, клеточные элементы, часто — микробы, вызвавшие воспалительный процесс, и поэтому служит материалом для микробиологической диагностики.
Бурсит (от позднелат. bursa — сумка) — воспаление слизистых оболочек сумок преимущественно в области суставов. Чаще всего возникает в плечевых суставах, реже — в локтевых, коленных, бедренных и в синовиальной сумке между ахилловым сухожилием и пяточной костью.
Чаще всего возникает в плечевых суставах, реже — в локтевых, коленных, бедренных и в синовиальной сумке между ахилловым сухожилием и пяточной костью.
Тендовагинит — острое или хроническое воспаление сухожильного влагалища (соединительнотканных оболочек, окружающих сухожилия). Развивается в области кисти, лучезапястного сустава, предплечья (лучевой и локтевой тендобурсит), стопы, голеностопного сустава и ахиллова сухожилия (ахиллобурсит).
Артрит — к собственно артритам относят анкилозирующий спондилоартрит, инфекционные специфические артриты (вирусный, гонорейный, дизентерийный, туберкулезный и другие), ревматоидный артрит и ревматический полиартрит. Провоцируют возникновение других артритов такие заболевания, как нарушение обмена веществ, распространенные заболевания соединительной ткани, заболевания крови, легких, желудочно-кишечного тракта, злокачественные новообразования и прочие. Боль в суставах при артритах очень разнообразна и возникает вследствие множества причин, но среди них особое место занимает ревматическая патология, вызывающая в 30% случаев временную нетрудоспособность и инвалидизацию у 10% больных (Насонов Е. Л., 2008).
Л., 2008).
Остеоартро́з (новолат. osteoarthrosis, от др.-греч. ὀστέον — кость, ἄρθρον — сустав; синонимы: деформирующий остеоартроз, артроз, деформирующий артроз) — дегенеративно-дистрофическое заболевание суставов, причиной которого является поражение хрящевой ткани суставных поверхностей.
При всем многообразии причин, вызывающих поражение суставов и мышц, большинство случаев можно условно подразделить на:
- посттравматические воспаления мышц и суставов,
- боль в мышцах и суставах при тяжелых физических нагрузках,
- воспалительные и дегенеративные заболевания суставов.
На современном этапе, учитывая масштабы распространения суставной и мышечной боли, возникает необходимость в эффективной и безопасной фармакотерапии. Нестероидные противовоспалительные препараты (НПВП) давно и прочно заняли почетное место в лечении различной патологии, сопровождающейся болью разной степени выраженности, что обусловлено спектром их фармакодинамических эффектов. По частоте применения НПВП занимают 1-е место в мире, являясь самыми популярными лекарственными средствами среди населения, принимающего их для лечения боли, воспаления и гипертермии (Буров Н.Е., 2012). На фармацевтическом рынке Украины НПВП представлены широким ассортиментом лекарственных препаратов и их форм с разной степенью выраженности противовоспалительной активности и различными механизмами действия.
По частоте применения НПВП занимают 1-е место в мире, являясь самыми популярными лекарственными средствами среди населения, принимающего их для лечения боли, воспаления и гипертермии (Буров Н.Е., 2012). На фармацевтическом рынке Украины НПВП представлены широким ассортиментом лекарственных препаратов и их форм с разной степенью выраженности противовоспалительной активности и различными механизмами действия.
Более чем достаточный ассортимент НПВП ставит пациентов (тенденция к увеличению числа которых остается на прежнем уровне) перед проблемой выбора конкретного препарата рассматриваемой группы при конкретном клиническом случае. Задача провизора — помочь пациенту сделать этот выбор, основанный на базе его собственных профессиональных знаний и практического опыта. Именно поэтому провизор должен стремиться к фармацевтической осведомленности, мотивации к обогащению собственных фармацевтических знаний и формированию объективного отношения к лекарственным средствам. Для устранения боли и сопутствующего воспалительного процесса широко используются лекарственные формы для местного применения (гель, крем, мазь).
Преимущества использования лекарственных форм для местного применения при симптоматическом лечении суставной и мышечной боли:
- относительная простота и безопасность применения;
- возможность использования как местного, так и резорбтивного действия;
- слабо выраженное системное действие и, как следствие, — значительно меньшая выраженность побочных эффектов, в первую очередь со стороны желудочно-кишечного тракта;
- обеспечение высокой концентрации действующих веществ в месте нанесения препарата;
- возможность сочетания в одном препарате нескольких веществ, различных по механизму и направленности лечебного воздействия;
- возможность пролонгированного действия.
Особого внимания заслуживает лекарственная форма — гель. Гели являются мягкой лекарственной формой для местного применения и представляют собой одно-, двух- или многофазовые дисперсные системы. Дисперсная среда у них — жидкая, а реологические свойства гелей определяются наличием гелеобразователей, которые содержатся в них в сравнительно невысоких концентрациях. Гели не закупоривают поры кожи, что обусловлено их консистенцией и упруго-пластичными свойствами. Гели, в отличие от мазей, глубже проникают в ткани в месте нанесения. Гели не раздражают кожу, при нанесении на кожу они образовывают пленку, которая подсушивает кожу, и хорошо держатся на ней. В случае их попадания на одежду достаточно легко смываются.
Гели не закупоривают поры кожи, что обусловлено их консистенцией и упруго-пластичными свойствами. Гели, в отличие от мазей, глубже проникают в ткани в месте нанесения. Гели не раздражают кожу, при нанесении на кожу они образовывают пленку, которая подсушивает кожу, и хорошо держатся на ней. В случае их попадания на одежду достаточно легко смываются.
Разработка эффективных лекарственных форм для местного применения, которые могли бы обеспечить эффективную доставку НПВП в мягкие ткани и суставы, требует понимания анатомии кожи и физико-химических процессов, с которыми связан транспорт препарата через кожные барьеры. Слои кожи, через которые должен проникать любой препарат, представлены роговым слоем, эпидермисом, базальной мембраной и дермой. Поэтому, для того чтобы форма препарата была оптимальной и он проникал через все слои, препарат должен обладать дифильными свойствами (Singh P., Roberts M.S., 1994). Для лучшего проникновения через базальную мембрану оптимальная атомная единица массы препарата должна составлять не более 500 Да (Brown M. B. et al., 2006). Все это — физико-химические свойства препарата, размер его молекулы, а также состав лекарственной формы и концентрация в ней действующего вещества — существенно влияет на фармакокинетические свойства препарата (Galer B.S., 2008).
B. et al., 2006). Все это — физико-химические свойства препарата, размер его молекулы, а также состав лекарственной формы и концентрация в ней действующего вещества — существенно влияет на фармакокинетические свойства препарата (Galer B.S., 2008).
В настоящее время широко используются комбинированные местные НПВП для лечения суставно-мышечной боли. Благодаря комбинированным составам стал возможным более широкий спектр действия, способствующий достижению желаемого фармакологического эффекта. С помощью различных комбинаций действующих веществ в составе местных НПВП возможен рациональный подбор препарата для различных категорий пациентов в зависимости от причины возникновения патологии и возрастных особенностей организма.
Рассмотрим некоторые компоненты, входящие в состав комбинированных НПВП для местного применения.
Диклофенак натрия является НПВП с выраженным противоревматическим, противовоспалительным, обезболивающим и жаропонижающим действием, который путем прямой диффузии глубоко проникает в подкожные ткани и структуры и концентрируется в них. Диклофенак натрия ингибирует циклооксигеназу (ЦОГ), что приводит к снижению формирования простагландинов. Уменьшает скованность и припухлость суставов, оказывает противовоспалительное действие. Применение препарата при воспалениях, вызванных травмами или ревматическими заболеваниями, способствует уменьшению отека тканей, уменьшению выраженности боли и сокращению периода обновления функций поврежденных суставов, связок, сухожилий, мышц.
Диклофенак натрия ингибирует циклооксигеназу (ЦОГ), что приводит к снижению формирования простагландинов. Уменьшает скованность и припухлость суставов, оказывает противовоспалительное действие. Применение препарата при воспалениях, вызванных травмами или ревматическими заболеваниями, способствует уменьшению отека тканей, уменьшению выраженности боли и сокращению периода обновления функций поврежденных суставов, связок, сухожилий, мышц.
Нимесулид — НПВП, селективный ингибитор ЦОГ-2. Оказывает обезболивающее и противовоспалительное действие за счет торможения выделения ЦОГ-2, что приводит к угнетению синтеза простагландинов, участвующих в формировании отека и боли при воспалении. В клиническом исследовании (Erdogan F., 2006) локального применения нимесулида установлена его способность проникать через кожу в концентрации, необходимой для проявления его фармакодинамического действия ‒ угнетения ЦОГ, что проявляется положительной клинической динамикой, а именно: купированием болевого синдрома, устранением тугоподвижности суставов и улучшением их функции после терапии, проведенной в течение 7 дней. Нимесулид равномерно и достаточно быстро распределяется в синовиальной жидкости, в которой сохраняется достаточно долго (дольше, чем в крови), что повышает его эффективность. Кроме того, нимесулид обладает выраженной способностью снижать концентрацию провоспалительного цитокина интерлейкина-6 и субстанции Р(SP), определяющих развитие боли, в синовиальной жидкости (Bianchi M., 2007). Разносторонние фармакологические механизмы влияния нимесулида на воспалительный процесс проявляются в эффективном и быстром его купировании.
Нимесулид равномерно и достаточно быстро распределяется в синовиальной жидкости, в которой сохраняется достаточно долго (дольше, чем в крови), что повышает его эффективность. Кроме того, нимесулид обладает выраженной способностью снижать концентрацию провоспалительного цитокина интерлейкина-6 и субстанции Р(SP), определяющих развитие боли, в синовиальной жидкости (Bianchi M., 2007). Разносторонние фармакологические механизмы влияния нимесулида на воспалительный процесс проявляются в эффективном и быстром его купировании.
Метилсалицилат — метиловый эфир салициловой кислоты, оказывающий противовоспалительное и обезболивающее действие, механизм которого связан с угнетением синтеза простагландинов в очагах воспаления и повреждения ткани. Кроме этого, оказывает местное раздражающее и отвлекающее действие, обусловленное влиянием на чувствительные нервные окончания, и проявляет сосудорасширяющий эффект. Метилсалицилат, вызывая раздражение кожных рецепторов, приводит к образованию и выбросу в кровь большого количества биологически активных веществ, регулирующих болевую чувствительность. Вызывает гиперемию кожи и стимуляцию кровообращения локально, метилсалицилат проявляет анальгезирующий, противовоспалительный и согревающий эффекты, которые развиваются через несколько минут после его нанесения и достигают максимума в течение 20–30 мин. При этом отмечают местное снижение тонуса мышц и повышение их эластичности. Использование метилсалицилата в гелях ведет к снижению связующей способности роговых клеток между собой и как следствие — к повышению проницаемости эпидермиса.
Вызывает гиперемию кожи и стимуляцию кровообращения локально, метилсалицилат проявляет анальгезирующий, противовоспалительный и согревающий эффекты, которые развиваются через несколько минут после его нанесения и достигают максимума в течение 20–30 мин. При этом отмечают местное снижение тонуса мышц и повышение их эластичности. Использование метилсалицилата в гелях ведет к снижению связующей способности роговых клеток между собой и как следствие — к повышению проницаемости эпидермиса.
Масло семян льна обеспечивает равномерное всасывание и пролонгированный эффект действующих веществ, обладая при этом антиоксидантными свойствами.
Ментол при локальном применении оказывает сосудорасширяющее влияние на подкожные структуры, дает ощущение прохлады с последующим обезболивающим эффектом. Наружно назначают как обезболивающее (отвлекающее) средство.
Капсаицин — алкалоид, содержащийся в различных видах стручкового перца, оказывает местное раздражающее действие, вызывает локальное усиление кровотока и гиперемию тканей в месте нанесения, способствует выделению эндогенных биологически активных веществ.
Люди в возрасте до 40 лет чаще жалуются на ситуационную боль в спине, суставах или мышцах, возникающую в результате спортивной или бытовой травмы, при поднятии непосильного груза или переохлаждении. Частыми причинами возникновения боли у этой категории пациентов является непривычная для организма повышенная активность. При таких состояниях часто достаточно короткого курса лечения до 7 дней.
В связи с опасностью временной нетрудоспособности лица данной категории требуют эффективной терапии в короткий период времени.
Среди комплексных препаратов для лечения суставной и мышечной боли почетное место занимает Найз гель (Dr. Reddy’s). Выраженность его фармакологического эффекта обусловлена комплексным действием четырех активных компонентов, входящих в состав препарата: нимесулид, метилсалицилат, ментол, капсаицин.
Благодаря 4-компонентному составу, Найз гель комплексно действует на различные звенья патогенеза суставно-мышечной боли. После нанесения на кожу пациент ощущает легкую прохладу и уменьшение боли (ментол). Локальное усиление кровотока (капсаицин) способствует доставке действующих веществ и ускорению противовоспалительного процесса. Анальгетическое действие оказывает нимесулид. А в противовоспалительном процессе принимают участие нимесулид и метилсалицилат. Терапевтическое действие Найз геля сопровождается умеренным согревающим эффектом (капсаицин), что придает лечению определенный комфорт. Так, благодаря синергичному комплексному действию, охватываются все важные элементы терапии: отвлекает от боли, усиливает кровоток, обезболивает, устраняет воспаление.
Локальное усиление кровотока (капсаицин) способствует доставке действующих веществ и ускорению противовоспалительного процесса. Анальгетическое действие оказывает нимесулид. А в противовоспалительном процессе принимают участие нимесулид и метилсалицилат. Терапевтическое действие Найз геля сопровождается умеренным согревающим эффектом (капсаицин), что придает лечению определенный комфорт. Так, благодаря синергичному комплексному действию, охватываются все важные элементы терапии: отвлекает от боли, усиливает кровоток, обезболивает, устраняет воспаление.
Таким образом, эффективность Найз геля (Dr. Reddy’s) позволяет рекомендовать его пациентам для купирования воспаления и боли различного происхождения и тем самым осуществлять на должном уровне медикаментозную поддержку при суставно-мышечной боли у людей, ведущих активный образ жизни.
Комбинированный препарат Доларен гель (Nabros Pharma) содержит диклофенак натрия, метилсалицилат, ментол, масло семян льна. Наличие в геле Доларен масла семян льна позволяет учесть физиологические требования лиц старшего возраста. Масло из семян льна, основным компонентом которого является альфалиноленовая кислота (этиловый эфир ненасыщенной жирной кислоты), оказывает антиоксидантный и противовоспалительный эффекты, способствует равномерному проникновению действующих веществ, входящих в состав препарата, защищает от раздражений кожи, которые чаще характерны для людей старшего возраста. Для пациентов данной категории характерны жалобы на частые обострения суставно-мышечной боли при изменении погоды. Причинами возникновения боли являются ранее перенесенные травмы, воспалительные и дегенеративные заболеваниях суставов, ревматизм и другие виды патологии опорно-двигательного аппарата. Гель Доларен применяют до 14 дней при повреждении и ревматизме мягких тканей или до 21 дня в случае боли при артрите, если иное не рекомендовано врачом. Пациенты пожилого возраста могут применять его в обычных дозах: 2–4 г геля 3–4 раза в сутки.
Масло из семян льна, основным компонентом которого является альфалиноленовая кислота (этиловый эфир ненасыщенной жирной кислоты), оказывает антиоксидантный и противовоспалительный эффекты, способствует равномерному проникновению действующих веществ, входящих в состав препарата, защищает от раздражений кожи, которые чаще характерны для людей старшего возраста. Для пациентов данной категории характерны жалобы на частые обострения суставно-мышечной боли при изменении погоды. Причинами возникновения боли являются ранее перенесенные травмы, воспалительные и дегенеративные заболеваниях суставов, ревматизм и другие виды патологии опорно-двигательного аппарата. Гель Доларен применяют до 14 дней при повреждении и ревматизме мягких тканей или до 21 дня в случае боли при артрите, если иное не рекомендовано врачом. Пациенты пожилого возраста могут применять его в обычных дозах: 2–4 г геля 3–4 раза в сутки.
Так, благодаря различным комплексным составам местных НПВП, современный провизор имеет возможность осуществлять эффективные рекомендации пациентам разных возрастных групп с учетом физиологических особенностей организма, улучшая при этом качество фармацевтической опеки.
Фармацевтическая опека при использовании препаратов местного применения для симптоматического лечения суставной и мышечной боли
- Мази и гели, содержащие НПВП, следует наносить только на неповрежденные участки кожи, тщательно избегая попадания на поврежденные участки или раневую поверхность.
- Мази и гели с НПВП не следует наносить под воздухонепроницаемые повязки.
- При применении мазей и гелей, содержащих НПВП, следует избегать их попадания на слизистую оболочку глаз и другие слизистые оболочки.
- Не сочетать мази, гели и кремы, оказывающие согревающее действие, с использованием грелок, воздухонепроницаемых повязок и эластичных бинтов во избежание ожогов.
- При нанесении мазей и гелей, содержащих НПВП, на обширные участки кожи и при длительном применении возможно возникновение побочных явлений, характерных для перорального приема соответствующих препаратов.
- При развитии явлений непереносимости (повышенной чувствительности) или симптомов передозировки следует немедленно смыть мазь теплой водой.

- НПВП для перорального применения назначаются при недостаточно выраженном эффекте от местных препаратов.
Список использованной литературы
- Вознесенский А.Г. Клиническая фармакология нестероидных противовоспалительных средств. / А. Г. Вознесенский — Волгоград. — 1999. http://www.volgadmin.ru/ vorma/archiv/4/1.htm
- Буров Н.Е. Нестероидные противовоспалительные препараты как компонент комплексной терапии боли. Фокус на нимесулид / Н.Е. Буров // РМЖ. Хирургия. Урология. − 2012. − № 36. Режим доступа: http://www.rmj.ru/numbers_616.htm.
- Зайченко А.В. Фармацевтическая опека в топической терапии: под прицелом мышечно-суставная боль и грибковые поражения кожи / А.В.Зайченко, В.А. Пасисниченко, Т.А. Брюханова // Газета «Аптека online UA». — 2012 — №866 (45).
- Международная статистическая классификация болезней и проблем, связанных со здоровьем. Десятый пересмотр (МКБ − 10). − М.:Медиа сфера, 2008. − 37 с.
- Насонов Е.Л. Ревматология.
 Национальное руководство. М.: ГЭОТАР-Медиа. 2008. 737с.
Национальное руководство. М.: ГЭОТАР-Медиа. 2008. 737с. - Нестероидные противовоспалительные средства / под ред. Л.С. Страчунского, С.Н. Козлова. ‒ Смоленск: Смол. гос. мед. акад., 2000. ‒ 54 с.
- Никишина И.П. Применение нимесулида в педиатрической практике / И. П. Никишина, С. Р. Родионовская, В. А. Малиевский, Г. В. Перчаткина, И. Н. Цымбал, А. Н. Шаповаленко // Педиатрия (Приложение Consilium Medicum). — 2006. — N 1. Т. 8. Режим доступа: http://old.consilium-medicum.com/ media/pediatr/06_01/97.shtml.
- Саркисова И.А. Ревматоидный артрит как ведущая причина развития вторичного АА-амилоидоза (Обзор литературы). Нефрология и диализ. ‒ 2006. ‒ №1. ‒ Т. 8. ‒ http://www.nephro.ru/magazine/article.php?id=18680.
- Справочник «КОМПЕНДИУМ 2012 ‒ лекарственные препараты» / под ред. В. Н. Коваленко ‒ К.: МОРИОН, 2012. ‒ 2320 с.
- Хьюман Райтс Вотч. Неконтролируемая боль. Обязательства Украины в области обеспечения паллиативной помощи по стандартам доказательной медицины.
 2011.Режим доступа:ukraine0511rusWeb.pdf-Foxit Reader 2.3-[ukraine0511rusWeb.pdf].
2011.Режим доступа:ukraine0511rusWeb.pdf-Foxit Reader 2.3-[ukraine0511rusWeb.pdf]. - Черных Т.М. Остеоартроз в реальной клинической практике: проблема боли и воспаления / Т.М. Черных, Е.В. Ахматова // Неврология (Приложение Consilium Medicum). — 2012 — № 1. — С. 49–53.
- Bianchi M. Effects of nimesulide on pain and synovial fluid concentrations of substance P, interleukin-6 and interleukin-8 in patients with knee osteoarthritis: comparison with celecoxib. / M. Bianchi, M. Broginni, P. Balzarini et al. // Int. J. Clin. Pract. ‒ 2007. ‒ № 61 (8). ‒ P.1270 ‒1277.
- Erdogan F., Ergun H., Gokay N., et al. The diffusion of nimesulide gel into synovial fluid: a comparison between administration routes / F. Erdogan, H. Ergun, N. Gokay, et al. // Int J Clin Pharmacol Ther. ‒ 2006. ‒ Vol.44(6) ‒ Р. 270–275.
- Graham D.J. Risk of acute myocardial infarction and sudden cardiac death in patients treated with cyclooxygenase 2 selective and non–selective non–steroidal anti–inflammatory drugs: nested case–control study / D.
 J. Graham, D. Campen, R. Hui, M. Spence, C. Cheetam, G. Levy et al. // Lancet. ‒ 2005. ‒ Vol. 365. ‒ Р. 475 ‒ 481.
J. Graham, D. Campen, R. Hui, M. Spence, C. Cheetam, G. Levy et al. // Lancet. ‒ 2005. ‒ Vol. 365. ‒ Р. 475 ‒ 481. - Manicourt D-H. Comparative Effect of Nimesulide and Ibuprofen on the Urinary Levels of Collagen Type II C-Telopeptide Degrtdation Prroducts and on the Serum Levels of Hyalurronan and Matrix Metalloproteinases-3 and-13 in Patients with Flare-Up of Osteoarthritis / D-H Manicourt, M. Bevlacqua, V. Reghini et al. // Drugs R D. ‒ 2005. ‒ Vol. 6 (5). ‒ Р. 261–271.
- Mattia C. Nimesulide 25 anni dopo / C. Mattia, S. Ciarcia, A. Muhindo, F. Coluzzi // Minerva Med. ‒ 2010. ‒ Vol. 101. ‒ Р. 285–293.Rainsford K. D. Nimesulide:overview of properties and applications // Drugs of Today. ‒ 2001. ‒ Vol. 37 (Suppl. B). ‒ Р. 3‒7.
- Державна Фармакопея України: введено в дію з 1 жовтня 2001 року / Державний департамент з контролю за якістю, безпекою та виробництвом лікарських засобів і виробів медичного призначення, Науково-експертний фармакопейний центр. — 1-е вид. — Харків : РІРЕГ, 2001.
 — 531 с.
— 531 с. - Государственный реестр лекарственных средств. Официальное издание: в 2 т.- М.: Медицинский совет, 2009. ‒ Т.2, ч.1 ‒ 568 с.; ч.2 ‒ 560 с.
- Шипулин В. П. Клиническое значение нестероидных противовоспалительных препаратов при острых респираторных вирусных инфекциях и интерферонотерапии / В. П. Шипулин, В. В. Чернявский, В. А. Козлова, Л. С. Гвоздецкая // Укр. Мед. Часопис. — 2013. № 1 (93) — С. 87 — 88.
Информация для профессиональной деятельности медицинских и фармацевтических работников
ДОЛАРЕН® (DOLAREN). Р.с.: № UA/9705/01/01 от 02.06.2009 г. по 02.06.2014 г. Код АТС: М02А А65. Состав и форма выпуска: гель по 20 г в тубе; 1 г геля содержит диклофенака натрия (в виде диклофенака диэтиламина) 10 мг, ментола 50 мг, метилсалицилата 100 мг, масла семян льна 30 мг. Показания: местное лечение миозита, фиброзита, ишиаса, растяжения мышц и сухожилий, травматических повреждений опорно-двигательного аппарата, боли в мышцах и суставах при тяжелых физических нагрузках, воспалительных и дегенеративных заболеваниях суставов, ревматических поражениях опорно-двигательного аппарата (бурсит, артрит, тендосиновит, тендинит)..gif) Побочные эффекты: при местном применении геля всасывается менее 5% дозы, таким образом системное влияние препарата является минимальным, он хорошо переносится; в редких случаях в месте нанесения геля могут отмечаться покраснение кожи, зуд или жжение, которые редко приводят к необходимости прекращения лечения. В очень редких случаях отмечают аллергические реакции, иногда возникает контактный дерматит, редко — буллезный дерматит, в единичных случаях — генерализованные кожные реакции, крапивница, ангионевротический отек, фотосенсибилизация, бронхоспазм. НАЙЗ® (NISE). Р.с.: № UA/3458/03/01 от 13.07.2011 г. по 13.07.2016 г. Код АТС: М02А А. Состав и форма выпуска: гель по 20 г в тубе; 1 г геля содержит нимесулида 10 мг, метилсалицилата 100 мг, ментола 50 мг, капсаицина 0,25 мг. Показания: местное лечение остеоартрита (в том числе ревматоидного артрита), остеоартроза, тендовагинита, бурсита, синовита, люмбалгии; посттравматических воспалений сухожилий, связок, мышц, суставов. Побочные эффекты: могут наблюдаться зуд, эритема, сыпь, покраснение, шелушение, ожог кожи в месте аппликации препарата, фотосенсибилизация, слабо выраженное изменение цвета кожи, аллергические реакции, в редких случаях — анафилактические реакции (отек Квинке, вазомоторный ринит, одышка, бронхоспазм). Побочные эффекты: при местном применении геля всасывается менее 5% дозы, таким образом системное влияние препарата является минимальным, он хорошо переносится; в редких случаях в месте нанесения геля могут отмечаться покраснение кожи, зуд или жжение, которые редко приводят к необходимости прекращения лечения. В очень редких случаях отмечают аллергические реакции, иногда возникает контактный дерматит, редко — буллезный дерматит, в единичных случаях — генерализованные кожные реакции, крапивница, ангионевротический отек, фотосенсибилизация, бронхоспазм. НАЙЗ® (NISE). Р.с.: № UA/3458/03/01 от 13.07.2011 г. по 13.07.2016 г. Код АТС: М02А А. Состав и форма выпуска: гель по 20 г в тубе; 1 г геля содержит нимесулида 10 мг, метилсалицилата 100 мг, ментола 50 мг, капсаицина 0,25 мг. Показания: местное лечение остеоартрита (в том числе ревматоидного артрита), остеоартроза, тендовагинита, бурсита, синовита, люмбалгии; посттравматических воспалений сухожилий, связок, мышц, суставов. Побочные эффекты: могут наблюдаться зуд, эритема, сыпь, покраснение, шелушение, ожог кожи в месте аппликации препарата, фотосенсибилизация, слабо выраженное изменение цвета кожи, аллергические реакции, в редких случаях — анафилактические реакции (отек Квинке, вазомоторный ринит, одышка, бронхоспазм). |
Пройти тестrel=»nofollow»>
ДоларенЦікава інформація для Вас:
Что нужно знать о хроническом болевом синдроме
Не соглашайтесь терпеть боль
Боль, особенно хроническая (проявляется систематически в течении 3 месяцев и более), может и должна быть под контролем благодаря приему грамотно подобранных препаратов (пациент наблюдается амбулаторно по месту жительства).
Принципы лечения боли
Только сам пациент знает все о своей боли. Только вместе с пациентом доктор может разработать план ее лечения и оценить его эффективность. Расскажите доктору, где у Вас болит, каков характер боли (острая, тянущая, жгучая и др.), и насколько интенсивна Ваша боль по шкале в баллах — выберите прилагательное, характеризующее Вашу силу боли:
1 БАЛЛ — слабая боль. Ночной сон не нарушен из-за боли, обычные анальгетики помогают на 4-8 часов.
2 БАЛЛА — умеренная боль. Ночной сон нарушен из-за боли. Обычные анальгетики помогаю менее 4-х часов.
3 БАЛЛА — сильная боль. Ночной сон нарушен из-за боли, слабые опиоидные препараты (трамадол) помогают на 3-4 часа.
4 БАЛЛА — нестерпимая боль, требуется неотложная помощь.
Лечение боли должно быть основано на принципах Всемирной организации здравоохранения (ВОЗ):
- «неинвазивно» — избегать инъекций;
- «по часам» — анальгетики принимают по графику, не дожидаясь усиления боли;
- «по восходящей» — анальгетики назначаются, начиная от высоких доз слабого анальгетика к низким дозам сильного анальгетика;
- «индивидуально» — с учетом индивидуальной реакции больного на препарат;
- «с вниманием к деталям» — нужно следить за эффективностью анальгетика и его побочными действиями.
Лекарства для лечения боли
(лестница обезболивания ВОЗ)
1.
 СТУПЕНЬ — слабая боль
СТУПЕНЬ — слабая больПрименяется анальгин, парацетамол и нестероидные противовоспалительные препараты НПВС: диклофенак, ибупрофен, кетопрофен, лорноксикам и др.
2. СТУПЕНЬ — умеренная боль
Применяется слабый опиоидный анальгетик — трамадол. Трамадол не является наркотиком, сочетает в себе действие обезболивающего и антидепрессанта. У пожилых людей может вызвать тревогу, возбужденность, повышение артериального давления.
3 СТУПЕНЬ — сильная и нестерпимая боль
Применяются морфин (обычно в таблетках продленного действия) или пластырь с фентанилом. Если их нет, целесообразно вводить морфин подкожно.
Дополнительно на 2-3 ступени могут применяться НПВС, анальгин, дексаметазон, слабительные и другие симптоматические средства по показаниям.
Побочные действия анальгетиков
Каждое из лекарств, применяемых для лечения боли, имеет свои побочные действия. Обычно они указаны в инструкции по применению препарата, с которой надо ознакомиться перед началом использования лекарства.
Сонливость, слабость, головокружение — обычно проходят через несколько дней после начала использования препарата. Вам может понадобиться помощь при спуске и подъеме по лестнице, на прогулках.
Запоры, возникающие из-за того, что опиоиды подавляют моторику кишечника. Врач назначит вам слабительные препараты.
Тошнота и рвота — обычно проходят через несколько дней после начала использования препарата. Врач может назначить Вам препараты, подавляющие тошноту и рвоту.
Толерантность — со временем доза анальгетика, назначенная врачом, перестает помогать. Это происходит потому, что боль усилилась или развилась толерантность к препарату (снизилась чувствительность организма к препарату). В этом случае доктор порекомендует небольшое увеличение дозы лекарства или пропишет другой анальгетик. Развитие толерантности не означает, что появилась зависимость от опиоида.
При использовании опиоидных анальгетиков могут появиться побочные эффекты. О возникновении побочных эффектов надо обязательно сообщить врачу!
Меры предосторожности
Отмена. Резко прекращать прием опиоидов нельзя, это может привести к ухудшению общего самочувствия. Доктор поможет Вам постепенно снизить дозу препарата, чтобы избежать неприятных симптомов.
Алкоголь. Употребление алкоголя на фоне приема опиоидных препаратов может вызвать осложнения. Проконсультируйтесь с врачом о возможности сочетания Вашего обезболивающего с алкоголем. Также без консультации врача нельзя вместе с опиодными анальгетиками принимать транквилизаторы, антигистаминные и другие препараты, обладающие снотворным действием.
Хранение. Опиоидные препараты необходимо хранить в местах, недоступных для детей. Нельзя также допускать передачи лекарств другим людям. Лекарство, принимаемое без врачебного назначения, может оказаться очень опасным, особенно для детей.
Опиоидные анальгетики, как правило, не вызывают психической зависимости, если они назначены врачом и применяются корректно. Если Вам кажется, что у Вас развивается зависимость, сообщите об этом врачу.
Как получить рецепт на сильные обезболивающие
1. Пациент наблюдается амбулаторно по месту жительства
- В случае выраженного болевого синдрома пациент или его законный представитель может без предварительной записи попасть на прием к лечащему врачу-онкологу, который назначит препарат, а затем к участковому терапевту, который выпишет рецепт. В отдельных случаях можно обратиться за рекомендациями по лечению в кабинет № 7 поликлиники ГАУЗ «Брянский областной онкологический диспансер».
- После получения рецепта следует обратиться в аптеку по месту регистрации, куда лечебное учреждение подает списки пациентов, которым назначены сильнодействующие препараты (по рецепту).
ВАЖНО. С рецептом можно обратиться только в определенную аптеку, ее адрес нужно уточнить у лечащего врача.
2. Пациент выписывается из стационара лечебного учреждения
В отдельных случаях по решению администрации можно получить некоторые препараты на руки при выписке из стационара (не более чем пятидневную дозу согласно назначению врача).
Мифы, которые мешают полноценному обезболиванию
МИФ № 1: Применение обезболивающих препаратов приводит к зависимости.
Правда: Применение сильнодействующих обезболивающих препаратов не приводит к психической зависимости и «наркотическому опьянению», так как они используются организмом только для блокировки болевых рецепторов и снятия
боли. Не стоит опасаться, что человек, испытывающий сильные боли, попадает в зависимость от применяемых в течение длительного времени обезболивающих препаратов. Зависимость проявляется при приеме наркотических препаратов в отсутствие болевого синдрома, когда препарат применяется без назначения врача. Если основное лечение будет проходить успешно и боль уменьшится, то дозировка препарата может быть снижена лечащим врачом.
МИФ № 2: Только слабаки обращаются к врачу за обезболиванием, или «само пройдет»
Правда: Боль нельзя терпеть. Помимо того, что она ослабевает пациента и значительно снижает качество жизни, она может привести к депрессии, усталости, потере сна, беспокойству, неспособности работать и ухудшению отношений с близкими. Отсутствие контроля делает боль неуправляемой: она быстрее нарастает, и ее сложнее снять. Если вы думаете, что обезболивание — признак слабости, подумайте о том, что применение препаратов освободит Вашу энергию для более важных вещей.
МИФ № 3: Применение сильнодействующих обезболивающих препаратов сокращает жизнь.
Правда: Сильная боль изматывает организм. Эффективное обезболивание улучшает качество жизни и продлевает ее.
Куда обратиться, если возникли трудности с назначением обезболивающего?
Телефоны горячей линии по вопросам обезболивания:
ГАУЗ «Брянский областной онкологический диспансер» (по рабочим дням 9.00 — 17.00): 8(4832) 41-47-43
ГАУЗ «Брянская городская станция скорой медицинской помощи» (17.00-9.00 ежедневно, выходные и праздничные дни круглосуточно): 8(4832)74-09-50.
Отдел лекарственного обеспечения департамента здравоохранения (по рабочим дням 9.00 — 13.00,14.00 — 16.00): 8(4832) 74-22-97, 66-06-18
Территориальный орган Росздравнадзора по Брянской области (по рабочим дням 8.30 — 13.00,13.45 −17.30): 8(4832) 66-24-02
Телефон круглосуточной «горячей линии» федеральной службы по надзору в сфере здравоохранения: 8-800-500-18-35
Терапия боли в онкологии
Взаимодействие антигипертензивных и нестероидных противовоспалительных препаратов: преимущества амлодипина | Ежов
1. Liebson P.R., Grandtts G.A., Dianzumba S. et al. Comparison of five antihypertensive monotheraples and placebo for change in left ventricular mass inpatients receiving nutritional-hygienic therapy in the treatment of Mild Hypertension Study (TQMHS). Circulation 1995: 91: 698-706.
2. The ALLHAT Officers and Coordinators Maior outcomes in high-risk hypertensive patients randomized to angiotensin-converting enzyme inhibitor or calcium channel blоскегs vs diuretic. JAMA 2002: 288: 2981-97.
3. Dahlof B., Sever P., Poulter N.R. ASCOT Investigators Prevention of cardiovascular events with an antihypertensive regimen of amlodipine adding perindopril as required, in the Anglo-Scandinavian Cardiac Outcomes Trial-Blood Pressure towing Arm (ASCOT-BPLA): a multicentre randomized controlled trial. Lancet 2005; 366: 895-906.
4. Pitt B., Byington R.P., Furberg C.D. et al. Effect of amlodipine on the progression of atherosclerosis and the occurrence of clinical events. Circulation 2000: 102: 1503-10.
5. Collins R., Peto R., MacMahon S. et al. Blood pressure, stroke, and coronary heart disease. Part 2. Short-term term lions in blood pressure: overview of randomized drug trials in their epidemiological context. Lancet 1990; 335: 827-38.
6. Morgan T., Anderson A. The effect of nonsteroidal inflammatory drugs on blood pressure in patients treated with different antihypertensive drugs. J Clin Hypertens 2003: 5: 53-7.
7. Johnson A.C., Nguyen T.V., Day R.O. Do Nonsteriodal Anti-inflammatory Drugs Affect Blood Pressure? A Meta-Analysis. Ann Intern Med 1994: 121: 289-300.
8. Pope J.E., Anderson J.J., Felson D.T. A meta-analysis of the effects of nonsteroidal anti-inflammatory drugs on blood pressure. Arch Intern Med 1993; 153: 477-84.
9. Nowak J., Wennmalm A. Influence of indomethacin and of prostaglandin EL on total and regional blood flow in man. Acta Physiol Scand 1978; 102: 484-91.
10. Whelton A., White W.B., Bello A.E. et al. Effects of celecoxib and rofecoxib on blood pressure and edema in patients 65 years of age with systemic hypertension and osteoarthritis. Am J Cardiol 2002: 90: 959-63.
11. Bombardier C., Laine L., Reicin A. et al. Comparison of upper gastrointestinal toxicity of rolecoxib and naproxen in patients with rheumatoid arthritis. VIGOR Study Group. N Engl J Med 2000: 343: 1520-8.
12. Silrerstein F.E., Faich G., Goldstein J.L. et al. Casta intestinal toxicity with celecoxib vs nonsteroidal anti- inflammatory drugs for osteoarthritis and rheumatoid arthritis: the CLASS study: F randomized controlled trial. Celecoxib Long-term Arthritis Safety Study. JAMA 2000; 284: 1247-55.
13. Мареев В.Ю., Агеев Ф.Т., Арутюнов Е.Н. Применение диклофенака и целебрекса пациентов с артериальной гипертонией, остеоартрозом и болями в нижней части спины на фоне гипотензивной терапии аккупро или норваском (исследование ДОЦЕНТ). Серд. недостаточность. 2005; 204-8.
14. Air T.J., Haas S.J., Liew D., Krum H. Meta-analysis of cyclooxigenase-2 inhibitors and thier effects on blood pressure. Arch Intern Med 2005: 165: 490-6.
15. Sandler D.P., Burr E.R., Weinberg C.R. Non-steroidal anti-inflammatory drugs and the risk for chronic renal disease. Ann Intern Med 1991; 115: 165-72.
16. Blackshear J.L., Davidman M., Stillman M.T. Identification of risk for renal insufficiency from nonsteroidal anti-inflammatory drugs. Arch Intern Med 1983; 143: 1130-4.
17. Avanzini P., Palumbo C., Alli С. et al. Effects of low close aspirin on clinic and ambulatory blood pressure in treated hypertensive patients. Am J Hypertens 2000; 13: 611-6.
18. Morgan T., Anderson A., Wilson D. et al. Paradoxical effect of sodium restriction on blood pressure in people on slow channel calcium blocking drugs. Lancet 1986: 1: 793.
19. Чазова И.Е., Ратова Л.Г. Антагонисты кальция в лечении артериальной гипертонии (исследование ЭТНА). Consilium medicum. 2005: 7 (9): 25-7.
Нестероидные противовоспалительные препараты в оториноларингологии
Сегодня утвержден протокол по лечению острого риносинусита, проведено обсуждение, ожидается регистрация протоколов по острому отиту и тонзиллиту. В них сделан акцент на применении медикаментозных средств с учетом положений доказательной медицины и экономической целесообразности. Для широкой информированности врачей по поводу основных положений этого приказа, отработки конкретных практических рекомендаций проводятся конференции, круглые столы для врачей всех уровней, изменилась подача материала в программах медицинских вузов, а также в последипломном обучении врачей.
Процесс стандартизации медицинской помощи в Украине позволяет четко и обоснованно проводить медикаментозную терапию на основании принципов доказательной медицины. Хотелось бы остановиться на месте и роли нестероидных противовоспалительных средств (НПВС) в лечении наиболее распространенных заболеваний лор-органов.
Нестероидные противовоспалительные препараты (нестероидные противовоспалительные средства) — группа лекарственных средств, обладающих обезболивающим, жаропонижающим и противовоспалительным эффектами, они уменьшают боль, лихорадку и воспаление. Для нашего организма все нестероидные противовоспалительные средства являются чужеродными веществами. В организме человека есть собственная противовоспалительная система, которая запускается в случае сильных травм или стресса. Главное противовоспалительное действие в организме человека осуществляет ряд стероидных гормонов надпочечников (глюкокортикоиды), синтетические аналоги которых используются при изготовлении гормональных противовоспалительных препаратов. Термин «нестероидные» означает, что лекарства из группы НПВС не относятся к группе стероидных гормонов и лишены ряда побочных действий препаратов этой группы.
Механизм действия
Боль, воспаление и температура — это постоянные признаки практически всех болезней. В организме человека все эти три феномена, характерные для болезни, контролируются группой биологически активных веществ — простагландинов (ПГ), которые вырабатываются в пораженных болезнью тканях. ПГ имеют разностороннюю биологическую активность: а) являются медиаторами воспалительной реакции: вызывают локальное расширение сосудов, отек, экссудацию, миграцию лейкоцитов и другие эффекты; б) сенсибилизируют рецепторы к медиаторам боли (гистамину, брадикинину) и механическим воздействиям, понижая порог болевой чувствительности; в) повышают чувствительность гипоталамических центров терморегуляции к действию эндогенных пирогенов, образующихся в организме под влиянием микробов, вирусов, токсинов. Главным и общим элементом механизма действия НПВС является угнетение синтеза простагландинов из арахидоновой кислоты путем ингибирования фермента циклооксигеназы (ПГ-синтетазы), что, в свою очередь, устраняет боль, воспаление и температуру. Действительно, большинство противовоспалительных препаратов обладают выраженным обезболивающим и жаропонижающим эффектом. Кроме устранения температуры и воспаления, противовоспалительные средства влияют на свертываемость крови и делают ее более текучей, в связи с чем они широко используются в лечении ряда сердечно-сосудистых заболеваний (атеросклероз, стенокардия, сердечная недостаточность и пр.).
При воспалительных заболеваниях стероидные средства достаточно эффективны. Однако их побочное действие имеет более тяжелый характер и проявляется чаще, чем при лечении нестероидными средствами. Поэтому глюкокортикостероиды (ГКС) применяются под строгим врачебным контролем только при наиболее тяжелых формах воспалительных заболеваний и в случаях, когда нестероидные средства недостаточно эффективны.
Нестероидные противовоспалительные средства менее опасны, поэтому сфера их практического применения значительно шире, чем у ГКС. Так, нестероидные противовоспалительные средства могут быть использованы при различных заболеваниях мышц, суставов и нервных стволов, т.е. при миозитах, артритах, невритах и при многих других болезнях, протекающих с воспалительными поражениями тканей.
Для лечения воспалительных заболеваний инфекционного происхождения в первую очередь следует использовать антибиотики и другие химиотерапевтические средства, которые не обладают собственно противовоспалительными свойствами, но оказывают губительное действие на возбудителей инфекционных заболеваний и тем самым устраняют причины воспаления.
НПВС противопоказаны при эрозивно-язвенных поражениях желудочно-кишечного тракта, особенно в стадии обострения, выраженных нарушениях функции печени и почек, цитопениях, индивидуальной непереносимости, беременности. Наиболее опасные побочные эффекты при использовании НПВС связаны с их действием на кровь и слизистую желудка. Неблагоприятное влияние нестероидных противовоспалительных препаратов на организм человека объясняется тем, что они блокируют выработку простагландинов не только в очаге воспаления, но и в здоровых органах и клетках крови. В здоровых тканях, в частности в слизистой оболочке желудка, простагландины играют важную защитную роль (защита тканей желудка от агрессивного воздействия кислого желудочного сока), поэтому использование нестероидных противовоспалительных препаратов способствует появлению язв желудка и двенадцатиперстной кишки. Блокируя выработку простагландинов в клетках крови, нестероидные противовоспалительные препараты уменьшают свертываемость крови, что может быть опасно у людей с высоким риском кровотечений. Менее опасные побочные эффекты нестероидных противовоспалительных препаратов связаны с возможностью развития аллергии и с их раздражающим действием на желудочно-кишечный тракт (тошнота, рвота, боли в животе, вздутие живота).
Давайте рассмотрим роль и место НПВС при различных острых оторино–ларингологических заболеваниях.
Острый риносинусит
Отечественный протокол формировался на основе европейских рекомендаций — EPOS-2012. Нестероидные противовоспалительные препараты рекомендованы при остром вирусном и пост–вирусном риносинусите.
Доказательная базаВ многоцентровом рандомизированном двойном слепом плацебо-контролируемом исследовании с двойной имитацией 392 пациента с инфекциями верхних дыхательных путей получали одно–кратную дозу НПВС (аспирин 500–1000 мг, нимесулид, ацетаминофен (парацетамол) 500 или 1000 мг) и соответствующее плацебо [1]. Наблюдали достоверное уменьшение интенсивности головной боли, боли и дискомфорта, связанных с лихорадкой, при всех видах активной терапии (р < 0,001), но не было отмечено снижения чувствительности пазухи к перкуссии или боли в горле (уровень доказательности Ib).
Для выявления действия и нежелательных эффектов НПВС по сравнению с плацебо и другими видами терапии на симптомы обычной простуды был проведен кокрановский обзор. В обзор входило девять рандомизированных контролируемых исследований (РКИ), в которых описывались 37 сравнительных исследований: шесть — сравнение НПВС с плацебо, три — сравнение НПВС (1064 пациента с обычной простудой; сравнивали аспирин, нимесулид, напроксен и ибупрофен — препараты, которые оказывают обезболивающее (уменьшение головной и др. видов боли) и противовоспалительное действие (лихорадка)). НПВС достоверно не уменьшали общий балл оценки симптомов или продолжительность простуды. Однако относительно анальгетического эффекта (головная боль, боль в ушах, а также боль в мышцах и суставах) НПВС имели значительные преимущества по сравнению с плацебо. Все изученные препараты оказывали выраженный клинический эффект , прежде всего обезболивающий, в меньшей степени — противовоспалительный. Особо достоверные положительные клинические результаты получены при применении нимесулида и напроксена. Доказательств повышенной частоты нежелательных эффектов в группах, получавших НПВС, не было. Некоторые включенные в исследования пациенты из группы НПВС предъявляли жалобы со стороны желудочно-кишечного тракта, по поводу появления сыпи и отеков (задержка жидкости). Авторы рекомендуют указанные НПВС для ослабления дискомфорта или боли, вызванной общей простудой [2, 23]. Процитируем материалы из документа «Гострий риносинусит. Адаптована клінічна настанова, заснована на доказах» (наказ МОЗ № 85, 2016 р., табл. 5.1).
Острый средний отит
Отечественный протокол по острому среднему отиту (ОСО) был создан на основе американского и японского протоколов. Во всех этих документах НПВС являются обязательными для детей и взрослых. Если при лечении острого риносинусита НПВС назначают рутинно, а при тяжелом течении предлагают использовать системные глюкокортикостероиды, то при остром среднем отите гормоны не назначают системно совсем, а основной акцент делается на НПВС. Следует отметить, что НПВС при остром среднем отите назначают преимущественно с целью снятия боли. Боль — это главный симптом ОСО [3].
В действующих протоколах по лечению острого отита у детей в США [11, с. 973] и Японии [26, с. 68, 93-95], а также проекте протокола по лечению ОСО, созданном на базе вышеперечисленных (находится на утверждении в МЗ), отмечено следующее.
Лікування ГСО має включати оцінку болю. За наявності больових відчуттів лікар має призначити терапію, що спрямована на їх полегшення (рівень доказовості: В. Ступінь рекомендації: наполеглива рекомендація).
С одной стороны, хотя боль — это типичный симптом при таких заболеваниях, врачи-клиницисты часто видят в oталгии отдаленную проблему, которая не требует непосредственного внимания [4]. Боль, которая связывается с OСО, может быть очень сильной в первые несколько дней заболевания, часто существует длительно. С другой стороны, анальгетики действительно облегчают боль, связанную с ОСО, в течение 24 часов, и их необходимо применять независимо от на–значения антибиотикотерапии; их следует продолжать применять столько, сколько это будет необходимо [6]. Многоцентровое рандомизированное двойное слепое контролируемое исследование, проведенное Bertin et al. (1996), показало, что эффект нимесулида и ибупрофена был значительным по сравнению с плацебо [7, 23]. По шкале боли нимесулид снижает интенсивность боли с сильной до отсутствия таковой с 30-й минуты в первый час применения. Следует также отметить, что нет ни одного клинического исследования, которое бы доказало преимущества одного из НПВС перед другим. Есть только угроза осложнений, связанных с приемом аспирина у больных с бронхиальной астмой.
Острый тонзиллит
В отечественном протоколе по тонзиллиту роль НПВС велика прежде всего при остром тонзиллите и его местных осложнениях. При этой проблеме важно уменьшить как сам воспалительный процесс, так и болевой синдром. Диагноз боли в горле не означает, что должен назначаться антибиотик. Как правило, все, что нужно, — это адекватная аналгезия.
У взрослых нимесулид, диклофенак и ибупрофен более эффективны, чем парацетамол и аспирин, в уменьшении боли в горле в течение одного часа после полученной дозы. Молекула нимесулида имеет преимущество по эффективности перед указанными молекулами по устранению боли и воспаления в горле [8–11, 23]. Парацетамол и ибупрофен не следует регулярно принимать взрослым с риском дегидратации из-за риска токсического воздействия на почки, хотя эта серьезная побочная реакция встречается редко. Одно РКИ показало, что аспирин и парацетамол одинаково эффективны и лучше плацебо при уменьшении лихорадки, головной боли, болезненности и боли в горле на срок до шести часов [12]. Признанные осложнения лечения аспирином делают этот препарат менее подходящим для общего использования.
Эффективное купирование болевого синдрома — одна из первоочередных задач фармакотерапии большинства острых и хронических заболеваний, ведь боль является наиболее тягостным ощущением, определяющим степень страданий и изменение качества жизни пациентов [23]. Быстрота достижения и стойкость анальгетического эффекта относятся к основным критериям оценки адекватности лечения, по крайней мере с точки зрения больного, поэтому очень важно устранить боль и воспаление, которое явилось причиной возникновения боли.
В цитируемом проекте отечественного протокола по тонзиллиту в разделе 5.2, посвященном обезболиванию, отмечено: «Жодного РКД не було виявлено щодо специфічного застосування парацетамолу, ібупрофену або диклофенаку окремо або в порівнянні один з одним при лікуванні гострого болю в горлі у дітей. Визнані ускладнення лікування аспірином, включаючи синдром Рейє у дітей, роблять цей препарат менш придатним для загального використання, і його використання в якості анальге–тика протипоказано пацієнтам віком до 16 років».
При выборе обезболивающего и противовоспалительного препарата следует учитывать индивидуальные особенности пациента, наличие сопутствующей патологии, продолжительность болевого синдрома и другие факторы, а также свойства конкретного НПВС: скорость наступления и продолжительность обезболивающего эффекта, мощность обезболивания, безопасность препарата.
Хочу на примере некоторых оперативных вмешательств на лор-органах показать эффективность применения НПВС с целью послеоперационного обезболивания. Предметом оперативной ринологии являются хронические заболевания полости носа и околоносовых пазух, требующие хирургической коррекции для устранения дефектов носового дыхания и санации очагов хронической инфекции. Одним из важных вопросов на сегодняшний день, помимо различных техник и методик операций, является послеоперационное обезболивание. Адекватная оценка боли с использованием тщательно разработанных, протестированных и одобренных методов, подходящих для конкретной популяции пациентов, и определение ее ведущего патогенетического механизма являются необходимыми условиями для успешного ведения пациентов с болевым синдромом. Во многих исследованиях было показано, что неадекватная оценка боли может привести к назначению неадекватного обезболивания [13–15].
Главные принципы послеоперационной медикаментозной терапии:
► купирование болевого синдрома;
► снижение психоэмоционального возбуждения;
► регуляция процессов воспаления, вызванного альтернацией тканей.
Эффективное обезболивание способствует ранней реабилитации больного, снижает частоту возникновения после–операционных осложнений и хронических болевых синдромов. В настоящее время имеется широкий выбор лекарственных препаратов и методов немедикаментозного обезболивания, однако многочисленные исследования, проведенные в разных странах, выявили недостаточную аналгезию раннего после–операционного периода почти у 50 % больных [16]. Поэтому знание современных принципов обезболивания после операции имеет большое практическое значение (табл. 1).
Сегодня при больших полостных операциях предпочтение отдают опиодным анальгетикам. Поэтому использование их в медицинских целях в Дании за последние 20 лет возросло на 800 % [17].
Применение опросника боли Мак-Гилла для оценки интенсивности болевого синдрома у пациентов с искривлением перегородки носа и полипозным риносину–ситом в послеоперационном периоде возможно на основании высокого коэффициента корреляции и достоверной и сильной связи между средними значениями аналоговых шкал и значениями НИБ у обеих групп [18]. Выраженность острого послеоперационного болевого синдрома у пациентов с искривлением перегородки носа и полипозным риносинуситом можно назвать низкой, поэтому можно ограничиться применением НПВС. В этом нас убеждает опыт киевских коллег (Зинченко Д.А., Сарнацкий К.С. [22]) и собственные наблюдения.
◙ Как же лучше вводить НПВС?Этот вопрос активно обсуждается в медицинских научных кругах. Существует несколько исследований, сравнивающих эффективность терапии у пациентов, которые лечатся пероральными препаратами, и тех, кто получает эти же препараты внутримышечно. В большинстве случаев исследования свидетельствуют о том, что пероральный и внутримышечный пути введения лекарств одинаково эффективны. Учитывая это, а также болезненность внутримышечных инъекций и высокий риск постинъекционных осложнений, внутримышечные инъекции препаратов следует назначать только в случаях, когда доказано их преимущество над пероральными аналогами, пациент не способен принимать лекарства через рот или врач имеет обоснованные сомнения в добросовестном соблюдении пациентом назначений.
Существует определенная путаница в показаниях к внутримышечным инъекциям. Следует четко понимать, что обычно внутримышечные инъекции показаны лишь пациентам с тошнотой, рвотой, диареей или обезвоживанием. Они также могут быть уместными при сомнениях врача в послушности пациента, например в психиатрической практике. При этом внутримышечный путь введения лекарств противопоказан при подозрении на аллергическую реакцию к данному препарату.
Пероральные препараты проще в использовании, почти всегда имеют одинаковую эффективность с внутримышечными аналогами, не вызывают боли при введении и не нарушают защитный барьер кожи. Таким образом, в подавляющем большинстве случаев следует отдавать предпочтение пероральному пути введения лекарств и отказываться от внутримышечного. Особенно важна эта рекомендация в детской практике, поскольку для детей боль, вызванная инъекциями, является серьезным стрессовым фактором.
К негативным моментам, связанным с внутримышечным введением НПВС, относятся: кровоподтеки, локальные инфекции, гематомы, дискомфорт пациента и травмы от иглы. Кроме того, внутримышечные НПВС гораздо дороже пероральных. Учитывая отсутствие доказательств преимущества внутримышечных НПВС над пероральными, внутримышечные препараты следует использовать только для пациентов, которые не способны принимать препараты внутрь.
В подобной ситуации для быстрого купирования боли и воспаления предпочтительнее использовать НПВС, сочетающие быстрое обезболивающее действие и мощный противовоспалительный эффект. Такими удачными свойствами обладает нимесулид — одно из наиболее популярных в Украине НПВС. Клинические достоинства нимесулида определяются его фармакологическими особенностями. Молекула нимесулида в отличие от многих других НПВС обладает щелочными свойствами, позволяющими ей легко проникать и накапливаться в очагах воспаления в более высокой концентрации, чем в плазме крови.
Это же свойство повышает безопасность препарата, поскольку затрудняет его перемещение в слизистую оболочку верхних отделов ЖКТ и снижает тем самым возможность контактного повреждения. Обладая щелочными свойствами, нимесулид находится в ионизированном состоянии в просвете желудка, что не позволяет ему проникать через слизистую оболочку (наиболее проницаема для липофильных соединений), а гранулированная форма дополнительно уменьшает внутрижелудочную экспозицию пре–парата.
Согласно общепризнанной концепции, основное фармакологическое действие НПВС связано с блокадой фермента ЦОГ-2, активно синтезирующегося в очагах повреждения и воспаления клетками воспалительного ответа и отвечающего за синтез важнейших медиаторов боли и воспаления — простагландинов. ЖКТ-осложнения, возникающие при приеме НПВС, определяются блокадой физиологической формы ЦОГ — ЦОГ-1, играющей важную роль в поддержании многих параметров гомеостаза человеческого организма, в том числе защитного потенциала слизистой. Однако ЦОГ-1 также принимает участие в процессе развития воспаления, и поэтому подавление ее активности в области повреждения следует рассматривать как благоприятный момент. Нимесулид имеет именно такое свойство — он умеренно селективен в отношении ЦОГ-2, практически не влияет на активность физиологической ЦОГ-1 в слизистой желудка, но в очагах воспаления ее эффективно подавляет. Так что у нимесулида селективность к ЦОГ-2 характеризуется значительным снижением риска гастроинтестинальной токсичности по сравнению с диклофенаком, ибупрофеном и др. [25] (рис. 1).
Достоверно лучший профиль гастроинтестинальной безопасности в сравнении с другими НПВС обеспечивается за счет блокады ЦОГ-2 и дополнительной блокады 5-ЛОГ (блокада выработки лейкотриенов) (рис. 2).
В последние годы в мировой литературе обсуждается вопрос о гепатотоксичности ряда препаратов из группы НПВС, хотя этот побочный эффект, несомненно, является редким (возникает примерно у 1 из 10 тыс. больных) и несопоставимым по частоте с осложнениями со стороны ЖКТ. Что касается нимесулида, то с 1985 по 2000 год для этого препарата были зафиксированы всего 192 значимых ослож–нения со стороны печени, причем серьезным был признан лишь 81 эпизод. Это совсем немного, учитывая, что к 2000 г. нимесулидом было пролечено 280 млн больных, т.е. суммарная частота опасных гепатотоксических реакций составляет 0,1 на 100 тыс. курсов терапии. По непредвзятой оценке гепатотоксичность нимесулида представляется не большей, чем у других популярных НПВС (диклофенак, ибупрофен, парацетамол). Подтверждением этому может служить крупнейшее исследование популяционной частоты гепатотоксических реакций, связанных с приемом НПВС, проведенное в Италии (всего 835 000 больных за период 1997–2001 гг.). Число осложнений со стороны печени на фоне приема нимесулида (35,3) оказалось несколько ниже, чем при использовании диклофенака (39,2) и ибупрофена (44,6), на 100 тыс. человеко-лет соответственно. По данным проспективных исследований эффективности и переносимости этого препарата, изменения лабораторных –биохимических показателей, свидетельствующие о патологии печени, встречаются не чаще, чем при использовании других НПВС. Важнейшими достоинствами нимесулида являются его хорошая переносимость и низкий риск развития класс-специфических побочных эффектов. В настоящее время доказано, что нимесулид значительно безопаснее традиционных НПВС относительно риска развития серьезных ЖКТ-осложнений. Например, согласно результатам популяционного исследования, в котором был проведен анализ 10 608 сообщений о побочных действиях НПВС, отмеченных с 1988 по 2000 г. в Северной Италии, нимесулид был причиной осложнений со стороны ЖКТ в 2 раза реже, чем диклофенак, –кетопрофен и пироксикам. Результаты применения диклофенака и нимесулида у 3807 и 3553 больных (Ирландия) показали, что последний вызывал проблемы со стороны ЖКТ в 1,5 раза реже, чем препарат сравнения. Близкие данные показало когортное исследование безопасности нимесулида 200 мг/сут, который при–нимали более чем 600 российских больных. В ходе работы не было выявлено ни одного случая развития ЖКТ-кровотечения или перфорации язвы, а суммарная частота ЖКТ-осложнений составила лишь 9 %.
Помимо основного действия (блокада ЦОГ-2), нимесулид оказывает ряд других фармакологических эффектов, позволяющих прогнозировать его высокую эффективность при лечении боли и воспаления. Это влияние на синтез важнейших провоспалительных цитокинов (интерлейкин-6, фактор некроза опухоли альфа), блокада синтеза металлопротеиназ, антигистаминное действие, а также блокада фермента фосфодиэстеразы IV, активирующей особенно агрессивные в очагах воспаления клетки (макрофаги и нейтрофилы).
Нимедар — препарат, который соответствует европейским стандартам качества GMP, от лидера доверия украинцев — фармацевтической фирмы «Дарница». Нимедар (нимесулид) выпускается в форме саше (гранулы для оральной суспензии 100 мг/2 г, № 15, № 30) и геля 10 мг/г, 30 г.
Нимедар (нимесулид) в форме саше (пакетики) (гранулы для оральной суспензии 100 мг/2 г, № 15, № 30) предназначен для лечения пациентов старше 12 лет, коррекция дозы не требуется.
Суточная доза: 2 пакетика препарата Нимедар (200 мг нимесулида) после еды. Длительность лечения — до 15 дней или индивидуально для пациента, на усмотрение доктора.
Эквивалентность (взаимозаменяемость) препарата Нимедар по сравнению с референтным препаратом доказана в ходе клинических исследований, проведенных согласно международным требованиям GCP и приказам МЗ Украины1.
Выводы
Нимесулид (особенно его форма в виде саше — Нимедар) представляется препаратом выбора для лечения патологии, сопровождающейся острым болевым синдромом и воспалением при риносинусите, отите, тонзиллите, поскольку он обладает мощным и быстрым эффектом, при этом лечение для пациента является экономичным. Несомненным достоинством нимесулида является хорошая переносимость со стороны ЖКТ как при кратковременном применении, так и при использовании до 15 дней.
Список литературы находится в редакции
1 Внутренние данные ЧАО «Фармацевтическая фирма «Дарница».
Напроксен (алев) Побочные эффекты, дозировка и взаимодействие
Мигрень против головной боли: различия и сходства
Головные боли — это наиболее частая причина, по которой человек обращается за лечением к врачу или другому специалисту в области здравоохранения. Существуют разные типы головных болей, например, мигрень, головные боли напряжения и кластерные головные боли. Самый распространенный вид головной боли — это головная боль напряжения. Мигрень встречается гораздо реже. Между мигренью и другими головными болями мало общего, например, тяжесть боли может быть одинаковой, легкой, умеренной или сильной; и они могут возникать на одной или обеих сторонах головы.Однако существует много различий между мигренью и другими типами головных болей. Мигрень также носит разные названия, например, мигрень с аурой и менструальная мигрень. Симптомы мигрени, которые обычно не возникают у человека с другим типом головной боли, включают тошноту, рвоту, ухудшение при легких упражнениях, изнурительную боль, боль в глазах, пульсирующую головную боль. Триггеры мигрени включают легкие упражнения, резкие запахи, определенные продукты, такие как красное вино, выдержанный сыр, копчености, искусственные подсластители, шоколад, алкоголь и молочные продукты, менструальный цикл, стресс, чрезмерный сон и изменения барометрического давления.Приступы мигрени без лечения обычно длятся от 4 до 72 часов, но могут длиться и недели. Большинство головных болей проходят в течение 24-48 часов. Врачи точно не знают, что вызывает мигрень; однако другие головные боли, такие как головные боли напряжения, имеют более конкретные триггеры и причины. Дополнительные тесты обычно требуются для диагностики мигрени от других типов головных болей, болезней или других медицинских проблем. Большинство головных болей можно вылечить и вылечить с помощью домашних средств, таких как эфирные масла, массаж и безрецептурные обезболивающие, такие как парацетамол (тайленол) и НПВП (нестероидные противовоспалительные препараты), например напроксен (алев, анапрокс, напросин) или ибупрофен ( Адвил, Мидол, Мотрин).Большинство головных болей проходят с помощью безрецептурных препаратов и домашних средств, в то время как вашему врачу может потребоваться прописать лекарства для лечения мигрени. Если у вас «самая сильная головная боль в вашей жизни», немедленно обратитесь за медицинской помощью.
Нестероидные противовоспалительные препараты (НПВП) — StatPearls
Непрерывное обучение
НПВП — это класс лекарств, используемых для лечения боли, лихорадки и других воспалительных процессов. В этом упражнении описываются показания, механизм действия, введение, побочные эффекты, противопоказания, мониторинг и важные моменты для поставщиков в отношении НПВП.
Цели:
Определить механизм действия НПВП.
Опишите возможные побочные эффекты НПВП.
Оцените потенциальную токсичность НПВП.
Обобщите стратегии межпрофессиональной группы по улучшению ухода и результатов при использовании терапии НПВП.
Показания
Нестероидные противовоспалительные препараты (НПВП) — это препараты класса FDA, одобренные для использования в качестве жаропонижающих, противовоспалительных и обезболивающих средств.[1] Эти эффекты делают НПВП полезными для лечения мышечной боли, дисменореи, артрита, гипертермии, подагры, мигрени и используются в качестве опиоидсберегающих агентов в некоторых случаях острых травм. [2] [3] [4]
НПВП обычно делятся на группы в зависимости от их химической структуры и селективности: ацетилированные салицилаты (аспирин), неацетилированные салицилаты (дифлунизал, сальсалат), пропионовые кислоты (напроксен, ибупрофен, уксусные кислоты (диклофенак, индометацин), еноловая кислота (энолиевая кислота). мелоксикам, пироксикам), антраниловые кислоты (меклофенамат, мефенамовая кислота), нафтилаланин (набуметон) и селективные ингибиторы ЦОГ-2 (целекоксиб, эторикоксиб).
НПВП для местного применения (гель диклофенака) также доступны для использования при остром теносиновите, растяжении связок голеностопного сустава и травмах мягких тканей. [5] [6] [7] [8]
Ниже перечислены НПВП, одобренные Управлением по контролю за продуктами и лекарствами (в алфавитном порядке):
Неселективные НПВП
Диклофенак
Дифлунисал
Этодолак
05
4Ибупрофен
Индометацин
Кетопрофен
Кеторолак
Мефенаминовая кислота
Мелоксикам
- 7
Мелоксикам
- 7
Наблюдать
Sulindac
Толметин
Этодолак
4Этодолак
Селективные НПВП по ЦОГ-2
Celecoxib
Rofecoxib3
Valdecoxib 900 лдекоксиб был снят с продажи в 2004 и 2005 годах соответственно)
Механизм действия
Основным механизмом действия НПВП является ингибирование фермента циклооксигеназы (ЦОГ).Циклооксигеназа необходима для превращения арахидоновой кислоты в тромбоксаны, простагландины и простациклины. [9] Терапевтический эффект НПВП объясняется отсутствием этих эйкозаноидов. В частности, тромбоксаны играют роль в адгезии тромбоцитов, простагландины вызывают расширение сосудов, повышают заданную температуру в гипоталамусе и играют роль в борьбе с ноцицепцией.
Существует два изофермента циклооксигеназы, ЦОГ-1 и ЦОГ-2. ЦОГ-1 конститутивно экспрессируется в организме и играет роль в поддержании слизистой оболочки желудочно-кишечного тракта, функции почек и агрегации тромбоцитов.ЦОГ-2 конститутивно не экспрессируется в организме; и вместо этого он индуцируется во время воспалительной реакции. Большинство НПВП неселективны и ингибируют как ЦОГ-1, так и ЦОГ-2. Однако селективные против ЦОГ-2 НПВП (например, целекоксиб) нацелены только на ЦОГ-2 и, следовательно, имеют другой профиль побочных эффектов. Важно отметить, что поскольку ЦОГ-1 является основным медиатором для обеспечения целостности слизистой оболочки желудка, а ЦОГ-2 в основном участвует в воспалении, селективные НПВП на ЦОГ-2 должны обеспечивать противовоспалительное облегчение без ущерба для слизистой оболочки желудка.[10]
Администрация
Чаще всего НПВП выпускаются в виде таблеток для приема внутрь. Согласно вкладышу в упаковку, дозировка наиболее распространенных НПВП, отпускаемых без рецепта, следующая:
Ибупрофен: для таблеток по 200 мг 1-2 таблетки каждые 4-6 часов, пока симптомы не исчезнут. Суточная доза ибупрофена составляет 1200 мг.
Аспирин обычной дозировки: для таблеток по 325 мг, 1-2 таблетки каждые 4 часа или 3 таблетки каждые 6 часов. Суточный лимит аспирина — 4000 мг.
Напроксен натрия: для таблеток по 220 мг 1-2 таблетки каждые 8-12 часов. Суточная доза напроксена натрия составляет 660 мг.
Также доступны НПВП для местного применения (1,5% раствор диклофенака натрия для местного применения, пластырь диклофенака гидроксиэтилпирролидина 1,3% и гель диклофенака натрия 1%). Они наиболее полезны для лечения боли из-за травм мягких тканей и остеоартрита. [8]
Специфические НПВП также можно вводить парентерально; например, доступен внутривенный ибупрофен в виде 30-минутной инфузии; его можно использовать в качестве неопиоидного анальгетика для снятия боли, а также для снижения температуры.Испытания показали, что внутривенное введение ибупрофена и морфина взрослым послеоперационным пациентам может снизить общее употребление морфина. Для лечения гипертермии: начальная доза 400 мг, затем 400 или 100-200 мг каждые 4-6 часов по мере необходимости. Для снятия боли рекомендуется дозировка от 400 до 800 мг каждые 6 часов по мере необходимости. [11] Кеторолак также доступен для парентерального введения.
Побочные эффекты
НПВП обладают хорошо известными побочными эффектами, влияющими на слизистую оболочку желудка, почечную систему, сердечно-сосудистую систему, печеночную систему и гематологическую систему.
Побочные эффекты со стороны желудка , вероятно, связаны с ингибированием ЦОГ-1, предотвращающим образование простагландинов, защищающих слизистую оболочку желудка. Повреждение более вероятно у пациента, у которого в анамнезе были пептические язвы. Поскольку он специфичен для ЦОГ-1, использование селективных против ЦОГ-2 НПВП является альтернативой с меньшим риском. [12]
Побочные эффекты со стороны почек связаны с тем, что ЦОГ-1 и ЦОГ-2 способствуют выработке простагландинов, которые играют роль в почечной гемодинамике.У пациента с нормальной функцией почек подавление синтеза простагландинов не представляет большой проблемы; однако у пациентов с нарушением функции почек эти простагландины играют более важную роль и могут быть источником проблем при их снижении с помощью НПВП. Осложнения, которые могут возникнуть, включают острую почечную дисфункцию, нарушение водно-электролитного баланса, почечный папиллярный некроз и нефротический синдром / интерстициальный нефрит. [13]
Сердечно-сосудистые побочные эффекты также могут усиливаться при использовании НПВП; к ним относятся инфаркт миокарда, тромбоэмболические осложнения и фибрилляция предсердий.Диклофенак, по-видимому, является НПВП с самым высоким зарегистрированным увеличением неблагоприятных сердечно-сосудистых событий [14].
Неблагоприятные эффекты со стороны печени встречаются реже; Связанный с НПВП риск гепатотоксичности (повышенный уровень аминотрансферазы) не очень распространен, а госпитализация по поводу печени очень редко. Среди различных НПВП диклофенак обладает более высоким гепатотоксическим действием [15].
Возможны гематологические побочные эффекты , особенно с неселективными НПВП из-за их антитромбоцитарной активности.Этот антиагрегантный эффект обычно представляет проблему только в том случае, если у пациента в анамнезе есть язвы желудочно-кишечного тракта, заболевания, нарушающие активность тромбоцитов (гемофилия, тромбоцитопения, фон Виллебранда и т. Д.), А также в некоторых периоперационных случаях. [16]
Другие незначительные побочные эффекты включают анафилактоидные реакции, поражающие кожу и легочные системы, такие как крапивница и респираторное заболевание, обостренное аспирином. [17] [18]
Полный список побочных эффектов для отдельных НПВП см. В статье StatPearls для этого конкретного препарата.
Противопоказания
Согласно вкладышу в упаковке НПВП противопоказаны пациентам:
При гиперчувствительности к НПВП или салицилатной гиперчувствительности, а также пациентам, у которых после приема НПВП возникла аллергическая реакция (крапивница, астма и др.)
Кто перенес операцию по аортокоронарному шунтированию
В течение третьего триместра беременности
Мониторинг
Рекомендуемый мониторинг включает общий анализ крови, почечные тесты и печеночную панель.Эти рекомендации получены от Американского колледжа ревматологии для пациентов с ревматоидным артритом, которые хронически принимают НПВП и не имеют сопутствующих заболеваний и осложнений в анамнезе. Мониторинг менее распространен у пациентов, не относящихся к группе высокого риска токсичности НПВП. Однако НПВП либо противопоказаны, либо их применение требует наблюдения у пациентов с проблемами печени или почек [19].
Токсичность
Токсичность НПВП может проявляться в виде желудочно-кишечного кровотечения, гипертонии, гепатотоксичности и поражения почек.[19] Как правило, острая передозировка НПВП протекает бессимптомно или сопровождается незначительными желудочно-кишечными симптомами. Однако другие симптомы осложнений токсичности могут включать метаболический ацидоз анионной щели, кому, судороги и острую почечную недостаточность. Кроме того, НПВП могут вызывать повреждение желудочно-кишечного тракта, ингибируя ЦОГ-1, что приводит к снижению продукции слизистой оболочки желудка. Нефротоксичность также может возникать при использовании НПВП, поскольку эти препараты снижают уровень простагландинов, которые необходимы для расширения сосудов почечных артериол.Наконец, неврологическая токсичность может проявляться сонливостью, спутанностью сознания, нистагмом, нечеткостью зрения, диплопией, головной болью и шумом в ушах. [20]
Улучшение результатов команды здравоохранения
Широкая публика широко использует НПВП из-за их широкого спектра часто встречающихся показаний. Обучение пациентов использованию НПВП — важная часть помощи, на которую медработники должны обращать внимание из-за множества возможных неблагоприятных воздействий на различные системы органов. Поскольку эти побочные эффекты гораздо чаще возникают у пациентов с определенными сопутствующими заболеваниями, для врачей, медсестер и фармацевтов крайне важно уделять пристальное внимание истории болезни пациента и соответствующим образом информировать пациента о рисках и дозировках.Лечащий врач начнет терапию, как краткосрочную, так и долгосрочную. Фармацевту необходимо будет проверить дозировку и способ введения, а также проверить возможные лекарственные взаимодействия. Фармацевты также должны консультировать пациентов о том, как лучше всего использовать их НПВП и минимизировать побочные эффекты; это особенно актуально, когда пациент использует НПВП в качестве безрецептурного средства. Медсестры также должны тщательно собирать историю приема лекарств и включать безрецептурные НПВП, чтобы врач мог сделать осознанный выбор для назначения терапии НПВП.Медицинские работники, фармацевты и клиницисты должны знать признаки и симптомы токсичности или побочных эффектов НПВП, чтобы при необходимости вносить изменения в режим лечения пациента.
Медицинская бригада должна общаться и работать вместе, чтобы гарантировать, что каждый пациент получит правильную дозу для его конкретного состояния и сопутствующих заболеваний, достаточно высокую для эффективности, но как можно более низкую, чтобы снизить частоту побочных эффектов. Благодаря совместной межпрофессиональной командной работе терапия НПВП может принести максимальную пользу с минимальными недостатками.[Уровень 5]
Дополнительное образование / Контрольные вопросы
Список литературы
- 1.
- Филлипс В.Дж., Курьер Б.Л. Анальгетическая фармакология: II. Специфические анальгетики. J Am Acad Orthop Surg. 2004 июль-август; 12 (4): 221-33. [PubMed: 15473674]
- 2.
- Dawood MY. Первичная дисменорея: достижения в патогенезе и лечении. Obstet Gynecol. 2006 август; 108 (2): 428-41. [PubMed: 16880317]
- 3.
- Shekelle PG, Newberry SJ, FitzGerald JD, Motala A, O’Hanlon CE, Tariq A, Okunogbe A, Han D, Shanman R.Управление подагрой: систематический обзор в поддержку рекомендаций Американского колледжа врачей по клинической практике. Ann Intern Med. 2017, 3 января; 166 (1): 37-51. [PubMed: 27802478]
- 4.
- Oyler DR, Parli SE, Bernard AC, Chang PK, Procter LD, Harned ME. Неопиоидное лечение острой боли, связанной с травмой: акцент на фармакологические варианты. J Trauma Acute Care Surg. 2015 сентябрь; 79 (3): 475-83. [PubMed: 26307883]
- 5.
- Захер Дж., Альтман Р., Беллами Н., Брюльманн П., Да Силва Дж., Хаскиссон Е., Тейлор Р.С.Диклофенак для местного применения и его роль при боли и воспалении: обзор, основанный на фактах. Curr Med Res Opin. 2008 апр; 24 (4): 925-50. [PubMed: 18279583]
- 6.
- ван ден Бекером MPJ, Sjer A, Somford MP, Bulstra GH, Struijs PAA, Kerkhoffs GMMJ. Нестероидные противовоспалительные препараты (НПВП) для лечения острого растяжения связок голеностопного сустава у взрослых: преимущества перевешивают побочные эффекты. Коленная хирургия Sports Traumatol Arthrosc. 2015 августа; 23 (8): 2390-2399. [PubMed: 24474583]
- 7.
- Мэй Дж. Дж., Ловелл Дж., Хопкинс РГ.Эффективность 1% геля диклофенака при лечении тендосиновита разгибателей запястья у каякеров на длинные дистанции. J Sci Med Sport. 2007 Февраль; 10 (1): 59-65. [PubMed: 16787761]
- 8.
- Баркин Р.Л. Актуальные нестероидные противовоспалительные препараты: важность лекарства, доставки и терапевтического результата. Am J Ther. 2015 сентябрь-октябрь; 22 (5): 388-407. [PubMed: 22367354]
- 9.
- Vane JR. Подавление синтеза простагландинов как механизм действия аспириноподобных препаратов. Nat New Biol.1971, 23 июня; 231 (25): 232-5. [PubMed: 5284360]
- 10.
- Чайамнуай С., Эллисон Дж. Дж., Кертис Дж. Р.. Риски в сравнении с преимуществами нестероидных противовоспалительных препаратов, селективных по отношению к циклооксигеназе-2. Am J Health Syst Pharm. 2006 Октябрь 01; 63 (19): 1837-51. [PubMed: 169
- ]
- 11.
- Scott LJ. Внутривенный ибупрофен: взрослым от боли и лихорадки. Наркотики. 2012 28 мая; 72 (8): 1099-109. [PubMed: 22621696]
- 12.
- Sostres C, Gargallo CJ, Arroyo MT, Lanas A. Неблагоприятные эффекты нестероидных противовоспалительных препаратов (НПВП, аспирин и коксибы) на верхние отделы желудочно-кишечного тракта.Лучшая практика Res Clin Gastroenterol. 2010 Апрель; 24 (2): 121-32. [PubMed: 20227026]
- 13.
- Велтон А. Нефротоксичность нестероидных противовоспалительных препаратов: физиологические основы и клинические последствия. Am J Med. 1999 31 Мая; 106 (5Б): 13С-24С. [PubMed: 103
]
- 14.
- Харирфоруш С., Асгар В., Джамали Ф. Неблагоприятные эффекты нестероидных противовоспалительных препаратов: обновленная информация о желудочно-кишечных, сердечно-сосудистых и почечных осложнениях. J Pharm Pharm Sci. 2013; 16 (5): 821-47.[PubMed: 24393558]
- 15.
- Sriuttha P, Sirichanchuen B, Permsuwan U. Гепатотоксичность нестероидных противовоспалительных препаратов: систематический обзор рандомизированных контролируемых исследований. Int J Hepatol. 2018; 2018: 5253623. [Бесплатная статья PMC: PMC5820561] [PubMed: 29568654]
- 16.
- Шафер А.И. Влияние нестероидной противовоспалительной терапии на тромбоциты. Am J Med. 1999 31 мая; 106 (5Б): 25С-36С. [PubMed: 103]
- 17.
- Berkes EA. Анафилактические и анафилактоидные реакции на аспирин и другие НПВП.Clin Rev Allergy Immunol. 2003 Апрель; 24 (2): 137-48. [PubMed: 12668894]
- 18.
- Szczeklik A. Побочные реакции на аспирин и нестероидные противовоспалительные препараты. Энн Аллергия. 1987 ноя; 59 (5, п. 2): 113-8. [PubMed: 3318575]
- 19.
- Rothenberg RJ, Holcomb JP. Руководство по мониторингу НПВП: кто слушал? J Clin Rheumatol. 2000 Октябрь; 6 (5): 258-65. [PubMed: 182]
- 20.
- Хантер Л.Дж., Вуд DM, Дарган П.И. Особенности токсичности и лечения острой передозировки нестероидными противовоспалительными препаратами (НПВП).Открытый доступ Emerg Med. 2011; 3: 39-48. [Бесплатная статья PMC: PMC4753966] [PubMed: 27147851]
Безопасные для сердца альтернативы НПВП — Harvard Health
Чтобы защитить свое сердце, разумно используйте обычные безрецептурные обезболивающие. Альтернативы тоже есть.В июле 2015 года FDA повторило предыдущее предупреждение об опасности для сердца обычных болеутоляющих средств, известных как нестероидные противовоспалительные препараты (НПВП). К ним относятся ибупрофен (Адвил, Мотрин) и напроксен (Алив), а также НПВП, отпускаемые только по рецепту.Следует ли любой ценой избегать НПВП?
Не обязательно. НПВП сопряжены с сердечным риском, но по-прежнему являются ценным средством контроля боли для десятков миллионов людей. «Вам не нужно бояться, что вы никогда не сможете принимать НПВП», — говорит доктор Кристиан Рафф, кардиолог из Гарвардской больницы Бригама и женщин.
Однако, если вы подвержены высокому риску сердечных заболеваний, обсудите безопасность НПВП со своим врачом и постарайтесь найти альтернативы, когда это возможно. НПВП — не единственный способ облегчить обычные мышечные боли.
Чем опасны НПВП?
Связь между НПВП и проблемами с сердцем хорошо известна. «Мы всегда советовали нашим пациентам — особенно если у них в анамнезе есть сердечные заболевания, — что эти лекарства могут увеличить их риск», — говорит доктор Рафф. Последнее предупреждение FDA сводится к нескольким ключевым моментам:
- Все НПВП, не относящиеся к аспирину, связаны с более высоким риском сердечных заболеваний. Риск наиболее высок у людей с известным заболеванием сердца или несколькими факторами риска.
- Пока точно неизвестно, какие из используемых НПВП более опасны, чем другие. Однако в исследованиях, проведенных на сегодняшний день, напроксен показал наименьший риск.
- Чем выше доза НПВП, и чем дольше вы ее принимаете, тем выше потенциальный риск.
Советы по безопасности НПВП
- Используйте только то, что вам нужно. Не начинайте с «бомбардировки» боли НПВП. Сначала примите самую низкую дозу, а затем увеличивайте ее, только если это не сработает.Многие люди получают приемлемое облегчение своих симптомов, таких как боль и отек, от низких до умеренных доз.
- Остановитесь, как только сможете. Сильная боль требует реакции, но когда боль становится тупой, попробуйте ослабить прием НПВП и перейти к успокаивающим средствам, таким как горячие ванны или холодные компрессы. «Поскольку эти препараты действительно сопряжены с риском, лучше прекратить их принимать и посмотреть, как вы себя чувствуете», — говорит доктор Рафф.
НПВП Риски для сердца
Некоторые исследования показали, что у людей, принимающих НПВП, также чаще случаются сердечные приступы.Причина этого не совсем понятна, но доказательства достаточно последовательны, чтобы требовать особой осторожности. Это особенно верно для людей с вероятностью возникновения проблем с сердцем выше среднего из-за пожилого возраста, избыточного веса, курения, высокого уровня холестерина или артериального давления либо перенесенного сердечного приступа или инсульта.
Если у вас риск сердечных заболеваний выше среднего и вы принимаете НПВП, насколько возрастет ваш риск? Анализ, сравнивающий предыдущие исследования диклофенака, целекоксиба или ибупрофена, показал, что от 7 до 8 дополнительных сердечно-сосудистых событий (таких как сердечный приступ) будут происходить каждый год на 1000 человек, принимающих эти препараты; для тех, кто принимал напроксен, не наблюдалось повышенного риска.Это считается небольшим дополнительным риском; Если НПВП приносит большую пользу, стоит принять этот дополнительный риск.
А как насчет хронической боли?
Люди с хронической болью в мышцах или суставах — болью, которая длится несколько месяцев и более — находятся в другой ситуации, когда дело касается НПВП. Им могут потребоваться ежедневные дозы лекарств, чтобы они могли нормально функционировать или хорошо выспаться. Что им делать?
НПВП — не единственный способ контролировать боль в мышцах и суставах. Развернув ряд средств, вы сможете снизить потребность в НПВП или даже полностью отказаться от них.Эти дополнения к обезболивающим включают тепло или холод, физиотерапию, упражнения и похудание, особенно если проблема заключается в артрите. (См. «Альтернативы НПВП при артрите».)
«НПВП очень эффективны при воспалительных состояниях и травмах, и других отличных вариантов не так много», — говорит доктор Рафф. «Посмотрите, удастся ли вам обойтись более низкими дозами, и осознавайте тот факт, что чем дольше вы их принимаете, тем выше риск».
А как насчет аспирина в низких дозах?
Аспирин тоже является НПВП.Он увеличивает риск кровотечения, но при правильном использовании он имеет чистую пользу для здоровья сердца для тех, кто подвержен высокому риску сердечных заболеваний в будущем, поскольку предотвращает свертывание крови, которое приводит к сердечным приступам и инсультам. Однако некоторые исследования показывают, что другие НПВП могут влиять на способность аспирина предотвращать образование тромбов и сердечные приступы, которые они вызывают. Если вы принимаете аспирин в низкой дозе и другое НПВП, обязательно примите аспирин за 30-60 минут до приема других НПВП.
Насколько вам следует беспокоиться о НПВП?
НПВП представляют небольшой дополнительный риск для большинства мужчин, но, учитывая количество этих препаратов, которые люди принимают, его нельзя игнорировать.Об этом стоит поговорить со своим врачом, но не забывайте об этом. Курение, избыточный вес, нездоровая диета и недостаточная физическая нагрузка — все еще 800-фунтовые гориллы в этой комнате. «Есть много причин, вызывающих сердечные заболевания, о которых мужчинам нужно беспокоиться больше, чем о НПВП», — говорит доктор Рафф.
Альтернативные НПВП при артрите Если вы хотите или вам нужно меньше полагаться на НПВП, обсудите со своим врачом следующие варианты.Выбор должен быть адаптирован к вашим уникальным потребностям и профилю риска для здоровья.
- Ацетаминофен. Для снятия боли сначала попробуйте ацетаминофен (тайленол, другие бренды). Помните, что парацетамол не действует на воспаление, поэтому, если боль при артрите сопровождается отеком, парацетамол не может полностью удовлетворить ваши потребности. Прием слишком большого количества может повредить печень, поэтому принимайте только то, что ваш врач считает безопасным.
- Более безопасные НПВП? Еще не решено, какие НПВП наиболее опасны для сердца.На основании исследований, проведенных на сегодняшний день, кажется, что напроксен (Алев, Напросин, Анапрокс) может быть менее опасным, чем другие НПВП.
- Двоюродные братья аспирин. Подумайте о том, чтобы попробовать родственников аспирина, называемых неацетилированными салицилатами. К ним относятся сальсалат (дисальцид) и трисалицилат (трилизат). Как и аспирин (ацетилсалициловая кислота), они снимают боль и уменьшают воспаление, но с меньшей вероятностью, чем аспирин, повреждают желудок или вызывают чрезмерное кровотечение.
- Трамадол. Трамадол (Ultram, ConZip) — мощное обезболивающее, отпускаемое только по рецепту, которое можно использовать вместо тайленола и НПВП. Он может вызывать зависимость и злоупотреблять, а также может взаимодействовать со многими другими лекарствами. Если это предписано, ваш врач должен внимательно следить за его использованием.
- Успокаивающее без таблеток . В старых голливудских фильмах солдаты просто стиснули зубы от пули, когда обезболивающие не были доступны, но вы можете добиться большего. Упражнения, потеря веса, физиотерапия, поддерживающие суставы шины, массаж и иглоукалывание — все это возможные способы уменьшить боль и полагаться на болеутоляющие.
Изображение: iStock
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента. Обратите внимание на дату последнего обзора или обновления всех статей. Никакого контента на этом сайте, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Использование нестероидных противовоспалительных препаратов (НПВП) у пациентов с COVID-19
Предпосылки
Нестероидные противовоспалительные препараты (НПВП) являются одними из наиболее часто используемых лекарств и имеют широкий спектр использует.НПВП включают неселективные ингибиторы циклооксигеназы (ЦОГ) (такие как ибупрофен, аспирин (ацетилсалицилат), диклофенак и напроксен), а также селективные ингибиторы ЦОГ2 (такие как целекоксиб, рофекоксиб, эторикоксиб, люмиракоксиб) и валикоксиб.
Были высказаны опасения, что НПВП могут быть связаны с повышенным риском побочных эффектов при использовании у пациентов с острыми вирусными респираторными инфекциями, включая COVID-19. 1,2 Целью этого обзора была оценка влияния предшествующего и текущего использования НПВП у пациентов с острыми респираторными вирусными инфекциями на острые тяжелые побочные эффекты (включая смертность, острый респираторный дистресс-синдром (ОРДС), острую органную недостаточность и условно-патогенные симптомы). инфекций), обращения за неотложной медицинской помощью (включая госпитализацию, прием в отделение интенсивной терапии (ОИТ), дополнительную кислородную терапию и искусственную вентиляцию легких), а также на качество жизни и долгосрочную выживаемость.
Методы
20 марта 2020 года был проведен экспресс-систематический обзор НПВП и вирусных респираторных инфекций с использованием MEDLINE, EMBASE и Глобальной базы данных ВОЗ. Обзор включал исследования, проведенные на людях любого возраста с вирусными респираторными инфекциями, подвергавшихся воздействию системных НПВП любого типа. Все исследования COVID-19, ближневосточного респираторного синдрома (MERS) и тяжелого острого респираторного синдрома (SARS) были включены независимо от размера выборки.
Обзор доказательств
Всего было включено 73 исследования (28 исследований с участием взрослых, 46 исследований с участием детей и одно исследование с участием взрослых и детей).Все исследования касались острых вирусных респираторных инфекций или состояний, обычно вызываемых респираторными вирусами, но ни одно из них не касалось конкретно COVID-19, SARS или MERS. Обзор показал очень низкую достоверность доказательств смертности среди взрослых и детей. 3 Влияние НПВП на риск ишемического и геморрагического инсульта и инфаркта миокарда у взрослых с острыми респираторными инфекциями неясно. 4,5 Доказательства достоверности от умеренной до высокой показали незначительную разницу или отсутствие разницы между ибупрофеном и ацетаминофеном (парацетамолом) среди детей с лихорадкой в отношении влияния на смерть от всех причин, госпитализации по любой причине, острой почечной недостаточности и острого желудочно-кишечного кровотечения. 6-9 В большинстве исследований сообщается, что серьезных нежелательных явлений не было или наблюдались только легкие или умеренные нежелательные явления. 10-13 Не было никаких доказательств относительно влияния использования НПВП на обращение за неотложной медицинской помощью, явные показатели качества жизни или долгосрочную выживаемость.
Ограничения
Прямых доказательств от пациентов с COVID-19, SARS или MERS не было. Следовательно, все включенные доказательства следует рассматривать как косвенные доказательства в отношении использования НПВП до или во время лечения COVID-19.Только одно рандомизированное контролируемое исследование включало достаточно большое количество участников для выявления редких тяжелых побочных эффектов. Остальные доказательства получены из небольших рандомизированных контролируемых исследований, которые, вероятно, будут недостаточно мощными для выявления редких тяжелых нежелательных явлений, а также из исследований методом случай-контроль и когортных исследований с методологическими ограничениями. Исследования включали не только пациентов с подтвержденными вирусными респираторными инфекциями и известными патогенами, но также пациентов с состояниями, обычно вызываемыми респираторными вирусами, такими как инфекции верхних дыхательных путей и лихорадка у детей.Вероятно, не у всех участников были респираторные вирусные инфекции. НПВП — это разнообразный набор лекарств с разными профилями риска для разных групп населения и состояний. Не во всех исследованиях проводилось различие между разными типами НПВП. Некоторые из более ранних исследований, вероятно, включали пациентов, принимавших определенные НПВП, которые больше не доступны из-за побочных эффектов.
Заключение
В настоящее время нет данных о серьезных побочных эффектах, обращении за неотложной медицинской помощью, долгосрочной выживаемости или качестве жизни у пациентов с COVID-19 в результате применения НПВП.
Ссылки
- Russell B, Moss C, Rigg A, Van Hemelrijck M. COVID-19 и лечение НПВП и кортикостероидами: следует ли ограничивать их использование в клинических условиях ?. Раковая медицина. 2020; 14: 1023. Опубликовано 30 марта 2020 г. doi: 10.3332 / ecancer.2020.1023
- Нестероидные противовоспалительные препараты и covid-19. BMJ 2020; 368 doi: https://doi.org/10.1136/bmj.m1185 (опубликовано 27 марта 2020 г.)
- Epperly H, Vaughn FL, Mosholder AD, Maloney EM, Rubinson L: Нестероидные противовоспалительные препараты и использование аспирина и смертность среди тяжелобольных пациентов с пандемическим гриппом h2N1: исследовательский анализ.Японский журнал инфекционных заболеваний, 2016 г., 69 (3): 248-251
- Wen Y-C, Hsiao F-Y, Lin Z-F, Fang C-C, Shen L-J: риск инсульта, связанный с использованием нестероидных противовоспалительных препаратов во время эпизода острой респираторной инфекции. Фармакоэпидемиология и безопасность лекарств 2018, 27 (6): 645-651
- Wen YC, Hsiao FY, Chan KA, Lin ZF, Shen LJ, Fang CC: Острая респираторная инфекция и использование нестероидных противовоспалительных препаратов для риска развития острого миокарда Инфаркт: общенациональное перекрестное исследование.Журнал инфекционных болезней 2017, 215 (4): 503-509
- Grimaldi-Bensouda L, Abenhaim L, Michaud L, Mouterde O, Jonville-Béra AP, Giraudeau B, David B, Autret-Leca E: Клинические особенности и факторы риска кровотечения из верхних отделов желудочно-кишечного тракта у детей: перекрестное исследование. Европейский журнал клинической фармакологии, 2010 г., 66 (8): 831-837.
- Le Bourgeois M, Ferroni A, Leruez-Ville M, Varon E, Thumerelle C, Bremont F, Fayon MJ, Delacourt C, Ligier C, Watier L et al: Нестероидный противовоспалительный препарат без антибиотиков для лечения острой вирусной инфекции увеличивает Риск эмпиемы у детей: согласованное исследование случай-контроль.J Pediatr 2016, 175: 47-53.e43.
- Леско С.М., Митчелл А.А.: Функция почек после кратковременного применения ибупрофена у младенцев и детей. Педиатрия 1997, 100 (6): 954-957.
- Леско С.М., Митчелл А.А.: Оценка безопасности педиатрического ибупрофена: рандомизированное клиническое испытание на базе практикующего врача. JAMA: Журнал Американской медицинской ассоциации 1995, 273 (12): 929-933.
- Мур Н., Чарльзуорт А., Ван Ганс Э., ЛеПарк Дж. М., Джонс Дж. К., Уолл Р., Шнайд Х., Верриер Ф .: Факторы риска нежелательных явлений у потребителей анальгетиков: результаты исследования PAIN.Pharmacoepidemiol Drug Saf 2003, 12 (7): 601-610.
- Нараян К., Купер С., Морфет Дж., Иннес К.: Эффективность парацетамола по сравнению с ибупрофеном у детей с лихорадкой: систематический обзор литературы. J Paediatr Child Health 2017, 53 (8): 800-807.
- Pierce C, Voss B: Эффективность и безопасность ибупрофена и ацетаминофена у детей и взрослых: метаанализ и качественный обзор. Анналы фармакотерапии 2010, 44 (3): 489-506.
- Rainsford KD, Adesioye J, Dawson S: Относительная безопасность НПВП и анальгетиков для безрецептурного использования или в эквивалентных дозах.Инфламмофармакология 2000, 8 (4): 351-359.
Обезболивающие и НПВП | Побочные эффекты, применение, время работы
Опиоидные обезболивающие иногда можно использовать при умеренной и сильной боли, когда другие обезболивающие не подействовали. Боль считается «сильной», когда:
- мешает повседневной жизни
- Вы должны часто отдыхать
- Вы неловко двигаетесь или ходите.
Опиоидные обезболивающие включают:
- кодеин (сопутствующий)
- дигидрокодеин (умеренно-высокий-дрокодеин)
- трамадол (кукольный трамвай)
- бупренорфин (бюу-пре-нор-фин)
- фентанил (фен-та-нил)
- морфин (морфин)
- оксикодон (собственный код Ox-ee)
- тапентадол (та-пен-та-кукла)
Опиоидные обезболивающие выпускаются в таблетках, жидкостях или пластырях.
Вы можете получить только сильные опиоидные болеутоляющие по рецепту. Большинство из них контролируется Законом о злоупотреблении наркотиками и классифицируется как препараты класса A или B.
Запрещается принимать опиоидные обезболивающие, если они вам не прописаны. Также незаконно их раздавать или продавать.
Опиоидные обезболивающие могут вызывать привыкание, поэтому их следует использовать с осторожностью. Обращайтесь к врачу, если:
- Вы чувствуете необходимость принимать их дольше или в более высоких дозах, чем было первоначально предписано
- Ваши симптомы продолжаются дольше, чем вы должны принимать обезболивающие.
- Вы чувствуете себя очень плохо, когда прекращаете принимать обезболивающие, но чувствуете себя лучше, если начинаете их снова.
Проконсультируйтесь с врачом перед приемом опиоидных обезболивающих, если вы беременны или кормите грудью.
Риски и побочные эффекты опиоидных обезболивающих
Опиоидные обезболивающие могут вызывать больше побочных эффектов, чем простые обезболивающие. Они доступны только по рецепту и должны находиться под наблюдением врача.
Во многих случаях они используются только в течение коротких периодов времени, когда необходимо дополнительное обезболивание. Это сделано для снижения риска зависимости от них и других побочных эффектов.
Побочные эффекты опиоидных обезболивающих включают:
- плохое самочувствие
- болеет
- запор
- сонливость и головокружение, усиливающиеся при употреблении алкоголя
- не может сконцентрироваться
- Проблемы с дыханием — сообщите своему врачу, если у вас есть долгосрочные проблемы с дыханием, такие как хроническая обструктивная болезнь легких (ХОБЛ) или астма.
Если вы принимаете антидепрессанты или нейролептики, будьте осторожны при приеме тапентадола.Это связано с тем, что риск судорог может быть выше, если вам будут назначать эти препараты одновременно.
Если у вас возникнут побочные эффекты, обратитесь к врачу.
Смешивание опиоидных обезболивающих
Смешивание опиоидных обезболивающих с алкоголем или транквилизаторами означает, что передозировка более вероятна. Это может вызвать кому, проблемы с дыханием и, в некоторых случаях, смерть.
Наркомания
Опиоидные обезболивающие безопасны, если вы:
- следуйте инструкциям врача или фармацевта
- примите рекомендованную дозу в течение рекомендованного периода времени.
Однако можно получить зависимость от них, если принимать их регулярно в течение длительного времени.
Люди могут выработать толерантность к опиоидным болеутоляющим. Это означает, что вам нужно принимать больше, чтобы получить тот же эффект или избежать симптомов отмены. Из-за этого они могут не подходить для лечения длительной боли.
Симптомы отмены — это физические или психологические реакции, которые возникают, когда вы прекращаете принимать наркотик, от которого вы пристрастились. Эти реакции — это способ вашего организма привыкнуть к тому, что лекарство не попадает в ваш организм.
Симптомы отмены включают:
- толчки
- тревога
- зевая
- потеет
- насморк
- Нарушение сна
- плохое самочувствие
- мурашки по коже
- беспокойство
- понос
- спазмы желудка
- мышечных спазмов.
Вождение
В Англии и Уэльсе запрещено водить машину во время приема рецептурных лекарств, если это влияет на вашу способность управлять автомобилем.
Поговорите со своим врачом о том, следует ли вам водить машину, если вам прописали что-либо из следующего:
- амфетамин
- клоназепам
- диазепам
- флунитразепам
- лоразепам
- метадон
- морфин или опиаты и препараты на основе опиоидов, такие как кодеин, трамадол или фентанил
- оксазепам
- темазепам.
Вы можете водить машину после приема этих препаратов, если:
- вам выписали их и вы посоветовали, как их принимать
- они не делают вас непригодным для вождения, даже если вы превысили указанные пределы.
Закон не распространяется на Северную Ирландию и Шотландию, но вас все равно могут арестовать, если вы не в состоянии водить машину.
Лечение волчанки НПВП: Центр волчанки Джонса Хопкинса
(нестероидные противовоспалительные препараты)
- Целекоксиб (Целебрекс)
- Дифлунисал (Долобид)
- Этодолак (Лодин)
- Ибупрофен (Адвил, Мотрин, Руфен)
- Индометацин (Индоцин)
- Мелоксикам (Мобик)
Мидрин- Напроксен (Напросин, Аллеве)
- Оксапрозин (Дайпро, Дурапрокс)
- Пироксикам (Фельден)
- Салсалат (Дисальцид)
- Сулиндак (Клинорил)
- Толметин (Толектин)
- Трилизат
Что такое НПВП?
NSAID означает «нестероидный противовоспалительный препарат.Эти противовоспалительные препараты облегчают некоторые симптомы волчанки, уменьшая воспаление, вызывающее жесткость и дискомфорт в мышцах, суставах и других тканях. НПВП более мягкие, чем многие другие препараты от волчанки, и их можно принимать отдельно для лечения легкого обострения болезни или в комбинации с другими лекарствами. НПВП выпускаются как по рецепту, так и без рецепта, но вы всегда должны поговорить со своим врачом, прежде чем принимать какие-либо лекарства, отпускаемые без рецепта. В настоящее время на рынке имеется много НПВП; общие примеры включают ибупрофен (Адвил, Мотрин), напроксен (Напросин, Аллев), этодолак (Лодин), целекоксиб (Целебрекс) и мелоксикам (Мобик).Все по-разному реагируют на разные лекарства, поэтому вы и ваш врач должны работать вместе, чтобы найти наиболее эффективные НПВП при симптомах волчанки.
Как действуют НПВП?
НПВП действуют на химическом уровне, блокируя образование в вашем теле молекул, называемых простагландинами. Простагландины участвуют как в нормальном «поддержании» вашего организма, так и в воспалительной реакции организма. Эти простагландины контролируются ферментами — белками, которые помогают вызывать химические изменения в вашем теле, — называемыми Цокс-1 и Цокс-2.В частности, Цокс-1 контролирует образование простагландинов, участвующих в нормальном функционировании многих органов вашего тела. Цокс-2 контролирует образование простагландинов, участвующих в воспалительной реакции организма. Таким образом, не давая вашему телу вырабатывать простагландины, НПВП позволяют уменьшить отек и боль.
Большинство НПВП блокируют ферменты Цокс-1 и Цокс-2. Поскольку фермент Цокс-1 помогает некоторым системам ваших органов нормально функционировать, у вас могут возникнуть некоторые побочные эффекты при приеме НПВП, такие как расстройство желудка.[Полный список возможных побочных эффектов можно найти ниже.] Однако некоторые новые НПВП, такие как целекоксиб (Целебрекс), блокируют только фермент Цокс-2, что может помочь вашему организму избежать некоторых из более традиционных побочных эффектов. Ингибитор Цокс-2 иногда называют «селективным» ингибитором. Ваш врач поможет вам решить, какой тип НПВП лучше всего подходит для лечения симптомов волчанки, сводя к минимуму возможные побочные эффекты.
Какие побочные эффекты могут возникнуть при приеме НПВП?
НПВП могут вызывать определенные побочные эффекты.Эти побочные эффекты могут быть похожи на симптомы повышенной волчанки, поэтому важно уведомить врача, если они возникнут. Большинство побочных эффектов исчезнут после прекращения приема препарата. Некоторые побочные эффекты будут очевидны только при анализе крови, поэтому важно регулярно проходить общий анализ крови (ОАК) каждые 3-4 месяца, включая тесты на функцию печени и почек.
Возможные побочные эффекты НПВП включают:
- Расстройство желудка
- Головная боль
- Легкое образование синяков
- Высокое кровяное давление
- Задержка жидкости
- Диспепсия (грызущая или жгучая боль в подложечной области, иногда с вздутием живота)
- Гастрит (воспаление желудка) или язва желудка возникают, вызывая скрытое или явное кровотечение.Эта кровопотеря может привести к анемии.
- Повышенный риск сердечного приступа или инсульта.
- Влияние на тромбоциты крови, клетки, которые помогают нормальной свертыванию крови — Большинство НПВП оказывают определенное влияние на тромбоциты крови. Когда функция тромбоцитов снижается, для свертывания крови требуется больше времени. Хотя для одних этот эффект может быть плохим, для других он может быть полезным. Фактически, аспирин часто назначают для снижения риска образования тромбов у людей, у которых есть антифосфолипидные антитела. Однако важно поговорить со своим врачом, прежде чем принимать какие-либо НПВП, если вы принимаете низкие дозы аспирина, поскольку некоторые НПВП, такие как ибупрофен (Адвил, Мотрин, Руфен), могут влиять на эффективность этого лечения.Селективные ингибиторы (Целебрекс) не влияют на тромбоциты.
- Если у вас уже есть проблемы с артериальным давлением или почками, НПВП могут ухудшить функцию почек. Может возникнуть задержка жидкости или дальнейшее повышение артериального давления. Снижение функции почек может наблюдаться при приеме ингибиторов Цокс-1 или Цокс-2. Если у вас волчаночный нефрит, вы и ваш врач должны внимательно следить за тем, как вы принимаете НПВП, чтобы снизить вероятность дальнейшего вреда для почек.
- Иногда у пациентов с волчанкой может наблюдаться повышение анализов крови на ферменты печени, что указывает на легкое воспаление печени (гепатит).Обычно это не означает, что прием лекарства необходимо прекратить, но следует регулярно проводить анализы печени.
- Ухудшение симптомов у людей с астмой или воспалительным заболеванием кишечника.
- Сильная головная боль с ригидностью шеи может возникать исключительно у людей с волчанкой, обычно только при приеме ибупрофена.
- Кожная сыпь может проявляться либо в виде крапивницы, либо в виде светочувствительной или солнечной сыпи. Иногда эти высыпания могут имитировать вспышку волчанки, поэтому важно поговорить с врачом, если вы испытываете такую реакцию.Эта реакция чаще встречается при приеме пироксикама (Feldene)
Что делать, если НПВП раздражают мой желудок?
Всегда принимайте НПВП с едой, чтобы защитить желудок от раздражения. Если при приеме НПВП вы испытываете боль в животе или другие побочные эффекты, врач может назначить лекарства для контроля этих симптомов. Такие лекарства, как циметидин (Тагамет), ранитидин (Зантак), омепразол (Прилосек) и лансопразол (Превацид), помогают желудку вырабатывать кислоту. Мизопростол (Cytotec) может помочь сохранить защитную оболочку стенки желудка.Важно помнить, что вы можете испытывать раздражение желудка от одного НПВП, но не от другого. Поговорите со своим врачом, если вы испытываете боль в животе. Возможно, вам лучше подойдет другой препарат.
Что следует иметь в виду, если я длительное время принимаю НПВП?
Если вы проходили длительную терапию НПВП, вам следует периодически измерять анализ крови (тест, называемый CBC), чтобы убедиться, что у вас нет скрытого желудочного кровотечения.Этот тип кровотечения может вызвать анемию, которая влияет на способность крови к свертыванию и может привести к легким синякам.
Ограничьте потребление алкоголя при приеме НПВП, так как алкоголь может вызвать раздражение желудка. Люди, принимающие НПВП, не должны курить. Фактически, люди с волчанкой вообще не должны курить из-за повышенного риска сердечно-сосудистых заболеваний (причина смерти номер один среди пациентов с волчанкой).
Наконец, важно, чтобы вы поговорили со своим врачом о любых других лекарствах — рецептурных и безрецептурных лекарствах, витаминах и добавках, — которые вы, возможно, принимаете.
Могу ли я принимать НПВП, если я беременна или подумываю о рождении ребенка?
НПВП запрещены при беременности, даже при попытке зачать ребенка.
Поговорите со своим врачом, если вы:
- Имеют пониженную функцию почек или печени, или неконтролируемое или недиагностированное заболевание печени (например, гепатит)
- У вас когда-либо была язва, гастрит или кровотечение из кишечного тракта
- Принимайте антикоагулянты (антикоагулянты), такие как кумадин, гепарин , аспирин или Плавикс
- Принимайте стероиды, такие как преднизон
- Имеете низкое количество тромбоцитов
- Болеете Крона или язвенным колитом
- Имеете в анамнезе инсульт, сердечный приступ, гипертонию или застойную сердечную недостаточность
- Имеете астму или хроническую астму Заболевания легких
- У вас аллергия на аспирин или другие НПВП
- У полипов в носу
- Есть «рефлюксная болезнь», несварение желудка или грыжа пищевода напитков в неделю или более 1 раз в день
- Свыше 65
- Не принимать продукты крови по религиозным или иным причинам.
Немедленно обратитесь за неотложной помощью, если у вас возникнут какие-либо из следующих симптомов:
- Боль в груди
- Одышка
- Слабость в одной части тела
- Невнятная речь.
Что такое НПВП болеутоляющие: функции, дозировка и примеры
НПВП означает нестероидных противовоспалительных препаратов . Это обычно используемые обезболивающие и жаропонижающие средства, отпускаемые без рецепта (OTC) и по рецепту.Даже если вы не знали термина «НПВП», вы, вероятно, знаете некоторые безрецептурные НПВП по их активным ингредиентам или торговым маркам.
Что такое ибупрофен?
Что такое аспирин?
Что такое напроксен натрия?
Ибупрофен : например, Advil ® , Motrin ® IB
Аспирин : например, Bayer ® Extra Strength
Напроксен натрия : например, Aleve ®
Как действуют НПВП?
НПВП помогают облегчить боль, блокируя болевые сигналы в центральной нервной системе (головной и спинной мозг) и по всему телу.НПВП действуют иначе, чем ацетаминофен (, например, Тайленол ® , экседрин ® головная боль при напряжении ), другой основной тип перорального обезболивающего. Что такое парацетамол?
Что мне нужно знать о НПВП?
Несмотря на то, что они относятся к одной и той же категории, разные безрецептурные НПВП имеют разные дозировки, направления и суточные ограничения. Применять инструкции по дозировке от одного НПВП к другому небезопасно. Загрузите таблицу дозировки безрецептурного болеутоляющего , чтобы узнать правильную дозировку ибупрофена, дозу напроксена натрия и дозировку аспирина.
Все НПВП могут вызывать желудочное кровотечение, повреждение почек и другие побочные эффекты, но вы можете снизить риски , следуя инструкциям и принимая правильную дозу. У НПВП есть дополнительные предупреждения; читайте этикетки.



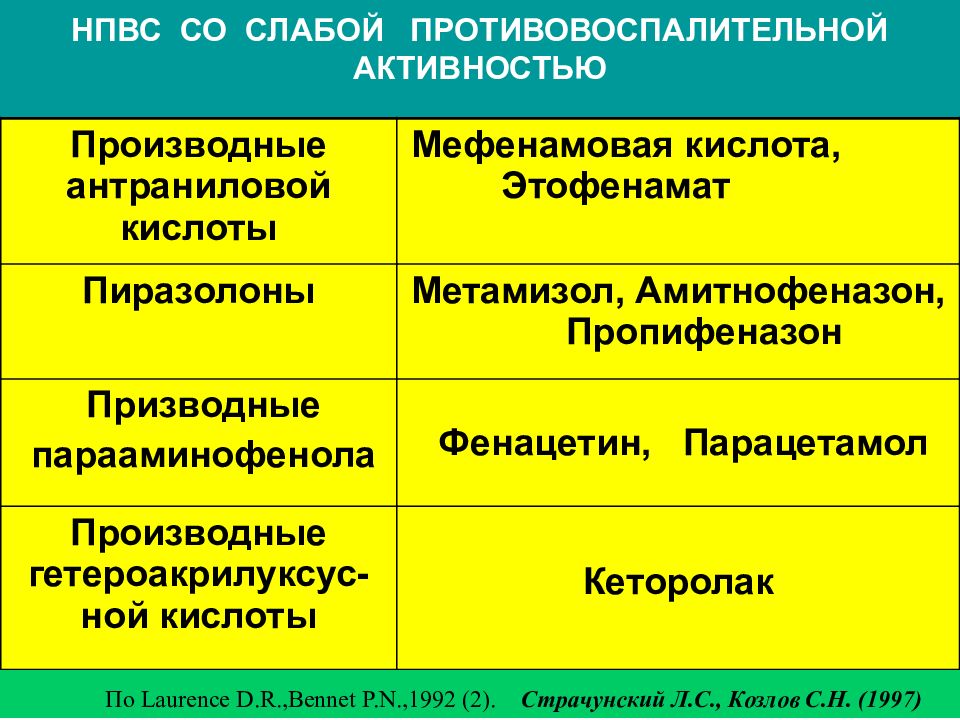
 Национальное руководство. М.: ГЭОТАР-Медиа. 2008. 737с.
Национальное руководство. М.: ГЭОТАР-Медиа. 2008. 737с. 2011.Режим доступа:ukraine0511rusWeb.pdf-Foxit Reader 2.3-[ukraine0511rusWeb.pdf].
2011.Режим доступа:ukraine0511rusWeb.pdf-Foxit Reader 2.3-[ukraine0511rusWeb.pdf]. J. Graham, D. Campen, R. Hui, M. Spence, C. Cheetam, G. Levy et al. // Lancet. ‒ 2005. ‒ Vol. 365. ‒ Р. 475 ‒ 481.
J. Graham, D. Campen, R. Hui, M. Spence, C. Cheetam, G. Levy et al. // Lancet. ‒ 2005. ‒ Vol. 365. ‒ Р. 475 ‒ 481. — 531 с.
— 531 с.