Профилактика кашля у детей — рекомендации от Гербион
Дыхание позволяет клеткам в организме получать кислород для их метаболизма, а организм выделяет в окружающую среду углекислый газ, который образуется во время процесса метаболизма в клетках. Клетки нуждаются в кислороде для процессов обмена веществ и для производства энергии и тепла в организме.
Кашель — нормальный рефлекс и защитный механизм дыхательной системы. Кашель удаляет посторонние частицы, которые непреднамеренно входят в дыхательные пути во время вдоха (пыль, частицы пищи). Кашель также удаляет мертвые клетки и избыток слизи, который вырабатывается при воспалении в клетках, покрывающих внутренние дыхательные пути. Таким образом, кашель помогает поддерживать здоровые дыхательные пути и легочные альвеолы.
Было установлено, что для нормального/ физиологичного прохождения и функционирования дыхательной системы здоровый ребенок должен кашлять по меньшей мере 11 раз в день.
В отличие от взрослых дыхательные пути и нервная система детей еще развивается анатомически и физиологически, поэтому центр кашля у них более чувствителен к некоторым раздражителям из окружающей среды.
Раздражители, провоцирующие возникновение кашля у детей: сигаретный дым, сухой воздух в закрытых помещениях, резкие запахи (например, растения, духи), стресс (например, когда ребенок впервые идет в детский сад), загрязнение воздуха.
При лечении кашля у детей и мамы и педиатры отдают предпочтение натуральным растительным средствам: при сравнимой эффективности они более безопасны.
Если у ребенка нет температуры и заложенности носа, не нарушен сон и аппетит, необходимо сначала попытаться уменьшить влияние раздражающих факторов из окружающей среды
Более частый и продолжительный кашель может быть признаком болезни.
Большинство детей с симптомом кашля можно лечить дома, поэтому родители должны знать, как правильно оценить состояние ребенка. Для эффективного и безопасного лечения кашля у детей необходимо ответить на следующие вопросы:
Для эффективного и безопасного лечения кашля у детей необходимо ответить на следующие вопросы:
Кашель сухой или продуктивный?
Если вы не уверены, какой тип кашля у вашего ребенка или если вы подозреваете, что могут быть осложнения, связанные с кашлем, обратитесь к врачу.
чем и как лечить сильный мокрый кашель у детей / Mama66.ru
Влажный кашель у ребенка – своеобразный защитный механизм, направленный на очищение респираторных путей от мокроты и чужеродных микроорганизмов. Возникает как ответная реакция на чрезмерное скопление слизи в бронхах.
Фото с сайта stop-kashel.ru
В отличие от сухого, влажный кашель не носит изматывающего характера и говорит о выздоровлении ребенка. Ускорить этот процесс можно приемом медикаментозных средств и применением других методов консервативного лечения.
Механизм развития болезни
При воспалении дыхательного тракта слизистая иссыхает, повреждается и становится излишне восприимчивой.
С развитием заболевания патологический процесс опускается ниже, захватывая трахею и бронхи. В ответ на повреждения трахеобронхиальный эпителий начинает активную выработку слизи с измененным составом. Если в норме мокрота на 90% состоит из воды, то под воздействием патогенов секрет густеет и становится вязким.
Ситуацию усугубляет гибель мерцательных ресничек. Оставшаяся часть не справляется с очистительной функцией и вместо того, чтобы покидать органы дыхания, мокрота задерживается в бронхах и провоцирует мокрый кашель у ребенка.
В детском возрасте процесс заметно усугубляется узостью трахеобронхиальных путей и слабостью брюшной мускулатуры. Поэтому откашляться малышам значительно сложнее, чем взрослым. А повышенная вязкость секрета еще больше затрудняет его отхождение.
Как узнать влажный кашель у ребенка
Говорить о влажном кашле следует в том случае, если ребенок во время непроизвольного акта отхаркивает некоторое количество мокроты. При этом можно услышать характерные низкие булькающие и клокочущие звуки.
При этом можно услышать характерные низкие булькающие и клокочущие звуки.
Кроме того, влажный кашель у детей идет как бы из глубины грудной клетки, поскольку очаг воспаления находится в области бронхов и легких. В некоторых случаях кашлевой рефлекс может быть малопродуктивным и сопровождаться незначительным отхождением секрета. Такое явление говорит о недостаточной двигательной активности бронхов.
Влажный продуктивный кашель у детей не носит изнурительного характера и, в отличие от сухого, даже необходим, поскольку очищает бронхи и дает заметное облегчение.
Причины мокроты
Влажный кашель – распространенный и в большинстве эпизодов обязательный признак проблемы с органами дыхания. Однако примерно у 75% маленьких пациентов он протекает без симптомов интоксикации и свидетельствует о скором выздоровлении.
В некоторых случаях мокрый кашель у ребенка без температуры является признаком следующих патологических состояний:
- Пневмония.
 Атипичные формы воспаления легких могут протекать с нормальными показателями термометра. Подробнее про пневмонию у детей→
Атипичные формы воспаления легких могут протекать с нормальными показателями термометра. Подробнее про пневмонию у детей→ - Аденоидит. Поражение носоглоточной миндалины вызывает кашель с мокротой в утренние часы. Подробнее про аденоиды у детей→
- Острый трахеит. У ослабленных детей нередко развивается без температуры.
- Инородное тело в респираторных путях. Присутствие постороннего предмета может спровоцировать отхождение мокроты после двигательной активности.
Длительный влажный кашель с нормальной температурой у ребенка зачастую является признаком перехода бронхита в хроническую стадию. Кроме того, подобный симптом может свидетельствовать о наличии сердечной патологии с развитием застойных явлений в легких. В этом случае кашлевой рефлекс будет сопровождаться изменением тонов сердца, одышкой после физической нагрузки или плача.
Редким влажным кашлем у ребенка могут сопровождаться некоторые заболевания ЖКТ (эзофагеальный рефлюкс, стеноз пищевода, скопление гноя в поддиафрагмальном пространстве).
Если у ребенка наблюдается частый приступообразный кашель (более 15 приступов в сутки), но показатели термометра остаются в норме – вирусы и бактерии, скорее всего, ни при чем. Подобный симптом говорит о наличии аллергии или развитии бронхиальной астмы.
Продуктивный кашель с температурой, которая держится несколько дней, должен насторожить. Стойкая гипертермия свидетельствует о развитии воспалительного процесса и слабости иммунной системы. Если кашлевой рефлекс носит приступообразный характер, сопровождается хрипом и свистом, а секрет имеет неприятный цвет – следует срочно обратиться к врачу.
Характер мокроты
При влажном кашле внешний вид и консистенция отделяемого секрета является определяющим симптомом. По характеру и количеству мокроты можно судить о причинах недомогания малыша:
- гнойное отхождение говорит о развитии стафилококковой пневмонии или абсцесса;
- слизь с прожилками крови говорит о туберкулезе, онкологии или серьезных проблемах со стороны миокарда;
- пенистое содержимое розоватого оттенка характерно для отека легких;
- секрет с оттенком ржавчины позволяет предположить наличие крупозной (долевой) пневмонии.

Продуктивный кашель с вязкой, стекловидной слизью появляется при бронхите и трахеите в начале заболевания, а также при бронхиальной астме. Позже, по мере прогрессирования патологий, секрет становится гнойным.
К какому врачу обращаться при влажном кашле у ребенка
Если у ребенка сильный влажный кашель, следует подойти к педиатру – лечение заболеваний легких и бронхов находится в его компетенции. При осложнениях со стороны ЛОР-органов понадобится помощь отоларинголога.
Диагностика
Первичная диагностика продуктивного кашля у детей основана на осмотре и сборе анамнеза. При этом учитывается продолжительность, интенсивность и длительность недомогания, наличие у маленького пациента инфекционных и вирусных заболеваний, условия жизни.
Первая диагностическая ступень дополняется назначением рентгена грудной клетки и общим анализом крови.
Последующая схема анализов определяется индивидуально в каждом случае и включает в себя:
- тест на аллергены;
- выявление Pneumocystis jirovecii и других видов инфекции;
- обнаружение гельминтов;
- определение иммуноглобулинов класса М и G.

По показаниям ребенку могут быть назначены КТ, сцинтиграфия и другие виды обследования.
Лечение влажного кашля у детей
Как избавиться от влажного кашля у ребенка? Борьба с неприятным симптомом должна быть комплексной и включать в себя:
- купирование основной причины;
- разжижение вязкого секрета;
- облегчение удаления мокроты из бронхов;
- купирование спазма, если таковой присутствует.
Выбор лекарств зависит от возраста маленького больного и интенсивности недомогания.
Чем лечить влажный кашель у детей
Что можно давать ребенку при влажном кашле? Основой детской терапии являются два вида препаратов – муколитики и мукокинетики. Противокашлевые средства при отхождении мокроты использовать нельзя.
Муколитики назначают для устранения продуктивного кашля с густым, вязким, трудно отходящим секретом. Для детей раннего возраста допустимо применение таких средств:
- Линкас.
 Лекарство предназначено для младенцев от 6 месяцев. Разовая доза составляет 2,5 мл, дается трижды в день.
Лекарство предназначено для младенцев от 6 месяцев. Разовая доза составляет 2,5 мл, дается трижды в день. - АЦЦ (ацетилцистеин). Разрешен для малышей со 2 года жизни. Эффективен даже при гнойной мокроте. Длительность лечения составляет неделю.
- Бромгексин Берлин-Хеми в сиропе. Назначается с 2 лет, разовая дозировка 5 мл. Рекомендуется принимать три раза в сутки.
- Лазолван сироп. Разрешен к применению с годовалого возраста по 1 мл два раза в день. Малышам от 2 до 6 лет увеличивают частоту приема.
- Бронхобос сироп 2,5%. Препарат предназначен для детей от 3 лет, по 5 мл трижды в сутки.
При малопродуктивном, но не изматывающем кашле ребенку рекомендуется давать отхаркивающие средства:
- Проспан. Отличное лекарство для малышей до 1 года и старше. Младенцам назначается в дозе 2,5 мл дважды в сутки, после 12 месяцев – в том же объеме трижды в день.
 Подробнее про сироп Проспан→
Подробнее про сироп Проспан→ - Геделикс. Грудничкам дают половину мерной ложечки 1 раз в сутки, ребенку 1–5 лет – по 2,5 мл утром и вечером.
- Амбробене. Младенцам до года сироп дают по ½ ч. л. дважды в день, от 1 года до 6 лет – три раза в сутки.
- Бронхикум. Инструкция разрешает использовать сироп с 3-месячного возраста по 1 мл на прием, младенцам в 1 год и старше дают 2 мл, а после 4 лет порцию увеличивают до 3 мл. Частота приема одинаковая – трижды в день.
Если мокрота по-прежнему не откашливается, ребенку с 12 месяцев и старше назначают Аскорил. С двухлетнего возраста применяют Эреспал в рекомендуемой дозировке. Если есть температура, ее можно сбить с помощью жаропонижающих средств – Парацетамола, Панадола, Нурофена.
Народное лечение кашля с мокротой у детей
Фото с сайта legkopolezno.ru
Полагаться только на нетрадиционные методы лечения не стоит. С их помощью лучше купировать остаточный кашель у ребенка или использовать как дополнение к медикаментозной терапии.
С их помощью лучше купировать остаточный кашель у ребенка или использовать как дополнение к медикаментозной терапии.
Хорошим отхаркивающим средством принято считать горячее молоко с медом и сливочным маслом. В стакан напитка можно добавить щепотку соды и дать малышу перед сном.
Вкусное и полезное лекарство от кашля получается из ягод калины, перетертых с сахаром. Лакомство не только избавляет от мокроты, но и укрепляет иммунитет, насыщает растущий организм витаминами. От ночных приступов кашля отлично избавляет черная редька с медом. У крупного, сочного плода срезают верхушку и удаляют сердцевину, затем наполняют сладким лекарством и настаивают сутки. Дают по 1 ч. л. через каждые 2 часа.
Что можно пить при влажном кашле ребенку? Отделению мокроты способствует теплая минеральная вода в чистом виде или разбавленная молоком в соотношении 3:1. Вместо чая малышу можно давать настои целебных трав: липы, ромашки, мать-и-мачехи, шалфея.
Если кашель не проходит, грудь ребенка можно растереть медвежьим, барсучьим или гусиным жиром, надеть теплую рубашку и уложить спать.
Ингаляции при влажном кашле у детей
Отличным способом лечения мокрого кашля у детей являются ингаляции. Для совсем маленького ребенка лучше приобрести небулайзер – это удобно и безопасно. С 5–6 лет допускается вдыхание горячего пара над тазиком под присмотром взрослых.
Для ингаляций при влажном кашле рекомендуется использовать щелочные минеральные воды, отвар лекарственных трав, Флуимуцил, Мукалтин, Проспан. Если никаких медикаментов в доме нет, можно взять обычную соль или соду. Детям постарше в раствор для ингаляций добавляют эфирные масла эвкалипта, кипариса, туи или чайного дерева.
Процедуру выполняют ежедневно в течение 10 минут – этого времени достаточно, чтобы ребенок уже после первой ингаляции почувствовал облегчение.
Физиопроцедуры при влажном кашле у детей
Помимо медикаментозной терапии, влажный кашель у детей можно лечить с помощью озокеритовых или парафиновых аппликаций. Если у малыша нет температуры, будет уместно сходить в процедурный кабинет на лекарственный электрофорез.
С густой, вязкой мокротой хорошо справляется амплипульстерапия. Воздействие тока малой мощности стимулирует кровообращение и метаболизм. УВЧ-терапия улучшает дыхательную деятельность и устраняет отечность. Хорошо помогает при затяжном кашле.
Массаж при мокром кашле у детей
Эта процедура особенно эффективна у детей раннего возраста. Даже простые вибрация и постукивания принесут малышу облегчение. А чтобы наверняка убрать кашель у годовалого ребенка, педиатры советуют после приема муколитиков и перед сном делать ему перкуссионный массаж.
Для этого больного кладут поперек коленей так, чтобы головы была ниже таза и начинают легко постукивать по спине от поясницы к шее. Через 5–10 минут ребенка просят откашляться, а затем укладывают в постель на полчаса.
Образ жизни при влажном кашле у детей
У грудничка кашлевой рефлекс может быть спровоцирован сухим воздухом, табачным дымом, пылью и раздражающими частицами в домашних условиях. Поэтому к помещению, где находится маленький пациент, предъявляются особые требования:
- Воздух в комнате должен быть прохладным и влажным.
 Около кроватки с младенцем хорошо поставить установку для ионизации.
Около кроватки с младенцем хорошо поставить установку для ионизации. - Полезно несколько раз в сутки открывать форточку и делать ежедневную влажную уборку.
- С пола следует убрать ковры и дорожки, собирающие пыль, плотные гардины на окнах поменять на легкие занавески.
Затяжной, влажный кашель у малышей хорошо устраняется обильным питьем. Жидкость разжижает вязкий секрет и облегчает откашливание. Главное – не предлагать ребенку сладкую газированную воду, чай, кофе или магазинный сок.
Осложнения влажного кашля у детей
Чем опасен сильный мокрый кашель у детей? Скапливающаяся в бронхах слизь служит отличной питательной средой для размножения патогенов, поэтому к затянувшейся респираторной инфекции может присоединиться бактериальная микрофлора. Она проявляется развитием гнойного бронхита и пневмонии.
Другие осложнения влажного кашля у ребенка:
- обморочные состояния из-за постоянного спазма сосудов;
- рвота;
- бессонница;
- потеря аппетита, вялость и слабость;
- кровоизлияние в глаз;
- кашель с дефекацией.

У младенцев постоянное напряжение мышц живота может спровоцировать брюшную грыжу и недержание мочи.
Сколько длится продуктивный кашель у детей? Все зависит от того, насколько сильно затронуты органы дыхания и, конечно, от проводимой терапии. При грамотном лечении мучительный симптом проходит через 7–10 суток. Запущенный недуг исчезает через 1–1,5 месяца, если не превращается в хронический.
Профилактика
Способа, гарантированно предупреждающего затяжной влажный кашель у детей, нет. Но риск появления неприятного симптома можно свести к минимуму, если следовать приведенным ниже рекомендациям:
- укреплять иммунитет, не кутать малыша, закалять организм;
- в период сезонных эпидемий избегать людных мест;
- заболевшим родственникам носить марлевую повязку;
- поддерживать благоприятный микроклимат в помещении.
Чтобы ребенок был здоровым, необходимо больше гулять на свежем воздухе, поощрять активные игры, организовать правильный режим дня, не перекармливать малыша сладостями и сдобой, вызывающими обильное отделение мокроты.
В борьбе с влажным кашлем у детей следует ориентироваться на объективное самочувствие. Если малыш не температурит, хорошо ест и активно развивается, можно обойтись народными средствами или детскими сиропами. Но при заметном ухудшении состояния, появлении гнойной мокроты с неприятным запахом необходимо обратиться к педиатру и приступить к серьезному лечению.
Автор: Елена Медведева, врач,
специально для Mama66.ru
Полезное видео про кашель у детей
Список источников:
- Кашель: от симптома к синдрому, диагнозу. Учебно-методическое пособие для слушателей послевузовского профессионального образования / гр. авторов, Казань. 2010.
- Коровина Н.
 А., Захарова И. Н., Заплатников А. Л., Овсянникова Е. М. Кашель у детей. Противокашлевые и отхаркивающие лекарственные средства в педиатрической практике. Пособие для врачей. М., 2000.
А., Захарова И. Н., Заплатников А. Л., Овсянникова Е. М. Кашель у детей. Противокашлевые и отхаркивающие лекарственные средства в педиатрической практике. Пособие для врачей. М., 2000. - Самсыгина Г. А. Об использовании муколитиков в лечении кашля у детей / Трудный пациент. 2004.
Как долго может не проходить влажный кашель у ребенка
Опубликовано: 6 октября 2020
Что делать, если у ребенка долго не проходит влажный кашель? Болезнь, вызванная ОРЗ или ОРВИ, обычно длится 1-2 недели. По стандартному сценарию сначала появляются сухие покашливания, затем — мокрота. Слизь отходит, и малыш за несколько дней поправляется. Но иногда второй этап затягивается. В чем могут быть причины и как их устранить?
Содержание статьи
Возможные причины долгого влажного кашля
В норме период влажного кашля длится одну-две недели.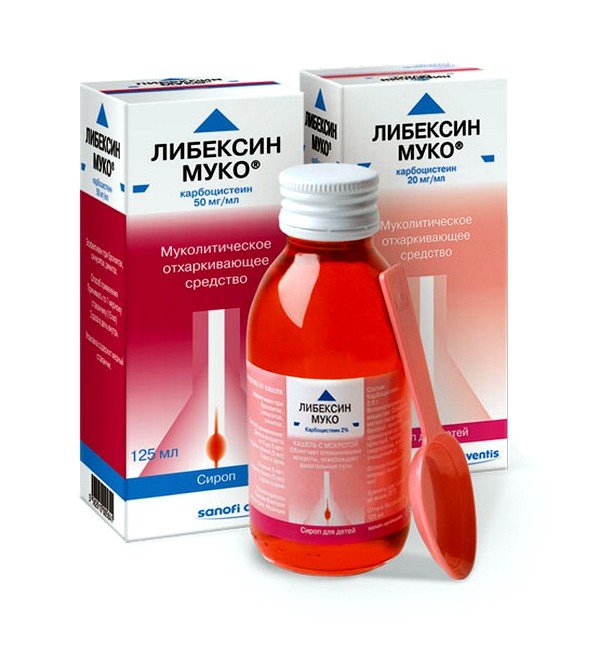 Постепенно мокрота выводится из организма. Еще пару дней допускается легкий остаточный кашель. Однако если его интенсивность не снижается и вы по-прежнему наблюдаете обильную слизь у ребенка — это значит, что нужно продолжить лечение.
Постепенно мокрота выводится из организма. Еще пару дней допускается легкий остаточный кашель. Однако если его интенсивность не снижается и вы по-прежнему наблюдаете обильную слизь у ребенка — это значит, что нужно продолжить лечение.
Природа влажного кашля:
- Физиологический — это проявление встречается у грудничков. Младенцы адаптируются к новым условиям, из-за чего появляется насморк, а обильная слизь, попадая в гортань, вызывает покашливания. Отличается отсутствием долгих приступов. Ничего страшного в этих случаях нет и лечение не требуется. Можно использовать детский аспиратор для удаления слизи из носика малыша.
- Раздражение — слизистая носа у новорожденных еще не адаптировалась к окружающему миру. Как реакция на пыль, табачный дым, резкие запахи (духи, еда, аэрозоли) появляется обильная слизь в носу. Так организм защищается от неблагоприятных воздействий. В этом случае у ребенка нет высокой температуры и других побочных явлений, однако родителям важно обеспечить высокое качество воздуха для ребенка.
 Для чистоты, свежести, влажности используйте частые проветривания, увлажняйте воздух, не распыляйте средства вблизи детей; не курите рядом.
Для чистоты, свежести, влажности используйте частые проветривания, увлажняйте воздух, не распыляйте средства вблизи детей; не курите рядом. - Аллергия — аллергический кашель возникает из-за сужения гортани, обильных выделений слизистой; ребенок может буквально захлебываться. Кашель приступообразный. Симптомы аллергии снимаются антигистаминными препаратами. Узнать причину аллергии можно после сдачи соответствующих анализов, которые назначит педиатр.
- Бронхит — если заболевание не лечили, а также если терапия была неверной, неполноценной или не доведенной до конца, то бронхит может перерасти в хроническое заболевание. Кашель в данном случае происходит приступами, как правило, по ночам, сопровождается повышенной температурой.
- Воспаления носовых пазух — это заболевания типа гайморит, синусит, при которых пазухи забиваются слизью и гноем. Жидкости могут попадать в горло и далее — в легкие. Отсюда возникают приступы кашля. Недуг крайне неприятный, влечет тяжелые последствия и требует неотложного лечения.

В каждом из описанных случаев нужно совершенно разное назначение врача, которое к тому же меняется в зависимости от возраста пациента и степени болезни. Не занимайтесь самолечением и обращайтесь к педиатру, чтобы правильно установить причины затяжного влажного кашля.
Особенности кашля при появлении зубов
Еще один вид физиологического кашля у младенцев — прорезывание зубов, при котором ребенок не успевает сглатывать слюну. Покашливания часто имеют нарастающий характер. Ребенок начинает кашлять с утра; в течение дня проявления усиливаются, особенно когда малыша укладывают спать. Ночью он беспокоен, кашель продолжается. Однако причин для беспокойств нет, и проявления прекращаются в течение нескольких дней.
Рост зубов заставляет активно работать железы ротовой полости, носоглотки; в результате вырабатывается секрет — слизь, которая может попадать в дыхательные пути, вызывая рефлекс откашливания.
Определить такой кашель можно по следующим признакам:
- возникает в положении лежа;
- редкие покашливания, нет приступов;
- отсутствие мокроты.

Если есть хрипы, одышка, снижение аппетита, вялость, густая мокрота, клокочущие звуки при вдохе — это симптоматика бактериальных или вирусных заболеваний. Каждый из перечисленных факторов — повод немедля обратиться к педиатру.
Тревожные симптомы
Влажный кашель во многих случаях — положительный признак выздоровления. В иных ситуациях, например, у новорожденных — это не всегда повод для тревоги. Если отхождения беловатого цвета, мокрота густая, а ребенок становится активнее, то он идет на поправку. Однако есть ряд признаков, на фоне которых затяжной влажный кашель опасен.
Неблагоприятные проявления:
- стабильно повышенная температура 37-37,2°C;
- резкое повышение температуры 38-38,5°C;
- кашель с характерными звуками в груди, но отсутствие мокроты;
- слизь желтого, зеленого цвета;
- наличие крови в мокроте;
- отсутствие аппетита;
- боль в груди;
- у малышей — частый плач;
- кашель продолжается более 3-4 недель.

Данные признаки свидетельствуют о вероятных бронхо-легочных заболеваниях.
Домашнее лечение
Если влажный кашель начался недавно, продолжается несколько дней-неделю, можно ускорить выздоровление собственными средствами. Основа помощи организму — пить больше теплой жидкости. Это действует при влажном кашле, при лечении антибиотиками, при невысокой температуре. Вода выводит токсины, способствует отхождению мокроты и увлажнению слизистых.
Что пить? Отдайте предпочтение натуральным травяным чаям, настоям, отварам, компотам. Лучше воздержаться от зеленого и черного чаев — они содержат кофеин и танин, возбуждающие нервную систему ребенка.
Напитки при влажном кашле:
- чаи на травах — различные сборы, в составе которых есть чабрец, шалфей, календула;
- ягоды шиповника — укрепляют иммунитет, снимают воспаления, способствуют восстановлению слизистых;
- липовый цвет — снижает жар, воспаления и увлажняет;
- листья и ягоды смородины, малины — источники витамина C, оказывают антисептический и жаропонижающий эффект;
- настои на корне имбиря, лимоне, мяте.

После приготовления в напитки можно добавлять мед. При заваривании кипятком он теряет полезные свойства.
С указанными растениями можно делать ингаляции; полезно дышать парами пихты, кедра, сосны — используйте эфирные масла. Это облегчает дыхание и расширяет бронхи.
Родителям важно следить за тем, чтобы ребенок не переохлаждался (но и не перегревался). Дома можно ходить в теплых носках и кофте, чтобы ноги и грудь не были холодными. Дополнительные прогревающие процедуры можно делать, если нет высокой температуры.
Медикаментозное лечение
Если болезнь обострилась, затянулась, перешла в хроническую форму, то не обойтись без назначения лекарств. Для этого чадо нужно показать педиатру. Врач диагностирует точную причину непроходящего влажного кашля у ребенка и пропишет препараты.
Что важно при обращении к врачу:
- Специалист назначает комплексную терапию. Часть лекарств может быть предназначена для устранения симптомов, иные — для облегчения состояния, третьи — для борьбы с вирусами или бактериями, вызвавшими кашель.

- Если что-то в лечении вызывает у вас сомнения или вопросы, обсудите это сразу. Вероятно, доктор подберет аналог или объяснит особенности выбранной терапии.
- Давайте препараты ребенку четко в соответствии с назначением: время приема, дозировка, продолжительность применения.
- Прекратите прием лекарств, если состояние малыша ухудшилось, появилась аллергия. Вызовите врача на дом, скорую помощь или запишитесь на прием как можно скорее.
Комплексная терапия при влажном кашле
Педиатр назначает ряд препаратов различного свойства. В состав группы могут входить следующие виды медикаментов:
- Муколитические: способствуют отхождению мокроты. Среди часто назначаемых — «Мукалтин», «Гербион», «Геделикс», «Лазолван».
- Противовоспалительные: помогают облегчить состояние — снижают температуру, уменьшают боль в горле. Например, «Аспирин», «Парацетамол».
- Иммуномодулирующие и противовирусные: активируют защитные силы организма и помогают ему победить вирусную инфекцию.
 Часто педиатры выписывают капли и спрей «Деринат». Данное лекарственное средство помогает легче перенести ОРВИ и избежать присоединения вторичной инфекции и развития опасных осложнений. Подробнее о препарате и о его свойствах Вы можете прочитать на нашем сайте.
Часто педиатры выписывают капли и спрей «Деринат». Данное лекарственное средство помогает легче перенести ОРВИ и избежать присоединения вторичной инфекции и развития опасных осложнений. Подробнее о препарате и о его свойствах Вы можете прочитать на нашем сайте. - Сосудосуживающие: уменьшают отёк слизистой. Препараты используют строго по назначению в указанной дозировке; не применяют для лечения детей младше трех лет.
Для составления терапии могут потребоваться результаты анализов. Среди них сдача крови, бакпосев, флюорография.
Правильно сформированное лечение обеспечивает полное выздоровление ребенка в срок до одного месяца. При более продолжительном кашле можно говорить о том, что не все причины болезни устранены, вероятно — лечение прекратилось раньше времени или было некорректным.
Чего нельзя делать при влажном кашле
При наличии мокроты не давайте ребенку препараты, подавляющие кашлевой рефлекс. Если влажные покашливания сохраняются долгое время, значит, мокрота не отходит, скапливаясь в организме. Если в такой ситуации подавлять кашлевой рефлекс, то можно вызвать бронхоэктазы, сопровождающиеся нехваткой воздуха и удушьями.
Если в такой ситуации подавлять кашлевой рефлекс, то можно вызвать бронхоэктазы, сопровождающиеся нехваткой воздуха и удушьями.
Если у ребенка температура 38°C, предложите ему выпить отвар, травяной чай и уложите спать. Не нужно сразу принимать жаропонижающее. Только если температура не прошла илили поднялась выше, то можно дать соответствующие препараты. В любом случае, чтобы сбить жар, который не проходит день-два, обратитесь к специалистам: вызывайте педиатра.
Если влажный кашель продолжается у детей долгое время даже в остаточном виде, нельзя пускать дело на самотек. Недолеченный недуг становится причиной хронических заболеваний, в том числе бронхиальной астмы. Будьте внимательны к своему ребенку и своевременно обращайтесь к врачу.
Продукция Деринат
Полезные статьи:
Кашель у детей — Семейная Клиника Александровская
Кашель у детей! Рекомендации врача педиатра высшей категории, детского пульмонолога Михалевой Ирины Игоревны.
Опять кашель… Как часто приходится слышать врачу педиатру такую жалобу от родителей своих маленьких пациентов. В то же время, именно частота возникновения данного симптома, и разнообразие лекарственных средств в аптеках, направленных на избавление малыша от мучительного кашля, приводит к тому, что многие взрослые считают, что вполне могут справиться самостоятельно, выступив в роли лечащего врача своего ребенка. А обилие рекламы и продажа данных препаратов без рецептов только усугубляет ситуацию.
Итак, что же такое – кашель? О каких заболеваниях ребенка он может свидетельствовать? И почему нельзя прибегать к самолечению, мотивируя свой выбор лекарственного препарата тем, что «нам в прошлый раз выписывали и помогло»?
Кашель – резкий выдох воздуха, рефлекторно избавляющий слизистую дыхательных путей от вязкой мокроты или чужеродных веществ. Наиболее часто встречающийся симптом при различных инфекциях, до 90% среди причин кашля занимают именно они. Так, кашель может встречаться при:
Так, кашель может встречаться при:
- респираторных инфекциях дыхательных путей (ринит, фарингит, тонзиллит, бронхит, пневмония…)
- а также, при заболеваниях ЛОР органов (при отитах часто развивается рефлекторный кашель, аденоидитах – воспалении носоглоточной миндалины)
- весьма специфичным будет кашель при коклюше
Какие же еще заболевания могут сопровождаться кашлем?
- ведущее место среди них занимает бронхиальная астма
- встречается при некоторых глистных инвазиях, например при аскаридозе
- кашель может признаком заболеваний, не относящихся к бронхолегочной системе, так, он может быть ведущим признаком гастроэзофагеальнорефлюксной болезни, или пороков сердца, протекающих с признаками сердечной недостаточности
- грозным симптомом кашель выступает в случае попадания инородного тела в дыхательные пути
Перечислять заболевания можно до бесконечности, важно понимать, что от определения причины возникновения кашля будет зависеть и его лечение. Практически каждое из перечисленных заболеваний имеет свою визитную карточку в виде своеобразного кашля, учитывая характеристики которого можно установить и причину его возникновения. Например, при:
Практически каждое из перечисленных заболеваний имеет свою визитную карточку в виде своеобразного кашля, учитывая характеристики которого можно установить и причину его возникновения. Например, при:
- различных острых инфекциях верхних дыхательных путей — кашель частый, поверхностный, сопровождается подъемом температуры тела, обильным слизистым отделяемым из носа, болью в горле.
- при обструктивных бронхитах, а также бронхиальной астме — кашель приступообразный, сопровождается свистящим дыханием, затрудненным выдохом и хрипами, которые слышно на расстоянии
- при стенозирующем ларинготрахеите – затруднен вдох, кашель приобретает «лающий», грубый характер, голос осипший, может пропасть полностью
- при инородном теле в дыхательных путях – на фоне полного благополучия, внезапно появляется приступообразный кашель, с низким звуком в начале и свистящим высоким звуком в конце. Помочь в диагностике может указание на то, что перед возникновением такого кашля ребенок играл с мелкими предметами.

- визитной карточкой такого инфекционного заболевания, как коклюш, является приступообразный кашель, толчки которого, следуют один за другим, в конце приступа появляется громкий шумный вдох. Лицо багровеет, может сопровождаться рвотой.
- при аденоидитах – кашель в основном утренний или после сна, на фоне значительно затрудненного носового дыхания, с обильным, слизисто-гнойным отделяемым. Ребенок дышит открытым ртом, во сне – храпит.
- кашель при гастроэзофагеальнорефлюксной болезни связан с частыми срыгиваниями на первом году жизни, в дальнейшем — с частыми рвотами, отрыжкой и болью в животе.
Итак, характеристики кашля могут многое рассказать о причине его возникновения, но правильно оценить состояние ребенка и определить заболевание, которое привело к появлению кашля, может только врач педиатр. В каких случаях вызов врача обязателен и срочен?
- при кашле, сопровождающемся одышкой (учащением дыхания, втяжением межреберных промежутков)
- при сочетании кашля с лихорадкой у ребенка
- при появлении кашля у малыша на первом году жизни
- если мокрота с примесью зелени или крови
- при длительном кашле, продолжительностью более 10-14 дней
- если кашель появился внезапно, на фоне полного благополучия (особенно, если ребенок незадолго до его появления играл мелкими игрушками или ел)
Следует иметь в виду, что после осмотра ребенка и беседы с родителями, врачу педиатру может потребоваться дополнительные методы исследования, начиная с лабораторных : общего анализа крови и анализов на определение антител к тому или иному возбудителю, мазков из носа и зева на флору, посева мокроты на флору (для определения точного диагноза при респираторных инфекциях).
Кроме того, может возникнуть необходимость в проведении ряда инструментальных методов обследования: спирографии с определением функции внешнего дыхания (для исключения бронхиальной астмы), ЭКГ и УЗИ сердца (для исключения пороков сердца), рентенографии органов грудной клетки (для исключения пневмонии).
Но вот, диагноз установлен, и врач назначает лечение. Поговорим о наиболее назначаемых группах лекарственных препаратов, но начнем, как всегда, с режимных моментов.
- Режим должен быть домашним, но не нужно ограничивать ребенка в его двигательной активности, так как движения стимулируют отхождение мокроты и сокращают время болезни.
- Пить надо обязательно, увеличив количество, обычно выпиваемой ребенком воды, на 30% — 50%.
- Также обязательным является увлажнение воздуха! Достигается при помощи увлажнителей воздуха. Если такой «чудо-машинки» у Вас нет, не расстраивайтесь, добиться того же эффекта можно с помощью мокрого белья (повесить на батареи влажное постельное белье).

- Для облегчения отхождения мокроты рекомендуется проведения постурального дренажа. После ингаляции ребенок ложиться на живот, голова и грудь наклонены чуть ниже, взрослый человек — пальцами (у детей первого года жизни) или ребром ладони (у старших детей) постукивает по спинке ребенка.
- И помните! После выздоровления ребенка от бронхита или пневмонии – обязателен курс массажа грудной клетки.
Медикаментозное лечение кашля назначается только, если кашель значительно нарушает состояние ребенка и в любом случае начинается с устранения причины его вызвавшей. Лекарственные средства могут быть назначены при сухом, приступообразном, непродуктивном кашле, значительно изменяющем самочувствие ребенка не в лучшую сторону. Чаще всего, такой кашель вызван наличием густой, вязкой мокроты и нарушением ее удаления со слизистой бронхов. Поэтому, цель назначения в данном случае лекарственных препаратов — это разжижение мокроты и облегчение ее выведения. То есть усилия врача педиатра будут направлены на перевод сухого кашля в продуктивный (влажный). Лечение же влажного кашля чаще всего не требует применения медикаментозной терапии. Исключения составляют случаи интенсивного влажного кашля, изматывающего ребенка, сопровождающегося рвотой, нарушением сна или при возникновении угрозы аспирации.
То есть усилия врача педиатра будут направлены на перевод сухого кашля в продуктивный (влажный). Лечение же влажного кашля чаще всего не требует применения медикаментозной терапии. Исключения составляют случаи интенсивного влажного кашля, изматывающего ребенка, сопровождающегося рвотой, нарушением сна или при возникновении угрозы аспирации.
Кликнув на кнопку вы можете записаться на прием к специалисту!
Теперь перейдем к основным лекарственным средствам, которые могут быть назначены врачом педиатром при заболеваниях, сопровождающихся кашлем у ребенка:
- Пожалуй, одним из самых эффективных средств против кашля является увлажнение слизистой. Достигается путем проведения ингаляций с физиологическим раствором или в сочетании с другим лекарственным средством (по назначению врача). Увлажнение слизистой приводит к уменьшению ее раздражения, разжижению мокроты и облегчает ее выведение.
 Ингаляции могут проводиться с помощью различных видов ингаляторов. Помните, что ингаляции с применением кипящей воды у детей не допустимы! В настоящее время все большую популярность приобретают небулайзеры, они легки в использовании, применяются у детей, начиная с первого года жизни, с их помощью лекарственное вещество в виде аэрозоля мелких частиц достигает самых отдаленных участков бронхов.
Ингаляции могут проводиться с помощью различных видов ингаляторов. Помните, что ингаляции с применением кипящей воды у детей не допустимы! В настоящее время все большую популярность приобретают небулайзеры, они легки в использовании, применяются у детей, начиная с первого года жизни, с их помощью лекарственное вещество в виде аэрозоля мелких частиц достигает самых отдаленных участков бронхов. - При кашле на фоне респираторных инфекций верхних дыхательных путей хорошо себя зарекомендовали так называемые обволакивающие средства. Это различные средства для рассасывания в полости рта, чаи, сиропы, их применение направлено на появление защитного слоя из компонентов препарата на слизистой рта, вследствие чего уменьшается ее раздражение.
- Противокашлевые средства (тусупрекс, либексин, синекод) призваны подавлять кашлевой центр в центральной нервной системе. У детей область их применения очень ограничена, в основном случаями коклюша, особенно у детей первых лет жизни.

- Муколитики (АЦЦ, амброгексал, карбоцистеин) призваны разжижать мокроту, практически не влияя на ее объем. Применяются при сухом, непродуктивном кашле для перевода его в продуктивный, и для облегчения отхождения мокроты. Могут использоваться не только как лекарственные средства, применяемые через рот, но и для проведения ингаляций. Важно помнить, что такой препарат, как АЦЦ, может усилить спазм бронхов, поэтому он не должен применяться при обструктивных бронхитах.
- Отхаркивающие средства действую за счет уменьшения вязкости мокроты при увеличении ее объема. К ним в основном, относятся препараты на основе лекарственных трав (алтей, девясил, мать-и-мачеха, багульник, душица, солодка). Помните о том, что природный состав таких средств не обозначает их полной безопасности, и у детей, особенно первых лет жизни, велик риск развития аллергических реакций. А трава термопсиса усиливает рефлексы рвотный и кашлевой, что в сочетании с увеличенным объемом мокроты может привести к аспирации у детей раннего возраста.

- Бронхолитики (беродуал, сальбутамол) применяется для уменьшения явлений бронхоспазма, при обструктивных бронхитах или бронхиальной астме, в виде ингаляций или через небулайзер
- Противовоспалительные препараты — применяются для уменьшения воспалительных явлении слизистой дыхательных путей. Из средств данной группы к применению у детей рекомендован «эреспал».
И многие, многие другие лекарственные средства, выпускаются фармакологической промышленностью для облегчения такого симптома целого ряда заболеваний, как кашель. Разобраться во всем этом разнообразии, и назначить необходимый лекарственный препарат после уточнения диагноза, может только опытный врач педиатр. Не занимайтесь самолечением! Обратитесь в Семейную Клинику Александровская и мы поможем Вам справиться с кашлем у ребенка!
как и чем лечить — Цитовир-3
Механизм появления спазма
Все родители беспокоятся, когда у их малыша начинается спазм и отходит мокрота. Одни мамы и папы бегут в аптеку за разрекламированными лекарствами, другие обращаются к народной медицине, а третьи решают вызвать врача на дом и выяснить, как правильно помочь. Важно понимать, что то, как и чем лечить влажный кашель у ребенка, зависит от возраста, иммунитета и даже аллергических реакций.
Першение в горле и мокрота в легких – сезонная реакция организма на перемену погоды или симптомы недолеченных заболеваний.
Врачи утверждают, что наличие слизистых выделений говорит о положительной динамике – маленький пациент выздоравливает. Резкое сокращение мышц дыхательных путей помогает ему избавиться от микробов.
Бронхи малыша очищаются самостоятельно, но здоровье все равно стоит поддерживать различными препаратами. В том числе теми, которые стимулируют иммунитет.
Причины спазмов
Начинать лечение ребенка при нескольких покашливаниях в день не стоит. Это обычное состояние любого человека. Патологию могут вызвать:
- Воспалительные процессы в легких.
- Патологии эндогенного характера.
- Инфекционные заболевания.
- Различные формы осложнений.
Дети играют на полу, общаются с домашними животными. Родители часто путают
симптомы обычной аллергии с серьезными заболеваниями.
Часто проблемы с дыханием и отходом мокроты возникают у новорожденного, и тогда перед родителями встает вопрос, как и чем лечить сильный мокрый кашель у ребенка до 1 года.
Причин несколько. Одна из них недостаточное развитие мышц пищевода и желудка. В нос грудничка могут попадать слезы, сопли и молоко. Они раздражают слизистую. Чтобы избежать этого, после 1 года начинайте давать малышу «Цитовир». Он защитит дыхательные пути и укрепит иммунитет.
Есть несколько типов спазмов:
- Утренний. В бронхах за ночь скапливается слизь, и ваш сын или дочка пытаются избавиться от нее.
- Искусственный. Дети в более старшем возрасте иногда специально покашливают, чтобы получить внимание мамы или папы.
- Защитный. Реакция организма на мелкие крошки или инородные предметы.
- Зубной. Когда появляются первые резцы, выделяется большое количество слюны. Она попадает в дыхательные пути и провоцирует появление симптомов, которые вызывают беспокойство родителей.
При перечисленных выше причинах нужно подбирать индивидуальное лечение или просто устранить источник раздражения.
Признаки более серьезной патологии
Если вы не знаете, как и чем лечить частый сильный влажный кашель у ребенка, обратитесь к педиатру. Особенно важно посетить врача при следующих симптомах:
- Развитие одышки.
- Внезапное возникновение слизистых выделений и постоянные приступы, которые будят ночью.
- Высокая температура. Беспокоиться нужно, если малыша лихорадит более двух суток. Груднички не должны находиться без специального наблюдения больше суток.
- В груди слышны хрипы, а спазмы сопровождаются болезненными ощущениями.
- В мокроте есть вкрапления крови.
- Отказ от пищи.
- Отхаркивание возникает на фоне «затянувшегося» ОРВИ.
При появлении одного или ряда признаков следует обращаться к специалисту. Если у малыша жар – вызовите педиатра на дом. Существует масса препаратов для лечения влажного кашля у детей, но среди них особенно выделяется «Цитовир — 3». Этот медикамент, в отличие от других иммуностимуляторов, накапливает защитное вещество постепенно. «Кагоцел» и «Циклоферон» и другие иммуностимуляторы вбрасывают сразу большое количество интерферона. Это большой стресс для организма, особенно детского.
Аллергия
В весенне-летний период у детей наблюдается реакция на внешние раздражители. Причина кроется в цветущих растениях, пухе, шерсти домашних животных, пыли. Аллергия бывает временная. Часто она возникает в определенной местности: детский сад, дом бабушки.
Кашель с выделениями возникает перед рассветом, часто на фоне слезотечения, заложенности носа и чихания.
Если у вашего ребенка появилась такая проблема, не ищите советы на форумах, а идите в больницу. Симптом уходит сам по себе или приводит к серьезным последствиям. Самый опасный из них отек Квинке.
Как понять, почему малыш отхаркивает мокроту, и стоит ли беспокоиться
Присмотритесь к таким моментам:
- Как сын или дочка ведет себя после кашля. Не обратил на него внимания и побежал дальше играть – вам не стоит беспокоиться. Скорее всего, это реакция на холодный воздух. Если начинает капризничать, стремится лечь, измеряйте температуру.
- Если у маленького пациента выше 37 градусов, понаблюдайте за ним сутки. Не давайте жаропонижающие: небольшой жар и ломота говорят о том, что организм борется.
- Если карапуз начал вести себя неестественно, часто просыпается ночью, задумайтесь о визите в поликлинику.
- Насторожитесь, если период болезни длится более трех недель. Температура спала, а ребенок продолжает хрипеть? Пора проверить его, это может быть хронический бронхит.
Лучшее лекарство от мокрого кашля для детей: как определить заболевание по виду слизи
Резкое сокращение дыхательных путей в большинстве случаев вызвано такими недугами:
- Трахеит. При этом заболевании выделения прозрачные или белые.
- Пневмония. О развитии воспаления сообщает ржавый цвет.
- Туберкулез. С примесями крови.
- Абсцесс легкого. Гной и неприятный запах.
- Астма. Стекловидная мокрота вязкой консистенции.
Важно помнить, что при появлении слизи перечисленных выше видов нельзя заниматься самолечениям, а следует обратиться за грамотной врачебной помощью.
Как поступить родителям
Часто от грамотных действий мамы и папы зависит скорость выздоровления маленького больного.
Если приступы не сопровождаются температурой и повторяются чаще 15 раз в день, навестите педиатра. Бактериального заражения дыхательных путей можно не бояться, но хронический бронхит часто возникает без видимых внешних симптомов.
Если на фоне общего недомогания появился насморк, и вы исключаете вариант аллергии, задумайтесь о бронхиальной астме. Этой болезни иммунная система не сопротивляется, поэтому жара не будет.
Чтобы не думать, чем лечить мокрый кашель, если ребенку 1 год и более – занимайтесь профилактикой. Принимайте препарат «Цитовир — 3». Лекарство помогает как предотвратить ОРЗ, ОРВИ и другие болезни, вызванные бактериями, так и справиться с осложнениями после перенесенной простуды или гриппа.
Перед тем, как начать лечение: общие рекомендации
- Уберите животное из комнаты маленького больного. Даже если причиной недомогания стал обычный вирус, а не аллергия, шерсть животных раздражает слизистые и вызывает першение в горле.
- Два раза в день проводите влажную уборку, временно откажитесь от использования обогревателя. Если в квартире очень холодно – поставьте рядом с батареей тазик с водой. Так воздух станет менее засушливым.
- Мама на время лечения должна отказаться от сильных парфюмов и дезодорантов – любые резкие запахи могут раздражать слизистую и только замедлить процесс выздоровления.
Помимо этого:
- В комнате должно быть прохладно. Оптимальная температура воздуха – 18-19 градусов.
- Ребенку показано обильное питье. Мокрота – это та же жидкость. При недостатке влаги в организме слизь становится вязкой и избавиться от нее гораздо труднее. Малыш глотает ее обратно и нужный эффект не наступает. Чтобы избежать этого, давайте теплый чай, минералку, компот или морс.
- Если вы не знаете, чем лечить очень влажный кашель, когда грудничку год и более, чаще ходите на прогулки. Маленький пациент должен постоянно двигаться и находиться в вертикальном положении как можно дольше. Так вы избежите застоя в легких и поможете хорошо провентилировать дыхательные пути. Не переживайте, если у ребенка начался сильный приступ. Это верный признак, что прогулка пошла на пользу.
- Следите за уровнем влаги в квартире. Она не должна опускаться ниже 60%. Для этого повесьте на батарею мокрую простынь.
Какие лекарства от влажного кашля для детей выбрать
Для лучшего отхаркивания подходят как синтетические, так и натуральные средства. Выбирая сиропы и таблетки на основе трав, опасайтесь аллергий. При неосторожности положение усугубится. Для разжижения слизи врачи рекомендуют применять синтетические препараты.
Если у вас в семье школьник, эффективно лечить недомогание ингаляциями. А вот новорожденным помогает легкий массаж.
Маленьким детям справиться с неприятными симптомами часто помогают сиропы. Они моментально всасываются в кровь. Приятный вкус не оставляет малышей равнодушными, и они принимают лекарство с большим удовольствием.
Самые известные сиропы:
- «Амброксол». Довольно сильнодействующий и эффективный препарат. Применяется в случае, когда отхаркивание уже началось, но выделения слишком густые. Существует даже специальная форма, применять которую можно даже грудничкам.
- «Пертуссин». Самый доступный по цене сироп. Смесь, приготовленная на основе чабреца и тимьяна, разжижает мокроту, снимает приступы кашля. Минус – сироп нельзя давать детям до 3 лет.
- «Гербион». Дорогой иностранный медикамент обладает не только отхаркивающим, но и противовоспалительным действием.
Можно долго подбирать для малыша лекарства, которые подходили бы и по цене, и по качеству. А можно просто приобрести «Цитовир — 3». Принимая его, вы и ваше дитя сможете обезопасить организм от гриппа и простуды перед сезоном вирусных заболеваний, а также вылечить уже подхваченную простуду и избавиться от влажного кашля. У препарата практически нет противопоказаний, кроме беременности, диабета и возраста до 1 года. А купить «Цитовир-3» можно в любой аптеке без рецепта.
Иногда врачи назначают медикаменты в форме таблеток или драже. Среди них популярны:
- «Мукалтин». Дешевое и эффективное средство. Основой выступает экстракт алтея. Подходит детям от 1 года. Но есть недостаток. Если ваш ребенок часто болеет, и вы лечите его «Мукалтином», может возникнуть привыкание. Тогда медикамент не окажет нужного действия. Микробы, живущие в организме и «просыпающиеся» в период ослабления иммунитета, не будут реагировать на эти таблетки.
- «ГелоМиртол». Разрешается принимать после 6 лет. Содержимое капсулы всасывается в стенки кишечника и оказывает как разжижающее, так и антибактериальное действие. Жаль, но до 6 лет его назначать нельзя.
Важно помнить, что любой препарат должен назначать доктор. Если у вас заболел новорожденный, обязательно обратитесь к педиатру.
Народные средства
Про рецепты, которые наши прабабушки копили веками, тоже нельзя забывать.
Добавьте к общему комплексу лечения ингаляции, горячее молоко с маслом на ночь и барсучий жир. Детям постарше его можно давать по половинке чайной ложечки, а грудничкам втирать в спинку легкими массажными движениями.
Маленькому больному можно заварить травы: мать-и-мачеху, чабрец, грудной сбор. Если у него нет температуры, рекомендуется попарить ноги. Кровеносные сосуды расширятся, жидкость в организме устремится вниз. Отек спадет, станет легче дышать и отхаркивать слизь.
Горячие ванночки для ног ускоряют выработку лимфоцитов и лейкоцитов – компонентов крови, которые ускоряют процесс выздоровления.
Помните, что для скорейшей поправки нужно пить все препараты, назначенные доктором и как можно меньше лежать. Главное, не затягивать с визитом к врачу при длительном кашле.
Как остановить приступ кашля у ребенка ночью и днем
Кашель – это защитная реакция организма, которая активируется в ответ на наличие раздражителя (пыль, мокрота, посторонний предмет) в дыхательных путях. Кашлевые толчки (сильные выдохи ртом) помогают вытолкнуть раздражитель и восстановить таким образом нормальное дыхание. Давайте рассмотрим виды кашля, поговорим о причинах приступов кашля у ребенка и разберемся, как облегчить состояние.
Причины
Чаще всего кашель является одним из симптомов вирусной или бактериальной респираторной инфекции. В таком случае он также сопровождается заложенностью носа, насморком, головной болью, слабостью, повышением температуры тела.Однако у кашля могут быть другие причины:
- Заболевания дыхательных путей – бронхит, воспаление легких, астма.
- Болезни ЖКТ (в дыхательные пути попадает содержимое желудка и раздражает слизистые).
- Заболевания сердца.
- Аллергия.
- Инородное тело в органах дыхания (крошки, мелкие предметы).
- Сухой запыленный воздух.
- Сильный запах (например, краски, некачественного пластика, химикатов).
- Глисты.
Виды кашля у детей
Виды выделяют по нескольким критериям:- Продуктивность. Влажный кашель (продуктивный) сопровождается выделением мокроты, в отличие от сухого (непродуктивного). Однако учтите, что если мокрота слишком вязкая, ее отхождение затруднено, то влажный легко спутать с сухим.
- Сила. По этому параметру выделяют покашливание, легкий, сильный кашель.
- Продолжительность (количество эпизодов, их частота). Эпизодический кашель недолгий (2–3 покашливания), проявляется несколько раз в день. Кратковременный называют приступом – он внезапный, резкий, непродолжительный, доставляет много дискомфорта. Также выделяют постоянный кашель.
- Длительность. Это период, на протяжении которого наблюдается кашель. Он бывает острым (длится меньше 20 дней), подострым (3–8 недель), затяжным или хроническим (больше 2 месяцев).
- Время суток. Наибольший дискомфорт кашель при ОРВИ доставляет утром (как только ребенок проснулся и меняет положение тела, то есть встает с постели), а также ночью (в положении лежа). Ночные приступы кашля у ребенка особенно выматывающие, так как мешают полноценному сну. Дневные и вечерние приступы характерны для бронхита, воспаления легких (к вечеру усиливаются).
Как остановить приступ кашля у ребенка?
Важно определить тип – сухой или влажный, поскольку механизм устранения для каждого из них разный.Что делать при приступе сухого кашля у ребенка?
В таком случае действия родителя должны быть направлены на увлажнение слизистой. Для этого нужно:
- Промыть ребенку нос физраствором.
- Увлажнить воздух в помещении. Можно использовать увлажнитель или поместить на батарею мокрое полотенце. Комнату нужно проветрить.
- Переместить ребенка в ванную комнату, пока проветривается детская. Следует включить воду и пусть ребенок посидит рядом с ней: воздух в маленьком помещении увлажнится быстрее, а значит, быстрее станет легче.
- Сделать ингаляцию с физраствором или минеральной водой. Лекарственные препараты не стоит использовать самостоятельно – их должен назначить врач.
В такой ситуации важно помочь отхождению мокроты. Для этого:
- Ребенка кладут на живот и делают легкий массаж (постукивания).
- Затем ребенка нужно посадить – мокрота будет отходить легче.
- Очищают нос от слизи.
Увлажнить слизистые поможет обильное теплое питье. С этой задачей легко справятся некислые напитки – вода, морс, компот, чай. Кроме того, теплое питье смывает микроорганизмы со слизистой горла. Горячие и кислые напитки не используют: они только усилят раздражение слизистой.
Еще один быстрый способ успокоить приступ – растереть спину и грудную клетку согревающими средствами. Согревающее растирание восстанавливает кровообращение в бронхах, снимает отек дыхательных путей, что облегчает дыхание. Эффективное средство для этого – барсучий жир, однако обычные мази на его основе не рекомендованы маленьким детям. Ребенку с 1 года подойдет согревающий гель Дыши® (подробнее о продукте можно узнать здесь). Кроме барсучьего жира, в его состав входят эфирные масла (мяты, эвкалипта, лаванды, пихты) с противовоспалительным действием. При вдыхании паров эфирные масла обеззараживают дыхательные пути, укрепляют иммунитет.
Можно ли применять лекарственные препараты?
Для лечения кашля используют отхаркивающие средства, а также противокашлевые препараты. Однако их применение имеет множество нюансов. Например, комбинировать эти лекарства нельзя. Нельзя принимать противокашлевые препараты при влажном кашле, при некоторых хронических заболеваниях, поскольку тогда слизь будет скапливаться в легких и бронхах, что может ухудшить состояние ребенка. А отхаркивающие средства не используют вечером или ночью, так как они могут усилить приступ. Поэтому лекарственные средства при кашле должен назначать только врач.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИ ЭКСПЕРТОВ.
Поделитесь статьей:
Вас может заинтересовать:
Читайте также:
Неотложные состояния
Кашель
Кашель, пожалуй, это самая частая проблема, с которой встречаются родители. Очень часто кашель, даже если он звучит страшно, имеет безобидную причину и проходит сам. Иногда кашель — серьезный симптом. Попробуем разобраться, как себя вести при появлении кашля у ребенка и когда начинать бить тревогу.
Что такое кашель?
Кашель — это проявление защитного рефлекса, который предназначен для очищения дыхательных путей. Во время кашлевого толчка воздух резко выходит из легких и заставляет выйти все то, что мешает дыханию — мокроту и инородные тела. Если задуматься о механизме кашля, становится понятно, что далеко не всегда его нужно «подавлять».
Из-за чего возникает и каким бывает кашель?
Самая частая причина кашля — вирусная инфекция. Вирусы могут вызывать поражение дыхательных путей на разных уровнях — от носа (при обычном насморке) до бронхов, бронхиол и легких, причем кашель обычный симптом при всех этих болезнях. Например, воспаление горла и отделяемое из носа, стекающее по задней стенке глотки, раздражают слизистую оболочку верхних дыхательных путей и стимулируют кашлевой рефлекс. Из-за раздражения слизистой оболочки глотки возникает сухой надсадный кашель, который обязательно пройдет и без лечения, но в острый период может быть довольно частым и мучительным и даже нарушать ночной сон. Насморк и отделяемое по задней стенке глотки провоцируют влажный кашель, при этом ребенок начинает кашлять при перемене положения тела, особенно по утрам и по ночам, когда встает, ложится или переворачивается. Если вирус поражает слизистую оболочку гортани, развивается ложный круп, то есть отек и, как следствие, сужение просвета гортани, что сопровождается «лающим» кашлем, осиплостью и характерным шумным вдохом (так называемым стридором). При воспалении бронхов, бронхиол и альвеол — бронхите, бронхиолите и пневмонии соответственно — в просвете дыхательных путей скапливается мокрота, возникает отек слизистой оболочки, вследствие чего появляются кашель и одышка. В отличие от вирусных бронхита и бронхиолита, пневмония чаще вызывается бактериями и, помимо кашля и одышки, сопровождается лихорадкой. При бронхиальной астме спазм бронхов и скопление в них густой мокроты возникают после контакта с аллергеном, что также провоцирует кашель.
Когда для ребенка с кашлем нужно вызвать бригаду скорой медицинской помощи?
Вызвать бригаду скорой помощи необходимо, если у ребенка наряду с кашлем есть следующие признаки:
- ребенку очень тяжело дышать: вы видите, что ребенок дышит с трудом, ему трудно говорить (или кричать, если речь идет о ребенке грудного возраста) из-за затруднения дыхания, у ребенка «кряхтящее» или «стонущее» дыхание;
- ребенок потерял сознание и/или прекратил дышать;
- у ребенка посинели губы.
Если самых тяжелых симптомов нет, но состояние ребенка вызывает опасения, обратитесь к врачу. Важным признаком неблагополучия является внешний вид ребенка — если он вялый, выглядит больным и если вы не можете привлечь его внимание и поймать взгляд. Одышка, то есть учащенное дыхание, сопровождающееся усилием дыхательной мускулатуры и втяжением межреберных промежутков и яремной ямки (углубления над грудиной), — признак, который указывает на поражение нижних дыхательных путей. Если вы заметили у ребенка одышку, обязательно проконсультируйтесь с врачом. Повышение температуры тела, особенно лихорадка выше 39 — 40 °С, также требует того, чтобы ребенка осмотрел врач, так как кашель и лихорадка могут быть симптомами пневмонии.
Особое отношение должно быть к детям первых месяцев жизни, потому что у маленьких детей тяжелые болезни могут протекать стерто, и состояние может ухудшиться внезапно. При лихорадке (то есть, если ректальная температура у ребенка > 38 °С) у детей младше трех месяцев нужно обязательно обратиться к врачу.
Должен ли настораживать желтый или зеленоватый цвет мокроты?
Желтый или зеленый цвет мокроты далеко не всегда свидетельствует о бактериальной инфекции. При вирусном бронхите и бронхиолите желто-зеленый цвет мокроты связан с тем, что в мокроту попадают клетки слизистой оболочки дыхательных путей, которую повредил вирус. По мере того, как образуется новая слизистая оболочка, слущенные клетки выходят с мокротой, поэтому не нужно пугаться, если ребенок откашливает желтую или даже зеленоватую мокроту, так как в большинстве случаев это нормальное проявление вирусной инфекции, не требующее назначения антибиотиков.
Что делать, если ребенок кашляет по ночам?
Чаще всего ночной кашель связан с тем, что когда ребенок лежит в кровати, выделения из носа и околоносовых пазух стекают в глотку и вызывают кашлевой рефлекс. Когда ребенок переворачивается в кровати или встает из горизонтального положения в вертикальное, возникает приступ кашля. В таких случаях врач назначит ребенку местное лечение для уменьшения насморка и, в результате этого, уменьшения кашля.
Ночной кашель бывает и при патологии нижних дыхательных путей. Поэтому если вашего ребенка беспокоит ночной кашель, проконсультируйтесь с врачом.
Как быть, если у ребенка кашель до рвоты?
Если у вашего ребенка появился приступообразный кашель до рвоты, обратитесь к педиатру, так как это может быть симптомом коклюша. Коклюш особенно опасен для детей первых месяцев жизни. Иногда коклюш развивается даже у детей, которые прививались от него, но после последней ревакцинации прошло много времени.
У некоторых детей рвотный рефлекс вызвать очень легко, и тогда у них может возникать рвота на фоне кашля, даже если кашель связан просто с насморком. Если на фоне кашля возникает рвота, кормите ребенка чаще, но маленькими порциями.
Длительный кашель
Нередко причиной длительного кашля бывают несколько последовательных вирусных инфекций. Ребенок не успевает выздороветь от одной инфекции и подхватывает другую. При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
Однако длительный кашель может быть связан с аллергией, в том числе с бронхиальной астмой, а также с коклюшем и другими болезнями дыхательных путей и ЛОР-органов (хронический кашель может быть даже из-за серных пробок в ушах!), поэтому в случае длительного кашля проконсультируйтесь с врачом.
Как лечить кашель?
У кашля может быть множество причин, и лечение в каждом случае разное. Покажите ребенка врачу, чтобы понять, с чем связан кашель и как помочь ребенку.
Если кашель сопровождается отделением мокроты (влажный, продуктивный кашель), для облегчения откашливания нужно стимулировать выделение мокроты. Давайте ребенку больше пить (например, можно давать яблочный сок или теплый куриный бульон, если разрешено по возрасту и если нет аллергии на эти продукты). Если воздух в детской спальне сухой, установите увлажнитель воздуха.
Бороться с непродуктивным (сухим) кашлем можно, уменьшая раздражение верхних дыхательных путей. Чтобы смягчить кашель и успокоить дыхательные пути, давайте ребенку попить воды или яблочного сока, это помогает и при приступе кашля. Избегайте давать газированные напитки или напитки из цитрусовых, так как они могут вызвать раздражение воспаленных слизистых оболочек. Если ребенок переносит мед, попробуйте давать его. Детям старше 6 лет можно рассасывать леденцы от кашля. Если кашель мешает спать, ходить в детский сад и школу, обратитесь к врачу, он назначит противокашлевое средство.
При приступе кашля может помочь пар в ванной. Зайдите в ванную комнату, закройте дверь, включите горячий душ и подождите несколько минут. После того, как ванная наполнится паром, зайдите туда с ребенком, посидите минут 20. Попробуйте почитать книжку или поиграть с ребенком для того, чтобы он отвлекся.
Курить дома категорически воспрещается! Это способствует частым респираторным инфекциям у ребенка и отягощает их течение.
Лекарственные средства, такие как антибиотики и ингаляции с бронхорасширяющими, противовоспалительными и муколитическими препаратами назначаются только врачом и требуются далеко не в каждом случае.
Вверх
Лихорадка
Лихорадка – это повышение температуры тела более 38 ºС. Некоторые симптомы и лабораторно-инструментальные исследования помогают понять причину лихорадки и назначить необходимое лечение.
Если лихорадка сопровождается насморком, кашлем и «покраснением горла», наиболее вероятной причиной является вирусная инфекция. Поскольку антибиотики против вирусов эффекта не оказывают, антибактериальная терапия в случае вирусной инфекции не назначается.
Насторожить должна высокая лихорадка (более 39 ºС) с ознобом. Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Родители должны знать, как помочь лихорадящему ребенку.
В детском возрасте разрешено использовать только препараты ибупрофена (10 мг/кг на прием) и парацетамола (15 мг/кг на прием). Из препаратов на основе ибупрофена в аптеке можно купить нурофен, а из препаратов на основе парацетамола – панадол, цефекон, эффералган. Метамизол-натрий (или анальгин), в том числе в составе «литической смеси» могут вызвать тяжелые осложнения со стороны крови, а нимесулид (нимулид, найз) – жизнеугрожающее поражение печени. Если у ребенка нет тяжелой фоновой патологии, например порока сердца или эпилепсии, и если он удовлетворительно переносит лихорадку (интересуется окружающим, не отказывается от питья, не жалуется на боль), жаропонижающие препараты начинают давать при температуре 38,5 – 39 ºС и выше.
И не нужно добиваться снижения температуры тела сразу до 36,6 ºС! Хорошим эффектом считается снижение лихорадки до 38 ºС. Безопасны и эффективны методы физического охлаждения – обтирание водой комнатной температуры (не спиртом и не уксусом!), которые позволяют за несколько минут снизить температуру тела на 0,5 – 1,0 ºС. Однако если у ребенка озноб, если у него холодные руки и ноги, обтирание эффективным не будет. В таких случаях помогает массаж кистей и стоп, который уменьшает спазм сосудов и улучшает периферическое кровообращение, а также используются препараты спазмолитики, например, но-шпа.
Вверх
Ложный круп
У малышей ложный круп возникает довольно часто, поэтому мамам нужно о нем знать. Только родители могут вовремя заметить первые признаки сужения гортани и вовремя помочь ребенку
- Ложный круп — состояние, при котором ребенку становится трудно дышать из-за сужения дыхательных путей. Причина — вирусные инфекции. У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
- Если у простуженного малыша кашель становится «лающим», а голос осипшим, нужно, чтобы он подышал паром над горячей водой в ванной. Если это не помогает, и вдох становится шумным и затрудненным, вызывайте «скорую», не прекращая ингаляций пара.
Что такое ложный круп?
Круп — это затруднение дыхания из-за сужения гортани. Чтобы почувствовать, где находится гортань, можно приложить руку к передней поверхности шеи и произнести любой звук — гортань будет вибрировать.
Эта часть дыхательных путей достаточно узкая, и если слизистая оболочка отекает, она может полностью перекрыть просвет гортани, и воздух не будет попадать в легкие. У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
В отличие от ложного, истинный круп начинается при дифтерии, когда просвет гортани перекрывается плотными пленками. Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Причина ложного крупа — острые вирусные инфекции (например, вирус парагриппа или респираторно-синцитиальный вирус). Слизистая оболочка воспаляется, отекает, и хотя пленки, как при дифтерии, не образуются, результат выходит тот же — ребенку трудно дышать.
Как все начинается?
Обычно сначала появляются привычные симптомы ОРЗ, то есть насморк, кашель, повышение температуры. Первые признаки близости ложного крупа возникают или усиливаются к вечеру — это нарастающий сухой «лающий» кашель и осипший голос.
Затем вдох становится «шумным» — сначала только во время плача или беспокойства, то есть когда малыш глубже и быстрее дышит. Спустя время эти симптомы сохраняются и в спокойном состоянии.
При крупе малышу трудно именно вдохнуть, то есть вдох получается шумным, с усилием, а выдох остается нормальным. Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Можно ли предотвратить ложный круп?
Есть возбудители, которые чаще других вызывают круп: вирус парагриппа, гриппа и респираторно- синцитиальный вирус. Если ребенок заразился именно этой инфекцией, риск развития крупа высок, и, к сожалению, средств, которые от него защищают, нет.
Есть дети, которые переносят простуды без этого осложнения, но у некоторых слизистая оболочка более склонна к отеку, и если один эпизод затруднения дыхания при ОРЗ уже был, вероятно, такие состояния будут повторяться. Родителям нужно быть к ним готовыми — пока ребенок не подрастет, и круп перестанет ему угрожать.
Что делать при ложном крупе?
Если вы заметили его признаки, прежде всего, нужно успокоить себя и ребенка, потому что при волнении мышцы гортани сжимаются, и дышать становится еще тяжелее.
При «лающем» кашле, пока дыхание бесшумно и не затруднено, может помочь паровая ингаляция. Включите в ванной горячую воду, пусть ребенок подышит несколько минут влажным воздухом.
Если это не помогает, и дышать становится трудно (шумный вдох, втяжение яремной ямки), вызывайте «скорую» и продолжайте делать паровую ингаляцию до ее приезда. Врач назначит при крупе специальные ингаляции местным гормональным препаратом. Пусть вас не пугает слово «гормональный», потому что этот препарат действует только в дыхательных путях, устраняя воспаление, и никакое другое лекарство при ложном крупе не будет таким эффективным. В тяжелых случаях врач введет гормон (преднизолон или дексаметазон) внутримышечно. Не тревожьтесь по поводу побочных эффектов, потому что короткие курсы гормонов безопасны, а в таких ситуациях они спасают жизнь.
Если вам предлагают госпитализировать ребенка, не отказывайтесь, потому что после временного облегчения нарушения дыхания могут повториться.
Есть состояния, которые можно спутать с ложным крупом, например, воспаление надгортанника (хряща, который закрывает гортань при глотании). Эта болезнь называется эпиглоттит: температура у ребенка поднимается выше 39 градусов, возникает сильная боль в горле, с трудом открывается рот, и гормональные препараты ребенку не помогают.
При воспалении надгортанника ребенка кладут в больницу и лечат антибиотиками. Но эта болезнь встречается редко, а ложный круп вызывают вирусы, поэтому принимать антибиотики не имеет смысла.
Можно ли прервать приступ крупа своими силами?
Если ложный круп у ребенка возникает не первый раз, вы можете домой специальный прибор для ингаляций — небулайзер (выбирайте компрессорную модель, поскольку ультразвуковая может разрушать препараты, используемые при крупе). Врач напишет вам, какое лекарство иметь дома и в каких дозировках его использовать в случае необходимости.
Ребенок может вернуться в детский сад сразу, как только нормализуется температура тела и малыш будет чувствовать себя хорошо.
Вверх
Рвота и диарея
Острый гастроэнтерит характеризуется повышением температуры тела (от субфебрилитета до высокой лихорадки), рвотой, разжижением стула. Самой частой причиной гастроэнтерита является ротавирус. Наиболее тяжело протекает первый в жизни эпизод ротавирусного гастроэнтерита у детей с 6 месяцев до 2 – 3 лет. Пик заболеваемости этой инфекцией приходится на зиму – весну.
Опасность вирусного гастроэнтерита связана с быстрым обезвоживанием и электролитными нарушениями из-за потери воды и солей с жидким стулом и рвотой. Поэтому принципиально важным является выпаивание ребенка. Для того чтобы не спровоцировать рвоту, выпаивать нужно дробно (1 – 2 чайные ложки), но часто, при необходимости каждые несколько минут. Для удобства можно использовать шприц без иглы или пипетку. Ни в коем случае не нужно выпаивать ребенка просто водой, это лишь усугубляет электролитные нарушения! Существуют специальные солевые растворы для выпаивания – регидрон (оптимально ½ пакетика на 1 литр воды), Humana электролит и др.
Суточная потребность в жидкости представлена в таблице:
Вес ребенка Суточная потребность в жидкости
2 – 10 кг 100 мл/кг
10 – 20 кг 1000 мл + 50 мл/кг на каждый кг свыше 10 кг
> 20 кг 1500 мл + 20 мл/кг на каждый кг свыше 20 кг
Кроме того, учитываются текущие потери жидкости с жидким стулом и рвотой – на каждый эпизод диареи/рвоты дополнительно дается 100 – 200 мл жидкости.
Внутривенная регидратация (восполнение дефицита жидкости с помощью капельниц) проводится только при тяжелом обезвоживании и при наличии неукротимой рвоты. Во всех остальных случаях нужно выпаивать ребенка – это безопасно, эффективно и безболезненно.
В качестве вспомогательных средств используются смекта (но не нужно давать смекту, если она провоцирует рвоту), эспумизан или Саб симплекс. Энтерофурил не рекомендуется к применению, так как он не эффективен ни при вирусных инфекциях, ни при инвазивных бактериальных кишечных инфекциях. В диете в острый период исключают свежие овощи и фрукты (кроме бананов), сладкие напитки, а цельное молоко ограничивают только у старших детей.
Для родителей нужно знать первые признаки обезвоживания – это уменьшение частоты и объема мочеиспусканий, жажда, сухость кожи и слизистых оболочек. При нарастании обезвоживания ребенок становится вялым, перестает мочиться, жажда исчезает, кожа теряет тургор, «западают» глаза. В этом случае терять время нельзя, необходимо вызвать врача и госпитализировать ребенка.
Должно насторожить появление крови и слизи стуле у ребенка, ведь это характерно для бактериальных энтероколитов. Стул при таких инфекциях необильный (в отличие от обильного водянистого стула при ротавирусной инфекции), могут отмечаться ложные позывы на дефекацию и боли в животе. Выпаивания в таких случаях может быть недостаточно, и, как правило, требуется назначение антибиотиков.
Вверх
Пневмония
Одной из серьезных болезней у детей является воспаление легких, или пневмония. Пневмония может представлять угрозу для жизни ребенка. К счастью, современная медицина научилась хорошо справляться с пневмонией, и эту болезнь в большинстве случаев можно вылечить полностью. Поэтому если ваш малыш заболел с повышением температуры тела и кашлем, обратитесь к педиатру. При подозрении на пневмонию врач может назначить рентгенографию легких, что позволяет подтвердить диагноз.
Что такое пневмония?
Пневмония — это воспаление ткани легкого, то есть самого глубокого отдела органов дыхания. В норме в легких происходит газообмен, то есть кислород из воздуха попадает в кровь, а углекислый газ выделяется из крови в окружающую среду. Когда часть легкого затронута воспалением, функция дыхания в пораженном отделе легкого страдает, и у ребенка появляется одышка, то есть учащенное и затрудненное дыхание. Вещества, образующиеся при борьбе иммунной системы с бактериями, вызывают повышение температуры (если температура тела повышается более 38 °С, это называется лихорадкой). Скопление мокроты в альвеолах и бронхах и отек слизистой оболочки стимулируют кашлевой рефлекс, и возникает кашель. Если очаг пневмонии находится рядом с оболочкой легкого, называемой плеврой, могут появиться боли в грудной клетке при дыхании и кашле.
Что является причиной пневмонии?
Инфекций, которые могут вызвать пневмонию, очень много. Самой частой причиной так называемой «типичной» пневмонии является пневмококк (Streptococcus pneumoniae). Пневмококковая пневмония сопровождается лихорадкой, кашлем, одышкой, вялостью и снижением аппетита. Реже пневмонию вызывают другие возбудители — гемофильная палочка (Haemophilus influenzae) типа b, пиогенный стрептококк (Streptococcus pyogenes) и золотистый стафилококк (Staphylococcus aureus). «Атипичную» пневмонию, которая обычно протекает легче и довольно заразна, вызывают микоплазмы и хламидии. Реже причиной пневмонии являются вирусы (аденовирус, РС-вирус) — такие пневмонии редки и могут протекать очень тяжело. Пневмония может развиться внезапно или быть осложнением гриппа.
Каковы симптомы пневмонии?
Наиболее важный симптом пневмонии — это лихорадка. У маленького ребенка лихорадка может быть единственным проявлением. Должны особенно насторожить лихорадка выше 39,5 °С с ознобом и лихорадка, которая плохо снижается после приема жаропонижающих препаратов. Хотя не всегда высокая лихорадка, которая плохо реагирует на жаропонижающие, — это симптом пневмонии. Это может быть проявлением респираторной вирусной инфекции.
Второй важный симптом пневмонии — это кашель. Имеет значение характер кашля. Особенно настораживают «глубокий» кашель, кашель в ночное время и кашель до рвоты.
Тяжелая пневмония обычно сопровождается одышкой, то есть учащенным и затрудненным дыханием. Иногда симптомом пневмонии являются боли в животе, которые возникают из-за раздражения плевры (оболочки легкого) при воспалении прилежащего к плевре участка легкого и из-за частого кашля и, соответственно, напряжения мышц живота.
Очень важные признаки, говорящие в пользу пневмонии — это симптомы интоксикации, такие как утомляемость, слабость, отказ от еды и даже питья. При этом, в отличие от пневмококковой пневмонии, при микоплазменной пневмонии ребенок может чувствовать себя хорошо.
Кашель и хрипы в легких являются симптомами не только пневмонии, но и бронхита. Очень важно, чтобы врач отличил пневмонию от бронхита, так как при бронхите антибиотики требуются далеко не всегда и только при подозрении на его микоплазменную этиологию.
Что может произойти, если не лечить пневмонию?
Это чревато осложнениями, которые чаще случаются, если пневмонию не лечить. Осложнениями пневмонии являются воспаление плевры (плеврит) и формирование полости в легком, заполненной гноем (абсцесс легкого). В таких случаях потребуется более длительный курс приема антибиотиков, а иногда и помощь хирурга.
Как лечить пневмонию?
При бактериальной пневмонии врач назначит антибиотик. Какой антибиотик выбрать решит врач в зависимости от предполагаемой причины пневмонии. В большинстве случаев ребенку можно дать антибиотик внутрь (в виде суспензии или таблеток), а не в уколах. Эффект антибиотика наступает в течение 24 — 48 часов. Если по прошествии 1 — 2 суток ребенку лучше не стало и повышение температуры сохраняется, обратитесь к врачу повторно.
Обычно при пневмонии ребенок может лечиться дома. Госпитализация требуется при тяжелом и осложненном течении пневмонии, когда ребенку нужны внутривенные введения антибиотика, дополнительный кислород, плевральные пункции и другие серьезные медицинские вмешательства.
При повышении температуры тела более 38,5 — 39 °С дайте ребенку жаропонижающие (ибупрофен или парацетамол). Противокашлевые средства, такие как бутамират (препарат «Синекод»), при пневмонии противопоказаны.
Можно ли предотвратить пневмонию?
Существуют вакцины, призванные защитить от пневмококка и гемофильной палочки, которые вызывают наиболее тяжелые формы пневмонии (против пневмококка — вакцины «Превенар», «Пневмо 23», против гемофильной палочки — «Акт-ХИБ», «Хиберикс», компонент против гемофильной палоки входит в состав вакциеы «Пентаксим», компоненты против пневмококка и гемофильной палочки одновременно входят в состав «Синфлорикс»). Так как пневмококковая пневмония нередко развивается как осложнение гриппа, полезной оказывается вакцинация от гриппа. Очень важно, чтобы родители не курили в присутствии ребенка, так как пассивное курение делает легкие слабыми и уязвимыми.
Вверх
Мокрый кашель
Что такого особенного в мокром кашле?Влажный кашель у ребенка более четырех недель может указывать на инфекцию в легких. Влажный кашель вызывается слизью в дыхательных путях. Слизь заражается бактериями и вызывает воспаление дыхательных путей, которое может прогрессировать до необратимого повреждения легких, известного как бронхоэктазы.
Бронхоэктатическая болезнь — это хроническое респираторное заболевание, которое может вызвать преждевременную смерть и было названо «сиротским» или «забытым» заболеванием отчасти из-за его низкой распространенности в западных странах.Однако бронхоэктазы распространены среди коренных жителей Австралии. Особенно заметно различие между пациентами из числа коренного и некоренного населения с бронхоэктазами. В австралийском регионе Кимберли средний возраст смерти для взрослых из числа коренного населения, госпитализированных с бронхоэктазами, составлял 33 года.
Дети не рождаются с бронхоэктазами; скорее он развивается со временем. Чем больше продолжительность влажного кашля у ребенка, тем более обширным может быть поражение легких. У маленьких детей бронхоэктатическая болезнь может возникнуть, когда защитные силы легких нарушены такими инфекциями, как пневмония.Загрязнение воздуха, пыль и дым также могут способствовать инфекции легких. Недостаточное распознавание и недостаточное лечение хронического влажного кашля также может привести к бронхоэктазу. Однако повреждение можно остановить, ограничить или обратить вспять, если хронический влажный кашель выявлен и купирован на ранней стадии.
Одна из самых больших проблем в лечении бронхоэктазов у коренных народов заключается в том, что постановка диагноза часто откладывается на годы и десятилетия. Раннее выявление затруднено, потому что дети могут выглядеть здоровыми. Часто единственным ранним признаком является хронический влажный кашель, который люди не всегда «слышат», потому что он может быть настолько распространенным, что может стать нормальным.Если кашель нормализовался (т.е. считается нормальным), семьи могут отложить обращение за медицинской помощью.
Наше собственное исследование в Кимберли показало, что семьи нормализовали хронический влажный кашель и не осознавали, что это требует медицинского осмотра. Однако семьи очень восприимчивы к информации о здоровье и сказали нам, что обратились бы за помощью, если бы узнали о связи между хроническим влажным кашлем и бронхоэктазами.
Низкая клиническая подозрительность со стороны практикующих врачей также может отсрочить постановку диагноза.Национальные руководящие принципы управления не были разработаны до 2006 г. и не получили широкого распространения среди практикующих врачей. Более того, бронхоэктазы у детей не всегда входили в учебные программы медицинских специалистов. Фактически, проблема хронического влажного кашля и бронхоэктазов у детей аборигенов, по-видимому, все еще широко не осознается.
Что мы делаем с проблемой?В Telethon Kids мы уверены, что бремя хронических заболеваний легких у взрослых аборигенов можно уменьшить, если эффективно лечить ранние заболевания легких у детей.Мы изучаем способы помочь улучшить лечение хронического влажного кашля в детстве, чтобы помочь снизить бремя хронических заболеваний легких у взрослых
Мы проводим исследования в ряде общин аборигенов Кимберли. Наше исследование проводится в сотрудничестве с местными аборигенами и другими поставщиками медицинских услуг, а также членами сообщества.
Наши цели:
- Точно определить распространенность хронического влажного кашля у детей аборигенов в Кимберли.
- Улучшить медицинское обслуживание детей-аборигенов с хроническим влажным кашлем путем разработки экологически безопасных решений для раннего обнаружения, учитывающих культурные особенности; точный диагноз; и своевременное лечение хронического влажного кашля.
Предлагаемые проекты приведут к коренным изменениям в здоровье легких детей аборигенов по:
- Сосредоточение внимания на недостаточно известной проблеме, будучи первым, кто точно определил распространенность хронического влажного кашля для количественной оценки болезни
- Повышение осведомленности общества о важности здоровья легких и хронического влажного кашля. Мы проведем и протестируем культурно приемлемую кампанию по информированию о здоровье легких и хроническом влажном кашле у детей
- Обучение практикующих врачей оценке и лечению хронического влажного кашля в соответствии с национальными рекомендациями.
Продуктивный кашель у детей и подростков — вид из системы первичной медико-санитарной помощи
Med Arch. 2017 Февраль; 71 (1): 66–68.
Эдин Бегич
1 Центр здравоохранения, Маглай, Босния и Герцеговина
2 Аспирант медицинского факультета Университета Тузлы, Тузла, Босния и Герцеговина
Педиатрическая клиника Зийо Бегич
, UCC Сараево, Сараево, Босния и Герцеговина
Amra Dobraca
2 Докторант, Медицинский факультет, Университет Тузлы, Тузла, Босния и Герцеговина
Эдо Хасанбегович
3 Педиатрическая клиника Сараево , Босния и Герцеговина
1 Центр здравоохранения, Маглай, Босния и Герцеговина
2 Аспирант медицинского факультета Университета Тузлы, Тузла, Босния и Герцеговина
3 Педиатрическая клиника, UCC Сараево, Сараево, Босния и Герцеговина
Автор, ответственный за переписку : Эдин Бегич, аспирант, медицинский факультет, Университет Тузлы, Тузла, Босния Я и Герцеговина, почта: мос.liamg @ 09cigebnide; orcid.org/0000-0001-6842-262X Авторские права: © 2017 Эдин Бегич, Зиджо Бегич, Амра Добрака, Эдо ХасанбеговичЭто статья в открытом доступе, распространяемая в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/4.0/ ), который разрешает неограниченное некоммерческое использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.Abstract
Кашель — один из наиболее частых симптомов, с которыми врач сталкивается при работе с педиатрическим населением, и по некоторым характеристикам кашля врачи часто могут сделать вывод о локализации, а иногда даже о природе заболевания, которое его вызывает.Кашель — это не только физиологическая защитная реакция, но и симптом болезни. По продолжительности он может быть острым, хроническим и рецидивирующим, рецидивирующим и стойким, сильным или незаметным, вызванным изменениями положения тела и изменениями внешней температуры. Патологоанатомически он делится на долевые, дольчатые, альвеолярные и интерстициальные, патогенетически на бронхогенный и гематогенный, а также на иммунокомпетентный и с ослабленным иммунитетом, а клинически на местный и стационарный (через 72 часа после поступления в больницу).По содержимому кашель может быть продуктивным — с выделением из дыхательных путей, и непродуктивным — сухим, без выделения. При аускультации слышно бронхиальное дыхание, хрипы и крепитацию. Первичная диагностика — рентгенологическая, задне-передняя (P-A) и боковая съемка грудной клетки. Лабораторные данные при типичной пневмонии характеризуются лейкоцитозом, нейтрофилией и смещением изображения крови влево. Седиментация ускоряется, а уровень С-реактивного белка повышается.Основной бактериологический диагноз — окраска мокроты по Граму и посев мокроты. При атипичной пневмонии лейкоциты обычно в пределах нормы, и необходимо делать серологические тесты (антитела IgM и IgG). Роль врачей в первичной медико-санитарной помощи заключается в аускультации, дифференциации шумов с подтверждением сомнений при наличии патологических результатов лабораторными исследованиями и лечением, в зависимости от типа кашля. Лечение в основном фармакологическое, с неоспоримой важностью немедикаментозных мер.
Ключевые слова: кашель, педиатрическая популяция, система первичной медико-санитарной помощи
1. ВВЕДЕНИЕ
Кашель — один из наиболее распространенных симптомов, с которыми врач сталкивается при работе с педиатрическим населением, и, согласно некоторым характеристикам кашля, врачи могут часто сделайте вывод о локализации, а иногда даже о характере заболевания, его вызвавшего (1). Кашель — один из наиболее распространенных симптомов, по поводу которого пациенты обращаются за медицинской помощью к терапевтам и пульмонологам (2).У детей это второй симптом респираторного заболевания после насморка, с представленностью 46-56% в зависимости от возраста ребенка. В литературе утверждается, что младенец за день вдыхает 1260, а школьник 6640 литров воздуха (3). Он представляет собой защитный рефлекс, который хочет освободить дыхательные пути от патологического постороннего содержимого, от раздражающих веществ, бронхиального секрета, продуктов воспаления и продуктов застойного кровообращения. Таким образом, кашель — это не только физиологическая защитная реакция, но и симптом болезни.
По содержимому кашель может быть продуктивным — с выделением из дыхательных путей, и непродуктивным — сухим, без выделения. Влажный кашель является характерным признаком фазы экссудации, за исключением заболеваний нижних дыхательных путей, он может проявляться как продуктивный кашель или боль в горле, длительная секреция гипертрофических и хронически воспаленных аденоидных вегетаций.
2. ДИФФЕРЕНЦИАЦИЯ КАШКА — ЗНАЧЕНИЕ АУСКУЛЬТАЦИИ
По продолжительности он может быть острым, хроническим и рецидивирующим, рецидивирующим и постоянным, сильным или незаметным, вызванным изменениями положения тела и изменениями внешней температуры.Детский хронический кашель (т.е. кашель у детей в возрасте <15 лет) определяется как ежедневный кашель, продолжающийся> 4 недель (5). У кашля три акта: первый — глубокий вдох, второй — выдох, когда голосовая щель закрыта, и третий — быстрый вдох воздуха, когда голосовая щель открыта. Центр координации находится в продолговатом мозге, недалеко от центра дыхания.
Глоточный кашель обычно сухой и не особенно сильный (сухой кашель). Вспышка судорожного сухого кашля в приступах, дополняющих сильное звуковое вдохновение, является признаком коклюша.Кашель в гортани характеризуется охриплостью голоса. Двухкомпонентный (двухтональный) кашель является редким, но важным признаком стеноза главного бронха и трахеи увеличенными лимфатическими узлами или инородным телом и характеризуется одновременным появлением одного глубокого хриплого тона и одного высокого тона.
Сдержанный кашель возникает у ребенка с тяжелой одышкой или с болью в плевре и определяется по отчетливым усилиям ребенка по подавлению кашлевого рефлекса (плевропневмония). Продуктивный кашель свидетельствует о заболеваниях нижних дыхательных путей, астме (бронхиальная астма — слизистая слизь, гнойная — признак бактериальной суперинфекции и тяжелых аллергических реакций) или пневмонии, а также хронических заболеваниях легких, таких как муковисцидоз, бронхоэктазы (гнойные или очень гнойные) и т. Д.
Продуктивный кашель при остром бронхите выглядит серозным. Пахнущая мокрота указывает на анаэробную инфекцию легких, абсцесс легкого, в отличие от муковисцидоза, при котором мокрота хоть и гнойная, но редко имеет неприятный запах. Иногда для дифференциации необходим посев мокроты, кроме специфических диагностических тестов иммунного или аллергологического типа, с рентгенодиагностикой органов дыхания, а иногда и пищеварительной системы.
Продуктивный кашель обычно вызван наличием секрета в дыхательной системе.В педиатрии пневмония является наиболее частой причиной продуктивного кашля. Пневмония — это острое воспаление паренхимы легких, вызванное различными бактериями, вирусами, грибами и паразитами. Причина пневмонии не изолирована более чем в 40-50% случаев. Самая частая причина — Streptococcus pneumoniae, в 9-20% случаев.
Патологоанатомически он подразделяется на долевые, дольчатые, альвеолярные и интерстициальные, патогенетически на бронхогенный и гематогенный, а также на иммунокомпетентный и иммунокомпрометированный, а клинически на местный и стационарный (72 часа после поступления в больницу).Типичная пневмония в основном бактериальная, а атипичная вызвана микоплазмами, хламидиями, легионеллами и вирусами.
Обычно пневмония начинается внезапно, с температуры и лихорадки (температура внезапно поднимается выше 39 градусов). Боль возникает в груди на стороне воспаления, затем тахипноэ и кашель. Кашель изначально непродуктивный, а через три дня он становится продуктивным с гнойной, иногда кровянистой мокротой. Атипичная пневмония начинается постепенно, с общими симптомами, слабым сухим непродуктивным кашлем, сопровождающимся температурой не выше 39 градусов.
3. ДОПОЛНИТЕЛЬНЫЕ ДИАГНОСТИЧЕСКИЕ ИССЛЕДОВАНИЯ ДЛЯ ДИФФЕРЕНЦИАЦИИ КАШЕЛЯ
Внезапный и резкий старт свидетельствует в пользу типичной пневмонии. При аускультации слышно бронхиальное дыхание, хрипы и крепитацию. Первичная диагностика — рентгенологическая, задне-передняя (P-A) и боковая съемка грудной клетки. Лабораторные данные при типичной пневмонии характеризуются лейкоцитозом, нейтрофилией и смещением изображения крови влево.
Седиментация ускоряется, а уровень С-реактивного белка повышается.Основной бактериологический диагноз — окраска мокроты по Граму и посев мокроты. При атипичной пневмонии лейкоциты обычно в пределах нормы, и необходимо делать серологические тесты (антитела IgM и IgG).
Основным признаком бронхоэктазии (необратимого необратимого увеличения бронхов) является кашель с повышенным количеством слизисто-гнойной мокроты (кашель с полным ртом, который возникает с обильной секрецией утром после пробуждения), кровохарканье и рецидивирующая пневмония. .Внешний вид и количество мокроты зависят от бактериальной суперинфекции и ее причины. При бронхиальной астме, если приступ непроходимости не подавляется относительно быстро, это обычно приводит к секреции в бронхах, которая часто вызывает, помимо продуктивного кашля, рвоту густой вязкой слизью.
Распространение кашля по типу
При муковисцидозе неотъемлемой частью клинической картины является хронический кашель с мокротой, обычно сначала слизистой, а затем гнойной.Клинически при обострениях заболевания легких, вызванном новым штаммом возбудителя или предыдущей причиной, усиливается кашель с изменением цвета и консистенции выбрасываемого содержимого. На этих стадиях, помимо отхаркивающих и секретолитических средств, используется интенсивная респираторная физическая терапия (1).
4. ЛЕЧЕНИЕ КАШЛЯ
Роль врачей в первичной медико-санитарной помощи заключается в выслушивании дифференциации шумов с подтверждением сомнений при наличии патологических результатов лабораторных исследований и лечения, в зависимости от типа кашля.Лечение в основном фармакологическое, с неоспоримой важностью немедикаментозных мер.
Продуктивный кашель можно лечить отхаркивающими средствами, секретолитическими средствами, предварительно применив немедикаментозные меры, в виде гидратации, позиционного дренажа, физиотерапии и ингаляции водяного пара или аэрозоля. У маленьких детей в дополнение к секретолитическим агентам мобилизованная секреция может быть эвакуирована с помощью таких механизмов, как кашель, удушье («пыхтение») и всасывание.
За исключением бромгексина (производное бромгексина — гидрохлорид амброксола) и ацетилцистеина, в отношении секретолитических средств в качестве фармакотерапевтических средств на сегодняшний день нет убедительных научных доказательств клинической активности (3). Во всех случаях отхаркивания, кроме отхаркивающих и секретолитических средств, особенно у детей, имеет смысл облегчить отхаркивание с помощью экстрактов подорожника, примулы, тимьяна в виде большого спектра сиропов или заваривания чая с вышеупомянутыми экстрактами.
Сноски
• Конфликт интересов: не объявлен.
СПИСОК ЛИТЕРАТУРЫ
1. Mardešić D. i sur. Pedijatrija. Загреб: Školska knjiga Zagreb; 2003. С. 768–773. [Google Scholar] 2. De Blasio F, Virchow JC, Polverino M, Zanasi A, Behrakis PK, Kilinç G и др. Лечение кашля: практический подход. Кашель. 2011; 7: 7–10. [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Von der Hardt H. Luftverschmutzung und bronchoplumonale Erkrankungen Im Kindersalter. Monatschr Kinderheilkd.198 (133): 2. [PubMed] [Google Scholar] 4. Чемерлич-Зечевич Э., Зубчевич С. Педиятрия, Udžbenik za studente Medicinskog fakulteta. Сараево: Штампария Фойница; 2006. С. 321–47. [Google Scholar] 5. Чанг А.Б., Гломб В.Б. Рекомендации по оценке хронического кашля в педиатрии: клинические рекомендации ACCP, основанные на фактических данных. Грудь. 2006 Янв; 129 (1 доп.): 260S – 283S. [PubMed] [Google Scholar]Подход к ребенку с влажным кашлем
Обзор
DOI: 10.1016 / j.prrv.2018.11.002. Epub 2018 23 ноя.Принадлежности Расширять
Принадлежность
- 1 Институт прикладных клинических наук, Кильский университет, Кил ST5 5BG, Великобритания; Академический отдел детского здоровья, Университетская больница Ройял Сток, Университетские больницы Норт-Мидлендса, NHS Trust, Сток-он-Трент ST4 6QG, Великобритания.Электронный адрес: [email protected].
Элемент в буфере обмена
Обзор
Ф. Дж. Гилкрист. Педиатр Респир Ред. 2019 Август.
Показать детали Показать вариантыПоказать варианты
Формат АннотацияPubMedPMID
DOI: 10.1016 / j.prrv.2018.11.002. Epub 2018 23 ноя.Принадлежность
- 1 Институт прикладных клинических наук, Кильский университет, Кил ST5 5BG, Великобритания; Академический отдел детского здоровья, Университетская больница Ройял Сток, Университетские больницы Норт-Мидлендса, NHS Trust, Сток-он-Трент ST4 6QG, Великобритания.Электронный адрес: [email protected].
Элемент в буфере обмена
Полнотекстовые ссылки Опции CiteDisplayПоказать варианты
Формат АннотацияPubMedPMID
Абстрактный
Мокрый кашель у детей указывает на наличие выделений в их дыхательных путях.Это часто имеет инфекционную этиологию, которая обычно представляет собой самоизлечивающуюся вирусную инфекцию, не требующую исследования или лечения. Однако у пациентов с острым влажным кашлем важно выявить признаки, указывающие на внебольничную пневмонию или вдыхаемое инородное тело, поскольку эти причины требуют особого лечения. При хроническом влажном кашле наиболее частыми диагнозами являются затяжной бактериальный бронхит (ПББ) и бронхоэктазия. Взаимосвязь между этими двумя состояниями сложна, поскольку развитие бронхоэктазов проявляется в виде клинического континуума, в котором ранние признаки неотличимы от ПБД.Поэтому важно идентифицировать эндотипы ПБД и хронического кашля, которые связаны с повышенным риском бронхоэктазов. В данной статье предлагается прагматичный подход к обследованию и лечению детей с влажным кашлем. Есть надежда, что это ограничит количество ненужных исследований и поможет быстро диагностировать состояния, требующие лечения, чтобы уменьшить тяжесть симптомов и предотвратить дальнейшее повреждение легких.
Ключевые слова: Острый кашель; Бронхоэктазы; Хронический кашель; Внебольничная пневмония; Вдыхал инородное тело; Продуктивный кашель; Затяжной бактериальный бронхит; Вирусные инфекции верхних дыхательных путей; Влажный кашель.
Copyright © 2018 Elsevier Ltd. Все права защищены.
Похожие статьи
- Хронический влажный кашель: затяжной бронхит, хроническое гнойное заболевание легких и бронхоэктазы.
Чанг А.Б., Реддинг Г.Дж., Эверард М.Л. Чанг А.Б. и др. Педиатр Пульмонол. 2008 июн; 43 (6): 519-31. DOI: 10.1002 / ppul.20821. Педиатр Пульмонол.2008 г. PMID: 18435475 Рассмотрение.
- Рецидивирующая, затяжная и стойкая инфекция нижних дыхательных путей: клиническая картина, которой не уделяется должного внимания.
Верхаген Л.М., де Гроот Р. Verhagen LM, et al. J Infect. 2015 июн; 71 Приложение 1: S106-11. DOI: 10.1016 / j.jinf.2015.04.011. Epub 2015 25 апреля. J Infect. 2015 г. PMID: 25917807 Рассмотрение.
- Предотвращает ли 10-валентная конъюгированная вакцина пневмококка и протеина D Haemophilus influenzae респираторные обострения у детей с рецидивирующим длительным бактериальным бронхитом, хроническим гнойным заболеванием легких и бронхоэктазами: протокол рандомизированного контролируемого исследования.
О’Грейди К.А., Гримвуд К., Криппс А., Малхолланд Е.К., Моррис П., Торзилло П.Дж., Вуд Н., Смит-Воган Х., Ревелл А., Уилсон А., Ван Асперен П., Ричмонд П., Торнтон Р., Раблин С., Чанг А.Б. О’Грейди К.А. и др. Испытания. 2013 5 сентября; 14: 282. DOI: 10.1186 / 1745-6215-14-282. Испытания. 2013. PMID: 24010917 Бесплатная статья PMC. Клиническое испытание.
- Затяжной бактериальный бронхит: последнее десятилетие и будущее.
Чанг AB, Upham JW, Masters IB, Redding GR, Gibson PG, Marchant JM, Grimwood K. Чанг А.Б. и др. Педиатр Пульмонол. 2016 Март; 51 (3): 225-42. DOI: 10.1002 / ppul.23351. Epub 2015 4 декабря. Педиатр Пульмонол. 2016 г. PMID: 26636654 Бесплатная статья PMC. Рассмотрение.
- Бронхоэктатическая болезнь, хроническая гнойная болезнь легких и затяжной бактериальный бронхит.
Benscoter DT.Benscoter DT. Курр Пробл Педиатр Здравоохранение подростков. 2018 Апрель; 48 (4): 119-123. DOI: 10.1016 / j.cppeds.2018.03.003. Epub 2018 27 марта. Курр Пробл Педиатр Здравоохранение подростков. 2018. PMID: 29602647 Рассмотрение.
Процитировано
1 статья- Острый кашель, связанный с инфекцией верхних дыхательных путей, и позыв к кашлю: новые идеи для клинической практики.
Murgia V, Manti S, Licari A, De Filippo M, Ciprandi G, Marseglia GL. Murgia V и др. Педиатр Аллергия Иммунол Пульмонол. 2020 Март; 33 (1): 3-11. DOI: 10.1089 / ped.2019.1135. Педиатр Аллергия Иммунол Пульмонол. 2020. PMID: 33406022 Бесплатная статья PMC.
Условия MeSH
- Антибактериальные агенты / терапевтическое применение
- Бронхоэктазия / диагностика *
- Внебольничные инфекции / диагноз *
- Внебольничные инфекции / терапия
- Инородные тела / диагностика *
- Пневмония, Бактериальная / диагностика *
- Пневмония, Бактериальная / терапия
- Инфекции дыхательных путей / диагностика
- Инфекции дыхательных путей / терапия
- Вирусные заболевания / диагностика *
Цитировать
КопироватьФормат: AMA APA ГНД NLM
Сухой кашель vs.Влажный кашель для детей: в чем разница?
Учитывая, что существует множество различных вирусов и болезней, вызывающих кашель у детей, может быть сложно понять, как лучше всего лечить кашель вашего ребенка. В этой статье мы рассмотрим наиболее распространенные типы кашля у детей, способы их выявления и лучшие методы лечения.
Сухой и влажный кашель
Хотя некоторые виды кашля могут казаться ужасными, есть несколько типов кашля, которые вы можете легко лечить в домашних условиях. По этой причине важно определить, какой кашель у вашего ребенка.В этом разделе мы рассмотрим разницу между сухим и влажным кашлем.
Сухой кашель
Сухой кашель — это кашель, при котором не выделяется много слизи или мокроты, поэтому его также называют непродуктивным кашлем. По большей части сухой кашель вызван аллергией и астмой, а не сезонными заболеваниями. При этом у детей иногда возникает сухой кашель после простуды или гриппа из-за остаточной слизи в груди.
Хороший способ распознать сухой кашель — это если ваш ребенок жалуется на першение в горле или при кашле издает щелкающие звуки.К сожалению, сухой кашель сохраняется немного дольше, чем влажный.
Мокрый кашель
Мокрый кашель иногда называют продуктивным кашлем, потому что он вызывает выделение мокроты и слизи. Мокрота может быть разного цвета, включая белый, желтый или зеленый. Иногда влажный кашель сопровождается постназальным выделением, которое может ощущаться как слизь, стекающая по горлу или груди. Обычно влажный кашель является признаком вирусного или бактериального заболевания, например, простуды или гриппа.
Средства правовой защиты
Если у вашего ребенка влажный или сухой кашель, вы определили несколько средств, с помощью которых вы можете попытаться облегчить его кашель и облегчить ему дыхание.
Сухой кашель
Сухой кашель, как правило, немного сложнее избавиться, чем влажный кашель, но есть несколько средств, которые вы можете попробовать дома, чтобы облегчить симптомы сухого кашля, в том числе:
- Немного дать ребенку немного меда, который уменьшает симптомы кашля и может облегчить сон. Если им не нравится вкус меда, вы можете смешать его с теплым напитком, например, с чаем или даже с молоком на основе растений.
- Поместите увлажнитель воздуха в комнату ребенка, чтобы увлажнить воздух, или попросите его принять теплый душ с паром.Иногда добавление влаги в окружающую среду может облегчить боль в груди, которая часто сопровождает сухой кашель, и успокоить сам кашель.
- Предлагайте вашему ребенку леденцы или леденцы от кашля, которые они могут сосать, чтобы уменьшить симптомы кашля. Убедитесь, что ваш ребенок достаточно взрослый, чтобы сосать леденцы от кашля, не проглатывая их, прежде чем давать им.
- Дать им полоскание соленой водой. Соленая вода может облегчить раздражение, которое часто сопровождает сухой кашель.
Мокрый кашель
Когда у вашего ребенка мокрый кашель, самое полезное, что вы можете сделать, — это помочь разжижить слизь в его груди, чтобы его было легче откашлять.Это можно сделать несколькими способами, например:
- Подпирая голову ребенка подушкой, пока он спит, или уложите его спать в кресле с откидной спинкой. Если приподнять голову, уменьшится вероятность постназального подтекания, которое ухудшает влажный кашель и может вызвать раздражение горла.
- Установка увлажнителя в комнату или принятие горячего душа. Влага в воздухе может разжижать мокроту в груди, что облегчает откашливание. Если ваш ребенок еще недостаточно взрослый, чтобы принимать душ, вы можете принять горячий душ и посидеть с ним в ванной, чтобы добиться того же эффекта.
- Предложите им побольше жидкости. Горячие жидкости, такие как чай, и холодные жидкости, такие как ледяная вода, являются наиболее эффективными при разжижении мокроты и могут быть наиболее успокаивающими при раздражении горла.
Лекарство
Если вашему ребенку больше четырех лет и он страдает влажным кашлем, подумайте о том, чтобы дать ему средство от кашля и отхаркивающее средство от кашля у детей. #partneringwithgenexa Это мощное средство от кашля временно снимает кашель из-за незначительного раздражения горла и бронхов, которое может возникнуть при простуде или вдыхании раздражителей.Он также помогает разжижать слизь, избавляя бронхиальные проходы от надоедливой слизи, и делает кашель более продуктивным.
Когда мне следует связаться с нашим педиатром?
По большей части кашель можно лечить в домашних условиях и не требует внимания врача. Однако, если вашему ребенку меньше четырех лет и он кашляет, рекомендуется позвонить врачу. Также рекомендуется обратиться к врачу, если кашель вашего ребенка длится более 2–3 недель, становится все хуже или кровоточит.
Кроме того, постоянным поводом для беспокойства родителей является угроза пневмонии, с которой может быть страшно бороться независимо от того, как долго продолжается кашель, насколько он сухой или влажный. Если вы подозреваете, что ваш ребенок заразился пневмонией или у него есть какая-либо жидкость в легких, немедленно обратитесь к педиатру.
Другие типы кашля
Помимо типичного сухого или влажного кашля, существует несколько других типов кашля, о которых вы должны знать, пытаясь определить, какой тип кашля у вашего ребенка.
Свистящий кашель
Свистящий кашель возникает, когда ваш ребенок хрипит или издает свистящие звуки при выдохе. Такой кашель обычно возникает из-за проблем с легкими или нижними дыхательными путями. Иногда слизь и воспаление в нижних дыхательных путях вызывают их сужение и спазм, что может привести к хрипу. Скопление слизи и воспаление в этих дыхательных путях обычно вызывается вирусной инфекцией или астмой.
Круп кашель
Крупный кашель чаще всего встречается у младенцев и маленьких детей.Этот особый тип кашля характеризуется своего рода хриплым лающим звуком. Это вызвано вирусной или бактериальной инфекцией верхних дыхательных путей, которая вызывает опухоль вокруг голосовых связок, что приводит к отчетливому звуку этого кашля.
Помимо кашля, вы также можете определить, есть ли у вашего ребенка крупный кашель, если он издает скрипящий звук во время вдоха. У них также может быть боль в горле и затрудненное дыхание, но другие симптомы респираторного заболевания часто не сопровождают крупный кашель.
В большинстве случаев круповый кашель протекает легко, и его можно лечить дома, но если кажется, что кашель вашего ребенка не улучшается, и он испытывает затрудненное дыхание, рекомендуется позвонить своему врачу. Если вы считаете, что у вашего ребенка крупный кашель, рекомендуется сразу же показать его врачу, потому что у него развиваются дыхательные пути, которые необходимо контролировать, чтобы убедиться, что они остаются открытыми и чистыми.
Коклюш
Одним из самых тяжелых видов кашля является коклюш, также известный как коклюш.Несмотря на то, что существует вакцина от коклюша, младенцы и маленькие дети рискуют заразиться ею до того, как им сделают прививку. Коклюш вызван бактериальной инфекцией дыхательных путей.
На ранних стадиях коклюша это звучит как обычная простуда, но постепенно ухудшается, особенно в ночное время. Обычно вы можете определить, есть ли у вашего ребенка коклюш, потому что, когда он пытается сделать глубокий вдох, он издает коклюш.
Если вы считаете, что у вашего ребенка коклюш, рекомендуется немедленно позвонить своему врачу, чтобы он как можно скорее получил антибиотики.
Заключение
Основное различие между сухим и влажным кашлем заключается в том, являются ли они продуктивными или, другими словами, выделяет ли кашель мокроту или слизь. К счастью, сухой и влажный кашель можно лечить в домашних условиях с помощью лечебных средств и лекарств.
Что вызывает кашель у вашего ребенка?
Будь то сухой или мокрый кашель, хриплый кашель или лающий, никакой кашель не звучит хорошо для уха родителей.
К счастью, причины большинства кашля вашего ребенка, вероятно, незначительны и относительно легко поддаются лечению (много жидкости, отдых и ТСХ), но иногда кашель у детей может сигнализировать о чем-то более серьезном, чем простуда. -мельница простуда или аллергия.
Если вам интересно, что является причиной того кашля, с которым сталкивается ваш ребенок или малыш, обратите внимание на симптомы кашля ниже и на то, что означает каждый из них.
Обязательно позвоните или обратитесь к врачу, чтобы подтвердить диагноз. Используйте эту информацию только в качестве общего руководства (и помните, что у вашего ребенка могут быть не все симптомы, перечисленные для каждой болезни), и получите советы о том, как лечить некоторые распространенные детские болезни.
В чем разница между влажным и сухим кашлем?
Кашель — это способ вашего организма избавиться от раздражителей дыхательных путей и предотвратить инфекцию.Влажный кашель, иногда называемый продуктивным кашлем, включает откашливание слизи (также известной как мокрота). Сухого кашля нет.
Сухой кашель
С болью в горле: Если у вашего малыша сухой кашель и единственным другим симптомом является легкая боль в горле, скорее всего, это вызвано раздражителями, такими как чрезмерно сухой воздух или табачный дым. Это также может быть вызвано COVID-19, поэтому ваш педиатр может предложить вашему ребенку пройти обследование, чтобы выяснить, может ли это быть причиной.
С гриппоподобными симптомами, включая озноб, лихорадку, усталость и боли: Если сухой кашель малыша сопровождается лихорадкой, болью в горле, мышечными болями, головной болью, истощением, ознобом, потерей аппетита, головокружением, насморком или душностью нос или даже рвота и / или диарея, вы, скорее всего, можете отнести это к вирусу и, если это подходящее время года, к гриппу.Также это может быть COVID-19. Вы можете проверить своего ребенка на грипп и / или COVID-19, чтобы узнать, что вызывает симптомы.
При одышке, лихорадке, утомляемости и потере вкуса и / или запаха: Обычно это отличительные признаки COVID-19, хотя чаще у взрослых, чем у маленьких детей, и они также могут быть признаками гриппа или гриппа. другой вирус или заболевание верхних дыхательных путей. Посоветуйтесь со своим педиатром, чтобы дать вашему ребенку тест на COVID и поставить правильный диагноз.
При рвоте: Кислотный рефлюкс — распространенная проблема у новорожденных и младенцев из-за незрелой пищеварительной системы — может быть причиной сухого кашля с рвотной массой у младенцев. Это также может быть более серьезная проблема с пищеварением у младенцев, известная как ГЭРБ у младенцев.
Влажный кашель с заложенностью
Мокрый или влажный кашель у младенцев, вероятно, вызван вирусным заболеванием, таким как простуда или даже грипп, если симптомы вашего ребенка также включают боль в горле, заложенность носа (насморк или заложенность носа), чихание, головные боли , мышечные боли, легкий жар и потеря аппетита.
Этот вид кашля может быть постоянным, иногда до двух-четырех недель.
Кашель с хрипом
Кашель ребенка может быть бронхиолитом, воспалением крошечных дыхательных путей, известным как бронхиолы, обычно вызываемым вирусом (чаще всего RSV), если он сопровождается хрипом или высокими шумами при выдохе ребенка. .
У младенцев с бронхиолитом часто также бывает учащенное / поверхностное дыхание, учащенное сердцебиение, рвота после кашля (иногда), насморк, заложенность носа, лихорадка, расширение ноздрей, раздражительность, плохой аппетит и втягивание (когда области ниже и между ребра и шея впадают, когда ребенок вдыхает).
COVID-19 или астма могут быть виноваты, если кашель и хрипы также сопровождаются одышкой, поэтому вам нужно будет получить правильный диагноз у врача. У маленьких детей, страдающих астмой, кашель может звучать как «лай» и даже вызывать рвоту.
Аллергия также может вызывать кашель у детей, а также покраснение / зуд / слезотечение, заложенность носа, чихание, затрудненное дыхание (иногда), крапивницу или сыпь (иногда), расстройство желудка, диарею или рвоту (не всегда).
Лающий кашель
Если кашель вашего малыша громкий и резкий и звучит как лай тюленя, это, скорее всего, признак крупа — страшного, но обычно доброкачественного воспаления голосовых связок, обычно вызываемого вирусной инфекцией.
Он имеет тенденцию обостряться ночью, а симптомы у ребенка часто включают затрудненное или шумное дыхание (вы можете услышать пронзительный звук дыхания, когда ребенок вдыхает), лихорадку, заложенный нос, затрудненное глотание, раздражительность и хриплый голос. Тем не менее, рекомендуется проконсультироваться с педиатром, чтобы получить подтвержденный диагноз.
Приступ кашля с криком при вдыхании
Приступы сильного кашля, состоящие из нескольких кашлей подряд, сопровождаемых пронзительным звуком при вдохе, являются классическим признаком бактериальной инфекции, известной как коклюш или коклюш у ребенка. младенцы и дети ясельного возраста.
Эти приступы кашля иногда приводят к затрудненному дыханию, красному или пурпурному лицу или рвоте. У малышей и младенцев могут быть симптомы, похожие на простуду, включая насморк, чихание и субфебрильную температуру.
Коклюш очень заразен и может быть опасен для младенцев. Вы можете защитить своего ребенка, убедившись, что он получит серию вакцины DTaP, начиная с 2-месячного возраста, и убедившись, что вы получите вакцину Tdap (эквивалент для взрослых), пока вы беременны.
Если вы считаете, что у вашего ребенка коклюш, немедленно обратитесь к врачу.
Кашель с затрудненным или учащенным дыханием
Кашель у младенцев редко может быть вызван пневмонией — инфекцией легких, которая обычно развивается после другого вирусного или бактериального заболевания.
Симптомы различаются в зависимости от возраста ребенка и причины пневмонии, но они могут включать очень быстрое или затрудненное дыхание, расширение ноздрей при дыхании, дыхание с хрипом или хрипом, лихорадку, рвоту, озноб, потерю аппетита, грудную клетку. боль, заложенность носа и боль в животе, вызванные чрезмерным кашлем.
В очень тяжелых случаях у ребенка может быть синеватый оттенок вокруг губ и ногтей.
Если вы подозреваете, что у вашего ребенка пневмония, немедленно обратитесь к врачу или обратитесь в отделение неотложной помощи.
Когда звонить своему врачу
Да, кашель — обычное дело, но если ваш ребенок кашляет и кажется не совсем правильным, проявите осторожность и позвоните своему врачу.
Вам также следует проконсультироваться с педиатром, если кашель вашего ребенка или малыша является нормальным, но мешает ему спать ночью или сопровождается одним из следующих симптомов:
- Проблемы с дыханием или одышка
- Более высокая частота дыхания чем обычно
- Голубоватый цвет лица
- Лихорадка 100.4 градуса по Фаренгейту или выше
- Кашель у младенцев продолжительностью более нескольких часов за один раз
- Издает «кричащий» звук при вдохе
- Кашель с кровью
- Свистящее дыхание при выдохе
- Резкий, шумный «музыкальный» звук при вдохе (стридор)
- Обезвоживание
Хотя уход за кашляющим младенцем или малышом может нервировать, просто знайте, что ваш малыш со временем поправится. Постарайтесь утешиться тем фактом, что вы справитесь с этим, и ваш ребенок скоро вернется к своему прежнему состоянию.
Советы по здоровью для посетителей
Распространенность хронического влажного кашля и затяжного бактериального бронхита у детей аборигенов
Резюме
Общие сведения Хронический влажный кашель, наиболее частый симптом спектра заболеваний, который включает затяжной бактериальный бронхит (ПББ) и бронхоэктатическая болезнь, распространенная среди детей аборигенов. В отсутствие каких-либо данных о распространенности заболеваний в общинах, а также с учетом высокого бремени респираторных заболеваний и рекомендации целевой группы Европейского респираторного общества по определению бремени болезней мы определили распространенность хронического влажного кашля и ПБД у маленьких детей аборигенов в четырех отдаленных общинах на севере. Западная Австралия.
Методы Было проведено популяционное проспективное исследование. В период с июля 2018 года по май 2019 года педиатры-респираторы проводили клинические испытания детей аборигенов в возрасте ≤7 лет на наличие хронического влажного кашля. Если у детей был влажный кашель, но родители сообщали о короткой или неопределенной продолжительности кашля, дети наблюдались через 1 месяц. Аудит медицинской документации через 6 недель — 3 месяца использовался для определения тех детей с хроническим влажным кашлем, у которых был ПБД (на основе реакции на антибиотики).
Результаты Из 203 детей в исследование был включен 191 ребенок (94%; средний возраст 3,5 года, диапазон 0–7 лет). При первом посещении хронический влажный кашель присутствовал у 21 (11%), отсутствовал у 143 (75%) и неизвестен у 27 (14%). По результатам наблюдения общая распространенность хронического влажного кашля составила 13% (95% ДИ 8–19%) и 10% (95% ДИ 7–17%) для ПБД. Хронический влажный кашель был более распространен в двух общинах с незащищенными дорогами (19%) по сравнению с двумя общинами с закрытыми дорогами (7%).
Заключение Учитывая относительно высокую распространенность, необходимы стратегии по устранению причин и лечению хронического влажного кашля и ПБД у маленьких детей аборигенов в отдаленных районах северной части Западной Австралии.
Abstract
Распространенность хронического влажного кашля и затяжного бактериального бронхита у детей аборигенов в отдаленных районах на севере Западной Австралии высока. Существует необходимость в реализации стратегий для выявления и управления этими объектами, а также для измерения распространенности в других условиях. http://bit.ly/33QLzDA
Введение
Хронический влажный кашель является наиболее частым симптомом спектра хронических гнойных заболеваний дыхательных путей, который включает затяжной бактериальный бронхит (ПББ) и бронхоэктазы [1].Эти заболевания характеризуются нейтрофильным воспалением дыхательных путей, эндобронхиальной бактериальной инфекцией и нарушением мукоцилиарного клиренса [2]. Если не лечить, ПБД может привести к прогрессирующему и необратимому повреждению, т. Е. бронхоэктазам [3]. Бронхоэктазия, особенно распространенная и тяжелая среди австралийских аборигенов, ухудшает общее состояние здоровья и снижает качество и продолжительность жизни [4–7]. Дети австралийских аборигенов страдают от значительного и непропорционального бремени респираторных заболеваний [8]. В одном австралийском исследовании сообщается, что распространенность бронхоэктазов составляет 1.5% [9]. Аналогичные показатели бронхоэктазов были зарегистрированы среди других коренных народов, проживающих в странах с высоким уровнем дохода [10].
Прогрессирование бронхоэктазов может быть остановлено у большинства детей и, в некоторых случаях, обращено вспять при раннем диагностировании и лечении [2, 11]. Таким образом, раннее распознавание и своевременное лечение хронического влажного кашля у детей важно для предотвращения бронхоэктазов и ограничения прогрессирования установленного заболевания [2, 11].
Данных о распространенности хронического влажного кашля и бремени ПБД в каких-либо условиях немного.Большинство исследований полагались на детей, обращающихся в больницы или специализированные клиники, а не на данные, полученные от сообщества [12–15]. Действительно, определение распространенности ПБД у детей является одним из пробелов в клинических исследованиях, выявленных в документе целевой группы Европейского респираторного общества по ПБД [16].
В связи с отсутствием таких данных среди детей аборигенов и высокой зарегистрированной распространенностью бронхоэктазов [9], мы стремились определить распространенность хронического влажного кашля и ПБД у маленьких детей аборигенов, проживающих в четырех отдаленных общинах в регионе Кимберли на западе страны. Австралия.Нашей вторичной целью было изучить возможные факторы, которые могут повлиять на распространенность хронического влажного кашля и ПБД.
Материалы и методы
Участники и дизайн исследования
Мы провели популяционное исследование детей аборигенов в возрасте ≤7 лет в двух временных точках с интервалом в 1 месяц. На рисунке 1 показан процесс набора и сбора данных.
РИСУНОК 1Процесс набора и сбора данных.
Окружение
Исследование проводилось в четырех прибрежных отдаленных общинах аборигенов (таблица 1) в регионе Кимберли, на севере Западной Австралии, с июля 2018 года по май 2019 года.В регионе высокий уровень респираторных инфекций [8] и болезней [17]. Регион Кимберли примерно в три раза больше Англии (Великобритания) с тропическим муссонным климатом. Каждое сообщество классифицируется как «очень удаленное» по классификации Австралии [18] и расположено в радиусе 220 км от Брума, крупнейшего города региона и ближайшей больницы. Единственная педиатрическая больница в Западной Австралии расположена в 2200 км к югу, в Перте.
ТАБЛИЦА 1Информация о сообществе
Этическое одобрение было предоставлено Комитетом по этике здоровья аборигенов Западной Австралии (HREC 834) и Комитетом по этике здоровья страны Западной Австралии (RGS 1374).Все родители / опекуны детей-участников предоставили письменное информированное согласие.
Стратегия выборки
Количество детей, проживающих в каждой общине, было установлено с помощью системы электронных медицинских карт местного сообщества, в которой зарегистрированы все дети. Местные медицинские работники-аборигены и администрация клиник определили, какой ребенок присутствовал в каждой общине в течение недели вербовки. Небольшой размер общин и сильные культурные связи позволяют сотрудникам местных клиник для аборигенов знать всех членов общины.Общее количество детей в общине при вербовке регистрировалось как общее количество детей в популяции.
Набор
За неделю до набора семьям были разосланы письма, чтобы информировать семьи об исследовании и приглашать к участию их детей. Мы набирали в течение 1-недельного периода в каждой общине на барбекю, в игровых группах для детей младше 3 лет и на дому.
В рамках процесса информированного согласия родителям была предоставлена информация о здоровье легких, PBB и важности хронического влажного кашля с использованием адаптированных к местным условиям образовательных ресурсов с учетом культурных особенностей (флип-чарт).Было показано, что информационные флип-чарты улучшают знания о здоровье легких в семьях аборигенов [19], а наш флип-чарт был специально разработан, чтобы позволить семьям аборигенов Кимберли распознать хронический влажный кашель и обратиться за помощью к нему [20].
Сбор данных
Данные были собраны с использованием стандартизованного формата, поскольку каждый ребенок оценивался двумя педиатрическими респираторными клиницистами-исследователями (терапевтом и / или физиотерапевтом) и исследователем из числа аборигенов.
История болезни и клиническая оценка
Клиницисты спросили родителей / опекунов о воздействии табачного дыма на ребенка и о том, есть ли у их ребенка текущий кашель.Если присутствовал текущий кашель, родителей спрашивали о качестве кашля (влажный или сухой) и о количестве последовательных дней кашля. Первое было ранее подтверждено, , то есть , оценка качества кашля согласовалась с результатами бронхоскопии [21] (, то есть влажный кашель является маркером наличия секрета нижних дыхательных путей). У детей регистрировался хронический влажный кашель, если текущий кашель ребенка был определен клиническим исследователем как влажный, а родители сообщали, что у их ребенка ежедневный влажный кашель в течение ≥4 недель.
Одни и те же врачи оценивали качество кашля у каждого ребенка во всех сообществах. Первоначально ребенка попросили кашлять и записали характеристики кашля (, т.е. влажный или сухой). Если ребенок не мог кашлять по команде, физиотерапевт выполнял неинвазивные методы, чтобы вызвать кашель, которые включали свист, пузыри, терапию положительным давлением на выдохе и маневр «гудеть». Выдох — это маневр форсированного выдоха, обычно инициируемый от среднего до низкого объема легких через открытую голосовую щель [22].Ребенка просили фыркнуть при различных объемах вдоха и выдоха, прежде чем ребенок либо спонтанно кашлял, либо его попросили кашлять. Были задокументированы респираторные данные, включая частоту дыхания, форму грудной клетки и аускультацию. Врач-респиратор обследовал детей на предмет конкретных альтернативных причин респираторных заболеваний, таких как аспирация и астма.
Вторая оценка была проведена через 1 месяц у детей, если родитель / опекун: 1) сообщил о влажном кашле, но продолжительностью <4 недель или неопределенной продолжительности; или 2) первоначально сообщили о сухом кашле, но врач оценил кашель ребенка как влажный.В отношении последних детей исследователи подтвердили, что семьи понимают, как звучит влажный кашель. В обоих сценариях родителей просили следить за наличием или отсутствием ежедневного влажного кашля в течение следующего месяца.
Вторая оценка была проведена через 1 месяц после первоначального ознакомительного визита, чтобы родители могли внимательно наблюдать за кашлем своего ребенка, потому что до получения информации о здоровье легких и хроническом влажном кашле хронический влажный кашель часто остается незамеченным или нормализуется [20]. Как и при первом посещении исследования, у детей считался хронический влажный кашель, если родители сообщали, что у их ребенка ежедневный влажный кашель в течение ≥4 недель, а текущий кашель ребенка был определен клиницистом-исследователем как влажный.
Дети с хроническим влажным кашлем на любом этапе исследования были направлены в местную клинику для лечения у местных врачей. Перед этим исследованием мы также провели специальное обучение для местных клиницистов по ведению хронического влажного кашля в соответствии с передовыми практическими рекомендациями [23], используя стратегии, направленные на устранение факторов, способствующих развитию, и препятствий для практикующих врачей [24].
Частота одновременных госпитализаций в регионе
Чтобы изучить потенциальное влияние сезонных колебаний на частоту хронического влажного кашля, частота госпитализаций детей с инфекциями нижних дыхательных путей в единственной местной региональной больнице сравнивалась с частотой хронического влажного кашля за соответствующие месяцы сбора данных.Данные о госпитализации были получены путем кодирования из электронной системы записи больницы.
Определения протокола
Хронический влажный кашель
Хронический влажный кашель определялся как ежедневный влажный кашель в течение ≥4 недель, по сообщению родителей / опекуна и подтвержденному клинической оценкой кашля.
Затяжной бактериальный бронхит
ПБД был определен как хронический влажный кашель, который реагировал на соответствующую антибактериальную терапию (амоксициллин / клавуланат или азитромицин) в течение 2–4 недель, как это определено врачами в местной клинике.Назначение антибиотиков было повторено еще в течение 2 недель, если влажный кашель сохранялся во время 2-недельного обзора. Разрешение кашля определял лечащий врач, и данные были собраны из медицинских карт через 3 месяца после контрольного визита через 1 месяц.
Анализ
Данные были записаны и проанализированы в SPSS (версия 25; IBM, Армонк, штат Нью-Йорк, США). На основе оценок мы рассчитали оценки распространенности и 95% доверительные интервалы хронического влажного кашля и ПБД в целом и для каждого сообщества в течение 1-месячного периода на основе этого потока детей.Мы провели вторичный анализ, чтобы изучить возможные причины, по которым распространенность может различаться между сообществами, с учетом сезона измерения, состояния дорог и подверженности курению, используя логистическую регрессию, суммированную отношениями шансов, 95% доверительными интервалами профиля и критериями хи-квадрат.
Мы составили таблицу количества госпитализаций детей в течение периода исследования в качестве практического способа оценки взаимосвязи между сезонными респираторными инфекциями и хроническим влажным кашлем. Наконец, мы использовали κ Коэна, чтобы определить соответствие между отчетом родителей и оценкой клинициста при первоначальной и последующей оценках.
Результаты
Всего в четырех общинах во время вербовки присутствовало 203 ребенка в возрасте до 7 лет. Из них 94% (n = 191) были набраны (средний возраст 3,5 года, диапазон 0–7 лет) и 51% (n = 98) были мужчинами. 12 детей, которые не были завербованы, не могли быть обнаружены во время набора, несмотря на все усилия исследовательской группы. Все родители согласились участвовать. 78 детей страдали влажным кашлем (<4 недель) при наборе в исследование и потребовали наблюдения через месяц.27 из них (30%) были потеряны для последующего наблюдения через месяц (покинули сообщество и / или не могли быть обнаружены). Объединенные результаты сообщества по исходам от кашля у всех участников в каждой из двух временных точек оценки проиллюстрированы на рисунке 2.
РИСУНОК 2Результаты кашлевого статуса при наборе и последующем наблюдении в течение 1 месяца у детей аборигенов в четырех удаленных сообществах.
Хронический влажный кашель
Из 191 обследованного ребенка хронический влажный кашель присутствовал у 21 (11%), отсутствовал у 143 (75%) и неизвестен у 27 (14%).Это предполагает вероятный диапазон распространенности выборки от 11% (21 из 191) до 25% (48 из 191) (если у всех 27 детей, потерянных для последующего наблюдения, был хронический влажный кашель) в течение 1-месячного периода оценки и оценка распространенности 13% (95% ДИ 8–19%) во всех оцениваемых сообществах.
Средний возраст 21 ребенка (10 мальчиков) с подтвержденным хроническим влажным кашлем составлял 2,4 года (диапазон 0,3–74 года), а средняя продолжительность кашля составляла 35 дней (диапазон 28–700 дней). У большинства детей с хроническим влажным кашлем клинические обследования были нормальными, i.е. у них была нормальная грудная стенка (100%, 21 из 21), нормальная частота дыхания (95%, 20 из 21) и чистая грудная клетка при аускультации (62%, 13 из 21). Ни у одного из них не было клинических признаков хронического заболевания, за исключением крепитации при аускультации грудной клетки.
Подробная информация о статусе иммунизации, предыдущих респираторных госпитализациях, беременности при рождении, воздействии табачного дыма и результатах аускультации подробно представлена в дополнительной таблице S1.
Затяжной бактериальный бронхит
16 (76%) из 21 ребенка с хроническим влажным кашлем поступили в клинику для лечения местными врачами.Всем 16 детям давали антибиотики в течение 2–4 недель (в зависимости от ответа), и у всех было полное исчезновение симптомов кашля. Из оставшихся пяти детей кашель спонтанно разрешился у двоих (на основании отчета родителей), а трое были потеряны для последующего наблюдения.
Таким образом, из 191 ребенка, прошедшего оценку в начале исследования, ПБД был подтвержден у 16 (8%), отсутствовал — у 145 (76%) и неизвестен — у 30 (16%). Это предполагает вероятный диапазон распространенности в выборке от 8% (16 из 191) до 24% (46 из 191) (если все 30 детей, потерянных для последующего наблюдения, имели ПБД) и оценку распространенности ПБД в 10% (95% ДИ 6–16%).Средний возраст 16 детей с ПБД составлял 2,3 года (диапазон 0,3–7 лет; шесть мальчиков), а средняя продолжительность кашля составляла 33 дня (диапазон 28–90 дней) (рис. 3).
РИСУНОК 3Исходы у детей с хроническим влажным кашлем. ПБД: затяжной бактериальный бронхит.
Различия между сообществами
Подробные результаты показателей хронического влажного кашля и ПБД для всех участников в каждом сообществе приведены в таблице 2. Распространенность хронического влажного кашля в оцениваемых сообществах варьировала от 5% (два из 40) до 22% (11 из 50) (таблица 2).
ТАБЛИЦА 2Подробные результаты всех детей в возрасте до 7 лет по общинам
В общинах с незащищенными дорогами распространенность хронического влажного кашля и ПБД была выше, чем в двух общинах с закрытыми дорогами (, т.е. за счет обработки дорожного покрытия, часто композитной конструкции). Распространенность хронического влажного кашля в общинах с грунтовыми дорогами составила 19% (15 из 80) по сравнению с 7% (шесть из 84) с закрытыми дорогами (OR 3.0, 95% ДИ 1,2–8,9; р = 0,02). Распространенность ПБД в общинах с грунтовыми дорогами составляла 15% (12 из 79) по сравнению с 5% (четыре из 82) с грунтовыми дорогами (OR 3,5, 95% CI 1,2–13,1; p = 0,02).
В Сообществе 1 измерения проводились в засушливый сезон, и у него была самая высокая предполагаемая распространенность хронического влажного кашля среди всех сообществ. Наблюдаемая распространенность во время сезона дождей составляла 8% (10 из 118) по сравнению с 22% (11 из 50) в сухой сезон.
Частота одновременных госпитализаций в регионе
Количество госпитализаций детей в больницы по поводу респираторных заболеваний в регионе во время исследования было одинаковым во всех исследовательских центрах.Было 12 госпитализаций за предыдущие 2 месяца и 6 госпитализаций за месяц исследования, когда исследование проводилось в сообществе 1. Было восемь госпитализаций за предыдущие 2 месяца и шесть госпитализаций в месяц исследования, когда проводилось исследование. в остальных общинах.
Вторичное воздействие табачного дыма
Распространенность воздействия табачного дыма на детей составила 74% (128 из 174) во всех общинах. В то время как дети с хроническим влажным кашлем подвергались высокому воздействию табачного дыма (81%, 17 из 21), шансы хронического влажного кашля у детей, подвергавшихся и не подвергавшихся курению, были одинаковыми (OR 1.6, 95% ДИ 0,6–5,2).
Качество кашля: согласие между клинической оценкой и отчетом родителей
Клиническая оценка кашля и сравнение с отчетом родителей о качестве кашля представлены в таблице 3. При наборе наблюдалось существенное согласие (κ = 0,64, 95% доверительный интервал 0,5–0,8). ) и через 1 месяц почти полное совпадение (κ = 0,92, 95% ДИ 0,8–1,0). Кашель не удалось вызвать у 48 из 191 ребенка при вербовке и у двух из 51 ребенка через месяц.
ТАБЛИЦА 3Оценка клиницистом и отчет родителей о качестве кашля при приеме на работу и последующем наблюдении через 1 месяц
Обсуждение
В этом первом исследовании на уровне общины распространенность хронического влажного кашля и ПБД у маленьких детей аборигенов составляла 13% и 10% соответственно.Распространенность хронического влажного кашля и ПБД была выше в общинах, где дороги не были заделаны (19% и 15%, соответственно), чем в общинах с закрытыми дорогами (7% и 5%, соответственно). Воздействие табачного дыма было высоким во всех общинах, но не отличалось между детьми с хроническим влажным кашлем и без него.
Насколько нам известно, данных о распространенности хронического влажного кашля или ПБД в целом по сообществу нет. В одном австралийском исследовании проспективно наблюдали за детьми, поступившими в педиатрическое отделение неотложной помощи с острой респираторной инфекцией.Впоследствии ПБД был диагностирован у 55 (10%) из 558 детей [13]. Другие исследования, проведенные в специализированных респираторных клиниках Австралии [14, 15] и Турции [12, 25], показали распространенность ПБД от 11% до 41%. Хотя эти исследования демонстрируют высокую распространенность ПБД у детей, обращающихся за медицинской помощью, результаты нашего исследования дают важное представление о бремени болезней на уровне всего сообщества в условиях, где респираторные заболевания являются обычным явлением.
ПБД концептуально рассматривается как потенциальное предбронхоэктатическое состояние у некоторых детей [1].Заболеваемость бронхоэктазом среди детей коренных народов высока, но это заболевание остается одним из наиболее игнорируемых респираторных заболеваний [26]. Учитывая, что у детей аборигенов выше частота и риск бронхоэктазов [10], существует повышенная потребность в управлении ПБД с учетом культурных особенностей, чтобы предотвратить развитие бронхоэктазов и снизить связанную с ними заболеваемость. Наши данные предполагают, что распространенность ПБД может быть значительно выше, чем предполагалось изначально, и наши результаты подтверждают международные призывы к лучшему пониманию распространенности, бремени болезни и естественной истории ПБД в сообществах и его связи с развитием бронхоэктазов [16].Это особенно важно в условиях коренного населения, так как: 1) у взрослых с бронхоэктазами, у которых симптомы проявляются с детства (по сравнению с симптомами, начавшимися у взрослых), клинические исходы значительно хуже (более низкая функция легких, более низкие результаты рентгенологического исследования и большее количество обострений) [27]; и 2) Взрослые коренные австралийцы с бронхоэктазами умирают на 22 года раньше, чем взрослые некоренные австралийцы от бронхоэктазов [4, 7].
Распространенность хронического влажного кашля и ПБД варьировала среди сообществ: от 5% до 22% для хронического влажного кашля и от 5% до 16% для ПБД.Хронический влажный кашель и ПБД были более распространены в общинах с незащищенными дорогами. Хронический влажный кашель также был наиболее распространен в сообществе, где измерения проводились в сухой сезон, по сравнению с теми, где измерения проводились в сезон дождей. О причинах этого можно только догадываться. Воздействие пыли из окружающей среды может, по крайней мере частично, способствовать различиям в частоте хронического влажного кашля и ПБД, наблюдаемых в сообществах. Геогенная пыль, переносимая по воздуху, с высоким содержанием железной руды, широко распространена в отдаленных районах и выше в засушливый сезон на севере Западной Австралии [28].Твердые частицы геогенной пыли, включая частицы железной руды, из удаленных городов Западной Австралии могут вызвать сильную острую воспалительную реакцию в легких [29]. Кроме того, бактериальные патогены, в том числе Haemophilus influenzae , Streptococcus pneumoniae и Moraxella catarrhalis , преобладают в верхних дыхательных путях у детей аборигенов [30], а на выживание и вирулентность этих организмов влияет доступность железа [ 31]. Эти распространенные бактериальные патогены верхних дыхательных путей также являются наиболее распространенными патогенами, обнаруживаемыми в нижних дыхательных путях детей с ПБД [32].Следовательно, может существовать взаимосвязь между воздействием пыли из окружающей среды, богатой железом частиц пыли и развитием хронических бактериальных инфекций у детей аборигенов, включая хронический влажный кашель и ПБД. Однако на данный момент это предположение.
Наше определение ПБД в настоящее время является действующим стандартом, принятым в США [33, 34] и Европейским респираторным обществом [16]. Некоторые могут возразить, что загрязнители окружающей среды могут вызвать кашель, а не инфекцию. Однако, как указано выше, воздействие окружающей среды в контексте исследования может предрасполагать к инфекции, и у всех 16 детей, которым давали антибиотики, кашель полностью исчез, и они кашляли до 3 месяцев.Быстрое исчезновение хронического кашля после приема антибиотиков предполагает, что хронический влажный кашель был вызван, по крайней мере частично, инфекцией.
Воздействие табачного дыма в четырех общинах было высоким (74%), аналогично показателям аборигенов в отдаленных общинах, о которых сообщило Австралийское бюро статистики (73%) [35]. В нашем исследовании не было убедительных доказательств связи между воздействием табачного дыма и хроническим влажным кашлем или ПБД. Однако воздействие табака является хорошо задокументированным фактором риска развития хронических респираторных заболеваний [36], и истинная взаимосвязь может быть скрыта смешивающими факторами и высокими показателями воздействия на большинство детей в общинах.
Ограничением дизайна нашего исследования было то, что родители сообщали о симптомах кашля в течение месяца между оценками врача. Возможно, что о симптомах не сообщалось, если родители не знали о ежедневном кашле или если кашель нормализовался [20]. Тем не менее, было отличное согласие между отчетом родителей и врачом о влажном / сухом кашле. Это строгое согласие подчеркивает, насколько точный анамнез может быть получен в условиях аборигенов с использованием методов, учитывающих культурные особенности [20], и подтверждает точность отчетов родителей о ежедневных продолжающихся симптомах влажного кашля у детей с хроническим влажным кашлем / ПБК.Чанг и др. [21] также сообщил о хорошем согласии между отчетами врача и родителей о качестве кашля, которые коррелировали с результатами бронхоскопии.
Еще одним ограничением нашего исследования было отсутствие объективных данных о функции легких. Однако показатели спирометрии и форсированных осцилляционных тестов являются нормальными у детей с ПБД [37] и у большинства детей с легкими бронхоэктазами [2].
В заключение отметим, что распространенность хронического влажного кашля и ПБД среди маленьких детей аборигенов в отдаленных районах на севере Западной Австралии высока.Необходимо внедрить стратегии для облегчения выявления и лечения хронического влажного кашля и ПБД, а также для измерения распространенности в других условиях.
Благодарности
Авторы благодарят Медицинскую службу по делам аборигенов Кимберли за их поддержку и сотрудничество во всех аспектах планирования и проведения исследования.
Сноски
Эта статья была переиздана с поправкой на принадлежность одного из авторов.
В этой статье есть дополнительные материалы, доступные на открытых сайтах.ersjournals.com
Конфликт интересов: П. Лэрд сообщает о грантах (стипендия NHMRC PhD, стипендии Hot North и Stan и Jean Perron) от Национального совета по здравоохранению и медицинским исследованиям, Австралия, Школа медицинских исследований Мензиса и Фонд Стэна и Джин Перрон во время проведения исследования.
Конфликт интересов: Дж. Тоттерделлу нечего раскрывать.
Конфликт интересов: Р. Уокеру нечего раскрывать.
Конфликт интересов: A.B. Чанг сообщает о грантах (проект, Центр передового опыта и стипендии практикующих врачей) от Национального совета по здравоохранению и медицинским исследованиям Австралии во время проведения исследования; а также другие потенциальные конфликты из-за того, что автор руководств по хроническому кашлю UpToDate и USA Chest Chronic Cough Guidelines за пределами представленной работы.
Конфликт интересов: А. Шульц сообщает о гранте (APP1131932) и стипендии TRIP (APP1168022) от Национального совета здравоохранения и медицинских исследований Австралии во время проведения исследования.
Заявление о поддержке: Проект финансировался пилотным грантом Hot North Pilot Школы медицинских исследований Мензис. П. Лэрд получил стипендию от Национального совета по здравоохранению и медицинским исследованиям (NHMRC) (APP1168925), финансирование Menzies Hot North и стипендию Stan & Jean Perron PhD. А. Шульц был поддержан стипендией NHMRC Trip (APP1168022). А.Б. Чанг был поддержан стипендией практикующих врачей NHMRC (1058213) и получил несколько грантов NHMRC, связанных с кашлем и бронхоэктазами, включая CRE для лечения заболеваний легких среди детей коренных народов.Информация о финансировании этой статьи была депонирована в реестре Crossref Funder.
- Поступила 13.09.2019 г.
- Принята 17.10.2019 г.
Кашель у детей | Навигатор здоровья NZ
Кашель — важный рефлекс, который помогает очистить дыхательные пути от слизи. Это частый симптом у детей, особенно в возрасте до 5 лет. Кашель может казаться ужасным, но редко является признаком серьезного заболевания.
Пандемия COVID-19 |
Если у вас есть какие-либо респираторные симптомы, такие как кашель, боль в горле, одышка, насморк или потеря обоняния, с лихорадкой или без нее, оставайтесь в дома и позвоните своему GP или Healthline, посвященному COVID- 19 номер 0800 358 5453 , чтобы узнать, нужно ли вам проходить тестирование на COVID-19. |
Основные сведения о кашле у детей
- Многие дети кашляют при простуде и продолжают кашлять в течение 3 недель и более.
- Кашель обычно проходит сам по себе после отдыха и времени.
- Однако важно знать, когда вам следует обратиться к врачу по поводу кашля вашего ребенка (см. Красную рамку ниже).
- Существует множество причин кашля, и лечение зависит от причины.
- Большинство случаев кашля можно вылечить дома, дав ребенку отдохнуть и выпить много воды.
Немедленно обратитесь к врачу, если у вашего ребенка кашель, и: |
Позвоните по номеру 111, если кашель может быть вызван удушьем. Еда или предмет, опускающийся в неправильном направлении, вызывают кашель, который внезапно начинается во время еды или игры. Вам также следует обратиться к врачу, если у вашего ребенка кашель, который длился более 4 недель. Если вы беспокоитесь о кашле вашего ребенка и не знаете, что делать, позвоните в Healthline по номеру 0800 611 116. |
Какие бывают типы кашля?
Кашель часто называют влажным или сухим.
Влажный кашель: | Сухой кашель: |
|
|
Каковы причины кашля у детей?
Простуда или инфекции грудной клеткиДети младшего возраста обычно болеют от 6 до 12 инфекций верхних дыхательных путей ежегодно. Они могут группироваться в зимние месяцы. Если они находятся в детском саду, это может быть больше. Влажный грудной кашель может быть вызван инфекцией грудной клетки. Если он длится более 2 недель, необходимо обратиться к врачу. Узнайте больше о простуде или инфекциях грудной клетки.
БронхиолитБронхиолит — распространенная вирусная инфекция грудной клетки у детей в возрасте до 12 месяцев. Подробнее о бронхиолите.
Поствирусный кашельУ некоторых детей может быть постоянный сухой кашель в течение 3 недель после вирусной инфекции. Поскольку у детей может быть много инфекций в год, это может показаться одной длительной инфекцией. Непрекращающийся влажный кашель более 4 недель — явление необычное, и вам следует обратиться к врачу.
АстмаКашель, связанный с астмой, обычно сухой и случается ночью, во время занятий спортом или рано утром. Кашель при астме обычно связан с другими симптомами, такими как хрип, аллергия (экзема или сенная лихорадка) или астма и аллергия в семейном анамнезе.
Если кашель — единственный симптом, который есть у вашего ребенка, маловероятно, что он вызван астмой. Подробнее об астме у детей.
Воздействие дымаВторичный сигаретный дым обычно вызывает у детей кашель, даже если они здоровы.Убедитесь, что в помещении вашего ребенка не курят. Попросите всех посетителей и ванау курить на улице и не допускайте курения в машине.
Помогите семье / ванау и друзьям бросить курить. Позвоните по телефону службы экстренной помощи по телефону 0800 778 778. Узнайте также, почему ваши дети не курят.
КоклюшЭто может начаться как простуда или грипп, но кашель сохраняется и усиливается из-за спазмов кашля, которые могут длиться несколько недель. У младенцев это часто бывает серьезным, поэтому вакцинация так важна.Подробнее о коклюше.
КрупЭто также может начаться как простуда или грипп, а через день или два может привести к лающему кашлю и хриповому дыханию. Подробнее о крупе
БронхоэктазЕсли у вашего ребенка кашель, который длится более 4 недель, ему следует обратиться к врачу. Одно из серьезных заболеваний, которое следует учитывать, — это бронхоэктазы. Если влажный, постоянный кашель не лечить, существует риск образования рубцов и необратимого повреждения легких.Подробнее о бронхоэктазах.
Вдыхание инородного тела
Кашель, удушье или затрудненное дыхание, которые внезапно начинаются, когда ребенок ест или играет, могут быть вызваны тем, что еда или другой предмет (инородное тело) вдыхаются (вдыхаются) в его легкие. Это может быть немедленно опасно для жизни, поэтому позвоните по номеру 111, если у вашего ребенка проблемы с дыханием или он станет бледным или синим.
Уход за ребенком с кашлем
- Главное внимание уделяется тому, чтобы вашему ребенку было удобнее.Не существует лекарств для лечения наиболее распространенных вирусных причин кашля.
- Поощряйте отдых и дайте выпить много воды.
- Детям старше 12 месяцев мед может облегчить кашель.
- Можно наносить паровые мази на грудь и спину. Однако существует мало научных доказательств того, насколько хорошо они действуют, и их не рекомендуют детям младше 3 месяцев. Избегайте нанесения мази рядом с областью ноздрей.
- Простые болеутоляющие, такие как парацетамол (широко известный как Памол или Панадол), можно использовать, чтобы уменьшить боль или жар и сделать ребенка более комфортным.
- Следите за тем, чтобы в доме не было дыма, было тепло, чисто и сухо, это лучше всего для здоровья ваших детей.
Антибиотики не помогают при кашле, вызванном вирусной инфекцией
Антибиотики не помогают при кашле, вызванном вирусной инфекцией. Но если ваш врач обнаружит, что кашель вашего ребенка вызван бактериальной инфекцией в горле или груди, он может назначить антибиотики.
Можно ли применять лекарства от кашля у детей?
Лекарства от кашля и простуды помогают уменьшить симптомы простуды, такие как насморк и кашель.Они не лечат инфекцию.
Ингредиенты этих лекарств могут вызывать серьезные побочные эффекты у маленьких детей. Во избежание вреда:
- Безрецептурные лекарства от кашля и простуды не рекомендуются детям младше 6 лет
- Детям от 6 лет и старше следует давать только те, которые отмечены как безопасные для детей.
Дополнительную информацию можно получить у фармацевта или в разделе «Лекарства от кашля и простуды — советы для родителей».
Узнать больше
По следующим ссылкам можно получить дополнительную информацию о кашле у детей. Имейте в виду, что веб-сайты из других стран могут содержать информацию, отличную от рекомендаций Новой Зеландии.
Министерство здравоохранения от кашля, NZ
Cough KidsHealth, NZ
Номер ссылки
- Кашель у детей Auckland Regional HealthPathways, NZ, 2020
Отзыв от
| Д-р Алиса Миллер обучалась на врача общей практики в Великобритании и работает в Новой Зеландии с 2013 года.Она дополнительно изучала диабет, сексуальное и репродуктивное здоровье и медицину рака кожи. Алиса проявляет особый интерес к профилактике здоровья и самопомощи, который она развивает, изучая диплом по общественному здравоохранению в Университете Отаго в Веллингтоне. |
Информация для медицинских работников о кашле у детейСодержание этой страницы будет наиболее полезно для врачей, таких как медсестры, врачи, фармацевты, специалисты и другие поставщики медицинских услуг. |
| Красные флажки при кашле у детей |
|
Расследования
При остром кашле оцените риск и сделайте тест на COVID-19 в соответствии с последними рекомендациями Министерства здравоохранения (COVID-19: Информация для медицинских работников, Министерство здравоохранения, Новая Зеландия, 2020 г.):
Другие исследования, которые следует рассмотреть у детей с кашлем:
- Рентген грудной клетки — редко показан при кашле в учреждении первичной медико-санитарной помощи, за некоторыми исключениями.Показания включают:
- Однозначные клинические признаки пневмонии
- Возможное вдыхание инородного тела
- Большинство ложится в грудное трахеобронхиальное дерево.
- Нужны фильмы на полном вдохе и выдохе, чтобы продемонстрировать захват или схлопывание воздуха.
- При астме или бронхиолите, только если:
- диагноз неясен.
- тяжелый приступ, не отвечающий на стандартную терапию.
- Обратите внимание, что очаговые симптомы с лихорадкой или без нее, скорее всего, связаны со слизистой пробкой и вирусным заболеванием, а не с пневмонией.
- FBC — указывается, если кашель связан с задержкой роста, ночным потоотделением или подозрением на серьезное заболевание. Практически никогда не назначается здоровым детям с хроническим кашлем.
- Спирометрия у детей старшего возраста
- Микробиологический анализ мокроты у ребенка старшего возраста, если продуктивный
Дальнейшие исследования будут проводиться в учреждениях вторичной медицинской помощи.
Когда направлять ребенка с кашлем
Следующая информация о кашле у детей поступает из Оклендского регионального центра здравоохранения (по состоянию на январь 2021 г.):
- Запросите педиатрическое обследование в острой форме, если:
- любые красные флаги
- семейный анамнез туберкулеза или недавно прибывшие из лагеря беженцев.
- подозрение на вдыхание инородного тела после рентгенографии грудной клетки.
- Запросить педиатрическое обследование в неострой форме, если:
- регулярный спусковой механизм или связь с кашлем, например, с кормлением.
- эпизоды стойкого удушья или рвоты с кашлем.
- аномальные результаты обследования, указывающие на серьезное заболевание (например, дубинку, анемию, плохую прибавку в весе).
- подозрение на трахеомаляцию или бронхомаляцию.
- подозрение на бронхоэктаз.
- подозрение на муковисцидоз.
- важных результатов рентгенологического исследования грудной клетки, кроме острой инфекции.
- кашель> 4 недель, и вы не поставили точный диагноз.
- Если необходимость в госпитализации неясна, обратитесь за консультацией к педиатру.
- Обсудите с местной группой общественного здравоохранения, если:
- кашель возникает после заражения легочным туберкулезом у взрослых.
- недавно в лагере беженцев.
Клинические ресурсы
Оценка и ведение детей при COVID-19 Auckland Regional HealthPathways, NZ, 2020
Кашель у детей Auckland Regional HealthPathways, NZ, 2020
Cough Starship Clinical Guidelines, NZ, 2019
Кашель у детей рецидивирующий или постоянный кашель у детей младше 5 лет. Обучение BMJ, Модули Королевского новозеландского колледжа врачей общей практики (требуется регистрация)
Влияние меда, декстрометорфана и отсутствия лечения на ночной кашель JAMA Pediatrics
Кашель у детей: когда это имеет значение? Обзоры органов дыхания у детей
Синдром гиперчувствительности при хроническом кашле BioMed Central
Regional HealthPathways NZ
Доступ к следующим региональным каналам связи локализован для каждого региона, и доступ ограничен поставщиками медицинских услуг.

 Атипичные формы воспаления легких могут протекать с нормальными показателями термометра. Подробнее про пневмонию у детей→
Атипичные формы воспаления легких могут протекать с нормальными показателями термометра. Подробнее про пневмонию у детей→

 Лекарство предназначено для младенцев от 6 месяцев. Разовая доза составляет 2,5 мл, дается трижды в день.
Лекарство предназначено для младенцев от 6 месяцев. Разовая доза составляет 2,5 мл, дается трижды в день. Подробнее про сироп Проспан→
Подробнее про сироп Проспан→ Около кроватки с младенцем хорошо поставить установку для ионизации.
Около кроватки с младенцем хорошо поставить установку для ионизации.
 А., Захарова И. Н., Заплатников А. Л., Овсянникова Е. М. Кашель у детей. Противокашлевые и отхаркивающие лекарственные средства в педиатрической практике. Пособие для врачей. М., 2000.
А., Захарова И. Н., Заплатников А. Л., Овсянникова Е. М. Кашель у детей. Противокашлевые и отхаркивающие лекарственные средства в педиатрической практике. Пособие для врачей. М., 2000.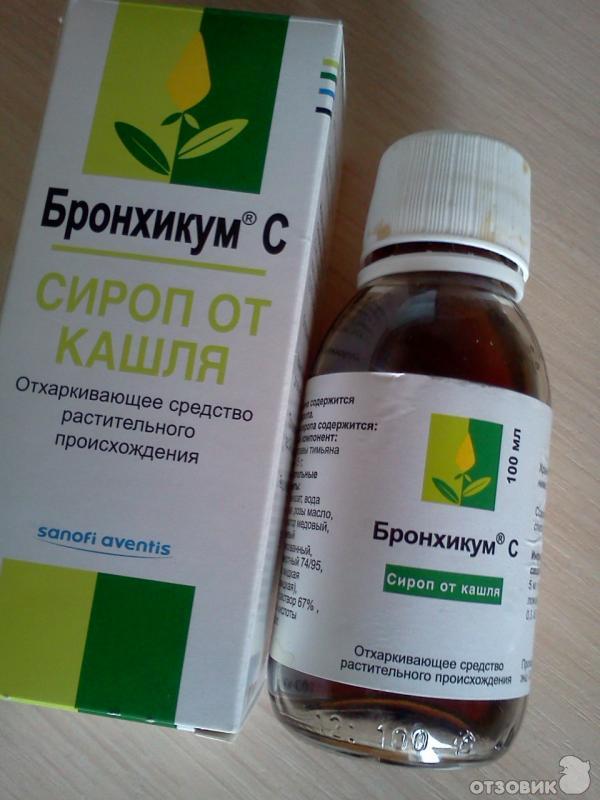 Для чистоты, свежести, влажности используйте частые проветривания, увлажняйте воздух, не распыляйте средства вблизи детей; не курите рядом.
Для чистоты, свежести, влажности используйте частые проветривания, увлажняйте воздух, не распыляйте средства вблизи детей; не курите рядом.


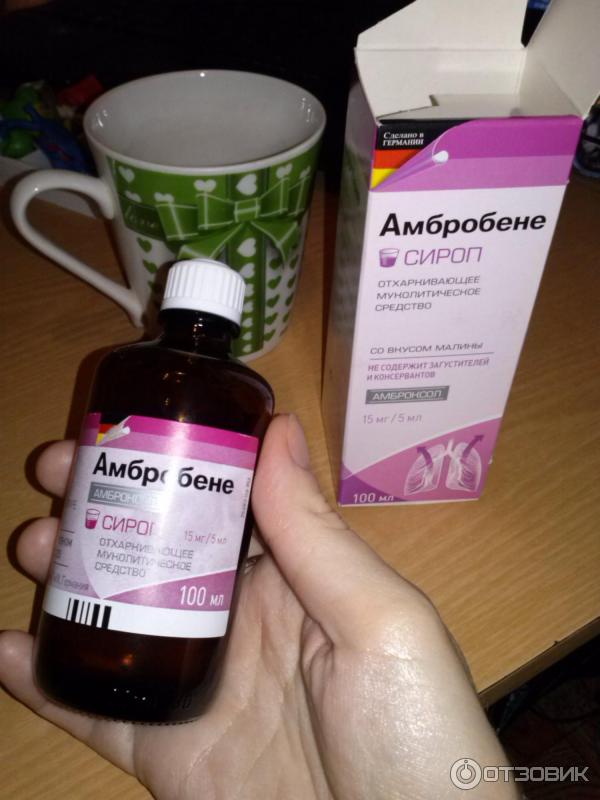

 Часто педиатры выписывают капли и спрей «Деринат». Данное лекарственное средство помогает легче перенести ОРВИ и избежать присоединения вторичной инфекции и развития опасных осложнений. Подробнее о препарате и о его свойствах Вы можете прочитать на нашем сайте.
Часто педиатры выписывают капли и спрей «Деринат». Данное лекарственное средство помогает легче перенести ОРВИ и избежать присоединения вторичной инфекции и развития опасных осложнений. Подробнее о препарате и о его свойствах Вы можете прочитать на нашем сайте.

 Ингаляции могут проводиться с помощью различных видов ингаляторов. Помните, что ингаляции с применением кипящей воды у детей не допустимы! В настоящее время все большую популярность приобретают небулайзеры, они легки в использовании, применяются у детей, начиная с первого года жизни, с их помощью лекарственное вещество в виде аэрозоля мелких частиц достигает самых отдаленных участков бронхов.
Ингаляции могут проводиться с помощью различных видов ингаляторов. Помните, что ингаляции с применением кипящей воды у детей не допустимы! В настоящее время все большую популярность приобретают небулайзеры, они легки в использовании, применяются у детей, начиная с первого года жизни, с их помощью лекарственное вещество в виде аэрозоля мелких частиц достигает самых отдаленных участков бронхов.
