Дисплазия эпителия: степени, виды, лечение
В конце 20 века дисплазия эпителия охарактеризована решением экспертов Всемирной Организации Здравоохранения как сочетание трёх основных признаков:
- Атипическое развитие клеток эпителиальной ткани.
- Нарушение на стадии клеточной дифференцировки.
- Нарушение тканевой архитектоники.
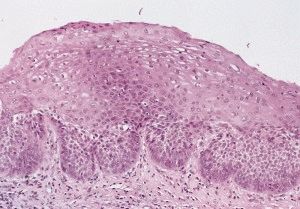

Патология эпителия
Такое определение признаётся полным и точным. Дисплазия эпителия не ограничивается лишь клеточной атипией, носит глобальный характер. Комплекс элементов, составляющих эпителиальную ткань, подвергается патологической трансформации.
Предшествующие аспекты дисплазии
Часто возникновения диспластических процессов в эпителиальных тканях не первичны. Как правило, предшествующим процессом становится развитие на фоне длительно текущего воспаления, реактивной гиперплазии клеток эпителия, нарушением процессов регенерации повреждённых клеток. В ряде случаев вместо гиперплазии развивается атрофическое изменение эпителиальных тканей. Такое сочетание считается вполне закономерным, процессы дисплазии и атрофии показывают единые генетические закономерности и механизмы формирования. В запуске процессов принимают участие гены, несущие ответственность за процессы клеточного митоза, стимулирующие пролиферативную активность клеток эпителия. Немаловажную роль играет ген-супрессор, который останавливает размножение и дифференциацию клеток, запускает процесс клеточного апоптоза.
Активация указанных генов вызывает либо гиперплазию, либо атрофию клеточных элементов эпителия.
При гистологических и биохимических исследованиях поражённых тканей обнаружено изменение нормальной выработки и функционирования активных веществ, регулирующих рост и развитие клеток. Сюда относится фактор роста клеток, рецепторы и адгезивные молекулы, факторы синтеза онкогенных белков.
В отдельных случаях определение дисплазии при описании предраковых изменений эпителиальных тканей в клинической практике специалистами не используется. Для постановки диагноза характеризующего патологический процесс в ряде систем организма используются специальные термины типа «аденоматоз» либо «железистая гиперплазия».
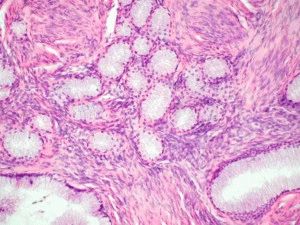

Железистая гиперплазия
Степени тяжести течения дисплазии
В медицинской практике распространённой считается классификация дисплазии, которая проводится по степеням.
- Слабая степень.
- Умеренная.
- Выраженная или тяжёлая.
- Атипическая гиперплазия.
Критерием определения степени служит интенсивность атипического процесса в эпителиальных клетках.
По мере нарастания степени тяжести отмечается развитие изменений:
- Увеличение размеров клеточного ядра эпителиоцитов.
- Полиморфизм ядер и всего эпителиоцита.
- Гиперхроматизм при окрашивании препаратов.
- Изменение структуры хроматина, который образует грубые комки.
- Увеличение числа ядрышек клетки и их величины
- Активизация митоза.
Течение эпителиальной дисплазии способно носить прогрессирующий характер, быть стабильным и регрессирующим. Динамические трансформации в структуре клеток напрямую зависят от продолжительности течения патологического процесса и степени интенсивности.
Наиболее легкая степень эпителиальной дисплазии часто обнаруживает благоприятный прогноз и в 100% случаев подлежит обратному регрессированию. Чем выше степень активности патологического процесса, тем больше процент вероятности ракового перерождения клеток. В виде крайней степени развития дисплазии можно рассматривать появление cancer in situ.
Дисплазия тяжёлой степени
Выраженную дисплазию принято называть интраэпителиальной неоплазией. Состояние в клинической практике расценивается как облигатно предраковое. Можно считать тяжёлую дисплазию начальной стадией патоморфологических изменений, которые постепенно трансформируются в злокачественное новообразование.
Гистологическая картина тяжёлой степени дисплазии показывает массу схожих черт с морфологией раковых клеток. Отличительной чертой признано отсутствие инвазии в прилежащие ткани. Это объясняет необходимость экстренного лечения и проведения ряда профилактических мероприятий при обнаружении у пациента признаков выраженной дисплазии. Лечение подобной стадии подразумевается обязательно хирургическим и носит радикальный характер. Пациент обязательно наблюдается у онколога.
Дисплазия плоского эпителия
Нарушения тканевой структуры при дисплазии многослойного плоского эпителия выражаются в утрате дифференциации различных слоёв эпителия. Верхние слои плоского эпителия бывают замещены клеточными структурами, характерными для базального слоя с нарушением процесса их созревания, дифференциации и ороговения.
Клинически дисплазия многослойного плоского эпителия проявляется в виде очаговых участков пролиферации с нарушением вертикальной дифференциации, гиперплазией клеток базального слоя, атипичным полиморфизмом клеток, нарушением нормального окрашивания и увеличением размера ядер. Верхние слои эпителия обнаруживают явления гипекератоза и дискератоза. Все описанные патологические структурные элементы в определённой степени замещают собой нормальные клеточные пласты.
Дисплазия железистого эпителия
Для указанного типа дисплазии характерно нарушение клеточной структуры железистых протоков, атипическое развитие клеток, чрезмерно тесное расположение эпителиоцитов, усиление ветвистости протоков либо их уплощение. Возможно образование патологических разрастаний эпителиоцитов сосочкового слоя.
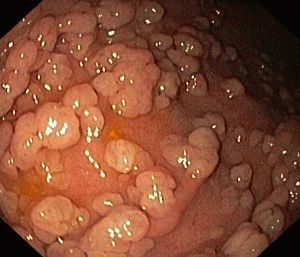

Аденоматоз
Дисплазия цилиндрического эпителия развивается часто в канале шейки матки. Способствовать развитию процесса могут нарушения гормонального баланса женщины, в частности, повышенное содержание в организме эстрогенов или прогестерона. Гормональный дисбаланс носит как эндогенный, так и экзогенный характер. Часто слабая атипия цилиндрического эпителия развивается в период вынашивания беременности, после родов, в результате приёма ряда гормональных препаратов. В таком случае характерным поражением будут мелкожелезистые гиперпластические образования. Нарушения пролиферации цилиндрического эпителия часто соседствуют с подобными нарушениями многослойного плоского эпителия. Это считается крайне важным критерием для лечения.
Дисплазия эпителия шейки матки
Самостоятельно лёгкая или умеренная форма не даёт субъективных клинических проявлений, в 10% случаев протекает бессимптомно. Как правило, симптомы обнаруживаются при присоединении воспаления, инфицирования бактериальной или грибковой флорой. Могут появиться симптомы, схожие с клиническими явлениями эндоцервицита – жжение, зуд, патологические выделения, иногда имеющие примесь крови.
Этиологические факторы, способствующие развитию диспластических процессов эпителия шейки матки, способны широко варьировать. Сюда относят механические воздействия и травмы, микроскопические дефекты, последствия воспалительных процессов, общий гормональный дисбаланс у женщины, снижение иммунной защиты, наличие в анамнезе беременностей, абортов и родов.
При благоприятном исходе дисплазия эпителия способна регрессировать самостоятельно.
Однако в ряде клинических вариантов дисплазия определяется лишь во время осуществления лабораторно-инструментальных процедур.
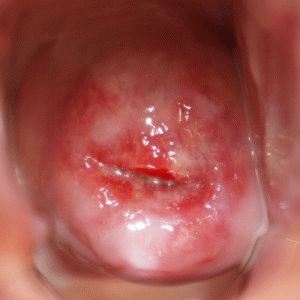

Болезнь шейки матки
Диагностические исследования, способные выявить дисплазию:
- Осмотр матки и шейки в гинекологических зеркалах. При осмотре обнаруживаются изменения, видимые невооружённым глазом. Изменяется окраска слизистой оболочки, разрастание эпителиальных слоев, наличие нехарактерных пятен на слизистой шейки матки, специфический блеск поражённых тканей.
- Кольпоскопия – осмотр с использованием специального оптического устройства, способного увеличивать рассматриваемый участок до 10 раз. Если шейку матки предварительно оросить раствором йодинола или Люголя, это позволит обнаружить дефекты эпителиальной ткани лёгкой степени, которые не видны невооружённым глазом.
- Гистологическое исследование позволит обнаружить характерные изменения структуры и пролиферативных функций клеток, описанные выше. Метод исследования считается наиболее достоверным и единственным, позволяющим определить степень тяжести процесса.
- Диагностика с помощью ПЦР-метода позволяет обнаружить онкогенные изменения в тканях и наличие в организме антител к вирусам. При проведении диагностических исследований необходимо помнить, что ряд инфекционных возбудителей способен давать во влагалищном мазке картину диспластического процесса. Учитывая это, обследование проводится максимально полным.
Лечение дисплазии
Перед назначением лечения в обязательном порядке проводится тщательное гистологическое исследование. От его результатов напрямую зависит выбор терапевтических методов.
Выбор метода лечения осуществляется врачом с учётом факторов:
- Возраст пациента.
- Степень выраженности диспластического процесса.
- Величина очага пролиферации.
- Наличие сопутствующих острых и хронических заболеваний.
- При лечении дисплазии эпителия матки учитывается возраст женщины, её потенциальная способность, желание к деторождению.
Часто применяются методы лечения:
- Назначение иммуномодулирующих лекарственных препаратов. Метод направлен на повышение иммунной активности организма и показан, когда дисплазия многослойного плоского эпителия занимает обширный участок слизистой или кожи. Учитывается склонность процесса к рецидивирующему течению.
- Хирургическое лечение осуществляется методами:
- Криогенная деструкция поражённого участка многослойного плоского эпителия с применением жидкого азота;
- Радиоволновой метод деструкции;
- Лазерная терапия с помощью углекислоты или аргона;
- Хирургическое иссечение очага поражения с помощью стандартного скальпеля.
В ряде случаев, когда возраст пациента молодой и дисплазия не превышает первой или второй степени тяжести, возможно избрать тактику выжидания. Такой метод избирается, когда очаг поражения имеет не слишком большие размеры. Высока степень вероятности того, что дисплазия сможет регрессировать самостоятельно без медицинского вмешательства. Каждые 3 месяца необходимо проводить диагностическое обследование.
Если наблюдается прогрессирование степени процесса при двукратном обследовании, ставится вопрос применения хирургических способов лечения.
Лечение тяжёлой степени осуществляется онкологом с помощью одного из хирургических методов. Прежде чем приступать к радикальному устранению проблемы, назначается курс противовоспалительного лечения, проводится полная санация поражённого очага. В ряде случаев методы способствуют уменьшению степени тяжести, даже полной регрессии патологического процесса.
плоского, цилиндрического, что это такое
Дисплазия эпителия – нарушение структуры клеток. Данное заболевание может встречаться в любом месте организма, где имеются эпителиальные ткани. Опасность патологии состоит в том, что есть риск перерождения в злокачественную форму. Как выявить и вылечить дисплазию?
Причины
Причиной развития дисплазии клеток эпителия может быть один или несколько провоцирующих факторов. Как правило, к возникновению приводит совокупность нескольких негативных явлений.
В перечень возможных причин включают следующее:

- Гормональный дисбаланс в организме.
- Генетическая предрасположенность.
- Воспалительные процессы.
- Инфекционные болезни.
- Повреждения эпителия органов.
- Сбой обменных процессов в организме.
- Проживание в местности с плохой экологической обстановкой.
Нельзя сбрасывать со счетов и образ жизни человека. От него тоже многое зависит. Вероятность развития недуга повышается, если увлекаться спиртными напитками, курить, мало двигаться, употреблять в пищу вредные продукты.
Стадии развития и виды
Дисплазия развивается в несколько стадий. Выделяют следующие формы:
- Слабая.
- Умеренная.
- Тяжелая.
Они отличаются друг от друга обширностью поражения, проявляющейся симптоматикой. Слабую дисплазию плоского эпителия выявить удается редко, потому что она не беспокоит пациентов неприятными признаками. На средней стадии уже начинают возникать симптомы, но не слишком выраженные, поэтому многие не обращают на них внимание. При тяжелой степени же не заметить недуг практически невозможно.
По типу пораженных клеток врачи выделяют дисплазию железистого эпителия и дисплазию клеток плоского эпителия. Первый вид наблюдается чаще всего у женщин, потому что такие ткани выстилают половые органы. Но еще они есть в пищеварительном тракте. Второй вид можно встретить нередко в легких.
Симптомы
Клиническая картина заболевания зависит от степени его развития. Если имеется слабая форма дисплазии цилиндрического или иного эпителия, то симптомы могут не проявляться вовсе. Они будут возникать по мере прогрессирования болезни и застанут врасплох только при переходе в тяжелую степень.
Перечень признаков зависит от того, какой именно орган поражен. Если образовалась дисплазия железистого эпителия в матке или влагалище у женщины, то возможны такие проявления как:
- Болезненность внизу живота.
- Кровянистые выделения.
- Дискомфорт во время полового контакта.
- Проблемы с зачатием ребенка.
- Ощущение зуда и сухость во влагалище.
- Маточные кровотечения.
Если поражены пищеварительные органы, то наблюдаются такие симптомы как:
- Болевой синдром в пораженном органе.
- Повышенное газообразование.
- Изжога.
- Отрыжка.
- Тошнота.
При поражении клеток плоского эпителия в легких у пациента проявляется одышка, кашель, боль в грудной клетке.
Диагностика и лечение
Диагноз ставится на основе проведенного обследования. В зависимости от того, какой орган болен, подбираются необходимые диагностические методики. К примеру, при поражении шейки матки применяют кольпоскопию, кишечника – колоноскопию и так далее. Многие органы можно проверить с помощью ультразвукового исследования, компьютерной и магнитно-резонансной томографии.

Лечение дисплазии цилиндрического или плоского эпителия проводится часто оперативным путем. Медикаменты чаще всего назначаются как дополнение. Например, если патология развивается на фоне воспаления, применяют противовоспалительные средства, если ослаблена иммунная система – иммуномодуляторы.
При слабой стадии доктора могут использовать наблюдательную тактику. Но при дисплазии 3 степени без медицинского вмешательства не обойтись. Операция может быть выполнена, как отрытым, так и эндоскопическим путем. Выбор метода зависит от локализации очага, общего состояния организма пациента, стадии патологии. Чтобы никогда не узнать, что такое дисплазия, нужно вести здоровый образ жизни и чаще посещать врачей для профилактических осмотров.
Дисплазия шейки матки 1, 2 и 3 степени. Лечение. Фото
Дисплазия шейки матки 1, 2 и 3 степени. Лечение. ФотоДисплазия шейки матки (интраэпителиальная неоплазия (CIN), атипическая гиперплазия, интраэпителиальное поражение) — это истинное предраковое состояние, характеризующееся нарушением пролиферации (размножения), созревания и дифференцировки клеток многослойного плоского эпителия без вовлечения в процесс поверхностного слоя и соединительнотканной основы (стромы). Само понятие означает, что постановка диагноза проводится с помощью цитологического и гистологического исследования.
Выделяют легкую, среднюю и тяжелые формы дисплазий (CIN I, CIN II и CIN III). Причиной дисплазии являются вирусы папилломы человека (ВПЧ) высокой степени озлокачествления.
Индуцируют развитие плоских кондилом и дисплазии шейки матки вирусы 6, 11, 16, 18, 30-31, 33, 35, 39-40, 42-45, 51-52, 55, 57, 61-62, 64, 67 типов (не путать с эрозией, которая возникает при травмировании тканей механическим путем). Наиболее канцерогенными являются ВПЧ 16, 18, 31 и 33 типов, являющиеся причиной развития рака шейки матки, влагалища, вульвы и полового члена у мужчин.
Папилломавирусы являются самой распространенной сексуально-трансмиссивной инфекцией, встреча с которой происходит в первые годы сексуальной жизни. Заболевание регистрируется в возрасте 25 — 35 лет. Ежегодно в США инфицируется ВПЧ разных типов до 5,5 млн. человек, в Европе — более полумиллиона. В РФ папилломавирусная инфекция половых органов у женщин, обращающихся за гинекологической помощью, встречается в 45% случаев.
Чаще всего встречается носительство ВПЧ. Сдерживает развитие инфекции крепкий иммунитет. В 50 — 60% у женщин, выявленных на ранних стадиях дисплазии, внутриэпителиальные поражения подвергаются регрессии. При инфицировании ВПЧ высокого онкогенного уровня даже при нормальной цитологической картине в течение 2-х лет развивается интраэпителиальная неоплазия. Переход дисплазии в онкологический процесс происходит в течение многих лет, поэтому основным способом его профилактики является своевременное выявление и лечение дисплазии шейки матки. Предполагается, что широкое внедрение вакцины против вируса папилломы человека приведет к снижению количества смертей от рака шейки матки на 95%.
Лечение дисплазии шейки матки направлено на максимальное снижение риска перехода заболевания в стадию рака. Применяются выжидательная тактика, используется иммуномодулирующая и противовирусная терапия, а так же локальное воздействие на атипически измененный эпителий с использованием хирургических, физических и химических методик.
Рис. 1. Микрофотография ВПЧ.
Как развивается заболевание
ВПЧ-инфекция в организме человека может протекать транзиторно, латентно и с выраженной клинической картиной. Ее течение зависит от состояния иммунной системы. Наиболее неблагоприятным является персистирующее течение. При персистенции ВПЧ высокоонкогенных типов интраэпителиальная неоплазия (CIN) разивается даже при нормальной цитологической картине в течение 2-х лет. Наиболее опасными являются ВПЧ 16 типа. Риск развития интраэпителиальной неоплазии при этом составляет от 40 до 50%.
ВПЧ инфицируют прежде всего клетки, находящиеся в стадии активного деления, которые располагаются в базальном (самом нижнем) эпителиальном слое. По мере созревания клетки продвигаются кнаружи, откуда легко удаляются и попадают в окружающую среду, становясь источником заражения. За это время инфекция может самоустраниться, либо протекать латентно (самое опасное состояние). Дисплазия протекает без вовлечения в процесс поверхностного слоя и соединительнотканной основы (стромы).
Переход дисплазии в онкологический процесс происходит в течение многих лет. Однако медленно тлеющему процессу можно противостоять. Необходимо чаще обращаться к врачу гинекологу и тщательно выполнять все его рекомендации.
Рис. 2. От первичного инфицирования до развития рака шейки матки проходит достаточно много времени. По мере нарастания явлений поражения, в мазках появляется все больше атипичных клеток (сиреневая окраска). При CIN 3 злокачественно измененные клетки находятся в пределах эпителиального слоя. При раке шейки матки в патологический процесс вовлекаются строма и поверхностный слой.
к содержанию ↑Факторы риска развития дисплазии шейки матки
Способствуют развитию дисплазии у женщин:
- Раннее начало половой жизни, когда многослойный плоский эпителий шейки матки, замещающий цилиндрический, еще тонкий и легко раним.
- Большое количество половых партнеров.
- Наличие полового партнера (партнеров) с большим количеством половых связей.
- Наличие венерических (в том числе герпесных) и воспалительных заболеваний женских половых органов.
- Аборты, роды и выскабливания.
- Длительное пользование противозачаточными средствами.
- Иммуносупрессивные состояния или иммунодефицит.
- Пристрастие к курению (воздействие на слизистую матки канцерогенных веществ, находящихся в табачном дыму).
- Наличие больных у родственников.
- Пренебрежение элементарными правилами гигиены.
Рис. 3. Шейка матки (влагалищная часть) покрыта многослойным плоским эпителием. Имеет равномерную розоватую окраску, блестящая.
к содержанию ↑Классификация
Классификаций предраковых заболеваний шейки матки много. Широкое распространение получила классификация, предложенная Richart в 1965 году, согласно которой цервикальная интраэпителиальная неоплазия (CIN) разделена на 3 степени — CIN 1 (легкая степень дисплазии), CIN 2 (средняя) и CIN 3 (тяжелая или внутриэпителиальный рак). CIN — это изменения в эпителиальном слое, где отмечается замещение нормальных клеток клетками разной степени атипии, но без изменений в строме. Степени дисплазии различаются по интенсивности пролиферации и выраженности атипии поверхностных эпителиальных клеток.
Клетки, содержащие ВПЧ с активизированным геномом, начинают изменяться (структурно трансформироваться). Их называют койлоцитами (известные как клетки гало). Ядро у таких клетках постепенно становится огромных размеров и отличается окраской. Обнаружение койлоцитов при цитологическом исследовании является маркером возможного предрака шейки матки. Койлоциты в 10 — 15% случаев выявляются при герпесе и цитомегаловирусе. Обнаруживаются койлоциты при помощи онкоцитологии или биопсии.
Рис. 4. На фото слева CIN 1,справа — CIN 3 (Рис. 1. в).
к содержанию ↑CIN 1 (дисплазия слабой степени)
При CIN 1 патологические изменения затрагивают не более 1/3 толщины эпителиального слоя от базальной мембраны, что значительно затрудняет цитологическую диагностику. Дисплазия слабой степени характеризуется:
- Клетки расположены правильно, границы между ними отчетливые. Ацинусы сохранены.
- Умеренная пролиферация (деление клеток), койлоцитоз (клетки с большими ядрами) и дискератоз (нарушения ороговения верхних слоев эпителия).
- Атипичные клетки выявляются с признаками неглубоких структурных изменений цитоплазмы и ядра.
При первичном обращении дисплазия слабой степени выявляется в 80% случаев. CIN 1 опасности не представляет, но в ряде случаев способна прогрессировать.
При СIN I регрессия патологического процесса наблюдается в 57% случаев, персистенция — в 32%, прогрессирование — в 11%. Инвазивный рак развивается в 1% случаев в течение 5-и лет.
Рис. 5. Цитологическое исследование. CIN-1 (слабая степень дисплазии).
к содержанию ↑CIN 2 (дисплазия средней степени)
Дисплазия средней степени формируется в 50 — 60% случаев. Поражается половина толщины эпителиального слоя, морфологические изменения более выраженные.
- Клетки располагаются неравномерно. Обнаруживаются многослойные и сосочковые структуры.
- Изменяется форма клеток. Они приобретают вытянутую или кубическую форму. Иногда встречаются крупные клетки с умеренно выраженными признаками атипии.
- Атипичные клетки выявляются с признаками более глубоких структурных изменений цитоплазмы и ядра. Ядра более крупные, их контуры неровные.
При CIN II регрессия патологического процесса наблюдается в 43% случаев, персистенция — в 35%, прогрессирование отмечается в 16% случаев в течение 2-х лет, у 25% — в течение 5-и лет. Инвазивный рак развивается в 5% случаев в течение 3-х лет.
Рис. 6. Цитологическое исследование. CIN-2 (умеренная степень дисплазии).
к содержанию ↑CIN 3 (дисплазия тяжелой степени)
Дисплазия тяжелой степени или CIS (карцинома in situ) формируется в 30 — 50% случаев. Поражается 2/3 эпителиального пласта. Почти все клетки выглядят как злокачественные. Поверхностный слой и строма (соединительно- тканная основа) в патологический процесс не вовлекаются.
Отмечаются выраженные морфологические изменения:
- Клетки располагаются неравномерно, изменяется толщина слоев.
- Изменяются форма и размер клеток, они приобретают овальную или неправильную форму, некоторые из них становятся больших размеров.
- Выявляется все большее количество клеток с огромными гиперхромными ядрами. В ядрах выявляются единичные митозы. Контуры ядер волнистые, четкие.
При CIN III регрессия патологического процесса наблюдается в 32% случаев. Переход CIN 3 в рак шейки матки наблюдается в 12 — 32% случаев, при инфицировании ВПЧ высокого онкогенного риска — в 12% случаев в течение первых 2-х лет.
Рис. 7. Цитологическое исследование. CIN-3 — CIS (дисплазия тяжелой степени или карцинома in situ).
Рис. 8. Гистологическое исследование. На фото показаны изменения в эпителиальном слое при дисплазии — нарастание количества атипичных клеток от CIN 1 до CIN 3.
Рис. 9. Цитологическое исследование. На фото показан процесс нарушения дифференцировки эпителиальных клеток по мере нарастания степени дисплазии.
к содержанию ↑По сути цервикальная интраэпителиальная неоплазия (СIN) и плоскоклеточный рак шейки матки — это единый патологический процесс.
Симптомы заболевания
Симптомов, характерных для дисплазии шейки матки, нет. Визуально шейка матки часто не изменена. При наличии сопутствующих заболеваний появляются следующие признаки:
- бели при вагинитах,
- боли при аднексите,
- кровянистые выделения при наличии полипов или фибромы.
Учитывая все это единственным методом своевременного выявления дисплазии является ежегодный осмотр у гинеколога с обязательным цитологическим исследованием шеечных мазков.
Рис. 10. На фото дисплазия шейки матки.
к содержанию ↑Диагностика
Диагностика дисплазии и других заболеваний, причиной которых является вирус папилломы человека, комплексная и предполагает проведение визуального осмотра, кольпоскопического исследования, тестирования на ВПЧ, использование цитологического и/или гистологического методов. С целью исключения заболеваний матки и ее придатков проводятся бимануальное исследование и исследование влагалищной флоры.
Цитологическое исследование
Цитологическое исследование проводится либо во время профилактического осмотра, либо при ежегодном плановом посещении гинеколога. Материал для исследования берется с помощью шпателя или щеточки с поверхности эндо- и эктоцервикса и с участка на границе цилиндрического и многослойного эпителия. Далее он наносится на предметное стекло и окрашивается, после чего изучается под микроскопом с большим увеличением. При цитологическом исследовании изучаются только клетки, при гистологическом — все слои, включая поверхностный слой и строму.
Материал, полученный для цитологического исследования, используется для проведения теста на выявление генома ВПЧ — полимеразной цепной реакции (ПЦР).
Кольпоскопия
Кольпоскопия проводится в случае обнаружения в мазках отклонений от нормы, процедура проводится с помощью аппарата кольпоскопа.
Для изучения состояния тканей под большим увеличением используется кольпомикроскопия. Используется также расширенная кольпоскопия с биопсией тканей с подозрительных участков или кольпоскопия с выскабливанием слизистой шейки матки и при необходимости полости матки.
Кольпоскопия с применением пробы с 3% раствором уксусной кислоты называется расширенной. Обработка раствором Люголя не обязательна.
Рис. 11. На фото слева видеоскоп. На фото справа картина дисплазии шейки матки тяжелой степени.
Проба с уксусной кислотой
Суть пробы заключается в том, что при обработке шейки матки 3% раствором уксусной кислоты происходит сужение сосудов подэпителиального слоя слизистой оболочки, коагуляция белков и изменение цвета, что позволяет выявлять атипические места (площадки). Далее при помощи кольпофотографии делаются снимки, которые изучаются врачом. На возможную атипию указывают такие признаки, как длительное сохранения серо-белой окраски, выраженная интенсивность цвета, четкие границы побеления.
Рис. 12. Положительный тест с 3% уксусной кислотой при поражении шейки матки. Тест позволяет выявить участки атипии и определить границы повреждения.
Рис. 13. Хорошо просматриваются при проведении теста с 3% уксусной кислотой объемные образования — остроконечные кондиломы.
Применение раствора Люголя (проба Шиллера)
При нанесении раствора Люголя (содержит йод) на шейку матки происходит окрашивание эпителиальных клеток. В норме клетки окрашиваются равномерно, чему способствует гликоген, входящих в их состав. При патологии пораженные участки не окрашиваются или окрашиваются неравномерно, что является поводом к проведению прицельной биопсии. Проба Шиллера позволяет определить локализацию и размер патологического участка.
Рис. 14. Слева вид нормальной шейки матки при окрашивании раствором Люголя, справа отсутствие окраски в зоне развития патологического процесса.
Прицельная биопсия
Исследование проводится под контролем кольпоскопа. Забор материала осуществляется методом диатермоэксцизии с подозрительных участков.
Рис. 15. Схематическое изображение проведения прицельной петлевой биопсии с помощью аппарата Сургитрон.
Гистологическое исследование
Гистологическому исследованию подлежат срезы кусочка ткани, полученного при биопсии. В микроскопе при исследовании срезов просматриваются все слои эпителия: поверхностный слой, эпителиальная мембрана и строма (при цитологическом исследовании изучаются только клетки).
Гистологическое исследование в постановке диагноза дисплазии является ведущим.
к содержанию ↑Лечение дисплазии шейки матки
Основной целью лечения дисплазии шейки матки является максимальное снижение риска перехода данной патологии в стадию рака.
Лечение дисплазии на ранних стадиях
Изменения, возникшие на этой стадии развития, в большинстве случаев обратимы, поэтому их своевременное обнаружение и устранение является самым надежным способом предупреждения развития онкопатологии. Алгоритм ведения больных с CIN I четко не определен. Основным является консервативное лечение. Выбор тактики лечения зависит от массивности поражения, возраста и наличия сопутствующей патологии. Во внимание принимается высокий уровень регрессии патологического процесса и прогрессирование дисплазии при наличии факторов риска.
Выжидательная тактика
При небольших поражениях рекомендовано оставить женщину под наблюдением с периодическими (каждые 3 — 4 месяца) обследованиями (тест на ВПЧ, кольпоскопия, цитология). В период наблюдения следует проводить лечение воспалительных заболеваний урогенитального тракта и дисгормональных состояний.
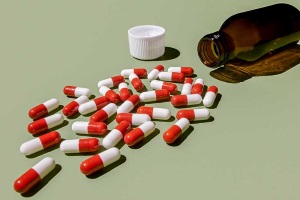
Противовирусная и иммуномодулирующая терапия
На раннем этапе развития дисплазии ведущая роль отводится состоянию местного и общего иммунитета, поэтому актуальным является назначение противовирусных и иммунотропных препаратов. Одним из немногих наиболее изученных системных иммуномодуляторов, включенным в Европейское руководство по лечению и Российский протокол ведения пициентов с папилломавирусной инфекцией является Инозин пранобекс (Изопринозин). Препарат оказывает регуляторное действие на иммунокомпетентные клетки и активность цитокинов, активен в отношении многих вирусов, в том числе ВПЧ, за счет нарушения ингибирования вирусной РНК и репликации вирусов.
Показанием к назначению Изопринозина при легкой степени дисплазии является наличие койлоцитоза при цитологическом исследовании и положительный тест на вирус папилломы человека в высоком титре.
Использование Изопринозина самостоятельно (в режиме монотерапии) или в комбинации с деструктивными методами приводит к высокой частоте регресса CIN I. Противовирусный эффект препарата достигается путем продолжительного лечения, что связано с захватом нескольких циклов полного обновления эпителия. Требуется 2 — 3 курса продолжительностью по 10 дней с интервалом от 10 до 14 дней. Препарат применяется по 3 грамма в сутки (2 таблетки 3 раза в день).
Рис. 16. На фото Изопринозин — наиболее изученный системный иммуномодулятор.
Хирургическое лечение
При получении 2-х положительных результатов, доказывающих наличие дисплазии шейки матки, обширная зона поражения, существование CIN I более полутора лет, лицам старше 35-и лет, отсутствие возможности регулярного посещение врача или нежелание женщины это делать, является показанием к применению хирургического метода лечения. Методика хирургического вмешательства подбирается индивидуально. Используют иссечение пораженных тканей шейки матки или цервикального канала в виде конусовидного фрагмента (конизация) ножевым, радиоволновым или методом лазерной конизации. В ряде случаев используется методика разрушения пораженных участков с применением криотерапии.
Все удаляемые ткани подлежат гистологическому исследованию.
В связи с тем, что хирургическое лечение в ряде случаев осложняется шеечным кровотечением, стриктурами цервикального канала, развитием гематом и истмико-цервикальной недостаточности (раскрытием внутреннего зева матки), что негативно сказывается на репродуктивном потенциале, применение данной методики для лечения CIN I осуществляется с осторожностью и строго по показаниям.
Лечение умеренной и тяжелой дисплазии (СIN II и СIN Ш)
При лечении СIN II и СIN Ш применяется комбинированное лечение, которое предполагает применение препаратов с противовирусныи и иммуномодулирующим эффектом и деструктивных методик. Таким препаратом является Изопринозин.
Из деструктивных методик применяются хирургическое иссечение (конизация с помощью хирургического ножа), физическое (с применение радиоволновой хирургии) и лазеротерапия, а так же использование химических методов с применением криодеструкции (разрушение с помощью заморозки). Чаще всего применяется электроконизация.
При наличии CIN III (преинвазионный рак) в случае, когда женщина не желает более иметь детей, выполняется операция полного удаления матки. В ряде случаев удаляются яичники и маточные трубы.
Рис. 17. Хирургическое лечение дисплазии. Ножевая конизация.
Рис. 18. Хирургическое лечение дисплазии с применением электроножа (петлевая конизация). После проведения процедуры кровоточащие сосуды прижигаются шаровидным электродом.
Рис. 19. Этапы заживления удаленного участка шейки матки.
Рис. 20. На фото слева использование криотерапии для лечения дисплазии шейки матки — удаление атипических участков методом заморозки. На фото справа удаление пораженного участка с применение лазеротерапии (лазерная абляция).
ССЫЛКИ ПО ТЕМЕ Статьи раздела «Женские болезни»Самое популярноеКомбинированное использование применения Изопринозина и деструктивных методик рассматривается как одна из наиболее эффективных при лечении дисплазии шейки матки. Создание должной мотивации у женщин — залог формирования приверженности к лечению и его успешности.
ПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
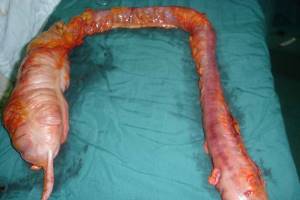
Статьи раздела «Женские болезни» Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2020 НаверхДисплазия эпителия желез толстой кишки
Опасна ли дисплазия кишечника, и как лечить заболевание?

Опухоль толстой кишки развивается в течение нескольких лет. Данному образованию предшествует возникновение полипов, являющихся доброкачественными тканями в толстой кишке. Некоторые из них могут со временем преобразоваться в раковую опухоль, что в целом зависит от вида полипа.
К предраковым полипам относят аденоматозный тип, а воспалительные и гиперпластические образования не имеют способности перерождения в злокачественную опухоль, но в некоторых случаях создают определенные предпосылки.
Еще одним видом предракового состояния считают дисплазию кишечника. Это название характеризует область слизистой оболочки кишечника, где находятся клетки аномального типа.
Главной особенностью таких клеток является предрасположенность к преобразованию в рак. Дисплазия часто выявляется у пациентов, имеющих воспалительные процессы в слизистой кишечника, при таких заболеваниях, как болезнь Крона и язвенный колит.
Полипы толстого кишечника и дисплазия

Гистологические опухоли кишечника классифицируются на карциноид, эпителиальные и не эпителиальные. Подавляющее большинство составляют эпителиальные опухоли, разделяющиеся на аденоматоз и аденому.
Аденома, в свою очередь, различается на тубулярную, тубуло-ворсинчатую и ворсинчатую. Она представляет собой опухоль доброкачественного характера, состоящую из железистого эпителия. Тубулярная аденома имеет ветвящуюся структуру, вокруг нее располагается рыхлая соединительная ткань.
Поверхность опухоли гладкая, размер небольшой, как правило, не превышает сантиметра. Ворсинчатая опухоль характеризуется дольчатой поверхностью, по своему внешнему виду часто схожа с ягодой малины.
Она имеет широкое основание, а ее размер может достигать 5 см. Тубуло-ворсинчатая опухоль представляет собой промежуточное положение между первыми двумя видами аденомы.
Все типы аденом учитываются по степени дифференцировки и дисплазии (тяжелая, слабая или умеренная). Тяжелая дисплазия характеризуется грубыми нарушениями в строении ворсин и желез, с полным отсутствием секрета. Часто отсутствуют бокаловидные клетки, или же имеются в единичном виде.
При тяжелой дисплазии наблюдаются многочисленные митозы, часто патологического характера. Слабая дисплазия сохраняет структуру ворсинок и желез, содержащих в себе значительное количество слизистого секрета.
При такой форме митозы встречаются единично, а бокаловидные клетки в уменьшенном количестве. Промежуточное положение занимает умеренная дисплазия.
При развитии тяжелой дисплазии часто наблюдаются участки железистой пролиферации, обусловленной выраженными признаками атипизма, а также сформированными структурами солидного типа. Признаки инвазии отсутствуют. Такие очаги в медицинской практике называют карциномой или неинвазивным раком.
Дисплазия эпителия, протекающая в слабом или умеренном характере, не относится к карциномам, в то время как тяжелая форма дисплазии правомерно провоцирует неинвазивный рак, который в скором времени преобразуется в инвазивный.
Аденоматоз характеризуется многочисленными аденомами, в количестве от 100 и более. При таком образовании, чаще выявляются тубулярные аденомы, степень дисплазии встречается разная.
Нейронная кишечная дисплазия у детей

Нейронная дисплазия часто выявляется у детей, страдающих регулярными запорами. Эта форма заболевания характеризуется порочным развитием ганглий и нервов на подслизистой кишечника и в мышечном сплетении.
Нейронная дисплазия может быть врожденной, выявляющейся в 5% случаев, или же развитой с годами. При заболевании врожденной формы, у ребенка наблюдается следующая симптоматика: частое вздутие живота, диарея, стул с примесью крови, а также может выявиться кишечная непроходимость.
Приобретенная форма сопровождается признаками, типичными для заболевания Гиршпрунга. Для диагностирования нейронной кишечной дисплазии у ребенка, специалисты применяют методику ректальной биопсии.
Маленьким пациентам, страдающим нейронной кишечной дисплазией, назначается курс медикаментозного лечения, включающий применение слабительных препаратов. Лечение в стационарных или полустационарных условиях предусматривает проведение очистительных клизм.
В более 60% случаях, лечение нейронной кишечной дисплазии приобретенного характера, у детей несовершеннолетнего возраста, с привлечением терапевтических методов, дает успешные результаты.
Причины, симптомы дисплазии и лечение

- соматические заболевания;
- употребление высококалорийных и канцерогенных продуктов питания, снижающих моторику кишечника и влекущих формирование аденом;
- неблагоприятная экологическая обстановка;
- злоупотребление алкоголем, курением, принятие наркотических веществ;
- хронические и острые заболевания желудочно-кишечного тракта;
- частое взаимодействие человека с токсичными веществами;
- работа на вредном производстве;
- недостаток физической активности;
- наследственный фактор.
На первых этапах развития аденом в кишечнике, человек может не ощущать болезненных симптомов. Диагностировать заболевание на таком этапе возможно только при случайном обследовании пациента. Когда полипы начинают увеличиваться в размерах, более 2 см, возникают первые характерные признаки новообразований:
- при опорожнении, ощущается болезненность;
- в области живота присутствует неприятный дискомфорт, часто возникают острые боли;
- наблюдается вздутие живота;
- в каловых массах просматривается слизь и кровяные сгустки;
- проблемы со стулом, запоры могут чередоваться с поносами.
Чтобы в точности определить диагноз, одних симптомов недостаточно, так как типичные признаки могут проявляться и при других заболеваниях пищеварительной системы. На основании жалоб пациента, гастроэнтеролог назначает больному комплексную диагностику, по результатам которой и будет установлен правильный диагноз.
Для выявления образований в кишечнике, применяется ректороманоскопия, эндоскопическое исследование и рентгенография кишечника. Аденомы больших размеров хорошо выявляются на диагностической процедуре ирригоскопии. Кроме данных методик обследования, также проводится исследование гистологического характера.
При диагностировании развитых аденом в кишечнике пациента, назначается хирургическая операция, так как лечение консервативным методом не может дать положительных результатов.
До оперирования, определить природу образования кишечных полипов невозможно, так как раковое образование может находиться скрыто, внутри образованной опухоли. После удаления новообразований, специалисты проводят исследование на злокачественность полипов.
После проведенной операции, пациенту назначается курс медикаментозного оздоровления, основанный на индивидуальных показаниях. Некоторые люди пытаются излечить страшный диагноз народными методами лечения. Существует мнение, что аденомы кишечника эффективно устраняются с применением чистотела и других растений ядовитого типа.
Однако, по мнению специалистов, самолечение таким способом может принести только негативные результаты и повлечь серьезные осложнения прогрессирующей болезни. Своевременное выявление аденомы, позволит качественно устранить проблематичное новообразование в кишечнике, не допуская опасных последствий.
Так как симптоматика раковых образований в организме человека на первых этапах развития имеет слабую выраженность или вовсе отсутствует, специалисты рекомендуют каждому человеку проходить ежегодный медицинский осмотр терапевта, а также узкопрофильных специалистов.
Если у пациента будут выявлены определенные нарушения, опытный врач направит больного на комплексное обследование, что позволит исключить или подтвердить предположение доктора.
Правильный рацион, употребление здоровой пищи, активные занятия физкультурой и соблюдение режима дня, позволит уберечь свой организм от разных заболеваний внутренних органов, многие из которых могут спровоцировать развитие злокачественного образования. Ваше здоровье только в ваших руках!
дисплазия эпителия толстой кишки
Вопросы и ответы по: дисплазия эпителия толстой кишки





Здравствуйте уважаемые доктора!
01.07.2009г. в возрасте 47 лет я перенесла операцию по поводу дисплазии шейки матки 3 степени.(Очаг был в шейке размером 05.*1 см)- экстрерпация шейки матки с придатками. Климакса не было и яичники были здоровы,но гинеколог-онколог перед операцией посоветовала мне настоятельно удалить и яичники,т.к. учитывая их опыт и мою патологию, я могу попасть к ним опять на стол операционный с такой патологией или еще хуже.Других вариантов они мне не оставили и я согласилась.О чем сейчас каюсь.
После операции чувствовала себя более менее удовлетворительно.
Но через 8 месяце появилась боль внизу живота, чувство тяжести.Боль иррадиирует в крестец,прямую кишку. Перестала чувствовать позывы к дефекации.Ощущаю какое-то непрятное ощущение , а при пальцевом исследовании чувствую.что ампула прямой кишки полна каловыми массами и чувствую выбухание культи влагалища в прямую кишку. Слабость, усталость.Эти боли уже год меня мучают. Стала нервной и раздражительной. Думаю уже о суициде(вот бы выпить сонных таблеток и уснуть,забыть про эту боль). 7 месяцев принимаю анжелик,т.к. были приливы и повышались глюкоза, холистерин и проблемы с мочевым пузырем. Немного стало получше.
На КТ малого таза- Состояние после экстерпации матки с придатками. Культя влагалища с четкими неровными контурами, окружающая клетчатка с фиброзными изменениями и “мелкими ” кальцинатами. Мочевой пузырь значительно наполнен, обычной формы с четкими ровными контурами, содержимое однородное.
УЗИ органов малого таза: В малом тазу спаечный процесс, видимых образований не выявлено.Мочевой пузырь с четкими ровными контурами, стенки уплотнены, без видимых дополнительных образований.
Объем первоначальной мочи:-350мл.
Объем остаточной мочи-55мл.
Ирриография-При ретроградном введении жидкой бариевой взвеси выполнились все отделы толостой кишки до купола слепой. Локализация петель сигмы и нисходящей ободочной кишки нарушена.Нисходящая ободочная кишка смещена медиально, обрязует коленообразный изгиб, сигма на фоне ее удлинения образует множественные петлистые изгибы и перегибы,смещение петель резко ограничено и болезненно. В нисходящей ободочной кишке, в сигме гаустрация сглажена, неравномерная, складки слизистой умеренно утолщены.на остальном протяжении толостой кишки сохранена симметричная гаустрация. Органических сужений и дефектов наполнения не выявлено.
заключение:R признаки нарушения анатомической локализации дистальных отделов толстой кишки как косвенный признак спаечной болезни, признаки хр.колита.
ЭГДС-Пишевод свободно проходим.Слизистая розовая.Кардинальный жом смыкается.В желудке-умеренное количество мутного содержимого,примесь слизи. Слизистая желудка,розовая,отечная.Пилорический жом концентрический. Луковица 12 перстной кишки недеформирована,слизистая розовая,имеет вид «маннолй крупы!.Залуковичная часть розовая.
Заключение- поверхностный гастрит.Умеренное восполение.Косвенные признаки панкреатита.
Колоноскопия-перианальная область чистая. Колоноскопия произведена до селезеночного угла толстой кишки. Слизистая на всем протяжении розовая,сосудитый рисунок не изменен. Перистальтика равномерная.Заключение- признаков восполения не выявлено.
Несколько дней назад по поводу спаечной болезни ходила на консультацию к хирургу и гинекологу. Гинеколог назначил_электрофорез на низ живота с лидазой( после операции прошло 1.5. года) поможет ли сейчас лидаза? Слышала о лонгидазе.Что это? Помогает ли?
Хирург- посмотрел мои результаты обследования и направил к онкологу: пусть они разбираются что это за ” мелкие”кальцинаты на брюшине! Если спаечный процесс,
то будем ждать когда будет ОКН. Тогда по экстренным показаниям прооперируем.
ВО КАК! Значит надо ждать ОКН или перитонит или некроз кишки! А если скорая помощь вовремя не приедет или привезет к пьяному хирургу под праздники! Что тогда!Умирать!
2 дня назад пошла к другому хирургу,т.к. нет сил терпеть боль. Хирург-женщина посмотрела все обследования и мой живот и поставила диагноз- спаечная болезнь брюшной полости.Долихосигма. Колоноптоз.Кокцигодения.
Назначила-Мовалис,свечи.Мильгама№10 Магнитотерапия на крест.отдел.№10. Электрофорез с новокаином №10.
Посоветовала пойти на консультацию к проктологу-может говорит опущение тонкого кишечника?
Устала я и от докторов,от лекарств и от боли. Жить не хочется! А ведь вроди бы еще не старая да и работать мне много надо,кредит у меня в банке.А работать не могу.
Скажите пожалуйста, можно спайки удалить лапараскопом. Слышала такое делается. У нас в Астрахани-нет,да и наши хирурги против этого метода удаления спаек. Говорят как раздуешь тебе живот углек.газом, когда он у тебя весь в спайках, Даже нормальное анатомическое положение кишечника нарушено! Да и умереть ты можешь при этой операции.Вообщем утешили.
И еще. Скажите пожалуйста какой метод исследования и какой врач может поставить диагноз опущение тонкого кишечника?
Если в моей ситуации есть возможность рассечь спайки лапороскопом, то где это хорошо делают(что бы не заработать себе еще больше проблем и не помереть) После экстерпации матки с придатками, по поводу дисплазии шейки матки 3 ст. В гистологическом ответе после операции-эндометрий в фазе пролиферации.ОЖГЭ,фибромиома. В шейке железы эндоцервикса.В области наружнего зева плоский эпителий с паракератозом,гиперкератозом.В яичниках-тека ткань,белые тела. Учитывая результаты этой гистологической картины был ли у меня эндометриоз? если да,то могут быть боли в животе обусловлены этим или все же спайки? Если эндометриоз есть,то как его лечить
Помогите,пожалуйста. Спасибо .


Популярные статьи на тему: дисплазия эпителия толстой кишки

Выявление, изучение и своевременное лечение облигатных предраковых новообразований – аденоматозных полипов толстой кишки – главные и наиболее эффективные меры снижения заболеваемости и смертности от колоректального рака.

Неспецифический язвенный колит – хроническое воспалительное заболевание толстой кишки невыясненного происхождения, клинически проявляющееся рецидивирующим течением с периодами кровавой диареи.

Желудочно-кишечный тракт особенно подвержен развитию злокачественных новообразований. В связи с этим одной из главных задач современной гастроэнтерологии является предотвращение опухолей пищеварительной системы.
Неспецифический язвенный колит – серьезная проблема гастроэнтерологии, поскольку его этиология остается неизвестной, а специфическое лечение в настоящее время отсутствует.
Понятие «трудный диагноз» весьма условно, и каждый опытный клиницист согласится с тем, что не бывает «легкого диагноза». Всякий диагноз труден, потому что определяет лечение и прогноз; всегда индивидуален.

Многие врачи знают, что это за состояние, однако не все разбираются в его этиологии, клинических проявлениях, не в полной мере владеют правильными диагностическими и клиническими алгоритмами ведения больных с абдоминальным ишемическим синдромом (АИС).

В рамках проведенной в начале октября научно-практической конференции «Дни гастроэнтерологии в Киеве» состоялась сессия «Современные аспекты диагностики и лечения холестаза» при поддержке фармацевтической фирмы «Др. Фальк Фарма», на которой было.

Предлагаемый читателю материал – результат многолетних исследований автора по проблемам диагностики, лечения, патофизиологической концепции патогенеза генитального эндометриоза.
Как развивается тубулярная аденома с дисплазией 1 (2, 3) степени толстой кишки и в чем ее опасность
Тубулярная аденома толстой кишки представляет собой доброкачественную опухоль. Опасность заключается в том, что она является предраковым состоянием и может переродиться в злокачественную опухоль. Однако если своевременно обратиться за врачебной помощью и вовремя провести диагностику, то высока вероятность полного выздоровления.
Аденоматозные полипы и их виды
Аденоматозный полип формируется на поверхности слизистой оболочки толстой кишки. При этом развивается полипоз, и существует риск возникновения ракового заболевания.

Аденома классифицируется в зависимости от ее размера. Если она состоит из 1 или 2 полипов, то тубулярная аденома считается одиночной. Большее количество полипов свидетельствует о множественной аденоме. Диффузные опухоли развиваются из-за генетической предрасположенности и характеризуются большим количеством полипов.
Диффузная аденома начинается в период полового созревания, а симптомы становятся очевидными к 30 годам. Если вовремя не оказать медицинскую помощь, то количество полипов может достигать 1000. Они разрастаются на слизистых кишечника и могут перерасти в злокачественную опухоль.
По характеру разрастания выделяют следующие виды аденомы:
- тубулярная;
- ворсинчатая;
- тубуло-ворсинчатая;
- зубчатая.
Тубулярная опухоль наиболее распространена. Она имеет красный цвет, у нее гладкая поверхность, границы четко обозначены, структура однородная и плотная. Ее размер чаще всего составляет 10 мм, но встречаются и аденомы, размер которых превышает 30 мм. При этой форме опухоли высока вероятность излечения. Не сопровождаются атипичным делением клеток тубулярные аденомы.
Ворсинчатая, она же виллезная аденома, имеет высокий риск перерождения в злокачественную опухоль — более 50%. Этому виды характерны множественные мягкие опухоли, размер которых может достигать 10 см в диаметре. Поверхность ворсинчатых полипов имеет рыхлую бархатистую структуру.
Тубуло-ворсинчатая аденома представляет собой смешанный тип, которому характерны признаки 2 типов. Разрастание полипа происходит до 30 мм и больше.
Папиллярная зубчатая аденома проявляется таким делением клеток на поверхности полипов, в результате которого появляется зазубренность.
Причины возникновения
Существуют следующие симптомы аденомы:
- болезненная дефекация вследствие травмирования новообразования;
- боли в нижней части живота;
- нарушения функционирования желудочно-кишечного тракта, симптомы дисбактериоза;
- небольшие кровяные выделения розового цвета, которые возникают из-за травмирования слизистой оболочки;
- обильное выделение слизи из анального прохода;
- слабость, быстрая утомляемость;
- снижение иммунитета;
- анемия и обезвоживание;
- резкая потеря веса.

Тубулярные и тубулярно-ворсинчатые образования не проявляют признаков изъявления на рентгене, в отличие от злокачественных.
Основной причиной возникновения заболевания является неправильный режим питания. Употребление большого количества животных жиров на фоне малого количества овощей и фруктов в рационе ведет к нарушению обмена веществ, что, в свою очередь, провоцирует разрастание полипа.
Существует генетическая предрасположенность к болезни.
В этом случае появление опухоли возможно, в том числе и у детей дошкольного возраста. Чаще всего наследственный фактор является причиной зубчатой аденомы.
На возникновение болезни влияет наличие вредных привычек и неблагоприятных условий труда. Также к патологии может привести наличие избыточного веса и сидячий образ жизни.
Степени дисплазии
Степень тяжести аденомы толстой кишки определяется в зависимости от вида дисплазии, то есть возможности ее перерождения в онкологическое заболевание. Тубулярная аденома толстой кишки с дисплазией 1 степени характеризуется простым, неатипичным клеточным делением. При этом не происходит изменений в их структуре или между слоями. Симптомы заболевания отсутствуют. Размер полипов не превышает 10 мм.

Существует малая степень вероятности перерастания опухоли в злокачественную. Клеточный покров ткани при этом утолщается, наблюдается расщепленность базального слоя. Это единственный вид аденомы, при котором возможен медикаментозный способ лечения. Его сопровождают регулярными диагностическими мероприятиями, чтобы отследить эффективность лечения.
Тубулярная аденома толстой кишки с дисплазией 2 степени выражена умеренным изменением клеточных структур атипичного характера. Скорость клеточного деления при этом повышена, границы между слоями отсутствуют. Эта степень характерна для тубулярно-ворсинчатой аденомы. Полипы достигают 20-30 мм в диаметре. Располагаются на широкой ножке.
Аденома с дисплазией 3 степени отличается высокой вероятностью перехода в злокачественную опухоль и трудно поддается лечению.
Диагностика и лечение
Сложность диагностики и лечения заболевания заключается в том, что оно может длительно протекать без проявления симптомов, а общеклинические анализы крови и мочи могут не показать наличие патологии. К тому же в ряде случаев могут перепутать его с геморроидальными шишками в стадии воспаления, так как симптоматика схожа.

В рамках обследования толстого кишечника сначала проводится пальпация, подтверждается или опровергается наличие наследственной предрасположенности. Проводится лабораторное исследование крови, мочи и кала.
К специфическим способам исследования прямой кишки относят:
- Колоноскопию. Этот метод позволяет наиболее полно понять клиническую картину заболевания. Проводится с помощью специального оборудования и сопровождается болезненными ощущениями. Зонд, на конце которого находится лампочка, вводится в анальное отверстие и проводится через всю кишку. При этом на мониторе появляется изображение слизистой оболочки кишечника. Врач получает полную картину заболевания. Во время колоноскопии есть возможность проводить биопсию отдельных участков для проведения гистологического исследования, большая часть полипов удаляется.
- Ректороманоскопию. Проводится таким же образом, как и колоноскопия, но область исследования не превышает 30 см.
- Томографию. Перед ее проведением больному делают клизму со специальным контрастирующим веществом, чтобы на полученных снимках нужные области выделялись цветом. В качестве такого вещества может использоваться сульфат бария.
Лечение аденоматозных полипов проводится хирургическим способом. Проведение терапии консервативным путем не имеет смысла из-за отсутствия эффекта за исключением опухоли с низкой степенью дисплазии. Проводится механическое иссечение полипа или его срезание с помощью электрода. При этом аппарат вводится либо через ротовую, либо через ректальную полость.
Прогноз и профилактика
Для профилактики болезни необходимо регулярно проводить обследование на наличие скрытой крови в кишечнике. Особенно это касается пациентов, достигших возраста 40 лет. В случае раннего диагностирования аденомы необходим ежемесячный осмотр у специалиста, чтобы не допустить злокачественного течения болезни.
Важно вести здоровый, физически активный образ жизни. Употребление животных жиров должно сопровождаться большим количеством продуктов, содержащих клетчатку. Количество быстрых углеводов, сладостей и жирной пищи должно быть ограничено.
Прогноз заболевания зависит от того, когда было начато лечение. Если диагноз был поставлен вовремя, то возможно полное выздоровление. При появлении тревожных симптомов необходимо незамедлительно обратиться к врачу; народные средства и самолечение могут нанести вред и спровоцировать кровотечение.
Симптомы и лечение дисплазии кишечника
В шестидесятых годах двадцатого века медики, диагностируя патологическое состояние слизистой оболочки гортани, пищевода, желудка, кишечника, употребляли термин «дисплазия эпителия». Он был впервые описан в контексте язвенного колита.
Дисплазия кишечника представляет собой отчетливое неопластическое и воспалительное изменение эпителия слизистой оболочки внутреннего органа. В пораженном месте скапливаются клетки аномального типа.
Бластома толстой кишки развивается на протяжении многих месяцев. Она является доброкачественным образованием. Однако некоторые виды полипов при благоприятных условиях все же могут преобразовываться в раковую опухоль.

Дисплазия низкой степени может служить маркером злокачественной трансформации, а в ряде случаев иногда рассматривается как показание к проведению профилактической колэктомии. Однако, несмотря на то что дисплазия низкой степени может развиться в отдельных участках толстой кишки и при динамической колоноскопии быть выявленной даже в 73% случаях, в течение 10 лет наблюдения может быть не обнаружено какой-либо прогрессии в сторону развития дисплазии высокой степени, за исключением незначительного числа случаев.
По-видимому, вряд ли оправдано проведение колэктомий всем больным, у которых выявлена дисплазия слизистой оболочки низкой степени. Нередко отмечается, что дисплазия низкой степени предрасполагает к развитию колоректального рака, при этом в тех случаях, когда ее удается вы- явить, можно избежать проведения проктоколотомии. Согласно другой точке зрения, обнаружение дисплазии низкой степени — недостаточно надежный факт для проведения профилактической колэктомии. Не исключена возможность успешного консервативного лечения больных с выявленной дисплазией низкой степени. Возникновение дисплазии эпителия слизистой оболочки возможно и при сочетанных заболеваниях органов ЖКТ.
Причины появления
- Телесные заболевания;
- Употребление продуктов питания с большим количеством калорий и канцерогенов, ухудшающих работу кишечника и содействующих появлению аденом;
- Загрязненная окружающая среда;
- Злоупотребление спиртными напитками, курением;
- Хронические и острые заболевания ЖКТ;
- Отравление токсинами;
- Деятельность на вредном производстве;
- Гиподинамия;
- Наследственность.
Когда полипы увеличиваются в размерах, возникают характерные признаки новообразований:
- Процесс дефекации сопровождается болями;
- В нижней части живота ощущается дискомфорт, острые боли;
- Метеоризм;
- Кал насыщен слизью и кровяными сгустками;
- Чередование запоров с поносом.
Диагностика
Жалобы пациента на болезненное состояние желудочно-кишечного тракта определяют комплексную диагностику, по результатам которой и будет поставлен верный диагноз.
Выявить патологию кишечника возможно при помощи визуального осмотра слизистой оболочки прямой кишки ректороманоскопом, эндоскопом, а также рентгенографии кишечника.
Крупные аденомы диагностируются в ходе рентгенологического исследования толстой кишки с ретроградным введением в неё рентгеноконтрастного препарата. Проводится микроскопическое исследование биоматериала на тканевом уровне.
Злокачественные образования в организме человека на первых этапах развития слабо выражены. В связи с этим, медики советуют каждому человеку проходить каждый год медицинский осмотр у терапевта и узкопрофильных специалистов.
Лечение
Развитые аденомы в кишечнике больного удаляются только хирургическим путем. После операции пациент принимает медикаменты в определенной дозировке на протяжении длительного времени.
Специалисты не рекомендуют лечиться средствами народной медицины.
Правильное питание, прием здоровой пищи, активные занятия физическими упражнениями, соблюдение режима дня способны сберечь организм от патологий внутренних органов, большинство из которых содействуют развитию злокачественного образования.
Виды полипов толстого кишечника
Гистологические кишечные опухоли подразделяются на:
- Потенциально-злокачественные нейроэндокринные;
- Эпителиальные;
- Не эпителиальные.
В большинстве случае диагностируются опухоли эпителия, которые разделяются на аденоматоз и аденому.
Аденома: понятие, разновидности
Под аденомой подразумевают доброкачественное воспалительное образование, состоящее из железистого эпителия. Она бывает:
Тубулярная аденома характеризуется ветвящейся структурой, ее окружает рыхлая соединительная ткань. Опухоль небольшая и гладкая. Ее диаметр не превышает одного сантиметра.
Ворсинчатое новообразование диаметром 5 см имеет дольчатую внешнюю часть и широкое основание. Строение тубуло-ворсинчатого полипа схоже с двумя указанными выше видами.
В зависимости от степени дифференцировки и дисплазии аденому классифицируют на:
Для тяжелой формы дисплазии характерны грубые нарушения в строении ворсинок и желез. Причем секрет и бокаловидные клетки полностью отсутствуют. Также можно обнаружить большое количество митоз. Впоследствии возникают участки железистой пролиферации. Данная форма активно провоцирует неинвазивный рак.
При слабой дисплазии структура желез и ворсинок продолжает быть неизменной. В них содержится немного слизистого секрета. Митозы и бокаловидные клетки в малом количестве.
Особенности аденоматоза
Атипическая гиперплазия эндометрия характеризуется большим числом аденом. Имеет характер предракового заболевания.
В некоторых случаях возможно появление дисплазии при аденоматозе кишечника, при ко- тором в толстой кишке может быть от 100 до 500 и даже до 25 000 полипов, которые по данным гистологического исследования расцениваются как аденомы с различной степенью дисплазии. Наличие аденоматоза, как известно,— абсолютное показание к хирургическому лечению больных. Наличие аденом в двенадцатиперстной кишке увеличивает риск возникновения дуоденального и преампулярного рака.
Нейронная кишечная дисплазия у детей
Данному заболеванию подвержены дети, страдающие систематическими запорами. На подслизистой кишечника и в мышечном сплетении происходит порочное развитие ганглий и нервов.
При врожденной форме нейронной дисплазии наблюдается частое вздутие живота, учащенная дефекация, кал с кровью, кишечная непроходимость.
Нейронную кишечную дисплазию у ребенка специалисты выявляют при помощи ректальной биопсии.
Курс медикаментозного лечения предполагает употребление в определенной дозировке слабительных препаратов и проведение очистительных клизм. Немаловажное значение имеют и методы терапевтического воздействия.
Ангиодисплазия толстой кишки предполагает аномалию развития сосудистой системы, прежде всего, увеличение числа кровеносных сосудов в ней. В результате возникает внезапное кровотечение из желудочно-кишечного тракта. В большинстве случаев, пожилые люди от 60 лет подвержены данному заболеванию.
причины, симптомы, диагностика и методы лечения на сайте «Альфа-Центр Здоровья»
Содержание
- Причины и симптомы дисплазии шейки матки
- Как лечить дисплазию шейки матки
- Записаться на прием
Это структурные изменения клеток эпителия на шейке матки. Признаки дисплазии шейки матки чаще обнаруживают после 35 лет, однако риск есть в любом возрасте. Заболевания опасно появлением злокачественных новообразований, поэтому иногда встречается упоминание как предраковое состояние.
Причины и симптомы дисплазии шейки матки
Основная причина – инфицирование папилломавирусом человека (ВПЧ), а точнее двумя из его двухсот видов (16 и 18 типы), опасными появлением онкологических новообразований. Инфицирование происходит через незащищенный половой контакт. Риски столкнуться с симптомами дисплазии шейки матки увеличиваются при:
- незащищенных контактах с несколькими партнерами;
- низком иммунитете;
- травмах, гинекологических инфекциях;
- ранних родах (до 17), при 3-х и более беременностях;
- гормональных нарушениях;
- хронических болезнях, неправильном питании;
- курении.
Признаки дисплазии шейки матки могут не проявляться годами. Состояние прогрессирует, а женщина без визита к гинекологу не подозревает об опасности. Настораживающие симптомы дисплазии шейки матки появляются при запущенном процессе:
- тянущие боли, дискомфорт в нижней частей живота;
- выделения;
- субфебрильная температура тела;
- жалобы на ухудшение самочувствия.
Степень заболевания классифицируется по количеству измененных клеток в эпителии:
- слабая – менее трети эпителиального слоя содержат патологию;
- средняя – поражена половина глубины слизистой;
- тяжелая – процесс затронул 2/3 слоя эпителия или больше.
Как лечить дисплазию шейки матки
Подтвердить диагноз можно после:
- осмотра гинеколога с кольпоскопией;
- лабораторных анализов – ПАП-мазка (исследование количества клеток под микроскопом), теста на онкомаркеры;
- УЗИ.
Методика лечения дисплазии шейки матки учитывает стадию развития изменений, возраст пациента, другие факторы. На первой степени рекомендована периодическая (2-3 раза в год) проверка динамики изменений. В 70% случаев в молодом возрасте все нормализуется само. При этом лечат выявленные болезни репродуктивной системы, укрепляют иммунитет. На второй и третьей стадиях ожидать, что все пройдет само не стоит, поэтому переходят к решительным действиям. Терапия проводится хирургическими методами:
- прижиганием током;
- лазерной деструкцией;
- криохирургией;
- радиоволновой терапией.
В крайних случаях удаляют часть шейки матки или ее целиком. Основные осложнения – травматичность, риск образования рубцов, что опасно невынашиванием беременности и плохим раскрытием шейки в родах.
Народных методов, которыми лечат дисплазию шейки матки, с доказанной эффективностью нет. Тампоны, спринцевания дополнительно травмируют слизистую и могут усугубить ее состояние.
Лечение дисплазии шейки матки предусматривает профилактические меры, чтобы предотвратить рецидивы. Это вакцинация от ВПЧ, предохранение при случайных связях, ежегодное посещение гинеколога, укрепление иммунитета. Дисплазия – не приговор, при раннем выявлении, терапии женщина сможет сохранить здоровье и иметь детей.
ДИСПЛАЗИЯ шейки матки (LSIL, HSIL, CIN 1, CIN 2, CIN 3)
ДИСПЛАЗИЯ ШЕЙКИ МАТКИ – ЭТО ПРЕДРАКОВЫЙ ПРОЦЕСС, ХАРАКТЕРИЗУЮЩИЙСЯ НАРУШЕНИЕМ СОЗРЕВАНИЯ МНОГОСЛОЙНОГО ПЛОСКОГО ЭПИТЕЛИЯ В РЕЗУЛЬТАТЕ ДЛИТЕЛЬНОЙ ПЕРСИСТЕНЦИИ ВИРУСА ПАПИЛЛОМЫ ЧЕЛОВЕКА.
Синонимы: цервикальная интраэпителиальная неоплазия (CIN), плоскоклеточное интраэпителиальное поражение (SIL).
Если коротко, дисплазия шейки матки — это заболевание, которое в будущем может привести к раку. Вероятность этого тем выше, чем выше степень дисплазии. К дисплазии 1 степени (CIN 1, LSIL) относят любые изменения эпителия, порой даже минимальные и субъективные. Это позволяет взять женщину под контроль и не допустить прогрессирования процесса. На практике, для диагностики дисплазии 1 степени достаточно поражение эпителиальных клеток вирусом папилломы человека. Опасаться этого не стоит! Легкая степень дисплазии самостоятельно проходит у 70% женщин в течение нескольких лет. За это время собственная иммунная система уничтожает вирус и заболевание регрессирует. Обычно дисплазия 1 степени требует только наблюдения, в части случаев может назначаться прижигание. Дисплазия 2 и 3 степени (CIN 2-3, HSIL) — это уже предопухолевый процесс с высоким риском, поэтому требует серьезного лечения. В таких случаях показана широкая эксцизия или конизация шейки матки. Диагностировать дисплазию эпителия можно с помощью мазка на цитологию или биопсии. В принятии решения и тактике лечения важную роль играет тест на ВПЧ.
Подробнее читайте ниже, а также посмотрите комментарии, там Вы найдете ответы на свои вопросы.
Содержание:
Основной причиной развития дисплазии шейки матки является вирус папилломы человека, а именно его онкогенные штаммы — 14 серотипов, среди которых наиболее важными являются 16 и 18. Зрелый многослойный плоский эпителий, покрывая наружную часть шейки, создает непреодолимую преграду для вируса. Единственным же уязвимым местом является граница с железистым эпителием у наружного зева, называемая зоной трансформации. При эрозии (эктопии) шейки матки зона трансформации смещается на наружную часть шейки матки, что создает предпосылки для инфицирования.
Более 80% случаев дисплазии и рака шейки матки развивается именно в зоне трансформации.
Большинство женщин переносит ВПЧ-инфекцию без каких либо изменений со стороны организма. В течение нескольких лет иммунная система самостоятельно избавляется от вируса. Однако 10% женщин не могут уничтожить вирус, который в свою очередь встраивается в ДНК эпителиальных клеток и модифицирует их, приводя к опухолевой трансформации. Это может быть связано как с индивидуальной предрасположенностью, так и с иммунодефицитом или длительными стрессами. Также известно, что курение способствует снижению специфического иммунитета против ВПЧ.
Дисплазия шейки матки — это качественное изменение клеток плоского эпителия, которое указывает на возможное начало опухолевой трансформации.
Степени дисплазии шейки матки и терминология (CIN, LSIL, HSIL)
Различают несколько степеней дисплазии шейки матки по тяжести, что обычно выражается в числовых значениях от 1 до 3. Каждая степень отражает прогноз патологического процесса и позволяет выбрать соответствующий алгоритм лечения. Так, дисплазия 1 степени имеет низкий потенциал к малигнизации и в большинстве случаев самостоятельно регрессирует в течение нескольких лет без какого-либо вмешательства. В противоположность, дисплазия 3 степени в течение одного года обязательно трансформируется в рак и требует уже специализированного хирургического лечения.

Прогрессирование дисплазии шейки матки
В международной практике термин “дисплазия шейки матки” имеет различные синонимы. Наиболее широко распространена аббревиатура CIN – цервикальная интраэпителиальная неоплазия, что означает развитие неоплазии (новообразования) в пределах эпителиального пласта. В отличие от рака, CIN не обладает способностью к инвазивному росту и метастазированию. На этом этапе можно предотвратить развитие злокачественной опухоли.
В 1988 г. была создана новая терминология — «SIL» (squamous intraepithelial lesion), что означает «плоскоклеточное интраэпителиальное поражение». Специалисты отказались от некорректного при данной патологии слова «неоплазия» и заменили его на «поражение». Степени тяжести процесса выделили всего две: легкую LSIL и тяжелую HSIL:
1) LSIL (low grade squamous intraepithelial lesion) — плоскоклеточное интраэпителиальное поражение легкой степени. LSIL соответствует CIN 1 или дисплазии 1 степени.
2) HSIL (hight grade squamous intraepithelial lesion) — плоскоклеточное интраэпителиальное поражение тяжелой степени, что соответствует CIN 2 и CIN 3. Умеренная и тяжелая дисплазия объединены в одну категорию, поскольку требуют одинакового подхода к лечению, а различия в некоторых случаях достаточно субъективны. Термин «рак in situ» сейчас практически не используется, по новой классификации отнесен в группу тяжелых интраэпителиальных поражений плоского эпителия.
| Pap class System 1954 | Классификация ВОЗ 1956 | Классификация Bethesda 1988 |
| Class | Дисплазия/CIN (ЦИН — цервикальная интраэпителиальная неоплазия) | SIL (плоскоклеточное интраэпителиальное поражение) |
| Class 3 | Дисплазия 1 степени/CIN 1 | LSIL — плоскоклеточное интраэпителиальное поражение легкой степени |
| Class 4 | Дисплазия 2 степени/CIN 2 | HSIL — плоскоклеточное интраэпителиальное поражение тяжелой степени |
| Дисплазия 3 степени/CIN 3 | ||
| Рак in situ (рак в пределах эпителиального пласта, без инвазивного роста) |
Диагностика
1. Мазок на цитологию

Первым методом в диагностике дисплазии шейки матки чаще всего является мазок на онкоцитологию. Это скрининговый метод для обследования большого количества женщин. Является самым простым и безопасным для женщины, однако не самым точным. Чувствительность метода составляет 60-70%, и только трехкратное исследование позволяет с высокой точностью определить или опровергнуть дисплазию эпителия. Кроме этого у молодых женщин часто бывают ложно-отрицательные результаты, когда дисплазия может быть пропущена; а у пожилых женщин часты ложно-положительные результаты, когда мазок показывает наличие дисплазии, в то время как более качественные методы ее исключают.
При определении LSIL в мазке необходимо только лишь активное наблюдение. Под этим диагнозом подразумеваются клеточные изменения с низким потенциалом опухолевой трансформации. К LSIL относятся различные дегенеративные изменения клеток при раздражении, воспалении или вирусном поражении. Гинеколог, получив такое заключение может порекомендовать проведение кольпоскопии с последующей точечной биопсией.
При наличии HSIL в мазке на цитологию проведение кольпоскопии с гистологическим подтверждением становится обязательным!
2. Кольпоскопия
Кольпоскопия — это метод осмотра наружной поверхности шейки матки с помощью специального микроскопа. Кольпоскопия является достаточно субъективным методом диагностики, сильно зависящим от опыта и умения врача. Кольпоскопические картины дисплазии шейки матки размыты и очень часто ее можно спутать с банальными физиологическими процессами, такими как плоскоклеточная метаплазия, вирусным поражением или лейкоплакией. Несмотря на это, кольпоскопия позволяет определить подозрительные места на шейке матки и взять биопсию — участок ткани для дальнейшего гистологического исследования.
К кольпоскопическим признакам дисплазии относятся: ацетобелый эпителий, йод-негативные зоны, изъеденность или нерегулярность эпителиального покрова, атипичные сосуды, мозаика, пунктация, контактная кровоточивость и др. Гинеколог должен оценить не только степень, но и скорость наступления тканевой и сосудистой реакции при обработке уксусной кислотой или йодом.
Цель кольпоскопии — это определить анатомическую локализацию зоны трансформации, что имеет решающее значение для дальнейшей тактики диагностики и лечения.
-

- Шейка матки в норме
-

- Дисплазия шейки матки
3. Биопсия
Биопсия является “золотым” стандартом диагностики дисплазии и рака шейки матки. Гистологическое исследование позволяет определить качество плоского эпителия и степень его созревания. Биопсия может быть точечной, получаемой с помощью специального инструмента — конхотома, или широкой (эксцизионной), получаемой с помощью электропетли.
Изменения при дисплазии 1 степени обычно носят характер цитопатического действия вируса папилломы человека. В эту категорию так же относят остроконечную и плоскую кондиломы. Морфологические изменения при CIN 1 (LSIL) включают: нарушение стратификации плоского эпителия преимущественно в базальных отделах, нарушение поляризации клеток относительно базальной мембраны, единичные делящиеся клетки, незначительный дискариоз, а также признаки вирусного поражения — койлоцитарную атипию в поверхностных отделах эпителия, дискератоз, пара- и гиперкератоз эпителия.

Патологическая эпидермизация желез с CIN III
Морфологические изменения при CIN 2-3 (HSIL) носят уже неопластический характер, а цитопатическое действие вируса может проявляться слабо. Нарастает клеточная атипия, которая затрагивает весь пласт плоского эпителия с минимальными признаками созревания. Клетки активно делятся, замещая нормальный эпителий цервикальных желез, в ряде случаев пролиферирующий плоский эпителий может замещать выстилку цервикального канала. Характерно обилие как нормальных, так и патологических митозов.
Тяжелая дисплазия шейки матки отличается от рака отсутствием инвазивного роста.
Нужен ли тест на ВПЧ?
Тест на ВПЧ помогает в диагностике дисплазии шейки матки и выборе тактики лечения в сложных ситуациях.
ВПЧ тест рекомендуется делать женщинам после 25 лет, поскольку имеется большая вероятность, что инфекция уже длительное время персистирует в организме и могла вызвать какие-либо изменения в шейке. В более молодом возрасте при нормальном мазке на цитологию ВПЧ-тистирование не дает полезной информации.
С возрастом ВПЧ-тестирование приобретает все большую значимость. К примеру, при наличии 16 или 18 штаммов ВПЧ у 50 летней женщины можно с высокой вероятностью утверждать, что у нее уже имеется тяжелое интраэпителиальное поражение эпителия. Мазок на цитологию менее эффективен в данном случае. Женщине тот час может рекомендоваться диагностическая биопсия и выскабливание цервикального канала.
Лечение дисплазии шейки матки
Тактика лечения и ведения пациенток с дисплазией зависит от гистологического заключения, кольпоскопической картины, типа зоны трансформации, возраста и планирования беременности. Основными методами являются абляция (прижигание), или эксцизия (удаление тканей). Эти методы могут проводиться с помощью различных инструментов, использующих низкие или высокие температуры, электро-, лазеро- или радиоволновую энергию.
Лечение LSIL (CIN 1):
По западным протоколам LSIL необходимо динамически наблюдать. Так как LSIL обладает низким злокачественным потенциалом и часто регрессирует самостоятельно, женщине рекомендуется проходить цитологическое исследование не менее 2 раз в год. В отечественной медицине часто рекомендуют абляцию (прижигание), хотя это не всегда оправдано. С прижиганием связывают некоторое повышение риска невынашивания беременности. Однако, часть авторов, опровергает это.
Наиболее оптимальным является радиоволновая абляция Сургитроном. Патологический эпителий и подлежащая строма выпариваются радиоволнами, после чего пораженная зона эпителизируется заново. Минусом абляции является отсутствие материала для последующего гистологического исследования, плюсом — сохранение анатомического строения шейки матки и небольшое количество осложнений.
Лечение HSIL (CIN 2, CIN 3):
HSIL обладает высоким злокачественным потенциалом, поэтому в данном случае показано удаление патологически изменненых тканей. Обычно, рекомендуется широкая эксцизионная биопсия или конизация шейки матки — это конусообразное удаление тканей, включающая наружную часть шейки матки и ткани вокруг цервикального канала. Весь удаленный материал отправляется на гистологическое исследование для подтверждения и уточнения диагноза. В удаленном материале гистолог оценивает края резекции, так как важно, чтобы патологический эпителий был удален в пределах здоровых тканей. При наличии в краях резекции патологии, или глубоком поражении цервикального канала, а также наличии инвазивного роста может быть принято решение об ампутации шейки матки.
Изредка, если женщина молода и планирует беременность, допускается лечение HSIL абляцией. Это возможно только лишь в случае 1 или 2 типа зоны трансформации при кольпоскопии, когда гинеколог видит глазом все измененные ткани и может обеспечить полную их абляцию. Если зона трансформации смещена глубоко в цервикальный канал — показана только глубокая конизация или ампутация шейки матки.
Выводы:
- Дисплазия шейки матки является предраковым процессом, с различным, в зависимости от степени тяжести, риском малигнизации.
- Дисплазия 1 (CIN 1, LSIL) в большинстве случаев проходит самостоятельно и зачастую не требует специального лечения.
- Дисплазия 2 и 3 (CIN 2-3, HSIL) связана с длительной персистенцией вируса папилломы человека в клетках, что приводит к их опухолевой трансформации.
- Дисплазия шейки матки диагностируется только с помощью цитологического исследования или гистологического исследования при биопсии.
- Положительный тест на онкогенные штаммы ВПЧ ни о чем не свидетельствует. Возможно, это транзиторная инфекция, которая у 90% женщин элиминируется в течение нескольких лет. Важность теста на ВПЧ повышается с возрастом.
- Использование презервативов и вакцинация являются наиболее эффективными и доказанными способами профилактики папилломавирусной инфекции.
Тяжёлая дисплазия: причины, исследования, лечение
При постановке диагноза тяжёлая дисплазия, особенно у женщин, возникает ряд вопросов относительно обследования, лечения и прогноза заболевания.
Фактически тяжёлая степень дисплазии обозначает предраковое заболевание. Часто поражение возникает в области половых органов у женщин.
Не стоит сразу делать неутешительные выводы. Любой дисплазии, даже онкологическому процессу, предшествует воспалительный процесс, далеко не всегда воспаление заканчивается раком.
Возможность трансформации воспаления либо дисплазии в раковую опухоль зависит от стадии процесса и своевременности обращения за квалифицированной медицинской помощью. В статье подробно рассмотрены основные причины, предрасполагающие факторы, приводящие к развитию тяжёлой дисплазии.
Дисплазия третьей степени
Рассмотрим, чем отличается дисплазия тяжёлой степени от прочих заболевания половых органов.
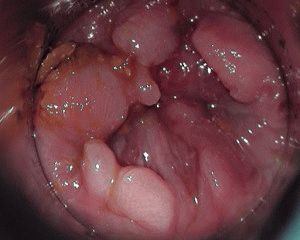

Дисплазия половых органов
Термин дисплазия обозначает нарушение строения тканей и органов, нарушение роста и дифференцировки клеток. Часто тяжёлая дисплазия поражает эпителиальные оболочки половых органов женщины. Если дисплазия носит невыраженный характер, процесс способен регрессировать самостоятельно. Тяжёлая степень дисплазии при отсутствии должного лечения в большинстве случаев становится облигатным предраковым состоянием. Трансформация в раковую опухоль наступает в короткие сроки. При обнаружении признаков дисплазии затягивать с визитом к врачу не стоит.
При постановке диагноза лечение проводят у онколога.
Причины возникновения тяжёлой дисплазии
Выделяется масса причин, способных привести к развитию патологического процесса, известного как тяжёлая дисплазия эпителиальных клеток половых органов. Причины возникновения:
- Вирусная инфекция – часто в роли возбудителя выступает вирус папилломы человека.
- Снижение иммунной защиты организма
- Воспалительные процессы наружных половых органов у женщины.
- Вредные привычки, курение.
- Гормональные нарушения.
- Последствия перенесённых травм разной степени выраженности.
- Беспорядочная половая жизнь с раннего возраста.


Гормональные нарушения
Многие клиницисты придают большое значение перенесённым родам и абортам, когда происходило травмирование слизистых оболочек родовых путей и наружных половых органов. Последствием травм становится нарушение нормального кровоснабжения и иннервации эпителиальных слоёв, расстройства их трофических функций. Как результат, формируется дисплазия клеток.
Гормональные нарушения играют ведущую роль в прогрессировании диспластических процессов до тяжёлой степени.
Важное значение приобретает смегма сексуального партнёра. По результатам проведённых клинических исследований было установлено, что смегма, которая скапливается под крайней плотью мужских половых органов, содержит ряд канцерогенных веществ. При недостаточности гигиенического ухода за половыми органами она попадает в половые пути женщины во время полового контакта, вызывая риск развития диспластических и онкологических процессов эпителия.
Большое значение придаётся наличию инфекций, передающихся половым путём, герпетических инфекций.
Клинические проявления и методы диагностики
Тяжёлая дисплазия эпителия не обнаруживает субъективных клинических появлений, часто выступает в роли диагностической находки при плановых медицинских осмотрах. Если у женщины появились жалобы, вероятно, происходящее вызвано сопутствующими заболеваниями.
При проведении осмотра при помощи гинекологических зеркал обнаруживается наличие эрозивного процесса на шейке матки либо в области цервикального канала. Усматриваются признаки лейкоплакии, имеющие разную величину и форму, либо папилломатозные разрастания.
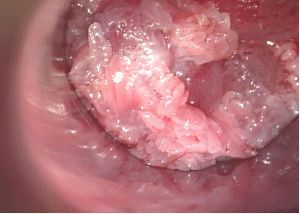

Проявление патологии
Высокой эффективностью и информативностью обладает исследование кольпоскопия матки. Врачом-гинекологом осуществляется осмотр шейки матки с использованием специальной оптической аппаратуры, позволяющей увеличивать изображение в десять раз. Осмотр становится информативным, если предварительно обработать исследуемую поверхность йодинолом или раствором Люголя. Картина при осмотре выглядит разнообразной – от признаков эктопии до атипичного изменения и разрастания раковых клеток.
Цитологические исследования
Тяжёлая дисплазия считается облигатным предраковым состоянием, в обязательном порядке требуется провести цитологическое исследование. Для проведения выполняется забор мазков из цервикального канала на цитологическое исследование. При исследовании обнаруживаются клетки с дискариозом.
Понятие дискариоза включает пограничное состояние эпителиальных тканей, когда атипия и дисплазия клеток в первую очередь проявляется нарушением формирования клеточных ядер. В злокачественных клетках изменениям подвержена цитоплазма. Обнаружение признаков дискариоза подтверждают гистологическим исследованием материала, взятого при помощи биопсии. Для исследования проводится прицельная биопсия либо диагностическое выскабливание слизистой оболочки матки.
Результаты гистологического исследования признаются достоверными. Гистологические исследования входят в обязательный комплекс диагностических исследований, когда при осмотре обнаруживаются клинические и визуальные признаки дисплазии. Исследование позволяет провести дифференциальную диагностику дисплазии тяжёлой степени со злокачественным новообразованием шейки матки.
В основе гистологического исследования лежит изучение под микроскопом тканевых срезов и клеток. В отличие от цитологии, где проводится изучение поверхностных клеток эпителия, здесь выполняется глубокий отбор материала. Сделать забор ткани на гистологию возможно при кольпоскопия с помощью специальных устройств или при проведении диагностического выскабливания. Возможно проведение забора материала на исследование с разных участков шейки матки.
Для проведения анализа полученные срезы клеток и тканей окрашивают в лаборатории. Если эпителий не показывает отклонений, он окрашивается в коричневый цвет. При атипичном развитии клеток тяжёлой степени окрашивание происходит слабо либо не получается.
Лечение тяжёлой дисплазии
При обнаружении признаков расстройства клеточная дисплазия тяжёлой степени, лечение возможно только с применением хирургических методов. Перед началом радикального оперативного лечения показано провести обследование на наличие сопутствующих инфекционных заболеваний и предварительно осуществить полноценную санацию очага поражения. Назначается антибактериальная терапия, противовирусные препараты, восстанавливается нормальная микрофлора влагалища и цервикального канала с помощью пробиотиков. Иногда подобные меры консервативного характера способны снизить степень тяжести дисплазии до умеренной или лёгкой, либо даже привести к выздоровлению. Если подобного не происходит в течение трёх месяцев, возникает необходимость оперативного лечения.


Лечение 3 степени дисплазии
Деструктивные методы воздействия на диспластические участки тканей, имеющие различные степени поражения, включают:
- Прижигание поражённого участка тканей с помощью диатермокоагуляции. Используют пуговчатый электрод.
- Диатермоконизация участка шейки или цервикального канала. Смешанный метод хирургического вмешательства, при котором проводится хирургическое иссечение диатермоэлектрокоагулятором конусовидных участков шейки до границ здоровой ткани. Вершина удалённого конусовидного участка обращена при этом во внутреннюю часть шейки матки к её полости. Удалённые ткани в обязательном порядке направляются на гистологическое исследование.
- Криохирургическая деструкция выполняется воздействием на поражённый участок ткани жидким азотом с помощью специальной аппаратуры. Деструктивное воздействие на атипичные ткани осуществляется посредством воздействия низкой температуры.
- Лазерное оперативное вмешательство – распространённый и действенный метод лечения предраковых и диспластических состояний.
В послеоперационном периоде пациенткам рекомендовано наблюдаться у онколога в течение продолжительного времени с целью исключения возможного рецидива заболевания. Назначаются иммуномодулирующие препараты, витаминно-минеральные комплексы. С целью восстановления нормального гормонального баланса прописываются специальные гормональные препараты.
Прогноз заболевания
Дисплазия протекает по трём основным сценариям – прогрессирование, стабилизация и репрессирование. Прогрессирующее течение заболевания отмечается на практике в 40% всех зарегистрированных клинических случаев. 20% заболевания носят стабильный характер, остальные показывают шансы на развитие событий по регрессивному пути.
Наличие дисплазии тяжёлой степени увеличивает риск развития онкологической патологии в десятки раз.
При тяжёлой степени дисплазии перерождение в рак отмечается уже по истечению года с начала её формирования. Лёгкие степени дисплазии способны переродиться в злокачественное новообразование спустя 4-6 лет.
Самопроизвольная регрессия предрака происходит в 30% случаев. Часто случается, что регрессия носит временный характер и велика вероятность развития рецидива заболевания. При присоединении воспалительного процесса или гормональных расстройствах возможно повторное развитие дисплазии. Это становится дополнительным аргументом в пользу радикального лечения диспластических процессов.
Для профилактики дисплазии показано вовремя выполнять лечение имеющихся воспалительных процессов, соблюдать личную гигиену и гигиену половой жизни, регулировать диагностированные гормональные расстройства.


