| При вовлечении в болезненный процесс лимфатических узлов наиболее часто: | |||
| Увеличение лимфатических узлов | Вы можете нащупать увеличенный лимфатический узел размерами с горошину или фасоль, или даже больше. Увеличены могут быть как единичные, так и множественные лимфатические узлы по всему телу. | ||
| Единичные лимфатические узлы в подчелюстной, шейной затылочной областях увеличены до размеров фасоли, упругие, умеренно болезненные | Насморк, боль в горле, головная боль, лихорадка, боль в мышцах и другие признаки инфекции верхних дыхательных путей | ОРВИ или простуда | |
| Немногочисленные лимфатические узлы в подчелюстной области, околоушной области или верхней трети шеи, различной степени плотности и болезненности, размерами до 1-1,5 см, длительно существующие, увеличивающиеся в размерах на фоне ОРВИ | Частые ОРВИ, ангины, фарингиты, проблемы с зубами | Хроническая инфекция ротовой полости и ЛОР-органов: хронический тонзиллит, фарингит, кариес зубов, хронические воспалительные одонтогенные процессы, одонтогенные кисты | |
Множественные лимфатические узлы в подчелюстной, шейной затылочной, паховой и др. областях увеличены до размеров фасоли, мягкие, чаще — безболезненные областях увеличены до размеров фасоли, мягкие, чаще — безболезненные
|
Слабость, повышение температуры, возможно – увеличение печени и/или селезенки, а также сыпь на коже | Острые и хронические вирусные инфекции, токсоплазмоз, тяжелые паразитарные инвазии | |
| Различные симптомы в зависимости от конкретного заболевания – боли в суставах, лихорадка, высыпания на коже, боли в животе, повышение давления и др. | Аутоиммунные заболевания, такие как волчанка, узелковый периартериит или ревматоидный артрит и др. | ||
| Симптомы отсутствуют, или не связаны с фактом увеличения лимфоузлов | Длительный прием некоторых медикаментов, таких как аллопуринол, атенолол, каптоприл, эналоприл (реже), карбамазепин, некоторые антибиотики; сульфаниламиды; фенитоин, и др. | ||
| Единичный плотный, болезненный лимфатический узел чаще всего – в подчелюстной области, верхней трети шеи, подмышечной области |
Симптомы воспалительного процесса различной степени выраженности – от разлитого отека и покраснения кожи над лимфатическим узлом, лихорадка, различная выраженности локальной болезненности.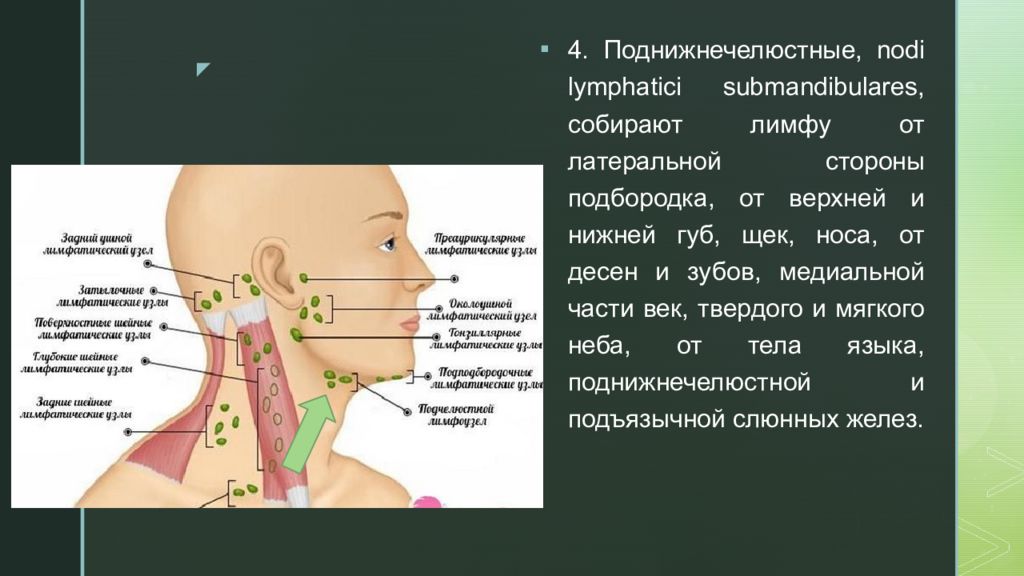 Чаще – очевиден источник воспаления. Чаще – очевиден источник воспаления.
|
Регионарный лимфаденит, наличие входных ворот инфекции в виде повреждения кожи рук при подмышечном лимфадените, кариозных зубов при подчелюстном лимфадените, воспаления миндалин при шейном лимфадените. | |
| Увеличен единичный лимфатический узел или несколько рядом расположенных лимфатических узлов. Узлы плотные, чаще – совершенно безболезненные, малоподвижные за счет того, что спаяны с окружающей клетчаткой или между собой. Локализация увеличенных лимфатических узлов может быть любая, в частности – подмышечная область, нижняя треть шеи, надключичная область. | Дополнительные симптомы могут отсутствовать, или быть представлены общими клиническими симптомами, такими как потеря веса, лихорадка, слабость, кожный зуд, повышенная потливость, либо локальными симптомами, такими как – боли, уплотнение и деформация пораженного органа, отек конечности и др. |
Нередко – такое увеличение лимфатических узлов является признаком опухоли лимфатической системы, такой как лимфома (в частности – лимфома Ходжкина), или опухоли внутренних органов (желудка, кишечника, репродуктивной сферы и др. ). ).
|
|
| Уплотнение лимфатических узлов | Вы можете нащупать лимфатический узел или множественные узлы, которые могут быть различной степени плотности: как мягкие и едва различимые на ощупь, так и плотные как дерево или камень. | ||
| Плотные, чаще всего – безболезненные, несмещаемые лимфатические узлы любой локализации, особенно, в таких необычных местах, как нижняя часть шеи, подмышечные впадины | Дополнительные жалобы могут как полностью отсутствовать, так и быть представлены общими симптомами (слабость, потливость, лихорадка, потеря массы тела, зуд кожи, сыпь), или местными признаками (болезненность при сдавливании, отек окружающих тканей и конечностей; изменения кожи над лимфатическими узлами и др). |
В первую очередь необходимо исключить наличие опухоли, локализация которой может быть удалена от увеличенных лимфатических узлов. |
|
| Болезненность лимфатических узлов | Увеличенные лимфатические узлы могут быть болезненными или нет. Болезненность лимфатических узлов может быть связана как с их воспалением, так и с быстрым ростом за счет растяжения капсулы узла, а также сдавливанием окружающих тканей и нервных окончаний. | ||
| Единичный плотный лимфатический узел, резко болезненный при касании, кожа над узлом покрасневшая и горячая на ощупь. | Чаще всего очевидны входные ворота инфекции: больное горло при увеличенном лимфатическом узле на шее, повреждение кожи на руке или ноге, панариций и т.д. | Инфекционный лимфаденит, если не обратиться к врачу незамедлительно, может понадобиться хирургическое лечение. | |
Один или несколько плотных лимфатических узлов, безболезненных или слабо болезненных при ощупывании, часто — спаянных между собой и малоподвижных, либо совершенно не смещаемых при ощупывании, кожа над узлами не изменена. |
Дополнительные жалобы могут как полностью отсутствовать, так и быть представлены общими симптомами (слабость, потливость, лихорадка, потеря массы тела, зуд кожи, сыпь). Местные симптомы встречаются не часто, но могут быть вызваны сдавливанием окружающих тканей (болезненность, отек). | Нередко – такое увеличение лимфатических узлов является признаком опухоли лимфатической системы, такой как лимфома (в частности – лимфома Ходжкина), или опухоли внутренних органов (желудка, кишечника, репродуктивной сферы и др.). | |
| Несколько плотных лимфатических узлов, безболезненных или слабо болезненных при ощупывании, неспаянных между собой подвижных, которых иногда сравнивают с «картошкой в мешке». |
Дополнительные жалобы могут как полностью отсутствовать, так и быть представлены общими симптомами (слабость, лихорадка, кашель, потеря веса и др). Кожа над узлами может быть не изменена, или иметь синюшный оттенок, быть спаянной с лимфоузлами, могут образовываться наружные свищи с творожистым отделяемым.
|
Редкое в наше время состояние – туберкулез лимфатических узлов. Однако в связи с массовыми отказами от вакцинации и неконтролируемой миграцией из неблагополучных по туберкулезу регионов, забывать о вероятности этого заболевания нельзя | |
| Единичный безболезненный плотно-эластичный лимфатический узел, подвижный при пальпации, размерами от 1 до 3 и даже 5 см, кожа над ним не изменена. | Наиболее часто встречается локализация в паху, шейной или в подчелюстной области, что зависит от входных ворот инфекции. Входные ворота инфекции чаще всего могут локализоваться на половых органах, в области ануса, во рту, на миндалинах и представлять собой плотную безболезненную язву с белесым дном. Иногда при осмотре язва находится в стадии заживления и ее трудно заметить. |
Первичный сифилис. Нередкая, к сожалению, ситуация в наше время. Срочно к врачу! На этой стадии заболевание легко излечивается.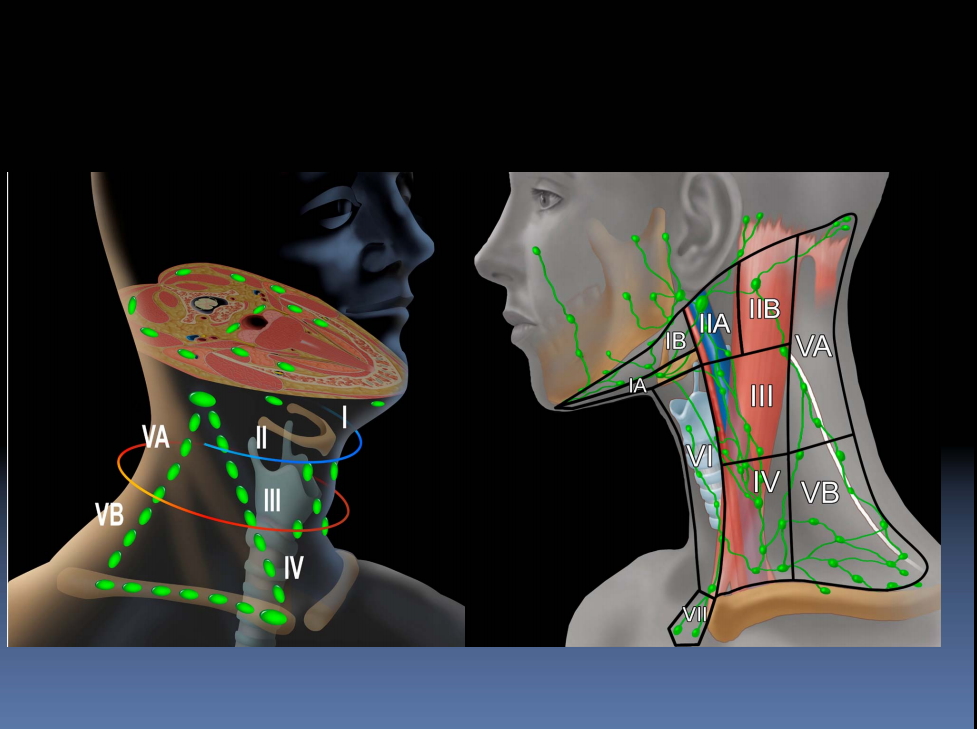 |
|
| Дополнительные признаки | Дополнительными признаками могут быть изменение кожи над лимфатическими узлами, наличие дополнительных симптомов, как местных, так и общих, а также особенности жизни пациента, его возраст, наследственность, профессиональная активность и путешествия. |
Целостную картину изменений в организме пациента, обратившегося с жалобами на увеличенные лимфатические узлы, должен оценить опытный врач. Чаще всего необходимо обратиться к терапевту, педиатру или врачу общей практики. После осмотра и стартового обследования, пациенту назначается динамическое наблюдение, лечение, либо дополнительные консультации узких специалистов. В зависимости от картины заболевания пациенту может потребоваться записаться к гематологу или получить направление к хирургу, дерматовенерологу, инфекционисту, фтизиатру, ЛОРу, стоматологу или онкологу. |
|
Ученые: паразиты-лямблии «взламывают» наши клетки
Автор фото, Science Photo Library
Подпись к фото,Лямблиями может быть заражена грязная вода или не прошедшая достаточной термической обработки еда
Ученые изучили механизм питания паразитов-гиардий, которые возбуждают одно из самых часто встречающихся в мире заболеваний желудка. Как оказалось, паразиты, живущие у человека в тонкой кишке, имитируют некоторые функции организма, чтобы получить доступ к питательным веществам внутри клеток тонкой кишки.
Как оказалось, паразиты, живущие у человека в тонкой кишке, имитируют некоторые функции организма, чтобы получить доступ к питательным веществам внутри клеток тонкой кишки.
Гиардии, также известные как лямблии, паразитируют в тонкой кишке человека, других млекопитающих и птиц.
Впервые кишечная лямблия была описана чешским медиком-анатомом Лямблем в 1859 году как возбудитель лямблиоза.
В России этим заболеванием болеют главным образом дети, но лямблиоз — большая проблема в странах Азии и Африки и в регионах мира, где нет доступа к чистой воде или где едят не обработанную термически пищу.
Каждый год в мире диагностируется около полумиллиона случаев лямблиоза, но до сих пор ученым не было известно, каким образом лямблии извлекают из тканей человека питательные вещества.
Как выяснили ученые из Университета Восточной Англии, паразиты пользуются для этого механизмом, который напоминает некоторые функции человеческого организма.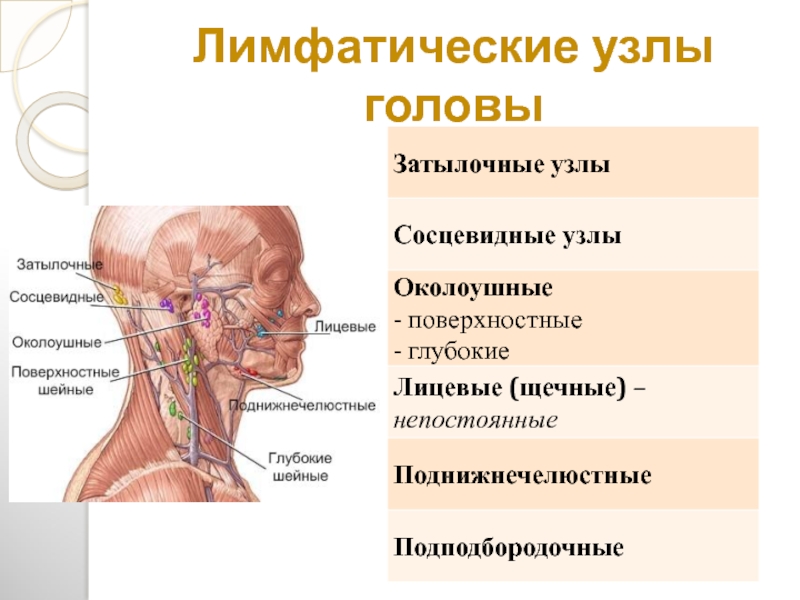 Статья об исследовании опубликована в журнале GigaScience.
Статья об исследовании опубликована в журнале GigaScience.
«Готовые блюда»
Как выяснилось, лямблии, живущие в тонком кишечнике, выделяют специальные вещества, чтобы расщеплять клетки стенок тонкого кишечника, в котором они живут.
Лямблии выделяют два вида белков, которые помогают им растворить слизистую оборочку кишечника и разорвать связь между отдельными клетками, чтобы получить доступ к питательным веществам.
Один из этих белков имитирует белок тенасцин, который может либо усиливать связь между клетками, либо ослаблять ее в случаях когда это необходимо, например при заживании ран.
Но «тенасцин», который используют лямблии, предотвращает заживание связывающих клетки элементов.
«После того как гиардии ломают межклеточные барьеры, открывая доступ к питательным веществам, другие бактерии получают возможность воспользоваться этими «готовыми блюдами», что в некоторых случаях усугубляет симптомы лямблиоза».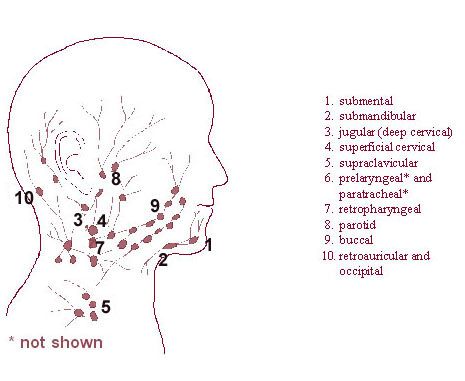
Автор фото, Getty Images
Подпись к фото,Лямблиоз может грозить туристам или отдыхающим, которые пьют неочищенную воду
«Плохие бактерии»
Лямблиоз как правило через некоторое время проходит, либо для его лечения используют антибиотики.
Однако примерно половина носителей лямблии не испытывают никаких симптомов заболевания.
Как говорит доктор Тайлер, это может зависеть от соотношения «хороших» и «плохих» бактерий у нас в кишечнике.
Те, кто испытывают тяжелые симптомы, по версии доктора, имеют в кишечнике больше «плохих» бактерий, которые поглощают питательные вещества, высвобождаемые лямблиями.
«У некоторых в кишечнике доминируют достаточно хорошие бактерии, которые не вызывают воспаления и болей, а могут даже от них защищать.
«Мы считаем, что у некоторых людей в кишечнике много плохих бактерий, употребляющих высвобожденные лямблиями питательные вещества и вызывающих воспаление,» — продолжает ученый.
«Лямблия наносит изначальный ущерб, высвобождая питательные вещества внутрь кишки, а потом, если у вас много плохих бактерий, начинается цикл воспаления», — говорит Тайлер.
Именно поэтому для профилактики лямблиоза полезны йогурты и другие напитки с «хорошими» бактериями, добавляет доктор.
Краснуха
Краснуха является острой, заразной вирусной инфекцией. Если у детей и взрослых вирус краснухи обычно вызывает незначительное повышение температуры и сыпь, то инфицирование женщины в период беременности, особенно в первом триместре, может привести к выкидышу, гибели плода, мертворождению или врожденным порокам развития у младенца, известным как синдром врожденной краснухи (СВК).
Вирус краснухи передается воздушно-капельным путем при чихании или кашле инфицированного человека. Человек является единственным известным носителем вируса краснухи.
Симптомы
У детей болезнь протекает, как правило, легко, с симптомами, включающими сыпь, незначительно повышенную температуру (<39°C), рвоту и легкий конъюнктивит. Сыпь, которая появляется в 50-80% случаев, обычно сначала выступает на лице и шее, затем опускается ниже по телу и длится 1-3 дня. Опухшие лимфатические узлы за ушами и на шее являются наиболее характерным клиническим признаком. У инфицированных взрослых людей, чаще у женщин, может развиваться артрит с болями в суставах, который длится обычно 3-10 дней.
Сыпь, которая появляется в 50-80% случаев, обычно сначала выступает на лице и шее, затем опускается ниже по телу и длится 1-3 дня. Опухшие лимфатические узлы за ушами и на шее являются наиболее характерным клиническим признаком. У инфицированных взрослых людей, чаще у женщин, может развиваться артрит с болями в суставах, который длится обычно 3-10 дней.
После инфицирования вирус распространяется в организме человека в течение 5-7 дней. Симптомы обычно появляются через 2-3 недели после экспозиции. Наиболее инфекционный период наступает обычно через 1-5 дней после появления сыпи.
В случае, если инфицирование женщины вирусом краснухи происходит в начале ее беременности, вероятность того, что она передаст вирус плоду, составляет 90%. Это может вызвать гибель плода или синдром врожденной краснухи (СВК). Грудные дети с СВК могут выделять вирус в течение года или более после рождения. Дети с СВК могут выделять вирус в течение года или более после рождения.
Синдром врожденной краснухи
Дети с СВК могут страдать от нарушений слуха, дефектов глаз, пороков сердца и других пожизненных форм инвалидности, включая аутизм, сахарный диабет и дисфункцию щитовидной железы.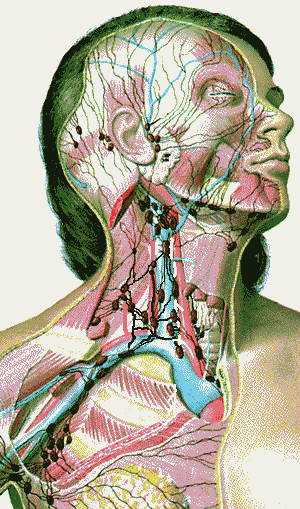 В случае многих из таких нарушений требуются дорогостоящая терапия, хирургические операции и другие дорогие виды медицинской помощи.
В случае многих из таких нарушений требуются дорогостоящая терапия, хирургические операции и другие дорогие виды медицинской помощи.
Самый высокий риск СВК существует в странах, где женщины детородного возраста не имеют иммунитета к этой болезни (который вырабатывается либо в результате вакцинации, либо после перенесенной ранее краснухи). До введения вакцины до 4 детей на 1000 случаев рождения живых детей появлялись на свет с СВК.
Вакцинация
Единственная доза вакцины против краснухи на основе живого аттенюированного штамма обеспечивает более 95% длительного иммунитета, схожего с иммунитетом, вырабатываемым в результате естественного инфицирования.
Вакцины против краснухи имеют либо моновалентную форму (вакцина, направленная только на один патоген), либо, чаще всего, комбинированную с другими вакцинами, такими как вакцины против кори (КК), кори и свинки (КСК) или кори, свинки и ветряной оспы (КСКВ).
Неблагоприятные реакции на вакцинацию обычно бывают легкими. Они могут включать боль и покраснение в месте инъекции, незначительное повышение температуры, сыпь и мышечные боли. Во время проведения кампаний массовой иммунизации в Американском регионе, охвативших более 250 миллионов подростков и взрослых людей, не было выявлено каких-либо серьезных неблагоприятных реакций, связанных с этой вакциной.
Они могут включать боль и покраснение в месте инъекции, незначительное повышение температуры, сыпь и мышечные боли. Во время проведения кампаний массовой иммунизации в Американском регионе, охвативших более 250 миллионов подростков и взрослых людей, не было выявлено каких-либо серьезных неблагоприятных реакций, связанных с этой вакциной.
Деятельность ВОЗ
По рекомендациям ВОЗ, все страны, которые еще не ввели вакцину против краснухи, должны предусмотреть ее введение в рамках существующих устойчивых программ противокоревой иммунизации. На сегодняшний день цель по элиминации этой поддающейся профилактике причины пороков развития поставлена в четырех регионах ВОЗ. В 2015 г. Американский регион ВОЗ стал первым регионом в мире, который был объявлен свободным от эндемической передачи краснухи.
Неуклонно растет число стран, применяющих вакцины против краснухи в рамках своих национальных программ иммунизации. По состоянию на декабрь 2018 г. вакцинация от краснухи была внедрена в 168 из 194 стран, и средний показатель охвата прививками от краснухи в мире по оценкам составил 69%. Число зарегистрированных случаев заболевания краснухой снизилось на 97% с 670 894 случаев в 102 странах в 2000 г. до 14 621 случая в 151 стране в 2018 г. Среди регионов ВОЗ распространенность СВК наиболее высока в Африканском регионе и в Регионе Юго-Восточной Азии, где охват прививками находится на самом низком уровне.
Число зарегистрированных случаев заболевания краснухой снизилось на 97% с 670 894 случаев в 102 странах в 2000 г. до 14 621 случая в 151 стране в 2018 г. Среди регионов ВОЗ распространенность СВК наиболее высока в Африканском регионе и в Регионе Юго-Восточной Азии, где охват прививками находится на самом низком уровне.
В апреле 2012 г. в рамках Инициативы по борьбе с корью — в настоящее время известной как Инициатива по борьбе с корью и краснухой — началась реализация Глобального стратегического плана борьбы с корью и краснухой, в котором поставлен ряд глобальных целей в этой области на период до 2020 гг.
К концу 2020 г.
- Завершить ликвидацию кори и краснухи, по меньшей мере, в 5 регионах ВОЗ.
Согласно докладу о ходе осуществления Глобального плана действий в отношении вакцин (ГПДВ) за 2018 г., подготовленному Стратегической консультативной группой экспертов ВОЗ (СКГЭ) по иммунизации, борьба с краснухой ведется недостаточно активно. Так, 42 страны до сих пор не внедрили вакцинацию от краснухи, а два региона (Африканский регион и Регион Восточного Средиземноморья) до сих пор не установили целевых показателей в области элиминации краснухи или борьбы с ней.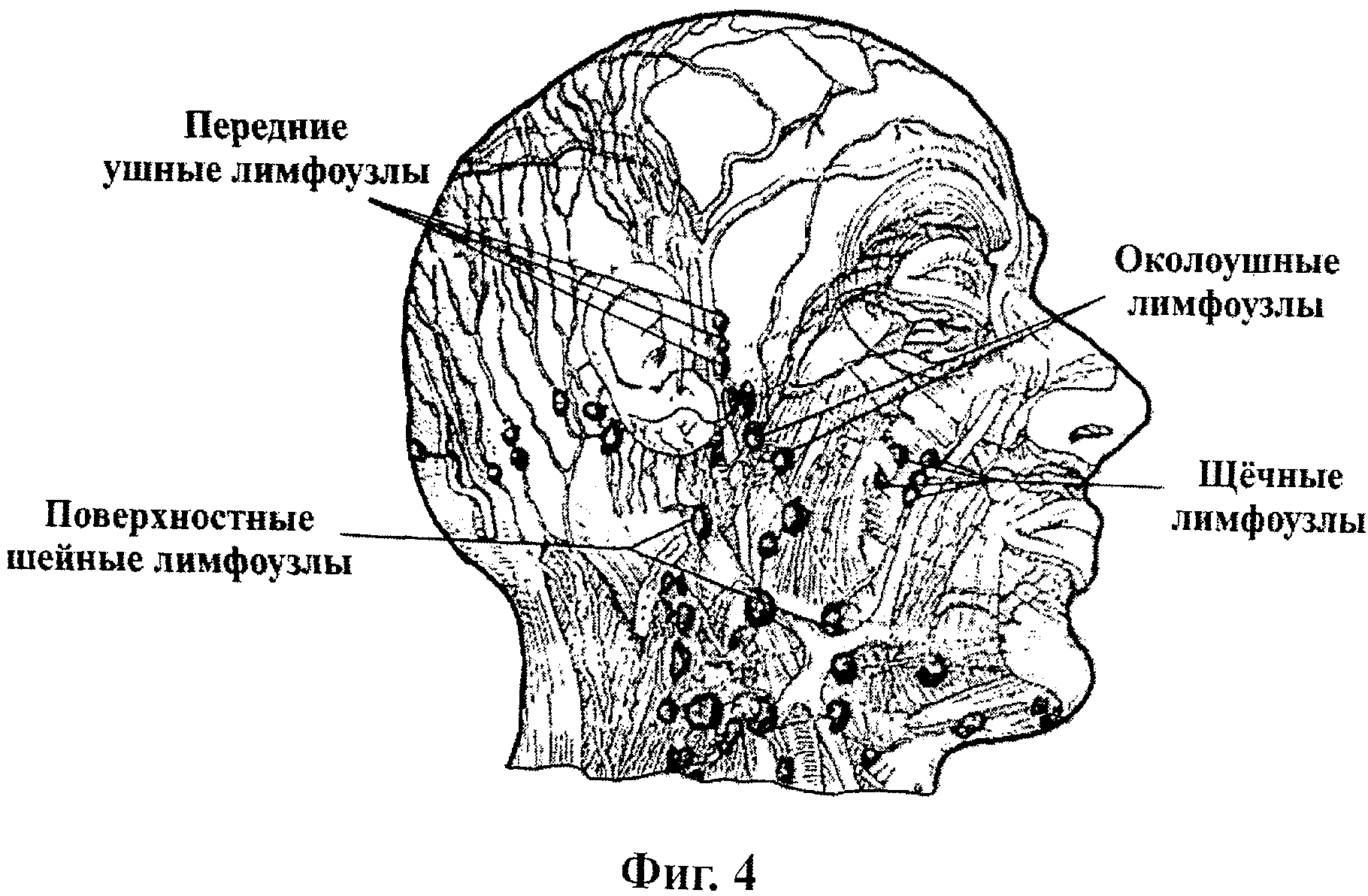
Гнойные заболевания, симптомы и лечение
Гнойные заболевания являются достаточно широко распространенными.Такие заболевания опасны тем, что при несвоевременно начатом лечении очень велика вероятность возникновения осложнений, среди которых может быть даже частичное, а в редких тяжелых случаях – и полная потеря трудоспособности.
СИМПТОМЫ РАЗВИТИЯ ГНОЙНЫХ ЗАБОЛЕВАНИЙ
При данной патологии возникает воспалительная реакция с развитием общих и местных изменений.
Степень выраженности болезни зависит от обширности воспалительного процесса и общей реактивности организма.
При этом существует универсальное правило, согласно которому показанием к проведению хирургического лечения заболевания является любой гнойный процесс.
Симптомы, которые характерные для таких заболеваний:
-
Повышение температуры тела (иногда до фебрильных значений),
-
Симптомы гнойной интоксикации – головная боль, слабость, ухудшение работоспособности, апатия, адинамия, снижение аппетита, сонливость или, напротив, нарушение сна.
-
Боль в месте воспаления.
-
Гиперемия кожного покрова в зоне воспаления
-
Местное повышение температуры над очагом воспаления, сглаженность контуров борозд и линий

Кроме того, отмечаются специфические признаки для каждого в отдельности заболевания.
В зависимости от расположения можно определить вовлечение в патологический процесс определенных областей и вероятность развития осложнений.
Формы гнойных заболеваний и их признаки:
-
Фурункул — это острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающей подкожной клетчатки.
-
Панариций — скопление отделяемого преимущественно гнойного характера под кожей в области фаланги. При этом могут отмечаться общие симптомы заболевания, однако чаще всего они выражены незначительно. При осмотре на одной из фаланг пальцев, преимущественно проксимальной, определяется зона припухлости, гиперемии.
-
Фурункулез – это наличие нескольких фурункулов в различных областях, имеющих рецидивирующее течение. При фурункулезе больных необходимо обследовать для выявления нарушений обмена веществ (сахарный диабет, авитаминоз).
 Лечение проводится комплексное, включая и иммунотерапию.
Лечение проводится комплексное, включая и иммунотерапию.
-
Карбункул – это острое разлитое гнойно-некротическое воспаление нескольких близлежащих волосяных фолликулов и сальных желез с образованием некроза кожи и подкожной клетчатки, сопровождающееся признаками гнойной интоксикации. Локализация карбункулов чаще всего наблюдается на задней поверхности шеи, межлопаточной области. Обычно карбункул сопровождается лимфаденитом, а при локализации на конечностях – лимфангитом.
-
Флегмона – это острое гнойное разлитое воспаление клеточных пространств, не имеющие тенденцию к отграничению. Вызывается это заболевание чаще всего стафилококком, а также любой другой гноеродной микрофлорой. Инфекция может проникать в ткани через повреждения кожи и слизистых, после различных инъекций (так называемые постинъекционные флегмоны), лимфогенным и гематогенным путем, при переходе воспаления с лимфатических узлов, карбункула, фурункула и т.
 д. на окружающую их клетчатку.
д. на окружающую их клетчатку.
-
Абсцесс – это ограниченное скопление гноя в различных тканях или органах, окруженное пиогенной капсулой. Возбудители и пути проникновения инфекции в ткани такие же как при флегмонах, хотя процент анаэробных возбудителей значительно выше.
-
Гидраденит- это гнойное воспаление потовых желез. Инфекция попадает при несоблюдении правил гигиены и повышенной потливости.
-
Мастит — это острое воспаление молочной железы. Мастит в основном развивается в послеродовом периоде во время лактации (лактационный мастит). Инфекция проникает в ткань железы через микротрещины в соске, а также и через молочные ходы при лактостазе.
-
Рожа. Рожей называют острое серозно-эксудативное воспаление кожи или слизистой. Инфекция попадает через микротрещины, ранки на кожном покрове.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ГНОЙНЫХ ЗАБОЛЕВАНИЙ.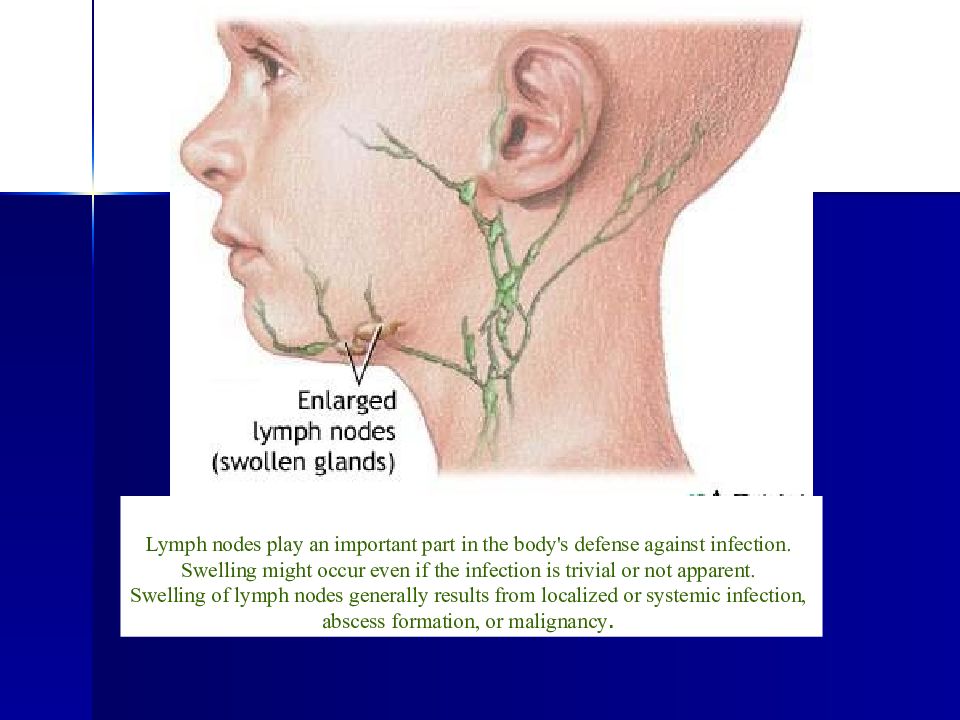
Консервативные методы лечения применяются на ранних стадиях заболевания до образования гнойника, а также в сочетании с оперативным лечением с целью более быстрого и эффективного лечения.
Местное лечение в стадии инфильтрата включает в себя воздействие на него с помощью физиотерапевтических методик.
Обязательно необходимо применение мазей, в состав которых входят антибиотик и противомикробные вещества.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ
В зависимости от размера гнойного очага при лечении возможно использование обезболивания.
После вскрытия гнойника в ходе хирургического лечения заболевания производят его очищение от гнойного экссудата.
Затем его промывают антисептическим веществом, растворами антибиотиков.
После окончания операции рану никогда не зашивают наглухо, для наилучшего дренирования.
Перевязки заключаются в удалении дренажей и замене их новыми, промывании раны раствором антисептика, заполнении раны мазью, содержащей антибиотик, наложении повязки для предотвращения инфицирования раны.
Профилактика гнойных заболеваний:
В профилактике многих гнойных заболеваний большое значение имеет оздоровление внешней среды, в которой живет и работает человек, т. е. улучшение условий труда и быта.
Так, например, в профилактике целого ряда гнойных заболеваний (фурункулез, пиодермиты и т. п.) большую роль играют мероприятия общегигиенического характера и уход за кожей (особенно рук) и др.
Врач хирург, Сарапульцев Герман Петрович.
Открытая биопсия кожи, мягких тканей и лимфатических узлов
В коже, лимфатических узлах и мягких тканях человека по ряду причин могут появиться опухоли. Для уточнения вида этих опухолей и определения тактики лечения проводится биопсия – забор клеток из того или иного участка тела для гистологических и цитологических лабораторных исследований. Биопсия – наиболее информативный метод диагностики доброкачественных и злокачественных изменений в органах и системах.
В Операционной №1 г. Александрове выполняется процедура открытой биопсии мягких тканей, кожи и лимфоузлов. Мини-операция безболезненна, так как перед забором клеток врач делает пациенту анестезию.
Мини-операция безболезненна, так как перед забором клеток врач делает пациенту анестезию.
Зачем нужна биопсия кожи
Кожа отражает работу внутренних органов человека, состояние иммунной и эндокринной систем. Из-за того, что ей приходится постоянно выполнять барьерную функцию и защищать организм от внешних воздействий, она уязвима, и многие люди сталкиваются с возникновением различных патологий. Для постановки диагноза в подозрительных ситуациях врачу нужно увидеть то, что происходит внутри кожного покрова – это поможет подобрать лекарства для консервативного лечения или направить пациента к онкологу, если изменения злокачественные.
Процедуру биопсии делает хирург, он же выбирает методику забора клеток и тип анестезии – местную или общую. Направляет на биопсию кожи дерматолог. Это недолгий процесс, но результатов исследований придется подождать до нескольких недель.
Показания и противопоказания к биопсии кожи
Дерматолог направляет на биопсию, если:
- он подозревает кожную инфекцию или видит воспаленные без явных причин участки;
- у пациента есть аутоиммунное заболевание;
- человек болен псориазом или кожным туберкулезом;
- на коже обнаружен глубокий микоз;
- найдены новообразования;
- у пациента лимфома кожи или есть подозрения на меланому.

Биопсия кожи головы проводится при опухолях, долго не заживающих ранах волосистой части, высыпаниях, потере волос по невыясненным причинам.
Процедура не назначается, если у человека есть проблемы со свертываемостью крови. Клетки не берут из участков с острым воспалением и гнойниками. Биопсию откладывают, если пациент болен острой общей инфекцией.
Биопсия мягких тканей
Мягкими тканями организма называют сухожилия, сосуды, жир, поперечнополосатую мускулатуру. Биопсия мягких тканей бывает:
- эксцизионной – удаляется и отправляется на лабораторные исследования все новообразование;
- инцизионной – хирург забирает только часть подозрительного образования.
Если биопсия не подтверждает рак, но врач продолжает считать, что новообразование в мягких тканях злокачественное, он может направить пациента на повторную диагностику.
После процедуры возможна отечность, некоторая болезненность в месте изъятия тканей.
Биопсия лимфатических узлов
Лимфатическая система занимается фильтрацией жидкостей организма.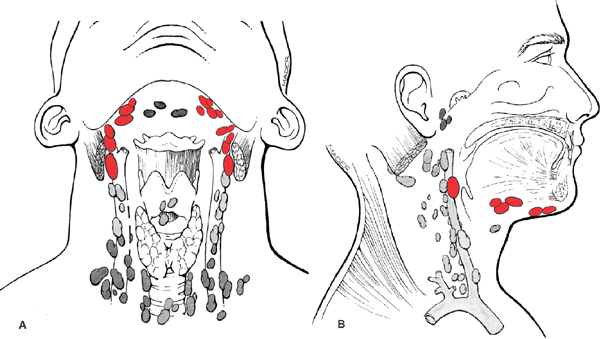 Если тело человека атаковал вирус, бактериальная инфекция, грибок или паразиты, лимфоузлы увеличиваются, так как в крови повышается количество макрофагов, борющихся с чужеродными организмами. Также они могут увеличиваться из-за пропитывания раковыми клетками.
Если тело человека атаковал вирус, бактериальная инфекция, грибок или паразиты, лимфоузлы увеличиваются, так как в крови повышается количество макрофагов, борющихся с чужеродными организмами. Также они могут увеличиваться из-за пропитывания раковыми клетками.
Если измененный лимфатический узел расположен глубоко, а оценить его состояние с помощью пальпации врач не может, он направляет пациента на биопсию.
Во время биопсии хирург может удалить весь поврежденный узел лимфатической системы или взять часть клеток. Процедура проводится в таких случаях:
- есть подозрения на лимфостаз или лимфедему;
- человек потенциально болен инфекцией;
- лимфатический узел увеличен в течение месяца или дольше, но болевых ощущений нет;
- лимфоузел увеличен до 1 см и более и болит.
Решение о проведении биопсии принимается врачом после комплексного обследования организма для выявления причин проблемы неинвазивными методами. Предварительно проводится УЗИ, КТ, пальпация.
Открытая биопсия предполагает частичное или полное удаление проблемного лимфоузла через небольшой разрез. Такой метод позволяет хирургу визуально контролировать процесс. Осложнения после процедуры редки: кровотечения, лихорадка, повреждение нервов в месте забора ткани.
Как ухаживать за участком, на котором проводилась биопсия?
За раной, появившейся после биопсии, нужно тщательно ухаживать, чтобы предотвратить попадание инфекции и появление гноя. Если хирург не зашивал рану, в течение нескольких дней ее закрывают стерильной салфеткой и заклеивают пластырем. Поврежденный участок не моют некоторое время и не посещают баню. Если шов есть, место разреза ежедневно обрабатывают антисептиком и повторно приходят к хирургу через 7-10 дней для удаления нитей.
Пока рана не заживет, принимать горячую ванну, плавать в бассейнах и открытых водоемах, а также загорать строго запрещено. Можно принимать гигиенический душ, когда место разреза станет сухим и чистым.
Преимущества проведения биопсии в Операционной №1
- Процедуру проводят опытные хирурги по направлениям дерматологов и других профильных врачей нашего медицинского центра.

- После биопсии будут достигнуты основные цели – постановка точного диагноза и подбор тактики лечения.
- Анестезия подбирается индивидуально с учетом самочувствия пациента, его возраста и особенностей процедуры.
- Благодаря профессионализму хирургов пациенты практически не сталкиваются с осложнениями и хорошо переносят эту мини-операцию.
Записаться на прием к дерматологу можно в будни и выходные по телефону, в личном кабинете или с помощью обратного звонка.
Как отличить рака кожи от меланомы — фото с примерами и рекомендации онколога | 59.ru
— Есть ли у этого рака кожи какие-то «звоночки»? Когда человеку стоит обращаться к онкологу?
— Если на теле вы обнаружили новообразование, а уж тем более если оно изъязвилось, то немедленно идите к врачу, — советует профессор Орлов. — Самое важное — к кому идти? К терапевту, к дерматологу. К узкому специалисту, в том числе онкологу, возможно попасть только через врача общего профиля. И это совершенно нормально, это мировая практика. В России всего около шести тысяч онкологов, и посмотреть всех, кто у себя что-то заподозрил, они просто не в состоянии.
И это совершенно нормально, это мировая практика. В России всего около шести тысяч онкологов, и посмотреть всех, кто у себя что-то заподозрил, они просто не в состоянии.
— Есть ли какие-то профилактические меры? Куда за ними обращаться?
— Первичной профилактики, как вакцинация при кори или гриппе, при раке нет. Есть только вторичная профилактика: ранняя диагностика, раннее лечение. С общей профилактикой всё просто: не травмировать родинки и кожу, не находиться долго на солнце.
Удалять родинки практически бесполезно. А если их и удалить, на прежнем месте они не появятся, но могут образоваться рядом. Вообще родинки могут появляться и исчезать — это нормально.
В общем, лучшее, что можно сделать, — все изменения на теле брать под собственный контроль.
— Насколько рак кожи опасен? Можно ли от него умереть?
— Умереть можно, но от плоскоклеточного и недифференцированного рака. Но если человек обращается на первой стадии, то достаточно будет одного хирургического вмешательства.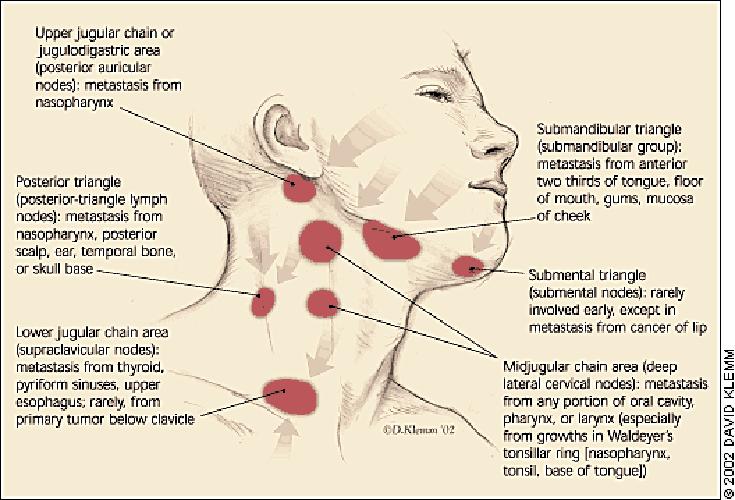 От базалиомы человек не умрёт.
От базалиомы человек не умрёт.
Всё сложнее с меланомой. Там имеет значение и уровень прорастания в кожу, и диаметр, наличие язвы и метастазов.
— Как лечат рак кожи и меланому?
— Если язва возникла не на лице, а в любом другом месте, самое простое — это хирургическое удаление, останется лишь небольшой рубец. Или фотодинамическая терапия, там используется лазер. Из последствий — нарушения пигментации в месте операции, может остаться белое пятно. Но так происходит не всегда. А если проблема возникла на лице, то она решается с помощью близкофокусной рентгенотерапии. Это лучевой метод, не лазер. Курс от двух до трёх недель. Будет воспаление и покраснение. Но постепенно всё уйдет.
По словам онколога, с меланомой всё сложнее. На первой стадии — хирургическое лечение. Причем врачу придется отступить от самого образования на два-три сантиметра.
В запущенных ситуация стоит учесть, что на лучевую терапию меланома не реагирует. Поможет иммунная и таргетная терапия (точечное медикаментозное лечение рака. — Прим. авт.). Но для подбора препаратов необходимо проводить генетические исследования, чтобы понять происхождение опухоли. Ни один метод не излечит меланому на четвертой стадии, утверждает врач.
— Прим. авт.). Но для подбора препаратов необходимо проводить генетические исследования, чтобы понять происхождение опухоли. Ни один метод не излечит меланому на четвертой стадии, утверждает врач.
— Я хочу, чтобы все знали — о лечении и симптомах не нужно узнавать в интернете. С вопросами сразу идите к врачу, — объяснил профессор Орлов.
О таком заболевании, как рак в целом, мы писали в первом выпуске «Онкологического ликбеза». Там вы узнаете, почему болезнь развивается, как исследуется и в каком регионе каким раком болеют больше.
Когда и как чистить лимфу дешевым аптечным средством в домашних условиях
Густая лимфа плохо циркулирует, отсюда возникает целый ряд видимых и ощутимых проблем в организме.
Если вы заметили, что лицо и ноги отекают, стали выраженнее признаки целлюлита, появился неприятный запах от ног, нарушилась регулярность стула, начинают беспокоить изжога или несварение, перепады настроения — вам пора почистить лимфу. Особенно, если появились три и более симптомов.
Особенно, если появились три и более симптомов.
Как отмечает врач высшей категории, пульмонолог, терапевт, кардиолог Ирина Беспалова, показаниями для чистки лимфы солодкой являются аллергические проявления, воспаления в суставах, избыточный вес, неприятный запах изо рта, бородавки, папилломы, пигментные пятна на коже, варикоз, хронические инфекции мочеполовых органов.
Перед процедурой доктор рекомендует сдать общий анализ крови и посоветоваться с терапевтом. Потому что у чистки лимфы солодкой есть и противопоказания: некоторые заболевания почек и печени, диабет, аритмия и гипертония.
Организм к чистке лучше подготовить. За пару недель до начала отказаться от жареных и консервированных блюд, животный жир заменить растительный. есть больше овощей и фруктов, каш, кисломолочных продуктов, орехов и сухофруктов. Мясо и рыбу лучше отваривать или запекать.
В период приема солодки нужно пить 1,5–2 л чистой воды ежедневно. Чтобы ускорить очистку организма от шлаков, пару раз в неделю можно посещать баню. Эффективность повысят ежедневные часовые прогулки, плавание, упражнения, при которых нижняя часть тела поднимается выше уровня талии. Одновременно с солодкой нужно принимать активированный уголь или энтеросгель, полисорб.
Чтобы ускорить очистку организма от шлаков, пару раз в неделю можно посещать баню. Эффективность повысят ежедневные часовые прогулки, плавание, упражнения, при которых нижняя часть тела поднимается выше уровня талии. Одновременно с солодкой нужно принимать активированный уголь или энтеросгель, полисорб.
Как чиститься с углем: три раза в день принимать по 15 мл солодки с 100 мл воды. Через полчаса выпивать активированный уголь — по таблетке на каждые 10 кг веса. Кушать можно через час. Через неделю солодку и уголь принимают раз в день.
С энтеросгелем курс длится 2-4 недели. В 200 мл теплой воды разводим столовую ложку сиропа и выпиваем натощак. Через час принимаем столовую ложку энтеросгеля или полисорба со стаканом воды. Через неделю начинают пить одну солодку без сорбента.
Целебные свойства этого растения известны более 3 тысяч лет. Они регенерируют ткани, повышают иммунитет, обладая противомикробным и противовирусным действием. Солодка помогает от кашля и температуры, входит в комплексную терапию от депрессии.
Солодка помогает от кашля и температуры, входит в комплексную терапию от депрессии.
Картинок лимфатических узлов на лице Стоковые Фото
671-02092315
Лимфоснабжение головы, шеи и лица
Премиум без лицензионных отчислений
org/ListItem» itemprop=»itemListElement»>671-02095562
Лимфоснабжение головы, шеи и лица
Премиум без лицензионных отчислений
1428571429″ data-haskpx=»true» data-license=»rf» data-imagecode=»671-02093742″ data-incart=»false» data-extendedlicense=»false» data-inlightbox=»false» itemscope=»» itemtype=»http://schema.org/ListItem» itemprop=»itemListElement»>- Лимфоснабжение головы и лица
Премиум без лицензионных отчислений
2380952381″ data-haskpx=»true» data-license=»rf» data-imagecode=»671-02094348″ data-incart=»false» data-extendedlicense=»false» data-inlightbox=»false» itemscope=»» itemtype=»http://schema.org/ListItem» itemprop=»itemListElement»> 671-02097998
Лимфоснабжение головы, шеи и лица
Премиум без лицензионных отчислений
3333333333″ data-haskpx=»true» data-license=»rf» data-imagecode=»671-02096883″ data-incart=»false» data-extendedlicense=»false» data-inlightbox=»false» itemscope=»» itemtype=»http://schema.org/ListItem» itemprop=»itemListElement»>671-02098286
Лимфоснабжение головы и лица
Премиум без лицензионных отчислений
4285714286″ data-haskpx=»true» data-license=»rf» data-imagecode=»671-02094471″ data-incart=»false» data-extendedlicense=»false» data-inlightbox=»false» itemscope=»» itemtype=»http://schema.org/ListItem» itemprop=»itemListElement»>- Лимфоснабжение лица, шеи и плеч
Премиум без лицензионных отчислений
5238095238″ data-haskpx=»true» data-license=»rf» data-imagecode=»671-02097176″ data-incart=»false» data-extendedlicense=»false» data-inlightbox=»false» itemscope=»» itemtype=»http://schema.org/ListItem» itemprop=»itemListElement»> 671-02098206
Лимфообмен лица
Премиум без лицензионных отчислений
61190″ data-haskpx=»true» data-license=»rf» data-imagecode=»671-02097217″ data-incart=»false» data-extendedlicense=»false» data-inlightbox=»false» itemscope=»» itemtype=»http://schema.org/ListItem» itemprop=»itemListElement»>671-02096259
Лимфообмен лица
Премиум без лицензионных отчислений
7142857143″ data-haskpx=»true» data-license=»rf» data-imagecode=»671-02097550″ data-incart=»false» data-extendedlicense=»false» data-inlightbox=»false» itemscope=»» itemtype=»http://schema.org/ListItem» itemprop=»itemListElement»>- Лимфообмен лица
Премиум без лицензионных отчислений
671-02095638
Лимфоснабжение головы и лица
Премиум без лицензионных отчислений
671-02096017
Лимфоснабжение головы
Премиум без лицензионных отчислений
- Лимфообмен лица
Премиум без лицензионных отчислений
671-02098059
Лимфообмен лица
Премиум без лицензионных отчислений
671-02095849
Лимфоснабжение головы и лица
Премиум без лицензионных отчислений
671-02093742
Лимфоснабжение головы, шеи и лица
Премиум без лицензионных отчислений
671-02094348
Лимфоснабжение головы и лица
Премиум без лицензионных отчислений
671-02096883
Лимфоснабжение головы и лица
Премиум без лицензионных отчислений
671-02094471
Лимфоснабжение головы и лица
Премиум без лицензионных отчислений
671-02097176
Лимфатические сосуды лица
Премиум без лицензионных отчислений
671-02097217
Лимфоснабжение головы и лица
Премиум без лицензионных отчислений
671-02097550
Лимфообмен лица
Премиум без лицензионных отчислений
Операция по удалению лимфатических узлов | Рак кожи меланома
Возможно, вам сделают операцию по удалению лимфатических узлов рядом с меланомой, если у вас опухшие лимфатические узлы и тесты показывают, что рак распространился туда.Эта операция называется лимфодиссекцией.
Проверка лимфатических узлов
После того, как вам поставят диагноз «меланома», вам нужно пройти обследование, чтобы определить, распространилась ли она где-либо еще в организме. Это называется стадированием и помогает врачу выбрать лечение.
Ваш врач может узнать, что меланома распространилась на ваши лимфатические узлы после:
- физическое обследование показывает, что ваши лимфатические узлы кажутся ненормально большими или твердыми
- сканирование показывает, что ваши лимфатические узлы выглядят ненормально
- биопсия сторожевого узла обнаруживает клетки меланомы в ваших лимфатических узлах — это когда ваши лимфатические узлы выглядят и чувствуют себя нормально, но хирург удаляет первый лимфатический узел или узлы, которые могла распространиться меланома, чтобы проверить, содержат ли они рак
Если ваши лимфатические узлы выглядят или чувствуют себя ненормально
Ваш врач обычно берет образец ткани (биопсия) из лимфатических узлов, которые кажутся опухшими (увеличенными) или выглядят ненормальными на сканировании.Если биопсия показывает меланому в узле или узлах, вам обычно предлагают операцию по удалению всех лимфатических узлов в этой области.
Если биопсия сторожевого узла показывает меланому в ваших лимфатических узлах
Это называется положительной биопсией сторожевого узла. Вы можете регулярно проходить ультразвуковое сканирование, чтобы проверять лимфатические узлы, чтобы убедиться, что рак растет (прогрессирует). Или вам может быть назначено лечение, например, таргетные противораковые препараты или иммунотерапия. Обычно после положительной биопсии сторожевого лимфатического узла операция по удалению остальных лимфатических узлов не проводится.
Что происходит
Операция по удалению всех лимфатических узлов, расположенных рядом с меланомой, может оказаться сложной операцией. Обычно у вас есть общий наркоз, поэтому вы спите перед этой операцией.
Операция, которую вам предстоит сделать, зависит от того, в какой части тела находятся лимфатические узлы. Например, если меланома на руке распространяется на близлежащие лимфатические узлы, эти лимфатические узлы находятся в подмышечной впадине. Итак, операция включает удаление лимфатических узлов в подмышечной впадине.
Ваш врач расскажет вам больше об операции и о том, как долго вы можете находиться в больнице.Также они расскажут о возможных рисках. Риски также зависят от того, в какой части тела находятся лимфатические узлы.
Удаление всех лимфатических узлов может вызвать некоторые долгосрочные побочные эффекты. Лимфатические узлы отводят жидкость от ваших рук и ног. Если хирург удаляет лимфатические узлы, жидкость может накапливаться и вызывать отек рук или ног. Это называется лимфатическим отеком. Ваш врач и медсестры расскажут вам, как снизить вероятность развития лимфатического отека.
Другие побочные эффекты удаления лимфатических узлов могут включать:
- инфекция
- скопление жидкости на месте операции (серома)
- проблемы с заживлением раны
- онемение, покалывание или боль в этой области — это связано с повреждением нерва
- сгустки крови — чаще после удаления лимфатических узлов в паховой области
- рубцевание
- повреждение нерва, который удерживает вашу лопатку плоско, из-за этого ваша лопатка выпирает (крылатая лопатка)
- меньше подвижность руки из-за повреждения нерва (грудной нерв), снабжающий большую мышцу в средней части спины (latissimus dorsi)
Сообщите своему врачу или медсестре-специалисту (ведущему работнику), если вы считаете, что у вас есть какие-либо из этих побочных эффектов.
Продолжение
При первом посещении ваш врач:
- дает вам результаты операции
- осматривает вас
- спрашивает, как вы себя чувствуете и были ли у вас проблемы
Это также ваша возможность задать любые вопросы. Запишите все вопросы, которые у вас есть, перед назначением, чтобы вам было легче вспомнить, о чем спрашивать. Если взять кого-нибудь с собой, вы также сможете запомнить, что говорит врач, и оказать поддержку.
В перерывах между приемами вы также можете связаться со своей медсестрой-специалистом. Так что не волнуйтесь, если вы все же забудете что-то спросить.
Частота последующих посещений зависит от результатов вашей операции. Спросите своего врача или медсестру-специалиста, как часто вам нужно проходить медицинские осмотры и что они будут включать.
Описание расслоения шеи (удаление лимфатических узлов на шее)
EVMS Хирурги уха, носа и горла
Голова и шея
Хирурги должны быть очень осторожны
Когда они берут нож!
Под их тонкими надрезами
Размешивает виновника, -Жизнь!
Эмили Дикенсон
Рассечение шеи — это операция, которая проводится людям с раком головы и шеи.Цель этой веб-страницы — описать причины этой операции, как она проводится и чего ожидать во время и после операции.
НАЗНАЧЕНИЕ РАССЕЯНИЯ ШЕИ
Целью рассечения шеи является удаление лимфатических узлов на шее. Операция почти всегда проводится людям с определенными типами рака головы и шеи. (Рак головы и шеи часто называют раком горла, но он также может включать рак рта, языка, щитовидной железы, слюнных желез и т. Д.) Рак в этой области может распространяться по лимфатической системе на соседние лимфатические узлы. Если есть опасения, что такое распространение могло произойти, можно провести рассечение шеи, чтобы удалить подозрительные лимфатические узлы. В теле примерно 600 лимфатических узлов, 200 из которых расположены в области шеи. Рассечение шеи полезно не только для удаления рака, но и для исследования узлов патологоанатомом. Если микроскопическое исследование патолога показывает обширное распространение рака, может быть рекомендовано дополнительное лечение, например лучевая терапия.
На этом изображении показаны различные области шеи, где расположены лимфатические узлы. Шея обычно делится на зоны (на этой диаграмме показаны зоны с I по VI). Исследования показали, что опухоли имеют тенденцию к распространению по определенным тенденциям. Например, опухоли рта имеют тенденцию сначала распространяться в верхнюю зону шеи (например, зоны I, II и III). Опухоли ниже шеи, например рак гортани, имеют тенденцию распространяться в нижние зоны (зоны III или IV).
КАК ВЫПОЛНЯЕТСЯ РАССЕЯНИЕ ШЕИ
Рассечение шеи выполняется через разрез на шее.Есть много важных анатомических структур, таких как нервы и кровеносные сосуды, которые проходят через шею, и эти структуры тщательно идентифицируются и сохраняются в ходе операции. Если исходная (также называемая первичной) опухоль будет лечить хирургическим путем, эта резекция опухоли обычно выполняется одновременно с рассечением шеи. Например, если первичным местом опухоли является гортань (голосовой ящик), часть или вся гортань будет удалена одновременно с рассечением шеи.
ДРУГИЕ КОНСТРУКЦИИ, СВЯЗАННЫЕ С РАЗРЕЗОМ ШЕИ
Есть три другие важные структуры шеи, которые тесно связаны с рассечением шеи. Это внутренняя яремная вена, спинной добавочный нерв и грудино-ключично-сосцевидная мышца. Внутренняя яремная вена — это крупный кровеносный сосуд, по которому кровь возвращается от головы к сердцу. Добавочный нерв спинного мозга контролирует движение некоторых основных мышц плеча.Грудино-ключично-сосцевидная мышца — это большая мышца шеи.
Во время рассечения шеи хирург пытается сохранить структуры. Однако, если опухоль проникает в одну или все эти структуры, необходимо удалить одну или все из них. Последствия их удаления обсуждаются ниже.
РАЗЛИЧНЫЕ ВИДЫ РАССЕЯНИЯ ШЕИ
Диссекция шеи классифицируется по зонам, из которых удаляются лимфатические узлы, и по тому, сохранились ли три описанные выше структуры.Если все узлы удалены (зоны с I по V) и три структуры (внутренняя яремная вена, добавочный нерв и грудинно-ключично-сосцевидная мышца) удалены, это называется радикальным расслоением шеи (радикальное — термин, вводящий в заблуждение; это просто означает, что полное произведено рассечение шеи). Радикальное рассечение шеи будет выполнено, если опухоль распространилась на шею. Если удаляются узлы из зон с I по V и сохраняется одна из этих трех структур, это называется модифицированным радикальным расслоением шеи.А если операция не затрагивает все пять зон, ее называют выборочной диссекцией шеи.
Изображение слева показывает внешний вид шеи после радикального рассечения шеи. Грудино-ключично-сосцевидная мышца, внутренняя яремная вена и спинномозговой добавочный нерв удалены. Хирург сохранил блуждающий нерв (который снабжает мышцы горла и гортани) и подъязычный нерв (который снабжает мышцы, двигающие язык).Также сохранилась сонная артерия, которая чрезвычайно важна для снабжения мозга кислородом. Ремешковые мышцы — это мышцы в форме ремня, которые помогают поднимать и опускать структуры шеи. Обратите внимание, что кожные «лоскуты» были приподняты, что позволяет хорошо обнажить все структуры шеи. Воздействие очень важно в хирургии. Сначала необходимо определить важные структуры, которые необходимо сохранить, а воздействие является ключом к обнаружению и защите этих нервов и кровеносных сосудов.
ЧТО ОЖИДАТЬ ПОСЛЕ ОТКЛОНЕНИЯ ШЕИ
Время восстановления после рассечения шеи довольно быстрое.Если у пациента было только рассечение шеи, общее пребывание в больнице может составлять всего несколько дней. Однако операция также проводится вместе с резекцией первичного очага опухоли, и это может занять больше времени. Учитывая только рассечение шеи, во время операции под кожу обычно помещают дренаж для сбора серозной жидкости или крови, которые скапливаются в месте операции. Эти стоки будут удалены через пару дней. Как только они исчезнут, и если разрез заживает хорошо, пациент обычно может идти домой.
Нет ничего необычного в появлении онемения кожи шеи и ушей после рассечения шеи. Большая часть онемения проходит через несколько месяцев, но некоторые могут быть постоянными. Нерв, обеспечивающий ощущение уха, часто приходится перерезать во время операции, и некоторые из этих ощущений никогда не возвращаются. Если вы живете в холодном климате, вам следует быть осторожным, поскольку онемение уха может привести к обморожению, не чувствуя сначала холода или боли. Сохраняющееся онемение может беспокоить, но редко вызывает серьезные проблемы.
ВЛИЯНИЕ УДАЛЕНИЯ ВНУТРЕННЕЙ ЯГУЛЯРНОЙ ВЕНЫ, СПИНАЛЬНОГО ДОПОЛНИТЕЛЬНОГО НЕРВА ИЛИ СТЕРНОКЛЕИДОМАСТОИДНОЙ (СКМ) МЫШЦЫ
Как упоминалось выше, при рассечении шеи может потребоваться удаление одной или нескольких из этих структур. Удаление одной яремной вены обычно вызывает минимальные проблемы или не вызывает их вовсе. На шее много других вен, по которым кровь может течь обратно. Может появиться временная опухоль, но обычно она уменьшается через пару недель. Если рассечение шеи выполняется с обеих сторон шеи, хирург попытается сохранить хотя бы одну яремную вену.Обе вены можно удалить одновременно, но последствия отека могут быть довольно серьезными. Удаление спинномозгового добавочного нерва ограничивает движение плеча вверх. В частности, будет сложнее переместить руку из горизонтального положения прямо над головой. Также может наблюдаться некоторое опускание плеча на стороне операции и небольшая боль из-за воспаления в плечевом суставе. Если спинномозговой нерв удален, послеоперационная физиотерапия будет иметь решающее значение для поддержания хорошей функции плеча.
Удаление одной грудино-ключично-сосцевидной мышцы обычно не вызывает проблем. Шея может выглядеть немного запавшей из-за ее удаления. Мышца также частично покрывает сонную артерию, поэтому при резекции мышцы он сокращается. Это может вызвать проблемы, если есть послеоперационная инфекция, но в остальном это не так важно. Если удалить обе грудино-ключично-сосцевидные мышцы, сила при наклонах головы вперед уменьшится.
ДРУГИЕ ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ ОТКЛОНЕНИЯ ШЕИ
Как упоминалось ранее, через шею проходит множество важных структур, и любая из них может быть повреждена во время рассечения шеи.Нервы нижней губы и языка находятся в операционном поле, и если они повреждены, движение языка может быть ограничено. Если эта слабость возникает, она обычно носит временный характер. Другой нерв снабжает некоторые мышцы нижней губы, которые после операции могут ослабнуть.
Как и при любой операции, после операции существует риск кровотечения или инфекции. Если кровотечение или инфекция серьезны, возможно, придется вернуться в операционную для лечения проблемы. Операция проводится под общим наркозом, и если есть проблемы с легкими или сердцем, это может увеличить риск пневмонии или сердечного приступа.
Но риск серьезного осложнения после рассечения шеи относительно невелик и почти всегда перевешивается преимуществами операции.
Бактериальные инфекции кожи: импетиго и MRSA
Какие виды бактерий могут вызывать инфекционные кожные инфекции?
Некоторые бактерии обычно живут на коже многих людей, не причиняя вреда. Однако эти бактерии могут вызывать кожные инфекции, если попадают в организм через порезы, открытые раны или другие повреждения кожи.Симптомы могут включать покраснение, отек, боль или гной.
Насколько серьезны бактериальные инфекции кожи?
Хотя многие бактериальные кожные инфекции протекают в легкой форме и легко поддаются лечению, некоторые из них могут стать очень серьезными и даже опасными для жизни. Кроме того, некоторые бактериальные инфекции могут передаваться другим. Вот почему профилактика так важна.
Какие две наиболее распространенные бактерии вызывают кожные инфекции?
- Стрептококк группы А (ГАЗ), часто называемый стрептококком.«
- Золотистый стафилококк, обычно называемый «стафилококком».
Импетиго
Что такое импетиго?
Импетиго — распространенная бактериальная инфекция кожи, вызываемая стрептококком группы A , (ГАЗ) или «стрептококком».
Что такое стрептококк группы А (ГАЗ)?
Стрептококк группы А (ГАЗ) или «стрептококк» — это обычная бактерия (бактерия — это форма множественного числа в единственном числе, бактерия), которая обнаруживается на коже или в горле («стрептококковая ангина»).Люди могут переносить ГАЗ и не иметь симптомов болезни, или у них могут развиться относительно легкие кожные инфекции, включая импетиго.
Как распространяется импетиго?
Стрептококк группы А (ГАЗ) или «стрептококк» могут передаваться при прямом контакте от человека к человеку с инфицированным. ГАЗ также может быть получен косвенно через контакт с предметом (например, борцовским ковриком, снаряжением, полотенцем, бритвой или мобильным телефоном), зараженным бактериями.
Каковы симптомы импетиго?
- Симптомы обычно появляются через 1-3 дня после заражения.
- Язвы (поражения) начинаются с маленьких красных пятен, обычно на лице (особенно вокруг носа и рта), но могут появиться где угодно на теле.
- Язвы часто зудят, но обычно не болезненны.
- Язвы превращаются в волдыри, которые открываются и выделяют жидкость — эта жидкость содержит инфекционные бактерии, которые могут заразить других при контакте с ней.
- Через несколько дней разорванные волдыри образуют плоскую толстую корку медового (желтовато-коричневого) цвета, которая со временем исчезает, оставляя красные следы, которые заживают без образования рубцов.
- Могут быть опухшие железы (увеличенные лимфатические узлы), но обычно нет лихорадки.
- Щелкните здесь, чтобы просмотреть фотографию импетиго на лице из DermAtlas .
Что делать спортсменам, если они думают, что у них импетиго?
В то время как легкие случаи импетиго можно лечить, не посещая врача, спортсменам рекомендуется попросить медицинского работника определить, какой у них тип инфекции, как его лечить и является ли оно заразным.Если инфекция заразна, спортсмены не должны тренироваться или соревноваться до тех пор, пока их врач не разрешит им вернуться.
В начало
Вернуться к содержанию
Метициллин-устойчивый золотистый стафилококк (MRSA)
Что такое золотистый стафилококк?
Staphylococcus aureus («стафилококк») — это бактерия, которая переносится на коже или в носу примерно от 25% до 30% здоровых людей, не вызывая инфекции — это называется колонизацией.Бактерии стафилококка являются одной из наиболее распространенных причин кожных инфекций в США. Большинство этих кожных инфекций незначительны (например, прыщи и фурункулы), не передаются другим людям (не заразны) и обычно поддаются лечению без антибиотиков. Однако некоторые стафилококковые бактерии устойчивы к определенным антибиотикам — один из них называется MRSA.
Что такое MRSA?
MRSA означает устойчивый к метициллину золотистый стафилококк. MRSA — это стафилококковая бактерия, которую некоторые антибиотики семейства пенициллинов должны лечить, но не могут.Когда инфекция устойчива к лекарству, она называется сопротивлением . Однако другие антибиотики, не являющиеся пенициллиновыми, могут эффективно лечить большинство инфекций MRSA.
| Инфекция MRSA на руке |
Что вызывает устойчивость к антибиотикам?
Наибольшая устойчивость к антибиотикам возникает из-за неправильного их приема. Примеры:
- Неполное использование: невыполнение всего рецепта антибиотика (часто из-за того, что люди начинают чувствовать себя лучше и перестают принимать лекарство).
- Неправильное использование: прием антибиотиков от вирусной инфекции (антибиотики НЕ лечат вирусные инфекции, такие как простуда или грипп).
- Ненужное применение: прием антибиотиков «на всякий случай» (например, прием их перед отпуском или специальным мероприятием, чтобы попытаться предотвратить болезнь).
Важно принимать рецептурные лекарства только по назначению врача и принимать все лекарства, даже если вы почувствовали себя лучше до того, как выписали рецепт.
Насколько серьезно MRSA?
Хотя поставщики медицинских услуг могут лечить большинство кожных инфекций MRSA в своих офисах, MRSA может быть очень серьезным и даже привести к смерти. MRSA может вызывать пневмонию или тяжелые инфекции крови, костей, хирургических ран, сердечных клапанов и легких. MRSA может быть смертельным, если его не выявить и не лечить эффективными антибиотиками.
Как можно заразиться MRSA?
Чаще всего MRSA передается при прямом кожном контакте с инфицированным человеком.
MRSA также может передаваться при непрямом контакте (например, при контакте с ковриком, на котором есть инфицированный дренаж, или при совместном использовании полотенца или мобильного телефона с кем-то, у кого есть MRSA). Из-за этого никогда не делятся предметами личной гигиены и здоровья.
Где на коже появляется MRSA и каковы симптомы?
ИнфекцииMRSA обычно возникают там, где есть разрыв кожи (например, порез или рана), особенно в областях, покрытых волосами (например, в области бороды, задней части шеи, подмышечной впадине, паху, ногах или ягодицах). )
MRSA может выглядеть как шишка на коже, которая может быть красной, опухшей, теплой на ощупь, болезненной, наполненной гноем или дренирующей.Гной или дренаж содержат инфекционные бактерии, которые могут передаваться другим людям. У людей с MRSA может подниматься температура.
| Инфекция MRSA на бедре |
Как диагностируют и лечат MRSA?
В зависимости от ваших симптомов ваш лечащий врач может отправить мазок из носа или образец кожной ткани в лабораторию для выявления инфекции или подтверждения наличия у вас MRSA.
Ваш лечащий врач может слить гной из очага поражения — не делайте это самостоятельно.
Если вам прописали антибиотик, принимайте его точно так, как указано, и принимайте все лекарство, даже если инфекция улучшится или пройдет до того, как вы закончите прием всего рецепта. Если инфекция не улучшится в течение нескольких дней, обратитесь к своему врачу.
В начало
Вернуться к содержанию
Массы для лица — Фотогалерея
Am Fam Physician. 1 октября 2000 г .; 62 (7): 1619-1620.
35-летний мужчина обратился за медицинской помощью для оценки бессимптомных двусторонних образований лица (рис. 1).Образования образовались четыре месяца назад и постепенно увеличивались в размерах.
Медицинский и хирургический анамнез пациента без особенностей. В анамнезе он имел сексуальные отношения с несколькими женщинами без использования презервативов.
При физикальном осмотре обнаружены слегка твердые двусторонние образования на лице без признаков воспаления. Осмотр ротовой полости (включая зубы) был нормальным. В остальной части исследования не было обнаружено органегалии, увеличения лимфатических узлов или других отклонений от нормы.Обычная лабораторная оценка включала полный подсчет клеток крови, измерения уровней мочевины, креатинина, глюкозы и электролитов в крови, функциональные пробы печени и анализ мочи. Все результаты были нормальными. Рентгенограмма грудной клетки в норме. Компьютерная томография (КТ) области с массами показана на рисунке 2.
РИСУНОК 1.
РИСУНОК 2.
Вопрос
Что из следующего является наиболее вероятной причиной образования лицевых масс у этого пациента?
А.Свинка.
Б. Опухоль Вартина.
C. Гнойный паротит.
D. Доброкачественные лимфоэпителиальные кистозные поражения.
E. Саркоидоз.
Обсуждение
Правильный ответ: D: доброкачественные лимфоэпителиально-кистозные поражения околоушных желез у пациента с вирусом иммунодефицита человека (ВИЧ).
Паротит сейчас редко встречается из-за эффективной иммунизации. Двустороннее увеличение околоушной железы — обычное проявление, но у инфицированных людей могут быть симптомы системного заболевания (например,g., лихорадка, миалгии, недомогание) и более острое течение времени для увеличения околоушной железы.
Опухоль Вартина чаще встречается у мужчин и может вызывать кистозное увеличение околоушной железы, но является двусторонней лишь примерно в 5% случаев. Диагноз ставится по типичному гистологическому внешнему виду при биопсии.
Гнойный паротит может проявляться двусторонним увеличением околоушных желез, но является острым воспалительным процессом. Обычно это происходит из-за инфекции Staphylococcus aureus и обычно наблюдается у пожилых, ослабленных пациентов (например,g., после химиотерапии или во время послеоперационного восстановления после серьезной операции или травмы).
Двустороннее медленнорастущее увеличение околоушных желез — классическая, но не частая находка при саркоидозе. Кистозное поражение железы не типично, и подавляющее большинство пациентов будут иметь респираторные жалобы и аномалии при рентгенографии грудной клетки.
Доброкачественные лимфоэпителиально-кистозные поражения околоушных желез встречаются у небольшой части пациентов с ВИЧ, особенно на ранних стадиях инфекции.Кистозные поражения околоушных желез должны указывать на необходимость тестирования на ВИЧ. КТ опухоли полезна для дифференциальной диагностики у пациентов с ВИЧ, которая включает туберкулез, атипичную микобактериальную инфекцию, саркому Капоши, лимфому и несколько типов новообразований околоушных желез. У пациентов с неопределенным диагнозом может потребоваться тонкоигольная аспирация.
Патогенез доброкачественных лимфоэпителиальных кистозных поражений околоушных желез не выяснен. В течение нескольких лет считалось, что эти поражения развиваются из уже существующей лимфоидной ткани слюнных желез.Однако более новые исследования предполагают, что причиной поражений является вторичная инфильтрация лимфоидной ткани слюнных желез, связанная с ВИЧ-инфекцией.1
Было опробовано несколько терапевтических подходов, включая хирургическое удаление, низкие дозы облучения и внутриочаговое введение склерозирующего вещества. агент (доксициклин [вибрамицин]). 2 Однако хорошие результаты достигаются при использовании активной комбинированной антиретровирусной терапии, которая приводит к значительному уменьшению или даже исчезновению кистозных поражений околоушных желез у большинства пациентов.3,4 Лечение в основном показано по косметическим причинам или для снятия дискомфорта.
Увеличение лимфатических узлов может быть побочным эффектом вакцины COVID-19 и ошибкой для рака, говорят врачи
Увеличение лимфатических узлов может быть побочным эффектом вакцины COVID-19
Доктор Констанс Леман, руководитель отделения визуализации груди в больнице общего профиля Массачусетса , обсуждает этот побочный эффект вакцин COVID-19 и его значение для пациентов.
BOSTON — Увеличение лимфатических узлов может быть нормальным и ожидаемым побочным эффектом после вакцинации COVID-19, говорят врачи, и многие работают над распространением информации, чтобы уменьшить страх пациентов перед раком и избежать ненужных анализов. .
По мере распространения вакцины против коронавируса в США врачи наблюдают все больше пациентов с увеличенными лимфатическими узлами под подмышкой, вдоль ключицы и даже в области шеи. Этот естественный ответ может возникать на той стороне, где человек получил инъекцию, и был признанным побочным эффектом в клинических испытаниях Moderna и Pfizer-BioNtech.
Это также может произойти в ответ на другие вакцины, помимо COVID-19.
«На самом деле это хороший знак того, что ваше тело реагирует на эту вакцину и вырабатывает отличные антитела для борьбы с вирусом COVID в случае, если вы когда-нибудь с ним соприкоснетесь», — сказал д-р.Констанс Леман, руководитель отделения визуализации груди Массачусетской больницы общего профиля.
Представленное изображение показывает маммограмму левой груди, показывающую увеличенный подмышечный лимфатический узел. (Фотография предоставлена больницей общего профиля Массачусетса)
Лимфатические узлы помогают организму бороться с инфекциями, действуя как фильтр и улавливая вирусы, бактерии и другие причины болезней.
Увеличение лимфатических узлов обычно происходит в результате инфекции, вызванной бактериями или вирусами. В некоторых случаях они могут указывать на рак.По данным клиники Кливленда, лимфатические узлы — это одна из областей, где чаще всего распространяется рак груди.
В январе Леман и ее коллеги из больничного центра визуализации груди в Бостоне начали замечать больше пациентов с увеличенными лимфатическими узлами при маммографии, проходящих скрининг на рак груди. До пандемии не было обычной практики спрашивать женщин о ранее сделанных вакцинах во время маммографии.
Достаточно скоро врачи отделения радиологии в Массачусетсе начали обсуждать это же явление в других отделах, таких как визуализация брюшной полости и грудной клетки.
«Мы все думали, что это, вероятно, проявится у всех типов пациентов, а не только у тех, кто приходит на маммографию», — вспоминает она, отмечая аналогичные случаи при обычной МРТ плеча и ультразвуковом скрининге у другого пациента после того, как успешно лечился от рака щитовидной железы.
С тех пор Леман и ее коллеги опубликовали журнальные статьи по этой теме и говорят, что для центров визуализации важно спрашивать пациентов, получили ли они вакцину от COVID-19, узнавать, когда она была введена и где она вводилась в организме.Если это была двухдозовая вакцина, пациенты должны сообщить, получали ли они первую или вторую прививку в последний раз.
В большинстве случаев дополнительных тестов на увеличение лимфатических узлов после недавних прививок не требуется — если опухоль не сохраняется или у человека есть другие проблемы со здоровьем. По мере того, как более широкие слои населения получают прививки, предстоит еще многое узнать, но врачи считают, что эти симптомы обычно должны исчезнуть в течение шести недель.
Расширенное интервью: Эксперт объясняет, как работают вакцины против COVID-19 и побочные эффекты после прививок
Dr.Уильямс Мосс, эпидемиолог и исполнительный директор Международного центра доступа к вакцинам при Университете Джонса Хопкинса, объясняет, как работают вакцины с мРНК от Pfizer и Moderna и почему после второй дозы чаще возникают побочные эффекты.
Они также обмениваются письмами с пациентами в этой ситуации, в которых говорится: «Лимфатические узлы в области вашей подмышки, которые мы видим на вашей маммограмме, больше на той стороне, где вы недавно получили вакцину против COVID-19. Увеличенные лимфатические узлы являются обычным явлением после вакцина COVID-19 и нормальная реакция вашего организма на вакцину.Однако, если вы чувствуете опухоль в подмышечной впадине, которая держится более шести недель после вакцинации, вам следует сообщить об этом своему врачу ».
Lehman говорит, что они стремятся распространить информацию об этом еще на начальных этапах кампании массовой вакцинации в стране. Врачи надеются сократить количество ненужных биопсий или дополнительных изображений лимфатических узлов — и предотвратить дополнительное беспокойство у пациентов, которые могут опасаться худшего, не зная об этом побочном эффекте вакцины.
«Пациенты, которых я чувствую, больше всего где Я искренне сочувствую им, тем, кто проходит обследование на предмет рака », — сказал Леман.«Им сказали, что у них рак, а затем они замечают, что их узлы опухли, и тогда возникает беспокойство:« Может ли это быть злокачественная опухоль? »Это вызывает такое беспокойство и такой страх, и мы хотим немедленно с этим бороться. »
Леман сказала, что она также думает о пациентах, которые успешно прошли курс лечения от рака и теперь старательно возвращаются на контрольное сканирование.
«Это действительно сложно, когда эти пациенты слышат:« Мы что-то видим в ваших лимфатических узлах ». Поэтому мы хотим получить информацию», — добавила она.
Тем не менее, в некоторых случаях потребуется биопсия или дополнительная визуализация. Несмотря на то, что этот ответ на вакцину нормальный, в США все равно будут пациенты с лимфомой, метастатическим раком груди или другим метастатическим раком.
«С одной стороны, центры были очень озабочены лимфатическими узлами и даже дошли до крайности, проводя биопсию лимфатических узлов, чтобы убедиться, что они не раковые. Это действительно крайность, от которой мы все стараемся держаться подальше. .Но другая крайность: люди говорили, что дело всегда в вакцине, и совсем не беспокоились об этом. Просто продолжайте, как всегда, и это крайность, когда мы тоже не хотим приземляться », — сказал Леман.
Некоторые специалисты в полевых условиях предлагают отложить плановую визуализацию по крайней мере на шесть недель после последней дозы вакцины. Lehman считает, что это должно быть решение местного сообщества, основанное на имеющихся ресурсах, но отмечает тысячи женщин, которые уже пропустили плановую маммографию в 2020 году из-за пандемии.
«Мы пытаемся втянуть их сейчас. Мне не нужны дополнительные препятствия», — сказала она. «Я думаю, это так важно, чтобы мы просто принимали наших пациентов».
СВЯЗАННЫЙ: Влияние COVID-19 на лечение онкологических заболеваний было «глубоким», по словам экспертов, из-за того, что многие плановые обследования откладывались
Те, кто еще не получил вакцину COVID-19, могут попросить сделать инъекцию в определенную руку или даже в бедре, как одобрено Центрами США по контролю и профилактике заболеваний.
Тем, у кого в прошлом был диагностирован рак или которые в настоящее время проходят лечение, Lehman посоветовал подумать о том, чтобы сделать инъекцию как можно дальше от места нахождения рака в организме.
«Таким образом, область, где мы бы больше всего беспокоились о лимфатических узлах рядом с ее предыдущим раком груди, вроде бы избавлена от этой реакции. Люди могут использовать ту же логику, если у них был рак в другой части тела. ,» она сказала.
Многие медицинские группы экспертов рекомендуют большинству людей с раком или в анамнезе сделать вакцину COVID-19, как только она станет им доступна, ссылаясь на риск тяжелого заболевания у людей с более хрупкой иммунной системой.Но, как всегда, пациенты должны обсудить это со своим врачом.
«Если вы еще не были вакцинированы, как только вы сможете встать в очередь и пройти вакцинацию. Не беспокойтесь о последствиях вакцинации и последующей визуализации. Мы хотим, чтобы вы прошли вакцинацию», Леман сказал.
Эту историю сообщили из Цинциннати.
диагностика меланомы — NHS
Диагностика меланомы обычно начинается с осмотра вашей кожи.
Некоторые врачи общей практики делают цифровые фотографии подозреваемой опухоли, чтобы отправить их специалисту по электронной почте для оценки.
Поскольку меланома является относительно редким заболеванием, многие врачи обращаются за ней только раз в несколько лет. Важно следить за своими родинками и возвращаться к терапевту, если вы заметили какие-либо изменения. Фотографирование для документирования любых изменений поможет в диагностике.
На прием к специалисту
При подозрении на меланому вас направят в дерматологическую клинику для дальнейшего обследования.Вам следует обратиться к специалисту в течение 2 недель после посещения терапевта.
Кожный специалист (дерматолог) или пластический хирург осмотрит родинку и остальную часть вашей кожи. Они могут удалить родинку и отправить ее на исследование (биопсию), чтобы проверить, злокачественна ли она. Биопсия обычно проводится с использованием местного анестетика, чтобы обезболить область вокруг родинки, чтобы вы не почувствовали боли.
Если рак подтвержден, вам, как правило, потребуется еще одна операция, которую чаще всего делает пластический хирург, чтобы удалить более широкий участок кожи.Это необходимо для того, чтобы быть абсолютно уверенным, что в коже не останется раковых клеток.
Дополнительные испытания
У вас будут дополнительные анализы, если есть опасения, что рак распространился на другие органы, кости или вашу кровь.
Биопсия сторожевого лимфатического узла
Если меланома распространяется, она обычно начинает распространяться через каналы в коже (лимфатические сосуды) в ближайшую группу желез (лимфатические узлы). Лимфатические узлы являются частью иммунной системы организма.Они помогают удалить нежелательные бактерии и частицы из организма и играют роль в активации иммунной системы.
Биопсия сторожевого лимфатического узла — это тест, позволяющий определить, распространились ли микроскопические количества меланомы (меньше, чем можно было бы показать на любом рентгеновском снимке или сканировании) на ваши лимфатические узлы. Обычно это делает пластический хирург под общим наркозом.
Вокруг шрама вводится комбинация синего красителя и слабого радиоактивного химического вещества. Обычно это делается непосредственно перед удалением более широкого участка кожи.Раствор проходит по тем же каналам кожи, что и любая меланома.
Первый лимфатический узел, которого достигают краситель и химические вещества, известен как «сторожевой» лимфатический узел. Хирург может найти и удалить сторожевой узел, оставив остальные нетронутыми. Затем узел исследуют на предмет микроскопических пятнышек меланомы (этот процесс может занять несколько недель).
Если в сторожевом лимфатическом узле нет меланомы, крайне маловероятно, что другие лимфатические узлы будут поражены. Это обнадеживает, потому что, если меланома достигает лимфатических узлов, вероятность ее распространения в другом месте выше.
Если сторожевой лимфатический узел содержит меланому, существует риск того, что другие лимфатические узлы в той же группе также будут содержать меланому.
Ваш хирург должен обсудить плюсы и минусы биопсии дозорных лимфатических узлов, прежде чем вы согласитесь на ее проведение.
Диссекция лимфатических узлов или завершающая лимфаденэктомия
Операция по удалению оставшихся лимфатических узлов в группе называется завершенной лимфаденэктомией или завершенной лимфаденэктомией. Опять же, вам следует обсудить плюсы и минусы процедуры со своим хирургом.
Другие тесты, которые вы можете пройти:
Cancer Research UK предоставляет дополнительную информацию о тестах для диагностики меланомы и тестах для определения стадии меланомы.
.
 Лечение проводится комплексное, включая и иммунотерапию.
Лечение проводится комплексное, включая и иммунотерапию.
 д. на окружающую их клетчатку.
д. на окружающую их клетчатку.

