Гипомоторная дискинезия желчного пузыря и желчевыводящих путей, лечение гипотонического типа
В течение своей жизни человек сталкивается с различного рода заболеваниями, одним из распространенных недугов является дискинезия желчного пузыря. Суть патологического процесса связана с нарушением моторики и тонуса желчного пузыря, а также желчевыводящих протоков.
Ввиду анатомических особенностей и гормонального фона, чаще заболевание диагностируют у женщин. Замечено, что больше страдают женщины с астеническим телосложением. В шестидесяти процентах случае диагностируется гипомоторная дискинезия желчного пузыря.
Заболевание вызывает несогласованность в работе пищеварительного тракта. Это приводит к тому, что желчный секрет выбрасывается в просвет кишечника не в том количестве, которое необходимо и не в подходящее время.
При гипермоторном типе сфинктеры желчного пузыря не расслабляются и присутствуют чрезмерно сильные сокращения стенок желчевыводящих путей. При гипомоторной дискинезии, напротив, наблюдаются недостаточно интенсивные сокращения стенок.
Патологический процесс могут вызвать аномалии развития желчевыводящих путей, невротические и гормональные расстройства, холецистит, гастрит, сахарный диабет. Даже стрессовые ситуации способны вызвать нарушение в работе желчного пузыря.
Далее поговорим о различиях дискинезии по гиперкинетическому и гипокинетическому типу. Рассмотрим признаки патологического процесса и особенности его лечения.
Чем отличается дискинезия по гипомоторному и гипермоторному типу?
Желчь – это особая жидкость, которая вырабатывается в печени. Желчный секрет улучшает усвоение жиров и активизирует перемещение пищевого комка по кишечнику. Прежде чем попасть в кишечник желчь проходит сложный путь по желчевыводящим путям.
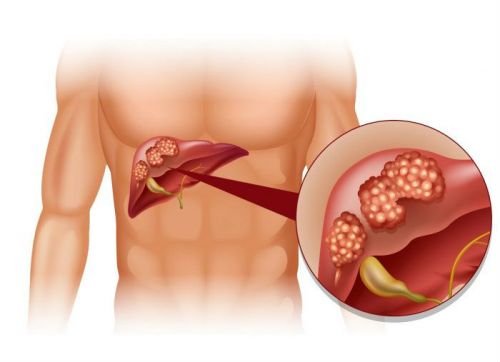
При дискинезии желчного пузыря происходит нарушение сократительной функции, возникающее по ряду причин (часто на фоне параллельных патологий)
При дискинезии билиарного тракта возникают проблемы с выведением желчи. Специалисты выделяют две основные формы заболевания: гиперкинетическая и гипомоторная. Для начала поговорим о гиперкинетическом типе. В этом случае повышен тонус органа, он сокращается слишком быстро и сильно. Наряду с этим, сфинктеры раскрываются недостаточно.
Это приводит к появлению сильных болей в области правого подреберья. В некоторых случаях болевой приступ может быть кратковременным, а иногда он длится в течение часа. Спровоцировать новый приступ может стресс, тревога. Во время критических дней тонус желчного пузыря повышен, поэтому у женщин обострение недуга связано с менструальным циклом.
Если гипертонической формой дискинезии чаще страдают молодые люди и подростки, то заболевание желчного пузыря по гипотоническому типу в большей степени встречается у людей старшего возраста. В этом случае боль более длительная, но при этом имеет слабо выраженный характер. Ноющая боль может длиться целыми сутками.
Теперь поговорим о симптомах гиперкинетической формы:
- болевой синдром в виде колик. Интенсивная боль в правом подреберье возникает после стресса или погрешности в питании. Обычно болевая вспышка длится около получаса и возникает несколько раз в день. Болезненность иррадиирует в спину, руку, лопатку и даже в область сердца, из-за чего заболевание могут путать с приступом стенокардии;
- ухудшение аппетита из-за спазмированного и излишне сокращенного желчного пузыря;
- снижение веса из-за плохого расщепления пищи и недостаточного всасывания питательных веществ;
- приступ тошноты и рвота;
- диарея;
- нарушения со стороны вегетативной нервной системы: гипертония, потливость, слабость, тахикардия, головная боль.
При гипокинетической дискинезии желчевыводящих путей (ДЖВП) наблюдается более выраженная клиническая картина. Помимо боли, тошноты и рвоты появляется отрыжка, горечь во рту, вздутие живота, ожирение и другое.
При обеих формах ДЖВП наблюдается желтушность кожных покровов и слизистых оболочек. Это связано с нарушением оттока желчного секрета. Наряду с этим, кал обесцвечивается, а урина становится темной. Также при обратном забросе желчи на языке появляется белый или желтоватый налет.

При гипотонической дискинезии желчевыводящих путей наблюдаются симптомы со стороны ВНС: головокружение, головная боль, тахикардия
Причины возникновения
ДЖВП бывает первичным и вторичным. Стоит отметить, что патология редко возникает в виде отдельного заболевания. Первичный процесс могут вызвать следующие причины: нервное перенапряжение (при этом структурные изменения в органе не наблюдаются), нарушение режима питания: переедание, голодание, быстрые перекусы, злоупотребление жирным, жареным, малоподвижный образ жизни, мышечная слабость, недостаточность массы тела, аллергия, бронхиальная астма и другое.
Вторичный процесс возникает на фоне уже имеющихся заболеваний:
- заболевания пищеварительного тракта: гастрит, дуоденит, колит, язвенная болезнь;
- хронические заболевания брюшной полости и органов малого таза: аднексит, пиелонефрит, киста яичника;
- нарушение печени, желчного пузыря и желчевыводящих путей;
- бактериальные воспаления ЖКТ;
- лямблиоз;
- врожденные аномалии желчного пузыря;
- эндокринные нарушения.
Причиной дискинезии может стать нервное перенапряжение.
Характерные симптомы
Заболевание характеризуется появлением следующих симптомов:
- постоянный приступ боли, которая имеет тупой, распирающий, ноющий характер. Болезненность появляется в районе правого подреберья, при этом четкого места локализации нет. Обычно болезненность усиливается после приема пищи. Это связано с застоем желчного секрета и растягиванием дна желчного пузыря;
- отрыжка, возникающая после приема пищи или в перерывах между приемами. Это связано с заглатыванием воздуха во время еды;
- приступ тошноты, которая может заканчиваться рвотой. В рвотных массах появляются примеси желчи. Обычно тошнота появляется после погрешности в питании;
- горечь во рту, которая усиливается после приема пищи, в утреннее время и после физической нагрузки. Это связано с забросом желчного секрета из двенадцатиперстной кишки в полость рта;
- вздутие живота. Ощущение распирание может сопровождаться болью. Обычно после отхождения газов болевая вспышка стихает. Метеоризм возникает вследствие гниения и брожения;
- запор. Возникает из-за замедления продвижения пищевого комка по кишечнику. Каловые массы становятся плотными и уменьшаются в объеме. Также задержка стула связана с недостатком желчных кислот;
- ожирение. Возникает из-за недостаточного расщепления жиров. Они начинают отлаживаться на подкожно-жировой клетчатке и внутренних органов;
- вегетативные нарушения: брадикардия, гипотония, головокружение, потливость. Считается, что неврологические расстройства возникают из-за неустойчивости сердечно-сосудистой системы к стрессовым ситуациям. Из-за психоэмоциональных переживаний к внутренним органам поступает меньше кислорода.

Заболевание вызывает боль в правом подреберье
Дискинезия у детей
Незрелость и лабильность нервной системы может послужить причиной развития ДЖВП в детском возрасте. У детей до года заболевание зачастую является следствием повреждения центральной нервной системы во время беременности или родов.
Если говорить о детях старшего возраста, то причиной дискинезии могут стать стрессы, эмоциональные перегрузки, неправильное питание, гиподинамия, пищевая аллергия. ДЖВП у детей проявляется в виде таких симптомов:
- появление белого налета на языке;
- желтушность склер;
- появление трещин в уголках рта;
- кожа приобретает белый или даже сероватый оттенок;
- нарушение сердцебиения.
Гипомоторная форма лечится с помощью массажа, водных процедур и лечебной физкультуры. Хороший эффект дают тонизирующие лекарственные средства: Женьшень, Экстракт дикого перца, Настойка аралии, а также препараты магния.
Диагностика и лечение
Для постановки точного диагноза гастроэнтерологу понадобятся результаты следующих исследований: общее и биохимическое исследование крови, ультразвуковая диагностика печени и желчного пузыря, дуоденальное зондирование, медикаментозные тесты, холецистография.
Лечебный процесс дискинезии включает в себя использование препаратов, которые стабилизируют двигательную активность желчевыводящих путей. Кроме того, для полного излечения необходимо соблюдать диету и нормализовать психоэмоциональное состояние.
Скорректировать невротические расстройства можно с помощью создания комфортных условий дома и на работе, соблюдения правильного режима дня, наблюдения психотерапевта и приема успокоительных или психостимулирующих средств.
Читайте также:
Особенности питания
При гипокинетической форме дискинезии рекомендовано употреблять продукты, богатые магнием и растительными волокнами:
- гречка;
- отруби;
- творог;
- капуста;
- морковь;
- яблоки;
- растительное масло;
- жирные молочные продукты.
Также стоит не забывать о продуктах, обладающих желчегонным действием: сметана, сливки, овощи, черный хлеб, растительное и сливочное масло, сваренное вкрутую яйцо.

Соблюдение диетического питания – это залог скорейшего выздоровления
Во время обострения заболевания лучше исключить такие продукты: жирное мясо и рыба, копчености, жирное, жареное, алкогольные напитки, кондитерские изделия, консервация, маринады, цельное молоко, бобовые.
Продукты лучше употреблять в вареном, запеченном виде. Также полезно готовить пищу на пару. Разрешено употреблять вчерашний хлеб, кисломолочные продукты, нежирные сорта мяса и рыбы, крупы, овощи, овощные супы.
Медикаментозное лечение
Для усиления выработки и отделения желчного секрета назначают холеретические препараты, в состав которых входит желчь. Выделим действенные холеретики, назначаемые при ДЖВП:
- Холензим. Таблетки стимулируют выработку желчи, улучшают работу желчного пузыря и в целом нормализует процессы пищеварения;
- Аллохол. Препарат устраняет процессы гниения и брожения. Таблетки способствуют желчеотделению и улучшают двигательную способность желчного пузыря;
- Холивер. Помимо того, что средство нормализует желчеотделение, оно обладает гепатопротекторным действием и способствует выведению вредного холестерина.
Вспомогательную роль в лечении дискинезии оказывают препараты растительного происхождения: настой перечной мяты, отвар бессмертника, отвар кукурузных рылец. Для очищения печени, желчного пузыря и протоков применяется методика слепого зондирования. Она способствует улучшению сократительной функции желчного пузыря, благодаря чему происходит выброс желчи и болезнетворных микроорганизмов.

Слепое зондирование поможет в лечении ДЖВП
Для проведения процедуры используется растительное масло, желчегонные травы, мед, сорбит, желтки, магнезия и другое. После того как человек выпьет лекарственное средство, ему следует лечь на правый бок и на область печени приложить грелку. В такое положении следует лежать, не переворачиваясь, в течение часа.
В качестве дополнения могут назначаться средства народной медицины. Для того чтобы усилить отток желчи попробуйте такие советы:
- употребление зеленого чая;
- парьтесь в русской бане раз в неделю с использованием веника;
- перед приемом пищи принимайте по чайной ложке оливкового масла;
- употребление настоя березовых листьев;
- ежедневно принимайте смесь из томатного сока и рассола квашеной капусты.
Заболевание грозит развитием холецистита, панкреатита, гастрита, а также способствует образованию камней. Вследствие нарушения нормального расщепления жиров возможно развитие анемии, авитаминоза. Также может наблюдаться бесконтрольная потеря веса. При своевременно проведенном лечении прогноз благоприятный. Для заболевания характерно длительное течение с обострениями.
Профилактические меры помогут предотвратить развитие недуга, если же ДЖВП уже присутствует, они помогут отодвинуть наступление рецидива или даже полностью его исключить. Профилактика – это прежде всего соблюдение правильного образа жизни, в том числе и диетического питания. Диета – это не временное явление, а решение изо дня в день употреблять правильные продукты.
Умеренные физические нагрузки – это хороший способ предотвратить появление застойных явлений. Также не забывайте про полноценный сон и соблюдение правильного режима работы и отдыха. Своевременно проводите профилактическое обследование.
При появлении тревожных симптомов не пускайте состояние на самотек, а обращайтесь к специалисту.
Итак, гипокинетическая дискинезия желчного пузыря способна доставить немало проблем. Лечение заболевания не должно откладываться на потом. Своевременно принятые меры способствуют скорейшему выздоровлению. Если вы будете соблюдать простые меры профилактики, вы сможете предотвратить появление недуга или хотя бы забыть о проблеме на длительный срок.
Диагностикой, назначением диеты и лекарств занимается квалифицированный специалист. В крайних случаях, когда консервативные методики не дают никаких результатов, специалист может принять решение о проведении оперативного вмешательства.
vrbiz.ru
Дискинезия желчевыводящих путей. Типы, причины и лечение дискинезии..
Дискинезии желчевыводя́щих путей (ДЖВП) — это расстройства сократительной, двигательной способности, изменения тонуса желчного пузыря, желчных протоков и их сфинктеров, приводящая к нарушению оттока желчи. Дискинезии имеют в основном функциональное происхождение и очень редко органическое.
В основе дискинезии лежит нарушение последовательности сокращения и расслабления жёлчных путей и системы сфинктеров. В зависимости от этиологии выделяют первичные и вторичные признаки дискинезии желчевыводящих путей. Первичные симптомы дискинезии: функциональные заболевания желчевыводящей системы, вызванные расстройством нейрогуморальных регуляторных механизмов.
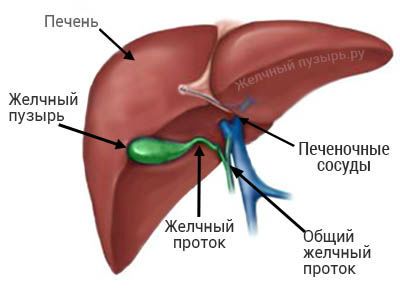
Желчь вырабатывается в печени от 0,6 до 1,5 литров в сутки. Регулярная выработка желчи необходима для нормального пищеварения. Сначала из печени желчь поступает в печеночные протоки, оттуда через общий желчный проток и пузырный проток в желчный пузырь. Желчный пузырь, сокращаясь, порциями выводит желчь в двенадцатиперстную кишку в области Фатерова соска. Порционное поступление желчи и панкреатического сока в двенадцатиперстную кишку регулируется сфинктером (мышечным кольцом) Одди.
Дискинезии желчевыводящих путей чаще встречается у женщин, чем у мужчин.
Типы дискинезии желчевыводящих путей (ДЖВП).
- Гипотоническая (снижением тонуса сфинктеров)
- Гипертоническая (повышением тонуса сфинктеров)
- Гипокинетическая (гипомоторная) — снижением моторной функции желчевыводящих путей
- Гиперкинетическая (гипермоторная) — повышение моторной функции желчевыводящих путей
Причины.
Первичные причины дискинезии желчевыводящих путей.
- Расстройства нейрогуморальных регуляторных механизмов желчевыводящих путей,
- Длительное, систематическое нарушение режима питания (нерегулярный прием пищи, переедание, привычка сытно есть перед сном, злоупотребление острой. жирной пищей),
- Нейроциркуляторная дистония, неврозы, стрессы,
- Малоподвижный образ жизни, врожденная слаборазвитая мышечная масса.
Вторичные причины дискинезии желчевыводящих путей.
- Ранее перенесенный острый вирусный гепатит,
- Гельминты, инфекции (лямблиоз),
- Гормональные нарушения (климакс, нарушения менструального цикла, недостаточность эндокринных желез: гипотиреоз, недостаток эстрогенов и др.),
- При желчекаменной болезни, холециститах, гастритах, гастродуоденитах, язвенной болезни, энтеритах,
- Аллергические заболевания,
- Хронические воспалительные процессы брюшной полости (хроническое воспаление яичников, пиелонефрит, колиты, аппендицит и др.),
- При перегибах шейки или тела желчного пузыря (органические причины).
Клинические признаки.
Общие симптомы.
Больные жалуются на слабость, утомляемость, раздражительность, бессонницу, головные боли, тахикардию, потливость, зябкость, похолодание конечностей.
Специфические симптомы.
Возникают тяжесть, боли в правом подреберье, правой области эпигастральной зоны, вздутие живота, урчание, метеоризм, отрыжка воздухом, горечь во рту (особенно по утрам), повышенное слюноотделение, тошнота, рвота, частые запоры, реже поносы.
Для гипермоторной дискинезии характерны приступообразные острые боли различной интенсивности в правом подреберье, часто отдающие в правую лопатку и плечо, горечь во рту, расстройство стула. Приступы могут провоцировать острая, жирная пища, физическое напряжение, стресс.
У женщин симптомы дискинезии усиливаются в предменструальный период и первые дни месячных, часто сопровождаются тошнотой и рвотой. Дискинезии желчевыводящих путей у мужчин могут привести также к сексуальным расстройствам.
Проявление тех или иных симптомов, их выраженность зависит от типа и степени развития дискинезии, а также сопутствующим заболеваниям, нервной системы больного. Болезнь годами может проявляться только общей утомляемостью, слабостью, эмоциальной лабильностью, дискомфортом и тяжестью в правом подреберье, без болей.
Заболевание проявляется периодами обострения и ремиссии. Приступы часто провоцируются нарушениями диеты, стрессами, физическими нагрузками, простудными заболеваниями и др.
Осложнения.
Длительная дискинезия желчного пузыря может привести к хроническому холециститу, образованию камней.
Диагностика дискинезии желчного пузыря.
Анамнез, осмотр больного.
При выраженном нарушении оттока желчи, холестазе возможны желтушность склер, кожных покровов, язык может быть обложен белым или желтоватым налетом.
- УЗИ — определяют объём желчного пузыря до и после (через 30 мин) желчегонного завтрака. В норме после желчегонного завтрака объём жёлчного пузыря сокращается на 40%.
- Дуоденальное зондирование с целью исследования и анализа желчи, полученный порциями
- Рентгенологические методы:
ЛЕЧЕНИЕ ДИСКИНЕЗИИ ЖЕЛЧЕВЫВОДЯЩИХ ПУТЕЙ.
В первую очередь важно соблюдение лечебной диеты, выяснение причины дискинезии, лечение основного заболевания.
Диетотерапия.
Показано частое, дробное питание маленькими порциями до 5-6 раз в день, назначают диета № 5.
В рацион включаются продукты, способствующие выведению жира из печени (треска, молочные продукты, особенно творог), овощи, фрукты, а также растительное масло.
В рационе ограничивают яйца, мясные, рыбные и грибные бульоны, подливки и супы, животные жиры, кроме небольшого количества сливочного масла.
Исключаются:
- острые, жареные блюда, газированные, холодные напитки, алкоголь, бобовые, лук, чеснок. Такая пища может спровоцировать сильный спазм желчных путей.
Важно всегда употреблять только теплую и свежую пищу. Продукты употребляют в отваренном или запеченном виде. Мясо и рыбу можно запекать после предварительного отваривания. Солить пищу можно нормально (при обострении соль ограничивается).
Ужин должен быть легким, не позднее чем за 2-3 часа до сна. При обострении заболеваний печени и желчного пузыря, сопровождающихся гастритом, блюда диеты №5 приготовляются в протертом виде, из диеты исключают сырые овощи и фрукты, черный хлеб; все блюда варят на пару или в воде (не запекают).
Можно включить в рацион пшеничные отруби, принимать с блюдами по 1 столовой ложке в день.
При гиперкинетической форме ограничивают продукты, стимулирующие желчеотделение (жирное мясо, рыбу, птицу, растительное масло, пряности, грибы, бульоны, копчёности, газированные продукты и т. д.). При гипокинетической форме рекомендуются овощи, фрукты, сливочное масло, сливки, сметану, яйца (в ограниченном количестве).
Лекарственная терапия.
Желчегонные средства: Холеретики и Холекинетики,
Спазмолитики,
Ферментные препараты,
Седативные.
При Гипотонической Дискинезии назначают Холеретики.
Холеретики — препараты, стимулирующие желчеобразование, увеличивающие секрецию желчи и образование желчных кислот. Холеретики бывают с содержанием желчны кислот (истинные холеретики), синтетического, растительного происхождения.
- Препараты, содержащие желчные кислоты: Холензим, Аллохол, Холивер, Лиобил, Дегидрохолевая кислота (Хологон).
- Препараты, имеющие синтетическое происхождение: Никодин, Осалмид, Цикловалон
- Препараты растительного происхождения: Зифлан, Фламин (цветки бессмертника), Хофитол (листья артишока), Танацехол (пижма обыкновенная), Берберина бисульфат, Фебихол (корень куркумы), Холосас (плоды шиповника),
- Минеральные воды также обладают желчегонными свойствами.
Для коррекции работы вегетативной нервной системы назначаются Тонизирующие препараты:
Экстракт элеутерококка, По 20-30 капель внутрь за пол часа до еды в первой половине дня. Курс — 25-30 дней
Настойка Женьшеня, По 15-25 капель внутрь три раза в день за пол часа до еды. Курс — 30-40 дней.
При Гипертонической Дискинезии назначают Холекинетики.
Холекинетики — желчегонные препараты, стимулирующие сократительную функцию желчного пузыря и одновременно снижающие давление и тонус желчевыводящих путей, сфинктера Одди, имеют спазмолитическое действие.
- Гимекромон (Одестон), Холецистокинин, Магния сульфат, Питуитрин, Сорбит, Ксилит, Маннит, Гепабене, Флакумин (листья скумпии), Конвафлавин (трава ландыша дальневосточного).
Спазмолитики — препараты, расслабляющие мышцы желчевыводящих путей и сфинктеров, понижает давление в желчевыводящих путях, уменьшают боли.
- Платифилин, Папаверин, Но-шпа, Мебеверин (Дюспаталин), применяется курсами для предупреждения развития приступов.
- Наркотические обезболивающие (например, Промедол) применяются при резко выраженном болевом синдроме.
Седативные средства: Бромиды (Натрия бромид и Калия бромид), Настойка пустырника, Валерианы.
Ферменты: Фестал, Дигестал, Мезим-форте, Креон-10 и др.
Во время ремиссии, вне обострений.
- Можно проводить Беззондовые тюбажи по Демьянову со слабыми желчегонными или минеральной водой со средней минерализацией.
Ксилит, Сорбит, Магния сульфат (английская соль).
Растворить в 100 мл теплой воды лекарственное средство и выпить его в течение 10-15 минут небольшими глотками В течение этого можно походить или после этого полежать 30-40 минут на правом боку, положив теплую грелку на правый бок.
Можно делать тюбажи с подогретой минеральной водой, минеральной водой с медом. Тюбажи повторяются раз в 7-10 дней. Курс — до 8-10 процедур.
При дискинезии с повышенным тонусом назначаются рекомендуются минеральные воды слабой минерализации — «Славяновская», «Смирновская», «Ессентуки №4 и 20», «Нарзан».Воду нужно пить по 1/2 стакана 3 раза в день за 30 минут до еды, без газа, в подогретом виде.
При дискинезии со сниженным тонусом назначаются также минеральные воды сильной минерализации — «Ессентуки N17», «Джермук», «Арзни», и другие. Ее также нужно пить по 1/2 стакана 2-3 раза в день за 30-60 минут до еды, без газа, в подогретом виде.
- Хорошо помогают Массаж и Лечебная физкультура.
- Рекомендовано также периодическое Санаторно-курортное лечение.
- При застое желчи периодически можно назначать Дуоденальные зондирования для опорожнения желчного пузыря.
- Физиотерапия: электрофорез, амплипульс терапия, парафиновые аппликации, лазерная терапия.
Профилактика дискинезии желчевыводящих путей.
Чтобы предупредить проявление этого неприятного недуга, следует, не откладывая, лечить все расстройства невротического характера, не допускать серьезных стрессовых ситуаций, регулярно, в одно и то же время принимать пищу каждый день. Важнее также нормальный, полноценный сон и отдых.
www.medglav.com
Дискинезия желчного пузыря: типы болезни, первые симптомы и тактика лечения | Лекарственный справочник | Здоровье
Наша справка
Дискинезия желчного пузыря – это расстройство, при котором нарушается моторика желчного пузыря и его протоков. Из-за этого желчь поступает в двенадцатиперстную кишку в неадекватном количестве, что ведет к расстройству процесса пищеварения.
Проверьте себя
Различают два типа дискинезии: гипомоторную и гипермоторную.
При гипомоторном типе желчный пузырь и протоки сокращаются вяло, поэтому желчь застаивается в пузыре, а в двенадцатиперстную кишку поступает в малом количестве. Ее часто недостаточно для переваривания пищи. Данный вид расстройства дает о себе знать тупой болью или ощущением тяжести в правом подреберье (боль может отдавать в правую руку, правую сторону груди). Также может возникать подташнивание, горечь во рту, вздутие живота, наблюдается неустойчивый стул (то запор, то диарея), иногда – рвота желчью.
При гипермоторном типе желчный пузырь, наоборот, сокращается слишком активно. Из-за этого может возникать спазм желчных путей, который вызывает острую, колющую боль в правом подреберье (она также может отдавать в руку, плечо, правую половину груди). Подташнивание может наблюдаться, рвота бывает редко.
Важно
Дискинезия желчного пузыря – распространенное заболевание, и причин, ведущих к нему, много.
Наследственная предрасположенность: нередко дети пациентов, страдающих дискинезией, тоже сталкиваются с этой проблемой
Анатомические особенности, например, перетяжки в желчном пузыре и перегибы органа, которые нарушают нормальное сокращение желчевыводящих путей.
Заболевания желудочно-кишечного тракта: моторика желчного пузыря и его протоков может нарушаться на фоне язвенной болезни двенадцатиперстной кишки, гастрита, гастродуоденита.
Однако далеко не всегда корень проблемы – в органах пищеварения. Развитию дискинезии могут способствовать сахарный диабет, заболевания щитовидной железы и даже хроническая лор-инфекция.
Огромную роль играет эмоциональное состояние человека: моторика зависит от состояния нервной системы, поэтому при хронических стрессах, неврозах, депрессии могут возникать нарушения.
Проблемы с оттоком желчи нередко наблюдаются у женщин, принимающих гормональные контрацептивы.
Один из важнейших факторов риска – неправильное питание. Избыток жирной, острой пищи в рационе, обильные трапезы (особенно если перед этим вы долго не ели) увеличивают риск дискинезии.
SOS!
Гипомоторная дискинезия желчевыводящих путей ведет к застою желчи, поэтому является одним из факторов риска образования желчных камней, то есть развития желчнокаменной болезни.
Памятка пациенту
Лечение дискинезии зависит от ее типа. При гипомоторной ДЖВП важно активизировать моторику желчного пузыря и его протоков. Для этого обычно используются желчегонные препараты. При гипермоторном типе назначают в основном спазмолитики, которые помогают расслабить желчные пути и уменьшить боль.
Людям, страдающим гипермоторным типом дискинезии, врачи рекомендуют запомнить правило трех Ж. Оно таково: из меню нужно исключить Жирное, Жареное и Желтки яиц – на фоне употребления таких продуктов и блюд больным обычно становится плохо. При гипомоторном типе яйца есть можно.
При гипермоторном типе в диете должно быть много продуктов, богатых магнием – он способствует уменьшению спазма. К ним относится гречка, пшено, цельнозерновой хлеб (но не сдоба!), зелень.
Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов обращайтесь к врачу.
Печатную версию справочника покупайте в киосках вашего города или закажите в редакции по тел +7 (495)646-57-57 или по электронной почте [email protected] с пометкой ЛС (в письме укажите ФИО, почтовый адрес и телефон).
aif.ru
Дискинезия желчного пузыря — Гипомоторная дисфункция: симптомы и лечение когда гипотоническая
Дискинезия желчных путей является распространенным заболеванием ЖКТ. По неофициальным данным, от этой болезни страдает практически каждый третий. Точной статистики нет, потому что далеко не все больные обращаются за медицинской помощью: патология доставляет немало неприятностей, но жизни не угрожает. Однако в ряде случаев болезнь может привести к осложнениям. Именно поэтому стоит знать то, как лечить дискинезию желчевыводящих путей.
Описание патологии
Дискинезия желчного пузыря и желчевыводящих путей — это патологическое состояние, которое характеризуется неравномерным выделением желчи и нарушением сокращений гладкой мускулатуры выделительной системы и сфинктеров. Чтобы понять, что это за заболевание, необходимо несколько углубиться в анатомию, изучив функции желчи и желчевыводящих путей.
Желчью называют биологическую жидкость желтовато-коричневого цвета, которая содержит активные вещества и участвует в пищеварительных процессах. Она формируется в печени или печеночных ходах, затем через протоки поступает в желчный пузырь, где приобретает необходимую концентрацию в ходе удаления лишней воды. Из желчного пузыря жидкость поступает в двенадцатиперстную кишку.
Основная функция этой биологической жидкости состоит в расщеплении сложных жиров, в результате чего те превращаются под действием ферментов в жирные кислоты. Последние уже без проблем могут усваиваться организмом. Кроме того, желчь участвует в процессе полноценного усвоения жиров и углеводов.
По системе желчевыводящих путей эта жидкость перемещается при помощи гладкой мускулатуры. Скорость транспортировки регулируется кольцевыми мышцами (сфинктерами), которыми «руководят» гормоны, вырабатываемые в поджелудочной железе и желудке. Если желчь перемещается слишком быстро, то она попадает в желудок в разбавленном виде, слишком медленно — становится слишком насыщенной. И то, и другое негативным образом сказывается на здоровье.
Классификация
В зависимости от того, слишком медленно или чрезмерно быстро перемещается желчь, заболевание делят на два вида. Гиперкинетический тип дискинезии желчевыводящих путей (ДЖВП) — это слишком быстрая транспортировка желчи в двенадцатиперстную кишку, гипокинетический — медленная.
Различаются эти два типа одного и того же заболевания не только симптомами и принципами лечения, но и по категориям людей, которые наиболее им подвержены. Так, например, гиперкинетическая форма дискинезии желчно выводящих путей чаще диагностируется у молодых пациентов, а гипокинетическая выявляется у людей, которые старше сорока лет и лиц с неустойчивой психикой. Вообще, заболеванию подвержены больше женщины, чем мужчины. Встречается дискинезия желчных путей и у детей, хотя не так часто, как у взрослых.
Медики придерживаются другой классификации, основанной на том, насколько высоким является тонус сфинктеров, которые «управляют» движением желчи. Если он выше нормы, то болезнь называют гипертонической дискинезией желчных путей, если ниже — гипотонической. В некоторых случаях врач может диагностировать смешанный тип заболевания, то есть одновременно и гипокинетические, и гиперкинетические расстройства.
Код по МКБ дискинезии желчных путей — К83.9. МКБ-10 — это международная классификация болезней, документ, используемый как основной статистический и квалификационный в здравоохранении.
Причины ДЖВП
Согласно причинам возникновения патологии, дискинезия желчно-выводящих путей делится на первичную и вторичную. Первичная возникает довольно редко, она обычно обусловлена каким-либо анатомическим дефектом развития желчного пузыря или желчевыводящих протоков. Это могут быть перегиб пузыря, слабость стенок, наличие перегородки внутри, удвоенное количество протоков, аномальное расположение или подвижность желчного пузыря.
В случае со вторичной формой имеют место другие заболевания-причины. Спровоцировать развитие дискинезии желчного пузыря и желчных путей могут вирусные гепатиты, дисфункция печени и другие заболевания, различные патологии ЖКТ (гастриты, язвы, дуоденит), желчнокаменная болезнь, аппендицит, аллергические реакции, холецистит, патологии женской половой системы, во
zheludokok.ru
симптомы, лечение, диета, как лечить дисфункцию народными средствами
Дискинезия желчных протоков (ДЖВП) или дисфункция желчного пузыря – это заболевание пищеварительного тракта, для которого характерно нарушение моторно-эвакуаторной функции желчного пузыря, его путей и сфинктеров. По статистическим данным, это расстройство диагностируют у каждого третьего человека. Вследствие нарушения сокращения гладких мышц желчных ходов и сфинктера Одди неравномерно выделяется желчь.
Дискинезия желчного пузыря (ДЖП) сама по себе не опасна, но при отсутствии грамотной терапии повышается вероятность опасных последствий. Поэтому необходимо знать, как проявляется этот недуг, чтобы вовремя начать лечение и предотвратить такие осложнения, как холелитиаз и т. д.
Анатомия желчного пузыря
Чтобы понять, что такое дискинезия желчного пузыря, нужно немного углубиться в анатомию.
Желчный пузырь размещается на внутренней поверхности печени
Желчный пузырь – это полый орган, который размещается на внутренней поверхности печени. Он предназначен для сбора печёночного секрета. В длину он достигает 5–14 см, а в ширину – 3–5 см. В норме его объём колеблется от 30 до 70 мл, но при холестазе (застой желчи) он расширяется.
Один конец органа широкий, а другой – узкий, то есть он напоминает грушу. Но иногда его форма может меняться.
Желчный пузырь состоит из дна, тела и шейки (самый узкий участок). От узкого конца отходит проток, который входит в проток печени, так формируется холедох (общий желчный проток). Холедох впадает в двенадцатиперстную кишку (ДПК) в зоне большого дуоденального сосочка, который окружает сфинктер Одди (мышечное кольцо).
В ЖП скапливается, концентрируется и хранится печёночный секрет (желчь). При необходимости происходит сокращение желчного пузыря, выделение печёночного секрета в ДПК.
Гепатоциты постоянно вырабатывают желчь, которая попадает во внутрипечёночный канал, а оттуда – в желчный пузырь. Клетки слизистой ЖП всасывают из желчи лишнюю воду, натрий и хлор, так происходит её концентрация.
Механизм желчеобразования
Выделение желчи из ЖП регулируют следующие нейрогуморальные факторы:
- Висцеральная нервная система (ВНС) регулирует функциональность многих органов. Когда блуждающий нерв активируется, происходит сокращение ЖП и расслабление сфинктера Одди. Когда нарушается функциональность ВНС, этот процесс нарушается.
- Гормоны кишечника вырабатываются пищеварительными органами во время еды. Холецистокинин провоцирует сокращение ЖП и расслабление сфинктера Одди.
- Нейропептиды – это разновидность молекул протеина, которые образуются в ЦНС и периферической нервной системе и обладают свойствами гормонов. Они предотвращают сокращение ЖП.
На выделения печёночного секрета влияют различные нейрогуморальные факторы
Эти факторы взаимодействуют между собой и провоцируют сокращение мышц ЖП во время еды, повышение в нём давления. Как следствие, происходит расслабление сфинктера Люткенса, и печёночный секрет поступает в проток пузыря. Потом она поступает в общий желчный канал, а затем через сфинктер Одди в ДПК. При возникновении болезни этот механизм нарушается.
Под воздействием желчи пепсин в ДПК теряет свои свойства. Кроме того, печёночный секрет провоцирует расщепление и всасывание жиров, улучшает моторику тощей кишки, повышает аппетит, активирует выработку слизи и гормонов кишечника.
Причины первичной ДЖП
В зависимости от причин патологии выделяют первичную и вторичную дисфункцию ЖП. Первичная ДЖП проявляется из-за функциональных нарушений, которые невозможно выявить с помощью инструментальных исследований. Со временем недуг прогрессирует, и проявляются структурные изменения ЖП и его проток.
Первичная ДЖП возникает вследствие функциональных расстройств органа
Первичная ДЖП возникает по следующим причинам:
- Стрессовые состояния с острым или хроническим течением. Нарушается деятельность ВНС вследствие дисбаланса симпатического и парасимпатического отдела. Как следствие, билиарный тракт (желчный пузырь и его пути) работает со сбоями.
- Неправильное питание (нарушение пищевого режима, переедание, регулярное употребление жирных или некачественных продуктов, быстрый приём пищи и т. д.). Вследствие нарушений продуцирования гормонов кишечника неправильно сокращается и расслабляется ЖП и желчные ходы.
- Астеническое телосложение (худощавость), низкий вес, пассивный образ жизни и т. д. Дискинезия желчного пузыря возникает вследствие гиподинамии мышц желчевыводящих проток, поэтому они не могут полноценно сокращаться после еды.
- Аллергия (астма, крапивная лихорадка, аллергия на продукты и т. д.). Аллергические вещества провоцируют раздражение нервно-мышечного аппарата, как следствие, нарушается двигательная активность ЖП. ДЖП у детей часто возникает по этой причине.
Это основные причины, которые провоцируют ДЖП. Важно вовремя выявить заболевание, чтобы не допустить структурные изменения органа.
Факторы развития вторичной дискинезии
Дисфункция желчного пузыря и желчевыводящих путей проявляется на фоне других патологий. Тогда изменения заметны при инструментальной диагностике.

Вторичная ДЖП развивается на фоне других заболеваний
Вторичную ДЖП провоцируют следующие патологии:
- Воспаление желудка, 12-перстной, толстой или тонкой кишки, атрофия (истончение) слизистых пищеварительного тракта. Внутренняя оболочка ЖКТ неправильно вырабатывает кишечные гормоны, при этом расстройстве нарушается моторика ЖП и его проток. Язва или гастрит, при которых повышена кислотность, провоцируют увеличение выработки пепсина. После проникновения фермента в ДПК, среда в ней окисляется. Как следствие, нарушается отхождение печёночного секрета.
- Воспалительное поражение органов брюшной полости и малого таза с хроническим течением: воспаление яичников, маточных труб, почек, солнечного сплетения и т. д. Поражённый орган раздражается, как следствие, происходит изменение висцеро-висцеральных рефлексов.
- Гепатит, воспалительное поражение желчных ходов, холецистит (воспаление ЖП). Вследствие воспаления ЖП и его проток изменяется чувствительность к факторам, которые регулируют их моторно-эвакуаторную функцию. При желчнокаменной болезни нарушается отхождение печёночного секрета из-за конкрементов (камни).
- Воспалительные болезни пищеварительных органов, которые провоцируют патогенные микробы (например, сальмонеллы). Метаболиты вредных микроорганизмов раздражают ЖП, из-за чего нарушается моторика ЖП.
- Гельминтозы (заражение глистами), например, лямблиоз, описторхоз. Глисты в желчных путях или пузыре нарушают отток печёночного секрета, раздражают слизистую, нарушают двигательную функцию ЖП и его путей.
- Врождённые патологии ЖП: перетяжка, перегиб на теле или шейке, внутренние оболочки и т. д. Дисформия нарушает отток желчи.
- Расстройства и заболевания эндокринных желез (дефицит гормонов щитовидки, тестостерона, эстрогена, ожирение). Изменения, которые происходят с женщиной при менопаузе, месячных или вследствие приёма гормональных препаратов. Вследствие этих нарушений снижается выработка холецистокинина или рецепторов ЖП, и его протоки становятся менее чувствительными к этому гормону.
Все эти факторы нарушают функциональность желчного пузыря, как следствие, возникает дисплазия (неправильное развитие тканей).
Виды ДЖВП
Дисфункция ЖП зависит от типа расстройства активности ЖП и его путей.
ДЖП разделяют на гипотоническую, гипертоническую и смешанную
Разновидности ДЖВП:
- Гипомоторная дискинезия желчного пузыря – ЖП и его протоки недостаточно сокращаются. Гипокинезия характерна для пациентов, у которых преобладает тонус симпатического отдела нервной системы. Этот отдел снижает тонус и двигательную активность ЖП и его путей. Гипотонической дискинезии подвержены пациенты после 40 лет.
- Гипертоническая дискинезия характеризуется повышением сократительной способности. Тогда преобладает парасимпатический отдел, который повышает тонус и двигательную активность ЖП. Гиперкинезия чаще встречается у молодых пациентов.
Кроме того, встречается смешанная форма заболевания – гипотонически-гиперкинетическая. Тогда у больного проявляются признаки обеих форм заболевания.

ДЖВП проявляется болью в правом подреберье, отрыжкой, тошнотой, рвотой и т. д.
Признаки гипотонической дискинезии
Симптомы дискинезии желчного пузыря по гипотоническому типу:
- При гипокинезии проявляется тупая ноющая боль справа под рёбрами, которая становится более выраженной во время еды. Это происходит из-за растяжения дна ЖП вследствие недостатка холецистокинина.
- При гипомоторной дискинезии возникает отрыжка после приёма пищи, а иногда в интервалах между ними. Нарушается регуляция деятельности ЖП нервной системой, из-за чего пациент чаще заглатывает воздух. Это приводит к повышению давления в желудке, сокращению мышечной стенки, снижению тонуса сфинктера.
- Дискинезия по гипокинетическому типу сопровождается тошнотой или извержением рвотных масс. Этот признак проявляется вследствие употребления жирных продуктов, быстрого перекуса, переедания и т. д. Из-за нарушения моторики происходит раздражение рвотного центра, который находится в головном мозгу.
- Гипотония ЖП проявляется горечью во рту утром, после еды или физической активности. Вследствие нарушения моторики печёночный секрет из ДПК проникает в желудок, пищевод и ротовую полость.
- При ДЖП часто возникает метеоризм. Вследствие избыточного газообразования распирает живот, возникают кишечные спазмы. Когда пузырьки газа отходят, болезненные ощущения ослабляются. Из-за процессов гниения и брожения в тощей кишке происходит выделение газов. Этот симптом часто проявляется у ребенка.
- ДЖП сопровождается снижением аппетита. Печёночный секрет стимулирует аппетит, перистальтику кишечника и выработку его гормонов. Из-за того что сократительная способность ЖП снижается, мало желчи выделяется в ДПК.
- При дискинезии по гипомоторному типу проявляются расстройства стула. Диарея наблюдается редко после употребления пищи. Запор возникает чаще, при этом пациент не может опорожнить кишечник на протяжении 2 суток. При поносе ускоряется движение содержимого по кишечнику. Запор характерен для ленивого желчного пузыря (слабая двигательная активность).
- Избыточный вес возникает из-за длительного течения ДЖП или является фактором, который провоцирует заболевание.
- При ДЖП нарушается функциональность висцеральной нервной системы. Как следствие, снижается частота сокращений миокарда, возникает гипотония, краснеет кожа лица, наблюдается избыточное выделение пота и слюны.
По этим признакам можно выявить первичную дискинезию ЖП.
Признаки гипертонической дискинезии
Симптомы при гипермоторной дискинезии желчного пузыря:
- Острая выраженная боль справа под рёбрами после стресса, неправильного питания, физических упражнений. Длительность приступа – от 20 до 30 минут, она проявляется несколько раз на протяжении 24 часов. В промежутке между приступами ощущается тяжесть в правом боку. Это происходит, потому что ЖП сокращен или повышен тонус сфинктеров, как следствие, желчь не отходит.
- Гипермоторная дискинезия сопровождается снижением аппетита. Этот симптом возникает из-за излишнего спазмирования желчного пузыря.
- При заболевании истончается слой жира под кожей, как следствие, уменьшается мышечная масса, уменьшается вес. Желчь выделяется между приёмами пищи, поэтому уменьшается всасывание белков, липидов, углеводов и других полезных веществ.
- Дискинезия по гипертоническому типу сопровождается тошнотой, рвотой. Эти симптомы проявляются во время приступа коликов.
- Гипертонический тип дискинезии проявляется диареей, которая возникает после еды или при коликах.
- Из-за нарушения функциональности висцеральной нервной системы выделяется большое количество пота, учащается сердцебиение, возникает слабость, головная боль, гипертония. Также присутствуют косвенные признаки: повышенная раздражительность, вялость, расстройства сна, ноющая боль в сердце, нарушение сердечного ритма и т. д.

Гипермоторная дискинезия сопровождается болью справа под рёбрами, желтухой, снижением аппетита
Кроме того, при гипотонической и гипертонической форме дискинезии проявляется желтушность кожи и слизистых оболочек, беловатый или желтоватый налёт на языке.
Диагностика заболевания
Во время диагностики необходимо выявить тип ДЖВП, наличие или отсутствие болезней, которые усугубляют состояние пациента. После тщательных исследований врач определяет тактику лечения.
Чтобы выявить дисфункции желчного пузыря, назначают ультразвуковое исследование. УЗИ помогает определить форму, размер ЖП. Как правило, при возникновении боли справа под рёбрами, желтушности, при увеличении печени и ЖП рекомендуется провести УЗИ.
Для выявления ДЖП проводят УЗИ и анализ крови
После проведения исследования врач расшифровывает результаты:
- При увеличении размеров органа речь идёт о застое желчи в его полости. Этот признак указывает на гипотонию и слабую двигательную активность желчного.
- Причины уменьшения размеров желчного пузыря – это чрезмерное и резкое сокращение стенок органа, нарушение оттока секрета. Так проявляется гипертоническая дискинезия.
- Если размеры органа практически нормальные и отсутствуют другие признаки патологии, то, скорее всего, ДЖП связана с анатомическими особенностями органов пациента.
- Если стенки ЖП утолщаются, то речь идёт о воспалении желчного.
- Конкременты в органе свидетельствуют о желчнокаменном заболевании, когда уплотнения перекрывают просвет желчных ходов.
- При наличии затемнённых участков на стенках появляется подозрение на онкообразования в ЖП или застой печёночного секрета.
- Расширение желчевыводящих путей свидетельствует о гипотонически-гипертонической дискинезии.
Кроме УЗИ, проводят лабораторные исследования. Анализ крови позволит выявить следующие показатели: СОЭ (скорость оседания эритроцитов), концентрацию эозинофилов, лейкоцитов, холестерина и т.д.
Пятимоментное дуоденальное зондирование поможет выявить тонус желчного пузыря, расстройства сократительной функции, оценить состояние сфинктера Одди. Процедуру проводят утром на голодный желудок.
Рентген с применением контрастного состава проводят реже, так как рентгеновские лучи негативно влияют на организм. Врач назначает это исследование при крайней необходимости. С помощью холецистографии можно выявить размер ЖП на голодный желудок, расстройства моторики желчных протоков, обнаружить спайки, конкременты, новообразования.
Медикаментозное лечение
Многих пациентов, которые столкнулись с подобной патологией, интересует вопрос о том, как лечить дискинезию. Медицинские препараты назначает доктор с учётом типа заболевания.
Медикаменты назначают с учётом вида дискинезии
Лечение дискинезии желчного пузыря по гипотоническому типу проводят с помощью следующих препаратов:
- Холензим на основе желчных кислот и ферментов поджелудочной железы (амилаза, трипсин, липаза). Таблетки принимают после приёма пищи по 1 шт. трёхкратно за сутки. Длительность терапевтического курса – от 14 до 20 дней. Препарат ускоряет выработку печёночного секрета, улучшает моторику ЖП и его протоков, нормализует пищеварение, усвоение полезных веществ.
- Аллохол на основе желчи, крапивы и чеснока активирует выработку желчи, нейтрализует гниение и брожение в пищеварительном тракте, улучшает моторику. Пациент должен принимать по 1–2 пилюли после приёма пищи от 3-х до 4-х раз за сутки. Лечение длится от 4 до 8 недель.
- Холивер с желчью, артишоком, куркумой тоже стимулирует отток желчи, защищает гепатоциты (клетки печени) от влияния токсических веществ. Кроме того, препарат нормализует пищеварение и очищает кровь от холестерина. Пациент принимает по 2–4 пилюли трижды за сутки после приёма пищи на протяжении 10–20 суток.
Чтобы корректировать функциональность висцеральной нервной системы, принимают экстракт элеутерококка и настойку женьшеня. Эти препараты нормализуют метаболизм, улучшают мозговую активность, уменьшают утомляемость. С их помощью повышается давление у гипотоников, улучшается функциональность коры надпочечников.
При обострении гипотонической дискинезии применяют беззондовые тюбажи. Чистку печени проводят с помощью ксилита, сорбита, магния сульфата, минеральной воды без газа. После процедуры улучшается отхождение желчи из ЖП и внутрипечёночных желчных ходов.
Для лечения гипертонической дисикинезии назначают следующие медикаменты:
- Оксафенамид усиливает отток желчи, разжижает её, очищает кровь от холестерина, купирует боль, горечь во рту, тошноту.
- Гепабене на основе дымянки ускоряет выработку печёночного секрета, устраняет спазм ЖП и его протоков, защищает гепатоциты от токсических веществ, восстанавливает их.
- Гимекромон стимулирует образование секрета, улучшает его отток, расслабляет мускулатуру желчных ходов и сфинктера Одди.
- Папаверин, Дротаверин, Но-Шпа помогают устранить боль. Эти лекарства уменьшают концентрацию кальция в клетках, как следствие, происходит расслабление гладких мышц органов пищеварительного тракта.
- Промедол помогает купировать сильную боль путём нарушения передачи нервного импульса на разных уровнях ЦНС.
Чтобы корректировать функциональность висцерально нервной системы при гипертонической дискинезии, назначают бромиды, настойку пустырника или валерианы. Эти средства благотворно влияют на нервную и сердечно-сосудистую системы, нормализуют баланс между процессами торможения и возбуждения.
Кроме того, для лечения ДЖП применяют физиотерапию. При заболевании гипотонического типа назначают электрофорез с Пилокарпином, амплипульстерапию, а при гипермоторной – электрофорез с применением Платифилина, Папаверина, парафинотерапию и лазеротерапию.
Если ДЖП возникла на фоне гельминтоза, язвы, инфекционных заболеваний, желчнокаменной болезни, то сначала проводят их лечение.
Правила питания
Диета при дискинезии желчного пузыря – это залог успеха при лечении болезни. Пациент должен правильно питаться на протяжении 12–16 недель. Основная задача диетотерапии – уменьшение нагрузки на печень, желчные пути, нормализация их функциональности.

Диетотерапия помогает разгрузить ЖП и ускорить выздоровление
При обострении ДЖП важно исключить из меню следующие продукты:
- Жирное мясо (свинина, гусь), рыбу (сардину, осётр).
- Копчёные изделия, жареную, жирную, солёную, кислую, острую пищу.
- Насыщенные бульоны, специи.
- Лук, чеснок, редис, щавель.
- Спиртные напитки.
- Сдобное тесто, изделия с кремом, шоколадные изделия.
- Кофе, какао, газировки.
- Бобовые: горох, фасоль.
- Хлеб из ржаной муки.
- Жирное молоко, сливки.
- Консервы, маринады.
Питание при дискинезии должно быть дробным (от 4 до 6 раз в сутки), а порции небольшие.
Кроме того, следует правильно обрабатывать продукты перед употреблением. Во время лечения пациент может варить, готовить на пару или запекать продукты. При обострении недуга рекомендуется есть пюре или жидкие блюда. После удаления желчного пузыря стоит придерживаться строгой диеты, чтобы стимулировать вывод желчи из организма и нормализовать метаболизм.
При ДЖП по гипомоторному типу рекомендуется употреблять следующие продукты:
- Черствый ржаной или пшеничный хлеб.
- Кисломолочные продукты с низким процентом жирности.
- Мясо и рыбу (диетические сорта): говядину, индюшатину, хек, минтай, судак.
- Овощи.
- Желток (не более 1 шт. за день).
- Колбасу, сосиски высшего сорта в вареном виде.
- Растительные масла, немного сливочного масла.
- Мёд, карамель, мармелад, пастилу.
- Свежевыжатые соки из фруктов, овощей и ягод (некислые сорта).
- Некрепкий чай, кофе с добавлением молока.
- Крупы и макароны из твёрдых сортов пшеницы.
- Суп с овощами.
При гипермоторной дискинезии рацион блюд практически не отличается. Но тогда пациенту следует отказаться от колбасных изделий, карамели, свинины, телятины, яиц, свежих фруктов, овощей, ягод.
Народная медицина
В составе комплексной терапии разрешено пользоваться народными средствами, особенно если острые симптомы заболевания исчезли.

Приём медикаментов сочетают с народными средствами
Народные рецепты при ДЖП по гипотоническому типу:
- 15 г цветов бессмертника заливают 220 мл кипятка и ставят на водяную баню на полчаса. Потом жидкость снимают, а после остывания фильтруют. Больной принимает по 100 мл отвара за полчаса до приёма пищи. Лечение длится от 14 до 20 суток.
- 5 г кукурузных рылец заливают 220 мл кипятка, потом настаивают полчаса. Потом жидкость фильтруют и принимают по 75 мл трижды в сутки за 20 минут до еды.
- 10 г душицы заваривают 220 мл кипятка, а через полчаса процеживают. Настой делят на 3 порции и принимают утром, в обед и вечером.
Эти средства усиливают сокращение ЖП, нормализуют отток желчи, разжижают её, улучшают пищеварение.
Рецепты при гипертонической дискинезии:
- 10 г мяты заваривают 220 мл кипятка, настаивают полчаса, а потом фильтруют. Принимают настой по 75 мл двукратно за сутки. Терапевтический курс длится от 20 до 28 дней.
- 5 г солодки заливают 220 мл кипятка, ставят на пар на 20 минут. После охлаждения настой процеживают и принимают по 75 мл за полчаса до приёма пищи трёхкратно. Лечение длиться от 14 до 20 дней.
Эти рецепты помогают купировать боль, тошноту, расслабить мускулатуру желчных ходов, сфинктеров, улучшая отхождение желчи. Они нормализуют аппетит, работу пищеварительных органов, устраняют воспаление.
Настой ромашки применяют при обоих типах заболевания. Для этого 5 г сухого сырья заливают 220 мл кипятка, а через 5 минут фильтруют. Средство принимают трижды за сутки на протяжении длительного времени.
Таким образом, дискинезия желчного пузыря – это распространённое заболевание, при котором нарушается сокращение ЖП и его каналов, возникают расстройства функциональности сфинктера Одди. Как следствие, возникают проблемы с оттоком желчи. Чтобы предотвратить патологию, рекомендуется правильно питаться, отказаться от вредных привычек, соблюдать режим дня, избегать стрессов, быть физически активным.
albur.ru
Гипомоторная дискинезия желчного пузыря и желчевыводящих путей, лечение гипотонического типа
В течение своей жизни человек сталкивается с различного рода заболеваниями, одним из распространенных недугов является дискинезия желчного пузыря. Суть патологического процесса связана с нарушением моторики и тонуса желчного пузыря, а также желчевыводящих протоков.
Ввиду анатомических особенностей и гормонального фона, чаще заболевание диагностируют у женщин. Замечено, что больше страдают женщины с астеническим телосложением. В шестидесяти процентах случае диагностируется гипомоторная дискинезия желчного пузыря.
Заболевание вызывает несогласованность в работе пищеварительного тракта. Это приводит к тому, что желчный секрет выбрасывается в просвет кишечника не в том количестве, которое необходимо и не в подходящее время.
При гипермоторном типе сфинктеры желчного пузыря не расслабляются и присутствуют чрезмерно сильные сокращения стенок желчевыводящих путей. При гипомоторной дискинезии, напротив, наблюдаются недостаточно интенсивные сокращения стенок.
Патологический процесс могут вызвать аномалии развития желчевыводящих путей, невротические и гормональные расстройства, холецистит, гастрит, сахарный диабет. Даже стрессовые ситуации способны вызвать нарушение в работе желчного пузыря.
Далее поговорим о различиях дискинезии по гиперкинетическому и гипокинетическому типу. Рассмотрим признаки патологического процесса и особенности его лечения.
Чем отличается дискинезия по гипомоторному и гипермоторному типу?
Желчь – это особая жидкость, которая вырабатывается в печени. Желчный секрет улучшает усвоение жиров и активизирует перемещение пищевого комка по кишечнику. Прежде чем попасть в кишечник желчь проходит сложный путь по желчевыводящим путям.
При дискинезии желчного пузыря происходит нарушение сократительной функции, возникающее по ряду причин (часто на фоне параллельных патологий)
При дискинезии билиарного тракта возникают проблемы с выведением желчи. Специалисты выделяют две основные формы заболевания: гиперкинетическая и гипомоторная. Для начала поговорим о гиперкинетическом типе. В этом случае повышен тонус органа, он сокращается слишком быстро и сильно. Наряду с этим, сфинктеры раскрываются недостаточно.
Это приводит к появлению сильных болей в области правого подреберья. В некоторых случаях болевой приступ может быть кратковременным, а иногда он длится в течение часа. Спровоцировать новый приступ может стресс, тревога. Во время критических дней тонус желчного пузыря повышен, поэтому у женщин обострение недуга связано с менструальным циклом.
Если гипертонической формой дискинезии чаще страдают молодые люди и подростки, то заболевание желчного пузыря по гипотоническому типу в большей степени встречается у людей старшего возраста. В этом случае боль более длительная, но при этом имеет слабо выраженный характер. Ноющая боль может длиться целыми сутками.
Теперь поговорим о симптомах гиперкинетической формы:
 Боль в правом подреберье спереди после еды
Боль в правом подреберье спереди после еды
- болевой синдром в виде колик. Интенсивная боль в правом подреберье возникает после стресса или погрешности в питании. Обычно болевая вспышка длится около получаса и возникает несколько раз в день. Болезненность иррадиирует в спину, руку, лопатку и даже в область сердца, из-за чего заболевание могут путать с приступом стенокардии;
- ухудшение аппетита из-за спазмированного и излишне сокращенного желчного пузыря;
- снижение веса из-за плохого расщепления пищи и недостаточного всасывания питательных веществ;
- приступ тошноты и рвота;
- диарея;
- нарушения со стороны вегетативной нервной системы: гипертония, потливость, слабость, тахикардия, головная боль.
При гипокинетической дискинезии желчевыводящих путей (ДЖВП) наблюдается более выраженная клиническая картина. Помимо боли, тошноты и рвоты появляется отрыжка, горечь во рту, вздутие живота, ожирение и другое.
При обеих формах ДЖВП наблюдается желтушность кожных покровов и слизистых оболочек. Это связано с нарушением оттока желчного секрета. Наряду с этим, кал обесцвечивается, а урина становится темной. Также при обратном забросе желчи на языке появляется белый или желтоватый налет.

При гипотонической дискинезии желчевыводящих путей наблюдаются симптомы со стороны ВНС: головокружение, головная боль, тахикардия
Причины возникновения
ДЖВП бывает первичным и вторичным. Стоит отметить, что патология редко возникает в виде отдельного заболевания. Первичный процесс могут вызвать следующие причины: нервное перенапряжение (при этом структурные изменения в органе не наблюдаются), нарушение режима питания: переедание, голодание, быстрые перекусы, злоупотребление жирным, жареным, малоподвижный образ жизни, мышечная слабость, недостаточность массы тела, аллергия, бронхиальная астма и другое.
Вторичный процесс возникает на фоне уже имеющихся заболеваний:
- заболевания пищеварительного тракта: гастрит, дуоденит, колит, язвенная болезнь;
- хронические заболевания брюшной полости и органов малого таза: аднексит, пиелонефрит, киста яичника;
- нарушение печени, желчного пузыря и желчевыводящих путей;
- бактериальные воспаления ЖКТ;
- лямблиоз;
- врожденные аномалии желчного пузыря;
- эндокринные нарушения.
Причиной дискинезии может стать нервное перенапряжение.
Характерные симптомы
Заболевание характеризуется появлением следующих симптомов:
- постоянный приступ боли, которая имеет тупой, распирающий, ноющий характер. Болезненность появляется в районе правого подреберья, при этом четкого места локализации нет. Обычно болезненность усиливается после приема пищи. Это связано с застоем желчного секрета и растягиванием дна желчного пузыря;
- отрыжка, возникающая после приема пищи или в перерывах между приемами. Это связано с заглатыванием воздуха во время еды;
- приступ тошноты, которая может заканчиваться рвотой. В рвотных массах появляются примеси желчи. Обычно тошнота появляется после погрешности в питании;
- горечь во рту, которая усиливается после приема пищи, в утреннее время и после физической нагрузки. Это связано с забросом желчного секрета из двенадцатиперстной кишки в полость рта;
- вздутие живота. Ощущение распирание может сопровождаться болью. Обычно после отхождения газов болевая вспышка стихает. Метеоризм возникает вследствие гниения и брожения;
- запор. Возникает из-за замедления продвижения пищевого комка по кишечнику. Каловые массы становятся плотными и уменьшаются в объеме. Также задержка стула связана с недостатком желчных кислот;
- ожирение. Возникает из-за недостаточного расщепления жиров. Они начинают отлаживаться на подкожно-жировой клетчатке и внутренних органов;
- вегетативные нарушения: брадикардия, гипотония, головокружение, потливость. Считается, что неврологические расстройства возникают из-за неустойчивости сердечно-сосудистой системы к стрессовым ситуациям. Из-за психоэмоциональных переживаний к внутренним органам поступает меньше кислорода.

Заболевание вызывает боль в правом подреберье
Дискинезия у детей
Незрелость и лабильность нервной системы может послужить причиной развития ДЖВП в детском возрасте. У детей до года заболевание зачастую является следствием повреждения центральной нервной системы во время беременности или родов.
Если говорить о детях старшего возраста, то причиной дискинезии могут стать стрессы, эмоциональные перегрузки, неправильное питание, гиподинамия, пищевая аллергия. ДЖВП у детей проявляется в виде таких симптомов:
- появление белого налета на языке;
- желтушность склер;
- появление трещин в уголках рта;
- кожа приобретает белый или даже сероватый оттенок;
- нарушение сердцебиения.
Гипомоторная форма лечится с помощью массажа, водных процедур и лечебной физкультуры. Хороший эффект дают тонизирующие лекарственные средства: Женьшень, Экстракт дикого перца, Настойка аралии, а также препараты магния.
Диагностика и лечение
Для постановки точного диагноза гастроэнтерологу понадобятся результаты следующих исследований: общее и биохимическое исследование крови, ультразвуковая диагностика печени и желчного пузыря, дуоденальное зондирование, медикаментозные тесты, холецистография.
Лечебный процесс дискинезии включает в себя использование препаратов, которые стабилизируют двигательную активность желчевыводящих путей. Кроме того, для полного излечения необходимо соблюдать диету и нормализовать психоэмоциональное состояние.
Скорректировать невротические расстройства можно с помощью создания комфортных условий дома и на работе, соблюдения правильного режима дня, наблюдения психотерапевта и приема успокоительных или психостимулирующих средств.
Особенности питания
При гипокинетической форме дискинезии рекомендовано употреблять продукты, богатые магнием и растительными волокнами:
- гречка;
- отруби;
- творог;
- капуста;
- морковь;
- яблоки;
- растительное масло;
- жирные молочные продукты.
Также стоит не забывать о продуктах, обладающих желчегонным действием: сметана, сливки, овощи, черный хлеб, растительное и сливочное масло, сваренное вкрутую яйцо.

Соблюдение диетического питания – это залог скорейшего выздоровления
Во время обострения заболевания лучше исключить такие продукты: жирное мясо и рыба, копчености, жирное, жареное, алкогольные напитки, кондитерские изделия, консервация, маринады, цельное молоко, бобовые.
Продукты лучше употреблять в вареном, запеченном виде. Также полезно готовить пищу на пару. Разрешено употреблять вчерашний хлеб, кисломолочные продукты, нежирные сорта мяса и рыбы, крупы, овощи, овощные супы.
Медикаментозное лечение
Для усиления выработки и отделения желчного секрета назначают холеретические препараты, в состав которых входит желчь. Выделим действенные холеретики, назначаемые при ДЖВП:
- Холензим. Таблетки стимулируют выработку желчи, улучшают работу желчного пузыря и в целом нормализует процессы пищеварения;
- Аллохол. Препарат устраняет процессы гниения и брожения. Таблетки способствуют желчеотделению и улучшают двигательную способность желчного пузыря;
- Холивер. Помимо того, что средство нормализует желчеотделение, оно обладает гепатопротекторным действием и способствует выведению вредного холестерина.
Вспомогательную роль в лечении дискинезии оказывают препараты растительного происхождения: настой перечной мяты, отвар бессмертника, отвар кукурузных рылец. Для очищения печени, желчного пузыря и протоков применяется методика слепого зондирования. Она способствует улучшению сократительной функции желчного пузыря, благодаря чему происходит выброс желчи и болезнетворных микроорганизмов.

Слепое зондирование поможет в лечении ДЖВП
Для проведения процедуры используется растительное масло, желчегонные травы, мед, сорбит, желтки, магнезия и другое. После того как человек выпьет лекарственное средство, ему следует лечь на правый бок и на область печени приложить грелку. В такое положении следует лежать, не переворачиваясь, в течение часа.
В качестве дополнения могут назначаться средства народной медицины. Для того чтобы усилить отток желчи попробуйте такие советы:
- употребление зеленого чая;
- парьтесь в русской бане раз в неделю с использованием веника;
- перед приемом пищи принимайте по чайной ложке оливкового масла;
- употребление настоя березовых листьев;
- ежедневно принимайте смесь из томатного сока и рассола квашеной капусты.
Заболевание грозит развитием холецистита, панкреатита, гастрита, а также способствует образованию камней. Вследствие нарушения нормального расщепления жиров возможно развитие анемии, авитаминоза. Также может наблюдаться бесконтрольная потеря веса. При своевременно проведенном лечении прогноз благоприятный. Для заболевания характерно длительное течение с обострениями.
Профилактические меры помогут предотвратить развитие недуга, если же ДЖВП уже присутствует, они помогут отодвинуть наступление рецидива или даже полностью его исключить. Профилактика – это прежде всего соблюдение правильного образа жизни, в том числе и диетического питания. Диета – это не временное явление, а решение изо дня в день употреблять правильные продукты.
Умеренные физические нагрузки – это хороший способ предотвратить появление застойных явлений. Также не забывайте про полноценный сон и соблюдение правильного режима работы и отдыха. Своевременно проводите профилактическое обследование.
При появлении тревожных симптомов не пускайте состояние на самотек, а обращайтесь к специалисту.
Итак, гипокинетическая дискинезия желчного пузыря способна доставить немало проблем. Лечение заболевания не должно откладываться на потом. Своевременно принятые меры способствуют скорейшему выздоровлению. Если вы будете соблюдать простые меры профилактики, вы сможете предотвратить появление недуга или хотя бы забыть о проблеме на длительный срок.
Диагностикой, назначением диеты и лекарств занимается квалифицированный специалист. В крайних случаях, когда консервативные методики не дают никаких результатов, специалист может принять решение о проведении оперативного вмешательства.
 Загрузка…
Загрузка…medboli.ru
лечение, симптомы, типы и диета
Дискинезия желчевыводящих путей не является самостоятельным заболеванием – это следствие неправильного поступления желчи в двенадцатиперстную кишку для пищеварения. ДЖВП сопровождается ноющими, тупыми, острыми болями в животе, косвенным признаком считается неприятный запах из ротовой полости. Лечение патологии направлено на коррекцию основного заболевания.
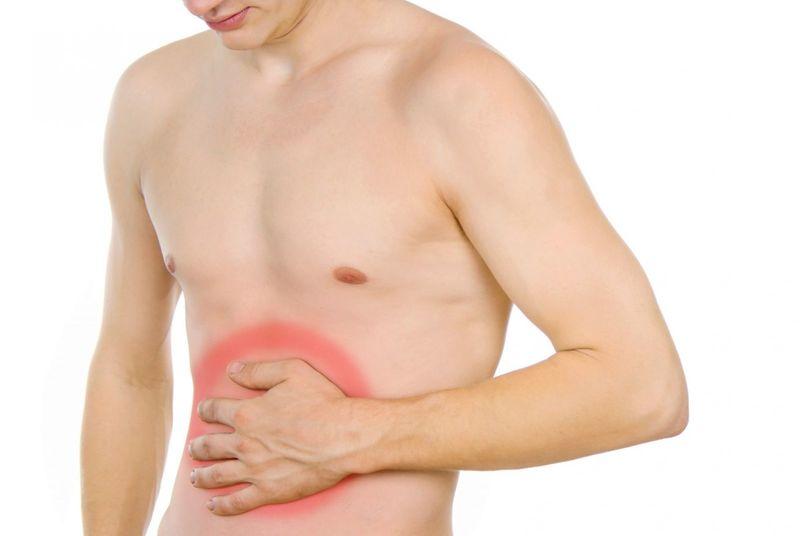

Основным симптомом дискинезии желчевыводящих путей является ноющая тупая боль в животе
ДЖВП – что это такое?
Дискинезия желчных протоков – это синдром, при котором нарушается нормальная двигательная активность желчевыводящих путей, снижается тонус желчного пузыря. Выделяют органический и функциональный тип расстройства.
Синдром наблюдается в 70% случаев болезней системы ЖКТ. Из них 10% случаев приходится на первичные дисфункции, которые не связаны с прочими расстройствами пищеварительной системы.
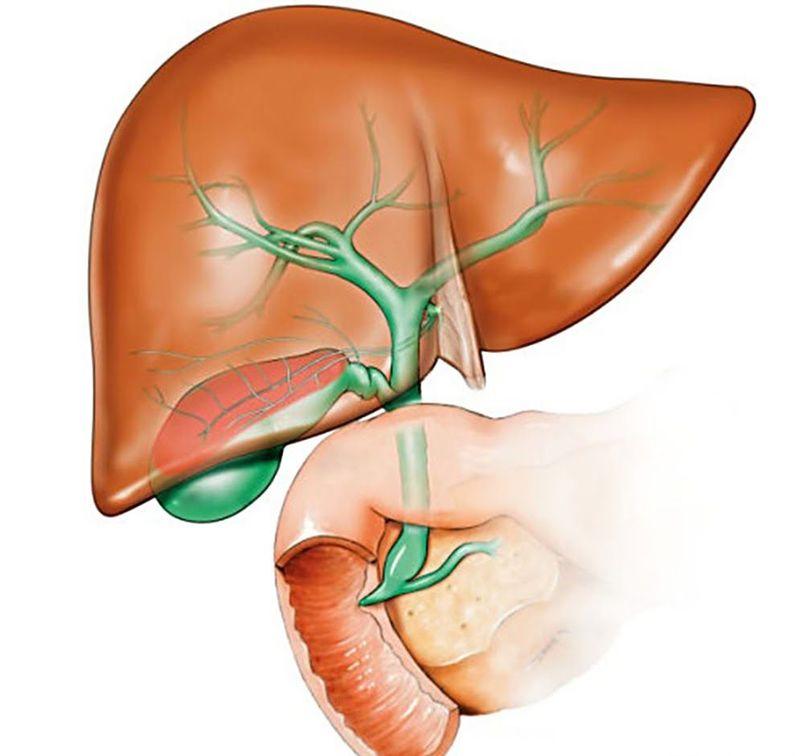

При ДЖВП нарушается двигательная активность желчевыводящих путей
Патологии по МКБ-10 присвоен код К82.8 – заболевания желчных протоков неуточненного генеза.
Типы дискинезии желчевыводящих путей
Выделяют 3 типа ДЖВП:
- Гипокинетическая (гипомоторная, гипотоническая). В этом случае наблюдается снижение тонуса желчного пузыря, снижение двигательной активности протоков.
- Гиперкинетическая (гипертоническая, гипермоторная). Здесь преобладают спастические явления, повышенная сократимость органа.
- Смешанная. При смешанной форме присутствует и изменение тонуса, и коликообразные боли.
Дисфункция по гипомоторному типу
Характеризуется недостатком желчи для процесса переваривания пищи. Продукция вещества не страдает, но в момент выброса не происходит достаточное сокращение желчного пузыря. Это приводит к тому, что пища не переваривается и не усваивается в полном объеме.


Дисфункция по гипомоторному типу в подавляющем большинстве случаев развивается у людей преклонного возраста
Пациент с дискинезией по гипотоническому типу – это человек в возрасте от 40 лет. Основной причиной дисфункции этого вида патологии считают стрессы, психологические расстройства.
Типичным признаком является тупая распирающая боль, распространяющаяся на спину и правую лопатку. Болевой синдром может длиться несколько дней.
ДЖВП по гипертоническому типу
Чаще развивается у женщин от 30 до 35 лет, подростков и детей. Приступ развивается внезапно в виде колики. При этом давление в желчном пузыре резко возрастает, наблюдается спазм сфинктеров Люткенса или Одди. Болевой синдром длится не более 20 минут. Развивается после приема пищи, по ночам.


Возникновение ДЖВП по гипертоническому типу возможно у детей и подростков
Смешанная форма
Характеризуется наличием признаков дисфункции и по гипокинетическому, и по гипермоторному типу.
Причины ДЖВП
Выделяют 2 вида дискинезии желчных протоков. В основу классификации положены причины, вызвавшие нарушение выброса желчи.
Причины первичного синдрома:
- Стрессовые факторы – острое или хроническое нервное перенапряжение как на работе, так и в личной жизни. Провоцирует несогласованность в работе сфинктеров желчного пузыря.
- Погрешности в рационе – пренебрежение правилами здорового питания, редкие приёмы пищи. Это приводит к нарушению продукции пищеварительных ферментов, гормонов. Со временем развивается дискинезия.
- Заболевания аллергического характера в хронической форме. Наличие аллергена приводит к раздражению сфинктеров, что провоцирует несогласованность их деятельности.
Причины вторичной дисфункции:
- Заболевания ЖКТ – гастриты, энтериты, язвы, отмирание клеток слизистых оболочек желудка и двенадцатиперстной кишки.
- Хронические воспаления в репродуктивной сфере, кистозные изменения в яичниках, заболевания почек.
- Патологии печени – гепатиты, холангиты, наличие конкрементов в желчном пузыре.
- Сальмонеллез в анамнезе.
- Прочие бактериальные и вирусные заболевания системы ЖКТ.
- Глистные инвазии.
- Врожденные пороки строения желчного пузыря – загибы, перетяжки.
- Эндокринные патологии, климакс у женщин.
Симптомы дисфункции желчного пузыря
Симптоматика патологического процесса зависит от типа дисфункции.
Таблица: Признаки ДЖВП в зависимости от типа заболевания
| Виды дисфункции | Гипомоторная дискинезия | Гипермоторная дискинезия |
| Симптоматика |
|
|
| Желтушность кожи, склер из-за нарушения оттока желчи. Налет на языке – цвет белый или желтоватый. | ||
Повышение температуры при дисфункции желчных протоков не наблюдается. Ее наличие свидетельствует о начале воспалительного процесса, бактериальном поражении.
К какому врачу обратиться?


При нарушении системы пищеварения обратитесь к гастроэнтерологу
Лечением дисфункции системы пищеварения занимается:
По показаниям возможны консультации гинеколога, невропатолога, эндокринолога.
Диагностика
Задачей врача на этапе обследования пациента является определение типа патологии, выявления причины дискинезии и исключение прочих заболеваний, в том числе и опухолевого генеза.
Обследование включает в себя:
- Осмотр и опрос пациента, пальпация живота.
- УЗИ – для определения размеров органа, исключения аномалий развития, опухолей, оценки сократительной деятельности желчного пузыря.
- Общий анализ крови – при повышении РОЭ можно судить о воспалительном процессе, повышение эозинофилов и лейкоцитов – возможно, глистная инвазия.
- Биохимия крови – может наблюдаться повышение билирубина и холестерина, появление С-реактивного белка.
- Холецистография – рентген органов ЖКТ с использованием контрастного вещества. В качестве контраста используют препараты йода перорально или инфузионно.
- Холангиография – по показаниям – рентгеновское исследование желчных протоков после введения контрастного вещества. Препарат вводится чрезкожно методом пунктирования. Одновременно врач проводит дренаж протоков. Манипуляция проводится под местным обезболиванием.
- Эндоскопическая холангиография – по показаниям – через ротовую полость при помощи эндоскопа проводят камеру в желчный пузырь. Вводится контраст, делаются снимки. Одновременно возможно удаление конкрементов.
- Дуоденальное зондирование – по показаниям – исследование состава желчи, оценка двигательной активности желчных протоков.
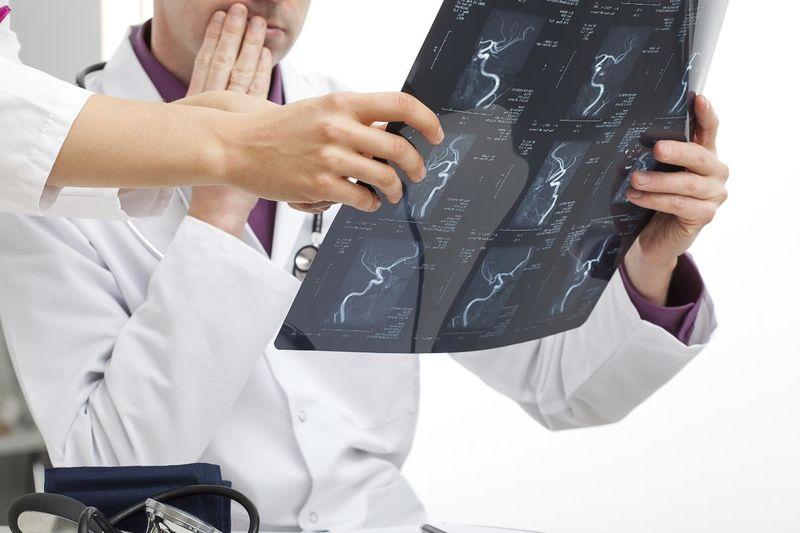

Холецистография с использованием контрастного вещества позволяет получить полную картину о состоянии ЖКТ
Методику обследования пациента определяет врач. Она может изменяться в зависимости от симптоматики и по мере поступления результатов исследования.
Лечение дискинезии желчевыводящих путей
Лечение нарушения моторики желчного пузыря проводится комплексно как у взрослых, так и у детей, а также зависит от типа дисфункции.
Тактика ведения пациента включает в себя:
- режим;
- нормализация питания;
- медикаментозная терапия;
- физиотерапию;
- санаторное лечение – по возможности.


Физиотерапию назначают нарушения моторики желчного пузыря
Кроме этого необходима нормализация психоэмоционального состояния, сна.
Лекарства
Медикаментозное лечение длительное и зависит от типа нарушения моторики желчных протоков.
При лечении гипомоторной дисфункции
Холеретики – Хофитол, Холензим, Аллохол – все они содержат либо желчь, либо желчные кислоты, пищеварительные ферменты, экстракты растений.
Активные компоненты препаратов усиливают сократительную деятельность желчного пузыря, улучшают переваривание пищи. На фоне приема увеличивается продукция желчи.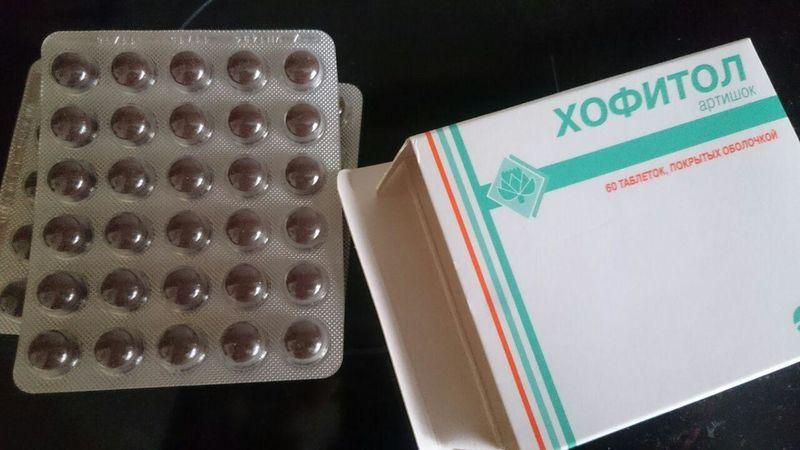

Прием Хофитола усиливает сократительную деятельность желчного пузыря
Индивидуальные дозировки подбирает врач. Длительность лечения – от 20 дней до 2 месяцев.
Препараты хорошо переносятся. На фоне приема может развиться диарея, различные аллергические реакции. В этом случае медикаментозную тактику пересматривают.
Эту группу препаратов не назначают при наличии:
- нефрита, гепатита в остром периоде;
- непроходимости желчных протоков;
- наличие конкрементов;
- индивидуальной чувствительности.
Тонизирующие средства на растительной основе, нормализующие состояние нервной системы:
- настойка элеутерококка;
- вытяжка из корня женьшеня.


Принимайте настойку элеутерококка для стабилизации нервной деятельности организма
Препараты стимулируют высшую нервную деятельность, снижают утомляемость, улучшают адаптацию организма к различным раздражителям.
Дозировки зависят от возраста и состояния пациента и могут составлять от 15 до 30 капель на 1 прием. Основным побочным эффектом настоек является бессонница. Поэтому их нежелательно принимать в вечернее время.
Противопоказания к назначению:
- детский возраст;
- беременность, лактация;
- индивидуальная непереносимость;
- бессонница в анамнезе;
- период менструации.
Тюбажи – с минеральной водой, сорбитом, магнезией – только в период ремиссии и по согласованию с врачом.
Процедура направлена на улучшение оттока желчи.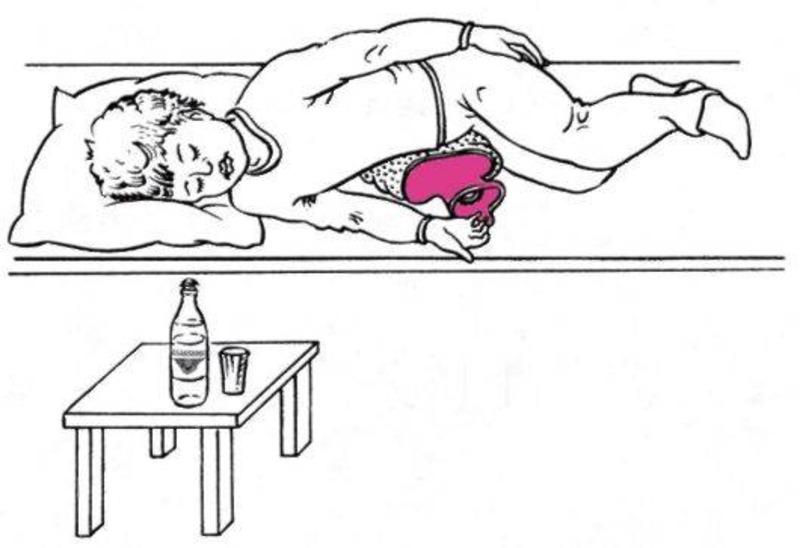

Тюбажи помогают поддерживать отток желчи в период ремиссии заболевания
Следует принять 100–200 мл воды или растворенных в ней сахаров, сульфата магния и лечь на правый бок на грелку на 40 минут. Запрещено при желчекаменной болезни, язвах в анамнезе, воспалении в печени.
При лечении гипермоторной дисфункции
Холекинетики – расслабляют желчные протоки, но увеличивают тонус самого пузыря, снимают спазмы, снижают уровень липидов в крови.
Типичные представители:- Оксафенамид;
- Гепабене.
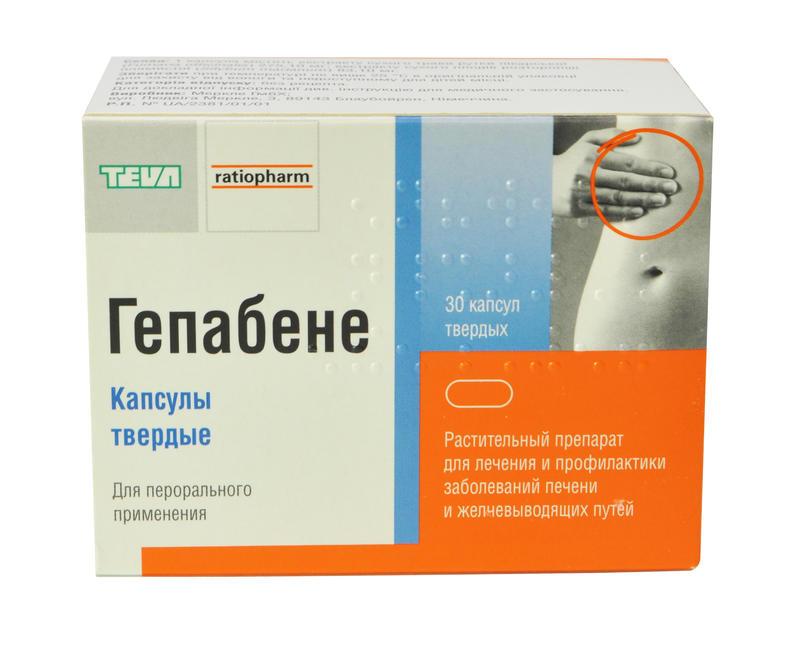

Гепабене назначают для расслабления желчных протоков и снятия спазмов
И тот, и другой препарат принимают по 1 капсуле 3 раза в день. Из побочных действий наблюдались лишь эпизодические случаи диареи. Лекарственные средства не назначают при воспалительных процессах в печени в остром периоде.
Спазмолитики – Но-шпа, Папаверин – для расслабления гладких мышц. Это купирует болевой синдром во время приступа.
Рекомендованные дозировки составляют 2 таблетки 3 раза в день. Препараты запрещены при острой сердечной и печеночной недостаточности, детям до 6 лет для таблетированных форм, лактация.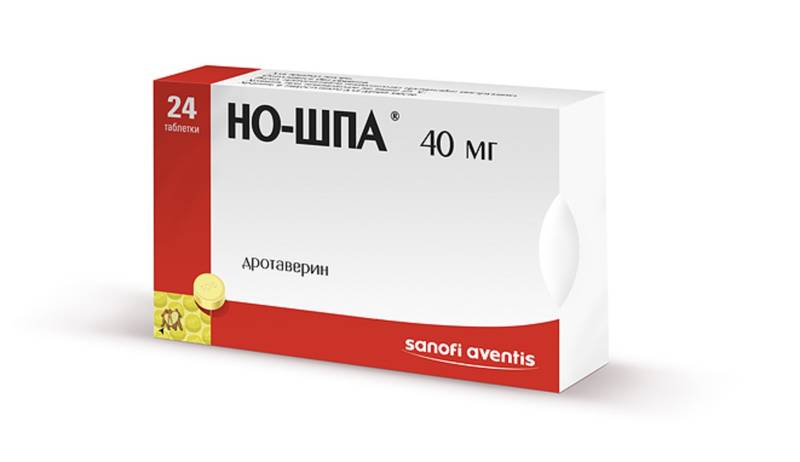

Но-шпа поможет убрать болевой синдром во время приступа
Дополнительно показаны седативные средства по выбору врача.
Народные средства
Фитотерапию относят к народным методам лечения. Но при этом используют лекарственные травы, применяемые в официальной медицине. Длительность лечения фитосборами составляет от 2 до 3 недель.
Отвар цветов бессмертника


Используйте цветы бессмертника для приготовления лечебного отвара
Потребуется 60 г растительного сырья и 1 л кипятка. Залить и укутать. Дать настояться до полного остывания отвара. Принимать по 100 мл за полчаса до приема пищи 3 раза в день.
Кукурузные рыльца


Заваривайте кукурузные рыльца для приготовления лечебного настоя
Необходимо 4 ст. л. залить 1 л кипящей воды. Укутать и оставить до остывания. Принимать по 1 столовой ложке 3 раза в день.
Ромашковый чай


Замените обычный чай на ромашковый для улучшения работы ЖКТ
Взять 1 ст. л. цветков ромашки аптечной и залить 1 стаканом кипящей воды. Настаивать 5 минут. Принимать по 1 стакану чая 3 раза в день.
Корень солодки


Проварите корень солодки для получения эффективного средства в борьбе с ДЖВП
Потребуется 2 чайных ложки измельченного растительного сырья. Залить стаканом кипятка и томить на малом огне 15 минут. Процедить и долить водой до полного стакана. Принимать по 100 мл 3 раза в день до еды.
Мятный чай


Принимайте мятный чай 3 раза в день до еды
Необходимо 2 ст. л. залить 1 стаканом кипящей воды. Настаивать 30 минут. Принимать по 100 мл 3 раза в день до еды. Курс лечения составляет 4 недели.
Диета при ДЖВП
Диета – это обязательный компонент терапии дисфункции желчевыводящих протоков. В первые несколько суток рекомендуется протертые супы, каши, овощные пюре. Голодание не показано.
| Запрещены | Разрешены |
|
|
Рекомендуемые кулинарные приемы – запекание, тушение, варка
Примерное меню
Питание должно быть дробным: в течение дня делать 5–6 приемов пищи.


При соблюдении диеты важно дробить питание — разделите суточную норму продуктов на 5-6 приемов пищи
Первый день:
- Завтрак – овощной салат, рисовая молочная каша, чай, хлеб с маслом.
- Второй завтрак – яблоко, запечённое или 250 мл фруктового сока.
- Обед – овощной суп, запеченная куриная грудка, тушеная капуста, компот.
- Полдник – печенье галетное, компот из сухофруктов.
- Ужин – пшенная каша, отварная говядина, салат из отварной свеклы с растительным маслом, чай.
- На ночь – стакан кисломолочного продукта.
Меню второго дня:
- Завтрак – овсянка на воде, стакан ряженки.
- Второй завтрак – фруктовое пюре.
- Обед – овощной суп, макаронные изделия, мясная запеканка на пару, зеленый чай, хлеб.
- Полдник – творог с изюмом и курагой, сметаной.
- Ужин – овощной салат, паровой омлет, чай.
- На ночь – стакан йогурта.
Особенности лечения у детей
Согласно медицинской статистике, у 90% детей с диагнозом дискинезия присутствовали эпизоды воспалительных заболеваний системы ЖКТ, глистные инвазии. В более взрослом возрасте развитию этой дисфункции способствует вегетососудистая дистония. У девочек подобное расстройство диагностируют чаще, чем у мальчиков.
Важно!
Особенностью лечения этого состояния у детей является то, что на первое место выходит диетотерапия. Специализированного рациона не предусмотрено, достаточно соблюдать рекомендации по правильному питанию.
Они включают в себя минимизацию фаст-фуда, орешков, снеков, минеральной воды. Кроме этого, показано питание по требованию ребенка, по аппетиту. Не следует жестко придерживаться режимных моментов.
Перекусы разными вкусностями – орешки, конфеты, булочки – под строгим запретом. Лучшим выбором в этом случае являются фрукты.
Лекарственная терапия представлена препаратами для нормализации микрофлоры, спазмолитиками при болях, легкими успокоительными средствами на растительной основе, холеретиками. Дополнительно показаны массажи, электрофорезы со спазмолитиками, курс ЛФК.
Адекватная двигательная активность должна присутствовать на всех этапах лечения. Обязательные прогулки на свежем воздухе и положительные эмоции.
Особенности лечения при беременности
На ранних сроках нарушение оттока желчи является основной причиной развития тяжелых форм токсикоза. Это проявляется в виде приступов тошноты, рвоты, отсутствуем аппетита, потерей веса.
В этом случае лучшим решением будет госпитализация женщины в гинекологическое отделение стационара.


При ДЖВП у беременных необходима госпитализация и постоянный контроль врачей
Особенностью лечения беременных женщин с диагнозом ДЖВП является то, что многие лекарственные препараты запрещены в гестационном периоде. Основная тактика ведения пациентки заключается в соблюдении принципов рационального питания, еда по аппетиту. Запрещено «есть за двоих» как рекомендуют бабушки.
Допустимое медикаментозное лечения – это прием фитосборов. Например, отвары кукурузных рылец, укропа, мяты. Допускается прием спазмолитиков.
Самоназначение фитопрепаратов во время гестации неуместно. Лечение проводится только под наблюдением гинеколога.
ДЖВП не является показанием к прерыванию беременности, к проведению кесарева сечения. Дисфункция не отражается на протекании естественных родов.
Возможные осложнения
ДЖВП не является нормальным состоянием для организма. Лечение должно проводиться в полном объеме. В противном случае возможно развитие следующих осложнений:
- холецистит – воспалительный процесс с вовлечением желчного пузыря;
- появление конкрементов в желчном пузыре;
- панкреатит острый и хронический;
- дуоденит – воспалительный процесс в двенадцатиперстной кишке.

Дуоденит и холецистит — частые осложнение при неправильном лечении ДЖВП
Профилактика
Лучшей профилактикой дисфункции желчного пузыря является своевременное лечение заболеваний ЖКТ, глистных инвазий, патологий нервной системы. Показана нормализация питания, адекватная двигательная активность, полноценный отдых для всех категорий пациентов.
ДЖВП – не является приговором, но состояние организма нужно привести в норму. Обязательно выявите истинную причину дисфункции и соблюдайте рекомендации гастроэнтеролога.
Заболевания
lechusdoma.ru
