как называется процедура, видео как правильно глотать зонд
Глотать зонд… многие люди знакомы с этой процедурой. Она относится к разряду малоприятных, но очень информативных. Глотать зонд можно разными способами, и сегодня многие люди соглашаются на наркоз только для того, чтобы избежать неприятных ощущений во время исследования. Процедура глотать зонд может проводится при подозрении у пациентам заболеваний желудочно-кишечного тракта, с ее помощью можно установить точный диагноз. Сегодня мы поговорим о том, как называется процедура глотать зонд. Также вы увидите видео как глотают зонд и узнаете обо всех особенностях этой процедуры. Читайте следующую статью на страницах gastritinform.ru.
Глотать зонд
Гастроскопия (ЭГДС, эзофагогастродуоденоскопия) позволяет визуально обследовать не только слизистую оболочку желудка и двенадцатиперстной кишки, но и пищевода. Обследование проводится с помощью эндоскопа, который представляет собой гибкий зонд с встроенной видеокамерой, что позволяет врачу получать изображение на экране.
Информация, получаемая с помощью гастроскопии, позволяет поставить точный диагноз и выбрать адекватный метод лечения. Для более точной диагностики заболевания в процессе исследования с помощью специальных инструментов возможно взятие образцов слизистой оболочки (биопсия) для последующего исследования их структуры под микроскопом.
Среди пациентов и многих врачей исследование ЭГДС называется кратко гастроскопияОбычная гастроскопия или ФГС (фиброгастроскопия) – это обследование, при котором обследуется только желудок. В него, через пищевод, вводится зонд с видеокамерой. Он гибкий, оснащен источником света, поэтому доктор может оценить состояние слизистой желудка максимально подробно и точно. После осмотра зонд извлекают тем же путем, которым его вводили.
Данный метод позволяет выполнить не только диагностику, но и некоторые несложные манипуляции. Например, сделать биопсию для проведения дальнейшего исследования в лаборатории, удалить полипы в желудке, остановить кровотечения сосудов.
Сделать ФГДС можно для изучения не только состояния желудка, но и двенадцатиперстной кишки. Данное обследование также выполняется с помощью зонда, но он вводится дальше – в кишечник. ФГДС желудка и двенадцатиперстной кишки позволяет выявить проблемы в желчевыводящих путях, оценить состояние слизистой обследуемых органов. Назначают диагностику при подозрениях на гастродуоденит, а также при наличии новообразований в дуоденуме.
Глотать зонд как называется
ЭГДС – это метод исследования пищевода, желудка и луковицы двенадцатиперстной кишки (ДПК) путем осмотра ее специальным оптическим аппаратом. Среди пациентов и многих врачей исследование ЭГДС называется кратко – гастроскопия, хотя это не совсем корректно.
Эзофагогастродуоденоскопия выполняется врачом-эндоскопистом в положении на левом боку. Перед введением эндоскопа зев обрабатывают аэрозолем лидокаина для снижения чувствительности. Проведение аппарата никак не отражается на дыхании. Исследование может проходить как под наркозом, так и без него.
Врач поэтапно осматривает слизистую оболочку внутренних органов пищеварения (пищевод, желудок, ДПК и ее луковицу), делает биопсию подозрительного участка при необходимости, либо биопсию для определения наличия бактерии Helicobacter pylori.
Извлекается гастроскоп медленно для детального осмотра слизистой оболочки. Процедура длится около 10-20 минут.
Процедура глотать зонд
Непосредственно перед процедурой врач попросит подписать акт согласия на манипуляцию. Обязательно обсудите с доктором вероятность последствий, а также риски обследования. Гастроскопия желудка – процедура, которая позволяет осмотреть желудок и пищевод с помощью специального зонда, представляющего собой специальную оптическую трубку с видеокамерой (эндоскоп). Терминальная часть прибора вводится через рот, а затем постепенно смещается вниз в желудок.
Обязательно обсудите с доктором вероятность последствий, а также риски обследования. Гастроскопия желудка – процедура, которая позволяет осмотреть желудок и пищевод с помощью специального зонда, представляющего собой специальную оптическую трубку с видеокамерой (эндоскоп). Терминальная часть прибора вводится через рот, а затем постепенно смещается вниз в желудок.
Перед началом производят анестезию корня языка спреем – анестетиком или полосканием раствором анестетика. Это позволяет мышцам глотки расслабиться и уменьшает интенсивность рвотного рефлекса, что позволит врачу впоследствии легко провести эндоскоп в пищевод.
Вас положат на бок, чаще на правый. Затем в рот вставляют специальный загубник для того, чтобы защитить Ваши зубы от повреждения эндоскопом и сам эндоскоп от прикусывания, поскольку он является довольно дорогостоящим оборудованием.
Во время проведения процедуры врач порекомендует Вам не глотать, если в этом нет необходимости После этого врач попросит Вас сделать глоток для перемещения эндоскопа в пищевод.
После этого врач попросит Вас сделать глоток для перемещения эндоскопа в пищевод.Во время проведения процедуры врач порекомендует Вам не глотать, если в этом нет необходимости. При накоплении в ротовой полости слюны, медсестра, помогающая врачу во время проведения исследования, удалит ее с помощью отсоса. Эндоскопист будет постепенно продвигать эндоскоп по просвету пищеварительного тракта, смотря в окуляр или на видеомонитор, чтобы оценить состояние стенок пищевода, желудка и двенадцатиперстной кишки.
При возникновении проблем с осмотром стенок органов, через специальный каналец в эндоскопе в просвет желудка подается воздух или вода, которая, омывая стенки, расчищает место, подлежащее осмотру, или очищает линзу эндоскопа. После этого жидкость и воздух удаляется с помощью отсоса. Камера, подсоединенная к эндоскопическому оборудованию, позволяет зафиксировать весь период исследования на видео для последующей детальной оценки находок.
Как правильно глотать зонд
Основной рекомендацией считается умение правильно дышать на ФГДС. В процесс вовлекается только нос. Вдохи и выдохи должны быть замедленными и глубокими. Необходимо максимально сосредоточиться, чтобы дыхание было ровным и ритмичным.
Во время диагностики запрещается: заглатывать воздух ртом, разговаривать, проглатывать слюни, шевелить телом и дергать головой. Чтобы процедура прошла благополучно, необходимо четко выполнять указания медицинских специалистов, правильно дышать, не нервничать, постараться расслабить все мышцы.
Если избавиться от чрезмерного напряжения не получается самостоятельно, можно принять успокаивающий препарат за час до обследования, о чем сообщить медицинскому специалисту, проводящему исследование.
В случаях, когда переживать стресс не под силу для пациента, врач может провести ФГДС под воздействием общей анестезией.
Когда гастроэнтеролог считает процедуру законченной, он плавно вынимает трубку прибора. Процесс извлечения проходит легко, не причиняя неудобства и боли. Нельзя резко переходить в вертикальное положение.
Гастроскопия требует специальной подготовки о которой больного предупреждают в момент назначения процедуры
Глотать зонд подготовка
Гастроскопия требует специальной подготовки, о которой больного предупреждают в момент назначения процедуры. Если позволяет время, следует исключить из рациона шоколад, орехи, семечки и острую пищу за двое суток до проведения манипуляции. Желательно в это же время перестать употреблять и алкогольные напитки.
Последний прием пищи перед проведением диагностической процедуры должен состояться не позднее 18 часов предыдущего дня. Ужин должен быть сытным, но не содержать в себе трудно перевариваемой пищи.
Перед проведением стоит исключить продукты, богатые клетчаткой, тяжелые, заправленные майонезом салаты, большое количество цельнозернового хлеба, жирное мясо или рыбу, сыры. Поужинать лучше всего порцией зеленого салата с небольшим количеством белого куриного мяса, паровыми куриными котлетками, гречневой кашей, нежирным творогом. От бобовых и перловки следует воздержаться, а вот порция картофельного пюре или приготовленная на пару брокколи вполне могут стать основой вечернего меню накануне диагностики.
В день исследования следует воздержаться от приема какой бы то ни было пищи и напитковПодготовка в день проведения гастроскопии
В день исследования следует воздержаться от приема какой бы то ни было пищи и напитков. Немного воды можно выпить не позднее, чем за 2-4 часа до начала исследования. Если пациент постоянно принимает лекарственные препараты в капсулах или таблетках, придется отложить их прием, так как любые посторонние предметы в полости исследуемого органа способны исказить картину.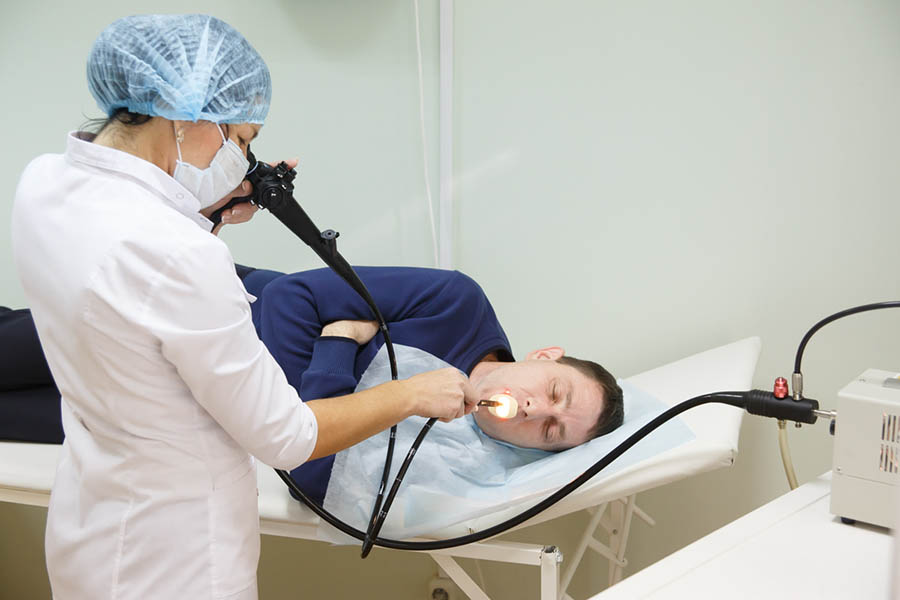
Гастроскопия сопровождается усиленным рвотным рефлексом, в связи с чем пища из желудка может не только испачкать одежду, но и попасть в верхние дыхательные пути при вдохе во время срыгивания. Кроме того, прием препаратов до манипуляции сопровождается избыточным образованием желудочного сока.
В ситуации «на голодный желудок» это может усугубить патологические процессы. По этой же причине не рекомендуется курить до проведения гастроскопии желудка. На этом подготовка заканчивается, далее переходим непосредственно к исследованию.
Глотать зонд больно
Глотать зонд не больно, просто неприятно. Чтобы исследование желудка прошло спокойно, следует тщательно подготовиться к нему, успокоиться, расслабиться и настроиться на него в положительном ключе. Чтобы пациент меньше волновался, особенно если он проходит процедуру в первый раз, врач может помочь ему подготовиться психологически – рассказать о подробностях проведения манипуляции и объяснить как себя вести.
Чтобы пациент меньше волновался, особенно если он проходит процедуру в первый раз, врач может помочь ему подготовиться психологически – рассказать о подробностях проведения манипуляции и объяснить как себя вести.
При проведении исследования постарайтесь максимально расслабиться и дышать преимущественно носом глубоко и медленно. Позволяйте стекать слюне и пищеварительным сокам на полотенце – не переживайте из-за этого, это естественный процесс. Необходимо избегать глотательных движений после прохождения зонда в пищеводе. После вытаскивания шланга лучше все изо рта сплюнуть.
Можно ли глотать зонд
Глотать зонд не больно просто неприятноФГС желудка или гастроскопия – это эндоскопическое исследование, манипуляция, проводящаяся при помощи специализированного оборудования гастроскопа. Зонд с видеокамерой через рот вводятся в пищевод и проскальзывают дальше в желудок.
Благодаря ФГС можно визуально осмотреть состояние слизистой, определить места дислокации воспаленных областей в желудке, наличие патологических повреждений – язв, полипов, опухолей.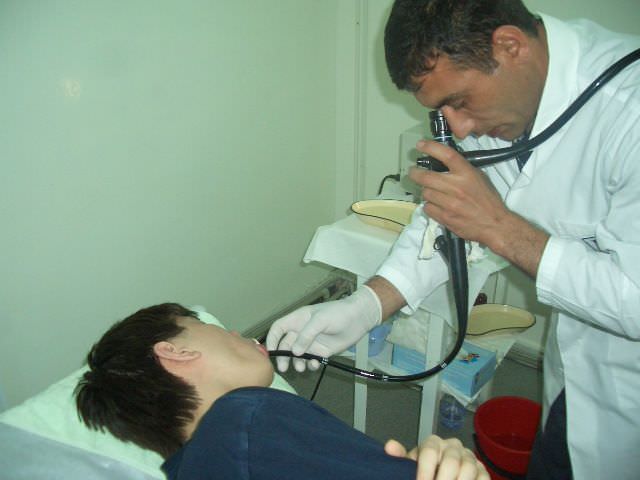 Во время манипуляции можно взять биопсию.
Во время манипуляции можно взять биопсию.
В некоторых случаях глотать зонд противопоказано:
- когда были нарушены рекомендации подготовки к исследованию;
- после инфаркта;
- при гипертоническом кризе;
- при наличии таких патологий желудка и пищевода, как ожоги, рубцы, аневризма аорты;
- при инсульте;
- при психических заболеваниях;
- если пациент плохо себя чувствует.
Источники:
- https://www.smclinic.ru/diagnosis/endoskopiya/gastroskopiya/
- https://www.rostov.kp.ru/daily/26812.4/3848043/
- https://bmcudp.kz/ru/patients/terms-of-preparation-for-examinations/endoscopy/3140
- https://gb4miass74.ru/zhkt-diagnostika/kak-perezhit-fgds.html
- https://zen.yandex.ru/media/netgastritu/kak-podgotovitsia-k-gastroskopii-jeludka-fgs-5a8ef20700b3ddc9680eed3f
Post Views: 1 736
Навигация по записям
Эзофагогастродуоденоскопия: «глотать кишку» или нет?
— Сергей Александрович, расскажите, что такое эзофагогастродуоденоскопия?
— ЭГДС – это метод исследования пищевода, желудка и луковицы двенадцатиперстной кишки (ДПК) путем осмотра ее специальным оптическим аппаратом. Среди пациентов и многих врачей исследование ЭГДС называется кратко – гастроскопия, хотя это не совсем корректно. Проводится оно с помощью эндоскопа (зонд, оснащенный камерой). ЭГДС используется для точной диагностики различных заболеваний верхних отделов пищеварительного тракта.
Среди пациентов и многих врачей исследование ЭГДС называется кратко – гастроскопия, хотя это не совсем корректно. Проводится оно с помощью эндоскопа (зонд, оснащенный камерой). ЭГДС используется для точной диагностики различных заболеваний верхних отделов пищеварительного тракта.
— Кому обычно назначают такое обследование?
— Предложить пройти гастроскопию может каждый врач, но чаще всего с заболеваниями органов желудочно-кишечного тракта сталкиваются гастроэнтерологи, терапевты, онкологи, хирурги. Причин для обследования существует более пяти десятков. Однако не стоит забывать о профилактических осмотрах! Есть случаи протекания бессимптомных заболеваний (когда болезнь никак себя не проявляет и ничего не болит), в особенности это относится к раку на ранних стадиях. Поэтому рекомендовано проведение ЭГДС лицам старше 40 лет 1 раз в год.
— Расскажите, пожалуйста, в чем заключается метод обследования? С развитием медицины, стало ли исследования спокойнее переноситься пациентами?
— Эзофагогастродуоденоскопия выполняется врачом-эндоскопистом в положении на левом боку. Перед введением эндоскопа зев обрабатывают аэрозолем лидокаина для снижения чувствительности. Проведение аппарата никак не отражается на дыхании. Исследование может проходить как под наркозом, так и без него. Врач поэтапно осматривает слизистую оболочку внутренних органов пищеварения (пищевод, желудок, ДПК и ее луковицу), делает биопсию подозрительного участка при необходимости, либо биопсию для определения наличия бактерии Helicobacter pylori. Извлекается гастроскоп медленно для детального осмотра слизистой оболочки. Процедура длится около 10-20 минут. В нашем госпитале используются эндоскопы последнего поколения, они стали немного тоньше и гибче, что делает процедуру менее неприятной. Конечно же, у каждого врача есть свои «хитрости», как вести себя пациенту, чтобы процедура прошла легче.
Перед введением эндоскопа зев обрабатывают аэрозолем лидокаина для снижения чувствительности. Проведение аппарата никак не отражается на дыхании. Исследование может проходить как под наркозом, так и без него. Врач поэтапно осматривает слизистую оболочку внутренних органов пищеварения (пищевод, желудок, ДПК и ее луковицу), делает биопсию подозрительного участка при необходимости, либо биопсию для определения наличия бактерии Helicobacter pylori. Извлекается гастроскоп медленно для детального осмотра слизистой оболочки. Процедура длится около 10-20 минут. В нашем госпитале используются эндоскопы последнего поколения, они стали немного тоньше и гибче, что делает процедуру менее неприятной. Конечно же, у каждого врача есть свои «хитрости», как вести себя пациенту, чтобы процедура прошла легче.
— Что после обследования происходит с пациентом?
— «Заморозка» от лидокаина пройдет через 10-15 минут, а вместе с ней и ощущение кома в горле. После исследования можно принимать пищу согласно желанию пациента. Если обнаружено какое-то заболевание, врач-эндоскопист рекомендует пациенту посетить лечащего врача.
Если обнаружено какое-то заболевание, врач-эндоскопист рекомендует пациенту посетить лечащего врача.
Клинический госпиталь ИДК
Эндоскопическое отделение (ФГДС, колоноскопия, бронхоскопия, РХПГ)
Самара, Волжское шоссе, 70
8 800 250 24 24
samara.mamadeti.ru
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Видеогастроскопия
Диагностика заболеваний желудочно-кишечного тракта
Поскольку полый кишечник и желудок плохо просматриваются при исследовании ультразвуком, УЗИ может не дать исчерпывающей информации для постановки диагноза. Во многих случаях единственный способ узнать точную причину возникновения болей — это сделать гастроскопию — аппаратное исследование полых органов желудочно-кишечного тракта изнутри.
В зависимости от исследуемого органа различают эзофагоскопию (Эндоскопию пищевода), гастроскопию (Эндоскопию желудка), колоноскопию (Эндоскопию толстой кишки), ректоскопия (эндоскопию прямой кишки).
Эндоскопы — гибкие пластиковые трубки с осветительной и оптической системой. В нашем медцентре используется один из наиболее современных видеоэндоскопов — Olimpus 150, позволяющий выполнять все вышеперечисленные исследования и производить запись на DVD-диск для возможности контроля после лечения или для объективизации информации врачами других клиник.
Манипуляцию проводит врач-эндоскопист под местным обезболиванием (смазывание или орошение слизистой оболочки раствором новокаина, лидокаина и т.д.)
ФГДС – это процедура, при которой проводится исследование желудка с помощью специального оптического прибора гастроскопа, представляющего длинную тонкую фиброоптическую трубку, имеющую источник света и камеру, передающую изображение на экран.
Показания для гастроскопии
Показанием для проведения ФГДС является большое количество патологических состояний: необъяснимая анемия, желудочно-кишечное кровотечение, нарушение пищеварения, изжога, постоянная рвота, затруднение глотания, боли в животе. Эндоскопическое исследование позволяет обнаружить проблемы, которые не раскрываются при обычном рентгенографическом исследовании, к тому же его использование может иногда устранить необходимость в диагностической операции.
Эндоскопическое исследование позволяет обнаружить проблемы, которые не раскрываются при обычном рентгенографическом исследовании, к тому же его использование может иногда устранить необходимость в диагностической операции.
Подготовка к ФГДС
За 6-8 часов перед проведением исследования желательно соблюдать голодный режим, причем необходимо ограничить как прием пищи, так и жидкости. Это время необходимо для полной эвакуации пищевых масс из желудка и его освобождение. Пустой желудок значительно облегчит работу эндоскописта по визуализации и интерпретации полученных данных о состоянии органа. Кроме того, это также уменьшит вероятность возникновения рвоты во время исследования и снизит возможность развития такого грозного осложнения, как попадание желудочного содержимого в дыхательные пути или иными словами аспирации.
Перед выполнением эндоскопического исследования обязательно скажите доктору, который будет проводить исследование, если у Вас:
- Есть аллергия на какие-либо лекарственные препараты, включая анестезиологические и антисептические.

- Если Вы принимаете какие-либо лекарства.
- Имеете патологию крови или принимаете разжижающие или снижающие свертываемость крови препараты, например варфарин (Кумадин)
- Есть диагностированная патология сердца.
- Являетесь беременной или планируете беременность.
- Страдаете сахарным диабетом и принимаете инсулин.
- Болеете эпилепсией.
- Ранее перенесли оперативное или лучевое лечение пищевода, желудка или верхней части тонкой кишки.
3. Вас попросят подписать бланк согласия перед проведением исследования. Перед тем как его подписать, обязательно обсудите с доктором возможность появления проблем при проведении исследования, о том, как оно будет выполнено или о значении ожидаемых результатов.
4. Если при эзофагогастродуоденоскопиии проводилась биопсия или полипэктомия (удаление полипов), то из места забора материала для гистологического исследования может возникнуть кровотечение. Как правило, оно не требует какого-то дополнительного лечения и прекращается самостоятельно. Однако следует учитывать, что для того чтобы снизить риск развития данного вида осложнения гастроскопии, за несколько дней до проведения эндоскопического исследования необходимо отменить прием аспирина и нестероидных противовоспалительных препаратов (НПВП). Если Вы принимаете препараты, снижающие свертываемость и разжижающие кровь (антикоагулянты), то, скорее всего, Вам придется временно прекратить их прием перед исследованием.
Как правило, оно не требует какого-то дополнительного лечения и прекращается самостоятельно. Однако следует учитывать, что для того чтобы снизить риск развития данного вида осложнения гастроскопии, за несколько дней до проведения эндоскопического исследования необходимо отменить прием аспирина и нестероидных противовоспалительных препаратов (НПВП). Если Вы принимаете препараты, снижающие свертываемость и разжижающие кровь (антикоагулянты), то, скорее всего, Вам придется временно прекратить их прием перед исследованием.
5. Если Вы постоянно принимаете какие-либо препараты, их приём прекращать не нужно, допускается приём препаратов в день исследования не позднее, чем за 1,5-2 ч до исследования. При приёме таблеток их можно запить небольшим количеством воды.
6. В день исследования желательно воздержаться от курения.
7. Если Вы носите зубные протезы, очки, Вас попросят их снять. Для вашего же собственного комфорта лучше накануне процедуры опорожнить мочевой пузырь.
Как проводят обследование?
Эзофагогастродуоденоскопия (ЭГДС) проводится в специально оборудованном кабинете, и выполняется врачом-эндоскопистом.
Перед началом производят анестезию корня языка спреем – анестетиком или полосканием раствором анестетика. Это позволяет мышцам глотки расслабиться и уменьшает интенсивность рвотного рефлекса, что позволит врачу впоследствии легко провести эндоскоп в пищевод.
Гастроскопия выполняется в положении на боку. Затем в рот вставляют специальный загубник для того, чтобы защитить ваши зубы от травмирования эндоскопом и сам эндоскоп от прикусывания, поскольку он является довольно дорогостоящим оборудованием. После этого кончик эндоскопа обрабатывают специальным гелем и вводят в рот, мягко нажимая на язык при последовательном продвижении. После этого врач попросит Вас сделать глоток для перемещения эндоскопа в пищевод. Поскольку эндоскоп по своим размерам в диаметре значительно уступает пищевому комку, у Вас не должно возникнуть проблем ни с проглатыванием, ни с дыханием.
Во время проведения процедуры врач порекомендует Вам не глотать, если в этом нет необходимости. При накоплении в ротовой полости слюны, медсестра, помогающая врачу во время проведения исследования, удалит ее с помощью отсоса.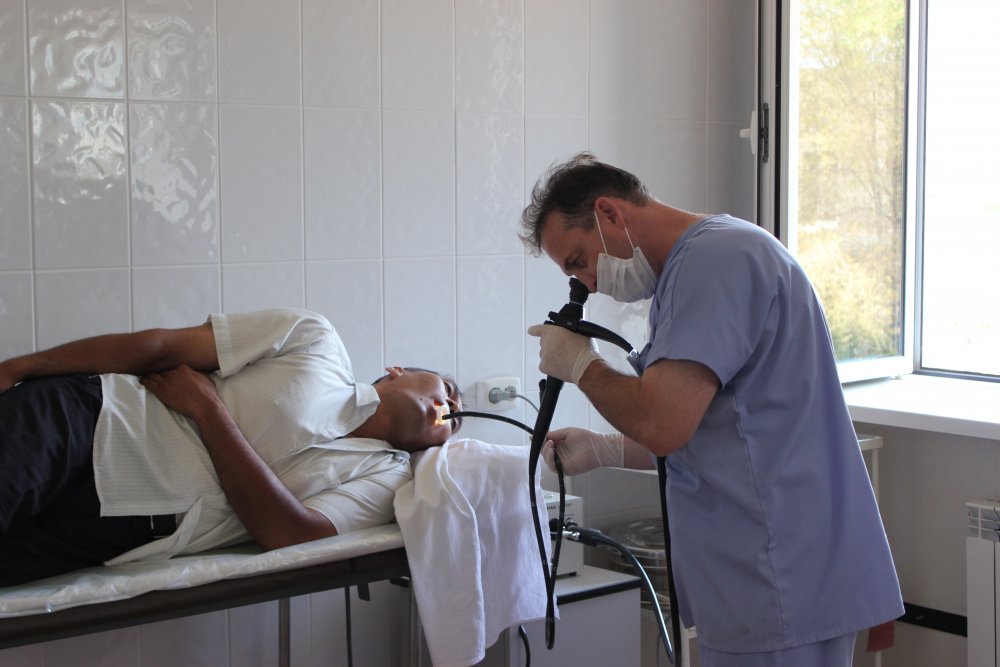
Эндоскопист будет постепенно продвигать эндоскоп по просвету пищеварительного тракта, смотря в окуляр или на видеомонитор, чтобы оценить состояние стенок пищевода, желудка и двенадцатиперстной кишки. При возникновении проблем с осмотром стенок органов, через специальный каналец в эндоскопе в просвет желудка подается воздух или вода, которая, омывая стенки, расчищает место, подлежащее осмотру, или очищает линзу эндоскопа. После этого жидкость и воздух удаляется с помощью отсоса.
Камера, подсоединенная к эндоскопическому оборудованию, позволяет зафиксировать весь период исследования на видео для последующей детальной оценки находок. Через специальный канал в эндоскопе доктор может провести крошечные эндоскопические инструменты (щипцы, петли), которые позволят ему произвести биопсию или удалить патологические разрастания слизистой. Процедура биопсии является безболезненной.
Какие ощущения могут возникнуть при проведении гастроскопии?Местный анестетик, распыляемый на корень языка, может быть горьким на вкус и сделает язык и глотку онемевшими и малоподвижными. Иногда пациентам начинает казаться, что они не могут дышать какое-то время, и они связывают это с ощущением нахождения гастроскопа в глотке. Однако это ложные ощущения, в первую очередь вызванные действием анестетика. Вокруг эндоскопа всегда есть значительное количество воздушного пространства, и он никаким образом не мешает поступлению воздуха в дыхательные пути. Для того чтобы справиться с данным ощущением, Вам необходимо расслабиться и сделать несколько глубоких вдохов.
Иногда пациентам начинает казаться, что они не могут дышать какое-то время, и они связывают это с ощущением нахождения гастроскопа в глотке. Однако это ложные ощущения, в первую очередь вызванные действием анестетика. Вокруг эндоскопа всегда есть значительное количество воздушного пространства, и он никаким образом не мешает поступлению воздуха в дыхательные пути. Для того чтобы справиться с данным ощущением, Вам необходимо расслабиться и сделать несколько глубоких вдохов.
Если у Вас все же вдруг возникнут болезненные ощущения при проведении процедуры ФГДС, вы всегда можете подать заранее условленный сигнал рукой доктору. Более того, грамотный врач, при проведении исследования всегда находится в тесном контакте с пациентом и постоянно контролирует его состояние.
Устройство для отсасывания секрета (отсос-аспиратор) может быть шумным и несколько раздражать, но оно не вызывает абсолютно никаких болевых ощущений. Процесс забора образцов ткани при биопсии также является безболезненным.
После исследования, у Вас некоторое время может быть отрыжка и чувство вздутия живота. Это обусловлено наличием остатков газа, которым раздували стенки желудка для создания полноценного обзора. Возможно появление чувство щекотания или першения в горле, ощущение сухости, небольшая хрипота или явления воспаления. Эти явления могут сохраняться несколько дней. Смягчающие горло леденцы и полоскание раствором соды позволят купировать эти проявления.
Как необходимо себя вести после видеогастроскопии?Проведение самого исследования обычно занимает 10-15 минут, но может несколько затянуться при выявлении необычных находок или проведении каких-либо лечебных процедур.
В результате использования анестетика происходит онемение корня языка и глотки. В период до полного исчезновения эффектов этого препарата Вам лучше не есть и не пить (обычно это 30 минут после исследования). Индикатором возобновления обычного режима питания после анестезии является появление чувствительности языка и глотательного рефлекса.
Желательно не употреблять алкоголь в течение 12 — 24 часов после процедуры.
С какими осложнениями можно столкнуться при проведении эзофагогастродуоденоскопии (ФГДС)?Необходимо иметь в виду, что любое медицинское вмешательство может вызвать неблагоприятные/побочные реакции или осложнения.
Осложнения после эзофагогастродуоденоскопии встречаются очень редко. Но риск развития повреждения пищевода, желудка или верхних отделов тонкой кишки (двенадцатиперстная кишка) все же существует и в самых тяжелых случаях, его возникновение может потребовать выполнения реконструктивной операции. Иногда может возникнуть желудочно-кишечное кровотечение после проведения исследования, например, после биопсии, но обычно оно останавливается самостоятельно без дополнительного лечения. Если у Вас все же возникает рвота при проведении процедуры и часть рвотных масс попадает в легкие, то возможно развитие аспирационной пневмонии. Как правило, данное состояние требует назначения антибиотиков.
Лучше немедленно позвонить в службу «03», если через некоторое время после проведения исследования у Вас возникли:
- Боли в грудной клетке.
- Ухудшение функции дыхания.
Также рекомендуем сразу же связаться с врачом, если после процедуры у Вас:
- Возникло чувство затруднения дыхания или головокружения, болей в горле.
- Возникли признаки распространения инфекции, например лихорадка или озноб.
- В рвотных массах определяется свежая или старая свернувшаяся кровь, похожая на кофейную гущу.
Эзофагогастродуоденоскопия (ЭГДС) — процедура, позволяющая врачу-эндоскописту осмотреть состояние внутренней стенки пищевода, желудка и начальной части тонкой кишки (двенадцатиперстная кишка) через тонкий, гибкий оптический инструмент, называемый эндоскопом.
Врач, который проводил это исследование, может предоставить Вам информацию о состоянии ваших органов ЖКТ сразу же после выполнения процедуры. Результат экспресс-теста на Helicobacter pylory (Хеликобактер пилори) может быть получен сразу же после исследования.
Прейскурант цен по медицинским услугам 2018 г.Медицинский центр +7 (862) 259 1 003;
Сервисный центр +7 (862) 259 1 888.
Гастроскопия через нос. В чем ее плюсы и кому показана?
Гастроскопия через нос. В чем ее плюсы и кому показана? Наш врач-эксперт: эндоскопист клиники “GVM International” Оганесян Алиса Александровна
Гастроскопия через нос (или трансназальная ЭГДС) — это исследование верхних отделов ЖКТ с помощью ультратонкого зонда, 5-6 мл, с оптикой на конце, который вводится через нос. В последнее время многие пациенты предпочитают его. Почему?
- зонд не соприкасается с корнем языка, поэтому гастроскопия через нос не вызывает рвотного рефлекса
- нет неприятных ощущений в горле во время и после процедуры
- нет необходимости в общем наркозе
- можно свободно разговаривать во время процедуры
- в целом процедура переносится легче, нет покашливаний, срыгивания, одежда остается чистой
Гастроскопия через нос рекомендована:
- при тяжелой переносимости стандартной гастроскопии через рот
- при отказе от наркоза по каким-либо причинам
- если сложно широко открыть рот, чтобы можно было установить загубник
- если есть сложности с глотанием
Необходимо отметить, что при осмотре ультратонким эндоскопом качество диагностики чуть ниже, чем при осмотре эндоскопом стандартного диаметра.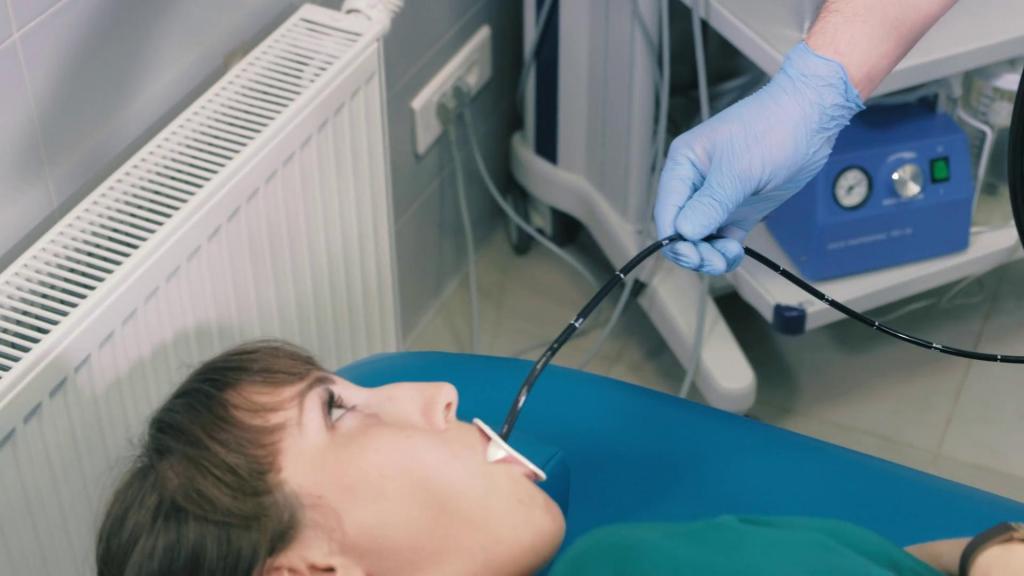 Если пациент ранее хорошо перенес обычную гастроскопию, рекомендуем и далее выполнять ее через рот стандартным аппаратом.
Если пациент ранее хорошо перенес обычную гастроскопию, рекомендуем и далее выполнять ее через рот стандартным аппаратом.
Гастроскопия через нос противопоказана:
- при искривлении носовой перегородки
- при узких носовых проходах или при их отечности и повышенной кровоточивости
- при измененной анатомии желудка (оперированный или каскадный желудок, зеркальное расположение органов, большая грыжа пищеводного отверстия диафрагмы)
Как проводится трансназальная гастроскопия в клинике GVM International
В клинике GVM International гастроскопия через нос обычно длится около 7 минут и проводится следующим образом:
- в обе ноздри пациенту брызгают анестетик и дают выпить специальный раствор с пеногасителем и муколитиком
- пациент ложится на левый бок
- чтобы зонд прошел мягко, его смазывают специальным гелем, далее через нос вводят в пищевод и желудок
- исследование проходит комфортно для пациента, пациент свободно дышит и разговаривает, после осмотра достаточно высморкаться, онемение от анестезии пройдет через 15минут.

При показаниях к гастроскопии, ни в коем случае не отказывайтесь от ее проведения. Такой вид диагностики обнаружит любую патологию слизистой на самых ранних стадиях, а процедура ее проведения через нос безболезненна и не приносит дискомфорта.
Наши сотрудники свяжутся с вами в ближайшее время
Наши сотрудники свяжутся с вами в ближайшее время
%d0%9b%d1%8e%d0%b1%d0%b8%d1%82 %d0%b3%d0%bb%d0%be%d1%82%d0%b0%d1%82%d1%8c %d0%b3%d1%83%d0%b9 %d0%bf%d0%be %d1%81%d0%b0%d0%bc%d0%b8%d0%b5 %d0%b3%d0%bb%d0%b0%d0%bd%d0%b4%d0%b8 %d0%b6%d0%b5%d1%81%d1%82%d1%8c — 0 видео. Смотреть %d0%9b%d1%8e%d0%b1%d0%b8%d1%82 %d0%b3%d0%bb%d0%be%d1%82%d0%b0%d1%82%d1%8c %d0%b3%d1%83%d0%b9 %d0%bf%d0%be %d1%81%d0%b0%d0%bc%d0%b8%d0%b5 %d0%b3%d0%bb%d0%b0%d0%bd%d0%b4%d0%b8 %d0%b6%d0%b5%d1%81%d1%82%d1%8c
%d0%9b%d1%8e%d0%b1%d0%b8%d1%82 %d0%b3%d0%bb%d0%be%d1%82%d0%b0%d1%82%d1%8c %d0%b3%d1%83%d0%b9 %d0%bf%d0%be %d1%81%d0%b0%d0%bc%d0%b8%d0%b5 %d0%b3%d0%bb%d0%b0%d0%bd%d0%b4%d0%b8 %d0%b6%d0%b5%d1%81%d1%82%d1%8c — 0 видео. Смотреть %d0%9b%d1%8e%d0%b1%d0%b8%d1%82 %d0%b3%d0%bb%d0%be%d1%82%d0%b0%d1%82%d1%8c %d0%b3%d1%83%d0%b9 %d0%bf%d0%be %d1%81%d0%b0%d0%bc%d0%b8%d0%b5 %d0%b3%d0%bb%d0%b0%d0%bd%d0%b4%d0%b8 %d0%b6%d0%b5%d1%81%d1%82%d1%8c — порно видео на PornoHype.Cc
Смотреть %d0%9b%d1%8e%d0%b1%d0%b8%d1%82 %d0%b3%d0%bb%d0%be%d1%82%d0%b0%d1%82%d1%8c %d0%b3%d1%83%d0%b9 %d0%bf%d0%be %d1%81%d0%b0%d0%bc%d0%b8%d0%b5 %d0%b3%d0%bb%d0%b0%d0%bd%d0%b4%d0%b8 %d0%b6%d0%b5%d1%81%d1%82%d1%8c — порно видео на PornoHype.CcPornogids.net — HD Porn Videos
Порно ролик %d0%9b%d1%8e%d0%b1%d0%b8%d1%82 %d0%b3%d0%bb%d0%be%d1%82%d0%b0%d1%82%d1%8c %d0%b3%d1%83%d0%b9 %d0%bf%d0%be %d1%81%d0%b0%d0%bc%d0%b8%d0%b5 %d0%b3%d0%bb%d0%b0%d0%bd%d0%b4%d0%b8 %d0%b6%d0%b5%d1%81%d1%82%d1%8c нелегко найти, но редакторши порно сайта приложила все усилия и подобрали 0 порно видео. Но, к счастью, вам вам не нужно долго искать желаемое видео. Ниже представлены самые лучшие видосики c %d0%9b%d1%8e%d0%b1%d0%b8%d1%82 %d0%b3%d0%bb%d0%be%d1%82%d0%b0%d1%82%d1%8c %d0%b3%d1%83%d0%b9 %d0%bf%d0%be %d1%81%d0%b0%d0%bc%d0%b8%d0%b5 %d0%b3%d0%bb%d0%b0%d0%bd%d0%b4%d0%b8 %d0%b6%d0%b5%d1%81%d1%82%d1%8c в высоком качестве. Исключительно на нашем сайте вы сможете увидеть реальное порево где в сюжете есть %d0%9b%d1%8e%d0%b1%d0%b8%d1%82 %d0%b3%d0%bb%d0%be%d1%82%d0%b0%d1%82%d1%8c %d0%b3%d1%83%d0%b9 %d0%bf%d0%be %d1%81%d0%b0%d0%bc%d0%b8%d0%b5 %d0%b3%d0%bb%d0%b0%d0%bd%d0%b4%d0%b8 %d0%b6%d0%b5%d1%81%d1%82%d1%8c.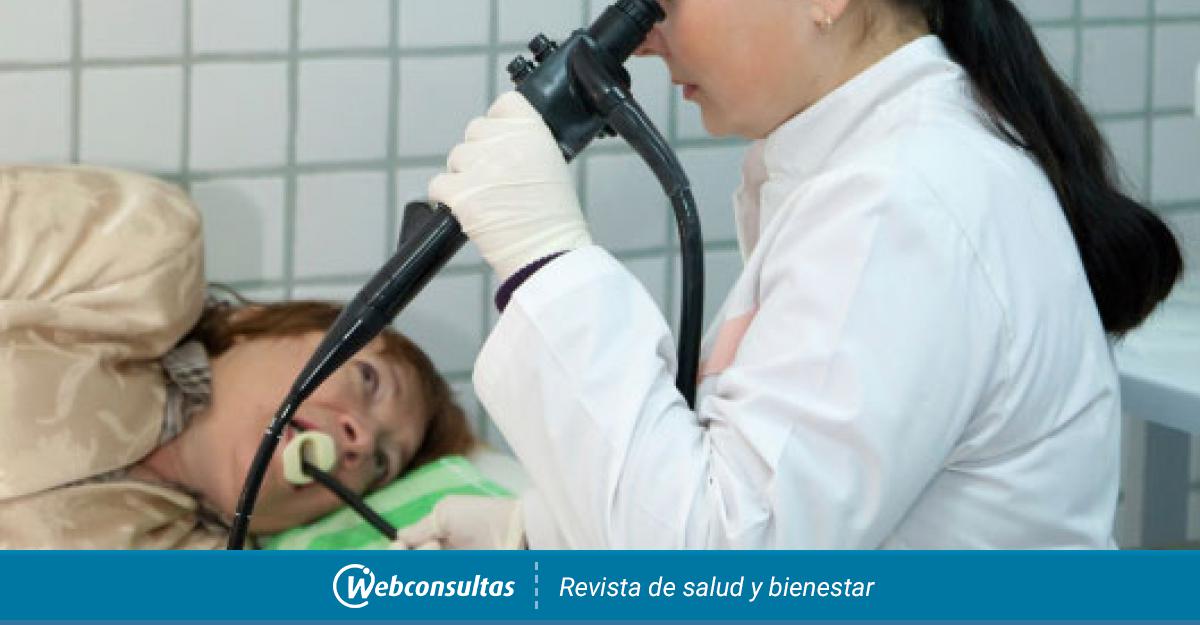 Более того, вы можете выбрать в каком качестве смотреть ваше любимое секс видео, потому что все видео у нас представлено в разном качестве: 240p, 480p, 720p, 1080p, 4k. И если у вас низка скорость подключения вы свободно можете выбрать в каком качестве смотреть %d0%9b%d1%8e%d0%b1%d0%b8%d1%82 %d0%b3%d0%bb%d0%be%d1%82%d0%b0%d1%82%d1%8c %d0%b3%d1%83%d0%b9 %d0%bf%d0%be %d1%81%d0%b0%d0%bc%d0%b8%d0%b5 %d0%b3%d0%bb%d0%b0%d0%bd%d0%b4%d0%b8 %d0%b6%d0%b5%d1%81%d1%82%d1%8c. И мы не советуем пытаться искать порно на других сайтах, потому что лучше чем у нас вы не найдете. Самые сисястые девушки в порнухе с %d0%9b%d1%8e%d0%b1%d0%b8%d1%82 %d0%b3%d0%bb%d0%be%d1%82%d0%b0%d1%82%d1%8c %d0%b3%d1%83%d0%b9 %d0%bf%d0%be %d1%81%d0%b0%d0%bc%d0%b8%d0%b5 %d0%b3%d0%bb%d0%b0%d0%bd%d0%b4%d0%b8 %d0%b6%d0%b5%d1%81%d1%82%d1%8c у нас на сайте. Если вам понравится порно у нас, то просьба занести наш порно сайт себе в избранное или закладки.
Более того, вы можете выбрать в каком качестве смотреть ваше любимое секс видео, потому что все видео у нас представлено в разном качестве: 240p, 480p, 720p, 1080p, 4k. И если у вас низка скорость подключения вы свободно можете выбрать в каком качестве смотреть %d0%9b%d1%8e%d0%b1%d0%b8%d1%82 %d0%b3%d0%bb%d0%be%d1%82%d0%b0%d1%82%d1%8c %d0%b3%d1%83%d0%b9 %d0%bf%d0%be %d1%81%d0%b0%d0%bc%d0%b8%d0%b5 %d0%b3%d0%bb%d0%b0%d0%bd%d0%b4%d0%b8 %d0%b6%d0%b5%d1%81%d1%82%d1%8c. И мы не советуем пытаться искать порно на других сайтах, потому что лучше чем у нас вы не найдете. Самые сисястые девушки в порнухе с %d0%9b%d1%8e%d0%b1%d0%b8%d1%82 %d0%b3%d0%bb%d0%be%d1%82%d0%b0%d1%82%d1%8c %d0%b3%d1%83%d0%b9 %d0%bf%d0%be %d1%81%d0%b0%d0%bc%d0%b8%d0%b5 %d0%b3%d0%bb%d0%b0%d0%bd%d0%b4%d0%b8 %d0%b6%d0%b5%d1%81%d1%82%d1%8c у нас на сайте. Если вам понравится порно у нас, то просьба занести наш порно сайт себе в избранное или закладки.
Данный список пуст.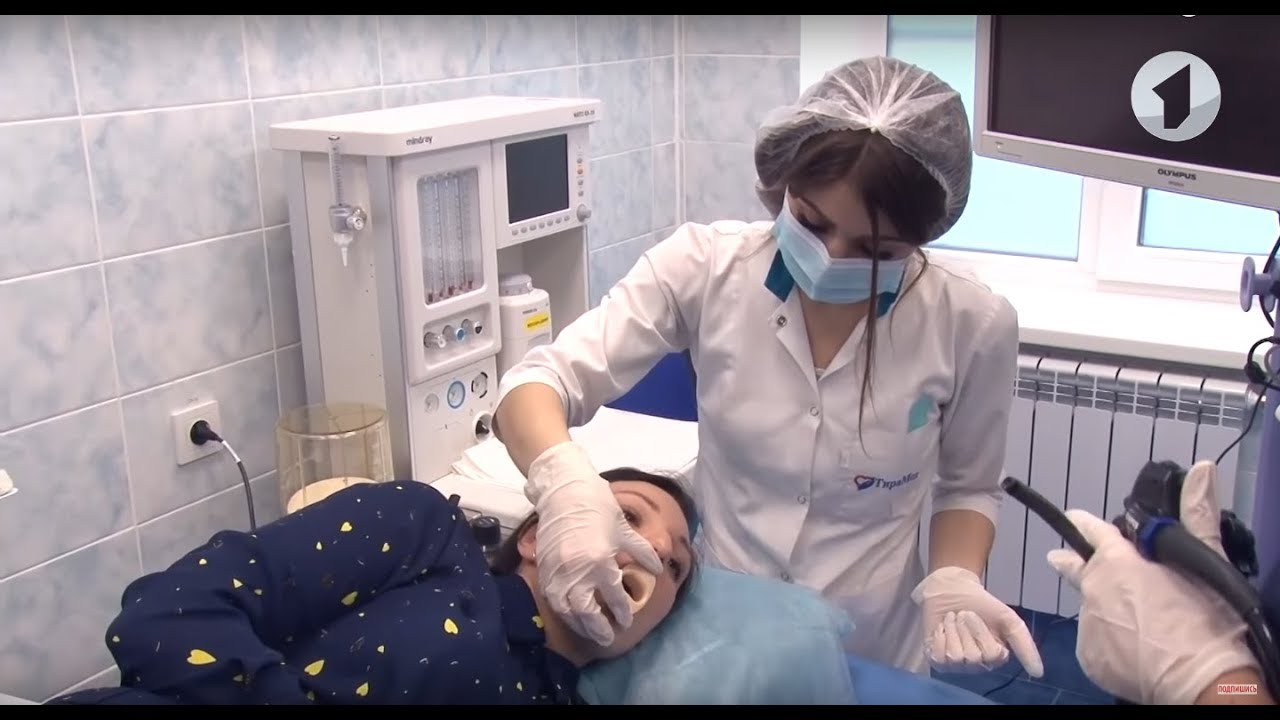
Медицинские мифы. Жевательная резинка не переваривается?
- Клаудиа Хаммонд
- BBC Future
Автор фото, Thinkstock
Помните, как нас пугали в детстве? Не глотай жевательную резинку, а то она останется у тебя в животе навсегда! Корреспондент BBC Future решила переварить свидетельские показания, чтобы выяснить, правда ли это.
Только представьте себе, что вы проглотили кусочек жевательной резинки летом 2006 года. Хозяином Белого дома еще был Джордж Буш-младший. Социальная сеть «Твиттер» еще только ждала своего часа. «Пираты Карибского моря-2» возглавляли рейтинг кинофильмов. Кажется, что все это было очень давно, но если бы, согласно сложившемуся мифу, вы проглотили тогда жевательную резинку, ваш организм завершил бы процесс ее переваривания только сейчас, в 2014-м.
Когда мы были детьми, нам говорили, чтобы мы не смели глотать жевательную резинку, потому что она переваривается семь лет. А еще раньше мы верили, что она будет лежать в желудке, неуязвимая для обычных процессов расщепления и переработки пищи. Это утверждение с непоколебимой убежденностью из поколения в поколение повторяется на школьных игровых площадках во многих странах. Однако обосновано ли оно с точки зрения медицинской науки?
Жевательная резинка состоит из полимерной или резиновой основы, подсластителей, ароматизаторов, консервантов, смягчителей. Сахар и ароматизирующие ингредиенты, такие как мятные масла, легко расщепляются и быстро выводятся из организма. Аналогичным образом, смягчители, такие как растительные масла или глицерин, также не представляют собой проблемы для пищеварительной системы человека. Единственный ингредиент, способный противостоять кислоте в желудке и пищеварительным ферментам в кишечнике, — это резиновая жевательная основа.
Традиционно многие производители используют в качестве жевательной основы живицу или смолистый сок вечнозеленого дерева саподиллы, произрастающего на юге Мексики, в Центральной Америке и на островах Карибского моря. Однако с тех пор, как во время Второй мировой войны американские солдаты привезли с собой пайковую жевательную резинку на театры военных действий по всему миру, саподилловые деревья были уже не в состоянии удовлетворять растущий спрос.
Однако с тех пор, как во время Второй мировой войны американские солдаты привезли с собой пайковую жевательную резинку на театры военных действий по всему миру, саподилловые деревья были уже не в состоянии удовлетворять растущий спрос.
Автор фото, Thinkstock
Подпись к фото,В современной жевательной резинке используются синтетические материалы
Сегодня в большинстве жевательных резинок используются другие естественные или синтетические полимерные основы. Управление по надзору за качеством пищевых продуктов и медикаментов США разрешает использовать различные вещества, включая бутиловую резину, которая идет, среди прочего, на изготовление внутренних камер автомобильных и велосипедных колес и самозатягивающихся эластичных пленок. У каждого производителя есть собственный рецепт, как добиться превосходной степени эластичности жевательной основы.
Но даже если резиновая основа не разлагается, это не значит, что она сохраняется в вашем нутре в течение семи лет.
А еще она не обматывается вокруг сердца, как уверяют некоторые. Поскольку жевательная резинка — это всего лишь маленький комочек, она в конце концов выходит из организма по пищеварительному тракту.
Инородные тела, например, монеты, обычно сами выходят из желудка — при условии, что их размер не превышает двух сантиметров. Жевательная резинка обладает одним несомненным преимуществом перед многими другими предметами, которые человек может случайно проглотить, — она мягкая.
Единственная причина, по которой жевательная резинка может задержаться в организме на семь лет, — это значительный объем этого вещества. И даже такие симптомы, как, например, запор, не всегда позволяют своевременно обнаружить ее.
В 1998 году был опубликован доклад, в котором описывались тревожные случаи, произошедшие с тремя детьми. У них обнаружилась непроходимость кишечника, ставшая следствием привычки глотать жевательную резинку.
Одним из этих детей оказался четырехлетний мальчик, который два года страдал от запоров. Ему так трудно было ходить в туалет, что его родители стали давать ему жевательную резинку в качестве поощрения, которое должно было помочь ему опорожниться. Ребенку давали по пять-семь пластинок в день, и он всегда глотал их вместо того, чтобы выплевывать.
Ему так трудно было ходить в туалет, что его родители стали давать ему жевательную резинку в качестве поощрения, которое должно было помочь ему опорожниться. Ребенку давали по пять-семь пластинок в день, и он всегда глотал их вместо того, чтобы выплевывать.
Автор фото, Thinkstock
Подпись к фото,От жевательной резинки избавиться не так просто…
За четыре дня испробовали клетчатку, масла и клизмы. Ничто не помогало. Тогда доктора под наркозом извлекли из прямой кишки мальчика массу, напоминающую по консистенции конфеты-ириски. Масса состояла преимущественно из резины. Хотя возраст субстанции и не дотягивал до семи лет, она создавала мальчику изрядные проблемы.
В организме другого пациента, девочки также четырех лет от роду, доктора обнаружили разноцветную массу, которая на поверку тоже оказалась жевательной резинкой. По словам врачей, больная имела обыкновение быстро глотать резинку, чтобы ей дали еще.
Третий случай произошел с полуторогодовалой девочкой. Доктора обнаружили в ее желудке четыре монеты, слепленные одна с другой с помощью некоей липкой субстанции, напоминающей воск. Оказалось, что она регулярно глотала жевательную резинку, а кроме того, еще и мелкие монеты. Семьи двух детей были в курсе того, что их чада глотают жевательную резинку, считая эту привычку проявлением легкомыслия, сообщают авторы доклада.
Доктора обнаружили в ее желудке четыре монеты, слепленные одна с другой с помощью некоей липкой субстанции, напоминающей воск. Оказалось, что она регулярно глотала жевательную резинку, а кроме того, еще и мелкие монеты. Семьи двух детей были в курсе того, что их чада глотают жевательную резинку, считая эту привычку проявлением легкомыслия, сообщают авторы доклада.
Глотать жевательную резинку в больших количествах – не самая хорошая идея. Однако если вам случится вдруг проглотить комочек, вряд ли он причинит вам какой-либо вред. По крайней мере, никаких доказательств в пользу этой версии нет.
И если сейчас вы проглотите жевательную резинку, она не застрянет в вашем желудке и выйдет наружу значительно раньше, чем начнутся Олимпийские игры 2020 года.
Правовая информация. Эта статья содержит только общие сведения и не должна рассматриваться в качестве замены рекомендаций врача или иного специалиста в области здравоохранения. Би-би-си не несет ответственности за любой диагноз, поставленный читателем на основе материалов сайта. Би-би-си не несет ответственности за содержание других сайтов, ссылки на которые присутствуют на эту странице, а также не рекомендует коммерческие продукты или услуги, упомянутые на этих сайтах. Если вас беспокоит состояние вашего здоровья, обратитесь к врачу.
Би-би-си не несет ответственности за содержание других сайтов, ссылки на которые присутствуют на эту странице, а также не рекомендует коммерческие продукты или услуги, упомянутые на этих сайтах. Если вас беспокоит состояние вашего здоровья, обратитесь к врачу.
ФГДС в Ярославле | сделать платно
Адрес диагностического центра Томоград:
г. Ярославль, пр-т Толбухина, 8/75 («Петровский Пассаж»).
Запись на исследование по телефонам:
- 7 (4852) 72-18-64
- 7 (960) 537-00-03
- 7 (909) 277-86-33
ФГДС в Томограде
Фиброгастродуоденоскопия — так называется самый информативный метод обследования пищевода, а также желудка и двенадцатиперстной кишки. Он позволяет безошибочно диагностировать язву и раковые заболевания.
Раньше этот вид процедур проводился с помощью гастроэндоскопа с толстой, практически негнущейся трубкой. В диагностическом центре Томоград такие приборы уже не используются. Современная аппаратура для фгдс в Ярославле имеет тонкую эластичную трубку, на конце которой находится камера, а внутри оптоволокна и канал для инструментов. Это дает возможность, в зависимости от назначений врача, вывести максимально четкое изображение слизистой на монитор, взять образцы тканей для биопсии, провести трансэндоскопическую pH-метрию. Также аппарат может производить такие манипуляции, как удаление полипов, остановка кровотечения, введение лекарств.
Современная аппаратура для фгдс в Ярославле имеет тонкую эластичную трубку, на конце которой находится камера, а внутри оптоволокна и канал для инструментов. Это дает возможность, в зависимости от назначений врача, вывести максимально четкое изображение слизистой на монитор, взять образцы тканей для биопсии, провести трансэндоскопическую pH-метрию. Также аппарат может производить такие манипуляции, как удаление полипов, остановка кровотечения, введение лекарств.
Кроме того, тонкая современная трубка доставляет гораздо меньше дискомфорта пациенту.
Где сделать ФГДС в Ярославле?
Многие пациенты не спешат сделать фгдс даже после назначения врача. Это связано со страхом перед процедурой. Многим кажется, что проглотить трубку эндоскопа больно или, по крайней мере, очень неприятно. Так было ранее, при использовании старого оборудования.
Где сделать фгдс в Ярославле, чтобы неприятные ощущения были минимальными? Конечно, в Томограде. Если пациенту психологически тяжело проглотить даже самую тонкую трубку, специалист может предложить применить местный наркоз.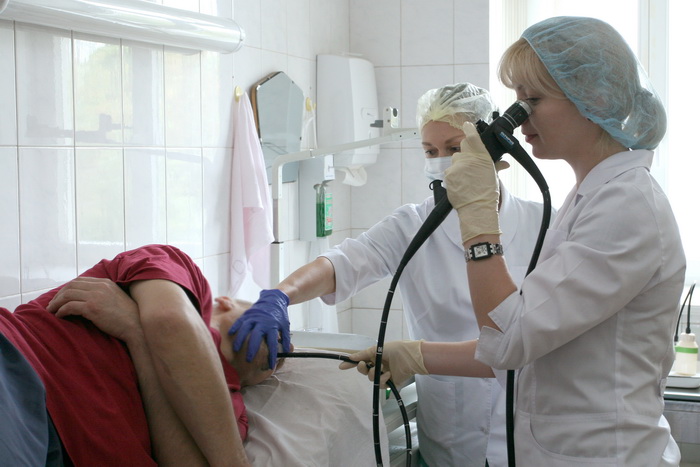 Горло обработают лидокаиновым спреем, а внутримышечно введут седативный аппарат. Типовая процедура длится не дольше 10 минут.
Горло обработают лидокаиновым спреем, а внутримышечно введут седативный аппарат. Типовая процедура длится не дольше 10 минут.
Кроме того, если после раздумий, где сделать фгдс, вы остановите свой выбор на Томограде, то окажетесь в руках профессиональных опытных медиков, которые проведут процедуру быстро и аккуратно.
Стоимость фгдс желудка
Не секрет, что в вопросе выбора диагностического центра важную роль для клиентов играет стоимость процедур. В погоне за выгодной ценой нужно быть осторожным. Ведь она может означать устаревшее оборудование и низкую квалификацию специалистов. Необходимо искать клиники с оптимальным соотношением цены и качества.
Стоимость фгдс в Ярославле может быть различной. Высокое качество оказания диагностирования и приятные цены ждут вас в центре Томоград. Мы не экономим на качестве оборудования, но стремимся, чтобы наши услуги были доступны всем.
Точную цену проведения фгдс желудка вы можете узнать, позвонив по телефонам, указанным на сайте.
Где сделать платное ФГДС?
Бесплатные процедуры в государственных медучреждениях не покрывают потребностей населения в диагностировании. Поэтому, существует множество клиник, которые предлагают сделать фгдс в Ярославле платно. Врачи рекомендуют пройти этот вид диагностирования, если у больного наблюдаются хронические боли живота, разной силы и разной частотности, регулярная изжога, тошнота или рвота, отрыжка пищей. Также стоит записаться на процедуру в случае постоянного отсутствия аппетита и стремительной потери веса.
С профилактической целью регулярно проходить платное фгдс в Ярославле необходимо людям, которые перенесли язву желудка или рак.
Деликатность процедуры еще и в том, что она должна проводиться стерильными инструментами с соблюдением всех предписанных гигиенических норм. Иначе есть риск занесения инфекций, в том числе, гепатита и ВИЧ.
В клинике Томоград вы можете быть абсолютно уверенны в собственной безопасности. Приходите к нам, чтобы сделать фгдс платно и получить процедуру, проводимую лучшими специалистами на самом современном оборудовании.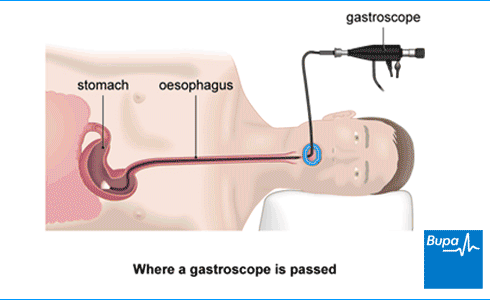
ASGE | Что такое капсульная эндоскопия
Что такое капсульная эндоскопия?
Капсульная эндоскопия позволяет врачу исследовать слизистую оболочку средней части желудочно-кишечного тракта, которая включает три части тонкой кишки (двенадцатиперстную кишку, тощую кишку, подвздошную кишку). Ваш врач даст вам видеокамеру размером с таблетку, которую вы сможете проглотить. Эта камера имеет собственный источник света и делает снимки тонкой кишки, проходящей через нее. Эти изображения отправляются на небольшое записывающее устройство, которое вы должны носить на своем теле.
Ваш врач сможет просмотреть эти изображения позже и, возможно, сможет предоставить вам полезную информацию о вашем тонком кишечнике.
Почему проводится капсульная эндоскопия?
Капсульная эндоскопия помогает врачу оценить состояние тонкой кишки. Эта часть кишечника не может быть достигнута с помощью традиционной верхней эндоскопии или колоноскопии. Наиболее частая причина проведения капсульной эндоскопии — поиск причины кровотечения из тонкой кишки. Он также может быть полезен для выявления полипов, воспалительных заболеваний кишечника (болезнь Крона), язв и опухолей тонкой кишки.
Он также может быть полезен для выявления полипов, воспалительных заболеваний кишечника (болезнь Крона), язв и опухолей тонкой кишки.
Как и в случае с большинством новых диагностических процедур, не все страховые компании в настоящее время возмещают расходы на эту процедуру. Возможно, вам придется обратиться в свою страховую компанию, чтобы убедиться, что это покрываемое пособие.
Как мне подготовиться к процедуре?
Пустой желудок позволяет провести лучшее и безопасное обследование, поэтому вам не следует ничего есть и пить, включая воду, примерно за двенадцать часов до обследования. Ваш врач скажет вам, когда начинать голодание.
Заранее сообщите своему врачу о любых лекарствах, которые вы принимаете, включая препараты железа, аспирина, субсалицилата висмута и других безрецептурных лекарствах. Перед обследованием вам может потребоваться скорректировать обычную дозу.
Обсудите любую аллергию на лекарства, а также заболевания, такие как нарушения глотания, болезни сердца или легких.
Сообщите своему врачу о наличии кардиостимулятора или дефибриллятора, предыдущих операциях на брюшной полости или предыдущих случаях непроходимости кишечника, воспалительных заболеваний кишечника или спаек.
Ваш врач может попросить вас подготовить / очистить кишечник перед обследованием.
Чего можно ожидать во время капсульной эндоскопии?
Ваш врач подготовит вас к обследованию, приложив сенсорное устройство к вашей брюшной полости с липкими рукавами (аналогично ленте). Эндоскоп с капсулой размером с таблетку проглатывается и естественным образом проходит через пищеварительный тракт, одновременно передавая видеоизображения на регистратор данных, который носится на поясе, примерно на восемь часов. По окончании процедуры вы вернетесь в офис, и регистратор данных будет удален, чтобы изображения вашей тонкой кишки можно было вывести на экран компьютера для просмотра врачом.
Большинство пациентов считают тест комфортным. Капсульный эндоскоп размером с большую таблетку. После приема капсулы и до тех пор, пока она не выйдет из организма, вам не следует находиться рядом с аппаратом МРТ или назначать МРТ-обследование.
После приема капсулы и до тех пор, пока она не выйдет из организма, вам не следует находиться рядом с аппаратом МРТ или назначать МРТ-обследование.
Что происходит после капсульной эндоскопии?
Вы сможете пить прозрачные жидкости через два часа и есть легкую пищу через четыре часа после приема капсулы, если ваш врач не укажет вам иное. Во время исследования вам следует избегать высоких физических нагрузок, таких как бег или прыжки.Ваш врач обычно может сообщить вам результаты анализа в течение недели после процедуры; однако результаты некоторых тестов могут занять больше времени.
Каковы возможные осложнения капсульной эндоскопии?
Хотя могут возникнуть осложнения, они редки, когда врачи, специально обученные и опытные в этой процедуре, проводят тест. Капсула может застрять в суженном месте пищеварительного тракта, что приведет к непроходимости кишечника. Обычно это связано со стриктурой (сужением) пищеварительного тракта в результате воспаления, предшествующей операции или опухоли. Важно заранее распознать препятствие. Признаки непроходимости включают необычное вздутие живота, боль в животе, тошноту или рвоту. Вы должны немедленно позвонить своему врачу, если возникнут подобные опасения. Кроме того, если после теста у вас поднялась температура, возникли проблемы с глотанием или появилась боль в груди, немедленно сообщите об этом своему врачу. Будьте осторожны, чтобы не отсоединить систему преждевременно, так как это может привести к потере изображений, отправляемых на записывающее устройство.
Важно заранее распознать препятствие. Признаки непроходимости включают необычное вздутие живота, боль в животе, тошноту или рвоту. Вы должны немедленно позвонить своему врачу, если возникнут подобные опасения. Кроме того, если после теста у вас поднялась температура, возникли проблемы с глотанием или появилась боль в груди, немедленно сообщите об этом своему врачу. Будьте осторожны, чтобы не отсоединить систему преждевременно, так как это может привести к потере изображений, отправляемых на записывающее устройство.
Капсульная эндоскопия может также называться:
- Капсульная энтероскопия
- беспроводная капсульная эндоскопия №
Капсульная эндоскопия позволяет исследовать тонкий кишечник, который не может быть легко доступен традиционными методами эндоскопии.
ВАЖНОЕ НАПОМИНАНИЕ: Эта информация предназначена только для общего руководства. Он не дает исчерпывающих медицинских рекомендаций. Очень важно проконсультироваться с врачом по поводу вашего конкретного состояния.
Капсульная эндоскопия | Тесты и сканы
Капсульная эндоскопия исследует внутреннюю часть кишечника.Это также называется эндоскопией с видеокапсулой (VCE).
Вы проглотили капсулу с небольшой одноразовой камерой. Капсула размером с большую пилюлю. Камера делает тысячи снимков, путешествуя по вашему кишечнику. Камера передает изображения по беспроводной сети на регистратор данных, который вы носите на поясе.
Этот тест доступен не во всех больницах.
Зачем нужна капсульная эндоскопия
Вы можете пройти этот тест, если вашему врачу нужно внимательно осмотреть внутреннюю часть тонкой кишки (двенадцатиперстную кишку, тощую кишку и подвздошную кишку).Он исследует часть кишечника, недоступную при других исследованиях, таких как эндоскопия или колоноскопия.
Или вы можете пройти этот тест для осмотра внутренней части толстой кишки (толстой кишки), если у вас есть симптомы рака кишечника. Они называют это капсульной эндоскопией толстой кишки.
Подготовка к капсульной эндоскопии
Перед обследованием необходимо на некоторое время отказаться от еды. Вы получите инструкции о том, что делать, что можно есть и пить. Вам также необходимо принять лекарство для опорожнения кишечника (слабительное).
В дни, предшествующие обследованию, вы можете принимать обычные лекарства в обычном режиме. Если вы принимаете таблетки железа или нестероидные противовоспалительные препараты (например, ибупрофен, диклофенак или целекоксиб), медсестра попросит вас прекратить их прием за неделю до обследования.
В день обследования вам сообщат, когда следует принимать обычные лекарства. Если у вас есть другие вопросы, обратитесь к медсестре или врачу по этому поводу.
Инструкции немного различаются в зависимости от больницы, но обычно это происходит именно так.
За день до теста:
- ничего не ешьте после обеда
- пейте только прозрачные жидкости до конца дня, включая черный чай и черный кофе
В день теста:
Ничего не ешьте до назначенного времени, можно только воду.
Что происходит
В больнице
Вы идете в амбулаторное отделение или в отделение эндоскопии утром в день обследования.Вы находитесь в больнице около часа.
Врач или медсестра объяснят вам процедуру и попросят подписать форму согласия. Это хорошее время, чтобы задать любые другие вопросы, которые могут у вас возникнуть.
Есть два способа пройти тест.
Самый распространенный способ — носить ремень со встроенными в него датчиками.
Либо медсестра, либо техник может положить липкие подушечки (датчики) вам на грудь и в область живота. Затем они прикрепляют регистратор данных к ремню, который вы носите на талии.Убедитесь, что вы не наносите на эти участки лосьон для тела или спреи.
После этого медсестра, врач или техник попросят вас проглотить капсулу, внутри которой находится камера. Вы проглатываете его целиком, запивая водой.
Медсестра / медбрат сообщит вам, когда вы снова сможете пить, а когда — перекусить.
Обычно вы не должны есть и пить в течение 2 часов после начала теста. Затем можно пить прозрачные жидкости. Через 4 часа можно перекусить.И тогда вы не должны ничего есть, пока тест не закончится.
Во время теста вам следует избегать физических упражнений, которые вызывают потливость, а также не наклоняться и не сутулиться.
Дома
После того, как вы проглотите капсулу и медсестра даст вам все инструкции, вы можете покинуть больницу.
Вы возвращаетесь позже днем, чтобы проверить, прошла ли капсула в толстую кишку.
Камера делает снимки, когда проходит через кишечник.Он отправляет все сделанные фотографии на регистратор данных. Вам необходимо убедиться, что на регистраторе данных мигает синий свет.
Вам сообщат, когда вы снова сможете нормально есть и пить. Обычно это происходит через 8 часов после того, как вы проглотили капсулу. Вы также можете снять датчики или ремень после его завершения и вернуть регистратор данных в отдел.
Если капсула не попала в толстую кишку, когда вы вернетесь позже в тот же день, вам нужно будет оставить датчики и регистратор данных включенными.Регистратор данных будет продолжать запись до тех пор, пока не разрядится батарея (примерно от 12 до 14 часов с начала). Затем вы возвращаете регистратор данных в больницу на следующее утро после теста.
После капсульной эндоскопии
Техник загружает изображения с монитора данных в компьютер. Затем врач смотрит на фотографии.
Фотоаппарат одноразовый. Когда вы идете в туалет, вы передаете его естественным образом с фекалиями.
Возможные риски
Команда, обслуживающая вас, даст вам номера телефонов, по которым вы сможете связаться, если у вас возникнут какие-либо вопросы или проблемы после прохождения теста.![]()
Капсульная эндоскопия — очень безопасная процедура. Ваши врачи убедятся, что преимущества капсульной эндоскопии перевешивают любые возможные риски.
Очень редко капсула может застрять внутри вашего тела. Сообщите своему врачу, если вас беспокоит, что вы не приняли капсулу. Они могут сделать рентгеновский снимок, чтобы проверить, сохранился ли он.
Если у вас возникла боль в животе, рвота или общее недомогание, следуйте совету вашей команды и свяжитесь с ними.
Получение результатов
Медицинской бригаде может потребоваться несколько дней или до 2 недель, чтобы просмотреть все фотографии.Они отправляют результаты врачу, который проводил анализ.
Если вы не узнали о результате в течение нескольких недель после теста, обратитесь к врачу, который проводил анализ.
Ожидание результатов может вызывать у вас беспокойство. У вас могут быть контактные данные медсестры-специалиста, к которой вы можете обратиться за информацией и поддержкой в случае необходимости. Возможно, вам будет полезно поговорить с близким другом или родственником о том, что вы чувствуете.
Возможно, вам будет полезно поговорить с близким другом или родственником о том, что вы чувствуете.
Вы также можете связаться с медсестрами Cancer Research UK по бесплатному телефону 0808 800 4040.Очереди открыты с 9:00 до 17:00 с понедельника по пятницу.
Дополнительная информация
У нас есть дополнительная информация о тестах, лечении и поддержке, если у вас был диагностирован рак.
Беспроводная капсульная энтероскопия (капсульная эндоскопия; таблеточная камера)
Что такое беспроводная капсульная энтероскопия?
Беспроводная капсульная энтероскопия (также известная как капсульная эндоскопия, беспроводная эндоскопия и «таблеточная камера») — относительно новый метод диагностики заболеваний тонкой кишки.
Для процедуры проглатывается видеокапсула размером с таблетку, которая медленно проходит через кишечник, прежде чем через несколько часов естественным образом выводится из организма. Капсула имеет собственный встроенный свет и камеру, чтобы делать снимки стенок кишечника и обнаруживать скрытые кровотечения или опухоли тонкой кишки, язвы или аномальные сосудистые образования. 2-4 изображения снимаются в секунду на срок до 8 часов. Изображения передаются на записывающее устройство, которое носит на поясе.
Капсула имеет собственный встроенный свет и камеру, чтобы делать снимки стенок кишечника и обнаруживать скрытые кровотечения или опухоли тонкой кишки, язвы или аномальные сосудистые образования. 2-4 изображения снимаются в секунду на срок до 8 часов. Изображения передаются на записывающее устройство, которое носит на поясе.
Это исследование может потребоваться, если у вас аномальное кровотечение или есть подозрение на болезнь Крона.Это неинвазивное исследование позволяет врачам исследовать все три части тонкой кишки (двенадцатиперстную кишку, тощую кишку и подвздошную кишку), которые часто недоступны с помощью других методов визуализации.
Для чего используется капсульная энтероскопия?
Капсульная энтероскопия позволяет вашему врачу визуализировать тонкий кишечник, который часто пропускается обычными методами визуализации, такими как эндоскопия верхних отделов желудочно-кишечного тракта или колоноскопия. Наиболее частая причина заказа этого исследования — поиск источников кровотечения. Возможно, вы заметили кровь в рвоте или фекалиях или у вас была незаметная кровопотеря, которая может вызвать железодефицитную анемию. Это исследование может выявить полипы, воспалительное заболевание кишечника (болезнь Крона или язвенный колит), язвы и опухоли, которые могут быть источником кровотечения. Такие поражения могут не быть обнаружены предыдущими исследованиями, но после их выявления ваш врач может выбрать подходящий курс лечения.
Возможно, вы заметили кровь в рвоте или фекалиях или у вас была незаметная кровопотеря, которая может вызвать железодефицитную анемию. Это исследование может выявить полипы, воспалительное заболевание кишечника (болезнь Крона или язвенный колит), язвы и опухоли, которые могут быть источником кровотечения. Такие поражения могут не быть обнаружены предыдущими исследованиями, но после их выявления ваш врач может выбрать подходящий курс лечения.
Другое основное применение — оценка степени болезни Крона, которая обычно поражает тонкий кишечник.Это исследование особенно полезно для выявления ранних заболеваний, которые могут быть пропущены при исследовании на барий и КТ. Также он может быть полезен пациентам, у которых симптомы не соответствуют степени заболевания (если таковое имеется), наблюдаемому с помощью обычных методов визуализации.
Беспроводная капсульная энтероскопия может иметь дополнительные показания в будущем, поскольку она безопасна, проста в выполнении, неинвазивна и не требует седации. В частности, если будут изобретены методы, позволяющие проводить лечение или биопсию (взятие образцов ткани) во время процедуры, это станет очень полезной процедурой.
В частности, если будут изобретены методы, позволяющие проводить лечение или биопсию (взятие образцов ткани) во время процедуры, это станет очень полезной процедурой.
Следует отметить, что это расследование не всегда может быть лучшим для вас. Снимки, сделанные камерой, имеют худшее качество, чем изображения, полученные с помощью эндоскопии верхних отделов желудочно-кишечного тракта или колоноскопии. Кроме того, камера может двигаться слишком быстро или медленно, чтобы исследовать соответствующие области, или смотреть в неправильном направлении и пропускать некоторые поражения. Таким образом, это только одна возможность из серии исследований, которые могут потребоваться, чтобы ваш врач мог поставить правильный диагноз.
Как вы готовитесь к процедуре?
Перед процедурой ваш врач объяснит, что включает в себя процедура, риски, преимущества и почему она показана в вашем случае.Перед исследованием вам нужно будет голодать (не есть и не пить) в течение примерно 10 часов, так как это наиболее безопасно и дает наилучшие результаты при опорожнении кишечника.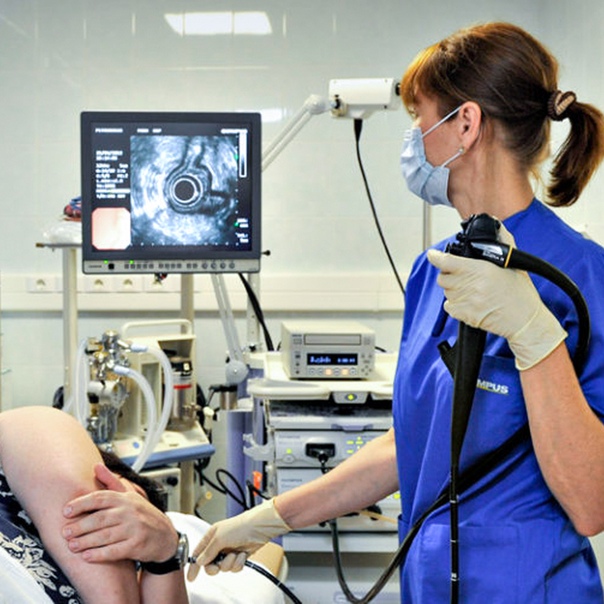
После проглатывания капсулы не следует принимать жидкость в течение как минимум 2 часов и не принимать пищу в течение следующих 4 часов. При необходимости можно принимать пероральные препараты через 2 часа.
Если вы страдаете диабетом, прием лекарства необходимо прекратить в период голодания и обсудить с врачом использование инсулина.
Обычно нет необходимости в подготовке кишечника, но есть таблетки сильного цвета (напр.г. таблетки железа) следует избегать примерно за 24 часа до процедуры.
Что включает в себя процедура?
Для процедуры вам потребуется проглотить эндоскопическую капсулу размером 26×11 мм, оснащенную видеокамерой, источником света, радиопередатчиком и батареями. Капсула проглатывается с веществом, называемым симетикон, для предотвращения образования пузырьков и искажения изображений.
Капсула естественным образом проходит через ваше тело через перистальтику (сокращение и толчок мышечными стенками желудочно-кишечного тракта), при этом она позволяет получать множество изображений. Изображения регистрируются сенсорным устройством, прикрепленным к вашему животу с 8 небольшими антеннами, прикрепленными к коже (аналогично электродам, используемым для ЭКГ). Они записываются и хранятся на устройстве записи изображений, которое носит на вашей талии.
Изображения регистрируются сенсорным устройством, прикрепленным к вашему животу с 8 небольшими антеннами, прикрепленными к коже (аналогично электродам, используемым для ЭКГ). Они записываются и хранятся на устройстве записи изображений, которое носит на вашей талии.
Примерно через 8 часов вы должны будете вернуться в медицинский центр, чтобы врач мог загрузить и просмотреть изображения на мониторе компьютера. В рамках одного исследования будет получено около 50 000 изображений, поэтому их изучение и обработка может занять много времени.Ваш врач обычно сообщает вам результаты в течение недели.
Вы должны передать капсулу естественным путем через 8-72 часа, но иногда это может занять до двух недель. Если к этому времени вы не прошли капсулу, возможно, потребуется выполнить рентгеновский снимок, чтобы убедиться, что она все еще присутствует или заблокирована. Капсула выбрасывается после выведения из организма.
Какие риски?
Капсульная энтероскопия — безопасная процедура, которая хорошо переносится большинством пациентов. Менее 1 из 10 человек испытывают трудности с проглатыванием капсулы, которая имеет гелевое покрытие, помогающее ее проглотить.
Менее 1 из 10 человек испытывают трудности с проглатыванием капсулы, которая имеет гелевое покрытие, помогающее ее проглотить.
Основной риск — задержка капсулы, которая встречается примерно у 1 человека из ста. Капсула закупоривается из-за стриктуры (сужения), вызванной опухолью, воспалением или рубцеванием в результате предыдущей операции. В краткосрочной перспективе это не опасно, но для его удаления может потребоваться хирургическое вмешательство. Обструкция может проявляться вздутием живота, рвотой или болью. Вам следует незамедлительно проконсультироваться с врачом, если вы испытываете эти симптомы. В большинстве случаев капсула выводится из организма естественным путем без каких-либо проблем.
Список литературы
- Чонг А., Тейлор А., Миллер А., Десмонд П. Первый опыт капсульной эндоскопии в крупной специализированной больнице. MJA 2003; 178 (11): 537-40. Доступно [в Интернете] по адресу: http://www.mja.com.au/public/issues/178_11_020603/cho10606_fm.
 html
html - Hara A, Leighton J, Sharma V, Heigh R, Fleischer D. Визуализация заболевания тонкой кишки: сравнение капсульной эндоскопии, стандартной эндоскопии, исследования с барием и КТ. RadioGraphics 2005; 25: 697-711.
- Кумар, Кларк. Клиническая медицина. 5-е издание. Сондерс. 2002.
- Лонгмор, Уилкинсон, Раджагопалан. Оксфордский справочник по клинической медицине. 6-е издание. Издательство Оксфордского университета. 2004.
- Моайеди П., Форд А. Последние достижения в гастроэнтерологии. BMJ 2002; 325: 1399-402.
- Анандасабапати СС. Эндоскопическая визуализация: новые оптические методы обнаружения колоректальной неоплазии. Текущее мнение в области гастроэнтерологии . 2008; 24 (1): 64-9.
- Сидху Р.Р., цМем Макалиндона, Сандерс DSDS, Томсон М.М. Капсульная эндоскопия при оценке желудочно-кишечных заболеваний. Текущее мнение в педиатрии . 2007; 19 (5): 586-90.
- van Tuyl SSAC, Kuipers EEJ, Timmer RR, Stolk MMFJ.
 Видеокапсульная эндоскопия: процедура, показания и диагностическая ценность. Нидерландский медицинский журнал . 2004; 62 (7): 225-8.
Видеокапсульная эндоскопия: процедура, показания и диагностическая ценность. Нидерландский медицинский журнал . 2004; 62 (7): 225-8. - Эрсой О.О., Сиври ББ, Арслан СС, Бэтмен Ф.Ф., Байрактар Ю.Ю. Насколько полезна капсульная эндоскопия для диагностики поражений тонкой кишки? Ши Цзе Вэй Чан Бин Сюэ За Чжи (Ин Вэнь Бань) .2006; 12 (24): 3906-10.
Капсульная эндоскопия | Pillcam | Ассоциация гастроэнтерологов округа Бакс | Ярдли | Ньютаун
Капсульная эндоскопия — это процедура, призванная помочь вашему врачу увидеть, что происходит в частях вашего желудочно-кишечного тракта. Желудочно-кишечный тракт — это трубка, идущая от рта к анальному отверстию, в которой движение мышц переваривает пищу. Во время процедуры пациент глотает таблетку размером с витамин с камерой внутри.Плавно и безболезненно транспортируясь по желудочно-кишечному тракту за счет собственной естественной перистальтики организма, капсула PillCam® передает изображения различных частей вашего тела, таких как тонкий кишечник и пищевод. После разрешения FDA на продажу в 2001 году более 500 000 пациентов получают выгоду от капсульной эндоскопии PillCam®.
После ночного голодания перед процедурой процесс капсульной эндоскопии PillCam® начинается с посещения кабинета врача, где вам дадут стакан воды, чтобы помочь проглотить таблетку размером с витамин.Путешествуя по вашему телу, камера-в-таблетке передает изображения на небольшое записывающее устройство, которое носит на вашей талии. После проглатывания капсулы PillCam® вы можете вернуться к своему распорядку дня и вернуться к врачу через восемь часов, чтобы вернуть устройство. Затем ваш врач может просмотреть изображения, сделанные капсулой, чтобы определить причину ваших симптомов. Таблетка проходит естественным путем с дефекацией, как правило, в течение 24 часов.
PillCam SB
Капсула PillCam® SB разработана специально, чтобы помочь врачу заглянуть внутрь тонкой кишки (тонкой кишки) для диагностики таких заболеваний, как болезнь Крона, глютеновая болезнь, доброкачественные и раковые опухоли, язвенный колит, а также другие заболевания.Тонкая кишка — это часть желудочно-кишечного тракта, которая соединяет желудок с толстой кишкой и поглощает питательные вещества.
Капсульная эндоскопия — это наименее инвазивный и самый прямой способ осмотра врачом всего тонкого кишечника. После одобрения FDA в 2001 году сотни клинических исследований, проведенных ведущими гастроэнтерологами мира, показали ценность PillCam® SB в помощи врачам в диагностике или исключении заболеваний тонкой кишки.
PILLCAM ESO
Видеокапсула PillCam ESO разработана специально, чтобы помочь вашему врачу заглянуть внутрь пищевода для диагностики таких заболеваний, как варикозное расширение вен пищевода, которое может привести к смертельному кровотечению, желудочно-кишечная рефлюксная болезнь (ГЭРБ) и пищевод Барретта, который является ранним признаком рака пищевода. .Пищевод — это орган в форме трубки, соединяющий горло с желудком.
PillCam ESO представляет собой удобную для пациента альтернативу эндоскопии пищевода и связанным с ней седативным эффектам и дискомфорту, хотя и имеет некоторые ограничения и недостатки. Спросите своего врача, подходит ли вам PillCam ESO. PillCam ESO содержит устройство визуализации и источник света на обоих концах капсулы и принимает до 14 изображений в секунду или в общей сложности 2600 цветных изображений при прохождении по пищеводу.
В. Что такое видеокапсула PillCam SB?
Видеокапсула PillCam — это таблетка, которую вы проглатываете и которая фотографирует вашу тонкую кишку, орган, расположенный между желудком и толстой кишкой.Он размером с витаминную таблетку, и в нем есть миниатюрная камера.
Q: Почему врачи рекомендуют эту видеокапсулу PillCam SB?
Видеокапсула PillCam SB позволяет врачу видеть весь тонкий кишечник — орган, который врачи никогда не могли полностью увидеть, пока не была разработана эта капсула. Это также помогает вашему врачу определить причину многих неразрешенных симптомов, таких как боль в животе, диарея, кровотечение или анемия.
Тонкая кишка в первую очередь отвечает за переваривание пищи и является источником многих из этих необъяснимых симптомов.
Q: Вы можете пошагово рассказать мне о процедуре?
После того, как вы приедете к врачу, медсестра или врач прикрепит матрицу датчиков к вашему животу с помощью клея, чтобы они не оторвались. Эти датчики позволяют видеокапсуле передавать изображения тонкой кишки по беспроводной сети.
Затем вас попросят надеть ремень на липучке с прикрепленным к нему устройством записи данных. Этот рекордер размером с проигрыватель компакт-дисков и на самом деле хранит все изображения, сделанные видеокапсулой.
Затем вам будет предложено проглотить видеокапсулу размером с витамин, запивая стаканом воды. Как только медсестра или врач определят, что вы успешно проглотили видеокапсулу, вам будет разрешено покинуть кабинет на оставшуюся часть дня.
Вы возвращаетесь в офис примерно через 8 часов, чтобы вернуть регистратор данных и удалить датчики из желудка.
Затем ваш врач загружает изображения, хранящиеся на регистраторе данных, на свой компьютер для просмотра.Затем врач позвонит вам, чтобы обсудить результаты.
Q: Сколько снимков делает видеокапсула?
Примерно 50 000 человек.
Q: Как долго длится процедура?
Примерно восемь часов.
Q: Как удаляется капсула и я чувствую, как она выходит?
Капсула одноразовая и выходит естественным путем при дефекации, обычно в течение 24–72 часов.
Q: Капсула болит?
Видеокапсула имеет гладкую текстуру, похожую на капсулу Тайленола.Вы не должны чувствовать боли или дискомфорта.
Q: Как долго длится рекавери?
Восстановление происходит немедленно. Процедура не требует подготовки или седативных средств.
Q: В чем разница между видеокапсулой PillCam SB и эндоскопией или колоноскопией?
Видеокапсула PillCam SB не требует седативного действия, ее можно вводить в кабинете врача, и выздоровление наступает немедленно.
Q: Сколько человек прошли эту процедуру?
Примерно полмиллиона пациентов во всем мире.
Q: Разрешена ли процедура для детей?
Да, процедура одобрена для детей от 10 лет и старше.
В. Существуют ли другие видеокапсулы PillCam SB?
Да. Видеокапсула PillCam SB для визуализации пищевода была одобрена FDA США в 2004 году.
Q: Какие вещи найдет видеокапсула PillCam?
Он обнаружил источники кровотечений, повреждений, язв и опухолей.
В. Каков размер видеокапсулы PillCam SB?
Видеокапсула PillCam SB имеет размеры 11 мм x 26 мм и вес менее 4 граммов. Это примерно размером с витаминную таблетку.
В. Возмещается ли страховка видеокапсулы PillCam SB?
Видеокапсула PillCam SB широко распространяется в США как Medicare, так и частными страховыми компаниями. Я бы порекомендовал вам поговорить со своей страховой компанией, а затем со своим врачом для точного покрытия, поскольку каждый план страхования отличается.
Q: Что такое верхняя эндоскопия?
Это когда врач вводит эндоскоп — длинную тонкую гибкую трубку с подсветкой и маленькой камерой на конце через ваш рот в пищевод. Во время процедуры вы бодрствуете, но врач вводит седативные средства внутривенно и распыляет обезболивающие в горло, чтобы предотвратить рвоту. Время восстановления составляет примерно 1-2 часа или до тех пор, пока действие седативных средств не исчезнет. Горло может болеть до двух дней.
Вопрос: Что такое воспалительное заболевание кишечника?
Воспалительное заболевание кишечника или ВЗК — это семейство хронических заболеваний, поражающих ваш кишечник. Болезнь Крона и язвенный колит подпадают под одну группу и когда-то считались одним и тем же заболеванием. Пациенты с ВЗК испытывают такие симптомы, как постоянная диарея, боль или спазмы в животе, лихорадка и потеря веса, а также раздражение суставов, кожи или глаз в различной степени. Некоторые могут не испытывать всех этих симптомов.
Проглатывание этого бактериального захватчика, похожего на колоноскопию, может раскрыть секреты вашего здоровья
WEST LAFAYETTE, IND. — Бактерии кишечника могут многое сказать о вас, например, почему вы диабетик или как вы реагируете на определенные лекарства.
Но ученые могут видеть только часть желудочно-кишечного тракта, чтобы изучить роль кишечных бактерий в вашем здоровье. То, что выходит из вас, — это всего лишь небольшой образец этих бактерий, без указания того, откуда они пришли в пищеварительную систему.
Исследователи из Университета Пердью создали способ проглотить инструмент, который действует как колоноскопия, за исключением того, что вместо того, чтобы смотреть на толстую кишку с помощью камеры, технология берет образцы бактерий.
Технология также может перемещаться по всему желудочно-кишечному тракту, а не только по толстой кишке. Этот тракт, помимо толстой кишки, включает рот, пищевод, желудок, поджелудочную железу, печень, желчный пузырь, тонкий кишечник и прямую кишку.
По сути, этот инструмент позволил бы провести «кишечную микроскопию».Видео, показывающее, как это будет работать, есть на YouTube
. После проглатывания эта капсула предназначена для сбора бактерий по всему кишечнику. Ученый откручивает крышку, чтобы извлечь образец после того, как капсула покинула пищеварительную систему. (Фотография Университета Пердью / Марк Саймонс) Скачать изображение«Все дело в возможности брать образцы бактерий в любом месте кишечника. Раньше это было невозможно », — сказал Рахим Рахими, доцент кафедры материаловедения Purdue.
Инструмент представляет собой похожую на лекарство капсулу, которая пассивно проникает через кишечник без использования батареи. Версия колоноскопии в виде таблеток уже коммерчески доступна для просмотра участков толстой кишки, которые не могут быть видны при традиционной колоноскопии, но ни один из этих инструментов не может анализировать бактерии.
«Если колоноскопия или таблетка камеры обнаруживают кровь, они не могут взять образец из этой области для дальнейшего исследования. Вы можете просто взять образец бактерий из фекалий человека, но бактерии могут сильно различаться по всему желудочно-кишечному тракту.Наш подход может дополнять друг друга », — сказал Рахими.
Капсула для отбора проб бактерий также будет намного дешевле, по его оценкам, каждая стоит всего около доллара.
Команда Рахими работает над тестированием этой капсулы на свиньях, желудочно-кишечный тракт которых схож с человеческим. Первоначальная демонстрация прототипа опубликована в RSC Advances, журнале Королевского химического общества.
Лаборатория Рахима Рахими разрабатывает инновационные материалы и биомедицинские устройства для решения проблем здравоохранения.(Фотография Университета Пердью / Марк Саймонс) Скачать изображениеИсследователи напечатали капсулу на 3D-принтере из смолы, того же материала, который используется в зубных формах и имплантатах. По словам Рахими, этот материал необходимо немного модифицировать, чтобы люди могли его проглотить, но в остальном он нетоксичен.
Под воздействием pH в определенном месте кишечника биоразлагаемый колпачок капсулы растворяется. Внутри капсулы гидрогель, аналогичный используемому в подгузниках, расширяется и собирает кишечную жидкость, содержащую бактерии.Давление закрывает отверстие капсулы, когда отбор пробы завершен, как поршень.
Исследователи протестировали прототип капсулы в культуральном растворе, предназначенном для имитации кишечной бактериальной флоры желудочно-кишечного тракта. Они также проверили способность капсулы защищать отобранные бактерии в различных экстремальных условиях. Их эксперименты пока что показывают, что капсула может успешно отбирать бактерии, распространенные в кишечнике, такие как кишечная палочка, в течение часа.
У человека капсула продолжала бы двигаться по желудочно-кишечному тракту вместе с другими фекалиями.Затем ученый мог извлечь капсулу из фекалий участника исследования, отвинтить капсулу и изучить собранные бактерии.
«Этот подход открывает новые возможности для изучения того, какие бактерии присутствуют в кишечнике. Это поможет нам понять, как управлять этими бактериями для борьбы с болезнями », — сказал Рахими.
Патент на эту технологию был подан через Управление коммерциализации технологий Purdue Research Foundation. Работа финансируется Eli Lilly and Company и школой материаловедения Purdue.Команда Рахими проводит это исследование в Центре нанотехнологий Бирка в парке открытий Пердью.
О Discovery Park
Discovery Park — это место, где исследователи Purdue выходят за рамки традиционных границ, сотрудничая в разных дисциплинах, с политиками и лидерами бизнеса для создания решений для улучшения мира. В центре внимания исследователей Discovery Park находятся грандиозные проблемы глобального здравоохранения, глобальных конфликтов и безопасности, а также проблемы, лежащие в основе устойчивой энергетики, мирового продовольственного снабжения, воды и окружающей среды.Преобразование открытий в воздействие интегрировано в структуру парка открытий через программы предпринимательства и партнерства.
Об университете Purdue
Purdue University — ведущее государственное исследовательское учреждение, разрабатывающее практические решения самых сложных современных задач. Purdue, занявший 6-е место в рейтинге самых инновационных университетов США по версии U.S. News & World Report, проводит исследования, меняющие мир, и открытия, не связанные с этим миром. Purdue стремится к практическому и онлайн-обучению в реальном мире, предлагая трансформирующее образование для всех.Стремясь обеспечить доступность и доступность, Purdue заморозила стоимость обучения и большую часть платы на уровне 2012-2013 годов, что позволило большему количеству студентов, чем когда-либо, получить высшее образование без долгов. Посмотрите, как Purdue никогда не останавливается в упорном стремлении к следующему гигантскому прыжку на https://purdue.edu/.
Контактное лицо для СМИ: Эми Паттерсон Нойберт, 765-412-0864, [email protected]
Автор: Кайла Уайлс, [email protected]
Источник: Рахим Рахими, [email protected]
Журналисты, посещающие кампус : Журналисты должны соблюдать протоколы Protect Purdue и следующие правила:
- Кампус открыт, но количество людей в помещениях может быть ограничено.Мы будем максимально любезны, но вас могут попросить выйти или сообщить из другого места.
- Для обеспечения доступа, особенно к зданиям кампуса, мы рекомендуем вам связаться со СМИ службы новостей Purdue, указанным в выпуске, чтобы сообщить им о характере визита и о том, где вы собираетесь его посетить. Представитель службы новостей может облегчить безопасный доступ и сопроводить вас на территории кампуса.
- Носите маски для лица в любом здании кампуса. Носите маски для лица на открытом воздухе, когда социальное дистанцирование не менее шести футов невозможно.
РЕФЕРАТ
Умная капсула для неинвазивного отбора проб и изучения микробиома желудочно-кишечного тракта
Хосе Фернандо Вайминь, ab Сина Неджати, ab Хунцзе Цзян, bcd Джейк Цю, be
Jianghsan Wang, be Mohit S. Verma bef и Rahim Rahimi abc
a Школа материаловедения, Университет Пердью, Вест-Лафайет, Индиана, 47907,
США.
b Birck Nanotechnology Center, Purdue University, West Lafayette, IN 47907, USA
c Школа электротехники, Университет Пердью, Вест-Лафайет, Индиана, 47907,
США
d Shenzhen MSU-BIT University, Shenzhen, Guangdong, China
e Департамент сельскохозяйственной и биологической инженерии, Университет Пердью, Западный
Лафайет, IN 47907, США
f Школа биомедицины Велдона, Университет Пердью, Вест-Лафайет, IN 47907, США
DOI: 10.1039 / c9ra10986b
Микробиота кишечника играет важную роль в физиологии хозяина, такой как ожирение, диабет и различные неврологические заболевания. Таким образом, отбор образцов микробиома является фундаментальным подходом к лучшему пониманию возможных заболеваний. Однако обычные методы отбора проб, такие как эндоскопия или колоноскопия, являются инвазивными и не могут достичь всего тонкого кишечника. Чтобы удовлетворить эту потребность, была разработана напечатанная на 3D-принтере капсула для отбора проб без батареи, которая может собирать образцы микробиома по всему желудочно-кишечному тракту.Капсула (9 мм × 15 мм) состоит из акрилового корпуса, напечатанного на 3D-принтере, быстро впитывающегося гидрогеля и гибкой мембраны из PDMS. Жидкости, содержащие образцы микробной флоры в желудочно-кишечном тракте, попадают в устройство через отверстие для отбора проб на крышке устройства. Как только микробиом попадает в корпус, гидрогель поглощает жидкость и набухает, эффективно защищая образцы внутри своей полимерной матрицы, а также давит на гибкую мембрану PDMS, чтобы заблокировать отверстие для отбора проб от дальнейшего обмена жидкости.Извлеченная капсула может быть легко разобрана благодаря конструкции капсулы с завинчивающейся крышкой, а гидрогель может быть удален для дальнейшего бактериального культивирования и анализа. В качестве доказательства концепции эффективность отбора бактериальных образцов капсулы и способность принимать микробные образцы внутри гидрогеля в герметичной капсуле были подтверждены с использованием жидкой культуры, содержащей Escherichia coli . Продемонстрированная технология представляет собой многообещающий недорогой инструмент для прямого отбора проб и оценки микробов по всему желудочно-кишечному тракту и может позволить по-новому взглянуть на роль диеты в опосредовании взаимодействий между хозяином и микробом и метаболизма.
Видеокапсульная эндоскопия — NY Gastroenterology Associates
Что такое видеокапсульная эндоскопия (VCE)?
Изобретенный в 1990-х годах, VCE произвел революцию в лечении заболеваний тонкой кишки (тощей кишки и подвздошной кишки). VCE обеспечивает изображение всего тонкого кишечника длиной 15 футов, большая часть которого недоступна традиционному эндоскопу. Во время VCE вы просто проглатываете капсулу размером с пилюлю, снабженную крошечной лампочкой и камерой.Ваши собственные пищеварительные сокращения заставляют капсулу кувыркаться по всей длине тонкой кишки, где она делает снимки два раза в секунду и передает изображения с помощью радиосигналов на записывающее устройство, расположенное на вашем поясе. Ваш врач просматривает эти данные покадрово, чтобы найти патологию.
Нет необходимости в седативных средствах, и вы занимаетесь повседневными делами в течение восьми или около того часов исследования. Вы передаете капсулу через день или два «обычным путем» и смываете ее.
Камера делает снимки пищевода, желудка и тонкой кишки для диагностики и отслеживания потенциальных заболеваний. Это также может помочь определить, нужно ли вам дальнейшее лечение.
В отличие от традиционного эндоскопа, капсула может получить доступ ко всей длине тонкой кишки. Однако капсула не может лечить обнаруженные ею состояния.
Когда мы рекомендуем VCE?
Видеокапсульная эндоскопия полезна для:
- Найдите и определите источники желудочно-кишечного кровотечения
- Диагностика опухолей пищеварительного тракта
- Диагностика воспалительного заболевания кишечника
- Обнаружение полипов и других новообразований, которые могут быть предраковыми
- Диагностика и мониторинг глютеновой болезни
- Контроль результатов визуализации
Чего мне следует ожидать во время эндоскопии видеокапсулы?
Вам нужно будет голодать на ночь перед VCE, и вы обычно принимаете слабительное, чтобы очистить пищеварительный тракт и обеспечить максимально четкое изображение.
Когда вы приезжаете в наш офис, мы начинаем с прикрепления к вашей груди липких проводов (которые напоминают знакомые провода ЭКГ), которые принимают сигналы от капсулы и передают соединение для передачи данных на небольшой диктофон, прикрепленный к вашей талии. Затем вы проглатываете капсулу размером с большую витаминную таблетку.
Вам не нужно оставаться в New York Gastroenterology Associates во время теста. Если ваша работа не требует больших физических нагрузок, вы можете идти на работу и заниматься другими повседневными делами.Вы можете пить прозрачные жидкости через два часа после приема капсулы и съесть легкий обед или перекус через четыре часа после этого.
Тест закончен через восемь часов или когда вы видите, что пропустили капсулу в туалете, в зависимости от того, что произойдет раньше. После теста вы можете удалить пластырь и записывающее устройство и вернуть их в соответствии с инструкциями врача. Вы получите результаты примерно через неделю.
Каковы риски VCE?
VCE имеет чрезвычайно низкий риск. Плотное сужение тонкой кишки может препятствовать прохождению капсулы.Как правило, это не опасно и может фактически выявить причину вашей медицинской проблемы. Редко пациенты не могут проглотить капсулу; в этих случаях мы можем поместить капсулу в желудок эндоскопически, под наркозом. Важно подтвердить, что капсула была выведена из организма, поскольку она металлическая и может затруднить МРТ-исследование. Многие люди визуализируют капсулу во время дефекации, но при необходимости мы можем подтвердить выделение с помощью рентгеновских лучей.
Что происходит после VCE?
Ваш гастроэнтеролог рассмотрит вместе с вами результаты исследования.Если ваше исследование выявляет заболевание тонкой кишки (например, болезнь Крона) или поражение (например, место кровотечения), мы обсудим варианты ведения и лечения и направим вас к следующим шагам.
VCE — это безопасный, эффективный и малоинвазивный тест, являющийся золотым стандартом диагностики заболеваний тонкой кишки.
Видеокапсульная эндоскопия в наших эндоскопических центрах
Если вам нужна видеокапсульная эндоскопия, вы будете рады узнать, что наши врачи проводят эти процедуры в двух наших современных эндоскопических центрах.Это:
Центр эндоскопии Нью-Йорка. Этот современный объект площадью 12 000 квадратных футов расположен в Верхнем Ист-Сайде Манхэттена. В центре есть пять больших, полностью оборудованных процедурных кабинетов, хорошо оборудованный, удобный зал ожидания, отдельная зона регистрации, а также просторные зоны предварительной оценки и восстановления. На ECNY было проведено более 50 000 процедур.
Carnegie Hill Endoscopy — клинический филиал Медицинского центра Beth Israel Medical Center, это современный центр площадью 15 000 квадратных футов, расположенный на Лексингтон-авеню в Манхэттене.
Лечение заболеваний желудка и печени
Общие состояния и методы лечения расстройств желудка, пищеварения, печени и питания
Условия
Процедуры
Боль в животе функциональная
Большинство в остальном здоровых детей, которые постоянно жалуются на боли в животе в течение двух и более месяцев, испытывают функциональную боль в животе. Термин «функциональный» означает отсутствие закупорки, воспаления или инфекции, вызывающих дискомфорт.Ваш врач-специалист по желудочно-кишечному тракту поможет определить, является ли боль вашего ребенка функциональной. Тем не менее, боль очень реальна и возникает из-за повышенной чувствительности органов пищеварения, иногда в сочетании с изменениями в структуре движений желудочно-кишечного тракта. Кишечник ребенка имеет сложную систему нервов и мышц, которая помогает продвигать пищу вперед и осуществлять пищеварение. У некоторых детей нервы становятся очень чувствительными, и боль ощущается даже при нормальной работе кишечника. Боль может быть вызвана болезнью, стрессом, запором или другими факторами.Эти дети часто пропускают школу и мероприятия. К счастью, несмотря на периодические боли, эти дети нормально растут и в целом здоровы.
Атрезия желчных путей
Атрезия желчевыводящих путей — редкое заболевание печени и желчевыводящих путей, возникающее у младенцев. Симптомы болезни появляются или развиваются примерно через две-восемь недель после рождения. Клетки в печени производят жидкость, называемую желчью. Желчь помогает переваривать жир. Он также переносит продукты жизнедеятельности из печени в кишечник для экскреции.
Эта сеть каналов и протоков называется билиарной системой. Когда желчная система работает должным образом, она позволяет желчи стекать из печени в кишечник.
Когда у ребенка атрезия желчных путей, поток желчи от печени к желчному пузырю блокируется. Это заставляет желчь задерживаться внутри печени, быстро вызывая повреждение и рубцевание клеток печени (цирроз) и, в конечном итоге, печеночную недостаточность.
Причины атрезии желчных путей до конца не изучены.У некоторых детей может возникнуть атрезия желчных путей из-за неправильного формирования желчных протоков во время беременности. У других детей с атрезией желчных путей желчные протоки могут быть повреждены иммунной системой организма в ответ на вирусную инфекцию, приобретенную после рождения.
Младенцы с атрезией желчных путей обычно кажутся здоровыми при рождении. Симптомы болезни обычно проявляются в течение первых двух недель — двух месяцев жизни. Симптомы включают: желтуху, темную мочу, стул цвета глины, потерю веса или раздражительность.Атрезия желчевыводящих путей диагностируется с помощью анализов крови, рентгена для выявления увеличенной печени и биопсии печени. Диагностическая операция с оперативной холангиограммой подтверждает диагноз.
Атрезия желчных путей не лечится лекарствами. Выполняется процедура Касаи или гепатопортоэнтеростомия. Процедура Касаи — это операция по восстановлению оттока желчи из печени в кишечник. Он назван в честь разработавшего его хирурга. Хирург удаляет поврежденные протоки за пределами печени (внепеченочные протоки) и определяет меньшие протоки, которые все еще открыты и выводят желчь.Затем хирург прикрепляет петлю кишечника к этой части печени, чтобы желчь могла течь прямо из оставшихся здоровых желчных протоков в кишечник. Под руководством опытного хирурга процедура Касаи оказывается успешной у 60-85 процентов пациентов. Это означает, что из печени вытекает желчь и уровень желтухи снижается. Процедура Касаи не является лекарством от атрезии желчевыводящих путей, но она позволяет детям расти и сохранять хорошее здоровье в течение нескольких, а иногда и многих лет. У 15-40 процентов пациентов процедура Касаи не работает.Если это так, трансплантация печени может решить эту проблему.
Почти половине всех младенцев, перенесших процедуру Касаи, требуется трансплантация печени до 5 лет. У детей старшего возраста может сохраняться хороший отток желчи и отсутствие желтухи.
Восемьдесят пять процентов всех детей с атрезией желчных путей нуждаются в трансплантации печени до достижения ими 20-летнего возраста. Остальные 15 процентов в той или иной степени страдают заболеванием печени. С их заболеванием можно справиться без пересадки.
Целиакия
Целиакия — это генетическое аутоиммунное заболевание, поражающее как детей, так и взрослых. Если у ребенка глютеновая болезнь, употребление глютена вызовет повреждение пальцевидных выступов, называемых ворсинками, в слизистой оболочке тонкого кишечника ребенка. Это, в свою очередь, мешает тонкому кишечнику усваивать питательные вещества из пищи, что приводит к недоеданию и множеству других осложнений. Белки пшеницы, ячменя, ржи и овса, которые вместе называются «глютеном», заставляют иммунную систему формировать антитела, которые затем атакуют ворсинки.Если ворсинки повреждены, ребенок не может усваивать питательные вещества. Эти дети с глютеновой болезнью могут страдать от таких симптомов, как вздутие живота, боль, газы, диарея, запор, потеря веса, анемия, проблемы с ростом и низкий рост.
Целиакия — это пожизненное заболевание, но с ней можно справиться путем постоянных изменений в диете, называемой безглютеновой головкой t , которая представляет собой здоровую диету, включающую фрукты и овощи, яйца, мясо, птицу — и даже безалкогольные напитки и мороженое!
Колики
Колики — обычное заболевание у младенцев, вызывающее безутешный плач и сильную суетливость, особенно по вечерам.Считается, что это самоограничивающийся поведенческий синдром. Обычно колики начинаются к 3-недельному возрасту, продолжаются не менее 3 часов в день и возникают не менее 3 дней в неделю. Эти младенцы плачут, как будто от боли, краснеют и выгибают спину.
Колики очень распространены. Заболевает почти каждый четвертый новорожденный. Считается, что колики возникают из-за незрелости нервной системы ребенка, нарушения сна, гиперчувствительности к окружающей среде и сенсорной перегрузки. Лишь небольшая часть детей с коликами действительно страдает от заболеваний.Лечения нет, но можно многое сделать, чтобы свести к минимуму влияние этой изнурительной проблемы на родителей. Смесь ребенка может быть изменена на гипоаллергенную. Некоторые кормящие матери изменят свой рацион, исключив продукты, выделяющие газ, или молочные продукты. Самое эффективное лечение — это время и терпение. Другие члены семьи могут по очереди присматривать за ребенком. Детский массаж, успокаивающая музыка и пеленание могут помочь унять колики у ребенка. Колики обычно проходят к трехмесячному возрасту.Иногда беспокойство продолжается еще несколько недель или месяцев.
Запор
Запор определяется как уменьшение частоты дефекации или болезненное прохождение дефекации. Большинство детей должны опорожняться 1-2 раза в день, но многие дети опорожняются не реже, чем через день. Когда дети страдают запором в течение длительного времени, они могут начать пачкать нижнее белье. Это фекальное загрязнение является непроизвольным, и ребенок не может его контролировать.Запор поражает детей любого возраста.
Запор часто определяется как органический или функциональный. Органический означает, что существует идентифицируемая причина, такая как заболевание толстой кишки или неврологическая проблема. К счастью, в большинстве случаев запоры являются функциональными, то есть их причину не установить. Запор по-прежнему является проблемой, но обычно не вызывает беспокойства.
У некоторых младенцев напряжение и затруднения при испражнении (часто мягком) возникают из-за незрелой нервной системы и нескоординированной дефекации.Также следует помнить, что некоторые здоровые младенцы, находящиеся на грудном вскармливании, могут пропускать несколько дней, не двигаясь.
У детей запор может начаться при изменении диеты или распорядка, во время приучения к туалету или после болезни. Некоторые дети держат табуреты, потому что не хотят пользоваться общественными туалетами или не хотят прекращать свои занятия. Если запор у ребенка продолжается более нескольких дней, задержанный стул может заполнить толстую кишку (толстую кишку) и вызвать ее растяжение.Чрезмерно растянутая толстая кишка не может работать должным образом, и в результате остается больше стула. Дефекация становится очень болезненной, и многие дети пытаются воздерживаться от стула из-за боли. Удерживающее поведение включает в себя напряжение, скрещивание ног или напряжение мышц ног / ягодиц, когда чувствуется позыв к дефекации. Часто такое сдерживающее поведение неверно интерпретируется как попытки вытолкнуть стул. Воздержание от стула усугубит запор и затруднит лечение.
Лечение состоит из слабительных, изменения диеты, увеличения жидкости и тренировки поведения.Для лечения запора может потребоваться 1 год и более.
Энкопрез
При неконтролируемом запоре может произойти загрязнение фекалий. Энкопрез возникает, когда толстый кишечник ребенка поражен твердым стулом, а мягкий или жидкий стул может вытекать из заднего прохода и окрашивать нижнее белье ребенка. Обычно это вызвано хроническим запором. Реже это может быть результатом стресса, связанного с развитием или эмоционального стресса. Загрязнение может вызвать серьезные неудобства и смущение для ребенка, который обычно теряет ощущение вытекания стула.Энкопрез может привести к борьбе в семье и вызвать значительные эмоциональные и психологические трудности, а также может проявляться проблемами в школе, низкой самооценкой и конфликтами между сверстниками.
Как и в случае запора, лечение состоит из слабительных, изменения диеты, увеличения жидкости и тренировки поведения. Детям, у которых были эмоциональные и психологические трудности, может быть полезно психологическое консультирование. Обычно на лечение энкопреза уходит больше года.
Диарея острая
Диарея, увеличение количества стула в день и / или увеличение его рыхлости — распространенная проблема, которая обычно длится всего несколько дней.Диарея, которая длилась менее одной недели, считается «острой». К наиболее частым причинам острой диареи относятся вирусы, бактерии и паразиты, пищевое отравление, лекарства, особенно антибиотики, пищевая аллергия и токсические вещества. Острая диарея прекращается, когда из организма выводится провоцирующая инфекция или токсин. Большинство вирусов и бактерий не требуют лечения антибиотиками. Если диарея сохраняется дольше одной-двух недель, анализы стула и крови помогут определить наиболее вероятную причину проблемы и направить лечение.Дети с острой диареей должны продолжать придерживаться своей обычной диеты, если диарея не является тяжелой или не сопровождается рвотой. Иногда ограничение молока и молочных продуктов может быть полезным, но это не обязательно. Чрезмерная потеря жидкости может привести к обезвоживанию, которого можно избежать, убедившись, что ребенок пьет достаточно жидкости для поддержания нормального диуреза. Младенцы в возрасте до 3 месяцев и те, у кого рвота, подвержены наибольшему риску обезвоживания. Высокая температура увеличивает потери жидкости в организме, поэтому ее следует контролировать.Уменьшение количества мокрых подгузников, отсутствие слез при плаче и чрезмерная сонливость — все это признаки обезвоживания и требуют медицинской помощи. При сильной диарее или рвоте рекомендуются замещающие жидкие минеральные напитки, такие как Pedialyte, Infalyte, Cerealyte, Naturalyte и Rehydralyte. Они также доступны в виде фруктового мороженого. Если ребенок не может удержать достаточно жидкости, рекомендуется госпитализация, чтобы предотвратить серьезное обезвоживание и дать «покой кишечнику», пока инфекция проходит.Кормление через рот будет начато, как только состояние улучшится и когда можно будет более внимательно наблюдать за реакцией ребенка.
Диарея хроническая
Диарея — это учащение стула в день и / или более жидкий или жидкий стул. Если диарея длится более четырех недель, ее называют «хронической». Есть много причин хронической диареи. Некоторые из них существуют у здоровых людей, но другие являются заболеваниями, требующими длительного лечения.
Вот некоторые из причин:
- Инфекции, вызванные бактериями или паразитами
- Синдром раздраженного кишечника, обусловленный более быстрым действием толстой кишки
- Диарея у детей младшего возраста, которая также возникает из-за более быстрого действия толстой кишки и часто усугубляется чрезмерным содержанием сахара, например, от употребления сока
- Аллергия на молоко и сою у младенцев
- Вытекание жидкого стула вокруг стула при запоре, застрявшего в прямой кишке
- Непереносимость лактозы (из молока) или фруктозы (из фруктового сока)
- Воспалительное заболевание кишечника, такое как болезнь Крона или язвенный колит
- Целиакия, которая представляет собой повреждение тонкой кишки из-за протеина пшеницы.
Ваш специалист по желудочно-кишечному тракту проведет тщательное обследование и может назначить анализы для определения причины хронической диареи и предоставления лечения.
Эозинофильный эзофагит (EoE)
Эозинофильный эзофагит (EoE) — это воспалительное состояние, при котором стенка пищевода заполняется большим количеством лейкоцитов, называемых эозинофилами. Поскольку это состояние вызывает воспаление пищевода, человек с EoE может испытывать затруднения при глотании, боль, тошноту, срыгивание и рвоту. Со временем заболевание может привести к сужению пищевода, что иногда приводит к застреванию пищи в пищеводе или ее попаданию внутрь пищевода, что требует экстренного удаления.
У маленьких детей многие симптомы эозинофильного эзофагита напоминают симптомы гастроэзофагеальной рефлюксной болезни (ГЭРБ), включая нарушения питания и недостаточный набор веса, поэтому у ребенка может быть ошибочно поставлен диагноз ГЭРБ. Однако правильная диагностика эзофагита у детей важна, потому что это серьезное заболевание, которое может вызвать пожизненные проблемы, если его не диагностировать.
Отказ от роста (FTT)
Неудача (FTT) — это фраза, которая используется для описания детей, которые отстают от ожидаемого роста и развития.FTT возникает, когда ваш ребенок либо не получает достаточного количества калорий, либо не может должным образом использовать полученные калории, что приводит к неспособности расти или набирать вес в течение определенного периода времени. При использовании стандартных диаграмм роста вес или рост ребенка ниже 3-го процентиля для возраста или постепенное снижение скорости набора веса или роста будут рассматриваться как FTT.
Неспособность развиваться по многим причинам, но причины можно разделить на три категории: плохое потребление, плохое использование или повышенная потребность в калориях.Среди состояний, которые могут привести к тому, что ваш ребенок будет получать недостаточно калорий для нормального роста (снижение потребления калорий), включают: отказ от еды, вызванный медицинскими проблемами, такими как гастроэофагеальный рефлюкс, строгая диета, недостаточное количество молока у кормящих мам, физические отклонения, вызывающие затруднение глотания, бедность. Состояния, которые могут вызвать повышенную потерю калорий, включают заболевания, вызывающие рвоту, нарушение всасывания в результате таких состояний, как целиакия, воспалительное заболевание кишечника, муковисцидоз, пищевая аллергия и паразиты.У других детей может быть повышенная потребность в калориях из-за хронической инфекции, гипертиреоза, врожденных пороков сердца или хронических проблем с легкими.
Ваш лечащий врач с помощью диетолога / диетолога оценит состояние вашего ребенка и назначит подходящее лечение. Полная оценка может включать лабораторные исследования, дневники питания для оценки потребления калорий и, возможно, эндоскопические исследования. Лечение будет включать изменения диеты и добавок, а также лечение основных причин гипертермия.
Гепатит
- Гепатит A: Гепатит A вызывается вирусом и обычно заражается при тесном контакте с инфицированным человеком или при проглатывании зараженной пищи или воды. В Соединенных Штатах ежегодно регистрируется более 25 000 случаев.
- Гепатит B: Гепатит B вызывается вирусом, который распространяется при контакте с кровью или жидкостями организма инфицированного человека. Это включает передачу от матери ребенку. Примерно 43000 человек в год заражаются в США и 1.25 миллионов человек в США хронически инфицированы гепатитом B. Некоторые люди полностью выздоравливают, а для других это становится хронической инфекцией.
- Гепатит C: Гепатит C — это заразное заболевание печени, степень тяжести которого варьируется от легкой болезни, продолжающейся несколько недель, до серьезного пожизненного заболевания, поражающего печень. Это происходит в результате заражения вирусом гепатита С (ВГС), который передается в первую очередь через контакт с кровью инфицированного человека.
- Аутоиммунный гепатит: Аутоиммунный гепатит — это состояние, при котором собственная иммунная система человека атакует печень, вызывая отек и гибель клеток печени.Отек продолжается и со временем ухудшается. Если не лечить, это может привести к необратимому циррозу (заболевание печени, вызываемое клетками печени, которые не работают должным образом) и, в конечном итоге, к печеночной недостаточности. Симптомы аутоиммунного гепатита могут включать увеличение печени, зуд, кожную сыпь, темную мочу, тошноту, рвоту, стул бледного или серого цвета, потерю аппетита. Когда аутоиммунный гепатит прогрессирует до тяжелого цирроза, могут возникнуть другие симптомы, такие как желтуха (желтая окраска кожи и глаз), отек живота, вызванный жидкостью, кровотечение в кишечнике или спутанность сознания.Обычный анализ крови на ферменты печени может показать картину, типичную для гепатита, но для постановки диагноза необходимы дополнительные тесты. Некоторые анализы крови, которые ищут антитела (белки, которые борются с бактериями и вирусами), будут выше у людей с аутоиммунным гепатитом. Биопсия печени необходима, чтобы определить, насколько образовались отеки и рубцы. Прогноз для детей с аутоиммунным гепатитом в целом благоприятный. Примерно у семи из 10 человек болезнь переходит в стадию ремиссии, при этом симптомы становятся менее серьезными в течение двух лет после начала лечения.Однако у некоторых людей, у которых болезнь переходит в ремиссию, она возвращается в течение трех лет, поэтому лечение может потребоваться время от времени в течение многих лет, если не на всю жизнь.
Другие типы гепатита включают:
- Лекарственный гепатит
- Метаболический гепатит (например, болезнь Вильсона)
- Гепатит новорожденных
- Стеатогепатит (ожирение печени)
- Гепатит, связанный с ППП
Болезнь Гиршпрунга
Болезнь Гиршпрунга поражает толстую кишку (толстую кишку).Стул обычно продвигается мышцами через толстую кишку. Эти мышцы контролируются специальными нервными клетками, называемыми ганглиозными клетками.
Дети с болезнью Гиршпрунга рождаются без ганглиозных клеток толстой кишки. В большинстве случаев поражается только прямая кишка, но в некоторых случаях может быть поражена большая часть толстой кишки и даже вся толстая кишка. Без этих ганглиозных клеток мышцы в этой части толстой кишки не могут вытолкнуть стул, который затем накапливается, вызывая запор и затруднения отхождения стула.Большинство детей с болезнью Гиршпрунга не испражняются в первый или второй день жизни. У этих младенцев может быть рвота, и их животик может увеличиваться из-за того, что они не могут легко дефекатировать. У некоторых младенцев вместо запора бывает диарея. Дети и подростки с болезнью Гиршпрунга
обычно испытывают запор всю жизнь. Нормальный рост и развитие могут быть задержаны. Ваш лечащий врач может назначить тесты для диагностики болезни Гиршпрунга, такие как бариевая клизма, аноректальная манометрия или ректальная аспирационная биопсия.Лечение Hirschsprung — это операция по удалению пораженных частей толстой кишки.
Воспалительное заболевание кишечника (ВЗК)
Существует два основных типа воспалительного заболевания кишечника или ВЗК:
- Язвенный колит: Язвенный колит поражает только слизистую оболочку толстой кишки (толстой кишки).
- Болезнь Крона: Болезнь Крона может поражать любую часть желудочно-кишечного тракта. Чаще всего болезнь Крона поражает тонкий или толстый кишечник.Это может вызвать воспаление слизистой оболочки и более глубоких слоев кишечника.
Часто бывает трудно диагностировать, какой формой ВЗК страдает пациент, потому что и болезнь Крона, и язвенный колит вызывают схожие симптомы. У этих детей могут быть диарея, ректальное кровотечение, позывы с дефекацией, боли в животе, ощущение неполного опорожнения, запор. Кроме того, у них может быть лихорадка, потеря аппетита, потеря веса, усталость, ночная потливость, боли в суставах и в теле.
У обоих заболеваний есть одна общая черта. Они отмечены аномальной реакцией иммунной системы организма. Иммунная система состоит из различных клеток и белков. Обычно они защищают организм от инфекции. Однако у детей с ВЗК иммунная система реагирует ненадлежащим образом, нанося вред их желудочно-кишечному тракту, вызывая симптомы ВЗК.
Питание и ожирение
Плохое питание может привести к множеству проблем у детей, включая чрезмерную прибавку в весе и ожирение.Детское ожирение, в свою очередь, может быть предвестником многих проблем со здоровьем, от диабета II типа и болезней сердца до неалкогольной жировой болезни печени (НАЖБП). Очень важно обеспечить вашему ребенку правильное питание и помочь ему или ей выработать правильные пищевые привычки, которые сохранятся на всю жизнь. Дети все еще растут и нуждаются в хорошем питании, чтобы строить сильные тела, которые прослужат всю жизнь, но им не нужны пустые калории, содержащиеся в нездоровой пище, газированных напитках и жирных продуктах
Панкреатит
Поджелудочная железа — это орган в середине верхней части живота, расположенный рядом с первой частью тонкой кишки, двенадцатиперстной кишкой.Он производит специализированные белки, называемые ферментами, которые важны для переваривания белков, жиров и сахаров. Поджелудочная железа также вырабатывает инсулин и другие гормоны, важные для поддержания нормального уровня сахара в крови. Панкреатит — это воспаление или отек поджелудочной железы. Причины панкреатита включают камни в желчном пузыре и токсины, такие как чрезмерное употребление алкоголя. У детей частые причины включают вирусы и другие инфекции, лекарства, врожденные пороки развития и другие наследственные состояния, а также травмы
.брюшко.В 1 из 4 случаев в детстве причину так и не обнаруживают. Воспаление поджелудочной железы часто связано с болью в верхней части живота и / или спине, которая может развиваться медленно, быть легкой и непродолжительной или внезапной, более серьезной и продолжительной. Очень часто бывают тошнота и рвота, может присутствовать лихорадка и желтуха. При подозрении на панкреатит лабораторные тесты ищут уровни некоторых белков, вырабатываемых поджелудочной железой, таких как «амилаза» и «липаза», выше нормы.УЗИ брюшной полости (сонограмма) или компьютерная томография (компьютерная томография) брюшной полости могут помочь выявить воспаление и отек поджелудочной железы и окружающих тканей. После диагностики панкреатита проводятся другие анализы крови для поиска причины и выявления любых осложнений, связанных с воспалением. Повторное воспаление поджелудочной железы встречается редко, но когда оно возникает, оно может привести к хроническим проблемам с пищеварением, диабету и периодическим или постоянным болям.
Рефлюкс и ГЭРБ
У младенцев это называется срыгивание.У детей старшего возраста признаками рефлюкса и ГЭРБ могут быть отрыжка, боли в животе и изжога. Большинство людей иногда испытывают кислотный рефлюкс, и обычно это не проблема. Даже младенцы, которые часто срыгивают, обычно совершенно здоровы.
Однако у некоторых людей рефлюкс случается так часто и настолько серьезен, что перерастает в состояние, называемое гастроэзофагеальной рефлюксной болезнью (ГЭРБ). ГЭРБ возникает, когда рефлюкс вызывает неприятные симптомы или осложнения, такие как неспособность набрать вес, кровотечение, респираторные проблемы или эзофагит.
Во многих случаях ГЭРБ у детей можно лечить с помощью изменения образа жизни и без лекарств.
Процедуры
Пневматическое расширение ахалазии
Пневматическая дилатация (ПД) считается нехирургической терапией первой линии при ахалазии. Принцип процедуры заключается в ослаблении нижнего сфинктера пищевода путем разрыва его мышечных волокон за счет создания радиальной силы. Процедура под контролем эндоскопа выполняется без рентгеноскопического контроля.Клиницисты обычно используют баллон с низкой податливостью, такой как расширитель Rigiflex, для выполнения ПД под контролем эндоскопа для лечения ахалазии пищевода. Его преимущество заключается в определении повреждения слизистой оболочки во время процесса расширения, поэтому повторная эндоскопия не требуется для оценки разрыва слизистой оболочки. Предыдущие исследования показали, что ПД под эндоскопическим контролем является эффективным и безопасным нехирургическим методом лечения, результаты которого хорошо сравниваются с другими методами лечения. Хотя результаты могут быть многообещающими, в ближайшем будущем потребуется долгосрочное наблюдение.
Аноректальная манометрия
Аноректальная манометрия используется для проверки нормального расслабления мышц, которые помогают контролировать дефекацию. Эти мышцы известны как сфинктеры. Обычно эти мышцы закрыты, чтобы удерживать стул в прямой кишке, и открываются, когда наступает время дефекации. Аноректальная манометрия также может проверить, как ребенок ощущает вздутие или растяжение прямой кишки. В прямую кишку вводится трубка с баллоном на конце. Баллон медленно надувают, чтобы имитировать стул в прямой кишке.Когда воздушный шар надувается, мышцы должны раскрыться. Трубка подключается к компьютеру, который измеряет, насколько хорошо это происходит.
Дыхание водородом
Водородный дыхательный тест используется для оценки нескольких различных желудочно-кишечных проблем, включая непереносимость различных сахаров (например, непереносимость лактозы ) и чрезмерный рост бактерий в тонком кишечнике . Бактерии в кишечном тракте могут производить водород, когда они подвергаются воздействию неабсорбированного сахара.Этот водород попадает в кровоток, попадает в легкие, а затем удаляется из организма при вдохе. Для выполнения этого теста ребенка просят подуть в сумку (чтобы получить исходное значение). Затем им дают выпить отмеренное количество определенного сахара. Через определенные промежутки времени ребенок дует в сумку. Будет измерено содержание водорода в их дыхании. Тест занимает около 4 часов.
Колоноскопия
Колоноскопия — это тест, который позволяет врачу осматривать слизистую оболочку толстой кишки (толстой кишки) с помощью длинной гибкой трубки, имеющей на конце свет и видеочип (колоноскоп).Перед этим обследованием ребенок должен принять лекарство, очищающее толстый кишечник от стула. Колоноскопия проводится, когда ребенок спит под наркозом. Колоноскоп вводится через задний проход в прямую кишку, а затем вокруг остальной части толстой кишки. Часто крошечные образцы клеток (биопсии) берутся для поиска воспаления, инфекции или других проблем.
Эндоскопическое лечение желудочно-кишечных кровотечений
Существует множество эндоскопических методов лечения, доступных для лечения UGIB, включая инъекционные методы, механическую терапию и прижигание.Первичный механизм действия инъекционной терапии — тампонада (закрытие или блокировка кровотечения) в результате эффекта объема. Некоторые агенты также обладают вторичным фармакологическим действием. Агенты, доступные для инъекций для тампонады, включают физиологический раствор и разбавленный адреналин. Отдельный класс инъекционных агентов включает тромбин, фибрин и цианоакрилатные клеи, которые используются для создания первичного тканевого уплотнения в месте кровотечения. Механическая терапия относится к использованию устройства, которое вызывает физическую блокировку или закрытие кровотечения.В настоящее время единственными широко доступными эндоскопическими механическими методами лечения являются зажимы и устройства для перевязки бандажей. Эндоскопические зажимы размещаются над местом кровотечения (например, видимым сосудом) и обычно отслаиваются в течение нескольких дней или недель после размещения. Прижигание относится к использованию механического давления кончика зонда на место кровотечения в сочетании с теплом или электрическим током для коагуляции кровеносных сосудов.
Расширение пищевода
Иногда у ребенка или подростка может развиться стриктура (сужение) пищевода (глотательная трубка), которая требует расширения (растяжения) для облегчения прохождения пищи и жидкостей.Есть несколько способов расширения пищевода. Один из методов — использовать серию гибких расширителей увеличивающейся толщины, называемых бужами. Они проходят вниз по пищеводу по одному, начиная с тонкого бужа, который может проходить через суженную область; по мере увеличения размера буж растягивает стриктуру. Второй метод — использование баллонного расширителя. Под рентгенологическим контролем через область сужения вводят катетер с баллоном; затем надувается баллон, в результате чего стриктура растягивается.
Манометрия пищевода
Манометрия пищевода используется для изучения работы пищевода (глотательной трубки). Ребенок не спит для этого теста. Через нос в пищевод вводится небольшая трубка (катетер). Затем ребенка просят проглотить воду, запивая глотком, или без нее. Катетер прикреплен к компьютеру, который регистрирует силу и координацию мышечных сокращений пищевода, возникающих при этих глотаниях. Катетер необходимо перемещать во время исследования для проверки различных участков пищевода.
Бандажирование варикозно расширенных вен пищевода
Варикозное расширение вен — это большие расширенные вены, которые развиваются в пищеводе (глотательной трубке) при повышенном давлении в воротной вене, большой вене, которая входит в печень. Это повышенное давление может возникать при нескольких обстоятельствах, включая тяжелое заболевание печени и тромбоз (свертывание) воротной вены. Иногда эти варикозные узлы могут кровоточить или иметь высокий риск кровотечения. Один из способов контролировать это — наложить на вену «повязку», чтобы она свернулась и не кровоточила.Полосы устанавливаются с помощью эндоскопа. Это делается, пока ваш ребенок спит под наркозом. Волоконно-оптическая трубка (эндоскоп) вводится через рот в пищевод. На конце эндоскопа есть световой и видеочип, который отправляет изображения на экран. К кончику эндоскопа крепится специальное приспособление, называемое бандером. После выявления варикозного расширения вену можно наложить повязку. Бандажи могут быть наложены на несколько разных варикозных узлов за один сеанс. Часто требуется несколько сеансов, каждый из которых назначается с интервалом в несколько недель, чтобы лечить все варикозные узлы.
Склеротерапия варикозного расширения вен пищевода
Варикозное расширение вен — это большие расширенные вены, которые развиваются в пищеводе при повышенном давлении в воротной вене, большой вене, которая входит в печень. Это повышенное давление может возникать при нескольких обстоятельствах, включая тяжелое заболевание печени и тромбоз (свертывание) воротной вены. Иногда эти варикозные узлы могут кровоточить или иметь высокий риск кровотечения. Их можно контролировать либо с помощью бандажа (см. Выше), либо склерозируя варикозные узлы.Склеротерапия проводится путем введения лекарства в варикозный узел, который вызывает образование рубцов. Если варикозный участок покрыт рубцами, он не может кровоточить. Это делается, пока ваш ребенок спит под наркозом. Волоконно-оптическая трубка (эндоскоп) вводится через рот в пищевод. Через эндоскоп пропускают иглу для склеротерапии. После выявления варикозного расширения игла вводится в вену и вводится лекарство. За один сеанс можно вводить несколько разных варикозных узлов. Часто требуется несколько сеансов, каждый из которых назначается с интервалом в несколько недель, чтобы лечить все варикозные узлы.
Flex ректороманоскопия
Гибкая ректороманоскопия — это тест, который позволяет врачу непосредственно смотреть на слизистую оболочку нижнего конца толстой кишки (прямая и сигмовидная кишка) с помощью гибкой трубки, имеющей на конце световой и видеочип (либо сигмоидоскоп, либо колоноскоп). Перед этим обследованием ребенок должен принять лекарства, очищающие толстый кишечник от стула. Зонд вводится через задний проход в прямую кишку, а затем в сигмовидную кишку.Часто крошечные образцы клеток (биопсии) берутся для поиска воспаления, инфекции или других проблем.
Удаление инородных тел
Ребенок или подросток могут проглотить монету, игрушку, большой плохо пережеванный кусок пищи или другой предмет. Если он застрял в пищеводе, его необходимо удалить. Для этого через рот в пищевод вводится эндоскоп (оптоволоконная трубка). Доступны различные инструменты (захваты и корзины), которые можно пропустить через эндоскоп, а затем использовать для захвата объекта и его вытягивания из пищевода.Если объект попадает через пищевод в желудок, со временем он обычно проходит через остальную часть кишечного тракта и выходит с калом. По этой причине инородные тела в желудке необходимо удалять с помощью эндоскопии только в том случае, если они вызывают симптомы (например, боль в животе или рвоту) или если предмет остается в желудке в течение длительного времени.
Тестирование функции поджелудочной железы
Существует ряд тестов, позволяющих определить, насколько хорошо поджелудочная железа вырабатывает ферменты, расщепляющие пищу.К ним относятся простые тесты стула. Иногда важно измерить количество ферментов, попадающих в тонкий кишечник. Это делается во время верхней эндоскопии. После того, как ребенок заснет, под анестезией ему через капельницу вводят лекарство, которое стимулирует поджелудочную железу. Это заставляет жидкость из поджелудочной железы вытекать в первую часть тонкой кишки (двенадцатиперстную кишку). Эта жидкость отсасывается через эндоскоп и собирается в контейнер. Затем его отправляют в лабораторию, где измеряется количество ферментов в жидкости.
Установка и уход за трубкой ПЭГ
Некоторым детям нужна трубка, помещенная в желудок (гастростомическая трубка), чтобы они могли получать адекватное питание, если они не могут принять достаточное количество через рот, или чтобы они могли безопасно принимать жидкости, если у них есть проблемы с глотанием. Эти трубки можно разместить несколькими способами. Один из них — это чрескожная эндоскопическая гастростомия (ЧЭГ). Когда ребенок спит под наркозом или с внутривенной седацией, эндоскоп (оптоволоконная трубка) вводится через пищевод в желудок.Затем желудок надувается воздухом через эндоскоп. После тщательной очистки брюшной полости определяется место для гастростомической трубки, и в этом месте небольшая игла вводится через брюшную стенку в желудок. Затем через эту иглу пропускают гибкую проволоку и вынимают иглу. Гибкую проволоку захватывают эндоскопом и вытаскивают через рот. Затем к этой гибкой проволоке прикрепляют гастростомическую трубку и тянут ее вниз по пищеводу, а затем через небольшое отверстие, сделанное в брюшной стенке в месте прокола иглы, оставляя бампер гастростомической трубки в желудке, удерживая трубку. на месте.Вся процедура после того, как ребенок уснет, занимает всего 5-10 минут. Ребенок остается в больнице на ночь, и обычно через зонд для кормления используют на следующий день. Перед отъездом домой семью учат пользоваться трубкой и ухаживать за ней.
pH-зонд / полное сопротивление
Эти тесты используются для измерения частоты рефлюкса материала из желудка обратно в пищевод (гастроэзофагеальный рефлюкс). Датчик pH измеряет кислотный рефлюкс. Катетер с импедансом измеряет как кислотный, так и некислотный рефлюкс.Врач вашего ребенка решит, какой тест будет наиболее полезным. Для обоих тестов небольшой гибкий катетер вводится через нос в пищевод. Катетер прикреплен к записывающему устройству. Катетер оставляют на 24 часа. В это время ваш ребенок может нормально есть и пить.
Полипэктомия
Полипы относительно часто встречаются у детей. Многие из них являются ювенильными полипами, которые не являются злокачественными. Некоторые полипы возникают как часть синдрома полипоза.Как часть оценки и лечения полипов, они удаляются эндоскопически путем полипэктомии. Это делается с помощью колоноскопа, если полипы находятся в толстой кишке (толстой кишке), которая является наиболее распространенной локализацией, или с помощью эндоскопа, если полипы находятся в желудке или тонкой кишке. Если полип очень маленький, его можно удалить с помощью щипца для биопсии, который пропускают через эндоскоп или колоноскоп. Если полип больше, основание полипа захватывается петлей, которую пропускают через эндоскоп или колоноскоп.Это позволяет удалить полип. Независимо от того, удален ли полип с помощью щипцов для биопсии или ловушки, полип отправляется на место патологии для исследования под микроскопом, чтобы определить, какой это тип полипа.
Расширение привратника (включая инъекцию ботокса)
Пациентам с нарушенной способностью выталкивать пищу из желудка в тонкий кишечник может помочь эндоскопическое лечение клапана (привратника), соединяющего эти два органа. Этим пациентам обычно ставят диагноз «задержка опорожнения желудка» или «гастропарез», и они часто имеют хронические симптомы тошноты, рвоты и / или потери веса.Это состояние может возникнуть у здорового ребенка после вирусного заболевания или может быть частью основного генетического или метаболического нарушения. Независимо от причины, пациенты, которые прошли безуспешное лечение медикаментами, могут быть рассмотрены для эндоскопической терапии. Расширяя или растягивая пилорический клапан и / или вводя ботокс, чтобы заставить клапан расслабиться, желудку будет легче опорожняться в тонкую кишку и улучшать симптомы.
Расширение прямой кишки (включая инъекцию ботокса)
Botox® — это торговая марка токсина, вырабатываемого бактерией Clostridium botulinum (ботулотоксин).Когда небольшое количество вводится в мышцу, это заставляет ее расслабиться. Врач вашего ребенка может порекомендовать инъекцию Ботокса в анальный сфинктер при определенных обстоятельствах, например, когда у ребенка проблемы со стулом, в частности, из-за проблем с расслаблением мышц, составляющих анальный сфинктер. Укол делают, пока ребенок спит под наркозом. Воздействие на мышцы непостоянно, но может длиться от нескольких недель до месяцев.
Ректальная аспирационная биопсия
Биопсия прямой кишки — это процедура удаления небольшого кусочка ткани прямой кишки для исследования.Проба отправляется в лабораторию на анализ.
Энтероскопия с одним баллоном
Эта расширенная диагностическая процедура предлагает возможность визуализировать середину тонкой кишки, область, недоступную при традиционной эндоскопии верхних или нижних отделов. С помощью более длинного и гибкого эндоскопа в сочетании со специальной внешней трубкой с баллоном на конце, эндоскопист может «протирать» свой путь через тонкий кишечник путем многократных надуваний и спусков баллона.Если поражения обнаружены, их можно удалить, пометить для хирургов, чтобы они могли удалить их позже, или обработать, чтобы остановить кровотечение.
Верхняя эндоскопия или эзофагогастродуоденоскопия (EGD)
Верхняя эндоскопия или EGD — это тест, который позволяет врачу вашего ребенка исследовать слизистую оболочку пищевода, желудка и двенадцатиперстной кишки (первой части тонкой кишки). Это делается, когда ребенок спит под наркозом или находится под действием седативных препаратов. Волоконно-оптическая трубка (эндоскоп) проходит через рот по пищеводу в желудок, а затем в тонкий кишечник.На конце эндоскопа есть световой и видеочип, который отправляет изображения на экран. Часто крошечные образцы клеток (биопсии) берутся из пищевода, желудка и двенадцатиперстной кишки для выявления воспаления, инфекции или других проблем.
Видеокапсульная эндоскопия
Неинвазивная капсульная эндоскопия (иногда называемая «таблеточной камерой») позволяет визуализировать слизистую оболочку тонкой кишки в областях кишечника, которые невозможно увидеть при стандартной эндоскопии.Это может быть полезно при оценке ряда проблем, таких как определение источника кровотечения в тонком кишечнике, дальнейшая оценка воспалительного заболевания кишечника или поиск полипов или других поражений в тонком кишечнике. Капсула размером с большую витаминную таблетку содержит свет и видеочип, который отправляет изображения на компьютер. Многие могут проглотить капсулу.

 В случаях, когда переживать стресс не под силу для пациента, врач может провести ФГДС под воздействием общей анестезией.
В случаях, когда переживать стресс не под силу для пациента, врач может провести ФГДС под воздействием общей анестезией.
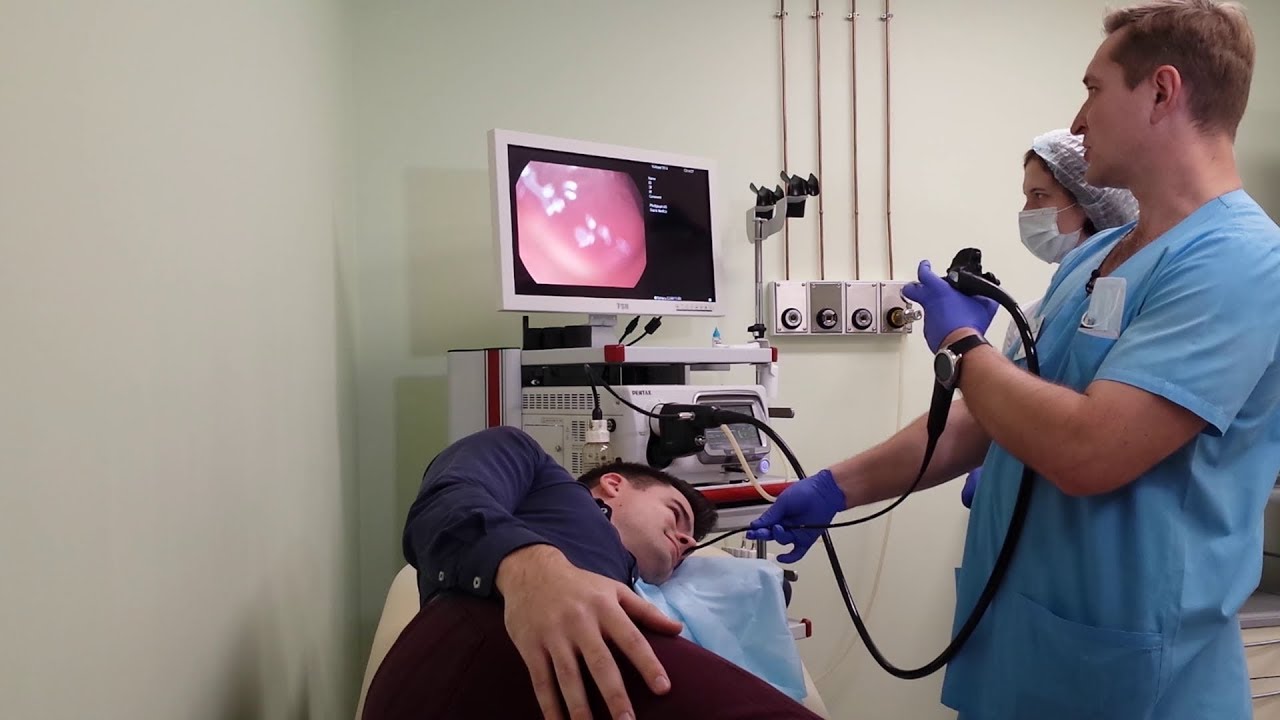
 html
html Видеокапсульная эндоскопия: процедура, показания и диагностическая ценность. Нидерландский медицинский журнал . 2004; 62 (7): 225-8.
Видеокапсульная эндоскопия: процедура, показания и диагностическая ценность. Нидерландский медицинский журнал . 2004; 62 (7): 225-8.