Гастроскопия, видеогастроскопия, ФГДС под наркозом в многопрофильной клинике ‘Скандинавия’
Современные международные эндоскопические методы диагностики перешли с фиброоптических на видеоэндоскопические аппараты в системе HD. Клиника «Скандинавия» полностью отказалась от ФЭГДС, ФКС, ФБС, перейдя на такие современные методики, как видеоэзофагогастродуоденоскопия (ВЭГДС), видеоколоноскопия (ВКС), видеобронхоскопия (ВБС).
Специальные предложения на эндоскопические исследования
Подробнее
Эндоскопическое УЗИ трансабдоминальное УЗИ, которое проводится через переднюю брюшную стенку. Эндоскопическое ультразвуковое исследование представляет собой гибридную технологию – соединение УЗИ и эндоскопии.
Видеоэзофагастроскопия (ВГДС, видеогастроскопия) — вид эндоскопии, позволяющий провести осмотр пищевода, желудка и 12-перстной кишки с целью диагностики таких заболеваний, как грыжа пищеводного отверстия диафрагмы, гастрит, язва желудка и 12-перстной кишки, полипы, опухоли. При проведении ВЭГДС возможно определение наличия в желудке микроорганизма Helicobacter pylori, который играет одну из ведущих ролей в развитии язвенной болезни и опухолей желудка. Кроме того, при ВЭГДС можно определить кислотность желудка. Дополнительные исследования при ВЭГДС необходимы для более точной постановки диагноза и назначения наиболее эффективного лечения.
Специальной подготовки для проведения ВГДС не требуется. Процедура проводится натощак, сопровождается анестезией современными анестетиками.
Видеоколоноскопия (ВКС) проводится для выявления заболеваний толстой кишки, наиболее распространенными из которых являются колиты, дивертикулез, опухоли.
Схемы подготовки к видеоколоноскопии:
Однодневные схемы для колоноскопии во второй половине дня и с малым количеством раствора с использованием препарата Пикопреп:
Видеобронхоскопия (ВБС). Показанием для проведения ВБС являются все заболевания легких, но, в первую очередь, этот вид исследования целесообразно провести при наличии длительно текущей пневмонии на фоне интенсивного медикаментозного лечения, появлении прожилок крови в мокроте, при подозрении на аспирацию инородного тела. ВБС проводится натощак, с премедикацией (проводимой в клинике), под анестезией.
В клинике проводятся эндоскопические операции по удалению доброкачественных образований желудочно-кишечного тракта или инородных тел.
Все виды гастроскопии проводятся с помощью современной видеоэндоскопической системы Pentax Hi Line HD+.
При проведении эндоскопичеких процедур используется одноразовый стерильный расходный материал. Сами эндоскопы обрабатываются современными дезинфицирующими растворами и стерилизантами, позволяющими проводить дезинфекцию высокого уровня и стерилизацию после процедур. Эндоскопический инструментарий подвергается механической очистке ультразвуковым японским очистителем с последующей стерилизацией автоклавированием или наиболее эффективными современными стерилизантами. Качество очистки и стерилизации эндоскопического оборудования позволяет полностью исключить возможность инфицирования при проведении эндоскопических процедур.
Раньше слово гастроскопия ассоциировалось с неприятным глотанием трубки, а аббревиатура ФГДС заставляла содрогнуться даже самых стойких. Единственным выходом не получить долю неприятных ощущений могла стать ФГДС под наркозом. В клинике «Скандинавия» при ВЭГДС, выполняется поверхностная общая анестезия, короткий поверхностный сон, который не оставляет воспоминаний о тошноте и нехватке воздуха.
Единственным выходом не получить долю неприятных ощущений могла стать ФГДС под наркозом. В клинике «Скандинавия» при ВЭГДС, выполняется поверхностная общая анестезия, короткий поверхностный сон, который не оставляет воспоминаний о тошноте и нехватке воздуха.
Забудьте о страхе перед предстоящим обследованием. Мы не применяем ФГДС, ФКС и ФБС, нанося вред здоровью нашим пациентам, а предоставляем только современные безопасные видеоэндоскопические технологии осмотра.
Эндоскопическое отделение клиники на Литейном в августе 2017 было оснащено новым эндоскопическим оборудованием фирмы PENTAX. Введен в эксплуатацию первый в мире видеопроцессор (OPTIVISTA EPK-i7010), сочетающий функции цифрового и оптического усиления при использовании нового оптического фильтра, пропускающего свет в ограниченном диапазоне спектра. Данные усовершенствования позволяют улучшить качество проводимого эндоскопического исследования, благодаря получению более четкого изображения кровеносных сосудов, протоков желез и слизистой оболочки ЖКТ.
Гастроскопия желудка — цена в Москве
Показания к гастроскопии желудка
Врач может назначит гастроскопию в следующих случаях:
- при заболеваниях пищевода, желудка и кишечника, чтобы поставить точный диагноз;
- при желудочно-кишечных кровотечениях, чтобы найти источник и причину кровотечения;
- чтобы оценить состояние желудочно-кишечного тракта;
- тошнота и рвота после еды, особенно если при этом есть кровь;
- изменение аппетита и веса без причины;
- гастрит и язвенная болезнь ;
- изжога и отрыжка;
- трудности при глотании;
- посторонние привкусы во рту на протяжении долгого времени;
- стеноз пищевода;
- для диагностики эзофагита;
- диагностика болезни Крона;
- при подозрении на онкологию;
- анемия без видимых причин;
- для выявления полипов и других новообразований;
- вздутие живота.

Также гастроскопию могут назначит в следующих случаях:
- после травм или химических ожогов пищевода, желудка или начального отдела кишечника;
- подозрение на инородные предметы в желудке и пищеводе;
- в качестве планового обследования перед операцией;
- для оценки эффективности лечения или хирургического вмешательства.
Регулярное проведение гастроскопии рекомендуется при гастрите, язвенной болезни и после резекции желудка.
Для проведения гастроскопии есть и противопоказания. Поэтому перед проведением гастроскопии мы рекомендуем проконсультироваться с вашим лечащим врачом или гастроэнтерологом.
Гастроскопия проводится не только для диагностики, но и для лечебных целей. При необходимости врач-эндоскопист может во время гастроскопии провести удаление полипов, клипировать и коагулировать кровоточащие сосуды при кровотечениях, рассечь рубцовые структуры, лигировать и склерозировать варикозно расширенные вены, удалить инородные тела из пищевода и желудка и многое другое.
Цели и возможности гастроскопии
Гастроскопия желудка — это одно из самых информативных исследований для обследования пищевода, желудка и двенадцатиперстной кишки. С помощью гастроскопии врач может выявить гастрит, язвенную болезнь, эзофагит, гастроэзофагеальную рефлюксную болезнь (ГЭРБ), опухолевые процессы на самых ранних стадиях. А использование современных эндоскопов многие заболевания не только диагностируются, но и успешно лечатся.
Во время гастроскопии с применением возможностей современных гастроскопов врач-эндоскопист может проводить:
- удаление полипов;
- остановку кровотечений;
- лечение суженного просвета пищевода;
- инъекции или опрыскивание медикаментами;
- лечение сосудистой и лимфатической системы;
- введение зонда для подачи питания в желудок.
По статистике ВОЗ в последние годы регистрируется рост количества злокачественных новообразований желудочно-кишечной системы у людей по всему миру.
Эндоскопия
Эндоскопия – современный высокоинформативный метод инструментальной диагностики, который позволяет, не прибегая к помощи скальпеля, заглянуть внутрь полых органов.
Эндоскопия в Грозном
Инструментом для данного исследования является эндоскоп – длинный гибкий зонд с камерой на конце, с помощью которой изображение исследуемого органа от объектива поступает к глазу врача-эндоскописта или выводится на экран монитора. Метод позволяет визуально оценить состояние органов, обнаружить очаги воспаления, кровотечения, эрозии, но самое главное – выявить и предотвратить развитие онкологических заболеваний. А специальные манипуляторы эндоскопа позволяют удалять инородные тела, проводить исследования (например, биопсию), удалять полипы, лечить эрозии.
Бронхоскопия – диагностическое исследование слизистых оболочек трахеи и бронхов. Это единственный метод, позволяющий непосредственно оценить внутреннюю поверхность бронхов, изучить их конфигурацию, рельеф слизистой оболочки и её сосудистый рисунок, а при необходимости произвести биопсию.
Эзофагогастродуоденоскопия – визуальное обследование верхних отделов желудочно-кишечного тракта (пищевод, желудок, двенадцатиперстная кишка). Такое исследование позволяет определить анатомические изменения в верхних отделах желудочно-кишечного тракта, детально изучить слизистую оболочку пищевода, желудка и двенадцатиперстной кишки, обнаружить воспалительную или опухолевую патологию, уточнить локализацию и степень распространенности процесса, а также произвести прицельную биопсию.
Колоноскопия – исследование внутренней поверхности толстой кишки. Этот метод диагностики позволяет выявить злокачественные и доброкачественные новообразования прямой и ободочной кишки, неспецифические воспалительные заболевания, врождённые аномалии развития толстой кишки, произвести прицельную биопсию из подозрительного участка.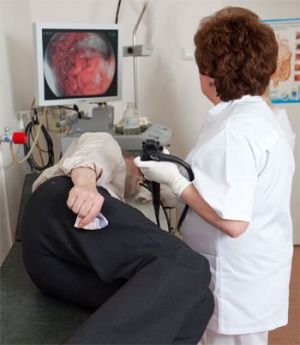 Обследование даёт достаточно информации о тонусе кишечника и способности к сокращению. Метод является основой скрининга колоректального рака.
Обследование даёт достаточно информации о тонусе кишечника и способности к сокращению. Метод является основой скрининга колоректального рака.
Капсульная эндоскопия – современный, неинвазивный метод исследования отделов тонкого и толстого кишечника. Позволяет получить точную информацию о состоянии отделов тонкого кишечника, которые невозможно исследовать с помощью других диагностических процедур и на ранних стадиях выявить серьезные заболевания.
В нашей клинике возможно проведение эндоскопических обследований с применением разного рода обезболивания:
- под местным обезболиванием:
- под общим наркозом;
- с использованием мониторируемой медикаментозной седации.
Седация отличается от наркоза назначением одного, максимум двух снотворных препаратов, при этом пациент остаётся в сознании, но боли не чувствует.
Записаться на прием и узнать более подробную информацию можно по тел. : +7 (8712) 29-26-47
: +7 (8712) 29-26-47
Зачем делать колоноскопию, как подготовиться к гастроскопии и в чем преимущество эндоскопических операций?
«Мы можем больше, чем думают наши пациенты. Даже некоторые коллеги не всегда знают, на что мы способны», — рассказывает Алексей Петкевич, врач-эндоскопист с 22-летним стажем. На его счету — несколько тысяч эндоскопических процедур и операций, благодаря которым его пациенты не попали на операционный стол к хирургам. Об особенностях проведения гастро- и колоноскопий, скрининге и профилактике колоректального рака, возможностях его лечения в РКМЦ — в интервью со специалистом.
Алексей Алексеевич Петкевич. Врач-эндоскопист, заведующий эндоскопическим отделением Республиканского медицинского клинического центра. Стаж работы — 22 года. В РКМЦ — с 2010-го. До этого 12 лет работал врачом Полоцкого онкологического диспансера.
“Главное правило такое: если у человека заболел живот и он не может объяснить себе причину боли, обязательно нужно обратиться к врачу”
— У нас в отделении мы проводим два основных исследования: гастроскопия и колоноскопия, — начинает разговор Алексей Алексеевич. — Немного реже, потому что бронхопульпомонология не наш профиль, делаем бронхоскопию. Это значит, что эндоскоп вводится в просвет бронхиального дерева, и мы можем увидеть многое: и опухоли, и сужения, и инородные тела.
— Немного реже, потому что бронхопульпомонология не наш профиль, делаем бронхоскопию. Это значит, что эндоскоп вводится в просвет бронхиального дерева, и мы можем увидеть многое: и опухоли, и сужения, и инородные тела.
Сегодня эндоскопия очень сильно продвинулась вперед. Мы можем больше, чем думают наши пациенты. Даже некоторые коллеги не всегда знают, на что мы способны. В тех случаях, где раньше были все показания для хирургического лечения, сейчас мы можем помочь эндоскопически.
— А например?
— Недавно мы работали с пациенткой, у которой был очень сложный холедохолитиаз. В желчном протоке был обнаружен огромный камень, который сформировался после удаления желчного пузыря. Размер камня — около двух сантиметров, его невозможно было зацепить эндоскопической корзиной. В разных клиниках девушке не раз пытались помочь, проникнув в желчный проток через двенадцатиперстную кишку. Но не смогли, потому что случай был действительно непростой.
Мы решили провести довольно сложную процедуру: рассекли фатеров сосочек иглой, проникли туда холангиоскопом [дочерний эндоскоп, который вводится в основной.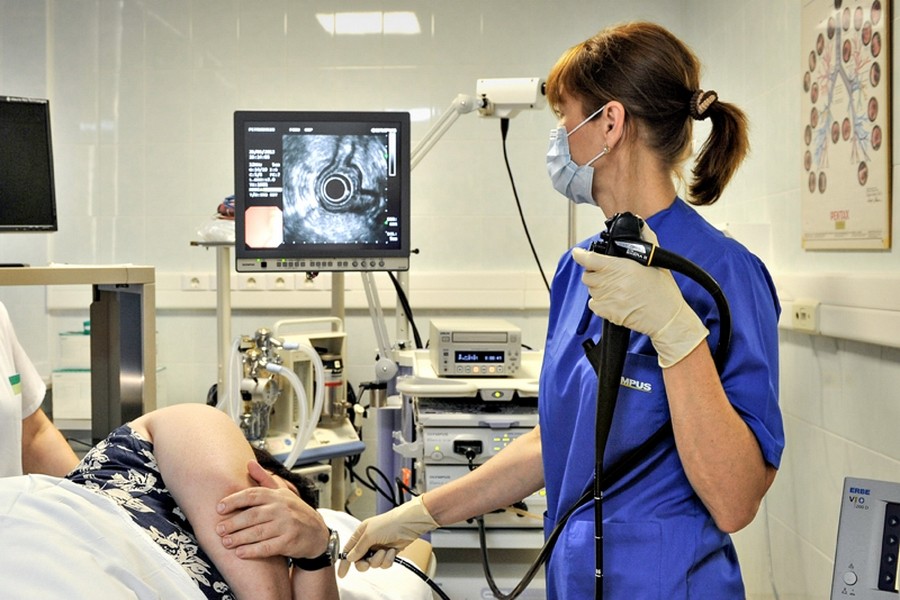 — Прим.], нашли камень. Затем лазером разрушили его на мелкие части, которые смогли достать обычными корзинами.
— Прим.], нашли камень. Затем лазером разрушили его на мелкие части, которые смогли достать обычными корзинами.
В целом, сегодня это довольно развитая ветвь эндоскопии, которая открывает массу возможностей. По сути, мы отбираем работу у хирургов, что идет на пользу пациентам: при хирургических операциях процент осложнений на порядок выше.
— Что обычно приводит человека на эндоскопические обследования?
— Я бы разделил эндоскопию с точки зрения профилактики и лечения на две большие группы: на ту, где для эндоскопии нет показаний, и ту, где они есть.
«Показана без показаний» — так по-другому можно назвать скрининг. У нас в клинике развит скрининг толстой кишки. Мы проводим ее исследование без показаний или наличия симптомов пациентам от 50 лет. Хотя, я думаю, этот нижний порог будет сдвигаться до 45 лет.
Если показания к гастро- или колоноскопии есть, то на эти процедуры, как правило, пациентов отправляют терапевты, гастроэнтерологи или хирурги. Сам пациент не должен назначать себе эндоскопию.
Сам пациент не должен назначать себе эндоскопию.
Какие симптомы обычно приводят людей к врачу? По пищеводу — это нарушение глотания, по желудку — боли вверху живота. По толстой кишке — запоры, поносы, кровь в кале. Падение гемоглобина может быть симптомом как заболевания желудка, так и толстой кишки. В этом случае тоже показано эндоскопическое исследование. Пересказывать можно долго.
Поэтому главное правило такое: если у человека заболел живот и он не может объяснить себе причину боли, обязательно нужно обратиться к врачу.
Боли в животе, нарушение пищеварения, потеря аппетита или усиленный аппетит — все это может быть показанием для исследования. Но дифференцировать боль — это забота врача. Пациент не может поставить себе диагноз. Он будет только читать статьи в интернете и находить один диагноз страшнее другого.
Гастроскопия: когда назначают, сколько длится процедура, как у ней подготовиться и зачем делать биопсию
— Поговорим о гастроскопии. Сделать эту процедуру, которую по-обывательски называют «глотнуть зонд», бывает не всегда просто. С какими сложностями вы сталкиваетесь и как их решаете?
Сделать эту процедуру, которую по-обывательски называют «глотнуть зонд», бывает не всегда просто. С какими сложностями вы сталкиваетесь и как их решаете?
— Есть пациенты, у которых сильно выражен рвотный рефлекс или они психологически не готовы к этому исследованию. Некоторые бывают настолько напряжены, что они в принципе не могут пройти исследование без наркоза. В таких случаях выручает внутривенная анестезия. Пациент спит, врач делает процедуру. Все проходит спокойно.
— А кто решает, делать ли анестезию?
— Пациент вместе с врачом. Бывает, на первичном приеме человек не знает, что у него может быть подобная реакция. И, когда он приходит на исследование, напряженное состояние может стать сюрпризом для всех. Чтобы не навредить пациенту, мы останавливаем процедуру и даем рекомендацию на поднаркозную эндоскопию. Перед ней пациент должен обследоваться и подготовиться. В нашей клинике проблем с этим нет.
— Сколько времени длится процедура под анестезией?
— Столько же, сколько и без нее.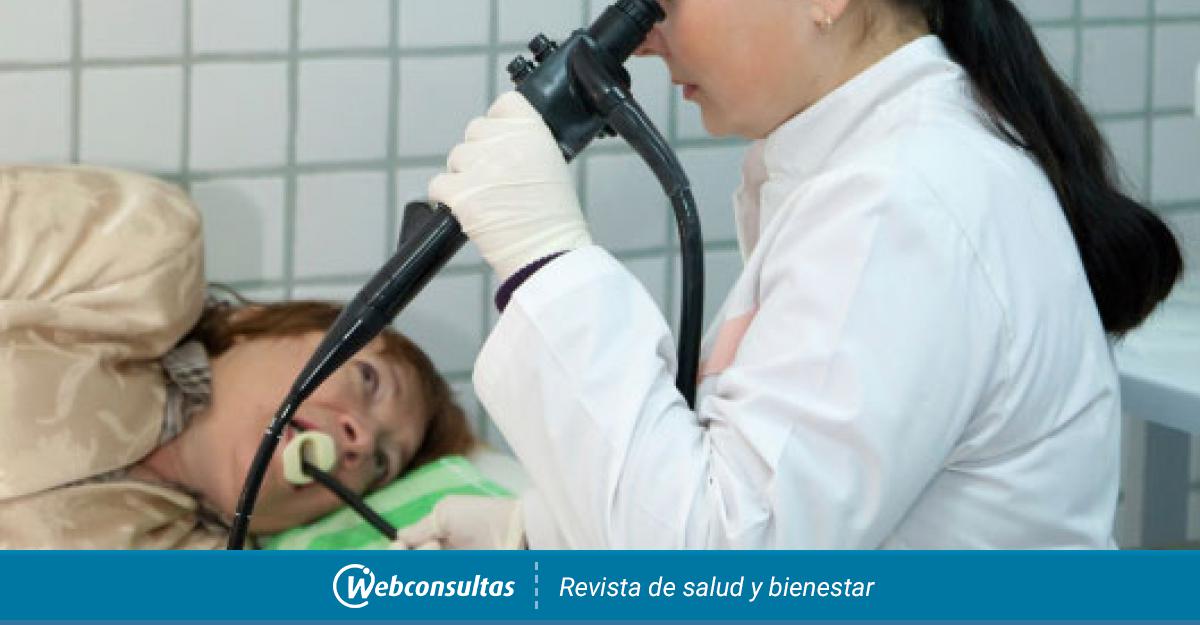 Осмотр желудка, например, длится около 7 минут.
Осмотр желудка, например, длится около 7 минут.
Некоторые пациенты просят: «Сделайте мне по-быстрому». Но это неправильный подход. Ее надо делать столько, сколько нужно, чтобы осмотреть все зоны желудка, сделать сканирование в узком спектре освещения, оценить состояние слизистой, выявить подслизистые образования, сужения или сдавления желудка и так далее. При быстром осмотре грубую патологию выявить можно, но для всего, что менее заметно, нужен более детальный осмотр.
— Какие правила перед процедурой гастроскопии должен соблюдать пациент?
— В первую очередь, он должен быть натощак. Из желудка пища уходит в среднем через шесть часов — от 4-х до 8-ми. Есть у пациентов есть сужения или язвенные рубцы, тогда этот период растягивается до 12 часов.
Обычно мы рекомендуем не есть после 18 часов накануне вечером, пить можно. Утром — ни пить, ни есть. Желудок должен быть пустым.
— Чем опасен завтрак или легкий перекус перед процедурой?
— Во-первых, остатки пищи мешают исследованию. Во-вторых, они действительно небезопасны для пациента. Если происходит рвота, человек может случайно вдохнуть пищу, из-за чего развивается пневмония..
Во-вторых, они действительно небезопасны для пациента. Если происходит рвота, человек может случайно вдохнуть пищу, из-за чего развивается пневмония..
Врачи с опытом могут отличить только что съеденную пищу от той, которая находилась в желудке много часов, как бы противно это ни звучало для обывателя. Мы видим, что некоторые люди забывают о правиле и надеются «как-нибудь проскочить». Но это действительно опасно, особенно, если они вводят в заблуждение анестезиолога. Если под наркозом у пациента происходит незамеченная рвота, это чревато даже смертью.
Поэтому у нас есть правило: если мы заходим с зондом в желудок и видим, что там есть пища, то сразу же достаем эндоскоп и прекращаем исследование, потому что это опасно не только для здоровья, но и для жизни пациента.
— Всегда ли при гастроскопии делают биопсию? От чего это зависит?
— При обычной эндоскопии, если мы не видим показаний для расширенной биопсии, материал берется из двух зон: из антрального отдела и тела желудка. Это необходимо для того, чтобы оценить наличие хеликобакторных инфекций и атрофии (истончение слизистой желудка), которая в будущем может привести к злокачественному процессу.
Это необходимо для того, чтобы оценить наличие хеликобакторных инфекций и атрофии (истончение слизистой желудка), которая в будущем может привести к злокачественному процессу.
Всегда ли проводится биопсия? Мы настаиваем, чтобы это было всегда. Исключение — когда пациенты находятся на препаратах, которые снижают свертываемость крови. Иначе это может привести к кровотечению.
Бывает, мы не делаем биопсию при отказе пациента. У него есть такое право.
Колоноскопия: как перебороть страх, зачем делать анестезию, как готовиться к исследованию
— С 50 лет белорусы попадают под скрининговую программу колоректального рака и должны проходить колоноскопию. Верно?
— Да. С 2014-го по 2018-й год на базе нашего центра проводилась научно-исследовательская работа. Это была большая программа скрининга и вторичной профилактики колоректального рака в Беларуси, для которой мы взяли лучший мировой опыт. Ее итогом стало создание приказа, благодаря которому в стране внедряется скрининг рака толстой кишки.
Причем из всех локализаций рака этот скрининг можно назвать самым сложным — в части его организации и проведения.
— Почему?
— Хотя бы из-за психологического барьера. Одно дело — взять кровь из вены, другое — сделать колоноскопию, при которой зонд вводится через задний проход. Кроме этого, исследуется кал на скрытую кровь. Это значит, нужно самостоятельно взять образец. Для многих это труднопереступаемый психологический барьер.
Плюс к этому, для проведения колоноскопии кишку необходимо подготовить — отмыть ее от кала. Это тоже не всегда просто. Если кто-то готовился, поймет сразу. Если нет, то вот как это выглядит: нужно выпить 4 литра препарата и пережить спровоцированную диарею.
Уговорить людей на эти процедуры непросто. Когда мы работали над программой, каждый пятый человек отказывался от бесплатного участия в ней.
— Человек в 50 лет, который подпадает под скрининг колоректального рака, проходит колоноскопию. Если ничего не выявлено, когда нужно делать ее в следующий раз?
— Первичная колоноскопия делается в 50 лет. По ее результатам определяется, через сколько нужно провести процедуру в следующий раз.
По ее результатам определяется, через сколько нужно провести процедуру в следующий раз.
Если кишка абсолютно чистая, врач ничего не обнаружил — следующую колоноскопию необходимо делать через 10 лет. Если находятся полипы, то период зависит от их количества и морфологического состояния. В среднем — от 3 до 5 лет.
Каждый год колоноскопию делают лишь тем, у кого есть генетическая предрасположенность к раку толстой кишки. Этих пациентов всего 10 процентов.
Молниеносного течения рака не бывает. Доказано наукой: если в кишке ничего не найдено, если ее слизистая чистая, без аденом, то за 10 лет человек от рака не умрет. И даже если через 10 лет что-то появится, то он будет курабельным, поддающимся лечению. Этот стандарт придумали не мы — его практикуют в США и Европе.
— Ваш коллега, онкохирург Юрий Слободин говорит о том, что сейчас темпы развития колоректального рака такие, что он может выйти на первое место. Вы тоже наблюдаете эту тенденцию?
— Конечно.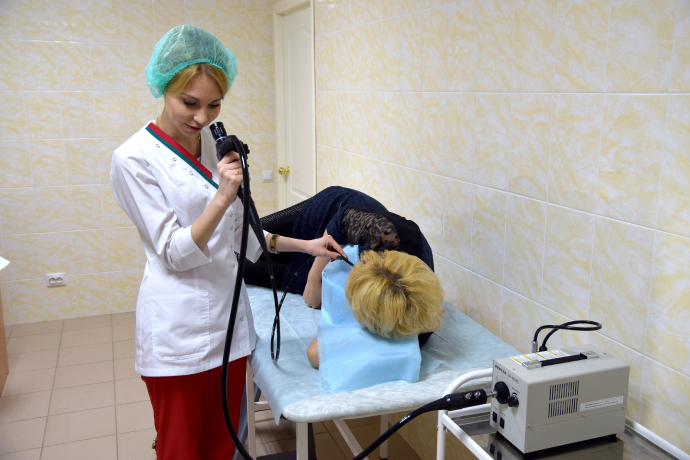 У каждого третьего пациента мы выявляем аденому (полип). Это сильный показатель для оценки работы эндоскописта в частности и эндоскопического отделения в целом. Если он на уровне ниже 20 процентов, значит, эндоскопист работает некачественно.
У каждого третьего пациента мы выявляем аденому (полип). Это сильный показатель для оценки работы эндоскописта в частности и эндоскопического отделения в целом. Если он на уровне ниже 20 процентов, значит, эндоскопист работает некачественно.
Наш средний показатель по скрининговой программе, то есть среди пациентов, которым не нужно было делать колоноскопию по показаниям, — около 35 процентов. Что интересно, примерно такой же показатель и в группе пациентов 45-50 лет.
— Полипы — это предшественники колоректального рака?
— По-другому их называют аденомами. Считается, что это промежуточная стадия между здоровой слизистой и раком. У аденомы есть две степени дисплазий: низкая и высокая. Следующий шаг — это рак.
— Если пациенту нет 50 лет, по каким показаниям ему могут назначить колоноскопию?
— Когда у человека есть необъяснимые запоры, поносы, выделение крови с калом, снижение гемоглобина или находят объемные новообразования в брюшной полости, метастазы без первичного очага.
— Всегда ли колоноскопия проходит под анестезией?
— Есть группа пациентов, которым можно сделать колоноскопию действительно безболезненно. Но, к сожалению, далеко не всем.
Я уже 22 года работаю врачом-эндоскопистом и не раз вступал в дискуссию с более молодыми коллегами, которые говорят, что «да, можно всем без наркоза». На что я отвечаю так: «К вам просто не пришел пациент, которому вы не смогли ее сделать». Я провел более 11 тысяч колоноскопий и, наверное, имею права сказать это.
Большинству пациентов нужно делать колоноскопию под анестезией или под седацией. Пациент должен быть спокоен на процедуре. Тогда, соответственно, будет спокоен и доктор. Всё вместе это означает, что уровень диагностики получится выше. Когда врач устает от нервозности пациента, у него замыливается глаз. Это повышает вероятность не заметить мелкую патологию. Иногда помогают медсестры. Наши уже настолько опытные, что порой они видят полипы раньше врача. Я счастлив, что работаю с такими коллегами.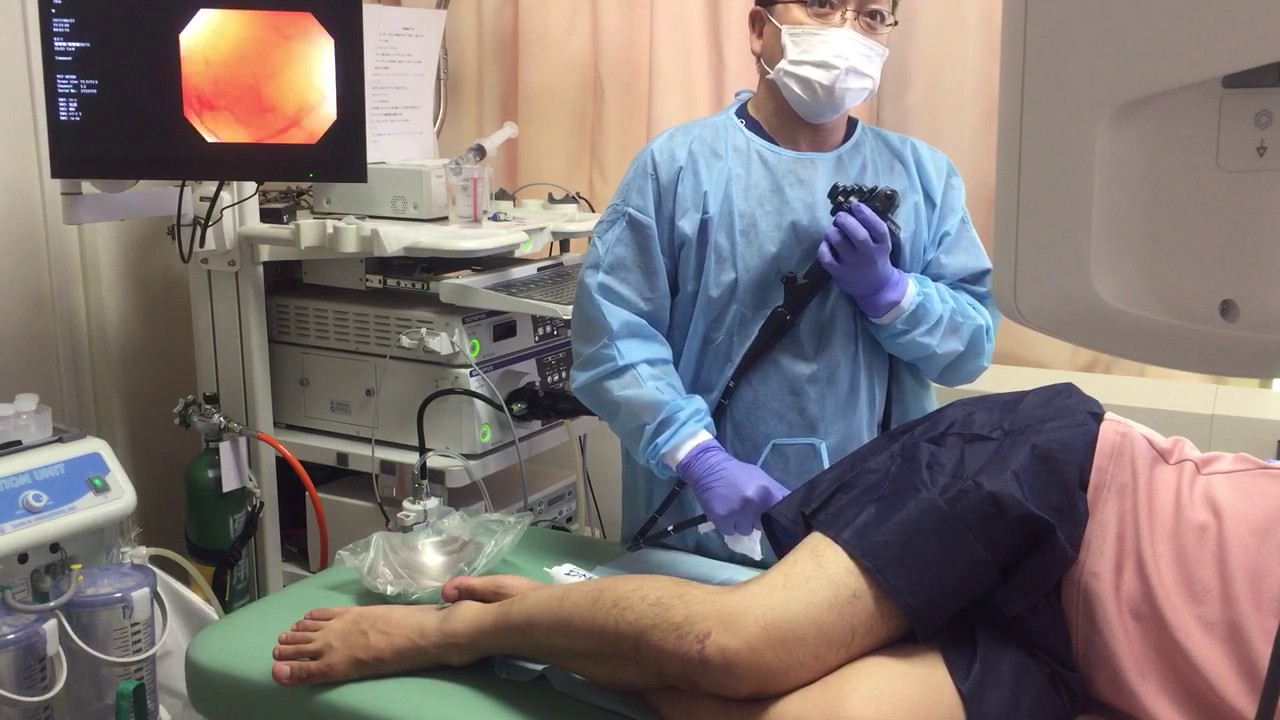 И это совершенно не унижает мое достоинство как врача.
И это совершенно не унижает мое достоинство как врача.
— То есть анестезию применяют в тех случаях, когда невозможно провести процедуру без психологического напряжения?
— Скажем так: у нас около 90 процентов процедур проходят под внутривенной анестезией. Это самый высокий показатель. Мы первыми наладили такой поток. У нас есть палата пробуждения и все условия, чтобы пациент был защищен, а мы могли делать процедуру безболезненно.
При первой колоноскопии я не могу спрогнозировать, как поведет себя пациент. И не смогу дать гарантию, что «вот этого пациента я сделаю без боли, а этого — с болью». С анестезией я точно знаю, что пациент будет спокоен.
А в целом, пациентов, которые пишут в интернете, что колоноскопия — это ужасно больно, процентов 5-10. Человек, которому сделали процедуру и ему было не больно, вряд ли начнет писать отзывы и станет распространяться, что ему делали колоноскопию.
— Сколько длится эта процедура?
— Все зависит от навыка и уровня квалификации специалиста. Как и везде, на одну и ту же работу разным людям нужно разное количество времени.
Как и везде, на одну и ту же работу разным людям нужно разное количество времени.
Я могу выполнить колоноскопию за период от 20 до 40 минут. Но это не значит, что все могут так. Можно сделать и за 15 минут, если кишка подготовлена и она анатомически не изменена. Японский стандарт — 5 минут туда, не менее 10 минут обратно. Больше можно, и это приветствуется. Как ни парадоксально звучит, но при наличии опыта и замечательной аппаратуры время на процедуру у нас увеличивается. Потому что реально мы видим более сложные вещи, которые незаметны на эндоскопах предыдущих поколений. Если мы находим мелкие полипы, которые не вызывают сомнений о наличии инвазивного рака, то сразу же их удаляем. То есть пациент не уходит на второй круг — с повторной подготовкой к колоноскопии, четырьмя литрами препарата и так далее.
Если сомнения насчет полипов есть, берем биопсию, чтобы исследовать образование на наличие раковых клеток.
— Правильно ли я понимаю, что полип рано или поздно преобразуется в рак?
— Не всегда. По данным разных источников, доброкачественное новообразование толстой кишки преобразуется в злокачественное в 8-15 процентах случаев. Но если мы нашли аденому, то ее нужно убирать. Оставлять ее даже с 8-15-процентным риском мы не будем.
По данным разных источников, доброкачественное новообразование толстой кишки преобразуется в злокачественное в 8-15 процентах случаев. Но если мы нашли аденому, то ее нужно убирать. Оставлять ее даже с 8-15-процентным риском мы не будем.
— Из-за чего доброкачественное новообразование становится злокачественным? Просто потому, что у него такой «жизненный цикл»? Или на это могут повлиять какие-то факторы?
— Факторов масса. Первое — питание. Сегодня мы не можем представить нашу жизнь без «химии». Все, что мы съели, в конечном итоге превращается в кал. Естественно, все съеденные вещества будут отдаваться по ходу движения в желудочно-кишечном тракте. Дольше всего они задерживаются в толстой кишке. Соответственно, там они больше всего проявляют свою агрессию.
Если мы станем питаться продуктами, в которых меньше вредных химических веществ, вероятность получить какие-либо новообразования будет меньше. Если же постоянно закидывать в свой кишечник копчености, жиры и тому подобное, то ситуация окажется обратной.
Кстати, у курильщиков очень высокий риск рака толстой кишки. Как это объяснить, пока сам не знаю. Но при исследованиях в группах курильщиков заболеваемость раком толстой кишки выше.
Вообще, рак толстой кишки шагает по планете семимильными шагами. В 2014-м году мы готовили статью, в которой были данные, что ежегодно от рака толстой кишки в мире умирает 600 тысяч человек. Через пять лет это число преодолело отметку в 800 тысяч. И это при наличии скрининговых программ во многих странах мира. Заболеваемость и смертность растет. Хотя есть страны, среди них США, в которых снижается и смертность от рака толстой кишки, и заболеваемость.
***
— У вас в отделении есть возможность вести запись самого исследования. Для чего?
— Во-первых, чтобы при необходимости пересмотреть запись с хирургом и спланировать медицинскую тактику.
Также мы можем записать исследование и показать его, на случай, если возникнут вопросы, что мы что-то не увидели.
Бывает, пациенты едут еще куда-то консультироваться. Например, в Израиль. Они берут записи и показывают их другим врачам.
— Что можно причислить к осложнениям при эндоскопических исследованиях и операциях?
— У эндоскопии есть два грозных осложнения: это кровотечения и перфорации.
У меня были перфорации даже на самых маленьких полипах, когда я не ожидал, что это произойдет. Мы анализировали ситуации, находили причины. В медицине нужно относится с уважением к любой патологии, потому что когда врач начинает думать, что он стал кем-то больше, чем просто врач и человек, то происходит нечто грозное.
Всегда нужно помнить, что мы простые люди, которые могут ошибиться на ровном месте. В любой момент нужно быть к этому готовым. Наиболее ценная клиника и наиболее ценный врач тот, который умеет не просто оперировать, а выходить из сложных ситуаций. Специально мы их не провоцируем, но, если что-то случилось, это становится ценнейшим опытом. Как в авиации, все инструкции написаны кровью.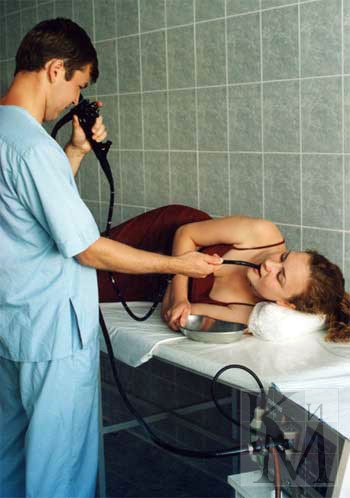 У нас примерно так же.
У нас примерно так же.
****
— Эндоскопия — это больше, чем думают даже ваши коллеги, сказали вы вначале. Она дает больше возможностей и меньше осложнений…
— И переносится легче, и пациенты восстанавливаются быстрее, чем при хирургическом вмешательстве.
Ведь, например, при холецистите дольше заживает не место удаленного желчного пузыря, а разрезанный живот. Лапороскопические и миниинвазивные операции позволяют этого избежать.
— Как принимается решение: человека оперирует хирург либо с ним будет работать врач-эндоскопист?
— Хирургам мы всегда успеем отдать. Поэтому по максимум работаем с пациентом, делаем все возможное с арсеналом инструментов, которые у нас есть.
Если же видим, что у нас больше нет возможности продолжать эндоскопическое лечение, то отдаем пациента хирургам.
— Какие операции делают врачи-эндоскописты?
— В первую очередь, подслизистые десекции. Если нет инвазии — проникновения в мышечную пластинку слизистой, то можно удалить и злокачественную опухоль. В основном идет борьба с опухолями, в которых есть дисплазия высокой степени, то есть когда остается один шаг до злокачественной опухоли, но она еще мягкая и ее можно отслоить. Но работать нужно ювелирно. Впрочем, как и в любом своем деле.
В основном идет борьба с опухолями, в которых есть дисплазия высокой степени, то есть когда остается один шаг до злокачественной опухоли, но она еще мягкая и ее можно отслоить. Но работать нужно ювелирно. Впрочем, как и в любом своем деле.
Что происходит во время гастроскопии? — InformedHealth.org
Гастроскопия (обследование желудка) может помочь подтвердить или исключить наличие таких заболеваний, как гастрит или язвенная болезнь. В этой процедуре инструмент, называемый гастроскопом, используется для осмотра внутренней части пищевода, желудка и части двенадцатиперстной кишки (первой части кишечника).
Гастроскопия может быть сделана, если у вас есть:
Хроническая или повторяющаяся изжога, тошнота или рвота
Тошнота в течение длительного периода времени
Боль в желудке
07Потеря веса без видимой причины
Подозрение на язвенную болезнь
Подозрение на рак пищевода или желудка
Осмотр после операции на желудке
000 Проблемы с глотанием
Черный стул или кровь в стуле
Гастроскоп — это гибкая трубка, на конце которой есть небольшой фонарик и видеокамера. Изображение с видеокамеры выводится на экран. Пробирку можно использовать для взятия образцов тканей, вставляя в нее такие инструменты, как маленькие клещи. Его также можно использовать для откачивания воздуха и жидкостей.
Изображение с видеокамеры выводится на экран. Пробирку можно использовать для взятия образцов тканей, вставляя в нее такие инструменты, как маленькие клещи. Его также можно использовать для откачивания воздуха и жидкостей.
Как подготовиться к гастроскопии?
Перед гастроскопией ваш врач расскажет вам о процедуре и всех связанных с ней рисках. Сюда входит информация о лекарствах, которые вы можете принимать, чтобы сделать обследование более комфортным. Если вы принимаете лекарство регулярно, вам следует заранее спросить, нужно ли и когда принимать его в день процедуры.Возможно, вам придется прекратить прием некоторых лекарств, например, противосвертывающих, за несколько дней до гастроскопии. Ваш врач скажет вам, за сколько часов до гастроскопии вам следует прекратить есть и пить. Перед процедурой вам будет предложено подписать форму согласия.
Если вам дают успокаивающее средство для гастроскопии, вам обычно не разрешают водить машину или работать с механизмами в течение 12–24 часов после этого. Точное время будет зависеть от используемых лекарств.Ваш врач предоставит вам дополнительную информацию. В идеале после процедуры вас должен подобрать кто-нибудь или поехать домой на такси.
Точное время будет зависеть от используемых лекарств.Ваш врач предоставит вам дополнительную информацию. В идеале после процедуры вас должен подобрать кто-нибудь или поехать домой на такси.
Что включает в себя процедура?
Незадолго до гастроскопии вам сделают анестезию во рту и горле с помощью спрея. Перед процедурой необходимо снять съемные протезы. Вам могут дать успокоительное. В Германии для этой цели чаще всего используются седативные средства — пропофол и мидазолам. Они вводятся в вену и заставляют ненадолго уснуть.
Гастроскопия обычно длится от 5 до 10 минут. Обычно вы будете лежать на левом боку. Между зубами вставляется небольшая трубка или защитное кольцо, чтобы рот оставался открытым и вы не кусали гастроскоп. Сначала вы должны проглотить, чтобы гастроскоп мог войти в ваш пищевод (пищевод). Затем он медленно продвигается в желудок и спускается ко входу в двенадцатиперстную кишку.
Используя видеоизображения, врач может осмотреть пищевод и слизистую оболочку желудка на предмет покраснения или воспаления. На экране также можно увидеть кровотечение, варикозное расширение вен, необычно узкие проходы и язвы желудка. При необходимости будет взят образец ткани. Это не больно.
На экране также можно увидеть кровотечение, варикозное расширение вен, необычно узкие проходы и язвы желудка. При необходимости будет взят образец ткани. Это не больно.
Кровотечение, необычно узкие проходы и определенные заболевания можно лечить непосредственно во время процедуры.
Каковы возможные риски или осложнения гастроскопии?
После гастроскопии у вас может появиться боль в горле или чувство онемения во рту, вызванные анестезирующим спреем.Поскольку врач, возможно, накачал ваш желудок воздухом, чтобы увидеть больше, на короткое время вы можете почувствовать сытость. Такие осложнения, как кровотечение и травмы органов, возникают очень редко. Если ваши зубы прикреплены ненадежно, гастроскоп может повредить ваши зубы, если положить его в рот. Лишь в очень редких случаях седативные препараты приводят к таким осложнениям, как проблемы с дыханием или сердечно-сосудистые заболевания.
Хотя седативные препараты заставляют вас спать только на короткое время, у вас все еще могут быть проблемы с концентрацией внимания и чувство усталости в течение нескольких часов после этого.
Эндоскопия: цель, процедура, риски
Эндоскопия — это нехирургическая процедура, используемая для исследования пищеварительного тракта человека. Используя эндоскоп, гибкую трубку с лампой и прикрепленной к ней камерой, ваш врач может просматривать изображения вашего пищеварительного тракта на цветном телевизионном мониторе.
Во время верхней эндоскопии эндоскоп легко проходит через рот и горло в пищевод, позволяя врачу осмотреть пищевод, желудок и верхнюю часть тонкой кишки.
Точно так же эндоскопы можно вводить в толстую кишку (толстую кишку) через прямую кишку, чтобы исследовать эту область кишечника. Эта процедура называется ректороманоскопией или колоноскопией, в зависимости от того, насколько далеко исследуется толстая кишка.
Специальная форма эндоскопии, называемая эндоскопической ретроградной холангиопанкреатикографией, или ERCP, позволяет делать снимки поджелудочной железы, желчного пузыря и связанных структур. ERCP также используется для установки стентов и биопсии.
Эндоскопическое ультразвуковое исследование или EUS объединяет верхнюю эндоскопию и ультразвуковое исследование для получения изображений и информации о различных частях пищеварительного тракта.
Зачем мне эндоскопия?
Врачи часто рекомендуют эндоскопию для оценки:
Кроме того, ваш врач может использовать эндоскоп для проведения биопсии (удаления ткани) для выявления наличия заболевания.
Эндоскопия также может использоваться для лечения заболеваний желудочно-кишечного тракта. Например, эндоскоп может не только обнаружить активное кровотечение из язвы, но и пропустить через эндоскоп устройства, которые могут остановить кровотечение. В толстой кишке полипы можно удалить с помощью эндоскопа, чтобы предотвратить развитие рака толстой кишки.
Кроме того, с помощью ERCP часто можно удалить желчные камни, которые вышли из желчного пузыря в желчный проток.
Безопасна ли эндоскопия?
В целом эндоскопия очень безопасна; однако у процедуры действительно есть несколько потенциальных осложнений, которые могут включать:
- Перфорация (разрыв стенки кишечника)
- Реакция на седативный эффект
- Инфекция
- Кровотечение
- Панкреатит в результате ERCP
Кто выполняет Эндоскопия?
Ваш терапевт или семейный врач может провести ректороманоскопию в своем офисе. Однако все остальные процедуры эндоскопии обычно выполняются гастроэнтерологами (гастроэнтерологами). Другие специалисты, например, желудочно-кишечные хирурги, также могут выполнить многие из этих процедур.
Однако все остальные процедуры эндоскопии обычно выполняются гастроэнтерологами (гастроэнтерологами). Другие специалисты, например, желудочно-кишечные хирурги, также могут выполнить многие из этих процедур.
Как подготовиться к эндоскопии?
Подготовка кишечника. Для обследования верхних отделов пищеварительного тракта (верхняя эндоскопия или ERCP) не требуется ничего, кроме голодания в течение 6-8 часов до процедуры. Чтобы исследовать толстую кишку, ее необходимо очистить от стула. Поэтому за день до процедуры назначают слабительное или группу слабительных.
Седация. Для большинства обследований с помощью эндоскопа предусмотрено седативное средство. Это увеличивает комфорт человека, проходящего обследование. Седативное средство, вводимое в вену, вызывает расслабление и легкий сон. Как правило, воспоминаний о процедуре мало, если они вообще есть. Пациенты просыпаются в течение часа, но действие лекарств более продолжительное, поэтому садиться за руль до следующего дня небезопасно.
Общая анестезия (полностью усыпляет на время) назначается только в особых обстоятельствах (детям младшего возраста и при планировании очень сложных процедур).
Цель, результаты, ГЭРБ и изжога
Верхняя эндоскопия может использоваться для определения причины изжоги и часто выполняется в амбулаторных условиях. Верхняя эндоскопия использует тонкий эндоскоп с источником света и камерой на конце, чтобы заглянуть внутрь верхних отделов пищеварительной системы — пищевода, желудка и первой части тонкой кишки, называемой двенадцатиперстной кишкой. Во время эндоскопии могут быть выполнены определенные процедуры, такие как взятие небольшого образца ткани (биопсия) для исследования.
Иногда процедура выполняется в экстренных случаях в больнице или отделении неотложной помощи для выявления и лечения кровотечений из верхних отделов пищеварительной системы, например, из язвы.
Помимо изжоги, эта процедура также может использоваться для оценки:
Эндоскопия также может помочь выявить воспаление, язвы и опухоли.
Эндоскопия верхних отделов тканей может быть более точной, чем рентгеновские снимки или другие методы визуализации, для обнаружения аномальных новообразований и исследования внутренней части верхних отделов пищеварительной системы.
Что мне делать перед эндоскопией верхних отделов?
Перед эндоскопией верхних отделов позвоночника сообщите своему врачу о любых лекарствах (в том числе безрецептурных) или добавках, которые вы принимаете, а также о любых медицинских проблемах или особых состояниях, которые у вас есть.Вас могут попросить воздержаться от приема определенных лекарств или добавок до процедуры или после нее.
Могу ли я есть или пить что-нибудь перед эндоскопией верхних отделов верхних отделов позвоночника?
При эндоскопии верхних отделов желудка перед процедурой вы должны быть натощак. Не ешьте и не пейте по крайней мере за шесть часов до процедуры или в соответствии с указаниями врача или медсестры.
Поговорите со своим врачом о любых изменениях, которые могут потребоваться в вашем обычном режиме приема лекарств. Спросите, можно ли принимать необходимые лекарства, запивая небольшим глотком воды.
Спросите, можно ли принимать необходимые лекарства, запивая небольшим глотком воды.
У меня диабет. Могу ли я принять инсулин в день эндоскопии верхних отделов?
Если у вас диабет и вы принимаете инсулин, вы должны скорректировать дозировку инсулина в день эндоскопии верхних отделов. За подробностями обратитесь к врачу. Возьмите с собой лекарство от диабета, если врач рекомендует принять его после процедуры.
Смогу ли я поехать домой после эндоскопии верхних отделов?
Нет. Вам нужно будет взять с собой ответственного взрослого, чтобы отвезти вас домой после эндоскопии.Вы не должны водить машину или работать с механизмами до конца дня процедуры, чтобы успокоить седативный эффект.
Чего мне ожидать в день эндоскопии верхних отделов?
В день процедуры:
- Врач подробно расскажет о верхней эндоскопии, включая возможные осложнения и побочные эффекты. Врач также ответит на любые ваши вопросы.
- Процедуру выполнит опытный врач.

- Вам будет предложено надеть больничную одежду и снять очки и зубные протезы.
- Можно применить местный анестетик (обезболивающее) на заднюю часть горла.
- Вам введут болеутоляющее и успокаивающее средство внутривенно (в вену). Вы почувствуете расслабленность и сонливость.
- Мундштук вставляется в рот. Это не мешает вашему дыханию.
- Во время процедуры вы будете лежать на левом боку.
- Врач вставит эндоскоп в ваш рот через пищевод («пищевод», ведущий изо рта в желудок) и в желудок.Эндоскоп не мешает вашему дыханию.
- Большинство процедур занимают от 15 до 30 минут.
Что происходит после верхней эндоскопии?
По окончании процедуры:
- Вы останетесь в палате восстановления примерно на час для наблюдения.
- Вы можете почувствовать временную болезненность в горле. Пастилки могут помочь. Некоторые люди могут чувствовать тошноту или вздутие живота.
- Врач, проводивший эндоскопию, может обсудить с вами первоначальные результаты после процедуры, но отправит результаты анализа вашему основному врачу или лечащему врачу.
- Специалист или ваш основной врач обсудят с вами любые результаты биопсии, как только они станут доступны через несколько дней после процедуры. Если результаты показывают, что требуется немедленная медицинская помощь, будут приняты необходимые меры, и ваш лечащий врач будет уведомлен.
Риски верхней эндоскопии включают кровотечение, перфорацию верхних отделов пищеварительной системы и ненормальную реакцию на препараты, используемые для седативного эффекта.
Предупреждение об эндоскопии верхних отделов тканей
Если у вас сильная или усиливающаяся боль в животе или горле, или у вас есть боль в груди, постоянный кашель, лихорадка, озноб или рвота после эндоскопии верхних отделов, немедленно обратитесь за неотложной медицинской помощью..
ASGE | Понимание верхней эндоскопии
Что такое верхняя эндоскопия?Верхняя эндоскопия позволяет врачу исследовать слизистую оболочку верхней части желудочно-кишечного тракта, включая пищевод, желудок и двенадцатиперстную кишку (первая часть тонкой кишки). Ваш врач будет использовать тонкую гибкую трубку, называемую эндоскопом, которая имеет собственную линзу и источник света, и будет просматривать изображения на видеомониторе. Вы можете слышать, как ваш врач или другой медицинский персонал называют эндоскопию верхних отделов желудочно-кишечного тракта эндоскопией верхних отделов ЖКТ, эзофагогастродуоденоскопией (ЭГДС) или панендоскопией.
Почему проводится эндоскопия верхних отделов?Верхняя эндоскопия помогает врачу оценить симптомы стойкой боли в верхней части живота, тошноты, рвоты или затрудненного глотания. Это лучший тест для определения причины кровотечения из верхних отделов желудочно-кишечного тракта. Он также более точен, чем рентгеновские снимки, для обнаружения воспалений, язв и опухолей пищевода, желудка и двенадцатиперстной кишки.
Ваш врач может использовать верхнюю эндоскопию для получения биопсии (небольших образцов ткани).Биопсия помогает врачу различать доброкачественные и злокачественные (раковые) ткани. Помните, что биопсия берется по многим причинам, и ваш врач может назначить ее, даже если он или она не подозревает рак. Например, ваш врач может использовать биопсию для проверки на Helicobacter pylori, бактерию, вызывающую язвы.
Ваш врач может также использовать верхнюю эндоскопию для проведения цитологического исследования, при котором он или она введет небольшую щеточку для сбора клеток для анализа.
Верхняя эндоскопия также используется для лечения заболеваний верхних отделов желудочно-кишечного тракта.Ваш врач может пропустить инструменты через эндоскоп для непосредственного лечения многих патологий — это не доставит вам дискомфорта или не вызовет никакого дискомфорта. Например, ваш врач может растянуть (расширить) суженную область, удалить полипы (обычно доброкачественные новообразования) или лечить кровотечение.
Какие приготовления необходимы?Пустой желудок позволяет провести самое лучшее и безопасное обследование, поэтому в течение примерно шести часов до обследования вам не следует ничего есть и пить, включая воду.Ваш врач скажет вам, когда начинать голодание, так как время может меняться.
Сообщите своему врачу заранее обо всех принимаемых вами лекарствах; вам может потребоваться скорректировать обычную дозу для исследования. Обсудите любую аллергию на лекарства, а также заболевания, например болезни сердца или легких.
Могу ли я принимать текущие лекарства?Прием большинства лекарств можно продолжать в обычном режиме, но некоторые лекарства могут мешать подготовке или обследованию.Сообщите своему врачу о лекарствах, которые вы принимаете, особенно о препаратах аспирина или антиагрегантах, лекарствах от артрита, антикоагулянтах (разжижающих кровь, таких как варфарин или гепарин), клопидогреле, инсулине или препаратах железа. Также не забудьте упомянуть любую аллергию на лекарства.
Что происходит во время эндоскопии верхних отделов?Ваш врач может начать с обработки вашего горла местным анестетиком или с успокаивающего средства, которое поможет вам расслабиться. Затем вы лягте на бок, и ваш врач проведет эндоскоп через ваш рот в пищевод, желудок и двенадцатиперстную кишку.Эндоскоп не мешает вашему дыханию. Большинство пациентов считают тест немного неудобным, и многие пациенты засыпают во время процедуры.
Что происходит после эндоскопии верхних отделов?Вы будете находиться под наблюдением до тех пор, пока не пройдут большинство эффектов лекарства. Ваше горло может немного болеть, и вы можете почувствовать вздутие живота из-за попадания воздуха в желудок во время теста. Вы сможете есть после отъезда, если врач не укажет вам иное.
Ваш врач объяснит вам результаты обследования, хотя вам, вероятно, придется подождать результатов любых выполненных биопсий.
Если во время процедуры вам дали успокоительное, кто-то должен отвезти вас домой и остаться с вами. Даже если вы почувствуете бодрость после процедуры, ваше суждение и рефлексы могут быть нарушены до конца дня.
Какие возможные осложнения при эндоскопии верхних отделов?Хотя могут возникнуть осложнения, они редки, когда врачи, специально обученные и опытные в этой процедуре, проводят тест.Кровотечение может возникнуть в месте биопсии или в месте удаления полипа, но обычно оно минимальное и редко требует последующего наблюдения. Перфорация (отверстие или разрыв в слизистой оболочке желудочно-кишечного тракта) может потребовать хирургического вмешательства, но это очень редкое осложнение. У некоторых пациентов может быть реакция на седативные препараты или осложнения, связанные с заболеваниями сердца или легких.
Хотя осложнения после эндоскопии верхних отделов органов очень редки, важно распознать ранние признаки возможных осложнений. Немедленно обратитесь к врачу, если у вас поднялась температура после теста или вы заметили проблемы с глотанием, учащение боли в горле, груди или животе или кровотечение, включая черный стул.Учтите, что кровотечение может возникнуть через несколько дней после процедуры.
Если у вас есть какие-либо опасения по поводу возможных осложнений, всегда лучше сразу же обратиться к врачу.
ВАЖНОЕ НАПОМИНАНИЕ:
Эта информация предназначена только для общего руководства. Он не дает исчерпывающих медицинских рекомендаций. Очень важно проконсультироваться с врачом по поводу вашего конкретного состояния.
ASGE | Эндоскопические процедуры
Медиа-фон
Колоноскопия : An обследование внутренней части толстой кишки, включая прямую, сигмовидную кишку, нисходящей ободочной кишки, поперечной ободочной кишки, восходящей ободочной кишки и слепой кишки (где небольшой кишечник прикрепляется к толстой кишке), используя эндоскоп — тонкий, светлый гибкая трубка вводится через задний проход.Подробнее …Ригмоидоскопия : An исследование внутренней части прямой и сигмовидной кишки с помощью эндоскопа — тонкая светящаяся гибкая трубка (сигмоидоскоп), вводимая через задний проход. Также называется гибкой ректороманоскопией и проктосигмоидоскопией. Подробнее …
Эндоскопия : Процедура использование эндоскопа для диагностики или лечения заболевания. Есть несколько видов эндоскопия. Те, кто использует естественные отверстия тела, включают эзофагогастродуоденоскопию. (EGD), которую часто называют верхней эндоскопией, гастроскопией, энтероскопией и т. Д. эндоскопическое УЗИ (ЭУЗИ), эндоскопическая ретроградная холангиопанкреатография (ERCP), колоноскопия и ректороманоскопия.Чрескожная эндоскопическая гастростомия (ПЭГ) — это процедура, при которой используется эндоскопия, чтобы помочь вставить трубку в желудок; также необходим небольшой разрез на коже. Эндоскопии обычно выполняется под седативными препаратами для обеспечения максимального комфорта пациента. Подробнее …
Энтероскопия : A процедура, позволяющая визуализировать большую часть тонкой кишки чем это возможно с EGD. Энтероскопия может быть достигнута с помощью длинного обычный эндоскоп, беспроводная камера для приема внутрь (капсульная эндоскопия) или двухбаллонный эндоскоп (вводится в рот или через прямую кишку).Подробнее …
Эндоскопический ретроградный холангиопанкреатография (ERCP) : процедура с использованием специальной техники для изучать и лечить проблемы протоков, затрагивающих печень, поджелудочную железу и желчного пузыря. В этой процедуре используется специализированный эндоскоп с боковая камера, которая может облегчить прохождение катетера в желчь и протоки поджелудочной железы. Подробнее …
Эндоскопическое УЗИ (EUS) : Обследование с помощью специального эндоскопа с маленьким ультразвуковое устройство на конце, используемое для просмотра слоев стенки желудочно-кишечного тракта и визуализировать окружающие органы, включая поджелудочная железа, печень, желчный пузырь, селезенка и надпочечники.Объем вставлен во рту или анусе так же, как и в обычном эндоскопе. Подробнее …
Чрескожно Эндоскопическая гастростомия (ПЭГ) : процедура, посредством которой гибкое кормление трубка вводится с помощью эндоскопа через небольшой разрез в брюшная стенка в желудок. Эта процедура выполняется в тех случаях, когда пероральный прием пищи или лекарств невозможен. Подробнее …
Колоноскопия
Колоноскопия — это распространенный безопасный тест для исследования слизистой оболочки толстый кишечник.Во время колоноскопии врачи, обученные этому во время процедуры (эндоскописты) также можно увидеть часть тонкой кишки (тонкой кишки) и конец желудочно-кишечного тракта (прямая кишка). Эта процедура часто выполняется под седация для максимального комфорта пациента.
Во время колоноскопии эндоскопист использует гибкую трубку, примерно шириной с указательный палец, оснащен миниатюрной камерой и фонариком источник. Это устройство подключено к видеомонитору, за которым наблюдает врач. при выполнении теста.Различные миниатюрные инструменты могут быть вставлены через объем, чтобы помочь врачу получить образцы (биопсию) толстой кишки и выполнять маневры для диагностики или лечения состояний.
Колоноскопия может обнаруживать и иногда лечить полипы, колоректальное кровотечение, трещины, стриктуры, свищи, инородные тела, болезнь Крона Заболевания и рак прямой кишки.
Для получения дополнительной информации см. Брошюру по обучению пациентов ASGE. Понимание колоноскопии на сайте www.asge.org.
наверх
Ригмоидоскопия
Ригмоидоскопия, или «гибкая сигмоидоскопия», позволяет врач осматривает слизистую оболочку прямой кишки и часть толстой кишки (большой кишечник), вставив гибкую трубку толщиной примерно с ваш палец в анус и медленно продвигая его в прямую кишку и нижнюю часть толстой кишки.Эта процедура оценивает только нижнюю треть толстой кишки. Сигмоидоскопия — это часто проводится без седативных средств, хотя при необходимости можно использовать седативные препараты.
Различные миниатюрные инструменты могут быть вставлены через прицел чтобы помочь врачу получить образцы (биопсию) толстой кишки и выполнить маневры для диагностики или лечения состояний.
Гибкая ректороманоскопия может обнаруживать и иногда лечить полипы, ректальное кровотечение, трещины, стриктуры, свищи, инородные тела, колоректальный рак, доброкачественные и злокачественные образования.
Гибкая ректороманоскопия не заменяет тотальную колоноскопия по показаниям. Обнаружение нового, ненормально растущего полип во время ректороманоскопии, например, является показанием к колоноскопии для поиск дополнительных полипов или рака. Сигмоидоскопию не следует использовать для полипэктомия, если вся толстая кишка не подготовлена должным образом. Эта процедура также не следует использовать при дивертикулите и перитоните.
Для получения дополнительной информации см. брошюру по обучению пациентов ASGE. Общие сведения о гибкой сигмоидоскопии на сайте www.asge.org.
верх
Верхняя эндоскопия
Верхняя эндоскопия позволяет исследовать подкладку верхняя часть желудочно-кишечного тракта, которая включает пищевод, желудок и двенадцатиперстная кишка (первая часть тонкой кишки). В верхнем При эндоскопии врач использует тонкую гибкую трубку, называемую эндоскопом. В эндоскоп имеет линзу и источник света, который проецирует изображения на видео. монитор. Эта процедура также называется эндоскопией верхних отделов ЖКТ или эзофагогастродуоденоскопия (ЭГДС).Верхняя эндоскопия часто проводится под седацией. для максимального комфорта пациента.
Верхняя эндоскопия помогает врачу оценить симптомы стойкая боль в верхней части живота, тошнота, рвота или затрудненное глотание. Это это лучший тест для определения причины кровотечения из верхних отделов желудочно-кишечного тракта и также более точен, чем рентген, для обнаружения воспалений, язв и опухолей пищевода, желудка и двенадцатиперстной кишки.
Врач может также использовать верхнюю эндоскопию для получения небольших образцы тканей (биопсии).Биопсия помогает отличить доброкачественные от злокачественные (раковые) ткани. Биопсии берут по многим причинам, и врач может назначить биопсию, даже если не подозревается рак. Например, биопсия может быть взята для проверки на Helicobacter pylori, бактерию, которая может вызывать язвы и глютеновая болезнь, воспалительное состояние тонкой кишки, которое может привести к анемии, потере веса и диарее.
Верхняя эндоскопия также может использоваться для проведения цитологического исследования. (клеточный) тест, в котором небольшая щетка пропускается через канал эндоскоп для сбора клеток для анализа.Другие инструменты могут быть переданы через эндоскоп для непосредственного лечения многих аномалий практически без дискомфорт. Например, врач может растянуть узкий участок (стриктуру), обнаружить пищевод Барретта (возможно, предраковое изменение в слизистой оболочки пищевода), обнаружение и биопсия рака желудочно-кишечного тракта, удаление полипов (обычно доброкачественные новообразования), лечить кровотечение (стандартным прижиганием или новее метод аргоноплазменной коагуляции), а также для выявления и лечения симптомов гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
Для получения дополнительной информации см. Брошюру по обучению пациентов ASGE. Понимание верхней эндоскопии на сайте www.asge.org.
верх
Энтероскопия
Энтероскопия включает несколько типов процедур, которые позволяют врач для дальнейшего изучения тонкой кишки (длиной до 20 футов) чем это возможно с помощью других упомянутых здесь методов. Врач может использовать более длинный традиционный эндоскоп, эндоскоп с двойным баллоном или капсула эндоскоп. Энтероскопия в основном используется для поиска источника кишечного кровотечение, но также может использоваться для поиска повреждений и определения причин нарушение всасывания питания.
Расширенная версия обычного эндоскопа, называемая «толкающий эндоскоп» может использоваться для изучения верхней части небольшого кишечник опускается примерно на 40 дюймов за желудок. В то время как более тонкая кишка доступна с этим типом эндоскопии, чем с EGD, он может визуализировать только ограниченная часть тонкой кишки. В во время толчка возможны те же методы терапии, что и во время EGD. энтероскопия.
При капсульной эндоскопии используется проглатываемая капсула, содержащая крошечные видеокамеры.Капсула размером с большую витаминную пилюлю содержит источник света, батарейки, радиопередатчик и антенна. Капсула передает изображения на записывающее устройство, которое носит на талии пациента. По завершении запись загружается на компьютер, который отображает ее на экран. Капсула одноразовая, и ее перемещение обычно занимает восемь часов. пищеварительная система, после чего безвредно передается с дефекацией. Капсульная эндоскопия не требует седативных средств и безболезненна.Капсульная эндоскопия может использоваться для диагностики скрытого желудочно-кишечного кровотечения, болезни Крона, целиакии, и другие проблемы с нарушением всасывания, опухоли (доброкачественные и злокачественные), сосудистые пороки развития, лекарственные травмы и, в меньшей степени, заболевания пищевода. В настоящее время капсульная эндоскопия не может использоваться для биопсии или лечения каких-либо заболеваний. См. Также СМИ справочная информация по капсульной эндоскопии.
При энтероскопии с двойным баллоном используется базовый эндоскоп для осмотр внутренней части тонкой кишки, но эндоскоп перемещается внутрь другая трубка, которая протягивается внутри тонкой или толстой кишки посредством поочередно надувать и спускать два маленьких шарика внутри стенка кишечника.Это позволяет прицелу перемещаться дальше, обеспечивая стабильную работу. изображения, выполнить биопсию, удалить полипы и выполнить другие методы лечения. Этот Процедура проводится под седативным действием для обеспечения комфорта пациента. Аналогичный метод недавно было разработано устройство с одним баллоном. Эти процедуры могут выполняться с помощью рентгеновского аппарата или без него (рентгеноскопия). См. Также СМИ справочная информация по баллонной энтероскопии.
Для получения дополнительной информации см. Брошюру по обучению пациентов ASGE. Общие сведения о капсульной эндоскопии на сайте www.asge.org.
верх
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) специализированная техника, используемая для изучения и лечения проблем с печенью, поджелудочной железой а иногда и желчный пузырь. ЭРХПГ проводится под седацией. В целом, уровень седации при ЭРХПГ глубже, чем при эндоскопии верхних отделов и колоноскопии из-за сложности и продолжительности процедуры.
Чтобы добраться до небольших проходов, известных как воздуховоды, которые соединяют эти органы, эндоскоп вводится через рот, за пределы желудка и в тонкий кишечник (двенадцатиперстную кишку).Протоки от печени и поджелудочной железы дренаж в двенадцатиперстную кишку через небольшое отверстие, известное как сосочек. Тонкая трубка (катетер) затем вводится через эндоскоп в сосочек, тем самым получение доступа к общему желчному протоку и протоку поджелудочной железы, которые соединяют печень и поджелудочная железа к кишечнику. Вводится контрастное вещество (краситель) через катетер и впадает в печень и поджелудочную железу, выделяя те протоков как рентгеновские снимки. Рентген может показать сужение или закупорку протоков, которые могут быть вызваны раком, желчными камнями или другими аномалиями.В течение тест, небольшую щеточку или щипцы для биопсии можно провести через эндоскоп, чтобы удалить клетки для изучения под микроскопом. Кроме того, небольшие цилиндрические трубки (стенты) могут быть размещены в желчном протоке и / или протоке поджелудочной железы для лечения препятствия от доброкачественных или злокачественных заболеваний.
ERCP может использоваться для диагностики желчной колики, желтухи, повышенные ферменты печени, холангит (воспаление желчного протока), панкреатит (воспаление поджелудочной железы) и обструкция желчных протоков (желчных путей) из-за камни в желчном пузыре (холедохолитиаз) и рак.ERCP можно использовать для лечения камни в желчном пузыре, злокачественные и доброкачественные стриктуры желчных путей, холангит, поджелудочная железа рак и панкреатит. Традиционно ЭРХПГ использовалась как диагностическая, так и терапевтический эндоскопический инструмент для оценки заболеваний желчных протоков, поджелудочной железы и желчный пузырь. С улучшенной магнитно-резонансной томографией (МРТ) и появление эндоскопического ультразвука (EUS), ERCP теперь в первую очередь терапевтическое инструмент для лечения заболеваний желчных протоков и поджелудочной железы.
Холангиоскопия или панкреатоскопия — дополнительные процедуры выполняется во время ЭРХПГ по избранным показаниям, в которых миниатюрные эндоскопы проходят через обычный эндоскоп, чтобы обеспечить прямую визуализацию внутренней выстилки желчных протоков и протоков поджелудочной железы соответственно.Эти процедуры позволяют эндоскописту получить образцы тканей непосредственно из внутренняя облицовка протоков, а также используются для лечения трудноизлечимых камней. удалить обычными методами. (Оценка статуса технологии ASGE Отчет Эндоскопия желудочно-кишечного тракта 2008; 68 (3): 411-421)
Для получения дополнительной информации см. Брошюру по обучению пациентов ASGE «Понимание ERCP »на сайте www.asge.org.
вверху
Эндоскопическое Ультразвук (EUS)
Гибкий эндоскоп с небольшим ультразвуковым устройством встроенный в конец позволяет увидеть слизистую оболочку и стенку пищевода, желудок, тонкий или толстый кишечник.Ультразвуковой компонент производит звуковые волны которые создают визуальные образы пищеварительного тракта, выходящие за пределы внутреннего выстилка поверхности, а также позволяет визуализировать соседние органы. Эндоскопический ультразвуковые исследования (также называемые внутрипросветной эндосонографией) могут быть выполняется через рот или через задний проход. EUS выполняется под седация.
EUS предоставляет более подробные изображения пищеварительного тракта. анатомия. Его можно использовать для оценки аномалии под поверхностью внутренняя оболочка (слизистая оболочка), такая как рост, обнаруженный при предыдущей эндоскопии или с помощью рентгена.EUS, из-за его способности исследовать слои стен GI тракт, дает подробную картину роста, которая может помочь врачу определить его характер и выбрать лучшее лечение.
EUS также может использоваться для диагностики заболеваний поджелудочной железы, желчный проток и желчный пузырь, когда другие тесты неубедительны, и их можно использовать для определения стадии рака. Что еще более важно, EUS обеспечивает минимальную инвазивный метод получения образцов тканей из опухолей желудочно-кишечного тракта и лимфатические узлы, которые могут быть недоступны другими методами (т.е. рентгенографический или хирургическое руководство). Аспирация тонкой иглой (FNA) может выполняться игла для биопсии по каналу эндоскопа и через кишечник стенка под ультразвуковым контролем для получения ткани для диагностики и определения стадии рака. Совсем недавно EUS превратилась в терапевтический инструмент для лечения как солидные, так и кистозные опухоли поджелудочной железы, облегчающие трудноизлечимые заболевания брюшной полости. боль, вторичная по отношению к прогрессирующему раку поджелудочной железы, и получение доступа к желчи протоков и протока поджелудочной железы в случае неудачной ЭРХПГ.
Для получения дополнительной информации см. Брошюру по обучению пациентов ASGE. Понимание EUS-Endoscopic Ultrasonography на сайте www.asge.org.
верхняя
чрескожная Эндоскопическая гастростомия (ПЭГ)
Чрескожная эндоскопическая гастростомия или ПЭГ — это процедура во время эндоскоп помогает провести гибкую питательную трубку через брюшную стенку и в желудок. Процедура ПЭГ предназначена для пациентов с трудности с глотанием, проблемы с аппетитом или невозможность принимать достаточное количество пищи через рот.Это позволяет питание, жидкости и / или лекарства, которые нужно вводить прямо в желудок, минуя рот, и пищевод.
В этой процедуре эндоскопист использует гибкий гибкий трубка, называемая эндоскопом, для создания небольшого отверстия в кожа живота и непосредственно в желудок. Это позволяет врачу поместите и закрепите зонд для кормления в желудке. Пациенты обычно получают седативное и местное обезболивающее, а антибиотик вводится в вену до процедура.Пациенты обычно могут пойти домой в день процедуры или на следующий день. день.
ПЭГ не мешает пациенту есть или пить, но в зависимости от состояния здоровья и ситуации врач может решить ограничить или полностью отказаться от еды и питья.
Пробирки из ПЭГ могут служить месяцами или годами. Однако, поскольку они могут выйти из строя или засориться в течение длительного периода времени, они могут нужно заменить. Врач может удалить или заменить зонд без седативных средств. или анестезию, хотя он или она может предпочесть седацию и эндоскопию в некоторые случаи.Участки ПЭГ быстро закрываются после удаления трубки, поэтому случайно смещение требует немедленного внимания.
Для получения дополнительной информации см. Брошюру по обучению пациентов ASGE. Общие сведения о чрескожной эндоскопической гастростомии (ЧЭГ) на сайте www.asge.org.
верхняя
Отзыв написан в августе 2014 г.
Гастроскопия (эндоскопия) | Пациент
Что такое гастроскопия?
Гастроскопия
Гастроскопия — это тест, при котором оператор — врач или медсестра — исследует верхнюю часть кишечника (верхний отдел желудочно-кишечного тракта).
Верхняя кишка состоит из пищевода, желудка и первой части кишечника (тонкой кишки), известной как двенадцатиперстная кишка. Оператор использует эндоскоп, чтобы заглянуть внутрь вашего кишечника. Поэтому обследование иногда называют эндоскопией.
Эндоскоп — это тонкий гибкий телескоп. Толщина его примерно с мизинец. Эндоскоп вводится через рот в пищевод и вниз к желудку и двенадцатиперстной кишке.
Наконечник эндоскопа содержит свет и крошечную видеокамеру, так что оператор может видеть внутри вашего кишечника.
Эндоскоп также имеет боковой канал, по которому могут проходить различные инструменты. Оператор может ими управлять. Например, оператор может взять небольшой образец (биопсию) из внутренней оболочки желудка, используя тонкий «захватывающий» инструмент, который проходит по боковому каналу.
Что происходит во время гастроскопии?
Гастроскопия обычно проводится амбулаторно. Это обычная рутинная проверка. Оператор может обезболить заднюю часть вашего горла, распылив немного местного анестетика, или дать вам анестезирующую таблетку для рассасывания.Вам могут дать успокаивающее средство, которое поможет вам расслабиться. Обычно это делается путем инъекции в вену на тыльной стороне ладони. Седативное средство может вызвать сонливость, но не усыпляет полностью. Это не общий анестетик.
Вы лежите на боку на диване. Вас просят зажать между зубами пластиковую капу. Это защитит ваши зубы и не даст вам прикусить эндоскоп. Затем оператор попросит вас проглотить первую часть эндоскопа. Современные эндоскопы довольно тонкие, но некоторым это может показаться трудным.Затем оператор осторожно проталкивает его дальше по пищеводу (пищеводу) в желудок и первую часть кишечника (тонкую кишку), известную как двенадцатиперстная кишка. Видеокамера на конце эндоскопа отправляет изображения на экран. Оператор следит за экраном на предмет аномалий пищевода, желудка и двенадцатиперстной кишки. Воздух проходит по каналу эндоскопа в желудок, чтобы его слизистую оболочку было легче увидеть. Это может вызвать чувство сытости и желание отрыгнуть.
Оператор может взять один или несколько небольших образцов (биопсий) частей внутренней оболочки кишечника — в зависимости от того, почему проводится тест и что они видят.Это безболезненно. Образцы биопсии отправляются в лабораторию для анализа и изучения под микроскопом. Затем осторожно вытаскивают эндоскоп.
Гастроскопия обычно занимает около 10 минут. Тем не менее, вы должны выделить как минимум два часа на всю встречу. Это необходимо для подготовки, дать время успокоить успокаивающее средство (если оно у вас есть), провести саму гастроскопию и прийти в себя. Гастроскопия может быть довольно неудобной, но обычно не приносит боли.
У кого есть гастроскопия?
Гастроскопия может быть рекомендована, если у вас есть такие симптомы, как:
- Повторяющееся (повторяющееся) несварение желудка.
- Рецидивирующая изжога.
- Боли в верхней части живота (живота).
- Постоянно болеет (рвота).
- Затрудненное глотание.
- Другие симптомы, предположительно исходящие от верхнего отдела кишечника.
Условия, которые могут быть подтверждены (или исключены), включают:
Какая подготовка мне необходима?
Перед обследованием вы должны получить инструкции из отделения больницы. Типичные инструкции, которые даются, включают:
- Вы не должны есть за 4-6 часов до теста.Желудок должен быть пустым. (Можно сделать небольшие глотки воды за два часа до теста.)
- Если у вас есть успокаивающее средство, вам понадобится кто-то, кто будет сопровождать вас до дома.
- Консультации по поводу приема лекарств, которые, возможно, необходимо будет прекратить перед обследованием.
Что мне ожидать после гастроскопии?
Большинство людей готовы пойти домой после получаса отдыха или около того.
Если вы принимали успокаивающее средство — вам может потребоваться немного больше времени, чтобы подготовиться к возвращению домой.Седативное средство обычно помогает расслабиться и расслабиться. Однако вам не следует водить машину, работать с механизмами или употреблять алкоголь в течение 24 часов после приема седативного средства. Вам понадобится кто-то, кто будет сопровождать вас домой и оставаться с вами в течение 24 часов, пока эффекты полностью не исчезнут. Большинство людей могут вернуться к нормальной деятельности через 24 часа.
Оператор составляет отчет и отправляет его врачу, заказавшему гастроскопию. Результат любого образца (биопсия) может занять несколько дней, что может задержать отправку отчета.Оператор также может рассказать вам, что он видел перед вашим отъездом. Однако, если вы принимали успокаивающее средство, вы можете впоследствии не вспомнить, что вам сказали. Поэтому вы можете захотеть иметь с собой родственника или близкого друга, который сможет запомнить сказанное.
Насколько надежна гастроскопия?
Гастроскопия — хороший тест для выявления аномалий в верхнем отделе кишечника. Однако это не надежно. Например, гастроскопия может не выявить небольшое количество случаев ранних язв или раннего рака.Иногда может быть рекомендована повторная гастроскопия, если симптомы сохраняются или ухудшаются, даже если предыдущая гастроскопия считалась нормальной.
Есть ли какие-либо побочные эффекты или осложнения после гастроскопии?
Большинство гастроскопий выполняется без проблем. У некоторых людей через день или около того появляется легкая боль в горле. Вы можете чувствовать усталость или сонливость в течение нескольких часов, если принимаете успокаивающее средство. Существует несколько повышенный риск развития инфекции грудной клетки или пневмонии после гастроскопии.
Иногда эндоскоп может повредить кишечник. Это может вызвать кровотечение, инфекцию и (редко) отверстие (перфорацию). Если в течение 48 часов после гастроскопии произойдет что-либо из следующего, немедленно обратитесь к врачу:
- Боль в животе (животе). (В частности, если оно постепенно ухудшается и отличается от любых «обычных» болей при несварении желудка или изжоги или более интенсивно, чем может быть у вас.)
- Повышенная температура (лихорадка).
- Затрудненное дыхание.
- Выталкивание (рвота) кровью.
У небольшого числа людей случается сердечный приступ или инсульт во время или вскоре после гастроскопии. Как правило, это пожилые люди с уже слабым здоровьем. Эти серьезные осложнения редки у большинства людей, которые в остальном относительно здоровы.
Редко у некоторых людей возникает аллергическая реакция на седативное средство.
Эндоскопия верхних отделов желудочно-кишечного тракта — Адирондакская желудочно-кишечная и колоректальная хирургия
Эндоскопия верхних отделов желудочно-кишечного тракта — это процедура, при которой используется гибкий эндоскоп с подсветкой для исследования внутренних частей верхних отделов желудочно-кишечного тракта.Верхний отдел желудочно-кишечного тракта включает пищевод, желудок и двенадцатиперстную кишку — первую часть тонкой кишки. Эндоскопия верхних отделов желудочно-кишечного тракта — это процедура, при которой используется гибкий эндоскоп с подсветкой для осмотра пищевода, желудка и двенадцатиперстной кишки.
Какие проблемы можно обнаружить при эндоскопии верхних отделов ЖКТ?
Эндоскопия верхних отделов желудочно-кишечного тракта может обнаружить:
- Язва
- Аномальный рост
- Предраковые состояния
- Непроходимость кишечника
- Воспаление
- Грыжа пищеводного отверстия диафрагмы
Когда используется эндоскопия верхних отделов ЖКТ?
Эндоскопия верхнего отдела желудочно-кишечного тракта может использоваться для удаления застрявших предметов, включая пищу, и для лечения таких состояний, как кровоточащие язвы.Его также можно использовать для биопсии ткани верхних отделов желудочно-кишечного тракта. Во время биопсии удаляется небольшой кусочек ткани для последующего исследования под микроскопом.
Эндоскопия верхних отделов желудочно-кишечного тракта также может использоваться для определения причин: боли в животе, тошноты, рвоты, затрудненного глотания, желудочного рефлюкса, необъяснимой потери веса, анемии и кровотечений в верхних отделах желудочно-кишечного тракта.
Как выполняется эндоскопия верхних отделов ЖКТ?
Эндоскопия верхнего отдела желудочно-кишечного тракта проводится в больнице или амбулаторном центре.Пациенты могут получать местный жидкий анестетик, которым полощут горло или распыляют на заднюю часть глотки. Анестетик обезболивает горло и успокаивает рвотный рефлекс. Иглу для внутривенного введения вводят в вену на руке, если будет введено седативное средство. Седативные средства помогают пациентам расслабиться и чувствовать себя комфортно.


