Малый инсульт (микроинсульт). Предвестники мозговой катастрофы
Конечно, последствия обширного инсульта – наиболее трагические. Но и микроинсульт – это совсем не шутки. Не обращать внимания на это состояние крайне опасно. Почему?Быстро, но не бесследно
Строго говоря, слово «микроинсульт» – не из научной терминологии. Врачи в таких случаях говорят о преходящих нарушениях мозгового кровообращения или транзиторных ишемических атаках. Они возникают из-за спазма сосудов головного мозга или образования тромбов (что приводит к временной и неполной закупорке сосудов).
Симптомы малого инсульта схожи с симптомами большого – это головокружение, затруднения в речи, онемение и слабость в конечностях (пациенты нередко жалуются на то, что отлежали руку или отсидели ногу). Единственная разница – все эти явления непродолжительны (от нескольких минут до нескольких часов) и проходят на первый взгляд бесследно.
Однако в последние годы благодаря широкому внедрению методов нейровизуализации (КТ, МРТ) было доказано, что даже кратковременные сосудистые нарушения приводят к изменению вещества головного мозга. Поэтому тактика лечения микроинсульта должна быть такой же, как при инсульте.
Поэтому тактика лечения микроинсульта должна быть такой же, как при инсульте.
Признаки малого инсульта (микроинсульта):
- Внезапная потеря чувствительности, онемение какой-либо части тела.
- Потеря координации, затруднения при ходьбе.
- Затруднения речи.
- Потеря памяти.
- Повышенная чувствительность к яркому свету и звукам.
- Беспричинная сильная головная боль.
Окно надежды
Терапевтическое окно (время, когда микроинсульт можно ликвидировать без последствий) – не более 4,5 часа. Самый надёжный вариант – обратиться в сосудистый центр (они открыты во многих городах России), которые специализируются на лечении инсультов.
При поступлении в больницу пациенту должны быть проведены МРТ головного мозга, УЗИ сосудов головного мозга (питающих мозг), исследования крови и работы сердца, которые дают полное представление о риске развития большого инсульта. По статистике, у 60% пациентов, переживших микроинсульт, через некоторое время развивается полноценный ишемический или геморрагический инсульт.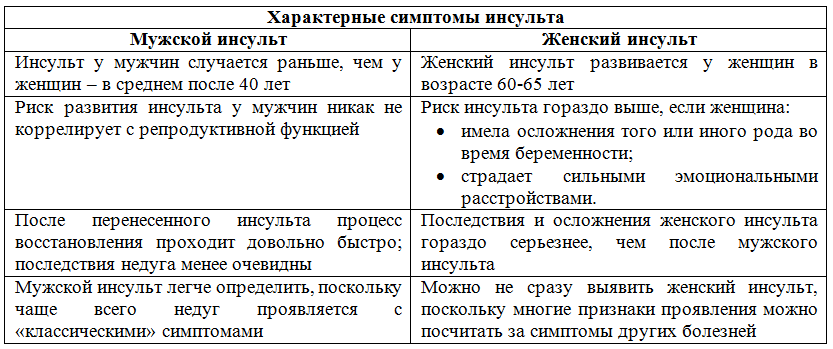 Следующий этап – лечение, направленное на восстановление нормального кровоснабжения головного мозга. После этого нужно разбираться с проблемами, которые привели к развитию микроинсульта.
Следующий этап – лечение, направленное на восстановление нормального кровоснабжения головного мозга. После этого нужно разбираться с проблемами, которые привели к развитию микроинсульта.
Жара, страда и нервы
Причин, приводящих к инсульту, множество. Наиболее значимая – жаркая погода. В дымное лето 2010 года в Центральном регионе было зафиксировано рекордное количество инсультов. В жару происходит обезвоживание, кровь сгущается и вероятность образования тромбов увеличивается. Ударом может закончиться и «битва за урожай» – получить его рискуют люди, занимающиеся интенсивным физическим трудом под палящим солнцем.
Наиболее опасно длительное пребывание в согнутом положении с опущенной головой. Это увеличивает нагрузку на сердечно-сосудистую систему и провоцирует разрыв сосудов (особенно если у пациента есть аневризма – выпячивание стенки артерии). Спровоцировать острое нарушение кровообращения могут злоупотребление спиртными напитками, курение, стрессы, физическое или психологическое переутомление, стрессы.
На роду написано?
Есть люди, которые живут под дамокловым мечом инсульта постоянно. Это пациенты с сахарным диабетом, гипертонией и стенокардией. Они должны находиться под постоянным врачебным наблюдением и регулярно принимать назначенные препараты.
Инсульт на роду написан людям с извитыми сонными артериями и атеросклерозом сосудов головного мозга. Выявить патологию позволяет дуплексное сканирование сосудов головного мозга (исследование можно пройти в любой районной поликлинике). Если диагностируется сужение сосудов, пациента направляют на стентирование сонных артерий, которое восстанавливает просвет в сосудах.
Об этом рассказала заместитель директора Научного центра неврологии, доктор медицинских наук, профессор Маринэ Танашян.
ЧИТАТЬ в источнике…
АиФ Здоровье № 32 08/08/2017
Микроинсульт: его опасность, симптомы и лечение
Микроинсульт — это неофициальный термин, который используют как пациенты, так и медицинские работники, имея в виду транзиторную ишемическую атаку — острое преходящее нарушение кровообращения головного мозга. Главное отличие микроинсульта от инсульта в том, что он не приводит к необратимым повреждениям участка мозга.
Главное отличие микроинсульта от инсульта в том, что он не приводит к необратимым повреждениям участка мозга.
При микроинсульте нарушение кровообращения головного мозга может длиться от нескольких минут до 24 часов, но в большинстве случаев не более одного часа. Если симптомы нарушений длятся больше суток, то диагностируется инсульт. Зона поражения клеток мозга при микроинсульте небольшая по сравнению с зоной поражения при инсульте, что также способствует полной обратимости произошедших изменений.
Тем не менее, микроинсульт таит довольно большую опасность, в случае если его не диагностировали и не приняли мер для предотвращения последствий и риска его повторения. По статистике почти у 50% людей перенёсших микроинсульт в течение последующих 5 лет развивается инсульт.
Из-за того, что симптомы микроинсульта, как правило, менее очевидны и сильно выражены, чем при инсульте, то проявления микроинсульта зачастую принимают за сильную головную боль или резкое повышение давления, например, в связи с погодными изменениями.
Основные симптомы микроинсульта:
- Нарушение чувствительности и ориентации. Периодически возникающее даже лёгкое онемение или слабость конечностей или мышц лица, может быть заметна асимметрия лица в лёгкой форме.
- Нарастающая сильная головная боль и головокружение, тошнота. Сильное раздражение от яркого света или громких звуков.
- Появление дрожи в ногах и потеря координации движений.
- Нарушения речи: неразборчивая нечленораздельная речь, трудность в составлении фраз и предложений.
- Резкое нарушение зрения, эффект «мушек» перед глазами, нечёткое зрение и двоение предметов.
Даже если приведённые симптомы полностью прошли через некоторое небольшое время всё равно стоит обратиться к специалистам с целью диагностирования. Если речь идёт о проявлениях микроинсульта, то очень велика вероятность повторения приступов уже в ближайшие двое суток или в срок до 3 месяцев.
Диагностирование микроинсульта подразумевает анализ жалоб пациента, его состояние здоровья, наличие хронических заболеваний и проведение ряда специальных исследований, включая анализы крови, ЭКГ, МРТ и другие.
В случае если микроинсульт не был вовремя диагностирован и соответственно не были приняты меры для его предотвращения впредь, то он может привести к последствиям: ухудшению памяти, когнитивных функций, появление частых головных болей, уменьшение способности к концентрации, возможное развитие слабоумия, различные психоэмоциональные нарушения.
Лечение микроинсульта направлено как на полное восстановление мозгового кровообращения, так и на предотвращение возможных рецидивов и возможного развития инсульта.
Как правило, лечение и реабилитация после перенесённого и диагностированного микроинсульта происходит в домашних условиях, в соответствии с рекомендациями и под контролем соответствующих специалистов.
Так же, как и в случае восстановления после перенесённого инсульта, основными методами реабилитации после микроинсульта являются:
- Лечение первопричин вызвавших микроинсульт, а также сопутствующих заболеваний.

- Лечебная физкультура, оздоровительный массаж, дыхательные упражнения.
- Сбалансированное питание, умеренные физические нагрузки.
- Достаточное пребывание на свежем воздухе, обеспечение здорового сна.
Симптомы и лечение микроинсульта. Восстановление здоровья — клиника «Добробут»
Симптомы, первая помощь и лечение микроинсульта
Микроинсультом называют некроз мозговых тканей, который происходит по причине тромба или ишемического сужения (резкого) мелкого сосуда. При рассматриваемом состоянии некротические изменения тканей головного мозга минимальны, но они все-таки имеются, и абсолютно полной обратимости нет. Чтобы быстро восстановиться, необходимо знать симптомы и принципы лечения микроинсульта – своевременная и грамотная медицинская помощь могут буквально спасти жизнь больному. Кроме этого, подобные ишемические «атаки» на мелкие кровеносные сосуды оказывают разрушающее влияние на зрительные нервы – у больного может значительно снизиться зрение, врачи называют такое состояние микроинсультом глаза.
Симптомы микроинсульта
Признаки рассматриваемого заболевания идентичны симптомам серьезного, обширного инсульта, поэтому их нужно знать каждому. При появлении нижеследующих симптомов необходимо принять неподвижное положение, приподнять голову и положить на лоб мокрое (холодное) полотенце:
- резкая головная боль вкупе с головокружением;
- онемение верхних и нижних конечностей, лица;
- нарушение координации движений, больной не может удержать равновесие;
- внезапное повышение артериального давления;
- гиперчувствительность к громким звукам или яркому свету.
Человек, у которого произошел микроинсульт, симптомы и лечение которого отлично изучены врачами, может испытывать общую слабость и проблемы с речью – начинаются трудности в произношении простейших слов.
Даже если появляются только некоторые из перечисленных симптомов (4-5 одновременно), необходимо срочно обратиться за квалифицированной медицинской помощью.
Микроинсульт головного мозга никогда не проходит бесследно – несколько подобных мелких нарушений мозгового кровообращения, и состояние здоровья резко ухудшается, может произойти угнетение интеллектуальной функции вплоть до слабоумия.
Как лечить микроинсульт
Чтобы предотвратить развитие тяжелых последствий, нужно знать не только признаки микроинсульта, но и правила оказания первой помощи человеку в подобном состоянии.
Первая помощь при микроинсульте
В начале болезни различить рассматриваемое состояние и «классический» (обширный) инсульт практически невозможно. Первая помощь при микроинсульте:
- вызвать бригаду «скорой помощи»;
- положить больного на твердую поверхность, голову расположить на небольшом возвышении – это предотвратит отек тканей головного мозга;
- если у больного началась рвота, то его голову нужно повернуть на бок – это предотвратит попадание рвотных масс в дыхательные пути;

Если имеется возможность измерить артериальное давление больному, то нужно это сделать, так как эти данные помогут врачам сориентироваться в состоянии пострадавшего.
Даже если произошел микроинсульт, первая помощь (доврачебная) не подразумевает введение больному лекарственных препаратов, которые снижают давление. Такие манипуляции может делать только специалист, так как снижать давление нужно постепенно, вводить соответствующие препараты дозированно.
Лечение микроинсульта
В лечебном учреждении врачи проводят полноценное лечение рассматриваемого состояния. И в первую очередь вводят лекарственные препараты, которые могут снизить артериальное давление. Лечение при микроинсульте должно быть не только грамотным, но и строго дозированным, с постоянным контролем артериального давления у пациента. Медикаментозные назначения могут быть следующими:
- дибазол и папаверин внутримышечно;
- магнезия с физраствором и фуросемид внутривенно.

Чтобы улучшить сердечную деятельность (это предотвратит микроинсульт сердца), больному назначают коргликон, дигоксин или кордиамин. Нужно будет улучшить и мозговое кровообращение, помочь организму восстановить его – цитиколин, никотиновая кислота, цинаризин как раз и способствуют такому развитию событий.
Вообще лечение микроинсульта отличается длительным течением: врачи должны снять резкое сужение мелких сосудов головного мозга и полностью восстановить нормальное кровообращение. Если произошло резкое сужение мелких сосудов головного мозга, то следует позаботиться и о лечении после микроинсульта – нужно будет пройти полный курс терапии под контролем специалистов. На нашем сайте Добробут. ком можно получить полную информацию о том, как распознать рассматриваемое состояние и как лечить микроинсульт глаза, восстанавливать мозговое кровообращение.
Восстановительный период
Что такое микроинсульт, как лечить его – это парафия специалистов. Но и сам больной должен понимать, что ему придется пройти достаточно длительный восстановительный период. Подразумевается, что нужно будет соблюдать следующие рекомендации врачей:
Подразумевается, что нужно будет соблюдать следующие рекомендации врачей:
- придерживаться диеты – отказаться от алкоголя и курения, ограничить жирную и острую пищу;
- каждые 2-3 года проходить диспансеризацию;
- нормализовать и строго соблюдать режим дня;
- вести активный образ жизни и заниматься элементарной физкультурой;
- регулярно проводить контрольные измерения артериального давления.
Кроме этого, необходимо своевременно проводить лечение ишемической болезни, гипертонии, аритмии. Только в таком случае можно быть уверенным в том, что удастся предотвратить обширный инсульт.
Самолечение при микроинсульте недопустимо! При появлении первых признаков резкого сужения мелких сосудов головного мозга необходимо обратиться за квалифицированной медицинской помощью.
Связанные услуги:
Консультация невролога
Блок интенсивной терапии
Британские медики: при микроинсульте нужно пить аспирин
Автор фото, istock
Подпись к фото,Аспирин поможет при микроинсульте
Британские медики советуют людям, перенесшим микроинсульт, немедленно начать принимать аспирин. Это может существенно снизить вероятность повторных или более обширных инсультов.
Это может существенно снизить вероятность повторных или более обширных инсультов.
Ученые из Оксфордского университета отметили, что, хотя врачи и сейчас советуют пациентам принимать аспирин после микроинсультов, положительная динамика от приема препарата на самой ранней стадии «очень недооценена».
В статье, опубликованной в британском медицинском журнале Lancet, врачи из Оксфорда призвали обновить рекомендации практикующим врачам по использованию аспирина в этом случае.
Национальная система здравоохранения Англии (NHS) уже заявила, что тщательно рассмотрит результаты исследования.
Самые критические часы
Автор фото, istock
Подпись к фото,Аспирин оказывает самое положительное воздействие в первые минуты после инсульта
Микроинсульты, или транзиторные ишемические атаки (ТИА), происходят из-за нарушения кровообращения головного мозга. Они могут вызывать онемение конечностей, нарушения речи или зрения.
Все эти симптомы, как правило, исчезают в течение нескольких дней. Однако в первые дни после микроинсульта сохраняется повышенный риск обширного инсульта, вызывающего более серьёзные и долговременные симптомы.
О том, что аспирин может существенно уменьшить подобный риск, было известно и раньше. Врачи уже давно прописывают людям из группы риска аспирин, поскольку он уменьшает риск образования тромбов и разжижает кровь. Однако теперь ученые доказали, что наибольшую пользу аспирин приносит в первые критические часы после микроинсульта или ТИА.
По оценкам ученых из Оксфорда прием аспирина на ранней стадии может снизить риск обширного инсульта в пять раз: с одного из 20 человек до одного из 100.
Глава исследовательской группы профессор Питер Ротуэлл заявил, что польза от незамедлительной аспириновой терапии «в огромной степени недооценена».
«Мы хотим, чтобы люди, если у них появились подозрения, что у них случился микроинсульт или ТИА, немедленно приняли аспирин и обратились к врачу», — добавил он.
__________________________________________________________________
Симптомы инсульта. Проверьте следующее:
Автор фото, istock
Подпись к фото,Чем обширнее инсульт, тем серьезнее симптомы и тем дольше они не проходят
- Лицо — лицо «съехало» на одну сторону? Может ли пациент улыбнуться?
- Руки – может ли пациент поднять обе руки над головой и удержать их в этом положении?
- Речь – может ли больной нормально выговаривать слова?
- Время — Если вы заметили хотя бы один из этих симптомов, то это – инсульт, немедленно звоните в скорую помощь.
Дополнительные симптомы инсульта и микроинсульта
- Неожиданная потеря зрения или нечеткое зрение в одном или обоих глазах;
- Неожиданная слабость или онемение одной стороны тела;
- Неожиданная потеря память или дезориентация;
- Неожиданное головокружение, невозможность удержаться на ногах, падение, особенно в сочетании с любым из вышеприведенных симптомов.

___________________________________________________________________
Теперь ученые призывают все медицинские службы, включая работников скорой помощи и телефонных операторов Национальной системы здравоохранения рекомендовать пациентам принимать аспирин как можно скорее при первых подозрениях на инсульт.
При этом они подчеркивают, что не нужно пациентов с микроинсультом немедленно отправлять домой из больницы, снабдив их рецептом на аспирин. Внимательное медицинское обследования по-прежнему очень важно.
Автор фото, istock
Подпись к фото,Аспирин — одно из наиболее широкораспространенных лекарств в мире
Оксфордские медики изучили данные 15 клинических исследований, в которых приняли участие тысячи людей. Все они принимали аспирин как сразу после инсульта, так и в более долгосрочной перспективе, для предотвращения повторных ударов.
Доктор Дейд Уэбб из благотворительной организации «Ассоциация инсульта» заявил, что результаты исследования «наполнили его оптимизмом».
«Однако важно отметить, что прием аспирина не является альтернативой полноценной врачебной помощи. Любой человек, который подозревает, что у него случился инсульт, должен незамедлительно позвонить в скорую помощь, — сказал он. – Тем не менее эти исследования показывают, что если пациент испытывает некоторые симптомы, которые могут указывать на микроинсульт, но его состояние постепенно улучшается, то ему следует принять аспирин».
___________________________________________________________________
Что это такое
Транзиторная ишемическая атака (также известная как микроинсульт) – симптомы, как правило, исчезают в течение 24 часов, чаще всего в течение 10-60 минут.
Слабый инсульт – симптомы длятся более 24 часов, но, как правило, исчезают в течение нескольких дней, и являются относительно слабыми.
Обширный инсульт – как правило, означает, что ряд симптомов не проходит вообще.
- Источник: профессор Питер Ротуэлл, Оксфордский университет
Тем временем Тони Радд, директор отдела Клинических исследований инсульта Национальной системы здравоохранения, отметил, что, хотя в новом исследовании, безусловно, содержатся важные данные, их следует тщательно изучить, прежде чем изменять рекомендации для практикующих врачей.
Эксперты от здравоохранения вообще не советуют принимать аспирин без предварительной консультации врача людям, страдающим от кровотечений или астмы.
Новые рекомендации врачам о том, как лечить инсульты должны быть опубликованы в Британии осенью.
____________________________________________________________________
История аспирина
Автор фото, istock
Подпись к фото,Салициловая кислота была выделена из растительных алкалоидов
3000 – 1500 до нашей эры: Древние шумеры и египтяне использовали кору ивы как противовоспалительное и обезболивающее средство.
400 до нашей эры: Гиппократ рекомендовал давать чай из листьев ивы (они содержат естественный алкалоид, из которого был выделен аспирин) женщинам для облегчения боли при родах.
1763: Английское Королевское общество опубликовал результаты исследования по использованию высушенной растертой коры ивы для лечения лихорадки. Исследование было проведено священником прихода Чиппинг-Нортон в Оксфордшире Эдвардом Стоуном.
Автор фото, istock
Подпись к фото,Целебные свойства коры ивы, в которой содержится салицин, были известны с древних времен
1828: Йозеф Бухнер, профессор фармакологии университета Мюнхена в Германии, успешно выделил из ивы активный компонент в виде горьких желтых кристаллов, которые он назвал салицином.
1830: Швейцарский фармацевт Иоганн Пагенстехер выделил салицин из цветов таволги вязолистной. Позднее таких же результатов добился немецкий ученый Карл Якоб Левиг.
1853: Французский химик Шарль Фредерик Жерар определил химическую структуру салициловой кислоты и смог синтезировать ее химическим путем.
1876: Первые клинические испытания салицина показали, что он снижает лихорадку и воспаление в суставах у пациентов, страдающих ревматизмом.
1897: Сотрудник германской фармацевтической компании Bayer, химик Феликс Хоффман, добавил ацетиловую группу к салициловой кислоте, тем самым уменьшив раздражающий эффект, который последняя оказывала на желудок. Компания запатентовала эту находку.
1899: Bayer выпускает ацетилсалициловую кислоту на рынок под торговым названием «аспирин». «А» – ацетил, «спир» – от латинского названия таволги Spiraea ulmaria, «ин» – общепринятый суффикс в названиях лекарств того времени.
Автор фото, istock
Подпись к фото,Структурная формула ацетилсалициловой кислоты была определена только в середине XIX века
1950: Аспирин попадает в Книгу рекордов Гиннеса, как самое распространенное болеутоляющее средство в мире.
1971: Джон Вейн, профессор фармакологии в Лондонском университете (University of London) публикует работу, объясняющую механизм воздействия аспирина на организм.
1974: Опубликованы результаты первого клинического испытания аспирина как средства, снижающего риск смерти при инфаркте. Результаты показали 12% уменьшение летальных исходов в первые полгода, и 25% — за год. Однако результаты оказались статистически неоднозначными.
1991 и 1993: В США отмечена положительная роль аспирина в лечении рака.
1997: В Китае проведено исследование, показавшее, что использование аспирина на ранних стадиях лечения ишемических инсультов дает незначительный, но положительный эффект.
1998: Исследования подтверждают, что аспирин существенно снижает риск инфарктов.
2005: В США подтверждают, что аспирин снижает риск возникновения инсультов у женщин.
Автор фото, Getty Images
Подпись к фото,Фирма Bayer первой получила патент на аспирин
2011: В Британии опубликованы результаты восьми клинических испытаний, показавшие, что у людей, принимавших аспирин регулярно в течение четырех лет, на 44% снижаются риск умереть от раковых заболеваний по сравнению с контрольной группой, получавшей плацебо.
2013: Дальнейшие исследования подтвердили положительный эффект аспирина при борьбе с раком, однако у пациентов растет риск возникновения язвы желудка и внутрикишечных кровотечений.
2014: Ряд научных исследований показал долгосрочный профилактический эффект от регулярного приема аспирина в профилактике рака кишечника, желудка и пищевода.
2018: Ожидаются результаты исследования о том, насколько положителен эффект от приема аспирина для пожилых людей старше 70 лет, и насколько он превышает потенциальные риски.
Не пропустите первые признаки инсульта
В цивилизованных странах ежегодно регистрируются сотни тысяч случаев инсульта. К сожалению, если «пропустить» первые минуты и часы этого грозного заболевания, процесс становится необратимым… Вот почему так важно знать правила первой помощи при инсульте
Когда происходит инсульт?
Инсульт происходит, когда перекрывается просвет или разрывается стенка какого-либо сосуда, расположенного в головном мозге. Инсульт может быть ишемическим (когда тромб полностью перекрывает просвет кровеносного сосуда) и геморрагическим (когда рвется стенка артерии, снабжающей кровью тот или иной участок мозга, образуется гематома). При этом, естественно, нарушается нормальный режим кровоснабжения и начинается гибель клеток головного мозга. Процесс повреждения структур мозга может развиваться крайне стремительно, и чем дольше человеку не оказывается должная медицинская помощь, тем больше необратимых изменений происходит.
Инсульт может быть ишемическим (когда тромб полностью перекрывает просвет кровеносного сосуда) и геморрагическим (когда рвется стенка артерии, снабжающей кровью тот или иной участок мозга, образуется гематома). При этом, естественно, нарушается нормальный режим кровоснабжения и начинается гибель клеток головного мозга. Процесс повреждения структур мозга может развиваться крайне стремительно, и чем дольше человеку не оказывается должная медицинская помощь, тем больше необратимых изменений происходит.
Из-за чего случается инсульт
Какой-то одной причины возникновения инсульта не существует, поэтому принято говорить о комплексе факторов риска, которые могут привести к инсульту. В первую очередь это, конечно, наследственность. Если у человека «слабые» сосуды (то есть наблюдается генетически обусловленная слабость соединительной ткани), у него может развиться аневризма (расширение или расслоение стенки сосуда, питающего головной мозг), которая, достигнув определенного размера, может «порваться» и произойдет геморрагический инсульт. Если же у человека есть склонность к накоплению «плохого» холестерина, то в его сосудах будут образовываться атеросклеротические бляшки, сужающие просвет и способствующие образованию тромбов. «Работают» и такие факторы риска, как курение, гипертония, аритмия, избыточный вес и сахарный диабет. Поэтому чувствовать себя застрахованным от инсульта не может никто.
Если же у человека есть склонность к накоплению «плохого» холестерина, то в его сосудах будут образовываться атеросклеротические бляшки, сужающие просвет и способствующие образованию тромбов. «Работают» и такие факторы риска, как курение, гипертония, аритмия, избыточный вес и сахарный диабет. Поэтому чувствовать себя застрахованным от инсульта не может никто.
Учим правила инсульта
«Да зачем они мне, — скажете вы, — я же вполне здоровый человек, да и в круг моих родных и знакомых входят молодые, полные жизненных сил, люди». К сожалению, инсульт редко интересуется возрастом того, к кому приходит. Безусловно, в группе риска находятся мужчины старше 45 лет и женщины старше 55 лет, но сегодня нередки случаи инсульта и у 30-летних, и у тех, кому только исполнилось 25. Причем, чем моложе человек, тем менее ожидаемыми у него могут быть признаки, характерные для инсульта, а следовательно — тем дольше он будет оставаться без помощи, и тем более печальными могут оказаться последствия мозговой катастрофы.
«Поступали даже 18-летние». Врач-невролог — о лечении инсульта, санрейсах и аневризмах
29 октября во всем мире проводится День борьбы с инсультом. В интервью News.Ykt.Ru врач-невролог Республиканской больницы №2 — Центра экстренной медицинской помощи Саргылана Шарина рассказала о том, как важно вовремя распознать инсульт, кто находится в группе риска и чем опасны микроинсульты.
Кто больше всего подвержен риску получить инсульт? Какие есть основные факторы риска?
— К основным факторам риска можно отнести гипертоническую болезнь, сахарный диабет, гиперлипидемию (аномально повышенный уровень липидов и липопротеинов в крови человека — от ред.).
Если говорить о молодых пациентах, то в группе риска находятся прежде всего те, кто ведет нездоровый образ жизни (курение, употребление алкоголя и наркотиков), а также женщины, принимающие оральные контрацептивы. Не все знают, но опасно еще злоупотребление энергетическими напитками: они негативно влияют на свертывающую систему крови.
В 2019 году отделение для больных с острыми нарушениями мозгового кровообращения РБ №2 оказало помощь 1501 больному. За первое полугодие 2020 года в отделение поступило около 700 пациентов.
Также следует внимательнее отнестись к своему здоровью больным с ожирением, у которых индекс массы тела выше 30.
Всем, кто входит в группу с повышенным риском возникновения инсульта, нужно наблюдаться у участковых терапевтов. В первую очередь это касается людей с гипертонической болезнью, сахарным диабетом и ишемической болезнью сердца. Врачи в поликлиниках должны вести таких пациентов, следить за их состоянием и артериальным давлением и при необходимости корректировать лечение.
Правда ли, что мужчины подвергаются повышенному риску возникновения инсульта?
— Это действительно так. Если посмотреть на показатели заболеваемости в якутской этнической группе, то мы увидим, что геморрагические инсульты (острое нарушение мозгового кровообращения из-за разрыва стенки сосуда головного мозга, в результате которого кровь скапливается в соседних тканях, — от ред.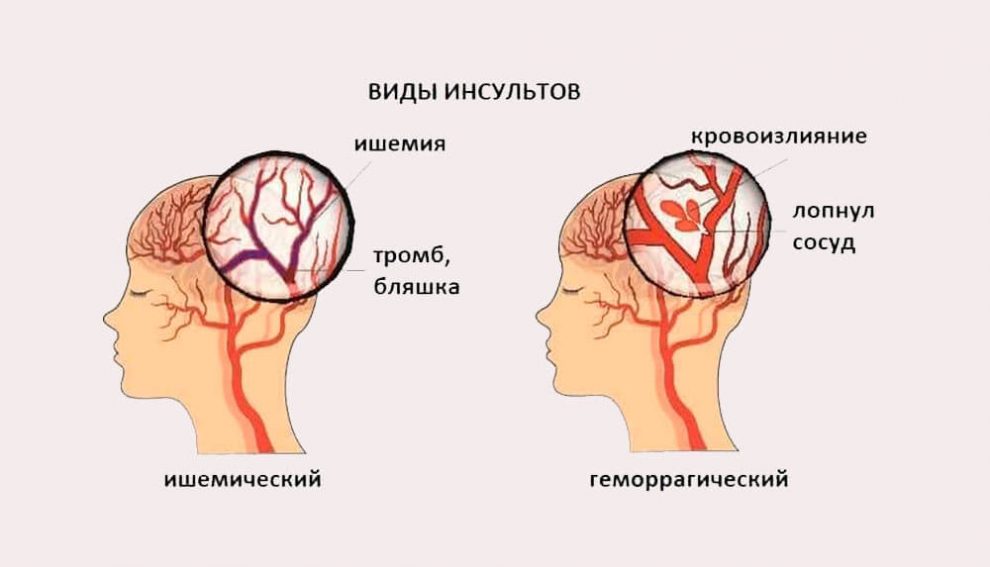 ) чаще случаются у мужчин старше 55-60 лет.
) чаще случаются у мужчин старше 55-60 лет.
С чем это связано?
— Причин может быть достаточно много. Среди них — тяжелые физические нагрузки, стресс, вредные привычки.
Если продолжить тему факторов риска, то большую роль также играет наследственность. Тем, чьи близкие родственники страдают от гипертонии или сахарного диабета или пережили инсульт, нужно начинать следить за здоровьем как можно раньше.
Врач-невролог Саргылана Шарина окончила Мединститут ЯГУ. После окончания вуза устроилась на работу в Мирнинскую центральную районную больницу в Мирном, где проработала три года. Сейчас является заведующей неврологическим отделением для больных с острыми нарушениями мозгового кровообращения РБ №2 — ЦЭМП РСЦ. Отделение оказывает специализированную, в том числе высокотехнологичную медицинскую помощь пациентам в круглосуточном режиме.
Часто ли в больницу поступают молодые люди и девушки с инсультом?
— В последние годы молодых пациентов стало больше. Чаще всего у них бывает субарахноидальное кровоизлияние. Оно возникает вследствие разрыва артериальной аневризмы сосудов головного мозга. Если объяснять простыми словами, аневризма — это истончение стенки сосуда и расширение его участка в диаметре. Из-за различных причин аневризма может разорваться и привести к кровоизлиянию.
Чаще всего у них бывает субарахноидальное кровоизлияние. Оно возникает вследствие разрыва артериальной аневризмы сосудов головного мозга. Если объяснять простыми словами, аневризма — это истончение стенки сосуда и расширение его участка в диаметре. Из-за различных причин аневризма может разорваться и привести к кровоизлиянию.
Могут ли такие аневризмы быть врожденными?
— Они могут быть как приобретенными, так и врожденными. Есть и другие врожденные аномалии — например, кавернозная ангиома, артериовенозная мальформация. Это сосудистые новообразования в головном мозге. Их самым тяжелым осложнением является кровоизлияние. Человек может на протяжении долгих лет не подозревать о своем заболевании, пока не случится кровоизлияние.
Сколько лет было самым молодым пациентам, которые получали лечение в вашем отделении?
— Поступали даже 18-летние. Недавно была молодая пациентка, у которой случился ишемический инсульт из-за хронического заболевания сердца.
«Микроинсульты нужно воспринимать как тревожный звоночек»
Что такое микроинсульт и из-за чего он возникает?
— Микроинсульт — это преходящее нарушение мозгового кровообращения. Обычно он бывает у пациентов с злокачественным — то есть быстро прогрессирующим — течением гипертонической болезни. Человек не обращает внимания на то, что у него верхнее давление выше 200, не обращается к врачу, не принимает лекарства, и у него возникает микроинсульт. Такие пациенты тоже поступают в нашу больницу, мы им оказываем медицинскую помощь в полном объеме.
Обычно он бывает у пациентов с злокачественным — то есть быстро прогрессирующим — течением гипертонической болезни. Человек не обращает внимания на то, что у него верхнее давление выше 200, не обращается к врачу, не принимает лекарства, и у него возникает микроинсульт. Такие пациенты тоже поступают в нашу больницу, мы им оказываем медицинскую помощь в полном объеме.
Чем микроинсульт отличается от «большого»?
— Симптомы схожие, но у микроинсульта они менее выраженные и быстро проходят — в течение 24 часов.
Как правило, у больных с микроинсультом не бывает выраженного неврологического дефицита (неврологические симптомы, которые являются последствиями тяжелых заболеваний, связанных с повреждениями спинного или головного мозга, — например, паралич — от ред.). Или же симптомы проходят в течение 24 часов от начала заболевания. У инсульта последствия намного тяжелее. Человек может перестать говорить, также может быстро произойти частичная или полная парализация тела.
Как показывает практика, если микроинсульт случился уже не в первый раз, то в течение месяца может возникнуть «большой» инсульт. Микроинсульты нужно воспринимать как тревожный звоночек и серьезный повод заняться здоровьем.
Может ли человек не заметить микроинсульт?
— Такое возможно. Но обычно близкие или родственники замечают такие перемены и звонят в скорую.
«Нужно успеть помочь больному в первые 4,5 часа»
Как человеку без медицинского образования вовремя распознать симптомы инсульта?
— Во всем мире используют простой тест, который еще называется «Лицо — рука — речь — время».
Попросите человека улыбнуться. Кривая улыбка, заметная асимметрия лица являются признаком инсульта. Также попросите больного поднять руки или вытянуть их перед собой — человек с инсультом сможет сделать это только одной рукой.
Кроме того, человек должен повторить несложную фразу — при инсульте речь будет замедленной и неразборчивой.
И самое главное — это время. Нужно как можно скорее вызвать скорую помощь. При инсульте есть так называемое «терапевтическое окно» — 4,5 часа, когда помощь врачей наиболее эффективна.
Нужно как можно скорее вызвать скорую помощь. При инсульте есть так называемое «терапевтическое окно» — 4,5 часа, когда помощь врачей наиболее эффективна.
Памятка: как вовремя распознать симптомы инсульта.
Можно ли перепутать симптомы инсульта с другими заболеваниями?
— Такое тоже случается. В любом случае, если у человека есть симптомы инсульта, нужно вызвать скорую. Как только пациента доставляют в приемное отделение больницы, дежурный врач проводит дифференциальную диагностику.
Иногда инсульт можно спутать из-за схожих симптомов с острым тромбозом артерий конечностей, приступом эпилепсии, синдромом позвоночной артерии, различными невритами.
Всегда ли человек теряет сознание во время приступа инсульта?
— По-разному, больной может и не терять сознание.
Если человека привезли в больницу в течение первых четырех часов после инсульта, что происходит дальше? Что делают врачи, чтобы спасти ему жизнь?
— Действуем быстро. Осматриваем пациента, делаем ЭКГ, берем анализы, проводим компьютерную томографию головного мозга и органов грудной клетки. Во время томографии нужно в первую очередь исключить кровоизлияние в мозг.
Осматриваем пациента, делаем ЭКГ, берем анализы, проводим компьютерную томографию головного мозга и органов грудной клетки. Во время томографии нужно в первую очередь исключить кровоизлияние в мозг.
Если кровоизлияния нет, поставлен диагноз «ишемический инсульт», а также отсутствуют противопоказания, мы проводим тромболитическую терапию. Вводим пациенту тромболитик, который, если говорить просто, «растворяет» тромб. Таким образом восстанавливается кровоток в том месте, где произошел инсульт.
Нужно понимать, что у этого сильнодействующего препарата есть много противопоказаний. Он может вызвать кровотечения. Поэтому каждый случай рассматривается сугубо индивидуально.
В реанимации отделения.
Что делать, если удалось выявить симптомы инсульта только через полдня или сутки?
— В любом случае не поздно вызвать скорую и приехать в больницу. Больной сможет пройти раннюю реабилитацию.
Специалисты заново обучают больного ходить, говорить, держать ложку, одеваться. Чем раньше начнется такая реабилитация, тем лучше для пациента.
Чем раньше начнется такая реабилитация, тем лучше для пациента.
А как часто больных с инсультом успевают привезти в первые 4,5 часа?
— Десять лет назад, когда Региональный сосудистый центр только открылся, больных нередко привозили поздно. Но сейчас люди больше осведомлены и больше знают. В СМИ часто выходят статьи, посвященные инсульту, наши доктора постоянно выступают и дают интервью. И мы видим, что это дает свой эффект, многие люди слышали и знают о первых симптомах инсульта.
Занятие по реабилитации.
Как долго пациенты получают лечение в больнице?
— В среднем от 21 до 25 дней. Но все индивидуально, нет такого, что мы говорим пациентам: «Вы уже прошли трехнедельное лечение, поэтому мы вас выписываем». Важно полностью стабилизировать состояние больного.
Много ли больных с инсультом доставляют санрейсом?
— Достаточно много. Мы тесно работаем с первичными сосудистыми отделениями в Нюрбе, Нерюнгри, Майе, Алдане, Ленске и Мегино-Кангаласском улусе. Круглосуточно проводим телемедицинские консультации. При необходимости районные отделения направляют пациентов в нашу больницу для оказания высокотехнологичной медицинской помощи. Чаще всего это больные с аневризмами, кровоизлияниями.
Круглосуточно проводим телемедицинские консультации. При необходимости районные отделения направляют пациентов в нашу больницу для оказания высокотехнологичной медицинской помощи. Чаще всего это больные с аневризмами, кровоизлияниями.
Также благодаря возможностям телемедицины мы консультируем коллег из отдаленных районов Крайнего Севера, где нет врачей-неврологов.
В РБ №2 каждый день доставляют пациентов из районов санрейсами.
«Повторный инсульт может случиться в течение 6-8 месяцев после первого»
Есть расхожее мнение, что раз у человека случился инсульт, он неизбежно будет прикован к постели. Насколько часто больных так сильно парализует?
— Это зависит от многих факторов. От возраста, типа инсульта, характера неврологического дефицита и многого другого.
Многое зависит еще от того, как будет восстанавливаться больной. При необходимости мы можем направить пациентов на второй этап — в реабилитационные центры. До пандемии они занимались в центре нейрореабилитации в Республиканской больнице №3.
Где сейчас проходит реабилитация?
— В санатории-профилактории «Чэбдик» на Сергеляхском шоссе. Также реабилитацией больных с инсультом занимаются в неврологическом отделении Жатайской больницы.
Правда ли, что в течение года после первого инсульта может случиться повторный?
— Да, повторный инсульт может случиться в течение 6-8 месяцев после первого. И он всегда бывает тяжелее.
Пациент во время занятия по реабилитации.
Что может привести к нему?
— Есть много причин, среди которых можно отдельно выделить несоблюдение пациентом рекомендаций врача. После инсульта больные должны постоянно наблюдаться в поликлинике, следить за артериальным давлением.
Бывает еще так, что мы назначаем на долгий или пожизненный срок препараты, которые нужно принимать постоянно. Некоторые пациенты пьют их только в стационаре, а после выписки думают, что таблетки больше не нужны. Им кажется, что это как с антибиотиками: можно пропить семидневный курс и забыть. Мы стараемся подробно объяснять родственникам, какие лекарства и как долго нужно принимать больным и почему это жизненно важно. Раньше можно было лично поговорить с близкими пациентов, сейчас из-за пандемии мы можем говорить с ними только по телефону.
Что вы посоветуете делать для профилактики инсульта?
— Важно регулярно проходить медосмотры и при появлении тревожных симптомов идти к врачу. Если, например, у вас часто возникают головные боли, то не будет лишним обратиться к специалисту и пройти МРТ. Мы говорим нашим коллегам, неврологам в поликлиниках: если к вам приходят молодые пациенты с жалобами на головную боль, лучше направьте их на МРТ, чтобы исключить худшие варианты.
А основные рекомендации по профилактике известны всем — это здоровый образ жизни, правильное питание, полноценный сон. Казалось бы, это банальные вещи, но о них часто незаслуженно забывают.
Фото: Вадим Скрябин; пресс-служба РБ №2.
Автор: Мария Алексеева
Что делать, если у вас инсульт? Невролог составил простую инструкцию, которая может вас спасти
За год в Беларуси инсульт случается более чем у 30 000 человек. Только 10% из них возвращаются к обычной жизни. Врач-невролог Сергей Марченко рассказывает, как определить инсульт и что нужно делать, пока еще не поздно.
Что такое вообще инсульт?
– Это острое нарушение кровообращения в головном мозге, которое всегда является вторичным заболеванием. У здоровых людей оно не возникает.
По механизму нарушения кровообращения инсульты разделяют на ишемические (около 85% всех инсультов) и геморрагические. В первом случае сосуд закупоривается тромбом (эмболом), во втором – сосуд разрывается. Деление инсультов по степени тяжести тоже есть, но даже нетяжелый инсульт – это смертельно опасное заболевание.
Симптомы у этих типов одни и те же?
Симптомы инсульта зависят от локализации в мозге, а не от того, какой именно это инсульт. Если нарушено кровообращение в центре речи, пострадает речь, в двигательном центре – нарушатся движения в руке и (или) ноге.
Как понять, что у человека инсульт?
Для выявления инсульта придуман очень простой тест, который рекомендуют все национальные и международные протоколы. Он называется «Лицо, рука, речь, время», и на его основании сотрудники бригады скорой помощи имеют право ставить диагноз «инсульт».
Лицо: просят пациента улыбнуться или показать зубы. При инсульте происходит заметная асимметрия лица (угол рта с одной стороны «висит»).
Рука: просят пациента поднять и удерживать в течение 5 секунд обе руки на 90° в положении сидя и на 45° в положении лежа. При инсульте одна из рук опускается.
Речь: просят пациента сказать простую фразу. При инсульте у пациента не получается четко и правильно выговорить простую фразу, речь его неразборчива, невнятна.
При наличии хотя бы одного симптома, свидетельствующего о развитии инсульта, необходимо срочно вызвать «скорую» – чем раньше будет оказана помощь, тем больше шансов на восстановление.
Время: очень важно выяснить, когда случился инсульт. Нужно спросить у человека, когда он или окружающие впервые заметили эти нарушения. Если человек не может вспомнить, когда впервые заметил симптомы, мы спрашиваем его близких, когда те в последний раз видели его без них.
Есть понятие «терапевтическое окно» – время, когда можно попытаться полностью восстановить кровообращение. Оно относится к ишемическим типам инсультов, ведь, когда сосуд рвется, нужно не восстанавливать кровоток, а останавливать кровотечение и убирать гематому.
Длительность «терапевтического окна» – не больше 6 часов. Первые четыре с половиной часа закупорку сосуда можно вылечить и медикаментами (т.е. применив тромболизис), и эндоваскулярными способами (применив тромбэкстракцию) – то есть с помощью специальных устройств, которые проводят в артерии головного мозга и извлекают тромб механическим путем. В промежутке 4,5–6 часов возможно только эндоваскулярное лечение.
Успех лечения инсульта целиком и полностью зависит от времени обращения за медицинской помощью. К сожалению, если симптомы не очень ярко выражены, люди часто ждут, когда все само пройдет, а оно не проходит, и иногда становится только хуже.
А я могу по этому тесту определить инсульт у себя?
Конечно. Если вы понимаете, что с вами что-то не так, вы всегда можете улыбнуться себе в зеркало и посмотреть, насколько симметрична улыбка, оценить свою речь, попробовать удержать обе руки. Но все-таки чаще всего инсульты, конечно, диагностируют кому-то. Родственники видят, что с человеком что-то не то.
Когда случается инсульт, что в этот момент происходит с человеком? Он падает в обморок, резко ухудшается состояние?
Возможны все варианты. При закупорке крупного сосуда человек может и сознание потерять, потому что перестает снабжаться кислородом крупный участок мозга. Если сосуд маленький, симптомы могут быть малозаметными, но постепенно становятся более выраженными.
При инсульте должны быть все эти симптомы?
Нет. Симптомы могут быть и все вместе, и какой-то один из них: все зависит от того, насколько крупный сосуд и какая часть мозга пострадали. К тому же важно помнить еще такие нюансы: в тесте говорится только про руку, но слабость может быть и в ноге, у человека могут появиться расстройства координации.
Главное: если у вас внезапно изменилось состояние, не ждите, а сразу обращайтесь за помощью! Это касается не только инсульта, в медицине очень многое зависит от времени: сложно успешно лечить хирургическую патологию, когда боль в животе длится неделю, а кардиологам – инфаркт миокарда при длительности болевого синдрома более 24 часов.
С чем можно перепутать инсульт?
С болезнями, которые вызывают такие же симптомы. Это может быть и опухоль, и травма, и инфекционное поражение мозга (энцефалит, менингит). Все эти болезни опасны, и их в любом случае нужно лечить, а не ждать, пока само пройдет.
Такие симптомы, скорее всего, сами не исчезнут. И даже если они пропадут, к врачу идти обязательно. Есть понятие «преходящее нарушение мозгового кровообращения» – когда неврологические симптомы возникают, но быстро проходят, потому что кровообращение восстанавливается самостоятельно в течение суток. Это тоже очень грозное состояние, предвестник полноценного инсульта.
А можно ли не заметить инсульт?
Можно. Мозг отвечает за все в нашем организме, но при этом имеет функционально незначимые зоны: если инсульт случится в одной из них, симптомы будут малозначительны либо и вовсе незаметны. Такой инсульт часто обнаруживают уже в виде застарелых изменений на томограммах головного мозга.
Как мне помочь человеку, у которого инсульт?
Вызвать скорую помощь – набрав 103. Уже после уложить его с приподнятым на 30–45 градусов корпусом, обеспечить проходимость дыхательных путей, освободив шею от одежды и очистив полость рта от рвотных масс и инородных предметов, в том числе съемных зубных протезов, в случае бессознательного состояния пациента его необходимо повернуть на бок для профилактики попадания в дыхательные пути слюны, рвоты.
Никакую другую помощь оказывать не стоит: не снижать давление, не давать лекарств. Лечение инсульта зависит от его типа, а установить его может только врач.
А что делать, если у меня инсульт с нарушениями речи, а рядом никого нет?
Если они незначительные, старайтесь сделать все, чтобы диспетчер скорой медицинской помощи понял, что вы хотите. Если не получается, попробуйте написать кому-нибудь из знакомых, попросите вызвать вам «скорую».
Что делать, если инсульт у человека случился вдали от города?
Все равно нужно вызывать скорую медицинскую помощь. У нас вся страна разделена на зоны обслуживания, за любым местом закреплена подстанция скорой помощи, откуда должна приехать бригада и оказать помощь.
Если это совсем глухомань и вы понимаете, что туда ехать будут очень долго, есть смысл погрузить человека в машину и доехать до ближайшего населенного пункта или больницы.
Сейчас в Беларуси идет активная работа по организации региональных сосудистых центров, которые предназначены для оказания помощи пациентам, находящимся примерно в 70-километровой зоне, где должны будут современными способами лечить и инсульты, и инфаркты.
Чем обычно заканчивается инсульт?
Смертью, инвалидностью или выздоровлением. Статистика исходов инсульта не меняется десятилетиями: 20–30% пациентов умирают в течение года, около 60% остаются инвалидами различных групп и только примерно 10% возвращаются к обычной жизни.
Если бы наши сограждане начали обращаться за помощью своевременно, меньше людей оставались бы инвалидами.
Около 60% пациентов с инсультами, к которым применяли тромболизис или тромбоэкстракцию, выписываются из больницы либо вообще без нарушений, либо с минимальными – это без учета реабилитационного периода. Именно поэтому я так радею за своевременное обращение к врачам: у нас есть все для лечения – знания, навыки и техника.
А какими именно бывают последствия инсульта?
Чаще всего последствия – это симптомы, от которых не удалось избавиться во время лечения и реабилитации. Они зависят от размера инсульта и его расположения. Сразу предсказать исход инсульта в большинстве случаев сложно.
А бывают ли последствия со стороны психики?
Конечно, они могут быть, и более того, они часто встречаются. Инсульт – это повреждение мозга, тут даже логические цепочки строить не надо. Например, люди с нарушением речи порой становятся напряженными и чрезмерно активными из-за того, что их не понимают, что они не могут высказать свою мысль. Увы, бывает, люди становятся и неадекватными.
От чего зависит восстановление?
Во-первых, от времени обращения пациента, от того, удалось ли нам восстановить кровоток до гибели большого участка мозга. Когда сосуд перекрывается тромбом (эмболом), участок мозга, который кровоснабжается только этим сосудом, в любом случае погибает (совсем без кислорода мозг живет всего 5-6 минут) – это «ядро инсульта». Окружающие «ядро» участки мозга, имеющие смежное кровоснабжения не только из пострадавшего сосуда, будут испытывать кислородное голодание. И если мы вовремя восстановим кровоток, то они вернутся в обычное состояние и эти участки мозга останутся здоровыми.
Во-вторых, от диаметра закупоренного сосуда: чем он больше, тем больше инсульт, тяжелее симптоматика и лечение.
В «терапевтическое окно» обращается только 30% заболевших, и половина – пациенты с кровоизлиянием в мозг, которых лечат совсем по-другому, к которым тромболизис неприменим. Из этих 30% за 2017 год тромболизис и (или) тромбоэкстракцию удалось применить всего лишь в 4,2% случаев, то есть у каждого восьмого. Остальные лечатся как обычно, к ним не применяют эти современные методы: приезжают они вовремя, но мы находим противопоказания. В таких случаях, увы, кровоток восстановить не получается: люди либо погибают, либо остаются инвалидами.
Что мне делать, чтобы полностью восстановиться?
Вовремя приехать в больницу, удачно пролечиться и активно реабилитироваться. В реабилитацию входят прием лекарств, лечебная физкультура по рекомендации специалиста, посещение логопеда и т.д. Кстати, эффективность восстановления очень повышает поддержка и помощь близких. Как именно вы можете помочь, вам скажет и покажет лечащий врач, главное – заниматься с болеющим.
После инсульта обязательно ли идти к психотерапевту?
Лечить нужно все, что нуждается в лечении, любое отклонение в состоянии здоровья. Если у человека после инсульта сформировались нарушения, которые не прошли, с ними не нужно свыкаться – это касается и психики.
Есть ли вероятность, что инсульт снова повторится?
К сожалению, у тех, кто перенес инсульт, риск возникновения еще одного увеличивается во много раз, особенно в первый год. Дальше риск уменьшается, но все равно остается высоким. По данным различных публикаций, повторный инсульт возникает у 30–50% пациентов.
Обязательно после лечения соблюдать меры вторичной профилактики инсульта – это прием лекарств, у многих на пожизненной основе, качественное изменение образа жизни, контроль болезни, которая привела к инсульту.
А что мне делать, чтобы инсульта и в первый раз не было?
Быть здоровым. Только, к сожалению, с годами это не получается, поэтому первичная профилактика – своевременное выявление хронических и других заболеваний, которые могут привести к инсульту. Для этого у нас в стране хорошо продумана система диспансеризации: для каждого возраста разработан план обследований, который позволяет исключить болезни, характерные для него. Это бесплатно и доступно, главное – дойти до поликлиники, выполнить назначенные обследования, завершить все осмотрами необходимых специалистов. Кроме инсульта существует много других опасных болезней, и их все нужно лечить.
Если нет проблем со здоровьем, нужно исключить курение, злоупотребление алкоголем, начать больше двигаться и правильно питаться.
Какие болезни вызывают инсульт?
Болезни, которые встречаются у подавляющего большинства пациентов с инсультом, – это артериальная гипертензия, атеросклероз сосудов головного мозга, нарушение ритма сердца, сахарный диабет. Курение, употребление алкоголя, лишний вес, малоподвижный образ жизни – все это будет способствовать инсульту.
А что чаще всего «запускает» инсульт?
Далеко не всегда можно сказать, из-за чего случился инсульт. Организм может долго приспосабливаться к изменениям, пока они не превышают лимит его возможностей. Атеросклеротическая бляшка может долго расти, но рано или поздно она перекрывает сосуд или, если она нестабильна, отрывается от стенки и перекрывает его.
Чаще всего «спусковым крючком» является скачок артериального давления.
Зависит ли инсульт от наследственности?
Если у бабушки был инсульт, не обязательно, что он будет и у вас. Но бывает наследственная предрасположенность к хроническим болезням, которые становятся причиной инсульта. Если гипертония есть у вашей мамы, скорее всего, она будет и у вас.
Зависит ли болезнь от возраста?
Инсульт случается преимущественно у людей пожилого возраста, тех, кто вышел на пенсию. Но в последние годы отмечается увеличение доли пациентов трудоспособного возраста, современные диагностические возможности позволяют чаще выявлять эту болезнь у молодых людей.
Мини-ход: что делать?
Изображение: Thinkstock |
Симптомы могут быть кратковременными, но вы должны относиться к ним так же серьезно, как и к настоящему инсульту.
Возможно, вы слышали о транзиторной ишемической атаке (ТИА), которую называют более распространенным прозвищем «мини-инсульт». Это прозвище привело к путанице в отношении истинной природы TIA.«Из-за того, что подразумевает этот термин, все думают, что это всего лишь крошечный инсульт. По правде говоря, симптомы могут быть довольно серьезными», — говорит д-р Наталья Рост, доцент неврологии Гарвардской медицинской школы и директор Службы острых инсультов. Массачусетская больница общего профиля.
На самом деле, ТИА и инсульт по сути одно и то же — сгусток или кровотечение, которые прерывают приток крови к части мозга. Единственная разница в том, что при ТИА закупорка и вызываемые ею симптомы являются временными.Тем не менее, TIA может проложить путь к истинному инсульту. Около трети людей, перенесших ТИА, в течение года переносят серьезный инсульт.
БЫСТРОпредупреждающие знаки об инсульте Используйте аббревиатуру FAST, чтобы определить признаки инсульта у себя или у кого-то еще: |
Относитесь к TIA как к удару
СимптомыТИА также отражают симптомы инсульта. В их числе
внезапное онемение или слабость лица, руки или ноги, особенно одной стороны тела
проблемы с речью или пониманием
трудности со зрением одним или обоими глазами
потеря равновесия или координации.
Когда вы сталкиваетесь с этими симптомами, невозможно определить, есть ли у вас ТИА или инсульт, поэтому всегда предполагайте, что это действительно так.«Если у вас симптомы инсульта, вы должны действовать немедленно. Не ждите, чтобы увидеть, исчезнут ли они», — говорит доктор Рост.
Не откладывайте поездку в больницу. Даже ваша медицинская бригада поначалу может не знать, случился ли у вас инсульт или ТИА, поэтому они могут лечить вас одинаково — при необходимости, лекарством, растворяющим сгустки. Если это инсульт, вызванный сгустком крови, вам необходимо принять лекарство в течение первых трех часов после появления симптомов, чтобы оно подействовало. После того, как это окно закроется, ваши возможности лечения станут намного более ограниченными.
Сделайте этот TIA своим последним
После ТИА врач проверит все факторы риска инсульта, включая артериальное давление, уровень сахара и холестерина в крови, а также состояние кровеносных сосудов и сердца. Вы можете предотвратить повторную ТИА и настоящий инсульт на 80%, снизив эти риски с помощью лекарств и изменения образа жизни. Ваш врач может порекомендовать вам
принимать ингибитор АПФ, мочегонное средство или другое лекарство для снижения высокого кровяного давления
контролировать уровень сахара в крови, если у вас диабет
принимать статины для снижения высокого уровня холестерина
ежедневно принимать низкие дозы аспирина или антиагрегантное лекарство, такое как клопидогрель (плавикс), чтобы предотвратить образование большего количества тромбов.
сделают эндартерэктомию или стентирование сонной артерии, если у вас заболевание сонной артерии — закупорка крупных артерий шеи.
Всегда относитесь к ТИА так же серьезно, как к инсульту. «Даже если симптомы исчезнут, мозг может быть поврежден, поэтому вам необходимо обратиться к неврологу», — советует доктор Рост.
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента. Обратите внимание на дату последнего обзора или обновления всех статей. На этом сайте нет контента, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Можно ли распознать симптомы легкого инсульта?
15 апреля 2010 г. — Большинство людей, перенесших незначительный инсульт, не распознают симптомы, и большой процент не обращается за своевременным лечением, показывает новое исследование.
Исследователи из Великобритании опросили 1000 пациентов, получавших лечение от легкого инсульта или транзиторной ишемической атаки (ТИА), состояния, характеризующегося симптомами, напоминающими инсульт, которые обычно длятся всего несколько минут и не вызывают длительных нарушений.
Исследование показало, что примерно 70% пациентов не понимали причину своих симптомов и чуть меньше половины обращались за медицинской помощью в течение трех часов после появления первых симптомов.
Отсутствие осведомленности о том, как идентифицировать симптомы легкого инсульта, было высоким независимо от возраста, пола, образования или экономического положения пациента.
ТИА являются предупреждающими признаками возможных серьезных инсультов, приводящих к инвалидности. Примерно у одного из 20 человек с ТИА будет серьезный инсульт в течение нескольких дней, а у каждого десятого — в течение трех месяцев, сообщил WebMD специалист по инсульту Ларри Б. Голдштейн, доктор медицины.
Гольдштейн, который не принимал участия в исследовании, руководит Центром инсульта Дьюка в Университете Дьюка.
«Пациенты и даже медицинские работники часто не обращают внимания на симптомы», — говорит Гольдштейн. «ТИА, вероятно, являются одним из наиболее ошибочно диагностируемых состояний. Но распознавание ТИА и определение его причины может снизить риск повреждения от серьезного инсульта».
Знайте симптомы инсульта
Симптомы, связанные с ТИА или незначительными инсультами, такие же, как и при большом инсульте, но могут длиться всего несколько минут.
К ним относятся любое одно или их сочетание:
- Внезапное онемение или слабость в лице, руках или ногах, особенно на одной стороне тела
- Внезапное нарушение речи или понимания
- Спутанность сознания
- Внезапные проблемы со зрением в одном или обоих глазах
- Головокружение, потеря равновесия или внезапные затруднения при ходьбе
- Сильная головная боль без очевидной причины
Стремясь информировать общественность о симптомах инсульта, Национальная ассоциация инсульта приняла «Закон F.Кампания AST »в начале прошлого года.
Act FAST означает:
- Лицо. Попросите человека улыбнуться. Опускается ли одна сторона лица?
- Руки. Попросите человека поднять обе руки. Одна рука опускается вниз. ?
- Речь. Попросите человека повторить простое предложение. Есть ли у него проблемы или слова невнятные?
- Время. Время имеет решающее значение. Немедленно позвоните в службу экстренной помощи.
Позвоните в службу 911 с симптомами инсульта
Позвоните в службу 911 важно, потому что пациенты, которые прибывают в больницу на машине скорой помощи, обычно проходят обследование намного быстрее, чем те, кто приходит в больницу самостоятельно, говорит Майкл А.Слоан, доктор медицины, который руководит Центром комплексного лечения инсульта в больнице общего профиля Тампы.
«Для человека, перенесшего инсульт или даже ТИА, важны минуты», — говорит Слоан WebMD. «Каждая прошедшая секунда может означать потерю 32 000 клеток мозга».
Своевременное лечение тромболитическими препаратами, разрушающими тромбы, во время тяжелого инсульта может предотвратить смерть и длительную инвалидность.
В течение многих лет считалось, что предел для внутривенного введения tPA (препарат, разрушающий тромбы) составлял три часа, но Слоан говорит, что теперь ясно, что пациенты реагируют на лечение через четыре с половиной часа после инсульта.
Своевременная оценка после ТИА также важна, потому что теперь можно достаточно точно предсказать серьезный риск инсульта с помощью модели, оценивающей такие факторы, как высокое кровяное давление, диабет, возраст, продолжительность и проявление симптомов, говорит Слоан.
«Используя эту модель, мы можем сказать пациентам, является ли их риск очень низким или очень высоким», — говорит он.
В исследовании, опубликованном в журнале Stroke, примерно трое из четырех пациентов заявили, что они обратились к своему лечащему врачу после симптомов ТИА вместо того, чтобы обращаться за неотложной помощью.
Пациенты с ТИА с большей вероятностью откладывали обращение за лечением, если у них не было двигательных или речевых нарушений, если симптомы длились всего несколько минут или если их симптомы возникли в пятницу, выходные или праздничные дни.
Удивительно, но почти каждый третий пациент, уже перенесший инсульт, своевременно не обратился за медицинской помощью.
Инсульт является третьим по значимости убийцей и основной причиной длительной инвалидности в США, по данным Американской кардиологической ассоциации.
Результаты исследования «указывают на недостаточную осведомленность общественности о том, что ТИА — это неотложная медицинская помощь», — говорится в пресс-релизе исследователя Арвинд Чандратева, MRCP.
Церебральные микроэмболы | Сидарс-Синай
Не то, что вы ищете?Обзор
Микроэмболия — это небольшая частица, часто сгусток крови, которая попадает в ловушку при прохождении через кровоток и может вызвать закупорку кровеносного сосуда.Когда многие из них возникают в кровеносных сосудах головного мозга, они известны как церебральные микроэмболы.
Большое количество этих микроэмболов может вызвать повреждение в виде транзиторной ишемической атаки (ТИА), иногда называемой микроинсультом или «предупреждающим ударом». Гораздо более тревожным является то, что частые микроэмболии могут указывать на высокий риск будущей большой закупорки (эмбола) или инсульта.
Инсульт возникает, когда кровеносный сосуд, поставляющий кровь в мозг, заблокирован (ишемический инсульт), протекает или разрывается (геморрагический инсульт).Это блокирует кровоток, повреждает и в конечном итоге убивает нервные клетки в этой области мозга. В результате часть тела, контролируемая поврежденным участком мозга, не может работать должным образом.
Симптомы
Церебральные микроэмболии могут возникать без каких-либо симптомов у пациентов или могут возникать во время процедур, используемых для лечения внутричерепного стеноза.
Когда симптомы присутствуют, они часто имеют форму ТИА или микроинсульта, который имеет симптомы, похожие на ишемический инсульт, но обычно длится от 2 до 30 минут.
Пациенты, перенесшие ТИА или ишемический инсульт, могут иметь следующие симптомы:
- Внезапное онемение или слабость лица, руки или ноги, особенно одной стороны тела
- Внезапное замешательство
- Внезапное нарушение речи
- Внезапное нарушение зрения одним или обоими глазами
- Внезапное нарушение ходьбы
- Внезапное головокружение, потеря равновесия или координации
- Внезапная сильная головная боль без известной причины
Результаты некоторых исследований показывают, что церебральные микроэмболы могут вызывать проблемы с функцией мозга, но неясно, связано ли это с невыявленным инсультом или только с микроэмболами.Симптомы включают:
- Аномальная забывчивость
- Депрессия
- Раздражительность
- Беспокойство
Причины и факторы риска
Риск развития церебральных микроэмболий увеличивается при процедурах, которые могут вызвать препятствия для попадания в кровоток, включая операции и лечение сердечных заболеваний.
Заболевание также тесно связано со стенозом артерий (сужение кровеносных сосудов), который вызван атеросклерозом, образованием бляшек в артериях.Атеросклероз может начаться в раннем взрослом возрасте, но симптомы могут проявиться только через много лет.
Микроэмболии могут возникать у пациентов с недолеченной фибрилляцией предсердий и указывать на необходимость более агрессивного разжижения крови для предотвращения инсультов.
Риск развития атеросклероза, стеноза артерий и церебральных микроэмболий увеличивается на:
Диагностика
Диагноз церебральных микроэмболий часто ставится после того, как пациенту был поставлен диагноз атеросклероз, перенес ТИА или инсульт.
Для обнаружения микроэмболий пациенты находятся под контролем транскраниального допплера (ТКД) ультразвука, который измеряет кровоток, протекающий по артериям у основания головного мозга, и может обнаруживать церебральные микроэмболии по мере их возникновения. TCD неинвазивен, прост и высокочувствителен для обнаружения микроэмболий. В комплексных центрах инсульта TCD используется для наблюдения за пациентами во времени с целью оценки эффекта разжижения крови и других методов профилактики инсульта
Другие методы визуализации, включая магнитно-резонансную томографию (МРТ) и компьютерную томографию (КТ), могут использоваться для диагностики состояния после перенесенного у пациента инсульта.Эти визуализационные тесты могут предоставить изображения кровеносных сосудов и определить, какая часть мозга поражена этим заболеванием.
Лечение
Поскольку они подвержены повышенному риску инсульта, пациентам с диагностированными церебральными микроэмболиями требуется немедленная медицинская помощь опытной многопрофильной группы экспертов, например, участников комплексной программы лечения инсульта в Cedars-Sinai.
У пациентов с атеросклерозом и сужением артерий лечение будет сосредоточено на профилактике с использованием артериального давления, холестерина, сахара в крови и антиагрегантных препаратов, таких как аспирин, клопидогрель или персантин.У пациентов с микроэмболиями из-за фибрилляции предсердий будут использоваться сильные разжижители крови (антикоагулянты), такие как варфарин, Ксарелто или Дабигатран.
Другие возможные методы лечения включают хирургические процедуры или фильтрацию крови пациента для удаления сгустка крови, когда он возвращается в сердце.
Если у пациента случился инсульт, во время выздоровления и реабилитации физиотерапия и трудотерапия часто являются ключевым компонентом плана лечения. Эти методы лечения помогают пациентам восстановить движение мышц, координацию и баланс, а также могут помочь пациентам заново освоить повседневную деятельность.Логопед также может быть назначен, если пациент испытывает затруднения при разговоре или глотании.
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Транзиторная ишемическая атака (ТИА) — NHS
Преходящая ишемическая атака (ТИА) или «мини-удар» вызывается временным нарушением кровоснабжения части мозга.
Нарушение кровоснабжения приводит к нехватке кислорода в мозгу.
Это может вызвать внезапные симптомы, похожие на инсульт, такие как нарушение речи и зрения, а также онемение или слабость лица, рук и ног.
Но ТИА длится не так долго, как инсульт. Эффект длится от нескольких минут до нескольких часов и полностью проходит в течение 24 часов.
Важный: Коронавирус (COVID-19)
В настоящий момент может быть трудно понять, что делать, если вы нездоровы.
По-прежнему важно получить медицинскую помощь, если она вам понадобится.
Не откладывайте, если вы чувствуете себя очень плохо или думаете, что что-то серьезно не так. Звоните 999.
Симптомы транзиторной ишемической атаки (ТИА)
Основные симптомы ТИА можно запомнить с помощью слова БЫСТРО:
- Лицо — лицо могло отвиснуть с одной стороны, человек не может улыбаться или его рот или глаз могли отвиснуть.
- Руки — человек не может поднять обе руки и удерживать их поднятыми из-за слабости или онемения одной руки.
- Речь — его речь может быть невнятной или искаженной, или человек может быть не в состоянии вообще говорить, несмотря на то, что кажется бодрствующим; у них также могут быть проблемы с пониманием того, что вы им говорите.
- Время — пора немедленно позвонить в службу 999, если вы заметили какие-либо из этих признаков или симптомов.
Когда обращаться за медицинской помощью
На ранних стадиях ТИА невозможно определить, есть ли у вас ТИА или полный инсульт.
Важно немедленно позвонить в службу 999 и попросить скорую помощь, если у вас или у кого-то еще есть симптомы ТИА или инсульта.
Если есть подозрение на ТИА, вам следует немедленно принять аспирин. Это помогает предотвратить инсульт.
Даже если симптомы исчезнут, пока вы ждете приезда скорой помощи, вам все равно нужно пройти обследование в больнице.
Вас следует направить к специалисту в течение 24 часов с момента появления симптомов.
ТИА — это предупреждающий знак того, что вы можете подвергнуться риску полного инсульта в ближайшем будущем, и оценка может помочь врачам определить лучший способ снизить вероятность этого.
Если вы считаете, что ранее у вас могла быть ТИА, но симптомы прошли, и вы не обращались за медицинской помощью в то время, срочно запишитесь на прием к терапевту.
Они могут определить, следует ли направить вас на обследование в больницу.
Причины транзиторной ишемической атаки (ТИА)
Во время ТИА блокируется 1 кровеносный сосуд, снабжающий мозг богатой кислородом кровью.
Эта закупорка обычно вызвана сгустком крови, который образовался в другом месте вашего тела и попал в кровеносные сосуды, снабжающие мозг, хотя это также может быть вызвано кусочками жирового материала или пузырьками воздуха.
Некоторые вещи могут увеличить ваши шансы на ТИА, в том числе:
Люди старше 55 лет и люди азиатского, африканского или карибского происхождения также подвергаются более высокому риску развития ТИА.
Лечение транзиторной ишемической атаки (ТИА)
Хотя симптомы ТИА проходят через несколько минут или часов, вам потребуется лечение, чтобы предотвратить повторную ТИА или полный инсульт в будущем.
Лечение будет зависеть от ваших индивидуальных обстоятельств, таких как ваш возраст и история болезни.
Скорее всего, вам дадут совет об изменении образа жизни, которое вы можете внести, чтобы снизить риск инсульта, и предложат лекарства для лечения причины ТИА.
В некоторых случаях может потребоваться операция, называемая каротидной эндартерэктомией, чтобы разблокировать сонные артерии, которые являются основными кровеносными сосудами, снабжающими мозг кровью.
Профилактика транзиторной ишемической атаки (ТИА)
ТИА часто является признаком того, что может последовать еще одна, и вы подвергаетесь высокому риску развития полного опасного для жизни инсульта в ближайшем будущем.
Независимо от того, перенесли ли вы в прошлом ТИА или инсульт, есть несколько способов снизить риск того и другого в будущем.
Сюда входят:
Видео: транзиторная ишемическая атака (ТИА)
В этом видео рассказывается о причинах ТИА, или мини-инсульта, и о том, как распознать симптомы.
Последний раз просмотр СМИ: 5 ноября 2018 г.
Срок сдачи обзора СМИ: 5 ноября 2021 г.
Последняя проверка страницы: 21 января 2020 г.
Срок следующей проверки: 21 января 2023 г.
Mini Stroke Recovery: причины, симптомы и профилактика
Мини-инсульт, также известный как транзиторная ишемическая атака (ТИА), возникает, когда в одной из артерий головного мозга образуется временный сгусток крови.Это вызывает симптомы, похожие на инсульт, которые обычно проходят в течение 24 часов и не вызывают постоянных побочных эффектов.
Но хотя мини-инсульт не приводит к стойкой инвалидности, он часто является признаком надвигающегося полного инсульта. Фактически, каждый пятый пациент, перенесший ТИА, в следующем году перенесет настоящий инсульт. Таким образом, раннее лечение ТИА и меры по предотвращению инсульта имеют решающее значение.
В этой статье мы обсудим симптомы и причины транзиторных ишемических атак, чтобы помочь в восстановлении после мини-инсульта.Мы также объясним, какие шаги вы можете предпринять, чтобы предотвратить более крупный инсульт.
Симптомы миниатюрных инсультов
Мини-мазки и полные штрихи имеют идентичные симптомы. Чтобы определить признаки и симптомы обоих, вспомните аббревиатуру F.A.S.T:
.- F ace. Онемение и обвисание лица, обычно с одной стороны
- A п.м. Слабость в руке
- S peech. Невнятная речь или трудности с поиском слов
- T ime.Немедленно обратитесь за неотложной помощью.
Другие общие признаки и симптомы включают потерю зрения и внезапную сильную головную боль. Эффект от мини-удара может длиться от 15 минут до 24 часов.
Поскольку мини-инсульт имеет те же симптомы, что и тяжелый инсульт, невозможно узнать, есть ли у вас преходящая ишемическая атака или что-то более серьезное. Поэтому очень важно получить лечение как можно раньше.
Диагностика транзиторной ишемической атаки
Единственный способ отличить ТИА от полного инсульта — пройти полное обследование у врача, который проведет осмотр и назначит визуализацию вашего мозга.Визуализация, такая как компьютерная томография или МРТ, может выявить степень повреждения, которое могло произойти во время инсульта.
Чтобы определить причину вашего мини-инсульта, ваш врач может назначить ультразвуковое исследование или эхокардиограмму, чтобы определить, есть ли закупорка или бляшка в ваших артериях.
Поскольку мини-инсульты не вызывают стойких побочных эффектов, вам не потребуется терапевтическая реабилитация, как в случае других инсультов. Вместо этого восстановление после мини-инсульта будет сосредоточено на улучшении мозгового кровотока и предотвращении второго, более тяжелого инсульта.
Это потребует устранения основной причины ТИА и внесения определенных изменений в образ жизни, чтобы снизить риск инсульта.
Ниже приведены некоторые из наиболее распространенных вариантов лечения восстановления после мини-инсульта:
1. Анти-тромбоциты и антикоагулянты
Препараты против тромбоцитов предотвращают слипание тромбоцитов, что снижает риск образования тромбов. Примеры этих лекарств включают аспирин и клопидогрель.
Существуют также другие антикоагулянтные препараты, которые не действуют на ваши тромбоциты.Скорее, они нацелены на определенный белок в крови, который вызывает свертывание.
Оба типа лекарств сопряжены со своим набором рисков. Поговорите со своим врачом, чтобы узнать, какие препараты лучше всего подходят для восстановления после мини-инсульта.
2. Хирургические вмешательства
Если ваши артерии сужены и заполнены бляшками, вам может потребоваться операция по удалению чумы и улучшению кровотока.
Самым распространенным хирургическим методом лечения суженных артерий является ангиопластика сонной артерии.Это минимально инвазивная процедура, которая включает введение катетера через бедренную артерию в паху. Затем врач помещает стент в узкое место артерии, что расширяет ее и улучшает кровоток.
Если у вас серьезная закупорка сонной артерии, ваш врач может порекомендовать более инвазивную процедуру, известную как каротидная эндартерэктомия. Эта процедура позволяет хирургу очистить ваши артерии от жировых отложений, что может значительно снизить риск инсульта в будущем.
3. Корректировка образа жизни
Наконец, после мини-инсульта важно устранить наиболее распространенные факторы риска инсульта. Эти факторы включают:
- Гипертония
- Диабет
- Высокий холестерин
- Ожирение
- Курение
- Хронический стресс
К счастью, внеся небольшие изменения в свой образ жизни, вы можете управлять большинством этих факторов и снизить риск повторного инсульта. Некоторые изменения, которые часто рекомендуют врачи, включают:
- Ограничьте потребление соли и жиров
- Соблюдайте сбалансированную диету, например, средиземноморскую диету
- Практикуйте регулярные кардиоупражнения
- Бросьте курить
Вам также могут потребоваться лекарства, которые помогут контролировать высокое кровяное давление или диабет.
Общие сведения о восстановлении после мини-инсульта
Мини-инсульты быстро разрешаются и приводят к полному выздоровлению. Однако, хотя сами по себе мини-инсульты не опасны для жизни, они могут значительно повысить риск более серьезного инсульта в ближайшем будущем.
Следовательно, пациенты, перенесшие ТИА, должны незамедлительно принять меры для устранения любых факторов риска инсульта. Если вы сможете внести эти важные корректировки достаточно рано, вы сможете полностью повысить свои шансы избежать полного обводки.
Рекомендуемое изображение: © iStock / monkeybusinessimages
Транзиторная ишемическая атака (ТИА) — Stroke Foundation
Что нужно знать
- Преходящая ишемическая атака (ТИА) происходит , когда кровоснабжение вашего мозга временно блокируется . Признаки такие же, как при инсульте, но исчезают в течение короткого времени. Часто они присутствуют всего несколько минут.
- После подозрения на ТИА ваш врач проведет тесты , чтобы поставить диагноз и решить, какое лечение вам нужно.
- Вы не должны садиться за руль в течение двух недель после TIA . Если у вас есть коммерческие водительские права, вы не должны водить машину в течение четырех недель.
- После ТИА риск инсульта выше . Инсульт может привести к смерти или инвалидности. ТИА — это предупреждение о том, что у вас может быть инсульт, и возможность принять меры для предотвращения этого. При обследовании и лечении риск инсульта после ТИА может быть снижен до 80 процентов.
- TIA никогда не следует игнорировать .Немедленно позвоните по номеру 000, если вы подозреваете, что у вас может быть ТИА, даже если симптомы исчезнут и вы почувствуете себя лучше.
Что такое TIA?
Кровь доставляется в мозг по кровеносным сосудам, называемым артериями. Кровь несет кислород и питательные вещества для клеток вашего мозга. Если кровоснабжение мозга заблокировано, клетки мозга погибнут.
Преходящая ишемическая атака возникает, когда кровоснабжение мозга блокируется временно . Когда кровоснабжение прекращается, клетки мозга в этой области начинают умирать, и вы чувствуете признаки того, что что-то не так.
Если закупорка устраняется и кровоснабжение возобновляется, мозг получает кислород и питательные вещества, в которых он нуждается, и признаки исчезают. Это отличает ТИА от инсульта, когда клетки мозга умирают, а ваш мозг необратимо поврежден.
Транзиторная ишемическая атака часто сокращается до «ТИА».
После ТИА риск инсульта выше. Инсульт может привести к смерти или инвалидности. ТИА — это предупреждение о том, что у вас может быть инсульт, и возможность предотвратить его.
Знаки
TIA никогда не следует игнорировать. Риск инсульта наиболее высок в первые несколько часов и дней после ТИА. Вам следует немедленно позвонить по номеру 000, даже если признаки исчезнут и вы почувствуете себя лучше.
Тест FAST — это простой способ запомнить наиболее частые признаки инсульта и ТИА.
Признаки такие же, как при инсульте, но полностью исчезают за короткое время. Часто они присутствуют всего несколько минут.
Признаки могут быть разными у разных людей, в зависимости от того, какая часть мозга поражена.
Могут быть и другие знаки, например:
- Онемение, неуклюжесть, слабость или паралич лица, руки или ноги с одной или обеих сторон.
- Головокружение (в частности, «кружится голова»), потеря равновесия или необъяснимое падение.
- Потеря зрения на один или оба глаза.
- Головная боль, обычно сильная и внезапная.
- Затруднение глотания.
- Тошнота или рвота.
Важно, чтобы ваша семья и друзья знали о признаках инсульта и о необходимости немедленно позвонить по номеру 000.
Тесты
Ваш врач захочет узнать о ваших симптомах — каковы они были, как долго длились и были ли они у вас раньше. Это поможет отличить ТИА от других возможных причин.
Ваш врач проведет серию анализов. Они варьируются от человека к человеку и могут включать:
Сканирование мозга
Компьютерная томография (компьютерная томография) или магнитно-резонансная томография (МРТ) позволяют детально сфотографировать ваш мозг.После подозрения на ТИА всем следует пройти сканирование мозга.
Сканирование мозга используется для определения того, была ли у вас ТИА, небольшой инсульт (без продолжающихся воздействий) или что-то, что «имитирует» ТИА. Существуют и другие условия, которые имитируют TIA, поэтому необходим экспертный анализ, чтобы отличить TIA от этих других состояний.
Если у вас была ТИА, ваше сканирование не покажет никаких признаков недавней черепно-мозговой травмы.
Визуализация артерий
Артерии несут кровь от сердца к мозгу.Тесты позволяют увидеть, как кровь течет по артериям, поскольку поврежденные или заблокированные артерии в области шеи могут вызвать ТИА. Это делается различными способами, включая УЗИ, КТ-ангиограмму или магнитно-резонансную ангиограмму.
Проверка артериального давления
После первоначальной проверки артериального давления вам может потребоваться его регулярное измерение.
Сердечные пробы
Электрокардиограмма (ЭКГ) для выявления нарушений сердечного ритма. Всем, у кого есть подозрение на ТИА, следует сделать ЭКГ.Фибрилляция предсердий (ФП) — это сердечное заболевание, при котором ваше сердце бьется не в ритме. Фибрилляция предсердий увеличивает риск инсульта, поэтому тестирование на фибрилляцию предсердий очень важно после ТИА.
Вам также может потребоваться носить монитор Холтера в течение 24 часов или дольше. Это позволяет контролировать сердечный ритм в течение длительного периода времени. Ваш врач может также назначить эхокардиограмму (сердечное эхо или ECHO), которая представляет собой ультразвуковой тест, который исследует структуры сердца, а также кровоток в сердце.
Анализы крови
Эти тесты используются для проверки вашего здоровья. Анализы крови могут покрыть:
- Холестерин (липиды натощак)
- Уровень сахара в крови
- Насколько хорошо работают ваши почки
- Способ свертывания крови
Ваш врач обсудит с вами результаты ваших анализов, чтобы вы лучше понимали, что произошло и что вам нужно делать. Ваш врач составит план последующего наблюдения, включая направления к специалистам и приемы.Возможно, вам придется вернуться в больницу для дальнейших анализов. Ваш врач может направить вас к специалисту. Важно прийти на эти приемы, даже если вы чувствуете себя лучше.
Вождение автомобиля
Вы не должны садиться за руль в течение двух недель после TIA. Если у вас есть коммерческие водительские права, вы не должны водить машину в течение четырех недель.
Если вы садитесь за руль до этого времени, вы можете быть привлечены к уголовной ответственности в случае аварии. Кроме того, ваша страховка может не покрывать вас. Если вы не уверены, проконсультируйтесь с врачом и в лицензирующем органе вашего штата.
Правила вождения различаются в зависимости от состояния здоровья, поэтому важно, чтобы врач подтвердил, что у вас была ТИА.
Для получения дополнительной информации свяжитесь с вашим государственным лицензирующим органом.
Скачать
Загрузить этот ресурс Транзиторная ишемическая атака — признаки, лечение и снижение риска (PDF 2,55 МБ)
Симптомы, причины и лечение инсульта у собак
Кэрол Маккарти
Скорее всего, вы знаете кого-то, кто перенес инсульт и видел, как он может изменить жизнь.Как родитель домашних животных вы можете быть удивлены, узнав, что у собак тоже могут быть инсульты.
С увеличением доступности МРТ и КТ для домашних животных инсульты диагностируются все чаще, — говорит д-р Бретт Левицке, медицинский директор Ветеринарной службы неотложной помощи и направления в Бруклине, штат Нью-Йорк. Понимание причин, симптомов и лечения инсультов в собаки помогут вам быть сообразительным родителем домашних животных.
Что такое инсульт?
Доктор Вирджиния Синнотт из Массачусетского общества по предотвращению жестокого обращения с животными Медицинский центр Энджелла объясняет, что инсульт — это потеря притока крови к частям мозга, которая приводит к неврологическим нарушениям.
Есть два механизма, вызывающих инсульт у собак: закупорка кровеносных сосудов (ишемический инсульт), возникающая из-за тромбов, опухолевых клеток, скоплений тромбоцитов, бактерий и паразитов; и кровоизлияния в мозг (геморрагические инсульты), которые возникают в результате разрыва кровеносных сосудов или нарушений свертывания крови.
Как выглядит инсульт у собаки
Признаки инсульта у животных могут быть аналогичны таковым у людей, хотя животные, очевидно, не страдают невнятной речью или потерей памяти, а симптомы различаются в зависимости от того места в мозге, где произошел инсульт.Левицке говорит.
«Даже у людей эти признаки могут быть незаметными, а поскольку животные не могут говорить и говорить нам, что« у них кружится голова »или« Я больше не вижу левым глазом », тонкие истинные мазки могут оставаться незамеченными у животных, — говорит доктор Синнотт.
Однако, по ее словам, у собак чаще наблюдаются массивные инсульты, а родители домашних животных иногда принимают обмороки (обмороки) за инсульты. «Оба очень серьезны и требуют немедленного внимания ветеринара», — говорит д-р Синнотт.
Симптомы инсульта у собак могут включать:
- Неспособность ходить или ходить с нескоординированной походкой
- Наклон головы
- Ненормальные движения глаз, из стороны в сторону или вращательные (нистагм)
- Ненормальное положение глаз (косоглазие)
- Потеря сознания
- Ненормальное поведение
- Падение на бок
- Слепота
- Ненормальное поведение
- Быстрое появление симптомов
«Обычно владельцы в одну минуту сообщают, что с питомцем все в порядке, а в следующую [животное] не может встать.Эти признаки могут длиться несколько минут или намного дольше (от часов до дней) », — говорит д-р Синнотт.
Причины инсульта у собак
Доктор Синнотт говорит, что ветеринары обычно регистрируют только пару случаев инсульта у собак каждый год, а когда они случаются, это обычно происходит у очень старой собаки, у которой есть заболевания, которые могут увеличить риск образования тромбов или кровотечения.
«Признаки могут быть пугающими и могут быть связаны с дискомфортом для собаки, и некоторые владельцы решают усыпить своих питомцев», — сказал доктор.Синнотт говорит о случаях инсульта у очень старых собак.
Основные заболевания, которые могут вызывать инсульт у собак, включают заболевание почек, болезнь Кушинга (гиперадренокортицизм), гипертонию, диабет, болезни сердца, нарушения свертываемости крови, гипотиреоз, рак, а в некоторых случаях высокие дозы стероидов, таких как преднизон, могут привести к гладить. Хотя ни одна порода не страдает от инсульта с большей вероятностью, чем другая, породы, которые предрасположены к некоторым из основных заболеваний, вызывающих их, могут быть предрасположены к инсульту, например, кинг-чарльз-кавалер-спаниели, у которых высокий уровень сердечных заболеваний. .Левицке говорит.
Лечение начинается с диагноза
Правильный диагноз — самая важная часть лечения инсульта у собак. Обморок, который может выглядеть как инсульт, может быть вызван нарушением сердечного ритма, что может быть опасно для жизни. Ваш ветеринар может отличить инсульт от обморока, исследуя сердечную функцию вашей собаки, чтобы исключить сердечную проблему. По словам доктора Синнотта, обследования могут включать электрокардиограмму (ЭКГ), рентген грудной клетки и, возможно, ультразвуковое исследование сердца.
Если сердце в норме, мозг будет исследован с помощью МРТ или компьютерной томографии. По ее словам, ваш ветеринар может также провести дополнительные анализы для выявления основного заболевания, которое может вызвать сгусток крови, например, гормонов, крови и анализа мочи.
Как только причина будет определена, лечение будет направлено на ее устранение, говорит доктор Левицке. Если тромб стал причиной инсульта, могут быть прописаны препараты для разжижения крови или лекарства от высокого кровяного давления, которые помогут при инсульте, вызванном гипертонией.
«Неврологические симптомы, связанные с инсультом, разрешаются сами по себе, поскольку в организме пациента восстанавливается приток крови к пораженному участку и исчезает отек.Лекарства, такие как стероиды, маннит и гипертонический раствор, могут помочь уменьшить отек в головном мозге », — говорит доктор Левицке.
Управление мочеиспусканием и дефекацией, правильное питание и простая физиотерапия (массаж, пассивная амплитуда движений конечностей, если необходимо, и т. Д.) Важны для заживления. «Мозг очень хорошо восстанавливается, хотя это может занять время», — говорит доктор Левицке.
Можно ли предотвратить инсульт у собак?
Сами по себе инсульты предотвратить невозможно. Однако, учитывая тот факт, что они связаны с процессами основного заболевания, регулярные осмотры у ветеринара и скрининговые анализы крови могут выявить потенциальные причины, которые можно устранить, — говорит д-р.Левицке.
Точность этой статьи была проверена доктором Кэти Гржиб, DVM.
.



