10 признаков скорого начала менструации
Симптомы ПМС, известные как предменструальный синдром, проявляются за 5-14 дней до начала менструации. Приведем 10 основных признаков, которые испытывают женщина в этот период. С большинством из них вы можете справиться в домашних условиях. Но если проявления слишком активные и влияют на вашу жизнь, мешают вам, обязательно обсудите это с вашим гинекологом.
Лечение симптомов ПМС
Более 90 процентов женщин испытывают симптомы ПМС в той или иной степени. Обычно они проходят в первые два дня после начала менструации. Публикуем 10 самых распространенных признаков приближения месячных.
Симптомы ПМС
Спазмы в животе
Это состояние в медицине носит название дисменорея. Спазмы могут начаться накануне менструации и продолжаться в первые несколько дней цикла. Степень болезненности варьируется от незначительных до сильных и некоторым даже требуется отгул, чтобы пережить боли. Спазмы обычно ощущаются в нижней части живота.
Боль вызывается сокращением матки. Они помогают избавиться от внутренней оболочки матки (эндометрия), когда беременность не наступает. Запускают эти сокращения гормоны простагландины, которые регулируют овуляцию.
Существуют заболевания, которые вызывают серьезные боли во время ПМС. К ним относятся:
- эндометриоз
- шейный стеноз
- аденомиоз
- воспаление органов малого таза
- миома
Если в вашем анамнезе есть одно из перечисленных заболевания, в вашем случае ставится диагноз вторичная дисменорея.
Появление прыщей
Это происходит из-за естественных гормональных изменений, связанных с репродуктивным циклом. Если при овуляции беременность не наступает, уровень эстрогена и прогестерона снижается, а уровень андрогенов, таких как тестостерон, немного увеличивается. Андрогены отвечают за выработку подкожного жира, вырабатываемого сальными железами. Если происходит переизбыток жира, появляются прыщи. Обычно они проходят к концу месячных, когда уровень эстрогена и прогестерона начинают расти.
Андрогены отвечают за выработку подкожного жира, вырабатываемого сальными железами. Если происходит переизбыток жира, появляются прыщи. Обычно они проходят к концу месячных, когда уровень эстрогена и прогестерона начинают расти.
Увеличение груди
В середине цикла после овуляции начинает расти уровень прогестерона, что заставляет вашу грудь увеличиваться в размерах и набухать. Симптом ПМС выражается по разному. У кого-то происходит незначительное увеличение, а кто-то отмечает тяжесть груди, появление комков и дискомфорт. Если вы относитесь ко второму типу, необходимо обратиться к маммологу для получения консультации и назначения лечения.
Усталость
По мере приближения к месячным ваш организм переключается от подготовки к беременности на подготовку к менструации. Гормональный уровень резко падает, что вызывает такой симптом ПМС как усталость. Многие грустят, ничем не могут поднять настроение. Женщины в этот период часто испытывают проблемы со сном, не отдыхают ночью и из-за этого усиливается дневная усталость.
Вздутие живота
Во время подготовки к месячным в организме изменяется уровень гормонов эстрогена и прогестерона, что приводит удержанию вашим телом воды и соли в большем количестве, чем обычно. При этом часто вы видите увеличение веса до 2 кг. Симптомы проходят в первый день начала месячных.
Проблемы с кишечником
Поскольку мы очень зависим от изменения гормонов, наш кишечник не является исключением. Простагландины, которые вызывают сокращения матки, могут также вызывать сокращения в кишечнике. Вы можете заметить частые позывы в туалет, а также дополнительно испытывать следующие симптомы ПМС:
- диарея
- тошнота
- повышенное газообразование
- запор
Головная боль может быть симптомом ПМС
В нашем организме боль вызывает серотонин. Эстроген, уровень которого повышается во время ПМС, повышает уровень серотонина. Именно это взаимодействие и вызывает головную боль и мигрень.
Причем боль может возникать как до, так и во время и после менструации.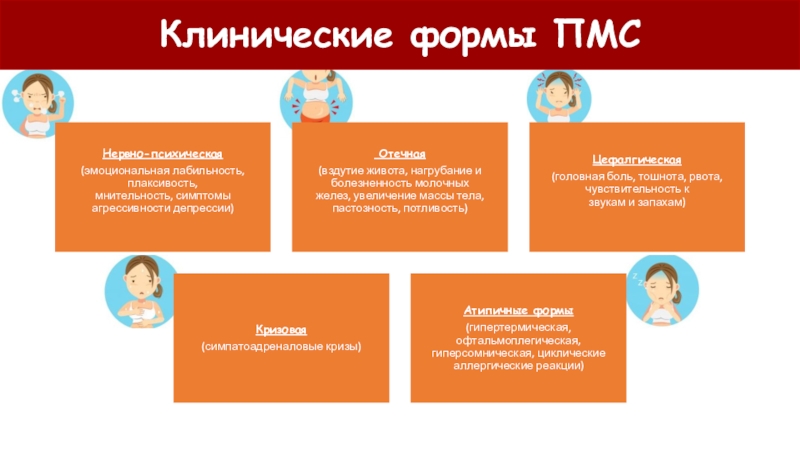 Клинические исследования показывают, что мигрень в 1,8 раз встречается чаще за один-два дня до начала менструации и в 2,5 раза чаще в первые дни менструации, чем в другие дни месяца.
Клинические исследования показывают, что мигрень в 1,8 раз встречается чаще за один-два дня до начала менструации и в 2,5 раза чаще в первые дни менструации, чем в другие дни месяца.
Перепады настроения
Для многих эмоциональные симптомы ПМС вызывают гораздо больше дискомфорта, чем физическое недомогание. Женщины могут испытывать:
- перепады настроение
- депрессию
- раздражительность
- тревожность
Всему виной все колебания все тех же гормонов.
Боль в пояснице
Сокращение матки под воздействие выброса простагландинов, могут также вызывать сокращения мышц нижней части спины. Женщины могут испытывать боль и тянущее ноющее ощущение в пояснице.
Проблемы со сном
Симптомы ПМС, такие как вздутие живота, головная боль, плаксивость и депрессия могут затруднять засыпание и в целом влиять на ваш сон. Также на сон влияет температура тела, которая повышается примерно на полградуса и держится до начала менструации.
Лечение симптомов ПМС
В зависимости от степени выраженности назначается различная терапевтическая помощь женщине для облегчения симптомов. Помощи врача обычно требуют тяжелые мигрени, расстройство кишечника, эндометриоз, сильные тазовые боли.
В некоторых случаях гинеколог назначает противозачаточные таблетки для регулирования уровня гормонов. Они препятствуют естественной овуляции, обеспечивая постоянный стабильный уровень гормонов в течение трех недель.
Вы можете облегчить симптомы ПМС в домашних условиях:
- уменьшите употребление соли
- принимайте болеутоляющие
- используйте сухое тепло для живота для снятия спазма
- ешьте в этот период небольшими порциями для поддержания стабильного уровня сахара в крови
- принимайте кальций
Будьте здоровы! И помните, что с любыми проблемами вы всегда можете обратиться к нам.
Мифы и правда о ПМС
ПМС путают с менструацией, списывают на него все изменения в настроении женщины и то считают, что он превращает женщину в неуправляемого монстра, то что его вообще не существует.
ПМС и месячные — это одно и то же
ПМС — предменструальный синдром — возникает за 2-10 дней до менструации. Возможно, те, кто путают эти термины, не знают, как расшифровывается аббревиатура. Как бы то ни было, женщины, проявляя плохое настроение, нередко слышат в ответ комментарии о наступивших месячных.
О «болезненном состоянии» женщин перед месячными говорили еще античные медики.
Впервые научную основу под ПМС подвел в 1931 году гинеколог Роберт Франк, связав это состояние со снижением уровня прогестерона. Он, правда, заметил влияние периода перед менструацией преимущественно на поведение — его пациентки в это время совершали «глупые и опрометчивые поступки». Только к 1960-1970-м годам британский эндокринолог Катарина Дальтон собрала воедино не только поведенческие, но и физические симптомы и нашла их возможную причину — изменение соотношения гормонов в организме.
Широкое распространение информации о ПМС сыграло злую шутку — женщин в этот период стали едва ли не демонизировать, считая абсолютно неуправляемыми. Так, доктор Эдгар Берман, член Комитета по национальным приоритетам демократической партии США, заявлял, что женщины непригодны для управляющих должностей из-за неуравновешенности вследствие «неконтролируемых гормонов».
Так, доктор Эдгар Берман, член Комитета по национальным приоритетам демократической партии США, заявлял, что женщины непригодны для управляющих должностей из-за неуравновешенности вследствие «неконтролируемых гормонов».
ПМС — это когда женщина перед месячными становится нервная и много плачет
ПМС насчитывает более 150 возможных симптомов, и далеко не все из них касаются настроения. Они включают также изменение пищевых привычек, отеки, вздутие живота, неуклюжесть, головные боли, тошноту и рвоту и даже боли в области сердца. Связанные с эмоциями симптомы выходят на первый план просто потому, что заметны для окружающих.
ПМС возникает из-за колебаний гормонов
Причины ПМС окончательно не установлены и по сей день. Гормональная теория — преобладающая, но есть и другие варианты. Так, ПМС связывают с дефицитом кальция и магния, снижением уровня серотонина (с ним же, кстати, связывают и депрессию), восприимчивостью организма к гормонам (а не их концентрацией), нехваткой витамина B6, генетической предрасположенностью и даже аллергической реакцией женщины на собственный прогестерон.
«Все зависит от психического состояния женщины в той или иной момент. Например, когда на работе и дома все спокойно, то, конечно, ПМС не будет таким выраженным, — рассказала «Газете.Ru» акушер-гинеколог и хирург Айгуль Азимова. —
Я считаю, что все списывать на гормоны — это глупо. Не может уровень гормонов так сильно влиять на состояние женщины.
Все изменения, которые происходят — это абсолютно функциональное ежемесячное нормальное состояние. Поэтому нужно более широко смотреть на этот вопрос и женщине, и доктору».
Кроме того, в 2016 году американские специалисты предположили, что наличие симптомов ПМС может быть связано с острым воспалительным процессом, биомаркером которого является С-реактивный белок (CRP). Обследовав более 3000 женщин, они установили, что у тех из них, кто жаловался на резкие перепады настроения, колики и вздутие живота, боль в спине, повышенный аппетит и боль в груди перед месячными, в большинстве случаев CRP был повышен.
«Большинство женщин испытывают те или иные симптомы ПМС. Признание того факта, что ПМС связан со скрытым воспалительным процессом, открывает новые возможности для лечения и профилактики», — прокомментировала исследование редактор журнала Journal of Women’s Health, где оно было опубликовано, доктор Сьюзан Корштейн.
Признание того факта, что ПМС связан со скрытым воспалительным процессом, открывает новые возможности для лечения и профилактики», — прокомментировала исследование редактор журнала Journal of Women’s Health, где оно было опубликовано, доктор Сьюзан Корштейн.
ПМС — это ненормально, его надо лечить
Различные симптомы ПМС испытывают, по разным данным, до 90% женщин. При этом большинству из них они не мешают работать, учиться, заниматься спортом — словом, вести ту же жизнь, что и вне ПМС. В конце концов, женщины переживают месячные, а, следовательно, и ПМС около 400-450 раз за жизнь, и со временем подавляющее большинство находит, как справиться с раздражительностью или болью.
Однако у 3-8% женщин есть предменструальное дисфорическое расстройство, и вот оно уже представляет серьезную проблему.
Во время ПМДР женщина испытывает основные симптомы ПМС, касающиеся преимущественно эмоционального состояния (депрессивное настроение, беспокойство и напряженность, лабильность настроения, раздражительность, снижение интереса к повседневной деятельности, снижение концентрации внимания, быстрая утомляемость и слабость, изменение аппетита, нарушение сна, нарушение самоконтроля, физические симптомы), но в крайне выраженной форме, не дающей вести привычную жизнь. Для постановки диагноза достаточно пяти из них.
Для постановки диагноза достаточно пяти из них.
Для борьбы с ПМДР применяются оральные контрацептивы и другие гормональные препараты, антидепрессанты.
В случае, если ни один вариант терапии не помог, врачам приходится прибегать к самой радикальной мере — удалению матки и яичников.
Даже при приемлемом эмоциональном состоянии женщине могут серьезно досаждать физиологические симптомы. В этом случае не стоит терпеть дискомфорт и следует просто обратиться к врачу.
«Ненормальными считаются какие-то изменения предменструального синдрома — выраженные болезненные ощущения внизу живота, невозможность жить половой жизнью, очень сильная реакция груди перед менструацией. В таких случаях делается анализ на гормональный статус, и гинеколог-эндокринолог подбирает терапию, чтобы минимизировать эти проявления», — поясняет Азимова.
ПМС не существует, женщины просто оправдывают свои истерики
ПМС внесен в МКБ, где описан как premenstrual tension syndrome — синдром предменструального напряжения. При этом, очевидно, даже исследователи не считают его слишком серьезной проблемой — в базе научных статей ResearchGate ПМС посвящено в пять раз меньше научных статей, чем эректильной дисфункции. Впрочем, проблема может быть не столько в ученых, сколько в грантодателях.
При этом, очевидно, даже исследователи не считают его слишком серьезной проблемой — в базе научных статей ResearchGate ПМС посвящено в пять раз меньше научных статей, чем эректильной дисфункции. Впрочем, проблема может быть не столько в ученых, сколько в грантодателях.
Например, психолог из Вашингтонского университета Кэтлин Ластык получила отказ в финансировании посвященного ПМС исследования. Грантодатели ответили, что
ПМС — «это просто продукт нашего общества и культуры, естественный процесс представлен в негативном свете, поэтому, учитывая предсказуемость менструаций, женщинам кажется, что перед ними они страдают».
Конечно, исключить влияние эффекта «самосбывающегося пророчества», когда женщина и вправду накручивает себя, тем самым усиливая свои переживания, нельзя. Еще в 1970-х годах исследователи выяснили, что, если убедить женщину в приближении месячных, она гораздо чаще будет сообщать о негативных симптомах. Однако чтобы разграничить реальные и «надуманные» симптомы, как раз и нужны дальнейшие исследования.
Однако, даже если исключить эмоциональную сферу, выдумать себе отеки, боль в животе или пояснице, нагрубание молочных желез, метеоризм и проблемы с кожей довольно проблематично.
Из-за гормонов во время ПМС портится настроение, а в остальные дни ничего не происходит
Ученые давно обратили внимание на улучшение когнитивных способностей женщин во время овуляции и после нее. В 2014 году коллектив исследователей из Австрии и Швеции изучил изменения когнитивных функций и эмоционального состояния женщины в зависимости от фазы менструального цикла. Оказалось, что с повышенными уровнями эстрадиола связано улучшение вербальной и пространственной памяти. При высоких уровнях эстрогена и прогестерона улучшается эмоциональная память и точность распознавания эмоций. Исследователи связывают такие изменения с повышенной активностью миндалевидного тела — части мозга, которая обрабатывает эмоции.
Уровни прогестерона и эстрадиола растут вплоть до середины лютеиновой фазы — промежутка между овуляцией и началом менструации.
ПМС бывает только у женщин
«Мужской ПМС» не рассматривается сегодня как медицинская проблема, но и у мужчин бывают колебания гормонов, влияющие на их самочувствие и настроение.
На Западе даже существует название для этого состояния — manstruation.
На связь мужского настроения и гормональных изменений ученые обратили внимание еще в 1960-х годах. В 2003 году профессор Университета Комениуса в Братиславе Питер Селец опубликовал результаты нескольких исследований, где подтвердил, что эмоциональные перепады и появление агрессии у мужчин связаны с падением уровня тестостерона. Селец установил, что продолжительность мужского гормонального цикла составляет 20–30 дней.
Двумя годами позже американский профессор психологии, философии и медицины Джед Даймонд издал книгу «Синдром раздраженного мужчины». В ней он описал симптомы «мужского ПМС», и они удивительно похожи на женские — эмоциональная слабость, плаксивость, раздражительность, ухудшение памяти и концентрации внимания, тревожность, снижение либидо, немотивированная усталость и склонность к депрессии.
Предменструальный синдром (ПМС) – симптомы, причины, первые признаки у женщин
Количество просмотров: 7 339
Дата последнего обновления: 10.06.2021
Среднее время прочтения: 5 минут
Неожиданно чувствуете себя не в духе? Заметили перед месячными признаки раздражительности? Иногда болит голова или набухают молочные железы? Не волнуйтесь. Миллионы женщин испытывают похожие проявления предменструального синдрома (ПМС). Соблюдение простых практических правил, направленных на избавление от данных симптомов, способно сотворить чудо, и Вам не придется отказываться от своих любимых занятий по причине ПМС даже в «эти» дни!
Симптомы и причины
ПМС связан с нарушением гормонального баланса в организме женщины, как правило, изменением концентрации прогестерона и эстрогена перед месячными1,2,3. Дополнительными факторами риска являются недостаток физической активности, несбалансированное питание, недостаток сна, нарушения женской репродуктивной сферы1,2,3. Одной из причин развития данного состояния могут быть хронические стрессы2,3. По статистике с признаками предменструального синдрома чаще сталкиваются женщины старше 30 лет3.
Одной из причин развития данного состояния могут быть хронические стрессы2,3. По статистике с признаками предменструального синдрома чаще сталкиваются женщины старше 30 лет3.
При наличии такого синдрома, как ПМС, женщина может почувствовать физический дискомфорт и резкие перемены настроения уже во второй половине цикла1,2. Проявления синдрома предменструального напряжения могут быть особенно выраженными непосредственно перед менструацией и постепенно сходить на нет после ее начала. Существует свыше 100 симптомов, наиболее распространенными из которых являются повышенная раздражительность, и набухание и болезненность груди в предменструальный период2,3.
Время прекращения симптомов также может быть различным: некоторые женщины возвращаются к привычному состоянию сразу после начала месячных, некоторые – после окончания2,3. Но существуют и такие, кто не может справиться с этим синдромом еще в течение нескольких дней после прекращения месячных. Тем не менее, все эти показатели находятся в пределах нормы.
Тем не менее, все эти показатели находятся в пределах нормы.
Как избавиться от неприятных симптомов
Некоторые симптомы ПМС вызваны задержкой воды в организме2,3 и могут быть смягчены или даже прекращены, если Вы будете соблюдать несколько простых правил. Ниже приведены 5 правил питания, направленных на снижение задержки жидкости в организме и облегчение синдрома предменструального напряжения.
- Пейте много воды! В это трудно поверить, но в действительности потребление большого количества воды помогает женщинам уменьшить симптомы ПМС и ослабить вздутие, уменьшив задержку жидкости в организме в предменструальный период. Кроме того, вода также помогает вымывать токсины из организма. Она творит чудеса, и это так просто: даже если Вы находитесь в пути, то можете взять небольшую бутылочку воды с собой.
- Откройте для себя силу овощей и фруктов с высоким содержанием воды. Например, арбуз или огурец обеспечат поступление необходимого количества жидкости и окажут положительное воздействие на Ваше тело.

- Поднимите себе настроение теплым травяным чаем и любимыми продуктами, обладающими мочегонным эффектом1. Крапивный или березовый чай, цельнозерновой рис и клюква могут дать чудодейственный результат при первых признаках ПМС.
- Употребляйте много продуктов с высоким содержанием магния и витамина E2,3. Например, бананы содержат много кальция, необходимого во время предменструального синдрома.
- Будьте осторожны с солью, сахаром, кофе и черным чаем1,3. Уменьшение потребления соли и сахара позволит уменьшить задержку жидкости, вызывающую многие неприятные симптомы ПМС у женщин. Также постарайтесь держаться подальше от кофе и черного чая. Хотя обильное питье важно для поддержания водного баланса, данные продукты стимулируют задержку жидкости в организме.
Можете завести дневник, куда будете записывать, как различные пищевые продукты воздействуют на Ваше самочувствие при месячных.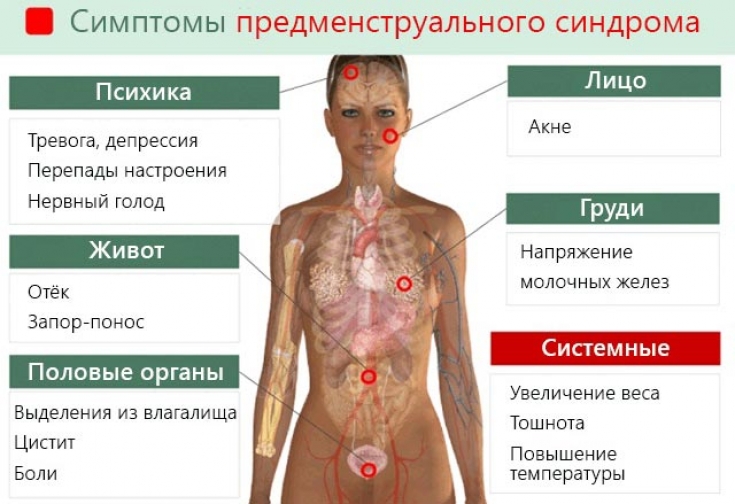
Дополнительную информацию, о том, как бороться с ПМС у девушек, читайте здесь.
Если предменструальный синдром сопровождается очень болезненными спазмами, а «народные средства» не помогают, нужно обратиться к врачу. Помните, что задержка жидкости в организме, вызванная месячными, обычно проходит сразу после их окончания!
Литература
- Е.Н. Андреева. Предменструальный синдром: обзор литературы/ / Е.Н. Андреева, Ю.С. Абсатарова / Гинекология том 21 №2, 2019; с. 38-43.
- И.А. Куликов. Предменструальный синдром: возможности терапии // И.А. Куликов, Т.В. Овсянникова / ГИНЕКОЛОГИЯ №2, ТОМ 16, 2017, с. 18-20.
- Курушина О.В. Предменструальный синдром: неврологические аспекты // Курушина О.В., Мирошникова В.В. / Регулярные выпуски «РМЖ» №13, 2016, с. 866-869.
Женский синдром (ПМС)
О распространенном, но до сих пор остающемся загадкой предменструальном синдроме рассказывает Ольга Алексеевноа Стамбулова – заместитель главного врача по акушерству и гинекологии, ведущий врач-акушер клиники «Скандинавия».
Иногда так сложно взять себя в руки и не накричать на кого-нибудь, не хлопнуть дверью, не заплакать от малейшей обиды… И даже осознание того, что эти эмоции обусловлены вполне определенными физиологическими причинами, – не помогает. О распространенном, но до сих пор остающемся загадкой предменструальном синдроме мы поговорили с Ольгой Алексеевной Стамбуловой – заместителем главного врача по акушерству и гинекологии, ведущим врачом-акушером клиники «Скандинавия».
– Ольга Алексеевна, что представляет собой предменструальный синдром (ПМС) с медицинской точки зрения?
– Предменструальный синдром –это широкий комплекс вегето-сосудистых, нейропсихических и обменно-эндокринных расстройств, которые появляются во второй половине менструального цикла. Симптомы предменструального синдрома индивидуальны у каждой женщины, но наиболее частые из них – это отеки и изменение эмоционального фона. Причем настроение меняется у каждой женщины по-разному: одни становятся агрессивными, другие – плаксивыми, третьи – раздражительными. Некоторые представительницы прекрасного пола в этот период впадают в депрессию. Также к типичным жалобам можно отнести отеки лица, голеней, нагрубание и болезненность молочных желез, головные боли и даже повышение температуры тела. Наблюдается четкая взаимосвязь комплекса вышеперечисленных симптомов с циклом: проявления ПМС становятся заметны за несколько дней до менструации, а с ее наступлением исчезают. Предменструальным синдромом могут страдать женщины любого возраста, но чаще всего он заметен в 30-40 лет.
Некоторые представительницы прекрасного пола в этот период впадают в депрессию. Также к типичным жалобам можно отнести отеки лица, голеней, нагрубание и болезненность молочных желез, головные боли и даже повышение температуры тела. Наблюдается четкая взаимосвязь комплекса вышеперечисленных симптомов с циклом: проявления ПМС становятся заметны за несколько дней до менструации, а с ее наступлением исчезают. Предменструальным синдромом могут страдать женщины любого возраста, но чаще всего он заметен в 30-40 лет.
Обычно женщины не придают симптомам ПМС особого значения, считая подобные процессы нормальными. Но я бы посоветовала чутко прислушиваться к сигналам, подаваемым организмом, так как некоторые проявления болезненных ощущений накануне месячных могут свидетельствовать об определенных нарушениях в работе женского организма. Так, особенно интенсивные боли внизу живота накануне менструации могут быть следствием эндометриоза, воспалительных процессов, нарушения гормонального фона. Чтобы исключить эти заболевания, нужно обратиться к гинекологу.
Чтобы исключить эти заболевания, нужно обратиться к гинекологу.
– Что является причиной возникновения предменструального синдрома?
– На этот счет есть множество теорий, но ни одна, к сожалению, полностью не объясняет возникновения предменструального синдрома. Считается, что в основе ПМС лежат гормональные изменения, происходящие во второй, лютеиновой фазе менструального цикла, когда наблюдается превышение соотношения пролактина и эстрогена относительно прогестерона. Есть также мнение, что ПМС может быть вызван дефицитом витаминов и минералов, а также эндорфинов – веществ, отвечающих за наше хорошее настроение и самочувствие. При этом существует и психофизиологическая сторона вопроса: предменструальный синдром более характерен для женщин, имеющих эмоциональные или физические перегрузки – стрессовую работу или напряженную обстановку в семье. Определенное воздействие на возникновение синдрома могут оказывать такие провоцирующие факторы, как последствия неудачных беременностей, абортов, перенесенных инфекционных заболеваний.
В любом случае, ПМС – это последствие целого ряда причин, индивидуальных в каждом случае, именно поэтому диагностика синдрома специфична для каждой женщины.
– Ольга Алексеевна, расскажите о диагностике и терапии ПМС.
– В первую очередь следует внимательно выслушать пациентку, затем провести тщательный гинекологический осмотр и ультразвуковое исследование органов малого таза. В наиболее сложных случаях используется МРТ-диагностика. После этого следует провести гормональное обследование. Пациенткам с жалобами на симптомы ПМС целесообразно также рекомендовать консультации врачей других специальностей – психолога, эндокринолога, невролога, маммолога, терапевта.
Чаще всего при выявлении предменструального синдрома назначается гормональное лечение. Но каждый случай особенный, и сказать, какое лечение необходимо, можно только после проведения полного обследования. Однако есть одна общая рекомендация: женщинам с предменструальным синдромом следует нормализовать свой образ жизни – от этого зависит половина успеха лечения, особенно если женщина много работает. Необходимо спать не менее восьми часов, систематически, но в разумных пределах, заниматься спортом, не злоупотреблять жирной и углеводной пищей, кофе и крепким чаем, снизить количество выкуриваемых сигарет до возможного минимума, а лучше отказаться от курения вовсе.
– Скажите, а что могут означать боли внизу живота уже во время менструации? Такие болевые ощущения схожи с болями при ПМС, они имеют одну природу?
– Причиной таких болей могут быть эндометриоз (особенно если боли возникают накануне и в первые сутки менструации), воспалительные заболевания органов малого таза. В любом случае, такая боль – это весомый повод обратиться к специалисту, особенно если она появляется с приходом каждой менструации. Ни в коем случае нельзя заниматься самолечением, принимая обезболивающие препараты. Есть мнение, что боль, возникающая до и во время менструации, исчезает после беременности и родов. Такое возможно, потому что беременность и лактация – это физиологический процесс, при котором нередко выравнивается гормональный фон женщины. Однако беременность – это не панацея, и зачастую боль возвращается вновь. Чтобы понять природу болевых ощущений и помочь справиться с ними, женщине необходимо всестороннее обследование под контролем специалиста-гинеколога.
Предменструальный синдром
Что такое «предменструальный синдром» не понаслышке знает практически каждая женщина, ведь сталкивались и переживали ПМС тем или иным образом большая половина прекрасной половины человечества.
Разберемся с терминологией, что же такое «предменструальный синдром» на научном языке? ПМС называют целый комплекс нарушений и психоэмоционального, и физического состояния женщины, возникающие за одну-две недели до менструации. Как правило, они проходят сразу же после окончания кровотечения. По статистике, этот синдром в различных его течениях проявляется у семидесяти процентов женщин, у десяти же процентов он протекает в тяжелой форме, порой с полной потерей трудоспособности в дни его течения.
Симптомы предменструального синдрома
Симптомы ПМС влияют на каждую сторону женского организма и именно поэтому их можно разделить на несколько категорий или форм:
- Нейропсихическая форма. Характеризуется перепадами настроения, повышенной чувствительностью, раздражительностью, желанием плакать. У девушек юного возраста обычно сопровождается вспышками агрессии, в то время как в более зрелом возрасте у женщины преобладают симптомы, схожие с депрессией. Помимо изменений в эмоциональном состоянии, со стороны тела наблюдаются повышенная чувствительном и к запахам, и к звукам, проявления метеоризма, онемение конечностей.
- Отечная форма. Перед появлением менструации может наблюдаться задержка жидкостей в организме, из-за чего проявляется отёчность, а также чувствительность молочных желез, вздутие живота, небольшая потливость и раздражительность.
- Цефалгическая форма, при которой наблюдается головная боль, тошнота, головокружение, рвота, чувствительность к внешним раздражителям, а также депрессия и боли в сердце.
- Кризовая форма, в основе которой лежат симпатоадреналовые кризы. Обостряется ввиду переживаний, стрессов и переутомлений, и характеризуется ознобом, тахикардией, повышением артериального давления, страхом смерти, а также повышением мочеотделения.
Лечение ПМС
Предменструальный синдром в большинстве случаев является неотъемлемой частью организма женщины и не требует вмешательства специалистов, но в отдельных случаях, при тяжелых его течениях, необходима консультация врача и последующее лечение.
Вам следует обратиться к специалисту, если:
- Боли перед менструацией становятся нестерпимыми;
- Значительно повышается артериальное давление;
- Наблюдается тяжелая форма депрессии или эмоциональной нестабильности;
- Возникает тремор или онемение конечностей;
- Учащается сердцебиение.
Первым делом, при обострении симптомов, требуется обратиться к терапевту, который даст вам направление к необходимому специалисту, исходя из ваших жалоб. Вам может потребоваться консультация таких врачей, как:
- Эндокринолог;
- Маммолог;
- Невролог;
- Психотерапевт;
- Кардиолог;
- Офтальмолог.
Специалисты назначат вам необходимое лечение и пропишут медикаменты, которые смогут облегчить предменструальный синдром. Это могут быть такие препараты, как обезболивающие при жалобах на сильную боль, антидепрессанты при нестабильном эмоциональном состоянии, медикаменты для улучшения работы сердца, гормональные препараты, диуретики для выведения избытка жидкости, успокаивающие средства, а также физиотерапевтическоелечение.
Кроме того, есть и немедикаментозные способы облегчить неприятные симптомы ПМС:
- правильное, регулярное и здоровое питание;
- потребление необходимой нормы жидкости;
- крепкий сон;
- лечебная гимнастика и йога;
- ароматерапия;
- регулярные прогулки на свежем воздухе;
- народные средства, такие как настойка василька, отвар корней одуванчика, чай с лавандой и мятой или настойка календулы.
Никогда не стоит отчаиваться и оттягивать поход к специалисту, если того требует ситуация. Предменструальный синдром поддается лечению, но, к сожалению, не – профилактике. Но вы можете облегчить его симптомы, избегая стрессов, придерживаясь правильного питания и следя за своим здоровьем.
Предменструальный синдром: неврологические аспекты | Курушина О.В., Мирошникова В.В., Барулин А.Е.
Статья посвящена неврологическим аспектам предменструального синдрома
Предменструальный синдром, или ПМС. Как часто мы сейчас слышим эти слова с экрана телевизора или употребляем их в повседневных разговорах. Подчас это повод для шуток и насмешек, иногда – способ едко уколоть собеседницу. Мы уже почти привыкли к такому несерьезному отношению, немедицинскому подходу к ПМС. На самом же деле не всегда это состояние проявляется в эмоциональных вспышках, несдержанности, агрессивном поведении.С точки зрения медицины ПМС представляет собой синдромокомплекс, характеризующийся разнообразными психоэмоциональными, нейровегетативными, обменно-эндокринными симптомами, проявляющимися за 2–14 дней до менструации. Полное исчезновение симптомов наблюдается с приходом менструации, и облегчение сохраняется в течение минимум 7 дней, так что имеется бессимптомная неделя по окончании менструации. Кроме того, предменструальные изменения должны быть подтверждены, как минимум, в период двух последовательных менструальных циклов [1].
Официально «годом рождения» диагноза «предменструальный синдром» является 1931 г., когда в неврологическом журнале R. Frank опубликовал статью «Гормональные причины предменструального напряжения». Но было бы неверно считать, что это и было открытием данного заболевания. Еще Гиппократ в своих трудах описывал колебания настроения и поведения женщин в зависимости от лунного цикла. Упоминания о циклических симптомах у женщин встречается и в папирусе Эберса – самом древнем медицинском документе.
Но научные исследования природы данных состояний начались только в ХХ в. Русские исследователи Э.И. Ланда (1908) и И.В. Войцеховский (1909) продемонстрировали ритмические колебания нервно-психической деятельности у женщин в зависимости от фазы менструального цикла. Именно их работы, описывающие изменения настроения, угнетенность, вялость, подавленность и раздражительность, появляющиеся перед менструацией, можно отнести к первым описаниям ПМС. В дальнейшем появилось несколько работ, описывающих эндокринные, сексуальные, болевые расстройства у женщин в этот период [2].
В настоящее время ПМС является мультидисциплинарным заболеванием и местом пересечения интересов врачей самых разных специальностей: гинекологов, эндокринологов, неврологов, кардиологов и многих других.
Наличие ПМС у женщин препятствует их профессиональной деятельности, обучению, привычной социальной активности, нарушает межличностные отношения. Его особенностью являются клинический полиморфизм и тесная связь с вегетативными, эмоциональными и мотивационными нарушениями. В формировании этого синдрома играют роль психологические, социальные и биологические факторы. При прогрессировании заболевания возможна его трансформация в тяжелый климактерический синдром, что необходимо учитывать при лечении данных больных [3].
Распространенность ПМС, по данным отечественных и иностранных исследователей, варьирует от 18 до 92%. Эта вариабельность обусловлена отсутствием единой теории этиопатогенеза, четкой классификации клинической картины. В последнее десятилетие значительно возрос интерес к ПМС в связи с полученными новыми данными о его возникновении в раннем репродуктивном возрасте. Установлено, что возраст наивысшей уязвимости колеблется между 25 и 35 годами, т. е. страдают женщины трудоспособного возраста, что еще более подчеркивает медико-социальное значение данной проблемы [4].
В ряде исследований показано, что ПМС развивается чаще у женщин, занимающихся умственным трудом, у пациенток с синдромом вегетативной дистонии, а также в 4 раза чаще наблюдается у женщин с дефицитом массы тела. Данный синдром может возникать под воздействием различных факторов, обусловленных физическим или умственным перенапряжением, профессиональными проблемами, социальной незащищенностью, хроническим эмоциональным стрессом. В результате собственных исследований авторами было продемонстрировано, что наличие в перинатальном периоде развития женщин таких осложнений, как затяжные роды, внутриутробная гипоксия и гипотрофия плода являются неблагоприятными факторами для возникновения несостоятельности гипоталамо-гипофизарной системы, в последующем трансформирующейся в ПМС. Кроме того, было выявлено, что неблагоприятными факторами являются высокая инфекционная заболеваемость в возрасте от 5 до 7 лет, наличие у пациенток экстрагенитальных заболеваний (травмы головного мозга, болезни ЛОР-органов, аппендэктомия в препубертатном возрасте) [2].
Некоторыми исследователями подчеркивается, что провоцирующим фактором развития ПМС может быть нереализованное материнство.
Патогенез
Патогенез ПМС сложен и недостаточно изучен, о чем свидетельствует существование множества теорий, претендующих на его объяснение.
Первыми теориями этиологии ПМС были теории психологических стрессов, поскольку самыми частыми симптомами выступают психоэмоциональные расстройства. Долгое время ПМС считали уделом городских жительниц, и особенно представительниц интеллектуального труда, однако позднее этот синдром стали обнаруживать у жительниц провинций и стран третьего мира.
С развитием методов определения гормонов в плазме крови появилось множество предположений о гормональном дисбалансе как ведущем факторе этиологии ПМС. Так, основоположник гормональной теории R. Frank в 1931 г. высказал предположение, что ПМС обусловлен избыточным уровнем эстрогенных гормонов. Ряд исследователей отмечали при данном заболевании повышение уровня 17β-эстрадиола и снижение уровня прогестерона в лютеиновую фазу цикла. Вместе с тем наряду с дефицитом прогестерона многие авторы находили нормальные или даже завышенные показатели продукции прогестерона у этой категории пациенток [5].
Роль пролактина в развитии данного синдромокомплекса также неоднозначна. Впервые в 1971 г. Horrobin выдвинул предположение о возможной роли пролактина в возникновении ПМС. Вскоре после этого появились исследования, свидетельствующие о повышении уровня пролактина в лютеиновую фазу менструального цикла у пациенток с данной патологией. В то же время не всегда повышение уровня пролактина приводило к развитию ПМС.
Длительное время существовала теория «водной интоксикации» возникновения ПМС. Немаловажное значение в генезе задержки жидкости при ПМС придавали нарушениям в системе ренин-ангиотензин-альдостерон [6].
Много сторонников имеет теория психосоматических нарушений. Полагают, что большая роль в патогенезе ПМС принадлежит отношению девочки к менархе, боязни наступления менструации вследствие неосведомленности, отношению девочки к собственной психосоциальной роли, а также неудовлетворенности женщины интимной семейной жизнью. Однако другие авторы считают, что соматические факторы имеют первостепенное значение, а психические следуют за биохимическими изменениями, возникшими в результате нейрогормональных нарушений [7].
С появлением методов определения секреции простагландинов господствующей теорией ПМС стала теория простагландиновых нарушений. Изучая уровни простагландинов при ПМС, Horrobin (1983) заключил, что дефицит простагландина Е1 может клинически проявляться депрессией, а избыток – приводить к аффективным расстройствам. Влиянием простагландина Е2 объясняют мигрени, выраженный невротический компонент ПМС у некоторых женщин, т. к. простагландин Е2 сокращает интра-краниальные и расширяет экстракраниальные сосуды [8].
Ряд исследователей придают значение недостаточности магния и витамина В6 как возможному причинному фактору ПМС. Дефицит магния может приводить к селективной недостаточности в мозге дофамина, чем объясняют симптомы беспокойства и раздражительности. Кроме того, недостаточность магния вызывает гипертрофию гломерулярной зоны коры надпочечников, что ведет к увеличению секреции альдостерона и объясняет синдром гипергидратации [9].
В качестве универсальных факторов для всех типов ПМС предлагались теории дисбаланса ритмов серотонина и γ-аминобутировой кислоты (GABA) в центральной нервной системе и связанных с ними периферических нейроэндокринных процессов. В научных исследованиях патогенеза ПМС значительное внимание уделяется пептидам интермедиальной доли гипофиза: α-меланостимулирующему гормону и эндогенным опиоидным пептидам – эндорфинам.
Сторонники теории нарушения функционального состояния вегетативной нервной системы (ВНС), исходя из положения о преобладании тонуса симпатического отдела ВНС во 2-й половине менструального цикла, считают, что возникновение и развитие ПМС является следствием избыточной функциональной активности симпатической нервной системы.
Таким образом, множество теорий патогенеза ПМС свидетельствует в пользу того, что провоцирующие факторы должны рассматриваться не в противопоставлении, а во взаимосвязи и взаимозависимости. Подход к диагностике и лечению данного синдрома должен быть комплексным.
Клиническая картина
Отечественные клиницисты в зависимости от преобладания определенной группы симптомов условно различают несколько клинических форм ПМС: нейропсихическую, отечную, цефалгическую и кризовую [10].
В клинической картине нейропсихической формы ПМС преобладают разнообразные психоэмоциональные симптомы (раздражительность, депрессия, слабость, плаксивость, агрессивность). Если у молодых женщин с ПМС преобладает депрессия, то в переходном возрасте отмечается агрессивность.
В клинической картине отечной формы ПМС преобладают болезненное нагрубание молочных желез, отечность лица, голеней, кистей рук, вздутие живота, раздражительность, потливость, зуд кожи, увеличение массы тела в предменструальные дни.
Основной симптом цефалгической формы ПМС – головная боль различного характера, у ряда женщин имеются предвестники головной боли в виде ощущения беспокойства, страха, раздражительности и возбудимости. Приступы головной боли нередко сопровождаются вегетативными проявлениями: тошнотой, побледнением кожи лица, повышенной чувствительностью к световым раздражителям, реже – рвотой.
Среди различных форм головной боли при ПМС особо выделяют менструальную (катамениальную) мигрень (ММ). Из-за отсутствия четкого определения регистрируемая частота ММ варьирует от 4 до 73%. По определению Международного общества по головным болям, ММ – это мигрень без ауры, если 70% атак приходится на период от 2-х дней до начала менструации до последнего ее дня. Самым точным считается определение Lignieres Smits (1995): «Атаки обычной мигрени в период от двух дней до начала менструации до последнего ее дня при условии, что в другие дни цикла головной боли не бывает, атаки регулярны, наблюдаются на протяжении не менее 12 циклов» [11].
Клиническая картина кризовой формы ПМС характеризуется вегетативными пароксизмами симпатоадреналового характера («панические атаки»), которые возникают остро, без предвестников и характеризуются пароксизмальным повышением АД, острой головной болью, ознобом, сердцебиением, чувством страха смерти и заканчиваются обильным отделением светлой мочи [12].
Выделяют атипичные формы ПМС: вегетативно-диз-овариальную миокардиодистрофию, гипертермическую, гиперсомническую формы, циклические тяжелые аллергические реакции вплоть до отека Квинке, язвенный гингивит и стоматит, циклическую «бронхиальную астму», неукротимую рвоту и др.
Так как болевой синдром различной выраженности и локализации – частая ведущая жалоба пациенток, целесообразно выделение алгической формы ПМС.
Диагностика
Диагноз ПМС является диагнозом исключения, т. е. в процессе диагностического поиска задачей врача является исключение соматических и психических заболеваний, которые могут обостряться перед менструацией. Важны тщательно собранный анамнез жизни и анамнез заболевания, а также полное общесоматическое и гинекологическое обследование. Возраст не является значимым условием, т. е. любая женщина в период от менархе до менопаузы может испытывать симптомы ПМС. Нами предложен алгоритм диагностики ПМС, который ориентируется на ведущую группу жалоб и позволяет выделить ту или иную форму данного синдрома.
Кроме того, ведущая роль отводится самодиагностике с ведением дневника жалоб в течение 3-х менструальных циклов. Женщинам предлагается оценивать жалобы с использованием визуально-аналоговой шкалы, с оценкой от 1 до 10 баллов по каждому симптому. Наличие значительных различий между количеством и степенью выраженности жалоб в 1-ю и 2-ю половину менструального цикла позволяет предположить у данной пациентки диагноз ПМС.
Лечение
При терапии ПМС следует руководствоваться степенью тяжести симптомов, но большинству женщин необходимо назначать лекарственные препараты в комплексе с нелекарственными методами лечения.
Проведено много исследований эффективности психологических методов лечения. К ним относятся изменение образа жизни (например, модификация диеты, релаксация, физические упражнения), а также специальные психотерапевтические подходы (например, группы поддержки и когнитивно-поведенческая терапия) [13].
Необходимость включения психотерапевтических методов основана на том, что женщины с ПМС могут отрицательно интерпретировать происходящие в организме физиологические изменения. Многократно повторяющееся ожидание отрицательных переживаний может усиливать чувство тревоги и депрессию, особенно на фоне имеющихся психосоциальных стрессоров. Ожидаемые соматические изменения могут нарушать нормальные механизмы адаптации, которые рассматриваются больной как неуправляемые и дополнительно усиливают мрачные настроения и тревогу, вызывая чувство неизбежной потери контроля. Замкнутый круг отрицательных мыслей и самоуничижительного поведения поддерживает дезадаптивную реакцию на физиологические изменения. Использование модели когнитивно-поведенческой терапии предусматривает попытку найти более адаптивные способы преодоления предменструальных изменений.
Обучение релаксации – полезное дополнение к лечебному пакету психотерапевтических методик. Но имеется мало исследовательских данных, которые подтверждают ее самостоятельную эффективность. Физические упражнения изучались более строго. Женщины, которые регулярно занимаются спортом, реже высказывают жалобы перед менструацией. При проспективном наблюдении в течение 6 мес. было показано, что у женщин, которые ведут сидячий образ жизни, физические упражнения оказывали благоприятное действие на настроение, задержку жидкости в организме и болезненность грудных желез. В рандомизированном контролируемом исследовании женщин с подтвержденным диагнозом ПМС аэробика также оценивалась положительно, при этом более эффективными были интенсивные занятия.
Рекомендуется видоизменение диеты: сокращение употребления продуктов, содержащих кофеин, алкоголь, соль и рафинированный сахар. Частое употребление в пищу богатых углеводами легких закусок может повышать содержание пищевого триптофана, который, в свою очередь, повышает синтез серотонина. Появляются данные о полезном действии увеличения употребления перед менструацией углеводов на настроение и половое влечение [14].
Изучалось также использование различных физиотерапевтических методов. Наряду с процедурами, позволяющими уменьшить выраженность симптоматики, такими как массаж, бальнеотерапия, жемчужные и хвойные ванны, эндоназальная гальванизация, грязевые аппликации, возможно также использование транскраниальной электростимуляции эндорфинных структур мозга (ТЭС). Учитывая многоаспектность действия процедуры, в частности позитивное влияние на ВНС, значительное снижение интенсивности цефалгий, воздействие на эмоциональную сферу, представляется перспективным применение метода ТЭС для коррекции алгических проявлений и нейровегетативных нарушений у больных ПМС [15].
Фармакологическая коррекция ПМС может быть разделена на этиологическую и симптоматическую.
К этиологической терапии могут быть отнесены все способы подавления естественной цикличности. Этот непростой вид терапии является методом выбора в случае тяжелой степени ПМС, в частности при кризовой форме, вызывающей длительную потерю работоспособности пациентки и ведущей к значительному ухудшению ее здоровья и качества жизни.
Подавление циклических гормональных и биохимических процессов достигается назначением гормонотерапии (агонисты гонадолиберина, антигонадотропины, комбинированные оральные контрацептивы, гестагены). Но следует учитывать тот факт, что при длительной блокировке естественной гормональной цикличности возможно развитие побочных эффектов (адренергические, умеренно выраженные андрогенные и менопаузальные симптомы) [16].
Более мягким вариантом этиологического медикаментозного лечения ПМС являются комбинированные оральные контрацептивы, содержащие высокоселективные гестагены III поколения. Возможно назначение препаратов под наблюдением гинеколога в непрерывном режиме в течение 3–4-х мес. без перерыва. Однако необходимо помнить о том, что эта группа препаратов неэффективна в случае возникновения симптомов ПМС у женщин, принимавших эти препараты с целью контрацепции [17].
В связи с наличием абсолютной или относительной гиперэстрогении при данном состоянии показана терапия гестагенами, которые способствуют нормализации психоэмоциональных нарушений и уменьшению задержки жидкости в организме и назначаются после исследования гормонального фона пациентки [18].
Для патогенетической терапии нервно-психической формы заболевания (особенно средней и тяжелой степени) используют антидепрессанты: селективные ингибиторы обратного захвата серотонина и селективные ингибиторы обратного захвата серотонина и норадреналина. Применение транквилизаторов также может оказаться полезным в комплексной терапии ПМС. При выборе транквилизатора преимущество отдается препаратам с вегетокорригирующим действием.
В схемы комплексной терапии традиционно включаются витамины А, Е, В6 (особенно в комплексе с магнием).
Необходимо отметить, что терапия ПМС может быть достаточно длительной. Лечение целесообразно проводить циклами по 3–6 мес. с перерывом 3 мес. [19]. С учетом недостаточной изученности патогенеза ПМС и отсутствия препарата, эффективного в отношении всех симптомов заболевания одновременно, при разнообразии применяемой циклической терапии положительный результат лечения будет зависеть от терпения врача и настойчивости самой женщины. Низкая комплаентность этой категории пациенток, отсутствие единых стандартов диагностики и терапии, несерьезное отношение со стороны социума к самому факту существования этой медицинской проблемы делают лечение ПМС непростой клинической задачей для доктора. Но ее решение уменьшает нетрудоспособность пациенток, процент межличностных конфликтов в обществе и в целом позволяет изменить качество жизни женщины в лучшую сторону.
.
Лечение предменструального синдрома в клинике Санкт-Петербурга. Диагностика и методы лечения ПМС.
Предменструальный синдром (ПМС) — сложный, циклически повторяющийся комплекс симптомов, наблюдающийся у женщин во второй фазе менструального цикла (от 3 до 12 дней до менструации). Предменструальный синдром в той или иной степени встречается у каждой второй женщины после 30 лет, до 30 ПМС испытывает каждая пятая.
ФАКТ: чаще всего ПМС встречается у худощавых, астенического телосложения женщин неустойчивых эмоционально, чаще занимающихся интеллектуальной сферой деятельности.
Цены на услуги
Первичный приём гинеколога + УЗИ (оценка жалоб, сбор анамнеза, осмотр на гинекологическом кресле, УЗИ малого таза, консультация)
Первичный прием – обращение к врачу конкретной специальности в первый раз.
Записаться на приемСимптомы ПМС
У каждой женщины, страдающей ПМС, набор симптомов разный и проявляется нервно-психических, обменно-эндокринных или вегетативно-сосудистых нарушениях:
- головные боли;
- раздражительность, депрессия, плаксивость, агрессивность, приступы сердцебиения;
- тошнота, рвота;
- болезненное нагрубание молочных желез, отечность лица, ног и кистей рук, потливость;
- кожный зуд;
- боли: в животе, в пояснице, в органах таза, в области сердца;
- повышенная утомляемость, бессонница или напротив, сонливость;
- небольшое увеличение массы тела, повышенный аппетит;
- чувствительность к запахам, изменение вкусовых ощущений;
- частое и обильное мочеиспускание, изменение стула.
Иногда предменструальный синдром может привести к неврозу. Примерно 20% женщин практически не подвержены предменструальному синдрому или подвержены в такой лёгкой форме, которая не требует обращения к врачу. Однако стоит отметить, что с возрастом ПМС будет прогрессировать.
ФАКТ: по результатам исследований выяснилось, что на последние дни менструального цикла у женщин приходится также обострение заболеваний: аппендицитов (33%), острых вирусных инфекций (31%), других заболеваний (25%), вплоть до госпитализации.
Формы ПМС
Наиболее распространены 4 формы ПМС: нервно-психическая, отёчная, цефалгическая, кризовая. Существует и так называемая атипическая форма ПМС.
Нервно-психическая форма характеризуется изменениями эмоционального фона: слабостью, плаксивостью, депрессией и меланхолией или, наоборот, чрезмерной и необоснованной раздражительностью, агрессией.
При отёчной форме синдрома наблюдается нагрубание и болезненность молочных желез, отёчность лица, ног и кистей рук, потливость.
Словом «цефалгия» в медицине называют головную боль, соответственно цефалгическая форма ПМС отличается сильными головными болями, головокружениями, тошнотой и иногда рвотой. Кроме этих симптомов некоторые женщины жалуются боли в сердце и подавленное психологическое состояние. Помимо этого, в организме изменяется количество кальция, что может привести к хрупкости и ломкости костей.
При кризовой форме ПМС (криз — кардинальное изменение состояния) у женщины возникают адреналиновые кризы. Они начинаются с чувства сдавливания под грудью и сопровождаются значительно учащенным сердцебиением, онемением и похолоданием рук. Отличительной особенностью кризовой формы является у половины женщин сильно обостряющийся страх смерти. Отметим, что кризовая форма ПМС переносится наиболее тяжело и требует обязательного лечения.
ВАЖНО: не леченые нервно-психическая, отёчная и цефалгичсекая форма принимают в итоге кризовую форму ПМС.
Записаться на приемПричины и диагностика ПМС
Учёные до сегодняшнего дня не нашли точной и единой причины предменструального синдрома. Однако совершенно ясно, что огромную роль в образовании заболевания играет нарушение гормонального баланса. Так, согласно одной из теорий происхождения ПМС нарушение соотношения гормонов эстрогена и прогестерон и является причиной симптомокомплекса. Также учёные рассматривают в качестве причины ПМС теорию водной интоксикации, согласно которой признаки синдрома проявляются при нарушениях водно-солевого обмена жидкости в организме. Третья основная теория возникновения ПМС говорит, что его причины в нехватке витаминов В6, А, магния, кальция, цинка. Учёные не исключают и генетический фактор.
Базовая часть диагностики ПМС заключается в сборе анамнеза и клинической картины заболевания. Помимо этого используются различные методы диагностики в зависимости от формы и проявлений заболевания. Среди них:
- гормональное обследование;
- оценка психоэмоционального статуса пациентки;
- маммография;
- ультразвуковое исследование органов малого таза и молочных желез;
- электроэнцефалография, эхоэнцефалографию, реоэнцефалографию, МРТ, ЯМР;
- оценка состояния глазного дна, оценка периферических полей зрения;
- рентген черепа, шейного отдела позвоночника;
- измерение артериального давления;
- ультразвуковое исследование надпочечников;
- измерение диуреза и количества употребленной жидкости, анализы определяющие выделительную функцию почек, и др.
Лечение ПМС
Лечение ПМС выполняется медикаментозными и немедикаментозными методами. Так ведущую роль в лечении предменструального синдрома играет гормональная терапия препаратами-аналогами прогестерона. При нервно-психических симптомах большинству пациенток показан приём успокоительных. Симптоматическое лечение ПМС включает применение болеутоляющих, мочегонных, противоаллергических препаратов.
Не медикаментозная терапия подразумевает психотерапевтическое лечение и физиотерапию, спорт, полноценный отдых и диету. В частности, во второй половине менструального цикла пациенткам необходимо ограничить употребление углеводов, животных жиров, сахара, соли, кофеина, шоколада и спиртных напитков.
Другие статьи автора
Врачи
Все врачиПредменструальный синдром (ПМС) — Симптомы и причины
Обзор
Предменструальный синдром (ПМС) имеет широкий спектр признаков и симптомов, включая перепады настроения, болезненность груди, тягу к еде, усталость, раздражительность и депрессию. По оценкам, до 3 из каждых 4 женщин в период менструации страдали той или иной формой предменструального синдрома.
Симптомы имеют тенденцию повторяться по предсказуемой схеме. Но физические и эмоциональные изменения, которые вы испытываете при предменструальном синдроме, могут варьироваться от едва заметных до сильных.
Тем не менее, вы не должны позволять этим проблемам управлять своей жизнью. Лечение и изменение образа жизни могут помочь вам уменьшить или контролировать признаки и симптомы предменструального синдрома.
Симптомы
Список потенциальных признаков и симптомов предменструального синдрома длинный, но большинство женщин испытывают лишь некоторые из этих проблем.
Эмоциональные и поведенческие признаки и симптомы
- Напряжение или тревога
- Подавленное настроение
- Плачущие заклинания
- Перепады настроения и раздражительность или гнев
- Изменения аппетита и тяга к еде
- Проблемы с засыпанием (бессонница)
- Социальная изоляция
- Плохая концентрация
- Изменение либидо
Физические признаки и симптомы
- Боль в суставах или мышцах
- Головная боль
- Усталость
- Увеличение веса, связанное с задержкой жидкости
- Вздутие живота
- Болезнь груди
- Вспышки угрей
- Запор или диарея
- Непереносимость алкоголя
Для некоторых физическая боль и эмоциональный стресс настолько серьезны, что влияют на их повседневную жизнь.Независимо от тяжести симптомов, у большинства женщин признаки и симптомы обычно исчезают в течение четырех дней после начала менструального цикла.
Но у небольшого числа женщин с предменструальным синдромом ежемесячно появляются симптомы инвалидности. Эта форма PMS называется предменструальным дисфорическим расстройством (ПМДР).
PMDD Признаки и симптомы включают депрессию, перепады настроения, гнев, беспокойство, чувство подавленности, трудности с концентрацией внимания, раздражительность и напряжение.
Когда обращаться к врачу
Если вы не смогли справиться со своим предменструальным синдромом с помощью изменения образа жизни, а симптомы PMS влияют на ваше здоровье и повседневную активность, обратитесь к врачу.
Причины
Точная причина предменструального синдрома неизвестна, но на это состояние могут влиять несколько факторов:
- Циклические изменения гормонов. Признаки и симптомы предменструального синдрома изменяются при гормональных колебаниях и исчезают при беременности и менопаузе.
- Химические изменения в головном мозге. Колебания серотонина, химического вещества мозга (нейротрансмиттера), которое, как считается, играет решающую роль в состоянии настроения, могут вызвать симптомов ПМС. Недостаточное количество серотонина может способствовать предменструальной депрессии, а также вызывать усталость, тягу к еде и проблемы со сном.
- Депрессия. Некоторые женщины с тяжелым предменструальным синдромом страдают недиагностированной депрессией, хотя депрессия сама по себе не вызывает всех симптомов
07 февраля 2020 г.
Показать ссылки- Часто задаваемые вопросы. Гинекологические проблемы FAQ057. Предменструальный синдром. Американский колледж акушеров и гинекологов. https://www.acog.org/Patients/FAQs/Premenstrual-Syndrome-PMS.По состоянию на 9 октября 2017 г.
- Йонкерс К.А. и др. Эпидемиология и патогенез предменструального синдрома и предменструального дисфорического расстройства. https://www.uptodate.com/contents/search. По состоянию на 22 декабря 2017 г.
- Kellerman RD, et al., Eds. Предменструальный синдром. В: Текущая терапия Конна: 2018. Филадельфия, Пенсильвания: Saunders Elsevier; 2018. https://www.clinicalkey.com. По состоянию на 22 декабря 2017 г.
- Ferri FF. Предменструальный синдром. В: Клинический советник Ферри 2018.Филадельфия, Пенсильвания: Эльзевир; 2018. https://www.clinicalkey.com. По состоянию на 26 сентября 2017 г.
- Ведение предменструального синдрома: рекомендация Green-top № 48. BJOG: Международный журнал акушерства и гинекологии. 2017; 124: e73.
- Каспер РФ и др. Лечение предменструального синдрома и предменструального дисморфизма. https://www.uptodate.com/contents/search. По состоянию на 22 декабря 2017 г.
- Натуральные лекарственные средства в клиническом ведении предменструального синдрома.Натуральные лекарства. http://naturalmedicines.the mentalresearch.com. По состоянию на 22 декабря 2017 г.
- Chiaramonte D, et al. Интегративное женское здоровье. Медицинские клиники Северной Америки. 2017; 101: 955.
- Verkaik S, et al. Лечение предменструального синдрома препаратами Vitex agnus castus: систематический обзор и метаанализ. Американский журнал акушерства и гинекологии. 2017; 217: 150.
- Parazzini F, et al. Магний в гинекологической практике: обзор литературы.Исследования магния. 2017; 30: 1.
- Батлер Тобах Ю.С. (заключение эксперта). Клиника Мэйо, Рочестер, Миннесота, 29 января 2018 г.
Предменструальный синдром (ПМС)
Предменструальный синдром | Вы и ваши гормоны от Общества эндокринологов
Альтернативные названия предменструального синдрома
ПМС; предменструальное напряжение; PMT; предменструальное дисфорическое расстройство (тяжелый ПМС)
Что такое предменструальный синдром?
Женщина сжимает живот, чтобы снять спазмы из-за предменструального синдрома.
Большинство женщин испытывают некоторые симптомы в дни, предшествующие месячному периоду (т. Е. Во второй половине менструального цикла). Симптомы у каждой женщины разные и могут меняться от месяца к месяцу. Если эти симптомы, которые могут проявляться как физические, поведенческие и психологические , , повторяются и являются достаточно серьезными, чтобы повлиять на повседневную жизнь женщины, они определяются как предменструальный синдром. Симптомы обычно исчезают или значительно уменьшаются к концу менструации.Более тяжелый ПМС известен как предменструальное дисфорическое расстройство (ПМДР).
Первый день менструального цикла определяется как первый день месячного периода. Примерно в середине цикла — примерно на 14-й день, если циклы регулярные — происходит овуляция. Пустой фолликул, который вырастил яйцеклетку, образует желтое тело, которое производит высокий уровень прогестерона и низкий уровень эстрадиола, чтобы подготовить матку к беременности, если зачатие произошло. Если яйцеклетка не оплодотворена, желтое тело начинает разрушаться, и выработка прогестерона и эстрадиола начинает падать.Это начинается примерно за неделю до следующей менструации.
Что вызывает предменструальный синдром?
Точная причина предменструального синдрома неизвестна, однако считается, что гормональные изменения вызывают симптомы. После овуляции, когда желтое тело начинает разрушаться, снижение уровня прогестерона к концу менструального цикла влияет на различные химические вещества в головном мозге (например, серотонин). У женщин с предменструальным синдромом нет аномальных уровней гормонов, но они, по-видимому, более чувствительны к воздействию прогестерона и эстрогена.
Степень, в которой эти процессы влияют на женщину, будет зависеть от ее психологического и социального благополучия в данный конкретный период ее жизни.
Каковы признаки и симптомы предменструального синдрома?
До 150 симптомов были идентифицированы как часть предменструального синдрома. Наиболее частые физические симптомы включают болезненность груди, ощущение вздутия живота, головные боли, прыщи, боль в животе и усталость. Наиболее часто встречающиеся психологические симптомы включают перепады настроения, раздражительность, беспокойство, депрессию, слезы, расстройство / эмоциональность и трудности с концентрацией внимания.
Насколько распространен предменструальный синдром?
Трудно подсчитать, сколько женщин пострадали. Считается, что до 80% женщин испытывают предменструальные симптомы, в то время как сам предменструальный синдром, как полагают, затрагивает от 5% до 25% женщин в репродуктивной возрастной группе. По оценкам, от 5% до 8% женщин страдают тяжелым предменструальным синдромом, также известным как предменструальное дисфорическое расстройство.
Предменструальный синдром передается по наследству?
Ранние исследования показали, что может быть генетическая предрасположенность к развитию предменструального синдрома; однако это не было доказано.Необходимы дополнительные исследования, чтобы выяснить, передается ли предменструальный синдром в семье.
Как диагностируется предменструальный синдром?
Диагностика предменструального синдрома основывается на симптомах, которые испытывает пациентка, и на той точке менструального цикла, в которой эти симптомы проявляются. Чтобы поставить диагноз, женщинам рекомендуется вести дневник своих симптомов в течение как минимум двух месяцев подряд.
Как лечится предменструальный синдром?
Поскольку точная причина предменструального синдрома еще не выяснена, лечение направлено на облегчение симптомов.Ведение предменструального синдрома основано на многоуровневом подходе, и каждый вариант лечения может занять до трех месяцев, чтобы добиться заметных результатов. Первоначальное лечение включает в себя поощрение женщины к ведению здорового образа жизни с точки зрения сбалансированной диеты, регулярных физических упражнений и минимизации стресса, а также отказа от соли, кофеина и алкоголя.
Для лечения предменструального синдрома предлагается ряд травяных и витаминных добавок. Некоторые небольшие исследования показали, что хорошее потребление витаминов группы B, тиамина и рибофлавина, а также кальция и витамина D может снизить риск предменструального синдрома.Добавки Chasteberry (Vitex agnus castus) также подтверждаются небольшими исследованиями. Требуются дальнейшие исследования, чтобы прояснить преимущества всего этого. Женщина должна проконсультироваться со своим врачом или диетологом, чтобы обсудить режим, который ей подходит.
Когнитивно-поведенческая терапия (особый тип разговорной терапии) также оказалась полезной при лечении предменструального синдрома.
Лечебные процедуры делятся на две основные группы: гормональные препараты и селективные ингибиторы рецепторов серотонина (или СИОЗС).
Гормональное лечение — у части женщин предменструальный синдром можно облегчить с помощью гормональных контрацептивов, подавляющих овуляцию. Есть несколько способов сделать это. Женщине могут быть назначены пластыри с эстрогеном с прогестагеном (прогестероном) в форме таблеток или внутриматочной спирали, пропитанной стероидами, которая называется Мирена. Иногда можно использовать комбинированные оральные противозачаточные таблетки. Если симптомы у женщины очень тяжелые, ее могут направить к гинекологу и назначить другое гормональное лечение, называемое аналогом гонадотропин-рилизинг-гормона.Поскольку гормональные методы, используемые для облегчения симптомов предменструального синдрома, также являются противозачаточными, они не подходят, если женщина планирует беременность.
Селективные ингибиторы рецепторов серотонина — это группа лекарств, которые используются для лечения депрессии (путем повышения уровня нейромедиатора серотонина), а также оказались очень эффективными при лечении предменструального синдрома. В отличие от депрессии, лекарство можно принимать только при появлении симптомов, т.е.е. как раз во второй половине менструального цикла. Эта группа антидепрессантов может быть вредна во время беременности, поэтому женщинам, планирующим беременность, следует проконсультироваться с врачом о вариантах лечения.
Есть ли у лечения побочные эффекты?
Витаминные добавки и дополнительные методы лечения для облегчения симптомов предменструального синдрома могут вызывать побочные эффекты; например, добавки кальция могут вызвать расстройство желудка.
При гормональном лечении иногда женщина может быть чувствительна к гормону и испытывать побочные эффекты, такие как тошнота или болезненность груди.
Некоторые женщины чувствуют тошноту или сонливость, когда впервые принимают селективные ингибиторы рецепторов серотонина, но эти побочные эффекты обычно проходят. Это лекарство также может повлиять на либидо (половое влечение).
Женщины должны обсудить любые опасения по поводу вариантов лечения или побочных эффектов со своим врачом.
Каковы более отдаленные последствия предменструального синдрома?
Частота и тяжесть предменструального синдрома варьируется от женщины к женщине и у каждой отдельной женщины от месяца к месяцу.
Наибольшая распространенность наблюдается среди женщин в возрасте от 30 до 50 лет, но женщины также могут испытывать ухудшение своих симптомов во время менопаузы (что связано с неустойчивыми колебаниями уровня гормонов в это время). Также это обычное время для женщин, когда они испытывают стресс в своей жизни, например, когда дети уезжают из дома, а стареющие родители становятся более зависимыми. Заместительная гормональная терапия (ЗГТ) может использоваться для лечения симптомов, вызванных менопаузой, и оказывает различное влияние на симптомы, возникающие как часть предменструального синдрома, который может возникать в перименопаузальный период.
Предменструальный синдром должен исчезнуть, когда у женщины закончилась менопауза, поскольку у женщины больше нет менструального цикла, связанного с циклическим высвобождением стероидных гормонов из яичников. Так же и во время беременности не будет циклических симптомов. Однако женщины могут испытывать аналогичные симптомы, такие как вздутие живота, болезненность груди и перепады настроения во время беременности из-за высокого уровня прогестерона.
Существуют ли группы поддержки пациентов с предменструальным синдромом?
Национальная ассоциация предменструального синдрома (NAPS) может дать совет и поддержку пациентам и их семьям.
Последний раз отзыв: апр 2019
Предменструальное дисфорическое расстройство (ПМДР) | Johns Hopkins Medicine
Что такое предменструальное дисфорическое расстройство (ПМДР)?
Предменструальное дисфорическое расстройство (ПМДР) — гораздо более тяжелая форма предменструального синдрома (ПМС). Это может повлиять на женщин детородного возраста. Это тяжелое хроническое заболевание, требующее внимания и лечения. Изменения в образе жизни, а иногда и лекарства могут помочь справиться с симптомами.Что вызывает ПМДР?
Точная причина PMDD неизвестна. Это может быть ненормальная реакция на нормальные изменения гормонов, которые происходят во время каждого менструального цикла. Гормональные изменения могут вызвать дефицит серотонина. Серотонин — это вещество, которое естественным образом содержится в головном мозге и кишечнике, сужает кровеносные сосуды и может влиять на настроение и вызывать физические симптомы.Каковы факторы риска ПМДР?
Хотя ПМДР может развиться у любой женщины, повышенному риску могут подвергаться следующие:
- Женщины с семейным анамнезом ПМС или ПМДР
- Женщины с личным или семейным анамнезом депрессии, послеродовой депрессии или других расстройств настроения
Другие возможные факторы риска включают низкий уровень образования и курение сигарет.
За дополнительной информацией обращайтесь к своему врачу.
Каковы симптомы ПМДР?
Симптомы ПМДР появляются в течение недели перед менструацией и проходят через несколько дней после начала менструации. Эти симптомы нарушают повседневные жизненные задачи. Симптомы ПМДР настолько серьезны, что у женщин в это время возникают проблемы с функционированием дома, на работе и в отношениях. Это заметно отличается от других периодов времени в течение месяца.
Наиболее частые симптомы ПМДР:
Психологические симптомы
Задержка жидкости Проблемы с дыханием Жалобы на глаза
| Желудочно-кишечные симптомы
Неврологические и сосудистые симптомы
Другое
|
Симптомы PMDD могут выглядеть как другие состояния или медицинские проблемы, такие как состояние щитовидной железы, депрессия или тревожное расстройство.Всегда консультируйтесь с врачом для постановки диагноза.
Как диагностируется ПМДР?
Помимо полной истории болезни и физического и тазового осмотра, существует очень мало диагностических тестов. Поскольку есть симптомы психического здоровья, ваш лечащий врач может попросить вас обследовать вас на предмет наличия проблем с психическим здоровьем. Кроме того, ваш лечащий врач может попросить вас вести дневник или дневник своих симптомов в течение нескольких месяцев. В целом, для диагностики ПМДР должны присутствовать следующие симптомы:
- В течение года, во время большинства менструальных циклов, должны присутствовать 5 или более из следующих симптомов:
- Подавленное настроение
- Гнев или раздражительность
- Проблемы с концентрацией внимания
- Отсутствие интереса к занятиям, которым когда-то нравилось
- Настроение
- Повышенный аппетит
- Бессонница или потребность в большем сне
- Чувство подавленности или выхода из-под контроля
- Другие физические симптомы, наиболее частыми из которых являются вздутие живота, болезненность груди и головная боль
- Симптомы, нарушающие вашу способность функционировать в социальных, рабочих или других ситуациях
- Симптомы, которые не связаны с другим заболеванием или не усугубляются им
Как лечится ПМДР?
ПМДР — серьезное хроническое заболевание, которое требует лечения.Несколько из следующих подходов к лечению могут помочь облегчить или уменьшить тяжесть симптомов ПМДР:
- Изменения в диете для увеличения количества белков и углеводов и уменьшения сахара, соли, кофеина и алкоголя
- Регулярные упражнения
- Управление стрессом
- Витаминные добавки (например, витамин B6, кальций и магний)
- Противовоспалительные препараты
- Селективные ингибиторы обратного захвата серотонина (СИОЗС)
- Противозачаточные таблетки
У некоторых женщин тяжесть симптомов со временем усиливается и сохраняется до наступления менопаузы.По этой причине женщине может потребоваться длительное лечение. Дозировка лекарства может меняться на протяжении всего курса лечения.
Основные сведения о PMDD
PMDD — это гораздо более тяжелая форма предменструального синдрома (ПМС).
Точная причина PMDD неизвестна.
- Основные симптомы, которые отличают ПМДР от других расстройств настроения или менструальных состояний, — это время появления симптомов и их продолжительность.
- Симптомы ПМДР настолько серьезны, что влияют на вашу способность функционировать дома, на работе и в отношениях.
- Помимо полной истории болезни и физического осмотра и обследования органов малого таза, существует очень мало тестов для диагностики этого состояния.
- В течение года, во время большинства менструальных циклов, должны присутствовать 5 или более из следующих симптомов:
- Депрессивное настроение
- Гнев или раздражительность
- Проблемы с концентрацией внимания
- Отсутствие интереса к занятиям, которым когда-то нравилось
- Настроение
- Повышенный аппетит
- Бессонница или чувство сильной сонливости
- Чувство подавленности или выхода из-под контроля
- ПМДР — серьезное хроническое заболевание, которое требует лечения, которое может включать изменение образа жизни, а иногда и лекарства.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к вашему лечащему врачу:- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите ответить.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Кроме того, запишите все новые инструкции, которые дает вам провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как связаться с вашим поставщиком услуг, если у вас возникнут вопросы.
PMS — PMDD — Grapevine ObGyns
Предменструальный синдром в той или иной степени поражает почти 85% менструирующих женщин. ПМС может протекать в легкой форме или проявляться вплоть до предменструального дисфорического расстройства или ПМДР. Возможно, вы подросток, только начинающий испытывать симптомы, или человек, который долгое время борется с этим заболеванием. Независимо от вашего возраста, наша команда заботливых врачей, состоящая из женщин, всегда готова вам помочь.
Последствия предменструального синдрома
ПМС возникает, когда эндокринная система вырабатывает гормоны, контролирующие менструальный цикл.Но гормональные изменения могут заставить вас чувствовать что угодно, только не под контролем. ПМС может вызвать вздутие живота, болезненность груди, рычание, беспокойство или депрессию, увеличение веса и множество других нежелательных эффектов. Возможно, вам сказали: «это все в вашей голове» или «просто разберись с этим». Но наша сострадательная команда гинекологов знает, что ваши симптомы могут быть очень реальными и, что самое главное, поддаются лечению.
Диагностика предменструального синдрома
Наши акушеры проведут необходимые тесты, чтобы точно диагностировать причину и серьезность ваших симптомов.Иногда тревожные и депрессивные расстройства и даже заболевания щитовидной железы могут имитировать ПМС. Хотя медицинские эксперты до сих пор не определили, почему ПМС поражает некоторых женщин, а не других, в некоторых случаях причина может быть просто генетической. Вы можете быть предрасположены, если у вас есть близкий член семьи с историей ПМС. Ведение краткого дневника ПМС в течение двух или трех месяцев и принесение его на прием поможет составить четкую картину. Запишите даты менструации, тяжесть симптомов и время их появления.
Предменструальный синдром указывается при следующих симптомах:
- Присутствуют за пять дней до менструации, не менее трех менструальных циклов подряд
- Конец в течение четырех дней после начала менструации
- Нарушение нормальной деятельности
Лечение PMS, PMDD
Наши ObGyns предлагают вам несколько вариантов лечения PMS и PMDD. Они могут посоветовать вам попробовать себя в уходе за собой, который принесет пользу вашему общему благополучию:
- Ешьте разнообразные здоровые продукты, в том числе нежирные молочные продукты, белок, фрукты, овощи и цельнозерновые продукты.
- Занимайтесь физическими упражнениями не менее 2,5 часов в неделю (30 минут в день, пять дней в неделю).
- Спите семь-восемь часов каждую ночь.
- Практикуйте техники релаксации и медитации.
Дополнительные средства могут включать безрецептурные обезболивающие (ибупрофен, напроксен, аспирин) или альтернативные методы лечения, такие как витамины и добавки. В более тяжелых случаях наши врачи могут назначить лекарства для снятия симптомов.
Свяжитесь с нами
Не живите только с ПМС и ПМДР.Наша опытная команда ObGyns лечит все типы женского здоровья и может чутко и заботливо ответить на ваши вопросы. Свяжитесь с нами сегодня, чтобы составить план лечения. Впервые в офисах? Перейдите на нашу страницу ресурсов, чтобы упростить свой первый визит и узнать о нашем удобном онлайн-портале для пациентов.
Мужчины могут помочь женщинам справиться с ПМС
Многие женщины перед менструацией испытывают ряд физических и эмоциональных симптомов. Этот предменструальный стресс, также известный как ПМС, часто проявляется напряжением или гневом в их отношениях.Некоторые женщины могут так злиться на своего партнера, что хотят его бросить.
В исследовании, недавно опубликованном в журнале PLoS ONE, мы обнаружили, что партнер женщины может помочь уменьшить симптомы ПМС, а не усугубить их. Наше исследование показало, что консультирование пар уменьшило симптомы предменструальных симптомов от умеренных до тяжелых и повысило удовлетворенность отношениями.
Проблемы во взаимоотношениях
Около 40% женщин сообщают о предменструальном стрессе от умеренного до тяжелого за три-четыре дня до менструации.Наиболее частыми симптомами являются раздражительность, гнев и депрессия, иногда сопровождающиеся усталостью, болями в спине и головными болями.
Эти симптомы являются результатом сочетания гормональных изменений и жизненного стресса. На их серьезность влияют стратегии выживания, которые принимают женщины, и контекст их отношений. Женщины, которые осознают предменструальные изменения, занимаются самообслуживанием и просят поддержки, с меньшей вероятностью испытают экстремальный предменструальный стресс.
Когда мы беседуем с женщинами, которые испытывают ПМС, часто можно услышать, что они недовольны элементами своих отношений — будь то эмоциональная поддержка, которую они получают дома, или посуда, оставленная в раковине в конце дня.
Для женщин, которые страдают от умеренного до тяжелого предменструального стресса, эти проблемы можно оставить на медленном огне в течение трех недель каждого месяца, когда их можно подавить или игнорировать. Но в течение этой недели, когда женщины чувствуют себя более чувствительными или уязвимыми, всего этого может стать слишком много.
Сдерживаемый гнев и негодование, наконец, достигают точки кипения, и женщины чувствуют, что они больше не контролируют ситуацию. Это может привести к серьезному стрессу и напряженности в отношениях.
Как помогает терапия
Мы уже знаем, что индивидуальная терапия может уменьшить симптомы предменструального стресса.Основное внимание уделяется тому, чтобы помочь женщине понять происхождение ее симптомов и разработать стратегии выживания. Это может включать перерыв для самопомощи, избегание конфликтов, выражение потребностей в поддержке и снижение жизненного стресса.
В то время как лечение, такое как антидепрессанты СИОЗС (селективные ингибиторы обратного захвата серотонина), можно использовать, чтобы помочь женщинам справиться с предменструальным стрессом, психологическая терапия более эффективна в долгосрочной перспективе. Это также работает в версии самопомощи, когда женщины читают о том, как справиться с ПМС, в письменном руководстве, а не разговаривают с терапевтом.
Женщины, состоящие в лесбийских отношениях, сообщают о большей предменструальной поддержке и понимании со стороны своего партнера. с www.shutterstock.comВ то время как терапия предменструального стресса рассматривает вопросы взаимоотношений, партнеры, как правило, не принимают непосредственного участия в сессиях. Это серьезное упущение. Многие мужчины говорят, что не понимают ПМС. Они хотят поддержать своего партнера, но не знают, что делать.
Другие могут избегать своих партнеров, когда у них есть симптомы, из-за чего женщина чувствует себя отвергнутой и усугубляет предменструальный стресс.
Женщины, состоящие в лесбийских отношениях, сообщают о большей предменструальной поддержке и понимании со стороны своего партнера. Такая поддержка связана с уменьшением симптомов и улучшением способности справляться с трудностями. Поддерживающие партнеры-мужчины могут иметь аналогичный положительный эффект.
Терапия для пар еще лучше
В нашем последнем исследовании мы сравнили влияние индивидуальной и семейной терапии на предменструальный дистресс с контрольной группой людей, находящихся в списке ожидания терапии. Результаты показывают, что супружеская терапия была наиболее эффективной в улучшении отношений и облегчении предменструального расстройства.
В исследовании, которое длилось три года, приняли участие 83 женщины, страдавшие от умеренного до тяжелого ПМС. Их случайным образом разделили на три группы: индивидуальную терапевтическую группу, терапевтическую группу для пар и группу ожидания. Большинство (95%) состояли в гетеросексуальных отношениях.
Женщины в двух терапевтических группах сообщили о более низких предменструальных симптомах, эмоциональных реакциях и предменструальном стрессе по сравнению с контрольной группой из списка ожидания. Это подтверждает эффективность терапии независимо от ее типа.
Тем не менее, женщины в группе терапии супружеской пары имели значительно лучшие поведенческие стратегии выживания, чем женщины в группе индивидуальной терапии и контрольной группе из списка ожидания. В группе семейной терапии 58% женщин отметили усиление самопомощи и преодоления трудностей. Это по сравнению с 26% в индивидуальной группе и 9% в группе ожидания.
Большинство женщин в группе парной терапии (57%) сообщили об улучшении отношений со своим партнером. Это было по сравнению с 26% в группе индивидуальной терапии и 5% улучшения сообщений в листе ожидания.
В группе терапии пар 84% женщин сообщили о повышении осведомленности партнера и понимания ПМС, по сравнению с 39% в группе индивидуальной терапии и 19% в группе ожидания.
Мужчины могут быть частью решения
После сеансов терапии женщины сообщают, что они с меньшей вероятностью «потеряют контроль» при выражении своих чувств во время ПМС. Они стали лучше осознавать возможность конфликта в отношениях; описывать напряженность в отношениях как менее проблематичную; и с большей вероятностью будут говорить со своим партнером о ПМС и просить поддержки.
Эти улучшения были очевидны в обеих терапевтических группах в нашем исследовании. Это говорит о том, что даже если женщины проводят терапию без партнера, это все равно может иметь положительный эффект. Женщины по-прежнему будут изучать стратегии самопомощи и выживания, лучше поймут ПМС, пойдут домой и расскажут своему партнеру о своем опыте терапии.
Однако результаты этого исследования ясно показывают, что наибольшее положительное влияние наблюдается, когда партнер женщины также участвует в сеансах терапии.Таким образом, мужчины могут чувствовать себя оскорбленными из-за того, что их «обвиняют» в ПМС. Но они могут быть частью решения, а не причиной проблемы.
Предменструальный синдром (ПМС) | Навигатор здоровья NZ
Предменструальный синдром (ПМС) — это совокупность физических и психических симптомов, которые женщины в большей или меньшей степени испытывают каждый месяц перед менструацией.
Рабочее определение предменструального синдрома (ПМС) Королевского колледжа акушеров и гинекологов — это «состояние, которое проявляется тяжелыми физическими, поведенческими и психологическими симптомами при отсутствии органического или основного психического заболевания, которое регулярно рецидивирует во время лютеиновой фазы. каждого менструального (яичникового) цикла (это две недели до менструации у женщины) и который исчезает или значительно регрессирует к концу менструации ».
- У 40% женщин есть симптомы, соответствующие этому определению. Комбинация симптомов, их продолжительность и степень тяжести варьируются от женщины к женщине.
- Симптомы ПМС отличаются от «нормальных», потому что «они вызывают значительное ухудшение повседневной активности». Симптомы обычно исчезают с началом менструации.
- Примерно 5% женщин испытывают серьезные предменструальные симптомы, которые включают депрессию, беспокойство, раздражительность и потерю уверенности, а также физические симптомы, включая вздутие живота и масталгию, и это может быть известно как предменструальное дисфорическое расстройство (ПМДР).
- Нет четкого соглашения о лучшем управлении PMS. Предлагается широкий спектр вариантов лечения с разным уровнем доказательности.
Причины
Никто не знает наверняка, что вызывает ПМС. Поскольку симптомы появляются в середине цикла после овуляции (когда яйцеклетка высвобождается), считается, что гормональные изменения, которые обычно происходят во время каждого менструального цикла, могут вызывать множество симптомов.
Эти гормональные изменения (основные гормоны, называемые эстрогеном и прогестероном) влияют на женщин по-разному и могут в дальнейшем изменяться в зависимости от образа жизни, наследственных факторов, статуса питания и эмоционального состояния женщины в то время, когда появляются симптомы ПМС.Вот почему у некоторых женщин симптомы очень легкие, а у других — тяжелые, которые проявляются в течение нескольких дней.
В настоящее время проводятся дополнительные исследования для определения причины ПМС. Многие симптомы похожи на те, которые испытывают женщины во время беременности, а также в годы до и во время менопаузы.
ПМС обычно возникает не из-за недостатка определенного гормона или из-за «слишком большого количества» гормонов.
Симптомы
Симптомы ПМС не у всех женщин одинаковы.Наиболее распространены:
К другим менее частым симптомам относятся:
- Нарушения сна
- Тяга к еде
- проблемы с кожей, такие как прыщи
- боль в суставах
- приливы
- изменения личности от легких до тяжелых
- враждебное отношение к другим людям
- Нерегулярное сердцебиение и учащенное сердцебиение
- чувство нерешительности
- Те, у кого астма, иногда в это время обнаруживают, что состояние ухудшается.
ПМС диагностируется на основании ваших симптомов и при исключении других заболеваний. Анализы крови на гормональный фон не имеют большого значения, поскольку симптомы могут возникать на любом гормональном уровне.
Лечение
Дневник симптомов
Лечение направлено на облегчение ваших конкретных симптомов. Ежедневный учет поможет вам выяснить, каковы ваши основные симптомы и когда они возникают. Эта информация поможет вам и вашему врачу решить, какое лечение вам больше всего подходит.Запишите такие вещи, как:
- принимаете ли вы оральные контрацептивы
- что и когда вы едите
- , курите ли вы, пьете ли вы или принимаете другие наркотики, и если да, то сколько
- ваш уровень стресса на работе или дома
- , на какой стадии менструального цикла вы впервые замечаете симптомы ПМС.
- количество и тип упражнений, которые вы выполняете
- см. — Дневник симптомов -Здоровье США
Лекарства
Лекарства, отпускаемые по рецепту : Лекарства, отпускаемые по рецепту, также могут быть полезны для женщин, которые не смогли контролировать свои симптомы с помощью изменения образа жизни.Раньше давали диуретики (водные таблетки), чтобы уменьшить чувство вздутия живота. Сейчас это не такой популярный выбор, но все же время от времени назначают. Некоторые врачи назначают гормоны в виде таблеток.
Антидепрессанты : Антидепрессанты — еще одна форма лекарств. Любое лекарство требует регулярного медицинского наблюдения, поэтому не забывайте проверяться у врача раз в полгода. Если ваши симптомы не улучшаются или ухудшаются, обратитесь за дополнительной помощью к врачу.
Кальций или витамин B6 : Некоторые женщины считают, что кальций или витамин B6 полезны для контроля симптомов ПМС. Кальций можно принимать каждый день, а витамин B6 можно принимать за несколько дней до появления симптомов ПМС и продолжать до начала менструации. Данные исследований показывают, что эффективная доза добавок кальция при симптомах ПМС составляет около 1000 мг в день; есть также некоторые доказательства того, что диета, богатая кальцием, может быть полезной при симптомах, например четыре порции нежирных молочных продуктов в день.
Кальций и витамин B6 не требуются по рецепту и могут быть куплены в аптеках, супермаркетах и магазинах здорового питания. Не забудьте прочитать инструкции на флаконе, чтобы узнать правильную дозировку — если не уверены, проконсультируйтесь с фармацевтом. Сообщите своему врачу, принимаете ли вы какую-либо из этих добавок, особенно если вы принимаете предписанные лекарства или у вас повышенный риск сердечных заболеваний.
Дополнительные меры по охране здоровья
Другие варианты, такие как иглоукалывание, массаж или йога, чтобы расслабить или облегчить симптомы, оказались очень полезными для многих женщин.
Самостоятельная помощь
- Убедитесь, что вы едите регулярно и разумно, включая много свежих фруктов и овощей каждый день. Избегайте соли, кофеина, алкоголя и чрезмерного количества жидкости.
- Регулярно занимайтесь спортом. Упражнения помогают по-разному. Ежедневная прогулка не менее пяти раз в неделю по 30 минут расслабляет и высвобождает естественные антидепрессанты (эндорфины) в систему, что, в свою очередь, снижает уровень стресса. Это также дает вам время подумать самостоятельно.В качестве упражнения с весовой нагрузкой оно часто помогает уменьшить любую боль в суставах.
- Хорошо выспитесь.
Узнать больше
Предменструальный синдром (ПМС) Управление женского здоровья — Министерство здравоохранения и социальных служб США
Слайд-шоу: Визуальное руководство по предменструальному синдрому (ПМС) WebMD, 2014
Предменструальный синдром (ПМС) Medline Plus — Национальное министерство здравоохранения и социальных служб США Институты здоровья, 2014 г.
Список литературы
Предменструальный синдром, лечение (рекомендация Green-top No.48) Королевский колледж акушеров и гинекологов, Великобритания
Симптомы, причины и лечение ПМС
Предменструальный синдром, часто известный под аббревиатурой ПМС, включает в себя множество симптомов, связанных с менструальным циклом у женщин. Подсчитано, что до трех из каждых четырех женщин в период менструации страдали той или иной формой ПМС.
СимптомыСписок потенциальных признаков и симптомов ПМС довольно длинный, но в большинстве случаев женщины испытывают лишь некоторые из них.Симптомы, которые подпадают под категорию эмоциональных и поведенческих, включают:
- Напряжение или тревога
- Депрессия
- Заклинания плача
- Перепады настроения, раздражительность или гнев
- Тяга к еде и изменение аппетита
- Бессонница (проблемы со сном)
- Социальная изоляция
- Низкая концентрация
Другие симптомы могут проявляться физически:
- Боль в суставах или мышцах
- Головная боль
- Усталость
- Увеличение веса, связанное с задержкой жидкости
- Вздутие живота
- Болезнь груди
- Вспышки угрей
- Запор или диарея
Большинство признаков и симптомов обычно исчезают в течение четырех дней после начала менструального цикла.В некоторых редких случаях у женщин с предменструальным синдромом ежемесячно появляются симптомы инвалидности — это называется предменструальным дисфорическим расстройством или ПМДР. Это может привести к депрессии, перепадам настроения, гневу, тревоге, подавленным чувствам, проблемам с концентрацией внимания, раздражительности и напряжению.
Факторы, влияющие на ПМСТочная причина предменструального синдрома неизвестна, но есть несколько факторов, которые могут этому способствовать:
- Циклические изменения гормонов: Признаки и симптомы ПМС могут изменяться при колебаниях гормонов и исчезать при беременности или менопаузе.
- Химические изменения в головном мозге: Считается, что химическое вещество мозга, называемое серотонином, играет большую роль в настроении, а колебания серотонина могут вызывать такие симптомы ПМС, как депрессия, усталость, тяга к пище и плохой сон.
- Депрессия: Депрессия сама по себе не вызывает всех симптомов тяжелого ПМС, но у некоторых женщин с тяжелым ПМС депрессия может быть не диагностирована.
Для многих женщин основные изменения образа жизни и домашние средства могут помочь с симптомами ПМС.Некоторые из них включают:
- Диета: Ешьте небольшими порциями, чтобы уменьшить вздутие живота; ограничьте употребление соленой пищи, чтобы уменьшить вздутие живота и задержку жидкости; делайте упор на продукты с высоким содержанием сложных углеводов, такие как фрукты, овощи и цельнозерновые продукты; делать упор на продукты, богатые кальцием; избегайте кофеина и алкоголя.
- Упражнение: По крайней мере, 30 минут аэробной активности в большинство дней недели могут помочь улучшить здоровье и облегчить такие симптомы, как усталость и депрессия.
- Снижение стресса: Достаточный сон и методы релаксации (расслабление мышц, упражнения на глубокое дыхание, йога или массаж) могут помочь при симптомах.
- Запись симптомов: Запись триггеров и времени появления симптомов может помочь вам принять соответствующие меры.
В некоторых случаях ваш врач может назначить лекарства от ПМС. Сюда могут входить:
- Антидепрессанты
- Нестероидные противовоспалительные препараты (НПВП): Это препараты, которые принимают до или в начале менструации для снятия спазмов и дискомфорта в груди.
- Мочегонные средства: Прием водяных таблеток, чтобы помочь организму избавиться от лишней жидкости, может помочь при отеках, вздутии живота и наборе веса.
- Гормональные контрацептивы: Это лекарства, отпускаемые по рецепту, которые останавливают овуляцию и могут облегчить симптомы.
- Некоторые альтернативные лекарства также показали некоторый успех, но вам следует проконсультироваться с врачом перед их использованием.
Если у вас есть серьезные или изменяющие жизнь симптомы предменструального синдрома, ваш врач может порекомендовать вам курс действий.

