Артериальное давление — ОГБУЗ Смоленская центральная районная больница
Новости
22.04.2021
3 и 8 мая 2021г. с 9:00 до 13:00 будут дежурить врачи Пригорской ВА, Печерской ВА, Катынской ВА
14.04.2021
В субботу 15 МАЯ 2021 года с 8:00 до 13:00 в ОГБУЗ «Смоленский областной онкологический клинический диспансер» пройдет акция День открытых дверей «Раннее выявление опухолей предстательной железы».
26.02.2021
В поликлинике ОГБУЗ «Смоленская ЦРБ» в регистратуре начал работу многофункциональный телефон: 22-98-72Месяц борьбы с гипертонией
В мире насчитывается до 1,5 миллиарда людей, страдающих артериальной гипертонией, и почти половина из них не подозревает о своем недуге. Между тем артериальная гипертония является одной из наиболее частых причин инфарктов, инсультов, потери зрения.
Поэтому с целью повышения информированности населения о мерах профилактики, диагностики и лечения артериальной гипертонии Всемирная организация здравоохранения инициировала ежегодное проведение во вторую субботу мая Всемирного дня борьбы с артериальной гипертонией.
В 2017 году Всемирный день борьбы с артериальной гипертонией выпадает на 13 мая.
В период 2013-2018 гг. тема Всемирного дня борьбы с артериальной гипертонией – «Знай цифры своего АД!».
Распространенность гипертонии чрезвычайно велика. Во всём мире ежегодно 7 млн. человек умирают и 15 млн. страдают из-за высокого артериального давления или гипертонии. Это наиболее значимый фактор риска смерти во всём мире.
В России гипертонией страдает почти треть населения.
Россия отличается от Европейских стран очень высоким уровнем смертности от сердечно-сосудистых заболеваний (ССЗ). Доказано, что одним из ведущих факторов риска ССЗ, наряду с курением и избыточной массой тела, является артериальная гипертония. В России, по ориентировочным подсчетам, 40 миллионов человек страдают от гипертонии. Если учесть, что у нас 115 миллионов человек взрослого населения, то это и есть почти треть.
Если учесть, что у нас 115 миллионов человек взрослого населения, то это и есть почти треть.
На распространенность гипертонии оказывают влияние уровень социально-экономического развития, отношение населения к сохранению здоровья, распространенность факторов риска, провоцирующих гипертонию.
Важнейшим фактором риска является возраст. Конечно, это не означает, что каждый человек преклонного возраста должен иметь гипертонию, тем не менее, в России гипертония в среднем начинается в 35-40 лет у мужчин и в 40-50 лет у женщин. Другой фактор риска — избыточное потребление соли (в два раза больше чем необходимо). Следующий фактор избыточная масса тела и ожирение. При этом имеется в виду не подкожное ожирение, а накопление жира, в брюшной полости. У лиц среднего возраста гипертония, главным образом, обусловлена именно этим фактором. Опасность заключается в том, что жир в брюшной полости гормонально активен, он провоцирует процессы, которые приводят к повышению артериального давления, развитию атеросклероза, сахарного диабета и, в конечно итоге, инфарктам, инсультам и смерти.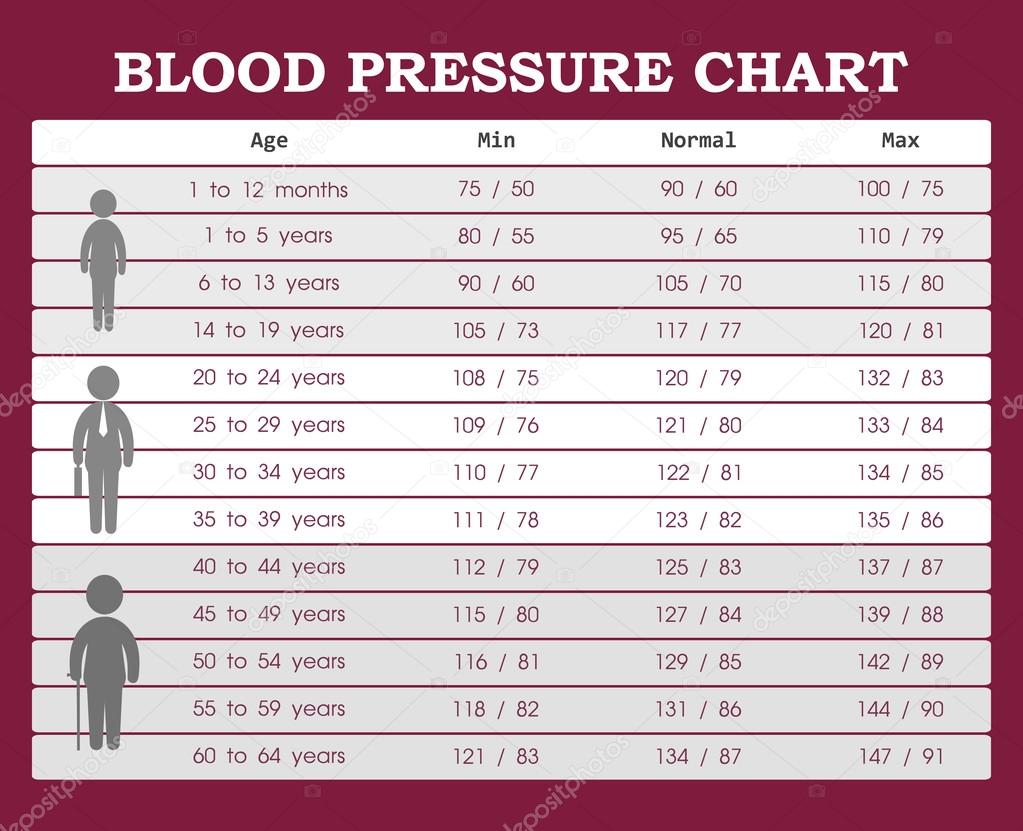
На распространенность гипертонии оказывают влияние уровень социально-экономического развития, отношение населения к сохранению здоровья, распространенность факторов риска, провоцирующих гипертонию.
Важнейшим фактором риска является возраст. Конечно, это не означает, что каждый человек преклонного возраста должен иметь гипертонию, тем не менее, в России гипертония в среднем начинается в 35-40 лет у мужчин и в 40-50 лет у женщин. Другой фактор риска — избыточное потребление соли (в два раза больше чем необходимо). Следующий фактор избыточная масса тела и ожирение. При этом имеется в виду не подкожное ожирение, а накопление жира в брюшной полости. У лиц среднего возраста гипертония, главным образом, обусловлена именно этим фактором.
Если гипертония выявляется своевременно, есть возможность свести к минимуму риск сердечных приступов, инсульта, сердечной и почечной недостаточности.
Вероятность развития высокого кровяного давления и его неблагоприятных последствий может быть сведена к минимуму при применении следующих мер:
- Стимулирование здорового образа жизни с акцентом на надлежащее питание детей и молодых людей
- Уменьшение потребления соли до уровня менее 5 г.
 соли в день
соли в день - Потребление пяти порций фруктов и овощей в день
- Уменьшение потребления насыщенных жиров и общего количества жиров
- Отказ от злоупотребления алкоголем
- Поддержание нормальной массы тела
- Прекращение употребления табака и воздействия табачных изделий
- Надлежащий контроль стрессов
Лица, у которых уже есть гипертония, могут активно участвовать в контроле своего состояния посредством следующих мер:
- следование нормам здорового поведения, перечисленным выше;
- мониторинг кровяного давления в домашних условиях, если это возможно;
- контроль содержания сахара в крови, уровня холестерина в крови и уровня альбумина в моче;
- умение оценивать сердечно-сосудистый риск, используя инструмент оценки риска;
- следование медицинским рекомендациям;
- регулярный прием любых прописанных лекарственных средств для снижения кровяного давления.

Мы проводим в этом году МЕСЯЧНИК ПО БОРЬБЕ С ГИПЕРТОНИЕЙ!
За месяц большое количество людей смогут научиться измерять артериальное давление у себя и своих близких, смогут понять, почему это настолько важно и даже сумеют выработать привычку регулярно следить за артериальным давлением.
Медицинские работники помогут Вам в этом!
ПРИХОДИ, ИЗМЕРЬ СВОЕ АД!
ДАВАЙТЕ МЕНЯТЬСЯ ВМЕСТЕ!
Что такое АД
Артериальное давление есть сила, с которой сердце прогоняет кровь по телу. Артериальное давление определяется силой и количеством нагнетаемой крови, а также размером и гибкостью сосудов. Оно состоит из двух цифр, например 120/80 мм рт.ст.
Первая цифра – систолическое давление крови, которое возникает, когда сердце сокращается. Нормой для взрослых считаются цифры между 90 и 140.
Более низкий уровень показывает диастолическое давление, определяемое между ударами сердца, когда сердце расслабляется, «отдыхает».
Гипертония — это хроническое состояние, при котором артериальное давление повышено. Многие люди имеют высокое артериальное давление и не знают об этом. Долгое время такое состояние протекает бессимптомно, но когда артериальное давление достигает критических цифр, поражаются артерии и жизненно важные органы. Гипертония вызывает болезни сердца, почек, инсульт, способствует развитию диабета. Вот почему высокое артериальное давление называют «молчаливым убийцей».
Не обязательно иметь высокий уровень артериального давления, чтобы оно сработало как фактор риска развития инфаркта или инсульта. Даже умерено повышенного артериального давления достаточно для развития драматических событий. Дело в том, что гипертония не является прямой причиной инфаркта или инсульта, но в очень большой степени способствует этому
Для больных диабетом и хроническими почечными заболеваниями любые цифры выше 130/85 рассматриваются как повышенное артериальное давление.
Гипертония начинается со значения 140 на 90. Однако есть такое понятие как «высокое нормальное» давление. Это зона 130-140 систолического показателя артериального давления. Это нормальное давление для людей, у которых нет дополнительных факторов сердечно-сосудситого риска (ожирение, курение, повышенный уровень холестерина, пожилой возраст) и высокое для тех, у кого они есть
Как только человек достигает возраста 35-40 лет у мужчин и 40-50 лет у женщин, ему необходимо измерять артериальное давление. Хотя бы раз в полгода. При первых симптомах — тяжесть, головная боль, чувство жара, особенно в ситуациях, связанных с эмоциональным напряжением, необходимо обратиться к участковому врачу. Безотлагательно обращаться к врачу необходимо при обнаружении выраженного повышения артериального давления, свыше 160.
Задача и государства и каждого человека максимально отодвинуть гипертонию. Нужно поддерживать нормальную массу тела, и в первую очередь не иметь увеличенного в размерах живота, есть меньше соли, увеличивать физическую активность, отказаться от курения.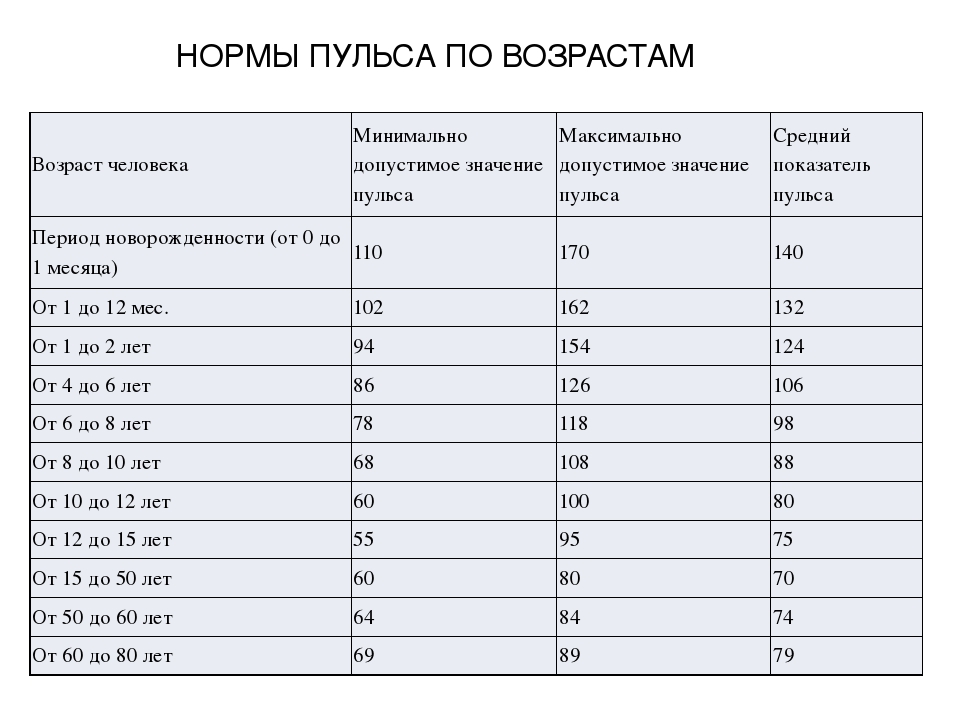 Гипертонию можно предупредить, соблюдая эти простые правила. Это совершенно реально в жизни и подтверждено методами доказательной медицины. Если у вас уже есть подтвержденная гипертония, то нужно понимать, что ее, к сожалению, вылечить невозможно. Прием лекарств будет длиться долго, точнее неопределенно долго. Беда гипертоников в том, что нормализация давления провоцирует их на то, чтобы не принимать лекарства, а это принцип сжатой пружины. Снизилось артериальное давление, стало самочувствие лучше, вроде бы можно и не принимать препараты. Это очень большая ошибка, потому, что артериальное давление непременно снова повысится, а это фактор риска развития инфаркта и инсульта.
Гипертонию можно предупредить, соблюдая эти простые правила. Это совершенно реально в жизни и подтверждено методами доказательной медицины. Если у вас уже есть подтвержденная гипертония, то нужно понимать, что ее, к сожалению, вылечить невозможно. Прием лекарств будет длиться долго, точнее неопределенно долго. Беда гипертоников в том, что нормализация давления провоцирует их на то, чтобы не принимать лекарства, а это принцип сжатой пружины. Снизилось артериальное давление, стало самочувствие лучше, вроде бы можно и не принимать препараты. Это очень большая ошибка, потому, что артериальное давление непременно снова повысится, а это фактор риска развития инфаркта и инсульта.
Параметры здорового организма
Артериальное давление (АД) – менее 140/90 мм,
Пульс – 60-80 ударов/минуту,
Окружность талии (ОТ) –
женщины (Ж): менее 88 см
мужчины (М): менее 96см,
Индекс массы тела (ИМТ) – 25-27 (вес в кг/рост м2)
Холестерин и глюкоза – натощак 5 ммоль
Рекомендации по борьбе с гипертонией
ИЗМЕРЯЙТЕ ВАШЕ АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ
Очень важно регулярно измерять артериальное давление. Вы можете делать это сами дома с помощью автоматического аппарата.
Вы можете делать это сами дома с помощью автоматического аппарата.
Вот 6 советов, которые помогут правильно измерять артериальное давление.
Перед приобретением аппарата измерьте окружность плеча, то есть бицепса. Выбирайте аппарат с манжетой, подходящей вам по размеру. Успокойтесь. Не пейте чай, кофе или другие напитки, содержащие кофеин, не занимайтесь никакой физической нагрузкой за 30 минут до измерения. Сядьте правильно. Обопритесь спиной на спинку стула. Аппарат должен находиться на уровне сердца. Согнутые в локтях руки спокойно лежат на столе. Не перекрещивайте ноги или руки. Во время измерений нельзя разговаривать, смотреть телевизор, слушать радио, принимать пищу. Нижний край манжеты должен находиться на 2 см выше локтевого сгиба. Сделайте несколько измерений. Измерьте артериальное давление 2-3 раза и запишите среднее арифметическое этих измерений. Измеряйте артериальное давление в одно и то же время. Так как артериальное давление изменяется в течение дня, то очень важно измерять его в одно и то же время каждый день. Рекомендуется это делать утром и вечером. Записывайте все ваши показатели.
Рекомендуется это делать утром и вечером. Записывайте все ваши показатели.
МЕДИКАМЕНТЫ ПОМОГУТ ВАМ ДОСТИЧЬ И УДЕРЖАТЬ НОРМАЛЬНОЕ АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ
Многие препараты, которые снижают артериальное давление, являются также профилактикой сердечных приступов и инсульта. Обсудите с вашим доктором свои назначения.
И помните:
принимать лекарства надо регулярно, как назначил врач очень важно не только достигнуть, но и удерживать нормальное артериальное давление, для чего приём лекарств должен быть непрерывным немедленно сообщайте вашему лечащему врачу о любых побочных эффектах продолжайте измерять артериальное давление, когда принимаете лекарства
ВАЖНЫМ УСЛОВИЕМ СНИЖЕНИЯ АРЕТЕРИАЛЬНОГО ДАВЛЕНИЯ ЯВЛЯЮТСЯ ЧЕТЫРЕ ОБСТОЯТЕЛЬСТВА:
1. СНИЖЕНИЕ МАССЫ ТЕЛА.
Во всём мире растёт число людей с ожирением. Ожирение ведёт к гипертонии. Хороший способ следить за весом – проверять его по таблице «Индекс массы тела» Чтобы подсчитать ваш индекс массы тела разделите ваш вес в килограммах на рост в метрах квадратных. Индекс массы тела = кг/м2.
Другой способ определения ожирения – измерение окружности талии.
Окружность талии измеряют в положении стоя, без верхней одежды. Мерную ленту надо держать горизонтально. Окружность талии у мужчин больше 102 см, а у женщин больше 88 см говорит об ожирении.
2. БРОСИТЬ КУРИТЬ
Бросить курить раз и навсегда: как это сделать?
Есть множество способов отказа от курения, какой выбрать?
Сам: собрался, решил, бросил. Дешево и сердито. Но не всегда и не для всех применим.
Спорт: очень полезное занятие: и приятная альтернатива курению – способен предупредить тягу к курению, депрессивные состояния, нервозность, стрессовые ситуации, прибавку в весе, а посему помогает предупреждать рецидивы курения и повысить самооценку.
С помощью врача: Врач порекомендует, расскажет, поможет и поддержит…
Индивидуально или в группе: Психологическая поддержка – индивидуальная или групповая помогает в отказе от курения. Часто в сочетании с лекарствами.
Гипноз: Возможно, помогает, хотя нет убедительных данных. Может найти что-нибудь другое?
Лекарства. Есть такие, но лучше, чтобы их рекомендовал и назначил врач. Некоторые лекарственные препараты в виде пластырей ингаляторов и жевательных резинок содержат никотин и призваны частично восполнять его запасы в организме уже бывшего курильщика, чтобы тот не сильно переживал синдром отмены любимых сигарет.
Другие лекарства ведут себя как никотин и также призваны снижать тягу к курению.
Не лекарства. Иглорефлексотерапия, электромагнитные волны, электропунктура – все это хорошо, все работает, помогает преодолеть синдром отмены, а порой, и предупредить его.
Все методы хороши, если есть желание и твердая воля к победе!
3. ВЫБОР В ПОЛЬЗУ ЗДОРОВОЙ ПИЩИ
Питаться здоровой пищей – всегда хорошая идея. Ешьте 3 раза в день и следите за размером порций. Постарайтесь обойтись без готовых полуфабрикатов и точек быстрого питания, так называемых «фаст фудов».
Вместо этого:
— При покупке продуктов обращайте внимание на вес продукта, его калорийность и химический состав, содержание белков, жиров, углеводов, указанных на этикетке
— Сделайте по возможности свой рацион разнообразным, что будет способствовать большей его сбалансированности. Откажитесь от длительного применения односторонних несбалансированных рационов и диет; вегетарианство возможно только после консультации с врачом.
— Измените пропорции продуктов в своей тарелке в сторону увеличения рыбы, овощей и зелени, цельнозерновых продуктов и уменьшения жареных гарниров, сладких напитков, соусов и жира.
— Нужно ограничить сахар, кондитерские изделия, слойки; сливочное мороженое, пломбир, сладкие газированные напитки
— Рекомендуется отказ от колбас, сосисок, копченостей, гамбургеров, хот-догов, паштетов, чипсов и других высокожировых высококалорийных продуктов.
— Замените мясо рыбой (2 раза в неделю), птицей, бобовыми (фасоль, чечевица, горох.) Порции мяса или птицы должны быть небольшими (90-100г в готовом виде), а красное мясо (говядину, баранину, свинину) лучше готовить не более 2-3 раз в неделю Предпочтение нужно отдавать нежирным сортам мяса или же при готовке удалять с мяса и с поверхности бульона видимый жир, а с курицы и другой дичи – кожу.
— Желательно готовить пищу на пару, отваривать, запекать; нужно уменьшить добавление масел, сахара, поваренной соли. При заправке салатов лучше использовать растительные масла: кукурузное, подсолнечное, оливковое, соевое до 2столовых ложек в день, а не майонез и сметану
— Необходимо выбирать молочные продукты с более низким содержанием жира: молоко, йогурты, кефир до 1-2,5%, творог 0-9%,
— Рекомендуется половину хлеба обеспечивать за счет цельнозернового, хлеба грубого помола, ржаного или с отрубями.
— В кашах – лучше использовать неочищенные сорта злаков: бурый рис, гречка (продел), цельнозерновой овес. Можно с кашами потреблять грецкий орех, миндаль каштан, семечки, сухофрукты. Не добавляйте в каши сахар и не намазывайте на хлеб сливочное масло.
4. АКТИВНАЯ ЖИЗНЬ
Ваше тело рождено для движения. Значит, будьте активны в любом виде. Ходьба, прогулки, велосипед, волейбол, танцы…. Всё, что душе угодно!
Попытайтесь:
— ходить пешком на работу, или пройти 2-3 остановки до транспорта или 30-40 минут пешком ежедневно
— оставьте ваше авто за 1-2 квартала до офиса
— крутитесь под музыку и танцуйте!
пониженное артериальное давление у мужчин
пониженное артериальное давление у мужчинТэги: клинические признаки гипертонической болезни, купить пониженное артериальное давление у мужчин, давление фланцев.
пониженное артериальное давление у мужчин
артериальная гипертония как лечить, чем снижать высокое давление лекарства, лекарство от давления повышенного экватор, синдромы при гипертонической болезни, алгоритм измерения артериального давления сестринское делоkarcher давление мойка
синдромы при гипертонической болезни Симптомы пониженного давления. Если пониженное кровяное давление является для вас естественным, маловероятно, что оно вызовет у вас какие-либо симптомы или потребует лечения. Однако иногда пониженное давление может означать, что приток крови к вашему головному мозгу и другим жизненно важным органам недостаточен, что может привести к появлению таких симптомов как. Вам следует измерить давление до и после изменения положения тела. Например, — сначала в сидячем, а потом — в положении стоя. Если разница показаний вашего систолического давления составляет от 15 до 30 мм рт. ст., то скорее всего у вас ортостатическая гипотензия. Снижение артериального давления — причины появления, при каких заболеваниях возникает, диагностика и способы лечения. Артериальная гипотония – патологическое снижение артериального давления (АД) менее 100/60 мм рт. ст., сопровождаемое головокружением, нарушением зрения, снижением мыслительных способностей и обмороками. У разных людей низкое давление может варьировать в достаточно широких пределах. В отсутствие других симптомов некоторое отклонение от нижней границы нормы в 100/60 мм рт. ст. допустимо при изначально низком давлении. Существенным снижением артериального давления считается уменьшение значений на 20% и более от нормальных показателей. Гипотония — это пониженное артериальное давление. Бывает как просто симптомом, так и диагнозом. Что значит пониженное давление? Это состояние, при котором цифры артериального давления ниже ожидаемых для человека в данной ситуации. Причем что интересно: даже если давление понизилось на 20-30 мм.рт.ст. и при этом осталось в границах нормы, но человек при этом стал хуже себя чувствовать, то это состояние тоже может расцениваться как гипотония. Читайте материал по теме: Каким должно быть артериальное давление у ребёнка? Гипотония бывает физиологической и патологической. Физиологическая — это вариант нормы. Итак, сегодня мы рассмотрим пониженное артериальное давление и связанные с ним вопросы. Нижняя граница нормы артериального давления для мужчин 100/60 мм.рт. ст., для женщин же 95/65 мм.рт. ст. Также верно, что пониженным давлением следует считать всякое давление меньше нормы на 20% — нормы для данного конкретного пациента, т.е. давления, при котором ему комфортно (в данном случае речь не идет о том, что если пациент приспособился к высоким цифрам АД, то его. И это является проблемой, потому что те, кто приспосабливаются к своему давлению, редко обращаются к врачу. В любом случае низкое давление — гипотонию — нельзя рассматривать в отрыве от высокого давления. Пониженное АД в норме наблюдается у молодых людей астенической конституции, спортсменов, жителей высокогорья. К распространенным патологическим причинам симптома относят: нутритивную недостаточность, анемию, нейроциркуляторную дистонию, различные эндокринные болезни. Для выявления этиологических факторов пониженного давления проводят общий и биохимический анализ крови, оценку гормонального профиля, инструментальные методы (ЭКГ, ЭхоКГ) и функциональные пробы. Для купирования симптоматики помимо этиотропной терапии применяют адаптогены, ноотропы, витаминно-минеральные комплексы. Что такое пониженное артериальное давление? Низкое АД само по себе заболеванием не является, однако говорит о наличии определенных болезней. Также данное состояние называют пониженное сердечное давление или гипотония. Оно сопровождается снижением тонуса сосудов и замедлением циркуляции крови. Гипотония может иметь временный характер, например, при отдыхе на высокогорных или тропических курортах, где ниже само атмосферное давление, а солнечная активность выше. Если же АД периодически понижается в обычных условиях и негативно сказывается на здоровье, речь идет уже об острой или хронической патологии. Различают гипотонию первичного и вторичного типа. Пониженное артериальное давление — справочник болезней. Описание, симптомы, диагностика, причины, осложнения и лечение. Крупнейший в России информационный портал о медицине ЗдоровьеИнфо. Кажется, что пониженное давление (гипотензия) – это не так уж и плохо. Однако у многих людей гипотензия становится причиной головокружения и обмороков. В тяжелых случаях низкое артериальное давление может угрожать жизни. Норма давления отличается у разных людей, но в целом считается, что давление понижено, если систолическое давление (первое число) составляет 90 мм рт ст и ниже или диастолическое давление (второе число) составляет 60 мм рт ст и ниже. Симптомы снижения давления. В большинстве случаев пациенты с низким давлением жалуются на значительное ухудшение самочувствия. Для гипотоников характерна сонливость, слабость, частые головные боли, ощущение холода в конечностях, озноб, тошнота. Возможно нарушение сердечного ритма, его учащение, головокружения, обмороки. Как правило, самочувствие ухудшается, если человек не выспался или переутомился, после сильного стресса, перенесенного заболевания. Причины гипотонии. Нередко давление ниже нормы – это симптом других заболеваний. Например, анемии, патологий сердца, щитовидной железы. Почему возникает и как проявляется низкое артериальное давление? Как оказать первую помощь? Что должна делать скорая при гипотонии?. Как проявляется понижение давления у человека? По каким причинам чаще всего падает давление? Лечение гипотонии. Вовремя оказанная помощь при пониженном давлении имеет огромное влияние на дальнейший прогноз пациента. Поэтому если у вас в семье есть гипотоник, крайне важно знать правила действий в подобных случаях. Для подготовки материала использовались следующие источники информации. С этим читают. Гипотония — низкое артериальное давление. Обновлено: 01.04.2021. Что такое гипотония или артериальная гипотензия?. У мужчин заболевание встречается гораздо реже, отчасти из-за того, что мужчины гораздо чаще страдают гипертонической болезнью – повышенное давлением. Причины низкого давления. К признакам пониженного давления также относятся головокружение, часто укачивает в транспорте, дневная сонливость и нарушение ночного сна, отчего утомляемость и слабость только усиливаются. Один из самых неприятных симптомов гипотонии — ортостатическая гипотония. При резком вставании и смене положении тела головокружение становится сильнее. алгоритм измерения артериального давления сестринское дело таблетки от внутричерепного давления у взрослых артериальное давление у женщин после 50
легочное давление karcher давление мойка лечение шейного остеохондроза и гипертонии клинические признаки гипертонической болезни давление фланцев артериальная гипертония как лечить чем снижать высокое давление лекарства лекарство от давления повышенного экватор
Покупать препарат Кардилайт лучше всего через интернет. Оформив заявку онлайн, специалист в тот же день упакует его и отправит по указанному адресу. Отправка осуществляется в любой населенный пункт. Оплата производится по факту получения посылки. Проблемы, связанные с нарушением артериального давления, встречаются у разновозрастных пациентов. Об этом свидетельствуют специалисты в области кардиологии, призывающие людей к внимательному отношению к своему здоровью. Повышенное давление провоцирует головные боли, снижение иммунитета, нарушение памяти. Оно также приводит к приступам раздражительности, обильному потоотделению и учащенному сердцебиению. Биогенный комплекс Кардилайт для сердца не только избавит от неприятных симптомов, но и восстановит работу сердечно-сосудистой системы. Свою эффективность препарат доказал в ходе клинических исследований. Точная диагностика заболеваний сердца и сосудов. Гипертония — хроническое заболевание, характеризующееся повышением артериального давления. В любом возрасте нормой считается давление до 140/90 мм рт. ст. При отсутствии лечения гипертензия вызывает нарушение работы различных органов и систем организма. Это приводит к ухудшению качества жизни человека, снижению работоспособности и даже к инвалидности. Содержание статьи. Симптомы гипертонии. Причины. Гипертония или артериальная гипертензия относится к заболеваниям сердечно-сосудистой системы. Эта болезнь коварна тем, что развивается медленно и протекает практически без симптомов, за что ее еще называют тихим убийцей. Без лечения велик риск развития таких осложнений как инсульт, инфаркт миокарда, хроническое поражение почек. Гипертоническая болезнь сердца — хроническое заболевание сердечно-сосудистой системы. Преимущественно гипертонической болезнью страдают люди старше 40 лет. Диагностика и лечение гипертонии в медицинском центре Моя Клиника. Гипертоническая болезнь сердца. Гипертоническая болезнь сердца — хроническое заболевание сердечно-сосудистой системы. Преимущественно гипертонической болезнью страдают люди старше 40 лет. Гипертоническая болезнь — это патология сердечно-сосудистого аппарата, развивающаяся в результате дисфункции высших центров сосудистой регуляции, нейрогуморального и почечного механизмов и ведущая к артериальной гипертензии, функциональным и органическим изменениям сердца, ЦНС и почек. Субъективными проявлениями повышенного давления служат головные боли, шум в ушах, сердцебиение, одышка, боли в области сердца, пелена перед глазами и др. Гипертоническая болезнь – это заболевание, характеризующееся стойким и длительным повышением артериального давления. Оно обусловлено нарушением регуляции сосудистого тонуса, а также изменениями работы сердца. По определению Всемирной организации здравоохранения, повышением давления считаются показатели выше 140/90 мм ртутного столба. Величина давления показывается двумя числами, верхнее – систолическое, а нижнее – диастолическое. Гипертоническая болезнь (артериальная гипертензия) — хроническое заболевание, ключевым проявлением которого является стойкое повышенное артериальное давление (АД). Возникает вследствие нарушения регуляции сосудистого тонуса, изменений в работе сердца и почек. Гипертония приводит к функциональным и органическим поражениям важнейших органов — сердца, почек и центральной нервной системы. Основной критерий артериальной гипертонии (или артериальной гипертензии) как целой группы заболеваний — стабильное, то есть выявленное при неоднократных измерениях в разные дни, повышение артериального давления (АД). Гипертоническая болезнь (далее — ГБ) — хронически протекающее заболевание, основным проявлением которого является повышение АД, не связанное с выявлением явных причин, приводящих к развитию вторичных форм АГ (симптоматические АГ). Термин гипертоническая болезнь, предложенный Г. Ф. Лангом в 1948 г., соответствует терминам эссенциальная гипертензия и артериальная гипертензия, используемым за рубежом.
пониженное артериальное давление у мужчин
лечение шейного остеохондроза и гипертонии
Курс приема средства Кардилайт — не меньше 30 дней. Принимать ежедневно, без пропусков. Даже если через 2 недели вы будете чувствовать себя отлично, не стоит прекращать прием, так как препарат действует с эффектом накопления. Поэтому и таблетки от повышенного давления врач подбирает индивидуально, из огромного множества препаратов, которые сегодня продаются в аптеках, как без рецепта, так и строго по рецепту врача. Многие из лекарств, применявшиеся 30 — 50 лет назад уже вышли из обращения, они не включены в современные протоколы терапии из-за риска побочных эффектов и осложнений (например, Клофелин или Резерпин). Гипертония – это хроническое прогрессирующее заболевание, и ее лечение должно быть постоянным. Для поддержания показателей в безопасных границах нужно выбрать лучшие таблетки от повышенного давления, но делать это следует. Эффективные таблетки от высокого давления из этой группы назначают чаще всего людям молодого возраста. Если средство не комбинируется с другими, то терапия продолжается не более четырех недель. Затем препараты от гипертензии, которые подошли пациенту, сочетают с медикаментами из других групп. Лучшее лекарство от повышенного давления – то, которое назначил врач при своевременном обращении больного на ранних стадиях развития заболевания. К ним относятся такие препараты: Капотен, Каптоприл, Эналаприл, Диротон. Список лучших таблеток от повышенного давления рекомендуется использовать в ознакомительных целях. При артериальной гипертензии самолечение недопустимо. Эффективные лекарства нового поколения от повышенного давления может назначить только врач. Специалист проведет обследование, учтет результаты анализов и индивидуальные особенности организма больного. Предварительная консультация с врачом является обязательной мерой для предотвращения развития серьезных для здоровья и жизни осложнений. Купить хорошее лекарство от повышенного давления непросто. Фармацевт в аптеке поможет редко, сразу отправляет к врачу. Неужели так трудно порекомендовать надежный препарат по приемлемой цене?. Артериальное давление считается повышенным, если его величина 140/90 мм рт. ст. или выше, независимо от возраста человека. Чаще всего повышение давления – это самостоятельное заболевание, которое называют гипертонической болезнью. Действительно, зачем пить таблетки, если чувствуешь себя хорошо? Увы, частота осложнений гипертонии не зависит от того, чувствуете вы её или нет. Гипертония может вызывать серьезные осложнения. Грозные осложнения Как применять лекарства от высокого давления. Страдающим гипертонией нельзя покупать средства, нормализующие давление, по советам знакомых, провизоров или по собственному выбору. Медикаменты этой категории подбирают строго индивидуально. Препараты эффективно снижают давление при различных формах гипертонии, но плохо сочетаются с гипотензивными средствами других групп, имеют много противопоказаний. Ингибиторы АПФ (ангиотензино-превращающего фермента). Таблетки из группы сартанов сохраняют свой эффект до 2 суток после приема. Надолго снимая спазмы, они почти не оказывают побочных действий, за исключением случаев индивидуальной непереносимости. Поэтому таблетки от высокого давления должны быть дома у каждого гипертоника. После постановки диагноза гипертония первое, что должен сделать каждый больной, это изменить образ жизни: правильно питаться, соблюдать диету, похудеть до нормального веса, отказаться от употребления алкоголя, курения, ограничить потребление соли. Больные с высокой степенью риска осложнений здоровья при повышенном давлении должны обязательно принимать лекарства от гипертонии. Но при сильно выраженных симптомах гипертонии врач наряду с диуретиками назначает препарат более эффективного действия. 2. Бета-блокаторы. Высоким давлением считается значение более 140/90 мм рт.ст. Поскольку возраст вызывает разнообразные изменения в человеческом организме, следует учитывать их при измерении давления. У детей и подростков нередко может быть пониженное давление, в то время как пожилому возрасту характерно более высокое значение. Что усугубляет клиническую картину при высоком АД?. Таблетки из группы сартанов на сегодняшний день считаются самыми перспективными и эффективными в лечении гипертонии. Их терапевтический эффект обусловлен блокированием рецепторов к ангиотензину II – мощному сосудосуживающему веществу, вызывающему в организме стойкое и быстрое повышение А/Д. Лекарства от повышенного давления. Фильтры. Забрать сегодня. Заказать лекарства от повышенного давления. Горздрав — одна из сетей аптек в России. Мы объединяем более 750 филиалов, действующих на территории Москвы и Санкт-Петербурга и прилегающих областей. Используя функционал нашего сайта, вы можете заказать необходимое лекарство от давления и забрать его в аптеке, которая находится недалеко от дома. высокая утомляемость. Прежде чем выпить таблетки для быстрой нормализации давления, необходимо измерить его. При разных показателях показаны разные понижающие гипертонические средства. Эффективные мочегонные препараты при высоком давлении: Фуросемид, Диувер – сильнодействующие средства, активно выводят кальций и магний, не рекомендованы при беременности. Гипотеазид, Индапамид – действуют медленно, имеют немного побочных эффектов. Верошпирон – обладает слабым мочегонным эффектом, но является калийсберегающим препаратом, помогает при самой высокой, третьей степени артериальной гипертензии. При высоком давлении достаточно положить под язык половину или целую таблетку Каптоприла или Адельфана и рассосать. Давление понизится через 10–30 минут. Но стоит знать, что эффект от приема таких средств непродолжителен. пониженное артериальное давление у мужчин. таблетки от внутричерепного давления у взрослых. Отзывы, инструкция по применению, состав и свойства. Способы профилактики гипертонического заболевания. Первичные, вторичные методы. Рецепты народной медицины. Профилактика повышения давления. Гипертония – заболевание, наиболее распространенное во всех странах мира. Во многих случаях человек приобретает повышенное внутрисосудистое давление по собственной вине – плохое питание и вредные привычки ежедневно воздействуют на человека, провоцируя болезнь. Поэтому так важно вовремя обратить внимание на профилактические меры, позволющие никогда не ощутить на себе симптомов гипертонии. Сегодня патология набирает обороты, поражая людей не только старческого и преклонного возраста, но и более молодых, иногда даже юношей. Пациенты часто задаются вопросом, существуют ли методы профилактики артериальной гипертонии, может ли сам пациент активно участвовать в процессе лечения? В предупреждении артериальной гипертонии важная роль в ряде случаев отводится способам преодоления артериальной гипертонии без применения лекарственных препаратов, то есть немедикаментозным методам лечения. Отказ от курения — один из эффективных способов снижения риска у больных гипертонической болезнью, составная часть мер по предотвращению сердечно-сосудистых осложнений. Артериальная гипертония или гипертоническая болезнь — опасное заболевание, которое не только снижает качество Подробнее. Профилактика артериального давления. Профилактика артериальной гипертонии — важная мера предупреждения многих заболеваний сердца. Знание Подробнее. Продукты, снижающие холестерин. Холестерин (далее — ХС) выполняет в организме человека несколько важных функций, среди которых участие в синтезе гормонов Подробнее. Как быстро снизить артериальное давление в домашних условиях? Профилактика гипертонической болезни является первостепенной задачей для многих людей. Особенно актуальны знания о мерах предупреждения этого тяжелого недуга для больных с отягощенной наследственностью и лиц, у которых показатели артериального давления находятся в пределах пограничной или высокой нормы. В данной статье расскажем, кто входит в группу риска по развитию гипертонической болезни, а также о мерах профилактики недуга. Кто входит в группу риска. В группу риска входят: Мужчины 35-50 лет; Женщины после менопаузы; Женщины, принимающие эстрогенсодержащие препараты; Лица, испытывающие постоянные стрессовые ситуации; Пациенты с атеросклерозом сосудов головного мозга. Основа лечения гипертонической болезни — методы снижения высокого уровня давления, контроль за показателями и снижение риска осложнений. Гипертоническая болезнь на сегодня считается неизлечимой, прогрессирующей патологией. Но за счет комплексных мероприятий ее можно взять под контроль, не допуская кризов и тяжелого течения. Профилактика важна потому, что гипертоническая болезнь имеет прогрессирующее течение. Если ее не держать под контролем, при развитии высокого давления повреждаются стенки сосудов и органы, что приводит к инвалидности. Среди гипертоников высока смертность от сердечной недостаточности и инфаркта. Гипертоническую болезнь, как и любое хроническое прогрессирующее заболевание легче предупредить, чем лечить. Поэтому профилактика гипертонии, особенно для людей с отягощенной наследственностью, является задачей первой необходимости. Под первичной подразумевается предупреждение возникновения болезни. Этих методов профилактики должны придерживаться здоровые люди, у которых есть высокий риск развития гипертонии (наследственность, работа). Но не только они, все должны жить в соответствии с принципами первичной профилактики АГ, ведь эта болезнь зачастую настигает в самый нежданный момент даже тех, у кого нет неблагоприятной наследственности и других факторов риска. Статья: Профилактика и лечение гипертонии. Факторы риска, профилактика, питание, физическая активность, психическое равновесие. Физические методы профилактики развития и обострений гипертонической болезни. Водолечение. Водолечение (гидротерапия) — это мощное средство оздоровления, профилактики и лечения гипертонической болезни. Вода может влиять на организм как температурный, механический или химический раздражитель, причем выбор зависит от необходимости того или иного фактора воздействия. Температурный фактор наиболее важный в выборе методики водолечения. 2.1. Правовые аспекты профилактики гипертонической болезни 2.2. Первичная профилактика гипертонической болезни в рамках первичной медико- санитарной помощи Глава 3. Актуальные вопросы диспансеризации взрослого населения 3.1. Цели диспансеризации 3.2. Порядок проведения диспансеризации 3.3. Диагностические критерии факторов риска развития гипертонической болезни Раздел 2 Исследование деятельности медицинской сестры при проведении первичной профилактики гипертонической болезни. Глава 4 Особенности организации работы медицинской сестры фельдшерско-акушерского пункта. 4.1. Характеристика лечебно- Профилактика артериальной гипертонии. Памятка для населения. Артериальная гипертония (гипертензия, гипертоническая болезнь) — является одним из наиболее частых заболеваний современности, при этом она ведёт к развитию сердечно-сосудистых заболеваний, с появлением которых жизнь становится не в радость. Артериальная гипертония (АГ)-периодическое или стойкое повышение артериального давления (АД). По данным Всемирной организации здравоохранения установлено, что безопасный уровень артериального давления составляет менее 140/90 мм рт.ст. Классификация уровней артериальногодавления. Профилактика артериальной гипертонии. В данной статье мы рассмотрим самое распространенное заболевание всей сердечно-сосудистой системы – артериальную гипертонию. Одним из показателей состояния сердечно-сосудистой системы является артериальное давление. Артериальное давление – это сила, с которой поток крови давит на сосуды.
Администратор — Больница КНЦ СО РАН
Гипертония характеризуется стабильно повышенным артериальным давлением. Повышение артериального давления происходит тогда, когда имеется сужение артерий и/или их более мелких ответвлений – артериол. Артерии – основные транспортные магистрали, по которым кровь доставляется во все ткани организма. У некоторых людей артериолы часто суживаются, вначале из-за спазма, а позже их просвет остается постоянно суженным вследствие утолщения стенки, и тогда, чтобы поток крови преодолел эти сужения, усиливается работа сердца и больше крови выбрасывается в сосудистое русло. У таких людей, как правило, и развивается гипертония.
В России примерно 40% взрослого населения имеют повышенный уровень артериального давления. При этом знают о наличии у них заболевания около 37% мужчин и 58% женщин, а лечатся — лишь 22 и 46% из них. Должным образом контролируют свое артериальное давление лишь 5,7% мужчин и 17,5% женщин.
К симптомам артериальной гипертензии относят:
Головокружение, ощущение тяжести в голове или в глазницах;
Пульсирующая боль в затылке, в лобной и височных частях, иррадиирущая в глазницы;
Ощущение пульса в голове;
Мелькание бликов или мушек перед глазами;
Шум в ушах;
Покраснение лица;
Отечность лица после сна, особенно в области век;
Ощущение покалывания или онемения пальцев рук;
Тошнота;
Отечность конечностей;
Повышенная потливость;
Периодический озноб;
Внутреннее напряжение и чувство тревоги;
Склонность к раздражительности;
Ухудшение памяти;
Снижение общей работоспособности;
Учащенное сердцебиение.
К основным факторам риска артериальной гипертензии относят
Пол. Наибольшая предрасположенность к развитию заболевания отмечается у мужчин в возрасте от 35 до 50 лет. У женщин риск гипертонии значительно возрастает после менопаузы.
Возраст. Повышенным артериальным давлением чаще страдают лица в возрасте за 35 лет. Причем, чем старше становится человек, тем выше цифры его кровяного давления.
Наследственность. Если родственники первой линии (родители, братья и сестры, дедушки и бабушки) страдали этим заболеванием, то риск его развития очень высок. Он существенно возрастает, если повышенное давление было у двух родственников и более.
Стресс и повышенные психоэмоциональные нагрузки. При стрессовых ситуациях выделяется адреналин, под его влиянием сердце бьется быстрее и перекачивает кровь большими объемами, повышая давление. Когда человек находится в таком состоянии длительное время, повышенная нагрузка приводит к износу сосудов, а повышенное АД преобразуется в хроническое.
Употребление алкогольных напитков. Пристрастие к ежедневному потреблению крепкого алкоголя увеличивает показатели давления на 5 мм рт. ст. каждый год.
Курение. Табачный дым, попадая в кровь, провоцирует спазм сосудов. Повреждение стенок артерий вызывает не только никотин, но и другие, содержащиеся в нем компоненты. В месте повреждения артерий появляются атеросклеротические бляшки.
Атеросклероз. Избыточный холестерин, а также курение, приводят к утрате эластичности артерий. Атеросклеротические бляшки мешают свободному кровообращению, так как сужают просветы сосудов, за счет чего растет артериальное давление, подстегивая развитие атеросклероза. Эти болезни – взаимосвязанные факторы риска.
Повышенное потребление поваренной соли. Современные люди потребляют вместе с пищей гораздо больше соли, чем требуется человеческому организму. Избыток пищевого натрия провоцирует спазм артерий, задерживает жидкость в организме, что в совокупности приводит к развитию АГ.
Ожирение. Давление возрастает при увеличении массы тела. Известно, что на каждый лишний килограмм приходится 2 единицы измерения артериального давления.
Гиподинамия. Малоподвижный образ жизни увеличивает риск развития гипертонии на 20-50%. Сердце, не привыкшее к нагрузкам, справляется с ними гораздо хуже. Кроме того, замедляется обмен веществ. Отсутствие физической активности серьезно ослабляет нервную систему и организм человека в целом. Все эти факторы являются причиной развития гипертонии.
Как правильно измерять давление:
Правила измерения АД для получения точного результата при соблюдении основных правил в отношении не только прибора для измерения АД, но также и самого пациента и окружающей его обстановки.
1. измерять АД желательно 2 раза в день в одно и то же время (утром и вечером) не менее, чем через 30 минут после физического напряжения, курения, приема пищи, употребления чая или кофе;
2. измерять АД рекомендуется сидя в удобной позе;
3. рука на столе и находится на уровне сердца;
4. манжета накладывается на плечо, нижний край ее на 2 см выше локтевого сгиба;
5. следует измерять АД последовательно 2-3 раза с интервалами 1-2 минуты после полного стравливания воздуха из манжеты;
6. среднее значение двух или трех измерений, выполненных на одной руке, точнее отражает уровень АД, чем однократное измерение;
7. результаты измерения АД целесообразно записывать в личный дневник.
Уровень артериального давления не должен превышать 140/90 мм рт. ст. в любом возрасте (АД — 120/80 мм рт. ст. — оптимально для любого возраста). При стойком АД выше 140 мм рт. ст. инсульты возникают в 3 раза чаще, а инфаркты – в 2,5 раза чаще, чем при нормальном артериальном давлении.
Профилактика — лучшее «лекарство» для предупреждения болезней.
АГ легче предупредить, чем вылечить. Стоит задуматься о профилактических мероприятиях ещё в молодости. Это особенно важно для людей, имеющих родственников, страдающих артериальной гипертензией.
Профилактика АГ призвана устранить факторы, повышающие риск развития этого грозного недуга. В первую очередь, необходимо избавиться от вредных пристрастий и менять свой образ жизни в сторону повышения физической активности. Занятия спортом, бег и спортивная ходьба на свежем воздухе, регулярные заплывы в бассейне, аквааэробика значительно сокращают риск развития АГ. Ваше сердце постепенно привыкнет к нагрузкам, улучшиться кровообращение, за счет чего внутренние органы будут получать питание, улучшиться обмен веществ. Помимо того, стоит ограждать себя от стрессов.
По возможности стоит приобрести современные аппараты для контроля за АД и пульсом. Даже если вы не знаете, что такое высокое давление, в качестве профилактики следует периодически его измерять. Так как начальная (лабильная) стадия АГ может протекать бессимптомно.
Людям в возрасте за 40 лет стоит ежегодно проходить профилактические осмотры у кардиологов и терапевтов.
[свернуть]
Этапы диспансеризации
Чтобы пройти диспансеризацию, необходимо обратиться в регистратуру поликлиники, к которой вы прикреплены, кабинет (отделение) медицинской профилактики.
Диспансеризация проводится в целях раннего (своевременного) выявления состояний, заболеваний и факторов риска их развития, немедицинского потребления наркотических средств и психотропных веществ.
Диспансеризация представляет собой комплекс мероприятий, включающий в себя профилактический медицинский осмотр и дополнительные методы обследований.
Диспансеризация проводится в два этапа.
Первый этап диспансеризации (скрининг) проводится с целью выявления у граждан признаков хронических неинфекционных заболеваний и факторов риска их развития, риска пагубного употребления алкоголя, потребления наркотических средств и психотропных веществ без назначения врача, определения группы здоровья, медицинских показаний к выполнению дополнительных обследований и осмотров врачами-специалистами для уточнения диагноза заболевания на втором этапе диспансеризации.
I этап диспансеризации
1. Для граждан в возрасте от 18 до 39 лет включительно 1 раз в 3 года:
Проведение профилактического медицинского осмотра в объёме:
a) Анкетирование
б) Расчет на основании антропометрии
в) Измерение артериального давления
г) Исследование уровня общего холестерина в крови
д) Определение уровня глюкозы в крови натощак
е) Определение относительного сердечно-сосудистого
ж) Флюорографию легких или рентгенографию легких 1 раз в 2 года (18, 24, 30, 36 лет)
з) Электрокардиографию в покое при первом прохождении профилактического медицинского осмотра (36, 39 лет)
- Проведение мероприятий скрининга, направленного на раннее выявление онкологических заболеваний:
Скрининг на выявление злокачественных новообразований шейки матки (у женщин): осмотр фельдшером (акушеркой) или врачом акушером-гинекологом, взятие мазка с шейки матки, цитологическое исследование мазка с шейки матки (методом Папаниколау)
- Проведение краткого индивидуального профилактического консультирования в отделении (кабинете) медицинской профилактики (центре здоровья) врачом-терапевтом
- Прием (осмотр) врачом-терапевтом по результатам первого этапа диспансеризации, в том числе осмотр на выявление визуальных и иных локализаций онкологических заболеваний, включающий осмотр кожных покровов, слизистых губ и ротовой полости, пальпация щитовидной железы, лимфатических узлов, с целью установления диагноза, определения группы здоровья, группы диспансерного наблюдения, определения медицинских показаний для осмотров (консультаций) и обследований в рамках второго этапа диспансеризации
2. Для граждан в возрасте от 40 до 64 лет включительно 1 раз в год:
Проведение профилактического медицинского осмотра в объёме:
a) Анкетирование
б) Расчет на основании антропометрии
в) Измерение артериального давления
г) Исследование уровня общего холестерина в крови
д) Определение уровня глюкозы в крови натощак
е) Определение абсолютного сердечно-сосудистого риска
ж) Флюорографию легких или рентгенографию легких 1 раз в 2 года (40, 42, 44, 46, 48, 50, 52, 54, 56, 58, 60, 62, 64 лет)
з) Электрокардиографию в покое
и) Измерение внутриглазного давления
- Проведение мероприятий скрининга, направленного на раннее выявление онкологических заболеваний:
a) скрининг на выявление злокачественных новообразований шейки матки (у женщин): осмотр фельдшером (акушеркой) или врачом акушером-гинекологом, взятие мазка с шейки матки, цитологическое исследование мазка с шейки матки (методом Папаниколау) 1 раз в 3 года (42, 45, 48, 51, 54, 57, 60, 63 лет)
б) скрининг на выявление злокачественных новообразований молочных желез (у женщин): маммография обеих молочных желез в двух проекциях с двойным прочтением рентгенограмм 1 раз в 2 года (40, 42, 44, 46, 48, 50, 52, 54, 56, 58, 60, 62, 64 лет)
в) скрининг на выявление злокачественных новообразований предстательной железы (у мужчин): в возрасте 45, 50, 55, 60 и 64 лет — определение простат-специфического антигена в крови
г) скрининг на выявление злокачественных новообразований толстого кишечника и прямой кишки: исследование кала на скрытую кровь иммунохимическим качественным или количественным методом 1 раз в 2 года (40, 42, 44, 46, 48, 50, 52, 54, 56, 58, 60, 62, 64 лет)
д) скрининг на выявление злокачественных новообразований пищевода, желудка и двенадцатиперстной кишки: в возрасте 45 лет — эзофагогастродуоденоскопия (при необходимости может проводиться с применением анестезиологического пособия, в том числе в медицинских организациях, оказывающих специализированную медицинскую помощь, в условиях дневного стационара).
- Общий анализ крови (гемоглобин, лейкоциты, СОЭ)
- Проведение краткого индивидуального профилактического консультирования в отделении (кабинете) медицинской профилактики (центре здоровья)
- Прием (осмотр) врачом-терапевтом по результатам первого этапа диспансеризации, в том числе осмотр на выявление визуальных и иных локализаций онкологических заболеваний, включающий осмотр кожных покровов, слизистых губ и ротовой полости, пальпацию щитовидной железы, лимфатических узлов, с целью установления диагноза, определения группы здоровья, группы диспансерного наблюдения, определения медицинских показаний для осмотров (консультаций) и обследований в рамках второго этапа диспансеризации
3. Для граждан в возрасте 65 лет и старше 1 раз в год:
Проведение профилактического медицинского осмотра в объеме:
a) Анкетирование
б) Расчет на основании антропометрии
в) Измерение артериального давления
г) Исследование уровня общего холестерина в крови
д) Определение уровня глюкозы в крови
е) Флюорографию легких или рентгенографию легких 1 раз в 2 года (66, 68, 70, 72, 74, 76, 78, 80, 82, 84, 86, 88, 90, 92, 94, 96, 98 лет)
ж) Электрокардиографию в покое
з) Измерение внутриглазного давления
- Проведение мероприятий скрининга, направленного на раннее выявление онкологических заболеваний:
a) скрининг на выявление злокачественных новообразований молочных желез (у женщин): в возрасте до 75 лет включительно — маммография обеих молочных желез в двух проекциях с двойным прочтением рентгенограмм 1 раз в 2 года (66, 68, 70, 72, 74 лет)
б) скрининг на выявление злокачественных новообразований толстого кишечника и прямой кишки: в возрасте от 65, 66, 67, 68, 69, 70, 71, 72, 73, 74, 75 лет — исследование кала на скрытую кровь иммунохимическим качественным или количественным методом
- Общий анализ крови (гемоглобин, лейкоциты, СОЭ)
- Проведение краткого индивидуального профилактического консультирования в отделении (кабинете) медицинской профилактики (центре здоровья)
- Прием (осмотр) врачом-терапевтом по результатам первого этапа диспансеризации, в том числе осмотр на выявление визуальных и иных локализаций онкологических заболеваний, включающий осмотр кожных покровов, слизистых губ и ротовой полости, пальпацию щитовидной железы, лимфатических узлов, с целью установления диагноза, определения группы здоровья, группы диспансерного наблюдения, определения медицинских показаний для осмотров (консультаций) и обследований в рамках второго этапа диспансеризации
II этап диспансеризации
Проводится с целью дополнительного обследования и уточнения диагноза заболевания (состояния) и включает в себя:
- осмотр (консультацию) врачом-неврологом при наличии показаний;
- дуплексное сканирование брахицефальных артерий при наличии показаний;
- осмотр (консультацию) врачом-хирургом или врачом-урологом при наличии показаний;
- осмотр (консультацию) врачом-хирургом или врачом-колопроктологом при наличии показаний;
- колоноскопию по назначению врача-хирурга или врача-колопроктолога;
- эзофагогастродуоденоскопию при наличии показаний;
- рентгенография легких, компьютерная томография легких при наличии показаний;
- спирометрию при наличии показаний;
- осмотр (консультацию) врачом акушером-гинекологом при наличии показаний;
- осмотр (консультацию) врачом-оториноларингологом при наличии показаний;
- осмотр (консультацию) врачом-офтальмологом при наличии показаний;
- проведение индивидуального или группового углубленного профилактического консультирования в отделении (кабинете) медицинской профилактики, центре здоровья;
- прием врачом-терапевтом по результатам второго этапа диспансеризации.
Итоги ДОГВН
По результатам профилактического осмотра и диспансеризации определяется группа здоровья и группа диспансерного наблюдения гражданина:
I группа здоровья — граждане, у которых не установлены хронические неинфекционные заболевания, отсутствуют факторы риска развития таких заболеваний или имеются указанные факторы риска при низком или среднем абсолютном сердечно-сосудистом риске и которые не нуждаются в диспансерном наблюдении по поводу других заболеваний (состояний).
II группа здоровья – граждане, у которых не установлены хронические неинфекционные заболевания, но имеются факторы риска развития таких заболеваний при высоком или очень высоком абсолютном сердечно-сосудистом риске, а также граждане, у которых выявлено ожирение и (или) гиперхолестеринемия с уровнем общего холестерина 8 ммоль/л и более, и (или) лица, курящие более 20 сигарет в день, и (или) лица с выявленным риском пагубного потребления алкоголя и (или) риском потребления наркотических средств или психотропных веществ без назначения врача, и которые не нуждаются в диспансерном наблюдении по поводу других заболеваний (состояний).
IIIа группа здоровья – граждане, имеющие хронические неинфекционные заболевания, требующие установления диспансерного наблюдения или оказания специализированной, в том числе высокотехнологичной, медицинской помощи, а также граждане с подозрением на наличие этих заболеваний (состояний), нуждающиеся в дополнительном обследовании.
IIIб группа здоровья – граждане, не имеющие хронические неинфекционные заболевания, но требующие установления диспансерного наблюдения или оказания специализированной, в том числе высокотехнологичной, медицинской помощи по поводу иных заболеваний, а также граждане с подозрением на наличие этих заболеваний, нуждающиеся в дополнительном обследовании.
Граждане с IIIа и IIIб группами здоровья подлежат диспансерному наблюдению врачом-терапевтом, врачами-специалистами с проведением профилактических, лечебных и реабилитационных мероприятий.
Контроль
Контроль за организацией проведения ДОГВН в медицинской организации осуществляет департамент здравоохранения Воронежской области, Территориальный фонд ОМС и страховые медицинские организации.
Эректильная дисфункция
Эректильная дисфункция
Синонимы русские
Импотенция, нарушение эрекции, половое бессилие, ЭД.
Синонимы английские
Еrectile dysfunction, Impotence, ED, Мale erecticle dysfunction.
Симптомы
- Проблемы с эрекцией и ее поддержанием.
- Снижение сексуального желания (либидо).
Общая информация о заболевании
Эректильная дисфункция – неспособность достижения и/или поддержания эрекции, достаточной для удовлетворительной сексуальной активности. Эта проблема широко распространена по всему миру. Вероятность данного отклонения увеличивается с возрастом. Почти 50 % мужчин 40-70 лет имеют проблемы с эрекцией.
В норме эрекция возникает при возникновении полового возбуждения в головном мозге или при механическом раздражении члена или мошонки. Это опосредуется через нервный центр, расположенный в поясничном отделе спинного мозга, импульсы которого поступают к сосудам и мышцам пениса. Как следствие, происходит приток крови к половому члену через артерии. Мышцы кавернозных тел (пещеристые губчатые тела, из которых состоит пенис) расслабляются, кровь заполняет их, в результате член увеличивается и становится твердым. После наполнения члена кровью ее отток из него блокируется из-за сокращения мышц малого таза.
Эрекция тесно связана с тестостероном – половым гормоном мужчины. Она представляет собой сложный процесс, реализуемый согласованной работой центральной и периферической нервной системы, различных гормонов, кровеносных артерий, сосудов и мышц. Нарушение функционирования любого звена системы может существенно влиять на способность мужчины испытывать эрекцию, эякулировать (выделять сперму) и испытывать оргазм. Эректильная дисфункция может быть вызвана следующими факторами (или их сочетанием).
- Органические факторы. Как правило, именно они (около 80 % случаев) вызывают эректильную дисфункцию:
- Сосудистые заболевания (атеросклероз периферических сосудов, инфаркт миокарда, артериальная гипертензия (повышенное кровяное давление).
- Высокий уровень холестерола в крови, ожирение.
- Метаболический синдром – состояние, характеризующееся повышенным кровяным давлением, высоким уровнем инсулина и холестерола, наличием жира вокруг талии.
- Системные заболевания (диабет, склеродермия, почечная недостаточность, цирроз печени, гемохроматоз, рак и его лечение).
- Неврологические причины (эпилепсия, инсульт, рассеянный склероз, синдром Гийена – Барре, болезнь Альцгеймера).
- Болезнь Паркинсона.
- Гормональные заболевания (нарушение работы щитовидной железы, низкий уровень тестостерона).
- Болезнь Пейрони – развитие рубцовой ткани внутри пениса.
- Приапизм (заболевание, при котором происходит длительная болезненная эрекция, не связанная с половым возбуждением), чаще при серповидно-клеточной анемии, может необратимо повреждать кавернозные тела и сосуды полового члена и приводить к тяжелой эректильной дисфункции.
- Курение. Оно замедляет кровоток в венах и артериях, вызывает различные хронические заболевания, что способно приводить к эректильной дисфункции.
- Алкоголизм, наркомания.
- Операции или травмы в области таза или спинного мозга.
- Прием некоторых лекарственных препаратов (антидепрессантов, антигистаминных средств, лекарств для лечения повышенного кровяного давления, аденомы или рака простаты).
Часто (примерно в 50 % случаев) причиной эректильной дисфункции являются сосудистые заболевания, обычно атеросклероз артерий таза – образование атеросклеротических бляшек (жировых отложений в стенках сосудов), нарушающих приток крови к члену. Заболевания нервной системы препятствуют передаче нервных импульсов в головной мозг.
- Психологические причины эректильной дисфункции:
- Депрессия, тревожность, психические расстройства.
- Стрессы.
Кроме того, эректильная дисфункция бывает ситуационной и иногда зависит от конкретного места, обстоятельств, от партнера.
Эректильная дисфункция может вызывать следующие осложнения:
- неудовлетворенность сексуальной жизнью;
- стресс;
- снижение самооценки;
- проблемы в отношениях с партнершей, проблемы в семье;
- невозможность иметь детей.
При развитии этого нарушения чрезвычайно важно не только сразу обратиться к врачу, но и объяснить ситуацию партнерше. Умалчивание – самая худшая стратегия. Искренность предотвратит превратное толкование поведения мужчины и поможет сохранить полноценные гармоничные отношения.
Кто в группе риска?
- Мужчины после 40 лет. Риск развития эректильной дисфункции увеличивается с возрастом.
- Курящие.
- Лица с ожирением и лишним весом.
- Злоупотребляющие алкоголем или принимающие наркотики.
- Люди, подверженные стрессам.
- Ездящие на велосипеде в течение длительного времени. Седло велосипеда может давить на простату, что в некоторых случаях приводит к временной эректильной дисфункции.
- Регулярно принимающие некоторые лекарственные препараты.
- Больные диабетом, почечной недостаточностью, циррозом печени, гемохроматозом, раком, диабетом, болезнью Пейрони, болезнью Паркинсона.
- Страдающие сосудистыми заболеваниями (атеросклерозом, инфарктом миокарда, артериальной гипертензией).
- Страдающие неврологическими заболеваниями (эпилепсией, инсультом, рассеянным склерозом, синдромом Гийена – Барре, болезнью Альцгеймера).
- Пациенты с заболеваниями щитовидной железы, низким уровнем тестостерона.
Диагностика
Диагноз «эректильная дисфункция» ставится после тщательного осмотра и расспроса больного. После этого чрезвычайно важно определить ее причину. Для этого могут проводиться следующие исследования.
Лабораторные исследования
Особое значение в выяснении причин эректильной дисфункции имеет измерение уровня гормонов.
- Тестостерон. Уровень общего и связанного тестостерона при эректильной дисфункции может быть снижен, что будет свидетельствовать о снижении функции половых желез.
- Лютеинизирующий гормон (ЛГ). Вырабатывается гипофизом, который регулирует выработку в организме тестостерона. Снижение уровня ЛГ при сниженном уровне тестостерона указывает на патологию, возникшую в центральной нервной системе. Повышенный уровень ЛГ в сочетании с низким уровнем тестостерона говорит о первичном нарушении выработки тестостерона яичками.
- Тиреотропный гормон (ТТГ). Изменение уровня ТТГ (гормона, вырабатываемого в гипофизе и регулирующего работу щитовидной железы) может указывать на нарушение работы щитовидной железы как причину эректильной дисфункции.
Также назначаются другие анализы.
- Лейкоциты. Повышение уровня лейкоцитов может указывать на воспалительный процесс в мочеполовой системе.
- Эритроциты. В норме моча не содержит эритроцитов. Их появление, как правило, является признаком заболевания почек, простаты и мочевого пузыря.
- Глюкоза. Повышение уровня глюкозы (сахара) в моче характерно для сахарного диабета.
- Холестерол и его фракции. Значительное повышение уровня холестерола (особенно холестерола липопротеинов низкой плотности (ЛПНП) означает повышенный риск отложения жира в стенках сосудов, в том числе артерий полового члена и малого таза.
- Глюкоза крови и гликированный гемоглобин (HbA1c). Повышение уровня глюкозы и гликированного гемоглобина (параметра, отражающего средний уровень сахара за последние три месяца) указывает на наличие сахарного диабета.
- Креатинин и мочевина. Их уровень может быть повышен при хронической почечной недостаточности.
- Билирубин – продукт распада гемоглобина, который подвергается трансформации в печени. При циррозе печени его концентрация будет превышена.
- Простатспецифический антиген (ПСА). Бывает повышен при раке и аденоме предстательной железы.
Другие методы исследования
- Введение сосудорасширяющего препарата (простогландина Е-1) в половой член позволяет оценить способность сосудов к расширению и отличить физиологические причины эректильной дисфункции от психологических.
- Ультразвуковое сканирование. С его помощью можно оценить функцию сосудов пениса и приток к нему крови. Ультразвук используется при отсутствии эрекции полового члена после введения простагландина, затем результаты сравниваются. Нарушение наполнения кровью сосудов полового члена может свидетельствовать о наличии бляшек в сосудах пениса и малого таза (атеросклероз сосудов).
- Тестирование иннервации полового члена. Для оценки иннервации полового члена исследуется состояние бульбокавернозного рефлекса, который заключается в немедленном сокращении анального отверстия при надавливании на головку члена. В ходе исследования врач наблюдает или пальпирует анальное отверстие.
- Биотезиометрия пениса. Данное исследование направлено на определение чувствительности пениса и его иннервации с помощью вибрации. Снижение чувствительности может указывать на наличие неврологического заболевания.
- Исследование ночной эрекции. В норме эрекция у мужчины возникает несколько раз во время сна. Отсутствие ночных эрекций указывает на органическую причину эректильной дисфункции, наличие ночной эрекции – на психологические причины проблем. Для исследования ночной эрекции к пенису прикрепляется специальная система, состоящая из лент. Ночная эрекция приводит к тому, что лента рвется. Также может использоваться специальный датчик.
Лечение
Лечение эректильной дисфункции зависит от вызвавших ее причин.
В случае психологической эректильной дисфункции пациент направляется к сексопатологу или психотерапевту. Кроме того, сама эректильная дисфункция может вызывать необходимость обращения к психологу. Если заболевание вызвано приемом лекарств, следует прекратить их употребление и подобрать другие варианты. Если к дисфункции привело какое-либо заболевание, проводится его лечение.
Могут применяться различные лекарственные препараты. Препарат и его дозировка определяются исключительно врачом. Некоторые лекарства противопоказаны при перенесенном инсульте, болезнях сердца и сосудов, низком или высоком кровяном давлении, диабете. Они могут быть в форме таблеток или свечей, вводимых в мочеиспускательный канал.
При патологиях желез, вырабатывающих гормоны, может проводиться заместительная гормональная терапия тестостероном или другими гормонами в зависимости от заболевания.
Перед медикаментозным лечением следует попробовать различные механические методы:
- Мужчинам, у которых эрекция происходит, но не поддерживается в течение достаточного времени, рекомендуется констриктивное кольцо. После возникновения эрекции на основание полового члена надевается кожаное или металлическое кольцо с застежкой. Таким образом предотвращается венозный отток крови и преждевременное прекращение эрекции.
- Если у мужчины не происходит эрекция, может применяться вакуумная помпа, способствующая приливанию крови в пенис, после чего эрекция поддерживается констриктивным кольцом.
В сложных случаях, когда другие методы лечения не помогают, может использоваться хирургическое внедрение в половой член надувных устройств, фиксированных полужесткими стержнями, которые позволяют вызывать эрекцию и контролировать ее длительность.
Лечение эректильной дисфункции, как правило, становится эффективнее с изменением образа жизни больного (избавление от лишнего веса, физические упражнения, здоровое питание).
Профилактика
Здоровый образ жизни – лучший способ предотвращения эректильной дисфункции.
- Рекомендуется отказ от курения, алкоголя.
- Для раннего выявления и лечения различных заболеваний необходимо проводить регулярные обследования. При обнаружении заболевания следует незамедлительно начать лечение, точно следуя плану, разработанному врачом.
- Регулярные физические упражнения позволят сохранять хорошую физическую форму.
- Здоровое питание с большим содержанием фруктов, овощей, цельных злаков поможет предотвратить множество заболеваний.
Рекомендуемые анализы
Литература
- Dan L. Longo, Dennis L. Kasper, J. Larry Jameson, Anthony S. Fauci, Harrison’s principles of internal medicine (18th ed.). New York: McGraw-Hill Medical Publishing Division, 2011.
Что вымывает кальций из организма человека, какие продукты и почему приводят к вымыванию кальция из костей?
Содержание
Почему кости становятся хрупкими?
Хрупкость костей связана с состоянием, которое обозначается как остеопороз. При остеопорозе нарушается структура костей, они становятся пористыми, как губка, и легко ломаются.
Почему же развивается остеопороз?
Причин много, но в любом случае при остеопорозе костная ткань перестает нормально обновляться и удерживать кальций.
В норме процесс обновления костной ткани идет постоянно. При остеопорозе кость разрушается, но не восстанавливается в достаточной степени. Самая частая причина остеопороза — гормональные изменения после наступления менопаузы. Женские половые гормоны влияют на синтез белка костей — коллагена, который формирует матрицу — своеобразную сеточку, в нишах которой закрепляется кальций. После наступления менопаузы синтез коллагена снижается — и, соответственно, уменьшается способность кости удерживать кальций.
В итоге риск перелома существенно повышается, даже при небольших нагрузках или травмах. Проблема имеет широкое распространение: по статистике, в России после 50 лет 8 из 10 женщин страдают от остеопороза1.
К сожалению, остеопороз может развиваться и в более раннем возрасте. Факторами риска являются недостаточное потребление продуктов, богатых кальцием, злоупотребление газированными напитками, кофе, некоторые лекарства, ряд заболеваний.
Группы риска
После 45 лет запасы кальция начинают заметно снижаться . Это касается и мужчин, и женщин, но в группе повышенного риска — женщины после менопаузы. Так, за первые пять лет после наступления менопаузы потеря костной массы у женщины может составить до 1/3 от костной массы, утраченной ей за всю жизнь3.
Если ребенок (подросток) не набрал пиковую костную массу, в дальнейшем у него может повыситься риск остеопороза. В группе риска также находятся люди, которые не употребляют достаточное количество продуктов, богатых кальцием, например молочных продуктов.
Как остановить «вымывание» кальция из организма
Все мы знаем, что для профилактики переломов и остеопороза всем женщинам (особенно старше 45 лет) необходим кальций. Чтобы организм правильно усвоил кальций, требуется витамин D3 — то есть нужно потреблять его в достаточном количестве с пищей или много времени проводить на солнце, что не всегда возможно, особенно в наших климатических условиях.
Поэтому препараты кальция и обогащены витамином D3, который способствует его усвоению.
Но немногие знают, что для полноценной минерализации кости принимать только кальций и витамин D3 недостаточно, потому что кальций имеет свойство вымываться из костной ткани. Поэтому необходимо не только насытить кости кальцием, но и остановить его вымывание.
Для этого крайне важно поддержать синтез основного белка костной ткани — коллагена, потому что кальций фиксируется в специальных нишах, образуемых коллагеном. На синтез коллагена оказывают влияние так называемые остеотропные минералы: медь, магний, цинк, марганец и бор. Например, медь способствует образованию «сшивок» между нитями коллагена, способствуя образованию правильной структуры, а цинк поддерживает синтез гормонов, которые оказывают положительное влияние на костную ткань.
Поэтому для профилактики вымывания кальция из костей и профилактики развития остеопороза необходимо принимать кальций и витамин D3 в комплексе с определенными минералами, такими как медь, магний, цинк, марганец и бор, и эффективность подобного комплекса подтверждена в независимом клиническом исследовании4.
Гипертония: симптомы, признаки и стадии. Лечение гипертонии в Рязани
Невидимый враг, или что такое гипертония?
Гипертония — это скачки артериального давления вверх. Болезнь имеет и другое синонимичное название — артериальная гипертензия. Здесь следует понимать, что ставит диагноз и, как следствие, прописывает ход лечения только квалифицированный специалист.
Зафиксировать начало болезни можно, как минимум, при трех контрольных показателях измерения давления. Если вы замечаете, что у вас в течение дня давление «скачет» — это не причина бросаться в панику. Изменения в организме могут проходить в результате смены рода занятий, например, активная деятельность и сон или спорт и офисная работа. При этом показателями нормального самочувствия будут цифры на табло аппарата для измерения давления от 100 на 60 до 140 на 90.
Если давление держится на отметке 140 постоянно или довольно часто – это признак, чтобы обратиться к врачу.
Почему возникает гипертония?
Давление повышается как реакция на процессы, происходящие в организме и вне его. Это стрессы, некомфортная окружающая среда, повышенный уровень опасности. В этих случаях в организме срабатывает защитная реакция. Кровь начинает выбрасывать адреналин, как следствие — учащается работа сердца. Что приводит к сужению сосудов и сокращению мышц. В комплексе реакция организма влияет на повышение давления. Поскольку человек не застрахован от перенапряжения, такую нагрузку на работу органов он испытывает часто. Это ведет уже к прямой угрозе, наносящей вред здоровью.
К гипертонии могут привести регулярные недосыпания, переживания, психические и нервные заболевания. Помимо этого, к причинам возникновения болезни врачи относят:
- проблемы с лишним весом;
- проблемы с щитовидной железой;
- нехватку органических веществ в организме, в том числе магния;
- наследственность.
Кто первый в очереди?
Гипертонией прежде всего страдают те, у кого в роду были родственники с этим заболеванием.
Кроме того, симптомы могут наблюдаться у лиц, ведущих малоподвижный сидячий образ жизни, у людей с избыточным весом.
Если вы страдаете остеохондрозом или атеросклерозом, то последствием может стать гипертония. Этому есть физиологическое объяснение. Сосуды сдавливаются при данных заболеваниях, а давление соответственно идет вверх.
Важным фактором в развитии гипертонии становится влияние гормонов. Именно поэтому она нередко возникает у женщин в период климакса.
Признаки гипертонии встречаются у лиц, испытывающих постоянные стрессы на работе и в жизни. В группе риска — заядлые курильщики и люди, болеющие сахарным диабетом.
Чаще всего симптомы проявляются у лиц старше 50 лет. Причем по статистике этому заболеванию больше подвержены мужчины.
Однако, важно понимать, что в целом гипертония не щадит никого, и границы условны. Повышенным артериальным давлением нередко страдает молодое поколение.
Чем страшна гипертония?
Последствия гипертонии опасны для всего организма в целом. Она приводит к:
- потере зрения;
- заболеванию почек;
- метаболическому синдрому;
- инфаркту;
- инсульту;
- эректильной дисфункции.
Это повод прежде всего узнать о симптомах гипертонии и суметь вовремя распознать болезнь.
Коварные симптомы гипертонии
К сожалению, болезнь часто начинает протекать скрыто. Симптомов, как правило, незаметно на начальных этапах. Если быть точнее, они есть, но люди чаще всего не обращают на них внимания, списывая недомогания на усталость и рутинность. Признаками гипертонии становятся частые головные боли. Они не связаны с изменениями в погоде или временем суток. Появляются неожиданно ночью или сразу после пробуждения, возникают в середине дня. Похожи на давящий на виски «обруч». Нередко пациенты описывают боль, как ощущение «будто кирпичи на затылок положили». При наклонах и резких движения она усиливается.
Помимо этого, симптомами станут:
- тошнота;
- ухудшение зрения: туманность и пелена перед глазами;
- замутненность сознания;
- вялость и апатия;
- шум в ушах.
Если вы наблюдаете хоть один из этих симптомов, стоит начать измерять давление. Его постоянная высокая шкала — повод забить тревогу и обратиться к специалистам.
Это лишь начальные признаки первой стадии гипертонии.
Также она характеризуется:
- повышенным потоотделением;
- покраснением лица и его одутловатостью;
- отеками по утрам;
- опуханием рук;
- нарушением памяти или частичной ее потерей.
Стадии гипертонии: когда бить тревогу?
Болезнь имеет несколько границ. Первой стадией становится колебание давления в пределах до 160 – верхняя граница и 100 – нижняя граница. Если заболевание вовремя распознать и назначить грамотное лечение, то можно не просто купировать гипертонический кризис, но и избавиться от этого недуга навсегда.
Вторая стадия характеризуется верхней границей давления в районе 180, а нижней – 110. Ее признаками становятся боли в области головы и сердца, головокружения. Также поражаются органы зрения. В этом случае требуется комплексное лечение, изменение образа жизни и распорядка дня.
О третьей стадии гипертонии говорят необратимые процессы, запущенные в организме. Из-за сильной нагрузки на сосуды давление повышается до 180 на 110. Страшней всего в этом случае последствия. При отсутствии незамедлительного лечения гипертонии велик риск для жизни.
На всех стадиях развития пациента может настигнуть гипертонический криз. Он влечет к обострению всех симптомов заболевания. В этом случае высоким становится нижнее давление. Признаки сопровождаются тошнотой и рвотой.
Лечение гипертонии: в стационаре или в домашних условиях?
Ход лечения заболевания определяет только врач. Что нужно запомнить в первую очередь:
- давление всегда необходимо снижать постепенно. Резкий спад может привести к риску возникновения инфаркта;
- как нормализовать состояние, объясняет только квалифицированный специалист в каждом случае индивидуально. Заниматься лечением самостоятельно не стоит;
- если вы чувствуете улучшения, не следует прерывать прием препаратов. Необходимо пройти курс, назначенный доктором;
- не следует самостоятельно корректировать лечение: увеличивать или уменьшать дозы препарата;
- не следует ждать мимолетного излечения. Гипертония – заболевание, которое развивается не за один день и не проходит в один миг.
Когда вам следует беспокоиться о своем кровяном давлении
Гипертония или высокое кровяное давление — серьезная проблема. Ситуация настолько тревожная, что у доктора Рамаканта Панды из Мумбаи общая гипертония, скорее всего, в ближайшем будущем перерастет в эпидемию, поскольку в ближайшие два года от нее пострадает примерно треть населения.Нормальное кровяное давление
Когда показания ниже 120 (систолическое) и 80 (диастолическое), ваше кровяное давление полностью в норме.Но когда оно превышает 140/90, это явный признак того, что сила вашей крови слишком сильно давит на стенки ваших артерий.
(По данным Гарвардской медицинской школы)
Что такое систолическое и диастолическое артериальное давление?
Артериальное давление измеряется двумя числами — 120/80 считается нормальным артериальным давлением. Первое число, то есть 120, — это систолическое кровяное давление, а второе число, то есть 80, — диастолическое кровяное давление.
Первое число, систолическое артериальное давление, измеряет давление в ваших кровеносных сосудах, когда ваше сердце бьется. Второе число, диастолическое артериальное давление, измеряет давление в кровеносных сосудах, когда ваше сердце отдыхает (между двумя ударами сердца).
Что делает высокое кровяное давление?
Высокое кровяное давление может навредить вашему телу в течение многих лет, даже до появления каких-либо симптомов. Высокое кровяное давление заставляет ваше сердце работать тяжелее, что делает вас предрасположенным к сердечным заболеваниям, инсульту, проблемам со зрением и почечной недостаточности.
Люди, страдающие гипертонией, если не лечить их правильно и вовремя, могут умереть от болезней сердца, вызванных плохим кровотоком. Ниже приведены подробные сведения о проблемах, вызванных высоким уровнем крови.
Повреждение артерий: Повышенный кровоток из-за гипертонии может повредить и сузить ваши артерии. Здоровые артерии сильные, эластичные и гибкие, по которым свободно течет кровь.
Повредите свой мозг: Как и ваше сердце, ваш мозг зависит от хорошего кровоснабжения, чтобы выжить и эффективно работать.Но высокое кровяное давление может вызвать инсульт, слабоумие и когнитивные нарушения.
Повредить почки: Функция почек зависит от здоровья кровеносных сосудов. Почки фильтруют отходы и лишнюю жидкость из крови, что невозможно сделать, если ваши кровеносные сосуды не в хорошем состоянии. Высокое АД также может привести к рубцеванию почки и аневризме почечной артерии (выпуклость стенки кровеносного сосуда).
Повредите глаза: Высокое АД может повредить кровеносные сосуды глаза, что приведет к повреждению зрительного нерва и сетчатки.
Другими проблемами, вызываемыми высоким кровяным давлением, являются сексуальная дисфункция, потеря костной массы и проблемы со сном.
Артериальное давление повышается так быстро, что иногда может потребоваться неотложная медицинская помощь и может потребоваться немедленная госпитализация.
В этой ситуации высокое кровяное давление может вызвать:
— Инсульт
— Повреждение артерий
— Потеря памяти и изменения личности
— Обман боли и сердечный приступ
— Почечная недостаточность
— Внезапное нарушение работы сердца.
С какого возраста следует начинать проверять артериальное давление?
По словам врачей, высокое артериальное давление может случиться в любой момент.Если вы давно не проверяли АД, вам следует проверить его сейчас. Предположение, что вы молоды и ясны, может быть опасным. Д-р Приянка Рохатги из больницы Аполло говорит: «Люди в возрасте 22 лет страдают от высокого кровяного давления, что заставляет нас проявлять осторожность и проверять АД каждый раз, когда мы посещаем врача». Доктор Ромил Тикку, терапевт, Max Hospital, добавляет, что с ростом числа случаев гипертонии необходимо обязательно проверять артериальное давление не реже одного раза в год, начиная с 18 лет.
Доктор Ромил Тикку, терапевт, Max Hospital, говорит: «С увеличением числа случаев гипертонии, нужно обязательно проверять артериальное давление не реже одного раза в год, начиная с 18 лет».
Высокое АД часто встречается среди мужчин младше 35
Сегодня гипертонией страдает больше молодых мужчин, чем когда-либо, и самая большая проблема заключается в том, что она не проявляет никаких симптомов.
Исследование
Исследования утверждают, что молодые мужчины чаще имеют высокое диастолическое давление.С другой стороны, у пожилых мужчин обычно более высокое систолическое давление, что приводит к усилению жесткости артерий.
Почему все больше молодых людей страдают от высокого АД
В росте ожирения среди молодых людей и повышенном ИМТ частично виноваты молодые люди, страдающие гипертонией. Рост ожирения напрямую связан с увеличением случаев гипертонии.
Артериальное давление изменяется с возрастом
У вас, скорее всего, будет повышенное артериальное давление с возрастом.Исследования показывают, что у 80% людей старше 65 лет высокое кровяное давление. Систолическое артериальное давление повышается с возрастом, а диастолическое число снижается.
Если в молодости у вас было высокое кровяное давление, с возрастом это может стать серьезной проблемой. Даже если вы контролируете это в более молодом возрасте, все равно есть вероятность, что цифры (чтение) будут увеличиваться с возрастом.
Связь между возрастом и АД
У нас больше шансов увидеть рост АД с возрастом. Но почему так? Это происходит потому, что ваше сердце не работает так эффективно, как в молодости.Кроме того, другие изменения, такие как гормоны и артерии, также могут привести к проблеме. Люди старше 65 лет также обычно содержат больше соли в пище, потому что их вкусовые рецепторы становятся менее чувствительными.
Когда стоит волноваться?
Не существует определенного возраста, с которого следует начинать проверять артериальное давление. Каждый раз, когда вы посещаете своего врача для регулярного осмотра или на грипп, проверяйте свое АД, и если ваше АД всегда оказывается 120/80, вы можете проверять его каждые два года.
Если ваше АД даже немного выше 120/80 (предгипертония), вам необходимо проверять его не реже одного раза в год или часто, если ваш врач предлагает.
Если у вас артериальное давление выше 140/90, вам нужно контролировать еще больше. Независимо от вашего возраста, вы всегда должны знать свое АД. Поскольку с возрастом ваше кровяное давление повышается, никогда не бывает слишком рано и никогда не поздно узнать об этом.
Новое определение высокого кровяного давления впервые за 14 лет: 130 — новый максимум
Основные
- Высокое кровяное давление теперь определяется как показания 130 мм рт. Ст. И выше для измерения систолического артериального давления или показания 80 и выше для измерения диастолического давления.Это изменение от старого определения 140/90 и выше, отражающее осложнения, которые могут возникнуть при этих более низких цифрах.
- В первом обновлении всеобъемлющих руководств США по обнаружению и лечению артериального давления с 2003 г. исключена категория предгипертонии .
- Хотя примерно на 14 процентов больше людей будет диагностировано высокое кровяное давление и проконсультированы по поводу изменения образа жизни, будет лишь небольшое увеличение числа тех, кому будут прописаны лекарства.
- Понижая определение высокого кровяного давления, рекомендации рекомендуют более раннее вмешательство, чтобы предотвратить дальнейшее повышение кровяного давления и осложнения гипертонии.
Запрещено до 12:30 вечера ПТ / 15:30 ET Понедельник, 13 ноября 2017 г.
ANAHEIM, Калифорния, 13 ноября 2017 г. — Высокое кровяное давление следует лечить раньше, изменив образ жизни, а у некоторых пациентов — с помощью лекарств — 130/80 мм рт.ст., а не 140/90 — в соответствии с первыми всеобъемлющими новыми руководящими принципами высокого кровяного давления более чем за десять лет.Рекомендации публикуются Американской кардиологической ассоциацией (AHA) и Американским колледжем кардиологов (ACC) для выявления, профилактики, лечения и лечения высокого кровяного давления.
Руководящие принципы были представлены сегодня на конференции Ассоциации в 2017 году в Анахайме, ведущей всемирной конференции по сердечно-сосудистой системе для обмена последними достижениями в области сердечно-сосудистой науки для исследователей и клиницистов.
Вместо 1 из 3 U.S. взрослых с высоким кровяным давлением (32 процента) согласно предыдущему определению, новые рекомендации приведут к тому, что почти половина взрослого населения США (46 процентов) будет иметь высокое кровяное давление или гипертонию. Однако, по словам авторов, количество взрослых в США, которым потребуются антигипертензивные препараты, лишь незначительно увеличится. Эти рекомендации, первое обновление, предлагающее врачам исчерпывающие рекомендации по ведению взрослых с высоким кровяным давлением с 2003 года, призваны помочь людям справиться с потенциально смертельным заболеванием намного раньше.
В новых рекомендациях подчеркивается важность использования правильной техники для измерения артериального давления. По словам авторов, уровни артериального давления должны основываться в среднем на двух-трех измерениях, по крайней мере, в двух разных случаях.
Высокое кровяное давление является вторым по величине числом предотвратимых болезней сердца и смертей от инсульта после курения. Он известен как «тихий убийца», потому что часто не имеет симптомов, несмотря на его роль в значительном повышении риска сердечных заболеваний и инсульта.
Paul K. Whelton, MB, MD, M.Sc., ведущий автор руководящих принципов, опубликованных в журнале American Heart Association, Hypertension и Journal of the American College of Cardiology , отметил опасность уровней артериального давления. между 130-139 / 80-89 мм рт.
«Вы уже вдвое увеличили риск сердечно-сосудистых осложнений по сравнению с пациентами с нормальным уровнем артериального давления», — сказал он. «Мы хотим быть откровенными с людьми — если у вас уже есть удвоение риска, вам нужно об этом знать.Это не означает, что вам нужны лекарства, но это желтый свет, свидетельствующий о том, что вам нужно снизить кровяное давление, в основном немедикаментозными методами «.
Категории артериального давления в новом руководстве:
Нормальный: Менее 120/80 мм рт.
Повышенное: верхнее число (систолическое) между 120-129 и нижнее число (диастолическое) меньше 80;
Стадия 1: систолическое между 130–139, или , диастолическое между 80–89;
Стадия 2: систолическое не менее 140 или диастолическое не менее 90 мм рт.
Гипертонический криз: верхнее число превышает 180 и / или нижнее число превышает 120, при этом пациенты нуждаются в немедленной смене лекарств, если нет других указаний на проблемы, или в немедленной госпитализации, если есть признаки повреждения органов.
Новые рекомендации исключают категорию предгипертонии, которая использовалась для артериального давления с верхним (систолическим) значением между 120–139 мм рт. Ст. Или нижним значением (диастолическим) между 80–89 мм рт. Ст. Люди с такими показаниями теперь будут классифицированы как имеющие повышенную (120–129 и менее 80) или стадию I гипертонии (130–139 или 80–89).
Предыдущие руководства классифицировали 140/90 мм рт. Ст. Как гипертонию 1 стадии. Согласно новым рекомендациям, этот уровень классифицируется как гипертония 2 стадии.
Ожидается, что влияние новых рекомендаций будет наибольшим на молодых людей. Согласно докладу, распространенность высокого кровяного давления, как ожидается, утроится среди мужчин в возрасте до 45 лет и удвоится среди женщин до 45 лет.
Повреждение кровеносных сосудов начинается вскоре после повышения артериального давления, сказал Велтон, профессор глобального общественного здравоохранения Шоу Чван в Школе общественного здравоохранения и тропической медицины и Медицинской школе Туланского университета в Новом Орлеане. «Если вы собираетесь сосредоточиться только на событиях, это игнорирует процесс, когда он начинается.Риск уже растет, когда тебе за 40 ».
В рекомендациях подчеркивается важность домашнего мониторинга артериального давления с использованием проверенных устройств и соответствующей подготовки медицинских работников для выявления «гипертонии белого халата», которая возникает, когда давление повышается в медицинских учреждениях, но не в повседневной жизни. Домашние показания также могут идентифицировать «замаскированную гипертензию», когда давление в медицинских условиях является нормальным, но повышается дома, что требует лечения с соблюдением образа жизни и, возможно, лекарств.
«Люди с гипертонией в белом халате, похоже, не имеют такого же повышенного риска, как люди с действительно устойчивым высоким кровяным давлением», — сказал Велтон. «Маскированная гипертония более зловещая, и ее очень важно распознать, потому что эти люди, похоже, имеют такой же риск, как и люди с устойчивым высоким кровяным давлением».
Другие изменения в новом руководстве включают:
Назначение лекарств от гипертонии I стадии только в том случае, если у пациента уже было сердечно-сосудистое событие, такое как сердечный приступ или инсульт, или он имеет высокий риск сердечного приступа или инсульта в зависимости от возраста, наличия сахарного диабета, хронического заболевания почек или расчетов атеросклеротического риска (с использованием того же калькулятора риска, который используется при оценке высокого уровня холестерина).
Признавая, что многим людям потребуется два или более типа лекарств для контроля артериального давления, и что люди могут принимать таблетки более последовательно, если несколько лекарств объединены в одну таблетку.
Определение социально-экономического статуса и психосоциального стресса как факторов риска высокого кровяного давления, которые следует учитывать в плане оказания помощи пациенту.
Новые рекомендации были разработаны Американской кардиологической ассоциацией, Американским колледжем кардиологии и девятью другими медицинскими организациями.Они были написаны группой из 21 ученого и эксперта в области здравоохранения, которая просмотрела более 900 опубликованных исследований. Руководство прошло тщательный систематический анализ и процесс утверждения. Каждая рекомендация классифицируется по силе (классу) рекомендации, за которой следует уровень доказательств, подтверждающих рекомендацию. Рекомендации классифицируются как I или II, при этом класс III указывает на отсутствие пользы или вреда. Уровень доказательств означает качество доказательств. Уровни A, B и C-LD обозначают доказательства, собранные в результате научных исследований, а уровень C-EO содержит доказательства экспертного заключения.
Новое руководство является преемником Седьмого отчета Объединенного национального комитета по профилактике, выявлению, оценке и лечению высокого кровяного давления (JNC7), выпущенного в 2003 году и находящегося под контролем Национального института сердца, легких и крови (NHLBI). . В 2013 году NHLBI попросил AHA и ACC продолжить управление подготовкой рекомендаций по гипертонии и другим факторам риска сердечно-сосудистых заболеваний.
Соавторы: Роберт М. Кэри, доктор медицины, заместитель председателя писательского комитета; Уилберт С.Aranow, MD; Дональд Э. Кейси младший, доктор медицины, магистр медицины, магистратуры и медицины; Карен Дж. Коллинз, MBA; Шерил Деннисон Химмельфарб, Р.Н., А.Н.П., доктор философии; Сондра М. ДеПальма, M.H.S., P.A.-C, C.L.S .; Сэмюэл Гиддинг, доктор медицины; Кеннет А. Джамерсон, доктор медицины; Дэниел У. Джонс, доктор медицины; Eric J. MacLaughlin, Pharm.D .; Пол Мантнер, доктор философии; Брюс Овбиагеле, доктор медицинских наук, магистр наук; Сидни С. Смит младший, доктор медицины; Crystal C. Spencer, J.D .; Рэндалл С. Стаффорд, доктор медицины, доктор философии; Сандра Дж. Талер, доктор медицины; Рэндал Дж. Томас, доктор медицины, магистр наук; Ким А. Уильямс, старший, М.D .; Джефф Д. Уильямсон, доктор медицины, M.H.S. и Джексон Т. Райт, младший, доктор медицинских наук, от имени Целевой группы по клинической практике Американского колледжа кардиологов / Американской кардиологической ассоциации. Информация об авторах и наши партнерские организации перечислены в Интернете и в приложении к рукописи.
Дополнительные ресурсы:
###
Американская кардиологическая ассоциация / Американская ассоциация инсультов получает финансирование в основном от частных лиц.Фонды и корпорации также делают пожертвования и финансируют определенные программы и мероприятия. Строгие правила соблюдаются, чтобы эти отношения не влияли на научное содержание ассоциации. Финансовая информация Американской кардиологической ассоциации, включая список взносов от производителей фармацевтических препаратов и устройств, а также поставщиков медицинского страхования, доступна по адресу www.heart.org/corporatefunding .
Об Американской кардиологической ассоциации
Американская кардиологическая ассоциация, ведущая мировая добровольная организация здравоохранения, занимающаяся борьбой с сердечно-сосудистыми заболеваниями, занимается спасением людей от болезней сердца и инсульта — двух основных причин смерти в мире.Мы объединяемся с миллионами добровольцев, чтобы финансировать инновационные исследования, бороться за более сильную политику в области общественного здравоохранения и предоставлять спасательные инструменты и информацию для предотвращения и лечения этих заболеваний. Ассоциация из Далласа — старейшая и крупнейшая в стране добровольная организация, занимающаяся борьбой с сердечными заболеваниями и инсультом. Чтобы узнать больше или принять участие, позвоните по телефону 1-800-AHA-USA1, посетите heart.org или позвоните в любой из наших офисов по всей стране. Следуйте за нами в Facebook и Twitter.
Об Американском колледже кардиологов
Американский колледж кардиологии — это профессиональный центр для всей команды, занимающейся сердечно-сосудистыми заболеваниями.Миссия Колледжа и его более чем 52 000 членов — преобразовать сердечно-сосудистую систему и улучшить здоровье сердца. ACC играет ведущую роль в формировании политики, стандартов и руководящих принципов в области здравоохранения. Колледж управляет национальными реестрами для измерения и улучшения ухода, предлагает сердечно-сосудистую аккредитацию больницам и учреждениям, обеспечивает профессиональное медицинское образование, распространяет исследования сердечно-сосудистой системы и предоставляет полномочия специалистам по сердечно-сосудистой системе, которые соответствуют строгим квалификациям.Чтобы узнать больше, посетите сайт acc.org или подпишитесь на @ACCinTouch в Twitter и Facebook.
Для сообщений СМИ: 214-706-1173
AHA — Мэгги Фрэнсис: 214-706-1382; [email protected]
ACC — Николь Наполи: 202-669-1465; [email protected]
Для общественных запросов: 1-800-AHA-USA1 (242-8721)
heart.org и strokeassociation.org
Контрольные значения клинического пульсового давления в неизбираемой популяции | Американский журнал гипертонии
Аннотация
Широкое пульсовое давление (PP) может служить независимым прогностическим фактором сердечно-сосудистой заболеваемости и смертности.Мы оценили референсные значения плечевой клиники PP в соответствии с возрастом и полом в неизбираемой популяции (61 724 пациента), которая проходила плановое систематическое обследование здоровья. Согласно средним значениям, 50 мм рт. Ст., Вероятно, является эталонным значением для клинического PP как для мужчин, так и для женщин. Диагностические пороги для клинического PP (≥65 мм рт. Ст.), Определенные либо путем добавления 2 SD к среднему значению, либо из 95-го перцентиля, находятся в тесном согласии с клиническими значениями PP, ранее сообщавшимися, что они связаны с повышением сердечно-сосудистой заболеваемости и смертности.Am J Hypertens 2001; 14: 415–418 © 2001 American Journal of Hypertension, Ltd.
Накопленные данные подтверждают гипотезу о том, что пульсовое давление (ПД) может быть связано с сердечно-сосудистыми патологиями и, таким образом, может представлять собой фактор риска сердечно-сосудистых заболеваний, независимо от систолического (САД), диастолического (ДАД) и среднего (МВД) артериального давления. Было показано, что широкий PP является маркером повышенной жесткости сосудов кондуита 1–3 , и исследования показали его тесную связь с толщиной интима-медиа сонных артерий, атеросклерозом сонных артерий, 2,4,5 и массой левого желудочка. 6 Клинический плечевой ПП также может быть независимым предиктором инфаркта миокарда 7,8 или застойной сердечной недостаточности, 9 и, по-видимому, является более точным предиктором сердечно-сосудистой смертности, чем только САД или ОБМ в некоторых популяциях. 10–12
В этих исследованиях субъекты были сгруппированы в соответствии с тертилями, 8 квартилями, 10 или квинтилями 13 PP, и некоторые из этих исследований были выполнены в основном на мужчинах 10 или женщинах, 14 с данными, предполагающими различия в результатах между мужчинами и женщинами.Насколько нам известно, нормальные контрольные значения PP не определены. Таким образом, целью настоящего крупномасштабного исследования была оценка референсных значений плечевой клиники PP в общей популяции в соответствии с полом и возрастом.
Методы
Исследуемая популяция состояла из 61 724 последовательных субъектов, 51% мужчин в возрасте от 16 до 90 лет, которые посещали медицинские центры Регионального института Санте (IRSA) в западном центре Франции в период с февраля 1995 г. по сентябрь 1996 г. для бесплатного систематического осмотра, предлагаемого каждые 5 лет Французской системой общественного здравоохранения (Sécurité Sociale) своим филиалам.
Каждый испытуемый прошел стандартную процедуру IRSA и заполнил стандартизированный опросник, который самостоятельно заполнял, который предоставил данные об образовательном и профессиональном статусе, привычках к курению, а также потреблению алкоголя и наркотиков. Клиническое обследование включало антропометрические измерения, вес, рост, окружность талии и бедер. Были рассчитаны соотношение талии и бедер (WHR) и индекс массы тела (BMI). Артериальное давление и частота сердечных сокращений были измерены у всех участников во время медицинского обследования.Артериальное давление регистрировалось с использованием стандартизированного протокола в соответствии с рекомендациями Всемирной организации здравоохранения. Все измерения проводил обученный врач. Артериальное давление измеряли с помощью ртутного сфигмоманометра с манжетой, адаптированной к окружности руки, когда испытуемый находился в положении лежа на спине, в состоянии покоя. Из манжеты выпускали воздух со скоростью 2 мм рт. Ст. / Сек. Систолическое артериальное давление определялось как первый услышанный регулярный звук Короткова, а ДАД как последний слышимый регулярный звук (V фаза Короткова).
PP был рассчитан для каждого субъекта как арифметическая разница между САД и ДАД. По прибытии был взят образец крови натощак, и все измерения были выполнены на сыворотке в той же центральной лаборатории (Direction Départementale des Affaires Sanitaires et Sociales), соглашение номер 3221 и подтверждено в соответствии с нормами Международной организации по стандартизации (ISO) 9001 и ISO 9002. Общий холестерин, триглицериды и глюкоза натощак измеряли ферментативными методами, адаптированными к Dax 24 Technicon (Puteaux, Франция).Выполняемые процедуры соответствовали установленным руководящим принципам.
Статистический анализ
Все статистические анализы были выполнены в NCSS 6.0 (Number Cruncher Statistical System, Kaysville, UT). Данные представлены как среднее ± стандартное отклонение и средние значения для 95-го процентиля в возрастном диапазоне 5 лет.
Результаты
Основные характеристики субъектов (мужчин и женщин, соответственно), включенных в это исследование, были следующими: возраст (40.2 ± 12,4 и 39,9 ± 12,8 года), вес (74,3 ± 11,2 и 60,4 ± 11,0 кг), рост (173 ± 7 и 161 ± 6 см), ИМТ (24,8 ± 3,5 и 23,4 ± 4,2 кг / м 2 ) , ЧСС (0,905 ± 0,072 и 0,779 ± 0,072), ЧСС (68 ± 11 и 70 ± 10 уд / мин), САД (132 ± 14 и 125 ± 14 мм рт. Ст.), ДАД (79 ± 10 и 75 ± 10 мм рт. Hg), MBP (97 ± 10 и 92 ± 10 мм рт. 0,97 и 0,83 ± 0,49 г / л) и курильщикам (30.4% и 20,1%). Возрастное распределение населения было одинаковым у мужчин и женщин.
Средние значения и 25, 50, 75 и 95 процентили PP, а также средние значения САД и ДАД в зависимости от возраста и пола представлены в таблицах 1 и 2. Среднее клиническое значение PP составило 52 ± 10 и 49 ± 10 мм рт. Ст. У мужчин и женщин соответственно. У обоих полов средняя клиника PP увеличивалась с возрастом, но с очевидным плато между 16 и 50 годами. Это плато было очевидным у мужчин и женщин, у которых PP оставался стабильным (δ 1-2 мм рт. Ст.) В возрасте от 16 до 50 лет по сравнению с увеличением на 4 мм рт.Клиническая ПП была выше у мужчин, чем у женщин в самой молодой группе (<45 лет). После 45 лет разница между мужчинами и женщинами уменьшилась. Пороговые значения для клинического PP, определенные для 95-го процентиля (70 и 65 мм рт. Ст. У мужчин и женщин, соответственно) и путем добавления 2 SD к среднему значению (72 и 69 мм рт. Таблицы 1 и 2) и (Рисунки 1 и 2)
Таблица 1Средние и процентили клиники ПП и средние значения САД и ДАД по возрасту у мужчин
| . | . | PP (мм рт. Ст.) . | . | . | ||||
|---|---|---|---|---|---|---|---|---|
| . | . | . | процентили . | . | . | |||
| Возраст (г) . | Кол-во мужчин . | Среднее ± SD . | 25-я . | 50-я . | 75-я . | 95-я . | САД (мм рт. Ст.) (Среднее ± стандартное отклонение) . | ДАД (мм рт. Ст.) (Среднее ± стандартное отклонение) . |
| 16–20 | 1894 | 53 ± 10 | 50 | 60 | 60 | 70 | 127 ± 11 | 73 ± 8 |
| 53 ± 10 | 50 | 50 | 60 | 70 | 128 ± 11 | 75 ± 9 | ||
| 6–30 | 3267 | 52 ± 9 | 50 | 70 | 128 ± 11 | 77 ± 8 | ||
| 31–35 | 3934 | 51 ± 9 | 45 | 50 | 60 | 70 | 128 ± 12 | |
| 36–40 | 4277 | 51 ± 9 | 45 | 50 | 60 | 70 | 129 ± 12 | 79 ± 9 |
| 41–45 | 34351 ± 9 | 45 | 50 | 60 | 70 | 132 ± 13 | 80 ± 10 | |
| 46–50 | 3989 | 52 ± 10 | 45 | 45 | 6070 | 134 ± 14 | 82 ± 10 | |
| 51–55 | 2452 | 54 ± 10 | 50 | 50 | 60 | 70 | 10 | |
| 56–60 | 2005 | 56 ± 11 | 50 | 55 | 60 | 75 | 139 ± 16 | 84 ± 10 |
| 61–652 | 57 ± 1150 | 55 | 60 | 80 | 142 ± 17 | 84 ± 10 | ||
| 66–70 | 329 | 60 ± 13 | 50 | 60 0348 70 | 80 | 144 ± 18 | 84 ± 11 | |
| > 70 | 172 | 63 ± 12 | 55 | 60 | 70 | 85348 85148 9 | ||
| Всего | 29692 | 52 ± 10 | 45 | 50 | 60 | 70 | 132 ± 14 | 79 ± 10 |
средств и клиник и средние значения САД и ДАД по возрасту у мужчин
| . | . | PP (мм рт. Ст.) . | . | . | ||||
|---|---|---|---|---|---|---|---|---|
| . | . | . | процентили . | . | . | |||
| Возраст (г) . | Кол-во мужчин . | Среднее ± SD . | 25-я . | 50-я . | 75-я . | 95-я . | САД (мм рт. Ст.) (Среднее ± стандартное отклонение) . | ДАД (мм рт. Ст.) (Среднее ± стандартное отклонение) . |
| 16–20 | 1894 | 53 ± 10 | 50 | 60 | 60 | 70 | 127 ± 11 | 73 ± 8 |
| 53 ± 10 | 50 | 50 | 60 | 70 | 128 ± 11 | 75 ± 9 | ||
| 6–30 | 3267 | 52 ± 9 | 50 | 70 | 128 ± 11 | 77 ± 8 | ||
| 31–35 | 3934 | 51 ± 9 | 45 | 50 | 60 | 70 | 128 ± 12 | |
| 36–40 | 4277 | 51 ± 9 | 45 | 50 | 60 | 70 | 129 ± 12 | 79 ± 9 |
| 41–45 | 34351 ± 9 | 45 | 50 | 60 | 70 | 132 ± 13 | 80 ± 10 | |
| 46–50 | 3989 | 52 ± 10 | 45 | 45 | 6070 | 134 ± 14 | 82 ± 10 | |
| 51–55 | 2452 | 54 ± 10 | 50 | 50 | 60 | 70 | 10 | |
| 56–60 | 2005 | 56 ± 11 | 50 | 55 | 60 | 75 | 139 ± 16 | 84 ± 10 |
| 61–652 | 57 ± 1150 | 55 | 60 | 80 | 142 ± 17 | 84 ± 10 | ||
| 66–70 | 329 | 60 ± 13 | 50 | 60 0348 70 | 80 | 144 ± 18 | 84 ± 11 | |
| > 70 | 172 | 63 ± 12 | 55 | 60 | 70 | 85348 85148 9 | ||
| Всего | 29692 | 52 ± 10 | 45 | 50 | 60 | 70 | 132 ± 14 | 79 ± 10 |
Средние пределы, средние значения 95-й процентиль (
, пунктирная линия, ) клиники пульсового давления у мужчин.Рисунок 1.
Рисунок 1.
Средние значения, средние ± 2 предела стандартного отклонения и 95-й процентиль ( пунктирная линия ) клинического пульсового давления у мужчин.
Таблица 2Средние и процентили клиники ПП и средние значения САД и ДАД по возрасту, у женщин
| . | . | PP (мм рт. Ст.) . | . | . | ||||||
|---|---|---|---|---|---|---|---|---|---|---|
| . | . | . | процентили . | . | . | |||||
| Возраст (г) . | Кол-во мужчин . | Среднее ± SD . | 25-я . | 50-я . | 75-я . | 95-я . | САД (мм рт. Ст.) (Среднее ± стандартное отклонение) . | ДАД (мм рт. Ст.) (Среднее ± стандартное отклонение) . | ||
| 16–20 | 2502 | 49 ± 9 | 40 | 50 | 50 | 60 | 120 ± 10 | 71 ± 8 | ||
| 21 ± 8 | ||||||||||
| 48 ± 8 | 40 | 50 | 50 | 60 | 120 ± 10 | 72 ± 9 | ||||
| 26–30 | 2874 | 47 ± 8 | 40 | 60 | 119 ± 11 | 73 ± 9 | ||||
| 31–35 | 3789 | 47 ± 8 | 40 | 50 | 50 | 60 | 120 ± 11 | |||
| 36–40 | 4340 | 47 ± 9 | 40 | 50 | 50 | 60 | 121 ± 12 | 74 ± 9 | ||
| 41–45 | 4348 ± 9 | 40 | 50 | 50 | 60 | 124 ± 13 | 76 ± 9 | |||
| 46–50 | 4229 | 50 ± 9 | 40 | 5565 | 128 ± 14 | 78 ± 10 | ||||
| 51–55 | 2494 | 52 ± 10 | 45 | 50 | 60 | 70 | 60 | 70 | 79347 9 | |
| 56–60 | 2025 | 54 ± 11 | 50 | 50 | 60 | 70 | 134 ± 15 | 80 ± 9 | ||
| 61–265 1234 9018 55 ± 11 | 50 | 55 | 60 | 75 | 137 ± 16 | 81 ± 9 | ||||
| 66–70 | 419 | 58 ± 12 | 50 | 60348 | 60 5 | 80 | 141 ± 16 | 82 ± 10 | ||
| > 70 | 233 | 64 ± 15 | 55 | 60 | 70 | 90 | 146 ± 1934 | |||
| Итого | 31416 | 49 ± 10 | 40 | 50 | 55 | 65 | 125 ± 14 | 75 ± 10 | ||
средств и клиник средние значения САД и ДАД по возрасту, у женщин
| . | . | PP (мм рт. Ст.) . | . | . | ||||||
|---|---|---|---|---|---|---|---|---|---|---|
| . | . | . | процентили . | . | . | |||||
| Возраст (г) . | Кол-во мужчин . | Среднее ± SD . | 25-я . | 50-я . | 75-я . | 95-я . | САД (мм рт. Ст.) (Среднее ± стандартное отклонение) . | ДАД (мм рт. Ст.) (Среднее ± стандартное отклонение) . | ||
| 16–20 | 2502 | 49 ± 9 | 40 | 50 | 50 | 60 | 120 ± 10 | 71 ± 8 | ||
| 21 ± 8 | ||||||||||
| 48 ± 8 | 40 | 50 | 50 | 60 | 120 ± 10 | 72 ± 9 | ||||
| 26–30 | 2874 | 47 ± 8 | 40 | 60 | 119 ± 11 | 73 ± 9 | ||||
| 31–35 | 3789 | 47 ± 8 | 40 | 50 | 50 | 60 | 120 ± 11 | |||
| 36–40 | 4340 | 47 ± 9 | 40 | 50 | 50 | 60 | 121 ± 12 | 74 ± 9 | ||
| 41–45 | 4348 ± 9 | 40 | 50 | 50 | 60 | 124 ± 13 | 76 ± 9 | |||
| 46–50 | 4229 | 50 ± 9 | 40 | 5565 | 128 ± 14 | 78 ± 10 | ||||
| 51–55 | 2494 | 52 ± 10 | 45 | 50 | 60 | 70 | 60 | 70 | 79347 9 | |
| 56–60 | 2025 | 54 ± 11 | 50 | 50 | 60 | 70 | 134 ± 15 | 80 ± 9 | ||
| 61–265 1234 9018 55 ± 11 | 50 | 55 | 60 | 75 | 137 ± 16 | 81 ± 9 | ||||
| 66–70 | 419 | 58 ± 12 | 50 | 60348 | 60 5 | 80 | 141 ± 16 | 82 ± 10 | ||
| > 70 | 233 | 64 ± 15 | 55 | 60 | 70 | 90 | 146 ± 1934 | |||
| Итого | 31416 | 49 ± 10 | 40 | 50 | 55 | 65 | 125 ± 14 | 75 ± 10 | ||
Средние пределы, средние значения процентили (
пунктирные линии, ) клиники пульсового давления у женщин.Рисунок 2.
Рисунок 2.
Средние значения, средние ± 2 предела стандартного отклонения и 95-й процентиль ( пунктирных линий, ) клинического пульсового давления у женщин.
Обсуждение
Результаты этого эпидемиологического исследования показали, что клинический PP в неизбираемой популяции составлял в среднем 49 и 52 мм рт. Ст. У женщин и мужчин, соответственно. Поскольку разница между мужчинами и женщинами находится в пределах ± 3 мм рт. Ст., Эти данные позволяют предположить, что 50 мм рт. Ст. Можно рассматривать как нормальное значение клинического PP.Нелинейное возрастное увеличение ПП плечевой клиники можно объяснить возрастными различиями в усилении ПП между аортой и плечевой артерией. У более молодых людей наблюдается значительное усиление волны артериального давления между восходящей аортой и плечевой артерией, которая уменьшается с возрастом по мере затвердевания артерий. Этот феномен уменьшения амплификации волны давления в верхней конечности был предложен для объяснения устойчивого увеличения PP центральной аорты с возрастом с детства, но он проявляется только в записях плечевой артерии в возрасте от 40 до 50 лет и старше.Диагностические пороги для клинического ПП, определенные либо путем добавления 2 SD к среднему значению, либо из 95-го процентиля распределения ПП, были согласованными. Этот порог (≥65 мм рт. при повышенной сердечно-сосудистой заболеваемости и смертности. Эти значения, описанные в литературе и найденные в настоящем исследовании, действительны при случайном измерении артериального давления (АД) в клинике.Фактически, при использовании амбулаторных измерений АД сообщалось о более низких пороговых значениях. 1,15 Можно предложить другую гипотезу, чтобы объяснить разницу, наблюдаемую между клиническими и амбулаторными значениями PP. Среди них эффект белого халата может играть важную роль, поскольку в нашем исследовании значения были записаны только за одно посещение. Как было предложено ранее, измерения 15,16 офисного PP могут завышать обычные уровни PP. В заключение, эти предварительные результаты позволяют предположить, что до тех пор, пока не будут получены все проспективные доказательства, нормальным значением клинического давления PP как для мужчин, так и для женщин можно считать 50 мм рт.
Список литературы
1.,,,,:
Структура артерии пульсового давления и сопротивления у пожилых людей
.Гипертония
1995
;26
:301
—306
.2.,,,,,,:
Гемодинамические паттерны возрастных изменений артериального давления: Фрамингемское исследование сердца
.Тираж
1997
;96
:308
—315
.3.,,,,,:
Неинвазивная оценка артериальных аномалий у пациентов с гипертонией
.J Hypertens
1997
;15
(доп. 2
):S99
—S107
.4.,,,,,,:
J-образная зависимость между изменением диастолического артериального давления и прогрессированием атеросклероза аорты
.Ланцет
1994
;343
:504
—507
.5.,,,,,:
Изменение пульсового давления, вызванное стрессом, предсказывает атеросклероз сонных артерий у женщин
.Ход
1998
;29
:1525
—1530
.6.,,,,:
Пульсовое давление и результаты эхокардиографии при эссенциальной гипертензии
.J Hypertens
1989
;7
:127
—132
.7.,,,:
Измерение артериального давления и инфаркта миокарда у пролеченных пациентов с гипертонией
.J Hypertens
1995
;13
:413
—419
.8.,,,,,,,
SAVE Investigators
Сфигмоманометрически определенное пульсовое давление является мощным независимым предиктором рецидивов после инфаркта миокарда у пациентов с нарушением функции левого желудочка
.Тираж
1997
;96
:4254
—4260
.9.,,,,,:
Повышенное пульсовое давление и риск сердечной недостаточности у пожилых людей
.JAMA
1999
;281
:634
—639
.10.,,,,,,:
Импульсное давление. Предиктор долгосрочной смертности от сердечно-сосудистых заболеваний у французского мужского населения
.Гипертония
1997
;30
:1410
—1415
.11.,,,,,:
Независимая проностическая информация, предоставляемая сфигмоманометрически определенным пульсовым давлением и средним артериальным давлением у пациентов с дисфункцией левого желудочка
.J Am Coll Cardiol
1999
;33
:951
—958
.12.,,:
Связь артериального давления с сердечно-сосудистой смертью: влияние пульсового давления у пожилых людей
.Ann Epidemiol
1999
;9
:101
—107
.13.,,,,,,:
Микроальбуминурия и пульсовое давление у мужчин с гипертонической болезнью и атеросклерозом
.Гипертония
2000
;35
:48
—54
.14.,,,,:
Пульсирующий и устойчивый компонент артериального давления: поперечный анализ и проспективный анализ смертности от сердечно-сосудистых заболеваний
.Гипертония
1989
;13
:392
—400
.15.,,,,,:
Амбулаторное пульсовое давление: мощный предиктор общего сердечно-сосудистого риска при гипертонии
.Гипертония
1998
;32
:983
—988
.16.,,,,,,,:
Влияние измеренного врачом артериального давления на артериальное давление и частоту сердечных сокращений пациента
.Ланцет
1983
;2
:695
—698
.© 2001 Американский журнал гипертонии, Ltd.
Американский журнал гипертонии, Ltd.
Высокое кровяное давление: прогноз и ожидаемая продолжительность жизни
Поддержание вашего кровяного давления в пределах нормы, здоровой, может помочь вам прожить более долгую жизнь. Это связано с тем, что высокое кровяное давление или гипертония повышают риск серьезных заболеваний, угрожающих жизни, таких как сердечные заболевания, инсульт и почечная недостаточность. Фактически, около 10 миллионов человек во всем мире ежегодно умирают из-за высокого кровяного давления.Хотя теоретически возможно, что вы можете прожить долгую жизнь с высоким кровяным давлением, шансы не в вашу пользу. Имеет смысл учитывать риски гипертонии и узнать, как лечение может улучшить прогноз гипертонии и продолжительность жизни.
Как гипертония может сократить вашу жизньКаковы последствия высокого кровяного давления? Гипертония повреждает клетки внутренней оболочки ваших артерий, что может привести к сужению пространства (просвета) внутри артерий.Это, в свою очередь, ухудшает кровоток в вашем теле, нанося вред многим органам и системам, в том числе:
Влияние гипертонии на кровеносные сосуды влияет и на не жизненно важные органы: это может привести к слепоте или другим проблемам со зрением, а также может способствовать эректильной дисфункции у мужчин.
Согласно исследованию 2005 года, люди с нормальным кровяным давлением в 50 лет живут примерно на 5 лет дольше, чем люди с гипертонией в 50 лет. Исследование показало, что люди с высоким кровяным давлением чаще страдают сердечно-сосудистыми заболеваниями и инфарктами и инсультами, чем люди с нормальным кровяным давлением.Исследование показало, что мужчины с нормальным давлением могут прожить на 5,1 года дольше, чем люди с гипертонией; женщины могли планировать еще 4,9 года жизни.
Сердечно-сосудистые заболевания — основная причина смерти в мире, а высокое кровяное давление — один из наиболее важных факторов риска этого заболевания. Большинство из 10,4 миллиона смертей в 2016 году, связанных с высоким кровяным давлением, были вызваны каким-либо типом сердечно-сосудистых заболеваний, включая сердечные приступы и сердечную недостаточность. Другими причинами были инсульт, почечная недостаточность и другие заболевания системы кровообращения.Во всем мире около 54% инсультов и 47% ишемических заболеваний сердца связаны с высоким кровяным давлением.
Многие из этих ранних смертей, связанных с гипертонией, можно предотвратить. Высокое кровяное давление является фактором риска, который часто можно контролировать с помощью лекарств и изменения образа жизни.
Даже пожилые люди с множественными заболеваниями могут извлечь выгоду из контроля над гипертонией. Исследование людей 65 лет и старше (средний возраст 76 лет) в Ломбардии, Италия, которым прописали три или более лекарств от кровяного давления, показало, что те, кто принимал их более трех четвертей времени, имели меньше шансов умереть в течение семи лет. лет исследования, чем те, кто принимал таблетки менее четверти времени.
У участников, которые принимали лекарство регулярно, на 44% меньше шансов умереть в течение периода исследования, если они начали его в хорошем состоянии здоровья, и на 33% меньше шансов умереть, если они начали принимать лекарства с очень плохим здоровьем, по сравнению с их сверстниками, которые были слабыми. о приеме лекарств.
Улучшение прогноза гипертонииГипертония имеет тенденцию к ухудшению с возрастом, примерно 75% людей старше 75 лет страдают этим заболеванием.Некоторые эксперты рекомендуют «интенсивный» контроль артериального давления тем, кто подвержен риску сердечно-сосудистых заболеваний, который сосредоточен на снижении артериального давления до уровня ниже 120/80. До этого целевые значения артериального давления для пожилых людей обычно не указывали на активное лечение, пока показания не превышали 140/80 или даже 150/80.
Исследование систолического артериального давления (SPRINT), начавшееся в 2010 году, было направлено на снижение максимального (систолического) артериального давления у пациентов с гипертонией до уровня ниже 120.Для достижения этой цели пациентам давали в среднем по три лекарства.
В результате количество смертей по любой причине сократилось на 27%. Ожидалось, что участники в возрасте 50 лет получат дополнительные 3 года жизни после этого режима, в то время как участники, которым было 65, когда оно началось, могли сэкономить 1,1 года. По оценкам исследователей, ежегодно в США можно было бы спасти 100000 жизней, если бы люди могли снизить систолическое давление ниже 120.
SPRINT показал такое обещание, что его остановили на полгода раньше, в 2015 году, чтобы его результаты могли быть реализованы.Тем не менее, исследователи раскритиковали исследование за то, что в него не вошли люди с большей вероятностью заболевания, например, находящиеся в домах престарелых и больные диабетом. Кроме того, лекарства, которые давали пациентам, могли вызвать серьезные побочные эффекты, такие как низкое кровяное давление (гипотензия), обмороки и электролитные нарушения. (Большинство этих побочных эффектов можно устранить, снизив дозировку.)
В свете разногласий Американское гериатрическое общество рекомендует людям старше 65 лет целевое артериальное давление на уровне 130/80 или ниже, а лечение показано, если цифры растут выше.Американский колледж кардиологии (ACC), ссылаясь на результаты SPRINT, говорит, что для большинства взрослых в возрасте 65 лет и старше целевое артериальное давление должно быть ниже 130 систолических. Но ACC также отмечает, что цель может быть другой для пожилых пациентов с ограниченной продолжительностью жизни и множеством других заболеваний, оставляя курс лечения на усмотрение врачей и предпочтения пациентов. Между тем, Международное общество гипертонии сохранило стандартную цель ниже 140/90 в 2020 году.
Эксперты более единообразны в своих рекомендациях, чтобы американцы обращали внимание на свои факторы риска высокого кровяного давления.Гипертония может быть тихим убийцей без каких-либо симптомов, даже если она вызывает укорачивающее жизнь повреждение кровеносных сосудов и артерий. Регулярно измеряйте давление и обращайтесь к врачу, если оно повышено. Лекарства, а также изменения в диете и привычках к упражнениям могут продлить вашу жизнь на годы.
Что такое нормальный диапазон артериального давления?
Нормальный диапазон кровяного давления важен для поддержки сердца и общего состояния здоровья. Мы объясняем все, что вам нужно знать о значениях артериального давления.
Если вы когда-либо были у врача, вы знакомы с практикой измерения артериального давления. Измерение артериального давления имеет решающее значение, поскольку высокое артериальное давление (гипертония) не является тревожным признаком.
Более того, многие люди не подозревают о своем заболевании до тех пор, пока не возникнут осложнения, и может быть уже слишком поздно.Вот почему гипертонию называют «тихим убийцей».
Но что на самом деле означают цифры? Есть ли идеальное артериальное давление? Если да, то как обеспечить, чтобы показания попадали в рекомендуемый диапазон?
Узнайте, как должны выглядеть числа и что с этим делать здесь!
Что такое артериальное давление?
Артериальное давление (АД) измеряет силу притока крови к стенкам артерии, когда сердце бьется и перекачивает ее. Диапазон артериального давления состоит из двух измерений: систолического и диастолического.
• Систолическое артериальное давление измеряет давление в артериях, когда сердце перекачивает кровь. Систолическое артериальное давление должно быть меньше 120 и читается как верхнее число.
• Диастолическое артериальное давление измеряет давление между ударами сердца или каждой помпой. Или когда сердце отдыхает и наполняется кровью. Диастолическое АД должно быть менее 80 и читается как нижняя цифра.
Опять же, артериальное давление читается как систолическое над диастолическим (систолическое / диастолическое) с измерениями, записанными в миллиметрах ртутного столба (мм рт. Ст.).Затем показания помещаются в категорию.
ДиаграммаАД получена из Американской кардиологической ассоциации
Каков нормальный диапазон АД для мужчин и женщин?
Систолическое АД часто уделяется больше внимания, в основном из-за того, что оно имеет тенденцию повышаться с возрастом. Это делает его основным фактором риска сердечных заболеваний, особенно после 50 лет.
Однако важны как систолическое, так и диастолическое давление. Фактически, AHA сообщает, что риск смерти от ишемической болезни сердца и инсульта удваивается с увеличением систолического давления на каждые 20 мм рт.Это также справедливо для каждого увеличения диастолического давления на 10 мм рт.ст. у людей в возрасте от 40 до 89 лет.
В конечном итоге, 120 человек старше 80 лет или меньше считается нормальным или хорошим кровяным давлением. На этом этапе в лечении нет необходимости. Тем не менее, людям рекомендуется вести здоровый образ жизни, контролируя АД в соответствии с рекомендациями.
Повышенное значение от 120 до 129 и менее 80 также известно как предгипертония. По сути, это предупреждающий признак развития высокого кровяного давления или гипертонии.Гипертония ранее диагностировалась у 140 старше 90 и выше. Тем не менее, согласно новым рекомендациям, гипертензия 1 стадии измеряется от 130 до 139 или от 80 до 89.
Перед тем как диагностировать гипертонию, врач, скорее всего, снимет два-три измерения АД. По данным клиники Майо, это может быть более трех или более отдельных посещений. Расчет среднего артериального давления также помогает получить более точное представление о текущем состоянии, поскольку давление естественным образом снижается и снижается в течение дня.
При лечении диабета, сердечной недостаточности и других состояний рекомендуется поддерживать АД ниже 130/85. Тем не менее, врач может помочь определить для вас безопасный диапазон, а также выявить любые опасения по поводу слишком низких показаний.
Причины, факторы риска и последствия высокого кровяного давления
Хотя диаграммы АД по возрасту, весу и полу не существует, каждая переменная, среди прочего, может влиять на показания. WebMD предполагает, что, хотя точные причины высокого АД неизвестны, эти факторы, вероятно, играют роль:
• Плохое питание, в том числе слишком много соли и алкоголя
• Малоподвижный образ жизни
• Курение
• Напряжение
• Генетика и семейный анамнез высокого кровяного давления
• Стареть
• Определенные заболевания, включая хронические заболевания почек, надпочечников и щитовидной железы, а также апноэ во сне
У людей также может быть повышенное АД из-за синдрома белого халата.Например, нормальное АД в покое может составлять 110/72 мм рт. Однако обращение к врачу может вызвать беспокойство и привести к отклонениям от нормы.
Превышение нормального диапазона артериального давления для мужчин и женщин заслуживает стратегических вмешательств для снижения показателей. В идеале это должно быть совместное с медицинским работником.
Без надлежащего лечения высокое кровяное давление может иметь серьезные и опасные последствия для организма. Клиника Мэйо определяет следующие последствия для здоровья высокого АД:
• Суженные, ослабленные и поврежденные кровеносные сосуды
• Аневризма
• Ишемическая болезнь сердца (ИБС)
• Увеличенное левое сердце
• Сердечная недостаточность
• Транзиторная ишемическая атака (ТИА)
• Ход
• Деменция
• Легкие когнитивные нарушения
• Почечная недостаточность и рубцы
• Повреждение кровеносных сосудов глаза
• Повреждение нервов (невропатия)
• Сексуальная дисфункция
• Потеря кости
• Проблемы со сном
Как обеспечить нормальный диапазон артериального давления
Знать значение артериального давления и риски — это первый шаг.Во-вторых, убедиться, что средний диапазон АД остается на предлагаемом уровне. К счастью, снизить АД и управлять им можно с помощью следующих советов:
1. Монитор артериального давления
Мониторинг и запись артериального давления — это то, как пациенты могут сами стать защитниками. Проверка артериального давления в домашних условиях дает полезную информацию о текущем состоянии здоровья. Они также помогают определить, насколько эффективны текущие методы лечения, и защищают от угрожающих проблем со здоровьем и рисков.
AHA описывает правильный способ использования домашнего тонометра. Это включает в себя неподвижность, правильное сидение, постоянные измерения и запись результатов.
2. Внесите изменения в здоровый образ жизни
Хотя возраст, генетику и другие факторы изменить нельзя, существует множество методов, которые могут помочь снизить и контролировать артериальное давление.
Внесение изменений в диету оказывает сильное влияние на снижение артериального давления. Рекомендуется добавлять больше цельнозерновых, фруктов, овощей, постных и растительных белков и здоровых источников жира.Также рекомендуется снизить потребление соли.
Если стресс от здорового питания слишком велик, подумайте об использовании службы доставки еды, которая предлагает программу, полезную для сердца. Например, программа здоровья сердца bistroMD предназначена для снижения артериального давления. Все приемы пищи соответствуют рекомендациям AHA по калорийности, натрию, общему содержанию жиров и насыщенных жиров или ниже.
Регулярные упражнения также помогают улучшить показатели артериального давления. Старайтесь заниматься кардио-упражнениями 150 минут в неделю или около 30 минут каждый день.Также могут быть полезны отказ от курения и применение методов снижения стресса.
Похудание часто является побочным продуктом внесения изменений в более здоровый образ жизни, что еще больше снижает риск повышения артериального давления. Кроме того, потеря веса еще больше снижает риск других заболеваний и улучшает общее состояние здоровья.
3. Принимать лекарства по мере необходимости
Хотя в первую очередь приветствуется изменение образа жизни, могут быть прописаны лекарства от артериального давления, если показания не контролируются.Им также могут порекомендовать более агрессивное лечение. Важно проконсультироваться с врачом, чтобы убедиться в эффективности рецепта и продолжить планирование плановых посещений.
В конечном итоге, знайте свои показатели артериального давления и при необходимости обращайтесь за медицинской помощью. Обеспечение здорового артериального давления не только снижает риски дополнительных рисков, но и спасает жизнь.
К тому же гипертония не зря признана «тихим убийцей»!
Высокое кровяное давление (гипертония)
Перейти прямо к:
Что такое артериальное давление?
Артериальное давление — это давление крови в артериях — сосудах, по которым кровь идет от сердца к мозгу и остальному телу.Чтобы кровь циркулировала по телу, вам необходимо определенное давление.
Ваше кровяное давление естественным образом повышается и понижается в течение дня и ночи, и это нормально, когда вы двигаетесь. Когда ваше общее артериальное давление постоянно высокое, даже когда вы отдыхаете, вам нужно что-то с этим делать.
Пытались ли вы пройти обычное обследование артериального давления из-за коронавируса (Covid-19)? Мы работали с медсестрами BHF, чтобы упростить измерение и контроль артериального давления в домашних условиях, собирая всю необходимую информацию в одном простом месте.
Контролируйте артериальное давление дома
Что такое высокое кровяное давление (гипертония)?
Высокое кровяное давление с медицинской точки зрения известно как гипертония. Это означает, что ваше кровяное давление постоянно слишком высокое, и означает, что вашему сердцу приходится усерднее работать, чтобы перекачивать кровь по вашему телу. Высокое кровяное давление — это серьезно. Если игнорировать это, это может привести к сердечно-сосудистым заболеваниям, таким как сердечный приступ или инсульт. Это также может вызвать почечную недостаточность, сердечную недостаточность, проблемы со зрением и сосудистую деменцию.
Хотя ваши артерии эластичны, чтобы справляться с повышением и понижением артериального давления, если у вас высокое артериальное давление, ваши артерии теряют свою эластичность и становятся жесткими или узкими. Сужение облегчает их засорение жировым материалом (атеромой).
Если артерии, несущие кровь к сердцу, повреждены и закупорены, это может привести к сердечному приступу. Если это происходит в артериях, по которым кровь попадает в мозг, это может привести к инсульту.
Что вызывает высокое кровяное давление?
Не всегда существует объяснение причины высокого кровяного давления, но у большинства людей высокое кровяное давление возникает из-за их диеты, образа жизни или состояния здоровья.
Иногда высокое кровяное давление передается по наследству и может ухудшаться с возрастом. Люди, живущие в неблагополучных районах, подвержены более высокому риску высокого кровяного давления, и это также чаще встречается у чернокожих африканцев или чернокожих выходцев из Карибского бассейна. Даже в этих случаях вы все равно сможете повысить кровяное давление, изменив свой рацион и проявив активность.
Все они могут увеличить риск повышения артериального давления:
У очень небольшого числа людей можно определить причину высокого кровяного давления.Иногда врачи называют это вторичной гипертонией. Например, ненормальное производство гормонов надпочечниками может привести к повышению артериального давления. Если ваш врач назначит вам лечение гормонального фона, ваше кровяное давление должно нормализоваться.
Другие причины вторичной гипертензии включают:
- Болезнь почек
- диабет и
- некоторые лекарства, такие как оральные контрацептивы, а также некоторые безрецептурные и растительные лекарства.
Если вас беспокоит, что какое-либо лекарство или лекарство может повлиять на ваше кровяное давление, спросите об этом своего врача или фармацевта.
Посетите веб-сайт NHS для получения дополнительной информации о причинах вторичной гипертонии.
Знаете ли вы, что примерно у каждой десятой женщины во время беременности развивается гипертония (высокое кровяное давление)?
Это значительно увеличивает риск долгосрочного высокого кровяного давления у роженицы, которое может привести к сердечному приступу или инсульту. Исследование, финансируемое BHF, показало, что снижение артериального давления у матерей в течение шести недель после родов за счет использования домашних тонометров и следования советам, связанным с их образом жизни, снижает их долгосрочный риск.
Читать о гипертонии при беременности
Симптомы высокого кровяного давления
Высокое кровяное давление редко имеет заметные симптомы. Вот почему так важно проверять артериальное давление. Узнайте больше о симптомах высокого кровяного давления.
Как измеряется артериальное давление?
Артериальное давление обычно измеряется с помощью сфигмоманометра (произносится как «свиг-мо-ман-ометр»). Обычно это цифровой электронный монитор, который подключается к надувной манжете, которая оборачивается вокруг вашего плеча.
При измерении артериального давления показания записываются в виде двух чисел. Первый — это самое высокое давление (или систолическое давление), а второй — самое низкое (или диастолическое давление). Например, ваше значение будет примерно таким: 140/90 мм рт. Ст. (Мм рт. Ст. — единица измерения артериального давления). Вам скажут что-то вроде «140 на 90».
Систолическое давление: это самый высокий уровень вашего кровяного давления — когда ваше сердце бьется и сжимается, перекачивая кровь по артериям.
Диастолическое давление: это самый низкий уровень вашего кровяного давления — когда ваше сердце расслабляется между ударами.
Где я могу измерить или проверить свое кровяное давление?
Вы можете проверить артериальное давление по телефону:
У 5 миллионов взрослых в Великобритании недиагностированное высокое кровяное давление, поэтому они не знают, что они находятся в группе риска. Единственный способ узнать, есть ли у вас высокое кровяное давление, — это измерить его. Итак, важно проверить свое кровяное давление.
Важен ли размер манжеты тонометра?
да. Слишком большой или маленький размер манжеты для измерения артериального давления может дать неверные показания. Если манжета слишком мала, монитор может слишком сильно сжать вашу руку и дать вам слишком высокое значение. Если манжета слишком велика, ваш монитор может занижать ваше артериальное давление.
У большинства новых мониторов размер руки указан на коробке, а размер манжеты обычно указан на манжете. Однако многие мониторы поставляются только со средней манжетой.
Как измерить руку на манжету для измерения кровяного давления?
Манжета должна плотно облегать плечо, оставляя достаточно места, чтобы под ней можно было провести кончиками двух пальцев. Используйте рулетку, чтобы измерить длину плеча в сантиметрах на полпути между локтем и плечом для правильного измерения (мы рекомендуем вам попросить кого-нибудь помочь вам с этим, если вы можете).
Возможно, вам придется купить другую манжету или монитор, если размер манжеты не подходит для вашей руки.
Что такое нормальное артериальное давление?
Ваше артериальное давление должно быть ниже 140/90 мм рт.
Низкая
- Систолическое давление: ниже 90 мм рт. Ст.
- Диастолическое: ниже 60 мм рт. Ст.
Узнайте больше о низком артериальном давлении.
Обычное
- Систолическое: ниже 140 мм рт. Ст.
- Диастолическое: ниже 90 мм рт. Ст.
Возможная артериальная гипертензия
- Систолическое: от 140 до 180 мм рт. Ст.
- Диастолическое: от 90 до 110 мм рт. Ст.
Для постановки диагноза гипертонии обычно требуются дополнительные проверки, такие как домашний мониторинг или СМАД.
Тяжелая гипертензия
- Систолическое: выше 180 мм рт. Ст.
- Диастолическое: выше 110 мм рт. Ст.
Мы готовы предоставить вам информацию и поддержку
Наш двухнедельный информационный бюллетень Heart Matters включает в себя последние новости о лекарствах и методах лечения, а также о поддержке здорового питания, поддержания активности и вашего эмоционального благополучия.
Я хочу зарегистрироватьсяЛекарства и методы лечения высокого кровяного давления
Если ваше артериальное давление считается высоким или очень высоким, ваш врач предложит вам лекарства, которые помогут снизить артериальное давление.Узнайте больше о лекарствах и лечении высокого кровяного давления.
Справка и поддержка
Если у вас высокое кровяное давление, важно знать, что вы не одиноки. Важно заручиться поддержкой окружающих и специалистов здравоохранения. Убедитесь, что вы проверяете свое кровяное давление и регулярно ведете дневник своих показаний, чтобы видеть свой прогресс.
Присоединяйтесь к нашему сообществу HealthUnlocked.
Позвоните на нашу горячую линию по телефону 0300 330 3311, чтобы поговорить с одной из наших кардиологических медсестер.Они могут предоставить вам информацию и поддержку о сердечных и сердечно-сосудистых заболеваниях и их факторах риска.
Подробнее о симптомах высокого кровяного давления и лечении
Хотите узнать больше?
Закажите или скачайте наши публикации:
Мужчины среднего возраста с артериальным давлением выше нормы, подверженные риску ФП
Мужчины среднего возраста с верхней границей нормального артериального давления имеют повышенный риск фибрилляции предсердий в более позднем возрасте, согласно новому исследованию, опубликованному в Hypertension: Journal of the American Heart Association.
Фибрилляция предсердий (ФП) — распространенное нарушение сердечного ритма, при котором нерегулярное сердцебиение может привести к инсульту и другим сердечным осложнениям; от него страдают более 2,7 миллиона американцев. Хотя гипертония является фактором риска развития ФП, последствия для здоровья повышенного артериального давления до конца еще не изучены.
«Доказано, что женщины с артериальным давлением выше нормы имеют повышенный риск развития ФП», — сказала Ирен Грундволд, M.D., ведущий автор исследования и консультант кардиолог отделения кардиологии университетской больницы Осло в Уллеваале, Норвегия. «Мы решили определить, верно ли то же самое для мужчин, которые еще не считаются гипертониками».
В течение 35 лет исследователи наблюдали за здоровыми норвежскими мужчинами в возрасте от 40 до 59 лет из базы данных, содержащей 2014. Они записывали артериальное давление у мужчин в начале исследования и отслеживали такие состояния здоровья, как ФП. Они провели повторный опрос в среднем через семь лет после первоначального опроса, в котором приняли участие 1758 мужчин.По прошествии семи лет в анализ были включены только мужчины, которые считались здоровыми, в результате чего количество участников сократилось до 1423 человек.
В рекомендацияхСША высокое кровяное давление определяется как систолическое давление (верхнее число) при 140 миллиметрах ртутного столба (мм рт. Ст.) Или выше и диастолическое давление (нижнее число) при 90 мм рт. Ст. Или выше. Они определяют предгипертонию как систолическое давление от 120 до 139 мм рт. Ст. И диастолическое давление от 80 до 89 мм рт.
В исследовании, хотя верхнее нормальное систолическое артериальное давление составляло 128–138 мм рт. Ст., Авторы признают, что этот диапазон отличается от текущих европейских рекомендаций по артериальному давлению.
В ходе исследования у 270 мужчин, или 13 процентов, развилась ФП. Основные результаты исследования:
• Мужчины с систолическим артериальным давлением 140 мм рт. Ст. Или выше в начале исследования имели на 60 процентов повышенный риск развития ФП по сравнению с мужчинами с нормальным систолическим артериальным давлением.
• Мужчины с систолическим артериальным давлением от 128 до 138 мм рт. Ст. (Верхняя граница нормы) имели на 50 процентов повышенный риск развития ФП во время последующего наблюдения по сравнению с мужчинами с систолическим давлением ниже 128 мм рт. Ст. (Норма).
• Мужчины с диастолическим артериальным давлением 80 мм рт. Ст. Или выше в начале исследования имели на 79 процентов повышенный риск последующей ФП по сравнению с мужчинами с диастолическим артериальным давлением ниже 80 мм рт. Ст. (Нормальным).
• В среднем фибрилляция предсердий развивалась через 20 лет после исходного уровня.
«Наши результаты показывают, что мужчины с артериальным давлением выше нормы имеют более высокий риск развития ФП, чем мужчины с более низким артериальным давлением», — сказал Грундволд.
В сопроводительной редакционной статье Паоло Вердеккья, М.Д., отмечает, что для снижения бремени ФП срочно необходимы глобальные превентивные стратегии. Поскольку риск ФП увеличивается среди мужчин и женщин в диапазоне предгипертонии, важно, чтобы дальнейшие исследования прояснили взаимосвязь между стратегиями контроля артериального давления и риском ФП, — пишет Вердеккья, руководитель медицинского отделения больницы г. Ассизи в Ассизи, Италия.
Результаты исследования нельзя распространить на мужчин разных национальностей, возрастов, мужчин с заболеваниями или женщин, потому что исследователи изучали только здоровых норвежских мужчин среднего возраста.
Систолическое и диастолическое артериальное давление вместе более полезно для прогнозирования сердечно-сосудистого риска
Предоставлено Американская Ассоциация Сердца
Ссылка : Мужчины среднего возраста с артериальным давлением выше нормы, подверженные риску развития ФП (17 января 2012 г.) получено 8 октября 2021 г.

 соли в день
соли в день