причины, механизмы. Лекарственная лейкопения. Агранулоцитоз, картина крови, клинические проявления.
Лейкопения — это уменьшение общего количества лейкоцитов в крови. (В норме – 4-9*109/л).
Классификация. Лейкопения, как и лейкоцитоз, может быть абсолютной и относител ьной (перераспределительной). При преимущественном снижении отдельных форм лейкоцитов выделяют нейтро-, эозино-, лимфо-, моноцитопению.
Этиология. Причиной возникновения нейтропении может быть действие инфекционных факторов (вирусы гриппа, кори, брюшнотифозный токсин, риккетсии сыпного тифа), физических факторов (ионизирующая радиация), лекарственных препаратов (сульфаниламиды, барбитураты, цитостатики), бензола, дефицит витамина В12, фолиевой кислоты, анафилактический шок, гиперспленизм, а также генетический дефект пролиферации и дифференцировки нейтрофильных гранулоцитов (наследственная нейтропения).
Эозинопения наблюдается при повышении продукции кортикостероидов (стресс, болезнь Иценко — Кушинга), введении кортикотропина и кортизона, острых инфекционных заболеваниях.
Лимфопения развивается при наследственных и приобретенных иммунодефицитных состояниях, стрессах. Лимфопения характерна для лучевой болезни, милиарного туберкулеза, микседемы.
Моноцитопения отмечается при всех тех синдромах и заболеваниях, при которых имеет место депрессия миелоидного ростка костномозгового кроветворения (например, при лучевой болезни, тяжелых септических состояниях, агранулоцитозе).
Патогенез. В основе развития лейкопении лежат следующие механизмы: 1) уменьшение продукции лейкоцитов в гемопоэтической ткани; 2) нарушение выхода зрелых лейкоцитов из костного мозга в кровь; 3) разрушение лейкоцитов в кроветворных органах и крови; 4) перераспределение лейкоцитов в сосудистом русле; 5) повышенное выделение лейкоцитов из организма.
Замедление выхода гранулоцитов из костного мозга в кровь наблюдается при синдроме «ленивых лейкоцитов» вследствие резкого понижения их двигательной активности, обусловленного дефектом клеточной мембраны.
Разрушение лейкоцитов в крови может быть связано с действием тех же патогенных факторов, которые вызывают лизис клеток лейко- поэтического ряда в кроветворных органах, а также с изменением физико- химических свойств и проницаемости мембран самих лейкоцитов как следствие неэффективного лейкопоэза, что и приводит к повышенному лизису лейкоцитов, в том числе в макрофагах селезенки.
Перераспределительный механизм лейкопении заключается в том, что изменяется соотношение между циркулирующим и пристеночным пулом лейкоцитов, что бывает при гемотрансфузионном шоке, воспалительных заболеваниях и др.
В редких случаях лейкопения может быть вызвана повышенным выделением лейкоцитов из организма (при гнойном эндометрите, холецистоангиохолите).
Главным следствием лейкопении является ослабление реактивности организма, вызванное понижением фагоцитарной активности нейтрофильных гранулоцитов и антителообразовательной функции лимфоцитов не только в результате уменьшения их общего количества, но и возможного сочетания лейкопении с продукцией функционально неполноценных лейкоцитов. Это приводит к увеличению частоты инфекционных и опухолевых заболеваний у таких больных, особенно при наследственных нейтропениях, дефиците Т- и В-лимфоцитов. Ярким примером тяжелой ареактивности является синдром приобретенного иммунодефицита вирусного (СПИД) и радиационного происхождения, а также агранулоцитоз и алиментарно-токсическая алейкия.
Агранулоцитоз
— клинико-гематологический синдром,
характеризующийся уменьшением или даже
исчезновением из крови гранулоцитов,
лейкопенией и появлением инфекционных
осложнений («агранулоцитарная ангина»,
стоматиты, некротическая энтеропатия,
уросепсис и др.). Поскольку агранулоцитоз
чётко не отличается от гранулоцитопении,
клинически протекающей бессимптомно,
условно за агранулоцитоз принимают
состояние, при котором содержание в
крови гранулоцитов менее 0,75·10
Основными формами агранулоцитоза являются миелотоксический и иммунный (гаптеновый) агранулоцитозы.
Причинами развития миелотоксического агранулоцитоза являются цитостатические препараты, алиментарные факторы (употребление в пищу перезимовавших на полях злаков), а также все виды ионизирующего излучения, подавляющего клетки-предшественницы миелопоэза вплоть до стволовой клетки, в связи с чем в крови уменьшается число не только гранулоцитов, но и эритроцитов, агранулоцитов, тромбоцитов.
Причинами возникновения иммунного агранулоцитоза может быть необычная чувствительность организма к некоторым лекарствам (сульфаниламидам, амидопирину и его производным, барбитуратам и др.). При этом образуются антилейкоцитарные антитела. Они, фиксируясь на поверхности лейкоцитов, разрушают главным образом зрелые гранулоциты (иногда и ранние стадии гранулопоэза). Как правило, при иммунном агранулоцитозе снижается содержание только лейкоцитов.
studfile.net
Лейкопения: причины, симптомы и лечение
Лейкопения, нейтропения, агранулоцитоз, гранулоцитопения – это тяжелый синдром, при котором наблюдается снижение количества белых телец в крови. Симптомы и лечение лейкопении разнятся в зависимости от причины, вызвавшей нарушение формулы крови.

Лейкоциты выполняют защитные функции
Лейкопения – что это такое?
Нейтропения – это общее снижение показателей лейкоцитов в крови ниже 1,5х109/л. Агрануцитоз является более тяжелой формой заболевания. Количество белых клеток в этом случае составляет не более 0,5х109/л, в тяжелых случаях диагностируют полное отсутствие лейкоцитов.
По МКБ 10 синдрому присвоены коды от D70 до D72.9 в зависимости от этиологии заболевания. Тяжелые формы патологии встречаются у 1 пациента из 100 тыс. человек, врожденные – 1 на 300 тыс.
Норма белых телец в крови человека
Функция белых клеток крови – это защита организма от воздействия патогенной флоры, контроль над ростом собственной микрофлоры, ограничение перемещения патогенов из очага воспаления в прочие ткани. Количество белых кровяных телец зависит от возраста пациента.
Физиологическая норма для различных групп пациентов в анализе крови:
- у взрослых, у детей от года и до 16 лет – более 1500;
- у новорожденного – первые-третьи сутки – более 1000;
- у грудничка первого года жизни – более 1000.
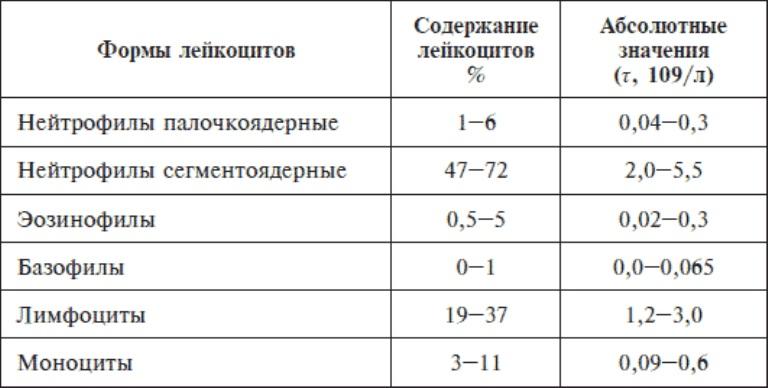

Форма лейкоцитов и их содержание в крови
Методика обработки биологического материала может варьироваться в зависимости от оснащенности лаборатории. Но на бланке указываются нормальные значения показателей. Поэтому сверить результаты достаточно просто.
Причины заболевания
Пониженные лейкоциты не всегда свидетельствуют о развитии нейтропении. У ребенка младшего возраста это может быть физиологической нормой и не требовать коррекции.
Причины низкого уровня лейкоцитов патологического генеза:
- Врождённые формы лейкопении – нарушения в генной структуре.
- При раке – использование агрессивных форм лечения – токсических препаратов для химиотерапии, облучения.
- Апластическая анемия – вторичное приобретенное нарушение кроветворения.
- Дефицит витамина В12, фолиевой кислоты, меди, метаболические расстройства, связанные с обменом и накоплением гликогена.
- Инфекционные заболевания, ОРВИ грибковые инвазии, аутоиммунные процессы, поражение простейшими микроорганизмами, протекающие в тяжелой форме. При бактериальной инфекции, вызванной вирусами Эпштейна-Барра, цитомегаловирусом, ВИЧ, гепатитом, парвовирусом В19, вирусом краснухи показатели лейкоцитов крови будут меньше нормы.
- Использование некоторых лекарственных препаратов при терапии воспалительных и инфекционных процессов, антидепрессантов, средств для лечения кардиопатологий.
- Отравление солями тяжелых металлов, соединениями мышьяка, ртути, золота.
- Туберкулез в острой стадии.
- Длительный контакт с пестицидами, инсектицидами, опасными химическими соединениями.

Вирус Эпштейна-Барра снижает уровень лейкоцитов в крови
Лейкопения развивается вследствие нарушения продукции, обмена или перераспределения белых клеток крови. Место разрушения белых телец зависит от причин, вызвавших заболевание.Нейтрофилы образуются в костном мозге. Негативные воздействия на эту структуру приводят к гибели молодых активно делящихся клеток. При лейкопении, резвившейся на фоне апластической анемии, продукция белых телец не нарушена, но они неполноценны и неспособны к делению.
Лейкопения при паразитических инвазиях возникает из-за гибели лейкоцитов в селезёнке. При ВИЧ вирусе поражаются все клетки костного мозга, снижается их активность. Итогом является пониженное число продукции нейтрофилов.
Низкие лейкоциты на фоне медикаментозной терапии, не связанной с лечением раковых заболеваний обусловлены токсическими, иммунными, аллергическими механизмами развития.
Симптомы пониженных лейкоцитов
Нейтропения не обладает выраженной симптоматикой. О снижении уровня белых телец свидетельствует присоединение бактериальной, вирусной или грибковой инфекции как осложнение основного заболевания.
Скорость снижения количества лейкоцитов способствует увеличению риска развития инфекционных осложнений. При вялотекущей, хронической нейтропении вероятность присоединения бактериальных патогенов ниже, чем при остром, транзиторном падении уровня белых телец.
Повышение температуры тела часто является единственным диагностическим признаком лейкопении. Если пациент в составе комплексного лечения получает кортикостероидные препараты, то этот симптом может отсутствовать.


Повышенная температура основной признак лейкопении
У пациентов наблюдается лихорадочное состояние. При этом очаг инфекционного или бактериального поражения не обнаруживают. Микробиологическими способами в 25% случаев доказать наличие патогенной флоры не представляется возможным.
Нейтропению на фоне агрессивного лечения раковых заболеваний отличают от инфекционного процесса по специфической симптоматике.
Признаки лейкопении после химиотерапии, лечения цитостатиками:
- увеличение печени;
- стоматиты с образованием афт и изъязвлений;
- отечность слизистой ротовой полости;
- энтероколиты, в том числе и некроз участков кишечника;
- черный стул, боли в эпигастрии, повышенное газообразование при поражении системы ЖКТ;
- появление грибковой флоры;
- в тяжелых случаях – сепсис, септический шок;
- парапроктит;
- у женщин – нарушение менструального цикла, увеличение количества крови выделяющейся в течение менструации, нерегулярность месячных, склонность к маточным кровотечениям.
Виды лейкопении
В основу классификации нейтропении положены длительность синдрома относительно его начала, наличие и тяжесть возможных осложнений.
По времени появления первых симптомов различают:
- врождённая патология;
- приобретенная.
По длительности:
- острый процесс – длится не более 3 месяцев;
- хроническая форма – снижение уровня белых телец наблюдается более 2 месяцев.
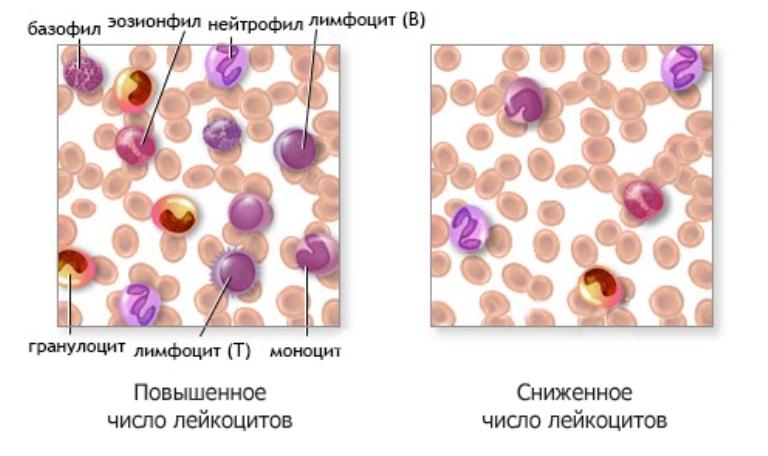

Чем ниже уровень белых телец, тем выше шанс развития тяжелых заболеваний
Классификация лейкопении по этиологии патологического процесса и заболевания, провоцирующие это состояние:
- Нарушение продукции белых телец в косном мозге – происходит при генетических заболеваниях, опухолевых процессах, дефиците витаминов, применении некоторых лекарственных препаратов, при анапластической анемии.
- Высокая степень разрушения лейкоцитов в тканях – развивается при аутоиммунных и вирусных заболеваниях, при лечении цитостатиками и препаратами химиотерапии, прохождение гемодиализа или использование аппарата ИВЛ.
Степени заболевания
Степень патологического процесса определяется по результатам анализа крови.
Таблица. Степени выраженности синдрома в зависимости от количества белых телец в анализе крови.
| Количество нейтрофилов | Степень нейтропении | Вероятность развития бактериальных осложнений |
| 1–1,5*109/л | Легкая | Минимальная |
| 0,5–1×109/л | Средняя | Средняя |
| Менее 0,5×109/л | Тяжелая | Высокая |
Диагностика
Диагностические мероприятия начинают с исследования крови. При этом подсчитывают абсолютное количества нейтрофилов. Дополнительно определяют число эритроцитов и тромбоцитов. Изменение показателя нейтрофилов одновременно с изменением количества красных кровяных телец свидетельствует об онкопатологии крови.
Для определения механизма развития синдрома проводят забор костного мозга. Это позволяет выяснить, на каком этапе происходит гибель нейтрофилов – снижение выработки в костном мозгу, высокая скорость разрушения в крови.

Для определения механизмов заболевания может понадобиться забор костного мозга
При синдроме неясного генеза назначают следующие исследования:
- определение ревматоидного фактора;
- наличие антинуклеарных и антигранулоцитарных антител;
- проведение печёночных проб;
- определение дефицита цианокобаламина в крови.
Особое внимание врач должен обратить на лекарственные препараты, которые пациент принимает на постоянной основе.
Лечение лейкопении в домашних условиях
Быстро повысить содержание белых телец в домашних условиях не получится. Согласно протоколам ВОЗ пациент подлежит экстренной госпитализации в стерильный бокс. Персонал должен соблюдать правила асептики.
Специализированной терапии лейкопении не существует. Проводят лечение основного заболевания. Кроме этого, показана превентивная терапия бактериальных, грибковых и вирусных осложнений.
Препараты при нехватке лейкоцитов
Что делать и какие лекарства принимать?
Дополнительно при низких лейкоцитах используют 2 группы препаратов:
- Стимуляторы иммунных и обменных процессов в клетке.
- Метилурацил – 4 раза в день по 500 мг в таблетированной форме, 2–3 раза в день для суппозиториев. Из побочных эффектов – только изжога, головная боль, частные позывы в туалет.
- Лейкоген – назначают при нетяжелой форме заболевания в составе комплексной терапии. Принимают по 1 таблетке 4 раза в день, дети – 3 раза в день. Курс составляет не менее 1 месяца. Из побочных эффектов – только аллергические реакции.

Метилурацил — средство при пониженных лейкоцитах в крови
- Стимуляторы продукции белых телец в костном мозге:
- Нейпоген – препарат для лечения тяжелой формы заболевания. Применяется на фоне и по окончании химиотерапии, при ВИЧ-инфекции, врожденных формах, при неэффективности прочих методов лечения. Выпускается в виде раствора для внутривенных инфузий. Длительность терапии определяет врач, опираясь на результаты анализов крови. В течение 2 суток после последней инфузии уровень белых телец не должен снижаться.
- Лейкомакс – препарат стимулирует продукцию белых телец в костном мозге. Показан при тяжелых иммунных расстройствах, ВИЧ, герпесе на фоне СПИДа. При лейкопении назначают при неэффективности прочего лечения. Раствор вводится подкожно. Длительность курса терапии зависит от количества лейкоцитов в анализе крови.
Важно!
Препараты 2 группы имеют обширный список противопоказаний и побочных эффектов. Поэтому самоназначение строго запрещено!
Народные средства при дефиците белых телец
Рецепты из народных травников являются дополнительным способом лечения. Заменять ими средства официальной медицины опасно для здоровья.
Полынь и прополис
Трава полыни, настойка прополиса на спирту являются препаратами официальной медицины.
Рецепт из расчета на 1 прием:
- Одну чайную ложку растительного сырья залить 1 стаканом кипящей воды.
- Закутать и оставить до полного остывания.
- В холодный отвар добавить 15 капель настойки прополиса.
- Принимать перед едой.


Отвар из полыни и прополиса помогает нормализовать уровень лейкоцитов в крови
Овсяный отвар
Для изготовления лекарственного отвара требуется цельный неочищенный овес.
Рецепт:
- Две столовые ложки зерен овса залить 0,5 л воды. Томить на малом огне 15 минут.
- Закутать и остудить.
- Принимать по полстакана 3 раза в день.


Для отвара нужен цельный овес
Отвар шиповника
Шиповник приобретайте в аптеках. Не собирайте у дорог или в черте города.
Рецепт:
- Истолочь сухие ягоды в мелкую крошку.
- Чайную ложку измельченного сырья залить 1 стаканом кипятка. Томить 15 минут на огне.
- Закутать и оставить настаиваться.
- Принимать по 2 столовые ложки отвара 3 раза вдень.


Перед приготовлением отвара шиповник нужно измельчить
Все травы имеют противопоказания и побочные эффекты. Поэтому любое средство из травника согласовывайте с врачом.Питание при лейкопении
Специализированной диеты при низких показателях белых телец в крови не существует. Пациент должен придерживаться принципов здорового питания.
Не следует употреблять в пищу тяжелые, жирные продукты, злоупотреблять специями. Алкоголь, кроме небольшого количества красного вина – под категорическим запретом.
В рационе должны присутствовать овощи в любом виде, кроме жареных. Картофель придется ограничить. Прочие продукты растительного происхождения (бобовые, корнеплоды, капусту, ягоды, фрукты) без ограничений.


При лейкопении нужно употреблять больше овощей
Кисломолочные продукты, творог, нежирные сорта сыра – их потребление не ограничено. Жирное мясо следует заменить индейкой или курицей. Доказан хороший клинический эффект при употреблении морепродуктов, икры.
Чем опасна лейкопения?
Лейкопения – опасный синдром. Лейкоциты являются защитником, сторожевой клеткой организма. Низкий уровень белых телец делает организм беззащитным перед вирусами, патогенной флорой, грибковыми инфекциями и последствия не заставят себя ждать.
Без лечения синдрома дефицита нейтрофилов пациенту грозит почечная недостаточность, летальный исход от сепсиса и прочих бактериальных инфекций. Летальность зависит от формы патологии, наличия сопутствующих заболеваний, реакции организма на лечение, общее состояние пациента и варьируется от 4 до 40% случаев.
Профилактика недостатка лейкоцитов
Профилактику лейкопении, спровоцированной химиотерапией, не проводят. В остальных случаях общие рекомендации сводятся к качественному лечению инфекционных и вирусных заболеваний, соблюдению правил здорового питания.
Врачи, в том числе Комаровский настоятельно советуют вести активный образ жизни, гулять на свежем воздухе при любой погоде.
Кровь
lechusdoma.ru
Симптомы и лечение лейкопении у взрослых
Лейкопения — снижение количества лейкоцитов в крови, которое чаще всего является симптоматическим состоянием и сопровождает различные заболевания. Благоприятное течение болезни определяется при временном снижении белых кровяных телец, более тяжелое развитие патологии — при хроническом понижении.
Лейкоциты, или белые кровяные тельца, выполняют в организме защитную функцию и в норме их количество составляет от 4,0 до 10,0 х 10 9 на 1 л крови.
Для определения количества лейкоцитов в первую очередь делают общий анализ крови, а при необходимости используют другие методы диагностики. Важно вовремя распознать симптомы лейкопении, которые нередко бывают расплывчатые, что позволяет провести надлежащее лечение.
Видео: Лейкоциты. Белая формула крови
Лейкопения — что это такое у взрослых?
Термин “лейкопения” является общим термином, относящимся к уменьшенному количеству лейкоцитов в периферической крови. Развитие заболевания почти всегда связано с уменьшением одной подгруппы белых кровяных клеток. В частности, выделяют следующие разновидности лейкопении:
- Гранулоцитопения — общий термин, относящийся ко всем гранулоцитам, включая нейтрофилы, моноциты, эозинофилы и базофилы.
- Нейтропения — определение указывает на уменьшение количества нейтрофилов.
- Лимфопения — это уменьшение количества лимфоцитов.
Поскольку моноциты, эозинофилы и базофилы составляют относительно небольшую долю общего пула циркулирующих лейкоцитов, лейкопения почти всегда обусловлена нейтропенией или лимфопенией. Следовательно, термины гранулоцитопения и нейтропения часто являются взаимозаменяемо. Полное отсутствие одного из других гранулоцитарных рядов также является ненормальным и может оказывать влияние на врожденный иммунитет, но редко является причиной снижения общего количества лейкоцитов в крови.
Определение “лейкопения” варьируется, но в большинстве лабораторий нижний предел нормального общего количества лейкоцитов составляет от 3000 / мкл до 4000 / мкл. Нейтропения определяется как абсолютное количество нейтрофилов (АКН) менее 1500 / мкл.
Указанные показатели были определены в основном в группе взрослых кавказцев, и есть несколько этнических групп, в которых диапазон нормального количества нейтрофилов смещен в сторону меньшего числа. Подобное отмечается как этническая нейтропения.

Другие особенности лейкопении
- Агранулоцитоз, полное отсутствие гранулоцитов, относится к специфической подгруппе нейтропении, которая имеет уникальный дифференциальный диагноз.
- Легкое или хроническое уменьшение лейкоцитов может быть доброкачественным и при отсутствии тревожных симптомов чаще всего не проводится дальнейшая диагностика.
- Первичная или тяжелая лейкопения, особенно нейтропения, которая сопровождается каким-либо из симптомов, описанных ниже, заставляет врача проводить тщательную диагностику.
Лейкопения у взрослого: причины
Существуют определенные особенности развития болезни, зависящие от конкретных причин и предполагающие в дальнейшем наиболее подходящее лечения:
- Возраст больного. Тяжелые врожденные синдромы нейтропении обычно присутствуют в младенчестве. Лейкопения связана с синдромами врожденного иммунодефицита, определяемых в детстве.
- Острота течения. Нейтропения, которая присутствует с детства, может указывать на наличие врожденного синдрома. Лейкопения, которая развивается остро, нередко вызывается лекарственными средствами с развитием агранулоцитоза, остро протекающих инфекций или острого лейкоза. Лейкопения, которая развивается в течение недель или месяцев, может быть связана с хронической инфекцией или первичным заболеванием костного мозга.
- Тяжесть цитопении. Хотя тяжесть цитопении не помогает определить ее причину, больные с количеством лейкоцитов менее 800 / мкл должны считаться страдающими иммунодефицитом. В таких случаях принимаются соответствующие меры предосторожности. При наличии лейкоцитов менее 500 / мкл на фоне лихорадки, должны быть приняты меры по госпитализации для внутривенного введения антибиотиков и ускоренной оценки.
Основные причины развития лейкопении у взрослых, которая в этих случаях определяется как приобретенная:
- Инфекционное заболевание
- Гранулематозная болезнь
- Аутоиммунное заболевание
- Радиоактивное облучение
- Лекарственные средства
- Токсические вещества
- Недоедание или неправильное питание
- Белковая энтеропатия
Заболевания, которые чаще всего провоцируют развитие лейкопении — гиперспленизм, хроническая идиопатическая нейтропения у взрослых, ревматоидный артрит, системная красная волчанка, гранулематоз Вегенера.


Патофизиология лейкопении
Будет рассмотрена патофизиологическое развитие приобретенной нейтропении, которая чаще всего определяется у взрослых.
- Медикаментозный агранулоцитоз является редкой специфической реакцией, которая приводит к иммунному разрушению предшественников нейтрофилов в костном мозге. Подобное сопряжено прекращением действия возбуждающего фактора, но может быть связано со значительной заболеваемостью и смертностью от сепсиса. Многие другие лекарства вызывают подавление пролиферации нейтрофилов в зависимости от дозы. Течение болезни является более доброкачественным и часто может переноситься без остановки приема препарата.
- Аутоиммунная нейтропения:
- Первичная аутоиммунная нейтропения вызывается почти исключительно антителами, направленными против нейтрофилов, включая человеческий нейтрофильный антиген (HNA1) и CD11b (HNA-4a), два поверхностных антигена или FcγRIIIb, рецептор иммунного комплекса, участвующий в секреции токсических продуктов. Совмещение этих аутоантител приводит к разрушению нейтрофилов в селезенке или к опосредованному комплементом лизису. Подобное наблюдается почти всегда у младенцев и малышей. Проходит спонтанно в более чем 90% случаев в течение 1-2 лет.
- Вторичная аутоиммунная нейтропения обычно связана с другим аутоиммунным заболеванием, таким как болезнь Грейвса, гранулематоз Вегенера, ревматоидный артрит или системная красная волчанка. Патогенез четко не определен. Многие больные имеют антитела против нейтрофилов, но связь между наличием антител и степенью нейтропении недостаточно выяснена.
- Синдром Фелти и синдром крупных зернистых лимфоцитов возникают при ревматоидном артрите. Поскольку более 90% пациентов в обеих группах имеют положительный результат на HLA-DR4, предполагается, что эти два синдрома отражают спектр одного заболевания.
- Гиперспленизм обычно вызывает только легкую нейтропению, часто в условиях легкой панцитопении. Подавление счета отражает повышенную маргинацию клеток крови в увеличенной селезенке.
- Дефицит питательных веществ, особенно витамина В12, фолата и меди, может привести к нейтропении.
Дополнительно следует указать, что хроническая идиопатическая нейтропения у взрослых (CINA) — это доброкачественное заболевание, этиология которого полностью неизвестна.

Лейкопения — что это такое у взрослых, симптомы
Сама лейкопения обычно протекает бессимптомно. Сопутствующие конституциональные симптомы, включая лихорадку, озноб, потоотделение или потерю веса, могут указывать на наличие инфекции, которая может быть причиной или следствием лейкопении. Также подобные признаки нередко определяются при злокачественном новообразовании или аутоиммунном расстройстве.
Другие признаки или симптомы, чаще всего определяемые при лейкопении:
- Локальные признаки или симптомы инфекции
- Лимфаденопатия (изменения консистенции и размеров лимфатических узлов)
- Гепатомегалия или спленомегалия (увеличение печени или селезенки)
- Признаки анемии (бледность, цианоз, слабость)
- Признаки тромбоцитопении (кровотечения на слизистых оболочках, петехии, пурпура)
- Воспаление суставов
- Сыпь различной выраженности и локализации
Видео: О самом главном: Низкие лейкоциты, обильное потоотделение, потеря веса
Диагностика лейкопении
Всем больным с низким содержанием лейкоцитов показаны следующие исследования:
- Повторно делается полный анализ крови (ПАК), что позволяет подтвердить низкий уровень лейкоцитов и оценить количество эритроцитов и тромбоцитов.
- Ручная дифференциация клеток крови, что помогает определить, какая группа клеток уменьшена, также могут быть определены аномальные клетки.
- Оценка предшествующих ПАК для определения остроты лейкопении.
Дополнительно могут использоваться те методы диагностики, которые позволяют получить дополнительные сведения по состоянию больного. В частности, проводится:
- Полный метаболический профиль, включая ферменты печени
- Протромбиновое время (PT) и частичное тромбопластиновое время (PTT)
- Посев крови
- Анализ на вирус иммунодефицита человека (ВИЧ), включая серологию и вирусную нагрузку
- Полимеразная цепная реакция (ПЦР) для определения вирусной нагрузки парвовирусом, вирусом Эпштейна-Барра, цитомегаловирусом, вирусом простого герпеса и вирусами гепатита
- ПЦР для клещевых заболеваний, в том числе риккетсии и анаплазмы
- Анализы сыворотки на лекарства, связанных с нейтропенией или лимфопенией
- Серология аутоиммунного заболевания (антиядерное антитело, ревматоидный фактор)
- Иммуноглобулины
- Цифометрия периферического кровотока для маркеров B- и T-лимфом
- Цитометрия периферического кровотока для крупных гранулярных лимфоцитов
- Взятие образца костного мозга с последующей биопсией.
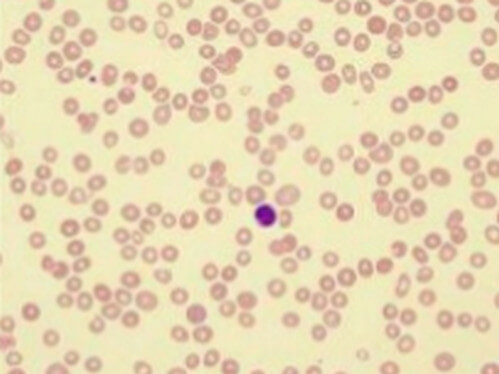
Внешний вид мазка из периферической крови
Мазок имеет важное значение для определения того, какая группа белых кровяных телец ответственна за уменьшение общего количества лейкоцитов. Кроме того, следует проверить наличие аномальных форм. Наличие незрелых (“сдвиг формулы влево”) белых клеток может указывать на инфекцию или злокачественную опухоль, особенно миелодисплазию или острый лейкоз. В то же время патологические эритроциты могут указывать на наличие аутоиммунного разрушения, миелодисплазию или синдром недостаточности костного мозга.

Лечение лейкопении у взрослых
Любой больной с лихорадкой и количеством АКН менее 500 / мкл или постоянно снижающимся показателем менее 1000 / мкл должен быть госпитализирован для скорейшего обследования и внутривенного введения антибиотиков.
Точный выбор антибиотика в основном зависит от степени резистентности и больничных форм. Все же для проведения антибиотикотерапии используются следующие виды препаратов:
- Цефалоспорины третьего или четвертого поколения с псевдомональным покрытием (цефтазидим, цефепим, цефоперазон)
- Антипсевдомонадные пенициллины (пиперациллин или тикарциллин)
- Карбапенемы (имипенем или меропенем)
- Аминогликозиды (гентамицин, тобрамицин или амикацин)
- Азтреонам плюс фторхинолон (левофлоксацин или ципрофлоксацин)
- Фторхинолоны не следует использовать в качестве монотерапии, так как резистентность может развиться быстро.
Вопрос использования гранулоцитарного колониестимулирующего фактора (G-CSF) является спорным. У пациентов с опасной для жизни инфекцией и глубокой нейтропенией G-CSF может сократить продолжительность нейтропении. Также лекарство рекомендуется в случаях явной лекарственной нейтропении. Однако, поскольку введение G-CSF может усложнить диагностику основной причины нейтропении, обычно взятие костного мозга и биопсия проводятся до начала введения G-CSF. Также G-CSF длительного действия (пегилированный G-CSF, неуластим) не рекомендуется при острой терапии фебрильной нейтропении.
Другие методы лечения, полезные для уменьшения осложнений
Как отмечалось ранее, G-CSF может помочь уменьшить выраженность нейтропении различной этиологии. Предполагается, что цитокины могут стимулировать рост основной гематологической злокачественности. Несмотря на то, что эти данные противоречивы, риски нередко рассматриваются и затем проводится соответствующая диагностическая оценка еще до начала применения G-CSF. Терапия обязательно проводиться под руководством гематолога.
Какой прогноз при лейкопении у взрослых?
Учитывая широкий спектр потенциальных состояний, которые могут привести к лейкопении, прогноз не может быть определен до тех пор, пока не будет установлена основная причина.
Видео: Как поднять лейкоциты
4.43 avg. rating (88% score) — 7 votes — оценок
arrhythmia.center
Лейкопения
Из года в год все чаще встречается такое заболевание крови как лейкопения. Подобное определение не упоминается в международной классификации болезней, поэтому его чаще всего рассматривают как симптомокомплекс (синдром). Несмотря на это патология достаточно серьезна, поскольку при отсутствии лечения способна привести больного к смерти.
Лейкопения (ЛП) — это состояние, при котором у человека снижается количество лейкоцитов. Это увеличивает риск инфекционного заражения. Существуют много причин лейкопении. Часть из них связана с некоторыми лекарствами, раком, радиацией и химиотерапией для лечения рака. В других случаях фактором риска выступает трансплантация стволовых клеток, хирургическое вмешательство, использование стероидов или аутоиммунные заболевания.
Чаще всего лейкопения развивается на фоне проведения противоопухолевой терапии. В таких случаях одним из побочных эффектов является нейтропения (подвид лейкопении).[1 — «Managing a Low White Blood Cell Count (Neutropenia)». Retrieved March 3, 2012]
Лейкопения просто диагностируется, но далеко не всегда удается провести эффективное лечение. Это в основном зависит от общего состояния больного и основного заболевания или первопричины из-за которой развилась ЛП. Несмотря на это проводить соответствующую терапию нужно обязательно, поскольку без нее иммунитет вовсе не справляется с инфекциями, которые в результате могут привести к тяжелым осложнениям.
Видео ЛЕЙКОПЕНІЯ
Описание
Кровь человека состоит из многих различных типов клеток, так называемых кровяных телец. Белые клетки крови, также известные как лейкоциты или белые кровяные тельца (БКТ), помогают бороться с инфекцией. Лейкоциты являются жизненно важной частью иммунной системы.
Лейкопения — это медицинский термин, характеризующий низкое количество лейкоцитов. В норме количество лейкоцитов составляет от 3500 до 11 000 БКТ на микролитр. Между полами и разными возрастными группами этот показатель нередко отличается. У человека с лейкопенией может быть менее 3500 лейкоцитов на микролитр.
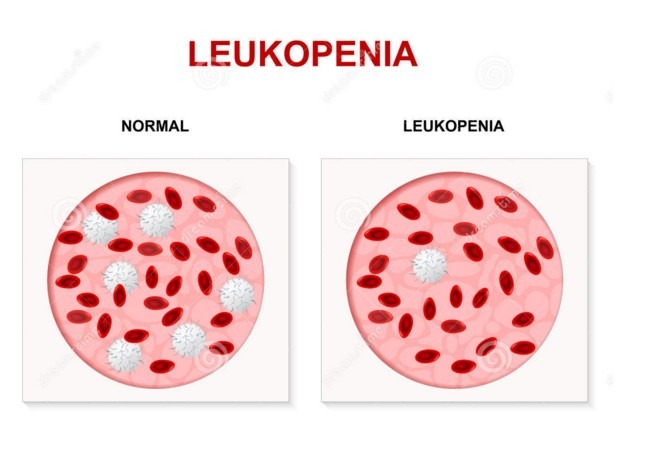

Лейкоциты производятся в костном мозге и имеют решающее значение для иммунной системы. При их недостаточности возникают проблемы с избавлением от инфекций, вирусов или бактерий. Для эффективного лечения патологического состояния должна быть определена первопричина лейкопении.
Существует пять типов лейкоцитов. Каждый помогает защитить организм от определенного вида инфекции:
- Нейтрофилы: они составляют 55-70% всех лейкоцитов. Помогают бороться с грибковыми и бактериальными инфекциями.
- Лимфоциты: это второй наиболее распространенный тип лейкоцитов. Они защищают организм от вирусных инфекций.
- Базофилы: наименее распространенный тип лейкоцитов. Они участвуют в воспалительных реакциях на различные аллергены.
- Моноциты: самые крупные из лейкоцитов. Они играют определенную роль в борьбе с бактериями, грибами и вирусами. Также участвуют в восстановлении ткани, которая была повреждена воспалению.
- Эозинофилы: они сражаются с паразитами и играют важную роль в развитии аллергических реакциях и бронхиальной астмы.
Существует пять видов лейкопении, каждая из которых соответствует типу лейкоцитов, которые поражены. Наиболее известная — нейтропения.
Термины “лейкопения” и “нейтропения” часто используются взаимозаменяемо. Однако они характеризуют несколько отличающиеся патологические процессы.
Лейкопения является обобщенным термином, который относится к сокращению количества любого типа белых кровяных телец.
Нейтропения — это тип лейкопении, но относится конкретно к уменьшению нейтрофилов, наиболее распространенного вида лейкоцитов.
Немного статистики по лейкопении
- В развитых странах ЛП встречается у 3,5%-15% из 1 млн. населения.
- В европейских странах каждый год на 1 млн. людей фиксируется 2 новых случая ЛП.
- В Африке и Азии показатели по заболеваемости лейкопений в 3 раза выше, чем в Европе.
- После 60-ти лет у мужчин лейкопения встречается реже по сравнению с женщинами.
Причины
Существует 10 основных причин лейкопении, которые чаще всего способствуют развитию патологического состояния.
1. Врожденные расстройства
Некоторые врожденные заболевания способствуют уменьшению количества нейтрофилов:
- Синдром Костмана — это наследственное заболевание костного мозга, при котором дети рождаются без достаточного количества нейтрофилов. Это приводит к страданию от частых бактериальных инфекций.
- Миелокатексис — это наследственное заболевание белых кровяных телец, которое вызывает тяжелую лейкопению и, в частности, нейтропению.
2. Вирусные инфекции
Некоторые вирусы нарушают функцию костного мозга, который продуцирует лейкоциты. Также они могут замедлить работу костного мозга, что приводит к лейкопении.
3. Болезни костного мозга, повреждение или травмирование
Когда костный мозг поврежден или травмирован, это может привести либо к недостаточному продуцированию клеток крови, таких как БКТ, либо вызвать избыточное производство одного какого-то типа БКТ. К болезням костного мозга относится:
- Лейкемия
- Миелофиброз
- Дефицит фолата или дефицит витамина B12
- Миелопролиферативные расстройства
- Миелодиспластический синдром
- Апластическая анемия
Воздействие определенных токсинов, химических веществ, радиации, химиотерапии и некоторых препаратов может повредить или травмировать костный мозг. Когда есть его повреждение, клетки крови вырабатываются в меньшем количестве, что приводит к анемии и лейкопении. Для правильного функционирования костного мозга необходимы определенные питательные вещества.
4. Рак
Лейкопения может возникать при разрастании опухоли в костном мозгу. Низкое количество лейкоцитов также наблюдается при других типах рака, таких как лимфома и лейкемия. Таким образом, способность костного мозга производить нормальные клетки крови ограничена.
Осложнения при лечении рака — еще одна причина низких показателей лейкоцитов. Количество БКТ значительно снижается, когда людям с раком дают химиотерапевтические препараты. При раке костного мозга может быть очень низкая продукция нейтрофилов, что приводит к лейкопении.
Костный мозг подавляется во время химиотерапии и радиации, поэтому больные, проходящие лечение рака, более восприимчивы к инфекциям. Чтобы предотвратить серьезные осложнения из-за низкого количества лейкоцитов, лечение корректируется и изменяется.
5. Гиперспленизм
При этом расстройстве происходит преждевременное разрушение клеток крови в таком органе как селезенка. Подобный процесс приводит к анемии и лейкопении. Функция селезенки состоит в том, чтобы избавиться от старых форменных элементов крови, но в случае со сверхактивностю селезенки удаление клеток ускоряется даже тогда, когда они все еще нормально функционируют
6. Угнетающие инфекции
Резервы БКТ могут быть истощены на фоне серьезных инфекций. Некоторые тяжелые инфекционные заболевания могут вызывать опасные для жизни осложнения, называемые сепсисом.
7. Лекарства
Лекарственные вещества могут повредить костный мозг и, в частности, лейкоциты. Существует ряд групп препаратов, которые вызывают лейкопению. К ним относятся:
- Антипсихотические лекарства, такие как клозапин
- Антиэпилептические средства, включающие ламотриджин и вальпроат натрия
- Интерфероны, используемые для лечения рассеянного склероза
- Иммуносупрессивные препараты для пациентов с трансплантацией, таких как сиролимус, такролимус, циклоспорин и микофенолят мофетил
- Антибиотики, такие как миноциклин и пенициллин, которые также могут вызывать лейкопению
8. Аутоиммунные расстройства / заболевания иммунной системы
Подобные нарушения создают благоприятные условия, при которых иммунная система ошибочно повреждает здоровые клетки и ткани в организме. При аутоиммунных нарушениях иммунная система разрушает нормальные белые кровяные тельца, что приводит к лейкопении. Примером аутоиммунного заболевания является системная красная волчанка.
Количество лейкоцитов в организме также может уменьшаться из-за ВИЧ / СПИДа. При ВИЧ-инфекции лейкоциты подвергаются нападению, что делает иммунную систему слабее. Таким образом, теряется способность организма бороться с самой простой инфекцией.
9. Нервная анорексия
Другой причиной лейкопении является нервная анорексия. При этом расстройстве наблюдается аномально низкая масса тела из-за преднамеренного голодания. По данным системы здравоохранения Университета Вирджинии, многие пациенты с анорексией имеют низкий уровень лейкоцитов. Лейкопения возникает из-за частых рвот и ограниченной диеты. Следовательно, костный мозг не получает в достаточном объеме питательных веществ, необходимых организму для производства нужного количества БКТ.
10. Саркоидоз
Это системное заболевание, характеризующееся образованием гранулем в некоторых областях тела. Когда эти гранулемы определяются в костном мозге, это может значительно нарушить продукцию лейкоцитов.
Другие причины развития лейкопении:
- Заболевания щитовидной железы
- Паразитарные инфекции
- Ревматоидный артрит
- Брюшной тиф
- Грипп
- Малярия
- Туберкулез
- Лихорадка Денге
- Риккетсиозные инфекции
- Дефицит минералов, таких как медь и цинк
Клиника
Не существует конкретных симптомов, которые бы указывали на наличие низкого количества лейкоцитов. Однако, когда у человека есть лейкопения, тогда повышаются шансы заразиться инфекцией. Поэтому чаще всего определяются симптомы инфекционного заболевания:
- лихорадка
- потение
- озноб
У человека с лейкопенией могут быть другие симптомы, которые связаны с основной причиной ЛП.
Дополнительно могут определяться следующие признаки:
- Воспаление легких из-за инфицирования бактериями или вирусами, вызывающими пневмонию. В результате развиваются характерные для болезни симптомы: горячка, боль в груди, одышка, шумное дыхание.
- Воспаление слизистой оболочки десен, щек, губ, языка и т. д., которое проявляется покраснением, набуханием, кровотечением в пораженных местах.
- Длительные и тяжелые менструации.
- Кровотечения из матки инфекционного генеза.
- Признаки неврастении: усталость, лихорадка, головная боль, раздражительность и вспышки гнева.
- Сильное желание потреблять горячие напитки.
- Язвенные поражения ротовой полости: воспаление горла, губ или языка.

Диагностика
Больному в первую очередь делают общий анализ крови, по которому определяется не только лейкопения, но и другие нарушения:
- Анемия: когда у человека проявляются симптомы дефицита железа.
- Тромбоцитопения: уменьшение количества тромбоцитов из-за наличия повреждений в костном мозге.
Также может проводится УЗИ внутренних органов, которое может определить абсцессы печени при наличии бактериальной инфекции в организме. Подобная патология нередко сочетается с лейкопенией.
Видео Клинический анализ крови — Школа доктора Комаровского
Лечение
Существует несколько тактик лечения лейкопении:
- Устранение или уменьшение воздействия конкретной причины, вызвавшей лейкопению, для чего проводится терапия основного заболевания.
- Если препарат способствует развитию лейкопении, врач может порекомендовать прекратить его принимать или использовать другое лекарство. При этом больной никогда не должен самостоятельно прекращать принимать или менять назначенные ранее лекарства без предварительной консультации с врачом.
- Если проводится лечение рака и на фоне химиотерапии возникла лейкопения, тогда может потребоваться приостановить подобное лечение до того времени, пока не восстановится нормальное количество лейкоцитов.
Лечение, которое включает в себя использование факторов роста по типу гранулоцитарного колониестимулирующего фактора, может улучшить течение лейкопении. Подобная тактика часто используются при химиотерапии, вызывающей лейкопению, или если причина кроется в генетических нарушениях.
Исследование, проведенное в 2015 году, показало, что при химиотерапии наряду с лекарственным средством, называемым эрлотинибом (ингибитором тирозинкиназы) риск развития лейкопении был значительно ниже.
Следующие рекомендации могут помочь больному с лейкопенией улучшить свое состояние здоровья и снизить риск заражения:
- Нужно придерживаться правил гигиены, чтобы избежать заражения
- Важно практиковать основы здоровой диеты
- Стоит избегать порезов и царапин
- Следует больше отдыхать
При любых инфекционных заболеваниях, которые возникают на фоне сокращения количества лейкоцитов, может проводиться дополнительное лечение. Оно в основном включать антибиотики или противогрибковые средства.
Осложнения
Лейкоцитопения не является фатальной патологией. Однако при неблагоприятном состоянии больного это может способствовать появлению некоторых осложнений. В частности, повышается риск развития различных инфекций в организме. Это могут быть:
- респираторные инфекции,
- вирусные заболевания;
- гепатит;
- ВИЧ и т. д.
Их развитие представляет опасность для больного в долгосрочной перспективе.
Видео Осложнения анемии
Профилактика
Существуют некоторые продукты питания, которые следует включить в рацион, чтобы предупредить развитие лейкопении.
1. Цинк
Цинк — это иммунный буфер. Он участвует в производстве лейкоцитов и снижает риск заражения. Содержится в таких продуктах, как устрицы, говядина, баранина, зародыши пшеницы и шпинат.
2. Фолиевая кислота
Фолиевая кислота очень необходима в производстве эритроцитов и лейкоцитов. Ее дефицит может привести к анемии и лейкоцитопении соответственно. Содержится в шпинате, бобах и цитрусовых.
3. Молочные продукты
Следует больше употреблять обезжиренное молоко, сыр и йогурт, поскольку эти продукты богаты белками. Они увеличат производство лейкоцитов в организме. Также можно есть яйца и приготовленные из них блюда.
4. Зеленый чай
Напиток может помочь избавиться от токсинов. Таким образом, он предотвращает развитие инфекции и повышает работоспособность иммунной системы. Чай действует как антиоксидант.
5. Чеснок
Чеснок содержит большое количество цинка, который является важной частью иммунной системы. Также он помогает бороться с инфекциями.
6. Фрукты и овощи
Для профилактики лейкопении полезно есть апельсины, дыни, морковь, шпинат и другие зеленые листовые овощи. Они помогают увеличить количество лейкоцитов в организме.
7. Мультивитамины
Необходимо их использовать при недостаточно богатом витаминами питании. Витамин А и витамин С являются важными элементами в генерации лейкоцитов в организме.
Можно использовать траву эхинацеи и астрагалуса. Эти растения стимулируют активность иммунной системы, поскольку богаты витаминами. Но нужно проконсультироваться с врачом, прежде чем принимать эти травы, поскольку у некоторых больных возникают аллергические реакции. Рекомендуется принимать их в виде инъекций.
8. Вода
Каждый день нужно пить достаточно чистой воды. Она будет очищать организм и усиливать иммунную систему. Это предотвратит возникновение лейкопении.
Видео Лейкоциты в крови понижены
4.80 avg. rating (94% score) — 5 votes — оценок
arrhythmia.center
что это такое, причины, признаки и симптомы заболевания у детей и взрослых
Когда мало лейкоцитов в крови, имеет место опасное заболевание. В медицине оно называется лейкопенией, склонно к хроническому течению, имеет рецидивирующий характер. Важно вовремя выяснить причины прогрессирующей болезни, иначе методы консервативного лечения бессильны, пациента ожидает незавидный клинический исход.
Статьи по темеЧто такое лейкопения
Когда под воздействием провоцирующих факторов нарушается химический состав крови, в организме развивается обширная патология. При недостаточном показателе лейкоцитов пациент узнает от лечащего врача, что такое лейкопения. Сразу стоит отметить, что это не самостоятельное заболевание, а, скорее, обобщающий синдром, который прогрессирует по причине возникновения агранулоцитоза.
Лейкопения — причины возникновения
Характерный недуг может одинаково воздействовать на взрослые и детские организмы, однако уже определено, что женщины страдают дефицитом лейкоцитов в два раза чаще, чем мужчины. Детям тоже свойственны рецидивы. Если патологически понижены лейкоциты, прежде чем преступать к медикаментозному лечению, важно уточнить этиологию патологического процесса, обнаружить и исключить взаимодействие с опасными факторами. Заболевание связано с такими аномалиями организма:
- присутствие злокачественных новообразований, как вариант – онкология матки;
- длительное воздействие токсических медицинских препаратов, интоксикация органического ресурса;
- плохая наследственность;
- острый дефицит витаминов В при лейкопении;
- осложнение после проведенной лучевой терапии;
- аутоиммунные процессы организма, как вариант – заражение ВИЧ;
- почечная недостаточность;
- длительная вентиляция легких;
- детские инфекционные болезни стадии рецидива во взрослом возрасте;
- апластическая анемия.


Низкий уровень лейкоцитов в крови у женщин
Определить спад концентрации белых кровяных клеток можно по анализу крови, о чем тут же сообщить своему лечащему врачу. Коррекция химического состава лейкоцитов последует незамедлительно. Необходим прием медикаментов. Низкий уровень лейкоцитов крови у женщин преобладает чаще, поэтому представительницы слабого пола попали в так называемую «группу риска». В идеале этот показатель в возрасте 24-45 лет должен варьироваться в пределах 3-10 на 10 в девятой степени литра. Если в женском организме обнаружено меньшее количество лейкоцитов, причины следующие:
- гормональная перестройка на фоне климакса;
- длительный прием лечащих средств с аспирином в химическом составе;
- строгие диеты, голодовка;
- период ежемесячной менструации;
- эмоциональное перенапряжение, стрессы повседневной жизни.
Низкий уровень лейкоцитов в крови у ребенка
Раньше это был редкий диагноз «Лейкопения». На сегодняшний день число клинических картин стремительно увеличилось. Если развивается лейкопения – что это такое, подскажет участковый терапевт. Однако пострадать от недуга способен не только взрослый, но и ребенок. В таком случае лейкопения может иметь инфекционную и неинфекционную природу. Причины, почему наблюдается низкий уровень лейкоцитов в крови у ребенка, таковы:
повышенная активность вируса герпес, сепсис, паратиф, тиф;
анафилактический шок;
опухоли костного мозга с метастазами;
радиационное облучение;
плазмоцитома;
лейкоз острой формы;
патологический рост селезенки.


Виды и степени лейкопении
Болезнь имеет наследственную и приобретенную модификацию, причем в первом случае является врожденным заболеванием. Острый дефицит лейкоцитов характеризует такие опасные заболевания, как синдром Генслера, нейтропения Костмана и синдром Чедиака-Хигаси. Приобретенной форме недуга свойственно воздействие провоцирующих факторов из окружающей среды, либо это неутешительный клинический исход при неправильном консервативном лечении.
Изучая виды и степени лейкопении, стоит уточнить, что такой диагноз встречается абсолютной и перераспределительной разновидности. В первом случае концентрация лейкоцитов снижается до критической отметки 4 000 на 1 мм квадратный, во втором – нанесенные системному кровотоку убытки не столь глобальные, но тоже ощутимые для состояния пациента.
Лейкопения — симптомы и лечение
Чтобы быстрыми темпами добиться полного выздоровления, требуется своевременно обратить внимание на симптоматику лейкопении. У ребенка происходит патологическое снижение лейкоцитов ниже допустимой нормы до 1-2 на 10 в девятой степени литра. Это характеристика легкой формы лейкопении. Лучше не запускать клиническую картину, своевременно прибегнуть к помощи специалиста. Если это лейкопения – симптомы и лечение тесно связаны.
Лейкопения — симптомы
Уровень лейкоцитов определяется стадией характерного недуга. Если развивается лейкопения – симптомы могут затрагивать все внутренние органы, системы организма. Врач при лечении выбирает клинический подход, чтобы тот полностью соответствовал состоянию здоровья пациента, в скором времени обеспечил положительную динамику. А пока узнать о масштабных отклонениях лейкоцитов в крови можно по результатам лабораторного исследования. Внешними признаками лейкопении становятся следующие перемены в общем самочувствии:
- частые вирусные и простудные заболевания;
- приступы мигрени, общая слабость;
- участившиеся обмороки, головокружение;
- нарушение температурного режима, озноб;
- длительный процесс заживления язвочек на теле.


Лейкопения — лечение
Первым делом требуется определить характер патологического процесса, клиническим путем выяснить степень запущенности лейкопении. Только после этого можно рассуждать о консервативной терапии для повышения лейкоцитов. Если врач обнаружил, что в организме пациента получила свое развитие лейкопения – лечение имеет следующие особенности, проводится в домашних условиях:
- Средства для формирования новых клеток крови, чтобы избежать опасного понижения лейкоцитов. Это Метилурацил, Сарграмостим, Пентоксил, которые относятся к препаратам перорального применения.
- Антибиотики четвертого поколения, чтобы уменьшить активность патогенной флоры, снизить влияние вредных факторов на стояние иммунной системы организма. Это Аугментин, Амоксиклав, Юнидокс Солютаб.
- Антигистаминные средства, чтобы снизить риск аллергической реакции на отдельные синтетические компоненты. Лучше купить Тавегил, Доларен, Л-Цет, Супрастин.
- Если принимать кортикостероиды, уровень лейкоцитов перестанет падать, химический состав крови в скором времени нормализуется.
- Гепатопротекторы поддерживают функциональность печени при воздействии на этот непарный орган усиленной нагрузки со стороны нарушенного системного кровотока.
- Антиоксиданты растительного происхождения в капсульной форме, например, медицинский препарат Ликопин, также актуальный при лимфоцитозе, лейкоплазмозе и лейкоцитозе.
Питание при лейкопении
После лечения лейкопении необходимо поддерживать общее состояние здоровья на допустимом уровне, а для этого изменить суточное меню, внести в него определенные коррективы. Первым делом снизить жирность блюд и число потребляемых калорий, а количество приемов пищи довести до 6 за сутки. Так, питание при лейкопении включает такие обязательные продукты:
- зелень, чтобы понизить уровень ионизирующего излучения;
- молочная продукция, сыры твердых сортов;
- морепродукты и красная икра для повышения уровня гемоглобина;
- все виды капусты, бобовые;
- диетические сорта мяса, например, кролик, индюшка.


Лейкопения у детей
Для детского возраста важно выяснить, что могло понизить число лейкоцитов (белых телец), спровоцировать лейкопению. После этого врач назначает курс медикаментов для нормализации состава лейкоплазмы. Не исключено предписание народных средств с целью эффективного лечения, главное натуральные компоненты грамотно подобрать, исключить местные и аллергические реакции на теле. Юного пациента при лейкопении требуется изолировать, исключить воздействие радиации, обеспечить обработку слизистой и кожи.
Видео: низкие лейкоциты крови
 Лейкоциты в крови понижены
Лейкоциты в крови понижены
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:sovets.net
лейкоцитозы и лейкопении
8
ПАТОФИЗИОЛОГИЯ СИСТЕМЫ ЛЕЙКОЦИТОВ
Нарушения системы лейкоцитов проявляются в виде:
Лейкоцитозов
Лейкопений
Лейкозов
Лейкемоидных реакций.
Все эти формы характеризуются количественными и качественными изменениями лейкоцитов. В норме содержание лейкоцитов в периферической крови взрослого человека — 4-10х109 /л крови. У новорожденных количество лейкоцитов достигает 20 х 109 /л крови. Наряду с количественными изменениями обнаруживаются и качественные изменения в виде регенеративных и дегенеративных изменений. Регенеративные изменения лейкоцитов в норме обнаруживаются только в костном мозге. Клетки-предшественники миелопоэза способствуют образованию таких как миелобласты, промиелоциты, миелоциты и метамиелоциты, а также таких клеток как монобласты и промоноциты. Клетки-предшественники Т-лимфоцитов способствуют образованию лимфобластов и пролимфоцитов. Дегенеративные изменения лейкоцитов проявляются в виде токсогенной дистрофической зернистости и телец Князькова-Деле. Появление их обусловлено изменением белковой структуры цитоплазмы. Встречаются эти изменения при гнойно-септических заболеваниях. К дегенеративным изменениям лейкоцитов относится азурофильная зернистость, обусловленная нарушением обмена полисахаридов. В нейтрофилах дегенеративные изменения могут проявляться в виде гиперсегментации ядра ( свыше 5 сегментов) или в виде аномалии Пельгера: ядро представлено двумя сегментами. Тип наследования — доминантный. Дегенеративные изменения лейкоцитов проявляются также в виде изменения величины клеток (явления анизоцитоза) и формы (явления пойкилоцитоза). Вакуолизация цитоплазмы связана с жировой дегенерацией лейкоцитов.
Все качественные (регенеративные и дегенеративные ) и количественные изменения оцениваются по лейкоцитарной формуле. В лейкоцитарную формулу входят базофилы, эозинофилы, нейтрофилы, лимфоциты, моноциты. Для нейтрофильного ряда характерны изменения, которые отражает ядерный индекс. Он характеризует регенераторную способность костного мозга и рассчитывается по формуле:
Мт + П
Ядерный индекс = ———— = 0,06-0,08
С
При патологии увеличение числителя за счет появления метамиелоцитов и палочкоядерных нейтрофилов свидетельствует о высокой регенераторной способности костного костного мозга (сдвиг лейкоцитарной формулы влево). Он характерен для гнойно-септических и воспалительных процессов. Увеличение содержания только палочкоядерных нейтрофилов при появлении деструктивно измененных сегментоядерных нейтрофилов указывает на снижение регенераторной способности костного мозга и может иметь место при тяжелом течении инфекционного процесса, при эндогенной интоксикации. Появление в периферической крови только сегментоядерных нейтрофилов с гиперсегментацией ядра указывает на дегенеративные изменения в костном мозге (сдвиг лейкоцитарной формулы вправо), характеризуется снижением ядерного индекса и встречается при лучевой болезни.
Лейкоцитарная формула у детей
Особенности лейкоцитарной формулы у детей касаются соотношения нейтрофилов и лимфоцитов в периферической крови. При рождении количество нейтрофилов преобладает над количеством лимфоцитов. В дальнейшем происходит увеличение числа лимф оцитов и снижение количества нейтрофилов, и к четвертому дню их количество становится равным (около 45%). Это — первый перекрест. К двум голам развивается нейтропения и лимфоцитоз. Затем число лимфоцитов уменьшается, а количество нейтрофилов возрастает. К четвертому году их соотношение вновь выравнивается. Это — второй перекрест. После пяти лет количество нейтрофилов и лимфоцитов приближается к уровню взрослого человека. Таким образом, в два года, если определяется увеличение количества лимфоцитов, то это физиологический лимфоцитоз.
ЛЕЙКОЦИТОЗЫ
Лейкоцитоз — это патологическая реакция организма, проявляющаяся увеличением содержания лейкоцитов в периферической крови свыше 10 х109 /литр.
Классификация лейкоцитозов
Различают физиологические и патологические лейкоцитозы. Физиологические лейкоцитозы встречаются у новорожденных, при беременности, пищеварительный лейкоцитоз. Мы с Вами коснемся патологических лейкоцитозов, их форм и механизмов развития.
Лейкоцитозы бывают видовые, абсолютные и относительные, общие и местные.
Среди видовых лейкоцитозов выделяют нейтрофильный, эозинофильный, базофильный лейкоцитоз, лимфоцитоз и моноцитоз.
Видовые лейкоцитозы
Нейтрофилия встречается при острых инфекционных заболеваниях, воспалительных процессах, стрессах, острой кровопотере, инфаркте миокарда.
Эозинофилия характерна для аллергических заболеваний, глистных инвазий, гипофункции коры надпочечников, хронического миелолейкоза.
Лимфоцитоз отмечается при хронических заболеваниях (туберкулез, бруцеллез, сифилис), коклюше, эндокринопатиях, хроническом лимфолейкозе.
Моноцитоз встречается при дифтерии, свинке, вирусных заболеваниях (корь, краснуха), инфекционном мононуклеозе, малярии, коллагенозах, сыпном тифе, подостром септическом эндокардите.
Базофилия наблюдается при гемофилии, хроническом миелолейкозе, микседеме.
Механизмы развития лейкоцитозов
Выделяют 3 механизма развития лейкоцитозов:
1. Регенеративный
2. Перераспределительный
3. Ангидремический
Регенеративные механизмы
Эти механизмы характеризуются развитием абсолютных лейкоцитозов. В патогенезе лейкоцитоза играют роль нервные, гуморальные и клеточные факторы.
Нейрогенные механизмы
Эти механизмы активируются при стрессе, неврозах, черепно-мозговой травме. Происходит возбуждение гипоталамуса, симпатической нервной системы и освобождение катехоламинов (адреналина). Адреналин через аденилатциклазу и циклический аденозинмонофосфат (цАМФ) способствует репликации ДНК, что приводит к дифференцировке нейтрофилов: развивается нейтрофильный лейкоцитоз. Активация парасимпатической нервной системы при торможении ЦНС через освобождение ацетилхолина приводит к развитию лимфоцитоза и моноцитоза.
Стресс Гипоталамус СНС Адреналин Аденилатциклаза цАМФ
АКТГ, глюкокортикоиды
Репликация
Нейтрофильный лейкоцитоз ДНК
Гуморальные механизмы
В развитии лейкоцитозов играют роль гормоны. Гиперсекреция АКТГ и глюкокортикоидов вызывает развитие нейтрофильного лейкоцитоза и одновременно эозинопении и лимфопении. Гиперсекреция СТГ и паратгормона приводит к развитию лимфоцитоза и моноцитоза. Роль нейромедиаторов: гиперсекреция адреналина вызывает развитие нейтрофильного лейкоцитоза, гиперсекреция ацетилхолина — лимфоцитоз и моноцитоз.
Клеточные факторы
Стимуляция лейкопоэза обусловлена также участием специфических факторов — лейкопоэтинов. Они влияют на клетки IY класса (пролиферирующие) и способствуют развитию видового лейкоцитоза. Стимуляция лейкопоэза связана также с действием колониестимулирующего фактора (КСФ). Он образуется в клетках III класса — колониеобразующих клетках. При увеличении активности КСФ развивается нейтрофильный лейкоцитоз. Если стимулируется действие гранулоцитарного и макрофагального факторов, в периферической крови увеличивается число гранулоцитов, моноцитов и лимфоцитов. Большую роль в механизмах развития лейкоцитоза играют внутриклеточные посредники, в частности, цАМФ. Циклический аденозинмонофосфат обусловливает дифференцировку лейкоцитов и развитие нейтрофильного лейкоцитоза. Среди клеточных факторов в развитии лейкоцитозов играют роль продукты разрушения лейкоцитов, экзотоксины и эндотоксины. Они вызывают раздражение костного мозга и выход в кровь нейтрофилов.
Перераспределительные механизмы
В основе этого механизма лежит перераспределение лейкоцитов между циркулирующим пулом и пристеночным пулом и депо крови. При возбуждении симпатической нервной системы происходит спазм сосудов и лейкоциты из пристеночного пулы поступают в циркулирующую кровь. Таким образом, в развитии перераспределительного лейкоцитоза играет роль адренергический механизм. Лейкоциты поступают в периферическую кровь также и из депо под влиянием фактора перераспределения (мобилизатора).
И регенеративный, и перераспределительные механизмы способствуют развитию абсолютного лейкоцитоза.
Ангидремический механизм
Развитие лейкоцитоза по этому механизму возникает при сгущении крови (при обезвоживании, недостаточном поступлении воды в организм). При этом концентрация лейкоцитов в единице объема крови возрастает без изменения их абсолютного количества: развивается относительный лейкоцитоз. Такой же лейкоцитоз может развиваться при изменении количества отдельных видов лейкоцитов, например, увеличение нейтрофилов при одновременном снижении количества лимфоцитов без изменения общего количества лейкоцитов.
ЛЕЙКОПЕНИИ
Лейкопения — это патологическая реакция организма, проявляющаяся уменьшением содержания лейкоцитов в крови ниже 4х109 /литр крови.
Классификация лейкопений аналогична классификации лейкоцитозов.
Среди видовых лейкопений различают нейтропении, лимфопении, эозинопении, моноцитопении.
Наиболее часто встречаются нейтропении. Они возникают при действии ионизирующей радиации, цитостатиков, бензола, при аутоаллергических процессах.
Лимфопения характерна для ряда заболеваний (сепсис, диссеминированная красная волчанка, лимфогрануломатоз). У детей лимфопения может быть связана с гипоплазией тимуса, особенно когда она сочетается с агаммаглобулинемией.
Эозинопения наблюдается при злокачественных опухолях, гриппе с осложнениями, гиперпродукции глюкокортикоидов, болезни Иценко-Кушинга, ответе острой фазы.
Моноцитопения встречается при злокачественной анемии, обострении туберкулезного процесса, ревмокардите, при тяжелых септических процессах.
Механизмы развития лейкопений
Выделяют 6 механизмов развития лейкопений:
1. Гипорегенеративные лейкопении, связанные с угнетением лейкопоэза
2. Лейкопении, обусловленные замедлением выхода лейкоцитов из костного мозга в кровь.
3. Цитолитические лейкопении вследствие повышенного разрушения лейкоцитов
4. Лейкопении вследствие избыточной потери лейкоцитов
5. Перераспределительные лейкопении
6. Наследственные лейкопении
Гипорегенеративные лейкопении
Этот механизм связан с понижением пролиферативных процессов в костном мозге. Наиболее частой причиной нарушения пролиферативных процессов является повреждение клеток-предшественников миелопоэза цитостатиками или при радиационном поражении. Уменьшение выработки лейкоцитов возникает при белковом голодании, В12 -фолиеводефицитной анемии. Одной из причин поражения миелоидного ростка может быть образование антител к поврежденным клеткам-предшественникам.
Бензольная лейкопения. Бензол вызывает денервацию костного мозга, нарушает микроциркуляцию. Происходит угнетение функции костного мозга, что приводит к нарушению репликации ДНК и угнетению лейкопоэза.
Лучевая лейкопения: при воздействии лучевой энергии происходит ионизания воды, образуются свободные радикалы, оказывающие угнетающее действие на тиоловые ферменты и синтез нуклеиновых кислот, нарушается репликация ДНК. Активация процессов пероксидного окисления липидов стимулирует образование пероксидов, вызывающих нарушение митоза и разрушение лейкоцитов.
СР Тиоловые Синтез нуклеиновых Репликация ДНК
ферменты кислот
Угнетение
лейкопоэза
Алиментарно-токсическая лейкопения (алейкия) — пищевой микотоксикоз, возникающий при употреблении в пищу продуктов, приготовленных из зерен перезимовавших в поле хлебных злаков, зараженных грибками Fusarium sporotrichiella. Развитие лейкопении в этом случае обусловлено наличием в зернах токсических веществ типа кумарина, которые по действию аналогичны бензолу. Такая лейкопения сопровождается сепсисом, язвенно-некротической ангиной, развитием агранулоцитоза — резким снижением в крови количества лейкоцитов до 1-3х109/.литр крови и гранулоцитов до 0,75х109 /литр крови. Для агранулоцитоза характерен язвенно-некротический процесс слизистой полости рта и миндалин, геморрагии, стоматит, поражение костной ткани челюсти.
Лейкопении, обусловленные замедлением выхода лейкоцитов
из костного мозга в кровь
Этот вид лейкопений касается нейтрофилов в связи со снижением их двигательной активности и задержкой в костном мозге (синдром «ленивыых» нейтрофилов). Причиной такой нейтропении могут быть дефекты мембраны клеток, уменьшение количества рецепторов на клетке, запасов в клетке гликогена, который является ее энергетическим субстратом, а также ингибирование подвижности нейтрофилов лекарственными препаратами (например, сульфаниламидами), продуктами жизнедеятельности вирулентных микроорганизмов, вирусов.
Цитолитические лейкопении
Эти лейкопении могут развиваться по механизму аутоагрессии при приеме лекарственных препаратов (амидопирина, сульфаниламидов, антибиотиков). Разрушение происходит под влиянием патоиммунного комплекса (ПИК), который фиксируется на лейкоцитах и с участием цитолизина вызывает разрушение лейкоцитов.
Лекарственный Лейкоцит Антиген ФСИО АТ ПИК
препарат
Разрушение
лейкоцитов
Гиперспленическая форма. Эта форма лейкопении возникает при заболеваниях, сопровождающихся увеличением селезенки — спленомегалией. В этом случае активируется функция макрофагов селезенки, что приводит к лейкоцитолизу.
Лейкопении при избыточной потери лейкоцитов
Повышенная потеря лейкоцитов возникает при воспалении кишечника. Это — желудочно-кишечная форма лейкопении. При этом повышается проницаемость кишечного барьера и лейкоциты теряются с кишечным содержимым.
Избыточная потеря лейкоцитов и развитие лейкопении возникает также при воспалительных процессах в верхних дыхательных путях. Это бронхолегочная форма. Потеря лейкоцитов в этом случае происходит при избыточной секреции бронхиальных желез, с мокротой.
Перераспределительные лейкопении
Перераспределительные лейкопении возникают за счет депонирования лейкоцитов в сосудах внутренних органов при анафилактическом шоку, при гипертермии. В основе развития этой лейкопении играет роль холинергический механизм, активация парасимпатической нервной системы (ПСНС). При возбуждении ПСНС лейкоциты из циркулирующей крови переходят в пристеночный пул или в депо, в ткани. Образуются лейкоцитарные инфильтраты (нейтрофильные инфильтраты в почках, эозинофильные инфильтраты в легких).
Наследственные лейкопении
Эта форма лейкопений представлена нейтропенией.
Различают: 1) периодическую и 2) постоянную нейтропению.
Периодическая нейтропения связана с наследственным дефектом дифференцировки нейтрофилов на уровне метамиелоцитов. Тип наследования — аутосомно-доминантный. Постоянная нейтропения связана с наследственным дефектом дифференцировки нейтрофилов на уровне промиелоцитов. Тип наследования — рецессивный.
В целом развитие лейкопений сопровождается угнетением фагоцитоза, иммунитета, что облегчает развитие бактериемии и приводит к септическим осложнениям.
studfile.net
11. Лейкопении. Виды, этиология и патогенез
Лейкопения — уменьшение общего количества лейкоцитов ниже 4 Х109/л. Наиболее часто развитие лейкопении связано с уменьшением абсолютного числа нейтрофилов (нейтропения). Лимфоцитопения может иметь место при лимфогранулематозе, пневмонии, сепсисе, коллагенозах и некоторых других заболеваниях, но редко является причиной лейкопении.
Моноцитопения, эозинопения хотя и имеют существенное диагностическое значение, не отражаются на общем количестве лейкоцитов. В основе патогенеза лейкопении (ней-тропении) лежат три основных механизма:
1) угнетение лейкопоэтической функции костного мозга с нарушением продукции лейкоцитов, их созревания и выхода в периферическую кровь;
2) повышенное разрушение клеток в сосудистом русле;
3) перераспределение лейкоцитов в сосудистом русле, задержка их в органах депо.
Нейтропении, обусловленные уменьшением продукции •нейтрофилов в костном мозге. Развитие их связано прежде всего с нарушением пролиферации, дифференцировки и созревания стволовых гемопоэтических клеток (при миелотоксическом и иммунном воздействии различных токсических веществ и лекарственных препаратов, в .случаях выпадения стимулирующей дифференцировку стволовых клеток, функции Т-лимфоцитов, а также при «внутреннем» дефекте клеток-предшественников гранулоцитопоэза — потери способности их к дифференцировке в клетки нейтрофильного ряда при сохраняющейся способности к нормальной дифференцировке в эозинофильные, базофильные и моноцитарные клетки. К снижению костномозговой продукции нейтрофилов приводят также уменьшение плацдарма гранулоцитопоэза из-за вытеснения гемопоэтических клеток опухолевыми клетками при лейкозах и карцинозах (метастазах рака в костный мозг), дефицит различных веществ, необходимых для пролиферации, дифференцировки и созревания кроветворных клеток (бейки, аминокислоты, витамины В12, фолиевая кислота и др.), патология клеток, образующих так называемые гемопоэтические факторы роста и цитокины (ГМ-КСФ, Г-КСФ, ИЛ-3, М-КСФ и др.)15 и ряд других причин. Нейтроне ни и, обусловл етн -ные интенсивным разрушением нейтрофилов. Разрушение нейтрофилов может происходить под влиянием антител типа лейкоагглютининов, которые образуются при переливании крови (особенно лейкоцитарной массы) под влиянием некоторых лекарственных препаратов, являющихся аллергенами-гаптенами (сульфаниламиды, амидопирин и др.), при заболеваниях, сопровождающихся увеличением количества циркулирующих в крови иммунных комплексов (аутоиммунные заболевания, лимфомы, опухоли, лейкозы и др.), при действии токсических факторов инфекционного происхождения (тяжелые инфекционные заболевания, обширные воспалительные процессы). Нейтропения может развиваться вследствие повышенного разрушения нейтро-филов в селезенке при заболеваниях, сопровождающихся • гиперспленизмом (кол-лагенозы, цирроз печени, гемолитическая анемия и др.). Нейтропения, связанная с перераспределением нейтрофи-лов внутри сосудистого русла. Наблюдается при шоке, неврозах, острой малярии и некоторых других состояниях в результате скопления клеток в расширенных капиллярах органов-депо (легкие, печень, кишечник). Перераспределительная нейтропения имеет временный характер и, как правило, сменяется лейкоцитозом.
Агранулоцитоз — клинико-гематологи-ческий синдром, характеризующийся полным или почти полным исчезновением ней-трофильных гранулоцитов в крови. Условно за агранулоцитоз принимают уровень гранулоцитов менее 750 в 1 мкл или общее количество лейкоцитов ниже 1000 в 1 мкл.
Наиболее часто развитие агранулоцитоза связано с приемом медикаментов (цитоста-тические препараты, амидопирин, аминазин, антитиреоидные средства, сульфаниламиды, некоторые антибиотики и др.). Во многих случаях этиологические факторы, приводящие к возникновению тяжелой гранулоци-топении, остаются неустановленными («ге-нуинные» или идиопатические агранулоци-тозы).
По механизму развития медикаментозные агранулоцитозы подразделяют на миело-токсический и иммунный.- В основе мие-лотоксического агранулоцитоза лежит угнетающее действие медикаментозных препаратов на пролиферативную активность гра-нулоцитарных элементов, вследствие чего развивается гиперплазия гранулоцитопоэза; возможность возникновения тяжелой гра-нулоцитопении при этом определяется суммарной дозой принятого препарата. Миело-токсический агранулоцитоз обычно сочетается с анемией и тромбоцитопенией.
Ведущее значение в патогенезе иммунных (гаптеновых) агранулоцитозов имеет появление в организме антител (агглютинины, лизины и т. д.), действие которых направлено против собственных лейкоцитов. Считается, что медикаментозные препараты выступают в роли гаптенов, образующих комплексные соединения с белками плазмы и мембран лейкоцитов. Вырабатываемые на образовавшийся «чужеродный» комплекс (антиген) антитела, фиксируясь на поверхности лейкоцитов, вызывают их разрушение.
Классическим клиническим проявлением агранулоцитоза независимо от причин и механизмов его развития является язвенно-некротическая ангина, развивающаяся вследствие подавления защитных реакций организма (снижения ре-зистентности к бактериальной флоре).
studfile.net
