Препараты для печени и желчного пузыря
Печень — жизненно важный орган, выполняющий целый ряд функций, основная из которых — фильтрация крови. В ней образуются белки, запасаются жиры, углеводы и витамины. Более того, орган нейтрализует и выводит наружу токсины. И если он подвергается влиянию негативных факторов, то в нем развивается воспалительный процесс или происходит отмирание клеток. В результате, последние замещаются соединительной тканью, вследствие чего формируется фиброз, а затем и цирроз — тяжелое патологическое изменение. В основе лечения лежит устранение причин, по которым разрушаются печеночные клетки. С этой целью разработаны препараты для печени и желчного пузыря, которые по направленности действия условно делятся на несколько групп.
Виды медикаментов для печени и желчного пузыря
Современная фармакология производит следующие группы лекарственных препаратов для поддержания, лечения и восстановления печени, желчевыводящих путей и желчного пузыря:
- Гепатопротекторы — защитники органа от повреждения.
 Отличная профилактика печеночных заболеваний.
Отличная профилактика печеночных заболеваний. - Желчегонные. Повышают продукцию желчи или ускоряют ее отток.
- Противовоспалительные средства (стероидные и нестероидные).
- Адсорбенты и антидоты. Быстро связывают и выводят из организма токсичные соединения.
- Препараты для печени, корректирующие резистентность к инсулину и способствующие снижению веса при ожирении.
- Спазмолитики. Расслабляя гладкую мускулатуру желчевыводящих протоков, уменьшают боль при прохождении по ним камней.
- Антибактериальные, противопаразитарные и противовирусные препараты.
- Холеолитики. Растворяют конкременты в пузыре при желчнокаменной болезни.
- Витаминные и аминокислотные препараты. Нормализуют обмен веществ в клетках печени.
Залог эффективного устранения всех печеночных заболеваний — правильный диагноз. Поэтому проводить обследование и назначать препараты для лечения печени и пищеварительной системы должен опытный врач. При подборе препарата специалист учтет противопоказания и индивидуальные особенности организма больного, разработает индивидуальную схему медикаментозного лечения. Стоит помнить, что все средства окажут ожидаемый эффект лишь в комбинации с правильным питанием, здоровым образом жизни и отказом от алкогольных напитков.
Стоит помнить, что все средства окажут ожидаемый эффект лишь в комбинации с правильным питанием, здоровым образом жизни и отказом от алкогольных напитков.
Ассортимент препаратов для лечения пищеварительной системы в интернет-аптеке «Країна Здоров’я»
Интернет-аптека «Країна Здоров’я» предлагает препараты для лечения пищеварительной системы купить онлайн по приемлемым ценам и с доставкой по Украине. Лекарственные формы представлены таблетками, капсулами, драже, сиропами, экстрактами растений и растворами для инъекций.
Значительная часть ассортимента интернет-магазина — оригинальные средства натурального происхождения для взрослых и детей. В этом разделе сайта вы найдете лекарства, изготовленные украинскими и импортными производителями:
- Гепатопротекторы — «ЛИВ.52», состоящий из разных трав, «Легалон» на основе плодов расторопши, «Эссенциале», «Эрбисол», «Гепабене», «Гептрал».
- Желчегонные и препараты желчи — «Аллохол», «Хофитол», «Фламин», «Холосас», «Артишока экстракт».

- Препятствующие образованию конкрементов — «Урсофальк», «Урсосан», «Урсолив», «Холудексан».
Покупатели могут зарезервировать нужное лекарственное средство на сайте, а получить и оплатить его в удобном для них аптечном пункте сети. Список аптек, где можно лекарственные препараты для пищеварительной системы купить в Киеве, находится на странице с описанием товара. Интернет-аптека «Країна Здоров’я» сотрудничает только с проверенными производителями и соблюдает все правила хранения и перевозки медикаментов.
Профилактика заболеваний печени
Врач-гастроэнтеролог Городской клинической больницы N°4 Наталия Судакова даёт рекомендации по профилактике заболеваний печени.
Главный фильтр организма и его главная химическая лаборатория – печень по праву считается «фабрикой жизни». Она работает как многофункциональный компьютер, который одновременно отвечает за обмен веществ, пищеварение и кровообращение. Этот орган выполняет более 500 функций, каждую секунду в нем происходит 400 трлн химических реакций, но, в свою очередь, и сам нуждается в защите.
Этот орган выполняет более 500 функций, каждую секунду в нем происходит 400 трлн химических реакций, но, в свою очередь, и сам нуждается в защите.
Печень не напоминает о себе до тех пор, пока проблемы не окажутся слишком серьёзными. «Чтобы исключить такую ситуацию, важно вовремя подумать о профилактике», – отмечает врач-гастроэнтеролог высшей категории Рязанской больницы N°4
Одна проблем – вирусные гепатиты. В группе риска, как правило, молодые люди от 18 лет. Они составляют четверть от общего количества. Причиной может стать немедикаментозное применение наркотических средств и даже неряшливо выполненная татуировка. Распространение получил и алкогольный гепатит, которым заболевают люди, употребляющие некачественную, фальсифицированную алкогольную продукцию и спиртосодержащие технические жидкости, не предназначенные для питья.
По словам Наталии Судаковой, происходит токсическое поражение печени, её клетки погибают.
Поражение печени в виде гепатитов и циррозов возникают не только на фоне злоупотребления крепкими напитками, но и пивом. Первые признаки при этом: сонливость, слабость и быстрая утомляемость, потеря аппетита, плаксивость, резкие колебания настроения. Затем могут появиться желтушность и болевой синдром.
В группах риска также находятся люди, занимающиеся самолечением, принимающие лекарства без консультации с врачом. Не задумываясь о противопоказаниях, человек начинает самостоятельно употреблять тот или иной препарат, одномоментно может идти разрушение печени.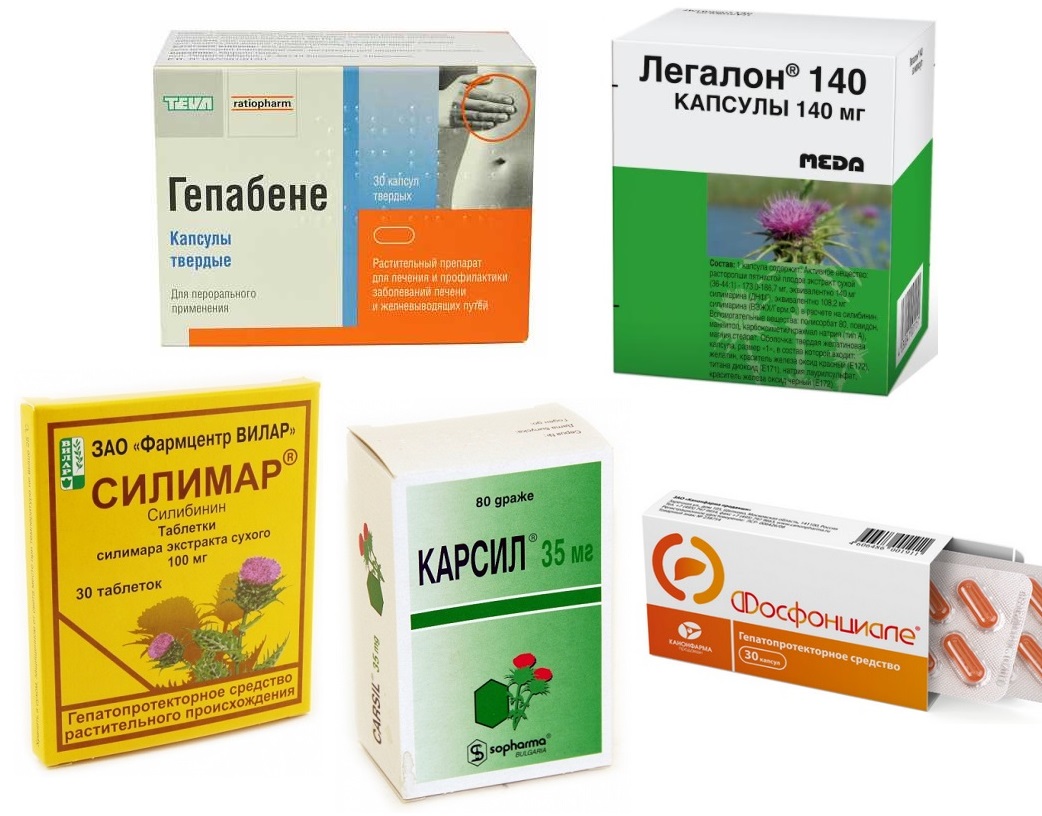 Это могут быть безобидные, на первый взгляд, таблетки от головной боли, противозачаточные средства, статины, даже лечебные травы – любые лекарства могут принести вред, если пользоваться ими «на глазок», без врачебного контроля. В первую очередь, при этом страдает печень. Она также попадает в зону риска при
Это могут быть безобидные, на первый взгляд, таблетки от головной боли, противозачаточные средства, статины, даже лечебные травы – любые лекарства могут принести вред, если пользоваться ими «на глазок», без врачебного контроля. В первую очередь, при этом страдает печень. Она также попадает в зону риска при
«Стеатоз печени сегодня широко распространён. Часть наших пациентов – женщины с жировыми гепатитами. Печально, что многие пытались следовать рекламным советам. Стало модным проводить чистку печени, обычно речь идет о лимонном соке с оливковым маслом. Но никто не говорит о противопоказаниях. К примеру, камни в жёлчном пузыре, чистка вызывает их движение и возникает желтуха», – приводит случай из практики Наталия Судакова.
Врач-гастроэнтеролог настоятельно рекомендует проводить все процедуры только после консультации со специалистом, прохождения УЗИ, сдачи необходимых анализов.
В целях профилактики заболеваний печени следует исключить жареные, жирные, копчёные блюда, в меню должна преобладать вареная и тушёная пища. В него также необходимо включать как можно больше овощей и фруктов, предпочтительно – выращенным в средней полосе. Осенью в рационе обязательно должны быть яблоки и тыква. Обязательны разумные физические нагрузки: ходьба, занятия спортом, причём – обязательно на свежем воздухе.
(Публикация в газете «Панорама города» N°42 (1220) от 16.10.2019)
Какие лекарства больше всего опасны для печени — Российская газета
Мы любим лечиться: чуть где кольнуло, легкая простуда, головная боль — сразу же хватаемся за таблетки. И забываем, что «лекарство» в переводе с греческого — «яд». Достаточно заглянуть в инструкцию буквально любого препарата, внимательно почитать список противопоказаний и побочных явлений, чтобы понять — медикаменты вовсе не безобидны.
Достаточно заглянуть в инструкцию буквально любого препарата, внимательно почитать список противопоказаний и побочных явлений, чтобы понять — медикаменты вовсе не безобидны.
Очищает наш организм от любых попадающих в него веществ, в том числе выводит из него «отслужившие» лекарства, наша печень. Чем больше разных лекарств мы принимаем, чем легкомысленнее относимся к дозировкам, графику и длительности приема, тем выше риск, что орган перестанет справляться со своими функциями.
В мире известно 1000 препаратов, обладающих так называемым гепатотоксическим эффектом, проще говоря, плохо влияющих на печень. Тяжелые реакции при приеме лекарств, связанные с печенью, составляют до 10% от всех негативных побочных проявлений.
Самым опасным для печени признан парацетамол. «В США каждый второй случай острой печеночной недостаточности связывают с применением этого препарата», — рассказал профессор Института профессионального образования Первого МГМУ им. Сеченова Алексей Буеверов.
На втором месте в рейтинге гепатотоксичных — нестероидные противовоспалительные средства. Их назначают для облегчения болей при артритах, артрозах, а поскольку речь идет о хронических заболеваниях, прием этих небезопасных препаратов растягивается на годы.
Их назначают для облегчения болей при артритах, артрозах, а поскольку речь идет о хронических заболеваниях, прием этих небезопасных препаратов растягивается на годы.
На третьем месте — антибиотики. Также токсичны противотуберкулезные, противоопухолевые лекарства.
Но это не все. Кроме непосредственно лекарств «удар по печени» наносит и фитотерапия, и даже некоторые витамины.
«О том, что лекарства нужно принимать с осторожностью, люди худо-бедно знают. Хотя пренебрегающих правилами их приема и у нас хватает. Но почему-то всевозможные травы, сборы большинство считают абсолютно безопасными», — пояснил Буеверов.
В первую очередь речь идет о препаратах для коррекции веса. Повреждение печени могут вызывать даже витамины. Например, сочетание витаминов А и Е. Их часто назначают косметологи — для улучшения состояния кожи и цвета лица. «Но витамин Е усиливает токсическое действие витамина А, и при совместном их применении легко получить передозировку, — пояснил профессор. — Первые покорители Севера умирали от печеночной недостаточности, так как ели печень белых медведей, богатую этими витаминами».
— Первые покорители Севера умирали от печеночной недостаточности, так как ели печень белых медведей, богатую этими витаминами».
Конечно, осложнения возникают не всегда. Потому стоит знать о факторах риска.
Лекарственное поражение печени возникает не сразу- может пройти от 5 суток до нескольких месяцев. Потому грамотный доктор всегда следит за состоянием печени у хронических больных, которые вынуждены принимать лекарства длительными курсами. Самое простое — регулярно выполнять «печеночные пробы».
«В большинстве случаев препараты безопасны, но регулярно проверять свою печень все же необходимо. Сейчас это возможно в рамках общероссийской программы «Проверь свою печень» — многие клиники предлагают провести биохимический анализ крови. О поражении печени говорит превышение фермента ALT. При необходимости врач назначит УЗИ либо фибросканирование органа», — советует профессор Буеверов.
Главный совет: не занимайтесь самолечением, не назначайте себе лекарства, даже безобидные, самостоятельно. У печени три главных «врага»: алкоголь, бесконтрольный прием лекарств и избыток жирной пищи. Со всеми ними мы вполне можем справиться.
У печени три главных «врага»: алкоголь, бесконтрольный прием лекарств и избыток жирной пищи. Со всеми ними мы вполне можем справиться.
Факторы риска
Возраст старше 55. С возрастом происходит уменьшение массы печеночной ткани и кровотока, орган объективно хуже справляется с работой по детоксикации организма. К тому же у пожилых людей накапливаются другие болячки и возрастает количество принимаемых лекарств, значит, растет риск их неблагоприятных взаимодействий (так называемая полипрагмазия).
Пол. Женщины больше рискуют «посадить» печень лекарствами — во всяком случае, по статистике частота токсических лекарственных поражений печени у слабого пола выше по сравнению с мужчинами. (У них активнее другой враг — алкоголь.)
Заболевания печени. Это понятно: если орган изначально не в порядке, то к подбору лекарств нужно относиться особенно тщательно. Когда известно, что у человека есть заболевание печени, врачи предпочитают, по возможности, использовать «безопасные для печени» препараты.
Употребление алкоголя. Больные алкоголизмом и просто много пьющие люди более восприимчивы к токсичному действию лекарств.
Ожирение и недоедание. Нарушения обмена веществ также могут усилить реакцию на гепатотоксичность препаратов.
Сочетание препаратов, дневная доза и метаболический профиль. Вероятность развития побочных эффектов при лечении составляет 4% при приеме пяти препаратов, 10% — если пациент принимает 5-10 препаратов, 28% — если количество препаратов 10-16.
Профилактика заболеваний печени. Советы от гастроэнтеролога.
врач-терапевт второй квалификационной категории, врач-диетолог
Проводит консультации, лечение пациентов с различными заболеваниями. Имеет большой и успешный опыт работы с экстренными состояниями.
В качестве врача диетолога осуществляет прием взрослых и детей с заболеваниями жилищно-кишечного тракта (ЖКТ), нарушениями обмена веществ, сердечно-сосудистыми, эндокринными, иммунными заболеваниями, консультирует по вопросам, связанным с коррекцией послеоперационных состояний.
Как специалиста ее отличает комплексный подход в каждом индивидуальном случае, внимательность к пациенту, скрупулезность и тщательность при сборе анамнеза.
В ходе консультаций анализирует проблемы, связанные с метаболизмом, разрабатывает индивидуальные программы питания, дает рекомендации по физической активности и нагрузкам, принципам здорового образа жизни.
«Я из врачебной династии — у меня мама врач, тетя — врач, сестры — врачи. Поэтому у меня никогда не было вопроса кем же я буду в будущем. Я начинала свой путь медицинский путь с палатной медсестры хирургического стационара. Потому в терапевтическом стационаре проработала несколько лет врачом-терапевтом.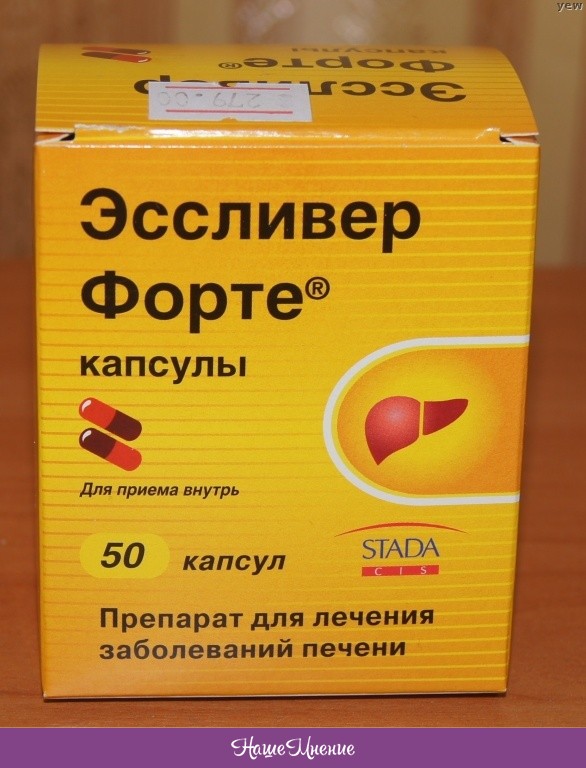 Ко мне приходят люди с различными проблемами, начиная от «ухо-горла-носа» и заканчивая «пяткой». Часто обращаются с анорексией, булимией и при этом часто дети. Работаю с пациентам годами. Мне комфортно работать с такими пациентами, потому что я, как детский диетолог, знаю кого-то с рождения, вижу динамику» — Наталья Сергеевна Червякова, врач-диетолог, врач-терапевт клиники Медсервис, Ижевск.
Ко мне приходят люди с различными проблемами, начиная от «ухо-горла-носа» и заканчивая «пяткой». Часто обращаются с анорексией, булимией и при этом часто дети. Работаю с пациентам годами. Мне комфортно работать с такими пациентами, потому что я, как детский диетолог, знаю кого-то с рождения, вижу динамику» — Наталья Сергеевна Червякова, врач-диетолог, врач-терапевт клиники Медсервис, Ижевск.
Врач-терапевт, врач-диетолог клиники Медсервис (Ижевск) рассказывает о том, как помочь своему иммунитету в современных условиях.
Восстановление печени после алкоголя: влияние алкоголя на печень
Главная>Статьи>Какие методы использовать для чистки печени после алкоголя
Злоупотребление спиртным – бич современного общества. Пристрастие к спиртосодержащим напиткам пагубно влияет на здоровье. Выходя из запоя, пьянице нужна не только поддержка близких людей, но и психологическая помощь. В это время необходимо обеспечить восстановление печени после алкоголя. Ведь этот важный орган пищеварительной системы является фильтром организма, который отвечает за очищение организма от вредных веществ, поступающих с горячительным. Чтобы печени «ввернуть силы» необходимо позаботиться о приеме специальных лекарственных и народных средств, обеспечить правильное питание, соблюдение режима. Обо всех эффективных методах читайте в нашем материале.
Пристрастие к спиртосодержащим напиткам пагубно влияет на здоровье. Выходя из запоя, пьянице нужна не только поддержка близких людей, но и психологическая помощь. В это время необходимо обеспечить восстановление печени после алкоголя. Ведь этот важный орган пищеварительной системы является фильтром организма, который отвечает за очищение организма от вредных веществ, поступающих с горячительным. Чтобы печени «ввернуть силы» необходимо позаботиться о приеме специальных лекарственных и народных средств, обеспечить правильное питание, соблюдение режима. Обо всех эффективных методах читайте в нашем материале.
Отрицательное влияние алкоголя на печень
Регулярное употребление спиртосодержащих напитков может привести к серьезным последствиям для здоровья. Организм не находит ресурсов, чтобы справиться с вредными веществами, входящими в алкоголь. Особенно страдает печень. В этом органе разрушаются клетки, отвечающие за синтез белков, трансформацию углеводов, вывод эндогенных компонентов. Как итог – печень увеличивается, возникает хроническое воспаление. К тому же этаноловый спирт является причиной:
Как итог – печень увеличивается, возникает хроническое воспаление. К тому же этаноловый спирт является причиной:
- ожирения клеток печени;
- онкологических болезней;
- цирроза;
- печеночной недостаточности.
Обратите внимание
В первую очередь алкоголь отрицательно влияет именно на печень, так как этот орган вырабатывает ферменты, которые нейтрализуют спирт. Однако он устроен так, что даже под воздействием этанола способен к самовосстановлению. Чтобы ускорить процесс «выздоровления» печени необходимо использовать лекарства, изменить свой режим, перейти на здоровое питание.
Возможно ли обновление печени после разрыва с алкогольными напитками
Как отмечалось выше, печень – уникальный орган в организме, который обладает способностью к самовосстановлению. Притом такой процесс возможен даже, если человек долгое время употреблял алкоголь. Понятно, что для замещения клеток паренхимы требуется время, например, в самых запущенных случаях этот период может составлять несколько лет.
Чтобы его ускорить следует заняться очищением печени от этанола.
Только грамотный врач на основании тщательного и всестороннего исследования сможет определить уровень повреждения органа, назначить препараты, которые помогут привести его в порядок. Без обращения к квалифицированному специалисту не стоит заниматься самолечением. В этом случае можно только ухудшить свое состояние, усугубить и так непростое положение. Лечение, даже самостоятельное, не поможет алкоголикам, которые продолжают систематическое употребление спиртосодержащей продукции. Таких людей, не задумывающихся о своем здоровье, скорее всего, ждет цирроз, онкологические болезни.
Способы очищения печени после употребления спиртосодержащих напитков
Ослабление организма вследствие употребления алкоголя происходит из-за токсичного влияния этанола. Чтобы вылечиться и избавиться от негативного воздействия этого вещества требуется пристраститься к трезвому образу жизни и набраться терпения.
Очистить печень сможет не только время, в течение которого человек отказался от спиртного. Здесь важно принимать лекарственные средства, использовать методы народной медицины. В совокупности они позволят полностью избавиться от остатков этилового спирта. Не менее важным фактором, который позволит вернуть силы и здоровье, является организация правильного питания. Пища должна содержать необходимый объем витаминов Е и С, а также антиоксидантов.
Эффективные таблетки для печени после алкоголя
Чтобы запустить или ускорить процесс регенерации клеток печени необходимо прибегнуть к специальным лекарственным препаратами. Таблетки, которые стимулируют обновление гепатоцитов, должен назначать врач. К тому же пациенту следует принимать витамины, использовать средства для общей детоксикации. Все эти методы, характеризующиеся высоким положительным эффектом, направлены на укрепление организма. В зависимости от состояния органа пищеварительной системы выбирают одно из следующих лекарств для печени после алкоголя:
- гепатопротектор «Дипана».
 Препарат, в состав которого входят компоненты растительного происхождения, поможет избавить печень от токсинов. При соблюдении дозировки, указанной в инструкции, средство безопасно и не оказывает отрицательного влияния на другие органы. Препарат, который назначается по две таблетки каждые сутки, эффективен при обнаружении цирроза, гепатита. Курс приема колеблется от одного до двух месяцев.
Препарат, в состав которого входят компоненты растительного происхождения, поможет избавить печень от токсинов. При соблюдении дозировки, указанной в инструкции, средство безопасно и не оказывает отрицательного влияния на другие органы. Препарат, который назначается по две таблетки каждые сутки, эффективен при обнаружении цирроза, гепатита. Курс приема колеблется от одного до двух месяцев. - гепатопротектор «Эссенциале». Это средство, оказывающее лечебный для печени эффект, выпускается в капсулах или инъекциях. Стандартный курс приема рассчитан на две недели. Лекарство укрепляет оболочки гепатоцитов. Оно способно оказать благотворное влияние при таких страшных заболеваниях, как гепатит, цирроз.
- Таблетки «Аллохол». Препарат для чистки печени создан на основе натуральных составляющих, а также активированного угля и сгущенной желчи. Такие компоненты не способны нанести вред другим органам. Курс приема – месяц. Лекарственное средство окажет требуемый эффект при таких заболеваниях, как гепатит, начальная стадия цирроза, проблемы с протоками печени.

Медикаментозные препараты способствуют нормализации ферментной активности, восстановлению функций печени. Современные лекарственные средства растительного и синтетического происхождения обеспечат проведение эффективной очистки от токсинов, свободных радикалов, других вредных веществ.
Следование здоровому режиму
Соблюдение режима – одно из условий, которое поможет человеку после длительного употребления спиртосодержащих напитков, привести себя в порядок. Придерживаться особого распорядка дня рекомендуют не только заядлым алкоголикам, но и взрослым людям, страдающим от стресса, нервных напряжений. Соблюдать простые условия сможет каждый человек, заинтересованный в поддержании здоровья:
- занятия спортом, умеренные физические нагрузки;
- полноценный сон, соблюдение режима отдыха;
- посещение бани, сауны, водные процедуры.
Специалисты рекомендуют отказаться от посещения мест, где могут находиться множество людей одновременно.
Они заявляют о том, что человек должен изменить свое мышление, отказаться от старых привычек, наполнить свою жизнь положительными эмоциями. Придерживаясь простых правил можно значительно улучшить свое психическое состояние.
Правильное питание после алкоголя
На вопрос о том, сколько восстанавливается печень после алкоголя, однозначного ответа нет. Здесь все зависит от того, какой срок своей жизни человек не мог обходиться без спиртосодержащих напитков. Начать очистку органа пищеварительной системы следует с выбора правильного питания. Специалисты советуют придерживаться следующей схемы:
- не менее двух литров чистой воды в сутки;
- устранение жареной, сильно соленой, копченой пищи;
- введение в рацион свежих овощей и фруктов;
- употребление кисломолочной продукции.
Людям, отказавшимся от алкоголя, врачи рекомендуют употреблять пищу, которая обладает желчегонным эффектом. На помощь придут такие продукты, как кабачки, морковь, лук, тыква, сливочное масло. Стоит обратить внимание и на целебные растения. Лечение травами, которые не вызывают привыкания, позволит восстановить орган пищеварительной системы. Например, можно использовать отвар зверобоя и сбора кукурузы. На протяжении месяца следует употреблять стакан в день охлажденного напитка. Он натощак окажет благотворное влияние на организм в целом, а главное поможет восстановиться печени.
Стоит обратить внимание и на целебные растения. Лечение травами, которые не вызывают привыкания, позволит восстановить орган пищеварительной системы. Например, можно использовать отвар зверобоя и сбора кукурузы. На протяжении месяца следует употреблять стакан в день охлажденного напитка. Он натощак окажет благотворное влияние на организм в целом, а главное поможет восстановиться печени.
Средство для печени после алкоголя – соки из овощей. В этом случае бывший алкоголик переходит на время на сыроедение. Овощные соки – источники полезных веществ, таких как кальций, цинк, магний. Особенное внимание напитку из моркови, который следует принимать в течение месяца.
Другие натуральные продукты, полезные для восстановления печени
Печень – орган, который выдерживает основную нагрузку, перерабатывая этиловый спирт. Ему необходимо обеспечить дополнительную помощь для восстановления нормального функционирования. Следует обратиться внимание на несколько продуктов, которые способны справиться с такой задачей:
- овес.
 В составе натурального продукта множество незаменимых для организма компонентов. Поэтому отвар из него следует пить перед приемами пищи. Готовится он очень просто. На полтора литра кипятка потребуется горсть цельных хлопьев из овсянки;
В составе натурального продукта множество незаменимых для организма компонентов. Поэтому отвар из него следует пить перед приемами пищи. Готовится он очень просто. На полтора литра кипятка потребуется горсть цельных хлопьев из овсянки; - ягоды. Смородина, черника, голубика – продукты, которые должны быть включены в рацион. Арбуз – незаменимая ягода, вымывающая из крови шлаки;
- чеснок, листья салата. Один зубчик чеснока в неделю, который содержит селен, поможет очистить печень. Зелень способствует активизации оттока желчи.
Также пользу принесет свекла, авокадо, грейпфруты, лайм, грецкие орехи, куркума. Употребление продуктов, которые влияют на более быстрое удаление токсинов из организма, поможет поправить здоровье. Комплексный подход, то есть применение лекарственных препаратов, соблюдение режима дня, употребление полезных продуктов – гарантия восстановления одного из важнейших органов пищеварительной системы.
Теперь стало понятно, чем почистить печень после алкоголя. Берегите свое здоровье! Чрезмерное употребление спиртосодержащих напитков ни к чему хорошему не приводит! Заботиться о своем самочувствии необходимо! Только так можно жить и наслаждаться приятными моментами, которые дарит каждый день.
Берегите свое здоровье! Чрезмерное употребление спиртосодержащих напитков ни к чему хорошему не приводит! Заботиться о своем самочувствии необходимо! Только так можно жить и наслаждаться приятными моментами, которые дарит каждый день.
Памятка для населения по профилактике малярии
Информация предоставлена Управлением Роспотребнадзора по Новгородской области
В Новгородской области сохраняется опасность завоза малярии из стран неблагополучных по малярии. Последний случай завозной малярии был зарегистрирован в марте 2016г у жителя Новгородской области из Индии.
Перед тем как отправится в путешествие, Вам следует подумать, насколько состояние Вашего здоровья позволяет выехать в ту или иную страну в зависимости от климата, условий питания, особенности культурного отдыха, возможности проведения профилактических прививок, приема лекарственных препаратов для профилактики инфекционных заболеваний.
Малярия – паразитарная тропическая болезнь, характеризующаяся приступами лихорадки, анемией и увеличением селезенки.
Существует 4 вида малярии: тропическая, трехдневная, четырехдневная и овале-малярия. Наиболее тяжелая – тропическая. Малярия передается от больного человека к здоровому при кровососании самок комаров. Существует и еще два пути заражения – при переливании крови и внутриутробный, когда больная малярией женщина заражает своего будущего ребенка. Попавшие, в организм человека во время укуса малярийных комаров паразиты циркулируют в крови, а затем заносятся в печень, в клетках которой и развиваются.
Инкубационный (скрытый) период развития паразитов колеблется от семи дней до трех лет. Такая амплитуда зависит от вида малярии, при тропической малярии инкубационный период короткий.
Болезнь начинается с симптомов общей интоксикации (слабость, разбитость, сильная головная боль, познабливание). Затем наступают повторяющиеся приступы лихорадки, температура тела поднимается до 40 градусов и выше, держится несколько часов и сопровождается ознобом и сильным потоотделением в конце приступа.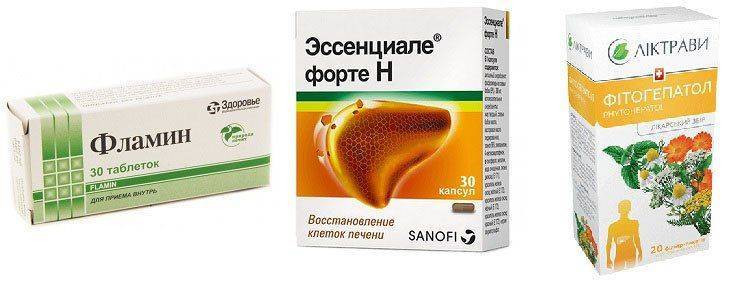 Если отмечается четкое повторение таких приступов через определенное время – ежедневно (через день или через два дня), следует подумать о возможном заболевании малярией и незамедлительно обратиться за медицинской помощью.
Если отмечается четкое повторение таких приступов через определенное время – ежедневно (через день или через два дня), следует подумать о возможном заболевании малярией и незамедлительно обратиться за медицинской помощью.
Тропическая малярия наиболее тяжелая форма малярии. Инкубационный период колеблется от 8 до 16 дней. За 3-4 дня до развития клинических симптомов могут отмечаться головная боль, утомляемость, тошнота, снижение аппетита. Начальные проявления характеризуются выраженным ознобом, чувством жара, сильной головной болью. В ряде случаев приступы малярии наступают без озноба. Лихорадка в начале заболевания может быть постоянной без выраженных приступов, что затрудняет диагностику. При поздней диагностике и задержке с лечением тропическая малярия принять «злокачественное течение».
Особенно увеличивается риск развития «злокачественной» малярии при задержке с лечением более 6 дней от начала болезни. Летальность при тропической малярии колеблется от 10 до 40% в зависимости от времени начала лечения, правильного подбора противомалярийных препаратов и оснащенности клиники. Дети, беременные женщины и не иммунные взрослые более подвержены развитию тяжелой тропической малярии. Церебральная малярия — наиболее частое осложнение тропической малярии, при этом характерны судороги, ригидность, кровоизлияния в сетчатку.
Дети, беременные женщины и не иммунные взрослые более подвержены развитию тяжелой тропической малярии. Церебральная малярия — наиболее частое осложнение тропической малярии, при этом характерны судороги, ригидность, кровоизлияния в сетчатку.
Паразиты малярии находятся в крови больного человека и могут быть обнаружены только при исследовании крови под микроскопом. Лечение этой опасной болезни осуществляется с учетом вида возбудителя и его чувствительности к химиопрепаратам.
С целью профилактики малярии необходимо заблаговременно до выезда в эндемичные по малярии страны Африки, Юго- Восточной Азии, Южной Америке принимать противомалярийные препараты.
Выезжающим за рубеж необходимо помнить:
— при выборе страны для туристической поездки получить информацию в туристических фирмах, организующих путешествия, о наличии в ней опасности инфицирования малярией;
— за 1-2 недели до прибытия в неблагополучную по малярии страну начать прием лекарственного препарата, рекомендованного врачом, продолжить его прием во время нахождения в стране, а также после возвращения в течение 4-6 недель;
— во время пребывания в стране применять репелленты (средства, отпугивающие комаров), нанося их на открытые участки тела, а также пропитывать ими одежду;
— при любом заболевании с повышением температуры тела в течение 2 лет после возвращения из страны, неблагополучной по малярии, сообщать об этом лечащему врачу.
В издании ВОЗ «INTERNATIONAL TRAVEL AND HEALTH, WHO, 2002» опубликованы страны, неблагополучные по малярии, территории и период передачи заболевания внутри страны, а также необходимые противомалярийные препараты. В перечень таких стран входят также:
АЗИЯ И ОКЕАНИЯ
Вьетнам (передается весь год, повсеместно, кроме городских центров, дельты р.Красная и прибрежных равнин севернее Нха Транга, рекомендуемый препарат Мефлохин (лариам)).
Индия (передается весь год повсеместно, ниже 2000 м, кроме ряда районов в штатах Химачал Прадеш, Джамму и Кашмир, Сикким, рекомендуемые препараты Хлорохин (делагил) + Прогуанил).
Индонезия (передается весь год, повсеместно, кроме муниципалитета Джакарты, крупных городов и туристических центров на островах Ява и Бали, рекомендуемые препараты Хлорохин (делагил) + Прогуан, Мефлохин (лариам)).
Камбоджа (передается весь год, повсеместно, исключая Пномпень и вокруг Тонле Сап, передача малярии имеется в туристическом центре Ангкор Ват. Рекомендуется в западных провинциях, пограничных с Таиландом. Препараты: Мефлохин (лариам), Доксициклин (вибрамицин)).
Препараты: Мефлохин (лариам), Доксициклин (вибрамицин)).
Китай (передача малярии существует ниже 1 500 м к северу от 33 с.ш. — с июня по ноябрь, между 330 и 25 с.ш – с мая по декабрь, к югу от 25 с.ш. – весь год, ниже 1500 м. Нет риска в городах и густо заселенных равнинных территориях. Рекомендуется в районах распространения преимущественно тропической малярии – Хайнань, Юньнань. Рекомендуемые препараты — Хлорохин (делагил), Мефлохин (лариам)).
Малайзия (только в ограниченных очагах в глубине страны. Городские и прибрежные зоны свободны от малярии, исключая Сабах, где риск заражения существует весь год. Препараты: Хлорохин (делагил) + Прогуанил, Мефлохин (лариам)).
Таиланд (весь год, повсеместно, в сельских, особенно лесных и холмистых районах. Нет риска в городах и крупных туристических центрах (Бангкок, Паттайя, Пхукет, Чиангмай, Самуй). Рекомендован в пограничных зонах с Камбоджей и Мьянмой. Препараты — Мефлохин (лариам), Доксициклин (вибрамицин)).
Филиппины (весь год, повсеместно, ниже 600 м, кроме провинций Бохоль, Катандуанес, Себу и Манилы, городских районов и равнин. Низкий риск в провинциях Аклан, Билиран, Гумарас, Делсур, Илойло, Лейт, Камигун, Капиз, Северный Самар, Секилор, рекомендуемые препараты Хлорохин (делагил) + Прогуанил).
Низкий риск в провинциях Аклан, Билиран, Гумарас, Делсур, Илойло, Лейт, Камигун, Капиз, Северный Самар, Секилор, рекомендуемые препараты Хлорохин (делагил) + Прогуанил).
Турция (риск заражения малярией существует с мая по октябрь только в юго-восточной части и на равнинах в Амикова и Чукурова. Препарат — Хлорохин (делагил)).
СЕВЕРНАЯ, ЦЕНТРАЛЬНАЯ И ЮЖНАЯ АМЕРИКА
Аргентина (низкий риск с октября по май в сельских районах провинций, пограничных с Боливией и Парагваем. Рекомендуемый препарат — Хлорохин (делагил)).
Бразилия (весь год в лесных районах, ниже 900 м, включая 9 штатов района «Legal Amazonia» (Акри, Амапа, Амазонас, Мараньян, Мату-Гроссу, Пара, Рондония, Рорайма и Токантинс). Высокий риск в джунглях, горнорудных и сельскохозяйственный районах, низкий – в городских зонах, включая Порту-Велью, Ба Виста, Макана, Манаус, Сантарен и Мараба. Препарат — Мефлохин (лариам)).
Венесуэла (весь год в некоторых сельских районах штатов Апуре, Амазонас, Баринас, Боливар, Сукре и Тачира. Риск тропической малярии – в джунглях Амазонас (Атабапо), Боливар (Седено, Гран Сабана, Сифонтес, Рауль Леони и Сукре) и Дельта-Амакуро (Антониа Диас, Касакоима, Педерналес). Рекомендуемые препараты — Хлорохин (делагил), Мефлохин (лариам)).
Риск тропической малярии – в джунглях Амазонас (Атабапо), Боливар (Седено, Гран Сабана, Сифонтес, Рауль Леони и Сукре) и Дельта-Амакуро (Антониа Диас, Касакоима, Педерналес). Рекомендуемые препараты — Хлорохин (делагил), Мефлохин (лариам)).
Гватемала (весь год, ниже 1500 м. Высокий риск в департаментах Альта-Верапас, Баха-Верапас, Петен и Сан-Маркое, умеренный риск – в Эскуинтла, Уэуэтенанго, Киче, Сакапа, Исабль, Реталулеу, Сучитепекес. Препарат — Хлорохин (делагил)).
Доминиканская Республика (низкий риск тропической малярии существует весь год, повсеместно, особенно в сельских районах западных провинций: Кастануэлас, Ондо Вале, Пепилло Сальседо. Препарат — Хлорохин (делагил)).
Коста Рика (весь год, умеренный риск в кантонах Лос-Чилес (пров.Алахуэла), Матина и Таламанка (пров.Лимон). Низкий риск в кантонах провинций: Гуанакасте, Алахуэла, Хередина и в других кантонах провинции Лимон. Препарат — Хлорохин (делагил)).
Мексика (весь год в отдельных районах, не часто посещаемых туристами. Высокий риск передачи в штатах Чьяпас, Кинтана-Роо, Синалоа и Табаско. Умеернный риск – в штатах Оахака, Чиуауа, Дуранго, Наярит и Сонора. Низкий риск – в штатах Гуерреро, Кампече, Мичоакан и Халиско. Препарат — Хлорохин (делагил)).
Высокий риск передачи в штатах Чьяпас, Кинтана-Роо, Синалоа и Табаско. Умеернный риск – в штатах Оахака, Чиуауа, Дуранго, Наярит и Сонора. Низкий риск – в штатах Гуерреро, Кампече, Мичоакан и Халиско. Препарат — Хлорохин (делагил)).
Перу (риск высокий в 21 из 33 санитарных регионов, включая Аякучо, Кахамарка, Серро-де-Паско, Чачапояс, Чанка-Андахуайлас, Кутерво, Куско, Уанкавелика, Хаэн, Хунин, Ла Либертад, Ламбаеке, Лорето, Мадре-де-Дьос, Пьюра, Сан-Мартин, Укаяли и Тумбес; тропическая малярия распространена в Хаэн, Ламбаеке, Лусиано Кастильо, Лорето, Пьюра, Сан-Мартин, Тумбес и Укаяли. Рекомендуемые препараты — Хлорохин (делагил), Мефлохин (лариам)).
ПОМНИТЕ, ЧТО МАЛЯРИЮ МОЖНО ПРЕДУПРЕДИТЬ!
5 рекомендаций по профилактике гепатита
Профилактика гепатита С — ключевой этап в борьбе с болезнью, от которой нет вакцины. Инфекционное поражение печени опасно, протекает бессимптомно, приводя при этом к циррозу, раку. Иногда орган разрушается даже при грамотно подобранной терапии. Жить без печени человек не может. Орган нельзя удалить подобно воспалённому жёлчному пузырю или аппендиксу. Поэтому профилактика гепатита С — важная задача. Так лечили гепатит еще наши предки.
Жить без печени человек не может. Орган нельзя удалить подобно воспалённому жёлчному пузырю или аппендиксу. Поэтому профилактика гепатита С — важная задача. Так лечили гепатит еще наши предки.
Плановая профилактика гепатита С
Гепатит С, профилактика заболевания рассматриваются на государственном уровне. В России, к примеру, Минздравом разработано постановление о мерах борьбы с инфекционным воспалением печени.
Чтобы не заразиться вирусом гепатита С, врачи рекомендуют плановые мероприятия: 1.Избегать общего пользования средствами гигиены. На зубной щётке, бритве, или другом предмете могут остаться частички крови. Она является источником инфекции.
2. При половом акте необходимо пользоваться презервативами. Это важно при контакте с непостоянным партнёром, или единственным, но инфицированным вирусом гепатита С.
3.При прохождении медицинских процедур с использованием шприцев или заборе крови, необходимо следить, чтобы применялись одноразовые инструменты. Если таковых нет, лучше отказаться от укола или сдачи анализа.
Если таковых нет, лучше отказаться от укола или сдачи анализа.
4.Внимательно относиться к выбору салонов красоты и тату-студий. В последних иглой набивают рисунок. В салонах красоты делают инъекции, обрезной маникюр. Через проколы, порезы, микротрещины кожи может проникнуть вирус с кровью предыдущих клиентов. Поэтому важно выбирать салоны, где строго соблюдаются гигиенические и санитарные нормы.
5. Если есть подозрение, что инфицирован, следует сдать анализы на выявление антител. Они являются ответом организма на проникновение патогена. Гепатит типа С на раннем этапе развития легче поддаётся лечению. При своевременной диагностике снижается риск осложнений.
Работники учреждений здравоохранения должны: использовать индивидуальные средства защиты; следить и за состоянием кожного покрова на руках, не касаясь ими больных, инструмента и биоматериалов, если есть повреждения, ранки. Каждое рабочее место в медучреждениях снабжается необходимыми средствами дезинфекции. Обеспечивается контроль за утилизацией биоматериалов и заражённого белья. Обработка медицинских инструментов тоже производится по правилам.
Обработка медицинских инструментов тоже производится по правилам.
Экстренная профилактика заражения
Плановые рекомендации могут нарушаться. Человеческий фактор не исключён, как и форс-мажорные обстоятельства. В подобных ситуациях прибегают к экстренной профилактике.
Согласно существующим медицинским нормативам есть перечень мероприятий, направленных на недопущении эпидемии гепатита С. В первую очередь определяется источник инфекции. Пациент с выявленными антителами в крови направляется на амбулаторное обследование. С инфицированным проводится беседа. Медики разъясняют факторы, способствующие активации воспалительных процессов. Дополнительно озвучивают меры предосторожности, которые должен соблюсти больной, чтобы не заразить окружающих. Следующим этапом экстренных профилактических мер является дезинфекция места заражения. Обязательно проводится обработка предметов личной гигиены, одежды, индивидуальных вещей инфицированного. Обеззараживаются также предметы и поверхности, в случае прямого контакта с ними крови заражённого.
Последний этап экстренной профилактики — работа с контактирующими лицами. Речь идёт о людях, у которых повышен риск попадания вируса в организм из-за близкого общения с больным. С его родными, коллегами, друзьями проводится беседа. Медики разъясняют симптомы гепатита С. Близкие инфицированного берутся на учёт, периодически обследуются. Контроль заканчивается через 6 месяцев, при условии отсутствия признаков болезни.
Информационное освещение профилактики гепатита С
На каждого контактирующего с больным заводится лист наблюдения. В бланке указываются результаты проведённых анализов и других исследований. Это часть ведения медицинской документации. В ней отражаются предпринятые профилактические меры типа: Инструктажа медицинских работников. Приобретения и распределения средств дезинфекции, предметов индивидуальной защиты. Перечисленные мероприятия являются внутренними, проводятся в стенах медицинских учреждений. Информация доступна узкому кругу лиц. Для широкой же общественности публикуются статьи в средствах массовой информации, проводятся выездные лекции, бесплатный забор крови на выявление гепатита. Мероприятия обычно приурочены к Всемирному дню борьбы с гепатитом C. Дата отмечается 28 июля.
Мероприятия обычно приурочены к Всемирному дню борьбы с гепатитом C. Дата отмечается 28 июля.
Возможно ли заражение при соблюдении профилактических мер
Меры предосторожности направлены на предотвращение заражения. В случае соблюдения всех правил и рекомендаций риск инфицирования минимален. Вирус гепатита С не передаётся:
— через воздух;
-при контакте с больным, к примеру, объятиях;
-при контакте с предметами, которые трогал инфицированный;
-через продукты питания, воду;
-через слюну, за исключением случаев, когда она попадает в кровь, то есть на ранку
Самый распространённый путь заражения — кровь.
На втором месте — сперма и вагинальный секрет. Исключив прямой контакт с ними, граждане исключают и инфицирование гепатитом С. Среди медицинских работников действует правило. Если на коже имеются небольшие ранки, контактировать с биоматериалами, необработанными инструментами или прикасаться к больным нельзя. Это включено в правила профилактики. Но в медицинской практике редко встречаются случаи попадания вируса через ранки на коже. Чаще фиксируются заражения после инъекций и незащищённых половых актов.
Это включено в правила профилактики. Но в медицинской практике редко встречаются случаи попадания вируса через ранки на коже. Чаще фиксируются заражения после инъекций и незащищённых половых актов.
Есть ли профилактические медикаменты
Печень — жизненно важный орган. Развитие гепатита снижает работоспособность железы. Объяснимо желание дополнить список профилактических мероприятий медикаментозными средствами. Пациенты ищут препараты, способные предотвратить заражение гепатитом. К профилактическим медики относят прививки от гепатитов А и В. Вакцина защищает печень, поддерживает иммунитет. Прививки от гепатита С нет. В некоторых отечественных и иностранных лабораториях имеются опытные образцы, но практического применения они не получили. Трудности заключаются в следующем: Существует несколько разновидностей вируса С, именуемые генотипами. У некоторых из них есть подтипы. Вакцина работает против одного патогена. Как создать прививку сразу от всех разновидностей гепатита С медики пока, не разобрались. Вирус гепатита С способен быстро приспосабливаться, мутировать. Патоген постоянно «прячется» от иммунной системы. Перечисленное, наряду с отсутствием иммунитета к болезни даже после победы над ней, делает разработку вакцины затруднительной. Кроме прививок от гепатитов А и В врачи советуют принимать в профилактических целях иммуномодуляторы и витамины комплексного действия. Воздействие иммуномодуляторов на организм до конца не изучено. О влиянии синтетических витаминов тоже спорят. Поэтому некоторые медики советуют вместо медикаментов занятия спортом, отказ от вредных привычек, правильное питание.
Вирус гепатита С способен быстро приспосабливаться, мутировать. Патоген постоянно «прячется» от иммунной системы. Перечисленное, наряду с отсутствием иммунитета к болезни даже после победы над ней, делает разработку вакцины затруднительной. Кроме прививок от гепатитов А и В врачи советуют принимать в профилактических целях иммуномодуляторы и витамины комплексного действия. Воздействие иммуномодуляторов на организм до конца не изучено. О влиянии синтетических витаминов тоже спорят. Поэтому некоторые медики советуют вместо медикаментов занятия спортом, отказ от вредных привычек, правильное питание.
Диета с низким содержанием натрия, лекарства, пересадка печени, изменение образа жизни
Цирроз не излечим, но поддается лечению. Врачи преследуют две основные цели при лечении этого заболевания: остановить повреждение печени и предотвратить осложнения.
Злоупотребление алкоголем, гепатит и жировая болезнь печени являются одними из основных причин. Ваш врач подберет индивидуальное лечение в зависимости от причины цирроза и степени повреждения печени.
Лечение злоупотребления алкоголем
Ваша печень разрушается и выводит токсины из вашего тела.Алкоголь — это токсин. Когда вы пьете слишком много, вашей печени приходится усердно работать, чтобы переработать это количество.
Чтобы защитить свою печень, вы должны бросить пить. Это может быть сложно, особенно если вы стали зависимыми от алкоголя. Спросите своего врача о том, что вы можете попробовать, чтобы помочь вам бросить пить, например:
Получите дополнительную информацию о лечении расстройства, связанного с употреблением алкоголя.
НАСГ Лечение
НАСГ — это неалкогольный стеатогепатит, который представляет собой неалкогольную жировую болезнь печени (НАЖБП).Это может вызвать рубцевание печени и привести к циррозу. Хотя не существует лекарств, которые могли бы обратить вспять накопление жира, контроль условий, которые могут способствовать этому, может помочь остановить повреждение печени. Известно, что в некоторых случаях повреждение печени само себя обращается. Сам по себе витамин Е часто назначают людям с НАСГ, не страдающим диабетом или циррозом печени.
Сам по себе витамин Е часто назначают людям с НАСГ, не страдающим диабетом или циррозом печени.
Лечение гепатита
Вирусы гепатита B и C вызывают повреждение печени, которое может привести к циррозу.Лечение этих заболеваний может помочь предотвратить повреждение печени. В настоящее время существуют противовирусные препараты для лечения гепатита С, которые излечивают подавляющее большинство людей.
Варианты включают:
- Противовирусные препараты. Они атакуют вирус гепатита. Какой препарат вы получите, зависит от типа вашего гепатита. Наиболее частыми побочными эффектами этих лекарств являются слабость, головная боль, тошнота и проблемы со сном.
- Интерферон (интерферон альфа 2b, пегилированный интерферон). Это помогает вашей иммунной системе бороться с вирусом гепатита. Побочные эффекты могут включать затрудненное дыхание, головокружение, изменение веса и депрессию. Интерферон не часто используется для лечения гепатита С, поскольку его можно вылечить с помощью противовирусных препаратов.

Узнайте больше о различных вариантах лечения гепатита C.
Лечение безалкогольной жировой болезни печени
Это накопление жира, которое повреждает печень. Вы можете получить его, если у вас избыточный вес или ожирение.Способ борьбы с этой причиной повреждения печени — похудание с помощью диеты и физических упражнений. При любом заболевании печени важно не употреблять алкоголь и, в некоторых случаях, избегать приема витамина Е. Узнайте, как можно обратить вспять или контролировать неалкогольную жировую болезнь печени.
Лечение аутоиммунного гепатита и первичного билиарного цирроза
При обоих этих заболеваниях естественная защитная система вашего организма (иммунная система) атакует и повреждает вашу печень. Первичный билиарный цирроз разрушает желчный проток — трубку, по которой пищеварительная жидкость (желчь) идет от печени к желчному пузырю и кишечнику.
Врачи лечат аутоиммунный гепатит стероидными и другими лекарствами, которые не позволяют иммунной системе атаковать печень. Побочные эффекты могут включать увеличение веса, диабет, слабость костей и высокое кровяное давление.
Побочные эффекты могут включать увеличение веса, диабет, слабость костей и высокое кровяное давление.
Основное лечение первичного билиарного цирроза — замедление поражения печени с помощью препарата урсодиол (Actigall, Urso). Урсодиол может вызывать побочные эффекты, такие как диарея, запор, головокружение и боль в спине. Узнайте больше о вариантах лечения первичного билиарного цирроза.
Лечение осложнений цирроза
Повреждение циррозом может помешать вашей печени выполнять важную работу, например, выводить токсины из организма и помогать вам переваривать пищу. Это может привести к следующим проблемам:
- Портальная гипертензия. Рубцы в печени блокируют кровоток по воротной вене. Это главный кровеносный сосуд печени. Эта резервная копия крови увеличивает давление в воротной вене, а также в системе вен, которые с ней соединяются.Повышенное кровяное давление приводит к набуханию этих сосудов. Лекарства от высокого кровяного давления, называемые бета-блокаторами, снижают давление в воротной вене и других кровеносных сосудах, поэтому они не набухают до точки разрушения.

- Варикоз. Это опухшие кровеносные сосуды, вызванные блокировкой кровотока. Обычно они находятся в пищеводе и желудке. Они могут так сильно растягиваться, что в конечном итоге лопаются и кровоточат. Ваш врач может обвязать варикозную область специальной резинкой, чтобы остановить кровотечение.Эта процедура называется перевязкой. Иногда требуется операция, называемая TIPS, чтобы «шунтировать» — то есть перенаправить — кровоток.
- Накопление жидкости. Повышенное давление в воротной вене и снижение функции печени могут вызвать скопление жидкости в животе. Это называется асцитом. Ваш врач может назначить лекарства, называемые диуретиками, чтобы помочь вашему организму избавиться от лишней жидкости. Вам также могут понадобиться антибиотики, чтобы предотвратить рост бактерий и инфекцию.Ваш врач может провести процедуру по удалению жидкости из живота или снижению давления в воротной вене.
- Рак печени. Цирроз увеличивает риск рака печени.
 Каждые 6–12 месяцев вы будете сдавать анализ крови или УЗИ для выявления рака. Если вы заболели раком печени, основными методами лечения являются хирургическое вмешательство, лучевая терапия или химиотерапия.
Каждые 6–12 месяцев вы будете сдавать анализ крови или УЗИ для выявления рака. Если вы заболели раком печени, основными методами лечения являются хирургическое вмешательство, лучевая терапия или химиотерапия. - Печеночная энцефалопатия. Печень с сильными рубцами не может выводить токсины из организма. Эти токсины могут накапливаться в крови и повредить мозг, что приведет к потере памяти и проблемам с мышлением.Чтобы предотвратить это осложнение, врач пропишет вам лекарства, снижающие количество токсинов в крови.
Пересадка печени
Цирроз печени может повредить вашу печень до такой степени, что она больше не действует. Это называется печеночной недостаточностью. Трансплантация означает, что ваша поврежденная печень заменяется здоровой от донора. Вы можете дождаться списка трансплантации органов умершего донора или получить часть печени от живого друга или члена семьи.
Это может помочь вам прожить дольше, но это серьезная операция, которая сопряжена с такими рисками, как кровотечение и инфекция. После операции вам нужно будет принимать лекарства, чтобы ваше тело не отторгало новый орган. Поскольку эти препараты подавляют вашу иммунную систему, они могут увеличить риск заражения. Получите дополнительную информацию о том, что вам следует знать о трансплантации печени.
После операции вам нужно будет принимать лекарства, чтобы ваше тело не отторгало новый орган. Поскольку эти препараты подавляют вашу иммунную систему, они могут увеличить риск заражения. Получите дополнительную информацию о том, что вам следует знать о трансплантации печени.
Как оставаться здоровым при циррозе
Чтобы сохранить здоровье печени, внесите несколько изменений в свой образ жизни:
- Придерживайтесь диеты, благоприятной для печени. Цирроз может лишить организм питательных веществ и ослабить мышцы.Чтобы бороться с этими эффектами, ешьте много здоровой пищи, такой как фрукты, овощи и нежирный белок из птицы или рыбы. Избегайте устриц и других сырых моллюсков, потому что они содержат бактерии, которые могут вызвать инфекцию. Также ограничьте потребление соли, которая увеличивает накопление жидкости в вашем теле.
- Сделайте прививку. Цирроз и его лечение ослабляют вашу иммунную систему и затрудняют борьбу с инфекциями.
 Защитите себя, сделав прививки от гепатита А и В, гриппа и пневмонии.
Защитите себя, сделав прививки от гепатита А и В, гриппа и пневмонии. - Будьте осторожны, когда принимаете лекарства. Цирроз печени затрудняет обработку и удаление лекарств. Спросите своего врача, прежде чем принимать какие-либо лекарства, отпускаемые без рецепта, в том числе лечебные травы. Будьте очень осторожны с лекарствами, которые могут вызвать повреждение печени, такими как ацетаминофен (тайленол).
Травма печени, вызванная лекарственными средствами — заболевания печени и желчного пузыря
Некоторые лекарственные травы (части растений, используемые с пользой для здоровья) содержат вещества, которые могут повредить печень.Печень является основной мишенью для повреждений, потому что она обрабатывает все, что попадает в рот и проглатывается.
Пирролизидиновые алкалоиды: Сотни трав содержат пирролизидиновые алкалоиды, которые могут повредить печень. Эти травы включают огуречник, окопник и некоторые китайские травы, такие как zi cao (groomwell), kuan dong hua (мать-и-мачеха), qian li guang (корень жизни) и pei lan ( Eupatorium ). . Некоторые травы, используемые для приготовления чая, содержат алкалоиды пирролизидина.Иногда молоко, мед и злаки загрязнены пирролизидиновыми алкалоидами, которые затем потребляются неосознанно.
. Некоторые травы, используемые для приготовления чая, содержат алкалоиды пирролизидина.Иногда молоко, мед и злаки загрязнены пирролизидиновыми алкалоидами, которые затем потребляются неосознанно.
Пирролизидиновые алкалоиды могут постепенно повредить печень, если употреблять небольшие количества в течение длительного времени. Повреждение может произойти быстрее, если потребляется большое количество. Печеночные вены могут закупориваться, блокируя отток крови из печени.
У больных возникают боли в животе и возможна рвота. Жидкость скапливается в животе и ногах. В конце концов, это может привести к рубцеванию ткани в печени (цирроз), печеночной недостаточности и даже смерти.
Другие травы: Поражение печени также может быть вызвано такими травами, как Atractylis gummifera , Camellia sinensis (используется для приготовления зеленого и черного чая), чистотел (из семейства маковых), чапараль, Garcinia cambogia (a добавка, используемая для поддержки похудения), экстракт зеленого чая (используется для похудания и профилактики заболеваний), германдер, цзинь бу хуан , кава, ма хуанг ( эфедра ), омела, пеннирояльное масло (используется для приготовления чая ) и syo-saiko-to (смесь трав).
В целом, печеночные врачи рекомендуют избегать всех травяных добавок из-за отсутствия испытаний на безопасность Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) и того факта, что многие из этих веществ могут вызывать повреждение печени и даже печеночную недостаточность, даже у людей, которые это делают. не иметь ранее существовавших заболеваний печени.
Профилактика хронических заболеваний печени
Потребление алкоголя
Употребление более четырех порций (48 г) в день связано с повышенным риском цирроза, рака печени и преждевременной смерти. 5 Типы повреждений печени, непосредственно связанные с употреблением алкоголя, включают острый алкогольный гепатит, жировую инфильтрацию и цирроз. 6 Имеется мало информации, позволяющей определить, какой уровень потребления алкоголя может быть безопасным для людей с хроническим заболеванием печени. В недавнем отчете Corrao et al. исследовали комбинированное влияние гепатита С и алкоголя на развитие симптоматического цирроза печени. 7 Они обнаружили, что алкоголь играет синергетическую, а не просто аддитивную роль в развитии цирроза печени у пациентов, инфицированных гепатитом С.Группа с умеренным уровнем потребления алкоголя была подвержена повышенному риску развития цирроза печени. 7
исследовали комбинированное влияние гепатита С и алкоголя на развитие симптоматического цирроза печени. 7 Они обнаружили, что алкоголь играет синергетическую, а не просто аддитивную роль в развитии цирроза печени у пациентов, инфицированных гепатитом С.Группа с умеренным уровнем потребления алкоголя была подвержена повышенному риску развития цирроза печени. 7
Поскольку безопасный уровень потребления алкоголя при хроническом заболевании печени неизвестен, разумно рекомендовать воздержание. Когда присутствует умеренное или сильное употребление алкоголя, воздержание, вероятно, будет наиболее важным вмешательством для продления курса и замедления прогрессирования хронических заболеваний печени в сторону цирроза. Алкоголь обладает сильным потенциалом привыкания, и воздержание от него может быть трудным.Поддержка должна предоставляться во многих случаях, когда присутствует интенсивное использование. Примерами эффективной поддержки являются программы анонимных алкоголиков, стационарные и амбулаторные программы реабилитации и индивидуальные консультации. 8
8
Иммунизация
Сообщения о случаях заболевания вызывают озабоченность по поводу риска суперинфекции вирусами гепатита у людей с хроническими заболеваниями печени. Сообщается, что как гепатит А, так и гепатит В вызывают более опасные острые инфекции, когда существует хроническое заболевание печени. 9 — 12 Vento et al. проспективно наблюдали за 163 пациентами с хроническим гепатитом B и 432 пациентами с гепатитом C. Их исследование показало существенный риск молниеносной печеночной недостаточности и смерти от суперинфекции гепатита A, особенно у пациентов с хроническим гепатитом C. гепатит А смертелен. В этой серии случаев при наличии хронического гепатита С 35% случаев закончились смертельным исходом (риск смерти в 350 раз выше нормы). 13 В другой большой серии из 115 551 случая острого гепатита А был 381 случай смерти.Из этих смертей 107 (28%) произошли от пациентов с хроническим заболеванием печени. 11 Эти данные демонстрируют важность тестирования в первую очередь на предмет воздействия вирусов гепатита путем измерения общих антител к гепатиту А, а также ядерных и поверхностных антител гепатита В у всех пациентов с хроническим заболеванием печени. Если иммунитет не обнаружен, следует ввести вакцину против гепатита А (серия из двух частей) и вакцину против гепатита В (серия из трех частей). Обе вакцины можно безопасно вводить в противоположные дельтовидные мышцы одновременно; вакцину против гепатита В следует ввести через 1 месяц в качестве второй вакцины в серии, а обе вакцины следует ввести повторно для завершения через 6 месяцев. 14 — 16
Если иммунитет не обнаружен, следует ввести вакцину против гепатита А (серия из двух частей) и вакцину против гепатита В (серия из трех частей). Обе вакцины можно безопасно вводить в противоположные дельтовидные мышцы одновременно; вакцину против гепатита В следует ввести через 1 месяц в качестве второй вакцины в серии, а обе вакцины следует ввести повторно для завершения через 6 месяцев. 14 — 16
Исследование Keeffe et al. недавно описал безопасность и эффективность вакцинации у пациентов с хроническим заболеванием печени. Во всех изученных группах, включая пациентов с гепатитом B, гепатитом C и хроническими заболеваниями печени, общий уровень сероконверсии после вакцинации инактивированной вакциной против гепатита A составил 94%. У пациентов с хроническим гепатитом С в этом исследовании вакцинация против гепатита В привела к 100% сероконверсии с серией вакцин против гепатита В. 17 Эти данные важны, поскольку было показано, что в некоторых случаях хронические заболевания и иммунодефицит снижают показатели успешной сероконверсии вакцины. 18 , 19 В настоящее время вакцинация для клинического использования для защиты от заражения вирусом гепатита С отсутствует. Пневмовакс также рекомендуется в качестве одноразовой вакцинации всем пациентам с циррозом печени. Обоснование этой рекомендации состоит в том, чтобы предотвратить эпизоды пневмококкового спонтанного бактериального перитонита (САБ), учитывая, что S Treptococcus pneumonia является третьим по частоте изолятом, и предотвратить пневмококковую пневмонию в группе, которая плохо переносит инфекцию. 20 Все пациенты с циррозом печени должны получать вакцину против гриппа ежегодно, так как в случае заражения гриппом риск смерти выше. 21
18 , 19 В настоящее время вакцинация для клинического использования для защиты от заражения вирусом гепатита С отсутствует. Пневмовакс также рекомендуется в качестве одноразовой вакцинации всем пациентам с циррозом печени. Обоснование этой рекомендации состоит в том, чтобы предотвратить эпизоды пневмококкового спонтанного бактериального перитонита (САБ), учитывая, что S Treptococcus pneumonia является третьим по частоте изолятом, и предотвратить пневмококковую пневмонию в группе, которая плохо переносит инфекцию. 20 Все пациенты с циррозом печени должны получать вакцину против гриппа ежегодно, так как в случае заражения гриппом риск смерти выше. 21
Лекарства, потенциально токсичные для печени, витамины, травы и минералы
Большинство лекарств и проглоченных веществ изменяются химически при прохождении через печень — механизм выведения, детоксикации и выведения. Из-за своей центральной роли в метаболических процессах печень уязвима для токсического действия лекарств и витаминов. 22 При хронических заболеваниях печени функция печени может быть нарушена по-разному. Хотя большинство лекарств можно безопасно назначать пациентам с хроническим заболеванием печени, нарушение функции печени может усиливать или предрасполагать пациентов к токсичности. Помимо предрасположенности к токсичности лекарств, пациенты с хроническим заболеванием печени могут быть более подвержены идиосинкразическим реакциям.
22 При хронических заболеваниях печени функция печени может быть нарушена по-разному. Хотя большинство лекарств можно безопасно назначать пациентам с хроническим заболеванием печени, нарушение функции печени может усиливать или предрасполагать пациентов к токсичности. Помимо предрасположенности к токсичности лекарств, пациенты с хроническим заболеванием печени могут быть более подвержены идиосинкразическим реакциям.
Чтобы избежать токсичности лекарств у пациентов с хроническими заболеваниями печени, их следует использовать разумно.Каждое необходимое лекарство следует оценивать на предмет возможной токсичности для печени. Если сообщалось о токсичности для печени, следует искать альтернативу с меньшими побочными эффектами для печени или без них. Если не существует более безопасных альтернатив, лечение следует начинать под тщательным наблюдением. Пациента с хроническим заболеванием печени следует информировать о симптомах, связанных с печенью, таких как желтуха, зуд, анорексия, утомляемость и боль в правом верхнем квадранте живота. Тесты на повреждение печени, включая определение уровней трансаминазы, общего билирубина и щелочной фосфатазы, могут проводиться на исходном уровне, каждые 2 недели в течение месяца, ежемесячно в течение 3 месяцев, затем каждые 3 месяца, пока пациент использует потенциальный гепатотоксин.Если тесты на повреждение печени показывают, что уровни увеличиваются более чем в два-три раза по сравнению с исходным уровнем, или если развиваются симптомы, связанные с печенью, прием лекарства следует прекратить. 23 Когда возникает вопрос о безопасности лекарства для человека с хроническим заболеванием печени, совет гепатолога может быть полезным.
Тесты на повреждение печени, включая определение уровней трансаминазы, общего билирубина и щелочной фосфатазы, могут проводиться на исходном уровне, каждые 2 недели в течение месяца, ежемесячно в течение 3 месяцев, затем каждые 3 месяца, пока пациент использует потенциальный гепатотоксин.Если тесты на повреждение печени показывают, что уровни увеличиваются более чем в два-три раза по сравнению с исходным уровнем, или если развиваются симптомы, связанные с печенью, прием лекарства следует прекратить. 23 Когда возникает вопрос о безопасности лекарства для человека с хроническим заболеванием печени, совет гепатолога может быть полезным.
Обезболивающие широко используются, они доступны как по рецепту, так и без рецепта. Нестероидные противовоспалительные препараты (НПВП), самый большой класс лекарств, используемых от боли и головной боли, могут вызывать идиосинкразию печени. 24 В недавнем отчете Райли и Смит описываются три случая, в которых безрецептурное употребление ибупрофена у пациентов с гепатитом С привело к более чем 10-кратному повышению уровня трансаминаз. 25 В одном из случаев произошло повторное испытание, которое привело ко второму и одинаковому повышению уровня трансаминаз. По характеру этих непредсказуемых (идиосинкразических) реакций НПВП несут риск всякий раз, когда они используются при хроническом заболевании печени. Известно, что у пациентов с циррозом печени, у которых уже имеется нарушение коагуляции, НПВП увеличивают склонность к кровотечениям, подавляя функцию тромбоцитов.Они также снижают уровень простагландинов в почках. Это важно для пациентов с циррозом печени, которые больше зависят от кровотока, опосредованного простагландинами. Поскольку НПВП значительно уменьшают почечный кровоток из-за сужения сосудов афферентных артериол при циррозе печени, они снижают скорость гломерулофильтрации, что может привести к почечной недостаточности. 26
25 В одном из случаев произошло повторное испытание, которое привело ко второму и одинаковому повышению уровня трансаминаз. По характеру этих непредсказуемых (идиосинкразических) реакций НПВП несут риск всякий раз, когда они используются при хроническом заболевании печени. Известно, что у пациентов с циррозом печени, у которых уже имеется нарушение коагуляции, НПВП увеличивают склонность к кровотечениям, подавляя функцию тромбоцитов.Они также снижают уровень простагландинов в почках. Это важно для пациентов с циррозом печени, которые больше зависят от кровотока, опосредованного простагландинами. Поскольку НПВП значительно уменьшают почечный кровоток из-за сужения сосудов афферентных артериол при циррозе печени, они снижают скорость гломерулофильтрации, что может привести к почечной недостаточности. 26
По этим причинам не следует назначать НПВП пациентам с хроническими заболеваниями печени. Когда требуются обезболивающие, предпочтение следует отдавать ацетаминофену в дозе до 2 г в сутки. Ацетаминофен вызывает внутреннюю дозозависимую и предсказуемую токсичность для печени. Сообщалось о случаях токсичности даже при дозах ацетаминофена ниже 4 г в день (терапевтические неудачи), обычно связанных с приемом этанола или голоданием. 27
Ацетаминофен вызывает внутреннюю дозозависимую и предсказуемую токсичность для печени. Сообщалось о случаях токсичности даже при дозах ацетаминофена ниже 4 г в день (терапевтические неудачи), обычно связанных с приемом этанола или голоданием. 27
Витамины и «альтернативные» натуральные средства обычно потребляются в Соединенных Штатах, их годовой объем продаж превышает 1,6 миллиарда долларов. Согласно неофициальным опросам, проведенным в гепатологических клиниках, до 31% пациентов принимали альтернативные методы лечения. 28 Эти нетрадиционные лекарства следует узнать и проверить на предмет безопасности. Витамин А (бета-каротин, ретинол), известный гепатотоксин, широко доступен без рецепта. Имеются многочисленные сообщения о повреждении печени в результате применения больших доз, обычно превышающих 100 000 МЕ в день. 29 Имеются редкие сообщения о том, что дозы витамина А, составляющие всего 25 000 МЕ в день, приводят к повреждению печени, включая синусоидальный фиброз, стеатоз, хронический гепатит и цирроз. Сообщается, что употребление алкоголя усиливает токсичность витамина А. 29 Витамин А имеет дозозависимую токсичность и безопасен для употребления с обычным питанием. Пациентов с хроническим заболеванием печени следует предупреждать о рисках потребления мегадозы витамина А. Другие возможные гепатотоксины, доступные без рецепта, — это ниацин, китайский травяной чай, цзинь-бу-хуан, германдер, таблетки Калмса, горечавка, асафетида, валериана, омела, экстракты плодов сенны, листьев чапараля, окопника, травяные чаи из кустарников и мятновое масло. 29
Сообщается, что употребление алкоголя усиливает токсичность витамина А. 29 Витамин А имеет дозозависимую токсичность и безопасен для употребления с обычным питанием. Пациентов с хроническим заболеванием печени следует предупреждать о рисках потребления мегадозы витамина А. Другие возможные гепатотоксины, доступные без рецепта, — это ниацин, китайский травяной чай, цзинь-бу-хуан, германдер, таблетки Калмса, горечавка, асафетида, валериана, омела, экстракты плодов сенны, листьев чапараля, окопника, травяные чаи из кустарников и мятновое масло. 29
Добавки железа, часто в виде поливитаминных препаратов, отпускаемых без рецепта, широко распространены и легко доступны для пациентов. При обычном состоянии здоровья избыток пищевого железа не всасывается и выводится с калом. При многих хронических заболеваниях печени существует склонность к накоплению избыточного железа в паренхиме печени. Больные хроническим гепатитом С и алкогольной болезнью печени имеют склонность к вторичному гемосидерозу. До 30% пациентов демонстрируют доказательства избыточного накопления железа в сыворотке крови по исследованиям железа, а у 10% наблюдается избыток ткани печени. 30 , 31 Механизм этого состояния перегрузки железом при хроническом заболевании печени неизвестен. Постулаты включают следующее: высвобождение из поврежденных гепатоцитов с вторичным захватом клетками Купфера, реакции острой фазы, связанные с хроническими воспалительными состояниями, повышенное всасывание железа в желудочно-кишечном тракте и неэффективный эритропоэз с перераспределением от участков утилизации к местам хранения. 31
До 30% пациентов демонстрируют доказательства избыточного накопления железа в сыворотке крови по исследованиям железа, а у 10% наблюдается избыток ткани печени. 30 , 31 Механизм этого состояния перегрузки железом при хроническом заболевании печени неизвестен. Постулаты включают следующее: высвобождение из поврежденных гепатоцитов с вторичным захватом клетками Купфера, реакции острой фазы, связанные с хроническими воспалительными состояниями, повышенное всасывание железа в желудочно-кишечном тракте и неэффективный эритропоэз с перераспределением от участков утилизации к местам хранения. 31
Накапливаются данные, свидетельствующие о том, что перегрузка железом вредна для людей с хроническими заболеваниями печени.Несколько исследователей показали, что высокая концентрация железа в печени является предиктором отсутствия ответа на терапию интерфероном-α у пациентов с хроническим гепатитом С. 32 , 33 В качестве дополнительной поддержки, когда флеботомия использовалась в качестве единственного метода лечения хронического гепатита. C у пациентов с гистологически подтвержденной перегрузкой железом наблюдалось значительное улучшение сывороточных уровней трансаминаз. 34 Исследование, проведенное в Индии, показало, что сочетание диеты с низким содержанием железа и традиционного лечения гепатита С увеличивает реакцию на лечение. 35 Исследования на животных продемонстрировали повышенную гепатотоксичность по отношению к алкоголю на моделях крыс при одновременном применении железа. 36
C у пациентов с гистологически подтвержденной перегрузкой железом наблюдалось значительное улучшение сывороточных уровней трансаминаз. 34 Исследование, проведенное в Индии, показало, что сочетание диеты с низким содержанием железа и традиционного лечения гепатита С увеличивает реакцию на лечение. 35 Исследования на животных продемонстрировали повышенную гепатотоксичность по отношению к алкоголю на моделях крыс при одновременном применении железа. 36
Железо вызывает гепатотоксичность за счет увеличения образования свободных радикалов и увеличения перекисного окисления липидов, что, в свою очередь, приводит к дисфункции органелл, ломкости лизосом, дисфункции митохондрий и, в конечном итоге, гибели клеток. 36 Учитывая эти данные, пациентам с хроническими заболеваниями печени следует избегать чрезмерного потребления железа.Если пациент с хроническим заболеванием печени принимает поливитамины, в них не должно быть железа в качестве компонента, если не продемонстрирована железодефицитная анемия. Нет никаких доказательств того, что нормальное диетическое железо вредно. Необходимы дальнейшие рандомизированные исследования, чтобы определить, полезно ли истощение запасов железа у пациентов с признаками перегрузки тканями железом при хроническом заболевании печени.
Нет никаких доказательств того, что нормальное диетическое железо вредно. Необходимы дальнейшие рандомизированные исследования, чтобы определить, полезно ли истощение запасов железа у пациентов с признаками перегрузки тканями железом при хроническом заболевании печени.
Скрининг гепатоцеллюлярного рака
Цирроз, за некоторыми исключениями, несет высокий риск развития гепатоцеллюлярной карциномы ГЦК, ведущей причины смерти в исследовании пациентов с циррозом. 47 Распространенный ГЦК имеет плохой прогноз, при опухолях TNM стадии IV A трехлетняя выживаемость составляет 17%. 48 Когда очаги ГЦК обнаруживаются на ранней стадии и составляют менее 2 см во время резекции, сообщается о выживаемости до 85% через 5 лет. 49 Сообщалось об успешной трансплантации печени с минимальным рецидивом у пациентов с декомпенсированным заболеванием печени и небольшим ГЦК. 50
Было предложено два теста для скрининга на ГЦК, измерение сывороточного альфа-фетопротеина (AFP) и ультразвуковое исследование печени. Оба теста имеют значительную частоту ложноположительных и ложноотрицательных результатов. Когда уровень АФП превышает 20 мкг / л, чувствительность составляет 64%, а специфичность — 91%. 50 Ультразвук имеет чувствительность 79% и специфичность 94% для обнаружения ГЦК. Несмотря на то, что оба теста используются по отдельности, они несовершенны, однако многочисленные исследования подтвердили эффективность комбинации AFP и ультразвука для раннего обнаружения. 47 , 49 Некоторые разногласия все еще существуют относительно частоты необходимых тестов и достижения экономической эффективности. 51 Поскольку рандомизированные испытания в этой группе пациентов сложно провести, данных, позволяющих установить, что раннее выявление приводит к лучшему результату, недостаточно. 52 Несмотря на противоречивость, существующие данные предполагают роль ежегодного ультразвукового исследования и измерения АФП каждые 6 месяцев у пациентов с циррозом печени.
Оба теста имеют значительную частоту ложноположительных и ложноотрицательных результатов. Когда уровень АФП превышает 20 мкг / л, чувствительность составляет 64%, а специфичность — 91%. 50 Ультразвук имеет чувствительность 79% и специфичность 94% для обнаружения ГЦК. Несмотря на то, что оба теста используются по отдельности, они несовершенны, однако многочисленные исследования подтвердили эффективность комбинации AFP и ультразвука для раннего обнаружения. 47 , 49 Некоторые разногласия все еще существуют относительно частоты необходимых тестов и достижения экономической эффективности. 51 Поскольку рандомизированные испытания в этой группе пациентов сложно провести, данных, позволяющих установить, что раннее выявление приводит к лучшему результату, недостаточно. 52 Несмотря на противоречивость, существующие данные предполагают роль ежегодного ультразвукового исследования и измерения АФП каждые 6 месяцев у пациентов с циррозом печени.
Хроническая болезнь печени / цирроз | Johns Hopkins Medicine
Что такое цирроз?
Цирроз — это когда рубцовая ткань заменяет здоровую ткань печени.Это мешает печени нормально работать.
Цирроз — хроническое заболевание печени. Повреждение вашей печени со временем нарастает.
Печень — самый большой внутренний орган вашего тела. Он лежит под ребрами с правой стороны живота.
Печень выполняет множество важных функций, в том числе:
- Удаляет отходы из организма, такие как токсины и лекарства
- Вырабатывает желчь, помогающую переваривать пищу
- Накапливает сахар, который организм использует для получения энергии
- Вырабатывает новые белки
При циррозе рубцовая ткань замедляет кровоток через печень.Со временем печень перестает работать должным образом.
В тяжелых случаях печень повреждается настолько, что перестает работать. Это называется печеночной недостаточностью.
Что вызывает цирроз?
Наиболее частыми причинами цирроза являются:
- Гепатит и другие вирусы
- Злоупотребление алкоголем
- Неалкогольная жировая болезнь печени (это происходит из-за метаболического синдрома и вызывается такими состояниями, как ожирение, высокий уровень холестерина и триглицеридов, а также высокий уровень крови.
 давление)
давление)
Другие менее распространенные причины цирроза могут включать:
- Аутоиммунные нарушения, при которых система борьбы с инфекциями (иммунная система) атакует здоровые ткани
- Заблокированные или поврежденные трубы (желчные протоки), по которым желчь из печени в кишечник
- Использование определенных лекарств
- Воздействие определенных токсичных химических веществ
- Повторяющиеся эпизоды сердечной недостаточности с накоплением крови в печени
- Паразитарные инфекции
Некоторые заболевания, передаваемые от родителей к ребенку (наследственные болезни), также могут вызывать цирроз.Они могут включать:
- Дефицит альфа1-антитрипсина
- Высокий уровень галактозы в крови
- Болезни накопления гликогена
- Муковисцидоз
- Порфирия (заболевание, при котором определенные химические вещества накапливаются в крови)
- Наследственное накопление слишком большого количества меди (Болезнь Вильсона) или железа (гемохроматоз) в организме
Каковы симптомы цирроза печени?
Ваши симптомы могут различаться в зависимости от степени тяжести цирроза печени. Легкий цирроз может вообще не вызывать никаких симптомов.
Легкий цирроз может вообще не вызывать никаких симптомов.
Симптомы могут включать:
- Накопление жидкости в животе (асцит)
- Рвота кровью, часто из-за кровотечения из кровеносных сосудов в пищеводе (пищевод)
- Камни в желчном пузыре
- Зуд
- Пожелтение кожи и глаз (желтуха)
- Почечная недостаточность
- Потеря мышечной массы
- Потеря аппетита
- Легкие синяки
- Паукообразные вены на коже
- Низкая энергия и слабость (утомляемость)
- Потеря веса
- Путаница из-за накопления токсинов кровь
Симптомы цирроза печени могут быть похожи на другие проблемы со здоровьем.Всегда обращайтесь к своему врачу, чтобы убедиться.
Как диагностируется цирроз?
Ваш лечащий врач будет следить за вашим прошлым здоровьем. Он или она проведет вам медицинский осмотр.
Вы также можете сдать анализы, в том числе:
- Анализы крови.
 Сюда входят функциональные тесты печени, чтобы убедиться, что печень работает должным образом. Вы также можете сдать анализы, чтобы узнать, свертывается ли ваша кровь.
Сюда входят функциональные тесты печени, чтобы убедиться, что печень работает должным образом. Вы также можете сдать анализы, чтобы узнать, свертывается ли ваша кровь. - Биопсия печени. Небольшие образцы тканей взяты из печени с помощью иглы или во время операции.Образцы проверяются под микроскопом, чтобы определить тип заболевания печени.
Ваш лечащий врач может попросить вас пройти визуализационные тесты, в том числе:
- КТ (компьютерная томография). Это визуальный тест, в котором используются рентгеновские лучи и компьютер для получения подробных изображений тела. КТ показывает детали костей, мышц, жира и органов.
- МРТ (магнитно-резонансная томография). Этот тест позволяет детально изучить внутренние органы и структуры вашего тела.Он использует магнитное поле и импульсы энергии радиоволн. Краситель может быть введен (введен) в вашу вену. Краситель помогает более четко видеть печень и другие органы на снимке.

- УЗИ. Это показывает работу ваших внутренних органов. Он проверяет, как кровь течет по разным кровеносным сосудам. Он использует высокочастотные звуковые волны и компьютер для создания изображений кровеносных сосудов, тканей и органов.
Если у вас жидкость в животе (асцит), вам может потребоваться диета с низким содержанием натрия, водные таблетки (диуретики) и удаление жидкости с помощью иглы (парацентез).
Как лечится цирроз?
Цирроз — это прогрессирующее заболевание печени, которое развивается с течением времени. Повреждение вашей печени иногда может быть обращено вспять или улучшиться, если триггер исчезнет, например, если прекратить употреблять алкоголь или вылечить вирус.
Целью лечения является замедление образования рубцовой ткани и предотвращение или лечение других проблем со здоровьем.
Во многих случаях можно отсрочить или остановить дальнейшее повреждение печени. Если у вас гепатит, его можно лечить, чтобы отсрочить обострение заболевания печени.
Ваше лечение может включать:
- Соблюдение здоровой диеты с низким содержанием натрия
- Отсутствие алкоголя или запрещенных наркотиков
- Устранение любых проблем со здоровьем, вызванных циррозом печени
Перед приемом рецептурных лекарств посоветуйтесь со своим врачом, лекарства, отпускаемые без рецепта, или витамины.
Если у вас тяжелый цирроз печени, лечение не поможет справиться с другими проблемами. Может потребоваться пересадка печени.
Другие методы лечения могут быть специфичными для вашей причины цирроза, например, контроль чрезмерного уровня железа или меди или использование лекарств, подавляющих иммунитет.
Обязательно узнайте у своего лечащего врача о рекомендуемых вакцинах. К ним относятся вакцины от вирусов, которые могут вызывать заболевание печени.
Какие осложнения цирроза печени?
Цирроз может вызвать другие проблемы со здоровьем, например:
- Портальная гипертензия. По воротной вене кровь из кишечника и селезенки переносится в печень. Цирроз замедляет нормальный кровоток. Это увеличивает давление в воротной вене. Это называется портальной гипертензией.
- Расширенные кровеносные сосуды. Портальная гипертензия может вызывать аномальные кровеносные сосуды в желудке (так называемые портальная гастропатия и сосудистая эктазия) или расширенные вены в желудке и пищеводе или пищеводе (так называемое варикозное расширение вен). Эти кровеносные сосуды с большей вероятностью лопнут из-за тонких стенок и более высокого давления.Если они лопнут, может произойти сильное кровотечение. Немедленно обратитесь за медицинской помощью.
- Асцит. Жидкость собирается в животе. Это может заразиться.
- Заболевание или недостаточность почек
- Легкие синяки и сильное кровотечение.
 Это происходит, когда печень перестает вырабатывать белки, необходимые для свертывания крови.
Это происходит, когда печень перестает вырабатывать белки, необходимые для свертывания крови. - Сахарный диабет 2 типа. Когда у вас цирроз, ваше тело не использует инсулин должным образом (инсулинорезистентность).Поджелудочная железа пытается удовлетворить потребность в инсулине, производя больше, но уровень сахара (глюкозы) в крови растет. Это вызывает диабет 2 типа.
- Рак печени
Ключевые моменты цирроза
- Цирроз — это когда рубцовая ткань заменяет здоровую ткань печени. Это мешает печени нормально работать.
- Цирроз — хроническое заболевание печени.
- Наиболее частыми причинами являются гепатит и другие вирусы, а также злоупотребление алкоголем.Это также могут быть другие проблемы со здоровьем.
- Повреждение печени обычно необратимо.
- Целью лечения является замедление образования рубцовой ткани и предотвращение или лечение любых возникающих проблем.
- В тяжелых случаях может потребоваться пересадка печени.

Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего поставщика медицинских услуг:
- Знайте причину вашего визита и то, что вы хотите, чтобы произошло.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.

- Узнайте, как связаться с вашим поставщиком услуг, если у вас возникнут вопросы.
Причины, симптомы, диагностика, лечение и профилактика
Обзор
Что такое печеночная недостаточность?
Печень выполняет множество важных функций, в том числе:
- Производство белков крови, которые способствуют свертыванию, транспортировке кислорода и поддержанию иммунной системы
- Производство желчи, вещества, необходимого для переваривания пищи
- Помогает организму накапливать сахар (глюкозу) в форме гликогена
- Избавление организма от вредных веществ в кровотоке, включая наркотики и алкоголь
- Расщепление насыщенных жиров и выработка холестерина
Печеночная недостаточность возникает, когда ваша печень недостаточно хорошо работает для выполнения этих задач.Печеночная недостаточность может быть опасной для жизни ситуацией, требующей немедленной медицинской помощи.
Насколько распространено в целом заболевание печени?
В США примерно 30 миллионов человек страдают той или иной формой заболевания печени. В 2017 году более 8000 человек в США получили трансплантацию печени, и более 17000 человек находятся в очереди на пересадку печени.
В 2017 году более 8000 человек в США получили трансплантацию печени, и более 17000 человек находятся в очереди на пересадку печени.
Симптомы и причины
Что вызывает печеночную недостаточность?
Многие различные заболевания и состояния вызывают печеночную недостаточность, включая гепатиты B и C, неалкогольную жировую болезнь печени, злоупотребление алкоголем и гемохроматоз.
Во многих случаях хроническая печеночная недостаточность возникает в результате цирроза печени. Цирроз — это рубцевание печени в результате повторяющихся или длительных травм, например, из-за чрезмерного употребления алкоголя в течение длительного периода времени или хронической инфекции гепатита. Поскольку рубцовая ткань заменяет здоровую ткань печени, печень теряет способность функционировать.
Причинами острой печеночной недостаточности чаще всего являются:
- Вирусные инфекции, такие как гепатит B.
- Чрезмерное употребление определенных лекарств или токсинов, таких как ацетаминофен (Тайленол®), и использование других лекарств (включая определенные антибиотики, антидепрессанты, противосудорожные препараты, искусственные гормоны и противогрибковые препараты) и трав (экстракт зеленого чая и кава ).

- Метаболические (биологические) или сосудистые (сосуды, по которым проходит жидкость, например артерии) нарушения, такие как болезнь Вильсона и аутоиммунный гепатит.
Каковы симптомы печеночной недостаточности?
Печеночная недостаточность может развиваться годами. Симптомы печеночной недостаточности часто похожи на симптомы других заболеваний, которые затрудняют диагностику на ранних стадиях. Симптомы ухудшаются по мере того, как ваша печеночная недостаточность продолжает ослабевать.
Хроническая печеночная недостаточность или печеночная недостаточность, которая возникает в течение многих лет, может вызывать:
- Усталость
- Тошнота
- Потеря аппетита
- Диарея
- Рвота кровью
- Кровь в стуле
По мере прогрессирования печеночной недостаточности симптомы становятся более серьезными.На более поздних стадиях симптомы печеночной недостаточности могут включать:
- Желтуха (пожелтение кожи и глаз)
- Сильная усталость
- Дезориентация (замешательство и неуверенность)
- Накопление жидкости в животе и конечностях (руки и ноги)
Иногда происходит внезапный отказ печени, что называется острой печеночной недостаточностью. У людей с острой печеночной недостаточностью могут наблюдаться следующие симптомы:
У людей с острой печеночной недостаточностью могут наблюдаться следующие симптомы:
- Кровотечение
- Изменения психического статуса
- Затхлый или сладкий запах изо рта
- Проблемы с движением
- Потеря аппетита
- Общее недомогание
- Желтуха
Диагностика и тесты
Как диагностируется печеночная недостаточность?
Врач диагностирует печеночную недостаточность на основании ваших симптомов, истории болезни и результатов анализов (анализы крови, мочи, визуализации брюшной полости).
Ведение и лечение
Как лечится печеночная недостаточность?
Заболевания печени и печеночную недостаточность обычно лечат специалисты, называемые гепатологами.
Лечение печеночной недостаточности зависит от того, является ли она острой или хронической. При хронической печеночной недостаточности лечение включает изменение диеты и образа жизни, в том числе:
- Отказ от алкоголя и лекарств, которые могут нанести вред печени
- Употребление меньшего количества определенных продуктов, включая красное мясо, сыр и яйца
- Снижение веса и контроль факторов риска метаболизма, включая высокое кровяное давление и диабет
- Сокращение употребления соли в рационе (в том числе отказ от добавления соли в пищу)
Лечение острой (внезапной) печеночной недостаточности включает:
- Внутривенные (IV) жидкости для поддержания кровяного давления;
- Лекарства, такие как слабительные или клизмы, для выведения токсинов (ядов);
- Контроль уровня глюкозы (сахара) в крови; пациенту вводят глюкозу, если уровень сахара в крови падает.

Вам также могут сделать переливание крови, если у вас сильное кровотечение, или дыхательную трубку, чтобы помочь вам дышать.
Как при острой, так и при хронической печеночной недостаточности врач может порекомендовать пересадку печени. Перед трансплантацией врачи тщательно проверяют кандидатов на трансплантацию, чтобы убедиться, что новый орган может им помочь, прежде чем помещать их в списки ожидания органов.
Во время операции по трансплантации здоровая печень от живого или умершего донора заменяет поврежденную или больную печень.Некоторые центры трансплантации могут заменить поврежденную печень частью здоровой, потому что печень может регенерироваться или вырасти снова.
Какие осложнения связаны с печеночной недостаточностью?
Печеночная недостаточность может повлиять на многие органы вашего тела. Острая печеночная недостаточность может вызвать такие осложнения, как инфекция, дефицит электролитов и кровотечение. Без лечения острая и хроническая печеночная недостаточность в конечном итоге может привести к смерти.
Профилактика
Можно ли предотвратить печеночную недостаточность?
Вы можете снизить вероятность развития печеночной недостаточности:
- Прививка от гепатита В
- Сокращение употребления алкоголя
- Поддержание здорового веса и активного образа жизни
- Следование инструкциям при использовании таких лекарств, как ацетаминофен (Тайленол®)
- Ежегодное медицинское обследование (как минимум) у лечащего врача со скринингом на ожирение, высокий уровень холестерина, высокое кровяное давление и диабет
Кто подвергается наибольшему риску печеночной недостаточности?
К людям, наиболее подверженным риску печеночной недостаточности, относятся те, кто:
- Имеете хронические (длительные) инфекции печени Гепатит B или C;
- Выпил или злоупотребил алкоголем;
- Имеют ранее существовавшие или приобретенные заболевания, повышающие вероятность печеночной недостаточности, такие как гемохроматоз (организм усваивает слишком много железа из пищи), неалкогольная жировая болезнь печени (большое количество жира в печени; связано с метаболическим синдромом) , аутоиммунное заболевание (собственная иммунная система организма атакует печень) и болезнь Вильсона (организм не может удалить лишнюю медь).

Перспективы / Прогноз
Каковы перспективы пациентов после лечения печеночной недостаточности?
Многие люди излечиваются от печеночной недостаточности. Если необходима трансплантация, большинство пациентов возвращаются к своей повседневной деятельности в течение 6 месяцев. Людям, перенесшим трансплантацию, требуется пожизненная медицинская помощь, включая лекарства, чтобы их организм не отторгал новый орган.
Жить с
Когда мне следует позвонить своему врачу по поводу возможной печеночной недостаточности?
Обратитесь к врачу или немедленно обратитесь в отделение неотложной помощи, если у вас появятся какие-либо симптомы печеночной недостаточности.
Назначение лекарств пациентам с декомпенсированным циррозом печени
Пациенты с декомпенсированным циррозом печени имеют различные серьезные осложнения, требующие применения нескольких лекарств для терапевтического или профилактического применения. Большинство препаратов метаболизируются и выводятся через гепатобилиарную систему; следовательно, некроз клеток печени способствует нарушению обращения с лекарствами при печеночной недостаточности, в то время как портосистемный шунт может изменять действие лекарства при циррозе. Следовательно, чтобы определить дозировку лекарств при печеночной недостаточности, необходимо учитывать 3 важных фактора (1) фармакокинетические изменения лекарств, (2) фармакодинамические изменения лекарств и (3) повышенная восприимчивость пациентов к побочным эффектам, особенно гепатотоксичности.Хотя не существует предсказуемого теста, который можно было бы использовать для определения дозировки препарата у пациентов с декомпенсированным циррозом печени, препараты с метаболизмом первого прохождения требуют снижения пероральных дозировок, для препаратов с высоким клиренсом требуется корректировка как нагрузочной, так и поддерживающей дозировки, для препаратов с низким клиренсом — поддерживающая доза. нуждается в корректировке, по возможности следует измерять уровень препарата в крови и часто проводить мониторинг побочных эффектов. Не существует научно обоснованных руководств по применению лекарств у пациентов с циррозом печени.Перспективные исследования безопасности лекарств у пациентов с циррозом печени практически отсутствуют.
Следовательно, чтобы определить дозировку лекарств при печеночной недостаточности, необходимо учитывать 3 важных фактора (1) фармакокинетические изменения лекарств, (2) фармакодинамические изменения лекарств и (3) повышенная восприимчивость пациентов к побочным эффектам, особенно гепатотоксичности.Хотя не существует предсказуемого теста, который можно было бы использовать для определения дозировки препарата у пациентов с декомпенсированным циррозом печени, препараты с метаболизмом первого прохождения требуют снижения пероральных дозировок, для препаратов с высоким клиренсом требуется корректировка как нагрузочной, так и поддерживающей дозировки, для препаратов с низким клиренсом — поддерживающая доза. нуждается в корректировке, по возможности следует измерять уровень препарата в крови и часто проводить мониторинг побочных эффектов. Не существует научно обоснованных руководств по применению лекарств у пациентов с циррозом печени.Перспективные исследования безопасности лекарств у пациентов с циррозом печени практически отсутствуют. По мнению экспертов, большинство препаратов можно безопасно использовать у пациентов с циррозом печени, но лекарственная гепатотоксичность может плохо переноситься пациентами с циррозом; следовательно, следует избегать потенциальных гепатотоксинов у пациентов с циррозом печени. Потенциально гепатотоксические препараты могут использоваться у пациентов с циррозом печени в зависимости от клинических потребностей и при отсутствии альтернативы.Предостережение при назначении лекарств пациентам с циррозом печени: дозирование лекарств должно быть индивидуализировано в зависимости от ряда факторов, таких как статус питания, функция почек, приверженность и взаимодействие лекарств. Настоятельно рекомендуется частый мониторинг функции печени.
По мнению экспертов, большинство препаратов можно безопасно использовать у пациентов с циррозом печени, но лекарственная гепатотоксичность может плохо переноситься пациентами с циррозом; следовательно, следует избегать потенциальных гепатотоксинов у пациентов с циррозом печени. Потенциально гепатотоксические препараты могут использоваться у пациентов с циррозом печени в зависимости от клинических потребностей и при отсутствии альтернативы.Предостережение при назначении лекарств пациентам с циррозом печени: дозирование лекарств должно быть индивидуализировано в зависимости от ряда факторов, таких как статус питания, функция почек, приверженность и взаимодействие лекарств. Настоятельно рекомендуется частый мониторинг функции печени.
1. Введение
Печень является основным местом метаболизма лекарств. Различные этапы биотрансформации лекарственного средства в печени — это поступление лекарственного средства в печень, поглощаемое клетками печени, реакция фазы I, например, гидролиз, гидроксилирование, окисление, восстановление, деметилирование, и реакции фазы II, конъюгация с глицином, глюкуронидсульфатом. , гиппурат и другие.Эти шаги зависят от двух факторов: печеночного кровотока и метаболической способности печени. У пациентов с циррозом печени нарушение обращения с лекарствами происходит из-за (1) некроза клеток печени, (2) шунтирования крови через системные коллатерали, (3) снижения концентрации связывающих лекарство белков, (4) аномального распределения объема лекарственного средства. , (5) измененное выведение лекарства, (6) измененный метаболизм лекарства, (7) измененная фармакодинамика, (8) связанная почечная недостаточность и (9) лекарственное взаимодействие.Нарушение метаболизма лекарств пропорционально нарушению функции печени. Пациенты с хорошо компенсированным циррозом и почти нормальной синтетической функцией будут иметь меньшую степень нарушения метаболизма лекарств по сравнению с пациентами с декомпенсированным циррозом печени со значительной синтетической дисфункцией и портальной гипертензией [1, 2]. Хотя для прогнозирования нарушения функции печени используются различные тесты, такие как тест функции печени, клиренс индоцианина зеленого, мегахх, шкала Чайлд-Пью и оценка meld, все же никакие тесты не могут определить дозировку лекарства у этих пациентов.
, гиппурат и другие.Эти шаги зависят от двух факторов: печеночного кровотока и метаболической способности печени. У пациентов с циррозом печени нарушение обращения с лекарствами происходит из-за (1) некроза клеток печени, (2) шунтирования крови через системные коллатерали, (3) снижения концентрации связывающих лекарство белков, (4) аномального распределения объема лекарственного средства. , (5) измененное выведение лекарства, (6) измененный метаболизм лекарства, (7) измененная фармакодинамика, (8) связанная почечная недостаточность и (9) лекарственное взаимодействие.Нарушение метаболизма лекарств пропорционально нарушению функции печени. Пациенты с хорошо компенсированным циррозом и почти нормальной синтетической функцией будут иметь меньшую степень нарушения метаболизма лекарств по сравнению с пациентами с декомпенсированным циррозом печени со значительной синтетической дисфункцией и портальной гипертензией [1, 2]. Хотя для прогнозирования нарушения функции печени используются различные тесты, такие как тест функции печени, клиренс индоцианина зеленого, мегахх, шкала Чайлд-Пью и оценка meld, все же никакие тесты не могут определить дозировку лекарства у этих пациентов. Препараты с метаболизмом первого прохождения требуют снижения пероральных доз, для препаратов с высоким клиренсом требуется корректировка как нагрузочной, так и поддерживающей дозировки, для препаратов с клиренсом требуется корректировка поддерживающей дозы (рис. 1). По возможности следует часто измерять уровень препарата в крови и отслеживать побочные эффекты. Не существует научно обоснованных руководств по применению лекарств у пациентов с циррозом печени [3–5]. Перспективные исследования безопасности лекарств у пациентов с циррозом печени практически отсутствуют.Лекарственное поражение печени (ЛПП) является наиболее частой причиной вывода лекарств из дальнейшей разработки и с рынка [6]. Почти 50% лекарств связаны с каким-либо повреждением печени [7]. Известно, что около 100 лекарств вызывают фульминантную печеночную недостаточность, и 10% всех побочных реакций на лекарства связаны с гепатотоксичностью [8, 9]. Доказано, что около 1000 лекарств и несколько лечебных трав вызывают ЛПП. Из-за этого препараты, связанные с токсическим действием на печень, обычно противопоказаны пациентам с хроническим заболеванием печени; Тем не менее, согласно заключению экспертов [10–13], большинство препаратов можно безопасно применять у пациентов с хроническим заболеванием печени.
Препараты с метаболизмом первого прохождения требуют снижения пероральных доз, для препаратов с высоким клиренсом требуется корректировка как нагрузочной, так и поддерживающей дозировки, для препаратов с клиренсом требуется корректировка поддерживающей дозы (рис. 1). По возможности следует часто измерять уровень препарата в крови и отслеживать побочные эффекты. Не существует научно обоснованных руководств по применению лекарств у пациентов с циррозом печени [3–5]. Перспективные исследования безопасности лекарств у пациентов с циррозом печени практически отсутствуют.Лекарственное поражение печени (ЛПП) является наиболее частой причиной вывода лекарств из дальнейшей разработки и с рынка [6]. Почти 50% лекарств связаны с каким-либо повреждением печени [7]. Известно, что около 100 лекарств вызывают фульминантную печеночную недостаточность, и 10% всех побочных реакций на лекарства связаны с гепатотоксичностью [8, 9]. Доказано, что около 1000 лекарств и несколько лечебных трав вызывают ЛПП. Из-за этого препараты, связанные с токсическим действием на печень, обычно противопоказаны пациентам с хроническим заболеванием печени; Тем не менее, согласно заключению экспертов [10–13], большинство препаратов можно безопасно применять у пациентов с хроническим заболеванием печени.
По мнению экспертов, большинство препаратов можно безопасно использовать у пациентов с циррозом печени, но лекарственная гепатотоксичность может плохо переноситься пациентами с циррозом; следовательно, следует избегать потенциальных гепатотоксинов у пациентов с циррозом печени [14]. Потенциально гепатотоксические препараты могут использоваться у пациентов с циррозом печени в зависимости от клинических потребностей и при отсутствии альтернативы. Предостережение при назначении лекарств пациентам с циррозом печени: дозирование лекарств должно быть индивидуализировано в зависимости от ряда факторов, таких как статус питания, функция почек, приверженность и лекарственное взаимодействие.Настоятельно рекомендуется частый мониторинг функции печени [14, 15]. Несмотря на эти рекомендации, мониторинг лекарственного поражения печени с помощью аланинтрансаминазы неудобен и не выполняется ни пациентами, ни врачами [4]. Мы, как врачи, должны информировать наших пациентов о предупреждающих признаках лекарственного поражения печени, таких как боль в животе, тошнота и желтуха, для прекращения приема лекарств и обращения за неотложной медицинской помощью.
В этой статье после обширного литературного поиска и мнений экспертов я расскажу о рациональном использовании различных препаратов у пациентов с циррозом печени.
2. Дозирование антибиотиков при циррозе печени
Печень является важным местом удаления костных бактерий. Печеночная деструкция бактерий и фагоцитоз, связанный с ретикулярной эндотелиальной системой, нарушены у пациентов с циррозом. У пациентов с циррозом нарушена бактерицидная опсоническая активность и функция нейтрофилов в сыворотке крови. Это приводит к 5-7-кратному увеличению бактериемии у этих пациентов, нуждающихся в антибиотиках с лечебной или профилактической целью [16]. Был проведен обширный поиск в литературе для определения антибиотиков, для которых необходимо изменить дозировку у пациентов с циррозом печени.У таких пациентов с осторожностью следует применять макролидные антибиотики, такие как эритромицин, азитромицин, хлорамфеникол, линкомицин и клиндамицин, которые выводятся из организма и выводятся из организма печенью. Тетрациклин, изониазид и рифампицин увеличивают период полураспада у пациентов с циррозом печени. Метронидазол, кетоканозол, миконазол, флуконазол, итраконазол и пиразинамид нитрофурантоина следует применять с осторожностью. Бета-лактовые антибиотики могут вызывать лейкопению, а аминогликозиды могут повышать предрасположенность к почечной недостаточности.Ванкомицин может вызывать повышенную токсичность у пациентов с печеночной недостаточностью. Следует избегать приема антибиотиков, которые могут вызвать гепатит или холестаз, или применять их с осторожностью. Туберкулез чаще встречался при алкогольном и детском циррозе печени класса C (Таблица 1). Противотуберкулезная терапия (АТТ) связана с гепатотоксичностью на 10%. Гепатотоксичность требует отмены, модификации и последовательного повторного введения для достижения излечения от туберкулеза. Использование таких гепатотоксических препаратов при циррозе или запущенном заболевании печени является проблемой.Пациенты с циррозом и туберкулезом имеют значительно более низкое завершение АТТ на основе рифамипицина + изониазида, более высокую гепатотоксичность и более высокую смертность.
Тетрациклин, изониазид и рифампицин увеличивают период полураспада у пациентов с циррозом печени. Метронидазол, кетоканозол, миконазол, флуконазол, итраконазол и пиразинамид нитрофурантоина следует применять с осторожностью. Бета-лактовые антибиотики могут вызывать лейкопению, а аминогликозиды могут повышать предрасположенность к почечной недостаточности.Ванкомицин может вызывать повышенную токсичность у пациентов с печеночной недостаточностью. Следует избегать приема антибиотиков, которые могут вызвать гепатит или холестаз, или применять их с осторожностью. Туберкулез чаще встречался при алкогольном и детском циррозе печени класса C (Таблица 1). Противотуберкулезная терапия (АТТ) связана с гепатотоксичностью на 10%. Гепатотоксичность требует отмены, модификации и последовательного повторного введения для достижения излечения от туберкулеза. Использование таких гепатотоксических препаратов при циррозе или запущенном заболевании печени является проблемой.Пациенты с циррозом и туберкулезом имеют значительно более низкое завершение АТТ на основе рифамипицина + изониазида, более высокую гепатотоксичность и более высокую смертность. Рекомендуемая АТТ у детей с циррозом класса А такая же, как и у пациентов без цирроза, но требуется строгое наблюдение. Пиразинамида можно избежать. У детей класса B следует избегать пиразинамида, можно избегать изониазида с рифамипицином. Изониазид или рифамипицин с этамбутолом и хинолоном можно использовать от 12 до 18 месяцев. У детей класса C этамбутол, хинолон и одно средство второго ряда могут использоваться в течение 12–18 месяцев [2, 14, 17–19].
Рекомендуемая АТТ у детей с циррозом класса А такая же, как и у пациентов без цирроза, но требуется строгое наблюдение. Пиразинамида можно избежать. У детей класса B следует избегать пиразинамида, можно избегать изониазида с рифамипицином. Изониазид или рифамипицин с этамбутолом и хинолоном можно использовать от 12 до 18 месяцев. У детей класса C этамбутол, хинолон и одно средство второго ряда могут использоваться в течение 12–18 месяцев [2, 14, 17–19].
 Дозу метронидазола уменьшают на 50% у пациентов с тяжелым циррозом печени и / или связанной с ней почечной недостаточностью. Нет информации о безопасном применении нитрофурнтоина, хлорамафеникола, фузидата натрия и пиразинамида, но они потенциально токсичны, поэтому избегайте их использования при заболеваниях печени [14] (Таблицы 2 и 3). Дозу метронидазола уменьшают на 50% у пациентов с тяжелым циррозом печени и / или связанной с ней почечной недостаточностью. Нет информации о безопасном применении нитрофурнтоина, хлорамафеникола, фузидата натрия и пиразинамида, но они потенциально токсичны, поэтому избегайте их использования при заболеваниях печени [14] (Таблицы 2 и 3).
3. Седация, анестезия и анальгезия у пациентов с циррозом печени Седация, анестезия и анальгезия у пациентов с циррозом печени Эндоскопические процедуры часто необходимы пациентам с циррозом, которым может потребоваться седация или короткая анестезия. Бензодиазепины, такие как мидазолам, вводимые в виде однократной дозы, оказывают минимальное воздействие на пациентов с компенсированным циррозом печени. Бензодиазепины можно с осторожностью применять при декомпенсированном циррозе печени. Флумазенил можно использовать для отмены действия бензодиазепина. Выведение фентанила (опиоидов) у пациентов с циррозом почти нормальным и может использоваться для седативного эффекта.Пациентов с опиоидной токсичностью можно лечить налоксоном; пропофол предпочтительнее бензодиазепинов или опиоидов для эндоскопической седации пациентов с декомпенсированным циррозом из-за его короткого периода полувыведения и более низкого риска индукции энцефалопатии. У пациентов без внепеченочного высокого риска пропофол, назначенный гастроэнтерологом, безопасен. Побочные эффекты пропофола — гипотензия, тахикардия, гиповентиляция и удлинение интервала QT [1, 20–22]. 4. АнестетикиОбщая анестезия может снизить кровоток в печени, что приведет к декомпенсации.Следует избегать летучих веществ и галотана. Новые агенты, такие как изофлуран и десфлуран, в значительной степени не метаболизируются в печени; следовательно, безопасны. Комбинация таких агентов, как фентанил, может значительно снизить потребность в анестетиках. Пропофол также является хорошим средством для комбинированной анестезии [14, 23]. 5. Анальгетики Обезболивание при циррозе печени является сложной задачей, поскольку использование анальгетиков связано с тяжелыми осложнениями, такими как желудочно-кишечное кровотечение, печеночная энцефалопатия, гепаторенальный синдром и смертность.Нестероидные противовоспалительные средства противопоказаны, так как они могут вызвать желудочно-кишечное кровотечение и почечную недостаточность. Опиоидные анальгетики следует использовать с осторожностью, так как они могут спровоцировать энцефалопатию. Ацетаминофен в дозе менее 2 г / день является достаточно безопасным вариантом. 6. Противосудорожные препараты Фенитоин, карбамазапин и вальпроат могут быть гепатотоксичными.Все препараты можно применять пациентам с декомпенсированным заболеванием печени с осторожностью. Новые противосудорожные препараты, такие как ламотриджин, топирамат, также нуждаются в снижении дозировки для пациентов с циррозом печени. Противорвотные средства метоклопрамид и ондансетрон требуют значительного снижения дозы у пациентов с циррозом печени. В качестве противоязвенных средств ингибиторы протонной помпы предпочтительнее блокаторов h3-рецепторов, но для них все же требуется половина дозировки [14]. 7. Сердечно-сосудистая лекарственная терапия Пациенты с циррозом, связанным с неалкогольным стеатозом, имеют повышенную частоту дислипидемии, гипертонии и ишемической болезни сердца. Такие препараты, как лабатолол и метилдопа, могут вызывать тяжелую гепатотоксичность и требуют частого контроля, и их следует использовать только тогда, когда нет другого выбора. Каптоприл, амиодарон и тиклопидин могут вызывать гепатотоксичность, поэтому их следует применять с осторожностью. Детали корректировки доз альфа-блокаторов, ингибиторов АПФ, антагонистов рецепторов ангиотензина II и других препаратов, используемых при сердечно-сосудистых заболеваниях, были рассмотрены в недавнем прошлом [26]. Медикаментозное поражение печени зарегистрировано почти у 50% лекарств в кабинетных врачах. Более 100 препаратов инкриминируются как вызывающие молниеносную печеночную недостаточность. Лекарства, которые были противопоказаны пациентам с заболеваниями печени: метотрексат, ниацин, налтрексон, метформин, новастатин, фелбамат, тиклопидин, клоназипам, гемфибризил, вальпроевая кислота и эстрогены в справочниках врачей, но некоторые из них используются в клинической практике под строгим контролем.Метформин можно применять пациентам с циррозом печени без почечной недостаточности. Другие противодиабетические средства, такие как сульфонилмочевина второго поколения, такие как Glipizide, Glimepride, могут быть препаратом выбора у пациентов с циррозом печени. Тиазолидиндионы могут вызывать лекарственный гепатит, но их можно применять в уменьшенных дозах под строгим контролем [14, 15]. В заключение, назначение лекарств пациентам с заболеваниями печени — сложная задача. Иногда лекарства и печень несовместимыEspañol Печень — замечательный, хотя и недооцененный орган.Он превращает питательные вещества в нашем рационе в вещества, которые организм может использовать, и превращает токсины в безвредные вещества или обеспечивает их удаление из организма Когда печень работает хорошо, наш метаболизм находится в равновесии. «Любое лекарство может вызвать опасные проблемы с печенью, но, к счастью, такие проблемы возникают редко», — говорит Джон Р.Старший, доктор медицины, медицинский обозреватель FDA и консультант по гепатологии, включая исследования печени. «Трудно предсказать, как лекарства повлияют на печень, потому что каждый пациент по-разному реагирует на то или иное лекарство. Наша цель — предотвратить токсичность лекарств ». Острая печеночная недостаточность — это быстрое ухудшение функции органа. Данные показывают, что рецептурные и безрецептурные препараты и пищевые добавки вызывают больше случаев острой печеночной недостаточности, чем все другие причины вместе взятые. FDA выявило несколько случаев повреждения печени, вызванного пищевыми добавками. Нет простого способа определить уязвимыхОбнаружение даже нескольких случаев серьезной токсичности для печени у субъектов клинических испытаний, подвергшихся воздействию лекарственного средства, может быть причиной для прекращения испытания.Кроме того, случаи серьезной токсичности для печени побудили FDA потребовать от спонсоров отозвать одобренные лекарства с рынка. Senior объясняет, что нет простого способа определить людей, которые могут оказаться уязвимыми. «Отношения между лекарством и болезнью не так просты, — говорит он. «Выявление лекарств, которые могут вызвать повреждение печени, решает только половину проблемы. Между тем, у нас стареющее население в большей степени зависит от наркотиков.«Чем больше лекарств вы принимаете, тем выше вероятность возникновения проблем», — говорит Сеньор. Некоторые препараты токсичны для печени только при чрезмерном употреблении. Один из примеров — парацетамол. «Ацетаминофен при использовании по назначению считается безопасным. Но передозировки парацетамола являются наиболее частой причиной связанных с лекарствами повреждений печени, независимо от того, происходят они случайно или по другой причине », — говорит Марк Авиган, доктор медицины, медицинский обозреватель FDA с опытом работы в области гастроэнтерологии и гепатологии.«При передозировке парацетамолом у некоторых людей реакция более тяжелая, чем у других». Ацетаминофен является активным ингредиентом сотен безрецептурных и отпускаемых по рецепту лекарств, обычно используемых для лечения скелетно-мышечной боли и лихорадки, аллергии, кашля, простуды, гриппа и даже бессонницы. Непреднамеренная передозировка отпускаемых по рецепту лекарств, содержащих парацетамол и наркотик, была причиной значительной части всех случаев связанной с ацетаминофеном печеночной недостаточности в Соединенных Штатах, некоторые из которых привели к трансплантации печени или смерти. FDA предприняло шаги для обеспечения безопасности потребителей. В начале 2014 года FDA потребовало отозвать более 120 заявок на комбинированные лекарственные препараты ацетаминофена, отпускаемые по рецепту, содержащие более 325 мг ацетаминофена на единицу дозировки. Агентство также напомнило фармацевтам и врачам прекратить выписывать и отпускать комбинированные рецептурные препараты ацетаминофена, содержащие более 325 мг. Насколько известно FDA, в результате все производители прекратили продажу комбинированных рецептурных лекарственных препаратов, которые содержат более 325 мг парацетамола. Некоторые антибиотики и нестероидные противовоспалительные препараты также связаны с повреждением печени. Гепатит, воспаление печени, может иметь несколько потенциальных причин. Лекарства могут вызывать форму гепатита, очень напоминающую вирусный гепатит (воспаление печени, вызванное вирусной инфекцией). Признаки и симптомыКак распознать признаки проблем с печенью? Эвиган говорит, что вы можете чувствовать усталость и плохой аппетит. В более крайних случаях ваши глаза и кожа становятся желтоватыми (желтуха), и ваша кожа становится очень зудящей.«Ваша кожа чешется, потому что печень не выводит токсины из организма должным образом», — говорит он. Когда у пациентов, принимающих лекарство, которое они раньше не принимали, появляются эти симптомы, им следует немедленно обратиться за медицинской помощью и прекратить использование этого препарата, если оно определено как причина, предупреждает Авиган. Если симптомы проявляются на поверхности и пациент долгое время принимает лекарства, это может быть другая причина. Сеньор говорит, что трудно быть уверенным, что симптомы были вызваны лекарством, а не чем-то еще.Ожирение и чрезмерное употребление алкоголя также могут повредить печень. Рассмотрение рисков и выгодПациенты должны обсудить риски и преимущества любого лекарства со своими врачами, когда они начнут лечение, говорит Авиган. Им также следует обсудить диетические добавки со своим врачом перед их приемом. Некоторые жизненно важные лекарства — единственные варианты для очень больных. «Прежде чем одобрить или отклонить одобрение лекарства, мы оцениваем его риски и работаем, чтобы определить его потенциал повреждения печени, даже если только один из 10 000 человек пострадает», — говорит Авиган.«С некоторыми лекарствами, например для онкологических больных, польза от лечения может намного перевешивать риски». Печень может восстанавливаться, даже если 65% ее разрушено или удалено хирургическим путем, как при лечении рака. Этот универсальный орган часто способен адаптироваться и становиться толерантным к различным чужеродным агентам, включая лекарственные препараты. Leave a Reply | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

 Отличная профилактика печеночных заболеваний.
Отличная профилактика печеночных заболеваний.
 Препарат, в состав которого входят компоненты растительного происхождения, поможет избавить печень от токсинов. При соблюдении дозировки, указанной в инструкции, средство безопасно и не оказывает отрицательного влияния на другие органы. Препарат, который назначается по две таблетки каждые сутки, эффективен при обнаружении цирроза, гепатита. Курс приема колеблется от одного до двух месяцев.
Препарат, в состав которого входят компоненты растительного происхождения, поможет избавить печень от токсинов. При соблюдении дозировки, указанной в инструкции, средство безопасно и не оказывает отрицательного влияния на другие органы. Препарат, который назначается по две таблетки каждые сутки, эффективен при обнаружении цирроза, гепатита. Курс приема колеблется от одного до двух месяцев.
 Они заявляют о том, что человек должен изменить свое мышление, отказаться от старых привычек, наполнить свою жизнь положительными эмоциями. Придерживаясь простых правил можно значительно улучшить свое психическое состояние.
Они заявляют о том, что человек должен изменить свое мышление, отказаться от старых привычек, наполнить свою жизнь положительными эмоциями. Придерживаясь простых правил можно значительно улучшить свое психическое состояние.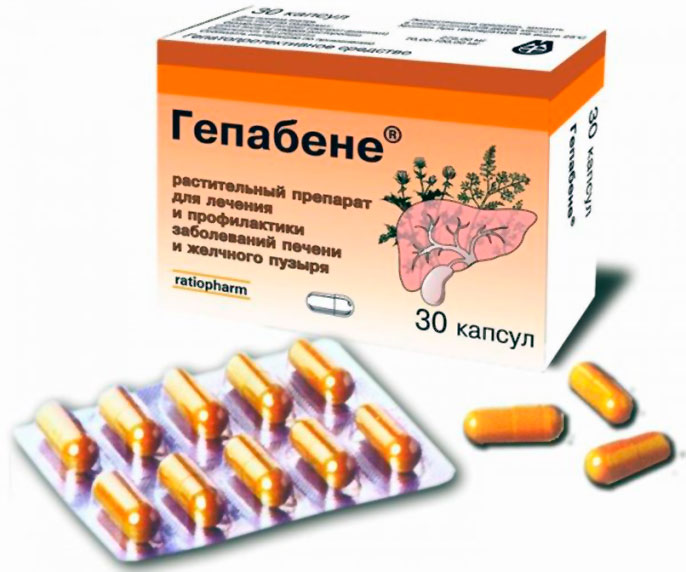 В составе натурального продукта множество незаменимых для организма компонентов. Поэтому отвар из него следует пить перед приемами пищи. Готовится он очень просто. На полтора литра кипятка потребуется горсть цельных хлопьев из овсянки;
В составе натурального продукта множество незаменимых для организма компонентов. Поэтому отвар из него следует пить перед приемами пищи. Готовится он очень просто. На полтора литра кипятка потребуется горсть цельных хлопьев из овсянки;

 Каждые 6–12 месяцев вы будете сдавать анализ крови или УЗИ для выявления рака. Если вы заболели раком печени, основными методами лечения являются хирургическое вмешательство, лучевая терапия или химиотерапия.
Каждые 6–12 месяцев вы будете сдавать анализ крови или УЗИ для выявления рака. Если вы заболели раком печени, основными методами лечения являются хирургическое вмешательство, лучевая терапия или химиотерапия. Защитите себя, сделав прививки от гепатита А и В, гриппа и пневмонии.
Защитите себя, сделав прививки от гепатита А и В, гриппа и пневмонии. давление)
давление) Сюда входят функциональные тесты печени, чтобы убедиться, что печень работает должным образом. Вы также можете сдать анализы, чтобы узнать, свертывается ли ваша кровь.
Сюда входят функциональные тесты печени, чтобы убедиться, что печень работает должным образом. Вы также можете сдать анализы, чтобы узнать, свертывается ли ваша кровь.
 Это происходит, когда печень перестает вырабатывать белки, необходимые для свертывания крови.
Это происходит, когда печень перестает вырабатывать белки, необходимые для свертывания крови.





 Пациенты с циррозом печени, страдающие висцеральной или скелетно-мышечной болью, должны получать ацетаминофен в дозе менее 2–3 г / день [24, 25]. В случае неадекватного обезболивания можно использовать трамадол 25 мг каждые 8 часов. При трудноизлечимой боли можно использовать пероральный гидроморфон или местный пластырь с фентанилом.Не следует сочетать эти препараты с трамадолом. Невропатическую боль можно лечить с помощью нортриптилина, дезипрамина и габапентина, прегабалина с ацетаминофеном или без него. Выбор анальгетиков у пациентов с циррозом печени следует подбирать индивидуально в зависимости от этиологии цирроза, статуса питания, приверженности лечению, функции почек, возможности трансплантации печени и лекарственного взаимодействия [14, 20, 22].
Пациенты с циррозом печени, страдающие висцеральной или скелетно-мышечной болью, должны получать ацетаминофен в дозе менее 2–3 г / день [24, 25]. В случае неадекватного обезболивания можно использовать трамадол 25 мг каждые 8 часов. При трудноизлечимой боли можно использовать пероральный гидроморфон или местный пластырь с фентанилом.Не следует сочетать эти препараты с трамадолом. Невропатическую боль можно лечить с помощью нортриптилина, дезипрамина и габапентина, прегабалина с ацетаминофеном или без него. Выбор анальгетиков у пациентов с циррозом печени следует подбирать индивидуально в зависимости от этиологии цирроза, статуса питания, приверженности лечению, функции почек, возможности трансплантации печени и лекарственного взаимодействия [14, 20, 22]. Антидепрессанты (селективные ингибиторы обратного захвата серотонина), такие как флувоксамин, пароксетин и флуоксетин, нуждаются в изменении дозы у пациентов с циррозом печени [14].
Антидепрессанты (селективные ингибиторы обратного захвата серотонина), такие как флувоксамин, пароксетин и флуоксетин, нуждаются в изменении дозы у пациентов с циррозом печени [14]. Атлас оказался в высшей степени безопасным для пациентов с циррозом печени [27].
Атлас оказался в высшей степени безопасным для пациентов с циррозом печени [27]. Нет четких тестов, которые могут идентифицировать измененный метаболизм лекарств у этих пациентов.Лекарства следует подбирать индивидуально в зависимости от различных факторов. Эпиднадзор с использованием ферментов печени, хотя обычно рекомендуется использование INH, может привести к острой печеночной недостаточности, несмотря на наблюдение. Повышенная нефротоксичность радиоконтрастных агентов. Аминогликозиды и НПВП могут быть более частой и опасной проблемой, чем гепатотоксичность.
Нет четких тестов, которые могут идентифицировать измененный метаболизм лекарств у этих пациентов.Лекарства следует подбирать индивидуально в зависимости от различных факторов. Эпиднадзор с использованием ферментов печени, хотя обычно рекомендуется использование INH, может привести к острой печеночной недостаточности, несмотря на наблюдение. Повышенная нефротоксичность радиоконтрастных агентов. Аминогликозиды и НПВП могут быть более частой и опасной проблемой, чем гепатотоксичность. Но лекарства и пищевые добавки иногда могут нанести ущерб этой системе, что приведет к опасным проблемам с печенью. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) работает над предотвращением травм печени, вызванных лекарствами.
Но лекарства и пищевые добавки иногда могут нанести ущерб этой системе, что приведет к опасным проблемам с печенью. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) работает над предотвращением травм печени, вызванных лекарствами. Например, агентство выпустило предупреждения для населения и разослало письма с предупреждениями компаниям, продающим добавки для похудания и наращивания мышечной массы. В одном случае компания из Техаса согласилась отозвать и уничтожить некоторые пищевые добавки после обнаружения связи между добавкой и случаями печеночной недостаточности и невирусного гепатита.
Например, агентство выпустило предупреждения для населения и разослало письма с предупреждениями компаниям, продающим добавки для похудания и наращивания мышечной массы. В одном случае компания из Техаса согласилась отозвать и уничтожить некоторые пищевые добавки после обнаружения связи между добавкой и случаями печеночной недостаточности и невирусного гепатита. Другая половина: лекарства, которые кажутся безопасными в доклинических исследованиях, все же могут быть вредными для некоторых пациентов ».
Другая половина: лекарства, которые кажутся безопасными в доклинических исследованиях, все же могут быть вредными для некоторых пациентов ». Передозировка, приводящая к серьезному повреждению печени, возникла в результате непреднамеренного приема потребителями как безрецептурных, так и отпускаемых по рецепту лекарств, содержащих ацетаминофен.
Передозировка, приводящая к серьезному повреждению печени, возникла в результате непреднамеренного приема потребителями как безрецептурных, так и отпускаемых по рецепту лекарств, содержащих ацетаминофен.