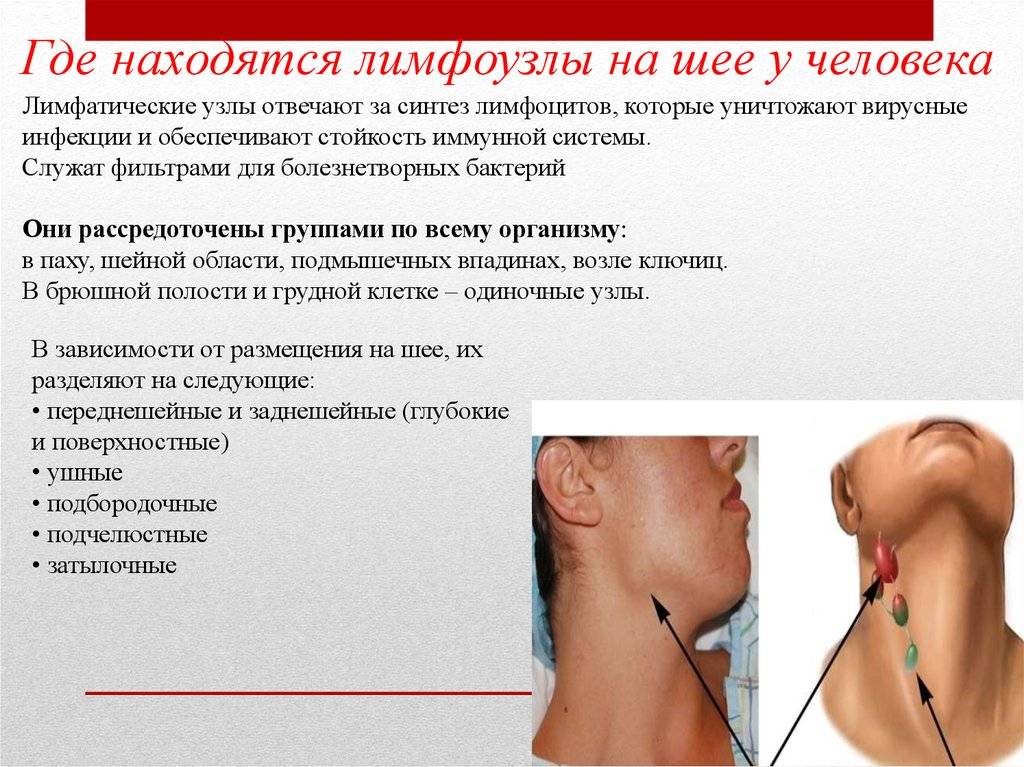
Лимфедема и рак молочной железы
Эта информация поможет вам понять, что такое лимфедема и каков для вас риск ее развития.
Вернуться к началуИнформация о лимфатической системе
Рисунок 1. Нормальный отток лимфы
Лимфатическая система выполняет 2 функции:
- помогает бороться с инфекциями;
- способствует оттоку жидкости от разных участков тела.
Ваша лимфатическая система состоит из лимфоузлов, лимфатических сосудов и лимфатической жидкости (см. рисунок 1).
- Лимфатические узлы — это небольшие железы в форме фасоли, расположенные вдоль лимфатических сосудов. Ваши лимфатические узлы фильтруют лимфатическую жидкость, задерживая бактерии, вирусы, раковые клетки и продукты обмена веществ.
- Лимфатические сосуды — это крохотные трубочки, похожие на кровеносные сосуды, по которым жидкость течет к лимфоузлам и от них.

- Лимфатическая жидкость — это прозрачная жидкость, которая перемещается по лимфатической системе. Она переносит клетки, которые помогают бороться с инфекциями и другими болезнями.
Во время операции по поводу рака молочной железы ваш врач может удалить некоторые лимфоузлы, чтобы понять, распространился ли на них рак. Могут быть удалены такие лимфоузлы:
- Сигнальные лимфоузлы. Это первые узлы в подмышечной области (подмышке), через которые происходит отток лимфатической жидкости от опухоли молочной железы. Эти узлы определяются путем инъекции специального красителя в молочную железу.
- Подмышечные лимфоузлы. Это группа лимфоузлов в области подмышки, которые отводят лимфатическую жидкость от молочной железы и руки. Если в сигнальном узле обнаруживаются раковые клетки, вам могут удалить еще и несколько подмышечных лимфоузлов. Количество узлов у всех людей разное.
Иногда, в результате удаления лимфоузлов, лимфатической системе становится сложно справляться с выведением жидкости. В этом случае лимфатическая жидкость может накапливаться там, где были удалены лимфоузлы. Эта лишняя жидкость вызывает образование отека, который называется лимфедема.
В этом случае лимфатическая жидкость может накапливаться там, где были удалены лимфоузлы. Эта лишняя жидкость вызывает образование отека, который называется лимфедема.
Лимфедема может развиваться в руке, кисти, молочной железе или туловище со стороны, подвергнутой лечению (сторона, где были удалены лимфоузлы).
Вернуться к началуПредставление о риске развития лимфедемы
Рисунок 2. Оценка риска развития лимфедемы
У большинства пациентов лимфедема после операции не развивается, но в некоторых случаях это все же происходит. Риск развития лимфедемы у того или иного человека определить довольно сложно по следующим причинам:
- не существует стандартного исследования, позволяющего диагностировать лимфедему;
- удаление или повреждение лимфоузлов влияет на всех по-разному;
- лимфедема может развиться сразу после операции или годы спустя;
- развитие лимфедемы в настоящее время может быть вызвано применявшимися ранее методами лечения.

Риск развития лимфедемы зависит от того, как именно удаляются лимфатические узлы (см. рисунок 2). Для удаления лимфатических узлов могут проводить 2 типа операций: биопсия сигнального лимфоузла и удаление подмышечных лимфоузлов.
В ходе биопсии сигнального лимфоузла в области подмышки удаляется от одного до нескольких лимфоузлов для проверки на наличие раковых клеток. Риск развития лимфедемы после биопсии сигнального лимфатического узла невелик. По оценкам, лимфедема развивается не более чем у 7 пациентов из каждых 100 человек, которым делали биопсию сигнального лимфоузла.
В ходе удаления подмышечных лимфоузлов в области подмышки удаляется больше лимфоузлов. Это делается для того, чтобы удалить дополнительные лимфоузлы, в которых могут быть раковые клетки. После удаления подмышечных лимфатических узлов риск развития лимфедемы выше, чем после биопсии сигнального лимфоузла. Примерно у 15–25 из каждых 100 человек, у которых удалили подмышечные лимфатические узлы, может развиться лимфедема.
- радиотерапия затронутой лечением подмышки;
- инфекция или серьезная травма (например, серьезный ожог) затронутой лечением руки, кисти, пальцев или молочной железы после операции;
- рост опухоли в подмышечной впадине или рядом с ней на стороне, подвергнувшейся операции;
- избыточный вес при диагностировании рака молочной железы;
- набор или сброс более 10 фунтов (4,5 кг) за месяц после операции.
Невозможно точно предугадать, у кого из пациентов разовьется лимфедема.
Вернуться к началуСнижение риска развития лимфедемы
Выполнение следующих действий может помочь снизить риск развития лимфедемы.
- Поддерживайте здоровый вес тела или постарайтесь достичь его безопасными способами.
- Регулярно тренируйте и растягивайте мышцы, Обсудите со своим врачом или медсестрой/медбратом, какие упражнения подходят именно вам.

- Возобновляя физические упражнения и повседневные дела, делайте это медленно и постепенно. Если вы чувствуете дискомфорт, остановитесь и сделайте перерыв. Упражнения не должны причинять боль.
- В случае пореза или царапины на руке или кисти со стороны, затронутой лечением:
- Промойте участок водой с мылом.
- Нанесите антибактериальную мазь, например Bacitracin® или Neosporin®.
- Наложите повязку, например Band-Aid®.
- В случае ожога на руке или кисти со стороны, затронутой лечением:
- Приложите к пораженному участку холодный компресс или поместите его под прохладную водопроводную воду примерно на 10 минут.
- Промойте участок водой с мылом.
- Наложите повязку, например Band-Aid.
- Если вы заметили какие-либо признаки инфекции (такие как покраснение, отек, более теплая, чем обычно, в этом месте кожа или болезненность), позвоните своему медицинскому сотруднику.

Если вам проводят биопсию сигнального лимфоузла:
- На затронутой лечением руке можно брать кровь на анализ, делать инъекции (уколы), ставить капельницы внутривенного введения и измерять артериальное давление. Однако просите медицинских сотрудников по возможности делать это на незатронутой лечением руке.
- Если вы начали замечать какие-либо признаки лимфедемы, всегда используйте незатронутую лечением руку. Если это невозможно, обсудите со своим медицинским сотрудником, какую руку использовать безопаснее всего.
При удалении подмышечного лимфоузла:
Признаки лимфедемы
Небольшой отек после операции — это нормальное явление. Отек может сохраняться до 6 недель, но он носит временный характер и постепенно исчезнет. После операции у вас также могут быть болевые и другие ощущения, например покалывания и пощипывания.
Это типичные ощущения, которые не обязательно являются признаками лимфедемы.
Если вы подвержены риску возникновения лимфедемы, следите за появлением следующих симптомов в руке, кисти, молочной железе и туловище со стороны, подвергнутой лечению:
- Чувство тяжести, боли или ломоты
- Ощущение стянутости кожи
- Снижение гибкости
- Отек
- Изменения на коже, такие как стянутость или вдавления (когда на коже остается след от надавливания)
Если у вас есть какие-либо признаки лимфедемы или возникли сомнения, позвоните вашему медицинскому сотруднику.
Вернуться к началуДиагностика различных заболеваний ядерными методами
Рак молочной железы и меланома кожи
В настоящее время для пациентов с раком молочной железы и меланомой кожи на ранних стадиях принятым стандартом лечения являются хирургия с радиоизотопным наведением и биопсия сигнального лимфоузла.
Рак молочной железы является наиболее часто диагностируемым видом рака у женщин во всем мире.
Сигнальные лимфоузлы – это лимфатические узлы, которые дренируют лимфу непосредственно из первичной опухоли. Следовательно, они являются первыми лимфатическими узлами, потенциально получающими метастатические клетки. Когда рак молочной железы дает метастазы в регионарные лимфатические узлы, они наиболее часто идут в сигнальные лимфоузлы. Если сигнальный лимфоузел не содержит микрометастазов, вероятность обнаружения клеток опухоли в несигнальных лимфоузлах составляет меньше пяти процентов. Лимфосцинтиграфия – это новый метод, при помощи которого можно безопасно и точно показать подмышечные лимфатические узлы, что позволяет хирургу определить сигнальный лимфоузел и выполнить его биопсию.
Меланома кожи является потенциально самой опасной формой опухоли кожи, она является причиной 90 процентов смертей от рака кожи. Во всем мире заболеваемость меланомой кожи увеличивается среди белого населения (со скоростью от четырех до восьми процентов ежегодно), особенно там, где люди светлокожих рас получают чрезмерную инсоляцию. Основная цель биопсии сигнального лимфоузла у пациентов с меланомой кожи состоит в том, чтобы выявить 20-25 процентов пациентов, болезнь которых имеет регионарный характер, что не выявляется в клинических исследованиях (иными словами, клинически скрытая форма). Этот метод увеличивает процент выявления скрытых метастазов в лимфоузлах; с его помощью определяются пациенты, которые могут эффективно воспользоваться дополнительной послеоперационной терапией; и позволяет делить население на однородные подгруппы для рандомизированных клинических исследований.
ЧИСТАЯ ЛИМФА — ОТЛИЧНЫЙ ИММУНИТЕТ
Название «лимфа» произошло от латинского слова lympha, что означает «чистая вода». Лимфа, по сути, это межклеточная жидкость, которая постоянно движется. Она занимает в организме объем от 1 до 2 литров. Без чистоты этой системы человеческий организм не может нормально полноценно функционировать*.
Лимфа, по сути, это межклеточная жидкость, которая постоянно движется. Она занимает в организме объем от 1 до 2 литров. Без чистоты этой системы человеческий организм не может нормально полноценно функционировать*.
Лимфа имеет определенную миссию посредника между замкнутой кровеносной системой и клетками организма. Две главные функции, которые выполняет лимфа — это питательная и защитная. Её задача заключается в снабжении клеток организма питательными веществами и в освобождении уже переработанных веществ обмена:
- умерших микробов,
- лейкоцитов,
- фагоцитов,
- вирусов и других, которые попали в организм.
Ежедневно в нашем организме естественным путем отмирает около 1 миллиарда клеток. В клетки тканей с пищей, воздухом и водой попадают токсины. Все это выводится из организма через лимфатическую систему.
Лимфотическая система — это система вывода ЯДОВ из организма, особенно бактериальных и грибково-паразитарных!
ЧЕМ ГРОЗИТ ЗАГРЯЗНЕНИЕ ЛИМФАТИЧЕСКОЙ СИСТЕМЫ
Скорость движения лимфы гораздо меньше, чем у кровотока. Кроме того, лимфатические сосуды имеют неразвитый мышечный слой. По этим причинам довольно часто возникает такое явление, как застой лимфы. Отмершие клетки, бактерии, вирусы и токсины не достигают печени, а оседают в лимфоузлах или кое-как выводятся наружу через кожный покров и слизистые оболочки глаз, носовой полости и бронхов, вызывая различные заболевания. Застой в работе лимфы ведет к ухудшению работы *всех органов и тканей. При большой зашлакованности организма, лимфоузлы и селезенка забиты токсинами, шлаками. Поэтому они перестают выполнять свои очистительные и защитные функции.
Кроме того, лимфатические сосуды имеют неразвитый мышечный слой. По этим причинам довольно часто возникает такое явление, как застой лимфы. Отмершие клетки, бактерии, вирусы и токсины не достигают печени, а оседают в лимфоузлах или кое-как выводятся наружу через кожный покров и слизистые оболочки глаз, носовой полости и бронхов, вызывая различные заболевания. Застой в работе лимфы ведет к ухудшению работы *всех органов и тканей. При большой зашлакованности организма, лимфоузлы и селезенка забиты токсинами, шлаками. Поэтому они перестают выполнять свои очистительные и защитные функции.
Нужно помнить, что неправильное питание, малоподвижный образ жизни, воздействие вредной среды, ухудшение функций нервной системы, недостаточность и неритмичность подачи импульсов, необходимых для сокращения мышц лимфатических узлов, и другие неблагоприятные факторы приводят к нарушению движения лимфы и скапливанию в ней патогенной микрофлоры.
В этом случае лимфатическая система начинает действовать против организма, разнося по тканям и органам вирусы и грибы, бактерии и прочие болезнетворные микроорганизмы. Если лимфа плохо отводится или перестает очищать межклеточную жидкость, конечности человека становятся отечными, а повышенная нагрузка на сердце оборачивается серьезными проблемами, которые начинаются с варикозного расширения вен и гипертонии, а заканчиваются сердечной недостаточностью. Отеки на ногах, руках, пояснице, вокруг глаз и суставов — это всё нарушение лимф оттока.
Если лимфа плохо отводится или перестает очищать межклеточную жидкость, конечности человека становятся отечными, а повышенная нагрузка на сердце оборачивается серьезными проблемами, которые начинаются с варикозного расширения вен и гипертонии, а заканчиваются сердечной недостаточностью. Отеки на ногах, руках, пояснице, вокруг глаз и суставов — это всё нарушение лимф оттока.
Отек на ногах указывает на то, что сильно зашлакованы паховые лимфоузлы, и лимфа не поднимается.
Отечность рук – это закупорка подмышечных лимфоузлов.
Отечность глаз – это закупорка подчелюстных и лицевых лимфоузлов.
Миндалины — самый мощный плацдарм для различных бактерий. Они своими лимфатическими протоками напрямую связаны с головным мозгом, со щитовидной железой, сердцем и почками. Поэтому, пока мы не избавимся от хронического тонзиллита, мы можем даже не надеяться на эффективное лечение вегето-сосудистой дистонии, аутоиммунного тиреоидина и гломерулонефрита.
Внезапно появляющиеся на коже папилломы, пигментные пятна, бородавки и другие образования на коже — это не что иное, как последствия интоксикации лимфатической системы.
Лимфосистема – это страж, стоящий на защите организма, который избавляет нас от множества проблем со здоровьем. Поэтому она должна быть идеально чистой, чтобы иметь возможность бороться с внешними вредителями.
КОМУ НЕОБХОДИМО ОЧИЩАТЬ ЛИМФАТИЧЕСКУЮ СИСТЕМУ
Чистка лимфы полезна всем, но в особенности она актуальна после рентгена, тяжелых болезней, оперативного вмешательства, длительного приема антибиотиков, гриппа, простудных заболеваний, инфарктов и инсультов, после перенесенных стрессов.
Итак, показаниями к очищению лимфы служат:
— частые простуды, перенесенные инфекции
— заболевания ушей, носа и глаз
— заболевания сердечно-сосудистой системы и органов дыхания
— аллергические процессы
— кожные заболевания
— заболевания щитовидной железы
— ожирение, целлюлит
— нарушение работы кишечника, печени, кожи
— заболевания мочеполовой системы
— артриты, артрозы, отложение солей
— новообразования (кисты, полипы, папилломы и пр.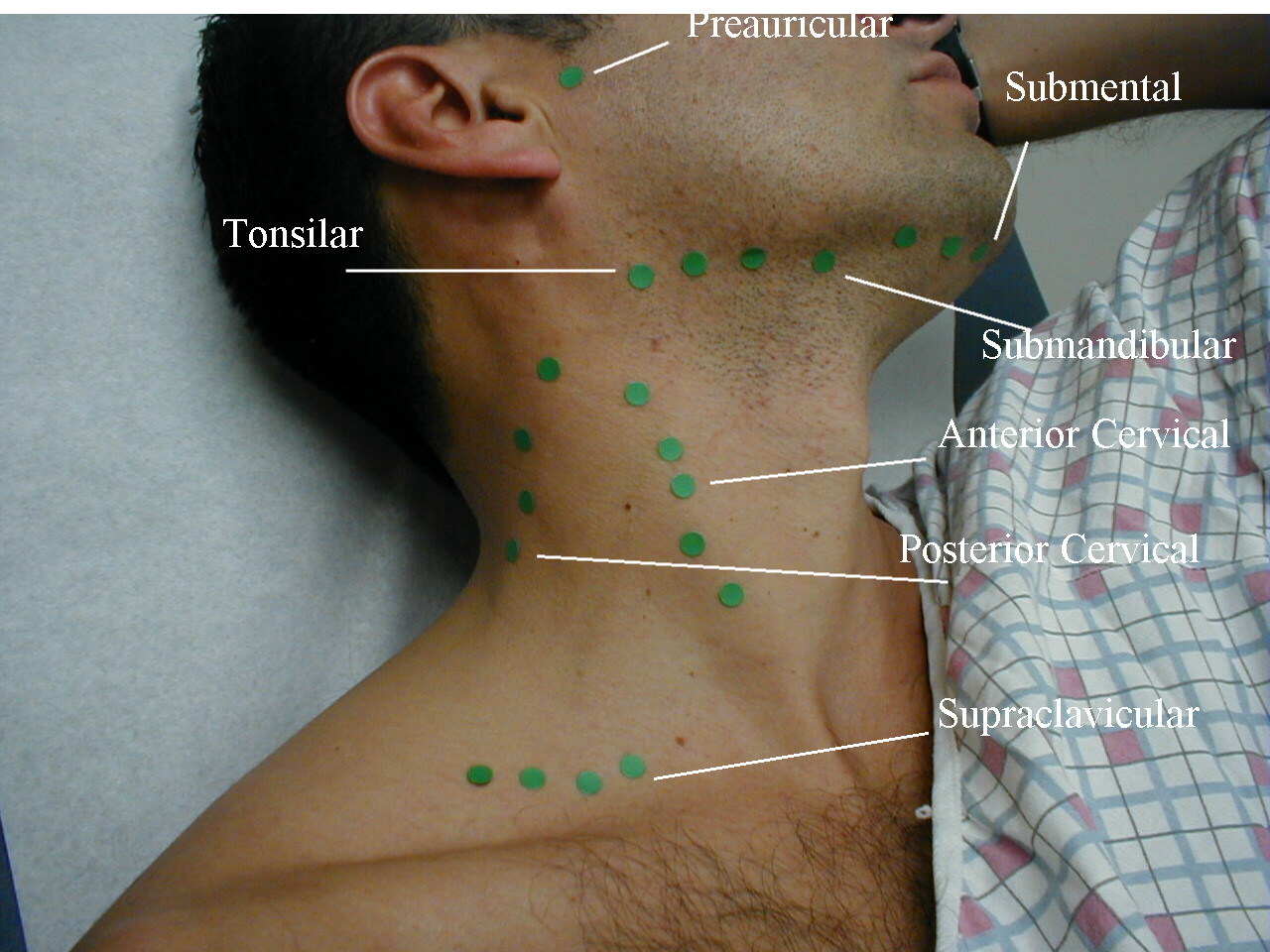 ).
).
Лимфаденит у детей | Описание заболевания
Лимфаденит у детей — ответная реакция детского организма на глобальный или локальные патологические процессы, выражающаяся в воспалении и увеличении лимфатических узлов. Различают гнойный и общий лимфаденит, для каждого из которых характерны свои особенности и симптоматика.
Что вызывает лимфаденит?
Причина лимфаденита у детей — это всегда проникшая в организм инфекция, чаще всего стафилококковая или пневмококковая, с которой иммунная система не в состоянии справиться. Так как лимфатические железы принимают непосредственное участие в защите организма, они реагируют на внедрение инфекции опуханием.
Факторы риска
Воспаление лимфоузлов занимает ведущее место в педиатрии по частоте возникновения. Способствуют развитию патологической реакции:
- подавленность иммунной системы;
- хронические гнойные воспаления горла и верхних дыхательных путей;
- частые контакты с больными (родственники, сверстники в детском саду).

Дети в возрасте до 10-12 лет болеют чаще.
Симптомы и клиническая картина лимфаденита у детей
Признаки лимфаденита у детей выражаются в значительном увеличении лимфатических узлов (в основном шейных и подчелюстных), иногда настолько, что это видно невооруженным глазом. При пальпации ребенок ощущает острую боль, внешние кожные покровы гиперемированы.
Симптомы лимфаденита у детей разнятся в зависимости от его вида.
Общий — имеют место признаки интоксикации, повышение температуры, озноб, ухудшение общего самочувствия, сонливость, слабость, головокружение, потливость и др.
Гнойный — вышеописанная симптоматика еще более выраженная, кожа в местах припухлости заметно покрасневшая, наблюдается усиление отека и локальных болей.
Проявления лимфаденита могут приобретать разную степень тяжести, в зависимости от возраста пациента, сложности и времени протекания заболевания (острый период может длиться от 2 до 4 недель).
Методы диагностики
Независимо от характера течения воспалительного процесса, диагностика лимфаденита включает следующие мероприятия:
- осмотр с пальпацией скоплений лимфоидных тканей;
- сбор анамнеза о первичном заболевании;
- общий анализ крови на лимфаденит для установления полной клинической картины;
- биопсия кожи или пункция воспаленных участков.

Какой врач лечит лимфаденит?
Лимфаденит у детей лечит врач-педиатр, опираясь на результаты диагностики. Но при прогрессировании недуга может понадобиться консультация отоларинголога, инфекциониста, а в особо тяжелых случаях — хирурга.
Схема лечения лимфаденита
Лечение лимфаденита у детей проводится с учетом степени интоксикации организма, формы болезни, ее стадии и остроты протекания, а также данных анамнеза.
Лечащий врач информирует родителей о том, как лечить лимфаденит у детей. Борьба с заболеванием основывается на подавлении основного очага инфекции с параллельным купированием воспаления и устранением тяжелой симптоматики, особенно лихорадки.
Основные методы лечения и противопоказания
Лечение проводится с использованием комплексного подхода и консервативных методов терапии.
Из медпрепаратов назначаются:
- антибиотики узкого или широкого спектра действия;
- пробиотики — для сохранения микрофлоры кишечника;
- антигистаминные препараты — для предотвращения аллергических реакций и уменьшения отечности тканей.

Физиотерапевтические методы представлены УВЧ и КВЧ-терапией, оказывающей противовоспалительное и антисептическое действие.
При серьезных нагноениях может потребоваться хирургическое вмешательство.
Противопоказания:
- подозрение на наличие опухолевого образования;
- нельзя делать теплые компрессы и греть зоны припухлостей.
Возможные осложнения
Осложнения при лимфадените у детей могут быть непредсказуемыми, но все они связаны с местом локализации воспаленного лимфоузла. Например, шейная припухлость сопровождается негативными последствиями для горла, подчелюстная может затрагивать зубы, воспаление близ паха провоцирует соответствующие недуги в этой области и т.д.
Хронический лимфаденит. Причины, симптомы, лечение
Диагноз хронический лимфаденит ставится при сроке течения заболевания свыше 30 дней. Причиной перехода недуга в эту фазу становится несоответствующее или несвоевременное лечение. Вне обострений симптоматика вялая. Возможны периоды обострений или прогрессирование болезни к тяжелым формам.
Возможны периоды обострений или прогрессирование болезни к тяжелым формам.
Меры профилактики
Профилактика лимфаденита заключается в избегании инфекционных заболеваний, предупреждении травмирования, своевременной антисептической обработке ран и санации очагов инфекции в организме (кариеса, тонзиллита), а также вскрытии гнойных образований (фурункулов и др.).
| Ультразвуковая диагностика | |
|---|---|
| УЗИ гепатобиллиарной зоны | 2800.00 |
| Комплексное УЗИ внутренних органов | 3300.00 |
| УЗИ печени | 1400.00 |
| УЗИ желчного пузыря | 1250.00 |
| УЗИ желчного пузыря с определением его сократимости | 1400.00 |
| УЗИ поджелудочной железы | 1250.00 |
| Предоперационная разметка вен и перфорантов нижней конечности | 1210. 00 00 |
| УЗИ селезенки | 1250.00 |
| Ультразвуковое определение жидкости в брюшной полости | 1250.00 |
| УЗИ почек и надпочечников | 2300.00 |
| УЗИ почек и надпочечников (1-ой почки) | 1300.00 |
| УЗИ мочевого пузыря | 1400.00 |
| УЗИ простаты | 1800.00 |
| УЗИ предстательной железы и мочевого пузыря с определением остаточной мочи | 2900.00 |
| УЗИ предстательной железы трансректальное | 2400.00 |
| УЗИ органов мошонки | 2300.00 |
| Определение объема остаточной мочи | 900.00 |
| УЗИ мочевого пузыря (определение выброса мочи из устья мочеточника при подозрении обструкции верхних мочевых путей) | 1250.00 |
| УЗИ мочевого пузыря и определение объема остаточной мочи | 1900.00 |
| УЗИ щитовидной железы и паращитовидных желез | 2400.00 |
| Ультразвуковое исследование при проведении пункции | 2310.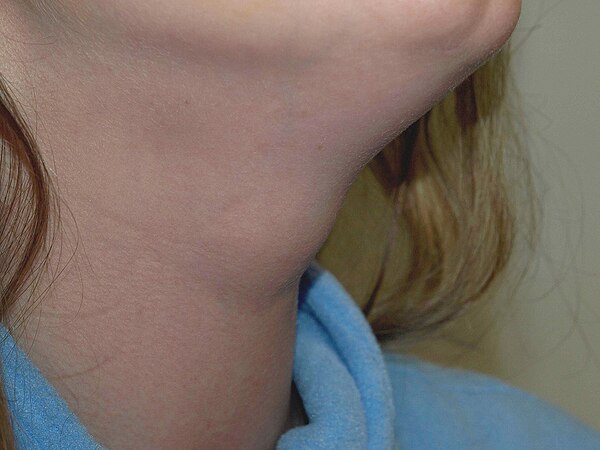 00 00 |
| УЗИ лимфатических узлов (одна анатомическая зона) | 2100.00 |
| УЗИ слюнных желез | 1400.00 |
| УЗИ мягких тканей (одна анатомическая зона) | 1400.00 |
| УЗИ молочных желез + УЗИ регионарных лимфатических узлов | 2800.00 |
| УЗИ молочных желез (контрольное УЗИ одной молочной железы при повторном посещении) | 1900.00 |
| УЗИ сустава | 1800.00 |
| УЗИ плевральной полости | 1280.00 |
| УЗИ матки и придатков трансвагинальное | 2500.00 |
| УЗИ матки и придатков трансабдоминальное | 2500.00 |
| УЗИ фолликулогенеза | 2500.00 |
| УЗИ плода (до 10 недель) | 2400.00 |
| УЗИ плода в 11-14 недель | 4100.00 |
| УЗИ плода (в 2-3 триместрах беременности) | 4500.00 |
| УЗИ в режиме 3D (УЗИ после 15 недель беременности) | 5700.00 |
| УЗИ в режиме 3D (УЗИ с допплерографией после 15 недель беременнности) | 6800. 00 00 |
| УЗИ плода (в 2-3 триместрах) беременности многоплодная | 5500.00 |
| УЗИ в режиме 3Д (УЗИ после 15 недель беременности) многоплодная | 7000.00 |
| УЗИ в режиме 3Д (УЗИ с допплерографией после 15 недель беременности) многоплодная | 8000.00 |
| УЗИ плода (до 10 нед) многоплодная | 3000.00 |
| УЗИ плода (в 11-14 нед) многоплодная | 4900.00 |
| Ультразвуковая допплерография артерий методом мониторирования (в акушерстве-гинекологии) | 1900.00 |
| Кардиотокография плода | 1910.00 |
| Эхокардиография (ЭХО КГ) | 3500.00 |
| Дуплексное сканирование брахиоцефальных артерий с цветным допплеровским картированием кровотока | 3500.00 |
| Триплексное сканирование брахиоцефальных артерий с цветным допплеровским картированием кровотока | 3500.00 |
| Дуплексное сканирование сосудов (артерий и вен) верхних конечностей | 4710. 00 00 |
| Триплексное сканирование сосудов (артерий и вен) верхних конечностей | 4710.00 |
| Дуплексное сканирование артерий (1-й верхней или нижней конечности) | 2000.00 |
| Дуплекское сканирование сосудов (артерий и вен 1-й верхней или нижней конечности) | 3100.00 |
| Дуплексное сканирование сосудов (артерий и вен) нижних конечностей | 5800.00 |
| Триплексное сканирование сосудов (артерий и вен) нижних конечностей | 5800.00 |
| Дуплексное сканирование транскраниальное артерий и вен | 3500.00 |
| Триплексное сканирование транскраниальных артерий и вен | 3500.00 |
| Триплексное сканирование вен (верхних или нижних конечностей) | 4100.00 |
| Триплексное сканирование (1-й верхней или нижней конечности) | 2000.00 |
| Дуплексное сканирование артерий (верхних или нижних конечностей) | 3600.00 |
| Триплексное сканирование артерий (верхних или нижних конечностей) | 3600. 00 00 |
| Дуплексное сканирование артерий почек | 3500.00 |
| Триплексное сканирование артерий почек | 3500.00 |
| Дуплексное сканирование аорты | 3300.00 |
| Триплексное сканирование аорты | 3300.00 |
| Ультразвуковое исследование глазного яблока с допплерографией сосудов глаз и орбиты (1 глаз) | 2400.00 |
| Ультразвуковое исследование глазного яблока с триплексным сканированием сосудов глаз и орбит (1 глаз) | 2400.00 |
| Ультразвуковое исследование глазного яблока с допплерографией сосудов глаз и орбиты (2 глаза) | 4100.00 |
| Ультразвуковое исследование глазного яблока с триплексным сканированием сосудов глаз и орбит (2 глаза) | 4100.00 |
| Функциональная диагностика | |
| Электрокардиография (ЭКГ) | 1530.00 |
| Электрокардиография с физическими упражнениями (20 приседаний) | 2740. 00 00 |
| Исследование неспровоцированных дыхательных объемов и потоков (ФВД) | 1530.00 |
| Исследование дыхательных объёмов с применением лекарственных препаратов | 2000.00 |
| Холтеровское мониторирование артериального давления (СМАД) | 4000.00 |
| Холтеровское мониторирование сердечного ритма (ХМ-ЭКГ)+ЭКГ | 4800.00 |
| Холтеровское мониторирование сердечного ритма (ХМ-ЭКГ) | 4000.00 |
| Холтеровское мониторирование сердечного ритма (ХМ-ЭКГ)+ЭКГ 48 часов | 6000.00 |
| Холтеровское мониторирование сердечного ритма (ХМ-ЭКГ)+ЭКГ 72 часов | 7500.00 |
| Электроэнцефалография (ЭЭГ) | 3500.00 |
| Реоэнцефалография (РЭГ) | 1900.00 |
| Реовазография (РВГ) | 1900.00 |
| Эхоэнцефалография (ЭХО ЭГ) | 1660.00 |
| Тредмил тест | 6060.00 |
Органосохраняющая операция при раке молочной железы у молодой пациентки в НМИЦ хирургии им.
 А.В. Вишневского
А.В. ВишневскогоКак и многие заболевания, рак молочной железы помолодел. Все чаще специалистам приходится наблюдать злокачественные образования у женщин 25-35 лет, — прежде для этой возрастной группы такая проблема была не характерна.
Это накладывает особую ответственность не только на врачей, но и на самих пациенток, которые должны научиться как можно раньше проявлять онкологическую настороженность.
Пациент, диагноз
Пациентка 32 лет. Диагноз: рак левой молочной железы, T2N1M0 IIb стадия. Люминальный В тип. Состояние после неоадъювантной полихимиотерапии (НАПХТ).
Как развивались события
К нам на консультацию обратилась пациентка с жалобами на образование в левой молочной железе.
Выполнено маммографическое исследование (ММГ): в верхне-наружном квадранте — опухоль размером 2,7х2,5 см, с неровными, нечеткими границами, разнокалиберные микрокальцинаты в центре образования.
УЗИ молочных желез: образование левой молочной железы 2,5х2,6х2,5 см, расположенное в верхне-наружном квадранте, с нечеткими контурами, с признаками васкуляризации. Аксиллярные лимфоузлы увеличены до 2 см, измененные — 2 лимфоузла с признаками метастатического поражения (mts).
Аксиллярные лимфоузлы увеличены до 2 см, измененные — 2 лимфоузла с признаками метастатического поражения (mts).
Гистологическое заключение по результатам core-биопсии: инфильтративный рак неспецифического типа II степени злокачественности. Иммуногистохимическое исследование (ИГХ): РЭ — 8, РП — 6, Ki-67 — 70%, Her статус негативный.
Тонкоигольная аспирационная биопсия (ТАБ) аксиллярного лимфоузла – признаки mts рака молочной железы.
Мутаций генов BRCA I, II не выявлено.
Позитронно-эмиссионная томография (ПЭТ КТ) – признаки опухолевого образования левой молочной железы, аксиллярной лимфаденопатии.
Как принималось решение
Учитывая данные обследований, стадию заболевания, гистологическое заключение, ИГХ тип опухоли, возраст пациентки, было принято решение назначить на первом этапе лечения 6 курсов неоадъювантной полихимиотерапии (НАПХТ).
Пациентке выполнена разметка опухоли. Процедура проводится под ММГ специальным внутритканевым маркером, — он представляет собой мельчайшую металлическую скобку, которую располагают в зоне интереса из пистолета. Это делается для того, чтобы точно обозначить зону опухоли в целях контроля за ней в период проведения ХТ-лечения, а в дальнейшем для максимально точного хирургического вмешательства. Такая манипуляция — необходимый этап комплексного лечения новообразования и крайне актуальна в случае его полного регресса.
Это делается для того, чтобы точно обозначить зону опухоли в целях контроля за ней в период проведения ХТ-лечения, а в дальнейшем для максимально точного хирургического вмешательства. Такая манипуляция — необходимый этап комплексного лечения новообразования и крайне актуальна в случае его полного регресса.
После 3 курсов НАПХТ отмечена положительная динамика: по данным ММГ размер опухолевого узла уменьшился до 1,7х2 см. После 6 курсов: ММГ — 1,2 х 1,5 см, УЗИ молочных желез – размер опухолевого узла до 1,5 см в диаметре. Регионарные лимфоузлы без особенностей.
После проведения химиотерапии планировалось хирургическое лечение. Учитывая положительный результат НАПХТ, предоперационную разметку опухоли и возраст пациентки, было принято решение выполнить органосохраняющее оперативное вмешательство в объеме радикальной резекции.
Риски и особенности ситуации
Особенности ситуации были связаны прежде всего с возрастом больной. Когда речь идет о таких молодых женщинах, существенным критерием успеха хирургического вмешательства становится еще и должный косметический эффект.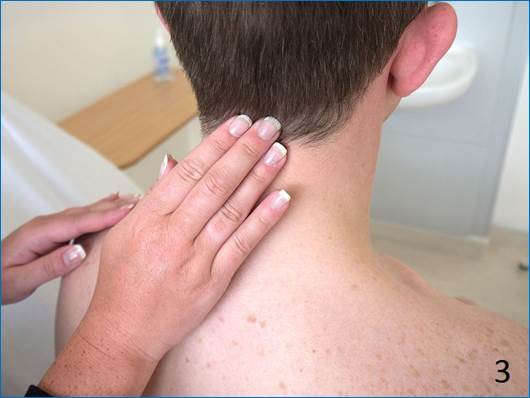 Конечно, медицинская сторона вопроса приоритетна, однако неудовлетворительный эстетический результат способен заметно снизить качество жизни и самооценку.
Конечно, медицинская сторона вопроса приоритетна, однако неудовлетворительный эстетический результат способен заметно снизить качество жизни и самооценку.
Суть вмешательства
Интраоперационно выполнена оценка «чистоты» краев резекции с их срочным гистологическим исследованием; клипировано операционное ложе для дальнейшего проведения лучевой терапии. Из отдельного доступа проведена лимфаденэктомия (удалено 11 лимфоузлов).
Плановое послеоперационное гистологическое исследование: резидуальная опухоль в виде единичных структур инвазивной карциномы неспецифического типа. Опухолевые клетки с выраженными дистрофическими изменениями. Максимальный размер инвазивного рака составляет 1,0 см в диаметре. В краях резекции без признаков опухолевого роста. В 10 лимфоузлах без метастазов, в одном — признаки полного лечебного патоморфоза.
В дальнейшем пациентке была проведена лучевая терапия. В настоящее время она получает гормонотерапию. Срок наблюдения — 1 год.
На очередном осмотре в июле 2020 года проведены ММГ, УЗИ молочных желез, ПЭТ КТ – без особенностей.
Комментарий хирурга
Наталья Юрьевна Германович, кандидат медицинских наук, маммолог-онколог, врач-хирург хирургического торакального отделения
«К сожалению, в последнее время мы все чаще имеем дело с пациентками 25-35 лет. У молодых женщин совсем маленькие дети, либо они планируют беременность, — и это вносит серьезные нюансы в работу специалиста. В частности, особую актуальность приобретает тема органосохраняющих операций.
Нужно заметить, что еще лет 15 назад больные с опухолями молочных желез сразу отправлялись на операционный стол. Теперь ситуация изменилась принципиально, и благодаря современным методам обследования все решается индивидуально. Опухоли определенного типа, клиническая стадия онкологического процесса предусматривают на первом этапе назначение неоадъювантной химиотерапии. Случай, с которым мы имели дело, — как раз такой. Объем оперативного вмешательства у нашей пациентки оказался бы гораздо больше, если бы не проведенное предварительно химиотерапевтическое лечение.
Таким образом, речь идет о ярком примере современного индивидуального подхода: после обследования мы подобрали химиотерапию, затем обсудили вместе с пациенткой два вида хирургического вмешательства, которые были показаны. Первый — подкожная мастэктомия с имплантом (удаление тканей молочной железы с последующей установкой импланта). Второй — радикальная резекция пораженного участка и лимфоузлов с сохранением здоровых тканей молочной железы. Мы учли благоприятные результаты химиотерапии, возраст и пожелания пациентки и пришли к выводу, что предпочтительнее органосохраняющая операция. Ее мы и провели.
Еще один актуальный момент. Мы всегда стремимся объяснить пациенткам, насколько важно правильно вести себя после операции. Конечно, нельзя погружаться в болезнь. Конечно, нужно жить полноценной жизнью. Но при этом совершенно необходимо контролировать ситуацию! Даже при самом безоблачном прогнозе следует регулярно приходить на обследования. К сожалению, некоторые пациентки действуют по принципу — удалил и забыл. Им кажется, что так они быстрее вернутся «в строй». Но рак — это хроническое заболевание, и исходить нужно из этого. Только когда пациентки соблюдают все предписания, им можно своевременно помочь, если возникнет рецидив опухоли. К счастью, многие с военной четкостью выполняют рекомендации врача. Но, увы, более чем достаточно и тех, кто проявляет непростительную беспечность.
Им кажется, что так они быстрее вернутся «в строй». Но рак — это хроническое заболевание, и исходить нужно из этого. Только когда пациентки соблюдают все предписания, им можно своевременно помочь, если возникнет рецидив опухоли. К счастью, многие с военной четкостью выполняют рекомендации врача. Но, увы, более чем достаточно и тех, кто проявляет непростительную беспечность.
Своих больных после операции я предпочитаю контролировать сама, — мне так спокойнее. К счастью, наша молодая пациентка ведет себя разумно и дисциплинированно. Прогноз в ее случае благоприятный. Она активно работает и воспитывает двух замечательных сыновей».
Операционная бригада
Оператор: Н.Ю. Германович
Ассистент: Г.А. Вишневская
Анестезиолог: Т.Н. Хлань
Операционная сестра: И.А. Егорова
Рак прямой кишки — первые симптомы, виды, метастазы, лечение
Рак прямой кишки с метастазами
Hа прямой кишки метастазирует чаще всего в:
- Тазовые, Регионарные и забрюшинные лимфоузлы;
- Печень;
- Легкие и плевру;
- Полые органы брюшной полости и брюшину;
- Головной мозг;
- Плоские кости и позвоночник.

В 95% случаев метастазирование происходит в первую очередь в печень, которая увеличивается в размерах и становится более плотной. Это проявляется дискомфортом и тяжестью в области правого подреберья. В процессе роста здоровая ткань замещается метастатической, что приводит к нарушениям работы печени. Внешне это проявляется желтушностью кожных покровов.
На втором месте по частоте развития отдаленных метастазов является канцероматоз — поражение брюшины. Из-за ее раздражения и нарушения функций происходит скопление жидкости внутри. Тоже самое происходит и в полости плевры с констатацией одностороннего или двухстороннего гидроторакса.
Виды рака прямой кишки
Вид опухоли диагностируются после гистологических и иммуноцитохимических анализов. Клиника СОЮЗ предлагает гистологические и иммуногистохимические исследования самой высокой степени достоверности. Лабораторные исследования курируются ведущими гистологами Израиля, Испании и России. Определение вида рака нужно для определения тактики лечения (протокола) и составления прогноза.
В зависимости от строения опухоли рак прямой кишки делится на:
Аденокарциному. Самый популярный вид опухоли прямой кишки. Обнаруживается в 75-80% случаев. Происходит из железистой ткани и встречается чаще всего у людей после 50 лет. В процессе исследования возможно определить степень дифференцировки опухолевой ткани. Делятся на высокодифференцированную, умеренно дифференцированную, низко дифференцированную и недифференцированную опухоль. Недифференцированная опухоль отличается особой злокачественностью.
Перстневидно-клеточный рак. Обнаруживается в 3-4% случаев. Называется так по причине особенностей внешнего вида опухолевых клеток: в центре клетки наблюдается просвет, а снаружи узкий ободок с клеточным ядром. Данный вид рака характеризуется неблагоприятным течением, подавляющее большинство пациентов погибают в первые 3 года.
Плоскоклеточный рак. Третий по распространенности вид опухоли прямой кишки, который составляет 2-5%. При этом виде опухоли характерно раннее метастазирование. Зачастую причину возникновения связывают с папилломавирусной инфекцией. Почти всегда встречается в нижней части прямой кишки, ближе к анальному каналу. Лучевая терапия считается самым эффективным методом лечения данного вида рака.
Зачастую причину возникновения связывают с папилломавирусной инфекцией. Почти всегда встречается в нижней части прямой кишки, ближе к анальному каналу. Лучевая терапия считается самым эффективным методом лечения данного вида рака.
Солидный рак прямой кишки. Диагностируется редко. Данный вид опухоли образуется из железистой ткани и состоит из низкодифференцированных раковых клеток, но он уже не похожи на железистые и располагаются пластами.
Скирозный рак (скир) – еще один редко встречаемый вид опухоли. Характерна тем, что содержит относительно мало раковых клеток и довольно много межклеточного вещества.
изображений опухших лимфатических узлов: симптомы, причины и диагностика
Отек и боль в лимфатических узлах могут вызывать беспокойство, если они влияют на ваши движения. На фотографиях увеличенных лимфатических узлов может быть видна шишка на гладкой области. Вы должны знать, не является ли эта шишка опухолью на железах. Знайте, когда ждать, а когда обратиться за медицинской помощью./GettyImages-562434179-e2a2a92c78874479a49db082db27e60c.jpg)
Что нужно знать о опухших лимфатических узлах?
Лимфатические узлы являются частью параллельной системы кровообращения вашего тела, лимфатической системы.Эта система способствует укреплению иммунитета организма. Эти лимфатические узлы разбросаны по всему телу и связаны лимфатическими сосудами.
Некоторые из них образуют региональные кластеры и представляют собой дренаж определенной территории. Это означает, что лимфатические узлы, расположенные под линией челюсти или по бокам шеи, связаны со ртом, ухом и дыхательной системой, тогда как лимфатические узлы в паху образуют дренаж нижней части живота, лобковых частей и даже ног.
Изображения увеличенных лимфатических узлов: они могут присутствовать под линией челюсти или по бокам шеи, среди других областей, таких как пах.| Фото: сайт Медицинского центра Пеконик Бэй
Лимфатические узлы обычно не очень заметны, пока не начнут набухать. Узлы содержат лимфоциты, которые являются иммунными клетками. Когда эти клетки обнаруживают захватчиков в жидкой системе, они захватывают этих «врагов» и уничтожают их. В этом процессе они тоже разрушаются. Организм вынужден производить новые боевые клетки в этих областях. Это вызывает отек. Таким образом, опухоль свидетельствует об инфекции в организме.
Когда эти клетки обнаруживают захватчиков в жидкой системе, они захватывают этих «врагов» и уничтожают их. В этом процессе они тоже разрушаются. Организм вынужден производить новые боевые клетки в этих областях. Это вызывает отек. Таким образом, опухоль свидетельствует об инфекции в организме.
Нужны ли доктору фотографии увеличенных лимфатических узлов?
Увеличенный лимфатический узел выглядит как небольшая шишка на том месте, где раньше ничего не было.Они могут различаться по размеру от небольшой горошины до размера винограда. Он может казаться нежным при прикосновении и даже болезненным.
Ваш врач прикоснется к вам и определит вашу опухоль. Им не понадобятся фотографии увеличенных лимфатических узлов в тех областях, где они хорошо видны. Эти районы:
- Пах
- Подмышки
- На шею
- Под подбородком
- За ушами
Помимо этого, могут быть опухоли других желез, например, вокруг головы или у основания ключицы, которые не так заметны. В этом случае ваш врач может посоветовать дальнейшие обследования. Сюда входят анализы крови и патологические изображения увеличенных лимфатических узлов, такие как рентгеновские снимки, УЗИ, КТ и МРТ. Эти визуальные тесты в сочетании с анализами крови и соответствующими симптомами помогают медицинскому эксперту определить проблему. Они могут предложить биопсию лимфатических узлов, если сочтут нужным.
В этом случае ваш врач может посоветовать дальнейшие обследования. Сюда входят анализы крови и патологические изображения увеличенных лимфатических узлов, такие как рентгеновские снимки, УЗИ, КТ и МРТ. Эти визуальные тесты в сочетании с анализами крови и соответствующими симптомами помогают медицинскому эксперту определить проблему. Они могут предложить биопсию лимфатических узлов, если сочтут нужным.
Другие симптомы, сопровождающие опухоль желез, о которых вы должны сообщить своему врачу:
- Насморк
- Боль в горле
- лихорадка
- Ночная одежда
- Усталость
- Боль в увеличенной железе
- Любая другая история болезни
- Жесткие, фиксированные или быстрорастущие узлы
- Узелковые опухоли по всему телу
- Набухание продолжалось несколько недель
- Гной в припухлости
- Изменение цвета припухлости
- Внезапная потеря веса
- Отек лимфатических узлов подмышек или паха без других симптомов
Каковы причины увеличения лимфатических узлов?
Разбухание лимфатических узлов может быть вызвано различными факторами или условиями. Посмотрим на них.
Посмотрим на них.
Вирусные, бактериальные и паразитарные инфекции:
- Простуда
- Инфекции зубов и десен
- Проблемы с носовыми пазухами
- Грипп
- Стрептококковая ангина
- Инфекции стафилококка
- Тонзиллит
- Аденоидит
- Мононуклеоз
- Грибковые инфекции
- Кокцидиоидомикоз
- Гистоплазмоз
- Лейшманиоз
- Хламидиоз
- СТАНДАРТЫ
Существуют серьезные инфекции, которые приводят к быстрому отеку желез.
- Туберкулез
- Корь
- Ветряная оспа
- Краснуха
- Герпес
- Болезнь Лайма
- ВИЧ
- Токсоплазмоз
- Болезнь кошачьих царапин
Аутоиммунные болезни:
- Системная красная волчанка
- Ревматоидный артрит
- Синдром Шегрена
Раков:
- Лейкемия
- Рак с метастазами
- Лимфома
Женщина проходит курс лечения лимфедемы. | Фотография: iStock
| Фотография: iStock
- Болезнь Ходжкина
- Саркома Капоши
Другие причины:
- Генетическая болезнь накопления липидов
- Саркоидоз
- Отторжение трансплантата / трансплантата
- Травма нижних конечностей
Средства от опухших лимфатических узлов
В большинстве случаев опухоль, вызванная простудой или легкой инфекцией, проходит сама собой через некоторое время. Если этого не произошло, необходимо предпринять дополнительные шаги.Вот некоторые домашние средства, которые вы можете попробовать:
- Наложение теплого и влажного компресса на эту область.
- Обильное питье — вода и соки.
- Безрецептурные обезболивающие — ибупрофен или парацетамол.
- Достаточно отдохнуть, чтобы полностью оправиться от болезни.
Ваш врач может назначить противовирусные препараты или антибиотики. Они могут попросить вас принять противовоспалительные лекарства для быстрого облегчения. Если отек этими методами не спадет, потребуется более детальное обследование.Внимательно следуйте советам врача.
Изображение со свинца через веб-сайт / Медицинский центр Пеконик-Бэй.
ТАКЖЕ ЧИТАЙТЕ:
Перхоть у детей: симптомы и средства правовой защиты
Расстройство желудка у детей: причины, симптомы и средства правовой защиты
Острие у детей: причины, симптомы и лечение
фото плечевых лимфоузлов
.671-02095891
Лимфоснабжение плеча
Премиум без лицензионных отчислений
671-02093711
Лимфоснабжение головы и плеч
Премиум без лицензионных отчислений
671-02092905
Лимфоснабжение плеча
Премиум без лицензионных отчислений
671-02095231
Лимфоснабжение головы и плеча
Премиум без лицензионных отчислений
671-02095660
Лимфоснабжение головы и плеч
Премиум без лицензионных отчислений
671-02096342
Лимфоснабжение плеча
Премиум без лицензионных отчислений
671-02096630
Лимфоснабжение головы и плеча
Премиум без лицензионных отчислений
671-02096596
Лимфоснабжение плеча и плеча
Премиум без лицензионных отчислений
671-02097667
Лимфоснабжение плеча
Премиум без лицензионных отчислений
671-02092841
Лимфоснабжение плеча и плеча
Премиум без лицензионных отчислений
671-02095438
Лимфоснабжение плеча
Премиум без лицензионных отчислений
671-02098017
Лимфоснабжение плеча
Премиум без лицензионных отчислений
671-02093843
Лимфоснабжение плеча
Премиум без лицензионных отчислений
671-02093395
Лимфоснабжение лица, шеи и плеч
Премиум без лицензионных отчислений
671-02092822
Лимфоснабжение плеча
Премиум без лицензионных отчислений
671-02095814
Лимфоснабжение плеча
Премиум без лицензионных отчислений
671-02097878
Лимфоснабжение плеча и плеча
Премиум без лицензионных отчислений
671-02097321
Лимфоснабжение плеча
Премиум без лицензионных отчислений
671-02098196
Лимфоснабжение плеча
Премиум без лицензионных отчислений
671-02095152
Лимфоснабжение плеча
Премиум без лицензионных отчислений
671-02097741
Лимфоснабжение плеча
Премиум без лицензионных отчислений
671-02093081
Лимфоснабжение плеча
Премиум без лицензионных отчислений
- 59259″ data-haskpx=»true» data-license=»rf» data-imagecode=»671-02097294″ data-incart=»false» data-extendedlicense=»false» data-inlightbox=»false»>
671-02097294
Лимфоснабжение плеча
Премиум без лицензионных отчислений
671-02096446
Лимфоснабжение плеча
Премиум без лицензионных отчислений
Как проверить лимфатические узлы: 12 шагов (с изображениями)
Об этой статье
Медицинский осмотр:
Магистр медсестер, Университет Теннесси, Ноксвилл
Эта статья была проверена с медицинской точки зрения Любой Ли, FNP-BC, MS.Люба Ли, FNP-BC, сертифицированная семейная практикующая медсестра (FNP) и преподаватель из Теннесси с более чем десятилетним клиническим опытом. Люба имеет сертификаты в педиатрической расширенной системе жизнеобеспечения (PALS), неотложной медицине, расширенной кардиологической поддержке жизни (ACLS), тимбилдинге и интенсивной терапии. Она получила степень магистра медицинских наук (MSN) в Университете Теннесси в 2006 году. Эта статья была просмотрена 3 170 623 раза.Соавторы: 20
Обновлено: 8 апреля 2021 г.
Просмотры: 3,170,623
Заявление об отказе от ответственности за медицинское обслуживание
Содержание этой статьи не предназначено для замены профессиональных медицинских рекомендаций, обследований, диагностики или лечения.Вы всегда должны связываться со своим врачом или другим квалифицированным медицинским работником, прежде чем начинать, менять или прекращать какое-либо лечение.
Резюме статьиXПроверка лимфатических узлов один раз в месяц может помочь вам обнаружить любую опухоль, которая может указывать на проблему со здоровьем. Лимфатические узлы расположены в голове, шее, руках, подмышках и паху. Увеличенный лимфатический узел может ощущаться как горошина или виноград, и может ощущаться болезненность. Чтобы проверить лимфатические узлы в голове и шее, проведите кончиками пальцев круговыми движениями перед ушами и за ними, вокруг челюсти, по бокам шеи и над ключицей.Наклоните голову к той стороне шеи, которую вы проверяете, чтобы легче прощупывать лимфатические узлы. При проверке лимфатических узлов над ключицей вытяните локти вперед и согните плечи. Чтобы проверить лимфатические узлы в руках и подмышках, снимите рубашку и поднимите одну руку. Пальцами противоположной руки нащупайте центр подмышки. Проверьте переднюю и заднюю границы подмышки, а также внутреннюю границу руки. Повторите то же самое с другой подмышкой. Чтобы проверить лимфатические узлы в паху, нащупайте пальцами горизонтальную цепочку лимфатических узлов вдоль паховой складки с каждой стороны.Затем проверьте вертикальную цепочку лимфатических узлов вдоль внутренней поверхности бедра на обеих ногах. Если вы чувствуете увеличение лимфатического узла или не уверены, немедленно сообщите об этом врачу. Увеличение лимфатических узлов может произойти из-за инфекции или может быть признаком более серьезного заболевания. Чтобы получить дополнительную информацию от соавтора нашего Медицинского совета, например, чего ожидать, когда врач проверит ваши лимфатические узлы, продолжайте читать!
- Печать
- Отправить письмо поклонника авторам
Иммунная и лимфатическая системы — анатомические изображения и информация
Нажмите, чтобы просмотреть большое изображение
Продолжение сверху … Лимфатическая система также транспортирует жирные кислоты из кишечника , в кровеносную систему.Анатомия иммунной и лимфатической системы
Красный костный мозг и лейкоциты
Красный костный мозг — это ткань с высоким содержанием сосудов, обнаруживаемая в промежутках между трабекулами губчатой кости .В основном он находится в концах длинных костей и в плоских костях тела. Красный костный мозг — кроветворная ткань, содержащая множество стволовых клеток, производящих клетки крови. Все лейкоциты или белые кровяные тельца иммунной системы производятся красным костным мозгом. Лейкоциты можно разделить на 2 группы в зависимости от типа стволовых клеток, которые их продуцируют: миелоидные стволовые клетки и лимфоидные стволовые клетки.
Миелоидные стволовые клетки
Миелоидные стволовые клетки продуцируют моноциты и гранулярные лейкоциты — эозинофилы, базофилы и нейтрофилы.
Моноциты — это агранулярные лейкоциты, которые могут образовывать 2 типа клеток: макрофаги и дендритные клетки.
- Макрофаги . Моноциты медленно реагируют на инфекцию и, оказавшись в очаге инфекции, превращаются в макрофаги. Макрофаги — это фагоциты, способные поглощать патогены, разрушенные клетки и мусор путем фагоцитоза. Таким образом, они играют роль как в предотвращении заражения, так и в устранении последствий инфекции.
- Дендритные клетки .Моноциты также развиваются в дендритные клетки в здоровых тканях кожи и слизистых оболочек. Дендритные клетки отвечают за обнаружение патогенных антигенов, которые используются для активации Т-клеток и В-клеток.
Гранулярные лейкоциты включают следующее:
- Эозинофилы . Эозинофилы — это гранулированные лейкоциты, которые уменьшают аллергическое воспаление и помогают организму бороться с паразитами.
- Базофилы . Базофилы — это гранулярные лейкоциты, которые вызывают воспаление, выделяя химические вещества гепарин и гистамин.Базофилы вызывают воспаление при аллергических реакциях и паразитарных инфекциях.
- Нейтрофилы . Нейтрофилы — это гранулярные лейкоциты, которые первыми реагируют на очаг инфекции. Нейтрофилы используют хемотаксис для обнаружения химических веществ, вырабатываемых инфекционными агентами, и быстрого перемещения к очагу инфекции. Оказавшись там, нейтрофилы поглощают патогены посредством фагоцитоза и выделяют химические вещества, которые захватывают и убивают патогены.
Лимфоидные стволовые клетки
Лимфоидные стволовые клетки продуцируют Т-лимфоциты и В-лимфоциты.
- Т-лимфоциты . Т-лимфоциты, также известные как Т-клетки, — это клетки, участвующие в борьбе с определенными патогенами в организме. Т-клетки могут действовать как помощники других иммунных клеток или напрямую атаковать патогены. После заражения Т-клетки памяти сохраняются в организме, чтобы обеспечить более быструю реакцию на последующее заражение патогенами, экспрессирующими тот же антиген.
- В-лимфоциты . В-лимфоциты, также известные как В-клетки, также являются клетками, участвующими в борьбе с определенными патогенами в организме.После активации В-клеток при контакте с патогеном они образуют плазматические клетки, вырабатывающие антитела. Затем антитела нейтрализуют патогены до тех пор, пока другие иммунные клетки не смогут их уничтожить. После заражения В-клетки памяти сохраняются в организме и быстро вырабатывают антитела к последующему инфицированию патогенами, экспрессирующими тот же антиген.
- Естественные клетки-киллеры . Естественные клетки-киллеры, также известные как NK-клетки, представляют собой лимфоциты, которые способны реагировать на широкий спектр патогенов и раковых клеток.NK-клетки перемещаются по крови и обнаруживаются в лимфатических узлах, селезенке и красном костном мозге, где они борются с большинством типов инфекций.
Лимфатические капилляры
Когда кровь проходит через ткани тела, она попадает в тонкостенные капилляры для облегчения диффузии питательных веществ, газов и отходов. Плазма крови также диффундирует через тонкие стенки капилляров и проникает в промежутки между клетками тканей. Некоторая часть этой плазмы диффундирует обратно в кровь капилляров, но значительная часть остается в тканях в виде межклеточной жидкости.Чтобы предотвратить накопление излишков жидкости, маленькие тупиковые сосуды, называемые лимфатическими капиллярами, проникают в ткани, чтобы абсорбировать жидкости и возвращать их в кровоток.
Лимфа
Межклеточная жидкость, собираемая лимфатическими капиллярами, известна как лимфа. Лимфа очень похожа на плазму в венах: это смесь примерно 90% воды и 10% растворенных веществ, таких как белки, продукты жизнедеятельности клеток, растворенные газы и гормоны. Лимфа также может содержать бактериальные клетки, взятые из пораженных тканей, и лейкоциты, которые борются с этими патогенами.У пациентов с поздней стадией рака лимфа часто содержит раковые клетки, которые метастазировали из опухолей и могут образовывать новые опухоли в лимфатической системе. Особый тип лимфы, известный как хилус, вырабатывается в пищеварительной системе , поскольку лимфа поглощает триглицериды из ворсинок кишечника. Из-за наличия триглицеридов хилус имеет молочно-белый цвет.
Лимфатические сосуды
Лимфатические капилляры сливаются в более крупные лимфатические сосуды, чтобы переносить лимфу по телу.Структура лимфатических сосудов очень похожа на структуру вен: у них тонкие стенки и множество обратных клапанов из-за их общей функции переноса жидкости под низким давлением. Лимфа транспортируется через лимфатические сосуды насосом скелетных мышц — сокращения скелетных мышц сужают сосуды, выталкивая жидкость вперед. Обратные клапаны предотвращают возврат жидкости к лимфатическим капиллярам.
Лимфатические узлы
Лимфатические узлы — это маленькие почковидные органы лимфатической системы.Несколько сотен лимфатических узлов обнаруживаются в основном в грудной клетке и брюшной полости тела с самыми высокими концентрациями в подмышечной (подмышечной) и паховой (паховой) областях. Снаружи каждый лимфатический узел состоит из плотной волокнистой соединительнотканной капсулы. Внутри капсулы лимфатический узел заполнен ретикулярной тканью, содержащей множество лимфоцитов и макрофагов. Лимфатические узлы функционируют как фильтры лимфы, поступающей из нескольких афферентных лимфатических сосудов. Ретикулярные волокна лимфатического узла действуют как сеть, улавливающая любой мусор или клетки, присутствующие в лимфе.Макрофаги и лимфоциты атакуют и убивают любые микробы, попавшие в ретикулярные волокна. Затем эфферентные лимфатические сосуды переносят отфильтрованную лимфу из лимфатического узла в лимфатические протоки.
Лимфатические протоки
Все лимфатические сосуды тела переносят лимфу к 2 лимфатическим протокам: грудному протоку и правому лимфатическому протоку. Эти протоки служат для возврата лимфы в венозное кровоснабжение, чтобы она могла циркулировать в виде плазмы.
Лимфатические узелки
За пределами системы лимфатических сосудов и лимфатических узлов имеются массы неинкапсулированной лимфатической ткани, известные как лимфатические узелки.Лимфатические узелки связаны со слизистыми оболочками тела, где они работают, чтобы защитить организм от патогенов, попадающих в организм через открытые полости тела.
- Миндалины . В теле 5 миндалин: 2 язычных, 2 небных и 1 глоточный. Язычные миндалины расположены у заднего корня языка возле глотки. небные миндалины находятся в задней части рта возле глотки. Глотка глотки, также известная как аденоид , находится в носоглотке в заднем конце носовой полости.Миндалины содержат много Т- и В-клеток, которые защищают организм от вдыхаемых или проглатываемых веществ. Миндалины часто воспаляются в ответ на инфекцию.
- Нашивки Пейера . Бляшки Пейера представляют собой небольшие образования лимфатической ткани, обнаруженные в подвздошной кишке тонкой кишки . Пятна Пейера содержат Т- и В-клетки, которые контролируют содержимое просвета кишечника на предмет патогенов. Как только антигены патогена обнаруживаются, Т- и В-клетки распространяются и подготавливают организм к борьбе с возможной инфекцией.
- Селезенка . Селезенка представляет собой уплощенный орган овальной формы, расположенный в верхнем левом квадранте брюшной полости латеральнее желудка. Селезенка состоит из плотной волокнистой капсулы из соединительной ткани, заполненной областями, известными как красная и белая пульпа. Красная пульпа, которая составляет большую часть массы селезенки, названа так потому, что содержит множество синусов, фильтрующих кровь. Красная пульпа содержит ретикулярные ткани, волокна которых фильтруют из крови изношенные или поврежденные эритроциты.Макрофаги в красной пульпе переваривают и перерабатывают гемоглобин захваченных красных кровяных телец. В красной мякоти также содержится много тромбоцитов, которые высвобождаются в ответ на кровопотерю. Белая пульпа находится внутри красной пульпы, окружающей артериолы селезенки. Он состоит из лимфатической ткани и содержит множество Т-клеток, В-клеток и макрофагов для борьбы с инфекциями.
- Тимус . Тимус — это небольшой треугольный орган, расположенный кзади от грудины и кпереди от сердца.Тимус в основном состоит из железистого эпителия и кроветворных соединительных тканей. Тимус производит и тренирует Т-клетки во время развития плода и детства. Т-клетки, образующиеся в тимусе и красном костном мозге, созревают, развиваются и размножаются в тимусе на протяжении всего детства. Подавляющее большинство Т-клеток не выживают после тренировки в тимусе и разрушаются макрофагами. Выжившие Т-клетки распространяются по всему телу в другие лимфатические ткани, чтобы бороться с инфекциями. К тому времени, когда человек достигает половой зрелости, иммунная система становится зрелой, и роль вилочковой железы снижается.После полового созревания неактивный тимус медленно замещается жировой тканью.
Физиология иммунной и лимфатической системы
Циркуляция лимфы
Одна из основных функций лимфатической системы — перемещение интерстициальной жидкости из тканей в систему кровообращения. Подобно венам системы кровообращения, лимфатические капилляры и сосуды перемещают лимфу с очень небольшим давлением, чтобы улучшить кровообращение. Чтобы помочь движению лимфы к лимфатическим протокам, в лимфатических сосудах имеется множество односторонних обратных клапанов.Эти обратные клапаны позволяют лимфе двигаться к лимфатическим протокам и закрываться, когда лимфа пытается оттекать от протоков. В конечностях сокращение скелетных мышц сжимает стенки лимфатических сосудов, выталкивая лимфу через клапаны в направлении грудной клетки. В туловище диафрагма опускается в брюшную полость во время вдоха. Это повышенное давление в брюшной полости выталкивает лимфу в менее сжатую грудную клетку. Градиент давления меняется на противоположный во время выдоха, но обратные клапаны предотвращают отталкивание лимфы назад.
Транспорт жирных кислот
Другой важной функцией лимфатической системы является транспортировка жирных кислот из пищеварительной системы. Пищеварительная система расщепляет большие макромолекулы углеводов, белков и липидов на более мелкие питательные вещества, которые могут всасываться через ворсинки кишечной стенки. Большинство этих питательных веществ всасывается непосредственно в кровоток, но большинство жирных кислот, строительных блоков жиров, всасывается через лимфатическую систему.
В ворсинах тонкой кишки находятся лимфатические капилляры, называемые млечными сосудами. Млечные железы способны абсорбировать жирные кислоты из кишечного эпителия и транспортировать их вместе с лимфой. Жирные кислоты превращают лимфу в белое молочное вещество, называемое хилусом. Хилус транспортируется по лимфатическим сосудам в грудной проток, где попадает в кровоток и попадает в печень для метаболизма.
Типы иммунитета
Организм использует множество различных типов иммунитета, чтобы защитить себя от инфекции от, казалось бы, бесконечного притока патогенов.Эта защита может быть внешней и предотвращать попадание патогенов в организм. И наоборот, внутренняя защита борется с патогенами, которые уже попали в организм. Среди внутренней защиты некоторые специфичны только для одного патогена или могут быть врожденными и защищать от многих патогенов. Некоторые из этих специфических защитных механизмов могут быть приобретены для упреждающего предотвращения инфекции до того, как патоген попадет в организм.
У организма есть множество врожденных способов защиты от широкого спектра патогенов. Эти защиты могут быть внешними или внутренними.
Внешняя защита включает следующее:
- Покровы и подкладки тела постоянно предотвращают инфекции, прежде чем они начнутся, препятствуя проникновению болезнетворных микроорганизмов в организм. Эпидермальные клетки постоянно растут, умирают и отслаиваются, создавая обновленный физический барьер для патогенов.
- Такие выделения, как кожный жир, серная пыль, слизь, слезы и слюна, используются для улавливания, перемещения, а иногда даже для уничтожения бактерий, оседающих на теле или внутри него. Желудочная кислота действует как химический барьер, убивая микробы, обнаруженные в пище, попадающей в организм.Моча и кислые выделения из влагалища также помогают убить и удалить патогены, которые пытаются проникнуть в организм.
- Флора естественных полезных бактерий, которые живут в наших телах и в них, обеспечивают уровень защиты от вредных микробов, которые стремятся колонизировать наши тела для себя.
Внутренняя защита включает лихорадку, воспаление, естественные клетки-киллеры и фагоциты. Давайте рассмотрим внутреннюю защиту более подробно.
Лихорадка
В ответ на инфекцию организм может вызвать лихорадку, подняв внутреннюю температуру за пределы нормального гомеостатического диапазона.Лихорадка помогает ускорить реакцию системы организма на инфекцию, в то же время замедляя размножение возбудителя.
Воспаление
Организм также может вызвать воспаление в определенной области тела, чтобы остановить распространение инфекции. Воспаления являются результатом локального расширения сосудов, которое позволяет дополнительной крови поступать в инфицированную область. Дополнительный кровоток ускоряет прибытие лейкоцитов для борьбы с инфекцией. Увеличенный кровеносный сосуд позволяет жидкости и клеткам вытекать из кровеносного сосуда, вызывая отек и движение лейкоцитов в ткани для борьбы с инфекцией.
Natural Killer Cells
Естественные киллеры (NK) — это особые лимфоциты, которые способны распознавать и уничтожать инфицированные вирусом клетки и опухолевые клетки. NK-клетки проверяют поверхностные маркеры на поверхности клеток тела, выявляя клетки, в которых отсутствует правильное количество маркеров из-за болезни. Затем NK-клетки убивают эти клетки, прежде чем они смогут распространить инфекцию или рак.
Фагоциты
Термин «фагоцит » означает «поедающая клетка» и относится к группе типов клеток, включая нейтрофилы и макрофаги.Фагоцит поглощает патогены своей клеточной мембраной, прежде чем использовать пищеварительные ферменты для уничтожения и растворения клетки на ее химические части. Фагоциты способны распознавать и потреблять множество различных типов клеток, включая мертвые или поврежденные клетки организма.
Клеточно-опосредованный специфический иммунитет
Когда патоген заражает организм, он часто сталкивается с макрофагами и дендритными клетками врожденной иммунной системы. Эти клетки могут стать антигенпрезентирующими клетками (APC), потребляя и обрабатывая патогенные антигены.APC перемещаются в лимфатическую систему, несущую эти антигены, для представления Т-клеткам и В-клеткам специфической иммунной системы.
Неактивные Т-клетки обнаруживаются в лимфатической ткани, ожидающей заражения патогеном. Некоторые Т-клетки имеют антигенные рецепторы, которые распознают патоген, но не воспроизводятся, пока они не запускаются APC. Активированные Т-клетки начинают очень быстро воспроизводиться, образуя армию активных Т-клеток, которые распространяются по телу и борются с патогеном. Цитотоксические Т-клетки напрямую прикрепляются к патогенам и инфицированным вирусом клеткам и убивают их, используя сильные токсины.Хелперные Т-клетки помогают в иммунном ответе, стимулируя ответ В-клеток и макрофагов.
После того, как инфекция побеждена, Т-клетки памяти остаются в лимфатической ткани, ожидая новой инфекции от клеток, представляющих тот же антиген. Ответ Т-клеток памяти на антиген намного быстрее, чем у неактивных Т-клеток, которые боролись с первой инфекцией. Увеличение скорости реакции Т-клеток приводит к возникновению иммунитета — повторное внедрение того же патогена отбивается так быстро, что симптомы практически отсутствуют.Этот иммунитет может длиться годами или даже всей жизнью.
Специфический иммунитет, опосредованный антителами
Во время инфекции APC, которые перемещаются в лимфатическую систему для стимуляции Т-клеток, также стимулируют В-клетки. В-клетки — это лимфоциты, которые находятся в лимфатических тканях тела и вырабатывают антитела для борьбы с патогенами (вместо того, чтобы путешествовать по самому телу). Как только B-клетка контактирует с APC, она обрабатывает антиген с образованием комплекса MHC-антиген.Хелперные Т-клетки, присутствующие в лимфатической системе, связываются с комплексом МНС-антиген, чтобы стимулировать активизацию В-клеток. Активные В-клетки начинают воспроизводить и продуцировать 2 типа клеток: плазматические клетки и В-клетки памяти.
- Плазменные клетки становятся фабриками антител, производящими тысячи антител.
- В-клетки памяти находятся в лимфатической системе, где они помогают обеспечивать иммунитет, готовясь к более позднему заражению тем же антигенпрезентирующим патогеном.
Антитела — это белки, которые специфичны и связываются с определенным антигеном в клетке или вирусе. Как только антитела прикрепляются к клетке или вирусу, они затрудняют движение, воспроизводство и заражение клеток своей мишени. Антитела также облегчают и делают более привлекательным поглощение патогена фагоцитами.
Приобретенный иммунитет
В большинстве случаев иммунитет вырабатывается на протяжении всей жизни путем накопления Т- и В-клеток памяти после инфекции.Есть несколько способов приобрести иммунитет без контакта с патогеном. Иммунизация — это процесс введения в организм антигенов вируса или бактерии, чтобы продуцировать Т- и В-клетки памяти, чтобы предотвратить настоящую инфекцию. Большинство иммунизаций включают инъекции инактивированных или ослабленных бактерий или вирусов. Новорожденные младенцы также могут получить временный иммунитет от инфекции благодаря антителам, которые передаются от матери. Некоторые антитела способны проникать через плаценту из крови матери и попадать в кровоток младенца.Другие антитела передаются через грудное молоко, чтобы защитить ребенка.
Что такое надключичные лимфатические узлы? (с иллюстрациями)
Надключичные лимфатические узлы — это точки сбора лимфатической системы, расположенные чуть выше ключицы. Тело заполнено лимфатическими узлами, расположенными в различных ключевых точках для сбора и обработки лимфы, когда она дренирует и движется по телу. В случае этих лимфатических узлов они служат местом сбора лимфы, оттекающей из брюшной полости и груди.Как и другие лимфатические узлы, надключичные лимфатические узлы являются важными предупреждающими знаками о проблемах, происходящих внутри тела.
Эти лимфатические узлы являются частью более крупного семейства шейных лимфатических узлов, группы узлов, расположенных на шее.Есть несколько точек лимфодренажа в области шеи. Многим пациентам известно расположение некоторых шейных узлов, потому что они обычно прощупываются во время обследований. В частности, лимфатические узлы под челюстью могут предоставить важную клиническую информацию.
Люди могут прощупать эти лимфатические узлы, поместив пальцы в углубление непосредственно над ключицей, примерно посередине области между шеей и плечом.У здоровых людей узлы могут быть небольшими, и их трудно пальпировать. У больных людей могут быть опухшие узлы, что является признаком того, что иммунная система работает сверхурочно, чтобы справиться с болезнью.
Некоторые виды рака брюшной полости могут вызывать отек надключичных лимфатических узлов.Инфекции живота и грудной клетки также связаны с увеличением размеров. Узел Вирхова — особенно примечательный пример лимфатического узла, который можно пальпировать во время медицинского осмотра. Если врач обнаруживает опухоль в этом узле, это может быть признаком того, что у пациента есть проблемы со здоровьем и что необходимо дополнительное обследование, чтобы узнать больше о происхождении опухоли.
Левый и правый надключичные лимфатические узлы обеспечивают отток из разных частей тела.Когда люди болеют, оба узла могут быть опухшими, но также возможно, что один узел будет проявлять признаки опухания, особенно в случае рака. Если узел опух и есть подозрение на рак, его можно удалить или взять образец для исследования при биопсии лимфатического узла с целью определить, присутствуют ли раковые клетки внутри узла. Если они есть, это означает, что рак дал метастазы. Это определит курс лечения, направленный на борьбу с раком, поскольку операции по удалению новообразования может быть недостаточно.
Фоторепортаж: Образы туберкулеза
Туберкулез (ТБ) остается одним из самых серьезных инфекционных заболеваний в мире.Ежегодно заражаются более 8 миллионов человек. Подавляющее большинство инфекций — 95% — происходит в развивающихся странах, где на это заболевание приходится 25% предотвратимых смертей взрослого населения. Заболеваемость этой болезнью увеличивается в странах Африки к югу от Сахары и странах бывшего Советского Союза. Бедность, пренебрежение программами борьбы с туберкулезом, демографические изменения населения (миграция, старение) и влияние ВИЧ-инфекции — все это несет ответственность. 1
Детям особенно сложно поставить диагноз ТБ.Клинические данные обычно неспецифичны, и микобактерии трудно получить. (У детей 95% случаев туберкулеза легких имеют отрицательный результат мазка на кислотоустойчивые бациллы.) Более того, риск прогрессирования и распространения заболевания у детей намного выше, чем у взрослых. Риск развития туберкулеза у инфицированного взрослого составляет от 5% до 10% в течение всей жизни. У детей риск активного заболевания после заражения составляет 43% на первом году жизни; этот риск снижается до 24% у детей от 1 до 5 лет и до 15% у детей в возрасте от 11 до 15 лет.Совместное инфицирование ВИЧ или другими вирусами (особенно корью), недоедание и другие хронические заболевания резко увеличивают риск перехода от латентной инфекции к активной болезни. 2
Первичный и легочный туберкулезБольшинство детей заражаются через капли аэрозоля от взрослых. Размножение микобактерий происходит в альвеолярных макрофагах, окруженных локальным воспалением (первичный очаг). Отсюда бактерии распространяются локально в регионарные лимфатические узлы (первичный комплекс) или путем раннего гематогенного распространения в другие органы.Клеточный иммунитет развивается в течение 2–12 недель; это приводит к типичным реакциям гиперчувствительности реактивной туберкулиновой кожной пробы (, рисунок 1, ), фликтенулярного конъюнктивита (, рисунок 2, ), узловатой эритемы (, рисунок 3, ) и серозных выпотов в брюшине, плевре или суставах (Ponçet’s болезнь).
У детей часто наблюдается прогрессирование от первичного комплекса к первичному туберкулезу. Лимфатическое распространение на внутрикорпусные, перибронхиальные или субкаринальные средостенные узлы вызывает эндобронхиальное заболевание или локальную обструктивную гиперинфляцию и / или коллапс-консолидацию ( Фигуры 4 и 5 ).Возможные исходы включают разрешение местного воспаления, остаточную кальцификацию сегментарных поражений, рубцевание и сокращение долей, обычно связанных с бронхоэктазами закупоренных бронхиол, или прогрессирующее воспаление с центральным казеозным некрозом. Субплевральные первичные очаги или лимфатические узлы часто выделяют бациллы в плевральную полость; по этой причине у людей с первичным легочным туберкулезом обычно бывает экссудативный плевральный выпот (, рис. 6, ).
Прогрессирующий туберкулез легких развивается, если первичный комплекс не заживает и не кальцифицируется.Комплекс увеличивается в размерах и образует крупный казеозный некротический центр, который может впадать в бронх, оставляя после себя полость ( Рисунок 7 ). Субкаринальные узлы могут стекать в перикардиальный мешок, вызывая туберкулезный перикардит. Серофибринозный экссудат в конечном итоге приводит к фиброзу перикарда и констриктивному перикардиту с застоем верхней и нижней полой вены, гепатомегалией и асцитом ( Рисунок 8 ). 3(продолжение на следующей странице)
Внелегочный туберкулезЛимфогематогенное распространение туберкулеза у детей происходит в раннем инкубационном периоде.Он может оставаться скрытым и проявляться через несколько месяцев в виде внелегочного туберкулеза. Клинически он также может проявляться в виде распространенного милиарного туберкулеза — обычно у младенцев в течение первых нескольких недель после заражения. Милиарный туберкулез также может быть следствием дренирования туберкулезного очага (обычно лимфатического узла) в кровеносный сосуд. У пациентов с милиарным туберкулезом многочисленные поражения могут быть обнаружены в легких, печени, селезенке, коже, костном мозге, миокарде и головном мозге ( Рисунок 9 ). 4
Туберкулезный менингит является результатом лимфогематогенного или милиарного распространения болезни: он встречается примерно у 2% инфицированных детей.Основание головного мозга чаще всего поражается густым экссудатом, который препятствует оттоку спинномозговой жидкости. Расширение базилярных сосудов, инфаркты как следствие васкулита и гидроцефалия являются радиологическими признаками заболевания (, рис. 10, ). Дефицит фокальных нервов обычно затрагивает третий и шестой черепные нервы и перекрест зрительных нервов.
Клинически болезнь 1 стадии проявляется незаметным началом менингита без очаговых неврологических нарушений.Заболевание 2 стадии (с неврологическим дефицитом) сопряжено с повышенным риском долгосрочной заболеваемости. Заболевание стадии 3 с неврологическим дефицитом и измененным психическим статусом сопряжено с серьезной долгосрочной заболеваемостью и смертностью.
Плеоцитоз спинномозговой жидкости, изначально полиморфно-ядерный, становится преобладающим в лимфоцитах. Содержание белка в спинномозговой жидкости повышено, при низком или низко-нормальном уровне глюкозы. Часто встречается синдром несоответствующей секреции антидиуретического гормона с низким уровнем натрия в сыворотке. Туберкулиновая кожная проба дает положительный результат только у половины больных туберкулезным менингитом, что указывает на либо подавляющую инфекцию, либо на ослабленный иммунный ответ. 5
Туберкуломы, с другой стороны, обычно связаны с сильной реакцией на туберкулиновую кожную пробу. Клинически они проявляются как локальные массовые поражения с очаговыми неврологическими нарушениями, представляющими очаг заболевания (, фиг. 11, ). Они также могут развиваться во время лечения милиарного туберкулеза или туберкулезного менингита по мере восстановления иммунной системы.
Туберкулезный остеомиелит развивается у 1–5% инфицированных детей. Обычно он возникает в результате эндартериита в метафизах растущих костей, несущих нагрузку, после гематогенного распространения микобактерий.Чаще всего поражаются тела позвонков грудного отдела позвоночника (40%), где непрерывное распространение из парааортальных лимфатических узлов усиливает гематогенный источник инфекции. Заболевание обычно поражает передне-нижнюю часть тела позвонка и распространяется на передне-верхнюю часть соседнего позвонка вдоль передней спинной связки. Это приводит к клиновидной деформации, или гиббу (болезнь Потта). Паравертебральные холодовые абсцессы и неврологические нарушения из-за сдавления спинного мозга можно ожидать у 10–30% пациентов.Развивающаяся компрессия нерва или спинного мозга требует тщательной хирургической стабилизации пораженного позвоночника (, рисунки 12, и , 13, ). 6
Региональные лимфатические узлы практически всегда поражаются первичным туберкулезом, и их расположение может указывать на порт проникновения инфекции. Они также могут быть проявлением лимфогематогенного распространения, проявляющегося в виде генерализованного увеличения лимфатических узлов, связанного с лихорадкой, недомоганием, потерей веса и реактивной туберкулиновой кожной пробой.Локализованная надключичная аденопатия возникает в результате непрерывного распространения из нижележащего легочного очага.
Кожный дренаж и образование свищей — обычное явление (скрофулодермия) ( Рисунок 14 ). Лимфогематогенное распространение на кожу приводит к папулонекротическим туберкулидам (множественные маленькие милиарные бугорки) (, рис. 15, ) или туберкулезу verrucosa cutis (большие сливные туберкулиды). Волчанка обыкновенная — хроническая вялотекущая форма туберкулеза, обычно обнаруживаемая на лице (, рис. 16, ). 2
(продолжение на следующей странице)
ДиагнозПо данным Всемирной организации здравоохранения, диагноз «подтвержденный туберкулез» требует идентификации Mycobacterium tuberculosis с помощью микроскопии или посева образцов тканей или секретов, с помощью или без помощи амплификации полимеразной цепной реакции. 7 Это возможно при запущенной легочной или внелегочной болезни, но практически невозможно для большинства детей с ограниченной инфекцией.
Рекомендации ВОЗ предлагают диагноз «подозрение на туберкулез» в:
• Больной ребенок с подтвержденным заболеванием у взрослого.
• Ребенок, который не восстанавливает свое прежнее состояние здоровья после приступа кори или коклюша.
• Ребенок, который не выздоравливает от респираторной инфекции, несмотря на антибактериальную химиотерапию.
• Ребенок с безболезненной поверхностной лимфаденопатией.
Считается диагноз «вероятный туберкулез»:
• У ребенка с подозрением на заболевание, у которого также есть реактивная туберкулиновая кожная проба, превышающая 10 мм.
• У ребенка с предполагаемой рентгенограммой грудной клетки.
• Когда результаты гистологической оценки образца биопсии наводят на размышления.
• При благоприятном ответе на противотуберкулезную терапию. 7,8
Результаты кожной туберкулиновой пробы имеют хорошую положительную прогностическую ценность в сообществах с высокой распространенностью, но очень низкую прогностическую ценность в условиях низкого риска. Поэтому Американская академия педиатрии рекомендует проводить скрининговые кожные пробы только для детей с установленным контактным лицом, у детей, у членов семьи которых есть реактивные кожные пробы, а также для детей, родившихся или путешествующих в течение продолжительных периодов времени в страны с высокой распространенностью заболевания.Детей с клиническими или радиологическими признаками, свидетельствующими о туберкулезе, также следует пройти тестирование, наряду с ВИЧ-инфицированными детьми, бездомными подростками или подростками, находящимися в заключении, а также детьми, постоянно контактирующими с группами высокого риска (, таблица 1, ). 8-10
ЛечениеУ детей с туберкулезом основой терапии является изониазид ((INH). Препарат легко всасывается при пероральном приеме, легко диффундирует во все ткани и имеет относительно доброкачественный профиль токсичности. Побочные эффекты включают периферический неврит (от пиридоксина (ингибирование) и гепатит.
Рифампицид обладает таким же бактерицидным действием в отношении M tuberculosis , как INH . Лекарство также легко всасывается и распределяется по всем тканям. Гепатотоксичность может усугубляться одновременной терапией изониазидом. Пациентам необходимо сообщить, что рифампицин делает оральные контрацептивы неэффективными и что во время лечения этим препаратом выделения становятся оранжевыми (влияя на контактные линзы).
Пиразинамид легко достигает терапевтических уровней в спинномозговой жидкости и макрофагах; максимальный эффект наступает в течение первых 2 месяцев терапии.Гепатотоксичность может наблюдаться при более высоких дозах вместе с кожной гиперчувствительностью, артралгией и подагрой.
Этамбутол — бактериостатический препарат, чаще применяемый у взрослых. Потенциально необратимый неврит зрительного нерва ограничивает использование этого препарата случаями туберкулеза с множественной лекарственной устойчивостью у детей. Этионамид (лучше переносится детьми. Он легко проникает в спинномозговую жидкость) и может быть назначен в качестве дополнительного препарата при туберкулезном менингите или как часть комбинированной схемы в случаях лекарственной устойчивости.
Стрептомицин и другие аминогликозидные антибиотики также эффективны в составе комбинированного режима на начальных этапах планов лечения лекарственно-устойчивого туберкулеза. Необходимость ежедневных внутримышечных инъекций в течение 4-8 недель ограничивает их использование у детей. 8,9
Рекомендуемые планы лечения детей с латентным или предполагаемым / подтвержденным туберкулезом изложены в таблице 2.
Заключение
ТБ остается одним из самых распространенных заболеваний в мире и является причиной значительной заболеваемости и смертности.Бактериологическая диагностика затруднена у детей, которые подвергаются особенно высокому риску прогрессирования заболевания. Людей из групп высокого риска необходимо выявлять и проверять с помощью кожных туберкулиновых проб. Терапия является продолжительной и требует одновременного приема 3 или более препаратов.
Соблюдение программ борьбы с туберкулезом, сокращение бедности и недоедания, а также снижение распространенности ВИЧ будут необходимы для оказания значимого воздействия на болезнь.
Лимфаденопатия: дифференциальная диагностика и оценка
ROBERT FERRER, M.D., M.P.H., Центр медицинских наук Техасского университета в Сан-Антонио, Сан-Антонио, Техас
Am Fam Physician. 15 октября 1998 г .; 58 (6): 1313-1320.
Хотя обнаружение лимфаденопатии иногда вызывает опасения по поводу серьезного заболевания, у пациентов, наблюдаемых в учреждениях первичной медико-санитарной помощи, это обычно является результатом доброкачественных инфекционных заболеваний. Большинству пациентов можно поставить диагноз на основании тщательного анамнеза и физического обследования. Локализованная аденопатия должна побуждать к поиску соседнего преципитирующего поражения и обследованию других узловых областей, чтобы исключить генерализованную лимфаденопатию.Обычно лимфатические узлы более 1 см в диаметре считаются аномальными. Надключичные узлы вызывают наибольшее беспокойство при злокачественных новообразованиях. Период наблюдения от трех до четырех недель целесообразен для пациентов с локализованными узлами и доброкачественной клинической картиной. Генерализованная аденопатия всегда требует дальнейшего клинического исследования. Когда показана биопсия узла, эксцизионная биопсия наиболее аномального узла лучше всего позволит патологу установить диагноз.
Причина лимфаденопатии часто очевидна: например, ребенок с болью в горле, болезненными шейными узлами и положительным экспресс-тестом на стрептококк, или пациент с инфекцией руки и подмышечной лимфаденопатией.В остальных случаях диагноз менее ясен. Лимфаденопатия может быть единственным клиническим проявлением или одним из нескольких неспецифических результатов, а обнаружение опухших лимфатических узлов часто поднимает призрак серьезного заболевания, такого как лимфома, синдром приобретенного иммунодефицита или метастатический рак. Задача врача — эффективно отличить нескольких пациентов с серьезными заболеваниями от многих пациентов с самоограничивающимся заболеванием. В этой статье рассматривается оценка пациентов с центральным клиническим признаком лимфаденопатии, с акцентом на выявление пациентов с серьезным заболеванием.
Определение
В теле примерно 600 лимфатических узлов, но у здоровых людей обычно можно пальпировать только те, которые находятся в поднижнечелюстной, подмышечной или паховой областях.1 Лимфаденопатия — это узлы аномального размера, плотности или количества. Существуют различные классификации лимфаденопатии, но простая и клинически полезная система — классифицировать лимфаденопатию как «генерализованную», если лимфатические узлы увеличены в двух или более несмежных областях, или как «локализованные», если поражена только одна область.При постановке дифференциального диагноза важно различать локализованную и генерализованную лимфаденопатию. У пациентов первичной медико-санитарной помощи с необъяснимой лимфаденопатией примерно у трех четвертей пациентов будет локализованная лимфаденопатия и у одной четверти — генерализованная лимфаденопатия (Рисунок 1) .2,3
Просмотр / печать Рисунок
РИСУНОК 1.
Представление лимфаденопатии по анатомическому участку (в процентах).
РИСУНОК 1.
Представление лимфаденопатии по анатомической локализации (в процентах).
Эпидемиология
Наше понимание эпидемиологии лимфаденопатии в семейной практике ограничено нехваткой соответствующей литературы. Только одно исследование4 дает надежные популяционные оценки. Результаты этого голландского исследования показали, что ежегодная заболеваемость необъяснимой лимфаденопатией среди населения в целом составляет 0,6 процента. Из 2556 пациентов в исследовании, которые обратились к семейным врачам с необъяснимой лимфаденопатией, 256 (10 процентов) были направлены к узкому специалисту, а 82 (3.2 процента) потребовалась биопсия, но только 29 (1,1 процента) имели злокачественное новообразование.
Столь низкая распространенность злокачественных новообразований подтверждается результатами двух серий случаев2,3 из отделений семейной практики в США, в которых ни у одного из 80 пациентов и у трех из 238 пациентов с необъяснимой лимфаденопатией не было диагностировано злокачественное новообразование. Напротив, распространенность злокачественных новообразований при биопсиях лимфатических узлов, выполняемых в специализированных центрах, составляет от 40 до 60 процентов 5, статистика, которая вошла во многие учебники (например,g., «Однако у лиц старше 30 лет лимфаденопатия возникает из-за доброкачественного процесса только в 40 процентах случаев» 6). Такие утверждения переоценивают вероятность злокачественного новообразования у пациентов с лимфаденопатией, поскольку они исключают 97 процентов пациентов с лимфаденопатией, которым не проводится биопсия. В учреждениях первичной медико-санитарной помощи пациенты в возрасте 40 лет и старше с необъяснимой лимфаденопатией имеют риск рака около 4 процентов по сравнению с риском 0,4 процента у пациентов моложе 40 лет.4
Диагностический подход к лимфаденопатии
Алгоритм на Рисунке 2 обеспечивает диагностическую основу для оценки лимфаденопатии. Алгоритм подчеркивает, что тщательный сбор анамнеза и физикальное обследование являются основой оценки. В большинстве случаев тщательный сбор анамнеза и физикальное обследование позволяют определить легко диагностируемую причину лимфаденопатии, такую как инфекция верхних дыхательных путей, фарингит, пародонтоз, конъюнктивит, лимфаденит, опоясывающий лишай, укусы насекомых, недавняя иммунизация, болезнь кошачьих царапин или дерматит. , и дальнейшая оценка не требуется (см. «диагностическую» ветвь алгоритма).
Просмотр / печать Рисунок
РИСУНОК 2.
Алгоритм оценки пациента с лимфаденопатией. (ВИЧ = вирус иммунодефицита человека; CBC = общий анализ крови; PPD = производное очищенного белка; RPR = быстрый плазменный реагин; ANA = антинуклеарное антитело; HBsAg = поверхностный антиген гепатита B)
РИСУНОК 2.
Алгоритм для оценка пациента с лимфаденопатией. (ВИЧ = вирус иммунодефицита человека; общий анализ крови = общий анализ крови; PPD = производное очищенного белка; RPR = быстрый плазменный реагин; ANA = антинуклеарные антитела; HBsAg = поверхностный антиген гепатита B)
В других случаях окончательный диагноз не может быть поставлен на только на основании анамнеза и физического осмотра; однако клиническая оценка может убедительно указать на конкретную причину.Подтверждающее тестирование должно быть выполнено, чтобы правильно определить болезнь пациента (см. «Суггестивную» ветвь алгоритма).
У части пациентов будет либо необъяснимая лимфаденопатия после первоначальной клинической оценки, либо предполагаемый диагноз, который будет поставлен в «диагностической» или «предполагающей» ветвях алгоритма и не подтвержден результатами тестов или клиническим курсом. У пациентов с необъяснимой локальной лимфаденопатией и обнадеживающей клинической картиной перед биопсией уместен период наблюдения от трех до четырех недель.Пациентам с локальной лимфаденопатией и тревожной клинической картиной или пациентам с генерализованной лимфаденопатией потребуется дальнейшая диагностическая оценка, которая часто включает биопсию (см. «Необъяснимую» ветвь алгоритма). Тонкоигольная аспирация иногда рассматривается как альтернатива эксцизионной биопсии, но часто дает большое количество недиагностических результатов из-за небольшого количества полученной ткани и невозможности исследовать архитектуру железы.7 Кроме того, может существовать некоторый риск формирование синусового тракта в зависимости от основной патологии.8
История болезни
Врач должен учитывать четыре ключевых момента при составлении истории болезни пациента.1 Во-первых, существуют ли локализующие симптомы или признаки, указывающие на инфекцию или новообразование в конкретном месте? Во-вторых, существуют ли конституциональные симптомы, такие как лихорадка, потеря веса, усталость или ночная потливость, которые указывают на такие расстройства, как туберкулез, лимфома, коллагеновые сосудистые заболевания, нераспознанная инфекция или злокачественное новообразование? В-третьих, существуют ли эпидемиологические признаки (таблица 1), такие как профессиональные воздействия, недавние поездки или поведение с высоким риском, которые указывают на конкретные расстройства? В-четвертых, принимает ли пациент лекарство, которое может вызвать лимфаденопатию? Известно, что некоторые лекарства вызывают лимфаденопатию (например,g., фенитоин [дилантин]), в то время как другие, такие как цефалоспорины, пенициллины или сульфаниламиды, с большей вероятностью вызывают синдром, подобный сывороточной болезни, с лихорадкой, артралгиями и сыпью в дополнение к лимфаденопатии (Таблица 2).
Просмотр / печать таблицы
ТАБЛИЦА 1Эпидемиологические ключи к диагностике лимфаденопатии
| Воздействие | Диагноз |
|---|---|
недоваренные мясо | токсоплазмоз |
Tick укусить | болезнь Лайма, туляремия |
Туберкулез | Туберкулезный аденит |
Недавнее переливание или трансплантация крови | Цитомегаловирус, ВИЧ |
Сексуальное поведение высокого риска | ВИЧ, сифилис, вирус простого герпеса, цитомегаловирус, инфекция гепатита В |
| использование | ВИЧ, эндокардит, гепатит B инфекция |
Профессиональная | |
Охотники, звероловы | Тулонг20003 |
Связанные с путешествиями | |
Аризона, южная Калифорния, Нью-Мексико, западный Техас | Кокцидиоидомикоз |
2 | Юго-западная часть СШАГистоплазмоз |
Юго-Восточная Азия, Индия, Северная Австралия | Тиф |
| Центральная или Западная Африка n трипаносомоз (сонная болезнь) | |
Центральная или Южная Америка | Американский трипаносомоз (болезнь Шагаса) |
Восточная Африка, Средиземноморье, Китай, Латинская Америка | лейшманиоз) |
Мексика, Перу, Чили, Индия, Пакистан, Египет, Индонезия | Брюшной тиф |
Эпидемиологические ключи к диагностике лимфаденопатии
Общие
Кошка
Болезнь кошачьих царапин, токсоплазмоз
Недоваренное мясо
Туберкулез
Туберкулезный аденит
Недавнее переливание или трансплантация крови
Цитомегаловирус, ВИЧ
Высокий риск 909 цитомегаловирус, инфекция гепатита В
Внутривенное употребление наркотиков
ВИЧ, эндокардит, гепатит В
Профессиональная
Рыбаки, торговцы рыбой, рабочие бойни
Эризипелоид
Путешествие
Аризона, южная Калифорния, Нью-Мексико, западный Техас
35 909c
Юго-запад США
Бубонная чума
Юго-восток или центральная часть США
Гистоплазмоз
Восточная Австралия
Центральная или Западная Африка
Африканский трипаносомоз (сонная болезнь)
Центральная или Южная Америка
Американский трипаносомоз (болезнь Чагаса)
Кала-азар (лейшманиоз)
Мексика, Перу, Чили, Индия, Пакистан, Египет, Индонезия
Брюшной тиф
Лекарства, которые могут вызывать лимфу phadenopathy
Аллопуринол (Zyloprim) |
Атенолол (Tenormin) |
Каптоприл (Capozide) |
Карбамазепин (Тегретол) |
Цефалоспорины |
Золото |
Гидралазин (апресолин) |
Пенициллин |
Фенитоин (Дилантин) |
Хинидин |
Сульфонамиды |
Сулиндак (клинорил) |
Lympathy
3 Lympurlo 9 9 922 9 Лекарства Татопуза 9 922 9 Лекарства Татол 9 24
Атенолол (тенормин)
Каптоприл (капозид)
Карбамазепин (Тегретол)
Цефалоспор
)Пенициллин
Фенитоин (Дилантин)
Примидон (Мизолин)
Сульфаниламиды
Сулиндак (клинорил)
Физикальное обследование
При локализации лимфаденопатии врач должен осмотреть область, дренированную узлами, на предмет наличия инфекции, кожных повреждений или опухолей (Таблица 3).Другие узловые участки также следует тщательно исследовать, чтобы исключить возможность генерализованной, а не локальной лимфаденопатии. Это важный аспект обследования, так как исследование врачей первичного звена показало, что генерализованная лимфаденопатия выявлялась только у 17 процентов пациентов, у которых она присутствовала.9 Тщательная пальпация подчелюстных, передних и задних шейных, надключичных, подмышечных. и паховые узлы могут быть выполнены за короткое время и позволят выявить пациентов с генерализованной лимфаденопатией.
Просмотр / печать таблицы
ТАБЛИЦА 3Группы лимфатических узлов: расположение, лимфатический дренаж и выборочная дифференциальная диагностика
| Расположение | Лимфатический дренаж | Причины | Инфекции головы, шеи, пазух, ушей, глаз, волосистой части головы, глотки | |
|---|---|---|---|---|
Подбородочная | Нижняя губа, дно рта, кончик языка, кожа щеки | Синдромы мононуклеоза, вирус Эпштейна-Барра, цитомегаловирус, токсоплазмоз | ||
Яремная | Язык, миндалины, ушная раковина, околоушная глотка 90 909 909 909 шейный | Кожа головы и шеи, кожа рук и груди als, грудная клетка, шейные и подмышечные узлы | Туберкулез, лимфома, злокачественные новообразования головы и шеи | |
Подзатылочный | Скальп и голова | Местная инфекция | Наружный слуховой проход, ушная раковина, скальп | Местная инфекция |
Преаурикулярный | Веки и конъюнктива, височная область, ушная раковина | Наружный слуховой проход 90 | Средостение, легкие, пищевод | Рак легких, забрюшинного или желудочно-кишечного тракта |
Левый надключичный узел | Рак грудной клетки, грудной клетки r, бактериальная или грибковая инфекция | |||
Подмышечная | Рука, грудная стенка, грудь | Инфекции, болезнь кошачьих царапин, лимфома, рак груди, силиконовые имплантаты, бруцеллез, меланома | ||
Локтевая сторона предплечья и кисти | Инфекции, лимфома, саркоидоз, туляремия, вторичный сифилис | |||
Паховая область | нижняя брюшная стенка, нижний анальный канал | Инфекции голени или стопы, ЗППП (e.g., вирус простого герпеса, гонококковая инфекция, сифилис, шанкроид, паховая гранулема, венерическая лимфогранулема), лимфома, злокачественные новообразования органов малого таза, бубонная чума |
Лимфатические узлы, выбранные группы: расположение, лимфатический дренаж 9022 9023
Поднижнечелюстной
Язык, подчелюстная железа, губы и рот, конъюнктивы
Инфекции пазух головы
Подбородочный
Нижняя губа, дно рта, кончик языка, кожа щеки
Синдромы мононуклеоза, вирус Эпштейна-Барра, цитомегаловирус, токсоплазмоз
Язык, миндалина, ушная раковина, околоушная железа
Органический фарингит мс, краснуха
Задний шейный отдел
Скаль и шея, кожа рук и грудных мышц, грудная клетка, шейные и подмышечные лимфоузлы
Туберкулез, лимфома
9
9
Скальп и голова
Местная инфекция
Заушник
Наружный слуховой проход, ушная раковина, скальп
Наружный слуховой проход
Правый надключичный узел
Средостение, легкие, пищевод
Грудная клетка, брюшная полость через грудной проток
Лимфома, рак грудной клетки или забрюшинного пространства, бактериальная или грибковая инфекция
Подмышечные
Подмышечные
Эпитрохлеар
Локтевой аспект предплечья и кисти
Инфекции, лимфома, тулярефилиз 9029, саркофилиз 9029, саркофилиз 9029
Паховый
Пенис, мошонка, вульва, влагалище, промежность, ягодичная область, нижняя брюшная стенка, нижний анальный канал
Инфекции голени или стопы, ЗППП (e.g., вирус простого герпеса, гонококковая инфекция, сифилис, шанкроид, паховая гранулема, венерическая лимфогранулема), лимфома, злокачественные новообразования таза, бубонная чума
При обнаружении лимфатических узлов следует отметить и описать следующие пять характеристик:
Размер. Узлы обычно считаются нормальными, если они достигают 1 см в диаметре; однако некоторые авторы предполагают, что эпитрохлеарные узлы размером более 0,5 см или паховые узлы более 1,5 см следует рассматривать как патологические.7,8 Существует мало информации, позволяющей предположить, что конкретный диагноз может быть основан на размере узла. Однако в одной серии10 из 213 взрослых с необъяснимой лимфаденопатией ни у одного пациента с лимфатическим узлом размером менее 1 см 2 (1 см × 1 см) не было рака, в то время как рак присутствовал у 8 процентов пациентов с узлами размером более 1 см 2 от до 2,25 см 2 (от 1 см × 1 см до 1,5 см × 1,5 см), а у 38 процентов узлов с узлами больше 2,25 см 2 (1,5 см × 1,5 см). У детей лимфатические узлы более 2 см в диаметре (наряду с аномальной рентгенограммой грудной клетки и отсутствием симптомов уха, носа и горла) были предиктором гранулематозных заболеваний (т.д., туберкулез, болезнь кошачьих царапин или саркоидоз) или рак (преимущественно лимфомы) .11 Эти исследования проводились в специализированных центрах, и выводы могут не применяться в учреждениях первичной медико-санитарной помощи.
Боль / нежность. Когда лимфатический узел быстро увеличивается в размерах, его капсула растягивается и вызывает боль. Боль обычно является результатом воспалительного процесса или нагноения, но боль также может быть результатом кровоизлияния в некротический центр злокачественного узла. Наличие или отсутствие болезненности не позволяет надежно отличить доброкачественные узлы от злокачественных.4
Согласованность. Каменно-твердые узлы обычно являются признаком рака, обычно метастатического. Очень твердые эластичные узлы предполагают лимфому. Более мягкие узлы являются результатом инфекций или воспалительных состояний. Гнойные узлы могут быть неустойчивыми. Термин «шотти» относится к маленьким узлам, которые кажутся под кожей как дробь картечью, которые обнаруживаются в шейных узлах у детей с вирусными заболеваниями.
Матирование. Группа узлов, которые чувствуют себя связанными и движутся как единое целое, называется «матовой». Спутанные узлы могут быть доброкачественными (например,g., туберкулез, саркоидоз или венерическая лимфогранулема) или злокачественные (например, метастатическая карцинома или лимфомы).
Расположение. Анатомическое расположение локализованной аденопатии иногда помогает сузить дифференциальный диагноз. Например, болезнь кошачьих царапин обычно вызывает шейную или подмышечную аденопатию, инфекционный мононуклеоз вызывает шейную аденопатию, а ряд заболеваний, передающихся половым путем, связаны с паховой аденопатией (Таблица 4).
Надключичная лимфаденопатия имеет самый высокий риск злокачественных новообразований, который оценивается в 90 процентов у пациентов старше 40 лет и 25 процентов у пациентов моложе 40 лет.4 Выполнение пациентом маневра Вальсальвы во время пальпации надключичных ямок увеличивает шанс обнаружения узла. Лимфаденопатия правого надключичного узла связана с раком средостения, легких или пищевода. Левый надключичный узел (узел Вирхова) получает лимфатический поток из грудной клетки и брюшной полости и может сигнализировать о патологии в яичках, яичниках, почках, поджелудочной железе, простате, желудке или желчном пузыре. Параумбиликальный узел (узел сестры Джозеф) встречается редко, но может быть признаком новообразования брюшной полости или таза.12
У пациентов с генерализованной лимфаденопатией при физикальном обследовании следует сосредоточить внимание на поиске признаков системного заболевания. Наиболее полезными находками являются сыпь, поражения слизистых оболочек, гепатомегалия, спленомегалия или артрит (Таблица 4). Спленомегалия и лимфаденопатия возникают одновременно при многих состояниях, включая синдромы типа мононуклеоза, лимфолейкоз, лимфому и саркоидоз.
Просмотреть / распечатать таблицу
ТАБЛИЦА 4Оценка предполагаемых причин лимфаденопатии
| Расстройство | Сопутствующие данные | Тест | ||||||
|---|---|---|---|---|---|---|---|---|
| 9- синдрома мальонуклеоза | ||||||||
| 9-9-9-9-9-9-девиологический синдром мононуклеоза 909 , атипичный лимфоцитоз | ||||||||
Вирус Эпштейна-Барра * | Спленомегалия у 50% пациентов | Моноспот, IgM EA3 | ||||||
От 80 до 90% пациентов протекают бессимптомно | IgM антитела к токсоплазме | |||||||
Цитомегаловирус * | Часто легкие симптомы; пациенты могут иметь гепатит | IgM-антитела к ЦМВ, вирусный посев мочи или крови | ||||||
Начальные стадии ВИЧ-инфекции * | «гриппоподобное» заболевание, сыпь | 909 антитела к ВИЧ | ||||||
Болезнь кошачьих царапин | Лихорадка у трети пациентов; шейные или подмышечные узлы | Обычно клинические критерии; биопсия при необходимости | ||||||
Фарингит, вызванный стрептококком группы А, гонококком | Лихорадка, глоточный экссудат, шейные узлы | Посев на туловище на подходящей среде | ||||||
PPD, биопсия | ||||||||
Вторичный сифилис * | Сыпь | RPR | ||||||
| 9000 icterus | Функциональные пробы печени, HBsAg | |||||||
Венерическая лимфогранулема | Нежные, спутанные паховые узлы | Серология | Серология Паховые узлы | |||||
| 909 38 | ||||||||
Красная волчанка * | Артрит, сыпь, серозит, почечные, неврологические, гематологические нарушения | Клинические критерии, антинуклеарные антитела | ||||||
Артрит | Клинические критерии, ревматоидный фактор | |||||||
Лимфома * | Лихорадка, ночная потливость, потеря веса у 20–309% пациентов 90 90 | |||||||
Лейкоз * | Дискразии крови, синяки | Мазок крови, костный мозг | ||||||
Сывороточная болезнь * | Лихорадка, артериальная лихорадка, малярия; воздействие антисывороток или медикаментов | Клинические критерии, анализы комплемента | ||||||
Саркоидоз | Узлы корня грудной клетки, поражения кожи, одышка | Лихорадка, конъюнктивит, сыпь, поражения слизистых оболочек | Клинические критерии | |||||
Менее частые причины лимфаденопатии | ||||||||
| 89 Серология IgM | ||||||||
Корь * | Лихорадка, конъюнктивит, сыпь, кашель | Клинические критерии, серология | ||||||
| 90 серология 9093 5 | ||||||||
Туляремия | Лихорадка, язва в месте прививки | Посев крови, серология | ||||||
Бруцеллез * | Посев крови 935938 | |||||||
Чума | Лихорадка, острое заболевание с скоплением болезненных узлов | Посев крови, серология | ||||||
Брюшной тиф * | Жалобы на боль в животе, головная боль Жалобы на лихорадку | Посев крови, серология | ||||||
Болезнь Стилла * | Лихорадка, сыпь, артрит | Клинические критерии, антинуклеарные антитела, ревматоидный фактор 0 | 9 9352000 | 29 , скин смены | Мышечные ферменты, ЭМГ, биопсия мышц | |||
Амилоидоз * | Усталость, потеря веса | Биопсия | ||||||
Оценка подозрительных причин
9023 9259 Lympathy 9 результатыСиндромы типа мононуклеоза
Усталость, недомогание, лихорадка, атипичный лимфоцитоз
Моноспот, IgM EA или VCA
Токсоплазмоз *
80-90% пациентов бессимптомны
Часто мягкий сим птомы; пациенты могут иметь гепатит
IgM-антитела к ЦМВ, вирусный посев мочи или крови
Начальные стадии ВИЧ-инфекции *
«гриппоподобное» заболевание, сыпь
909 антитела к ВИЧ
Болезнь кошачьих царапин
Лихорадка у трети пациентов; шейные или подмышечные узлы
Обычно клинические критерии; при необходимости биопсия
Фарингит, вызванный стрептококком группы А, гонококком
Лихорадка, глоточный экссудат, шейные узлы
Посев на туловище из горла на подходящей среде
PPD, биопсия
Вторичный сифилис *
Сыпь
RPR
RPR
Функциональные пробы печени, HBsAg
Венерическая лимфогранулема
Нежные, спутанные паховые узлы
Серология
Серология
Паховые узлыКлинические критерии, посев
Красная волчанка *
Артрит, сыпь, серозит, почечные, неврологические, гематологические нарушения
Клинические критерии, антинуклеарные антитела
Артрит
Клинические критерии, ревматоидный фактор
Лимфома *
Лихорадка, ночная потливость, потеря веса у 20–309% пациентов 90
90 90Лейкоз *
Дискразии крови, синяки
Мазок крови, костный мозг
Сывороточная болезнь *
Лихорадка, артериальная лихорадка, малярия; воздействие антисывороток или медикаментов
Клинические критерии, анализы комплемента
Саркоидоз
Узлы корня грудной клетки, поражения кожи, одышка
Лихорадка, конъюнктивит, сыпь, поражения слизистых оболочек
Клинические критерии
Менее частые причины лимфаденопатии
Серология IgM
Корь *
Лихорадка, конъюнктивит, сыпь, кашель
Клинические критерии, серология
Туляремия
Лихорадка, язва в месте прививки
Посев крови, серология
Бруцеллез *
Посев крови
935938
Чума
Лихорадочное состояние, острое заболевание с скоплением болезненных узлов
Культура крови, серология
Брюшной тиф *
Жалобы на боль в животе, головная боль
Жалобы на лихорадку
Посев крови, серология
Болезнь Стилла *
Лихорадка, сыпь, артрит
Клинические критерии, антинуклеарные антитела, ревматоидный фактор
0Мышечные ферменты, ЭМГ, мышечная биопсия
Амилоидоз *
Усталость, потеря веса
Биопсия