Короновирус или COVID-19 и беременность
Прочитайте и скачайте информационный листок «Короновирус и беременность», в котором даны ответы на ключевые вопросы для женщин и их семей, столкнувшихся с короновирусной инфекцией COVID-19.
28 марта 2020: Пожалуйста, обратите внимание что информация, представленная здесь, основана на небольшом количестве беременных женщин перенесших данную инфекцию. Ежедневно появляются новые данные. Мы настоятельно советуем Вам поговорить с Вашим врачом или акушеркой, чтобы получить самую последнюю информацию.
Что такое COVID-19?
COVID-19 это инфекционное заболевание, которое вызывает короновирус. Этот вирус похож на многие другие вирусы, которые вызывают обычную простуду. Отличие заключается в том, что несмотря на то что большинство людей не почувствуют разницу в самочувствии, как если бы у них была обычная простуда, люди с другими заболеваниями, такими как болезни лёгких или сахарный диабет относятся к группе повышенного риска и могут болеть достаточно серьёзно или развить тяжелые осложнения со стороны лёгких.
Как он распространяется?
Вирус COVID-19 распространяется главным образом через контакт с кем-то кто инфицирован или болеет, а также через контакт с предметами, которые инфицированные или заболевшие недавно трогали или на которые они чихнули или покашляли. Вирус может быть обнаружен в слюне и выделениях из носа при насморке. Вирус попадает в организм через контакт со слизистой рта, носа или глаз.
Как предотвратить заражение COVID-19?
Регулярно мойте руки после контакта с предметами за пределами Вашего дома, а также избегайте прикосновений к лицу руками – это является лучшими способами предотвращения заражения. Социальное дистанцирование также является хорошим способом предотвратить заражение. Находитесь на расстоянии не менее 2 метров или 6 футов от окружающих. Оставайтесь дома на столько продолжительно, насколько это возможно. Чтобы предотвратить передачу любого вируса другим, людям следует прикрывать рот во время чихания или кашля локтевым изгибом руки (внутренней поверхностью локтя), а не ладонью.
Находитесь на расстоянии не менее 2 метров или 6 футов от окружающих. Оставайтесь дома на столько продолжительно, насколько это возможно. Чтобы предотвратить передачу любого вируса другим, людям следует прикрывать рот во время чихания или кашля локтевым изгибом руки (внутренней поверхностью локтя), а не ладонью.
Должна ли я избегать посещений больницы или приемов у моего врача или акушерки?
Когда Вы беременны у Вас будет назначено много приемов у врачей или акушерок. Они важны для здоровья Вас и Вашего малыша, и могут отменяться только после обсуждения с Вашим врачом или акушеркой. Некоторые приемы могут проводиться по телефону или видео связи и Ваш доктор или акушерка решат, подходит ли это для Вас. Если во время беременности у Вас возникли осложнения, у Выс не должно быть сомнений сразу обратиться к Вашему врачу или акушерке и обсудить с ними наилучший способ позаботиться о вашем здоровье. Когда Вы посещаете поликлинику или больницу, регулярно мойте руки.
Насколько это опасно для меня, если я заразилась COVID-19 во время беременности?
У нас не так много информации относительно беременных женщин переболевших COVID-19. Мы знаем, что лучше всего это предотвратить заболевание. Но на основании той небольшой информации что у нас есть, похоже что беременные женщины болеют COVID-19 не тяжелее чем небеременные женщины того же возраста.

Насколько это опасно для моего ребенка, если я заразилась COVID-19 во время беременности?
У нас не так много информации чтобы знать наверняка передается ли вирус от матери к плоду во время беременности. Пока только у трех новорожденных анализ крови показал, что они бы отреагировали на вирус во время беременности. В настоящее время не существует указаний на то, что COVID-19 увеличивает риск врожденных пороков развития, однако известно всего о нескольких случаях заражения вирусом беременных женщин в наиболее уязвимые сроки беременности, которые уже родили детей. Высокая температура в 6 недель беременности или спустя 4 недели после зачатия может увеличить риск проблем связанных с развития позвоночника и головного мозга у плода.
С наибольшим риском для ребёнка связана ситуация, если Вы очень тяжело заболели и вступили в роды намного раньше предполагаемого срока или если Ваши врачи или акушерки порекомендуют роды раньше срока в связи с плохим состоянием плода в результате тяжести Вашего заболевания. Чем ближе к предполагаемому сроку Вы родите, тем ниже риск для ребёнка. Если у Вас COVID-19, и Вы рожаете, Ваш организм не сможет получить столько кислорода, сколько он получает обычно. Это в свою очередь может ослабить механизмы адаптации ребёнка в родах.
Некоторые исследования подобных вирусов предполагают, что инфекция похожая на COVID-19 может замедлить рост плода. Большинство экспертов рекомендуют проведение, по крайней мере, одного ультразвукового исследования через 2-4 недели после принесённой инфекции, чтобы убедиться в том, что плод растёт нормально. Также рекомендуется проведение регулярных ультразвуковых исследований в динамике, по крайней мере, каждые 4 недели на протяжении всей беременности для оценки роста плода.
Также рекомендуется проведение регулярных ультразвуковых исследований в динамике, по крайней мере, каждые 4 недели на протяжении всей беременности для оценки роста плода.
Насколько это опасно для моего ребенка, если я заразилась COVID-19 вскоре после родов?
Пока не ясно следует ли изолировать мать с COVID-19 от детей или нет. В различных регионах люди действуют по-разному в зависимости от наличия доступных средств и эпидемиологической ситуации с COVID-19 на местах. Обычно советуют оставаться с ребёнком, если Вы хорошо себя чувствуете. В некоторых обстоятельствах, возможно, потребуется изолироваться от ребёнка. Вы должны спросить врача или акушерку необходимо ли это в Вашем случае. Вы должны быть осторожны, чтобы предотвратить передачу вируса ребёнку. Прежде всего, мойте руки, перед тем как прикасаться к ребёнку, избегайте прикосновений к лицу младенца, избегайте чихать и кашлять на ребёнка или носите маску в процессе ухода за ребёнком. Когда не осуществляете непосредственно уход за ребёнком (например, когда ребёнок спит), постарайтесь оставаться на расстоянии не менее 2 метров или 6 футов от ребёнка чтобы снизить риск инфицирования ребёнка.
Могу ли я кормить грудью, если у меня COVID-19?
Несколько женщин инфицированных короновирусом протестировали свое грудное молоко; признаков вируса в молоке обнаружено не было. Таким образом, считается безопасным кормить грудным молоком ребёнка, даже если вы заражены COVID-19. Вы должны быть осторожны, чтобы предотвратить передачу вируса ребёнку. Прежде всего, мойте руки, перед тем как прикасаться к ребёнку, избегайте прикосновений к лицу младенца, избегайте чихать и кашлять на ребёнка и носите маску, когда кормите. Другой хорошей альтернативой может служить использование молокоотсоса или ручного сцеживания грудного молока для того чтобы кто-то здоровый затем покормил ребёнка. Если Вы используете молокоотсос или ручное сцеживание грудного молока, позаботьтесь помыть руки пред тем, как Вы это сделаете.
Что делать если после рождения ребёнка у кого-то в семье появились симптомы COVID-19?
Если эти люди вовлечены в процесс ухода за ребёнком, они должны быть осторожны чтобы предотвратить передачу вируса ребёнку. Следует тщательно мыть руки, прежде чем прикасаться к ребенку, избегать чихать и кашлять на ребёнка и носить маску в процессе ухода за ним.
Следует тщательно мыть руки, прежде чем прикасаться к ребенку, избегать чихать и кашлять на ребёнка и носить маску в процессе ухода за ним.
Если у этих людей нет необходимости находиться в непосредственной близости к ребёнку, то лучше всего, если они будут постоянно находиться на расстоянии не менее 2 метров или 6 футов от ребенка. Не забывайте мыть руки, при уходе за ребёнком, даже если Вы не больны, поскольку вы могли прикасаться к предметам в доме, которые контактировали с вирусом. Вы также должны находиться на расстоянии 2 метра или 6 футов от тех, кто заболел и регулярно мыть руки для предотвращения заражения. Если Вы уже переболели COVID-19, недавние исследования, предполагают, что Вы сможете бороться с вирусом и не заболеете повторно. Но даже в этом случае, мыть руки, прежде чем прикасаться к ребёнку – это лучший способ предотвратить передачу вируса Вашему ребёнку от самих заболевших или через предметы, к которым они прикасались.
|
Вопросы, которые Вам следует задать Вашему врачу или акушерке, поскольку рекомендации могут отличаться в разных странах мира:
|
Примечание:
Данные содержащиеся [в этом документе/ на нашем веб-сайте] предоставлены только для общей информации. Они не предназначены для использования в качестве медицинской рекомендации, на которую Вам следует полагаться. Вам следует обратиться за профессиональной или специализированной медицинской консультацией относительно Вашей индивидуальной ситуации, прежде чем предпринимать или воздерживаться от каких либо действий на основании информации содержащейся [в этом документе/ на нашем веб-сайте]. Несмотря на то, что нами были предприняты все возможные усилия, чтобы обновить информацию, содержащуюся [в этом документе/ на нашем веб-сайте] мы не даем гарантий в том, что информация, содержащаяся [в этом документе/на нашем веб-сайте] является точной, полной и наиболее актуальной.
Несмотря на то, что нами были предприняты все возможные усилия, чтобы обновить информацию, содержащуюся [в этом документе/ на нашем веб-сайте] мы не даем гарантий в том, что информация, содержащаяся [в этом документе/на нашем веб-сайте] является точной, полной и наиболее актуальной.
Последнее обновление 28 марта 2020 года
Определение беременности на ранних сроках
Определение беременности раннего срока – вопрос, который волнует как женщин, планирующих беременность, так и тех, кто в ней не заинтересован.
Какие существуют признаки определения беременности?
Всё разнообразие изменений, происходящих в организме женщины при наступлении беременности, условно можно разделить на группы. Для точного определения беременности их необходимо оценивать в совокупности, чтобы не ошибиться. Порой признаки, которые по отдельности не имеют никакого значения, в совокупности могут указывать на наличие беременности.
Предположительные (сомнительные) признаки
Многообразие этих признаков столь широко, что может лишь только косвенно указывать на наличие беременности.
Вероятные признаки:
• Изменение обоняния в виде обострения ощущений различных запахов.
• Головные боли, головокружение, бессонница на ранних сроках – косвенные
симптомы, которые наблюдаются при переутомлении женщины, нарушении режима дня, психоэмоциональном перенапряжении.
• Изменение аппетита с предпочтением каких-либо продуктов, увеличение количества съедаемой пищи или, наоборот, отсутствие аппетита, тошнота, рвота и, как результат, потеря веса.
• Расстройство стула со склонностью к запорам и вздутием кишечника могут быть обусловлены замедлением работы кишечника за счёт влияния гормонов беременности. Но не стоит забывать и о заболеваниях органов пищеварения, сопровождающихся идентичными жалобами.
• Учащенное мочеиспускание за счёт давления растущей матки на мочевой пузырь или как симптом воспаления мочевой системы.
• Повышенная утомляемость, чувство слабости, недомогание на фоне снижения иммунитета, которое имеет место при беременности.
• Ощущение дискомфорта в малом тазу, ноющие боли в поясничной области или тянущие боли в матке могут служить проявлением предменструального синдрома или указывать на угрозу прерывания существующей беременности.
• Снижение артериального давление в результате системного действия на кровеносные сосуды гормона прогестерона, как приспособительная реакция организма в ответ на другие изменения кровеносной системы. Как правило, имеет место в середине беременности и для ранних сроков нехарактерно. Скорее всего, низкое давление может быть проявлением вегетососудистой дистонии.
• Под влиянием всё тех же гормонов температура в прямой кишке (базальная температура) поднимается выше 37,2 градусов. Общая температура тела тоже может повышаться на несколько градусов. Но на эти цифры можно опираться лишь в случае исключения другой патологии, симптомом которой может служить подъём температуры.
• Незначительные отёки кистей рук за счёт влияния гормонов второй фазы менструального цикла очень редко встречаются при беременности раннего срока.
• Мажущие кровянистые выделения из половых путей в большей степени должны насторожить женщину, так как при нормально развивающейся беременности таковых быть не должно.
Вероятные признаки определения
• Отсутствие очередной менструации заставляет задуматься о возможном наступлении беременности. Однако не стоит забывать, что существует ряд и других причин, способных провоцировать задержку месячных.
• Увеличение и нагрубание молочных желез, обусловленные господством гормона прогестерона, а также пролактина, ответственного за подготовку молочных желез к кормлению грудью.
• Положительный тест на беременность. Позволяет установить факт беременности ещё до задержки менструации и основан на обнаружении в моче женщины вещества, вырабатываемого оплодотворённой яйцеклеткой.
Достоверные признаки
Самым надёжным, не вызывающим сомнений методом на сегодняшний день является ультразвуковое исследование.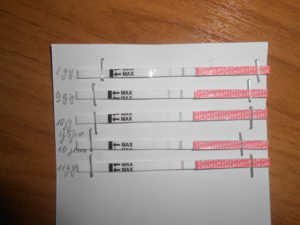 Оно позволяет определить наличие плодного яйца в полости матки, самого эмбриона и его сердцебиение. При использовании вагинального датчика можно определить беременность в сроке 3-4 недели.
Оно позволяет определить наличие плодного яйца в полости матки, самого эмбриона и его сердцебиение. При использовании вагинального датчика можно определить беременность в сроке 3-4 недели.
Для чего необходимо определение беременности в ранние сроки?
Для женщин, не заинтересованных в беременности, важно знать точный срок при выборе способа её прерывания. Ведь на малых сроках используются менее опасные и травматичные методы (медикаментозное прерывание, вакуум-аспирация), что позволяет избежать осложнений в дальнейшем.
В случае, если беременность желанная, то раннее определение беременности помогает защитить развивающегося эмбриона от вредных воздействий факторов внешней среды.
Если вы обнаружили у себя один вероятный или несколько предположительных признаков, то необходимо как можно раньше обратиться к акушеру-гинекологу.
Угрожающие состояния во время беременности — гинекология
Беременность – прекрасный и удивительный период в жизни женщины. При физиологическом ее течении беременная имеет возможность наслаждаться каждым днем из девяти замечательных месяцев. Однако беременность не всегда протекает нормально, иногда у беременных женщин возникают состояния, которые являются угрожающими для нее и для ее ребенка. Каждая беременная женщина должна знать эти симптомы и в случае их появления, немедленно обратиться за медицинской помощью.
При физиологическом ее течении беременная имеет возможность наслаждаться каждым днем из девяти замечательных месяцев. Однако беременность не всегда протекает нормально, иногда у беременных женщин возникают состояния, которые являются угрожающими для нее и для ее ребенка. Каждая беременная женщина должна знать эти симптомы и в случае их появления, немедленно обратиться за медицинской помощью.
УГРОЖАЮЩИЕ СИМПТОМЫ У БЕРЕМЕННЫХ
Кровянистые выделения. В норме кровянистых выделений из влагалища не должно быть вовсе. Угрожающими являются любые: от незначительных мажущих до обильного кровотечения. Они могут свидетельствовать о начале самопроизвольного выкидыша или преждевременных родов, преждевременной отслойки плаценты (состояние, которое угрожает и плоду, и женщине и может потребовать немедленного кесарева сечения).
Изменение характера выделений. Кроме кровянистых, опасны также водянистые выделения из влагалища до 37 недели беременности, которые могут свидетельствовать о преждевременное отхождение околоплодных вод. При этом необходима госпитализация для проведения комплекса диагностических и лечебных мероприятий. Только врач с помощью специальных тестов может отличить околоплодные воды от мочи, слизистой пробки или воспалительных выделений. Последние тоже опасны и требуют лечения, в частности зеленоватые, желтоватые, сыро-образные, выделения с запахом, сопровождающиеся дискомфортными ощущениями, зудом. Они могут свидетельствовать о наличии инфекции, которая угрожает инфицированием плода или преждевременными родами.
При этом необходима госпитализация для проведения комплекса диагностических и лечебных мероприятий. Только врач с помощью специальных тестов может отличить околоплодные воды от мочи, слизистой пробки или воспалительных выделений. Последние тоже опасны и требуют лечения, в частности зеленоватые, желтоватые, сыро-образные, выделения с запахом, сопровождающиеся дискомфортными ощущениями, зудом. Они могут свидетельствовать о наличии инфекции, которая угрожает инфицированием плода или преждевременными родами.
Высокая температура у беременных. При нормальном течении беременности из-за изменения гормонального фона женщины температура может повышаться до 37,3-37,5 ° C, но не всегда. Если температура поднялась выше 37,5 ° C, необходимо обратиться за медицинской помощью. Учитывая пандемию Covid 19, о любом повышении температуры и ухудшении общего состояния, необходимо сообщить своему акушер-гинекологу и семейному врачу. Высокая температура может свидетельствовать и о других опасных для беременных заболеваниях, таких как грипп, респираторные вирусные инфекции, воспаление почек, ЛОР-органов, аппендицит и др.
Изменение характера движений плода. Как известно, при первой беременности женщина начинает чувствовать движение малыша с 20-21 недели, при повторной — даже с 16-17 недели. До 28 недели важно наличие движений ребенка в течение дня, позже женщина должна чувствовать более 10 комплексов движений в день и считать их. Для этого каждая беременная должна заполнять так называемый «тест движений плода», который позволяет ей вовремя заподозрить и отреагировать на ухудшение состояния малыша. Если есть сомнения относительно движений, если женщина насчитывает менее 10 комплексов движений в течение 12 часов или, наоборот, движения слишком активные и болезненные, необходимо проконсультироваться с врачом.
Опасными во время беременности являются также чрезмерное рвота, понос, боль при мочеиспускании, внезапные значительные отеки рук, ног, лица, головная боль, особенно в сочетании с повышенным артериальным давлением, нарушение зрения, судорожные подергивания конечностей.
Надеемся, что наши рекомендации будут полезными для каждой беременной.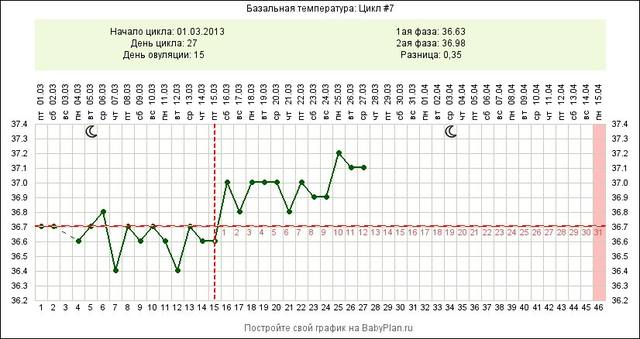 Искренне желаем, чтобы Ваша беременность протекала без осложнений и Вы наслаждались этим прекрасным периодом жизни. Однако при появлении одного из описанных выше симптомов — немедленно сообщите своему врачу и обратитесь за медицинской помощью.
Искренне желаем, чтобы Ваша беременность протекала без осложнений и Вы наслаждались этим прекрасным периодом жизни. Однако при появлении одного из описанных выше симптомов — немедленно сообщите своему врачу и обратитесь за медицинской помощью.
Автор статьи: Ирина Манолиевна Купчак, кандидат медицинских наук, акушер-гинеколог.
Дата публикации 09.02.2021
Беременность и коронавирус. Что нам известно об этом?
Судя по всему, вирус может передаваться ребенку в утробе.
В марте 2021 года врачи описали случай, когда беременная женщина с подозрением на COVID-19 была доставлена на машине скорой помощи в университетскую больницу Сконе в Мальмё (Швеция). Она страдала от внезапной сильной боли в животе. Врачи также заметили у ребенка аномально низкую частоту сердечных сокращений, что может быть признаком того, что ребенок не получает достаточно кислорода. Врачи выполнили экстренное кесарево сечение. Анализы крови ребенка и мазки из горла показали, что и мать, и ребенок были заражены коронавирусом.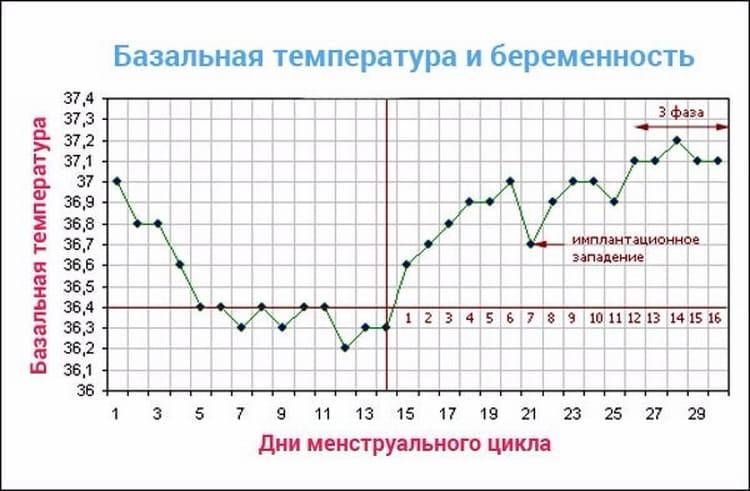 У ребенка также выработались антитела против вируса, и после родов у него не было серьезных симптомов.
У ребенка также выработались антитела против вируса, и после родов у него не было серьезных симптомов.
В другом случае, описанной в научной статье в журнале Viruses, ребенку и его матери повезло куда меньше. Здоровая 27-летняя женщина умеренно перенесла инфекцию на 21-й неделе беременности. На 23-й неделе, уже после выздоровления, УЗИ показало, что плод стал медленнее расти и в пупочной артерии замедлился кровоток. Еще через две недели недоношенный ребенок родился в результате кесарева сечения, а спустя полтора дня умер в отделении интенсивной терапии. До заражения беременность у пациентки проходила нормально.
Однако пока такие трагические случаи единичны, в то время как коронавирусом заболевают миллионы женщин. В целом, по данным систематического обзора исследований, которые вместе включали 100 тыс. беременных, передача вируса от матери к плоду была зафиксирована в 5,3% случаев (если мать болела сама). Почти каждый десятый ребенок, рожденный зараженной матерью, тоже был COVID-положительным.
Каков реальный риск последствий для ребенка?
Новорожденные от инфицированных женщин почти в три раза чаще подвергаются риску серьезных медицинских осложнений, таких как госпитализация в отделение интенсивной терапии новорожденных, в основном из-за преждевременных родов.
В 26–30% случаев врачи регистрируют у новорожденного дистресс-синдром (расстройство дыхания).
В 25% случаев — низкую массу тела при рождении.
В 1,4% случаев — асфиксию (удушье) новорожденных (1,4%).
Только в 0,35–2,2% случаев дети зараженных матерей умирают в результате или после родов.
Светлана Жуковская: Беременность и COVID-19: результаты последних научных исследований
Более года мир живет с COVID-19. За этот период накопилось достаточно данных об особенностях течения новой коронавирусной инфекции у беременных женщин, рисках и влиянии на будущего ребенка. Ассистент кафедры акушерства и гинекологии Белорусского государственного медицинского университета Светлана Жуковская рассказала БЕЛТА о последних научных исследованиях на эту тему, а также высказала мнение, стоит ли откладывать планируемую беременность на более поздний период.
— На ранних сроках беременности возможны немного повышенная температура, затрудненное дыхание, легкий насморк. Самочувствие женщины может быть аналогичным тому, как при легкой простуде, что не должно вызывать беспокойства. В каких случаях с учетом эпидемической обстановки стоит обратиться к врачу? Какие симптомы должны насторожить?
— Основные симптомы при легком течении COVID-19 неспецифичны, за исключением аносмии (нарушение обоняния) и изменения вкусовых ощущений, но эти симптомы наблюдаются в среднем всего у 21% беременных с COVID-19.
В целом COVID-19 не имеет «фирменных» симптомов, поэтому не следует ориентироваться на появление какого-либо одного из них, а оценивать ситуацию комплексно. Если у беременной возникает подозрение, что она может быть больна коронавирусной инфекцией, ей следует связаться с врачом — каждая ситуация будет оцениваться индивидуально.
Следует обратиться к врачу в случаях, если температура тела выше 37,5, появляются другие признаки заболевания: кашель, боль в груди, боль в мышцах и суставах, головная боль.
Хочу отметить, что затрудненное дыхание/одышка не характерны для ранних сроков беременности и возникают преимущественно в третьем триместре в результате того, что растущая матка снижает подвижность диафрагмы и возможность дышать «полной грудью». Поэтому появление одышки на ранних сроках беременности — это безусловный повод для обращения к врачу. И, на мой взгляд, при появлении любой выраженной одышки и вероятных симптомов гипоксии (головокружение, слабость, предобморочные состояния) необходимо оценить сатурацию с использованием пульсоксиметра, что, к счастью, сейчас доступно.
Безусловно, важно также оценивать анамнез и наличие контактов с людьми, больными COVID-19.
— Можно ли говорить, что беременные женщины, у которых снижается на этот период иммунитет, более восприимчивы к вирусу? Справедливо ли это для послеродового периода?
— На данный момент нет статистических данных, подтверждающих, что беременные более восприимчивы к вирусу SARS-CoV-2 и чаще заболевают COVID-19, чем небеременные женщины такой же возрастной группы. Вопрос снижения иммунитета во время беременности довольно сложен — скорее, стоит говорить о специфической перестройке в работе иммунной системы.
Вопрос снижения иммунитета во время беременности довольно сложен — скорее, стоит говорить о специфической перестройке в работе иммунной системы.
Также на данном этапе нет оснований утверждать, что женщины в послеродовом периоде чаще заболевают COVID-19, однако тяжесть течения заболевания может быть более выражена в связи с рядом особенностей — например, за счет более высокой склонности к тромбообразованию.
— Какие симптомы чаще всего наблюдаются у беременных с COVID-19? Часто ли среди беременных встречаются бессимптомные носители коронавируса?
— Согласно статистическим данным Центров по контролю и профилактике заболеваний США (CDC), у 54,5-75% беременных может наблюдаться бессимптомное течение COVID-19.
Клиническая картина при легком течении COVID-19 у беременных может быть «смазанной» и совершенно неспецифичной: среди наиболее распространенных симптомов — слабость (54,5%), кашель (50,3%), головная боль (42,7%). Повышение температуры наблюдается нечасто — в 27,6% случаев, одышка — у 25,9% беременных с коронавирусной инфекцией.
— Правда ли, что беременные женщины более подвержены тяжелому течению коронавирусной инфекции, чаще нуждаются в кислородной поддержке? Выше ли смертность?
— К сожалению, беременные действительно относятся к группе риска по более тяжелому течению COVID-19.
По данным Центров по контролю и профилактике заболеваний США (CDC), у беременных с COVID-19 в сравнении с небеременными женщинами фертильного возраста значительно чаще отмечается необходимость лечения в условиях интенсивной терапии и реанимации, механической вентиляции легких и ЭКМО (экстракорпоральной мембранной оксигенации), также более высок риск летального исхода.
Отмечено, что у беременных с COVID-19 возможно внезапное развитие критического состояния на фоне стабильного течения заболевания.
— Какие факторы влияют на вероятность развития тяжелых осложнений в результате COVID-19? Играет ли здесь роль возраст женщины?
— Важен не столько возраст, сколько состояние здоровья беременной. Риск тяжелого течения COVID-19 значительно возрастает при наличии таких факторов, как сахарный диабет, заболевания сердечно-сосудистой системы (артериальная гипертензия, сердечная недостаточность), заболевания органов дыхания (бронхиальная астма), аутоиммунные заболевания.
Риск тяжелого течения COVID-19 значительно возрастает при наличии таких факторов, как сахарный диабет, заболевания сердечно-сосудистой системы (артериальная гипертензия, сердечная недостаточность), заболевания органов дыхания (бронхиальная астма), аутоиммунные заболевания.
Отдельного внимания заслуживают беременные с наследственными тромбофилиями высокого тромбогенного риска и с антифосфолипидным синдромом, так как в сочетании с COVID-19 эти состояния существенно повышают риск тромбоэмболических осложнений. И стоит отметить, что курение — очень мощный «провокатор» тромбозов, особенно в сочетании с беременностью и COVID-19.
По данным, озвученным на XV Международном конгрессе по репродуктивной медицине, 20% от всех случаев летальных исходов при COVID-19 у беременных и родильниц вызваны тромбоэмболическими осложнениями.
К факторам риска тяжелого течения COVID-19 у беременных также следует отнести ожирение и метаболический синдром.
— Отличается ли лечение беременной женщины с COVID-19? Многие препараты противопоказаны в этот период.
— Безусловно, лечение беременных с COVID-19 затрудняется тем, что многие лекарственные средства противопоказаны в связи с негативным влиянием на плод.
Также несколько сложнее обеспечить прон-позицию (положение «лежа на животе»), особенно в третьем триместре, однако беременность на любом сроке не является противопоказанием к прон-позиции: она успешно применяется при необходимости.
Важно учитывать и тот факт, что беременность сама по себе вызывает склонность к тромбозам за счет перестройки системы гемостаза, что в сочетании с COVID-19 является крайне весомым фактором риска тромбоэмболических осложнений, поэтому требуется проведение тромбопрофилактики (преимущественно низкомолекулярные гепарины).
— Беременные женщины испытывают большую нагрузку на сердце и легкие. Можем ли говорить о том, что в случае заболевания COVID-19 они рискуют получить гораздо более серьезные последствия?
— Да, это действительно так. По данным, основанным на крупной выборке в США, беременные с тяжелым течением COVID-19 чаще нуждаются в механической вентиляции легких и в проведении экстракорпоральной мембранной оксигенации, чем небеременные женщины фертильного возраста.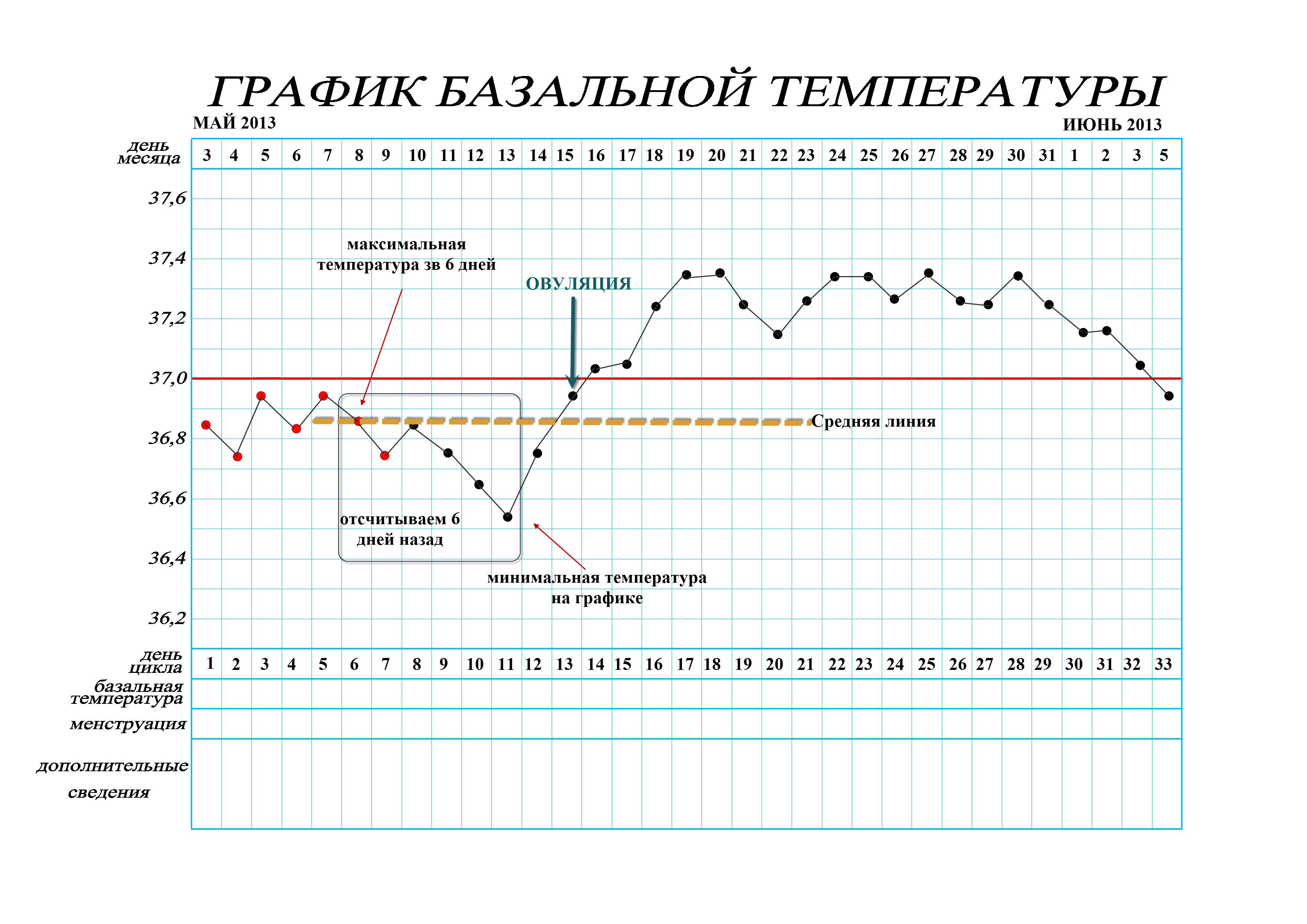
Важно помнить и о негативном влиянии вируса SARS-CoV-2 на сердечно-сосудистую систему: COVID-19 может привести к миокардиту, кардиомиопатии, перегрузке правых отделов сердца и другим крайне неблагоприятным последствиям.
Очень важно своевременно обратиться к врачу в случае возникновения у беременной одышки, боли в области сердца, нарушений сердечного ритма.
— Какие долгосрочные осложнения возможны после перенесенного заболевания?
— Исследователи описывают так называемый пост-COVID синдром, для которого характерны слабость и утомляемость, боли в мышцах и суставах, одышка, головная боль, снижение концентрации и работоспособности, тревожность и депрессия, нарушения сна.
Для беременных наиболее опасны такие последствия COVID-19, как гиперкоагуляция и склонность к тромбозам. Важно помнить, что патологические изменения могут сохраняться на протяжении нескольких месяцев после перенесенного заболевания.
— Как может влиять на течение беременности наличие вируса у женщины? Повышается ли вероятность преждевременных родов, самопроизвольного выкидыша, неразвивающейся беременности у беременных с COVID-19? На каком сроке беременности могут быть наиболее неблагоприятные последствия?
— Нет убедительных доказательств того, что вирус SARS-CoV-2 повышает частоту прерывания беременности (самопроизвольные аборты, неразвивающаяся беременность), однако частота преждевременных родов (в сроках 22-37 недель беременности) возрастает до 12,9-28,6%.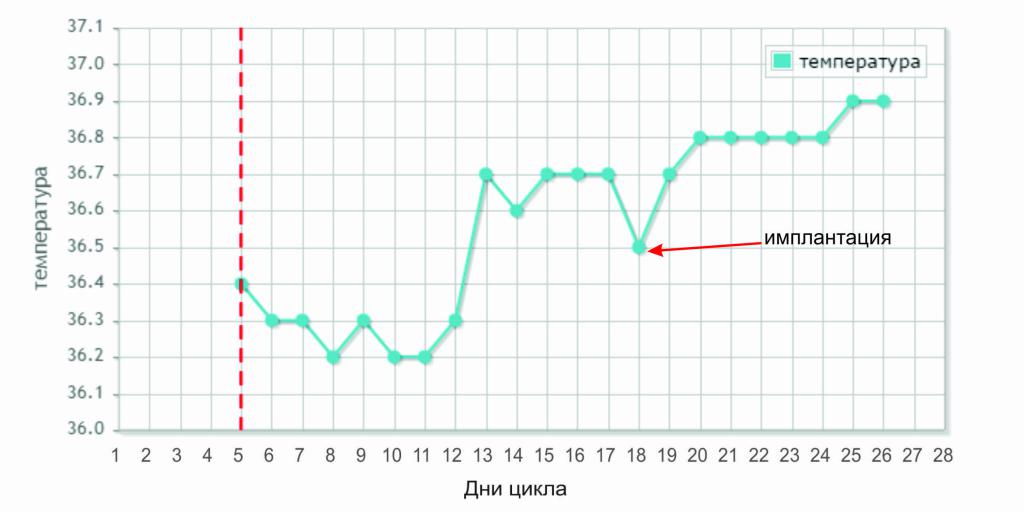
Наиболее выражено неблагоприятное влияние COVID-19 на течение беременности преимущественно в третьем триместре, когда отмечается максимальная нагрузка на дыхательную и сердечно-сосудистую системы женщины. Кстати, чем ближе срок родов, тем более выражен сдвиг гемостаза в сторону гиперкоагуляции у беременной — сама по себе беременность является фактором риска тромботических осложнений.
В литературе также описаны случаи, когда COVID-19 приводил к развитию у беременной комплекса симптомов, напоминающих преэклампсию: повышение артериального давления, наличие белка в моче, нарушение функции почек, повышение печеночных ферментов, снижение количества тромбоцитов.
— Как отразится заболевание матери на будущем ребенке? Какие риски для плода? Можно ли утверждать, что инфицирование на ранних сроках, когда идет закладка органов плода, опаснее?
— На данный момент тератогенность вируса, т.е. способность вызывать врожденные пороки развития, не доказана. Именно поэтому нет оснований говорить о необходимости аборта, если женщина заболела COVID-19 в первом триместре беременности.
Беременность следует прерывать только при тяжелом/критическом состоянии женщины либо в том случае, если сохранение беременности представляет опасность для ее здоровья и/или жизни.
По данным Великобритании, отмечается возрастание частоты внутриутробной гибели плода: 11,5 против 4,1 на 1 тыс. родов. В США частота мертворождений среди госпитализированных женщин с COVID-19 достигает 3%, однако это в некоторых случаях может быть вызвано снижением доступности квалифицированной медицинской помощи, изменением кратности визитов к врачу во время беременности, а также увеличением частоты родов вне стационара.
В статье в журнале Scientific Reports отмечено, что частота рождения маленьких к сроку гестации новорожденных достигает 17,4%, антенатальная гибель плода — 2,4%, неонатальная гибель — 0,4%.
— Передается ли вирус плоду от матери во время беременности (вертикальная передача)?
— Вертикальная передача — это передача вируса не только от матери к плоду во время беременности, но и интранатальная передача (во время родов), а также постнатальная — во время грудного вскармливания.
В крупном систематическом обзоре, описывающем результаты родоразрешения 936 женщин с подтвержденным заболеванием COVID-19, отмечено, что РНК вируса обнаружили у 2,9% новорожденных в назофарингеальных мазках, взятых непосредственно после рождения и в течение первых 48 часов жизни; в 1 из 34 образцов пуповинной крови; в 2 из 26 образцов ткани плаценты, а у 3 из 82 (3,66%) новорожденных выявили иммуноглобулины класса M к SARS-CoV-2.
По данным Центров по контролю и профилактике заболеваний (США), у 2,6% из 610 детей, рожденных от женщин с подтвержденным COVID-19, также выявлялся вирус SARS-CoV-2 — в первую очередь это были новорожденные от матерей с активной инфекцией непосредственно во время родов.
Вирус также был выявлен в плаценте: визуализация вириона SARS-CoV-2 в плаценте впервые описана 8 мая 2020 года G. Algarroba с соавт. в журнале American Journal of Obstetrics and Gynecology, после чего появился ряд статей, описывающих целый спектр патологических изменений в плацентах у женщин, перенесших COVID-19 — в первую очередь изменения воспалительного характера и тромбозы.
Центр по контролю и профилактике заболеваний США (CDC, 2020) также отмечает, что передача коронавируса от матери ребенку во время беременности маловероятна, но после рождения новорожденный может быть подвержен инфицированию вследствие контакта с COVID-положительным человеком. Однако систематический обзор, включивший 100 тыс. беременных, показал возможность вертикальной передачи в 5,3% случаев, частоту рождения новорожденных с положительным тестом на COVID-19 — 8%.
— Передается ли вирус с грудным молоком? Стоит ли избегать женщинам с COVID-19 (на момент родов) грудного вскармливания? Как осуществлять грудное вскармливание, если женщина инфицирована COVID-19?
— 30 мая 2020 года в журнале Clinical Infectious Diseases описан первый случай выявления РНК вируса SARS-CoV-2 в грудном молоке кормящей женщины с лабораторно подтвержденным COVID-19.
Однако, по мнению ученых, выявление РНК в грудном молоке не подтверждает возможность передачи заболевания COVID-19 при грудном вскармливании, так как не получены доказательства вирулентности вируса, обнаруженного в молоке.
Все ведущие мировые медицинские организации, в том числе и Всемирная организация здравоохранения, говорят, что важность и ценность грудного вскармливания значительно превышает риск инфицирования новорожденного в тех случаях, когда женщина не имеет выраженных симптомов заболевания (высокая температура, выраженные кашель и чихание). Согласно инструкции Министерства здравоохранения Беларуси «Об организации медицинской помощи беременным, роженицам и родильницам с вероятной или подтвержденной COVID-19» от 6 апреля 2020 года, от грудного вскармливания при COVID-19 следует воздержаться только в том случае, когда у матери выражены симптомы респираторной инфекции (повышение температуры, кашель, чихание). При этом для кормления может использоваться сцеженное грудное молоко.
Бессимптомное и легкое течение COVID-19 не являются основаниями для отказа от грудного вскармливания.
Крайне важно соблюдать ряд требований при грудном вскармливании: ношение хирургической (именно хирургической!) маски, соблюдение респираторной гигиены, тщательная обработка рук и всех предметов, которые могут инфицировать новорожденного.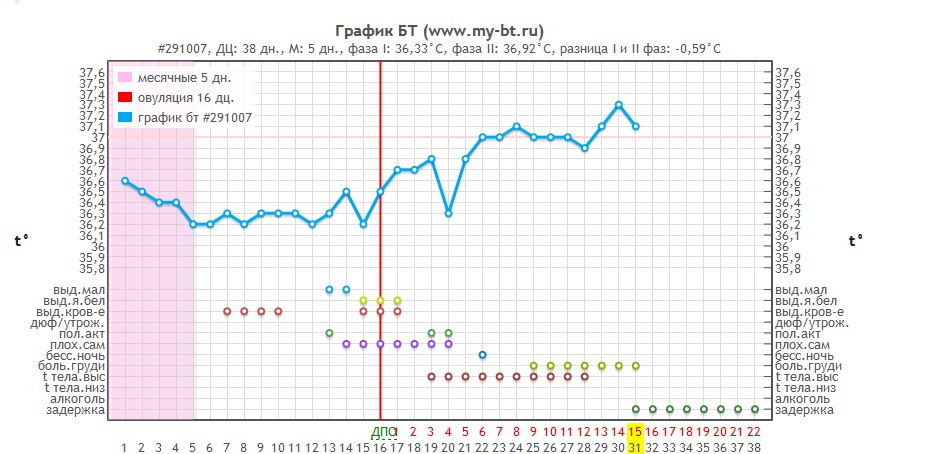 Считается, что основная опасность передачи вируса новорожденному исходит не от грудного молока, а от аэрозольного пути передачи при кашле/чихании, от кожи матери и от предметов обихода.
Считается, что основная опасность передачи вируса новорожденному исходит не от грудного молока, а от аэрозольного пути передачи при кашле/чихании, от кожи матери и от предметов обихода.
— Сколько времени могут оставаться в организме младенца антитела к коронавирусу, которые передались от матери? Какую роль они могут сыграть в защите ребенка? Правда ли, что антитела к вирусу разрушаются, как только мать перестает кормить ребенка грудным молоком?
— Роль иммунитета в защите от COVID-19 на данный момент вызывает довольно много вопросов: мало известно о надежности иммунитета даже у людей, которые уже переболели COVID-19.
Еще более сложная тема — врожденный иммунитет у детей, рожденных от матерей с этим заболеванием. К сожалению, на данном этапе нет оснований говорить о том, что перенесенное заболевание во время беременности может дать ребенку какую-либо длительную действенную защиту от COVID-19.
Если проводить параллели с иммунитетом у взрослых, то известно, что стойкого иммунитета нет: отмечены многочисленные случаи повторного заболевания COVID-19 спустя несколько месяцев.
Однако важно помнить, что пандемия коронавирусной инфекции научила нас с осторожностью подходить к однозначным заявлениям: нельзя сказать, что COVID-19 уже полностью изучен.
— Можно ли женщинам во время беременности и грудного вскармливания вакцинироваться от коронавируса? Через какое время после вакцинации следует планировать беременность?
— Вопрос вакцинации сейчас стоит очень остро, но следует помнить, что клинические испытания вакцин на беременных проведены не были, поэтому абсолютной гарантии их безопасности на данном этапе нет.
Важно также учитывать особенности различных вакцин: так, в официальной инструкции по применению Гам-КОВИД-Вак («Спутник V») однозначно прописано, что беременность и период лактации являются противопоказанием к применению этого препарата.
С вакцинами Pfizer-BioNTech COVID-19 Vaccine и COVID-19 Vaccine AstraZeneca ситуация иная: вакцины, используемые в США и Великобритании, не противопоказаны к применению во время беременности и лактации. Так, в результате доклинических испытаний вакцины Pfizer-BioNTech не выявлено ее неблагоприятное влияние при применении у беременных. Применение Pfizer-BioNTech допустимо согласно рекомендациям ВОЗ, Управления по контролю лекарственных средств и изделий медицинского назначения (Великобритания), ведущих медицинских организаций США, Канады и Европы. Однако вакцинация беременных рекомендуется только в том случае, если беременная относится к группам высокого риска по инфицированию и/или тяжелому течению COVID-19.
Так, в результате доклинических испытаний вакцины Pfizer-BioNTech не выявлено ее неблагоприятное влияние при применении у беременных. Применение Pfizer-BioNTech допустимо согласно рекомендациям ВОЗ, Управления по контролю лекарственных средств и изделий медицинского назначения (Великобритания), ведущих медицинских организаций США, Канады и Европы. Однако вакцинация беременных рекомендуется только в том случае, если беременная относится к группам высокого риска по инфицированию и/или тяжелому течению COVID-19.
На мой взгляд, вопрос о вакцинации беременных очень сложен из-за дефицита знаний о потенциальных рисках. Вероятно, в подобной ситуации стоит тщательно взвешивать все риски и возможную пользу.
— Стоит ли отложить планируемую беременность на более поздний срок, когда заболеваемость COVID-19 снизится?
— К сожалению, в некоторых случаях откладывание беременности на более поздний срок может оказаться небезопасным, особенно для женщин более старшего репродуктивного возраста (35 лет и более), так как с возрастом значительно возрастает как риск бесплодия, так и частота невынашивания беременности.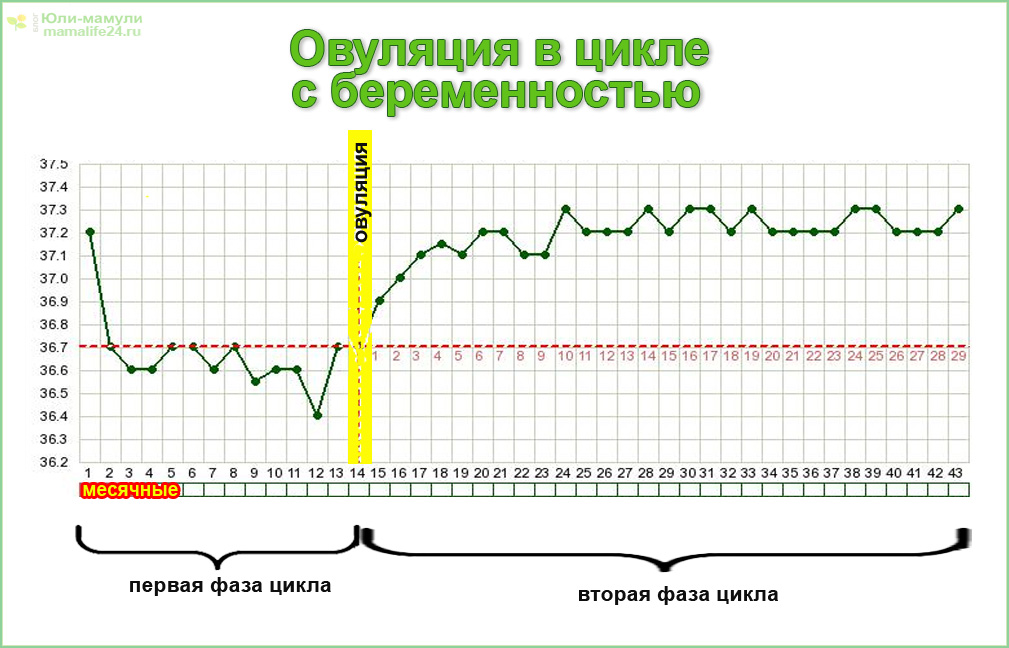
Во время первой волны COVID-19 в Европе, США и России была приостановлена работа центров вспомогательных репродуктивных технологий (ЭКО, инсеминации), однако, по мнению ученых, высказанном на XV Международном конгрессе по репродуктивной медицине, это было слишком поспешным решением, оказавшим выраженное негативное влияние на демографическую ситуацию.
К вопросу планирования беременности следует подходить индивидуально: если у женщины имеются факторы риска тяжелого течения COVID-19, целесообразно будет отложить планирование беременности до периода, когда заболеваемость пойдет на спад. Важно также оценить, насколько высок риск инфицирования на работе и т.д.
— Есть ли связь между перенесенным COVID-19 и бесплодием? Какие рекомендации можно дать женщинам, ожидающим процедуры ЭКО?
— На данном этапе нет достоверного подтверждения прямого влияния COVID-19 на женскую фертильность, но косвенное влияние, безусловно, не исключено: любая инфекция, особенно протекающая на фоне высокой температуры, может негативно сказаться на менструальном цикле, вызывая нарушения овуляции, задержку менструации, обильные кровотечения. Известно, что вирус SARS-CoV-2 может проникать через гематоэнцефалический барьер — следовательно, это может вызывать нарушения функции гипоталамо-гипофизарного звена регуляции менструального цикла.
Известно, что вирус SARS-CoV-2 может проникать через гематоэнцефалический барьер — следовательно, это может вызывать нарушения функции гипоталамо-гипофизарного звена регуляции менструального цикла.
Влияние COVID-19 на мужскую фертильность изучено более глубоко: в литературе описано, что вирус SARS-CoV-2 способен оказывать прямое повреждающее воздействие на ткань яичка и придатка, приводить к нарушению сперматогенеза, резкому снижению количества либо полному отсутствию сперматозоидов в семенных канальцах. Развивающийся при тяжелых формах COVID-19 «цитокиновый шторм» способен вызывать супрессию гипоталамо-гипофизарно-гонадной оси и нарушать целостность гематотестикулярного барьера. Фебрильная температура, нередко наблюдающаяся у пациентов с COVID-19, также приводит к угнетению сперматогенеза и повышению риска возникновения анеуплоидий.
Подготовка к процедуре экстракорпорального оплодотворения в условиях пандемии COVID-19 должна быть более тщательной: следует оценивать состояние здоровья женщины и риски осложнений, особенно если женщина перенесла заболевание COVID-19.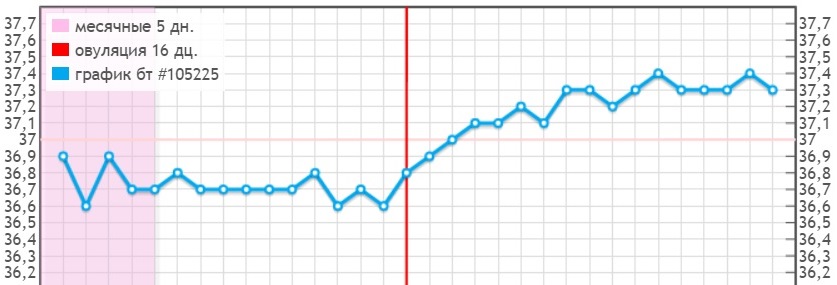 Особое внимание стоит уделить состоянию сердечно-сосудистой системы и системы гемостаза, чтобы минимизировать риск осложнений.
Особое внимание стоит уделить состоянию сердечно-сосудистой системы и системы гемостаза, чтобы минимизировать риск осложнений.
Также важно отметить, что во многих случаях целесообразно отложить перенос эмбрионов в полость матки и провести так называемый фрагментированный цикл ЭКО: провести гормональную стимуляцию, получить яйцеклетки, оплодотворить их и криоконсервировать (заморозить) полученные эмбрионы. Затем перенести эмбрионы в одном из последующих менструальных циклов, уже без гормональной стимуляции. Такая методика позволяет снизить риск осложнений.
— Содержит ли пуповинная кровь COVID-19? Влияет ли наличие COVID-19 у роженицы на процедуру сбора пуповинной крови?
— В научной литературе описаны случаи выявления РНК вируса SARS-CoV-2 или антител к нему в пуповинной крови, однако нет доказательств, что вирус передается гематогенным путем.
Все образцы пуповинной крови проходят тщательный бактериологический, вирусологический контроль. Определяется группа крови и резус-фактор, стерильность, отсутствие инфекций, определяется общее количество клеток и количество стволовых клеток, их жизнеспособность. Абсолютным противопоказанием для длительного хранения стволовых клеток пуповинной крови являются положительные результаты тестирования на ВИЧ, гепатит В и С, сифилис, а также бактериальное или грибковое инфицирование пуповинной крови.
Абсолютным противопоказанием для длительного хранения стволовых клеток пуповинной крови являются положительные результаты тестирования на ВИЧ, гепатит В и С, сифилис, а также бактериальное или грибковое инфицирование пуповинной крови.
Окончательное решение о возможности хранения стволовых клеток пуповинной крови принимается в лаборатории сепарации и замораживания костного мозга (банк стволовых клеток) в ГУ «Минский научно-практический центр хирургии, трансплантологии и гематологии».
БЕЛТА.-0-
Первые нетипичные признаки беременности на ранних сроках
Давайте рассмотрим некоторые нетипичные признаки, кроме основных, которые бы подтвердили предположение о том, что Вы наконец обладаете желанной беременностью. Следует помнить о том, что каждый организм строго индивидуален, а может давать различные реакции на зарождение новой жизни.
Начальные признаки беременности проявляются на второй — третьей неделе после окончания менструации, то есть примерно за неделю до календарного начала следующих месячных.
Слизистые выделения при беременности
Перед началом менструации у большинства женщин наблюдаются густые и скудные выделения под названием «бели».
После оплодотворения вследствие высокого уровня прогестерона активизируется работа желез шейки матки, которая вырабатывает слизь. Поэтому с первых дней зачатия слизистые выделения становятся более обильными, прозрачными и имеют жидкую консистенцию. Именно данный секрет защищает беременную женщину и непосредственно плод от патогенных микроорганизмов.
Молочница при беременности
Секрет, выделяемый маткой, богат ионами водорода, поэтому в нем с легкостью размножается дрожжевой грибок, провоцируя молочницу, сопровождаемую белыми творожистыми выделениями, зудом и жжением в области влагалища.
Кандидоз при беременности может развиться и на фоне нарушения влагалищной микрофлоры.
Во избежание внутриутробного инфицирования плода при появлении признаков молочницы необходимо незамедлительно обратиться к врачу.
Частое мочеиспускание при беременности
Зачастую учащение мочеиспускания наблюдается на поздних сроках беременности, что спровоцировано ростом плода в утробе матери и его давлением на мочевой пузырь, а также мочеточник.
Но и на первых неделях вынашивания ребенка позывы к мочеиспусканию могут участиться, причем как в дневное, так и в ночное время, что связано с усилением кровообращения в органах малого таза.
Будущей маме кажется, что ее мочевой пузырь переполнен, при этом мочи в процессе мочеиспускания выделяется небольшое количество.
Если частое мочеиспускание не приносит никаких дискомфортных ощущений, волноваться по этому поводу не стоит.
Цистит при беременности
Учащение мочеиспускания во время беременности, сопровождаемое болью в паху, жжением в области мочеточника и повышением температуры, может являться симптомом цистита – заболевания, которое нередко развивается на ранних сроках беременности вследствие резкого снижения иммунитета, усиления восприимчивости к бактериям и обострения воспалительных процессов.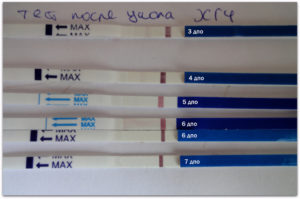
Температура 37 как признак беременности
Повышение температуры тела до субфебрильных отметок (37,2 – 37,4°С) на ранних сроках беременности при отсутствии симптомов вирусных заболеваний в 8 случаях из 10 является вариантом нормы. И объясняется усиленной выработкой прогестерона, влияющего на центр терморегуляции, а также физиологической иммуносупрессией, защищающей от отторжения плода организмом беременной женщины.
Подъем температуры до 37,5°С должен стать поводом для визита к врачу.
Повышение базальной температуры при беременности
Данный признак беременности информативен лишь в первые 2 недели после зачатия, по прошествии которых базальная температура тела стабилизируется.
О беременности свидетельствует повышение в течение нескольких дне подряд базальной температуры до отметок 37,0 – 37,2°С.
Важно правильно проводить измерение базальной температуры: градусник вводится в прямую кишку сразу же после утреннего пробуждения, не вставая с кровати. При этом данную процедуру рекомендуется проводить ежедневно в одно и то же время в течение нескольких дней.
При этом данную процедуру рекомендуется проводить ежедневно в одно и то же время в течение нескольких дней.
Вздутие живота (метеоризм) при беременности
Начиная с ранних сроков беременности, перистальтика кишечника нарушается, что приводит к повышенному газообразованию и вздутию живота.
Так, уже на первых неделях зачатия беременные женщины могут испытывать чувство чрезмерной наполненности в животе, сопровождающееся покалыванием, отдающим в область матки.
Запор и диарея при беременности
Половые гормоны, вырабатываемые при беременности, угнетают работу кишечника, провоцируя его расслабление, что становится причиной запора или, напротив, диареи. При этом запоры чаще всего мучают беременных на поздних сроках вынашивания, тогда как диарея более характерна для первого месяца беременности.
Геморрой при беременности
Частые запоры и приток крови к органам малого таза могут спровоцировать образование геморроидальных узлов, которые преимущественно образуются на поздних сроках беременности.
Однако если до наступления беременности женщина страдала от геморроя, то данное патологическое состояние зачастую обостряется уже в первые несколько недель после зачатия.
Судороги ног при беременности
Судороги и боль в ногах нередко беспокоят беременных женщин в ночное время. Проявляются судороги непроизвольным резким и болезненным сокращением икроножных мышц.
Для устранения судорог придерживайтесь следующих рекомендаций:
- Встаньте на сведенную ногу. В том случае, если острая боль не дает пошевелить ногой, необходимо, превозмогая боль, потянуть стопу на себя.
- Разотрите сведенную мышцу, используя пощипывания и похлопывания.
- Сделайте горячую ножную ванночку с солью.
Изменение внешности женщины уже на ранних сроках может свидетельствовать о наступлении беременности.
Угревая сыпь при беременности
Резкая гормональная перестройка в организме беременной женщины и усиление работы сальных желез могут спровоцировать появление угревой сыпи, даже если ранее с данной проблемой женщина не сталкивалась.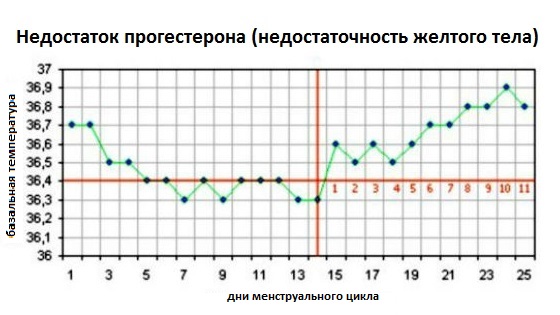
Чаще всего сыпь проходит после рождения малыша и не требует каких-либо лечебных мероприятий.
Если же беременная женщина решила бороться с высыпаниями до родоразрешения, то ей следует помнить, что в этот период запрещено использовать препараты, в состав которых входят ретиноиды и салициловая кислота. Кроме того, противопоказано удаление высыпаний с применением лазера, глубокого пилинга, а также механической чистки. С осторожностью следует относиться и к фитотерапевтическим процедурам.
Покраснение лица при беременности
Такой ранний признак беременности, как покраснение лица, связан не только с гормональным фоном, а и с усилением кровообращения в этот период.
У многих беременных наблюдается так называемая «маска беременной», для которой характерно появление пигментных пятен, локализованных в области лба, щек и носа. Пугаться таких пятен не стоит, поскольку после родов они со временем пройдут самостоятельно.
Вены при беременности
Начало беременности может ознаменоваться появлением венозного рисунка (или сосудистых звездочек) на груди, шее, руках и ногах. Такие паукообразные рисунки темно-красного либо синеватого цвета, как и пигментация кожи, исчезнут сами с рождением ребенка.
Отеки при беременности
На ранних сроках беременности может наблюдаться незначительная одутловатость лица. Кроме того, могут отекать руки, что особенно заметно, если сжать руку в кулак.
При этом следует помнить о том, что отечность в первые месяцы вынашивания ребенка не является нормой и может свидетельствовать о наличии у будущей матери заболеваний почек либо сердечно-сосудистой системы. Поэтому при появлении данного признака необходима консультация врача.
Увеличение груди при беременности
Многие женщины на фоне отсутствия менструации могут на первых неделях зачатия заподозрить беременность по увеличению груди на 1 – 2 размера. Причем данный признак может наблюдаться даже в том случае, если женщина теряет аппетит и худеет.
Увеличение груди может сопровождаться болевым синдромом и покалыванием в обеих молочных железах.
Важно! При беременности обе груди увеличиваются абсолютно одинаково. Увеличение одной молочной железы либо какой-то ее части должно насторожить, поскольку может сигнализировать о наличии серьезных заболеваний.
Изменение сосков при беременности
Ранними признаками беременности считаются потемнение и набухание сосков, а также появление бугорков Монтгомери – мелких выростов, локализованных в околососковой зоне. Внешне такие образования напоминают небольшие бородавки, которые заполнены сальным веществом.
Переживать по поводу появления таких бугорков не стоит, поскольку они никоим образом не нарушают функционирования сальных желез, не влияют на здоровье будущей мамы и уж тем более плода.
На наступившую беременность могут также указывать боль и жжение, возникающие при прикосновении к соскам.
Выделения из груди при беременности
Ранним (хотя и редким) признаком зачатия может стать прозрачная жидкость, выделяемая из соска при надавливании на него.
Иногда на раннем сроке беременности может начать выделяться молозиво, что говорит о галакторее – состоянии, при котором наблюдается повышенная выработка гормона пролактина.
В целом же появление молозива более характерно для второго и третьего триместров беременности.
Полоска на животе при беременности
Многие полагают, что коричневая линия на животе, идущая от пупка вниз, появляется на поздних сроках беременности. На самом деле эту линию можно рассмотреть уже на первых неделях беременности, просто она будет белой, тогда как с 12 недели начнет приобретать коричневый оттенок.
Признаки первой и второй беременностиИмеют ли отличия ранние признаки первой и второй беременности? Отвечаем: все сугубо индивидуально. Известно немало случаев, когда у одной и той же женщины первая беременность протекала на фоне сильного токсикоза, тогда как вынашивание второго ребенка не доставляло никаких проблем.
В целом гинекологи выделяют одни и те же ранние признаки беременности, независимо от того, первая она, вторая или третья. Однако такие патологии, как геморрой и варикозное расширение вен во время второй и последующих беременностей обостряются уже на первых неделях вынашивания плода.
Признаки беременности при грудном вскармливанииМногие женщины ошибочно полагают, что при кормлении грудью невозможно забеременеть. Это не так.
Рассмотрим признаки, которые могут указывать на то, что кормящая мама вновь беременна.
Если малыш отказывается от груди без каких-либо видимых причин, задумайтесь о приобретении теста на беременность. Дело в том, что новая беременность провоцирует изменение вкуса грудного молока, которое приобретает горьковатый привкус и становится менее сладким.
Измениться может и сама консистенция молока, а также его количество (вплоть до полного его исчезновения).
Обратить внимание следует и на не проходящую сверхчувствительность, а также болезненность сосков, особенно если ранее при кормлении грудью таких признаков не наблюдалось.
Потемнение кожи вокруг сосков также может свидетельствовать о наступлении беременности.
Отсутствие менструации при условии, что после родов она уже была, также может быть признаком беременности.
Беременность без признаков на ранних срокахСогласно статистическим данным, порядка 7% женщин «в интересном положении» не испытывают токсикоза и иных рассмотренных выше признаков на ранних сроках беременности. А происходит это по причине того, что организм беременной женщины работает, как швейцарские часы, обеспечивая здоровое и полноценное внутриутробное развитие малыша.
Лабораторно-инструментальная диагностика беременностиНезависимо от того, имеются ли у Вас субъективные или внешние признаки беременности, достоверно подтвердить факт зачатия можно лишь с помощью лабораторно-инструментальных методов диагностики: трансвагинального УЗИ и анализа крови на ХГЧ.
Так, ультразвуковое обследование способно определить беременность, начиная с четвертой недели с момента зачатия. А вот на первой неделе беременности УЗИ покажет лишь наличие желтого тела, что не может являться достоверным признаком зарождения новой жизни.
В первые 7 – 9 дней после зачатия в 98% случаев определить беременность позволяет анализ крови на ХГЧ, в котором показатель хорионического гонадотропина превышает отметку в 25 мЕд/мл. Увеличение показателей ХГЧ при беременности наблюдается вплоть до 12 недель, после чего начинает постепенно снижаться.
В домашних условиях женщины для подтверждения или опровержения беременности используют экспресс-тесты.
Тест на беременность
Экспресс-тест на беременность, который можно приобрести в аптеке, рекомендуется проводить не ранее, чем за 2 – 3 дня до предполагаемой даты начала менструации. При этом производители рекомендуют использовать тесты для определения беременности спустя 5 дней задержки во избежание получения недостоверных результатов.
Тест положительный, а признаков беременности нет
Некоторые женщины сталкиваются с ситуацией, когда экспресс-тест на беременность дает положительный результат при отсутствии каких-либо признаков беременности, подтвержденных гинекологом и УЗИ.
Причины ложноположительного теста на беременность могут быть следующими:
- Неправильное проведение теста: биоматериал (моча) собирается утром, при этом используется ее последняя часть.
- Использование просроченного либо бракованного теста.
- Прием препаратов, содержащих хорионический гонадотропин (ХГЧ).
- Нарушение гормонального фона вследствие наличия опухолевых заболеваний и кист.
- Срыв беременности на раннем сроке.
- Аборт с неполным удалением эмбриональной ткани.
- Внематочная беременность.
- Прием алкалоидов, транквилизаторов, а также производных фенотиазана.
Тест отрицательный при ранних признаках беременности
Может ли при ранних признаках беременности экспресс-тест показать отрицательный результат? Может. И вот по каким причинам.
- Преждевременное проведение теста (напомним, что максимально достоверными будут результаты, полученные при проведении теста на пятый день задержки месячных и более).
- Наличие опухолей.
- Сбой в работе щитовидной железы.
- Прием гормональных препаратов.
- Внематочная беременность.
- Угроза самопроизвольного аборта.
- Нарушение правил использования и хранения теста.
- Низкое качество или брак тест-системы.
И помните о том, что при подозрении на беременность, каким бы не был результат теста – ложноположительным или ложноотрицательным, лишь посещение гинеколога и проведение всех необходимых обследований позволит достоверно определить, беременны Вы или нет.
Выкидыш, как избежать — Планирование и ведение беременности в гинекологии поликлиники Литфонда после выкидыша
Выкидыш всегда связан с тяжелыми последствиями для всего организма женщины и для ее репродуктивных органов в особенности, так же он отражается на семейной ситуации, нарушает рабочий график женщины. Неблагоприятный исход беременности требует больших душевных и физических затрат со стороны родителей. Поэтому обращение к врачам за выяснением причин проблемы составляет самый первый и правильный шаг на пути к рождению ребенка.
Любой грамотный гинеколог скажет, что проблему выкидыша можно решить. При грамотной подготовке к беременности и ее ведении в следующий раз у Вас будет благополучное завершение беременности. Большинство девушек после выкидыша впадают в крайность: принимают попытки скорее забеременеть снова. А если это удается, то выкидыш очень часто повторяется. А нужно дать организму отдохнуть 2-3 месяца, затем выявить и устранить причину. И только потом пробовать.
Причины выкидыша
Многие убеждены, что выкидыш происходят из-за падения, ушиба или другого какого-то физического потрясения. Любая женщина, у которой был выкидыш, может вспомнить, что незадолго до этого она или падала, или подняла что-то тяжелое. И уверена, что потеряла будущего ребенка именно из-за этого. Однако падают и поднимают тяжелое и те женщины, беременность которых прошла нормально. Большинство внезапных выкидышей происходит не поэтому. Причина в нарушениях самой беременности. Примерно половина выкидышей происходит по причине неправильного генетического развития плода, которое может быть наследственным или случайным. Милосердная природа, следующая во всем принципам естественного отбора, уничтожает неполноценный и нежизнеспособный плод. Но пугаться этого не стоит. То, что в одном зародыше оказался дефект, вовсе не означает, что и все остальные будут такими.
В другой половине выкидышей почти всегда виноват организм женщины. Они вызываются различными известными и неизвестными факторами, такими как: острые инфекционные заболевания, перенесенные в первом триместре беременности, плохая экология или тяжелые условия труда, чрезмерное психологическое или физическое напряжение, неправильное развитие матки, радиация, алкоголь, курение и некоторые виды лекарств.
Причины выкидыша на ранних и более поздних сроках могут различаться, хотя могут и совпадать. Самое главное — выяснить и устранить или компенсировать Вашу собственную причину невынашивания. Обнаружив причину, гинеколог подскажет, как избежать очередной потери.
Замершая беременность
В статистику выкидышей входит и «замершая беременность». Иногда так происходит, что зародыш погибает и задерживается в полости матки. Чаще всего этот факт выявляется на УЗИ. Погибший плод может начать разлагаться, а это, тем самым, приведет к отравлению материнского организма.
Врачи прибегают к хирургическому выскабливанию, которое связано с риском воспалений и осложнений. При таком выкидыше следующую беременность планируют после полного восстановления организма – не раньше года. За этот год придется выяснить причину замершей беременности и провести лечение.
Выкидыш на сроке до 6 недель
Основными причинами выкидыша на этом строке являются пороки развития самого эмбриона. Статистика гласит, что от 70-90 % эмбрионов имели хромосомные нарушения: они случайны и не возникнут при других беременностях. Возможно, вы приболели, принимали лекарства или были под воздействием иных вредных факторов. Судьба вас уберегла от ребенка с пороками развития.
Организм человека совершенен и сам находит способ исправить ситуацию выкидышем. Сегодня для вас – это трагедия. Настоящей трагедией стало бы сохранение и рождение больного, нежизнеспособного ребенка. Так что не плачьте и поймите: все к лучшему, слезами горю не поможешь… И через тройку месяцев попробуйте повторить попытку – почти наверняка она окажется удачной.
Следует также учесть, что факт выкидыша еще не означает, что вы что-то потеряли. Так на сроке 7-8 недель обнаруживается отсутствие эмбриона в плодном яйце – «анэмбриония». Есть мнение, что в 80-90 % случаев выкидыши – это недиагностированные неразвивающиеся беременности.
Выкидыш на сроке от 6 до 12 недель
Выкидыш в этом периоде тоже считается ранним. Наиболее частыми его причинами являются:
Эндокринные нарушения
Эндокринные нарушения, когда яичники синтезируют недостаточно гормонов для удержания плода в утробе матери, либо увеличено количество мужских половых гормонов, – одна из наиболее распространенных причин невынашивания беременности и выкидыша.
Нарушение баланса гормонов в организме женщины с большой вероятностью может привести к прерыванию беременности на раннем сроке. При недостатке главного гормона прогестерона, вырабатываемого яичниками, это случается чаще всего. Еще одна гормональная проблема – повышение тонуса матки, провоцирующее изгнание плода.
Прогестерон обеспечивает подготовку слизистой матки к имплантации, и является гормоном сохранения беременности в первые месяцы. Если же зачатие происходит, зародыш не может должным образом закрепиться в матке. В итоге плодное яйцо отторгается. Но беременность можно спасти с помощью препаратов прогестерона при благовременном обнаружении этой проблемы.
Также причиной раннего выкидыша может быть избыток мужских половых гормонов, подавляющих выработку эстрогенов и прогестерона. Нередко, причиной повторяющихся выкидышей являются андрогены, влияющие на формирование и развитие беременности; так же гормоны щитовидной и железы надпочечников. Следовательно, изменение функции этих желёз может привести к выкидышу.
Недолеченные половые инфекции
Эту проблему необходимо решить еще до зачатия. Зачастую причиной выкидыша становятся инфекции, передающиеся половым путём: сифилис, трихомониаз, токсоплазмоз, хламидиоз, цитомегаловирусная и герпетическая инфекции. Их влияние на плод и течение беременности различно у каждой женщины и зависит от сроков инфицирования, активности микроорганизма, степени иммунной защиты и наличия других неблагоприятных факторов. В зависимости от ситуации они могут привести к формированию пороков развития плода, его внутриутробному инфицированию, фето-плацентарной недостаточности, выкидышу на ранних сроках или преждевременным родам. Инфицирование плода и поражение оболочки плода приводит к выкидышу. Во избежание этого, лечение инфекций стоит проводить до беременности. Применение терапии возможно и во время беременности по предписанию врача.
Вирусные инфекции и другие заболевания
К выкидышу могут привести любые заболевания, сопровождающиеся интоксикацией и повышением температуры выше 38оС. Краснуха, грипп и вирусный гепатит – занимают лидирующую позицию в этом списке. На сроке 4-10 недель для беременности стать трагичной может и обычная ангина, более серьезный риск несет за собой пневмония. Пиелонефрит и аппендицит может вызвать ранние роды. Планируя беременность, обязательно нужно пройти медицинское обследование, чтобы выявить и пролечить очаги инфекций.
Крайне опасна во время беременности краснуха – она приводит к тяжелейшим порокам развития плода, поэтому заражение ею во время беременности является показанием для медицинского аборта.
Любое заболевание на фоне беременности может привести к нежизнеспособности зародыша. И организм путем выкидыша страхует вас от нежелательного потомства. При таком выкидыше следующая беременность имеет все шансы пройти благополучно.
Иммунные причины выкидыша
Иногда в крови беременной образуются антитела, враждебные плоду. Эту причину можно спрогнозировать и устранить заранее. Чаще всего конфликт возникает, когда эмбрион наследует положительный резус-фактор отца, а отрицательный резус-фактор организм матери отторгает чужеродные для него ткани эмбриона. Постоянный контроль титра антител и введение антирезусных иммуноглобулинов позволяет поддержать и сохранить беременность. При иммунном конфликте также используют препараты прогестерона для профилактики невынашивания плода, оказывающего в этом случае иммуномодулирующее действие.
Пониженный иммунитет
Пониженный иммунитет беременной также относится к иммунным причинам. Организм просто не в состоянии вырастить в себе новую жизнь. Вам нужно позаботиться о себе и восстановиться до следующего зачатия.
Анатомические причины выкидыша
Анатомические причины невынашивания – самые трудноразрешимые. Пороки развития матки – серьезное основание выкидыша. Иногда с этим приходится просто смириться.
Выкидыш на сроке от 12 до 22 недель
Такой выкидыш считается поздним. Причины его совпадают с причинами выкидышей на ранних сроках (анатомические, иммунные, инфекционные, эндокринные).
На таком сроке выкидыш случается еще и из-за истмико-цервикальной недостаточности – слабая шейка матки не может удержать плод и раскрывается. По этой причине выкидыш может произойти во 2-3 триместре. Истмико-цервикальная недостаточности наблюдается у 15,0-42,7% женщин, страдающих невынашиванием. Тщательное наблюдение за беременной позволяет вовремя выявить проблему и произвести хирургическую коррекцию шейки до наступления родов.
При истмико-цервикальной недостаточности существует только один метод лечения — это механическое сужение канала шейки матки. Для этого шейку либо зашивают, либо одевают на нее специальное кольцо. Однако последний метод менее эффективный, т.к. кольцо может легко соскальзывать с шейки, тогда оно уже не будет сдерживать процесс ее раскрытия.
После наложения швов, при необходимости, возможно применение антибиотиков и препаратов, нормализующих микрофлору влагалища. Обработку влагалища и контроль за состоянием швов проводят ежедневно в течение 5 дней. Швы снимают в 37-38 недель и при преждевременном начале родовой деятельности.
Истмико-цервикальная недостаточность может быть первичной (без видимых причин), может являться следствием абортов или гормональных нарушений (повышенного уровня андрогенов – мужских половых гормонов или их предшественников).
Выкидыш на сроке после 22-й недели
Такую потерю трудно забыть. Акушеры говорят о преждевременных родах после 28-й недели беременности. Традиционно, жизнеспособным считается ребенок, рожденный именно после этого срока. Но медицине известно немало случаев, когда удавалось сохранить жизнь и более ранним деткам.
Рекомендуем Вам тщательно обследоваться на предмет невынашивания беременности, проверьте вышеперечисленные факторы. Кроме них причиной выкидыша может быть антифосфолипидный синдром, при этом организм женщины воспринимает ребенка, как нечто чужеродное и отторгает его. Это заболевание, как и другие перечисленные поддается коррекции, т.е. у Вас есть вполне реальные шансы выносить ребенка.
Выкидыши из-за нарушений гемостаза
Все вышеперечисленные причины составляют лишь 30-40%. До 70% выкидышей обусловлено нарушениями в системе свертываемости крови (гемостаза).
Нарушения свертывающей системы крови, приводящие к потере беременности, можно разделить на тромбофилические (повышенная свертываемость) и геморрагические (склонность к кровотечениям). Обе эти крайности опасны для плода. Различные нарушения, приводящие к формированию мелких тромбов приводят к тому что плод теряет достаточное кровоснабжение, нарушается развитие и плод отторгается.
Основные геморрагические изменения могут проявиться еще в детском возрасте в виде повышенной кровоточивости при порезах, удалении зубов, начале менструации. Но порой они заявляют о себе только при беременности и являются причиной выкидыша. Кровотечения на ранних сроках и отслойку хориона трудно остановить.
Вы можете и не догадываться, но непонятные головные боли, слабость, утомляемость, временное снижение обоняния или слуха могут оказаться симптомами нарушений в свертывающей системе крови.
При планировании беременности нужно пройти генетическое обследование и при необходимости начать лечение.
Желательно обследоваться на скрытые дефекты гемостаза даже тем, кто считает себя здоровым. Это позволит прогнозировать возникновение осложнений и предупредить потерю. Заранее начатая терапия позволяет предупредить выкидыш в 98% случаев. Если дефекты гемостаза обнаружились уже при беременности, сохранить ее бывает сложно.
Что делать после выкидыша?
Выявлять причину! Идеальный вариант – обследоваться будущим родителям: гораздо разумнее отложить зачатие и потратить два-три месяца на выявление причин, чем рискнуть снова забеременеть, провести два месяца в ожидании, а потом все вновь потерять и все равно отправиться к врачам.
Пока вы не поняли причину, она не испариться. В большинстве случаев, ответы лежат на поверхности. Позаботьтесь о своем здоровье и о своем будущем малыше.
Записывайтесь на консультацию акушер-гинеколога по телефону +7(495)150-60-01
Возврат к списку
Почему мне холодно при беременности?
Большинство женщин во время беременности чувствуют себя теплее, чем обычно. Это связано с гормональными изменениями и усилением кровоснабжения кожи.
Некоторые женщины во время беременности чувствуют себя холоднее обычного. Это не обязательно означает, что что-то не так с вами или здоровьем вашего ребенка. Просто может случиться так, что ваше тело пытается остыть.
Но есть некоторые состояния, которые могут вызвать у вас чувство холода и которые действительно нуждаются в лечении.Итак, если вы чувствуете озноб, лучше всего поговорить со своей акушеркой (или со своим терапевтом, если вы еще не встречались с акушеркой).
Гипотиреоз
При недостаточной активности щитовидной железы (гипотиреоз) щитовидная железа не производит достаточного количества гормонов. Выявить симптомы гипотиреоза может быть сложно, потому что некоторые из них, такие как запор и усталость, могут быть похожи на симптомы беременности.
Симптомы гипотиреоза включают:
- усталость
- чувствительность к холоду
- прибавка в весе
- запор
- депрессия
- медленные движения и мысли
- Мышечные боли и слабость
- мышечные судороги
- Кожа сухая и шелушащаяся
- волосы и ногти ломкие
- Отсутствие полового влечения
- Боль, онемение и покалывание в руке и пальцах.
Важно сразу вылечить недостаточную активность щитовидной железы. Это потому, что он может вызвать осложнения во время беременности, такие как:
Звучит устрашающе, но обычно этих проблем можно избежать с помощью лечения. Низкая активность щитовидной железы диагностируется на основе анализа крови для определения уровня гормонов.
Инфекция
Ваша нормальная температура тела составляет около 37 градусов по Цельсию. Лихорадка обычно возникает при температуре тела 37,8 градуса Цельсия или выше.Повышенная температура может согреть вас, но также может вызвать озноб или дрожь.
Высокая температура может быть признаком скрытой бактериальной инфекции или вируса, например гриппа. Это может быть вредно для вашего ребенка, поэтому важно проверить его.
Если ваша температура превышает 37,8 градуса Цельсия, даже при отсутствии других симптомов гриппа или простуды, позвоните акушерке, врачу или в родильное отделение больницы.
Железодефицитная анемия
Анемия — это заболевание крови, которое развивается, когда у вас недостаточно эритроцитов.Красные кровяные тельца содержат гемоглобин — белок, переносящий кислород по всему телу и к ребенку. Анемия может быть обычным явлением во время беременности, и симптомы могут включать холодные руки и ноги.
Симптомы также могут включать:
- усталость и упадок сил
- одышка
- Чувство учащенного, трепещущего или учащенного сердцебиения (учащенное сердцебиение)
- кожа бледная.
Вам следует сдать анализ крови на анемию при записи на прием и на 28 неделе беременности.Если вы беременны более чем одним ребенком, вам также нужно будет сдать анализ крови на 20–24 неделе. Но вы можете попросить своего терапевта или акушерку сделать тест в любое время, если у вас есть симптомы.
Беспокойство
Тревога — это чувство беспокойства, беспокойства или страха, которое может быть легким или тяжелым. Каждый иногда испытывает беспокойство, но некоторым людям трудно контролировать свои заботы. У некоторых тревожных людей бывают панические атаки, которые могут быть очень пугающими.
Панические атаки могут возникать очень быстро и без видимых причин.Симптомы могут включать:
- потоотделение
- учащенное сердцебиение
- чувство страха или страха смерти
- боль в груди
- одышка
- головокружение
- слабость
- дрожание конечностей
- покалывание
- бурлящий желудок.
Большинство панических атак длятся от 5 до 20 минут. Они могут быть очень пугающими, но не опасными.
Если вы чувствуете беспокойство, важно сообщить об этом своей акушерке или терапевту, чтобы они помогли вам получить необходимую поддержку.Они не будут осуждать вас за эти чувства — тревога во время беременности очень распространена. Он есть у более чем 1 из 10 беременных женщин. Не думайте, что вы неудачник, потому что вам кажется, что вы не справляетесь.
Позвоните акушерке
Помните: если вам холоднее, чем обычно, это вряд ли означает, что с вами или здоровьем вашего ребенка что-то не так. Но если у вас есть какие-либо проблемы, лучше всего — всегда — позвонить своей акушерке.
Четыре недели беременности: чего ожидать
На четвертой неделе беременности (измеренной с первого дня последней менструации) домашний тест на беременность может дать положительные результаты.По данным Управления по женскому здоровью Министерства здравоохранения и социальных служб США, для точности лучше подождать до конца первой недели после пропущенного периода, чтобы пройти тест.
Если тест окажется положительным, поздравляем! Вам следует записаться на прием к своему врачу, чтобы подтвердить беременность с помощью анализа крови и организовать дородовое обследование. Если результаты отрицательные, сделайте еще один тест через пять недель, потому что вы могли пройти тест слишком рано, чтобы он показал положительный результат.
Домашние тесты на беременность измеряют количество хорионического гонадотропина человека (ХГЧ) в моче — гормона, который вырабатывается плацентой во время беременности. Гормон начинает появляться вскоре после того, как эмбрион прикрепляется к слизистой оболочке матки, и уровень ХГЧ быстро увеличивается на ранних сроках беременности.
Большинство практикующих врачей не принимают беременных женщин, пока им не исполнится восемь недель, поэтому вам, возможно, придется подождать несколько недель, прежде чем фактически обратиться к врачу. Однако, если у вас была беременность с высоким риском или у вас в анамнезе были проблемы с родами, вам следует скорее обратиться к врачу.
Ваши симптомы
На этой ранней стадии беременности в вашем теле обычно не происходит каких-либо серьезных внешних изменений, хотя ваша базальная температура тела — ваша температура в первую очередь утром — будет выше, чем обычно. У вас могут возникнуть легкие спазмы матки. По данным клиники Майо, некоторые женщины заметят небольшие кровянистые выделения или вагинальное кровотечение, вызванное прикреплением оплодотворенной яйцеклетки к слизистой оболочке матки. Это называется имплантационным кровотечением, легкое кровотечение или кровянистые выделения являются нормальным явлением.
По данным клиники Майо, на этом этапе у женщины могут наблюдаться некоторые симптомы беременности, в том числе усталость и истощение, которые могут быть связаны с повышением уровня гормона прогестерона в течение первого триместра. Повышение уровня гормонов также может увеличить приток крови к груди, вызывая болезненность и болезненность на ранних сроках беременности. Кроме того, повышенный уровень гормонов может увеличить приток крови к области таза, вызывая более частые позывы к мочеиспусканию.
Быстро растущий уровень эстрогена может даже вызвать обострение обоняния.Повышенная чувствительность к запахам и запахам может способствовать появлению тошноты и рвоты, известных как «утреннее недомогание», которые могут начаться между второй и восьмой неделями беременности. Вы можете начать испытывать тягу к определенным продуктам, и продукты, которые вам раньше нравились, могут стать другими на вкус.
К четвертой неделе беременности женщина может прибавить в весе один фунт.
Развитие плода
Через четыре недели бластоциста — крошечная группа эмбриональных клеток — уже проделала бы путь из маточной трубы в матку и имплантировалась бы в слизистую оболочку матки.После имплантации оплодотворенных яйцеклеток некоторые клетки разовьются в эмбрион, а другие клетки сформируют плаценту, которая будет обеспечивать развивающийся эмбрион питательными веществами и кислородом. Мешок, наполненный жидкостью, окружает эмбрион, называемый амниотическим мешком, чтобы смягчить и защитить его.
По данным Американского колледжа акушеров и гинекологов, в течение первого месяца беременности начинают формироваться головной и спинной мозг. Начинают формироваться руки и ноги, а также сердце и легкие.
Диета и образ жизни
На этом этапе и на протяжении всей беременности вам следует избегать алкоголя, рекреационных наркотиков и курения — веществ, которые могут повлиять на развитие плода. Также следует избегать приема некоторых лекарств — попросите своего врача убедиться, что ни одно из лекарств, которые вы принимаете, не может быть вредным для плода.
Ограничьте потребление кофеина 200 миллиграммами в день — примерно одна чашка обычного кофе объемом 12 унций, рекомендует March of Dimes.
Как минимум за месяц до беременности женщинам следует начать ежедневный прием поливитаминов, содержащих не менее 400 микрограммов фолиевой кислоты, витамина B, который важен для предотвращения определенных врожденных дефектов, рекомендует Американский колледж акушеров и гинекологов.
Когда женщина знает, что она беременна, ее лечащий врач пропишет ей ежедневный пренатальный витамин, содержащий 600 микрограммов фолиевой кислоты. Трудно получить такое количество фолиевой кислоты только из продуктов.
По данным March of Dimes, прием фолиевой кислоты перед беременностью и на ранних сроках беременности может помочь снизить риск врожденных дефектов мозга и позвоночника у ребенка.
Помимо фолиевой кислоты, пренатальный витамин также обеспечивает дополнительное количество кальция, железа и витамина D — трех питательных веществ, которые важны для здорового развития вашего ребенка. Помимо приема витаминов для беременных, кальций также следует получать из таких продуктов, как йогурт, молоко, сыр и некоторые листовые зеленые овощи.Беременным женщинам также следует включать в свой рацион больше продуктов, богатых железом, таких как курица, мясо, рыба, бобы и обогащенные железом злаки, а также хорошие источники витамина D, такие как лосось и молоко.
Здесь вы можете узнать больше о здоровом питании и увеличении веса во время беременности. В следующих статьях вы найдете дополнительную информацию об образе жизни, потребность во сне во время беременности и советы по тренировкам во время беременности.
Дополнительная информация от автора Кари Ниренберг.
Дополнительная литература
Жаркая погода и высокая температура тела во время беременности
Беременность в жаркую погоду может быть сложной задачей.Обсуждаем риски жаркой погоды и высокой температуры тела во время беременности и способы побороть жару.
Некоторым будущим мамам сложно забеременеть в жаркую погоду. Во время беременности важно сохранять спокойствие и сохранять спокойствие. Это особенно актуально во время сильной жары, когда существует больший риск обезвоживания, теплового истощения и теплового удара.
Рэйчел Хиткок, учительница дородового ухода NCT, в этом видео дает советы беременным женщинам, как сохранять прохладу в жаркую погоду.
Вам становится жарче во время беременности?
Многие женщины говорят, что во время беременности им становится жарче. Но есть ограниченные доказательства того, что внутренняя температура тела беременной женщины на самом деле выше, чем обычно, из-за беременности (Jones et al, 1985; Clapp, 1991; Lindqvist et al 2003).
Тем не менее, более теплая погода, безусловно, может заставить беременных женщин чувствовать себя более жарко и неуютно (Jones et al, 1985; Raines, 2018). Жаркая погода также может привести к обезвоживанию, усталости, тепловому истощению, обморокам или даже тепловому удару (NHS Choices, 2018a).Поэтому во время беременности очень важно сохранять хладнокровие.
Не перенапрягайтесь
Если температура тела беременной женщины поднимается выше 39,2 ° C в первые 12 недель беременности, у ребенка немного повышается риск врожденного порока (Moretti et al, 2005; RCOG, 2006). Не волнуйтесь, температура тела женщины обычно не была бы такой высокой без лихорадки или тренировок в очень жарком и влажном климате до акклиматизации.
Поэтому лучше избегать перенапряжения, особенно в первом триместре беременности (RCOG, 2006).Если внезапно наступила жара, очень жарко и влажно, вам нужно будет расслабиться и воздержаться от физических упражнений. То есть до тех пор, пока вы не привыкнете к жаре, что может занять несколько дней.
Охладить водой
Принятие прохладной ванны во время сильной жары поможет вам избавиться от горячего и беспокойного. Если вы принимаете ванну, температура воды не должна быть выше 32 ° C.
Если вы собираетесь гулять или тренируетесь в теплую погоду, пейте воду, чтобы избежать обезвоживания. Вы также можете носить с собой в сумке водяной спрей, чтобы вы могли обрызгать себя холодной водой, чтобы быстро остыть.
Еще один полезный совет — промыть запястья холодной проточной водой или полить их небольшим количеством воды из бутылки.
Защитите свою кожу
Избегание солнца может помочь предотвратить меланодермию, также называемую маской для беременных. Мелазма — распространенное заболевание кожи, при котором появляются коричневые или сероватые пятна пигментации (Британская ассоциация дерматологов, 2018). Обычно развивается на лице.
Это состояние чаще встречается у женщин, особенно во время беременности.Может быть затронуто до 50% женщин (Британская ассоциация дерматологов, 2018).
Одна из самых важных вещей для предотвращения обострения меланодермии — это защита от УФ-излучения. Вы можете сделать это, избегая солнца, надев шляпу с широкими полями, когда вы находитесь на улице, и используя лосьон для загара с фактором 30 или выше, с высоким рейтингом UVA (Британская ассоциация дерматологов, 2018).
Уменьшение дискомфорта от опухших лодыжек
Лодыжки, ступни и пальцы могут опухать во время беременности, так как ваше тело удерживает больше воды, чем обычно.Часто хуже в жаркую погоду, в конце дня и в более поздние сроки беременности (NHS Choices, 2018c).
В течение дня лишняя вода имеет тенденцию скапливаться в нижних частях тела, особенно если погода жаркая или вы много стоите (NHS Choices, 2018c). Давление растущей матки также может повлиять на кровоток в ногах, что может привести к скоплению жидкости в ногах, лодыжках и ступнях (NHS Choices, 2018c).
Если у вас опухли лодыжки, попробуйте следующее:
- Не вставайте долгое время.
- Носите удобную обувь и носки — все, что имеет тугие ремни, может защемить.
- Постарайтесь отдыхать, максимально приподняв ноги.
- Пейте много воды — это поможет вашему организму избавиться от лишней воды.
- Старайтесь регулярно гулять в течение дня или делать упражнения для ног (сидя или стоя), которые могут улучшить кровообращение, уменьшить отечность лодыжек и предотвратить судороги в икроножных мышцах. Вы можете сгибать и растягивать ногу вверх и вниз или вращать каждую ногу по кругу.
(NHS Choices, 2018c)
Если вы беременны и испытываете внезапный отек лица, рук или ног и сильную головную боль, немедленно обратитесь к акушерке, терапевту или в NHS 111, так как это может быть признаком преэклампсии (NHS Choices, 2018c).
Признаки теплового истощения и теплового удара
В жаркую погоду полезно знать признаки теплового истощения или теплового удара. Симптомы теплового истощения включают:
- головокружение и спутанность сознания
- потеря аппетита и плохое самочувствие
- Повышенная потливость и бледность
- липкая кожа
- Судороги в руках, ногах и животе
- учащенное дыхание и пульс
- температура 38 градусов и выше
- сильная жажда.
(NHS Choices, 2018b)
Если у кого-то появляются признаки теплового истощения, его нужно охладить. Переместите их в прохладное место в тени или в помещении и заставьте их лечь ногами вверх. Им следует пить воду для регидратации. Охладите их с помощью вентилятора или прохладной воды. Они должны начать чувствовать себя лучше или остывать в течение 30 минут (NHS Choices, 2018b).
Тепловой удар — неотложная медицинская помощь. Звоните 999, если человек:
- не лучше через 30 минут
- на ощупь жарко и сухо
- не потеет, хотя и слишком горячие
- имеет температуру, которая поднялась до 40 ° C или выше
- часто дышит или одышка
- запутался
- имеет припадок (захват)
- теряет сознание
- не отвечает.
(Выбор NHS, 2018b)
Делая разумные шаги, вы, надеюсь, сможете насладиться жаркой погодой, не чувствуя себя слишком неудобно.
Последнее обновление этой страницы: апрель 2018 г.
Дополнительная информация
Наша линия поддержки предлагает практическую и эмоциональную поддержку при кормлении вашего ребенка, а также общие вопросы для родителей, членов и волонтеров: 0300 330 0700.
Мы также предлагаем дородовые курсы, которые являются отличным способом узнать больше о рождении, родах и жизни с новым ребенком.
Подружитесь с другими будущими родителями и молодыми родителями в вашем районе для поддержки и дружбы, узнав, какие мероприятия NCT проходят поблизости.
У Британского Красного Креста есть полезная информация о том, как справиться с жарой.
Узнайте больше о тепловом истощении и тепловом ударе от NHS Choices.
Британская ассоциация дерматологов (2018). Мелазма. Доступно по адресу: http: //www.bad.org.uk/for-the-public/patient-information-leaflets/melasma/?showmore=1&returnlink=http%3A%2F%2Fwww.bad.org.uk%2Ffor-the-public%2Fpatient-information-leaflets#. WuYs9yMrLPA [доступ 1 апреля 2018 г.]
Клапп III JF. (1991) Изменение теплового отклика на упражнения на выносливость во время беременности. Американский журнал акушерства и гинекологии. 165 (6): 1684-1689. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/1750460 [по состоянию на 1 апреля 2018 г.]
Джонс Р.Л., Ботти, Д.Дж., Андерсон В.М., Беннетт Н.Л.(1985) Терморегуляция во время аэробных упражнений во время беременности. Акушерство и гинекология. 65 (3): 340-345. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/3974960 [по состоянию на 1 апреля 2018 г.]
Lindqvist PG, Marsal K, Merlo J, Pirhonen JP. (2003) Тепловая реакция на субмаксимальные упражнения до, во время и после беременности: продольное исследование. Журнал материнско-фетальной и неонатальной медицины. 13 (3): 152-156. [Доступ 1 апреля 2018 г.]
Moretti, ME, Bar-Oz B, Fried S, Koren G.(2005) Гипертермия матери и риск дефектов нервной трубки у потомства: систематический обзор и метаанализ. Эпидемиология. 16 (2): 216-219. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/15703536 [по состоянию на 1 апреля 2018 г.]
NHS Choices. (2018a) Обезвоживание. Доступно по адресу: https://www.nhs.uk/conditions/dehydration/ [по состоянию на 1 апреля 2018 г.]
NHS Choices. (2018b) Тепловое истощение и тепловой удар. Доступно по адресу: https://www.nhs.uk/conditions/heat-exhauration-heatstroke/ [по состоянию на 1 апреля 2018 г.]
NHS Choices.(2018c) Опухшие лодыжки, ступни и пальцы во время беременности. Доступно по адресу: https://www.nhs.uk/conditions/pregnancy-and-baby/swollen-ankles-feet-pregnant/ [по состоянию на 1 апреля 2018 г.]
Raines D. (2018) Нормально ли повышаться температура тела беременной? Доступно по адресу: https://www.sharecare.com/health/fertility-pregnancy-childbirth/normal-pregnant-womans-body-temp-to-rise [по состоянию на 1 апреля 2018 г.]
RCOG. (2006) Развлекательные упражнения и беременность: информация для вас.Доступно по адресу: https://www.rcog.org.uk/globalassets/documents/patients/patient-information-leaflets/pregnancy/recreational-exercise-and-pregnancy.pdf [по состоянию на 1 апреля 2018 г.]
Чувство холода во время беременности: это нормально?
Вы начали замечать изменение температуры своего тела после беременности? Вы проводите периоды, чувствуя себя героем Леонардо Ди Каприо в конце фильма «Титаник»?
Есть много причин, по которым вам может быть холодно во время беременности, и большинство из них полностью безопасны и не вызывают беспокойства.
В этой статье мы обсудим некоторые возможные причины озноба и то, что вы можете с ними сделать.
Нормально ли чувствовать холод во время беременности?
Возможно, вы слышали, что перепады температуры являются нормальным явлением во время беременности, но знаете ли вы, что большинству женщин становится теплее, чем холоднее?
Женщины обычно чувствуют себя теплее, потому что их метаболизм ускоряется, а повышенный уровень гормонов может вызвать колебания температуры.Просто потому, что ощущение тепла является более нормальным ощущением, это не значит, что ощущение холода ненормально.
Есть определенные причины, по которым вам может быть холодно, и многие из них совершенно безвредны.
Причины холода у беременных
Скорее всего, ощущение холода — это реакция на какое-то другое нормальное изменение беременности, происходящее в вашем теле. Всегда лучше проявлять особую осторожность, когда вы несете ответственность за другую жизнь, поэтому перечисленные ниже условия помогут вам ознакомиться с возможными проблемами со здоровьем.
1. Анемия
Многие беременные женщины, как правило, страдают дефицитом железа, что может вызвать анемию. Это состояние возникает, когда в вашей крови недостаточно здоровых эритроцитов, что может повлиять на то, как кровь циркулирует по вашему телу.
Красные кровяные тельца переносят кислород, и ограниченное количество может вызвать замедление определенных функций организма и вызвать чувство холода. При анемии вы также можете чувствовать усталость, но, поскольку вы беременны, может быть трудно определить, вызвано ли это истощение анемией или вашей беременностью.
2. Изменение гормонов
Повышение уровня гормонов в организме может сильно повлиять на вашу реакцию на температуру. Обычно женщинам становится теплее, но может возникнуть озноб или холод.
3. Утреннее недомогание
Если вы страдаете тошнотой, скорее всего, вы не можете себя сдерживать, и это может повлиять на температуру вашего тела. Утреннее недомогание может вызвать озноб, и это может быть одной из причин, по которой вам все время холодно.
Питание очень важно, и без еды вашему телу нечего преобразовывать в энергию. Этот недостаток пищи может привести к тому, что организму будет трудно оставаться в тепле.
4. Инфекция
Возможно, что даже простейшая инфекция может вызвать похолодание. Повышенная температура, даже невысокая, может вызвать похолодание. Если у вас была ИМП (инфекция мочевыводящих путей), инфекция почек или любая другая проблема в этом отношении, ощущение холода всегда может быть симптомом.
5.Высокая базальная температура тела
К началу беременности базальная температура вашего тела находится на высоком уровне в течение нескольких недель. Эта высокая температура может заставить вас по-разному реагировать на окружающий воздух, потому что ваше тело будет обмануто убеждением, что он ниже.
Это телесное изменение может вызвать озноб, из-за которого вы можете чувствовать себя холодным на длительное время. Озноб, который вы испытаете, похож на тот, который вы испытываете при гриппе.
Не забывайте
Если вам постоянно холодно, вероятно, в этом есть основная проблема. Временные колебания температуры — это нормально. Если вам кажется, что вы проводите большую часть дня в холодах, возможно, вы страдаете гипотиреозом, который, по сути, является недостаточной активностью щитовидной железы, и вам следует проконсультироваться с врачом, чтобы быть в безопасности. (1) .Озноб во время беременности нормален?
Большинство женщин больше всего будут испытывать озноб в первом триместре из-за резкого изменения гормонов и утреннего недомогания.
Вы можете испытывать озноб на протяжении всей беременности. Ваши гормоны в основном похожи на американские горки, и вы никогда не знаете, что будет за следующим углом (2) .
Как справиться с ознобом во время беременности
Если вы уже достаточно устали от этих ужасных ознобов, есть надежда сбить их с толку.
Попробуйте воспользоваться некоторыми из следующих советов, которые помогут вам вернуться к нормальной температуре.
- Носите больше одежды: Это может показаться очевидным, но иногда самый простой ответ — лучшее решение.Вы можете вылечить свой случай озноба, просто добавив несколько дополнительных слоев, таких как леггинсы, к своей повседневной одежде.
- Отдых и расслабление: Если вы в последнее время пытаетесь заснуть или чувствуете, что не выспались, возможно, вы этого не сделали. Примите расслабляющую ванну или немного вздремните. Если вы все время устали и мерзнете, возможно, сейчас самое время обратиться к врачу.
- Принимайте добавки с железом: Железо играет ключевую роль в регулировании температуры вашего тела.Если вам чего-то не хватает, это может сильно повлиять на вашу способность сохранять тепло. Добавки железа важны для вас и здоровья вашего ребенка. Добавка может быть назначена вашим врачом. Если это не так, убедитесь, что вы спросили разрешение перед началом использования.
- Следите за тем, что вы едите: Если ваше тело не получает правильного питания, это может повлиять на температуру вашего тела. Вы должны стараться придерживаться хорошо сбалансированной диеты, чтобы и вы, и ваш ребенок оставались счастливыми и здоровыми. Убедитесь, что вы хорошо гидратированы.Изменение диеты может существенно изменить ваше общее самочувствие, уровень энергии и регулирование температуры.
Простуда — признак беременности?
Некоторые женщины считают, что простуда может быть признаком беременности. В этом действительно есть доля правды.
Были женщины, которые замечали, что им становится очень жарко, прежде чем они осознают, что первая пропущенная менструация.
Причина, по которой вы можете чувствовать холод, заключается в том, что ваш метаболизм находится в ускоренном темпе из-за колебаний гормонов, о которых мы упоминали выше.Итак, возможно, если вы заметите изменения температуры в своем теле, вы можете быть беременны.
Помните
Есть много причин, по которым кто-то может чувствовать холод, поэтому это не является сильным признаком беременности.
Итог
Не стоит сильно волноваться, если время от времени вам холодно. Если это частое явление, которое, кажется, никогда не исчезнет, это повод для дальнейшего расследования. Когда ощущение холода длится долго, это означает, что может быть основная проблема, которую необходимо решить.
Не стесняйтесь обращаться к врачу в любое время. Для этого они существуют, и вы лучше всех знаете свое тело.
Если вы когда-нибудь почувствуете, что что-то не так, протяните руку помощи. Вы эксперт в своей семье и своей беременности. Ваши проблемы и заботы больше касаются не только вас, но и вашего малыша. Нет глупых вопросов, и даже если на что-то есть простой ответ, всегда лучше перестраховаться, чем сожалеть.
гидромассажных ванн во время беременности | Американская ассоциация беременности
Для многих беременных сидение в гидромассажной ванне во время беременности звучит как отличный способ облегчить мышечные боли.Важно соблюдать осторожность при выборе гидромассажной ванны для расслабления и снятия боли. Горячие ванны могут вызвать гипертермию , то есть аномально высокую температуру тела.
Безопасны ли джакузи во время беременности?
По данным Организации тератологических информационных служб (OTIS), температура тела 101º F и выше может вызывать беспокойство во время беременности. Некоторые исследования показали повышенный риск врожденных дефектов у детей женщин, у которых была повышенная температура тела в течение первого триместра беременности.
Американский колледж акушеров и гинекологов (ACOG) утверждает, что перегреваться в горячей ванне не рекомендуется во время беременности. ACOG также рекомендует беременным женщинам не допускать повышения температуры тела выше 102,2 ° F.
Хотя конкретная степень различается, и OTIS, и ACOG подтверждают опасения, связанные с использованием гидромассажной ванны во время беременности. Гидромассажные ванны часто запрограммированы на заводе на поддержание температуры воды приблизительно 104º F.Чтобы поднять температуру тела до 102 ° F или выше, нужно всего 10-20 минут в гидромассажной ванне.
Для поддержания постоянной температуры вода циркулирует и рециркулирует через горячую ванну для откачивания холодной воды и закачки горячей воды.
Горячая ванна против джакузи?
Горячая ванна, которая не вызывает дискомфорта и не обжигает, — более безопасный способ расслабиться. В ванне большая часть верхней части тела остается вне воды, что снижает вероятность перегрева. Кроме того, вода в ванне начинает остывать, в отличие от горячей, что еще больше снижает риск перегрева.
Снижение риска для здоровья
Хотя Ассоциация не рекомендует пользоваться гидромассажными ваннами во время беременности, вот несколько шагов, которые вы можете предпринять, чтобы снизить любой риск:
- Перепрограммируйте гидромассажную ванну на поддержание более низкой температуры.
- Ограничьте время пребывания в гидромассажной ванне до 10 минут или меньше.
- Следите за температурой воды, опуская термометр в гидромассажную ванну.
- Следите за температурой своего тела, чтобы избежать перегрева.
- Обращайте внимание на такие предупреждающие знаки, как ощущение дискомфорта или прекращение потоотделения.
Составлено с использованием информации из следующих источников:
Организация тератологических информационных служб, https://otispregnancy.org/pdf/hyperthermia.pdf
Планирование беременности и родов Третье изд. Американский колледж акушерства и гинекологии, CH. 5.
Беременность, роды и новорожденный: Полное руководство. Симкин, Пенни П.Т. и др., CH. 5.
необычных ранних признаков беременности | Ранняя беременность
9 необычных ранних признаков беременности
Какие действительно ранние симптомы беременности я могла бы испытать, чего не могла бы ожидать?
Некоторые женщины говорят, что просто знают, а другие могут обратить внимание на более общие ранние симптомы, если подозревают, что они беременны.Пропущенные месячные, опухшие и болезненные сиськи, утреннее недомогание и даже отвращение к еде — очевидны, но есть некоторые странные симптомы, которые, возможно, не являются ранним признаком беременности.
Вот некоторые из наиболее необычных симптомов, которые могут заставить вас поверить в то, что происходит что-то еще. Но не паникуйте, вы не сумасшедший.
1. Пробуждение горячее
Чувство перегрева в течение 2 недель и более при пробуждении утром может быть ранним признаком беременности.После овуляции температура вашего тела может быть выше нормы. Если в ближайшие пару недель он не отрегулируется, это может быть признаком беременности.
2. Чувство головокружения
Женщины на ранних сроках беременности часто страдают от приступов головокружения и головокружения. Это связано с беременностью, из-за которой ваше кровяное давление падает, а кровеносные сосуды расширяются, что вызывает головокружение.
3. Запор
Еще один ранний симптом, который вы можете испытать, — это запор.Беременность может замедлить работу пищеварительной системы. Это важно, чтобы у вашего малыша было время усвоить необходимые ему питательные вещества, но это может привести к тому, что вы почувствуете вздутие живота и не сможете ходить в туалет. Добавление большего количества клетчатки в свой рацион может помочь естественным образом.
4. Диарея
Гормоны на ранних сроках беременности могут так же легко ускорить работу вашей пищеварительной системы. Избегайте острой, жирной и богатой клетчаткой пищи и газированных напитков и обязательно пейте много воды.
5. Эмоциональные американские горки
Вы можете удивиться тому, как вы реагируете на вещи иначе, чем обычно. То, что вы обычно игнорируете, не задумываясь, может привести к тому, что вы будете в слезах или в ярости, и вы просто не сможете понять почему. Опять же, это будут гормоны беременности.
6. Заложенный нос — и еще одна простуда!
Вы можете просто почувствовать переедание, потому что кровоснабжение вашего тела вызывает воспаление в носовых проходах.Также известен как ринит беременности. Кроме того, хотя обычно вы можете избежать заражения каждой простудой или насекомыми, которые происходят вокруг вас, на ранних сроках беременности вы можете страдать от одного заболевания за другим. Беременность снижает ваш иммунитет, делая вас более уязвимыми для всего происходящего.
7. Выделения из влагалища
Белые, молочные, густые выделения из влагалища во время задержки менструации также являются признаком утолщения стенок влагалища.
8. Легкие спазмы
Может быть трудно понять, связаны ли спазмы с вашим периодом или это признак имплантации, когда оплодотворенный эмбрион делится и растет.Некоторые кровянистые выделения также являются обычным явлением и могут быть результатом имплантационного кровотечения.
9. Чаще мочиться
Обычно потребность в мочеиспускании начинается примерно через 6 недель, и более частое посещение туалета более заметно перед пропущенными менструациями.
Возможно, вам также будет интересно прочитать:
Общие проблемы со здоровьем при беременности
Вашему организму предстоит много дел во время беременности.Иногда происходящие изменения могут вызывать раздражение или дискомфорт, а иногда это может вызывать беспокойство.
Тревога возникает редко, но все, что вас беспокоит, следует сообщать бригаде по уходу за ребенком.
Запор во время беременности
Гормональные изменения в вашем организме могут вызвать запор на очень ранних сроках беременности.
Чтобы предотвратить запор, вы можете:
- есть продукты с высоким содержанием клетчатки, такие как хлеб из непросеянной муки и крупы, фрукты и овощи, а также бобовые, такие как бобы и чечевица — подробнее о здоровом питании во время беременности
- Регулярно тренируйтесь, чтобы поддерживать мышцы в тонусе — подробнее о упражнениях во время беременности
- Пейте много воды
- Избегайте добавок железа, которые могут вызвать запор — спросите своего врача, сможете ли вы обойтись без них или перейти на другой тип
Вы можете узнать больше о запоре, включая симптомы и лечение.
Судороги при беременности
Судороги — это внезапная острая боль, обычно в икроножных мышцах или ступнях. Чаще всего встречается ночью.
Регулярные легкие упражнения во время беременности, особенно движения лодыжек и ног, улучшат кровообращение и могут помочь предотвратить спазмы. Попробуйте следующие упражнения для стоп:
- согните и энергично вытяните ногу вверх и вниз 30 раз
- поверните ногу 8 раз в одну сторону и 8 раз в другую сторону
- повторите с другой ногой
Это может помочь облегчить судороги если вы сильно подтянете пальцы ног к лодыжке или сильно потрете мышцу.
Чувство обморока при беременности
Вы можете чувствовать слабость во время беременности. Это связано с гормональными изменениями. Обморок случается, если ваш мозг не получает достаточно крови и, следовательно, кислорода.
Скорее всего, вы почувствуете слабость, если слишком быстро встанете со стула или из ванны, но это также может случиться, когда вы лежите на спине.
Вот несколько советов, которые помогут избежать обморока:
- Постарайтесь медленно встать после того, как сядете или лягнете
- Если вы чувствуете слабость, стоя на месте, быстро сядьте, и обморок пройдет — если этого не произошло. , лягте на бок
- Если вы чувствуете слабость в положении лежа на спине, перевернитесь на бок
Лучше не ложиться на спину на поздних сроках беременности или во время родов.Вам следует избегать ложиться спать на спине после 28 недель, поскольку это связано с более высоким риском мертворождения.
Чувство жара во время беременности
Во время беременности вы, вероятно, будете чувствовать себя теплее, чем обычно. Это связано с гормональными изменениями и усилением кровоснабжения кожи. Вы также можете больше потеть.
Это может помочь, если вы:
- носите свободную одежду из натуральных волокон, поскольку они более абсорбирующие и дышащие, чем синтетические волокна
- сохраняют прохладу в вашей комнате — вы можете чаще стирать с помощью электрического вентилятора. свежий
Недержание при беременности
Недержание — обычная проблема во время и после беременности.Возможно, вам не удастся предотвратить внезапный выброс мочи, когда вы кашляете, смеетесь, чихаете, резко двигаетесь или просто встаете из сидячего положения.
Это может быть временным, потому что мышцы тазового дна (мышцы вокруг мочевого пузыря) слегка расслабляются, чтобы подготовиться к родам. Есть упражнения, которые можно выполнять, чтобы укрепить мышцы тазового дна.
Во многих случаях недержание мочи излечимо. Если у вас возникла проблема, поговорите со своей акушеркой, врачом или медперсоналом.
Обильное мочеиспускание во время беременности
Обильное мочеиспускание часто начинается на ранних сроках беременности и иногда продолжается до рождения ребенка.На более поздних сроках беременности это вызвано тем, что голова ребенка давит на ваш мочевой пузырь.
Если вы обнаружите, что вам нужно встать ночью, чтобы пописать, попробуйте прекратить пить поздно вечером. Однако убедитесь, что вы пьете много безалкогольных напитков без кофеина в течение дня, чтобы избежать обезвоживания.
Позднее, во время беременности, вам может помочь раскачивание вперед и назад, пока вы находитесь в туалете. Это снижает давление матки на мочевой пузырь, чтобы вы могли его опорожнить должным образом.
Если вы испытываете боль во время мочеиспускания или у вас есть кровь в моче, возможно, у вас инфекция мочеиспускания, которая требует лечения.
Пейте много воды, чтобы разбавить мочу и уменьшить боль. Вам следует обратиться к терапевту в течение 24 часов после того, как вы заметили эти симптомы. Узнайте больше об инфекциях мочевыводящих путей (ИМП).
Не принимайте лекарства, не спросив у акушерки, врача или фармацевта, безопасны ли они во время беременности.
Изменения кожи и волос во время беременности
Гормональные изменения, происходящие во время беременности, могут привести к потемнению ваших сосков и области вокруг них. Цвет вашей кожи также может немного потемнеть, частями или по всей поверхности.
Родинки, родинки и веснушки также могут потемнеть. У вас может появиться темная линия посередине живота. Эти изменения постепенно исчезнут после рождения ребенка, хотя соски могут оставаться немного темнее.
Если вы загораете во время беременности, вы можете легко обжечься. Защитите свою кожу высокоэффективным солнцезащитным кремом и не оставайтесь на солнце в течение длительного времени. Узнайте больше о солнцезащитном креме и безопасности от солнца.
Варикозное расширение вен при беременности
Варикозное расширение вен — это вены, которые стали опухшими.Они могут быть неудобными, но не вредными. Чаще всего они поражают вены ног.
Вы также можете получить варикозное расширение вен влагалища (вульвы), хотя обычно они проходят после родов.
Если у вас варикозное расширение вен, вам следует:
- избегать длительного стояния
- стараться не сидеть со скрещенными ногами
- стараться не набирать слишком много веса, так как это увеличивает давление
- сесть как можно чаще поднимайте ноги вверх, чтобы уменьшить дискомфорт.
- попробуйте компрессионные колготки, которые вы можете купить в большинстве аптек — они не предотвратят варикозное расширение вен, но могут облегчить симптомы.

 Должна ли я пройти диагностический тест?
Должна ли я пройти диагностический тест?