На глазу под веком вскочил шарик. Шишка, бугорок, уплотнение на веке глаза
Глаза человека помогают познавать окружающий мир и полноценно в нем существовать. Многие люди в жизни сталкивались с появлением на верхнем веке или нижнем небольших уплотнений с красноватым или розовым оттенком. Чаще всего это не несет в себе большой опасности для нормального зрения, но есть болезни, которые могут снизить его или привести к развитию патологий.
Появление шишек на веке – не редкое явление, которому способствует множество факторов.
Общая информация
Шишка на веке глаза — распространенная проблема, знакомая практически каждому человеку, даже абсолютно здоровому. Такое образование может иметь красный цвет, гноиться, приносить значительный дискомфорт или болевые ощущения, а может быть косметическим дефектом, не доставляя при этом никаких неудобств. Размеры шишки могут достигать габаритов ореха, другие не превышать обычного зернышка.
Виды шишек на глазных веках
Причин таких новообразований на веке может быть несколько, но в основном они зависят от того, к какому типу заболевания относятся.
- ксантелазма;
- фурункул;
- милиумы;
- папилломы;
- ячмень;
- халязион.
Ксантелазма
Это маленькая плоская бляшка с желтоватым оттенком, которая образуется на веках, лице или вокруг глаз. Чаще появляется у представительниц женского пола, которые болеют сахарным диабетом, гиперхолестеринемией и еще рядом нарушений. Единичные проявления довольно редкие, чаще множественные, которые не проходят без лечения. Ксентелазма — следствие сбоев липидного обмена, вызывающих основные заболевания основные заболевания.
Фурункулы
Самая опасная шишечка на глазу — фурункул, вызывающий гнойный воспалительный процесс некротического характера сальных желез с соединительной тканью вокруг них и ресничной фолликулы. Главная причина — стафилококк. Стандартное место локализации — верхняя часть века, ближе к брови. Вначале образуется болезненный шарик, вокруг которого образуется отечность.
Через пару дней проступает гнойник с желтым оттенком на верхушке, который впоследствии прорывает, а содержимое выходит на поверхность. Но остается стержень, спустя некоторое время самостоятельно выходящий наружу. В процессе у больного возможно повышение температуры, слабость, головные боли. Основа лечения — прием медикаментов (антибиотиков, анальгетиков), возможно вскрытие образования.
Милиумы – крошечные зернистые образования на веках, несущие эстетический дискомфорт.
Милиумы — самые безопасные шишечки, которые доставляют лишь эстетические проблемы без вреда для человеческого здоровья. Их габариты сравнимы с маковым зерном, а иногда с крупинкой гречки. Просянка — белые угри, главное место локализации которых — веко. Появление возможно даже у людей без кожных проблем, на любом из век. Их удаление необходимо доверить косметологу, так как самостоятельное вмешательство может привести к заражению инфекциями. Предупредить появление милиум можно, если правильно питаться, использовать косметические маски для раскрытия пор.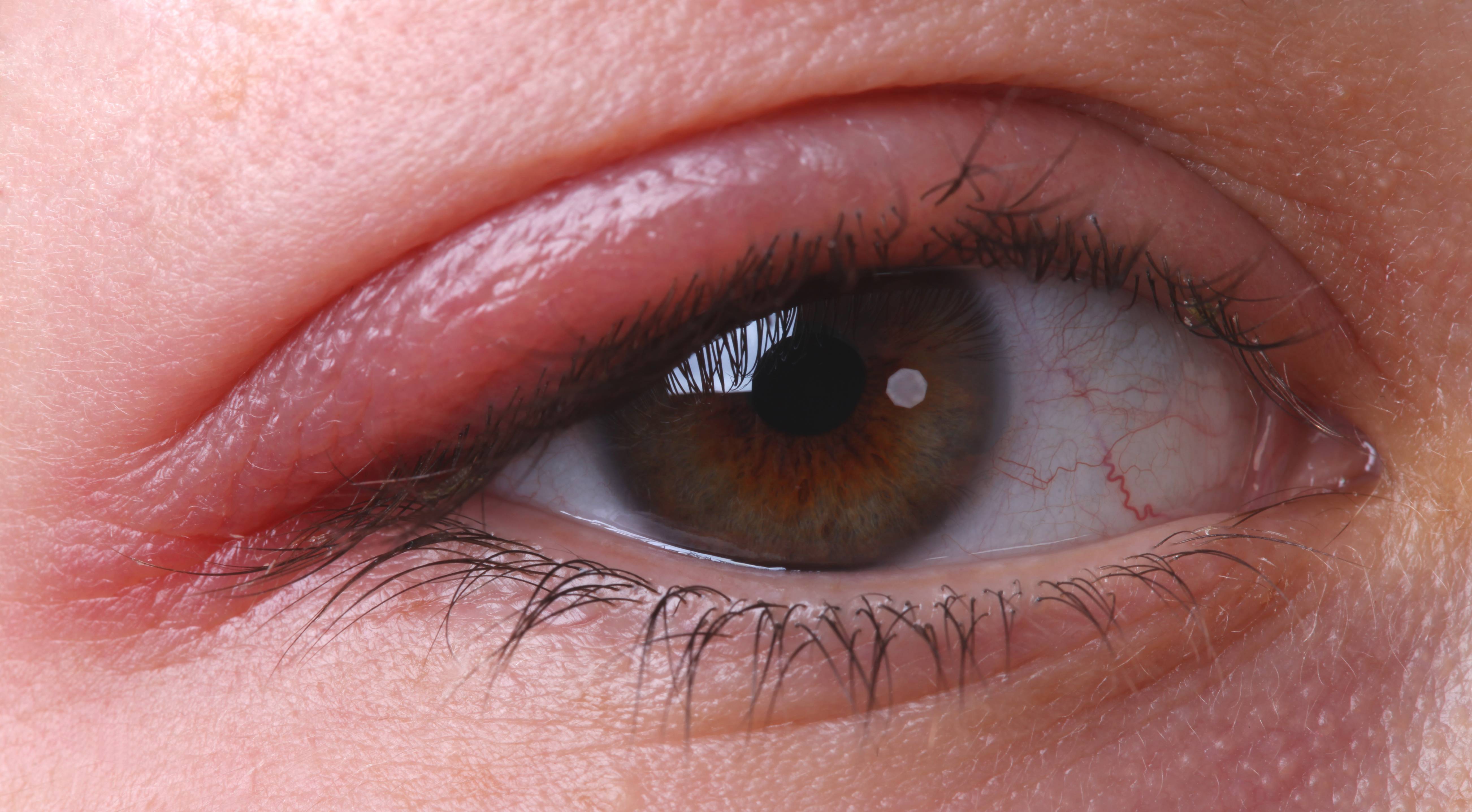
Папиллома
Папиломма — шишка, образующаяся под действием вируса папилломы и локализующаяся на веке как внутренней, так и внешней стороне. Она не является медицинской проблемой, скорее эстетической. Это небольшой нарост, похожий на бородавку с немного шероховатой поверхностью, на ножке или без нее. Если появилась шишка такого рода, то не следует удалять ее самому. Лучше обратиться к узкопрофильному доктору, который назначить медикаментозное лечение или удалит новообразование с помощью электрической или лазерной коагуляции.
Что такое халязион?
Самой встречаемой шишкой на человеческом веке после ячменя можно назвать халязион, именуемый в народе «холодный ячмень». Причина его образования — закупоривание сальных желез, т. е. путь оттока секрета перекрывается и образуется своеобразный застой. Вследствие этого проток расширяется и со временем образуется внутри затвердение, окруженное в капсулу. Такая шишка доставляет болевые ощущения и требует лечения у врача — офтальмолога.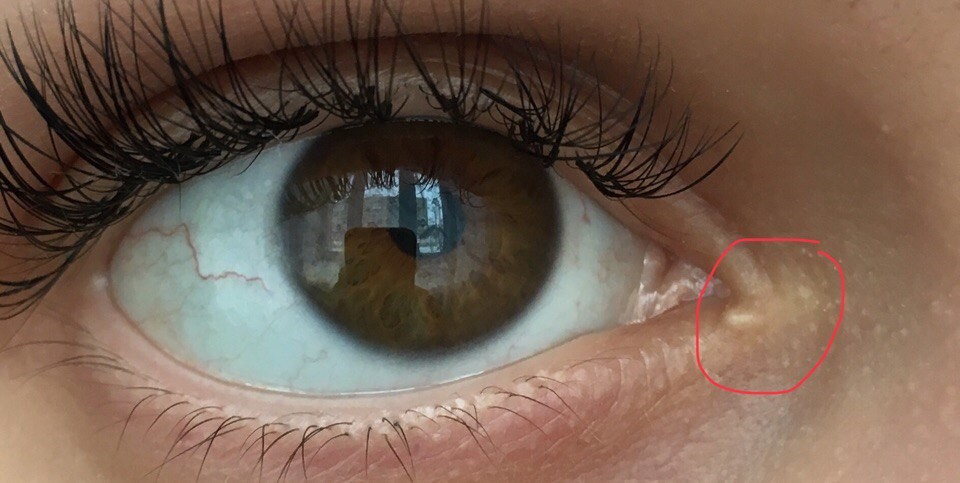
Ячмень — заболевание воспалительного характера, причиной которого считается блокирование сальной протоки (ее секрет промазывает ресничку для защиты от негативных факторов окружающей среды). На первых порах при ячмене пациент ощущает присутствие инородного объекта и болезненные покалывания. Существуют два типа ячменя: внешний (воспалена сальная железа) и внутренний (затронута мейбомиевая железа).
Без лечения наблюдается легкое покраснение, на шишке проступает белая головка гнойника, который самопроизвольно вскрывается и вскоре проходит сам. Но лечится необходимо, так как без него после ячменя возможно появление осложнения в виде халязиона. Возможно применение антибиотиков в мазях, каплях или вскрытия под местным наркозом руками офтальмолога.
Шишка на глазу
у человека появляется при глазных заболеваниях, это может быть: ячмень, градина, он же халязион, просянка, папилломы, фурункулы.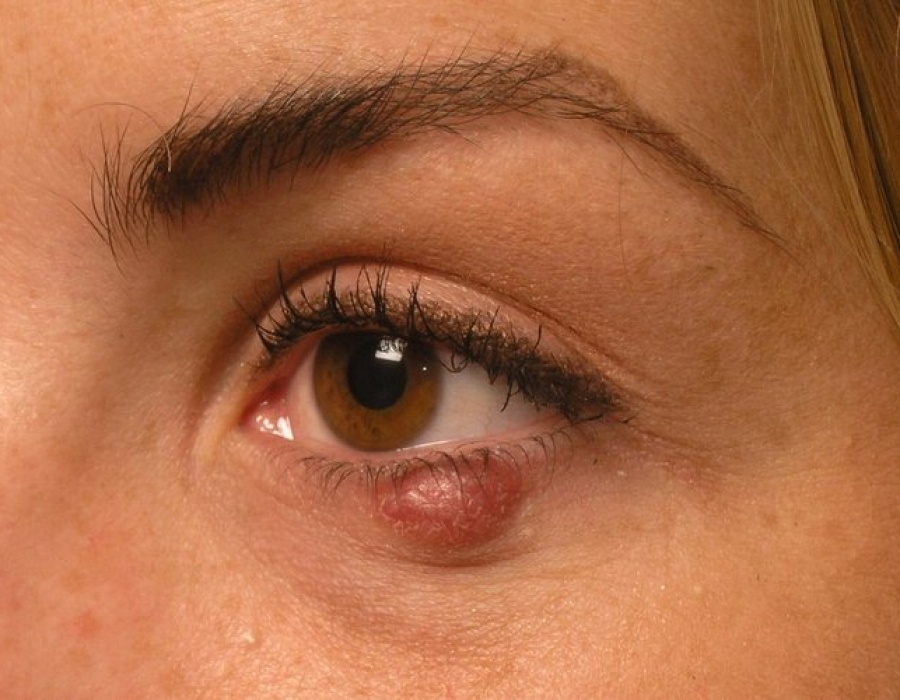 Для каждой болезни назначают индивидуальное лечение: медикаментозную и народную терапию, либо операцию.
Для каждой болезни назначают индивидуальное лечение: медикаментозную и народную терапию, либо операцию.
Шишка на веке появляется по разным причинам
Причины появления шишек на глазу
Распространенное офтальмологическое заболевание. Воспаление локализуется на верхнем или нижнем веке. Причина возникновения – закупорка сальной железы, волосяной фолликулы. На начальном этапе болезнь протекает остро: внутри века образуется болезненная припухлость, которая приносит много дискомфорта.
Ячмень образуется из-за закупорки сальных желез
В тяжелых случаях воспалительный процесс сопровождается повышением температуры тела. Через 2 – 3 дня красный бугорок созревает, и из него выходит гнойное выделение. Как только весь гной выйдет, уплотнение уменьшается, больной чувствует облегчение.
– градина под глазом или на верхнем веке.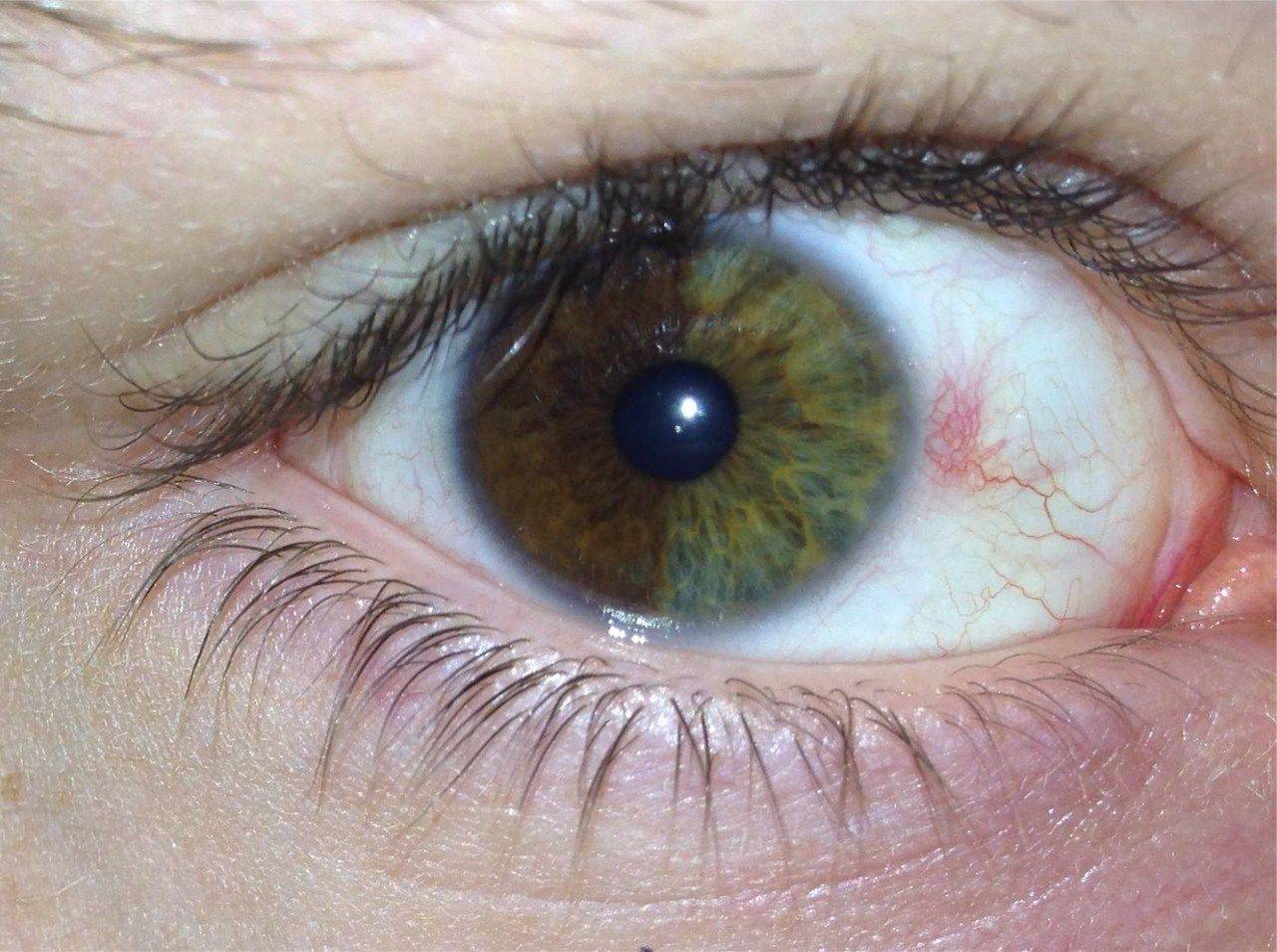 Развивается после ячменя, с которым и часто путают образование. Основная причина – закупорка и инфицирование протока сальных желез.
Развивается после ячменя, с которым и часто путают образование. Основная причина – закупорка и инфицирование протока сальных желез.
Спровоцировать патологический процесс могут:
- патологическое разрастание железистых структур;
- себорея;
- розацеа.
Халязион развивается после ячменя
На первичных этапах под ресницами образуется твердый шарик, появляется небольшое воспаление, визуально кажется, что глаз опух. Через 2 – 3 дня симптоматика исчезает, но под веком остается неболезненная выпуклость, которая медленно увеличивается. Если нарост достигает больших размеров, он оказывает давление на глазное яблоко, что приводит к проблемам со зрением.
Халязион путают с ячменем, который тоже сопровождается покраснением и образованием отека над глазом. Но для ячменя характерен острый воспалительный процесс, халязион носит хронический характер.
Если на коже под глазом появились белые комочки – это милиумы (в народе заболевание называют просянка).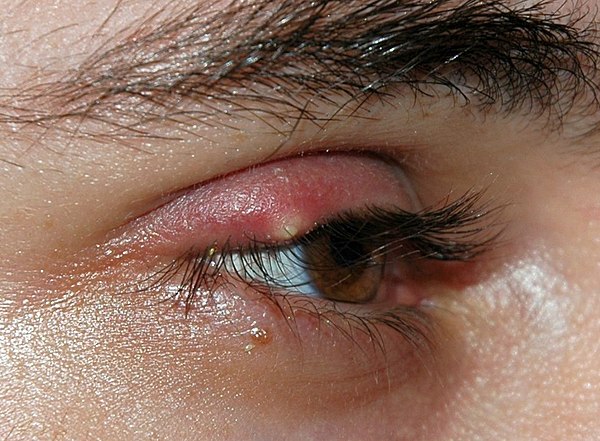 Пупырышки никак не вредят здоровью, но портят внешний вид. Также милиумы не болят, не чешутся и не приносят дискомфорта.
Пупырышки никак не вредят здоровью, но портят внешний вид. Также милиумы не болят, не чешутся и не приносят дискомфорта.
Просянка — безвредные пупырышки вокруг глаза
Первопричины, по которым появляются белые точки:
- гормональные нарушения;
- болезни органов пищеварения;
- несбалансированное питание;
- болезни эндокринной системы;
- некачественные косметические средства;
- нарушение правил гигиены.
Тяжелая офтальмологическая патология, при которой в глазном мешочке прогрессируют гнойный процесс. Возбудитель – золотистый стафилококк. Шишка образуется на внутренней стороне века. Воспалительные осложнения распространяются по лицу, распухает та сторона, с которой расположен фурункул.
Фурункул — гнойный процесс из-за которого образуется шишка
Через несколько дней фурункул становится похожим на желтый нарост. Шишка прорывает, гнойное содержимое вытекает из нарыва, состояние больного заметно улучшается.
Папилломы
Основная причина папиллом – проникновение ВПЧ в организм.
Папиллома на веке провоцируется в следствие вируса ВПЧ в организме
Папилломы чаще образуются в углу века. Шишки в течение длительного времени сохраняют форму и размеры. Образование крепится с помощью ножки к коже века, но иногда появляются и плоские светлые либо темные наросты, внешне похожи на цветную капусту. Такие шишки на веке не приносят болезненных ощущений.
Ксантелазма
По внешнему виду похожа на бляшку желтого цвета. Причина появления ксантелазм – нарушение липидного обмена. Место локализации образования – возле глаза, ближе к переносице.
Ксантелазмы часто наблюдают у людей с:
- сахарный диабетом;
- ожирением;
- микседермом;
- панкреатитом;
- циррозом;
- атеросклерозом.
Доброкачественный невус выглядит как маленькое черное образование на слизистой глаза (родинка) – около зрачка, на слезном мясце, лимбе и даже на сетчатке.
Невус выглядит как родинка и не является злокачественным
Основные причины возникновения доброкачественного невуса:
- гормональные нарушения;
- инфекционные патологии;
- стрессы;
- кожные болезни;
- ультрафиолетовое или ионизирующее облучение.

Офтальмогерпес
Маленький прозрачный пузырек на роговице заполненный водянистым содержимым — симптом офтальмогерпеса. Причина болезни – инфицирование вирусом герпеса 1 типа.
На слизистой глаза, помимо прыщиков, появляется воспаление, отек. Беспокоят слизистые гнойные выделения, сопровождающиеся жжением и зудом.
При аллергии симптоматика развивается вследствие раздражающего действия аллергена, которым чаще всего выступает:
- пища;
- растительная пыльца;
- домашняя пыль;
- шерсть животных;
- бытовая химия.
Аллергическая реакция развивается на разные типы раздражителей
Вследствие контакта с аллергеном к слизистым тканям подтягивается жидкость, скапливаясь под кожей век, образует локальные отеки, похожие на множественные бугорки, шишки.
Хроническая патология, при которой воспалительные процессы поражают наружные края век.
При Блефарите поражаются края век
Главные причины блефарита:
- ослабленный иммунитет;
- инфекция вирусной либо бактериальной природы;
- клещ Демодекс;
- аллергия;
- гиповитаминоз;
- анемия.

Офтальмологическое заболевание, при котором ткани конъюнктивы разрастаются, достигая поверхностного слоя роговицы.
Птеригиум — разрастание тканей конъюнктивы
Причины птеригиума такие:
- длительное воздействие УФ-лучей;
- раздражение органов зрения пылью, ветром, сухим воздухом;
- наследственная предрасположенность.
Желтое образование локализуется в зоне контакта конъюнктивы с роговицей. Чаще диагностируют у лиц пожилого возраста.
Прингвекула образуется в следствие воздействия ветра, пыли или дыма
Способствующие факторы:
- УФ-лучи;
- ветер;
- пыль;
Образование доброкачественной этиологии, формируется на конъюнктиве глаза. Конъюнктивальная киста – тонкая прозрачная ткань, покрывающая внутреннюю поверхность века и глазное яблоко снаружи.
Причины возникновения:
- аномалии внутриутробного развития;
- вирусная, бактериальная, грибковая инфекция;
- механическое раздражение конъюнктивы;
- травмы;
- осложнения после офтальмологических операций;
- непроходимость слезных желез;
- нарушение оттока лимфы;
- глистные инвазии.

К какому врачу обратиться?
Если на веке или на белке глаза появился нарост – обратитесь к . Врач проведет первичный осмотр, соберет анамнез, после даст направление на диагностическое обследование.
При проблемах с глазами обратитесь к офтальмологу
Возможно понадобится дополнительная консультация:
- инфекциониста;
Диагностика
Диагностическое обследование включает:
- офтальмоскопия;
- визометрия;
- тонометрия;
- общий анализ крови, биохимия;
- биопсия;
- бакпосев;
- анализы на глюкозу, холестерин;
- гистологические исследования.
Что делать, если на глазу появилась шишка?
Лечение зависит от причины возникновения и тяжести течения заболевания.
Лечение лекарствами
Медикаментозные препараты:
- Антибиотики. Назначают при патологиях инфекционной природы — Торбекс, Эритромициновая мазь, Альбуцид, Ципрофлоксацин, Левомицетин.
- Кортикостероиды.
 Применяют, если прогрессируют гнойные процессы — Дексаметазон, Лотопреднол, Максидекс.
Применяют, если прогрессируют гнойные процессы — Дексаметазон, Лотопреднол, Максидекс. - Противовирусные. Используют при заражении вирусом герпеса — Ацикловир, Иммунофлазид, Имустат.
- Иммуностимулирующие. Способствуют повышению защитных функций организма – Полудан, Декарис etc.
- Антигистаминные. Снимают отеки, зуд, покраснение — Супрастин, Зиртек, Тавегил.
- Увлажняющие слизистую.
Восстанавливают ткани слезных желез, практикуют при сухости – Виаль, Визин, Ликонтин Комфорт. Большой обзор
На начальных стадиях развития воспалительного процесса используют ромашковый травяной отвар для промывания глаз:
- Залить стаканом кипятка 1 ч. л. цветков ромашки.
- Настоять средство 10 мин.
- Жидкость процедить, охладить, промывать больной глаз 4 – 6 раз на день.
При гнойных процессах применяют примочки с соком алоэ:
- Лист алоэ вымыть, после выдавить сок.
- Смочить в жидкости ватный диск, приложить к больному участку на 10 – 15 мин.

Отвар шалфея применяют для избавления от зуда
Для устранения зуда и отека, сопровождающих воспалительный процесс, эффективен отвар шалфея:
- Вскипятить 250 мл воды, добавить к ней 1 ст. л. шалфея.
- Кипятить средство на медленном огне 5 мин.
- Жидкость процедить, охладить, промывать больной глаз несколько раз на день.
Ускорить отток жидкости из подкожной жировой ткани помогут примочки из настоя череды:
- Залить 1 ч. л. травы 250 мл кипятка.
- Дать настояться 10 – 15 мин.
- Процедить, охладить, смочить ватный диск и приложить к коже вокруг глаз на 15 – 20 мин.
Шишка на глазу быстрее рассосется, если к больному участку прикладывать капустный лист:
- Листок хорошо помыть, после измельчить в блендере до кашеобразного состояния.
- Добавить к кашице белок сырого яйца.
- Завернуть массу в марлю, приложить к больному веку на 15 – 20 мин.
Хирургическое вмешательство
Оперативное вмешательство проводят на любой стадии процесса.
 После хирургического лечения материал отправляют на гистологическое исследование для определения характера опухоли.
После хирургического лечения материал отправляют на гистологическое исследование для определения характера опухоли.В некоторых ситуациях лечение возможно только посредством хирургического вмешательства
Методы удаления шишек на глазу:
- электрокоагуляция;
- криотерапия;
- хирургическое иссечение;
- радиоволновый способ;
- удаление лазерным лучом.
Возможные последствия и осложнения
Растущая в размерах шишка давит на глазное яблоко, нарушает кровообращение, провоцирует осложнения:
- астигматизм;
- ухудшение четкости зрения.
Если нарост воспален и гноится, но лечение не проводилось, возрастает риск развития:
- абсцесса;
- флегмоны.
Следите за состоянием доброкачественного невуса, который в любой момент может переродиться в злокачественную опухоль.
Шишка на глазу может возникнуть по разнообразным причинам. Как только диагноз станет известным, врач подберет максимально эффективную схему терапии.

Лечение шишек, наростов, волдырей должно проходить под строгим контролем врача, чтобы не допустить осложнений и не привести к ухудшению или потере зрения. Даже если горошина небольшая, не приносит дискомфортных ощущений, покажитесь офтальмологу или терапевту. Противопоказано самостоятельно выдавливать или прокалывать новообразование.
Многие люди отмечают, что образовалась шишка на глазном яблоке, и начинают впадать в панику. Однако причин для этого зачастую нет. Встречаются и злокачественные опухоли, но чаще — доброкачественные, что не требуют хирургического вмешательства. Однако злокачественные наросты не только являются сигналом организма о проблемах, но и являются причинами отслоения сетчатки, катаракты и других тяжелых заболеваний.
При неблагоприятных обстоятельствах на глазном яблоке может появиться уплотнение в виде шишки.
Общая информация
Размер новообразований, как правило, не более 1-3 миллиметров. Основной причиной возникновения считается сбой в функционировании сальных желез. Но на практике причины сбоя в организме и возникновения нароста могут быть весьма различными:
Но на практике причины сбоя в организме и возникновения нароста могут быть весьма различными:
- нарушения в работе органов ЖКТ;
- дестабилизация функционирования желчевыводящих путей;
- ослабленный иммунитет;
- контактные линзы;
- переохлаждение;
- занесение инфекции;
- стрессовые ситуации;
- нестабильная нервная система;
- пренебрежение правилами личной гигиены.
Уплотнение на белке глаза может возникнуть у людей вне зависимости от возрастных характеристик. Если недуг проходит без осложнений, то главная жалоба больного — само наличие уплотнения, которое может со временем расти. Болезненные ощущения при этом могут как отсутствовать, так и наличествовать. Если опухоль больших размеров, то, вследствие натиска на роговицу, может ослабиться зрение.
Виды уплотнений
Доброкачественные
Доброкачественные шишки на глазном яблоке проявляются в виде полипов, папиллом, миом, гемангиом.
Такие опухоли нет нужды удалять хирургическим путем. Виды доброкачественных уплотнений:
Виды доброкачественных уплотнений:
- Пингвекула. Появляется на сторонах роговицы, это шишка желтого цвета. Нередко возникает у людей, проводящих большую часть времени под яркими солнечными лучами (ультрафиолет благоприятствует развитию данного заболевания), или выполняющих работу в тяжелых условиях (пыль, ветер, дым). Само по себе новообразование не подвергает риску здоровье больного, однако вызывает раздражение глаза и не эстетично выглядит. Считается самым распространенным новообразованием на глазном яблоке. Симптоматика: покраснение определенной области на белке глаза, чувство постороннего предмета в глазу, глазное яблоко будто «пересыхает». Для уменьшения этого вида шишки выписываются специализированные капли либо используется косметическое лазерное удаление.
- Полипы. Появляются вследствие неграмотного лечения других глазных заболеваний. Шишка не несет тяжелых осложнений, но причиняет неудобства.
- Папиллома. Это нарост на веке или слизистой части глаза, который принимает вид маленькой шишки, бесцветного пузырька или прыщика, и вызывается вирусом папилломы.
 Может напоминать бородавку. Недуг очень заразен. Папиллому даже незначительного размера доктора советуют подвергать удалению безотлагательно, потому что такая опухоль способна вызвать онкологию.
Может напоминать бородавку. Недуг очень заразен. Папиллому даже незначительного размера доктора советуют подвергать удалению безотлагательно, потому что такая опухоль способна вызвать онкологию. - Гемангиома хориоидеи. Опухолеобразная шишка является врожденной и расположена по центру глазного дна. Может спровоцировать такие осложнения, как глаукома и отслоение сетчатки.
- Кератоакантома. Характерна высокая скорость роста, по виду похожа на цветную капусту.
- Миома. Произрастает шишка из ткани мышц глазной радужной оболочки. Осложнения: вероятно возникновение глаукомы.
Злокачественные
Злокачественные шишки на глазном яблоке влекут утрату зрения.
Уплотнение злокачественного типа всегда влечет за собой резкое падение зрения. Лечится с помощью оперативного вмешательства, что, в свою очередь, нередко провоцирует потерю зрения. Виды злокачественных новообразований:
- Меланома. Очень опасный и агрессивный вид опухоли в глазу, из злокачественных наиболее часто встречается.
 Необходимо точное диагностирование. Даже при незначительных признаках рекомендуется как можно скорее пройти обследование у врача. Симптомы: сильные болевые ощущения, быстрое падение зрения.
Необходимо точное диагностирование. Даже при незначительных признаках рекомендуется как можно скорее пройти обследование у врача. Симптомы: сильные болевые ощущения, быстрое падение зрения. - Ретинобластома. Возникает в задних участках глазного яблока. Новообразование, как правило, расположено на воспринимающих свет рецепторах сетчатки, в результате чего теряется зрение, возникают болевые ощущения и кахексия. Если данный вид опухоли диагностирован своевременно, то прогнозы выздоровления, как правило, благоприятствующие — полному выздоровлению подвержены 90% больных.
Шишка на веке глаза — неприятная, опасная и довольно распространённая патология. Существует множество разных офтальмологических заболеваний, первым признаком которых может быть уплотнение на веке.
Такое новообразование может приносить не только косметический дискомфорт, но и неприятные болезненные ощущения. Важно правильно установить причину такой патологии, так как лечение должно быть направлено не только на снятие симптома, но и на устранение причины.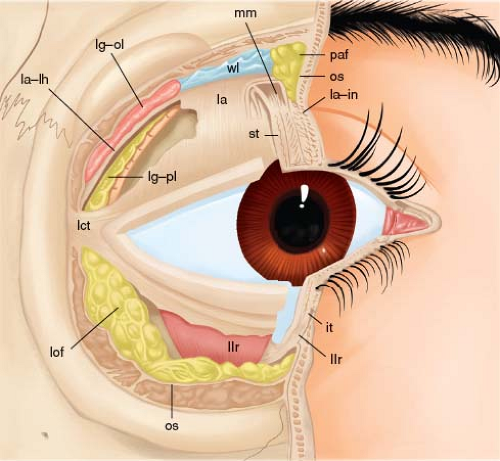
Причины патологии
Если на верхнем веке внутри появилась шишка, то в первую очередь следует установить причину такого явления. Существует множество факторов, которые могут спровоцировать развитие такого симптома. К самым распространённым можно отнести следующие:
Такие образования, как шишки на глазу на верхнем веке, могут быть разных видов. Все новообразования на веке можно разделить на следующие группы:
- Ксантелазма. По виду такое образование не совсем похоже на шишечку, оно похоже скорей на бляшку. Зачастую возникает во время таких заболеваний, как сахарный диабет или гиперхолестеринемия.
- Халязион. Возникает оно из-за того, что сальные железы, расположенные на веке, закупориваются. Несвоевременное лечение может привести к развитию воспалительных процессов и нагноения.
Как только вы обнаружили у себя подозрительное новообразование на веке, следует сразу же проконсультироваться со специалистом. В этом случае нужно обратиться к врачу-офтальмологу, который проведёт осмотр верхнего и нижнего века.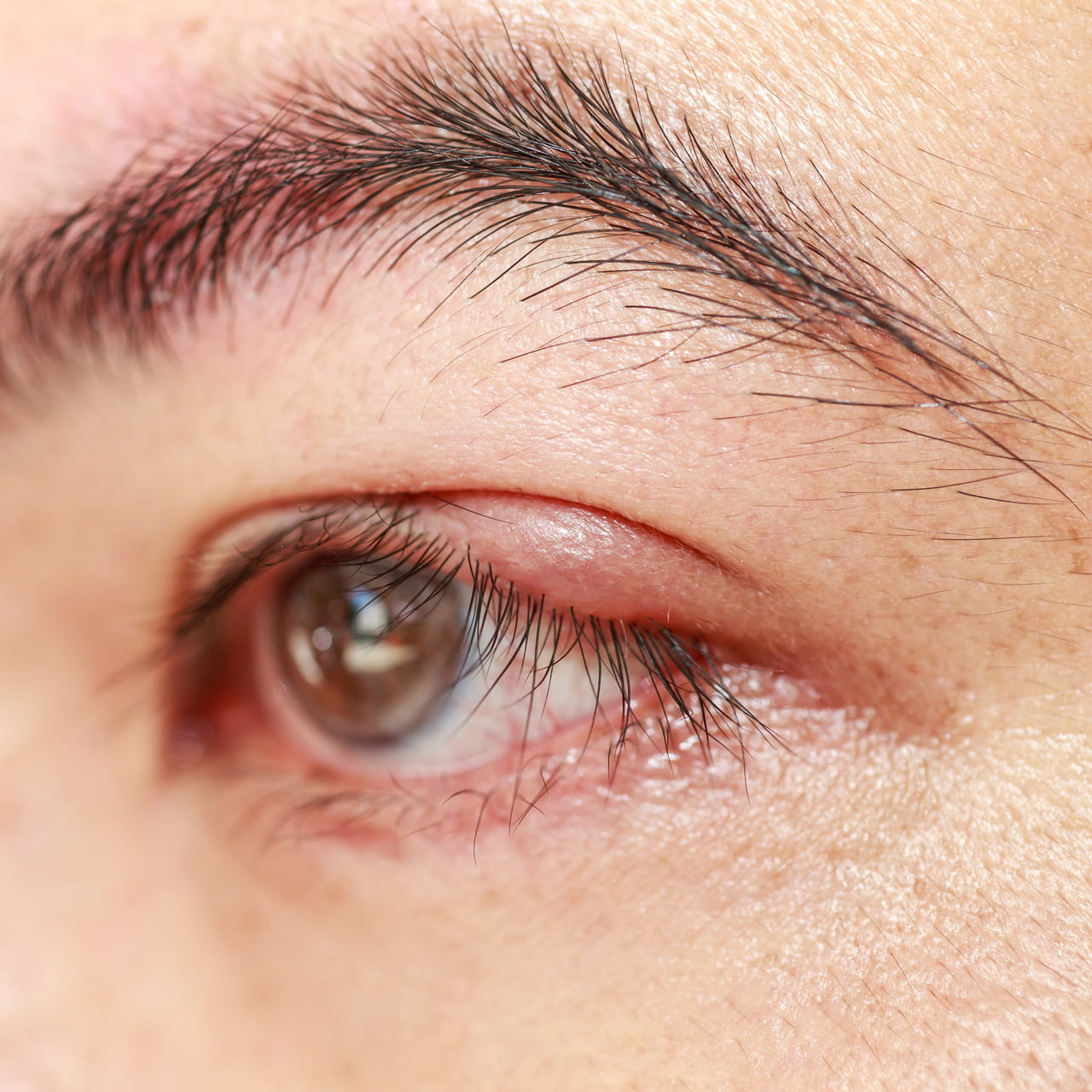
На наличие патологии могут указывать такие признаки, как присутствие различия между здоровым и больным глазом, локальная гиперемия, которая становится более заметной, если немного вывернуть веко. Цвет шариков на веке может быть белый или красный, этот показатель помогает определить вид новообразования.
Врач также может назначить такие дополнительные исследования, как лабораторный анализ крови, рентген и биопсия. Только на основании полученных результатов можно поставить корректный диагноз и подобрать эффективное лечение.
Особенности терапии
Несмотря на то что бугорок на веке не является смертельной патологией, лечить её следует немедленно. Если долго тянуть с лечением , увеличивается негативное влияние новообразования на зрительный орган. Без своевременного и правильного лечения такая опухоль со временем начнёт расти, а давление на глазное яблоко — увеличиваться.
Вариантов терапии такой патологии существует много. Однако подбираться они должны исходя из типа образования и причины, которая спровоцировала его появление.
Медикаментозное лечение
На первых стадиях развития патологического процесса возможно использование консервативного метода лечения. Он состоит не только из приёма лекарственных препаратов, но и физиотерапии.
Для лечения врач может назначить один из таких лекарственных препаратов:
- глазные капли, которые имеют антибактериальное воздействие;
- противомикробные средства;
- капли для глаз, которые предотвращают развитие воспалительного процесса;
- мази на основе антибиотических компонентов;
- стероидные инъекции, которые помогают снять воспаление.
Для большей эффективности назначаются физиотерапевтические процедуры. К числу таких манипуляций можно отнести следующие:
Следует обратить внимание на то, что конкретный препарат и список манипуляций для лечения должен подбирать специалист, опираясь на состояние пациента. Он также должен составить индивидуальную схему лечения.
Народные средства
Препараты народной медицины могут дать положительный эффект только для лечения шишек на веке, которые находятся на начальной стадии, для более запущенных случаев рекомендуется выбирать методы традиционной медицины.
Если на веке появился шарик, а после использования народных средств он все равно продолжает расти, следует обратиться к специалисту. Средства народной медицины можно использовать в качестве дополнительных лечебных процедур для повышения эффективности традиционного лечения.
К самым распространённым и эффективным средствам можно отнести следующие:
- тёплые компрессы;
- компрессы с использованием капустного листа;
- капли из сока алоэ;
- отвар из укропа.
Чтобы сделать тёплый компресс, следует смочить кусочек ткани в тёплой воде. Компресс следует накладывать непосредственно на поражённый участок. Удерживать его следует в течение 15 минут.
Для нормализации кровотока в области зрительного аппарата рекомендуется промывать глаза чистой водой. Такую манипуляцию следует проводить утром и вечером.
Не менее эффективным будет компресс с использованием капустного листа. На него следует вылить яичный белок, все это нужно замотать в стерильную марлю и наложить на веко. Чтобы эффект от такой манипуляции был максимальным, следует удерживать компресс на протяжении 15−20 минут.
Сок алоэ можно закапывать в поражённый глаз, а после следует сделать лёгкий массаж бугорка. При помощи такой процедуры новообразование быстрее очистится от гноя.
На начальных этапах развития патологии эффективным будет отвар укропа. Чтобы приготовить такое народное средство, следует взять стакан кипятка и залить им немного укропа. Полученный состав нужно немного проварить, а после остывания — профильтровать. Такое средство может использовать для примочек.
Обратите внимание на то, что строго запрещено самостоятельно прокалывать шишку, так как присутствует большой риск инфекционного заражения и развития других опасных осложнений.
Хирургическое лечение
Такая методика применяется только в том случае, если шишка увеличилась до 5 мм и больше. Процесс оперативного вмешательства заключается в том, что хирург разрезает образование и очищает его от гноя.
В среднем такая операция длится от 10 минут до получаса. По завершении вмешательства на глаз накладывается повязка, которая помогает предотвратить появление гематом и попадание инфекции.
Современная хирургия предполагает удаление шишки при помощи лазера. Этот метод считается самым эффективным, бескровным и безболезненным. Период восстановления после лазерного иссечения — минимальный.
Профилактические меры
Чтобы предупредить появление шишки на веке глаза, следует придерживаться простых рекомендаций. Так, профилактика заключается в следующем:
- соблюдение правил гигиены глаз;
- нормализация рациона;
- использование только качественной косметики;
- уделение особого внимания укреплению иммунной системы.
Если у взрослого или у ребёнка на верхнем веке шарик, который растёт и болит, то следует немедленно обратиться к специалисту. Не занимайтесь самолечением, так как шишки на веке могут возникать по разным причинам. Провести диагностику и подобрать корректное лечение может только специалист.
Белая шишка на веке глаза может появиться при воздействии негативных внешних и внутренних факторов. Чаще формируется маленькая шишечка, которая не болит и не доставляет никаких неприятных симптомов. Если же уплотнение внутри глаза связано с патологией, то человека тревожит болезненность, покраснение, отек около века и другие патологические признаки. В любом случае, если у ребенка либо взрослого образовался небольшой бугорок около глаза, стоит показаться офтальмологу, который подберет необходимые терапевтические меры.
Какие виды бывают: их причины и симптомы
Чем вызван фурункул?
Белое образование с внутренней стороны верхнего века может быть связано с гнойно-некротическим процессом, вследствие которого у пациента формируется фурункул. Такая шишка над глазом представляет наибольшую опасность для больного, поскольку повреждаются сальные железы, волосяные луковицы и рядом локализованные ткани. Реже патологическое вздутие, содержащее гнойный экссудат, поражает нижнее веко, чаще оно фиксируется вверху или в области брови. Повлиять на развитие фурункула способны такие причины:
- снижение защитных функций иммунной системы;
- стрессовый фактор;
- простудные заболевания;
- переохлаждение организма.
Распознать такую шишку на веке удается при помощи болевого синдрома, вследствие которого человек не может притронуться к поврежденному глазу. Также отмечается красная область возле пораженного органа зрения, которая связана с воспалительным процессом. У пациента возникают рези, зуд и жжение снаружи век. На фоне шишки могут проявиться такие общие симптомы:
После появления такого образования человек может быстрее уставать.
- повышенная температура;
- боли в голове;
- общая слабость во всем организме;
- быстрая утомляемость.
Маленький или большой фурункул через 2-3 дня вскрывается сам, при этом из него выходит гнойная жидкость. Категорически запрещается пытаться самому вскрывать шишку, поскольку велика вероятность попадания гноя в глазницу, что приведет к инфицированию глазного яблока и головного мозга.
Особенности папиллом
Если выскочили маленькие, белые образования в области нижнего века, то это может сигнализировать про заражение папилломавирусом человека. Такая шишка под глазом отличается небольшой величиной, при этом имеет доброкачественный характер. Часто наблюдаются множественные шишечки у взрослых и детей, которые формируются внизу либо вверху органа зрения. Когда выскочила такая шишка на веках, то пациента могут не тревожить никакие патологические признаки. Скорее всего, новообразования доставляют человеку эстетический дискомфорт. Патогенные микроорганизмы активизируются в организме при ослабленном иммунитете, частых стрессах и при воздействии других негативных факторов. Стоит показаться доктору при появлении папиллом в области век, поскольку нередко опухоли приобретают злокачественную природу, угрожая здоровью.
В чем суть халязиона?
После появления образования кожная складка может болеть.
Когда вскочила шишка на веке, то это может указывать на развитие этого недуга, при котором образуется небольшая выпуклость, напоминающая ячмень. Новообразование отличается медленным ростом и безболезненностью. Связано возникновение халязиона с закупоркой протока мейбомиевой железы. Эта патология фиксируется при воспалении век или конъюнктивы. Если появился такой шарик на глазном яблоке либо на внешней стороне век, при этом не проводится своевременного лечения, то у больного вскоре возникают такие отклонения:
- пересыхание слизистой оболочки;
- развитие астигматизма;
- гнойно-воспалительный процесс;
- повышенная слезливость;
- боль и краснота в зоне век.
Причины появления просянки
Нередко человек наблюдается что появилась не одна шишка на веке, а сразу несколько, при этом они небольшого размера и окрашены в белый цвет. В медицине подобное отклонение известно, как милиум, которое проявляется преимущественно при несбалансированном питании, нарушении личной гигиены и использовании косметических средств низкого качества. Заболевание не представляет опасности, при этом устранить их возможно при помощи косметологических манипуляций и коррекции рациона.
Ксантелазма
Ксантелазмы обычно абсолютно безболезненны, что позволяет человеку долго их не лечить.
Если появился шарик на веке, отличающийся желтоватым оттенком, то это может указывать на отложение липидов под эпидермисом. Подобное уплотнение чаще фиксируется у представительниц слабого пола после 50-летнего возраста. В зоне риска также пациенты с сахарным диабетом или ожирением. У больных, как правило, при такой шишке не возникает никаких патологических симптомов. При этом что-либо делать или как-то лечить нарушение они не спешат, поскольку велики риски его повторного появления. Для устранения ксантелазмы на веках требуется стабилизировать липидный обмен в организме и устранить первоисточник появления шишки.
Шишка на глазном яблоке — Вопрос офтальмологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 72 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.45% вопросов.
Оставайтесь с нами и будьте здоровы!
Шишка на глазном яблоке: виды уплотнений, что делать
Многие люди отмечают, что образовалась шишка на глазном яблоке, и начинают впадать в панику. Однако причин для этого зачастую нет. Встречаются и злокачественные опухоли, но чаще — доброкачественные, что не требуют хирургического вмешательства. Однако злокачественные наросты не только являются сигналом организма о проблемах, но и являются причинами отслоения сетчатки, катаракты и других тяжелых заболеваний.
При неблагоприятных обстоятельствах на глазном яблоке может появиться уплотнение в виде шишки.Общая информация
Размер новообразований, как правило, не более 1—3 миллиметров. Основной причиной возникновения считается сбой в функционировании сальных желез. Но на практике причины сбоя в организме и возникновения нароста могут быть весьма различными:
- нарушения в работе органов ЖКТ;
- дестабилизация функционирования желчевыводящих путей;
- ослабленный иммунитет;
- контактные линзы;
- переохлаждение;
- занесение инфекции;
- стрессовые ситуации;
- нестабильная нервная система;
- пренебрежение правилами личной гигиены.
Уплотнение на белке глаза может возникнуть у людей вне зависимости от возрастных характеристик. Если недуг проходит без осложнений, то главная жалоба больного — само наличие уплотнения, которое может со временем расти. Болезненные ощущения при этом могут как отсутствовать, так и наличествовать. Если опухоль больших размеров, то, вследствие натиска на роговицу, может ослабиться зрение.
Вернуться к оглавлениюВиды уплотнений
Доброкачественные
Доброкачественные шишки на глазном яблоке проявляются в виде полипов, папиллом, миом, гемангиом.Такие опухоли нет нужды удалять хирургическим путем. Виды доброкачественных уплотнений:
- Пингвекула. Появляется на сторонах роговицы, это шишка желтого цвета. Нередко возникает у людей, проводящих большую часть времени под яркими солнечными лучами (ультрафиолет благоприятствует развитию данного заболевания), или выполняющих работу в тяжелых условиях (пыль, ветер, дым). Само по себе новообразование не подвергает риску здоровье больного, однако вызывает раздражение глаза и не эстетично выглядит. Считается самым распространенным новообразованием на глазном яблоке. Симптоматика: покраснение определенной области на белке глаза, чувство постороннего предмета в глазу, глазное яблоко будто «пересыхает». Для уменьшения этого вида шишки выписываются специализированные капли либо используется косметическое лазерное удаление.
- Полипы. Появляются вследствие неграмотного лечения других глазных заболеваний. Шишка не несет тяжелых осложнений, но причиняет неудобства.
- Папиллома. Это нарост на веке или слизистой части глаза, который принимает вид маленькой шишки, бесцветного пузырька или прыщика, и вызывается вирусом папилломы. Может напоминать бородавку. Недуг очень заразен. Папиллому даже незначительного размера доктора советуют подвергать удалению безотлагательно, потому что такая опухоль способна вызвать онкологию.
- Гемангиома хориоидеи. Опухолеобразная шишка является врожденной и расположена по центру глазного дна. Может спровоцировать такие осложнения, как глаукома и отслоение сетчатки.
- Кератоакантома. Характерна высокая скорость роста, по виду похожа на цветную капусту.
- Миома. Произрастает шишка из ткани мышц глазной радужной оболочки. Осложнения: вероятно возникновение глаукомы.
Злокачественные
Злокачественные шишки на глазном яблоке влекут утрату зрения.Уплотнение злокачественного типа всегда влечет за собой резкое падение зрения. Лечится с помощью оперативного вмешательства, что, в свою очередь, нередко провоцирует потерю зрения. Виды злокачественных новообразований:
- Меланома. Очень опасный и агрессивный вид опухоли в глазу, из злокачественных наиболее часто встречается. Необходимо точное диагностирование. Даже при незначительных признаках рекомендуется как можно скорее пройти обследование у врача. Симптомы: сильные болевые ощущения, быстрое падение зрения.
- Ретинобластома. Возникает в задних участках глазного яблока. Новообразование, как правило, расположено на воспринимающих свет рецепторах сетчатки, в результате чего теряется зрение, возникают болевые ощущения и кахексия. Если данный вид опухоли диагностирован своевременно, то прогнозы выздоровления, как правило, благоприятствующие — полному выздоровлению подвержены 90% больных.
Что делать при шишках на глазном яблоке?
Главное при возникновении симптомов опухоли на глазном яблоке — вовремя пройти обследование у специалиста и диагностировать заболевание. Опухоль может быть доброкачественной и злокачественной. В первом случае удаление требуется лишь в косметических целях, а сама опухолеобразная шишка не несет риска для здоровья. Если же шишка злокачественная, это влечет за собой падение зрения и необходимость хирургического вмешательства.
Эстетическая хирургия век и глазной поверхности
Офтальмологическое отделениеСуществует очень много различных заболеваний глаз. В этой статье мы более подробно остановимся на заболеваниях век, птеригиуме и халязионе. Многие пациенты ошибочно считают перечисленные выше болезни несерьезными, не требующими осмотра офтальмолога и лечения.
Птеригиум
Плоская поверхностная васкуляризированная складка конъюнктивы треугольной формы, нарастающая на роговицу. Без лечения постепенно прогрессирует, нарушая зрение. Для задержки роста птеригиума и предупреждения рецидива применяют противоаллергические препараты.Причины:
- Повышенная интенсивность ультрафиолетового излучения, характерная для мест с субтропическим и тропическим климатом.
- Участие в работах, связанных с длительным нахождением на открытом воздухе.
- Возможно также, что существует генетическая предрасположенность к развитию птеригиума в некоторых семьях.
Диагностика птеригиума не представляет затруднений, так как он хорошо различим даже невооруженным глазом. Для подтверждения диагноза применяют осмотр на щелевой лампе.
Лечение:
Хирургическое лечение желательно проводить на ранних стадиях, когда пленка еще не достигла центральной части роговицы. Если пациента не беспокоит косметический дефект, непрогрессирующие птеригиумы, которые чуть-чуть заходят на роговицу, можно не удалять. Если птеригиум прогрессирует, то его нужно удалить как можно раньше. Так как после удаления на роговице может остаться помутнение, нельзя допускать, чтобы конъюнктива разрослась до центральной оптической зоны.
После обычного иссечения патологически разросшейся конъюнктивы с роговицы, часто наблюдаются рецидивы птеригиума. После хирургического удаления птеригиума на несколько дней назначаются антибактериальные, противовоспалительные капли и мази.
Для профилактики развития и рецидивирования птеригиума рекомендуется защита от солнца, пыли и ветра, применение увлажняющих капель и гелей.
Халязион
Хроническое воспаление хряща век. Развивается медленно, без видимых воспалительных явлений. Имеет вид небольшой плотной опухоли размером до 5-6 мм и более.Причины:
Халязион часто возникает на фоне нарушения обмена веществ, связанного с такими заболеваниями, как сахарный диабет, язвенная болезнь желудка или двенадцатиперстной кишки, аллергические заболевания.
Диагностика:
При осмотре в толще века обнаруживается плотное округлое образование размером от просяного зерна до небольшой горошины безболезненное при пальпации, покрыто неизмененной. Образование не спаяно с окружающими тканями, кожа над ним подвижна. При исследовании внутренней поверхности века наблюдается локальная гиперемия.
Присоединение микробной флоры может вызвать гнойное воспаление халязиона – абсцедирование. При этом кожа над халязионом краснеет, вокруг капсулы его наблюдается отек тканей века. Халязион может самопроизвольно вскрыться, иногда образуется свищ – канал между полостью халязиона и поверхностью кожи. Вокруг свищевого отверстия обнаруживаются грануляции – разрастание ткани. Кожа сухая, покрасневшая, покрыта корочками — засохшим отделяемым.
Лечение:
Лечение – хирургическое удаление халязиона. Перед операцией пациенту желательно пройти обследование у врача общей практики. При необходимости нужно проконсультироваться у эндокринолога и иммунолога–аллерголога.
Заворот и выворот века относятся к заболеваниям нервно-мышечного аппарата век.
Энтропион (заворот века) – аномалия положения век, при которой край века и ресницы направлены к глазному яблоку. Чаще всего это состояние наблюдается на нижнем веке. Это связано с тем, что плотный хрящ, расположенный в толще каждого века, поддерживающий форму и дающий плотность, в верхнем веке вдвое больше по размеру, чем в нижнем.Причина заворота века:
Заворот может быть последствием ожога или травмы век или глаза, причина его развития в этом случае – рубцовая деформация или дефицит конъюнктивы век. В том месте, где ресницы касаются глазного яблока, возникает раздражение и отек конъюнктивы, хронический конъюнктивит. В дальнейшем из-за травматизации роговицы может развиться кератопатия, точечные эрозии роговицы, дистрофия роговицы и даже, в запущенных ситуациях, язвенный кератит с последующим формированием бельма.
Диагностика:
В большинстве случаев пациент обнаруживает заворот века уже при начальных симптомах, таких как чувство инородного тела. Врач-офтальмолог уточняет причину, вызвавшую заворот и дает рекомендации по лечению.
Лечение:
Хирургическое вмешательство является в большинстве случаев лучшим способом решения проблемы.
- При старческом завороте века основным методом лечения является операция. Основная задача хирургического лечения – восстановить нормальный контакт и взаиморасположение века с поверхностью глазного яблока, обеспечить нормальное смыкание глаз при моргании.
- Рубцовый заворот века, который возник при наличии уже сформированного рубца, также лечат с помощью операции.
- Механический заворот – на первый план выходит лечение опухоли. После чего хирургически восстанавливается положение века.
- Врожденный заворот – хирургическое восстановление нормального положения века планируется в зависимости от выраженности симптомов заболевания и наличия возможных сопутствующих нарушений развития глаза.
Птоз
Опущение верхнего века. Причина:
Самая частая причина развития птоза – слабость или недоразвитие мышцы, поднимающей верхнее веко. В зависимости от степени птоза край верхнего века может располагаться выше зрачка, до середины зрачка или полностью закрывать зрачок. Иногда требуется консультация невролога для исключения неврологических причин птоза. Лечение зависит от причин появления данной патологии. Существует также особая форма птоза, которая называется синдромом Маркуса Гунна. Это редко наблюдающийся врождённый птоз, связанный с непроизвольным подниманием верхнего века при открывании рта или движениях нижней челюсти. С возрастом происходит ослаблении фиксации мышцы-поднимателя века, что приводит к опущению верхнего века.
Диагностика:
При осмотре оценивают положение верхнего века относительно зрачка, подвижность века, наличие и величину кожной складки верхнего века. Также оценивают симметричность положения глаз и полноту их движений, подвижность бровей. Проводят стандартное офтальмологическое обследование: определение остроты зрения, измерение внутриглазного давления, осмотр всех структур глаза. При необходимости используют инструментальные методы диагностики: например, магнитно-резонансную томографию (МРТ) при подозрении на рассеянный склероз, новообразования головного мозга, гематомы и др. После травм выполняют рентгенографию или компьютерную томографию орбиты. Также необходима консультация невролога.
Лечение:
При натяжении фасции мышца возвращается в исходное анатомическое положение. Резекция мышцы Мюллера заключается в укорачивании небольшой мышцы, расположенной на задней поверхности века.
Основное достоинство данного метода – в отсутствии кожного разреза. Тем не менее, эта операция рекомендуется только в конкретной клинической ситуации и не всегда оказывается эффективной на 100%.
В ОКБ № 1 вы можете получить консультацию опытного врача-офтальмолога и пройти полный комплекс необходимых обследований. При необходимости вам будет предложено провести терапевтическое или хирургическое лечение выявленной патологии.
Перечень анализов перед операцией:
— анализ крови общий, группы крови
— анализ крови на свертываемость
— анализ крови на РВ
— анализ крови на ВИЧ
— анализ крови на сахар
— общий анализ мочи
— анализ кала на я/г
— флюрография
— ЭКГ (пленка с описанием)
— консультация стоматолога, терапевта, кардиолога
Услуги и цены отделения
как быстро вылечить, причины появления, симптомы и профилактика глазного ячменя
В этой статье мы расскажем вам:
При ослаблении иммунитета условно-патогенная флора, годами мирно существующая на поверхности кожи, слизистых или внутри организма человека, активизируется и может привести к различным заболеваниям. В их числе и ячмень — или, по-научному — гордеолум: знакомое многим состояние, которое более чем в 90% случаев вызывается золотистым стафилококком.
Бактериальный возбудитель — не единственный виновник заболевания. К появлению ячменя может привести грибок или микроскопический клещ-паразит демодекс, который любит селиться в волосяных фолликулах или около них.
По статистике, чаще всего ячмень диагностируется в возрастном промежутке от 20 до 50 лет, однако нередки его проявления и в детском возрасте. Патология хоть раз проявлялась у 90 человек из 1000.
Ячмень — (лат. hordeolum) — острый воспалительный процесс, затрагивающий — в зависимости от расположения — один или несколько ресничных фолликулов или железы хряща век.
Классификация ячменя
Обычно ячмень у взрослых и у детей делят на наружный и внутренний — по месту возникновения воспалительного процесса.
Наружный ячмень
Наружный ячмень возникает гораздо чаще, чем его внутренний «собрат». Место локализации — внешняя, видимая поверхность века.
Внешний ячмень появляется из-за инфицирования фолликулов ресниц или желез, которые находятся у края век. От него обычно страдают железа Цейса и железа Молля. Сальные железы Цейса располагаются парно вокруг каждого фолликула, в который и выделяют свой секрет. Потовые железы Молля находятся там же, функция их до сих пор до конца не выяснена.
При наружном ячмене на внешней стороне верхнего или нижнего века образуется нарыв с белым гнойником на верхушке. Со временем гнойник созревает и вскрывается. После этого начинается регенерация тканей: чаще всего в течение нескольких дней от воспаления не остается и следа.
Симптомы наружного ячменя
Обычно заболевание имеет легкое начало: человек может даже не заметить, что со здоровьем возникла проблема. К первичным симптомам ячменя на глазу относят:
- гиперемию века;
- отечность;
- боль, покалывание в пораженном участке;
- слезотечение.;
Через 2−4 дня инфильтрат лопается, гнойное содержимое выходит наружу. После этого боль стихает и начинается процесс заживления.
По симптомам ячмень на верхнем веке ничем не отличается от ячменя на нижнем веке.
Внутренний ячмень
Что касается внутреннего ячменя, зона его поражения — дольки мейбомиевых желез, находящиеся в хрящевой пластинке века. Названы эти железы в честь открывшего их профессора Мейбома, и относятся они к группе сальных. Их секрет участвует в формировании липидного слоя слезной пленки, выстилающей поверхность глазного яблока и внутреннюю часть век.
Симптомы внутреннего ячменя
Начальные симптомы внутреннего и наружного ячменя схожи: больного преследуют боль, отек, повышенное слезотечение, ощущение чужеродного тела. На внутренней стороне века можно заметить гиперемированный участок с желтоватой серединкой. Внутренний ячмень обычно болезненней внешнего, и времени для его созревания требуется больше.
Созревший внутренний ячмень вскрывается в конъюнктивальный мешок. При неблагоприятном течении заболевания на месте ячменя может образоваться халязион — хроническое воспаление участка хряща и железы, при котором проток железы закупоривается, и секрет не может выйти наружу. Выглядит халязион как плотный гиперемированный шарик размером от просяного зерна до горошины. Это состояние требует обязательного лечения под контролем офтальмолога.
В редких случаях образование ячменя — как внутреннего, так и внешнего — может сопровождаться общим недомоганием, повышением температуры, ломотой в суставах, мышечной и головной болью, увеличением лимфатических узлов, расположенных рядом с пораженным глазом. Обычно такая реакция организма говорит об осложненном течении заболевания. Обратитесь к врачу: возможно, потребуется более серьезное лечение ячменя или дополнительная диагностика.
Причины появления ячменя на глазу
К причинам, приводящим к возникновению недуга, относят:
- несоблюдение правил гигиены;
- пользование чужой или просроченной косметикой, грязными кистями и аппликаторами;
- невылеченный демодекс;
- длительное нахождение в пыльном, грязном помещении;
- нехватку витаминов;
- простудные заболевания, переохлаждение, снижение иммунитета;
- постоянные стрессы;
- сахарный диабет;
- ожирение.
Стадии развития ячменя на глазу
Как лечить ячмень на глазу
Обычно ячмень самостоятельно созревает и вскрывается в течение недели. Заболевание без осложнений не требует медицинского вмешательства. Для быстрого избавления от недуга можно прибегнуть к согревающим компрессам: 3−4 раза в день накладывать на воспаленную область смоченное в теплой воде или нагретое полотенце. Также могут помочь компрессы с соком алоэ, отваром зверобоя, ромашки. Кроме того, важна тщательная гигиена век: при усиливающихся выделениях следует очищать глаза от корочек и гноя с помощью стерильных салфеток и кипяченой воды.
Если присутствует сильная боль, общее недомогание или подозрение, что заболевание перешло в осложненную форму, лучше проконсультироваться со специалистом. Врач может назначить:
- курс антибиотиков (для лечения халязиона, флегмоны или в случае частого появления и тяжелого течения заболевания;
- местные анестезирующие, антисептические препараты, глюкокортикоиды;
- ультравысокочастотную терапию;
- удаление ресницы, вокруг которой образовался ячмень;
- хирургическое удаление ячменя под местной анестезией. Если воспаление слишком велико, а лечение неэффективно, хирург вскроет нарыв и очистит его от скопившегося гноя.
Как нельзя лечить ячмень
Ни в коем случае нельзя самостоятельно выдавливать или вскрывать ячмень. Относительно безобидное заболевание при таком подходе может привести к угрожающим здоровью и жизни осложнениям: заражению крови, менингиту, флегмоне века, тромбозу глазных вен.
Не стоит также самостоятельно назначать себе антибиотики или другие лекарственные средства.
Профилактика глазного ячменя
Профилактика заболевания заключается в несложных правилах, основным из которых является гигиена. Не стоит:
- оставлять на ночь косметику на ресницах и веках;
- тереть глаза, расчесывать их;
- пользоваться чужими кистями для нанесения макияжа;
- переутомляться, переохлаждаться;
- пренебрегать правилами ношения и ухода за контактными линзами.
Соблюдая эти рекомендации вы не защитите себя от появления ячменя на 100%, однако значительно снизите вероятность его появления.
Отек в уголке верхнего века
Зачастую отек верхнего века, который локализуется в уголке глаза, сигнализирует о наличии воспалительного процесса. При этом почти любое воспаление, охватывающее ткани глазных яблок, сопровождается и другими симптомами — покраснением, зудом, слезотечением. Рассмотрим несколько офтальмопатологий, при которых отекает веко в уголке глаза.
Отек век — довольно распространенный симптом, который может сказать о здоровье человека очень мало. Однако по локализации отечности есть возможность определить природу ее происхождения. Если отекает верхнее веко в уголке глаза, вероятнее всего, развивается болезнь воспалительного характера. Причины отека могут быть и непатологические. Кратко охарактеризуем заболевания, при которых отечность поражает веко в углу глаза.
Опухло верхнее веко в углу: причина
Веко в уголке глаза может отекать при следующих воспалительных заболеваниях:
- блефарит;
- ангулярный конъюнктивит;
- аллергический конъюнктивит;
- дакриоцистит;
- каналикулит;
- ячмень.
Эти заболевания имеют схожие симптомы. Один из них — отек верхнего века. Нижнее отекает намного реже, обычно при ячмене. Попробуем разобраться, чем отличаются друг от друга перечисленные патологии.
Отек верхнего века при блефарите
Блефаритами называют глазные болезни, при которых воспаление развивается по краям век. Этиология его может быть инфекционной, вирусной, грибковой, аллергической и пр. Блефарит, при котором отекает верхнее веко в уголке глаза, называется ангулярным. Сопровождается он следующими признаками:
- покраснение краев век;
- зуд и жжение;
- слезотечение;
- светобоязнь;
- появление чешуек на коже век;
- выпадение ресниц.
Есть и более специфические симптомы, например, поседение ресниц. Блефарит может быть чешуйчатым, себорейным, угревым. Каждый из них имеет свою симптоматику с несколькими характерными признаками. При любом таком воспалении века глаза больного уязвимы для других недугов — кератита, конъюнктивита и блефароконъюнктивита. Они опасны тем, что могут отразиться на зрении, особенно кератит — воспаление роговой оболочки. Лечение блефарита может быть продолжительным. Нередко болезнь принимает хронический характер. Одна из причин этого — несвоевременно начатая терапия.
Опухло веко при конъюнктивите: причины, симптомы
Под конъюнктивитами понимаются воспалительные поражения конъюнктивы — соединительной оболочки глазного яблока. Если воспаление локализуется в уголке глаза, конъюнктивит также называется ангулярным. Возникает он вследствие попадания на слизистую диплобациллы Моракса-Аксенфельда. Это может произойти в бассейне, речном водоеме, при использовании чужих полотенец. Ангулярный конъюнктивит приводит к отеку верхнего века в углу глазного яблока. Также беспокоят:
- боль при моргании;
- зуд в уголке глаза;
- выделение слизи;
- сухость роговицы;
- светочувствительность.
Инфекционные конъюнктивиты начинаются, как правило, на одном глазу, но впоследствии болезнь распространяется и на второй. Видов инфекций, поражающих конъюнктиву, очень много. Выявить истинную причину воспаления может только офтальмолог, который проведет несколько исследований. Это значит, что нельзя подбирать лекарственные препараты самостоятельно. Лекарство должно воздействовать непосредственно на фактор, вызвавший патологию.
Аллергическое воспаление возникает сразу как двустороннее. Для этого заболевания характерен такой симптом, как сильный, практически нестерпимый зуд. Избавиться от него можно только с помощью противоаллергических и увлажняющих капель. Также при аллергическом конъюнктивите наблюдаются:
- выраженная гиперемия конъюнктивы и век;
- слезоточивость;
- повышенная чувствительность к свету.
При аллергическом воспалении обычно не выделяется гной или слизь, как при инфекционном конъюнктивите. Лечатся все виды этого недуга с помощью глазных капель. При инфекциях назначаются антибиотики, а при аллергии — противоотечные и противовоспалительные капли.
Тяжело протекающие аллергические реакции устраняются с помощью стероидных препаратов.
Дакриоцистит: опухло веко в уголке глаза
Дакриоцистит — это воспаление слезного мешка. Слезы, которые выделяются соответствующими железами, обеспечивают смачиваемость поверхности глазного яблока. Излишки слезной жидкости уходят к внутреннему уголку глаза, где находятся носослезные каналы. Через них слеза попадает в слезный мешок и оттекает в нос. Непроходимость этих путей приводит к нарушению оттока слезы, которая скапливается и вызывает воспаление. Обычно оно начинается после попадания в слезный мешок бактерий или других микробов.
Заболевание протекает остро и развивается на одном глазу. Перечислим признаки дакриоцистита:
- гиперемия конъюнктивы;
- отек век в уголке глаза;
- обильное слезотечение;
- болевые ощущения, которые усиливаются при пальпации;
- выделение слизи или гноя.
Дакриоцистит может стать хроническим. Симптомы его будут не такими выраженными:
- легкая припухлость слезного мешка;
- хроническое слезотечение;
- воспаление нижнего или верхнего века — блефарит.
При надавливании на отек в уголке глаза выделяется слизь или гной. Лечится дакриоцистит с применением лекарственных препаратов местного действия. Могут быть назначены антибиотики, если воспаление вызвано бактериями. Больному назначается массаж век, который способствует оттоку лимфы и слезной жидкости. Он делается специальной палочкой.
Если лекарства и другие консервативные методы терапии не помогают, проводится зондирование носослезного канала. Через слезную точку в него вводится зонд, которым пробивается затор в носу. Благодаря этой несложной процедуре, выполняемой под местной анестезией в амбулаторных условиях, восстанавливается отток слезной жидкости.
Отек верхних век при каналикулите
Каналикулит — заболевание, схожее с описанным ранее. Представляет оно собой воспаление слезных канальцев, которое протекает в острой или хронической форме. Чаще всего эта патология развивается на фоне других глазных воспалительных недугов вирусной, микотической или бактериальной этиологии — конъюнктивита или блефарита. Из-за этого не всегда удается сразу поставить точный диагноз, так как симптомы у всех этих болезней очень похожи.
Инфекция попадает в слезные каналы с конъюнктивы, век или через носослезный проток. В большинстве случаев непосредственными виновниками развития воспаления становятся стрептококки, стафилококки или синегнойная палочка. Другие распространенные причины каналикулита — грибки и вирусы. Спровоцировать это заболевание может и герпес, точнее — герпетический конъюнктивит. Проявляется каналикулит слезного канальца следующим образом:
отек кожи век с образованием уплотнения, которое напоминает ячмень;
- обильное слезотечение;
- жжение и зуд;
- появление корочек на веках в уголках глаз;
- раздражение соединительной оболочки;
- боль при касании;
- выворот нижнего века;
- выделение гноя при надавливании.
На последних стадиях гной выделяется самопроизвольно. Лечение каналикулита осуществляется с помощью противогрибковых или антибактериальных капель. Выбор препарата определяется этиологией заболевания. Также назначаются теплые компрессы и массаж. Если все эти методы не дают результата, проводится операция. Воспаленный проток разрезается. Гной и участки некроза удаляются. После этого в канале устанавливается специальный стент, препятствующий образованию рубцов.
Ячмень и отек верхнего или нижнего века
Ячмень — это небольшое уплотнение в толще века, представляющее собой гнойное воспаление. Оно локализуется в волосяных мешочках или сальных железах. Возникнуть ячмень может на верхнем или нижнем веке, в том числе в уголке глаза. Чаще всего воспалительный процесс развивается из-за стафилококковой инфекции. Ячмень отличают такие симптомы, как:
- неприятные или болезненные ощущения;
- сильный зуд или жжение;
- отек верхних или нижних век;
- гиперемия;
- повышенное выделение слезы;
- скапливание в уголке глаза и на веке пенообразного вещества.
На зрении обычно ячмень не сказывается. Оно может ухудшиться только при частом появлении этого гнойного воспаления. При тяжелом протекании отечность может быть очень сильной. Она способна привести к полному смыканию глазной щели. Нередко гнойник самопроизвольно вскрывается. Если же этого не происходит, а лекарственные препараты не помогают, ячмень удаляется хирургическим способом.
Другие причины отека верхнего века в уголке глаза
Отек в уголке глаза может быть спровоцирован травмой. Кожа век очень тонкая, поэтому она легко травмируются. Специфического лечения век после травматического воздействия нет. Терапия необходима, чтобы предотвратить попадание в глаз инфекции. Из-за этого при травмах противопоказан массаж. Избавиться от неприятных симптомов и отечности можно с помощью увлажняющих глазных капель.
Не всегда отек является воспалительным. Спровоцировать его появление могут:
- онкологические заболевания органов зрения;
- нарушение кровообращения и оттока лимфы;
- патологии щитовидной железы;
- болезни почек и пищеварительной системы.
При всех этих заболеваниях в организме накапливается большое количество жидкости.
Существуют также причины отеков, которые не связаны с патологическими процессами. К ним относится нездоровый образ жизни, в том числе курение, злоупотребление алкоголем, неправильное питание.
Профилактика отеков век
Специальной профилактики отеков не разработано. Однако существуют профилактические мероприятия, позволяющие избежать болезней глаз воспалительного характера. Конъюнктивит, блефарит, ячмень, дакриоцистит и другие воспаления возникают в результате воздействия на организм двух видов факторов. Первые — патогенные микроорганизмы. Они прямые виновники заболеваний. Есть и ряд косвенных факторов:
- слабый иммунитет;
- несоблюдение правил гигиены;
- болезни ЖКТ;
- переохлаждение;
- вредные привычки.
Таким образом, чтобы не допустить развития этих заболеваний, нужно следить за своим здоровьем, заниматься спортом, вести активный образ жизни. Также необходимо вовремя лечить все офтальмопатологии. Если у Вас опухло нижнее веко, возник отек в уголке глаза, покраснели веки, появились другие подобные симптомы, которые не проходят на протяжении двух дней, обратитесь к врачу. Не рекомендуется заниматься самолечением. Многие из перечисленных патологий при отсутствии терапии становятся хроническими, что может привести и к ухудшению зрения.
капли, мази, народные методы лечения, отзывы. Причины появления шишки на веке глаза На верхнем веке под кожей бугорок
Причины появления и способы лечения шарика на веке.
Шарики, новообразования, шишки — самые распространенные причины обращения к офтальмологу. Они могут возникать по причине вирусов, бактерий или изменения гормонального фона. В этой статье мы расскажем, почему на веке появился шарик, шишка или опухоль.
Шарик на веке: разновидности
Существует масса разновидностей шишек, шариков, а также бугорков в области век. Все они отличаются причинами возникновения, соответственно способы лечения также кардинально разнятся.
Шарик на веке, разновидности:
- Самый распространенный вид офтальмологического недуга, связанный с бактериальным поражением. В результате этого инфицируется волосяная луковица золотистым стафилококком или стрептококком. Появляется нагноение, опухоль, гипертермия, покраснение. Лечат антибактериальными каплями и мазями. Иногда необходимо не только местное лечение, но и прием антибиотиков внутрь.
- Халязион . По своей симптоматике — этот шарик, существенно отличается от ячменя. Он отделен от кожи и напоминает жесткую, твердую субстанцию внутри века, которая может перемещаться со стороны в сторону. Возникает в основном из железистой ткани. На начальном этапе также возможно покраснение, воспаление, но со временем халязион становится плотным, опухоль исчезает и практически не доставляет дискомфорта. Единственный недостаток — новообразование может расти. Соответственно необходимо консервативное лечение, а в случае его неэффективности, хирургическое иссечение. Это связано с тем, что новообразование может мешать, и ухудшать зрение.
- Киста. Это оболочка, наполненная жидкостью , которая расположена под верхним или нижним веком, внутри него, со стороны глазного яблока. Обычно киста лечится консервативными методиками, с применением рассасывающих капель. Иногда необходимо хирургическое лечение. Оно рекомендовано в случае ухудшения зрения, и существенного дискомфорта.
- Это небольшие прыщики, которые могут возникать на верхнем и нижнем веке, под глазами, и напоминать небольшие горошины, беловатого цвета. Внутри поросянка заполнена жировой тканью, которая накапливается в результате вирусных заболеваний, или из-за неправильного обмена веществ. Возможно, иммунитет дал сбой, поэтому появилась поросянка.
- Ксантелазма . Возникает в основном у людей пожилого возраста, из-за нарушения обмена веществ, высокого уровня холестерина и ожирения. Появляется на внутреннем уголке глаза, в области верхнего века. Напоминает собой желтоватый бугорок, который является подвижным, и хорошо отделяется от кожи, если его натянуть.
- Это новообразование спровоцировано вирусом папилломы. Из-за инфицирования организма этим вирусом могут появляться новообразования в разных местах, в том числе и на веке.
- Фурункул или гнойник. Это инфекционное воспаление, которое в основном возникает области верхнего века, в зоне расположения волосяного фолликула. По своему происхождению напоминает ячмень. При достижении больших размеров может мешать зрению , ухудшать его, провоцируя воспалительные недуги, такие как конъюнктивит.
На глазу появился шарик — что это?
Существуют также новообразования, шарики, шишки, бугорки, которые возникают не в области век, а непосредственно на слизистой оболочке глаза.
На глазу появился шарик, что это:
- Птеригиум. Это новообразование, которое является объемным, и напоминает собой конус. Прозрачное, доставляет дискомфорт при моргании, может раздражать верхнее веко.
- Конъюнктивальная киста. Это доброкачественное новообразование, которое возникает непосредственно в области конъюнктивы внешнего или внутреннего уголка глаза. Также может мешать при моргании, и ухудшать зрение.
- Пингвекула. Это шарик, возникающий в области конъюнктивы. Представляет собой желтоватое уплотнение, которое хорошо заметно на белке глаза. В данном случае, что делать с новообразованием в области глазного яблока, слизистой оболочки, решит офтальмолог.
Причины появления бугорка, шишки или шарика на веке
В каждом отдельном случае, болезнь может спровоцировать определенный возбудитель. Ниже рассмотрим самые популярные из них.
Причины появления бугорка, шишки или шарика на веке:
- Бактерии . В таком случае наблюдается сильный отек, гипертермия. Бактерии провоцируют возникновение ячменя, халязиона, а также фурункула в области верхнего или нижнего века.
- Вирусы. В результате заражения определенными возбудителями, на веке чаще всего возникает халязион, а также киста в области слизистой оболочки глазного яблока.
- Нарушение обмена веществ . В результате гормонального дисбаланса, при повышении уровня холестерина и сахара, часто возникает опухоль у пожилых людей, а также у пациентов, страдающих от этих недугов.
- Контакт глаз с грязными руками . Именно поэтому не рекомендуется тереть область век грязными руками и лезть туда, даже если попала соринка. Лучше всего на несколько секунд зажмурить глаза, дождаться, когда инородное тело покинет глаз, вместе со слезой.
- Гормональные нарушения . При нарушениях в работе щитовидной железы, или мочеполовой системы, также могут появляться папилломы, поросянки, а также шарики другой этиологии, в области век и глаз.
- Нередко новообразования возникают после перенесенных вирусных недугов, в частности гриппа и ОРВИ. Обычно появляются у детей дошкольного и школьного возраста.
На веке появился шарик: что делать, чем лечить?
Метод лечения выбирает врач-офтальмолог, с учетом причин, которые спровоцировали недуг. Ниже рассмотрим самые популярные капли и мази для лечения шишек, шариков и новообразований в области глаз.
На веке появился шарик: что делать, чем лечить:
- Альбуцид. В основе состава этого лекарства — раствор сульфацила натрия. Недостаток данного препарата — вызывает сильное жжение и боль при закапывании. Для детей обычно не используется из-за сильного жжения. Быстро можно вылечить при помощи данного средства ячмень, халязион, который спровоцирован бактериями.
- Левомицетин. Это глазные капли с концентрацией 0,25%. Хорошо сказываются на течении ячменя. К сожалению, при закапывании могут вызывать жжение, поэтому дети обычно это средство не любят. Применяются при грибковых инфекциях, а также при некоторых недугах, связанных с обменом веществ.
- Эритромициновая мазь. В составе содержится антибиотик широкого спектра действия, который отлично справляется с аэробными и анаэробными бактериями. Эффективен при халязионе, ячмене, и фурункулах, также недугах, вызванных бактериальным поражением.
- Гидрокортизоновая мазь. В основном препарат не используется самостоятельно, а лишь в комплексе с антибиотиками, при лечении ячменя и халязиона. Препарат помогает убрать красноту, боль и гипертермию. Часто назначается при вирусных и грибковых заболеваниях век.
Шарик на веке не болит: как лечить народными методами?
Справиться с шариками, шишками, а также бугорками в области глаз, поможет народная медицина. Ниже представляем самые распространенные рецепты.
Шарик на веке не болит, как лечить народными методами:
- Пакетик чая. Лучше всего для этих целей брать зеленый чай, после осуществления чаепития. Теплые пакетики укладываются на область в районе глаз, оставляются примерно на 10 минут.
- Тертый картофель. Средство, которое убирает раздражение, боль, также препятствует развитию воспаления. Необходимо измельчить корнеплод на терке, выложить на марлю и приложить к больному месту.
- Огурцы. Необходимо прикладывать кружочки этого овоща на глаза до 10 минут.
- Куркума. Это приправа, которая используется в кулинарии, хорошо справляется с ячменем и халязионом . Необходимо смешать 400 мл теплой воды со столовой ложкой куркумы и прокипятить. Нужно дождаться, чтобы воды в емкости стало наполовину меньше. Необходимо закапывать средство в глаза 3-4 раза в день.
На веке появился белый шарик под кожей, как лечить?
Обратите внимание , что глаза — открытая слизистая оболочка, и один из органов чувств. Поэтому при применении неправильного лечения вы рискуете ухудшить зрение, и заработать огромное количество проблем. Поэтому рекомендуем при любых недугах глаз обращаться к офтальмологу.
На веке появился белый шарик под кожей, как лечить:
- Он проведет все необходимые исследования, выяснит причину недуга, установит точный диагноз. В результате этого вы будете использовать активные препараты для лечения болезни. Такие болезни как угри, папилломы, просянки удаляются хирургическим путем или с применением лазера.
- Все новообразования оказывают давление на слизистую оболочку, склеру, глазное яблоко. В результате искажается картинка, воспаляются другие участки глаз.
- При ксантелазме никакого местного лечения не требуется. При нормализации обмена веществ и устранении причин образования, она рассасывается самостоятельно.
- Халязион может исчезнуть самостоятельно, но спровоцировать ухудшение зрения, если достигнет крупных размеров. Именно в таких случаях рекомендовано хирургическое иссечение или лазерное лечение недуга.
Как лечить шарик на веке глаза: отзывы
В большинстве случаев назначается консервативное лечение, которое основано на рассасывании новообразования. Однако в некоторых случаях оно может быть неэффективным, тогда рекомендуют оперативное вмешательство. Бояться этого не стоит, так как сейчас практически не проводят операций с применением скальпеля и разрезания слизистых оболочек. На данный момент довольно популярными являются методики с применением лазера, или криодеструкции.
Как лечить шарик на веке глаза, отзывы:
Ева, 29 лет. После перенесенного вируса у моего ребенка появилась небольшая шишка на верхнем веке. Сразу была красноватая и доставляла дискомфорт. Потом краснота сошла, но остался прозрачный пузырек, который мешал и давил на глаз. Мы обратились к офтальмологу, поставили диагноз халязион. Использовали противовирусные капли, которые нам очень помогли. К счастью, обошлось без хирургического лечения.
Александр, 48 лет. У меня проблемы со зрением, плохо вижу. Часто страдаю воспалительными заболеваниями, конъюнктивитом. Зимой возник ячмень, который долго не созревал. Оказалось, что это сильное воспаление, фурункул, который пришлось вскрывать хирургическим путем.
Оксана, 35 лет. До этого никогда не страдала воспалительными недугами глаз, ничего на веках не выскакивало. Недавно выскочил желтый шарик с внутренней стороны верхнего века. Он мне мешал, провоцировал выделение слез. Обратилась к доктору, оказалось, что это киста. Удаляли лазером, к сожалению, капли и мази мне не помогли.
Некоторые новообразования на веках могут быть безболезненными и неопасными, поддаваться консервативному лечению. Но в части случаев необходимо обращение к офтальмологу и хирургическое иссечение.
ВИДЕО: Шарик на веке
На веке может появиться шарик разной природы. Нужно выяснить причину дефекта и определить, обратиться к врачу или лечиться в домашних условиях.
У людей, страдающих аллергией, раздражением глаз, некоторыми инфекционными болезнями, на глазу может появиться шарик. Бугорки чаще всего появляются внутри век, но могут сформироваться на роговице и склере. Рассмотрим самые распространенные причины образования глазного шарика.
Фурункул (ячмень)
Выглядит как красная округлая шишка рядом с ресницами, которая болит и чувствительна к свету. Бактериальные инфекции кожи вызывают образование ячменя примерно за 2 дня. Ячмень (фурункулы) появляется на верхнем веке вследствие воспаления сальных желез или волосяного мешочка ресницы.
Это уплотнение на веке, образующееся вследствие закупорки сальной железы. часто путают с ячменем, но у них есть серьезные отличия.
Ячмень болезненный и возникает на краю века по причине воспаления волосяного мешочка ресницы. Если шишка на верхнем веке глаза не болит, скорее всего, идет развитие халязиона. Он формируется вдали от края века и лишь со временем вызывает припухлость, покраснение.
У ребенка шарик на верхнем веке развивается медленно, а симптомы заметны не сразу. Если есть покраснение и зуд, слезотечение, отечность на глазу, малыша нужно показать офтальмологу.
Небольшой шарик под верхним веком, наполненный жидкостью. Обычно кисты безопасны, но при серьезном увеличении они ухудшают зрение.
Заболевание может возникнуть по причине:
- врожденной патологии;
- механической травмы органа зрения;
- пузырьковой сыпи;
- спонтанно.
Неровные образования цвета кожи. Как правило, не угрожают здоровью, но, если не принимать меры, вырастают до больших размеров и нарушают качество зрения.
Если на верхнем или на нижнем веке глаза появился шарик, похожий на бородавку, скорее всего, это папиллома – вирусное заболевание. Считается косметическим дефектом, удаляется с помощью хирургического вмешательства.
Условно относят к глазным шарикам, это же плоское желтоватое образование под кожей над глазом или на веке. Вызывается плохим жировым обменом вследствие разных болезней, например сахарного диабета. Самостоятельно дефект не исчезает.
Видео: Ксантелазма. Как лечить наросты на веках?
Представляет собой , заполненный жидкостью. Исчезает спустя несколько дней, покрываясь корочкой, которая затем отпадает, не оставляя шрамов. Вызывает высокую температуру, общую слабость.
Обычно вирус не беспокоит человека. Но при ослаблении иммунитета он стремительно размножается, поэтому на глазах и губах появляются высыпания.
Второе название недуга – . Выглядит как небольшой в виде шарика диаметром до 0,5 см. Болезнь не имеет конкретных симптомов, не вызывает боли и дискомфорта. Обычно шарик образуется под верхним веком новорожденных, подростков, взрослых. Может быть отдельным образованием или входить в целую группу.
На нижнем веке белый шарик просянки возникает редко. Такой бугорок не опасен, но эстетически неприятен. Он появляется у человека с любым типом и состоянием кожи.
Если под глазом образовался шарик белого цвета, перед нами, скорее всего, жировик. Белые шарики под глазами появляются в любом возрасте из-за нарушения липидного обмена, болезней почек, нездорового питания, гормональных нарушений, эндокринных патологий, повышенного сахара в крови.
Когда такой шарик появляется у ребенка под глазом на коже, нужно обращаться к врачу-косметологу. Иначе возможно появление новых белых шариков в углу глаза, врастание ресниц.
Видео: Жировик на веке глаза
Шарик, который вылезает не на веке, а внутри глаза называется . Он имеет желтоватый цвет, располагается около края роговицы, около носа либо с другой стороны.
Появляется из-за воздействия ультрафиолета, синдрома сухих глаз, попадания пыли. Часто возникает у тех, кто много времени проводит на солнце. Это не онкологическое образование.
— это острое или хроническое воспаление ресничной кромки. Уплотнение появляется на нижнем веке по причине заражения вирусной или бактериальной инфекцией.
Если болезнь вызвана бактериями, возникают гнойные высыпания, вирусом – пузырьки, заполненные водой. Употребление сладких, острых блюд усугубляет болезнь.
Видео: Новообразования на веках
Другие причины
Перечисленные заболевания возникают не сами по себе, а провоцируются рядом факторов:
- слабым иммунитетом;
- недостатком витаминов;
- сильным переохлаждением;
- хроническими болезнями ЖКТ;
- постоянными стрессами;
- неправильным ношением контактной оптики;
- пренебрежением правилами гигиены;
- высокой жирностью кожи;
- эндокринными нарушениями, приводящими к гормональным сбоям;
- высокой жирностью кожи;
- пожилым возрастом.
Лечение
Часто шарики на веках не угрожают здоровью, исчезают без медикаментов. Но есть такие уплотнения, которые стремительно растут и портят зрение. Тогда нужно проводить диагностику и выбирать подходящий метод лечения шишек.
- Чтобы вылечить бактериальную инфекцию, вызывающую формирование бугорков, применяют антибактериальные глазные мази (Тетрациклиновая, «Офлоксацин», «Эубетал») или антибиотики в таблетках («Ципролет», «Ципрофлоксацин»).
- Эффективны против шишек на веках пищевые добавки с рыбьим жиром.
- При болезненности век доктор может использовать специальный массажный прибор для увеличения жирового потока из желез.
- Пингвекулу лечат смазочными глазными каплями («Оксиал», «Искусственная слеза»).
- Воспаление в склере снимается каплями с кортикостероидами («Преднизолон», «Дексаметазон», «Пренацид»).
- Крупные шарики на веках удаляют хирургически. Например, халязион оперируют амбулаторно за 10–15 минут под местной анестезией. Хирург надрезает кожу или конъюнктиву, а затем извлекает содержимое нароста.
Помните: удалять глазной шарик можно только с помощью специалиста, а не вскрывать самостоятельно.
Профилактика
Шарик в области века – не самый страшный дефект, но он вызывает дискомфорт, косметический изъян, зуд, красноту. Так что лучше избежать этого явления. В этом помогут простые рекомендации:
- Нельзя трогать немытыми руками глаза. Даже при попадании соринки не следует натирать место повреждения. Лучше перевязать глаз, а затем обратиться к врачу.
- Не забывать о соблюдении правил личной гигиены: пользоваться только своими средствами для лица и тела, а косметику выбирать с гипоаллергенным качественным составом.
- Питаться свежими овощами и фруктами для обеспечения организма клетчаткой, витаминами, улучшения иммунитета.
- Заниматься в спортивном зале или ежедневно гулять пешком.
- Закаливаться с помощью обтирания мокрым холодным полотенцем и контрастного душа.
- Не запускать инфекции, которые могут стать хроническими.
Не стоит игнорировать шарики, появляющиеся в области века, поскольку осложнения от них могут навредить зрению и организму в целом. Лучше не экспериментировать со здоровьем, а сразу посетить офтальмолога и приступить к лечению.
Расскажите своим знакомым, что делать, когда появляется шарик на веке, с помощью социальных сетей. Делитесь рекомендациями по лечению в комментариях.
Белая шишка на веке глаза может появиться при воздействии негативных внешних и внутренних факторов. Чаще формируется маленькая шишечка, которая не болит и не доставляет никаких неприятных симптомов. Если же уплотнение внутри глаза связано с патологией, то человека тревожит болезненность, покраснение, отек около века и другие патологические признаки. В любом случае, если у ребенка либо взрослого образовался небольшой бугорок около глаза, стоит показаться офтальмологу, который подберет необходимые терапевтические меры.
Какие виды бывают: их причины и симптомы
Чем вызван фурункул?
Белое образование с внутренней стороны верхнего века может быть связано с гнойно-некротическим процессом, вследствие которого у пациента формируется фурункул. Такая шишка над глазом представляет наибольшую опасность для больного, поскольку повреждаются сальные железы, волосяные луковицы и рядом локализованные ткани. Реже патологическое вздутие, содержащее гнойный экссудат, поражает нижнее веко, чаще оно фиксируется вверху или в области брови. Повлиять на развитие фурункула способны такие причины:
- снижение защитных функций иммунной системы;
- стрессовый фактор;
- простудные заболевания;
- переохлаждение организма.
Распознать такую шишку на веке удается при помощи болевого синдрома, вследствие которого человек не может притронуться к поврежденному глазу. Также отмечается красная область возле пораженного органа зрения, которая связана с воспалительным процессом. У пациента возникают рези, зуд и жжение снаружи век. На фоне шишки могут проявиться такие общие симптомы:
После появления такого образования человек может быстрее уставать.
- повышенная температура;
- боли в голове;
- общая слабость во всем организме;
- быстрая утомляемость.
Маленький или большой фурункул через 2-3 дня вскрывается сам, при этом из него выходит гнойная жидкость. Категорически запрещается пытаться самому вскрывать шишку, поскольку велика вероятность попадания гноя в глазницу, что приведет к инфицированию глазного яблока и головного мозга.
Особенности папиллом
Если выскочили маленькие, белые образования в области нижнего века, то это может сигнализировать про заражение папилломавирусом человека. Такая шишка под глазом отличается небольшой величиной, при этом имеет доброкачественный характер. Часто наблюдаются множественные шишечки у взрослых и детей, которые формируются внизу либо вверху органа зрения. Когда выскочила такая шишка на веках, то пациента могут не тревожить никакие патологические признаки. Скорее всего, новообразования доставляют человеку эстетический дискомфорт. Патогенные микроорганизмы активизируются в организме при ослабленном иммунитете, частых стрессах и при воздействии других негативных факторов. Стоит показаться доктору при появлении папиллом в области век, поскольку нередко опухоли приобретают злокачественную природу, угрожая здоровью.
В чем суть халязиона?
После появления образования кожная складка может болеть.
Когда вскочила шишка на веке, то это может указывать на развитие этого недуга, при котором образуется небольшая выпуклость, напоминающая ячмень. Новообразование отличается медленным ростом и безболезненностью. Связано возникновение халязиона с закупоркой протока мейбомиевой железы. Эта патология фиксируется при воспалении век или конъюнктивы. Если появился такой шарик на глазном яблоке либо на внешней стороне век, при этом не проводится своевременного лечения, то у больного вскоре возникают такие отклонения:
- пересыхание слизистой оболочки;
- развитие астигматизма;
- гнойно-воспалительный процесс;
- повышенная слезливость;
- боль и краснота в зоне век.
Причины появления просянки
Нередко человек наблюдается что появилась не одна шишка на веке, а сразу несколько, при этом они небольшого размера и окрашены в белый цвет. В медицине подобное отклонение известно, как милиум, которое проявляется преимущественно при несбалансированном питании, нарушении личной гигиены и использовании косметических средств низкого качества. Заболевание не представляет опасности, при этом устранить их возможно при помощи косметологических манипуляций и коррекции рациона.
Ксантелазма
Ксантелазмы обычно абсолютно безболезненны, что позволяет человеку долго их не лечить.
Если появился шарик на веке, отличающийся желтоватым оттенком, то это может указывать на отложение липидов под эпидермисом. Подобное уплотнение чаще фиксируется у представительниц слабого пола после 50-летнего возраста. В зоне риска также пациенты с сахарным диабетом или ожирением. У больных, как правило, при такой шишке не возникает никаких патологических симптомов. При этом что-либо делать или как-то лечить нарушение они не спешат, поскольку велики риски его повторного появления. Для устранения ксантелазмы на веках требуется стабилизировать липидный обмен в организме и устранить первоисточник появления шишки.
Часто пациенты жалуются на появление уплотнений в области века. Они могут иметь розовый либо красный оттенок. Подобное новообразование неопасно для нормального зрения, но офтальмологи выделяют несколько заболеваний, которые снижают его либо способствуют развитию патологических процессов. Шишка на веке глаза может иметь разный характер и вид, отчего и зависит тактика лечения пациента.
Шарик, появившийся в области глаза, может не провоцировать дискомфорт либо сопровождаться гноем и другими проблемами. В таком случае показано комплексное обследование больного. Уплотнение на веке глаза появляется из-за ослабленного иммунитета, сильного переохлаждения кожи лица, авитаминоза, хронических патологий ЖКТ, стресса, неправильного использования контактных линз. Эти факторы могут спровоцировать изменения в глазном яблоке и тканях.
В отдельную группу офтальмологи выделяют заболевания, сопровождающиеся появлением нароста на веке либо под ним:
- ячмень;
- халязион;
- милиум;
- ксантелазма.
Частая этиология появления шишечки — ячмень. При этом пациент испытывает боль, развивается воспаление. Может болеть на верхнем либо нижнем веке, реже на обоих одновременно. Чаще такая клиника наблюдается у детей.
Если появился у ребенка на верхнем веке шарик, при диагностике выявляется непроходимость сальных желез. При их правильном функционировании вырабатывается специальный секрет, который защищает веки от воздействия внешних факторов. Ячмень быстро созревает и исчезает самостоятельно. Офтальмологи выделяют 2 типа образования:
- внешнее — воспаление сального протока;
- внутреннее — воспаление в мейбомиевой железе.
На первом этапе, когда появилась шишка на глазу на верхнем веке, больной ощущает покалывание и жжение. Более яркая отрицательная клиника проявляется при наличии внутреннего ячменя. Отсутствие лечение приводит к возникновению гнойника. Патология проходит самостоятельно, но офтальмологи советуют начать терапию на начальном этапе, чтобы предотвратить появление осложнений.
После формирования ячменя может образоваться градина, при которой закупориваются сальные протоки, вздувается пораженное место. Секрет, скопившийся на выходе, образует пробку. Если ощупать проблемное место, можно обнаружить шарик.
Халязион либо градина может перейти в хроническую форму, если отсутствует своевременная терапия. Заболевание самостоятельно не проходит. Для него характерны частые рецидивы с нагноением и сильной болью. Белый нарост может спровоцировать появление кисты.
Если возникло на верхнем веке какое-то образование, рекомендуется проконсультироваться с офтальмологом. При подозрении на просянку терапия назначается по решению врача. Это связано с тем, что нарост похож на внутренний прыщ, который неприятен из-за своего эстетического вида.
Для предупреждения развития болезни необходимо правильно питаться, пользоваться масками для лица, проводить пилинги. Противопоказано самостоятельное удаление свища. Манипуляция проводится в косметологическом кабинете.
При ксантелазме появляется плоское желтое либо белое образование с незначительным выступлением над дермой. Область появление — нижнее либо верхнее веко. К причинам развития болезни относят плохой обмен липидов. Если у женщины на верхнем веке внутри появилась шишка, врач может заподозрить гормональный дисбаланс, нарушенную работу эндокринной системы. Самостоятельно нарост не исчезает. Терапия направлена на устранение причины развития ксантелазмы.
Если воспалился волосяной фолликул, сальной проток и окружающие его ткани, врач ставит диагноз фурункулез. Главная причина недуга — бактерии. Чаще фурункул диагностируется под бровью. На первом этапе болезни появляется маленькое уплотнение, которое по мере своего развития превращается в гнойный прыщ. Первичная стадия сопровождается болью, отеком, высокой температурой, мигренью. На следующем этапе разрывается фурункул, выходит гной. После прыща может остаться рубец. При этом сохраняется риск инфицирования.
Еще одна причина появления шишки, похожей на бородавку, — папиллома. Для такого нароста характерна шероховатая поверхность, отсутствие дискомфорта и наличие болевого синдрома. Если папиллома возникла на краю века, в процессе моргания пациент может ощущать дискомфорт. При этом подобное образование считается косметическим дефектом.
Если шишка появилась на веке, но она имеет гладкую поверхность, возможна онкология. Опухоль устраняется только после консультации онколога и проведения биопсии. Если пациент уверен, что шишка является папилломой, самостоятельное её удаление противопоказано.
Это связано с этиологией возникновения недуга. Главным провокатором появления папилломы является вирус. Терапия проводится после комплексного обследования пациента.
При диагнозе ячмень показано медикаментозное лечение. Пациенту назначают офтальмологическую мазь и капли. Рекомендуется использовать антибиотик («Тобрекс», «Альбуцид», «Левомецитин»), противомикробную мазь. Последнее средство применяют на ночь. Чаще пациенту выписывают эритромициновую и тетрациклиновую мазь.
Чтобы промыть пострадавший глаз, используют антисептический раствор:
- «Хлогрекседин»;
- «Мирамистин».
При отсутствии терапии ячмень созревает за 10 дней. Если назначается терапия, болезнь устраняется за 4 дня. Чаще ячмень поражает 1 глаз. Редко воспаление переходит на 2-й глаз. Для предупреждения такого осложнения антибиотик закапывают в два глаза.
При халязионе терапия проводится только под контролем офтальмолога. Нельзя самостоятельно прокалывать и выдавливать халязион. При таком диагнозе офтальмолог назначает «Тетрациклиновую мазь». Если болезнь выявлена на ранней стадии, показана местная терапия. Чтобы рассосался гной, устранилось воспаление, выписывают антибактериальные капли:
Из мазей используют эритромициновую мазь, которой обрабатывается бугорок шишки. Из этого средства можно делать компрессы. Дополнительно выписывается антисептик «Мирамистин». Еще одна эффективная методика в борьбе с халязионом — физиотерапия. При необходимости пациенту выписывают глюкокортикоиды. Они предупреждают появление фиброза.
Если халязион выявлен на запущенном этапе, показано оперативное лечение. Хирургические терапевтические методики используют и при неэффективности консервативного лечения. Операция проводится под местным обезболивающим. Её длительность — 20 минут. Во время манипуляции выполняется маленький надрез в области локализации уплотнения. Затем производится выскабливание шишки с фиброзной капсулой. От качества выскабливания полости зависит возможность повторного появления халязиона. После операции пациенту надевают повязку, прописывают антисептик.
Оперативное устранение нароста
При халязионе показано лазерное лечение. Его принцип схож с классической оперативной методикой, только полость рассекается лазером. Для этой методики характерны следующие плюсы:
- минимум послеоперационных осложнений;
- нет необходимости в накладывании швов;
- врач не надевает давящую повязку;
- после манипуляции появляется корочка, которая отпадает через несколько дней.
Народные методики лечения халязиона применяют после консультации с врачом. При наличии показаний используют листья подорожника, цветки ромашки и другие лекарственные растения. Если диагностика выявила просянку, самостоятельное выдавливание угрей запрещено. В противном случае может развиться инфекционный процесс. Основные методы лечения просянки:
- ручной;
- лазерный;
- электрокоагуляционный.
После осмотра пациента подбирается максимально эффективный метод терапии. Профилактика рецидива заключается в нормализации рациона и правильном уходе за дермой. Если появление шишки на веке спровоцировал липидный дисбаланс, терапия заключается в устранении основного заболевания. При наличии фурункула назначается антибиотикотерапия. Больному выписывают средства общего и местного воздействия. Запрещено самостоятельное вскрытие фурункула. Если врач подтвердил наличие папилломы, проводится консервативная терапия лекарственными средствами либо назначается операция.
Осложнения и профилактические меры
При наличии шишки в области века необходимо поставить точный диагноз. Для этого пациенту рекомендуется проконсультироваться с офтальмологом. Возможно, больному назначат дополнительную диагностику, лабораторное и инструментальное тестирование.
Запрещено самостоятельно выдавливать, прокалывать и вскрывать уплотнение. В противном случае возникнет вторичное инфицирование шишки. При самостоятельном выдавливании происходит частичное удаление гноя, что может привести к осложнениям.
Опасность для пациента представляет сама шишка. Чем она больше, тем сильнее оказывается давление на глазное яблоко. Нарушается отток жидкости и крови. Это может спровоцировать астигматизм, потерю зрения. К осложнениям шишки, появившейся на веке, относят нагноение. Если инфекция проникла в образование, развивается воспалительный процесс. Пациент жалуется на боль, сильный отек и покраснение кожного покрова. Допускается вероятность развития абсцесса, флегмона. Редко халязион носит злокачественный характер. Профилактика появления нароста в области века заключается в правильном питании и соблюдении правил ежедневной гигиены.
Внимание, только СЕГОДНЯ!
Шишка на глазу у человека появляется при глазных заболеваниях. По природе происхождения это может быть ячмень, градина, он же халязион, просянка, папилломы, фурункулы. Для каждого вида патологии назначают индивидуальное лечение: медикаментозную и народную терапию, операцию.
Шишка на веке глаза у человека появляется при глазных заболеваниях
Причины появления шишек на глазу
Шарик, который выскочил на глазу, носит воспалительный характер. Но есть и другие причины, способствующие образованию шишек под веком или на белке глаза.
Распространенное офтальмологическое заболевание. Воспаление локализуется на верхнем или нижнем веке. Причина возникновения – закупорка сальной железы, волосяной фолликулы. На начальном этапе болезнь протекает остро: внутри века образуется болезненная припухлость, которая приносит много дискомфорта.
Ячмень образуется из-за закупорки сальных желез
В тяжелых случаях воспалительный процесс сопровождается повышением температуры тела. Через 2 – 3 дня красный бугорок созревает, и из него выходит гнойное выделение. Как только весь гной выйдет, уплотнение уменьшается, больной чувствует облегчение.
– градина под глазом или на верхнем веке. Развивается после ячменя, с которым и часто путают образование. Основная причина – закупорка и инфицирование протока сальных желез.
Спровоцировать патологический процесс могут:
- патологическое разрастание железистых структур;
- себорея;
- розацеа.
Халязион развивается после ячменя
На первичных этапах под ресницами образуется твердый шарик, появляется небольшое воспаление, визуально кажется, что глаз опух. Через 2 – 3 дня симптоматика исчезает, но под веком остается неболезненная выпуклость, которая медленно увеличивается. Если нарост достигает больших размеров, он оказывает давление на глазное яблоко, что приводит к проблемам со зрением.
Халязион путают с ячменем, который тоже сопровождается покраснением и образованием отека над глазом. Но для ячменя характерен острый воспалительный процесс, халязион носит хронический характер.
Если на коже под глазом появились белые комочки – это милиумы (в народе заболевание называют просянка). Пупырышки никак не вредят здоровью, но портят внешний вид. Также милиумы не болят, не чешутся и не приносят дискомфорта.
Просянка — безвредные пупырышки вокруг глаза
Первопричины, по которым появляются белые точки:
- гормональные нарушения;
- болезни органов пищеварения;
- несбалансированное питание;
- болезни эндокринной системы;
- некачественные косметические средства;
- нарушение правил гигиены.
Тяжелая офтальмологическая патология, при которой в глазном мешочке прогрессируют гнойный процесс. Возбудитель – золотистый стафилококк. Шишка образуется на внутренней стороне века. Воспалительные осложнения распространяются по лицу, распухает та сторона, с которой расположен фурункул.
Фурункул — гнойный процесс из-за которого образуется шишка
Через несколько дней фурункул становится похожим на желтый нарост. Шишка прорывает, гнойное содержимое вытекает из нарыва, состояние больного заметно улучшается.
Папилломы
Основная причина папиллом – проникновение ВПЧ в организм.
Папиллома на веке провоцируется в следствие вируса ВПЧ в организме
Папилломы чаще образуются в углу века. Шишки в течение длительного времени сохраняют форму и размеры. Образование крепится с помощью ножки к коже века, но иногда появляются и плоские светлые либо темные наросты, внешне похожи на цветную капусту. Такие шишки на веке не приносят болезненных ощущений.
Ксантелазма
По внешнему виду похожа на бляшку желтого цвета. Причина появления ксантелазм – нарушение липидного обмена. Место локализации образования – возле глаза, ближе к переносице.
Ксантелазмы часто наблюдают у людей с:
- сахарный диабетом;
- ожирением;
- микседермом;
- панкреатитом;
- циррозом;
- атеросклерозом.
Доброкачественный невус выглядит как маленькое черное образование на слизистой глаза (родинка) – около зрачка, на слезном мясце, лимбе и даже на сетчатке.
Невус выглядит как родинка и не является злокачественным
Основные причины возникновения доброкачественного невуса:
- гормональные нарушения;
- инфекционные патологии;
- стрессы;
- кожные болезни;
- ультрафиолетовое или ионизирующее облучение.
Офтальмогерпес
Маленький прозрачный пузырек на роговице заполненный водянистым содержимым — симптом офтальмогерпеса. Причина болезни – инфицирование вирусом герпеса 1 типа.
На слизистой глаза, помимо прыщиков, появляется воспаление, отек. Беспокоят слизистые гнойные выделения, сопровождающиеся жжением и зудом.
При аллергии симптоматика развивается вследствие раздражающего действия аллергена, которым чаще всего выступает:
- пища;
- растительная пыльца;
- домашняя пыль;
- шерсть животных;
- бытовая химия.
Аллергическая реакция развивается на разные типы раздражителей
Вследствие контакта с аллергеном к слизистым тканям подтягивается жидкость, скапливаясь под кожей век, образует локальные отеки, похожие на множественные бугорки, шишки.
Хроническая патология, при которой воспалительные процессы поражают наружные края век.
При Блефарите поражаются края век
Главные причины блефарита:
- ослабленный иммунитет;
- инфекция вирусной либо бактериальной природы;
- клещ Демодекс;
- аллергия;
- гиповитаминоз;
- анемия.
Офтальмологическое заболевание, при котором ткани конъюнктивы разрастаются, достигая поверхностного слоя роговицы.
Птеригиум — разрастание тканей конъюнктивы
Причины птеригиума такие:
- длительное воздействие УФ-лучей;
- раздражение органов зрения пылью, ветром, сухим воздухом;
- наследственная предрасположенность.
Желтое образование локализуется в зоне контакта конъюнктивы с роговицей. Чаще диагностируют у лиц пожилого возраста.
Прингвекула образуется в следствие воздействия ветра, пыли или дыма
Способствующие факторы:
- УФ-лучи;
- ветер;
- пыль;
Образование доброкачественной этиологии, формируется на конъюнктиве глаза. Конъюнктивальная киста – тонкая прозрачная ткань, покрывающая внутреннюю поверхность века и глазное яблоко снаружи.
Конъюнктивальная киста — доброкачественная опухоль
Причины возникновения:
- аномалии внутриутробного развития;
- вирусная, бактериальная, грибковая инфекция;
- механическое раздражение конъюнктивы;
- травмы;
- осложнения после офтальмологических операций;
- непроходимость слезных желез;
- нарушение оттока лимфы;
- глистные инвазии.
К какому врачу обратиться?
Если на веке или на белке глаза появился нарост – обратитесь к . Врач проведет первичный осмотр, соберет анамнез, после даст направление на диагностическое обследование.
При проблемах с глазами обратитесь к офтальмологу
Возможно понадобится дополнительная консультация:
- инфекциониста;
Диагностика
Диагностическое обследование включает:
- офтальмоскопия;
- визометрия;
- тонометрия;
- общий анализ крови, биохимия;
- биопсия;
- бакпосев;
- анализы на глюкозу, холестерин;
- гистологические исследования.
Что делать, если на глазу появилась шишка?
Лечение зависит от причины возникновения и тяжести течения заболевания.
Лечение лекарствами
Медикаментозные препараты:
- Антибиотики. Назначают при патологиях инфекционной природы — Торбекс, Эритромициновая мазь, Альбуцид, Ципрофлоксацин, Левомицетин.
- Кортикостероиды. Применяют, если прогрессируют гнойные процессы — Дексаметазон, Лотопреднол, Максидекс.
- Противовирусные. Используют при заражении вирусом герпеса — Ацикловир, Иммунофлазид, Имустат.
- Иммуностимулирующие. Способствуют повышению защитных функций организма – Полудан, Декарис etc.
- Антигистаминные. Снимают отеки, зуд, покраснение — Супрастин, Зиртек, Тавегил.
- Увлажняющие слизистую. Восстанавливают ткани слезных желез, практикуют при сухости – Виаль, Визин, Ликонтин Комфорт.
- Применяют для промывания пострадавшего глаза – Хлоргексидин, Мирамистин.
Для промывания глаз используют Мирамистин
Как убрать народными средствами?
На начальных стадиях развития воспалительного процесса используют ромашковый травяной отвар для промывания глаз:
- Залить стаканом кипятка 1 ч. л. цветков ромашки.
- Настоять средство 10 мин.
- Жидкость процедить, охладить, промывать больной глаз 4 – 6 раз на день.
При гнойных процессах применяют примочки с соком алоэ:
- Лист алоэ вымыть, после выдавить сок.
- Смочить в жидкости ватный диск, приложить к больному участку на 10 – 15 мин.
Отвар шалфея применяют для избавления от зуда
Для устранения зуда и отека, сопровождающих воспалительный процесс, эффективен отвар шалфея:
- Вскипятить 250 мл воды, добавить к ней 1 ст. л. шалфея.
- Кипятить средство на медленном огне 5 мин.
- Жидкость процедить, охладить, промывать больной глаз несколько раз на день.
Птеригиум и пингвекула: симптомы, причины, методы лечения
Симптомы птеригиума
Птеригиум обычно проявляется в виде мясистого розового нароста на белке глаза и может возникать на одном или обоих глазах. Они возникают между веками, чаще всего в углу глаза, рядом с носом и распространяются на роговицу.
Многие люди с птеригием чувствуют, будто что-то попало в глаз. Симптомы также включают сухость глаз, раздражение, воспаление и покраснение.Они также могут затруднить или затруднить ношение контактных линз.
Если птеригиум распространяется на роговицу достаточно далеко, это может вызвать помутнение зрения, так как кривизна роговицы изменяется, а также может затруднять обзор.
Причины птеригии
Основная причина — почти наверняка пожизненное пребывание на солнце — ультрафиолетовый свет. У людей, которые живут в жарких, сухих и солнечных регионах и много времени проводят на открытом воздухе, вероятность развития птеригиума выше, чем у других.Риск также увеличивается, если не носить солнцезащитные очки или шляпу от солнца.
Спортсмены, такие как моряки, серфингисты и лыжники, также имеют высокую заболеваемость из-за высокого уровня отраженного ультрафиолетового света, с которым они сталкиваются. Птеригии также чаще встречаются в регионах с истощением озонового слоя, таких как Новая Зеландия.
Птеригии обычно возникают у людей в возрасте от 20 до 50 лет и чаще встречаются у мужчин, вероятно, из-за повышенной вероятности работы на открытом воздухе.
Пингвекула
Пингвекула (множественное число) очень похожа на птеригиум, и их часто путают.Однако пингвекула возникает только на конъюнктиве (тонкой защитной мембране, покрывающей поверхность глаза) и не распространяется через роговицу.
Симптомы пингвекулы
Имеет симптомы, очень похожие на птеригиум. Обычно он проявляется в виде кремового или мелового нароста на белке глаза между веками. Пингвекула также обычно возникает в углу глаза, возле носа и может поражать один или оба глаза.
Как и птеригиум, пингвекула может вызывать раздражение, а также затруднять ношение контактных линз.Однако пингвекула не может расти через роговицу и, следовательно, не влияет на зрение. Однако в некоторых случаях пингвекула может превратиться в птеригиум, затрагивающий роговицу.
Причины пингвекулы
Как и птеригии, пингвекулы обычно возникают в возрасте от 20 до 50 лет. Также считается, что они вызваны факторами окружающей среды, такими как климат, пыль и ультрафиолетовое излучение.
Лечение птеригиума или пингвекулы
Существует ряд различных методов лечения птеригиума или пингвекулы.Обычно операция на птеригиуме проводится только в том случае, если птеригиум имеет неприятные симптомы или влияет на зрение. В противном случае часто бывает эффективным лечение глазными каплями.
Пингвекулы редко удаляются хирургическим путем и обычно лечатся глазными каплями. Однако, если пингвекула превращается в птеригиум, хирургическое вмешательство может быть лучшим курсом.
После удаления птеригиума с помощью трансплантации конъюнктивы.
Заболевания век: диагностика и лечение
SUSAN R.КАРТЕР, доктор медицины, Калифорнийский университет, Сан-Франциско, медицинский факультет, Сан-Франциско, Калифорния
Am Fam Physician. , 1 июня 1998 г .; 57 (11): 2695-2702.
Проблемы с веками варьируются от доброкачественных, саморазрешающихся процессов до злокачественных, возможно, метастатических опухолей. Могут возникнуть воспаление, инфекция, доброкачественные и злокачественные опухоли, а также структурные проблемы, такие как эктропион, энтропион и блефароптоз. К счастью, большинство заболеваний век не угрожают зрению или жизни; однако многие из них вызывают раздражающие симптомы, такие как жжение, ощущение инородного тела или боль.Блефарит, или воспаление век, одна из наиболее частых проблем, характеризуется эритематозностью век с скоплением мусора по краю века. Злокачественные опухоли век могут быть связаны с выпадением ресниц и эрозией нормальных структур век. Распознавание и диагностика этих проблем имеют решающее значение для их правильного лечения. Теплые компрессы и антибиотики подходят для многих состояний, в то время как в некоторых случаях требуется иссечение, криотерапия или лазерное лечение.
Веки имеют решающее значение для здоровья основного глаза.Они покрывают роговицу и способствуют распределению и устранению слез. На обнаженной роговице разовьются дефекты эпителия, рубцы, васкуляризация или инфекция. Возникающие в результате симптомы включают раздражение глаз, боль и потерю зрения. Закрытие века распределяет слезы по поверхности глаза и перекачивает их через слезную точку в слезный проток (рис. 1). Таким образом, слезотечение или эпифора могут быть следствием различных заболеваний век.
Просмотр / печать рисунка
РИСУНОК 1.
Слезная точка, через которую слезы попадают в систему оттока слезы.
РИСУНОК 1.
Слезная точка, через которую слезы попадают в систему оттока слезы.
Анатомически сложные веки состоят из переднего слоя кожи и мышцы orbicularis oculi, а также заднего слоя предплюсны и конъюнктивы (рис. 2). Сокращение orbicularis мышцы, иннервируемое седьмым черепным нервом, закрывает веки. Поднимающая мышца, иннервируемая третьим черепным нервом, и симпатически иннервируемая мышца Мюллера поднимают верхнее веко.Глазничная перегородка, отходящая от края глазницы, входит в верхнее веко чуть выше границы предплюсны и в нижнее веко чуть ниже границы предплюсны. Глазничная перегородка ограничивает распространение инфекции и кровотечения от века к задним структурам глазницы.
РИСУНОК 2.
Анатомия верхнего и нижнего века.
Несколько желез по краю века вносят вклад в липидный компонент слезной пленки. Эти железы обычно воспаляются.Внутри предплюсны находятся мейбомиевые железы, примерно 30 на веко. Пилосебациальные железы Цейса и апокринные железы Молля расположены кпереди от мейбомиевых желез в пределах дистального края века.
При оценке проблемы с веком врач должен получить от пациента целенаправленную, но полную информацию. Важно распознать возможные злокачественные новообразования. Важно задавать вопросы о продолжительности проблемы, изменении размера или внешнего вида поражения века или о рецидиве опухоли, которая ранее лечилась.В целом поражения, которые долгое время не менялись, относятся к доброкачественным. Также следует отметить наличие рака кожи в анамнезе.
Осмотр век должен быть систематическим, начиная с верхнего века. Птотическое верхнее веко может опускаться ниже нормального положения века в состоянии покоя на 2 мм ниже верхнего корнеосклерального соединения. Избыточная ткань верхнего века может свешиваться на визуальную ось. Следует оценить втягивание века или невозможность его закрыть. Поражения век следует исследовать на предмет размера, расположения, пигментации и связанной с этим потери или изъязвления ресниц.
Осмотр нижнего века может выявить неправильное положение нижнего века, например, энтропион (поворот внутрь) или эктропион (поворот наружу). Эктропион нижней точки, по которому слезы текут в слезный мешок, может привести к разрыву. Неправильно направленные ресницы могут тереться о глобус.
Доброкачественные воспалительные процессы на веках
Блефарит
Одной из наиболее частых проблем век является блефарит или воспаление края века. Пациенты обычно испытывают зуд, жжение, легкое ощущение инородного тела, слезотечение и образование корки вокруг глаз при пробуждении.При осмотре края век эритематозны, внутри ресниц утолщены корки и мусор (рис. 3). Может присутствовать инъекция в конъюнктиву или легкие выделения слизи. Блефарит возникает на фоне хронической бактериальной инфекции век, дисфункции мейбомиевых желез, себореи и розовых угрей, поражающих глаз, известных как глазная розацеа.1 Диагноз розацеа подтверждается наличием расширенных телеангиэктатических кровеносных сосудов на краях век, щеках, носу и подбородок.
Просмотр / печать рисунка
РИСУНОК 3.
Царапина или мусор, обнаруженный между ресницами у пациента с блефаритом.
РИСУНОК 3.
Царапина или мусор, обнаруженный между ресницами у пациента с блефаритом.
Лечение блефарита состоит в первую очередь из теплых компрессов, скрабов для век и нанесения мази с антибиотиком. Теплые компрессы следует прикладывать по 15 минут дважды в день. Этот шаг ослабляет раздражающие корки на ресницах и растапливает жир, вырабатываемый мейбомиевыми железами, которые могут закупоривать отверстия желез.Веки следует протереть после снятия теплого компресса. Детский шампунь, смешанный с водой, образует мыльный раствор. При закрытых веках осторожно протрите краю века этим раствором, используя аппликатор с ватным наконечником, тряпку для мытья посуды или палец. Затем на край века следует нанести эритромицин или мазь с другим антибиотиком. Мазь следует наносить только перед сном, так как она может временно помутнить зрение. При явной инфекции можно также использовать глазные капли с антибиотиками.
Если заболевание не поддается лечению, следует получить посевы век, чтобы исключить возможность резистентных организмов. В таких случаях можно использовать пероральные антибиотики или у пациентов с диагнозом глазная розацеа. В тяжелых случаях блефарит может привести к инфильтратам или язвам роговицы. В редких случаях карцинома сальных клеток может маскироваться под односторонний или двусторонний трудноизлечимый блефарит.
Пациенты должны быть предупреждены о том, что блефарит является хроническим заболеванием и что гигиену век необходимо продолжать бесконечно долго.Когда процесс находится под лучшим контролем, может быть достаточно скраба для век один раз в день, чтобы держать проблему под контролем.
Chalazion
Chalazia чаще всего проявляется в виде хронических подкожных узелков внутри века (рис. 4). Первоначально халязион может быть болезненным и эритематозным, а затем превратиться в безболезненное уплотнение. Блефарит часто связан с халязией.
РИСУНОК 4.
Халязион на левом боковом верхнем веке.
Халязион возникает в результате обструкции мейбомиевой железы.Закупорка протока железы по краю века приводит к высвобождению содержимого железы в мягкие ткани окружающего века. Возникает липогранулематозная реакция. Иногда халазия становится вторичной инфекцией.
В курс лечения входят теплые компрессы на 15 минут четыре раза в день. Блефарит, если он присутствует, следует лечить. При наличии признаков инфекции можно использовать антибиотики местного действия. Если поражение сохраняется после четырех недель медикаментозной терапии, его можно разрезать и дренировать.В редких случаях халязион вводят стероидами; тем не менее, это может привести к гипопигментации вышележащей кожи.2
Hordeolum
Гордеолум, также известный как ячмень, представляет собой остро проявляющуюся, эритематозную, болезненную опухоль внутри века (рис. 5). Внутренний гордеолум включает инфекцию мейбомиевой железы и может перерасти в халязион. Наружный гордеолум возникает при инфицировании более передне расположенных желез Цейса или Молля, расположенных непосредственно перед линией роста ресниц.Hordeola обычно высасывается самопроизвольно после недели лечения теплыми компрессами четыре раза в день и мазью с антибиотиком для местного применения два раза в день. Разрез и дренирование требуются для неизлечимых поражений.
Просмотреть / распечатать Рисунок
РИСУНОК 5.
Острый внешний гордеол с эритемой и шишкой на линии роста ресниц.
РИСУНОК 5.
Острый внешний гордеол с эритемой и шишкой на линии роста ресниц.
Доброкачественные невоспалительные поражения век
Себорейный кератоз
Себорейный кератоз — это пигментированные жирные гиперкератозные образования, которые, кажется, остаются на коже (рис. 6). Эти поражения, обычно возникающие у пожилых людей, могут иногда вызывать раздражение. Хирургическое иссечение является лечебным.
РИСУНОК 6.
Гиперкератотический себорейный кератоз на правом верхнем веке.
Актинический кератоз
Это плоское шелушащееся белое чешуйчатое образование возникает на участках, подверженных воздействию солнца.В отличие от себорейного кератоза, актинический кератоз является предраковым заболеванием. Для обнаружения дисплазии или карциномы in situ необходимо выполнить эксцизионную биопсию.
Невус
Невусы — это хорошо разграниченные, плоские или приподнятые, пигментированные или непигментированные врожденные образования (рисунки 7 и 8). Они могут стать более пигментированными, более возвышенными или кистозными в подростковом или юношеском возрасте. Соединительные невусы, возникающие на стыке эпидермиса и дермы, обладают некоторым злокачественным потенциалом. Из-за риска злокачественной трансформации пигментные поражения, которые изменились по внешнему виду, должны быть удалены.
РИСУНОК 7.
Пигментный невус на правом нижнем крае века.
РИСУНОК 8.
Непигментированный невус на правом нижнем крае века.
Ксантелазма
Ксантелазма — это мягкие желтоватые бляшки в средней кантальной области (рис. 9). Гиперхолестеринемия или врожденные нарушения метаболизма холестерина могут быть ассоциированными состояниями.3 Ксантелазму можно лечить с помощью иссечения или с помощью углекислотного лазера, если это необходимо по косметическим причинам.
РИСУНОК 9.
Ксантелазма на медиальных верхних и нижних веках.
Molluscum Contagiosum
Эти восковые узелки, обычно встречающиеся у пациентов с ослабленным и иммунодефицитным иммунитетом, имеют центральную пуповину4 (рис. 10). Если они присутствуют на веках, они могут вызвать фолликулярный конъюнктивит. Эти вирусные поражения можно лечить с помощью иссечения, криотерапии или выскабливания, хотя во многих случаях они проходят самостоятельно и со временем проходят.
Просмотр / печать Рисунок
РИСУНОК 10.
Множественные центральные пупочные поражения контагиозного моллюска.
РИСУНОК 10.
Множественные центральные поражения пупка контагиозного моллюска.
Гидроцистома
Гидроцистома — это полупрозрачная киста, расположенная у края века, обычно возникающая в результате закупорки потовых желез века. Может быть выполнено полное удаление.
Злокачественные поражения век
Базально-клеточная карцинома
Базально-клеточная карцинома, наиболее частое злокачественное новообразование века, обычно проявляется в нижнем веке и медиальной области глазного яблока в виде твердого жемчужного узелка5 (Рисунок 11). Телеангиэктазия может перекрывать узелок или может присутствовать центральная язва. Если они расположены по краю века, ресницы могут отсутствовать в области опухоли. Расширение задней поверхности века можно определить по выворачиванию века. Хотя базальноклеточная карцинома не имеет тенденции к метастазированию, она может быть местно-инвазивной.
Просмотр / печать Рисунок
РИСУНОК 11.
Базальноклеточный рак правого бокового нижнего века с центральной эрозией и потерей ресниц.
РИСУНОК 11.
Базальноклеточная карцинома правого бокового нижнего века с центральной эрозией и потерей ресниц.
Лечение представляет собой полную хирургическую резекцию с гистологическим контролем краев. Лучевая и криотерапия, которые имеют более высокую частоту рецидивов, чем хирургическая резекция, используются, когда операция нецелесообразна или невозможна.
Плоскоклеточная карцинома
Плоскоклеточная карцинома, хотя и встречается гораздо реже, чем базальноклеточная карцинома, ведет себя более агрессивно.6 Эритематозные, выпуклые, чешуйчатые и центрально-изъязвленные, эти поражения часто возникают на верхнем веке. Они могут возникать de novo или из областей актинического кератоза. Пальпация преаурикулярных и подчелюстных лимфатических узлов имеет решающее значение для выявления потенциального метастатического распространения. Лечение аналогично базальноклеточной карциноме.
Сальная карцинома
Сальная карцинома встречается у пациентов среднего и пожилого возраста и может имитировать халязион или хронический односторонний или двусторонний блефарит7 (Рисунок 12).Он поражает локально и распространяется на региональные преаурикулярные или подчелюстные лимфатические узлы. Отдаленные места метастазирования включают легкие, печень и кости. Смертность увеличивается с увеличением размера опухоли.8 Из-за агрессивного характера этих опухолей большие или рецидивирующие опухоли могут потребовать хирургического удаления содержимого глазницы.
Просмотр / печать Рисунок
РИСУНОК 12.
Сальная карцинома правого верхнего века, имитирующая халязион.Себорейный кератоз виден над левой бровью и на правой щеке.
РИСУНОК 12.
Сальная карцинома правого верхнего века, имитирующая халязион. Себорейный кератоз виден над левой бровью и на правой щеке.
Меланома
Меланома — это редкая пигментированная опухоль века, которую необходимо дифференцировать от невусов и базальноклеточного рака. Во время осмотра глаза врач всегда должен откидывать веко, чтобы увидеть поражение конъюнктивы.Изменение внешнего вида пигментного поражения требует эксцизионной биопсии поражения. Системная оценка региональных или отдаленных метастазов необходима при диагностике меланомы.
Механическое поражение век
Энтропион
Энтропион, или поворот края века внутрь (рис. 13), вызывает раздражение, покраснение и вязкие белые слизистые выделения.9 Обычно происходит в нижнем веке, заворот приводит к трению ресниц о роговицу. и конъюнктива. Чаще всего энтропион возникает у пожилых людей в результате возрастных изменений.Лечение заключается в каплях искусственной слезы и смазывании глазной мази до тех пор, пока не будет проведено хирургическое вмешательство.
РИСУНОК 13.
Энтропия или поворот нижнего века внутрь.
Ectropion
Ectropion, или поворот края века наружу, вызывает слезотечение, раздражение глаз и покраснение10 (рис. 14). Чаще всего поражается нижнее веко. Лечение заключается в смазывании слезных капель и мази перед операцией. Если кажется, что кожа нижнего века стягивает край снизу, вызывая рубцы, может быть полезен массаж кожи нижнего века мягким стероидным кремом один раз в день в течение двух недель.
РИСУНОК 14.
Эктропион, или поворот нижнего века наружу.
Трихиаз
Трихиаз — это заболевание, при котором ресницы неправильно наведены, трение о роговицу вызывает боль в глазах, слезотечение и покраснение. Эпиляция или удаление неправильно направленных ресниц облегчает симптомы. Если поврежденные ресницы неправильно отрастают, их можно повторно эпилировать или постоянно лечить с помощью электролиза или криотерапии.
Дерматохалазис
Дерматохалазис, или избыточная кожа и жир век, может привести к функциональной потере высшего зрения, если ткань свисает над краем века в направлении оси зрения.Хирургическое лечение этой возрастной проблемы называется блефаропластикой.
Блефароптоз
Обвисание края века или блефароптоз также может вызывать функциональную потерю зрения, в зависимости от тяжести состояния (рис. 15). Этиология включает возрастное расхождение поднимающей мышцы, синдром Хорнера, паралич третьего черепного нерва, миастению и травму.11 Лечение обычно хирургическое, в зависимости от этиологии.
Просмотр / печать рисунка
РИСУНОК 15.
Блефароптоз или опущение левого верхнего века, затрудняющее обзор левого глаза.
РИСУНОК 15.
Блефароптоз или опущение левого верхнего века, затрудняющее обзор левого глаза.
Ретракция века
Нормальное положение покоя верхнего века находится на 2 мм ниже места соединения верхней роговицы со склерой, а нижнего века — на стыке нижней роговицы со склерой (рис. 1).Поскольку наиболее частой причиной втягивания века является офтальмопатия щитовидной железы (рис. 16), необходимо оценить тироидный статус пациента.12 Другие причины включают заболевание среднего мозга, такое как опухоли или инфаркты, или блефароптоз с компенсаторным втягиванием контралатерального века. Лечение зависит от основной этиологии.
Просмотр / печать Рисунок
РИСУНОК 16.
Втягивание правого верхнего века из-за офтальмопатии щитовидной железы.
РИСУНОК 16.
Втягивание правого верхнего века из-за офтальмопатии щитовидной железы.
Лицевой паралич
Лицевой паралич приводит к неспособности закрыть верхнее веко и слабости нижнего века. Также может возникнуть откровенный паралитический эктропион (рис. 17, вверху и внизу). Необходимо тщательно изучить этиологию паралича лицевого нерва.
Просмотр / печать Рисунок
РИСУНОК 17.
(сверху и снизу) Пациент с параличом левого лицевого нерва, неспособностью закрыть левое верхнее веко и паралитическим эктропионом левого нижнего века.
РИСУНОК 17.
(вверху и внизу) Пациент с параличом левого лицевого нерва, неспособностью закрыть левое верхнее веко и паралитическим эктропионом левого нижнего века.
Лечение проблем век включает в себя интенсивную смазку глаза каплями искусственной слезы и смазывающей мазью.13 Пластиковая пленка, прикрепляемая к коже с помощью мази, может быть наложена на глазничную область на ночь для создания камеры увлажнения глаза . Для временного лицевого паралича, такого как паралич Белла, используются небольшие внешние танталовые веки (производства MedDev, Пало-Альто, Калифорния.; телефон: 650-494-1153) легко крепится к коже с помощью двустороннего скотча (рис. 18, вверху и внизу). Груз пассивно закрывает верхнее веко, защищая роговицу. 14 Хирургические вмешательства выполняются пациентам с постоянным параличом.
Просмотр / печать Рисунок
РИСУНОК 18.
Пациент с параличом левого лицевого нерва (вверху), груз цвета кожи прикреплен к левому верхнему веку, что позволяет закрыть крышку (внизу).
РИСУНОК 18.
Пациент с параличом левого лицевого нерва (вверху), груз цвета кожи прикреплен к левому верхнему веку, что позволяет закрыть его (внизу).
Блефароспазм
Спазм век может быть односторонним или двусторонним. Односторонний спазм век может сочетаться с односторонним или гемифациальным спазмом. Гемифациальный спазм чаще всего возникает в результате раздражения седьмых нервных корешков расширенной или извилистой сосудистой структурой (рис. 19). Поскольку опухоль является этиологией до 1 процента пациентов, всем пациентам с гемифациальным спазмом следует пройти магнитно-резонансную томографию головного мозга.15
Просмотр / печать Рисунок
РИСУНОК 19.
Пациент с правым гемифациальным спазмом, что приводит к нарушению зрения веками.
РИСУНОК 19.
Пациент с правым гемифациальным спазмом, что привело к нарушению зрения веками.
Двусторонний блефароспазм чаще всего является результатом сухих глаз, раздражения роговицы или доброкачественного эссенциального блефароспазма. Визуализация мозга не требуется.Доброкачественный эссенциальный блефароспазм может быть вызван перевозбуждением базальных ганглиев. Первоначальное лечение — это капли искусственной слезы и инъекции ботулотоксина для ослабления пораженных мышц.16
Не выдавливайте этот прыщ на глазах! Простые советы по лечению прыщиков век
Если вы заметили небольшую белую шишку или прыщик на веке, вы можете быть обеспокоены. В большинстве случаев эти прыщи представляют собой ячмень или халязион, которые вызваны закупоркой железы. Хотя ячмень может быть болезненным и приводить к покраснению и отеку, халязион обычно совсем не болезненный или болезненный, хотя может длиться дольше, чем ячмень.
Еще одно различие между ними заключается в том, что ячмень — это инфекция сальной железы на веке, в то время как халязион, как правило, не является результатом инфекции, а, скорее, закупоркой сальной железы, называемой мейбомиевой железой, которая расположена рядом с ресницами и производит жидкость, смазывающую глаза.
Chalazia чаще всего встречается у взрослых в возрасте от 30 до 50 лет, и те, кто наиболее подвержен риску развития этих шишек, подходят следующим образом:
- Раньше болели халазией или ячменем
- Есть кожное заболевание, такое как розовые угри или себорейный дерматит
- У вас есть системное заболевание, например диабет
- Постоянно не удаляйте макияж с глаз полностью
- Используйте старую или загрязненную косметику
Как лечить халазион
Халазия обычно проходит сама по себе, хотя это может занять до месяца.Если вы надеетесь ускорить процесс заживления, следуйте приведенным ниже инструкциям, но не забывайте никогда не выдавливать прыщ, так как это может распространить инфекцию.
Вот несколько домашних средств:
- Теплые компрессы прикладывать к веку на 10-15 минут до 4-6 раз в день в течение нескольких дней. Теплые компрессы могут помочь смягчить затвердевшее масло, блокирующее протоки, и способствовать дренажу и заживлению.
- Слегка массируйте веко в течение нескольких минут каждый день, чтобы облегчить процесс дренажа
- Не теряйте, не касайтесь и не наносите макияж на пораженный участок.Старайтесь, чтобы вся область вокруг глаз была как можно более чистой.
Если халязион не дренирует и не заживает в течение месяца, обратитесь к окулисту для осмотра. Ваш врач может порекомендовать несколько вариантов лечения:
- Мазь с антибиотиком может быть назначена, если ваш врач определит, что халазион заразились бактериями.
- Для уменьшения отека халязиона может быть рекомендована инъекция стероида (кортизона).
- Если халязион разрастается и не заживает после других процедур, или если он влияет на ваше зрение, ваш глазной врач может порекомендовать операцию по его дренированию.
ABC Детские глазные врачи: офтальмологи
Ячмень, также известный как ячмень (без буквы «е»), чаще встречается у детей, чем у взрослых. Это часто бывает болезненно и некрасиво, но обычно не серьезно. Ячмень — это небольшая красная шишка, которая образуется у основания ресниц, обычно на нижнем веке или под веком.
Аналогичное заболевание глаза, называемое халязион, представляет собой шишку, обычно безболезненную, немного более значительную, чем ячмень.Оба состояния обычно можно лечить дома, но может потребоваться лечение у специалиста, если они не исчезнут в течение нескольких дней.
Как предотвратить ячмень
Ячмень образуются из-за стерильного воспаления сальных желез века. Они выглядят как укус насекомого или прыщ и вызывают отек, боль в веках и слезотечение. Хорошая новость заключается в том, что соблюдение правил гигиены может помочь предотвратить ячмень и другие инфекции. Некоторые практики включают:
- Вымойте руки, прежде чем прикасаться к глазам
- Правильно ухаживайте за контактными линзами
- Удалите всю косметику с глаз перед сном
- Не делитесь макияжем глаз и не используйте старую косметику для глаз
- Если у вас блефарит, воспаление века, следуйте указаниям врача-окулиста.
Как лечить ячмень
К счастью, большинство ячменя и халязиона проходят в течение нескольких недель.Чтобы зажить, ячмень или халязион должны разрушиться и высохнуть. Обычно это происходит само по себе. Чтобы ребенок чувствовал себя более комфортно или смягчил ячмень, чтобы он начал стекать, может помочь теплый компресс, накладываемый на глаза ребенка на несколько минут несколько раз в день.
Если ячмень не начинает заживать в течение нескольких дней или становится хуже, другие варианты лечения могут включать:
Крем с антибиотиком
Крем с антибиотиком не способствует оттоку ячменя, но помогает предотвратить инфекцию.Если инфекция более серьезная или широко распространенная, ваш врач может назначить пероральные антибиотики.
Процедура слива ячменя
Если ячмень не истощается сам по себе и вызывает проблемы, боль и дискомфорт у вашего ребенка, врачи в ABC Children’s Eye Specialists могут выполнить процедуру, чтобы помочь вывести ячмень. Вашему ребенку вводят анестезию, поэтому он спит на протяжении всей процедуры.
После процедуры вам дадут глазную мазь, которую вы нанесете на глаз, чтобы помочь ему зажить и предотвратить инфекцию.
Если у вашего ребенка ячмень или халязион, который не проходит сам по себе, позвоните детскому офтальмологу ABC, офис которого находится в Фениксе и Месе, штат Аризона, чтобы записаться на прием к детскому офтальмологу. Вы также можете удобно записаться на прием онлайн через этот веб-сайт.
Простое руководство по анатомии вашего глаза
Поверхность вашего глаза
1. Веко
Что это?
Ваше веко — это тонкая складка кожи, обрамленная рядом ресниц.У каждого глаза есть верхнее и нижнее веко, и их можно открывать и закрывать с помощью специальных мышц.
Что он делает?
Веки жизненно важны для здоровья глаз. Полностью закрывая переднюю часть глаза, они могут блокировать мусор или загрязнения, которые в противном случае могут вызвать повреждение или инфекцию.
Что не менее важно, ваши веки помогают предотвратить высыхание поверхности глаз. Они делают это, регулярно проливая слезы при моргании, сохраняя роговицу влажной.
2. Склера
Что это?
Возможно, вы лучше знаете склеру по ее более распространенному названию — «белок глаза». Как следует из прозвища, это белая часть вашего глаза, которая окружает радужную оболочку.
Что он делает?
Склера помогает поддерживать и защищать структуру вашего глаза. Он состоит из плотной ткани, которая обеспечивает сохранение формы глазного яблока.
Благодаря прочности склеры глазное яблоко менее подвержено травмам, чем если бы оно было окружено более мягкой тканью.Он также поддерживает внутреннюю часть глаза, обеспечивая поверхность для прикрепления некоторых глазных мышц.
3. Отрывной канал
Что это?
Носослезный канал известен вам и мне как слезный канал. Это область в углу глаза, ближе всего к носу.
Что он делает?
Слезные протоки уносят лишние слезы с поверхности глаз. Эти слезы попадают в область носа, которая называется носослезным протоком.
Это объясняет, почему, когда вы плачете или страдаете от слезотечения из-за аллергии, иногда вы можете почувствовать вкус соли от слез во рту. Это также причина, по которой из носа может идти насморк от слез.
4. Слезная железа
Что это?
Слезные железы имеют форму миндаля и находятся в верхней части глазниц. У вас две слезные железы, по одной над каждым глазом.
Что он делает?
Основная функция ваших слезных желез — производить слезы.Выделяемые слезы собираются на конъюнктиве верхнего века.
Слезы питают и увлажняют роговицу (внешний слой поверхности глаза). Они также сохраняют ваши глаза в чистоте и смазывают их, чтобы избежать раздражения.
5. Конъюнктива
Что это?
Конъюнктива образует внутреннюю выстилку век. Он почти полностью покрывает вашу склеру и питается крошечными кровеносными сосудами, которые почти не видны невооруженным глазом.
Что он делает?
Конъюнктива действует как сосуд, по которому слезы растекаются по поверхности глаза. Это важно для обеспечения правильной смазки глаз.
Конъюнктивит, также известный как конъюнктивит, является распространенным заболеванием, связанным с конъюнктивой. Это происходит, когда конъюнктива воспаляется, обычно из-за какой-либо инфекции.
6. Ученик
Что это?
Зрачок — это маленькая черная дыра в центре вашего глаза.Он окружен яркой радужной оболочкой и ведет прямо к внутренней части глаза.
Что он делает?
Зрачок действует как точка входа света в ваш глаз. Окружающие радужную оболочку мышцы, называемые зрачками, автоматически регулируют размер зрачка в зависимости от условий освещения.
В условиях освещения ваш зрачок, вероятно, будет около 3 мм в диаметре. В полной темноте этот диаметр может достигать более 6 мм. Это позволяет большему количеству света попадать в глаза, позволяя более четко видеть в условиях недостаточной освещенности.
7. Ирис
Что это?
Цветное кольцо в центре глаза называется радужной оболочкой. Он состоит из крошечных пигментных клеток, называемых меланином, которые определяют цвет ваших глаз.
Что он делает?
Ваша радужная оболочка окружает зрачок и содержит мышцы, которые могут изменять его размер. В условиях освещения радужная оболочка уменьшает размер зрачка. В темноте радужная оболочка увеличивается, чтобы в глаз попадало больше света.
Радужка также действует как стенка, отделяющая переднюю камеру (между роговицей и радужкой) от задней камеры (между радужкой и хрусталиком).
Внутри глаза
1. Роговица
Что это?
Роговица — это тонкий слой, покрывающий радужную оболочку, зрачок и переднюю камеру. Здоровая роговица полностью прозрачна и пропускает свет в зрачок.
Что он делает?
Роговица играет ряд важных ролей.Он способен фокусировать падающий свет, составляющий около двух третей всей оптической силы вашего глаза.
Ваша роговица также защищает радужную оболочку и зрачок, предотвращая попадание посторонних предметов внутрь вашего глаза. Кроме того, он действует как световой фильтр, экранируя многие вредные солнечные лучи и не позволяя им достичь сетчатки, где они в противном случае могли бы вызвать повреждение.
2. Кристаллическая линза
Что это?
Хрусталик представляет собой прозрачную выпуклую с обеих сторон структуру, подвешенную на крошечных поддерживающих связках.Он расположен сразу за радужной оболочкой и не виден снаружи без специального прибора для просмотра.
Что он делает?
Окружающие цилиарные мышцы регулируют форму хрусталика, позволяя ему фокусировать падающий свет. Это гарантирует, что изображения будут четко сфокусированы на сетчатке в задней части глаза.
По мере сокращения цилиарных мышц поддерживающие связки, удерживающие хрусталик, расслабляются. Это заставляет линзу принимать более сферическую форму, что позволяет видеть близкие объекты.Когда мышцы расслабляются, линза становится более плоской, чтобы вы могли сфокусироваться на более удаленных объектах.
3. Ресничное тело
Что это?
Цилиарное тело окружает хрусталик и прикрепляется к нему. Круглой формы, он отделяет заднюю камеру от стекловидного тела.
Что он делает?
Цилиарное тело состоит из трех основных компонентов: поддерживающих связок (зонул), цилиарной мышцы и цилиарных отростков.Связки и мышцы работают вместе, чтобы изменить форму хрусталика и настроить фокусировку света в вашем глазу.
Ресничные отростки производят водянистую влагу. Это прозрачная жидкость, которая заполняет переднюю и заднюю камеры ваших глаз.
4. Retina
Что это?
Сетчатка — это светочувствительный слой, покрывающий внутреннюю часть глаза. Он напрямую связан с вашим мозгом через зрительный нерв.
Что он делает?
Без сетчатки ваш глаз не смог бы интерпретировать падающий свет.Когда свет попадает в заднюю часть глаза, сетчатка обрабатывает и преобразует энергию в электрические сигналы.
Затем электрические сигналы отправляются в ваш мозг через зрительный нерв, в конечном итоге преобразуясь в изображения, которые мы видим.
5. Макула
Что это?
Макула, находящаяся на поверхности сетчатки, представляет собой чувствительную круглую область, которая кажется немного темнее, чем пространство вокруг нее.
Что он делает?
Макула содержит большое количество фоторецепторов по сравнению с остальной сетчаткой.Это означает, что он подходит для интерпретации более высоких уровней и цвета, обеспечивая большую часть вашего центрального зрения.
В здоровом глазу макула отвечает за все, что требует способности четко видеть детали. Это может включать чтение или просмотр деталей на чьем-то лице.
6. Диск зрительного нерва
Что это?
Диск зрительного нерва отмечает начало зрительного нерва, когда он входит в заднюю часть глаза. Всего в нескольких миллиметрах от центра сетчатки здоровый диск зрительного нерва имеет слегка овальную форму.
Что он делает?
Поскольку диск зрительного нерва — это то место, где зрительный нерв впервые контактирует с сетчаткой, именно здесь визуальная информация начинает свой путь к мозгу.
На поверхности диска зрительного нерва нет фоторецепторов. Из-за этого он не может обрабатывать визуальную информацию. Это причина «слепого пятна» в вашем видении.
7. Центральная вена и артерия сетчатки
Какие они?
Центральная вена и артерия сетчатки выстилают заднюю стенку сетчатки.Здоровые вены и артерии должны иметь одинаковую ширину и иметь темно-красный цвет.
Чем они занимаются?
Сетчатке глаза для нормальной работы требуется кровоснабжение. Здесь вступают в игру центральная вена и артерия сетчатки.
Центральная артерия сетчатки снабжает кровью склеру, прежде чем разветвляться через сетчатку. Между тем центральная вена сетчатки уносит кровь и другие продукты жизнедеятельности от сетчатки. Оба сначала проходят через зрительный нерв, чтобы достичь сетчатки.
8. Зрительный нерв
Что это?
Зрительный нерв идет от мозга к задней части глаза. Точка, в которой он встречается со стенкой сетчатки, называется диском зрительного нерва.
Что он делает?
Это как USB-кабель вашего глаза. После того, как свет преобразован фоторецепторами сетчатки в информацию, он передается по зрительному нерву.
Он состоит из примерно 1,2 миллиона нервных волокон, которые работают вместе, чтобы посылать импульсы, которые в конечном итоге преобразуются в визуальное изображение.Правая часть вашего мозга получает информацию из левого поля зрения обоих глаз, а левая часть получает информацию из правого поля зрения.
9. Стекловидное тело
Что это?
Около 80% общей массы ваших глаз состоит из стекловидного тела. Это прозрачный гель, заполняющий пространство между хрусталиком и сетчаткой.
Что он делает?
Основная функция стекловидного тела — оказывать давление на внутреннюю часть глаза.Это помогает удерживать слои сетчатки плотно прижатыми друг к другу, а также поддерживает общую структуру глазного яблока.
Стекловидное тело полностью застаивается, нет кровеносных сосудов, которые могли бы уносить отходы. Это означает, что все, что попадет в ваш глаз, останется там до тех пор, пока не будет удалено хирургическим путем, что может затруднить обзор.
На моем глазу шишка, часть 2: киста конъюнктивы
Вы когда-нибудь терли глаз и затем замечали небольшую четкую шишку на белке глаза? Обычно растирание вызывает только покраснение, но иногда чрезмерное растирание прозрачной сосудистой ткани (конъюнктивы), которая лежит поверх белка глаза (эти склеры), может вызвать образование кисты.Думайте об этом как о волдырях, вроде тех, которые вы получаете на ногах, когда обувь снова и снова натирает какую-то область. Хорошая новость: эти кисты безвредны. Плохая новость: они не очень удобны, и от них действительно сложно избавиться.Если у вас киста конъюнктивы, лучшее, что вы можете сделать, — это не раздражать ее еще больше — это означает, что нельзя тереть глаза или тыкать в нее, чтобы она лопнула. Когда вы моргаете, вы можете почувствовать кисту под веком, вызывая неприятное раздражение. Безрецептурные искусственные слезы могут помочь улучшить комфорт, но до тех пор, пока киста не исчезнет, раздражение от ее трения о ваше веко будет сохраняться.
| Эта большая киста, вероятно, потребует иссечения и дренирования для полного заживления. Здесь отчетливо видны кровеносные сосуды в ткани конъюнктивы — если один порезался во время иссечения, у вас может возникнуть небольшое кровотечение. Вот почему ваш хирург такой высококвалифицированный профессионал! |
Вы можете попробовать просто использовать искусственные слезы и подождать, пока киста не исчезнет сама по себе, но иногда вмешательство врача может немного ускорить процесс.Ваш офтальмолог внимательно проверит, нет ли в глазу или веке ничего, что могло бы натирать эту область. Маленькое пятнышко грязи или мусора может быть вашим виновником. Я обнаружил, что стероиды (капли или мази) могут помочь уменьшить размер кисты, но они работают не со всеми пациентами. Иногда единственным лечением больших стойких кист является дренирование кисты. Процедура безболезненна (используется местный анестетик), но может возникнуть небольшое кровотечение из-за окружающих кровеносных сосудов в ткани конъюнктивы.
Лечение птеригиума | Диагностика птеригиума | Хирургия птеригиума
Добро пожаловать в Национальный институт птеригиума. Доктор Бабур Латиф провел более 1000 операций на птеригиуме, и его хирургический опыт хорошо известен в офтальмологическом сообществе. Обширный опыт доктора Латифа снижает частоту рецидивов птеригиума и улучшает косметический вид после операции. Сделайте первый шаг и запланируйте БЕСПЛАТНУЮ консультацию, связавшись с нами по телефону 703-491-EYES.
Птеригиум — доброкачественное образование конъюнктивы, выстилающей белую часть глаза.Часто он прорастает в роговицу, которая покрывает радужную оболочку или окрашенную часть глаза. Птеригиум обычно начинается с носовой стороны глаза. Он может быть разного цвета, в том числе красного, розового, белого, желтого или серого.
Пациенты с птеригием часто сначала узнают об этом состоянии из-за появления поражения на глазу или потому, что их беспокоит сухое, зудящее раздражение, слезотечение или покраснение. Птеригиум обычно впервые замечают, когда он ограничен только конъюнктивой.На этом этапе это называется пингвекулумом. Когда он распространяется на роговицу, он называется птеригием и может в конечном итоге привести к ухудшению зрения.
Причины
Хотя причины птеригиума до конца не известны, считается, что он в основном вызван воздействием ультрафиолетового света. Другой предполагаемый риск — это проживание в сухой, пыльной и ветреной среде. У людей, которые живут недалеко от экватора или занимаются водными видами спорта, такими как серфинг и рыбалка, может быть больше шансов заболеть птеригием. Длительное воздействие этих состояний приводит к утолщению конъюнктивы, а также к покраснению и раздражению глаз.Коллаген в глазу начинает портиться, и глаз слабеет.
Исследования показывают, что также может быть генетическая предрасположенность к птеригиуму, которая чаще встречается у мужчин, чем у женщин.
Признаки и симптомы
Симптомы птеригиума включают сухость, покраснение, раздражение, воспаление и слезотечение. В более тяжелых случаях птеригиум может вырасти над зрачком и ограничить зрение.
Профилактика
Солнцезащитные очки, блокирующие УФ-лучи, особенно солнцезащитные очки, которые закрывают боковые стороны, являются хорошим средством защиты от птеригиума.Также полезно носить шляпу с полями, чтобы блокировать солнечный свет. В жарком и сухом климате следует использовать искусственные слезы (глазные капли) для смазывания глаз.
Лечение
В большинстве легких случаев птеригиума можно использовать искусственные слезы для уменьшения сухости и раздражения.
Для пациентов с тяжелыми заболеваниями, у которых нарушено зрение, доступны различные виды хирургического вмешательства. Операция — единственный способ окончательно удалить птеригиум, но не идеальное решение; это требует длительного наблюдения, и существует риск того, что птеригиум вырастет снова.Для лечения птеригиума выполняются два основных типа процедур:
- аутотрансплантация конъюнктивы — это безопасный и эффективный метод хирургического удаления птеригиума. В этой процедуре птеригиум удаляется вместе с тканью, покрывающей склеру (конъюнктиву). Ткань удаляется с внутренней стороны верхнего века пациента и заменяет оголенную склеру.
- Трансплантация амниотической мембраны — еще одна безопасная и эффективная процедура удаления птеригиума.Ткань удаляется из внутреннего слоя плаценты и используется для восстановления поверхности глаза. Этот тип трансплантата способствует заживлению и уменьшает отек.
Если птеригиум сохраняется после операции или для минимизации риска рецидива птеригиума, может быть рекомендовано лучевое лечение, называемое терапией стронциевых бляшек.

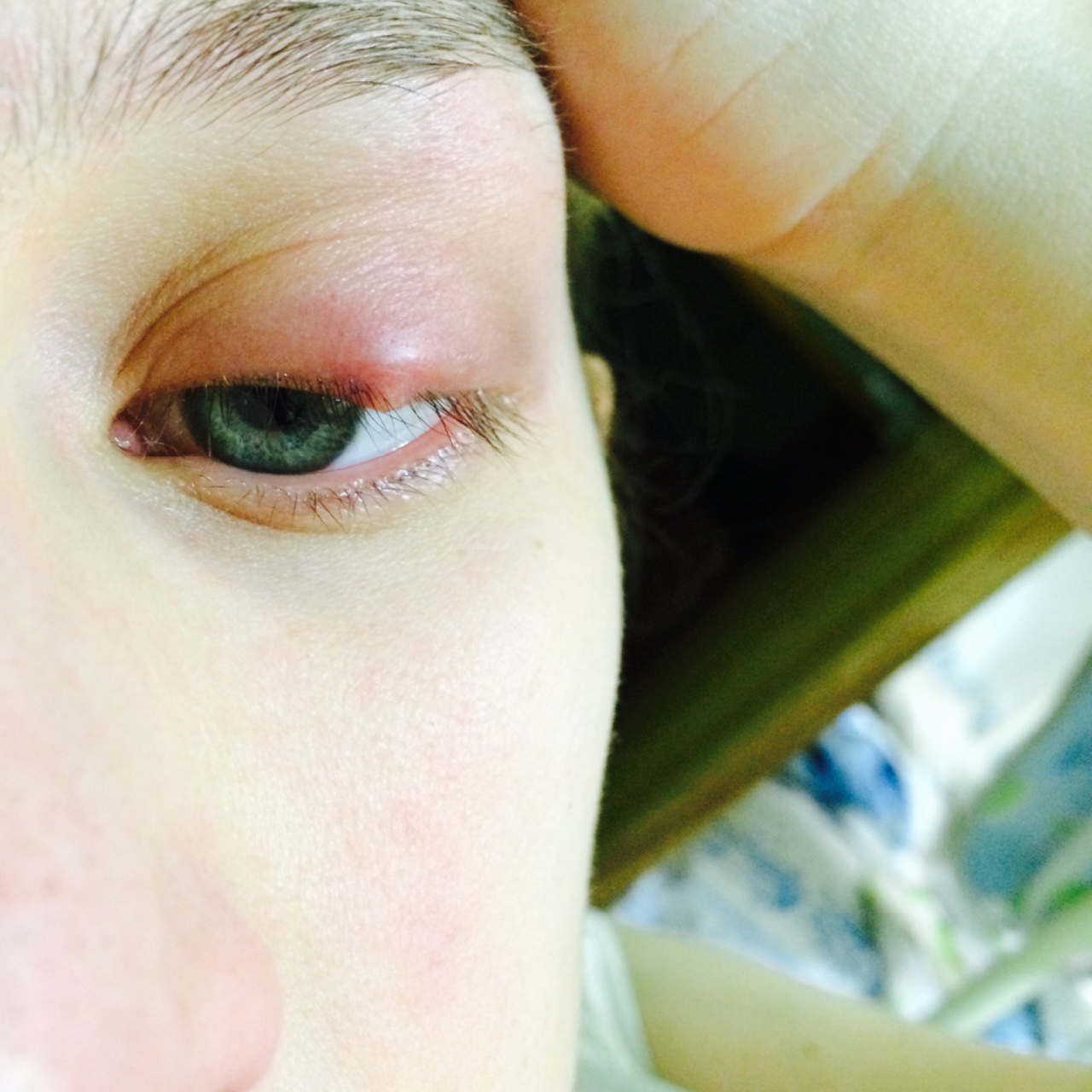
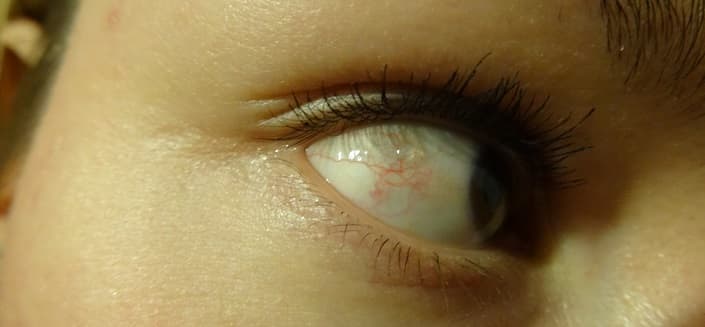
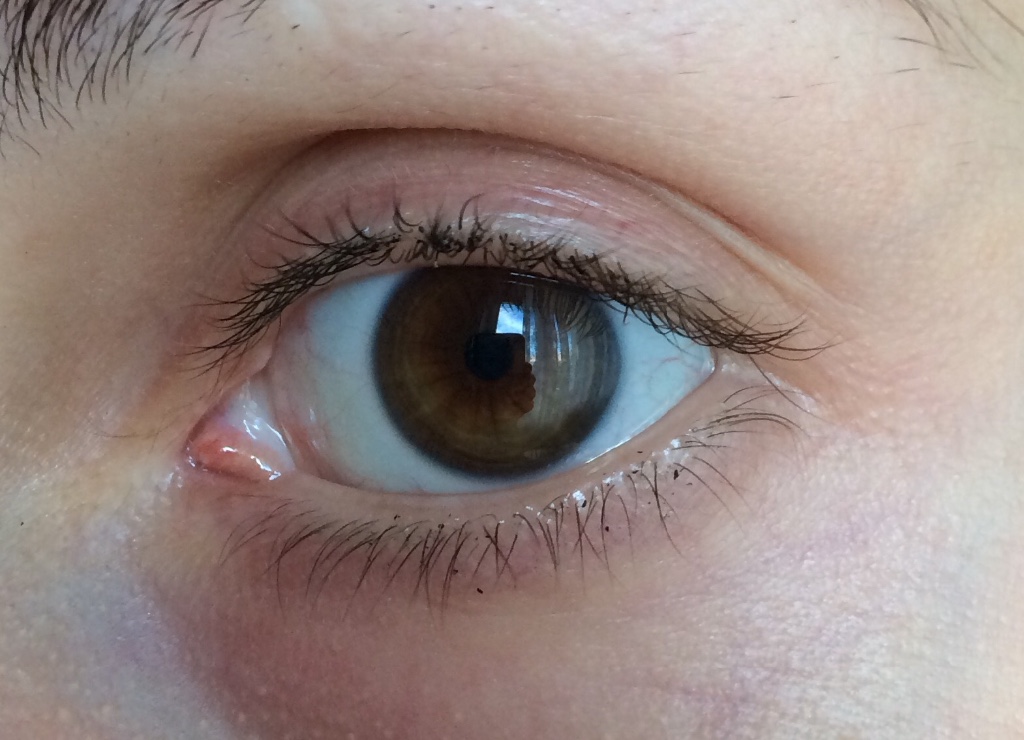
 Применяют, если прогрессируют гнойные процессы — Дексаметазон, Лотопреднол, Максидекс.
Применяют, если прогрессируют гнойные процессы — Дексаметазон, Лотопреднол, Максидекс.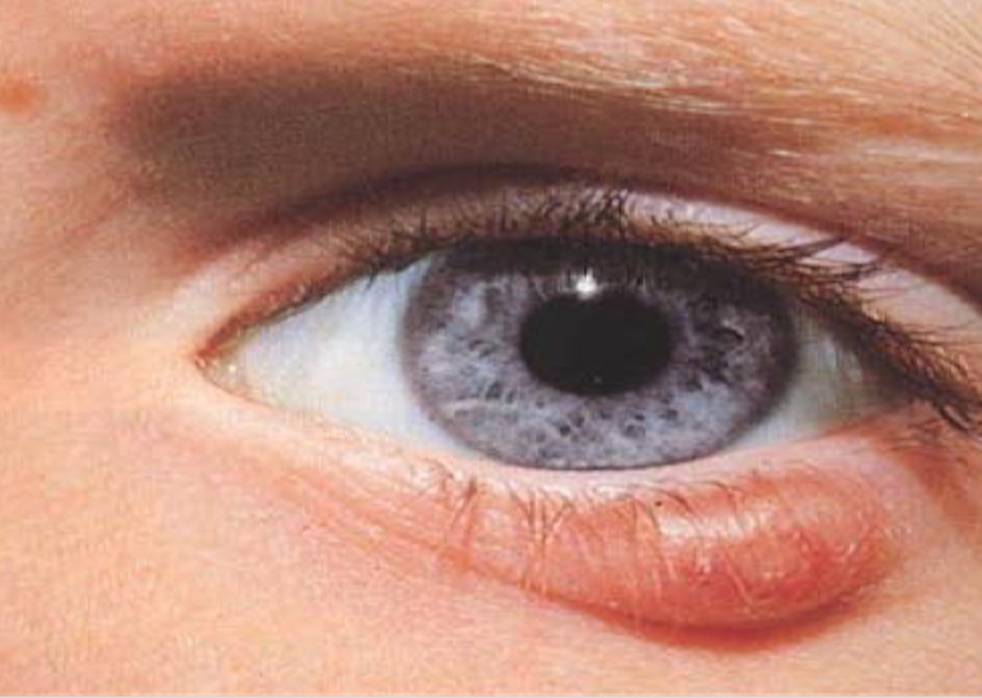
 После хирургического лечения материал отправляют на гистологическое исследование для определения характера опухоли.
После хирургического лечения материал отправляют на гистологическое исследование для определения характера опухоли.
 Может напоминать бородавку. Недуг очень заразен. Папиллому даже незначительного размера доктора советуют подвергать удалению безотлагательно, потому что такая опухоль способна вызвать онкологию.
Может напоминать бородавку. Недуг очень заразен. Папиллому даже незначительного размера доктора советуют подвергать удалению безотлагательно, потому что такая опухоль способна вызвать онкологию. Необходимо точное диагностирование. Даже при незначительных признаках рекомендуется как можно скорее пройти обследование у врача. Симптомы: сильные болевые ощущения, быстрое падение зрения.
Необходимо точное диагностирование. Даже при незначительных признаках рекомендуется как можно скорее пройти обследование у врача. Симптомы: сильные болевые ощущения, быстрое падение зрения.