Экстрасистолия
Определение
Экстрасистолами называют преждевременные сокращения, выявляемые на электрокардиограмме (ЭКГ). Экстрасистолия, несомненно, является самым распространенным нарушением ритма сердца. При проведении суточного мониторирования ЭКГ статистической «нормой» экстрасистол считается примерно до 200 наджелудочковых экстрасистол и до 200 желудочковых экстрасистол в сутки.
Диагностика и лечение экстрасистолии
Экстрасистолы могут быть одиночными или парными. Три и более экстрасистолы подряд принято называть тахикардией («пробежки» тахикардии, «короткие эпизоды неустойчивой тахикардии»). Неустойчивой тахикардией называют эпизоды тахикардии продолжительностью менее 30 с. Иногда для обозначения 3–5 экстрасистол подряд используют определение «групповые» или «залповые» экстрасистолы.
Заметим, что на практике, при проведении исследовательских работ в нашем отделении кардиологии, очень часто экстрасистолы, особенно парные и рецидивирующие «пробежки» неустойчивой тахикардии, могут достигать степени непрерывно-рецидивирующей тахикардии, при которой от 50 до 90% сокращений в течение суток составляют эктопические комплексы, а синусовые сокращения регистрируются в виде единичных комплексов или коротких кратковременных эпизодов синусового ритма.
Однако в дальнейших исследованиях было установлено, что клиническое и прогностическое значение экстрасистолии практически целиком определяется характером основного заболевания, степенью органического поражения сердца и функциональным состоянием миокарда. У лиц без признаков поражения миокарда с нормальной сократительной функцией левого желудочка экстрасистолия, включая эпизоды неустойчивой желудочковой тахикардии и даже непрерывно-рецидивирующей тахикардии, не влияет на прогноз и не представляет опасности для жизни.
Аритмии у лиц без признаков органического поражения сердца называют идиопатическими. У больных с органическим поражением миокарда (постинфарктный кардиосклероз, дилатация и/или гипертрофия левого желудочка) наличие экстрасистолии считается дополнительным прогностически неблагоприятным признаком. Но даже в этих случаях экстрасистолы не имеют самостоятельного прогностического значения, а являются отражением поражения миокарда и дисфункции левого желудочка.
Выявление экстрасистолии (как и любого другого варианта нарушений ритма) является поводом для обследования, направленного прежде всего на выявление возможной причины аритмии, заболевания сердца или экстракардиальной патологии и определения функционального состояния миокарда.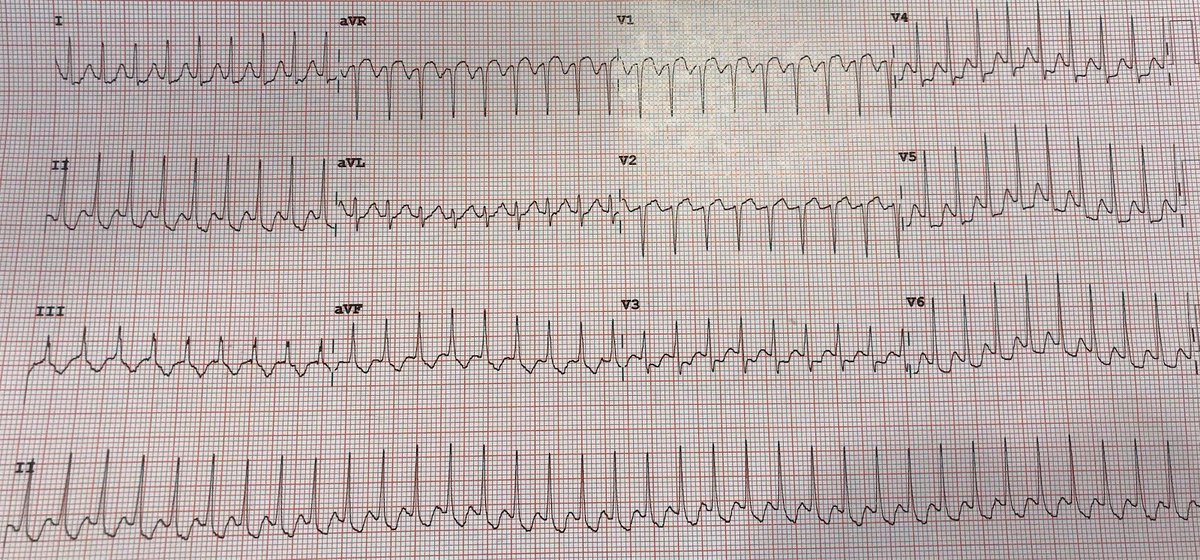
причины, симптомы, диагностика и методы лечения на сайте «Альфа-Центр Здоровья»
Патологические состояния, которые проявляются изменением частоты и силы сердечных сокращений. Проявляются болью в сердце, учащенным сердцебиением, перебоями в сердцебиении, одышкой и головокружением.Нарушения проводимости сердца (блокады) — частая находка при электрокардиографическом (ЭКГ) исследовании. Чаще всего они никак не проявляются клинически, но некоторые блокады требуют имплантации (установки) постоянного электрокардиостимулятора (водителя ритма).
Многие разновидности внутрисердечных блокад (например, неполная блокада правой ножки пучка Гиса) являются вариантом нормы.
Кардиологическое обследование при нарушениях проводимости сердца призвано не только определить вид блокады, но и установить, не служит ли она проявлением органического поражения сердца. Кроме того, далеко не во всех случаях блокады надо лечить. Главные показания к установке электрокардиостимулятора — обмороки и предобморочные состояния, но необходимо быть уверенным, что обмороки вызваны именно нарушениями проводимости сердца.
Кроме того, далеко не во всех случаях блокады надо лечить. Главные показания к установке электрокардиостимулятора — обмороки и предобморочные состояния, но необходимо быть уверенным, что обмороки вызваны именно нарушениями проводимости сердца.
Проводящая система сердца
В общих чертах проводящая система сердца (система, ответственная за проведение электрических импульсов в сердце) устроена следующим образом. Импульсы генерируются синусовым узлом, расположенным в правом предсердии. По внутрипредсердным путям проведения эти импульсы достигают атриовентрикулярного (АВ) узла, где происходит некоторая задержка импульсов: предсердия и желудочки должны сокращаться неодновременно. Затем импульс идет по ножкам пучка Гиса к клеткам (кардиомиоцитам) желудочков. Пучок Гиса состоит из двух ножек — правой и левой. Левая ножка пучка Гиса состоит из двух ветвей — передней и задней.
Основные методы диагностики нарушений проводимости сердца
1. ЭКГ (электрокардиограмма)
Стандартная ЭКГ в 12 отведениях в покое позволяют выявить все основные виды нарушений проводимости сердца: синоатриальную и атриовентрикулярную блокады, блокады ножек пучка Гиса. Медикаментозные пробы в сочетании с ЭКГ в настоящее время почти не используют.
Медикаментозные пробы в сочетании с ЭКГ в настоящее время почти не используют.
2. Холтеровский мониторинг (мониторирование) ЭКГ
Этот вид исследования позволяет записать ЭКГ на протяжении суток и более. Он позволяет установить, нет ли у пациента значимых пауз (остановок сердца). Значимыми считают паузы дольше 3 секунд. В случае, если значимых пауз нет, установка электрокардиостимулятора почти никогда не показана.
3. Электрофизиологическое исследование сердца (ЭФИ)
Это самый надежный, но сложный и дорогостоящий метод диагностики аритмий. Выполняется ЭФИ только в стационаре, и требует установки нескольких катетеров в вены рук и ног. Через эти катетеры в сердце проводят электроды и выполняют электрокардиостимуляцию — вызывают и устраняют аритмии, исследуют их параметры.
Для обнаружения самых частых видов нарушений проводимости сердца существует более простая разновидность ЭФИ — чреспищеводное ЭФИ. При этом через рот или через нос в пищевод заводят тонкую проволоку (зонд-электрод) и через него стимулируют левое предсердие.
Отдельные виды блокад
Атриовентрикулярная (АВ-) блокада
Различают АВ-блокады 1-й, 2-й и 3-й степеней. АВ-блокада 1-й степени никак клинически не проявляется, диагноз ставят по ЭКГ (когда интервал PQ на ЭКГ превышает 0,20 секунд). АВ-блокада 1-й степени нередко встречается в норме, например у спортсменов. При ней противопоказаны некоторые препараты, которые могут перевести ее в АВ-блокаду более высоких степеней.
При АВ-блокаде 2-й степени наблюдаются выпадения отдельных сокращений сердца. Различают два типа АВ-блокады 2-й степени, их называют Мобитц I и Мобитц II.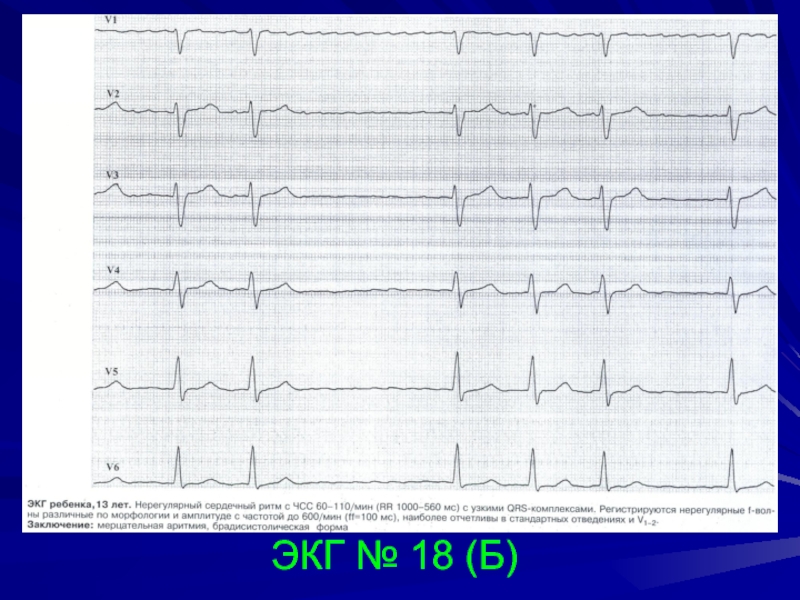 Блокада типа Мобитц I носит более доброкачественный характер, имплантация кардиостимулятора при ней почти никогда не показана. АВ-блокада типа Мобитц II указывает на более серьезное поражение проводящей системы сердца, при ней иногда ставят кардиостимулятор из-за риска полной АВ-блокады.
Блокада типа Мобитц I носит более доброкачественный характер, имплантация кардиостимулятора при ней почти никогда не показана. АВ-блокада типа Мобитц II указывает на более серьезное поражение проводящей системы сердца, при ней иногда ставят кардиостимулятор из-за риска полной АВ-блокады.
АВ-блокада 3-й степени — это полная АВ-блокада. Импульсы от предсердий к желудочкам не проводятся, желудочки работают за счет того, что АВ-узел генерирует собственные импульсы, частота их, однако, ниже, чем та, которую способен создать синусовый узел, и ритм этот в целом менее надежен. Поэтому полная АВ-блокада, даже бессимптомная, нередко служит показанием для установки кардиостимулятора.
Блокады ножек пучка Гиса
Блокады ножек пучка Гиса тоже диагностируют по ЭКГ. Неполная блокада правой ножки пучка Гиса — вариант нормы. Из всего разнообразия блокад ножек пучка Гиса особого внимания заслуживает только полная блокада левой ножки пучка Гиса. Во-первых, она может указывать на перенесенный передний инфаркт миокарда, во-вторых, она сама по себе приводит к асинхронному (неодновременному) сокращению стенок левого желудочка и может привести к сердечной недостаточности.
Синдром слабости синусового узла
Это заболевание проводящей системы сердца обычно встречается у пожилых людей. Оно проявляется обмороками и предобморочными состояниями (нередко во время физической нагрузки), и так называемым синдромом тахи-бради: редкий пульс сменяется частым, когда у пациента возникает мерцательная аритмия. При этом лечить саму мерцательную аритмию (фибрилляцию предсердий) трудно, поскольку большинство антиаритмических препаратов урежают ритм сердца. При синдроме слабости синусового узла показана имплантация электрокардиостимулятора.
Электрокардиостимуляторы
В настоящее время существует множество вариантов постоянной электрокардиостимуляции. Общее у них одно: под кожу передней грудной стенки (обычно возле ключицы) имплантируют электрокардиостимулятор — металлическую коробочку небольших размеров, провода от которой (электроды) — идут через вены к правым отделам сердца.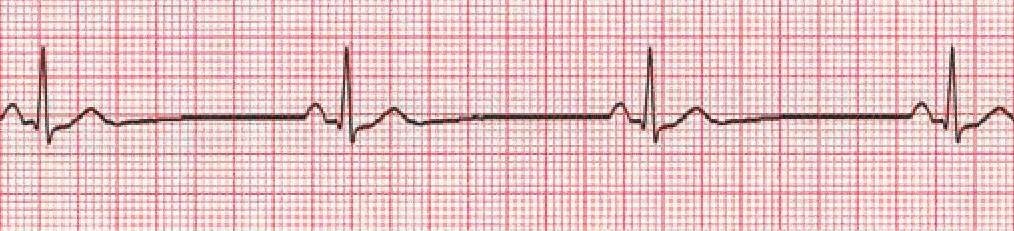
Отдельный вид электрокардиостимуляции — так называемая бивентрикулярная стимуляция. Ее выполняют не по поводу собственно нарушений проводимости, а чтобы добиться синхронного сокращения всех стенок левого желудочка. Поэтому установку бивентрикулярного стимулятора называют также ресинхронизационной терапией. Электроды от стимулятора идут к правому желудочку и к коронарному синусу (который непосредственно прилежит к левому желудочку). Этот вид лечения сильно помогает некоторым больным с сердечной недостаточностью.
Некоторые электрокардиостимуляторы также обладают функцией дефибриллятора: они распознают угрожающие жизни аритмии и автоматически дают разряд, чтобы их устранить.
Пациенты с электрокардиостимуляторами ведут обычный образ жизни. Им надо лишь избегать действия сильного магнитного поля. Так, больным с имплантированными кардиостимуляторами противопоказана магнитно-резонансная томография (МРТ).
Время от времени пациентам с имплантированными кардиостимуляторами надо показываться специалистам: чтобы проверять исправность стимулятора (в частности, запас его аккумулятора), регулировать параметры стимуляции.
Насколько опасна желудочковая экстрасистолия? Интервью с заведующим отделением хирургического лечения сложных нарушений ритма сердца и электрокардиостимуляции ФГБУ «НМИЦ ТПМ» Минздрава России Алексеем Владимировичем Тарасовым.
Желудочковая экстрасистолия (ЖЭС) — разновидность нарушения ритма сердца, проявляется преждевременными сокращениями сердца, активация которых происходит из миокарда желудочков.
Об экстрасистолиях мы поговорим с заведующим отделением хирургического лечения сложных нарушений ритма сердца и электрокардиостимуляции ФГБУ «НМИЦ ТПМ» Минздрава России Алексеем Владимировичем Тарасовым.
Как часто Вы в своей практике сталкиваетесь с экстрасистолиями?
Врачи ежедневно сталкиваются с этим диагнозом. Экстрасистолии диагностируются у 50-70% всех пациентов с нарушением ритма, с ишемической болезнью сердца и сердечной недостаточностью.
Расскажите поподробнее о причинах возникновения ЖЭС
ЖЭС — это всегда вторичное нарушение ритма сердца, а, значит, есть какая-то первопричина. Вот ее надо найти врачу, и на нее воздействовать.
Причины могут быть разные: от стресса и наличия вредных привычек – курения, алкоголя, переедания, до патологий сердечно-сосудистой системы – ИБС, стенокардия, гипертония, кардиомиопатия, пороки сердца, миокардит. Также причина может быть в патологиях других внутренних органов – легких, желудочно-кишечного тракта, онкологических заболеваниях.
Насколько желудочковая экстрасистолия опасное заболевание?
Мы никогда не говорим пациенту, что его жизни что-то угрожает, пока не проведем всестороннюю диагностику и не выявим первопричину заболевания. Бывают экстрасистолы безопасные, которые не стоит даже начинать лечить, бывают те, которые требуют немедленных действий!
Какая диагностика ЖЭС?
Главное — понять, угрожает ли экстрасистолия жизни пациента, может ли привести к самому грозному осложнению — внезапной сердечной смерти!
Сначала мы фиксируем жалобы пациента, потом направляем на функциональные исследования сердца. В первую очередь, на ЭКГ в 12 отведениях, затем на суточное холтеровское мониторирование, УЗИ сердца. Для исключения коронарной патологии — нагрузочные тесты. В зависимости от полученных результатов, можем назначить КТ, МРТ, гастроскопию, анализы крови, внутрисердечное электрофизиологическое исследование или генетическое обследование.
То есть, не всем пациентам показано лечение? Расскажите подробнее
Не каждая ЖЭС требует коррекции. Иногда, наоборот, не стоит ее трогать, так как терапия может нанести еще больший вред здоровью. В нашем центре были такие случаи. Не раз мы отменяли антиаритмическую терапию, назначенную другим врачом и отмечали положительную динамику.
Иногда, наоборот, не стоит ее трогать, так как терапия может нанести еще больший вред здоровью. В нашем центре были такие случаи. Не раз мы отменяли антиаритмическую терапию, назначенную другим врачом и отмечали положительную динамику.
Выбор тактики лечения зависит от того, есть ли у пациента органические поражения сердца или оно структурно нормальное.
В лечении мы добиваемся трех целей: уменьшения симптомов, устранения гемодинамических нарушений, улучшения прогноза.
Но наша ключевая цель — профилактика внезапной сердечной смерти. Еще раз подчеркну, главное — определить, имеется ли у пациента на фоне экстрасистолии риск внезапной сердечной смерти!
Какие подходы и методики лечения применяются в вашем отделении?
В самом начале нашей беседы я говорил и сейчас акцентирую на этом внимание, что ЖЭС имеет вторичную природу. Поэтому в начале лечения важно определить первичное заболевание и воздействовать на него.
Далее, это назначение лекарственных препаратов, в том числе антиаритмических, седативных, препаратов калия, магния и др.
При неэффективности лекарственной терапии – радиочастотная аблация или имплантация кардиовертер-дефибриллятора, если аритмия прогностически опасная.
Если нет поражения сердца, пациентам рекомендуется смена образа жизни. Исключение перееданий, тяжелой пищи, алкоголя, курения. Иногда экстрасистолия может уйти даже после отдыха, поездки в отпуск.
А если есть поражение сердца?
Здесь сложнее. У таких пациентов происходят изменения электрофизиологических свойств миокарда, потеря электрической стабильности миокарда, электролитный дисбаланс в миокарде (потеря кардиомиоцитами калия, магния), гиперкатехоламинемия. Главное — назначить бета-адреноблокаторы, так как они выполняют «защитную» функцию от электрической нестабильности у таких больных.
В зависимости от патологии и опасности аритмии мы можем рекомендовать им хирургическое лечение.
В заключении расскажите немного о своем отделении
У нас в отделении хирургического лечения сложных нарушений ритма сердца и электрокардиостимуляции накоплен большой опыт в лечении таких пациентов.
В работе мы опираемся на доказательную медицину, национальные и международные рекомендации, прибегаем к консультациям научного и профессорско-преподательского состава нашего Центра.
У нас есть все необходимые условия для быстрой диагностики, качественного лечения и наблюдения пациентов.
По вопросам отбора пациентов для стационарного лечения и высокотехнологичной помощи, консультаций, по любым вопросам относительно работы отделения:
+7 (499) 553-68-79 (зав. отделением Тарасов Алексей Владимирович)
По вопросам состояния госпитализированных пациентов, общение с лечащими врачами:
+7 (499) 553-68-97 (после 14:00) ординаторская
Отдел организации платных медицинских услуг и госпитализации:
+7 (499) 553-68-44, +7(495) 628-07-23
Функциональная диагностика (спец)
Функциональная диагностика (спец)Приказ регламентирующий работу отделения функциональной диагностики:
- приказ № 642
- приказ № 720
- приказ № 555
- приказ № 283
Расчетная норма времени для медсестры на проведение ЭКГ исследований при записи на неавтоматизированных одноканальных приборах в кабинетах:
- 16 мин.

- 24 мин.
- 10 мин.
Расчетное время на проведение спирографии при записи на неавтоматизированных аппаратах для медсестры
- 30 мин.
- 32 мин.
- 42 мин.
- 20 мин.
Расчетная норма времени для медсестры на проведение ЭКГ исследова ния при записи на неавтоматизированных многоканальных приборах в кабинете:
- 10 минут
- 16 минут
- 24 минуты
Расчетное время для медсестры на пробау с приемом обзидана, хлоридом калия:
- 10 мин.
- 15 мин.
- 20 мин
Стенка сердца состоит из:
- эндокарда
- миокарда
- эпикарда
- перикарда
Внутренний слой сердца
- эндокард
- миокард
- эпикард
- перикард
Роль малого круга кровообращения заключается :
- в обеспечении клеток организма кислородом и питательными веществами
- в востановлении газового состава крови
Верхняя граница сердца находится
- третьем межреберье по левой среднеключичной линии
- в пятом межреберье по среднеключичной линии
- в области верхушечного толчка
- в четвертом межреберье у левого края грудины
Большой круг кровообращения начинается:
- из левого желудочка
- из правого желудочка
- из левого предсердия
- из правого предсердия
Малый круг кровообращения заканчивается:
- аортой
- легочным стволом
- легочными венами
- полыми венами
Митральный клапан находится между:
- левым предсердием и левым желудочком
- правым предсердием и правым желудочком
- между полостями сердца и сосудами
Наружная поверхность клеточной мембраны невозбужденной клетки заряжена:
- Положительно
- Отрицательно
- Не имеет заряда
Внутренняя поверхность поляризованной клетки заряжена:
- Положительно
- Отрицательно
- Не имеет заряда
В невозбужденной клетке мембрана проницаема для :
В норме водителем ритма является
- Предсердия
- Синусовый узел
- Атриовентрикулярный узел
- Правая ножка пучка Гиса
- Левая ножка пучка Гиса
Атриовентрикулярный узел в норме:
- Вырабатывает импульсы
- Защищает желудочки от чрезмерной импульсации
- Проводит импульс
Если синусовый узел перестанет вырабатывать импульсы
- произойдет остановка сердца
- Начнут работать другие водители ритма
- ЭКГ не изменится
Частота импульсов, характерная для атриовентрикулярного узла:
- 90-100
- 120-150
- 30-20
- 40-50
- 60-80
Номотопным водителем ритма является:
- Синусовый узел
- Ножки пучка Гиса
- Предсердия
- Атриовентрикулярный узел
Синусовый узел вырабатывает импульсы в норме с частотой
- 30 — 40
- 50 — 60
- 60 — 80
- 80 — 100
Перед началом работы медсестре необходимо проверить в первую очередь:
- Милливольт
- Заземление
- Загорится ли лампочка аппарата
- Накаляется ли перо электрокардиографа
Если Ваш кардиограф работает от аккумулятора
- Необходимо заземление
- Заземление не нужно
Если произошел обрыв электрода от правой руки наводка будет
- В I и II ст.
 отведениях
отведениях - Во II и III ст. отведениях
- В I и III ст. отведениях
- Только в усиленных однополюсных отведениях
Если произошел обрыв электрода от левой руки наводка будет
- В I и II ст. отведениях
- Во II и III ст. отведениях
- В I и III ст. отведениях
- В усиленных однополюсных отведениях
- Во всех отведениях
Если произошел обрыв электрода от с черной маркировкой наводка будет
- В I и II ст. отведениях
- В I и III ст. отведениях
- Во II и III ст. отведениях
- В усиленных однополюсных отведениях
- Во всех отведениях
При регистрации отведения V3, активный электрод находится :
- На грудной клетке
- Объединяет все конечности
Наводка в I и III ст. отведениях означает
- На правой руке обрыв электрода
- На левой руке обрыв электрода
- На левой ноге обрыв электрода
- На правой ноге обрыв электрода
Наводка в I и II ст. отведениях, обрыв электрода произошел
- На правой руке
- На левой руке
- На левой ноге
- На правой ноге
Наводка во II и III ст. отведении — обрыв электрода произошел
- На правой руке
- На левой руке
- На левой ноге
Наводка во всех отведениях — обрыв электрода произошел
- На правой руке
- На левой руке
- На правой ноге
- На левой ноге
I ст отведение образуется при попарном подключении электродов
- Левая рука ( + ), правая рука ( — )
- Левая нога ( +), правая рука ( + )
- Левая рука ( — ), правая рука ( + )
- Левая рука ( — ), левая нога ( + )
- Левая рука ( — ), левая нога ( + )
II ст отведение образуется при попарном подключении электродов
- Левая рука ( + ), правая рука ( + )
- Левая рука ( — ), правая рука ( + )
- Левая нога ( + ), правая рука ( — )
- Лева нога ( — ), левая рука ( + )
- Левая нога ( + ), левая рука ( + )
III ст отведение образуется при попарном подключении электродов
- Левая рука ( + ), правая рука ( — )
- Левая рука ( — ), правая рука ( + )
- Левая рука ( — ), левая нога ( + )
- Левая рука ( + ), левая нога ( — )
- Правая рука ( — ), левая нога ( + )
Отведение, регистрирующее разность потенциалов между левой и правой рукой
- I cтандартное
- II стандартное
- III cтандартное
- aVR
- aVL
Отведение, регистрирующее разность потенциалов между правой рукой и левой ногой
- I стандартное
- II стандартное
- III стандартное
- aVR
- aVF
Отведение, регистрирующее разность потенциалов между левой рукой и левой ногой
- I стандартное
- II стандартное
- III стандартное
- aVL
- aVL
Зубец Р отражает:
- Распространение возбуждения по левому предсердию
- Распространение возбуждения по правому предсердию
- Распространение возбуждения по обоим предсердиям
- Распространение возбуждения по желудочкам
Комплекс QRS отражает:
- Деполяризацию предсердий
- Деполяризацию желудочков
- Реполяризацию предсердий
- Реполяризацию желудочков
Комплекс QRST отражает:
- Деполяризацию желудочков
- Реполяризацию желудочков
- Электрическую систолу желудочков
Проведение по атриовентрикулярному узлу отражает:
- Зубец Р
- Интервал PQ
- Интервал QRS
- Интервал ST
Продолжительность интервала QRS:
- 0,10 — 0,12 сек
- 0,06 — 0,10 сек
- 0,08 — 0,12 сек
- 0,06 — 0,08 сек
Продолжительность интервала РQ:
- 0,12 — 0,20 сек
- 0,10 — 0,20 сек
- 0,12 — 0,22 сек
- 0,12 — 0,18 сек
Продолжительность зубца Q в норме равна:
- 0,02 — 0,03 сек
- 0,02 — 0,04 сек
- 0,06 — 0,10 сек
- 0,04 — 0,08 сек
- 0,01 — 0,05 сек
Электрической систолой желудочков является
Высота зубца Q:
- 10 мм
- 1 мм
- 5 мм
- 1/2 R
- Не более 1/4 R
При возбуждении предсердий на ЭКГ образуется:
- Изолиния
- Зубец Р
- QRS
- Зубец Т
При возбуждении желудочков на ЭКГ образуется:
- Изолиния
- Зубец Р
- QRS
- QRST
Соотношение QRS в отведении V1:
- R маленькое S глубокое (rS)
- R высокое, S маленькое (Rs)
- R и S одинаковые
Соотношение QRS в отведении V2:
- Преобладает S
- Преобладает R
- Преобладает Q
- R и S равны
Соотношение QRS в отведении V3( нормальная ЭКГ):
- Преобладает R
- Преобладает S
- Преобладает Q
- R и S равны
Соотношение QRS в отведении V4 ( норма ):
- Преобладает R
- Преобладает Q
- Преобладает S
- R и S равны
Соотношение QRS в отведении V6:
- Преобладает R
- Преобладает S
- Преобладает Q
- R и S равны
Зубец Q в V1:
- Норма
- Патология
Зубец Q в V4:
- Норма
- Патология
Зубец Q в V6:
- Норма
- Патология
Т ( — ) в III ст.отведении:
- Патология
- Норма
- Для выяснения снять на вдохе
Т(-) в отведении V1:
- Патология
- Норма
- Для выяснения снять на вдохе
Т(-) в отведении V4
- Патология
- Норма
- Для выяснения снять на вдохе
Т(-) в отведении V6
- Патология
- Норма
- Для выяснения снять на вдохе
По формуле 60 : RR рассчитывается:
- Систолический показатель
- Электрическая систола
- ЧСС
Интервал PQ измеряется:
- От начала Р до конца Q
- От начала P до начала Q
- От конца Р до конца Q
- От конца Р до начала Q
Интервал QRST измеряется:
- От начала Q до конца Т
- От начала Q до начала Т
- От конца Q до конца Т
- От конца Q до начала S
Выберите ЭКГ-признаки нормального положения ЭОС:
- RIII > RI > RII
- RII > RI > RIII
- RII > RIII > RI
- RI > RII > RIII
При нормальном положении ЭОС угол альфа равен:
- 40 — 70 градусов
- 30 – 70 градусов
- 0 — 20 градусов
- 10 — 50 градусов
Угол альфа = (-) 30 градусов — направление ЭОС:
- Нормальное
- Горизонтальное
- Отклонено влево
- Отклонено вправо
- Вертикальное
Угол альфа = + 110 градусам — направление ЭОС:
- Нормальное
- Горизонтальное
- Отклонена влево
- Отклонена вправо
- Вертикальное
При горизонтальном положении ЭОС угол альфа равен:
- 30 — 60 градусов
- 70 — 90 градусов
- 0 — 20 градусов
- 0 — 20 градусов
- 0 — 30 градусов
Угол альфа равняется 78 градусам — направление ЭОС
- Вертикальная
- Горизонтальная
- Нормальная
- Отклонена влево
- Отклонена вправо
При скорости записи ЭКГ 50 мм/сек — 1 мм равен:
- 2 сек
- 0,02 сек
- 5 сек
При скорости записи ЭКГ 25 мм/сек 1 мм равен:
- 0,02 сек
- 0,04 сек
- 0,10 сек
Положение ЭОС, если R II > R I > R III:
- Нормальное
- Вертикальное
- Горизонтальное
- Отклонение влево
- Отклонение вправо
Угол альфа равен 45 градусам — направление ЭОС
- Нормальное
- Горизонтальное
- Отклонение вправо
- Отклонение влево
- Вертикальное
Угол альфа равен 5 градусам — направление ЭОС
- Нормальное
- Горизонтальное
- Вертикальное
- Отклонение влево
- Отклонение вправо
ЧСС, характерная для синусовой тахикардии:
- 60 — 70
- 60 — 80
- 80 — 85
- 90 — 120
- 120 — 150
При нижне-предсердном ритме:
- ( + ) Р во всех отведениях
- ( — ) Р в III отведении
- ( — ) Р во II III aVF
При миграции водителя ритма по предсердиям на ЭКГ будет:
- Различный Р в отведениях
- Различные Р в одном отведении
- Положительные Р
- Отрицательные Р
На ЭКГ PQ — 0, 14, P(-) во II III а, VF, QRS – 0,08 секунд, ЧСС- 70 в минуту :
- Срочно показать врачу
- Оставить больного на кушетке и показать пленку врачу
- Попросить больного подождать результатов
- Не требуется особых действий
К замещающим ритмам относится:
- Синусовый ритм
- Миграция водителя ритма по предсердиям
- Синусовая брадикардия
- Ритм из а-V соединения
При синусовой тахикардии QT:
- Укорачивается соответственно ЧСС
- Удлиняется
- Не имеет значения
На ЭКГ нижнепредсердный ритм:
- Без особенностей
- Срочно показать врачу
- Оставить больного на кушетке, вызвать врача
На ЭКГ в одном отведении ( + ) и ( — ) зубцы Р:
- Синусовый ритм
- Предсердные экрасистолы
- Экрасистолы из аV соединения
- Миграция водителя ритма
Р отсутствует, QRS обычной формы ЧСС — 40 в минуту:
- Синусовый ритм
- Идиовентрикулярный ритм
- Ритм из аV соединений
- Предсердный ритм
При синусовой тахикардии импульсы вырабатываются:
- В предсердиях
- В синусовом узле
- В aV соединении
- В желудочках
Замещающие ритмы возникают если:
- Синусовый узел перестает вырабатывать импульсы
- В синусовом узле ускорена выработка импульсов
- В синусовом узле уменьшается выработка импульсов
При регистрации ЭКГ обнаружили экстрасистолы:
- Записать 3-4 комплекса
- Записать в одном отведении побольше комплексов
- Никакой особенности
ЭКГ-признаки характерные для предсердной экстрасистолы:
- Р отсутствует, QRS обычной формы
- Р обычный синусовый, укорочен RR
- Р изменен, QRS обычной формы
- Р отсутствует, QRS широкий, деформирован
Для экстрасистолы из aV соединения, с одновременным возбуждением предсердий и желудочков, характерны следующие признаки:
- Р положительный, QRS уширен
- Р отрицательный, QRS уширен
- Р отсутствует, QRS уширен
- Р отсутствует, QRS обычной формы
Для желудочковой экстрасистолы характерны следующие признаки:
- Р положительный; QRS уширен
- Р отрицательный; QRS уширен
- Р отсутствует; QRS уширен
- Р отсутствует; QRS обычной формы
Чередование одного синусового комплекса с экстрасистолой — это:
- Аллоритмия типа бигимении
- Аллоритмия типа тригимении
- Аллоритмия типа квадригимении
- Частые экстрасистолы
- Вставочные экстрасистолы
Типичные ЭКГ-признаки желудочковой пароксизмальной тахикардии:
- ЧСС — 130 в минуту; QRS обычной формы
- ЧСС — 120 в минуту; QRS — 0,10 в секунду
- ЧСС — 150-200 в минуту; QRS — 0,12 секунд; деформирован
- ЧСС — 120 в минуту; QRS — уширен; Р — деформирован
При мерцательной аритмии на ЭКГ:
- Р отсутствует, расстояние RR одинаковое
- Волны f; RR различное
- Р обычное, RR различное
- Р обычное, QRS уширен
Ранними экстрасистолами называются экстрасистолы:
- Возникающие после зубца Р
- Вставляющиеся в нормальное расстояние RR
- Наслаивающиеся на Т (R на Т)
Экстрасистолы исходящие из одного эктопического очага называются:
- Монотопными
- Политопными
- Мономорфными
- Полиморфными
«Угрожающими желудочковыми» называются экстрасистолы:
- Вставочные
- Частые
- Групповые
- Ранние
- Поздние
При фибрилляции желудочков на ЭКГ:
- Широкие QRS, ЧСС – 20 – 15 в минуту
- Обычные QRS, ЧСС – 200 в минуту
- Р и QRS не связаны
- Отсутствует Р и QRS, синусоидальные волны
Действия медсестры при обнаружении на ЭКГ нарушения ритма:
- Срочно вызвать врача
- Снять длинное ЭКГ во II отведении
- Оставить больного на кушетке и вызвать врача
Р деформирован QRS обычной формы экстрасистола:
- Предсердная
- Узловая
- Желудочковая
Р отсутствует, QRS обычной формы — экстрасистола:
- Предсердная
- Узловая
- Желудочковая
Р отрицательный перед QRS, QRS обычной формы — экстрасистола:
- Предсердная
- Узловая
- Желудочковая
Р отрицательный после QRS; QRS обычной формы — экстрасистола:
- Предсердная
- Узловая
- Желудочковая
Р отсутствует, QRS уширен, деформирован — экстрасистола:
- Предсердная
- Новая
- Желудочковая
Экстрасистола, по форме напоминает блокаду левой ножки пучка Гиса:
- Из правого желудочка
- Из левого желудочка
Экстрасистола, по форме напоминает блокаду правой ножки пучка Гиса:
- Из правого желудочка
- Из левого желудочка
Правожелудочковая экстрасистола выглядит:
- Как блокада правой ножки пучка Гиса
- Как блокада левой ножки пучка Гиса
Левовожелудочковая экстрасистола выглядит:
- Как блокада правой ножки пучка Гиса
- Как блокада левой ножки пучка Гиса
Аллоритмия типа бигемении – это чередование :
- 1 синусового комплекса с экстрасистулой
- 2 синусовых комплексов с экстрасистулой
- 3 синусовых комплексов с экстрасистулой
- 4 синусовых комплексов с экстрасистулой
Аллоритмия типа тригемении – это чередование :
- 1 синусового комплекса с экстрасистулой
- 2 синусовых комплексов с экстрасистулой
- 3 синусовых комплексов с экстрасистулой
- 4 синусовых комплексов с экстрасистулой
Аллоритмия типа квадригемении – это чередование :
- 1 синусового комплекса с экстрасистулой
- 2 синусовых комплексов с экстрасистулой
- 3 синусовых комплексов с экстрасистулой
- 4 синусовых комплексов с экстрасистулой
Вставочные экстрасистолы — это экстрасистолы:
- Наслаивающиеся на Т
- Возникающие после Р
- Вставляющиеся в нормальное расстояние RR
При желудочковых экстрасистолах компенсаторная пауза:
- Полная
- Неполная
При наджелудочковых экстрасистолах компенсаторная пауза:
- Неполная
- Полная
К наджелудочковым относятся экстрасистолы из:
- Предсердий
- аV соединения
- Правого желудочка
- Левого желудочка
Экстрасистолы возникающие из одного очага называются:
- Политопными
- Полиморфными
- Монотопными
Экстрасистолы возникающие из разных очагов называются:
- Мономорфными
- Монотопными
- Политопными
- Полиморфными
На ЭКГ Р отсутствует волны f, RR различное расстояние:
- Пароксизмальная тахикардия
- Мерцательная аритмия
- Желудочковые экстрасистолы
Форма мерцательной аритмии при средней частоте 110 в минуту:
- Нормоаритмическая
- Тахиаритмическая
- Брадиаритмическая
Форма мерцательной аритмии при средней частоте 80 в минуту:
- Нормоаритмическая
- Тахиаритмическая
- Брадиаритмическая
Форма мерцательной аритмии при средней ЧСС 55 в минуту:
- Нормоаритмическая
- Тахиаритмическая
- Брадиаритмическая
Волны f хорошо видны в отведениях:
- I стандартном
- II стандартном
- аVL
- V1 V2
- V5 V6
При желудочковой пароксизмальной тахикардии QRS:
- Уширен
- Обычной формы
При предсердной пароксизмальной тахикардии QRS:
- Обычной формы
- Уширен
При регистрации ЭКГтяжелобольному на ЭКГ появились синусоидальные волны:
- Неисправен аппарат
- Обрыв электрода
- Фибриляция желудочков
У ребенка грудного возраста на ЭКГ ( -) Т от V 1 до V 4
- Норма
- Паталогия
У ребенка 6 лет на ЭКГ: ЧСС -95 в минуту, V 1 до V 4 Т ( -) PQ — 0.12 сек., QRS – 0.06 сек. — это
- нормальная ЭКГ
- дистрофия миокарда
- гипертрофия правого желудочка
- синусовая тахикардия
При синоаурикулярной блокаде I ст. на ЭКГ:
- Расстояние RR — увеличивается в кратное число
- Увеличивается интервал PQ
- Уширяется интервал QRS
- По ЭКГ не диагностируется
При замедлении aV проведения на ЭКГ:
- Уширение Зубца Р более 0,10 секунд
- Интервал PQ более 0,20 секунд
- Интервал QRS более 0,10 секунд
- Расщепление QRS
- Расщепление зубцов Р
При aV блокаде III ст. на ЭКГ будет:
- Уширение зубца Р
- Удлинение интервала РQ
- Расщепление QRS
- 2 ритма
- Различное расстояние RR
Основные признаки полной блокады правой ножки пучка Гиса:
- QRS — 0,12 секунд; расщеплен V5 — V6
- QRS — 0,12 секунд; расщеплен V1 — V2
- QRS — 0,10 секунд; расщеплен V5 — V6
- QRS — 0,10 секунд; расщеплен V1-V2
При обнаружннии блокады передневерхней ветви левой ножки пучка Гиса:
- Не требуются особые действия
- требуется консультация врача
Проводимость — это:
- Способность вырабатывать импульсы
- Способность проводить импульсы
- Способность отвечать возбуждением
На ЭКГ РQ = 0,30 :
- aV блокада I ст
- aV блокада II ст
- Са блокада I ст
- Внутрипредсердная блокада
На ЭКГ выпадает QRS:
- Са блокада I ст
- аV блокада I ст
- аV блокада II ст
- аV блокада III ст
- Са блокада II ст
На ЭКГ Р = 0,12 секунд — это:
- Внутрипредсердная блокада
- аV блокада I cт
- Са блокада I cт
- аV блокада II ст
- Са блокада II cт
Уширение QRS:
- Внутрижелудочковая блокада
- Внутрипредсердная блокада
- аV блокада
- Са блокада
На ЭКГ PQ — 0,10; QRS — 0,12 секунд дельта волна:
- Нормальная ЭКГ
- Синдром WPW
- Внутрижелудочкавая блокада
На ЭКГ QRS — 0,10 секунд расщеплен в V1 V2:
- Полная блокада правой ножки пучка Гиса
- Неполная блокада правой ножки пучка Гиса
- Полная блокада левой ножки пучка Гиса
- Неполная блокада левой ножки пучка Гиса
Во II, III, aVF высокий остроконечный Р:
- Гипертрофия левого предсердия
- Гипертрофия правого предсердия
- Замедление внутрипредсердного проведения
При гипертрофии левого предсердия:
- Во II III aVF — P высокий, остроконечный
- В I II aVL — Р высокий, остроконечный
- В I II aVL — P широкий, двугорбный
R V6 > R V5 > R V4:
- Гипертрофия левого желудочка
- Гипертрофия правого желудочка
- Нормальное ЭКГ
На ЭКГ у больного R V4 > R V5:
- Норма
- Патология
На ЭКГ у больного от V1 до V6 выражен S:
- Норма
- Патология
При хронической ишемической болезни изменения ЭКГ:
- Специфичны
- Неспецифичны
Одним из ранних симптомов хронической ишемической болезни сердца является:
- Патологическое Q
- Изменения сегмента ST
- Изменения зубца Т
Депрессия сегмента ST до 0,5 мм:
- Говорит о потологии
- Бывает у здоровых
Коронарные зубцы Т:
- Высокие симметричные
- Отрицательные симметричные
- Отрицательные ассиметричные
- Высокие ассиметричные
Основными ЭКГ признаками некроза сердечной мышцы является:
- Снижение сегмента ST
- Подъем сегмента ST
- Уменьшение зубца R
- Широкий, глубокий Q
- Отрицательный зубец Т
Признаком острейшей стадии инфаркта миокарда является:
- ( — ) Т в грудных отведениях
- Высокий остроконечный Т в грудных отведениях
- Монофазная кривая
Признаком подострой стадии инфаркта миокарда является:
- Монофазная кривая
- ST выше изолинии
- Q патологический
- ST на изолнии, Q патологический
При инфаркте боковой стенки ЭКГ изменения будут в отведениях:
- I II avL
- V1 — V3
- V3 V4
- aVL V5 V6
- I aVL
Инфаркт заднебоковой области изменения в:
- II III aVF
- I aVL V5 V6
- V1 — V3
- V5 V6
- II III aVF V5 V6
На ЭКГ выявлено: Q патологический, ST выше изолнии; T отрицательный:
- Никаких особых действий
- Больного отправить в кабинет к терапевту
- Больного оставить лежать на кушетке и пригласить врача
- Попросить больного подождать в коридоре результаты расшифровки
Локализация процесса находящегося под наружней оболочкой сердца называется:
- Субэндокардиальной
- Субэпикардиальной
- Трансмуральной
К дозированной физической нагрузке можно отнести:
- Велоэргометрическую
- На тредмиле
- 25 приседаний
При физической пробе нагрузка:
- Возрастает постепенно
- Начинается с максимальной дозы и постепенно снижается
- Постоянная
Калиевая проба проводиться при:
- Отрицательных Т
- Сниженных Т
- Высоких, остроконечных Т
Калиевая проба считается положительной при:
- Временной нормализации Т
- Отсутствии изменений Т
Отрицательная калиевая проба характерна для:
- Хронической ИБС
- Нейроциркуляторной дистонии
- Электролитных нарушениях
При калиевой пробе регистрацию ЭКГ проводят через:
- 30-60-90 мин
- 1-3-5 мин
- 60-90-120 мин
При пробе с нитроглицерином регистрация ЭКГ проводится через:
- 1-3-5 мин
- 5-10-15 мин
- 30-60-90 мин
Атропиновая проба проводится при:
- Синусовой брадикардии
- Синусовой тахикардии
При функциональных пробах регистрация исходной ЭКГ:
- Обязательна
- Не обязательна
Вершина реографической кривой в норме:
- Аркообразная
- Закругленная
- Заостренная
- С дополнительным зубцом
Местоположение электродов при записи вертебро-базиллярного бассейна:
- Окципито-фронтальное
- Фронто-мастоидальное
- Окципито-мастоидальное
Местоположение электродов при записи каротидного бассейна:
- Окципито-фронтальное
- Фронто-мастоидальное
- Окципито-мастоидальное
Кровонаполнение по РЭГ считается нормальным при РИ:
Транскраниальная доплерография сосудов головного мозга позволяет исследовать скорость кровотока в:
- Магистральный артериях
- Анастомотических венах Троляра и Лабе
- Радиальный артериях
- Поверхностных венах
- Глубоких венах Розенталя
- Пиальных артериях
Самой мелкой структурной функциональной единицей является:
- Долька легкого;
- Сегмент;
- Доля;
- Ацинус.
Поверхностное натяжение в альвеолах регулирует:
- Водяные пары;
- Углекислый газ;
- Кислород;
- Сурфактант.
При эмфиземе увеличивается:
- Дыхательный объем;
- Остаточный объем;
- Жизненная емкость легких;
- Резервный объем выдоха.
Плевра, покрывающая внутреннюю поверхность грудной клетки называется:
- Париетальной;
- Висцеральной.
Самой мощной мышцей вдоха является:
- Грудная;
- Межреберная;
- Диафрагма;
- Прямые мышцы живота.
Раздражителем дыхательного центра является:
- О2;
- СО2;
- Инертные газы.
Легочные объемы можно определить с помощью:
- Спирографа;
- Пневмотахометра;
- Капнографа;
- Оксигемометра.
Количество воздуха, которое максимально выдыхает больной после глубокого вдоха:
- ЖЕЛ
- ПО2
- ОФВ
- ОО
- МОД
- МВЛ
Количество воздуха, которое остается в легких после максимального выдоха:
- МВЛ
- ЖЕЛ
- ОО
- ДО
- РО выд.
Количество воздуха, которое можно выдохнуть дополнительно после спокойного выдоха:
- ЖЕЛ
- Ро вд
- ОФВ
- Ро выд
- ДО
Количество воздуха, которое можно вдохнуть дополнительно после спокойного вдоха:
- ЖЕЛ
- ОФВ
- МВЛ
- Ро вд.
- Ро выд.
Количество воздуха, которое человек вдыхает и выдыхает при спокойном дыхании:
- ОФВ
- МВЛ
- Ро вд
- ДО
- ЖЕЛ
У больного кровохарканье, показано ли спирографическое исследование:
Больному с выраженным астматическим синдромом можно провести:
- Спирографию
- Спирометрию
- Пневмотахометрию
При температуре 38,8 градусов спирография больному с диагнозом «пневмония»
- показана
- не показана
При температуре 36,7 градусов спирография больному с диагнозом «пневмония»:
- показана
- не показана
Спирография с диагнозом «бронхиальная астма»:
- показана
- не показана
Количество воздуха которое вдыхают и выдыхают в минуту при форсированном дыхании:
- ЖЕЛ
- МВЛ
- ОФВ
- Форсированная ЖЕЛ
При спирографии пробы повторяются:
- Однократно
- Двухкратно
- Трехкратно
Пространство, где не происходит газообмена называется:
- Мертвым
- Альвеолярным
- Вредным
Объем мертвого пространства равен:
- 2 л
- 1 л
- 1,5 л
- 150 мл
Внешнее дыхание — это:
- Газообмен между организмом и окружающим его атмосферным воздухом
- Газообмен между тканью и кровью
Электроэнцефалография – это:
- Метод регистрации биоэлектрической активности мозга
- Метод анализа биопотенциалов мозга
Регистрация фоновой электроэнцефалограммы производится:
- В состоянии активного бодрствования при отсутствии мышечной активности
- Во время сна
- При функциональной нагрузке
Функциональные нагрузки это:
- Проба (открыть глаза — закрыть глаза), ритмическая фотостимуляция, гипервентиляция
- Выполнение движений различными конечностями
- Удержание равновесия стоя с закрытыми глазами
Колебания биопотенциалов измеряется в:
- Вольтах
- Милливольтах
- Микровольтах
Показатели электроэнцефалограммы:
- позволяют проводить дифференциальный диагноз различных заболеваний нервной системы
- Нозологически неспецифичны
Показатели электроэнцефалограммы:
- Одинаковы при бодрствовании и во сне
- Закономерно изменяются при различных уровнях бодрствования
Биоэлектрическое молчание:
- Активность больного мозга
- Активность во время сна
- Запись ЭЭГ во время смерти мозга
Сердечные проводящие миоциты
- бедны миофибрилами
- богаты саркоплазмой и содержат много гранул гликогена
- имеют мало митохондрий
- идентичны эмбриональной мышечной ткани
Наружная поверхность клеточной мембраны возбужденной клетки заряжена:
- Отрицательно
- Положительно
- Не имеет заряда
Возбудимость — это:
- Способность проводить импульсы
- Способность вырабатывать импульсы
- Способность отвечать на импульсы
Для профилактики аспирации рвотных масс больному следует придать положение:
- На спине.
- На боку.
- На животе.
- Полусидячее.
Для проведения искусственной вентиляции легких необходимо в первую очередь:
- Голову пострадавшего запрокинуть с выдвиганием вперёд нижней челюсти.
- Закрыть нос пострадавшему.
- Сделать пробное вдувание воздуха.
- Нажать на грудину.
Признак артериального кровотечения:
- Медленное вытекание крови из раны.
- Темно-вишнёвый цвет крови.
- Сильная пульсирующая струя крови.
- Образование гематомы.
Показание к наложению жгута:
- Венозное кровотечение.
- Артериальное кровотечение.
- Внутреннее кровотечение.
- Кровотечение в просвет полого органа.
Главный признак вывиха:
- Боль.
- Изменение формы сустава.
- Отёк сустава.
- Невозможность движения в суставе.
Окклюзионную повязку накладывают при:
- Закрытом переломе ребер.
- Открытом переломе ребер.
- Ушибе грудной клетки.
- Переломе ключицы.
При пальцевом прижатии сонной артерии её прижимают к:
- Ребру.
- Поперечному отростку VI шейного позвонка.
- Середине грудино-ключично-сосцевидной мышцы.
- Ключице.
Тактика оказывающего помощь на доврачебном этапе при ранении грудной клетки в случае, если из раны выступает ранящий предмет:
- Удаление ранящего предмета, наложение тугой повязки.
- Наложение повязки без удаления ранящего предмета.
- Удаление ранящего предмета, тугая тампонада раны, наложение повязки.
- Наложение окклюзионной повязки.
Оказывая помощь при ожоге первой степени, в первую очередь необходимо обработать обожжённую поверхность:
- 96% этиловым спиртом.
- Холодной водой до онемения.
- Стерильным новокаином.
- Жиром.
Принципы оказания помощи при химических ожогах:
- По возможности нейтрализовать вещества, вызывающие ожог, промыть холодной водой.
- Промывание холодной водой в течение часа.
- Анальгетики, начиная со второй степени – сухие асептические повязки без обработки обожжённой поверхности.
- Присыпать тальком.
Артериальный жгут накладывают максимум на:
- 0,5-1 час.
- 1,5-2 часа.
- 6-8 часов.
- 3-5 часов.
Формами острых аллергических реакций является:
- крапивница
- отёк Квинке
- анафилактический шок
- снижение температуры тела
Шок — это:
- острая сосудистая недостаточность
- острая сердечная недостаточность
- острая дыхательная недостаточность
До прихода врача больному с желудочно-кишечным кровотечением нужно:
- поставить очистительную клизму
- положить на живот горячую грелку
- положить на эпигастрий пузырь со льдом
Неотложная помощь при травматическом шоке:
- анальгин
- иммобилизация
- остановка кровотечения
- седуксен
- эфедрин
Неотложная помощь при отравлениях неприжигающими ядами:
- водная нагрузка
- промывание желудка
- клизма
- слабительное
При отморожении первая помощь состоит в:
- наложение термоизолирующей повязки
- погружение в горячую воду
- растирание снегом и шерстью
- наложение масляно — бальзамической повязки
Непрямой массаж сердца проводится:
- на границе верхней и средней трети грудины
- на границе средней и нижней трети грудины
- на 1см выше мочевидного отростка
Для электротравм 1 степени тяжести характерно:
- потеря сознания
- расстройства дыхания и кровообращения
- судорожное сокращение мышц
- клиническая смерть
Реанимация это:
- раздел клинической медицины, изучающей терминальные состояния
- отделение многопрофильной больницы
- практические действия, направленные на восстановление жизнедеятельности
К ранним симптомам биологической смерти относится:
- помутнение роговицы
- трупное окоченение
- трупные пятна
- расширение зрачков
- деформация зрачков
Последовательность оказания помощи при сдавливании конечности:
- наложение жгута, обезболивание, освобождение сдавленной конечности, асептическая повязка, иммобилизация, наружное охлаждение конечности, инфузия
- асептическая повязка, наложение жгута, обезболивание, освобождение сдавленной конечности,иммобилизация, наружное охлаждение конечности, инфузия
- освобождение сдавленной конечности, обезболивание, инфузия, наложение жгута, иммобилизация
- иммобилизация, обезболивание, наложение жгута, инфузия
Результатом правильного наложения жгута при кровотечении является:
- прекращение кровотечения, отсутствие пульса, бледность кожи
- уменьшение кровотечения, сохранение пульса, увеличение цианоза
- прекращение кровотечения, отсутствие пульса, нарастание цианоза
- уменьшение кровотечения, сохранение пульса, бледность кожи
Выведение нижней челюсти при ИВЛ:
- предупреждает регургитацию желудочного содержимого
- устраняет западение языка, восстанавливает проходимость ДП (гортани и трахеи)
- создает герметичность между ртом оказывающего помощь и ртом пациента
Первыми признаками развивающего травматического шока являются:
- резкое побледнение кожных покровов, липкий холодный пот
- психомоторное возбуждение, неадекватная оценка своего состояния
- судороги, апатия, потоотделение
- гиперемия, сухость кожи, пенистое отделение изо рта, галлюцинации
При проведении наружного массажа сердца взрослому ладони следует располагать
- на границе средней и нижней трети грудины
- на середине грудины
- на границе верхней и средней трети грудины
- в пятом межреберном промежутке
Частота искусственных вдохов при ИВЛ у детей должна быть:
- 4-5 в минут
- 12-16 в минуту
- 20 в минуту
- 60-80 в минуту
Частота искусственных вдохов при ИВЛ у взрослых должна быть:
- 4-5 в минут
- 12-16 в минуту
- 30-40 в минуту
- 50-70 в минуту
Тройной прием по Сафару включает:
- поворот головы пострадавшего на бок, открывание рта, валик под голову
- освобождение от стесняющей одежды области шеи
- отгибание головы назад, выведение нижней челюсти вперед, открытие рта
Первичный реанимационный комплекс включает:
- восстановление проходимости дыхательных путей, ИВЛ
- прекардиальный удар, закрытый массаж сердца
- регистрацию ЭКГ, введение адреналина внутрисердечно, дифибриляцию
Признаками клинической смерти являются:
- нитевидный пульс, цианоз, агональное дыхание
- потеря сознания, нитевидный пульс, цианоз
- потеря сознания, отсутствие пульса на сонных артериях, остановка дыхания, расширение зрачков
- потеря сознания, отсутствие пульса на лучевой артерии
Терминальные состояния — это:
- обморок, коллапс, клиническая смерть
- предагония, агония, клиническая смерть
- агония, клиническая смерть, биологическая смерть
Окклюзионная повязка применяется при:
- венозных кровотечениях
- открытом пневмотораксе
- ранение мягких тканей головы
- после пункции сустава
На обожженную поверхность накладывают:
- сухую асептическую повязку
- повязку с раствором чайной соды
- повязку с синтомициновой эмульсией
Охлаждение ожоговой поверхности холодной водой показано:
- в первые минуты после ожога в течении 10-15 минут
- не показано
- при ожоге II степени
Для сотрясения головного мозга характерно:
- кома
- ретроградная амнезия
- антероградная амнезия
- конградная амнезия
Табельные медицинские средства индивидуальной защиты при чрезвычайных ситуациях
- ватно-марлевая повязка, изолирующий противогаз
- аптечка индивидуальная, индивидуальный перевязочный пакет, индивидуальный противохимический пакет
- костюм противохимической защиты
- фильтрующий противогаз
Коллективные средства защиты
- больницы
- формирования гражданской обороны
- фильтрующие противогазы
- убежища и укрытия
К методам временной остановки кровотечения относятся
- перевязка сосуда в ране
- перевязка сосуда на протяжении
- наложение кровоостанавливающего жгута
- форсированное сгибание конечностей
Основные задачи медицинской службы медицины катастроф
- лечебно-профилактические и гигиенические мероприятия
- сохранение здоровья населения, оказание всех видов медицинской помощи с целью спасения жизни, снижение психоэмоционального воздействия катастроф, обеспечение санитарного благополучия в зоне ЧС и др.
- подготовка медицинских кадров, материально-техническое обеспечение больниц в зоне ЧС
- сохранение личного здоровья медицинских формирований, эвакуация лечебных учреждений вне зоны ЧС
Специализированная медицинская помощь – это
- оказание помощи по жизненным показаниям
- оказание помощи терапевтическим и хирургическим больным
- само- и взаимопомощь, помощь спасателей
- полный объем медицинской помощи, оказываемый врачами-специалистами
Квалифицированная медицинская помощь – это
- оказание помощи по жизненным показаниям
- оказание помощи терапевтическим и хирургическим больным
- само- и взаимопомощь, помощь спасателей
- полный объем медицинской помощи, оказываемый врачами-специалистами
Симптомы сдавления головного мозга
- зрачок на стороне гематомы сужен, парезы и параличи на противоположной стороне
- потеря сознания на 30 минут, тошнота, головная боль
- потеря сознания на 4 часа, рвота, головокружение
- потеря сознания на 2 суток, симптом «очков»
При черепно-мозговой травме противопоказаны
- морфин
- противостолбнячная сыворотка
- антибиотики
- противорвотные
Установить верную последовательность действий по оказанию помощи при КРАШ-синдроме:
| 1. | наложение жгута |
| 2. | обезболивание |
| 3. | освобождение сдавленной конечности |
| 4. | эластичная повязка |
| 5. | иммобилизация |
| 6. | наружное охлаждение конечности |
| 7. | инфузия |
« Не навреди» — это основной принцип этической модели:
- Гиппократа
- Парацельса
- деонтологической
- биоэтики
Пути передачи ВИЧ-инфекции:
- Половой путь
- Парентеральный путь
- Вертикальный путь
- Воздушно-капельный путь
- фекально-оральный путь
Кратность обследования медицинского работника на антииела к ВИЧ после аварийной ситуации:
- только после аварийной ситуации
- после аварийной ситуации и далее, через 1;3;6 месяцев
- После аварийной ситуации и далее, через 3;6;12 месяцев
Естественные пути передачи ВИЧ-инфекции:
- половой
- вертикальный
- трансфузионный
Искусственные пути передачи ВИЧ-инфекции:
- трансфузионный
- При употреблении в/в наркотиков
- Через медицинсекие отходы, не прошедшие дезинфекцию
- аэрогенный
ВИЧ погибает
- При нагревании до 56 градусов в течении 30 минут
- При дезинфекции, в соответствующем режиме
- В замороженной крови, сперме
Медицинский работник, инфицированный ВИЧ:
- Может работать в лечебном учреждении, если он не проводит манипуляций
- Не может работать в лечебном учреждении, даже если он не проводит манипуляций
Пути передачи вирусных гепатитов В, С :
- Половой путь
- Парентеральный путь
- Вертикальный путь
- Воздушно-капельный путь
- фекально-оральный
- трансмиссивный
Провести профилактику ВИЧ-инфекции медработнику после аварийной ситуации с ВИЧ-инфицированным пациентом антиретровирусными препаратами следует в период, не позднее:
- 72 часов
- 1 часа
- 24 часов
Лекарственные препараты для профилактики ВИЧ-инфекции:
- Неовир (оксодигидроакридилацетат натрия)
- Циклоферон (меглюмин акридонацетат)
- Лопинавир (ритонавир)
- Зидовудин(ламивудин)
При попадании крови или других биологических жидкостей при аварийной ситуации на слизистые глаз, можно использовать:
- Чистую воду
- 1% раствор борной кислоты
- раствор марганцовокислого калия в воде в соотношении 1:10 000
- раствор хлоргексидина водный
При сборе медицинских отходов запрещается:
- вручную разрушать, разрезать, отходы классов Б и В (том числе использованные системы для внутривенных инфузий)
- снимать вручную иглу со шприца после его использования, надевать колпачок на иглу после инъекции
- собирать в специальные контейнеры, предназначенные для сбора медицинских отходов
- Использовать мягкую одноразовую упаковку для сбора острого медицинского инструментария и иных острых предметов
Состав «Аптечки аварийных ситуаций»:
- 70 % спирт этиловый , 5% спиртовой раствор йода,бактерицидный лейкопластырь,стерильный бинт,резиновые перчатки ,ножницы, препараты выбора: или 0,05 % раствор марганцовокислого калия или 1 % раствор борной кислоты или 1% раствор протаргола
- 70 % спирт этиловый, 5% спиртовой раствор йода, бактерицидный лейкопластырь, ножницы препараты выбора: или 0,05 % раствор марганцовокислого калия или 1 % раствор борной кислоты
- 70 % спирт этиловый, 5% спиртовой раствор йода, стерильный бинт, резиновые перчатки, ножницы, препараты выбора: или 0,05 % раствор марганцовокислого калия или 1% раствор протаргола
Нормативный документ, утративший силу:
- СанПиН 2.1.3.1375-03 «Гигиенические требования к размещению, устройству, оборудованию и эксплуатации больниц, роддомов и других лечебных стационаров»
- СП 3.1.5.2826-10 «Профилактика ВИЧ-инфекции»
- СанПин 2.1.7.2790-10 Санитарно–эпидемиологические требования к обращению с медицинскими отходами
- СанПин 2.1.3.2630-10Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность
Мероприятия по профилактике профессионального инфицирования медработников:
- Соблюдение санитарно-противоэпидемического режима
- Безопасная организация труда
- Обучение персонала методам профилактики
Барьерные меры защиты медицинского персонала при выполнении любых медицинских манипуляций:
- халат
- шапочка
- одноразовая маска
- перчатки,
- сменная обувь
Аптечку «анти — ВИЧ», при аварийной ситуации с пациентом — носителем вирусного гепатита В или С:
- Можно использовать
- Нельзя использовать
Для обработки рук перед выпонением инъекции можно использовать:
- 70% этиловый спирт
- Одноразовые спиртовые салфетки
- Хлоргексидин спиртовой раствор 0,5%
- раствор хлормисепта 0,5%
Дератизация это:
- Борьба с паразитирующими на людях и предметах их обихода членистоногими
- Борьба с грызунами в лечебном учреждении
Дезинсекция это:
- Борьба с паразитирующими на людях и предметах их обихода членистоногими
- Борьба с грызунами в лечебном учреждении
Кожный антисептик применяют для :
- Гигиенической обработки рук
- после приготовления пищи
- Хирургической обработки рук
Моюще-дезинфицирующее средство используют для:
- Дезинфекции использованного инструментария
- Дезинфекции и предстерилизационной очистки инструментария
- Дезинфекции и стерилизации инструментария
Проводить дезинфекцию использованного одноразового инструментария:
- Необходимо
- не обязательно
Сбор отходов класса А осуществляется в:
- многоразовые емкости
- одноразовые пакеты белого цвета
- одноразовые пакеты желтого цвета
- одноразовые пакеты красного цвета
Сбор отходов класса Б (не колеще-режущий инструментарий) осуществляется в:
- одноразовые пакеты белого цвета
- одноразовые пакеты желтого цвета
- одноразовые пакеты красного цвета
Утилизация медицинских отходов проводиться согласно:
- СанПиН 2.1.7.2790-10 «Санитарно Эпидемиологические требования к обращению с медицинскими отходами»
- СанПиН 2.1.3.2630-10 «Санитарно эпидемиологические требования к организациям осуществляющим медицинскую деятельность»
- СанПиН 2.1.7.28-99 «Правила сбора, хранения и удаления отходов в ЛПУ»
Контроль стерилизационного оборудования:
- проводят не реже 2 раз в год
- проводят 1 раз в год
- не проводят
Для достижения эффективного мытья и обеззараживания рук необходимо соблюдать следующие условия :
- коротко подстриженные ногти,
- отсутствие лака на ногтях,
- отсутствие искусственных ногтей,
- отсутствие на руках ювелирных украшений
Кратность обработки кабинетов бактерицидными лампами в рабочее время:
- 4 раза в смену по 30 минут
- 2 раза в смену по30 минут
- 6 раз в смену по 30 минут
Бактерицидные лампы дезинфицируют:
- Спиртом этиловым 70%
- Дезинфицирующим средством
- Хлоргексидином спиртовым 0,5%
Приказ о нормативах потребления этилового спирта:
- № 245
- № 238
- № 510
Расход спирта этилового 95% списывается в:
ВИЧ-инфекция не передается при:
- Рукопожатии
- Использовании одного шприца, несколькими лицами
- Кашле, чихании
- Пользовании туалетами или душевыми
- от инфицированной матери плоду
- Укусах комаров или других насекомых
Антиретровирусные препараты, предназначенные для профилактики ВИЧ-инфекции медицинских работников должны храниться
- в сейфе
- в месте, доступном для сотрудников
- в доступном месте для сотрудников и пациентов
ВИЧ-инфицированный пациент, получающий только консультативные услуги
- должен предупреждать врача, медсестру о своем диагнозе
- не должен предупреждать врача, медсестру о своем диагнозе
Журнал учета работы ультрафиолетовой бактерицидной установки заполняется:
- ежедневно
- 1 раз в неделю
- 1 раз в месяц
- при каждом включении установки
Группы риска инфицирования ВИЧ:
- потребители инъекционных наркотиков
- больные, получающие кортикостероиды
- коммерческие секс-работники
- мужчины, имеющие секс с мужчинами
Высока вероятность инфицирования ВИЧ при:
- половом контакте с ВИЧ-инфицированным
- проживании в одной квартире с ВИЧ-инфицированным
- совместном парентеральном введении с ВИЧ-инфицированным наркотических веществ,
- рождении ребенка ВИЧ-инфицированной женщиной
На ВИЧ-инфекцию обследуются обязательно:
- беременные женщины
- больные с поражениями легких
- больные парентеральными вирусными гепатитами
- доноры крови и органов
Установить верную последовательность действий медицинского работника при повреждении кожных покровов (укол, порез) :
| 1. | немедленно снять перчатки |
| 2. | выдавить кровь из ранки |
| 3. | под проточной водой тщательно вымыть руки с мылом |
| 4. | обработать руки 70% спиртом |
| 5. | смазать ранку 5% спиртовым раствором йода |
| 6. | заклеить ранку бактерицидным лейкопластырем |
| 7. | использованные перчатки погрузить в дезинфицирующий раствор. |
Факторы передачи гепатита «В»:
- кровь
- сперма
- медицинский инструментарий
- продукты питания
- воздух.
Асептика – это комплекс мероприятий, направленных на
- уничтожение микробов в ране
- полное уничтожение микробов и их спор
- стерильность
- ликвидацию микроорганизмов в ране и в организме в целом
- предупреждение проникновения микроорганизмов в рану и в организм в целом
Антисептика – это комплекс мероприятий направленных на
- предупреждение попадания микробов в рану
- полное уничтожение микробов и их спор
- стерильность
- предупреждение проникновения микроорганизмов в рану и в организм в целом
- ликвидацию микроорганизмов в ране и в организме в целом
Воздушный метод стерилизации применяется для изделий из:
- металла
- хлопчатобумажной ткани
- стекла
- силиконовой резины
«Дезинфекция» – это
- уничтожение патогенных микроорганизмов
- комплекс мероприятий, направленных на уничтожение возбудителей инфекционных заболеваний и разрушение токсинов на объектах внешней среды.
- уничтожение грибков
- уничтожение вирусов
Для стерилизации применяются средства, обладающие:
- статическим действием
- вирулицидным действием
- спороцидным действием
- фунгицидным действием
- родентицидным действием
«Стерилизация» – это
- уничтожение патогенных бактерий
- уничтожение микробов на поверхности
- уничтожение инфекции
- освобождение какого-либо предмета или материала от всех видов микроорганизмов (включая бактерии и их споры, грибы, вирусы и прионы), либо их уничтожение
Пути передачи внутрибольничной инфекции:
- парентеральный
- контактный
- воздушно-капельный
- фекально — оральный
- биологический
- химический
Санитарно-противоэпидемиологический режим означает проведение комплекса
мероприятий:
- по профилактике экзогенных интоксикаций
- направленных на пропаганду «Здорового образа жизни»
- по профилактике внутрибольничной инфекции.
Стерильный стол накрывают:
- на сутки
- на 12 часов
- на 6 часов
В высохшей мокроте на различных предметах внешней среды микобактерии туберкулеза могут сохранять свои свойства в течение
- нескольких дней
- нескольких месяцев
- несколько лет
- несколько часов
Обязательному ФЛГ-обследованию 2 раза в год подлежат
- лица, находящиеся в тесном бытовом или профессиональном контакте с источниками туберкулезной инфекции
- ВИЧ-инфицированные
- больные сахарным диабетом;
- мигранты, беженцы, вынужденные переселенцы;
- лица, освобожденные из СИЗО и ИУ, — в первые 2 года после освобождения
- лица, проживающие совместно с беременными женщинами и новорожденными;
Если лаборант видит в одном поле зрения 10 и более кислотоустойчивых микобактерий (КУМ) — это
Принципы лечения больного туберкулезом:
- промывание желудка;
- детоксикация
- многокомпонентная химиотерапия
- терапия холодом
- коррекция гиповитаминозов, анемии
- полноценное питание
- искусственная вентиляция легких.
Ультрафиолетовые лучи убивают микобактерии за
- 2 – 3 секунды
- 2 – 3 минуты
- 2 – 3 часа
- 2 – 3 дня
Платяная вошь во внешней среде без пищи живет при низкой температуре
- до -0 суток
- до — месяца
- до — года
Чесоточный клещ вне тела человека живет
- до 5 часов
- до 2 суток
- до 5 суток
- до 2 недель
Принципы лечения чесотки
- одновременное лечение всех больных в очаге
- мытье больного со сменой нательного и постельного белья в начале и конце курса терапии
- втирание препарата тампоном или салфеткой
- втирание препарата лицам старше трех лет в весь кожный покров
- втирание препарата в вечернее время на 8—0 часов
- контроль излеченности проводить после — недели лечения
Права пациента:
- на выбор врача и медицинской организации
- на выбор палаты в медицинской организации
- на получение информации о своих правах и обязанностях
- на получение информации о состоянии своего здоровья
- на составление меню рациона питания
- на отказ от медицинского вмешательства
Наказания, не относящиеся к дисциплинарной ответственности:
- замечание
- выговор
- строгий выговор
- увольнение
- лишение материнских прав
- штраф
- лишение свободы
Правовые требования к занятию индивидуальной медицинской деятельностью:
- наличие медицинского образования
- наличие сертификата
- наличие лицензии
- наличие гражданства
- наличие стажа
Нормативно-правовая база медицинского права включает в себя:
- конституцию РФ
- ФЗ об основах охраны здоровья граждан
- арбитражное право
- ФЗ о системе государственной службы РФ
Субъектами медицинского права являются:
- медицинский персонал
- суд
- пациент
- ЛПУ
- должностное лицо правоохранительных органов
Понятие «врачебная тайна» предусматривается:
- трудовым кодексом
- конституцией РФ
- законом об адвокатской деятельности
- ФЗ об основах охраны здоровья граждан
- законом о полиции
Права медицинского работника:
- на условия выполнения своих трудовых обязанностей
- бесплатного проезда в общественном транспорте
- на совершенствование профессиональных знаний
- на профессиональную подготовку, переподготовку и повышение квалификации за счет работодателя
Необходимыми условиями оформления трудовых отношений медицинского работника являются:
- сообщение на предыдущее место работы
- заключение трудового договора
- получение должностных инструкций
- внесение записей в трудовую книжку
- выдача справки о месте работы
Профили тестирования
Профиль 1
| Параметры | |
| Выбор вопросов |
|
| Ограничение времени | 60 мин. |
| Процесс тестирования |
|
| Вид экрана тестируемого |
|
| Модификаторы | |
| Результаты | |
| Общая информация |
|
| Подробности по вопросам |
|
| Шкала оценок | |
| Нижняя граница, % | Оценка |
| 0 | неудовлетвоорительно |
| 70 | удовлетворительно |
| 80 | хорошо |
| 90 | отлично |
Нарушение сердечного ритма: симптомы и типы. Лечение нарушения сердечного ритма в Рязани
Основные симптомы нарушения сердечного ритма
Во многих случаях о проблеме с сердечной мышцей человек узнает случайно, во время планового осмотра. Объясняется это тем, что проблема себя никак не проявляет, протекая бессимптомно. Поэтому диагностировать нарушение ритма рядовому пользователю удается только в прогрессирующей стадии.
Видимые симптомы нарушения ритма делятся на две категории: замедление или ускорение сердцебиения. Признаки также имеют две степени — от едва заметных до интенсивных. Важный показатель — частота пульса. В нормальном состоянии этот показатель составляет 60–80 ударов в минуту. Сердце бьется ровно, без ускорения и замедления. Нарушением частоты сердечных сокращений считается результат с большим или меньшим числом в минуту.
К другим симптомам аритмии относится:
- чувство сдавленности, тяжести в грудине;
- непродолжительное постукивание в грудной клетке;
- нарушение дыхания и ощущение нехватки кислорода;
- повышенная утомляемость;
- слабость без причины;
- головокружения;
- предобморочное состояние.
Появляются сердечные боли с разным характером проявления: режущая, колющая, давящая. В некоторых случаях снижается острота зрения, возникает потемнение в глазах, прогрессируют головные боли. При нарушении ритма наблюдается повышенная тревожность, необъяснимый страх, приступы паники.
Обнаружив у себя один или несколько из перечисленных симптомов, необходимо незамедлительно записаться на прием к специалисту.
Типы аритмии
Выделяют несколько типов нарушений нормального ритма:
- Синусовая тахикардия. Главные симптомы — высокая частота. Может возникать на фоне стресса или активных спортивных нагрузках. Число ударов превышает 100 в минуту.
- Синусовая брадикардия. Для этого типа характерно меньшее число сокращений в минуту. Количество ударов меньше установленных нормой 60 сокращений проявляется, как правило, во время сна у пожилых людей. Нередко подобный вид нарушений встречается и у людей на фоне пищевого отравления или свидетельствует о наличии болезней.
- Мерцательная аритмия. Для этого типа характерно хаотичное сокращение сердечных мышц, то выходя за рамки нормальных, то снижаясь до минимальных.
Методы лечения нарушения сердечного ритма
Как видно, перечень факторов для развития патологии и возникновения нарушения сердечного ритма достаточно обширный, а попасть в зону риска может каждый. Для своевременного выявления проблемы рекомендуется регулярно проходить профосмотры, а при обнаружении проблемы незамедлительно приступить к лечению.
До начала лечения специалисту необходимо выяснить клиническую картину. На этом этапе важно не умалчивать о возникающих симптомах, любых нарушениях привычного ритма, возможных приступах. Откровенная информация поможет точнее установить диагноз и выбрать схему лечения. Кроме сбора анамнеза, установить причины и выявить проблемы помогают дополнительные лабораторные исследования и анализы.
В первую очередь необходимо снизить физические нагрузки, заменить интенсивные тренировки на щадящие. Например, ходьба или езда на велосипеде, лечебные комплексы упражнений сделают лечение более эффективным. Однако перед этим необходимо проконсультироваться со специалистом.
Комплексный метод лечения нарушений сердечного ритма состоит из нескольких пунктов. Среди них:
- Медикаментозное — специальные препараты для нормализации ритма сердца.
- Витаминные комплексы — для всесторонней поддержки организма.
- Успокаивающие препараты — снижение уровня стресса и волнения.
- Диета — исключение жареных, острых, копченых продуктов. Замена их на паровые блюда, добавление к рациону зелени и других полезных витаминами ингредиентов.
В запущенных случаях и когда лечение малоэффективно патологии сердечного ритма устраняются хирургическим вмешательством.
Провоцирующие аритмию факторы
Причин, провоцирующих заболевание, насчитывается несколько десятков. Главным стимулятором для нарушения ритма становятся патологии сердечно-сосудистой системы. Среди них выделяются врожденные и приобретенные пороки, инфаркт миокарда, ишемическая болезнь сердца, кардиосклероз, инсульт, сахарный диабет, генетическая предрасположенность, инфекционные болезни. Спровоцировать нарушение ритма могут заболевания, затрагивающие нервную систему. Среди них — черепно-мозговые травмы различной степени тяжести, вегетососудистая дистония, неврозы, постоянный стресс, новообразования в головном мозге.
Сердечная мышца может отреагировать учащенным ритмом и на проблемы других органов, а том числе:
- болезни щитовидной железы;
- поражение надпочечников;
- болезни дыхательных органов;
- язвенные болезни.
Стоит отметить и другие факторы, вызывающие сбои в ритме сердца. В подростковом возрасте проблемы с сердечным ритмом зачастую возникают у девушек в предменструальный период. Наблюдается патология и у женщин при вынашивании ребенка, а также во время климатических изменений. Вредные привычки не в последнюю очередь оказывают пагубное влияние на сердечную мышцу. К ним относятся не только курение и злоупотребление алкоголем, но и чрезмерное употребление напитков, содержащих кофеин.
Профилактические меры
Поддерживать организм в отличном состоянии помогут простые профилактические меры. Как до обнаружения патологии, так и после ее лечения рекомендации будут одинаковые:
- Отказаться от курения и алкоголя.
- Снизить потребление кофе и других содержащий кофеин напитков.
- Не игнорировать физические упражнения без интенсивных нагрузок.
- Избегать стрессовых ситуаций.
- Придерживаться норм правильного питания и регулярно проходить обследования.
Сердцебиение после тренировки, как лечить, симптомы, показания
Физическая нагрузка – стресс для организма и требует затрат определённых ресурсов. Чтобы доставить дополнительные ресурсы к тканям и органам организм увеличивает кровообращение, заставляя сердце работать интенсивнее.
Занятия спортом должны проходить с учётом индивидуальных показателей: частоты дыхания, давления и, конечно, количества ударов сердца в минуту (пульс).
Последний норматив очень важен, так как аномальная работа сердца после тренировок (тахикардия, аритмия, брадикардия и т.д.) может указывать на критическое состояние организма.
Количество сокращений сердечной мышцы увеличивается при физической активности и может достигать 120 ударов в минуту.
Если через определённое время после прекращения нагрузки сердцебиение не восстанавливается, то следует исключить заболевания сердечно-сосудистой системы.
Патологией считаются следующие отклонения от нормы:
- Продолжительная тахикардия или пульс превышает рубеж в 120 ударов;
- Брадикардия – замедление сердцебиения во время и после занятий спортом;
- Аритмия – неровная частота пульса.
Замедление сердцебиения после физической нагрузки отмечается у профессиональных спортсменов, у которых сердечная мышца гипертрофирована (чрезмерно натренирована).
Также причиной брадикардии могут быть сердечные заболевания.
Аритмия после физических нагрузок может быть синусовая или мерцательная
-
Синусовая характеризуется неровным пульсом, при этом его частота может оставаться нормальной или немного повышенной. Это нарушение сердечного ритма не является противопоказанием к физическим нагрузкам и не угрожает здоровью пациента.
-
Мерцательная аритмия характеризуется учащённым сердцебиением после физических нагрузок и хаотичным пульсом. В этом случае количество сердечных сокращений невозможно определить без специальных медицинских приборов. Каждый приступ мерцательной аритмии может привести к нарушению кровотока, что, в свою очередь, вызывает кислородное голодание тканей и органов. Симптомы после физических нагрузок: спутанность сознания, головокружение или обмороки, одышка и нарушения дыхания, панические атаки, дискомфорт в области сердца.
Если пациента с аритмией своевременно не госпитализировать, то может случиться инфаркт миокарда или инсульт.
Диагностика патологий сердечно-сосудистой системы
1. Терапевт проводит комплексное исследование организма, исключает болезни сердца и сосудов, эндокринные расстройства, нарушения ЦНС и другие патологии внутренних органов.
2. Невролог изучает нервную деятельность, исключает нарушения головного мозга, центральной и вегетативной нервной системы.
3. Психотерапевт или психиатр оценивает психоэмоциональное здоровье пациента.
Синусовая брадикардия — StatPearls — NCBI Bookshelf
Непрерывное обучение
Синусовая брадикардия — это сердечный ритм с соответствующей сердечной мышечной деполяризацией, исходящей из синусового узла и частотой менее 60 ударов в минуту (ударов в минуту). Для диагностики этого состояния требуется ЭКГ, показывающая нормальный синусовый ритм с частотой менее 60 ударов в минуту. У большинства пациентов симптомы отсутствуют, в то время как у других могут наблюдаться утомляемость, головокружение, головокружение, непереносимость физических упражнений, обмороки или пресинкопальные состояния, ухудшение ангинозных симптомов, ухудшение сердечной недостаточности или снижение когнитивных функций.В этом упражнении описывается оценка и лечение синусовой брадикардии, а также подчеркивается роль межпрофессиональной группы в улучшении ухода за пациентами с этим заболеванием.
Целей:
Опишите основные признаки синусовой брадикардии.
Опишите, как диагностируется синусовая брадикардия на ЭКГ.
Просмотрите, как наиболее вероятно проявит себя пациент с синусовой брадикардией.
Опишите важность улучшения координации помощи между межпрофессиональной командой при обучении пациентов с риском синусовой брадикардии и установлении замкнутого цикла связи между ними и их поставщиками, чтобы в дальнейшем помочь улучшить управление синусовой брадикардией.
Введение
Синоатриальный узел (СА) является кардиостимулятором по умолчанию и, следовательно, важным компонентом проводящей системы сердца. Он расположен субэпикардиально и имеет форму полумесяца. У среднего взрослого синоатриальный узел имеет длину 13,5 миллиметра и иннервируется блуждающими и симпатическими нервами. Синоатриальная узловая артерия снабжает кровью синоатриальный узел, в 60% случаев она ответвляется от правой коронарной артерии, тогда как в 40% случаев она отходит от левой огибающей коронарной артерии.[1] [2] Синусовая брадикардия — это сердечный ритм с соответствующей сердечной мышечной деполяризацией, инициируемый синусовым узлом, генерирующим менее 60 ударов в минуту (ударов в минуту). Диагноз синусовой брадикардии требует визуализации электрокардиограммы, показывающей нормальный синусовый ритм с частотой менее 60 ударов в минуту. Нормальный синусовый ритм соответствует следующим критериям [3] [4]:
Регулярный ритм с зубцом P перед каждым QRS.
Зубец p прямой в отведениях 1 и 2; зубец P двухфазный в V1.
Максимальная высота зубца P меньше или равна 2,5 мм в отведениях 2 и 3.
Частота ритма составляет от 60 до 100 ударов в минуту.
Этиология
Синусовая брадикардия имеет много внутренней и внешней этиологии. [5]] [6] [7] [8] [9] [10]
Внутренние этиологии
Травма грудной клетки
Ишемическая болезнь сердца
Острый инфаркт миокарда
Острая и хроническая ишемическая болезнь сердца
Лечение врожденного порока сердца
14 Синдром синуса- 14 Лучевая терапия
Амилоидоз
Перикардит
Болезнь Лайма
Ревматическая лихорадка
Коллагеновая сосудистая болезнь
0004 Миокардит45
Семейное расстройство
Унаследованная каннелопатия
Миокардит45 Миокардит45 дистрофия
Внешняя этиология
Моделирование вазовагала (эндотрахеальное отсасывание)
Повышенная чувствительность каротидного синуса
Бета-блокаторы
Блокаторы кальциевых каналов
0 Ivoxab
Резерпин
Аденозин
Циметидин
Антиаритмический класс от I до IV
Литий
Амитриптилин
- 44
Гипоксия
Внутричерепная гипертензия
Гиперкалиемия
Нервная анорексия
Наркотиков апноэ
Эпидемиология
В клинической практике взрослые старше 65 лет и молодые спортсмены обоих полов, как правило, страдают синусовой брадикардией.Каждый 600 человек старше 65 лет страдает дисфункцией синусового узла, но необходимо провести дополнительные исследования для сбора эпидемиологических данных в США и во всем мире для пациентов с синусовой брадикардией [11].
Патофизиология
Синусовая брадикардия, как и любая другая брадиаритмия, вызывается множеством внутренних и внешних факторов, которые могут нарушить целостность синусового узла. Эти факторы могут вызвать нарушение формирования импульса в синусовом узле, проведение импульса в атриовентрикулярном узле или пучке волокон Гиса-Пуркинье.[9]
Синусовая брадикардия — случайная находка у многих здоровых взрослых. Это часто встречается у спортсменов и во время сна.
Физиологические причины, повышающие тонус блуждающего нерва, чаще встречаются у спортсменов. Патологические причины указываются в этиологии.
Синусовая брадикардия — частое явление при синдроме слабости синусового узла. При этом заболевании наблюдается дисфункция СА-узла. Заболевание чаще всего встречается у пожилых пациентов с сопутствующим заболеванием сердца.
Гистопатология
Определенная группа пациентов с синусовой брадикардией может не показывать узловую гистопатологию, но связанные результаты следующие [9] [12]:
Анамнез и физикальное состояние
У большинства пациентов с синусовой брадикардией симптомы отсутствуют. .Здоровые молодые люди и спортсмены, как правило, имеют повышенный тонус блуждающего нерва, что удерживает их в состоянии синусовой брадикардии в покое. Кроме того, у пациентов старше 65 лет во время сна наблюдается синусовая брадикардия, вторичная по отношению к старению сино-предсердного узла. Использование анамнеза для определения симптомов пациента с синусовой брадикардией на электрокардиограмме необходимо для постановки правильного диагноза. Те, у кого есть симптомы, могут иметь усталость, непереносимость физических упражнений, головокружение, головокружение, обмороки или пресинкопе, ухудшение ангинозных симптомов, ухудшение сердечной недостаточности или замедление когнитивных функций.При сборе анамнеза поставщик медицинских услуг должен включать соответствующие вопросы, которые помогают сузить разницу, такие как любые недавние изменения лекарств, передозировки лекарств, боль в груди, одышка, перенесенный инфаркт миокарда в анамнезе, симптомы перемежающегося сердцебиения, анамнез травма грудной клетки, сыпь или недавний укус клеща, текущий или прошлый диагноз стрептококкового фарингита, семейный анамнез синусовой брадикардии, семейный анамнез мышечной дистрофии. Кроме того, результаты физикального осмотра должны быть соотнесены с историей, предоставленной пациентом, чтобы помочь сузить дифференциальный диагноз, например, любой шум, услышанный во время физического осмотра, или любые результаты осмотра кожи при появлении сыпи.[13] [14]
Медицинский осмотр может выявить следующее:
Обследование
Наиболее важным компонентом обследования пациента с признаками и симптомами синусовой брадикардии является анамнез и физический осмотр. Они должны включать показатели жизненно важных функций (частота дыхания, артериальное давление, температура и частота сердечных сокращений) и электрокардиограмму. Во время обследования следует установить, является ли пациент гемодинамически нестабильным; оценка для этого включает высокое кровяное давление, изменение психического статуса или затрудненное дыхание.Если пациент здоров, спортивен и не имеет симптомов, дальнейшее медицинское вмешательство не требуется. Напротив, у пожилых людей синусовая брадикардия может указывать на нездоровый синусовый узел. У пациентов с застойной сердечной недостаточностью часто наблюдается синусовая брадикардия. У этих пациентов могло быть нарушение кровоснабжения от правой коронарной артерии или левой огибающей артерии к синусному узлу вследствие некоторой основной ишемической болезни сердца. [15]
Лабораторные исследования, которые необходимо заказать, включают:
Для постановки диагноза необходима ЭКГ в 12 отведениях.
Если нет признаков или симптомов острого инфаркта миокарда у гемодинамически стабильного пациента, следует начать обследование на инфекционную этиологию (включая рентген грудной клетки, посев крови, анализ мочи, вирусную панель) вместе с тестами функции щитовидной железы. Если обнаружено, что у пациента инфекционная этиология или патология щитовидной железы, пациенту следует провести соответствующее лечение по поводу этой основной этиологии и провести повторное обследование. При повторном обследовании, если у этого пациента больше нет симптомов и его частота сердечных сокращений возвращается в нормальные пределы, пациента можно обследовать на предмет возможного синдрома слабости синусового узла или долгосрочного имплантируемого петлевого регистратора.
Лечение / ведение
Пациента с синусовой брадикардией следует обследовать на предмет гемодинамической нестабильности. При обнаружении гемодинамической нестабильности пациента можно лечить внутривенным (IV) введением атропина 0,5 мг каждые 3-5 минут до 3 мг в сумме. Если симптомы пациента и частота сердечных сокращений не улучшаются, пациенту можно установить временный кардиостимулятор. Если по прибытии пациент гемодинамически стабилен, но имеет признаки и симптомы острого инфаркта миокарда, его следует лечить от острого инфаркта миокарда соответствующим образом.
Пациенты с гипотермией должны быть подогреты до нормотермии, прежде чем принимать окончательные решения о лечении.
Пока принимаются решения о лечении пациента с синусовой брадикардией, список лекарств пациента также должен быть пересмотрен на предмет возможных причин брадикардии, и эти лекарства следует отменить, если это возможно. Если у пациента есть сопутствующие заболевания, требующие приема определенных лекарств, которые могут вызывать синусовую брадикардию, то в этом случае пациент может быть кандидатом на установку постоянного кардиостимулятора.В тех случаях, когда лекарство можно отменить, отменяют его и если симптомы и частота сердечных сокращений все еще не улучшаются, пациента можно обследовать на предмет постоянного кардиостимулятора. [16]
Дифференциальный диагноз
Дифференциация синусовой брадикардии от других брадиаритмий проводится путем установления взаимосвязи между зубцами P и комплексами QRS на электрокардиограмме. Неразличимые зубцы P связаны с ритмами выхода из узлов или желудочков. В то время как АВ-блокада второй или третьей степени будет иметь отношение более чем 1 к 1 между зубцами P и комплексами QRS [11] [12].
Ритмы на дифференциалах:
Прогноз
Прогноз хороший, если ритм сразу определяется врачом. Однако пациенты с синдромом слабости синусового узла с брадикардией, как правило, имеют плохой прогноз с 5-летней выживаемостью от 45 до 70%.
Число бариатрических процедур увеличивается с каждым годом, и было замечено, что у многих из этих пациентов также развивается синусовая брадикардия. Связано ли это с внезапной потерей веса, пока неизвестно.
Осложнения
Если вовремя не выявить, могут возникнуть симптоматические осложнения, такие как обморок, утомляемость или головокружение.
Сдерживание и обучение пациентов
Медицинские работники могут воспользоваться множеством ресурсов, чтобы помочь информировать пациентов об этом ритме и его потенциальных симптоматических осложнениях. Пациенту, который приходит в больницу или клинику и у которого выявлен этот ритм, должны быть предоставлены учебные брошюры, если они доступны в учреждении.
Жемчуг и другие проблемы
Клинический консенсус в отношении снижения порога диагностики синусовой брадикардии до менее 50 ударов в минуту растет, поскольку существует значительный размер популяции с частотой сердечных сокращений в состоянии покоя от 50 до 60 ударов в минуту. В настоящее время диагностический консенсус остается на уровне ниже 60 ударов в минуту, и только рабочая группа Американского кардиологического колледжа / Американской кардиологической ассоциации / Американского колледжа врачей – Американского общества внутренней медицины (ACC / AHA / ACP – ASIM) рекомендует это быть диагностированным на 50 ударов в минуту.[4]
Улучшение результатов команды здравоохранения
Поскольку существует множество причин синусовой брадикардии, для ранней диагностики необходим межпрофессиональный командный подход. Медсестры на полу и в отделении неотложной помощи должны понимать брадикардию и ее лечение. Фармацевт должен убедиться, что причина не связана с лекарствами, принимаемыми пациентом; если есть риск, следует связаться с клинической бригадой. Лечащий врач должен направить всех пациентов с симптомами к кардиологу для дальнейшего обследования.Если установлен кардиостимулятор, за пациентом должна внимательно следить медсестра, работающая с кардиостимулятором.
Просвещение пациентов, подверженных риску этого ритма, и установление замкнутого цикла связи между ними и их поставщиками услуг могут помочь в дальнейшем улучшении управления этими ритмами.
Рисунок
Пример ЭКГ синусовой брадикардии с АВ-блокадой первой степени. Предоставлено Тэмми Дж. Тони-Батлер, RN, CEN, TCRN, CPEN
Рисунок
синусовая брадикардия. Предоставлено Ямамой Хафизом, DO
Ссылки
- 1.
- Thery C, Gosselin B, Lekieffre J, Warembourg H. Патология синоатриального узла. Корреляция с данными электрокардиографии у 111 пациентов. Am Heart J. Июнь 1977 г.; 93 (6): 735-40. [PubMed: 871100]
- 2.
- Truex RC, Smythe MQ, Taylor MJ. Реконструкция синоатриального узла человека. Анат Рек. 1967 декабрь; 159 (4): 371-8. [PubMed: 5586287]
- 3.
- Spodick DH. Нормальная частота сердечных сокращений синусового узла: новое определение синусовой тахикардии и синусовой брадикардии. Am Heart J. 1992 Октябрь; 124 (4): 1119-21.[PubMed: 1529897]
- 4.
- Кадиш А.Х., Бакстон А.Э., Кеннеди Х.Л., Найт Б.П., Мейсон Дж. У., Шугер С. Д., Трейси С. М., Бун А. В., Эльники М., Хиршфельд Дж. В., Лорелл Б. Х., Роджерс Г. П., Трейси С. М., Weitz HH. Заявление о клинической компетентности ACC / AHA в области электрокардиографии и амбулаторной электрокардиографии. Отчет рабочей группы ACC / AHA / ACP-ASIM по клинической компетентности (комитет ACC / AHA по разработке заявления о клинической компетентности по электрокардиографии и амбулаторной электрокардиографии). J Am Coll Cardiol.2001 декабрь; 38 (7): 2091-100. [PubMed: 11738321]
- 5.
- Сильвестри, штат Нью-Джерси, Исмаил Х., Зиметбаум П., Рейнор Э.М. Поражение сердца при мышечных дистрофиях. Мышечный нерв. 2018 Май; 57 (5): 707-715. [PubMed: 29130502]
- 6.
- Гуцев З., Ташич В., Янцевска А., Йорданова Н. П., Кочева С., Кутурец М., Саболич В. Атаксия Фридрейха (FA), связанная с сахарным диабетом 1 типа и гипертрофической кардиомиопатией: анализ Семья FA. Med Arh. 2009; 63 (2): 110-1. [PubMed: 19537671]
- 7.
- Milanesi R, Baruscotti M, Gnecchi-Ruscone T., DiFrancesco D. Семейная синусовая брадикардия, связанная с мутацией в канале кардиостимулятора. N Engl J Med. 2006 12 января; 354 (2): 151-7. [PubMed: 16407510]
- 8.
- Heckle MR, Nayyar M, Sinclair SE, Weber KT. Каннабиноиды и симптоматическая брадикардия. Am J Med Sci. 2018 Янв; 355 (1): 3-5. [PubMed: 29289259]
- 9.
- Nof E, Luria D, Brass D, Marek D, Lahat H, Reznik-Wolf H, Pras E, Dascal N, Eldar M, Glikson M.Точечная мутация в поре сердечного ионного канала HCN4, влияющая на синтез, транспорт и функциональную экспрессию, связана с семейной бессимптомной синусовой брадикардией. Тираж. 31 июля 2007 г .; 116 (5): 463-70. [PubMed: 17646576]
- 10.
- Valaperta R, De Siena C, Cardani R, Lombardia F, Cenko E, Rampoldi B, Fossati B, Brigonzi E, Rigolini R, Gaia P, Meola G, Costa E, Bugiardini R Вовлечение сердца в миотоническую дистрофию: роль тропонинов и N-концевого натрийуретического пептида про B-типа.Атеросклероз. 2017 декабрь; 267: 110-115. [PubMed: 29121498]
- 11.
- Бродский М., Ву Д., Денес П., Канакис С., Розен К.М.. Аритмии задокументированы 24-часовым непрерывным электрокардиографическим мониторингом у 50 студентов-медиков мужского пола без явных сердечных заболеваний. Am J Cardiol. 1977 Март; 39 (3): 390-5. [PubMed: 65912]
- 12.
- Сандерс П., Кистлер П.М., Мортон Дж. Б., Спенс С. Дж., Калман Дж. М.. Ремоделирование функции синусового узла у пациентов с застойной сердечной недостаточностью: уменьшение резерва синусового узла.Тираж. 2004, 24 августа; 110 (8): 897-903. [PubMed: 15302799]
- 13.
- Добжински Х., Бойетт М.Р., Андерсон Р.Х. Новое понимание активности кардиостимулятора: содействие пониманию синдрома слабости синусового узла. Тираж. 2007 10 апреля; 115 (14): 1921-32. [PubMed: 17420362]
- 14.
- Добжински Х., Андерсон Р., Аткинсон А., Борбас З., Д’Суза А., Фрейзер Дж. Ф., Инада С., Логанта С. Дж., Монфреди О., Моррис Г. М., Мурман А. Ф., Николайду Т., Шнайдер H, Szuts V, Temple IP, Yanni J, Boyett MR. Структура, функция и клиническое значение проводящей системы сердца, включая атриовентрикулярное кольцо и ткани тракта оттока.Pharmacol Ther. 2013 август; 139 (2): 260-88. [PubMed: 23612425]
- 15.
- Bernstein AD, Parsonnet V. Обзор кардиостимуляции в США в 1989 году. Am J Cardiol. 1992, 01 февраля; 69 (4): 331-8. [PubMed: 1734644]
- 16.
- Neumar RW, Otto CW, Link MS, Kronick SL, Shuster M, Callaway CW, Kudenchuk PJ, Ornato JP, McNally B, Silvers SM, Passman RS, White RD, Hess EP, Тан В., Дэвис Д., Синз Э., Моррисон Л.Дж. Часть 8: Продвинутая поддержка сердечно-сосудистой системы у взрослых: Рекомендации Американской кардиологической ассоциации по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи, 2010 г.Тираж. 02 ноября 2010; 122 (18 Приложение 3): S729-67. [PubMed: 20956224]
Синусовая брадикардия: общие сведения, патофизиология, этиология
Автор
Марк В. Ливингстон, MD Консультант, Отделение неотложной медицины, Мемориальная больница Якима Вэлли
Раскрытие информации: Ничего не говорится.
Соавтор (ы)
Дэвид Т. Овертон, доктор медицины, магистр делового администрирования Профессор и председатель Департамента неотложной медицины, заместитель декана по последипломному медицинскому образованию, Университет Западного Мичигана Гомер Страйкер, доктор медицины, Медицинский факультет
Дэвид Т. Овертон, доктор медицины, магистр делового администрирования является членом следующие медицинские общества: Американский колледж врачей неотложной помощи, Ассоциация академических кафедр неотложной медицины, Мичиганский колледж врачей неотложной помощи, Общество академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Гэри Сетник, доктор медицины Заведующий отделением неотложной медицины, больница Маунт-Оберн; Доцент кафедры неотложной медицины Гарвардской медицинской школы
Гэри Сетник, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи, Общества академической неотложной медицины, Национальной ассоциации врачей скорой помощи
Раскрытие информации: медицинский директор : SironaHealth.
Главный редактор
Эрик Д. Шрага, MD Штатный врач, Отделение неотложной медицины, Mills-Peninsula Emergency Medical Associates
Раскрытие: Ничего не разглашать.
Дополнительные участники
Дэниел Дж. Дайр, доктор медицины, FACEP, FAAP, FAAEM Клинический профессор, факультет неотложной медицины, Медицинская школа Техасского университета в Хьюстоне; Клинический профессор кафедры педиатрии, Центр медицинских наук Техасского университета, Сан-Антонио
Дэниел Дж. Дайр, доктор медицины, FACEP, FAAP, FAAEM является членом следующих медицинских обществ: Американской академии клинической токсикологии, Американской академии педиатрии, Американской академии отделения неотложной медицины, Американский колледж врачей неотложной помощи, Ассоциация военных хирургов США
Раскрытие информации: нечего раскрывать.
Синусовая тахикардия | Кардиология и кардиология
Обзор
Синусовая тахикардия — это тип нерегулярного сердцебиения, который характеризуется более частым сердечным ритмом, чем нормальный. Синусовый узел вашего сердца генерирует электрические импульсы, которые проходят через сердечную мышцу, заставляя ее биться.
Нормальный синусовый ритм имеет частоту сердечных сокращений от 60 до 100 ударов в минуту. Когда синусовый ритм постоянно превышает 100 ударов в минуту, это считается несоответствующей синусовой тахикардией.
Причины синусовой тахикардии
Синусовая тахикардия может быть вызвана несколькими различными причинами, многие из которых недостаточно изучены. Наиболее частой причиной является триггер, в результате которого организм неправильно сигнализирует нервам об увеличении частоты сердечных сокращений. При несоответствующей синусовой тахикардии частота сердечных сокращений остается высокой даже при отсутствии триггеров.
К частым причинам синусовой тахикардии относятся:
- Инфекция, вызванная вирусом
- Боль
- Лихорадка
- Беспокойство
- Обезвоживание
- Сердечная недостаточность
- Анемия
- Гипотиреоз
- Кофеин
- Никотин
- Алкоголь Никотин
- лекарственные препараты
- Заболевание легких
- Сердечный приступ
- Низкое артериальное давление
- Сепсис
- Отравление ртутью
- Удар электрическим током
- Отмена лекарств
- Выпадение митрального клапана
- Гипоксия
- Легочная эмболия
Синусовая тахикардия4 Факторы риска
9 Состояния, которые создают нагрузку на сердце, могут увеличить риск развития синусовой тахикардии.Условия включают:
- Анемия
- Диабет
- Болезнь сердца
- Диабет
- Употребление слишком большого количества алкоголя или кофеина
- Высокое кровяное давление
- Проблемы с щитовидной железой, такие как гиперактивность или недостаточная активность щитовидной железы
- Апноэ во сне
- Курение
- Использование стимуляторов
- Психологический стресс
Вы можете снизить риск синусовой тахикардии с помощью изменения образа жизни или лечения других сердечных заболеваний.
Симптомы синусовой тахикардии
Многие пациенты не испытывают симптомов или не проявляют признаков синусовой тахикардии. Это может быть симптомом основного заболевания и указывать на тяжесть состояния.
Общие симптомы синусовой тахикардии включают:
- Учащенное сердцебиение
- Одышка
- Обморок
- Головокружение
- Беспокойство
- Головные боли
- Боль в груди
- Неспособность или снижение способности к физической нагрузке
Симптомы синуса может имитировать симптомы других проблем со здоровьем.У людей с сердечными заболеваниями чаще наблюдаются симптомы синусовой тахикардии.
Осложнения синусовой тахикардии
Возможные осложнения синусовой тахикардии включают:
- Сгустки крови, которые приводят к сердечному приступу или инсульту
- Сердечная недостаточность, если сердце не может перекачивать достаточно крови
- Потеря сознания или обморок
- Внезапная смерть
Диагностика синусовой тахикардии
Ваш врач диагностирует синусовую тахикардию, изучив вашу историю болезни, проведя физический осмотр и назначив диагностическое обследование.
Во время медицинского осмотра ваш врач проверит ваш пульс на предмет вашей частоты сердечных сокращений и попытается понять, есть ли другие причины вашего учащенного пульса. Если ваш врач подозревает, что у вас тахикардия, он или она назначит анализы, чтобы определить, какой у вас тип тахикардии. Лечение будет зависеть от типа тахикардии.
Диагностические тесты, которые может назначить ваш врач, включают:
- Электрокардиограмма — может анализировать электрический ритм сердца
- Монитор Холтера — может оценивать частоту сердечных сокращений с течением времени
- Анализы крови
- Эхокардиограмма
- Рентген грудной клетки
Синус лечение тахикардии
Во многих случаях лечение синусовой тахикардии не требуется.Если симптомы вызывают основное заболевание, его необходимо лечить.
Лечение синусовой тахикардии включает:
- Лекарства — лекарства, такие как бета-блокаторы или блокаторы кальциевых каналов, используются для снижения частоты сердечных сокращений
- Изменения образа жизни — ваш врач может порекомендовать изменения образа жизни, такие как здоровое питание, физические упражнения, поддерживать здоровый вес и избегать всего, что может увеличить частоту сердечных сокращений, например, приема рекреационных лекарств или стимуляторов
- Абляция сердца — если лекарства и изменение образа жизни неэффективны, вам может потребоваться процедура для разрушения области ткани сердца, которая вызывает проблемы
Когда обращаться за помощью
Если ваши симптомы внезапно стали более серьезными или частыми, позвоните своему врачу.Если вы испытываете боль в груди или одышку, немедленно обратитесь за медицинской помощью.
Синус-тахометр или СВТ? 4 подсказки, чтобы отличить
Rescue One вызывается при столкновении машины с деревом. Водитель — мужчина 60 лет, он возбужден и произносит невнятную речь. Его пульс 160 ударов в минуту. Он отказывается сотрудничать, но при обследовании никаких травм не обнаружено. Он признается, что употребляет «много» алкоголя. Его АД — 150/84. Это его ЭКГ:
Есть ли у этого пациента синусовая тахикардия или ЭКГ показывает суправентрикулярную тахикардию диам.? В этом обсуждении СВТ будет относиться к предсердной тахикардии, АВНРТ или АВРТ.
В дополнение к ритму имеется также передний левый пучок (левый передний полублок), который вызывает отклонение оси влево.
Вас учили чему-нибудь из следующего?
- СВТ всегда более симптоматична, чем синусовая тахикардия.
- Синусовая тахикардия имеет частоту от 100 до 150 ударов в минуту, а СВТ — от 151 до 250 ударов в минуту.
- При синусовой тахеометрии зубцы P и зубцы T разделены. В SVT они вместе.
Эти «правила», которым вас, возможно, научили, неверны.
- Симптомы, вызванные тахикардией, различаются в зависимости от частоты, других заболеваний пациента и других факторов. Например, у человека с высокой температурой и обезвоживанием из-за гриппа будут очень сильные симптомы. Бегущий человек будет чувствовать себя лучше, чем больной гриппом, даже если у него такая же частота сердечных сокращений.
- Синусовая тахикардия может возникать с частотой более 150 ударов в минуту. Просто запрыгивайте на беговую дорожку и продолжайте, пока ваша скорость не достигнет 150. Можете ли вы увеличить ее? Конечно вы можете. Наджелудочковая тахикардия может развиваться с частотой менее 150 ударов в минуту.
- Появление зубцов P и T на ЭКГ по отдельности или вместе зависит от частоты, интервалов и отведения, на которое вы смотрите. Таким образом, синусовая тахикардия при 150 и СВТ при 150 могут иметь одинаковую вероятность P-on-T.
Итак, как отличить синусовую тахикардию от СВТ? Вот четыре совета, которые помогут.
1. Посмотрите на жалобу пациента.Эта оценка обычно определяет источник тахикардии.Например, пожарный только что вышел из дома после пожара. Он был внутри 30 минут, горячий и измученный. Его пульс 160 ударов в минуту. Это синусовая тахикардия или СВТ?
Это синусовый тахометр, потому что мы можем легко объяснить причину учащенного сердцебиения. Кроме того, когда мы усаживаем его, снимаем с него плащ и даем ему остыть и пить воду, скорость постепенно возвращается в норму.
Женщина звонит в службу 911, потому что ее сердце колотится.Она рассказывает вам, что читала историю своему внуку, когда у нее внезапно появились симптомы. Ее пульс 160 ударов в минуту. Ее кожа теплая и сухая, она не бледная и не синюшная. Дыхание нормальное. У нее нет боли в груди. Это синусовый тахометр или СВТ?
Это СВТ, потому что нет очевидной причины синусового тахометра и начало было внезапным.
2.Ищите начало и / или конец тахикардии.Синусовая тахикардия согревает и остывает. То есть, когда организму требуется более высокая скорость, химические сигналы отправляются в узел SA, и он постепенно ускоряется. Затем, когда потребность в более высокой частоте сердечных сокращений отпадает, частота сердечных сокращений постепенно замедляется. Это ускорение и замедление может занять несколько секунд или много минут, но не внезапно.
СВТ часто называют пароксизмальной наджелудочковой тахикардией (ПСВТ), потому что она начинается внезапно и внезапно заканчивается.PSVT происходит из-за механизма, называемого повторным входом. Преждевременный ритм зацикливается, повторяясь снова и снова. Импульс улавливается круговым путем, внутри которого есть медленная область. Импульс задерживается в медленной области, а затем обнаруживает, когда он выходит, что сердце восстановилось после последнего удара. Тот же самый импульс может повторно войти в сердце и вызвать новый удар. Это происходит снова и снова, пока что-то не прерывает цикл.
Если прекращение тахикардии также внезапное, мы знаем, что это ПСВТ.Увидеть начало или конец тахикардии — подарок, облегчающий диагностику. Если нам не повезло увидеть начало или конец, то чем выше скорость, тем больше вероятность, что это SVT.
3. Обратите внимание на изменчивость скорости.SVT запускается внезапно, а затем остается примерно с той же скоростью, пока не закончится.Частота синусовых ритмов часто меняется в ответ на сообщения, полученные от нервной системы. Итак, когда мы сталкиваемся с тахикардией с узкими комплексами, которая постепенно ускоряется или замедляется от секунд до минут, это синусовая тахикардия. Если скорость резко меняется с низкой на высокую, а высокая скорость одинакова от начала до конца, мы смотрим на PSVT. Обязательно прогоняйте достаточно длинные полосы ритма, чтобы оценить изменения частоты или уловить начало или смещение тахикардии.
4. Внимательно обратите внимание на зубцы P.Синусовый тахометр и большинство СВТ имеют только один зубец P для каждого комплекса QRS. Они могут или не могут быть погребены в предшествующих зубцах T. Но есть и другие наджелудочковые тахикардии, которые имеют более одного зубца P для каждого QRS или не имеют зубца P.
При мерцательной аритмии отсутствуют зубцы Р. Вы можете увидеть некоторые волны, которые выглядят как зубцы P, но они не будут выходить перед комплексами QRS в обычном ритме. И, конечно же, мерцательная аритмия бывает нерегулярной.
Новое начало трепетания предсердий чаще всего проявляется проводимостью 2: 1. Это можно принять за синусовую тахикардию, если не видны все волны трепетания.Ищите волны трепетания, «прячущиеся» за комплексами QRS.
Rescue One Пациент в аварии на автомобилеКоманда Rescue One дала нетрезвому пациенту жидкости и дилтиазем.В течение следующего часа его пульс постепенно замедлился. Синусовая тахикардия часто встречается при острой алкогольной интоксикации из-за выброса катехоламинов и иногда обезвоживания. Пациент также был встревожен и взволнован по прибытии в реанимацию. Он стал отзывчивым и веселым после первого часа в ED. Дальнейшая оценка не выявила вторичных травм в автокатастрофе. Мы не знаем, проводилось ли ему кардиологическое наблюдение по поводу левой передней фасцикулярной блокады.
Перед тем, как решить, какой путь лечения выбрать, тщательно проанализируйте анамнез и проведите физический осмотр и посмотрите ЭКГ на предмет появления / смещения тахикардии, вариабельности частоты сердечных сокращений и зубцов P.Лечение синусовой тахикардии почти всегда направлено на устранение причины — беспокойства, боли, гиповолемии, гипоксии, лекарств, лихорадки и т. Д.
Лечение повторно поступающих SVT может первоначально включать маневр Вальсальвы. Препаратом первой линии при ПСВТ является аденозин. Также могут быть полезны другие препараты, включая бета-блокаторы и блокаторы кальциевых каналов. У нестабильных пациентов с PSVT должна быть электрическая кардиоверсия.
Трепетание предсердий | Johns Hopkins Medicine
Трепетание предсердий — это разновидность нарушения сердечного ритма или аритмии.Это происходит, когда короткое замыкание в сердце заставляет верхние камеры (предсердия) очень быстро перекачивать кровь. Трепетание предсердий важно не только из-за своих симптомов, но и потому, что оно может вызвать инсульт, который может привести к необратимой инвалидности или смерти.
Что происходит при трепетании предсердий?
Нормальное сердцебиение начинается с электрического импульса от синусового узла , небольшого участка в правом предсердии сердца (правая верхняя камера). Во время трепетания предсердий короткое замыкание — круговой электрический путь — позволяет электрическому импульсу быстро перемещаться по правому предсердию, вызывая от 240 до 340 сокращений в минуту.Быстрые сокращения мешают полному заполнению камер между ударами.
Желудочки (нижние камеры) также сокращаются быстрее, хотя обычно не так быстро. Частота основана на соотношении предсердных сокращений и желудочковых сокращений. Например, блокада 2: 1 означает, что на каждые два удара в предсердиях желудочки сокращаются один раз.
Аритмия, сосредоточенная в верхних камерах сердца, называется наджелудочковой тахикардией (СВТ), что буквально означает «быстрое сердцебиение над желудочками».«Обратите внимание: когда вы чувствуете свой пульс — например, на запястье или шее — вы чувствуете биение левого желудочка, когда он перекачивает кровь в ваши артерии. Нормальная частота пульса составляет от 60 до 100 ударов в минуту.
Какие бывают типы трепетания предсердий?
Трепетание предсердий классифицируется как типичное или атипичное (нетипичное) в зависимости от места короткого замыкания — пути, который позволяет электрическому сигналу слишком быстро перемещаться по сердцу. Хотя симптомы схожи, методы лечения могут отличаться.
Типичное трепетание предсердий локализовано в правом предсердии. Этот тип трепетания предсердий можно вылечить с помощью короткой амбулаторной процедуры катетерной абляции.
Атипичное трепетание предсердий относится к трепетанию предсердий, возникающему в левом предсердии. Большинство типов атипичного трепетания предсердий также можно лечить с помощью катетерной абляции, но процедура более длительная и сложная.
Каковы симптомы трепетания предсердий?
Трепетание предсердий может не вызывать никаких симптомов или вызывать одно из следующих событий:
Что вызывает трепетание предсердий?
Трепетание предсердий обычно является возрастной аритмией, потому что оно редко возникает в возрасте до 50 лет, но затем становится более распространенным явлением.Другие причины включают:
Каковы осложнения трепетания предсердий?
Кровь, оставшаяся скапливаться в верхних камерах после неэффективного сердцебиения, увеличивает риск образования сгустка. Если сгусток крови попадает из сердца в кровоток, он может застрять в артерии и вызвать инсульт.
Если сердце бьется очень быстро в течение длительного периода времени, это может привести к кардиомиопатии, ослаблению сердечной мышцы.
Как диагностируется трепетание предсердий?
Трепетание предсердий обычно диагностируется в кабинете врача с помощью электрокардиограммы (ЭКГ или ЭКГ). Если диагноз все еще остается под вопросом, ваш врач может порекомендовать холтеровский монитор, монитор событий или электрофизиологическое исследование, во время которого узкая гибкая трубка, называемая катетером, вводится через вену к вашему сердцу под легким седативным действием. Тонкие провода внутри катетера могут помочь точно определить аномальный сигнал.
Как лечится трепетание предсердий?
Иногда трепетание предсердий проходит само, и никаких дальнейших действий не требуется. Если проблема не исчезнет, ваш врач может назначить одно из следующих методов лечения:
Лечение любых сопутствующих заболеваний
Катетерная абляция — процедура для разрушения неправильных электрических путей; выполняется вместе с электрофизиологическим исследованием
Кардиоверсия — небольшой контролируемый электрошок в грудную клетку, проводимый под анестезией для краткосрочной коррекции сердечного ритма
Лекарства для контроля сердечного ритма , называемые антиаритмическими средствами, могут быть менее эффективными, чем катетерная абляция
Лекарства для предотвращения образования тромбов
Для получения дополнительной информации об аритмиях, их тестах и лечении посетите страницу аритмий или Службу электрофизиологии и аритмии Джонса Хопкинса.
Синусовая тахикардия и несоответствующая синусовая тахикардия — ЭКГ и ЭХО
Синусовая тахикардия — наиболее частая тахиаритмия (тахикардия). Синусовая тахикардия является результатом повышенной скорости деполяризации (то есть повышения автоматизма) в синоатриальном узле. Это просто означает, что синусно-предсердный узел излучает электрические импульсы с более высокой частотой, чем обычно. Подобно синусовому ритму, ритм регулярный с положительным зубцом P во II отведении, но частота сердечных сокращений превышает 100 ударов в минуту.
Хотя синусовая тахикардия является наиболее частой тахиаритмией, ее не всегда можно прямо диагностировать на ЭКГ. Более того, многие клиницисты не уверены в последствиях синусовой тахикардии. Важнейшая задача — различить три типа синусовой тахикардии. Эти типы принципиально различаются с точки зрения патофизиологии, прогноза и лечения. Виды синусовой тахикардии следующие:
- Нормальная (физиологическая) синусовая тахикардия: Автоматизм (скорость спонтанной деполяризации) синусового узла увеличивается во время физической активности, стресса и нервозности.Это происходит из-за измененного тонуса вегетативной нервной системы с усилением симпатической активности (что приводит к стимуляции бета-адренорецепторов) и парасимпатической абстиненции.
- Синусовая тахикардия, вторичная по отношению к болезни и лекарствам : широкий спектр заболеваний и лекарств может вызывать синусовую тахикардию; например, застойная сердечная недостаточность, заболевание легких (например, ХОБЛ), лихорадка, инфекции, анемия, ишемия / инфаркт миокарда, тромбоэмболия легочной артерии, феохромоцитома, гипертиреоз, гиповолемия, фармакологические вещества (алкоголь, амфетамин, кофе, антихолинергические препараты, бета-адренергические агонисты).При всех этих состояниях синусовая тахикардия — это просто проявление основного заболевания или воздействия вещества, которое может потребовать внимания. Следовательно, лечение синусовой тахикардии всегда требует тщательной оценки каждой из этих причин, поскольку многие из причин требуют немедленного лечения.
- Несоответствующая синусовая тахикардия: Когда все вышеупомянутые причины были исключены и синусовая тахикардия сохраняется без какой-либо известной причины, ее можно классифицировать как несоответствующую синусовую тахикардию.Этот диагноз может быть установлен только после исключения всех других причин. Несоответствующая синусовая тахикардия, вероятно, встречается чаще, чем считалось ранее, и это состояние может существенно снизить качество жизни.
Таким образом, лечение синусовой тахикардии направлено на выявление вторичных причин, которые можно и нужно лечить, или, если причина не может быть обнаружена, установить диагноз несоответствующей синусовой тахикардии. Хотя не существует доказательных методов лечения несоответствующей синусовой тахикардии, пациенты часто получают пользу от постановки диагноза, поскольку он оправдывает их страдания и симптомы (альтернативы лечения обсуждаются ниже).
ЭКГ при синусовой тахикардии
Синусовая тахикардия соответствует всем критериям синусового ритма, но частота сердечных сокращений превышает 100 ударов в минуту. Таким образом, критерии ЭКГ для синусовой тахикардии следующие.
ЭКГ-критерии синусовой тахикардии
- Регулярный ритм с частотой желудочков> 100 ударов в минуту.
- Зубец P постоянной морфологии перед каждым комплексом QRS.
- Зубец P положительный в отведении II.
Заслуживающие внимания характеристики ЭКГ синусовой тахикардии
Обратите внимание, что при частоте сердечных сокращений выше 140 ударов в минуту может быть трудно отличить зубцы P от предыдущего зубца T, особенно если скорость бумаги составляет 25 мм / с (может быть рекомендовано использование 50 мм / с).Всегда внимательно ищите зубец P, так как он может быть очень дискретным и вызывать только неровность контура зубца T. Обнаружение зубца P необходимо для постановки диагноза синусовой тахикардии.
В отличие от многих пароксизмальных наджелудочковых тахиаритмий (например, AVNRT, AVRT или предсердная тахикардия), синусовая тахикардия имеет постепенное начало, и пациент часто может сообщить, что учащение сердцебиения постепенно усиливается. Обратите внимание, что способ возникновения (резкое или постепенное) является важной частью головоломки, позволяющей определить, от какого типа аритмии страдает пациент.Резкое начало указывает на то, что тахиаритмия представляет собой AVNRT, AVRT, предсердную тахикардию, трепетание предсердий или фибрилляцию предсердий. Однако это также может быть особая форма синусовой тахикардии, обозначаемая как SANRT (обсуждается ниже).
Длительная синусовая тахикардия может привести к депрессии сегмента ST на ЭКГ. Такие депрессии сегмента ST можно увидеть где угодно, но чаще всего в отведениях V3, V4, V5 и V6. Сегмент ST имеет тенденцию быть либо горизонтальным, либо восходящим. Длительная синусовая тахикардия также может вызывать снижение амплитуды зубца T. на ЭКГ.Это происходит в тех же отведениях, которые демонстрируют депрессию сегмента ST. Эти депрессии сегмента ST и уменьшенная амплитуда зубца Т должны исчезнуть быстро (в течение нескольких минут) после разрешения синусовой тахикардии. В противном случае следует подозревать другие причины депрессии сегмента ST (например, острую ишемию миокарда).
Синусовая тахикардия с сильной симпатической активацией оказывает батмотропное действие на проводящую систему. Это означает, что скорость проведения импульса увеличивается. Следовательно, интервал PR может быть немного (но не значительно) сокращен.С другой стороны, длительная и быстрая синусовая тахикардия может истощить атриовентрикулярный узел и вызвать замедление проводимости, которое удлиняет интервал PR (опять же, незначительно).
Максимальная частота пульса
Часто бывает трудно отличить синусовую тахикардию от других наджелудочковых тахикардий (например, трепетания предсердий, AVNRT и т. Д.). Многие из этих тахикардий имеют тенденцию проявляться с определенной частотой сердечных сокращений. Существует зависящий от возраста верхний предел частоты импульсов синусового узла.Максимальная скорость разряда в синоатриальном узле уменьшается с возрастом (из-за снижения чувствительности к катехоламинам). Следовательно, использование индивидуальной ожидаемой максимальной синусовой частоты может помочь дифференцировать синусовую тахикардию от других аритмий. Любая тахикардия с частотой, превышающей ожидаемую для возраста максимальную частоту, вероятно, не является синусовой тахикардией.
Максимальная скорость разряда в синоатриальном узле оценивается по следующим формулам:
Формула 1: Оценка максимальной частоты сердечных сокращений в зависимости от возраста и пола.Обратите внимание, что при максимальной нагрузке частота пазух может быть несколько выше, чем расчетная формула. Также обратите внимание на третью формулу, которая необходима для оценки максимальной частоты у пациентов, принимающих бета-адреноблокаторы (которые уменьшают частоту разряда синоатриального узла).
Нормальный диапазон синусового ритма
Нижний предел синусовой тахикардии составляет 100 ударов в минуту и это произвольная и сомнительная цифра. Основная причина этого заключается в том, что наблюдательные исследования (как ретроспективные, так и проспективные) и рандомизированные контролируемые клинические испытания показали, что связь между частотой сердечных сокращений и смертностью является линейной, а смертность постепенно увеличивается при частоте сердечных сокращений выше 60 ударов в минуту.Более того, исследования последних лет показывают, что частота сердечных сокращений в состоянии покоя на самом деле является надежным предиктором общей смертности и смертности от сердечно-сосудистых заболеваний.
Несоответствующая синусовая тахикардия
Несоответствующая синусовая тахикардия — это состояние, при котором синусовая тахикардия присутствует в покое, а частота синусового узла обычно чрезмерно высока во время физической активности. Состояние было признано более семи десятилетий, но многие клиницисты до сих пор не знают о нем. Многие научные данные предполагают, что несоответствующая синусовая тахикардия вызвана повышенным автоматизмом синоатриального узла.Однако причина повышенной автоматичности остается неясной. Теории предполагают гиперчувствительность к катехоламинам, нарушение вегетативной нервной системы и т. Д. Несоответствующая синусовая тахикардия может быть диагностирована только тогда, когда все другие причины синусовой тахикардии исключены.
У пациентов с синусовой тахикардией частота сердечных сокращений в покое превышает 100 ударов в минуту. У них также часто наблюдается чрезмерное учащение пульса во время всех видов физической активности.У них частота сердечных сокращений во время сна выше, чем у среднего человека. По какой-то необъяснимой причине женщины, особенно медицинские работники, слишком представлены. Предобморочное состояние, обморок, дискомфорт в груди, одышка, беспокойство и утомляемость также являются частыми симптомами.
Нет четких доказательств повышения смертности при несоответствующей синусовой тахикардии. Это несколько неожиданно, учитывая, что тахикардия является хорошо известным фактором риска кардиомиопатии ( кардиомиопатия, индуцированная тахикардией, ).Не исключено, что люди с несоответствующей синусовой тахикардией будут подвергаться большему риску сердечно-сосудистых заболеваний, но доказательств этого пока нет.
Лечение несоответствующей синусовой тахикардии
Несоответствующая синусовая тахикардия лечится пероральными бета-адреноблокаторами (бисопролол 5-10 мг один раз в день), блокаторами кальциевых каналов или ивабрадином. Ивабрадин действует, уменьшая частоту сердечных сокращений за счет специфического ингибирования забавного канала (I f) , механизма, отличного от механизма бета-блокаторов и блокаторов кальциевых каналов.Применение ивабрадина при несоответствующей синусовой тахикардии не соответствует назначению. Следует рассмотреть возможность направления к кардиологу.
Высокая частота пульса в состоянии покоя
Как упоминалось выше, существует тесная связь между частотой сердечных сокращений в состоянии покоя и сердечно-сосудистой системой, а также смертностью от всех причин. Риск смерти и сердечно-сосудистых заболеваний увеличивается уже при ЧСС в состоянии покоя выше 60 ударов в минуту. Это означает, что существует значительная разница в смертности в пределах нормального эталонного диапазона 50–100 ударов в минуту.Исследование Framingham Heart показало, что люди с частотой сердечных сокращений в наивысшем квинтиле имели в 5 раз больший риск внезапной сердечной смерти по сравнению с людьми в самом низком квинтиле.
Объяснение этого открытия, скорее всего, многогранно, но существуют и некоторые прямые причины. Высокая частота сердечных сокращений увеличивает потребление кислорода миокардом (из-за повышенной нагрузки), ухудшая доставку кислорода. Нарушение доставки кислорода связано с сокращением диастолы при более высокой частоте сердечных сокращений; коронарные артерии перфузируют сердце во время диастолы, а это означает, что уменьшение продолжительности диастолы вызывает снижение перфузии миокарда.Высокая частота пульса в состоянии покоя связана со значительно повышенным риском гипертонии, аритмий, расслоения аорты, атеросклеротической болезни сердца (ишемической болезни сердца), застойной сердечной недостаточности и внезапной сердечной смерти. Это касается как здоровых людей, так и людей с установленным заболеванием сердца.
Лечение высокой частоты пульса в состоянии покоя
Синоатриальная возвратная узловая тахикардия (SANRT) вызывается цепью повторного входа, расположенной в синоатриальном узле или им самим.Он распознается на ЭКГ (обычно требует более длительного мониторинга ЭКГ) как внезапно начинающаяся синусовая тахикардия. Нормальная синусовая тахикардия начинается не резко, а постепенно. Зубец P в SANRT идентичен синусу зубца P. Другие термины, используемые для этого состояния, — это повторный вход в синусовый узел или возвратная тахикардия в синусовый узел.
Синусовая брадикардия Артикул
[1]
Патология синоатриального узла.Корреляция с электрокардиографическими данными у 111 пациентов., Thery C, Gosselin B, Lekieffre J, Warembourg H, American Heart Journal, июнь 1977 г. [PubMed PMID: 871100]
[2]
Truex RC, Smythe MQ, Тейлор MJ, Реконструкция синоатриального узла человека. Анатомическая запись. 1967, декабрь [PubMed PMID: 5586287]
[3]
Spodick DH, Нормальная частота сердечных сокращений в синусах: новое определение синусовой тахикардии и синусовой брадикардии.Американский сердечный журнал. 1992, октябрь [PubMed PMID: 1529897]
[4]
Заявление о клинической компетентности ACC / AHA в области электрокардиографии и амбулаторной электрокардиографии. Отчет рабочей группы ACC / AHA / ACP-ASIM по клинической компетентности (Комитет ACC / AHA по разработке заявления о клинической компетентности по электрокардиографии и амбулаторной электрокардиографии)., Кадиш А.Х., Бакстон А.Е., Кеннеди Х.Л., Найт Б.П., Мейсон Дж. У., Schuger CD, Tracy CM, Boone AW, Elnicki M, Hirshfeld JW Jr, Lorell BH, Rodgers GP, Tracy CM, Weitz HH, журнал Американского колледжа кардиологии, декабрь 2001 г. [PubMed PMID: 11738321]
[5]
Поражение сердца при мышечных дистрофиях., Сильвестри, штат Нью-Джерси, Исмаил Х, Циметбаум П., Рейнор Э.М., «Мышцы и нервы», 11 ноября 2017 г. [PubMed PMID: 29130502]
[6]
Гуцев З., Ташич В., Янцевска А., Жорданова Н. П., Кочева С., Кутурец М., Саболич В. Атаксия Фридрейха (FA), связанная с сахарным диабетом 1 типа и гипертрофической кардиомиопатией: анализ семейства FA. Медицинский архив. 2009 [PubMed PMID: 19537671]
[7]
Milanesi R, Baruscotti M, Gnecchi-Ruscone T, DiFrancesco D, Семейная синусовая брадикардия, связанная с мутацией в канале кардиостимулятора.Медицинский журнал Новой Англии. 2006, 12 января [PubMed PMID: 16407510]
[8]
Каннабиноиды и симптоматическая брадикардия., Heckle MR, Nayyar M, Sinclair SE, Weber KT, Американский журнал медицинских наук, январь 2018 г. [PubMed PMID: 29289259]
[9]
Nof E, Luria D, Brass D, Marek D, Lahat H, Reznik-Wolf H, Pras E, Dascal N, Eldar M, Glikson M, Точечная мутация в поре сердечного ионного канала HCN4, влияющая на синтез, транспортировку и функциональную экспрессию ассоциируется с семейной бессимптомной синусовой брадикардией.Тираж. 31 июля 2007 г. [PubMed PMID: 17646576]
[10]
Вовлечение сердца в миотоническую дистрофию: роль тропонинов и N-концевого натрийуретического пептида про B-типа., Valaperta R, De Siena C, Cardani R, Lombardia F, Cenko E, Rampoldi B, Fossati B, Brigonzi E, Rigolini R , Gaia P, Meola G, Costa E, Bugiardini R, Atherosclerosis, декабрь 2017 г. [PubMed PMID: 29121498]
[11]
Brodsky M, Wu D, Denes P, Kanakis C, Rosen KM, Аритмии, задокументированные 24-часовым непрерывным электрокардиографическим мониторингом у 50 студентов-медиков мужского пола без явных заболеваний сердца.Американский кардиологический журнал. 1977 г., март [PubMed PMID: 65912]
[12]
Ремоделирование функции синусового узла у пациентов с застойной сердечной недостаточностью: уменьшение резерва синусового узла., Сандерс П., Кистлер П.М., Мортон Дж. Б., Спенс С. Дж., Калман Дж. М., Циркуляция, 24 августа 2004 г. [PubMed PMID: 15302799]
[13]
Новые сведения о кардиостимуляторах: содействие пониманию синдрома слабости синусового узла., Добжински Х., Бойетт М.Р., Андерсон Р.Х., Тираж, 10 апреля 2007 г. [PubMed PMID: 17420362]
[14]
Структура, функция и клиническое значение проводящей системы сердца, включая атриовентрикулярное кольцо и ткани оттока., Добжински Х., Андерсон Р.Х., Аткинсон А., Борбас З., Д’Суза А., Фрейзер Дж. Ф., Инада С., Логанта С. Дж., Монфреди О, Моррис Г.М., Мурман А.Ф., Николайду Т., Шнайдер Х., Сзутс В., Темпл И.П., Янни Дж., Бойетт М.Р., Фармакология и терапия, август 2013 г. [PubMed PMID: 23612425]
[15]
Обследование кардиостимуляции в США в 1989 г., Бернштейн А.Д., Парсоннет В., Американский кардиологический журнал, 1 февраля 1992 г. [PubMed PMID: 1734644]
[16]
Neumar RW, Otto CW, Link MS, Kronick SL, Shuster M, Callaway CW, Kudenchuk PJ, Ornato JP, McNally B, Silvers SM, Passman RS, White RD, Hess EP, Tang W, Davis D, Sinz E, Morrison ЖЖ, Часть 8: Продвинутая поддержка сердечно-сосудистой системы у взрослых: Рекомендации Американской кардиологической ассоциации по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи, 2010 г.Тираж. 2 ноября 2010 г.


 отведениях
отведениях