Количество тромбоцитов (Plt)
Plt – мелкие клетки-пластинки, быстро реагирующие на воспалительный процесс, активацию свертывания или возникающее кровотечение. Тромбоциты формируют первичный тромб в области повреждения сосуда.
В ручном режиме для подсчета тромбоцитов предполагается взятие отдельной капли крови для изготовления и окраски мазка и последующего подсчета тромбоцитов.
p>В автоматическом режиме при анализе в «RBC—кювете» частицы размером 2–20 фл относятся к тромбоцитам. Полученные необработанные данные проверяются с помощью математических критериев и экстраполируются в виде логарифмически нормального распределения от 0 до 70 фл.В некоторых анализаторах для более точного подсчета тромбоцитов выполняется обработка пробы специальными антителами, активными в отношении поверхностных рецепторов тромбоцитов.
| Референтный интервал |
|---|
|
150–350*10 |
Пониженные значения – тромбоцитопения – состояние, при котором число тромбоцитов не превышает 150*109/л (150 тыс/мкл). Клинические признаки кровоточивости развиваются при снижении количества тромбоцитов до 50*109/л (50 тыс/мкл). Уменьшение числа тромбоцитов может быть обусловлено:
Клинические признаки кровоточивости развиваются при снижении количества тромбоцитов до 50*109/л (50 тыс/мкл). Уменьшение числа тромбоцитов может быть обусловлено:
- повышением разрушения тромбоцитов;
- повышением потребления тромбоцитов;
- недостаточным образованием кровяных пластинок.
Повышенные значения – тромбоцитоз – увеличение количества тромбоцитов в периферической крови более 400*10
Первичные тромбоцитозы характерны для всех хронических миелопролиферативных заболеваний (хронический миелолейкоз, идиопатический миелофиброз, эссенциальная тромбоцитемия, эритремия).
Вторичные тромбоцитозы встречаются:
- при острых и хронических воспалительных процессах (ревматоидный артрит, узелковый периартериит, неспецифический язвенный колит, остеомиелит и др.), а также при сепсисе;
- амилоидозе;
- железодефицитных состояниях на фоне хронической кровопотери;
- злокачественных новообразованиях как проявление паранеопластической реакции;
- гемолитической анемии;
- после острой кровопотери, спленэктомии;
- при лечении некоторыми препаратам (витамин В12, андрогены, адреналин, эритропоэтин и др.
 ).
).
Тромбоциты — норма в крови, чем опасны повышенные и пониженные значения
Обновлено 11 сентября 2021 Автор: Дмитрий Иванецку- Тромбоциты — это…
- Как определяют их уровень в крови
- Норма тромбоцитов у женщин, детей и мужчин
- О чем говорят повышенные тромбоциты
- Причины пониженных значений
Здравствуйте, уважаемые читатели блога KtoNaNovenkogo.ru. Людей, с нормально функционирующей системой кровообращения можно смело выделить из общей толпы.
Именно слаженное функционирование и необходимый баланс всех многочисленных компонентов, входящих в состав крови, обеспечивают человеку отличный настрой, бодрость, активность, полноту сил и энергии.
Рассмотрим особенности тромбоцитов, входящих в тройку основных форменных компонентов в составе крови – зачем они ей нужны и к чему может привести их дисбаланс.
Тромбоциты — это…
Тромб — это сгусток крови (в переводе с греческого языка), основой которого являются тромбоциты.
Тромбоцит же представляет собой маленькую, бесцветную, кровяную пластинку сферической формы (бляшки Биццоцеро). Формируются пластинки из плазменной структуры (мегакариоцитов – плазменных клеток) костного мозга. Тромбоциты не имеют ядра, но снабжены обильным количеством гранул (более 200).
Ценность грануляций обусловлена высоким содержанием особых компонентов тромбоцитарного роста (тромбоксана, тромбина, аденозиндифосфората и пр.факторов), обеспечивающих образование аминокислот и ферментов (что это такое?), разрушающих мембраны бактериальных клеток, предотвращая проникновение в кровь болезнетворных патогенов.
Размер тромбоцитарных пластин варьируется в пределах их возраста (юного, среднего, зрелого), от 2-х до 5-ти мкм.
Однако при соприкосновении тромбоцита с поверхностью, не соответствующей внутреннему эндотелию сосудов или полости сердечного перикарда, пластинки активируются, выпуская до 10 ложноножек (отростков) в десятки раз превышающих размер самой пластинки.
Такая особенность позволяет тромбоцитам служить своеобразной «заплаткой», закрывающей при необходимости раневые поверхности сосудов, не допуская кровотечений.
Именно ложноножки обеспечивают продвижение пластин по кровеносной системе. Тромбоциты обладают способностью прилипания к инородным агентам, захватыванию их и уничтожению, формируют сгусток тромба путем агрегации (склеивания пластин между собой) для предотвращения геморрагических процессов (кровотечений).
Основная роль тромбоцитов – активное участие в процессе свертывания крови (гемостаза).
Они обеспечивают транспортную функцию, доставляя питательные компоненты к тканям (эндотелию), выстилающих внутреннюю полость сосудистых стенок. Они сохраняют жизнедеятельность до 10 дней, после чего разрушаются в различных органах (в селезенке, легких, либо печени).
Последние разработки японских ученых доказали, что мегакариоциты не единственные источники образования бляшек Бицоцерро (тромбоцитов). Им удалось получить тромбоциты из собственных стволовых клеток пациента.
Данные исследования повышают успешность проведения трансплантации, так как при наличии таких тромбоцитов не вызывается отторжения организмом донорских органов.
Как участвуют тромбоциты в процессе гемостаза можно рассмотреть на схеме:
Оценив по достоинству основные функции тромбоцитов, можно понять, чем чреват их дисбаланс в организме и какими могут быть негативные последствия.
Любой дисбаланс активности и количества тромбоцитов в медицине называется тромбоцитопатией.
- Снижение концентрации тромбоцитарных пластин называют тромбоцитопенией.
- А повышенную концентрацию – тромбоцитозом.
- Нарушение функции их активности диагностируют, как тромбостению.
Как определяют их уровень
Сразу отметим, что, как такового, отдельного анализа на определение тромбоцитарных пластин – нет.
Оценку их функций и состояние проводят в комплексе с общим анализом клиники крови, отображая результат аббревиатурой – PLT (обязательный показатель) и измерением тромбокрита – РСТ (уровня их концентрации в общем объеме крови).
При данном анализе не учитывается соотношение возрастных групп и форм тромбоцитов (раздражения и дегенерации).
Более детальный анализ тромбоцитарных свойств определяется при определенных состояниях (перед операцией, при кровотечениях и пр.критических состояниях) методом гемостазиограммы (коагулограммы) с использованием скрининговых тестов, определяющих состоятельность процесса гемостаза.
Норма тромбоцитов в крови у женщин, детей и мужчин
Референсный, средний уровень тромбоцитарных пластин в анализе клиники крови зависит от возраста пациента.
Для анализа на тромбоциты забор капиллярной или венозной крови берется на пустой желудок. Концентрация отображается в единицах тыс/мкл.
Концентрация отображается в единицах тыс/мкл.
Приведем примеры нормальной концентрации тромбоцитарных «клеток» для различных возрастных групп пациентов, согласно европейским стандартам.
Для детей:
Для женщин:
В период менструальных кровотечений, снижение в крови концентрации тромбоцитарных пластин считается нормальным явлением.
Сниженный уровень тромбоцитов – частое явление при беременности, что обусловлено увеличением общего объема крови при отсутствии полноценного питания беременной женщины. Во всех иных случаях, сниженная норма, это весомый повод для обращения за врачебной помощью.
Допустимые значения для мужчин варьируются от 200 до 400 тыс. ед/мкл.
Данные исследования позволяют вовремя выявить процессы воспаления в организме, различные формы гематологических заболеваний, нарушения в процессе кроветворения, аллергические реакции и провести оценку состоятельности иммунитета.
Любое проявление дисбаланса тромбоцитов в биоматериале может спровоцировать тромбообразование, либо увеличить риски развития кровотечений.
О чем говорят повышенные тромбоциты
Увеличение концентрации бляшек Биццоцеро может предупредить о наличии в организме различных патологических процессов – развитии туберкулезной инфекции, рака крови (лейкозе), онкологических заболеваний различных органов, лимфоме Ходжкина.
Тромбоцитоз (повышение тромбоцитов) – неизменный спутник:
- эритроцитоза;
- воспалительных кишечных и суставных патологий;
- хронической формы миелолейкоза;
- острого течения инфекционных заболеваний;
- внутрисосудистого гемолиза и анемии .
К увеличению количества тромбоцитов приводят сильные стрессы, общая интоксикация организма и кровопотери, что в конечном итоге может привести к развитию тромбоцитамии и несостоятельности функций стволовых клеток в костном мозге.
Как ни странно, но значительные кровопотери не снижают концентрацию тромбоцитарных пластин, а наоборот – увеличивают. Что обусловлено наличием компенсированных свойств организма, способного восполнять потери тромбоцитов.
Что обусловлено наличием компенсированных свойств организма, способного восполнять потери тромбоцитов.
Не важно по каким причинам тромбоциты выходят за границы нормативных значений. При такой ситуации необходима врачебная оценка с проведением соответствующей терапии.
Причины пониженных тромбоцитов
Снижение уровня тромбоцитарных пластин провоцирует множество факторов.
Тромбоцитопению диагностируют при:
- самовольном и не правильном приеме медикаментозных препаратов;
- наличии различных форм патологии печени и щитовидной железы;
- развитии анемии мегалобластного характера либо лейкемии;
- алкогольной зависимости и иных заболеваниях.
Тромбоцитопению способны спровоцировать кровотечения из носа и десен (гингивит), кровопотери при затяжных менструациях, даже небольшие порезы либо манипуляции по экстракции зубов (удаление).
При тромбоцитопении снижается эластичность сосудистых стенок, что вызывает их повышенную хрупкость. Снижение уровня тромбоцитарных пластин в крови лечится фармакологическими средствами либо переливанием тромбоцитарных масс.
Снижение уровня тромбоцитарных пластин в крови лечится фармакологическими средствами либо переливанием тромбоцитарных масс.
При обнаружении дисбаланса тромбоцитов в крови, необходима консультация гематолога. Самолечение недопустимо, так как неверное определение причинного фактора способно обернуться непредвиденными последствиями – вызвать процессы внутреннего кровоизлияния.
Автор статьи: детский врач-хирург Ситченко Виктория Михайловна
Удачи вам! До скорых встреч на страницах блога KtoNaNovenkogo.ru
Эта статья относится к рубрикам:
Расшифровка анализов у кошки и собаки
Общий анализ крови — дает представление о форменных элементах (клетках крови), их соотношении с жидкой частью крови, плазмой (гематокрит) и содержании гемоглобина.
Кровь состоит из клеток (форменных элементов) и жидкой части (плазмы). Форменные элементы – эритроциты, лейкоциты и тромбоциты – образуются и созревают в костном мозге и должны попадать в системный кровоток по мере необходимости. Расшифровка общего анализа крови предполагает подсчёт форменных элементов и расчёт некоторых косвенных показателей. Так, отношение объема форменных элементов к плазме называется гематокритом.
Общий анализ крови применяют для общей оценки состояния здоровья, диагностики анемии, инфекций и других заболеваний.
После получения анализа крови у кошки или собаки у владельца питомца часто возникает вопрос, что означают итоговые цифры и показатели, как их расшифровывать и толковать? Собрали для вас основную информацию по показателям общего анализа крови (ОАК), которые
Лейкоциты — (WBC) – клетки крови, которые защищают организм от патологических агентов. Расшифровка общего анализа крови у животных: норма у собак — 6,0–17,0 ×109 кл/л, у кошек — 5,5–19,5×109 кл/л.
Диагностическое значение при отклонении от нормы: повышение или понижение может иметь значение в диагностике инфекций или, например, заболеваний костного мозга.
Тромбоциты (PLT) – элементы крови, отвечающие за ее свертывание. Их повышение может означать наличие злокачественных опухолей, вирусных или бактериальных инфекций. Иногда такое наблюдается после операций или при обострении хронических заболеваний. Снижается количество эритроцитов из-за опухолевых поражений, гепатитов, аденовирусов, аутоиммунных заболеваний и других недугов. Норма тромбоцитов у собак — 160 — 550 ×109 кл/л, у кошек – 160 — 630 кл/л.
Диагностическое значение при отклонении от нормы: выявление нарушений свертывания крови, дегидратации (обезвоживания), или заболеваний костного мозга.
Эритроциты (RBC) – красные клетки крови, которые содержат гемоглобин. Их основное назначение — это перенос кислорода по организму. Повышение их количества может свидетельствовать о заболеваниях крови или легких, о пороках сердца или проблемах с надпочечниками. Кроме того, их количество растет при рвоте и диарее. Понижение уровня эритроцитов означает дефицит железа, витамина B12 или фолиевой кислоты. Также это считается симптомом кровопотери и гемолиза. Норма эритроцитов у собак 5,5 — 8,5 ×1012 кл/л, у кошек — 5,0 — 1,0 ×1012 кл/л.
Диагностическое значение при отклонении от нормы: свидетельствует о диагностике анемий.
Гемоглобин
 Понижение гемоглобина свидетельствует о потере крови, аутоиммунных или инфекционных болезнях, о наличии глистов, заболеваниях крови и плохой усвояемости витамина B12 или железа. Норма гемоглобина у собак 12 — 18 г/дл, у кошек – 8 — 15 г/дл.
Понижение гемоглобина свидетельствует о потере крови, аутоиммунных или инфекционных болезнях, о наличии глистов, заболеваниях крови и плохой усвояемости витамина B12 или железа. Норма гемоглобина у собак 12 — 18 г/дл, у кошек – 8 — 15 г/дл.Диагностическое значение при отклонении от нормы: оценка тяжести анемии или полицитемии и для контроля за эффективностью терапии этих состояний.
Гематокрит (НСТ) – соотношение объема плазмы и эритроцитов. Повышение этого показателя может означать лейкозы, гипоксию, поликистоз, новообразования почек или их гидронефроз, перитонит, ожоговую болезнь и иные недуги. Понижение наблюдается при беременности, анемии или гипергидратации. Норма гематокрита у собак 37 — 55%, у кошек – 25 — 45%.
Диагностическое значение при отклонении от нормы: комплексная оценка анемий и полицитемий, для принятия решения о переливании крови и оценки результатов этой процедуры.
Средний объем эритроцита (MCV) – показатель, отражающий размер эритроцитов. Информативен для дифференциальной диагностики различных типов анемий. При B12-дефицитной анемии размер эритроцитов увеличивается, при железодефицитной – уменьшается.
Информативен для дифференциальной диагностики различных типов анемий. При B12-дефицитной анемии размер эритроцитов увеличивается, при железодефицитной – уменьшается.
Среднее содержание гемоглобина в эритроците (MCH) – показатель отражакющий, сколько гемоглобина в среднем содержится в одном эритроците. При B12-дефицитной анемии в увеличенных эритроцитах количество гемоглобина повышено, а при железодефицитной анемии – снижено.Средняя концентрация гемоглобина в эритроците (MCHC) отражает насыщение эритроцита гемоглобином. Это более чувствительный параметр для определения нарушений образования гемоглобина, чем MCH, так как он не зависит от среднего объема эритроцита.
Распределение эритроцитов по объему (RDW) – показатель, определяющий степень различия эритроцитов по размеру. Имеет значение в диагностике анемий.
Средний объем тромбоцита (MPV) – характеристика тромбоцитов, которая может косвенно свидетельствовать об их повышенной активности или о наличии чрезмерного количества молодых тромбоцитов.
Как правильно подготовиться к сдаче анализа?
- Cоблюдение 12-ти часовой голодной диеты.
- Если у Вас щенок ,или котенок, а также если питомец не может выдержать длительное голодание (например при сахарном диабете),тогда достаточно 6-ти часов голода.
- Ограничьте физическую нагрузку за 24 часа.
- Избегайте стрессовых ситуаций
- При необходимости (предварительно проконсультировавшись с врачом) до поездки, дайте седативный препарат.
- Если животное принимает какие-либо лекарственные препараты, сообщите об этом врачу.
Общий анализ крови-базовое исследование, которое много может рассказать о здоровье Вашего питомца.
Рекомендовано своевременно обследовать животное у ветеринарного врача и проходить назначенные исследования.
Общий анализ крови — Клиника 1
Общий анализ крови – набор тестов, направленных на определение количества различных клеток крови, их параметров (размера и др. ) и показателей, отражающих их соотношение и функционирование.
) и показателей, отражающих их соотношение и функционирование.
Для чего используется исследование?
Данный тест применяют для общей оценки состояния здоровья, диагностики анемии, инфекций и множества других заболеваний. Фактически это совокупность анализов, оценивающих различные показатели крови.
- Подсчет количества лейкоцитов определяет количество лейкоцитов в единице крови (литре или микролитре). Его повышение или понижение может иметь значение в диагностике инфекций или, например, заболеваний костного мозга.
- Соответственно, количество эритроцитов в единице крови (литре или микролитре) определяет подсчет количества эритроцитов. Он необходим для диагностики анемии или полицитемии и дифференциальной диагностики различных типов анемий.
- Уровень гемоглобина важен для оценки тяжести анемии или полицитемии и для контроля за эффективностью терапии этих состояний.
- Гематокрит – процентное соотношение клеток крови (форменных элементов) к жидкой ее части.
 Используется в комплексной оценке анемий и полицитемий, для принятия решения о переливании крови и оценки результатов этой процедуры.
Используется в комплексной оценке анемий и полицитемий, для принятия решения о переливании крови и оценки результатов этой процедуры. - Подсчет количества тромбоцитов определяет количество тромбоцитов в единице крови (литре или микролитре). Используется для выявления нарушений свертывания или заболеваний костного мозга.
- Средний объем эритроцита (MCV) – усредненный показатель, отражающий размер эритроцитов. Он необходим для дифференциальной диагностики различных типов анемий. Так, при B12-дефицитной анемии размер эритроцитов увеличивается, при железодефицитной – уменьшается.
- Среднее содержание гемоглобина в эритроците (MCH) – показатель того, сколько гемоглобина в среднем содержится в одном эритроците. При B12-дефицитной анемии в увеличенных эритроцитах количество гемоглобина повышено, а при железодефицитной анемии – снижено.
- Средняя концентрация гемоглобина в эритроците (MCHC) отражает насыщение эритроцита гемоглобином.
 Это более чувствительный параметр для определения нарушений образования гемоглобина, чем MCH, так как он не зависит от среднего объема эритроцита.
Это более чувствительный параметр для определения нарушений образования гемоглобина, чем MCH, так как он не зависит от среднего объема эритроцита. - Распределение эритроцитов по объему (RDW) – показатель, определяющий степень различия эритроцитов по размеру. Имеет значение в диагностике анемий.
- Средний объем тромбоцита (MPV) – характеристика тромбоцитов, которая может косвенно свидетельствовать об их повышенной активности или о наличии чрезмерного количества молодых тромбоцитов.
Когда назначается исследование?
Общий клинический анализ крови – самый распространенный лабораторный анализ, используемый для оценки общего состояния здоровья. Он выполняется при плановых медицинских осмотрах, при подготовке к оперативному вмешательству, входит в медкомиссию при устройстве на работу.
Если человек жалуется на утомляемость, слабость или у него есть признаки инфекционного заболевания, воспаления, повышенная температура тела, то, как правило, назначается это исследование. Расшифровка общего анализа крови становится первым шагом в диагностике многих серьезных заболеваний.
Расшифровка общего анализа крови становится первым шагом в диагностике многих серьезных заболеваний.
Значительное повышение количества лейкоцитов обычно подтверждает воспаление. Снижение эритроцитов и гемоглобина говорит об анемии и требует дополнительных обследований для уточнения ее причины.
Множество различных патологических состояний могут приводить к изменениям количества основных клеточных популяций в крови. Общий клинический анализ крови назначается для контроля за эффективностью лечения анемии или инфекционного заболевания, а также для оценки негативного влияния на клетки крови некоторых лекарств.
Стоимость исследования
Городская клиническая больница №31 — Пациентам в помощь. Гематологические заболевания. Часть II. Хронические миелопролиферативные заболевания. (страница 9)
Страница 9 из 11
Эссенциальная тромбоцитемия
Эссенциальная тромбоцитемия — хроническое миелопролиферативное заболевание, при котором из-за болезни стволовой (материнской) клетки крови появляется опухоль из ее потомков. При эссенциальной тромбоцитемии увеличивается число тромбоцитов.
При эссенциальной тромбоцитемии увеличивается число тромбоцитов.
Тромбоциты это клетки, которые призваны защищать нас от кровотечения. Например, при порезе пальца, когда начинает течь кровь, они формируют сгусток, который как заплатка закрывает поврежденный сосуд.
Тромбоциты при эссенциальной тромбоцитемии хоть и являются опухолевыми, но в целом свою повседневную работу выполняют нормально. В то же время увеличение их числа очень опасно тем, что сгустки крови могут появляться спонтанно и перекрывать (тромбировать) мелкие сосуды. Это вызывает различные осложнения (тромбозы), в том числе инфаркты, инсульты. Помогают тромбоцитам останавливать кровотечение специальные молекулы, которые образуются в печени. Если тромбоцитов чрезмерно много (более 1500\мкл), то кровоостанавливающих молекул начинает не хватать на всех, и тогда повышается риск уже не тромбоза, а кровотечения.
Как правило, пациенты чувствуют себя хорошо, а изменения в анализе крови иногда выявляются случайно. На поздних стадиях могут увеличиваться печень и селезенка, в которых оседают опухолевые клетки.
На поздних стадиях могут увеличиваться печень и селезенка, в которых оседают опухолевые клетки.
Диагноз
Диагноз «эссенциальная тромбоцитемия» ставят, если у человека находят длительное, стойкое повышение количества тромбоцитов в крови и есть характерные изменения в анализах костного мозга. Очень важно при постановке диагноза исключить другие причины, которые могут привести к похожим изменениям крови, в первую очередь дефицит железа, хронический воспалительный процесс в организме (туберкулез и др.), другие опухолевые болезни. Пациента всесторонне обследуют: делают гистологическое, цитологическое и цитогенетическое исследование костного мозга, УЗИ или КТ брюшной полости, другие специальные анализы.
Лечение
На сегодняшний день эссенциальную тромбоцитемию лечат препаратами, постоянный прием которых разжижает кровь и значительно уменьшает риск тромбоза. Но если риск тромбоза велик, то назначают минимальные дозы препаратов, которые останавливают размножение больных клеток. Очень важно, что такие лекарства оказывают минимальное побочное действие. Самочувствие пациента улучшается, а риск развития тяжелых осложнений существенно снижается.
Очень важно, что такие лекарства оказывают минимальное побочное действие. Самочувствие пациента улучшается, а риск развития тяжелых осложнений существенно снижается.
Влияние COVID-19 на тромбоциты и коагуляцию — FullText — Pathobiology 2021, Vol. 88, № 1
Аннотация
Коронавирусная болезнь 2019 (COVID-19) вызывает целый спектр заболеваний; у некоторых пациентов развивается тяжелое провоспалительное состояние, которое может быть связано с уникальной коагулопатией и прокоагулянтным эндотелиальным фенотипом. Первоначально инфекция COVID-19 вызывает заметное повышение уровня фибриногена и продуктов распада D-димера / фибрина (огена).Это связано с системной гиперкоагуляцией и частыми венозными тромбоэмболиями. Степень повышения уровня D-димера положительно коррелирует со смертностью пациентов с COVID-19. COVID-19 также приводит к артериальным тромботическим явлениям (включая инсульты и ишемию конечностей), а также к микрососудистым тромботическим нарушениям (что часто регистрируется при вскрытии сосудистого русла легких). Пациенты с COVID-19 часто имеют легкую тромбоцитопению и, по-видимому, повышенное потребление тромбоцитов вместе с соответствующим увеличением производства тромбоцитов.Диссеминированная внутрисосудистая коагулопатия (ДВС) и тяжелые кровотечения у пациентов с COVID-19 встречаются нечасто. Здесь мы рассматриваем текущее состояние знаний о COVID-19 и гемостазе.
Пациенты с COVID-19 часто имеют легкую тромбоцитопению и, по-видимому, повышенное потребление тромбоцитов вместе с соответствующим увеличением производства тромбоцитов.Диссеминированная внутрисосудистая коагулопатия (ДВС) и тяжелые кровотечения у пациентов с COVID-19 встречаются нечасто. Здесь мы рассматриваем текущее состояние знаний о COVID-19 и гемостазе.
© 2020 S. Karger AG, Базель
Введение
Тяжелый острый респираторный синдром Коронавирус 2 (SARS-CoV-2), который охватил земной шар в 2019 и 2020 годах, вызывает коронавирусную болезнь 2019 года (COVID-19), преимущественно респираторное заболевание с 11.Смертность среди госпитализированных пациентов составляет 5–13% [1-3]. У 80% пациентов, инфицированных SARS-CoV-2, симптомы могут протекать бессимптомно, но примерно у 10% развиваются тяжелые респираторные симптомы, которые переходят в острый респираторный дистресс-синдром (ОРДС) [4].
SARS-CoV-1 и SARS-CoV-2, вирусы с оболочечной одноцепочечной РНК, ответственные за эпидемию SARS 2002–2004 гг. И более позднюю пандемию COVID-19, соответственно, связывают ангиотензин-превращающий фермент 2 (ACE2), внутренний мембранный белок с ферментативной активностью, который физиологически противодействует активации ренин-ангиотензин-альдостероновой системы.ACE2 широко экспрессируется, в том числе в альвеолярных пневмоцитах легких, а также в эндотелиальных клетках, сердце и почках [5, 6]. SARS-CoV-2 имеет как минимум в 10 раз большее сродство к человеческому ACE2, чем SARS-CoV-1 [7].
И более позднюю пандемию COVID-19, соответственно, связывают ангиотензин-превращающий фермент 2 (ACE2), внутренний мембранный белок с ферментативной активностью, который физиологически противодействует активации ренин-ангиотензин-альдостероновой системы.ACE2 широко экспрессируется, в том числе в альвеолярных пневмоцитах легких, а также в эндотелиальных клетках, сердце и почках [5, 6]. SARS-CoV-2 имеет как минимум в 10 раз большее сродство к человеческому ACE2, чем SARS-CoV-1 [7].
SARS-CoV-2 вызывает воспаление легких, которое в самых тяжелых случаях переходит в цитокиновый шторм. В легких пациентов с COVID-19 наблюдается обширное альвеолярное и интерстициальное воспаление [8]. COVID-19 вызывает целый спектр заболеваний с частым поражением системы гемостаза [9, 10].Тяжелое воспаление легких вызывает активацию и повреждение легочной сосудистой сети и может вызвать тромбоз легких на ранней стадии заболевания [11]. У госпитализированных пациентов с COVID-19, особенно с тяжелым заболеванием, высока частота венозной тромбоэмболии (ВТЭ). Частота тромботических осложнений составляет 16–69% у пациентов с COVID-19, поступающих в реанимацию [3, 10, 12, 13]; заболеваемость была самой высокой у Llitjos et al. (69%) благодаря активному ультразвуковому наблюдению за тромбозом глубоких вен (ТГВ).Частота венозных и, возможно, артериальных тромбозов остается высокой у пациентов с COVID-19, несмотря на проведение стандартной тромбопрофилактики [3]. В одном итальянском исследовании COVID-19 частота ВТЭ (несмотря на тромбопрофилактику) составила 27,6% в отделении интенсивной терапии и 6,6% в отделениях общего профиля. Частота ишемического инсульта и острого коронарного синдрома составила 2,5 и 1,1% соответственно [14].
Частота тромботических осложнений составляет 16–69% у пациентов с COVID-19, поступающих в реанимацию [3, 10, 12, 13]; заболеваемость была самой высокой у Llitjos et al. (69%) благодаря активному ультразвуковому наблюдению за тромбозом глубоких вен (ТГВ).Частота венозных и, возможно, артериальных тромбозов остается высокой у пациентов с COVID-19, несмотря на проведение стандартной тромбопрофилактики [3]. В одном итальянском исследовании COVID-19 частота ВТЭ (несмотря на тромбопрофилактику) составила 27,6% в отделении интенсивной терапии и 6,6% в отделениях общего профиля. Частота ишемического инсульта и острого коронарного синдрома составила 2,5 и 1,1% соответственно [14].
Гиперкоагуляция из-за тяжелой вирусной пневмонии не нова. Этот повышенный уровень заболеваемости ВТЭ у пациентов с COVID-19 аналогичен таковому у пациентов с другими эпидемическими коронавирусными пневмониями, включая тяжелый острый респираторный синдром (SARS) и ближневосточный респираторный синдром (MERS-CoV) [15, 16]. При гриппе h2N1 риск развития ВТЭ увеличивался в 18 раз по сравнению с тяжелобольными пациентами с ОРДС без инфекции гриппа h2N1 [17].
При гриппе h2N1 риск развития ВТЭ увеличивался в 18 раз по сравнению с тяжелобольными пациентами с ОРДС без инфекции гриппа h2N1 [17].
Вирус SARS-CoV-2 сам по себе не обладает внутренними прокоагулянтными эффектами; скорее, коагулопатия является результатом выраженной воспалительной реакции COVID-19 и активации / повреждения эндотелия [18]. Недавние отчеты о вскрытии COVID-19 демонстрируют легочные эндотелиальные вирусные включения и апоптоз, усиление ангиогенеза и увеличение капиллярных микротромбов [19, 20].
Пациенты с пневмонией COVID-19 обнаруживают нарушения свертывания крови, чаще всего повышенные уровни фибриногена и D-димера, часто с легкой тромбоцитопенией [18, 21]. Повышенный уровень D-димера был связан с более высоким уровнем смертности. Подгруппа пациентов с COVID-19 может иметь аномально короткие ПВ и АЧТВ [15]. Укороченный aPTT часто связан с повышенным уровнем фактора VIII (FVIII) [22] как ответ острой фазы. У пациентов с более тяжелым поражением может развиться состояние, подобное диссеминированной внутрисосудистой коагулопатии (ДВС-синдром), при относительно умеренном удлинении ПВ и АЧТВ (в то время как фибриноген имеет тенденцию оставаться нормальным / повышенным) [18]. Однако уровни D-димера повышены далеко не пропорционально любым отклонениям, обнаруженным в PT / INR, aPTT, уровне фибриногена или количестве тромбоцитов; эти данные необычны для ДВС-синдрома, как это определено критериями Международного общества тромбоза и гемостаза (ISTH) [23]. В отличие от классического ДВС-синдрома, вызванного бактериальным сепсисом или травмой, при COVID-19 удлинение АЧТВ и / или ПВ минимально [24], тромбоцитопения умеренная (количество тромбоцитов 100–150 × 10 9 / л) гипофибриногенемия встречается редко, а лабораторные результаты, подтверждающие гиперфибринолиз, — нечасто [25].Коагулопатия, связанная с COVID-19, — это термин, используемый для описания этого спектра изменений свертывания крови. Было предложено три стадии коагулопатии, связанной с COVID-19: стадия 1, показывающая повышенный D-димер, стадия 2, показывающая повышенный D-димер вместе с умеренно пролонгированным PT / INR и aPTT и легкой тромбоцитопенией, и стадия 3 с критическим заболеванием и лабораторными исследованиями прогрессирует в сторону классического ДВС [11].
Однако уровни D-димера повышены далеко не пропорционально любым отклонениям, обнаруженным в PT / INR, aPTT, уровне фибриногена или количестве тромбоцитов; эти данные необычны для ДВС-синдрома, как это определено критериями Международного общества тромбоза и гемостаза (ISTH) [23]. В отличие от классического ДВС-синдрома, вызванного бактериальным сепсисом или травмой, при COVID-19 удлинение АЧТВ и / или ПВ минимально [24], тромбоцитопения умеренная (количество тромбоцитов 100–150 × 10 9 / л) гипофибриногенемия встречается редко, а лабораторные результаты, подтверждающие гиперфибринолиз, — нечасто [25].Коагулопатия, связанная с COVID-19, — это термин, используемый для описания этого спектра изменений свертывания крови. Было предложено три стадии коагулопатии, связанной с COVID-19: стадия 1, показывающая повышенный D-димер, стадия 2, показывающая повышенный D-димер вместе с умеренно пролонгированным PT / INR и aPTT и легкой тромбоцитопенией, и стадия 3 с критическим заболеванием и лабораторными исследованиями прогрессирует в сторону классического ДВС [11].
Здесь мы обсудим, что известно о связанных с COVID-19 изменениях в количестве тромбоцитов, состояниях активации и продукции; мы рассмотрим связь этих параметров тромбоцитов с исходами COVID-19.Кроме того, мы рассмотрим преимущественно прокоагулянтные изменения, наблюдаемые в системе свертывания крови во время инфекции COVID-19, и их связь со смертностью от COVID-19.
Тромбоциты
Среди пациентов, пострадавших от эпидемии атипичной пневмонии 2003 г., 20–55% страдали тромбоцитопенией [26]. Сообщалось также о последующем рикошетном тромбоцитозе [16, 27]. Пациенты, у которых во время эпидемии развилась тромбоцитопения, имели более высокую заболеваемость / смертность [28]. MERS также был связан с тромбоцитопенией [16].
Тромбоцитопения выявляется у 5–41,7% пациентов с COVID-19 (частота варьируется в зависимости от тяжести заболевания) [1, 29–31], и обычно она легкая (обычно 100–150 × 10 9 / L). Легкая тромбоцитопения выявляется в 58–95% тяжелых случаев COVID-19 [21, 30, 32]; в среднем у пациентов с тяжелым заболеванием количество тромбоцитов только от 23 × 10 9 / л до 31 × 10 9 / л ниже, чем у пациентов с нетяжелым заболеванием [33, 34]. Тот факт, что у таких тяжелобольных пациентов с системным иммунитетом и активацией коагуляции сохраняется разумное количество тромбоцитов, подразумевает выраженный компенсаторный ответ продукции тромбоцитов.Тяжелая тромбоцитопения редко встречается у пациентов с COVID-19, например, в сочетании с иммунным тромбоцитопеническим пурпуроподобным состоянием [35].
Тот факт, что у таких тяжелобольных пациентов с системным иммунитетом и активацией коагуляции сохраняется разумное количество тромбоцитов, подразумевает выраженный компенсаторный ответ продукции тромбоцитов.Тяжелая тромбоцитопения редко встречается у пациентов с COVID-19, например, в сочетании с иммунным тромбоцитопеническим пурпуроподобным состоянием [35].
Мета-анализ 7613 пациентов с COVID-19 показал, что у пациентов с тяжелым заболеванием количество тромбоцитов ниже, чем у пациентов с нетяжелым заболеванием. Кроме того, у не выживших было гораздо меньше тромбоцитов, чем у выживших [25, 36]. Однако не все исследования показали, что количество тромбоцитов является предиктором смертности от COVID-19 [37].По данным Yin et al., По сравнению с пациентами с тяжелой пневмонией, но без COVID-19, у пациентов с COVID-19 фактически было больше тромбоцитов. [38]. Детский синдром COVID-19, связанный с болезнью Кавасаки, был связан с более низким средним количеством тромбоцитов, чем при классической болезни Кавасаки, хотя количество тромбоцитов не опускалось ниже нижнего предела нормы [39].
Тромбоцитопения при поступлении у пациентов с COVID-19 была связана с 4,24-кратным повышением риска стационарной смертности в исследовании из Ухани [1].Пациенты с тромбоцитопенией (медиана 105 × 10 9 / л) с большей вероятностью были старше, мужчинами, имели более высокий балл APACHE II, более низкое абсолютное количество нейтрофилов и лимфоцитов, более высокое содержание С-реактивного белка (СРБ) и более низкое PaO. 2 / FiO 2 , чем у пациентов без тромбоцитопении (медиана 186 × 10 9 / л). Уровни гемоглобина и D-димера в этих двух группах не различались.
Временная тенденция к снижению количества тромбоцитов у пациентов с COVID-19 может указывать на ухудшение тромботического состояния [40]; более низкое надирное количество тромбоцитов связано с повышенной смертностью.В Yang et al. [31], по сравнению с контрольной группой (т. Е. Количество тромбоцитов ≥150 × 10 9 / л), надирные числа тромбоцитов 100–150, 50–100 и 0–50 × 10 9 / л имели относительный риск госпитальной летальности составляет 3,4 (95% доверительный интервал [ДИ] 2,4–5,0), 10,0 (95% ДИ 7,2–14,0) и 13,7 (95% ДИ 9,9–18,9) соответственно.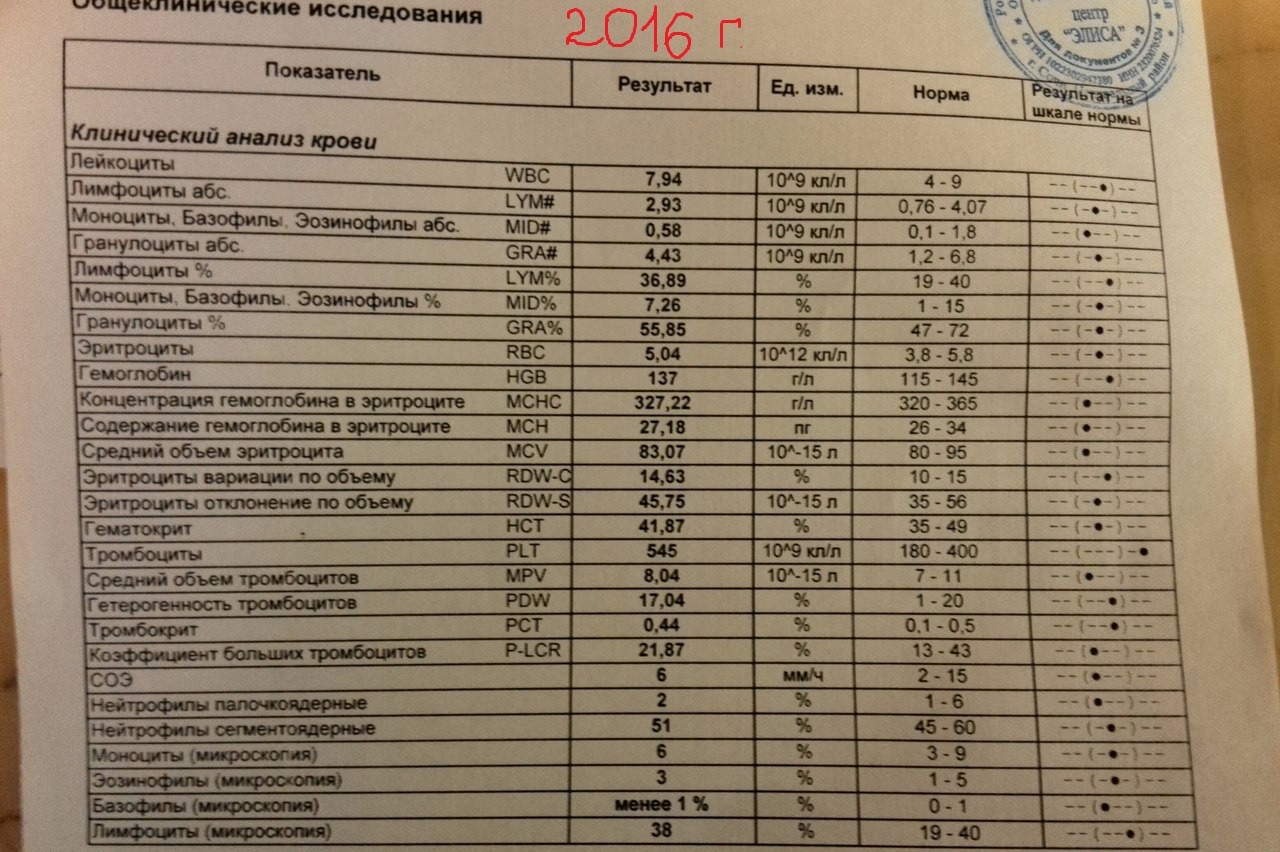 И наоборот, улучшение тромбоцитопении у пациентов с COVID-19 может означать скорое клиническое улучшение [1].
И наоборот, улучшение тромбоцитопении у пациентов с COVID-19 может означать скорое клиническое улучшение [1].
Вирусная инфекция может быть связана с тромбоцитопенией по разным причинам [41].В то время как гипопролиферативная тромбоцитопения наблюдается на более поздних стадиях вирусной инфекции, быстрое развитие тромбоцитопении в ответ на вирусные инфекции обычно опосредуется повышенным клиренсом / деструкцией тромбоцитов [42]. Тромбоциты могут быть активированы вирусными комплексами антиген-антитело или воспалительными ответами хозяина; Активированные тромбоциты легче выводятся из кровотока ретикулоэндотелиальной системой [42]. Вирусы также могут взаимодействовать с мегакариоцитами и снижать синтез тромбоцитов [43].
Тромбоциты играют важную роль в воспалительной передаче сигналов, а также в инфекционном ответе [44]. Комбинируя тромботические и иммунные функции рекрутирования, тромбоциты могут помочь сосредоточить гемостаз и иммунные реакции против потенциальных инфекционных агентов, чтобы предотвратить микробную инвазию [45]. Тромбоциты напрямую взаимодействуют с вирусами через множество рецепторов [42], включая Toll-подобные рецепторы [46, 47]. Хотя тромбоциты способны поглощать и агрегировать патогены, их потенциал уничтожения микробов ограничен [45].Сообщалось, что тромбоциты и выделяемые ими продукты подавляют вирусную инфекцию и поддерживают персистентность вируса, в зависимости от конкретной инфекции [42]. Тромбоциты также, по-видимому, играют роль в привлечении и активации циркулирующих лейкоцитов на эндотелиальной поверхности, что приводит к диапедезу лейкоцитов [48, 49]. Взаимодействия между эндотелиальными клетками, тромбоцитами и лейкоцитами играют решающую роль в прокоагулянтном эффекте вирусных инфекций [16]. Тромбоцитопения, секреция тромбоцитов и взаимодействие с лейкоцитами могут иметь как повреждающие, так и защитные иммунные последствия при вирусных инфекциях [47].
Тромбоциты напрямую взаимодействуют с вирусами через множество рецепторов [42], включая Toll-подобные рецепторы [46, 47]. Хотя тромбоциты способны поглощать и агрегировать патогены, их потенциал уничтожения микробов ограничен [45].Сообщалось, что тромбоциты и выделяемые ими продукты подавляют вирусную инфекцию и поддерживают персистентность вируса, в зависимости от конкретной инфекции [42]. Тромбоциты также, по-видимому, играют роль в привлечении и активации циркулирующих лейкоцитов на эндотелиальной поверхности, что приводит к диапедезу лейкоцитов [48, 49]. Взаимодействия между эндотелиальными клетками, тромбоцитами и лейкоцитами играют решающую роль в прокоагулянтном эффекте вирусных инфекций [16]. Тромбоцитопения, секреция тромбоцитов и взаимодействие с лейкоцитами могут иметь как повреждающие, так и защитные иммунные последствия при вирусных инфекциях [47].
Хотя тромбоциты способствуют целостности базального барьера альвеолярных капилляров, они также могут способствовать повреждению легких при различных легочных заболеваниях и синдромах [50]. Агрегаты тромбоцитов с лейкоцитами [51, 52] и взаимодействия тромбоцитов с эндотелием [53], по-видимому, играют роль в патогенезе острого повреждения легких в моделях на животных из-за физико-химического повреждения и инфекции гриппа, соответственно. Например, при лихорадке денге производимый тромбоцитами IL-1β вызывает повышенную проницаемость эндотелия [54].
Агрегаты тромбоцитов с лейкоцитами [51, 52] и взаимодействия тромбоцитов с эндотелием [53], по-видимому, играют роль в патогенезе острого повреждения легких в моделях на животных из-за физико-химического повреждения и инфекции гриппа, соответственно. Например, при лихорадке денге производимый тромбоцитами IL-1β вызывает повышенную проницаемость эндотелия [54].
Было установлено несколько механизмов тромбоцитопении, связанной с COVID-19 (Таблица 1). Это может быть чисто чахоточный, особенно связанный с повреждением эндотелия и образованием агрегатов тромбоцитов в легких, но подавление костного мозга и иммунный клиренс также могут вносить свой вклад [29]. Thachil [32] предполагает, что тромбоциты потребляются для образования легочных тромбов с возможным противоинфекционным эффектом, чтобы предотвратить распространение вируса через кровоток. По предварительным данным нашего учреждения, McMullen et al.[Американский журнал клинической патологии, в печати] показали, что в образцах легких, взятых при вскрытии COVID-19, имеются значительные внутрисосудистые агрегаты тромбоцитов, расположенные в основном в межальвеолярных капиллярах и более мелких сосудах; однако степень отложения тромбоцитов не больше, чем при других фатальных легочных инфекциях. Следует отметить, что ни у одного из пациентов с COVID-19, обследованных в их исследовании, не было тромбоцитопении.
Следует отметить, что ни у одного из пациентов с COVID-19, обследованных в их исследовании, не было тромбоцитопении.
Таблица 1.
Возможные механизмы тромбоцитопении, связанной с COVID-19 (изменено из [103])
Liu et al.[1] показали, что пациенты с COVID-19 с тромбоцитопенией имели статистически значимо больший средний объем тромбоцитов (MPV, медиана 10,3 мкл), чем пациенты с COVID-19 с остаточным количеством тромбоцитов (в среднем 9,9 мкл). Помимо врожденных нарушений тромбоцитов, увеличение среднего объема тромбоцитов означает увеличение циркулирующих молодых тромбоцитов и является реакцией организма на тромбоцитопению [55]. У здоровых взрослых с нормальным количеством тромбоцитов нормальный диапазон MPV составляет 9,0–12,4 мкл [56]. Размер тромбоцитов положительно коррелирует с числом поверхностных рецепторов и содержанием АТФ в тромбоцитах.Количество рибосом выше в крупных тромбоцитах, и они включают больше аминокислот, что предполагает более высокий потенциал синтеза белка [57]. Более крупные тромбоциты обладают повышенным гемостатическим потенциалом, связывают больше фибриногена и имеют более высокий уровень фосфорилирования после стимуляции тромбином, чем более мелкие тромбоциты [57].
Более крупные тромбоциты обладают повышенным гемостатическим потенциалом, связывают больше фибриногена и имеют более высокий уровень фосфорилирования после стимуляции тромбином, чем более мелкие тромбоциты [57].
По предварительным данным, у пациентов с COVID-19 в нашей больнице были обнаружены значительно большие MPV, чем у тяжелобольных пациентов без COVID-19, сопоставимых по количеству тромбоцитов (11.6 против 10,5 мкл) (Таблица 2). Мы сравнили MPV в 10 парах пациентов, сопоставимых по количеству тромбоцитов: 10 взрослых пациентов с COVID-19, поступивших в ОИТ (либо когортное ОИТ COVID-19, либо кардиологическое ОИТ), и 10 взрослых пациентов, у которых был отрицательный результат на SARS-CoV-2 и которые были госпитализированы. в хирургическое, медицинское или неврологическое отделение интенсивной терапии.
Таблица 2.
Параметры тромбоцитов у пациентов с COVID-19
Эта тенденция к более высокому MPV у пациентов с COVID-19 сохранялась в более крупном наборе данных гематологических значений от тех же 20 пациентов, которые больше не соответствовали количеству тромбоцитов ( t Стьюдента). тест p <5 × 10 –7 ) (рис.1). Эта тенденция к увеличению MPV сохраняется даже у пациентов с COVID-19 с нормальным количеством тромбоцитов.
Рис. 1.
Связь между количеством тромбоцитов и средним объемом тромбоцитов (MPV) в выборке пациентов ОИТ, пораженных COVID-19 (COVID +; n = 10, с 266 измерениями) или нет (COVID–; n = 10, с 91 измерением). Эти популяции значительно отличались друг от друга (тест Стьюдента t , p <5 × 10 –7 ).
Ретикулированные тромбоциты — это незрелые тромбоциты с высоким содержанием гранул, остаточной мРНК и увеличенным средним объемом по сравнению с более старыми циркулирующими тромбоцитами [58-60]. У здоровых взрослых с нормальным количеством тромбоцитов относительная фракция незрелых тромбоцитов (IPF, также известная как сетчатые тромбоциты) колеблется от 3,3 до 8,6% [56]. Более молодые тромбоциты демонстрируют более высокие уровни активации в ответ на агонисты (по оценке воздействия Р-селектина) и, таким образом, более легко способствуют образованию агрегатов тромбоцитов [56].Повторяющееся количество тромбоцитов положительно связано с риском сердечно-сосудистых заболеваний и смертностью [58, 61].
В нашей больнице наблюдается значительная тенденция повышения IPF у пациентов с COVID-19 (рис. 2). Мы исследовали четырех пациентов с тромбоцитопенией, инфицированных COVID-19, и четырех пациентов с тромбоцитопенией, отрицательных по COVID-19, из нашего исходного набора данных, описанного выше. Положительный результат на COVID-19 позволял прогнозировать абсолютное значение IPF 7,5 × 10 9 / л или выше (рис. 2а). У пациентов без COVID-19 относительный IPF ≥8% был ограничен пациентами с количеством тромбоцитов менее 70 × 10 9 / л (рис.2б). Напротив, COVID-19-положительные пациенты имели относительный IPF ≥8% при подсчете тромбоцитов до 251 × 10 9 / л (данные не показаны).
Рис. 2.
Взаимосвязь между количеством тромбоцитов и фракцией незрелых тромбоцитов (IPF) в выборке пациентов с тромбоцитопенией в ОИТ, пораженных COVID-19 (COVID +; n = 4, с 23 измерениями) или нет (COVID–; n = 4, с 23 измерениями). a Абсолютное количество IPF. Эти популяции значительно отличались друг от друга (тест Стьюдента t , p <0.005). b Относительное количество IPF. Следует отметить, что относительное количество IPF для пациентов с COVID + не сформировало достаточно сильной связи с количеством тромбоцитов, чтобы отобразить соответствующую линию тренда. Эти популяции значительно отличались друг от друга (тест Стьюдента t , p <0,05).
Эти данные свидетельствуют о том, что COVID-19 связан с увеличением производства крупных незрелых тромбоцитов, поскольку мегакариоциты реагируют на повышенное потребление тромбоцитов. Интересно, что COVID-19 связан с увеличением количества незрелых тромбоцитов даже при нормальном количестве тромбоцитов.Поскольку незрелые тромбоциты, как известно, более функциональны [56, 58], это может быть еще одним механизмом повышенного свертывания крови при COVID-19.
В соответствии с этими выводами о том, что пациенты с COVID-19 имеют более крупные и менее зрелые тромбоциты (параметры, связанные с повышенной реактивностью тромбоцитов), Ranucci et al. [62] показали, что при поступлении в отделение интенсивной терапии группа интубированных пациентов с COVID-19 с нормальным количеством тромбоцитов имела повышенный вклад тромбоцитов в прочность сгустка согласно анализу вязкоупругости.
Помимо увеличения количества незрелых тромбоцитов, пациенты с COVID-19 могут иметь повышенный уровень циркулирующих активированных тромбоцитов. Такие активированные тромбоциты обычно составляют лишь небольшую часть от всего циркулирующего населения. Hille et al. [56] сообщили, что сетчатые (молодые) и не сетчатые (старые) тромбоциты от здоровых пациентов показывают низкий процент положительности P-селектина в нестимулированных образцах (медиана во всех группах <5%). Аналогичным образом Handtke et al. [55] сообщили, что маленькие и большие тромбоциты имеют одинаковые базальные поверхностные уровни P-селектина.Manne et al. [63] недавно сообщили, что циркулирующие тромбоциты, по крайней мере, у некоторых из изученных ими пациентов с COVID-19, имели более высокий уровень P-селектина, обнаруживаемый на их поверхностных мембранах, чем у нормальных контролей. Хотя наблюдалось значительное совпадение результатов между пациентами и нормальными донорами, статистически более высокий уровень поверхностного P-селектина был обнаружен в группе пациентов после воздействия in vitro пептида, активирующего рецептор тромбина в низкой концентрации (2,5 мкМ) (TRAP). При более высокой интенсивности стимула 25 мкМ TRAP разница в ответе между пациентами и нормальными донорами больше не наблюдалась.Подобным образом наблюдалось усиление агрегации тромбоцитов у пациентов в большей степени в ответ на более низкие концентрации, чем на более высокие концентрации некоторых агонистов тромбоцитов [63]. Zhang et al. [64] совсем недавно предприняли такой анализ, сообщив об обнаружении экспрессии ACE2 тромбоцитами, о прямом стимулирующем воздействии SARS-CoV-2 или его белка Spike на тромбоциты, а также о способности рекомбинантного человеческого белка ACE2 или анти-Spike. моноклональные антитела для ингибирования активации тромбоцитов, вызванной белком Spike.Hottz et al. [104] также недавно продемонстрировали усиление взаимодействия тромбоцитов и моноцитов и экспрессию ассоциированного тканевого фактора моноцитами у пациентов с тяжелой формой COVID-19.
Антитромбоцитарные агенты
Рассматривалась роль антитромбоцитарных агентов в заболевании COVID-19, но в настоящее время нет рандомизированных доказательств в поддержку этого лечения. Подобное лечение, особенно для пациентов с легкой тромбоцитопенией, будет сопряжено с повышенным риском кровотечения [65].
Эндотелий, фактор фон Виллебранда и группа крови ABO
Пневмония COVID-19 связана с разрушением эндотелиальных клеток, экспрессией тканевого фактора и активацией каскада коагуляции.Эти реакции ухудшают оксигенацию, а местная гипоксия создает опасную положительную тромбовоспалительную петлю обратной связи [8]. Прямое повреждение эндотелия вирусом и / или активация эндотелия цитокинами, высвобождаемыми во время инфекции COVID-19, являются возможными механизмами тромбоза [66]. Активированные или поврежденные эндотелиальные клетки высвобождают свои тельца Вейбеля-Паладе, содержащие мультимеры фактора фон Виллебранда со сверхбольшой молекулярной массой (vWF). Сверхбольшие мультимеры vWF могут спонтанно связывать тромбоциты и приводить к микротромбозу, если их не урезать ADAMTS13.
vWF, как ранее было показано, играет роль в развитии тромбоцитопении во время вирусных инфекций. Внутривенное введение аденовируса (как используется в исследованиях генной терапии) связано с активацией тромбоцитов и острой тромбоцитопенией. Однако эта цитопения не наблюдается у мышей с нокаутом vWF, получавших аденовирус [67].
Пациенты с COVID-19 имеют значительно повышенный уровень vWF; средний уровень антигена vWF составляет 455–529% [10, 22]. Эшер и др. [66, 68] сообщили о повышении антигена и функции vWF вместе с повышенной свертывающей активностью FVIII у пациентов с COVID-19, что, вероятно, отражает комбинированный эффект большего высвобождения телец Вейбеля-Палада из эндотелиальных клеток и острофазовой реакции, которая повышает Уровень фактора VIII.Активность ADAMTS13 у пациентов с COVID-19 снижена от легкой до умеренной [68–70].
В исследовании, проведенном в больнице Йель-Нью-Хейвен, маркеры активации эндотелиальных клеток и тромбоцитов были значительно повышены у пациентов с COVID-19 в ОИТ по сравнению с пациентами, не получавшими ОИТ (среднее значение антигена vWF 565% [SD 199] против 278 % [SD 133], p <0,0001; растворимый P-селектин в среднем 15,9 нг / мл [SD 4,8] против 11,2 нг / мл [3,1], p = 0,0014). Смертность достоверно коррелировала с антигеном vWF ( r = 0.38; p = 0,0022) и растворимого тромбомодулина ( r = 0,38; p = 0,0078) [71].
В исследовании распределения групп крови по системе ABO у 2173 пациентов с COVID-19, проведенном Zhao et al. [72], люди из группы A чаще болеют симптоматическим COVID-19, а люди из группы O реже болеют; Однако эта ассоциация не является универсальной. Latz et al. [73] не показали какой-либо корреляции между типом ABO и интубацией или смертью, связанной с COVID-19, но они подтвердили, что у людей из группы O меньше всего шансов получить положительный результат теста на SARS-CoV-2.Полногеномное ассоциативное исследование с участием 1980 пациентов в Европе показало, что локус 9q34.2 (включая ген гликозилтрансферазы ABO ) связан с тяжелой формой COVID-19 с дыхательной недостаточностью. Это исследование также подтвердило более высокий риск в группе крови A, чем в других группах крови (отношение шансов [OR] 1,45; 95% CI 1,20–1,75) и защитный эффект в группе крови O по сравнению с другими группами крови (OR 0,65; 95% ДИ 0,53–0,79) [74]. Эти данные могут быть связаны с повышенными уровнями vWF у лиц, не относящихся к группе O, которые предрасполагают к тромбоэмболическим событиям, как было хорошо описано до нынешней пандемии [75].
Альтернативным объяснением этой дифференцированной по АВО восприимчивости может быть опосредованная изогемагглютинином нейтрализация или клиренс вируса SARS-CoV-2, покрытого веществом A (как у лиц группы A или AB) [76]. Оболочечные вирусы (например, коронавирусы) гликозилированы, что означает, что их белки оболочки посттрансляционно модифицируются путем добавления гликанов. Взаимодействие между белком SARS-CoV Spike и ACE2 может специфически блокироваться анти-A-антителами, когда белок Spike синтезируется клетками, экспрессирующими вещество группы A [77].Gallian et al. [78] показали более низкую распространенность антител, нейтрализующих SARS-CoV-2, у доноров группы O, что, по их мнению, отражает более низкий уровень инфицирования у этих людей, вероятно, из-за естественной защиты от изогемагглютининов анти-A и анти-B.
Коагуляция
Пациенты, госпитализированные с инфекцией COVID-19, обычно имеют повышенный уровень фибриногена и D-димера. В среднем у пациентов в ОИТ с COVID-19 уровень фибриногена повышен до 5,0–7,0 г / дл [10, 24]. CRP — еще один реагент острой фазы, который значительно увеличивается во время реакции острой фазы [79], связанной с повышенным уровнем IL-6 [34, 80, 81].
D-димеров значительно увеличивается при COVID-19 [10, 24], что, вероятно, отражает тромбоз легочного сосудистого русла и фибринолиз [8]. D-димеры отражают образование фибринового сгустка, сшивание сгустка FXIIIa и фибринолиз. Заметное повышение D-димеров в COVID-19, по-видимому, отражает активацию коагуляции из-за виремии и цитокинового шторма, но другими возможными причинами являются суперинфекция и дисфункция органов. К сожалению, часто средние значения D-димера нельзя напрямую сравнивать в разных публикациях из-за частого упущения того, указаны ли D-димеры в единицах эквивалента D-димера (DDU) или единицах эквивалента фибриногена (FEU) [82, 83].Пороговое значение для D-димера> 1 мкг / мл (единицы DDU / FEU не сообщаются) может стратифицировать пациентов с COVID-19 с более высоким риском неблагоприятных исходов [82]. Временно увеличивающиеся уровни D-димера указывают на прогрессирующую тяжесть инфекции COVID-19 и могут использоваться в качестве предиктора того, что потребуется более агрессивная интенсивная терапия. Из почти 1500 госпитализаций, связанных с COVID-19, Li et al. [25] обнаружили две коварианты при поступлении, которые коррелировали с повышенным риском смерти: возраст (OR 1,18; 95% CI 1,02–1,36) и исходный уровень D-димера (OR 3.18; 95% ДИ 1,48–6,82).
Guan et al. [30] сообщили о 1099 пациентах с COVID-19 из Китая; повышенный уровень D-димера (> 0,5 мг / л) (единицы DDU / FEU не сообщаются) был обнаружен у 260/560 (46%) пациентов. Han et al. [24] сообщили о повышенных уровнях D-димера и фибриногена среди пациентов с COVID-19 по сравнению со здоровым контролем (среднее значение D-димера 10400 против 260 нг / мл [DDU / FEU единиц не сообщается]; среднее значение фибриногена 500 против 290 мг / мл. дл). Продукты распада фибриногена (FDP) также были значительно увеличены, т.е.е., 33,8 против 1,6 мг / л [24]. D-димеры и FDP прогрессивно увеличивались с тяжестью COVID-19, но уровень фибриногена оставался повышенным [24]. Это существенно отличается от типичного ДВС [62]. Однако Tang et al. [2] описали 15/21 из не выживающих (71,4% против 0,6% выживших) как отвечающих критериям ДВС-синдрома во время госпитализации, с низким уровнем фибриногена на поздних стадиях их развития. У 183 последовательных пациентов с COVID-19 из Ухани уровни D-димеров и FDP, а также время свертывания крови были значительно увеличены у неживых при поступлении [2].На момент обращения у выживших средний уровень D-димера составлял 2,12 (диапазон 0,77–5,27) мкг / мл, а у выживших — 0,61 (диапазон 0,35–1,29) мкг / мл; Сравнение FEU и DDU не указывается [2]. Как выжившие, так и не выжившие имели повышенный уровень фибриногена при поступлении в больницу, и уровни в этих двух группах статистически не различались. По данным Zhou et al. [84], факторы, связанные со смертностью, включали повышенный уровень D-димера> 1,0 мкг / мл (единицы FEU или DDU не указаны) при поступлении и повышенный ПВ.При многомерной регрессии уровень D-димера> 1,0 мкг / мл при поступлении был связан с повышенной смертностью с OR 18,42 (95% ДИ 2,64–128,55). Хуанг и др. [85] показали, что уровни D-димера при поступлении были выше у пациентов, нуждающихся в поддержке интенсивной терапии (средний уровень D-димера 2,4 мг / л [0,6–14,4]), чем у пациентов, не нуждающихся в такой поддержке (средний уровень D-димера 0,5 мг. / L [0,3–0,8], p = 0,0042) (DDU vs. FEU не указаны). Эти данные побудили временные рекомендации ISTH по коагулопатии COVID-19 предложить пациентам с 3-4-кратным повышением уровня D-димеров рассматривать возможность госпитализации даже при отсутствии других тяжелых симптомов из-за имеющихся доказательств. повышенного образования тромбина [40].
В исследовании Li et al. [25], фибриноген был выше на исходном уровне у умерших субъектов (медиана 4,3 [IQR 3,2–5,2] против 3,6 [IQR 2,9–4,5] г / л), но также ниже в надире (2,6 [IQR 1,7–3,9] против 3,2 [IQR 2,6–3,9] г / л). Это означает более высокую степень потребления фибриногена при смертности от COVID-19.
Аль-Самкари и др. [23] подтвердили избыточное свертывание крови у 400 стационарных пациентов с COVID-19 в США, все из которых получали профилактическую антикоагулянтную терапию. В целом частота тромботических осложнений составила 9.5% (6,8–12,8%), тогда как общая частота кровотечений составляла 4,8% (2,9–7,3%). D-димер> 2,5 мкг / мл при первоначальном обращении был предиктором кровотечения, тромбоза, критического заболевания и смерти (DDU против FEU не указаны). Дополнительные маркеры, предсказывающие тромбоз во время госпитализации, включали количество тромбоцитов> 450 × 10 9 / л (скорректированное отношение шансов 3,6; 95% доверительный интервал 1,3–10,0). У 41 (10,3%) и 10 (2,5%) пациентов было количество тромбоцитов <100 × 10 9 / л или <50 × 10 9 / л во время их госпитализации, соответственно.У пациентов с более тяжелой тромбоцитопенией (<50 × 10 9 / л) проявление кровотечения усилилось. Они также обнаружили очень низкий уровень ДВС-синдрома (2% тяжелобольных пациентов), используя критерии ISTH.
В небольшом исследовании Panigada et al. [22], у 55% пациентов с COVID-19 уровень антитромбина был ниже референсного диапазона, в то время как протеин C не был снижен ни у одного из обследованных пациентов. Известно, что антитромбин потребляется во время коагуляции, и описанный ими легкий дефицит антитромбина согласуется с этим.Отсутствие значительного дефицита протеина C довольно необычно для типичного ДВС-синдрома [86], что является дополнительным подтверждением того, что коагулопатия, связанная с COVID-19, может отличаться от ДВС-синдрома.
Анализ формы волныАЧТВ был проведен у трех пациентов ОИТ с COVID-19 [87]. У этих пациентов время свертывания АЧТВ в основном было несколько увеличенным. Двухфазной формы волны (маркера ДВС-синдрома) не было ни у одного из пациентов. Однако все три показали повышенную максимальную скорость сгустка, что указывает на протромботическое состояние.
Обнаружение повреждения эндотелия мелких сосудов у пациентов с COVID-19 может помочь объяснить повышенную частоту артериальных и микрососудистых тромботических событий [19, 88] в дополнение к ВТЭ. У тяжелобольных пациентов с COVID-19 может развиться ишемия акрального канала, связанная с артериальным тромбозом [89]. Среди 1916 взрослых, лечившихся от COVID-19 в 2 больницах Нью-Йорка, 1,6% перенесли ишемический инсульт. Для сравнения, частота инсультов среди больных гриппом в период с 2016 по 2018 год составила 0,2%. Среднее время от появления симптомов COVID-19 до инсульта составило 16 дней [90].
Пациенты с COVID-19 обычно принимают антикоагулянты при волчанке. Bowles et al. [91] описали 20% случаев пролонгированного скрининга АЧТВ у 216 пациентов с COVID-19. Из пациентов с длительным скрининговым АЧТВ у 91% обнаруживаемый волчаночный антикоагулянт. Helms et al. [10] показали положительную реакцию на антикоагулянтную терапию при волчанке у испытуемых пациентов с COVID-19 в ОИТ. В настоящее время неизвестно, являются ли эти частые антикоагулянты против волчанки патогенными для повышенного тромботического риска у пациентов с COVID-19 или являются эпифеноменами.Заметно повышенные уровни CRP, наблюдаемые у пациентов с COVID-19, также могут вызывать ложную положительную реакцию [92].
Анализ вязкоупругости
COVID-19 связан с профилем гиперкоагуляции, в основном влияющим на кинетику образования и прочность сгустка. Рануччи и др. [62] показали, что при поступлении в отделение интенсивной терапии группа интубированных пациентов с COVID-19 с нормальным количеством тромбоцитов, умеренно пролонгированным АЧТВ и повышенным фибриногеном в плазме имела заметно увеличенный вклад фибриногена в прочность сгустка по анализу вязкоупругости Quantra.Подобные результаты наблюдаются с прибором TEG 5000, с увеличенным углом α и максимальной амплитудой, с использованием активатора каолина с нативной кровью в присутствии гепариназы [22]. Павони и др. [81] показали аналогичные результаты гиперкоагуляции с ROTEM, которые сохранялись в течение болезни COVID-19. В отличие от этих результатов, касающихся кинетики и прочности сгустка, время свертывания (время CT и R) менее часто подвержено гиперкоагуляции при COVID-19.
Пациенты интенсивной терапии с COVID-19 обычно демонстрируют полное отсутствие детектируемого фибринолиза через 30 минут после достижения максимальной амплитуды сгустка (LY30 0.0%) [93]. У пациентов с 0,0% LY30 и уровнем D-димера> 2600 нг / мл (FEU) частота событий ВТЭ составляла 50% по сравнению с 0% у пациентов, не соответствующих ни одному критерию ( p = 0,008), а частота гемодиализа составляла 80% по сравнению с 14% у пациентов, не отвечающих ни одному критерию ( p = 0,004) [93]. Таким образом, коагулопатия COVID-19 в некоторой степени похожа на вызванное сепсисом диссеминированное внутрисосудистое свертывание, которое обычно проявляется подавленным фибринолизом [94]. Однако по сравнению с ДВС-синдромом, связанным с сепсисом, при COVID-19 уровни D-димера обычно более значительны [94].Хотя измерение LY30 во время COVID-19 может показаться подразумевающим отключение фибринолиза, заметно повышенный уровень D-димера ясно указывает на продолжающийся фибринолиз. Очень низкие значения LY30 TEG для этих пациентов указывают на отсутствие повышенного in vitrofibrinolysis. Детали вивофибринолиза при COVID-19 еще не исследованы, но очевидно, что фибринолиз в некоторой степени продолжается.
Коагулопатия COVID-19 часто может соответствовать критериям относительно недавно определенной формы коагулопатии, вызванной сепсисом (SIC), которая определяется и количественно оценивается в соответствии с пониженным количеством тромбоцитов, повышенным INR и более высоким показателем дисфункции органов [95, 96] .
Антикоагулянтный и антикоагуляционный мониторинг
У тяжелобольных пациентов в отделениях интенсивной терапии частота ВТЭ составляет 13–30% без химиопрофилактики и 5–15% при рутинной химиопрофилактике [93]. Однако стационарные пациенты с COVID-19 в Китае обычно не получали профилактическую антикоагулянтную терапию, как это принято в США [12]. Рутинная тромбопрофилактика не является стандартной в китайских больницах, отчасти из-за более низкой частоты ВТЭ, выявляемой у азиатов [97]. Это необходимо учитывать при сравнении уровней D-димера в исследованиях COVID-19.
В ретроспективном исследовании 449 пациентов с тяжелой формой COVID-19 не было обнаружено различий в 28-дневной смертности между принимающими и не принимающими гепарин (30,3 против 29,7%; p = 0,910). Однако 28-дневная смертность пользователей гепарина была ниже, чем у лиц, не принимающих гепарин, у пациентов с показателем ISTH SIC ≥4 или уровнем D-димера> 3,0 мкг / мл (FEU против DDU не указаны) [98]. Профилактическая доза низкомолекулярного гепарина рекомендуется всем госпитализированным пациентам с COVID-19, несмотря на отклонения от нормы тестов на коагуляцию при отсутствии активного кровотечения, и не назначается только в том случае, если количество тромбоцитов <25 × 10 9 / л, или фибриногена. уровень <0.5 г / л [99].
Некоторые выступают за использование терапевтических доз антикоагулянтов у пациентов с COVID-19 без выявленных тромбозов [100]. Однако следует иметь в виду, что терапевтическая антикоагуляция связана с усилением кровотечений. В октябре 2020 года Американское общество гематологии опубликовало рекомендации, предлагающие использовать антикоагулянтную терапию с профилактической интенсивностью по сравнению с антикоагулянтами средней или терапевтической интенсивности у пациентов с критическим заболеванием, связанным с COVID-19, у которых нет подозреваемых или подтвержденных ВТЭ [105].Частота ВТЭ остается довольно высокой у пациентов с COVID-19, несмотря на терапевтическую антикоагулянтную терапию [13]. Незначительное удлинение АЧТВ у пациентов с COVID-19 может потребовать мониторинга нефракционированного гепарина с помощью тестов на анти-Ха.
Кровотечение в условиях COVID-19 случается редко. Трансфузионную терапию не следует назначать только на основании результатов лабораторных исследований, а следует использовать только для пациентов с активным кровотечением, требующих инвазивной процедуры или лиц с высоким риском кровотечений.Если кровотечение действительно развивается, пациентов можно лечить, руководствуясь принципами, аналогичными принципам, изложенным в рекомендациях ISTH для ДВС-синдрома [101].
Заключение
Имеющиеся в настоящее время данные свидетельствуют о том, что коагулопатия COVID-19 представляет собой комбинацию локализованного потребления тромбоцитов в легких, ДВС низкой степени (лишь в редких случаях соответствует критериям ДВС ISTH) и тромботической микроангиопатии. Повышенные уровни vWF и растворимого тромбомодулина подразумевают активированный или поврежденный эндотелий, как это было показано гистологически в исследованиях аутопсии.Можно было бы ожидать, что поврежденный эндотелий приведет к высвобождению сверхбольших мультимеров vWF, способных взаимодействовать с тромбоцитами, что приведет к активации тромбоцитов, микротромбам и потреблению тромбоцитов. Повышенные уровни растворимого P-селектина и исследования проточной цитометрии тромбоцитов предполагают повышенную активацию эндотелия и / или циркулирующих тромбоцитов у пациентов с COVID-19 [102]. Также недавно были представлены доказательства прямой стимулирующей роли белка SARS-CoV-2 Spike в отношении тромбоцитов [64].Тяжелое заболевание COVID-19 связано с повышенной активацией тромбоцитов, а также с агрегацией тромбоцитов и моноцитов [104]. Тромбоциты от тяжелобольных пациентов с COVID-19 могут индуцировать экспрессию ТФ в моноцитах (в зависимости от P-селектина и αIIb / β3) [104], что может усиливать воспаление и гиперкоагуляцию у этих пациентов.
Гомеостатический ответ на потребление тромбоцитов — увеличение продукции тромбоцитов с увеличением IPF. Этот компенсаторный ответ устойчив при COVID-19 и может быть непропорциональным степени тромбоцитопении, при этом повышение MPV и IPF наблюдается даже у пациентов с COVID-19 с нормальным количеством тромбоцитов.
Несмотря на большое количество публикаций, посвященных гемостатическим изменениям, связанным с COVID-19, следует иметь в виду, что все тяжелые инфекционные заболевания связаны с изменениями лабораторных показателей гемостаза, а также с тромботическими явлениями и кровотечениями. Аль-Самкари и др. [23] показали, что частота ВТЭ у тяжелобольных пациентов с COVID-19, получающих тромбопрофилактику, аналогична ранее опубликованным показателям у пациентов с критическим заболеванием, не связанным с COVID-19. Они показали аналогичные результаты для случаев кровотечения.Это поднимает вопрос о том, оказывает ли COVID-19 уникальный эффект на систему гемостаза или просто вызывает ожидаемую активацию системы гемостаза в условиях тяжелого воспаления [23].
Необходимы непрерывные контролируемые исследования для определения наилучшего лечения пациентов с COVID-19 и лучшего понимания роли тромбоцитов в патофизиологии COVID-19.
Благодарности
Авторы выражают благодарность Кара Ньютон и докторам наук. Меган Парилла и Сандип Гурбухани за помощь в идентификации пациентов и извлечении данных.
Заявление о конфликте интересов
G.D.W. входит в состав консультативного комитета Diagnostica Stago и получает гонорары. J.L.M. заявляет об отсутствии конфликта интересов.
Список литературы
- Лю И, Сун В., Го И, Чен Л., Чжан Л., Чжао С. и др.Связь между параметрами тромбоцитов и смертностью при коронавирусной болезни 2019: ретроспективное когортное исследование. Тромбоциты. 2020 Май; 31 (4): 490–6.
- Tang N, Li D, Wang X, Sun Z. Аномальные параметры коагуляции связаны с плохим прогнозом у пациентов с новой коронавирусной пневмонией.J Thromb Haemost. 2020 апр; 18 (4): 844–7.
- Klok FA, Kruip MJ, van der Meer NJ, Arbous MS, Gommers DA, Kant KM, et al. Частота тромботических осложнений у тяжелобольных пациентов интенсивной терапии с COVID-19. Thromb Res. 2020 июл; 191: 145–7.
- Мариетта М., Аджено В., Артони А., Де Кандиа Е., Грезеле П., Маркетти М. и др.COVID-19 и гемостаз: позиционный документ Итальянского общества тромбоза и гемостаза (SISET). Переливание крови. 2020 Май; 18 (3): 167–9.
- Летко М., Марзи А., Мюнстер В. Функциональная оценка входа в клетки и использования рецепторов для SARS-CoV-2 и других бета-коронавирусов линии B.Nat Microbiol. 2020 Апрель; 5 (4): 562–9.
- Вадуганатан М., Вардени О., Мишель Т., МакМюррей Дж. Дж., Пфеффер М.А., Соломон С.Д. Ингибиторы ренин-ангиотензин-альдостероновой системы у пациентов с Covid-19. N Engl J Med. 2020 апр; 382 (17): 1653–1653.
- Wrapp D, Wang N, Corbett KS, Goldsmith JA, Hsieh CL, Abiona O и др.Крио-ЭМ структура спайка 2019-нКоВ в конформации до слияния. Наука. 2020 март; 367 (6483): 1260–3.
- МакГонагл Д., О’Доннелл Дж. С., Шариф К., Эмери П., Бриджвуд С. Иммунные механизмы легочной внутрисосудистой коагулопатии при пневмонии COVID-19. Lancet Rheumatol. 2020 Июль; 2 (7): e437–45.
- Бикдели Б., Мадхаван М. В., Хименес Д., Чуич Т., Дрейфус И., Дриггин Е. и др .; Глобальная совместная группа по тромбозу COVID-19, одобренная ISTH, NATF, ESVM и IUA, поддерживаемая рабочей группой ESC по легочному кровообращению и функции правого желудочка. COVID-19 и тромботическое или тромбоэмболическое заболевание: значение для профилактики, антитромботической терапии и последующего наблюдения: современный обзор JACC.J Am Coll Cardiol. 2020 июн; 75 (23): 2950–73.
- Хелмс Дж., Таккард С., Северак Ф., Леонард-Лорант I, Охана М., Делабранш Х и др .; CRICS TRIGGERSEP Group (Группа клинических исследований в области интенсивной терапии и исследования сепсиса для глобальной оценки и исследований в области сепсиса). Высокий риск тромбоза у пациентов с тяжелой инфекцией SARS-CoV-2: многоцентровое проспективное когортное исследование.Intensive Care Med. 2020 июн; 46 (6): 1089–98.
- Тачил Дж., Кушман М., Шривастава А. Предложение по стадированию коагулопатии COVID-19. Res Pract Thromb Haemost. 2020 6 июля; 4 (5): 731–6.
- Ланцетная гематология.Коагулопатия COVID-19: развивающаяся история. Lancet Haematol. 2020 июн; 7 (6): e425.
- Llitjos JF, Leclerc M, Chochois C, Monsallier JM, Ramakers M, Auvray M и др. Высокая частота венозных тромбоэмболических осложнений у пациентов с тяжелой формой COVID-19, получавшей антикоагулянты. J Thromb Haemost. 2020 июл; 18 (7): 1743–6.
- Лодиджиани С., Япичино Дж., Карензо Л., Чеккони М., Феррацци П., Себастьян Т. и др .; Целевая группа Humanitas COVID-19. Венозные и артериальные тромбоэмболические осложнения у пациентов с COVID-19, госпитализированных в академическую больницу в Милане, Италия. Thromb Res. 2020 июл; 191: 9–14.
- Спиропулос А.С., Леви Дж. Х., Аджено В., Коннорс Дж. М., Хант Б. Дж., Иба Т. и др.; Подкомитет по периоперационным тромбозам, тромбозам в интенсивной терапии и гемостазу Научного комитета по стандартизации Международного общества тромбозов и гемостазов. Сообщение Комитета по науке и стандартизации: клиническое руководство по диагностике, профилактике и лечению венозной тромбоэмболии у госпитализированных пациентов с COVID-19. J Thromb Haemost. 2020 Авг; 18 (8): 1859–65.
- Яннис Д., Зиогас И.А., Джанни П.Нарушения свертывания крови у пациентов, инфицированных коронавирусом: COVID-19, SARS-CoV-1, MERS-CoV и уроки прошлого. J Clin Virol. 2020 июн; 127: 104362.
- Оби А.Т., Тиньянелли С.Дж., Джейкобс Б.Н., Арья С., Парк П.К., Уэйкфилд Т.В. и др. Эмпирическая системная антикоагуляция связана со снижением венозной тромбоэмболии у пациентов с острым респираторным дистресс-синдромом гриппа A h2N1 в критическом состоянии.J Vasc Surg Venous Lymphat Disord. 2019 Май; 7 (3): 317–24.
- Коннорс Дж. М., Леви Дж. Х. COVID-19 и его значение для тромбоза и антикоагуляции. Кровь. 2020 июн; 135 (23): 2033–2040.
- Аккерманн М., Верледен С.Е., Кюхнель М., Хаверих А., Велте Т., Ленгер Ф. и др.Легочный сосудистый эндотелиит, тромбоз и ангиогенез при Covid-19. N Engl J Med. 2020 июл; 383 (2): 120–8.
- Варга З., Фламмер А.Дж., Штайгер П., Хаберекер М., Андерматт Р., Зинкернагель А.С. и др. Инфекция эндотелиальных клеток и эндотелиит при COVID-19. Ланцет. 2020 Май; 395 (10234): 1417–8.
- Леви М., Тачил Дж., Иба Т., Леви Дж. Х. Нарушения коагуляции и тромбозы у пациентов с COVID-19. Lancet Haematol. 2020 июн; 7 (6): e438-40.
- Panigada M, Bottino N, Tagliabue P, Grasselli G, Novembrino C, Chantarangkul V и др.Гиперкоагуляция пациентов с COVID-19 в отделении интенсивной терапии: отчет о результатах тромбоэластографии и других параметрах гемостаза. J Thromb Haemost. 2020 Июль; 18 (7): 1738–42.
- Аль-Самкари Х., Карп Лиф Р.С., Дзик У.Х., Карлсон Дж.С., Фогерти А.Е., Вахид А. и др. COVID-19 и коагуляция: кровотечение и тромботические проявления инфекции SARS-CoV-2.Кровь. 2020 июл; 136 (4): 489–500.
- Хан Х, Ян Л., Лю Р., Лю Ф, Ву К.Л., Ли Дж. И др. Выраженные изменения свертывания крови у пациентов с инфекцией SARS-CoV-2. Clin Chem Lab Med. 2020 июн; 58 (7): 1116–20.
- Ли Кью, Цао И, Чен Л., Ву Д, Ю Дж, Ван Х и др.Гематологические особенности людей с COVID-19. Лейкемия. 2020 Авг; 34 (8): 2163–72.
- Ян М., Нг М. Х., Ли СК. Тромбоцитопения у пациентов с тяжелым острым респираторным синдромом (обзор) [обзор]. Гематология. 2005 Апрель; 10 (2): 101–5.
- Wong RS, Wu A, To KF, Lee N, Lam CW, Wong CK и др.Гематологические проявления у пациентов с тяжелым острым респираторным синдромом: ретроспективный анализ. BMJ. Июнь 2003 г., 326 (7403): 1358–62.
- Zou Z, Yang Y, Chen J, Xin S, Zhang W, Zhou X и др. Факторы прогноза тяжелого острого респираторного синдрома: клинический анализ 165 случаев.Clin Infect Dis. 2004 Февраль; 38 (4): 483–9.
- Чжан И, Цзэн Х, Цзяо И, Ли З, Лю Цюй, Е Дж и др. Механизмы развития тромбоцитопении у пациентов с COVID-19. Thromb Res. 2020 Сен; 193: 110–5.
- Гуань У.Дж., Ни З.Й., Ху Й., Лян У.Х., Ou CQ, Хе Дж. Х и др.; Китайская группа экспертов по лечению Covid-19. Клиническая характеристика коронавирусной болезни 2019 г. в Китае. N Engl J Med. 2020 Апрель; 382 (18): 1708–20.
- Ян X, Ян Q, Ван Y, Wu Y, Xu J, Yu Y, и др. Тромбоцитопения и ее связь со смертностью у пациентов с COVID-19.J Thromb Haemost. 2020 июн; 18 (6): 1469–72.
- Тачил Дж. Чему нас учит мониторинг количества тромбоцитов при COVID-19? J Thromb Haemost. 2020 Авг; 18 (8): 2071–2.
- Липпи Г., Плебани М., Генри Б.М.Тромбоцитопения связана с тяжелой инфекцией, вызванной коронавирусом 2019 (COVID-19): метаанализ. Clin Chim Acta. 2020 июл; 506: 145–8.
- Генри Б.М., де Оливейра М.Х., Бенуа С., Плебани М., Липпи Г. Нарушения гематологических, биохимических и иммунных биомаркеров, связанные с тяжелым заболеванием и смертностью при коронавирусной болезни 2019 (COVID-19): метаанализ.Clin Chem Lab Med. 2020 июн; 58 (7): 1021–8.
- Бомхоф Дж., Муцаерс П.Г., Либик Ф.В., Те Бекхорст П.А., Хофланд Дж., Кролес Ф.Н. и др. Иммунная тромбоцитопения, связанная с COVID-19. Br J Haematol. 2020 июл; 190 (2): e61–4.
- Цзян SQ, Хуан QF, Се WM, Lv C, Quan XQ.Связь между тяжелой формой COVID-19 и низким количеством тромбоцитов: данные 31 обсервационного исследования с участием 7613 человек. Br J Haematol. 2020 июл; 190 (1): e29–33.
- Амгалан А., Осман М. Нарушения гемостатической лаборатории при COVID-19 с акцентом на количество тромбоцитов.Тромбоциты. 2020 августа; 31 (6): 740–5.
- Инь С., Хуанг М., Ли Д., Тан Н. Разница в особенностях коагуляции между тяжелой пневмонией, вызванной SARS-CoV2, и не-SARS-CoV2. J Тромб Тромболизис. 2020 апр. Https://doi.org/10.1007/s11239-020-02105-8.
- Пулетти М., Борокко С., Оулдали Н., Касерис М., Басмачи Р., Лашаум Н. и др.Детский мультисистемный воспалительный синдром, временно связанный с SARS-CoV-2, имитирующим болезнь Кавасаки (Kawa-COVID-19): многоцентровая когорта. Ann Rheum Dis. 2020 август; 79 (8): 999–1006.
- Тачил Дж., Танг Н., Гандо С., Фаланга А., Каттанео М., Леви М. и др. Временное руководство ISTH по распознаванию и лечению коагулопатии при COVID-19.J Thromb Haemost. 2020 Май; 18 (5): 1023–6.
- Chabert A, Hamzeh-Cognasse H, Pozzetto B, Cognasse F, Schattner M, Gomez RM и др. Человеческие тромбоциты и их способность связывать вирусы: значение и проблемы? BMC Immunol. 2015 Апрель; 16 (1): 26.
- Ассинджер А.Тромбоциты и инфекция — новая роль тромбоцитов в вирусной инфекции. Фронт Иммунол. 2014 Декабрь; 5: 649.
- Сейюм М., Энаугоу Б., Мелку М. Тромбоциты и вирусы крови человека: защитный механизм и роль в удалении вирусных патогенов. Тромб Дж. 2018 Июль; 16 (1): 16.
- Фицджеральд-младший, Фостер Т.Дж., Кокс Д.Взаимодействие бактериальных возбудителей с тромбоцитами. Nat Rev Microbiol. 2006 июн; 4 (6): 445–57.
- Гертер Дж. М., Россент Дж., Зарбок А. Тромбоциты при воспалении и иммунитете. J Thromb Haemost. 2014 ноя; 12 (11): 1764–75.
- Эстевес Б., Du X.Новые концепции и механизмы передачи сигналов активации тромбоцитов. Физиология (Bethesda). 2017 Март; 32 (2): 162–77.
- Хотц Э.Д., Бозза Ф.А., Бозза П.Т. Тромбоциты в иммунном ответе на вирус и иммунопатология вирусных инфекций. Фронт Мед (Лозанна). 2018 Апрель; 5: 121.
- Эд Рейнджер Г., Чимен М., Харрисон М.Дж., Йейтс К.М., Харрисон П., Уотсон С.П. и др.Роль тромбоцитов в привлечении лейкоцитов при сосудистых заболеваниях. Тромбоциты. 2015; 26 (6): 507–20.
- Смит С.С., Макэвер Р.П., Вейрих А.С., Моррелл К.Н., Хоффман М.Р., Арепалли Г.М. и др .; Участники коллоквиума по тромбоцитам 2009 г. Функции тромбоцитов выходят за рамки гемостаза. J Thromb Haemost.2009 ноябрь; 7 (11): 1759–66.
- Вейрих А.С., Циммерман Г.А. Тромбоциты в биологии легких. Annu Rev Physiol. 2013; 75 (1): 569–91.
- Зарбок А., Сингбартл К., Лей К.Полное устранение острого повреждения легких, вызванного кислотой, путем блокирования агрегации тромбоцитов и нейтрофилов. J Clin Invest. 2006 декабрь; 116 (12): 3211–9.
- Nemmar A, Hoet PH, Vandervoort P, Dinsdale D, Nemery B, Hoylaerts MF. Повышенная периферическая тромбогенность после воспаления легких опосредуется активацией тромбоцитов-лейкоцитов: роль Р-селектина.J Thromb Haemost. 2007 июн; 5 (6): 1217–26.
- Сугияма М.Г., Гамаге А., Зила Р., Армстронг С.М., Адвани С., Адвани А. и др. Инфекция вирусом гриппа вызывает адгезию тромбоцитов к эндотелию, что способствует повреждению легких. J Virol. 2015 декабрь; 90 (4): 1812–23.
- Моррелл К.Н., Аггри А.А., Чепмен Л.М., Моджески К.Л.Новые роли тромбоцитов как иммунных и воспалительных клеток. Кровь. 2014 Май; 123 (18): 2759–67.
- Хандтке С., Стейл Л., Паланкар Р., Конрад Дж., Каухан С., Краус Л. и др. Роль размера тромбоцитов — функция и белковый состав больших и малых тромбоцитов. Thromb Haemost.2019 Март; 119 (3): 407–20.
- Хилле Л., Ленц М., Влахос А., Грюнинг Б., Хайн Л., Нойман Ф. Дж. И др. Ультраструктурные, транскрипционные и функциональные различия между сетчатыми и не сетчатыми тромбоцитами человека. J Thromb Haemost. 2020 Авг; 18 (8): 2034–2046.
- Хандтке С., Тиле Т.Большие и маленькие тромбоциты — (когда) они различаются? J Thromb Haemost. 2020 июн; 18 (6): 1256–67.
- Ладор А., Лешем-Лев Д., Спектр Г., Абелов А., Корновский Р., Лев Э. Характеристика поверхностных антигенов ретикулированных незрелых тромбоцитов. J Тромб Тромболизис. 2017 Октябрь; 44 (3): 291–7.
- Псаила Б., Бассел Дж. Б., Линден М. Д., Бабула Б., Ли Ю., Барнард М. Р. и др. Влияние элтромбопага на функцию тромбоцитов при иммунной тромбоцитопении in vivo: нет доказательств активации тромбоцитов. Кровь. 2012 Апрель; 119 (17): 4066–72.
- Нисимура С., Нагасаки М., Кунисима С., Савагути А., Саката А., Сакагути Н. и др.IL-1α вызывает тромбопоэз за счет разрыва мегакариоцитов в ответ на острую потребность в тромбоцитах. J Cell Biol. 2015 Май; 209 (3): 453–66.
- Armstrong PC, Hoefer T., Knowles RB, Tucker AT, Hayman MA, Ferreira PM и др. Новые ретикулированные тромбоциты подрывают фармакокинетическую короткоживущую антиагрегантную терапию.Артериосклер Thromb Vasc Biol. 2017 Май; 37 (5): 949–56.
- Рануччи М., Баллотта А., Ди Дедда Ю., Байшникова Е., Дей Поли М., Реста М. и др. Прокоагулянтный характер пациентов с острым респираторным дистресс-синдромом COVID-19. J Thromb Haemost. 2020 Июль; 18 (7): 1747–51.
- Манн Б.К., Денорм Ф., Миддлтон Э.А., Портье I, Роули Дж. У., Стуббен С. и др.Экспрессия и функция гена тромбоцитов у пациентов с COVID-19. Кровь. 2020 Сен; 136 (11): 1317–29.
- Zhang S, Liu Y, Wang X, Yang L, Li H, Wang Y и др. SARS-CoV-2 связывает ACE2 тромбоцитов, усиливая тромбоз при COVID-19. J Hematol Oncol. 2020 Сен; 13 (1): 120.
- Иба Т., Леви Дж. Х., Леви М., Коннорс Дж. М., Тачил Дж.Коагулопатия при коронавирусной болезни 2019. Crit Care Med. 2020 Сен; 48 (9): 1358–64.
- Эшер Р., Бреки Н., Леммле Б. Тяжелая инфекция COVID-19, связанная с активацией эндотелия. Thromb Res. 2020 июн; 190: 62.
- Осман М, Лейбель А, Маццетти И, Эльбатарный Х.С., Лилликрэп Д.Тромбоцитопения, индуцированная аденовирусом: роль фактора фон Виллебранда и Р-селектина в опосредовании ускоренного клиренса тромбоцитов. Кровь. 2007 Апрель; 109 (7): 2832–9.
- Escher R, Breakey N, Lämmle B. Активность ADAMTS13, фактор фон Виллебранда, фактор VIII и D-димеры у пациентов с COVID-19 в стационаре.Thromb Res. 2020 август; 192: 174–5.
- Martinelli N, Montagnana M, Pizzolo F, Friso S, Salvagno GL, Forni GL и др. Относительный дефицит ADAMTS13 подтверждает наличие вторичной микроангиопатии при COVID 19. Thromb Res. 2020 Сен; 193: 170–2.
- Блази А., фон Мейенфельдт Ф.А., Адельмейер Дж., Кальво А., Ибаньес С., Пердомо Дж. И др.Гиперкоагуляция in vitro и продолжающаяся in vivo активация свертывания и фибринолиза у пациентов с COVID-19, получающих антикоагулянты. J Thromb Haemost. 2020 Авг; 18 (10): 2646–53.
- Goshua G, Pine AB, Meizlish ML, Chang CH, Zhang H, Bahel P и др. Эндотелиопатия при коагулопатии, связанной с COVID-19: данные одноцентрового поперечного исследования.Lancet Haematol. 2020 августа; 7 (8): e575–82.
- Чжао Дж, Ян Й, Хуанг Х, Ли Д, Гу Д, Лу Х и др. Связь между группой крови ABO и восприимчивостью к COVID-19. Clin Infect Dis. 2020. DOI: 10.1093 / cid / ciaa1150.
- Латц К.А., ДеКарло С., Бойтано Л., Пнг К.Ю., Пателл Р., Конрад М.Ф. и др.Группа крови и исходы у пациентов с COVID-19. Ann Hematol. 2020 Сен; 99 (9): 2113–8.
- Ellinghaus D, Degenhardt F, Bujanda L, Buti M, Albillos A, Invernizzi P и др .; Тяжелый Covid-19 GWAS Group. Общегеномное исследование ассоциации тяжелого Covid-19 с респираторной недостаточностью.N Engl J Med. 2020 июн; NEJMoa2020283.
- Ли-Сундлов М.М., Стоуэлл С.Р., Хоффмайстер К.М. Многогранная роль гликозилирования в трансфузионной медицине, тромбоцитах и эритроцитах. J Thromb Haemost. 2020 Июль; 18 (7): 1535–47.
- Жерар С., Маджипинто Дж., Минон Дж. М..COVID-19 и группа крови ABO: другая точка зрения. Br J Haematol. 2020 июл; 190 (2): e93–4.
- Брейман А., Рувен-Клуэ Н., Ле Пенду Дж. Использование естественного антигликанового иммунного ответа для ограничения передачи вирусов в оболочке, таких как SARS-CoV-2. PLoS Pathog. 2020 Май; 16 (5): e1008556.
- Галлиан П., Пасторино Б., Морель П., Кьярони Дж., Нинове Л., де Ламбальери Х. Более низкая распространенность антител, нейтрализующих SARS-CoV-2, у французских доноров крови группы O. Antiviral Res. 2020 Сен; 181: 104880.
- Липпи Г., Плебани М.Лабораторные отклонения у пациентов с инфекцией COVID-2019. Clin Chem Lab Med. 2020 июн; 58 (7): 1131–4.
- Лю Ф, Ли Л., Сюй М., Ву Дж, Ло Д., Чжу И и др. Прогностическое значение интерлейкина-6, С-реактивного белка и прокальцитонина у пациентов с COVID-19. J Clin Virol. 2020 июн; 127: 104370.
- Павони В, Джанеселло Л, Пацци М, Стера С, Мекони Т, Фриджери ФК. Оценка коагуляционной функции с помощью ротационной тромбоэластометрии у тяжелобольных пациентов с тяжелой пневмонией COVID-19. J Тромб Тромболизис. 2020 август; 50 (2): 281–6.
- Рейес Гил М., Ли А., Кей Н. и др.ASH COVID-19 Ресурсы Веб-сайт [Интернет]. COVID-19 и D-димер: часто задаваемые вопросы. Версия 1.0 [цитируется 20 апреля 2020 г.]. Доступно по адресу: https://www.hemology.org/covid-19/covid-19-and-d-dimer.
- Липпи Г, Фавалоро Э. D-димер связан с серьезностью коронавирусного заболевания 2019: объединенный анализ.Thromb Haemost. 2020 Май; 120 (5): 876–8.
- Zhou F, Yu T, Du R, Fan G, Liu Y, Liu Z и др. Клиническое течение и факторы риска смертности взрослых пациентов с COVID-19 в Ухане, Китай: ретроспективное когортное исследование. Ланцет. 2020 Март; 395 (10229): 1054–62.
- Хуанг Ц., Ван И, Ли Х, Рен Л, Чжао Дж, Ху И и др.Клинические особенности пациентов, инфицированных новым коронавирусом 2019 г., в Ухане, Китай. Ланцет. 2020 фев; 395 (10223): 497–506.
- Такахаши Х., Такакува Э., Йошино Н., Ханано М., Шибата А. Уровни протеина С при диссеминированном внутрисосудистом свертывании и тромботической тромбоцитопенической пурпуре: его корреляция с другими параметрами свертывания.Thromb Haemost. 1985 август; 54 (2): 445–9.
- Тан CW, Low JG, Wong WH, Chua YY, Goh SL, Ng HJ. Пациенты, инфицированные COVID-19 в критическом состоянии, демонстрируют повышенные параметры анализа формы волны сгустка, соответствующие гиперкоагуляции. Am J Hematol. 2020 июл; 95 (7): E156–8.
- Фара М.Г., Штейн Л.К., Склют М., Моргелло С., Фифи Дж.Т., Дхамун М.С.Макротромбоз и инсульт у пациентов с легкой инфекцией Covid-19. J Thromb Haemost. 2020 августа; 18 (8): 2031–203.
- Коливрас А., Дехавай Ф., Делплас Д., Феоли Ф., Мейерс И., Милоне Л. и др. Обморожения, вызванные коронавирусной (COVID-19) инфекцией: отчет о болезни с гистопатологическими данными.JAAD Case Rep. 2020 Apr; 6 (6): 489–92.
- Мерклер А.Е., Парих Н.С., Мир С., Гупта А., Камель Х., Лин Е. и др. Риск ишемического инсульта у пациентов с коронавирусной болезнью 2019 (COVID-19) по сравнению с пациентами с гриппом. JAMA Neurol. 2020 июл. Https://doi.org/10.1001/jamaneurol.2020.2730.
- Боулз Л., Платтон С., Ярти Н., Дэйв М., Ли К., Харт Д. П. и др. Волчаночный антикоагулянт и тесты на аномальную коагуляцию у пациентов с Covid-19. N Engl J Med. 2020 июл; 383 (3): 288–90.
- Коннелл Н.Т., Баттинелли Э.М., Коннорс Дж. М..Коагулопатия COVID-19 и антифосфолипидных антител. J Thromb Haemost. 2020 май; jth 14893.
- Wright FL, Vogler TO, Moore EE, Moore HB, Wohlauer MV, Urban S, et al. Корреляция остановки фибринолиза с тромбоэмболическими событиями при тяжелой инфекции COVID-19. J Am Coll Surg.2020 август; 231 (2): 193–203.e1.
- Асакура Х. Классификация типов диссеминированного внутрисосудистого свертывания: клинические и животные модели. J Интенсивная терапия. 2014 Март; 2 (1): 20.
- Иба Т., Леви Дж. Х., Варкентин Т. Э., Тачил Дж., Ван дер Пол Т., Леви М.; Комитет по науке и стандартизации DIC и Комитет по науке и стандартизации периоперационной и интенсивной терапии Международного общества тромбозов и гемостаза.Диагностика и лечение коагулопатии, вызванной сепсисом, и диссеминированного внутрисосудистого свертывания. J Thromb Haemost. 2019 ноя; 17 (11): 1989–94.
- Иба Т., Леви Дж. Х., Ямакава К., Тачил Дж., Варкентин Т. Э., Леви М.; Комитет по науке и стандартизации DIC Международного общества по тромбозам и гемостазу.Предложение двухэтапного процесса диагностики диссеминированного внутрисосудистого свертывания крови, вызванного сепсисом. J Thromb Haemost. 2019 август; 17 (8): 1265–8.
- Белый RH, Кинан CR. Влияние расы и этнической принадлежности на частоту венозной тромбоэмболии. Thromb Res. 2009; 123 Приложение 4: S11–7.
- Тан Н, Бай Х, Чен Х, Гонг Дж, Ли Д., Сунь З. Лечение антикоагулянтами связано со снижением смертности у пациентов с тяжелой коронавирусной болезнью 2019 года с коагулопатией. J Thromb Haemost. 2020 Май; 18 (5): 1094–9.
- Бауманн Кройцигер Л., Гарсия Д., Кукер А., Кушман М., ДеСанчо М., Коннорс Дж.ASH COVID-19 Ресурсы Веб-сайт [Интернет]. COVID-19 и ВТЭ / антикоагулянты: часто задаваемые вопросы. Версия 5.0 [цитировано 18 сентября 2020 г.]. Доступно по адресу: https://www.hemology.org/covid-19/covid-19-and-vte-anticoagulation.
- Barrett CD, Moore HB, Yaffe MB, Moore EE. Временное руководство ISTH по распознаванию и лечению коагулопатии при COVID-19: комментарий.J Thromb Haemost. 2020 Авг; 18 (8): 2060–3.
- Вада Х., Тачил Дж., Ди Нисио М., Мэтью П., Куросава С., Гандо С. и др .; Комитет по научной стандартизации DIC Международного общества по тромбозам и гемостазу. Руководство по диагностике и лечению ДВС-синдрома на основе гармонизации рекомендаций трех руководств.J Thromb Haemost. 2013 фев. Https://doi.org/10.1111/jth.12155.
- Fijnheer R, Frijns CJ, Korteweg J, Rommes H, Peters JH, Sixma JJ, et al. Происхождение P-селектина как циркулирующего белка плазмы. Thromb Haemost. 1997 июн; 77 (6): 1081–5.
- Амгалан А, Осман М.Изучение возможных механизмов тромбоцитопении, вызванной COVID-19: вопросы без ответа. J Thromb Haemost. 2020 июн; 18 (6): 1514–6.
- Hottz ED, Azevedo-Quintanilha IG, Palhinha L, Teixeira L, Barreto EA, Pão CR, et al. Активация тромбоцитов и образование агрегатов тромбоцитов и моноцитов запускают экспрессию тканевого фактора у пациентов с тяжелой формой COVID-19.Кровь. 2020 Сен; 136 (11): 1330–41.
- Рекомендации ASH 2020 по использованию антикоагулянтов у пациентов с COVID-19: проект рекомендаций [Интернет]. Вашингтон (округ Колумбия): Американское общество гематологии; 2020 [цитируется 8 октября 2020 года]. Доступно по адресу: http://www.hemology.org/COVIDguidelines.
Автор Контакты
Джеффри Д. Вул
Кафедра патологии Чикагского университета
5841 S Maryland Ave, Room S339, MC 3083
Chicago, IL 60637 (USA)
Подробности статьи / публикации
Предварительный просмотр первой страницы
Поступила: 15 июля 2020 г.
Дата принятия: 5 октября 2020 г.
Опубликована онлайн: 13 октября 2020 г.
Дата выпуска: январь 2021 г.
Количество страниц для печати: 13
Количество рисунков: 2
Количество столов: 2
ISSN: 1015-2008 (печатный)
eISSN: 1423-0291 (онлайн)
Для дополнительной информации: https: // www.karger.com/PAT
Авторские права / Дозировка препарата / Заявление об ограничении ответственности
Авторские права: Все права защищены. Никакая часть данной публикации не может быть переведена на другие языки, воспроизведена или использована в любой форме и любыми средствами, электронными или механическими, включая фотокопирование, запись, микрокопирование или с помощью какой-либо системы хранения и поиска информации, без письменного разрешения издателя. .
Дозировка лекарств: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор и дозировка лекарств, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации.Тем не менее, ввиду продолжающихся исследований, изменений в правительственных постановлениях и постоянного потока информации, касающейся лекарственной терапии и реакций на них, читателю настоятельно рекомендуется проверять листок-вкладыш для каждого препарата на предмет любых изменений показаний и дозировки, а также дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендованным агентом является новое и / или редко применяемое лекарство.
Отказ от ответственности: утверждения, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и соавторам, а не издателям и редакторам.Появление в публикации рекламы и / или ссылок на продукты не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор (-ы) не несут ответственности за любой ущерб, причиненный людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в контенте или рекламе.
Вторичный тромбоцитоз: основы практики, патофизиология, этиология
Автор
Девапиран Джайшанкар, профессор медицины MBBS , начальник отдела онкологии-гематологии, директор программы стипендий по онкологии, Медицинский колледж Джеймса Х. Киллена, Государственный университет Восточного Теннесси
Девапиран Джайшанкар, MBBS является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей, Американское общество клинической онкологии, Американское общество гематологов
Раскрытие: Ничего не разглашать.
Соавтор (ы)
Пурва Шарма, MD, MBBS Сотрудник по медицинской онкологии, Государственный университет Восточного Теннесси, Медицинский колледж Джеймса Х. Квиллена
Пурва Шарма, доктор медицины, MBBS является членом следующих медицинских обществ: Американский колледж кардиологии, Американский колледж Врачи, Американское общество клинической онкологии, Медицинское общество округа Палм-Бич, Общество гематологической онкологии
Раскрытие: Ничего не говорится.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Марсель Э. Конрад, доктор медицины Заслуженный профессор медицины (на пенсии), Медицинский колледж Университета Южной Алабамы
Марсель Э. Конрад, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская ассоциация содействия развитию науки , Американская ассоциация банков крови, Американское химическое общество, Американский колледж врачей, Американское физиологическое общество, Американское общество клинических исследований, Американское общество гематологии, Ассоциация американских врачей, Ассоциация военных хирургов США, Международное общество гематологов, Общество по экспериментальной биологии и медицине, SWOG
. Раскрытие информации: Партнер не получил никаких финансовых интересов ни для кого.
Главный редактор
Srikanth Nagalla, MD, MS, FACP Заведующий отделением доброкачественной гематологии, Институт рака Майами, Баптистское здравоохранение Южной Флориды; Клинический профессор медицины, Международный университет Флориды, Медицинский колледж Герберта Вертхайма
Шрикант Нагалла, доктор медицины, магистр медицины, FACP является членом следующих медицинских обществ: Американское общество гематологии, Ассоциация профессиональных профессоров
Раскрытие информации: Serve (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Alexion; Алнилам; Кедрион; Санофи; Дова
Выступать (г) в качестве спикера или члена бюро выступлений для: Довы; Санофи.
Дополнительные участники
Коямангалат Кришнан, доктор медицины, FRCP, FACP Дишнер, заведующий кафедрой передового опыта в медицине, профессор медицины, Медицинский колледж Джеймса Х. Квиллена при Государственном университете Восточного Теннесси
Коямангалат Кришнан, доктор медицины, FRCP, FACP является членом следующих медицинские общества: Alpha Omega Alpha, Американский колледж врачей — Американское общество внутренней медицины, Американское общество гематологии, Королевский колледж врачей
Раскрытие информации: нечего раскрывать.
Благодарности
Вади Ф Баху, доктор медицины Начальник отдела гематологии, гематологии / онкологии, директор по стипендии, профессор кафедры внутренней медицины Государственного университета Нью-Йорка в Стоуни-Брук
Wadie F Bahou, MD является членом следующих медицинских обществ: Американское общество гематологов
Раскрытие: Ничего не раскрывать.
Заболеваний тромбоцитов (Детская) | ColumbiaDoctors
Что такое тромбоциты?
Тромбоциты — это часть крови, основная задача которой — останавливать кровотечение путем слипания и закупоривания повреждений кровеносных сосудов, например, от порезов.Чрезмерное кровотечение, которое начинается без какой-либо известной причины и не прекращается в течение обычного периода времени, может указывать на то, что с тромбоцитами в организме что-то не так.
Аномальное кровотечение из-за нарушений тромбоцитов может быть вызвано недостаточным количеством тромбоцитов, тромбоцитами, которые не функционируют должным образом, или наличием слишком большого количества тромбоцитов. Нормальное количество тромбоцитов в крови составляет от 150 000 до 400 000 на кубический миллиметр.
- Низкое количество тромбоцитов называется тромбоцитопенией и вызвано либо недостаточным производством тромбоцитов в организме, либо нарушением, при котором большое количество тромбоцитов разрушается иммунной системой организма.Тромбоцитопения также может быть вызвана некоторыми лекарствами или несоответствием тромбоцитов новорожденного и тромбоцитов его матери.
- Высокое количество тромбоцитов — это тромбоцитоз , который либо передается с рождения, либо вызван каким-либо состоянием, например раком, которое не позволяет организму контролировать количество производимых тромбоцитов.
- Если тромбоциты просто не работают должным образом, это называется тромбоцитопатией . Нарушение функции тромбоцитов иногда может существовать с рождения, но часто вызвано приемом лекарств, таких как аспирин и противовоспалительные препараты.
Кровотечение тромбоцитов определяется кровотечением в кожу, которое вызывает пурпурное пятно, которое определяется его размером: петехии (маленькие красные или пурпурные точки на коже), пурпура (пятна среднего размера на коже), экхимозы (большие участки кожи). изменение цвета или синяки). Кровотечение может произойти в других частях тела, таких как слизистые оболочки, десны, кровотечение из носа и желудочно-кишечного тракта.
Наш подход к заболеваниям тромбоцитов
Наиболее частым заболеванием тромбоцитов у детей и подростков является иммунная тромбоцитопения (ИТП, также называемая идиопатической тромбоцитопенией).ИТП — это состояние, при котором иммунная система атакует тромбоциты. Симптомы включают пятна небольшого или среднего размера (петехии и пурпура), указывающие на место кровотечения.
В легких случаях ИТП не требуется никакого лечения, кроме тщательного наблюдения со стороны врача. Однако, если количество тромбоцитов становится очень низким или кровотечение является значительным, ваш лечащий врач может начать немедленное лечение кортикостероидами, внутривенным иммуноглобулином или анти-D иммуноглобулином (оба из которых влияют на иммунную систему и их взаимодействие с тромбоцитами) или иммунодепрессантами. которые снижают вероятность атаки иммунной системы.
Если эти методы лечения не позволяют контролировать ИТП, врач может порекомендовать спленэктомию, то есть хирургическое удаление селезенки.
Эссенциальная тромбоцитемия | Больницы и клиники Университета Айовы
Эссенциальная тромбоцитемия (ЭТ) или первичная тромбоцитемия — это заболевание, вызывающее перепроизводство тромбоцитов в крови. Около одной трети пациентов с ЭТ вообще не проявляют никаких симптомов, но многие испытают легкие синяки или кровотечения с небольшими травмами или без них.Пациенты также могут испытывать увеличение селезенки, а у некоторых может наблюдаться густая, медленно движущаяся кровь, которая имеет тенденцию к свертыванию. Если в крошечных кровеносных сосудах пальцев рук и ног происходит свертывание, может наблюдаться онемение или жжение. Если это происходит в головном мозге, может быть спутанность сознания или, в более серьезных случаях, инсульт.
Ежегодно на 100 000 человек приходится один новый случай ЭП. Обычно это происходит у взрослых в возрасте от 50 до 70 лет, хотя может встречаться как у молодых, так и у пожилых людей, и в равной степени поражает как мужчин, так и женщин.Нет никакого известного лекарства.
Диагностические тесты
Для диагностики ET ваш врач назначит анализ крови, чтобы подсчитать количество клеток в вашей крови. Если результаты не соответствуют норме, вас могут направить к гематологу, врачу, который специализируется на диагностике и лечении заболеваний костного мозга и крови.
Обзор лечения
Основная цель лечения — снизить количество тромбоцитов в крови. Лечение, которое вы получите, будет зависеть от вашего возраста, состояния здоровья, наличия у вас каких-либо симптомов и результатов анализа крови.Может включать:
Мониторинг
У некоторых пациентов лучшим лечением является наблюдение за заболеванием на предмет усиления симптомов и назначение врачом периодического анализа крови. Возможно, это единственное необходимое руководство.
Лекарства, снижающие уровень тромбоцитов
Лекарства, используемые для снижения количества тромбоцитов в крови, включая гидроксимочевину и анагрелид. Ваш врач определит, какое лекарство вам лучше всего подходит.
Биологическая терапия
Биологическая терапия, или иммунотерапия, использует вещества, вырабатываемые естественным образом в организме, для усиления вашего собственного иммунного ответа.Альфа-интерферон — это натуральное вещество, которое часто используется для лечения ЭТ.
Тромбоцитоферез
Во время тромбоцитфереза специальная машина отфильтровывает лишние тромбоциты из крови. Обычно это делают только тогда, когда количество тромбоцитов очень велико, а эффект носит временный характер.
Другие лекарственные препараты
Аспирин иногда прописывает врач для снятия дискомфорта на кончиках пальцев рук и ног.
Лечение эссенциальной тромбоцитемии
В дополнение к лечению, рекомендованному вашим врачом, вы можете предпринять шаги, чтобы уменьшить или предотвратить симптомы ET:
- Избегайте ударов и синяков.
- Используйте электрическую бритву и будьте осторожны при использовании триммеров для ногтей, ножей и т. Д.
- При работе на улице (например, в саду) надевайте обувь с твердой подошвой, перчатки и длинные брюки.
- Используйте губчатую зубную щетку, если у вас проблемы с кровоточивостью десен. Ваш врач или медсестра могут сказать вам, нужно ли вам его использовать и где его можно приобрести.
- Избегайте аспирина или аспириноподобных лекарств (например, мотрина, ибупрофена или других противовоспалительных препаратов), если ваш врач не сказал вам иное.Эти лекарства могут повлиять на свертываемость крови. Кроме того, не забудьте сообщить своему врачу обо всех лекарствах, отпускаемых без рецепта, которые вы принимаете (включая витамины, травы и пищевые добавки).
- Займитесь легкими упражнениями, например ходьбой, чтобы стимулировать кровообращение и повысить уровень энергии.
- Выполняйте упражнения для ног и голеностопных суставов, чтобы предотвратить образование сгустков в глубоких венах ног. Ваш врач или медсестра покажут вам эти упражнения.
Важно помнить о любых изменениях или усилении симптомов.Если это происходит, это может означать, что вам нужно дополнительное или другое лечение, и вам следует немедленно обратиться к врачу.
Следующие симптомы требуют немедленного вмешательства:
Симптомы кровотечения
- Легкие синяки
- Кровотечение без видимой причины
- Необычно обильное или продолжительное кровотечение
- Кровотечение из носа или десен
- Кровотечение слизистой оболочки
- Петехии или крошечные участки точечного кровотечения на коже рук или ног
- Стул черный или кровавый
- Кровь в моче
Симптомы свертывания крови
- Покраснение или жжение в пальцах, руках и ногах
- Головокружение
- Головные боли
- Визуальные изменения
- Замешательство в речи
- Онемение, покалывание или слабость в руках или ногах
- Боль или отек рук или ног
- Одышка
- Боль в груди
- Усиленный кашель (возможно, с кровью)
Последующее наблюдение и прогноз
ET требует регулярных посещений врача.Он или она захочет обсудить ваши симптомы и периодически делать анализы крови, чтобы оценить вашу реакцию на лечение.
Прогноз зависит от симптомов, которые у вас могут быть, вашего возраста и лечения, которое вы получаете. Некоторым пациентам может потребоваться лишь минимальный уход и наблюдение, тогда как другим может потребоваться более интенсивное лечение. У очень небольшого процента пациентов ЭТ может перерасти в другие хронические заболевания или превратиться в острый лейкоз.
Если у вас есть вопросы или опасения по поводу вашего лечения и прогноза, обязательно обсудите их со своим врачом.Возможно, будет полезно записать свои вопросы перед визитом.
Число тромбоцитов — eClinpath
Число тромбоцитов интерпретируется относительно референсного интервала для этого вида. Если референсные интервалы недоступны, мы используем литературу для рекомендаций по интерпретации количества тромбоцитов. Уменьшение количества тромбоцитов (ниже нижнего контрольного предела) называется тромбоцитопенией, тогда как увеличение числа тромбоцитов (выше верхнего контрольного предела) называется тромбоцитозом.Тромбоцитопения клинически более важна, чем тромбоцитоз, потому что тромбоцитопения связана с чрезмерным кровотечением. Ниже приведены рекомендации относительно связи между количеством тромбоцитов и риском геморрагии. Тромбоцитоз обычно протекает бессимптомно (не связан с обильным кровотечением или тромбозом у животных).
| Количество тромбоцитов (x 10 3 / мкл) | С риском кровотечения * | Субъективная оценка количества тромбоцитов ** |
| <10 | Да (высокий риск), обычно спонтанно; вызванные травмой или операцией | Заметное снижение (очень низкое) |
| <30 | Да, может быть спонтанным, вызванным травмой или хирургическим вмешательством | Заметное снижение (очень низкое) |
| 30-50 | Да, обычно после травмы или операции; может быть спонтанным при одновременном нарушении функции тромбоцитов | Умеренное снижение (низкое) |
| 50-100 ** | Нет, кроме одновременного нарушения функции тромбоцитов | Умеренное снижение (низкое) |
| > 100 ** | Нет, кроме одновременного нарушения функции тромбоцитов | Легкое снижение (низкое) |
| * Не у всех животных с низким уровнем тромбоцитов появляются признаки кровотечения.Рекомендации, основанные на медицине человека (Jinna and Khandar, по состоянию на 2021 г.; рекомендации по требованиям к переливанию крови см. В NICE). Существует мнение, что кровотечение у животных с тромбоцитопенией может возникнуть только при сопутствующем воспалении (Goerge et al, 2008). ** Это зависит от вида и применимо к собакам, кошкам, жвачным животным и верблюдам. Количество тромбоцитов 100 x 10 3 / мкл является нормальным для лошади и не может считаться тромбоцитопенией. | ||
Тромбоцитопения
Тромбоцитопения может передаваться по наследству или приобретаться.У собак были выявлены наследственные или врожденные причины тромбоцитопении, как указано ниже. Поскольку наследственная тромбоцитопения обычно не является тяжелой у пораженных пород, резкое снижение количества тромбоцитов должно вызвать подозрение на патологическую причину, особенно у кровоточащих животных.
Унаследованная тромбоцитопения
- Циклическое кроветворение серых колли : Циклическое кроветворение серых колли — аутосомно-рецессивное заболевание у людей и собак серого колли, характеризующееся циклическими колебаниями количества циркулирующих нейтрофилов, ретикулоцитов и тромбоцитов.Периферические цитопении являются результатом дефекта гемопоэтических стволовых клеток. Эпизоды нейтропении и тромбоцитопении происходят примерно каждые 12 дней. Смертность среди пораженных щенков высока, и большинство из них умирают от инфекции в возрасте до шести месяцев (DiGiacomo et al, 1983). Дефект кроветворения можно исправить трансплантацией костного мозга. Дефект вызван аномалиями в транспорте фермента эластазы в нейтрофилах из-за мутации в субъединице адаптивного белка (AP-3), которая облегчает сортировку белков (Meng et al 2010).
- Унаследованная макротромбоцитопения : Унаследованная макротромбоцитопения, вызванная мутацией β1-тубулина, была зарегистрирована у нескольких пород собак, особенно у кавалер-кинг-чарльз-спаниелей (CKCS), норфолкских и керн-терьеров, а также у других пород (например, лабрадор-ретриверов, Пудель, Чихуахуа, Ши-тцу, Мальтийский терьер, Джек Рассел терьер). Мутация тубулина (которая различается в зависимости от породы) приводит к дефектной фрагментации цитоплазмы мегакариоцитов, что приводит к уменьшению количества крупных тромбоцитов.У CKCS и норфолк-терьеров количество тромбоцитов с помощью импедансных, лазерных или ручных методов варьируется от 30 до 150 000 / мкл и от 19 до 110000 / мкл, соответственно, но у пораженных собак симптомы обычно протекают бессимптомно и у них нормальные криты тромбоцитов (из-за к увеличению размера тромбоцитов). Больные собаки, по-видимому, гомозиготны по генетическому дефекту, а гетерозиготы имеют нормальное количество тромбоцитов (Gelain et al 2014, Davis et al 2008). Собаки других пород могут страдать наследственной макротромбоцитопенией с тромбоцитами неправильной формы, например, акитас (Hayakawa et al, 2016, Caldin et al, 2016).
- Тромбоцитопения, связанная с породой : Грейхаунды и другие гончие (например, уиппеты) могут иметь более низкое количество тромбоцитов, чем собаки других пород (от 80 до 295 x 10 000 / мкл), по неизвестным причинам.
Приобретенная тромбоцитопения
Приобретенная тромбоцитопения, обычно иммуноопосредованная, является наиболее частым гемостатическим нарушением, встречающимся в частной ветеринарной практике. Подсчет тромбоцитов следует проводить у каждого животного с клиническими признаками кровотечения.Тромбоцитопения может быть артефактом, ятрогенным (разведение) или патофизиологическими причинами, которые влияют на костный мозг (снижение продукции) или периферическую выживаемость (потребление / использование, разрушение / клиренс, секвестрация), как указано ниже. Естественно, артефакт необходимо учитывать каждый раз, когда мы получаем количество тромбоцитов, поэтому мы исследуем скошенный край и тело мазка на наличие скоплений тромбоцитов. Следует учитывать ятрогенные причины, если животному проводят значительную инфузионную терапию.
Основными патофизиологическими механизмами, о которых мы думаем у больных животных, которые могут привести к приобретенной тромбоцитопении, являются: 1) Снижение продукции, 2) Повышенное потребление / использование (свертывание крови), 3) Повышенный клиренс (обычно иммуно-опосредованное разрушение) и 4) Секвестр. При многих заболеваниях существуют многофакторные механизмы тромбоцитопении. Степень тромбоцитопении может помочь дифференцировать механизмы и потенциальные причины (см. Таблицу тромбоцитопении под сводкой интерпретации).
Артефакт / ятрогенные механизмы
Мазок крови собаки с тромбоцитопенией
- Артефакт: Следствие скопления тромбоцитов. Тромбоцитопения может быть любой степени.
- Разведение : Заметное гемодилюция может вызвать легкую или умеренную тромбоцитопению.
Патофизиологические механизмы (подробнее см. Ниже)
- Снижение производства тромбоцитов в костном мозге.Тромбоцитопения может быть любой степени, обычно от умеренной до выраженной.
- Повышенное потребление / использование тромбоцитов при коагуляции. Тромбоцитопения может быть любой степени, но обычно от легкой до умеренной.
- Диссеминированная внутрисосудистая коагуляция: Это наиболее распространенное состояние, связанное с повышенным потреблением или использованием тромбоцитов. Тромбоцитопения возникает из-за того, что тромбоциты «съедаются» с чрезмерной активацией гемостаза.
- От острого тяжелого до массивного кровотечения .Хотя это приписывают «потере» тромбоцитов с кровью, тромбоцитопения, наблюдаемая у некоторых животных с острой тяжелой или массивной кровопотерей, вероятно, связана с причиной кровопотери или активацией коагуляции с потреблением тромбоцитов. В некоторых текстах он указан как отдельный механизм. Сопутствующая тромбоцитопения обычно бывает легкой, а иногда и средней степени. Обратите внимание, что кровотечение должно быть острым (чтобы костный мозг не успевал отреагировать) и тяжелым, чтобы привести к тромбоцитопении через этот постулируемый механизм.От легкого до умеренного и даже, во многих случаях, локализованное сильное кровотечение , а не приведет к тромбоцитопении (у нас более чем достаточно тромбоцитов для выполнения своей работы).
- Увеличение разрушения / клиренса тромбоцитов макрофагами в селезенке и печени. Гепатоциты также могут напрямую очищать тромбоциты, если они десиалированы. Тромбоцитопения может быть любой степени, обычно от умеренной до выраженной, особенно при иммуноопосредованных причинах.
- Секвестрация тромбоцитов в селезенке (спленомегалия) или микроциркуляторном русле (e.грамм. эндотоксемия — временная секвестрация тромбоцитов в легких). Тромбоцитопения обычно легкая. В одном исследовании лошадей, получавших липополисахарид в дозе 500 нг / кг в виде внутривенной инфузии, количество тромбоцитов было от умеренно до умеренного снижения (среднее значение надира, 77000 / мкл, со стандартным отклонением около 50000 / мкл, диапазоны не указаны) между 2-4. часов после инфузии и после кратковременного восстановления умеренно уменьшились между 10-78 часами. Быстрое снижение было связано с выраженной лейкопенией (все клеточные линии уменьшились, однако количество нейтрофилов и моноцитов резко снизилось в течение 1 часа после инфузии) (Lillehöök et al, 2020).
Артефактная тромбоцитопения не вызывает реакции костного мозга, тогда как другие периферические причины тромбоцитопении должны вызывать реакцию костного мозга (мегакариоцитарная гиперплазия), если тромбоцитопения является достаточно продолжительной и достаточно тяжелой. Этот ответ может быть трудно обнаружить, однако мы можем оценить реакцию костного мозга на тромбоцитопению способами, указанными ниже. Обратите внимание, что эти тесты не являются 100% чувствительными или специфичными, и обычно мы пытаемся найти причину тромбоцитопении или оценить реакцию на терапию, прежде чем приступить к дополнительному дорогостоящему тестированию.
- Крупные тромбоциты (макротромбоциты) : так же, как незрелые эритроциты обычно больше зрелых эритроцитов, молодые тромбоциты могут быть на (но не всегда) больше незрелых тромбоцитов. Эти большие тромбоциты лучше всего визуализируются при исследовании мазка крови по сравнению с использованием электронного измерения среднего объема тромбоцитов (MPV). Это связано с тем, что MPV — это среднее значение всех объемов тромбоцитов (точно так же, как средний корпускулярный объем или MCV — это средний объем RBC), а низкое количество крупных тромбоцитов может не повышать MPV выше контрольного интервала.Присутствие крупных тромбоцитов у животного с тромбоцитопенией предполагает, что костный мозг отвечает на тромбоцитопению, однако отсутствие крупных тромбоцитов у животного с тромбоцитопенией не означает , что тромбоцитопения определенно вызвана снижением продукции костного мозга по следующим причинам: a) Большие тромбоциты может быть трудно окончательно идентифицировать визуально в мазке крови, потому что у нормальных животных существует диапазон размеров тромбоцитов, причем некоторые здоровые животные имеют довольно большие тромбоциты (которые не обязательно могут быть молодыми тромбоцитами), особенно кошки; б) Большие тромбоциты могут присутствовать из-за аномального производства тромбоцитов (см. наследуемую макротромбоцитопению выше) или набухших тромбоцитов (с накоплением) по сравнению с незрелыми тромбоцитами (точно так же, как макроцитарные эритроциты могут быть вызваны аномальной продукцией эритроцитов или набуханием эритроцитов при хранении).Обратите внимание, что средний объем тромбоцитов может увеличиваться, если в крови достаточно крупных тромбоцитов, но он также ложно увеличивается из-за скопления тромбоцитов (сгусток тромбоцитов «воспринимается» анализатором как один большой тромбоцит).
- Ретикулированные тромбоциты : Точно так же, как мы измеряем и можем количественно определить незрелые безъядерные эритроциты, обнаруживая РНК в их цитоплазме, РНК в достаточных количествах может быть обнаружена в незрелых тромбоцитах. Это требует обнаружения РНК в тромбоцитах с помощью флуоресцентных красителей (например,грамм. тиазоловый оранжевый), которые связываются с РНК, и специфические гематологические анализаторы (Pancraz et al 2009, Oellers et al 2016), большинство из которых в настоящее время не используются в ветеринарных лабораториях или проточной цитометрии (Pancraz et al 2009, Wilkerson et al 2001 ) и стоит довольно дорого. Результаты могут быть представлены в виде процентного или абсолютного количества (путем умножения процента на абсолютное количество) и могут быть ошибочно увеличены при хранении крови (Smith and Thomas 2002), хотя по последнему имеются противоречивые данные (Wilkerson et al. 2001).Это не рутинный тест, и обычно о нем не сообщают. Исследования показали, что у собак с тромбоцитопенией может быть большое количество ретикулированных или незрелых тромбоцитов, содержащих РНК (Wilkerson et al 2001), в том числе с наследственными заболеваниями (Zmigrodzka et al 2014). Хотя нормальное сетчатое количество тромбоцитов (% или абсолютное) у животного с тромбоцитопенией может свидетельствовать о дефекте продукции тромбоцитов в костном мозге, в действительности это может быть не так (может происходить продукция костного мозга).Наличие повышенного количества сетчатых тромбоцитов может служить подтверждением периферической причины тромбоцитопении (потребление, разрушение, секвестрация, потеря), но не делает различия между причинами тромбоцитопении (например, первичной или вторичной иммуноопосредованной) (Wilkerson et al 2001).
- Число мегакариоцитов в костном мозге : это субъективная оценка, требующая наличия спикул (стромы) костного мозга в аспирате. Количество мегакариоцитов на спикулу варьируется в зависимости от метода подготовки мазка и вида, и довольно сильно варьируется внутри вида (что увеличивает субъективность интерпретации) (Mylonakis et al 2005).Число мегакариоцитов всегда интерпретируется относительно числа периферических тромбоцитов. Мегакариоцитарная гиперплазия — это ожидаемая реакция на периферическую тромбоцитопению продолжительности и тяжести, которая стимулирует выработку тромбопоэтина печенью (обычно это происходит из-за потребления или разрушения). Отсутствие мегакариоцитарной гиперплазии, особенно у животных с умеренной или тяжелой тромбоцитопенией, предполагает (но не обязательно указывает), что тромбоцитопения возникает из-за снижения продукции костного мозга.Однако мегакариоциты могут выглядеть нормально и быть в достаточном количестве, а производство или высвобождение все еще может быть ненормальным (нельзя исключить производственный дефект даже в условиях гиперплазии мегакариоцитов или нормального количества мегакариоцитов в костном мозге). Обратите внимание, что аспират костного мозга обычно не делается для оценки того, является ли тромбоцитопения следствием снижения продукции, если нет других цитопений (нейтропения, анемия), указывающих на генерализованное заболевание костного мозга. Аспират костного мозга обычно применяется в тех случаях изолированной тромбоцитопении, которые не поддаются лечению.
Причины приобретенной тромбоцитопении (механистический подход)
Артефакт или ятрогенные причины
- Артефакт : Некоторые анализаторы не могут обнаружить большие тромбоциты, особенно у здоровых (см. Унаследованную макротромбоцитопению выше) или больных собак с большими тромбоцитами. Следовательно, любое предоставленное количество тромбоцитов (из любого метода подсчета) должно быть подтверждено оценкой по мазку (оценка количества тромбоцитов будет выше, чем количество тромбоцитов, если аппарат «отсутствует» или не подсчитывает большие тромбоциты).
- Активация тромбоцитов с помощью сбора : скопление тромбоцитов в образцах крови (как видно из мазков периферической крови) приведет к ложному снижению количества тромбоцитов независимо от метода подсчета и в некоторых случаях может привести к псевдотромбоцитопении. Обычно это является следствием сложной венепункции, но также может происходить в крови, взятой у больных животных (в этих случаях это может указывать на гиперактивацию тромбоцитов in vivo). В частности, тромбоциты кошек легко скапливаются при взятии проб, что затрудняет получение точного подсчета у этого вида.
- ЭДТА-зависимая тромбоцитопения : Были редкие сообщения об ЭДТА-зависимой псевдотромбоцитопении у людей, с отдельными сообщениями у лошадей (Hinchcliff et al 1993) и собак (Wills and Wardrop 2008). Это происходит только в крови, собранной в ЭДТА (не цитрат или гепарин) из-за вызванного ЭДТА демаскирования антигенов тромбоцитов ЭДТА со связыванием естественных антител и последующей агрегацией тромбоцитов, происходящей в пробирке с кровью. В этих обстоятельствах количество тромбоцитов необходимо определять из цитратных или гепаринизированных образцов крови (хотя цитрат предпочтительнее, поскольку гепарин также может вызывать слипание тромбоцитов).Однако это редкое явление, и образцы для определения количества тромбоцитов следует собирать на ЭДТА, а не на цитрат или гепарин на регулярной основе.
- Разведение : Чрезмерное разведение с введением продуктов с низким содержанием тромбоцитов, например плазма, хранящаяся в крови, может привести к легкой или умеренной тромбоцитопении. Поскольку дилюционная тромбоцитопения может быть преходящей, реакция костного мозга (мегакариоцитарная гиперплазия) не может быть стимулирована, но если она будет стойкой и достаточно низкой, произойдет мегакариоцитарная реакция (если костный мозг не подавлен по другим причинам).
Патофизиологические причины
- Снижение продукции тромбоцитов: Тромбоциты производятся мегакариоцитами в костном мозге и фактически являются фрагментами цитоплазмы мегакариоцитов. Нормальная продолжительность жизни тромбоцитов у собак (и, предположительно, у других видов) составляет около 5-7 дней (Tanaka et al 2002). Производство тромбоцитов мегакариоцитами может быть ненормальным вследствие общего заболевания костного мозга (например, лейкемии, некроза костного мозга, аплазии костного мозга, инфильтративной неоплазии), и в этом случае могут быть затронуты другие клеточные линии, в частности нейтрофилы (которые имеют короткую продолжительность жизни. в крови около 12-24 часов) и красных кровяных телец (они имеют более длительный срок жизни — около 60 дней у кошек и 120 дней у собак).Общее заболевание костного мозга обычно приводит к би- или панцитопении в периферической крови, поэтому снижение продукции тромбоцитов является наиболее вероятным механизмом тромбоцитопении у животных с другими цитопениями (в частности, нейтропенией, нерегенеративной анемией). Отсутствие сетчатых тромбоцитов также может указывать на то, что продукция тромбоцитов костным мозгом проблематична у животных с тромбоцитопенией, однако отсутствие крупных тромбоцитов не указывает на способность продуцирования костным мозгом.Мы можем окончательно отнести тромбоцитопению к снижению продукции тромбоцитов, когда в аспирате костного мозга отсутствуют или уменьшено количество мегакариоцитов или незрелые (сетчатые) тромбоциты в периферической крови. Однако, как указано выше, аспирация костного мозга обычно не выполняется ни у одного животного с тромбоцитопенией. Кроме того, присутствие мегакариоцитов, даже в увеличенном количестве, не обязательно означает, что тромбоциты производятся или высвобождаются в кровоток, поэтому нельзя исключать снижение продукции, даже если в аспирате костного мозга была мегакариоцитарная гиперплазия.Продукция тромбоцитов мегакариоцитами обычно снижается как часть генерализованного заболевания костного мозга, однако избирательная тромбоцитопения из-за снижения продукции может наблюдаться в следующих ситуациях:
- Инфекционные агенты : Вирусы могут напрямую инфицировать мегакариоциты, вызывая гибель клеток или снижение продукции тромбоцитов, например вирусная диарея крупного рогатого скота, чума собак. Вирусы также могут индуцировать выработку цитокинов, подавляющих тромбопоэз. Тромбоцитопения при некоторых бактериальных инфекциях, например.грамм. Ehrlichia canis , в некоторых случаях объясняется снижением продукции тромбоцитов костным мозгом (что может быть связано с иммуноопосредованными эффектами).
- Иммуноопосредованный : Иммуноопосредованное разрушение или ингибирование мегакариоцитов в костном мозге может привести к тяжелой тромбоцитопении. Сообщалось о синдроме кровотечения у телят, называемом неонатальной панцитопенией крупного рогатого скота, которые получают алло-антитела из молозива. Антитела вызывают повреждение костного мозга предшественников, что приводит к аплазии костного мозга и панцитопении, что клинически проявляется кровоизлиянием в результате тяжелой тромбоцитопении.Антитела вырабатываются в ответ на вакцинацию самок определенной вакциной против диареи крупного рогатого скота, содержащей бычьи антигены, стимулирующие иммунный ответ (Bell et al 2013, Euler et al 2013). У некоторых собак с иммуноопосредованной тромбоцитопенией количество мегакариоцитов в костном мозге уменьшается или отсутствует, что позволяет предположить, что основным механизмом тромбоцитопении в этих случаях является иммуноопосредованная атака на предшественников в костном мозге (мегакариоциты). Однако это редкая причина тромбоцитопении у животных.Иммуноопосредованное заболевание (первичное или вторичное по отношению к лекарствам, инфекционным агентам, неоплазии) чаще всего приводит к тромбоцитопении из-за повышенного клиренса циркулирующих тромбоцитов, а не снижения продукции тромбоцитов.
- Неоплазия : По нашему опыту, лимфоидная неоплазия (Т-клеточные новообразования, такие как острый лимфолейкоз и лимфома Т-клеточного происхождения) может проявляться как изолированная тромбоцитопения у собак и лошадей. Это может быть связано с иммуноопосредованным (прямым цитотоксическим, опосредованным антителами, опосредованным цитокинами) ингибированием или разрушением мегакариоцитов в костном мозге, а также повышенным клиренсом циркулирующих тромбоцитов.
- Лекарства : Некоторые лекарства могут избирательно влиять на выработку тромбоцитов костным мозгом. Это может быть связано с иммуноопосредованными или прямыми цитотоксическими эффектами. Например, химиотерапевтические агенты могут воздействовать на мегакариоциты костного мозга, что приводит к предсказуемой тромбоцитопении через 7-10 дней после лечения. Другие препараты, такие как препараты триметоприма-серы, могут вызывать иммуноопосредованную тромбоцитопению без других цитопений.
- Повышенное потребление / использование тромбоцитов: Обычно это относится к использованию тромбоцитов во время гемостаза (формирование тромбоцитарной пробки), однако молекулярные паттерны, связанные с патогенами или повреждениями, которые вызывают активацию и / или агрегацию тромбоцитов, также могут приводить к тромбоцитопении через этот механизм.Как правило, тромбоцитов в избытке, поэтому легкое или даже умеренное повреждение кровеносных сосудов обычно не приводит к тромбоцитопении как следствию физиологического гемостаза. Однако более тяжелое или массивное повреждение эндотелия, особенно острое, может привести к тромбоцитопении из-за попыток образования тромбоцитарной пробки у животного, находящегося в состоянии диссеминированного внутрисосудистого свертывания (ДВС). При большинстве патологических состояний повышенное потребление тромбоцитов происходит из-за чрезмерного и ненормального использования тромбоцитов для свертывания крови, особенно при синдроме ДВС-синдрома.В подавляющем большинстве случаев тяжелая тромбоцитопения является причиной кровотечения и , а не следствием кровоизлияния. Ожидается, что костный мозг отреагирует на эту периферическую причину тромбоцитопении путем стимуляции мегакариопоэза (мегакариоцитарной гиперплазии), если не будет одновременного ингибирования ответа костного мозга.
- Острое тяжелое кровотечение: Тяжелое (массивное) острое кровоизлияние из-за травмы или токсикоза антикоагулянтных родентицидов (Waddell et al, 2013) может привести к легкой или умеренной тромбоцитопении (обычно не <50 000 / мкл).Это было связано с «потерей» тромбоцитов с кровью, а также с увеличением «использования» в попытке остановить кровотечение. Тромбоцитопения также может возникать из-за того, что костный мозг еще не успел отреагировать на снижение количества тромбоцитов. Экспериментальное исследование острой кровопотери у собак показало, что количество тромбоцитов не изменилось с потерей до 40% объема крови (Lynch et al, 2016). Это исследование предполагает, что тромбоцитопения у животных с острой кровопотерей, скорее всего, является вторичной причиной кровопотери или инициации коагуляции, а не просто следствием «потери тромбоцитов» с кровопотерей.
- Активация и агрегация тромбоцитов : Некоторые бактерии, такие как Staphylococcus , обладают факторами слипания, которые способствуют агрегации тромбоцитов за счет связывания с фибриногеном / фибронектином и низкого сродства GPIIb / IIIa на покоящихся тромбоцитах. Это может потенциально привести к тромбоцитопении при тяжелом сепсисе. Тромбоциты также экспрессируют толл-подобные рецепторы, и они также могут участвовать в агрегации тромбоцитов, опосредованной инфекционными агентами, такими как бактерии (Depperman and Kubes review 2016).
- Повышенная деструкция или клиренс тромбоцитов: Это может происходить посредством различных механизмов, в частности, иммуноопосредованного клиренса, но десиалиация (Li et al 2015), апоптоз и активация также могут приводить к увеличению клиренса тромбоцитов (например, активация может привести к образованию комплексов нейтрофил- или моноцит-нейтрофил, которые лейкоциты затем фагоцитируют тромбоциты). Причины активации тромбоцитов включают инородные агенты (например, стенты), васкулит (напр.грамм. вторичный по отношению к пятнистой лихорадке Скалистых гор) или эндокардит, инфекционные агенты (например, вирусы [Assinger 2014]) и змеиные яды, некоторые из которых могут иметь эффект агрегации тромбоцитов.
- Иммунная тромбоцитопения (ИТП) : раньше это называлось иммуноопосредованной тромбоцитопенией, но теперь называется иммунной тромбоцитопенией (LeVine and Brooks, 2019). Это может быть первичное заболевание, то есть клинический синдром идиопатической (первичной) иммунной тромбоцитопении (ИТП), или как компонент другого инфекционного заболевания (например,грамм. Ehrlichia canis [Cortese et al 2011]), опухолевые или системные иммунологические заболевания (например, системная красная волчанка или СКВ). Считается, что иммунный клиренс в основном опосредуется антителами, но также может происходить из-за разрушения тромбоцитов цитотоксическими Т-клетками (LeVine and Brooks, 2019). Обнаружение IgG на тромбоцитах (с помощью проточной цитометрии антител, связанных с тромбоцитами в крови) или мегакариоцитах (с помощью методов прямой иммунофлуоресценции на аспиратах костного мозга) животных с тромбоцитопенией рассматривается как подтверждающее свидетельство наличия антител с антитромбоцитарной активностью.Однако эти процедуры не являются ни чувствительными, ни специфичными и не делают различий между ИТП или иммуноопосредованным клиренсом тромбоцитов, вторичным по отношению к другому заболеванию (например, эрлихиозу, неоплазии, СКВ) или лекарствами (Wilkerson et al 2001). Повышенный клиренс тромбоцитов должен стимулировать реакцию костного мозга, за исключением случаев, когда заболевание одновременно влияет на выработку тромбоцитов костным мозгом (например, иммуно-опосредованный ответ может быть против мегакариоцитов, а также тромбоцитов в кровотоке — считается, что мегакариоциты повреждаются или разрушаются цитотоксическими веществами. Т-клетки [LeVine and Brooks 2019], хотя это не было показано на собаках).Есть также доказательства того, что у людей уровни тромбопоэтина не увеличиваются или недостаточно повышаются при ИТП, что приводит к снижению тромбопоэза. Считается, что это опосредовано уменьшением удаления десиалированных тромбоцитов печенью, которая обычно положительно влияет на выработку эритропоэтина (за пределами печени разрушается больше тромбоцитов, чем обычно, макрофагами в других участках, таких как селезенка) (LeVine и Brooks 2019).
- Первичная ИТП: ИТП чаще всего диагностируется у собак, но сообщалось о редких предполагаемых случаях ИТП у кошек (Garon et al 1999) и лошадей (Larsen et al 1983).Исследование мазка периферической крови у животных с ИТП показывает очень мало тромбоцитов или их отсутствие в тяжелых случаях (см. Изображение выше). Первичная ИТП обычно представляет собой клинический синдром острого кровотечения из мелких сосудов у собак без признаков тяжелого системного заболевания. Степень анемии варьируется и зависит от количества крови, потерянной из-за кровотечения, и наличия сопутствующего иммуноопосредованного разрушения эритроцитов (гемолитическая анемия). Диагноз ИТП основан на обнаружении тромбоцитопении, нормальных результатах скрининговых тестов на коагуляцию, исключении других заболеваний (включая тестирование на инфекционные агенты) и благоприятном ответе на иммуносупрессивную терапию.Аспирация костного мозга обычно не показана при первичном осмотре пациента с ИТП; результаты обычно показывают нормальные эритроидные и гранулоцитарные линии и, в большинстве случаев, нормальное или повышенное количество мегакариоцитов. Однако исследование костного мозга выполняется, если животные не реагируют на иммуносупрессивную терапию, как ожидалось. У редких собак с ИТП в костном мозге отсутствуют мегакариоциты или мало; считается, что у таких пациентов иммуноопосредованная деструкция мегакариоцитов. Считается, что эти собаки хуже реагируют на иммуносупрессивную терапию, чем собаки с мегакариоцитарной гиперплазией (Cooper et al, 2016).Разрушение тромбоцитов у некоторых животных можно быстро контролировать с помощью довольно умеренной иммуносупрессии (только кортикостероиды), но у других для увеличения количества тромбоцитов необходимо длительное лечение цитотоксическими препаратами (например, азатиоприн и / или винкристин в сочетании с кортикостероидами). Собаки последней категории нуждаются в интенсивной поддерживающей терапии, чтобы справиться с побочными эффектами иммунодепрессантов и потерей крови. Поскольку селезенка считается основным местом разрушения тромбоцитов, спленэктомия выполняется в редких случаях, когда лекарственные препараты не поддаются контролю.Поскольку ИТП может быть частью более генерализованного иммуноопосредованного заболевания, клинические признаки, физические данные, анамнез и лабораторные результаты должны быть оценены для доказательства аномалий других органов, особенно кожи, суставов и почек, которые могут привести к распознаванию SLE. У людей с ИТП некоторые клиницисты склонны наблюдать за пациентами, у которых нет клинических кровотечений, когда у них количество тромбоцитов> 20-30 тысяч / мкл или нормальное качество жизни. Напротив, пациенты с количеством тромбоцитов <20000 / мкл) или пациенты с более высоким количеством тромбоцитов и признаками кровотечения получают лечение от расстройства (Cuker and Neunert, 2016).
- Неонатальная тромбоцитопеническая пурпура : Это происходит из-за различий в экспрессии антигена тромбоцитов у быков и самок, подобно неонатальному изоэритролизу. Это было обнаружено у свиней, мулов и жеребенка четвероногого коня (Buechner-Maxwell et al 1997, Ramirez et al 1999, Forster 2007). У свиней в матке были зарегистрированы агглютинирующие антитела против тромбоцитов быка и поросят. Поросята, как правило, рождаются здоровыми, затем через 5–9 дней у них развивается тромбоцитопения, а надир наступает через 10–13 дней.Тромбоцитопения возникает из-за повышенной деструкции тромбоцитов и снижения выработки тромбоцитов. Видны клинические признаки кожного кровоизлияния. Смерть может наступить в возрасте 2–3 недель. Выжившие поросята кажутся клинически и гематологически нормальными к 16-недельному возрасту. Тяжелая тромбоцитопения была обнаружена у однодневного жеребенка четвероногого коня с жалобой на слабость и неспособность сосать грудь. Сыворотка матери содержала антитела, которые связывались с тромбоцитами жеребенка и родного брата (Buechner-Maxwell et al 1997).У нас также есть аналогичные случаи с жеребятами (лошадьми и мулами) в Корнельском университете.
- Вторичная ИТП возникает при инфекционных заболеваниях, лекарствах, новообразованиях и иммуноопосредованных нарушениях.
- Инфекционные агенты : Иммуноопосредованное разрушение тромбоцитов является одним из нескольких возможных механизмов, с помощью которых инфекционные заболевания могут вызывать тромбоцитопению. Тромбоцитопения наблюдается при некоторых вирусных инфекциях и может возникнуть в течение 7-10 дней после вакцинации модифицированными живыми вирусами (особенно вирусом чумы собак).Эта поствакцинальная тромбоцитопения обычно носит умеренный характер (количество тромбоцитов редко снижается <100 000 / мкл), причем наиболее тяжелое снижение наблюдается у щенков. Иммуноопосредованная деструкция частично ответственна за тромбоцитопению собачьего эрлихиоза ( E. canis [Cortese et al 2011]) и инфекционную циклическую тромбоцитопению собак ( Anaplasma platys ). Тромбоцитопения — частая гематологическая находка у лошадей с инфекцией Anaplasma phagocytophilum .Тяжелая тромбоцитопения у некоторых коров с вирусной диареей крупного рогатого скота (BVD), по-видимому, частично связана с деструкцией, опосредованной антителами. Заражение Babesia видов, простейших эритропаразитов, часто связано с тромбоцитопенией. Точно так же болезнь Лайма (боррелиоз) может быть связана с тромбоцитопенией, которая может быть связана с иммуноопосредованными механизмами (тромбоцитопения может быть несколько цикличной, варьирующейся со временем от легкой до умеренной у пораженных пациентов).
- Лекарства : Сообщалось, что многие лекарства вызывают ИТП у людей и, следовательно, являются потенциальными причинами тромбоцитопении у животных. В общем, если животное с клиническим синдромом ИТП получает лекарства, их следует прекратить, если это возможно, и с осторожностью снова вводить, когда нормальное количество тромбоцитов восстановится. Задокументированных случаев ИТП у животных, связанной с лекарственными препаратами, немного, но они включают соединения золота, пропилтиоурацил и метимазол (антитиреоидные препараты, используемые для лечения некоторых кошек с гипертиреозом), сульфаниламиды и пенициллин.
- Неоплазия : Иммуноопосредованная тромбоцитопения у некоторых животных связана с опухолевыми заболеваниями. В некоторых случаях замешаны такие новообразования, как лимфома, а также различные доброкачественные и злокачественные солидные опухоли. Гистиоцитарная саркома также может вызывать тромбоцитопению из-за увеличения клиренса тромбоцитов (не обязательно иммуно-опосредованного) неопластическими гистиоцитами.
- Связанная с переливанием крови : Иммуноопосредованная тромбоцитопения из-за переливания крови (так называемая посттрансфузионная пурпура) является редким заболеванием у людей, характеризующимся тяжелой тромбоцитопенией через 1-2 недели после переливания крови или продуктов крови.Об этом сообщалось у собаки с гемофилией А. У собаки развилась тяжелая тромбоцитопения (количество тромбоцитов <10 000 / мкл) в 2 случаях после переливания крови (первый случай произошел через 8 дней после второго переливания крови; второй - через 5 дней. инфузии криопреципитата). В обоих случаях количество тромбоцитов нормализовалось в течение 4-6 дней после терапии кортикостероидами (но собака могла выздороветь самопроизвольно без лечения) (Wardrop et al 1997).
- Иммунная тромбоцитопения (ИТП) : раньше это называлось иммуноопосредованной тромбоцитопенией, но теперь называется иммунной тромбоцитопенией (LeVine and Brooks, 2019). Это может быть первичное заболевание, то есть клинический синдром идиопатической (первичной) иммунной тромбоцитопении (ИТП), или как компонент другого инфекционного заболевания (например,грамм. Ehrlichia canis [Cortese et al 2011]), опухолевые или системные иммунологические заболевания (например, системная красная волчанка или СКВ). Считается, что иммунный клиренс в основном опосредуется антителами, но также может происходить из-за разрушения тромбоцитов цитотоксическими Т-клетками (LeVine and Brooks, 2019). Обнаружение IgG на тромбоцитах (с помощью проточной цитометрии антител, связанных с тромбоцитами в крови) или мегакариоцитах (с помощью методов прямой иммунофлуоресценции на аспиратах костного мозга) животных с тромбоцитопенией рассматривается как подтверждающее свидетельство наличия антител с антитромбоцитарной активностью.Однако эти процедуры не являются ни чувствительными, ни специфичными и не делают различий между ИТП или иммуноопосредованным клиренсом тромбоцитов, вторичным по отношению к другому заболеванию (например, эрлихиозу, неоплазии, СКВ) или лекарствами (Wilkerson et al 2001). Повышенный клиренс тромбоцитов должен стимулировать реакцию костного мозга, за исключением случаев, когда заболевание одновременно влияет на выработку тромбоцитов костным мозгом (например, иммуно-опосредованный ответ может быть против мегакариоцитов, а также тромбоцитов в кровотоке — считается, что мегакариоциты повреждаются или разрушаются цитотоксическими веществами. Т-клетки [LeVine and Brooks 2019], хотя это не было показано на собаках).Есть также доказательства того, что у людей уровни тромбопоэтина не увеличиваются или недостаточно повышаются при ИТП, что приводит к снижению тромбопоэза. Считается, что это опосредовано уменьшением удаления десиалированных тромбоцитов печенью, которая обычно положительно влияет на выработку эритропоэтина (за пределами печени разрушается больше тромбоцитов, чем обычно, макрофагами в других участках, таких как селезенка) (LeVine и Brooks 2019).
- Повышенная секвестрация тромбоцитов: Избыточное накопление тромбоцитов в увеличенной селезенке может привести к развитию тромбоцитопении, которая обычно носит временный характер.Однако это редкая причина тромбоцитопении, и количество тромбоцитов, как правило, снижается незначительно. Поскольку это обычно преходящее и легкое заболевание, мегакариопоэз не может быть существенно стимулирован (может не наблюдаться мегакариоцитарная гиперплазия). Тромбоцитопения у животных с бактериемией или эндотоксемией частично связана с секвестрацией поврежденных тромбоцитов в таких органах, как легкие, печень и селезенка. Кроме того, LPS-опосредованная активация тромбоцитов посредством связывания с toll-подобным рецептором 4 приводит к секвестрации тромбоцитов в легких нейтрофильно-зависимым образом (вероятно, за счет образования агрегатов нейтрофил-тромбоцит) (Depperman and Kubes review 2016).Однако животные с этими заболеваниями, вероятно, также имеют ДВС-синдром, который дополнительно способствует тромбоцитопении из-за чрезмерной активации гемостаза.
Тромбоцитоз
Тромбоцитоз у котенка
Тромбоцитоз может возникать при первичных миелопролиферативных состояниях или как вторичный (реактивный) феномен при различных физиологических и патологических состояниях. Тромбоцитоз обычно возникает из-за увеличения продукции и высвобождения тромбоцитов (в реактивных случаях это, вероятно, связано с повышенным тромбопоэтином или другими воспалительными цитокинами, которые стимулируют тромбопоэз или высвобождение тромбопоэтина, такими как интерлейкин-6, CCL5), а не из-за увеличения количества тромбоцитов. срок жизни.Обычно количество тромбоцитов выше, чем референтный интервал для данного вида, является реактивным тромбоцитозом и не имеет прямого патологического значения. По нашему опыту, у молодых животных, в частности телят и жеребят, обычно количество тромбоцитов выше, чем референтный интервал взрослых. Наследственные причины тромбоцитоза у животных не выявлены.
- Лекарства: Некоторые лекарства, в том числе кортикостероиды и β-адренергические препараты, связаны с тромбоцитозом.Механизм тромбоцитоза, вызванного кортикостероидами, неясен. Было показано, что при применении адреналина или норадреналина симпатическая стимуляция способствует выработке протромбоцитов мегакариоцитами и облегчает восстановление после повреждения костного мозга у мышей (Chen et al, 2016). Возвратный тромбоцитоз может наблюдаться при выздоровлении после повреждения костного мозга противоопухолевыми препаратами. Некоторые препараты, такие как винкристин, используются для лечения иммуноопосредованной тромбоцитопении, поскольку они стимулируют выработку тромбоцитов.
- Пост-спленэктомия: из-за большой сосудистой массы в селезенке содержится до 1/3 общей массы тромбоцитов. Селезенка также является местом удаления слабых или поврежденных тромбоцитов. Удаление селезенки может привести к преходящему тромбоцитозу. В одном исследовании с участием 34 собак, которым была выполнена спленэктомия для удаления новообразований селезенки (доброкачественных у 50% и злокачественных у 50% собак), количество тромбоцитов увеличилось в течение 2 дней после операции со среднего значения ± стандартное отклонение 168 ± 141 тыс. / мкл до пика через 7 дней после операции 716 ± 332 тыс / мкл.Затем количество тромбоцитов начало снижаться, но среднее количество оставалось высоким через 14 дней после операции (582 ± 197 тыс / мкл) (Phipps et al, 2020).
- Реактивный тромбоцитоз: Реактивный тромбоцитоз может наблюдаться при различных заболеваниях, включая неоплазию, хронические воспалительные заболевания, иммуноопосредованные заболевания (иммуноопосредованная гемолитическая анемия, нерегенеративная иммуноопосредованная анемия), травмы (переломы, диафрагмальная грыжа). ) и железодефицитной анемии. Это в значительной степени связано с высвобождением воспалительных цитокинов, таких как интерлейкин-6, который стимулирует секрецию тромбопоэтина, или CCL5 (RANTES), который выделяется тромбоцитами и стимулирует мегакариопоэз (Machlus et al, 2016).Животные на ранних стадиях выздоровления от иммуноопосредованной тромбоцитопении или предшествующей супрессии костного мозга могут иметь преходящий тромбоцитоз с количеством тромбоцитов> 1 миллион / мкл. В одном ретроспективном исследовании с участием 165 собак наиболее распространенными расстройствами, связанными с реактивным тромбоцитозом, были неоплазия (особенно лимфома и опухоли тучных клеток), воспаление, особенно вовлекающее желудочно-кишечный тракт (особенно панкреатит, хронический гепатит и воспалительное заболевание кишечника) и эндокринные нарушения ( включая сахарный диабет, гиперадренокортицизм и гипотиреоз) (Neel et al 2012).Исследование осложнялось одновременным приемом препаратов, которые могут вызывать тромбоцитоз (винкристин, кортикостероиды). У кошек инфекционные или воспалительные заболевания были наиболее частыми основными заболеваниями, а желудочно-кишечная система — наиболее часто поражаемым органом (Rizzo et al 2007). У лошадей наиболее распространенными состояниями были заболевания желудочно-кишечного тракта (колит), инфекционные или воспалительные заболевания (например, перитонит, плеврит) и различные причины, включая заболевания печени, переломы и новообразования (Sellon et al 1997).
- Неопластический тромбоцитоз: В редких случаях причиной стойкого тромбоцитоза является эссенциальная тромбоцитемия (хронический лейкоз тромбоцитов), хронический миелолейкоз, поражающий мегакариоциты, что приводит к чрезвычайно высокому количеству тромбоцитов (обычно> 1 миллион / мкл). Аспират костного мозга выявит мегакариоцитарную гиперплазию, поэтому окончательный диагноз зависит от исключения других заболеваний, которые могут вызывать тромбоцитоз. Если в мегакариоцитах наблюдаются отклонения (дисплазия), это может быть связано с реактивными или неопластическими причинами, но эти результаты более ожидаемы в последнем случае.Сопутствующая базофилия проявляется у некоторых пациентов с этим новообразованием и у собак (Favier et al 2004). Эссенциальная тромбоцитемия редко регистрируется как у собак, так и у кошек (Hopper et al 1989, Hammer et al 1990, Bass and Schultz 1994). У людей для эссенциальной тромбоцитемии требуется 4 основных критерия или 3 основных критерия плюс один второстепенный критерий, при этом основными критериями являются: a) Подтверждение стойкого тромбоцитоза (> 450 000 / мкл) более чем в 3 случаях в течение как минимум 3 месяцев; б) мегакариоцитарная гиперплазия с минимальным фиброзом костного мозга; в) Несоответствие критериям других хронических миелоидных лейкозов; и d) наличие мутаций, связанных с эссенциальной тромбоцитемией, e.грамм. JAK2, MPL). Второстепенные критерии включают: а) исключение других причин тромбоцитоза (например, основного дефицита железа) и б) наличие клонального маркера (Arber et al, 2016). Сходные критерии, в частности основной критерий «а» и второстепенный критерий «b» (минимальный минимум, доступный нам, как ветеринарам, поскольку у нас нет возможности тестирования на мутации), не применялись к этим отчетам о случаях, поэтому многие из них могли быть реактивный тромбоцитоз. Иногда тромбоцитоз может также сопровождать другие формы хронического миелоидного лейкоза, такие как истинная полицитемия (хронический эритроидный лейкоз).
Ссылки по теме
Низкое количество тромбоцитов или тромбоцитопения
Когда у вас рак или когда вы лечитесь от рака, ваши уровни определенных клеток крови могут опускаться ниже нормы. Тромбоциты — один из этих типов клеток крови. Медицинские термины для обозначения низкого уровня тромбоцитов — «низкий уровень тромбоцитов» или «тромбоцитопения».
Тромбоциты помогают остановить кровотечение, когда это необходимо. Например, если вы порежетесь, тромбоциты заставят клетки крови слипаться или сгущаться.Это блокирует порезанные кровеносные сосуды, чтобы они могли зажить. Нормальный уровень тромбоцитов в крови важен для вашего здоровья.
У вас может развиться низкое количество тромбоцитов, если ваше тело не вырабатывает достаточно тромбоцитов или если ваше тело теряет или разрушает тромбоциты. Низкое количество тромбоцитов — частый побочный эффект рака и лечения. Например, химиотерапия может снизить количество тромбоцитов.
Каковы признаки низкого количества тромбоцитов?
Если у вас низкое количество тромбоцитов, у вас может не быть никаких симптомов или признаков.Простой анализ крови может обнаружить это состояние до того, как вы заметите какие-либо изменения. Если у вас есть какие-либо из этих признаков, немедленно обратитесь к своему лечащему врачу:
Больше синяков или еще хуже, чем обычно
Маленькие фиолетовые или красные точки под кожей
Носовое кровотечение или кровоточивость десен
Черный или кровавый стул
Красная или розовая моча
Рвота с кровью
Необычно обильные менструации
Сильные головные боли
Боль в мышцах или суставах
Чувство слабости или головокружения
Когда у вас низкое количество тромбоцитов, вашему телу может быть трудно остановить кровотечение из-за кровотечения из носа или пореза.
Управление низким уровнем тромбоцитов и другими побочными эффектами рака является важной частью вашего медицинского обслуживания и лечения. Этот тип ухода называется паллиативным или поддерживающим лечением.
Что может вызвать снижение количества тромбоцитов?
Существует несколько распространенных причин, в том числе:
Химиотерапия . Некоторые виды лекарств от рака, например химиотерапия, повреждают костный мозг. Это ткань внутри ваших костей, где ваше тело производит тромбоциты.Низкое количество тромбоцитов в результате химиотерапии обычно носит временный характер. Химиотерапия редко приводит к необратимому повреждению клеток костного мозга.
Лучевая терапия. Лучевая терапия обычно не вызывает снижения количества тромбоцитов. Но уровень тромбоцитов может снизиться, если вы получите большое количество лучевой терапии в области таза или если вы одновременно проходите лучевую терапию и химиотерапию.
Антитела. Ваше тело вырабатывает белки, называемые антителами. Они уничтожают вещества, которые могут нанести вам вред, например, бактерии и вирусы.Но иногда в организме вырабатываются антитела, разрушающие здоровые тромбоциты.
Специфические виды рака. Определенные виды рака, такие как лейкемия или лимфома, могут снизить количество тромбоцитов. Аномальные клетки в этом раке могут вытеснять здоровые клетки костного мозга, где вырабатываются тромбоциты.
Менее распространенные причины низкого количества тромбоцитов включают:
Рак, распространяющийся на кости. Некоторые виды рака, распространяющиеся на кости, могут вызывать снижение количества тромбоцитов.Раковые клетки в костях могут затруднять выработку тромбоцитов костным мозгом внутри костей.
Рак селезенки. Ваша селезенка — это орган вашего тела. Он выполняет несколько функций, включая хранение дополнительных тромбоцитов. Рак может увеличить селезенку, поэтому в ней может содержаться больше тромбоцитов, чем обычно. Это означает, что в вашей крови будет меньше тромбоцитов там, где они необходимы.
Как диагностируется низкое количество тромбоцитов?
У вас будут регулярные анализы крови, если у вас рак, чтобы контролировать ваше общее состояние здоровья.Один тест называется подсчетом тромбоцитов. Он проверяет количество тромбоцитов в крови и показывает, низкое ли их количество. Подсчет тромбоцитов можно сделать как часть анализа крови, называемого полным анализом крови.
Вам могут чаще делать анализ количества тромбоцитов, если у вас есть определенные типы рака или лечение, которое может вызвать проблемы с кровью или костным мозгом.
Как лечить низкое количество тромбоцитов?
Во время химиотерапии. Если во время химиотерапии у вас низкое количество тромбоцитов, ваш врач может решить скорректировать ваше лечение.Вы можете получить меньшую дозу химиотерапии или дольше ждать между курсами лечения. Ваш врач может назначить препарат под названием опрелвекин (Неумега). Это помогает предотвратить очень низкое количество тромбоцитов.
Перед операцией. Если вы готовитесь к операции и у вас низкое количество тромбоцитов, вам может потребоваться подождать, пока количество тромбоцитов снова станет нормальным, чтобы сделать операцию. Это снижает риск обильного кровотечения.
Если количество тромбоцитов очень низкое, вам могут сделать переливание.Переливание тромбоцитов в кровь может помочь предотвратить тяжелое или неожиданное кровотечение. Однако это временное лечение. Тромбоциты после переливания сохраняются всего около 3 дней. Если вам делают много переливаний крови, тромбоциты не сохраняются каждый раз так долго.
Предотвращение кровотечения при низком уровне тромбоцитов
Если у вас низкое количество тромбоцитов, будьте особенно осторожны, чтобы избежать ситуаций, которые могут вызвать кровотечение. Вот несколько советов:
Спросите своего врача, прежде чем употреблять алкоголь или принимать новые лекарства, в том числе безрецептурные болеутоляющие.Это может усугубить кровотечение.
Используйте сверхмягкую зубную щетку и аккуратно почистите щеткой. Не пользуйтесь зубной нитью, если у вас кровоточат десны.
Осторожно высморкайтесь мягкой тканью.
Будьте особенно осторожны при использовании ножниц, ножа, иглы или других острых инструментов.
Примите меры предосторожности, чтобы избежать ожогов во время приготовления пищи, например, используйте прихватки для духовки и избегайте контакта кожи с открытым огнем, паром, горячей водой или горячим маслом.
Брейтесь электрической бритвой.
Избегайте контактных видов спорта и других занятий, которые могут привести к травмам.
Для обрезки ногтей используйте пилку с закругленными концами, а не кусачки.
Не ходите босиком внутри или снаружи.
Подумайте, есть ли способы снизить риск падений у вас дома.
Обязательно поговорите с бригадой по лечению рака о других мерах безопасности, которые следует предпринять, чтобы избежать кровотечения в то время, когда у вас или вашего близкого низкое количество тромбоцитов.И заранее спросите их, что делать, если кровотечение не прекращается или усиливается. Они могут попросить вас немедленно позвонить в офис вашего врача. Также может потребоваться неотложная медицинская помощь.
Вопросы, которые следует задать вашей медицинской бригаде
Может ли у меня низкий уровень тромбоцитов побочный эффект?
Буду ли я проходить регулярные анализы для проверки низкого количества тромбоцитов? Как и как часто?
На какие признаки низкого количества тромбоцитов следует обращать внимание?
Должен ли я немедленно сообщить об этом врачу, если у меня появятся признаки низкого уровня тромбоцитов?
Что мне делать, чтобы защитить себя, если у меня низкое количество тромбоцитов?
Как долго мне следует соблюдать эти меры предосторожности?
Когда мне следует позвонить врачу, если у меня начнется кровотечение? Что мне еще делать?
Связанные ресурсы
ASCO Answers Информационный бюллетень: Тромбоцитопения (PDF)
Проблемы с кровотечением
Проблемы со свертыванием
Помогите больным раком: сдайте кровь и тромбоциты
Дополнительная информация
Национальный институт рака: кровотечение, синяки и лечение рака
COVID-19 касается скоплений тромбоцитов | Кровь
В этом выпуске журнала Blood статьи Manne et al и Hottz et al подчеркивают гиперактивность тромбоцитов в патофизиологии, связанной с COVID-19. 1,2 Хотя признаки COVID-19 включают активную воспалительную реакцию и респираторные симптомы, гематологические проявления этой инфекции также привлекли внимание, при этом центральное место занимают тромботические осложнения. 3,4 Коагулопатия, связанная с COVID-19, характеризуется повышенным содержанием D-димера, легкой тромбоцитопенией и удлинением активированного частичного тромбопластинового времени. 5 Наряду с этими лабораторными отклонениями у пациентов наблюдается повышенная частота тромбозов. 6 Роль тромбоцитов в тромботических осложнениях COVID-19 исследуется в этих двух статьях, в которых установлено, что гиперактивность тромбоцитов способствует коагулопатии, наблюдаемой при COVID-19.
Схематический разрез кровеносного сосуда, изображающий повреждение эндотелия, связанное с COVID-19 (левая панель). В месте повреждения эндотелия тромбоциты активируются и агрегируются (средняя панель). Эти гиперактивные тромбоциты активируют моноциты, что приводит к высвобождению тканевого фактора, основного регулятора каскада свертывания (правая панель).RBC, эритроциты.
Схематический разрез кровеносного сосуда, изображающий повреждение эндотелия, связанное с COVID-19 (левая панель). В месте повреждения эндотелия тромбоциты активируются и агрегируются (средняя панель). Эти гиперактивные тромбоциты активируют моноциты, что приводит к высвобождению тканевого фактора, основного регулятора каскада свертывания (правая панель). RBC, эритроциты.
Растущее количество свидетельств демонстрирует далеко идущее влияние тромбоцитов, выходящее за рамки гемостаза.Тромбоциты все чаще признаются ключевыми игроками в облегчении воспаления. Роль тромбоцитов в тромбозе, опосредованном вирусной инфекцией, была установлена ранее. 7 Повреждение эндотелия, являющееся краеугольным камнем заболевания COVID-19, высвобождает ключевые агонисты тромбоцитов, которые заставляют тромбоциты работать с повышенной нагрузкой. 8 Воспаление может обостриться у пациентов с гипертонией, сердечно-сосудистыми заболеваниями и ожирением, все из которых связаны с исходной гиперреактивностью тромбоцитов. 9 Интересно, что исследования показали, что пациенты с этими сопутствующими заболеваниями страдают более серьезными осложнениями COVID-19 и имеют худший исход. 10 Понимание роли тромбоцитов в COVID-19 остается неуловимым. Поскольку тромбоциты сами по себе не экспрессируют рецептор связывания SARS-CoV-2 (ACE2), еще предстоит выяснить, как вирус взаимодействует с тромбоцитами и влияет на их функцию.
Дальнейшее продвижение тромбоцитов в центр внимания стало недавним доказательством того, что мегакариоциты, клетки-предшественники тромбоцитов, присутствуют в легочной и сердечной ткани после вскрытия трупов пациентов, умерших от COVID-19. 11 Остается неясным, вносят ли эти мегакариоциты в сателлитных участках продукцию тромбоцитов. Удивительно, хотя COVID-19 связан с тяжелым воспалением, у инфицированных пациентов не было продемонстрировано реактивного тромбоцитоза. Напротив, часто присутствует легкая тромбоцитопения, а снижение количества тромбоцитов связано с плохим прогнозом. 12
В первой из двух связанных статей Манн и его коллеги демонстрируют изменения в экспрессии и функции генов тромбоцитов у пациентов с COVID-19. 1 Используя секвенирование РНК тромбоцитов, исследователи профилируют экспрессию генов в тромбоцитах пациентов с COVID-19 и находят измененные профили экспрессии генов в путях, связанных с убиквитинизацией, презентацией антигена и дисфункцией митохондрий. Пациенты с COVID-19 имеют более высокий уровень активации тромбоцитов в покое и повышенное взаимодействие с нейтрофилами, моноцитами и Т-клетками по сравнению со здоровыми донорами (см. Рисунок). Исследования функциональности тромбоцитов демонстрируют гиперактивность, о чем свидетельствует повышенная агрегация, распространение на фибриноген и коллаген через активацию пути MAPK и повышенное образование тромбоксана.Таким образом, исследователи экстраполируют, что гиперактивность тромбоцитов играет роль в иммуноопосредованных тромботических проявлениях, наблюдаемых у пациентов с COVID-19. Остается определить, связаны ли эти различия транскриптов генов тромбоцитов и повышенная функциональность тромбоцитов с воздействием COVID-19 или другие аналогичные воспалительные состояния также обнаруживают сопоставимые изменения. Сравнение с другими вирусными заболеваниями, связанными с острым респираторным дистресс-синдромом, было бы полезно для определения исключительности этих проявлений тромбоцитов при COVID-19.
Во второй статье Хотц и его коллеги снова демонстрируют, что COVID-19 связан с повышенной активацией тромбоцитов. Они показывают, что тромбоциты тяжелобольных пациентов отделения интенсивной терапии (ОИТ) COVID-19 демонстрируют повышенную агрегацию тромбоцитов и агрегацию тромбоцитов и моноцитов по сравнению с пациентами с легкой инфекцией COVID-19 (см. Рисунок). Эти данные связаны с характерными лабораторными изменениями свертывания крови, обнаруженными у пациентов с COVID-19, включая повышенный уровень фибриногена и D-димера.Кроме того, эти изменения коррелируют с худшим исходом, с повышенной потребностью в инвазивной механической вентиляции и повышением смертности у пациентов с гиперактивными тромбоцитами. В этом исследовании изменения в активации тромбоцитов были связаны с повышенной экспрессией тромбоцитов Р-селектина и CD63 у пациентов с более тяжелым заболеванием по сравнению с пациентами с легкими проявлениями. Тромбоциты от пациентов с тяжелой инфекцией COVID-19 индуцируют экспрессию тканевого фактора (ТФ), происходящего из моноцитов, которая снижается путем предварительной обработки тромбоцитов пациентов с COVID-19 нейтрализующими антителами против P-селектина или клинически одобренными моноклональными антителами против αIIb / β3. абциксимаб.Вместе эти данные снова демонстрируют роль тромбоцитов в COVID-19, связывая изменения в активации тромбоцитов и экспрессию ТФ в тромбоцитах в моноцитах с тяжестью заболевания и смертностью. Связь опосредованной тромбоцитами экспрессии TF в моноцитах с необузданной коагуляцией и тромбозом еще предстоит определить.
Хотя обе эти статьи четко демонстрируют различия в тромбоцитах и функции тромбоцитов у пациентов с COVID-19, четкая связь между гиперактивностью тромбоцитов и коагулопатией, наблюдаемой у пациентов с COVID-19, не подтверждена.Специальных исследований по сравнению тестирования функции тромбоцитов у пациентов с COVID-19 с тромбозом и без него не проводилось. Поскольку уже известно, что тромбоциты гиперреактивны в условиях воспаления, прямая связь аномалий тромбоцитов с риском тромбоза является ключом к пониманию того, являются ли тромбоциты просто сторонним наблюдателем в воспалительной среде или ключевым патологическим регулятором тромбоза при COVID-19.
Понимание роли тромбоцитов в тромбозе, связанном с COVID-19, имеет четкое клиническое значение при рассмотрении антитромбоцитарной терапии для лечения пациентов с COVID-19.Добавление антиагрегантной терапии к ведению пациентов было рассмотрено в обеих статьях. В исследовании Manne et al. Гиперреактивность тромбоцитов у пациентов с COVID-19 в ОИТ снижалась за счет предварительной обработки тромбоцитов высокими дозами аспирина. В исследовании Hottz et al., Нацеленные на тромбоциты агенты, включая аспирин и клопидогрель, не предотвращали индуцированный тромбоцитами ТФ в моноцитах, однако антитела, нейтрализующие Р-селектин, и нацеливание на интегрин посредством абциксимаба нарушали передачу сигналов тромбоцитов к моноцитам.Эти результаты позволяют предположить, что направленная блокада P-селектина тромбоцитов и / или других ключевых путей активации тромбоцитов может влиять на гиперреактивность тромбоцитов, наблюдаемую при COVID-19. Поскольку у пациентов с COVID-19 также наблюдалась умеренная частота кровотечений и тромбоцитопении, необходимо учитывать общий гемостаз, прежде чем начинать антиагрегантную терапию. 13 Работа Manne et al и Hottz et al создает основу для клинических испытаний по оценке эффективности антитромбоцитарных препаратов при коагулопатии, связанной с COVID-19.
Раскрытие информации о конфликте интересов: автор заявляет об отсутствии конкурирующих финансовых интересов.
ССЫЛКИ
1.Manne
BK
,Denorme
F
,Middleton
EA
и др.Экспрессия и функция гена тромбоцитов у пациентов с COVID-19
.Кровь
.2020
;136 (11): 1317-1329
,2.Hottz
ED
,Azevedo-Quintanilha
IG
,Palhinha
L
и др.Активация тромбоцитов и образование агрегатов тромбоцитов и моноцитов запускают экспрессию тканевого фактора у пациентов с тяжелой формой COVID-19
.Кровь
.2020
;136 (11): 1330-1341
. 3.Wu
F
,Zhao
S
,Yu
B
и др.Новый коронавирус, связанный с респираторным заболеванием человека в Китае [опубликованная поправка появилась в Nature . 2020; 580 (7803): E7]
.Природа
.2020
;579
(7798
):265
—269
. 4.Коннорс
JM
,Леви
JH
.COVID-19 и его значение для тромбоза и антикоагуляции
.Кровь
.2020
;135
(23
):2033
—2040
.5.Tang
N
,Li
D
,Wang
X
,Sun
Z
.Аномальные параметры свертывания крови связаны с плохим прогнозом у пациентов с новой коронавирусной пневмонией
.J Тромб Haemost
.2020
;18
(4
):844
—847
.6.Middeldorp
S
,Coppens
M
,van Haaps
TF
и др.Заболеваемость венозной тромбоэмболией у госпитализированных пациентов с COVID-19
.Дж. Тромб Хемост
.2020
;18
(8
):1995
—2002
. 7.Купенова
М
,Вольноотпущенник
JE
.Тромбоциты и иммунитет: становятся вирусными
.Артериосклер тромб Vasc Biol
.2020
;40
(7
):1605
—1607
.8.Teuwen
L-A
,Geldhof
V
,Pasut
A
,Carmeliet
P
.COVID-19: раскрытие сосудов [опубликованная коррекция появилась в Nat Rev Immunol . 2020; 20 (7): 448]
.Нат Рев Иммунол
.2020
;20
(7
):389
—391
. 9.Dentali
F
,Squizzato
A
,Ageno
W
.Метаболический синдром как фактор риска венозных и артериальных тромбозов
.Семин тромб Hemost
.2009
;35
(5
):451
—457
.10.Palmieri
L
,Vanacore
N
,Donfrancesco
C
, et al;Итальянский национальный институт здравоохранения, группа смертности от COVID-19
.Клинические характеристики госпитализированных лиц, умерших от COVID-19, по возрастным группам в Италии [опубликовано в Интернете перед печатью 7 июня 2020 г.]
.J Gerontol A Biol Sci Med Sci
.DOI: 10.1093 / gerona / glaa146
.11.Rapkiewicz
A
,Mai
X
,Carsons
SE
и др.Мегакариоциты и тромбоциты-фибрины характеризуют полиорганный тромбоз при вскрытии COVID-19
.EClinicalMedicine
.2020
;24
:100434
.12.Ян
X
,Ян
Q
,Ван
Y
и др.Тромбоцитопения и ее связь со смертностью у пациентов с COVID-19
.J Тромб Haemost
.2020
;18
(6
):1469
-11472
.13.Al-Samkari
H
,Karp Leaf
RS
,Dzik
WH
и др.COVID-19 и коагуляция: кровотечение и тромботические проявления инфекции SARS-CoV-2
.Кровь
.2020
;136
(4
):489
—500
.© 2020 Американское общество гематологов
2020
.
 ).
). Используется в комплексной оценке анемий и полицитемий, для принятия решения о переливании крови и оценки результатов этой процедуры.
Используется в комплексной оценке анемий и полицитемий, для принятия решения о переливании крови и оценки результатов этой процедуры. Это более чувствительный параметр для определения нарушений образования гемоглобина, чем MCH, так как он не зависит от среднего объема эритроцита.
Это более чувствительный параметр для определения нарушений образования гемоглобина, чем MCH, так как он не зависит от среднего объема эритроцита.