Приложение 3 / КонсультантПлюс
к Инструкции
ПЕРЕЧЕНЬ
РАНЕНИЙ, КОНТУЗИЙ, ТРАВМ И УВЕЧИЙ, ОТНОСЯЩИХСЯ
К ТЯЖЕЛЫМ ИЛИ ЛЕГКИМ
1. К тяжелым относятся ранения, контузии, травмы и увечья, вызвавшие выраженные анатомические изменения и значительные функциональные нарушения.
К ним относятся:
1.1. Проникающие ранения черепа, в том числе и без повреждения мозга; открытые и закрытые переломы костей свода и основания черепа; ушиб головного мозга средней и тяжелой степени как со сдавлением, так и без сдавления головного мозга; эпидуральное, субдуральное и субарахноидальное внутричерепное кровоизлияние.
1.2. Открытые и закрытые повреждения позвоночника и спинного мозга.
1.3. Проникающие ранения глотки, гортани, трахеи, пищевода; закрытые переломы хрящей гортани и трахеи.
1.4. Ранения грудной клетки, проникающие в плевральную полость, полость перикарда или в клетчатку средостенья, в том числе и без повреждения внутренних органов.
1.5. Ранения живота, проникающие в полость брюшины, в том числе и без повреждения внутренних органов; ранения органов забрюшинного пространства (почек, надпочечников, поджелудочной железы и др.).
1.6. Закрытые повреждения органов грудной или брюшной полости, полости таза, а также органов забрюшинного пространства.
1.7. Переломы длинных трубчатых костей: плечевой, бедренной, большеберцовой, обеих костей предплечья.
1.8. Множественные переломы костей таза.
1.9. Ранения, травмы и повреждения мочеполовых органов.
1.10. Термические ожоги I степени с площадью поражения, превышающей 40% поверхности тела; ожоги II — III степени более 10% поверхности тела; ожоги IV степени, а также ожоги меньшей площади, сопровождавшиеся шоком; ожоги дыхательных путей с явлениями отека и сужения голосовой щели.
1.11. Отравления и ожоги химическими соединениями (концентрированными кислотами, едкими щелочами, компонентами ракетного топлива и др.), вызвавшие помимо местного, общетоксическое действие.
1.12. Отморожения III — IV степени.
1.13. Проникающие ранения и травмы глаза с разрывом оболочек и потерей зрения; ожоги глаз II — IV степени; полная стойкая слепота на один или оба глаза или снижение зрения до счета пальцев на расстоянии 2 метров и менее (острота зрения 0,04 и ниже).
1.14. Ранения и травмы органов слуха со стойкой глухотой на оба уха, резко выраженными вестибулярными расстройствами.
1.15. Ранения и повреждения мягких тканей лица, костей лицевого скелета со стойким обезображиванием.
1.16. Ранения и травмы мягких тканей, мышц конечностей, приведшие к стойкому нарушению функции конечностей.
1.17. Ранения и травмы, повлекшие за собой развитие шока или массивную кровопотерю, клинически выраженную жировую или газовую эмболию, травматический токсикоз с явлениями острой почечной недостаточности.
1.18. Ранения и закрытые повреждения крупных суставов, крупных нервных стволов, магистральных кровеносных сосудов.
1.19. Потеря какого-либо органа, либо утрата органом его функции (потеря языка или речи, руки, ноги или утрата ими функции, потеря производительной способности).
1.20. Ранение, контузия, травмы, увечье, явившееся прямой причиной прерывания беременности, независимо от ее срока.
1.21. Травмы, связанные с воздействием профессиональных факторов служебной деятельности.
2. К легким относятся ранения, контузии и травмы без выраженных и стойких анатомических изменений с незначительным нарушением функции.
К ним относятся:
2.1. Ранения не проникающие в полости и травмы без повреждения внутренних органов, суставов, сухожилий, крупных нервных стволов и магистральных кровеносных сосудов.
2.2. Частичный разрыв связок суставов.
2.3. Неосложненные вывихи в суставах.
2.4. Травматическая ампутация одного из пальцев III, IV или V, контрактура IV или V пальца кисти.
2.5. Ампутация всех или отдельных пальцев одной стопы.
2.6. Закрытые повреждения отдельных костей таза (переломы гребешка или крыла подвздошной кости, одной лонной или одной седалищной кости) без нарушения целостности тазового кольца, внутренних органов, крупных сосудов и нервов.
2.7. Изолированные закрытые переломы костей стопы, кисти, одного — двух ребер, одной ключицы, одной из костей предплечья, малоберцовой кости с хорошей консолидацией.
2.8. Отморожения I — II степени.
2.9. Ожоги I степени, не превышающие 40%, II — III степени — не более 10% поверхности тела.
2.10. Наличие инородных тел в роговице, конъюнктиве и непроникающие травмы глаза с временным расстройством зрения; ожоги глаз I степени.
2.11. Закрытая травма черепа с сотрясением головного мозга, закрытая травма спинного мозга.
2.12. Ушибы и ранения мягких тканей лица, сопровождающиеся переломами зубов, закрытыми переломами костей носа, частичным отрывом крыла носа, частичным отрывом ушной раковины; закрытые переломы челюстей.
Медицинское управление
МВД России
Травмы центральной нервной системы —
Травмы центральной нервной система
В большинстве случаев, часто встречающихся в нашей стране, дорожно-транспортных происшествий возникают серьезные травмы и повреждения центральной нервной системы. Во многих странах мира травмы центральной нервной системы происходят у детей, подростков и молодых людей и в большинстве случаев которые приводят к летальному исходу или же к инвалидности. Несчастные случаи, большая доля которых приходится на дорожно-транспортные происшествия, а также падения, физические удары или другие виды повреждений могут привести к серьезным травмам головного, спинного мозга, а также их поддерживающих систем и других структур организма.
Во многих странах мира травмы центральной нервной системы происходят у детей, подростков и молодых людей и в большинстве случаев которые приводят к летальному исходу или же к инвалидности. Несчастные случаи, большая доля которых приходится на дорожно-транспортные происшествия, а также падения, физические удары или другие виды повреждений могут привести к серьезным травмам головного, спинного мозга, а также их поддерживающих систем и других структур организма.
Травмы головы
Скальпированная травма:
Если не оказать срочного лечения при мозго-черепной травме головы, это может вызвать кровотечение и позже привести к шоку. Кровотечение, как правило, можно взять под контроль путем наложения перевязочного материала или специальных зажимов, прикрепляемых к коже головы. Образованные на голове, порезы или колото-режущие травмы должны быть закрыты как можно скорее. В случае проникающего перелома костей черепа разрывы тканей скальпа должны быть очищены и обработаны в операционной комнате.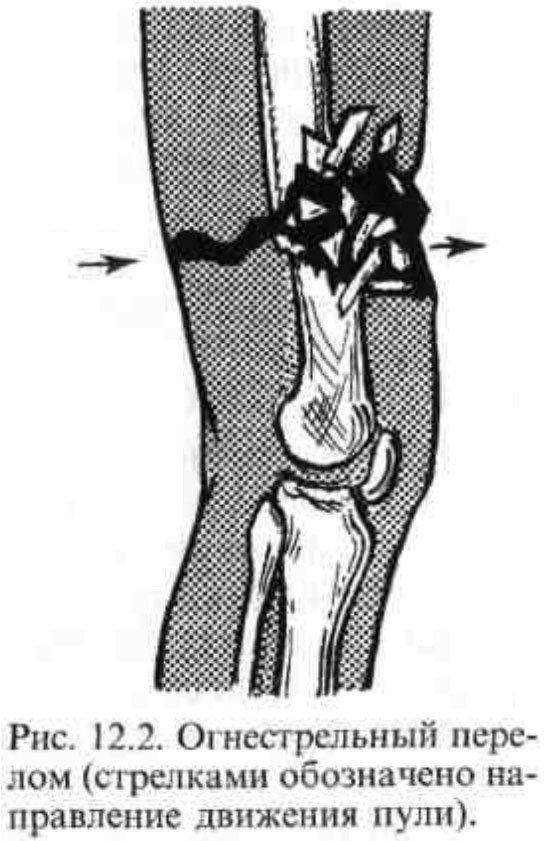
Травмированную кожу головы, в случае, если она теряет свою функциональность могут быть использованы трансплантаты при помощи которых можно закрыть поврежденный интактный слой надкостницы пациентов. В таких случаях надкостницу перед операцией следует держать во влажном состоянии. В случае отсутствия кровоснабжения внешнего слоя кости в значительной степени будет затруднена его обработка. Любые порезы или скальпированные травмы должны оцениваться или браться под контроль нейрохирургом.
Переломы черепа
Переломы черепа классифицируются на следующие виды: перелом без повреждения кожи (закрытый перелом), или в случае повреждения ткани (открытый или сложный перелом), перелом только по одной линии (линейный перелом), перелом с множественными ответвлениями или линями переломов (звездчатый перелом), или фрагментарный (оскольчатый перелом) и/или перелом, при котором края поврежденного сегмента ниже уровня здоровых костей (вдавленные) или обычного уровня (не вдавленные).
Простые переломы черепа (линейные, звездчатые или местами вдавленные) не требуют специального лечения. Тем не менее, эти повреждения сосудистых каналов или внутричерепных синусов твёрдой мозговой оболочки являются потенциально опасными. В случае разрывов таких каналов может возникнуть эпидуральная или субдуральная гематома. Простые переломы черепа при которых носовые пазухи или сосцевидные отростки, находясь в контакте с воздухом, достигают сосцевидных воздушных ячеек такие переломы определяются как «открытые».
При компрессионных или вдавленных переломах, может потребоваться хирургическое вмешательство, главным образом направленное на удаление костных фрагментов. В случае отсутствия каких-либо неврологических признаков во время операции должна быть обследована твердая мозговая оболочка и проведена плановая операция по ее восстановлению.
Открытые переломы черепа требуют хирургического вмешательства. При линейных или звездчатых, (не вдавленных) не депрессорно-открытых переломах поврежденная область после тщательной очистки должна быть обработана и закрыта.
У основания перелома могут наблюдаться кровоподтеки (травматические очки) или эффект (ушей летучей мыши). Эти клинические признаки наблюдаются чаще при переломах передней черепной и средней черепной ямки. В этом типе перелома могут наблюдаться поражения изолированных черепных нервов, расположенные на выходных отверстиях черепно-мозговых нервов. В зависимости от надрыва или отека лицевой нерв наиболее часто поражается при черепно-мозговых переломах. Большинство поражений лицевого нерва самостоятельно проходят и не требуют какого-либо лечения. С другой стороны, при полном повреждении лицевого нерва требуется серьезное хирургическое вмешательство.
Большинство поражений лицевого нерва самостоятельно проходят и не требуют какого-либо лечения. С другой стороны, при полном повреждении лицевого нерва требуется серьезное хирургическое вмешательство.
В случаях с проявлением ринореи или выделений из носа водянистого слизистого секрета необходимо применение лечения. Травматические выделения ЦМЖ, как правило, прекращаются в течение первых от 7 до 10 дней. Такое лечение обязательно должно проводиться в нейрохирургической клинике.
Проникающие травмы головного мозга (раздавливание):
Проникающие травы головного мозга образуются в результате замедления, ускорения, вращения или всех перечисленных действий одновременно в связи с нанесенным ударом. Во время первого удара могут образоваться нейронные и аксональные разрывы, которые представляют собой первичное повреждение. Осложнения, которые образуются позднее, такие, как интракраниальная гематома, отек мозга, гипоксия, понижение давления, гидроцефалия или эндокринные нарушения, представляют собой вторичное повреждение.
Первичное повреждение мозга, как правило, не сопровождает травмы головы легкой степени, и нейрологический дефицит ограничен, в основном, временной потерей сознания (concussion). С другой стороны, при травмах средней и сильной степени могут наблюдаться типичные reversible или irreversible нейрологические дефициты. Кроме того, травмы такой степени, как правило, сопровождаются вторичным повреждением мозга.
Удары, которые приводят к первичным повреждениям, могут быть настолько сильными, что способны разорвать капилляры, поверхностные субдуральные вены или эпидуральные артерии и вены, и в результате привести к гематоме в виде внутреннего кровотечения. В результате вазодилатации и нарушения барьера крови-мозга может наступить отек мозга. Ишемия, связанная с низким давлением или с кислородным голоданием, может привести к гибели клеток и к цитотоксическому отеку. Смешивание BOS с кровью может привести к нарушению всасывания BOS и к гидроцефалии. Выброс антидиуретического гормона или diabetes insipidius нарушают баланс жидкости и электролитов, и церебральный отек может усилиться еще больше.
После снижения высокого ICP церебрального перфузионного давления (CPP) может наступить вторичное повреждение мозга. Повышенное интеркраниальное давление – это один из самых важных факторов, влияющих на прогноз при травмах головы. Поэтому необходимо выполнить агрессивное лечение для предотвращения вторичного повреждения мозга, когда падает церебральное перфузионное давление. При возможности, на месте аварии необходимо выполнить ранее вмешательство, проведя контроль дыхательных путей и используя гипервентиляцию.
Скорая медицинская помощь лежит в основе оценки состояния пострадашего. Несмотря на сложность общей нейрологической оценки больных, которые не реагируют и не кооперируются, некоторые характеристики больных являются критически важными.
У больных, у которых не наблюдается головная боль, летаргия или фокальный нейрологический дефицит мала вероятность того, что ы результате травмы головы разовьется вторичное осложнение. Визуализационные методы скрининга для асемптоматичных больных, как правило, не выполняются. При этом у больных с фокальным нейрологическим дефицитом или без него, но у которых также имеется выраженность симптомов, следует выполнить компьютерную томографию (КТ).
Визуализационные методы скрининга для асемптоматичных больных, как правило, не выполняются. При этом у больных с фокальным нейрологическим дефицитом или без него, но у которых также имеется выраженность симптомов, следует выполнить компьютерную томографию (КТ).
Повреждения спинного мозга
Травматические повреждения спинного мозга, переломы позвоночника, вывихи с переломами, гиперэкстензия в каналах, которые были сужены ранее, могут наблюдаться при интервертебральной герниации дискового материала внутрь канала, при огнестрельных ранениях или ножевых ранениях. Нейрологический дефицит может быть легких и временными, а может быть и серьезным и постоянным. С развитием или без развития комы, при любых травмах головы и мультитравмах следует всегда подозревать перелом или повреждение позвоночника или спинного мозга. Если вначале предположить, что позвоночник нестабилен, больного следует поместить на ровную поверхность до тех пор, пока не будет проведено подробное обследование и диагностика, в данном случае лучше всего подойдут жесткие носилки с фиксацией шеи.
Клинические заключения при повреждениях позвоночника или спинного мозга: чувствительность позвоночника, потеря силы в конечностях, судороги или парестезия, нарушение дыхания и пониженное давление. Если речь идет о зажатии нервных спинальных окончаний, то в соответствующей миотоме и дерматоме потеря движения и чувствительности проявляется в виде характерной радикулопатии. Если речь идет о зажатии спинного мозга, то могут проявляться различные симптомы, связанные с развивающейся миелопатией
Полное повреждение ткани выражается в виде полной потери движения и чувствительности ниже уровня функционального повреждения, это проявление полного анатомического или физиологического разреза. Под уровнем повреждения острых разрезов проявляется арефлексия, флаксидность, потеря чувствительности и автономный паралич. При всех порезах выше Т5 постоянно наблюдается сниженное артериальное давление, развивающееся в связи с потерей симпатического васкулярного тонуса.
Неполные повреждения спинного мозга ниже уровня травмы вместе с утратой ипсилатеральной моторной функции и координационной/вибрационной чувствительности, а также с утратой чувства боли и температурной чувствительностью может наступить синдром Браун Секара. Анатомически, это объясняется полным поперечным поражением спинного мозга. Центральный спинномозговой синдром характеризуется преимущественно парезом рук, в ногах слабость менее выражена, отмечаются разной степени выраженности нарушения чувствительности ниже уровня поражения, задержка мочеиспускания. В отдельных случаях, преимущественно при травме, сопровождающейся резким сгибанием позвоночника, может развиться синдром поражения задних канатиков спинного мозга – выпадение глубоких видов чувствительности.
Анатомически, это объясняется полным поперечным поражением спинного мозга. Центральный спинномозговой синдром характеризуется преимущественно парезом рук, в ногах слабость менее выражена, отмечаются разной степени выраженности нарушения чувствительности ниже уровня поражения, задержка мочеиспускания. В отдельных случаях, преимущественно при травме, сопровождающейся резким сгибанием позвоночника, может развиться синдром поражения задних канатиков спинного мозга – выпадение глубоких видов чувствительности.
Для повреждения спинного мозга (особенно при полном поражении его поперечника) характерны нарушения регуляции функций различных внутренних органов: расстройства дыхания при шейном поражении, парез кишечника, нарушение функции тазовых органов, трофические расстройства с быстрым развитием пролежней.
В острой стадии травмы часто наблюдаются нарушения сердечно-сосудистой деятельности, падение артериального давления. При переломе позвонков определенное значение в его распознавании могут иметь внешний осмотр больного и выявление таких изменений, как сопутствующие повреждения мягких тканей, рефлекторное напряжение мышц, резкая болезненность при надавливании на позвонки, наконец, внешняя деформация позвоночника.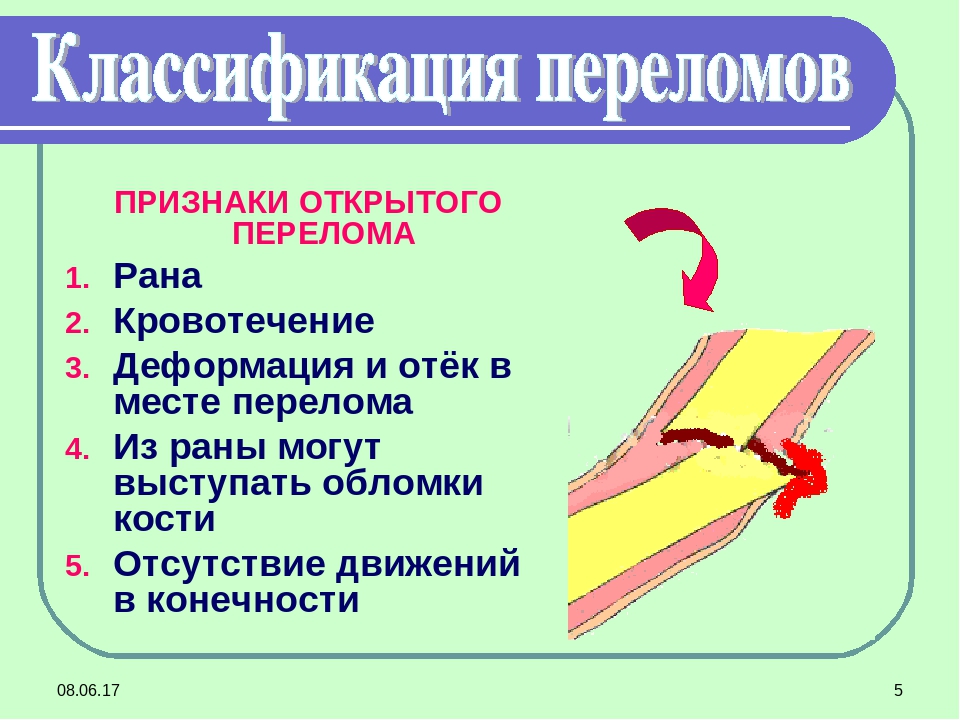
Вместе с этим может наблюдаться непроходимость вздутия желудка, лечение которого обычно требует проведения назогастрального дренажа. Точно так же, происходит и вздутие мочевого пузыря, которое происходит из-за сжатия мышц мочевого пузыря и тазового дна. Опорожнение мочевого пузыря отрицательно влияет на венозную циркуляцию и может привести к увеличению системной гипотензии нижней полой вены или оказывая серьезно давление на вены малого таза, предотвращает чрезмерное вздутие.
Если травма спинного мозга выше уровня T5, кровяное давление, как правило, оказывается низким. При этом, образуется денервация симпатической нервной системы, которая вызывает увеличение закупорки вен и ослабление венозной циркуляции.
Тахикардия является компенсаторной реакцией в ответ на проявление гипотонии и является обычным явлением при шейном повреждением спинного мозга и брадикардии. Если у пациентов отсутствуют симптомы инфаркта миокарда или риск возникновения инсульта или паралича из-за других серьезных болезней, такой вид брадикардии не нуждается в лечении.
После того, как будет обеспечена гемодинамическая фиксация, необходимо выполнить рентгенограмму позвоночника пациента, который должен неподвижно стоять на специальной фиксирующей позвоночник доске с закрепленными жестким шейным воротником. Следует убедиться в прочной фиксации, обеспечивающей точность получаемых изображений. Если у пациента имеются множественные травмы и/или он находится в состоянии комы, необходимо получить четкие снимки его позвоночника, на которых полностью будет отображены все сегменты позвоночника. Для более подробного исследования мест переломов можно провести КТ, а также получить осевые и сагиттальные изображения. В случае, если не будут выявлены какие-либо аномалии на рентгенограммах и при этом, если имеется неврологический дефицит на фоне спинного мозга, то для выявления повреждений межпозвоночных дисков или спинальной эпидуральной гематомы после проведения КТ можно провести обследование пациента при помощи МРТ или миелографии.
Лечение направлено на коррекцию строения позвоночника, на защиту неповрежденной нервной ткани, на восстановление нервной ткани и обеспечение длительной стабилизации позвоночника. В данном случае, приоритет отдается коррекции и фиксации смещенных позвонков или устранение каких-либо переломов или травм сегментов позвоночника.
Нарушения смещения позвонков могут практически всегда корректироваться в нейтральном положении при помощи скелетного вытяжения. Для того, чтобы убедиться в правильности построении позвонков довольно часто проводится рентген.
У пациентов с переломами поясничного отдела позвоночника лечение, прежде всего, начинается с фиксации. При этом, фиксация не настолько тугая по сравнению с цервикальными переломами. Избегая изгибов, растяжения, вращения, пациент должен неподвижно лежать на плоской кровати. Как правило, наблюдается гораздо меньше системных осложнений, связанных с неврологическим расстройствами, и тем не менее, необходимо проявлять бдительность, чтобы обеспечить неврологическое восстановление.
Показания к необходимости проведения ранней операции у пациентов с повреждением спинного мозга являются: переломы/смещение, которые не возможно вылечить при помощи закрытых хирургических методов, неврологические нарушения у больных с локальным поражением; проникающие травмы, которые вызывают или не вызывают вытекания ЦМЖ или оказывают серьезное давление на спинной мозг, или же вызывают повреждения каналов, отображенных с помощью МРТ или миелографии. При открытых ранах, например колото-резаных ранах и огнестрельных травмах, несмотря на то, что позвоночник полностью поврежден, следует очень тщательно промыть и обработать и закрыть места повреждений. их или ушибов. ные место даже. ли или не очищаются раны и запечатывают. Оправданы причины раннего проведения операции по стабилизации позвоночника. Потому, что это обеспечивает возможность ранней мобилизации и реабилитации пациента. В зависимости от природы и степени повреждения позвоночника могут применяться артроскопические или апостерионые методы.
Если восстановление при помощи закрытых методов принесло успешные результаты и была обеспечена фиксация места перелома, то для полного восстановления может потребоваться не менее 3 месяцев использования стабильной внешней иммобилизации.
Стабильная внешняя иммобилизация также требуется при хирургическом вмешательстве при восстановлении и/или в случаях острой необходимости ее использования. После применения артроскопических или апостерионных пластин достаточным будет использование шейного воротника. При фиксации поясничного отдела позвоночника, опять же, необходимо, по крайней мере в течение 3-х месяцев обеспечивать неподвижность позвоночника при помощи пластиковой куртки или пластиково-гипсовый фиксатор. Обзорные рентгенограммы на протяжение всего процесса восстановления спинного мозга будут исследоваться с целью контроля позвоночника.
Если каки-либо функции спинного мозга сохраняются сразу после перенесения травмы, то возможно восстановление некоторых функций с условием, что не существует вторичного повреждения повзоночника и спинного мозга. В случаях с возникновением травм костного мозга, функции, расположенные ниже уровня поражения можно полностью восстановить. Реабилитация таких больных осуществляется в соответствии с их повседневным уходом и профессиональной адаптацией. Долгосрочные проблемы, связанные с уходом кожи и рецидивирующими инфекциями мочевых путей являются причиной преждевременной смерти.
Повреждения грудной клетки
Травмы грудной клетки — это повреждения, которые включают травмы ребер, грудины и внутренних органов, расположенных в грудной полости.
Классификация:
Все травмы грудной клетки делятся на две группы: закрытые и открытые.
Закрытые травмы — это отсутствие раны.
- Сотрясения: травмы, при которых нет видимых морфологических изменений в груди;
- Ушибы: ушибы ребер и мягких тканей, ушибы сердца, ушибы сосудов, ушибы и разрывы легких, гемоторакс и пневмоторакс, переломы грудины, ребер и грудных позвонков;
- Сдавление грудной клетки: травматическая асфиксия, при которой грудь пациента застревает между двумя тупыми предметами, вызывающими удушье.
При открытых травмах есть рана в области грудной клетки.
Открытые травмы:
- Проникающие;
- Непроникающие;
- Без повреждения внутренних органов;
- С повреждением внутренних органов;
- С повреждением ребер, грудных позвонков или грудины;
- Без открытого пневмоторакса или с его наличием;
- Без открытого гемоторакса или с его наличием;
- Травма грудной клетки при одновременном нарушении целостности грудной полости, диафрагмы и брюшной полости.
Причины
В мирное время закрытая травма грудной клетки встречается гораздо чаще. Основными причинами являются автомобильные аварии, падения с высоты, производственная, стихийные бедствия, криминальная и бытовая травма. Чаще всего при закрытой травме выявляются травмы легких, ребер, сердца и позвоночника. Открытые травмы в мирное время встречаются редко и обычно возникают в результате травмы холодным оружием.
Переломы ребер чаще встречаются у взрослых пациентов. У детей и подростков это происходит редко из-за эластичности костной ткани. Перелом ребер проявляется резкой болью в месте травмы, болезненность при дыхании. Лечение симптоматическое; снижение боли, препараты кальция.
При неосложненном переломе ребра больной проходит амбулаторное лечение. Переломы трех и более ребер являются показателем госпитализации. Пациентам назначают анальгетики и физиотерапию. Для предотвращения застоя в легких следует назначать дыхательную гимнастику.
Переломы грудины встречаются относительно редко.
Сотрясения грудной клетки встречаются реже, чем переломы ребер, и возникают в результате удара тупым предметом или принудительного сжатия между двумя большими тупыми предметами. Ушиб грудной клетки сопровождается небольшой гематомой и умеренной болью.
При сотрясении грудной клетки наблюдается крайне сильный шок при отсутствии анатомических изменений. Необходима срочная госпитализация.
Будьте здоровы!
Записаться на прием к травматологу-ортопеду
Врач травматолог-ортопед — Горбачёв Олег Николаевич
Записаться можно по телефону (391) 205−08−48 или через личный кабинет
Диагностическое отделение клиники «Альфа-Центр Здоровья» в Саратове
УЗИ – безопасный метод исследования, который применяют в качестве первичной диагностики. В медицинской клинике «Альфа-Центр Здоровья» вы можете пройти УЗИ мошонки в Саратове на мощном сканере General Electric LOGOQ 8.
Процедуру назначают после осмотра пациента, при подозрении на врожденные или приобретенные болезни мужских половых органов.
Показания для исследования органов мошонки
- Признаки воспаления;
- Закрытые и открытые травмы;
- Подозрение на опухоли и грыжи;
- Деформация формы мошонки;
- Покраснения, уплотнения и отечность;
- Увеличение лимфоузлов;
- Отклонения от нормы в спермограмме;
- Патологии полового созревания;
- Обнаружение крови в сперме;
- Бесплодие, эректильная дисфункция.
УЗИ органов мошонки также показано для контроля лечения и восстановления пациента после операции.
Что покажет УЗИ
С помощью исследования выявляют различные патологии как у взрослых мужчин, так и у мальчиков:
- Отсутствие, малый размер, нечеткие контуры яичек;
- Варикоцеле — расширение вен;
- Водянку оболочек;
- Кисты на яичках;
- Воспаление семенника и др.
Применение методики цветового картирования позволяет изучать особенности кровотока, определять проблемы в работе сосудов. УЗИ исследование мошонки показывает урологические и онкологические патологии.
Отсутствие адекватного лечения приводит к осложнениям, поэтому очень важна диагностика при обнаружении первых признаков отклонений от нормы.
Особенности проведения УЗИ
Специальной подготовки для обследования не требуется, процедура проводится в положении лежа. В случае применения допплерографии – контрастного УЗИ сосудов мошонки, пациенту необходимо стоять. Применение допплера позволяет исследовать ткани, диагностировать перекрут семенного канатика, травмы и варикоцеле.
Врач наносит на кожу специальный гель, который проводит волны, и обследует мошонку в продольной, поперечной и косой плоскостях, изучает внутренние структуры органа, фиксирует размеры, оценивает кровоток яичка и придатка. Обследование длится 15-20 минут.
В основе процедуры лежит отражение ультразвуковых волн, которое считывается оборудованием и транслируется на экран, создавая визуализацию органа. Среди преимуществ метода:
- неинвазивность – отсутствие повреждения тканей и покровов кожи;
- безвредность — нет лучевой нагрузки на организм, что дает возможность многократного повторения;
- доступность — низкая стоимость процедуры;
- оперативность исследования.
Приглашаем вас сделать УЗИ мошонки в условиях нашей клиники. Применение мощного ультразвукового сканера обеспечивает четкость картинки, возможность пространственного сканирования для объединения изображений, снятых под разными углами.
Диагностика проходит в режиме реального времени. После завершения процедуры пациент получает письменное заключение и снимки, с которыми можно прийти на прием к вашему лечащему врачу, либо урологу или андрологу нашего медцентра в Саратове. Врач ставит диагноз, опираясь на результаты УЗИ, а также лабораторную диагностику.
Записаться на УЗИ мошонки в Саратове
В клинике «Альфа-Центр Здоровья» созданы комфортные условия для прохождения процедуры. Мы соблюдаем полную конфиденциальность. Приглашаем пройти исследования без ожидания в очередях и быстро получить расшифровку.
Для записи на прием предлагаем позвонить нашим администраторам или заполнить форму на сайте. Мы свяжемся с вами для согласования удобного времени посещения.
Для уточнения цены на УЗИ мошонки с допплером обратитесь к нам по телефону или посмотрите стоимость допплерометрии в прайс-листе на сайте.
Спортивная травма
Спортивная травма – неизбежная составляющая активных физических нагрузок. В последние годы все больше людей уделяют серьезное внимание здоровью, проявляя интерес к спорту. Следует помнить, что спорт не только способствует укреплению здоровья, но и тесно связан с травмами.
Спортивная травма — это повреждение, сопровождающееся изменением анатомических структур и функции травмированного органа в результате воздействия физического фактора, превышающего физиологическую прочность ткани, в процессе занятий физическими упражнениями и спортом.
Спортивные соревнования и тренировки не обходятся без травм.
Недостаточная подготовка организма (слишком короткая разминка) к выполнению упражнений, отсутствие навыков «владения» телом и игнорирование требований техники безопасности – это основные причины травматизма спортсменов-любителей. Травмы в спорте почти всегда (90 %) связаны с различными повреждениями опорно-двигательного аппарата.
Первая помощь при спортивных травмах должна оказываться максимально быстро, чтобы предотвратить повторные повреждения. При этом необходимо правильно проводить действия для стабилизации состояния травмированной части тела. Точный диагноз должен устанавливать медицинский специалист.
В медицинском центре Европейская ортопедия успешно лечат переломы, вывихи, растяжения, разрывы связок и прочие повреждения.
У нас проводятся такие сложные операции, как: восстановление менисков, связок, хрящей суставов; протезирование суставов плеча, кисти, колена, бедра.
Эффективное лечение посттравматических и метаболических изменений мягких тканей и опорно-двигательного аппарата; коррекция всевозможных деформаций конечностей;
Чтобы не допустить осложнений, после травмы необходимо пройти курс реабилитации, который разработает индивидуально под пациента наш реабилитолог.
В медицинском центре Европейская ортопедия, действует центр реабилитации после спортивных травм. Специалистами центра разработаны программы для восстановления спортсменов, которые включают в себя применение современных методик, таких, как физиотерапия, массаж, миостимуляция, тейпирование и пр. Длительность реабилитационного периода зависит от типа и тяжести полученной травмы.
Виды спортивных травм. Причины. Оказание первой неотложной помощи.
1. Травмы стопы, лодыжки и голени
Эти части ноги позволяют ходить, бегать, прыгать, обеспечивать амортизацию и удержание тела в вертикальном положении.
Растяжение или разрыв ахиллова сухожилия
Это повреждение волокон тканей, которые соединяют трехглавую мышцу и пяточную кость. В голеностопе возникает острая боль и сильный отек. При полном разрыве сухожилия слышен характерный треск и происходит стягивание трехглавой мышцы в комок.
Причиной травмы может быть:
- неудачное приземление после прыжка;
- резкое ускорение или рывок из неудобного положения;
- недостаточная разминка;
- плохая фиксация стопы в обуви.
В первую очередь требуется ограничить подвижность сустава восьмиобразной повязкой, приложить холод и приподнять конечность. В дальнейшем требуется осмотр врача для установления точного диагноза и назначения лечения. При разрыве сухожилия необходима немедленная госпитализация и хирургическое вмешательство.
Лучшей профилактикой является поддержание мышечного тонуса и подвижности суставов путем ежедневного выполнения соответствующего комплекса упражнений, а также использование спортивной обуви, которая надежно удерживает стопу.
Растяжение лодыжки
Это частичный или полный разрыв волокон связок голеностопного сустава.
Усиливающийся со временем, острый болевой синдром в стопе – невозможно даже встать на больную ногу. Возникает покраснение и отек, в тяжелом случае – гематома и попадание крови в полость сустава.
Основными причинами растяжения являются падения, ушибы, или удар в область щиколотки. Физические упражнения на неровностях или неподготовленной поверхности тоже могут привести к такой травме.
Во избежание дальнейших повреждений на стопу и голень накладывается фиксирующая повязка или Г-образная шина. Место поражения желательно охладить компрессом. Затем – положить поврежденную ногу на удобное возвышение. В сложных случаях лечение проводится в стационаре и может потребоваться хирургическая операция.
К мерам профилактики относятся различные виды упражнений, которые укрепляют и растягивают мышцы и связки. Насыщение организма витаминами и минералами также способствует сохранению работоспособности сухожилий и суставов.
Перелом лодыжки
Это перелом отростка малоберцовой кости (латеральной, наружной лодыжки) или большеберцовой кости (медиальной, внутренней лодыжки).
Характерный хруст или щелчок в сочетании с резкой болью в щиколотке и невозможность ступить на ногу могут быть следствием перелома. Быстро появляется сильный отек и гематома. Болевые ощущения со временем не уменьшаются, и возникает патологическая подвижность сустава. При нажатии на него или малоберцовую кость ощущается сильная боль.
В зависимости от тяжести травмы первая помощь оказывается в следующей последовательности:
- Поврежденную конечность приподнять и уложить на мягкий валик.
- При открытом переломе наложить стерильную повязку, не деформируя рану и не смещая отломки костей. Если есть кровотечение, то принять меры к его прекращению.
- Зафиксировать сустав с помощью шины или других подручных средств.
- На место травмы приложить холод.
- Снизить болевой синдром с помощью анальгетика.
- Обеспечить доставку пострадавшего в медицинскую клинику.
Точная диагностика и лечение проводится в медицинском учреждении.
Падение или неудачное приземление после прыжка с подворачиванием стопы – основные причины перелома лодыжки.
Растяжение или разрыв мышц голени
Это чрезмерное растягивание, частичный или полный разрыв мышечных волокон.
Резкая и сильная боль, которая может сопровождаться судорогами, затрудненность движений конечности, появление припухлости и гематомы в месте повреждения и явное изменение формы голени – это главные признаки растяжения или разрыва.
Недостаточно разогретые мышцы, их повышенная жесткость, слабость или наоборот перетренированность – основные причины такой травмы. Чаще всего это случается при интенсивных беговых нагрузках, резких ускорениях или прыжках. Различные приседания и другие аналогичные упражнения с утяжелениями в бодибилдинге нередко приводят к таким повреждениям.
Первая помощь заключается в обеспечении неподвижного и удобного положения травмированной конечности. На голень прикладывается холод и накладывается фиксирующая повязка.
В легких случаях полное отсутствие нагрузки достаточно обеспечивать в течение двух или трех дней. При разрыве мышц потребуется более длительное медикаментозное лечение и применение физиотерапевтических процедур.
Перед любыми соревнованиями, тренировками или физическими упражнениями обязательно делать разминку, чтобы растянуть и разогреть мускулатуру.
2. Травмы колена
Коленный сустав это самый крупный и наиболее нагруженный из всех суставов человека. Он имеет очень непростую конструкцию и состоит из множества различных элементов: кости, хрящи и связки, мышечные и нервные ткани, кровеносные сосуды. Все активные движения – ходьба, бег, прыжки, возможны только при полной работоспособности этого важного органа.
Боль в колене
Пульсирующая или постоянная боль в колене – это признак нарушения нормального функционирования одного или нескольких его компонентов.
Болевой синдром может появиться сразу после травмы или через некоторое время. При этом затрудняется процесс сгибания или разгибания.
Удар или падение на колено может вызвать различные воспаления мышечных и соединительных тканей или их растяжение. Такие виды травматизма характерны для игровых видов спорта. Бег и спортивная ходьба на средние и дальние дистанции с нарушением техники или чрезмерно интенсивные тренировки могут привести к патологическим изменениям взаимного положения частей коленного сустава.
Для купирования болевых ощущений и уменьшения воспалительного процесса прикладывается холод. До установления диагноза и назначения лечения прекращаются все нагрузки на пострадавшую ногу.
Снизить вероятность повреждений может выполнение упражнений, которые улучшают подвижность сустава, повышают упругость и эластичность его мышечных тканей и связок.
Смещение коленной чашечки
Это аномальное изменение положения коленной чашечки.
Сразу возникает резкая и не терпимая боль, колено принимает неестественный вид. Полное смещение происходит от сильного удара, неполное – от неожиданного бокового наклона или резкого разворота ноги.
Стрессовый перелом
Это разрушение костей коленного сустава вследствие постоянных интенсивных нагрузок, которые не позволяют своевременно восстанавливаться костным тканям.
Появляются болевые ощущения в суставе, которые почти неощутимы в неподвижном состоянии и усиливаются в движении и под нагрузкой. При отсутствии лечения они становятся постоянными. Может возникнуть отек и гематома.
Чтобы снять острую боль следует приложить к колену холод. Для уточнения причины – обратиться к врачу. При подтверждении диагноза не допускать нагрузок на поврежденную конечность до окончания периода реабилитации.
Для предотвращения развития этой патологии следует не допускать регулярных чрезмерных нагрузок на коленные суставы, всегда следовать рекомендациям тренера при выполнении упражнений.
Разрыв передней крестообразной связки
Резкое скручивающее движение ноги приводит к чрезмерному натяжению и разрыву передней крестообразной связки. Возникает сильный болевой синдром и отек передней части колена. В нем затрудняется свобода движений, и утрачиваются опорные функции ноги.
Причиной неестественного разворота колена часто бывает падение при катании на лыжах или сноуборде. В контактных видах спорта столкновения с соперником тоже нередко приводят к таким травмам.
Необходимо зафиксировать колено тугой повязкой или шиной, приложить холод и удобно расположить травмированную ногу на возвышении. Дальнейшее лечение проводится консервативными методами или с помощью хирургического вмешательства. При неполном разрыве период восстановления работоспособности занимает около месяца, а в тяжелых случаях может длиться полгода и более.
3. Травмы бедра и тазобедренного отдела
Бедренные кости и тазобедренный сустав обеспечивают все двигательные функции человека.
Стрессовый перелом бедренной кости
Это нарушение нормального восстановительного процесса костной ткани бедренной кости, вызванное чрезмерными нагрузками.
В начальный период боль возникает только при движениях бедра и ощущается в области паха и внутренней части бедра. При сохранении стрессовых условий болевой синдром усиливается и может наступить полный перелом кости.
Постоянные усиленные тренировки или резкое увеличение их интенсивности приводят к дисбалансу тонуса мышц бедра и создают повышенную нагрузку, которая провоцирует возникновение усталостного перелома.
При подозрении на стрессовый перелом следует сразу обратиться в медицинский центр для подтверждения диагноза и получения рекомендаций по лечению и восстановлению работоспособности.
Бурсит тазобедренного сустава
Это воспаление одной из синовиальных сумок тазобедренного сустава.
В различных частях внешней стороны бедра ощущается острая боль, которая усиливается во время сгибания и разгибания бедра.
Длительные интенсивные нагрузки на тазобедренный сустав или его сильный ушиб при падении могут провоцировать начало воспалительного процесса в синовиальной сумке.
Необходимо прекратить тренировки, свести к минимуму движения пострадавшей конечности, и обратиться в медицинский центр за консультацией специалиста.
Растяжение паха
Это частичное или полное разрушение соединительных тканей в месте крепления длинной приводящей мышцы к бедренной или лобковой кости.
Сразу возникает резкая боль и характерный хруст, который иногда сопровождается судорогами, отечностью и гематомой в месте повреждения.
Слабая физическая подготовка и технические ошибки при выполнении упражнений – это основные причины растяжения паха.
Для уменьшения отека и болевого синдрома необходимо приложить холод, и зафиксировать сустав повязкой или шиной. На область повреждения можно нанести обезболивающую мазь.
Растяжение мышц задней поверхности бедра
Это надрыв одной из трех мышц задней поверхности бедра (чаще всего двуглавой).
Появление ноющей боли и некоторых ограничений при движении возникает в легких случаях. Резкий болевой синдром, значительное ограничение подвижности множественные кровоизлияния по всей задней поверхности бедра – это признаки тяжелой степени растяжения.
Рывковые нагрузки и резкие ускорения при не разогретой или ослабленной мускулатуре – это типичные причины таких травм.
Холодные компрессы, повязка из эластичного бинта и ограничение нагрузки на пострадавшую конечность – это достаточные меры при легких повреждениях. В сложных случаях следует обратиться к медицинскому специалисту для уточнения диагноза и назначения лечения.
4.Травмы спины и шеи
Перенапряжение мышц при занятиях с тяжестями, падения и резкие изменения положения тела в пространстве в игровых и экстремальных видах спорта часто приводят к травме позвоночника, мышц и связок спины и шеи.
Поясничные боли
Это нарушение нормального функционирования компонентов поясничного отдела спины (мышц, связок, позвонков).
Острая или тянущая боль возникает в районе крестца и усиливается при ходьбе и сидении, в случае ущемления нервного окончания может отдавать в ногу.
Чрезмерная нагрузка на поясничный отдел при неправильной технике выполнения физических упражнений или падение на спину являются основными причинами таких патологий.
Кратковременные и не острые боли чаще всего проходят после уменьшения нагрузок, применения массажа и разогревающих мазей.
Стрессовый перелом позвонков поясничного отдела
Это нарушение структуры костной ткани позвонков из-за постоянных интенсивных нагрузок на нижнюю часть спины.
В начальной стадии симптомы аналогичны другим вариантам поясничных болей. Отсутствие лечения приводит к полному перелому и тогда боль резко усиливается при поворотах и наклонах. Появляется гипертонус мышц спины и отек. При защемлении нервных окончаний может снижаться чувствительность и тонус отдельных мышц.
При подозрении на стрессовый перелом следует прекратить тренировки и сразу обратиться к врачу для уточнения диагноза и дальнейшего лечения.
Грыжа межпозвоночного диска
Это частичная или полная утрата работоспособности позвонков из-за деформации или разрушения его отдельных компонентов.
Появляется постоянный или периодический болевой синдром в пораженной области позвоночника, который усиливается при наклонах. В зависимости от участка травмы боль отдается в различные части тела (ягодицы, бедро или плечо). Также могут возникать головокружения, головная боль, онемение пальцев рук, ощущаться слабость в ногах.
Длительное выполнение физических упражнений в неудобной стойке и неконтролируемые усилия при занятиях с тяжестями могут спровоцировать такую патологию позвоночника.
5. Травмы плеча
Это часть руки от локтя до плечевого сустава, который имеет сложную конструкцию и постоянно испытывает значительные нагрузки и поэтому часто травмируется.
Вывих плечевого сустава
Это смещение головки кости плеча, которое приводит к утрате контакта с ложем лопатки и полной потере работоспособности сустава.
Сразу возникает сильная боль, утрачивается возможность контролируемых движений плеча, появляется визуально различимое изменение его формы и отек.
Падение на плечо, удар или резкое мышечное напряжение в неестественном положении руки – типичные случаи вывиха плечевого сустава. Чаще всего это происходит при занятиях волейболом, баскетболом, конным спортом или контактными единоборствами.
В первую очередь необходимо обеспечить неподвижность сустава и удобное положение руки с помощью повязки (предплечье согнуто под 90 градусов к плечу).
Для снятия боли приложить холод и дать обезболивающий препарат. Чтобы вправить вывих пострадавшего, необходимо доставить в медицинское учреждение.
Перелом ключицы
Это разрушение кости, которая соединяет лопатку плеча и грудину.
Повреждение сопровождается острой болью на участке травмы, которая резко усиливается при свисании плеча вниз.
Чрезмерная нагрузка при падении боком на прямую руку или плечо часто приводит к такой травме.
Первая помощь заключается в снятии остроты болевого синдрома с помощью анальгетика и иммобилизации сломанной ключицы. Для этого используются различные виды поддерживающих повязок, которые помогают уменьшить болевые ощущения и предупредить повторные повреждения окружающих тканей. Пострадавшего необходимо максимально быстро доставить в медицинскую клинику.
Травма вращательной манжеты плеча
Это повреждение соединений одной или нескольких мышц ротаторной манжеты.
Появляются болевые ощущения в области плечевого сустава, которые усиливается при любом движении руки и могут отдаваться в другие части тела (предплечье, кисть, шею). Иногда ощущается слабость, и уменьшается диапазон изменений положения сустава.
При незначительном повреждении достаточно обеспечить покой поврежденной конечности и в течение первых двух дней периодически прикладывать на плечо холодный компресс. Затем использовать разогревающие мази. При острой боли возможен разрыв связок, и лучше сразу обратиться к врачу.
6. Травмы локтя, предплечья, запястья и кисти
Эти части руки воспринимают нагрузки различной направленности и интенсивности, совершают множество силовых и точно скоординированных движений, принимают на себя ударные нагрузки при падении и выполнении опорных прыжков. Поэтому на них, по статистике, приходится более 50 % всех травм.
«Локоть теннисиста»
Это нарушение целостности волокон сгибателей кисти в месте соединения с наружной стороной плечевой кости.
Возникает болевой синдром в локтевом суставе, который усиливается при разгибании или нагрузке на руку. Ухудшается чувствительность отдельных участков предплечья, появляется мышечная слабость и ограниченность движений.
В легких формах повреждения для восстановления полной работоспособности достаточно устранения нагрузок на локоть и применения: массажа сустава, прогревающих процедур, противовоспалительных препаратов. Острые и запущенные случаи требуют точной диагностики и лечения в медицинском учреждении.
Эффективное разогревание мышц при разминке, дозированные силовые нагрузки на мышцы предплечья и регулярное использование расслабляющих процедур (массаж, баня) помогает предупредить такую травму.
Локтевая невропатия
Это различные варианты нарушения функционирования локтевого нерва.
В локтевом суставе появляется небольшая болезненная зона, которая постепенно расширяется и переходит на ладонь и внутреннюю поверхность пальцев, снижается их чувствительность и затрудняется разгибание, ограничиваются движения кисти.
Длительное неподвижное положение локтя под нагрузкой, вывихи и переломы костей предплечья, ушибы и растяжения – это главные причины этого невропатического поражения.
В случаях незначительного повреждения локтевого нерва применяются противовоспалительные мази, сухое тепло и легкий массаж сустава. При острых симптомах лечение назначается только врачом.
Снижение длительности статической нагрузки на локоть и выполнение специальных упражнений для укрепления мышц и растяжки сухожилий локтевого сустава снижает риск развития вышеназванной патологии.
Перелом локтя
Это внесуставной или внутрисуставный перелом одного из трех костных фрагментов локтевого сустава.
В локте сразу возникает болевой синдром. В зависимости от вида повреждения он может быть сильным или слабовыраженным. Появляется отек, и утрачивается подвижность соединения.
Такой перелом происходит при падении на локоть или прямом ударе в область сустава.
Необходимо провести иммобилизацию поврежденной конечности и немедленно обеспечить доставку пострадавшего в медицинскую клинику.
Синдром запястного канала
Это нарушение нормального функционирования серединного нерва в результате его сдавливания в карпальном канале.
На первом этапе заболевания по ночам в пальцах возникают болевые ощущения и онемение. Затем боль начинает появляться днем, усиливается при движениях кисти и начинает распространяться на ладонь и предплечье. Затрудняются хватательные функции.
Основными причинами травмы являются ушибы, растяжения связок, вывихи и переломы костей кисти.
Прежде всего, требуется обеспечить полный покой поврежденной конечности не менее чем на две недели. Для устранения отека применяются холодные и противовоспалительные компрессы.
Растяжение запястья
Это частичное или полное нарушение целостности связок запястья.
В зависимости от тяжести повреждения боль может быть сильной или слабовыраженной. Ограничивается или совсем блокируется подвижность кисти. Появляется отек, а в тяжелых случаях – гематома.
Сильный удар, падение на руки, чрезмерная нагрузка на кисть при подъеме тяжести, или выполнении физических упражнений часто приводят к травме связок запястья.
Для снятия отека и болевого синдрома к месту повреждения необходимо приложить холод и повязкой зафиксировать лучезапястный сустав и ладонь. В легких случаях иммобилизация, ограничение нагрузок и применение противовоспалительных препаратов позволяют восстановить работоспособность в течение двух недель.
При сильных болевых ощущениях обязательно обратитесь к специалисту в медицинский центр для уточнения диагноза.
Травмы живота — причины, симптомы, диагностика и лечение
Травмы живота – обширная группа тяжелых повреждений, в большинстве случаев представляющих угрозу для жизни пациента. Могут быть как закрытыми, так и открытыми. Открытые чаще всего возникают вследствие ножевых ранений, хотя возможны и другие причины (падение на острый предмет, огнестрельное ранение). Причиной закрытых травм обычно становятся падения с высоты, автомобильные катастрофы, несчастные случаи на производстве и т. д. Тяжесть повреждения при открытой и закрытой травме живота может варьироваться, но особую проблему представляют закрытые травмы. В этом случае из-за отсутствия раны и внешнего кровотечения, а также из-за сопутствующего таким повреждениям травматического шока или тяжелого состояния больного нередко возникают трудности на этапе первичной диагностики. При подозрении на травму живота необходима срочная доставка больного в специализированное медицинское учреждение. Лечение обычно хирургическое.
Общие сведения
Травма живота – закрытое или открытое повреждение области живота как с нарушением, так и без нарушения целостности внутренних органов. Любая травма живота должна рассматриваться, как серьезное повреждение, требующее немедленного обследования и лечения в условиях стационара, поскольку в таких случаях существует высокий риск развития кровотечения и/или перитонита, представляющих непосредственную опасность для жизни больного.
Классификация травм живота
В отечественной травматологии используется следующая классификация травм живота. Закрытые травмы живота:
- Без повреждения внутренних органов – ушибы брюшной стенки.
- С повреждением внутренних органов за пределами брюшной полости. При этом чаще повреждаются мочевой пузырь, почки и некоторые отделы толстого кишечника.
- С повреждением органов брюшной полости.
- С внутрибрюшным кровотечением. Возникают при травме брыжейки кишечника, сосудов сальника, селезенки и печени.
- С угрозой быстрого развития перитонита. Сюда относятся травмы живота с разрывом полых органов – желудка и кишечника.
- С сочетанными повреждениями паренхиматозных и полых органов.
Открытые травмы живота:
- Непроникающие.
- Проникающие без повреждения внутренних органов.
- Проникающие с повреждением внутренних органов.
Кроме того, травмы живота могут быть изолированными (одно повреждение), множественными (несколько повреждений, например, множественные раны в области живота) и сочетанными (сочетающимися с повреждением других органов и систем).
Открытые травмы живота
Открытое повреждение может быть нанесено огнестрельным оружием, холодным оружием или вторичным снарядом.
Резаные раны наносятся ножом. Резаные раны имеют форму линии и достаточно большую протяженность. Края ровные. Нередко такие травмы живота сопровождаются значительным наружным кровотечением вследствие пересечения большого количества сосудов. При обширных повреждениях возможна эвентрация – состояние, при котором орган брюшной полости выпадает в рану.
Колотые раны могут быть нанесены тонким ножом, штыком, узким стилетом, ножницами, шилом или столовой вилкой. Колотые раны отличаются тонким раневым каналом, обычно слабо кровоточат. При этом возможна большая глубина раневого канала и серьезные повреждения внутренних органов. Представляют серьезную угрозу, поскольку пациент, видя небольшую рану, может недооценить опасность и слишком поздно обратиться за помощью.
Рубленые раны возникают при ударе топором. Они большие с достаточно неровными краями, с обильным кровотечением и обширным повреждением мягких тканей.
Рваные раны образуются при нападении животных или повреждении механизмами вследствие производственной травмы (например, при контакте с лопастью вентилятора). Это – самые тяжелые, обширные и травматичные раны. Ткани и органы в таких случаях имеют множественные повреждения с раздавливаниями и разрывами. Кроме того, как правило, рваные раны сопровождаются сильным загрязнением тканей.
Огнестрельные раны также относятся к группе особенно тяжелых повреждений, поскольку сопровождаются не только образованием раневого канала, но и контузией ткани на расстоянии примерно в 30 раз превышающем диаметр пули или дробины. Из-за контузии ткани и органы растягиваются, сжимаются, расслаиваются или разрываются. Кроме того, травма живота при огнестрельном ранении может быть неявной, поскольку входные отверстия в 50% случаев располагаются не на передней брюшной стенке, а в других местах (например, на боку или в области поясницы).
При повреждении вторичным снарядом (металлической деталью, осколком стекла и т. д.) возникают рвано-ушибленные раны. Такая травма живота характерна для несчастных случаев на производстве и автомобильных катастроф.
Закрытые (тупые) травмы живота
Ушиб брюшной стенки сопровождается болью и локальным отеком области повреждения. Возможны кровоизлияния и ссадины. Боль усиливается при акте дефекации, чихании, кашле и изменении положения тела.
Разрыв мышц и фасций брюшной стенки проявляется теми же симптомами, однако, боль в этом случае более сильная, поэтому возможно развитие динамической кишечной непроходимости вследствие рефлекторного пареза кишечника. Необходимо дополнительное обследование для исключения разрывов паренхиматозных и полых органов.
Разрыв тонкой кишки обычно возникает при прямом ударе в область живота. Сопровождается усиливающейся и распространяющейся болью в животе, напряжением мышц брюшной стенки, учащением пульса и рвотой. Возможно развитие травматического шока.
Разрыв толстой кишки по симптоматике напоминает разрывы тонкой кишки, однако при этом нередко выявляется напряжение брюшной стенки и признаки внутрибрюшного кровотечения. Шок развивается чаще, чем при разрывах тонкой кишки.
Повреждение печени возникает при травме живота достаточно часто. Возможны как подкапсульные трещины или разрывы, так и полный отрыв отдельных частей печени. Такая травма печени в подавляющем большинстве случаев сопровождается обильным внутренним кровотечением. Состояние больного тяжелое, возможна потеря сознания. При сохраненном сознании пациент жалуется на боли в правом подреберье, которые могут иррадиировать в правую надключичную область. Кожа бледная, пульс и дыхание учащенное, артериальное давление снижено. Признаки травматического шока.
Повреждение селезенки – наиболее распространенное повреждение при тупой травме живота, составляет 30% от общего числа травм с нарушением целостности органов брюшной полости. Может быть первичным (симптомы появляются сразу после травмы) или вторичным ( симптомы возникают через несколько дней или даже недель). Вторичные разрывы селезенки обычно наблюдаются у детей.
При небольших разрывах кровотечение останавливается из-за образования кровяного сгустка. При крупных повреждениях возникает обильное внутреннее кровотечение со скоплением крови в брюшной полости (гемоперитонеум). Состояние тяжелое, шок, падение давления, учащение пульса и дыхания. Пациента беспокоят боли в левом подреберье, возможна иррадиация в левое плечо. Боль уменьшается в положении на левом боку с согнутыми и подтянутыми к животу ногами.
Повреждения поджелудочной железы. Обычно возникают при тяжелых травмах живота и нередко сочетаются с повреждением других органов (кишечника, печени, почек и селезенки). Возможно сотрясение поджелудочной железы, ее ушиб или разрыв. Пациент жалуется на резкие боли в подложечной области. Состояние тяжелое, живот вздут, мышцы передней брюшной стенки напряжены, пульс учащен, артериальное давление снижено.
Повреждение почки при тупой травме живота встречается достаточно редко. Это связано с месторасположением органа, лежащего в забрюшинном пространстве и со всех сторон окруженного другими органами и тканями. При ушибе или сотрясении появляется боль в поясничной области, макрогематурия (выделение мочи с кровью) и повышение температуры. Более тяжелые повреждения почек (размозжения или разрывы) обычно возникают при тяжелой травме живота и сочетаются с повреждением других органов. Характерно шоковое состояние, боль, напряжение мышц в поясничной области и подреберье на стороне поврежденной почки, падение артериального давления, тахикардия.
Разрыв мочевого пузыря может быть внебрюшинным или внутрибрюшинным. Причиной становится тупая травма живота при наполненном мочевом пузыре. Для внебрюшинного разрыва характерны ложные позывы на мочеиспускание, боль и отек промежности. Возможно выделение малого количества мочи с кровью.
Внутрибрюшинный разрыв мочевого пузыря сопровождается болью внизу живота и частыми ложными позывами на мочеиспускание. Из-за мочи, излившейся в брюшную полость, развивается перитонит. Живот мягкий, умеренно болезненный при пальпации, отмечается вздутие и ослабление кишечной перистальтики.
Диагностика травмы живота
Подозрение на травму живота является показанием к немедленной доставке пациента в стационар для диагностики и дальнейшего лечения. В такой ситуации крайне важно как можно быстрее оценить характер повреждений и в первую очередь – выявить кровотечение, которое может угрожать жизни пациента.
При поступлении во всех случаях обязательно выполняются анализы крови и мочи, проводится определение группы крови и резус-фактора. Остальные методы исследования выбираются индивидуально с учетом клинических проявлений и тяжести состояния пациента.
С появлением современных, более точных методов исследования рентгенография брюшной полости при травме живота частично утратила свое диагностическое значение. Тем не менее, ее можно применять для выявления разрывов полых органов. Проведение рентгенологического исследования также показано при огнестрельных ранениях (для определения места расположения инородных тел – пуль или дроби) и при подозрении на сопутствующий перелом таза или повреждение грудной клетки.
Доступным и информативным методом исследования является УЗИ, позволяющее диагностировать внутрибрюшное кровотечение и обнаруживать подкапсульные повреждения органов, которые могут стать источником кровотечения в будущем.
При наличии соответствующего оборудования для обследования пациента с травмой живота используют компьютерную томографию, которая позволяет детально изучить структуру и состояние внутренних органов, выявив даже небольшие повреждения и незначительное кровотечение.
При подозрении на разрыв мочевого пузыря показана катетеризация – подтверждением диагноза является малое количество кровянистой мочи, выделяющейся через катетер. В сомнительных случаях необходимо проведение восходящей цистографии, при которой обнаруживается наличие рентгенконтрастного раствора в околопузырной клетчатке.
Одним из самых эффективных методов диагностики при травме живота является лапароскопия. В брюшную полость через небольшой разрез вводится эндоскоп, через который можно непосредственно увидеть внутренние органы, оценить степень их подтверждения и четко определить показания к операции. В ряде случаев лапароскопия является не только диагностической, но и лечебной методикой, при помощи которой можно остановить кровотечение и удалить кровь из брюшной полости.
Лечение травм живота
Открытые раны являются показанием к экстренной операции. При поверхностных ранах, не проникающих в брюшную полость, выполняется обычная первичная хирургическая обработка с промыванием полости раны, иссечением нежизнеспособных и сильно загрязненных тканей и наложением швов. При проникающих ранениях характер оперативного вмешательства зависит от наличия повреждений каких-либо органов.
Ушибы брюшной стенки, а также разрывы мышц и фасций лечатся консервативно. Назначается постельный режим, холод и физиотерапия. При крупных гематомах может понадобиться пункция или вскрытие и дренирование гематомы.
Разрывы паренхиматозных и полых органов, а также внутрибрюшные кровотечения являются показанием к экстренной операции. Под общим наркозом выполняется срединная лапаротомия. Через широкий разрез хирург тщательно осматривает органы брюшной полости, выявляет и устраняет повреждения. В послеоперационном периоде при травме живота назначаются анальгетики, проводится антибиотикотерапия. При необходимости в ходе операции и в послеоперационном периоде выполняется переливание крови и кровезаменителей.
Сотрясение мозга
На первый взгляд головному мозга человека может мало что угрожать: ведь он надежно защищен костями черепа. Налаженные процессы поддержания мозга в необходимой ему среде, защищают от недостатка питательных веществ и служат прекрасным амортизатором при падениях и встрясках. Тем не менее, травмы головы очень опасны для головного мозга и часто оборачиваются серьезными проблемами со здоровьем.
Любые травмы можно разделить на открытую и закрытую форму. Открытые травмы влекут за собой повреждения мягких тканей головы и костей черепа. Несложно догадаться, что такие повреждения особенно опасны для здоровья человека. Закрытые травмы подразделяются на несколько видов: сотрясение, ушиб или сдавление головного мозга. Самый распространенный вид подобной травмы – сотрясение. Примечательно, что дети в возрасте до года, практически не получают сотрясение мозга. Причиной тому является незаросший родничок, который защищает малыша от подобных осложнений при падениях.
Причинами сотрясения мозга являются удары и ушибы разного характера или же резкие движения. Чаще всего люди получают сотрясение в результате автомобильных катастроф и аварий, случающихся драк, или травмируются при занятиях спортом или бытовыми делами.
С точностью описать происходящие процессы во время сотрясения мозга пока что трудно для современной медицины. Компьютерное сканирование не покажет никаких признаков отклонения, хотя на самом деле нарушения происходят. Как объясняют врачи, скорее всего при сотрясении мозга нарушается работа нервных клеток. В связи с этим нарушается клеточное питание, и связь между отдельными мозговыми центрами пропадает. Вследствие тяжелого сотрясения мозга может нарушиться целостность кровеносных сосудов, а также высок риск серьезного повреждения определенных участков мозга. Серьезную опасность представляет внутреннее кровотечение, способное нарушить жизнеспособность клеток мозга. Кроме этого существует не менее пугающее осложнение – отек головного мозга. Наиболее тяжелые травмы сопровождаются нарушениями целостности ствола мозга, что наносит удар по регуляции дыхания и кровяного давления.
После подобной травмы человек, как правило, теряет сознание. Длительность помутнения сознания длится непродолжительное время: обычно несколько минут. Однако данный признак встречается только при серьезных травмах. Можно сказать, что чем сильнее сотрясение, тем дольше человек будет без сознания. В наиболее тяжелых случаях больной может впасть в кому.
Еще одной характеристикой тяжести повреждений является утрата памяти: чем серьезнее нарушения, тем больший промежуток прожитого времени канул в небытие. После того, как пострадавший пришел в сознание, могут появиться новые симптомы: тошнота и рвота, бледность, головокружение, шум в ушах, учащенное дыхание. При осмотре врач наверняка заметит еще одну особенность: зрачки глаз после сотрясения всегда сужены или расширены. Так или иначе, травма головы приводит к нарушению нейрохимических процессов. Если зрачки глаз слабо реагируют на свет, негативные последствия травмы незначительны. Если же зрачки совсем не реагируют или один зрачок сужен, а другой расширен – имеет место быть серьезная травма, вплоть до нарушения работы одного из полушарий головного мозга.
При малейшем подозрении на травму головного мозга необходимо оказать пострадавшему первую медицинскую помощь и вызвать бригаду врачей. Обеспечьте больному покой, уложите его на ровную поверхность, слегка приподняв голову. До приезда скорой помощи можно применять охлаждающие компрессы. В тяжелых случаях внимательно следите за больным, при остановке сердца начинайте искусственное дыхание и непрямой массаж. Не оставляйте проявление симптомов без должного внимания. Ситуация может ухудшиться за считанные минуты, а сам больной не всегда может адекватно оценить состояние своего здоровья.
Сотрясение мозга – специализация травматолога. После опроса и осмотра врач, скорее всего, назначит рентген или компьютерную томографию для исключения более серьезных повреждений черепа и мозга. В качестве лечения назначается соблюдение строгого постельного режима. В это время не рекомендуется нагружать мозг чтением книг или просмотром телевизионных программ. При применении назначенного лечения и соблюдении всех правил, больной выздоравливает уже через неделю, реже – через две. Не стоит забывать о том, что даже после легкого сотрясения возможны осложнения неврологического характера: от обычных неврозов до эпилепсии. Для предупреждения и своевременного лечения осложнений рекомендуется посетить врача-невропатолога.
К сожалению, не все случаи сотрясения заканчиваются удачно для здоровья человека. Зачастую нарушения настолько серьезны, что требуют оперативного вмешательства нейрохирургов. Иногда сотрясение мозга может привести к летальному исходу.
Повреждение кожи
Это симптом вашего ребенка?
- Повреждения кожи в любом месте на поверхности тела
- Включают порезы, царапины, царапины, синяки и отеки
Типы травм кожи
- Порезы, порезы, порезы и разрывы. Это раны, которые проходят через кожу в жировую ткань. Вызвано острым предметом.
- Ссадины, ссадины, царапины и ожоги пола. Это поверхностные раны, которые не проходят через кожу. Царапины часто встречаются на коленях, локтях и ладонях.
- Синяки. Кровотечения в кожу из поврежденных кровеносных сосудов. Вызвано тупым предметом. Они могут возникнуть без порезов и царапин.
Когда для разрезов необходимы швы (швы)
- Любой разрез, который раскололся или зияет, требует наложения швов.
- Для разрезов длиной более ½ дюйма (12 мм) обычно требуется наложение швов.
- На лицевой стороне обычно должны быть видны порезы длиной более ¼ дюйма (6 мм).Обычно они нуждаются в наложении швов или кожного клея.
- Любую открытую рану, которая может потребовать наложения швов, необходимо как можно скорее осмотреть. В идеале их следует проверить и закрыть в течение 6 часов. Причина: предотвратить инфицирование раны. Однако для лечения открытых ран нет ограничения.
Порезы и царапины: помощь в принятии решения
- Пленка имеет толщину около 3 мм (1/8 дюйма).
- Порез (рваная рана) проходит через него.
- Царапина или царапина (широкая царапина) не проходит через кожу.
- Порезы, которые открываются в состоянии покоя или при движении, требуют наложения швов, чтобы предотвратить образование рубцов.
- Царапины и царапины не требуют стежков, независимо от их длины.
- Итак, это различие важно.
Когда обращаться с травмой кожи
Позвоните в службу 911 сейчас
- Сильное кровотечение, которое невозможно остановить
- Глубокий порез на груди, животе, голове или шее (например, ножом)
Позвоните врачу или обратитесь за помощью сейчас
- Кожа треснула
- Сильная боль, но не лучше через 2 часа после приема обезболивающего
- Возраст менее 1 года
- Грязь в ране не исчезла после 15 минут чистки
- Потеря кожи из-за плохой царапины идет очень быстро глубокая
- Плохая царапина покрывает большую площадь
- Порез или царапина выглядит зараженной (покраснение, красная полоса или гной)
- Порез или царапина, без прививок от столбняка
- Вы думаете, что ваш ребенок получил серьезную травму
- Вы думаете, что вашему ребенку нужна чтобы увидеть, и проблема актуальна
Обратиться к врачу в течение 24 часов
- Очень большой синяк после незначительной травмы (2 дюйма или шире, 5 см или шире)
- Некоторые синяки появляются без y известная травма
- Вы думаете, что ваш ребенок нуждается в осмотре, но проблема не является срочной
Обратитесь к врачу в рабочее время
- Грязный порез и прививка от столбняка не появлялась более 5 лет
- Чистая порез и отсутствие прививки от столбняка более 10 лет
- Не заживает в течение 10 дней
- У вас есть другие вопросы или опасения
Самостоятельный уход на дому
- Незначительный порез, царапина или синяк (незначительное кровотечение, которое останавливается)
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по телефону 911.
Рекомендации по уходу за небольшими порезами, царапинами или синяками
- Порезы, царапины и царапины — лечение:
- Используйте прямое давление, чтобы остановить кровотечение. Делайте это в течение 10 минут или до остановки кровотечения.
- Промойте рану водой с мылом в течение 5 минут. Попробуйте промыть срез проточной водой.
- Осторожно: Никогда не замачивайте рану, которая может нуждаться в наложении швов. Причина: он может стать более опухшим, и его будет труднее закрыть.
- Осторожно сотрите грязь тряпкой для мытья посуды.
- Используйте мазь с антибиотиком (например, Полиспорин). Рецепт не требуется. Затем закройте его повязкой (например, пластырем). Менять ежедневно.
- Жидкая кожная повязка для мелких порезов:
- Жидкая кожная повязка закрывает раны пластиковым покрытием. Длится до 1 недели.
- Жидкая повязка для кожи имеет несколько преимуществ по сравнению с другими повязками (такими как Band-Aid). Жидкую повязку нужно накладывать только один раз.Он закрывает рану и может способствовать более быстрому заживлению и снижению уровня инфицирования. Кроме того, он водонепроницаем.
- Используйте при небольших повреждениях кожи. Примеры: порезы от бумаги, заусеницы и трещины на пальцах рук или ног.
- Сначала промойте и высушите рану. Затем нанесите жидкость. Поставляется с кисточкой или тампоном. Сохнет менее чем за минуту.
- Вы можете приобрести этот продукт в ближайшей аптеке. Есть много марок жидких повязок. Рецепт не требуется.
- Синяки — Лечение:
- Используйте холодный компресс или пакет со льдом, завернутый во влажную ткань.Нанесите его на синяк один раз на 20 минут. Это поможет остановить кровотечение.
- Через 48 часов используйте теплую влажную тряпку. Делайте это по 10 минут 3 раза в день. Это помогает реабсорбировать кровь.
- Лекарство от боли:
- Чтобы облегчить боль, дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил).
- Используйте по мере необходимости.
- Прививка от столбняка:
- Обновление прививки от столбняка может потребоваться для порезов и других открытых ран.
- Проверьте записи о вакцинах, чтобы узнать, когда вашему ребенку была сделана последняя вакцинация.
- Для грязных порезов и царапин. Если последняя прививка от столбняка была сделана более 5 лет назад, нужна ревакцинация.
- Для чистых резов. Если последняя прививка от столбняка была сделана более 10 лет назад, нужна ревакцинация.
- Обратитесь к врачу вашего ребенка для ревакцинации в обычные рабочие часы. Безопасно давать его в течение 3 дней или меньше.
- Чего ожидать:
- Небольшие порезы и царапины заживают менее чем за неделю.
- Позвоните своему врачу, если:
- Кровотечение не прекращается после прямого надавливания на порез
- Начинает выглядеть инфицированным (гной, покраснение)
- Не заживает через 10 дней
- Вы думаете, что ваш ребенок должен быть осмотрен
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Последняя редакция: 02.10.2021
Последняя редакция: 30.09.2021
Авторские права 2000-2021.Schmitt Pediatric Guidelines LLC.
Сложный перелом | Открытый перелом
Что такое сложный перелом?
Сложный перелом (также известный как «открытый перелом») — это перелом кости, который сопровождается разрывами кожи, в результате чего сломанные концы кости вступают в контакт с внешней средой. Обычно это происходит из-за того, что сломанная кость протыкает кожу во время сильной ударной травмы, и чаще всего поражает голень, но может произойти в любой части конечностей.
Тяжесть сложного перелома зависит от множества факторов, таких как степень повреждения кости и окружающих мягких тканей (мышцы, сухожилия, связки и т. Д.), Степень загрязнения раны почвой, жиром, песком и т. Д. .., и есть ли какое-либо нарушение основных кровеносных сосудов в этой части тела.
Чем опасен сложный перелом?
Сложные переломы являются неотложными ситуациями из-за высокого риска инфицирования, повреждения тканей и осложнений при заживлении.Все высокоэнергетические переломы, включая сложные переломы, подвержены риску другого серьезного сопутствующего состояния, называемого синдромом компартмента.
Инфекция
Открытые высокоэнергетические переломы инфицируются гораздо чаще, чем аналогичные закрытые переломы. Помимо опасений по поводу инфекции, сложные переломы подвержены высокому риску из-за несвоевременного заживления или необходимости дополнительной хирургической операции для ускорения заживления.
Компартмент-синдром
Компартмент-синдром — это неотложная медицинская помощь, при которой поврежденная мышечная ткань раздувается до такой степени, что опухоль повреждает саму мышцу, а также другие прилегающие ткани — чаще всего нервы.Набухшая мышца зажата внутри тканевого отсека, называемого фасцией, который не может растягиваться, чтобы уменьшить давление. При повышении давления все ткани внутри отсека повреждаются. Если синдром компартмента не лечить, ткани могут подвергнуться некрозу (смерти) и вызвать необратимую потерю функции задействованных мышц и нервов. Лечение компартмент-синдрома — это неотложная операция, называемая фасциотомией, которая снимает повышенное давление в пораженном мышечном компартменте.
Может ли сложный перелом быть опасным для жизни?
Сложный перелом изолированно может быть опасным для жизни только в редких случаях, например, если сломанная кость повреждает крупный кровеносный сосуд и своевременное лечение недоступно. Смертность, связанная с переломами, обычно связана с травмами других важных органов, таких как мозг, легкие и печень. При неправильном лечении открытые переломы могут привести к нелетальным долгосрочным осложнениям, таким как инфекция костей и проблемы с правильным заживлением костей.
Скорая помощь
Пациентов с открытыми переломами по возможности следует доставить на машине скорой помощи в ближайший травматологический центр, чтобы начать соответствующее лечение. Рана должна быть осмотрена и перевязана, и пациент должен как можно скорее получить антибиотики, чтобы минимизировать риск заражения. Точно так же перелом следует оценить с помощью рентгена и зафиксировать.
Ортопедическая травматологическая служба HSS регулярно занимается лечением пациентов с открытыми переломами.Наши пациенты проходят обследование с головы до ног, так как часто возникают сопутствующие травмы других частей тела. Хирурги-ортопеды-травматологи работают в тесном сотрудничестве с хирургами-травматологами, нейрохирургами, пластическими хирургами и анестезиологами, по мере необходимости, для оказания травмированным пациентам наилучшего возможного ухода и снижения риска осложнений.
Как лечат сложные переломы?
После оказания всей вышеописанной неотложной помощи пациенты с сложными переломами доставляются в операционную для более тщательной очистки и промывания раны, а также для удаления поврежденных тканей, которые могут загрязнить рану.
Если нет других неотложных процедур, которые необходимо выполнить, таких как фасциотомия при компартмент-синдроме, после этого ухода за острой раной будет проводиться хирургическая коррекция костей. Перелом временно или окончательно стабилизируется в исходных условиях операционной. Обычно это включает в себя открытую репозицию (выполнение разреза для доступа к кости или костям и их выравнивание вручную) с последующей внутренней или внешней фиксацией.
Переднезадний (спереди назад) и боковой (вид сбоку) рентгеновские снимки выровненных бедренных и большеберцовых костей через год после операции.
Фиксация означает использование стержней, проволоки, штифтов, винтов и / или пластин, которые удерживают кость в правильном положении во время заживления. В зависимости от тяжести раны могут потребоваться дополнительные процедуры по лечению раны (дополнительная очистка и / или кожные или мышечные трансплантаты для покрытия раны).
Что делать, если у человека сложный перелом?
Сначала вызовите скорую, чтобы безопасно доставить пациента в ближайшую больницу.В ожидании прибытия помощи держите пациента в как можно более неподвижном состоянии. Излишнее движение увеличивает боль и повреждение тканей.
Не пытайтесь выровнять пораженную конечность (руку, ногу, палец и т. Д.), Где сломана кость, без присутствия обученного медицинского персонала, у которого есть необходимые принадлежности для шинирования. Неправильное обращение может привести к загрязнению раны и дальнейшему повреждению.
Постарайтесь, чтобы пораженная конечность была как можно более чистой. Если возможно, наложите на рану влажную стерильную марлю.По крайней мере, следует защитить рану от контакта с землей или нечистыми поверхностями.
Как предотвратить сложный перелом?
Хотя не каждого несчастного случая или спортивной травмы можно избежать, всегда важно соблюдать меры предосторожности и носить защитное снаряжение во время высокоэнергетических занятий спортом (таких как езда на велосипеде, скейтбординг, катание на лыжах или сноуборде). В дополнение к типичному шлему, чтобы избежать травм головы, фигуристы и скейтбордисты должны носить средства защиты, такие как накладки на локти, колени и запястья, а участники мотоспорта (мотоцикл, снегоход) должны носить кожу или другую подходящую защитную подкладку.
Назад в игру Истории пациентов
Тяжелая травма головы — лечение
Тяжелую травму головы всегда нужно лечить в больнице, чтобы минимизировать риск осложнений.
Первичное лечение
Медицинские работники, лечащие вас, будут уделять приоритетное внимание любым потенциально опасным для жизни травмам.
Например, они могут:
- проверьте, свободны ли дыхательные пути
- проверьте свое дыхание и начните СЛР или рот в рот
- стабилизирует шею и позвоночник (например, с помощью шейного бандажа)
- остановить любое сильное кровотечение
- обезболивает, если вы испытываете сильную боль
- наложите шину на любые сломанные или сломанные кости (закрепив их в правильном положении)
Когда ваше состояние стабилизируется, вам сделают компьютерную томографию, чтобы определить тяжесть травмы.
Узнайте больше о том, как диагностируют тяжелую травму головы
Наблюдение
Если вам необходимо остаться в больнице для наблюдения, лечащие врачи будут регулярно проверять:
- ваш уровень сознания и насколько вы бдительны
- размер ваших зрачков и насколько хорошо они реагируют на свет
- насколько хорошо вы двигаете руками и ногами
- ваше дыхание, частота сердечных сокращений, артериальное давление, температура и уровень кислорода в вашей крови
Если результаты компьютерной томографии показывают кровотечение или опухоль внутри черепа, может быть установлено небольшое устройство, называемое монитором внутричерепного давления (ВЧД).
Тонкая проволока будет вставлена в пространство между черепом и мозгом через небольшое отверстие, просверленное в черепе.
Провод прикреплен к электронному устройству, которое будет предупреждать персонал больницы о любых изменениях давления внутри вашего черепа.
Порезы и ссадины
Любые внешние порезы или ссадины на голове будут очищены и обработаны, чтобы предотвратить дальнейшее кровотечение или инфекцию.
Если в ране есть инородные тела, например битое стекло, их необходимо удалить.
Глубокие или большие порезы, возможно, необходимо закрыть швами, пока они не заживут. Можно использовать местный анестетик, чтобы обезболить область вокруг пореза, чтобы вы не чувствовали боли.
Нейрохирургия
Нейрохирургия — это любой вид хирургии, применяемый для лечения проблем нервной системы (проблем с головным, спинным мозгом и нервами).
В случае тяжелой травмы головы нейрохирургия обычно проводится на головном мозге.
Возможные причины нейрохирургии:
- кровоизлияние — сильное кровотечение внутри головы, такое как субарахноидальное кровоизлияние, которое оказывает давление на мозг и может привести к травме головного мозга и, в тяжелых случаях, к смерти
- гематома — сгусток крови внутри вашей головы, например субдуральная гематома, которая также может оказывать давление на мозг
- ушибы головного мозга — синяки на головном мозге, которые могут перерасти в сгустки крови
- Перелом черепа
Эти проблемы будут выявлены во время тестов и компьютерной томографии.
Если требуется операция, нейрохирург (специалист в области хирургии головного мозга и нервной системы) может прийти и поговорить с вами или вашей семьей об этом.
Но поскольку перечисленные выше проблемы могут быть серьезными и могут потребовать срочного лечения, может не хватить времени на обсуждение операции до ее проведения.
В таких случаях ваш хирург найдет время, чтобы обсудить детали операции с вами и вашей семьей после операции.
Краниотомия
Трепанация черепа — один из основных видов хирургического лечения тяжелых травм головы.
Во время трепанации черепа в черепе делается отверстие, чтобы хирург мог получить доступ к вашему мозгу.
Процедура будет проводиться под общим наркозом, поэтому вы будете без сознания и не сможете почувствовать боль или дискомфорт.
Хирург удалит все сгустки крови, которые могли образоваться в вашем мозгу, и восстановит поврежденные кровеносные сосуды.
Как только кровотечение внутри вашего мозга остановится, удаленный кусок кости черепа будет заменен и прикреплен с помощью небольших металлических винтов.
Переломы черепа
Ваш череп может быть сломан во время травмы головы. КТ поможет определить степень травмы.
Существуют различные типы переломов черепа, в том числе:
- простой (закрытый) перелом — кожа не порвалась и окружающие ткани не повреждены
- сложный (открытый) перелом — кожа и ткань повреждены, а мозг обнажен
- линейный перелом — где перелом кости выглядит как прямая
- вдавленный перелом — при раздавливании части черепа внутрь
- перелом основания — перелом основания черепа
Открытые переломы часто бывают серьезными, поскольку при повреждении кожи повышается риск бактериальной инфекции.
Вдавленные переломы также могут быть очень серьезными, потому что маленькие кусочки кости могут давить внутрь на мозг.
Лечение переломов черепа
Большинство переломов черепа заживают сами по себе, особенно если это простые линейные переломы.
Процесс заживления может занять много месяцев, хотя любая боль обычно проходит через 5–10 дней.
Если у вас открытый перелом, могут назначить антибиотики, чтобы предотвратить развитие инфекции.
Если у вас тяжелый или вдавленный перелом, может потребоваться операция, чтобы предотвратить повреждение головного мозга. Обычно это проводится под общим наркозом.
Во время операции любые части кости, которые были вдавлены внутрь, могут быть удалены и возвращены в их правильное положение.
При необходимости можно использовать металлическую проволоку или сетку для соединения частей черепа.
Как только кость вернется на место, она должна зажить естественным образом.
Ваш хирург сможет более подробно объяснить вам проводимую процедуру.
После операции
В зависимости от серьезности вашей операции вам может потребоваться восстановление в отделении интенсивной терапии (ICU). Это небольшая специализированная палата, где за вами будут постоянно наблюдать.
В отделении интенсивной терапии вас могут поместить на аппарат искусственной вентиляции легких, который перемещает обогащенный кислородом воздух в легкие и из них.
Когда вы почувствуете себя достаточно хорошо, вас переведут в отделение с высокой степенью зависимости (HDU) или другое отделение, и за вашим состоянием будет продолжаться наблюдение, пока вы не почувствуете себя достаточно хорошо, чтобы выписаться из больницы.
Узнайте больше о восстановлении после тяжелой черепно-мозговой травмы
Последняя проверка страницы: 30 ноября 2018 г.
Срок следующего рассмотрения: 30 ноября 2021 г.
Адвокат по открытым переломам
При открытом переломе перелом гематомы или сломанной кости подвергается воздействию внешней среды через кожу и мягкие ткани. Кожная рана, также называемая сложным переломом, может находиться в области, удаленной от разрыва. В большинстве случаев рана возникает в результате того, что фрагмент кости пробил кожу во время травмы.Эти переломы часто возникают из-за высокоэнергетических травм, таких как падения, занятия спортом или столкновения автомобилей.
Если вы или член вашей семьи получили открытый перелом в результате несчастного случая, вызванного другой стороной или организацией, наши юристы по травмам в Сакраменто готовы защитить ваши права. Позвоните нам сегодня, чтобы узнать больше и получить бесплатную дружескую консультацию по вашему делу по телефону (916) 921-6400 или (800) 404-5400.
В нашей юридической фирме по травмам мы стремимся к достижению благоприятных результатов для людей, получивших травмы, такие как сложные переломы, в результате несчастных случаев с 1982 года.У нас есть обширный опыт защиты прав и интересов пострадавших в авариях по всей Калифорнии. Чтобы узнать о своих правах и возможностях финансового оздоровления, свяжитесь с нашей командой юристов сегодня и получите бесплатную и удобную консультацию по делу.
Как вначале лечат сложные переломы?Большинство пациентов с открытыми переломами получат первичное лечение в отделениях неотложной помощи. Оттуда врач проведет медицинский осмотр и осмотрит пациента на предмет других травм.Врач также может назначить рентген, чтобы оценить серьезность перелома кости. Может потребоваться дальнейшая визуализация.
Пациент получит антибиотики при входе в отделение неотложной помощи, чтобы предотвратить риск заражения. Может быть назначена ревакцинация от столбняка, если пациент не получал ее в течение последних пяти лет. Врач закроет рану стерильной повязкой и наложит на пораженную конечность шину, чтобы стабилизировать кости, пока пациенту не будет проведена операция.
Как определяется серьезность открытого перелома кости?Ниже приводится список нескольких факторов, влияющих на определение тяжести сложного перелома:
- Размер костных фрагментов
- Количество сломанных костных фрагментов
- Повреждение мягких тканей, окружающих место перелома
- Местоположение травмы и хорошее кровообращение в мягких тканях пораженного участка
Некоторые потенциальные осложнения, которые могут возникнуть при открытом переломе, могут включать:
- Инфекция: наиболее частым осложнением сложного перелома является инфекция.Часто это происходит из-за контакта бактерий с раной в момент травмы. Заражение может произойти в процессе заживления или после заживления перелома и раны. Инфекция кости может стать хронической и привести к необходимости дальнейших хирургических вмешательств.
- Несращение: в некоторых случаях сложного перелома могут возникнуть трудности в процессе заживления из-за сосудистой травмы. Если кость не заживает должным образом, могут потребоваться дополнительные хирургические процедуры.Это может включать повторную внутреннюю фиксацию и пересадку кости в область перелома.
- Синдром компартмента: Среди наиболее болезненных состояний, которые могут развиться после открытого перелома, есть компартмент-синдром. Это связано с увеличением давления в мышцах травмированной ноги или руки, что приводит к нарушению местного кровообращения. Когда у пациента наблюдается компартмент-синдром, необходима немедленная хирургическая процедура для снятия нарастающего давления. Если заболевание не лечить, это может привести к потере функции и даже необратимому повреждению тканей.
В связи с характером сложных переломов, большинство из них лечат в операционных. Очень важно немедленно обратиться за медицинской помощью, чтобы обеспечить надлежащую очистку раны и снизить риск заражения. В зависимости от тяжести травмы врач может назначить во время медицинской процедуры либо общую, либо регионарную анестезию. Лечение может включать:
- Ирригация и удаление раны: первым шагом в управлении риском заражения является обработка раны и ирригация.Процесс санации включает удаление мертвой (некротической) ткани, а также загрязненного и инородного материала из раны. Врачу может потребоваться расширить рану, если она небольшая. Таким образом, они могут достичь всех пораженных участков мягких тканей и костей. При орошении открытая рана промывается физиологическим раствором, чтобы ускорить процесс заживления и предотвратить преждевременное заживление инородного тела или абсцесса. Врач оценит перелом и стабилизацию костей после того, как рана будет очищена.Дальнейшее лечение сложного перелома может включать внутреннюю или внешнюю фиксацию.
- Внутренняя фиксация: Посредством внутренней фиксации врач может разместить металлические имплантаты, такие как винты, стержни и пластины, внутри или на поверхности сломанной кости. Они служат для сохранения положения кости и удержания ее вместе во время процесса заживления. Внутренняя фиксация может быть рекомендована в случаях открытых переломов, когда сломанные костные фрагменты могут быть правильно выровнены, имеется минимальное повреждение тканей или кожи и рана чистая.Эта процедура часто проводится в качестве начальной операции, но ее можно отложить, если для заживления мягких тканей потребуется больше времени.
- Наружная фиксация: врач может использовать внешнюю фиксацию для травмированной конечности, если сломанные кости и рана не подготовлены для постоянного имплантата. Обычно это рекомендуется в наиболее серьезных случаях открытых переломов. В ходе этой медицинской процедуры врач может вставить металлические штифты или винты в кость ниже и выше разрыва. К винтам или штифтам, выступающим из кожи, прикреплены стержни из углеродного волокна или металла.Преимущество внешней фиксации заключается в том, что она обеспечивает стабилизацию перелома, пока врач обрабатывает рану. В большинстве случаев внешний фиксатор сохраняется до тех пор, пока врач не сочтет безопасным выполнение внутренней фиксации. Однако его также можно использовать для стабилизации костей до завершения процесса заживления. После заживления разрыва во второй процедуре наружный фиксатор удаляется.
- Повязка: При лечении более сложной раны может потребоваться временное покрытие стерильной повязкой для ускорения заживления и снижения риска инфекции.В большинстве случаев врачи могут наложить полупроницаемые повязки, чтобы закрыть рану до тех пор, пока не станет возможным ее окончательное закрытие. Перед герметизацией раны в поврежденную область могут быть вставлены гранулы антибиотика, чтобы обеспечить высокую концентрацию антибиотиков.
- Покрытие раны: по прошествии времени врач будет использовать постоянный метод покрытия раны. Это может быть свободный лоскут, местный лоскут или кожный трансплантат. В случаях, когда имеется только потеря кожи, можно использовать кожный трансплантат. Это часть кожи с другого участка тела, которую можно взять и использовать для прикрытия раны.
Результат успешного лечения будет зависеть от сотрудничества со стороны пациента. Чтобы восстановить гибкость, подвижность суставов и мышечную силу, необходимо выполнять упражнения во время и после процесса заживления. Врач или физиотерапевт может предложить пациенту план реабилитационных упражнений, наиболее соответствующий его потребностям.
Защитите свои права после перенесенного открытого переломаЕсли человек получил сложный перелом в результате несчастного случая в Калифорнии, он может иметь право на компенсацию.Это может включать прошлые и будущие медицинские счета, потерю дохода, потерю будущего заработка, а также боль и страдания. Однако процесс рассмотрения претензий непрост, поскольку в нем могут быть задействованы различные факторы. Посмотрите это видео, чтобы узнать больше.
Каков крайний срок подачи заявления о сложном переломе?
Как и в большинстве штатов, в Калифорнии есть законы, которые регулируют, когда физическое лицо может подать иск в гражданский суд. Срок давности или предельный срок для подачи иска составляет два года с даты происшествия.Это изложено в разделе 335.1 Гражданского процессуального кодекса Калифорнии.
Хотя может показаться, что времени для подачи документов достаточно, важно сразу же после аварии нанять адвоката. Чем раньше будет нанят адвокат, тем скорее адвокат сможет приступить к работе по защите потерпевшей и созданию веского дела о личной травме для получения справедливой компенсации от их имени.
Как сравнительная небрежность может повлиять на ваше делоВ Калифорнии применяется система сравнительной вины.Это может означать, что потерпевшая сторона может не получить полную компенсацию, на которую она имеет право, если она каким-либо образом виновата в рассматриваемой аварии. Из-за этого другие стороны и страховые компании могут попытаться обвинить потерпевшую сторону, чтобы ограничить свою финансовую ответственность за инцидент.
К счастью, опытный адвокат по травмам может защитить потерпевшую сторону и ее интересы от несправедливых исков. Адвокат будет работать над тем, чтобы их клиент получил справедливую компенсацию, которую они заслуживают за сложный перелом.
Почему важно работать с адвокатом после несчастного случая?Страховая компания, представляющая другую сторону, ответственную за открытый перелом, не может предоставить иску о телесных повреждениях полную и справедливую компенсацию, которую она по праву заслуживает.
Опытный адвокат по травмам может помочь потерпевшей, предоставив информированную точку зрения на их дело и на то, чего от него ожидать. Если пострадавший решит работать с адвокатом, он может быть уверен, зная, что его дело будет в надежных руках, а его права будут защищены.
Свяжитесь с адвокатом по открытым переломам сегодняЕсли вы получили сложный перелом в результате несчастного случая, вызванного другой стороной или организацией, свяжитесь с нашими юристами по травмам в Сакраменто сегодня для получения бесплатного дружеского совета по телефону (916) 921-6400 или (800). ) 404-5400. Мы доступны в любое время, чтобы подробно изучить ваше дело и посоветовать, чего ожидать от дальнейшего рассмотрения вашего иска.
Изображение предоставлено: Pexels User ~ «Анна Швец»
: ds [cs 1645] cha
Травмы, вызванные давлением: этапы | Michigan Medicine
Обзор темы
Пролежневые травмы описываются в четыре этапа.
- 1 стадия язв — это не открытые раны. Кожа может быть болезненной, но на ней нет разрывов и разрывов. Кожа выглядит покрасневшей и не бледнеет (теряет цвет на короткое время, когда вы нажимаете на нее пальцем, а затем убираете палец). У темнокожего человека цвет этой области может отличаться от цвета окружающей кожи, но он может не выглядеть красным. Температура кожи часто бывает выше. И язва на 1-й стадии может быть на ощупь тверже или мягче, чем область вокруг нее.
- На стадии 2 кожа обычно разрывается, стирается или образует язву, которая обычно бывает нежной и болезненной.Язвочка распространяется на более глубокие слои кожи. Это может выглядеть как царапина (ссадина) или неглубокий кратер на коже. Иногда эта стадия выглядит как волдырь, наполненный прозрачной жидкостью. На этом этапе часть кожи может быть повреждена без возможности восстановления или может умереть.
- Во время стадии 3 язва усиливается и распространяется на ткани под кожей, образуя небольшой кратер. В язве может проявляться жир, но не мышцы, сухожилия или кости.
- На стадии 4 травма от давления очень глубокая, достигая мышц и костей и вызывая обширные повреждения.Может произойти повреждение более глубоких тканей, сухожилий и суставов.
На стадиях 3 и 4 боль может быть незначительной или отсутствовать из-за значительного повреждения тканей. При прогрессировании пролежней могут возникнуть серьезные осложнения, такие как инфицирование кости (остеомиелит) или крови (сепсис).
Иногда травма, вызванная давлением, не входит ни в одну из этих стадий.
- В некоторых случаях подозревается травма, вызванная глубоким сдавливанием, но не может быть подтверждена. Когда нет открытой раны, но ткани под поверхностью повреждены, язва называется повреждением глубоких тканей (DTI).Участок кожи может выглядеть пурпурным или темно-красным, или может быть волдырь, наполненный кровью. Если вы или ваш врач подозреваете травму, вызванную давлением, эту область обрабатывают так, как если бы она образовалась.
- Есть также пролежни, которые «неэтапно». Это означает, что этап не ясен. В этих случаях основание язвы покрыто толстым слоем другой ткани и гноя, который может быть желтым, серым, зеленым, коричневым или черным. Врач не может увидеть основание язвы, чтобы определить стадию.
Кредиты
Текущий по состоянию на: 4 марта 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Э. Грегори Томпсон, врач внутренних болезней
Адам Хусни, доктор медицины, семейная медицина
Кэтлин Ромито, доктор медицины, семейная медицина
Маргарет Дусетт DO — Физическая медицина и реабилитация, уход за ранами, гипербарическая медицина
Current as из: 4 марта 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: E.Грегори Томпсон, врач внутренних болезней и Адам Хусни, доктор медицины, семейная медицина и Кэтлин Ромито, доктор медицины, семейная медицина, Маргарет Дусетт, доктор медицины, физиотерапия и реабилитация, уход за ранами, гипербарическая медицина
Открытая рана Травма головного мозга | SpinalCord.com
Открытая травма головы, иногда известная как открытая рана головного мозга, может пугать свидетелей. Эти травмы часто бывают очень кровавыми из-за большого количества кровеносных сосудов, обслуживающих мозг. Они часто опасны для жизни, но не позволяйте себе бояться появления открытой травмы головного мозга.Некоторые выглядят намного хуже, чем они есть на самом деле, и вы не можете судить об опасности, исходящей от травмы, исходя из того, насколько она кровоточащая или насколько болезненной.
Тем не менее, любая открытая травма головы требует немедленной медицинской помощи в местном отделении неотложной помощи и может потребовать лечения в учреждении, специализирующемся на травмах головного и спинного мозга. Чем быстрее вы обратитесь за лечением, тем лучше будет прогноз.
По определению, открытая травма головы приводит к перелому черепа, поэтому его иногда называют переломом черепа.Иногда череп трескается в результате внезапного удара. В других случаях предмет может проткнуть череп. Понимание большого разнообразия переломов черепа, а также того, как эти травмы могут повлиять на здоровье мозга, может помочь вам лучше понять свою травму, задать врачу правильные вопросы и оценить свой прогноз.
Что такое открытая травма головы?Открытые травмы головы возникают, когда что-то ударяет по голове с достаточной силой, чтобы пробить череп. Незначительное кровотечение на голове — например, от удара кулаком или удара головой об угол стола — не квалифицируется как открытая травма головы.Вместо этого в ваш череп должен проникнуть какой-то предмет.
Некоторые открытые травмы головы просто проникают в череп; Хотя они могут быть опасными для жизни, они, как правило, гораздо менее опасны, чем травмы, которые также проникают в мозг. Когда объект соприкасается с мозгом, результатом может быть необратимое повреждение мозга. Также могут возникнуть сильное кровотечение, образование тромбов и другие опасные для жизни травмы, поэтому крайне важно обратиться за неотложной медицинской помощью. Никогда не пытайтесь удалить объект самостоятельно или придерживайтесь подхода «выжидания».Даже если вы чувствуете себя хорошо, ваша жизнь может быть в опасности.
Типы открытых ран головного мозгаБольшинство врачей различают четыре типа открытых травм головного мозга. В их число входят:
- Линейные переломы черепа: Линейные переломы черепа, на которые приходится большинство травм головы, обычно являются наименее серьезными. Эти травмы связаны только с трещиной в черепе без какого-либо проникновения в мозг. Кровотечение обычно минимальное, но в значительной степени зависит от местоположения перелома.Многие выжившие после линейного перелома черепа полностью выздоравливают. В редких случаях у пациентов, перенесших другой тип черепно-мозговой травмы, развивается линейный перелом черепа, когда опухоль на головном мозге разрывает череп.
- Диастатический перелом черепа: Диастатический перелом часто встречается у младенцев, когда отделены области черепа. У развивающихся детей в черепе есть линии, где кости в конечном итоге срастаются, но некоторые травмы разделяют эти кости. Осложнения варьируются от незначительных до опасных для жизни, но любая травма головы младенца или маленького ребенка требует серьезной медицинской помощи.
- Депрессивный перелом черепа: Эти травмы возникают, когда череп проникает, часто острым предметом, в результате чего отломанные части черепа контактируют с мозгом. Эти травмы могут вызвать серьезное повреждение головного мозга в дополнение к сужению основных кровеносных сосудов.
- Перелом базилярного черепа: Самая редкая разновидность перелома черепа, переломы базилярного черепа возникают при разрыве основания черепа. Это может привести к разрыву ткани, удерживающей мозг на месте, нарушить способность мозга общаться со спинным мозгом и вызвать утечку спинномозговой жидкости из ушей и носа.
Любая открытая рана головного мозга представляет собой неотложную медицинскую помощь, опасную для жизни. Не пытайтесь лечить симптомы дома или придерживаться выжидательного подхода. Вместо этого немедленно обратитесь в отделение неотложной помощи — в идеале — в травматологическую больницу. Если вы не уверены, был ли у вас перелом черепа, можно указать некоторые из непосредственных симптомов:
- Кровотечение из-за травмы головы.
- Отек возле травмы головы или в других местах вокруг головы.
- Потеря сознания после удара по голове.
- Изменения настроения или личности.
- Замешательство или трудности с концентрацией внимания.
- Изъятия.
- Тошнота, рвота и сильные головные боли.
- Неспособность бодрствовать.
Долгосрочные последствия травмы головного мозга с открытой раной сильно различаются от человека к человеку и зависят от таких факторов, как тяжесть травмы, площадь травмы головного мозга, общее состояние здоровья, качество медицинской помощи и качество лечения. текущий уход.Например, у здорового молодого человека, который продолжает физиотерапию, прогноз намного лучше, чем у пожилого человека с плохим здоровьем, который не занимается физиотерапией. Ваш врач может дать вам наиболее точную оценку вашего прогноза, но некоторые из наиболее распространенных долгосрочных последствий травмы открытой раны включают:
- Изменения внешнего вида рядом с местом травмы.
- Изменения настроения, личности или психического здоровья; некоторые люди борются с депрессией, тревогой или проблемами контроля над импульсами.
- Изменения познания и интеллекта.
- Проблемы с мелкой или крупной моторикой.
- Проблемы с памятью.
- Постоянные хронические боли и головные боли.
- Вторичные реакции иммунной системы, включая повышенную общую уязвимость к инфекциям.
Немедленное лечение открытой раны черепно-мозговой травмы направлено на остановку кровотечения и, если возможно, удаление предмета, вызвавшего рану.В редких случаях удаление более опасно, чем оставление предмета на месте, поэтому никогда не следует пытаться удалить посторонний предмет самостоятельно. Многим пережившим открытую рану головного мозга требуется несколько операций для прижигания кровеносных сосудов, лечения переломов черепа и удаления инородных предметов.
Оттуда процесс восстановления зависит от того, насколько серьезной была травма. Некоторые люди, пережившие открытую рану головного мозга, выздоравливают при минимальном медицинском вмешательстве; это особенно верно для людей, у которых есть лишь незначительные линейные переломы черепа.Другим нужны годы последующей терапии и лечения. Эти процедуры могут включать:
- Консультации по психическому здоровью: Жизнь с черепно-мозговой травмой может деморализовать, а сама черепно-мозговая травма может изменить ваше настроение и личность. Психотерапия — а иногда и психиатрические препараты — облегчают переход.
- Лекарства от побочных эффектов вашей травмы; Ваш врач может назначить вам препараты для разжижения крови, чтобы снизить риск образования тромба, или порекомендовать антибиотики для предотвращения инфекций.
- Физическая, профессиональная и логопедическая терапия, чтобы помочь вам восстановить утраченные функции. Эта терапия помогает вашему мозгу перестроиться, чтобы справиться с травмой, и чем чаще вы идете и усерднее работаете, тем больше вероятность, что она будет эффективной.
- Информация о вашей травме , особенно обучение вашей семье и друзьям.
- Последующие операции для решения проблем, связанных с травмой, таких как фрагменты черепа или поврежденные кровеносные сосуды.
- Текущее сканирование мозга и другие тесты для измерения вашего прогресса, выявления и решения проблем до того, как они станут более серьезными.
Переломы костей: типы, лечение и симптомы
Обзор
Что такое перелом кости?
Когда вы ломаете кость, медицинские работники называют это переломом кости.Этот перелом изменяет форму кости. Эти переломы могут происходить прямо поперек кости или по ее длине. Перелом может расколоть кость пополам или оставить ее на несколько частей.
Какие бывают переломы костей?
Медицинские работники обычно классифицируют перелом кости на основе его особенностей. Категории включают:
- Закрытые или открытые переломы: Если при травме не разрывается кожа, это называется закрытым переломом. Если кожа открывается, это называется открытым или сложным переломом.
- Полные переломы: Разрыв полностью проходит через кость, разделяя ее надвое.
- Переломы со смещением: В месте разрыва кости образуется щель. Часто для исправления этой травмы требуется хирургическое вмешательство.
- Частичные переломы: Кость не проходит до конца.
- Стресс-переломы: В кости появляется трещина, которую иногда трудно обнаружить при визуализации.
Медицинский работник может добавить дополнительные термины для описания частичных, полных, открытых и закрытых переломов.Эти условия включают:
- Отрыв: Сухожилие или связка отрывают часть кости. Связки соединяют кости с другими костями, а сухожилия прикрепляют мышцы к костям.
- Измельченный: Кость раскалывается на несколько частей.
- Компрессия: Кость раздавливается или сплющивается.
- Пострадал: Кости сбиваются вместе.
- Oblique: Разрыв проходит по диагонали через кость.
- Спираль: Перелом по спирали вокруг кости.
- Поперечный: Разрыв проходит по прямой линии через кость.
Кто получает переломы костей?
Сломать кость может любой, в определенных ситуациях это повышается. Многие люди ломают кости в результате падений, автомобильных аварий и спортивных травм. Медицинские условия, такие как остеопороз, также могут иметь значение. Остеопороз вызывает не менее одного миллиона переломов ежегодно. Медицинские работники называют эти травмы хрупкими переломами.
Симптомы и причины
Что вызывает переломы костей?
Хотя кости очень крепкие, они могут сломаться. Чаще всего переломы случаются из-за того, что кость наталкивается на более сильную силу (например, ее отбрасывает вперед в автокатастрофе). Кроме того, повторяющиеся усилия — например, от бега — могут сломать кость. Медицинские работники называют такие травмы стрессовыми переломами.
Еще одна причина переломов — остеопороз, который ослабляет кости с возрастом. Это серьезное заболевание, поэтому пожилые люди должны поговорить с врачом о своем риске.
Какие симптомы возникают при переломах костей?
Симптомы перелома зависят от того, какая кость ломается. Например, вы, вероятно, сразу узнаете, есть ли у вас проблема с рукой, ногой или пальцем. Если вы не уверены, примите во внимание следующие возможные симптомы:
- Затруднения при использовании конечности.
- Заметная и необычная неровность, изгиб или поворот.
- Сильная боль.
- Отек.
Диагностика и тесты
Как проверить перелом костей?
Чтобы диагностировать перелом костей, ваш лечащий врач осмотрит травму.Вы также, вероятно, пройдете один или несколько тестов на визуализацию. Эти тесты могут включать:
- Рентген: Этот инструмент создает двухмерное изображение разрыва. Медицинские работники часто в первую очередь обращаются к этой визуализации.
- Сканирование костей: Медицинские работники используют сканирование костей, чтобы найти переломы, которые не обнаруживаются на рентгеновском снимке. Это сканирование занимает больше времени — обычно это два посещения с интервалом в четыре часа, — но оно может помочь найти некоторые переломы.
- Компьютерная томография: При компьютерной томографии используются компьютеры и рентгеновские лучи для создания детальных срезов или поперечных сечений кости.
- MRI: MRI создает очень детальные изображения с использованием сильных магнитных полей. МРТ часто используется для диагностики стрессового перелома.
Ведение и лечение
Какие существуют методы лечения переломов костей?
Медицинский работник обычно лечит сломанную кость гипсом или шиной. Бросок надежно защищает разрыв, а шины защищают только одну сторону. Обе опоры удерживают кость в неподвижном состоянии (неподвижность) и распрямляют ее. Кость снова срастается и заживает.
С меньшими костями, такими как пальцы рук и ног, гипс не будет. Ваш лечащий врач может перевязать травму перед использованием шины.
Иногда вашему врачу может потребоваться помощь. В этой процедуре используются шкивы и утяжелители для растяжения мышц и сухожилий вокруг сломанной кости. Тяга выравнивает кость для ускорения заживления.
При некоторых перерывах ваш лечащий врач может порекомендовать операцию. В вашем лечении могут использоваться винты, пластины и фиксаторы из нержавеющей стали или рамки, которые надежно удерживают кость.
Профилактика
Как предотвратить переломы костей?
Вы можете предотвратить многие переломы, избегая падений, оставаясь в форме и получая правильные витамины и минералы.
Как избежать падений
Следование определенным советам поможет вам оставаться в вертикальном положении в помещении и на улице.
В помещении:
- Баланс: Рассмотрите возможность тренировки равновесия и физиотерапии, если ваше тело чувствует себя не в своей тарелке. При необходимости используйте трость или ходунки.
- Удаление беспорядка: Держите ваши комнаты в порядке. Убедитесь, что провода и шнуры не пересекают пешеходные дорожки.
- Освещение: Убедитесь, что все комнаты хорошо освещены.
- Коврики: Используйте противоскользящие коврики под любые коврики, которые вам нужны.
- Обувь: Носите обувь, а не только носки, когда вы дома.
- Зрение: Проверьте свое зрение, осмотрев глаз окулистом.
На открытом воздухе:
- Внимание: Обратите внимание на свое окружение.Следите за всем, что может превратиться в препятствие или споткнуться.
- Весы: Используйте трость или ходунки и наденьте обувь на резиновой подошве для лучшего захвата.
- Бордюры: Осторожно на бордюрах. Следите за своей опорой, когда вы подходите.
- Освещение: Оставьте свет на крыльце, если вы придете домой после наступления темноты.
- Погода: Следите за тем, чтобы тротуары, проезды и ступеньки были свободными ото льда и снега. Используйте соль, чтобы они оставались чистыми.
Оставаться в форме
Упражнения с отягощением, например ходьба, помогают сохранять кости здоровыми и крепкими.Упражнения, которые укрепляют или укрепляют мышцы, также могут улучшить баланс.
Правильное питание
Чтобы повысить прочность костей, следите за своим питанием. Убедитесь, что вы получаете от 1200 до 1500 миллиграммов (мг) кальция каждый день. Также получите от 800 до 1000 международных единиц (МЕ) витамина D. Некоторые продукты являются хорошими источниками этих питательных веществ:
- Миндаль.
- Фасоль, такая как нут, черная фасоль и тофу.
- Молочные продукты, такие как молоко и йогурт.
- Яйца.
- Овощи, такие как брокколи, шпинат и капуста.
- Цельнозерновые, такие как коричневый рис, овес и рожь.
Перспективы / Прогноз
Как долго заживает перелом?
Время заживления сломанной кости варьируется от человека к человеку и зависит от тяжести травмы. Например, сломанная нога займет больше времени, чем сломанная рука или сломанное запястье. Кроме того, с возрастом вы восстанавливаетесь медленнее. В среднем медицинские работники говорят, что на восстановление после перелома кости уходит от шести до восьми недель.
Есть ли осложнения при переломах костей?
Как и многие травмы, перелом кости может привести к осложнениям. Сюда могут входить:
- Сгустки крови: Закупорка кровеносного сосуда, который может вырываться и перемещаться по телу.
- Осложнения при отливке: Может включать пролежни (язвы) и жесткость суставов.
- Синдром компартмента: Кровотечение или опухоль в мышцах, окружающих перелом.
- Гемартроз: Кровотечение в сустав, вызывающее его опухание.
Жить с
Когда следует обратиться к врачу по поводу перелома костей?
Если вы подозреваете, что сломали кость, немедленно обратитесь к врачу. Если вы не можете добраться до отделения неотложной помощи или отделения неотложной помощи самостоятельно, позвоните в службу 911 за помощью.
Обратитесь к врачу, если вам кажется, что перелом не заживает. Также обратитесь к врачу, если область вокруг перелома опухла, покраснела или болела.
