причины, симптомы и лечение в Москве
Понос при панкреатите развивается по разным причинам: недостаточная выработка секреторной жидкости, продолжительный прием лекарственных средств, оказывающих повышенную нагрузку на органы пищеварения, развитие холецистита на фоне панкреатита, дисбактериоз, нарушение диеты. Для лечения диареи, возникшей на фоне воспаления поджелудочной железы, назначаются лекарственные средства, специальная диета. Для профилактики поноса при панкреатите необходимо соблюдать правила здорового образа жизни, контролировать питание, свести к минимуму употребление вредной пищи, следить за массой тела, проявлять физическую активность.
Симптомы диареи при панкреатите
Диарея при прогрессирующем панкреатите беспокоит больного практически постоянно. Независимо от того, что человек съел, его стул всегда жидкий, приобретает более светлые оттенки. В каловых массах видны пастообразные включения, запах приобретает неприятный, резкий аромат.
Постепенно развивается полифекалия, при которой объем каловых масс становится намного больше за один поход в уборную.
Понос при панкреатите, лечение которого отсутствует, вызывает ряд дополнительных осложнений, таких как:
- обезвоживание на фоне постоянной диареи;
- приступообразные боли в животе;
- отсутствие аппетита и стремительное снижение массы тела;
- бледность и истончение кожных покровов;
- слабость, апатия, бессонница;
- высокая температура, озноб.
При своевременном обращении к врачу и правильно назначенной терапии удастся избежать ряда негативных признаков и предупредить развитие серьезных осложнений. При панкреатите игнорировать первые признаки диареи чревато резким ухудшением самочувствия и развитием тяжелых последствий, бороться с которыми намного сложнее и дольше.
Лечение панкреатического поноса
Если диарея при панкреатите не затяжная и осложнения отсутствуют, для нормализации стула и работы поджелудочной железы назначается лечебная диета. Больной, страдающий диареей, должен питаться часто и понемногу. Объем одной порции не должен превышать 200 – 250 г, среднее количество приемов пищи – 5 – 6 раз в день.
Больной, страдающий диареей, должен питаться часто и понемногу. Объем одной порции не должен превышать 200 – 250 г, среднее количество приемов пищи – 5 – 6 раз в день.
Для снятия нагрузки с больного органа и нормализации стула в первые дни рекомендуется употреблять такие блюда:
- легкий куриный или рыбный бульон;
- нежирное мясо, рыба, приготовленные на пару;
- кисломолочные продукты;
- вареные яйца, паровой омлет;
- компоты из сухофруктов, чаи на основе лечебных трав.
При тяжелом обострении панкреатита и непроходящей диарее назначаются медикаментозные средства:
- ферменты;
- энтеросорбенты;
- препараты, улучшающие тонус кишечника и способствующие накоплению кала;
- спазмолитики и обезболивающие;
- пробиотики для нормализации кишечной микрофлоры;
- витамины и минеральные комплексы для восполнения дефицита жизненно важных веществ.
Симптомы и лечение диареи при панкреатите | Гастрит и Панкреатит
Диарея, или понос при панкреатите может характеризоваться, как один из основных симптоматических проявлений данной патологии, причиняющих массу дискомфорта и ухудшающих общее самочувствие пациента. При отягощении болезни происходит развитие хронической формы диареи, которая проявляется на протяжении длительного периода времени, с тяжелым течением терапевтического лечения, а также способствует развитию астении и максимальному снижению массы тела. В представленных материалах данной статьи разберемся с тем, почему возникает понос, какие разновидности симптоматических признаков возникают, возможные осложнения, а также попробуем разобраться с тем, как остановить понос и рассмотрим основные методы его лечения и профилактики.
При отягощении болезни происходит развитие хронической формы диареи, которая проявляется на протяжении длительного периода времени, с тяжелым течением терапевтического лечения, а также способствует развитию астении и максимальному снижению массы тела. В представленных материалах данной статьи разберемся с тем, почему возникает понос, какие разновидности симптоматических признаков возникают, возможные осложнения, а также попробуем разобраться с тем, как остановить понос и рассмотрим основные методы его лечения и профилактики.
Причины возникновения поноса при панкреатите
Может ли быть понос, когда болит поджелудочная железа и развивается в ней воспаление в виде панкреатической патологии? Ответ на данный вопрос очень прост: диарея при панкреатите, в большинстве случаев, может являться довольно частым явлением, свидетельствующем о том, что заболевание поджелудочной железы переросло в стадию хронического течения запущенной формы. Если же у пациента диагностируется острый панкреатит, то в таком случае будут развиваться не диарея, а запоры.
Возникновение поноса при панкреатическом поражении поджелудочной железы происходит на фоне следующих причин:
при недостаточности секреторной функциональности поджелудочной железы, при образовании которой происходит сбой в процессах переваривания пищи, на фоне чего каловые массы выводятся без тщательной переработки;
употребление препаратов антибиотического спектра действия способствует нарушению микрофлоры кишечника и развитию данного симптома;
дисфункция желчного пузыря в виде холецистита, а также расстройства поражающие желудок либо 12-ти перстную кишку;
прогрессирование дисбактериоза;
чрезмерное потребление спиртных и газированных напитков;
отсутствие процедур по поддержанию личной гигиены.
Все вышеуказанные факторы провоцируют развитие поноса при панкреатическом поражении паренхиматозной железы, лечение которого полностью зависит от первопричины.
Симптоматика диареи
Многие заболевания желудочно-кишечного тракта характеризуются схожей клинической картиной, которые могу периодически обостряться либо протекать в стабильной хронической форме. Гастрит, холецистит, язвенное поражение слизистых желудка и двенадцатиперстной кишки, прогрессирование желчекаменной болезни характеризуются нарушениями в сфере процессов пищеварения. Формирование жидкого стула при панкреатите является его характерной особенностью, указывающей на патологические изменения в сфере именно поджелудочной железы:
каловые массы приобретают более светлый оттенок, становятся жирными с пастообразным видом и обладает резким зловонным запахом;
кал может приобретать зеленый либо желтый оттенок цвета;
развивается полифекалия, то есть начинает преобладать чрезмерный уровень образования каловых масс;
в экскрементах преобладают кусочки непереваренной пищи;
возникновение поноса начинается практически сразу после употребления еды, наряду с образованием тошноты, учащенным сердцебиением и ознобом во всем теле.
При отсутствии своевременного устранения данной патологии, симптоматика диареи начинает прогрессировать дальше, что ведет к появлению второстепенных симптомов, связанных с дефицитом полезных компонентов в организме:
развивается обезвоживание в организме;
появляется чувство постоянной ломоты в животе;
наблюдается повышенный уровень снижения веса пациента;
теряется аппетит;
кожа начинает шелушиться, приобретает бледные оттенки;
нарушается структура ногтей и волос;
развивается бессонница;
у пациента постоянно преобладает усталость и слабость во всем организме.
При развитии подобной клиники, необходимо точно знать, что делать и как остановить развитие диареи, после чего в безотлагательном режиме посетить врача гастроэнтеролога для проведения полноценного обследования и назначения соответствующего лечения основной болезни и всех проявляющихся симптоматических признаков.
Лечение диареи при панкреатите
Частый стул при развитии панкреатической патологии в полости поджелудочной железы прекратить довольно сложно, его лечение требует хорошо спланированного комплексного подхода, при котором вылечить диарею вполне возможно. Пациенту нужно проявить максимум терпения, строго выполнять все рекомендации и наставления лечащего врача и четко выполнять аспекты диетического питания и медикаментозного лечения диареи.
Лекарственная терапия
При тяжелых обострениях лечение панкреатической диареи, как у взрослого человека, так и у ребенка, проводится в стационарных условиях, где пациента обеспечивается внутривенное введение медикаментозных средств, фармакологическое действие которых направлено на нормализацию водно-солевой балансировки в организме и его насыщение полезными веществами.
Кроме того пациентам проводится назначение очистительных процедур для выведения гнилостных бактерий из кишечника, заключающихся в постановке клизм с использованием обыкновенной воды, температура которой должна быть не менее 37 градусов с добавлением пищевой соды на кончике ножа. Клизма ставится дважды в сутки, на протяжении 3-4 дней.
Клизма ставится дважды в сутки, на протяжении 3-4 дней.
Когда при развитии поноса болит поджелудочная железа, лечащий врач, в большинстве случаев может назначить прием различных медикаментозных средств с различным фармакологическим действием:
препараты с закрепляющим действием;
лекарства для восстановления секреторной функциональности пораженной железы;
индивидуальный подбор пробиотиков и пребиотиков;
витамины и микроэлементы.
Важно помнить, что останавливать диарею при помощи приема антибиотиков не рекомендуется, так как данные препараты способны еще больше усугубить сложившуюся ситуацию, уничтожив вместе с бактериальными микроорганизмами, все полезные бактерии в полости кишечника, выполняющие важные функции в процессах по перевариванию пищи, что, в свою очередь, может стать причиной развития острой формы дисбактериоза.
Закрепляющие средства
Самые распространенные средства с закрепляющим эффектом:
Имодиум;
Настойка на грецком орехе;
Лоперамид;
Отвар из косточек граната.
Не смотря на то, что данные вещества способствуют замедлению общего пассажа кишечника, их воздействие на организм способствует только усугублению сложившейся ситуации.
Так как задерживание не полностью переваренной кашицы из пищевых продуктов способствует лишь повышению интенсивности интоксикационных и гнилостных процессов в полости кишечника.
Очистительная клизма
Первоначально кажется, что это просто безумие, ставить при поносе еще и клизму. Но, после проведения именно такого метода очистки кишечника от всех образовавшихся экскрементов в ходе развития гнилостных процессов наступает заметная облегченность в общем самочувствии у пациентов.
В стандартных ситуациях кишечник очищают при помощи специальных медикаментов, но бывают и исключения, а именно при панкреатите лучше использовать клизменный метод очистки, чтобы исключить лишнюю нагрузку на пораженный орган.
Клизменная очистка кишечника может проводиться недельным курсом, во время которого на пятые сутки необходимо начать прием препарата Колибактерин.
Пробиотики
Нормализация пораженной микрофлоры кишечника является довольно длительным процессом, который может тянуться до 2-3 месяцев и проведение его необходимо осуществлять в комплексе с заместительной ферментативной терапией.
Прием пробиотиков необходимо начинать с 3-х недельного курса употребления Колибактерина, затем идет 3-х недельный курс приема Бифидумбактерина и в завершении назначается курсовой прием Лактобактерина, приблизительно на тот же промежуток времени. Сколько и как принимать данные препараты определяет только лечащий врач, беря во внимание внешние данные пациента и его биологический возраст.
Народные способы борьбы
В качестве дополнительного метода удаления прогрессирующей диареи могут использоваться целебные средства от народных целителей. Но, перед их применением нужно обязательно предварительно проконсультироваться с лечащим врачом.
Лечение диареи травами
Одним из наиболее популярных и эффективных способов остановки развития диареи является использование лечебного травяного сбора, состоящего из следующих разновидностей лекарственных трав:
полевой ромашки, оказывающей противовоспалительное действие;
перечной мяты, являющейся эффективным спазмолитиком;
цветы календулы, обладающие противомикробными свойствами;
кукурузных рылец, оказывающих выраженный желчегонный эффект.
Для приготовления сбора необходимо взять одинаковые пропорции всех ингредиентов, измельчить и смешать. Готовый сбор в количестве одной столовой ложки необходимо залить одним литром кипятка и настоять на протяжении 60 минут, после чего готовый настой процеживается и принимается за полчаса до приема пищи по 100 мл на протяжении 30-60 дней.
Диета
При патологическом нарушении функциональности паренхиматозной железы необходимо полностью скорректировать свой рацион питания. Теперь количество употреблений пищи должно достигать 6 раз в день, а порционность однократного приема пищи должна быть не больше горсти руки.
Все острые и жирные блюда, а также еду, приготовленную на сковороде и маринованные продукты питания необходимо полностью исключить. Об алкоголе даже не стоит и думать.
На протяжении всего периода лечения основного заболевания нужно соблюдать диету со столом №5. Еда должна готовиться на пару, методом запекания либо отваривания.
Восполнение потерь жидкости в организме
При тяжелом течении диареи и появлении стула более 10 раз в день, начинает резко развиваться обезвоживание пациента, при котором требуется немедленная госпитализация больного и внутривенно-капельное введение жидкости в организм в виде соляных электролитных растворов, включающих в свой состав натрий, магний либо калий.
Если диарея развивается в менее агрессивной форме, то рекомендуется обильное питье. Употребление чистой воды в день должно быть не менее 2,5 литров.
Важно понимать, что при развитии поноса жизненно важную роль играет именно чистая вода, а не компоты, соки, чайные и кофейные напитки, которые воспринимаются больным организмов в качестве пищи и расходуются в непонятном направлении. Поэтому так важно пить просто воду в большом количестве.
Профилактика панкреатического поноса
Панкреатит является довольно серьезным заболеванием, несвоевременное лечение которого может привести к плачевным и необратимым последствиям. Но, если правильно питаться, полностью устранить из своей жизни спиртные напитки и табачную продукцию, принимать все назначенные лекарства, согласно предписанной схеме, а также вести здоровый образ жизни, то это все в комплексе будет способствовать предотвращению развития воспалительных процессов в полости паренхиматозной железы и образованию панкреатического поноса.
При обнаружении первых симптоматических проявлений нарушения функциональности органов пищеварительной системы, необходимо сразу обратиться к врачу и не тянуть до образования и прогрессирования диареи.
Осложнения и последствия
Какой бы провоцирующий фактор не способствовал развитию диареи, самой опасной формой последствий считается возникновение дегидратации, или обезвоживания. Цвет каловых масс в данном случае, а также их вид и запах не имеют значения, более тревожным фактором является то, что они становятся жидкими, а это означает, что уровень воды в них повышается.
При поносе за одну процедуру выхода дефекаций из организма выходит в три раза больше жидкости, чем в обычной ситуации, без патологии. Но, при поносе акты дефекаций происходят более 5 раз в день, то суточное количество потери жидкости становится чрезмерно высоким, зашкаливающим за пределы критической отметки. Именно поэтому и возникает сухость кожных покровов и появляется чувство жажды. У детей практически всегда понос приводит к развитию обезвоживания на фоне, которого также открывается интенсивная рвота. Несвоевременное устранение диареи может привести к летальному исходу, как в случае с взрослым человеком, так и с ребенком.
Несвоевременное устранение диареи может привести к летальному исходу, как в случае с взрослым человеком, так и с ребенком.
Осложнение панкреатического заболевания в виде прогрессирующей диареи провоцируют развитие:
стеатореи;
астенического синдрома;
сахарный диабет;
метаболического ацидоза;
гипокалиемии;
судороги и возникновения кровоизлияния в брюшной полости.
Отсутствие лечения сильной панкреатической патологии и прогрессирования диареи может спровоцировать психические расстройства пациента и даже привести к образованию рака.
Для того чтобы сохранить свое здоровье, и тем более жизнь, необходимо своевременно обращаться за медицинской помощью при развитии первых симптоматических признаков нарушения работоспособности органов ЖКТ. Также не стоит заниматься самолечением, а доверить свое здоровье квалифицированным специалистам медицинского профиля.
Понос при панкреатите: причины и как остановить
Еще одной особенностью поноса при панкреатите является то, что его не так-то просто остановить. Одними закрепляющими препаратами дело не обходится, ведь они не могут повлиять на работу поджелудочной железы. Да и стоит ли тормозить выведение из организма токсических продуктов гниения пищи, не проводя при этом дезинтоксикационных мер?
Избавиться от поноса при панкреатите можно лишь стабилизировав работу поджелудочной железы, а это требует терпения и самодисциплины.
Воспаленная поджелудочная железа очень тяжело реагирует на большие нагрузки и тепловое воздействие. Тепло вообще противопоказано при воспалительных процессах, поскольку лишь усугубляет ситуацию. А вот употребление трудноперевариваемой жирной пищи требует от больного органа большой отдачи, чего он сделать не может. Как следствие, появляются боли в эпигастрии, тошнота, нарушения стула.
Чтобы купировать приступы панкреатита в первые дни обострения больному предлагают немного поголодать, употребляя достаточное количество воды.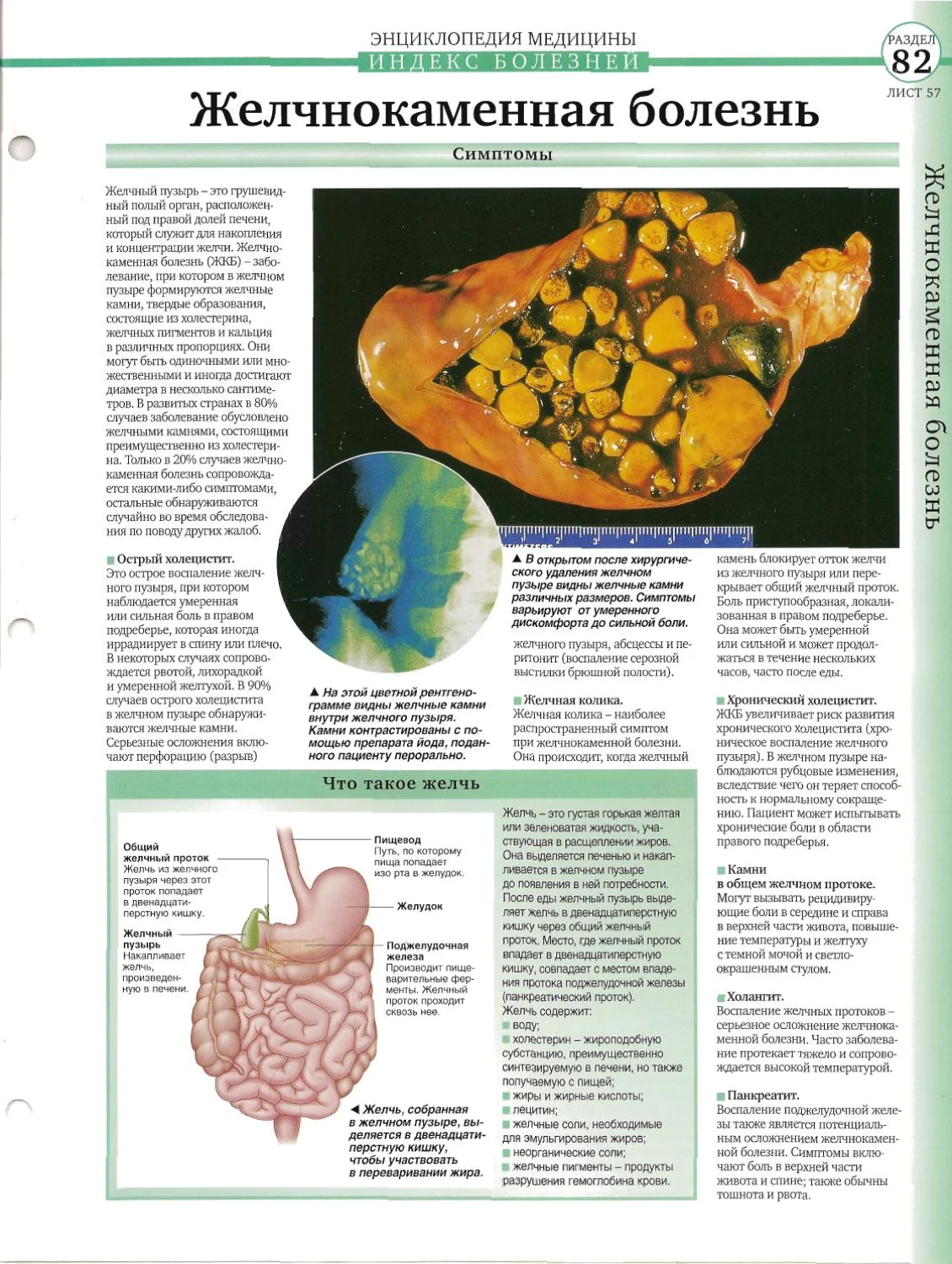 На область поджелудочной железы для снятия отека и воспаления нужно накладывать ледяной компресс (например, грелку, наполненную кусочками льда, прокладывая между телом и грелкой сложенную с несколько слоев ткань во избежание обморожения кожи).
На область поджелудочной железы для снятия отека и воспаления нужно накладывать ледяной компресс (например, грелку, наполненную кусочками льда, прокладывая между телом и грелкой сложенную с несколько слоев ткань во избежание обморожения кожи).
При обострении болезни рекомендуется постельный режим, ведь покой – один из основных факторов успешной терапии панкреатита.
В дальнейшем для облегчения работы поджелудочной рекомендуется соблюдать щадящую диету. Обязательным является дробное питание (6-8 раз в день), при этом порции должны быть минимальными, чтобы лишь слегка утолить голод. Пища должна быть жидкой или полужидкой, хорошо протертой, без приправ и соусов.
Нужно ограничить употребление трудноперевариваемой грубой клетчатки, перловой крупы, молока (при поносе его можно в малых количествах добавлять в каши и супы). Фрукты и овощи обязательно подвергать тепловой обработке. Алкоголь и газировка, бобовые продукты и грибы строго запрещены.
Питание должно быть таким, которое не вызывает авралов в работе поджелудочной железы. Продукты отваривают или готовят на пару, пищу употребляют лишь в теплом виде. Вода показана в больших количествах (не менее 2 литров в день), что поможет восполнить ее запасы при поносе.
Продукты отваривают или готовят на пару, пищу употребляют лишь в теплом виде. Вода показана в больших количествах (не менее 2 литров в день), что поможет восполнить ее запасы при поносе.
Покой и правильное питание поможет нормализовать функционирование поджелудочной железы, но не так быстро, как хотелось бы. Поэтому для облегчения работы этого важного органа пациентам назначают ферментативные препараты («Панкреатин», «Креон», «Мезим», «Фестал» и др.). Таким образом, снижается нагрузка на поджелудочную железу, а 12-перстная кишка получает достаточное количество пищеварительных ферментов, способствующих быстрому и эффективному перевариванию пищи. А если пища не застаивается в кишечнике, она выходит из организма естественным образом в виде нормального стула.
Справиться с проявлениями интоксикации, возникающей вследствие застойных явлений в ЖКТ, помогает активированный уголь и другие энтеросорбенты (например, «Белый уголь», «Полисорб» и даже популярный в гастроэнтерологии «Альмагель»). А восстановить водно-электролитный баланс можно при помощи внутривенных инъекций солей электролитов (в условиях стационара) и употребления большого количества жидкости.
Снизить частоту дефекаций, повышая тонус прямой кишки и ануса, помогут противодиарейные препараты на основе лоперамида ( «Иммодиум», «Лоперамид», «Лопедиум» и др.). Однако с применением таких лекарств нужно быть осторожными, ведь они вызывают задержку в организме токсических веществ. Принимать их нужно лишь в случае крайней необходимости.
Убрать боли и спазмы вне и во время поноса при панкреатите помогут анальгетики (например, «Баралгин») и спазмалитики («Но-шпа», «Папаверин»). Как вариант, можно принимать препараты с комплексным действием, которые и спазмы снимают, и обезболивают («Спазмил», «Спазмалгон», «Реналган»).
Поскольку длительная диарея всегда способствует нарушению микрофлоры кишечника нужно принять меры по восстановлению полезного бактериального состава внутренней среды организма. С этой целью врач назначает последовательный прием пробиотиков, содержащих коли-, бифидо- и лактобактерии («Колибактерин», «Бифидобактерин», «Лактобактерин»). Каждый из препаратов принимают в течение 21 дня, поэтому курс восстановления микрофлоры кишечника затягивается порой до 2-х и более месяцев.
Но прежде, чем начать восстанавливать в кишечнике полезную флору, необходимо его тщательно очистить от вредных микроорганизмов, участвующих в процессах гниения и брожения, имеющих место при хроническом панкреатите. С этой целью проводится очищение толстого кишечника при помощи клизмы. А такой препарат как «Полифепан» поможет почистить весь кишечник полностью, подготовив почву для благополучного заселения полезной микрофлоры.
Понос при панкреатите приводит к тому, что организм начинает испытывать недостаток необходимых для его функционирования витаминов и минералов. Минеральный запас можно пополнить инъекционно, что делают в тяжелых случаях диареи. А вот необходимые витамины при ограничениях в еде можно получить из витаминсодержащих препаратов. Оптимальным вариантом восполнения дефицита витаминов и минералов считаются витаминно-минеральные комплексы в виде таблеток, однако принимать их нужно уже после того, как диарея устранена, иначе эффект от их приема будет нулевым.
Лекарства от поноса при панкреатите
Лечение поноса при панкреатите невозможно без восстановления нормального пищеварительного процесса. Поскольку нормализация работы поджелудочной железы происходит постепенно, а кушать надо ежедневно по 6 и более раз в день, улучшить переваривание пищи можно лишь посредством приема заменителей поджелудочного сока.
Заместительная терапия в случае хронического панкреатита представляет собой регулярный прием ферментативных препаратов, которые помогают ликвидировать понос и предупредить развитие других осложнений.
«Креон» — один из популярных заменителей ферментов поджелудочного сока. Препарат создан на основе свиного панкреатина, по своим свойствам идентичного человеческому. Панкреатин в свою очередь состоит из 3 ферментов: липазы, амилазы и протеазы, которые помогают расщеплять соответственно жиры, углеводы и белки, поступающие в организм в составе пищи.
Для удобства использования препарат выпускается в виде капсул различной дозировки: 150 мг (10 тыс. ЕД липазы, 8 тыс. ЕД амилазы, 0,6 тыс. ЕД протеазы), 300 мг (25 тыс. ЕД липазы, 18 тыс. ЕД амилазы, 1 тыс. ЕД протеазы), 400 мг (40 тыс. ЕД липазы, 25 тыс. ЕД амилазы, 1,6 тыс. ЕД протеазы).
Поскольку у разных пациентов потребность в панкреатине зависит от степени недостаточности поджелудочной железы, эффективная дозировка препарата устанавливается индивидуально (от 2 капсул 150 мг до 3 капсул 300 мг за один прием). Перекусы должны дополнительно сопровождаться приемом капсул в уменьшенной дозе (по одной капсуле 150 или 300 мг).
Принимать препарат нужно либо во время еды, либо непосредственно перед или после употребления пищи. Капсулы не нужно разжевывать, достаточно запивать их большим количеством воды. Во время терапии количество выпиваемой в сутки воды должно быть не менее 2 литров.
У лекарства совсем немного противопоказаний к применению. Его не назначают пациентам с непереносимостью компонентов препарата, а также при гиперфункции поджелудочной железы. Побочные эффекты ограничиваются появлением запоров (на фоне недостаточного количества выпиваемой жидкости), диспепсии, болевого синдрома с локализацией в области эпигастрии.
«Фестал» — комбинированный препарат, который помимо панкреатина содержит и другие ферменты, способствующие более быстрому и эффективному перевариванию пищи. Бычья желчь в виде порошка стимулирует активность липазы в метаболизме жиров, а хемицелюлаза участвует в расщеплении растительной клетчатки. Окажется особенно полезным в лечении поноса при холецистите и панкреатите.
Выпускается препарат в виде драже, оболочка которого защищает ферменты от воздействия соляной кислоты. Одно драже содержит: 6 тыс. ЕД липазы, 4,5 тыс. ЕД амилазы, 0,3 тыс. ЕД протеазы, 50 мг желчи, 25 мг хемицелюлазы.
Препарат назначают взрослым пациентам по 1-2 драже с каждым приемом пищи. Драже проглатывают, запивая водой.
Противопоказаниями к применению препарата служат: гиперчувствительность к компонентам препарата, острые стадии гепатита и панкреатита, механическая желтуха, тяжелые нарушения проходимости кишечника, патологии, связанные с нарушением метаболизма глюкозы и сахарозы.
Побочные эффекты на почве приема препарата могут быть следующие: нарушение работы ЖКТ, сопровождающиеся тошнотой, рвотой, урежением или закреплением стула с изменением его характеристик, спазматическими болями в кишечнике, раздражением в области ануса.
Нечасто возникают аллергические и анафилактические реакции. Прием больших доз ферментов может привести к изменениям состава крови, раздражению слизистой рта, развитию гиперурикозурии.
Ферментативные препараты применяются при хронической форме панкреатита в период ремиссии болезни.
Если понос при панкреатите становится регулярным и представляет угрозу для здоровья пациента, врач с осторожностью может назначить прием закрепляющих средств.
«Иммодиум» — противодиарейный препарат на основе лоперамида, уменьшающего продукцию слизи в кишечнике и улучшающего всасывание жидкостей в пищеварительной тракте. Выпускается в виде капсул и таблеток.
Для лечения хронического поноса взрослым обычно назначают по 2 капсулы или таблетки для рассасывания, детям – по 1 таблетке в день. Далее доза корректируется таким образом, чтобы количество дефекаций было не более 2-х в сутки.
Капсулы не разжевывая запивают водой, а таблетки держат во рту, пока они полностью не растворятся.
Препарат не применяется при непереносимости его компонентов, острой дизентерии, псевдомембранном и остром язвенном колите, бактериальном энтероколите, нарушении моторной функции кишечника, лактации. Осторожность соблюдают при патологиях печени.
Во время приема лекарства могут наблюдаться такие неприятные симптомы, как тошнота, доходящая до рвоты, метеоризм, головокружение, слабость, сонливость, запор. Могут беспокоить спазматические боли в животе, появиться признаки несварения желудка. В редких случаях пациенты жалуются на дрожь в теле, потерю сознания.
На фоне гиперчувствительности могут наблюдаться аллергические реакции, в т.ч. и тяжелые.
Понос при панкреатите, как и само заболевание, часто сопровождается болезненными ощущениями в области поджелудочной железы и кишечника. В этом случае врач назначает обезболивающие препараты и спазмолитики.
«Спазмил» — препарат с комплексным действием, который содержит 3 действующих вещества, одновременно являясь и спазмолитиком (питофенон и фенпивериний), и анальгетиком (метамизол).
Принимать таблетки рекомендуется после еды с большим количеством жидкости. Суточная доза – 1-2 таблетки, Курс лечения – не более 5 дней.
У препарата довольно много противопоказаний, что нужно учитывать при его назначении. Запрещено принимать препарат пациентам с гиперчувствительностью к его составляющим, нарушениями функций костного мозга и патологиями крови, анемией, недостаточностью почек и печени, пониженным тонусом стенок желчного и мочевого пузыря, аритмией при больших показателях ЧСС. Не назначают лекарство при острой порфирии, глаукоме, аденоме простаты с нарушениями оттока мочи, непроходимости кишечника, коллапсе, бронхиальной астме, подозрении на аппендицит или перитонит.
В педиатрии применяют с 15 лет. Не используют для лечения беременных и кормящих женщин.
Появление побочных эффектов связывают с анальгезирующим компонентом лекарства. Это могут быть аллергические реакции, кожные высыпания, приступы удушья, тахикардия, снижение АД, развитие заболеваний крови.
Довольно редко пациенты жалуются на сбои в работе ЖКТ, сопровождающиеся сухостью слизистых рта, тошнотой и рвотой, нарушениями стула.
[25], [26], [27], [28], [29], [30], [31], [32]
Народное лечение
Нельзя сказать, чтобы нетрадиционные методы лечения панкреатита были эффективнее классических. Однако отрицать их эффективность также не стоит. Все-таки многие растения обладают эффектами, полезными при воспалительных патологиях ЖКТ, поскольку могут и воспаление снять, и несколько обезболить, и улучшить пищеварение.
Понос при панкреатите проходит лишь после нормализации процесса пищеварения, в котором поджелудочная железа принимает самое активное участие. Нарушается ее работа из-за воспалительного процесса в органе.
Успокаивающее и регенерирующее действие на слизистую различных органов пищеварения оказывают свежеприготовленные картофельный и морковный соки. Сок надо отжимать с тщательно вымытых овощей с кожурой. Лучше смешивать соки в равных пропорциях и пить их по 1 стакану 3 раза в день за полчаса до приема пищи.
А бороться с жидким стулом помогают отвары корок граната, листьев грецкого ореха, семян и листьев конского щавеля.
Хороший эффект при панкреатите оказывает и лечение травами, которые и понос прекратят, и общее состояние улучшат.
Снять воспаление в поджелудочной железе помогает настой ромашки ромашки (1 ст.л. сырья на 1 стакан кипятка). Принимать его надо 3 раза в день по ½ стакана.
А если ромашку дополнить кукурузными рыльцами и цветками календулы можно приготовить эффективное противодиарейное средство. На стакан кипятка берут теперь столовую ложку сбора, настаивают его около часа в тепле и принимают за 15 минут до еды месячным курсом.
Помогут бороться с диареей и такие травы, как бессмертник и полынь. 1 ст.л. любой из трав залить стаканом кипятка. Бессмертник достаточно настоять в течение получаса, а полынь прокипятить и настаивать 45 минут.
Настой бессмертника принимают по ½ стакана 3 раза в день. А вот с полынью нужно быть осторожнее, поскольку трава довольно ядовита. Принимать ее отвар рекомендуется небольшими порциями (2 ст.л.) до 5 раз в день.
Для улучшения пищеварения при панкреатите показаны и желчегонные сборы.
- Сбор 1: чистотел, горец, корень одуванчика, фиалка трехцветная. Каждую траву взять в количестве 20 г, залить смесь сырья 1 л воды и кипятить 3 минуты. Принимать 3 раза в день до еды. Курс – 2 недели.
После окончания курса лечения первым сбором переходим на второй.
- Сбор 2: семена укропа и мята — по 60 г, плоды боярышника и бессмертник — по 40 г, ромашка – 20 г. Состав заливают 1 л кипятка и настаивают, пока не остынет. Принимают после основных приемов пищи. Курс – 4 недели.
Важно помнить, что травяные сборы не заменят лекарства, назначаемые врачом, а лишь усилят эффект последних. К тому же прием любых средств народной медицины требует предварительной консультации с врачом.
[33], [34], [35], [36]
Гомеопатия
Поклонникам гомеопатического лечения можно также предложить несколько эффективных препаратов, помогающих бороться с таким неприятным и опасным явлением как понос при панкреатите:
Препарат Арсеникум на основе мышьяка назначается при частом жидком стуле, которые может сопровождаться рвотой и болезненными спазмами.
Нормализации стула при панкреатите способствует и Йодум (препарат йода).
Бороться с болями в кишечнике и поносом помогает Колоцинт, Момордика композитум (препарат для внутривенного введения).
Если панкреатит протекает на фоне желчнокаменной болезни, полезным окажется гомеопатический препарат Хелидониум-гомаккорд Н.
При любом типе поноса окажут положительное действие такие лекарства как Алоэ и Белладонна. А вот Аргентикум нитрикум назначают лишь тогда, когда кал содержит частицы непереваренной пищи, что наблюдается при панкреатите.
Несмотря на кажущуюся безопасность гомеопатических средств, принимать их нужно только по назначению врача.
Понос при панкреатите: как остановить диарею
Содержание статьи:
Группа заболеваний, выражающаяся воспалительными процессами поджелудочной железы, называется панкреатитом. Недуг характеризуется выбросом ферментов внутрь самой железы, что провоцирует внутренний процесс ее разрушения.
Если же поджелудочная железа утратила свою способность к выработке ферментов, то все необходимые организму компоненты, включая белки, жиры и углеводы, не расщепляются и не всасываются в кровь, а просто выходят наружу.
Зачастую панкреатиту сопутствует диарея или запор. Понос при панкреатите характерен для пациентов, чья болезнь вызвана злоупотреблением алкоголя, а также, если заболевание протекает в тяжелой форме.
В результате частого панкреатического поноса больной резко теряет вес. Основной причиной поноса является гипомоторная дискенезия толстого кишечника и желчевыводящих путей.
К дополнительным признакам панкреатита относятся всякого рода раздражения кожи, сухость ротовой полости и языка, анемия. Эти симптомы вызваны недостатком в организме витаминов.
Страдающие панкреатитом люди имеют предрасположенность к дефициту функций желудочно-кишечного тракта (синдром мальдигестии).
Симптомы мальдигестии:
- кал приобретает серую окраску;
- количество каловых масс значительно увеличивается;
- у больного часто возникает чувство голода;
- после употребления сладкой и жирной пищи появляются выраженные боли под ложечкой;
- нередки такие проявления, как: изжога, тошнота, рвота, диарея, вздутие живота.
Причины возникновения панкреатита
Диарея при панкреатите является признаком того, что заболевание вступило в хроническую фазу, при которой можно наблюдать дефицит функций желез. Понос является следствием сбоя в работе кишечного пищеварения и слишком маленькой секреции поджелудочной железы. Чрезмерное раздражение кишечника выражается выходом не переваренных каловых масс, имеющих зловонный запах. Избыточное употребление глюкозы становится причиной развития сахарного диабета.
Подобная устрашающая симптоматика наводит на размышления о том, что запущенность болезни и несвоевременное обращение к врачу может привести к тому, что лечение будет длительным и дорогостоящим.
Самолечением в данном случае заниматься категорически недопустимо. После того, как пациент сдаст все необходимые анализы, основываясь на их результатах, врач назначит правильное решение.
Желчнокаменная болезнь — еще одна причина панкреатита. Ввиду того, что поджелудочная железа и желчный пузырь соединены между собой одним общим протоком, при каждом приеме пищи происходит сокращение стенок желчного пузыря.
Если же в нем присутствуют камни, то попадая в общий проток, они попросту могут в нем застрять и нарушить работу поджелудочной железы. Это станет причиной острого панкреатита, который неизменно перейдет в хроническую стадию, а диарея может еще указывать на панкреатит холецистит.
Как остановить диарею при панкреатите
Если врач осуществляет регулярное наблюдение за больным панкреатитом, он может контролировать те или иные изменения в организме пациента. А от этого фактора зависит результат терапии.
Теперь , какое лечение нужно, чтобы остановить понос. Чтобы избавиться от панкреатитного поноса в первую очередь необходимо строгое соблюдение диеты и применение препаратов мезим и фестал, с помощью которых можно нормализовать функцию поджелудочной железы.
Диета при панкреатите совсем не сложная.
- Первое, что должен помнить больной – это ни в коем случае не голодать.
- Если у него по какой-то причине отсутствует возможность сходить в столовую или буфет в обеденный перерыв, значит едой необходимо запастись из дома.
- Питаться нужно не менее шести раз в день с перерывами в 2-3 часа. Нельзя наесться единожды в течение дня, кушать следует часто, но маленькими порциями.
- Горячую пищу употреблять не рекомендуется, еда должна быть теплой.
- Если после трапезы больной скручивается от невыносимых болей в желудке, значит последний раздражен. В таких случаях пищу следует принимать в протертом виде.
- Прием любых лекарственных препаратов следует осуществлять согласно инструкции и под наблюдением лечащего врача.
- Из рациона необходимо исключить сладкую, соленую, копченую, жареную, жирную, острую пищу и любые алкогольные напитки.
Помимо всего вышеперечисленного, положительный эффект окажут холодные компрессы, внутривенное вливание солевых растворов, обильное питье, переливание плазмы, инъекции инсулина, например, это может быть инсулин хумалог, все это входит в комплексное лечение.
При хронической форме панкреатита показаны ферменты поджелудочной железы. Упакованные капсулы вещества можно приобрести в аптеке.
Болевые ощущения
Боль при хроническом панкреатите может иметь периодичный характер с локализацией в верхней области живота. Если боль становится нестерпимой, больному можно заглушить ее при помощи анальгетиков, правда, это больше симптоматическое лечение.
Когда эффект от подобных препаратов равен нулю — пришло время обратиться к квалифицированному специалисту.
У курящих людей панкреатит встречается гораздо чаще. При попадании в организм табачных смол, риск заболевания значительно повышается. Вот почему преодоление никотиновой зависимости считается верным шагом на пути к исцелению.
С алкоголем тоже придется расстаться раз и навсегда. А вот дыхательная гимнастика, массаж и регулярное занятие спортом очень полезны, как лечение в борьбе с болезнью. Только не стоит чрезмерно нагружать организм иначе диарея станет постоянной спутницей жизни.
Панкреатит хронический › Болезни › ДокторПитер.ру
Хронический панкреатит — медленно прогрессирующее воспаление поджелудочной железы, сопровождающееся нарушениями ее функций. Заболевание протекает с периодическими обострениями на фоне временных улучшений.
Главная функция поджелудочной железы– выработка панкреатического сока для переваривания пищи. Поэтому при ее воспалении в первую очередь нарушается процесс пищеварения. Панкреатит — очень распространенное заболевание — в мире им болеет каждая пятая женщина и каждый десятый мужчина.
Признаки
Первый признак — боль. При хроническом панкреатите может болеть где угодно. Все зависит от того, какая часть железы воспалена. Поджелудочная железа напоминает своим внешним видом длинного зверька (у нее есть головка, тело и хвост). Если «болеет» головка поджелудочной железы, то боль локализуется в правом подреберье, если тело, то — в подложечной области, если хвост, то — в левом подреберье. Опоясывающая боль, отдающая в спину, за грудину или левую лопатку возникает при воспалении всей железы. Случается даже, что боль отдает в подвздошные или паховые области, в левое бедро, в область копчика или промежность.
Боли бывают самые разные – тянущие, острые, постоянные или периодические. Обычно они возникают через 1-3 часа после еды, но бывают и через 10-15 минут. Поэтому многие страдающие хроническим панкреатитом предпочитают вообще не есть, чем терпеть выматывающую боль. После физической нагрузки тоже появляется боль из-за растяжения капсулы железы. При приступе панкреатита приходится сидеть с наклоном вперед, чтобы уменьшить боль. Она может сопровождаться признаками воспаления, парезом кишечника, тошнотой и рвотой.
Другие симптомы болезни связаны с нарушением внешней секреции, такими, как резкое снижение аппетита, метеоризм, частый и обильный стул, поносы или запоры, потеря в массе тела.
При недостаточности внутренней секреции, то есть уменьшении выработки инсулина, появляются признаки сахарного диабета: сухость во рту, жажда, непереносимость сахара.
Происходит разжижение стула, его количество увеличивается в объеме. Характерен панкреатический понос с выделением обильного кашицеобразного зловонного с жирным блеском кала, который тяжело смывается со стенок унитаза.
Температура тела, как правило, нормальная и несколько повышается при обострении. Возможна непостоянная легкая желтушность.
Очень редко (в 5% всех случаев) встречается латентный (безболевой) панкреатит. При нем наблюдаются диарея, стеаторея — «масляный стул», снижение массы тела, слабость, сахарный диабет.
Нередкая форма заболевания (11-30% всех случаев) – это калькулезный («каменный») панкреатит. При нем боль проявляется только в головке поджелудочной железы. Кроме того, его признаками являются: трудноизлечимые запоры, повышение уровня амилазы крови и мочи, желтуха. При камнеобразовании во всех отделах железы обычно наблюдаются быстро прогрессирующая внешнесекреторная недостаточность (поносы, вздутие живота и пр.) и сахарный диабет, а боли, как правило, не выражены.
Описание
Хронический панкреатит формируется постепенно на фоне:
- хронического холецистита
- желчнокаменной болезни
- бессистемного нерегулярного питания
- частого употребления острой и жирной пищи
- хронического алкоголизм
- язвы желудка или двенадцатиперстной кишки,
- атеросклеротического поражения сосудов поджелудочной железы
- инфекционных заболеваний
- интоксикаций свинцом, ртутью, фосфором, мышьяком
- травмы
- приема лекарств — иммуносупрессанты, антибиотики, сульфаниламиды, натрийуретики;
- сосудистых заболеваний
- болезней соединительной ткани
- стрессов.
Предрасполагающим моментом к развитию хронического панкреатита является застой секрета поджелудочной железы, вызванный механическим препятствием в выводных протоках железы.
В возникновении панкреатита большая роль принадлежит желчи. Считается, что желчные кислоты вызывают коагуляционный некроз железы. Кроме того, в желчи содержится лецитин, который под влиянием панкреатической фосфолипазы А превращается в лизолецитин, приводя к самоперевариванию поджелудочной железы.
Первая помощь
Обращение к врачу обязательно. При обострении хронического панкреатита необходимы голод, холод и покой. Это значит, что нужно оставаться в постели, 2-3 дня не есть вообще, только пить по 3-4 стакана травяных настоев в день (не больше!). На место, где болит, нужно приложить пузырь со льдом (удобнее – пакет с замороженными овощами). При сильной боли применять спазмолитики, в том числе селективные антагонисты кальция.
Диагностика
Главное в лечении панкреатита — устранение первопричины данного заболевания, которую установить иногда очень сложно. Для этого требуется тщательное комплексное обследование.
При диагностике хронического панкреатита прежде всего исключают опухоли поджелудочной железы, желчнокаменную болезнь, язвенную болезнь желудка и двенадцатиперстной кишки, хронический энтерит и другие заболевания ЖКТ.
Диагноз панкреатита ставится не только по клинической картине. Важны результаты анализов крови и мочи.
Эффективные и точные данные дает эхотомография или УЗИ. Иногда делают компьютерную томографию, при которой определяют размеры, форму, структуру поджелудочной железы, взаимоотношение с окружающими тканями, наличие в ней очагов воспаления, камней в протоках. Дуоденорентгенография выявляет деформации внутреннего контура петли двенадцатиперстной кишки и вдавления, обусловленные увеличением головки поджелудочной железы. Радиоизотопное сканирование показывает размеры и интенсивность тени поджелудочной железы.
Денситометрия дает возможность судить о плотности органа. С помощью ретроградной панкреато-холангиографии узнают о состоянии не только общего желчного, но и панкреатического протока.
Лечение
В начальных стадиях заболевания и при отсутствии тяжелых осложнений назначается консервативное лечение. В период обострения его желательно проводить в условиях стационара.
Первые два дня рекомендуется воздержаться от приема пищи и употреблять небольшое количество жидкости. Диетический режим в фазе обострения соответствует столу № 5а или №5 с суточным количеством белка 100-200 г (№ 5а) и 140-150 г (№ 5). Запрещаются крепкий чай, кофе, какао, шоколадные изделия.
Медикаментозная терапия должна быть комплексной и проводится в стационаре. Для устранения болей назначают анальгетики. Снять боли могут новокаиновые блокады, которые проводит врач.
Внешнесекреторная активность подавляется благодаря голодной диете, холинолитиками. Местно применяют холод. Для борьбы с самоперевариванием железы назначаются медикаменты, для выведения токсических продуктов и ферментов переливают электролитные растворы (Рингера и др.). Чтобы восстановить нарушенный белковый обмен переливают свежую нативную плазму или плазмозаменители. Назначают антигистаминные препараты.
Антибактериальную терапию проводят с помощью антибиотиков широкого спектра действия — тетрациклинов, которые хорошо выделяются в составе сока поджелудочной железы.
При инкреторной (инсулиновой) недостаточности, а также при снижении питания показана инсулиноглюкозная терапия. Назначаются также анаболические препараты внутримышечно, поскольку при этом подавляются панкреатические ферменты в крови, улучшается общее самочувствие, наблюдается некоторое снижение гипергликемии. При хроническом панкреатите отмечается дефицит витаминов, поэтому назначаются витамины А, С, В и группы В.
Для заместительной терапии назначают препараты сухой поджелудочной железы, содержащие ее ферменты по 1-2 таблетке 3 раза в день с каждым приемом пищи. Надо сказать, что заместительную терапию нужно назначать, если существует внешнесекреторная недостаточность железы. Если концентрация ферментов не снижена, назначение этих препаратов ошибочно.
Во время ремиссии показано санаторно-курортное лечение в Железноводске, Ессентуках, Боржоми, Трускавце на других курортах гастроэнтерологического профиля.
К сожалению, традиционное лечение панкреатита, заключающееся в голодании, заместительной (ферментативные препараты) и антибактериальной терапии, снятии болевого синдрома не может избавить от панкреатита навсегда. При панкреатите структура и функции поджелудочной железы нарушены и не восстанавливаются. Получается, что человек с хроническим панкреатитом обречен на пожизненный прием лекарств и пожизненную диету, при малейшем нарушении которой возможен рецидив, а следовательно, резкое снижение качества жизни. Поэтому больные и врачи ищут лечение, направленное на восстановление структуры и функций органа. Многим помогают натуропатия, гомеопатия, а также иглоукалывание. Но нужно найти проверенного специалиста.
Питание – часть комплексного лечения. Оно должно быть дробным, 5-6-разовым, небольшими порциями. Исключают алкоголь, в том числе, и пиво, маринады, соленья, жареную, жирную и острую пищу, крепкие бульоны. Диета должна содержать повышенное количество белков (стол № 5) в виде нежирных сортов мяса, рыбы, свежего нежирного творога, неострого сыра. Нельзя есть сырые фрукты и овощи. Грибы категорически противопоказаны. Содержание жиров в пищевом рационе должно быть ограничено до 70-80 грамм в сутки. Ограничивают углеводы, особенно при развитии сахарного диабета. Еда должна быть теплой. Кофе и чай, в том числе зеленый нужно исключить из своего рациона. Пить рекомендуется только натуральные соки, не содержащие сахар, а также травяные чаи и отвары сухих фруктов.
Допускаются молочные продукты, но с минимальным процентом жирности.
При панкреатите не допускается употребление острой пищи, различных консерваций, копченых и маринованных продуктов, газированных и алкогольных напитков, сладкого.
В целом, рацион больного панкреатитом должен быть построен из быстро переваривающихся продуктов.
Поджелудочная железа очень капризна, поэтому даже к назначенной врачом диете нужно подходить крайне осторожно, все, что разрешено, нужно есть по чуть-чуть, а в период ремиссии можно осторожно расширять диету – пробовать новые продукты и прекращать их есть при малейшем дискомфорте в животе.
Профилактика
Необходимо своевременное лечение заболеваний, влияющих на возникновение панкреатита, устранение возможности хронических интоксикаций, способствующих развитию этого заболевания (производственных, а также алкоголизма), обеспечение рационального питания и режима дня.
Чтобы панкреатита у вас не было, следует исключить стрессы, не злоупотреблять алкоголем, не переедать, не есть сильно жаренную, очень жирную и очень острую пищу, следить, чтобы питание было полноценным.
© Доктор Питер
врач-гастроэнтеролог, доктор медицинских наук, профессор Мухутдинова Фарида Ибрагимовна.
19 ноября 2019
Журнал «Здоровье семьи»Вам удалили желчный пузырь. Как Вы должны себя вести? Должны ли продолжать соблюдать диету? А если – да, то – какую? Прошло много или мало времени после операции удаления желчного пузыря, и вновь Вам пришлось посетить поликлинику или лечь в больницу по поводу возобновления болевых приступов, какого-то дискомфорта в животе или других расстройств. Ваше заболевание теперь называется постхолецистэктомический синдром (ПХЭС) – синдром отсутствия желчного пузыря.
Холецистэктомия (удаление желчного пузыря) – самая частая из всех операций, которые проводятся на органах брюшной полости. Большая часть пациентов после оперативного лечения отмечают хорошие результаты, но у 2-5 процентов больных после операции развивается ПХЭС. Замечено, что чем длительнее было заболевание до операции и чем больше было до нее приступов, тем чаще после оперативного вмешательства возобновляются боли и другие неприятные ощущения. Ближайшие и отдаленные исходы операции оказываются более благоприятными, если холецистэктомия проводится в раннем неосложненном периоде болезни, в состоянии ремиссии воспалительного процесса и в плановом порядке. Именно экстренная операция по поводу холецистита у людей с запущенными формами этого заболевания и дает наибольшее количество ПХЭС.
Итак, постхолецистэктомический синдром – это синдром функциональной перестройки работы желчевыделительной системы после оперативного вмешательства. Это – состояние, при котором рецидивирующая боль, беспокоившая больного до холецистэктомии и диспепсические нарушения (непереносимость жирной пищи, диарея, вздутие живота и др.) остаются и после операции. Причин возникновения этой патологии много. Прежде всего, следует помнить, что удаление желчного пузыря по поводу калькулезного холецистита не избавляет больных от обменных нарушений, в том числе от печеночно-клеточной дисхолии. Определяется литогенная желчь с низким холатохолестериновым коэффициентом. Нарушается пассаж желчи, что сопровождается расстройством пищеварения, всасывания жира и других веществ липидной природы. Изменение химического состава желчи приводит к микробному обсеменению двенадцатиперстной кишки, ослаблению роста и функционирования нормальной кишечной микрофлоры, расстройству печеночно-кишечной регуляции желчных кислот и других компонентов желчи. Под влиянием патологической микрофлоры желчные кислоты подвергаются деконъюгации, что сопровождается повреждением слизистой оболочки двенадцатиперстной, тонкой и толстой кишки, обусловливая, наряду с бактериальным обсеменением, развитие дуоденита, рефлюкс-гастрита, энтерита, колита. Общий пул желчных кислот в организм при этом снижается. Дуоденит сопровождается дуоденальной дискинезией, функциональной дуоденальной недостаточностью и забросом содержимого в общий желчный проток и проток поджелудочной железы. Присоединяются реактивный панкреатит и гепатит. Причиной постхолецистэктомического синдрома могут стать заболевания желудочно-кишечного тракта, которые развились вследствие длительного существования желчнокаменной болезни и протекают дальше после оперативного лечения. Это хронический панкреатит, холангит, дуоденит и гастрит. Таким образом, синдром отсутствия желчного пузыря является истинным ПХЭС и развивается в связи с выпадением функции регуляции давления в билиарной системе и депонирования желчи, а также рефлекторного и, возможно, гуморального влияния на сфинктеры. Однако, возможен и обструктивный вариант формирования ПХЭС, обусловленный образованием камней в желчных протоках. Больные с ПХЭС предъявляют жалобы на тяжесть и тупые боли в правом подреберье, непереносимость жирной пищи, отрыжку горечью. Иногда боли приступообразно усиливаются, сопровождаются общей слабостью, сердцебиением, потливостью. Признаки ПХЭС появляются в различные сроки после операции, носят непостоянный характер, периоды ухудшения чередуются ремиссией.
Прежде всего, пациентам рекомендуется диета – ограничение животных жиров, продуктов с высоким содержанием холестерина, легкоусвояемых углеводов, острых, кислых, жареных блюд. Диетические ограничения начинаются сразу же после операции. Употребляются протертые супы, кисели, нежирные бульоны. Затем к меню присоединяют овощные пюре, каши на воде, паровые котлеты, мясо нежирной рыбы. В дальнейшем, в питании пациента должно содержаться нормальное количество белка, сниженное количество жиров и углеводов.
Главное при ПХЭС – обеспечить дробное питание. Частые приемы пищи (4-5 раз в день) в небольшом количестве в одни и те же часы способствуют лучшему оттоку желчи, тем самым препятствуя ее задержке. Прием большого количества пищи, особенно при нерегулярном питании, может привести к появлению боли и других расстройств. В период резкого ухудшения состояния следует обеспечить максимальное щадение пищеварительной системы: в первые 2 дня болезни можно принимать только жидкость в теплом виде. Это могут быть сладкий чай, соки из фруктов и ягод, разведенные пополам водой, отвар шиповника. В течение целого дня можно выпить всего 2 стакана, пить надо небольшими глотками. Через 2 дня разрешается принимать протертую пищу в небольшом количестве. Это слизистые и протертые крупяные супы – овсяный, рисовый, манный, протертая каша из этих же круп, желе, муссы, кисели. Затем можно включить в диету нежирный некислый творог, нежирное мясо, нежирную рыбу.
Блюда готовят в протертом виде на пару или отваривая в воде. Принимайте пищу 5-6 раз в день небольшими порциями. Через 5-6 дней Вы можете перейти на диету № 5 а, придерживаться которой необходимо в течение 3-4 недель. Диета содержит белков 100 г., жиров 80 г., углеводов 350 г., поваренной соли 4-6 г. Свободной жидкости 1,5-2 л. Масса суточного рациона 3 кг. Суточная калорийность около 2800 ккал. Ограничиваются в диете механические и химические раздражители. Исключаются продукты, усиливающие процессы брожения и гниения в кишечнике, резко стимулирующие секреторную функцию желудка, поджелудочной железы, усиливающие желчеотделение и раздражающие печень. Пищу готовят в воде или на пару, протирают. Температура холодных блюд не ниже 15 градусов, горячих – не выше 62 градусов С.
- РЕКОМЕНДУЕТСЯ: хлеб пшеничный вчерашний, супы готовят на слизистом отваре с протертыми крупами, овощами или на овощных отварах с мелко шинкованными овощами – картофелем, морковью, кабачками, тыквой, разваренными крупами – рисом, манной, овсяной крупами, вермишелью (в супы можно добавлять яично-молочную смесь, которая готовится соединением сырого яйца с равным объемом молока, и заправляется сливочным маслом, сметаной), нежирные сорта мяса в виде паровых котлет, суфле или пюре, нежирные сорта рыбы и птицы, в основном в рубленом виде, но мягкие сорта и части разрешают периодически куском, варят в воде или готовят на пару. Вареные и протертые овощи: картофель, кабачки, тыква, морковь, свекла, цветная капуста в виде пюре, суфле, запеканок, каши готовят на воде с добавлением молока в протертом виде, разрешают пудинги, яйца добавляют в блюда и дают в виде паровых белковых омлетов, молоко в натуральном виде или в блюдах по индивидуальной переносимости, свежий некислый творог в натуральном виде или в блюдах – запеканки, суфле, пудинги, сыр неострый: российский, ярославский, сметана в небольшом количестве в блюдо, кисель, протертый компот, желе, печеные яблоки, груши, варенье и джемы из сладких ягод и фруктов, сахар, мед, фруктовая карамель, мармелад, при хорошей переносимости разрешается в день около 100 г. спелой клубники, земляники, малины, соки яблочный, вишневый, клубничный пополам с горячей водой, небольшое количество зелени петрушки и укропа, соус бешамель с небольшим количеством сметаны (муку не жарить), фруктовые и ягодные подливы, чай, суррогаты кофе с молоком, отвары шиповника. Масло сливочное добавляют в готовое блюдо не более 30 г. в день, растительное при хорошей переносимости.
- ИСКЛЮЧАЕТСЯ: свежий белый и ржаной хлеб, сдобное слоеное тесто, жирные сорта мяса (баранина, свинина), птицы (утка, гусь) и рыбы, жареное, тушеное мясо, колбасы, копчености, консервы, печень, почки, мозги, жареная и соленая рыба, рыбные консервы, жирный творог с повышенной кислотностью, острый сыр, тугоплавкие жиры – бараний, говяжий, свиной, бобовые, макароны, пшено, перловая крупа, рассыпчатые каши, грибы, квашеная капуста, редька, редис, лук, чеснок, щавель, мясные и рыбные бульоны, холодные закуски, кислые фрукты, богатые клетчаткой, шоколад, мороженое, халва, кремы, пряности, какао, крепкий кофе, холодные газированные напитки, алкоголь.
ПРИМЕРНОЕ МЕНЮ ДИЕТЫ № 5 А.
- Завтрак: белковый паровой омлет из двух яиц, каша манная молочная, чай с молоком.
- 2-й завтрак: яблочное пюре.
- Обед: суп слизистый овсяный, котлета мясная паровая, гречневая каша, компот процеженный. Полдник: творог домашний протертый.
- Ужин: котлеты рыбные паровые, картофельное пюре, чай.
- На ночь: кефир, хлеб белый 200 г., сахар 30 г., масло сливочное 20 г.
При непереносимости растительного масла Вам следует отказаться от него. При выраженном ожирении ограничивайте калорийность продуктов. Делайте поправки на те блюда и продукты, которых Вы не переносите. Их надо исключать из питания. Это могут быть молоко, жиры, яйца. Ваше самочувствие и состояние после операции на желчных путях во многом будут зависеть от того, насколько настойчиво Вы будете выполнять диетологические рекомендации.
Для профилактики ПХЭС через 1,5-2 месяца после операции рекомендуется диета, обогащенная клетчаткой (пшеничные отруби, морковь, капуста, кукуруза, овсянка и т.д.). Такая диета нормализует химический состав желчи и, в первую очередь, содержание холестерина.
Медикаментозное лечение ПХЭС зависит от жалоб и клинических проявлений заболевания и назначается только врачом. Применяются спазмолитические препараты, средства, нормализующие моторику желудочно-кишечного тракта и функцию сфинктеров желчных протоков и двенадцатиперстной кишки, адсорбирующие деконъюгированные желчные кислоты, уменьшающие воспаление слизистой оболочки 12-перстной кишки, подавляющие активность патологической микробной флоры, гепатозащитные средства, ферментные препараты. Повышенную возбудимость сфинктеров желчных путей можно снизить психотерапией, приемом седативных и спазмолитических препаратов, физиотерапевтическими процедурами — тепловыми аппликациями, электрофорезом с новокаином и сульфатом магния, диатермией, индуктотермией и УВЧ-терапией на область печени. Курортное лечение с курсами приема минеральных вод улучшает самочувствие больных.
Поделиться в соц.сетях
Лечение холецистита в Уфе | Гастроэнтерологический центр
Воспаление стенки желчного пузыря, или холецистит, возникает на фоне бактериальной или грибковой инфекции, поражения лямблиями или гельминтами. Помимо этого, заболевание может развиться:
- из-за длительного застоя желчи (при наличии камней),
- из-за сдавления или перегиба желчевыводящих протоков,
- из-за опущения внутренних органов,
- из-за воспалительного процесса, протекающего в организме.
В группу риска входят женщины, пациенты, страдающие ожирением, беременные. Спровоцировать холецистит могут алкоголь, жирная и острая пища, а также переедание после длительного голодания. В период ремиссии и для профилактики рецидива необходимо придерживаться дробного диетического питания.
Хронический холецистит не всегда возникает после острой стадии заболевания (при отсутствии адекватного лечения). В большинстве случаев врачи-гастроэнтерологи говорят о постепенном развитии патологического процесса на фоне гастрита, панкреатита или желчекаменной болезни.
Симптомы и диагностика
Диагностика заболевания начинается со сбора анамнеза, осмотра пациента и изучения жалоб. Для холецистита характерны следующие симптомы:
- Тупая ноющая боль в области правого подреберья, которая может «отдавать» в лопатку или шею.
- Привкус горечи и металла во рту.
- Отрыжка воздухом.
- Понос или запор.
- Бессонница.
- Метеоризм.
- Тошнота.
Обратите внимание: боль может сопровождать пациента постоянно или возникать в первые часы после приема тяжелой пищи. Наличие желтухи – повод исключить данный диагноз и отправить пациента на дополнительное обследование.
Одним из самых эффективных и доступных методов диагностики является ультразвуковое исследование. Наряду с УЗИ органов брюшной полости пациенту дается направление на сдачу общего и биохимического анализа крови и кала, в котором могут быть найдены лямблии, аскариды и кишечная палочка. Точный объем исследований определяет только лечащий врач.
Лечение
Лечение холецистита симптоматическое, зависит от причины заболевания. Пациенту могут быть назначены противопаразитарные препараты, спазмолитические и желчегонные средства, ферменты, содержащие в составе желчные кислоты.
Высокую эффективность показали грязелечение, дозированный прием минеральных вод с определенным составом, общие ванны и физиотерапия.
При наличии камней в желчном пузыре показано их удаление. Мелкие образования растворяют при помощи специальных препаратов, в сложных случаях может потребоваться удаление желчного пузыря. При отсутствии альтернативы бояться этого не стоит. Все манипуляции делаются сегодня щадящими методами, к числу которых относится гастроскопия.
Холецистит – серьезное заболевание, не допускающее самолечения. Записаться на прием гастроэнтеролога можно на сайте или по телефону +7 (347) 201-02-03. Актуальный прайс находится в разделе Стоимость.
Желчно-каменный панкреатит | Сидарс-Синай
Не то, что вы ищете?Что такое желчнокаменный панкреатит?
Панкреатит — это заболевание, вызывающее воспаление и боль в поджелудочной железе. В поджелудочная железа — небольшой орган, вырабатывающий гормоны, такие как инсулин. Это помогает контролировать кровь сахар. Он также производит ферменты, которые помогают переваривать и расщеплять пищу, которую вы едите.Этот является часть пищеварительного процесса. Иногда желчный камень застревает в общем желчь воздуховод. Это может заблокировать проток поджелудочной железы и вызвать панкреатит. Это известно как желчнокаменный панкреатит.
Что вызывает желчнокаменный панкреатит?
В желчном пузыре образуются камни. В случае желчнокаменного панкреатита камень выходит из желчного пузыря.Он перекрывает отверстие от поджелудочной железы до первой части. из тонкий кишечник (двенадцатиперстная кишка). Это приводит к появлению резервной жидкости, которая может перемещаться по обеим сторонам. то желчный проток и проток поджелудочной железы. Желчнокаменный панкреатит может быть очень болезненным и опасно для жизни, если не лечить. Камни в желчном пузыре являются основной причиной краткосрочных (острых) панкреатит.
Каковы симптомы желчнокаменного панкреатита?
Сильная боль — наиболее частый симптом желчнокаменного панкреатита.Но это не Только симптом. У вас также может быть:
- Охлаждение
- Лихорадка
- желтый цвет глаз, кожи или и того, и другого (желтуха)
- Тошнота
- Боль ощущения резкости или «сдавливания» в левой верхней части живота (живота) или в вашем назад
- Боль который перемещается от исходного места до плеча или груди
- Рвота
Как диагностируется желчнокаменный панкреатит?
Желчно-каменный панкреатит диагностируют с помощью комбинации инструментов.Самый распространенный анализы крови и различные виды сканирования тела. Анализы крови могут обнаружить воспаление в поджелудочная железа. КТ, МРТ или УЗИ могут дать более четкое представление о том, как панкреатит тяжелый. Он также может определить, застрял ли желчный камень внутри протока поджелудочной железы и его необходимо удалить.
Как лечится желчнокаменный панкреатит?
Желчно-каменный панкреатит обычно нужно лечить в больнице.В течение этого времени, Медицинские работники будут вводить вам жидкости через капельницу. В случаях там, где вы не можете есть в течение длительного времени, вас могут кормить через специальные трубка а иногда и в вену. Медицинские работники также устранят любую боль и тошноту. с внутривенными лекарствами. Часто этого бывает достаточно, чтобы камень прошел сквозь тело и облегчить панкреатит.
В В более тяжелых случаях ваш хирург, скорее всего, удалит желчный камень.Это будет сделано хирургическим путем или с помощью специального инструмента (эндоскопа) во время процедуры, называемой ERCP (эндоскопическая ретроградная холангиопанкреатография). В зависимости от вашего состояния вы май вам нужно немедленно удалить желчный камень. Вы могли бы подождать до около 48 часов попадания жидкости прямо в вену. Это позволяет вашему воспалению сначала облегчить. Ваш лечащий врач может посоветовать, чтобы ваш желчный пузырь также был удаленный.Это будет сделано после того, как ваш панкреатит пройдет. Иногда это делается в больница во время того же пребывания. Это значительно снизит ваши шансы получить желчнокаменный панкреатит в будущем.
Какие возможные осложнения желчнокаменный панкреатит?
Если желчнокаменный панкреатит не лечится, осложнения могут быть очень серьезными.Пищеварительный жидкости из печени, желчного пузыря и поджелудочной железы могут вернуться в ваше тело. Этот может вызвать инфекцию под названием холангит. У вас также могут появиться желтоватые глаза и кожа. (желтуха). Сама ткань вашей поджелудочной железы может даже начать умирать в условиях называется панкреонекрозом. Желчнокаменный панкреатит может быть фатальным, если его не лечить.
Как предотвратить желчный панкреатит?
Это невозможно полностью предотвратить желчнокаменный панкреатит.Это потому, что это не может быть можно полностью предотвратить образование камней в желчном пузыре. Вы можете предпринять шаги, чтобы уменьшить свой риск образования желчнокаменной болезни при правильном питании, поддержании здорового веса, поддержании своего уровень холестерина в пределах нормы и контроль диабета, если он у вас есть. Если ты принимаете лекарство, содержащее эстроген, спросите своего врача, как это может увеличить риск развития камней в желчном пузыре.
Когда мне следует позвонить в медицинское учреждение провайдер?
Симптомы желчно-каменного панкреатита, особенно сильная боль, являются явными предупреждающими знаками. Если у вас есть какие-либо симптомы, немедленно обратитесь за медицинской помощью.
Основные сведения о желчном камне панкреатит
- Желчнокаменный панкреатит возникает, когда желчный камень блокирует ваш проток поджелудочной железы, вызывающий воспаление и боль в поджелудочной железе.
- Желчнокаменный панкреатит вызывает сильную боль в животе, тошноту, рвота, лихорадка, озноб и желтуха.
- При отсутствии лечения желчнокаменный панкреатит может вызвать серьезные осложнения.
- Желчно-каменный панкреатит обычно необходимо лечить в больница.
- Вам может потребоваться операция или эндоскопическая процедура (ERCP) для удаления желчный камень.
- Вам может потребоваться удаление желчного пузыря, чтобы уменьшить риск дальнейших проблем.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и вспомнить, о чем вы заботитесь. провайдер вам говорит.
- На посетите, запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш лечащий врач.
- Знать почему прописано новое лекарство или лечение и как они вам помогут.Также знать каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если у вас назначена повторная встреча, запишите дату, время и цель для этого визит.
- Узнайте, как вы можете связаться с вашим лечащим врачом, если у вас возникнут вопросы.
Медицинский обозреватель: Джен Лерер, доктор медицины
Медицинский обозреватель: Рита Сатер RN
Медицинский обозреватель: Раймонд Кент Терли BSN MSN RN
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Острый холецистит — StatPearls — Книжная полка NCBI
Непрерывное обучение
Острый холецистит — это воспаление желчного пузыря, которое возникает из-за закупорки пузырного протока или нарушения опорожнения желчного пузыря. Часто это нарушение опорожнения происходит из-за камней или желчного ила. В этом упражнении рассматривается оценка и лечение острого холецистита, а также рассматривается роль межпрофессиональной группы в уходе за пациентами с этим заболеванием.
Цели:
Определить факторы риска острого холецистита.
Опишите классическое представление пациента с острым холециститом.
Объясните, как вести себя при остром холецистите.
Объясните, как улучшить результаты лечения пациентов, используя хорошо интегрированный командный подход к ведению пациентов с острым холециститом.
Введение
Острый холецистит относится к воспалению желчного пузыря. Патофизиологический механизм острого холецистита — закупорка пузырного протока. Холецистит — это состояние, которое лучше всего лечить хирургическим путем; однако при необходимости его можно лечить консервативно. Это состояние может быть связано с наличием камней в желчном пузыре или без него, а также может быть классифицировано как острое или хроническое. Он встречается как у мужчин, так и у женщин, но может иметь склонность к определенным группам населения.Он также может проявляться некоторыми классическими признаками и симптомами. Острый холецистит также можно спутать с другими заболеваниями, такими как язвенная болезнь, раздраженный кишечник и сердечные заболевания. Хронический и острый панкреатит также может имитировать заболевание желчного пузыря. [1] [2] [3]
Этиология
Этиология острого холецистита по определению — закупорка пузырного протока, вызывающая воспаление. Обычно желчь вырабатывается в печени, проходит по желчным протокам и хранится в желчном пузыре.После употребления определенных продуктов, особенно острой или жирной, желчный пузырь стимулируется для опорожнения желчи из желчного пузыря через пузырный проток вниз по желчному протоку в двенадцатиперстную кишку. Этот процесс способствует перевариванию пищи.
Желчный пузырь не только хранит желчь, но и может ее концентрировать. Концентрированная желчь подвержена осаждению, образуя камни, когда нарушается гомеостаз, что может происходить из-за застоя желчи, перенасыщения печенью холестерина и липидов, нарушения процесса концентрации и зарождения кристаллов холестерина.
Когда закупорка пузырного протока вызвана камнем, это называется острым калькулезным холециститом. Важно знать, что боль может возникать из-за временной закупорки желчными камнями, и это называется желчной коликой. Если боль не проходит в течение шести часов, диагноз желчной колики повышается до острого калькулезного холецистита. Если камень не обнаружен, это называется острым бескаменным холециститом. [4] [5]
Независимо от причины закупорки, отек стенки желчного пузыря в конечном итоге вызывает ишемию стенки и становится гангренозным.Гангренозный желчный пузырь может инфицироваться газообразующими организмами, вызывая острый эмфизематозный холецистит; все эти состояния могут быстро стать опасными для жизни, а разрыв имеет высокий уровень смертности.
Около 95% людей с острым холециститом имеют камни в желчном пузыре. [6] Однако это не означает, что следует лечить случайные находки камней в желчном пузыре, поскольку, по оценкам, только у 20% пациентов с бессимптомными камнями разовьются симптомы в течение 20 лет [7], и потому что примерно у 1% пациентов с бессимптомными камнями развиваются При осложнении их камнями до появления симптомов профилактическая холецистэктомия нецелесообразна у бессимптомных пациентов.
Эпидемиология
Заболевание желчного пузыря встречается у мужчин и женщин, причем некоторые группы населения более предрасположены к нему. Риск заболевания желчного пузыря увеличивается у женщин, пациентов с ожирением, беременных женщин и пациентов в возрасте от 40 лет. Резкая потеря веса или острые заболевания также могут увеличить риск. Образование камней в желчном пузыре может передаваться по наследству. Другие состояния, вызывающие разрушение клеток крови, например серповидно-клеточная анемия, также увеличивают частоту образования камней в желчном пузыре.
Патофизиология
Окклюзия пузырного протока или нарушение механизма опорожнения желчного пузыря является патофизиологией этого заболевания. Случаи острого нелеченного холецистита могут привести к перфорации желчного пузыря, сепсису и смерти. Камни в желчном пузыре образуются из различных материалов, таких как билирубинат или холестерин. Эти материалы увеличивают вероятность холецистита и желчнокаменной болезни в таких условиях, как серповидно-клеточная анемия, когда красные кровяные тельца разрушаются, образуя избыток билирубина и пигментированные камни.У пациентов с избыточным содержанием кальция, например при гиперпаратиреозе, могут образовываться кальциевые камни. У пациентов с повышенным уровнем холестерина могут образовываться холестериновые камни. Окклюзия общего желчного протока, например, при новообразованиях или стриктурах, также может привести к застою оттока желчи, вызывая образование желчных камней. [8] [9]
Гистопатология
На ранней стадии желчный пузырь обычно выявляет обширный венозный застой и отек. Со временем может появиться фиброз и наличие хронических воспалительных клеток.Более запущенные случаи могут проявляться перфорацией или гангреной.
История и физика
Случаи хронического холецистита с прогрессирующей болью в правом верхнем квадранте живота с вздутием живота, пищевой непереносимостью (особенно жирной и острой пищи), повышенным газообразованием, тошнотой и рвотой. Также может возникнуть боль в средней части спины или плече. Эта боль может сохраняться годами до постановки диагноза. Случаи острого холецистита имеют похожие симптомы, только более тяжелые. Часто симптомы ошибочно принимают за сердечные проблемы.Обнаружение боли в правом верхнем углу живота при глубокой пальпации, признак Мерфи, обычно является классическим для этого заболевания. Часто к острому приступу приводит определенное диетическое событие, например: «Вчера вечером я ел свиные отбивные с подливкой».
Оценка
Медицинский осмотр с подробным анамнезом имеет первостепенное значение при постановке диагноза холецистита. Также важны полный анализ крови (CBC) и комплексная метаболическая панель. В случае хронического холецистита эти результаты могут быть нормальными.При остром холецистите или тяжелом заболевании количество лейкоцитов (лейкоцитов) может быть повышено. Ферменты печени также могут быть повышены. Если уровень билирубина выше 2, то следует подумать о возможном камне общего желчного протока. Обратите внимание, что даже при тяжелом заболевании желчного пузыря лабораторные показатели могут быть нормальными. Также необходимо проверить амилазу и липазу, чтобы исключить панкреатит. Часто в отделении неотложной помощи заказывают компьютерную томографию в качестве первого обследования во время обследования. На этом снимке часто можно увидеть признаки холецистита и желчных камней.УЗИ желчного пузыря — лучший тест для первоначальной оценки заболевания желчного пузыря. Утолщение стенки желчного пузыря и желчные камни — частые признаки этого состояния. В случае острого холецистита рекомендуется сканирование гепатобилиарной системы (HIDA). Это сканирование диагностирует функцию желчного пузыря или обструкцию пузырного протока. Добавление холецистокинина (ХЦК) при отсутствии камней в желчном пузыре также может диагностировать бескаменный холецистит. На это указывает трещина выброса менее 35%. [10] [11]
Лечение / ведение
Наиболее подходящим методом лечения холецистита является лапароскопическая холецистэктомия.Низкие показатели заболеваемости и смертности при быстром выздоровлении. Это также можно сделать с помощью открытой техники в тех случаях, когда пациент не подходит для лапароскопической операции. В ситуациях, когда пациент остро болен и считается плохим кандидатом на хирургическое вмешательство, его или ее можно лечить с помощью временного чрескожного дренирования желчного пузыря. Более легкие случаи хронического холецистита у пациентов, считающихся плохими кандидатами на хирургическое вмешательство, можно лечить с помощью диеты с низким содержанием жиров и специй. Результаты этого лечения различаются.Медикаментозное лечение желчных камней урсодиолом также иногда имело успех. [12] [13] [3]
Дифференциальный диагноз
Аппендицит
Желчная колика
Холангит
Мезентериальная ишемия
Гастрит
Гастрит
Осложнения язвенного желудка
- 1.
- Burmeister G, Hinz S, Schafmayer C. [Острый холецистит]. Zentralbl Chir. 2018 август; 143 (4): 392-399.[PubMed: 30134498]
- 2.
- Уолш К., Гутос И., Деанса Б. Острый некалькулезный холецистит при ожогах: обзор. J Burn Care Res. 2018 17 августа; 39 (5): 724-728. [PubMed: 29931066]
- 3.
- Кохга А., Сузуки К., Окумура Т., Ямасита К., Исогаки Дж., Кавабе А., Кимура Т. Обоснована ли отложенная лапароскопическая холецистэктомия при остром холецистите, который возникает рано после начала заболевания? Азиатский J Endosc Surg. 2019 Янв; 12 (1): 69-73. [PubMed: 29577610]
- 4.
- Юн С.П., Со Х.И.Клинические аспекты посева желчи у пациентов, перенесших лапароскопическую холецистэктомию. Медицина (Балтимор). 2018 июн; 97 (26): e11234. [Бесплатная статья PMC: PMC6039604] [PubMed: 29952986]
- 5.
- Уилкинс Т., Агабин Э., Варгезе Дж., Талукдер А. Дисфункция желчного пузыря: холецистит, холедохолитиаз, холангит и дискинезия желчевыводящих путей. Prim Care. 2017 декабрь; 44 (4): 575-597. [PubMed: 221]
- 6.
- Halpin V. Острый холецистит. BMJ Clin Evid. 2014 20 августа; 2014 [Бесплатная статья PMC: PMC4140413] [PubMed: 25144428]
- 7.
- Бехари А., Капур В.К. Бессимптомные камни в желчном пузыре — лечить или не лечить? Индийский J Surg. 2012 февраль; 74 (1): 4-12. [Бесплатная статья PMC: PMC3259178] [PubMed: 23372301]
- 8.
- Аполо Ромеро EX, Гальвес Салазар П.Ф., Эстрада Чанди Х.А., Гонсалес Андраде Ф., Молина Проаньо GA, Месиас Андраде ФК, Кадена Бакеро. Удвоение желчного пузыря и холецистит. J Surg Case Rep.2018 июл; 2018 (7): rjy158. [Бесплатная статья PMC: PMC6030904] [PubMed: 29992010]
- 9.
- Sureka B, Rastogi A, Mukund A, Thapar S, Bhadoria AS, Chattopadhyay TK.Гангренозный холецистит: анализ результатов визуализации в гистопатологически подтвержденных случаях. Индийская J Radiol Imaging. 2018 январь-март; 28 (1): 49-54. [Бесплатная статья PMC: PMC5894319] [PubMed: 29692527]
- 10.
- Тутан Тургабе Дж., Арабикхан Х.Р., Аламдаран А., Замани Могхадам Х. Резидент скорой помощи против радиолога при обнаружении ультразвуковых признаков острого холецистита; Исследование диагностической точности. Emerg (Тегеран). 2018; 6 (1): e19. [Бесплатная статья PMC: PMC6036519] [PubMed: 30009221]
- 11.
- Джоши Г., Кроуфорд К.А., Ханна Т.Н., Герр К.Д., Дахия Н., Мениас, Колорадо. США боли в правом верхнем квадранте в отделении неотложной помощи: диагностика помимо заболеваний желчного пузыря и желчевыводящих путей. Рентгенография. 2018 май-июнь; 38 (3): 766-793. [PubMed: 29757718]
- 12.
- Тангавелу А., Розенбаум С., Тангавелу Д. Сроки холецистэктомии при остром холецистите. J Emerg Med. 2018 июн; 54 (6): 892-897. [PubMed: 29752150]
- 13.
- Ke CW, Wu SD. Сравнение экстренной холецистэктомии с отсроченной холецистэктомией после чрескожного чреспеченочного дренирования желчного пузыря у пациентов с умеренным острым холециститом.J Laparoendosc Adv Surg Tech A. 2018 июн; 28 (6): 705-712. [PubMed: 29658839]
- 14.
- Yeh DD, Chang Y, Tabrizi MB, Yu L, Cropano C, Fagenholz P, King DR, Kaafarani HMA, de Moya M, Velmahos G. Получение и проверка практического прикроватного балла для диагностики холецистита. Am J Emerg Med. 2019 Янв; 37 (1): 61-66. [PubMed: 29724580]
- 15.
- Гулая К., Десаи С.С., Сато К. Чрескожная холецистостомия: современная клиническая практика, основанная на доказательствах. Semin Intervent Radiol.2016 декабрь; 33 (4): 291-296. [Бесплатная статья PMC: PMC5088094] [PubMed: 278]
- 16.
- Bagla P, Sarria JC, Riall TS. Ведение острого холецистита. Curr Opin Infect Dis. 2016 Октябрь; 29 (5): 508-13. [PubMed: 27429137]
- 17.
- Кохга А., Сузуки К., Окумура Т., Ямасита К., Исогаки Дж., Кавабе А., Кимура Т. Результаты ранней и отсроченной лапароскопической холецистэктомии по поводу острого холецистита, выполненной в одном учреждении. Азиатский J Endosc Surg. 2019 Янв; 12 (1): 74-80.[PubMed: 29611896]
- 18.
- Ахмед О., Роджерс А.С., Болджер Дж.С., Мастросимон А., Ли М.Дж., Килинг А.Н., Чериян Д., Робб В.Б. Мета-анализ результатов эндоскопического дренирования желчного пузыря под контролем УЗИ по сравнению с чрескожной холецистостомией для лечения острого холецистита. Surg Endosc. 2018 Апрель; 32 (4): 1627-1635. [PubMed: 29404731]
- Алкоголизм
- У 15% больных острым панкреатитом развивается хронический панкреатит
- 5-7% смертность от легких форм с воспалением, ограниченным поджелудочной железой
- 10-50% при тяжелых формах с некрозом и кровоизлиянием железы и системным воспалительным ответом
- Инфекция некротизированной ткани поджелудочной железы может произойти через 5-7 дней 100% летальность от инфекции поджелудочной железы без обширной хирургической обработки или дренирования инфицированной области
- Пациенты с перипанкреатическим воспалением или одним местом скопления жидкости имеют 10-15% вероятность образования абсцесса
- Пациенты с двумя или более зонами скопления жидкости имеют 60% -ную частоту образования абсцесса
- Сахарный диабет (повышенный риск алкогольного панкреатита)
- Рецидивирующие эпизоды (повышенный риск алкогольного панкреатита) [2] [1]
- Алкоголизм
- Муковисцидоз
- Сахарный диабет развивается у 20-30% пациентов в течение 10-15 лет от начала заболевания
- Рак поджелудочной железы развивается у 3–4% пациентов
- Хроническая инвалидность
- 70% 10-летняя выживаемость
- 45% 20-летняя выживаемость
- Уровень смертности 60% для пациентов с хроническим панкреатитом, связанных с алкоголем, которые не прекращают прием алкоголя [1]
- МРТ может использоваться для пациентов с противопоказаниями для КТ с контрастированием, поскольку этот тест также может определить наличие некроза.
- Трансабдоминальное УЗИ используется для исследования желчного пузыря и пузырного протока при подозрении на наличие камней в желчном пузыре, что является основной причиной этого заболевания [1]
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) может помочь выявить менее распространенные причины панкреатита, такие как микролитиаз, дисфункция сфинктера Одди, делящаяся поджелудочная железа и стриктуры протоков поджелудочной железы.ЭРХПГ следует немедленно проводить пациентам с риском билиарного сепсиса, тяжелого панкреатита с обструкцией желчевыводящих путей, холангитом, повышенным билирубином, ухудшающейся и стойкой желтухой или признаками усиления боли во время аномального ультразвукового исследования. Так как этим пациентам может потребоваться немедленное хирургическое или гастроэнтерологическое вмешательство. [8]
- Магнитно-резонансная холангиопанкреатография (MRCP) — это неинвазивный метод, который можно использовать до операции, чтобы определить, каким пациентам может помочь ERCP.MRCP так же точен, как и КТ с контрастным усилением, в прогнозировании тяжести панкреатита и выявлении панкреонекроза, может оценивать кисты поджелудочной железы и перипанкреатические кисты и полезен, когда ERCP невозможен или безуспешен.
- Эндоскопическое ультразвуковое исследование (ЭУЗИ) используется для выявления камней и опухолей, но реже, чем ЭРХПГ. Тем не менее, он полезен для пациентов с ожирением и пациентов с кишечной непроходимостью и может помочь определить, какие пациенты с острым панкреатитом являются лучшими кандидатами на терапевтическую ЭРХПГ.
- Ниже представлена таблица, в которой сравниваются различные методы визуализации, используемые при остром панкреатите: [8]
- Злоупотребление алкоголем или метанолом (> 100 г / день в течение> 3-5 лет)
- Аутоиммунные болезни
- Киста холедухала
- Муковисцидоз
- Камни в желчном пузыре
- Наследственный (семейный) панкреатит (включая аутосомно-доминантную мутацию катионного гена трипсиногена, которая вызывает панкреатит у 80% носителей)
- Гиперкальциемия
- Гиперлипидемия или гипертриглицеридемия (уровни более 1000 мг / дл)
- Гиперкальциемия (включая гиперпаратиреоз)
- Инфекция (вирус Коксаки B, цитомегаловирус, эпидемический паротит)
- Ишемия от гипотонии или атероэмболии
- Лекарства (ингибиторы АПФ, аспариганаза, азатипрон, пероральные эстрогены, антибиотики, 2 ’, 3’-дидезоксиинозин, фуросемид, 6-меркаптурид, пентамидин, сульфамидные препараты, вальпроат, тиазидный диуретик, кортикостероиды)
- Новообразование
- Рак поджелудочной железы или периампулярный рак
- Поджелудочная железа
- Язвенная болезнь
- Постэндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
- Послеоперационное воспаление
- Постпочечный трансплантат
- Беременность (третий триместр)
- Стеноз сфинктера Одди
- Тупая или проникающая травма (включая ишемию / перфузию, возникающую во время некоторых хирургических процедур)
- Тропический панкреатит
- Васкулит
- Вирусные инфекции
- Неизвестно [1] [2] [6]
- Сосудистая система: гипотензия и шок, выпот в перикард и тампонада
- Легочные: гипоксия, ателектаз, пневмония, острое повреждение легких, плевральный выпот
- Желудочно-кишечный тракт: желудочно-кишечное кровотечение, синдром брюшной полости
- Урогенитальная: острая почечная недостаточность, тромбоз почечной артерии или вены
- Метаболические: гипокальциемия, гипергликемия, метаболический ацидоз, гипомагнезия
- Гематологические: тромбоз сосудов, диссеминированное внутрисосудистое свертывание [11]
- Как упоминалось ранее, после нескольких лет воспаления и структурных повреждений прогрессирующий фиброз может привести к снижению эндокринных и экзокринных функций. Наиболее серьезные последствия хронического панкреатита заключаются в нарушении переваривания жиров и снижении выработки инсулина и глюкагона. В совокупности эти осложнения могут привести к развитию сахарного диабета. [1]
- ↑ 1,00 1,01 1,02 1.03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,13 1,14 1,13 1,20 1,21 1,22 1,23 1,24 1,25 1,26 1,27 1,28 1,29 1,30 1.31 1,32 1,33 1,34 1,35 1,36 1,37 1,38 Goodman CC, Fuller KS. Патология: значение для физиотерапевта. 3-е изд. Сент-Луис, Миссури: Сондерс; 2009 г.
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,10 2,10 2,10 2,10 2,1013 2,14 2,15 2,16 2,17 2,18 2,19 2,20 2,21 2,22 2,23 2,24 2,24 al. ред. Руководство Merck по диагностике и терапии. 18 изд. Станция Уайтхаус, Нью-Джерси: Исследовательские лаборатории Мерк; 2006 г.
- ↑ 3,0 3,1 3,2 3,3 3,4 3,5 Национальный фонд поджелудочной железы.Панкреатит. http://www.pancreasfoundation.org/learn/pancreatitis.shtml (по состоянию на 21 марта 2010 г.).
- ↑ 4,0 4,1 4,2 4,3 4,4 Клиника Кливленда: Центр непрерывного образования. Хронический панкреатит. http://www.clevelandclinicmeded.com/medicalpubs/diseasemanagement/gastroenterology/chronic-pancreatitis/ (по состоянию на 21 марта 2010 г.).
- ↑ 5,0 5,1 5,2 5,3 5.4 5.5 Национальный информационный центр по заболеваниям пищеварительной системы (NDDIC). Панкреатит. http://digestive.niddk.nih.gov/ddiseases/pubs/pancreatitis/ (по состоянию на 21 марта 2010 г.).
- ↑ 6,0 6,1 6,2 6,3 6,4 Гудман К., Снайдер Т. Дифференциальный диагноз для физиотерапевтов: Скрининг для направления. Сент-Луис, штат Миссури: Saunders Elsevier, 2007.
- ↑ Система здравоохранения Университета Лойолы. Панкреатический рак. http: // www.meddean.luc.edu/LUMEN/meded/Radio/curriculum/Mechanisms/pancreas_mass.htm (по состоянию на 1 апреля 2010 г.).
- ↑ 8,0 8,1 8,2 8,3 Кэрролл Дж., Херрик Б., Гипсон Т. Острый панкреатит: диагностика, прогноз и лечение. Я семейный врач. 1 марта 2008 г .; 77 (5): 594. http://www.aafp.org/afp/2007/0515/p1513.html (по состоянию на 21 марта 2010 г.).
- ↑ Наяр М., Чарнли Р., Скотт Дж., Хогк Б. и Оппонг К. Аутоиммунный панкреатит с поражением нескольких органов.Случай вовлечения перикарда. Журнал поджелудочной железы. 2009; 10 (5): 539-542. http://www.joplink.net/. (по состоянию на 27 марта 2010 г.).
- ↑ Франк А., Морс М., Смит Б., Шаффер К. Аутоиммунный панкреатит, проявляющийся новообразованием и обструкцией желчевыводящих путей. Отчеты по радиологическим случаям 2008 г .; 3: 189. http://radiology.casereports.net/index.php/rcr/article/viewArticle/189/505 (по состоянию на 1 апреля 2010 г.).
- ↑ 11,0 11,1 Отделение анестезии и интенсивной терапии. Острый панкреатит.http://www.aic.cuhk.edu.hk/web8/acute_pancreatitis.htm (по состоянию на 21 марта 2010 г.).
- ↑ Американская диабетическая ассоциация. http://www.diabetes.org/ (по состоянию на 11 апреля 2010 г.).
- ↑ Наяр М., Чарнли Р., Скотт Дж., Хогк Б. и Оппонг К. Аутоиммунный панкреатит с поражением нескольких органов. Случай вовлечения перикарда. Журнал поджелудочной железы. 2009; 10 (5): 539-542. http://www.joplink.net/. (по состоянию на 27 марта 2010 г.).
- ↑ Маст Дж., Морак М., Бретт Б., ван Эйк С. Ишемический острый некротический панкреатит у марафонца.Журнал поджелудочной железы. 2009; 10 (1): 53-54. http://www.joplink.net/. (по состоянию на 27 марта 2010 г.).
- ↑ Мэджилл П., Риджуэй П., Конлон К., Нари П. Случай вероятного острого панкреатита, вызванного ибупрофеном. Журнал поджелудочной железы. 2006; 7 (3): 311-314. http://www.joplink.net/. (по состоянию на 21 марта 2010 г.).
- ↑ Намази М. и Моула А. Массивный правосторонний геморрагический плевральный выпот из-за панкреатита; отчет о болезни. BMC Pulmonary Medicine. 2004; 4: 1. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC362879/.(по состоянию на 21 марта 2010 г.).
- ↑ Chen JH, Chern CH, Chen JD, How CK, Wang LM, Lee CH. Боль в левом боку как единственное проявление острого панкреатита: случай с первоначальным ошибочным диагнозом. Emerg Med J 2005; 22: 452-453. http://emj.bmj.com/content/22/6/452.full (по состоянию на 31 марта 2010 г.).
- ↑ Журнал поджелудочной железы. http://www.joplink.net/ (по состоянию на 31 марта 2010 г.).
- ↑ Американская ассоциация поджелудочной железы. http://www.american-pancreatic-association.org/ (по состоянию на 21 марта 2010 г.).
- Ил желчного пузыря, густая жидкость, накапливающаяся в органе.Это может произойти, если вы беременны или быстро похудели.
- Опухоли блокируют путь желчи. Разрастание поджелудочной железы или печени может остановить ее отток.
- Ваш желчный пузырь не имеет хорошего кровоснабжения. Эта проблема может быть у людей с диабетом.
- Инфекция поражает желчный пузырь. Бактерии могут повредить систему, отводящую желчь, заставляя ее резервное копирование.
- Женщина старше 50 лет
- Мужчина старше 60 лет
- Имеют избыточный вес
- Имеют диабет
- Беременны
- Подробно о том, когда у вас появились симптомы. Вы чувствовали это раньше?
- Опишите, насколько сильна ваша боль.
- Поговорите о том, облегчает ли что-либо вашу боль.
- Рентген вашего живота, который покажет ваши внутренние органы, кости и ткани
- Ультразвук, который покажет ваш желчный пузырь и печень и позволит врачам проверить кровоток
- Компьютерная томография, которая дает врачам более подробный взгляд на органы, мышцы и кости, чем на рентгеновском снимке.
- HIDA-сканирование, которое проверяет, как движется ваш желчный пузырь, и показывает, заблокирована ли желчь. Вы получаете снимок химического вещества, а затем сканер отслеживает его движение по вашему телу.
- PTC, который использует краситель, вводимый в вашу печень, чтобы показать, как желчь движется по вашему телу.
- ERCP, который использует длинную гибкую трубку, продетую по горлу, через желудок и в тонкий кишечник. В конце есть свет и камера. В этом тесте также используется краситель, чтобы проверить, как желчь проходит через ваш организм.
- Понизьте уровень холестерина.
- Регулярно выполняйте упражнения.
- Придерживайтесь диеты, богатой фруктами, овощами и полезными жирами.Яйца, соевые бобы и арахис — отличный выбор.
- Острый панкреатит : Острый панкреатит возникает внезапно.Симптомы появляются внезапно, а также могут быстро измениться или ухудшиться. Люди с острым панкреатитом обычно чувствуют себя и выглядят очень больными, и им следует немедленно обратиться за медицинской помощью.
- Хронический панкреатит : Хронический панкреатит — это состояние, которое развивается и ухудшается в течение длительного периода времени. Хронический панкреатит может вызывать долгосрочные осложнения, такие как диабет.
- Желчные камни
- Генетические нарушения поджелудочной железы
- Некоторые лекарства
- Чрезмерное употребление алкоголя
- Внутривенное введение жидкостей для обезвоживания
- Антибиотики
- Обезболивающие
- Нежирная диета
- Холецистэктомия
- Удаление желчного пузыря. Используется для лечения случаев, вызванных желчными камнями.
- Процедуры по дренажу жидкости из абсцессов
- Процедуры по удалению поврежденной ткани из поджелудочной железы
- Эндоскопическая холангиопанкреатография (ERCP)
- Лечение, при котором используется эндоскопия верхних отделов ЖКТ и рентгеновские лучи для просмотра и лечения закупорки желчи или проток поджелудочной железы.
- Изменения в диете и диета с низким содержанием жиров
- Устранение употребления алкоголя
- Лекарства
- Пищеварительные ферменты
- Витамины от мальабсорбции
- Уколы витамина B-12
- Лечение диабета
- Операция по снятию давления или устранению закупорки
- Нервная блокада вводится в нервы, которые передают сообщения о боли от поджелудочной железы в мозг
- Процедуры по разрушению или удалению камней в желчном пузыре
- Повышение температуры тела выше 38 ° C (100,4 F) или падение температуры тела ниже 36 ° C (96,8 F)
- учащенное сердцебиение более 90 ударов в минуту
- необычно учащенное дыхание (более 20 вдохов в минуту)
- Холецистит: Это состояние относится к воспалению желчного пузыря. Хотя чаще всего оно возникает как осложнение желчных камней (так называемый острый холецистит), оно также может возникать у людей без камней (так называемый бескаменный холецистит).В отличие от приступа желчнокаменной болезни, боль при холецистите, подобная желчнокаменной болезни, длится более шести часов и обычно связана с лихорадкой и повышенным количеством лейкоцитов.
- Дискинезия желчевыводящих путей : Это состояние вызывает боль в верхней части живота и возникает, когда сфинктер Одди (мышечная структура, расположенная в месте соединения желчных протоков в тонкую кишку) не функционирует должным образом, вызывая закупорку желчи.
- Функциональное расстройство желчного пузыря : При этом расстройстве у человека нет признаков желчных камней или проблем со сфинктером Одди, но продолжаются эпизоды боли в верхней части живота.
- Рак желчного пузыря на поздней стадии: Человек с раком желчного пузыря обычно не имеет симптомов. Однако по мере роста рака может возникать боль в верхней правой части живота вместе с пальпируемыми шишками на животе, желтухой, тошнотой, усталостью и потерей веса.
- Боль в груди
- отрыжка
- Чувство сытости после еды раньше обычного
- Срыгивающая жидкость
- Вздутие живота
- Чувство жжения за грудиной или в верхней части центральной части живота
- Тошнота и / или рвота без желчной колики
- Лихорадка
- Желтуха
- Тошнота и рвота
- Зуд (зуд)
Осложнения
2 Пептические осложнения включают:Послеоперационный и реабилитационный уход
После удаления желчного пузыря большинство пациентов могут быть выписаны в тот же день.
Боль минимальна, и ее можно снять с помощью безрецептурных анальгетиков. Пациент может жаловаться на сильную боль в плече из-за задержанного CO2 в результате лапароскопической инсуффляции, и следует объяснить, что такая боль будет исчезать по мере того, как пациент двигается, и газ медленно всасывается, что может занять до трех дней.
Перед выпиской следует предупредить пациента о возможной непереносимости жирной пищи, которая может вызвать вздутие живота или диарею. Это может быть временным или, в некоторой степени, постоянным из-за снижения скорости эмульгирования жира из-за потери накопленной желчи в желчном пузыре.У большинства пациентов наблюдается повышенная регуляция выработки желчи печенью, и со временем симптомы улучшаются.
Срок наблюдения — 3-4 недели после операции.
Жемчуг и другие проблемы
Холецистит может возникнуть у очень молодых и очень старых, но самая высокая заболеваемость приходится на четвертое десятилетие. Часто применяется классическая мантра «жир, сорок, фертильность и метеоризм». Непереносимость пищевых продуктов обычно является провоцирующим фактором тошноты, рвоты и вздутия живота, но по мере прогрессирования этого состояния могут появиться стойкие симптомы, даже если пациент не ел.Предпочтительным рекомендуемым лечением является удаление желчного пузыря. Раньше это делалось через открытый лапаротомный разрез. В настоящее время предпочтительным методом лечения является лапароскопическая холецистэктомия. Эта процедура отличается низкой смертностью и заболеваемостью, быстрым временем восстановления (обычно одна неделя) и хорошими результатами. Иногда пациенты обращаются к терапевту с легкими симптомами холецистита и желчнокаменной болезни. При этом врачу может быть сложно определить подходящее лечение.Часто рекомендуется консервативное лечение. Это будет включать изменение диеты с низким содержанием жиров и возможную потерю веса. К сожалению, для хирургов эти пациенты часто обращаются в отделение неотложной помощи с симптомами острого холецистита и подвергаются срочному хирургическому вмешательству. Эта ситуация также увеличивает оперативную заболеваемость. Поэтому общие хирурги обычно рекомендуют пациентам пройти плановую лапароскопическую холецистэктомию раньше, чем позже, по ходу заболевания. Другими соображениями могут быть попадание камней в желчный проток, вызывающее обструкцию желчевыводящих путей и возможный панкреатит.
Улучшение результатов команды здравоохранения
В настоящее время ведение острого холецистита стало обычным делом, и у большинства пациентов прогноз отличный. Однако проблемы возникают у пациентов с бескаменным холециститом и при наличии камней в желчных протоках. Пациенты с бескаменным холециститом часто проходят лечение в отделении интенсивной терапии и могут пройти процедуру первичной аспирации до тех пор, пока они не будут готовы к формальной операции. Поскольку многие из этих пациентов имеют высокую сопутствующую патологию, наблюдение за ними имеет решающее значение.Просвещение пациента и его семьи имеет жизненно важное значение, поскольку это заболевание сопряжено с высокой смертностью. Другая группа пациентов, у которых может быть длительное пребывание, — это пациенты с камнями желчных протоков. Этим пациентам перед холецистэктомией требуется ERCP. Опять же, ЭРХПГ не является доброкачественной процедурой, и пациенты должны быть осведомлены о процедуре и возможных осложнениях.
Пациенты с множеством сопутствующих факторов должны быть осмотрены кардиологом перед общей анестезией. Предоперационная медсестра должна убедиться, что у пациента есть необходимое разрешение, ЭКГ, рентген грудной клетки и анализ крови перед операцией.Если есть какие-либо недостатки или проблемы, перед процедурой следует связаться с хирургом. [14] [15] [16] (Уровень V) После процедуры медсестра будет следить за жизненно важными показателями и помогать пациенту справиться с болью. Если есть какие-либо значительные изменения в жизненно важных функциях или боль не может контролироваться с помощью предоставленных лекарств, следует проконсультироваться с хирургом. Перед операцией фармацевт должен получить доступ к лекарствам пациента и убедиться, что нет опасений по поводу отмены или потенциального взаимодействия с анестетиками.Если возникнут какие-либо сомнения, следует проинформировать клиническую бригаду.
Результаты
Для пациентов с неосложненным острым холециститом прогноз отличный. Смертность очень низкая. В отсроченных случаях может возникнуть перфорация или гангрена желчного пузыря. У больных бескаменным холециститом летальность высока — 20-50%.
В тяжелых случаях острого холецистита сильное воспаление может затруднить операцию, что приведет к повреждению желчного протока, что вызывает серьезные осложнения.[17] [18] [Уровень 5]
Повышение квалификации / Вопросы для повторения
Рисунок
Осевая компьютерная томография брюшной полости Острый холецистит. Предоставлено Скоттом Дулебоном, доктором медицины.
Рисунок
CT Острый холецистит брюшной полости. Предоставлено Скоттом Дулебоном, MD
Рисунок
Рисунок 1. 37-летняя женщина с диагнозом «камни в желчном пузыре» с острым холециститом. Случайные находки; a: УЗИ показывает множественные гипоэхогенные поражения, некоторые из которых имеют артефакты в виде хвоста кометы, что повышает вероятность множественной билиарной гамартомы; b: T2-взвешенный (подробнее…)
Рисунок
Бескаменный холецистит. Изображение любезно предоставлено доктором Чайгасаме
Рисунок
Холецистит. Калькулезный холецистит с утолщенной стенкой желчного пузыря, большим желчным камнем на шее, илом в желчном пузыре. Предоставлено Европейским радиологическим обществом: Centro Hospitalar do Algarve — Faro / PT
Ссылки
Панкреатит — Physiopedia
Панкреатит [редактировать | править источник]Панкреатит — потенциально серьезное заболевание, характеризующееся воспалением поджелудочной железы, которое может вызывать самопереваривание органа его собственными ферментами.Это заболевание имеет два проявления: острый панкреатит и хронический панкреатит [1]
Острый панкреатит [редактировать | править источник]Острый панкреатит является результатом воспалительного процесса поджелудочной железы, вызванного высвобождением активированных ферментов поджелудочной железы. Помимо поджелудочной железы это заболевание может поражать и окружающие органы, а также вызывать системную реакцию. Эта форма панкреатита обычно непродолжительна, менее выражена по симптомам и обратима.Однако, хотя эта форма заболевания разрешается как клинически, так и гистологически, примерно у 15% пациентов с острым панкреатитом развивается хронический панкреатит. [1] [2] Острый панкреатит может проявляться как легкая или тяжелая . Более легкие формы острого панкреатита поражают только интерстиций поджелудочной железы, что составляет 80% всех случаев, и имеет умеренное течение с меньшим количеством осложнений. Однако тяжелые формы включают некроз ткани поджелудочной железы, который встречается в 20% случаев и приводит к увеличению осложнений и летальности. [1] [2]
|
|
Хронический панкреатит развивается в результате хронического воспаления поджелудочной железы, которое приводит к необратимым и прогрессирующим гистологическим изменениям. Это включает фиброз и стриктуры протоков, которые непосредственно разрушают поджелудочную железу, а также снижение эндокринной и экзокринной функций, что может негативно повлиять на другие системы организма.В отличие от острого панкреатита эта форма заболевания характеризуется рецидивирующими или стойкими симптомами. [1] [2]
Острый панкреатит [редактировать | править источник]
По оценкам, ежегодно в Соединенных Штатах регистрируется от 50 000 до 80 000 случаев заболевания, что приводит к 210 000 госпитализаций. Из них 80% являются легкими по своей природе, 20% — некротическими и тяжелыми, и примерно 2000 пациентов умирают ежегодно от сопутствующих осложнений.Кроме того, мужчины страдают чаще, чем женщины. [3] [4] [5]
Хронический панкреатит [редактировать | править источник]Во всем мире ежегодно регистрируется от 1,6 до 23 случаев на 100 000 человек. В одних только Соединенных Штатах хронический панкреатит вызывает более 122 000 амбулаторных посещений и 56 000 госпитализаций ежегодно. Хронический панкреатит также чаще встречается у мужчин, чем у женщин, и часто развивается в возрасте от 30 до 40 лет.Это заболевание редко встречается у детей. [5] [4]
Характеристики / Клиническое представление [редактировать | править источник]
Острый панкреатит [редактировать | править источник] Легкий панкреатит [редактировать | править источник]Первичный симптом острого панкреатита — резкая абдоминальная боль в медиэпигатрии, часто затрагивающая всю верхнюю часть живота, которая усиливается в течение нескольких часов и может длиться от нескольких дней до более чем недели.Кроме того, примерно 50% пациентов с острым панкреатитом испытывают иррадирующую боль в спине, и, хотя это бывает редко, некоторые пациенты могут сначала испытывать боль внизу живота. Хотя в целом характерна постоянная и скучная по своей природе, боль может первоначально проявляться как слабая, тупая и неспецифическая, но может усиливаться до глубокой, резкой и сильной боли в сочетании с системными симптомами и приводить к шоку, коме или смерти. Кроме того, боль обычно возникает внезапно, будучи вторичной по отношению к камням в желчном пузыре, но прогрессирует в течение нескольких дней, если возникает из-за употребления алкоголя.Определенные движения также могут повлиять на боль; сидение прямо и наклонение вперед могут уменьшить боль, в то время как кашель, высокая активность, ходьба, лежа на спине и глубокое дыхание могут усилить ее. Кроме того, боль может быть спровоцирована или усилена при употреблении жирной пищи или алкоголя. Наряду с болью это заболевание также вызывает тошноту, анорексию и рвоту у 90% людей с панкреатитом. [1] [6] Пациенты также демонстрируют заметные изменения внешнего вида в результате изменений функций организма.Обычно пациенты выглядят остро больными, потными и сообщают о недомогании, в то время как около 20% испытывают вздутие живота, связанное с вздутием живота или смещением желудка воспалительным образованием поджелудочной железы. Симптомы Грея Тернера и / или Каллена или голубоватое изменение цвета бока и пупка также могут указывать на тяжелый геморрагический панкреатит, в то время как у других пациентов наблюдается желтуха. Также страдают жизненно важные показатели: частота сердечных сокращений увеличивается до 100-140 ударов в минуту, поверхностное и учащенное дыхание, а также временное высокое или низкое кровяное давление со значительной постуральной гипотензией.Первоначально температура может оставаться нормальной, но может подняться до 100–101 ° F, и ощущения также могут уменьшиться. [2] [6] При пальпации выявляется явная болезненность живота, обычно в верхних квадрантах. Хотя в нижней части живота может наблюдаться легкая болезненность, прямая кишка не болит, а стул без крови. Наряду с болезненностью верхние мышцы живота могут быть жесткими; однако в нижней части живота это бывает редко. В редких случаях сильное раздражение брюшины может привести к жесткости живота, похожего на дощечку.Кроме того, аускультация кишечных шумов может выявить гипоактивность и общую мышечную слабость. [2]
Тяжелый панкреатит [править | править источник]Помимо этих симптомов, в небольшом количестве случаев развивается тяжелый панкреатит, который может иметь серьезные осложнения. Тяжелый панкреатит включает вышеупомянутые признаки и симптомы, а также системный воспалительный процесс с шоком, полиорганной недостаточностью и / или местными осложнениями.Симптомы развития тяжелого панкреатита включают тахикардию, гипоксию, тахипноэ и изменения психического статуса. [1] [2] Осложнения, которые могут возникнуть при тяжелых формах этого заболевания, включают скопления жидкости поджелудочной железы (57% случаев), псевдокисты и некроз. Заполненные жидкостью скопления могут увеличиваться и усиливать боль, и как заполненные жидкостью скопления, так и некротические участки могут инфицироваться, что приводит к боли, лейкоцитозу, лихорадке, гипотонии и гиповолемии.Асцит и плевральный выпот также являются возможными, но редкими осложнениями. [1]
Хронический панкреатит [редактировать | править источник]Как и острый панкреатит, центральной проблемой хронического панкреатита является боль в животе, хотя от 10 до 15% пациентов не испытывают боли и страдают нарушением всасывания. Эта боль обычно локализуется в эпигастрии и левом верхнем квадранте с направлением в верхнюю левую поясничную область и часто связана с тошнотой, рвотой, анорексией, запором, метеоризмом и потерей веса.Когда в первую очередь поражается головка поджелудочной железы, боль обычно проявляется в областях Т5-Т9; однако, когда задействован хвост поджелудочной железы, боль имеет тенденцию относиться к левому плечу из-за его иннервации C3-5. Боль усиливается во время еды и облегчается, если колени приложить к груди или наклониться вперед. Однако частота и тяжесть боли могут варьироваться: у некоторых пациентов возникают острые приступы, продолжающиеся всего несколько часов, которые становятся более хроническими по своей природе, продолжаются до двух недель и становятся все более частыми с течением времени, в то время как другие испытывают постоянную боль, которая постепенно усиливается. интенсивно со временем.Пациенты с панкреатитом, связанным с алкоголем, часто испытывают боль через 12–48 часов после приема большого количества алкоголя, в то время как пациенты с панкреатитом, связанным с желчными камнями, испытывают боль после обильного приема пищи. Эта сильная и хроническая боль часто приводит к злоупотреблению опиоидами, снижению аппетита, потере веса и снижению качества жизни, а также является основной причиной хирургического вмешательства у людей с этим заболеванием. [2] [1] [6] Наряду с хронической болью разрушение ткани поджелудочной железы и, как следствие, потеря функции поджелудочной железы часто приводят к диарее и стеатореи.Стеаторея, или объемный, маслянистый и зловонный стул, возникает на поздних стадиях заболевания, когда большая часть анцинарных клеток разрушена и вырабатывается менее 10% нормального уровня липазы, что приводит к нарушению пищеварения жиров. Плохое пищеварение приводит к недоеданию из-за выделения жира с калом и может привести к снижению веса пациентов, несмотря на нормальный аппетит и пищевые привычки. Другие осложнения, которые могут возникнуть, включают развитие больших псевдокист, кровотечение из псевдоаневризмы, тромбоз селезеночной вены и образование свищей. [1] [5] Сахарный диабет также может развиться на более поздних стадиях заболевания, особенно если поджелудочная железа была удалена хирургическим путем. Поскольку как бета-клетки, производящие инсулин, так и альфа-клетки, производящие глюкагон, разрушаются, это может привести к тяжелой гипогликемии при использовании инсулина в течение длительного периода времени. [1]
[7]
Острый панкреатит [редактировать | править источник]Для облегчения боли часто назначают парентеральные опиоды, такие как морфин.Кроме того, для минимизации рвоты пациентам могут назначаться противорвотные препараты, такие как прохлорперазин 5-10 мг внутривенно каждые 6 часов. Также назначаются парентеральные блокаторы h3 или ингибиторы протонной помпы. [2]
Тяжелый панкреатит [править | править источник]Доказательства не показали положительного воздействия лекарств, направленных на улучшение физиологического процесса тяжелого панкреатита, включая ингибиторы фактора активации тромбоцитов, соматостатин и ингибиторы протеазы.Кроме того, использование профилактических антибиотиков при тяжелом панкреатите в настоящее время вызывает споры и дискуссии. Антибиотикопрофилактика имипенимом (500 мг внутривенно каждые 8 часов) может применяться для предотвращения инфицирования некротизированной ткани поджелудочной железы, хотя ее влияние на снижение смертности неясно. [2]
Хронический панкреатит [редактировать | править источник]Ненаркотические обезболивающие, такие как нестероидные противовоспалительные препараты, ацетаминофен и трамадол, обычно используются для лечения хронической боли, связанной с хроническим панкреатитом.Однако, поскольку это заболевание прогрессирует, пациенты со временем могут нуждаться в низких дозах легких наркотиков, таких как кодеин от 15 до 60 мг / день или пропсифен от 65 до 260 мг / день. Если боль не исчезнет, могут быть назначены более сильные опиаты. При нарушении пищеварения можно принимать ферменты поджелудочной железы. Доступно множество препаратов ферментов поджелудочной железы, которые различаются по составу ферментов, использованию микросфер или микротаблеток, а также наличию или отсутствию покрытия. Несмотря на это, липаза является ключевым ингредиентом смесей из-за того, что для адекватного переваривания жира и белка у большинства пациентов требуется минимум 30 000 ед. Липазы на прием пищи; однако можно давать от 60 000 до 80 000 ед. липазы за один прием пищи, поскольку не вся липаза обязательно достигнет тонкого кишечника в активном состоянии.Поскольку ферментные препараты без покрытия могут быть денатурированы желудочной кислотой, блокатор h3 или ингибитор протонной помпы, такой как 20 мг омепразола один раз в день, часто назначают в сочетании с терапией ферментами поджелудочной железы для подавления кислоты. [4]
Диагностические тесты / лабораторные тесты / лабораторные значения [править | править источник]
Острый панкреатит [редактировать | править источник]Диагноз острого панкреатита формулируется на основании клинической картины пациента, сывороточных маркеров и отсутствия других причин, которые могли бы вызвать подобные симптомы.Из-за этого обычно проводится множество тестов, включая общий анализ крови, электролиты, Ca, Mg, глюкозу, BUN, креатинин, амилазу и липазу. Другие тесты включают ЭКГ и серию брюшной полости грудной клетки, плоского и вертикального живота, а также тест-полоску мочи на трипсиноген-2, который имеет чувствительность и специфичность> 90% для острого панкреатита. [2]
Лабораторные испытания
Поскольку острый панкреатит приводит к высвобождению ферментов поджелудочной железы из поврежденных анцинарных клеток, повышение уровня ферментов в сыворотке крови является ключом к диагностике этого заболевания.Два фермента поджелудочной железы, уровень которых повышается в сыворотке крови в первые 24–72 часа острого приступа поджелудочной железы, — это амилаза и липаза. В то время как уровни амилазы обычно повышаются в три раза выше нормы в течение первых двух часов с момента появления симптомов, уровни быстро снижаются за 36 часов, что делает ее полезной только в том случае, если человек очень рано обращается за медицинской помощью. Однако уровень липазы увеличивается в течение 4-8 часов после появления симптомов, достигает пика примерно через 24 часа и остается повышенным в течение как минимум 14 дней.Уровни от 10 до 140 Ед / л, что в 3 раза выше нормы, указывают на острый панкреатит. Кроме того, важно отметить, что предыдущие эпизоды панкреатита могут привести к разрушению анцинарных клеток, что снижает количество ферментов, высвобождаемых в сыворотку, в результате чего уровни амилазы и липазы кажутся нормальными. Точно так же у пациентов с панкреатитом, вызванным гипертриглицеридемией, в их сыворотке часто присутствует циркулирующий ингибитор, который маскирует присутствие повышенного уровня амилазы до тех пор, пока сыворотка не будет разбавлена. [2] [1] Хотя повышенные уровни липазы и амилазы повышаются при всех причинах острого панкреатита, включая злоупотребление алкоголем, повышение уровней аланинаминотрансферазы (АЛТ) от нормального диапазона от 5 до 35 Ед / л наблюдается только тогда, когда причиной панкреатита являются камни в желчном пузыре. [1] Другие тесты, указывающие на острый панкреатит, включают гипертриглицеридемию и гиперкальциемию, увеличение количества лейкоцитов до 12000 — 20000 / мкл, повышение гематокрита до 50-55% из-за потери жидкости в третьем пространстве и повышение уровня билирубина. у 15–25% пациентов, поскольку отек поджелудочной железы сдавливает общий желчный проток. [1] [2] Ниже представлена таблица лабораторных тестов, наиболее часто используемых для диагностики панкреатита: [8]
| Лабораторный тест | Время наступления (часы) | Назначение | Клиническое наблюдение / ограничения |
| Аланин трансаминаза | 12-24 | Диагностика и этиология | Связанный с желчнокаменным панкреатитом; Трехкратное или большее повышение при остром панкреатите имеет положительную прогностическую ценность 95 процентов при диагностике острого желчнокаменного панкреатита |
| Амилаза | 2-12 | Диагностика | Наибольшая точность, когда как минимум в два раза превышает верхний предел нормы; уровни амилазы и чувствительность снижаются со временем от появления симптомов |
| С-реактивный белок | 24–28 | Прогноз серьезности | Поздний маркер; высокие уровни, связанные с некрозом поджелудочной железы |
| Интерлейкин-6 | 18–48 | Прогноз серьезности | Раннее определение степени тяжести |
| Интерлейкин-8 | 12-24 | Прогноз серьезности | Раннее определение степени тяжести |
| Липаза | 4-8 | Диагностика | повышенная чувствительность при панкреатите, вызванном алкоголем; более специфичен и чувствителен, чем амилаза, для выявления острого панкреатита |
| Фосфолипаза A 2 | 24 | Прогноз серьезности | Связано с развитием некроза поджелудочной железы и легочной недостаточности |
| Прокальцитонин | 24-36 | Прогноз серьезности | Раннее выявление высокой концентрации серьезности инфицированного некроза |
| Пептид активации трипсиногина | В течение нескольких часов | Диагностика и прогнозирование степени тяжести | Ранний маркер острого панкреатита и тесная корреляция с тяжестью |
Медицинская визуализация
КТ — это стандартные методы визуализации для выявления острого панкреатита, позволяющие точно идентифицировать некротический панкреатит, что дает ценную управленческую и прогностическую информацию.Они также могут идентифицировать скопления жидкости или псевдокисты при введении в сочетании с внутривенным контрастированием и особенно рекомендуются при тяжелом панкреатите или развитии осложнений. [2] [1]
[9]
| Техника визуализации | Эффективность |
| Компьютерная томография с контрастным усилением | Чувствительность 78% и специфичность 86% тяжелый острый панкреатит |
| Эндоскопическая ультрсанография | 100-процентная чувствительность и 9-процентная специфичность для камней в желчном пузыре |
| Магнитно-резонансная холангиопанкреатография | Чувствительность от 81 до 100 процентов для обнаружения камней в общем желчном протоке |
| 98% отрицательная прогностическая ценность и 94% положительная прогностическая ценность для камней желчных протоков | |
| Так же точно, как компьютерная томография с контрастным усилением, в прогнозировании тяжести панкреатита и выявлении панкреонекроза | |
| Магнитно-резонансная томография | 83-процентная чувствительность и 91-процентная специфичность для тяжелого острого панкреатита |
| Трансабдоминальное УЗИ | Чувствительность 87-98% для обнаружения камней в желчном пузыре |
Проверка степени серьезности
Тяжесть острого панкреатита можно определить путем сбора критериев Рэнсона, что требует сбора данных как при поступлении, так и через 48 часов.При поступлении зарегистрированы пять признаков: возраст> 55 лет, лейкоциты> 16000 / мкл, ЛДГ в сыворотке> 350 МЕ / л, АСТ> 250 МЕ / л и уровень глюкозы в сыворотке> 200 мг / дл. Двумя днями позже анализируются пять других значений: снижение гематокрита> 10%, увеличение АМК> 4 мг / дл, сывороточный кальций <8 мг / дл, PaO2 <60 мм рт.ст. и секвестрация жидкости> 6 л. Риск смертности увеличивается с увеличением количество положительных знаков. Если менее 3 из вышеперечисленных положительных результатов, уровень смертности составляет <5%; если 3-4 положительные, ставка увеличивается до 15-20%. [2] Также на второй день госпитализации степень тяжести заболевания определяется по шкале оценки острой физиологии и хронического здоровья (APACHE II). Это предсказывает тяжесть заболевания, осложнения и вероятность смерти. У пациентов с тяжелой формой заболевания у них будет повышенный уровень С-реактивного белка, повышение гематокрита более 44% и индекс массы тела более 30 (ожирение). Знание этой информации определит агрессивность лечения и уровень наблюдения во время лечения. [1]
Хронический панкреатит [редактировать | править источник]В отличие от острого панкреатита, диагностировать хронический панкреатит часто сложно, особенно на ранних стадиях заболевания, когда в поджелудочной железе присутствуют незначительные функциональные или структурные изменения. [1]
Лабораторные испытания Поскольку пациенты с хроническим панкреатитом со временем испытывают значительную потерю функции поджелудочной железы, липаза и амилаза часто не повышаются на ранних стадиях, что делает эти лабораторные тесты неэффективными.Точно так же билирубин может быть ненормальным только при значительном сдавливании желчных протоков псевдокистой или фиброзом. В дополнение к этим тестам были разработаны более специализированные тесты. Эти тесты либо непосредственно измеряют ферменты поджелудочной железы, которые вырабатываются поджелудочной железой, косвенно измеряют продукт действия фермента поджелудочной железы, либо идентифицируют присутствие побочного продукта фермента поджелудочной железы в сыворотке или стуле; однако эти тесты не переносятся хорошо и не доступны повсеместно.
Медицинская визуализация
В отличие от лабораторных тестов, визуализирующие исследования позволяют выявить структурные изменения в поджелудочной железе. К ним относятся стриктуры, камни поджелудочной железы, дольчатость, атрофия и расширение протоков поджелудочной железы (как больших, так и малых). Расширение протоков поджелудочной железы или заболевание крупных протоков обычно наблюдается при употреблении алкоголя и связано с функциональными проблемами, в то время как расширение протоков поджелудочной железы или заболевание протоков поджелудочной железы труднее диагностировать и имеет идиопатический характер.Хотя несколько различных процедур визуализации могут точно проиллюстрировать эти изменения и диагностировать это заболевание, золотым стандартом является эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), при которой эндоскоп и инъекции контрастного вещества вводятся в двенадцатиперстную кишку, пока пациент находится в седативном состоянии, так что поджелудочная железа и желчь протоки можно визуализировать на рентгеновском снимке. Однако существует 5-10% -ная вероятность вызвать острый панкреатит просто после проведения этого теста. [1] [3]
[10]
Другие используемые тесты включают трансабдоминальное ультразвуковое исследование, компьютерную томографию, эндоскопическое ультразвуковое исследование (EUS), эндоскопическую ретроградную холангиопанкреатографию (ERCP), магнитно-резонансную холангиопанкреатографию (MRCP) или МРТ. [1] На поздних стадиях панкреатита, тесты экзокринной функции становятся ненормальными, такие как 72-часовой анализ содержания жира в стуле на стеаторею, определение секретиновой функции поджелудочной железы и снижение уровней трипсиногена в сыворотке и химотрипсина в фекалиях; однако эти тесты менее чувствительны и проактивны при диагностике этого заболевания, чем вышеупомянутые методы. [2] Несмотря на эти тесты, хронический панкреатит нередко остается невыявленным в течение месяцев или даже лет. [3]
Острый панкреатит [править | править источник]
Наиболее частой причиной острого панкреатита являются камни в желчном пузыре, за которыми следует хроническое употребление алкоголя, которые вместе составляют более 80% случаев острого панкреатита; однако 10% случаев являются идиопатическими.Кроме того, в настоящее время исследуются несколько генов, поскольку считается, что сочетание генетики и условий окружающей среды может способствовать развитию этого заболевания. [1] Хотя это основные факторы, связанные с острым панкреатитом, ниже приводится полный список всех возможных причин:
Эти источники запускают сложный клеточный и ферментативный процесс, который проявляется как острый панкреатит.В то время как пищеварительные ферменты поджелудочной железы обычно не становятся активными, пока не достигнут тонкой кишки, панкреатит вызывает необоснованную активацию трипсиногена в анцинарных клетках поджелудочной железы, который затем превращается в фермент трипсин. Большие количества трипсиногена превращаются в трипсин, поэтому нормальная регуляция и удаление трипсина из клеток не может адекватно поддерживать надлежащий баланс. Следовательно, анцинарные клетки, сосудистая сеть и ткань повреждаются ферментами, вызывая усиленный воспалительный ответ, отек, возможный некроз и выработку цитокинов.Следовательно, поскольку трипсин контролирует активацию других ферментов поджелудочной железы, активация этих ферментов создает накопление и может привести к самоперевариванию поджелудочной железы. [1] [5]
Хронический панкреатит [редактировать | править источник]Хронический панкреатит в основном вызван хроническим употреблением алкоголя, тяжелым острым панкреатитом в анамнезе, аутоиммунными источниками, наследственными факторами или идиопатическими причинами. Из них наиболее распространенным источником хронического панкреатита в промышленно развитых странах Запада является злоупотребление алкоголем, на которое приходится более 50% всех случаев и более 90% случаев среди взрослых.Связанный с алкоголем панкреатит, как правило, поражает мужчин в возрасте от 35 до 45 лет, которые употребляли большое количество (150 г или более) алкоголя в течение 6 лет или более, в то время как наследственный панкреатит обнаруживается у пациентов с семейным анамнезом из двух или более человек. родственники с этим заболеванием, включая муковисцидоз (недавние исследования показали, что по крайней мере 30% взрослых пациентов с необъяснимым хроническим панкреатитом имеют мутации в гене муковисцидоза). Между тем, аутоиммунный хронический панкреатит обычно встречается на Дальнем Востоке и связан с повышенным уровнем IgG, диффузным поражением поджелудочной железы, наличием новообразования в поджелудочной железе, нерегулярностью главного протока поджелудочной железы и присутствием аутоантител.Это также иногда связано с другими аутоиммунными заболеваниями, такими как синдром Шёргена, язвенный колит и системная красная волчанка. [1] [3] [6] В дополнение к этим причинам было обнаружено несколько генетических мутаций, которые связаны с этим заболеванием, хотя причина и следствие этих мутаций до сих пор точно не известны. К ним относятся катионные гены трипсиногена PRSS1 и R122H; гены ингибитора панкреатического секреторного трипсина PST1 / SPINKI; и ген трансмембранного регулятора проводимости при муковисцидозе CFTR. [1] Клинические проявления хронического панкреатита до сих пор полностью не изучены, а процесс его развития объясняется несколькими различными гипотезами, которые в первую очередь направлены на хронический панкреатит, связанный с алкоголем. Каждая из этих гипотез будет исследована: Первая гипотеза предполагает, что употребление алкоголя приводит к выделению поджелудочной железы с высоким содержанием белка, но с низким объемом и бикарбонатом. Эти особенности приводят к увеличению количества белка, который создает пробки в протоках поджелудочной железы и может кальцифицироваться с образованием камней поджелудочной железы.Когда эти пробки и камни создают закупорку протоков, давление увеличивается, ткань поджелудочной железы и протоки повреждаются, что приводит к хронической боли. Вторая гипотеза предполагает, что алкоголь или один из его метаболитов действует либо как токсин непосредственно на ткань поджелудочной железы, либо увеличивает чувствительность анцинарных клеток к воздействию патологических стимулов. В нем также говорится, что алкоголь может способствовать высвобождению холецистокинина (ХЦК), что приводит к транскрипции воспалительных ферментов в присутствии алкоголя.Третья гипотеза объясняет, что повторяющиеся эпизоды острого панкреатита приводят к образованию участков рубцовой ткани или фиброза, которые образуются во время заживления некротической ткани, в то время как у тех, у кого в анамнезе нет рецидивирующего острого панкреатита, может развиться непрерывный некроз с постепенным рубцеванием. Другие теории подтверждают роль генетических мутаций, особенно мутаций гена трипсиногена, которые приводят к увеличению количества активированного трипсина. Хотя точная причина все еще исследуется, большинство исследователей полагают, что причиной болезни является сочетание генетических факторов и факторов окружающей среды. [1]
Панкреатит [редактировать | править источник]И острая, и хроническая формы панкреатита могут вызвать системные осложнения. Повреждение поджелудочной железы может нарушить нормальную работу, особенно ее эндокринную и экзокринную функции. Анцинарные клетки в поджелудочной железе вносят вклад в экзокринную функцию поджелудочной железы, секретируя бикарбонат и пищеварительные ферменты в протоки, соединяющие поджелудочную железу с двенадцатиперстной кишкой в ампуле Фатера, которая соединяется с желчью, чтобы помочь переваривать пищу.Когда эти клетки разрушаются в случае панкреатита, может возникнуть нарушение пищеварения жиров. И наоборот, бета-клетки в поджелудочной железе выполняют эндокринную функцию, секретируя инсулин и глюкагон непосредственно в кровь, чтобы помочь организму регулировать уровень глюкозы, и когда эти клетки разрушаются, может возникнуть сахарный диабет. [2] [5]
Острый панкреатит [редактировать | править источник] Тяжелый панкреатит [править | править источник]Некоторые ферменты и цитокины поджелудочной железы, активируемые при панкреатите, могут попадать в брюшную полость, вызывая химический ожог и третье отхождение жидкости.Однако другие попадают в системный кровоток, вызывая воспалительную реакцию, которая может привести к полиорганной недостаточности, включая почечную недостаточность и острый респираторный дистресс-синдром. Считается, что это вызвано фосфолипазой А2, ферментом поджелудочной железы, который, возможно, повреждает альвеолярные мембраны легких. Фактически, все эти системные эффекты в первую очередь вызваны повышенной проницаемостью капилляров и снижением тонуса сосудов. [2]
Тяжелое воспаление поджелудочной железы и ишемия могут привести к утечке панкреатической жидкости и развитию скоплений жидкости и псевдокист.Псевдокисты содержат жидкие скопления некротических остатков и ферментов поджелудочной железы, заключенные либо в ткани поджелудочной железы, либо в прилегающих тканях. Эти псевдокисты могут вызывать перегиб, кровотечение или разрыв брюшины; может повлиять на сердце, легкие, почки или другие органы; и развиваются примерно в 40% случаев. [2] [1] [5]
Другие специфические системы, пораженные острым панкреатитом, включают:
Смерть также может наступить в результате системного поражения панкреатитом.Смерть в течение первых нескольких дней после начала болезни обычно является результатом сердечно-сосудистой нестабильности в сочетании с шоком и почечной недостаточностью или от дыхательной недостаточности с гипоксемией и, иногда, с респираторным дистресс-синдромом у взрослых. Смерть также может наступить в первые несколько дней заболевания в результате сердечной недостаточности, вызванной неустановленным депрессивным фактором миокарда, хотя это случается редко. После первой недели смерть обычно вызвана инфекцией поджелудочной железы или разрывом псевдокисты. [2]
Хронический панкреатит [редактировать | править источник]Медицинский менеджмент (текущее достоверное свидетельство) [править | править источник]
Острый панкреатит [редактировать | править источник] Легкий панкреатит [редактировать | править источник] Лечение панкреатита легкой степени направлено на поддержание нормальной функции поджелудочной железы и предотвращение осложнений в условиях неотложной помощи.Для этого пациентам вводят анальгетики для снятия боли, внутривенные жидкости для гидратации (6-8 л / день) и парентеральное питание в течение 2-3 дней, чтобы поджелудочная железа отдыхала. Если у пациента продолжается рвота, назначают противорвотные средства для ее облегчения. Если симптомы не исчезнут по истечении этого периода времени, проводится компьютерная томография для выявления осложнений. В течение этого начального периода госпитализации признаки жизнедеятельности и диурез отслеживаются ежечасно; гематокрит, глюкоза и электролиты проверяются каждые 8 часов; центральные венозные линии давления или измерения катетером Свана-Ганца проводятся каждые 8 часов, если пациент гемодинамически нестабилен или если потребности в жидкости неясны; Ежедневно измеряются общий анализ крови, количество тромбоцитов, параметры свертывания, общий белок с альбумином, азотно-мочевина, креатинин, кальций и магний.Как только уровень боли будет под контролем и пациенты смогут есть, пить и принимать пероральные анальгетики, их выписывают с соблюдением диетических рекомендаций. Эти рекомендации состоят из диеты, состоящей из прозрачных жидкостей в течение 24 часов, с последующим приемом небольшого количества обезжиренной пищи с медленным увеличением количества потребляемой пищи в зависимости от переносимости в течение нескольких дней. Симптомы обычно проходят в течение 2 недель. [2] [1] Если панкреатит вызван желчными камнями, перед выпиской может быть проведена лапароскопическая холецистэктомия для их удаления.Однако эта операция может быть выполнена только при отсутствии скоплений жидкости поджелудочной железы и других осложнений и должна быть отложена до их исчезновения. Если через шесть недель скопление жидкости все еще существует, может быть выполнена лапароскопическая холецистэктомия с дренажом жидкости. [1] Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) с эндоскопической сфинктеротомией может быть выполнена после лапароскопической холецистэктомии, если обнаружены камни в общем желчном протоке, или пациентам, которые не являются кандидатами на хирургическое вмешательство. [1]
Пациенты с тяжелым панкреатитом поступают в отделение интенсивной терапии, где им вводят внутривенную гидратацию и анальгетики для купирования боли. В отличие от панкреатита легкой степени, эти пациенты обычно получают энтеральное питание в течение 2–3 дней, а не парентеральное, поскольку было показано, что это снижает риск осложнений, связанных с инфекцией. Кроме того, доказательства не показали положительного воздействия лекарств, направленных на улучшение физиологического процесса тяжелого панкреатита, включая ингибиторы фактора активации тромбоцитов, соматостатин и ингибиторы протеазы.Поскольку тяжелый панкреатит часто сопровождается такими осложнениями, как скопление жидкости поджелудочной железы, псевдокисты, некроз, бактериальный холагит, скопления инфицированной жидкости и некротические участки, для выявления улучшения необходимы скопления жидкости и последовательное сканирование КТ. Для предотвращения инфекции может применяться профилактика антибиотиками имипенимом; однако, если скопления жидкости инфицированы, их лечат антибиотиками, а затем сливают. Следует осторожно наблюдать за некротическими участками, которые не инфицированы.В случае развития инфекции может быть выполнена некроэктомия или после того, как состояние пациента стабилизируется, можно дренировать эту область чрескожно. [1] [2] Когда это заболевание является результатом камней в общем желчном протоке, на ранней стадии следует проводить ЭРХПГ со сфинктеротомией, так как было показано, что это снижает риск осложнений. У пациентов с тяжелым панкреатитом следует избегать хирургических вмешательств из-за высокой смертности, когда они проводятся в течение первых нескольких дней от начала заболевания. [1] Использование профилактических антибиотиков при тяжелом панкреатите в настоящее время вызывает споры и дискуссии.
Хронический панкреатит [редактировать | править источник]При лечении хронического панкреатита особое внимание уделяется профилактике дополнительных повреждений поджелудочной железы, обезболиванию, питательной поддержке и восстановлению утраченной эндокринной / экзокринной функции. Для этого необходимо полностью исключить алкоголь из рациона людей с алкогольным панкреатитом и избегать курения, поскольку это связано с повышенным риском смертности у людей с алкогольным панкреатитом. [1] Боль, связанная с этим заболеванием, можно лечить ненаркотическими препаратами на ранних стадиях заболевания, с переходом на наркотики по мере развития болезни, когда боль становится более хронической. Однако риск зависимости от 10% до 30% пациентов с хроническим панкреатитом, принимающих наркотики для снятия боли. В дополнение к этим лекарствам, терапия высокими дозами ферментов поджелудочной железы эффективна для уменьшения боли у пациентов с заболеванием малого протока, но не с заболеванием большого протока, в то время как блокада нервов также может способствовать облегчению боли.Также можно использовать блокатор h3 или ингибитор протонной помпы для уменьшения кислотно-стимулированного высвобождения секретина и, следовательно, циркуляции ферментов поджелудочной железы. [1] [2] Боль, непосредственно связанную со структурными изменениями или осложнениями поджелудочной железы, можно лечить по-разному. Для облегчения боли, связанной с доминирующей стриктурой, которая характерна для более чем половины пациентов с заболеванием крупных протоков, часто используются стенты и сфинктеротомия протока поджелудочной железы; тем не менее, долгосрочное лечение стентов спорно.Когда псевдокисты существуют как источник сильной боли, можно использовать хирургическое дренирование или хирургическое удаление для предотвращения закупорки протока поджелудочной железы; однако боль часто возвращается после обеих этих процедур. Последний вариант, который может быть применен в качестве последнего средства для облегчения неконтролируемой боли после того, как другие методы оказались бесполезными, — это резекция поджелудочной железы. Пациенты, которые проходят этот курс действий, могут получить аутотрансплантацию островковых клеток, которая была успешной в небольшой группе пациентов, или может потребоваться инсулин, если имеется дисфункция островковых клеток.После этой процедуры также необходимо принимать оральные заменители ферментов до, во время и после еды, чтобы предотвратить мальабсорбцию и способствовать перевариванию пищи. [1]
Пациентам, у которых развивается сахарный диабет, также требуется инсулин для контроля уровня сахара в крови, и им можно посоветовать придерживаться диеты с низким содержанием жиров с меньшими порциями, потребляемыми с повышенной частотой. Кроме того, пероральные добавки с ферментами поджелудочной железы часто назначают при каждом приеме пищи, чтобы помочь пациентам переваривать пищу, если поджелудочная железа сама по себе не выделяет достаточное количество ферментов. [3]
Управление физиотерапией (текущее достоверное свидетельство) [редактировать | править источник]
Острый панкреатит [редактировать | править источник]Пациенты с острым панкреатитом могут обратиться за физиотерапевтическим лечением с основной жалобой на боль в спине. Боль в спине часто встречается у пациентов с панкреатитом, поскольку воспаление и рубцы, связанные с этим заболеванием, могут привести к уменьшению разгибания позвоночника, особенно в грудопоясничном переходе. Это снижение подвижности трудно лечить даже при соблюдении режима лечения пациентом и разрешении воспаления из-за глубины рубца.В эту ткань часто трудно проникнуть с помощью методов мобилизации, и поэтому она продолжает уменьшать подвижность. Несмотря на это, боль можно облегчить с помощью тепла для уменьшения мышечного напряжения, техник расслабления и определенных приемов позиционирования, включая наклон вперед, сидение или лежание на левом боку в позе эмбриона. Важно отметить, что пациент может обратиться к физиотерапевту до постановки диагноза острого панкреатита с болью в спине. Хотя острый панкреатит связан с желудочно-кишечными симптомами, включая диарею, боль после еды, анорексию и необъяснимую потерю веса, пациент может не осознавать важность или необходимость сообщать о том, что, по их мнению, не связано с симптомами.Поэтому физиотерапевты должны тщательно расспрашивать пациентов обо всех системах организма и предупреждающих знаках. Также важно знать, что панкреатит часто связан с сахарным диабетом. В настоящее время более 23 миллионов американцев страдают диабетом, многие из которых будут обращаться за физиотерапевтическими услугами. В связи с этим важно знать признаки симптомов панкреатита, поскольку пациенты с диабетом подвергаются повышенному риску этого состояния. [12] Пациенты с острым панкреатитом также нуждаются в физиотерапевтических услугах, если острый респираторный дистресс-синдром (ОРДС) развивается как осложнение.Вспомогательная вентиляция легких и легочная помощь являются критически важными вмешательствами для этих пациентов. Для пациентов, получающих неотложную помощь, которым запрещено есть или пить, чтобы поджелудочная железа отдыхала, даже кусочки льда могут стимулировать ферменты и усиливать боль. Поэтому физиотерапевты должны внимательно выполнять все медицинские предписания и не подчиняться запросам пациентов до тех пор, пока они не будут одобрены медперсоналом или медицинским персоналом. Госпитализированные пациенты с острым панкреатитом также должны находиться под наблюдением на предмет признаков и симптомов кровотечения, включая синяки. [1]
Хронический панкреатит [редактировать | править источник] Подобно острому панкреатиту, пациенты с хроническим панкреатитом могут обращаться к физиотерапевту с жалобами на боль в верхнем грудном отделе позвоночника или в пояснично-грудном отделе, тогда как пациенты с хроническим панкреатитом, связанным с алкоголем, могут иметь симптомы периферической нейропатии. Поскольку пациенты могут жаловаться на эти, казалось бы, проблемы с опорно-двигательным аппаратом, необходимо, чтобы физиотерапевты получили полный анамнез и провели тщательное обследование для выявления этого заболевания.Если эта висцеральная проблема не определена при первоначальной оценке, отсутствие улучшения с помощью терапевтического вмешательства требует направления к специалисту.
Пациентам с известным панкреатитом или постпанкреатэктомией могут потребоваться физиотерапевтические услуги, такие как мониторинг основных показателей жизнедеятельности и / или уровня глюкозы в крови, в зависимости от имеющихся осложнений. Физиотерапевты также должны информировать этих пациентов о последствиях мальабсорбции и связанного с ними остеопороза, с которыми они могут столкнуться. [1]
Заболевания, проявляющиеся симптомами, сходными с симптомами острого панкреатита, включают перфорированную язву желудка или двенадцатиперстной кишки, инфаркт брыжейки, прием лекарств, ущемление кишечной непроходимости, расслаивающую аневризму, желчную колику, аппендицит, дивертикулит, инфаркт миокарда нижней стенки, почечно-канальцевую недостаточность, слюнно-яичниковый абсцесс. заболевание желез, гематома мышц живота или селезенки, холецистит, окклюзия сосудов, пневмония, гипертриглицеридемия, гиперкальциемия, инфекция, посттравматическое повреждение, беременность и диабетический кетоацидоз. [2] [4] [8] [11]
Хронический панкреатит [редактировать | править источник]Пациенты, у которых в анамнезе нет типичного злоупотребления алкоголем и частых эпизодов острого панкреатита, следует исключить злокачественные новообразования поджелудочной железы как причину боли. Кроме того, хронический панкреатит можно изначально спутать с острым панкреатитом, потому что симптомы схожи: камни в желчном пузыре, опухолевые или воспалительные образования. [2] [4]
Демографические данные пациента: мужчина шестидесяти лет, поступивший в больницу в октябре 2001 г.
Главные жалобы: боль в животе и темная моча, начавшиеся за две недели до этого.
История болезни: лимфедема левой нижней конечности, болезнь Рейно, транзиторные ишемические атаки, ишемическая болезнь сердца, левосторонний гидронефроз, биопсия лимфатических узлов в 1999 году и хроническое курение.
Лабораторные тесты / Медицинская визуализация: функциональные тесты печени, трансабдоминальное УЗИ, ERCP и компьютерная томография.
Первоначальный медицинский диагноз: Предполагалось, что у пациента рак поджелудочной железы.
Дополнительные исследования: Была проведена биопсия опухоли, обнаруженной в общем желчном протоке, с последующим паллиативным шунтированием для уменьшения симптомов, гастроеюностомией, холедохоеюностомией и холецистэктомией.Эти биопсии (поджелудочной железы, желчного пузыря, печени и лимфатического узла) были рассмотрены гистопатологом, и был рассмотрен диагноз склерозирующего ретроперитонита.
У пациента прогрессирование симптомов: у пациента появилась узловатая зудящая сыпь, биопсия кожи подтверждает это.
Окончательный медицинский диагноз: диагностика аутоиммунного панкреатита
PT Релевантность: этот случай иллюстрирует, насколько сложным может быть панкреатит и насколько сложно его диагностировать, поскольку несколько органов (поджелудочная железа, лимфатический узел, печень, желчный пузырь, забрюшинное пространство, перикард и кожа) могут быть поражены в разное время в течение болезненный процесс.
Наяр М., Чарнли Р., Скотт Дж., Хогк Б. и Оппонг К. Аутоиммунный панкреатит с поражением нескольких органов. Случай вовлечения перикарда. Журнал поджелудочной железы. 2009; 10 (5): 539-542. http://www.joplink.net/. (по состоянию на 27 марта 2010 г.). [13]
Демографические данные пациента: обратился мужчина 57 лет
Основные жалобы: острая боль в эпигастрии, тошнота, сильное обезвоживание и сухость во рту наутро после пробежки марафона. Накануне пациент не только участвовал в марафоне, но и посещал сауну, и во время обоих мероприятий у него было недостаточное потребление жидкости и пищи.
Физикальное обследование: У пациента обнаружен расширенный, гипертимпанальный и болезненный живот с активной перистальтикой.
Жизненно важные признаки: артериальное давление 165/100 мм рт. Ст., Частота сердечных сокращений 81 удар в минуту и частота дыхания 24 вдоха / мин.
Лабораторные тесты: повышенные уровни глюкозы, амилазы, CPK и CRP
Медицинская визуализация: Трансабдоминальное ультразвуковое исследование обнаружило свободную внутрибрюшную жидкость, содержащую кровь и концентрацию амилазы 944 Ед / л.КТ с контрастным усилением показала, что более 90% функционирующей ткани поджелудочной железы было потеряно. Через 10 дней после госпитализации другая компьютерная томография показала скопления некротической ткани поджелудочной железы и перипанкреатической жидкости.
PT Актуальность: Этот случай особенно полезен для амбулаторных физиотерапевтов, потому что, хотя механические, стрессовые, физические нагрузки или обезвоживание сами по себе редко вызывают повреждение, сочетание этих факторов может привести к ишемии поджелудочной железы и, в конечном итоге, к острому панкреатиту. .
Mast J, Morak M, Brett B, van Eijck C. Ишемический острый некротический панкреатит у марафонца. Журнал поджелудочной железы. 2009; 10 (1): 53-54. http://www.joplink.net/. (по состоянию на 27 марта 2010 г.). [14]
Демографические данные пациента: 18-летний мужчина доставлен в отделение неотложной помощи
Главные жалобы: Сильная боль в эпигастрии продолжительностью 6 часов. За пять часов до появления симптомов пациент принял 7 таблеток ибупрофена по 400 мг. Он также принимал ибупрофен по назначению для лечения боли в пояснице в течение 1 недели до этого инцидента.
Лабораторное исследование: повышенные уровни сывороточной амилазы, амилазы в моче, лактатдегидрогеназы и лейкоцитоза, указывающие на острый панкреатит
Медицинская визуализация: компьютерная томография, соответствующая легкому панкреатиту. Чтобы исключить прием внутрь больших доз НПВП как прямой желудочный источник боли в эпигастрии, была проведена гастроскопия, которая оказалась нормальной.
PT Актуальность: Хотя НПВП редко вызывают острые приступы поджелудочной железы, они, наряду с некоторыми другими лекарствами, могут вызывать острый панкреатит.Поскольку многие пациенты, обращающиеся за физиотерапевтическим лечением, также принимают какие-либо лекарственные препараты, отпускаемые по рецепту или без рецепта, важно спрашивать об их использовании и следить за любыми побочными эффектами. В этой статье представлен список препаратов класса I, II и III, связанных с острым панкреатитом, к которым могут обратиться терапевты.
Мэджилл П., Риджуэй П., Конлон К., Нири П. Случай вероятного острого панкреатита, вызванного ибупрофеном. Журнал поджелудочной железы. 2006; 7 (3): 311-314. http: // www.joplink.net/. (по состоянию на 21 марта 2010 г.). [15]
Демографические данные пациента: мальчик 16 лет
Основные жалобы: Боль в животе средней интенсивности слева в околопупочной области, а иногда и в эпигастрии. Через 3 месяца боли эти симптомы исчезли. Однако через 20 дней у пациента появилась боль в правом плече и груди, а также одышка, и он обратился за медицинской помощью.
Первоначальный медицинский диагноз: врач неправильно диагностировал проблемы пациента как мышечно-скелетную боль.
У пациента прогрессирование симптомов: поскольку у пациента сохранялись симптомы боли в правом плече и груди и одышки, он обратился в больницу.
Лабораторные исследования: Повышенная плевральная амилаза
Медицинская визуализация: Рентген грудной клетки выявил массивный правосторонний геморрагический плевральный выпот, а компьютерная томография брюшной полости — псевдокиста поджелудочной железы.Когда плевральный выпот не исчез полностью после 3 недель лечения, была проведена еще одна компьютерная томография, которая показала, что псевдокиста все еще присутствует в поджелудочной железе и вызывает плевральный выпот.
PT Актуальность: это важно отметить, поскольку симптомы панкреатита могут проявляться по-разному и могут быть ошибочно приняты за легочные или скелетно-мышечные заболевания, если не были протестированы и обследованы надлежащим образом.
Намази М. и Моула А. Массивный правосторонний геморрагический плевральный выпот из-за панкреатита; отчет о болезни.BMC Pulmonary Medicine. 2004; 4: 1. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC362879/. (по состоянию на 21 марта 2010 г.). [16]
Демографические данные пациента: 63-летняя женщина поступила в отделение неотложной помощи
Основная жалоба: боль в левом боку и спине, сохраняющаяся в течение последних 5 дней. У пациентки не было ни лихорадки, ни боли в животе, ни боли в груди, ни одышки, ни симптомов, связанных с мочевыводящей системой, ни каких-либо недавних травм.
История болезни: 5 лет в анамнезе гипертония и сахарный диабет 2 типа, которые лечились регулярно, но без истории болезни сердца, инсульта, почек, курения или употребления алкоголя.
Объективное обследование: Боль в левом боку, усиливающаяся при перкуссии.
Лабораторные тесты: повышенные уровни C-реактивного белка (CRP); однако все остальные лабораторные данные, анализ мочи и рентген брюшной полости были без особенностей.
Медицинская визуализация: в связи с повышенным уровнем СРБ и болями в левом боку было выполнено ультразвуковое исследование; однако не было обнаружено никаких отклонений от нормы в почках, селезенке, поджелудочной железе или гепатобилиарной системе.В связи с этим была проведена компьютерная томография, которая обнаружила аномальный сбор жидкости над периренальным пространством и хвостом поджелудочной железы, а также некротические изменения и отек хвоста поджелудочной железы, в то время как ферменты поджелудочной железы в сыворотке выявили нормальную амилазу (90 ед / л) и слегка повышенный уровень липазы (336 ед / л)
Медицинский диагноз: острый панкреатит.
PT Релевантность: этот случай иллюстрирует тот факт, что, хотя панкреатит обычно проявляется болью в верхней части живота, тошнотой, рвотой и повышенным уровнем амилазы и липазы, пациенты могут иметь только один или несколько типичных симптомов.В этом случае единственной жалобой была боль в левом боку, симптом, который может иметь много пациентов физиотерапии. Поэтому физиотерапевтам важно выяснить, является ли эта боль мышечно-скелетной или системной по своей природе.
Chen JH, Chern CH, Chen JD, How CK, Wang LM, Lee CH. Боль в левом боку как единственное проявление острого панкреатита: случай с первоначальным ошибочным диагнозом. Emerg Med J 2005; 22: 452-453. http://emj.bmj.com/content/22/6/452.full (по состоянию на 31 марта 2010 г.). [17]
Журнал поджелудочной железы. http://www.joplink.net/ (по состоянию на 31 марта 2010 г.). [18]
Национальный фонд поджелудочной железы. Панкреатит. http://www.pancreasfoundation.org/learn/pancreatitis.shtml (по состоянию на 21 марта 2010 г.). [3]
Американская панкреатическая ассоциация. http://www.american-pancreatic-association.org/ (по состоянию на 21 марта 2010 г.). [19]
Холецистит (инфекция желчного пузыря): симптомы, причины, лечение
Что такое холецистит?
Холецистит — это опухоль и раздражение желчного пузыря, небольшого органа в правой части живота рядом с печенью.
Работа желчного пузыря — удерживать пищеварительный сок, называемый желчью. Он выделяет желчь в тонкую кишку, когда она нужна организму для расщепления жиров. Но если путь к тонкому кишечнику заблокирован, желчь остается в ловушке.Эта резервная копия может вызвать раздражение желчного пузыря. Вот так бывает холецистит.
Тошнота и рвота — общие симптомы. Они часто появляются после того, как вы съели обильную или особенно жирную пищу.
Легко принять холецистит за другие проблемы со здоровьем, но еще один характерный признак — сильная боль — в животе, спине или под правой лопаткой.
Если вы не обратитесь к врачу и не получите лечение, это может привести к опасным инфекциям или хроническому заболеванию.Наиболее распространенное решение — операция по удалению желчного пузыря.
Симптомы холецистита
Холецистит может имитировать другие проблемы со здоровьем, поэтому вам необходимо обратиться к врачу для постановки диагноза.
Вы можете почувствовать резкую внезапную боль в правом верхнем углу живота. Вы также можете почувствовать боль в спине или под правой лопаткой. Глубокий вдох может ухудшить состояние. Некоторые другие симптомы, на которые следует обратить внимание, включают:
Симптомы могут ухудшиться после приема пищи с высоким содержанием жиров.Если вы не можете устроиться поудобнее или сидеть спокойно из-за сильной боли, обратитесь в отделение неотложной помощи.
Причины холецистита
Обычно желчь задерживается из-за того, что желчные камни — твердые комки желчи — блокируют путь к тонкой кишке. Желчные камни встречаются часто. Они есть от 10% до 20% американцев. Около половины людей с камнями в желчном пузыре заболевают холециститом.
Но камни в желчном пузыре — не единственная проблема, которая может вызвать это состояние. Другие включают:
Холецистит может возникнуть внезапно. Вы можете слышать, как врач или медсестра называют это «острым» случаем.Или это может быть долгосрочная проблема. Эти случаи называются «хроническими».
Факторы риска холецистита
У вас больше шансов заболеть холециститом, если вы:
Или, если у вас есть:
У вас также больше шансов получить его, если ваша диета с высоким содержанием жиров и холестерина или ваша родословная является коренным американцем, латиноамериканцем или скандинавцем.
Диагноз холецистита
Врач осмотрит вас, задаст несколько вопросов о ваших симптомах и, возможно, назначит несколько анализов. Вы должны быть готовы:
Ваш врач может определить по анализам крови, есть ли у вас инфекция и работает ли ваша печень должным образом.Они также могут попросить вас пройти несколько тестов на визуализацию. К ним могут относиться:
Введите текст здесь
Лечение холецистита
Если у вас холецистит, особенно острый, вам, возможно, придется провести некоторое время в больнице.
Вам нужно будет держать желудок пустым, чтобы желчный пузырь мог отдохнуть. Вы, вероятно, будете получать жидкость через трубку, введенную в вену. Вы можете получить обезболивающее и, если врачи обеспокоены инфекцией, антибиотики. После начала лечения вы должны почувствовать себя лучше.
Если причиной вашей проблемы стали камни в желчном пузыре, врачи могут попробовать лекарства для их растворения и дать вам рецептурный препарат, чтобы предотвратить их повторное образование. Диета с очень низким содержанием жиров также может помешать им вернуться.
Что делать, если мне нужна операция?
Самым распространенным методом лечения является удаление желчного пузыря.
Ваш врач может принять решение об операции сразу же, если вы не слишком больны. Если вам нужно подождать, врачи могут облегчить симптомы, введя трубку через кожу прямо в желчный пузырь и выпуская желчь.
Операция по удалению желчного пузыря, называемая холецистэктомией, обычно занимает около часа и считается небезопасной.
Вам будет проведена общая анестезия, поэтому вы не проснетесь и не почувствуете боли во время процедуры.Врач сделает небольшой разрез на пупке, чтобы осмотреть его с помощью специального инструмента. Затем они удаляют желчный пузырь через еще один небольшой разрез.
Вы можете жить здоровой жизнью без желчного пузыря.
Профилактика холецистита
Вы можете предпринять шаги, чтобы снизить ваши шансы получить желчный камень и холецистит. К ним относятся:
Ожирение — главный фактор риска получения желчных камней. Похудение может снизить ваши шансы, но убедитесь, что вы делаете это правильно. Если вы планируете программу быстрой потери веса, например операцию по снижению веса, ваш врач или медсестра должны наблюдать за вами. Они могут порекомендовать таблетки с желчной кислотой, чтобы предотвратить образование камней в желчном пузыре при похудении.
Осложнения холецистита
Если вы не пройдете лечение, ваш желчный пузырь может инфицироваться, а некоторые ткани могут погибнуть.Инфекция также может распространяться на другие части вашего тела, включая поджелудочную железу (панкреатит) и слизистую оболочку живота (перитонит).
Если трубки, по которым проходит желчь, слишком повреждены, холецистит может нанести вред и вашей печени. У вас могли быть повторяющиеся приступы болезненных симптомов. В конце концов, ваш желчный пузырь сузится и перестанет работать. Это состояние превратилось бы в долговременную или хроническую проблему.
Каковы признаки панкреатита?
Панкреатит — это воспаление поджелудочной железы.Поджелудочная железа — это орган пищеварительной системы, расположенный за желудком, рядом с тонким кишечником. Он отвечает за высвобождение пищеварительных ферментов и помогает регулировать то, как организм обрабатывает глюкозу. Важно знать признаки панкреатита, потому что это состояние может вызвать серьезные осложнения.
О панкреатите
Симптомы и признаки панкреатита и их тяжесть зависят от того, является ли состояние острым или хроническим.
По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), острый панкреатит встречается чаще, чем хронический панкреатит.Ежегодно в США происходит около 275 000 госпитализаций по поводу острого панкреатита, но хронический панкреатит приводит только к примерно 86 000 госпитализаций в год.
Наиболее частыми причинами обоих типов панкреатита являются:
Другие факторы, которые могут вызвать панкреатит, включают инфекции, травмы брюшной полости и рак поджелудочной железы.
Признаки панкреатита
1. Боль в животе
Одним из основных признаков панкреатита является боль в верхней части живота, которая также может распространяться на спину. При остром панкреатите боль может начаться внезапно или медленно и может варьироваться от легкой до сильной.
Люди с острым панкреатитом могут испытывать боль в течение нескольких дней. Люди с хроническим панкреатитом могут испытывать боль, которая проходит по мере ухудшения состояния. Однако у некоторых людей с хроническим панкреатитом никогда не бывает боли в животе.
2. Тошнота и рвота
Боль в животе может сопровождаться тошнотой и рвотой.
3. Набухание или болезненность в животе
При панкреатите живот может вздуться и стать болезненным.
4. Проблемы с опорожнением кишечника
Хронический панкреатит может вызвать изменение или нарушение дефекации. Это может вызвать диарею, жирный стул или стул с неприятным запахом.
5. Снижение веса
Хронический панкреатит может вызывать потерю веса, связанную с другими симптомами ЖКТ, такими как частая диарея и рвота.Хронический панкреатит также может вызывать мальабсорбцию, дефицит витаминов или недоедание.
6. Лихорадка
Лихорадка — обычно симптом, связанный с острым панкреатитом, а не с хроническим панкреатитом. Если у вас жар и другие симптомы панкреатита, это признак того, что вам следует немедленно обратиться за медицинской помощью.
7. Учащенное сердцебиение
Учащенное сердцебиение является признаком панкреатита, который указывает на то, что вам следует обратиться за медицинской помощью, поскольку это может быть признаком серьезной инфекции или закупорки.
8. Желтуха
Желтуха — еще один признак панкреатита, который указывает на то, что вам следует немедленно обратиться за медицинской помощью в связи с вашим заболеванием. Это может быть признаком закупорки поджелудочной железы, желчного пузыря, желчного протока или протока поджелудочной железы.
Лечение панкреатита
Лечение панкреатита зависит от того, является ли он острым или хроническим, а также от того, насколько серьезны симптомы у пациента.
Острый панкреатит
Острый панкреатит обычно требует госпитализации, но в легких случаях лечение проходит через несколько дней.Лечение может включать:
Хронический панкреатит
Хронический панкреатит обычно требует иного лечения, чем острый панкреатит, поэтому его можно лечить в течение продолжительных периодов времени. Лечение и ведение хронического панкреатита может включать:
Если у вас есть симптомы или признаки панкреатита, вам следует как можно скорее обратиться за медицинской помощью.Возможно, вам потребуется обратиться к гастроэнтерологу для обследования и лечения. Команда Birmingham Gastroenterology имеет многолетний опыт лечения заболеваний и расстройств во всех частях пищеварительной системы. Это включает в себя помощь пациентам в лечении панкреатита и лечение с помощью таких процедур, как ЭКРП.
В это время мы предлагаем телемедицинские услуги, чтобы оказывать помощь пациентам, не приходя в офис. Чтобы записаться на прием, чтобы обсудить ваши симптомы и варианты лечения, позвоните нам по телефону (205) 271-8000.
Острый панкреатит — болезни и состояния
Хотя большинство людей с острым панкреатитом выздоравливают, не испытывая дальнейших проблем, в тяжелых случаях могут возникнуть серьезные осложнения.
Псевдокисты
Псевдокисты — это мешочки с жидкостью, которые могут развиваться на поверхности поджелудочной железы. Это частое осложнение острого панкреатита, которым страдает примерно 1 из 20 человек с этим заболеванием.
Псевдокисты обычно развиваются через четыре недели после появления симптомов острого панкреатита.Во многих случаях они не вызывают никаких симптомов и обнаруживаются только во время компьютерной томографии (КТ).
Однако у некоторых людей псевдокисты могут вызывать вздутие живота, расстройство желудка и тупую боль в животе.
Если псевдокисты маленькие и не вызывают никаких симптомов, дальнейшее лечение может не потребоваться, поскольку они обычно проходят сами по себе.
Лечение обычно рекомендуется, если вы испытываете симптомы или если псевдокисты большие. Псевдокисты большего размера подвержены риску разрыва, что может вызвать внутреннее кровотечение или спровоцировать инфекцию.
Псевдокисты можно лечить путем слива жидкости из кисты, вводя в нее иглу через кожу. Это также можно сделать, выполнив эндоскопию, когда тонкая гибкая трубка, называемая эндоскопом, проходит через ваше горло, а крошечные инструменты используются для слива жидкости.
Инфекционный некроз поджелудочной железы
Примерно в 1 из 3 тяжелых случаев острого панкреатита возникает серьезное осложнение, называемое инфицированным панкреонекрозом.
При инфицированном некрозе поджелудочной железы высокий уровень воспаления вызывает нарушение кровоснабжения поджелудочной железы.Без постоянного притока крови часть ткани поджелудочной железы погибнет. Некроз — это медицинский термин, обозначающий отмирание ткани.
Мертвая ткань чрезвычайно уязвима для заражения бактериями. Как только инфекция возникла, она может быстро распространиться в кровь (заражение крови) и вызвать полиорганную недостаточность. Если не лечить инфицированный панкреонекроз, он почти всегда заканчивается летальным исходом.
Инфицированный некроз поджелудочной железы обычно развивается через 2–6 недель после появления симптомов острого панкреатита.Симптомы включают усиление боли в животе и высокую температуру. Инфекцию лечат инъекциями антибиотиков, а отмершие ткани необходимо удалить, чтобы инфекция не вернулась.
В некоторых случаях можно удалить мертвые ткани с помощью тонкой трубки, называемой катетером, которая вводится через кожу.
В качестве альтернативы можно использовать лапароскопическую операцию (хирургия замочной скважины). На спине делают небольшой разрез и вставляют эндоскоп, чтобы смыть мертвые ткани.Если лапароскопическая операция невозможна, в брюшной полости можно сделать разрез, чтобы удалить мертвые ткани.
Инфицированный некроз поджелудочной железы — очень серьезное осложнение. Даже при самых высоких стандартах медицинского обслуживания риск смерти от органной недостаточности оценивается примерно в 1 из 5.
Синдром системной воспалительной реакции (SIRS)
Еще одно частое осложнение тяжелого острого панкреатита — синдром системной воспалительной реакции (ССВО). SIRS развивается примерно в 1 из 10 тяжелых случаев острого панкреатита.
При SIRS воспаление поджелудочной железы распространяется по всему телу, что может привести к отказу одного или нескольких органов. Обычно он развивается в течение первой недели после появления симптомов, причем в большинстве случаев он развивается в тот же день.
Симптомы ССВО включают:
В настоящее время нет лекарства от SIRS, поэтому лечение включает попытки поддержать функции организма до тех пор, пока воспаление не пройдет.Исход зависит от того, сколько органов вышло из строя. Чем больше поражено органов, тем выше риск смерти.
Хронический панкреатит
Если у вас повторяющиеся эпизоды острого панкреатита, повреждение поджелудочной железы может привести к хроническому панкреатиту.
Хронический панкреатит — это хроническое заболевание, которое может серьезно повлиять на качество вашей жизни.
Болезнь желчного пузыря: признаки, симптомы и осложнения
Самый частый симптом заболевания желчного пузыря — боль в правой верхней части живота, где расположен желчный пузырь.В зависимости от типа заболевания желчного пузыря и наличия каких-либо осложнений у человека также может возникнуть лихорадка, тошнота, рвота и / или желтуха.
Осложнения заболевания желчного пузыря возникают в основном из-за наличия камней в желчном пузыре и могут включать инфекцию общего желчного протока (так называемый восходящий холангит), воспаление поджелудочной железы (так называемый панкреатит), гангрену желчного пузыря (так называемый гангренозный холецистит) или кишечник. непроходимость из-за желчного камня (так называемая кишечная непроходимость).
© Verywell, 2018Частые симптомы
Боль в верхней правой части живота является наиболее частым признаком заболевания желчного пузыря и чаще всего возникает из-за камней в желчном пузыре.
Боль в животе
Хотя большинство желчных камней остаются в желчном пузыре и не вызывают никаких симптомов, некоторые из них застревают в пузырном протоке (трубке, расположенной на шейке желчного пузыря) или в общем желчном протоке (трубке, по которой желчь из желчного пузыря попадает в кишечник).Обструкция пузырного протока желчнокаменной болезнью называется желчной коликой. Камень в общем желчном протоке называется холедохолитиазом и может вызывать периодический или постоянный дискомфорт.
Желчная колика — это сильная тупая боль, которая обычно располагается в верхней правой части живота. Это также может произойти в верхней средней части живота (называемой эпигастрием) или, реже, под грудиной. Иногда боль распространяется (излучается) в правую лопатку или в спину.Боль, вызванная желчной коликой, может быть постоянной или периодической и часто, но не всегда, вызвана приемом пищи с высоким содержанием жира.
Помимо приступа желчнокаменной болезни, боль в правом верхнем углу живота может возникать при других заболеваниях желчного пузыря, таких как:
Желтуха
Желтуха, о которой свидетельствует пожелтение белков глаз и кожи, может возникать при заболеваниях желчного пузыря, которые закупоривают желчные протоки.
DermNet / CC BY-NC-ND
Тошнота и рвота
Тошнота и рвота могут возникать при приступе камней в желчном пузыре, но чаще наблюдаются при холецистите (воспалении желчного пузыря) или панкреатите (воспалении поджелудочной железы).
Лихорадка
Лихорадка не должна возникать при приступе камней в желчном пузыре, но может возникать при воспалении желчного пузыря или при инфекции / воспалении желчных путей.
Редкие симптомы
Помимо боли в правом верхнем углу живота, люди сообщали о других симптомах заболевания желчного пузыря. Однако из-за их атипичной природы эксперты сомневаются, действительно ли эти симптомы являются частью сопутствующего заболевания; Другими словами, у человека могут быть камни и , другое заболевание, такое как гастроэзофагеальная рефлюксная болезнь (ГЭРБ) или язвенная болезнь.
Менее распространенные симптомы
Вот некоторые из этих менее распространенных симптомов:
Зуд
Зуд (зуд) — еще один симптом, обычно возникающий при заболевании, называемом первичным склерозным холангитом, хроническим воспалительным заболеванием желчного пузыря и печени.Зуд часто очень ослабляет и, вероятно, возникает в результате накопления желчных кислот. Люди с первичным склерозирующим холангитом также могут испытывать боль в правом верхнем углу живота, желтуху и утомляемость.
Осложнения
Есть несколько осложнений, которые могут возникнуть в результате заболевания желчного пузыря.
Острый холангит
Острый холангит вызывается бактериальной инфекцией желчных путей у человека с непроходимостью желчевыводящих путей.Помимо лихорадки и боли в правом верхнем углу живота, человек может испытывать желтуху, низкое кровяное давление и спутанность сознания.
Панкреатит
Панкреатит — это воспаление поджелудочной железы, которое чаще всего возникает как осложнение, связанное с камнями в желчном пузыре. Это связано с тем, что желчный пузырь и поджелудочная железа имеют общий желчный дренажный проток, поэтому закупоривающий желчный камень может препятствовать току ферментов поджелудочной железы.
Симптомы желчнокаменного панкреатита включают часто быстрое начало сильной боли в эпигастрии, а также тошноту и рвоту.Лечение включает госпитализацию для питания и питья, купирования боли и наблюдения за серьезными осложнениями, включая некротический панкреатит, который может быть опасным для жизни. Обычно также выполняются процедуры по удалению закупорки протока или всего желчного пузыря.
Гангренозный холецистит
Это наиболее частое осложнение холецистита, особенно у пожилых людей, людей с диабетом или людей, откладывающих лечение приступов желчного пузыря.Гангренозный холецистит считается неотложной медицинской помощью, требующей немедленного хирургического удаления желчного пузыря (холецистэктомии).
Перфорация желчного пузыря
Если желчный пузырь становится гангренозным, может развиться перфорация (или отверстие в стенке желчного пузыря), в результате чего образуется перихолекистозный абсцесс (скопление гноя в желчном пузыре). Это серьезное и опасное для жизни осложнение требует экстренной холецистэктомии.
Холецистоэнтерический свищ / желчнокаменная подвздошная кишка
Если в желчном пузыре образуется отверстие (перфорация), может развиться свищ (проход) в тонкий кишечник.Если желчный камень проходит через фистулу, может возникнуть непроходимость кишечника (так называемая кишечная непроходимость).
Эмфизематозный холецистит
Заражение стенки желчного пузыря газообразующими бактериями может привести к эмфизематозному холециститу. Наибольшему риску этого осложнения со стороны желчного пузыря подвержены люди пожилого возраста и люди с диабетом.
Когда обращаться к врачу
Если вы испытываете боль в животе, важно обратиться к врачу для постановки правильного диагноза.Если ваш врач диагностирует у вас камни в желчном пузыре, он, скорее всего, направит вас на хирургическое обследование, особенно если вы испытываете повторяющиеся эпизоды желчной колики.
Руководство по обсуждению болезней желчного пузыря
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.
Отправить руководство по электронной почтеОтправить себе или любимому человеку.
Зарегистрироваться
Это руководство для обсуждения с доктором было отправлено на {{form.электронное письмо}}.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Если вы испытываете сильную, постоянную боль в животе и / или связанную с лихорадкой, сильной тошнотой, рвотой и / или желтухой, немедленно обратитесь за медицинской помощью в больницу.
Часто задаваемые вопросы
Каковы симптомы заболевания желчного пузыря?
Боль в правом верхнем квадранте живота (где расположен желчный пузырь) является отличительным признаком заболевания желчного пузыря, который является общим термином для любого состояния, влияющего на желчный пузырь.В зависимости от конкретного состояния, другие симптомы обычно могут включать:
Обязательно обратитесь к врачу, если у вас возникнут какие-либо сильные боли в животе, и особенно если у вас есть признаки желтухи, такие как пожелтение глаз, поскольку могут возникнуть серьезные осложнения.
На что похожа боль в желчном пузыре?
Боль в желчном пузыре, чаще всего вызванная камнями в желчном пузыре, может ощущаться как острая, жгучая боль в правой верхней части живота и может распространяться в спину и правую лопатку.Ваш живот может быть очень болезненным, и у вас может быть расстройство желудка. Боль от приступа желчнокаменной болезни может длиться от нескольких минут до нескольких часов. Боль в желчном пузыре также может проявляться без камней в желчном пузыре, например, в случае бескаменного холецистита.
Как узнать, есть ли у меня заболевание желчного пузыря или другое заболевание?
Ваш врач может исключить другие диагнозы на основе медицинского осмотра, истории болезни, анализов крови и УЗИ брюшной полости, а также других визуализационных тестов.Есть несколько состояний, которые могут вызывать симптомы, похожие на симптомы заболевания желчного пузыря, в том числе:
Что вызывает заболевание желчного пузыря?
Болезнь желчного пузыря чаще всего вызывается желчными камнями, которые представляют собой кристаллы, которые образуются внутри желчного пузыря, когда присутствует слишком много холестерина или билирубина (побочный продукт распада эритроцитов). Высокий холестерин является основным фактором риска образования камней в желчном пузыре, а также может иметь наследственную связь. Заболевание желчного пузыря также может быть вызвано воспалением желчного пузыря (холецистит), дискинезией желчевыводящих путей, раком желчного пузыря и первичным склерозирующим холангитом.
.


