Пигментная крапивница — мастоцитоз: фото, причины и лечение у взрослых и детей
Пигментная крапивница, или мастоцитоз, — это заболевание, при котором в различных тканях тела, в том числе и в коже, происходит накопление и деление тучных клеток. Такая патология встречается редко. С проблемой сталкиваются представители обоих полов. Симптомы могут наблюдаться в любом возрасте, но в большей степени болезни подвержены дети. Главное ее проявление — пигментные пятна, которые доставляют своим обладателям дискомфорт. Больные испытывают неуверенность из-за внешнего вида, ощущают зуд в проблемных областях, которые могут занимать значительные участки тела.

Причины
Почему появляется кожный тип мастоцитоза? В настоящее время в медицинской науке нет единой теории, объясняющей возникновение патологии. Одни ученые считают главной причиной генетическую предрасположенность. Другие настаивают на инфекционной природе, отмечая, что начало болезни связано с интоксикацией организма или наличием воспаления.
В большинстве клинических случаев этиология пигментной крапивницы так и не устанавливается. Развитию болезни способствуют определенные ситуации:
- прием лекарственных препаратов, в том числе без назначения и контроля врача,
- стрессы, психологический дискомфорт,
- употребление в пищу экзотических или вредных продуктов — жирных, копченых, жареных, с большим количеством консервантов и калорий,
- алкоголь в больших объемах,
- проживание в местности с неблагоприятной экологией,
- переезд в новую климатическую зону.
Симптомы патологии
Мастоцитоз у взрослых и детей имеет некоторые особенности в проявлении. Общими для всех возрастных групп больных являются симптомы:
- внезапное развитие патологии,
- рост количества тучных клеток и гистиоцитов,
- высыпания на кожных покровах.
На фото ниже можно увидеть, как выглядит сыпь при обострении болезни.

Признаки у детей
Начало пигментной крапивницы у детей связано с сильным зудом. Ребенок жалуется, что у него чешется определенное место на теле. Затем в проблемной области постепенно возникают пятна, окрашенные в красно-розовый цвет. Спустя некоторое время они подвергаются изменениям, приобретают вид пузырей, заполненных кровянистой или прозрачной жидкостью.
Если образовавшийся волдырь испытывает трение, изменение температуры (горячая ванна, нахождение на солнце), его внешний вид меняется, усиливается покраснение и зуд. Пузыри могут лопнуть, из них появляется жидкость — экссудат.
Иногда после такого процесса на поверхности кожи не остается следов, но в большинстве случаев происходит формирование заметных пигментных пятен, которые приобретают коричневый либо бурый цвет. Встречаются ситуации, когда при мастоцитозе у детей образуются узелки красного цвета.
Детская кожа в месте появления пигментации меняет свою структуру. Она становится более толстой, грубой, приобретает желтоватый оттенок. Если пузырьки при мастоцитозе поражают места, подверженные натиранию одеждой при движениях, травмируются ткани, формируются трещины, язвы. Они подвергаются воспалительным процессам, затрудняют жизнь ребенку, делая очень болезненными обычные движения.

В большинстве клинических случаев высыпания появляются на туловище, распространяются на конечности. У некоторых маленьких пациентов происходит покрытие пузырьками всего тела.
Детский мастоцитоз склонен развиваться по доброкачественному типу. При этом высыпания не исчезают, через несколько месяцев способны преобразовываться в форму папул. Процесс сопровождается значительной отечностью пораженных тканей.
Признаки у взрослых
Проявления болезни у взрослых имеют некоторые особенности. Первым симптомом является возникновение на коже пятен округлой формы (часто — не более 5 мм в диаметре), которые имеют вид сыпи или папул. Окраска таких высыпаний очень яркая, к ней применяют термин «гиперемированная». Пораженный участок имеет выраженные границы.
Размеры высыпаний при мастоцитозе у взрослых обычно не являются значительными. Особенность — гладкая структура, при которой пузырьки не поднимаются над поверхностью покровов.
Сыпные элементы бывают светло-серыми, светло-розовыми или буроватыми. При дальнейшем развитии процесса пятна могут изменять структуру, становясь более выраженными по форме и цвету. С туловища бляшки могут мигрировать на руки, ноги, лицо, шею, поражать внутренние органы.
Терапия
Перед началом лечения пигментной крапивницы пациентам любого возраста требуется пройти несколько видов диагностических исследований. Врач проводит визуальный осмотр пораженных участков кожи, обращает внимание на особенности и состояние высыпаний — место расположения, их площадь, количество очагов, плотность и структуру пузырьков, наличие пигментных пятен. Больному назначают:
- клинические анализы мочи и крови,
- по показаниям — ультразвуковое изучение внутренних органов,
- томографию костных тканей.
Главная задача при лечении пигментной крапивницы — уменьшение и полное устранение симптомов. Для достижения цели используют медикаменты, применяют рецепты народной медицины, корректируют питание.


Лекарственные средства
Лечение мастоцитоза требует комплексного подхода. Симптоматическая терапия предполагает одновременное применение препаратов нескольких фармакологических групп:
- антигистаминные средства (Фексадин, Фексофаст, Левоцетиризин-Тева),
- лекарства, препятствующие выработке серотонина (Прозак, Флуоксетин),
- антибрадикининовые препараты (Пармидин, Троксевазин),
- глюкокортикоиды (Преднизолон, Гидрокортизон).
Результатом лекарственной терапии становятся:
- уменьшение зуда и отечности в проблемных местах,
- сокращение количества мастоцитов (вплоть до их полного пропадания).
Медицина предлагает новые способы борьбы с заболеванием — назначение ингибитора тирозинкиназы, совместное применение интерферона альфа и системных стероидов для лечения системного мастоцитоза.

Правильное питание
Чтобы эффективно лечиться, пациент должен пересмотреть свой рацион:
- полное исключение из меню любых морепродуктов,
- запрет на введение в пищу пряностей и острых добавок,
- отказ от алкогольных напитков,
- нельзя пробовать незнакомую пищу, особенно экзотические фрукты, овощи, ягоды,
- осторожно относиться к питанию в общественных местах, отдавать предпочтение домашней еде, приготовленной с учетом рекомендаций врача.
Народная медицина
Народные средства помогут устранить неприятные симптомы (сильный кожный зуд, выраженную пигментацию и раздражение), способствуют нормализации психоэмоционального состояния больного.
- Проявление симптомов пигментной крапивницы можно снизить при использовании компрессов. В качестве сырья для настоя можно выбрать плющ и кору дуба. Потребуется по десертной ложке каждого из компонентов, которые заливают литром кипятка и настаивают 2 часа. Ватный тампон, пропитанный настоем, прикладывают к высыпаниям и оставляют на 20 минут.
- В качестве основы для компресса можно использовать свежий натертый картофель. Его помещают в марлю, затем прикладывают к коже на 30—60 минут.


- Общеукрепляющими свойствами обладают травяные настои. В качестве основы часто используют крапиву. Для приготовления средства столовую ложку сухих листьев заливают стаканом кипятка, оставляют для настаивания на час, процеживают. По половине стакана лекарства можно пить 3—4 раза в день.
- Хорошее действие на кожу оказывают лечебные ванны с отварами на основе трав. Врачи рекомендуют череду, шалфей, ромашку, чистотел, валериану, которые можно комбинировать или использовать только один компонент. На литр кипятка потребуется 5 столовых ложек фитосбора. Травы кипятят 10—12 минут, процеживают после остывания и добавляют отвар в ванну. Продолжительность процедуры — не более 15 минут.
- Пациентам рекомендуют сок свежего сельдерея. В день можно выпивать 1—1,5 стакана средства, разделив его на 3 приема.
Применение любого народного средства нужно согласовать с дерматологом.
После сыпи остались темные пятна на теле
Кожные высыпания – проблема, с которой пришлось столкнуться многим. Причин для их появления целое множество: неправильное питание, плохая некачественная косметика, различные гормональные сбои…
В интернете можно найти тысячу способов с подробными инструкциями о том, как именно избавится от прыщей, вот только о неприятных последствиях упоминается мало где. После исчезновения высыпаний могут остаться пятна, портящие вид лица. Не заметить их невозможно: цветовая гамма пятен варьируется от розоватых оттенков до насыщенного багрового цвета.
Однако, даже если прошедшие высыпания оставили после себя такой красный «подарочек», отчаиваться не стоит. Убрать их возможно, к тому же это довольно легко – главное, следовать несложным инструкциям.
Перед тем как начинать бороться с последствиями прыщей, стоит понять, почему они вообще появляются.
Итак, существуют три основных причины для появления красноватых следов на коже:
- 1. Воспаления. Именно воспаления являются своеобразным катализатором для меланина, а это, в свою очередь, ведет к появлению пятен. Красноватые или слегка отливающие синим оттенком пятнышки – временные, поэтому проходят быстро. Процесс избавления от более темных пятен может оказаться довольно длительным, так как насыщенный цвет означает, что воспаление глубоко проникло в кожный покров.
- 2. Отсутствие должной гигиены. Очередная распространенная причина появления пятнышек – отсутствие должной гигиены на стадии образования прыщей.
- 3. Выдавливание. Наверное, все слышали о том, что прыщики нельзя выдавливать собственноручно? Именно это еще одна причина, из-за которой ваша кожа может оказаться «окрашенной» следами от высыпаний.
Несомненно, стоит найти причину, почему они все-таки появились (именно поэтому они были перечислены чуть выше): так вы сможете предотвратить их повторное появление.
Если же на вашей коже уже появились «отметины», начать избавляться от них нужно незамедлительно: в зависимости от их цвета, борьба с ними может затянуться, так что откладывать это дело не стоит.
Как и с причинами появления пятен, способов избавиться от них тоже три: медицинское лечение, народные средства и различные косметические средства.
- 1. Медицинское лечение. К счастью для тех, кто хочет избавиться от последствий высыпаний, современная медицина далеко шагнула в области изменения цвета кожи. В аптеке можно найти специальные отбеливающие крема с гидрохиноном, скрабы на основе различных отшелушивающих кислот, а также средства, подавляющие выработку кожей меланина.
- 2. Косметические средства. Удалить пигментные пятна средствами от прыщей невозможно, однако в «арсенале» косметологии есть и другие способы избавиться от нежелательных покраснений. Распространенный способ борьбы с последствиями прыщей – микротоковая терапия в салоне красоты «Эстетика» . Она улучшает цвет кожи и ускоряет процесс ее регенерации. Также терапия увеличивает объемы коллагена, вырабатываемого кожей, который, в свою очередь, выравнивает поверхность и цвет кожного покрова. Еще одна широко известная процедура – химический пилинг при помощи трехуксусной кислоты. Насыщенные, темные, багровые пятна удаляют лазерной шлифовкой.
- 3. Народная медицина. На самом деле, пятна от прыщей – не такая серьезная проблема, как, например, рубцы от высыпаний, так что справиться с ними можно и без применения дорогостоящих средств или процедур.
Хорошее средство, помогающее сделать цвет пятен светлее – маска с добавлением зеленой глиной. Возьмите столовую ложку глины, добавьте в нее несколько капелек масла розмарина и воды до образования кашицы. Нанесите маску на проблемную область, оставьте на 10-15 минут, смойте прохладной (но не слишком холодной) водой.
Также осветлить пятна от прыщей вам помогут следующие маски:
- 1. Разделите яичный желток и белка, затем добавьте в белок пару чайных ложек лимонного сока. Получившуюся смесь тщательно перемешайте. Равномерно нанесите маску на участки, которые хотите осветлить, и смойте через 10-15 минут.
- 2. Возьмите чайную ложку или половину столовой порошка белой глины, добавьте туда одну или две чайные ложки сока лимона. Долейте воды (до образования однородной субстанции). Получившуюся смесь нанесите на пигментные пятна, смойте через 15-20 минут теплой водой.
- 3. Тщательно перемешайте чайную ложку крахмала со столовой ложкой мякоти помидора. Нанесите маску на проблемные участки. Смойте через 15-20 минут.
- 4. Чайную ложку корицы смешайте с чайной ложкой корицы. Смесь нанесите на следы высыпаний и оставьте на 20 минут. Помните, что эту маску, как и многие другие, нельзя использовать каждый день (перерыв между процедурами — минимум день). К тому же от нее лучше отказаться людям, имеющим какие-либо проблемы с сосудами.
Избавиться от темных пятен можно еще и с помощью огуречной мякоти. Просто ежедневно протирайте ею проблемные области. Масло чайного дерева – еще один помощник в борьбе с пятнами, оставшимися после прыщей. В равных пропорциях смешайте его с лавандовым маслом или лимонным соком, получившейся смесью протирайте следы, от которых хотите избавиться.
Все зависит от цвета самих пятен, типа кожи и скорости ее регенерации. Стоит учитывать и ваш образ жизни, а также средства, которыми вы убирали пятна.
Если пятно появилось в результате того, что вы выдавили прыщ, оно должно пройти в течение нескольких дней или недель. Если пятна яркие и глубоки, то вывести их поможет пилинг, однако сам процесс может растянуться на полгода.
Помните, чем светлее и меньше пятно, тем быстрее они проходят.
источник
Гладкая, ровно окрашенная кожа — несомненный признак здоровья. Появление на ней темных пятен настораживает, а иногда и просто пугает. При каких пятнах нужно срочно обращаться к врачу, а с какими можно справиться своими силами?
Особенно актуально это для детей. Засохшее на лице ребенка пятно от сладкого чая или газировки через пару часов, потемнев и приобретя четкие очертания, может походить на целый ряд грибковых поражений. Впечатлительной маме стоит посоветовать сначала ребенка умыть и только потом начинать паниковать, увидев темные пятна на коже ребенка.
- У взрослых в кожу могут въедаться частички пыли и грязи, смазочные материалы. Также кожа может темнеть в местах хронических потертостей из-за огрубления.
- Физиологически более темную окраску могут нести крупные кожные складки, область половых органов у людей с высоким уровнем мелатонина в коже (брюнетов, представителей негроидной расы, мулатов).
- Неравномерный загар – результат приема перед попаданием на кожу ультрафиолета лекарств. Лечение целым рядом лекарственных средств может провоцировать под солнечными лучами пестроту кожи: накожные формы глюкокортикоидов, антибиотики и др. (см. аллергия на солнце и как правильно загорать).
- Сок некоторых растений (одуванчика) при попадании на кожу оставляет темные пятна, не обжигая ее.
Это наследственно обусловленные мелкие участки желтого или насыщенного коричневого оттенков. Появляются чаще у детей на белой коже с голубыми или зелеными глазами. Встречаются и у взрослых. Становятся более заметными в периоды, когда много солнечного света. Располагаться могут на коже лица, конечностях, груди, на коже спины.
- Пятна во время беременности
Беременные женщины из-за повышения активности коры надпочечников на время вынашивания плода могут получить не только более темное прокрашивание ареол, сосков, наружных половых органов, средней линии живота, но часто приобретают и пятна на лице, которые через несколько месяцев после родов проходят обычно самостоятельно. У беременных тон пятен колеблется от бежевого до кофейного.
являющиеся результатом скопления в коже содержащих пигмент меланоцитов также более темные, чем основной тон кожного покрова. Плоские, не выступающие над поверхностью кожи пятна почти никогда не перерождаются от гормональных контрацептивов, использования декоративных косметических средств, кремов, лосьонов и тоников непосредственно рак.
Самым опасным можно считать вариант, когда темные пятна на коже как синяки появляются на теле на фоне подъема температуры. Похожие на вишневые синячки (иногда возвышающиеся над поверхностью тела) в области голеней, тыла стоп, ягодиц – могут быть свидетельством менингококковой инфекции. Особенно опасно это для ребенка.
В таком случае необходимо сразу вызывать скорую помощь, бригада которой еще дома после осмотра пациента начинает введение антибиотиков, что позволяет сохранить пациенту жизнь. В противном случае у него есть все шансы погибнуть от кровоизлияния в надпочечники или сепсиса.
Иногда встречаются случаи безосновательной тревоги, когда за менингококцемию принимают темные пятна на коже после ушибов или повышенную проницаемость сосудов на фоне падения тромбоцитов или после физиотпроцедур у маленьких детей. Но в этом случае всегда лучше проявить лишнюю бдительность, чем пропустить жизнеугрожающую инфекцию.
Аллергический, контактный или атопический дерматиты сопровождаются высыпаниями и зудом или протекают с повышенной сухостью, шелушением и растрескиванием кожи. После заживления очагов могут оставаться участки повышенной пигментации или стойкие утолщения кожи с подчеркиванием ее рисунка (лихенификации). Это наблюдается на шее (ее задней поверхности), в локтевых и подколенных сгибах, реже на лице или кистях и туловище (см. дерматит на руках).
Травмы кожи также могут приводить к подобным явлениям, особенно, если они повторяющиеся: после бритья, после лазерной эпиляции, в местах хронических потертостей: от бюстгальтера, неудобного или синтетического белья.
Это травма кожи, на которую сначала воздействовали определенным веществом, а затем подвергли солнечному облучению. От сока борщевика остаются багровые отметины (чаще на коже рук). Также контакт с ясенцом, зверобоем, лютиком, полынью. В качестве дестабилизирующих факторов могут выступать и лекарства: антибиотики, сердечные препараты, антидепрессанты, транквилизаторы, противогрибковые средства.
Это пиодермии, фолликулиты, фурункулез, для которых характерны гнойники, после болячек оставляют повышенную пигментацию на месте схождения корок. Аналогично окрашиваются кожные участки после прыщей (угрей обыкновенных).
От крапивницы остаются темные пятна на коже после аллергии. Более 70% болеющих – дети. На коже сначала появляются элементы красной или розовой сыпи, после чего образуются пузыри, вскрывающиеся и заживающие под коркой. Причины такой реакции могут быть самыми различными: питание, медикаменты, смена климата, солнечное облучение.
Грибы – один из самых популярных виновников нарушения кожной окраски. Некоторые грибковые заболевания кожи называют лишаем (см. как выглядит лишай у человека).
- Темные пятна на коже от загара дает отрубевидный лишай. Его вызывает дрожжеподобный питироспорум. Пятна при этом четко очерчены, могут иметь красно-коричневый оттенок. Мелкие пятна обнаруживаются под мышками, на плечах, шее, груди, на спине. Они могут сливаться в более крупные и слегка шелушатся.
- Под дерматофитиями понимают поражения грибами Микроспорум, Трихофитон.
- Микроспория – стригущий лишай, заражение которым проходит от животных или человека. При нем зудящие очаги появляются на коже головы или тела, ломаются волосы, брови и ресницы.
- Трихофитон чаще передается детям от взрослых, поражает волосы (тускнеют, ломаются). На коже лишай формирует красные пятна в районе головы, шеи, груди, которые мелко шелушатся и зудят. Элементы сыпи могут гноиться или покрываться коркой. На коже головы это заболевание больше известно как парша или фавус. Здесь может образовываться сплошной очаг из корки и обломков волос.
- Трихофитон, Кандида, Микроспорум поражают также кожу пальцев и ногти. Темные пятна на коже больших пальцев ног в сочетании с утолщенными, крошащимися или наоборот истонченными ногтями – почти наверняка признак микоза стоп. Темные пятна на коже грибок может оставлять и в межпальцевых промежутках вместе с трещинами, шелушением и зудом.
Эритразма ошибочно относится к микозам, так как ее возбудитель – коринобактерия образует цепочки похожие на грибной мицелий. Инфекцией поражаются кожные складки. У мужчин обыкновенно становятся пятнистыми кожа в области паха и околоанальной зоне, в области бедер (их внутренней поверхности).
Для женщин характерны очаги под грудью, подмышками, в межпальцевых пространствах, в околопупочной области. При избыточном весе могут поражаться складки на коже живота. Могут встречаться также темные пятна на коже в паху. Волосы и ногти никогда не страдают. Пятнистая сыпь округлой формы.
Край пятен фестончатый или ровный. Сначала пятнышки мелкие (до нескольких сантиметров), позднее растут и начинают возвышаться над кожей за счет образования краевого валика. Поверхность крупных очагов покрывается меленькими чешуйками, а их центральная часть меняет окраску на более светлую или буреет.
Исходный цвет пятнистой сыпи от светло-коричневого до буроватого или кирпичного. Встречаются и темно-желтые пята на коже. Обычно сыпь не вызывает никаких ощущений, реже (особенно при сахарном диабете) сопровождается резким зудом.
Пятна на коже у ребенка могут быть при инфекционных болезнях. Практически любая инфекция, сопровождающаяся тем или иным видом сыпи, после ее разрешения может оставить на коже участки повышенной пигментации. Чаще это детские инфекционные болезни.
- После ветрянки на месте покрывшихся корочкой пузырей по всему телу могут оставаться рубчики с пигментированным ободком. Который позже светлеет.
- Корь дает густую красную точечную сыпь, начиная с лица, продолжая шеей и плечами, заканчивая высыпаниями на коже ног. К 4-5 дню на месте сыпи остается повышенная пигментация с небольшим шелушением, которое затем проходит.
Родинка называется также невусом. Это скопление в коже меланоцитов. Чаще всего невус – явление врожденное. С возрастом он только растет. Однако часть родинок вновь приобретается в течение жизни. К плоским, небольшим немногочисленным родинка отношение должно быть спокойным. Настороженность обычно вызывают быстро растущие невусы диаметром более 2 см с нечеткими “географическими” очертаниями, несимметричные, заметно бугрящиеся над кожей, мокнущие или изъязвляющиеся, меняющие цвет. Если имеются такие изменения или родимые пятна на коже чешутся, это может свидетельствовать о начале их перерождения в меланому.
Часть редких невусов имеют свои особенности и авторские названия.
- Невус Беккера встречается у мужчин и женщин. Чаще дебютирует у мальчиков в периоде полового созревания. Это желтоватое или коричневое нечетко очерченное пятно с фестончатым крем и повышенным оволосением. Его излюбленное расположение – предплечья, плечи, грудь. Может встречаться на спине или на голени. Семейные случаи этой аномалии подтверждают наследственную предрасположенность к ней и роль мужских половых гормонов в ее росте.
- Nevus spilus или кофейное пятно – четко очерченное одиночное или множественное образование, которое есть у человека с рождения или появляется на протяжении жизни. Нет четкой приверженности его к какому-то участку: такие невусы могут располагаться на любой части тела.
- Голубые невусы – результат серо-голубой диспигментации. Они окрашены в синюшные или голубые тона могут быть неоднородно окрашены.
- Невус Ота – одиночное небольшое или крупное, формирующееся из нескольких слившихся темно-синее или сине-черное пятно в области щеки, верхней челюсти или глаза. В тяжелых случаях невус прорастает белковую оболочку глаза или слизистую носоглотки. Нередко такой невус превращается в меланому- рак кожи. Чаще им страдают лица монголоидной расы.
- Невус Ита – похожее образование с диаметром порядка 2 см, располагающееся в области ключицы, лопатки или груди.
Предраковым состоянием считается меланоз Дюбрея. Появляется возвышающееся над кожей неправильной формы плоское образовании, растущее от 2 до 10 сантиметров. Окрашено оно в оттенки коричневого или черного. При прогрессировании и раковом перерождении на поверхности пятна появляются узелки, шелушение или мокнутие. По периферии утолщение кожи, новые пигментации.
Примерно в 40% случаев такой меланоз превращается в меланому. Болеют чаще женщины старше 50 лет. Провоцирующими факторами являются увлечение ультрафиолетом, пересушивание и травматизация кожи.
Это опухоль из базального слоя эпидермиса. Такие опухоли, похожие на родинки, пятна или бугорки называются также базально-клеточным раком. Они растут на коже лица и головы. Менее чем в 10% случаев выявляются на конечностях или туловище. На ранних стадиях хорошо поддаются лечению и не дают метастазы. Для новообразования характерен медленный, но неуклонный рост.
- На нулевой стадии клетки опухоли в коже уже есть, но никаких симптомов не дают. Могут выявляться только при гистологии кожи.
- На первой стадии рост опухоли не превышает 2 см, появляются изменения кожи и диагноз подтверждается гистологически.
- Вторая стадия – это плоская опухоль размерами от 2 до 5 сантиметров.
- На третьей в центре опухоли появляется изъязвление и мокнутие, которое подживает под корочкой, а потом вновь вскрывается. Новообразование может прорастать в подкожную жировую клетчатку.
- Четвертая стадия – это распад базилиомы и рядом расположенных тканей.
Темные пятна на коже, причины которых кроются в опухолевом росте – наиболее опасны. Меланома – злокачественное новообразование из меланоцитов, которая представляет собой бугрящееся выступающее над поверхностью кожи пятно с нечетким контуром и неравномерной окраской. Меланомы лечатся комплексно у онкологов. Успех терапии зависит от того, насколько рано обратился пациент, и успела ли опухоль дать отсевы в другие органы и ткани.
Пожилые часто сталкиваются с появлением на коже разных областей тела новообразований. Иногда это единичные пятна, а иногда целые россыпи возвышающихся над кожей или плоских бляшек. Возрастные темные пятна на коже обычно разделяют на три группы.
- Ксантомы или ксантелазмы – единичные или групповые четко очерченные очаги в области век и вокруг глаз. Имеют желтую окраску. Чаще всего связаны с нарушениями липидного обмена и указывают на проблемы в области печени, поджелудочной или щитовидной железы.
- Сенильное лентиго – это те пятна, которые чаще всего появляются на тыле кистей. Мелкие гладкие пятнышки разных оттенков коричневого цвета могут усеивать плечи, предплечья, голени. Пятна на коже у пожилых нередко появляются и на лице. Они достигают размеров до 1 см. Реже бывают больше. Их появление связывают с дисбалансом гормонов и наследственной предрасположенностью. Также играет роль облучение солнцем и состояние иммунитета.
- Старческая себорейная кератома – бляшковидные очаги кофейного или чуть более светлого оттенка или темные выпуклые пятна на коже..Начала это только пятно. Которое затем покрывается жирной коркой. На начальных этапах развития кератомы корка просто удаляется, иногда отшелушивается. В дальнейшем кератома становится более плотной, темнеет и растрескивается. Чаще располагается на закрытых участках кожи. Быстро прогрессирует.
Эндокринные патологии – самые частые причины повышенного отложения в коже меланина на фоне нарушений обмена веществ.
Надпочечниковая недостаточность возникает, когда поражается не менее 80% надпочечниковой коры. При этом кожа может быть диффузно-темной, пятнистой. Окрашиваются также слизистые ротовой полости, гениталий. Сначала темнеют открытые участки тела (особенно после загара) и области, имеющие исходно более темную пигментацию (ареолы, гениталии, подмышечные впадины). Также темнеют ладонные складки и участки, соприкасающиеся с одеждой (плечи, участки локтей, кожа между ног). На фоне хронической недостаточности надпочечников падает масса тела, развивается депрессия, падения артериального давления, обмороки.
Более 90% всех случаев этой патологии – аутоиммунная атрофия коры надпочечников, когда по неизвестной причине организм сам вырабатывает против своих надпочечников антитела и отторгает их. Гораздо реже причиной становятся кровоизлияние в надпочечники, их оперативное удаление, нарушения свертывания крови, метастазы опухолей, ВИЧ- связанные инфекции, сифилис.
Отклонения в выработке меланоформного гормона гипофиза:
- Уремический меланоз – следствие хронической болезни почек с недостаточностью клубочков.
- О печеночном меланозе принято говорить при циррозе или раке печени.
- Тяжелые заболевания, приводящие к нарушениям синтеза белка и истощению, становятся причиной кахектического меланоза (при туберкулезе, раке, ожоговой болезни).
- Токсическ
Пигментные пятна — Сыпи(высыпания)
Кожа человека — довольно интересный и обширный орган. Именно в коже содержится огромное количество нервных окончаний и различных клеток. Каждый компонент кожи выполняет определенную функцию, а совокупность данных компонентов обуславливает ее жизнедеятельность.
Одними из самых интересных клеток кожи являются меланоциты. Данные клетки расположены в эпидермисе – поверхностном. Пигментные пятна являются важной проблемой косметологии. Практически у каждого человека имеется пигментное пятно, которое, в некоторой степени, портит человеку жизнь. Из-за этого, жизнь человека может омрачаться, так как чаще всего данное пятно располагается на видном месте, а именно на лице. Из-за этого, лечение пигментных пятен занимает важное место по приоритетности среди всех имеющихся методов лечения пигментных пятен.
В составе данных клеток имеется огромное количество красителя, обуславливающего цвет кожных покровов. Именно за счет них становится возможным разделение людей на расы по цвету кожи – европеоидов, монголоидов и негроидов. Наибольшее количество данного красителя содержится у представителей негроидной расы, наименьшее – у европеоидов, арийцев и скандинавов.
В норме, под воздействием ультрафиолетовых лучей, количество меланина увеличивается. При этом равномерно изменяется цвет кожных покровов (что наиболее видно при загаре). В некоторых случаях, цвет кожных покровов изменяется локально, в результате чего на коже появляются пигментные пятна (гиперпигментации). К ним можно отнести все родинки, хлоазмы и родимые пятна, а также пигментации, остающиеся после некоторых заболеваний.
Пигментные пятна являются важной проблемой косметологии. Практически у каждого человека имеется пигментное пятно, которое, в некоторой степени, портит человеку жизнь. Из-за этого, жизнь человека может омрачаться, так как чаще всего данное пятно располагается на видном месте, а именно на лице. Из-за этого, лечение пигментных пятен занимает важное место по приоритетности среди всех имеющихся методов лечения пигментных пятен.
Причин развития подобных гиперпигментаций довольно много. Появление пигментных пятен и изменение окраски цвета кожных покровов может наблюдаться как в случае врожденных причин (локализованное скопление пигментных клеток, залощившееся еще на стадии гистогенеза плода), так и из-за различных заболеваний внутренних органов (например, патологии печени) или перенесенных заболеваний (чаще всего, после угревой сыпи). Может появляться гиперпигментация и в результате ультрафиолетовых и термических ожогов, а также на фоне изменения гормонального фона
Виды пигментных пятен
Какие же существуют виды пигментных пятен?
- Хлоазмы. Данные пигментации имеют темно-бурый оттенок, четкие и резкие границы. Обычно, хлоазмы не выходят за пределы кожного покрова (не возвышаются над ним). Они появляются, чаще всего, у беременных женщин на фоне гормональной перестройки организма и проходят через некоторое время, хотя, могут появиться и при некоторых гинекологических заболеваниях, а также на фоне приема противозачаточных средств или при гепатитах. Обычно, они возникают на лице, но известны случаи, когда хлоазмы локализовались на животе или внутренней поверхности бедра. Чаще всего, после устранения провоцирующего фактора, хлоазмы проходят сами.
- Лентиго. Цвет данной пигментации обычно бурый, насыщенный. Имеют четкую форму и резко выраженные границы; немного возвышаются над поверхностью кожи. Обычно, данные пятна возникают поодиночке, но в некоторых случаях могут объединяться и образовывать локализованную сыпь. Лентиго бывают двух видов – юношеское и старческое. Как понятно из названия, страдают данными видами пятен подростки (обычно в возрасте 10-12 лет) и старики. Юношеское лентиго образуется чаще всего на туловище, реже на лице и представляет собой мелкоточечную сыпь. Для старческого лентиго характерна локализация на открытых участках тела, наиболее подверженных попаданию солнечных лучей, а также довольно крупные размеры – в среднем, около 2-3 сантиметров.
- Родинки (или, как их называют, невусы или родимые пятна). Они могут появляться как на протяжении всей жизни, так и иметься уже при рождении. Обычно, они коричневого цвета, не возвышающиеся над кожей, с четкими и ровными границами и контурами. Такие пятна имеются практически у каждого человека. Одна из наиболее важных особенностей таких пятен – их способность к злокачественному перерождению в меланому при их повреждении. В таком случае изменяются контуры и границы родинок (границы становятся стертыми, нечеткими, а форма меняется на неправильную), цвет (родинка становится интенсивно-черного цвета и начинает кровоточить). Характерно для озлокачествления родинки и ее стремительный рост.
- Веснушки. Характеризуются небольшим размером и светло-золотистым цветом. Чаще всего могут проявляться после длительной инсоляции (долгого нахождения на солнце). В нормальных условиях могут быть совершенно незаметны. Наиболее подвержены появлению веснушек рыжие и альбиносы. Не представляют никакой медицинской опасности, но являются определенной проблемой для тех, кто чрезмерно заботится о красоте своего лица.
Лечение пигментных пятен
Домашние средства от пигментных пятен
Какие методы могут помочь избавиться от данных пятен?
В основном, для осветления имеющихся пятен используются народные методы. Они эффективны при осветлении веснушек и хлоазм (не стоит пытаться осветлить данными методами родинки, так как существует риск их повреждения и перерождения). Наибольшее распространение среди них получили следующие:
- Для осветления пигментных пятен используется следующая смесь – чайная ложка стружки мыла (ее получить можно при срезании мыла ножом) заливается столовой ложкой раствора перекиси водорода (трехпроцентного). Размешиваем полученную смесь до получения однородной пенистой массы. После этого добавляем в нее несколько капель нашатырного спирта. Полученную массу наносим на область пигментных пятен на 15-20 минут. После истечения данного срока имеющуюся массу смываем, а на место ее использования наносим увлажняющий тонизирующий крем для восстановления кожи.
- Маска из крахмала и лимонного сока. Несколько столовых ложек картофельного крахмала разводят свежеотжатым лимонным соком до получения однородной массы (количество крахмала рассчитывается в зависимости от того, сколько имеется пигментных пятен). Полученную массу наносят на измененные участки кожи в среднем на полчаса, после чего смывают и смазывают кожу увлажняющим кремом.
- Для осветления пигментных пятен довольно успешно используются различные соки – цитрусовые (лимонный, гранатовый, грейпфрутовый), березовый, огуречный, смородиновый, рябиновый, а также сок из листьев петрушки и одуванчика. Любым из данных соков (одно условие – сок должен быть свежевыжатым) смазывать места пигментаций несколько раз в день.
- Молокопродукты (простокваша, кефир, молоко) тоже используются для осветления пигментных пятен. В среднем, данные продукты наносятся на измененные места около 2-3 раз в день.
- Настой из соцветий бузины. Настой готовится следующим образом – несколько соцветий, обычно 5-6, заливается одним стаканом кипятка, настаивается в течении часа-полтора до полного остывания жидкости. После остывания, полученный настой процеживают и дополнительно разбавляют половиной стакана холодной воды. Полученным разбавленным настоем смачивают ватку или тампон и делают на место пигментаций примочки до начала высыхания ваты. Ватку промокают и прикладывают на место пигментации еще 4-5 раз. В день проводят подобную процедуру 3-4 раза.
- Из косметологических средств, используемых для приготовления народных средств от пигментаций, широко используется белая глина. Некоторое количество глины смешивают с половиной чайной ложки соды и талька. Полученная смесь разводится слабым раствором борной кислоты (обычно используется 2% раствор) или перекисью водорода (3% раствором) до получения густой субстанции. Из этой смеси делают маски на лицо или на места наибольшего скопления пигментных пятен на 20 минут. После смывания глины наносят увлажняющие крема на места ее использования.
- Иногда используется следующая смесь – две чайные ложки глицерина заливаются раствором перекиси водорода (30-процентного) с добавлением к полученному раствору нескольких чайных ложек борного спирта и обычной воды. Полученным раствором смазывать пигментации несколько раз в день. Нужно гораздо точно соблюсти пропорции и концентрацию растворов, так как при ошибке в количестве можно вызвать сильный ожог кожи.
- Издавна использовался следующий метод осветления пятен – в одну столовую ложку нежирного творога добавляют несколько чайных ложек растворов перекиси водорода и нашатырного спирта. После тщательного перемешивания и растирания компонентов прикладывают полученную смесь к пигментным пятнам. Подобную процедуру проводить ежедневно, по возможности несколько раз в день.
- Глину можно использовать и совместно с лимонным соком. Половину столовой ложки каолина (белой глины) смешивают со свежеотжатым лимонным соком. Полученная масса наносится на места наибольшей пигментации, а также используется для осветления веснушек. Порошок белой глины можно разводить также в других соках (например, огуречном или грейпфрутовым), как и молоком или сывороткой.
Другие средства лечения пигментных пятен
Что же может помочь, если народные средства неэффективны?
Для начала, следует определить причину появления данных пятен. В некоторых случаях они появляются в результате некоторых, не очень опасных для здоровья нарушений метаболизма, но бывают случаи, когда пигментное пятно появляются в результате прогрессирования онкологического процесса, и методы лечения, в данной ситуации, будут совершенно другими.
В настоящее время, лечение пигментных пятен заключается в применении следующих методов:
- Удаление пигментных пятен при помощи лазера
- Ультразвуковой пилинг пигментных пятен
- Воздействие на пигментные пятна при помощи фруктовых кислот
- Криоаппликация пигментных пятен при помощи жидкого азота
Лазерное лечение пигментных пятен является наиболее безопасным из всех перечисленных методов. Под действием лазера происходит разрушение клеточных компонентов, что позволяет его полностью вывести.
Ультразвуковое удаление пигментных пятен также относится к числу безопасных методов. Под действием ультразвука происходит закипание внутриклеточной жидкости. Клеточные органеллы не могут нормально функционировать при такой температуре, в результате чего происходит их разрушение, при помощи чего данное пятно исчезает.
Лечение пигментных пятен при помощи химических методов (фруктовых кислот) имеет свои плюсы и минусы. К положительным чертам данных методов можно отнести высокую эффективность и быстроту развития косметологического эффекта. Негативной стороной химического пилинга является высокий риск прогрессирования развития пигментного пятна при онкологическом процессе.
Показания и противопоказания
Каждый из данных методов лечения пигментных пятен обладает своими противопоказаниями к применению, однако, большинство их них совершенно безвредны для здоровья. Чаще всего, в качестве противопоказаний, выступают индивидуальная непереносимость метода, доказанность онкологической природы заболевания, а также активный воспалительный процесс на коже. В случае, когда причиной появления пигментного пятна является онкологический процесс, данные методы могут нанести существенный вред здоровью и поспособствовать прогрессированию онкологии.
Показателями эффективности использования данных методов являются:
- Осветление пигментных пятен на несколько тонов
- Уменьшение размеров пигментного пятна
- Его полное исчезновение
Если же, после проведенных вмешательств, пятно начало прогрессировать, изменило окраску, форму и толщину, сразу же, не медля, следует обратиться на прием к онкологу, так как данные перечисленные симптомы будут являться первым показателем прогрессирующего онкологического процесса (меланомы).
Пигментные пятна, фото
1. Пигментные пятна на лице фото
2. Пигментные пятна на теле фото
3. Фото пигментных пятен на ногах
4. Фотография пигментных пятен на руках
Похожие статьи:
Вторичные морфологические элементы
Сыпь без зуда
Виды высыпаний
Элементы Сыпи
Первичные морфологические элементы сыпи
Пятна: полная информация — Сыпи(высыпания)
Пятном называют измененный по цвету участок кожи, имеющий четкую локализацию. Форма, очертания, цвет и размеры пятен могут заметно различаться, при этом в большинстве случаев они не возвышаются над поверхностью остальной кожи.
Разновидности пятен
Все пятна можно разделить на две большие группы:
- Пигментные;
- Сосудистые.
Сосудистые пятна, в свою очередь, могут быть геморрагические, отечные или воспалительные. Воспалительные пятна на ногах возникают из-за увеличения просвета сосудов. Если размер пятна достигает примерно 2 см в диаметре, то его называют розеолой. Острая форма розеолы проявляется, помимо появления самого пятна, шелушением, припухлостью, ярко-выраженным цветом. Такие элементы сыпи характерны для детей, страдающих аллергией, а также для некоторых детских инфекций, таких как дерматит или экзема.
Невоспаленную розеолу довольно сложно обнаружить, так как она лишь немного бледнее остальной кожи, и на ней нет шелушений. Такие пятна возникают у людей, больных вторичным сифилисом, отрубевидным лишаем, эритразмой или проказой.
Другой вид сосудистых пятен – эритема. Она имеет достаточно большой размер, может располагаться на различных частях ног, форма такого пятна часто неправильная, а границы хорошо очерчены. Эритемы могут сливаться друг с другом. Также отмечается сильный зуд, воспаление и покраснение кожных покровов в зоне поражения. Такие высыпания характерны для людей, страдающих токсидермией, экземой или дерматитом.
Причина сосудистых пятен геморрагической природы может заключаться в воспалении, но возможно и появление таких пятен и без воспаления. Обычно геморрагические пятна возникают вместе с кровоизлиянием в верхний слой кожи. При наличии воспаления отмечается усиленная проницаемость кровеносных сосудов. Появление геморрагических пятен без признаков воспаления, чаще всего, связано с травмой сосудов вследствие ушибов или воздействия ядовитого вещества.
Размер геморрагических пятен может варьироваться в широких пределах. Пятна небольшого размера, до 1 см в диаметре, называют петехиями. Если размер высыпаний немного больше, а располагаются они линиями, то их называют линейными пурпурозными пятнами. Большие пятна круглой формы – экхимозы, а самые большие – гематомы. Синдром, характеризующийся геморрагическими высыпаниями, носит название «пурпура». Она может наблюдаться при гиповитаминозах, васкулитах, токсидермии и некоторых других инфекционных болезнях.
Пятна, появляющиеся из-за увеличения сосудов (при их внимательном рассматривании обычно заметны сосуды) носят название телеангиэктазии. Возникают они при параличе стенки кровеносного сосуда. Такое может случиться как по внешним (сильное переохлаждение или перегрев кожи) причина, так и по внутренним (физиологические процессы, например, в пубертатном возрасте).
Цвет пятна зависит от уровня пигмента, который может повышаться или снижаться, в результате образуются пятна темных или светлых оттенков. При повышении количества пигментов появляются темно-бежевые или коричневые пятна, которые называют лентиго, веснушки и хлоазмы.
Веснушки представляют собой пятнышки небольшого размера, которые могут находиться на разных частях тела, но преимущественно локализуются на лице, плечах, спине. Появляются веснушки под воздействием на кожу ультрафиолета, склонность к ним передается по наследству.
Лентиго называют пятна, уже имеющиеся у ребенка при рождении. Их размеры и форма могут быть различными, они также могут сочетаться с повышенным ороговением кожи.
Хлоазмы – темные пятна большого размера, которые чаще всего образуются на лице, но могут появиться и на ногах. Причина их возникновения заключается в усиленной выработке меланина, что может происходить при заболеваниях печени, щитовидной железы или надпочечников.
Участки кожных покровов, где присутствует слишком мало пигмента или он отсутствует совсем, называют витилиго или лейкодерма. Последние пятна имеют небольшой размер и могут возникать у больных с сыпным или брюшным тифом и вторичный сифилисом. Также такие пятна характерны для псориаза, экземы, отрубевидного или розового лишая, при этих заболеваниях они образуются на месте бывших бляшек.
Почему появляются пятна?
Пятна на теле человека, в том числе и на ногах, могут появиться по разных причинам от совсем безобидных до представляющих серьезную опасность. Так, например, пятна могут возникнуть из-за реакции на синтетическую одежду, при натирании, в результате эпиляции и по другим подобным причинам. Родимые пятна при условии, что они не меняют цвет, не растут и доставляют беспокойства, не опасны.
Красные пятна на коже могут появляться при применении каких-либо косметических средств или бытовой химии. В таких случаях нужно просто исключить контакт с аллергеном, и пятна быстро исчезнут. В то же время пятнами красного цвета может проявляться такая неприятная патология, как васкулит. Поэтому не стоит оставлять без внимания этот симптом. По состоянию ног можно судить о состоянии сосудов, особенно вен, всего организма. Поэтому при длительно сохраняющихся, или постоянно появляющихся пятнах, стоит посетить дерматолога, также может потребоваться консультация сосудистого хирурга и флеболога.
Темно-коричневые пятна нередко возникают при недостатке витаминов, таких как С, А и РР. При нехватке витаминов В группы на коже могут образоваться участки более светлой кожи.
Пятна розового цвета, покрытые чешуйками – проявление розового лишая. Справиться с этим заболеванием можно только при комплексном подходе к лечению. Простая обработка пораженных участков может только усугубить ситуацию. Поэтому при таких пятнах необходимо посетить врача.
Цвет пятен
Красные пятна
Причины таких пятен могут быть следующие:
- аллергия;
- микоз;
- гемангиома;
- дерматит;
- варикозная болезнь;
- экзема.
Красные пятна на ногах – прямое показание для обращения за специализированной медицинской помощью, ведь причин для их появления довольно много и выяснить, какая из них актуальна в данном случае, сможет только врач.
Чаще всего, причина таких пятен кроется в дерматитах и аллергических реакциях на шерсть животных, ткань, из которой сшита одежда, бытовую химию, пищевые продукты и прочее.
Красные пятна нередко становятся признаком микоза, возбудителями которого становятся грибки. Выявить такое заболевание можно только с помощью лабораторных методов. При подозрении на грибковое поражение обычно сначала назначают анализы. Затем, по их результатам, определяется необходимый курс терапии. Если диагноз поставлен правильно, и лечение начато вовремя, то результат, как правило, не заставит себя ждать.
Для лечения некоторых видов пятен применяются хирургические методы. К таким пятнам относится гемангиома. Она может быть врожденной или возникнуть во взрослом возрасте. Такие пятна не представляют опасности для здоровья человека.
Варикоз тоже проявляется красными пятнами на ногах, это один из первых его признаков. Другими симптомами начинающегося заболевания могут стать боли и тяжесть в ногах. При таких проявлениях следует сразу обратиться к флебологу. Ведь если не лечить варикозное расширение вен, то оно может перейти в тромбофлебит, при котором на ногах образуются трофические язвы, трудно поддающиеся лечению. Для выявления варикозе применяется ультразвуковое обследование. При постановке такого диагноза на ранних стадиях можно замедлить развитие болезни.
Пятна на ногах и руках
Красные пятна на конечностях человека могут появляться при крапивнице. В таком случае они напоминают волдыри, появляющиеся на теле при контакте с крапивой. Наиболее частой локализацией считается грудь, но сыпь может поражать и все тело. При этом отмечается сильный зуд. Необходимо установить причину такой реакции и устранить контакт с веществом, ее вызвавшим. В противном случае возможно дальнейшее развитие аллергии, что приводит к отеку Квинке, который представляет собой отек слизистых органов дыхания. Опасность такого состояния заключается в том, что зачастую без немедленной помощи оно может привести к удушью и летальному исходу.
Пятна белого цвета
Белые пятна на различных частях тела носят название витилиго, или в народе песь. При этом на загорелом теле такие пятна становятся заметны еще сильнее. Заболевание имеет хроническое течение. Наиболее ему подвержены женщины молодого возраста, хотя признаки его могут появиться в любой период жизни. Физического дискомфорта и боли пятна не приносят. Но доставляют некоторые неудобства. Пораженные участки остаются беззащитными для ультрафиолета. На ногах в основном пятна возникают в области коленей.
Точные причины витилиго в настоящее время не установлены. Специалисты считают, что заболевание развивается на фоне нарушения обмена веществ. К провоцирующим факторам относят:
- сильные эмоциональные потрясения и стрессы;
- заболевания щитовидной железы;
- патологии половых желез;
- болезни надпочечников.
Предрасположенность к появлению витилиго носит наследственный характер. Чаще всего, заболевание развивается у людей, склонных к частым головокружениям, усиленному потоотделению и похолоданию конечностей.
Синие пятна
Синие пятна на ногах представляют собой синяки и обычно возникают после ушиба, падения или другой травмы. Однако бывают и такие ситуации, когда они появляются без видимой причины. Тогда они могут стать следствием:
- изменения состава крови, чаще количественного состава тромбоцитов. Это самое серьезное нарушение, проявляющееся синяками на ногах. Определить его можно, проведя анализ крови и сдав коагулограмму;
- патологии сосудов, печени или сердца;
- расположение сосудов слишком близко к поверхности кожи;
- анемия;
- неправильный рацион питания;
- недостаток определенных витаминов: аскорбиновой кислоты и рутина;
- сильный стресс.
Появление пятен у детей
У маленьких детей возможных причин возникновения красных пятен на различных частях тела еще больше. Так могут проявляться не только вышеназванные заболевания, но и укусы различных насекомых, например, комаров. Иногда при комариных укусах пятнышки сливаются в одно большое пятно, которое может сохраняться на теле до 10-14 дней. Также появление красных пятен может быть связано с нарушениями работы поджелудочной железы, почек или органов пищеварительной системы.
Пятна у детей могут сопровождаться зудом или не вызывать никакого дискомфорта. У новорожденных причиной появления пятен может стать токсическая эритема. Еще одно заболевание, протекающее с образованием пятен, — пузырчатка, для нее свойственна преимущественная локализация высыпаний на бедрах и животе. Болезнь, схожая с пузырчаткой и вызывающая пятна, называется болезнь Риттера. Отличительной ее особенностью считается тяжелое течение. Однако при этой патологии пятна, чаще всего, поражают лицо ребенка.
Но наиболее частой причиной возникновения красных пятен является аллергия. Нередко при этом кожа не только краснеет, но и начинает шелушиться. В большинстве случаев в качестве аллергена выступает тот или иной пищевой продукт, но возможна и реакция на красители, применяющиеся при производстве игрушек или одежды, ткани, стиральный порошок и другие вещества.
Если малыш находится на грудном вскармливании, то нужно посоветоваться с врачом по оптимизации рациона питания матери. Обычно из него советуют убрать все возможные аллергены. К ним относятся яйца, коровье молоко, цитрусовые, шоколад, морепродукты, фрукты и ягоды, особенно имеющие красный цвет и прочие продукты.
Зуд в области пятна
В медицине зуд кожи также называют пуритом. При некоторых заболеваниях зуд может быть настолько сильным, что больной не может нормально ни спать, ни есть, ни совершать другие действия. Такое состояние в конечном итоге может закончиться развитием невроза. Если в области пятен отмечается сильный зуд, то нужно обязательно посетить врача. Чесать пораженные места не следует, так как в таком случае возможно воспаление кожи и присоединение вторичной инфекции.
Зудом сопровождаются многие заболевания, например, дерматиты, микозы, варикоз и прочие. Если нет видимых причин появления пятен и зуда, или если зудящие высыпания сохраняются на коже длительное время, то стоит пройти полное обследование.
Конечно, не всегда зудящие пятна – признак тяжелых патологий. Иногда таким образом проявляется сильная сухость кожи или аллергическая реакция. С первой проблемой довольно легко справиться с помощью специальных косметических средств. Помогут в такой ситуации и народные рецепты. Избавиться от аллергических высыпаний можно, исключив контакт с аллергеном.
Возникновение пятен
Пятна, возникающие после эпиляции
Немало женщин после пользования электрическим эпилятором обнаруживают у себя на ногах красные пятна. Причина таких пятен может крыться в том, что волоски, срезанные при эпиляции, впоследствии могут не расти вверх, а врастать в слои кожи. Если такой волосок вовремя не заметить, вокруг него образуется пятно красного цвета, а затем и гнойник.
При обнаружении вросших волосков женщины обычно с помощью иголки выковыривают его, усиливая тем самым воспаление. Такой небольшой воспалительный процесс увеличивает производство меланина, из-за чего появляются пигментные пятна.
Чтобы предотвратить этот процесс, нужно не допускать врастания волосков. Помочь в этом могут специальные скрабы, процедуры с которыми следует проводить не меньше, чем раз в неделю, тщательно обрабатывая всю поверхность ног. Моют ноги с помощью жесткой массажной мочалки. В результате такого мытья удаляются ороговевшие чешуйки кожи, и улучшается кровоснабжение конечностей. Существуют и специальные средства, уменьшающие вероятность врастания волос.
Для предотвращения возникновения красных пятен сам эпилятор и всю поверхность ног перед процедурой следует стерилизовать.
Пятна при сахарном диабете
Пятна, образующиеся на коже при диабете, называют дермопатией. Такой симптом нередко сопровождает это заболевание. Особенность таких пятен заключается в их симметричном появлении на обеих ногах. Пятна имеют небольшой размер (до 1 см в диаметре) и красно-коричневый цвет. Они постепенно увеличиваются в размерах и переходят в атрофические пятна темного цвета. Это более характерно для больных диабетом длительное время мужчин. При этом также нарушается состояние мелких сосудов кожи.
Известен и другой вид пятен, образующихся при сахарном диабете, он называется диабетическая ксантома. Внешне такие пятна имеют желтый цвет и небольшой размер. Излюбленной локализацией считаются внутренние части коленей, также могут появиться на груди, лице и шее. Причина ксантомы кроется в повышении содержания холестерина в крови.
Следующий вид пятен называется диабетический пузырь. Такие пузыри могут образовываться на ступнях и пальцах. Появление их всегда внезапное. Встречаются диабетические пузыри достаточно редко, размер их может быть различным. Пятна такого вида исчезают сами примерно через 1 – 2 месяца.
При диабете также возможно появление кольцевидной гранулемы Дарье, поражающей преимущественно мужчин. Высыпания обычно располагаются на конечностях и туловище. Выглядят они как слегка припухшие пятна круглой формы, цвет пятен розоватый. С течением времени отдельные элементы увеличиваются в размерах, начинают сливаться друг с другом, образуя своеобразные узоры. Края пятен приподняты. Возникают высыпания волнообразно и долго остаются на коже. Чаще всего, появление их связано с приемом сульфаниламидов или аллергической реакцией.
У больных диабетом возможно развитие витилиго.
Удаление пятен
Удаление сосудистых пятен с помощью лазера
При расширении сосудов на коже появляются своеобразные пятна, или звездочки. Такое явление в современном мире не редкость. В здоровом состоянии диаметр сосуда составляет примерно 20 микрон, увеличение этого показателя до 100 микрон и больше носит название телеангиэктазии, что на латинском языке значит «расширенное окончание сосуда».
Важную роль в образовании сосудистых пятен играет наследственность. При наличии склонности такие пятна могут появиться при заболеваниях печени, нарушении свертываемости крови или проблемах с оттоком венозной крови. Телеангиэктазия у женщин нередко проявляется в период вынашивания ребенка. Если она возникла еще до беременности, то в это время количество пятен, скорее всего, значительно увеличится. Другим фактором, влияющим на появление телеангиэктазии, является возраст. Ведь у людей старшего возраста нарушается отток венозной крови, что становится причиной сосудистых пятен.
Из внешних причин, вызывающих данную патологию, можно назвать обморожения, длительный прием стероидов или гормональных препаратов, проведение глубокого пилинга, облучение, злоупотребление искусственным или естественным загаром.
Ученые отмечают, что сосудистые пятна есть примерно у 40% людей всего мира. Женщины более склонны к их образованию. Причина этого заключается в том, что эстрогены (женские половые гормоны) воздействуют на сосуды, снижая тонус их стенок и увеличивая просвет.
Справиться с сосудистыми пятнами консервативными методами очень сложно, а порой и невозможно. Некоторое время назад для избавления от них прибегали к электрокоагуляции. Однако у этого метода существует довольно много побочных эффектов, например, пигментация кожи.
В последние годы самым безопасным и действенным способом удаления сосудистых пятен считается медицинский лазер. Процедура отнимает мало времени (около 10-15 минут), не наносит вреда организму и не доставляет пациенту дискомфорт. Для полного удаления телеангиэктазии нужно пройти курс лечения, включающий обычно примерно 4 – 5 сеансов.
Удаление пигментных пятен
Пигментные пятна на ногах появляются достаточно часто. Особенно к этому склонны женщины, у них после 25 лет к возникновению пигментного пятна может привести любое повреждение кожи, такое как прыщик, царапина, ссадина и прочее.
Чтобы убрать уже образовавшееся пятно, можно воспользоваться маской, приготовленной из бадяги и перекиси водорода. Компоненты маски можно приобрести в любой аптеке. Бадягу разбавляют 3% перекисью до состояния густой кашицы и наносят на предварительно тщательно вымытую кожу ног. Средство нужно оставить примерно на четверть часа, а затем осторожно смыть. Процедура не совсем приятная, при ее проведении женщина может ощущать сильное пощипывание и покалывание. Применять такой рецепт людям, склонным к аллергическим реакциям не стоит.
Дискомфорт, покраснение и неприятные ощущения сохраняются даже после удаления маски. При ежедневном применении на протяжении недели кожа на поврежденных местах становится сухой и начинает слезать, как при ожогах. Чтобы облегчить состояние, можно смазывать ее косметическим молочком. Загорать в период, когда проводится лечение строго запрещено. Так как кожа в это время становится очень тонкой и нежной и легко сгорает.
Помочь справиться с пигментными пятнами может и косметолог. Сегодня избавление от таких дефектов кожи проводится с помощью лазера или алмазного пилинга. Восстановительный период после этих процедур занимает около двух недель. Пятна обычно убираются за один сеанс.
Похожие статьи:
Диатез: виды, симптомы, лечение
Виды высыпаний
Пятнистая сыпь
Элементы Сыпи
Как выглядит сыпь
Как убрать тёмные пятна по телу в разных местах после эритемы?
Анонимный пользователь
926 просмотров
Здравствуйте.
Это проявление возникает в разных точках тела(в том числе и гениталиях совместно с слизистой оболочкой полости рта).Чаще выражалась в буллёзной форме.Высыпания на коже сопровождались зудом и жжением.Как перед переходом в буллёзную форму,так и во время,так,что аж ночью просыпаться приходилось и раздирать в тех местах почти крови.Первым симптом (пронаблюдал со временем) было покраснение кистей и ладоней рук( когда всё проходило ,кожа на руках слазила ещё не одну неделю до *младенческой),а пятна, которые уже существовали от прошлых рецидивов изменяли оттенок с блеклого на яркий.Ещё одно(основной симптом) — случалось это не из-за инфекций(проверяюсь),не из-за каких либо других воздействий(их кучу вычитал на сайтах-у вас на главной присутсвует несколько),как минимум токсичекая от лекарств или даже воздействия солнечных температур..А после многократного длительного употребления алкоголя и не закусыванием(эти болячки всегда случались после такого возлияния-и не разу, чтобы Я был трезвый,болел бы и мне кололи лекарства , ну или солнечные лучи,или ещё чего нибудь — никогда).После первых таких проявений Я обратился к врачу в частном порядке,которая прописала мне программу лечения,которой Я иногда пользовался.Но .. В перерывах точки не проходили, а при новом рецидиве было ,что вылазили и новые..Поэтому ,Я уже был вынужден лечь официально в больцу.В 2015 году меня пролечили и поставили диагноз — Многоформная эксудативная эритема,буллёзная форма,сопровождающаяся вторичной пиодермией.-Пятна так и остались — получаю не нужные вопросы и вгляды на медкомиссии и работе..
Показал эту выписку не давно другому дерматологу.Он сказал, что не согласен с дигнозом,а чтобы говорить о чём то,мне нужно сделать расширенный общий анализ крови ,а далее смотреть.Как вы уже поняли пятна эти у меня с 2010г. и не проходят.
Обратился ещё к другому дерматологу — тот назвал чуть другой дигноз (что уже схоже с предыдущим несогласившимся с заключеним 2015 года на бумаге)-Сульфаниламидная эритема..(эритема и там и там..).-Но за то Юкак убрать пятна не сказал ничего (мой главный вопрос, так как я уже давно знаю от чего она возникает , а порыв в интернетеузнал уже на мой взгляд какая именно это эритема — сульфаниламидная или эксудативная , а так же что их вообще почт немеренное колличество).
Ожидая пока результат расширенного общего анализа крови ,для похода к несогласившему (другому) врачу,Я стал *рыть* интернет.И прочёл, что на одном из десятков сайтов (кстати картики на многих похоже,но подходило к описанию).
Так понял,что инфа взята отсюда -*«Дифференциальная диагностика кожных болезней»
Руководство для врачей
под ред. Б. А. Беренбейна, А. А. Студницина*
Пришлось полностью скопировать абзац,но Я не использую его в коммпеческих целях поэтому сделал. —
*По клинической картине фиксированная сульфаниламидная эритема может напоминать многоформную экссудативную эритему; она также может локализоваться на слизистой оболочке полости рта, на коже туловища, конечностей (реже), на половых органах. Л. Н. Машкиллейсон отмечал «характерную локализационную триаду» при фиксированной сульфаниламидной эритеме — полость рта, туловище и половые органы. Обычно вначале появляется одно, а затем — два пятна и более. Пятна розовато-синюшного или буровато-синюшного цвета, округлой формы с резко очерченными границами, диаметр их 2-7 см и более. Периферическая зона пятен обычно несколько отёчна и более ярка. На поверхности пятен могут образоваться пузыри (буллёзная форма фиксированной сульфаниламидной эритемы). На слизистой оболочке полости рта и половых органов пузыри быстро вскрываются. Высыпания на коже сопровождаются зудом и жжением. Кроме буллёзной и классической пятнистой форм, возможны такие атипичные разновидности, как пеллагроидная, экземоподобная, типа узловатой эритемы.*
Так же ,читал на каком из сайтов,что слово -эритема = красный или покраснение.И что она может быть от чего угодно,что заставляет капеляры испытывать постоянный приток крови к ним — ДЛИТЕЛЬНОЕ ПО ВРЕМЕНИ И НЕ МАЛОЕ ПО КОЛЛИЧЕСТВУ ВОЗДЕЙСТВИЕ АЛКОГОЛЯ НА ОРГАНИЗМ + ПОЧТИ НЕ ОТДЫХАТЬ+ НЕ КУШАТЬ(ПОЧТИ)-Наверное может вызывать такой приток крови к капелярам ??? …. Ведь если посмотреть на некоторых граждан воливающие алкоголь оеегулярно и долго(годами и десятками) — их носы(синюшно красные от лопнутых капиляров), их руки и вооббще лица красно-бурого цвета ,отдающие чернотой и синюшностью даже .-то это вписывается в подтверждение.Но не хочется *притягивать осла за уши* исходя из только своего мнения без мнения профессионалов в области кожи и её болячек.
Так же .. После того,как услышал от другог дерматолога его *диагноз* — сульфаниламидная эритема* — то заглянул к врачу давшему дигноз 2015 года и когда в процессе разговора ,Я упомянул слова про мнение другого о сульфаниламидной теме — мне был задан вопрос — *Ну почему тогда так долго не проходит ? Вы что регулярно пьёте Аспирин или .. (назвала ещё какие то пару лекарств) ? — ответил ,что нет и анализы у меня всегда показывают норму(даже болею крайне редко).
Тогда исходя из сопоставления написанного — сульфаниламидная эритема не подходит под диагноз ? —— но вспомнилось вот ,что .. в 2005 году была сильная травма и естественно Я не в курсе ,что и сколько мне кололи и не нарушили чего нибудь внутри ,что впоследствии в сочетании с таким немалым мои возлиянием (без еды) могло спровоцировать всё таки сульфамидную форму ,чем эксудативную этиологию ?
Есть ещё непонимание .. Сульфаниламидная эритема — это лекарственная эритема(простым словом) —- А вот в скопированным абзаце говорится о ФИКСИРОВАННОЙ сульфаниламидной эритеме-* По клинической картине фиксированная сульфаниламидная эритема может напоминать многоформную экссудативную эритему*-симптомы из абзаца,полностью соответсвуют моим…1)Что значит фиксированнаяя и не то ли о чём писал в абзаце выше про 2005..?—2)Если это всё таки многоформнаяакссудативная эритема ,то почему тогда и один и другой дерматологи не согласились с диагнозом 2005г…Один так и сказал, а другой просто сказал ,что сульниламидная эритема , тем самым и в свою очередь поддержал предыдущего врача ,который засомневался в дигнозе ?
Поняв ,что это именно — мне будет лучше знать первопричину.Т.е. или это только внешние признаки или исходят из внутренних.Тогда в певом случае (ПОЧЕМУ Я И ЗАШЁЛ НА ВАШ САЙТ) -Я уберу просто эти пятна(что и было написанно сразу при входе на страницу) — Если второй , то мне нужно будет лечить и внутреннее и внешнее(параллельно или начиная с внутреннего опять же ро интернет и обращаясь к вашему сайту включительно).-Так как появилась некоторая надежда,потому,что назвавший это сульманиламидной аритемой ,сказал ,что пятна скорее всего никогда не уйдут и что это наподобие шрамов и типа теперь жить с этим навсегда(зарядил меня энтузиазмом))..хотя не смешно.
С уважением ,Страдающий от Аритемы человек.
Вопрос закрыт
Без вознаграждения
Пигментация после прыщей: как избавиться и предотвратить
Пигментные пятна после прыщей – это следы воспалений угревой сыпи. Их окраска варьируется от розового до темно-коричневого. Они и лишены воспаления, но являются косметическим дефектом, от которого хотелось бы избавиться. Почему остаются темные следы после прыщей и как их убрать?
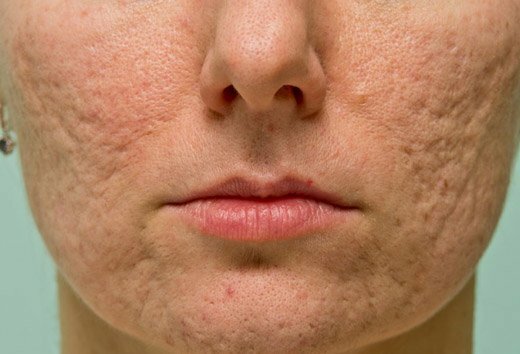
Особенности и причины возникновения
Прыщи и угри зачастую являются проблемой подросткового периода, когда происходят перемены в гормональном фоне. Но такая участь может постичь и в более зрелом возрасте. Причина высыпаний на лице, шее, плечах, спине, зоне декольте может быть разной: от гормонального сбоя до проблем в работе желудочно-кишечного тракта.
После долгого лечения и заживления прыщей на их месте остаются заметные следы. Пигментные пятна такого типа характеризуются обратимым процессом. Если их правильно лечить, они быстро сойдут, и кожа останется чистой с ровным тоном.
Почему остаются пигментные пятна от прыщей? Причина следов может быть не одна. Она кроется в уходе за воспалениями на лице, и во внешних факторах, влияющих на поврежденные участки:
- Выдавливание угрей и прыщей приводит к травмированию верхнего слоя эпидермиса. Микротравмы, заживая, покрываются тонкой корочкой, которая имеет более темный оттенок. Она со временем отслаивается, оставляя под собой обновленную кожу.
- Непрофессиональный уход за угревой сыпью может привести к присоединению вторичной инфекции. Воспалительный процесс отражается на цвете тканей и даже после его утихания пораженный участок некоторое время отличается своим тоном от здоровой кожи.
- Неграмотное применение лекарственных средств также может отразиться на состоянии кожного покрова. Прижигания препаратами, которые сушат дерму, приводят к потемнению и отслаиванию верхнего слоя эпидермиса. Одним из таких распространенных аптечных средств является раствор салициловой кислоты высокой концентрации. Он действительно дезинфицирует и способствует заживлению прыщей, но слишком частое и обильное нанесение приводит к пересыханию кожи.
- Влияние ультрафиолетового излучения на воспаленные места может стать причиной пигментации. Воспалительный процесс сопровождается стимуляцией природного пигмента. Меланин реагирует на попадание солнечных лучей на кожу и делает ее более темной. Лицо необходимо защищать солнцезащитным кремом. Некоторые молодые люди свидетельствуют о том, что походы в солярий способствуют подсушиванию воспаленных прыщиков. Однако, спустя 10-14 дней, может наблюдаться обострение.
- Отсутствие терапии угревой сыпи и прыщей приводит к постакне. Такое последствие характеризуется пигментными пятнами, рубцами и шрамами на лице. Чтобы избавиться, прибегают к аппаратной терапии и косметологическим процедурам.

Советуем почитать
Как убрать пигментные пятна от прыщей
Избавиться от пигментных пятен после прыщей на лице можно несколькими способами. Традиционными методами являются медикаментозное лечение и косметические процедуры, которые производятся специалистами в медицинских кабинетах или косметических салонах.
В состав лекарственных препаратов, которые помогают убрать темные следы с кожи, входят такие вещества: салициловая, азелаиновая или койевая кислота, гидрохинон, альфа- и бета-гидрокислоты, арбутин, магния аскорбил-2-фосфат. Все эти компоненты оказывают либо отбеливающее действие, либо способствуют отшелушиванию пигментированных клеток и обновлению верхнего слоя эпидермиса.
| Лечение пятен от прыщей медикаментами | Косметическое и аппаратное лечение | ||
| Мази | Гепариновая, Цинковая, Салициловая, Синтомициновая. | Химический пилинг | Способ избавления от пигментации предусматривает отшелушивание клеток посредством влияния на кожу фруктовыми и другими кислотами. |
| Крема | Антискар – компоненты средства разрушают пигмент, заживляют микротравмы и трещины, производят увлажняющий эффект, улучшают кровообращение, устраняют воспалительный процесс. Miracle Glow – основан на растительных экстрактах, оказывающих отбеливающее и омолаживающее действие. | Криотерапия | Процедура проводится для устранения дефектов на лице, и на любом участке тела. Удаление производится влиянием на пораженные области низкими температурами при помощи жидкого азота. |
| Гели | Медерма – обновляет клетки и осветляет кожу. Бадяга – отшелушивает пигментированные клетки, улучшает обмен веществ, способствует заживлению воспалений. | Лазерная терапия | Шлифовка кожи лазерным лучом – эффективная и распространенная методика. |
| Раствор | Перекись водорода — отбеливает кожу. Настойка календулы – противовоспалительное средство. | Фототермолиз фракционный | Световая терапия направлена на разрушение пигмента меланина в участках его скопления. |
| Озонотерапия | Озон используется для местного противовоспалительного эффекта. | ||
| Лечение микротоками | Процедура улучшает циркуляцию крови, обмен веществ, способствует регенерации клеток. Такие процессы способствуют выравниванию тона и поверхности кожи. | ||
Как избавиться в домашних условиях
Избавиться от пигментных пятен, образовавшихся после прыщей, можно в домашних условиях. Существует немало простых и доступных рецептов, которые помогут отбелить пигментированные участки на лице и других местах.
Советуем почитать
- Фруктовая кислота способна осветлить кожу и сделать менее заметными следы от угрей и прыщей на лбу, щеках, подбородке. Для этой цели можно использовать лимон, огурец, квашеную капусту, помидор, клубнику и другие кислые фрукты и овощи. Можно предварительно очищенную от грязи и жира кожу протирать ломтиком продукта или сделать из него маску.

- Кефир и сметана также широко используется для отбеливания кожи лица. Но сметану лучше применять при сухой коже.
- Мед и корица являются прекрасными компонентами для питательной маски, которая освежит, снимет воспаления, улучшит цвет и поможет избавиться от темных следов.
- Белая глина с добавлением лимонного сока – прекрасное отбеливающее средство.
- Белок яйца с чайной ложкой сока лимона поможет убрать пигментные пятна от воспаленных прыщей.
- Маска из мякоти помидора и одной столовой ложки крахмала, нанесенная дважды в день на 10-15 минут сможет очистить кожу за несколько применений.
- Протирания кусочками льда, приготовленными из настойки календулы и очищенной воды в пропорции 1:3 уберут пятнышки и воспаления, а также придадут лицу свежий вид.
- Яблочный уксус, разведенный с водой 1:3, избавит от воспаленных прыщиков и темных следов после них. Приготовленным раствором необходимо протирать кожу каждое утро.
- Маска из голубой или зеленой глины с добавлением 2-3 капель эфирного масла чайного дерева способна отбелить пигментированные участки на лице и устранить воспаления.
- Сок квашеной капусты поможет убрать пигментные пятна после прыщей. Для этого необходимо дважды в день наносить кислую жидкость на кожу, подержать ее 15-20 минут и смыть теплой водой.
Профилактика появления
Для предотвращения появления прыщей необходимо всегда содержать дерму в чистоте. Кожа лица – открытый участок, который больше всех остальных подвержен попаданию пыли. Также использование декоративных косметических средств, как тональная основа, крем, пудра способствуют засорению пор и закупорке протоков сальных желез. Это все провоцирует появление воспалений. Важно перед сном смывать косметику и увлажнять кожу. Дополнительные меры ухода, скрабы, питательные и очистительные маски, помогут оставаться дерме свежей и чистой.
Правильное питание способствует исчезновению дефектов, а вредные привычки отражаются на ее состоянии.
Если на лице появились прыщи, необходимо правильно обрабатывать их дезинфицирующими средствами и стараться не выдавливать преждевременно, травмируя кожу и усиливая воспаление.
Статья одобрена редакцией Ссылка на основную публикацию
Пятна на теле при болезни печени: фото, виды
Не зря в народе печень называют «фильтром» нашего организма. Она выполняет ряд важных функций, таких как обезвреживание токсинов и прочих вредных веществ, выработка гликогена («бензина» для нашего тела), а также участвует в пищеварении, синтезируя желчь, которая помогает усваивать полезные вещества, расщеплять жиры и т.д. Таким образом, благодаря печени, мы можем пить и кушать всё, что захотим, в неограниченном количестве.
Однако всё в этом мире не вечно. И наша печень тоже. При неправильном питании, частом употреблении алкогольных веществ и т.п. орган изнашивается и начинает давать сбои, пропуская в организм вредные вещества. Так и возникают различного рода болезни, которые могут навредить человеку в разной степени, начиная от неприятных ощущений до тяжелейшего состояния или даже летального исхода. Кожа – это один из органов, который первым подаёт сигналы о болезни печени. И если у Вас беспричинно «вылезла» сыпь, стоит задуматься — что могут ли это быть пятна на теле при болезни печени?
Болезни, влияющие на появление пятен на теле
Основными заболеваниями, вызывающими покраснение и пятна на коже, являются:
- Гепатит.
Гепатиты – это болезни, порождающие воспаление печени. Обычно они сопровождаются разнообразными кожными проявлениями. Это может быть крапивница, изменение цвета кожи, красно-коричневые высыпания, большие розовато-красные пятна и т.д.
Сыпь появляется сразу после заражения или при переходе в хроническую болезнь. - Паразитарные инфекции.
Такие заболевания подразделяются, в основном, на эхинококкоз, аскаридоз, амебиаз и т.п., в зависимости от возбудителя инфекции. Паразиты и гельминты не только повреждают структуру органа, но и возбуждают новообразования, нарушая нормальную работу печени.
При этом не наблюдается желтушности, только красные пятна в области железы и угревая сыпь. Общими симптомами являются хроническая усталость, вялость, истощение, нарушение сна, плохой запах изо рта, боль в правом подреберье и увеличение размера печени. - Рак.
Образование метастаз и опухолей в клетках печени приводит к нарушению её работы, а без лечения – к смерти человека. Развитие таких злокачественных новообразований можно перепутать с другими болезнями печени, так как их симптомы похожи: неприятное ощущение вздутия живота, слабость, иногда рвота, снижение аппетита, постоянное недомогание.
На более поздней стадии опухоли внутри больного органа достигают таких размеров, что закрывают отток желчи в кишечник, и она идёт прямиком в кровь. В результате этого происходит пожелтение склер, кожи, потемнение мочи, зуд. - Циррозы.
Их подразделяют на:
• Алкогольный;
• Застойный;
• Вирусный.
Подавляющее большинство людей заболевают из-за длительной алкогольной интоксикации. Два последних встречаются намного реже.
• Желтизна кожи и склер;
• Зуд;
• Сосудистые звёздочки;
• Жёлтый язык с налётом;
• Угревая сыпь.
- Заболевания желчного пузыря и желчных протоков.
Холецистит, желчнокаменная болезнь, холангит – это всё болезни желчного пузыря. В основном, все они связаны с образованием камней в полости пузыря и его протоков.
Признаки заболевания:
• Зуд эпидермиса;
• Отрыжка и горечь во рту;
• Тяжесть под правым ребром.
- Печёночная недостаточность.
Данное заболевание возникает из-за передозировки алкоголем или медикаментозными средствами, сильных отравлений.
Проявляться может в виде жёлтых пятен, гнойной сыпи, сосудистых звёздочек, горечи во рту, общей заторможенности.
Сопутствующими симптомами, указывающими на болезнь печени, являются:
- Общая слабость;
- Горечь во рту;
- Быстрое утомление;
- Застойная угревая сыпь;
- Выпадение волос и ломкость ногтей;
- Потеря веса;
- Боли в правом подреберье;
- Лихорадочное состояние;
- Сухость во рту;
- Желтушность склер;
- Дискомфорт во время приёма пищи;
- Запах переспелых фруктов изо рта;
- Нарушение пищеварения;
- Неприятный запах пота.
Где появляются пятна на теле при болезнях печени
При заболеваниях железы кожа становится нестандартного цвета, и это ни в коем случае нельзя оставлять без внимания. Желтушность кожи с оранжевым окрасом говорит о проблемах печени внутреннего содержания; лимонный оттенок – о гематологических нарушениях; коричневый означает механические повреждения органа.
В основном, печёночные пятна локализированы по всему телу, в зависимости от болезни и её проявлений:
- Сыпь – лицо, шея, грудь, спина;
- Пятна красного цвета – в области печени, живота;
- Жёлтые пятна – ротовая полость, склеры, с переходом на другие части;
- Ярко-красные пятна – ладони;
- Пигментные пятна – ладони, руки, лицо, шея;
- Жёлтые бляшки – подмышки, веки, руки, ноги, стопы;
- Сосудистые звёздочки – шея, спина, руки, лицо;
Каждое из кожных высыпаний сопровождается зудом.
Как выглядят пятна при болезни печени
Существуют разные образования.
- Сосудистые звёздочки.
Представляют собой кровеносные сосуды, которые возвышаются над уровнем кожи. Также они имеют ответвления – сосудистые веточки. Звёздочки обычно бывают тёмно-красного оттенка. Размер может достигать 15 см. На фото показаны кровеносные пятна на теле при болезни печени.
При пальпации можно заметить, как звёздочки пульсируют. Иногда они оказываются довольно болезненными и не проходят в течение всей болезни.
- Сыпь.
Нередко и появление сыпи при таких заболеваниях. Она может быть гнойничковой, угревой, папулообразной. Основные места её концентрации – лицо, шея, спина и грудь.
Сыпь может проявиться и как аллергическая реакция. Например, такое бывает при паразитарных инфекциях или передозировке медицинскими, или иными веществами.
- Печёночные бляшки.
Чаще всего являются следствием хронических заболеваний. Выглядят как следы от заживших ожогов, имеют чёткие края.
На первой стадии они представляют собой красные уплотнения округлой формы, затем переходят в волдыри. После их прорыва, на этом месте остаётся белесое пятно с красной каёмкой.
- Красные ладони.
Данное явление возникает при хронических заболеваниях печени. Больной орган не справляется с переработкой гормонов, поэтому на поверхности ладоней смешивается кровяное русло, из-за чего конечности и приобретают ярко-красный оттенок.
При надавливании это исчезает, но через некоторое время прежний цвет снова проявляется.
Краснота ладоней часто сопровождается повышением температуры и может передаваться на ступни.
- Пятна пурпуры.
Внешне этот феномен выглядит как россыпь геморрагических пятен. Они могут быть как мелкими, так и достигать довольно крупных размеров. Рассредоточены по всему телу.
Исчезают при устранении вызвавшей их болезни – печёночной недостаточности.
- Пигментация.
В основном, пигментные пятна – это возрастные высыпания, характерные для людей за 40. Но стоит на них обратить внимание, если:
• Их слишком много;
• Оттенок пятен изменяется – становится серым или бронзовым;
• Пятна начинают распространяться.
В таком случае это может быть сигналом того, что печень не здорова. Некоторые врачи придерживаются точки зрения, что у железы ухудшается способность перерабатывать и выводить токсины, вследствие чего может возникнуть такое заболевание, как холестаз.
Зуд и зудящие пятна
Почти все заболевания печени сопровождаются зудом на эпидермисе. Особенно он проявляется в сочетании с раздражением и желтушностью кожи. Это происходит потому что билирубин, который печень должна, но не может нейтрализовать, задерживается в слоях кожи, раздражая её. Таким образом, тело начинает чесаться из-за застоя желчи и, как следствие, возникновения желтухи.
Все высыпания, появляющиеся на коже в результате болезни печени, будь то крапивница, бляшки или красные пятна, не обходятся без зуда.
Случается, что зуд возникает на фоне аллергии, тогда чтобы отличить печёночное раздражение от аллергического, нужно знать, что печёночный не устраняется противоаллергическими препаратами.
Лечение печеночных пятен
Самое главное – не стоит заниматься самолечением. Если у Вас есть печёночные пятна, обязательно нужно обратиться к специалисту, который обследует Вас и назначит правильное лечение.
Большое количество косметических компаний предлагает различные медицинские препараты и косметику для удаления пятен. Однако проблема находится внутри Вас, и через некоторые время они снова вернутся. Лучше направить усилия на борьбу с источником проблемы, чем маскировать её.
Печень – это удивительный орган. Она способна саморегенерироваться даже в самых запущенных случаях, поэтому если Вы будете ей помогать, выздоровление пойдёт быстрее. Следует принимать лекарства по указаниям врача, делать процедуры и соблюдать диету. Лечение любой из болезней проводится различными способами:
- При циррозе лечение направляется на остановку процессов распада структур органа. Оно включает в себя использование медикаментов и диеты.
- Чтобы избавиться от заболеваний желчного пузыря и его протоков, нужно методично принимать желчегонные препараты. Также одним из способов безоперационного лечения является дистанционная ультразвуковая литотрипсия. Однако, если камни слишком больших размеров, то поможет только хирургическое вмешательство. Сейчас медицина предлагает самые современные способы удаления камней: дробление их лазером, эндоскопическая холецистектомия или же открытая полостная операция.
- При паразитах человека лечат противопаразитными препаратами. Если они не помогают, применяют хирургическое иссечение, затем восстановительные мероприятия.
- В случае гепатита используют противовирусные лекарства и строгая диета.
Так или иначе, наилучший вариант — обратиться к профессионалу, хотя бы для того, чтобы не сделать ещё хуже. Ведь здоровье одно, и сохранять его нужно всеми силами. Берегите себя!

