список с названиями, назначение врача, состав и противопоказания
Антибиотики – большая группа лекарственных препаратов, каждый из которых характеризуется своим спектром действия, показаниями к применению. Все назначаемые при бактериальной инфекции антибиотики могут воздействовать на микроорганизмы бактерицидно или бактериостатически. В первом случае бактерии погибают, а во втором микроорганизмы лишаются возможности размножаться. Отсутствие потомства приводит к гибели патогенов и их полному исчезновению.
Применяемые при бактериальной инфекции антибиотики могут вводиться в организм самыми разными способами. Препараты производят для всех возможных путей введения. Есть таблетки и капсулы для приема внутрь, растворы для внутривенного, внутримышечного введения, спреи, мази, свечи.

Особенности приема
Применение антибиотиков при бактериальной инфекции должно выполняться по следующим правилам:
- Антибиотики должны назначаться врачом. Выбор препарата зависит от характера, тяжести патологии.
- Противомикробные препараты не используются для лечения вирусных инфекций.
- Эффективность терапии антибиотиком оценивается в первые трое суток лечения. Если он оказывает желаемый эффект, то курс продолжается. В противном случае врач решает вопрос о замене медикамента.
- Во время приема препарата могут возникать побочные эффекты в виде тошноты, появления неприятного привкуса во рту. Эти проявления не всегда требуют отмены препарата. Зачастую достаточно скорректировать дозу, чтобы уменьшить побочное действие препарата. Точные меры по нейтрализации побочного действия препарата определяются лечащим врачом.
- В результате приема может возникнуть диарея. При появлении жидкого стула необходимо незамедлительно обратиться к врачу. Не стоит пытаться самостоятельно лечить диарею, возникшую на фоне приема антимикробного препарата.
- Запрещается самостоятельно изменять дозировку. В малых дозах препараты могут быть опасны, так как у микроорганизмов вырабатывается устойчивость к ним.
- Применять препарат следует строго в определенное время, чтобы поддерживать нужный уровень концентрации вещества в крови.
- Антибиотики должны применяться строго или до еды, или после – в зависимости от вида препарата. В противном случае лекарство будет хуже усваиваться. Особенности приема необходимо уточнить у лечащего врача.
Классификация антибиотиков
За последние сто лет создано огромное количество антибиотиков. При бактериальной инфекции применяют самые разные препараты. Какие-то только из антибиотиков только вводят в клиническую практику, а какие-то уже не применяют.
Все противомикробные препараты делят на следующие виды:
- По происхождению. Выделяют натуральные, полусинтетические, синтетические препараты. Природные получают из клеток растений, животных. Полусинтетические – путем модификации природных молекул, а синтетические получают в лабораторных условиях.
- Деление по направлению действия. Антибиотики могут применяться при кишечных, нейрохирургических инфекциях, патологиях дыхательных, мочевыводящих путей, половой системы, кожи, мягких тканей и пр.

Резистентность
В результате приема антибиотиков при бактериальной инфекции у детей и взрослых может возникать резистентность. Основной механизм развития этого явления заключается в генетической мутации, происходящей в бактериях. Бактерии получают информацию о генетической устойчивости и переносят эти сведения следующим поколениям. В результате у микроорганизмов изменяется обмен веществ, появляется невосприимчивость к определенному веществу. Исчезает мишень для воздействия антибиотика.
Резистентность возникает из-за нерегулярного применения препаратов, вопреки инструкции. Причиной может также быть самостоятельное лечение, без консультации с врачом.
Действие антибиотиков
При бактериальной или вирусной инфекции антибиотики назначаются, таким образом, понятно. На вирусы они никакого действия не оказывают, но могут назначаться при присоединении к вирусной бактериальной инфекции.
Антибиотики делят на две большие группы:
- Бактериостатические. Они препятствуют размножению патогенных микроорганизмов.
- Бактерицидные. Препараты, вызывающие гибель патогенных микроорганизмов.
Механизм биологического действия обеих групп основывается на следующем:
- подавляется синтез клеточной стенки — подобным образом на бактерии воздействуют пенициллины, цефалоспорины, фосфомицины, гликопептиды, карбопенемы, монобактамы;
- воздействует подавляюще на функции ДНК: сюда относятся препараты групп триметопримы, нитроимидазолы, анзамицины, нитрофураны;
- подавление синтеза белков на рибосомах: макролиды, линкозамины, левомицетины, аминогликозиды, тетрациклины;
- нарушение функции мембран: имидазолы, полимиксины, грамицидины, полиеновые препараты.
Группы антибактериальных препаратов
Бактериальные инфекции лечатся антибиотиками, которые должны подбирать индивидуально для каждого больного.
В основе классификации антибиотиков лежит химическая структура. Так, в одну группу включены препараты, имеющие схожую формулу, но отличающиеся некоторыми фрагментами.
Пенициллиновая группа
Это одна из первых групп препаратов, выведенная на основе пенициллина. В эту группу включают: природный бензилпенициллин, вырабатываемый грибами; полусинтетические препараты «Метициллин», «Нафциллин»; синтетические медикаменты, такие как «Карбенициллин», «Тикарциллин».
В эту группу входят другие пенициллиновые медикаменты: «Амоксициллин», «Оксациллин», «Ампициллин», «Амоксиклав». Все они обладают широким спектром действия, безопасны для применения детьми и беременными, но зачастую вызывают аллергические реакции.
Цефалоспориновая группа
Цефалоспориновые антибиотики при бактериальной инфекции у детей и взрослых применяют в тех случаях, когда пенициллиновый ряд не дает желаемого результата или же у пациентов есть аллергическая реакция.
Цефалоспорины вырабатываются грибами и способны убивать микроорганизмы. Выделяют несколько поколений антибактериальных препаратов:
- первое поколение: «Цефалексин», «Цефрадин», «Цефазолин»;
- второе поколение: «Цефсулодин», «Цефамандол», «Цефуроксим»;
- третье поколение: «Цефотаксим», «Цефодизим», «Цефтазидим»;
- четвертое поколение: «Цефпиром».
Различие поколений — в спектре действия. Более поздние препараты обладают широким спектром действия и считаются более эффективными.
Макролиды
При бактериальной инфекции назначают антибиотики из группы макролидов. Они считаются самыми безопасными средствами, которые могут применять даже беременные. Представителями группы являются: «Азитромицин», «Джозамицин», «Лейкомицин», «Ровамицин».
Достоинством медикаментов группы является способность проникать в клетки человеческого организма. Из-за этой специфики макролиды применяют для лечения микоплазмоза, хламидиоза.
Аминогликозиды
Бактериальная инфекция лечится антибиотиками с таким спектром действия, который позволяет уничтожить патогенные микроорганизмы. Так, препараты группы аминогликозидов эффективны в отношении грамотрицательных аэробных бактерий. Эти лекарства являются токсичными и могут привести к серьезным осложнениям. Их назначают в редких случаях для лечения фурункулеза, инфекции мочеполовой системы. К препаратам группы относятся «Гентамицин», «Амикацин», «Канамицин».
Тетрациклиновая группа
Лечение антибиотиками бактериальной инфекции у детей и взрослых предполагает использование и тетрациклиновой группы. В нее входят синтетические и полусинтетические препараты, такие как «Тетрациклин», «Миноциклин», «Доксициклин». Они эффективны в отношении большинства патогенных микроорганизмов.
Недостатком препаратов является то, что они способны вызывать устойчивость у бактерий. Причем если таковая возникнет, то микроорганизмы будут устойчивы ко всем препаратам группы.
Фторхинолоны
К этой группе относятся полностью синтетические препараты, не имеющие природного аналога. Все фторхинолоны делятся на две группы. В первую входят такие препараты, как «Пефлоксацин», «Ципрофлоксацин», «Норфлоксацин». Вторая группа включает «Левофлоксацин», «Моксифлоксацин».
Фторхинолоны чаще всего применяются для лечения дыхательных путей, лор-органов.
Другие группы
А какие антибиотики при бактериальной инфекции еще могут быть назначены? Помимо вышеуказанных, есть следующие группы:
- Линкозамиды. В нее входят природный антибиотик «Линкомицин» и его производный препарат «Клиндамицин». Достигнутый эффект зависит от концентрации медикамента.
- Карбапенемы. Современные препараты, оказывающие воздействие на разные микроорганизмы. Препараты данной группы относятся к антибиотикам резерва и используются в сложных случаях, когда другие медикаменты неэффективны. Представителями группы являются «Имипенем», «Эртапенем».
- В отдельную группу выделяют антибиотики, оказывающие воздействие на туберкулезную палочку. К ним относятся: «Рифампицин», «Изониазид» и другие.
- Для лечения микозов применяют противогрибковые антибактериальные средства: «Нистатин», «Флюконазол».
Применение
Подбирая терапию, врач должен определить, какие антибиотики лечат бактериальную инфекцию эффективнее всего. После этого определяется форма препарата, схема применения. К основным способам введения лекарств относятся:
- Пероральный метод. Предполагает прием антибиотиков через рот. Принимают лекарственный препарат в виде таблеток, капсул, сиропа, порошка. Кратность приема зависит от препарата. Например, пенициллины применяют четыре раза в день по одной таблетке, а «Азитромицин» — по одной таблетке в сутки. Каждый препарат имеет свои особенности приема: во время или после приема пищи, до еды. От правильности использования зависит эффективность применения препарата, выраженность побочных действий. Детям чаще всего назначают антибиотики в виде сиропа. Это связано с тем, что им проще принимать жидкую лекарственную форму, чем таблетки или капсулы.
- Инъекции. Активнее всего действует препарат при введении его внутримышечно или внутривенно. Недостаток метода – болезненность укола. Данный метод введения применяют при тяжелом и среднетяжелом течении болезни.
- Местное использование. Антибиотики выпускаются в форме мазей, гелей, кремов, предназначенных для местного использования. Данный метод применяется для доставки активного вещества непосредственно к месту воспаления на коже или слизистых. Местные средства используют в офтальмологии, дерматологии.
Какие антибиотики принимать при бактериальной инфекции тому или иному пациенту, решает только врач. Он же определяет способ применения с учетом уровня всасываемости, общего состояния пациента. Некоторые медикаменты вводятся только одним способом.

Чувствительность к препаратам
Каждый организм привыкает к любым условиям, и микроорганизмы — не исключение. При длительном воздействии противомикробных препаратов у бактерий вырабатывается устойчивость. Из-за этой особенности было введено понятие устойчивости.
Выбор препарата основывается на знания ученых о чувствительности бактерии к антибиотику. В идеальных условиях доктора подбирают препараты, оказывающие воздействие на те бактерии, которые привели к патологии. Однако чтобы провести анализ по выявлению чувствительности патогена к препарату, необходимо несколько дней, а за это время инфекция может привести к серьезному осложнению, вплоть до летального исхода. Чтобы не терять времени, врачи подбирают препарат с учетом эпидемиологической обстановки в регионе. Обычно применяют препараты широкого спектра действия.
Как только результат анализа будет готов и станет известен возбудитель, доктор может сменить препарат на более эффективный. Также замена лекарства выполняется при отсутствии эффекта на третьи сутки терапии.
Эффективность препаратов
А обязательно ли пить антибиотики при бактериальной инфекции и всегда ли они помогают? При бактериальной и грибковой инфекции принимать противомикробный препарат обязательно. Это единственный способ избавиться от патогенных микроорганизмов.
Есть бактерии, которые мирно существуют в человеческом организме. Они считаются условно-патогенными. Но при создании определенных условий эти «безобидные» бактерии становятся причиной болезни. Примером может служить проникновение кишечной палочки в простату по мочевыводящим путям.

Алкоголь и антибиотики
При одновременном приеме алкоголя и антибиотиков усиливается нагрузка на печень. Наличие в крови антибактериального препарата и спиртосодержащего напитка приводит к сильной нагрузке на печень – она не успевает обезвредить спирт. В результате повышается вероятность развития неприятных симптомов, таких как тошнота, расстройство кишечника, рвота.

Некоторые препараты на химическом уровне взаимодействуют с алкоголем. К таким относятся «Метронидазол», «Левомицитин» и другие. Одновременный прием спиртного и подобных антибиотиков способен привести к судорогам, вызвать одышку и даже привести к летальному исходу.
Антибиотики при бактериальной и вирусной инфекции: актуальные проблемы лечения
Многие принимают антибиотики при вирусной инфекции без назначения врача по незнанию. Это оборачивается ненужными расходами и проблемами со здоровьем. Педиатр Е. Комаровский в одной из своих публикаций вопрошает: «Как же быть?». Известный врач предлагает запомнить азбучную истину: «вирусные инфекции не лечатся антибиотиками».

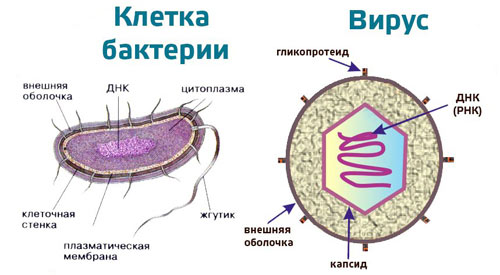
Вирусы — неклеточные тела живой природы
Среди микроскопических возбудителей заболеваний вирусной инфекции отводится особое место. Российские ученые и врачи считают, что вирусы не относятся к микробам — группе, объединяющей бактерии, грибы и простейших. Англоязычные издания причисляют вирусы к микроорганизмам — существам, размер которых измеряется в микрометрах (1 мкм = 0,001 мм).
Особенности вирусных частиц:
- Не имеют клеток, клеточных стенок, плазматических мембран.
- Состоят из белков и РНК или ДНК (генетического материала).
- Крупные вирусы могут содержать жиры и углеводы.
- Вне клеток проявляют устойчивость, не погибают в жерле вулкана и на леднике.
Вирусы существенно отличаются от бактерий, способны жить и размножаются только в чужих клетках. Вот почему антибиотики не действуют на вирусы, хотя вызывают гибель бактерий.
Антибиотики применяются при бактериальных, некоторых грибковых и протозойных инфекциях. «Мишени» этих препаратов — клетки микробов, точнее, клеточные стенки, плазматические мембраны и органоиды, воспроизводящие белки. Применение антибиотиков против вирусов напоминает стрельбу из пушки по воробьям. Есть исключение: левомицетин, тетрациклин могут действовать на крупные вирусы, похожие на маленькие клетки диаметром 0,08–0,1 мкм.
Антибиотики: вчера и сегодня
Большая и важная группа веществ, открытых на рубеже XIX и XX веков, до сих пор пополняется новыми соединениями. Это антибиотики, подавляющие рост, развитие и размножение клеток бактерий, реже — грибков и простейших. Сначала такие лекарства получали только из грибов и бактерий. Сейчас обширное семейство антибиотиков микробного и растительного происхождения дополняют полусинтетические и синтетические антибактериальные препараты.
Популярные лекарственные средства одни хвалят, другие критикуют. Антибиотики многие принимают при вирусной инфекции. Такой метод лечения находит армию поклонников и такое же количество противников. Двойственное отношение часто связано не с качествами препаратов, а с незнанием механизма воздействия на микроорганизмы.
Лечение заболеваний, для которых антибиотики изначально не предназначены, не ускорит выздоровление.
Антибактериальные препараты жизненно важны и нужны для борьбы с чувствительными к ним бактериями. Даже в случае правильного выбора лекарственного средства результат лечения может отличаться от ожидаемого эффекта. Основная причина — невосприимчивость патогенов, приобретенная благодаря естественному отбору, передающаяся новым поколениям.
Медикаменты, как селекционеры, оставляют в живых только самых устойчивых инфекционных агентов. Все чаще антибиотики убивают полезную микрофлору и не действуют на патогенов. В научных кругах обсуждаются перспективы: так ли хорош тот или другой антибиотик, необходимо ли его выпускать. Вводятся ограничения на применение ряда препаратов вплоть до полного запрета.
Лечение ангины и ОРВИ антибиотиками
При заражении рино-, адено-, реовирусами, возбудителями парагриппа появляются симптомы острого воспаления носа и горла. Не щадит простуда грудных младенцев, ОРВИ у взрослых и детей развивается в любое время года, но чаще с ноября по апрель. Симптомы простуды и гриппа обычно усиливаются к вечеру, появляются головные боли, температура, насморк, першение в горле.
Сухим языком цифр:
- Взрослые болеют вирусной ангиной 2–4 раза в год, маленькие дети — 6–10 раз в год.
- Бактерии — причина заболеваний горла в 30% случаев, во время эпидемий — 50%.
- Вирусы вызывают фарингит и ангину у детей в 40% случаев.
- В остальных случаях возбудитель этих заболеваний у взрослых и детей не установлен.
- Малышам не обоснованно назначают пить антибиотики при ОРВИ в 90–95% случаев.
- Антибиотиками вирусную инфекцию лечат 6 из 10 взрослых пациентов.
Обильное теплое питье и жаропонижающие средства помогают «скоротать» ночь. Наутро возникает извечный вопрос «Что делать?». Взрослые чаще всего пьют лекарства и отправляются на работу. Маленьких детей оставляют дома и вызывают врача, ребят старшего возраста отводят в поликлинику. Педиатр после осмотра назначает препараты, рекомендует домашние процедуры. Многие родители сразу же просматривают список, чтобы выяснить, есть ли антибиотик. Они не принимают во внимание факт ОРВИ у ребенка.
Доктора знают, что антибиотиками не лечат вирусные инфекции дыхательных путей, но в силу привычки или опасения «как бы чего не вышло», назначают препараты этой группы.
Как отмечает педиатр Е. Комаровский, у врачей есть стандартное объяснение: «Для предупреждения бактериальных осложнений». Такая осторожность оправдана, если у маленького ребенка острый средний отит, имеются признаки бактериальной инфекции.
Какие болезни обязательно лечат антибиотиками:
- обострение хронической обструктивной болезни легких;
- стрептококковые тонзиллиты и фарингиты;
- острый бактериальный синусит;
- острый средний отит;
- пневмонию.
Прежде, чем лечить горло антибактериальными препаратами, необходимо сдать мазок из зева в лаборатории. Подождать 2–3 дня, получить результат и отнести бланк с цифрами врачу. Если в мазке присутствуют патогенные бактерии, то специалист выбирает антибиотики с учетом результатов микробиологического посева. Полоски для экспресс-анализа «Стрептатест» позволяют за 5–10 минут определить, вызвана ли болезнь стрептококковой инфекцией — наиболее распространенной причиной гнойной ангины.
При респираторных заболеваниях врачи назначают антибактериальные препараты без определения возбудителя через 5 дней после того, как появляются симптомы. За это время сильный иммунитет начинает бороться с вирусной инфекцией. Когда лечение неэффективно, иммунная защита слабая, тогда назначают антибиотики.

Вирусы + бактерии
Антибиотики предназначены для борьбы с патогенными микробами, они не помогут справиться с вирусной инфекцией. Нет клеточной стенки, мембраны и рибосом, на которые могли бы подействовать антибактериальные препараты. Чтобы лечить вирусное заболевание требуются другие средства: Амантодин, Ацикловир, Рибавирин, Интерферон.
Бывает, что врачи назначают лечение антибиотики при ОРВИ, и это связано с высокой вероятностью суперинфекции. Так называют рост колонии болезнетворных бактерий при вирусных или грибковых заболеваниях.
Нападение вирусов ослабляет иммунную систему, облегчает проникновение бактериальной инфекции и других патогенов.
Лечение антибактериальными препаратами оправданно при желтовато-зеленых выделениях из носа и уха, осложнениях вирусной ангины. В случае присоединения бактериальной инфекции температура поднимается до 38°С и выше. Если микробы поразили органы мочевыводящей системы, то появляются муть и осадок в моче. Инфекционные заболевания бактериального происхождения можно определить по слизистому характеру стула, присутствию в нем крови или гноя.
Как работают антибактериальные препараты
Антибактериальные препараты находят слабые места микробной клетки и атакуют. Пенициллины и цефалоспорины действуют снаружи — разрушают клеточную стенку, блокируют участие ферментов в ее создании. Тетрациклин, эритромицин и гентамицин связываются с рибосомами клетки и нарушают синтез белка. Мишень хинолонов — белки, участвующие в считывании наследственной информации с ДНК.
Нуклеиновые кислоты вирусов содержатся внутри белковой капсулы (капсида). ДНК или РНК различными способами проникают внутрь клетки растения, животного или человека, после чего начинается воспроизводство новых вирусных частиц. Пенициллины и цефалоспорины на вирус не подействуют, потому что нет клеточной стенки, разрушать нечего. Тетрациклин не найдет бактериальную рибосому, которую должен атаковать.
Несовместимы вирус и существующие ныне антибиотики. Эти препараты воздействуют только на определенные группы микробов. Амоксициллин и ампициллин применяются при стрептококковой и пневмококковой инфекции. Микоплазмы и хламидии реагируют на эритромицин и другие макролиды.
Антибактериальные препараты широкого спектра действия эффективны против большой группы микробов и крупных вирусов, но последних насчитывается не много.
Как правильно лечить антибиотиками:
- Сроки терапии зависят от заболевания и препарата, но не менее 5 дней.
- Детям до 8 лет антибактериальные препараты дают в форме сиропа или суспензии.
- Аэрозоль «Биопарокс» содержит антибиотик местного действия, помогающий вылечить ринит, синусит, фарингит и ангину.
- Одновременно с антибактериальными препаратами дают лекарства или БАДы с лакто-и бифидобактериями для нормализации микрофлоры кишечника.
- Необходимо придерживаться дозировки, рекомендаций по способу и продолжительности приема антибиотика.
- При неэффективности препарата доктор назначает лекарственное средство из другой группы антибактериальных средств.
- При аллергии на пенициллины назначают макролиды.
Пациенты на приеме у врача часто интересуются, какой антибиотик лучше. В число наиболее часто применяемых препаратов входят макролиды. Они обладают широкой противомикробной активностью: подавляют рост и развитие бактерий, поражающих органы дыхания, воздействуют на хламидии и микоплазмы.
Из макролидов для лечения инфекций верхних дыхательных путей предпочтительнее азитромицин и кларитромицин. Азитромицин достаточно принимать 5 дней 1 или 2 раза в сутки при бактериальной ангине. За это время антибактериальное вещество накапливается в очаге инфекции и продолжает действовать на чувствительные к нему бактерии.
Азитромицин дополнительно оказывает иммуностимулирующее и противовоспалительное действие.
Именно азитромицин назвал педиатр Е. Комаровский в ответе на вопрос: «Какие антибиотики рекомендуется давать детям при ангине?». Препарат в настоящее время считается безопасным и эффективным, но мнение о нем может измениться через несколько лет. Также врач Комаровский обсуждал с родителями проблему, можно ли лечить ОРВИ антибиотиками, и объяснил, что многое зависит от конкретной ситуации.
Проблемы антибиотикотерапии
Негативное отношение к препаратам подкрепляется материалами национальных и международных организаций. В один из Всемирных дней прав потребителей был провозглашен лозунг: «Исключите антибиотики из меню!». Эксперты Роспотребнадзора исследовали 20 тысяч образцов продуктов на содержание лекарственных препаратов. В составе молока на прилавках магазинов было обнаружено 1,1% антибиотиков. Населению приходится принимать антибактериальные вещества против своей воли.
Минусы лечения антибиотиками и потребления продуктов с ними:
- гибель условно патогенных и полезных бактерий вместе с болезнетворными микробами;
- приобретение выжившими микроорганизмами устойчивости к препарату;
- отравление продуктами распада бактериальных клеток;
- нарушение баланса микрофлоры, дисбактериоз;
- аллергические реакции на лекарства;
- размножение патогенных грибков;
- воспалительные заболевания.
Если бы любая бактериальная инфекция лечилась одним антибиотиком, было бы проще. Однако препарат может оказаться неэффективным, потому что микроб к нему нечувствителен. Антибиотик при лечении вирусной инфекции не найдет «мишеней», на которые должен нанести удар (оболочки клетки, рибосомы, плазматические мембраны).
Существуют бактерии, разрушающие антибактериальные препараты с помощью фермента бета-лактамазы. Тогда лечение не приведет к гибели патогенов, а лишь нанесет вред полезной микрофлоре. Бета-гемолитическую стрептококковую инфекцию лечат цефалоспоринами и амоксициллином с клавулановой кислотой.
Резистентность или устойчивость бактерий к антибиотикам
Микроорганизмы становятся нечувствительными к веществам, предназначенным для их уничтожения. Резистентность вырабатывается десятилетиями, поэтому сейчас менее эффективными считаются антибактериальные вещества, созданные в прошедшем столетии. Ежегодно появляются новые препараты, в основном они имеют не природное происхождение, а являются полусинтетическими или синтетическими веществами.
В России высокий уровень резистентности пневмококка к доксициклину — 30%, к макролидам меньше — 4–7%. В европейских странах устойчивость пневмококка к макролидам достигает 12–58%. Частота встречаемости штаммов гемофильной палочки, резистентных к азитромицину, составляет 1,5%.
Во всем мире растет невосприимчивость стрептококков группы А к макролидам, но в России пока этот показатель находится на уровне 8%.
Сократить негативные последствия лечения антибиотиками поможет отказ принимать эти препараты при неосложненных формах ОРВИ, фарингите, ангине вирусной этиологии. Это не прихоть врачей или пациентов, а выводы экспертов Всемирной организации здравоохранения. Антибиотики помогут тогда, когда иммунная система не справляется с инфекций. Благодаря приему современных антибактериальных препаратов выздоровление наступает быстрее, снижается риск появления опасных осложнений.
бактериолог о формах, отличиях от вирусной, симптоматике, диагностике и лечении

Бактериальная инфекция — обширная группа болезней, причиной которых являются бактерии. Эти многочисленные микроорганизмы обитают везде: в воздухе и воде, на окружающих предметах и земле, в любой агрессивной среде. В организм человека они проникают различными путями. Попав в благоприятные для роста и развития условия, бактерии начинают стремительно размножаться и выделять токсины. Это самый важный фактор патогенности, благодаря которому происходит развитие инфекционного воспаления.
Кроме патогенных микробов, вызывающих заболевания и несущих наибольшую опасность для здоровья человека, существуют и условно-патогенные бактерии. Они постоянно обитают в организме человека, не доставляя ему никаких проблем. Под воздействием негативных экзогенных или эндогенных факторов микробы активно размножаются и приобретают болезнетворные свойства. Чаще всего это случается при значительном ослаблении иммунитета. Существуют полезные бактерии, обитающие в ЖКТ и благотворно влияющие на иммунную систему. Лактобактерии и бифидобактерии нормализуют процесс пищеварения и не позволяют патогенным агентам поселиться в кишечнике.
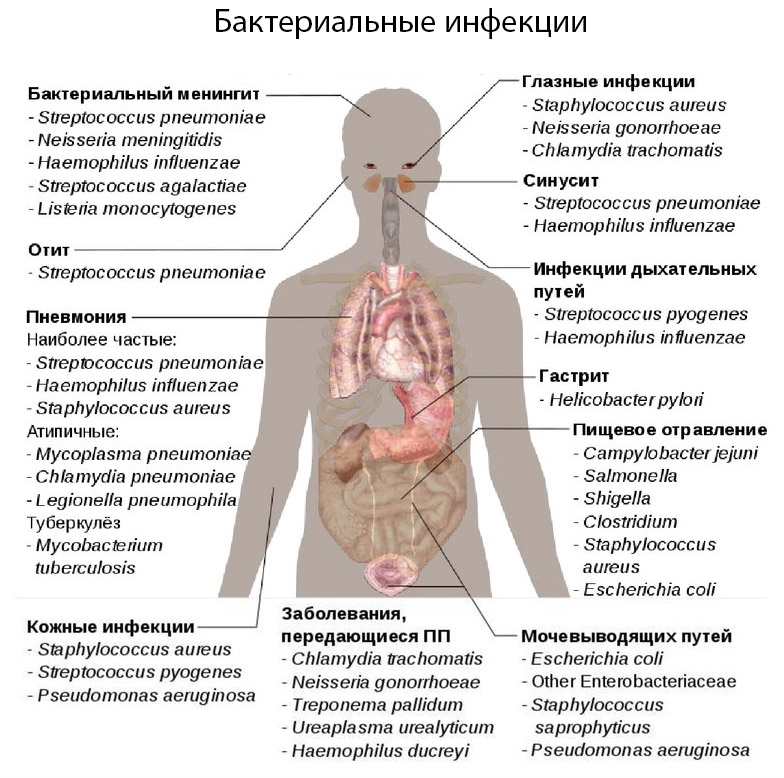
К бактериальным инфекциям относится достаточно широкий спектр патологий, начиная от обыкновенных кожных заболеваний и заканчивая тяжелыми болезнями — менингитом, пневмонией, пиелонефритом.
Все бактериальные инфекции классифицируют по локализации очага поражения:
- Респираторные инфекции передаются преимущественно воздушно-капельным путем и вызывают поражение органов дыхания. К ним относятся: стафилококковая, пневмококковая, стрептококковая, коклюшная, туберкулезная, менингококковая, микоплазменная. У больных возникает инфекционный ринит, ринофарингит, синусит, тонзиллит, бронхит, пневмония.
- Кишечные инфекции развиваются после употребления несвежих продуктов питания или блюд, не прошедших полноценную термическую обработку. Основная причина патологии — несоблюдение правил личной гигиены. Бактериальную инфекцию кишечника называют болезнью грязных рук. Ее возбудителями являются шигеллы, стафилококки, вибрионы, сальмонеллы.
- Инфекции, передающиеся половым путем — сифилис, гонорея, трихомониаз, хламидиоз, микоплазмоз, уреаплазмоз, гарднереллез, кандидоз и другие. У женщин инфекция протекает в форме цистита, уретрита, вагиноза, пиелонефрита и воспалительных заболеваний внутренних половых органов. У мужчин обычно развивается уретрит, баланит или простатит.
- Бактериальные инфекции кожи — пиодермии, представляющие собой гнойничковые заболевания, развивающиеся при проникновении в кожный покров патогенных бактерий. Клинические формы инфекции: импетиго, фурункул, карбункул, экзема, дерматит, фолликулит, рожа.
Список самых распространенных бактериальных болезней можно дополнить инфекциями крови, которые передаются насекомыми — чума, сыпной тиф, лихорадки, риккетсиозы.
Отличительные особенности
Бактерии и вирусы — возбудители инфекционных заболеваний, имеющие много различий.
- Вирусы способны размножаться только в организме человека. Бактерии свободно делятся в любых благоприятных условиях. Они представляют собой полноценный живой организм, которому необходимо питание для развития и самовоспроизведения.
- Бактерии крупнее вирусов. Их видно под световым микроскопом, а самые крупные – невооруженным глазом. Вирусы удалось обнаружить только после изобретения электронного микроскопа.
- Механизм действия вирусов и бактерий тоже отличается. Первые вызывают явления интоксикации — лихорадку, слабость, миалгию и артралгию, а вторые — признаки локального гнойного воспаления – налет на языке, пробки в миндалинах, скопление казеозных масс в лакунах.
- Инфекционные заболевания отличаются не только клинической симптоматикой, но и результатами лабораторных анализов.
Как отличить вирусную инфекцию от бактериальной? Эти патологии необходимо дифференцировать, поскольку для их лечения требуются абсолютно разные препараты.
Признаки, позволяющие различить болезни, вызванные бактериями и вирусами:
- Длительность течения — симптомы вирусной патологии проходят за неделю, а бактериальной сохраняются порой больше месяца.
-

зеленые сопли: признак бактериальной инфекции
Вирусы вызывают выработку бесцветного и жидкого секрета. Бактерии стимулируют синтез мутной желтоватой или зеленоватой густой слизи с прожилками крови и гнойными сгустками.
- Температура тела при бактериальных заболеваниях повышается постепенно и редко достигает фебрильных значений. Вирусы вызывают резкий подъем температуры до 39-40 градусов, которая постепенно снижается.
- Бактериальные патологии развиваются медленно и формируют в определенной зоне очаг поражения, который можно обнаружить во время диагностического обследования. Микроорганизмы поражают конкретные органы и системы. Общее ухудшение состояния возникает только в запущенных случаях. Вирусная инфекция проявляется сразу и ярко, поражая весь организм без четкой локализации процесса.
- Инкубационный период бакинфекции длится 1-2 недели, а вирусного заболевания — несколько часов, максимум — сутки. Продромальный период вирусной инфекции ярко выражен и продолжается сутки, у бактериальной он проходит незаметно.
- Лабораторные признаки вирусов: лейкопения, лимфоцитоз, моноцитоз, бактерий – нейтрофилез.
- С помощью микробиологического исследования биоматериала от больного можно обнаружить только возбудителя бактериальной инфекции. Для выявления вирусов необходимы особые лабораторные условия. Их культивируют в куриных эмбрионах, культуре клеток, организме лабораторных животных.
- Бактериальные инфекции вылечить можно только антибиотиками. При ОРВИ они не помогут. Здесь необходимы противовирусные препараты и иммуномодуляторы.
Знать признаки бактериальной инфекции должен каждый. Заболевания, спровоцированные опасными бактериями, могут привести к печальным последствиям.
Симптоматика
Клиническая картина бактериальных заболеваний отличается полиморфизмом. Появление конкретных симптомов зависит от вида возбудителя, локализации очага поражения, состояния макроорганизма и степени тяжести патологии. В развитии инфекционного процесса бактериальной этиологии выделяют несколько периодов: инкубационный, продромальный, основных проявлений, выздоровление.
- При бактериальных инфекциях длительность инкубации варьируется в широких пределах: одни бактерии размножаются быстро, другим требуется для адаптации несколько дней. Инфицированный человек чувствует себя удовлетворительно и не подозревает о том, что болен. В это время он еще не заразен и не опасен для окружающих. В сыворотке больного антител нет, иммунная система еще не отреагировала на инфекцию.

- Продрома — непостоянный признак инфекции. В тяжелых случаях она может отсутствовать. Этот период характеризуется не только интенсивным размножением бактерий в месте локализации, но и продукцией соответствующих токсинов, инвазией в ткани. У больных появляются неспецифические признаки воспаления. К ним относятся: лихорадка или субфебрилитет, недомогание, отсутствие аппетита, вялость, цефалгия. Длится продрома в среднем двое или трое суток. В отдельных случаях она затягивается на 10 дней.
- Период разгара болезни отличается появлением характерных симптомов, зависящих от расположения патологического очага. Острые кишечные инфекции проявляются интоксикацией, отсутствием аппетита, налетом на языке, абдоминальной болью, диспепсическими явлениями — рвотой, тошнотой, метеоризмом, поносом. К симптомам респираторных инфекций относятся: ринорея, заложенность носа, першение и боль в горле, сухой или влажный кашель, хрипы, одышка. ИППП имеют следующие признаки: обильные выделения из влагалища или уретры с неприятным запахом, зуд и жжение в паху, болезненное и учащенное мочеиспускание, боль при половом сношении. У детей любая бактериальная инфекция протекает тяжелее, чем у взрослых. Чем меньше ребенок, тем сильнее выражены признаки интоксикации.
- Реконвалесценция или выздоровление — период угасания болезни, характеризующийся восстановлением деятельности всех органов. У больных исчезают клинические проявления инфекции. Возбудитель и токсины нейтрализуются и выводятся из организма. В период выздоровления формируется иммунитет.
Бактериальная инфекция может протекать бессимптомно. Микробы попадают в организм человека, но не сразу вызывают развитие заболевания. Человек при этом является бактерионосителем. Носительство инфекции может сохраняться долгие годы. Под воздействием провоцирующих факторов бактерии активизируются. Стресс, переохлаждение, иммунодефицит могут спровоцировать развитие острого инфекционного воспаления.
Диагностические мероприятия
Диагностика бактериальных инфекций основывается на результатах лабораторных испытаний. Врач после опроса и осмотра пациента назначает дополнительные исследования. Чтобы дифференцировать бактериальное и вирусное поражение, а также определить возбудителя инфекции, следует сдать определенные анализы. Их результаты необходимы для постановки окончательного диагноза и назначения соответствующей терапии.
Неспецифические методы лабораторной диагностики:
- В гемограмме обнаруживают признаки бактериальной инфекции — лейкоцитоз, увеличение числа палочкоядерных нейтрофилов, подъем СОЭ.
- Анализ мочи — определение признаков поражения органов мочевыделения бактериями и степени выраженности интоксикации. В моче обнаруживают следы белка при длительной лихорадке.

Культуральный и серологический методы:
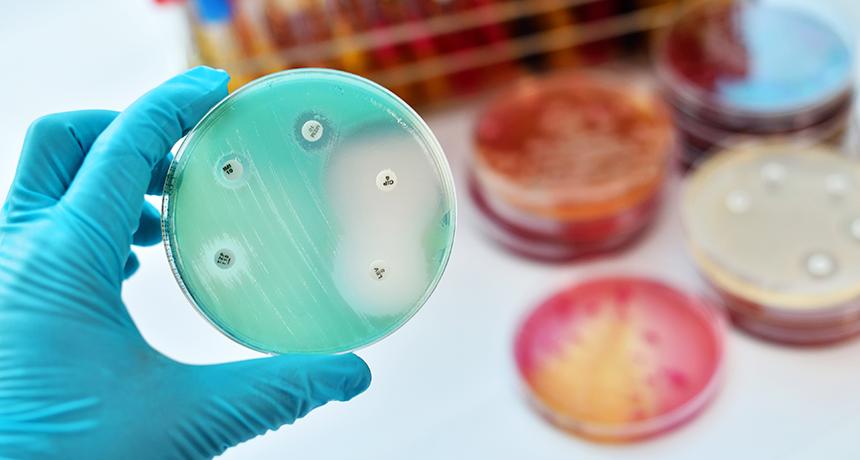
- Прямая микроскопия — приготовление мазка из материала, его окраска, фиксация и изучение под микроскопом. Этот метод позволяет быстро сориентироваться в этиологии процесса. Материалом для исследования являются биологические жидкости организма: кровь, моча, ликвор, отделяемое зева и носа, вагинальный или шеечный соскоб, синовиальная жидкость, слюна.
- Бактериологическое исследование биоматериала от больного на микрофлору — выделение и полная идентификация бактерий с определением их чувствительности к антибиотикам и бактериофагам. Мокроту, гной, мазок из зева засевают на специальные дифференциально-диагностические среды. Чашки с посевами инкубируют. После получения чистой культуры определяют морфологические, тинкториальные, биохимические и культуральные свойства бактерий. В заключении ставят антибиотикограмму. Это очень важный этап диагностики, позволяющий врачам-клиницистам назначить грамотную и корректную антибиотикотерапию. Рутинное микробиологическое исследование быстрорастущих бактерий длится 48–72 часа, а медленнорастущих — 10–14 дней.
- Серология — выявление в крови больного антител или антигенов бактерий путем связывания их со специфическими антигенами или антителами. Результат анализа — определение титра антител различных классов: IgM, IgG, IgA. В настоящее время в лаборатории ставят реакции гемагглютинации, связывания комплемента, иммунофлюоресценции, иммуноферментный анализ. С их помощью можно быстро установить диагноз и оценить динамику процесса.
- Полимеразная цепная реакция — экспресс-метод, позволяющий быстро и точно обнаружить генетический материал бактерии в испытуемом образце. ПЦР является самым надежным критерием идентификации.
Видео: как по анализу крови определить вирусная или бактериальная инфекция у ребёнка? – Доктор Комаровский
Лечение
Лечение бактериальных инфекций направлено на ликвидацию причины, детоксикацию организма, восстановление функций пораженных органов, устранение симптомов и облегчение общего состояния. Больным проводят этиотропную, патогенетическую и симптоматическую терапию.
Бактериальную инфекцию не побороть без антибиотиков. Специалисты выбирают препараты эмпирическим путем — из собственного опыта или по результатам антибиотикограммы. Все противомикробные средства делятся на три группы:
 Антибиотики широкого спектра действия — эффективны в отношении разных видов бактерий. Их назначают в тех случаях, когда специалист точно не знает род и вид возбудителя. Наиболее популярные препараты данной группы: пенициллины «Амоксициллин», макролиды «Азитромицин», цефалоспорины «Цефалексин», фторхинолоны «Ципрофлоксацин».
Антибиотики широкого спектра действия — эффективны в отношении разных видов бактерий. Их назначают в тех случаях, когда специалист точно не знает род и вид возбудителя. Наиболее популярные препараты данной группы: пенициллины «Амоксициллин», макролиды «Азитромицин», цефалоспорины «Цефалексин», фторхинолоны «Ципрофлоксацин».- Антибиотики среднего спектра — уничтожают бактерии одной группы. Препаратами этого класса являются «Бацитрацин», «Пенициллин».
- Антибиотики узкого спектра направлены на борьбу с определенным видом бактерий – полимиксины.
Когда выделен возбудитель инфекции и определена его чувствительность к антибиотикам, лечение проходит намного легче и эффективней.
Бактерии быстро приспосабливаются к изменяющимся условиям среды, в том числе и к антибиотикам. Их лечебное действие слабеет благодаря мутации микроорганизмов. Чтобы подобрать новый, более эффективный препарат, требуется много времени.
Антибиотики выпускают в различных лекарственных формах — таблетированной, инъекционной, в виде суспензии для детей. Одни препараты оказывают бактериостатическое действие – задерживает рост бактерий, другие — бактерицидное, уничтожая микробы.
Противомикробные средства могут вызывать аллергические реакции и расстройства пищеварения. Их назначением должен заниматься исключительно лечащий врач после получения результатов диагностики.
Вместе с антибиотиками больным необходимо принимать пре- и пробиотики – «Линекс», «Аципол», «Бифиформ». Эти препараты восстанавливают микрофлору кишечника и не допускают развития дисбактериоза.
Симптоматическая терапия бактериальных инфекций проводится по медицинским показаниям и определяется локализацией очага поражения. Больным назначают:
- НПВС от жара и головной боли – «Нурофен», «Ибупрофен», «Диклофенак».
- Дезинтоксикационные средства — солевой раствор «Регидрон», энтеросорбенты «Полисорб», «Энтерол».
- Муколитические и отхаркивающие средства – «Амброксол», «Бромгексин».
- Местные антисептики при ангине — спрей «Мирамистин», раствор «Хлорофиллипт», леденцы «Стрепсилс».
- Поливитаминные комплексы и средства для укрепления иммунитета ускоряют процессы выздоровления и восстановления утраченных функций организма.
Медикаментозная терапия должна сочетаться с изменением привычного питания и образа жизни. Больным необходимо исключить из рациона соленую, острую и жирную пищу, отказаться от алкоголя и курения, бороться с гиподинамией, укреплять иммунитет. При кишечных инфекциях следует соблюдать лечебную диету.
Профилактические меры
Чтобы избежать развития бактериальной инфекции, необходимо соблюдать простые правила:
- Не переохлаждаться,
- Закаляться,
- Соблюдать личную гигиену,
- Правильно питаться,
- Принимать витамины,
- Ставить прививки по Национальному календарю,
- Ежегодно вакцинироваться от гриппа,
- Убирать и проветривать помещение,
- Избегать беспорядочных половых связей,
- Защищать организма от стресса.
Если лечение было назначено правильно, и пациент соблюдал все врачебные рекомендации, бактериальные инфекции заканчиваются благоприятно. В большинстве случаев больные полностью выздоравливают без осложнений и серьезных последствий для организма.
Видео: когда нужны антибиотики? – Доктор Комаровский
Мнения, советы и обсуждение:
Бактериальная инфекция — виды и симптомы заболеваний: отличие от вирусных, диагностика и лечение, профилактика заражения
Если в организм проникла бактериальная инфекция, симптомы патологического процесса сходны с признаками интоксикации, требуют лечения при участии антибиотиков и без таковых. Общее состояние пациента ухудшается, а нарушенный температурный режим приковывает к постели. Бактериальные заболевания успешно поддаются консервативному лечению, главное – не запускать распространение патогенной флоры.
Статьи по темеЧто такое бактериальная инфекция
Бактерии – это клеточные паразиты, которые имеют примитивное строение, а в организме играют роль раздражителя. Они выпускают токсины, как продукты жизнедеятельности, отравляют органический ресурс. Бактериальное заражение охватывает группу заболеваний, спровоцированных активностью вредоносных бактерий. Конструктивно, это одноклеточные структуры, которые характеризуются отсутствием клеточного ядра с оболочкой, присутствием прочной клеточной стенки. Бактериальные поражения протекают в острой стадии.
Заразна или нет
Чтобы получить ответ на этот вопрос, требуется знать все существующие виды бактериальных инфекций и своевременно пройти диагностику для выявления возбудителя. В большинстве своем, такие патогенные микроорганизмы опасны для человека, передаются контактно-бытовым, воздушно-капельным и алиментарным путем. После проникновения инфекции в организм имеет место воспаление, острая интоксикация, повреждение тканей, при этом иммунный ответ организма снижается.
Симптомы бактериальной инфекции
Симптоматика сходна с признаками общей интоксикации органического ресурса, сопровождается высокой температурой тела и сильным ознобом. Патогенная флора как бы отравляет органический ресурс, выпуская продукты жизнедеятельности в некогда здоровые ткани, кровь. Общие симптомы бактериального поражения представлены ниже:
- лихорадка;
- повышенная потливость;
- острые приступы мигрени;
- тошнота, реже – рвота;
- головокружение;
- общая слабость, недомогание;
- полное отсутствие аппетита.
У детей
Пациенты в детском возрасте гораздо чаще подвержены бактериальным поражениям, поскольку общее состояние иммунитета оставляет желать лучшего. С выделением токсинов симптоматика только нарастает, приковывает ребенка к постели, заставляет родителей уйти на больничный. Вот на какие перемены в детском самочувствии требуется обратить особое внимание:
- постоянная капризность;
- плаксивость, вялость;
- нестабильность температурного режима;
- лихорадка, озноб;
- выраженные признаки диспепсии;
- кожные высыпания невыясненной этиологии;
- появление белого налета на миндалинах с выраженной болезненностью горла.


Бактериальные инфекции у женщин
При респираторных заболеваниях дыхательных путей очень часто речь идет о поражении бактериями. Как вариант, прогрессирует ангина, фарингит, ларингит, которые сопровождаются рецидивирующей болью в горле, реже – гнойными выделениями из зева. Микробы вызывают следующие перемены в женском организме:
- скачок температуры до 40 градусов;
- удушливый кашель с прогрессирующим насморком;
- выраженные признаки интоксикации;
- нарушение микрофлоры кишечника, влагалища;
- острые отиты в зависимости от локализации инфекции;
- затяжные приступы диареи;
- признаки снижения иммунитета.
Признаки бактериальной инфекции
Чтобы диагностика бактериальных инфекций была своевременной, требуется обратить внимание на первые перемены в общем самочувствии пациента, не ссылаться на классическую простуду, которая «сама пройдет». Насторожить должны:
- участившиеся походы в туалет, диарея;
- ощущение тошноты, полное отсутствие аппетита;
- резкое снижение массы тела;
- повышение температуры выше 39 градусов;
- болезненные ощущения различной локализации в зависимости от характера инфекции, ее локализации.


Как отличить вирусную инфекцию от бактериальной
Без проведения бактериологического анализа не обойтись, поскольку это основа диагностики и возможность грамотно дифференцировать окончательный диагноз. Однако взрослый пациент способен самостоятельно отличить характер, локализацию очага патологии. Это важно для предстоящего лечения, поскольку бактериальные поражения успешно лечатся при участии антибиотиков, тогда как патогенные вирусы истребить антибиотическими средствами не предоставляется возможности.
Основное отличие бактериальной инфекции от вирусной заключается в следующем: первом случае очаг патологии локальный, во втором – больше системный. Так, патогенные вирусы поражают весь организм, резко снижая общее самочувствие. Что касается бактерий, они имеют узкую специализацию, например, стремительно развивают ларингит или тонзиллит. Для определения вируса в такой клинической картине требуется общий анализ крови, для выявления бактериальной флоры – анализ мокроты (при инфицировании нижних дыхательных путей).
Виды
После воспаления слизистых и появления других симптомов бактериального поражения требуется лабораторным путем определить характер патогенной флоры. Диагностика проводится в стационаре, сбора данных анамнеза не хватает для постановки окончательного диагноза. В современной медицине заявлены следующие виды инфекций, которые имеют преимущественно бактериальную флору и вызывают такие опасные заболевания организма:
- Острые кишечные бактериальные инфекции: сальмонеллез, дизентерия, брюшной тиф, пищевые токсикоинфекции, кампилобактериоз.
- Бактериальные поражения кожных покровов: рожа, импетиго, флегмона, фурункулез, гидраденит.
- Бактериальные инфекции дыхательных путей: синусит, тонзиллит, пневмония, бронхит.
- Кровяные бактериальные инфекции: туляремия, сыпной тиф, чума, окопная лихорадка.
Диагностика
В процессе размножения патогенных бактерий при отсутствии своевременной терапии инфекционный процесс приобретает хроническую форму. Чтобы не стать носителями опасных инфекций, требуется своевременно пройти комплексное обследование. Это обязательно общий анализ крови, который показывает повышенное количество лейкоцитов, скачок СОЭ. Другие изменения в биологической жидкости инфицированного человека представлены ниже:
- увеличение нейтрофильных гранулоцитов;
- сдвиг лейкоцитарной формулы влево;
- увеличение скорости оседания эритроцитов.


Чтобы избежать развития и распространения хронического заболевания, рекомендованы следующие виды клинических обследований:
- Бактериологическое (исследование среды обитания микробов, создание благоприятных условий для формирования жизнеспособных колоний в лабораторных условиях).
- Серологическое (выявление специфических антител в крови к определенным видам патогенных микробов – под микроскопом отличаются по цвету).
- Микроскопическое (после забора биологический материл детально исследуют под микроскопом, на клеточном уровне).
Как лечить бактериальную инфекцию
Патологический процесс начинается инкубационным периодом, длительность которого зависит от характера патогенной флоры, ее локализации и активности. Основная цель реализации консервативных методов – препятствовать заражению крови, восстановить общее самочувствие клинического больного. Лечение симптоматическое, вот ценные рекомендации компетентных специалистов:
- Назначение антибиотиков и представителей других фармакологических групп должно осуществляться исключительно лечащим врачом, поскольку отдельные микроорганизмы имеют иммунитет к тем или иным медикаментам.
- Помимо консервативного лечения требуется пересмотреть свое повседневное питание, привычный образ жизни. Например, полезно полностью отказаться от соленой и жирной пищи, вредных привычек и чрезмерной пассивности. Обязательно укреплять слабый иммунитет.
- Симптоматическое лечение проводить в зависимости от локализации очага патологии, пораженной системы организма. Например, при заболеваниях дыхательной системы необходимы муколитики и отхаркивающие средства, а при тонзиллите не обойтись без приема антибиотиков.


Антибиотики
Если бронхит или пневмония возникает, такие опасные заболевания требуется лечить антибиотиками во избежание крайне неприятных осложнений со здоровьем взрослого пациента и ребенка. Среди побочных явлений речь идет об аллергических реакциях, расстройствах пищеварения и не только. Поэтому назначение антибиотиков должно осуществляться исключительно лечащим врачом после диагностики. Итак:
- Чтобы замедлить рост патогенной флоры, назначают такие бактериостатические средства, как Тетрациклин, Хлорамфеникол в таблетках.
- Для истребления инфекции бактериального характера рекомендованы бактерицидные препараты типа Пенициллин, Рифамицин, Аминогликозиды.
- Среди представителей антибиотиков пенициллинового ряда особенно востребованы Амоксиклав, Аугментин, Амоксициллин.
Как вылечить бактериальную инфекцию без антибиотиков
Симптоматическую терапию взрослому и ребенку проводят по медицинским показаниям. Например, в борьбе с головными болями предстоит принимать нестероидные противовоспалительные препараты, например, Нурофен, Ибупрофен. Если появляются боли другой локализации, убрать их можно Диклофенаком. Чтобы вылечить инфекцию бактериальной природы без антибиотических средств, рекомендованы такие медицинские препараты:
- Диклофенак. Обезболивающие таблетки, которые дополнительно снимают воспаление обладают бактерицидными свойствами.
- Регидрон. Солевой раствор, который положено принимать при острой интоксикации организма для выведения инфекции.
Чем лечить бактериальную инфекцию у детей
В детском возрасте при острых инфекциях рекомендовано обильное питье, симптоматическое лечение. От антибиотиков требуется отказаться, если заболевание на начальной стадии, вторичные микробы отсутствуют. При инфекции верхних дыхательных путей понадобятся препараты от кашля, муколитики. При заболеваниях горла лучше воспользоваться местными атисептиками – Люголем, Хлорофилиптом. Больных менингитом положено срочно госпитализировать.
Профилактика
Проникновение патогенной флоры в организм можно предотвратить. Для этого в любом возрасте рекомендуется придерживаться следующих профилактических рекомендаций знающего специалиста:
- профилактическая вакцинация;
- исключение длительного переохлаждения организма;
- укрепление иммунитета;
- соблюдение правил личной гигиены;
- правильное питание взрослого и ребенка, витамины.
Видео
 Как по анализу крови определить вирусная или бактериальная инфекция у ребёнка? — Доктор Комаровский
Как по анализу крови определить вирусная или бактериальная инфекция у ребёнка? — Доктор Комаровский
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:Бактериальная инфекция — симптомы и лечение бактериальной инфекции
Автор На чтение 16 мин. Опубликовано
Самые распространенные вирусные инфекции
Он колеблется от 1 до 5 дней, в зависимости от возбудителя. В это время начинают проявляться первые признаки недуга, такие, как кашель, насморк, повышенная температура.
Вирусы вызывают большое число серьёзных инфекционных заболеваний. Против некоторых из этих заболеваний существует эффективная вакцина, против некоторых были разработаны препараты, целенаправленно блокирующие вирусный фермент.
На вирусные заболевания не имеет ни малейшего влияния лечения антибиотиками. Чрезмерное использование антибиотиков, наоборот, положительно сказывается на создании устойчивых вирусных штаммов.
Наиболее распространённым недугом является простуда вызванная риновирусами, коронавирусами или вирусом гриппа.
Наиболее часто в зимне-весенний период встречаются следующие разновидности вирусных инфекций:
- Вирус гриппа. Выраженная интоксикация, высокая лихорадка, иногда сухой кашель, боль в горле и насморк (последнее не обязательно).
- Риновирус. Небольшая лихорадка (максимум 38°С), преобладает насморк, заложенность носа и чихание. Осложнения — отит и синусит.
- Вирус парагриппа. Небольшая лихорадка (максимум 38°С), кашель, боли в горле. У детей он опасен развитием ларингостеноза (ложного крупа).
- Аденовирус. Фебрильная лихорадка (до 39°С), гнойные выделения из глаз, покраснение и боли в глазах, кашель. Имеет двухволновое течение (на 5-е сутки вновь наблюдается подъем температуры).
- РС-вирусная инфекция. Небольшая лихорадка (до 38°С), кашель с мокротой. У детей нередко развивается бронхообструкция (одышка, свистящие хрипы в груди).
- Метаплевмовирусная инфекция. Она похожа на РС-вирусную, но в дополнение возможен отит и ринит. Опасна для детей до 2 лет, нередко дает осложнение в виде пневмонии.
- Инфекционный мононуклеоз. Он схож с бактериальной ангиной. Выраженная интоксикация и высокая лихорадка (до 40°С). Боли в горле и сильно увеличенные подчелюстные лимфатические узлы. Чаще болеют школьники и студенты, реже — дошкольники и взрослые.
Все эти заболевания протекают по-разному, но ввиду того, что большинство из них не требует специального лечения (за исключением вируса гриппа), врачи крайне редко ставят конкретный диагноз. Обычно он звучит так: «ОРВИ», «острый назофарингит», «острый ларинготрахеит».
Наиболее часто респираторные инфекционные заболевания вызывают те бактерии, что находятся на теле постоянно и являются условными патогенами. Защитные силы организма по какой-то причине снижаются, и эти микроорганизмы проникают в клетки слизистой оболочки полости рта, миндалин, глотки, трахеи, бронхов, носа или внутрь носовых пазух.
Они могут вызывать различные заболевания: острый тонзиллит (ангина), синуситы (гайморит, фронтит), ларингит, трахеит, бронхит, отит, пневмония и др. Однако клинические проявления этих недугов схожи с теми, что вызваны вирусами и отличить их не так то и просто.
Проблема дифференцировки вирусных и бактериальных инфекций на сегодняшний день крайне актуальна. И доктору в поликлинике, которому выделяется всего 12 минут на общение с пациентом, сделать это за отведенное время крайне трудно. Для этого применяют различные диагностические методы:
- Бактериальные заболевания сопровождаются высокой лихорадкой и наличием гнойного отделяемого (из носа, на поверхности миндалин, с мокротой).
- Для бактериальных заболеваний характерно отсутствие положительной динамики на 5-7-е сутки (что чаще всего имеет место при вирусных инфекциях) и вторая волна ухудшения после периода улучшения (исключение — аденовирусы).
- Анализ крови: для вирусных инфекций характерно увеличение числа лимфоцитов, для бактериальных — нейтрофилов. В обоих случаях повышается уровень лейкоцитов и СОЭ.
- Экспресс-тест на стрептококк и вирус гриппа (проводится далеко не везде).
- Микроскопическое исследование отделяемого из носа, мазок из зева, анализ мокроты.
- Прочие анализы: прокальцитонин, С-реактивный белок, исследование белковых фракций. Они дороги и применяются в крайнем случае.
Отличием инфекций, вызванных бактериями, от вирусных, является то, что главным аспектом в их лечении являются антибиотики. Западные специалисты дают определенный процент больных (20-30%), для которых возможно самоизлечение и от бактериальных заболеваний, ведь иммунная система человека очень сильна и может бороться даже и с ними.
Однако отсутствие противомикробного лечения в данном случае чревато серьезными осложнениями, вплоть до таких тяжелых недугов, как пневмония, менингит, эндокардит и сепсис. Поэтому при наличии эффективных антибиотиков, риск, вызванный отсутствием лечения (в надежде попасть в эти 20-30% людей), не оправданно высок.
Своевременное обращение к врачу при простудной инфекции достоверно снижает риск осложнений. Не стоит заниматься самолечением, даже при банальной ОРВИ.
Заболевания, причиной которых является переохлаждение организма, называют в народе «простуда». Их течение очень напоминает вирусную инфекцию.
Однако разница между этими патологиями есть. А поскольку лечение у этих болезней разное, доктор должен суметь отличить одну от другой.
Адекватная диагностика нужна еще и потому, что под маской обычного заболевания может таиться опасный вирус гриппа, лечение которого требует обязательного вмешательства медиков.
В противном случае болезнь может осложниться и привести к более серьезным патологиям.
Чтобы научиться отличать простуду от ОРВИ (острая респираторно-вирусная инфекция), нужно иметь полное представление об этих болезнях. Врачи с многолетним стажем привыкли любую инфекцию дыхательных путей именовать общим термином «ОРЗ».
Конечно, это не является неправильным, но данное понятие совершенно не указывает на тип возбудителя, спровоцировавшего симптомы болезни. Возбудители сезонных инфекций разделены на две группы: бактерии и вирусы. Именно в этом заключается кардинальное отличие между двумя данными заболеваниями.
Все вирусные инфекции входят в группу ОРВИ. Сюда относятся:
- Грипп.
- Парагрипп.
- РСВ и их подтипы.
- Риновирусы.
- Аденовирусы.
Бывает, что в ходе вирусной инфекции происходит развитие бактериальной суперинфекции
. Поэтому бактериальные и вирусные инфекции не являются совершенно разными заболеваниями, они могут сосуществовать друг с другом, давая разнообразную клиническую картину.
Бактериальную инфекцию
верхних дыхательных путей отличается симптомами в виде высокой лихорадки, налета на миндалинах, покраснения и отека слизистых оболочек носоглотки
. В случае бактериального воспаления придаточных пазух носа выделения из носа имеют зеленый/желтый цвет.
Вирусные инфекции
протекают, как правило, с более низкой температурой, хотя это не правило. Заражение, например, вирусом Эпштейна-Барр, вызывающее инфекционный мононуклеоз , приводит к существенному повышению температуры тела.
При бактериальных инфекциях чаще отмечается увеличение передних лимфатических узлов, а при вирусных – задних шейных. При вирусных инфекциях, чаще чем при бактериальных, появляются симптомы в виде насморка, кашля, боли в мышцах и суставах.
Следует также помнить о неспецифичном течении бактериальной и вирусной инфекции, особенно у детей
. Они могут давать только симптомы в виде боли в животе или голове.
Отличить бактериальную инфекцию от вирусной часто можно уже на основании клинического исследования. Кроме того, в сомнительной ситуации врач начинает эмпирическое лечение в отношении наиболее вероятного диагноза.
Существуют также лабораторные методы
, используемые при дифференциальной диагностике. При инфекции неспецифичным маркером является C-реактивный протеин (CRP). Он указывает на то, что в организме развивается воспалительный процесс, однако, не оговаривает, какова этиология воспаления. При бактериальной инфекции общий анализ крови в мазке
показывает рост процента нейтрофилов . При вирусных – преобладают лимфоциты .
Ещё один метод диагностики для дифференциации бактериальных и вирусных инфекций – мазок из очага инфекции
. Это позволяет не только подтвердить бактериальную инфекцию, но также определить этиологический фактор. Однако, если симптомы указывают на вирусную инфекцию, мазок не проводится. Это связано с тем, что часто люди являются носителями, например, стрептококков бета-гемолитической группы A, которые являются факторами развития ангины, но также могут быть частью физиологической флоры.
В условиях врачебного кабинета доступны экспресс-тесты для проверки заражения гемолитическим стрептококком группы А. При наличии симптомов, указывающих на бактериальную инфекцию, такой тест может быть выполнен на месте. Положительный результат позволяет подтвердить диагноз взрослого человека и обосновать назначение антибактериальной терапии
. У детей, несмотря на положительный результат теста, требуется мазок с культурой.
Признаки бактериальной инфекции
Бактериальная инфекция ЛОР-органов
Весь процесс развития бактериального заболевания можно разделить на несколько этапов, каждый из которых сопровождается появлением определенной симптоматики:
- Инкубационный период. На такой стадии происходит активное размножение бактерий и их сохранение в организме человека. Обычно в инкубационном периоде не наблюдается появления характерной симптоматики. Обычно такой период продолжается от нескольких часов до 2-3 недель.
- Продромальный период. В этот период появляются общие симптомы заболевания, и обычно больной жалуется на общее недомогание и высокую температуру тела.
- Разгар заболевания, то есть происходит активное развитие патологии и инфекционный процесс достигает своего пика.
- Бактериальное заболевание переходит в стадию излечения и состояние больного заметно улучшается.
Различные бактерии, проникающие в организм человека, могут сопровождаться появлением разных признаков. Местом локализации инфекции может становиться один орган либо весь организм. В том случае, если патогенный микроорганизм проникает в организм человека, то это не сразу вызывает развитие болезни. Обычно происходит инфицирование без появления ярко выраженной симптоматики.
На протяжении длительного времени взрослый или ребенок может являться лишь носителем инфекции и многие микроорганизмы годами обитают в организме и никак себя не проявляет. Вызвать их активную жизнедеятельность может воздействие на организм таких негативных факторов, как сильное переохлаждение, стрессовые ситуации и инфекции вирусного происхождения.
Бактериальная инфекция мочеполовой системы
У детей при развитии в организме бактериальной инфекции могут появляться следующие признаки:
- подъем температуры тела выше 39 градусов
- приступы тошноты и рвоты
- сильная интоксикация организма
- частые головные боли
- образование на миндалинах и языке налета белого цвета
- появление высыпаний различного характера
Часто бактериальные инфекции поражают женский организм и вызывают развитие патологий мочеполовой системы. У женщин могут выявляться следующие заболевания:
- трихомониаз
- дрожжевая инфекция
- гарднереллез
В том случае, если происходит изменение влагалищной микрофлоры, то это вызывает развитие вагинита. Причиной такого патологического состояния может быть прием лекарственных препаратов в течение длительного времени, спринцевания и проникновения инфекции в женский организм во время полового акта. Бактериальные инфекции у женщин сопровождаются появлением следующей симптоматики:
- выделения различного цвета и консистенции
- развитие чувства зуда и жжения
- болевые ощущения во время мочеиспускания
- дискомфорт при половом акте
При развитии такого заболевания, как трихомониаз, у женщины могут появляться выделения, окрашенные в желто-зеленый или серый цвет.
Методы диагностики
Бактериологическое исследование – эффективная диагностика бактериальной инфекции
Основным методом выявления инфекций такого характера у детей и взрослых является проведение бактериологического анализа. Для исследования у больного проводят забор материала, в котором содержаться бактерии.

В том случае, если существует подозрение на патологию верхних дыхательных путей, то проводится анализ мокроты.
После этого материала для исследования помещают в специальную среду, после чего проводится оценка полученного результата. Благодаря такому исследованию удается не только выявить бактерии, но и определить их чувствительность к антибактериальным препаратам.
Дело в том, что прогрессирование в организме пациента бактериальной инфекции сопровождается повышением уровня лейкоцитов по причине увеличение количества нейтрофилов. Обычно при бактериальных заболеваниях отмечается повышение числа палочкоядерных нейтрофилов, а также могут повышаться метамиелоциты и миелоциты. Все это приводит к тому, что происходит снижение относительного уровня белых кровяных телец, но СОЭ достаточно высокая.
Особенности лечения
Нужно знать, что бактериальная инфекция лечится антибактериальными препаратами!
При диагностировании бактериальных инфекций у детей лечение проводится с помощью антибактериальных препаратов. Благодаря им удается не допустить прогрессирования патологии и избежать проблем со здоровьем. Следует помнить о том, что лечение бактериальных инфекций проводится только под контролем лечащего врача, а от любого самолечения лучше всего отказаться.
Лечение бактериальных инфекций проводится не так легко, поскольку организму приходится противостоять большому количеству микроорганизмов. Бактерии слишком быстро приспосабливаются к условиям существования и приходится изобретать все новые лекарственные препараты.Бактерии могут мутировать, поэтому многие антибактериальные препараты на них могут не действовать.
Обычно для борьбы с бактериальными инфекциями применяется комплексная терапия, которая включает в себя:
- Устранение причины патологии с помощью бактерицидных и бактериостатических антибактериальных препаратов.
- Очистка организма больного от токсинов, которые скапливаются во время прогрессирования инфекции. Кроме этого, важно вылечить органы, которые были повреждены инфекцией.
- Проведение симптоматического лечения для облегчения состояния пациента и снижение выраженности симптоматики. При инфицировании верхних органов дыхания назначаются препараты от кашля, а при гинекологических заболеваниях показаны антибиотики местного действия.
При лечении бактериальных инфекции антибиотики могут приниматься в виде таблеток, а также вводятся в организм внутримышечно с помощью инъекций. Задержать рост бактерий удается с помощью:
- Тетрациклина
- Хлорамфеникола
Уничтожить вредоносную фауну можно с помощью таких антибиотиков, как:
- Пенициллин
- Рифамицин
- Аминогликозиды
Среди пенициллинов наиболее эффективными считаются следующие антибактериальные препараты:
- Амоксициллин
- Амоксикар
- Аугментин
- Амоксиклав


Сегодня благодаря антибактериальному лечению удается избавиться от различных видов инфекций. Важно помнить о том, что назначать препараты должен только специалист, поскольку у бактерий может возникать устойчивость к лекарствам. К приему антибактериальных препаратов необходимо прибегать в самом начале развития недуга, что позволит не допустить распространения инфекции по всему организму, и ускорить процесс выздоровления.
Прием антибактериальных препаратов при борьбе с бактериологическими инфекциями может вызывать необратимые изменения в организме. Кроме этого, некоторые пациенты склонны к развитию аллергических реакций на определенные антибиотики и это необходимо учитывать при назначении лекарства. Для того чтобы предотвратить проникновение бактериальных инфекций в организм человека, рекомендуется соблюдение некоторых мер предосторожности. Для этого необходимо соблюдать гигиену, избегать нахождения в местах с большим скоплением людей, а также повышать защитные силы своего организма.
Заметили ошибку? Выделите ее и нажмите Ctrl Enter, чтобы сообщить нам.
Общие свойства бактерий
Бактерии относятся к области Prokaryotae. Их клетки не имеют ядра и ядерной мембраны. Что важно, так это – классификация бактерий. Её цель состоит в том, чтобы организовать бактерии в группы (таксоны). Основной таксономической единицей является вид. Виды представляют собой набор бактериальных штаммов, которые разделяют постоянные характеристики и существенно отличаются от других штаммов (групп). Бактериальным штаммом называется население, возникшее в результате одной микробной клетки.
Характеристика вирусной инфекции
Размер бактерий колеблется от микрона до микрометра – наблюдается в максимальном увеличении оптического микроскопа. Большинство патологических бактерий имеет размеры 1-3 нм, однако, на их размер также влияет качество питательной почвы.
Сферическая форма (т.н. кокки) – если они образуют колонии, то далее разделяются на диплококки (колонии, состоящие из двух клеток), тетракокки (четыре клетки в колонии), стрептококки (цепная колония), стафилококки (кистевидные колонии) и сарцины (кубические колонии).
Палочная форма (стержни или бациллы) – эти бактерии могут собираться в колонии по два (диплобациллы) или в цепях (стрептобациллы), а также формировать палисады.
Изогнутая форма – таким образом сформированные бактерии не формируют колонии, и включают вибрионы (короткие слегка изогнутые стержни), спириллы (слегка волнистые полосы) или спирохеты (винтовые стержни).
Волокнистая форма – нитевидные колонии.
Разветвлённая форма – создание либо признаков ответвлений, либо полных ответвлений. Вторая группа может создавать бактериальные мицелии.


Вирусы находятся где-то на границе между живыми и неживыми организмами. Они содержат только один тип нуклеиновой кислоты, ДНК или РНК. Их умножение выполняется таким образом, что клетка-хозяин обрабатывает вирусную генетическую информацию, как свою собственную. Вирусы не размножаются самостоятельно, их размножают клетки-хозяины.
Вириона является вирусной частицей. Нуклеокапсид представляет собой ядро. Речь идёт, фактически, о нуклеиновой кислоте и капсиде, что составляет вирусное «хранилище». Вирусную оболочку, обычно, образуют белки и липопротеины.
Самые маленькие вирусы включают пикорнавирусы с размерами 20-30 нм. С другой стороны, к крупнейшим относятся поксвирусы и вирус герпеса. Вирусы могут наблюдаться только в электронном микроскопе, где выглядят, как кристаллы. Разделяются они по типу капсида и типу НК. Кубические капсиды имеют, например, аденовирусы и парвовирусы. Кубический капсид в оболочке имеет цитомегаловирус. Существуют также вирусы без покрытия, например, поксвирусы.
РНК-вирусы с оболочкой – ретровирусы, коронавирусы, парамиксовирусы.
РНК-вирусы без оболочки – пикорнавирусы.
ДНК-вирусы с оболочкой – герпесвирусы.
ДНК-вирусы без оболочки – аденовирусы, парвовирусы, поксвирусы, парвовирусы.
Грипп, который непременно вспыхивает каждый год с наступлением холодов, тоже относится к вирусам, поражающим респираторные (дыхательные) пути. Но грипп способен провоцировать серьезные осложнения и протекает всегда очень тяжело.
Все острые респираторно-вирусные заболевания имеют общие характеристики. Для возникновения патологии не достаточно банального переохлаждения или переедания мороженого. Заражение обычно происходит воздушно-капельным путем от больного человека к здоровому.
Возможен и бытовой путь проникновения инфекции в организм, то есть через:
- предметы мебели;
- игрушки;
- посуду;
- денежные купюры;
- пищу.
Но подобное заражение гриппом происходит гораздо реже. А вот непосредственное общение с больным человеком, которое может произойти на службе, в общественном транспорте, в магазине, чаще всего является причиной инфицирования гриппом.
И вирусов дыхательных путей очень короткий. Недомогание человек начинает ощущать примерно через 2-3 дня после заражения. Причем симптомы гриппа нарастают стремительно.
От первых признаков, до резкого ухудшения состояния обычно проходит около двух часов. Это обусловлено тем, что попав в благоприятную среду, патогенные микроорганизмы начинают активно размножаться. При этом они поражают слизистый эпителий верхних дыхательных путей, что и провоцирует соответствующие симптомы:
- водянистые выделения из носовых ходов;
- першение в горле;
- сухой кашель;
- повышение температуры тела.
Выраженность симптомов прямо пропорциональна вирулентности инфекции. При заболевании гриппом температура уже в первый день может подскочить до отметки 39-40 Однако при слабой инфекции температура может и не повышаться. Чаще всего наблюдается субфебрилитет.
Продромальный период болезни, когда организм еще не отреагировал на вирус, но концентрация инфекции уже велика, тоже вызывает ухудшение самочувствия. У инфицированного человека отмечаются следующие симптомы:
- общее недомогание;
- вялость;
- резь в глазах и слезоточивость;
- заложенность носа при отсутствии из него выделений;
- потеря аппетита.
Опасность вирусной инфекции состоит в том, что «по пятам» за ней второй волной может прийти бактериальная. Это обусловлено тем, что местный иммунитет ослаблен первичным вирусом, то есть путь для болезнетворных бактерий открыт. Они начинают активизироваться на слизистой оболочки респираторных путей.
Именно поэтому возникают ситуации, при которых человек вроде бы начинает выздоравливать, но через некоторое время вновь чувствует ухудшение самочувствия. Однако если лечение составлено адекватно, такого не происходит.
ОРВИ, в зависимости от возбудителя, приводят к разным заболеваниям респираторных путей. Врач может диагностировать у больного следующие патологии:
- Фарингит.
- Ринит.
- Отит.
- Гайморит.
- Бронхит.
- Трахеит.
- Тонзиллит.
- Ларингит.
Бактериальные споры
Некоторые типы G почвенных бактерий реагируют на определённые изменения в окружающей среде (например, сухость, потеря питательных веществ) спорообразованием. Важными в плане медицины являются роды Bacillus и Clostridium. Форма, размер и хранение спор имеют важное значение для выявления спорообразующих бактерий.
Для споруляции клетки важно присутствие ионов кальция и магния. После создания спор родительская клетка распадается и споры высвобождаются в окружающую среду. Если они попадают в благоприятные условия, прорастают и создают полноценную растительную клетку. Споры очень устойчивы к воздействию температуры, УФ-излучению, высыханию, дезинфектантам (спороцидными являются, например, формальдегид, некоторые препараты йода).
Какие антибиотики пить при бактериальной инфекции. Какие и как принимать антибиотики при кишечной инфекции? Симптомы бактериальной инфекции
Но, может, кому-то и пригодится, поэтому открытый пост. За пост спасибо одной маме-фельдшеру из Страны Мам.
Перво-наперво.
Второе.
Что по анализам. Общий анализ крови (ОАК). Это самый простой способ определить, какой тип инфекции. Врач сам увидит, но если кратенько – то при вирусе лейкоциты норма/незначительно выше/незначительно ниже. По лейкоцитарной формуле вирус выдают лимфоциты, моноциты – их повышенное значение. А вот нейтрофилы понижены.
При бактериальной инфекции лейкоциты сразу и заметно повышены. И, в отличие от вируса, нейтрофилы тоже (а вот лимфоциты понижены).
Оговорка: это всё при острых заболеваниях. При хронических картина может быть другой.
Если долго держится и плохо сбивается повышенная температура (более 3х дней) — это тоже признак осложнения вирусной инф-ции бактериальной составляющей.
И третье. На десерт. Как же лечить это задолбавший всех вирус?
А никак. Чего его лечить – он здоров Шутка. Лечение симптоматическое. То есть, вирус не лечим — лечим то, что мешает функционировать. Убираем сопли, облегчаем кашель, избавляемся от интоксикации.
Питьё обильное. Компоты, морсы. Многие этим пренебрегают, мол, что там – питьё, лечение что ли. А вот и да.Много воды – интоксикация «разбавляется» и выводится почками, условно. Также хорошее, достаточное питьё разжижает мокроту. Любителям лить минералку в небулайзер лучше всего вливать её вовнутрь – намного лучше действие и уж точно без негативных последствий.
Далее. Увлажнение воздуха. Увлажнитель – прекрасно, но если его нет – то мокрое полотенце на радиатор. Если температура ниже 38 и самочувствие в норме – гулять. Особенно если нет ветра. Главное, не дать ребёнку вспотеть и остыть на морозе. А неспешные прогулки (в коляске, шажочками) очень полезны. Правда-правда
Ещё. При повышении температуры и нормальном самочувствии — не сбивать температуру до 38 (если нет фебрильных судорог). Именно при температуре до 38 градусов в крови начинают увеличиваться в количестве лимфоциты, которые и отвечают за клеточный иммунитет, а, соответственно, за выздоровление и последующую устойчивость к этому вирусу.
Далее. Нос внутри должен быть влажным. А это увлажнение воздуха (о чём уже написала) и орошение полости носа. Неважно, каким способом. Либо учить ребёнка ополаскивать носик с ладошки (втягивать воду), либо всеми этими прыскалками типа Аквафор/Аквамарис. Либо из шприца физраствором. Вирус это не смоет, но развитие зеленющих соплей вполне предотвратит.
И самая суть: о заразности.
Заразен — вирус. А бактериальные осложнения при ОРЗ не заразны. Зелёными соплями заразить технически невозможно, если только не намазать у себя ими в носу. Прозрачное же отделяемое в большом количестве содержит колонии вирусов, которые при кашле и чихании под напором рассеиваются и ловят своих будущих носителей, оседая у них на слизистых (нос, рот). Заразить влажным кашлем тоже нереально, т. к. откашливается мокрота с остатками бактерий и их жизнедеятельности. И заразиться ими — это всё равно что заразиться циститом или, скажем, изжогой.
Все острые заболевания органов дыхания — в народе ОРЗ — бывают бактериальной или вирусной природы. Вирусная инфекция, или ОРВИ, вызывается несколькими типами вирусов, например риновирус, аденовирус, парагрипп и грипп. Грипп обычно обособляют от стандар
Как отличить вирусную инфекцию от бактериальной. Лечение бактериальной инфекции без антибиотиков Нужны ли антибиотики при бактериальной инфекции
Уж сколько слов говорено об антибиотиках, сколько статей написано, сколько телевизионных передач выпущено, что и перечесть их нет никакой возможности. Уж сколько раз твердили миру, что антибиотики при простуде не применяют, а воз и ныне там.
Множество обеспокоенных больных, стремящихся побыстрее расправиться с ОРВИ, не пропустив ни одного рабочего дня, штурмуют аптеки в период эпидемии гриппа. Они томимы одним желанием: найти лекарство, которое, как по мановению волшебной палочки, разом прекратит их страдания и вернет бодрость духа. И нередко этим препаратом по распространенному досужему мнению оказываются антибиотики.
Но, признаться, навязчивая путаница в потребительских головах имеет некоторое логичное объяснение. Все дело в том, что респираторные вирусные инфекции — ОРВИ — могут осложняться бактериальными. При такой простуде антибиотик не только можно пить: он просто необходим. В памяти человека, который хоть раз столкнулся с бактериальной коинфекцией (присоединенной инфекцией, которую пришлось лечить антибиотиками, навсегда останется схема простуда = антибактериальный препарат. Когда же он вновь заболеет простудой, эта информация обязательно «всплывет».
И вот уже очередной клиент аптеки просит продать ему тот самый эффективный антибиотик, который уже однажды спас его от ОРВИ. А теперь давайте разбираться, чем отличается осложненная простуда от неосложненной, и когда все-таки пора подключать антибактериальные средства.
Простуда нормальная: когда антибиотик не нужен?
И сначала рассмотрим ситуацию азбучную, когда простуда, не требующая применения антибактериальных средств, протекает «по всем правилам». ОРВИ, она же ОРЗ, она же простуда — респираторное вирусное заболевание, самая распространенная инфекция в мире. «Подхватить» респираторный вирус, число которых достигает рекордных значений и исчисляется сотнями, проще простого. Более того, простуда — это норма. Потенциально здоровые взрослые могут болеть до шести раз в год, а дети — до десяти и даже чуть больше. При этом сетовать на плохой иммунитет еще рано: такая заболеваемость совершенно естественна.
Итак, подхваченная в промозглый осенний вечер (так же, как и в любое другое время суток и года) простуда должна развиваться примерно по одному и тому же сценарию.
Больной последовательно проходит через несколько стадий ОРВИ, которые выглядят приблизительно так: резкая усталость и упадок сил, насморк, кашель, боль в горле, постепенная нормализация состояния, выздоровление.
Как правило, от начала до конца простудного представления проходит 7–10 дней. Помните народную мудрость про леченую и нелеченую простуду? Так вот: она не лишена здравого смысла. Как бы вы ни старались, какие бы современные лекарства не глотали, скорее всего, раньше чем через семь дней, полностью оправиться не удастся. Но спустя отведенное респираторным вирусам время они погибают, а мы выздоравливаем.
После близкого знакомства с респираторными вирусами в организме формируется временный иммунитет. Его длительность зависит от типа вирусов и колеблется от нескольких месяцев до нескольких лет. Правда, защита действительна лишь в отношении той разновидности вирусов, которая и вызвала заболевание. А разновидностей каждого из респираторных вирусов десятки и даже сотни. Поэтому и болеем мы ОРВИ часто да густо.
>>Рекомендуем: если вы интересуетесь действенными методами избавления от хронического насморка, фарингита, тонзиллита, бронхита и постоянных простуд, то обязательно загляните на эту страницу сайта после прочтения данной статьи. Информация основана на личном опыте автора и помогла многим людям, надеемся, поможет и вам. Сейчас возвращаемся к статье.
Простуда осложненная: когда антибиотик необходим?
 А теперь опишем схему простуды не простой, а осложненной бактериальной инфекцией. Начинается такая ОРВИ стандартно: усталость, субфебрильная температура (у детей возможна и лихорадка), потом все те же кашель, насморк, боль в горле и так далее. То есть вначале все идет по плану. Но через неделю, когда в норме должно все идти на поправку, ничего никуда не идет. Кашель становится более глубоким, горло может болеть по-прежнему или интенсивнее, а температура вполне может поползти вверх. И вот это первые звоночки, которые важно не пропустить.
А теперь опишем схему простуды не простой, а осложненной бактериальной инфекцией. Начинается такая ОРВИ стандартно: усталость, субфебрильная температура (у детей возможна и лихорадка), потом все те же кашель, насморк, боль в горле и так далее. То есть вначале все идет по плану. Но через неделю, когда в норме должно все идти на поправку, ничего никуда не идет. Кашель становится более глубоким, горло может болеть по-прежнему или интенсивнее, а температура вполне может поползти вверх. И вот это первые звоночки, которые важно не пропустить.
Итак, к настораживающим признакам, которые могут свидетельствовать об осложнении простуды или гриппа и необходимости в антибиотиках, относятся:
- резкое ухудшение самочувствия на фоне уже начавшегося выздоровления;
- появление глубокого мокрого кашля на 4–5 день ОРЗ;
- резкий подъем температуры до 38°С и выше на 4–5 день заболевания.
В общем, если вы себя чувствовали относительно нормально, болея простудой уже 2–3 дня, и вдруг состояние начало ухудшаться, стоит напрячься. Когда у взрослого и тем более у ребенка, больного простудой, появляются признаки, которые мы описали, нужно бить в колокола и, возможно, начинать пить антибиотики. Но ситуация это нестандартная, и развивается она далеко не всегда. Почему же обычная простуда вдруг оборачивается бактериальной инфекцией?
Простуда, переходящая в… пневмонию
Осложненная простуда — это исключение из правил, установленных здоровой иммунной системой. И в него попадают, как правило, люди из группы риска, иммунитет которых не справляется со



 Антибиотики широкого спектра действия — эффективны в отношении разных видов бактерий. Их назначают в тех случаях, когда специалист точно не знает род и вид возбудителя. Наиболее популярные препараты данной группы: пенициллины «Амоксициллин», макролиды «Азитромицин», цефалоспорины «Цефалексин», фторхинолоны «Ципрофлоксацин».
Антибиотики широкого спектра действия — эффективны в отношении разных видов бактерий. Их назначают в тех случаях, когда специалист точно не знает род и вид возбудителя. Наиболее популярные препараты данной группы: пенициллины «Амоксициллин», макролиды «Азитромицин», цефалоспорины «Цефалексин», фторхинолоны «Ципрофлоксацин».