Питание при хроническом энтероколите и острой кишечной инфекции при наличии жидкого стула — Статьи
Диета № 4 при наличии поносов, по Певзнеру
Хронический энтероколит — это заболевание, характеризующееся неспецифическим воспалением тонкого и толстого кишечника. В зависимости от степени поражения того или иного отрезка кишечника мы наблюдаем наличие поносов либо запоров.
Диета № 4 разработана для использования ее при хронических заболеваниях кишечника с поносами. Эту диету можно использовать и при инфекционных заболеваниях: дизентерия, сальмонеллез, и др. при которых отмечается наличие поноса.
Цель диеты заключается в обеспечении питания при нарушении пищеварения, уменьшить воспаление, бродильные и гнилостные процессы в кишечнике, способствовать нормализации функции кишечника и других органов пищеварения. В первые дни обострения диета имеет пониженную энергоценность за счет жиров и углеводов при нормальном содержании белков, ограничиваются продукты и блюда, усиливающие секрецию органов пищеварения, процессы брожения и гниения в кишечнике.
Примерное меню: 1-й завтрак — каша овсяная протертая на воде, творог протертый свежеприготовленный, чай средней заварки. 2-й завтрак — отвар из сушеной черники, галетное печенье или сухарики. Обед — бульон мясной разведенный с манной крупой, тефтели мясные паровые, каша рисовая протертая на воде кисель из клюквы. Полдник — компот из сухофруктов; яблоки, груша, черноплодная рябина, плоды шиповника (измельчить), брусника, ежевика. Ужин — омлет белковый, паровой (25% молока), каша гречневая протертая на воде, чай.
При улучшении состояния и стихании основного процесса диета постепенно расширяется и трактуется по Певзнеру, как диета 4В. Эта диета физиологически полноценная с небольшим увеличением содержания белка и умеренным ограничением жиров животного происхождения, углеводов и поваренной соли.
Хлеб пшеничный из муки высшего и первого сорта, вчерашний или слегка подсушенный. Сухие печенья и бисквит. В небольших количествах 2-3 раза в неделю допускается хорошо выпеченные, не теплые, несдобные булочки, пироги с яблоками, мясом, повидлом, ватрушки с творогом.
Сухие печенья и бисквит. В небольших количествах 2-3 раза в неделю допускается хорошо выпеченные, не теплые, несдобные булочки, пироги с яблоками, мясом, повидлом, ватрушки с творогом.
Супы готовят на слабом обезжиренном мясном и рыбном бульоне, овощном отваре с фрикадельками, кнелями, различной крупой (кроме пшена), вермишелью, лапшой, картофелем, мелкошинкованной морковью, цветной капустой, кабачками; при переносимости допускается свекла, зеленый горошек и белокочанная капуста.
Мясные блюда — нежирные сорта или обезжиренные; говядина, телятина, курица, индейка, кролик. Мясо готовится без сухожилий, птица подается без кожи. Блюда куском и рубленные, вареные или на пару, отварной язык. Вареная колбаса в/сорта или молочные сосиски. Рыба нежирная, куском или рубленная; щука, судак, окунь, минтай, лимонелла, горбуша, в вареном виде или запеченная.
Молоко в блюда 20-25% не более, кисломолочные продукты, творог, сметана и сыр нежирные, запеканка и пудинги творожные. Яйца 3-4 в неделю всмятку или белковые омлеты.
Яйца 3-4 в неделю всмятку или белковые омлеты.
Различные каши (кроме пшенной, перловой, ячневой), включая рассыпчатые. Каши на воде, с добавлением 25-30% молока. Паровые и запеченные пудинги, запеканка и биточки манные, котлеты рисовые паровые, плов с фруктами, отварная вермишель, мелконарубленные макароны.
Из овощей картофель, морковь, цветная капуста, кабачки, патиссоны отварные или паровые непротертые, в виде пюре, запеканок; при переносимости — капуста белокочанная, свекла вареные. Суфле из свеклы или моркови с творогом. Салат лиственный со сметаной. Спелые томаты в сыром виде до 100 гр.
Из фруктов и ягод; рекомендуются сладкие, спелые в сыром виде ограничено (100-150 гр.) с нежной не жесткой кожурой или без нее (кроме винограда и ананаса). Допускается запекание и протирание фруктов и ягод с добавлением небольшого количества сахара или при переносимости меда.
Из напитков: чай, кофе (суррогат или молотой натуральный, некрепкий), какао без молока.
Не рекомендуется употреблять следующие продукты в питании, которые могут привести к обострению заболевания: хлеб ржаной, свежий, изделия из сдобного теста и слоеного теста. Крепкие жирные бульоны, молочные супа, щи, борщи, рассольник, окрошку, супы из бобовых и грибов. Жирные сорта мяса, утку, гуся, копченые колбасы, консервы, жирные сорта рыбы, копченую рыбу.
Из овощей: редис, редька, свежий лук, чеснок, брюкву, огурцы, репа, щавель, шпинат, грибы; из фруктов: сливы, инжир, бананы и курага (ограничено), финики.
Примерное меню в период умеренного обострения:
Первый завтрак: Рыба отварная, пюре картофельное, каша рисовая протертая (на воде 25% молока), чай.
Второй завтрак: Творог кальцинированный.
Обед: Суп с мясными фрикадельками с добавлением манной крупы и картофеля, суфле мясное с гречневой кашей, желе яблочное.
Полдник:
Ужин: Язык отварной с вермишелью, компот из сухофруктов с добавлением черноплодной рябины, галетное печенье.
Примерное меню в период ремиссии:
Первый завтрак: Яйцо всмятку, каша овсяная, чай.
Второй завтрак: Яблоки запеченные.
Обед: Суп крестьянский на бульоне, плов из отварного мяса, кисель из клюквы.
Полдник: Отвар шиповника, сушка малая.
Ужин: Рыба отварная, картофельное пюре, пудинг творожный, чай. На ночь кефир.
Энтероколит — открытая угроза здоровью кишечника
 Заболевание может протекать как в острой, так и в хронической форме. Для энтероколита кишечника характерна выраженная клиническая симптоматика, которая сопровождается значительным ухудшением общего состояния человека. Для подтверждения диагноза воспаление кишечника используются методы лабораторно-инструментального обследования. Для лечения энтероколита принимается целый комплекс мер.
Заболевание может протекать как в острой, так и в хронической форме. Для энтероколита кишечника характерна выраженная клиническая симптоматика, которая сопровождается значительным ухудшением общего состояния человека. Для подтверждения диагноза воспаление кишечника используются методы лабораторно-инструментального обследования. Для лечения энтероколита принимается целый комплекс мер.Разновидности энтероколита
С учётом причины развития воспалительного процесса в слизистой оболочке, можно выделить такие разновидности энтероколитов:
- Алиментарные. Причиной развития воспалительного процесса является нерациональное питание, злоупотребление алкоголем, а также избыточное употребление жареной и острой пищи.
- Паразитарные. Развивается данное состояние при гельминтозах, а также при инфицировании кишечника амебами и трихомонадами.
- Бактериальные. Острый воспалительный процесс в тонком и толстом кишечнике развивается при таких инфекционных заболеваниях бактериальной природы, как шигеллёз, сальмонеллёз, дизентерия.

- Токсические. Воспалительный процесс слизистой оболочки формируется под воздействием ядов, токсинов, едких химикатов и некоторых лекарственных средств.
- Механические. Нередко, причиной возникновения острого или хронического воспалительного процесса в кишечнике являются постоянные и длительные запоры.
- Вторичные. В данном случае, воспалительный процесс в слизистой оболочке кишечника развивается на фоне других острых и хронических заболеваний.
Клинические симптомы
Острый энтероколит дает о себе знать внезапно. Человека беспокоят такие симптомы, как повышенное газообразование в кишечнике (метеоризм), боль в околопупочной области, тошнота и рвота. На языке может наблюдаться белый налет, а при надавливании на область живота отмечается усиление боли. Острое течение колита кишечника сопровождается диареей. Если заболевание имеет инфекционную природу, то в испражнениях наблюдаются примеси крови или слизи. К дополнительным симптомам острого течения энтероколита, относят слабость, общее недомогание, мышечную боль и повышение температуры тела.
На языке может наблюдаться белый налет, а при надавливании на область живота отмечается усиление боли. Острое течение колита кишечника сопровождается диареей. Если заболевание имеет инфекционную природу, то в испражнениях наблюдаются примеси крови или слизи. К дополнительным симптомам острого течения энтероколита, относят слабость, общее недомогание, мышечную боль и повышение температуры тела.
Хронический энтероколит может сопровождаться слабовыраженными клиническими проявлениями. Распознать обострение хронического энтероколита можно по таким симптомам:
- Вздутие живота (метеоризм).
- Чередование запоров и диареи.
- Боль в животе. Болевой синдром при обострении хронического энтероколита может быть разлитым или локализоваться в околопупочной зоне. Как правило, боль усиливается во второй половине дня.
- Формирование бродильных и гнилостных процессов в толстом кишечнике.
- Астено-вегетативный синдром. Это состояние сопровождается повышенной утомляемостью, слабостью, снижением внимания, апатией.

- Уменьшение массы тела. Данный симптом возникает преимущественно при воспалительном поражении тонкого кишечника.
Как диагностируется энтероколит
Острая форма заболевания, как правило, диагностируется на основании жалоб человека. Дополнительно используются результаты бактериологического исследования кала и копрограммы. Подтвердить хроническое течение воспалительного процесса в тонком и толстом кишечнике, помогают такие методы обследования:
- Рентгенография пассажа бария.
- Колоноскопия.
При выполнении лабораторной диагностики хронического энтероколита, в результатах исследования может отмечаться снижение показателей гемоглобина, дислипидемия, диспротеинемия и изменении баланса ионов. В результатах исследования кала отмечаются такие признаки, как амилорея, стеаторея, креаторея.
Лечение
При остром течении воспалительного процесса назначается водно-чайная диета. При частых эпизодах рвоты и диареи препараты, восстанавливающие водно- солевой баланс. Диета при энтероколите кишечника может включать кашу на воде и рисовый отвар. Для снятия болевого синдрома при лечении энтероколита кишечника назначаются спазмолитики. Если заболевание имеет инфекционную природу, то дополнительно назначаются антибактериальные средства.
При частых эпизодах рвоты и диареи препараты, восстанавливающие водно- солевой баланс. Диета при энтероколите кишечника может включать кашу на воде и рисовый отвар. Для снятия болевого синдрома при лечении энтероколита кишечника назначаются спазмолитики. Если заболевание имеет инфекционную природу, то дополнительно назначаются антибактериальные средства.
Лечение хронического энтероколита зависит от причины развития данного состояния. Ключевое значение имеет лечение сопутствующих заболеваний желудочно-кишечного тракта, паразитарной или бактериальной инфекции, а также коррекция питания при энтероколите кишечника. Вне фазы обострения назначается диетический стол № 2 по Певзнеру. Если в клинической картине заболевания преобладают запоры, то назначается стол № 3. Если преобладает диарея, то назначается диетический стол № 4 по Певзнеру.
При остром и хроническом энтероколите кишечника у детей и взрослых, важно не только купировать воспалительный процесс в слизистой оболочке, но и сохранить количественный состав кишечной микрофлоры. В данной ситуации на помощь приходят метапребиотики, которые содержат натуральный питательный субстрат для полезных кишечных бактерий. Высокая результативность была отмечена при использовании метапребиотика Стимбифид Плюс в комплексном лечении симптомов энтероколита у детей и взрослых.
В данной ситуации на помощь приходят метапребиотики, которые содержат натуральный питательный субстрат для полезных кишечных бактерий. Высокая результативность была отмечена при использовании метапребиотика Стимбифид Плюс в комплексном лечении симптомов энтероколита у детей и взрослых.
Данное средство помогает снять воспалительный процесс, нормализовать баланс кишечной микрофлоры и ускорить процесс выздоровления. Эффект лечения симптомов энтероколита кишечника у взрослых наблюдается с первого дня приема средства.
Входящие в состав Стимбифид Плюс фруктополисахариды и фруктоолигосахариды, а также лактат кальция помогают предупредить развитие гнилостных и бродильных процессов в толстом кишечнике за счет стимуляции роста собственной кишечной микрофлоры человека.
/ Доктор Стимбифид
Если статья была полезна Вам, поделитесь ею с друзьями:
31 Диета при остром энтероколите
Лекция №5.
При остром энтероколите диета должна обеспечивать полное механическое и химическое щажение желудка, поэтому в течение 3 дней дают только отвары, 4-5 дни – диета №4, с нормируемым содержание белка (возможно 4б, 4в или 15). Для хронического энтероколита и энтерита характерно нарушение двигательной и секреторной функции кишок, ухудшение переваривания белков, частично липидов, всасываемость витаминов, минеральных веществ. Задачи диеты: способствовать нормализации функционирования кишок и других пораженных органов пищеварения, стимулировать восстановительной функции в оболочке кишечника, обеспечить физиологической потребности организма в пищевых веществах в условиях недостаточность пищеварения, устранить нарушение обмена веществ.
Увеличивают содержания животных белков, при сохранении норме количества жиров и углеводов, повышают количество липотропных веществ (K, Ca, Fe), витамины A, C, группы B. Блюда в протертом виде, убирают блюда улучшающие перестатику. В диете должно быть белка – 100-120г (1,5-1,8 г на 1 кг массы тела), жир- 80-100г, углеводы- 350-400г. Применяют диеты 4б (протертый вариант) или 4в (не протертый вариант), затем диета №2, после восстановления №15.
Применяют диеты 4б (протертый вариант) или 4в (не протертый вариант), затем диета №2, после восстановления №15.
При хроническом колите (поражение толстой кишки в период обострения поносов) рекомендуют диеты 4 или 4б, при резком обострении в первые дни – отвары. Длительность диеты 4-6 недель, при нормализации стула больного переводят на диету 4б. после восстановления диета №15.
При запорах, возникающих от нерационального механически щадящего питания, показана диета № 15 с увеличением послабляющих блюд, ограничение продуктов замедляющих перестатику и опорожнение кишок.
При запорах на фоне хронических заболеваний назначают диету 4б, далее 4в. Исключают богатые грубой клетчаткой продукты. Ограничивают: рис, макаронные изделия, манную крупу. При хронических заболеваниях кишок с преобладанием дискинетических запоров в период затухающего обострения и вне обострения диета №3.
При заболевании печени и желчевыводящих путей при отсутствие воспаления желудочно-кишечного тракта показана диета №5 ( увеличено содержание Mg). При язвенной болезни с запорами показана диета №1, с увеличенной долей овощей.
При язвенной болезни с запорами показана диета №1, с увеличенной долей овощей.
Кишечные ферментопатии.
Они обусловлены недостаточностью кишечных ферментов, часто встречается дефицит лактозы, пептидазы. Диета 4а-г (аглютеновая диета).
Рекомендуемые файлы
Энергетическая ценность 2800-300ккал. Механическое и химическое щажение.
Рекомендуем посмотреть лекцию «3. Земля как планета.».
Нарушение всасываемости (мальабсорбция).
Не способность желудочно-кишечного тракта всасывать один или несколько нутриентов. Причины нарушения всасывания относятся к нескольким категориям: 1) хирургическая
2) панкреатическая недостаточность 3) желчная недостаточность 4) воспалительные заболевания кишечника 5)злокачественные новообразования.
Панкреатит (и острый панкреатит) – воспалительная реакция поджелудочной железы, которая ведет к активации различных панкреатических ферментов.
Трипсин химотрипсин эластаза фосфолипаза липаза. Разрушают клеточные мембраны, начиная опухоль. Начинается отек, инфильтрующее, интерлакреатическое кровоизлияние, микроз.
Разрушают клеточные мембраны, начиная опухоль. Начинается отек, инфильтрующее, интерлакреатическое кровоизлияние, микроз.
Причины: желчные камни, алкоголь.
Лечебное питание при остром энтероколите
Заболевание представляет собой острое воспалительное поражение тонкой (энтерит) и толстой (колит) кишок, которое чаще протекает с одновременным вовлечением в патологический процесс желудка (гастроэнтероколит). Большинство случаев острого энтероколита протекает в виде катарального воспаления тонкой и толстой кишок; реже встречаются фибринозный, некротический и гнойный энтероколиты.
Алиментарные нарушения играют ведущую роль в развитии заболевания. Они сводятся к проникновению в тонкую кишку с пищей различных инфекционных возбудителей и их токсинов (сальмонеллы, стрептококки, стафилококки, возбудители дизентерии, холеры, гриппа и др.), ядовитых веществ небактериальной природы (ядовитые грибы, горькие ядра плодовых косточек, проросший картофель, ядовитые рыбные продукты и т. д.), химических ядов (мышьяк, соли тяжелых металлов, крепкие кислоты, щелочи и т. д.). Имеют значение переедание, употребление слишком острой, грубой пищи, крепких спиртных напитков, очень холодных жидкостей, сильно раздражающих пряностей, несовместимых пищевых продуктов и т. д. К числу других этиологических моментов относятся отравления некоторыми лекарствами (ртутные, салицилаты, слабительные и др.), аллергия (непереносимость некоторых продуктов, лекарств), а также реже встречающиеся факторы (тяжелые ожоги, отморожения, массивные ионизирующие облучения и т. д.).
д.), химических ядов (мышьяк, соли тяжелых металлов, крепкие кислоты, щелочи и т. д.). Имеют значение переедание, употребление слишком острой, грубой пищи, крепких спиртных напитков, очень холодных жидкостей, сильно раздражающих пряностей, несовместимых пищевых продуктов и т. д. К числу других этиологических моментов относятся отравления некоторыми лекарствами (ртутные, салицилаты, слабительные и др.), аллергия (непереносимость некоторых продуктов, лекарств), а также реже встречающиеся факторы (тяжелые ожоги, отморожения, массивные ионизирующие облучения и т. д.).
Понос и рвота ведут к выраженному обезвоживанию организма, гипонатриемии, гипохлоремии, гипокалиемии. Всасывание из кишок токсических продуктов, которые попадают туда с пищей или образуются в результате бродильных и гнилостных процессов, ведет к интоксикации всего организма. Нарушение ферментативной, всасывательной, двигательной и других функций тонкой кишки, а также нередкое вовлечение в патологический процесс желудка ведут к нарушению усвоения важнейших пищевых веществ..gif)
Лечебное питание при энтероколите направлено на уменьшение воспалительно-дистрофических изменений в слизистой оболочке кишок, восстановление нарушенных функций кишок, предотвращение в них бродильных и гнилостных процессов и корригирование обменных нарушений. В связи с этим необходимо прежде всего максимальное механическое, химическое и термическое щажение кишок. Этого достигают назначением в начале заболевания, после проведения неотложных мероприятий (промывания желудка, дачи слабительных, очистительных клизм, введения сердечных и т. д.), одного-двух «голодных» дней. В эти дни помимо парентерального введения жидкости (5 % глюкоза, изотонический раствор натрия хлорида) рекомендуется обильное питье (6—8 стаканов в сутки) слегка подслащенного или без сахара теплого чая с черничным соком, лимоном или добавлением одной столовой ложки красного вина. Это обусловлено обезвоживанием организма в связи с поносом и рвотой. Жидкость способствует также выведению токсинов из организма. Вместо чая могут быть использованы в теплом виде отвары шиповника или черники, компоты из яблок, груш или черной смородины. Все эти жидкости обладают вяжущим действием, что способствует нормализации стула. На второй день прием указанных выше жидкостей может быть заменен яблочной диетой (1—1,5 кг протертых без кожуры зрелых яблок мягкого и некислого сорта в 4—6 приемов). Яблочная диета особенно благоприятна при наклонности к гнилостным процессам в кишках.
Все эти жидкости обладают вяжущим действием, что способствует нормализации стула. На второй день прием указанных выше жидкостей может быть заменен яблочной диетой (1—1,5 кг протертых без кожуры зрелых яблок мягкого и некислого сорта в 4—6 приемов). Яблочная диета особенно благоприятна при наклонности к гнилостным процессам в кишках.
В последующие 2—3 дня диету постепенно расширяют за счет продуктов, не раздражающих кишки и не возбуждающих секрецию пищеварительных соков и движение кишок. К таким блюдам относятся слизистые отвары из рисовой, овсяной или манной круп с добавлением небольшого количества сливочного масла, мясное пюре, протертый творог, 2—3-дневные кисломолочные продукты (кефир, простокваша), кисели и желе из черники, смородины, вишни, малины, клубники, различные пудинги, соки из айвы, граната, апельсинов, мандаринов. Далее, по мере улучшения состояния больного, диету еще более расширяют за счет протертых каш, паровых тефтелей, кнелей, фрикаделей, котлет, хорошо проваренной рыбы. Таким образом осуществляется постепенный переход на лечебную диету № 4. Она предусматривает некоторое ограничение соли (8 г), что оказывает противоспалительное действие. Однако в первые дни заболевания в связи с гипонатриемией и гипохлоремией из-за поноса и рвоты необходимо вводить достаточное количество натрия хлорида парентеральным путем.
Таким образом осуществляется постепенный переход на лечебную диету № 4. Она предусматривает некоторое ограничение соли (8 г), что оказывает противоспалительное действие. Однако в первые дни заболевания в связи с гипонатриемией и гипохлоремией из-за поноса и рвоты необходимо вводить достаточное количество натрия хлорида парентеральным путем.
В диете № 4 несколько ограничено количество жиров (70 г), что целесообразно, так как жиры (особенно тугоплавкие) относятся к числу трудноусвояемых продуктов. Они тормозят желудочную секрецию и способствуют опорожнению кишок. В то же время при острых энтероколитах и без того наблюдаются понос и тенденция к снижению желудочной секреции. Вводят повышенное количество витаминов (особенно аскорбиновой кислоты — 100—150 мг и ниацина — 60—70 мг), способствующих репаративным процессам и восстановлению нарушенных функций.
Показано употребление продуктов, богатых солями кальция (творог, неострые сорта протертого сыра). Соли кальция обладают вяжущим, противовоспалительным и десенсибилизирующим действием.
Исключаются молоко, соленые, острые, холодные блюда, сырые и вареные фрукты, овощи, консервированные и маринованные продукты, пряности, ржаной хлеб, изделия из теста, жирная и жареная пища, мед, газированные напитки.
Пищу принимают в теплом виде дробно — 5—6 раз в сутки. Однако диета № 4 имеет низкую энергетическую ценность. Поэтому ее можно назначать на короткое время (3—5 суток) при условии соблюдения постельного режима. В дальнейшем, по мере ликвидации симптомов заболевания и расширения двигательного режима, больного необходимо переводить на более полноценное и разнообразное питание (диеты №4б, 2, 5а, 4в, 15).
В случаях затянувшегося острого энтерита и при пониженном питании больных следует переводить на специальную энтеритную диету (Е. А. Беюл), характеристика которой приводится при описании хронического энтерита.
Если по мере ликвидации заболевания развивается запор, его устранению способствуют однодневные молочнокислые продукты (кефир, простокваша), свекольный и морковный соки, протертые вареные овощи (морковь, свекла, цветная капуста, тыква).
Тщательное выполнение диетических рекомендаций является важной мерой профилактики перехода острого энтероколита в хронический.
Питание при хроническом энтероколите. Большая книга о питании для здоровья
Питание при хроническом энтероколите
В зависимости от степени выраженности клинических проявлений больных хроническим энтероколитом условно делят на три группы – стадии заболевания, согласно классификации, принятой в клинике лечебного питания.
К I стадии хронического энтероколита относят больных, у которых преобладают следующие «кишечные» жалобы: непостоянные болевые ощущения в животе, вздутия, урчание, переливание в кишечнике, склонность к поносам. Признаков значительного нарушения общего состояния при этом не наблюдается, имеют место лишь нерезко выраженные симптомы гиповитаминозов, умеренное похудание. Длительные ремиссии у этих больных сменяются кратковременными обострениями заболевания, связанными чаще всего с погрешностями в диете.
У больных хроническим энтероколитом II стадии (средней степени тяжести), кроме выраженных «кишечных» жалоб, имелись отчетливые нарушения со стороны общего состояния организма и процесса обмена веществ. У них более постоянная диарея (поносы). Больных беспокоит урчание кишечника, вздутие живота, общая слабость, быстрая утомляемость, снижение работоспособности.
У них более постоянная диарея (поносы). Больных беспокоит урчание кишечника, вздутие живота, общая слабость, быстрая утомляемость, снижение работоспособности.
У больных хроническим энтероколитом III стадии (тяжелого течения) клинические проявления заболевания наиболее резко выражены. Наряду с тяжелыми нарушениями функции кишечника имеют место и нарушения общего состояния организма: отмечается дефицит веса, гипопротеинемия (снижение уровня белка в крови), выраженные гиповитаминозы, минеральная недостаточность, анемия.
Для хронического энтерита и энтероколита средней степени тяжести и тяжелого течения характерно нарушение всасывания пищевых веществ в тонкой кишке – мальабсорбция (лат. malus – «плохой», лат. absorptio – «поглощение», «всасывание»). Мальабсорбция приводит к потере массы веса (похудание, вплоть до истощения), гиповитаминозам, анемии, остеопорозу.
При хроническом энтероколите и энтерите используются блюда из диетических столов № 4б и № 4в.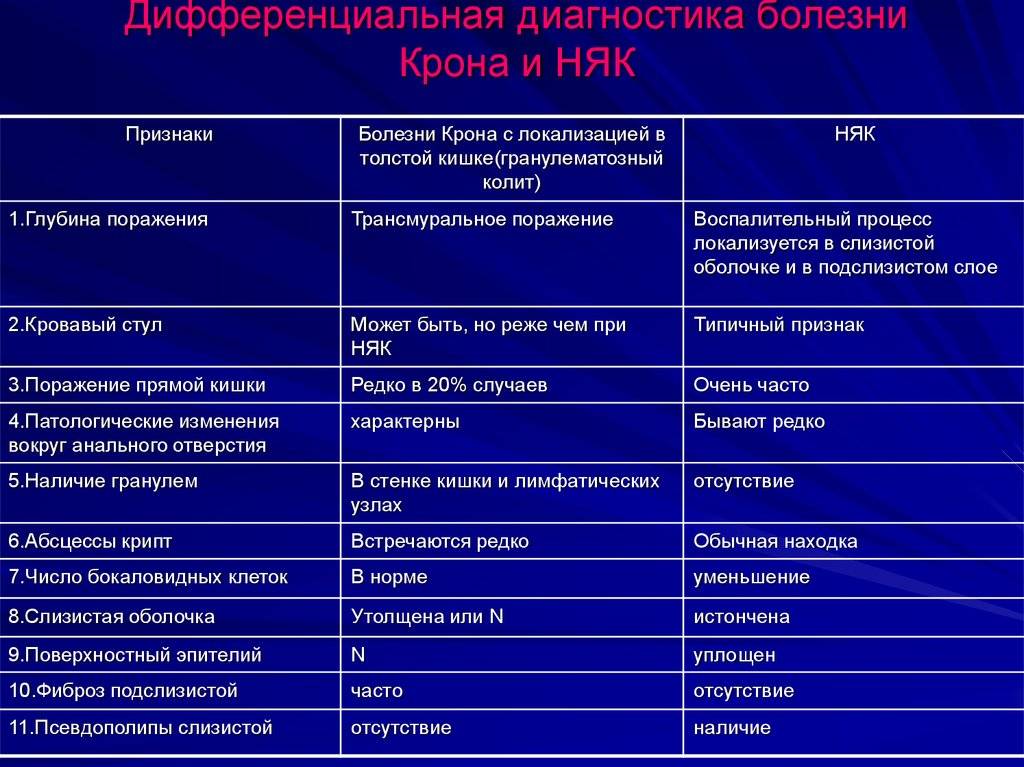 Добавляются блюда, содержащие животный белок (диета с повышенным содержанием белка в рационе до 130 – 140 г).
Добавляются блюда, содержащие животный белок (диета с повышенным содержанием белка в рационе до 130 – 140 г).
Данный текст является ознакомительным фрагментом.
Продолжение на ЛитРесфрукты и овощи могут довести до хронического колита
Как грубо!
Сырые овощи и фрукты содержат много грубой клетчатки, которая заставляет кишечник активнее работать. При колите воспаляется слизистая оболочка кишки, и такая нагрузка оказывается ей не под силу. В этой ситуации даже один огурчик с грядочки чреват серьезными неприятностями на следующее утро – болью и диареей.
Если кишечник отказывается перерабатывать грубую клетчатку, нужно пощадить его. Всю растительную пищу перетирайте миксером до получения однородной массы и ешьте пюре небольшими порциями. Выбирая ягоды и фрукты, остановитесь на тех, которые уменьшают сокращения кишечника – это черника, черемуха, груши и айва.
Выбирая ягоды и фрукты, остановитесь на тех, которые уменьшают сокращения кишечника – это черника, черемуха, груши и айва.
Если эти меры не остановят диарею, придется перейти с сырых фруктов и овощей на вареные. Только не забывайте, что при варке полезные вещества переходят в воду. Поэтому не выливайте ее – овощной отвар пригодится для приготовления супов, каш или овощного рагу. А еще лучше готовить овощи на пару, так в них сохраняется больше витаминов.
Излишнюю активность кишечника можно ослабить, если есть вязкую пищу – кисели, муссы и желе. На первое как нельзя лучше подойдут слизистые овощные супы. Хорошо бы освоить и приготовление таких блюд, как суфле и запеканка из овощей и фруктов.
Колит всегда сопровождается дисбактериозом, при котором кишку заселяют гнилостные бактерии. Именно поэтому страдающие колитом плохо переносят сладкие фрукты и ягоды. Содержащийся в них фруктовый сахар легко усваивается микробами, которые начинают усиленно размножаться. Так что от винограда, абрикосов, дыни, бананов, фиников, тыквы и свеклы следует отказаться. На десерт можно съесть варенье, джем, повидло, фруктовую домашнюю пастилу, зефир, печеные яблоки и груши, но только совсем немного.
Так что от винограда, абрикосов, дыни, бананов, фиников, тыквы и свеклы следует отказаться. На десерт можно съесть варенье, джем, повидло, фруктовую домашнюю пастилу, зефир, печеные яблоки и груши, но только совсем немного.
Пора восстановиться
После приступа колита переходить к сырым фруктам и овощам следует постепенно и осторожно, начиная со свежеотжатых соков. Ни в коем случае не ешьте овощи целиком, только мелко нашинкованные и понемногу – 100–150 граммов в день. Нельзя делать салаты из нескольких овощей и фруктов – вводите их в меню по одному, наблюдая за реакцией больного кишечника.
Чтобы восстановить нарушенное пищеварение, придется на время перейти на диетическое питание: только каши, да и те на воде, причем пшенную и перловую следует исключить. Супы нужно варить на нежирных бульонах. Перетирайте вареные мясо и рыбу, откажитесь от молока, заменив его кисломолочными продуктами. Забудьте про свежую сдобную выпечку и черный хлеб. Белый хлеб замените сухариками. Вредно при хроническом колите есть хлеб с отрубями и из муки грубого помола. Яйца варите всмятку или делайте из них омлет. Ограничьте соль и сахар.
Белый хлеб замените сухариками. Вредно при хроническом колите есть хлеб с отрубями и из муки грубого помола. Яйца варите всмятку или делайте из них омлет. Ограничьте соль и сахар.
Тяжелая артиллерия
Если нормализовать стул с помощью диеты не удается, придется прибегать к более сильным средствам.
Уменьшить перистальтику и вздутие живота помогут белая глина, крахмал и препараты висмута. Успокаивающее действие на слизистую оболочку оказывают отвары и настои из зверобоя, ромашки, листьев эвкалипта и шишек ольхи.
Унять не в меру разбушевавшийся кишечник помогают теплые грелки и согревающие компрессы со спиртом, с вазелиновым маслом и даже просто с теплой водой. Также полезны теплые хвойные ванны.
Впрочем, все эти средства радикально проблему не решают. При затянувшемся колите придется принимать антибиотики – они уничтожат расплодившиеся в кишечнике болезнетворные микробы. Разумеется, начинать прием можно только после консультации гастроэнтеролога. Сходить к врачу важно и потому, что причиной диареи после употребления сырых овощей и фруктов может быть не только колит. Толстая кишка – лишь последнее звено в длинной цепи пищеварения. При заболеваниях вышележащих органов грубая растительная клетчатка поступает в кишечник практически в неизмененном виде. Естественно, даже здоровой кишке не под силу справиться с такой нагрузкой. Гастроэнтеролог сможет установить истинную причину.
Сходить к врачу важно и потому, что причиной диареи после употребления сырых овощей и фруктов может быть не только колит. Толстая кишка – лишь последнее звено в длинной цепи пищеварения. При заболеваниях вышележащих органов грубая растительная клетчатка поступает в кишечник практически в неизмененном виде. Естественно, даже здоровой кишке не под силу справиться с такой нагрузкой. Гастроэнтеролог сможет установить истинную причину.
Диета при колите кишечника: правильно составляем меню
При заболеваниях органов пищеварения, в том числе и при колите, для лечения используются не только лекарства. Для улучшения состояния очень важно правильно подбирать продукты питания, то есть, требуется специальная диета.
Что это за заболевание?
Колитом принято назвать воспалительный процесс, затрагивающий внутреннюю оболочку кишок. Воспаление может быть спровоцировано разнообразными причинами. Это может быть инфекция, наследственная предрасположенность, отравления и пр.
Проявляется заболевание болями в животе, поносами или, напротив, запорами. Лечение заболевания назначается врачом, после проведенных обследований. Но кроме лекарств, доктор обязательно даст рекомендации по питанию.
Общие принципы
Какой же должна быть диета при колите кишечника? Во-первых, нужно исключить голодание с последующим употреблением большого количества пищи. Ведь многие люди не успевают утром позавтракать, в обед решают, какие-то вопросы, успевая перекусить чаем с пирожком, и только вечером позволяют себе наесться «от души». Такой режим питания не принесет пользы и здоровым людям, а у людей, больных колитом, подобный распорядок дня способен вызвать приступ.
Первое правило: питаться нужно регулярно и часто, желательно шесть раз в день. Но объем пищи, съедаемый за один раз должен быть небольшим.
Во-вторых, съедаемая пища не должна раздражать слизистые органов пищеварения. Отсюда вытекает второе правило: еда не должна быть очень горячей или слишком холодной, не следует использовать острые специи, нужно избегать продуктов, которые плохо перевариваются.
Придется контролировать количество клетчатки, так как она способствует возникновению спазмов в воспаленном кишечнике. Поэтому придется отказаться от салатов из сырых овощей и большинства сырых фруктов. Можно есть в небольшом количестве свежие яблоки и груши, но перед этим важно срезать с фруктов кожуру и тщательно удалить семенные коробочки.
В число запрещенных продуктов попадают ягоды с большим количеством семян (клубника, малина и пр.). Нельзя использовать в питании отруби, придется избегать хлеба и другой выпечки, в состав которой включен этот продукт.
Еду желательно есть только свежую и домашнего приготовления, при готовке использовать рецепты, в которых не используется жарка, пассирование и пр.
Вопрос о целесообразности использования молочных продуктов решается индивидуально. При непереносимости лактозы молочное придется исключить. Если больной переносит молоко и кисломолочные продукты нормально, то можно включать их в рацион в небольшом количестве. Недостаток кальция, который может быть спровоцирован исключением молочной пищи, можно будет компенсировать за счет биодобавок.
Недостаток кальция, который может быть спровоцирован исключением молочной пищи, можно будет компенсировать за счет биодобавок.
Нужно избегать и слишком жирных продуктов, даже полезное растительное масло следует употреблять умерено. Существенно ограничивать необходимо и сахар, нужно следить, чтобы этого продукта в суточном рационе было не более 20 граммов.
Более конкретные рекомендации по питанию можно получить после уточнения диагноза, так как колиты могут протекать в разных формах.
Колит, сопровождающийся запорами
Диета при колите кишечника с запорами должна включать в себя продукты, оказывающие послабляющее действие. В период ремиссии, когда нет острых проявлений воспаления, в рацион допускает включать сахаристые вещества: мед, сладкие фрукты. А также, продукты с содержанием жиров – сливки, сметану, сливочное масло (все это в умеренном количестве).
Овощи следует есть в приготовленном виде, полезны овощные супы, рагу. При отсутствии обострения в небольшом количестве можно есть и свежие овощи, но в небольших количествах.Разрешены:
При отсутствии обострения в небольшом количестве можно есть и свежие овощи, но в небольших количествах.Разрешены:
- тыква;
- свекла;
- морковь;
- капуста цветная;
- помидоры;
- кабачки;
- сельдерей.
Из фруктов полезны яблоки, можно есть сухофрукты: курагу, чернослив, изюм. Однако нужно помнить, что сухофрукты очень калорийны, поэтому есть их нужно в небольшом количестве.
Избегать при этом виде колита нужно хлеба и выпечки из муки высшего сорта, крепких концентрированных бульоны, пряных и острых соусов, жирного мяса, грибов, шоколада.
Меню на день может быть таким:
- гречневая каша с небольшим количеством сливочного масла или творог, творожная запеканка с добавление кураги или изюма;
- печеные яблоки, немного сухого печенья;
- суп овощной вегетарианский, паровые котлеты из телятины с тушеными кабачками, компот;
- салат из отварной свеклы с черносливом, заправленный небольшим количеством сметаны;
- овощная запеканка с мясным фаршем.

Колит, сопровождающийся диареей
А вот при колите кишечника с диареей нужно, напротив, употреблять продукты, оказывающие закрепляющее действие. При таком типе заболевание рекомендуется сократить число приемов пищи до пяти, то есть, исключить второй завтрак или полдник.
В меню нужно включать блюда, приготовленные на пару. Полезен рис, нежирное мясо, вермишель. Хлеб стоит употреблять в виде сухариков, свежая выпечка исключается полностью. Очень полезен кисель, он обволакивает слизистые, защищая их от раздражения.
Примерный дневной рацион:
- суфле творожное, чай;
- каша молочная рисовая с печеным яблоком;
- суп-пюре из картофеля, можно с добавлением протертого отварного мяса, паровая рыба, кисель;
- крупеник из гречневой каши.
Язвенный колит
Лечебная диета при язвенном колите толстой кишки предусматривает четырех разовое питание, причем нужно составлять меню так, чтобы 70% дневного рациона приходилось на завтрак и обед. Вся еда должна подаваться на стол теплой, продукты следует отваривать или тушить.
При язвенном колите нужно следить за количеством белка в рационе. Дело в том, что белки расходуются из-за воспалительного процесса и интоксикации организма. Норма белка составляет 1,5 грамма (для женщин) и 2 грамма (для мужчин) на каждый килограмм веса. Однако и превышать указанные нормы не рекомендуется, так как это приводит к развитию гнилостных процессов в кишечнике.
Белок можно получить из яиц (лучше готовить паровой омлет), постного мяса, творога, нежирных сортов рыбы, сыра с небольшим процентом жирности.
А вот количество жиров нужно строго ограничивать, этого вещества не должно быть больше 60 граммов в сутки. Норма углеводов составляет 250 граммов в сутки, а вот количество клетчатки нужно строго контролировать. Поэтому в меню включают овощи с невысоким содержанием клетчатки: кабачки, картофель, тыкву. А также каши, вермишель.
Примерный рацион на день:
- паровая котлета с рисовой кашей. В кашу можно добавить немного сливочного масла, яблоко печеное;
- картофельный суп с фрикадельками, запеканка из вермишели с мясным фаршем, кисель из черники, несколько сухариков;
- рыбная котлета, пюре картофельное.
Как питаться при обострении?
Заболевание может протекать в острой и хронической форме. При остром колите или при обострении хронического процесса нужно особенно тщательно соблюдать диету.
В первый день заболевание стоит постараться совсем обойтись без пищи, а вот пить нужно больше, особенно полезны травяные чаи, отвар из ягод шиповника. Если продержаться без пищи сложно, можно съесть несколько белых сухариков (не за один раз, а распределив еду на день).
Начиная со второго дня при остром колите кишечника можно постепенно увеличивать количество еды, добавляя в рацион продукты, не вызывающие раздражения слизистой органов ЖКТ. Диету следует составлять индивидуально с учетом рекомендаций лечащего врача, наблюдающего за течением болезни.
Как питаться при хронической форме?
Колит нередко протекает хронически, с периодическими обострениями. В периоды ремиссии больной может чувствовать себя хорошо, но все же нужно придерживаться диетического питания.
Лечебная диета при хроническом колите кишечника должна быть полноценной и сбалансированной, но в то же время щадящей. Следует избегать жареных блюд, копченостей, острых специй, маринадов.
После снятия признаков воспаления можно переходить на расширенную диету – стол 4в. В рационе, по-прежнему, ограничивается свежий пшеничный и ржаной хлеб, выпечка, крепкие концентрированные бульоны, жирные продукты. Молоко можно употреблять, если больной хорошо его переносит. Можно есть небольшое количество сырых овощей и фруктов, за исключением редьки, редиса, огурцов, чеснока, лука. Более подробно рекомендации по питанию стоит обсудить с лечащим врачом.
Что мне есть? | Фонд Крона и колита
Не всегда легко узнать, какие продукты лучше всего подпитывают ваш организм, особенно если у вас болезнь Крона или язвенный колит. Ваша диета и питание составляют важную часть жизни при воспалительном заболевании кишечника (ВЗК), но не существует единой диеты, которая бы подходила для всех.
Питание влияет не только на симптомы ВЗК, но и на общее состояние здоровья и самочувствие. Без надлежащих питательных веществ симптомы болезни Крона или язвенного колита могут вызвать серьезные осложнения, включая дефицит питательных веществ, потерю веса и недоедание.
У нас есть несколько советов по здоровому питанию, которое должно быть хорошо сбалансированным и богатым питательными веществами. Эти советы предназначены только для образовательных целей. Вам следует поработать со своим врачом или диетологом, специализирующимся на ВЗК, чтобы помочь вам разработать индивидуальный план питания.
Смотрите нашу беседу в Facebook в прямом эфире с Эмили Халлер, диетологом Michigan Medicine! Подключайтесь, чтобы услышать, как Эмили рассматривает факты о диете, развенчивает мифы, рассказывает об ограничениях и освещает текущие исследования.
Приготовление пищи и планирование питания
Хотя универсального подхода к планированию питания не существует, эти советы помогут вам улучшить ежедневное питание:
Ешьте четыре-шесть небольших порций в день.
Сохраняйте водный баланс — пейте столько, чтобы моча оставалась светло-желтой и прозрачной — с водой, бульоном, томатным соком или раствором для регидратации.
Пейте медленно и не используйте соломинку, так как вы можете проглотить воздух, что может вызвать газообразование.
Готовьте еду заранее и держите свою кухню заполненной продуктами, которые вы хорошо переносите (см. Список ниже).
Используйте простые методы приготовления — отваривание, приготовление на гриле, приготовление на пару, припуск.
Ведите дневник питания, чтобы записывать, что вы едите, и любые симптомы, которые могут у вас возникнуть.
Еда во время вспышки огня
Есть определенные продукты, которых вы можете избегать при обострении ВЗК, а также другие продукты, которые могут помочь вам получить нужное количество питательных веществ, витаминов и минералов, не усугубляя ваши симптомы.
Ваша медицинская бригада может посадить вас на элиминационную диету, при которой вы избегаете определенных продуктов, чтобы определить, какие симптомы вызывают.Этот процесс поможет вам определить распространенные продукты, которых следует избегать во время обострения. Элиминационные диеты следует проводить только под наблюдением вашей медицинской бригады и диетолога, чтобы они могли убедиться, что вы по-прежнему получаете необходимые питательные вещества.
Некоторые продукты могут вызывать спазмы, вздутие живота и / или диарею. Также следует избегать многих продуктов-триггеров, если у вас диагностировали стриктуру, сужение кишечника, вызванное воспалением или рубцовой тканью, или если вы недавно перенесли операцию.Некоторые продукты легче перевариваются и могут обеспечить организм необходимыми питательными веществами.
Потенциальные триггерные продукты | Foods Пациенты с ВЗК могут терпеть |
Продукты с нерастворимой клетчаткой, которые трудно переваривать : фрукты с кожурой и семенами, сырые зеленые овощи (особенно крестоцветные овощи, такие как брокколи, цветная капуста или любые другие продукты с кожурой), цельные орехи и цельнозерновые | Фрукты с низким содержанием клетчатки : бананы, дыня, дыня и вареные фрукты.Обычно это рекомендуется пациентам, у которых есть стриктуры или которые недавно перенесли операцию |
Лактоза : сахар, содержащийся в молочных продуктах, таких как молоко, сливочный сыр и мягкие сыры | Постный белок : рыба, нежирная свинина, белое мясо птицы, соя, яйца и твердый тофу |
Невсасывающиеся сахара : сорбит, маннит и другие сахарные спирты, содержащиеся в жевательной резинке без сахара, конфетах, мороженом и некоторых фруктах и соках, таких как груша, персик и чернослив | Рафинированные зерна : закваска, картофельный или безглютеновый хлеб, белая паста, белый рис и овсянка |
Сладкие продукты : выпечка, конфеты и соки | Полностью приготовленные овощи без косточек и кожи, не из семейства крестоцветных : кончики спаржи, огурцы, картофель и кабачки |
Продукты с высоким содержанием жира : масло, кокос, маргарин и сливки, а также жирные, жареные или жирные продукты | Пероральные пищевые добавки или домашние протеиновые коктейли : спросите своего врача или диетолога о том, какие добавки могут соответствовать вашим потребностям в питании |
Алкоголь и напитки с кофеином : пиво, вино, ликеры, газированные напитки и кофе | |
Острые продукты : «острые» специи |
Продолжительность видео 00:02:05
Что есть при вспышке Когда у вас воспалительные заболевания кишечника (ВЗК) и вы находитесь в середине обострения, очень важно избегать продуктов, которые могут вызвать дополнительные симптомы, и выбирать продукты, которые являются лечебными и питательными.Смотрите и слушайте, чтобы узнать больше о диетических рекомендациях при обострении.
Питание во время ремиссии
Важно поддерживать разнообразную и богатую питательными веществами диету, даже когда вы находитесь в стадии ремиссии и ваши симптомы стихли или даже исчезли. Добавляйте новые продукты медленно. Не забывайте пить воду, бульон, томатный сок и растворы для регидратации. Прежде чем вносить какие-либо изменения в свой рацион, проконсультируйтесь с врачом или диетологом.
Эти продукты могут помочь вам оставаться здоровыми и обезвоженными:
Продукты, богатые клетчаткой : овсяные отруби, бобы, ячмень, орехи и цельнозерновые, если у вас нет стомы, сужения кишечника или если ваш врач советует вам продолжать диету с низким содержанием клетчатки из-за стриктуры или недавней операции
Белок : нежирное мясо, рыба, яйца, орехи и тофу
Фрукты и овощи : постарайтесь съесть как можно больше «красителей» и удалите кожуру и семена, если они вам мешают.
Продукты, богатые кальцием : зелень капусты, йогурт, кефир и молоко (если у вас непереносимость лактозы, выбирайте молочные продукты без лактозы или используйте пищеварительный фермент лактазы)
Еда с пробиотиками : йогурт, кимчи, мисо, квашеная капуста и темпе
Продолжительность видео 00:02:10
Питание при ремиссии Когда вы находитесь в стадии ремиссии воспалительных заболеваний кишечника (ВЗК), очень важно сосредоточиться на разнообразной и богатой питательными веществами диете.Смотрите и слушайте, чтобы узнать больше о диетических рекомендациях в период ремиссии.
IBD Aid и кето-диеты при язвенном колите
То, что вы едите, может иметь значение, если у вас язвенный колит (ЯК). Правильная пища может облегчить симптомы во время обострения и обеспечить вас необходимыми питательными веществами, когда вы хорошо себя чувствуете. Но не существует универсальной диеты для всех с ЯК.
«Первой линией лечения по-прежнему являются лекарства, и на самом деле не существует какой-либо конкретной диеты, которая либо помогала бы вам, либо причиняла вам боль», — говорит Ширли Энн Коэн-Мекельбург, доктор медицины, преподаватель клинической практики в Мичиганском университете.
Но вы можете употреблять пищу вместе с лекарствами, чтобы уменьшить симптомы, — говорит она.
Лучший план для вас будет зависеть от ваших конкретных симптомов, вашей непереносимости и того, сколько изменений вы хотите внести, — говорит Райан Уоррен, зарегистрированный диетолог-диетолог Weill Cornell Medicine.
Вот некоторые из популярных диет при язвенном колите.
Конкретная углеводная диета (SCD)
По этому плану вы режете все злаки и крахмалистые овощи, например картофель.Вы также отказываетесь от многих обработанных пищевых продуктов, молока и всех форм сахара, кроме меда. По словам Уоррена, SCD исключает углеводы, для переваривания которых требуется много времени.
«Он удаляет сложные углеводы в надежде уничтожить голод некоторых кишечных микробов, ответственных за многие пищеварительные симптомы», — говорит Уоррен. «Это может помочь уменьшить раздражающие желудочно-кишечные симптомы, такие как газы, вздутие живота и диарея».
Диета может быть трудной, — говорит Уоррен. Будьте внимательны к ингредиентам и этикеткам продуктов и внесите реальные изменения в то, что вы едите.Узнайте больше о конкретной углеводной диете.
Средиземноморская диета
В соответствии с традиционной средиземноморской диетой вы едите в основном растения, включая фрукты и овощи, цельнозерновые, бобовые и орехи. Ограничьте употребление красного мяса и выберите оливковое масло, рыбу и птицу. Уоррен часто рекомендует сначала эту противовоспалительную диету людям без особых симптомов.
«Это воспалительное заболевание кишечника», — говорит она. «Поэтому мы ищем то, что можно включить в рацион, чтобы помочь справиться с воспалением.”
Если вам сложно есть фрукты, овощи и орехи целиком из-за таких симптомов ЯК, как диарея, кровавый стул, боли в животе и вздутие живота, попробуйте изменить способ их приготовления.
«Я никогда не хочу, чтобы эти пациенты жертвовали фактически здоровой и питательной растительной пищей, которую они едят», — говорит Уоррен. «Вместо этого мы говорим о том, как мы можем все еще включать эти продукты в рацион, но мягким, более легким в использовании способом». Подумайте о фруктовых и овощных коктейлях, супах и пюре. Узнайте, как соблюдать средиземноморскую диету.
Безглютеновая диета
Глютен — это белок, содержащийся в некоторых зерновых, включая пшеницу, ячмень и рожь.
«Глютен — это просто крупный, трудно перевариваемый белок, который мы часто исключаем, когда пациенты действительно пытаются использовать пищу и питание, чтобы управлять чем-то таким аутоиммунным по своей природе», — говорит Уоррен. «Это в основном помогает защитить иммунную систему от бомбардировки большим сложным белком, таким как глютен».
Как и большинство других диет, нет исследований, доказывающих, что отказ от глютена поможет UC, говорит Коэн-Мекельбург.Но у вас может быть непереносимость глютена, которая может усилить ваш ЯК, или глютен может усугубить ситуацию во время обострения, говорит она. Если вы откажетесь от глютена на пробный период, вы сможете увидеть, улучшатся ли ваши симптомы.
«Идея состоит в том, чтобы просто ограничить определенные продукты, которые могут быть непереносимы, и посмотреть, поможет ли это», — говорит Коэн-Мекельбург. Посмотрите видео о глютене.
Диета с низким содержанием остатков
Диета с низким содержанием клетчатки, разработанная с низким содержанием клетчатки, сокращает количество стула в кишечнике.Остаток — это клетчатка, оставшаяся в толстой кишке после пищеварения. Вы предпочтете белый хлеб цельнозерновому и будете есть консервированные или приготовленные фрукты и овощи вместо сырых. Ограничьте употребление молочных продуктов и откажитесь от орехов, бобовых, семян и сухофруктов.
Многие из ее пациентов считают, что зеленые листовые овощи раздражают их во время обострения, говорит Коэн-Мекельбург. «Многое из этого действительно на личном уровне, когда они будут знать:« Я не могу есть салат, когда вспыхну », — говорит она.« Это помогает лечить симптомы, избегая этих продуктов в течение определенного периода времени.
Если вы едите таким образом в течение длительного времени, вы можете не получать достаточно фолиевой кислоты или витамина С. Чтобы поддерживать здоровую диету, состоящую из цельных продуктов, вместо запрета на клетчатку постарайтесь изменить твердую консистенцию, говорит Уоррен. Например, выберите нежное миндальное масло вместо цельного миндаля или смешанный смузи вместо блюда с черникой. Посмотрите видео о диетах с низким содержанием остатков.
Диеты с низким содержанием FODMAP
FODMAP — это группа углеводов, которые сложно переваривать и которые могут ферментироваться в кишечнике.Они содержатся в таких продуктах, как молочные продукты, пшеница, бобы и косточковые фрукты.
Если вы чувствительны к FODMAPS, они могут вызвать газы, диарею, запор, вздутие живота и спазмы. В этой диете вы исключаете продукты с высоким содержанием FODMAP на 4-6 недель, а затем медленно добавляете их обратно.
«Я вижу, что люди делают неправильно с диетой FODMAP, потому что делают это сами и просто исключают все эти продукты, не понимая, что диета помогает определить, какая пища является проблемой, а не просто ограничивает ее в долгосрочной перспективе», — Коэн — говорит Мекельбург.«Уловка состоит в том, чтобы выяснить, какая еда виновата». Просмотрите слайд-шоу, чтобы узнать больше о продуктах с низким содержанием FODMAP.
Растительные диеты
Это может быть очень здоровый способ питания, но вам может потребоваться совет специалиста. Рекомендуется обратиться к врачу, гастроэнтерологу или диетологу за советом, чтобы убедиться, что вы удовлетворяете все свои потребности в питании.
Есть много способов придерживаться диеты, основанной на растениях. Варианты включают веганский, который не включает продукты животного происхождения, вегетарианский (включая яйца и молочные продукты), пескатарианский (включая яйца, молочные продукты и рыбу) или в основном растения с минимальным содержанием продуктов животного происхождения.
Растительные диеты, богатые фруктами и овощами, могут помочь при воспалениях. Тем не менее, есть много обработанных пищевых продуктов, приготовленных без продуктов животного происхождения, которые вам не подходят, в том числе много нездоровой пищи. На растительной основе вы хотите получить как можно больше питательной ценности из своей пищи.
«Это зависит от разнообразия растений, которые вы едите, — говорит Уоррен. — При желании я рекомендую в основном растительную диету с животным белком».
Если вы полностью исключили продукты животного происхождения, вам нужно будет принимать добавки витамина B12, если вы не получаете его из обогащенных продуктов.А если у вас низкий уровень железа из-за ЯК, вам может потребоваться убедиться, что вы получаете достаточно железа из вегетарианской или веганской диеты. Кроме того, по словам Уоррена, диета, состоящая только из растений, может быть сложной для желудка при активном ЯК.
«При некоторых из этих [воспалительных заболеваний кишечника] вы уже предрасположены к определенному дефициту питания, например, к дефициту железа при язвенном колите», — говорит Уоррен. «Так что убедитесь, что вы делаете это под руководством». Узнайте больше о диетах на основе растений.
Палеодиета
Исходя из продуктов, которые люди могли есть в эпоху палеолита, палеодиета включает постное мясо, фрукты и овощи.Вы не едите молочные продукты, злаки или бобовые.
Палео помогает избавиться от злаков и сократить потребление углеводов без строгих правил SCD, говорит Уоррен.
«Это модно, многие знают об этом, и, например, легче выйти поесть», — говорит она. «Но некоторые люди используют это как предлог, чтобы все время есть бекон. Это нужно делать правильно. На чем следует сосредоточиться, так это на фруктах и овощах ».
Один недостаток, говорит Уоррен: палеодиета исключает цельнозерновые и бобовые (например, арахис), которые могут быть частью здоровой противовоспалительной диеты.Просмотрите слайд-шоу, чтобы узнать все о палеодиете.
Кето-диета
При этой диете с очень низким содержанием углеводов вы едите много жиров. Это означает масла и мясо, небольшое количество фруктов и некоторые овощи, такие как зелень, болгарский перец и цветная капуста.
«Проблема с кето из-за того, что оно низкоуглеводное, это действительно затрудняет получение разнообразных растений, которые я хотел бы получить [пациентам]», — говорит Уоррен. «Я никогда не рекомендую это».
Противовоспалительная диета при ВЗК (IBD-AID)
IBD-AID является побочным продуктом специфической углеводной диеты.Его цель — сбалансировать полезные и вредные бактерии в кишечнике, чтобы уменьшить воспаление кишечника. Диета вводит продукты поэтапно и не включает зерна, обработанные продукты, рафинированный сахар и молоко.
Большая разница: IBD-AID делает упор на ежедневное употребление пребиотических продуктов (например, овса, бананов и лука) и продуктов с пробиотиками (например, йогурта, квашеной капусты и мисо).
GAPS Diet
Название расшифровывается как кишечник и психологический синдром. Еще одно ответвление ВСС — диета ограничивает углеводы, которые потребляют много энергии для пищеварения.Уоррен говорит, что вместо этого она рекомендует SCD, потому что за этим стоит больше доказательств.
Прерывистое голодание
Прерывистое голодание — это когда вы чередуете периоды приема пищи или кормления с периодами голодания. Периоды голодания могут означать, что вы совсем не едите (ограниченное по времени кормление) или что вы едите намного меньше, чем обычно (периодическое ограничение энергии). Вы можете поститься ежедневно с 21:00. и 13:00. на следующий день и ешьте только между 13:00. и 21:00 (вариант ограничения времени).Или вы можете чередовать полный день голодания с днем нормального питания (альтернативное голодание).
Исследования на животных и людях показывают некоторые перспективы использования периодического голодания как способа лечения симптомов язвенного колита. В одном исследовании микробиом (баланс кишечных бактерий) мышей, которые голодали, оказался более здоровым, чем у тех, кто этого не делал. Вид поста, казалось, имел значение. Ограниченное по времени кормление и периодическое ограничение энергии, казалось, работали лучше, чем голодание через день.
Однако доказательства еще не ясны. Не все исследования показали улучшение после голодания, и чтобы убедиться в этом, необходимы дополнительные исследования. Кроме того, голодание может быть непростым делом, особенно если у вас есть проблемы со здоровьем. Поговорите со своим врачом, если вы рассматриваете прерывистое голодание как способ справиться с язвенным колитом.
Язвенный колит — Жизнь с
Есть несколько вещей, которые вы можете сделать, чтобы контролировать симптомы язвенного колита и снизить риск осложнений.
Диетические советы
Хотя считается, что определенная диета не играет роли в возникновении язвенного колита, некоторые изменения в вашем рационе могут помочь контролировать это состояние.
Например, вам может быть полезно:
- ешьте небольшими порциями — употребление 5 или 6 небольших приемов пищи в день вместо трех основных приемов пищи может помочь контролировать ваши симптомы
- пейте много жидкости — при язвенном колите легко обезвожиться, так как при диарее можно потерять много жидкости; вода — лучший источник жидкости, и вам следует избегать кофеина и алкоголя, так как они усугубят диарею, и газированных напитков, которые могут вызвать метеоризм (газ)
- принимайте пищевые добавки — спросите своего терапевта или гастроэнтеролога, нужны ли вам пищевые добавки, поскольку в вашем рационе может не быть достаточного количества витаминов и минералов
Вести дневник питания
Также может быть полезно вести дневник питания, в котором записано, что вы едите.
Возможно, вы обнаружите, что можете переносить одни продукты, в то время как другие усугубляют симптомы.
Записывая, что и когда вы едите, вы сможете определить проблемные продукты и исключить их из своего рациона.
Но вы не должны исключать из своего рациона целые группы продуктов (например, молочные продукты), не посоветовавшись со своим лечащим врачом, поскольку вы можете не получать достаточно определенных витаминов и минералов.
Если вы хотите попробовать новую пищу, лучше всего пробовать только 1 сорт в день, потому что тогда легче определить продукты, вызывающие проблемы.
Диета с низким содержанием остатков
Временное употребление диеты с низким содержанием остатков или клетчатки иногда может помочь улучшить симптомы язвенного колита во время обострения.
Эти диеты предназначены для уменьшения количества и частоты дефекаций.
Примеры продуктов, которые можно есть как часть диеты с низким содержанием остатков, включают:
- хлеб белый
- рафинированные (не цельнозерновые) хлопья для завтрака, такие как кукурузные хлопья
- белый рис, очищенные (с низким содержанием клетчатки) макаронные изделия и лапша
- вареные овощи (без кожуры, семян или стеблей)
- нежирное мясо и рыба
- яиц
Если вы подумываете о диете с низким содержанием остатков, сначала обязательно поговорите со своим лечащим врачом.
Снятие напряжения
Хотя стресс не вызывает язвенного колита, успешное снижение уровня стресса может снизить частоту симптомов.
Может помочь следующий совет:
- упражнения — доказано, что они снимают стресс и поднимают настроение; Ваш терапевт или медицинская бригада могут посоветовать подходящий план упражнений
- методов релаксации — дыхательные упражнения, медитация и йога — хорошие способы научить себя расслабляться
- общение — жизнь с язвенным колитом может быть разочаровывающей и изолирующей; разговор с другими людьми может помочь
Для получения дополнительной информации и советов см .:
Эмоциональное воздействие
Жизнь с хроническим заболеванием, столь же непредсказуемым и потенциально изнурительным, как язвенный колит, может иметь значительное эмоциональное воздействие.
В некоторых случаях беспокойство и стресс, вызванные язвенным колитом, могут привести к депрессии.
Признаки депрессии включают чувство подавленности, безнадежности и прекращение получения удовольствия от занятий, которые раньше приносили удовольствие.
Если вы думаете, что у вас депрессия, обратитесь за советом к своему терапевту.
Вам также может быть полезно поговорить с людьми, страдающими язвенным колитом, лично или через Интернет.
Crohn’s and Colitis UK — хороший ресурс с подробной информацией о местных группах поддержки и большим количеством полезной информации о язвенном колите и связанных с ним вопросах.
Плодородие
Обычно это заболевание не влияет на шансы женщины с язвенным колитом забеременеть.
Но бесплодие может быть осложнением операции по созданию подвздошно-анального мешка.
Этот риск намного ниже, если вам сделана операция по отведению тонкой кишки через отверстие в брюшной полости (илеостомия).
Беременность
Большинство женщин с язвенным колитом, решивших завести детей, будут иметь нормальную беременность и иметь здорового ребенка.
Но если вы беременны или планируете беременность, вам следует обсудить это со своим лечащим врачом.
Если вы забеременеете во время обострения или у вас возникнет обострение во время беременности, существует риск, что вы можете родить раньше срока (преждевременные роды) или иметь ребенка с низкой массой тела при рождении.
По этой причине врачи обычно рекомендуют попытаться взять под контроль язвенный колит до того, как забеременеть.
Большинство лекарств от язвенного колита можно принимать во время беременности, включая кортикостероиды, большинство 5-ASA и некоторые виды иммунодепрессантов.
Но есть определенные лекарства, такие как некоторые типы иммунодепрессантов, которых следует избегать, поскольку они связаны с повышенным риском врожденных дефектов.
В некоторых случаях врачи могут посоветовать вам принимать лекарство, которое обычно не рекомендуется во время беременности.
Это может произойти, если они думают, что риски обострения перевешивают риски, связанные с лекарством.
Последняя проверка страницы: 23 января 2019 г.
Срок следующей проверки: 23 января 2022 г.
Диета при колите | План питания, Еда, которую следует есть и избегать, PDF
Дополнительная информация о язвенном колите
По данным Университета Джорджа Вашингтона, колит — это хроническое заболевание пищеварительной системы, характеризующееся воспалением внутренней оболочки толстой кишки.Инфекция, потеря кровоснабжения толстой кишки, воспалительное заболевание кишечника (ВЗК) и инвазия стенки толстой кишки коллагеном или лимфоцитарными лейкоцитами — все это возможные причины воспаления толстой кишки.
Следующие заболевания попадают в категорию колитов / ВЗК; все они поддаются лечению с помощью комбинации лекарств и улучшения ваших пищевых привычек:
Язвенный колит:
Язвенный колит — это хроническое воспалительное заболевание кишечника (ВЗК), при котором аномальные реакции иммунной системы вызывают воспаление и язвы на внутренней оболочке толстой кишки.Язвенный колит может развиться в любом возрасте, но более вероятно, что болезнь разовьется у людей в возрасте от 15 до 30 лет. Подробнее читайте ниже!
Колит Крона:
Болезнь Крона — воспалительное заболевание кишечника, вызывающее хроническое воспаление желудочно-кишечного тракта. Недавние исследования показывают, что наследственные, генетические факторы и факторы окружающей среды способствуют развитию болезни Крона. У людей с болезнью Крона безвредные бактерии ошибочно принимают за чужеродных захватчиков, и иммунная система вырабатывает ответную реакцию.Воспаление, вызванное иммунным ответом, не проходит. Это приводит к хроническому воспалению, изъязвлению и утолщению кишечной стенки.
Диверсионный колит:
Диверсионный колит представляет собой воспаление толстой кишки, возникшее после хирургического лечения, которое отводит поток кала от толстой кишки, обычно на временную илеостому или колостому. Его не следует путать с воспалительным заболеванием кишечника (ВЗК), даже если оно часто имитирует симптомы ВЗК.Диверсионный колит может возникнуть после хирургического лечения кишечных состояний, таких как недержание кала, рак кишечника или спонтанный хронический запор, не связанный с очевидной основной причиной.
Ишемический колит:
Ишемический колит (IC) — это воспалительное заболевание толстой или толстой кишки. Он развивается, когда в толстую кишку не поступает достаточный кровоток. ИЦ может возникнуть в любом возрасте, но чаще всего встречается у людей старше 60 лет. Накопление бляшек внутри артерий (атеросклероз) может вызвать хронический или долгосрочный ИЦ.Это состояние также может исчезнуть с помощью мягкого лечения, такого как краткосрочная жидкая диета и антибиотики.
Инфекционный колит:
Инфекция толстой кишки, вызванная бактериями, вирусами или паразитами, приводит к воспалительному типу диареи и составляет большинство случаев острой диареи. У этих пациентов наблюдаются гнойный, кровянистый и слизистый рыхлый стул, лихорадка, тенезмы и боли в животе.
Фульминантный колит:
Фульминантный колит — довольно редкая, но серьезная форма язвенного колита (ЯК).ЯК вызывает воспаление и язвы на слизистой оболочке толстой кишки. Этого не происходит с большинством людей, у которых есть UC. Менее 10% людей заболевают фульминантным колитом, обычно во время первого приступа симптомов. Воспаляется вся оболочка толстой кишки, вызывая серьезные симптомы, такие как кровавый понос и боль в животе. Фульминантный колит требует неотложной медицинской помощи. Вам нужно будет немедленно отправиться в больницу для лечения лекарствами и, возможно, операции.
Коллагенозный колит:
Коллагеновый колит (КК) — это заболевание, поражающее толстый кишечник.Это приводит к приступам водянистой диареи и болей в животе. Толстый кишечник является частью пищеварительного (желудочно-кишечного или желудочно-кишечного тракта). Желудочно-кишечный тракт идет от вашего рта до ректального отверстия. Толстый кишечник включает в себя как толстую, так и прямую кишку. Толстый кишечник получает продукты расщепления пищи из тонкого кишечника. Одна из его основных задач — реабсорбировать воду и электролиты, такие как соль. Ободочная кишка ведет к прямой кишке. Прямая кишка сохраняет ваши испражнения до того, как ваше тело устраняет их.При коллагенозном колите воспалительные клетки иммунной системы попадают в толстую кишку. Там они вызывают отек и воспаление. В редких случаях эти клетки также попадают в последнюю часть тонкой кишки.
Химический колит:
Химический колит — это тип колита, воспаления толстой или толстой кишки, вызванный попаданием агрессивных химикатов в толстую кишку с помощью клизмы или другой процедуры. Химический колит эндоскопически может напоминать язвенный колит, инфекционный колит и псевдомембранозный колит.
Микроскопический колит:
Микроскопический колит — это воспаление толстой кишки (толстой кишки), вызывающее стойкую водянистую диарею. Заболевание получило свое название от того факта, что для его идентификации необходимо исследовать ткань толстой кишки под микроскопом, поскольку ткань может казаться нормальной при колоноскопии или гибкой ректороманоскопии. Существуют различные подтипы микроскопического колита: коллагенозный колит, при котором в ткани толстой кишки образуется толстый слой белка (коллагена); Лимфоцитарный колит, при котором количество лейкоцитов (лимфоцитов) увеличивается в ткани толстой кишки; Неполный микроскопический колит, при котором встречаются смешанные признаки коллагенового и лимфоцитарного колита.
Лимфоцитарный колит:
При лимфоцитарном колите воспалительные клетки иммунной системы попадают в толстую кишку. Здесь они вызывают отек и воспаление тканей. В редких случаях эти клетки также проникают в последнюю часть тонкой кишки. Иммунные клетки (лимфоциты) также могут накапливаться в этой области. Воспаление может помешать вашему толстому кишечнику реабсорбировать столько воды, сколько должно. Это приводит к диарее, боли в животе и другим симптомам.
Обострения язвенного колита: 5 советов по их лечению
Обострения язвенного колита: 5 советов по их лечению
Изменение диеты и образа жизни может помочь контролировать симптомы язвенного колита и увеличить время между обострениями.
Персонал клиники МэйоОбострение язвенного колита — это возвращение симптомов после периода ремиссии. Это может быть диарея, боль и спазмы в животе, боль и кровотечение в прямой кишке, утомляемость и срочные дефекации. Хотя вы можете чувствовать себя беспомощным перед этими колебаниями, изменения в диете и образе жизни могут помочь контролировать симптомы и увеличить время между обострениями.
Попробуйте эти пять советов:
Пропустить молочный проход. Нет убедительных доказательств того, что диета вызывает язвенный колит. Но определенные продукты и напитки могут усугубить ваши признаки и симптомы, особенно во время обострения.
Молочные продукты — один из возможных виновников. Попробуйте ограничить или исключить молоко, йогурт, сыр, мороженое и другие молочные продукты. Это может помочь уменьшить симптомы диареи, боли в животе и газов.
Скажите нет клетчатке, если это проблемная пища. В целом, продукты с высоким содержанием клетчатки, такие как свежие фрукты и овощи и цельнозерновые продукты, являются отличными источниками питания.Однако, если у вас язвенный колит, эти продукты могут ухудшить ваши симптомы.
Держитесь подальше от орехов, семян, кукурузы и попкорна и посмотрите, заметите ли вы разницу в своих симптомах. Возможно, вам также придется отказаться от сырых фруктов и овощей, но не отказывайтесь полностью от этой группы продуктов. Попробуйте готовить на пару, запекать, жарить или даже готовить на гриле свои любимые продукты.
- Ешьте небольшими порциями. Кто сказал, что вы должны есть трехразовое питание каждый день? Вы можете почувствовать себя лучше, если будете есть пять или шесть раз в день небольшими порциями.Просто убедитесь, что вы планируете небольшие, здоровые и сбалансированные приемы пищи, а не перекусывать, не задумываясь в течение дня.
Относитесь к напиткам с умом. Пейте много жидкости каждый день. Вода — ваш лучший выбор.
Алкоголь, содержащийся в пиве, вине и коктейлях, может стимулировать работу кишечника и усугубить диарею. То же самое и с напитками, содержащими кофеин, такими как газированные напитки, чай со льдом и кофе. Газированные напитки также могут быть проблемой, потому что они часто выделяют газ.
Управляйте стрессом. Хотя стресс не вызывает язвенного колита, он может ухудшить ваши симптомы и вызвать обострения. Упражнения могут помочь снизить напряжение и улучшить работу кишечника.
Сосредоточьтесь на занятиях, которые вам нравятся, например, на велосипеде, ходьбе, йоге и плавании. Ваш врач может помочь вам составить план упражнений, который подходит именно вам.
Получайте самую свежую информацию о здоровье из клиники Мэйо на свой почтовый ящик.
Подпишитесь бесплатно и получите подробное руководство по здоровье пищеварительной системы, а также последние новости и новости о здоровье. Вы можете отказаться от подписки в любой время.
Подписаться
Узнайте больше об использовании данных Mayo Clinic.Чтобы предоставить вам наиболее актуальную и полезную информацию и понять, какие информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая имеющаяся у нас информация о вас. Если вы пациент клиники Мэйо, это может включать защищенную медицинскую информацию. Если мы объединим эту информацию с вашими защищенными информация о здоровье, мы будем рассматривать всю эту информацию как защищенную информацию и будет использовать или раскрывать эту информацию только в соответствии с нашим уведомлением о политика конфиденциальности.Вы можете в любой момент отказаться от рассылки по электронной почте, нажав на ссылку для отказа от подписки в электронном письме.
Спасибо за подписку
Ваш подробный справочник по здоровью пищеварительной системы скоро будет в вашем почтовом ящике. Вы также получите электронные письма от Mayo Clinic о последних новостях в области здравоохранения, исследованиях и уходе.
Если вы не получите наше письмо в течение 5 минут, проверьте папку со спамом и свяжитесь с нами. на [email protected].
Извините, что-то пошло не так с вашей подпиской
Повторите попытку через пару минут
Повторить
10 июля 2021 г. Показать ссылки- Жизнь с язвенным колитом.Фонд Крона и колита Америки. https://www.crohnscolitisfoundation.org/what-is-ulcerative-colitis/symptoms. По состоянию на 3 июня 2021 г.
- Ракель Д., изд. Воспалительное заболевание кишечника. В кн .: Интегративная медицина. 4-е изд. Эльзевир; 2018. https://www.clinicalkey.com. По состоянию на 3 июня 2021 г.
Продукция и услуги
- Книга: Клиника Мэйо по здоровью пищеварительной системы
.
Что есть во время обострения язвенного колита
Исследования показывают, что питание не может вызвать или вылечить язвенный колит. Нет продуктов, которые могут вызвать у кого-то развитие язвенного колита, и нет чудодейственной диеты, которая вылечила бы людей от этого состояния. Однако правильное питание играет важную роль в лечении симптомов язвенного колита, особенно во время обострения.
Обострения язвенного колита доставляют дискомфорт и разочарование.Боль, вздутие живота, спазмы, усталость, ректальное кровотечение и диарея — частые симптомы обострений. Если вы находитесь в самом разгаре обострения, изменения в рационе помогут контролировать симптомы и дать кишечнику время для заживления. Если у вас засветка…
- Блэнд лучше. В разгар обострения откажитесь от острой пищи. Яблочное пюре, спелые бананы, арахисовое масло, авокадо, белый рис, овсянка, яйца вкрутую, рафинированный или обогащенный хлеб и макаронные изделия — все это легко усваиваемые продукты, которые вы можете включить в меню.
- Ограничьте потребление клетчатки. Продукты с высоким содержанием клетчатки, такие как орехи, семена, сырые фрукты и овощи, а также цельнозерновые продукты, могут быть трудно перевариваемыми, поэтому избегайте этих продуктов во время обострения. Семена, такие как семена подсолнечника, очевидны, и их легко пропустить, но помните о других источниках семян, таких как ягоды, смузи, джемы или йогурты с фруктами.
- Приготовьте овощи. Овощи могут быть трудно перевариваемыми, особенно овощи, такие как сельдерей, лук, брокколи или капуста. Избегайте сырых овощей. Хорошо приготовленная морковь, стручковая фасоль или сладкий картофель — это безопасный вегетарианский вариант.Если вы варите овощи, повторно используйте воду для приготовления риса, чтобы восстановить часть утраченных питательных веществ.
- Диарея, которая часто возникает во время обострения язвенного колита, может вызвать потерю жидкости. Вода — лучший способ пополнить запасы жидкости. Сладкие, газированные, алкогольные напитки или напитки с кофеином могут ухудшить симптомы. Пейте напитки, а не глотайте, потому что при глотании воздух попадает в пищеварительную систему, что может вызвать дискомфорт.
- Ешьте часто небольшими порциями. Многие люди с язвенным колитом считают, что легче переносить небольшие порции пищи.Вместо традиционных трех больших приемов пищи в день ешьте пять маленьких порций каждые три или четыре часа.
- Снятие стресса. Стресс не вызывает язвенного колита, но может усугубиться и, возможно, даже вызвать обострения. Легкие упражнения, такие как ходьба, езда на велосипеде или плавание, могут снять напряжение и обеспечить регулярную работу кишечника.
- Вести дневник питания. Запись того, что вы едите, удобна для определения проблемных продуктов.
Хотя внимательное наблюдение за тем, что вы едите, может помочь облегчить симптомы язвенного колита, в настоящее время существует очень мало методов лечения язвенного колита.Участие в исследованиях — один из лучших способов активно искать лекарство. Исследования помогают лучше понять язвенный колит и опробовать новые варианты лечения.
Если у вас или у вашего близкого есть язвенный колит, заполните форму ниже, чтобы узнать больше о клиническом исследовании, на участие в котором вы можете претендовать.
Примечание: для этого содержимого требуется JavaScript.Язвенный колит | Сидарс-Синай
Не то, что вы ищете?Что такое язвенный колит?
Язвенный колит является частью группа заболеваний называется воспалительным заболеванием кишечника (ВЗК).
Это когда подкладка вашего большого кишечник (толстая или толстая кишка) и прямая кишка становятся красными и опухшими (воспаленными). В большинстве случаев воспаление начинается в прямой кишке и нижнем отделе кишечника и распространяется до вся толстая кишка.
Язвенный колит не обычно поражает тонкий кишечник. Но это может повлиять на нижнюю часть вашего маленького Кишечник называется подвздошной кишкой.
Воспаление вызывает диарею, частое опустошение толстой кишки.Поскольку клетки на слизистой оболочке толстой кишки умирают и отошли, образуются открытые язвочки (язвы). Эти язвы могут вызывать гной, слизь и кровотечение.
В большинстве случаев язвенный колит начинается в возрасте от 15 до 30 лет. Иногда им заболевают дети и люди старшего возраста. Это поражает как мужчин, так и женщин и, по-видимому, передается в некоторых семьях (по наследству).
Язвенный колит длительно (хроническое заболевание. Могут быть случаи, когда ваши симптомы проходят, и вы находитесь в ремиссия на месяцы и даже годы.Но симптомы вернутся.
Если поражена только ваша прямая кишка, ваш риск рака толстой кишки не выше, чем обычно. Ваш риск выше обычного, если заболевание поражает часть толстой кишки, и сильнее всего поражает всю толстую кишку.
В редких случаях при серьезных проблемах бывает, язвенный колит может привести к летальному исходу.
Что вызывает язвенный колит?
Эксперты не знают, в чем причина язвенный колит.
Возможно, вирус или бактерии влияют на систему борьбы с инфекциями организма (иммунную систему). Иммунная система может вызывают ненормальное покраснение и отек (воспаление) в стенке кишечника, которая не Уходите.
Многие люди с язвенным колитом имеют ненормальную иммунную систему. Но эксперты не знают, вызывают ли проблемы с иммунитетом болезнь. Они также не знают, может ли язвенный колит вызывать проблемы с иммунитетом.
Стресс или чувствительность к некоторые продукты не вызывают язвенного колита.
Сейчас нет лекарства, кроме для операции по удалению толстой кишки.
Кто подвержен риску язвенного колита?
Некоторые вещи могут сделать вас выше риск язвенного колита. К ним относятся ваши:
- Возраст. Заболевание чаще всего начинается в возрасте 15 лет. и 30 лет.
- Семья история. Наличие члена семьи или близкого кровного родственника с язвенный колит повышает риск заболевания.
- Гонка и этническая принадлежность. Чаще бывает у белых и у евреев. спуск.
Каковы симптомы язвенного колита?
Симптомы у каждого человека могут отличаться. К наиболее частым симптомам относятся:
- Боль в животе
- Кровавый понос
- Сильная усталость (утомляемость)
- Похудание
- Потеря аппетита
- Ректальное кровотечение
- Потеря жидкостей и питательных веществ организма
- Потеря крови (анемия), вызванная сильное кровотечение
В некоторых случаях симптомы могут также включают:
- Язвы на коже
- Боль в суставах
- Покраснение и припухлость (воспаление) глаза
- Заболевания печени
- Слабые и ломкие кости (остеопороз)
- Сыпь
- Камни в почках
Симптомы язвенного колита могут выглядеть другие проблемы со здоровьем.Всегда обращайтесь к своему врачу, чтобы убедиться.
Как диагностируется язвенный колит?
Ваш лечащий врач даст вам физический осмотр. Вам сделают несколько анализов крови. Анализы крови проверят количество ваших эритроцитов и лейкоцитов. Если количество красных кровяных телец низкий, это признак анемии. Если у вас высокое количество лейкоцитов, это признак покраснение и припухлость (воспаление).
Другие тесты на язвенный колит включают:
- Табурет образец теста. Этот тест проверяет наличие аномальных бактерий в пищеварительном тракте, которые могут вызвать диарею и другие проблемы. Для этого берется небольшой образец стула и отправляется в лабораторию. Через 2 или 3 дня тест покажет, есть ли какие-либо патологические бактерии, кровотечение или инфекция.
- Верхний эндоскопия. Это также называется эзофагогастродуоденоскопией (ЭГДС). Этот тест смотрит на внутри или внутри пищевода (пищевода), желудка и верхней части тонкий кишечник (двенадцатиперстная кишка). В этом тесте используется тонкая трубка с подсветкой, называемая эндоскопом. Трубка имеет камеру на 1 конце. Трубка вводится в рот и в горло. Затем это попадает в пищевод, желудок и двенадцатиперстную кишку.Ваш лечащий врач может увидеть внутри этих органов. Он или она также может взять небольшой образец ткани (биопсия), если нужный.
- Колоноскопия. Этот тест исследует толстую кишку по всей длине. Это может помочь проверить для любых аномальных новообразований, красных или опухших тканей, язв (язв) или кровотечений. Длинная гибкая трубка с подсветкой, называемая колоноскопом, вводится в прямую кишку вверх в толстая кишка.Эта трубка позволяет вашему лечащему врачу увидеть слизистую оболочку толстой кишки и извлечь образец ткани (биопсия) для проверки. Он или она также может вылечить некоторые проблемы, которые могут быть обнаружены.
- Биопсия. Ваш лечащий врач возьмет образец ткани или клеток из подкладки. вашей толстой кишки. Это будет проверено под микроскопом.
- Нижний GI (желудочно-кишечный) ряд. Это также называется бариевой клизмой. Это рентген вашей прямой кишки, толстая кишка и нижняя часть тонкой кишки (подвздошная кишка). Ты будешь учитывая металлическую жидкость, называемую барием. Барий покрывает органы, чтобы их можно было увидеть на рентген. Барий помещается в трубку и вводится в прямую кишку в виде клизмы. An Рентген живота покажет, есть ли у вас суженные участки (стриктуры), закупорки, или другие проблемы.
- Кровь тесты. Ни один анализ крови не может диагностировать или исключить язвенный колит. Но некоторые анализы крови могут помочь контролировать болезнь.
Как лечится язвенный колит?
Ваш лечащий врач будет составить для вас план обслуживания на основе:
- Ваш возраст, общее состояние здоровья и прошлое здоровье
- Насколько серьезно ваше дело
- Насколько хорошо вы принимаете определенные лекарства, лечение или терапия
- Если ожидается, что ваше состояние изменится хуже
- Ваши предполагаемые семейные планы, такие как забеременеть
- Что вы хотите сделать
Специальной диеты для язвенный колит.Но вы можете справиться с легкими симптомами, не употребляя в пищу продукты, которые кажется, расстраивает ваш кишечник.
Лечение может включать:
- Лекарства. Могут помочь лекарства, уменьшающие покраснение и отек (воспаление) толстой кишки. чтобы облегчить спазмы в животе. В более серьезных случаях могут потребоваться стероиды, лекарства, которые борются бактерии (антибиотики) или лекарства, влияющие на вашу систему борьбы с инфекциями (иммунная система).Стероиды — не лучший выбор для длительного лечения. Ваш поставщик медицинских услуг поговорит с вами о лекарствах для длительного контроля. Этот может включать таблетки, инъекции или и то, и другое. Кроме того, поместив лекарство в прямая кишка (пена, клизма или суппозиторий) может быть очень полезна для контроля над вашим симптомы.
- Время в больница. Это может потребоваться при тяжелых симптомах.Целью будет дать вам питательные вещества, которые вам нужны, остановят диарею и восполнят потерю крови, жидкости и электролитов (минералы). Вам может потребоваться специальная диета, внутривенное (внутривенное) кормление, лекарства или иногда операция.
- Хирургия. Большинству людей операция не требуется. Но некоторым людям действительно нужна операция, чтобы удалить двоеточие. Это может произойти, если у вас сильное кровотечение, вы очень слабы после болезни в течение длительного времени, у вас есть дыра (перфорация) в толстой кишке или вы рискуете заболеть раком.Вам также может потребоваться операция, если другое лечение не поможет или если побочные эффекты стероидов и другие лекарства становятся вредными.
Есть несколько видов хирургии, в том числе:
- Проктоколэктомия с илеостомией. Это наиболее распространенная операция. Это делается, когда другое лечение не помогает. Вся толстая и прямая кишки удаляются. Небольшое отверстие (стома) делается в стенка живота.Нижняя часть тонкой кишки (подвздошная кишка) прикреплена к новое открытие. Ваш стул выйдет из этого отверстия. Он будет собираться в дренажный мешок, который будет прикреплен к вам.
- Илеоанал анастомоз. Удаляется вся толстая кишка и пораженная слизистая оболочка прямой кишки. Внешний мышцы прямой кишки остаются на месте. Нижняя часть тонкой кишки ( подвздошная кишка) прикрепляется к отверстию вашего ануса.Из подвздошной кишки делают мешочек. В сумка вмещает табурет. Это позволит вам проводить стул через задний проход обычным образом. Ты будет по-прежнему иметь нормальный стул. Но может случиться дефекация чаще. Они также могут быть более водянистыми, чем обычно.
Если ваша толстая кишка остается внутри, вам время от времени потребуется колоноскопия ко времени. Это связано с повышенным риском рака толстой кишки.
Какие возможные осложнения язвенного колита?
Язвенный колит длительно условие.Со временем это может привести к проблемам, в том числе:
- Потеря аппетита, приводящая к весу потеря
- Недостаток энергии (утомляемость)
- Сильное кровотечение (кровоизлияние)
- Отверстие или разрыв (перфорация) в толстая кишка
- Инфекция толстой кишки
- Сильная потеря жидкости (обезвоживание)
- Боль в суставах
- Проблемы с глазами
- Камни в почках
- Слабые, ломкие кости (остеопороз)
- Рак толстой кишки, если язвенный колит поражает большую часть или всю толстую кишку в течение длительного периода времени
В редких случаях при серьезных проблемах возникают, язвенный колит может привести к летальному исходу.
Что я могу сделать, чтобы предотвратить язвенный колит?
Эксперты не знают, что вызывает язвенный колит. Они тоже не знать, как предотвратить болезнь.
Но правильное питание может сыграть важную роль в управлении болезнь. Изменения в диете могут помочь уменьшить симптомы. Некоторые диетические изменения, которые могут рекомендуется включать:
- Не употреблять газированные напитки
- Отказ от продуктов с высоким содержанием клетчатки, таких как попкорн, кожура овощей, и орехи, пока есть симптомы
- Выпивать больше жидкости
- Ешьте чаще, небольшими порциями
- Ведение дневника питания, в котором указываются продукты, вызывающие симптомы
Пищевые добавки и витамины могут быть рекомендованы, если питательные вещества не впитывается.Если вы используете дополнительные или альтернативные методы лечения, включая диетическое добавки и пробиотики, важно сообщить об этом вашему лечащему врачу. Этот важен для обеспечения безопасного ухода.
Язвенный колит требует длительного лечения. Это может вызвать большие физический, финансовый и эмоциональный стресс как для человека, так и для его или ее семьи. Если вы или члены вашей семьи не можете справиться с этим заболеванием, спросите своего провайдер ресурсов.Ресурсы могут включать консультантов по психическому здоровью или местные и онлайн-группы поддержки.
Когда мне следует позвонить своему врачу?
Позвоните своему поставщику медицинских услуг прямо прочь если:
- Ваши симптомы возвращаются после того, как они ушли
- Ваши симптомы ухудшаются
- У вас появились новые симптомы
Основные сведения о язвенном колите
- Язвенный колит — это когда слизистая оболочка толстой и прямой кишки становятся красными и опухшими (воспаленными).
- Это часть группы болезней называется воспалительным заболеванием кишечника (ВЗК).
- Он одинаково влияет на мужчин и женщин и кажется, что в некоторых семьях встречается (по наследству).
- Это длительное заболевание.
- Эксперты не знают, чем это вызвано, или как это предотвратить.
- Это может вызвать эмоциональный, физический и финансовый стресс у обоих ты и твоя семья
- Хотя лекарства не могут вылечить это, они может контролировать симптомы в большинстве случаев.
- Для облегчения симптомов могут быть рекомендованы изменения в образе жизни.
Следующие шаги
Советы, которые помогут получить максимальную отдачу от визит к вашему лечащему врачу:
- Знайте причину вашего визита и что вы хотите.
- Перед визитом запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, чтобы помочь вам спросить вопросы и запомните, что вам говорит ваш провайдер.
- При посещении запишите имя новый диагноз и любые новые лекарства, методы лечения или тесты. Также запишите любые новые инструкции, которые дает вам ваш провайдер.
- Знайте, почему новое лекарство или лечение прописан, и как он вам поможет. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему тест или процедура рекомендуются и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство или пройти тест или процедуру.
- Если вам назначен повторный прием, запишите дату, время и цель визита.
- Узнайте, как можно связаться со своим провайдером Если у вас есть вопросы.
Медицинский обозреватель: Jen Lehrer MD
Медицинский обозреватель: Марианна Фрейзер MSN RN
Медицинский обозреватель: L Renee Watson MSN RN
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете? .


