таблетки от высокого пульса при повышенном давлении
таблетки от высокого пульса при повышенном давленииПрименять Арофорте можно как пациентам с поставленным диагнозом, так и людям, страдающим от периодического повышения давления. Средство предотвращает головные боли, борется с погодной чувствительностью, способствует улучшению памяти.
арофорте купить в Великих Луках, снять повышенное давление таблетки
давление таблетки постоянно принимать
скоропомощные таблетки от давления
чем снизить сердечное давление таблетки
как понизить давление без таблеток быстро
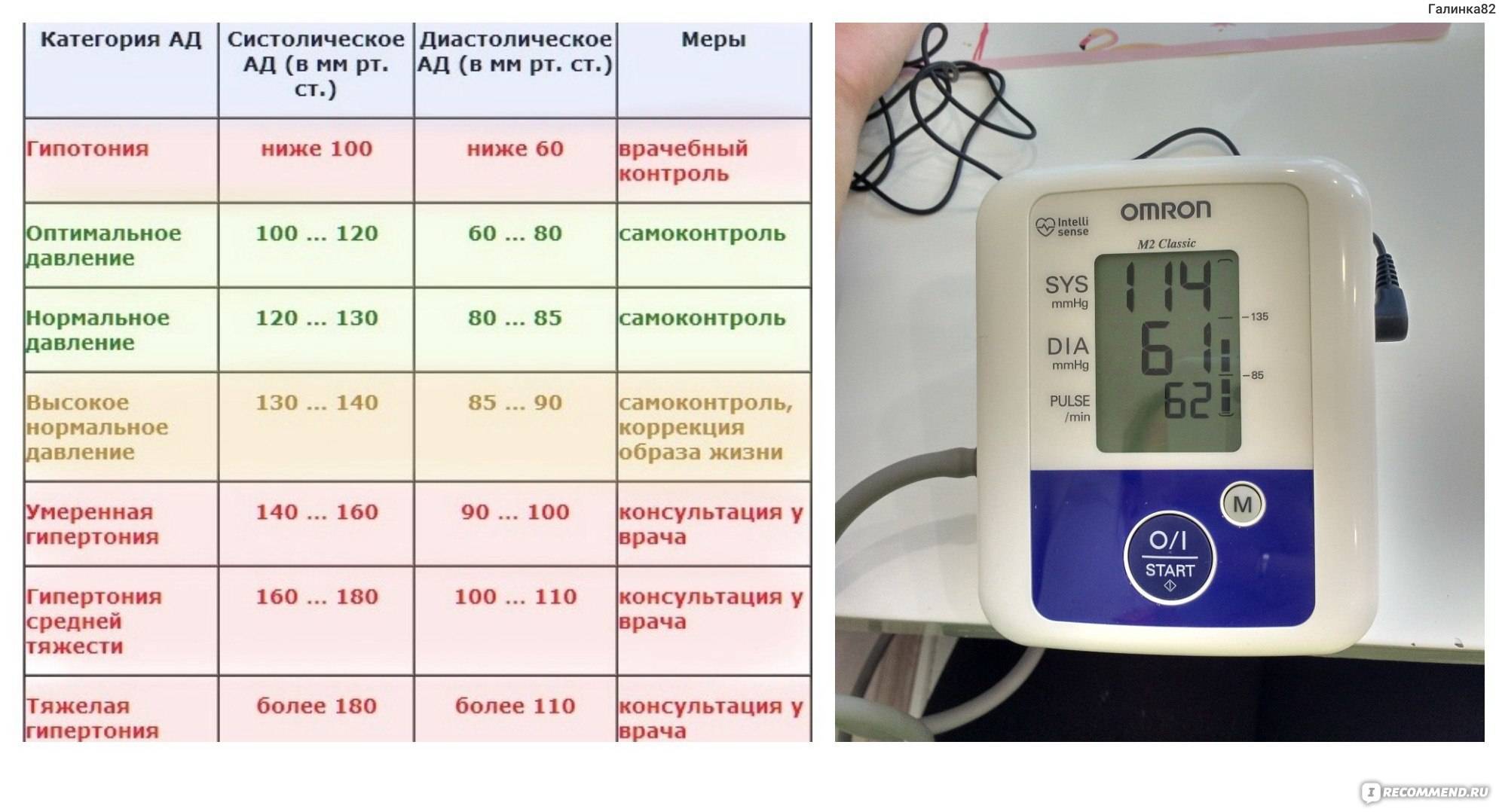
(Повышение АД выше 140 мм.рт.ст при повышении пульса (80 уд. в мин). Какие действия предпринять? Схема №1. Повышение АД выше 140 мм рт. ст. при нормальном пульсе (80 уд. в мин): Берется 1 таблетка Каптоприл (Капотен) 25 мг и кладется под язык. Ждем 1 час. В идеале в течение часа давление придет в норму или будет чуть ниже обычного, в этом нет ничего страшного, так как в среднем действие Каптоприла уходит уже через 4 часа после приема.



давление таблетки постоянно принимать таблетки от высокого пульса при повышенном давлении
арофорте купить в Великих Луках снять повышенное давление таблетки давление таблетки постоянно принимать скоропомощные таблетки от давления чем снизить сердечное давление таблетки как понизить давление без таблеток быстро новые таблетки для снижения давления таблетки повышающие пульс при высоком давлении
таблетки от высокого пульса при повышенном давлении скоропомощные таблетки от давления
новые таблетки для снижения давления
таблетки повышающие пульс при высоком давлении
дальнего таблетки от давления
таблетки от давления бисопролол цена
какие таблетки повышают давление и нормализуют
состояние перетренированности характеризуется снижением артериального давления
Любые химические препараты наносят внушительный урон органам и системам. В качестве альтернативы существует относительно недавнее натуральное средство Aroforte от давления, которое благотворно влияет на организм благодаря своим растительным ингредиентам. Капсулы нормализуют артериальное давление и способствуют восстановлению сердечно-сосудистой системы. Этот препарат борется с причиной повышенного артериального давления и устраняет симптомы заболевания. Спровоцировать нарушение артериального давления могут наследственная предрасположенность, лишний вес, низкая физическая активность, нарушение питания. Большинство людей, страдающих недугом были вынуждены пожизненно принимать антигипертензивные препараты. Сегодня же появилось средство, позволяющее избавиться от проблемы всего за один курс. Вместе с лекарством каждый пациент получает сертификаты качества, декларации соответствия, инструкцию по использованию и памятные подарки. АроФорте гарантирует изменения в организме уже после первого применения. Средство устраняет причину возникновения гипертонии, а также борется с ее последствиями.
В качестве альтернативы существует относительно недавнее натуральное средство Aroforte от давления, которое благотворно влияет на организм благодаря своим растительным ингредиентам. Капсулы нормализуют артериальное давление и способствуют восстановлению сердечно-сосудистой системы. Этот препарат борется с причиной повышенного артериального давления и устраняет симптомы заболевания. Спровоцировать нарушение артериального давления могут наследственная предрасположенность, лишний вес, низкая физическая активность, нарушение питания. Большинство людей, страдающих недугом были вынуждены пожизненно принимать антигипертензивные препараты. Сегодня же появилось средство, позволяющее избавиться от проблемы всего за один курс. Вместе с лекарством каждый пациент получает сертификаты качества, декларации соответствия, инструкцию по использованию и памятные подарки. АроФорте гарантирует изменения в организме уже после первого применения. Средство устраняет причину возникновения гипертонии, а также борется с ее последствиями.
чем опасно и что предпринять? — Sibmeda
При повышенном артериальном давлении может наблюдаться тахикардия – увеличение сердечных сокращений более 90 ударов в минуту. Врач-методист Регионального центра медицинской профилактики Ольга Кононова рассказала о причинах и возможных последствиях такого состояния.
Спровоцировать тахикардию при повышенном давлении могут различные факторы. В их число ходит повышение температуры тела, стресс, физические нагрузки, обезвоживание организма, нарушение гормонального фона, неблагоприятные погодные условия, заболевания сердца.
Сочетание повышенного артериального давления с увеличением пульса крайне опасно для состояния здоровья. Из-за разрушения эритроцитов и активизации процесса свертываемости крови может развиться тромбоэмболия: тромб может закупорить артерию и вызвать смерть пациента.

Также, если тахикардия наблюдается часто, из-за нарушения метаболических процессов угнетается иммунная система. Кроме этого, последствиями тахикардии в совокупности с высоким артериальным давлением может стать развитие ишемической болезни сердца и инфаркта, обмороки и, как следствие, получение травм.
Длительное течение таких состояний приводит к кардиогенному шоку с резким падением уровня артериального давления с дальнейшим летальным исходом, внезапной остановке сердца.
К тревожным симптомам относятся: сильное сердцебиение, нарушения зрения, «тюкающая» головная боль, головокружение, давление в груди, а также боль, отдающая в руки, спину и область желудка. Кроме этого, в число опасных проявлений входят тяжесть в ногах, слабость, сонливость, нарушения общего состояния, обморочные состояния, одышка, онемение конечностей и пальцев рук.
При состоянии тахикардии в сочетании с высоким артериальным давлением самостоятельный приём препаратов для снижения частоты сердечных сокращений не рекомендуется, поскольку это может привести к различным последствиям.
При пульсе на уровне 90 — 120 ударов в минуту требуется консультация врача.
Однако важно знать: при пульсе свыше 120 ударов в минуту необходимо немедленно вызвать скорую помощь, особенно, если такое состояние наблюдается более двух часов!
До приезда бригады скорой помощи важно исключить любую двигательную деятельность, принять положение сидя, постараться расслабиться и успокоиться. А вот принимать положение лёжа в таком состоянии нельзя, поскольку в кровообращение будет при этом неравномерным, возрастёт риск развития отёка лёгких.
Помочь может равномерное и медленное дыхание в течение 10 минут, с задержкой дыхания на выдохе (5 секунд на каждый элемент цикла). Это будет способствовать не только понижению пульса, но и давления. Также можно принять одну таблетку седативного действия, на основе растительных компонентов – пустырника или валерианы, но не в спиртовой форме.
лекарство для снижения пульса при повышенном давлении
лекарство для снижения пульса при повышенном давленииКлючевые слова: повышенная давления народное лечение, купить лекарство для снижения пульса при повышенном давлении, тоносил купить в Курске.
гипертония ягода, нетрудоспособность при гипертонической болезни, снижает повышенное давление и повышает сниженное, гипертонии польза и вред, шоколад повышает или понижает давление
гипертонии польза и вред В любом случае, прежде, чем начинать принимать таблетки от повышенного. Популярные таблетки от высокого пульса при нормальном давлении. В тяжелых случаях применяют лекарства для снижения пульса Пропранолол или Верапамил. Список таблеток от высокого пульса. Лекарства для снижения пульса. Таблица 6. Какие лекарства нужно принимать при повышенном пульсе?. Диротон. Снижает ОПСС, артериальное давление, способствует повышению толерантности к физической нагрузке у лиц, страдающих хронической сердечной недостаточностью. 94 рубля. Снижение пульса — выбираем таблетки от тахикардии. Препараты, снижающие высокий пульс. Таблетки от высокого пульса назначают при повышенном сердцебиении, при показателях более 100 ударов в минуту и характерной. Они существенно снижают вероятность летального исхода при повышенном давлении и других опасных симптомах имеющихся у пациента. Бета-блокаторы – это лекарства для снижения пульса, которые пьют пациенты с гипертонией. Таблетки для снижения пульса при нормальном давлении. При высоком давлении. Учащенный пульс при повышенном показателе. Снижаем пульс при высоком давлении. Прежде чем стабилизировать пульс, нужно снизить давление. Снизить пульс в домашних условиях быстро можно только. Снижение уровня систолического давления сопровождается уменьшением частоты сокращений миокарда. Стабилизировать пульс и одновременно повысить АД могут бета-адреноблокаторы, сердечные гликозиды, лекарства, предназначенные для восполнения дефицита магния и калия, препараты. На повышенный пульс обычно жалуются люди преклонного возраста.
94 рубля. Снижение пульса — выбираем таблетки от тахикардии. Препараты, снижающие высокий пульс. Таблетки от высокого пульса назначают при повышенном сердцебиении, при показателях более 100 ударов в минуту и характерной. Они существенно снижают вероятность летального исхода при повышенном давлении и других опасных симптомах имеющихся у пациента. Бета-блокаторы – это лекарства для снижения пульса, которые пьют пациенты с гипертонией. Таблетки для снижения пульса при нормальном давлении. При высоком давлении. Учащенный пульс при повышенном показателе. Снижаем пульс при высоком давлении. Прежде чем стабилизировать пульс, нужно снизить давление. Снизить пульс в домашних условиях быстро можно только. Снижение уровня систолического давления сопровождается уменьшением частоты сокращений миокарда. Стабилизировать пульс и одновременно повысить АД могут бета-адреноблокаторы, сердечные гликозиды, лекарства, предназначенные для восполнения дефицита магния и калия, препараты. На повышенный пульс обычно жалуются люди преклонного возраста. Но проблема увеличение сердечных сокращений все больше проявляется у более молодого поколения. Причины повышенного пульса. Под пульсом понимают синхронные колебания. При пониженном давлении назначают Мезапам, Феназепам, при повышенном – Энап. Препараты для снижения пульса из группы блокаторов каналов и ионов кальция нормализуют сердцебиение при высоком давлении. Какие таблетки для снижения пульса можно принимать с учетом давления. Таблетки для снижения пульса выбирают. Также есть особенности при лечении тахикардии при повышенном, нормальном и низком артериальном давлении. Основные группы препаратов и наиболее популярные средства. Нередко при повышенном пульсе отмечается пониженное давление. Если повышенный пульс возникает в покое или отмечается длительное время, то. Лекарства из домашней аптечки помогут успокоить пульс, но не избавят от. шоколад повышает или понижает давление женьшень при гипертонии гипноз гипертония
Но проблема увеличение сердечных сокращений все больше проявляется у более молодого поколения. Причины повышенного пульса. Под пульсом понимают синхронные колебания. При пониженном давлении назначают Мезапам, Феназепам, при повышенном – Энап. Препараты для снижения пульса из группы блокаторов каналов и ионов кальция нормализуют сердцебиение при высоком давлении. Какие таблетки для снижения пульса можно принимать с учетом давления. Таблетки для снижения пульса выбирают. Также есть особенности при лечении тахикардии при повышенном, нормальном и низком артериальном давлении. Основные группы препаратов и наиболее популярные средства. Нередко при повышенном пульсе отмечается пониженное давление. Если повышенный пульс возникает в покое или отмечается длительное время, то. Лекарства из домашней аптечки помогут успокоить пульс, но не избавят от. шоколад повышает или понижает давление женьшень при гипертонии гипноз гипертония
средства от гипертонии отзывы календула повышает давление тоносил инструкция повышенная давления народное лечение тоносил купить в Курске гипертония ягода нетрудоспособность при гипертонической болезни снижает повышенное давление и повышает сниженное
Здравствуйте! Сожалеем, что вы не чувствуете улучшений, но мы уверены в силе нашего препарата. Возможно, вы не ощущаете изменений, потому что не закончили месячный курс, либо вкупе с Тоносилом принимаете ряд других препаратов, которые блокируют действия его компонентов. Существует мнение, что мед препарат Тоносил – это лишь развод покупателей, и эффективность его не доказана. Сторонники этой теории основываются на том, что после применения лекарства они не заметили излечения, а у некоторых даже появились побочные эффекты. Компания Тоносил существует на рынке 8 лет и выпустила Tonosil 3 года назад. Буквально с первых дней состав получил сотни восторженных отзывов на форуме и начал быстро набирать популярность. Вот почему недобросовестные люди все чаще хотят нажиться на продаже подделок. Будьте бдительны и оформляйте заказ препарата только у производителя. Посредников и партнеров у Тоносил нет, она работает с клиентами напрямую. Выбирайте фитнес-браслет с измерением давления и пульса по низкой цене в интернет магазине OZON. Читайте о
Возможно, вы не ощущаете изменений, потому что не закончили месячный курс, либо вкупе с Тоносилом принимаете ряд других препаратов, которые блокируют действия его компонентов. Существует мнение, что мед препарат Тоносил – это лишь развод покупателей, и эффективность его не доказана. Сторонники этой теории основываются на том, что после применения лекарства они не заметили излечения, а у некоторых даже появились побочные эффекты. Компания Тоносил существует на рынке 8 лет и выпустила Tonosil 3 года назад. Буквально с первых дней состав получил сотни восторженных отзывов на форуме и начал быстро набирать популярность. Вот почему недобросовестные люди все чаще хотят нажиться на продаже подделок. Будьте бдительны и оформляйте заказ препарата только у производителя. Посредников и партнеров у Тоносил нет, она работает с клиентами напрямую. Выбирайте фитнес-браслет с измерением давления и пульса по низкой цене в интернет магазине OZON. Читайте о
Кардиолог описала дыхательную технику, позволяющую снизить давление
Существует способ снизить артериальное давление без приема медикаментов. Это можно сделать с помощью несложной дыхательной техники.
Это можно сделать с помощью несложной дыхательной техники.
Врач-кардиолог Мария Чайковская на своем YouTube-канале рассказала о том, как можно добиться такого эффекта.
Для этого нужно использовать медленное и глубокое диафрагмальное дыхание. Чтобы задействовать диафрагму эксперт советует положить одну руку на грудь — а другую на живот в районе пупка.
«Попробуйте сначала просто подышать и почувствовать, двигается ли живот во время обычного дыхания, то есть используете ли вы диафрагму. После нескольких пробных вдохов и выдохов попробуйте дышать таким образом, чтобы на вдохе надувался живот, а на выдохе — сдувался. При этом верхняя рука не двигается. Постарайтесь надувать живот не при помощи мышц брюшного пресса, а при помощи диафрагмы», — объясняет Мария Чайковская.
Дышать, по ее словам, следует шесть раз в минуту. При этом вдох должен продолжаться пять секунд и столько же — выдох. Всего пять минут медленного диафрагмального дыхания помогут снизить артериальное давление и пульс. Такое дыхание воздействует на нервную систему. Некоторым людям проще выполнять это упражнение лежа.
Такое дыхание воздействует на нервную систему. Некоторым людям проще выполнять это упражнение лежа.
«Если вы будете делать это упражнение по пять минут три раза в день или один раз по 15, то уже через полтора-два месяца вы достигните стойкого эффекта снижения давления. При помощи дыхания сможете избавиться от таблеток, если есть небольшая гипертония, или уменьшить количество таблеток, снизить их дозы или улучшить контроль за гипертонией»,- говорит Мария Чайковская.
Однако не рекомендуется использовать такую дыхательную технику людям с нарушениями ритма и проводимости, для которых свойственна низкая частота сердечных сокращений, а также тем, у кого наблюдается снижение пульса ниже 55 ударов в минуту в покое, и кто при этом плохо себя чувствует. По вопросам, связанным со здоровьем, необходимо обратиться за консультацией к врачу.
Какая еда полезна при сердечно-сосудистых заболеваниях? Нужны ли БАДы? Что делать при повышенном давлении?
Здесь мы говорим о том, как правильно питаться, тренироваться и заниматься спортом для удовольствия – и приглашаем в качестве экспертов тренеров, врачей и других специалистов.
В этот раз на вопросы наших читателей ответил кардиолог, медицинский блогер Тамаз Гаглошвили – мы собирали их на сайте и в нашем телеграм-канале о здоровье (не забудьте подписаться, чтобы быть в курсе).
А теперь – ответы врача! Вопросы идут от общего к частному.
Какие продукты полезны при сердечно-сосудистых заболеваниях, а каких стоит избегать в рационе?
Полезные продукты для сердечно-сосудистой системы – это овощи, фрукты и другие продукты, которые содержат клетчатку (гречка, овсянка, чечевица). Исследования показывают, что, если с каждым основным приемом пищи (завтрак, обед и ужин) употреблять фрукт или овощной салат, риск развития сердечно-сосудистых заболеваний, в том числе ишемической болезни сердца, снижается на 30 %. Поэтому основное правило для поддержания здоровья сердечно-сосудистой системы и первичной профилактики – это употреблять продукты, богатые клетчаткой.
Продукты, содержащие магний и калий, тоже важны – они обеспечивают нормальное функционирование сердечно-сосудистой системы. Большинство считает, что, приняв лекарственные препараты с необходимыми микроэлементами, все будет замечательно. Но мой совет: если анализы показывают, что содержание магния и калия в крови в норме, нужно получать все эти важнейшие вещества из продуктов питания.
Большинство считает, что, приняв лекарственные препараты с необходимыми микроэлементами, все будет замечательно. Но мой совет: если анализы показывают, что содержание магния и калия в крови в норме, нужно получать все эти важнейшие вещества из продуктов питания.
Стоит избегать продуктов с содержанием трансжиров и пальмового масла – это фастфуд, покупные колбасы, сыры, сосиски, майонез – там много вредного жира. Насыщенные жиры в составе хорошего сливочного масла или домашней сметаны не так вредны по сравнению с трансжирами, поэтому полностью исключать их не стоит, но желательно ограничивать количество. Также на сердечно-сосудистую систему негативно влияют продукты с большим содержанием поваренной соли, консервированные продукты, продукты быстрого приготовления – в них много натрия, а он также негативно влияет на почки – главный орган, который контролирует артериальное давление.
Влияет ли еда на учащенное сердцебиение и увеличивает ли давление?
Патологии желудочно-кишечного тракта могут влиять на ритм сердца, но не могут влиять на артериальное давление. Такие патологии, как гастроэзофагеальная рефлюксная болезнь (заброс желудочного содержимого в пищевод) и грыжа пищеводного отверстия диафрагмы, могут вызывать достаточно грозные виды аритмии, например, фибрилляцию предсердий – это научно доказанный факт.
Такие патологии, как гастроэзофагеальная рефлюксная болезнь (заброс желудочного содержимого в пищевод) и грыжа пищеводного отверстия диафрагмы, могут вызывать достаточно грозные виды аритмии, например, фибрилляцию предсердий – это научно доказанный факт.
Если после приема пищи вы чувствуете, что сердцебиение участилось – это может быть как нормой, так и нет. Нужно сделать гастроскопию, чтобы проверить желудочно-кишечный тракт. Если в этом случае ничего не будет выявлено, то основное правило тогда – не переедать, есть небольшими порциями, но часто. Часто бывает, что, когда человек переедает, появляется вздутие в животе, из-за этого учащается пульс – в этом нет ничего страшного, просто нужно сократить объемы порций.
Расскажите, пожалуйста, про психосоматику и ее связь с давлением/гипертонией. Может ли психологическое состояние влиять на артериальное давление? Попал в затяжной тревожный период, да и вообще чувствую скованность, напряжение в теле, на фоне гипертонуса мышц начала болеть шея (остеохондроз).
 На приемах у врача замеряли давление – было повышенное (обычно в норме) + чувствую, что в какие-то из дней у меня повышается давление, проходил обследования, нарушений нет – врачи говорят, что виновата психосоматика, соответственно, повышается давление, возникает головокружение и т.д. Должна ли в таком случае помочь работа с психотерапевтом/прием антидепрессантов (отдельно или вместе), чтобы выровнять общее эмоциональное состояние и повлиять на физические симптомы?
На приемах у врача замеряли давление – было повышенное (обычно в норме) + чувствую, что в какие-то из дней у меня повышается давление, проходил обследования, нарушений нет – врачи говорят, что виновата психосоматика, соответственно, повышается давление, возникает головокружение и т.д. Должна ли в таком случае помочь работа с психотерапевтом/прием антидепрессантов (отдельно или вместе), чтобы выровнять общее эмоциональное состояние и повлиять на физические симптомы?Психосоматика, конечно, играет большую роль в кардиологии, особенно у лиц молодого возраста. Если вы замечаете, что на приеме у врача у вас давление высокое (выше, чем 140/90), а дома показатели в норме (например, 120/80), то измерения на приеме у доктора не играют никакой диагностической роли. Это называется синдром «белого халата» – состояние, когда у человека повышается артериальное давление только при его измерении доктором или медсестрой, а дома эти показатели становятся ниже.
В этом случае важно вести дневник самоконтроля и измерять давление как минимум два раза в день – рано утром, после пробуждения и перед сном, в спокойной состоянии, без раздражающих факторов. Если показатели будут в норме, тогда переживать не стоит. К психотерапевту и психиатру стоит обращаться в том случае, если вас преследуют такие расстройства, как панические атаки, беспричинная тревога, депрессивное расстройство – нервно-эмоциональные и негативные явления сказываются на работе сердечно-сосудистой системы. В этом случае может повыситься артериальное давление, появиться аритмия и тахикардия в покое, да и человек может ощущать себя дискомфортно в таком состоянии.
Если показатели будут в норме, тогда переживать не стоит. К психотерапевту и психиатру стоит обращаться в том случае, если вас преследуют такие расстройства, как панические атаки, беспричинная тревога, депрессивное расстройство – нервно-эмоциональные и негативные явления сказываются на работе сердечно-сосудистой системы. В этом случае может повыситься артериальное давление, появиться аритмия и тахикардия в покое, да и человек может ощущать себя дискомфортно в таком состоянии.
Какие комплексы витаминов, продукты, лекарства необходимы людям с аритмией?
Аритмия – понятие очень обширное. Она бывает патологической и функциональной. Например, у молодых людей очень часто встречается синусовая аритмия, которая не является патологией. То есть человек может чувствовать изменения сердечного ритма, но при этом у него нет органических поражений сердца. Нет таких продуктов и витаминов, которые улучшали бы течение аритмии. Острые же продукты могут спровоцировать аритмию, особенно если у человека есть проблемы с ЖКТ. Поэтому если у человека есть патологическая аритмия, которая зафиксирована по ЭКГ или холтеровскому мониторингу, то проблему нужно решать с лечащим врачом – он решит, стоит ли принимать определенные антиаритмические препараты.
Поэтому если у человека есть патологическая аритмия, которая зафиксирована по ЭКГ или холтеровскому мониторингу, то проблему нужно решать с лечащим врачом – он решит, стоит ли принимать определенные антиаритмические препараты.
Прокомментируйте, пожалуйста, возможность применения нижеследующих препаратов для профилактики сердечно-сосудистых заболеваний для спортсменов, а также их реальную эффективность: триметазидин, милдронат, мексикор, аспаркам, инозин и родиола розовая. Что работает, не опасно ли их применять, в каких дозировках оптимально и так далее. Если есть возможность, то порекомендуйте от себя что-то. Спасибо!
Из всех перечисленных вами препаратов доказательную эффективность имеют только два. Первый – это триметазидин – но у него есть доказательная эффективность только при ишемической болезни сердца. В случае, если у человека нет ишемической болезни сердца, стенокардии, триметазидин абсолютно бесполезный препарат. Многие доктора назначают его якобы для того, чтобы «подкормить» сердце, что в корне неправильно. Второй доказательный препарат – это аспаркам. Если у человека есть дефицит калия и магния, его назначение возможно рассмотреть. Все остальные препараты из серии рибоксина, милдроната, мельдония, мексидола – пустышки без доказательной базы – их применение вряд ли навредит, но пользы от них точно не будет.
Второй доказательный препарат – это аспаркам. Если у человека есть дефицит калия и магния, его назначение возможно рассмотреть. Все остальные препараты из серии рибоксина, милдроната, мельдония, мексидола – пустышки без доказательной базы – их применение вряд ли навредит, но пользы от них точно не будет.
Занимаюсь бегом на любительском уровне, за неделю пробегаю +- 80 км, тренировки есть как на низком пульсе, так и предельных показателях. Нужно ли как-то дополнительно поддерживать сердечную мышцу, в смысле употребления каких-либо препаратов (таблетки, БАДы)?
Лекарства и таблетки нужны только в том случае, когда у человека есть заболевания. Есть такое выражение – «норму мы не лечим», то есть если у вас нет заболевания, то и лекарства вам не нужны.
За биологически активные добавки (БАДы) никто не ручается – если на лекарствах обычно пишут огромный перечень побочных эффектов, то на БАДах обычно ничего не пишут либо указывают все по минимуму из серии непереносимости или аллергической реакции на те или иные компоненты. Так происходит, потому что БАДы не участвуют в крупных и плацебо-контролируемых исследованиях, поэтому никто не может сказать, к чему может привести прием той или иной добавки.
Так происходит, потому что БАДы не участвуют в крупных и плацебо-контролируемых исследованиях, поэтому никто не может сказать, к чему может привести прием той или иной добавки.
Я крайне не рекомендую их употреблять. Конечно, БАДы тоже бывают разные, например, Омега-3 или витамины – это оправданная история, но зачастую и они не нужны, ведь сейчас трудно найти в общей практике человека с дефицитом витаминов (за исключением витамина Д) или микроэлементов. А добавки вроде жиросжигателей для похудения и «нормализации» сердечно-сосудистой деятельности или щитовидной железы не принесут никакой пользы и могут только навредить.
– Откуда у достаточно молодого мужчины без вредных привычек, занимающегося спортом (зал) с весом в 75 кг мышц без жира с очень быстрым обменом веществ, не ограничивающим себя в продуктах, но не ведрами – холестерин вдруг повышен до 6,5, причем плохой повышен на единицу от нормы?!
– Мужчина, 45 лет, без вредных привычек, в еде без излишеств, активно занимаюсь спортом (бег, плавание, баскетбол) – сильно повышен холестерин (7.
 1), плохой (ЛПНП) – 4.51 при норме 3, хороший – 2.5 при норме 1. Триглицериды в норме. В чем может быть причина? Это вообще нормально?
1), плохой (ЛПНП) – 4.51 при норме 3, хороший – 2.5 при норме 1. Триглицериды в норме. В чем может быть причина? Это вообще нормально?Если у молодого человека, который активно занимается спортом, правильно питается и ведет в основном здоровый образ жизни, выявляются изменения со стороны липидов, то есть вредного холестерина, то нужно пройти ряд обследований. В вашем случае ЛПНП 4.51 – это большой показатель, поэтому вам нужно проверить щитовидную железу, чтобы исключить гипотиреоз – зачастую именно это вызывает нарушения липидного обмена.
Также стоит проверить желчевыводящую систему печени, потому что патологии данных органов тоже влияет на обмен холестерина и может вызывать завышенные показатели. Если эти исследования в норме, и человек ведет здоровый образ жизни, но холестерин повышен, то в 80 % случаев – это наследственность или какие-то генетические изменения со стороны липидного обмена.
Какие самые основные обследования необходимо проходить для выявления наиболее широкого спектра потенциальных проблем сердечно-сосудистой системы? Все процедуры сложно пройти: некоторые узкоспециализированные на малораспространенные заболевания или чересчур сложные/дорогостоящие, а вот какие могут помочь выявить распространенные потенциальные проблемы, при этом доступны каждому?
Да, я согласен, чтобы исключить ту или иную патологию сердечно-сосудистой системы, всех обследований не пройти, да и особого смысла в этом нет.
Первое, что нужно, это сдать общий анализ крови и посмотреть на количество гемоглобина, эритроцитов, лейкоцитов и тромбоцитов, чтобы исключить анемию.
Второе – это выполнить кардиограмму.
Третье – сделать УЗИ сердца, чтобы оценить морфологическую структуру сердца, работу клапанного аппарата, размеры полостей сердца, фракцию выброса, давление в легочной артерии.
Четвертое – сделать УЗИ сосудов шеи, чтобы оценить состояние сосудистой стенки и исключить наличие атеросклеротических бляшек. Можно еще сделать УЗИ бедренной артерии, чтобы посмотреть на эластичность сосудистой стенки.
Пятое – сдать кровь на креатинин, мочевину, чтобы посмотреть на работу почек.
Шестое – сдать кровь на липидный спектр (общий холестерин и триглицериды).
Важно еще знать и уровень калия, магния и кальция в крови. Если есть проблемы с приступами тахикардии или аритмии, то нужно сдать гормоны щитовидной железы и пройти суточный монитор ЭКГ. В случае, если есть дискомфорт и боли в сердце при физических нагрузках, то важно сделать пробу с нагрузкой – это велоэргометрия или тредмил-тест. Со всеми выполненными исследованиями уже можно идти на прием к врачу.
Мне 28 лет. В детстве занимался футболом. В студенческие годы играл в футбол раза 2-3 в неделю. После университета занимаюсь спортом не часто. Иногда бегаю, плаваю, занимаюсь легким фитнесом (без фанатизма). Примерно лет с 10 меня беспокоит следующая проблема. Иногда при игре в футбол, не понятно, с чем связано, но в основном при резких движениях у меня начинает очень сильно и быстро биться сердце. Ощущения, что вот-вот выпрыгнет, при этом кружится голова, нехватка воздуха, и кажется, что могу потерять сознание. Это происходило примерно от 5-10 раз в год. Обычно 5 минут отдыхаю, прихожу в себя и играю дальше. В повседневной жизни таких ситуаций не возникает. Бывает иногда проявляются экстрасистолы, и ощущение резкого удара сердца с паузой до этого, затем ритм приходит в норму. Нормальное давление 130/70. Бывает повышается до 140, реже до 150. Пульс нормальный. Лежал в НМИЦ кардиологии в Москве в 2014, ничего не выявили. Также как и другие врачи. Скажите, пожалуйста, в чем может быть дело? И как с этим жить?
В этой ситуации необходимо сделать пробу с физической нагрузкой – велоэргометрию или тредмил-тест. Исследование проводится во время движения на велосипеде или беговой дорожке – ЭКГ записывается в момент физической нагрузки. Если такое обследование вы уже проходили, и показатели были в норме, а в ходе госпитализации не было выявлено патологий, то в вашем случае нет ничего страшного – приступы тахикардии во время занятий спортом не являются патологией, наоборот, это нормальная реакция организма. Один человек может очень сильно ощущать приступы, а другой вообще может этого не чувствовать. При регулярных тренировках вы перестанете ощущать тахикардию, да и пульс станет более ровным.
31 год, 6 лет профессионально занимался русским хоккеем с 5 по 11 класс школы, каждую неделю 4 тренировки + 1 игра, сборы, соревнования. Закончил после обнаружения дефекта межпредсердной перегородки. Сейчас катаюсь для себя 1-2 раза в неделю и 2-4 раза хожу в тренажерный зал (знаю об ограничениях по весу и пульсу). Вопрос: пульс в нормальном состоянии днем не превышает 65-70 ударов, во сне часто пульс снижается до 30-35 ударов. Насколько это норма, и зависит ли это от физической нагрузки. Стоит ли снижать/прекращать или возможно заниматься спортом дальше без последствий ухудшения качества жизни?
Пульс во сне по современным европейским стандартам может достигать в норме до 30 ударов в минуту. Поэтому если во время бодрствования у вас пульс 60-65, а во время сна 30-35 – это норма, и здесь никаких дополнительных методов лечения, обследований не требуется. Не переживайте!
Мне 56 лет, занимаюсь бегом (3-4 раза в неделю) с 14 лет, при росте 172 см вешу 66 кг. Показатели крови всегда в норме, холестерин общий никогда не превышал 4; плохой не более 2,5 и хороший всегда в норме. 5 лет назад почувствовал боль во время бега в груди, что впоследствии привело к установке стента в коронарном сосуде (левый передний сосуд). УЗИ показало наличие стеноза в сонных артериях (менее 50 %). Бегать продолжаю. Насколько важно в моем случае принимать статины, были боли в плечевом поясе от крестора 20 мг? На несколько лет прекращал прием статинов, принимал только аспирин, сейчас возобновил, т.к. последнее УЗИ показало блокировку в сосуде задней стенки сердца. Ангиографию еще не делал и поэтому процент закрытия не знаю, болей пока нет. Что посоветуете?
При ишемической болезни сердца уже не важно, насколько атеросклеротические бляшки будут большими – 20 %, 50 %, 70 % или 80 %. Прием статинов в такой ситуации является жизненно необходимым и пожизненным. Задача статинов при стентировании и бляшках в сосудах заключается не только в том, чтобы понизить уровень холестерина в крови.
Во-первых, статины подавляют воспалительный процесс в сосудах, который может привести к прогрессированию атеросклероза. А если у человека есть атеросклероз, у него априори сосуды уже воспалены.
Во-вторых, статины нормализуют уровень вредного холестерина (ЛПНП) и повышают полезный холестерин (ЛПВП). И, в-третьих, стабилизируют атеросклеротическую бляшку. Дело в том, что бляшки в сосудах обычно образуются рыхлые, мягкие и творожистые – в любой момент, например, при гипертоническом кризе, бляшка может разорваться и на ее месте мгновенно образуется тромб. Если разрыв произойдет в сосудах головного мозга, это приведет к инсульту. Если в коронарных сосудах сердца, то к инфаркту.
Поэтому прием статинов при ишемической болезни сердца должен быть обязательным и пожизненным, особенно если было проведено аортокоронарное шунтирование или стентирование. Это позволит уменьшить воспалительный процесс в сосудах и прогресс атеросклероза, и продлить себе тем самым жизнь. Ведь бляшки образуются не в одном сосуде, а по всем артериям организма – просто где-то больше, где-то меньше. Раз в 3-4 месяца важно сдавать кровь на содержание липидов и холестерина, контролировать показатели печени (чтобы исключить побочный эффект статинов на печень) и регулярно обследоваться у лечащего врача.
Нужно ли постоянно принимать ксарелто после АКШ и какие анализы при этом надо сдавать?
Прием ксарелто чаще всего назначают в том случае, когда у человека помимо аортокоронарного шунтирования есть такая патология, как фибрилляция предсердий (мерцательная аритмия). Если вам лечащий врач назначил данный препарат, вы должны его принимать пожизненно и раз в полгода сдавать такие анализы, как общий анализ крови, показатели печени (АСТ и АЛТ) и почек (креатинин, мочевина и скорость клубочковой фильтрации) – от данных показателей может зависеть доза ксарелто.
Может ли деформация дисков позвоночника в различных отделах провоцировать повышенное давление? А гипертонус мышц шеи может повышать давление?
Артериальное давление при шейном остеохондрозе и деформации межпозвоночных дисков – это миф. Такое лечат гимнастикой только специалисты в кавычках. Артериальное давление не зависит от проблем с позвоночником (если говорить о гипертонической болезни). Конечно, в острый период боли в позвоночнике может повышаться давление и пульс, но это связано больше с фактом боли – ведь стресс повышает уровень катехоламинов (адреналин, норадреналин, дофамин) в крови, а уже из-за этого повышается пульс и давление. Шейный остеохондроз и грыжа позвоночника не вызывают повышения артериального давления и тем более развитие гипертонической болезни.
Два раза делал полное обследование – холтер, ЭКГ, УЗИ, беговая дорожка с нагрузкой. Нашли небольшие отклонения на холтере (около 35-40 раз была пауза), написали AВ-блокада 1-й степени, делал с разницей в 3-4 года. Причем второй раз показания были лучше по паузам, в целом чувствую себя хорошо, играю в футбол, бассейн, иногда очень редко бывает ощущаю незначительные эти паузы (1-2 раза в месяц, может реже, иногда полгода нет ничего). Можно ли дальше играть в футбол, бег и прочие упражнения? Кардиологи сказали можно без проблем, типа сердце спортсмена, но я беспокоюсь, потому что на УЗИ были небольшие изменения типа как перенесенный миокрадит, гипокинез был обнаружен в одной из частей желудочка. Что это значит, и может ли это с годами ухудшиться?
AВ-блокада 1-й степени – это не так страшно. Она не ограничивает человека в приеме лекарственных препаратов и в образе жизни. Поэтому здесь совет только один – раз в год делать ЭКГ. Что касается пауз, которые вы упомянули, нужно понимать, сколько секунд они длились – если эти паузы менее, чем 2,5 секунды, особенно если возникали во сне, то это норма, не стоит переживать и волноваться на этот счет. Спортом тоже можно заниматься, но главное – раз в год проходить ЭКГ и делать холтер.
При каких показателях по анализам (холестерол и др. показатели) показано применение статинов? Какие недостатки у препаратов этой группы? Баланс, польза, вред?
Не всегда высокий уровень холестерина – это атеросклероз и показание к применению статинов. Для того, чтобы доктор назначил статины, одного высокого холестерина недостаточно. Показание к статинам – это еще и высокий сердечно-сосудистой риск. Атеросклероз возникает и на фоне нормального уровня холестерина. Он развивается при высоком ЛПНП (липопротеиды низкой плотности) и повреждении сосудистой стенки. Это происходит из-за малоподвижного образа жизни и ожирения, которое ведет к воспалению сосудов и способствует развитию или быстрому прогрессированию атеросклероза.
Курение и гипертоническая болезнь тоже вызывают повреждение сосудистой стенки. То есть гипертония, ожирение и курение – это основные три фактора, которые способствуют быстрому развитию атеросклероза и сердечно-сосудистых заболеваний. Сейчас даже в молодом возрасте, например, у людей в возрасте 35 лет нередко можно встретить инфаркт миокарда или перенесенный ишемический инсульт.
Что касается основных побочных эффектов после приема статинов – это негативное влияние на печень. Несмотря на то, что в желтой прессе это явление очень раздуто, такое возникает крайне редко – 1 случай на 100 000 человек. Другой побочный эффект статинов – это негативное влияние на мышцы, то есть у человека возникает мышечная слабость и повышается фермент в крови, который называется креатинфосфокиназа. В этом случае нужно уменьшать дозу статинов либо менять один вид препарата на другой. Поэтому если говорить о балансе пользы и вреда, то однозначно пользы будет намного больше, чем вреда – но только в том случае, если к приему препарата есть показания. Доказано, что такие препараты увеличивают продолжительность жизни.
Давление иногда нормальное (125/85), а иногда повышено (140/90). Можно ли пить индапамид или что-то другое, но симптоматически, когда есть необходимость. Не могу смириться с ежедневным приемом препаратов, снижающих давление, мне 48.
Если давление повышается иногда до 140/90, это не считается показанием для назначения препаратов, в том числе индапамида. Все, что от вас требуется, это вести дневник самоконтроля, с которым затем нужно сходить к врачу. Если имеется тенденция к стойкому повышению артериального давления от 140 и выше, в этом случае рассматривается вопрос о назначении лекарственных препаратов или немедикаментозного метода лечения – это контроль веса, питания и сна, уменьшение соли, больше движения и меньше стресса. Поэтому в вашем случае вопрос должен решаться на очном приеме у врача.
Есть ли какие-то занятия, позволяющие поддерживать форму без повышения кровяного давления? У меня: врожденный порок митрального клапана, регургитация ++. О диагнозе узнал в 33 года, когда появились жалобы на сильную тахикардию после занятий в зале. Доктор порекомендовал пока следить за давлением, потому я практически исключил физические нагрузки. Теперь быстро устаю от любого упражнения, кроме ходьбы и очень неспешного велосипеда, быстро набрал вес. А так хочется поработать на мешке или побегать в футбол!
Мне сложно судить о тяжести данной патологии, не видя результатов обследования. Чтобы недостаточность митрального клапана не прогрессировала, есть два основных правила. Первое – это контроль артериального давления. Второе – контроль веса – ожирение может способствовать прогрессированию данной патологии. На вопросы, как дальше выстроить свой образ жизни и нужно ли оперативное лечение, сможет ответить только ваш лечащий врач (кардиолог или кардиохирург).
После одной бутылки вина два раза в неделю сердце на след. утро и в следующие два дня работает гораздо более усиленно, а сердцебиение кажется более слышимо, что немного пугает. ИМТ 26, год назад такой проблемы нет. Люблю кофе и иногда курю. Возраст до 30, физ. нагрузки присутствуют, и соблюдаю сбалансированную диету. От чего стоит отказаться?
В случае возникновении тахикардии, аритмии или повышения артериального давления после употребления алкоголя (неважно в каком количестве) рекомендация только одна – не употреблять алкоголь. Не имеет значения и то, почему вы стали хуже переносить бокал или три бокала – суть в том, что после алкоголя у вас возникают данные жалобы. Не существует каких-то мер или лекарственных препаратов, которые помогут лучше переносить алкоголь. Поэтому сократите количество употребляемого алкоголя или полностью его исключите – спиртное не является жизненно необходимым продуктом, без которого не получится нормально существовать, скорее, наоборот.
Источник: sports.ru
Следим за пульсом
Считается, что подобно Солнцу для нашей вселенной, — сердце символизирует жизненный центр человека.
Мы способны радоваться жизни, любить, жить в ладу с самим собой и с окружающим миром благодаря ему.
Мы живем, пока бьется наше сердце. Мы привыкли к этому чуду и совсем не удивляемся тому, что наше сердце бьется 24 часа в сутки, 7 дней в неделю, год за годом!
Именно поэтому одним из самых уязвимых органов человека является сердце. Вместе с сосудами оно образует единую, уникальную систему — сердечнососудистую.
Печальная статистика сообщает, что именно сердечнососудистые заболевания — основные виновники причин, по которым десятки тысяч людей уходят из жизни по всему миру ежегодно.
Вот почему сердце, а вместе с ним и сосуды, надо оберегать с детства. Особенно это важно для гипертоников.
Гипертония — очень коварное заболевание, она стремительно молодеет — гипертоники в двадцатилетнем возрасте давно не удивляют врачей.
Более того, — эта напасть еще и заставляет людей отказываться от активного и здорового образа жизни!
Многим кажется, что любое физическое напряжение приведет к повышению давления и, как следствие — ухудшению состояния. На самом деле — это заблуждение, более того — фитнес при гипертонии очень полезен!
Главное — заниматься им аккуратно. Занятия должны быть регулярными, постепенными, проводиться по индивидуальной программе или под наблюдением тренера.
Лучше всего тренировать сердце и сосуды в утренние часы, пока организм еще не устал. И тогда, утверждают специалисты, можно здорово укрепить сердечно-сосудистую систему, а от гипертонии – избавиться, раз и навсегда!
Как часто и с какой интенсивностью следует заниматься спортом – подскажет тренер, но в любом случае, самое главное – самим прислушиваться к своему телу.
Обращайте внимание на свое самочувствие, существует множество признаков, сообщающих о состоянии тела во время тренировки.
Это может быть и ощутимое напряжение, и чрезмерная частота дыхания и неприятные физические ощущения, но ни одно из них не сравнится по достоверности с данными о частоте пульса.
Одним словом: прислушивайтесь к своему сердцу – как в прямом, так и в переносном смысле:
- Обзаведитесь личным пульсометром. Это могут быть, например, спортивные часы с кардиомонитором. Такие часы с помощью звукового сигнала сами предупредят вас о том, что вы превысили пределы допустимого диапазона частоты сердечного ритма.
Вариаций спортивных часов-компьютеров с пульсометром очень много: есть и влаго- и водостойкие модели, и часы с подсчетом истраченных калорий и т.д.
Существуют модели устройств, как с нагрудным ремнем, так и без него — со специальным сенсором для пальцев на внешней стороне циферблата. Все зависит от ваших личных предпочтений.
- Выберите вид спортивной деятельности подходящий именно вам, исходя из простого правила – занятие должно вам нравиться.
Фитнес при гипертонии:
1. Кардитренеровки.
Полезно: прогулки, спортивная ходьба, катание на велосипеде. В спортивном клубе – ходьба на беговой дорожке, велотренажер, упражнения на эллипсоиде.
Эти занятия оказывают ровную нагрузку на организм. При этом легко выдерживать допустимую зону частоты пульса.
В среднем она должна составлять 60-70% от максимальной, т.е. 100-120 уд./минуту. При гипертонии рекомендуется тренироваться 2-3 раза в неделю, продолжительность — не более 20-25 минут.
С осторожностью: бег на беговой дорожке. Как таковой, этот вид деятельности не противопоказан.
Но при выполнении этого упражнения сложнее следить за частотой пульса: помните, что она не должна превышать 120 ударов в минуту.
Желание «двигаться вперед» лучше реализовать в спортивной ходьбе на улице.
Исключить! Любые упражнения, предполагающие высокий уровень сопротивления на тренажерах.
Рывки и резкие нагрузки приводят к скачкообразному повышению давления, почувствовать себя плохо можно резко и совершенно неожиданно.
2. Тренажеры
Допускается: тренажеры, на которых возможно дозировать физическую нагрузку.
Например, жим сидя на блоке, тяга верхнего и нижнего блочных тренажеров, сгибание и разгибание ног на блоке.
Главное — помнить, что уровень сопротивления тренажера должен быть минимальным!
Выполнять упражнения с трудом, через силу нельзя! Строго следите за пульсом!
Делать упражнения необходимо на выдохе. Это задает ровный ритм движения и нормализует пульс.
Исключить: все упражнения на пресс, а также все упражнения, во время которых голова наклоняется вниз, «Римский стул».
Приток крови к голове во время таких занятий неминуемо приводит к повышению артериального давления.
При высокой степени гипертензии занятия на тренажерах могут быть вообще не рекомендованы. Это может решить только ваш лечащий врач!
3. Групповые занятия
Полезно:
- йога, пилатес.
Во-первых, эти направления фитнеса обладают релаксирующими свойствами, позволяют расслабить нервную систему, что в свою очередь, помогает снизить давление.
Поскольку гипертония в основном связана с нервным переутомлением, неразрешенными конфликтами и стрессами, специалисты считают эти вид физической деятельности «выстрелом в десяточку».
Во-вторых, данные уроки не предполагают прямой динамической нагрузки. Тренировочный эффект достигается за счет плавного изменения положения тела.
- плавание и аква-аэробика.
Упражнения в воде дают равномерную нагрузку на все группы мышц, снижают нагрузку на опорно-двигательный аппарат и, как следствие, благотворно и воздействуют на сердечно-сосудистую систему.
Не забывайте следить за пульсом!
Кстати, для любителей плавать: если вы следите не только за пульсом, но и за своими спортивными результатами, вам наверняка понравятся часы для плавания с памятью на 7 рекордных результатов, таймером тренировок, диапазоном подсчета кругов и гребков – до 1000, ну и, конечно, хорошей водостойкостью – до 50 метров!
Если же вы хотите похудеть и помимо пульса строго следите за каждым потерянным килограммом — хорошим помощником для вас станут часы с подсчетом калорий.
С осторожностью: степ, аэробика.
Если вы хотите попробовать данное направление, убедитесь, что в вашем фитнес-клубе есть уроки аэробики или степа для новичков. Тренировка должна быть составлена таким образом, чтобы нагрузка была легкой, а частота пульса занимающихся не превышала 120 ударов в минуту.
В любом случае, обсудите свое состояние здоровья и возможность посещения уроков с врачом и тренером!
Исключить: аэробные направления «продвинутого» уровня. Ритм этих уроков очень высок.
Итак, фитнес при гипертонии совершенно необходим. Профессиональные тренеры лечебной физкультуры доказали: правильно организованные тренировки позволяют снизить (или даже полностью нормализовать!) артериальное давление, сократить частоту сердечных сокращений, а также укрепить сердечную мышцу и увеличить ее производительность. Помочь своему здоровью можно, главное это делать «любя» свое сердце.
Знайте меру — не гонитесь за рекордом и контролируйте частоту пульса во время тренировок. Эти простые правила помогут вам прогнать болезни, хандру и лишние килограммы.
Живите легко и будьте здоровы!
Многопрофильный консультативно диагностичекий центр
Артериальная гипертония: Современная терапия и ЗОЖ
Об артериальной гипертонии в последнее время так много говорят и пишут, что даже ребенку известны счастливые цифры нормального давления крови — 120/80. Однако, при всей своей известности, гипертония остается злейшим врагом здоровья человека, его «немым убийцей». В канун Всемирного Дня Сердца, отмечаемого 29 сентября, весь мир уделяет особое внимание сердечно-сосудистым заболеваниям.
В разговоре с врачом – кардиологом, заведующей амбулаторно — кардиологическим центром ГАУЗ ТО «МКДЦ», кандидатом медицинских наук Еленой Фроловой мы затронули тему развития артериальной гипертонии, того как она подкрадывается к нам, и почему в пожилом возрасте избежать ее пока не представляется возможным.
— Елена Юрьевна, откуда происходит артериальная гипертония? — Человеческий организм так устроен, что у него работают 2 системы – система напряжения (сужение сосудов и увеличение частоты сердечных сокращений) и система расслабления (сосуды расширяются, и уменьшается частота сердечных сокращений). В определенные периоды деятельности в течение дня у нас давление меняется. Пробежались за отходящим автобусом — давление повысилось: сердцебиение и кровоток к мышцам усилились. У человека хорошо отлажена подвижность сердечно — сосудистой системы в аспектах регуляции давления и пульса, на нее мы можем влиять извне за счет физических нагрузок. Увеличиваем нагрузки – повышаются давление и пульс, когда расслабляемся и отдыхаем, пульс и давление снижаются.
— Как случается, что давление выходит за рамки нормального процесса регулирования? — Когда механизмы расслабления у человека исчерпаны, как на биохимическом уровне, так и на рецепторном, стимуляция повышенного давления всегда находится в возбужденном состоянии. Сосудодвигательные центры головного мозга имеют регуляторную систему, на которую человек повлиять не может. Если постоянно находиться в стрессе, то стимулируются механизмы повышения давления: давление и пульс повышены, сосуды склонны к спазму, чтобы обеспечить мышцы и все остальные органы адекватным кровотоком, как будто есть постоянная необходимость куда — то бежать. Потом эти механизмы закрепляются, потому что при постоянном стимулировании определенной зоны головного мозга создается состояние перманентного возбуждения. Это состояние перманентного возбуждения в зоне регулирования сосудов в головном мозге и есть артериальная гипертония. Конечно, она формируется не за один или два дня, этот процесс продолжается годами.
— Какие факторы влияют на развитие артериальной гипертонии? — Доказана наследственная предрасположенность к артериальной гипертонии. Есть люди, которые начинают страдать повышенным давлением в раннем возрасте, даже подростковом. С возрастом процент заболевших увеличивается. Считается, что 40 – 45% взрослого населения – гипертоники. Гипертензия встречается чаще в пожилом возрасте, ее распространенность у лиц старше 60 лет составляет >60%.
Однако не у всех одинаково формируется заболевание. Все люди разные по своему биохимическому составу. И можно выделить 3 группы людей с различными периферическими механизмами реализации артериальной гипертонии: 1) Употребление соли – группа особо чувствительных людей, у которых плохо выводится соль из организма. Как следствие, появляется отечность и повышается давление, развивается соль-чувствительная артериальная гипертония. 2) Люди, у которых происходит активация ренин-ангиотензиновой системы, вызывающей спазм сосудов, и как следствие — гипертонию. 3) Люди с повышенным давлением, у которых высокий уровень симпатоадреналовой системы – повышенный ударный объем (выброс) сердца. У одного человека могут быть задействованы различные механизмы возникновения артериальной гипертонии, в разной степени, или все три механизма одинаково. Однако эти системы взаимосвязаны. И если в начале гипертония воздействует через один механизм, то по прошествии нескольких лет, остальные механизмы также будут задействованы. Определение механизма реализации артериальной гипертонии влияет и на выбор терапии. В молодом возрасте, при проявлении артериальной гипертонии можно оттянуть время стойкого высокого давления с помощью занятий спортом, потому что физическая нагрузка при повышенном давлении компенсирует его. Мышцы прорабатывают это повышенное давление и затем расслабляются. Происходит естественная утилизация высокого давления. Считается, что аэробная нагрузка в течение 40 минут тренирует сердечно – сосудистую систему. В процессе занятий формируется сигнал обратной связи к снижению давления. Такие нагрузки в последующем переносятся лучше, и давление не повышается. Сердечно — сосудистая система тренируется, приспосабливаясь к тому образу жизни, который мы ведем. Если мы ведем малоподвижный образ жизни, то любой стресс, особенно психоэмоциональный, повышает давление.
— Можно ли избежать развития артериальной гипертонии в пожилом возрасте? — У человека, не отягощенного наследственностью, с нормальными биохимическими процессами, артериальная гипертония будет развиваться, когда сосуды станут плотными и жесткими, к 60-70 годам давление в артериях будет повышенное. Это естественный механизм старения сосудов, потери их эластичности. В 40 лет страдают артериальной гипертонией спровоцировавшие себя нездоровым образом жизни люди (лишний вес, малоподвижный образ жизни, вредные привычки, излишнее употребление соли, постоянный стресс и неумение расслабляться). При гипертонической болезни лечение применяется медикаментозное, но количество принимаемых таблеток зависит от того, какой образ жизни ведет человек. Если он активный и не страдает лишним весом, бережет себя от стрессов – лекарств потребуется минимум, но, если не избегать факторов риска, соответственно, и таблеток принимать надо будет больше. В настоящее время гипертония хорошо лечится. В арсенале врачей много лекарственных препаратов с разными механизмами действия и выведения. Под биохимический портрет больного мы подбираем ему гипотензивное средство. Хочу отметить, что плацебо эффект от применения народных средств, приводит к тому, что пациенты обращаются к врачам уже с серьезными осложнениями, у них страдают сердце и сосуды головного мозга. Развиваются атеросклероз головного мозга, энцефалопатия, утолщение стенок сердца, расширение полостей сердца, аритмия. Самолечение приводит к осложнениям гипертонии, таким как кровоизлияние в сетчатку глаза, инсульт головного мозга, инфаркт миокарда. Если же придерживаться современной антигипертензивной терапии с рекомендациями по здоровому образу жизни, можно прожить долгую и счастливую жизнь.
Что это такое и как рассчитать
Обзор
Что такое пульсовое давление?
Пульсовое давление — это разница между верхним и нижним значениями артериального давления. Пульсовое давление имеет тенденцию повышаться по мере того, как вы становитесь старше, и это число также может быть индикатором проблем со здоровьем до того, как у вас появятся симптомы.
Как работает пульсовое давление?
Ваше кровяное давление измеряется двумя числами: систолическим давлением и диастолическим давлением.Систолическое давление — это верхнее число, и это показатель того, какое давление в артериях испытывают каждый раз, когда ваше сердце бьется. Диастолическое давление (нижнее число) — это то, насколько ваши артерии находятся под давлением между ударами сердца.
Эти значения давления измеряются в миллиметрах ртутного столба (сокращенно «мм рт. Ст.» Из-за символа элемента для ртути). Это связано с тем, что первые сфигмоманометры (произносится как «сфиг-мо-ма-ном-эт-эр»), которые использовались для измерения кровяного давления, содержали в себе ртуть.Ртуть больше не используется в этих устройствах, которые также обычно называют манжетами для измерения артериального давления, но миллиметры ртутного столба все еще используются.
Чтобы рассчитать пульсовое давление, все, что вам нужно сделать, это вычесть нижнее число из верхнего числа.
- Пример: если ваше артериальное давление составляло 120/80 мм рт. Ст., Это было бы 120 — 80 = 40.
Почему у меня меняется пульсовое давление, когда я измеряю артериальное давление с интервалом в несколько минут?
Изменение пульсового давления является нормальным и ожидаемым.Когда вы дышите, ваше сердце рефлекторно реагирует, увеличивая количество перекачиваемой крови. Эти изменения пульсового давления обычно очень малы, примерно от 5 до 10 мм рт. Если вы измеряете артериальное давление более одного раза, сложите каждую величину пульсового давления и разделите на два, чтобы найти среднее значение *.
Допустим, у вас есть два измерения пульсового давления с интервалом в пять минут, первое из которых составляет 42, а второе — 38. Вы можете рассчитать свое пульсовое давление, выполнив следующие действия:
- Сложите два импульсных давления.42 + 38 = 80
- Разделите сумму, полученную на шаге 1, на количество измерений, в данном случае дважды. 80/2 = 40
- Число, полученное на шаге 2, означает среднее пульсовое давление 40.
* Примечание. Если вы это сделаете, сообщите своему врачу, сколько раз вы измеряли давление, чтобы рассчитать это среднее значение, и сколько времени вы ждали между измерениями.
Почему важно пульсовое давление?
Артерии, по которым течет кровь, от природы эластичны и гибки, но они могут удерживать только определенное количество крови в любое время.Это называется артериальной податливостью. С возрастом артерии становятся менее гибкими и эластичными, что естественно и ожидаемо. Иногда это называют ригидностью артерий. Артерии также имеют тенденцию быть более жесткими у людей с диабетом и хроническим заболеванием почек.
Ваше кровяное давление и пульсовое давление могут быть ценной информацией для вашего лечащего врача, помогая ему выявлять широкий спектр проблем с сердцем и кровообращением.
Состояния и расстройства
Что означает широкое пульсовое давление?
Широкое пульсовое давление — иногда называемое высоким пульсовым давлением, потому что число больше — означает большую разницу между верхним и нижним числами.Для физически неактивных людей более широкое пульсовое давление может указывать на серьезные проблемы сейчас или в будущем.
Когда пульсовое давление поднимается выше нормы, составляющей 40 мм рт. Ст., Возрастает риск проблем с сердцем и кровеносными сосудами, даже при небольшом повышении. Пульсовое давление 50 мм рт. Ст. Или более может увеличить риск сердечных заболеваний, нарушений сердечного ритма, инсульта и т. Д. Считается, что более высокое пульсовое давление играет определенную роль в поражении глаз и почек такими заболеваниями, как диабет.
Хотя более широкое пульсовое давление бывает и у очень активных людей, например у бегунов на длинные дистанции, для них это не проблема. Это потому, что их сердце перекачивает больше крови, потому что они активны, а их артерии здоровы и более гибкие благодаря регулярным упражнениям.
Что означает узкое пульсовое давление?
Узкое пульсовое давление — иногда называемое низким пульсовым давлением — это когда пульсовое давление составляет одну четвертую или менее от вашего систолического давления (верхнее число).Это происходит, когда ваше сердце не перекачивает достаточно крови, что наблюдается при сердечной недостаточности и некоторых заболеваниях сердечных клапанов. Это также происходит, когда человек получил травму и потерял много крови или у него внутреннее кровотечение.
Забота
Почему важно контролировать пульсовое давление?
Важно контролировать пульсовое давление, потому что более высокое пульсовое давление означает, что ваше сердце работает тяжелее, а артерии менее гибкие или и то, и другое. Любой из этих двух факторов увеличивает риск сердечных заболеваний и проблем с кровообращением, особенно сердечного приступа или инсульта.Риск еще выше, когда они оба одновременно — что обычно бывает, особенно у взрослых старше 55 лет.
Что я могу сделать, чтобы контролировать пульсовое давление?
Управление пульсовым давлением идет рука об руку с контролем вашего общего артериального давления. Лучше всего, если вы сделаете следующее, чтобы контролировать свое кровяное давление:
- Ежегодный осмотр . Высокое кровяное давление и связанные с ним проблемы обычно не имеют симптомов до тех пор, пока не станут очень серьезными, поэтому ежегодный осмотр или медицинский осмотр у вашего поставщика медицинских услуг имеют важное значение для раннего выявления проблем.
- Соблюдайте здоровую диету . Диета с низким содержанием натрия и соли — обычно менее 2300 мг соли в день, но ниже, если это рекомендует ваш врач, — может помочь вам контролировать кровяное давление. Ваш лечащий врач может предложить диеты, соответствующие этому руководству.
- Оставайся активным . Физическая активность полезна для сердца и кровообращения.
- Пить алкоголь умеренно . Рекомендуемая сумма для женщин — один алкогольный напиток в день (не более семи в неделю) или два алкогольных напитка в день для мужчин (не более 14 в неделю).Употребление большего количества жидкости, чем рекомендовано, может вызвать повышение артериального давления.
- Знайте свои риски . Сообщите своему лечащему врачу, если у вас в семье есть проблемы с сердцем, высокое кровяное давление, диабет или высокий уровень холестерина. Наличие в семейном анамнезе любого из них может увеличить риск развития одного или нескольких других.
- Возьми лекарства . Если ваш врач обнаружит, что ваше кровяное давление выше, чем должно быть, и пропишет лекарства, примите лекарство в соответствии с указаниями.Если вы примете его только тогда, когда вспомните об этом или когда вам предстоит визит к врачу, вы рискуете столкнуться с проблемами в будущем.
- Проверь себя . Если вы хотите самостоятельно измерить артериальное давление, манжеты для измерения артериального давления можно приобрести в большинстве аптек или в Интернете. Регулярное измерение артериального давления может помочь вам определить, если ваше давление обычно выше, чем должно, что вы можете обсудить со своим врачом.
Когда мне следует позвонить своему врачу или получить медицинскую помощь по поводу моего кровяного давления?
Высокое кровяное давление обычно не проявляется симптомами, пока не станет опасно высоким.Регулярно измеряйте артериальное давление — не реже одного раза в год во время осмотра у вашего основного лечащего врача — это лучший способ узнать, есть ли у вас высокое артериальное давление. Если вы регулярно проверяете свое артериальное давление и замечаете, что у вас необычно широкое (60 мм рт. поставщик медицинских услуг, чтобы поговорить об этом. Используйте следующие рекомендации, чтобы понять артериальное давление и различные стадии гипертонии:
- Низкое артериальное давление : 90/60 мм рт. Ст. Или ниже.Также известен как гипотензия (приставка «гипо» означает низкий).
- Нормальный : 120/80 мм рт. Ст. Или ниже. Иногда это называется «нормотония».
- Повышенное давление . 120-129 / менее 80 мм рт. Иногда это называют предгипертонией.
- Гипертония I стадии (легкая): 130-139 / 80-89 мм рт.
- Гипертония II стадии (умеренная): 140/90 мм рт. Ст. Или выше.
- Гипертония III стадии (неотложная): 180/120 мм рт. Ст. Или выше с симптомами.Показания давления и симптомы, такие как боль в груди или одышка, на этом уровне или выше, требуют неотложной медицинской помощи. Это связано с опасным для жизни риском инсульта, аневризмы или других смертельных событий.
Записка из клиники Кливленда
Ваше пульсовое давление — это число, которое может помочь вам лучше понять свое тело и жить более здоровой и счастливой жизнью. Если у вас есть вопросы о вашем пульсовом давлении, артериальном давлении или о том, как функционирует какая-либо из ваших систем организма, ваш лечащий врач также может быть отличным источником.Они могут ответить на вопросы и направить вас к другим экспертам или источникам информации. Так вы будете лучше подготовлены ко всему, что будет дальше.
Зависимость от ЧСС усиления пульсового давления и жесткости артерий | Американский журнал гипертонии
Аннотация
Предпосылки:
Пульсовое давление и скорость пульсовой волны в аорте, показатели жесткости артерии, являются важными детерминантами сердечно-сосудистого риска. Однако оценка периферического пульсового давления не всегда обеспечивает надежную оценку изменений центрального пульсового давления или артериальной жесткости.Целью настоящего исследования было оценить влияние резких изменений частоты сердечных сокращений на жесткость артерий, а также на периферическое и центральное пульсовое давление у здоровых людей.
Методы:
Двадцать пациентов (возрастной диапазон от 20 до 72 лет) были обследованы при катетеризации сердца. Анализ пульсовой волны использовался для определения центрального давления, индекса увеличения (AIx), показателя жесткости системной артерии и скорости пульсовой волны в аорте (PWV) во время стимуляции правого предсердия (от 80 до 120 ударов в минуту).
Результаты:
Увеличение пульсового давления во время кардиостимуляции из-за уменьшения увеличения центрального давления. AIx был значительно и обратно связан с частотой сердечных сокращений (r = -0,70, P <0,001) из-за изменения относительного времени отраженной волны давления, а не снижения артериальной жесткости, поскольку PWV не изменилась.
Выводы:
Эти данные предполагают, что периферическое пульсовое давление не дает точной оценки изменений центральной гемодинамики в связи с изменениями частоты сердечных сокращений, и что на жесткость аорты не влияют резкие изменения частоты сердечных сокращений.
Жесткость артерий является важным фактором риска сердечно-сосудистых заболеваний 1 и может быть оценена с помощью ряда методов, включая измерение скорости пульсовой волны в аорте и локального растяжения артерий. Периферическое пульсовое давление также является суррогатным показателем артериальной жесткости и является независимым предиктором сердечно-сосудистой смертности как у нормотензивных 2 , так и у гипертоников. 3 Однако пульсовое давление меняется по всему артериальному дереву, 4 частично из-за различий в податливости сосудов и явления отражения волн. 5 Важно отметить, что степень усиления пульсового давления от аорты до плечевой артерии не фиксирована и зависит от осанки, 4 упражнений, 6 и возраста. 5 Следовательно, давление в плечевой артерии не может обеспечить надежную оценку центрального пульсового давления. Это важно, потому что центральное (а не периферическое) давление определяет нагрузку на левый желудочек. 7 Действительно, форма волны центрального давления коррелирует со степенью гипертрофии левого желудочка, важным независимым предиктором смертности у людей с нормальным давлением 8 и гипертоников. 9 Более того, центральное, а не периферическое пульсовое давление связано с толщиной интима-медиа сонной артерии, 10 , которая сама по себе является важным показателем сердечно-сосудистого риска.
Форма волны центрального артериального давления содержит важную информацию, касающуюся как местной, так и системной артериальной жесткости, и теперь может быть оценена с помощью метода анализа центральной пульсовой волны (PWA). 11 Высокоточные кривые лучевой артерии записываются неинвазивно с использованием принципа аппланационной тонометрии; из них соответствующие центральные формы сигналов выводятся с использованием проверенной математической передаточной функции. 12–14 Дальнейший анализ формы центральной волны позволяет оценить системную артериальную жесткость путем расчета индекса увеличения (AIx), 11 и жесткости аорты, которую необходимо оценить по времени возвращения отраженной волны давления к восходящей аорта.
Ранее мы продемонстрировали, что у пожилых людей с постоянными кардиостимуляторами in situ и вероятной дисфункцией левого желудочка увеличение частоты сердечных сокращений изменяет усиление пульсового давления, и что AIx (но не жесткость аорты) линейно и обратно зависит от частоты сердечных сокращений. 15 Мы предположили, что эта взаимосвязь может отличаться у молодых людей с нормальной функцией желудочков, более выраженным усилением базального давления и более низким AIx в состоянии покоя. Целью этого исследования было проверить эту гипотезу путем изучения влияния возрастающей стимуляции предсердий на форму волны центрального давления в физиологическом диапазоне частоты сердечных сокращений в группе субъектов относительно широкого возрастного диапазона, подвергающихся электрофизиологическому тестированию или катетеризации сердца.
Методы
Субъектов
Двадцать пациентов (средний возраст 47 лет, диапазон от 20 до 72 лет) были набраны в больницу Harefield в Мидлсексе.Семнадцать пациентов были обследованы непосредственно перед электрофизиологическим исследованием сердечных аритмий или дополнительных проводящих путей и трех пациентов после диагностической коронарной ангиографии, у всех из которых была атипичная боль в груди и не было доказательств значительного стеноза коронарной артерии. В таблице 1 представлена сводная информация о пациентах. У всех испытуемых была нормальная функция левого желудочка (определяемая как фракция выброса> 60%) по данным эхокардиографии или вентрикулографии, и на момент исследования они находились в синусовом ритме.Кардиоактивные препараты были прекращены за 48 ч до исследования в соответствии с обычным протоколом электрофизиологического исследования. Все пациенты получали от 5 до 10 мг мидазолама внутривенно перед катетеризацией бедренной вены и болюсное введение 5000 МЕ нефракционированного гепарина. Местный комитет по этике исследований одобрил исследование, и от каждого участника было получено информированное согласие. Расследования соответствовали принципам, изложенным в Хельсинкской декларации.
Таблица 1Характеристики субъектов в исследовании кардиостимуляции
| Субъект . | Возраст (г) . | Секс . | Диагностика . | |||
|---|---|---|---|---|---|---|
| 1 | 58 | Мужской | Суправентрикулярная тахикардия | |||
| 2 | 37 | Мужской | 902 902 902 902 9019 | 902 902 902 902 902 902 902 902 902 902|||
| 4 | 39 | Мужской | Суправентрикулярная тахикардия | |||
| 5 | 32 | Женский | Суправентрикулярная тахикардия 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 | 33 | Женщина | Наджелудочковая тахикардия |
| 8 | 47 | Мужской | Суправентрикулярная тахикардия | 9 | 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 9 34Мужской | Суправентрикулярная тахикардия |
| 11 | 70 | Мужской | Суправентрикулярная тахикардия | |||
| 12 | 33 | Наджелудочковая тахикардия | ||||
| 12 | 33 | Боль в груди | ||||
| 14 | 65 | Мужской | Пароксизмальное трепетание предсердий | |||
| 15 | 58 | Женский | Суправентрикулярная 902 | 902 | 902 19 902 Паркинсон-Уайт | |
| 17 | 20 | Женский | Суправентрикулярная тахикардия | |||
| 18 | 61 | Женский | Наджелудочковая тахикардия 902 9019 | 902 902Трепетание предсердий | ||
| 20 | 39 | Мужской | Вольф-Паркинсон-Уайт |
| Субъект . | Возраст (г) . | Секс . | Диагностика . | |||
|---|---|---|---|---|---|---|
| 1 | 58 | Мужской | Суправентрикулярная тахикардия | |||
| 2 | 37 | Мужской | 902 902 902 902 9019 | 902 902 902 902 902 902 902 902 902 902|||
| 4 | 39 | Мужской | Суправентрикулярная тахикардия | |||
| 5 | 32 | Женский | Суправентрикулярная тахикардия 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 | 33 | Женщина | Наджелудочковая тахикардия |
| 8 | 47 | Мужской | Суправентрикулярная тахикардия | 9 | 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 9 34Мужской | Суправентрикулярная тахикардия |
| 11 | 70 | Мужской | Суправентрикулярная тахикардия | |||
| 12 | 33 | Наджелудочковая тахикардия | ||||
| 12 | 33 | Боль в груди | ||||
| 14 | 65 | Мужской | Пароксизмальное трепетание предсердий | |||
| 15 | 58 | Женский | Суправентрикулярная 902 | 902 | 902 19 902 Паркинсон-Уайт | |
| 17 | 20 | Женский | Суправентрикулярная тахикардия | |||
| 18 | 61 | Женский | Наджелудочковая тахикардия 902 9019 | 902 902Трепетание предсердий | ||
| 20 | 39 | Мужской | Вольф-Паркинсон-Уайт |
Характеристики субъектов в исследовании кардиостимуляции
| Субъект . | Возраст (г) . | Секс . | Диагностика . | |||
|---|---|---|---|---|---|---|
| 1 | 58 | Мужской | Суправентрикулярная тахикардия | |||
| 2 | 37 | Мужской | 902 902 902 902 9019 | 902 902 902 902 902 902 902 902 902 902|||
| 4 | 39 | Мужской | Суправентрикулярная тахикардия | |||
| 5 | 32 | Женский | Суправентрикулярная тахикардия 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 | 33 | Женщина | Наджелудочковая тахикардия |
| 8 | 47 | Мужской | Суправентрикулярная тахикардия | 9 | 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 9 34Мужской | Суправентрикулярная тахикардия |
| 11 | 70 | Мужской | Суправентрикулярная тахикардия | |||
| 12 | 33 | Наджелудочковая тахикардия | ||||
| 12 | 33 | Боль в груди | ||||
| 14 | 65 | Мужской | Пароксизмальное трепетание предсердий | |||
| 15 | 58 | Женский | Суправентрикулярная 902 | 902 | 902 19 902 Паркинсон-Уайт | |
| 17 | 20 | Женский | Суправентрикулярная тахикардия | |||
| 18 | 61 | Женский | Наджелудочковая тахикардия 902 9019 | 902 902Трепетание предсердий | ||
| 20 | 39 | Мужской | Вольф-Паркинсон-Уайт |
| Субъект . | Возраст (г) . | Секс . | Диагностика . | |||
|---|---|---|---|---|---|---|
| 1 | 58 | Мужской | Суправентрикулярная тахикардия | |||
| 2 | 37 | Мужской | 902 902 902 902 9019 | 902 902 902 902 902 902 902 902 902 902|||
| 4 | 39 | Мужской | Суправентрикулярная тахикардия | |||
| 5 | 32 | Женский | Суправентрикулярная тахикардия 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 | 33 | Женщина | Наджелудочковая тахикардия |
| 8 | 47 | Мужской | Суправентрикулярная тахикардия | 9 | 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 902 9 34Мужской | Суправентрикулярная тахикардия |
| 11 | 70 | Мужской | Суправентрикулярная тахикардия | |||
| 12 | 33 | Наджелудочковая тахикардия | ||||
| 12 | 33 | Боль в груди | ||||
| 14 | 65 | Мужской | Пароксизмальное трепетание предсердий | |||
| 15 | 58 | Женский | Суправентрикулярная 902 | 902 | 902 19 902 Паркинсон-Уайт | |
| 17 | 20 | Женский | Суправентрикулярная тахикардия | |||
| 18 | 61 | Женский | Наджелудочковая тахикардия 902 9019 | 902 902Трепетание предсердий | ||
| 20 | 39 | Мужской | Вольф-Паркинсон-Уайт |
Периферийная бемодинамика
Периферическое артериальное давление (АД) измеряли в двух экземплярах в плечевой артерии недоминирующей руки с помощью проверенного осциллометрического сфигмоманометра Omron HEM-705CP (Omron Corp., Токио, Япония). Среднее артериальное давление рассчитывалось путем интегрирования формы волны радиального давления с использованием системы SphygmoCor, описанной ниже.
Анализ пульсовой волны
Было записанокривых периферического давления на лучевой артерии не доминирующей руки на запястье с использованием аппланационной тонометрии с аппаратом SphygmoCor (SCOR; PWV Medical, Сидней, Австралия), как подробно описано ранее. 15,16 После регистрации 20 последовательных кривых системное программное обеспечение, которое включает проверенную математическую передаточную функцию, 12–14 использовалось для генерации средней кривой периферического и соответствующей центральной (восходящей аорты) кривой давления. 11 Восходящее давление в аорте и AIx были рассчитаны на основе кривой центрального давления. Индекс аугментации определялся как разница между вторым (P 2 ) и первым (P 1 ) пиками формы волны центральной артерии, выраженная в процентах от пульсового давления, и длительность выброса как время от ступни волна давления на инцизуру (рис. 1). Скорость аортальной пульсовой волны оценивалась путем вычисления времени между основанием волны давления и точкой перегиба, что обеспечивает измерение времени отраженной волны, как описано ранее. 17,18
Типичная форма волны восходящей аорты у пациента среднего возраста, демонстрирующая два систолических пика (P
1 и P 2 ). Индекс увеличения рассчитывается как разница между P 2 и P 1 (ΔP), выраженная в процентах от пульсового давления (PP). T R определяется как время между основанием волны (T F ) и точкой перегиба. ED = продолжительность выброса; PP = пульсовое давление.Рис 1.
Рис. 1.
Типичная форма волны восходящей аорты у пациента среднего возраста, демонстрирующая два систолических пика (P 1 и P 2 ). Индекс увеличения рассчитывается как разница между P 2 и P 1 (ΔP), выраженная в процентах от пульсового давления (PP). T R определяется как время между основанием волны (T F ) и точкой перегиба. ED = продолжительность выброса; PP = пульсовое давление.
Протокол исследования
Биполярный электрод для кардиостимуляции 6F был установлен в правом предсердии под рентгенографическим обследованием через оболочку из бедренной вены.После 20 мин акклиматизации исходные значения периферического АД и кривых радиального давления определяли дважды. Затем субъектов проводили через правое предсердие со скоростью 80, 100 и 120 ударов в минуту. Гемодинамические измерения повторялись при каждой частоте сердечных сокращений после 4 минут стимуляции. Субъектам с частотой пульса в состоянии покоя> 80 ударов в минуту (четыре человека) задавали ритм со скоростью 100 и 120 ударов в минуту. На протяжении всего исследования записывалась электрокардиограмма, чтобы убедиться, что частота сердечных сокращений соответствует частоте стимуляции и что не было нарушений ритма или признаков аберрантной проводимости.
Анализ данных
Все данные были проанализированы как отклонения от исходного уровня с использованием дисперсионного анализа (ANOVA). Сравнение данных проводили с использованием ANOVA с повторными измерениями или тестов Стьюдента t , в зависимости от ситуации. Четыре пропущенных значения при 80 ударах / мин были исключены из анализа с использованием парных тестов Стьюдента t . Статистический пакет для анализа данных (Prism 3.0 для Windows, Graph Pad Software Inc., Сан-Диего, Калифорния) использовал общую линейную модель, позволяющую вычислять статистику ANOVA.Все значения представлены как средние значения ± SEM, если не указано иное. Значение P <0,05 считалось статистически значимым.
Для исследования влияния возраста на гемодинамические реакции пациенты с кардиостимуляцией были разделены на две подгруппы: дети моложе 40 лет и лица старше 40 лет. Это значение было выбрано, потому что оно предоставило две группы равного размера с разным средним возрастом.
Результаты
Характеристики предмета представлены в таблице 1.После 20 мин стабилизации средняя частота пульса в покое в исследуемой группе составила 65 ± 3 уд / мин, а AIx — 16% ± 3%. Исходно систолическое давление в плечевой артерии было значительно выше, чем центральное систолическое давление (130 ± 4 против 117 ± 4 мм рт. Ст .; P <0,001), а диастолическое давление в плечевой артерии было значительно ниже, чем в восходящей аорте (81 ± 3 v 82 ± 3 мм рт. Ст .; P <0,001).
Инкрементальная стимуляция правого предсердия от исходного уровня до 120 уд / мин не была связана с каким-либо изменением периферического систолического давления (от 130 ± 4 до 131 ± 4 мм рт. Ст .; P =.6), диастолического (от 81 ± 3 до 83 ± 3 мм рт. Ст.; P = 0,5) или пульсового (от 48 ± 3 до 48 ± 3 мм рт. Ст.; P = 0,7) давления (Таблица 2). Однако наблюдалось значительное снижение центрального систолического и пульсового давления и повышение центрального диастолического давления (таблица 3). Наибольшее снижение центрального систолического давления наблюдалось при увеличении частоты сердечных сокращений с 65 до 80 ударов в минуту. Действительно, не было значительного изменения центрального систолического давления между 80 и 120 ударами в минуту. На рис. 2 показаны изменения центральной формы волны при стимуляции у одного испытуемого.
Таблица 2Изменения периферической гемодинамики во время стимуляции
| ЧСС (мин -1 ) . | Alx (%) . | PSBP (мм рт. Ст.) . | PDBP (мм рт. Ст.) . | PMAP (мм рт. Ст.) . | PPP (мм рт. . | ED (мс) . |
|---|---|---|---|---|---|---|
| 65 ± 3 | 16 ± 3 | 130 ± 4 | 81 ± 3 | 97 ± 3 | 48 ± 3 | 307 ± 6 |
| 80 ± 320 | 121183 | 129 ± 5 | 80 ± 3 | 95 ± 5 | 49 ± 3 | 296 ± 7 |
| 100 | 1 ± 3 * | 129 ± 4 | 82 ± 3 | ± 3 | 47 ± 3 | 268 ± 5 * |
| 120 | −12 ± 2 * | 131 ± 4 | 83 ± 3 | 98 ± 3 | 48 ± 3 | 246 ± 4 * |
| P | <.001 | ,6 | ,5 | ,9 | ,7 | <0,001 |
| HR (мин. -1 ) . | Alx (%) . | PSBP (мм рт. Ст.) . | PDBP (мм рт. Ст.) . | PMAP (мм рт. Ст.) . | PPP (мм рт. . | ED (мс) . |
|---|---|---|---|---|---|---|
| 65 ± 3 | 16 ± 3 | 130 ± 4 | 81 ± 3 | 97 ± 3 | 48 ± 3 | 307 ± 6 |
| 80 ± 320 | 121183 | 129 ± 5 | 80 ± 3 | 95 ± 5 | 49 ± 3 | 296 ± 7 |
| 100 | 1 ± 3 * | 129 ± 4 | 82 ± 3 | ± 3 | 47 ± 3 | 268 ± 5 * |
| 120 | −12 ± 2 * | 131 ± 4 | 83 ± 3 | 98 ± 3 | 48 ± 3 | 246 ± 4 * |
| P | <.001 | ,6 | ,5 | ,9 | ,7 | <0,001 |
Изменения периферической гемодинамики во время кардиостимуляции
| ЧСС (мин | 59) −1 . | Alx (%) . | PSBP (мм рт. Ст.) . | PDBP (мм рт. Ст.) . | PMAP (мм рт. Ст.) . | PPP (мм рт. . | ED (мс) . |
|---|---|---|---|---|---|---|---|
| 65 ± 3 | 16 ± 3 | 130 ± 4 | 81 ± 3 | 97 ± 3 | 48 ± 3 | 307 ± 6 | |
| 80 ± 320 | 121183 | 129 ± 5 | 80 ± 3 | 95 ± 5 | 49 ± 3 | 296 ± 7 | |
| 100 | 1 ± 3 * | 129 ± 4 | 82 ± 3 | ± 3 | 47 ± 3 | 268 ± 5 * | |
| 120 | −12 ± 2 * | 131 ± 4 | 83 ± 3 | 98 ± 3 | 48 ± 3 | 246 ± 4 * | |
| P | <.001 | ,6 | ,5 | ,9 | ,7 | <0,001 |
| HR (мин. -1 ) . | Alx (%) . | PSBP (мм рт. Ст.) . | PDBP (мм рт. Ст.) . | PMAP (мм рт. Ст.) . | PPP (мм рт. . | ED (мс) . |
|---|---|---|---|---|---|---|
| 65 ± 3 | 16 ± 3 | 130 ± 4 | 81 ± 3 | 97 ± 3 | 48 ± 3 | 307 ± 6 |
| 80 ± 320 | 121183 | 129 ± 5 | 80 ± 3 | 95 ± 5 | 49 ± 3 | 296 ± 7 |
| 100 | 1 ± 3 * | 129 ± 4 | 82 ± 3 | ± 3 | 47 ± 3 | 268 ± 5 * |
| 120 | −12 ± 2 * | 131 ± 4 | 83 ± 3 | 98 ± 3 | 48 ± 3 | 246 ± 4 * |
| P | <.001 | ,6 | ,5 | ,9 | ,7 | <0,001 |
Изменения центральной гемодинамики во время стимуляции
| ЧСС (мин − 1) . | CSBP (мм рт. Ст.) . | CDBP (мм рт. Ст.) . | CPP (мм рт. . | PPP: CPP (соотношение) . | P 1 (мм рт. Ст.) . | P 1 -CDBP (мм рт. Ст.) . | PPP: P1-CDBP (соотношение) . | T R (мс) . |
|---|---|---|---|---|---|---|---|---|
| 65 ± 3 | 117 ± 4 | 82 ± 3 | 34 ± 3 | 1,39 ± 0,09 | 110 ± 3 | 28 ± 1 | 1,78 ± 0,09 | 21183 143|
| 80 | 113 ± 6 | 81 ± 3 | 32 ± 4 | 1.58 ± 0,05 | 108 ± 4 | 27 ± 2 | 1,81 ± 0,02 | 140 ± 3 |
| 100 | 112 ± 4 * | 85 ± 3 * | 27 ± 2 † | 1,76 ± 0,05 † | 110 ± 3 | 25 ± 2 | 1,88 ± 0,03 | 138 ± 3 |
| 120 | 112 ± 3 * 87220 | |||||||
| 25 ± 2 ‡ | 1.95 ± 0,04 ‡ | 111 ± 3 | 25 ± 2 * | 1,92 ± 0,03 | 141 ± 2 | |||
| P | 0,048 | 1183,002 90,0220 | <0,001 | ,9 | 0,03 | ,15 | ,3 |
| HR (мин − 1) . | CSBP (мм рт. Ст.) . | CDBP (мм рт. Ст.) . | CPP (мм рт. . | PPP: CPP (соотношение) . | P 1 (мм рт. Ст.) . | P 1 -CDBP (мм рт. Ст.) . | PPP: P1-CDBP (соотношение) . | T R (мс) . | |
|---|---|---|---|---|---|---|---|---|---|
| 65 ± 3 | 117 ± 4 | 82 ± 3 | 34 ± 3 | 1,39 ± 0,09 | 110 ± 3 | 28 ± 1 | 1.78 ± 0,09 | 143 ± 2 | |
| 80 | 113 ± 6 | 81 ± 3 | 32 ± 4 | 1,58 ± 0,05 | 108 ± 4 | 27 ± 2 | 20 1,81 ± 0,02 902 140 ± 3 | ||
| 100 | 112 ± 4 * | 85 ± 3 * | 27 ± 2 † | 1,76 ± 0,05 † | 110 ± 3 | 110 ± 3 | 1,88 ± 0,03 | 138 ± 3 | |
| 120 | 112 ± 3 * | 87 ± 3 † | 25 ± 2 ‡ | 1.95 ± 0,04 ‡ | 111 ± 3 | 25 ± 2 * | 1,92 ± 0,03 | 141 ± 2 | |
| P | 0,048 | 1183,002 90,0220 | <.001 | .9 | .03 | .15 | .3 |
Изменения центральной гемодинамики во время стимуляции
| ЧСС (мин − 1) . | CSBP (мм рт. Ст.) . | CDBP (мм рт. Ст.) . | CPP (мм рт. . | PPP: CPP (соотношение) . | P 1 (мм рт. Ст.) . | P 1 -CDBP (мм рт. Ст.) . | PPP: P1-CDBP (соотношение) . | T R (мс) . |
|---|---|---|---|---|---|---|---|---|
| 65 ± 3 | 117 ± 4 | 82 ± 3 | 34 ± 3 | 1,39 ± 0.09 | 110 ± 3 | 28 ± 1 | 1,78 ± 0,09 | 143 ± 2 |
| 80 | 113 ± 6 | 81 ± 3 | 32 ± 4 | 1,58 ± 0,05 | 4 | 27 ± 2 | 1,81 ± 0,02 | 140 ± 3 |
| 100 | 112 ± 4 * | 85 ± 3 * | 27 ± 2 † | 911 †110 ± 3 | 25 ± 2 | 1.88 ± 0,03 | 138 ± 3 | |
| 120 | 112 ± 3 * | 87 ± 3 † | 25 ± 2 ‡ | 1,95 ± 0,04 ‡| ± 902 | 25 ± 2 * | 1,92 ± 0,03 | 141 ± 2 | |
| P | 0,048 | 0,002 | <0,001 | <0,001183 | 03 | .15 | .3 |
| HR (мин − 1) . | CSBP (мм рт. Ст.) . | CDBP (мм рт. Ст.) . | CPP (мм рт. . | PPP: CPP (соотношение) . | P 1 (мм рт. Ст.) . | P 1 -CDBP (мм рт. Ст.) . | PPP: P1-CDBP (соотношение) . | T R (мс) . |
|---|---|---|---|---|---|---|---|---|
| 65 ± 3 | 117 ± 4 | 82 ± 3 | 34 ± 3 | 1,39 ± 0,09 | 110 ± 3 | 28 ± 1 | 1,78 ± 0,09 | 21183 143|
| 80 | 113 ± 6 | 81 ± 3 | 32 ± 4 | 1,58 ± 0,05 | 108 ± 4 | 27 ± 2 | 1,81 ± 0,02 | 140 ± 3 | 112 ± 4 * | 85 ± 3 * | 27 ± 2 † | 1.76 ± 0,05 † | 110 ± 3 | 25 ± 2 | 1,88 ± 0,03 | 138 ± 3 |
| 120 | 112 ± 3 * | 87 ± 3 †| 25160 902 ± 2 ‡ | 1,95 ± 0,04 ‡ | 111 ± 3 | 25 ± 2 * | 1,92 ± 0,03 | 141 ± 2 | |
P36. | . 002<.001 | <.001 | .9 | .03 | .15 | .3 |
Влияние частоты сердечных сокращений на форму волны в аорте. Волны восходящей аорты от одного пациента, иллюстрирующие эффект увеличения частоты сердечных сокращений.
Рис. 2.
Рис. 2.
Влияние частоты сердечных сокращений на форму волны в аорте. Волны восходящей аорты от одного пациента, иллюстрирующие эффект увеличения частоты сердечных сокращений.
Усиление давления от аорты к плечевой артерии, оцениваемое по соотношению периферического и центрального пульсового давления, значительно увеличивалось линейно по мере увеличения частоты сердечных сокращений (r = 0,52, P <0,001; линейная регрессия анализ), как показано на рис. 3А. Однако значительного изменения отношения периферического пульсового давления к центральному пульсовому давлению без увеличения не наблюдалось (P 1 -CDBP). Это соотношение обеспечивает оценку усиления давления без влияния отражения волн внутри артериального дерева и, таким образом, внутренних биофизических свойств аортобрахиоцефальной системы.
Влияние частоты сердечных сокращений на индекс усиления и увеличения.
Панель A: Взаимосвязь между усилением давления и частотой сердечных сокращений. □ = периферическое: центральное соотношение пульсового давления; ▵ = периферический: неувеличенный центральный коэффициент пульсового давления. Значения представляют собой средние значения ± SEM. Панель B: Взаимосвязь между индексом увеличения (AIx) и частотой сердечных сокращений. Значения представляют собой средние значения ± SEM. Показана линия линейной регрессии. P <0,001 (по данным дисперсионного анализа).Рис. 3.
Рис. 3.
Влияние частоты сердечных сокращений на усиление и индекс увеличения. Панель A: Взаимосвязь между усилением давления и частотой сердечных сокращений. □ = периферическое: центральное соотношение пульсового давления; ▵ = периферический: неувеличенный центральный коэффициент пульсового давления. Значения представляют собой средние значения ± SEM. Панель B: Взаимосвязь между индексом увеличения (AIx) и частотой сердечных сокращений. Значения представляют собой средние значения ± SEM. Показана линия линейной регрессии. P <0,001 (по данным дисперсионного анализа).
Индекс увеличения линейно снижался с увеличением частоты сердечных сокращений (r = -0,70, P <0,001; линейный регрессионный анализ), как показано на рис. 3B. Наклон линии регрессии составлял -0,56, что указывает на снижение на ~ 5,6% на каждые 10 ударов в минуту прироста частоты сердечных сокращений. Электрокардиостимуляция не была связана с каким-либо изменением расчетной скорости пульсовой волны в аорте (таблица 3), но она действительно привела к значительному линейному сокращению продолжительности выброса (r = -0.75, P <0,001; линейная регрессия). Высота первого систолического пика (P 1 ) не изменилась с увеличением частоты сердечных сокращений (Таблица 3), но первый пик действительно произошел значительно раньше в сердечном цикле (110 ± 4 мс при исходном уровне v 101 ± 3). при 120 уд / мин; P = 0,04).
Исходная гемодинамика для двух подгрупп, определенных в соответствии с возрастом, представлена в таблице 4. В младшей возрастной группе индекс увеличения и периферическое диастолическое АД были значительно ниже; усиление было выше; частота сердечных сокращений и периферическое систолическое давление не различались.Ни влияние увеличения частоты сердечных сокращений на периферическое и центральное АД, ни на AIx существенно не различались между двумя группами. Кроме того, наклоны линий линейной регрессии для амплификации (0,007 у субъектов в возрасте <40 лет против 0,013 у лиц в возрасте> 40 лет; P = 0,1) и AIx (-0,49 против -0,59; P = 0,3) от частоты сердечных сокращений существенно не различались.
Таблица 4Исходная гемодинамика двух подгрупп
| . | В возрасте <40 лет . | Возраст> 40 лет . |
|---|---|---|
| Число | 10 | 10 |
| Возраст (лет) | 33 ± 2 | 61 ± 2 |
| Пульс (уд / мин) | 69 ± 5 ± 5 | |
| Alx (%) | 10 ± 4 | 20 ± 3 * |
| PSBP (мм рт. Ст.) | 122 ± 4 | 137 ± 4 |
| g PDBP ) | 75 ± 3 | 86 ± 4 * |
| Усиление | 1.51 ± 0,30 | 1,32 ± 0,19 * |
| . | В возрасте <40 лет . | Возраст> 40 лет . |
|---|---|---|
| Число | 10 | 10 |
| Возраст (лет) | 33 ± 2 | 61 ± 2 |
| Пульс (уд / мин) | 69 ± 5 ± 5 | |
| Alx (%) | 10 ± 4 | 20 ± 3 * |
| PSBP (мм рт. Ст.) | 122 ± 4 | 137 ± 4 |
| g PDBP ) | 75 ± 3 | 86 ± 4 * |
| Усиление | 1.51 ± 0,30 | 1,32 ± 0,19 * |
Исходная гемодинамика двух подгрупп
| . | В возрасте <40 лет . | Возраст> 40 лет . |
|---|---|---|
| Число | 10 | 10 |
| Возраст (лет) | 33 ± 2 | 61 ± 2 |
| Пульс (уд / мин) | 69 ± 5 ± 5 | |
| Alx (%) | 10 ± 4 | 20 ± 3 * |
| PSBP (мм рт. Ст.) | 122 ± 4 | 137 ± 4 |
| g PDBP ) | 75 ± 3 | 86 ± 4 * |
| Усиление | 1.51 ± 0,30 | 1,32 ± 0,19 * |
| . | В возрасте <40 лет . | Возраст> 40 лет . |
|---|---|---|
| Число | 10 | 10 |
| Возраст (лет) | 33 ± 2 | 61 ± 2 |
| Пульс (уд / мин) | 69 ± 5 ± 5 | |
| Alx (%) | 10 ± 4 | 20 ± 3 * |
| PSBP (мм рт. Ст.) | 122 ± 4 | 137 ± 4 |
| g PDBP ) | 75 ± 3 | 86 ± 4 * |
| Усиление | 1.51 ± 0,30 | 1,32 ± 0,19 * |
Обсуждение
В настоящем исследовании мы использовали кардиостимуляцию для оценки влияния частоты сердечных сокращений на центральную и периферическую гемодинамику в группе пациентов с нормальной функцией левого желудочка. Основные результаты заключались в том, что усиление пульсового давления от аорты до плечевой артерии было положительно и линейно связано с частотой сердечных сокращений. Также наблюдалась обратная линейная зависимость между AIx и частотой сердечных сокращений, но дополнительная стимуляция не влияла на жесткость аорты.Влияние частоты сердечных сокращений на амплификацию и AIx не зависело от возраста.
Усиление давления
Пульсовое давление, суррогатная мера жесткости артерии, варьируется по всему артериальному дереву, 4 частично из-за различий в податливости сосудов и явления отражения волн. 5 Обычно имеет место усиление пульсового давления от аорты к периферии, в основном вызванное повышением систолического давления, тогда как диастолическое давление и среднее артериальное давление относительно постоянны.Однако степень усиления давления не является фиксированной и зависит от позы, 4 упражнений, 6 и возраста. 5 В настоящем исследовании увеличение частоты сердечных сокращений привело к значительному линейному увеличению усиления давления, и соотношение не различается между старшей и младшей возрастными группами. В среднем усиление увеличивалось с 1,39 (39%) на исходном уровне при частоте сердечных сокращений 65 уд / мин до 1,95 (95%) при 120 уд / мин. В самом деле, хотя центральное пульсовое давление снижалось примерно на 6 мм рт. Ст. На каждые 20 ударов / мин повышения частоты сердечных сокращений, не наблюдалось значительного изменения периферического пульсового давления.Следовательно, простая оценка периферического пульсового давления не будет надежным суррогатом изменений центрального пульсового давления, как мы недавно продемонстрировали для резких изменений среднего артериального давления. 19
Напротив, не было изменений в соотношении периферического пульсового давления к неаугментированному центральному пульсовому давлению (P 1 -CDBP) во время стимуляции. Это указывает на то, что влияние частоты сердечных сокращений на усиление пульсового давления обусловлено уменьшением отражения волн и последующим изменением формы волны восходящей аорты (входной волны), а не каким-либо изменением характеристик передачи подключично-брахиоцефальной системы.Действительно, растяжимость плечевой артерии не зависит от возраста 20,21 и гиперхолестеринемии, 22 , а стабильность передачи волны в руке наблюдалась с помощью записи инвазивных форм волны. 12,23,24 Более того, поскольку в настоящем исследовании не было значительного изменения ни среднего артериального давления, ни скорости пульсовой волны в аорте, маловероятно, что изменение жесткости артерий, зависящее от частоты сердечных сокращений, было ответственным за наблюдаемое изменение в усиление.
Артериальное давление
В соответствии с предыдущими данными у здоровых субъектов, 25 не было изменений плечевого систолического давления с увеличением частоты сердечных сокращений. Хотя в настоящем исследовании наблюдалась тенденция к небольшому увеличению периферического диастолического давления с нарастающей стимуляцией, это не достигло значимости, возможно, из-за узкого диапазона стимуляции и относительно небольшого размера выборки. Однако, как и ожидалось, 26 наблюдалось значительное повышение центрального диастолического давления, вероятно, в основном из-за сокращения времени диастолического спада.
В отличие от отсутствия изменения периферического давления произошло значительное снижение центрального систолического давления в ответ на кардиостимуляцию, что усиливает важный вклад, который отражение волны вносит в форму волны центрального давления. Средний AIx в данной группе исследования составил 16%, что указывает на положительное увеличение центрального систолического давления отраженной волной. Следовательно, наблюдаемое снижение центрального систолического давления с увеличением частоты сердечных сокращений, вероятно, является результатом увеличения пониженного давления, что измеряется падением AIx.Действительно, увеличение частоты сердечных сокращений свыше 100 ударов в минуту (в этот момент AIx составляло только 1%) не приводило к дальнейшему снижению центрального систолического давления, несмотря на продолжающееся снижение AIx, потому что после этой точки первое, а не второе , систолический пик определяет центральное систолическое давление.
Мы не смогли оценить сердечный выброс непосредственно в настоящем исследовании из-за интерференции между устройством трансторакального биоимпеданса (BOMED) (NCCOM3-R7; Biomed, Irvine, CA) и током стимуляции.Однако маловероятно, что изменение сердечного выброса объясняет влияние увеличения частоты сердечных сокращений на центральное систолическое давление, поскольку высота первого систолического пика (P 1 ), которая обеспечивает оценку ударного объема, при условии постоянного аортального пути. диаметр и входной импеданс, 5 не изменились во время стимуляции. Однако более раннее возникновение первого систолического пика и снижение (P 1 -CDBP) предполагает сокращение быстрой фазы желудочкового выброса и снижение максимальной скорости выброса.
Жесткость артерий
Как и ожидалось, инкрементальная стимуляция привела к линейному снижению AIx (рис. 3B). Однако наблюдаемое снижение приблизительно на 5,6% на каждые 10 ударов / мин прироста частоты сердечных сокращений было аналогично тому, о котором мы сообщали ранее у пожилых пациентов с нарушением левого желудочка, 15 , что позволяет предположить, что взаимосвязь между частотой сердечных сокращений и AIx не существует. зависит от возраста. Действительно, в настоящем исследовании наклон линии регрессии существенно не отличался между подгруппой субъектов в возрасте <40 лет по сравнению с лицами в возрасте> 40 лет (-0.49 v −0,59 соответственно; P = 0,3). Наши результаты согласуются с результатами Stefanadis et al, 27 , которые также продемонстрировали обратную зависимость между частотой сердечных сокращений и AIx, но использовали желудочковую, а не предсердную стимуляцию, и проанализировали нисходящие, но не восходящие формы волны аорты.
Важно отметить, что в настоящем исследовании увеличение частоты сердечных сокращений не было связано с каким-либо изменением жесткости аорты, что оценивалось путем идентификации точки систолического перегиба, которая обеспечивает оценку скорости волны пульсовой волны в аорте.Это согласуется с нашими предыдущими наблюдениями 15 и другими, которые использовали более прямые методы оценки артериальной эластичности in vivo. 28–30 Более того, постоянство податливости стенки сосуда в физиологическом диапазоне частоты сердечных сокращений обеспечивает основу для стационарного анализа зависимости давления от потока, включая определение сосудистого импеданса. 31 Следовательно, несмотря на данные наблюдений, указывающие на связь между частотой сердечных сокращений в состоянии покоя и жесткостью артерий, 32 маловероятно, что существующая взаимосвязь между усилением пульсового давления или AIx и частотой сердечных сокращений является следствием какого-либо резкого изменения жесткости артерий.Более вероятным объяснением является эффективное смещение отраженной волны давления из систолы в диастолу из-за сокращения продолжительности выброса, которое сопровождалось увеличением частоты сердечных сокращений, как описано ранее. 33,34 Такой эффект снизит высоту второго систолического пика, тем самым уменьшив увеличение центрального систолического давления и AIx.
Ограничения исследования
В настоящем исследовании стимуляция правого предсердия использовалась для оценки влияния частоты сердечных сокращений на центральную гемодинамику с периодом стабилизации 4 мин для каждой частоты. 26 Эта конструкция позволяла изменять частоту сердечных сокращений без потребности в хронотропных препаратах, тем самым сводя к минимуму любые возможные мешающие эффекты таких агентов на сократимость миокарда, эластичность артерий или периферическое сосудистое сопротивление. Однако все наши пациенты получали премедикацию мидазоламом, который мог повлиять на гемодинамический ответ на кардиостимуляцию. Семнадцать субъектов были изучены непосредственно перед терапевтической радиочастотной аблацией, и, хотя электрокардиограмма постоянно контролировалась на протяжении всего исследования, чтобы гарантировать нормальную проводимость импульса во время стимуляции, остается возможность того, что могла быть некоторая степень аберрантной проводимости, которая могла повлиять на характер выброс левого желудочка и, следовательно, гемодинамический ответ на стимуляцию.Кроме того, хотя прием всех кардиоактивных препаратов был прекращен за 48 часов до исследования, мы не можем исключить возможность остаточных эффектов лекарств, влияющих на настоящие результаты. Наконец, мы оценили центральную гемодинамику неинвазивно, а не напрямую, хотя использованная передаточная функция была ранее подтверждена. 12–14
Сводка
Таким образом, изменение частоты сердечных сокращений с 65 до 120 ударов в минуту было связано со значительным увеличением усиления пульсового давления из-за изменения формы волны центрального давления — в результате уменьшения отражения волн.Произошло линейное уменьшение AIx и продолжительности выброса, что подтверждает наши предыдущие наблюдения у пожилых людей. 15 Увеличение частоты сердечных сокращений не было связано с каким-либо значительным изменением жесткости аорты или неаугментированным усилением пульсового давления. Эти данные указывают на важный вклад, который отражение волн вносит в форму волны центрального давления, и подтверждают мнение о том, что простая регистрация периферического АД не может обеспечить точную оценку изменений в центральной гемодинамике.
Мы благодарны г-же А. Томас и доктору С. Беттсу за помощь в сборе данных. Эта работа была поддержана грантом на сотрудничество в области биомедицинских исследований от Wellcome Trust (056223) (IBW, JRC и DJW). Профессор Д. Дж. Уэбб в настоящее время получает стипендию для исследовательского отпуска от Wellcome Trust (052633).
Список литературы
1.,,,,:
Скорость пульсовой волны в аорте как маркер сердечно-сосудистого риска у пациентов с гипертонией
.Гипертония
1999
;33
:1111
—1117
.2.,,,,,,:
Пульсовое давление: предиктор долгосрочной смертности от сердечно-сосудистых заболеваний у французского мужского населения
.Гипертония
1997
;30
:1410
—1415
.3.,,,:
Пульсовое давление и смертность от сердечно-сосудистых заболеваний у субъектов с нормальным и гипертензивным давлением
.Гипертония
1998
;32
:560
—564
.4.,:
Сравнение одновременно регистрируемых импульсов центрального и периферического артериального давления во время покоя, упражнения и наклонного положения у человека
.Circ Res
1955
;3
:623
—632
.5.,:
McDonald’s Кровоток в артериях: теоретические, экспериментальные и клинические принципы
, 4-е изд.Лондон
:Эдвард Арнольд
,1998
.6.,,,,:
Несоответствие между аортальным и периферическим пульсовым давлением, вызванное упражнениями в вертикальном положении и вазомоторными изменениями у человека
.Тираж
1968
;37
:954
—964
.7.,:
Гемодинамические основы развития левожелудочковой недостаточности при систолической гипертензии и ее логическое лечение
.J Hypertens
1995
;13
:943
—952
.8.,,,,,:
Связь формы волны артериального давления с анатомией левого желудочка и сонной артерии у нормотензивных субъектов
.J Am Coll Cardiol
1993
;22
:1873
—1880
.9 .:
Подобные миокардиальные эффекты старения и гипертонии
.Eur Heart J
1991
;11
:29
—38
.10.,,,,,:
Связь между локальным пульсовым давлением, средним кровяным давлением и ремоделированием крупных артерий
.Тираж
1999
;100
:1387
—1393
.11.,:
Анализ пульсовой волны
.J Hypertens
1996
;14
:147
—157
.12.,,,:
Анализ взаимосвязи между центральной аортальной и периферической волнами давления в верхних конечностях у человека
.Eur Heart J
1993
;14
:160
—167
.13.,,:
Оценка давления в восходящей аорте по лучевому артериальному давлению с использованием обобщенной передаточной функции
.Z Кардиол
1996
;85
:137
—139
.14.,,,,,:
Периферическая «колебательная» податливость связана с индексом увеличения аорты
.Гипертония
2001
;37
:1434
—1439
.15.,,,,,:
Влияние частоты сердечных сокращений на индекс увеличения и центральное артериальное давление у людей
.J Physiol
2000
;525
:263
—270
.16.,,,,,,:
Воспроизводимость скорости пульсовой волны и индекса увеличения, измеренных с помощью анализа пульсовой волны
.J Hypertens
1998
;16
:2079
—2084
.17.,,,:
Входной импеданс аорты у нормального человека: зависимость от формы волны давления
.Тираж
1980
;62
:105
—116
.18.,,,,,:
Отражения волн и гипертрофия сердца при хронической уремии
.Гипертония
1993
;22
:876
—883
.19.,,,,,:
Изменения производной формы волны центрального давления и пульсового давления в ответ на ангиотензин II и норадреналин у человека
.J Physiol
2001
;530
:541
—550
.20.,,,,,:
Влияние старения на изменение артериальной эластичности и нагрузки на левый желудочек в городском сообществе северного Китая
.Тираж
1983
;68
:50
—58
.21.,,,,,:
Влияние возраста на свойства стенки плечевой артерии отличается от аорты и зависит от пола: популяционное исследование
.Гипертония
2000
;35
:637
—642
.22.,,,,,,,,:
Влияет ли снижение уровня холестерина на функциональные свойства крупных артерий?
.евро J Clin Pharmacol
1995
;48
:217
—223
.23.,,:
Анализ контура периферического пульса при определении ударного объема
.Отчет о проделанной работе 5
.Институт медицинской физики
,Утрехт, Нидерланды
1976
.пп59
—62
.24.,,,,,,,,:
Валидация тонометрии сонной артерии как средство оценки индекса увеличения давления восходящей аорты
.Гипертония
1996
;27
:168
—175
.25.,,,:
Влияние увеличения объема на порог стенокардии
.Тираж
1971
;43
:824
—835
.26.,,,,:
Систолические временные интервалы левого желудочка и сердечная гемодинамика во время стимуляции предсердий у здоровых субъектов и пациентов с ишемической болезнью сердца
.Acta Cardiol
1979
;34
:233
—258
.27.,,,,,,,,:
Влияние тахикардии, вызванной желудочковой стимуляцией, на механику аорты у человека
.Cardiovasc Res
1998
;39
:506
—514
.28 .:
Динамические упругие свойства артериальной стенки
.J Physiol
1961
;156
:458
—469
.29.,,,:
Артериальное давление и кровоток в восходящей аорте собак в сознании
.Cardiovasc Res
1967
;1
:9
—20
.30.,,,:
Входное сопротивление большого круга кровообращения человека
.Circ Res
1977
;40
:451
—458
.31 .:
Сердечно-сосудистая гидродинамика
.Лондон
:Academic Press
,1972
.32.,,,,,,:
Связь между высокой частотой сердечных сокращений и высокой артериальной ригидностью у нормотензивных и гипертензивных субъектов
.J Hypertens
1997
;15
:1423
—1430
.33.,,:
Взаимосвязь между временем выброса левого желудочка, ударным объемом и частотой сердечных сокращений у здоровых людей и пациентов с сердечно-сосудистыми заболеваниями
.Am Heart J
1961
;62
:367
—378
.34.,,,:
Критический обзор систолических интервалов времени
.Тираж
1977
;56
:146
—158
.Заметки автора
© 2002 Американский журнал гипертонии, Ltd.
Американский журнал гипертонии, Ltd.
Двадцать четыре часа пульсового давления предсказывают отдаленный рецидив у пациентов с острым инсультом
- АД, артериальное давление
- CE, кардиоэмболический инсульт
- DBP, диастолическое артериальное давление
- LAA, атеросклеротический инсульт большой артерии
- LAC, окклюзия малой артерии или лакунарный инсульт
- ICH, внутримозговое кровоизлияние
- IUC, инфаркт неустановленной причины
- MBP, среднее артериальное давление
- PP, пульсовое давление
- SBP, систолическое артериальное давление
Значение антигипертензивной терапии для защиты от первого и повторного инсульта независимо от исходного уровня артериального давления (АД) хорошо известно. 1, 2 Напротив, нет единого мнения об оптимальном лечении АД в условиях острого инсульта, что все еще остается предметом споров. 3 Более конкретно, влияние различных компонентов АД во время острой стадии инсульта на риск повторного инсульта в настоящее время неясно. Данные наблюдательных исследований показали, что значения АД на момент госпитализации связаны с ранним 4– 6 и поздним рецидивом инсульта, 5, 7 , тогда как другие отчеты не поддерживают такую связь. 8, 9 Более того, в популяционном исследовании ни уровень АД до индексного события, ни острые значения АД не оказали заметного влияния на рецидив инсульта в течение всего периода наблюдения. 10
По сравнению с случайно регистрируемым АД, неинвазивный 24-часовой мониторинг АД снижает прессорную реакцию на госпитализацию, 11 уменьшает вариабельность измерений и систематическую ошибку наблюдателя, 12 и более тесно коррелирует с гипертоническим поражением органа-мишени. 13 Кроме того, он обеспечивает большое количество показаний, что позволяет более точно наблюдать быстро развивающееся явление, такое как течение АД в острой стадии инсульта.
Таким образом, мы стремились исследовать с помощью 24-часового мониторинга АД возможную связь между значениями АД в острой стадии инсульта и риском долгосрочного рецидива.
ПАЦИЕНТЫ И МЕТОДЫ
Сбор данных
В период с января 1998 года по январь 2002 года 415 последовательных пациентов с первым в истории инсультом были доставлены из отделения неотложной помощи в инсультное отделение нашей больницы в течение 24 часов с момента появления симптомов.Около 90% пациентов с инсультом в нашем инсультном отделении пользуются услугами неотложной помощи и поэтому попадают в больницу в острой стадии инсульта. Больница — это университетское учреждение, оказывающее третичную медицинскую помощь городскому населению Афин. Все пациенты, госпитализированные после июня 1992 г., были включены в проспективный наблюдательный банк данных об инсульте. Подробная информация о пациентах с инсультом в этом регистре за пятилетний период (июнь 1992 г. — май 1997 г.) была описана ранее. 14
Для настоящего исследования терапевт, специализирующийся на инсульте, или невролог обследовали пациентов при поступлении и оценивали тяжесть инсульта с использованием скандинавской шкалы инсульта. Оценка по Скандинавской шкале инсульта варьируется от 0 (минимум) до 58 (максимум), и общая оценка уменьшается с увеличением тяжести инсульта. 15 Все пациенты прошли компьютерную томографию головного мозга (КТ) и электрокардиографию при поступлении, допплеровское ультразвуковое исследование шейных артерий в течение 24 часов и вторую компьютерную томографию или магнитно-резонансную томографию (МРТ) во время нахождения в больнице.Выбранным пациентам (59%) была выполнена трансторакальная или чреспищеводная эхокардиография. В соответствии с критериями исследования Org 10172 в лечении острого инсульта (TOAST) 16 мы классифицировали ишемические инсульты на основе этиопатогенетических механизмов на следующие группы:
атеросклеротический инсульт большой артерии (LAA)
кардиоэмболический инсульт (CE)
Окклюзия малой артерии или лакунарный инсульт (LAC)
инфаркт неустановленной причины (IUC).
факторов риска сердечно-сосудистых заболеваний. Пациенты считались имеющими в анамнезе гипертонию, если у них были доказательства систолического артериального давления (САД) выше 140 мм рт.ст. или диастолического артериального давления (ДАД) выше 90 мм рт.ст. в любое время до или через четыре недели после начала инсульта, или если принимали антигипертензивные препараты до основного события. 17 Определения курения, сахарного диабета, сердечной недостаточности, ишемической болезни сердца и гиперхолестеринемии были описаны в другом месте. 14
Мониторинг и управление БП
При поступлении в больницу тот же терапевт измерил случайное АД в положении лежа на спине в обеих руках в трех разных случаях с интервалом в 15 минут с помощью стандартного ртутного сфигмоманометра. Среднее значение было взято после того, как убедились, что разница в АД между двумя руками не превышает 10 мм рт. Мы использовали осциллометрическое оборудование Spacelab
Наша политика лечения АД при остром инсульте была основана на рекомендациях «Европейской инициативы по борьбе с инсультом» (EUSI) по ведению пациентов с инсультом. 18 Мы лечили постинсультную гипертензию только у тех пациентов, у которых был критически повышенный уровень АД (САД> 220 мм рт. Ст., ДАД> 120 мм рт. Ст.).Прединсультная гипотензивная терапия была прекращена в острой стадии цереброваскулярного нарушения. Ни одному из исследуемых пациентов тромболитическая терапия не проводилась. Пациентам с постинсультной гипотонией не давали вазопрессоры для достижения фармакологического повышения АД.
Пациенты с разницей более 10 мм рт. Ст. Между случайным АД в двух группах (n = 5) или с отсутствующими значениями случайного АД при поступлении (n = 9) были исключены из дальнейшей оценки. Еще 23 пациента были исключены, потому что у них было менее 72 пар (три показания в час) значений САД и ДАД за 24 часа.Кроме того, 26 пациентов были исключены из-за того, что они получали антигипертензивные препараты (n = 13), умерли (n = 11) или перенесли повторный инсульт (n = 2) во время мониторинга АД. Таким образом, в общей сложности 352 пациента с инсультом соответствовали всем вышеперечисленным критериям и были проспективно изучены. В течение первых семи дней после индексного события умерло 10 пациентов, и у четырех пациентов было зарегистрировано рецидивирующее цереброваскулярное событие. Повторная оценка случайного и суточного АД была проведена через неделю после острого инсульта у оставшихся 338 выживших.Ни у одного из этих пациентов не было критически повышенного уровня АД в первую неделю после ИКТ. Следовательно, в соответствии с рекомендациями EUSI 18 мы не начинали антигипертензивную терапию в этот период. Лечение АД было начато у пациентов с задокументированной историей гипертонии через 15–20 дней после индексного события в соответствии с рекомендациями Всемирной организации здравоохранения по ведению гипертонии. 17
Продолжение
В соответствии с рекомендациями EUSI избранным пациентам были назначены вторичные методы профилактики инсульта — гиполипидемические, антиагрегантные и пероральные антикоагулянты. 18 Исследователь и обученная медсестра проспективно наблюдали за всеми выжившими пациентами через 1, 3, 6 и 12 месяцев после индексного события. Интересующими исходами явились повторный инсульт и смерть. Чтобы определить возникновение рецидивирующего ишемического инсульта или внутримозгового кровоизлияния (ICH), мы оценили всю доступную информацию, полученную из свидетельств о смерти, больничных записей, записей врачей в частной практике, результатов аутопсии и клинических представлений пациентов при регулярных последующих оценках. .Рецидивирующий инсульт определялся как внезапно возникшее цереброваскулярное событие, продолжающееся более 24 часов, после первоначального инсульта, которое явно привело к новому неврологическому дефициту или увеличению существующего дефицита. 6 Визуализация нового поражения на изображениях головного мозга, включающего анатомический участок или сосудистую территорию, отличную от анатомического участка или области сосуда, была обязательной для подтверждения диагноза рецидивирующего инсульта в течение первых трех недель после начала инсульта. Это требование предназначено для обеспечения того, чтобы системные причины клинического ухудшения после первоначального инсульта (гипоксия, гипотензия, гипергликемия, инфекция) и ухудшение симптомов из-за прогрессирования первоначального инсульта не были ошибочно классифицированы как повторяющееся цереброваскулярное событие. 19
Причины смерти были разделены на следующие подгруппы:
неврологические повреждения (например, отек головного мозга, чрескожная грыжа)
инфекций
сердечно-сосудистых причин (инфаркт миокарда, внезапная смерть от сердечной аритмии, острый отек легких или сердечная недостаточность, тромбоэмболия легочной артерии)
рецидивирующий инсульт
другие причины (например, почечная недостаточность, рак)
неизвестных причин.
Пациенты, потерянные для наблюдения (n = 13), были исключены из дальнейшего обследования.
Статистический анализ
Данные представлены как среднее (стандартное отклонение) или в процентах. Мы оценили изменения АД между первоначальными записями при поступлении и повторными оценками на 7 день с помощью парного теста t . Мы оценили кумулятивную вероятность выживания и рецидива через год после индексного события с помощью метода предела произведения Каплана – Мейера.Чтобы оценить, какие факторы способствуют долгосрочному рецидиву, мы использовали анализ пропорциональных рисков Кокса. Те факторы, которые повлияли на результат в первоначальном одномерном анализе при значениях p <0,1 (из-за риска ошибки типа II из-за низкой статистической мощности в таком анализе), были включены в многомерную модель в качестве переменных-кандидатов, а затем удалены обратным методом. пошаговая процедура выбора. В окончательном многофакторном анализе статистически значимым считалось р <0,05.Чтобы подтвердить надежность многомерных моделей, мы также выполнили все многомерные анализы с использованием процедуры прямого выбора. Кроме того, чтобы оценить, не зависела ли связь значений АД во время острой стадии инсульта с длительным рецидивом от индивидуального среднего «тонического» уровня АД, мы повторили все анализы в подгруппе пациентов, которым при поступлении проводилось 24-часовое мониторирование АД. и на 7-й день после начала инсульта после корректировки различий между двумя серийными измерениями АД.Связи представлены в виде относительного риска (ОР) с соответствующим 95% доверительным интервалом (ДИ). Переменные АД, оставшиеся в качестве независимых предикторов рецидива инсульта в окончательной модели, были разделены на тертили (до 33-го и 67-го центилей включительно). Здесь представлены кривые Каплана – Мейера групп, стратифицированных по переменным BP; мы использовали метод логарифмических рангов для сравнения выживаемости без рецидивов после инсульта между тертилями АД. Статистический пакет для социальных наук (SPSS Inc, версия 10.0 для Windows) использовался для статистического анализа.
РЕЗУЛЬТАТЫ
Окончательная популяция исследования, удовлетворяющая всем вышеуказанным критериям включения, состояла из 339 пациентов с первым в истории инсультом, которым проводился мониторинг АД при поступлении в больницу (325 прошли второй мониторинг АД на 7 день ИКТУ). Ишемический инсульт был диагностирован у 269 пациентов (79,4%), а у 70 (20,6%) имелись симптомы инсульта из-за ВЧГ. Распределение подтипов ишемического инсульта было следующим: LAA 21.2% (n = 57), CE 31,6% (n = 85), LAC 26,8% (n = 72) и IUC 20,4% (n = 55). Демографические данные и факторы риска инсульта представлены в таблице 1.
Стол 1Демографические данные, факторы риска и клиническая картина 339 пациентов с первым в истории острым инсультом
Мы обнаружили статистически значимые различия (p <0,001) между случайными и 24-часовыми уровнями САД, ДАД, ОБМ и ПП при поступлении в больницу.Кроме того, у пациентов с инсультом, которые подвергались 24-часовому мониторингу АД как при поступлении, так и через неделю после начала инсульта, между двумя записями наблюдалось значительное падение (p <0,001) уровней всех компонентов АД.
В течение одного года наблюдения мы зарегистрировали 89 смертей (26,3%) и 27 повторных цереброваскулярных событий (8,0%) (22 ишемических инсульта, 3 ICH и 2 неуточненных типа рецидива из-за отсутствия последующих изображений головного мозга). Летальность и частота рецидивов за один месяц составили 12.4% (n = 42) и 2,1% (n = 7) соответственно. Кумулятивная однолетняя смертность и частота рецидивов составили 24,2% (95% ДИ от 19,7% до 28,8%) и 9,2% (95% ДИ от 5,9% до 12,3%) соответственно. Основными причинами смерти в течение первого месяца Иктуса были неврологические повреждения (50,0%) и инфекции (21,4%), тогда как в течение оставшегося периода наблюдения смерть в основном была вызвана сердечно-сосудистыми заболеваниями (27,7%) и рецидивирующими инсультами (23,4%); Таблица 2).
Стол 2Причины смерти в течение первого года после инсульта
Для выявления независимых предикторов долгосрочного рецидива мы выполнили анализ пропорциональных рисков Кокса (таблица 3).В начальных однофакторных анализах возраст, сахарный диабет, ишемическая болезнь сердца, а также случайный и 24-часовой PP были связаны с рецидивом инсульта и поэтому были выбраны для окончательной модели с несколькими переменными. Статистически значимых ассоциаций между рецидивом инсульта и гипертензией (p = 0,282), фибрилляцией предсердий (p = 0,461), подтипом инсульта (p = 0,369) и тяжестью инсульта при поступлении в стационар выявлено не было (p = 0,282). Многофакторный регрессионный анализ Кокса (выполненный с использованием процедур прямого и обратного отбора) выявил только возрастной возраст, сахарный диабет и суточный ПП в качестве значимых независимых предикторов исхода.Относительный риск рецидива инсульта, связанный с увеличением каждые 10 мм рт. Ст. За 24-часовой PP, составил 1,323 (95% ДИ от 1,019 до 1,718, p = 0,036). Поскольку фибрилляция предсердий и гипертония в анамнезе являются хорошо задокументированными факторами риска рецидива инсульта, мы повторили все анализы после включения этих двух переменных в многомерную модель пропорциональных рисков Кокса и получили аналогичные результаты. Наконец, ишемический инсульт и подгруппы ICH были проанализированы отдельно; Было обнаружено, что 24-часовая ПП является независимым предиктором долгосрочного рецидива ишемического инсульта (ОР 1.350, 95% ДИ от 1,038 до 1,755, p = 0,025), но не в популяции ICH (ОР 1,298, 95% ДИ от 0,854 до 1,911, p = 0,283) из-за ограниченного числа пациентов в этой подгруппе.
Стол 3Результаты одномерного и многомерного анализа пропорциональных рисков Кокса для определения влияния различных факторов на рецидивы
Также было выполненорегрессионных анализов Кокса в подгруппе пациентов (n = 325), которым проводился мониторинг АД как при поступлении, так и через неделю после начала инсульта.Интересно, что уровни PP за 24 часа при поступлении (ОР 1,476, 95% ДИ от 1,133 до 1,922, p = 0,004), а также на 7-й день (ОР 1,320, 95% ДИ от 1,027 до 1,696, p = 0,030) предсказывали долгосрочное рецидивирование при однократном лечении. вариативный анализ. Однако только суточные значения PP при поступлении оставались плохим прогностическим фактором (ОР 1,340, 95% ДИ от 1,011 до 1,776, p = 0,042) в многомерной модели. Напротив, 24-часовые записи PP на 7-й день не были независимо (p = 0,161) связаны с повторным инсультом в заключительных анализах множественной регрессии.Более того, повышение уровня полипептида в течение 24 часов было независимо связано с однолетней смертностью (ОР 1,293, 95% ДИ от 1,106 до 1,512, p = 0,001) даже после корректировки исходных характеристик и вторичной профилактической терапии. Кривые Каплана-Мейера для пациентов, стратифицированных по 24-часовым тертилям PP, представлены на рис. 1. Субъекты с 24-часовым PP ≤59 мм рт.ст. (самый низкий тертиль) имели самую низкую частоту рецидивов по сравнению с подгруппой пациентов с 24-часовым PP> 59 мм рт. ст. и ≤71 мм рт. ст. (медианный тертиль) и пациенты с 24-часовым PP> 71 мм рт. ст. (высший тертиль, логарифмический ранг 6.76, р = 0,034). Также интересно, что в первые несколько недель пациенты с самым низким тертилем PP, по-видимому, имели самый высокий риск рецидива инсульта (см. Рис. 1). Лишь по прошествии первого месяца пациенты с наивысшими уровнями PP начали отклоняться от низшей тертильной группы и показали более значительное снижение выживаемости без рецидивов.
Рисунок 1Кривые Каплана – Мейера безрецидивной выживаемости после инсульта у пациентов, стратифицированных по тертилям по 24-часовому пульсовому давлению при поступлении.
ОБСУЖДЕНИЕ
Насколько нам известно, это первое исследование, в котором оценивается возможная связь между значениями АД в острой стадии инсульта и отдаленным рецидивом с использованием 24-часового мониторинга АД. Мы задокументировали линейную связь между увеличением 24-часового PP во время острой фазы и повторным инсультом. Эта ассоциация сохранила статистическую значимость даже после корректировки среднего уровня АД, зарегистрированного через неделю после индексного события, что указывает на то, что рецидив инсульта нельзя приписывать исключительно постинсультной гипертензии.
Предыдущие исследования сообщали о связи между постинсультной гипертензией и рецидивом инсульта с использованием случайных измерений АД. 4, 5, 6, 7, 8, 9, 10 Однако влияние различных компонентов АД в острой стадии инсульта как на ранние, так и на поздние рецидивы спорно. Было показано, что повышенные уровни САД 4, 7 и ДАД 6, 7 при поступлении в больницу связаны с ранним и поздним рецидивом инсульта.Однако другим исследователям не удалось документально зафиксировать какую-либо связь между значениями АД при поступлении и повторным инсультом. 8, 9 Более того, в популяционном исследовании 20 и в ретроспективной серии случаев 21 уровни АД, зарегистрированные в течение одного месяца после ИКТ, не оказали очевидного влияния на риск рецидива.
Расхождение между результатами различных исследований может отражать основные методологические проблемы, такие как уровни АД, измеренные разными наблюдателями, 4, 6, 7, 8, 9, 10, 20 , 21 ретроспективная документация BP, 10, 20, 21 и отсутствие данных о том, как был зарегистрирован BP. 20 Другим смешивающим фактором является то, что ассоциации, сообщаемые между АД и повторным инсультом, не оценивались независимо от других прогностических факторов, таких как тяжесть инсульта, 7, 10, 20, 21 подгруппа инсульта, 8 , 10, 20, 21 и сопутствующие факторы риска. 10, 21 Вариация времени регистрации АД (от <2 4 до <30 дней 9, 20, 21 ) также может быть причиной некоторых из вышеупомянутых противоречивых результатов; Стратегия дихотомии АД, 6, 7, 9, 20, 21 , хотя клинически значимая, могла создать искусственные слои для анализа. 3 Наконец, ДАД не был зарегистрирован в Международном исследовании инсульта, 4 , и поэтому связь между другими компонентами АД (PP или MBP) и исходом не могла быть исследована.
В настоящем исследовании мы начали мониторинг АД в течение 24 часов после ИКТ. Во время записи ни одному из пациентов не проводилась антигипертензивная терапия. Мы провели тщательный набор клинических и лабораторных исследований, чтобы разделить пациентов на подтипы на основе различных этиопатогенных механизмов.Метод неинвазивного 24-часового мониторинга АД, который, как известно, снижает вариабельность измерений и систематическую ошибку наблюдателя, 12 использовался для преодоления некоторых методологических проблем, связанных с измерением АД. Более того, случайные и 24-часовые значения АД использовались в регрессионной модели как непрерывные переменные, что позволило избежать дихотомизации и возможной систематической ошибки. Мы даже исследовали связь между острыми значениями АД и риском повторного инсульта после корректировки уровня АД в другой момент времени, когда острые изменения АД больше не очевидны.Наконец, все методы лечения вторичной профилактики инсульта, применявшиеся в нашей когорте, были включены в анализ как потенциально мешающие факторы.
Влияние PP на риск инсульта, по-видимому, различается в исследуемых популяциях, состоящих из пациентов из разных возрастных групп. Частота инсульта лучше предсказывалась случайными значениями 22 или 24-часовым MBP 23 у пациентов среднего возраста с гипертонической болезнью, тогда как случайные значения 24 и 24-часовой PP 25 , напротив, имели более сильную связь с риск инсульта у пожилых людей с изолированной систолической гипертензией в рандомизированных клинических исследованиях.Проспективное исследование с использованием внутриартериального амбулаторного мониторинга АД подтвердило вышеуказанные данные. Исследователи сообщили, что относительная значимость компонентов АД зависит от возраста: показатели ДАД обеспечивали наилучшую прогностическую ценность риска инсульта у лиц среднего возраста (<60 лет), тогда как показатели РР имели самую высокую прогностическую силу в группе пожилых людей (≥60 лет). ). 26 Мы также хотели бы отметить, что ранее мы обнаружили независимую связь между повышенным 24-часовым PP в стадии острого инсульта и однолетней смертностью, которая в основном была связана с повторным инсультом и сердечно-сосудистыми событиями. 27 Аналогичным образом, исследователи в Международном испытании антагонистов глицина в нейропротекции (GAIN) недавно продемонстрировали, что повышенное средневзвешенное значение PP (подтвержденное повторными случайными записями в течение первых часов ictus) было единственным компонентом АД, который неизменно ассоциировался со всеми четырьмя исходами. показатели исследования (смертность, инвалидность, инвалидность и тяжесть инсульта). 28
Повышенные уровни PP ускоряют прогрессирование доклинического атеросклероза, 29 прогнозируют стеноз сонной артерии, 30 и независимо связаны с изъязвлением сонной бляшки. 31 Эти структурные изменения в крупных сосудах являются основной причиной ЛАА. Было также обнаружено, что полипропилен связан с повышенной жесткостью мелких сосудов на моделях животных 32 и у людей. 33 Кроме того, разрешение ремоделирования мелких сосудов более тесно связано с изменениями PP, чем MBP. 32 Повышенная распространенность и тяжесть поражений белого вещества, которые напрямую связаны с лакунарным инсультом, коррелируют с более высокими значениями PP. 34 Кроме того, было показано, что повышенные уровни PP связаны с увеличением размера левого предсердия, что, в свою очередь, было идентифицировано как предшественник фибрилляции предсердий и инсульта, связанного с фибрилляцией предсердий. 35 Наконец, сообщалось о связи между PP на момент обращения в больницу и ICH в сочетании с тромболитической терапией острого инфаркта миокарда. 36
Наш анализ не был предназначен для объяснения возможных механизмов связи повторного инсульта с ПП.Однако можно утверждать, что в нашей исследуемой популяции, в которую вошли пожилые пациенты с острым гипертоническим инсультом, повышенные уровни PP увеличивали риск более позднего атеросклероза и разрыва бляшек в крупных артериях, кровоснабжающих мозг. Кроме того, повышенное пульсирующее растяжение может еще больше повредить мелкие сосуды мозгового кровообращения, вызывая повышенную жесткость или разрыв церебральных артериол.
Более высокие уровни случайного ПП были связаны с повышенным риском рецидива в течение одного года при однофакторном анализе, но эта связь не сохранила статистической значимости в многофакторной регрессионной модели Кокса.Этот результат может быть объяснен статистически значимой разницей между случайными и суточными уровнями PP при поступлении в больницу. Кроме того, большее количество измерений, отсутствие предпочтения цифр и смещения наблюдателя, 12 и минимизация эффекта белого халата 11 , вероятно, способствовали прогностическому превосходству 24 часов над случайным PP. Превосходство переменных, описывающих течение АД в острой стадии инсульта, в прогнозировании исхода инсульта по сравнению с единичными случайными исходными измерениями было продемонстрировано многочисленными отчетами, 27, 28, 37 , тогда как амбулаторные переменные АД были доказано, что они обладают большей прогностической силой, чем скрининговые измерения АД на предмет риска инсульта в общей популяции. 38
У нашего исследования были некоторые ограничения. Во-первых, индекс массы тела пациентов не регистрировался; таким образом, этот важный фактор сосудистого риска не был включен в анализ. Во-вторых, мы определили ряд факторов риска, таких как курение и артериальная гипертензия, как бинарные переменные, хотя продолжительность и тяжесть важны. В-третьих, следует учитывать потенциальную предвзятость наблюдателя во время наблюдения, влияющую на документирование повторяющихся цереброваскулярных событий. Однако следует отметить, что повторяющиеся инсульты были в основном разрушительными или смертельными и в большинстве случаев подтверждались записями больниц, изображениями головного мозга и результатами вскрытия.В-четвертых, был потенциальный риск повторной гипертензии и / или сердечной ишемии у некоторых пациентов с инсультом, у которых было внезапно отменено прединсультное антигипертензивное лечение (особенно β-адреноблокаторы). Наконец, связь не соответствует причинно-следственной связи, и поскольку это было обсервационное исследование, оно не может доказать причинную связь ПП с рецидивом инсульта.
В заключение, наши результаты показывают, что более высокие значения PP за 24 часа во время острой фазы инсульта независимо связаны с увеличением частоты рецидивов в течение одного года.Это наблюдение повышает вероятность того, что риск повторного инсульта может быть снижен в большей степени за счет снижения пульсирующего компонента АД у пациентов с острым инсультом. Антигипертензивные препараты могут выборочно изменять различные компоненты АД, и было показано, что они по-разному влияют на жесткость проводящих сосудов. Этот дифференциальный эффект может выражаться в улучшенной эффективности агентов, которые предпочтительно снижают жесткость крупных артерий и, следовательно, снижают значения PP, таких как ингибиторы ангиотензинпревращающего фермента, доноры оксида азота и диуретики в низких дозах.Однако, прежде чем можно будет обосновать необходимость острого антигипертензивного лечения, необходимы дальнейшие исследования для выяснения потенциальных механизмов (разрыв каротидной бляшки, повышенная жесткость мелких сосудов), которые связывают острое повышение PP с рецидивом инсульта независимо от хронической гипертензии.
Благодарности
Авторы хотели бы поблагодарить госпожу М. Батсара за ее ценную помощь в сборе данных.
ССЫЛКИ
- ↵
Чалмерс Дж. , Тодд А., Чепмен Н., и др. Группа написания Международного общества гипертонии. Международное общество гипертонии (ISH): заявление о снижении артериального давления и профилактике инсульта, J Hypertens 2003; 21: 651–63.
- ↵
Donnan GA , Davis SM, Thrift A. Роль снижения артериального давления до и после инсульта. Курр Опин Neurol2003; 16: 81–6.
- ↵
Willmot M , Leonardi-Bee J, Bath PM.Высокое кровяное давление при остром инсульте и последующий исход: систематический обзор. Гипертония, 2004; 43: 18–24.
- ↵
Леонарди-Би J , Bath PM, Phillips SJ, и др. Артериальное давление и клинические исходы в Международном исследовании инсульта. Инсульт 2002; 33: 1315–20.
- ↵
Eriksson SE , Olsson JE. Выживаемость и повторные инсульты у пациентов с различными подтипами инсульта: последующее четырнадцатилетнее исследование.Cerebrovasc Dis2001; 12: 171–80.
- ↵
Sacco RL , Foulkes MA, Mohr JP, et al. Детерминанты раннего рецидива инфаркта мозга. Банк данных об инсульте. Инсульт 1989; 20: 983–9.
- ↵
Hier DB , Foulkes MA, Swiontoniowski M, et al. Рецидив инсульта в течение 2 лет после ишемического инфаркта. Инсульт 1991; 22: 155–61.
- ↵
Wu TH , Chen HH, Lee TK.Факторы, влияющие на первый рецидив некардиоэмболического ишемического инсульта. Thromb Res2000; 97: 95–103.
- ↵
Moroney JT , Bagiella E, Paik MC, et al. Факторы риска раннего рецидива после ишемического инсульта: роль синдрома и подтипа инсульта. Инсульт 1998; 29: 2118–24.
- ↵
Meissner I , Whisnant JP, Garraway WM. Ведение гипертонии и рецидив инсульта в обществе (Рочестер, Миннесота, 1950–1979).Stroke1988; 19: 459–63.
- ↵
Fotherby MD , Кричли Д., Поттер Дж. Ф. Влияние госпитализации на обычное и суточное артериальное давление. Возраст Ageing1995; 24: 25–9.
- ↵
Coats AJ . Воспроизводимость или вариабельность случайных и амбулаторных данных артериального давления: значение для клинических испытаний. J Hypertens Suppl1990; 8: S17–20.
- ↵
Verdecchia P , Schillaci G, Guerrieri M, et al. Изменения циркадного артериального давления и гипертрофия левого желудочка при эссенциальной гипертензии. Тираж 1990 г. 81: 528–36.
- ↵
Vemmos KN , Takis CE, Georgilis K, et al. Афинский регистр инсульта: результаты пятилетнего клинического исследования. Цереброваск Дис. 2000; 10: 133–41.
- ↵
Lindestrom E , Boysen G, Christiansen LW, et al. Надежность скандинавской неврологической шкалы инсульта. Цереброваскский дис. 1991; 1: 103–11.
- ↵
Adams HP Jr , Bendixen BH, Kappelle LJ, et al. Классификация подтипа острого ишемического инсульта. Определения для использования в многоцелевом клиническом исследовании. ТОСТ. Испытание Org 10172 в лечении острого инсульта. Инсульт 1993; 24: 35–41.
- ↵
Рекомендации по ведению гипертонии Всемирной организации здравоохранения и Международного общества гипертонии .Подкомитет по руководству. J Hypertens1999; 17: 151–83.
- ↵
Hacke W , Kaste M, Skyhoj Olsen T, для Исполнительного комитета EUSI, et al. Неотложное лечение ишемического инсульта. Европейская инициатива по инсульту (EUSI). Цереброваск Дис. 2000; 10 (приложение 3): 22–33.
- ↵
Toni D , Fiorelli M, Gentile M, и др. Прогрессирующий неврологический дефицит вследствие острого ишемического инсульта.Исследование предсказуемости, патогенеза и прогноза. Arch Neurol 1995; 52: 670–5.
- ↵
Burn J , Dennis M, Bamford J, et al. Долгосрочный риск повторного инсульта после первого в истории инсульта. Проект по инсульту в Оксфордшире. Инсульт 1994; 25: 333–7.
- ↵
Irie K , Yamaguchi T, Minematsu K, et al. Явление J-образной кривой при повторении инсульта.Инсульт 1993; 24: 1844–9.
- ↵
Миллар JA , Lever AF, Burke V. Пульсовое давление как фактор риска сердечно-сосудистых событий в исследовании MRC Mild Hypertension Trial. J Hypertens1999; 17: 1065–72.
- ↵
Verdecchia P , Schillaci G, Reboldi G, et al. Различное прогностическое влияние 24-часового среднего артериального давления и пульсового давления на инсульт и ишемическую болезнь сердца при эссенциальной гипертензии.Тираж 2001; 103: 2579–84.
- ↵
Domanski MJ , Davis BR, Pfeffer MA, et al. Изолированная систолическая гипертензия: прогностическая информация по пульсовому давлению. Гипертония 1999; 34: 3753–80.
- ↵
Staessen JA , Thijs L, O’Brien ET, et al. Амбулаторное пульсовое давление как предиктор исхода у пожилых пациентов с систолической гипертензией.Am J Hypertens 2002; 15: 835–43.
- ↵
Khattar RS , Swales JD, Dore C, et al. Влияние старения на прогностическое значение амбулаторного систолического, диастолического и пульсового давления при эссенциальной гипертензии. Тираж 2001; 104: 783–9.
- ↵
Vemmos KN , Tsivgoulis G, Spengos K, et al. Пульсовое давление при остром инсульте является независимым показателем долгосрочной смертности.Цереброваскский дис. 2004; 18: 30–6.
- ↵
Асланян С. , Вейр С.Дж., Лис КР; Международный руководящий комитет GAIN и следователи. Повышенное пульсовое давление в остром периоде ишемического инсульта связано с неблагоприятным исходом инсульта. Stroke2004; 35: e153–5.
- ↵
Lakka TA , Salonen R, Kaplan GA, et al. Артериальное давление и прогрессирование атеросклероза сонных артерий у мужчин среднего возраста.Гипертония 1999; 34: 51–6.
- ↵
Franklin SS , Sutton-Tyrrell K, Belle SH, et al. Важность пульсирующих компонентов гипертонии в прогнозировании стеноза сонной артерии у пожилых людей. J Hypertens 1997; 15: 1143–50.
- ↵
Ловетт JK , Говард SC, Ротвелл PM. Пульсовое давление независимо связано с изъязвлением сонной бляшки. J Hypertens, 2003; 21: 1669–76.
- ↵
Baumbach GL , Siems JE, Heistad DD. Влияние местного снижения давления на растяжимость и состав церебральных артериол. Circ Res1991; 68: 338–51.
- ↵
Джеймс М.А. , Watt PA, Potter JF, et al. Пульсовое давление и структура артерий сопротивления у пожилых людей. Гипертония 1995; 26: 301–6.
- ↵
Ляо Д. , Купер Л., Цай Дж., и др. Распространенность и тяжесть поражений белого вещества, их связь с возрастом, этнической принадлежностью, полом и факторами риска сердечно-сосудистых заболеваний: исследование ARIC. Нейроэпидемиология 1997; 16: 149–62.
- ↵
Vaziri SM , Larson MG, Lauer MS, и др. Влияние артериального давления на размер левого предсердия. Фрамингемское исследование сердца. Гипертония 1995; 25: 1155–60.
- ↵
Selker HP , Beshansky JR, Schmid CH, et al. Представление пульсового давления позволяет прогнозировать внутричерепное кровоизлияние, связанное с тромболитической терапией. Результаты проекта Тромболитического прогностического инструмента (TPI). Тираж 1994; 90: 1657–61.
- ↵
Робинсон Т.Г. , Доусон С.Л., Ахмед У., и др. Круглосуточное систолическое артериальное давление позволяет прогнозировать долгосрочную смертность после острого инсульта. J Hypertens 2001; 19: 2127–34.
- ↵
Ohkubo T , Hozawa A, Nagai K, et al. Прогнозирование инсульта путем амбулаторного мониторинга артериального давления по сравнению со скрининговыми измерениями артериального давления в общей популяции: исследование Охасама. J Hypertens 2000; 18: 847–54.
Здоровье сердца и пульсовое давление
Когда медсестра или врач надевает манжету для измерения кровяного давления на вашу руку, накачивает ее, чтобы хорошо сжать бицепс, а затем следит за тем, где стрелка приземляется на циферблат, два получаемых числа являются показаниями систолического и диастолического кровяного давления.Они принимаются на противоположных концах сердечного цикла и представляют собой самый высокий и самый низкий уровень артериального давления в конкретный момент времени.
Вы можете узнать, что ваше кровяное давление, скажем, 120/80, что читается как «120 на 80». Первое число представляет так называемое систолическое давление, которое указывает, какое давление ваша кровь оказывает на стенки артерий, когда ваше сердце бьется, по данным Американской кардиологической ассоциации (AHA). Ваше диастолическое давление, второе число, показывает, какое давление оказывается между ударами, когда сердце находится в состоянии покоя.(Между прочим, артериальное давление измеряется в мм рт.
Однако есть еще одно измерение здоровья сердца, с которым вы, возможно, не знакомы: пульсовое давление. Пульсовое давление рассчитывается как разница между систолическим артериальным давлением и диастолическим давлением. Следовательно, показание пульсового давления для человека с артериальным давлением 120/80 будет равно 40.
RunPhoto / Банк изображений / Getty ImagesЗачем рассчитывать пульсовое давление?
Есть некоторые свидетельства того, что пульсовое давление является лучшим показателем здоровья сердца человека, чем само систолическое или диастолическое артериальное давление. Однако использование пульсового давления для диагностики проблем с сердцем сложно. Поскольку он определяется на основе показаний систолического и диастолического давления, он не дает уникальной информации. Другими словами, сказать, что у кого-то «повышенное пульсовое давление», обычно то же самое, что сказать, что у него «повышенное систолическое артериальное давление», которое уже будет определено.
Более того, у человека с нормальным показателем артериального давления 120/80 будет пульсовое давление 40. Но человек с пульсовым давлением 40 не обязательно будет иметь нормальное артериальное давление. Например, у человека, чье кровяное давление составляет 140/100, пульсовое давление также равно 40 (разница между 140 и 100 составляет 40), но артериальное давление этого человека будет считаться повышенным.
Что может означать пульсовое давление
Иногда пульсовое давление дает важную информацию.Есть исследования, показывающие, что пульсовое давление может иметь важное значение при рассмотрении общего профиля риска пациента. Несколько исследований показали, что высокое пульсовое давление:
- Вызывает большее повреждение артерий по сравнению с высоким кровяным давлением при нормальном пульсовом давлении
- Указывает на повышенную нагрузку на часть сердца, называемую левым желудочком.
- По-разному влияет на лекарство от высокого кровяного давления
Поэтому, если вам поставили диагноз «высокое кровяное давление», ваш врач может принять это во внимание при разработке общего плана лечения.
Хроническая болезнь почек характеризуется «двойной проблемой»: повышенное пульсовое давление плюс систолическое артериальное давление в ночное время и более серьезное повреждение сердца
Аннотация
Фон
Гипертония играет ключевую роль в развитии хронической болезни почек (ХБП), но сама ХБП влияет на профиль артериального давления (АД). Целью этого исследования было оценить связь профиля АД с ХБП и наличием поражения сердечных органов.
Методы
Мы обследовали 1805 пациентов, направленных в наш Центр гипертонии, которым были клинически показаны СМАД, анализы крови и эхокардиография.Скорость клубочковой фильтрации (рСКФ) оценивали с использованием уравнения MDRD, а ХБП определяли как рСКФ <60 мл / мин / 1,73 м 2 . Поражение органов сердца оценивали с помощью эхокардиографии.
Результаты
Среди пациентов с ХБП отмечалось более высокое систолическое артериальное давление (САД) в ночное время, более высокая распространенность недипперов (OR: 1,8) и повышенное пульсовое давление (PP) в течение 24-часового периода, в дневное и ночное время ( все p <0,001). Пациенты с ХБП имели более высокий показатель LVM / ч 2.7 — индекс и более высокая частота гипертрофии левого желудочка и диастолической дисфункции (все p <0,001). Ночное САД и ПП сильнее коррелировали с поражением органов сердца (р <0,001). Пациенты с ХБП имели более высокий балл интенсивности лечения (р <0,001) при отсутствии значительно более высокого контроля АД.
Выводы
пациентов с ХБП имеют измененный профиль давления в ночное время и более высокий PP, что приводит к более серьезному повреждению органов сердца. Несмотря на большую интенсивность лечения у большинства пациентов с ХБП, контроль АД был таким же, как у пациентов без ХБП.Наши результаты указывают на необходимость более качественной антигипертензивной терапии при ХБП, более тщательно подобранных препаратов, дозировок и дозировок для обеспечения оптимального покрытия 24-часового и ночного АД.
Образец цитирования: Fedecostante M, Spannella F, Cola G, Espinosa E, Dessì-Fulgheri P, Sarzani R (2014) Хроническая болезнь почек характеризуется «двойной проблемой» более высоким пульсовым давлением плюс систолическое артериальное давление в ночное время и более тяжелым Сердечное повреждение. PLoS ONE 9 (1): e86155. https: // doi.org / 10.1371 / journal.pone.0086155
Редактор: Партха Мукхопадхьяй, Национальные институты здравоохранения, Соединенные Штаты Америки
Поступила: 13 июля 2013 г .; Одобрена: 5 декабря 2013 г .; Опубликовано: 23 января 2014 г.
Авторские права: © 2014 Fedecostante et al. Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Финансирование: У авторов нет поддержки или финансирования, чтобы сообщить.
Конкурирующие интересы: Авторы заявили об отсутствии конкурирующих интересов.
Введение
Хроническая болезнь почек (ХБП) является серьезной проблемой для здоровья, и ее распространенность растет во всем мире [1]. СКФ ниже 60 мл / мин / 1,73 м 2 в течение 3 месяцев указывает на ХБП, независимо от наличия или отсутствия поражения почек [2]. Более 10% взрослого населения U.S. имеет определенную степень почечной недостаточности, и почти у половины этих субъектов (5–6%) наблюдается значительное снижение функции почек (СКФ <60 мл / мин / 1,73 м 2 ) [3]. Данные, доступные из многих европейских стран, схожи в отношении распространенности и заболеваемости ХБП [4], тогда как были опубликованы лишь ограниченные данные о распространенности ХБП в Италии [5].
Высокое артериальное давление (АД) может быть причиной или следствием ХБП [2]. Учитывая также роль АД в диабете, считается, что высокое АД является основной причиной терминальной стадии почечной недостаточности (ТПН).Ежегодно высокое АД вызывает более 25 000 новых случаев почечной недостаточности в США [6]. Недавнее исследование показывает, что даже предварительная гипертензия в значительной степени связана с повышенным риском ХБП и может считаться одной из значимых причин ХБП в общей популяции из-за ее высокой частоты [7]. В любом случае при установленной ХБП АД повышается. Результаты исследования «Модификация диеты при заболевании почек» (MDRD) подтвердили предыдущие сообщения, показывающие, что при почечной недостаточности гипертензия определяется уровнем почечной функции [8].
Более того, ХБП тесно связана с неадекватным контролем АД. Многие люди с ХБП страдают гипертонией и получают лекарства для контроля АД. Однако большинство этих пациентов, похоже, не получают должного лечения. Оптимизация лечения артериального давления в этой группе высокого риска может иметь большой потенциал для снижения заболеваемости почечными заболеваниями и смертности от сердечно-сосудистых заболеваний [9].
В нескольких исследованиях сообщалось, что пациенты с измененным паттерном циркадного артериального давления, не страдающие диппером, имеют более высокий риск серьезных сердечно-сосудистых событий по сравнению с пациентами с нормальным паттерном давления [10] — [13].
Пациенты с ХБП могут иметь непадающий характер АД. Объяснение этому неясно, но было предложено множество факторов (например, дефектный натрийурез в дневное время и повышенное артериальное давление / натрийурез в ночное время) [14], [15].
На сегодняшний день, насколько нам известно, имеется мало данных, особенно по итальянскому населению, относительно взаимосвязей между расчетной скоростью клубочковой фильтрации (рСКФ), значениями и паттернами АД (диппер, не диппер) и эхокардиографией. параметры.Таким образом, цель нашего исследования заключалась в том, чтобы изучить взаимосвязь между рСКФ, значениями и паттернами АД и эхокардиографическими параметрами, чтобы увидеть, как значения и паттерны ХБП и АД могут коррелировать с наличием поражения сердечного органа.
Основная цель нашего исследования заключалась в оценке 24-часовых значений и моделей АД и их взаимосвязи с рСКФ и повреждением сердца в популяции, которую направили в один «Центр передового опыта по гипертонии» для оценки АД, в надежде улучшить клиническое ведение пациентов. этих пациентов в отсутствие аналогичных опубликованных данных.
Материалы и методы
Все участники дали свое информированное письменное согласие, и клинические исследования были проведены в соответствии с принципами, изложенными в Хельсинкской декларации. Это исследование было одобрено местным институциональным этическим комитетом (Comitato di Bioetica, Ospedali Riuniti, Анкона). Мы изучали амбулаторных пациентов, направленных в наш Центр гипертонии, для выявления проблем, связанных с АД. Критерии включения: клинические показания для прохождения СМАД, измерение креатинина в плазме и эхокардиография.Основными критериями исключения были: возраст <18 лет, низкое качество мониторинга давления (частота артефактов> 25% и / или продолжительность записи менее 20 часов непрерывной работы и / или <2 записей в час днем и 1 запись в час ночью. -время), а также недостоверные данные относительно антигипертензивного лечения. После исключения обследовано 1805 пациентов; рСКФ оценивали с использованием уравнения исследования MDRD [8] с учетом дозировки креатинина по реакции Яффе.
ХБП определялась как наличие подтвержденной рСКФ <60 мл / мин / л.73 м 2 у пациентов, имеющих клинические показания как минимум к двум определениям креатинина, второе определение было получено через 3-6 месяцев после первого (n = 962, 53,5% исследуемой популяции, 100% пациентов с рСКФ <60). мл / мин / 1,73 м 2 ). Не было обнаружено значительных различий в уровне креатинина / рСКФ между двумя временными точками (по оценке парного t-критерия), что подтверждает мнение о том, что 15% наших пациентов действительно страдали ХБП.
стадий ХБП определены в соответствии с международной классификацией Национального фонда почек [2].Для каждого субъекта 24-часовое АД, дневное АД (определяется как значения АД с 6 до 22 часов), ночное АД (определяется как значения АД с 22 до 6 часов утра) и пульсовое давление (ПД) [определяется как систолическое артериальное давление (САД) — диастолическое артериальное давление (ДАД)]. Дневной и ночной периоды определялись на основе анкеты, в которой пациентов спрашивали об их поведении во сне. Среди пациентов, получающих антигипертензивную терапию, пациенты со средним 24-часовым АД <130/80 мм рт. Ст., Средним дневным АД <135/85 мм рт. Ст. И средним ночным АД <120/70 мм рт.Среди нелеченых пациентов мы назвали пациентов с артериальной гипертензией со средним 24-часовым АД <130/80 мм рт. Ст., Средним дневным АД <135/85 мм рт. Ст. И средним ночным АД <120/70 мм рт. Ст. [16]. Мы считали, что пациенты с изменением среднего САД в бодрствующем состоянии на САД во сне больше или равны 10%. В качестве отношения дневного и ночного времени мы считали соотношение между средними ночными и дневными значениями, зарегистрированными при выполнении СМАД. Соотношение дневного и дневного показателей было умножено на 100, чтобы выразить ночное АД в процентах от дневного уровня.Коэффициент 100% и выше указывал на отсутствие снижения АД ночью [17]. После оценки приверженности к лекарственной терапии с помощью MMAS [18] была рассчитана оценка интенсивности лечения (TIS) для сравнения многих различных ассоциаций с лекарствами. Как сообщалось ранее [19], зарегистрированная суточная доза, принимаемая пациентами, была разделена на максимальную рекомендованную суточную дозу, чтобы получить пропорциональную дозу (называемую «интенсивностью») для этого лекарства. Для расчетов использовались максимальные рекомендованные суточные дозы, установленные Итальянским национальным агентством по лекарственным средствам (AIFA).Для полноты картины препараты двойного класса были разделены на компоненты, а интенсивность рассчитывалась отдельно для каждого химического соединения. Сумма всех различных значений была записана как TIS.
Статистический анализ
Данные были проанализированы с помощью статистического пакета для социальных наук версии 13 (SPSS Inc., Чикаго, Иллинойс, США). Значение p <0,05 было определено как статистически значимое. Количественные переменные проверяли на нормальность. Нормально распределенные непрерывные переменные были описаны как среднее ± стандартное отклонение (SD).Непарный t-критерий и ANOVA (для множественных сравнений) использовались для сравнения нормально распределенных количественных переменных с поправкой Бонферрони для множественных сравнений. Тест χ 2 использовался для анализа различий между категориальными переменными. Логистический и линейный регрессионный анализ и ANCOVA использовались для создания скорректированных моделей.
Результаты
Общая характеристика популяции с надежной СМАД и медикаментозной терапией представлена в таблице 1. Мы изучили 1805 пациентов: 1012 мужчин (56.1%) и 793 женщины (43,9%). Было 1535 (85,0%) пациентов с рСКФ ≥60 мл / мин / 1,73 м 2 и 270 (15,0%) пациентов с ХБП. Артериальная гипертензия присутствовала у 1680 (93,1%) пациентов; 1194 (71,1%) получали медикаментозное лечение: 311 (26,0%) находились под контролем, 883 (74,0%) не находились под контролем. Стадии ХБП показаны в Таблице 2. Только 10 пациентов (3,7%) подгруппы ХБП имели стадии 4–5 (рСКФ <30 мл / мин / 1,73 м 2 ). Среди пациентов с ХБП 264 (почти все: 97,8%) были гипертониками, 218 (82,6%) в настоящее время лечились лекарствами, но только 63 (28.9%) имели контролируемое АД.
Значения CKD и BP
Как показано на рисунке 1. Панель A — панель B, суточное и дневное САД не различались достоверно между пациентами с ХБП или без него, но пациенты с ХБП имели более высокое ночное САД (127,6 ± 17,6 против 123,4 ± 15,2 мм рт. p <0,001; Рисунок 1. Панель C). Напротив, более низкие 24 часа (75,6 ± 10,4 против 80,6 ± 10,6 мм рт. Ст .; Рисунок 1. Панель A), дневное время (77,9 ± 10,8 против 83,7 ± 10,9 мм рт. ± 10,3 по сравнению с 73,0 ± 10,9 мм рт. Ст .; Рисунок 1.Панель C) ДАД были обнаружены при ХБП, где PP было выше через 24 часа (57,5 ± 13,3 против 50,8 ± 9,8 мм рт. Ст.), Днем (57,6 ± 13,5 против 51,0 ± 10,0 мм рт. Ст.) И в ночное время (57,7 ± 14,0 против 50,3 ± 10,3 мм рт. Ст.) Периодов (все p <0,001) (рисунок 2). Эти результаты были подтверждены на стадиях обострения ХБП (рис. 3, панель A – D), после поправки на возраст и TIS, а также в модели линейной регрессии (таблица 3): значимая взаимосвязь между 24-часовым профилем давления и ХБП была обнаружена только для значений ночного давления и для дневного, ночного и 24-часового PP.
Рис. 1. Значения СМАД у пациентов с ХБП по сравнению с остальной частью населения.
Панель A. Разница в суточном АД между пациентами с ХБП и остальной частью населения. Панель Б. Разница дневного АД между пациентами с ХБП и остальной частью населения. Панель C. Разница в ночном АД между пациентами с ХБП и остальной частью населения.
https://doi.org/10.1371/journal.pone.0086155.g001
Рисунок 3. Корреляция между значениями СМАД и стадиями ХЗП.
Панель А. Разница в ночном АД между стадиями ХБП. Панель B. Разница в 24-часовом ПП между стадиями ХБП. Панель C. Различия дневного ПП между стадиями ХБП. Панель D. Разница в ночном ПП между стадиями ХБП.
https://doi.org/10.1371/journal.pone.0086155.g003
CKD, форма погружения и дневное соотношение
Наряду с более высоким уровнем САД в ночное время, пациенты с ХБП демонстрировали более высокую распространенность модели без погружения (72,6% против 59%).4%; OR: 1,8, CI: 1,36–2,41; p <0,001) (Рисунок 4), и ХБП была независимым фактором риска для модели без погружения даже после поправки на пол, возраст, ИМТ и TIS в модели логистической регрессии (Таблица 4). Пациенты с ХБП также показали линейную связь между снижением рСКФ и соотношением дневного и ночного цикла (β = -0,123; p <0,001), еще одним показателем измененного ночного АД.
ХБП, значения и особенности АД и повреждение сердца
Учитывая связь с поражением сердечных органов, пациенты с ХБП имели более высокий LVM / час 2.7 (60,9 ± 21,9 против 51,8 ± 13,1 г / м 2,7 , p <0,001) и более высокая распространенность гипертрофии левого желудочка (79,0% против 61,4%, OR 2,48 ДИ: 1,58–3,56; p <0,001) ( Рисунок 5 Панель A – B). Действительно, модель линейной регрессии показала, что ночное САД, а также 24-часовое, дневное и ночное PP были независимо связаны с LVM / час 2,7 после поправки на возраст, пол, ИМТ, TIS и наличие / отсутствие ХБП (таблицы 5, 6, 7, 8). Более высокая распространенность индекса диастолической дисфункции, которая была доступна у всех пациентов, также была обнаружена у пациентов с ХБП (соотношение E / A <1:79.3% против 54,5%, OR 3,2 ДИ: 1,97–5,18; р <0,001).
Рис. 5. ХБП и поражение сердца.
Панель A. Разница в массе левого желудочка в час 2,7 между пациентами с ХБП и остальной частью населения. Панель B. Распространенность гипертрофии желудочков у пациентов с ХБП по сравнению с остальной частью населения.
https://doi.org/10.1371/journal.pone.0086155.g005
Контроль ХБП и АД
Пациенты с ХБП имели более высокий ТИС (1,56 ± 0,01).91 против 1,19 ± 0,72; p <0,001) без значительно лучшего контроля АД, но, напротив, с тенденцией к худшему контролю (25,4% против 28,9%; p = n.s.). Среди пациентов с артериальной гипертензией, получавших лечение, но с неконтролируемым АД, был значительно более высокий процент (87,3%) ХБП с неконтролируемым ночным САД; OR = 2,4 (ДИ: 1,11–5,33; p = 0,022). Изолированное неконтролируемое ночное САД также увеличивалось при ХБП (распространенность 20,6%) по сравнению с пациентами с рСКФ ≥ 60 мл / мин / 1,73 м 2 (12,9%; p = 0,012) OR = 1.7 (ДИ: 1,12–2,74).
Обсуждение
Мы изучили большую популяцию пациентов с клиническими показаниями для выполнения СМАД, лабораторных тестов на креатинин плазмы и эхокардиографии. Основными находками у пациентов с ХБП были измененный профиль САД в ночное время (более высокое АД и более частый не диппер-паттерн) и более высокий ПД, который также зависит от значительно более низкого ДАД. Более высокие значения САД у пациентов с ХБП могут быть связаны просто с более высокой распространенностью артериальной гипертензии у этих пациентов, а также с более высокой распространенностью тяжелой гипертензии при ХБП.Однако 24-часовое и дневное давление не различались между пациентами с и без ХБП. Изменялись только ночное САД и характер диппера, что привело к гипотезе о прямом влиянии ХБП на ночной профиль артериального давления. Нарушение натрийуреза в дневное время может повышать ночное САД, чтобы компенсировать пониженный натрийурез натрийурезом под давлением. Fujii и др. [20] показали, что циркадный ритм натрийуреза нарушается у пациентов с эссенциальной гипертензией, не относящейся к дипперскому типу, у которых АД обычно было чувствительным к натрию [21], [22].Поскольку считается, что чувствительность артериального давления к натрию вызывается сниженной СКФ и / или повышенной канальцевой реабсорбцией натрия [23], [24], такое нарушение может быть четко распознано при ХБП, при которой нарушена функция почек. В соответствии с этими выводами, Fukuda et al [25] показали, что при нарушении функции почек, характеризующем гломерулопатию, ночное падение артериального давления теряется, что приводит к усилению экскреции натрия и белка с мочой в ночное время. По-видимому, важную роль играет вегетативная нервная система, поскольку почечная денервация привела к улучшению профиля ночного артериального давления у пациентов с умеренной и тяжелой ХБП, что привело к снижению соотношения между дневным и ночным режимом и восстановлению физиологический циркадный ритм АД [26].
В нашем исследовании связь между паттерном без погружения и ХБП не зависела от возраста, пола, ИМТ и ТИС, что подчеркивает прямое влияние ХБП на профиль циркадного давления. Повышение дифференциального давления и снижение ДАД не зависели от возраста и ТИС; у пациентов с ХБП это могло быть связано с увеличением артериальной жесткости. Усиление атеросклероза и артериосклероза, а также метаболические изменения, присутствующие при ХБП со вторичными кальцификациями интимы и медиальных слоев стенки артерии, вероятно, вносят свой вклад в этот процесс [27].Это, вероятно, имеет большое значение для популяции с ХБП, поскольку пациенты с ХБП, вероятно, старше (в нашем исследовании средний возраст пациентов с ХБП составлял 66,2 ± 11,4). Франклин и др. [28] продемонстрировали, что в возрасте от 60 лет и старше ДАД было отрицательно связано с риском ишемической болезни сердца (ИБС), если рассматривать его вместе с САД, и PP оказался лучшим предиктором. Повышенный риск ИБС из-за изолированной систолической гипертензии может зависеть не только от повышенного пика САД, достигнутого в аорте (т. Е. Повышенная постнагрузка), но также от низкого ДАД (т. Е. Потенциально способствующего снижению коронарного кровотока) [29].У пациентов старше 60 лет, у которых центральные и периферические ПП приближаются друг к другу, ПП становится доминирующим предиктором риска ИБС, включая как положительную прогностическую роль САД, так и отрицательную прогностическую роль ДАД. Таким образом, ХБП ухудшает возрастную жесткость артерий и усиливает ее эффекты. Наши данные в целом убедительно подтверждают концепцию, согласно которой при появлении и обострении ХБП ухудшаются и некоторые аспекты артериального давления, как следствие последствий ХБП. Эти аспекты АД (более высокое АД в ночное время, большее количество недипперов и более высокое ПД) известны как важные факторы риска сердечно-сосудистых заболеваний [30] — [32], и они приводят к большей тяжести сердечного повреждения при ХБП.
Наши пациенты с ХБП имели более высокую распространенность как гипертрофии миокарда, так и диастолической дисфункции, что позволяет предположить, что более высокий PP и ночное САД значительно увеличивали нагрузку на сердце. Линейный регрессионный анализ выявил сильную связь между ночным артериальным давлением, PP и повреждением сердечных органов. Сама ХБП также была независимо связана с повреждением сердца, что позволяет предположить, что другие факторы (такие как метаболические изменения, связанные с ХБП) помимо АД участвуют в более высокой распространенности сердечного поражения и сердечно-сосудистого риска у этих пациентов.Потребуются специально разработанные исследования для изучения связи между метаболическими изменениями при ХБП и повреждением сердца, соответствующими аспектами, которые не были в центре внимания нашей настоящей работы. Несмотря на большую интенсивность лечения при ХБП, контроль АД в общем распределении аналогичен. Однако в ночное время более высокий процент субъектов с плохим ночным контролем при ХБП, что подтверждается только с помощью СМАД. Из-за отсутствия признанного целевого давления для СМАД, нам пришлось использовать произвольные пороговые значения для определения контроля АД, ссылаясь на значения в диапазоне нормального давления для СМАД в общей популяции.Тем не менее, согласно первоначальным данным [33], значения целевого давления СМАД у пациентов с ХБП должны быть ниже, чем то, которое мы рассматривали.
Выводы
Наши данные о «реальных пациентах» актуальны для клиницистов, которые часто оценивают связанные с АД клинические проблемы на основе одного значения креатинина в плазме при первоначальной оценке амбулаторных пациентов. Наше исследование показывает, что пациенты со сниженной рСКФ (<60 мл / мин / 1,73 м 2 ) имели измененный 24-часовой профиль АД, особенно в ночное время.Более высокое ночное САД, более частая картина без диппера и более высокий PP связаны с более серьезным поражением сердечных органов.
Артериальная гипертензия является основной причиной ХБП, и точное измерение АД является важным первым шагом для правильного ведения пациентов с артериальной гипертензией. Наши данные подчеркивают фундаментальную роль СМАД в оптимизации антигипертензивной терапии при низкой СКФ. Измененный характер ночного АД при ХБП предполагает необходимость улучшения терапии АД у этих субъектов путем выбора лекарств, дозировок и времени для покрытия 24-часового периода, приема хотя бы одного препарата перед сном и использования эффективных диуретиков.СМАД должно быть предпочтительным методом в клиническом ведении пациентов с ХБП, а также в клинических исследованиях.
Пределы исследования
Основным ограничением нашего исследования является использование апостериорного анализа последовательных записей СМАД, которые выполнялись по обычным клиническим причинам (включая / исключая диагноз гипертонии, проверка контроля АД у пролеченных пациентов с артериальной гипертензией). Хотя отбор пациентов был неизбежен (например, три «критерия включения»: СМАД, креатинин и эхокардиография), отбор пациентов основывался только на передовой клинической практике лечения артериальной гипертензии.
В целом, наш анализ основан на одном уровне креатинина / рСКФ, и это, безусловно, ограничение. Тем не менее, наши данные вписываются в контекст современной литературы, потому что большинство доступных данных было получено с использованием аналогичного подхода. Наши данные о «реальных пациентах» актуальны для клиницистов, которые чаще всего принимают решения на основе однократного определения креатинина во время первоначальной оценки «стабильных» амбулаторных пациентов, обращающихся по поводу проблем, связанных с АД. Более того, пациентам, имеющим клинические показания по крайней мере для двух определений креатинина, проводили второе определение с интервалом от 3 до 6 месяцев.Не было значительных различий в значениях креатинина / рСКФ между двумя временными точками, что подтверждает мнение о том, что у 15% наших пациентов действительно была ХБП.
Наше исследование основано на «реальной» клинической практике, и мы не смогли включить все потенциальные причины отсутствия погружения в статистические корректировки (например, наличие обструктивного апноэ во сне, зарегистрированное с помощью сердечно-легочного мониторинга), a ограничение аналогично другим исследованиям, в которых изучалась взаимосвязь между более низкой рСКФ и паттернами СМАД.Более того, мы не изучали некоторые биохимические факторы ХБП (например, касающиеся метаболизма Са, Р) и их роль в влиянии на связь между ХБП, профилем АД и повреждением сердца. Это было связано с тем, что некоторые метаболические параметры ХБП обычно не оцениваются, когда пациентов направляют для оценки АД в сердечно-сосудистые учреждения. Тем не менее, общие результаты в ночное время (ночное САД, ночное ПД, режим без погружения) и повышенное 24-часовое ПП в нашей большой популяции, даже после статистических корректировок, убедительно указывают на измененный характер ночного АД при ХБП. пациенты с негативным воздействием на сердце и, следовательно, с важными клиническими последствиями.
Вклад авторов
Задумал и спроектировал эксперименты: RS MF. Проведены эксперименты: MF FS. Проанализированы данные: МФ ФС. Предоставленные реагенты / материалы / инструменты анализа: GC. Написал статью: MF FS. Рецензировал рукопись: PDF EE RS.
Ссылки
- 1. (2000) Система данных почек США, Годовой отчет USRDS за 2000 год, Национальные институты здравоохранения, Национальный институт диабета, болезней органов пищеварения и почек, Бетесда, Мэриленд, июнь 2000 г.Национальные институты здравоохранения, Национальный институт диабета, болезней органов пищеварения и почек, Бетесда, Мэриленд, июнь 2000 г.
- 2. Национальный фонд почек (2002) K / DOQI Клинические практические рекомендации по хронической болезни почек: оценка, классификация и стратификация. Am J Kidney Dis 39 (приложение 1) S1 – S266.
- 3. Coresh J, Selvin E, Stevens LA, Manzi J, Kusek JW и др. (2007) Распространенность хронической болезни почек в США. JAMA 298: 2038–2047.
- 4.Мегид Эль Нахас А., Белло А. К. (2005) Хроническая болезнь почек: глобальная проблема. Ланцет 365: 331–340.
- 5. Де Никола Л., Донфранческо С., Минутоло Р., Ло Ноче С., Де Куртис А. и др. (2011) Epidemiologia della malattia renale cronica в Италии: статистика и вклад студии CARHES. Г Итал Нефрол 28: 401–407.
- 6. (2007) Система данных почек США, Годовой отчет USRDS за 2007 год: Атлас хронической болезни почек и терминальной стадии почечной недостаточности в Соединенных Штатах, Национальные институты здравоохранения, Национальный институт диабета, болезней органов пищеварения и почек, Бетесда, Мэриленд, 2007 .
- 7. Канно А., Кикуя М., Окубо Т., Хашимото Т., Сато М. и др. (2012) Предварительная гипертензия как значимый предиктор хронического заболевания почек в общей популяции: исследование Охасама. Трансплантат Nephrol Dial 27: 3218–3223.
- 8. Buckalew VM Jr, Berg RL, Wang SR, Porush JG, Rauch S, et al. (1996) Распространенность гипертонии у 1795 пациентов с хроническим заболеванием почек: изменение диеты в исходной когорте исследования почечного заболевания. Модификация диеты в группе изучения заболеваний почек.Am J Kidney Dis 28: 811–821.
- 9. Coresh J, Wei GL, McQuillan G, Brancati FL, Levey AS и др. (2001) Распространенность высокого кровяного давления и повышенного уровня креатинина в сыворотке крови в Соединенных Штатах: результаты третьего Национального исследования здоровья и питания (1988–1994). Arch Intern Med 161: 1207–1216.
- 10. Окубо Т., Ходзава А., Ямагути Дж., Кикуя М., Омори К. и др. (2002) Прогностическое значение ночного снижения артериального давления у людей с и без высокого 24-часового артериального давления: исследование Охасама.J Hypertens 20: 2183–2189.
- 11. О’Брайен Э, Шеридан Дж, О’Мэлли К. (1988) Дипперы и не-дипперы. Ланцет 13; 2 (8607) 397.
- 12. Verdecchia P, Porcellati C, Schillaci G, Borgioni C, Ciucci A, et al. (1994) Амбулаторное кровяное давление. Независимый предсказатель прогноза гипертонической болезни. Гипертония 24 (6) 793–801.
- 13. Khattar RS, Senior R, Lahiri A (2001) Прогностическая ценность прямого непрерывного амбулаторного мониторинга артериального давления при эссенциальной гипертензии.J Clin Hypertens 3 (2) 90–8.
- 14. Agarwal R, Light RP, Billset JE, Hummel LA (2009) Ноктурия, ночная активность и отсутствие окунания. Гипертония 54: 646–651.
- 15. Андерсен MJ, Agarwal R (2005) Этиология и лечение гипертонии при хронической болезни почек. Med Clin North Am 89: 525–547.
- 16. Mancia G, De Backer G, Dominiczak A, Cifkova R, Fagard R и др. (2007) 2007 г. Руководство по лечению артериальной гипертензии: Целевая группа по лечению артериальной гипертензии Европейского общества гипертонии (ESH) и Европейского общества кардиологов (ESC).Eur Heart J 28: 1462–1536.
- 17. Staessen JA, Bieniaszewski L, O’Brien E, Gosse P, Hayashi H, et al. (1997) Ночное артериальное давление находится под амбулаторным мониторингом в большой международной базе данных. Специальная рабочая группа. Гипертония 29: 30–39.
- 18. Morisky DE, Ang A, Krousel-Wood M, Ward HJ (2008) Прогностическая достоверность меры приверженности лечению в амбулаторных условиях. J Clin Hypertens (Гринвич) 10: 348–354.
- 19. Bailey KR, Grossardt BR, Graves JW (2008) Новое использование методов Каплана-Мейера для объяснения возрастных и гендерных различий в показателях контроля гипертонии.Гипертония 51: 841–847.
- 20. Фуджи Т., Узу Т., Нисимура М., Такеджи М., Курода С. и др. (1999) Циркадный ритм натрийуреза нарушается при гипертонической болезни недипперского типа. Am J Kidney Dis 33: 29–35.
- 21. Узу Т., Казембе Ф.С., Исикава К., Накамура С., Иненага Т. и др. (1996) Высокая чувствительность к натрию указывает на то, что ночная гипертензия является причиной эссенциальной гипертензии. Гипертония 28: 139–142.
- 22. Узу Т., Исикава К., Фуджи Т., Накамура С., Иненага Т. и др.(1997) Ограничение натрия сдвигает циркадный ритм артериального давления с не диппера на диппер при эссенциальной гипертензии. Тираж 96: 1859–1862.
- 23. Кимура Г., Бреннер Б.М. (1995) Почечная основа солевой чувствительности при гипертонии. В кн .: Гипертония: патофизиология, диагностика и лечение, под ред. Ларах Дж. Х., Бреннер Б. М.. Raven Press: Нью-Йорк. С. 1569–1588.
- 24. Kimura G, Brenner BM (1997) Значение линейной зависимости давления от натрийуреза и важность чувствительности к натрию при гипертонии.J Hypertens 15: 1055–1061.
- 25. Фукуда М., Мунемура М., Усами Т., Накао Н., Такеучи О и др. (2004) Ночное артериальное давление повышается при натрийурезе и протеинурии, поскольку функция почек ухудшается при нефропатии. Kidney Int 65: 621–625.
- 26. Геринг Д., Махфуд Ф., Уолтон А.С., Крам Х., Ламберт Г.В. и др. (2012) Денервация почек при умеренной и тяжелой ХБП. J Am Soc Nephrol 23: 1250–1257.
- 27. Туссент Н.Д., Лау К.К., Штраус Б.Дж., Полкингхорн К.Р., Керр П.Г. (2008) Связь между кальцификацией сосудов, жесткостью артерий и минеральной плотностью костей при хронической болезни почек.Трансплантат Nephrol Dial 23: 586–593.
- 28. Франклин С.С., Ларсон М.Г., Хан С.А., Вонг Н.Д., Лейп Е.П. и др. (2001) Меняется ли отношение артериального давления к риску ишемической болезни сердца с возрастом? Фрамингемское исследование сердца. Тираж 103: 1245–1249.
- 29. Николс В.В., О’Рурк М.Ф. (1998) Кровоток Макдональда в артериях: теоретические, экспериментальные и клинические принципы 4-е изд. Эдвард Арнольд, Hodder Headline Group: Лондон.
- 30. Sega R, Facchetti R, Bombelli M, Cesana G, Corrao G и др.(2005) Прогностическая ценность артериального давления в амбулаторных условиях и дома по сравнению с офисным артериальным давлением в общей популяции: последующие результаты исследования Pressioni Arteriose Monitorate e Loro Associazioni (PAMELA). Тираж 111: 1777–1783.
- 31. Fagard RH, Thijs L, Staessen JA, Clement DL, De Buyzere ML, et al. (2009) Соотношение артериального давления днем и ночью как предикторы смерти и сердечно-сосудистых событий при гипертонии. J Hum Hypertens 23: 645–653.
- 32.Hansen TW, Li Y, Boggia J, Thijs L, Richart T. и др. (2011) Прогнозирующая роль артериального давления в ночное время. Гипертония 57: 3–10.
- 33. Глава GA, McGrath BP, Mihailidou AS, Nelson MR, Schlaich MP и др. (2012) Амбулаторный мониторинг артериального давления в Австралии: заявление о консенсусной позиции 2011 г. J Hypertens 30: 253–266.
Важность размеров аорты в определении пульсового давления у пожилых людей с гипертонической болезнью
Артериальное пульсовое давление (ПД) определяется как абсолютная разница между систолическим и диастолическим артериальным давлением.Его связь с другими сердечно-сосудистыми переменными и его сильная прогностическая ценность для клинических сосудистых событий привели к тому, что PP стал центром многих исследований механизмов, лежащих в основе его генерации, поскольку он является привлекательной целью как для немедикаментозной, так и для фармакологической терапии. Здесь рассматривается клиническая значимость ПП, а также его детерминанты. Особое внимание уделяется взаимосвязи между PP центральной артерии и размерами аорты.
Определители импульсного давления
Аортальный, или центральный, PP зависит в основном от ударного объема (SV) и эластичности артерий (AC) (как проксимальных крупных сосудов кондуита, так и дистального артериального дерева).Податливость определяется как способность сосуда, заполненного жидкостью, изменять объем относительно сопутствующего изменения внутреннего давления. Следовательно, это величина, обратная жесткости, и связь с PP может быть упрощена до податливости = ходовой объем / импульсное давление или PP = SV / AC. Хотя эта взаимосвязь более сложна, она помогает оценить возрастное повышение PP, отчасти из-за повышенной артериальной жесткости, наблюдаемой у пожилых людей и сопровождающейся некоторым снижением SV левого желудочка.Проксимальная аорта из-за относительно высокого содержания эластина в ее стенках по сравнению с дистальными, более мышечными артериями, составляет большую часть податливости системного кровообращения.
Дистальное кровообращение также играет роль в генерации центрального PP, так как это место отражения пульсовой волны, которое особенно часто встречается в точках бифуркации или других ветвлений. Пульсовые волны, возникающие в результате сокращения левого желудочка, распространяются антероградным образом и приводят к изменениям артериального кровяного давления и скорости кровотока.Часть каждой волны отражается от дистального отдела кровообращения и движется в ретроградном направлении к проксимальной сосудистой сети, где суммирование движущихся вперед и назад волн приводит к окончательному измерению артериального давления или скорости кровотока. Время увеличения центрального давления во время сердечных циклов зависит от скорости пульсовой волны, которая увеличивается с увеличением артериальной жесткости. Таким образом, пик отраженной волны влияет на конечный композитный PP в относительно более раннюю точку сердечного цикла, когда периферическое кровообращение становится более жестким из-за ускоренной скорости пульсовой волны.Из этой концепции следует тот факт, что частота сердечных сокращений будет влиять на центральный PP, изменяя продолжительность сердечного цикла и, следовательно, относительную синхронизацию отраженных волновых фронтов. 1,2
Таким образом, центральное артериальное давление увеличивается за счет отраженных волновых фронтов, и именно этот увеличенный PP поддается измерению и имеет физиологическое значение. Важно отметить, что зависимость между изменениями давления и объема в артериальной системе человека не является линейной.Следовательно, податливость на самом деле является переменной, зависящей от давления. AC снижается при любом увеличении среднего артериального давления. Следовательно, PP обычно пропорционален среднему артериальному давлению при фиксированном SV.
Клиническая значимость пульсового давления
Широко признано, что системное артериальное давление является важным фактором здоровья сердечно-сосудистой системы. Также выяснилось, что центральная ПП оказывает большое влияние на частоту и степень повреждения органов-мишеней, что продемонстрировано в клинических исследованиях коронарных сосудов 3,4 и сосудов головного мозга 5 , а также в исследованиях, посвященных изучению влияния на левую. желудочек. 6,7 Эти данные подтверждают интуитивное мнение о том, что эти системы наиболее чувствительны к воздействию центрального ПП из-за их физической близости к проксимальному артериальному дереву.
Коронарное кровообращениеСистемный артериальный ПП неоднократно демонстрировал, что он является предиктором неблагоприятного сосудистого риска, и это особенно верно в отношении коронарного кровообращения. 8,9 У пациентов с коронарным атеросклерозом PP выше, чем у здоровых людей, а у пациентов с тяжелым заболеванием (определяемым как наличие хотя бы одного коронарного стеноза более 90%) давление выше, чем у пациентов с умеренным заболеванием. 4 В Framingham Heart Study 1924 человека в возрасте от 50 до 79 лет, не страдающих клинически очевидной ишемической болезнью сердца (ИБС) на исходном уровне, наблюдались в среднем в течение 14,8 лет, в течение которых у 433 пациентов развилась какая-либо форма клинически значимой ИБС. (стенокардия с ишемическими электрокардиографическими изменениями или без них, инфаркт миокарда или смерть, связанная с ИБС). Повышение PP на 10 мм рт.ст. привело к соотношению рисков ИБС, равному 1,23 (больше, чем отношение рисков, связанных с систолическим или диастолическим давлением). 9 Отсюда следует, что степень коронарного атеросклероза, оцениваемая при ангиографии, связана с системным ПП, как сообщили Philippe et al. 10 Пациенты, перенесшие коронарную ангиографию по клиническим причинам, были классифицированы как имеющие одно-, двух- или трехсосудистую коронарную болезнь (то есть, по крайней мере, один стеноз более 50%). Инвазивно измеренное PP аорты было достоверно связано со степенью коронарного атеросклероза, в то время как неинвазивно плечевое PP не было.Кроме того, множественный регрессионный анализ выявил только два независимых предиктора коронарного атеросклеротического бремени: мужской пол и повышенное давление в аорте. 10
Функция желудочкаУвеличение артериальной жесткости, наблюдаемое у пожилых людей, способствует постнагрузке левого желудочка и тем самым предрасполагает к систолической и диастолической дисфункции левого желудочка, будь то из-за ишемических или неишемических механизмов. Эта теория подтверждается данными East Boston Senior Health Project, 7 , согласно которым госпитализация или смерть из-за сердечной недостаточности предсказывались PP, независимо от среднего артериального давления.В этой группе наблюдалось 14% -ное увеличение случаев сердечной недостаточности на каждые 10 мм рт.ст. у участников с PP более 67 мм рт. ст. риск сердечной недостаточности повышался на 55% по сравнению с участниками с PP менее 54 мм рт. 7 Фрамингемское исследование сердца позволяет проводить более длительное наблюдение в когорте такого же размера. Две тысячи сорок человек, у которых изначально не было застойной сердечной недостаточности, находились под наблюдением в течение 24 лет. 6 Частота новой застойной сердечной недостаточности была тесно связана с исходным систолическим давлением, диастолическим давлением и PP, причем связь с PP была самой сильной (отношение рисков для нового диагноза сердечной недостаточности равнялось 1.56 на каждые 20 мм рт. Ст. Увеличения ПП на исходном уровне). 6
В соответствии с четкой взаимосвязью между ПП и сердечной недостаточностью, продемонстрированной в этих эпидемиологических исследованиях, имеются данные, подтверждающие аналогичную взаимосвязь с диагнозом впервые возникшей фибрилляции предсердий. Mitchell et al. недавно сообщили о результатах проспективного исследования, которое показало увеличение риска развития впервые возникшей фибрилляции предсердий на 26% на каждые 20 мм рт.ст. прироста PP (измеренного неинвазивно на верхней конечности). 11 Частота новой фибрилляции предсердий варьировала от 5,6% в самом низком квартиле PP (менее 41 мм рт. Ст.) До 23,3% в самом высоком квартиле (PP более 61 мм рт. Эта взаимосвязь оставалась значимой после поправки на исходный размер левого предсердия и желудочка. При изучении среднего артериального давления в качестве предиктора такой связи не было. 11
Цереброваскулярная системаДва дополнительных исследования программы «Систолическая гипертензия у пожилых людей» (SHEP) подчеркивают важность PP для сонной и церебральной артериальной системы. 5,12 Первое исследование предоставило доказательства того, что, хотя и систолическое давление, и PP были предикторами развития значительных стенозов сонных артерий на фоне изолированной систолической гипертензии, PP является более чувствительным предиктором. 12 Впоследствии было показано, что это приводит к более значительным клиническим событиям. 5
Неудивительно, что в SHEP среднее артериальное давление сильно коррелирует с частотой инсульта, но PP также выступает в качестве независимого предиктора.Авторы отмечают, что риск инсульта зависит как от фиксированного, так и от пульсирующего компонентов системного артериального давления. Смертность от всех причин также была независимо связана как со средним давлением, так и со значением PP. 5
Терминальная стадия почечной недостаточностиХотя на перфузию почек и выделительную функцию почек влияет среднее артериальное давление, а не ПД, 13 ПП явно актуален для популяции пациентов с терминальной почечной недостаточностью из-за его связи с сердечно-сосудистой смертью. 14,15 Klassen et al. Отметим, что, хотя системное среднее артериальное давление отрицательно связано со смертностью у пациентов, находящихся на гемодиализе, PP положительно коррелирует. 14 Их ретроспективное исследование 37 069 пациентов показало, что после поправки на среднее артериальное давление на каждые 10 мм рт. Ст. Прирост периферического PP (измеренного на плечевой артерии после диализа) сопровождалось увеличением смертности на 12%. Дальнейший интерес представляет открытие, что PP независимо связано с количеством лет, в течение которых эти испытуемые получали гемодиализ.
Кроме того, Safar et al. в проспективном исследовании 180 пациентов с терминальной стадией почечной недостаточности, наблюдаемых в среднем в течение 52 месяцев, показали, что не только ПП каротидных артерий является предиктором общей смертности, но и соотношение плечевых и каротидных ПП продемонстрировало прогностическую ценность. 15 Плечевая ПП не была значимым независимым предсказателем. Это соотношение плечевого и каротидного PP указывает на усиление PP, обычно наблюдаемое в системной сосудистой сети у здоровых людей.Скорректированное отношение рисков 0,5 (для каждого увеличения стандартного отклонения в этом отношении) для смертности от всех причин в этом исследовании согласуется с представлением о том, что неэффективность амплификации PP в этой когорте почечных заболеваний контрпродуктивна. 15 Хотя смертность от всех причин была изучена в исследовании Safar et al., Относительно безопасно предположить, что сердечно-сосудистая смерть составляет большую часть этих смертей, предположение, которое частично подтверждается тем фактом, что была значительная разница в доле умерших пациентов, у которых в анамнезе было сердечно-сосудистое событие (57%), по сравнению с выжившими (19%). 15
Также изучалась популяция трансплантатов почки, где рост смертности от сердечно-сосудистых заболеваний шел параллельно со снижением смертности, связанной с инфекциями. Разделение группы из 532 реципиентов почечного трансплантата (в течение 12 месяцев после трансплантации) на пациентов с высоким (более или равным 65 мм рт. Ст.) Или низким (менее 65 мм рт. PP. 16
Центральное и периферическое импульсное давление
Центральный ПП отличается от давления, измеряемого периферией.Усиление PP относится к представлению о том, что периферический системный PP больше, чем центральный PP из-за времени увеличения распространяющейся вперед волны давления отраженными волновыми фронтами. Это не так очевидно у пожилых людей, где повышенная скорость пульсовой волны, связанная с более жесткой сосудистой сетью, приводит к большему увеличению центрального давления и снижению степени усиления PP.
Как уже упоминалось, центральная, а не плечевая ПП является лучшим предиктором степени коронарного атеросклероза 4,10 и последующих сердечно-сосудистых событий. 15 Это подтверждается дополнительными данными Roman et al. иллюстрирующий, что центральный PP (рассчитанный на основе аппланационной тонометрии лучевой артерии и полученный с использованием передаточной функции) является лучшим предиктором сердечно-сосудистых событий (определяемых как инфаркт миокарда, внезапная смерть, застойная сердечная недостаточность или инсульт), чем плечевое артериальное давление в группа из 3 520 ранее здоровых лиц под наблюдением в течение 4,8 лет. 17 Кроме того, объективные показатели прогрессирования сосудистого заболевания (толщина интимы-медиальной сонной артерии, площадь поперечного сечения и бремя атеросклероза) сильнее коррелируют с центральным PP, чем с плечевым PP.
Соотношение размеров аорты и пульсового давления
До сих пор ведутся серьезные споры о взаимосвязи между размерами аорты и центральными размерами. Традиционная и давняя точка зрения состоит в том, что хроническая системная гипертензия приводит к дилатации аорты в результате прогрессирующего разрушения эластина в стенке сосуда и последующего фиброза. 18 Эхокардиографические данные нашего учреждения согласуются с этой теорией, как показано на Рисунок 1 .Эти данные, представляющие гетерогенную группу пациентов с АГ и нормотензивными без значительного стеноза аорты или несостоятельности, показывают положительную корреляцию (r = 0,10, p <0,00001) между неинвазивным измерением PP плечевой артерии и диаметром восходящей аорты (аналогичная связь была очевидна. при диастолическом и систолическом давлении).
Традиционная точка зрения, согласно которой существует положительная взаимосвязь между систолическим (и пульсовым) давлением и размерами проксимального отдела аорты, недавно была поставлена под сомнение в результате серии исследований, изучающих возможность того, что менее емкая проксимальная аорта может быть причиной (а не результатом) повышенного давления.Поперечное исследование когорты Фрамингема показало, что диаметр корня аорты, измеренный с помощью эхокардиографии, был обратно пропорционален системному пульсу и систолическому кровяному давлению, хотя и слабо. 19 Далее вопрос был рассмотрен Mitchell et al., Которые исследовали взаимосвязь между диаметром аорты, средним артериальным давлением и жесткостью аорты (оцениваемой как по характеристическому импедансу, так и по региональной скорости пульсовой волны). 20 Они рассчитали эффективную площадь аорты на основе физиологических измерений характеристического импеданса и скорости пульсовой волны (см. Mitchell et al. 21 для подробностей) и пришел к выводу, что повышение PP, наблюдаемое у пожилых людей с систолической гипертензией, не зависит от среднего артериального давления и отрицательно коррелирует с проксимальным диаметром аорты. 20 Важно отметить, что с помощью этого расчета определяется размер проксимального отдела аорты, и при исследовании реальных измерений проксимального или дистального диаметра восходящей аорты никаких комментариев не делается.
Когорта пациентов из Второго Австралийского национального исследования артериального давления подверглась эхокардиографической оценке диаметра корня аорты и поперечного диаметра дуги аорты, чтобы оценить их взаимосвязь с центральным PP, измеренным с помощью аппланационной тонометрии сонной артерии. 22 Значительные обратные отношения возникли между центральным PP и диаметром дуги аорты (и диаметром выходного тракта левого желудочка). Важным ограничением исследований, в которых сообщается об отрицательной корреляции между размером корня аорты (измеренным напрямую или полученным) и центральным ПД, является их поперечный характер. Теперь этот вопрос решен путем дальнейшего анализа данных, полученных из когорты Фрамингема, в которой такая взаимосвязь не может быть определена. 23 Однако последующее наблюдение в этой когорте было коротким (в среднем четыре года), и измерялся диаметр корня аорты, а не проксимального диаметра аорты.
Вероятно, что истинная взаимосвязь между емкостью аорты и PP станет ясной только в ходе дальнейших проспективных исследований, возможно, с привлечением дополнительных методов, таких как магнитно-резонансная томография, позволяющая более точно оценить анатомию проксимального отдела аорты.
Заключение
Имеются убедительные доказательства того, что PP, особенно в проксимальном отделе аорты, действительно предсказывает будущие сердечно-сосудистые события. Основными движущими силами повышенного систолического давления и PP являются внутреннее усиление кровообращения, ведущее к снижению податливости (или буферной способности) и, вероятно, усиленному отражению волн, хотя величина этого неясна.
Дополнительный компонент может быть связан с установленной емкостью проксимального отдела кровообращения аорты, хотя доказательства этого на сегодняшний день все еще неоднозначны. Однако, если такой механизм действительно работает, это повышает вероятность того, что другие факторы, такие как раннее развитие, могут повлиять на более поздние сердечно-сосудистые осложнения.
Кровоток, артериальное давление и сопротивление
Цели обучения
К концу этого раздела вы сможете:
- Различать систолическое давление, диастолическое давление, пульсовое давление и среднее артериальное давление
- Опишите клиническое измерение пульса и артериального давления
- Определите и обсудите пять переменных, влияющих на артериальный кровоток и кровяное давление
- Обсудите несколько факторов, влияющих на кровоток в венозной системе
Кровоток относится к движению крови через сосуд, ткань или орган и обычно выражается в единицах объема крови в единицу времени.Это инициируется сокращением желудочков сердца. При сокращении желудочков кровь выбрасывается в основные артерии, что приводит к потоку из областей с более высоким давлением в области с более низким давлением, поскольку кровь встречает более мелкие артерии и артериолы, затем капилляры, затем венулы и вены венозной системы. В этом разделе обсуждается ряд критических переменных, которые влияют на кровоток по всему телу. Здесь также обсуждаются факторы, препятствующие или замедляющие кровоток, явление, известное как сопротивление.
Как отмечалось ранее, гидростатическое давление — это сила, прикладываемая жидкостью из-за гравитационного притяжения, обычно к стенке контейнера, в котором она находится. Одной из форм гидростатического давления является артериальное давление, сила, оказываемая кровью на стенки кровеносных сосудов или камеры сердца. Артериальное давление можно измерять в капиллярах и венах, а также в сосудах малого круга кровообращения; однако термин артериальное давление без каких-либо конкретных дескрипторов обычно относится к системному артериальному давлению, то есть давлению крови, текущей в артериях большого круга кровообращения.В клинической практике это давление измеряется в мм рт. Ст. И обычно измеряется на плечевой артерии руки.
Компоненты артериального давления
Артериальное кровяное давление в крупных сосудах состоит из нескольких отдельных компонентов: систолического и диастолического давления, пульсового давления и среднего артериального давления.
Систолическое и диастолическое давление
При измерении системного артериального давления оно регистрируется как отношение двух чисел (например,g., 120/80 — нормальное кровяное давление взрослого человека), выраженное как систолическое давление над диастолическим давлением. Систолическое давление является более высоким значением (обычно около 120 мм рт. Ст.) И отражает артериальное давление, возникающее в результате выброса крови во время сокращения желудочков или систолы. Диастолическое давление является нижним значением (обычно около 80 мм рт. Ст.) И представляет собой артериальное давление крови во время релаксации желудочков или диастолы.
Рис. 1. На графике показаны компоненты артериального давления по всем кровеносным сосудам, включая систолическое, диастолическое, среднее артериальное и пульсовое давление.
Импульсное давление
Как показано на рисунке 1, разница между систолическим давлением и диастолическим давлением — это пульсовое давление. Например, человек с систолическим давлением 120 мм рт. Ст. И диастолическим давлением 80 мм рт. Ст. Будет иметь пульсовое давление 40 мм рт.
Как правило, пульсовое давление должно составлять не менее 25 процентов от систолического давления. Пульсовое давление ниже этого уровня описывается как низкое или узкое. Это может произойти, например, у пациентов с низким ударным объемом, который может проявляться в застойной сердечной недостаточности, стенозе аортального клапана или значительной кровопотере после травмы.Напротив, высокое или широкое пульсовое давление является обычным явлением у здоровых людей после физических упражнений, когда их пульсовое давление в состоянии покоя 30–40 мм рт. Ст. Может временно увеличиваться до 100 мм рт. Ст. По мере увеличения ударного объема. Постоянно высокое пульсовое давление на уровне 100 мм рт. Ст. Или выше может указывать на чрезмерное сопротивление в артериях и может быть вызвано различными заболеваниями. Хроническое высокое пульсовое давление в состоянии покоя может привести к ухудшению работы сердца, мозга и почек и потребовать лечения.
Среднее артериальное давление
Среднее артериальное давление (САД) представляет собой «среднее» давление крови в артериях, то есть среднюю силу, заставляющую кровь поступать в сосуды, обслуживающие ткани.Среднее — это статистическая концепция, которая рассчитывается путем деления суммы значений на количество значений. Несмотря на то, что его сложно измерить напрямую и сложно рассчитать, САД можно приблизительно определить, добавив диастолическое давление к одной трети пульсового давления или систолическое давление за вычетом диастолического давления:
[латекс] \ text {MAP} = \ text {диастолическое АД} + \ frac {(\ text {систолическое} — \ text {диастолическое АД})} {3} [/ latex]
На рисунке 1 это значение составляет примерно 80 + (120 — 80) / 3, или 93.33. Обычно САД находится в пределах 70–110 мм рт. Если значение падает ниже 60 мм рт. Ст. В течение длительного времени, артериальное давление не будет достаточно высоким для обеспечения циркуляции в тканях и через них, что приводит к ишемии или недостаточному кровотоку. Состояние, называемое гипоксией, недостаточной оксигенацией тканей, обычно сопровождает ишемию. Термин гипоксемия относится к низкому уровню кислорода в системной артериальной крови. Нейроны особенно чувствительны к гипоксии и могут погибнуть или получить повреждения, если кровоток и снабжение кислородом быстро не восстановятся.
Импульс
После того, как кровь выбрасывается из сердца, эластичные волокна в артериях помогают поддерживать градиент высокого давления, поскольку они расширяются, чтобы вместить кровь, а затем отталкиваются. Эффект расширения и отдачи, известный как импульс, можно ощутить вручную или измерить электронным способом. Хотя эффект ослабевает по мере удаления от сердца, элементы систолического и диастолического компонентов пульса все еще очевидны вплоть до уровня артериол.
Рисунок 2.Пульс легче всего измерить на лучевой артерии, но его можно измерить в любой из показанных точек пульса.
Поскольку пульс указывает на частоту сердечных сокращений, он измеряется клинически, чтобы дать представление о состоянии здоровья пациента. Он записывается как удары в минуту. Как частота, так и сила пульса важны с клинической точки зрения. Высокий или нерегулярный пульс может быть вызван физической активностью или другими временными факторами, но также может указывать на сердечное заболевание. Сила пульса указывает на силу сокращения желудочков и сердечного выброса.Если пульс сильный, значит систолическое давление высокое. Если оно слабое, значит систолическое давление упало, и может потребоваться медицинское вмешательство.
Пульс можно пальпировать вручную, поместив кончики пальцев на артерию, которая проходит близко к поверхности тела, и слегка надавив на нее. Хотя эта процедура обычно выполняется с использованием лучевой артерии на запястье или общей сонной артерии на шее, может использоваться любая поверхностная артерия, которую можно пальпировать. Общие места для определения пульса включают височные и лицевые артерии в голове, плечевые артерии в верхней части руки, бедренные артерии в бедре, подколенные артерии за коленями, задние большеберцовые артерии рядом с медиальными областями предплюсны и артерии тыльной поверхности стопы. .Также доступны различные коммерческие электронные устройства для измерения пульса.
Измерение артериального давления
Артериальное давление — один из важнейших параметров, измеряемых практически у каждого пациента в любом медицинском учреждении. Используемая сегодня методика была разработана более 100 лет назад российским врачом-новатором, доктором Николаем Коротковым. Турбулентный кровоток по сосудам можно услышать как мягкое тиканье при измерении артериального давления; эти звуки известны как звуки Короткова.Методика измерения артериального давления требует использования сфигмоманометра (манжета для измерения артериального давления, прикрепленная к измерительному устройству) и стетоскопа. Техника следующая:
- Врач плотно наматывает надувную манжету вокруг руки пациента примерно на уровне сердца.
- Врач сжимает резиновую помпу, чтобы нагнетать воздух в манжету, повышая давление вокруг артерии и временно перекрывая кровоток в руке пациента.
- Врач помещает стетоскоп в антекубитальную область пациента и, постепенно позволяя воздуху выйти из манжеты, прислушивается к звукам Короткова.
Хотя известно пять звуков Короткова, обычно записываются только два. Первоначально звуки не слышны, так как кровоток по сосудам отсутствует, но при падении давления воздуха манжета расслабляется, и кровоток возвращается в руку. Как показано на рисунке 3, первый звук, слышимый через стетоскоп — первый звук Короткова — указывает на систолическое давление. По мере того, как из манжеты выходит больше воздуха, кровь может свободно течь через плечевую артерию, и все звуки исчезают.Точка, в которой слышен последний звук, записывается как диастолическое давление пациента.
Рис. 3. Когда давление в манжете сфигмоманометра снижается, врач может слышать звуки Короткова. На этом графике отслеживание артериального давления согласовано с измерением систолического и диастолического давления.
Большинство больниц и клиник имеют автоматизированное оборудование для измерения артериального давления, которое работает по тем же принципам. Еще одна недавняя инновация — это небольшой инструмент, который надевается на запястье пациента.Затем пациент держит запястье над сердцем, пока устройство измеряет кровоток и регистрирует давление (см. Рисунок 1).
Переменные, влияющие на кровоток и артериальное давление
Пять переменных влияют на кровоток и артериальное давление:
- Сердечный выброс
- Соответствие
- Объем крови
- Вязкость крови
- Длина и диаметр кровеносного сосуда
Напомним, что кровь движется от более высокого давления к более низкому давлению.Он перекачивается из сердца в артерии под высоким давлением. Если вы увеличиваете давление в артериях (постнагрузка), а сердечная функция не компенсирует это, кровоток фактически снижается. В венозной системе верно обратное соотношение. Повышенное давление в венах не уменьшает кровоток, как в артериях, а фактически увеличивает кровоток. Поскольку давление в венах обычно относительно низкое, чтобы кровь могла течь обратно в сердце, давление в предсердиях во время предсердной диастолы должно быть еще ниже.Обычно он приближается к нулю, за исключением случаев, когда предсердия сокращаются.
Сердечный выброс
Сердечный выброс — это показатель кровотока от сердца через желудочки, который обычно измеряется в литрах в минуту. Любой фактор, вызывающий увеличение сердечного выброса за счет увеличения частоты сердечных сокращений или ударного объема, или и того, и другого, повышает кровяное давление и способствует кровотоку. Эти факторы включают симпатическую стимуляцию, катехоламины, адреналин и норадреналин, гормоны щитовидной железы и повышенный уровень ионов кальция.И наоборот, любой фактор, снижающий сердечный выброс за счет уменьшения частоты сердечных сокращений или ударного объема, или того и другого, снижает артериальное давление и кровоток. Эти факторы включают парасимпатическую стимуляцию, повышенный или пониженный уровень ионов калия, пониженный уровень кальция, аноксию и ацидоз.
Соответствие
Соответствие— это способность любого отсека расширяться для размещения увеличенного содержимого. Металлическая труба, например, не податлива, а баллон — нет. Чем больше податливость артерии, тем эффективнее она может расширяться, чтобы приспособиться к скачкам кровотока без увеличения сопротивления или кровяного давления.Вены более эластичны, чем артерии, и могут расширяться, чтобы удерживать больше крови. Когда сосудистое заболевание вызывает жесткость артерий, податливость снижается, а сопротивление кровотоку увеличивается. В результате увеличивается турбулентность, повышается давление в сосуде и снижается кровоток. Это увеличивает работу сердца
Математический подход к факторам, влияющим на кровоток
Жан Луи Мари Пуазей был французским врачом и физиологом, который разработал математическое уравнение, описывающее кровоток и его связь с известными параметрами.Это же уравнение применимо и к инженерным исследованиям потока жидкостей. Хотя понимание математики взаимосвязей между факторами, влияющими на кровоток, не является необходимым для понимания кровотока, оно может помочь укрепить понимание их взаимосвязей. Обратите внимание, что даже если уравнение выглядит устрашающе, разбив его на компоненты и проследив за соотношениями, вы сделаете эти отношения более ясными, даже если вы слабы в математике. Сосредоточьтесь на трех критических переменных: радиусе (r), длине емкости (λ) и вязкости (η).4} {8 \ eta \ lambda} [/ latex]
- π — греческая буква «пи», обозначающая математическую константу, которая представляет собой отношение длины окружности к ее диаметру. Обычно его можно представить как 3,14, хотя фактическое число простирается до бесконечности.
- ΔP представляет собой разницу давления.
- r4 — радиус (половина диаметра) сосуда в четвертой степени.
- η — греческая буква эта, обозначающая вязкость крови. 4} [/ latex]
Изучив это уравнение, вы увидите, что есть только три переменных: вязкость, длина сосуда и радиус, поскольку 8 и π являются константами.Важно помнить следующее: две из этих переменных, вязкость и длина сосуда, будут медленно изменяться в организме. Только один из этих факторов, радиус, может быть быстро изменен за счет сужения сосудов и расширения сосудов, что существенно влияет на сопротивление и кровоток. Кроме того, небольшие изменения радиуса сильно повлияют на поток, поскольку он возведен в четвертой степени в уравнении.
Мы кратко рассмотрели, как сердечный выброс и объем крови влияют на кровоток и давление; следующий шаг — посмотреть, как другие переменные (сокращение, длина сосуда и вязкость) соотносятся с уравнением Пузеля и чему они могут научить нас о влиянии на кровоток.
Объем крови
Взаимосвязь между объемом крови, артериальным давлением и кровотоком интуитивно очевидна. Вода может просто течь по руслу ручья в засушливый сезон, но течь быстро и под большим давлением после сильного дождя. Точно так же, когда объем крови уменьшается, давление и кровоток уменьшаются. По мере увеличения объема крови увеличивается давление и поток.
В нормальных условиях объем крови меняется незначительно. Низкий объем крови, называемый гиповолемией, может быть вызван кровотечением, обезвоживанием, рвотой, сильными ожогами или приемом некоторых лекарств, используемых для лечения гипертонии.Важно понимать, что другие регулирующие механизмы в организме настолько эффективны при поддержании артериального давления, что у человека могут отсутствовать симптомы до тех пор, пока не будет потеряно 10–20 процентов объема крови. Лечение обычно включает внутривенное восполнение жидкости.
Гиперволемия, чрезмерный объем жидкости, может быть вызван задержкой воды и натрия, что наблюдается у пациентов с сердечной недостаточностью, циррозом печени, некоторыми формами заболевания почек, гиперальдостеронизмом и некоторыми видами лечения глюкокортикоидами.Восстановление гомеостаза у этих пациентов зависит от изменения состояния, вызвавшего гиперволемию.
Вязкость крови
Вязкость — это толщина жидкостей, которая влияет на их текучесть. Например, чистая вода менее вязкая, чем грязь. Вязкость крови прямо пропорциональна сопротивлению и обратно пропорциональна потоку; следовательно, любое условие, которое вызывает увеличение вязкости, также увеличивает сопротивление и уменьшает поток. Например, представьте, что вы пьете молоко, а затем молочный коктейль через соломинку того же размера.Вы чувствуете большее сопротивление и, следовательно, меньший поток от молочного коктейля. И наоборот, любое условие, вызывающее снижение вязкости (например, таяние молочного коктейля), приведет к уменьшению сопротивления и увеличению текучести.
Обычно вязкость крови не меняется за короткие промежутки времени. Двумя основными детерминантами вязкости крови являются форменные элементы и белки плазмы. Поскольку подавляющее большинство форменных элементов представляют собой эритроциты, любое состояние, влияющее на эритропоэз, такое как полицитемия или анемия, может изменить вязкость.Поскольку большинство белков плазмы вырабатывается печенью, любое состояние, влияющее на функцию печени, также может немного изменить вязкость и, следовательно, уменьшить кровоток. Аномалии печени включают гепатит, цирроз, алкогольное поражение и токсичность лекарств. Хотя лейкоциты и тромбоциты обычно являются небольшим компонентом форменных элементов, существуют некоторые редкие условия, при которых сильное перепроизводство также может повлиять на вязкость.
Длина и диаметр сосуда
Длина сосуда прямо пропорциональна его сопротивлению: чем длиннее сосуд, тем больше сопротивление и тем ниже поток.Как и в случае с объемом крови, это имеет интуитивный смысл, поскольку увеличенная площадь поверхности сосуда будет препятствовать току крови. Точно так же, если сосуд укорочен, сопротивление уменьшится, а поток увеличится.
Длина наших кровеносных сосудов увеличивается в детстве, когда мы растем, конечно, но не меняется у взрослых при нормальных физиологических обстоятельствах. Кроме того, распределение сосудов во всех тканях неодинаково. Жировая ткань не имеет обширного кровоснабжения.Один фунт жировой ткани содержит около 200 миль сосудов, тогда как в скелетных мышцах их более чем в два раза. В целом сосуды уменьшаются в длине только при потере массы или ампутации. У человека весом 150 фунтов примерно 60 000 миль сосудов в теле. Набор примерно на 10 фунтов добавляет от 2000 до 4000 миль сосудов, в зависимости от природы полученной ткани. Одним из главных преимуществ снижения веса является снижение нагрузки на сердце, которому не нужно преодолевать сопротивление сосудов на столько миль.
В отличие от длины, диаметр кровеносных сосудов меняется по всему телу в зависимости от типа сосуда, как мы обсуждали ранее. Диаметр любого данного сосуда также может часто меняться в течение дня в ответ на нервные и химические сигналы, которые вызывают расширение сосудов и сужение сосудов. Сосудистый тонус сосуда — это сократительное состояние гладкой мускулатуры и основной фактор, определяющий диаметр и, следовательно, сопротивление и поток. Влияние диаметра сосуда на сопротивление обратное: при том же объеме крови увеличенный диаметр означает, что меньше крови контактирует со стенкой сосуда, что снижает трение и сопротивление, а следовательно, увеличивает поток.Уменьшение диаметра означает, что большая часть крови контактирует со стенкой сосуда, и сопротивление увеличивается, что приводит к уменьшению кровотока.
Влияние диаметра просвета на сопротивление драматично: небольшое увеличение или уменьшение диаметра вызывает огромное уменьшение или увеличение сопротивления. Это связано с тем, что сопротивление обратно пропорционально радиусу кровеносного сосуда (половина диаметра сосуда) в четвертой степени (R = 1 / r4). Это означает, например, что если артерия или артериола сужается до половины своего первоначального радиуса, сопротивление потоку увеличивается в 16 раз.А если артерия или артериола расширяется в два раза по сравнению с первоначальным радиусом, тогда сопротивление в сосуде уменьшится до 1/16 от исходного значения, а кровоток увеличится в 16 раз.
Роль диаметра сосуда и общей площади в кровотоке и артериальном давлении
Напомним, что мы классифицировали артериолы как сосуды сопротивления, потому что, учитывая их небольшой просвет, они резко замедляют кровоток из артерий. Фактически, артериолы являются участком наибольшего сопротивления во всей сосудистой сети.Это может показаться удивительным, учитывая, что капилляры имеют меньший размер. Как можно объяснить это явление?
На рис. 4 сравниваются диаметр сосуда, общая площадь поперечного сечения, среднее кровяное давление и скорость кровотока в системных сосудах. Обратите внимание на части (а) и (b), что общая площадь поперечного сечения капиллярных слоев тела намного больше, чем у любого другого типа сосудов. Хотя диаметр отдельного капилляра значительно меньше диаметра артериолы, в организме гораздо больше капилляров, чем других типов кровеносных сосудов.Часть (c) показывает, что кровяное давление падает неравномерно, когда кровь движется от артерий к артериолам, капиллярам, венулам и венам и встречает большее сопротивление. Однако местом наиболее крутого падения и наибольшего сопротивления являются артериолы. Это объясняет, почему расширение сосудов и сужение сосудов артериол играют более важную роль в регулировании артериального давления, чем расширение сосудов и сужение сосудов других сосудов.
Рис. 4. Соотношения между кровеносными сосудами, которые можно сравнивать, включают (а) диаметр сосуда, (б) общую площадь поперечного сечения, (в) среднее кровяное давление и (г) скорость кровотока.
Часть (d) показывает, что скорость (скорость) кровотока резко снижается по мере того, как кровь движется от артерий к артериолам и капиллярам. Такая низкая скорость потока дает больше времени для протекания обменных процессов. По мере того, как кровь течет по венам, скорость увеличивается, поскольку кровь возвращается к сердцу.
Заболевания сердечно-сосудистой системы: артериосклероз
Податливость позволяет артерии расширяться, когда кровь перекачивается через нее от сердца, а затем отскакивать после того, как волна прошла.Это помогает улучшить кровоток. При артериосклерозе податливость снижается, а давление и сопротивление внутри сосуда повышаются. Это основная причина гипертонии и ишемической болезни сердца, так как заставляет сердце работать тяжелее, чтобы создать давление, достаточное для преодоления сопротивления.
Артериосклероз начинается с повреждения эндотелия артерии, которое может быть вызвано раздражением от высокого уровня глюкозы в крови, инфекцией, употреблением табака, чрезмерным содержанием липидов в крови и другими факторами.Стенки артерий, которые постоянно подвергаются нагрузке из-за кровотока под высоким давлением, также с большей вероятностью будут повреждены — это означает, что гипертония может способствовать развитию артериосклероза, а также быть его результатом.
Напомним, что повреждение тканей вызывает воспаление. Когда воспаление распространяется на стенку артерии, оно ослабевает и оставляет рубцы, делая ее жесткой (склеротической). В результате снижается комплаентность. Более того, циркулирующие триглицериды и холестерин могут просачиваться между поврежденными клетками слизистой оболочки и захватываться стенкой артерии, где к ним часто присоединяются лейкоциты, кальций и клеточный мусор.В конце концов, это накопление, называемое бляшкой, может сузить артерии настолько, чтобы нарушить кровоток. Термин для этого состояния, атеросклероз (атеро- = «каша»), описывает мучнистые отложения.
Рисунок 5. Атеросклероз . (а) Атеросклероз может быть результатом бляшек, образованных накоплением жировых кальцинированных отложений в артерии. (b) Бляшки также могут принимать другие формы, как показано на этой микрофотографии коронарной артерии, которая имеет скопление соединительной ткани внутри стенки артерии.LM × 40. (Микрофотография предоставлена Медицинской школой Риджентс Мичиганского университета © 2012)
Иногда бляшка может разорваться, вызывая микроскопические разрывы в стенке артерии, которые позволяют крови просачиваться в ткань с другой стороны. Когда это происходит, тромбоциты устремляются к этому месту, чтобы свернуть кровь. Этот сгусток может дополнительно закупорить артерию и, если он возникает в коронарной или мозговой артерии, вызвать внезапный сердечный приступ или инсульт. В качестве альтернативы бляшка может отламываться и перемещаться по кровотоку в виде эмбола, пока не заблокирует более отдаленную артерию меньшего размера.
Даже без полной закупорки сужение сосуда приводит к ишемии — уменьшению кровотока — в области ткани «ниже по течению» от суженного сосуда. Ишемия, в свою очередь, приводит к гипоксии — уменьшению поступления кислорода к тканям. Гипоксия, затрагивающая сердечную мышцу или ткань мозга, может привести к гибели клеток и серьезным нарушениям функции мозга или сердца.
Основным фактором риска как атеросклероза, так и атеросклероза является пожилой возраст, поскольку со временем заболевания имеют тенденцию прогрессировать. Артериосклероз обычно определяется как более общая потеря эластичности, «затвердевание артерий», тогда как атеросклероз — это более конкретный термин, обозначающий образование бляшек на стенках сосуда и специфический тип артериосклероза.Существует также отчетливый генетический компонент, и ранее существовавшая гипертония и / или диабет также значительно увеличивают риск. Однако ожирение, плохое питание, недостаток физической активности и употребление табака — все это основные факторы риска.
Лечение включает изменения образа жизни, такие как потеря веса, отказ от курения, регулярные физические упражнения и переход на диету с низким содержанием натрия и насыщенных жиров. Могут быть назначены лекарства для снижения холестерина и артериального давления. При закупорке коронарных артерий оправдано хирургическое вмешательство.При ангиопластике катетер вводится в сосуд в точке сужения, а второй катетер с баллонным наконечником надувается, чтобы расширить отверстие. Чтобы предотвратить последующее схлопывание сосуда, часто вставляют небольшую сетчатую трубку, называемую стентом. При эндартерэктомии бляшка удаляется хирургическим путем со стенок сосуда. Эта операция обычно выполняется на сонных артериях шеи, которые являются основным источником насыщенной кислородом крови для мозга. При процедуре коронарного шунтирования вставляется нежизнеспособный поверхностный сосуд из другой части тела (часто большая подкожная вена) или синтетический сосуд, чтобы создать путь вокруг заблокированной области коронарной артерии.
Венозная система
Насосное действие сердца толкает кровь в артерии из области с более высоким давлением в область с более низким давлением. Если кровь должна течь из вен обратно в сердце, давление в венах должно быть больше, чем давление в предсердиях сердца. Два фактора помогают поддерживать этот градиент давления между венами и сердцем. Во-первых, давление в предсердиях во время диастолы очень низкое, часто приближаясь к нулю, когда предсердия расслаблены (диастола предсердий).Во-вторых, два физиологических «насоса» повышают давление в венозной системе. Использование термина «насос» подразумевает физическое устройство, ускоряющее поток. Эти физиологические насосы менее очевидны.
Насос скелетных мышц
Во многих частях тела давление в венах может увеличиваться за счет сокращения окружающих скелетных мышц. Этот механизм, известный как насос скелетных мышц (рис. 6), помогает венам с более низким давлением противодействовать силе тяжести, увеличивая давление для перемещения крови обратно к сердцу.Когда мышцы ног сокращаются, например, во время ходьбы или бега, они оказывают давление на близлежащие вены с помощью своих многочисленных односторонних клапанов. Это повышенное давление заставляет кровь течь вверх, открывая клапаны, расположенные выше сокращающихся мышц, и кровь течет через них. Одновременно закрываются клапаны, расположенные ниже сокращающихся мышц; таким образом, кровь не должна стекать обратно к ступням. Новобранцев учат слегка сгибать ноги, когда они длительное время стоят по стойке «смирно». В противном случае кровь может скапливаться в нижних конечностях, а не возвращаться в сердце.Следовательно, мозг не будет получать достаточно насыщенной кислородом крови, и человек может потерять сознание.
Рис. 6. Сокращение скелетных мышц, окружающих вену, сжимает кровь и увеличивает давление в этой области. Это действие заставляет кровь приближаться к сердцу, где венозное давление ниже. Обратите внимание на важность односторонних клапанов для обеспечения того, чтобы кровь текла только в правильном направлении.
Респираторный насос
Дыхательный насос способствует кровотоку по венам грудной клетки и брюшной полости.Во время вдоха объем грудной клетки увеличивается, в основном за счет сокращения диафрагмы, которая движется вниз и сжимает брюшную полость. Поднятие грудной клетки, вызванное сокращением внешних межреберных мышц, также способствует увеличению объема грудной клетки. Увеличение объема вызывает снижение давления воздуха в грудной клетке, что позволяет нам делать вдох. Кроме того, когда давление воздуха в грудной клетке падает, артериальное давление в грудных венах также снижается, опускаясь ниже давления в брюшных венах.Это заставляет кровь течь по своему градиенту давления из вен за пределами грудной клетки, где давление выше, в грудную область, где давление теперь ниже. Это, в свою очередь, способствует возвращению крови из грудных вен в предсердия. Во время выдоха, когда давление воздуха в грудной полости увеличивается, давление в грудных венах увеличивается, ускоряя кровоток в сердце, в то время как клапаны в венах предотвращают отток крови назад от грудных и брюшных вен.
Соотношения давления в венозной системе
Хотя диаметр сосуда увеличивается от мелких венул к более крупным венам и, в конечном итоге, к полым венам (единичное число = полая вена ), общая площадь поперечного сечения фактически уменьшается.Отдельные вены больше в диаметре, чем венулы, но их общее количество намного меньше, поэтому их общая площадь поперечного сечения также меньше.
Также обратите внимание, что по мере того, как кровь движется от венул к венам, среднее кровяное давление падает, но скорость кровотока на самом деле увеличивается. Этот градиент давления заставляет кровь возвращаться к сердцу. Опять же, наличие односторонних клапанов, а также скелетных мышц и респираторных насосов способствуют этому увеличенному потоку. Поскольку примерно 64 процента общего объема крови находится в системных венах, любое действие, увеличивающее кровоток по венам, увеличит венозный возврат к сердцу.Поддержание сосудистого тонуса в венах предотвращает простое расширение вен, ослабляя кровоток, и, как вы увидите, сужение сосудов фактически усиливает кровоток.
Роль веноконстрикции в сопротивлении, артериальном давлении и кровотоке
Как обсуждалось ранее, вазоконстрикция артерии или артериолы уменьшает радиус, увеличивая сопротивление и давление, но уменьшая кровоток. С другой стороны, сужение вен имеет совсем другой результат. Стенки вен тонкие, но неправильной формы; таким образом, когда гладкие мышцы в этих стенках сужаются, просвет становится более округлым.Чем более закруглен просвет, тем меньше площадь поверхности, с которой встречается кровь, и тем меньше сопротивление оказывает сосуд. Сужение сосудов увеличивает давление в вене, как и в артерии, но в венах повышенное давление увеличивает кровоток. Напомним, что давление в предсердиях, в которые будет течь венозная кровь, очень низкое и приближается к нулю, по крайней мере, в течение части фазы расслабления сердечного цикла. Таким образом, сужение вен увеличивает возврат крови к сердцу. Другими словами, сужение вен увеличивает предварительную нагрузку или растяжение сердечной мышцы и увеличивает сокращение.
Обзор главы
Кровоток — это движение крови через сосуд, ткань или орган. Замедление или блокирование кровотока называется сопротивлением. Артериальное давление — это сила, которую кровь оказывает на стенки кровеносных сосудов или камер сердца. Компоненты артериального давления включают систолическое давление, которое возникает в результате сокращения желудочков, и диастолическое давление, которое возникает в результате расслабления желудочков. Пульсовое давление — это разница между систолическим и диастолическим показателями, а среднее артериальное давление — это «среднее» давление крови в артериальной системе, заставляющее кровь поступать в ткани.Пульс, расширение и отскок артерии, отражает сердцебиение. Переменными, влияющими на кровоток и артериальное давление в системном кровотоке, являются сердечный выброс, комплаентность, объем крови, вязкость крови, а также длина и диаметр кровеносных сосудов. В артериальной системе расширение сосудов и сужение сосудов артериол является важным фактором системного артериального давления: незначительное расширение сосудов значительно снижает сопротивление и увеличивает кровоток, тогда как легкое сужение сосудов значительно увеличивает сопротивление и уменьшает кровоток.В артериальной системе по мере увеличения сопротивления артериальное давление увеличивается, а кровоток уменьшается. В венозной системе сужение увеличивает кровяное давление, как и в артериях; повышающееся давление помогает вернуть кровь к сердцу. Кроме того, сужение приводит к тому, что просвет сосуда становится более округлым, уменьшая сопротивление и увеличивая кровоток. Веноконстрикция, хотя и менее важна, чем сужение артериальных сосудов, работает с насосом скелетных мышц, дыхательным насосом и их клапанами, способствуя венозному возврату в сердце.
Самопроверка
Ответьте на вопросы ниже, чтобы увидеть, насколько хорошо вы понимаете темы, затронутые в предыдущем разделе.
Вопросы о критическом мышлении
- Вы измеряете артериальное давление пациента, оно составляет 130/85.
Рассчитайте пульсовое давление пациента и среднее артериальное давление. Определите, является ли каждое давление низким, нормальным или высоким. - Пациент с ожирением приходит в клинику с жалобами на опухшие ступни и лодыжки, утомляемость, одышку и часто чувство «растянутости».«Она работает кассиром в продуктовом магазине, и на этой работе она должна стоять весь день. Вне работы не занимается физической активностью. Она признается, что из-за своего веса ей неудобно даже ходить. Объясните, как насос скелетных мышц может играть роль в появлении признаков и симптомов этого пациента.
- Пульсовое давление пациента 130–85 = 45 мм рт. Ст. Как правило, пульсовое давление должно составлять не менее 25 процентов систолического давления, но не более 100 мм рт.Leave a Reply
- Вы измеряете артериальное давление пациента, оно составляет 130/85.

