Колит – это воспаление толстого кишечника. Среди заболеваний желудочно-кишечного тракта (ЖКТ) патология занимает лидирующие позиции по распространённости. Кишечный колит считается полиэтиологическим заболеванием, то есть к его развитию может привести большое количество причин. Воспаление вызывает дистрофические изменения кишечной стенки.
Заболевание встречается чаще у женщин, чем у мужчин. Заболевание имеет склонность к хронизации процесса при отсутствии своевременной помощи. Бактериальная инфекция после попадания на слизистую оболочку органа оказывает повреждающее воздействие. Это вызывает отек кишки и нарушение ее функциональной активности.
Колит может привести к развитию опасных осложнений, вот почему крайне важно вовремя обнаружить болезнь. Что приводит к возникновению недуга, как он проявляется и как правильно с ним бороться? Обо всем этом и многом другом поговорим в этой статье.
Причины
Причины кишечного колита делятся на экзогенные и эндогенные. Для начала поговорим о первой группе провоцирующих факторов:
- паразиты;
- инфекционные агенты: вирусы, микобактерии туберкулеза, шигеллы, грибки;
- сальмонеллез, дизентерия;
- погрешности в питании. Сюда включается употребление пищи всухомятку, пристрастие к алкоголю, острой, жирной, соленой пище;
- воздействие ртути, мышьяка, свинца, солей тяжелых металлов;
- дисбактериоз;
- радиационное облучение;
- сидячий образ жизни;
- механическое повреждение кишечника;
- хронический стресс;
- бесконтрольный прием антибиотиков или слабительных средств.
Внимание! Специалисты отмечают связь между вспышками симптомов кишечного колита и психологическим перенапряжением.
К эндогенным причинам можно отнести следующее:
- генетические факторы;
- аллергическая реакция;
- гепатит, цирроз печени, язва, панкреатит;
- особенности анатомического строения сосудов кишки;
- ослабленный иммунитет;
- аутоиммунные процессы;
- нарушение кровоснабжения кишечника;
- хронические заболевания печени и почек;
- интоксикация.
Симптомы
Колит у взрослых проявляется в виде общих и местных симптомов. Общая симптоматика включает в себя признаки интоксикации организма:
- головная боль;
- раздражительность;
- нарушение сна;
- повышение температуры;
- озноб;
- слабость, утомляемость.

Характерным симптомом кишечного колита являются боли в животе
Также может наблюдаться снижение массы тела, гиповитаминоз. К местным проявлениям можно отнести боли в животе. Болевая вспышка часто носит тупой ноющий характер и локализуется в нижней и боковых частях брюшной полости. Характерным признаком является усиление болевых ощущений после приема пищи и ослабление после акта дефекации.
Больные жалуются на вздутие, тяжесть в животе, урчание. В зависимости от причины и вида воспалительного процесса, пациенты страдают поносом или запором. Боль в животе при кишечном колите может усиливаться после очистительной клизмы, при приеме пищи, а также при ходьбе и тряске во время езды. Признаки колита напрямую зависят от типа заболевания. Проявления острой и хронической формы имеют ряд отличий.
Острый процесс характеризуется появлением таких симптомов:
 К какому врачу обратиться с кишечником?
К какому врачу обратиться с кишечником?
- дискомфортные ощущения в животе;
- диарея. В каловых массах присутствуют прожилки крови и зеленоватые прожилки;
- ложные позывы к дефекации в дневное время суток. При прогрессировании патологии этот симптом появляется в ночное время, сопровождается мучительными ощущениями и заканчивается выделением небольшого количества твердого кала;
- вздутие в животе;
- метеоризм;
- тяжесть в животе.
Хронический колит вызывает повышенное газообразование даже без употребления специфических продуктов питания. Заболевание проявляется в виде тяжело протекающих спастических запоров. Примерно через час после приема пищи наблюдается громкое урчание в животе.
Важно! Застой кала в кишечнике при хроническом колите вызывает токсическое отравление организма. Это провоцирует появление сыпи на кожных покровах.
Для хронического процесса характерен меняющийся стул, когда диарея чередуется с запором. Больные жалуются на чувство переполненности, тяжесть в животе, тошноту, рвоту, головокружение, слабость, горечь во рту. Воспаление толстой кишки протекает в три основных стадии:
- Начальная. Присутствуют незначительные отклонения от нормы. Появляется жажда, кожная сыпь, сухость во рту, нарушения регулярности стула.
- Средняя. Наблюдается нарастание клинической симптоматики. Возникает общее недомогание, повышается температура тела. Больные жалуются на схваткообразные боли в животе.
- Тяжелая. Протекает с высокой температурой. К сильным болям в животе добавляется учащенное сердцебиение, рваное дыхание, бледность кожных покровов.
Симптомы колита кишечника у женщин и мужчин могут отличаться в зависимости от формы и причины 
Классификация
Специалисты выделяют две основные формы колита:
- острая. Характеризуется прогрессивным и интенсивным болевым синдромом. Определенные симптомы не стихают даже после принятия спазмолитического средства. Часто сопровождается воспалительными процессами в других органах ЖКТ;
- хроническая. Обычно развивается в случаях, когда не были предприняты своевременные действия по нейтрализации острого воспаления. Развивается на протяжении длительного времени, может развиваться без отчетливых клинических симптомов. Наряду с этим, происходит постепенное разрушение слизистой оболочки. Хронический колит протекает с частыми рецидивами.
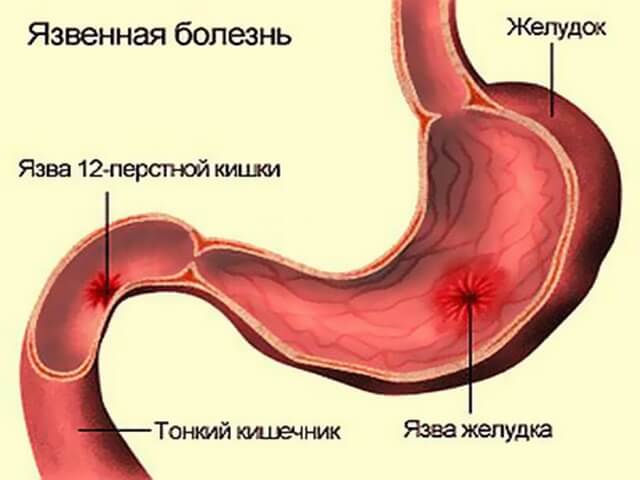
Язвенный
Язвенный колит – это хроническое воспаление толстой кишки, для которого характерно образование язв и кровоизлияний на слизистой оболочке. Причины недуга до конца не изучены. Существует несколько гипотез в отношении возникновения заболевания: наследственная предрасположенность, инфекционная природа, аутоиммунный процесс.
Провоцирующими факторами в развитии недуга выступают стрессовые ситуации, эмоциональное перенапряжение, дисбактериоз кишечника, малоподвижный образ жизни. Немаловажную роль играет и рацион питание. К образованию язвенного колита склонны люди, в рационе которых присутствует большое количество углеводов и недостаточное содержание пищевых волокон.
При легкой и средней степени тяжести у больных появляется общее недомогание, слабость, схваткообразные боли в животе, повышается температура до отметки 38 0C. Стул учащается до пяти раз в сутки, в кале присутствуют примеси крови. При развитии тяжелой стадии появляются более серьезные симптомы:
- тахикардия;
- лихорадка;
- учащенный пульс;
- бледность кожи;
- головокружение, слабость;
- потеря веса;
- диарея больше шести раз в день;
- выделение большого количества крови вместе с калом. Иногда появляются целые сгустки;
- перед стулом появляется интенсивный болевой синдром.
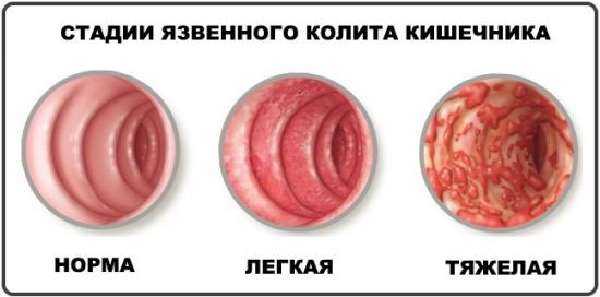
Язвенный колит может привести летальному исходу Осторожно! Язвенный колит может привести к кровотечению, перитониту, сепсису и в конечном случае, к летальному исходу.
При неспецифическом язвенном колите диарея может появляться до двадцати раз в сутки. У больных отсутствует аппетит, снижается вес. Иногда заболевание сопровождается запорами и болями в левой подвздошной области. При этом температура тела повышается незначительно, поэтому пациенты часто не придают этому значение. По мере прогрессирования патологического процесса развивается ректальное кровотечение с примесями гнойного секрета.
У больных с неспецифическим язвенным колитом могут возникать и внекишечные симптомы:
- стоматит;
- гингивит;
- конъюнктивит;
- снижение остроты зрения;
- тромбофлебит;
- тромбоэмболия;
- заболевания кожи.
Лечение обычно включает в себя применение препаратов для коррекции диареи и нормализации процессов пищеварения. В тяжелых случаях показано оперативное лечение.
Эрозивный
Чаще всего заболевание развивается у людей до сорока лет. До сих пор ученые не установлены причины, которые стопроцентно приводят к развитию колита. Все же они выявили взаимосвязь между воспалением толстого кишечника и некоторыми факторами:
- кишечные инфекции;
- паразитарные инвазии;
- дисбактериоз;
- нерациональное питание;
- сидячий образ жизни;
- вредные привычки;
- эмоциональные перегрузки.
Ослабление местного иммунитета приводит к ослаблению барьерной функции слизистой оболочки кишечника. В результате развивается отек и появляются эрозивные дефекты, через которые проникают бактерии и аллергены. Это способствует дальнейшему развитию процесса.
Эрозивный колит проявляется в виде появления крови в каловых массах. Чем тяжелее протекает недуг, тем чаще будут появляться эпизоды диареи. Ложные позывы к дефекации сопровождаются болезненными ощущениями. Часто пациенты жалуются на возникновение тошноты, рвоты, головных болей.
Внимание! Длительное время эрозивный колит может не оказывать влияние на качество жизни человека. Однако развитие недуга напрямую связано с образом жизни и рационом питания.
Лечебные мероприятия направлены на купирование острой фазы, снятие клинических симптомов, а также предупреждение рецидивов в будущем. В терапии применяются антибактериальные, противовоспалительные, ферментативные препараты, а также поливитамины.
Энтероколит
Для острой формы энтероколита характерно бурное течение. На начальных стадиях патологические изменения носят обратимый характер и полностью исчезают после проведенной терапии. Но чем дольше тянется процесс, тем глубже распространяется воспаление. Поэтому в запущенных случаях слизистая оболочка кишечника полностью теряет свои морфологические свойства и перестает выполнять барьерную и пищеварительную функцию.
В итоге пища не может нормально перевариваться, питательные вещества плохо всасываются, а токсины, напротив, проникают в кровеносное русло, вызывая интоксикацию организма. Энтероколит может вызвать повреждение кровеносных сосудов, что чревато развитием скрытого кишечного кровотечения. Воспалительный процесс развивается на фоне повреждения слизистой оболочки кишечника.
Это приводит к тому, что стенка органа отекает, нарушается перистальтика, а также выработка слизи. Все это провоцирует возникновение боли в животе и дискомфорта во время дефекации. Часто развивается диарея с примесями крови и слизи. Вследствие выделения инфекционными агентами токсических веществ происходит повышение температуры тела.
Правильно подобранное питание помогает восстановить пищеварительную и моторно-эвакуаторную функцию кишечника. Из рациона исключаются трудноперевариваемые продукты, которые длительное время задерживаются в желудке. Ориентиром для коррекции лечебного питания является характер стула.

Интоксикация организма вызывает нарушение общего самочувствия
Если, несмотря на лечение и диету, воспаление не устраняется и не нормализуется стул, больным могут быть назначены антибактериальные препараты. Параллельно с антибиотиками приписывают пробиотики, которые нормализуют микрофлору кишечника.
Спастический
Спастический колит называют синдромом раздраженного кишечника. Заболевание чаще встречается у женщин от 20 до 60 лет. Оно вызывает спастические боли в животе и повышенное газообразование. Патология чаще всего является следствием неправильного питания, хронических запоров, кишечных инфекций, неврогенных факторов, аллергических реакций.
Заболевание может проявляться запорами, диареей или чередованием этих симптомов. Больные жалуются на болезненные спазмы в животе без четкой локализации. Чаще всего дискомфорт появляется по утрам и после приема пищи. Тактика лечения определяется в зависимости от причинных факторов и индивидуальных особенностей пациента.
Комплексная терапия может включать в себя снятие нервного перенапряжения, восстановление двигательной активности кишечника и улучшение процессов пищеварения. С целью купирования воспалительной реакции назначаются нестероидные противовоспалительные и антибактериальные средства. Для снятия болезненных спазмов применяются спазмолитики.
Ишемический
Патология развивается на фоне нарушения кровоснабжения толстого кишечника. Больше всего подвержены заболевания лица после шестидесяти лет. Каловые массы у больных с ишемическим колитом приобретают характерный бордовый или алый цвет. Одним из наиболее опасных осложнений заболевание является развитие внутреннего кровотечения.
Оно начинается внезапно и при отсутствии своевременной помощи может привести к летальному исходу. Лечение заболевание проводится с использованием сосудорасширяющих и антиагрегантных препаратов. В тяжелых запущенных случаях при развитии осложнений может потребоваться хирургическое вмешательство.
Осложнения
Если человек не обращайтесь за квалифицированной помощью специалиста и пускает заболевание на самотек, оно может привести к развитию опасных последствий, среди которых можно выделить:
- анемию;
- интоксикацию;
- обезвоживание;
- дисбактериоз;
- перфорацию стенки кишечника;
- перитонит;
- кровотечение;
- кишечную непроходимость;
- рак.
Лечение
Лечение колита кишечника включает в себя не только использование медикаментозных средств, но и соблюдение строгой диеты, которую назначит индивидуально гастроэнтеролог. Вспомогательную помощь оказывают народные средства, которые хорошо борются с клиническими проявлениями колита.
Если причиной воспаления стал инфекционный процесс, больным назначаются антибиотики. При выявлении паразитов не обойтись без антигельминтных препаратов. Часто врачи назначают обезболивающие средства при интенсивном болевом синдроме. Колит сопровождается нарушением стула, поэтому в комплекс лечения средства для нормализации стула. При диарее применяются вяжущие лекарства.
Скрепляющим свойством обладает отвар коры дуба, танальбин, белая глина. При запорах показаны слабительные средства, а также очищающая глина. Для нормализации кишечной микрофлоры применяются пробиотики. Они заселяют организм полезными бактериями, которые борются с патогенами. Это помогает восстановить естественный качественный и количественный баланс флоры.
Ускорить процесс выздоровления поможет правильное питание. При поносе и вздутии живота из рациона следует исключить продукты, которые усиливают газообразование:
- овощи и фрукты в сыром виде;
- кислое, острое, копченое, соленое, жареное, консервированное;
- сладости;
- горох, фасоль;
- ржаной хлеб.
Важно! Пища при кишечном колите должна быть хорошо измельчена и термически обработана. Больным запрещено употреблять алкоголь, специи, специи, крепкий чай и кофе.
К разрешенным продуктам относятся:
- белый хлеб;
- яйца;
- груши, яблоки, персики в виде пюре;
- картофель;
- нежирное мясо и рыба;
- каши и супы на воде;
- сухофрукты;
- отварная куриная печень.

Пациентам с колитом назначают строгую диету
Лечить кишечный колит можно и народными средствами, особенно это касается тех случаев, когда заболевание появилось во время беременности. В этот период многие медикаментозные средства запрещены, поэтому на помощь приходят безопасные рецепты народной медицины. Народники рекомендуют пить отвар семян льна перед едой. Это средство защищает стенки кишечника и желудка от раздражения и повреждения. Отвар обладает вяжущими свойствами.
Ускорить выздоровление поможет средство на основе аптечной ромашки. Три столовых ложки сухих цветков необходимо залить литром горячей воды. Емкость с жидкостью укутывают полотенцем и оставляют настаиваться несколько часов. В процеженный раствор необходимо добавить сто грамм меда. Принимать средство следует на протяжении дня в три–четыре приема. Лечение длится в течение месяца, после чего делается двухнедельный перерыв.
Большую пользу при колите принесет яблочный сок. Литр напитка следует смешать со 150 г меда. В течение месяца полученную смесь пьют три раза в день. Такой рецепт народники рекомендуют использовать при хроническом процессе. В лечении также можно использовать травы. Смешайте в равных пропорциях полынь и шалфей. Столовую ложку сухого сырья необходимо залить стаканом кипятка. Емкость с отваром необходимо укутать и настаивать в течение часа. Процеженную жидкость выпивают по столовой ложке каждые два часа.
Итак, колит кишечника – это заболевание, при котором поражается слизистая оболочка толстого кишечника. Своевременная лечебная терапия поможет полностью восстановить функционирование органа и сгладить возникшие патологические изменения.
Характерным проявлением заболевания является появление сильной боли в животе, которое сопровождается при позывах к дефекации. В каловых массах появляется кровь и слизь. Нелеченое заболевание способно вызвать осложнения, представляющие угрозу для жизни пациента.
 Загрузка…
Загрузка…Колит никак не связан с кишечными коликами, как могут подумать люди, не сталкивающиеся с этим заболеванием. В переводе с латыни kolon – это толстая кишка. Другими словами, колитом называют воспаление толстой кишки, а точнее ее слизистой оболочки. Какие признаки колита кишечника?
Признаки и причины колита


Колит кишечник может привести к больничной койке
Причины колита могут быть самыми различными: от инфекции до пищевой аллергии. Но при любой причине происходит повреждение стенки толстой кишки, в результате чего она отекает, воспаляется, перистальтика нарушается. Признаки колита кишечника могут немного отличаться в зависимости от его вида, но в большинстве своем они схожи:
- Боль в животе. Неизменный спутник любого колита. Наиболее сильные боли могут возникать при язвенном, остром колите или колите, вызванном кишечной инфекцией. Боль может быть похожа на спазмы или же просто тянущая, постоянная. Не всегда боль возникает перед походом в туалет. Она может сопровождать даже отхождение газов или вообще возникать отдельно от всего этого.
- Запор или понос. Перистальтика кишечника нарушается, что вызывает различные проблемы со стулом. При кишечной инфекции это обычно пенистый понос, а при спастическом колите запор. Они могут чередоваться. Запоры не всегда вызывают опасения у пациентов, потому что часто они возникают еще до появляется колита и длятся годами.
- Поражения печени и желчного пузыря. Это может показаться странным, но колит часто сопровождается проблемами с печенью и желчным пузырем. Обычно это происходит при язвенном колите. При тяжелом течении болезни работа желчного пузыря нарушается.
- Вздутие живота. Вздутие и газы сопровождают практически все виды колита. Это не вызывает особого беспокойства, пока отхождение газов не становится болезненным, а тяжесть и вздутие практически не прекращаюся.
- Тенезмы. Тенезмами называют болезненные позывы к дефекации, которые обычно ничем не заканчиваются. Это неприятный симптом, который мешает нормально жить. Человек просто боится выйти из дома. Позывы могут быть очень болезненными и не приносят облегчения. Иногда кала нет совсем, а иногда он присутствует в небольшом количестве.
- Кровь в кале. Кровь и слизь в кале могут присутствовать при язвенном и остром колите. Чаще всего это прожилки крови в небольшом количестве. Возможно также появление гноя и резкого неприятного запаха.
- Слабость, повышенная температура тела. При постоянных поносах слабость появляется быстро. Температура может появляется при кишечной инфекции, когда вещества, выделяемые микроорганизмами, попадают в кровь.
Различные виды колита и их симптомы
Существует большое количество разновидностей колита. В основном они отличаются причиной возникновения болезни. Но может различаться и течение заболевания, интенсивность боли, а также расположение пораженного участка кишки.


Признаки колита кишечника — боль при пальпации
Хронически и острый колит – это две разновидности течения болезни. Острый колит развивается быстро, боли появляются резко и носят интенсивный характер. Острый колит сопровождается не только болями, но и вздутием, диареей, кровью в стуле, болезненными тенезмами, возможна даже тошнота и рвота. При отсутствии должного лечения такие симптомы сохраняются в течение нескольких недель.
Хронический колит также сопровождается болями, тенезмами и повышенным газообразованием. Однако периодически наступает облегчение. Помимо симптомов, связанных с работой кишечника, у пациента может наблюдаться раздражительность, головные боли, нарушение сна, а также снижение аппетита и потеря веса, что очевидно при расстройствах кишечника. Существует классификация в зависимости от причины возникновения колита:
- Язвенный. Причиной язвенной колита бывают не только внешние факторы, инфекции и неправильное питание, но и наследственность. Доказано, что наличие у родственников этой болезни повышает риск ее возникновения у других членов семьи. При язвенном колите человек испытывает сильные боли в животе, ложные позывы к дефекации, у него может резко подняться температура, снижается аппетит, появляются боли в суставах. При обследовании кишечника наблюдается отечность толстой кишки, ее кровоточивость.
- Инфекционный. Этот вид колита появляется в результате заражения вирусами и бактериями, которые повреждают слизистую оболочку кишки. Инфекционный колит развивается быстро и появляется, как правило, неожиданно. Он требует обязательного приема антибиотиков.
- Ишемический. Ишемический колит вызван заболеваниями сосудов, нарушениями кровоснабжения кишки. Он может развиться на фоне тромбоза или сахарного диабета, а также хронической сердечной недостаточности. Ишемический колит возникает не резко, сначала появляются несильные боли, а затем уже все остальные симптомы.
- Лекарственный. В результате приема некоторые препаратов, агрессивно действующих на кишечник, возникает воспалительный процесс в толстой кишке. Симптомы те же, что у любого другого колита.
- Радиационный. Возникает в результате облучения, лучевой болезни. Сопровождается другими нарушениями и заболеваниями.
Лечение колита


Колит кишечника лечится с помощью диеты и медикаментов
Колит лечится, как правило, медикаментозно и при помощи диет. Оперативное вмешательство требуется только при тяжелом течении язвенного колита. Показаниями к радикальной операции (удалению всей толстой кишки) является рак на фоне колита или сильное кровотечение, перфорация кишки. После такой операции функция всего кишечника нарушается, человек становится инвалидом, поэтому эта крайняя мера применяется только ради спасения жизни пациента.
Медикаментозное лечение зависит от типа колита. При сильных спазмах и болях назначают препараты, облегчающие эти симптомы. Также врач может прописать антисептики типа Сульфасалазина. Они уничтожают бактерии, помогают остановить их размножение. Часто эффект от такого лечения ощутимый. Однако принимать такие лекарства можно не более двух недель.
При инфекционном колите назначают антибиотики, при спастическом – препараты для восстановления моторики кишечника. Конечно, необходимо остановить понос, если такой симптом имеется, чтобы организм не терял воду. В этом случае прописывают закрепляющие препараты, а при запорах – послабляющие.
При колите микрофлора кишечника нарушается, что только усугубляется антисептиками и антибиотиками. Поэтому после завершения курса врач назначает препараты, восстанавливающие микрофлору типа Бифидумбактерина, Линекса.
Колит может провоцировать стрессовое состояние. Он вызывает нервные расстройства и нарушения сна, поэтому иногда назначается мягкое успокоительное. При любом типе заболевания необходима диета. Это залог эффективного лечения. Хотя неправильное питание само по себе к колиту не приводит, при соблюдении диеты не только повышается эффективность медикаментозного лечения, но и значительно снижаются симптомы. Диета полностью исключает из рациона все жареное, острое и жирное.
Обязательно нужно исключить продукты, содержащие нерастворимую клетчатку, которая только усилит воспаление кишечника. К таким продуктам относятся зерновой хлеб, макароны, кукуруза (хлопья или просто сладкая кукуруза), капуста, виноград или яблочная кожура. Можно употреблять овощи и фрукты без кожуры, рис, овсянку, рыбу, нежирное мясо и в небольших количествах молочные продукты (не более 100 г). При запорах можно есть сухофрукты (курагу, инжир, чернослив), финики, а также свеклу и морковь.
Нельзя есть копченое, солености и пряности. Ничего, что раздражает кишечник. Мучное тоже рекомендуется ограничить. При остром колите пища должна быть мягкая, протерта, вареные овощи мелко нашинкованы.
Народные средства


Признаки колита кишечника: схематическое изображение
Лечение колита средствами народной медицины должно проходить под наблюдением врача. Отдельно от медикаментозного лечения народные средства могут не дать желаемого эффекта.
- Ольховые шишки. Их нужно собрать ранней весной, прокипятить минут 15, потом разбавить кипятком и процедить. Пить можно как чай, с лимоном, сахаром. Можно добавлять в такой чай валерьянку, чтобы снять спазмы кишечника.
- Травяные клизмы. Можно делать ежедневные микроклизмы с отваром зверобоя или ромашки. Для этого нужно настаивать траву примерно час, остудить до комнатной температуры или чуть теплее. Никогда не следует ставить клизму с горячей или сильно холодной жидкостью. Делать микроклизмы нужно на боку, после этого оставаться в состоянии покоя около 30 минут. Курс продолжается примерно месяц-полтора.
- Клизмы с мумие. Иногда рекомендуют растворять в воде небольшое количество мумие и ставить клизмы с таким раствором. Делать это нужно каждый день в течение 10 дней, затем неделю перерыв и повторить курс. Стоит отметить, что клизмы бывают довольно эффективны, так как непосредственно доставляют лечебные вещества к пораженному участку кишечника.
- Для лечения колита применяют также арбузные корки. Однако нужно убедиться, что арбуз не содержит никаких вредных синтетических веществ. Арбузные корки высушивают, заваривают кипятком. Затем процеживают и пьют 4 раза в день.
- Очень полезен при некоторых видах колита грецкий орех. Нужно каждый день съедать по 70 г ядрышек.
- При лечении аллергических колитов используют корки граната. Их нужно заварить кипятком. Пить по 2 столовых ложки дважды в день.
- При спастических колитах эффективны плоды фенхеля. Их настаивают на водяной бане, охлаждают, процеживают и пьют по полстакана три раза в день.
- Прополис благотворно влияет на весь кишечник. Но желательно принимать не настойку, а жевать чистый прополис по 8 г в день.
Народные средства имеют свои противопоказания, поэтому перед их применением нужно поговорить с врачом.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Поделиться
Поделиться
Твит
Телеграм
Класс
Вотсап
Симптомы колита кишечника у женщин
Колит кишечника — это понятие, активно использующееся в медицинской практике для обозначения начала воспаления, образованного внутри толстой кишки.

Болезнь имеет несколько вариантов своего проявления, выражающихся различными симптомами, разновидностями происхождения и формами устранения.
Женский организм в большей степени подвержен симптомам колита кишечника, чем мужской или детский. Если взрослый мужчина может стойко перенести ту или иную форму аллергической реакции, интоксикации организма или иную причину возникновения недуга, то на женском организме остаются последствия в виде воспалений. Статистическими данными установлено, что симптомы колита кишечника у женщин подпадают под категорию острого либо хронического вида заболевания. Но это не исключает факта развития и более сложных форм недуга либо его иных разновидностей.
Виды заболевания
Воспалительный процесс внутри толстого кишечника чаще всего проявляется без особых симптомов. По прошествии времени его можно спутать с другими схожими заболеваниями либо синдромами, например, с расстройством пищеварительной системы или как последствие стрессового дня.
РЕЦЕПТ ПРОТИВ ГЛИСТОВ
Врачи выяснили, что является самым эффективным средством от глистов! По статистике, глисты есть у каждого 5 Россиянина. Читайте скорее рецепт, который поможет очистить организм от глистов всего за 7 дней…
Читать далее >>
У заболевшего человека симптомы колик будут возникать на постоянной основе. Если хотя бы раз произошёл повтор с признаками болезни, то сразу следует пройти проверку и проконсультироваться с врачом. Каждая из форм колита могут развиваться по индивидуальному пути, но некоторые являются опасными для жизни.
Разновидности:
- Острый вариант колита. Характеризуется осложнением в послеоперационный период, симптомом после отравления организма либо аллергической реакцией. Не представляет угрозу для жизни, но несет дискомфорт внутри органов живота. Является начальной стадией с последующим развитием более сложной формы колита.
- Хронический вариант заболевания. Сопровождает человека постоянно с периодическими обострениями, при неправильном приеме пищи. Хронический колит может длится у женщины не один год с периодическими обострениями.
- Язвенный вариант развития болезни. Предполагает появление на стенках толстой кишки язвенных образований.
- Диффузный вариант колита. Определяется к тяжелой ступени развития болезни и предполагает поражение обеих частей кишечника.
- Спастический колит. Определяется к легкой форме болезни и, преимущественно, к категории расстройств кишечника. Встречается как осложнение хронического заболевания.
- Эрозивный колит. Перед образованием язв на слизистых кишечника первыми появляются различные эрозии, разъедающие поверхность. Таким образом это предшествующая стадия перед язвенным этапом.
- Атрофическая форма. Выступает как осложнение спастического колита.
- Катаральный вариант болезни. Выступает в качестве симптома, но не отдельного заболевания.
Чаще всего можно встретить острую, язвенную и хроническую разновидность колита кишечника. Многие разновидности болезни проявляются у людей постоянно, но заболевшие не обладают знаниями, позволяющими обнаружить проявление колита.

Причины возникновения недуга
Причины, которые являются возбудителями воспалительного процесса внутри толстой кишке могут быть самые разнообразные. Одним из основных факторов, влияющих на развитие недуга выступают аллергии на продукты питания.
Также, возбудителями выступают инфекционные бактерии, проникающие внутрь пищеварительной системы через пищу. Инфекционные микроорганизмы через размножение приводит к повреждению слизистых стенок кишечника.
Кроме этих причин воспалительный процесс во внутренних органах могут вызвать проблемы с ферментацией пищи, недостаток выделяемого желудочного сока, нарушение оттока желчи.
Проявление болезни у женщин
Все признаки колита кишечника полностью зависят от индивидуальных особенностей женского организма.

Острый колит чаще всего характеризуется интенсивными болями в области живота. Но если пациентка не имеет никаких болезней пищеварительной системы, обладает сильной иммунной системой, молода, то все симптомы обострения могут проявляться слабо и неявно.
К признакам проявления болезни следует считать следующие:
- Постоянно меняющая свою интенсивность боль. Провоцировать такой дискомфорт могут не только прием жирной, приправленной, копченой пищи, но и резкое перенапряжение и нервный стресс.
- Повышенное газообразование, вздутие живота и ощущение тяжести. Мощность и частота проявление данных признаков зависят от здоровья самой женщины с болезнью.
- Нарушение акта дефекации. Колиты проявляются и совместно с признаками диареи и с признаками запора, а также с чередованием данных нарушений. Определить заболевание колит можно по наличию на фекалиях зеленоватой слизи или кровяных прожилок.
- Постоянные позывы к опорожнению кишечника. При акте дефекации испражнения не выходят полностью, либо выходят в незначительном количестве. При этом из анальной дырки выходят слизистые выделения зеленоватого оттенка, гной либо кровянистые густые жидкости.
Хроническая разновидность колита кишечника у женщин имеет практически одну и ту же симптоматику. Интенсивность и количество признаков болезни зависят от соблюдения советов врача и своевременно лечения.

Колит в хроническом проявлении характеризуется следующими симптомами:
- Ощущение слабости, разбитости, ухудшение всех показателей здоровья. Подобный симптом проявляется заранее перед выявлением других признаков болезни.
- Повышенное газообразование.
- Частая потребность в воде. Колит при своем развитии вызывает в организме обезвоживание.
- Неинтенсивные боли внизу живота. Боль характеризуется как спазмическая и может как возникать, так и устраняться.
- Прыщи на коже лица и тела. В связи с нарушением процесса опорожнения кишечника у женщин будет возникать отравление организма шлаками.
- Нарушение консистенции каловых масс. Характеризуется преимущественно затяжными запорами.
- Неудобство и тяжесть живота. У женщин после стрессовых ситуаций или же физической нагрузки могут возникать подобный дискомфорт, являющийся симптомом колита кишечника.
Если хронический и острый колиты имеют схожие черты, то язвенное проявление болезни имеет исключительные особенности признаков.
Симптоматика при язвенной разновидности болезни:
- Ошибочное желание опорожнить кишечник от каловых масс. Вместо избавления от шлаков, выделения выглядят как красная или зеленоватая слизи, напоминающая гной. Первоначально данный признак напоминает понос, а в последующем выделение слизи становятся неудержимыми.
- Запоры, которые заменяют стадию с диареей. Дискомфортное состояние внутри живота у пациентки возникает и при поносе, и при запоре.
- В испражнениях выявляются дополнительные выделения в виде слизистых или кровавых лент.
- Повышение температуры тела и рвотные позывы. Выступают в качестве симптома общего отравления организма токсинами.
- Язвенные образования на стенках толстой кишки, которые выявляются при изучении внутреннего органа врачом. Самый главный симптом означающий диагноз язвенного колита кишечника у женщин.
Кроме всех вышеуказанных признаков колита имеются и другие проявления болезни. Например, ломка суставов или сильный недостаток водного баланса внутри клеток тела. Опасность дополнительных симптомов в том, что они могут вызывать возникновение закупорку сосудов или же инфекционное заражение печени.
Развитие болезни
При отсутствии какого-либо лечения колита кишечника он может привести к возникновению различных осложнений.
Не только отсутствие лечения приводит к тяжелым последствиям. Нарушение курса приема лекарств, прописанных врачом, игнорирование диетического питания и режима дня, занятие самолечением — вот, что может привести к возникновению осложнений и тяжёлого вреда здоровью.
Особенности болевых ощущений
При возникшем воспалительном процессе внутри толстого кишечника женщина может ощущать боли различной интенсивности и протяженности. Пациентки характеризуют свои ощущения как ноющие или тупые, как распирающую боль или как острую. Болезненные недомогания не имеют четкой локализации и ощущаются на всей поверхности живота. При запущенном случае недуга боль распространяется и отдаёт волнами в грудную клетку, из-за чего пациентке становится тяжело передвигаться. На начальном этапе развития болезни женщина может говорить о боли в левой части брюшной полости. Особенности болезни в том, что пациенты не в состоянии определить где именно они чувствуют боль.
Последствия болезни:

- Открытие кровопролития внутри организма. Такого рода может быть устранено путем проведения операции. Иначе, женщина рискует умереть от кровопотери.
- Язвы на кишечнике. При отсутствии лечения колита с язвочками и перерастание его в хроническую форму существует риск заболевания, от которого намного сложнее избавится, не оставив при этом последствий на здоровье.
- Сложности в вынашивании ребенка. При отсутствии лечения хронического вида колита женщина сталкивается с трудностями во врем беременности.
- Заражение крови. Когда возникает воспаление внутри кишечника по причине инфекционного заражения, то испражнения могут вызвать сепсис в крови, что приводит к риску реанимирования пациентки.
- Затяжной запор. В некоторых случаях развивает и кишечная непроходимости которая устраняется только путем операции по удалению затвердевших фекалий.
- Перитонит. В случае сильных язв и эрозий на стенках кишечника испражнения могут попадать в область брюшины, вызывая тем самым смертельно опасные последствия.
Направления лечения болезни
Поскольку имеется тесная связь между различными проявлениями колита перед началом лечения всегда требуется осмотр и консультация врача. В некоторых случаях заболевания достаточным лечение будет простое соблюдение диеты и некоторые народные методы, а других уже требуется применение лекарственных препаратов. Стадию и вид колита кишечника может определить только лечащий врач.

Женщины, при колитных болях не в состоянии передвигаться. Уменьшение дискомфорта наступает только после опорожнения кишечника. Для снятия болевых симптомов рекомендуется временно прикладывать компрессы или же грелки на живот. Но лучше всего обратиться к врачу.
При большинстве случаев установления диагноз колит женщине прописывается особая диета, включающая в себя обязательное потребление жидкостей. Под правильные питания при колитах подпадает диета №4. Она предполагает исключение из рациона всех продуктов, которые могут вызывать брожение в пищеварительной системе. К ним относят копчености, жирные продукты, жаренные блюда, маринады, излишне соленые продукты, острые и приправленные блюда. Также, рекомендуется, чтобы употребляемая пища не была слишком холодной либо слишком горячей.
В случае установления в качестве причины заболевания заражение инфекцией врач прописывает пациентке прием антибиотиков, уничтожающих источник воспалительного процесса. Как лекарственные средства, которые нормализуют состояние микрофлоры кишечника выступают таблетки-абсорбенты. Например, «Нормобакт», «Линекс» или «Бифидумбактерин».
Также, врач может прописать дополнительные внутривенные инъекции с введение специальных растворов в целях удержания организма от состояния обезвоживания.
В целях нормализации консистенции стула назначаются либо слабительные препараты, либо наоборот, лекарства укрепляющие структуру кала.
Из средств домашнего лечения врачи рекомендуют пить в большом количестве ромашковый час с мятой. Эти травы помогают снимать воспаление на слизистых оболочках и успокаивают нервную систему. В случае длительного запора всегда помогает столовая ложка сок гусиной лапчатки, добавленный в стакан с водой. А при поносе или диарее – отвар из дубовой коры.
Заболевание колитом кишечника может приводить к опасному и смертельному последствию. Учитывая, что женский организм в большей степени предрасположен к данному недугу и то, что на начальных стадиях болезнь не проявляется – следует регулярно и тщательно проходить медицинский осмотр.
Не каждый знает, чем опасен неспецифический язвенный колит кишечника, какие у него симптомы и возможно ли лечение этого заболевания. Это одна из наиболее часто встречаемых патологий органов пищеварения.
Причинами возникновения могут быть аутоиммунные нарушения, инфекция, дисбактериоз, неправильное питание, стресс, заболевания других органов ЖКТ.
Развитие колита у детей и взрослых
Язвенным колитом называется хроническое воспалительное заболевание, при котором на слизистой кишки образуются дефекты. Патология чаще диагностируется у взрослых в возрасте от 20 до 40 лет.
Неспецифический язвенный колит у детей выявляется гораздо реже. Уровень заболеваемости составляет 50-80 случаев на 100 тыс. человек.
В процесс могут вовлекаться слепая, ободочная, поперечная, сигмовидная и прямая кишки.
При отсутствии лечения возможно развитие опасных осложнений. Избавиться навсегда от этого заболевания сложно.
Необходимо постоянно придерживаться рекомендаций врача (принимать лекарства и соблюдать строгую диету).
При язвенном колите кишечника симптомы зависят от стадии болезни. Колит протекает с периодами обострения.
Признаки язвенного колита обусловлены следующими нарушениями:
- кровотечениями;
- отеком и раздражением слизистой кишечника;
- изъязвлениями;
- образованием псевдополипов;
- атрофией слизистого слоя.
При появлении подобных симптомов язвенного колита кишечника для лечения нужно незамедлительно обратиться к врачу.
Симптомы язвенного колита кишечника
Признаки колита у детей и взрослых подразделяются на локальные и общие.
Локальные (местные) симптомы неспецифического язвенного колита включают боль в животе, нарушение стула, ложные позывы к опорожнению кишечника, метеоризм, нарушение стула, наличие крови или гноя в кале.
Все эти признаки не являются специфичными и встречаются при других заболеваниях (инфекционном энтероколите, гастрите, язвенной болезни желудка и 12-перстной кишки, болезни Крона).
Наиболее частые симптомы заболевания — боль и нарушение стула. Их выраженность зависит от величины участка поражения и локализации воспаления.
Боль бывает легкой или ярко выраженной. При диффузном воспалении толстой кишки она постоянная и интенсивная.
Чаще всего она колющая. В тяжелых случаях возможно появление болевого синдрома по типу колики.
Боль локализуется в нижней части живота в отличие от гастрита, при котором боль ощущается вверху. Хронический язвенный колит характеризуется нарушением стула.
У большей части больных развивается диарея. Средняя частота дефекации составляет 5 раз в сутки.
В тяжелых случаях количество позывов в туалет достигает 15-20. Тенезмы возникают преимущественно утром и ночью.
При неспецифическом язвенном колите симптомы включают ректальное кровотечение, вызванное повреждением сосудов в месте локализации язв.
В кале присутствует примесь крови. Она ярко-красного цвета и располагается поверх фекалий.
Иногда кровь выделяется из заднего прохода независимо от опорожнения кишечника.
Если воспаление затрагивает только прямую кишку, то возможно нарушение продвижения каловых масс.
Нередко наряду с кровью обнаруживаются другие патологические примеси (гной и большое количество слизи).
У больных с неспецифическим язвенным колитом ( НЯКом ) наблюдаются и жалобы общего характера.
К ним относятся учащенное сердцебиение, бледность кожи, слабость, повышенная температура, снижение веса, боль в мышцах и суставах.
Эти симптомы язвенного колита кишечника появляются во время обострения. При тяжелом течении колита температура тела поднимается до +38 ºC и выше. Потеря крови вследствие внутреннего кровотечения приводит к анемии.
Пациенты с данным диагнозом характеризуются бледностью кожи лица и всего тела, головокружением, слабостью, упадком сил. Больной ребенок или взрослый худеет.
Происходит это из-за отсутствия аппетита. Снижение веса отчасти обусловлено потерей белков при диарее.
Тотальное поражение кишечника может стать причиной обезвоживания. Больные нередко испытывают жажду.
Признаки осложненного колита
Толстая кишка на фоне воспаления и образования язв заживает долго.
При отсутствии лечения заболевание прогрессирует и приводит к осложнениям.
Возможны такие последствия патологии:
- Массивное кровотечение.
- Формирование мегаколона.
- Перфорация стенки кишки.
- Развитие рака.
- Поражение печени.
- Обезвоживание.
- Развитие кожных заболеваний.
- Развитие стоматита.
- Поражение глаз.
Если лечение не проводится, то в болезнь могут вовлекаться другие органы. Часто наблюдаются воспалительные заболевания глаз. К ним относятся увеит, иридоциклит, эписклерит.
От функционирования кишечника во многом зависит состояние слизистой рта. Колиту нередко сопутствует стоматит.
Внекишечные проявления болезни самые разные. К ним относится воспаление суставов и мышц. Часто колит сочетается с остеопорозом, гломерулонефритом и васкулитом.
- После 50 лет всем больным нужно проходить колоноскопию.
Обусловлено это тем, что длительно протекающий неспецифический язвенный колит может привести к раку толстого кишечника.
Диагностика
При неспецифическом язвенном колите лечение должно быть комплексным.
Оно проводится после следующих исследований:
- Общего анализа крови.
- Анализа кала.
- Ректороманоскопии.
- Колоноскопии.
- Пальцевого ректального исследования.
- ФГДС.
- Анализа мочи.
- Ирригоскопии.
- Рентгенографии.
Лечение язвенного колита кишечника

В большинстве случаев лечение является консервативным. При обострении заболевания требуется соблюдать постельный режим.
Госпитализация проводится в случае массивного кровотечения и развития других осложнений.
Как вылечить больных, известно только врачу. Существуют консервативные и радикальные методы терапии.
Препараты для лечения неспецифического язвенного колита:
- Кортикостероиды (Метипред, Дексаметазон).
- Иммунодепрессанты (Метотрексат, Циклоспорин, Азатиоприн).
- Антицитокины (Инфликсимаб).
- Производные аминосалициловой кислоты (Сульфасалазин).
- Анальгетики.
- Спазмолитики.
- Противодиарейные лекарства (Лоперамид, Имодиум).
Препараты применяются в виде таблеток, растворов и свечей. Местное лечение суппозиториями эффективно при язвенном поражении прямой и сигмовидной кишок. Дозировка и кратность приема устанавливаются врачом.
Системные глюкокортикоиды обладают выраженным противовоспалительным действием и имеют много побочных эффектов, поэтому их назначают только в тяжелых случаях.
Для улучшения обменных процессов в толстой кишке назначаются витамины. Они укрепляют слизистую оболочку и ускоряют процесс выздоровления.
При постоянных кровотечениях лечащий врач может прописать больному препараты железа, эффективные при анемии.
По показаниям применяются лекарства, останавливающие кровотечение.
В эту группу входят Викасол, Дицинон, Аминокапроновая кислота.
В случае развития гнойных осложнений или присоединении инфекции используются системные антибактериальные препараты. Одни лекарства не могут излечить человека.
В фазу ремиссии при отсутствии боли и кровотечения назначаются физиотерапевтические процедуры.
Наиболее часто проводятся:
- Воздействие переменным током.
- Диадинамотерапия.
- Интерференцтерапия.
Диета при язвенном колите
Лечение неспецифического язвенного колита обязательно предполагает лечебное питание. Диета — это лучшее средство от данного заболевания.
В фазу ремиссии при выраженном воспалении назначается стол № 4а. Постепенно больных переводят на диету № 4б.
В период ремиссии назначается стол № 4в. В последующее время из рациона исключают продукты, которые плохо переносятся больным.
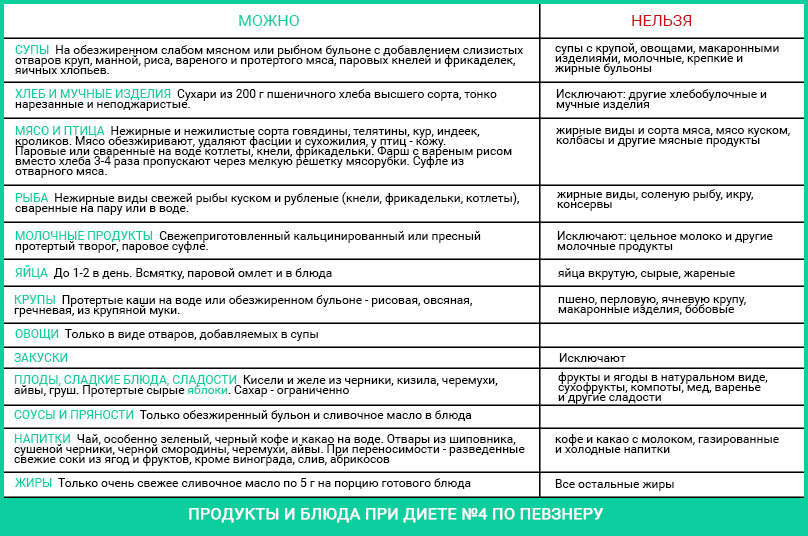
Продукты и блюда при диете №4 по Певзнеру
Разумеется, вылечить неспецифический язвенный колит, придерживаясь только правильного питания, не удастся. Лишь комплексный подход, включающий соблюдение диеты, прием лекарств, физиотерапию и нормализацию образа жизни, позволяет добиться успеха.
Лечение язвенной болезни с помощью диеты включает следующие аспекты:
- полный отказ от алкоголя;
- обильное питье;
- увеличение количества белка в рационе;
- обогащение блюд витаминами и микроэлементами;
- увеличение калорийности рациона;
- соблюдение режима приема пищи;
- дробное питание 5-6 раз в день;
- исключение из употребления запрещенных продуктов и блюд;
- правильное приготовление пищи.
Необходимо, чтобы в продуктах в большом количестве присутствовали витамины. Для этого нужно обогатить рацион ягодами, овощами и фруктами.
Чтобы при язвенном колите кишечника лечение было эффективным, следует отказаться от продуктов, которые усиливают перистальтику, раздражают слизистую и усиливают брожение в кишечнике.
Запрещены к употреблению молочные продукты, специи, газированная вода, майонез, чипсы, попкорн, копчености, соленья, экзотические фрукты (киви, ананас), слива, шоколад, кофе, семечки, бобовые, грибы, жирные мясо и рыба, кукуруза, кетчуп и соусы, острый сыр, овощи в сыром виде.
На завтрак и обед должна приходиться большая часть съеденной пищи. Ужин делают облегченным.
Готовить пищу рекомендуется на пару. Плохо влияют на ЖКТ острые и жареные блюда.
При язвенном колите разрешается употреблять морепродукты, отварные овощи, фрукты, нежирные мясо и рыбу, вареные яйца, слизистые каши, неострый сыр, печень, томатный сок.
Лечение язвенного колита операцией
Если не колоть лекарственные препараты и не придерживаться диеты, то развиваются осложнения.
В этом случае консервативная терапия не поможет. Остается один вариант – лечить неспецифический язвенный колит хирургическим способом.
Выделяют следующие показания к проведению операции:
- Неэффективность консервативной терапии.
- Потеря крови от 100 мл в сутки и более.
- Сквозное повреждение толстой кишки.
- Подозрение на малигнизацию.
- Образование абсцессов.
- Непроходимость кишечника.
- Образование свищей.
- Формирование токсического мегаколона.
Если медикаментозное лечение язвенного колита не дало ожидаемого результата, то требуются радикальные меры.
На сегодняшний день проводятся следующие виды оперативных вмешательств на толстой кишке:
- Резекция.
- Колэктомия.
- Наложение илеостомы.
В запущенных случаях единственный излечивающий способ — удаление всей толстой кишки с последующим наложением анастомоза.
Если поражен лишь ограниченный участок, то проводится сегментарная резекция.
Подобное лечение язвенного колита кишечника организуется только по строгим показаниям. Наблюдается это редко.
Лечение язвенного колита народными средствами

Лечение народными средствами эффективно лишь на ранних стадиях болезни, оно проводится в домашних условиях только после консультации с врачом.
Для лечения колита народными средствами используют:
- кору дуба;
- сок алоэ;
- золотарник;
- хвощ полевой;
- китайскую горькую тыкву.
Для ускорения заживления язв и устранения воспаления полезно пить свежий сок алоэ. Делать это необходимо 2 раза в день по 0,5 стакана.
При неспецифическом язвенном колите лечение народными средствами предполагает использование травяных сборов.
Рекомендуется настаивать ромашку вместе с шалфеем и золототысячником.
Intoxic — антигельминтное средство, которое безопасно выводит паразитов из организма.
Intoxic лучше антибиотиков, потому что:
1. В короткий срок убивает паразитов и мягко выводит их из организма.
2. Не вызывает побочных эффектов, восстанавливает органы и надежно защищает организм.
3. Имеет ряд врачебных рекомендаций, как безопасное средство.
4. Имеет полностью натуральный состав.
Полезно принимать настои и отвары на основе трав, обладающих гемостатическим (кровоостанавливающим) действием.
Одним из таких средств является хвощ полевой. Он заживляет язвы, способствует остановке кровотечения и предупреждает запоры.
При выявлении язвенного колита у детей и взрослых нужно помнить, что народные методы лечения не являются основными. Это дополнение к лекарственной терапии и диете.
Профилактика
Профилактика развития этой патологии кишечника заключается в правильном питании и периодическом обследовании.
Важно своевременно лечить хронические болезни пищеварительного тракта. Прогноз при язвенном колите при отсутствии осложнений благоприятный.
Риск перерождения язвы в раковую опухоль составляет 3-10%.
Таким образом, колит является распространенной и опасной болезнью среди взрослых.
Ранняя диагностика и должное медикаментозное лечение позволяют снизить риск осложнений и уменьшить частоту обострений этого заболевания.
Риск колита, симптомы и лечение
Колит — хроническое заболевание пищеварительной системы, характеризующееся воспалением внутренней оболочки толстой кишки. Инфекция, потеря кровоснабжения в толстой кишке, воспалительное заболевание кишечника (IBD) и инвазия в стенку толстой кишки коллагена или лимфоцитарных лейкоцитов — все возможные причины воспаленной толстой кишки.
различных видов колита
Есть много различных форм колита, в том числе:
- Язвенный колит
- Колит Крона
- Диверсионный колит
- Ишемический колит
- Инфекционный колит
- Коллагеновый колит
- Химический колит
- Микроскопический колит
- лимфоцитарный колит
- Атипичный колит
Факторы риска
- Перфорация (разрыв) кишечника: перфорация кишечника возникает, когда хроническое воспаление ослабляет стенку кишечника, в конечном итоге создавая отверстие.Если образуется отверстие, большое количество бактерий может пролиться в брюшную полость и вызвать инфекцию.
- Молниеносный колит: это включает в себя повреждение толщины кишечной стенки. Нормальные сокращения кишечной стенки временно прекращаются. Со временем толстая кишка теряет мышечный тонус и начинает расширяться. Рентген брюшной полости может показать захваченный газ внутри парализованных отделов кишечника.
- Токсичный мегаколон: Толстая кишка расширяется и теряет способность правильно сокращаться и перемещать кишечный газ.Результирующее вздутие живота может быть серьезным, и пациенты должны немедленно обратиться к врачу. Целью лечения является предотвращение разрыва кишечника.
- Повышенный риск колоректального рака: риск колоректального рака увеличивается с продолжительностью и тяжестью заболевания.
Признаки возможного колита
Общие признаки колита могут включать в себя:
- Сильная боль
- Нежность в животе
- Депрессия
- Быстрая потеря веса
- Боли и боли в суставах
- Потеря аппетита
- Усталость
- Изменения в привычках кишечника (повышенная частота)
- Лихорадка
- Отек толстой кишки ткани
- Эритема (покраснение) поверхности толстой кишки
- Язвы на толстой кишке (при язвенном колите), которые могут кровоточить
- Слизь и / или кровь в кале и ректальное кровотечение
- Диарея, которая может возникнуть, хотя некоторые формы колита включают запор, поэтому стул и испражнения могут казаться нормальными.
Другие симптомы могут включать газ, вздутие живота, расстройство желудка, изжога, гастроэзофагеальная рефлюксная болезнь, судороги, срочность кишечника и многие другие неприятные боли в желудочно-кишечной системе.
Обнаружение
Лечение
Путь лечения зависит от того, что вызывает колит. Во многих случаях требуется чуть больше, чем симптоматическая помощь, в том числе чистые жидкости для отдыха кишечника и лекарства для контроля боли. Пациентам, которые заболели остро, часто нужны внутривенные жидкости и другие вмешательства.
- Инфекция: Инфекции, которые вызывают диарею и колит, могут потенциально нуждаться в антибиотиках, в зависимости от причины. Вирусные инфекции требуют жидкости и времени.Некоторые бактериальные инфекции, такие как сальмонелла, не нуждаются в антибиотикотерапии; организм способен избавиться от инфекции самостоятельно. Другие бактериальные инфекции, такие как Clostridium difficile, требуют лечения антибиотиками.
- Воспалительное заболевание кишечника (IBD): Лекарства часто используются для контроля IBD. Первоначально можно использовать противовоспалительные препараты, а в случае необходимости можно добавлять препараты, которые подавляют иммунную систему. Операция может быть вариантом в тяжелых случаях, включая удаление толстой кишки и тонкой кишки.
- Ишемический колит: Лечение ишемического колита начинается с внутривенного введения жидкости, чтобы успокоить кишечник и предотвратить обезвоживание. Если достаточное кровоснабжение не восстановлено, может потребоваться операция по удалению частей кишечника, которые потеряли кровоснабжение.
- Диарея и боль в животе: Диарея и боль в животе являются основными симптомами колита. Начальное лечение в домашних условиях может включать в себя диету с прозрачной жидкостью в течение 24 часов, отдых и Tylenol от боли. Если симптомы проходят быстро, дальнейшая помощь не требуется.
Профилактика
Многие люди обнаружили, что один или несколько из следующих продуктов вызвали их симптомы:
- Алкоголь
- кофеин
- Газированные напитки
- Молочные продукты (при непереносимости лактозы)
- Сушеные бобы, горох, бобовые, сушеные фрукты или ягоды
- Фрукты с мякотью или семенами
- Продукты, содержащие серу или сульфат
- Продукты с высоким содержанием клетчатки (включая цельнозерновые продукты)
- Горячие соусы и острая пища
- Мясо
- Орехи и хрустящие ореховые масла
- попкорн
- Продукты, содержащие сорбит (жевательная резинка и конфеты без сахара)
- Сырые овощи
- Сахар-рафинад
- Семена
Колит у собак — воспаление толстой кишки у собак
Обзор
Колит — это воспаление или раздражение толстой кишки или толстой кишки, и, как вы уже догадались, оно обычно вызывает диарею у наших пушистых друзей.
Колит может быть острым (имеется в виду, что он возникает внезапно) или хроническим (продолжаться несколько недель или дольше или рецидивировать). Есть несколько потенциальных причин колита.
Они включают в себя:
 Собаки с колитом часто имеют свежую, красную кровь и / или слизь в своем стуле.Они могут напрягаться, чтобы испражняться и ходить чаще, чем обычно. В некоторых случаях ваша собака может казаться запором и напрягаться без каких-либо испражнений. При остром колите ваша собака может не проявлять никаких других признаков заболевания, кроме диареи или напряжения для дефекации. При хроническом колите вы можете заметить плохой аппетит, потерю веса и общую летаргию.
Собаки с колитом часто имеют свежую, красную кровь и / или слизь в своем стуле.Они могут напрягаться, чтобы испражняться и ходить чаще, чем обычно. В некоторых случаях ваша собака может казаться запором и напрягаться без каких-либо испражнений. При остром колите ваша собака может не проявлять никаких других признаков заболевания, кроме диареи или напряжения для дефекации. При хроническом колите вы можете заметить плохой аппетит, потерю веса и общую летаргию.
Диагностика / лечение
Поскольку существует множество потенциальных причин колита, обязательно предоставьте ветеринару полную историю вашего питомца, включая:
- Симптомы
- История поездок
- Воздействие на других собак (например, ходьба в парк или собачий детский сад)
- Если ваш питомец бродит / имеет свободный, свободный доступ к вашему двору без присмотра
- Если вы поводите собаку, когда гуляете,
- Если ваша собака съела что-то, чего она не должна есть (как любимый праздник Украшение)
- Если ваша собака недавно попала в мусор или получила пищу для людей
- Если вы недавно изменили корм вашей собаки
Если ваш ветеринарный врач подозревает колит, они захотят определить причину.
Для этого они могут порекомендовать комбинацию следующих тестов:
- Химические тесты для оценки дисфункции почек, печени и поджелудочной железы, а также уровня сахара
- Полный анализ крови (CBC) для оценки на воспаление, инфекцию, анемию и другие заболевания, связанные с кровью
- Тесты на электролит, чтобы убедиться, что ваша собака не обезвожена и не страдает от электролитного дисбаланса
- Рентгенологическое исследование живота для поиска инородного материала и / или обструкции желудочно-кишечный тракт
- Ультразвук для визуализации желудочно-кишечного тракта и других основных органов брюшной полости
- Эндоскопия для оценки кишечного тракта
- Специальные тесты для исключения вирусных инфекций, такие как Парвовирус
- Тесты на поджелудочную железу для исключения или подтверждения панкреатита
- Фекальные тесты
- Специальные фекальные тесты, такие как тестирование культур и ПЦР
В зависимости от тяжести колит, ваша собака может быть госпитализирована, чтобы лучше контролировать ее диарею.В менее серьезных случаях ваш ветеринар может дать вам лекарства и инструкции о том, как ухаживать за вашим четвероногим другом в домашних условиях. Очень важно тщательно следовать инструкциям по лечению от ветеринара, чтобы уменьшить вероятность возникновения диареи.
Профилактика
Один из лучших способов сохранить здоровье вашего питомца — это наблюдать за тем, что он ест, не подвергать его воздействию паразитов, ежемесячно назначая ему профилактические меры и отправляя образцы фекалий вашему ветеринару.Кроме того, убедитесь, что ваша собака в курсе всех рекомендованных вакцин. Держать ее подальше от мусора и других незнакомых (если не вкусных) предметов, таких как еда для людей, и ограничивать ее контакт с потенциально больными собаками в общественных местах, таких как парк и пансионаты, также защитит ее от заболевания.
Если у вас есть какие-либо вопросы или проблемы, вы всегда должны посещать или звонить своему ветеринару — это ваш лучший ресурс для обеспечения здоровья и благополучия ваших питомцев.
.Псевдообструкция кишечника | NIDDK
Что такое кишечная псевдообструкция?
Псевдообструкция кишечника — это редкое заболевание, симптомы которого напоминают симптомы, вызванные закупоркой или непроходимостью кишечника, также называемой кишечником. Тем не менее, когда медицинский работник осматривает кишечник, закупорка отсутствует. Вместо этого симптомы связаны с нервными или мышечными проблемами, которые влияют на движение пищи, жидкости и воздуха через кишечник.
Кишечник является частью желудочно-кишечного тракта (ЖКТ) и включает тонкую кишку и толстую кишку.Тонкая кишка — это орган, где происходит наибольшее пищеварение. Тонкая кишка имеет размеры около 20 футов и включает в себя
- двенадцатиперстной кишки, первая часть тонкой кишки
- тощей кишки, средний отдел тонкой кишки
- подвздошной кишки, нижний конец тонкой кишки
Толстая кишка поглощает воду из стула и превращает ее из жидкости в твердую форму, которая выходит из организма при дефекации. Толстая кишка имеет размеры около 5 футов и включает в себя
- слепой кишки, первая часть толстой кишки, которая связана с подвздошной кишкой
- толстой кишки, часть толстой кишки от слепой кишки до прямой кишки
- прямая кишка, нижний конец толстой кишки, ведущей к анусу
Кто чаще страдает кишечной псевдообструкцией?
Это условие может возникнуть у людей любого возраста.Некоторые дети рождаются с врожденной кишечной псевдообструкцией, а у некоторых это заболевание развивается у взрослых. Кишечная псевдообструкция может быть острой, возникать внезапно и длиться недолго, или она может быть хронической или продолжительной.
Острая кишечная псевдообструкция, также называемая синдромом Огилви или острой кишечной непроходимостью, в основном поражает пожилых людей. В этом состоянии ободочная кишка расширяется или увеличивается после
г.- хирургия, такая как операции по открытию живота или замене бедра или колена
- травм, таких как перелом бедра
- болезней, таких как серьезные инфекции
Острая кишечная псевдообструкция может привести к серьезным осложнениям.Тем не менее, люди с этим заболеванием обычно поправляются.
Что вызывает псевдообструкцию кишечника?
Проблемы с нервами, мышцами или интерстициальными клетками Кахала вызывают псевдообструкцию кишечника. Интерстициальные клетки Кахала называются клетками «кардиостимулятора», потому что они определяют скорость кишечных сокращений. Эти клетки передают сообщения от нервов к мышцам.
Проблемы с нервами, мышцами или интерстициальными клетками Кахала препятствуют нормальным сокращениям кишечника и вызывают проблемы с движением пищи, жидкости и воздуха через кишечник.
Первичная или идиопатическая псевдообструкция кишечника — это кишечная псевдообструкция, которая возникает сама по себе. У некоторых людей с первичной кишечной псевдообструкцией, мутациями или изменениями в генах — признаках, передаваемых от родителя к ребенку, — возникает состояние. Тем не менее, медицинские работники обычно не заказывают генетическое тестирование кишечной псевдообструкции, так как они обычно не распознают генные мутации как причину.
Некоторые люди имеют дупликации или делеции генетического материала в гене FLNA .Исследователи полагают, что эти генетические изменения могут нарушать функцию белка, вызывая проблемы с нервными клетками в кишечнике. 1 В результате нервы не могут работать с кишечными мышцами, чтобы произвести нормальные сокращения, которые перемещают пищу, жидкость и воздух через пищеварительный тракт. Кроме того, эти генетические изменения могут объяснять некоторые другие признаки и симптомы, которые могут возникнуть при кишечной псевдообструкции, такие как симптомы мочевого пузыря и мышечная слабость.
Состояние, называемое митохондриальной нейрогастроинтестинальной энцефалопатией, может также вызывать первичную кишечную псевдообструкцию.У людей с этим заболеванием митохондрии — структуры в клетках, которые производят энергию — не функционируют нормально. Митохондриальная нейрогастроинтестинальная энцефалопатия также может вызывать другие симптомы, такие как проблемы с нервами в конечностях и изменения в головном мозге.
Вторичная кишечная псевдообструкция развивается как осложнение другого заболевания. Причины вторичной кишечной псевдообструкции включают
- абдоминальная или тазовая хирургия
- заболеваний, влияющих на мышцы и нервы, таких как красная волчанка, склеродермия и болезнь Паркинсона
- инфекций
- лекарств, таких как опиаты и антидепрессанты, которые воздействуют на мышцы и нервы
- облучение живота
- определенных видов рака, включая рак легких
Каковы симптомы кишечной псевдообструкции?
Симптомы кишечной псевдообструкции могут включать
- вздутие живота или вздутие живота, также называется вздутие живота
- боли в животе
- тошнота
- рвота
- запор
- понос
Со временем это состояние может стать причиной недоедания, чрезмерного роста бактерий в кишечнике и потери веса.Недоедание — это состояние, которое развивается, когда организм не получает нужного количества витаминов, минералов и других питательных веществ, необходимых для поддержания здоровья тканей и работы органов.
У некоторых людей возникают проблемы с пищеводом, желудком или мочевым пузырем.
Как диагностируется кишечная непроходимость?
Для диагностики псевдообструкции кишечника врач может предложить человеку обратиться к гастроэнтерологу — врачу, который специализируется на заболеваниях пищеварения.Медицинский работник проведет медицинский осмотр; взять полную историю болезни, исследования визуализации и биопсию; и выполнить анализы крови. Медицинский работник может заказать другие анализы для подтверждения диагноза. Медицинский работник также будет искать причину такого заболевания, как основное заболевание.
Псевдообструкцию кишечника бывает трудно диагностировать, особенно первичную кишечную псевдообструкцию. В результате правильный диагноз может занять много времени.
Физический экзамен
Физическое обследование — это одно из первых действий, которое медицинский работник может сделать для диагностики псевдообструкции кишечника.Во время медицинского осмотра медицинский работник обычно
- осматривает тело человека
- использует стетоскоп для прослушивания звуков тела
- ударов по конкретным участкам тела человека
История болезни
Медицинский работник попросит человека предоставить медицинскую и семейную историю, чтобы помочь диагностировать псевдообструкцию кишечника.
Исследования изображений
Медицинский работник может заказать следующие исследования изображений:
- Рентген брюшной полости. Рентгеновское излучение — это изображение, записанное на пленку или компьютер, которое техник делает с использованием излучения низкого уровня. Количество используемого излучения мало. Рентгеновский техник делает рентген в больнице или амбулаторном центре, а рентгенолог — врач, который специализируется на медицинской визуализации — интерпретирует изображения. Человеку не нужна анестезия. Человек будет лежать на столе или стоять во время рентгена. Техник устанавливает рентгеновский аппарат на брюшную полость. Человек задержит дыхание, пока техник делает снимок, чтобы изображение не было размытым.Техник может попросить человека изменить положение для дополнительных фотографий. Рентген брюшной полости покажет, связаны ли симптомы с кишечной закупоркой.
- Верхняя серия GI. Медицинский работник может приказать, чтобы верхняя серия GI посмотрела на тонкую кишку. Рентгеновский техник выполняет тест в больнице или амбулаторном центре, а рентгенолог интерпретирует изображения; врач может дать наркоз младенцам и детям. Человек не должен есть или пить за 8 часов до процедуры, если это возможно.Во время процедуры человек будет стоять или сидеть перед рентгеновским аппаратом и пить барий, меловую жидкость. Младенцы лежат на столе, и техник даст им барий через крошечную трубку в носу, которая попадает в желудок. Барий покрывает слизистую оболочку тонкой кишки, что делает признаки обструкции более отчетливыми на рентгеновских снимках.
Человек может испытывать вздутие живота и тошноту в течение короткого времени после теста. Жидкость от бария в желудочно-кишечном тракте приводит к тому, что у людей с псевдообструкцией кишечника стул становится белым или светлого цвета в течение нескольких дней или дольше.Медицинский работник даст человеку конкретные инструкции относительно приема пищи и питья после теста.
- Нижняя серия GI. Медицинский работник может заказать рентгенологическое исследование с более низким показателем GI для обследования толстой кишки. Рентгеновский техник выполняет тест в больнице или амбулаторном центре, а рентгенолог интерпретирует изображения. Человеку не нужна анестезия. Медицинский работник может предоставить письменные инструкции по подготовке кишечника, которые необходимо выполнить дома до обследования.Медицинский работник может попросить человека соблюдать прозрачную жидкую диету за 1-3 дня до процедуры. Человек может нуждаться в использовании слабительного или клизмы перед тестом. Слабительное — это лекарство, которое ослабляет стул и усиливает дефекацию. Клизма включает в себя промывку водой или слабительным средством в анус, используя специальную шприц-бутылку.
Для проведения теста человек будет лежать на столе, пока медицинский работник вставляет гибкую трубку в анус человека. Медицинский работник заполнит толстую кишку барием, чтобы на рентгеновских снимках более четко проявились признаки основных проблем.Тест может показать проблемы с толстой кишкой, которые вызывают симптомы человека.
Бариевая жидкость в желудочно-кишечном тракте приводит к тому, что у людей с псевдообструкцией кишечника стул становится белым или светлого цвета в течение нескольких дней или дольше. Клизмы и повторные движения кишечника могут вызвать анальную боль. Медицинский работник предоставит конкретные инструкции о еде и питье после теста.
- Компьютерная томография (КТ). КТ-сканеры используют комбинацию рентгеновских лучей и компьютерных технологий для создания изображений.Рентгеновский техник выполняет тест в больнице или амбулаторном центре, а рентгенолог интерпретирует изображения. Для компьютерной томографии врач может дать человеку раствор для питья и инъекцию специального красителя, называемого контрастным веществом. КТ требует, чтобы человек лежал на столе, который скользит в устройство в форме туннеля, где техник снимает рентгеновские снимки. КТ может показать как внутреннюю, так и внешнюю стенки кишечника. Медицинский работник может дать детям успокоительное, чтобы помочь им заснуть во время теста.
- Верхняя эндоскопия GI. Эта процедура включает в себя использование эндоскопа — небольшой гибкой трубки со светом — чтобы увидеть верхний отдел желудочно-кишечного тракта, который включает пищевод, желудок и двенадцатиперстную кишку. Гастроэнтеролог выполняет тест в больнице или амбулаторном центре. Гастроэнтеролог осторожно подает эндоскоп по пищеводу в желудок и двенадцатиперстную кишку. Небольшая камера, установленная на эндоскопе, передает видеоизображение на монитор, позволяя тщательно исследовать кишечную слизистую оболочку.Медицинский работник может дать человеку жидкое обезболивающее средство для полоскания или спрея обезболивающее на задней части его горла. Медицинский работник вводит внутривенную (в / в) иглу в вену на руке для введения седативного эффекта. Седативные средства помогают пациентам оставаться расслабленными и удобными. Этот тест может показать блокировки или другие состояния в верхней тонкой кишке. Гастроэнтеролог может получить биопсию слизистой оболочки тонкой кишки во время эндоскопии верхней части желудочно-кишечного тракта.
Биопсия
Гастроэнтеролог может получить биопсию кишечной стенки во время эндоскопии или во время операции, если у человека есть операция по поводу псевдообструкции кишечника и причина неизвестна.Если медицинский работник должен исследовать нервы в стенке кишечника, необходима более глубокая биопсия, которую гастроэнтеролог обычно может получить только во время операции.
Биопсия — это процедура, которая включает в себя взятие части ткани кишечной стенки для исследования под микроскопом. Медицинский работник выполняет биопсию в больнице и использует легкую седацию и местную анестезию; поставщик медицинских услуг использует общий наркоз при выполнении биопсии во время операции.Патолог — врач, который специализируется на диагностике заболеваний, — исследует кишечную ткань в лаборатории. Диагностика проблем в нервных путях кишечной ткани требует специальных методов, которые широко не доступны.
Медицинский работник может также использовать биопсию, полученную во время эндоскопии, чтобы исключить целиакию. Целиакия — это аутоиммунное заболевание, при котором люди не могут переносить глютен, потому что оно повреждает слизистую оболочку их тонкой кишки и препятствует всасыванию питательных веществ.Глютен — это белок, содержащийся в пшенице, ржи и ячмене, а также в таких продуктах, как витаминные и питательные добавки, бальзамы для губ и некоторые лекарства.
Анализы крови
Анализ крови включает взятие крови в офисе поставщика медицинских услуг или в коммерческом учреждении и отправку образца в лабораторию для анализа. Анализ крови может показать наличие других заболеваний или состояний, которые могут вызывать симптомы у человека. Анализ крови также может показать уровень необходимых витаминов и минералов, чтобы помочь выявить недоедание.
Манометрия
Манометрия — это тест, который измеряет мышечное давление и движения в желудочно-кишечном тракте, например, насколько гладкие мышцы живота и тонкой кишки сокращаются и расслабляются. Гастроэнтеролог выполняет тест в больнице или амбулаторном центре. Когда человек находится в состоянии седации, медицинский работник помещает тонкую трубку или трубку с манометрией в желудок и опускает ее в тонкую кишку. Гастроэнтеролог может использовать эндоскоп для установки этой трубки.Медицинский работник перенесет человека в комнату для манометрии и подключит трубку для манометрии к компьютеру. Когда человек просыпается от седации, компьютер записывает давление в кишечнике, когда он голодает и после того, как человек съел еду. Манометрия может подтвердить диагноз кишечной псевдообструкции и показать степень состояния.
Тесты на опорожнение желудка
Тесты опорожнения желудка могут показать, вызывает ли расстройство, называемое гастропарез, симптомы у человека.Люди с гастропарезом, который в буквальном смысле относится к парализованному желудку, сильно задерживают опорожнение желудка или задерживают перемещение пищи из желудка в тонкую кишку. У некоторых пациентов с псевдообструкцией кишечника также наблюдается гастропарез.
Типы тестов опорожнения желудка включают в себя следующее:
- Сцинтиграфия с опорожнением желудка. Этот тест включает употребление мягкой пищи, такой как яйца или заменитель яйца, которая содержит небольшое количество радиоактивного материала.Специально обученный техник выполняет тест в радиологическом центре или больнице, а рентгенолог интерпретирует результаты; человеку не нужна анестезия. Внешняя камера сканирует живот, чтобы показать, где находится радиоактивный материал. Затем рентгенолог может измерить скорость опорожнения желудка через 1, 2, 3 и 4 часа после еды. Нормальные значения зависят от состава еды. Если во время некоторых приемов пищи в течение 4 часов в желудке по-прежнему остается более 10 процентов пищи, врач подтверждает диагноз гастропареза.Получение сканов в течение 4 часов после еды обязательно. Когда техник получает сканы только через 1-2 часа после еды, результаты часто ненадежны.
- Тест на дыхание. В этом тесте человек ест еду, содержащую небольшое количество нерадиоактивного материала. Затем поставщик медицинских услуг берет образцы дыхания в течение нескольких часов, чтобы измерить количество нерадиоактивного материала в выдыхаемом дыхании. Результаты позволяют поставщику медицинских услуг рассчитать скорость опорожнения желудка.
- SmartPill. SmartPill — это небольшое электронное устройство в форме капсул. Тест SmartPill доступен в специализированных амбулаторных центрах. Человек проглатывает устройство, чтобы оно могло перемещаться по всему пищеварительному тракту и отправлять информацию на приемник размером с сотовый телефон, надетый вокруг талии или шеи человека. Записанная информация содержит подробности о том, как быстро пища проходит через каждую часть пищеварительного тракта.
Как лечится кишечная псевдообструкция?
Медицинский работник будет лечить кишечную псевдообструкцию с помощью нутриционной поддержки, лекарств и, в некоторых случаях, декомпрессии.Редко человеку понадобится операция. Если болезнь, лекарство или и то, и другое вызывают псевдообструкцию кишечника, поставщик медицинских услуг будет лечить основное заболевание, прекращать прием лекарств или выполнять оба действия.
Nutritional Support
Люди с псевдообструкцией кишечника часто нуждаются в питательной поддержке для предотвращения недоедания и потери веса. Энтеральное питание обеспечивает жидкую пищу через питательную трубку, вставленную через нос в желудок или помещенную непосредственно в желудок или тонкую кишку.Медицинский работник вставляет трубку для кормления, иногда используя рентген или эндоскопию для руководства, и учит человека, как ухаживать за трубкой после возвращения домой. Энтеральное питание достаточно для большинства людей с псевдообструкцией кишечника. В тяжелом случае человеку может потребоваться внутривенное кормление, также называемое парентеральным питанием, которое обеспечивает жидкую пищу через трубку, помещенную в вену.
Энтеральное питание возможно потому, что слизистая оболочка кишечника нормальна у большинства людей с псевдообструкцией кишечника.Энтеральное питание предпочтительнее, чем парентеральное, потому что риск осложнений значительно ниже.
Лекарства
Медицинский работник назначает лекарства для лечения различных симптомов и осложнений псевдообструкции кишечника, такие как
- антибиотиков для лечения бактериальных инфекций
- обезболивающие препараты, которые следует использовать с осторожностью, если вообще, потому что большинство обезболивающих препаратов задерживают кишечный транзит
- лекарств для сокращения мышц кишечника
- лекарств от тошноты
- противодиарейных препаратов
- слабительных
Декомпрессия
Человек с острой псевдообструкцией толстой кишки и сильно увеличенной толстой кишкой, который не реагирует на лекарства, может нуждаться в процедуре, называемой декомпрессией, для удаления газа из толстой кишки.Гастроэнтеролог может выполнить процедуру в больнице или амбулаторном центре. Гастроэнтеролог может выбрать декомпрессию толстой кишки с помощью колоноскопии. Во время колоноскопии гастроэнтеролог вводит гибкую трубку в толстую кишку через задний проход. Медицинский работник дает человеку легкое успокоительное и, возможно, обезболивающее, чтобы расслабиться. Если человеку требуется длительная декомпрессия, гастроэнтеролог также может декомпрессировать толстую кишку через хирургическое отверстие в слепой кишке.В этом случае медицинский работник дает человеку местную анестезию.
Хирургия
В тяжелых случаях псевдообструкции кишечника человеку может потребоваться операция по удалению части кишечника. Однако хирургическое вмешательство следует проводить редко, если оно вообще происходит, поскольку псевдообструкция кишечника является генерализованным заболеванием, которое обычно поражает весь кишечник. Удаление части кишечника не может вылечить болезнь.
Хирург — врач, который специализируется на хирургии — будет выполнять операцию в больнице; человеку понадобится общая анестезия.Несколько узкоспециализированных лечебных центров предлагают трансплантацию тонкой кишки. Медицинский работник может порекомендовать трансплантацию тонкой кишки, если все другие методы лечения не помогли.
Питание, диета и питание
Исследователи не обнаружили, что еда, диета и питание играют роль в возникновении или предотвращении кишечной псевдообструкции. Соблюдение специальных диет обычно не помогает улучшить расстройство. Однако частое употребление небольших порций с пюре или жидкостью может облегчить пищеварение.Витамины и микроэлементы могут помочь человеку, который недоедает.
Клинические испытания
Национальный институт диабета, болезней органов пищеварения и почек (NIDDK) и другие компоненты Национального института здоровья (NIH) проводят и поддерживают исследования многих заболеваний и состояний.
Что такое клинические испытания и подходят ли они вам?
Клинические испытания являются частью клинических исследований и лежат в основе всех достижений медицины. Клинические испытания смотрят на новые способы предотвращения, выявления или лечения заболеваний.Исследователи также используют клинические испытания для изучения других аспектов медицинской помощи, таких как улучшение качества жизни людей с хроническими заболеваниями. Узнайте, подходят ли вам клинические испытания.
Какие клинические испытания открыты?
Клинические испытания, которые в настоящее время открыты и проходят набор, можно посмотреть на www.ClinicalTrials.gov.
Отзывы
[1] Псевдообструкция кишечника. Веб-сайт Национальной медицинской библиотеки США. www.ghr.nlm.nih.gov. Обновлено октября 2010 года.По состоянию на 17 июня 2013 г.
,Признаки язвенного колита (UC)
Что такое язвенный колит (UC)?
Язвенный колит (ЯК) — одна из двух основных форм воспалительного заболевания кишечника (ВЗК). Другая болезнь Крона. Язвенный колит является довольно распространенным заболеванием: считается, что примерно в США страдают около 907 000 человек.
Термин колит относится конкретно к воспалению в толстой кишке или толстой кишке. При ЯК воспаление, возникающее в толстой кишке и / или прямой кишке, вызывает развитие мелких язв на слизистой оболочке пораженного участка, которые могут кровоточить и вызывать гной.Со временем воспаление может привести к необратимому повреждению слизистой (вверху) и подслизистой (второй) слоев кишечной ткани, которые выстилают колоректальную область. Это приводит к различным кишечным симптомам, включая диарею и судороги. Кроме того, UC может также привести к проблемам в других системах организма, либо как прямой результат дисфункции кишечника, либо из-за более распространенных эффектов воспаления.
Язвенный колит — это пожизненное (хроническое) состояние , которое требует регулярной медицинской помощи.После постановки диагноза человеку может потребоваться адаптировать свой образ жизни к своим потребностям в лечении, которые будут варьироваться в зависимости от ряда факторов, включая возраст человека, серьезность его состояния и любые другие медицинские состояния, которые у него могут быть.
Симптомы
У человека, страдающего язвенным колитом, могут наблюдаться самые разные симптомы различной степени тяжести, в том числе:
Кишечные симптомы
Симптомы, которые непосредственно связаны со здоровьем кишечника, такие как:
- Диарея; возможно, с кровью, слизью или гноем
- Ректальная боль
- Боль в животе и спазмы
- Срочность для дефекации
Симптомы, связанные с общим уровнем здоровья человека и / или симптомами, которые влияют на другие области тела.Возможные внекишечные проявления UC могут включать:
- Принудительная потеря веса
- Потеря аппетита
- Усталость
- Недоедание
- Воспаление, затрагивающее глаза, кожу или суставы
Если вы считаете, что у вас или у вашего близкого есть признаки язвенного колита или иным образом нездоровы, вы можете в любое время получить бесплатную оценку симптомов, загрузив приложение Ada.
подтипов язвенного колита
UC почти всегда начинается в прямой кишке и непрерывно распространяется вверх по кишечнику.Объем симптомов зависит от того, в какой отдел толстой кишки попадает воспаление. По этой причине UC можно разделить на следующие подтипы:
Проктит
Этот тип UC влияет только на прямую кишку. Это самых мягких типов UC типа , так как само двоеточие, как правило, может функционировать как обычно. Симптомы обычно напрямую связаны с дефекацией, включая диарею, тенезмы (ощущение срочности без дефекации) или, в некоторых случаях, запоры. Большинство людей с проктитом передают кровь или окрашенную кровью слизь из прямой кишки.
Проктосигмоидит
Воспаление возникает как в прямой кишке, так и в сигмовидной кишке — последней части толстой кишки, которая примыкает к прямой кишке. Симптомы похожи на симптомы проктита, хотя запоры гораздо реже. Дальнейшие осложнения со стороны здоровья значительно реже развиваются из-за проктосигмоидита по сравнению со случаями, когда поражается большая область кишечника.
Дистальный колит
Также известный как левосторонний колит, дистальный колит поражает левую часть толстой кишки, сигмовидную кишку и прямую кишку.Это наиболее распространенная форма ЯК, и последние подходы к лечению были сосредоточены на разработке лекарств, предназначенных для дистальной части колоректальной области. Дистальный колит может вызвать боль на левой стороне живота , а также симптомы, перечисленные выше.
Панколит
Также известный как тотальный колит или универсальный колит, панколит поражает всю колоректальную область. Симптомы могут включать сильные боли в животе и спазмы, а также частые эпизоды диареи, часто сопровождающиеся кровью, слизью и гноем.Лихорадка, потеря веса и другие системные осложнения здоровья также могут присутствовать, поскольку панколит может повлиять на способность толстой кишки принимать питательные вещества, ставя под угрозу общее состояние здоровья человека.
Обширный колит
Это форма UC, при которой поражается большая часть толстой кишки, но не вся толстая кишка; часть толстой кишки, непосредственно прилегающая к тонкой кишке, не поражена. Симптомы, лечение и перспективы обширного колита почти идентичны таковым при панколите.
Молниеносный колит (редко)
UC также можно классифицировать по степени тяжести, при этом молниеносный колит является одной из самых редких и тяжелых форм. Молниеносный колит обычно поражает людей, у которых уже диагностирована другая, менее тяжелая форма ЯК. Симптомы включают сильную боль и спазмы, интенсивные и длительные эпизоды диареи и кровотечения.
Немедленная медицинская помощь необходима, если возникает молниеносный колит , так как опасные для жизни осложнения, такие как токсический мегаколон, могут возникнуть, если его не лечить.
Симптомы: вспышки
Не все будут испытывать все возможные симптомы UC. Люди с язвенным колитом часто обнаруживают, что их симптомы изменяются с течением времени , и что они испытывают периоды:
- Вспышки, , в которых воспаление активно, новые повреждения происходят в кишечной ткани, и человек испытывает дополнительные симптомы или ухудшение симптомов.
- Ремиссия, , при которой воспаление неактивно, кишечная ткань начинает заживать, а симптомы могут отсутствовать или быть достаточно слабыми, чтобы не мешать повседневной рутине.
Вспышки могут произойти, несмотря на лечение UC. Симптомы обострения разнятся у разных людей, в зависимости от таких факторов, как тип и тяжесть ЯК, а также от того, как человек определяет период ремиссии.
Частые или длительные вспышки ЯК могут увеличить вероятность развития связанных с этим осложнений здоровья. Людям, находящимся в состоянии ремиссии, обычно рекомендуется обратиться к своему лечащему врачу, если они подозревают начало вспышки, чтобы можно было разработать конкретный план лечения.
При серьезных вспышках могут возникнуть следующие дополнительные симптомы:
- Одышка
- Быстрое или нерегулярное сердцебиение
- Высокая температура
Эти симптомы требуют немедленной медицинской оценки.
Причины
Подразумевается, чтоUC является результатом неуместного иммунного ответа, хотя точная причина этого ответа не до конца понятна и, вероятно, будет варьироваться у разных людей. Факторы, которые могут быть вовлечены, включают:
- Генетическая предрасположенность. Язвенный колит чаще встречается у людей с больными родителями или братьями и сестрами.
- Экологические триггеры. Обнаружено, что такие факторы, как неблагоприятные реакции на диету и / или лекарства, стресс и жизнь в неблагополучных социально-экономических условиях, способствуют возникновению ЯК.
- Инфекции. Бактериальные инфекции, такие как сальмонелла и шигелла, могут вызывать ненормальный иммунный ответ у некоторых генетически предрасположенных людей, вызывая неадекватную атаку иммунной системы на слизистую оболочку пищеварительного тракта.
Факторы риска
UC может поражать людей любого возраста, но обычно это проявляется во взрослом возрасте, с пиками в молодом возрасте в возрасте от 15 до 30 лет и у пожилых людей в возрасте от 50 до 70 лет. Факторы риска развития UC включают :
- Бытие кавказского происхождения; некоторые исследования показывают, что евреи ашкенази особенно подвержены риску
- Наличие ближайших родственников с условием
- Проживание в промышленно развитой стране в городской местности с высокой концентрацией людей
Хотя некоторые виды инфекционных бактерий могут иногда вызывать вспышку UC, сам UC не является инфекционным заболеванием. Оно не может передаваться от одного человека другому через телесный контакт.
Дополнительные факторы риска включают в себя:
Отсутствие аппендэктомии (операция по удалению аппендикса). Установлено, что диагноз UC несколько реже встречается у людей, у которых ранее был удален аппендикс из-за воспаления живота, но аппендэктомия не излечит UC, который уже присутствует. Кроме того, оно не считается профилактической мерой, поскольку взаимосвязь между процедурой и условием еще недостаточно изучена.
Не употреблять табачные изделия. Считается, что никотин, компонент табака, обладает иммунодепрессивным эффектом, который, по-видимому, снижает вероятность возникновения аутоиммунной избыточной реакции, которая ускоряет образование ЯК.
Тем не менее, с использованием табачных изделий не считается соответствующей профилактической мерой против ЯК и никогда не рекомендуется с медицинской точки зрения. Это связано со многими другими осложнениями здоровья, которые могут ускориться или усугубиться курением, включая болезнь Крона, другую основную форму ВЗК.
Диагноз
Для многих людей присутствие крови или гноя в их испражнениях — важный предупреждающий признак возможного UC. Рекомендуется незамедлительно обратиться к врачу, если это произойдет, чтобы обеспечить раннюю диагностику при наличии ЯК и начать лечение до того, как симптомы ухудшатся или увеличатся.
При подозрении на ОК, врач рассмотрит историю болезни человека, включая предыдущие эпизоды пищеварительного дискомфорта, их образ жизни, в том числе факторы питания и окружающей среды, а также наличие у них членов семьи, страдающих ОК.
Первоначальная консультация также будет включать медицинский осмотр. Врач будет искать признаки осложнений со здоровьем, связанных с ЯК, , таких как недоедание (в результате мальабсорбции), бледный цвет лица (анемия), болезненность живота и красные, зудящие глаза (увеит).
Чтобы поставить окончательный диагноз UC, важно, чтобы врач исключил другие возможные причины появления симптомов. Другие состояния, которые могут быть связаны с ректальным кровотечением или диареей, включают:
- Болезнь Крона, другая основная форма воспалительного заболевания кишечника (ВЗК)
- Другие формы колита, такие как ишемический колит (вызванный потерей кровоснабжения части толстой кишки) и инфекционный колит (когда бактерии вызывают раздражение в толстой кишке)
- Непереносимость лактозы (возникает, когда человек не может переваривать пищу, содержащую лактозу, которая может вызвать раздражение толстой кишки)
- Геморрой (опухшие вены в прямой кишке)
- Синдром раздраженного кишечника (СРК)
- Колоректальный рак
Диагностические тесты обычно назначаются , чтобы исключить другие возможные причины симптомов человека, подтвердить диагноз UC, если таковой имеется, и установить тип и серьезность состояния.
Диагностические тесты для UC включают в себя:
Образец стула
Это делается для выявления наличия бактерий, которые могут помочь исключить другие инфекционные причины симптомов, таких как гастроэнтерит.
Анализы крови
Врач обычно выполняет некоторые стандартные анализы крови, а также некоторые более специализированные анализы крови, называемые тестами на антитела или биомаркерами. Стандартные тесты, включая общий анализ крови (CBC) человека для выявления анемии и / или инфекции, а также функции печени, уровня электролитов и минералов, так как на них также могут влиять диарея и мальабсорбция.
Анализы крови на антитела иногда полезны для различения ЯК и болезни Крона. Они исследуют белки, называемые антителами, вырабатываемыми иммунной системой, которые могут указывать на наличие определенных заболеваний.
Подробнее о результатах анализа крови »
Рентгенография
Методы визуализации могут включать в себя:
- Рентген. В дополнение к КТ или МРТ, на начальном этапе может быть проведено регулярное рентгеновское исследование для выявления признаков воспаления / утолщения в стенке кишечника.
- Компьютерная томография (КТ). КТ брюшной полости — это основной тип визуализации, используемый для исследования ВЗК.
- Магнитно-резонансная томография (МРТ) сканирование. Идеально подходит для людей, которые хотят избежать ионизирующего излучения, связанного с КТ-сканированием и традиционным рентгеновским излучением, например, беременных женщин и тех, кто проходит другие виды лечения, связанные с облучением, такие как лучевая терапия при раке.
Подробнее о прохождении КТ-сканирования »
Эндоскопия и биопсия
Эндоскопия — это процедура, которая обычно включает в себя введение в тело тонкой гибкой трубки, называемой эндоскопом, для исследования области желудочно-кишечного тракта.Биопсия (образец ткани, взятый из пораженного участка для лабораторного анализа) может быть взята одновременно. Конкретные виды эндоскопии, которые могут быть использованы при диагностике ЯК:
- Сигмоидоскопия. Для изучения прямой кишки и конечной части толстой кишки с помощью короткого эндоскопа при подозрении на проктит или проктосигмоидит.
- Колоноскопия. Осмотреть всю длину толстой кишки, при подозрении на дистальный колит или панколит.
- Капсульная эндоскопия (CCE). Новая методика, которая иногда может быть использована для диагностики воспалительных заболеваний кишечника, которая включает в себя проглатывание небольшой капсулы с камерой, которая проходит через весь желудочно-кишечный тракт. Его обнаружение воспаления не считается столь же обширным, как традиционные методы, и невозможно сделать биопсию с использованием CCE.
Подробнее о подготовке к колоноскопии »
Лечение и управление
Язвенный колит — это пожизненное (хроническое) заболевание, и лечение направлено на облегчение симптомов во время обострений и увеличение или продление периодов ремиссии. Несмотря на то, что нет никакого лечения для UC, при соответствующем лечении и ведении часто человек с UC может испытывать периоды ремиссии, длящиеся годы или десятилетия, и жить полноценной, активной жизнью. Во время ремиссии симптомы у человека обычно отсутствуют или слабо выражены и легко поддаются лечению. Лечение для UC может включать в себя:
Аминосалицилаты (5-ASA)
Аминосалицилаты (также называемые 5-АСК) — это противовоспалительных препаратов, которые назначаются в качестве первой линии лечения для ЯК.Они подходят в случаях легкого или умеренного ЯК и могут быть приняты в долгосрочной перспективе, чтобы сохранить ремиссию или кратковременно, чтобы успокоить вспышки. Доза и способ введения зависят от тяжести заболевания.
Кортикостероидные препараты
Кортикостероидные препараты являются более мощным противовоспалительным препаратом, чем аминосалицилаты, и их можно использовать для лечения обострений в тех случаях, когда аминосалицилаты не успокаивают симптомы самостоятельно. Кортикостероиды подходят для кратковременного применения и являются обычно назначаемым лечением от обострений.Длительное использование кортикостероидов связано с проблемными побочными эффектами, включая остеопороз, увеличение веса и развитие других желудочно-кишечных расстройств.
Иммунодепрессанты
Эти лекарства работают за счет снижения активности иммунной системы. Таким образом, они могут помочь уменьшить воспаление кишечника у людей с ВЗК. Они используются для лечения легких или умеренных обострений (часто для внутривенного введения под наблюдением больницы) и для поддержания ремиссии у людей, симптомы которых не реагируют на другие лекарства.
Биопрепараты
Биологические методы лечения обычно назначаются в тех случаях, когда другие методы лечения не работают, а не в качестве лечения первой линии. Они представляют собой тип иммунодепрессанта, в котором используют природные вещества, такие как антитела и ферменты, для подавления эффектов ЯК.
Наиболее часто назначаемыми биологическими препаратами, используемыми для лечения ЯК, являются Инфликсимаб и Адалимумаб. Они подходят как для взрослых, так и для детей с умеренным и тяжелым ЯК.Их также называют лекарствами против TNF, потому что они ингибируют белок, который называется TNF-альфа, который содержится в крови каждого человека в ответ на инфекцию.
Хирургия
В тех случаях, когда лекарства не облегчают симптомы ЯК, или в случаях, когда качество жизни человека серьезно ухудшается из-за его состояния, может быть рекомендована операция по удалению всей толстой кишки навсегда, с процедурой, называемой полной колэктомией. Проводится в качестве стационарной процедуры под общим наркозом колоректальным хирургом.Это может быть выполнено с использованием открытой хирургии или лапароскопической (минимально инвазивной) хирургии.
Удаление толстой кишки требует установки альтернативного механизма для отходов, чтобы покинуть тело. Это может включать в себя:
Илеостома
Тонкая кишка будет перенаправлена таким образом, чтобы ее содержимое выходило из тела через отверстие в животе, называемое стома. Можно прикрепить мешок с колостомой к отверстию для сбора телесных отходов. Илеостомы могут быть либо временными (в этом случае илеоанальный мешок в конечном итоге будет создан во время последующей операции), либо постоянными.
Илео-анальный мешочек
Также известный как J-пакет, это включает в себя создание пакета внутри тела из ткани тонкой кишки. Мешочек соединяется с задним проходом и заменяет толстую кишку, позволяя отходам проходить, как обычно.
Как сама колэктомия, так и жизнь в дальнейшем ставят перед человеком задачи, к которым он должен адаптироваться. Поэтому некоторые люди могут предпочесть управлять своим UC нехирургическим лечением.
Жизнь с UC
Люди, живущие с UC, могут найти это полезным для:
- Установить хорошие отношения со своей командой медицинского обслуживания
- Пусть их близкие и коллеги узнают столько, сколько необходимо об их состоянии, чтобы подготовиться к временам, когда они выведены из строя или недоступны из-за вспышки
- Получите консультацию или терапию для лечения любой тревоги и стресса, вызванного UC
- Обеспечить доступ к достаточным запасам лекарств в любое время.
- Узнайте расположение ближайших туалетов во всех местах, которые они посетят в течение дня.
Диета
Не существует рекомендуемой диеты для людей с ЯК.Тем не менее, люди могут обнаружить, что определенные продукты вызывают симптомы ЯК.
Многие люди с UC считают это полезным для:
- Избегайте веществ, вызывающих испражнения , таких как специи, кофеин, алкоголь и слабительные фрукты
- Эксперимент с продуктами с низким содержанием остатков, , такими как приготовленные, очищенные овощи, белый хлеб и постное мясо (это может уменьшить размер и частоту испражнений)
- Пейте много жидкости , чтобы избежать обезвоживания, которое часто вызывается диареей
- Вести дневник питания для записи продуктов, которые могли вызвать неблагоприятную пищеварительную реакцию
- Принимайте пищевые добавки , такие как витамины и минералы, чтобы заменить потерянные из-за диареи и / или мальабсорбции
- Ешьте несколько маленьких приемов пищи в день, , в отличие от нескольких больших, чтобы избежать чрезмерного давления на желудочно-кишечную систему
Рекомендуется обсудить диету с врачом во время первоначальной консультации о ЯК и еще раз, прежде чем вносить в нее существенные изменения.Врач сможет проконсультировать по наиболее разумному плану диеты для профиля и состояния человека с учетом плана лечения.
Осложнения язвенного колита
В дополнение к появлению симптомов язвенного колита, люди с ЯК предрасположены к развитию ряда дополнительных осложнений со здоровьем. Однако, поставив диагноз и начав своевременно лечить UC , можно снизить вероятность развития каких-либо осложнений. Возможные осложнения UC включают в себя:
- Фистула. Неправильный проход между кишечником и окружающими структурами.
- Желудочно-кишечная перфорация. Опасное для жизни осложнение, при котором в стенке желудочно-кишечного тракта развивается отверстие. Самый ранний признак этого обычно — сильная боль, которая ухудшается с движением. ,
- Стриктура. Сужение части толстой кишки или прямой кишки. Операция может быть необходима для удаления пораженной части толстой кишки.
- Токсичный мегаколон. Редкое осложнение, при котором ободочная кишка расширяется и расширяется, часто из-за бактериальной инфекции. Это может привести к разрыву толстой кишки.
- Колоректальный рак (СС). Люди с UC подвергаются более высокому риску заражения CC. Рекомендуется регулярно проходить скрининг.
- Остеопороз. Заболевание скелета, при котором структура костей становится пористой.
- Артрит. Воспаление и укрепление суставов.Это часто происходит вместе со вспышками.
- Анемия. Дефицит здоровых эритроцитов, который может привести к бледности кожи и усталости.
- Кожные расстройства. Несколько дерматологических проблем связаны с ЯК. Они имеют тенденцию ухудшаться во время вспышки и улучшаться, когда UC находится под контролем.
- Проблемы с глазами. Люди с UC подвергаются повышенному риску проблем со зрением, включая увеит.
- Первичный склерозирующий холангит (заболевание печени). Редкая, хроническая форма заболевания печени, часто обнаруживаемая в обычных анализах крови.
Подробнее об остеопорозе »
Подробнее об анемии »
Узнайте больше о Uveitis »
Часто задаваемые вопросы о язвенном колите
В: Каковы различия между язвенным колитом и болезнью Крона?
A: Язвенный колит имеет несколько важных характеристик, связанных с болезнью Крона. Они оба являются формами воспалительного заболевания кишечника (IBD) и являются хроническими (долговременными) состояниями, которые включают воспаление кишечника.Однако язвенный колит поражает только толстую кишку, тогда как болезнь Крона может поражать любую часть желудочно-кишечного тракта.
Два состояния могут различаться по своим симптомам. Люди с болезнью Крона, как правило, производят объемные испражнения, содержащие непереваренные жиры, тогда как образцы стула от людей с язвенным колитом с большей вероятностью содержат кровь. Тенезмы и ректальная боль более характерны для язвенного колита, тогда как фистулы и потеря веса чаще встречаются в случаях болезни Крона.Если вы считаете, что у вас или у вашего близкого человека могут быть симптомы одного из этих состояний, вы можете получить бесплатную оценку симптомов, загрузив приложение Ada.
В: Влияет ли язвенный колит на беременность?
A: У людей с ЯК может быть несложное зачатие, беременность и здоровый ребенок. Тем не менее, врачи рекомендуют забеременеть в то время, когда ни один из партнеров не испытывает вспышку ЯК. Проблемы, связанные с зачатием во время вспышки UC, могут включать:
- увеличил вероятность наличия активного ЯК во время беременности , по сравнению с женщинами, которые забеременели в период ремиссии
- В свою очередь, у тех, кто страдает от вспышек ЯК во время беременности, существует повышенных рисков осложнений беременности , таких как преждевременные роды или низкая масса тела при рождении, и неблагоприятных исходов беременности, таких как выкидыш
Тем не менее, можно забеременеть во время вспышки и / или испытать вспышку во время беременности и при этом родить здорового ребенка.Многие лекарства для ЯК можно безопасно принимать во время беременности и кормления грудью. Врач-специалист порекомендует правильное ведение ЯК во время беременности.
Узнайте больше о осложнениях беременности »
,