Питание при пролапсе слизистой желудка. Трансхиатальный пролапс что это такое
Пролапс слизистой желудка в пищевод представляет собой патологию, вследствие которой слизистая оболочка желудка, собираясь в складку, смещается в пищевод.
Пролапс слизистой часто сочетается с грыжей пищеводного отверстия в диафрагме, с ней его часто отождествляют, но эти понятия не равнозначны. Часто в отсутствие грыжи диафрагмального отверстия заболевание не диагностируется вовсе, так как может не иметь клинических проявлений. В других случаях патология сопровождается симптоматикой в виде изжоги, отрыжки и др.
Пролапс слизистой желудка в пищевод – частичная инвагинация части передней стенки желудка в пищевод
Причины
К факторам, которые приводят к развитию гастроэзофагеального пролапса относятся:
- Отягощенная наследственность (наличие подобного заболевания у кровных родственников).
- Врожденное состояние, связанное с коротким пищеводом.
- Укорочение пищевода, связанное с гастроэзофагеальной рефлюксной болезнью (ГЭРБ), рефлюкс-эзофагитом, вследствие изменения слизистой пищевода.
- Сопутствующая патология желудочно-кишечного тракта, сопровождающаяся такими проявлениями, как отрыжка, рвота, метеоризм, запоры. Также имеет значение, например, увеличение печени или наличие асцита или холецистита.
- Избыточный вес, ношение тугой одежды ─ указанное приводит к повышению внутрибрюшного давления и нарушениям в работе нижнепищеводного сфинктера. Также возрастает вероятность развития такого состояния у женщин во время беременности.
- Повышенная физическая нагрузка, поднятие тяжестей, длительное пребывание в наклоне также приводит к значительным колебаниям внутрибрюшного давления.
- Наличие синдрома дисплазии соединительной ткани, при котором наблюдаются в том числе, нарушения работы сфинктеров и связочного аппарата. В основном, это наследственная патология той или иной степени выраженности, но может появляться уже в пожилом возрасте, как процесс старения организма.
- Дискинезии органов пищеварительной системы ─ нарушения моторики.
Формы и клиническая картина
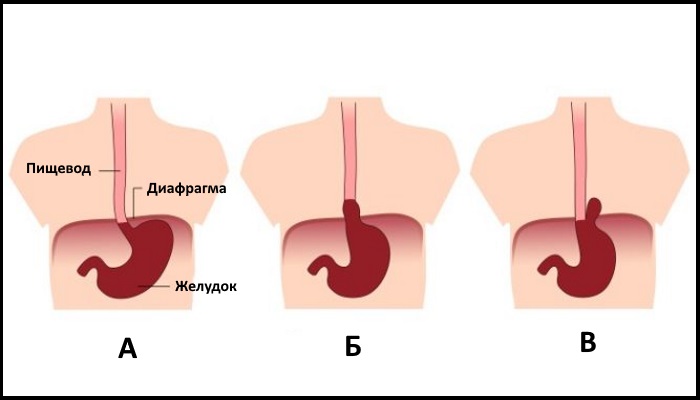
А – норма; Б – скользящая грыжа; В – параэзофагеальная грыжа
Гастроэзофагеальный пролапс может быть:
- Скользящим. При этой форме пролапса происходит выпадение брюшного отдела пищевода и ближнего к нему отдела желудка. При этом органы могут вновь чрез какое-то время занимать нормальное положение.
- Параэзофагеальным ─ когда вверх перемещается только слизистая желудка, пищевод при этом не затрагивается.
- Смешанным ─ когда имеют место и тот, и другой механизм развития пролапса.
Проявления гастроэзофагеального пролапса могут полностью отсутствовать или быть очень заметными. Признаками пролапса слизистой желудка в пищевод может оказаться:
- Боль, которая возникает во время приема пищи или при нагрузке, обычно имеющая резкое начало и окончание, когда слизистая желудка занимает свое нормальное положение. По характеру может быть режущей, колющей, а также схваткообразной.
- Тошнота и рвота, появляющаяся на пике боли.
Изжога и отрыжка не являются симптомами пролапса как такого, они говорят о сопутствующей патологии в виде гастроэзофагеальной рефлюксной болезни, наличие которой вместе с пролапсом не является редкостью.
Диагностика
Диагностику гастроэзофагеального пролапса пров
Транскардиальный пролапс слизистой желудка что это — gastris.ru
Пролапс слизистой желудка в пищевод представляет собой патологию, вследствие которой слизистая оболочка желудка, собираясь в складку, смещается в пищевод.
Пролапс слизистой желудка в пищевод – частичная инвагинация части передней стенки желудка в пищевод
Причины
К факторам, которые приводят к развитию гастроэзофагеального пролапса относятся:
- Отягощенная наследственность (наличие подобного заболевания у кровных родственников).
- Врожденное состояние, связанное с коротким пищеводом.
- Укорочение пищевода, связанное с гастроэзофагеальной рефлюксной болезнью (ГЭРБ), рефлюкс-эзофагитом, вследствие изменения слизистой пищевода.
- Сопутствующая патология желудочно-кишечного тракта, сопровождающаяся такими проявлениями, как отрыжка, рвота, метеоризм, запоры. Также имеет значение, например, увеличение печени или наличие асцита или холецистита.
- Избыточный вес, ношение тугой одежды ─ указанное приводит к повышению внутрибрюшного давления и нарушениям в работе нижнепищеводного сфинктера. Также возрастает вероятность развития такого состояния у женщин во время беременности.
- Повышенная физическая нагрузка, поднятие тяжестей, длительное пребывание в наклоне также приводит к значительным колебаниям внутрибрюшного давления.
- Наличие синдрома дисплазии соединительной ткани, при котором наблюдаются в том числе, нарушения работы сфинктеров и связочного аппарата. В основном, это наследственная патология той или иной степени выраженности, но может появляться уже в пожилом возрасте, как процесс старения организма.
- Дискинезии органов пищеварительной системы ─ нарушения моторики.
Формы и клиническая картина
А – норма; Б – скользящая грыжа; В – параэзофагеальная грыжа
Гастроэзофагеальный пролапс может быть:
- Скользящим. При этой форме пролапса происходит выпадение брюшного отдела пищевода и ближнего к нему отдела желудка. При этом органы могут вновь чрез какое-то время занимать нормальное положение.
- Параэзофагеальным ─ когда вверх перемещается только слизистая желудка, пищевод при этом не затрагивается.
- Смешанным ─ когда имеют место и тот, и другой механизм развития пролапса.
Проявления гастроэзофагеального пролапса могут полностью отсутствовать или быть очень заметными. Признаками пролапса слизистой желудка в пищевод может оказаться:
- Боль, которая возникает во время приема пищи или при нагрузке, обычно имеющая резкое начало и окончание, когда слизистая желудка занимает свое нормальное положение. По характеру может быть режущей, колющей, а также схваткообразной.
- Тошнота и рвота, появляющаяся на пике боли.
Изжога и отрыжка не являются симптомами пролапса как такого, они говорят о сопутствующей патологии в виде гастроэзофагеальной рефлюксной болезни, наличие которой вместе с пролапсом не является редкостью.
Диагностика
Диагностику гастроэзофагеального пролапса проводит врач-терапевт или гастроэнтеролог. После сбора анамнеза и стандартных лабораторных исследований часто прибегают к:
- Эндоскопическому исследованию, позволяющему визуализировать слизистую пищевода и желудка и определить как пролапс слизистой, так и наличие грыжи пищеводного отверстия в диафрагме.
- Рентгенологическому исследованию пищевода и желудка
- Ультразвуковому исследованию брюшной полости. Помогает определить взаимное расположение органов.
Кроме перечисленных методов, по усмотрению врача могут быть назначены импедансометрия и pH-метрия, также биопсия слизистой.
Подходы к лечению
Лечение целиком и полностью зависит от состояния пациента, от того насколько выражены проявления болезни, и как сильно они его беспокоят.
В самом начале заболевания бывает достаточно вести правильный образ жизни, а именно:
- Не переедать, питаться регулярно, но малыми порциями.
- Не ложиться отдыхать после еды.
- Устроить свое спальное место так, чтобы головной конец был несколько выше, чем ножной.
- Избавиться от вредных привычек: злоупотребления алкоголем и курения.
- Не носить тесной одежды, тугих поясов.
- Не находиться долго в наклоне.
- Стараться избегать запоров.
- Следить за своим весом.
- Избегать избыточных физических нагрузок, но при этом бояться гиподинамии.
При гастроэзофагеальном пролапсе необходимо избегать чрезмерных физических нагрузок
При выраженной симптоматике переходят к медикаментозному лечению, которое состоит в использовании нескольких групп препаратов, прежде всего антацидных (обеспечивающих нейтрализацию лишней кислоты, образовавшейся в желудке), антисекреторных (предотвращающих избыточное ее образование) и прокинетических (направленных на нормализацию моторики желудочно-кишечного тракта).
Если медикаментозная терапия остается безуспешной или патология зашла слишком далеко ─ в дело вступают хирурги. Состояние может быть острым, и хирургическая тактика в этом случае ─ единственный способ оказания помощи.
Большое значение следует придавать лечение заболеваний, способных привести к пролапсу слизистой желудка ─ ГЭРБ и других патологий пищеварительной системы.
Многие люди, особенно в возрасте после 50 лет, начинают страдать от проявления таких неприятных признаков, как тошнота после приема пищи, отрыжка кислым и изжога. Эти патологические проявления в медицинской терминологии называют гастроэзофагиальным рефлюксом, то есть, если сказать проще, обратным забросом пищи из желудка в пищевод.
Чаще всего с неприятной симптоматикой стараются бороться самостоятельно, так как мало кто знает, что одной из причин этого негативного явления может быть такая патология, как пролапс слизистой желудка в пищевод, или, иначе, грыжа пищеводного отверстия диафрагмы (ГПОД). Чтобы понять всю опасность этого недуга, стоит подробнее познакомиться с ним.
Основные характеристики и причины патологии
О том, что это за заболевание, лучше всего расскажут специалисты. Из их объяснений становится понятно, что пролапс — это выпадение (выпячивание) через диафрагму в пищевод части желудка. Такая патология может быть двух видов – скользящая и параэзофагеальная:
- при скользящем пролапсе, диагностируемом чаще всего, весь основной орган пищеварения свободно проходит через пищеводное отверстие туда и обратно;
- параэзофагеальный вид характеризуется тем, что смещаться может только часть желудка до грудного отдела пищевода.
До сих пор неизвестна точная причина, которая приводит к возникновению этого недуга. По данным проводимых медицинских исследований, у некоторых людей он развивается вследствие ослабления диафрагмальной мышечной ткани, возникающего из-за какого-либо повреждения.
Также появлению таких патологических изменений может поспособствовать повышенное внутрибрюшное давление на мышцы, располагающиеся вокруг желудка. Эта причина провоцируется подъемом тяжестей, чрезмерной физической активностью, длительной прорывной рвотой и сильным кашлем, частыми запорами, а также беременностью.
Существуют также и факторы непосредственного риска, способствующие потере мышцами диафрагмы эластичности и их ослаблению, что приводит к образованию пролапса желудка в пищевод. Чаще всего на развитие этого патологического процесса оказывают влияние следующие факторы:
Для лечения заболеваний ЖКТ, люди успешно используют метод Галины Савиновой. Читать далее >>>
- длительное и частое курение;
- брюшной асцит;
- старение;
- ожирение.
Специалисты рекомендуют людям из группы риска внимательнее относиться к своему здоровью и при появлении первых признаков гастроэзофагиального рефлюкса, чаще всего свидетельствующих о возможном наличии пролапса, пройти диагностическое исследование для выяснения истинной причины возникновения негативной симптоматики.
Основные признаки недуга
Понять, что развивается пролапс, не всегда является возможным, так как иногда специфическая симптоматика заболевания у человека полностью отсутствует. Нередко патология сфинктера между желудком и пищеводом обнаруживается как случайная находка во время проведения инструментального обследования органов ЖКТ. Но по большей части заболевание сопровождают тяжелые клинические проявления. Гастроэнтерологи отмечают, что наиболее часто возникают следующие тревожные симптомы, свидетельствующие о развитии пролапса:
- спонтанно возникающие при физических нагрузках или во время еды резкие болевые ощущения за грудиной колющего или режущего характера. Их провоцирует выпячивание складки слизистой желудка. Пропадают они также неожиданно при возвращении ее обратно;
- на пике боли возникает тошнота и рвота съеденной только что пищей;
- изжога, усиливающаяся во время лежания или при наклонах;
- проблемы с глотательным рефлексом;
- при развитии на фоне пролапса рефлюксной болезни у человека появляются такие неприятные признаки, как постоянное срыгивание пищей, после чего во рту остается ощущение горечи или кислоты.
Болевой синдром, возникающий за грудиной, очень похож на приступ стенокардии. Болезнь может проявиться и нарушением сердечного ритма. В этом случае необходимо проведение электрокардиографии.
Необходимые лечебные мероприятия
Чаще всего при этой патологии специальное лечение не требуется. Терапевтические мероприятия определяются имеющимся у пациента симптомокомплексом. Медикаментозное лечение назначается при постоянных изжогах и кислотном рефлюксе. Оно проводится при помощи препаратов, отвечающих за блокировку выделения и нейтрализацию кислоты в желудочном соке, то есть, предназначены для устранения изжоги. Оперативное вмешательство может потребоваться в том случае, когда медикаментозная терапия не дает результатов. Но исходя из медицинской практики, операция практически никогда не требуется.
Терапия пониженной прочности диафрагмы и излишней эластичности складки слизистой основного пищеварительного органа целесообразна только в том случае, если это доставляет пациенту заметный дискомфорт. Лечебные мероприятия основываются на приеме симптоматических лекарственных средств:
- спазмолитики Дротаверин;
- ингибиторы протонной помпы Рабепразол;
- прокинетики Домперидон;
- антациды Фосфалюгель.
Для купирования отдельных неприятных и доставляющих пациенту существенный дискомфорт признаков пролапса достаточно всего лишь периодического применения какого-либо средства.
Для полного избавления от этой патологии необходима операция, благодаря которой имеется возможность восстановить изначально существовавшее анатомическое положение органов. Но хирургическое вмешательство бывает целесообразным только в том случае, когда отсутствуют результаты медикаментозного лечения, а грыжевой мешок имеет очень большие размеры.
Коррекция питания при этой патологии
Правильно организованный рацион является основным этапом в избавлении человека от проблем с желудочно-пищеводным сфинктером. Существует несколько правил, обязательных для пациентов с этой проблемой:
- пища должна приниматься регулярно, не менее 6 раз в день, а порции по объему должны быть минимальными;
- кушать следует в одно и то же время;
- лежать после еды категорически не рекомендуется;
- ежедневное меню должно состоять из полужидких каш и протертых супов;
- полностью запрещены к употреблению холодные и горячие блюда;
- перед приемом пищи необходимо обязательно выпить стакан чистой воды;
- ужинать необходимо не позднее чем за 3–4 часа до сна;
- к запрещенным продуктам относятся копчености, маринады, соленья, жирные и жареные блюда, а также алкоголь.
В том случае, когда у человека начинают наблюдаться симптомы развивающегося пролапса, ему в первую очередь следует обратиться к специалисту, а не заниматься самолечением. Правильный диагноз при этом заболевании возможно выставить только после проведения необходимых диагностических исследований, а это позволит назначить адекватный курс лечения и подобрать соответствующую диету. Но в любом случае для того чтобы избежать возникновения этого недуга, необходимо вести здоровый образ жизни, правильно питаться и не допускать появления лишнего веса.
Гастроэзофагеальный пролапс – это такое выпячивание органа кишечного тракта в грудную зону через образовавшееся отверстие в диафрагме вследствие разрыва соединительной мембраны. Изменение положения отделов желудка – патология, приводящая к нарушению сокращения мышц, что способствует повышению внутрибрюшного давления. Заболевания желудочно-кишечного тракта сопровождаются грыжей пищеводного отверстия, эзофагитом.
Особенности патологии
Гастроэзофагеальный пролапс – смещение отделов или слизистой оболочки желудка через соединительную диафрагму в полость расположения пищевода. Выпячивание органа кишечного тракта способствует произвольному забросу кислоты, раздражающей внутренние стенки, вследствие чего образовываются эрозии, рубцовые деформации, язвы. Редкий случай – обнаружение желудочно-пищеводного пролапса. Патология характеризуется смещением органа с селезенкой, двенадцатиперстной кишкой, поджелудочной железой. При гастроэзофагеальном пролапсе наблюдается перемещение слизистой оболочки желудка в нижний отдел пищевода.
Разновидности заболевания
Гастроэзофагеальный пролапс имеет три разновидности, различающиеся смещенным отделом:
При скользящей разновидности верхняя часть желудка выпячивается в грудную зону. Через отверстие диафрагмы смещаться может отдел пищевода. Параэзофагеальная форма патологии характеризуется изменением положения только слизистой оболочки желудка в грудную зону.
При смешанном виде наблюдается самопроизвольное перемещение любых отделов органов кишечного тракта. Врожденная форма ГЭРБ характеризуется выпадением желудка из-за короткой длины пищевода.
Причины возникновения
Пролапс возникает из-за внутренних причин, связанных с сопутствующими патологиями и внешними факторами – следствием образа жизни. Причинами появления патологии являются:
- наследственная предрасположенность;
- врожденная патология – укороченный пищевод;
- повреждения внутренних стенок эпителия пищевода вследствие гастроэзофагеальной рефлюксной болезни, эзофагита острой формы;
- асцит;
- холецистит;
- патология сфинктера — нарушение моторной функции;
- слабость соединительной ткани диафрагмы;
- дивертикул;
- патологии пищеварительной системы, сопровождаемые рвотой, метеоризмом, запорами: гастрит, язва, наличие эрозий на слизистой оболочке;
- панкреатит;
- гастродуоденит;
- патологии органов дыхания: туберкулез, воспаление легких, пневмония;
- химические, термические ожоги пищевода;
- хирургическое вмешательство, травмы в области живота;
- беременность;
- возрастные особенности — старше 50 лет;
- ожирение;
- ношение облегающей, обтягивающей одежды;
- физические нагрузки, поднятие тяжестей;
- злоупотребление табачной продукцией.
Основными внутренними причинами пролапса слизистой оболочки желудка в пищевод являются сопутствующие патологии, связанные с нарушением функционирования кишечного тракта, двенадцатиперстной кишки. Воспалительные процессы возникают из-за неправильного рациона, несоблюдения правил питания, злоупотребления вредными привычками.
На развитие пролапса влияют генетика, врожденные патологии пищевода, изнашивание мышц вследствие возрастных изменений. Основными внешними факторами являются физическое перенапряжение, подъем тяжести. Это способствует повышению внутрибрюшного давления, нарушению функционирования сфинктера нижнего отдела пищевода.
Симптоматика
При выпячивании желудка в полость пищевода наблюдаются неприятные симптомы, вызывающие дискомфорт. Основными признаками пролапса являются:
- режущие, колющие, схваткообразные спазмы в области поджелудочной железы, груди;
- тошнота;
- выделение рвоты;
- отрыжка воздухом или с привкусом кислоты, горечи;
- изжога;
- проблемы глотания пищи;
- повышение артериального давления;
- нарушение сердечного ритма.
Основная симптоматика пролапса – боль. Спазмы возникают во время или после употребления еды, физического труда, кашля. Резкая боль ощущается в области грудины и отдает в спину. Спазмы притупляются после изменения положения тела, отхождения воздуха, выделения рвоты.
Тошнота появляется при сильных болевых ощущениях. Отрыжка, изжога, сильный метеоризм – признаки сопровождающих заболеваний кишечного тракта: рефлюкса, гастрита, эзофагита. При пролапсе желудка в пищевод может наблюдаться икота, бледность кожных покровов, затрудненное глотание.
Диагностирование
Для выявления патологии, постановки диагноза проводят исследование пищевода, желудка. Диагностика заболевания включает:
- эндоскопию;
- рентгенографию;
- ультразвуковое исследование;
- забор биологического материала;
- pH-кислотность;
- ЭКГ.
Эндоскопия предполагает визуальный осмотр слизистой оболочки желудка. Данный вид исследования позволяет определить диафрагмальную грыжу пищеводного отверстия, наличие эрозий, язв на внутренней оболочке желудка. Рентгенография показывает характер, форму пролапса. УЗИ назначается для оценивания функционирования органов брюшной полости, последствий давления на мышцы вокруг желудка.
Забор клеток слизистой оболочки при проведении эндоскопии — дополнительный метод диагностики. Исследование внутреннего эпителия позволяет выявить раковые новообразования. Контроль уровня pH-кислотности на протяжении суток назначается при рефлюксе. Смещение желудка оказывает большое давление на сердце, поэтому ЭКГ – обязательный метод диагностики.
Терапия
Лечение пролапса предполагает прием лекарственных средств, корректировку рациона питания. При тяжелых формах заболевания назначается хирургического вмешательство для анатомического уменьшения отверстия диафрагмы, через которое выпячивается желудок в отдел пищевода.
Лекарственная терапия
Основной метод лечения – прием медикаментов. Эффективными препаратами являются:
- антациды;
- антисекреторные препараты;
- прокинетики.
Антациды позволяют нейтрализовать соляную кислоту. Антисекреторные препараты способствуют предотвращению избыточной выработке желудочного сока. Прокинетики нормализуют моторную функцию органов пищеварительной системы.
При возникновении болевых ощущений необходимо принять спазмолитики. Лекарственные препараты направлены на снятие сопутствующих симптомов. Медикаменты не смогут устранить отверстие в диафрагме вследствие разрыва соединительной мембраны.
Правильное питание
Здоровая, сбалансированная диета — соблюдение правил питания:
- регулярное употребление пищи 5-6 раз на протяжении суток;
- минимальный объем порций – не более 200 граммов за один прием;
- соблюдение режима питания;
- нельзя переедать, голодать;
- включение в рацион перетертой, измельченной, термически обработанной пищи;
- отказ от жареных, жирных, копченых, маринованных блюд;
- соблюдение температурного режима еды;
- последний прием пищи не позднее, чем за 3 часа до отхода к ночному сну;
- отказ от вредных привычек;
- избегание занятий спортом после еды.
Во избежание возникновения патологии рекомендуется вести здоровый образ жизни, правильно питаться, не злоупотреблять алкоголем, регулярно посещать врача при обнаружении опасных симптоматических признаков.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Трансхиатальный пролапс желудка — Заболевание желудка
Пролапс слизистой желудка в пищевод представляет собой патологию, вследствие которой слизистая оболочка желудка, собираясь в складку, смещается в пищевод.
Пролапс слизистой часто сочетается с грыжей пищеводного отверстия в диафрагме, с ней его часто отождествляют, но эти понятия не равнозначны. Часто в отсутствие грыжи диафрагмального отверстия заболевание не диагностируется вовсе, так как может не иметь клинических проявлений. В других случаях патология сопровождается симптоматикой в виде изжоги, отрыжки и др.
Пролапс слизистой желудка в пищевод – частичная инвагинация части передней стенки желудка в пищевод
Причины
К факторам, которые приводят к развитию гастроэзофагеального пролапса относятся:
- Отягощенная наследственность (наличие подобного заболевания у кровных родственников).
- Врожденное состояние, связанное с коротким пищеводом.
- Укорочение пищевода, связанное с гастроэзофагеальной рефлюксной болезнью (ГЭРБ), рефлюкс-эзофагитом, вследствие изменения слизистой пищевода.
- Сопутствующая патология желудочно-кишечного тракта, сопровождающаяся такими проявлениями, как отрыжка, рвота, метеоризм, запоры. Также имеет значение, например, увеличение печени или наличие асцита или холецистита.
- Избыточный вес, ношение тугой одежды ─ указанное приводит к повышению внутрибрюшного давления и нарушениям в работе нижнепищеводного сфинктера. Также возрастает вероятность развития такого состояния у женщин во время беременности.
- Повышенная физическая нагрузка, поднятие тяжестей, длительное пребывание в наклоне также приводит к значительным колебаниям внутрибрюшного давления.
- Наличие синдрома дисплазии соединительной ткани, при котором наблюдаются в том числе, нарушения работы сфинктеров и связочного аппарата. В основном, это наследственная патология той или иной степени выраженности, но может появляться уже в пожилом возрасте, как процесс старения организма.
- Дискинезии органов пищеварительной системы ─ нарушения моторики.
Формы и клиническая картина
А – норма; Б – скользящая грыжа; В – параэзофагеальная грыжа
Гастроэзофагеальный пролапс может быть:
- Скользящим. При этой форме пролапса происходит выпадение брюшного отдела пищевода и ближнего к нему отдела желудка. При этом органы могут вновь чрез какое-то время занимать нормальное положение.
- Параэзофагеальным ─ когда вверх перемещается только слизистая желудка, пищевод при этом не затрагивается.
- Смешанным ─ когда имеют место и тот, и другой механизм развития пролапса.
Гастроэзофагеальный пролапс слизистой желудка и пищевода

 Гастроэзофагеальный пролапс или грыжа пищеводного отверстия диафрагмы происходит, когда часть желудка выпячивается через диафрагму к пищеводу. Диафрагма представляет собой большую мышцу, которая расположена между животом и грудью. Как правило, желудок расположен ниже диафрагмы. Однако, у людей с пролапсом пищеводного отверстия диафрагмы, часть желудка расположена выше. Данный тип заболевания возникает у людей, старше пятидесяти лет, и составляет около 60 % возникновения болезни.
Гастроэзофагеальный пролапс или грыжа пищеводного отверстия диафрагмы происходит, когда часть желудка выпячивается через диафрагму к пищеводу. Диафрагма представляет собой большую мышцу, которая расположена между животом и грудью. Как правило, желудок расположен ниже диафрагмы. Однако, у людей с пролапсом пищеводного отверстия диафрагмы, часть желудка расположена выше. Данный тип заболевания возникает у людей, старше пятидесяти лет, и составляет около 60 % возникновения болезни.Точная причина возникновения данного типа заболевания до конца не известна. У некоторых людей мышечная ткань может быть ослаблена увечьем или иным повреждением. Именно эти патологии обеспечивают образование пролапса слизистой желудка. Еще одной причиной является слишком большое давление на мышцы вокруг желудка. Это может произойти в следующих случаях:
в процессе кашля;
- во время рвоты;
- при повышении давления во время дефекации;
- при чрезмерной физической активности и подъеме тяжестей.
Существует ряд факторов, которые могут увеличить риск образования грыжи пищеводного отверстия диафрагмы. Мышцы ослабевают и теряют эластичность по следующим причинам:
- старение;
- беременность;
- ожирение;
- брюшной асцит;
- чрезмерное курение.
Для людей с грыжей пищеводного отверстия диафрагмы обычным явлением есть присутствие гастроэзофагиального рефлюкса. Данная патология возникает, когда продукты питания, жидкости и кислота в желудке возвращается обратно в пищевод. Это может привести к возникновению тошноты после еды и изжоги.
Типы и симптоматика пролапса пищеводного отверстия

 Пролапс данного отдела, в зависимости от симптоматики и проявлений заболевания, разделяют на подвиды. Существуют два основных типа гастроэзофагеального пролапса: скользящая грыжа пищеводного отверстия диафрагмы и фиксированные или параэзофагеальные грыжи.
Пролапс данного отдела, в зависимости от симптоматики и проявлений заболевания, разделяют на подвиды. Существуют два основных типа гастроэзофагеального пролапса: скользящая грыжа пищеводного отверстия диафрагмы и фиксированные или параэзофагеальные грыжи.Скользящая грыжа представляет собой наиболее распространенный тип пролапса слизистой желудка и характеризуется смещением кардиального отдела желудка по оси пищевода. В данном случае этот отдел принимает участие в образовании грыжевого мешка. Скользящие грыжи, как правило, не вызывают никаких симптомов и не требуют специального лечения.
Фиксированное или параэзофагеальное выпячивание встречается довольно редко. При фиксированной грыже часть желудка проталкивается через диафрагму и остается там. В большинстве случаев этот тип не являются серьезным. Тем не менее, существует риск того, что поток крови в желудке может быть заблокирован. Если это произойдет, данный дефект может привести к серьезным повреждениям. Обязательным при этом будет неотложная медицинская помощь.
Симптоматика пролапса данного отдела является весьма специфической. Симптомы обычно вызваны желудочной кислотой или воздухом, поступающим в пищевод. Обычные симптомы включают:
- изжогу, которая ухудшается при наклонах или во время лежания;
- боль в груди;
- проблемы с глотанием;
- отрыжку.
Препятствие или ущемленная грыжа может блокировать приток крови к животу. Необходимо чем быстрее обратиться за помощью, если симптомы включают тошноту или рвоту. Боль в груди или дискомфорт также может быть признаком проблем с сердцем или язвенной болезни. Поэтому для точного определения диагноза необходимо пройти ряд диагностических процедур.
Диагностика и лечение гастроэзофагеального пролапса
Существует ряд диагностических процедур, с помощью которых определяют наличие и состояние протекания заболевания пролапса.
Рентгенография с помощью бария
Врач может назначить пациенту выпить жидкость с барием, прежде чем назначать рентген. Это обеспечивает четкий силуэт верхней части пищеварительного тракта. Изображения позволяет врачу увидеть расположение желудка. Если на рентгене четко видно, как он выступает через диафрагму, у пациента диагностируют грыжу пищеводного отверстия диафрагмы.
Эндоскопия
Используя тонкую трубку с камерой на конце, врач продвигает ее вниз по пищеводу до желудка. Любые удушения или обструкции данного отдела будут отчетливо видны, что позволит на основе этого сделать правильные выводы.
В большинстве случаев гастроэзофагеальный пролапс слизистой не требует лечения. Лечение обычно определяется наличием симптомов. Если у пациента есть кислотный рефлюкс и изжога, назначается медикаментозное лечение. К препаратам входят группы лекарств, которые отвечают за нейтрализацию и снижение выделения кислоты в желудке, устраняют неприятные симптомы изжоги. Если лекарства не помогают, возможно, потребуется операция на грыже пищеводного отверстия диафрагмы. Однако, как показывает практика, операция обычно не рекомендуется.
Некоторые виды хирургии в данном случае включают в себя восстановление слабых мышц пищевода. Операция может быть выполнена с помощью стандартного разреза в грудной области или животе. Однако может быть использована лапароскопическая хирургия или трансхиатальная резекция, чтобы сократить время восстановления после операции. Необходимо помнить, что существует риск рецидива после операционного вмешательства, поэтому надо соблюдать некоторые правила, чтобы уменьшить возможность появления пролапса: поддержание нормального веса и контроль нагрузки на мышцы живота.
Желудочно-пищеводный пролапс — Гастроэнтерология
Желудочно-пищеводный пролапс — редкое заболевание, встречается у молодых людей и является результатом инвагинации желудка в просвет пищевода с захватом или без него других органов брюшной полости (например, селезенки, двенадцатиперстной кишки, поджелудочной железы и сальника).
У многих больных в анамнезе отмечается заболевание пищевода, и чаще всего — идиопатический мегаэзофагус. Роль идиопатического мегаэзофагуса в патогенезе желудочно-пищеводного пролапса до конца не изучена, но возможно, что очень большой объем расширенного пищевода предрасполагает к инвагинации желудка через диафрагмальное отверстие. Желудочно-пищеводный пролапс является действительно таким нарушением функции желудочно-кишечного тракта, которое требует неотложного вмешательства и при отсутствии лечения может стать причиной летального исхода.
Симптомы и диагностика
Клинические признаки. Первичные клинические симптомы: рвота или регургитация, одышка, гематемезис и абдоминальный дискомфорт. Если диагностика и терапия были проведены не сразу, эти клинические признаки быстро прогрессируют с резким ухудшением состояния и развитием шока.
Диагностическая визуализация. На обзорной рентгенограмме, как правило, выявляют проксимальное расширение пищевода, эффект консолидации или присутствия образования между тенью сердца и диафрагмой и наличие губовидных складок желудка, находящихся во внутригрудном отделе пищевода. В ходе контрастной рентгенографии обычно обнаруживают, что болюс из сульфата бария прошел по проксимальному участку пищевода, но не поступил в дистальный отдел пищевода или желудок. С помощью эндоскопического исследования можно подтвердить присутствие стенки желудка внутри пищевода, которая полностью закрывает его просвет. Иногда бывает трудно отличить желудочно-кишечный пролапс от грыжи пищеводного отверстия диафрагмы, наддиафрагмального дивертикула и диафрагмальной грыжи, являющихся основными дифференциальными диагнозами для данного заболевания. Характерной особенностью болезни является внедрение стенки желудка в пищевод: на обзорном или контрастном рентгеновском снимке губовидные складки желудка, находящиеся в полости пищевода, зачастую выявить несложно.
Лечение желудочно-пищеводного пролапса
Рекомендуемая терапия заключается в непродолжительной стабилизации состояния больного и последующего эндоскопического или хирургического расправления пролапса. После этого следует выполнить гастропексию для предотвращения рецидива заболевания. Если патогенетическим фактором пролапса является дефект пищеводного отверстия, необходимо провести репаративное хирургическое лечение (например, аппозицию ножки диафрагмы).
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Что такое пролапс — симптомы, степени и методы терапии
Это патология, которая возникает в кишечнике, сердце, мочеполовой системе женщины, под действием внешних и внутренних причин. Пролапс – это выпячивание органа или его части через естественные отверстия. Заболевание требует диагностики и лечения.
Классификация пролапсов
Медикам известны такие варианты проявления патологии:
- Ректальный пролапс – выпадение части прямой кишки через анальное отверстие.
- Порок митрального клапана – выпячивание его створок, которое вызывает обратный ток крови в предсердие.
- Трансхиатальное смещение слизистой желудка в пищевод.
- Трикуспидальный пролапс трехстворчатого клапана сердца.
- Выпадение мочеполовых органов через влагалище.
Пролапс митрального клапана
По Международной классификации болезней десятого пересмотра (МКБ-10) патология сердца имеет код 134.1. Двустворчатый митральный клапан расположен между желудочком и левым предсердием. В здоровом состоянии он препятствует обратному току крови.
Из-за патологий соединительной ткани и сердечной мышцы возникает пролапс. Створки провисают в полость предсердия и не исполняют своих функций.
Пролапс митрального клапана (ПМК) сопровождают следующие процессы:
- После сокращения желудочка передняя, задняя или обе створки прогибаются, не могут сомкнуться.
- Кровь не попадает в аорту.
- Происходит обратный ток в левое предсердие.
- Возникает дисфункция всего сердца.
Медики выделяют две формы патологий сердечного клапана, которые зависят от причин появления:
- Первичная. Состояние обусловлено врожденными нарушениями соединительной ткани, нередко передается по наследству.
- Вторичная (приобретенная). ПМК развивается как результат сердечных заболеваний, возникших в течение жизни.

Степени
Когда диагностируют пролапс аортального клапана, определяют выраженность прогибания его створок. Выделяют три степени патологии:
- Прогиб 3-6 мм.
- Наблюдают изменения до 9 мм.
- Створки прогибаются на величину более 9 мм.
В кардиологии при диагностике заболевания учитывают наличие и выраженность регургитации – обратного тока крови. Существуют четыре степени патологического состояния:
- Легкая – незначительные нарушения.
- Умеренно выраженная регургитация.
- Сильные проявления.
- Тяжелая форма.
Чем опасен пролапс митрального клапана
ПМК негативно влияет на функционирование сердца. Заболевание опасно осложнениями:
- Недостаточность митрального клапана. Из-за нарушения смыкания створок большое количество крови возвращается в предсердие. Это вызывает одышку, слабость. Чтобы избежать сердечной недостаточности, необходимо протезирование клапана.
- Стенокардия – результат нехватки кислорода мышцам. Состояние сопровождают давящая боль в груди, головокружение.
Пролапс (пролабирование) митрального клапана вызывает тяжелые последствия. У пациента развиваются такие заболевания:
- Инфекционный бактериальный эндокардит – воспаление внутренней оболочки сердца. При патологии наблюдают высокую температуру тела, кровоизлияния на коже.
- Аритмия. Сопровождается перебоями в сердце, головокружением, обмороками.
- Инсульт – острое нарушение кровоснабжения головного мозга, возможен летальный исход.
При заболевании ПМК появляются следующие признаки:
- ощущение нехватки воздуха, неполного вдоха;
- одышка;
- боль слева в грудной клетке;
- перебои сердечного ритма;
- головокружение;
- беспричинное увеличение температуры тела;
- обмороки;
- высокая утомляемость;
- чувство кома в горле;
- интенсивное дыхание;
- повышенное потоотделение;
- раздражительность;
- головная боль по утрам;
- тревожность;
- тошнота;
- страх;
- панические атаки.

Причины заболевания
Врожденный ПМК нередко развивается как результат действия факторов, которые передаются по наследству от родителей. В этом случае причинами заболевания являются:
- миксоматозная дегенерация митрального клапана – утолщение соединительных тканей;
- токсическое воздействие на плод в период беременности.
Пролапс сердечного клапана возникает в результате заболеваний и травм. Причиной изменения его анатомической структуры становятся:
- инфекционный эндокардит;
- ревматический порок митрального клапана;
- ишемическая болезнь сердца;
- травмы груди, которые вызывают, отрыв клапанных хорд;
- инфаркт миокарда.
Диагностика
Чтобы выявить ПМК, врач начинает осмотр пациента с аускультации – прослушивания сердца. При заболевании слышен систолический щелчок или поздний шум. Для диагностики используют такие методы:
- ЭКГ – электрокардиография, выявляет аритмию, экстрасистолию;
- УЗИ сердца – определяет анатомические дефекты, степень регургитации;
- эхокардиография – исследует миксоматозные изменения створок, объем обратного тока крови, наличие провисания.
Чтобы проконтролировать работу сердца, выявить отклонения и поставить диагноз, применяют аппаратные исследования:
- фонокардиографию – метод регистрации шумов, звуковых колебаний, который подтверждает результаты аускультации;
- рентгенографию – выявляет митральную регургитацию, расширение камер сердца;
- холтеровскую ЭКГ – анализирует сердечные функции в течение суток.
Как лечить пролапс митрального клапана
Для улучшения состояния при этом заболевании врачи рекомендуют пациентам:
- отказаться от курения, употребления алкоголя;
- соблюдать режим труда и отдыха;
- практиковать регулярные умеренные физические нагрузки;
- исключить психическое перенапряжение;
- спать не менее 8 часов;
- заняться водными процедурами;
- принимать витамины.
Схема лечения ПМК зависит от стадии развития патологии:
- Пролапс митрального клапана 1 степени при отсутствии выраженных симптомов требует только соблюдения общих рекомендаций.
- На второй стадии болезни применяют медикаментозную терапию.
- Третья и четвертая степень ПМК сопровождаются изменением строения сердца. Требуется хирургическое лечение – протезирование клапана или ушивание его створок.
Для улучшения работы сердца, снятия симптомов патологии, врачи используют несколько групп лекарственных препаратов:
- бета-блокаторы при тахикардии – Пропранолол, Атенолол;
- кардиопротекторы, корректирующие состояние миокарда, – Панангин, Карнитин;
- препараты магния (при вегетососудистой дистонии) – Магне B6, Магнерот;
- витамины – Рибофлавин, Тиамин.

Для снятия психического напряжения при пролапсе сердечного клапана пациентам рекомендуют настои пустырника, валерианы и другие медикаменты:
- нейролептики (для устранения психических расстройств) – Трифтазин, Сонапакс;
- антибиотики (при инфекционном эндокардите) – Амоксициллин, Ципрофлоксацин;
- антидепрессанты, чтобы скорректировать нервное напряжение, – Седуксен, Амитриптилин;
- противострептококковые препараты (при ревматизме) – Пенициллин, Бициллин.
Третья и четвертая степень ПМК требуют хирургического лечения. Применяют пластику митрального клапана, установку биологических или механических протезов. Показания для оперативного вмешательства:
- гемодинамические – повышение давления в легочной артерии, регургитация более 50%;
- увеличение в 2 раза диастолического объема левого желудочка;
- отсутствие результата антибиотикотерапии при бактериальном эндокардите;
- сердечная недостаточность;
- мерцательная аритмия.
Пролапс митрального клапана у беременных
В период ожидания ребенка сердце женщины испытывает двойную нагрузку, поэтому ПМК встречается часто.
Заболевание у большинства беременных протекает бессимптомно, не требует специального лечения.
Если патология имеет 2 стадию развития, необходимо постоянное наблюдение у кардиолога. Для стабилизации состояния женщинам рекомендуют:
- активно двигаться;
- больше отдыхать;
- избегать воздействия холода и жары;
- принимать препараты только по назначению врача.
Выпадение прямой кишки
Ректальный пролапс – очень редкая патология, которая чаще встречается у мужчин. При заболевании происходит выход дистального отдела толстой кишки через анальное отверстие. Длина выпадающей части – до 20 сантиметров.
Патология не угрожает жизни, но сопровождается мучительными симптомами – болью, кровотечением.
По международной классификации МКБ-10 она имеет код К 62.3. При выпадении отмечают 4 степени патологии:
- Первая – при дефекации выходит небольшой фрагмент фекалий и самостоятельно возвращается на место.
- Вторая – выпадение кишки можно вправить руками, наблюдается кровотечение.
- Третья – патологию провоцируют кашель, физические нагрузки. Происходит недержание каловых масс, кровопотери. Самостоятельно кишка не вправляется.
- Четвертая – омертвение зажатых тканей, сильный зуд. Необходимо хирургическое лечение.
Причины заболевания
Появлению ректального пролапса способствуют следующие факторы:
- частое натуживание при дефекации;
- слабость мышц, удерживающих кишку;
- тяжелые роды;
- многоплодная беременность;
- повышение внутрибрюшного давления;
- перенесенные операции;
- сильный кашель;
- физическое напряжение;
- наследственный фактор;
- жесткое приземление парашюта;
- поднятие тяжестей;
- анальный секс;
- падение с высоты на ягодицы;
- неврологические нарушения;
- опухоли, полипы.

Причинами заболевания могут быть анатомические особенности строения кишечника, мышц таза. Пролапс прямой кишки возникает при наличии:
- слабого сфинктера;
- избыточной сигмовидной кишки;
- вертикального расположения копчика, крестца;
- изменения мышц малого таза;
- удлиненной брыжейки;
- диастаза (расхождения краев) мышцы, которая поддерживает задний проход.
У детей выворачивание прямой кишки наружу вызывают болезни, которые сопровождаются кашлем – бронхит, коклюш, пневмония. У подростков причиной ректального пролапса могут быть:
- физические перегрузки;
- занятия спортом;
- заболевания ЖКТ;
- метеоризм;
- диарея;
- запоры.
Симптомы выпадения прямой кишки
Признаки патологии меняются в зависимости от стадии ее развития. При первой фазе пациент ощущает:
- инородное тело в анальном отверстии;
- болевой синдром;
- дискомфорт;
- ложные позывы к дефекации;
- уменьшение боли после вправления кишки.
Для второй стадии характерны выворачивание слизистой оболочки, анальные кровотечения при разрыве кишки. Третья фаза болезни сопровождается:
- недержанием кала, газов;
- болями, которые усиливаются при дефекации;
- частыми позывами к мочеиспусканию;
- выделением слизи;
- усилением боли при нагрузке, ходьбе;
- продолжительными запорами.
На последней стадии болезни возникают сильные кровотечения, омертвление тканей выпавших участков, непроходимость кишечника; появляются:
- резкая боль, которая приводит к коллапсу, шоку;
- нестерпимый зуд;
- снижение артериального давления;
- у женщин – опущение, выпадение матки.
Диагностика
Осмотр пациента с ректальным пролапсом начинают с пальцевого исследования тонуса и рельефности слизистых оболочек анального отверстия. Для подтверждения диагноза применяют:
- колоноскопию – визуальное изучение с помощью оптического прибора состояния прямой кишки;
- дефектографию – рентгеновское исследование тонуса мышц, структуры таза.
Аппаратные методы для диагностики ректального пролапса:
- ректороманоскопия – изучение слизистых оболочек прямой кишки и дистальных отделов сигмовидной;
- ирригоскопия – рентгенологическое исследование с введением контрастного вещества;
- аноректальная манометрия – измерение тонуса сфинктера.
Как лечится пролапс кишечника
На первой и второй стадии заболевания используют консервативную терапию. Лечение включает:
- соблюдение диеты, чтобы нормализовать дефекацию;
- лечебную гимнастику для укрепления мышц;
- электростимуляцию области ануса;
- при запорах – прием слабительных средств, например, Дюфалак, Гутталакс;
- в случае диареи – препараты Смекта, Имодиум.

Если консервативное лечение не дает результатов, применяют склерозирующую терапию. В параректальную клетчатку, которая окружает прямую кишку, вводят иглой этиловый спирт 70%. При этом происходят такие процессы:
- отек, набухание тканей;
- некроз отдельных клеточных элементов;
- развитие соединительной ткани;
- склерозирование и рубцевание клетчатки;
- фиксирование прямой кишки измененными тканями.
Если ректальный пролапс продолжается более трех лет, назначают хирургические методы лечения:
- Лапароскопическая ректопексия – фиксирование мышц и связок в тазовой области.
- Эктомия (иссечение) выпавшего участка.
- Пластика заднего прохода с целью сужения отверстия, укрепления мышц.
- Подвязывание прямой кишки.
- Подшивание выпавшего участка.
- Ректосигмоидэктомия – удаление лишней части сигмовидной и прямой кишки.
Пролапс гениталий
Каркас тазового дна образуют соединительнотканные волокна и мышцы. Они удерживают мочевой пузырь, уретру, матку и ее придатки, петли кишечника. Когда связки ослабевают, происходит опущение или выпадение этих органов через влагалище. Такое состояние называется пролапсом гениталий. По классификации МКБ-10 заболевание имеет код N 81.
В зависимости от того, какие органы, выходят наружу через влагалище, выделяют несколько разновидностей патологии:
- энтероцеле – петли тонкой кишки;
- уретроцеле – уретра;
- цистоцеле – мочевой пузырь;
- ректоцеле – прямая кишка;
- выпадение купола влагалища;
- опущение матки;
- цистоуретроцеле – выпячивание мочевого пузыря и уретры.
Причины заболевания
Опущение органов возникает при ослаблении связок и мышц тазового дна, причинами которого становятся:
- беременность;
- длительные, травматичные роды с разрывами промежности;
- избыточный вес;
- астма;
- поднятие тяжестей;
- травмы, операции в области малого таза, промежности;
- дисплазия соединительных тканей;
- запоры;
- сильный кашель;
- генетическая предрасположенность;
- гормональные изменения при климаксе;
- удаление матки.
Симптомы
Пролапс гениталий сопровождается следующими признаками:
- ощущение инородного тела во влагалище;
- давящая боль при половом акте;
- хроническая задержка мочи;
- кровянистые выделения;
- зуд, раздражение во влагалище;
- боли внизу живота при дефекации;
- затрудненное мочеиспускание;
- варикозное расширение вен;
- боли в пояснице;
- недержание мочи при кашле;
- прощупывание выпячивания в области половой щели;
- запоры.
Диагностика
При пролапсе гениталий исследование начинается с осмотра в гинекологическом кресле. Для диагностики заболевания врач назначает:
- общий анализ, бактериологическое исследование мочи;
- кольпоскопию – выявление патологий цервикального канала;
- уродинамическое исследование функций мочевого пузыря.

Аппаратные методики для диагностики опущения органов:
- экскреторная урография – рентгенографическое изучение мочеиспускательной системы с использованием контрастного вещества;
- УЗИ органов малого таза;
- гистероскопия – исследование внутренней поверхности матки.
Лечение пролапса гениталий
На ранней стадии заболевания используют консервативные методы терапии:
- снижение веса;
- профилактику и лечение болезней, которые сопровождаются кашлем;
- отказ от курения;
- диету для нормализации стула;
- вагинальные кремы, содержащие эстроген, – Дерместрил, Отро-Гинест;
- лечебную гимнастику;
- плавание, езду на велосипеде;
- установку пессария – маточного кольца для поддержания органов;
- гинекологический массаж для укрепления мышц.
Если консервативные методы не дают результата, назначают хирургическое лечение. Операции проводят лапароскопическим способом, открытым доступом через влагалище или переднюю брюшную стенку. Органосохраняющие методы вмешательства:
- сшивание или укорачивание связок тазового дна;
- фиксирование органов между собой;
- уменьшение просвета влагалища;
- подшивание сетчатого имплантата для укрепления тканей тазового дна.
Женщинам, которые не планируют рождение детей, при тяжелом состоянии, постоянном выпадении матки назначают радикальный метод лечения – экстирпацию матки вместе с шейкой.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Пролапс тазовых органов — их смещение с обычного места


Когда врачи говорят о пролапсе органов, расположенных в малом тазу, они подразумевают их смещение с обычного места. При этом женщины в большей мере подвержены этой патологии, учитывая особенности анатомии, физиологии и выполняемых органами функций.
На фоне этой особенности частым явлением становится опущение матки, влагалищных стенок в просвет и за пределы влагалища.
Пролапс мочевого пузыря может наблюдаться и у мужчин, хотя и гораздо реже, нежели у женщин. Что до пролапса кишки, то ректальная патология наблюдается у 70% представителей сильного пола, соответственно женщины страдают от проблемы в 30% случаев. Здесь опять-таки большую роль играет строение таза, у женщин оно способствует удержанию кишки в естественном положении.
Ниже мы рассмотрим типы опущения, его признаки и причины, поговорим о том, как лечить пролапс тазовых органов.
Типы пролапса органов таза и его степени
В медицине существует несколько типов опущения органов, расположенных в малом тазу. В зависимости от того, какая именно часть мочеиспускательной системы подвержена патологическому процессу, может диагностироваться:
- Ректоцеле. Такой диагноз ставят, если выпадает прямая кишка и задняя влагалищная стенка. При слабости ректовагинальной фасции возникает давление стенки кишки на влагалищную стенку, в результате чего появляется выпуклость, особенно заметная при дефекации.
- Цистоцеле. Под ним подразумевается пролапс мочевого пузыря, что происходит при наличии надрывов во влагалищной передней стенке. Обычно такие травмы возникают как следствие родовой деятельности.
- Уретроцеле. Пролапс уретры часто сопровождает развитие цистоцеле. При этом возникающий в некоторых случаях дефект пубоцервикальной фасции, находящейся под уретрой, вызывает ее патологическую неподвижность и стрессовое недержание жидкости.
- Энтероцеле. Так называют грыжу тонкого кишечника, возникающую при слабости апикальных влагалищных структур. В нередких случаях энтероцеле наблюдается параллельно с ректоцеле, получив при этом название ректоэнтероцеле.
- Метроцеле. Подразумевается выпадение матки на фоне ослабленных кардинальных и крестцово-маточных связок. Обычно патологии сопутствует пролапс влагалищных стенок.
- Апикальный пролапс. Это разновидность энтероцеле, развивающаяся после удаления матки, что ведет к ослаблению поддержки верхней влагалищной части. В особенно тяжелых случаях происходит своеобразное выворачивание влагалища наизнанку, в результате чего оно начинает выходить за границы половой щели.
Что касается степеней опущения органов, существует несколько классификаций.
В соответствии с наиболее простой у женщин насчитывается пять этапов развития патологии.
На нулевом матка располагается в границах верхней третьей части влагалища, на первом – опускается до уровня средне трети. Под второй степенью подразумевают ситуацию, когда матка достигает половой щели, останавливаясь у выхода. На третьем этапе формирования патологии матка выходит за границу половой щели, хотя и не в полной мере. Четвертая степень подразумевает полный выход матки за границы влагалища.
В соответствии со статистикой порядка 30 или 40% женщин в течение жизни наблюдают у себя определенную стадию опущения. При этом обычно патологии предшествует родовая деятельность, наступление менопаузы либо гистерэктомия (оперативное удаление матки).
У большей части женщин признаки пролапса появляются после наступления сорока лет, прогрессируя намного быстрее после того, как наступает менопауза. Но в некоторых случаях симптоматика, указывающая на опущение, может отсутствовать.
Признаки пролапса органов малого таза
Опущение органов малого таза не является исключительно анатомической патологией, поскольку жалобы пациентов весьма разнообразны и редко ограничиваются только ощущением инородного тела, которое выходит за пределы влагалища. Из-за смещения нарушается функциональность мочевого пузыря, прямой кишки, возникают проблемы при половых сношениях, образуется болевой синдром хронического течения.
Присутствию патологии сопутствуют:
- Боль в спинной области.
- Дискомфорт, возникающий в процессе полового сношения, включая притупленные ощущения из-за проникновения воздуха во влагалище и невозможность испытать оргазм.
- Частое формирование инфекционных процессов в мочеполовой системе.
- Дискомфорт и ощущение тяжести во влагалище, которые проходят полностью либо частично, когда пациентка находится в горизонтальном положении.
- При влагалищном осмотре можно прощупать выпячивание, напоминающее новообразование.
- Акты дефекации и мочевыделения затруднены, после процесса возникает чувство неполного опустошения органов. В некоторых случаях пострадавшим приходится становиться в определенные позиции, чтобы иметь возможность опорожнения.
- Мочеиспускание учащается, возможно появление недержания урины, газов и содержимого кишечника.
Важно! На начальных стадиях развития патологии симптомы могут отсутствовать, а слабые признаки проблемы могут игнорироваться, соответственно заболевание продолжает прогрессировать до запущенной формы.
Какие причины способствуют развитию опущения
Пролапс органов малого таза обусловлен многочисленными причинами, разделяемыми на определенные группы:
- Повреждения дна таза. Они по большей части обусловлены тяжелой родовой деятельностью. Речь идет о разрывах промежности третьей либо четвертой стадии, использовании акушерских щипцов для извлечения плода, его неправильном положении, крупных размерах ребенка, стремительной родовой деятельности, многоплодной беременности. Повреждения мышечной ткани дна таза во время родов возможно у первородящих женщин среднего возраста – промежность в этом периоде начинает утрачивать свою способность растягиваться. Потеря эластичности наблюдается и при повторной родовой деятельности, в случае коротких интервалов между рождением детей. На формирование пролапса большое значение оказывает повышенная физическая нагрузка, регулярный подъем тяжестей, что способствует увеличению внутрибрюшного давления.
- Нарушенная выработка гормонов, по большей части эстрогенов. Такое явление обычно наблюдается в период менопаузы, однако не исключено и у женщин, способных к деторождению при гормональных сбоях. Эстрогены необходимы для поддержания эластичности соединительных тканей, мышц, кожного покрова и сохранения их тонуса. Недостаток гормона ведет к ослаблению связок и мышц дна таза.
- Недостаточная функциональность соединительной ткани. Такая проблема чаще всего обусловлена генетическими патологиями – наличием грыжи, врожденных пороков сердечной мышцы, астигматизмом.
- Наличие соматических патологий хронического характера, ведущих к нарушенному кровообращению, сбою обменных процессов, росту внутрибрюшного давления. Речь идет о сахарной болезни, ожирении, заболеваниях дыхательной системы, сопровождающихся постоянным кашлем. Патологиям пищеварительной системы нередко сопутствуют запоры, что также ведет к опущению.
Пролапс может наблюдаться на фоне нарушенной связи тазовых мышц с ЦНС в случае пороков развития спинного мозга, позвоночного столба.
Пролапс нередко встречается в случае резкой потери веса, а иногда причина опущения заключается в новообразованиях, формирующихся в тазовых органах. Нередко развитие пролапса происходит под воздействием сразу нескольких из перечисленных факторов.
Как проходит обследование
Учитывая, что пролапсу тазовых органов подвержены и женщины, и мужчины, возникает закономерный вопрос – к какому врачу идти с пролапсом тазовых органов. Такая проблема находится в сфере деятельности нескольких врачей – это уролог, проктолог и гинеколог.
При обращении к специалисту проводится осмотр пациента, в ходе которого определяется наличие опущения органов, степень пролапса, выявляется скрытая форма недержания, когда проблема не проявляется из-за пережатого выхода пузыря в случае его опущения.
К дополнительным способам обследования относятся:
- Ультразвуковое исследование. Этот метод помогает выявить заболевания придатков либо матки, патологии мочевого пузыря и уретрального канала.
- Магнитно-резонансная томография. Её назначают при наличии патологических изменений.
- Если имеются жалобы на нарушение мочеиспускательных процессов, выявляют их причины – необходимо ведение дневника мочевыделения, кашлевые пробы, проведение урофлоуметрии.
В случае необходимости назначается КУДИ – комплексное уродинамическое исследование.
Методы профилактики и консервативного лечения
Поговорим о том, что делать при опущении органов малого таза. На начальных стадиях формирования патологического процесса допустимо консервативное лечение, которое состоит из четырех наиболее часто применяемых вариантов:
- Необходимо изменить образ жизни, сосредоточить усилия на снижении массы тела, уменьшить физические нагрузки, проводить профилактику респираторных патологий и запоров.
- Потребуются специальные упражнения, позволяющие укрепить мышечные ткани дна таза.
- Подбор и использование пессариев, бандажей.
- Задействование лазерных технологий.
Более подробно стоит рассмотреть применяемые лечебные упражнения и использование пессариев. Обычно и мужчинам, и женщинам для укрепления мышц тазового дна рекомендуют делать упражнения Кегеля. Они хороши тем, что для положительного эффекта в день достаточно затратить пять минут, правда, тренировки должны быть регулярными.
Правила, которым необходимо следовать, для представительниц слабого пола состоят в следующем:
- Упражнения требуется повторять десятикратно, с продолжительностью удерживания порядка пяти секунд.
- Женщинам требуется сокращать влагалищные мышцы аналогично опорожнению кишечника – словно пытаясь вытолкнуть что-то наружу.
- Следующим этапом станут упражнения, имитирующие втягивание, проводить их также необходимо по 10 раз с пятисекундным удерживанием.
- По мере накопления опыта следует увеличивать периоды удерживания на 5 секунд до достижения 30 секунд.
- После родов приступать к упражнениям Кегеля можно практически сразу – они помогут стабилизировать кровообращение и укрепят мышечные ткани, испытавшие высокую нагрузку в процессе родов.
Важно. Если имело
место кесарево сечение, прежде чем
приступить к зарядке по методу Кегеля
требуется проконсультироваться со
специалистом.
Выполняя упражнения,
необходимо отлеживать собственное
самочувствие, чтобы при его ухудшении
замедлить темп либо остановить занятия.
Болезненность при проведении упражнений
недопустима.
Профилактика недержания мочи
Самая простая тренировка состоит в следующем:
- При мочеиспускании, примерно на середине следует остановить процесс, используя напряжение лонно-копчиковой мышцы.
- Следует добиться полной остановки выделения мочи.
- Поток необходимо задержать на две секунды.
- После этого требуется расслабить мышцы для восстановления потока и его интенсивности.
- На начальных этапах, на протяжении одного мочеиспускания требуется одно или два раза повторить упражнение.
- Количество повторений необходимо увеличивать с течением времени.
- Упражнение требуется повторять каждый день на протяжении не менее двух недель, минимум один раз за 24 часа.
Важно. Тренировка тазовых мышц, не влияющих на развитие патологического процесса, при его лечении практически бессмысленна и способна ухудшить ситуацию.
Для улучшения качества жизни женщин могут применяться пессарии. Эти устройства изготавливаются по большей части из синтетических материалов и являются своеобразной распоркой. При их помещении во влагалище удается предотвратить выпадение органа. Однако эта мера не способствует излечению, улучшая состояние пациентки лишь временно.
Еще один недостаток пессариев – их индивидуальная непереносимость, в ряде случаев возможно развитие яркого воспалительного процесса, что делает невозможным использование таких изделий.
К более современным методам лечения относится лазерное воздействие на влагалищные стенки.
Хирургический подход
Основной метод терапии выраженного пролапса – оперативное вмешательство, при этом в медицине существует огромное количество возможных операций.
Но все они делятся на 2 типа:
- Восстановительные. Хирургом определяются локализации разрывов, после чего дефекты связок зашиваются. К таким операциям относят переднюю и заднюю кольпорафию, сакро-спинальную фиксацию, паравагинальную реконструкцию и прочие хирургические вмешательства.
- Протезирующие. Так называют методы имплантации специальных устройств, которые берут на себя функции, ранее выполняемые пострадавшими связками.
Какие протезы используются при реконструкции тазового дна? Чаще всего задействуют синтетические сетчатые конструкции – после внедрения в них проникают соединительные ткани, постепенно превращая эндопротезы в искусственные фасции и связки. К таким вмешательствам относят имплантацию петель и фигурных сеток – использование Урослинга, TVT, Элевейта, Пелвикса и прочих.
Сетчатые эндопротезы используются в случае пролапсов на поздних этапах их формирования, при наличии синдрома дисплазии соединительных тканей, в случае паравагинального дефекта, на фоне рецидивов пролапса после уже имеющегося хирургического вмешательства.
Сетки могут быть использованы и для лечения пролапса у пожилых пациентов, хотя в этом случае такой подход скорее условие, нежели обязательное показание.
Рекомендуем
