Реабилитация после операции на сердце / Заболевания / Клиника ЭКСПЕРТ
Вы перенесли операцию на сердце – либо стентирование коронарных артерий, либо шунтирование, либо и то, и другое. Что это значит по большому счету? Это значит, что современные медицинские технологии подарили вам второй шанс обрести здоровое сердце, у вас вновь хорошее кровоснабжение миокарда, вы снова можете жить без боли в сердце, не бояться физических нагрузок, и наша цель – сберечь этот данный вам второй шанс на здоровое сердце!
Несмотря на проведенное хирургическое лечение и улучшение кровоснабжения сердечной мышцы, что должно создавать благоприятные условия для эффективного восстановления качества жизни пациентов, ожидания не оправдываются — их трудоспособность и социальная активность продолжают оставаться низкими. Многие специалисты признают недостаточную подготовленность амбулаторных мед учреждений для проведения реабилитации сердечно-сосудистых больных. Со слов одного из ведущих кардиологов г. Санкт-Петербурга, после стационара зачастую такие пациенты попадают в сеть амбулаторных учреждений, которые попросту не готовы их вести.
Со слов одного из ведущих кардиологов г. Санкт-Петербурга, после стационара зачастую такие пациенты попадают в сеть амбулаторных учреждений, которые попросту не готовы их вести.
Если пациент после операции на сердце не занимается своим здоровьем, не посещает кардиолога, то очень высокий процент таких больных снова попадает на операционный стол через несколько лет, т. к. заболевание сердца является хроническим и требует постоянной профилактики рецидива!
К примеру, за 2010-2012 г.г. сердечно-сосудистая смертность среди мужчин 35-74 лет в Германии, Великобритании, Швеции, Бельгии, Австрии, Италии, Дании и многих других европейских странах составила 100-200 человек на 100.000 населения. В России – более 1000 человек (Circulation, Heart Disease and Stroke Statistics, 2015), что подчеркивает необходимость проведения реабилитации и вторичной профилактики у кардиологических больных.
Что такое реабилитация и как она должна проводиться?
Реабилитация — «rehabilis» — лат. восстановление способности.
восстановление способности.
Кому показана кардиологическая реабилитация?
- больные с инфарктом миокарда
- после операций АКШ, МКШ
- после стентирования
- после протезирования клапанов
- после хирургического лечения аритмий
Реабилитация после операций на сердце – это комплекс мероприятий медицинского и психологического характера, направленных на:
- предупреждение дальнейшего развития заболевания
- предупреждение инвалидности
- улучшение качества жизни
- сохранение работоспособности пациента
- возвращение его к социальной активности
Реабилитационная помощь оказывается:
- независимо от сроков заболевания
- при условии стабильности клинического состояния пациента
- при наличии реабилитационного потенциала, т.е. физических, психологических, социальных ресурсов человека, которые помогут ему восстановить силы
- при отсутствии противопоказаний к проведению различных методик
- на основании установленного диагноза
Этапы кардиореабилитации
Существует три этапа реабилитации после операции на сердце и перенесенного инфаркта миокарда:
- I этап – стационар, где и проводится стентирование/шунтирование по показаниям
- II этап – санаторно-курортное лечение
- III этап – амбулаторное динамическое наблюдение пациента после операции на сердце или инфаркта
Особенно важен амбулаторный (III) этап реабилитации, так как он является самым длительным по времени, и, в конечном счете, определяет дальнейшее развитие заболевания.

И если с первым и вторым этапом реабилитации все ясно – стационар, куда пациент доставлен машиной скорой помощи, и, по возможности, санаторий, то третий этап реабилитации, амбулаторный, самый важный для сохранения здоровья в дальнейшем, остается на выбор пациента.
В Клинике ЭКСПЕРТ Вы сможете проходить третий этап реабилитации под наблюдением опытных специалистов. В реабилитации всегда применятся мультидисциплинарный подход, т.е. взаимодействие специалистов различного профиля, а именно:
- врач кардиолог-реабилитолог
- врач невролог
- психотерапевт
- врач диетолог
Это обеспечивает различные виды помощи по преодолению последствий заболевания, изменению образа жизни, снижению воздействия факторов риска; оценку необходимости и достаточности, продолжительности, последовательности и эффективности участия каждого специалиста в каждый конкретный момент времени течения реабилитационного периода.
При необходимости в Клинике ЭКСПЕРТ Вас проконсультирует консилиум врачей различного профиля.
Третий (амбулаторный) этап
Программа «Третий этап кардиореабилитации» в Клинике ЭКСПЕРТ включает в себя:
- прием врача-кардиолога
- Школа пациентов – групповые занятия с врачом кардиологом, в рамках которых разбираются проблемы, с которыми сталкиваются пациенты, и их решения
- выполнение по показаниям ЭКГ, Эхо-КГ, суточного мониторирования ЭКГ и АД
- общий анализ крови, биохимический анализ крови (липидограмма, коагулограмма, электролиты, гомоцистеин, СРБ, и др.)
- психологическое тестирование
- консультация психотерапевта
- консультация невролога
- консультация диетолога
- генетический анализ всех кардиомаркеров, включая риск внезапной смерти, для больного и его родственников
- генетический анализ доз лекарственных препаратов при лечении сердечно-сосудистых заболеваний
Результаты кардиореабилитации
К положительным эффектам кардиологической реабилитации в Клинике ЭКСПЕРТ относят:
- устранение факторов риска ИБС и снижение риска в целом
- повышение физической активности
- прекращение курения
- нормализация цифр артериального давления
- уменьшение массы тела
- улучшение липидного профиля
- улучшение метаболизма углеводов
- улучшение функции эндотелия
- замедление развития атеросклероза и его клинических последствий
- улучшение психофизического состояния
- мобилизация пациентов к сотрудничеству в процессе кардиологической реабилитации.

Динамическое (диспансерное) наблюдение – основная форма поддержки пациентов с хроническими заболеваниями в амбулаторных условиях. И это подразумевает не наблюдение за естественным развитием заболевания, как это, к сожалению, зачастую бывает, а проведение комплекса мер вторичной профилактики и реабилитации!
После оперативного лечения пациенту рекомендовано посетить кардиолога в первые дни после выписки!
В течение первого года визиты к врачу должны осуществляться с периодичностью раз в 4 мес. Далее рекомендуется посещать врача кардиолога не реже 2х раз в год.
Цель реабилитации после сердечно-сосудистых катастроф – восстановление физического и психологического здоровья пациента. Реабилитация показана всем пациентам после операции независимо от тяжести состояния – как для обретения уверенности в себе и своих силах, так и для снижения до минимума риска повторного обострения. Поэтому не запускайте свое здоровье и не позволяйте болезни развиваться! Тогда вы получите шанс продлить жизнь и улучшить ее качество.
Поэтому не запускайте свое здоровье и не позволяйте болезни развиваться! Тогда вы получите шанс продлить жизнь и улучшить ее качество.
Прогноз
При добросовестном выполнении рекомендаций по вторичной профилактике сердечно-сосудистых катастроф и бережном отношении к своему здоровью, 80-90% пациентов возвращаются к трудоспособности, социальной активности и привычному ритму жизни.
Кроме того, прохождение реабилитационного курса снижает частоту повторных госпитализаций и уровень кардиологических рисков в целом. Пациенты начинают физически чувствовать себя лучше.
Часто задаваемые вопросы
Сколько времени длится реабилитация после операции на сердце?
Сколько времени понадобится на восстановление функций организма – зависит от нескольких факторов: тяжести исходного состояния, возраста, мотивированности пациента.
Однако необходимо понять, что, по сути, реабилитация длится пожизненно, т.к. весь комплекс мер направлен не только на восстановление физических и психологических сил, но и на профилактику повторных обострений ситуации. Без постоянной профилактики заболевания сердечно-сосудистой системы чаще всего усугубляются.
Без постоянной профилактики заболевания сердечно-сосудистой системы чаще всего усугубляются.
Как оказать себе помощь при боли в сердце? Какие лекарства нужно иметь с собой постоянно?
Если случился приступ стенокардии (боль или жжение за грудиной, одышка при физических и эмоциональных нагрузках, приступы длятся по несколько минут), то необходимо:
- прекратить физическую нагрузку, сесть, успокоиться
- использовать нитроглицерин в виде спрея (Изокет, Нитроминт-спрей), две-три дозы под язык
- если боль не прекращается, то через 3-5 минут следует повторить прием препарата
- если в течении 15 мин боль не прошла, следует разжевать 1 таблетку аспирина, запив ее водой, и вызвать скорую помощь.
На каком уровне необходимо поддерживать цифры артериального давления?
Поддерживать артериальное давление необходимо на уровне менее 130/80 мм рт. ст. Высокое давление – более 140/90 мм рт. ст. — свидетельствует о наличии гипертонии. Более 180/110 мм рт. ст. указывает на тяжелую гипертонию.
ст. Высокое давление – более 140/90 мм рт. ст. — свидетельствует о наличии гипертонии. Более 180/110 мм рт. ст. указывает на тяжелую гипертонию.
Чтобы не потерять контроль над давлением, необходимо вовремя принимать назначенные врачом лекарства!Для этого:
- используйте сигнал будильника, звуковой сигнал на телефоне для напоминания
- храните таблетки рядом с зубной щеткой, бритвой или другими предметами, которыми вы пользуетесь ежедневно
- разложите таблетки по баночкам с указанием времени приема, для этого в аптеке можно приобрести специальную коробочку с отделениями.
Какие возможны физические нагрузки?
Количество физической нагрузки можно наращивать постепенно.
Через 6 недель после операции возможны умеренные нагрузки, например уборка с пылесосом, прогулка с собакой, утренняя гимнастика, туристический поход и рыбалка.
Спустя 3 месяца можно увеличивать активность – заниматься плаванием, ездить на велосипеде, играть в боулинг, теннис, футбол. Допускается уборка снега или работа в саду на даче.
Допускается уборка снега или работа в саду на даче.
Для поддержания хорошего самочувствия рекомендуются занятия на свежем воздухе средней интенсивности длительностью 30 минут 3 раза в неделю, а те пациенты, которые ведут сидячий образ жизни, должны начинать с легких программ физических упражнений.
К сексуальной активности, по статистике, пациенты возвращаются через 9-14 недель. Необходимо провести тест с физическими нагрузками под контролем врача. Если врач не выявит никаких симптомов перегрузки, то сексуальная активность разрешается.
Как правильно питаться при болезнях сердца и сосудов?
Основной целью диетического питания является снижение уровня атерогенных липидов в крови, чтобы остановить развитие атеросклероза. Рекомендованные уровни общего холестерина после операции на сердце — менее 4,0 ммоль/л, ЛПНП — менее 1,8 ммоль/л, ТГ менее 1,7 ммоль/л, ЛПВП для женщин более 1,2; для мужчин более 1,0 ммоль/л.
Рекомендовано ежедневно употреблять в пищу фрукты и овощи, иногда нежирное мясо, рыбу, оливковое и др масла. Допустим алкоголь в дозе не более 2 бокалов красного вина в день для мужчин, 1 бокала для женщин. Составить подробную программу питания поможет врач диетолог.
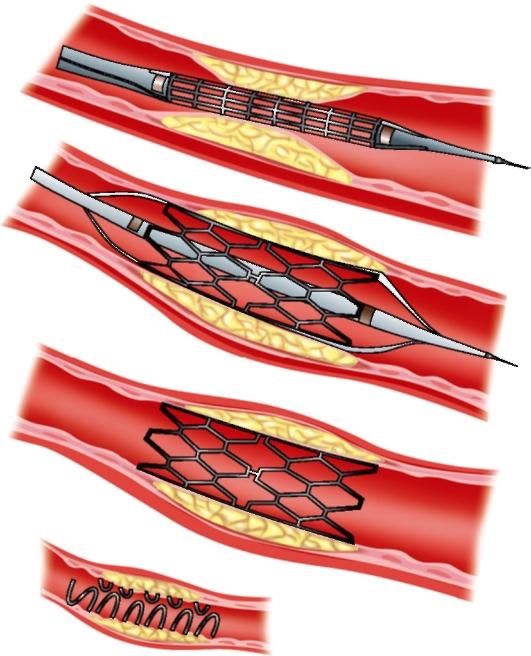
Баллонная ангиопластика и стентирование коронарных артерий
Баллонная ангиопластика и стентирование коронарных артерий — малоинвазивный (малотравматичный) метод лечения различных форм ишемической болезни сердца (ИБС), таких как стабильная и нестабильная стенокардия, инфаркт миокарда и др., обусловленных сужением или полной окклюзией (закупоркой) сосудов, питающих миокард.
Техника баллонной ангиопластики и стентирования
Сущность баллонной ангиопластики заключается в том, что в область сужения вводится специально подобранный по длине и диаметру баллонный катетер. Раздувая его под давлением (6-14 атм), можно добиться устранения сужения сосуда в 96-98% случаев. После чего 80% больных, соблюдающих меры профилактики, на долгие годы забывают о стенокардии. Затем в область сужения имплантируют металлический трубчатый каркас – стент. Эта процедура называется стентирование сосудов сердца.
Затем в область сужения имплантируют металлический трубчатый каркас – стент. Эта процедура называется стентирование сосудов сердца.
Баллонная ангиопластика в настоящий момент изолированно не применяется (т.к. стентирование превосходит ее по эффективности в десятки раз) и может быть использована как до стентирования, с целью подготовки поражения для имплантации стента, так и после него — для более плотного прилегания стента к стенке сосуда в случае анатомических особенностей артерии в месте стентирования.
Плановое и экстренное стентирование
Стентирование может быть «плановым» и «экстренным».
Как следует из названия, «экстренное» стентирование производится в критических состояниях, когда нужно как можно быстрее устранить сужение/окклюзию коронарной артерии, чтобы либо уберечь сердце от инфаркта, либо ограничить зону инфаркта в случае его развития. И чем раньше и полноценнее будет восстановлен кровоток по артериям сердца у подобного пациента, тем больше у него шансов на спасение и неосложненное и благоприятное течение инфаркта.
«Плановое» стентирование имеет преимущества в отношении более длительного временного промежутка для адекватной оценки характера поражений коронарных артерий, выбрать наиболее оптимальную тактику лечения пациента и тщательно подготовить его к проведению процедуры стентирования, сведя риски вмешательства к минимуму.
Если атеросклеротический процесс носит диффузный, множественный характер, то внутрисосудистые методы бессильны или имеют значительно меньшую эффективность, в этих случаях пациентам рекомендуют консультацию кардиохирурга для решения вопроса о возможности проведения операции аортокоронарного шунтирования (АКШ), когда хирург подшивает к сердцу новый сосуд — так называемый шунт, устраняя тем самым дефицит питания сердечной мышцы.
Показания к проведению ангиопластики и стентирования
Показаниями к баллонной ангиопластике и стентированию являются следующие состояния:
- Впервые возникшая и прогрессирующая стенокардия с болевыми ощущениями в грудной клетке, возникающими при физической нагрузке и проходящими в покое
- Острый инфаркт миокарда (ОИМ) — резкая боль в грудной клетке, не проходящая после приема нитропрепаратов
- Ранняя постинфарктная стенокардия или сохраняющиеся приступы болей в груди после перенесенного острого инфаркта миокарда
- Стабильная стенокардия, если качество жизни пациента его не устраивает (боли, возникающие при нагрузке, мешающие пациенту жить полноценной жизнью)
- Безболевая ишемия миокарда — состояние, когда пациент не ощущает стенокардии, но по данным кардиологических исследований у него есть признаки значимой ишемии миокарда.

Виды стентов
В настоящий момент принципиально существует два вида стентов — с лекарственным покрытием и без него, т.н. голометалические стенты.
В нашей клинике мы используем весь спектр стентов, имеющихся на рынке, но отдаем предпочтение стентам с лекарственным покрытием последнего (IV) поколения, которые доказали свою высокую эффективность в плане безопасности применения и в отношении лучших по сравнению с голометалическими стентами отдаленных результатов.
Также существуют биодеградируемые каркасы, основной особенностью которых является способность полностью растворяться после выполненной функции. К сожалению, на сегодняшнем этапе развития этой технологии остается много вопросов, и данные клинических исследований не указывают на безоговорочное превосходство биорастворимых стентов над стентами с лекарственным покрытием. Однако существуют некоторые клинические ситуации (молодой пациент, небольшой и неизвитый участок поражения артерии и др.
Процедура ангиопластики и стентирования
Процедура стентирования может быть как самостоятельной процедурой, так и являться продолжением диагностической коронароангиографии. Решение принимается с учетом всех рисков, особенностей анатомии сосудистого русла, сложности поражения и количества использованного контрастного вещества. Выбор стента также осуществляется путем анализа многих факторов: вид и характер поражения сосуда, анатомические особенности, т.к. извитость сосуда, его диаметр и протяженность поражения, отхождение в области поражения крупных боковых ветвей, предыдущие вмешательства в области интереса и т.д. В зависимости от количества имплантируемых стентов и возможных анатомических особенностей процедура может длиться от 20-30 мин до 2-3-х часов. Стентирование не требует наркоза, т.к. сама по себе процедура безопаснее общего обезболивания. Восстановление кровоснабжения в коронарной артерии:
Реабилитация после ангиопластики со стентированием
После вмешательства пациент может быть переведен в реанимацию в случае, если стентирование проводилось по «экстренным» показаниям или просто в свою палату с обязательным мониторированием показателей гемодинамики.
Преимущества баллонной ангиопластики и стентирования в EMC
- В госпитале Европейского медицинского центра по адресу Москва, ул. Щепкина, 35 расположена современная рентхенхирургическая операционная, оснащенная инновационной биплановой ангиографической системой ARTIS zee biplane (Siemens).
- В Клинике работают высококвалифицированные эндоваскулярные хирурги, имеющие многолетний опыт работы в России и за рубежом и выполняющие вмешательства любой сложности.

- Мы используем весь спектр современных стентов последнего поколения.
Ангиопластика и стентирование конечностей — Москва
Облитерирующие заболевания сосудов нижних конечностей: диагностика, лечение, ангиопластика сосудов ног в клинике «МедикаМенте»
Эти 5 симптомов могут быть признаками заболеваний сосудов нижних конечностей. Не игнорируйте их!
- бледность кожного покрова,
- «холодные» стопы и пальцы ног, мурашки и онемение конечностей, ноги сводит судорогой,
- уменьшение волосяного покрова на лодыжках и голенях, появление трещин на пятках,
- усиливающаяся при ходьбе боль в икроножных мышцах (перемежающаяся хромота),
- на поздних стадиях — неестественный бордовый или темно-красный цвет стоп и пальцев ног, незаживающие раны и язвы.
Нарушения, связанные с кровоснабжением ног, могут стать очень серьезной проблемой,
вплоть до утраты конечности.
При малейшем подозрении на ухудшение кровоснабжения в ногах, пройдите диагностику и получите консультацию сосудистого хирурга!
Наша клиника располагает большим количеством современного медицинского оборудования и новейших методик для проведения эффективной диагностики и лечения заболеваний сосудов нижних конечностей. Для точной диагностики состояния артерий используются такие методы, как ультразвуковое сканирование с допплерографией, ангио-КТ, рентгеноконтрастная ангиография. Особое внимание уделяется развитию и применению малоинвазивных операционных методов. В отделении сосудистой хирургии медцентра «МедикаМенте» широко используются методы эндоваскулярной хирургии (баллонирование, стентирование сосудов ног), микрохирургическое шунтирование.
Наиболее опасными патологиями сосудов нижних конечностей являются сужение (стеноз) и закупорка (окклюзия) сосудов. Как следствие, наступает ишемия (недостаток притока крови к отделам нижних конечностей) часто с переходом в критическую стадию — гангрену. Одной из основных задач сосудистых хирургов клиники «МедикаМенте» в Королеве является избежание ампутации конечностей пациентов. Современная сосудистая хирургия позволяет восстановить просвет сосудов и улучшить кровоток, сохранив опорную функцию ноги. Одним из методов хирургического лечения стеноза артерий нижних конечностей является расширение суженного участка сосуда посредством катетера и баллона (баллонная ангиопластика нижних конечностей), часто дополненное стентированием с целью предупреждения повторного сужения сосуда.
Баллонная ангиопластика и стентирование сосудов нижних конечностей
ОБЩИЕ ПОКАЗАНИЯ ДЛЯ ПРОВЕДЕНИЯ ОПЕРАЦИИОперация баллонной ангиопластики сосудов нижних конечностей показана при трофических изменениях, нарушениях функций конечности (например, при перемежающейся хромоте). Цель операции — восстановить систему кровообращения.
-
Облитерирующий атеросклероз сосудов нижних конечностей
Облитерирующий атеросклероз сосудов нижних конечностей — это хроническое заболевание, для которого характерно сужение артерии (стеноз) и даже его полная закупорка (окклюзия) в результате формирования бляшек холестерина на стенках артерий. Поражение сосудов бляшками или тромбами приводит к нарушению кровообращения, ткани страдают от недостатка питания. Если не начать лечение, болезнь будет прогрессировать, просвет в сосудах будет становиться все меньше, из-за недостаточного кровоснабжения может развиться ишемия, а затем некроз (гангрена ног).
Своевременное обращение к сосудистому хирургу при первых признаках недуга таких, как онемение, зябкость в стопах, появление трещин на пятках, боль в мышцах при ходьбе (перемежающаяся хромота), медикаментозная терапия, а при необходимости и хирургическое лечение (ангиопластика, шунтирование) помогут избежать развития серьезных осложнений и сохранить конечность.
-
Перемежающаяся хромота
Появление сильных болей, судорог в мышцах ног и перемежающаяся хромота при ходьбе — один из симптомов недостаточности кровоснабжения нижних конечностей. Проявления перемежающейся хромоты зависят от степени нарушения кровообращения в тканях. Лечение перемежающейся хромоты медикаментозное и направлено на уменьшение клинических проявлений и симптомов хромоты, а также снижение риска развития тяжелых сосудистых осложнений. Однако с целью устранения нарушения кровоснабжения прибегают к ангиопластике со стентированием.
Опыт специалистов клиники «МедикаМенте» в проведении баллонной ангиопластики позволяет эффективно восстанавливать кровоток на всех участках артериальных сосудов нижних конечностей с высокой результативностью и наименьшей вероятностью травм.
-
Операция при трофической язве на ноге
Трофическая язва на ноге образуется как следствие нарушения оттока лимфы и недостаточного кровообращения в нижней конечности. Операция при трофической язве направлена на устранение причины трофических нарушений. Так, лазерная коагуляция помогает решить проблему трофических язв у пациентов с варикозной болезнью. При восстановлении артериального кровотока с помощью процедуры эндоваскулярной баллонной ангиопластики возможно добиться заживления трофической ишемической язвы на стопе.
В отделении сосудистой хирургии клиники «МедикаМенте» в Королёве проводится диагностика и лечение пациентов с трофическими язвами различного генеза. В распоряжении наших врачей весь арсенал современных медикаментозных средств, лазерное оборудование, современные методики эндоваскулярной хирургии. Выбор метода лечения осуществляется врачом после очного осмотра и клинических исследований. В большинстве случаев только хирургическое лечение трофической язвы, направленное на устранение причины язвообразования (ЭВЛК, баллонная ангиопластика), позволяет закрыть язву на ноге и добиться стойкого эффекта.
-
Критическая ишемия нижних конечностей
Крайней степенью проявления облитерирующих заболеваний артерий является критическая ишемия нижних конечностей, при которой кровь практически перестает поступать к ступням, возникают ишемические боли в состоянии покоя (когда нога находится в горизонтальном положении), появляются почернения кожи (некрозы) на пальцах или пяточных областях. Критическая ишемия конечности является серьезным состоянием, которое требует принятия неотложных мер, направленных на восстановление притока крови к пораженной области. Без восстановления кровоснабжения ног большинству больных с критической ишемией в ближайшей перспективе грозит ампутация конечности. Баллонная ангиопластика и стентирование позволяют расширить просвет сосуда и восстановить поступление артериальной крови.
-
Ишемическая форма синдрома диабетической стопы
Синдром диабетической стопы включает ишемию, нейропатию и инфекцию. Эти факторы могут привести к развитию диабетической стопы как самостоятельно, так и в комплексе с другими причинами. При наличии нейро-ишемических и ишемических язвенных дефектов стоп восстановление просвета периферических артерий нижних конечностей методами баллонной ангиопластики и стентирования позволяет облегчить состояние у больных сахарным диабетом.
-
Гангрена нижних конечностей (лечение без ампутации ноги)
Еще совсем недавно диагноз гангрена звучал как приговор: «Жизнь может спасти только ампутация ноги».
Часто гангрена начинается из-за снижения или полного прекращения кровоснабжения конечностей (из-за сахарного диабета, венозного тромбоза, атеросклероза). Отсутствие адекватного кровоснабжения в ноге ниже колена вынуждало врачей проводить высокие ампутации нижней конечности на уровне бедра даже при поражении гангреной одного лишь пальца стопы (при плохом питании мягкие ткани не могут зажить после операции, неизбежно нагноение культи, некротический процесс будет прогрессировать дальше).
Благодаря современным методам терапии стало возможным лечение гангрены нижних конечностей без ампутации ноги (высокой резекции). Эндоваскулярная хирургия позволяет восстановить кровообращение в пораженной стопе или голени и остановить гангрену.
Одним из наиболее эффективных методов является баллонная ангиопластика и стентирование при гангрене. Если в ходе операции удается добиться удовлетворительной проходимости сосудов (в среднем, в 90% случаев — на успех влияют тяжесть поражения, тип стеноза и его протяженность), высокая ампутация ноги при гангрене становится не нужна. Удаляются только омертвевшие ткани нижней конечности. Опорная функция конечности сохраняется.
К сожалению, не всегда при начавшейся гангрене ноги можно обойтись без ампутации. В этом случае хирурги клиники «МедикаМенте» сделают всё возможное, чтобы снизить уровень ампутации конечности и ограничиться резекцией пальцев, стопы или ампутацией голени вместо ампутации бедра.
О критической ишемии, трофических расстройствах
Интервью с сосудистым хирургом, КМН Харазовым А.Ф.
Процедура ангиопластики и стентирования сосудов ног
Транслюминальная баллонная ангиопластика нижних конечностей является малоинвазивной операцией, выполняемой через небольшой прокол на коже. К месту сужения кровеносного сосуда через особый проводник подводится катетер с баллончиком. Достигнув нужного места, баллон раздувается, принимая форму контуров сосуда. Просвет сосуда расширяется, достигая нормальных параметров, благодаря чему восстанавливается кровоток.
Процедура проводится в условиях стерильной операционной клиники «МедикаМенте» …см. фото Все этапы ангиопластики нижних конечностей контролируются врачами с помощью рентген оборудования. Новейшая аппаратура позволяет эндоваскулярному хирургу совершать максимально точные манипуляции внутри сосудов. Контроль изменений просвета сосудов ног осуществляется путем введения рентгеноконтрастного раствора.
В большинстве случаев баллонная ангиопластика дополняется стентированием сосудов нижних конечностей. Стент – металлическая сеточка, которая устанавливается в расширенное место сосуда как опорный каркас, не давая стенкам сосуда сомкнуться вновь.
Этапы баллонной ангиопластики и стентирования сосудов
Операция Ангиопластика и стентирование артерий нижних конечностей требует непродолжительной госпитализации в стационар от 1 до 3 дней. Процедура безболезненная. Общий наркоз в подавляющем большинстве случае не требуется.
Что мы готовы предложить
Опыт ангиохирургов Москвы и современные медицинские технологии
Материально-техническая база медцентра «МедикаМенте» позволяет использовать для лечения в первую очередь малотравматичные и безболезненные эндоваскулярные методики (при помощи проколов), и только по мере надобности прибегать к открытым хирургическим операциям на сосудах ног. Все наши ангиохирурги являются опытными экспертами в выполнении эндоваскулярных хирургических вмешательств. Их навыки позволяют успешно восстанавливать кровоток на всех участках артериальных сосудов нижних конечностей, от крупных подвздошных артерий до мелких артерий на стопе. Пациенты с опасностью потенциальной ампутации ноги принимаются в первую очередь! …наши врачи
Лечение тяжелых случаев с максимально возможной результативностью
Одной из основных задач сосудистых хирургов клиники «МедикаМенте» в Королеве является избежание ампутации конечностей пациентов. В тех случаях, когда лечение более консервативными методами, как баллонная ангиопластика и стентирование сосудов конечностей, не представляется возможным, или они уже не помогают, проводится открытая микрохирургическая операция шунтирования артерий конечности, в ходе которой создается новый путь кровотока в обход суженного участка. Операция требует от клиники высокой оснащенности операционной и отделения реанимации и интенсивной терапии, а от хирургов — абсолютной подготовленности и ювелирной точности в работе. В «МедикаМенте» есть все необходимое оборудование и специалисты высокого класса, которые успешно выполняют операцию шунтирования артерий нижних конечностей.
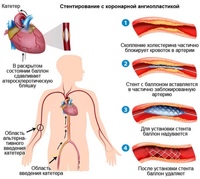
Ангиопластика и стентирование коронарных артерий
Ангиопластика и стентирование коронарных артерий
Коронарная ангиопластика и стентирование – это процедуры, используемые для расширения заблокированных или суженных артерий сердца. Сам термин «ангиопластика» значит использование баллона для открытия суженной или заблокированной артерии. Тем не менее, в большинстве современных процедур за рубежем и в Белоруссии во время ангиопластики также проводится стентирование – в артерию вводится короткая сетчатая трубочка, называемая стентом. Он постоянно находится в сосуде и обеспечивает свободное прохождение крови.
Сочетание ангиопластики и стентирования коронарных артерий, как правило, называют чрескожным коронарным вмешательством (ЧКВ).
Кому проводят ангиопластику?
Как любой орган в организме, сердцу необходимо постоянное поступление крови, которое обеспечивается коронарными артериями. У пожилых людей эти сосуды могут сузиться вследствие атеросклероза, что вызывает развитие ишемической болезни сердца.
Если кровоснабжение сердца нарушается, это может привести к развитию боли в груди (стенокардии), которую обычно вызывает физическая нагрузка или стресс.
Хотя стенокардию часто можно лечить с помощью медикаментозной терапии, в тяжелых случаях и при неэффективности консервативного лечения для восстановления кровоснабжения сердца может понадобиться ангиопластика и стентирование его сосудов.
Часто ангиопластику и стентирование сосудов сердца используют для неотложного лечения инфаркта миокарда.
Узнайте, подходит ли вам операция
Какие обследования необходимы для проведения ангиопластики?
Ангиопластика может проводиться в плановом или неотложном порядке (при инфаркте миокарда).
При плановой ангиопластике перед ее проведением пациент проходит общеклиническое обследование, включающее общий анализ крови, биохимический анализ крови, общий анализ мочи, группу крови, электрокардиографию, эхокардиографию, консультацию кардиолога и ангиографию (обследование сосудов сердца для выявления их поражения).
В случае неотложной ситуации перед проведением ЧКВ проводится электрокардиография, эхокардиография, забор анализов крови и мочи, после чего пациент попадает в операционную.
Коронарная ангиопластика проводится под местной анестезией, то есть пациент находится в сознании во время процедуры. Однако иногда ему вводят седативные препараты, чтобы он не волновался.
Через прокол в паху или на руке в артерию вводится тонкий гибкий катетер, который заводится в пораженную коронарную артерию под контролем рентгенографии. Когда катетер находится на месте, через него вводится тончайший проводник на всю длину артерии. По этому проводнику хирург заводит небольшой баллон и размещает его точно в месте сужения или перекрытия сосуда. Затем баллон раздувают, чтобы расширить участок артерии, раздавливая атеросклеротические бляшки, чтобы кровь могла свободно проходить через этот участок сосуда, после чего его сдувают и удаляют.
Если проводится стентирование, вокруг баллона располагается сетчатый стент. Когда баллон надувается, стент расширяется и прижимается к стенке сосуда. После сдувания и удаления баллона он остается на месте.
В Белоруссии коронарная ангиопластика длится от 30 минут до 2 часов. При плановой процедуре пациент, как правило, может идти домой на следующий день после операции. При лечении инфаркта миокарда необходимо стационарное лечение в течение нескольких дней.
Жизнь и реабилитация после операции
После проведения ангиопластики или стентирование необходимо проведение реабилитации, которая помогает восстановиться и вернуться к обычной жизни как можно быстрее. В Беларуси реабилитационная программа начинается еще в лечебном учреждении. После окончания реабилитационной программы пациентам очень важно продолжать регулярно заниматься физическими упражнениями и вести здоровый образ жизни. Это помогает защитить сердце и сосуды, уменьшить риск появления проблем со здоровьем в будущем.
Ангиопластика в Беларуси
В Белоруссии коронарная ангиопластика – одна из самых частых операций на сердце. Каждый год в Минске и по всей стране выполняются тысячи таких процедур. Высококвалифицированные хирурги Республиканского научно-практического центра «Кардиология» постоянно разрабатывают и внедряют в практику новые интервенционные методы лечения больных с заболеваниями сердца и сосудов. На высочайшем профессиональном уровне выполняются малоинвазивные диагностические и лечебные операции, которые требуют сложного, новейшего и высокотехнологического оборудования. Краткосрочные и отдаленные результаты чрескожных коронарных вмешательств в Беларуси не отстают от мировых показателей, а количество осложнений минимально.
В подавляющем большинстве случаев ангиопластика и стентирование приводит к улучшению кровотока по коронарным артериям. Многие пациенты отмечают облегчение симптомов заболевания и увеличение переносимости физической нагрузки. В целом, плановое проведение операции опытными хирургами в Белоруссии очень редко сопровождается побочными эффектами, уменьшает риск развития инфаркта миокарда в будущем и улучшает качество жизни. А в неотложных ситуациях ангиопластика и стентирование спасают жизнь пациента.
Примерная стоимость лечения
| Стентирование коронарных артерий (при использовании 1 стента с медикаментозным покрытием) | Операция, пребывание в стационаре | 1 800 — 2 200 долларов США |
Стентирование сосудов, артерий, вен: цены на установку стентов
Для получения положительных результатов эндоваскулярного вмешательства перед проведением стентирования пациенты проходят предоперационную подготовку. Лечащему врачу важно получить как можно более полную информацию о текущем состоянии пациента, перенесенных или имеющихся хронических заболеваниях, аллергических реакциях и т.д. Важный этап предоперационной подготовки – проведение ангиографии – рентгеноскопического исследования необходимого сосудистого бассейна. Кроме того, в ходе обследования пациенты сдают анализы крови, мочи, выполняют ЭКГ, рентген органов грудной клетки, получают консультацию специалиста по эндоваскулярным методам диагностики и лечения. Проведение полного обследования дает возможность выявить противопоказания к установке стентов (выраженная почечная или дыхательная недостаточность, заболевания, сопровождающиеся нарушением свертываемости крови, аллергия на йод, слишком большое количество суженных участков сосудов).
Вы можете сэкономить время, за 1–2 дня сдав все анализы и выполнив необходимые обследования на базе нашего Центра.
Виды стентов
Стент – это маленький проволочный каркас цилиндрической формы, выполненный из современных материалов. Наши ангиохирурги применяют новейшие разработки, выбирая оптимальный вариант для имплантации стента в зависимости от места его установки. Так, для расширения коронарных сосудов мы используем проволочные, кольцевые, сетчатые или тубулярные стенты, выполненные из особых сплавов и расширяющиеся при помощи баллонов. Восстановление просвета периферических сосудов производится с помощью саморасширяющихся стентов из специального сплава.
Кроме того, в зависимости от клинической картины, врач может порекомендовать установить обычный стент или стент с лекарственным покрытием, что позволяет снизить риск развития осложнений.
п/п | Программа лечения | Количество процедур 14-16 дней |
1. | Консультация специалистов: | |
1.1 | Кардиолог | 5-6 |
1.2 | Физиотерапевт | 1-2 |
1.3 | Хирург | 1-2 |
1.4 | Врач ЛФК | 1-2 |
1.5 | Диетолог | 1 |
1.6 | Психолог | 1-2 |
1.7 | Врач медицины сна | 1-2 |
2. | Диагностический комплекс: | |
2.1 | Биохимический анализ крови (общий холестерин, липопротеиды высокой и низкой лотности, триглицериды, индекс атерогенности, билирубин, креатинин, мочевина, мочевая кислота, трансаминазы, СРБ, калий, кальций, магний, натрий, железо и др.) | По показаниям |
2.2 | Клинический анализ крови | По показаниям |
2.3 | Коагулограмма, агрегатограмма | По показаниям |
2.4 | Электрокардиография | По показаниям |
2.5 | Пульсоксиметрия | По показаниям |
2.6 | Эхокардиография и дуплексное сканирование сосудов ног, шеи | По показаниям |
2.7 | Велоэргометрия | По показаниям |
2.8 | ЭКГ контроль физических нагрузок (контроль каждой ступени) | По показаниям |
3. | Составление индивидуальной программы для пациентов, перенёсших операцию на сердце и/или коронарных сосудах: | |
3.1 | Проведение реабилитационной комиссии (определение состава процедур и мероприятий по восстановительному лечению) | Не позднее третьего дня с момента поступления |
4. | Оздоровительные процедуры: | |
4.1 | Лечебная дозированная ходьба | Ежедневно |
4.2 | Подъем по лестнице | Ежедневно |
4.3 | Лечебная гимнастика (в зале, в бассейне, на тренажерах или дыхательная) | Ежедневно |
4.4 | Бассейн (плавание) ! После 6 месяцев с момента операции | Ежедневно |
4.5 | Массаж (ручной, вакуумный или аппаратный) | 7-8 |
4.6 | Общие ванны («сухие» углекислые, йодо-бромные или жемчужно-хвойные) | 7-8 |
4.7 | Душ циркулярный или камерные ванны (вихревые скипидарные, морские) | 6-7 |
4.8 | Аппаратная физиотерапия ! Из предложенной аппаратной физиотерапии одновременно назначается не более 2-3 видов (с учетом сочетания эффектов): | |
4.8.1 | Лазеротерапия | 2 вида по 6-8 |
4.8.2 | Магнитотерапия | |
4.8.3 | Транскраниальная электротерапия | |
4.8.4 | Электрофорез лекарственных средств | |
4.8.5 | Дарсонвализация | |
4.9 | Наружная контрпульсация (после 3-6 месяцев) | 10-12 |
4.10 | Ингаляции | 8 |
4.11 | Арома-аэроионотерапия | 10 |
4.12 | Интервальная гипокситерапия | 10 |
4.13 | Иглорефлексотерапия | 8 |
4.14 | Психотерапия (групповая) | 10 |
4.15 | Медикаментозная терапия (таблетированные и иньекционные формы, обработка швов и пр.) | Ежедневно |
Полезно знать
| Современная сосудистая хирургия относится к малотравматичным видам хирургии. Современные технологии позволяют проводить операции внутри сосудов, что позволяет говорить о внутрисосудистой или эндоваскулярной хирургии. Этими методами возможно лечение широкого спектра заболеваний, связанных с поражением сосудов и внутриорганных протоков. Эндоваскулярная хирургия (рентгенохирургия, интервенционная радиология) это относительно молодое направление современной медицины. Главной особенностью эндоваскулярной хирургии является то, что все вмешательств производятся без разрезов — через небольшие проколы на коже (инструментом 1-4 мм в диаметре) под рентгеновским контролем. Рентген контроль осуществляется при помощи высокотехнологичного оборудования (ангиографического аппарата) в специальной рентгенооперационной. Преимущества эндоваскулярной хирургии перед традиционными методами вмешательства:
Отсутствие необходимости в общем наркозе позволяет выполнять операции даже пациентам с тяжелыми сопутствующими заболеваниями, которым противопоказано традиционное хирургическое лечение. Баллонная ангиопластика и стентирование является одним из основных видов внутрисосудистых операций которая позволяет восстанавливать проходимость суженных или закупоренных сосудов, что является основной причиной таких заболеваний как ишемическая болезнь сердца, атеросклероз артерий нижних конечностей и др. Для восстановления проходимости сосуда в него вводится специальный баллон, который затем раздувается и «отодвигает» в стороны атеросклеротические бляшки или тромбы, после чего в сосуд вводится стент — цилиндрический каркас, способный самостоятельно расширяться и сохранять приданную сосуду форму. |
После коронарной ангиопластики и стентирования
Сколько времени нужно на восстановление после ангиопластики / стентирования?
Что мне есть после ангиопластики / стентирования?
Какие лекарства мне нужно будет принимать после ангиопластики / стентирования?
Как снизить риск дальнейших проблем с сердцем после коронарной ангиопластики / стентирования?
Как мне вернуться к обычным занятиям после коронарной ангиопластики / стентирования?
Как мне снова начать тренировку после коронарной ангиопластики / стентирования?
Где я могу получить постоянную поддержку после коронарной ангиопластики / стентирования?
Сколько времени нужно на восстановление после ангиопластики / стентирования?
Обычно большинству людей требуется пара недель, чтобы вернуться к своей обычной деятельности после ангиопластики / стентирования.Перед выпиской из больницы вам дадут подробные инструкции по упражнениям, лекарствам, последующим приемам, постоянному уходу за раной и возобновлению нормальной деятельности.
Вам также будет предложено записаться в программу кардиологической реабилитации, которая представляет собой специальную программу, которая помогает поддерживать вас на каждом этапе вашего пути излечения, восстановления и возвращения к повседневной жизни. Чтобы узнать больше о кардиологической реабилитации, посмотрите это короткое видео.
Очень часто после процедуры коронарной ангиопластики / стентирования на короткое время можно почувствовать себя «другим».Чтобы узнать от нашего социального работника о некоторых эмоциональных изменениях, которые вы можете испытать во время выздоровления, посмотрите это короткое видео.
Что мне есть после ангиопластики / стентирования?
После ангиопластики / стентирования вам следует сосредоточиться на здоровом питании. Это поможет вашему организму выздороветь, снизит риск осложнений и позволит вам хорошо выздороветь. Здоровая диета также снизит риск повторного образования бляшек в артериях.
Многие исследования показали, что диета, богатая фруктами, овощами, цельнозерновыми продуктами, орехами и семенами, может снизить риск сердечных заболеваний.
Здоровая диета обеспечивает ваш организм большим количеством питательных веществ, защищающих сердце, таких как витамины, минералы, антиоксиданты и пищевые волокна. В идеале в ваш рацион должны входить:
- Мясо — и / или заменители мяса, такие как яйца, тофу, бобовые и орехи
- Рыба — 2 порции жирной рыбы в неделю, такой как лосось, скумбрия или сардины, помогут получить много полезных для сердца омега-3 жиров
- Цельнозерновые — хороший выбор из цельнозерновых продуктов включает цельнозерновой или цельнозерновой хлеб или крекеры, коричневый рис, цельнозерновые макароны, киноа, фрику, ячмень, рожь, овсяные хлопья, поленту и кускус
- Молочные продукты — предпочтительно с низким содержанием жира
- Полезные жиры — небольшое количество полезных жиров и масел из орехов, семян, авокадо и жирной рыбы
- Вода — избегайте сладких безалкогольных напитков и употребляйте алкоголь только в умеренных количествах
Старайтесь употреблять 2 порции фруктов, 5 порций овощей и 4 или более порций цельнозерновых продуктов — в зависимости от ваших энергетических потребностей.Вот несколько других советов, которые помогут вам хорошо питаться:
- Уменьшите потребление соли — используйте как можно меньше соли при приготовлении пищи, так как это поможет снизить кровяное давление и предотвратить задержку жидкости
- Избегайте сладких продуктов — их часто едят вместо здоровой пищи и они могут способствовать увеличению веса
Узнайте больше о советах по здоровому питанию от нашего диетолога из этого видео.
Какие лекарства мне нужно будет принимать после ангиопластики / стентирования?
После ангиопластики / стентирования вам дадут лекарства, чтобы снизить риск осложнений и дальнейшего сердечного приступа.Лекарства работают лучше всего, когда вы здоровы во всех сферах жизни — например, занимаетесь спортом, бросаете курить и придерживаетесь здоровой диеты.
Обычно вам дадут один или несколько из следующих типов лекарств:
- Антиагреганты — эти лекарства помогают остановить образование тромбов внутри стента и предотвратить сердечный приступ, инсульт или другие проблемы с сердцем
- Статины (гиполипидемические препараты) — статины контролируют уровень холестерина в крови, и крупные исследования показали, что они могут снизить риск заболеваний кровеносных сосудов, сердечных приступов и инсульта
- Лекарства от кровяного давления — если у вас уже есть сердечные заболевания (например, гипертония, инфаркт миокарда или сердечная недостаточность), вам может потребоваться прием бета-блокаторов и / или ингибиторов АПФ, которые являются лекарствами, которые помогают контролировать высокое кровяное давление и предотвращают стенокардию. и сердечные приступы
Вы можете узнать больше о лекарствах после коронарной ангиопластики / стентирования у нашего фармацевта в этом видео.
Поскольку вы принимаете лекарства, предотвращающие образование сгустков внутри стента, ваша кровь будет тоньше, чем была до операции. В результате вам нужно знать о некоторых вещах:
- Вы можете заметить, что синяк будет легче
- Любые порезы на коже будут кровоточить дольше
- Если в вашей работе или хобби используются острые предметы, вы должны носить защитную одежду.
У каждого человека индивидуальные требования к лекарствам, и вам предложат индивидуальный план приема лекарств, который подходит именно вам.Если у вас есть какие-либо вопросы о лекарствах, которые вы принимаете, обратитесь к фармацевту или врачу.
Как снизить риск дальнейших проблем с сердцем после коронарной ангиопластики / стентирования?
После процедуры ангиопластики / стентирования очень важно принять меры, чтобы снизить риск возникновения еще одной проблемы с сердцем. Некоторые из факторов риска сердечных заболеваний, которые вы можете контролировать, включают:
Чтобы узнать, как бросить курить, посмотрите это короткое видео.
В этом коротком видео вы можете узнать больше от нашей медсестры по кардиологической реабилитации о факторах риска ишемической болезни сердца — как изменяемых, так и немодифицируемых.
Вам могут потребоваться дополнительные анализы, такие как анализы крови, эхокардиограммы и рентген грудной клетки, в течение первого года после операции по установке стента. Иногда вы можете почувствовать некоторый дискомфорт, локализованный в груди, который кажется острым и дергающим. Эти чувства могут приходить и уходить.Считается, что они вызваны процедурой ангиопластики / стентирования и не являются экстренной ситуацией. Это будет отличаться от дискомфорта в груди, из-за которого вы попали в больницу. Вы можете узнать больше о различных типах дискомфорта в груди здесь. Если вы испытываете эти ощущения, поговорите со своим врачом или специалистом по кардиологической реабилитации.
Если вы действительно испытываете боль в груди, которая длится дольше 10 минут и ощущается как боль, которая привела вас в больницу ранее, вызовите скорую помощь (вызовите 000) и немедленно обратитесь в ближайшее отделение неотложной помощи больницы.
Как мне вернуться к обычным занятиям после коронарной ангиопластики / стентирования?
По мере того, как вы оправитесь от ангиопластики / стентирования, вам нужно будет постепенно возвращаться к своим обычным занятиям.
- Вождение автомобиля — если у вас не было сердечного приступа, вы можете возобновить вождение через 2 дня после операции. Однако, если у вас случился сердечный приступ, вам нужно будет обсудить с врачом, когда вы сможете возобновить вождение. Кроме того, если вы водите коммерческий автомобиль, в том числе такси, вы не сможете водить машину в течение 4 недель, и вам потребуется разрешение от врача
- Подъем тяжестей — лучше не поднимать предметы тяжелее 5 кг в течение 1 недели.Если какая-либо работа или отдых связаны с тяжелой физической активностью, обсудите это со своим врачом или командой кардиологической реабилитации.
- Путешествие — Металлоискатели, используемые в аэропортах и других зонах досмотра, не влияют на стенты. Ваш стент не вызовет срабатывания металлоискателя
Как мне снова начать тренировку после коронарной ангиопластики / стентирования?
Физические упражнения помогут ускорить ваше выздоровление, и это ключевой компонент здорового образа жизни.Физические упражнения повышают вашу физическую форму, помогают контролировать артериальное давление, вес и уровень холестерина, а также помогают расслабиться. Начните с коротких и простых прогулок, постепенно увеличивая длину и интенсивность.
Вы можете ходить столько, сколько хотите, при условии, что вам удобно, и ежедневная ходьба — хотя бы несколько минут — идеальна. Если у вас есть какие-либо вопросы о вашей программе упражнений, спросите своего физиотерапевта или эрготерапевта.
Чтобы узнать больше о физических упражнениях от нашего физиотерапевта, посмотрите это короткое видео.
Где я могу получить постоянную поддержку после коронарной ангиопластики / стентирования?
После того, как вы выпишетесь из больницы, ваша бригада кардиологической реабилитации будет доступна для постоянной поддержки по мере вашего выздоровления. Вы также можете обратиться в следующие организации за поддержкой и советом:
- Национальный фонд сердца: (02) 9211 5188
- Сердечная линия: 1300 362787
- Австралийский фонд питания: (02) 9516 8191
Помните, вы не одиноки в этом.Ваша медицинская бригада и сеть поддержки готовы помочь вам как можно лучше выздороветь, чтобы вы могли вести здоровую, полноценную и активную жизнь на долгие годы вперед.
После терапии: жизнь с заболеванием периферических артерий
Успешное лечение ЗПА может облегчить боль и другие симптомы, которые могут удерживать вас от занятий любимым делом. Время и возможности вашего восстановления будут зависеть от типа лечения, которое вы получили.С минимально инвазивными вариантами, такими как баллонная ангиопластика и стентирование, вы можете быть удивлены тем, как быстро вы сможете вернуться к занятиям, которые вам нравятся.
После операции
Ваши впечатления сразу после процедуры зависят от того, какое лечение вы получили. После шунтирования или открытой операции вы можете провести несколько дней в больнице. Стентирование и баллонная ангиопластика — менее инвазивные процедуры, которые могут потребовать более короткого пребывания в больнице.
Подробнее: Хирургия — чего ожидать
Восстановление
Если вам сделали шунтирование или открытое хирургическое вмешательство, вы должны почувствовать себя лучше через 4–6 недель или, возможно, раньше, в зависимости от хирургического подхода.После имплантации стента вы почувствуете себя лучше примерно через неделю.
Знаки, на которые стоит обратить внимание, за
Если место, куда был вставлен катетер или закрыто место операции, начинает кровоточить, вам следует лечь, надавить на это место и вызвать врача. Также следует сообщать своему врачу о любом изменении цвета, боли или ощущении тепла в области, где был введен катетер или где было закрыто место операции.
Возвращение к нормальной деятельности
Время, которое потребуется вам, чтобы вернуться к своей обычной деятельности, зависит от вашего лечения. Если у вас шунтирование или открытая операция, это может занять до 12 недель, в зависимости от хирургического подхода и других факторов. Спросите своего врача, чего ожидать.
После баллонной ангиопластики или стентирования большинство людей могут вернуться к работе и нормальному распорядку дня примерно через неделю. Людям, которые выполняют очень физическую работу, придется ждать дольше.Проконсультируйтесь с врачом, прежде чем выполнять какие-либо изнурительные физические нагрузки. Как и все медицинские процедуры, здесь есть риски.
Человеку, перенесшему ангиопластику или стентирование, может быть сложно сразу же вернуться к своей жизни. Если рядом есть семья и друзья, это облегчит выздоровление.
Повседневная жизнь
Для многих людей лечение заболеваний периферических артерий улучшает кровоток через закупоренную артерию.В результате у вас будет меньше боли в конечностях и больше возможностей для ходьбы и физических упражнений.
Хотя стенты, баллонная ангиопластика и другие хирургические методы лечения могут повторно открыть артерии и помочь сохранить их открытыми, эти методы лечения не могут остановить атеросклероз и не являются лекарством от ЗПА. Лучший способ сохранить хорошие результаты после процедуры — это вести здоровый образ жизни. Многие люди, перенесшие операцию, ангиопластику или установку стента, пользуются возможностью, чтобы после этого начать делать более здоровый выбор.
Ваш врач может дать вам конкретные рекомендации относительно того, как вы можете улучшить свое сердечно-сосудистое здоровье, но вы можете начать с некоторых основ. Принимайте лекарства в соответствии с предписаниями врача. Примите диету, полезную для сердца. Бросить курить. Делайте больше упражнений. И, как всегда, регулярно посещайте врача.
UC201503768a EN
Немногие сердечные пациенты проходят кардиологическую реабилитацию после стентирования.
(Reuters Health). По данным исследования в Мичигане, только один из трех пациентов проходит рекомендованную кардиологическую реабилитацию после очистки заблокированной сердечной артерии и установки стента.
Несмотря на преимущества реабилитации, такие как лучшее качество жизни и более низкие показатели повторной госпитализации, пациенты могут не посещать эти сеансы из-за проблем, связанных со страхованием, стоимостью и доступом к реабилитационному центру, сообщают авторы исследования в Журнале Американского колледжа. кардиологии.
Усилия, направленные на то, чтобы врачи чаще направляли пациентов на кардиологическую реабилитацию, сработали, пишут авторы, но необходимо сделать еще больше, чтобы пациенты посещали сеансы.
«Использование кардиологической реабилитации после коронарного стентирования является самой сильной рекомендацией в наших клинических рекомендациях», — сказал ведущий автор доктор Деврадж Сукул из Мичиганского университета в Анн-Арборе.
«К сожалению, использование кардиологической реабилитации среди соответствующих критериям пациентов остается низким», — сказал он Reuters Health по электронной почте.
Сукул и его коллеги проанализировали данные более чем 42000 пациентов из Мичигана, перенесших чрескожное коронарное вмешательство (ЧКВ), обычную процедуру очистки заблокированной сердечной артерии, которая обычно включает установку крошечного трубчатого стента, чтобы кровеносный сосуд оставался открытым.Используя две базы данных медицинских записей и записей медицинского страхования, исследователи отслеживали пациентов, которые получали помощь в одной из 47 больниц штата Мичиган в период с 2012 по 2016 год, отмечая, кто был направлен на кардиологическую реабилитацию, кто посещал и какие факторы могли повлиять на их участие.
Исследовательская группа обнаружила, что 30 075 пациентов были выписаны живыми в свои дома с направлением на кардиологическую реабилитацию, а 8 000 пациентов посетили по крайней мере один сеанс в течение 90 дней после выписки. Люди с большей вероятностью обращались за помощью, если у них была «острая» причина для ЧКВ, например, определенные типы сердечного приступа.А те, у кого были другие проблемы со здоровьем, такие как диабет и заболевание периферических артерий, реже других посещали реабилитационный центр.
Кроме того, пациенты, охваченные страховкой Medicare Fee-For-Service, реже посещали кардиологическую реабилитацию, чем пациенты, охваченные частными планами Blue Cross Blue Shield of Michigan. Среди всех пациентов с Medicare те, кто также получил Medicaid, государственную программу страхования для бедных, реже посещали сеанс.
Интересную роль сыграла и география, отмечают исследователи.Расстояние от центра домашнего почтового индекса пациента до ближайшего сеанса кардиологической реабилитации не повлияло на то, кто, вероятно, будет посещать реабилитационный центр. Но если место кардиологической реабилитации находилось более чем в двух милях от места, где проводилась процедура ЧКВ, вероятность того, что пациент будет проходить кардиологическую реабилитацию, будет меньше.
«Нам показалось интересным, что пациенты, в конечном счете, проходили кардиологическую реабилитацию, были связаны с разнообразным набором факторов», — сказал Сукул. «Это говорит о том, что, возможно, потребуется протестировать и внедрить многогранные стратегии, такие как редизайн страхования, для улучшения использования кардиологической реабилитации.
«В идеале кардиологическая реабилитация должна предоставляться бесплатно для всех пациентов, которые соответствуют критериям, независимо от финансовых возможностей», — сказала доктор Эллен Кили из Университета здравоохранения Флориды в Гейнсвилле, которая не принимала участия в исследовании.
Кили и его коллеги руководят клиникой, которая оценивает пациентов с сердечным приступом после выписки из больницы, что включает беседу о кардиологической реабилитации. Она отметила, что пациенты с большей вероятностью будут записываться, услышав подробности о том, что это включает в себя, например, упражнения, консультации по питанию и отказ от курения.
«Я думаю, что индивидуальный подход — и тот факт, что они были вне больницы около недели — позволяет им задать множество вопросов в непринужденной манере, а затем они видят, что этот тип программы может многое им предложить », — сказал Кили по электронной почте.
Сделать кардиологическую реабилитацию более доступной с помощью «всплывающих» сайтов, которые используют пространство в общественном центре, а также мобильные подразделения и телемедицину, может помочь тем, кто живет далеко, добавила она.
«Даже если пациент не может присутствовать на всех сеансах из-за финансов, удаленности или и того, и другого, я рекомендую им посетить хотя бы один или два сеанса», — сказала она.«Они могут многое узнать о диете и упражнениях и получить подсказки о том, как создать свою собственную программу дома».
ИСТОЧНИК: bit.ly/31JTjak Journal of the American College of Cardiology, онлайн 17 июня 2019 г.
Влияние кардиологической реабилитации на основе физических упражнений на рестеноз внутри стента с помощью стентов с лекарственным покрытием разных поколений
Ann Rehabil Med. 2012 Apr; 36 (2): 254–261.
, M.D., Ph.D., , M.D., , M.D., Ph.D., 1 и, M.D.Чул Ким
Отделение реабилитационной медицины, больница Сангье Пайк, Медицинский колледж Университета Инже, Сеул 139-707, Корея.
Хи Ын Чой
Отделение реабилитационной медицины, больница Сангье Пайк, Медицинский колледж Университета Инже, Сеул 139-707, Корея.
Бьюнг Ок Ким
1 Отделение кардиологии, больница Сангье Пайк, Медицинский колледж Университета Инже, Сеул 139-707, Корея.
Мин Хо Лим
Отделение реабилитационной медицины, больница Сангье Пайк, Медицинский колледж Университета Индже, Сеул 139-707, Корея.
Отделение реабилитационной медицины, больница Сангье Пайк, Медицинский колледж Университета Индже, Сеул 139-707, Корея.
1 Отделение кардиологии, больница Сангье Пайк, Медицинский колледж Университета Инже, Сеул 139-707, Корея.
Автор, ответственный за переписку: Мин Хо Лим.Отделение реабилитационной медицины, больница Сангье Пайк, Медицинский колледж Университета Инже, 761-1, Сангье 7-донг, Новон-гу, Сеул 139-707, Корея. Тел .: + 82-2-950-1134, Факс: + 82-2-935-3076, rk.ca.kiap@mikcПолучено 7 декабря 2011 г .; Принято 23 февраля 2012 г.
Авторские права © 2012 Корейская академия восстановительной медицины Это статья в открытом доступе, распространяемая в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/3.0). ), который разрешает неограниченное некоммерческое использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.Эта статья цитировалась в других статьях в PMC.Abstract
Цель
Сравнить частоту рестеноза между группой кардиологической реабилитации (CR) и контрольной группой в пределах трех разных поколений стентов с лекарственным покрытием (DES).
Метод
В исследование были включены пациенты, получившие DES в связи с острым коронарным синдромом. Они были разделены на группу CR и контрольную группу. Группа CR получила от шести до восьми недель ранней программы сердечной реабилитации в условиях больницы и в течение шести месяцев поддерживала программу самостоятельных упражнений в общине.Контрольной группе было поручено заниматься самостоятельно после выписки из больницы. Через девять месяцев после первого начала заболевания мы провели коронарную ангиографию и сравнили две группы. Кроме того, мы разделили пациентов на три подгруппы в соответствии с генерацией DES и сравнили частоту рестеноза между группой CR и контрольной группой в этих трех подгруппах.
Результаты
Через 9 месяцев рестеноз внутри стента, измеренный как внутрисегментная поздняя потеря просвета (LLL) стентированной коронарной области, был меньше в группе CR (n = 52) 0.16 ± 0,42 мм по сравнению с контрольной группой (n = 51) 0,39 ± 0,78 мм (p <0,05). Снижение LLL в группе CR по сравнению с контрольной группой было постоянным среди трех разных поколений DES.
Заключение
Программа CR тесно связана со значительным снижением LLL в стентированных коронарных сегментах, независимо от генерации DES.
Ключевые слова: Рестеноз коронарных артерий, стент с лекарственным покрытием, упражнения, реабилитация
ВВЕДЕНИЕ
Известно, что регулярные упражнения эффективны для первичной и вторичной профилактики сердечно-сосудистых заболеваний.1,2 Исследования показали, что систематическая кардиологическая реабилитация в сочетании с регулярными физическими упражнениями улучшила сердечно-легочную функцию, психосоциальное состояние и качество жизни пациента, снизила общую и сердечно-сосудистую смертность на 20-30%, 3-5 и отсрочила прогрессирование или уменьшение тяжести атеросклероза.6,7 Первичное чрескожное коронарное вмешательство (ЧКВ) было эффективным для длительного и краткосрочного лечения пациентов с острым инфарктом миокарда 8, хотя сообщалось о значительных рецидивах и рестенозах.9 Хотя сообщалось, что частота возникновения тромбоза стента в течение 12 месяцев после ЧКВ составляет примерно 1% из-за нового режима двойной антитромбоцитарной терапии, смертность от тромбоза стента составила 20-40% .1 Таким образом, для снижения заболеваемости При рестенозе в стентированной коронарной области был введен стент с лекарственным покрытием (DES), и исследования показали, что частота рестеноза была значительно ниже в группе DES, чем в группе стента без покрытия10,11. однако поздний тромбоз стента произошел через 1–12 месяцев после вмешательства из-за замедленной эндотелизации стойки и потенциальных протромботических характеристик.1 Таким образом, безопасность продолжает оставаться проблемой.12
Коронарный склероз и его факторы риска прерывают вазолидацию, производимую эндотелиальными клетками сосудов, и изменяют взаимосвязь между сосудистой стенкой, воспалительными клетками и тромбоцитами. связано с поздней утратой просвета после имплантации стента 14, а также с воспалительной реакцией, вызванной постоянным напряжением сдвига 15 и повреждением сосудов, которое сопровождает увеличение с-реактивного белка (CRP).16 Эндотелиальная дисфункция, которая возникает после имплантации стента, является независимым предиктором начального рестеноза.17
На основании этих результатов исследования показали, что регулярные физические упражнения через 6 месяцев после установки стента снижают позднюю потерю просвета в стентированная область.18 Кроме того, увеличенный пик VO 2 может улучшить способность к физической нагрузке, а регулярные упражнения улучшают зависимое от эндотелия вазодилатацию за счет активации эндотелиальной синтазы оксида азота.18 В другом исследовании, посвященном пациентам со стабильным стенозом коронарной артерии (стеноз диаметром ≤75%), регулярные упражнения без вмешательства на коронарной артерии увеличивали максимальное потребление кислорода (VO 2 max) и, таким образом, снижали воспалительную реакцию. В этом отличие от коронарного вмешательства без регулярных упражнений. В течение двухлетнего периода наблюдения за пациентами в группе регулярных упражнений без коронарного вмешательства было меньше сердечных приступов.19
Известно, что у пациентов с ишемической болезнью сердца имплантация DES снижает частота рестеноза по сравнению с установкой металлического стента.Однако не было никаких контролируемых исследований, в которых сравнивалась бы степень рестеноза после имплантации DES в группе кардиологической реабилитации и в группе несердечной реабилитации. Также нет опубликованных исследований, в которых сравнивалась бы степень рестеноза различных типов DES, основанная на выводах о том, что кардиологическая реабилитация снижает частоту рестеноза после установки стента. Таким образом, в этом исследовании сравнивалась степень рестеноза внутри стента между группой кардиологической реабилитации и контрольной группой пациентов, которые получали различные типы DES.
МАТЕРИАЛЫ И МЕТОДЫ
Субъекты
В это исследование были включены пациенты, поступившие в эту больницу с острым коронарным синдромом (ОКС) и успешно перенесшие чрескожное коронарное вмешательство (ЧКВ) с использованием DES. Критерием успешного ЧКВ было уменьшение остаточного стеноза диаметра <30 %.20 Пациенты с сердечно-сосудистыми заболеваниями, цереброваскулярными заболеваниями или нервно-скелетными заболеваниями в анамнезе, которые могут нарушать программу упражнений, были исключены из этого исследования.Всех субъектов попросили принять участие в программе кардиологической реабилитации, пройдя тренинг о необходимости сердечной реабилитации и содержании программы. Пациенты, которые хотели участвовать в программе кардиологической реабилитации в условиях стационара, были отнесены к группе кардиологической реабилитации, а те, кто не хотел участвовать в программе, - к контрольной группе. Предыдущие исследования, проведенные этим автором, показали, что наиболее частой причиной отказа от участия в программе кардиологической реабилитации была неосведомленность (78%), за которой следовали сомнения относительно эффекта программы, нехватка времени, беспокойство, запретительная программа. стоимость, трудности с передвижением, расстояние от дома пациента до больницы и трудности с транспортировкой.В частности, причинами прекращения программы кардиологической реабилитации были недостаточная осведомленность, а также региональные и социально-экономические условия пациента.21
Методы
Пациенты в группе кардиологической реабилитации прошли предварительный тест, который включал тест с физической нагрузкой на кардиологической реабилитационной клиники нашей больницы после выписки после операции на коронарной артерии. В среднем они начали выполнять кардио-реабилитационные упражнения через 14 дней после начала заболевания.
Для теста с физической нагрузкой использовался тест с ограничением симптомов, основанный на модифицированном протоколе Брюса. На основании максимальной частоты пульса и частоты пульса в состоянии покоя, которые были измерены в тесте с физической нагрузкой, был рассчитан резерв частоты пульса, а интенсивность упражнений была установлена на целевую частоту пульса (40-85% резерва частоты пульса). Объективные маркеры, которые включали электрокардиографические изменения, частоту сердечных сокращений и артериальное давление (АД), отслеживались, а субъективные симптомы пациента во время упражнения отслеживались на основе субъективного маркера Борга.Каждая тренировка состояла из разминки (10 минут), основного упражнения (30 минут) и заминки (10 минут). Основное упражнение включало курс на беговой дорожке (8 минут), отдых (3 минуты), измерения на эргометре (8 минут), отдых (3 минуты) и еще один курс на беговой дорожке (8 минут). Пациентов просили выполнять 50-минутную программу упражнений три раза в неделю в течение 6-8 недель (всего 18-24 сеанса), и все пациенты и их семьи были ознакомлены с факторами риска, лекарственной терапией и отказ от курения и консультации по вопросам ожирения и питания.Анализ крови, измерение индекса массы тела, измерение АД и консультация по упражнениям проводились с интервалом от одного до трех месяцев, чтобы убедиться, что пациенты управляют своими факторами риска ишемической болезни сердца. Через 6-8 недель программы физических упражнений в больнице был проведен тест с физической нагрузкой для определения целевой частоты сердечных сокращений и RPE, на основании чего было назначено еще одно новое упражнение, и пациентов попросили продолжить выполнение вновь назначенных упражнений в в общине на срок до девяти месяцев после начала болезни.Контрольная группа, которая не участвовала в программе кардиологической реабилитации, получила базовую подготовку по управлению факторами риска после появления факторов риска синдрома острой коронарной артерии и по тренировкам; и пациентам предоставили возможность самостоятельно управлять факторами риска и выполнять упражнения.
Пациенты кардиологической реабилитационной и контрольной групп наблюдались, и все они получали рецепты на лекарства на срок до девяти месяцев в кардиологических и реабилитационных клиниках в амбулаторных условиях.Обе группы прошли коронарную ангиографию у одного и того же кардиолога как во время первоначального ЧКВ, так и через девять месяцев после начала заболевания. На основе минимального диаметра просвета (MLD) групп измеряли% стеноза диаметра, и сравнивали их позднюю потерю просвета (LLL) и потерю просвета (LL%) во время начала заболевания и через девять месяцев. Критерием рестеноза было> 50% стеноза диаметра стента22. Затем пациенты были разделены на группу стентов первого поколения (Taxus и Cypher) и группу стентов второго поколения (Endeavour Sprint и Endeavour Resolute). и группы стентов третьего поколения (Xience и Promus), и их значения диаметра стеноза в стенте сравнивались с использованием тех же маркеров, что и между тремя подгруппами в кардиологической реабилитационной и контрольной группах.
Статистический анализ
Для статистического анализа использовалось SAS Enterprise Guide 4.1 (4.1.0.471). Тест суммы рангов Вилкоксона использовался для сравнения кардиологической реабилитации и контрольной группы с точки зрения их пола, возраста, инфаркта миокарда с подъемом сегмента ST, инфаркта миокарда без подъема сегмента ST, доли пациентов с нестабильной стенокардией, гипертонией, диабетом, количеством пациентов. случаи дислипидемии, курение, индексы массы тела, фракция выброса левого желудочка (ФВЛЖ) в начале сердечной реабилитации и использованные лекарства, а также их значения HbA1c в начале и через девять месяцев после сердечной реабилитации.Тест суммы рангов Вилкоксона также использовался для сравнения количества и местоположения пораженных сосудов, количества используемых стентов и количества стентов в каждом поколении (далее классифицируемых в соответствии с типами DES) в кардиологической реабилитационной и контрольной группах. Значения ответов были ранжированы с использованием критерия суммы рангов Вилкоксона, который включал множественные сравнения результатов теста Краскела-Уоллиса. Ранжирование применялось к одностороннему множественному сравнению ANOVA для сравнения диаметров стенозов с тремя типами стентов.
РЕЗУЛЬТАТЫ
Исходные характеристики субъектов
Всего в это исследование было включено 103 пациента, которые были отнесены к группе кардиологической реабилитации (n = 52) и контрольной группе (n = 51). Не было различий в соотношении полов между группой кардиологической реабилитации (мужчина = 35 и женщина = 17) и контрольной группой (мужчина = 41 и женщина = 10).
Средний возраст существенно не отличался между группами: 61,08 года в группе кардиологической реабилитации и 64 года в контрольной группе.Количество пациентов с острыми коронарными синдромами, классифицированных как инфаркт миокарда с подъемом сегмента ST, инфаркт миокарда без подъема сегмента ST и нестабильная стенокардия, не различается между двумя группами.
Число и расположение пораженных судов не различались между двумя группами. ФВЛЖ и факторы риска (артериальная гипертензия, диабет, гиперлипидемия, история курения и индекс массы тела) в начале кардиологической реабилитации и типы принимаемых препаратов не различались между двумя группами.Пятьдесят четыре стента были использованы в группе кардиологической реабилитации и 51 в контрольной группе. Количество использованных стентов первого поколения (Taxus и Cipher), второго поколения (Endeavour Sprint, Coroflex и Pico Elite) и третьего поколения (Endeavour Resolute, Promus и Xince V) не различается между двумя группы (,).
Таблица 1
Характеристики субъектов
Таблица 2
Ангиографические и процедурные характеристики
Сравнение рестенозов внутри стента в группе кардиологической реабилитации и контрольной группе через девять месяцев после вмешательства на коронарной артерии
Девять месяцев после коронарное вмешательство, коронарная ангиография не выявила существенной разницы в минимальных диаметрах просвета между двумя группами.Однако наблюдалась значительная разница в поздних потерях просвета между двумя группами (0,16 ± 0,42 мм в группе кардиологической реабилитации и 0,39 ± 0,78 мм в контрольной группе) и значительная разница в поздних потерях между двумя группами (1,2 ± 19,5% в группе кардиологической реабилитации и 13,2 ± 25,5% в контрольной группе) (p = 0,002).
Остаточный стеноз диаметра (% DS), показывающий степень рестеноза, был ниже в группе кардиологической реабилитации (12,5 ± 19.5%), чем в контрольной группе (13,2 ± 25,5%), хотя разница не была значимой ().
Таблица 3
Сравнение рестеноза внутри стента с другими факторами
Данные девятимесячного наблюдения, выявленные после вмешательства на коронарной артерии, количество пациентов с рестенозом внутри стента существенно не различались между группами реабилитации ( n = 1, 1,9%) и контрольной группы (n = 8, 15,7%). После начала заболевания ФВЛЖ был выше в группе кардиологической реабилитации, чем в контрольной группе, а уровень HbA1c, маркер контроля диабета, был ниже в группе кардиологической реабилитации, хотя в обоих случаях они не были значимыми. (р <0.063) ().
Таблица 4
Рестеноз стента и другие признаки через 9 месяцев
Сравнение рестенозов на основе различных поколений DES
Количество стентов первого, второго и третьего поколений, которые использовались в кардиологической реабилитации в группе было 16, 25 и 13 человек соответственно, а в контрольной группе — 22, 13 и 16 человек соответственно.
В группе кардиологической реабилитации, которая выполняла реабилитацию в течение девяти месяцев, и в контрольной группе не было различий в диаметре рестенозов в трех подгруппах, которые получали три различных типа DES ().
Таблица 5
Результаты КСА в соответствии с типом DES через 9 месяцев
ОБСУЖДЕНИЕ
Несмотря на то, что достижения медицинских технологий постепенно снизили смертность от ишемической болезни сердца, распространенность этого заболевания продолжает расти с каждым годом23,24. Сообщалось, что у выживших пациентов, особенно тех, кто перенес инфаркт миокарда, качество их жизни снизилось из-за снижения их способности быть активным в повседневной жизни.25 Поскольку пребывание в больнице сократилось из-за достижений в области вмешательства на коронарных артериях и разработка новых лекарств, 26 возникла необходимость контролировать возможные осложнения и факторы риска рецидива.
Кардиологическая реабилитация считается особенно важной, поскольку известно, что она улучшает физическую нагрузку пациентов с ишемической болезнью сердца, а также при вторичной профилактике заболевания посредством комплексной программы, состоящей из индивидуальной программы упражнений, основанной на предписании упражнений, консультации по питанию. , программа отказа от курения, медикаментозная терапия и контроль веса.27
Рестеноз после вмешательства на коронарной артерии требует высоких медицинских затрат и повышенного риска реваскуляризации.18 Как металлический стент, так и DES могут вызывать тромбоз и рестеноз стента и, таким образом, могут привести к рецидиву инфаркта миокарда и смерти.28 В частности, сообщалось, что DES может привести к гиперчувствительности к полимерам и отсроченная эндотелизация в области стентирования, 28 и этот СД, среди предикторов тромбоза, снижали эффект антиагрегантов, таких как аспирин и клопидогрел.29 В этом исследовании из восьми пациентов с рестенозом в контрольной группе трое имели СД. .Кроме того, в исследовании сообщалось, что регулярные упражнения снижают воспалительную реакцию, связанную с рестенозом внутри стента у пациентов с сердечной недостаточностью или ИБС.18 Таким образом, считается, что различные соответствующие факторы, которые могут вызывать рестеноз, должны контролироваться с помощью активного сердечного приступа. программа реабилитации пациентов, перенесших коронарное вмешательство. Это исследование проводилось с пациентами, которым имплантировали DES, и мы исследовали влияние регулярных физических упражнений, основанных на кардиологической реабилитации, на рестеноз после имплантации стента у пациентов, которым был имплантат DES.Исследование, в котором сравнивали два типа DES первого поколения, SES (стент, выделяющий сиролимус) и PES (стент, выделяющий паклитаксел), показало, что SES превосходит PES в снижении поздней потери10, а в другом исследовании сообщалось об отсутствии разницы. между SES и PES в отношении поздней потери. 26 Это исследование сравнивало поздние рестенозы стентов первого, второго и третьего поколений и не обнаружило различий в рестенозах трех поколений в кардиологической реабилитационной и контрольной группах.
Однако недавно было сообщено, что риск очень позднего тромбоза увеличился на 0.1-0,6% ежегодно в группе с имплантированным DES (в отличие от группы с имплантированным металлическим стентом) 30, и этот интерес к смертности, связанной с DES и позднему тромбозу стента, растет26, 30. сравнить смертность и рецидив инфаркта миокарда по отношению к DES. Следовательно, необходимо исследование, в котором сравниваются рестенозы диаметра после краткосрочного и долгосрочного наблюдения. Одно исследование, которое продемонстрировало взаимосвязь между высоким уровнем активности и долей сердечно-сосудистых заболеваний, показало, что 3-6 месяцев высокоинтенсивных упражнений уменьшили рестеноз в стенте у пациентов, перенесших вмешательство на коронарной артерии.Упражнения высокой интенсивности были связаны с активацией синтазы оксида азота (NO) (из-за улучшения сосудистых эндотелиальных клеток), снижением уровня СРБ, который способствует артериосклерозу, и уменьшением выработки эндотелина-1, что усугубляет функцию эндотелиальных клеток18. В этом исследовании поздняя потеря просвета и поздняя потеря просвета были значительно ниже в группе кардиологической реабилитации, чем в контрольной группе, а количество пациентов с рестенозом внутри стента значительно различается между двумя группами (n = 1 и 8, соответственно). .Устойчивое измерение физической нагрузки на основе реабилитации сердца может помочь в раннем выявлении рестеноза коронарной артерии31, а оценка способности выполнять упражнения путем регулярного измерения потребления VO 2 может быть наиболее надежным и независимым предиктором смертности от сердечно-сосудистых заболеваний18. , регулярная кардиологическая реабилитация и измерение физических нагрузок считаются важными для пациентов, перенесших вмешательство на коронарной артерии. Ограничения этого исследования заключаются в следующем: во-первых, решение об участии в программе кардиологической реабилитации оставалось на усмотрение пациентов, а пациенты с высоким риском сердечного криза не были отнесены к группе упражнений по месту жительства.Таким образом, было невозможно провести сравнительный анализ случайного отбора. Во-вторых, различие в управлении различными факторами риска, такими как гипертония, диабет, гиперлипидемия, ожирение и курение, между двумя группами четко не выявлено. В-третьих, поскольку период исследования составлял девять месяцев, время наблюдения было коротким. Необходимы дальнейшие исследования с долгосрочным сравнением рестеноза в группе кардиологической реабилитации с таковой в контрольной группе и между DES разных поколений, а также исследования смертности и заболеваемости ишемической болезнью сердца.В-четвертых, в этом исследовании не было большой выборки, что также было ограничением в других исследованиях, в которых сравнивали рестеноз после введения DES. В частности, до сих пор остается спорной интерпретация результатов исследований, в которых сравнивали рестеноз диаметра различных поколений DES. Таким образом, считается, что рандомизированные контролируемые исследования с большим количеством субъектов позволят достичь более объективных результатов.
ЗАКЛЮЧЕНИЕ
Кардиологическая реабилитация значительно снизила позднюю потерю просвета внутри стента, позднюю потерю и процентный стеноз диаметра, независимо от типа постоянно прогрессирующих DES.Это указывает на то, что кардиологическая реабилитация может значительно замедлить прогрессирование рестеноза внутри стента.
Таким образом, мы ожидаем, что адекватные упражнения посредством кардиологической реабилитации могут снизить частоту повторения вмешательств и смертность у пациентов с сердечно-сосудистыми заболеваниями или перенесших вмешательство на коронарной артерии.
Ссылки
1. Taylor RS, Brown A, Ebrahim S, Jolliffe J, Noorani H, Rees K, Skidmore B, Stone JA, Thompson DR, Oldridge N. Реабилитация пациентов с ишемической болезнью сердца на основе физических упражнений: систематический обзор и метаанализ рандомизированных контролируемых исследований.Am J Med. 2004. 116: 682–692. [PubMed] [Google Scholar] 2. Пьеполи М.Ф., Давос К., Фрэнсис Д.П., Пальто А.Дж. Мета-анализ тренировок с упражнениями на пациентах с хронической сердечной недостаточностью (ExTraMATCH) BMJ. 2004; 328: 189. [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. О’Коннор Г. Т., Бьюринг Дж. Э., Юсуф С., Голдхабер С. З., Олмстед Е. М., Паффенбаргер Р. С., младший, Хеннекенс С. Обзор рандомизированных исследований реабилитации с помощью упражнений после инфаркта миокарда. Тираж. 1989. 80: 234–244. [PubMed] [Google Scholar] 4.Дагмор Л.Д., Типсон Р.Дж., Филлипс М.Х., Флинт Э.Дж., Стентифорд Н.Х., Боун М.Ф., Литтлер В.А. Изменения в состоянии сердечно-легочной системы, психологического благополучия, качества жизни и профессионального статуса после 12-месячной реабилитационной программы с сердечными упражнениями. Сердце. 1999. 81: 359–366. [Бесплатная статья PMC] [PubMed] [Google Scholar] 5. Витт Б.Дж., Якобсен С.Дж., Уэстон С.А., Киллиан Дж.М., Меверден Р.А., Эллисон Т.Г., Ридер Г.С., Роджер В.Л. Кардиологическая реабилитация после инфаркта миокарда по месту жительства. J Am Coll Cardiol. 2004; 44: 988–996.[PubMed] [Google Scholar] 6. Niebauer J, Hambrecht R, Velich T., Hauer K, Marburger C, Kalberer B, Weiss C, von Hodenberg E, Schlierf G, Schuler G и др. Ослабленное прогрессирование ишемической болезни сердца после 6 лет вмешательства с многофакторным риском: роль физических упражнений. Тираж. 1997; 96: 2534–2541. [PubMed] [Google Scholar] 7. Haskell WL, Alderman EL, Fair JM, Maron DJ, Mackey SF, Superko HR, Williams PT, Johnstone LM, Champagne MA, Krauss RM и др. Влияние интенсивного снижения множественных факторов риска на коронарный атеросклероз и клинические сердечные события у мужчин и женщин с ишемической болезнью сердца.Циркуляция Стэнфордского проекта по предотвращению коронарного риска (SCRIP). 1994; 89: 975–999. [PubMed] [Google Scholar] 8. Кили Э. К., Бура Дж. А., Гринес К. Л.. Первичная ангиопластика по сравнению с внутривенной тромболитической терапией при остром инфаркте миокарда: количественный обзор 23 рандомизированных исследований. Ланцет. 2003; 361: 13–20. [PubMed] [Google Scholar] 9. Каннан ЧР, Йе В., Келси С.Ф., Коэн Х.А., Детре К., Уильямс Д.О. Частота и предикторы реваскуляризации сосудов-мишеней после чрескожной транслюминальной коронарной ангиопластики: отчет Национального регистра чрескожной транслюминальной коронарной ангиопластики Национального института сердца, легких и крови.Am J Cardiol. 1999. 84: 170–175. [PubMed] [Google Scholar] 10. Ди Лоренцо Э., Сауро Р., Варриккио А., Капассо М., Ланзилло Т., Манганелли Ф., Мариелло С., Сиано Ф., Паглюка М. Р., Станко Дж. И др. Преимущества стентов с лекарственным покрытием по сравнению со стентами из чистого металла при инфаркте миокарда с подъемом сегмента ST: результаты четырехлетнего исследования стента с покрытием PaclitAxel или Sirolimus по сравнению со стентом из чистого металла в рандомизированном исследовании первичной ангиопластики (PASEO). Am Heart J. 2009; 158: e43 – e50. [PubMed] [Google Scholar] 11. Гринхалх Дж., Хокенхалл Дж., Рао Н., Дандар Й., Диксон Р.С., Багуст А.Стенты с лекарственным покрытием против стентов из чистого металла при стенокардии или острых коронарных синдромах. Кокрановская база данных Syst Rev.2010; 5: CD004587. [PubMed] [Google Scholar] 12. Morice MC, Serruys PW, Sousa JE, Fajadet J, Ban Hayashi E, Perin M, Colombo A, Schuler G, Barragan P, Guagliumi G и др. Рандомизированное сравнение стента с сиролимусом и стандартного стента для коронарной реваскуляризации. N Engl J Med. 2002; 346: 1773–1780. [PubMed] [Google Scholar] 13. Zeiher AM, Drexler H, Wollschlaeger H, Just H. Эндотелиальная дисфункция коронарного микроциркуляторного русла связана с нарушением регуляции коронарного кровотока у пациентов с ранним атеросклерозом.Тираж. 1991; 84: 1984–1992. [PubMed] [Google Scholar] 14. Пост MJ, de Smet BJ, van der Helm Y, Borst C, Kuntz RE. Ремоделирование артерий после баллонной ангиопластики или стентирования в экспериментальной модели атеросклероза. Тираж. 1997; 96: 996–1003. [PubMed] [Google Scholar] 15. Wentzel JJ, Krams R, Schuurbiers JC, Oomen JA, Kloet J, van Der Giessen WJ, Serruys PW, Slager CJ. Взаимосвязь между толщиной неоинтимы и напряжением сдвига после имплантации Wallstent в коронарные артерии человека. Тираж.2001; 103: 1740–1745. [PubMed] [Google Scholar] 16. Салех Н., Торнвалл П. Ответ сывороточного С-реактивного белка на чрескожное коронарное вмешательство у пациентов с нестабильной или стабильной стенокардией связан с риском клинического рестеноза. Атеросклероз. 2007; 195: 374–378. [PubMed] [Google Scholar] 17. Пьятти П., Ди Марио С., Монти Л.Д., Фрагассо Г., Сгура Ф., Каумо А., Сетола Е., Лукотти П., Галлуччио Е., Ронки С. и др. Связь инсулинорезистентности, гиперлептинемии и нарушения высвобождения оксида азота с рестенозом внутри стента у пациентов, перенесших коронарное стентирование.Тираж. 2003. 108: 2074–2081. [PubMed] [Google Scholar] 18. Мунк П.С., Стаал Э.М., Батт Н., Исаксен К., Ларсен А.И. Интервальная тренировка высокой интенсивности может уменьшить рестеноз внутри стента после чрескожного коронарного вмешательства с имплантацией стента. Рандомизированное контролируемое исследование, оценивающее связь с функцией эндотелия и воспалением. Am Heart J. 2009; 158: 734–741. [PubMed] [Google Scholar] 19. Walther C, Mobius-Winklera S, Linke A, Bruegel M, Thiery J, Schuler G, Halbrecht R. Регулярные физические упражнения по сравнению с чрескожным вмешательством приводят к снижению маркеров воспаления и сердечно-сосудистых событий у пациентов с ишемической болезнью сердца.Eur J Cardiovasc Назад Rehabil. 2008. 15: 107–112. [PubMed] [Google Scholar] 20. Белардинелли Р., Паолини И., Чианчи Дж., Пива Р., Георгиу Д., Пуркаро А. Вмешательство с упражнениями после коронарной ангиопластики: испытание ETICA. J Am Coll Cardiol. 2001; 37: 1891–1900. [PubMed] [Google Scholar] 21. Kim C, Lim HS, Ahn JK, Bang IK, Lee SM, Kim YJ. Причины, по которым кардиологические пациенты не участвовали и выбывали из программы кардиологической реабилитации. J Korean Acad Rehabil Med. 2002; 26: 790–796. [Google Scholar] 22.Thiele H, Neumann-Schniedewind P, Jacobs S, Boudriot E, Walther T., Mohr FW, Schuler G, Falk V. Рандомизированное сравнение минимально инвазивного прямого коронарного шунтирования и стентирования с сиролимусом при изолированном стенозе проксимальной левой передней нисходящей коронарной артерии . J Am Coll Cardiol. 2009; 53: 2324–2331. [PubMed] [Google Scholar] 23. Закон MR, Watt HC, Wald NJ. Основной риск смерти после инфаркта миокарда при отсутствии лечения. Arch Intern Med. 2002. 162: 2405–2410. [PubMed] [Google Scholar] 24.Доклад о состоянии здравоохранения в мире, 1997 г. — победа над страданиями, обогащение человечества. Всемирный форум здоровья. 1997. 18: 248–260. [PubMed] [Google Scholar] 25. Брезинка В., Киттель Ф. Психосоциальные факторы ишемической болезни сердца у женщин: обзор. Soc Sci Med. 1996; 42: 1351–1365. [PubMed] [Google Scholar] 26. Ли Дж.Й., Пак Д.У., Юн С.К., Ли С.В., Ким Й.Х., Ли К.В., Хонг МК, Пак С.В., Пак С.Дж. Долгосрочные клинические результаты применения стентов с сиролимусом и паклитакселом для пациентов с незащищенной болезнью главной левой коронарной артерии: анализ реестра MAIN-COMPARE (реваскуляризация для незащищенной левой коронарной ангиопластики по сравнению с хирургической реваскуляризацией).J Am Coll Cardiol. 2009. 54: 853–859. [PubMed] [Google Scholar] 27. Идзава К., Хирано Ю., Ямада С., Ока К., Омия К., Иидзима С. Улучшение физиологических исходов и связанного со здоровьем качества жизни после кардиологической реабилитации у пациентов с острым инфарктом миокарда. Circ J. 2004; 68: 315–320. [PubMed] [Google Scholar] 28. Верник MH, Jeremias A, Carrozza JP. Стенты с лекарственным покрытием и тромбоз стентов: повод для беспокойства? Coron Artery Dis. 2006. 17: 661–665. [PubMed] [Google Scholar] 29. Lemesle G, Delhaye C, Bonello L, de Labriolle A, Waksman R, Pichard A.Тромбоз стента в 2008 году: определение, предикторы, прогноз и лечение. Arch Cardiovasc Dis. 2008; 101: 769–777. [PubMed] [Google Scholar] 30. Душ Сантуш А, Пейрано Дж. Д., Бастианелло М. Дж., Кальвино РО. Очень поздний тромбоз стента с лекарственным покрытием после тренировки перфузии миокарда ОФЭКТ. J Nucl Cardiol. 2010; 17: 928–933. [PubMed] [Google Scholar] 31. Lan C, Chen SY, Chiu SF, Hsu CJ, Lai JS, Kuan PL. Плохое функциональное восстановление может указывать на рестеноз у пациентов после коронарной ангиопластики. Arch Phys Med Rehabil.2003. 84: 1023–1027. [PubMed] [Google Scholar]Периферическая ангиопластика и стентирование | Институт сердца и сосудов UPMC
Следите за ритмом жизни для более здорового образа жизни с этими сообщениями в блоге:
Ангиопластика — это процедура, при которой используются катетер и баллон для вскрытия закупоренных артерий.
Стентирование проводится после ангиопластики, во время которой хирург вводит в артерию небольшое металлическое устройство. Стент помогает держать артерию открытой и улучшать кровоток.
В дополнение к этим методам лечения ваш хирург может использовать устройство, которое удаляет зубной налет в процессе, называемом атерэктомией.
Преимущества лечения
Периферическая ангиопластика и стентирование открывают суженную или заблокированную артерию в конечностях, например, в руках или ногах. Это лечение может предотвратить необходимость в более инвазивных процедурах, таких как шунтирование.
Ваш врач может предложить ангиопластику и стентирование, если у вас заболевание периферических артерий (ЗПА), которое может вызвать:
- Хроническая боль в ногах.
- Ощущение тяжести в ногах.
- Ограничения в повседневной деятельности.
- Незаживающие раны на ногах или ступнях.
Перед процедурой ангиопластики и стентирования
Перед процедурой ваш сосудистый хирург проведет тщательное обследование.
Он или она будет использовать визуализационные тесты — например, УЗИ или компьютерную томографию — чтобы найти закупорки и увидеть, насколько серьезны.
Чего ожидать во время периферической ангиопластики и стентирования
Во время процедуры ваш хирург будет:
- Введите крошечную иглу в кровеносный сосуд в паху или плече.
- Проденьте мягкий провод через иглу и продвиньте его в нужное место, наблюдая за иглой с помощью рентгеновского снимка в реальном времени.
- Введите краситель через иглу, которая поможет обнаружить закупорку артерий.
- Вставьте небольшое устройство, похожее на крошечный шарик, внутрь вашей артерии.
- Надуйте баллон и надавите на бляшку на стенках артерии, чтобы открыть ее и улучшить кровоток.
- Вставьте стент — сетчатую трубку из металла.Стент служит постоянным металлическим каркасом, удерживающим артерию открытой.
В зависимости от вашего состояния и общего состояния здоровья вы можете отправиться домой в тот же день. Большинство людей проводят в больнице один день или меньше.
Записаться на прием в Институт сердца и сосудов UPMC
Чтобы записаться на прием к сосудистому хирургу UPMC:
Ангиопластика и стентирование сосудов
При ангиопластике используется катетер с баллоном на конце, чтобы открыть заблокированный кровеносный сосуд и улучшить кровоток.Врач использует медицинскую визуализацию, обычно живые рентгеновские лучи, чтобы направить катетер через закупорку. Как только баллон преодолевает закупорку, он надувается, чтобы открыть закупоренный сосуд и улучшить кровоток. Это может быть сделано с трубкой из металлической сетки, называемой стентом, или без нее. Если используется стент, он остается внутри кровеносного сосуда, чтобы он оставался открытым.
Ваш врач расскажет вам, как подготовиться и следует ли вам принимать обычные лекарства. Ангиопластика является малоинвазивной и обычно не требует общей анестезии.Большинство процедур ангиопластики не требуют ночевки. Однако ваш врач обсудит это с вами. Вам могут запретить есть и пить за несколько часов до процедуры. Сообщите своему врачу, если есть вероятность, что вы беременны. Перечислите все недавние заболевания, состояния здоровья, аллергии и лекарства, которые вы принимаете. Оставьте украшения дома и носите свободную удобную одежду. Возможно, для процедуры вам потребуется переодеться в халат.
Что такое ангиопластика и стентирование сосудов?
Ангиопластика со стентированием сосудов или без него — это малоинвазивная процедура.Он используется для улучшения кровотока, когда вена или артерия слишком узкие или заблокированы. Обычно это делается в кабинете интервенционной радиологии, а не в операционной.
При ангиопластике используется рентгеновская рентгеноскопия или другая визуализация для направления катетера с баллонным наконечником (длинной тонкой пластиковой трубки) в артерию или вену, где он сужается или блокируется. Баллон надувается, чтобы открыть сосуд, затем сдувается и удаляется.
Трубка с металлической сеткой, называемая стентом, может быть постоянно помещена во вновь открытый сосуд, чтобы он оставался открытым.Существуют разные типы стентов, в том числе из проволочной сетки. Стенты, покрытые тканевым материалом, называются стент-графтами.
начало страницы
Каковы наиболее распространенные способы использования этих процедур?
Ангиопластика со стентированием или без него обычно используется для лечения состояний, которые сужают или блокируют кровеносные сосуды и прерывают кровоток. Эти условия включают:
- Ишемическая болезнь сердца, сужение артерий, которые переносят кровь и кислород к сердечной мышце.
- сужение крупных артерий из-за их затвердевания или атеросклероза. Это накопление холестерина и других жировых отложений, называемых бляшками, на стенках артерий.
- Заболевание периферических артерий (ЗПА), сужение артерий в ногах или руках.
- стеноз сонной артерии , сужение шейных артерий, снабжающих кровью головной мозг.
- сужение или закупорка вен груди, живота, таза, рук и ног.
- почечная сосудистая гипертензия, высокое кровяное давление, вызванное сужением почечных артерий. Ангиопластика и стентирование могут использоваться для улучшения функции почек.
- сужение диализной фистулы или трансплантата. Свищи и трансплантаты — это искусственные соединения кровеносных сосудов, которые врачи используют при диализе почек. Ангиопластика обычно используется, когда эти соединения сужаются или блокируются. В некоторых случаях может потребоваться стентирование. См. Дополнительную информацию на странице «Диализ и удаление свищей / трансплантата и вмешательства».
начало страницы
Как мне подготовиться?
Расскажите своему врачу обо всех лекарствах, которые вы принимаете, в том числе о травяных добавках. Перечислите любые аллергии, особенно на местный анестетик, общая анестезия, или контрастные материалы. Ваш врач может посоветовать вам прекратить прием аспирина, нестероидных противовоспалительных препаратов (НПВП) или антикоагулянтов перед процедурой.
Расскажите своему врачу о недавних заболеваниях или других заболеваниях.
Женщины всегда должны сообщать об этом своему врачу и технологу если они беременны.Врачи не будут проводить много анализов во время беременности, чтобы не подвергать плод радиации. Если рентгеновский снимок необходим, врач примет меры, чтобы свести к минимуму радиационное воздействие на ребенка. См. Страницу «Безопасность при рентгенографии, интервенционной радиологии и процедурах ядерной медицины» для получения дополнительной информации о беременности и рентгеновских лучах.
В большинстве случаев вам следует принимать обычные лекарства, особенно лекарства от артериального давления. Утром в день процедуры запивайте их глотками воды.
Кроме лекарств, врач может посоветовать вам ничего не есть и не пить за несколько часов до процедуры.
Возможно, вам придется переночевать в больнице.
начало страницы
Как выглядит оборудование?
В этих процедурах используется рентгеновское оборудование, баллонный катетер, оболочка, стент и проводник.
В этом исследовании обычно используется рентгенографический стол, одна или две рентгеновские трубки и видеомонитор.Рентгеноскопия преобразует рентгеновские лучи в видеоизображения. Врачи используют его для наблюдения и руководства процедурами. Рентгеновский аппарат и детектор, подвешенный над столом для осмотра, производят видео.
Направляющий провод — это тонкая проволока, используемая для направления диагностического катетера, баллонного катетера для ангиопластики и сосудистого стента. Оболочка — это сосудистая трубка, помещенная в артерию доступа, например бедренную артерию в паху.
Баллонный катетер — это длинная тонкая пластиковая трубка с крошечным баллоном на конце.Стент — это небольшая трубка из металлической сетки. Баллоны и стенты бывают разных размеров, чтобы соответствовать размеру пораженной артерии.
Стенты — это специально разработанные сетчатые металлические трубки, которые вставляются в кровеносный сосуд в сжатом состоянии на катетере. Они расширяются внутри сосуда, чтобы открыть стенки. В некоторых случаях стент может иметь покрытие из синтетической ткани.
Для этой процедуры может использоваться другое оборудование, в том числе внутривенная линия (IV), ультразвуковой аппарат и устройства, которые контролируют ваше сердцебиение и артериальное давление.
начало страницы
Как работает процедура?
Используя управление изображением, врач вводит баллонный катетер через кожу в артерию. Они продвигают воздушный шар через место закупорки, где он надувается, чтобы открыть сосуд. Когда сосуд открыт, врач сдувает баллон. В этом процессе баллон расширяет стенку артерии, увеличивая кровоток через артерию. Врач может установить стент на место лечения, чтобы удерживать артерию открытой.
начало страницы
Как проводится процедура?
Ангиопластика и стентирование должны выполняться только врачом, специально обученным этим малоинвазивным методикам.
Вы лягте на стол процедур.
Врач или медсестра могут подключить вас к мониторам, которые отслеживают вашу частоту сердечных сокращений, артериальное давление, уровень кислорода и пульс.
Медсестра или технолог вставит внутривенную (IV) трубку в вену на руке или руке, чтобы ввести успокаивающее средство.В этой процедуре может использоваться умеренная седация. Не требует дыхательной трубки. Однако некоторым пациентам может потребоваться общая анестезия.
Медсестра стерилизует участок вашего тела, куда будет вставлен катетер. Они стерилизуют и накроют эту область хирургической простыней.
Медсестра стерилизует участок вашего тела, куда будет вставлен катетер. Они стерилизуют и накроют эту область хирургической простыней.
Врач сделает в этом месте очень маленький разрез кожи.
В кровеносный сосуд сначала вводится интродьюсер.
На основании рентгеновских лучей в реальном времени врач вводит катетер через кожу и направляет его по кровеносным сосудам, пока он не достигнет закупорки. Как только катетер будет на месте, в артерию будет введен контрастный материал для выполнения ангиограммы. Ангиограмма — это рентгеновский снимок внутренней части кровеносных сосудов. Это поможет определить, где находится засор.
Используя рентгеновский контроль, врач пересекает сужение или закупорку с помощью проводника.Это позволяет катетеру с баллончиком проходить по проволоке. Пройдя через засорение, воздушный шар надувается на короткое время. Иногда баллон нужно надувать более одного раза. Или во время той же процедуры необходимо обработать другие кровеносные сосуды.
Сделано больше рентгеновских снимков, чтобы увидеть, насколько улучшился кровоток. Баллонный катетер, проволока и оболочка будут удалены.
Часто стенты необходимо постоянно размещать внутри кровеносного сосуда, чтобы он оставался открытым.Некоторые стенты открываются сами по себе. Другим нужен воздушный шар, чтобы открыться. Баллонные стенты обычно расширяются до стенки кровеносного сосуда. Когда баллон сдувается и удаляется, стент остается. Постоянный стент действует как каркас для артерии. Стенты с лекарственным покрытием были одобрены для использования Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA). Препарат высвобождается медленно, чтобы предотвратить повторное сужение кровеносного сосуда. Это состояние называется рестенозом.
Баллоны с лекарственным покрытием также можно использовать для пациентов с ЗПА или диализными свищами.Когда баллон надувается, лекарство попадает в стенку кровеносного сосуда. Он остается там некоторое время даже после того, как воздушный шар был удален.
По завершении процедуры врач удалит катетер и надавит, чтобы остановить кровотечение. Иногда ваш врач может использовать закрывающее устройство, чтобы закрыть небольшое отверстие в артерии. Это позволит вам перемещаться быстрее. На коже не видно швов. Медсестра закроет это крохотное отверстие на коже повязкой.
Возможно, вам придется полежать в постели с прямыми ногами в течение нескольких часов. Когда для доступа использовалась рука или запястье, у вас могут быть ограничения активности, которым нужно следовать.
После завершения процедуры вас переведут в палату выздоровления или в палату больницы.
Врач или медсестра удалит вам капельницу перед тем, как вы пойдете домой.
Поговорите со своим врачом о том, сколько времени займет процедура.
Эта процедура часто проводится в амбулаторных условиях.Однако некоторым пациентам может потребоваться госпитализация после процедуры. Спросите своего врача, нужно ли вам быть госпитализированным.
начало страницы
Что я испытаю во время и после процедуры?
Врач или медсестра прикрепят к вашему телу устройства, чтобы контролировать частоту сердечных сокращений и артериальное давление.
Вы почувствуете легкое ущемление, когда медсестра вводит иглу в вашу вену для внутривенного введения и вводит местный анестетик. Чаще всего ощущения возникают в месте разреза кожи.Врач обезболит эту область с помощью местного анестетика. Вы можете почувствовать давление, когда врач вводит катетер в вену или артерию. Однако серьезного дискомфорта вы не ощутите.
Если в процедуре используется седация, вы почувствуете себя расслабленным, сонным и комфортным. Вы можете бодрствовать, а можете и не бодрствовать, в зависимости от того, насколько глубоко вы находитесь под действием седативного препарата.
Вы можете почувствовать легкое давление, когда врач вставляет катетер, но не вызывает серьезного дискомфорта.
Когда контрастное вещество проходит через ваше тело, вы можете почувствовать тепло.Это быстро пройдет.
Пациенты часто испытывают легкий дискомфорт при надувании баллона. Это потому, что артерия растягивается. Дискомфорт более заметен при открытии или расширении вены. Этот дискомфорт должен уменьшиться по мере того, как баллон сдувается.
Место, куда был введен катетер, может быть ушиблено и болезненно. Это временно и проходит через несколько дней.
Ваше кровяное давление и частота сердечных сокращений будут контролироваться в течение нескольких часов.Место вашего катетера также будет проверено на кровотечение или опухоль. Кровотечение в месте, где катетер вошел в вену, при обработке вен менее вероятен. Следовательно, вас могут выписать раньше, если процедура проводится при заболевании вен, например, при диализной фистуле. Врач может прописать лекарство для расслабления артерий, защиты от спазма артерий и предотвращения образования тромбов.
Если использовалось контрастное вещество, ваше тело избавится от него во время мочеиспускания. Ваша моча не изменится в цвете.Вас могут попросить выпить дополнительную жидкость, чтобы вывести контрастное вещество.
Дома нужно отдыхать и пить много жидкости. Избегайте подъема тяжелых предметов и физических упражнений в течение как минимум 24 часов. Вам следует избегать курения навсегда. Курение — основная причина атеросклероза. Если кровотечение начинается там, где был введен катетер, вам следует лечь. Надавите на это место и позвоните своему врачу. Немедленно сообщите своему врачу, если ваша нога изменит цвет, или если вы почувствуете боль или тепло в месте введения катетера.
После процедуры вам могут назначить аспирин или препараты для разжижения крови. Эти препараты могут предотвратить образование тромбов. Ваш врач будет контролировать действие некоторых лекарств с помощью частых анализов крови.
Магнитно-резонансная томография (МРТ), вероятно, может быть сделана сразу после стентирования. Однако не забудьте сообщить в отделение МРТ, что у вас установлен стент. Сегодняшние стенты считаются безопасными для МРТ, но вам может потребоваться несколько недель после стентирования для безопасности МРТ. Металлоискатели не влияют на стент.Ваш врач может выдать вам карточку с информацией о стенте. Держите его в кошельке. Покажите это в отделении МРТ, чтобы определить безопасность.
начало страницы
Кто интерпретирует результаты и как их получить?
Интервенционный радиолог может сказать вам, была ли процедура успешной, сравнив ваши ангиограммы до и после.
Ваш интервенционный радиолог может порекомендовать вам повторный визит.
Это посещение может включать медицинский осмотр, визуализацию и анализы крови.Во время контрольного визита сообщите своему врачу, если вы заметили какие-либо побочные эффекты или изменения.
начало страницы
Каковы преимущества по сравнению с рисками?
Преимущества
- По сравнению с шунтированием, баллонная ангиопластика и установка стента являются гораздо менее инвазивными и недорогими процедурами с относительно низким риском.
- Эти процедуры выполняются под местной анестезией. Поскольку большинству пациентов не требуется общий наркоз, длительное пребывание в больнице не предусмотрено.
- Никакого хирургического разреза не требуется — только небольшой разрез на коже, который не требует наложения швов.
- Вскоре после этого вы сможете вернуться к своей обычной деятельности.
Риски
- Серьезные осложнения после ангиопластики возникают редко. Однако введение катетера может повредить артерию. Также существует очень небольшой риск образования тромбов или разрыва артерии.
- Когда ангиопластика выполняется в одиночку, закупорки могут повторяться.Большинство этих артерий можно снова успешно открыть. Это также может произойти, когда стент помещается в артерию во время ангиопластики.
- Сильное кровотечение из места введения катетера может потребовать приема специальных лекарств или переливания крови.
- Существует риск инсульта при выполнении ангиопластики и / или стентирования сонной артерии.
- Редкое осложнение, связанное с ангиопластикой, — резкое закрытие сосуда. Эта закупорка обрабатываемой области обычно возникает в течение 24 часов после процедуры.Если это произойдет, можно использовать лекарства для растворения сгустков с последующей ангиопластикой или стентированием. В некоторых случаях может потребоваться экстренное шунтирование.
- Другие редкие осложнения включают сердечный приступ и внезапную сердечную смерть.
- Любая процедура, при которой проникают кожные покровы, сопряжена с риском инфицирования.
- Существует очень небольшой риск аллергической реакции, если в процедуре используется инъекция контрастного вещества.
- Любая процедура, при которой катетер помещается в кровеносный сосуд, сопряжена с определенным риском.Эти риски включают повреждение кровеносного сосуда, синяк или кровотечение в месте прокола, а также инфекцию. Врач примет меры предосторожности, чтобы снизить эти риски.
- Контрастный материал может вызвать снижение функции почек, особенно если он уже существует. Ваш врач проверит вашу функцию почек перед процедурой, чтобы снизить этот риск. Дополнительную информацию см. На странице «Контрастные материалы».
начало страницы
Каковы ограничения ангиопластики и сосудистого стентирования?
Ангиопластика со стентированием сосудов — лишь один из способов лечения суженных или закупоренных артерий.Лекарства и упражнения часто являются первым шагом.
Ангиопластика не устраняет и не излечивает основное заболевание — атеросклероз. Для пациентов очень важно изменить образ жизни, в том числе придерживаться здоровой диеты с низким содержанием насыщенных жиров, заниматься спортом и не курить. Пациенты с диабетом, высоким кровяным давлением и / или высоким уровнем холестерина должны соблюдать план лечения, назначенный их врачами.
Возможно, придется повторить ангиопластику, если та же самая артерия снова заблокируется — состояние, называемое рестенозом.Если установлен стент, вероятность рестеноза снижается, но он все еще может возникнуть.
Лишь около половины пациентов с почечной сосудистой гипертензией, вызванной атеросклерозом, успешно лечили или улучшали кровяное давление с помощью ангиопластики / стентирования. К тому времени, когда это будет сделано, у многих из этих пациентов будет заболевание мелких артерий почек, которое не поддается ангиопластике.
Ангиопластика и стентирование сосудов при заболевании периферических артерий (ЗПА), поражающем артерии в тазу и ногах, менее успешны, когда сужаются несколько сосудов ног или когда приходится открывать мелкие сосуды.Пациентам с ЗПА может помочь отказ от курения, правильная диета, регулярные физические упражнения и контроль холестерина в крови.
Ангиопластика и стентирование сонной артерии одобрены FDA. Во время стентирования можно использовать специальное фильтрующее устройство, чтобы предотвратить попадание сгустков крови и других бляшек в мозг. Это помогает снизить риск инсульта. Хирургический ремонт делался много лет. Опытные хирурги доказали свою эффективность и безопасность. Поговорите со своим врачом о рисках и преимуществах стентирования сонной артерии.
начало страницы
Эта страница была просмотрена 15 июня 2020 г.
Лечение закупорки артерий ног | Выбор с умом
Когда вам нужна процедура, а когда нет
Артерии в ногах и ступнях могут быть заблокированы, как и артерии в вашем сердце. Когда это происходит, к ногам притекает меньше крови. Это называется заболеванием периферических артерий (ЗПА).
Если артерии ваших ног сильно закупорены, у вас может появиться боль в стопе в состоянии покоя или боль, которая не заживает. В этом случае может потребоваться процедура по удалению засоров. Но обычно людям с ЗПА не требуется. Вот почему:
Процедура помогает только при тяжелых симптомах.
Если PAD вызывает сильную боль в ногах при ходьбе, вы можете прекратить заниматься этим и другими видами деятельности. Хирургическое вмешательство по устранению закупорки может облегчить эти симптомы. То же самое можно сказать и о другой процедуре, известной как ангиопластика.
У большинства людей симптомы отсутствуют.
У большинства людей ЗПА не вызывает симптомов. Те, у кого симптомы развиваются, могут испытывать чувство тяжести, усталости или судорог в ногах во время ходьбы, которые проходят только после того, как они прекращают ходить. Прием лекарств и более продолжительная ходьба могут фактически уменьшить ваши симптомы и помочь предотвратить ухудшение ЗПА.
Некоторые врачи ошибочно рекомендуют сделать операцию или ангиопластику, даже если у вас нет симптомов. Однако это не улучшает самочувствие людей с ЗПА и не предотвращает проблем с ногами в будущем.У большинства людей с ЗПА никогда не возникает проблем, требующих хирургического вмешательства или ангиопластики. Это потому, что у них нет симптомов, или потому, что лекарства и упражнения достаточно хорошо помогают избавиться от боли и позволяют вести нормальный образ жизни.
Существуют безопасные и простые способы предотвратить ухудшение состояния PAD.
Для борьбы с ПАД вам следует бросить курить и ходить каждый день. И вы также должны работать со своим врачом, чтобы контролировать другие факторы риска, такие как диабет, высокое кровяное давление и высокий уровень холестерина.
Даже если у вас есть симптомы, возможно, вам лучше не проходить процедуру. Исследования показывают, что ежедневная ходьба может облегчить симптомы так же, как в некоторых случаях ангиопластика.
Хирургия и ангиопластика сопряжены с риском, и нужно время, чтобы поправиться.
Шунтирование ног имеет все опасности серьезного хирургического вмешательства. На заживление раны уходит две-три недели. Риски включают инфекцию, кровотечение из раны и осложнения после анестезии, такие как затрудненное дыхание или пневмония.И около трех из 100 человек, перенесших операцию шунтирования, страдают сердечным приступом или умирают.
Ангиопластика не так сложна для вашего тела, как операция, и выздоровление проходит быстрее. Но стенты могут не обеспечить длительного лечения, и первоначальные симптомы могут вернуться в течение года. В редких случаях при установке стента может произойти опасное кровотечение, и стент может развалиться.
Обе процедуры в редких случаях могут привести к полному закрытию частично закупоренной артерии. Тогда вам может потребоваться экстренная процедура.Если процедура не может быть проведена сразу, возможно, вам придется ампутировать ногу.
Операция и ангиопластика дорого обходятся.
Операция или ангиопластика, включая пребывание в больнице, могут стоить 20 000 долларов и более.
Когда вам нужна процедура PAD?
Вам и вашему врачу следует рассмотреть возможность операции или ангиопластики, если:
- Ваши симптомы достаточно серьезны, чтобы ограничивать ваш образ жизни или вашу трудоспособность.
- Более простые методы лечения, такие как упражнения и лекарства, не помогли.
Немедленно обратитесь к врачу, чтобы его назначили для процедуры, если у вас есть какие-либо из этих признаков:
- Боль в стопе во время отдыха, особенно ночью.
- Язвы на пальцах ног или ног, которые не заживают.
- Носок, который выглядит синим или черным и может болеть.
Этот отчет предназначен для использования при разговоре со своим врачом. Это не заменяет медицинские консультации и лечение. Вы используете этот отчет на свой страх и риск. © 2017 Consumer Reports. Разработано в сотрудничестве с Обществом сосудистой медицины.
02/2013
.